Рожистое воспаление (рожа). Причины, симптомы, диагностика и лечение рожистого воспаления
Содержание:
- Рожа, рожистое воспаление — что это такое?
- Локальные проявления рожистого воспаления
- Как связаны варикозная болезнь и рожистое воспаления (рожа)
- Диагностика и лечение рожистого воспаления (рожи)
- Часто задаваемые вопросы наших пациетов в интернете
Рожа, рожистое воспаление — что это такое?
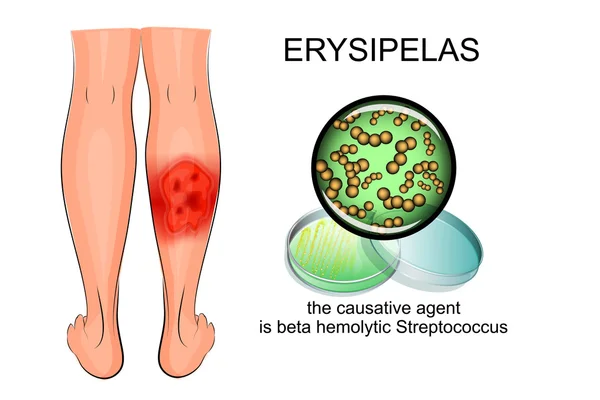
Рожа, рожистое воспаление — острое инфекционное заболевание, характеризующееся поражением верхних слоёв кожи, подкожной клетчатки и поверхностных лимфатических сосудов, вызываемое пиогенными стрептококками. Главным клиническим признаком болезни являются характерные очаги покраснения, что и дало название патологии, ἐρυσίπελας (греч.) — «красная кожа» с локальной гипертермией. Другим характерным симптомом является выраженная интоксикация (озноб, лихорадка до 39-40 градусов, слабость, тошнота, рвота).
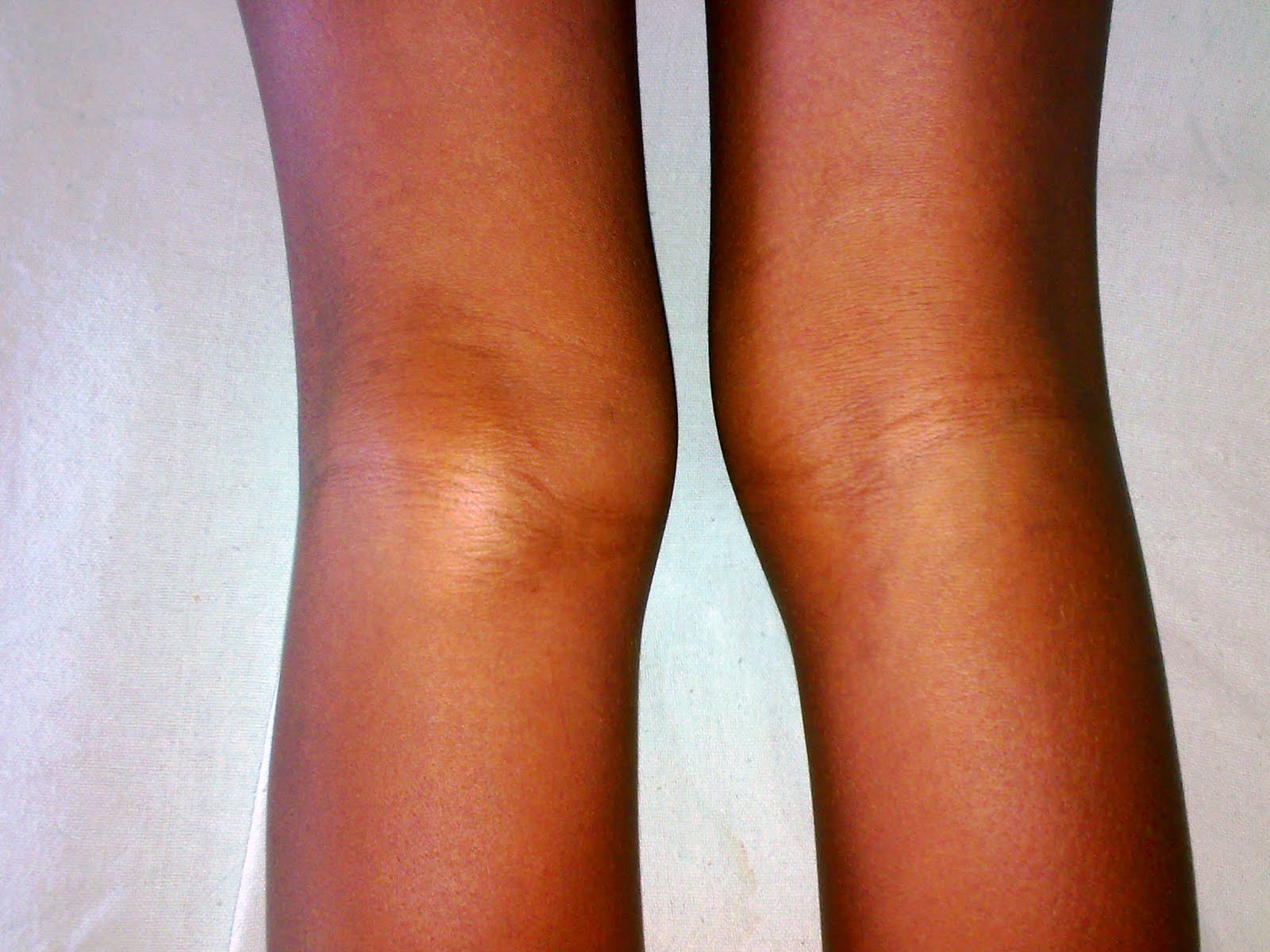
Характерная картина рожистого воспаления (рожи) на ноге
Любая ранка или царапина может послужить входными воротами инфекции и началом заболевания. Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Локальные проявления рожистого воспаления
По локальным проявлениям рожистое воспаление классифицируется на:
- Эритематозную — характеризуется покраснением и отёком, поражённый участок имеет чёткую линию демаркации от здоровой ткани.
- Эритематозно-буллёзную — на фоне эритемы появляются пузыри, наполненные прозрачным содержимым
- Эритематозно-геморрагическую — отличается от геморрагической наличием точечных кровоизлияний.

- Буллёзно-геморрагическую — характеризуется наличием пузырей и кровоизлияний.
Рожистое воспаление может поражать кожу любой локализации, но чаще поражаются участки на лице и голенях.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
- Вероятность развития рожистого воспаления тем выше, чем запущеннее стадия варикозной болезни (т. е. у пациентов с С1 она будет минимальной, а с С6 — максимальной).
- У пациентов с варикозной болезнью рожа зачастую носит рецидивирующий характер.

- Каждый случай рожистого воспаления усугубляет трофические растройства и тем самым способствует переходу варикозной болезни на следующую клиническую стадию (например С5 в С6).
- При рожистой инфекции всегда повреждаются лимфатические сосуды, что нередко приводит к развитию лимфостаза и даже элефантиаза (слоновости).
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе.
Часто задаваемые вопросы наших пациетов в интернете
Как вылечить рожу в домашних условиях самостоятельно?
Вылечить рожу в домашних условиях самостоятельно можно, при условии наличия у Вас специального медицинского образования. В противном случае, лечить рожу в домашних условиях необходимо строго под контролем специалиста. При грамотной и своевременной диагностике, как правило, лечение рожистого воспаления не составляет особого труда.
Как передается рожа от человека к человеку?
Рожистая инфекция является малоконтагиозной, то есть заражение от больного человека происходит достаточно редко. Передаётся рожа от человека к человеку, как правило, контактным способом.
Что делать при рожистом воспалении?
При рожистом воспалении необходимо обратиться к доктору за профессиональной помощью. Врач подробно объяснит, что делать и как избежать осложнений.
Рожистое воспаление — болезнь Рожа: симптомы, диагностика, лечение
Рожистое воспаление – это одна из самых неприятных инфекционных болезней, поражающих нижние и верхние конечности, а также лицо. Кроме существенных эстетических дефектов заболевание рожа приносит с собой повышение температуры, болезненность в пораженных участках, серьезные осложнения, в том числе сепсис, слоновость.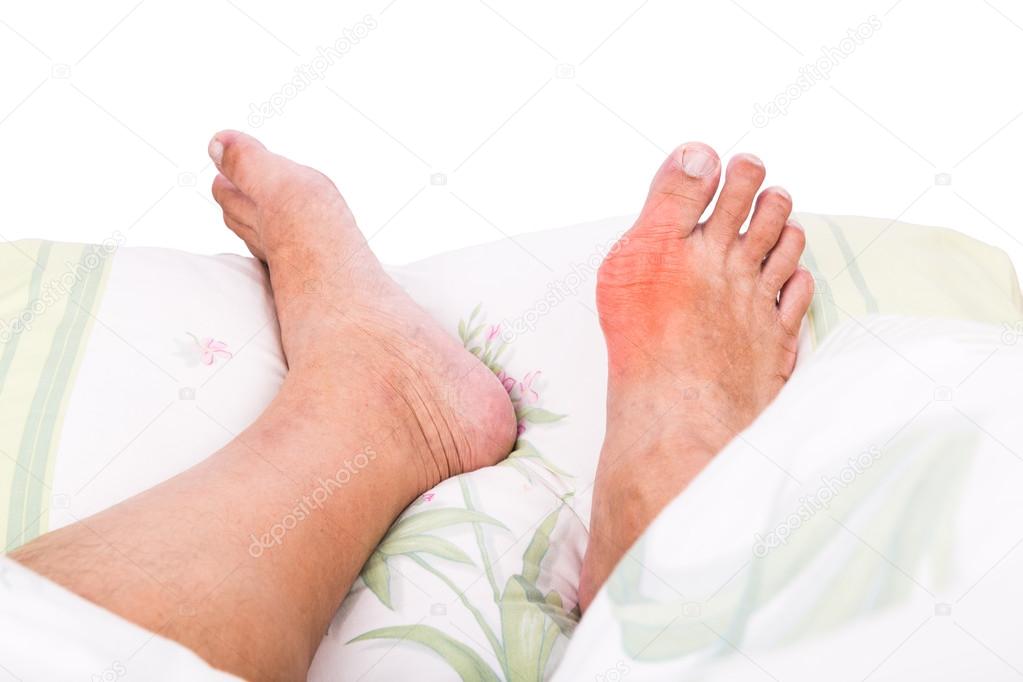
Про причины развития патологии, симптомы, лечение и методы профилактики рассказывают специалисты медицинского центра «Институт вен».
Что такое рожистое воспаление – рожа?
Рожа представляет собой острое инфекционное заболевание, поражающее дерму, подкожную клетчатку, жировой слой, лимфатические сосуды, расположенные в верхних слоях кожи. Болезнь вызывают пиогенные стрептококки.
Буквально через несколько дней после инфицирования на кожном покрове появляются красные пятна, кожа становится тонкой и сухой, похожей на пергамент. Кроме внешних признаков добавляется общая симптоматика – повышение температуры, местный зуд, слабость, тошнота, головокружение.
При своевременном и адекватном лечении можно полностью избавиться от заболевания и его проявлений в достаточно короткий период – за две недели. Если медицинская помощь не оказана вовремя и терапия не начата, рожистое воспаление кожи может привести к серьезным осложнениям.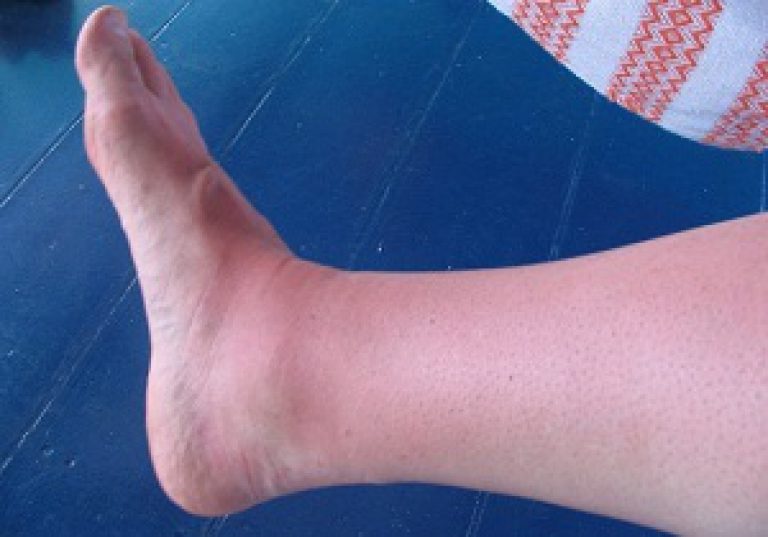
Рожистое воспаление: причины
Как было сказано, причина рожистого воспаления кроется в инфицировании кожных покровов, подкожной клетчатки и жирового слоя стрептококками. В норме условно-патогенная микрофлора присутствует на коже и не приводит к болезням. Но при снижении иммунитета происходит активное размножение микроорганизмов, а внутренние защитные силы не могут справиться с этим.
Даже незначительное повреждение кожи приводит к проникновению паразитарных бактерий в ткани. Это может стать началом заболевания. Очень важно, что рожистое воспаление на коже чаще всего возникает на участках с застойными процессами. К примеру, высокий фактор риска существует у пациентов с варикозной болезнью и другими патологиями, для которых характерны отеки нижних конечностей.
Рожистое воспаление: симптомы
В начале заболевания симптоматика схожа с симптомами общей интоксикации. Как уже отмечалось, пациент испытывает слабость, головокружение, тошноту. Повышается температура тела.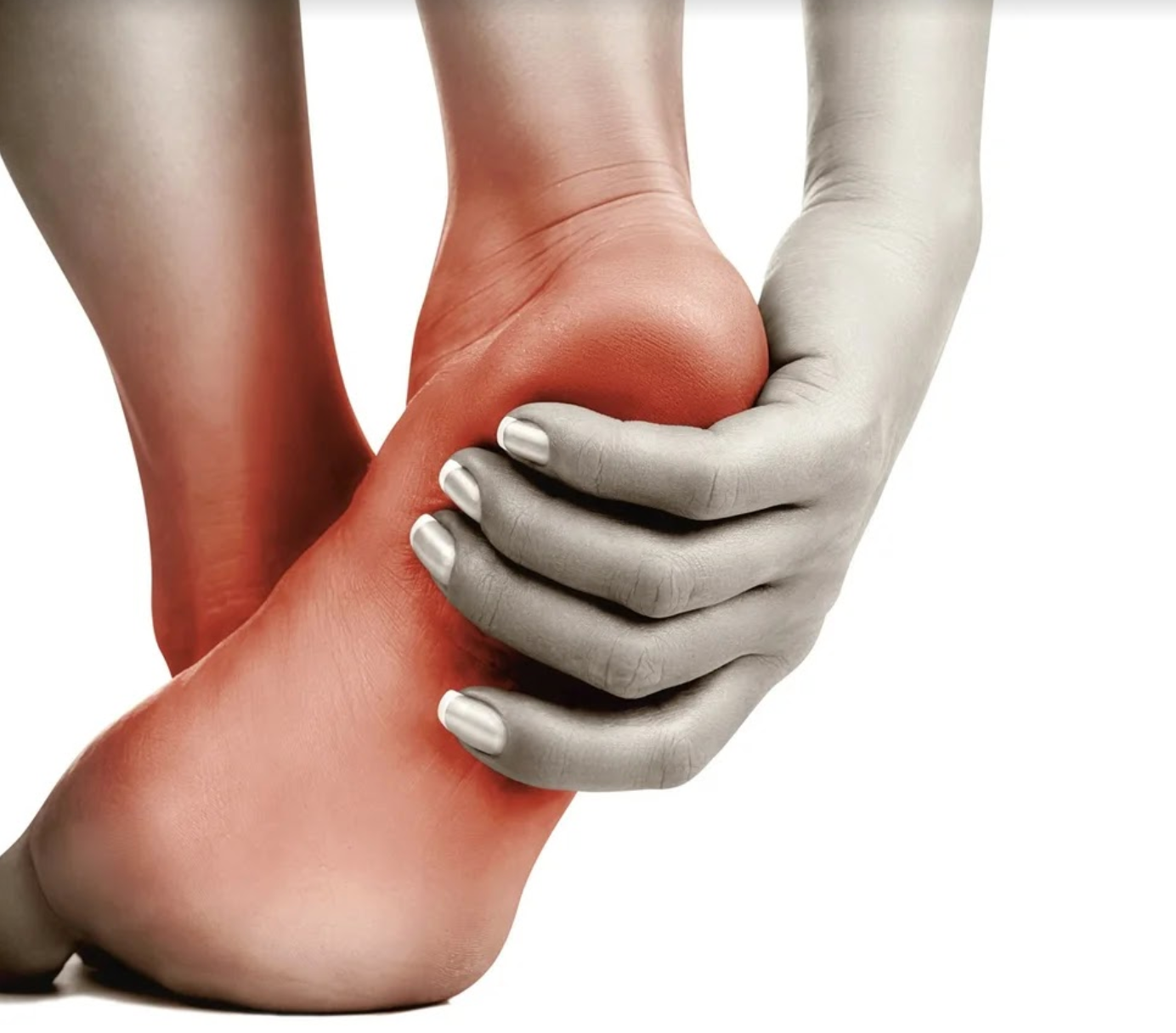 Местные симптомы рожистого воспаления возникают в течение первых суток развития болезни. В пораженном участке тела возникает дискомфорт, который часто списывают на психосоматику варикозного расширения.
Местные симптомы рожистого воспаления возникают в течение первых суток развития болезни. В пораженном участке тела возникает дискомфорт, который часто списывают на психосоматику варикозного расширения.
Кожный покров болезненно чешется, многие больные жалуются на чувство стягивания кожи. На теле появляются красные пятна с четкими контурами. Рожистые воспаления по форме часто напоминают языки пламени. Температура пораженных участков кожи выше, чем в среднем по телу. Прикосновения к пятнам, их почесывание или даже поглаживание может вызывать боль. Это верные признаки рожи.
Формы рожистого воспаления
Рожистое воспаление ноги или лица классифицируется по форме и тяжести поражения.
Формы заболевания:
- Эритематозное рожистое воспаление проявляется в виде небольшого красного пятна четкой формы. Границы пораженного участка могут иметь вид зубцов. Кожный покров в зоне инфицирования истончен, напряжен. В некоторых случаях пятно выступает над уровнем здоровой кожи.
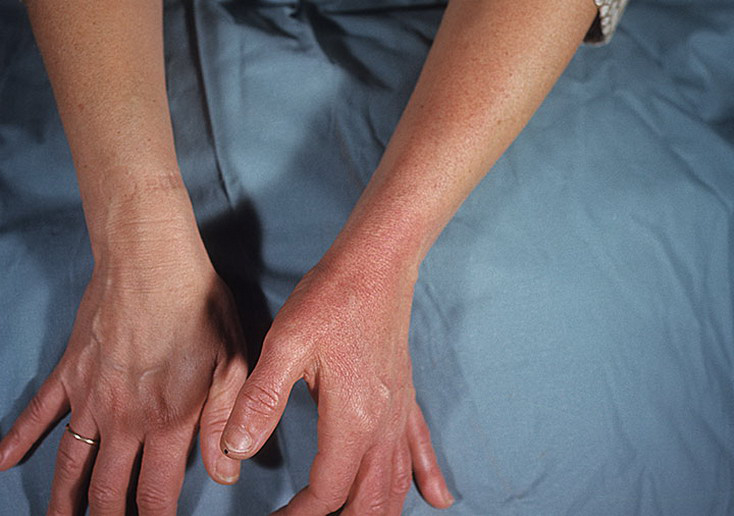 На месте и вокруг пятна часто развивается отек.
На месте и вокруг пятна часто развивается отек. - Эритематозно-буллезная форма заболевания характерна для 2-5-ых суток от появления эритематозной формы. На пораженном участке появляются пузыри. Это объясняется высокой экссудацией и сопутствующим отслаиванием эпидермиса от дермы. Прокол волдыря или его случайный разрыв сопровождается обильным выделением экссудата. На месте раны могут появляться эрозии. Если пузырь не поврежден, со временем он усыхает. На месте волдыря образуется желто-коричневая корочка.
- Эритематозно-геморрагическое рожистое воспаление нижних конечностей или лица также развивается из эритематозной формы в течение 1-3-их суток с момента инфицирования. Патология характеризуется подкожными кровоизлияниями, которые могут быть достаточно обширными.
- Буллезно-геморрагическая форма развивается из эритематозно-буллезного состояния. При глубоком повреждении кровеносных сосудов кожи буллы заполняются экссудатом. Процесс сопровождается обширными подкожными кровоизлияниями.
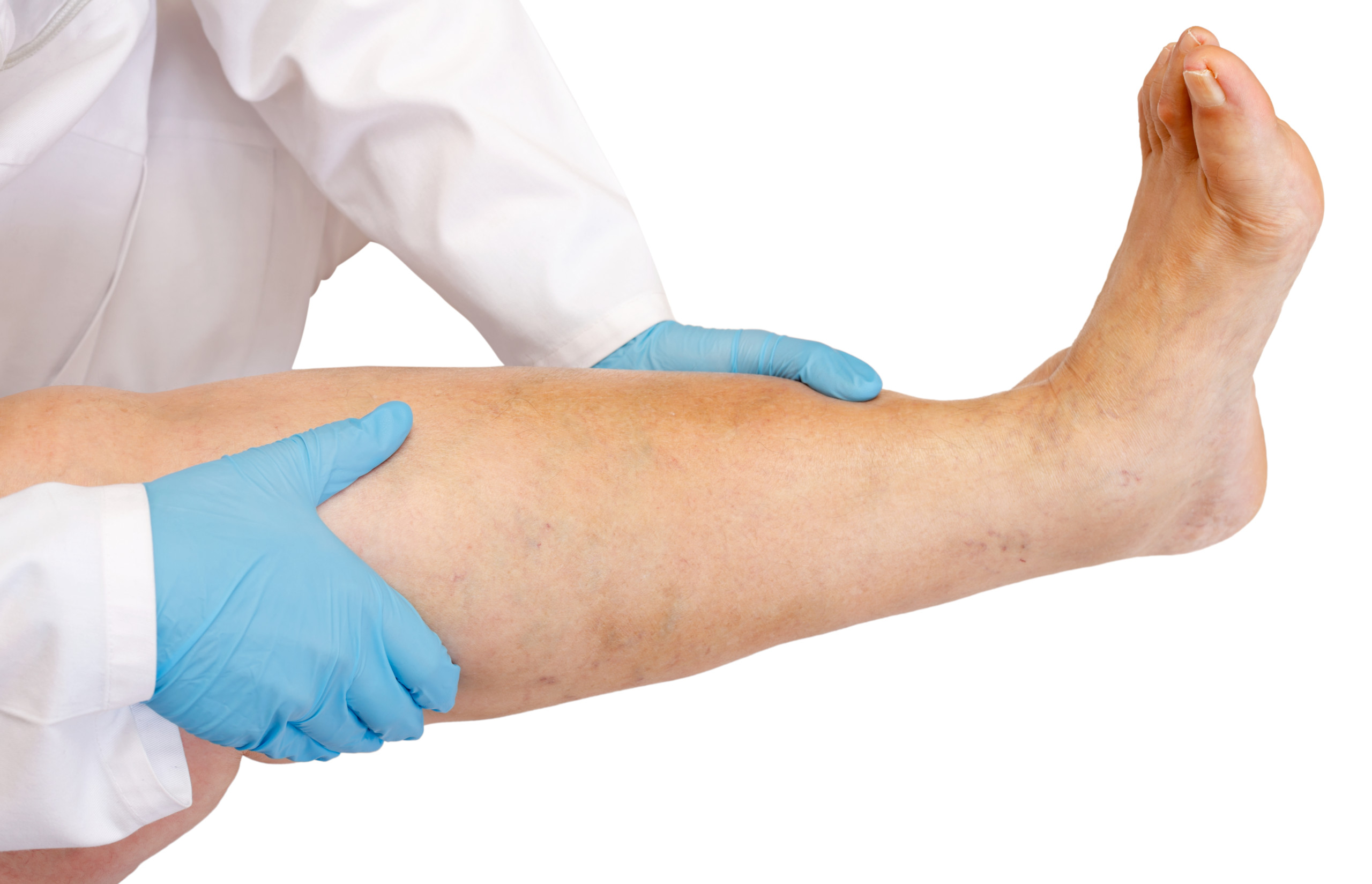 Буллы темного цвета содержат фибринозную жидкость, поэтому они достаточно плотные. Из-за отложения фибрина они редко самопроизвольно рвутся. А если это происходит, на месте поражения появляется бурая корка. Что касается эрозии, то ее поверхность постепенно обрастает эпителием. Если кровоизлияние происходит в толщу кожи, высок риск некроза и нагноения. После буллезно-геморрагической формы на конечностях часто остаются язвы.
Буллы темного цвета содержат фибринозную жидкость, поэтому они достаточно плотные. Из-за отложения фибрина они редко самопроизвольно рвутся. А если это происходит, на месте поражения появляется бурая корка. Что касается эрозии, то ее поверхность постепенно обрастает эпителием. Если кровоизлияние происходит в толщу кожи, высок риск некроза и нагноения. После буллезно-геморрагической формы на конечностях часто остаются язвы.
Если говорить о медицинской статистике, то эритематозная и эритематозно-буллезная рожа диагностируется примерно в 5 % от всех случаев заболевания. Эритематозно-геморрагическая рожа стопы и голени случается в 50 %, а буллезно-геморрагическая форма болезни диагностируется примерно в 45 % всех случаев.
По тяжести общих проявлений и местных симптомов определяют несколько форм заболевания:
- При легком течении болезни наблюдается незначительная интоксикация, местное повышение температуры тела и локализованные процессы.
- При патологии средней тяжести симптомы интоксикации более выражены.
 Пациенты жалуются на слабость и головную боль, тошноту и рвоту. Общая температура тела поднимается до 40 градусов Цельсия. У многих больных наблюдается тахикардия, снижение артериального давления. Кожные процессы могут быть локализованными или распространенными.
Пациенты жалуются на слабость и головную боль, тошноту и рвоту. Общая температура тела поднимается до 40 градусов Цельсия. У многих больных наблюдается тахикардия, снижение артериального давления. Кожные процессы могут быть локализованными или распространенными. - При тяжелой степени заболевания наблюдается выраженная симптоматика. Высокая температура тела, озноб, одышка, головная боль, рвота, затемнение сознания – эти негативные проявления могут переходить в судороги. При поздно начатом или неадекватном лечении часто развивается острая сердечная или дыхательная недостаточность.
По локализации рожистого воспаления заболевание бывает следующих форм:
- Рожа на ноге, к примеру, рожистое воспаление колена или стопы, наиболее частая форма заболевания. Среди всех случаев этот вид патологии встречается в 70%. Как правило, это геморрагические поражения нижних конечностей, сопровождающиеся большими волдырями. На их месте образуются эрозии, прочие кожные дефекты.
 Такая локализация характеризуется вовлечением в патологические процессы подкожных лимфатических узлов. Рожа на ногах часто рецидивирует. Это объясняется сопутствующими заболеваниями конечностей – хронической венозной недостаточностью, застойными процессами в лимфатических сосудах. Эта форма болезни у детей встречается нечасто.
Такая локализация характеризуется вовлечением в патологические процессы подкожных лимфатических узлов. Рожа на ногах часто рецидивирует. Это объясняется сопутствующими заболеваниями конечностей – хронической венозной недостаточностью, застойными процессами в лимфатических сосудах. Эта форма болезни у детей встречается нечасто. - Рожистое воспаление лица встречается в 25 % всех случаев заболевания. Особенностью этой формы патологии являются редкие рецидивы. Своевременно начатое адекватное лечение обеспечивает легкое течение заболевания и полное излечение. Часто роже лица у ребенка предшествуют ангина и вирусные заболевания полости рта, носа, отиты, воспаления среднего уха, кариес.
- Рожа рук, к примеру, локтевого сустава или пальца, диагностируется примерно в 5 % от всех случаев заболеваний. Очень частой причиной развития патологии выступает послеоперационный лимфатический отек, операции на молочных железах у женщин. Часты рецидивы и осложнения.
Чем опасно рожистое воспаление без адекватного лечения?
Осложнения рожистого воспаления достаточно опасны. В остром периоде патологические процессы могут вовлекать подкожную клетчатку с последующим развитием гнойных флегмон. Часто случаются обширные некрозы кожи. От заболевания страдает лимфатическая система: нарушается отток лимфы, развивается слоновость. В редких случаях возможно присоединение вторичной инфекции, сепсис. К более легким последствиям неправильного лечения рожистого воспаления можно отнести рубцевание кожного покрова на месте булл и пузырей.
В остром периоде патологические процессы могут вовлекать подкожную клетчатку с последующим развитием гнойных флегмон. Часто случаются обширные некрозы кожи. От заболевания страдает лимфатическая система: нарушается отток лимфы, развивается слоновость. В редких случаях возможно присоединение вторичной инфекции, сепсис. К более легким последствиям неправильного лечения рожистого воспаления можно отнести рубцевание кожного покрова на месте булл и пузырей.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Взаимосвязь варикозной болезни и рожистого воспаления самая прямая. При варикозном расширении, тромбозе нижних конечностей нарушается обратный ток крови. Осложнением заболевания становятся трофические расстройства, возникающие в нижней трети ноги. А это повышенный риск инфицирования. Соответственно также повышается вероятность развития такой болезни, как рожистое воспаление голени.
Медики отмечают следующие закономерности:
- Чем сложнее стадия варикозного заболевания, тем чаще диагностируется рожистое воспаление.
- При варикозном расширении вен и тромбозе вен нижних конечностей рожистое воспаление часто рецидивирует.
- Каждый эпизод рожистого воспаления осложняет трофические расстройства, переводя варикозную болезнь на следующую стадию, например, с С4 в С5.
- Рожа всегда пагубно воздействует на состояние лимфатической системы. Часто осложнениями заболевания становятся лимфостаз и слоновость.
Из перечисленных закономерностей становится ясно, что лечение рожистого воспаления ног при сопутствующем варикозном нарушении проходит дольше и труднее. Болезнь часто осложняется, возвращается. Именно поэтому варикозное расширение вен нижних конечностей подлежит обязательной своевременной терапии. Тем более что современные методики позволяют поддерживать сосуды ног в хорошем состоянии.
Диагностика
Чтобы подтвердить заболевание, доктор проводит визуальный осмотр пораженного участка. Изучается история болезни, если у пациента есть сопутствующие сосудистые патологии, а данный случай рожи является рецидивом. Обязательны лабораторные анализы – исследования образцов крови, экссудата. В некоторых случаях может потребоваться сканирование поверхностных вен и лимфатических сосудов, чтобы оценить степень их вовлечения в патологические процессы.
Обязательны лабораторные анализы – исследования образцов крови, экссудата. В некоторых случаях может потребоваться сканирование поверхностных вен и лимфатических сосудов, чтобы оценить степень их вовлечения в патологические процессы.
К выраженным критериям заболевания при его диагностике специалисты относят следующие состояния и проявления:
- острое начало, сопровождаемое симптомами интоксикации;
- лихорадка;
- локальное местное воспаление на конечностях и лице;
- местные эритемы, местный геморрагический синдром;
- лимфаденит.
Клиническая картина позволяет провести точную диагностику. Однако специалисту предстоит дифференцировать диагноз, исключив абсцесс, гематому, тромбофлебит, экзему и некоторые другие кожные патологии.
Как лечить рожистое воспаление?
Лечение рожистого воспаления кожи основано на подавлении активности гемолитического стрептококка. Первая помощь заключается в использовании наружных средств с антибактериальными свойствами. Но как можно быстрее следует обратиться к врачу.
Но как можно быстрее следует обратиться к врачу.
Отличные результаты показала местная терапия с привлечением антисептических средств, ультрафиолетового облучения. Чтобы победить инфекцию назначают медикаментозные препараты.
Сама по себе рожа не представляет сложностей для лечения, которое может успешно завершиться уже через 14 дней. Однако если болезнь осложнена трофическими нарушениями, все не так просто. Венозные расширения, отягощенные трофическими язвами, могут существенно затянуть процессы. Их лечение при рожистом воспалении может потребовать госпитализации больного в отделение хирургии клиники с последующим оперативным вмешательством и медикаментозной терапией под наблюдением врачей. Сложно поддается лечению рожа при лимфостазе.
Как в условиях стационара, так и в домашних условиях больному рекомендуется ношение компрессионного трикотажа, использование повязок, пропитанных мазями-антибиотиками. Когда удастся купировать воспаление и признаки воспаления уменьшаются, важно приложить усилия для устранения патологического обратного кровяного сброса по поверхностным венам.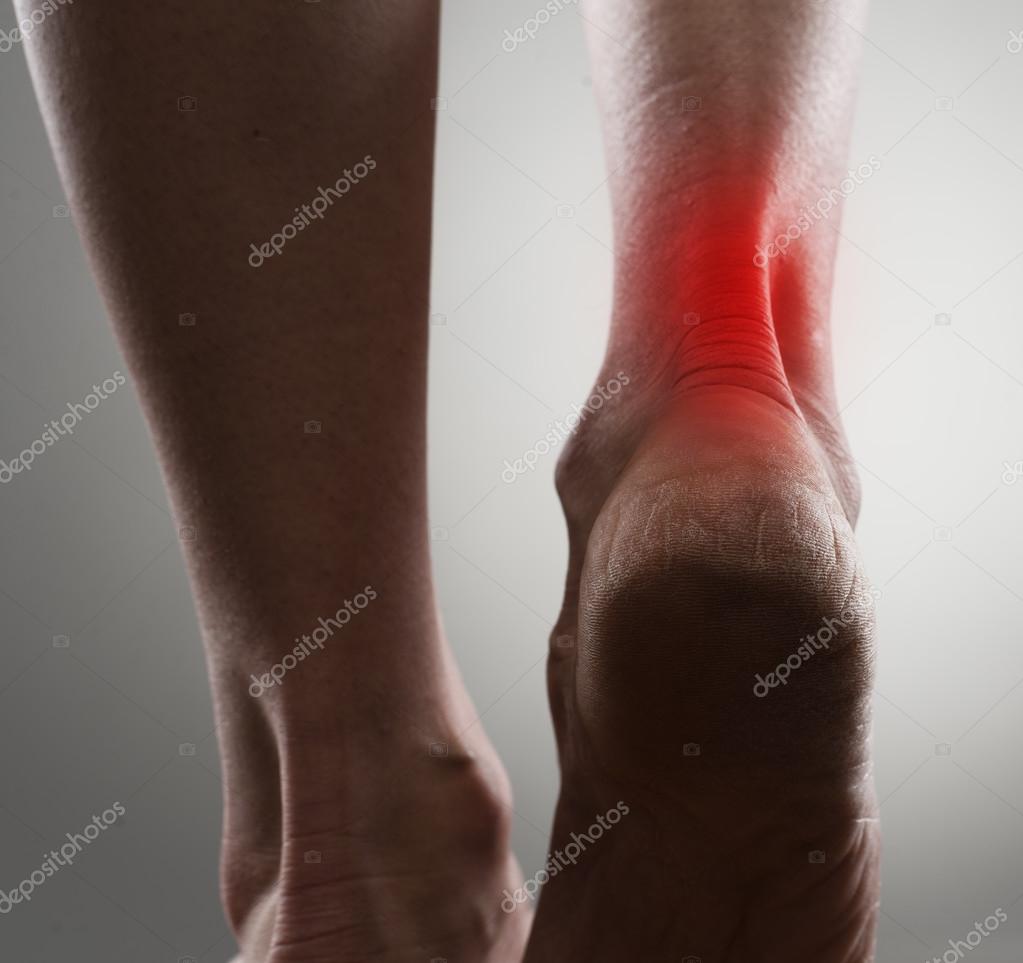
Большое значение для скорейшего выздоровления играет правильная диета. Питание должно быть сбалансированным. Полезны цитрусовые, яблоки, груши, персики. Интересно, что народное лечение рожи предусматривает фруктовый рацион на целую неделю. Считается, что такое меню будет способствовать заживлению ран и укреплению иммунитета.
Мы настоятельно не рекомендуем придерживаться каких-либо диет без предварительной консультации с лечащим врачом, так как это может привести к расстройству пищеварения, проблемам с поджелудочной железой, печенью, кишечником.
Лечение в домашних условиях
Без антибактериальных уколов, таблеток и мазей, используя только народные средства, победить заболевание вряд ли удастся. Эффективнее и безопаснее лечить болезнь под строгим контролем специалиста. В этом случае риск осложнений и рецидивов сводится к нулю.
Прогноз и профилактика рожистого воспаления
При типичном течении воспаления врачи дают благоприятные прогнозы на выздоровление. Что касается превентивных мер, то патогенез рожистого заболевания изучен. Поэтому главная задача профилактики болезни и рецидивов направлена на подавление активности возбудителя, повышении иммунитета. Особенно важно предупредить развитие заболевания у людей со слоновостью, варикозным расширением вен, у лиц старческого возраста с хроническими заболеваниями лимфовенозного аппарата.
Что касается превентивных мер, то патогенез рожистого заболевания изучен. Поэтому главная задача профилактики болезни и рецидивов направлена на подавление активности возбудителя, повышении иммунитета. Особенно важно предупредить развитие заболевания у людей со слоновостью, варикозным расширением вен, у лиц старческого возраста с хроническими заболеваниями лимфовенозного аппарата.
Так как болезнь заразна и передается при непосредственном контакте с инфицированным участком кожи, обязательно соблюдать санитарно-гигиенический режим, правила антисептики при обработке ран.
Частые вопросы пациентов о рожистом заболевании
Можно ли вылечить рожу в домашних условиях?
Вылечить рожу дома самостоятельно можно только при наличии соответствующих медицинских знаний. И это будет затруднительно, так как необходимые лабораторные исследования в домашних условиях выполнить невозможно.
Есть ли группы риска, и какие факторы влияют на развитие рожи?
Медицинская статистика указывает на то, что чаще всего рожей болеют женщины старшего возраста (от 50 лет). Но исключить из группы риска другие категории пациентов нельзя. Часто рожистое воспаление диагностируется у младенцев, которые заражаются после попадания стрептококковых бактерий в ранку пупочной области. В зоне риска пациенты с ослабленным иммунитетом, после перенесенного заболевания или стресса.
Но исключить из группы риска другие категории пациентов нельзя. Часто рожистое воспаление диагностируется у младенцев, которые заражаются после попадания стрептококковых бактерий в ранку пупочной области. В зоне риска пациенты с ослабленным иммунитетом, после перенесенного заболевания или стресса.
Можно ли без лабораторных исследований диагностировать рожистое заболевание?
Несмотря на характерную симптоматику, врачи обязательно проводят ряд лабораторных тестов, чтобы подтвердить диагноз и исключить иные, схожие по проявлениям болезни.
Есть ли риск заражения рожей в семье при диагностике заболевания у одного из ее членов?
Так как заболевание вызывает стрептококковые бактерии, теоретически заболеть рожей могут окружающие при непосредственном контакте и наличии повреждений на кожном покрове. Но такие случаи крайне редки и регистрируются только у пациентов со сниженным иммунитетом. Поэтому воспаления рекомендуется закрывать стерильной повязкой. Мерой профилактики при контакте с больным становится соблюдение элементарных правил гигиены.
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш. кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Лечение рожистого воспаления | Клиника Семейный доктор
Рожа, или рожистое воспаление, — инфекционное заболевание верхних слоев кожи, подкожной клетчатки и поверхностных лимфатических сосудов. Причиной болезни выступает размножение стрептококка. В норме этот условно-патогенный микроорганизм присутствует на поверхности кожи и не вызывает болезни. Активное размножение может быть связано со снижением иммунных сил, повреждениями и микротрещинами кожных покровов. Чаще роже подвергаются участки кожи, в которых возникают застойные явления: голени, бедра. Фактором риска выступает варикозная болезнь и другие состояния, при которых наблюдаются отеки нижних конечностей.
Причиной болезни выступает размножение стрептококка. В норме этот условно-патогенный микроорганизм присутствует на поверхности кожи и не вызывает болезни. Активное размножение может быть связано со снижением иммунных сил, повреждениями и микротрещинами кожных покровов. Чаще роже подвергаются участки кожи, в которых возникают застойные явления: голени, бедра. Фактором риска выступает варикозная болезнь и другие состояния, при которых наблюдаются отеки нижних конечностей.
Лечением рожистого воспаления занимается дерматолог, реже — хирург, когда требуется удаление некротизированных тканей.
Формы и симптомы
Заболевание не относят к высокозаразным, но при контакте с больным существует риск заражения. Болезнь начинается резко, с подъема температуры до 39−40 °С. Также наблюдаются следующие проявления:
-
озноб, слабость;
-
потливость, краснота участков кожи, отечность;
-
симптомы общей интоксикации: головокружение, тошнота, слабость, упадок сил, потеря аппетита.

При эритематозной форме очаги могут распространяться по большим площадям кожи. Краснота имеет четкие границы, которые могут напоминать языки пламени.
Буллезная форма более тяжелая. Краснота пораженных участков сопровождается появлением пузырей, как при ожоге. При буллезно-геморрагической форме под пузырями появляются омертвевшие участки тканей.
Методы лечения
Лечение рожистого воспаления кожи зависит от формы и степени тяжести. Основу терапии составляют антибактериальные препараты, эффективные в отношении бета-гемолитического стрептококка группы А. Антигистаминные препараты широко применяются для снятия отечности и зуда. Также используются и местные средства:
-
присыпки,
-
мази,
-
компрессы.
Буллезная форма предусматривает иссечение пузырей, буллезно-геморрагическая — некротизированных тканей.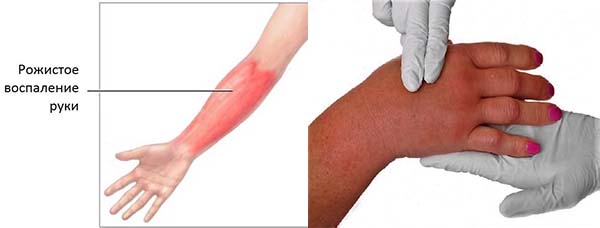 Это требует пребывания в отделении хирургии, оперативное лечение осуществляется только в госпитальных условиях. В ряде случаев требуется последующая кожная пластика.
Это требует пребывания в отделении хирургии, оперативное лечение осуществляется только в госпитальных условиях. В ряде случаев требуется последующая кожная пластика.
Хирургическое лечение рожистого воспаления сопровождается постоянными перевязками. Помочь ускорить выздоровление могут методы физиотерапии (кварц), иммунокоррегирующие, общеукрепляющие препараты, витаминотерапия.
Если рожа часто рецидивирует, врач назначит средства для профилактики.
Лечением рожистого воспаления в клинике «Семейный доктор» успешно занимаются квалифицированные дерматологи и хирурги. Многолетний опыт работы и использование только надежных и проверенных методов позволяет оказывать качественную помощь даже сложным пациентам. Мы располагаем широкими диагностическими возможностями и готовы предложить ряд эффективных методов терапии: от действенных рекомендаций специалистов до физиотерапии и перевязок.Для записи к врачу-хирургу позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, воспользуйтесь сервисом online-записи к врачу или обратитесь в регистратуру клиники.
Стоимость
врач-хирург, колопроктолог, к.м.н., ведущий специалист клиники
врач-хирург, онколог, врач ультразвуковой диагностики
врач-хирург, онколог, к.м.н.
врач-хирург, колопроктолог, к.м.н.
врач-хирург, онколог, флеболог
врач-хирург, онколог, эндоскопист
врач-хирург, к.м.н.
4 0
Рожистое воспаление
Рожистое воспаление (рожа) – острое, склонное к рецидивированию инфекционное заболевание кожи и подкожной клетчатки.
Классическое проявление рожистого воспаления (рожи)
Вызывается бета-гемолитическим стрептококком группы А. Рожистое воспаление может поражать кожу абсолютно любого участка тела, в том числе — ноги. Внешне заболевание проявляется покраснением и отеком пораженного участка кожи, повышением температуры и общей интоксикацией. Рожистое воспаление – широко распространенное заболевание. В современной структуре острой инфекционной патологии, по распространенности, рожистое воспаление занимает четвертое место – после острых респираторных заболеваний, вирусных гепатитов и кишечных инфекций. Чаще встречается в старших возрастных группах и у людей, страдающих сахарным диабетом. На фоне вовремя и правильно назначенного лечения, рожистое воспаление чаще всего, заканчивается выздоровлением.
Внешне заболевание проявляется покраснением и отеком пораженного участка кожи, повышением температуры и общей интоксикацией. Рожистое воспаление – широко распространенное заболевание. В современной структуре острой инфекционной патологии, по распространенности, рожистое воспаление занимает четвертое место – после острых респираторных заболеваний, вирусных гепатитов и кишечных инфекций. Чаще встречается в старших возрастных группах и у людей, страдающих сахарным диабетом. На фоне вовремя и правильно назначенного лечения, рожистое воспаление чаще всего, заканчивается выздоровлением.
Буллезная форма рожистого воспаления
Однако, в ряде случаев, начальная форма рожи – эритематозная, переходит в буллезную – с образованием кожных булл (пузырей) и – буллезно-некротическую форму, способную привести к значительному и глубокому поражению кожных покровов и подкожной клетчатки. В ряде случаев требуется пересадка кожи.
Симптомы рожистого воспаления:
- Покраснение пораженного участка кожи – гиперемия.
 Покраснение может быть, как выраженным, ярким, так и довольно бледным, розовым. Покраснение кожи практически всегда имеет четкие границы. Гиперемия часто сопровождается кожным зудом или болевыми ощущениями в области поражения.
Покраснение может быть, как выраженным, ярким, так и довольно бледным, розовым. Покраснение кожи практически всегда имеет четкие границы. Гиперемия часто сопровождается кожным зудом или болевыми ощущениями в области поражения. - Повышение температуры. При рожистом воспалении имеет место повышение температуры в целом – от субфебрилитета — до высоких цифр. Часто имеет место выраженная лихорадка с ознобом и интоксикацией. Местная температура (кожи в области воспаления) так же повышается. Покрасневший участок кожи становится горячим.
- Интоксикация. Рожистое воспаление часто сопровождается общей интоксикацией, проявляющейся слабостью, головной болью.
Различные проявления рожистого воспаления
В случае, если пациент своевременно не обращается за помощью, эритематозная форма рожистого воспаления (покраснение) переходит в буллезную (образование булл – пузырей) и — буллезно-некротическую формы (образование кожных некрозов).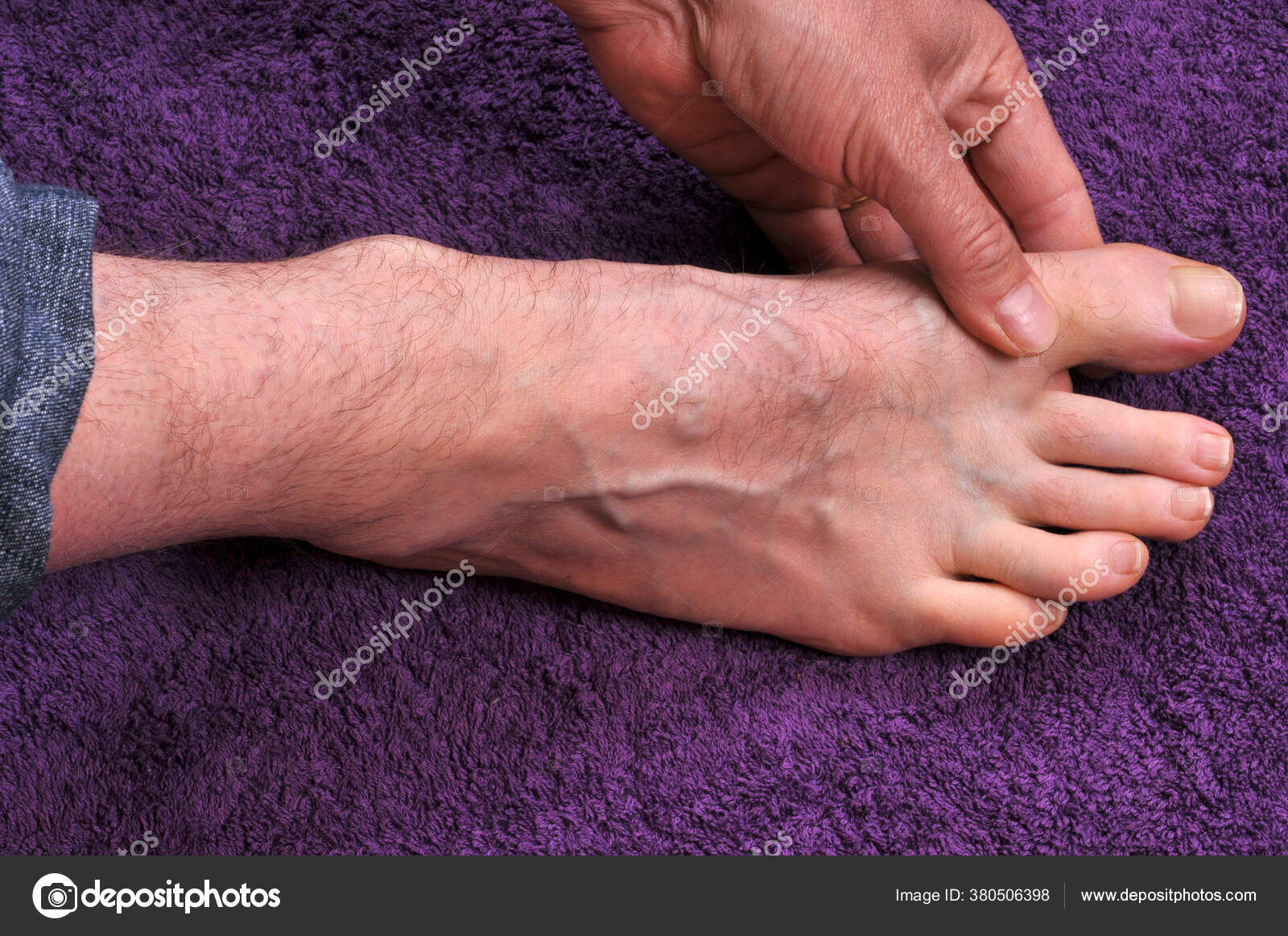 В этом случае, заболевание протекает наиболее тяжело и требует стационарного лечения.
В этом случае, заболевание протекает наиболее тяжело и требует стационарного лечения.
В практике флеболога рожистое воспаление актуально в следующих ситуациях:
- На фоне запущенной варикозной болезни рожа может возникать, как осложнение хронической венозной недостаточности. Особенно часто это происходит на фоне сахарного диабета 2 типа с высокими показателями сахара крови. Бета-гемолитический стрептококк группы А — микроб-сапрофит, вызывающий рожистое воспаление, живет на поверхности кожи практически у всех. Чаще всего он безопасен и безвреден. Но в ряде случаев (сахарный диабет, снижение иммунитета, запущенная сердечно-сосудистая и венозная недостаточность) этот микроб способен вызывать рожу. Хроническая венозная недостаточность приводит к отекам и застою венозной крови в коже и подкожной клетчатке, а следовательно – ухудшению артериального кровоснабжения ног. Это — повод для активизации бета-гемолитического стрептококка и развитию рожистого воспаления.
- Дифференциальная диагностика острого тромбофлебита поверхностных вен и эритематозной формы рожистого воспаления.
 При отсутствии аппаратуры для ультразвукового исследования сосудов и мягких тканей, в ряде случаев, даже для опытного хирурга сложно однозначно решить, чем болеет пришедший на прием пациент. Рожистым воспалением или поверхностным тромбофлебит? Или и тем и другим? Ситуация особенно сложна в том случае, если покраснение кожи возникает над варикозно расширенными венами. Лечение острого восходящего варикотромбофлебита и рожи – принципиально разное. Постановка правильного диагноза напрямую отражается на качестве и сроках лечения. Внедрение в повседневную практику УЗИ-аппаратуры, позволяет провести дифференциальный диагноз практически мгновенно. Своевременность обращения напрямую сопряжена со сроками выздоровления.
При отсутствии аппаратуры для ультразвукового исследования сосудов и мягких тканей, в ряде случаев, даже для опытного хирурга сложно однозначно решить, чем болеет пришедший на прием пациент. Рожистым воспалением или поверхностным тромбофлебит? Или и тем и другим? Ситуация особенно сложна в том случае, если покраснение кожи возникает над варикозно расширенными венами. Лечение острого восходящего варикотромбофлебита и рожи – принципиально разное. Постановка правильного диагноза напрямую отражается на качестве и сроках лечения. Внедрение в повседневную практику УЗИ-аппаратуры, позволяет провести дифференциальный диагноз практически мгновенно. Своевременность обращения напрямую сопряжена со сроками выздоровления. - В ряде случаев, рожистое воспаление, возникшее в области варикоза, может провоцировать восходящий варикотромбофлебит – воспаление варикозной вены. Ситуация усугубляется, если фоновым заболеванием является сахарный диабет.
В случае, если Вы обнаружили у себя покрасневший горячий участок кожи – незамедлительно обратитесь к врачу!
Вы можете обратиться:
- к участковому терапевту.

- к хирургу поликлиники.
- к хирургу-флебологу.
При подозрении на рожистое воспаление необходимо немедленно обратиться к врачу!
Обратившись к Федорову Дмитрию Анатольевичу, Вы получите квалифицированную консультацию оперирующего хирурга-флеболога и общего хирурга — одномоментно. В обязательном порядке будет проведено ультразвуковое сканирование сосудов и мягких тканей, что позволит сразу же поставить правильный диагноз.
Своевременно и правильно поставленный диагноз позволит добиться лучших результатов в лечении как рожистого воспаления, так и варикотромбофлебита. В большинстве случаев, как эритематозную рожу, так и только что возникший варикотромбофлебит (на голени) можно лечить амбулаторно.
Запущенная рожа и восходящий варикотромбофлебит требуют госпитализации в стационар. Не затягивайте с обращением!
Рожистое воспаление или рожа. Лечение, симптомы и диагностика
Содержание:
- Что такое рожа или рожистое воспаление?
- Симптомы рожистого воспаления нижних конечностей
- Формы рожистого воспаления
- Современное лечение рожистого воспаления
Что такое рожа или рожистое воспаление?
Это одно из самых неприятных воспалительных заболеваний, которое в основном поражает лицо и конечности. Оно не только приносит с собой повышение температуры и боль, но еще и доставляет массу неудобств.
Оно не только приносит с собой повышение температуры и боль, но еще и доставляет массу неудобств.
Рожистое воспаление на ноге у нашей пациентки
Возбудитель рожистого воспаления кожи – стафилококк, бактерии, которые способны разрушать жизнедеятельность клеток. Обычно организм человека довольно устойчив к этому заболеванию. Однако в периоды снижения общего и местного иммунитета, при варикозной болезни может появляться рожистое воспаление. С этим заболеванием не понаслышке знакомы даже ведущие и лучшие европейские специалисты. С рожистым воспалением у своих пациентов сталкиваются как хирурги и дерматологи в государственных поликлиниках, так и флебологи в частных городских медицинских центрах. Ежегодно с признаками рожистого воспаления обращаются за помощью тысячи и тысячи пациентов в Москве и Московской области. Только часть из них получает действительно хорошее лечение, даже в Москве. Лучшим решением при появлении симптомов рожистого воспаления будет найти хорошего специалиста, который проведёт современную диагностику и назначит адекватное лечение.
Симптомы рожистого воспаления нижних конечностей
- довольно ощутимая головная боль
- высокая температура, которую весьма трудно сбить
- озноб
- рвота как при пищевом отравлении
- ощущение жжения на кожных покровах
- сильное покраснение на коже
- участок кожи, пораженный рожистым воспалением, отличается от здоровых кожных покровов – он либо выпуклый, либо отделен небольшим валиком.
Заметив такие симптомы, нужно незамедлительно обратиться к врачу, чтобы не запустить болезнь, потому что рожистое воспаление может осложниться.
Так выглядит рожистое воспаление
Если рожистое воспаление явилось следствием варикозного расширения вен, то таким осложнением может стать тромбофлебит, при котором воспаление переходит на стенку вен, а затем в просвете вены образовывается тромб. Другим осложнением рожистого воспаления при варикозной болезни является некроз тканей, приводящий к появлению трофических язв, которые трудно лечатся.
Формы рожистого воспаления
Легкая форма рожиХарактеризуется кратковременным подъемом температуры, которая обычно не превышает 39 градусов. Пораженный участок кожи краснеет, отекает и становится болезненным при прикосновении. Чувствуется общая слабость.
Среднетяжелая форма рожиТемпература достаточно высокая (выше 39 градусов) и держится продолжительный промежуток времени, до 5 суток. На пораженном участке кожи, кроме покраснения, образуются пузырьки и кровоизлияния. Чувствуется сильная головная боль, тошнота и рвота.
Тяжелая форма рожиТемпература держится высокой около недели, возможны даже судороги. Пораженный участок кожи покрыт пузырьками с мутноватой жидкостью и кровоизлияниями. Кроме рвоты и общей слабости появляется еще и опасность развития септикопиемии (заражения крови).
Буллезная форма рожистого воспаления
Современное лечение рожистого воспаления
Во избежание перехода от легких форм болезни к более сложным, а также возможного осложнения рожистого воспаления в области нижних конечностей, образующиеся вследствие варикозной болезни, его необходимо своевременно и адекватно лечить. Конечно, это заболевание, особенно начальные его стадии, не повод для госпитализации, однако если рожистое воспаление запущено, то врач предложит стационарное лечение, как лучшее решение.
Конечно, это заболевание, особенно начальные его стадии, не повод для госпитализации, однако если рожистое воспаление запущено, то врач предложит стационарное лечение, как лучшее решение.
В качестве медикаментозной терапии назначается ряд антибиотиков, так как стафилококк – это бактерия. Кроме этого, применяются различные физиопроцедуры, направленные на подсушивание воспаленного и незаживающего участка кожи, например, ультрафиолетовое облучение. Проблемные места можно еще и обработать с помощью лазерной терапии. Современная терапия рожистого воспаления включает местное применение антисептических повязок и растворов. Это очень важный и даже ведущий компонент лечения, так как даёт очень хороший медицинский эффект.
Очень часто после первого заболевания рожей случается рецидив. Первый раз рожистое воспаление затрагивает, в основном, только один, определённый участок мягких тканей лица или нижних конечностей. А вот вторично может поражать большую площадь, вызывая значительную воспалительную реакцию. Чтобы защитить себя от этой болезни, необходимо лечение варикозного расширения вен, которое нередко является первопричиной рожистых заболеваний на ногах. Если восстановится нормальное кровообращение, то кожные покровы будут получать достаточно питания, следовательно, некрозы и различные язвы не появятся. Конечно, хорошая гигиена также является залогом того, что рожистое воспаление вас минует.
Чтобы защитить себя от этой болезни, необходимо лечение варикозного расширения вен, которое нередко является первопричиной рожистых заболеваний на ногах. Если восстановится нормальное кровообращение, то кожные покровы будут получать достаточно питания, следовательно, некрозы и различные язвы не появятся. Конечно, хорошая гигиена также является залогом того, что рожистое воспаление вас минует.
Ведущие современные европейские исследования говорят о полиэтиологической природе рожистого воспаления. То есть заболевание вызывает комплекс факторов. Это и нарушения иммунного статуса, заболевания лимфатической и венозной системы. Жители Москвы и Московской области также значительно подвержены заболеваемости рожистым воспалением. Хороший грамотный доктор, владеющий инновационными методиками, используя современные медицинские препараты без особого труда сможет купировать рожистое воспаление. Гораздо сложнее предотвратить рецидив. Здесь необходимо разобраться в причине, вызвавшей рожу. В Москве и Московской области более доступны инновационные технологии комплексного обследования пациентов. Поэтому и выяснить причину рожистого воспаления, как правило, проще в таком мегаполисе, как Москва. Различные государственные и частные городские медицинские центры сегодня занимаются диагностикой и лечением рожистого воспаления, болезней вен и лимфатической системы. Тем не менее, необходимо всегда обращаться к хорошим врачам, профессионалам европейского уровня, которые владеют и применяют современные методики диагностики и лечения, даже в Москве.
Поэтому и выяснить причину рожистого воспаления, как правило, проще в таком мегаполисе, как Москва. Различные государственные и частные городские медицинские центры сегодня занимаются диагностикой и лечением рожистого воспаления, болезней вен и лимфатической системы. Тем не менее, необходимо всегда обращаться к хорошим врачам, профессионалам европейского уровня, которые владеют и применяют современные методики диагностики и лечения, даже в Москве.
причины и лечение, что делать при ноющих болях в но
Боли в ногах – это очень общий симптом, который могут вызывать многие патологические процессы в сосудистой, нервной, мышечно-суставной системах и костях1.
Инфекционно-воспалительные причины
При развитии воспаления или инфекции появляется пульсирующая боль в ногах, кожа вокруг участка воспаления краснеет и отекает. Может появляться сыпь, повышается температура. Участок ноги с очагом воспаления увеличивается в размерах, что ограничивает движение2.
Такие проявления могут говорить о воспалительном процессе в органах малого таза (болит внутренняя поверхность бедер), подагре, ревматоидном и реактивном артрите, рожистом воспалении кожи бедер и голеней и других проблемах2.
Дегенеративо-дистрофические болезни суставов
В эту группу заболеваний входят остеоартрит, или остеоартроз. При этом, как правило, сильная боль в ногах возникает при движении. Подвижность сустава резко ограничивается, по утрам может беспокоить скованность. Симптомы обычно развиваются в течение нескольких лет: в это время развивается видоизменение хрящевой ткани и деформация суставов. Есть связь между появлением боли и сменой погоды2.
Невралгии и боли центрального происхождения
Если беспокоят острые, стреляющие, жгучие боли в ногах при отсутствии внешних повреждений – это признак заболеваний нервной системы, например, невралгии3.
При защемлении спинномозговых корешков пояснично-крестцового отдела боль в ногах может сопровождать слабость, вплоть до пареза4. Ощущения усиливаются при поднятии туловища в положении сидя и лежа5.
Ощущения усиливаются при поднятии туловища в положении сидя и лежа5.
Сосудистые боли
Боли в ногах сосудистого происхождения чаще всего связаны с облитерирующим эндартериитом, варикозной болезнью вен нижних конечностей, тромбофлебитом.
При эндартериите боль возникает при нагрузке, проходит после отдыха или если ноги опустить вниз. Примерно такие же симптомы сопровождают атеросклероз сосудов нижних конечностей, когда просвет сосудов сужается, и ткани страдают от недостатка кислорода6.
Тромбофлебит и варикозная болезнь часто сопровождают друг друга. Из-за слабости сосудистой стенки вены расширяются, деформируются, в них нарушается движение крови. Возникают боль, ощущения «гудения», тяжесть в ногах. К концу дня ноги отекают, но при подъеме их вверх становится легче7.
Тромбофлебит – это острое опасное состояние, при котором боль в ноге возникает резко и имеет яркий, жгучий, пульсирующий характер. На месте появления тромба внутри вены прощупывается плотное образование. Может повыситься температура, участок ноги краснеет. При таком состоянии нужно срочно обращаться к ангиохирургу8.
Может повыситься температура, участок ноги краснеет. При таком состоянии нужно срочно обращаться к ангиохирургу8.
Мышечные боли
Боли в мышцах знакомы тем, кто интенсивно тренируется. Они могут возникать после переохлаждения, быть тянущими, дергающими, усиливаться при движении. Если такие боли связаны с избыточной нагрузкой и нет противопоказаний, например, заболеваний сосудов, то при таких болях можно использовать согревающие процедуры. И, конечно, в первое время необходим покой9.
Боли, вызванные нарушением обмена веществ
Боли могут возникать при остеопорозе (вымывании кальция из костей) – с судорогами и тянущим ощущением в икрах.
При сахарном диабете боли в ногах часто сопровождают отеки, сухость кожи, онемение2.
Посттравматические боли в ногах
Ноющие боли в ногах, возникающие при перемене погоды, на месте старых переломов.
Также боль в ногах могут вызывать пяточная шпора10, плоскостопие и другие состояния.
Что делать при боли в ногах?
Поскольку причин болей в ногах очень много, для начала необходимо обратиться к терапевту. Он поможет сориентироваться в симптомах, проведет диагностику и направит к нужному специалисту.
Если врач установил, что боль связана с остеоартритом, он может назначить
Терафлекс
Препарат помогает уменьшать воспаление, а также
способствует обновлению хрящевой ткани благодаря наличию в составе
хондроитина и глюкозамина
Курс приема препарата Терафлекс в капсулах для достижения стойкого лечебного эффекта – от 3 до 6 месяцев.
Для более оперативной помощи при боли в суставах создан
Терафлекс Хондрокрем Форте
Его специальный состав11 улучшает проникновение обезболивающего компонента Мелоксикама, что помогает уменьшать боль и воспаление в суставе. Терафлекс Хондрокрем Форте применяют при остеохондрозе, остеоартрозе и других заболеваниях суставов, которые сопровождает выраженный болевой синдром.
Лечение и уход за венозными трофическими язвами
Настоящее руководство для пациента дает простые рекомендации о том, как можно предотвратить возникновение язв и как лечить уже имеющиеся язвы.
Венозная трофическая язва – это хроническая, часто плохо заживающая язва голени, причиной которой является заболевание вен. Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Причиной венозных трофических язв являются:
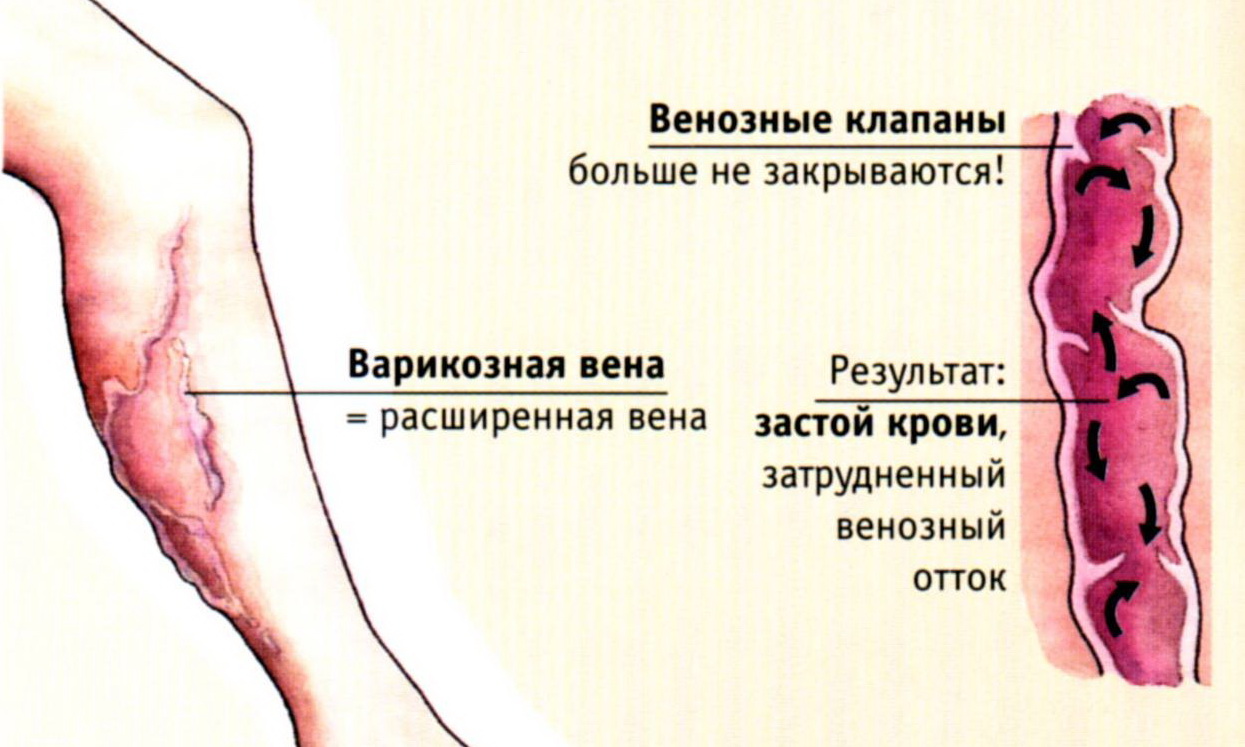
Расширения вен, которые могут быть обусловлены наследственной слабостью соединительной ткани и часто представлены у многих членов одной семьи. В расширенных венах нижних конечностей венозные клапаны не закрываются полностью, и часть крови, двигающейся по направлению к сердцу, перетекает через незакрывшиеся венозные клапаны обратно, и таким образом давление крови в венах нижних конечностей, и прежде всего в голени, поднимается.
Реже расширения вен возникают как следствие какого-либо другого состояния (беременность, опухоли в брюшной полости), из-за которого поток крови по направлению к сердцу затруднен.
Воспаление стенок вен, которое повреждает непосредственно клапаны вен и является причиной венозной недостаточности.
|
Если вены расширены и венозные клапаны повреждены вследствие перенесенного ранее воспаления, происходит обратный отток крови и застой крови в нижней части венозной системы. Стенка вен становится более тонкой и ее пропускаемая способность увеличивается. Это приводит к возникновению отеков в нижних конечностях, прежде всего в области лодыжек. Отек увеличивается к вечеру и уменьшается к утру, после того, как человек находится долгое время в горизонтальном положении. Если отек долгое время не проходит, через тонкую стенку вен кровоток начинают покидать красные кровяные тельца, которые окрашивают кожу в коричневато-фиолетовый оттенок. В коже нарушается обмен веществ, кожа и подкожные ткани истончаются, она становится сухой и развивается экзема. Если отек не лечить, может возникнуть плохо заживающая венозная трофическая язва (обычно после микротравмы).
Рисунок 1. Нормальные и расширенные (варикозные) вены
- Наследственность: доказано, что наследственность играет важную роль в возникновении расширения вен.
 Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте.
Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте. - Лишний вес: лишний вес или ожирение создают увеличенную нагрузку на нижние конечности, и жир, находящийся в брюшной полости мешает обратному оттоку венозной крови по направлению к сердцу.
- Пол: Венозная недостаточность чаще всего появляется у женщин.
- Возраст: частота встречаемости венозных трофических язв обычно увеличивается с возрастом.
- Долгое пребывание на ногах и сидя: продвижение крови по направлению к сердцу обеспечивает кроме всего про-чего и мышцы. Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).
- Курение ухудшает кровообращение.
- Беременность(сти): В случае беременности плод надавливает на находящиеся в брюшной области вены и является причиной повышенного давления в нижних конеч- ностях. Причиной появления расширения вен могут быть и гормональные изменения в организме во время беременности. Беременность сама по себе не является причиной заболеваний вен, но может ускорить появление венозной недостаточности. Каждая следующая беременность увеличивает риск появления венозной недостаточности.
- Расширенные вены на нижних конечностях становятся хорошо видны: может быть расширена как капиллярная сеть, принимающая при этом синюшный оттенок, так и вены, которые могут быть расширены до ширины толщины пальца.
- Боль и зуд во внутренней части голени, в нижней трети голени.
- К вечеру в ногах увеличивается чувство тяжести и усталости.
- На нижней конечности, прежде всего на лодыжке, появляется отек, который увеличивается к вечеру.

Фото 1. Расширенные вены на голени
Факт отека можно установить, нажав пальцем на переднюю поверхность нижней части голени. Под пальцем возникнет вмятина, которая исчезнет через несколько минут. Причиной отека является увеличение пропускной способности стенок венозных сосудов, из-за того, что давление в них увеличивается.
Изменение цвета кожи на голени является опасным сигналом того, что хроническая венозная недостаточность достигла фазы, во время которой имеется повышенный риск возникновения язвы.
Признаки, свидетельствующие об опасности возникновения язв:
- Покраснения в области лодыжки.
- Пигментация кожи (кожа стала коричневой): из-за хронической венозной недостаточности кроме плазмы (переход которой вызывает отеки) через стенки венозных сосудов в ткани начинают переходить и красные кровяные тельца, которые изменяют цвет кожи в коричневато-фиолетовый.
- Склероз или уплотнение кожи и подкожной клетчатки: из-за увеличения кровяного давления развивается уплотнение кожи и подкожной клетчатки в области лодыжки, из-за чего подкожная клетчатка и кожа становятся более тонкими, нижняя часть голени становится по сравнению с икроножной мышцей более худой и нога напоминает перевернутую бутылку от шампанского.
 Истончившаяся кожа становится очень легко травмируемой.
Истончившаяся кожа становится очень легко травмируемой. - Белесые пятна: характерны ярко-белые пятна, возникающие на фоне кожной пигментации.
- Воспаление кожи (экзема): нижняя часть голени может покрыться пурпурной, чешущейся и болезненной сыпью. Поверхность кожи может быть сухой или же, наоборот, влажной.
Фото 2. Отек и изменение кожи левой ноги. Голень напоминает перевернутую бутылку шампанского.
Фото 3. Варикозная (сухая) экзема
Фото 4. Гиперпигментация кожи, на фоне которой видны атрофические пятна
Фото 5. Типичные изменения кожи, сопровождающие хроническую венозную недостаточность, на их фоне видны язвы
Венозная трофическая язва развивается обычно в результате долговременного присутствия повышенного давления в венозной системе, и при помощи эффективных профилактических мер возникновения язвы можно избежать.
Для этого:
- Избегайте возникновения отеков конечностей: В венах кровь течет из конечностей в сторону сердца, снизувверх – т.
 е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится. - Двигайтесь. Говорят, что в икрах ног находится «другое сердце» человека, которое помогает накачивать кровь по направлению к сердцу. Икроножная мышца помогает циркуляции крови в венах. Прогулка в умеренном темпе или поездки на велосипеде помогают крови лучше циркулировать в венах. Если физическая активность по какойлибо причине невозможна, икроножные мышцы можно заставить работать и с помощью целенаправленного сгибания и разгибания пальцев ног. Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности.
- Избегайте лишнего перегрева: Известно, что состояние вен ухудшается обычно летом во время теплой погоды. При возможности избегайте горячей парилки в сауне, ванн, мытья в слишком теплой воде. Рекомендуется мыться умеренно теплой водой под душем.
- Увлажняйте поврежденную сухую кожи базовыми кремами. Продаваемые в аптеках кремы без запаха и красителей помогают восстановлению необходимого уровня влажности и эластичности в проблемных участках кожи и не вызывают аллергии.
- Бросьте курение и старайтесь уменьшить употребление алкоголя.
- Питание должно быть здоровым.
- Постарайтесь снизить излишний вес.
- Избегайте возникновения травм. Используйте компрессионное лечение (см. подробную информацию на стр. 15): хроническая венозная недостаточность требует компрессионного лечения – каждодневного и постоянного ношения специальных компрессионных чулков или бинтов. Такие медицинские лечебные чулки и эластические бинты изменяют при помощи внешнего давления обмен крови в венах и делают его более эффективным.
 Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно! - Другие возможности лечения расширения вен: обсудите со своим семейным врачом возможности хирургического лечения, которые на сегодняшний день означают не только проведение операции. При необходимости семейный врач выпишет направительный лист на прием к врачу-специалисту.
Венозная трофическая язва возникает на фоне предыдущего долговременного изменения кожи обычно после микротравмы (например, укус комара, царапина) в нижней области голени. Отек и нарушения обмена веществ в ткани приводят к тому, что язва начинает понемногу увеличиваться, поверхность ее может быть изначально покрыта коричневатой или черноватой коркой.
 Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Не смотря на то, что хроническая венозная недостаточность является наиболее частой причиной возникновения хронических язв нижних конечностей, существует группа других заболеваний, которые также приводят к возникновению язв нижних конечностей.
Часто пациенты с язвами беспокоятся, может ли из-за язвы возникнуть гангрена, которая может привести к ампутации конечности. На самом деле венозная язва не вызывает гангрену. Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ.
 Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.
Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.Язвы на ногах могут быть и такими, при которых поврежденными могут быть как венозная, так и артериальная система кровообращения.
Кроме этого, есть и некоторые другие состояния организма, которые вызывают возникновение язв. В таких случаях перед началом компрессионной терапии нужно провести основательное обследование у семейного врача или у ангиохирурга.
Обязательно проинформируйте своего семейного врача, если у Вас есть диабет, гипертония, неврологические заболевания, заболевания суставов и желудочно-кишечного тракта, а также если у Вас есть злокачественная опухоль. Семейный врач сможет помочь Вам в выяснении истинной причины возникновения язв.
Медицинское компрессионное лечение проводится при помощи эластичного бинта или лечебного чулка, которые оказывают давление с внешней стороны и таким образом помогают работе венозных клапанов и улучшает кровоток в венах. Ночью компрессионные средства использовать не нужно. Компрессионная
терапия не применяется для лежачих больных.
Компрессионное лечение является главным методом лечения хронической венозной недостаточности и венозной трофической язвы, устраняющим основную причину данного заболевания. Самым важным в этом лечении является его непрерывность.
Действие компрессионного лечения на венозную систему:
- улучшает кровоток в венах, делая работу венозных клапанов более эффективной
- уменьшает объем лишней венозной крови в конечностях
- уменьшает обратный отток крови (рефлюкс) в поверхностных и/или глубоких венах
- уменьшает повышенное вследствие болезни давление крови в венах.
Компрессионное действие на ткани:
- уменьшает давление на ткани
- уменьшает воспаление
- способствует улучшению заживления тканей

Компрессионные чулки разделяют на компрессионные классы
Чулки I, II, III и IV компрессионного класса очень эффективны в лечении веноз- ной недостаточности. Решение о том, какого именно класса чулок нужно выбрать, принимает врач в зависимости от имеющегося уровня венозной недостаточности и состояния артерий нижних конечностей. В случае сопутствующей артериальной недостаточности слишком большая компрессия может привести к ухудшению кро- воснабжения ног.
Компрессионные чулки можно купить в магазинах, торгующих медицински- ми вспомогательными средствами. Лечебный чулок обязательно должен быть подобран индивидуально согласно размерам пациента. Поскольку первое одевание лечебного чулка может оказаться очень сложным, попросите продавца Вам помочь. При необходимости попросите вспомогательные средства для натягивания чулка.
Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на купленные лечебные чулки.
Выбирая компрессионные чулки обязательно проследите, чтобы на упаковке чулок был знак EU. В таком случае можно быть уверенным, что чулок даст необходимую компрессию.
Фото 6 и 7. Правильное положение лечебного чулка и гольфа
Верхний край лечебного чулка не должен достигать паха, а только высоты складки ягодиц. Гольфы не должны быть выше уровня двух сантиметров от коленного сустава. Лечебные чулки имеют широкую, мягкую фиксируемую верхнюю часть (кант), которая не позволяет чулкам соскальзывать вниз.
Кроме лечебных гольфов и чулков можно использовать и лечебные колготки. Предпочтение нужно давать лечебным чулкам и колготкам, но и постоянное ношение лечебных гольф будет конечно лучше, чем отказ от компрессионного лечения.
В продаже имеются и профилактические чулки, предназначенные для профилактики тромбоза, которые носят во время операций и после них (обычно белые чулки). Они не подходят для лечения венозной недостаточности!
Одной из причин того, что компрессионное лечение не приносит результатов, является то, что лечебные чулки очень трудно надевать.
 Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.Действительно, в начале чулки очень плотные. Поскольку нога в отеке, то часто натягивание чулка не удается. Все же есть несколько медицинских вспомогательных средств, которые облегчают надевание лечебного чулка на ногу. Например, есть специальная рама, на которую надевают лечебный чулок и затем в него скользящим движением помещают ногу.
В случае чулка без носка в качестве вспомогательного медицинского средства можно использовать мешочек со скользящей поверхностью или шелковый платок, который помещают на носок стопы и чулок натягивают скользящим способом на ногу. Позднее вспомогательное средство удаляют через открытый носок чулка.
В случае чулка с закрытым носком нужно вывернуть лечебный чулок, и, начиная с пальцев ног и ступни, постепенно натянуть чулок наверх. Можно использовать специальную скользящую пленку, фиксируемую под ступней и на голени, которая поможет при натягивании лечебного чулка.
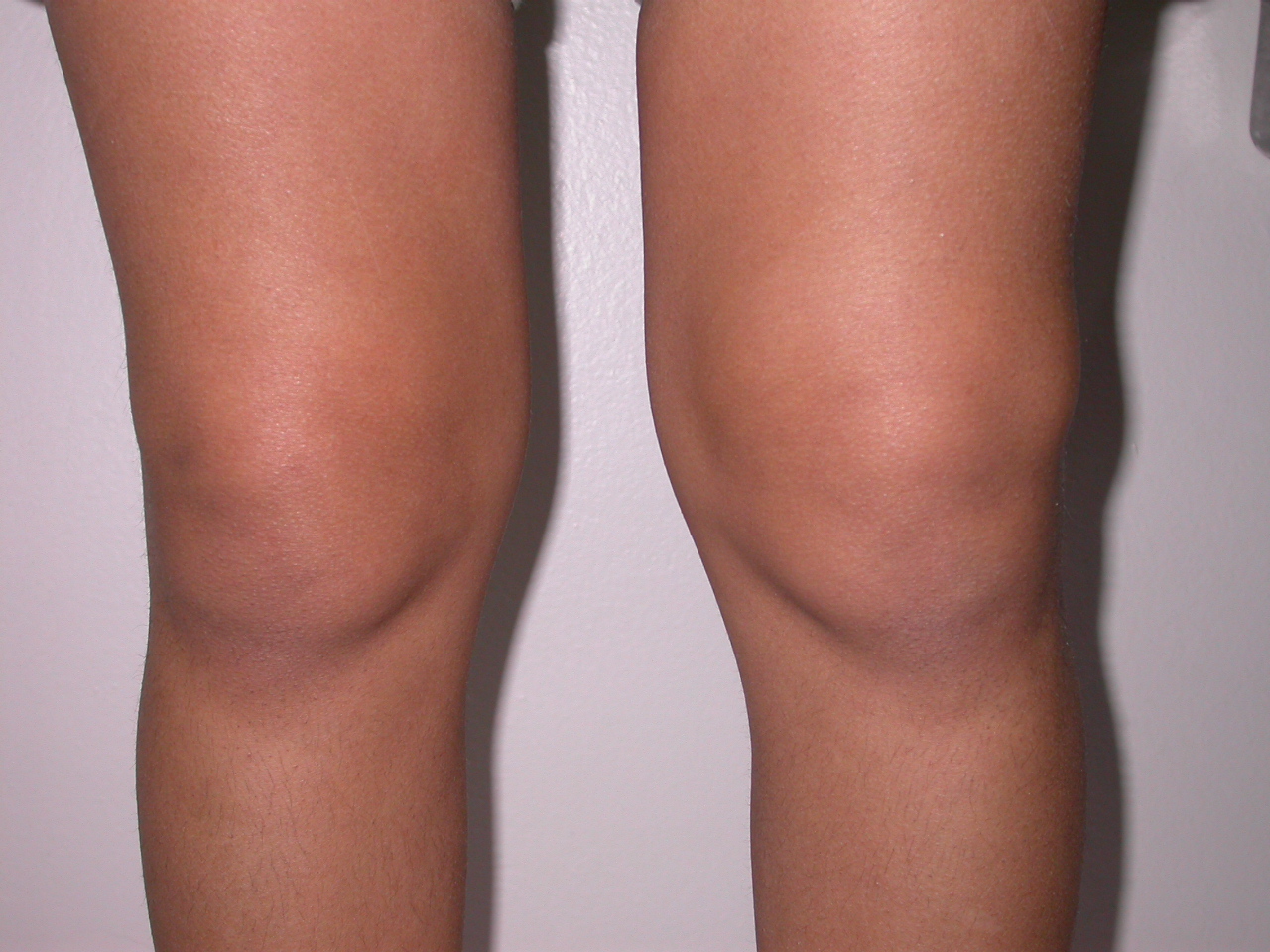
Фото 8, 9, 10 и 11. Медицинские вспомогательные средства для натягивания чулков
Если одевание лечебного чулка все же не удается, то уменьшение отеков нужно начать с применения компрессионных бинтов.
Компрессионные бинты являются хорошей альтернативой компрессионным чулкам в случае, если у пациента есть проблемы с надеванием компрессионного чулка через язву. Следует предпочитать растягивающиеся эластичные бинты с шириной больше 10 см и длиной больше 7 метров, так как они дают лучший результат. Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря.
 Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.
Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.Компрессионные медицинские средства должны обеспечивать необходимое давление: самым большим давление должно быть в области нижней трети голени и оно должно уменьшаться по направлению к сердцу.
Фото 12. Под компрессионный бинт помещают хлопчатобумажный трубчатый чулок и смягчающую вату
Фото 13. Перевязку начинают со ступни, сразу же у пальцев, слегка натягивая бинт. Самое сильное давление должно быть в области лодыжки
Фото 14. Эластичный бинт закрепляется на голени при помощи пластыря. Для фиксирования бинта нельзя использовать булавки, прилагаемые к упаковке бинта
Фото 15. Перевязку области бедра начинают стоя с верхней части голени, по направлению вверх давление должно уменьшаться
Фото 16. Компрессионный бинт
Важно начинать лечение с утра, когда конечность еще не отекла или отек еще небольшой.
 Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.
Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.С точки зрения достижения конечной цели лечения очень важно его постоянство. Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.
Одной из причин того, что компрессионное лечение не дает результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
 Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Физическая активность играет очень важную роль в лечении венозной недостаточ- ности. Прогулка в умеренном темпе помогает лучше закачивать кровь наверх благодаря работе мышц голени. Также действует и поездки на велосипеде. Если физическая активность по какой-либо причине невозможна, то помогут упражнения по сгибанию и разгибанию ступней (см. Приложение 1). Самым неподходящим для пациента является долговременное стояние или сидение в одной позе. В таких случаях пациент должен найти возможность иногда пройтись или полежать с поднятыми ногами – это для того, чтобы вены, находящиеся под большим давлением, могли бы освободиться от лишнего объема крови. Поместите под колени, голени и ступни подушки таким образом, чтобы ступни были на 20-30 см выше, чем ягодицы и чтобы лежать было удобно. Желательно полежать в такой позе по крайней мере 20-30 минут, при необходимости повторяя такие сеансы несколько раз в день.
 Хотя бы 30 минут в день нужно ходить пешком.
Хотя бы 30 минут в день нужно ходить пешком.
Эффективность использования пищевых добавок в лечении венозных трофических язв не доказана. В случае если пациент чувствует, что получает при употреблении пищевых добавок облегчение, то использование таких добавок, покупаемых в аптеках, не противопоказано.
Интенсивность боли в случае язвы очень индивидуальна. В некоторых случаях обезболивающие средства нужны только перед процедурой перевязки, в других случаях — боль может быть очень сильной и требует постоянного использования обезболивающих. Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.
При заболеваниях вен частой проблемой бывает сухая и отшелушивающаяся кожа на голенях, которая требует ухода.
:max_bytes(150000):strip_icc()/low-section-of-woman-with-ankle-pain-sitting-on-bed-1175216118-5b332e39a8984608b716d4267a29648a.jpg) В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.
В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.В зависимости от своего характера и используемых средств лечения, язва нуждается в постоянной перевязке, которая может длиться месяцы и даже годы. Часто процедуру перевязки проводит обученная семейная медсестра или домашняя медсестра. В то же время и сам пациент и его близкие должны обладать основными знаниями о лечении язв и быть способными к самостоятельной смене бинтов. Самостоятельная смена бинтов позволяет пациентам быть более гибкими в планах каждодневной жизни, что для них более удобно. С вопросами, касающимися с лечением язвы, можно обратиться к семейной медсестре и домашней медсестре.
Старайтесь избегать выбора неправильных средств для лечения язв, поскольку лечение должно зависеть от состояния язвы и ее фазы развития.
 Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).
Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).- При необходимости примите за 15-20 минут до смены бинта назначенные Вам болеутоляющие.
- Вымойте руки.
- Прежде всего осторожно удалите с язвы бинт, при необходимости это можно делать, размочив бинт водой или физиологическим раствором. Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
- Промойте язву слегка теплой водой с небольшим давлением под душем, стараясь при этом осторожно удалить тампоном корку язвы. При отсутствии душа прополосните язву слегка теплой водой, стараясь при этом осторожно удалить корку язвы чистым тампоном. На сегодняшний момент нет доказательного материала, говорящего о том, что использование антисептиков лучше, чем использование проточной теплой воды.
 Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей. - Просушите окружающие язвы ткани и саму язву, слегка прикасаясь к ним тампоном (язву нельзя протирать жестко).
- По необходимости нужно смазать кремом окружающую язву сухую кожу.
- При плохом запахе из язвы, ее покраснении и при других признаках инфекции язву можно промыть антисептиком, не содержащим алкоголя.
- В случае выделений из язвы для защиты окружающей ее кожи можно использовать цинкосодержащие средства или другие защитные кремы (барьерные кремы).
- Поместите подходящее средство по уходу на язву и зафиксируйте повязкой (пластырь может в свою очередь повредить окружающую язву нежную кожу). Какое именно средство нужно использовать, Вам посоветует семейная медсестра, медсестра, специализирующаяся по язвам или домашняя медсестра и это будет зависеть от фазы развития язвы, выделений из нее, признаков воспаления и того, подходит ли данное средство именно Вам.
- Продолжайте компрессионное лечение.
Фото 17. Очищение язвы тампоном
Фото 18. Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Фото 19. Просушите кожу, окружающую язву, слегка прикасаясь тампоном
Фото 20. Нанесите защитный крем на кожу, окружающую язву
Фото 21. Нанесите на язву средство для лечения язв
Фото 22. Зафиксируйте средство для ухода за язвой при помощи эластичного
бинта без сильного давления, но надежно
Язва проходит в своем заживлении несколько фаз, которые требуют при этом разных средств по уходу за язвами. Современные средства по уходу за язвами формируются из таких веществ, которые позволяют менять перевязку реже и при этом обеспечивают подходящую для заживления язвы среду. Консультантом по выбору конкретного средства выступают или семейная медсестра или домашняя медсестра.

Расходы на большую часть средств по уходу за язвами компенсирует Больничная касса на основании выписанного семейным врачом или врачом-специалистом дигирецепта.
Не держите язву открытой! Если язва будет сохнуть на открытом воздухе, то ее состояние ухудшится и при этом увеличивается риск возникновения инфекции.
Также на открытую язву нельзя наносить домашние средства лечения (как подорожник, листья капусты и др.), поскольку открытая язва является воротами внесения инфекций.
Обратитесь к врачу, если:
- Язва стала покрасневшей, болезненной и ее температура повысилась
- Несмотря на лечение, язва начала увеличиваться.

- На краях язвы возникли так называемые «карманы».
- Из язвы вытекают гнойные обильные выделения с плохим запахом.
- Появилось плохое самочувствие и повышенная температура.
Семейный врач может рекомендовать использование средств лечения язв с антибактериальным эффектом или при необходимости назначить противовос- палительное лечение.
Фото 23. Инфицированная хроническая язва
Заживление хронической язвы может несмотря на эффективное лечение продлиться несколько месяцев. Несмотря на то, что язва заживёт, по-прежнему никуда не денется причина, по которой возникла язва. Часто пациенты после заживления язвы больше не утруждают себя компрессионным лечением и отказываются от использования лечебных чулков и бинтов. Однако достаточно только одного эпизода отека — и может возникнуть новая язва. Для избегания возникновения новой язвы важны ключевые слова – пожизненное и постоянное компрессионное лечение.
Фото 24. Заживающая язва
Пластика кожи. Для кого? Почему? Когда? Если получившая лечение язва не зажила в течение периода от четырех до шести месяцев, то врач-специалист принимает решение о необходимости пластики кожи. Пластика кожи является довольно простой операцией, которая помогает заживлению язвы, но не исправляет причину ее возникновения. Поэтому операцию проводят только для тех пациентов, которые продолжают процедуры по компрессионному лечению и после заживления язвы. Новая язва (рецидив) возникает приблизительно у половины пациентов и причиной его является именно прерывание компрессионного лечения после заживления язвы. Достаточно только кратковременного скачка давления в венах – и пересаженная кожа отмирает и возникает новая язва.
Фото 25 и 26. Язва до пересадки кожи и язва, накрытая кожной пластикой
Часто венозная трофическая язва не является единственной проблемой пациента. У пациента могут быть и сформировавшаяся сердечная недостаточность, диабет и другие заболевания, которые могут мешать заживлению язвы. Обсудите свои проблемы со здоровьем со своим семейным врачом, который сможет по- мочь Вам держать сопутствующие заболевания под контролем.
Венозная трофическая язва является долговременной проблемой, осложняющей каждодневную жизнь пациента. Для того чтобы справиться с ней, необходима помощь разных специалистов. Ключ к решению проблемы заживления язвы на- ходится в руках самого пациента и для достижения успеха требуется постоянная работа по предписанному врачом лечебному плану.
- Необходимый для вас уровень компрессии лечебных чулков определяет врач в зависимости от степени тяжести венозной недостаточности и состояния артерий.
- Лечебные чулки можно купить в магазинах, торгующих товарами для здоровья. Продавцы таких магазинов смогут измерить Вашу ногу и помогут выбрать подходящий чулок.
- Выбирая компрессионные чулки, гольфы или колготки нужно следить за тем, чтобы на упаковке или на самих чулках был бы знак RAL-GZ 387:2000 и компрессионный класс (CCL 1-CCL 4). Так можно быть уверенным, что чулок даст постепенное.
знак RAL-GZ 387:2000
- В разных странах действуют разные стандарты. Проследите, чтобы у купленных чулков было именно то давление, которое Вам назначил врач.
- Поскольку первое одевание лечебного чулка может быть оказаться очень сложным, попросите продавца помочь Вам.
- Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на лечебные чулки.
- Если Вам кажется, что самостоятельное натягивание чулка может оказаться слишком тяжелым для Вас, попросите у продавца вспомогательные средства.
Фото 1. Рама для натягивания на ноги компрессионного чулка
Фото 2. Карман для ступни, предназначенный для натягивания лечебного чулка с открытым носком
Фото 3. Вытаскиваемый карман для ступни, предназначенный для натягивания лечебного чулка с открытым и закрытым носком
Фото 4. Перчатки со специальным покрытием для натягивания лечебных чулков
- Newton, H. Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
- Newton, H. Eczema associated with venous leg ulcers. Wound Essentials, Vol9. 2014, 72–78
- Simplifying venous leg ulcer management. Consensus recommendation. Wounds International, 2015.
- Newton, H. Top tips for managing venous leg ulcers. Wounds International, Vol3, 2012.
- Sinha, S., Sreedharan, S. Management of venouslegulcer in generalpractice – a practicalguideline. https://www.racgp.org.au/afp/2014/september.
- Moffatt, C. Compression Therapy in Practice. Wounds UK, 2007.
- Anderson, I. What is venous leg ulcer. Wounds Essentials, Vol4, 2009.
- Collins, L., Seraj, S., Jefferson, T. Diagnosis and Treatment of VenousUlcers https://www.aafp.org/afp/2010/0415/p989.html.
- Leg Ulcrs. Patient information http//www. Circulationfoundation.org.uk.
- Griffin, J. Assessment and management of venouslegulcers.Wound Care Today, 2014,Vol 1, No 1.
- Carmel, J. E. Venous Ulcers. Acute and chronic wounds2012, chapter 12, 194–2013.
Острое воспаление — Факты о здоровье стопы
Что такое острое воспаление?
Воспаление — это нормальная защитная реакция организма на травму, раздражение или операцию. Этот естественный защитный процесс усиливает приток крови к пораженной области, что приводит к накоплению жидкости. По мере того, как организм вырабатывает эту защитную реакцию, развиваются симптомы воспаления.К ним относятся:
- Вздутие
- Боль
- Повышенное тепло и покраснение кожи
Воспаление может быть острым или хроническим. В остром состоянии возникает как немедленная реакция на травму (травму или операцию), обычно в течение двух часов. Когда оно хроническое, воспаление отражает постоянную реакцию на более длительное заболевание, такое как артрит.
Хотя воспаление может быть вызвано инфекцией, это не одно и то же, и их лечат по-разному.Хирург стопы и голеностопного сустава может лучше всего определить причину воспаления тканей.
Лечение
Чтобы уменьшить воспаление и, как следствие, отек и боль, необходимо надлежащим образом обработать поврежденные ткани. Чем раньше вы начнете лечение, тем лучше.
Первоначальное лечение острого воспаления стопы или голеностопного сустава состоит из терапии RICE:
- Отдых: Держитесь подальше от ступни или лодыжки. Ходьба может привести к дальнейшим травмам.
- Лед: Приложите пакет со льдом к поврежденному месту, поместив тонкое полотенце между льдом и кожей.Используйте лед на 20 минут, а затем подождите не менее 40 минут, прежде чем снова заморозить.
- Компрессия: Для контроля отека следует использовать эластичную пленку.
- Уровень: Стопа или лодыжка должны быть немного приподняты над уровнем сердца, чтобы уменьшить отек.
В дополнение к вышеуказанным мерам хирург может прописать вам нестероидные противовоспалительные препараты (НПВП), например ибупрофен, или лекарства другого типа.
Если боль не проходит или становится хуже
Обычно симптомы воспаления проходят в течение двух-трех дней. Если ваша боль и дискомфорт не исчезнут через три дня, позвоните своему врачу или обратитесь в отделение неотложной помощи, чтобы определить, существует ли более серьезная проблема.
Как и в случае любой другой медицинской проблемы, важно тщательно следовать инструкциям врача относительно травмы или послеоперационного ухода.
Боль в стопе при проблемах свода стопы, ягодиц, пяток, пальцев ног и лодыжек
СтупниОни возят вас отсюда туда каждый день. Но вы можете не думать о них много, пока они не пострадают. И когда они это сделают, вам нужно облегчение. Чтобы получить правильное лечение, вам нужно знать проблему. В первую очередь следует учитывать, где находится ваша боль.
Боль в пятке
Если боль в пятке, возможно, у вас подошвенный фасциит . Это раздражение или воспаление полосы плотной ткани, соединяющей пяточную кость с пальцами ног. Обычно больше всего больно утром, когда вы встаете с постели.Вы можете почувствовать это пяткой или аркой.
Для лечения:
- Дайте ноге отдохнуть.
- Выполняйте растяжку мышц пятки и стопы.
- Примите безрецептурные обезболивающие.
- Носите обувь с хорошей поддержкой свода стопы и мягкой подошвой.
Пяточная шпора — еще один источник боли в стопе. Это аномальные разрастания кости на пятке. Вы можете получить их из-за ношения неправильной обуви, из-за неправильной ходьбы или осанки или даже из-за таких занятий, как бег.Шпоры могут болеть, когда вы идете или стоите. Они есть у многих людей, но у большинства нет боли. У людей с плоскостопием или высоким сводом стопы чаще возникают болезненные пяточные шпоры.
Продолжение
Для их лечения:
- Наденьте подкладку для пятки с вырезом.
- Используйте изготовленную на заказ вставку (называемую ортопедической), которую носите в обуви.
- Носите подходящую обувь с амортизирующей подошвой.
- Примите безрецептурные обезболивающие.
- Дайте ноге отдохнуть.
- Попробуйте физиотерапию.
- Если боль не исчезнет, спросите своего врача о медицинских процедурах.
A каменный синяк — глубокий ушиб жировой подушечки пятки или подушечки стопы. Часто это происходит в результате удара, но также может случиться после наступления на твердый предмет. Боль ощущается так, как будто вы идете по гальке. Он постепенно уйдет сам по себе.
А пока:
- Дайте ноге отдохнуть.
- Обледенение местности.
- Примите безрецептурные обезболивающие.
A Перелом пятки обычно представляет собой тяжелую травму, например, в результате падения или автомобильной аварии. Ваша пяточная кость может не только сломаться, но и расколоться. Основными симптомами являются боль в пятках, синяки, отеки или затруднения при ходьбе.
Для лечения:
- Не давите на пятку. Можно использовать костыли.
- Защищают пятку подушечками.
- Носите шину или гипсовую повязку для защиты пяточной кости.
- Спросите своего врача о безрецептурных или рецептурных обезболивающих.
- Попробуйте физиотерапию.
- Если вы все еще испытываете боль, спросите своего врача об операции.
Боль в стопе
Метатарзалгия. Вы чувствуете боль и воспаление в подушечке стопы. Обычная причина — неподходящая обувь. Но вы можете получить это от физических нагрузок, таких как бег или прыжки. Его также иногда называют каменным синяком.
Для лечения:
- Принять обезболивающие.
- Лед и отдыхайте ногой.
- Носите удобную обувь.
- Попробуйте использовать стельки для обуви, чтобы уменьшить давление на подушечку стопы.
Неврома Мортона вызывает утолщение тканей вокруг нервов между основаниями пальцев стопы (обычно между третьим и четвертым пальцами). Обычно вы чувствуете боль, странные ощущения или онемение на подушечке стопы. У женщин это бывает чаще. Это может быть результатом ношения высоких каблуков или тесной обуви.
Для лечения:
- Носите вкладыши для обуви, чтобы уменьшить давление на нерв.
- Сделайте стероид или другой укол в стопу.
- Примите обезболивающие.
- Не носите туфли на высоком каблуке или с узким носком.
- Избегайте деятельности, которая оказывает давление на неврому.
- Спросите своего врача об операции.
Продолжение
Сесамоидит. Рядом с большим пальцем ноги находятся 2 кости, которые соединены только сухожилиями. Их называют сесамоидами. Сесамоидит возникает, когда окружающие их сухожилия травмируются и воспаляются.Это форма тендинита, распространенная у бегунов и артистов балета.
Для лечения:
- Дайте ногам отдохнуть.
- Лед там, где болит.
- Носите подушку для ног в удобной обуви.
- Закрепите большой палец стопы лентой, чтобы зафиксировать сустав и дать возможность заживления.
- Носите обувь на низком каблуке.
- Спросите своего врача о инъекциях стероидов.
Боль в своде стопы
Подошвенный фасциит. Это наиболее частая причина боли в своде дуги.Подошвенный фасциит может поражать пятку, свод стопы или и то, и другое. Лечение одинаковое независимо от местоположения. При стойком подошвенном фасциите может быть полезна инъекция смеси стероида и местного анестетика.
Падение сводов стопы или плоскостопие возникает, когда свод стопы выравнивается (часто при стоянии или ходьбе), вызывая боль в стопе и другие проблемы. Плоскостопие можно лечить с помощью вставок для обуви, корректировки обуви, отдыха, льда, использования трости или скобы или физиотерапии.Иногда требуется операция.
Боль в пальцах ног
Подагра , которая является формой артрита, может вызывать боль в пальцах ног. Кристаллы скапливаются в суставах пальцев ног, вызывая сильную боль и отек. Часто поражается большой палец ноги.
Для лечения:
Бурсит большого пальца стопы — это костная выпуклость по краю стопы рядом с основанием большого пальца. Это связано с перекосом первого пальца стопы. Заразиться ими может любой, особенно если он носит неподходящую или неудобную обувь.Это часто проявляется по мере старения людей. Люди с бурситами часто также имеют пальца стопы . Попробуйте сменить обувь на более удобную или надеть стельки для обуви. Если боль все еще сохраняется, врач может предложить операцию.
A hammertoe — это когда ваш второй, третий или четвертый палец сгибается в среднем суставе, создавая вид, похожий на молот. Это может произойти из-за мышечного дисбаланса, но также может быть вызвано ношением неподходящей обуви.
Продолжение
Ваш врач, скорее всего, порекомендует вам носить обувь с широким глубоким мыском.Они также могут дать вам упражнения на растяжку мышц пальцев ног. Если у вас все еще есть проблемы, вы можете поговорить со своим врачом об операции.
Носок с когтями — это когда ваш палец ноги направлен вниз или вверх и не может выпрямиться. Часто это результат повреждения нервов в результате таких заболеваний, как диабет или алкоголизм, из-за которых мышцы стопы ослабляются. Без специальной обуви для ног, у вас может развиться раздражение и мозоли.
Для лечения:
- Поменять обувь на более подходящую.Избегайте высоких каблуков и тесной обуви.
- Сделайте растяжку пальцев ног и суставов пальцев ног.
- Попробуйте стельки для обуви.
- Спросите своего врача об операции.
Вросший ноготь на ноге — это когда кожа на одной или обеих сторонах ногтя на пальце ноги растет над ногтем. Это может быть болезненно и может привести к инфекциям.
Для обработки:
- Замочите ступню в теплой воде четыре раза в день.
- Один раз в день вставляйте кусок марли между ногтем и влажной кожей.
- Если эти методы лечения не работают, обратитесь к врачу.
Продолжение
Торфяной палец — это когда вы чувствуете боль в основании большого пальца. Это травма, вызванная чрезмерным перенапряжением, обычно вызванная напряжением. Дерн на пальце ноги также может быть формой сесамоидита или сесамовидного перелома.
A Растяжение связок пальца стопы может произойти, когда вы защемили или ударили палец, повредив сухожилие или мягкие ткани пальца. Если у вас нет перелома, боль и отек исчезнут в течение нескольких дней.
Перелом пальца стопы, или перелом кости могут произойти в любой из костей пальцев стопы. Незначительные переломы могут потребовать только отдыха, льда и обезболивающих. При серьезных переломах может потребоваться операция. Сходите к врачу, чтобы убедиться.
Hallux Rigidus (ригидность большого пальца стопы) — это разновидность артрита у основания большого пальца стопы. Симптомы — боль и жесткость сустава, которые со временем ухудшаются. Лечение может включать обезболивающие и упражнения на растяжку. В некоторых случаях может потребоваться операция.
Натоптыши и мозоли . Натоптыши — это толстые скопления жесткой кожи в местах раздражения или давления на стопе или пальце ноги. Иногда они похожи на рога. Мозоли — это более широкие участки жесткой кожи на пальцах ног или ступнях. Они случаются в результате раздражения или давления. Мозоли и натоптыши обычно возникают из-за неподходящей обуви.
Продолжение
Для лечения:
- Носите более подходящую обувь.
- Смочите ступню и сотрите лишнюю кожу пемзой.
Сесамовидный перелом — это перелом мелких костей (сесамоидов), которые врастают в сухожилия, прикрепленные к большому пальцу ноги. Боль в большом пальце ноги и вокруг него — главный симптом.
Для лечения:
- Отдохните, сделайте лед и приподнимите ногу.
- Носите обувь с жесткой подошвой или подушечки для ног для снятия давления.
- Примите обезболивающие.
- Если вы все еще испытываете боль, обратитесь к врачу.
Боль по внешнему краю стопы
Внешний край стопы, пятая плюсневая кость, обычно является сломанной костью стопы.Симптомами являются боль, отек и синяк по внешнему краю стопы после травмы. Если вы думаете, что сломали кость, обратитесь к врачу и сделайте рентген.
Для лечения:
- Принять обезболивающие.
- Отдохните, сделайте лед и поднимите ногу.
- Не ходи по нему.
- Спросите своего врача, нужна ли операция.
- В некоторых случаях может потребоваться приведение.
Боль в ногах везде или везде
Невропатия или повреждение нервов стопы чаще всего вызывается диабетом.Боль может быть жгучей, жалящей или ощущаться как электричество. Это может произойти где угодно в ногах. Спросите своего врача о вариантах обезболивания и способах предотвращения дальнейшего ухудшения.
Тендинит — это воспаление и раздражение сухожилий, связок, прикрепляющих мышцы к костям. Сухожилия проходят по всем поверхностям стопы и могут вызывать боль в разных местах стопы.
Для лечения:
- Дайте ноге отдохнуть.
- Примите обезболивающие.
- Инъекции стероидов могут помочь.
- Хирургия требуется редко.
15 причин, методы лечения и домашние средства
У человека могут быть опухшие ноги по ряду причин. Некоторые причины, например легкие травмы, очевидны и легко поддаются лечению. Другие, однако, могут быть признаками серьезного основного состояния здоровья, требующего немедленной медицинской помощи.
Здесь мы рассмотрим некоторые причины, по которым ноги человека могут казаться опухшими, когда им следует поговорить с врачом, и что может включать в себя лечение.
Отек — это медицинский термин, обозначающий отек, который возникает, когда жидкость попадает в ткани тела. Обычно это поражает ноги и ступни, но также может возникать и в других частях тела, например, на лице или животе.
К другим признакам отека относятся:
- блестящая растянутая кожа над пораженным участком
- кожа с ямочками после нажатия на нее
- дискомфорт и снижение подвижности
- кашель или затрудненное дыхание, если это влияет на легкие
Лечение
Отек может исчезнуть сам по себе, или может быть основная причина, требующая лечения.
Домашние средства включают ношение поддерживающих чулок, уменьшение потребления соли и положение лежа, приподняв ноги над грудью.
Если опухоль не исчезнет, человек должен поговорить со своим врачом, чтобы проверить наличие основных причин.
Травма стопы или лодыжки может вызвать отек в этой области тела.
Например, растяжение голеностопного сустава, возникающее при чрезмерном растяжении связок, может вызвать отек стопы.
Лечение
Для лечения травмы стопы или лодыжки человек должен по возможности приподнять ступню и стараться не переносить вес на пораженную ногу.
Использование пакета со льдом или компрессионной повязки может помочь уменьшить отек, а безрецептурные болеутоляющие средства могут облегчить дискомфорт.
Если опухоль и боль не проходят, человеку может потребоваться обратиться к врачу, чтобы исключить более серьезные повреждения.
Распространенным симптомом поздней беременности является опухание стоп и лодыжек. Этот отек возникает из-за задержки жидкости и повышенного давления на вены.
Домашние средства
Для лечения опухших ног во время беременности женщины могут по возможности приподнять ступни, носить удобную поддерживающую обувь и не стоять в течение длительного времени.
Сохранение прохлады, отказ от соли и увеличение потребления воды могут помочь уменьшить задержку жидкости. Ношение поддерживающей одежды, такой как колготки или компрессионные чулки, также должно уменьшить дискомфорт и уменьшить отек.
Если отек во время беременности возникает внезапно и сильно, это может быть признаком преэклампсии. Это состояние, которое может возникнуть во время беременности или сразу после родов. Симптомы включают белок в моче, быструю чрезмерную задержку жидкости и высокое кровяное давление.
Это тяжелое состояние, которое обычно возникает во второй половине беременности и может прогрессировать до эклампсии, что еще более опасно и требует неотложной медицинской помощи.
Признаки преэклампсии включают:
- сильный отек
- головные боли
- головокружение
- тошнота и рвота
- изменения зрения
- менее частое мочеиспускание
Лечение
Если у беременной женщины возникнут какие-либо из этих симптомов немедленно поговорите со своим врачом или акушеркой.
Некоторые факторы образа жизни также могут привести к опуханию ног. Эти факторы включают:
- малоподвижный образ жизни
- лишний вес
- ношение неподходящей обуви
Домашние средства
Регулярные упражнения и поддержание здорового веса могут снизить риск отека стоп.
Другие способы уменьшить опухшие ноги включают:
- обильное питье
- ношение компрессионных носков или чулок
- замачивание ступней в прохладной воде
- регулярное поднятие ступней над сердцем
- сохранение активности
- снижение веса, если избыточный вес
- придерживаться здоровой диеты и помнить о потреблении соли
- массировать ступни
- есть больше продуктов, богатых калием, так как они могут помочь уменьшить задержку воды
Прием некоторых лекарств может привести к отеку стоп, особенно если они вызывают задержку воды.
Лекарства, которые могут вызвать опухание стоп, включают:
Любой, кто считает, что их лекарства вызывают опухание стоп, должен поговорить с врачом, который может изменить дозировку или прописать другой тип лекарства.
Алкоголь может вызывать задержку излишка воды в теле, что приводит к отеку ступней. Если отек продолжается более 2 дней, человеку следует записаться на прием к врачу.
Рецидивирующие отеки ног после употребления алкоголя могут быть признаком основного заболевания сердца, печени или почек.
Домашние средства
Поднятие ступней над сердцем, питье большого количества воды и уменьшение потребления соли могут помочь уменьшить отек. Замачивание ног в холодной воде также может облегчить симптомы.
В жаркую погоду ступни могут опухать, потому что их вены расширяются для охлаждения тела. Этот процесс может вызвать просачивание жидкости в окружающие ткани. Жидкость также может собираться в лодыжках и ступнях.
Домашние средства
Обильное питье и ношение хорошо сидящей, удобной обуви, обеспечивающей некоторую вентиляцию, может помочь предотвратить отек ног в теплую погоду.
Инфекция может вызвать отек стоп и лодыжек. Люди с диабетом имеют повышенный риск инфицирования стоп, поэтому им следует внимательно следить за любыми изменениями в этой части тела, такими как появление волдырей и язв.
Лечение
Врач обычно назначает антибиотики для лечения инфекций.
Венозная недостаточность возникает, когда кровь человека не может нормально течь по телу. Это связано с повреждением клапанов, из-за чего кровь просачивается по сосудам и задерживается жидкость в нижних конечностях, особенно вокруг ступней и лодыжек.
Признаки венозной недостаточности включают:
- больные ноги
- кожные изменения, такие как шелушение
- появление новых варикозных вен
- кожных язв
- инфекция
Лечение
Человек, у которого есть признаки венозной недостаточности, должен проявлять любые признаки венозной недостаточности как можно скорее записаться на прием к врачу.
Для лечения венозной недостаточности врач может порекомендовать внести некоторые изменения в образ жизни, например заняться физическими упражнениями, чтобы кровь циркулировала по телу эффективно.Также могут помочь компрессионные чулки и лекарства для предотвращения образования тромбов.
В некоторых случаях врач может предложить операцию по восстановлению поврежденных клапанов.
Сгустки крови возникают, когда кровь не может правильно обтекать тело, что приводит к слипанию тромбоцитов.
Если в венах ног образуются тромбы, они могут препятствовать возвращению крови к сердцу. Это может вызвать отек лодыжек и ступней.
Тромбоз глубоких вен (ТГВ) возникает, когда тромбы образуются глубоко в ногах.ТГВ — серьезное заболевание, которое может вызвать закупорку основных вен ног. В некоторых случаях сгустки могут оторваться и переместиться в сердце или легкие.
Признаки ТГВ включают:
- опухоль на одной ноге
- боль или дискомфорт в ноге
- субфебрильная температура
- изменение цвета ноги
Лечение
Если человек замечает какие-либо признаки ТГВ, им следует срочно обратиться за медицинской помощью. Врач может назначить разжижающие кровь препараты для лечения тромбов.
Люди могут помочь предотвратить образование тромбов, надев колготки, компрессионные чулки или одежду, свободно облегающую до щиколоток.
Другие методы профилактики включают поддержание активности и сокращение потребления соли. Также лучше не стоять и не сидеть на месте, особенно со скрещенными ногами, в течение длительного времени.
Лимфатическая система помогает организму избавляться от нежелательных веществ, таких как бактерии и токсины. Лимфедема возникает, когда лимфатическая жидкость собирается в тканях в результате проблем с лимфатическими сосудами.
Если лимфатические сосуды повреждены или отсутствуют, лимфатическая жидкость может накапливаться и приводить к инфекции, медленному заживлению ран и даже деформации.
Люди, которые проходят лучевую терапию или удаление лимфатических узлов, имеют более высокий риск лимфедемы. Любому, кто прошел курс лечения рака и у которого возник отек, следует немедленно обратиться к врачу.
Помимо отека стоп, признаки лимфедемы включают:
- рецидивирующие инфекции
- нарушение движений
- боль
- чувство стянутости или тяжести
- утолщение кожи
Варианты лечения
лимфедема включает упражнения и целенаправленный массаж, которые могут помочь слить лишнюю жидкость.Также может быть полезно ношение бинтов или компрессионного белья.
Отек стоп может быть признаком сердечного заболевания или сердечной недостаточности. Если сердце повреждено, оно не может эффективно перекачивать кровь к сердцу.
Правосторонняя сердечная недостаточность может вызывать задержку соли и воды в организме, что приводит к отекам ног.
Помимо отека ног, лодыжек и ступней, симптомы сердечной недостаточности включают:
- одышку, особенно при выполнении упражнений или лежа
- учащенное сердцебиение
- слабость
- усталость
- кашель или хрипы
- белая или розовая мокрота с оттенком крови
- вздутие живота
- быстрое увеличение веса из-за задержки жидкости
- потеря аппетита
- тошнота или рвота
- трудности с концентрацией внимания или спутанность сознания
лечение
выше симптомов, им следует немедленно обратиться за медицинской помощью.
Варианты лечения сердечной недостаточности включают лекарства, медицинские устройства, поддерживающие сердце, и хирургическое вмешательство.
Люди с плохо функционирующими почками могут не вымывать жидкость, которая может накапливаться в организме.
Заболевание почек может не проявлять никаких симптомов, пока оно не станет тяжелым и не начнут отказывать почки. Признаки и симптомы почечной недостаточности включают:
- менее частое мочеиспускание
- одышку
- сонливость или утомляемость
- боль или давление в груди
- судороги
- тошнота
- спутанность сознания
- 903 лечение Варианты лечения заболевания почек включают прием лекарств, диету с низким содержанием белка и добавки витамина D и кальция.
- желтуху, при которой кожа и глаза становятся желтыми
- темная моча
- легко появляются синяки
- потеря аппетита
- кожный зуд
- недостаток энергии
- тошнота
- или
- тошнота или рвота болезненный, опухший живот
- бледный, кровянистый или смолистый стул
- Отдых — Как и многие травмы, хроническое воспаление стопы лучше всего лечить, не касаясь травмированной стопы.
- Ice — Обледенение травмированной стопы может уменьшить отек и уменьшить боль, вызванную воспалением.
- Противовоспалительные препараты — Сообщите врачу о воспалении, вызванном подошвенным фасциитом, и он может порекомендовать
- Компрессия — Используйте эластичную пленку для контроля отека связки подошвенной фасции.
- Elevation — Поднимите ступню или лодыжку на уровень немного выше вашего сердца, чтобы минимизировать отек.
- Spara Podiatry Massage Tool — Этот инструмент разработан, чтобы помочь быстро и легко уменьшить отек, вызванный подошвенным фасциитом, не выходя из дома. Просто поместите один мяч в морозильную камеру, а другой — на универсальную направляющую для захвата. Прижмите подушечку стопы к мячу на дорожке и катите его вперед-назад. Выполняйте это движение перед тренировкой или после долгого дня на ногах.Замороженный мяч рекомендуется использовать после физических нагрузок, прямо перед сном или в течение длительного периода отдыха, чтобы еще больше уменьшить воспаление.
- боль в ахилловом сухожилии, усиливающаяся после активности
- трудности с перемещением стопы вверх и вниз
- ощущение решетки
- припухлость, покраснение или жар вокруг сухожилия
- шишка на сухожилии.
- заниматься спортом, много бегать или прыгать
- имеют некоторые виды воспалительного артрита
- имеют высокие или низкие своды.
- вальгусная пятка
- молотковые пальцы
- втянутых пальцев
- когтистые пальцы
- пальцы молотка
- косточки
- мозолей и мозолей.
- туфли обтягивающие, заостренные или на высоком каблуке
- туфли или кроссовки, которые оказывают чрезмерное давление на подушечки стопы и пальцы ног.
Варианты лечения почечной недостаточности включают диализ или трансплантацию почки.
Заболевание печени может подавлять выработку альбумина. Альбумин — это белок, который помогает остановить утечку крови из кровеносных сосудов. Недостаток альбумина означает, что кровь может вытекать, в результате чего жидкость скапливается в ногах и ступнях, что может привести к отеку.
Симптомы заболевания печени включают:
Лечение
Для лечения заболевания печени врач может прописать лекарства.Они также могут предложить изменить образ жизни, например сбросить вес или сократить потребление алкоголя.
В более тяжелых случаях заболевания печени может потребоваться операция.
Многие случаи опухания ног проходят без медицинской помощи, хотя домашние средства и изменение образа жизни могут помочь уменьшить опухоль.
Если опухоль не проходит или возникает повторно, необходимо записаться на прием к врачу, чтобы определить, есть ли основная причина.
Если опухшие ступни возникают вместе с одышкой, болью в груди или давлением в груди, немедленно вызовите скорую помощь.
Прочтите эту статью на испанском языке.
Боль и воспаление стопы — механическое или дегенеративное
Даниэль Эль-Богдади, доктор медицины, FACR
Большая часть боли в стопе обычно возникает из-за дегенеративного (изнашиваемого) артрита или механической боли (чрезмерное использование, плохая биомеханика стопы, мышечный дисбаланс, плохая техника тренировок или неправильная обувь).Однако вы должны знать, что другая распространенная причина боли в ногах может быть связана с воспалением.
Часто опухоль и воспаление могут быть малозаметными находками, требующими дальнейшего обследования с помощью рентгена или МРТ. Также может потребоваться лабораторная работа для исследования наличия и причин воспаления. Когда артрит возникает из-за воспаления, его обычно называют воспалительным артритом. Это означает, что ваша иммунная система атакует ваши суставы и вызывает отек и боль. Когда ваша иммунная система атакует сама себя, это обычно называют аутоиммунным заболеванием.
Ревматологи специализируются на воспалениях или аутоиммунных заболеваниях суставов и могут различать более 100 типов артрита, которые могут вызывать артритную боль в ногах. Некоторые из наиболее распространенных типов артрита, которые могут вызывать воспаление суставов стоп, — это подагра, ревматоидный артрит и псориатический артрит.
Подагра возникает, когда мочевая кислота, вещество, которое обычно выделяется с мочой, образует игольчатые кристаллы в суставах.Иногда ваше тело либо вырабатывает слишком много мочевой кислоты, либо ваши почки выделяют слишком мало мочевой кислоты. Когда это происходит, мочевая кислота может накапливаться, образуя острые игольчатые кристаллы в суставах или окружающих тканях. Затем иммунная система пытается съесть эти кристаллы, в результате чего возникает боль, воспаление и отек.
Подагра вызывает внезапные сильные приступы боли, покраснения и болезненности суставов, часто суставов у основания большого пальца ноги. Если не лечить, со временем это воспаление вызывает повреждение суставов, что приводит к хронической боли и деформации.Подагра часто лечится комбинацией противовоспалительных препаратов и лекарств, снижающих уровень мочевой кислоты.
Ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система атакует слизистую оболочку сустава, называемую синовиальной оболочкой. Со временем воспаление синовиальной оболочки порождает факторы, вызывающие повреждения или эрозии, которые приводят к деформации и инвалидности. Часто боль в стопе может быть самым первым симптомом ревматоидного артрита и может быть первым местом, где обнаруживается ревматоидное повреждение сустава (эрозии).Больные ревматоидным артритом с болью в стопах часто жалуются на боли в подушечках стоп, особенно усиливающиеся по утрам.
У пациентов также могут развиваться ревматоидные узелки на стопах, которые могут дополнительно деформировать. Лечение ревматоидного артрита уменьшает воспаление и останавливает разрушительные эрозивные изменения, поэтому их называют противоревматическими препаратами, модифицирующими заболевание (DMARD).
Псориатический артрит — это аутоиммунное заболевание, связанное с заболеванием кожи, известным как псориаз.Обычно у пациентов псориаз предшествует развитию артрита на несколько лет. Псориаз в некоторых случаях может быть незаметной находкой, и у пациентов часто наблюдаются патологические изменения ногтей. При псориатическом артрите иммунная система атакует суставы, сухожилия и связки. Суставы стопы могут быть поражены псориатическим артритом аналогично ревматоидному артриту.
Пациенты могут также иметь диффузное воспаление пальцев ног, известное как колбасные пальцы. Другой распространенной областью боли является воспаление нижней части стопы, известное как подошвенный фасциит.Лекарства очень полезны как при лечении псориаза, так и при псориатическом артрите. Важно своевременно распознавать и лечить воспалительные причины боли в стопе, поскольку это может предотвратить прогрессирующее повреждение суставов стоп. Кроме того, учитывая, что стопа будет не единственным пораженным суставом, своевременное лечение может предотвратить повреждение других суставов, которые могут быть поражены.
Причины и методы лечения хронического воспаления стопы
Воспаление в норме.Это одна из первых реакций вашего тела на травму или раздражение, и она предназначена для защиты, увеличивая приток крови к травмированному участку. Это скопление жидкости часто приводит к потеплению или покраснению кожи, боли или отеку. Но хотя воспаление во многих случаях является нормальным явлением, хроническое воспаление является признаком продолжающейся реакции на медицинскую проблему, которая может быть не такой кратковременной. В стопе это часто происходит из-за подошвенного фасциита.
К счастью, вам не придется жить с дискомфортом от хронического воспаления стопы.Как только вы поймете симптомы и причины воспаления подошвенного фасциита, многие варианты лечения можно будет выполнять, не выходя из дома.
Симптомы хронического воспаления
Хроническое воспаление стопы обычно определяется по покраснению кожи и опуханию тканей. Стопа также может быть теплой на ощупь. Многим из тех, кто страдает хроническим воспалением, трудно двигать воспаленной частью стопы. Когда вы испытываете эти симптомы, ваше тело обычно сигнализирует о том, что что-то не так и необходимо лечение.
Причины хронического воспаления
Хроническое воспаление, вызванное подошвенным фасциитом, часто является реакцией на растяжение связки фасции, охватывающей свод стопы. Это напряжение может быть вызвано одноразовой травмой или длительным перенапряжением. Некоторые частые причины воспаления подошвенного фасциита включают чрезмерный бег, гиперпронацию, ожирение, длительную нагрузку, ношение не поддерживающей обуви или неоднократный разрыв связок. Разрывы, возникающие в связке фасции, воспаляются и вызывают дискомфорт.
Хотя хроническое воспаление стопы может быть вызвано различными видами деятельности и травмами, важно обратиться за медицинской помощью, как только вы почувствуете дискомфорт. Если игнорировать ранние признаки воспаления, это может привести к более длительным и серьезным травмам.
Лечение хронического воспаления
Те, кто страдает или думает, что страдает хроническим воспалением стопы, будут благодарны за знание того, что лечение относительно простое и часто может проводиться дома.Ниже приведены некоторые из наиболее распространенных вариантов лечения.
Воспаление подошвенного фасциита может вызвать серьезную боль, которую нельзя игнорировать. Однако при достаточном отдыхе, льду, сжатии, возвышении и следовании рекомендованной стратегии ежедневного лечения с помощью Spara Podiatry Massage Tool эта боль и воспаление могут стать далеким воспоминанием. Закажите инструмент Spara Podiatry Massage Massage Tool, который изменит вашу жизнь.
Что вызывает опухшие ноги?
Возможно, вы часто просто стоите на ногах, но опухоль также может сигнализировать о потенциально серьезном заболевании.
Изображение: © spukkato / Getty Images
Время от времени опухшие ноги могут возникать у любого человека. Это обычное явление, особенно после долгой прогулки или стояния, и его часто можно лечить, давая отдых усталым собакам и приподнимая их.
Однако иногда опухоль (также называемая отеком) является признаком более серьезной основной проблемы.
«Мой подход заключается в рассмотрении потенциальных проблем в каждой из систем организма, таких как сердце и кровеносные сосуды, кости и кожа», — объясняет д-р Джеймс Иоли, руководитель подиатрической службы Гарвардской больницы Бригама и женщин и других -редактор Гарвардского специального отчета о состоянии здоровья Healthy Feet (/ fcb).
Сосудистые причины
Когда вы много стоите на ногах, сила тяжести втягивает кровь в вены ваших ног, и часть воды из крови попадает в ткани ваших ног и ступней, вызывая их набухание.Но есть также некоторые состояния, которые могут вызвать подобный отек, потому что они влияют на движение жидкостей в организме.
Венозная недостаточность. Клапаны в венах наших ног предотвращают притяжение крови вниз под действием силы тяжести и скопление в венах ног. С возрастом эти клапаны тоже стареют и могут работать менее эффективно. Это частая причина отека стоп.
Флебиты. Это болезненное воспаление вен может вызвать опухшие ступни, а также боль в ногах.
Тромбоз глубоких вен. В этом состоянии тромбы образуются в глубоких венах ног. Сгустки блокируют возвращение крови от ног к сердцу, вызывая отек ног и ступней. Это может быть очень серьезным, если его не диагностировать и не лечить вовремя: сгустки крови могут оторваться и попасть с кровью в легкие, вызывая состояние, называемое тромбоэмболией легочной артерии. Это может вызвать одышку, боль при дыхании и даже смерть. Обычно сгустки возникают только на одной ноге, поэтому необычно опухла только одна нога.Хотя новая опухоль обеих ног и ступней часто не является серьезной проблемой, новая опухоль только одной ноги — это всегда то, что нужно сообщить врачу.
Сердечная недостаточность. У больного сердца перекачивает кровь не так эффективно, как нужно В результате кровь в венах ног, которую следует перекачивать обратно к сердцу, вместо того, чтобы скапливаться в венах.
Болезнь печени. Некоторые заболевания печени могут приводить к снижению уровня в крови белка, называемого альбумином, который вырабатывается в печени. Низкий уровень альбумина приводит к тому, что жидкость из крови попадает в ткани, вызывая отек не только ног и ступней, но и других частей тела, таких как руки и лицо.
Болезнь почек. Жидкость может накапливаться в тканях, если болезнь мешает почкам избавляться от лишней жидкости в организме (одна из основных функций почек).
Иногда отеки на ступнях являются первым признаком сердечной недостаточности, заболевания печени или почек, и врачу необходимо учитывать эти возможности. Ваш врач изучит историю болезни и проведет тщательный медицинский осмотр, включая ваше сердце и легкие. Врач может назначить анализы крови и мочи, рентген грудной клетки, электрокардиограмму или другие анализы.
Прочие причины
Иногда опухшие стопы возникают по причинам, не связанным напрямую с оттоком жидкостей в организме. Например:
Состояние костей и сухожилий. Некоторые проблемы с костями и сухожилиями ног также могут вызывать отек, хотя (в отличие от сосудистых причин) они также обычно вызывают боль. Примеры включают переломы, артрит и тендинит.
Проблемы с кожей и ногтями на ногах. С возрастом наша кожа истончается.Это делает кожу более уязвимой для порезов, которые затем могут инфицироваться, вызывая отек области возле раны. Порез на стопе может вызвать отек стопы. Вросшие ногти на ногах, впадающие в кожу, также могут привести к появлению язв и отеков.
Побочные эффекты лекарств. Некоторые лекарства, такие как блокаторы кальциевых каналов для лечения высокого кровяного давления, также могут быть причиной этого.
Что делать
Небольшой отек стопы, наверное, не о чем беспокоиться.Если вы встанете с ног и поставите их на подставку для ног, опухоль исчезнет в течение нескольких часов.
Когда следует вызывать врача? «Сообщите врачу о своих симптомах, если опухоль настолько сильна, что остается вмятина, если вы надавите на нее пальцем, или если она возникла внезапно, длится более нескольких дней, поражает только одну ногу или сопровождается болью. или обесцвечивание кожи », — советует д-р Иоли.
Наконец, не ставьте собственный диагноз.При таком большом количестве потенциальных причин отека важно, чтобы ваш врач разобрался с ним, назначил необходимое лечение и помог вам как можно скорее встать на ноги.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Боль в стопе и лодыжке | Причины, упражнения, лечение
Помимо очевидных травм, существует несколько распространенных причин боли в ногах. Многие из этих проблем можно диагностировать по конкретным участкам стопы или лодыжки, которые они затрагивают.
Ниже показаны основные структуры, на которые влияет боль в стопе.
Тендинопатия ахиллова сухожилия
Тендинопатия ахиллова сухожилия возникает в результате повреждения или воспаления сухожилия, идущего от икры до пяточной кости.
Сухожилия — это прочные связки, которые соединяют мышцы с костями и поддерживают структуру и движение ваших стоп и лодыжек.
Основные симптомы:
Обычно поражает людей, которые:
Тендинопатия ахиллова сухожилия может занять от нескольких недель до нескольких месяцев для полного выздоровления. Однако приведенные выше советы по уходу за собой помогут облегчить ваши симптомы.
Дисфункция задней большеберцовой мышцы
Дисфункция задней большеберцовой мышцы вызывает боль, покраснение, тепло и припухлость в сухожилии, которое соединяет внутреннюю часть икры с сводом стопы. Вы можете почувствовать слабость в лодыжке или пятке, что может привести к опусканию свода стопы.
Может затруднить ходьбу, длительное стояние или поднятие на цыпочки.Когда вы активны, вам может стать хуже, особенно если вы бегаете или прыгаете.
Это вызвано воспалением, повреждением или слабостью, из-за которых сухожилие чрезмерно растягивается. Если его не лечить, в конечном итоге может разрушиться свод стопы.
Перечисленные выше советы по уходу за собой должны помочь в вашем выздоровлении. Однако, если боль сильная или не уменьшилась через две недели, обратитесь к врачу.
Подошвенный фасциит
Подошвенный фасциит обычно вызывает боль в центре и на внутренней стороне пятки.
Это вызвано повреждением прочной полосы ткани, называемой подошвенной фасцией, которая проходит от пятки до основания пальцев ног.
Подошвенная фасция должна поддерживать свод стопы и помогать равномерно распределять вес по стопе, чтобы вы могли без труда ходить, бегать или стоять.
Однако подошвенный фасциит может затруднять и причинять боль при правильном использовании стопы, особенно сразу после отдыха или после физической активности.
Это может увеличить риск образования комков кальция на пяточной кости, называемых костными шпорами, которые могут вызвать усиление боли при движении сустава.
Советы по уходу за собой помогут заживить подошвенной фасции, хотя для полного восстановления может потребоваться до 18 месяцев. Если через две недели вы не почувствуете улучшения, обратитесь к врачу.
Бурсит стопы или голеностопного сустава
Бурсит вызывает боль и воспаление, обычно вокруг напряженных суставов, таких как большой палец ноги, подушечка стопы, пятка или лодыжка. Это также может повлиять на любую часть тела.
Это вызвано опухолью в небольшом кармане жидкости, известной как бурса, или бурса, если поражено более одной сумки.Обычно эти небольшие мешочки служат амортизатором и защищают ваши кости, суставы и сухожилия от ударов, трения или давления.
Однако повторяющееся трение, трение, чрезмерное давление или травма могут вызвать увеличение жидкости внутри, что приведет к воспалению и болезненности пораженной сумки.
Например, вы можете получить бурсит между лодыжкой и пяткой, если продолжаете носить обувь, которая натирает, защемляет или давит на эту область. Слишком тесная обувь и высокие каблуки регулярно вызывают бурсит.
Часто появляется в виде красной болезненной опухшей шишки.Однако это также может вызвать общий отек, который вы замечаете только из-за боли, например, в нижней части пятки.
Люди с бурситом или раздраженными суставами могут быть предрасположены к бурситу. Ревматоидный артрит также может вызывать бурсит, особенно в подушечке стопы.
Рекомендации по уходу за собой, рекомендованные ранее, должны помочь уменьшить боль и воспаление. Однако вместо того, чтобы перевязать область, попробуйте использовать клейкую подкладку на опухоли, чтобы защитить ее от дальнейшего трения и давления.Также может помочь отдых на подушке.
Если вы обнаружите, что методы ухода за собой не помогают, поговорите с медицинским работником.
Изменения формы арки
Арка — это внутренняя часть средней части стопы. Он определяет, как ваш вес распределяется и переносится костями и суставами ваших ног.
Для наилучшего функционирования стопы свод должен образовывать плавную дугу от подушечки стопы до пятки.
Высота арки никогда не вызовет у вас никаких проблем.Некоторые люди рождаются с сводом стопы выше или ниже среднего, и их тела адаптируются к ним.
У других людей форма дуги может измениться из-за таких осложнений, как артрит, вес, беременность или травма. Эти изменения могут повысить вероятность развития проблем в других частях стопы, лодыжки, колена, бедра и спины.
Если вы испытываете боль и считаете, что форма вашей дуги изменилась, поговорите с врачом о лечении. Стельки или опоры, изготовленные ортопедом специально для вашей формы стопы, могут уменьшить боль, вызванную высокими или низкими сводами.
Арки низкие
Низкий свод стопы может повлиять на работу стопы и лодыжки, а также на нагрузку. Например, это может заставить вас опереться на лодыжку и заставить пятку раздвинуться наружу.
Это может увеличить нагрузку на ваши ступни, лодыжки, колени, бедра и спину. Люди, у которых от природы плоскостопие, реже испытывают проблемы в этих областях, потому что их тела адаптируются к своей естественной форме дуги.
Тем не менее, дуги, которые выпадают или теряют свою нормальную форму, могут повысить вероятность получения травм от чрезмерной нагрузки.Также может измениться осанка или равновесие вашего тела, что может увеличить нагрузку на ноги, колени, бедра и спину.
Состояние вальгусной пятки, при котором лодыжка наклоняется внутрь под углом, вызывающим смещение пятки наружу, часто связано с заниженными сводами стопы. У людей с ревматоидным артритом он часто развивается из-за изменений в суставах.
Высокие арки
Люди с высоким сводом стопы с большей вероятностью будут ходить по внешнему краю ступни, потому что свод стопы толкает ступни и лодыжки наружу.Это может вызвать чрезмерную нагрузку на лодыжку, пятку и подушечку стопы, увеличивая риск таких проблем, как подошвенный фасциит.
Проблемы, связанные с низкими и высокими арками
Дуга выше или ниже среднего может увеличить риск развития других проблем, например:
Советы по уходу за собой помогут облегчить боль в сводах стопы.
Смена обуви на хорошо сделанный тренажер для бега, который, по вашему мнению, поддерживает форму вашей дуги, может предотвратить дальнейшие болезненные изменения структуры ваших сводов.
Стельки и опоры для свода стопы могут помочь, но лучше обратиться к специалисту по стопам, например к ортопеду, чтобы получить те, которые разработаны специально для вашей формы стопы.
Если вы покупаете новую обувь, лучше всего взять с собой любые приспособления, такие как стельки, набивка или опоры для свода стопы, так как вам может потребоваться обувь большего размера, чтобы она могла удобно поместиться.
Похудание, если необходимо, может снизить нагрузку на свод стопы и предотвратить дальнейшие долгосрочные изменения.
Возможно, вам будет трудно выполнять упражнения, при которых ваши ступни сильно нагружаются. Плавание — хороший способ улучшить и поддерживать свою физическую форму, потому что вода поддерживает вес вашего тела.
Другие причины боли в стопе
Боль в стопе может быть следствием повреждения, давления или трения в течение длительного периода времени.
Ношение плохо подогнанной обуви, беременность, травмы или чрезмерное напряжение определенных частей стопы — все это может привести к изменению формы стопы.Часто эти изменения болезненны и могут повлиять на вашу способность что-то делать.
Иногда именно наш выбор обуви оказывает наибольшее влияние на структуру нашей стопы и проблемы, которые у нас возникают, например:
Мозоли
Мозоли — это участки грубой, твердой, слегка приподнятой кожи на ступнях, особенно в тех точках, которые подвергаются наибольшему давлению или трению. Эти пятна могут быть более чувствительными и болеть сильнее, чем другие части стопы. Их можно контролировать, еженедельно осторожно подпиливая область пемзой или специальной пилкой для ног.Если их оставить, они могут превратиться в натоптыши.
Кукурузы
Натоптыши — это приподнятые участки твердой узловатой кожи, которые развиваются там, где мозоли не лечили. Они часто вызывают чувство жжения. Кукуруза — это необратимое изменение вашей стопы, которое потребует ухода и лечения, чтобы оно не стало слишком болезненным. Вы можете избавиться от натоптышей, осторожно подпиливая их каждую неделю. Никогда не режьте кожу лезвием.
Натоптыши и мозоли обычно отрастают в течение четырех-шести недель, если вы не уменьшите давление на эту область.Можно надеть более мягкую и просторную обувь и положить мягкую подушку на мозоль или мозоль.
Неврома
Неврома вызывает внезапную стреляющую, колющую или жгучую боль. Чаще всего поражаются третий и четвертый пальцы ног и подушечка стопы. Может возникнуть ощущение, будто под ногой есть небольшой камень, а пальцы ног онемели или покалывали. Это вызвано повреждением или раздражением нерва и со временем часто становится более болезненным. Она также известна как неврома Мортона и может усугубиться:
Спортсмены и люди с низкими или высокими сводами, бурситами или молоткообразными пальцами ног обычно заболевают невриномами.
Вы можете уменьшить давление на неврому, поместив на нее мягкую подушку. Также могут помочь мягкие стельки и широкая удобная обувь с низким каблуком и мягкой подошвой. Если это по-прежнему вызывает проблемы, ваш врач или ортопед может порекомендовать дальнейшее лечение.
Бурситы
Бурсит большого пальца стопы — это костная опухоль, которая образуется на стороне сустава в нижней части большого пальца стопы.Он может изменить форму сустава, сделав его больше, поэтому он будет больше торчать. Это называется вальгусной деформацией большого пальца стопы. В крайних случаях это может изменить угол вашего большого пальца ноги, заставляя его сгибаться по направлению к другим пальцам ноги. Вы можете обнаружить, что ваш большой палец ноги теряет гибкость и становится жестким, что известно как hallux strictus.
Мягкие широкие туфли уменьшают давление на сустав. Подушечки для суставов большого пальца стопы и стельки также могут помочь облегчить боль вокруг сустава, посоветуйтесь с фармацевтом. Поговорите со своим врачом, если это продолжает вызывать проблемы.
Пальцы с когтями, молотком, втянутыми и молотковыми пальцами
Когтистые, молотковые, втянутые или молотковые пальцы ног — это состояния, при которых пальцы стопы сгибаются или выходят из строя. Основное различие между каждым заболеванием заключается в поражении суставов пальца ноги. Однако, как правило, к ним относятся одинаково. Эти состояния связаны с несколькими другими проблемами стопы, включая бурсит, плоскостопие, высокие своды стопы, проблемы с сухожилиями и плохо сидящую обувь, которая сдавливает ваши стопы. Их также могут вызывать артрит и проблемы с нервами стопы.
Твердая кожа может образовываться на приподнятых суставах пальцев ног, делая их неудобными и более склонными к образованию язв, мозолей и натоптышей.
Вы можете справиться с этими проблемами, надев мягкую широкую обувь с мягкой подкладкой, используя стельки и приложив мягкую подкладку к болезненному участку. Также могут помочь парацетамол, ибупрофен и обезболивающие гели или кремы.
Ваш врач или ортопед может порекомендовать использовать резиновые, кожаные или силиконовые шины, чтобы уменьшить дискомфорт. Однако навсегда исправить эти изменения пальцев стопы можно только хирургическим путем.
Язвы
Изменения в строении стопы могут повысить вероятность образования волдырей или открытых язв. Важно содержать раны в чистоте и защищать их чистой повязкой или прокладками, чтобы предотвратить заражение и помочь заживлению.

 Только хорошая осведомленность о своих заболеваниях и позитивный настрой смогут наилучшим образом помочь заживлению венозных трофических язв.
Только хорошая осведомленность о своих заболеваниях и позитивный настрой смогут наилучшим образом помочь заживлению венозных трофических язв.