Препателлярный бурсит (воспаление слизистой оболочки коленной чашечки)
Цистит коленного сустава, также известный как препателлярный бурсит, — это заболевание, которое может вызывать боль, красноватый отек и воспаление в передней части колена.
Препателлярный бурсит может возникнуть после однократной травмы (падение или несчастный случай) или повторных микротравм (например, длительной нагрузки). Мукозит в передней части коленной чашечки также может возникнуть из-за чего-то столь же простого, как простояние на коленях большую часть дня на твердой поверхности. В прямом переводе с английского он также используется для укладка ковров (колено ковровщика), шахтеры (колено шахтера) и услуги горничной (колено горничной),
Положение наземного мешка слизи подвержено травмам или фрикционным повреждениям. Как вы можете видеть на картинке ниже, он находится перед коленной чашечкой — отмечена преднадколенниковая сумка.
Препателлярный бурсит (воспаление надколенника) — Photo Wiki
Бурса — это наполненный жидкостью «слизистый мешок», обнаруживаемый в различных частях тела.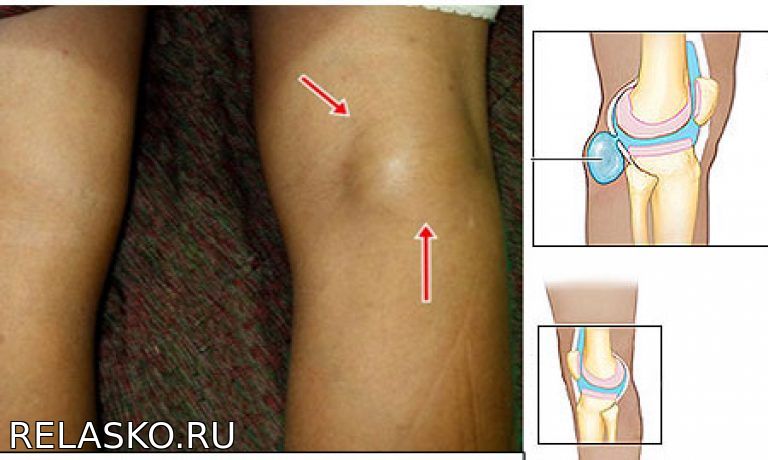
Мы настоятельно рекомендуем вам использовать легкую компрессионную одежду для колен, чтобы способствовать естественному заживлению в этой области, как показано ниже.
Как я могу сделать резервную копию моего колена и обеспечить более быстрый ремонт?
Мы рекомендуем поддержка компрессии Если вы страдаете от длительной боли в колене и травм — компрессионный шум показал в исследованиях, что он может увеличить местное кровообращение и, таким образом, обеспечить более быстрое восстановление структур колена.
– Поддержка компрессии колена одного размера (Нажмите ее или на фото, чтобы узнать больше об этой поддержке сжатия)
Эта область может стать горячей, болезненной и покрасневшей на коже — обычно также присутствует явная опухоль. Другими словами, это будет похоже на воспаление колена и надколенника, и в большинстве случаев боль также присутствует ночью.
- Поставьте диагноз своему врачу.
- НПВП и противовоспалительные препараты.
- Отдых. Избегайте подозрительных причин.
- Коленный упор и, возможно, спортивный тейп или кинезиотейп, чтобы предотвратить дальнейшее раздражение.
- Если улучшения нет, обратитесь к врачу или в отделение неотложной помощи.
Что я могу сделать даже против боли в мышцах, нервах и суставах?
1. Рекомендуется общее упражнение, специальные упражнения, растяжка и активность, но оставайтесь в пределах боли. Две прогулки в день по 20-40 минут полезны для всего тела и боли в мышцах.
2. Триггерная точка / массажные шарики мы настоятельно рекомендуем — они бывают разных размеров, поэтому вы можете ударить даже по всем частям тела. Нет лучшей самопомощи, чем эта! Мы рекомендуем следующее (щелкните изображение ниже) — это полный набор из 5 триггерных точек / массажных шариков разных размеров:
3. Обучение: Специальная тренировка с тренировочными приемами различных противников (например, этот комплект из 6 вязок разного сопротивления) может помочь вам тренировать силы и функции. Тренировка вязания часто включает в себя более специфические тренировки, которые, в свою очередь, могут привести к более эффективной профилактике травм и уменьшению боли.
Обучение: Специальная тренировка с тренировочными приемами различных противников (например, этот комплект из 6 вязок разного сопротивления) может помочь вам тренировать силы и функции. Тренировка вязания часто включает в себя более специфические тренировки, которые, в свою очередь, могут привести к более эффективной профилактике травм и уменьшению боли.
4. Облегчение боли — охлаждение: Биофриз это натуральный продукт, который может облегчить боль, осторожно охлаждая область. Охлаждение особенно рекомендуется, когда боль очень сильная. Когда они успокоятся, рекомендуется термообработка — поэтому желательно иметь как охлаждение, так и нагрев.
5. Облегчение боли — Отопление: Разогрев мышц может улучшить кровообращение и уменьшить боль. Мы рекомендуем следующее многоразовая горячая / холодная прокладка (нажмите здесь, чтобы узнать больше об этом) — который можно использовать как для охлаждения (можно заморозить), так и для нагрева (можно нагреть в микроволновой печи).
6. Профилактика и лечение: Шум сжатия, как это вот так может увеличить кровообращение в пораженной области, тем самым ускоряя естественное заживление поврежденных или изношенных мышц и сухожилий.
Рекомендуемые продукты для снятия боли при боли
Биофриз (Холод / криотерапия)
Les også:
– Боль в колене (узнайте о различных причинах боли в коленях и о том, что вы можете сделать, чтобы от них избавиться)
Следите за Vondt.net на YOUTUBE
(Следите и комментируйте, если вы хотите, чтобы мы сняли видео с конкретными упражнениями или разработками точно для ВАШИХ проблем)
Следите за Vondt.net на FACEBOOK(Мы стараемся отвечать на все сообщения и вопросы в течение 24-48 часов. Мы также можем помочь вам интерпретировать ответы МРТ и тому подобное.)
травмы, растяжения, разрывы – Лечение и восстановление – Отделение травматологии – Государственная больница ЦКБ РАНмптомы, диагностика, лечение в ЦКБ РАН
Связки гарантируют стабильность костей коленного сустава и предусматривают нормальную работу колена (разгибание, сгибание и вращение). Связка надколенника (надколенной чашечки) охватывает надколенник и прикрепляется к бугристости большеберцовой кости ниже уровня надколенника. Эта связка удерживает надколенник на своем месте и обеспечивает ему возможность смещения во время движений в коленном суставе.
Связка надколенника (надколенной чашечки) охватывает надколенник и прикрепляется к бугристости большеберцовой кости ниже уровня надколенника. Эта связка удерживает надколенник на своем месте и обеспечивает ему возможность смещения во время движений в коленном суставе.
Виды травм: повреждение, растяжение, разрыв связки надколенника
К травмам связок надколенника относятся:
- Частичное повреждение связки надколенника, при котором частично нарушается целостность мягких тканей
- Полный разрыв связки надколенника, встречается довольно редко и представляет собой полный отрыв связки надколенника от кости
Основные причины травматизации
- Травмы (спортивные или прямые травмы коленного сустава: при падении, прыжках, ударе и пр.)
- Слабость связочного аппарата, котораяможет быть спровоцирована: тендинитом (воспаление связок надколенника), хроническими заболеваниями (сахарный диабет, ревматоидный артрит, инфекционные заболевания и др.
 ), прием стероидных гормонов
), прием стероидных гормонов - Многочисленные микротравмы связки
- Предшествующие хирургические вмешательства в районе колена
Признаки травматизации
- Щелчок и хруст в суставе, сопровождающиеся сильной болью в области надколенника
- Кровоизлияние и отек в верхней передней области голени
- Смещение надколенника кверху, к бедренной кости
- Мышечные судороги
- «Провалы» колена при ходьбе
- Обостренная чувствительность в области коленного сустава
- Неспособность разогнуть колено
Диагностика
Диагностические меры травматизации связок надколенника включают:
За оказанием квалифицированной медицинской помощи следует обращаться к специалистам:
Лечение и восстановление
При частичном повреждении связок надколенника возможно консервативное лечение, которое заключается в обезболивании места травмы с помощью анестетиков с дальнейшим наложением гипсовой повязки.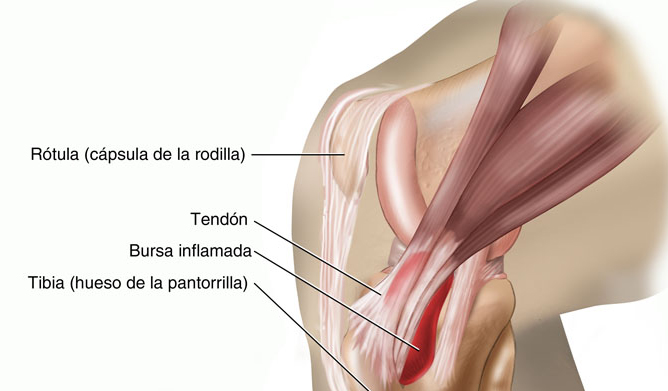
За квалифицированной врачебной помощью в Москве Вы можете обратиться в ЦКБ РАН.
Цены на услуги
| Название услуги | Стоимость, руб | |||
Прием (осмотр, консультация) врача-травматолога-ортопеда первичный |
1500 | |||
Прием (осмотр, консультация) врача — травматолога-ортопеда, имеющего ученую степень К. |
1700 | |||
Прием (осмотр, консультация) врача — травматолога-ортопеда, имеющего ученую степень Д.М.Н.( уч. звание «профессор»), первичный |
2700 | |||
Прием (осмотр, консультация) врача-травматолога-ортопеда повторный |
1200 | |||
Прием (осмотр, консультация) врача-хирурга первичный |
1500 | |||
Прием (осмотр, консультация) врача-хирурга, имеющего ученую степень К.М.Н. (уч. звание «доцент»), первичный |
1700 | |||
Прием (осмотр, консультация) врача-хирурга, имеющего ученую степень Д.М.Н. (уч. звание «профессор»), первичный |
2700 | |||
Прием (осмотр, консультация) врача-хирурга повторный |
1200 | |||
Прием (осмотр, консультация) врача-ревматолога первичный |
1500 | |||
Прием (осмотр, консультация) врача-ревматолога, имеющего ученую степень Д. |
2700 | |||
Прием (осмотр, консультация) врача-ревматолога повторный |
1200 | |||
|
Все цены |
||||
Записаться на прием
Бурсит лечение в Москве, лечим бурсит в клинике Доктор Длин
Препателлярная бурса расположена во фронтальной зоне, а анзериновая внутри колена на несколько сантиметров ниже сустава. Боль и отечность в этой зоне становятся признаком развивающегося воспаления. В клинике доктора Длина ведется лечение бурсита коленного сустава. Здесь применяются традиционные техники терапии и авторские методики. Пациенты обслуживаются по индивидуально составленной программе, что позволяет получить быстрый результат и положительные изменения в восстановлении функций суставных капсул.
Общие сведения о бурсите колена
Воспалительный процесс развивается в околосуставной сумке, провоцируя боль и ограниченность движений. Обычно возникает у людей, чья профессия связана с перегрузкой колен. Им часто приходится стоять на коленках или приседать, чрезмерно нагружая их физической работой. Бурсит может развиться у человека, который много лет занимается настилом полов, озеленением садов или благоустройством территорий.
Нарушения могут также развиваться при занятиях спортом, из-за полученных при падениях или ударах травм. Возможно развитие бурсита из-за бактериальной инфекций, склеродермии, подагры или артрита. Иногда причина заболевания так и остается невыясненной. Известно, что мужчины сталкиваются с этой патологией чаще женщин. А в народе бытуют такие названия бурсита коленного сустава, как «коленный синдром домохозяек» или «колено паломника».
Симптомы бурсита коленного сустава
Первый симптом, предвещающий развитие бурсита, ― это боль. Возникает ярко, выражено, может проходить вспышками, четко локализуясь в одной области. Дополнительные признаки нарушений:
Возникает ярко, выражено, может проходить вспышками, четко локализуясь в одной области. Дополнительные признаки нарушений:
- ощущение скованности при ходьбе, нарушение диапазона движений;
- появление прощупываемого опухолевидного образования в области колена;
- локализованное покраснение кожи в местах проявления боли (не всегда), отечность тканей.
Прикосновение к коже может показать, насколько она горячая в месте воспаления. При попадании в бурсу инфекционных возбудителей болезни неприятные симптомы резко обостряются. Боль становится дергающей, невыносимой. Появляется ощущение, что колено распирает изнутри. При пальпации дискомфорт усиливается. Могут увеличиться региональные лимфатические узлы по ходу тока лимфы.
Диагностика патологии
Незапущенные формы болезни обычно не вызывают затруднений при постановке диагноза. Врач проводит осмотр, пальпирует пораженную область, внимательно выслушивает пациента о симптомах болезни, ее течении и других связанных с ней фактах. Это имеет первостепенную важность при установлении первопричины нарушений.
Это имеет первостепенную важность при установлении первопричины нарушений.
Изучив клинические признаки заболевания и сопоставив их с жалобами пациента, врач диагностирует бурсит коленного сустава. При появлении сомнений, а также для уточнения ситуации могут проводиться дополнительные методы обследования:
- Пункция бурсы ― помогает установить природу воспаления, определить чувствительность микроорганизмов к определенным видам антибиотиков.
- Рентгенографическое исследование ― отчетливо показывает отложение солей кальция в суставной зоне и утолщение синовиальной сумки, спровоцированное разрастанием соединительной ткани. Может назначаться рентгенография с контрастом.
- УЗИ коленного сустава ― показывает структуру мягких тканей, особенности кровотока в этой зоне. Результат обследования можно получить же через 10 минут после осмотра.
- Компьютерная томография ― эффективная методика определения последствий травм. Назначается для выявления признаков воспалительного процесса.
 В результате исследования удается получить послойные снимки в разных проекциях, отображающие сустав и присущие ему изменения.
В результате исследования удается получить послойные снимки в разных проекциях, отображающие сустав и присущие ему изменения. - Магнитно-резонансная томография ― метод направлен на исследование костей и мягких тканей (мышечных структур, связочного аппарата, хрящевой ткани, сосудистой сетки). На снимках видны повреждения, по которым оценивается степень развития нарушений.
Могут назначаться общий анализ крови для выявления признаков воспаления в организме, артрография, консультация ревматолога, эндокринолога, хирурга и ортопеда. На основе полученных данных выявляется характер изменений, а затем разрабатывается стратегия терапевтической помощи.
Стандартная тактика лечения бурсита коленного сустава
Назначение лечебных процедур зависит от вида воспалительного процесса в тканях коленного сустава. Применяется комплексная терапия нарушений, к которой относятся следующие меры:
- Функциональный покой для больной конечности. Суставу, в котором наблюдаются нарушения функций, рекомендуется обеспечить покой.
 Его нужно зафиксировать в неподвижном положении. Движения и нагрузки необходимо свести к минимуму. Для этого используется жесткая повязка, наколенник, гипс или лонгета из профильного ортопедического материала.
Его нужно зафиксировать в неподвижном положении. Движения и нагрузки необходимо свести к минимуму. Для этого используется жесткая повязка, наколенник, гипс или лонгета из профильного ортопедического материала. - Медикаментозные средства. Обычно медики назначают нестероидные противовоспалительные препараты (НПВП), анальгетические средства для снятия боли и дискомфорта, гормональные лекарства в виде глюкокортикоидов. Мышечные спазмы помогают снять миорелаксанты. Противоподагрические средства способствуют безопасному выведению солей. При гнойном бурсите коленного сустава назначают антибиотикотерапию.
В домашних условиях рекомендуется ставить прогревающие спиртовые компрессы, которые помогают уменьшить отечность тканей вокруг воспаленной бурсы. Еще одним эффективным средством лечения становится физиотерапия. В рамках этого направления применяется электрофорез, УВЧ, магнитотерапевтические сеансы, фонофорез, парафиновые аппликации.
Многие процедуры становятся доступными только после снятия острого воспаления и при отсутствии признаков нагноения в обрабатываемой зоне. При загнивании околосуставной сумки назначают хирургическое лечение. Аналогичная тактика выбирается при формировании хронического бурсита.
При загнивании околосуставной сумки назначают хирургическое лечение. Аналогичная тактика выбирается при формировании хронического бурсита.
Лечение бурсита коленного сустава в клинике доктора Длина
Подходы к лечению бурсита разнятся в зависимости от формы болезни. При септической этиологии воспаления, лечебный процесс стартует с антибактериальной терапии. Возможно введение антисептиков в сумку бурсы. Одновременно с этим аспирируется избыток жидкости, что снижает боль и дискомфорт. Конечность иммобилизируется для снятия отечности, после чего начинаются реабилитационные мероприятия.
Это имеет существенное значение, ведь бурсы в области коленей с высокой скоростью абсорбируют межклеточную жидкость, образуя тяжи, кальцинаты, отложения солей. Впоследствии такие изменения способны блокировать нормальную работу синовиальной сумки, вызывать постоянную боль и ухудшить диапазон движений. Неинфекционная форма бурсита коленного сустава требует применения выжидательной тактики с соблюдением покоя, прикладывания ледяных и тепловых компрессов.
Наши специалисты применяют в лечении бурсита следующие методы лечения:
- Суставная мануальная терапия и остеопатия ― бережные методы воздействия, способные за 1-2 сеанса полностью избавить больного от признаков острого дискомфорта. Болезненные ткани прорабатываются руками. Это снимает симптомы воспаления, болезненности и застоя за счет нормализации метаболизма в тканях.
- Кинезиотейпирование ― наложение эластичной ленты, фиксирующей сустав в правильном положении. Благодаря этому приспособлению удается держать мышцы в тонусе, нормализуя их работу.
- Ударно-волновая терапия (УВТ) ― воздействие на очаг боли и воспаления акустическими волнами. Методика вызывает серьезные кавитационные процессы, что способствует нейтрализации симптомов отложения солей. Техника восстанавливает кровоснабжение пораженной области, регенерирует поврежденные клеточные структуры.
- Ди-Тазин терапия ― аппликации, пропитанные Фотодитазином, размещаются на коже над патологией. Световые импульсы и электроток проникают через аппликацию внутрь, убирая боль и облегчая общее состояние.
Запишитесь на прием к опытным врачам с подозрением на бурсит коленного сустава уже сегодня.
Вывих коленной чашечки у животных: у кошек и собак
Вывих — смещение суставной поверхности одной кости относительно суставной поверхности другой кости. Вывих коленной чашечки (надколенника) — часто встречающаяся патология собак и кошек. Он может быть врожденным (патология развития) или травматическим (в результате травмы конечности). Травматический вывих может встречается у собак любой породы, но как правило является следствием удара по латеральной поверхности коленного сустава. Также вывих коленной чашечки делятся на медиальный и латеральный. Медиальный вывих связан с аномалиями развития конечности, которые приводят к смещению комплекса четырехглавой мышцы (сухожилие коленной чашечки + четырехглавая мышца + коленная чашечка). Данной патологии наиболее подвержены мелкие и карликовые породы : чихуа-хуа, той-терьер ,йоркширский терьер, карликовые пудели и т.д.
Причиной латерального вывиха может служить травма крестовидной связки , хроническое воспаление коленного сустава и хондромаляции . Хондромаляция — это размягчение хряща в области коленной чашечки. Ее причиной может служить подвывих . Подвывих – это предшествующий вывиху этап патологии. Время перехода от подвывиха до вывиха рассчитать невозможно. Подвывих наступает вследствие незначительной деформации или растяжения медиальной или латеральной связки коленной чашечки. При этом сама коленная чашечка при каждом движении начинает смещаться с изначально заложенной траектории (нарушение биомеханика движения ). Это приводит к постоянному (хроническому) воспалению и деформации суставной поверхности (артрит, артроз).
Вывих коленной чашечки оценивается по четырем степеням проявления патологии (от первой до четвертой по возрастанию):
1 степень – нормальное движение. Редкое прихрамывание, при пальпации незначительное движение надколенника в приделах желоба большеберцовой кости.
2 степень – периодически при движении надколенник выскакивает (при переходе с шага на бег), животное в этот момент сгибает в коленном суставе лапу и продолжает движение на трех лапах. Через некоторое время коленная чашечка встает на место. При пальпации ее также возможно вправить обратно . Со временем животное начинает стараться беречь лапу ставя ее стопой во внутрь .
3 степень – животное очень редко разгибает лапу при движении , большую часть времени лапа согнута в коленном суставе . Четырехглавая мышца не может разогнуть сустав . Медиальный вывих вправляется с трудом и тут же повторяется. При пальпации коленную чашечку можно вправить на место, но ее вывих повторяется при первых движениях животного.
4 степень — отсутствие опороспособности на конечность. Животное передвигается на трех лапах скачками. При пальпации невозможно вправить надколенник на место.
Основным методом диагностики являются – пальпация и рентгенография. Рентгенография позволяет исключить прочие патологии способные вызвать схожую симптоматику.
Проявления данной патологии могут начинаться с самого раннего возраста (в частности у щенков мелких пород). На ранних стадиях проявления возможно применение консервативной терапии (физиотерапия, хондропротекторы и т.д.), но для животных со второй и выше степенью развития патологии показано оперативное вмешательство. При третей и четвертой степени начинаются дегенеративные изменения в самом суставе, и основная задача операции – вернуть двигательную способность конечности.
Существует несколько хирургических методов оперативного лечения вывиха коленной чашечки:
— транспозиция шероховатости большеберцовой кости
— увеличение углубления желоба в головке сустава бедренной кости
— v-образная пластика сустава
— фиксация надколенника за сисамовидную кость и др.
Выбор метода зависит о степени патологии и размера собаки. При проведении операции у животных со второй и третей степенью развития патологии эффективность составляя 85-90%, с четвертой 70-85%.
Вызов ветерианара на дом 24 часа в клинике Айболит Плюс.
МРТ Центр в Санкт-Петербурге — Заболевания коленного сустава
Зона колен в любом возрасте может подвергаться тем или иным заболеваниям или травмам. Независимо от того, в каком вы возрасте: ребенок, подросток или человек преклонного возраста, вы можете почувствовать болезненные ощущения в области коленной чашечки. На самом деле, эта часть ноги имеет довольно сложное строение. Здесь соединяется и бедренная кость. Кроме того, в колене есть те же сухожилия и связки, суставные капсулы и, конечно же, большеберцовая кость.
Нога очень подвижная часть тела, а колено отвечает за ее нормальное сгибание и разгибание, а, также, вращение.
Чаще всего, заболевания колена связаны с перенесенными травмами. Это могут быть, как связки, так и сухожилия. По причине воспалительного процесса, разрушения хрящевых тканей могут возникать проблемы с коленным суставом. Также, не стоит забывать о чрезмерных нагрузках, основной вес которых приходится, как раз, на область колена.
Немного о болезнях
Болезни, связанные с областью колена могут нести за собой довольно пагубные последствия, если вовремя не выявить начало воспалительного процесса или прогрессирование заболевания. Не стоит успокаивать себя тем, что вы сможете вылечить себя сами. Это категорически неправильно. При малейшем подозрении вам следует обратиться к специалисту.
Существует достаточно много болезней, связанных с нарушением работы коленного сустава:
- артрит;
- поражение связок принято называть надколенным хроническим вывихом;
- артроз;
- воспаление сухожилия вызывает тендинит;
- в случае воспаления сумки с жидкостью может прогрессировать бурсит;
- синовит;
- менископатия;
- опухоль колена называют Кистой Бейкера;
- повреждение жировой ткани вызывает болезнь Гоффа;
- костный остеомелит;
- разрушение кости принято называть туберкулезом;
- Болезнь Кенига и т.д.
Симптомы заболевания
1. Первым и самым явно выраженным симптомом считается возникновение болевых ощущений в области колена. Это может проявляться при движении ногой, ее сгибании или разгибании.2. Можно заметить отечность или припухлость коленной чашечки.
3. Необъяснимый треск во время ходьбы.
4. В некоторых случаях у больного может быть и температура.
После обнаружения вышеперечисленных симптомов, следует срочно обратиться к врачу, который проведет осмотр и диагностику коленной чашечки. Кроме того, необходимо сдать некоторые анализы для того, чтобы выявить причину воспалительного процесса и самой болезни и не дать ей прогрессировать.
Диагностика:
Магнитно-резонансная томография является единственным методом лучевой диагностики, позволяющим комплексно оценить повреждения как костных, так и мягкотканых структур коленного сустава.
При выполнении МРТ коленного сустава, мы оцениваем:
1) Костно-хрящевые структуры2) Связки: передние крестообразные связки, задние крестообразные связки, коллатеральные связки, собственную связку, сухожилия четырехглавой мыщцы бедра, поддерживающие связки надколенника.
3) Мышцы
4) Мениски
5) Синовиальные сумки
6) Количество жидкости в полости сустава и синовиальных сумках
Показания к проведению МРТ коленного сустава:
- повреждения менисков, связок, сухожилий, мышц, укрепляющих коленный сустав;
- стрессовые переломы, «скрытые» переломы костей, переломы костей без существенного смещения отломков.
- воспалительные заболевания: артриты, энтензиты, бурситы, синовиты.
- специфические и неспецифические (гнойные) артриты и септическое поражение мягких тканей, остеомиелит.
- остеоартроз
- опухоли и метастазы
- асептический некроз
- остеохондропатии
- внутрисуставные, внутрикостные, внутрименисковые кисты, киста Бейкера
- подозрение на свободное хрящевое или костное тело.
- нестабильность коленного сустава: Хроническая рецидивирующая латеральная нестабильность надколенника.
- высокое стояние, дисплазия надколенника; дисплазия менисков, мыщелков бедренной и большеберцовой кости.
- хондромаляция надколенника
- остеохондральное повреждение
Что касается лечения, для каждого заболевания оно, конечно же, разное. Есть и общие рекомендации, которые подходят для лечения или профилактики коленной чашечки.
1. Не перегружать ногу.2. Рекомендуются горячие или холодные компрессы.
3. Различные препараты, которые помогут устранить болевые ощущения.
Препателлярный бурсит: причины, симптомы, лечение
Препателлярный бурсит также называют коленом горничной или коленом плотника. Бурса – это заполненный жидкостью мешок, который обеспечивает уменьшение трения между рядом расположенными поверхностями. Препателлярная бурса расположена поверхностно, между кожей и надколенником. Воспаление бурсы называется бурситом. Это воспаление может иметь инфекционную природу (30%) или неинфекционную природу (70%). Прямое падение на коленную чашечку, острая травма, повторные удары или трение коленом могут вызвать препателлярный бурсит. Другие причины включают инфекции или такие воспалительные состояния, как подагра, сифилис, туберкулез или ревматоидный артрит. Препателлярный бурсит часто возникает при выполнении специфических работ, которые предполагают пребывание на коленях в течение длительного периода времени (садовники, механики и т.д.)
Клинически значимая анатомия
Надколенник представляет собой треугольную кость, располагающуюся в переднем отделе коленного сустава. Когда вы сгибаете или разгибаете колено, он скользит в межмыщелковой борозде бедренной кости. Сухожилие надколенника представляет собой плотную структуру, которая соединяет нижнюю часть надколенника с большеберцовой костью. Верхняя часть надколенника соединена с четырехглавой мышцей, которая осуществляет разгибание колена и двигает надколенник вверх. Бурсы вокруг колена можно разделить на две группы – те, которые располагаются вокруг надколенника (супрапателлярная бурса, поверхностная и глубокая инфрапателлярная бурсы и препателлярная бурса) и те, которые залегают в других местах (бурса гусиной лапки и подвздошно-большеберцовая бурса).
Эпидемиология
Препателлярный бурсит чаще случается у мужчин, чем у женщин, и может возникнуть в любом возрасте. 80% людей с препателлярным бурситом – мужчины в возрасте от 40 до 60 лет. В 1/3 случаев препателлярный бурсит носит септический характер и в 2/3 – несептический. Инфекционный препателлярный бурсит чаще возникает у детей, чем у взрослых. Препателлярный бурсит встречается достаточно часто, по крайней мере, с ежегодной частотой 10/100 000. Частота возникновения препателлярного бурсита, вероятно, недооценивается, поскольку большинство случаев не являются септическими и только пациенты с наиболее тяжелыми состояниями требуют госпитализации в больницу.
Этиология
- Прямая травма/удар в передний отдел коленного сустава.
- Частые падения на колено.
- Причиной данного состояния может быть постоянное трение между кожей и надколенником. В результате удара повреждаются кровеносные сосуды, что приводит к воспалению и отеку бурсы. На самом деле нагноение гематомы встречается достаточно редко из-за ограниченного кровоснабжения ткани бурсы.
- Инфекция. Обычно при септическом препателлярном бурсите происходит разрыв кожи поверх бурсы, что приводит к отеку и боли вокруг этой области. Это происходит, когда бактерия (например, S. Aureus, 80% случаев) прошла через мягкие ткани вследствие повреждения кожного покрова и начинает размножаться внутри бурсы. Инфицирование бурсы сопровождается болью, отеком. Лихорадкой и лейкоцитозом.
- Сопутствующие воспалительные заболевания – ревматоидный артрит, подагра и др.
Характеристика/Клиническая картина
- Боль.
- Отек.
- Гиперемия колена.
- Ограничение амплитуды движений коленного сустава.
- Если бурсит вызван инфекцией, боль сопровождается лихорадкой и ознобом.
Диагностика
Диагностика бурсита основана на сборе анамнеза (начало симптомов, характер боли в колене, как симптомы влияют на их образ жизни и т.д.) и физическом обследовании. С целью исключения перелома или повреждения мягких тканей в некоторых случаях необходимо выполнить рентгенографию, КТ или МРТ. Если неизвестно, инфицирована бурса или нет, можно сделать артроцентез. Обычно это делается по трем причинам: (1) получить информацию для постановки диагноза, (2) снять давление в суставе и облегчить боль, (3) выполнить введение лекарственного препарата.
Дифференциальная диагностика
Препателлярный бурсит часто путают с другими причинами боли в колене, включая:
- Повреждение медиальной коллатеральной связки.
- Повреждение латеральной коллатеральной связки.
- Остеоартрит.
- Бурсит гусиной лапки.
- Повреждение задней крестообразной связки.
- Ревматоидный артрит.
- Разрыв сухожилия надколенника.
- Хондромаляция надколенника.
- Пателлофеморальный болевой синдром.
Физическое обследование
Физический осмотр включает в себя оценку на предмет:
- гиперемии колена;
- эритемы;
- болезненности;
- отека;
- боли;
- амплитуды движений.
Когда есть ограничение амплитуды движений или отек, врач может рекомендовать удаление внутрисуставной жидкости. Эта жидкость может быть отправлена в лаборатории для выяснения, заражена ли бурса.
Общие тесты на инфекцию: окрашивание по Граму, подсчет лейкоцитов (повышенное число лейкоцитов в синовиальной жидкости указывает на воспалительный процесс) и определение уровня глюкозы (снижение уровня глюкозы также может указывать на воспаление). Окрашивание по Граму используется для выявления специфических возбудителей. Не все бактерии могут быть идентифицированы. Даже когда тест дает отрицательный результат, нельзя полностью исключить септический бурсит.
Лечение
Лечение препателлярного бурсита зависит в первую очередь от причины бурсита и во вторую очередь от патологических изменений в бурсе. Основной целью лечения является контроль воспаления.
Друзья, этот и другие вопросы будут подробно разбираться на семинаре «Диагностика и терапия проблем суставов нижних конечностей». Узнать подробнее…
- В первые 72 часа после травмы или при появлении первых признаков воспаления соблюдение режима RICE (покой, лед, компрессия (давящая повязка), приподнятое положение конечности).
- Нестероидные противовоспалительные препараты могут облегчить боль. Средства, оказывающие местное воздействие, также могут быть хорошим выбором для уменьшения побочных эффектов со стороны желудочно-кишечного тракта. В случаях септического препателлярного бурсита для подавления воспалительного процесса применяют антибиотики.
- Инъекции кортикостероидов.
Хирургическое лечение
При неэффективности консервативного лечения хронического/посттравматического препателлярного бурсита эффективной процедурой является амбулаторная артроскопическая бурсэктомия под местной анестезией. Артроскопическое или эндоскопическое иссечение бурсы демонстрирует лучшие результаты, чем открытая операция.
Физическая терапия
Для начального лечения препателлярного бурсита эффективен метод RICE (уровень доказательности 2a). «Фаза покоя» подразумевает короткий период иммобилизации. Этот период должен быть ограничен первыми днями после травмы. Покой уменьшает метаболические запросы поврежденных тканей и снижает приток крови. Использование льда приводит к локальному снижению температуры, сужению сосудов и уменьшению кровотечения. Холод также уменьшает выраженность болевого синдрома, что связано с повышением порога раздражения свободных нервных окончаний и синапсов. Не оставляйте лед слишком долго (не более 20 минут за один раз с интервалом 30-60 минут). Компрессия позволяет уменьшить внутримышечный кровоток в зоне поражения, а также уменьшить отек. Возвышенное положение конечности гарантирует, что гидростатическое давление будет уменьшаться, что приведет к уменьшению количества интерстициальной жидкости. Это также уменьшает давление в местных кровеносных сосудах и помогает ограничить кровотечение. Однако, эффективность RICE-метода не была доказана ни в одном рандомизированном клиническом исследовании.
Как только воспаление стихнет, можно переходить к легким растяжкам и упражнениям, что позволит восстановить амплитуду движений и укрепить мышцы, а также уменьшить нагрузку на сухожилия и коленный сустав. Лечебная гимнастика для укрепления и растяжения мышц колена, включает упражнения на статическое сокращение четырехглавой мышцы бедра. Это должны быть такие упражнения, которые пациент сможет выполнять на дому 1-3 раз в день. Цель реабилитации заключается в том, чтобы пациент возобновил свою повседневную активность.
Чтобы понять, работает ли упражнение, вы должны положить пальцы на внутреннюю сторону четырехглавой мышцы – в момент выполнения упражнения вы почувствуете ее сокращение. Пациент должен удерживать ее в таком положении в течение 5 секунд. Упражнение можно повторить 10 раз с максимальной силой. Важно не забывать, что это упражнение должно быть безболезненным.
Растяжка четырехглавой мышцы также является хорошим упражнением, поскольку она уменьшает трение между кожей и сухожилием надколенника. Когда сухожилие надколенника более гибкое, возникает меньше трения. Физиотерапевт может помочь пациенту, используя методы электротерапии. Большое значение имеет разъяснение пациентам роли наколенников при выполнении профессиональной деятельности.
Профилактика
Для предотвращения препателлярного бурсита следует избегать травм или перегрузки мышц. Перед тренировками необходимо делать разминку. Если вы играете в волейбол, желательно носить наколенники. В случае падения, они минимизируют прямое механическое воздействие на коленную чашечку. Они также необходимы при выполнении профессиональной деятельности, связанной с длительным пребыванием на коленях. Еще одна важная вещь, которая позволяет избежать препателлярного бурсита, — это выполнение упражнений для поддержания эластичности, силы и выносливости мышц ног.
Источник: Physiopedia — Prepatellar bursitis.
Болезнь Гоффа коленного сустава, лечение
- Быстро снимаем боль и воспаление в коленном суставе
- Восстанавливаем объем движений в коленном суставе
- Назначаем индивидуальная программу лечения коленных суставов
Коленный сустав – это сложное образование, в частности, это амортизация и комфортное безболезненное движение. Жировые тела Гоффа существуют для амортизации и стабилизации сустава.
Болезнь Гоффа (липоартрит) – это болезнь, при которой жировые тела в суставе начинают воспаляться и отекать. Носит хронический характер. Болезнь могут вызвать травмы или хронические перегрузки. Суть болезни заключается в повреждении и перерождении жировой ткани жировых тел сустава.
Болезнь Гоффа может появиться у детей и взрослых. Часто ее можно спутать с повреждением мениска. Если запустить болезнь и вовремя не заняться ее лечением, есть риск появления артроза и постоянного выраженного болевого синдрома.
Симптомы
В острый период возможны следующие симптомы:
- боли в суставе
- отек
- невозможность разогнуть колено полностью
- щелчки в суставе
Симптомы запущенной стадии
- приступы боли по ночам
- снижение работоспособности мышц бедра
- хруст и трение в суставе при пальпации
- заклинивание сустава, которое не дает полностью опереться на конечность
Причины
Есть несколько основных причин возникновения болезни Гоффа:
- травмы коленных суставов
- хронические поражения, которые проявляются из-за больших физических нагрузок (чаще всего встречаются у спортсменов)
Диагностика
Установить точный диагноз болезни Гоффа сложно, но при диагностике врачи руководствуются такими признаками:
- внимательный расспрос пациента
- клиническая картина
- рентгенография, УЗИ, МРТ сустава
Лечение
Основное лечение заболевания происходит с помощью ограничения нагрузки и движений в поврежденном суставе (использование ортезов), также пациенту может быть назначены:
- физиотерапия
- массаж
- медикаментозная противовоспалительная терапия
Редко в запущенных случаях выполняется артроскопия пораженного сустава.
Программа лечения данного заболевания в «Костной клинике» может включать в себя:
Посмотреть все методикиБоль в колене (хондромаляция надколенника): причины, симптомы и лечение
Обзор
Что такое хондромаляция надколенника?
Хондромаляция надколенника (боль в колене) — это размягчение и разрушение ткани (хряща) на нижней стороне коленной чашечки (надколенника). Боль возникает, когда колено и бедро трутся друг о друга.
Кто подвержен риску хондромаляции надколенника?
В группу риска по развитию хондромаляции надколенника входят:
- Полные
- Люди с травмой, переломом или вывихом коленной чашечки
- Бегуны, футболисты, велосипедисты и другие люди, часто занимающиеся спортом
- Подростки и здоровые молодые люди, чаще женщины
Симптомы и причины
Что вызывает хондромаляцию надколенника?
Хондромаляция надколенника часто возникает, когда нижняя поверхность коленной чашечки соприкасается с бедренной костью, вызывая отек и боль.Неправильное положение коленной чашечки, сжатие или слабость мышц, связанных с коленом, слишком большая активность, связанная с коленом, и плоскостопие могут увеличить вероятность хондромаляции надколенника.
Каковы симптомы хондромаляции надколенника?
Ощущается тупая, ноющая боль:
- За коленной чашечкой
- Ниже коленной чашечки
- По бокам коленной чашечки
Может возникнуть ощущение скрежета при сгибании колена.Такое может случиться:
- Приседания
- Спуск по лестнице
- Бег по склону
- Вставание после некоторого сидения
Диагностика и тесты
Как диагностируется хондромаляция надколенника?
Врач проведет физический осмотр колена, чтобы определить причину боли. Если диагноз не ясен или симптомы не улучшить врач может назначить один из следующих:
- Анализы крови и / или стандартный рентген коленного сустава — это может помочь исключить некоторые типы артрита или воспаления.
- МРТ — обследование, которое показывает детали коленного сустава и может выявить многие случаи хондромаляции надколенника.
- Артроскопия — крошечная гибкая камера вставляется в колено, чтобы точно увидеть, как выглядит хрящ.
Ведение и лечение
Как лечится хондромаляция надколенника?
Самый распространенный способ лечения симптомов хондромаляции надколенника — дать колену отдых. Другие способы лечения симптомов включают:
- Прикладывать к пораженному участку пакет со льдом или холодом на 15-20 минут четыре раза в день в течение нескольких дней.Не прикладывайте лед непосредственно к коже. Оберните ледяной или холодный компресс полотенцем.
- Нестероидные противовоспалительные препараты (НПВП) для снятия боли — к ним относятся ибупрофен, напроксен и аспирин.
- Обезболивающие для местного применения. К ним относятся кремы или пластыри, которые наносятся на кожу, чтобы облегчить боль в мягких тканях.
- Рецептурные обезболивающие.
Другие виды лечения или ухода за собой включают:
- Изменение образа жизни
- Выполнение упражнений на растяжку и укрепление четырехглавой мышцы и подколенного сухожилия
- Похудание (при необходимости)
- Использование специальных башмаков и опорных приспособлений
- Тесьма для выравнивания коленной чашечки
- Правильная спортивная обувь или обувь для бега
Перспективы / Прогноз
Каков прогноз (перспективы) хондромаляции надколенника?
Люди, страдающие от боли в коленях, вызванной хондромаляцией надколенника, часто полностью выздоравливают.Выздоровление может длиться от месяца до нескольких лет, в зависимости от ситуации. Многие из них выздоравливают в долгосрочной перспективе, потому что их кости все еще растут. Симптомы обычно исчезают по достижении взрослого возраста.
Боль в колене (хондромаляция надколенника): причины, симптомы и лечение
Обзор
Что такое хондромаляция надколенника?
Хондромаляция надколенника (боль в колене) — это размягчение и разрушение ткани (хряща) на нижней стороне коленной чашечки (надколенника).Боль возникает, когда колено и бедро трутся друг о друга.
Кто подвержен риску хондромаляции надколенника?
В группу риска по развитию хондромаляции надколенника входят:
- Полные
- Люди с травмой, переломом или вывихом коленной чашечки
- Бегуны, футболисты, велосипедисты и другие люди, часто занимающиеся спортом
- Подростки и здоровые молодые люди, чаще женщины
Симптомы и причины
Что вызывает хондромаляцию надколенника?
Хондромаляция надколенника часто возникает, когда нижняя поверхность коленной чашечки соприкасается с бедренной костью, вызывая отек и боль.Неправильное положение коленной чашечки, сжатие или слабость мышц, связанных с коленом, слишком большая активность, связанная с коленом, и плоскостопие могут увеличить вероятность хондромаляции надколенника.
Каковы симптомы хондромаляции надколенника?
Ощущается тупая, ноющая боль:
- За коленной чашечкой
- Ниже коленной чашечки
- По бокам коленной чашечки
Может возникнуть ощущение скрежета при сгибании колена.Такое может случиться:
- Приседания
- Спуск по лестнице
- Бег по склону
- Вставание после некоторого сидения
Диагностика и тесты
Как диагностируется хондромаляция надколенника?
Врач проведет физический осмотр колена, чтобы определить причину боли. Если диагноз не ясен или симптомы не улучшаются, врач может назначить одно из следующего:
- Анализы крови и / или стандартный рентген коленного сустава — это может помочь исключить некоторые типы артрита или воспаления.
- МРТ — обследование, которое показывает детали коленного сустава и может выявить многие случаи хондромаляции надколенника.
- Артроскопия — крошечная гибкая камера вставляется в колено, чтобы точно увидеть, как выглядит хрящ.
Ведение и лечение
Как лечится хондромаляция надколенника?
Самый распространенный способ лечения симптомов хондромаляции надколенника — дать колену отдых. Другие способы лечения симптомов включают:
- Прикладывать к пораженному участку пакет со льдом или холодом на 15-20 минут четыре раза в день в течение нескольких дней.Не прикладывайте лед непосредственно к коже. Оберните ледяной или холодный компресс полотенцем.
- Нестероидные противовоспалительные препараты (НПВП) для снятия боли — к ним относятся ибупрофен, напроксен и аспирин.
- Обезболивающие для местного применения. К ним относятся кремы или пластыри, которые наносятся на кожу, чтобы облегчить боль в мягких тканях.
- Рецептурные обезболивающие.
Другие виды лечения или ухода за собой включают:
- Изменение образа жизни
- Выполнение упражнений на растяжку и укрепление четырехглавой мышцы и подколенного сухожилия
- Похудание (при необходимости)
- Использование специальных башмаков и опорных приспособлений
- Тесьма для выравнивания коленной чашечки
- Правильная спортивная обувь или обувь для бега
Перспективы / Прогноз
Каков прогноз (перспективы) хондромаляции надколенника?
Люди, страдающие от боли в коленях, вызванной хондромаляцией надколенника, часто полностью выздоравливают.Выздоровление может длиться от месяца до нескольких лет, в зависимости от ситуации. Многие из них выздоравливают в долгосрочной перспективе, потому что их кости все еще растут. Симптомы обычно исчезают по достижении взрослого возраста.
Боль в колене (хондромаляция надколенника): причины, симптомы и лечение
Обзор
Что такое хондромаляция надколенника?
Хондромаляция надколенника (боль в колене) — это размягчение и разрушение ткани (хряща) на нижней стороне коленной чашечки (надколенника).Боль возникает, когда колено и бедро трутся друг о друга.
Кто подвержен риску хондромаляции надколенника?
В группу риска по развитию хондромаляции надколенника входят:
- Полные
- Люди с травмой, переломом или вывихом коленной чашечки
- Бегуны, футболисты, велосипедисты и другие люди, часто занимающиеся спортом
- Подростки и здоровые молодые люди, чаще женщины
Симптомы и причины
Что вызывает хондромаляцию надколенника?
Хондромаляция надколенника часто возникает, когда нижняя поверхность коленной чашечки соприкасается с бедренной костью, вызывая отек и боль.Неправильное положение коленной чашечки, сжатие или слабость мышц, связанных с коленом, слишком большая активность, связанная с коленом, и плоскостопие могут увеличить вероятность хондромаляции надколенника.
Каковы симптомы хондромаляции надколенника?
Ощущается тупая, ноющая боль:
- За коленной чашечкой
- Ниже коленной чашечки
- По бокам коленной чашечки
Может возникнуть ощущение скрежета при сгибании колена.Такое может случиться:
- Приседания
- Спуск по лестнице
- Бег по склону
- Вставание после некоторого сидения
Диагностика и тесты
Как диагностируется хондромаляция надколенника?
Врач проведет физический осмотр колена, чтобы определить причину боли. Если диагноз не ясен или симптомы не улучшаются, врач может назначить одно из следующего:
- Анализы крови и / или стандартный рентген коленного сустава — это может помочь исключить некоторые типы артрита или воспаления.
- МРТ — обследование, которое показывает детали коленного сустава и может выявить многие случаи хондромаляции надколенника.
- Артроскопия — крошечная гибкая камера вставляется в колено, чтобы точно увидеть, как выглядит хрящ.
Ведение и лечение
Как лечится хондромаляция надколенника?
Самый распространенный способ лечения симптомов хондромаляции надколенника — дать колену отдых. Другие способы лечения симптомов включают:
- Прикладывать к пораженному участку пакет со льдом или холодом на 15-20 минут четыре раза в день в течение нескольких дней.Не прикладывайте лед непосредственно к коже. Оберните ледяной или холодный компресс полотенцем.
- Нестероидные противовоспалительные препараты (НПВП) для снятия боли — к ним относятся ибупрофен, напроксен и аспирин.
- Обезболивающие для местного применения. К ним относятся кремы или пластыри, которые наносятся на кожу, чтобы облегчить боль в мягких тканях.
- Рецептурные обезболивающие.
Другие виды лечения или ухода за собой включают:
- Изменение образа жизни
- Выполнение упражнений на растяжку и укрепление четырехглавой мышцы и подколенного сухожилия
- Похудание (при необходимости)
- Использование специальных башмаков и опорных приспособлений
- Тесьма для выравнивания коленной чашечки
- Правильная спортивная обувь или обувь для бега
Перспективы / Прогноз
Каков прогноз (перспективы) хондромаляции надколенника?
Люди, страдающие от боли в коленях, вызванной хондромаляцией надколенника, часто полностью выздоравливают.Выздоровление может длиться от месяца до нескольких лет, в зависимости от ситуации. Многие из них выздоравливают в долгосрочной перспективе, потому что их кости все еще растут. Симптомы обычно исчезают по достижении взрослого возраста.
Острые травмы надколенника (коленной чашечки): обзор и многое другое
Острая травма надколенника (коленной чашечки) может произойти в результате удара по колену или падения. Возможно повреждение мягких тканей, например разрыв сухожилия надколенника или перелом кости.
Симптомы могут включать боль, отек, чувство нестабильности или блокировку сустава.Некоторые виды травм можно лечить с помощью укрепляющих и реабилитационных упражнений, но другие могут потребовать хирургического вмешательства.
Жанно Оливет / Getty ImagesТипы острых травм надколенника
Надколенник является частью коленного сустава вместе с большеберцовой костью (голени) и бедренной костью (бедренной костью). Он обернут в сухожилие надколенника, которое соединяет четырехглавую мышцу бедра с большеберцовой костью ниже коленного сустава.
Находясь в передней части коленного сустава, надколенник проходит в бороздке на конце бедренной кости (надколенно-бедренный сустав) и усиливает разгибание колена.
К наиболее распространенным типам острых травм надколенника относятся следующие.
- Разрыв сухожилия надколенника : Разрыв может быть небольшим, частичным или полным. Полный разрыв может быть серьезной травмой, которая часто требует хирургического вмешательства и восстановления в течение как минимум четырех-шести месяцев.
- Вывих коленной чашечки : Это происходит, когда коленная чашечка полностью выходит из бороздки на бедре, обычно в сторону. Обычно его необходимо вернуть на место, что называется сокращением.Хотя это и болезненно, это не так серьезно, как вывих колена, при котором бедренная кость и большеберцовая кость теряют контакт друг с другом.
- Подвывих надколенника (нестабильная коленная чашечка) : Это состояние связано с вывихом коленной чашечки и означает, что надколенник не остается в бороздке на бедренной кости. Это может быть частичный или полный вывих и может вызывать боль и дискомфорт при физической активности. .
- Перелом (перелом коленной чашечки) : Кость надколенника может сломаться при падении или ударе.Это может быть сложный перелом, требующий хирургического вмешательства.
Симптомы
Острые травмы коленной чашечки вызывают симптомы, общие для других травм мягких тканей и костей, такие как боль, отек и деформация. У вас также часто будут функциональные симптомы.
Общие симптомы включают следующее.
- Боль : Большинство острых травм надколенника очень болезненны. Боль в коленях может быть более заметной при определенных действиях, например, при ходьбе по лестнице (особенно при спуске) или при стоянии на коленях.Но он может быть настолько серьезным, что на ногу нельзя будет возложить никакой вес.
- Отек : Острые травмы часто вызывают отек из-за воспаления.
- Шумы: Вы можете услышать хлопок или почувствовать щелчок во время травмы, особенно при разрыве или вывихе сухожилия надколенника. В некоторых случаях вы можете услышать скрип или почувствовать скрежет (крепитацию), хотя это также может происходить и в нормальных коленях.
- Неустойчивость : После травмы вы не сможете удерживать свой вес на ноге.Он может сгибаться, когда вы пытаетесь встать или ходить.
- Заблокированный сустав : вы можете обнаружить, что сустав заблокирован, и вы не сможете согнуть или выпрямить колено.
- Деформация : Ваш коленный сустав может выглядеть деформированным, особенно при переломе или вывихе.
- Синяк : может быть значительный синяк при переломе или разрыве сухожилия, а также при любой травме коленной чашечки.
Травмы надколенника обычно приводят к затруднениям при движении колена, ходьбе или беге.Надколенник важен функционально, потому что он увеличивает нагрузку на коленный сустав и силу разгибания ноги.
Вывихнувшая коленная чашечка может самопроизвольно вернуться на место. Это может привести к появлению синяков и повреждению мягких тканей. Вам следует как можно скорее обратиться к врачу для дальнейшего обследования, даже если повреждений нет.
Препателлярный бурсит (воспаление и опухание мешка вокруг колена) может быть осложнением травматических повреждений надколенника, вызванных либо самой травмой, либо инфекцией, возникшей в результате травмы.Помимо припухлости в передней части коленной чашечки, эта область может быть болезненной и теплой. Если бурсит вызван инфекцией, также может быть жар и озноб.
Причины
Острые травмы надколенника могут возникнуть в результате травмы, занятий спортом или анатомических проблем в коленном суставе.
Несчастные случаи и травмы
Расположение надколенника в передней части колена делает его уязвимым для переломов, вывихов или разрывов сухожилий во время падений, ударов по колену или резких ударов, например о приборную панель в автомобильной аварии.
Дорожно-транспортные происшествия являются причиной 78,3% переломов надколенника. Несчастные случаи на производстве и бытовые происшествия составляют 13,7% и 11,4% соответственно.
Если у человека остеопороз, слабость кости может увеличить риск перелома надколенника в результате незначительного падения или удара по колену. Патологические переломы надколенника также могут наблюдаться в случае костной инфекции или опухоли кости.
Спортивные травмы
Острые травмы надколенника также могут возникать при резких движениях, например, при занятиях спортом, например, когда ступня стоит на ногах, а туловище быстро вращается во время взмаха бейсбольной битой.
Вы также можете порвать сухожилие надколенника при приземлении в прыжке с согнутым коленом и поставленной стопой. Вы можете быть предрасположены к разрыву сухожилия надколенника, если у вас уже есть тендинит надколенника (колено прыгуна), который представляет собой воспаление, вызванное чрезмерной нагрузкой на коленный сустав. Это наблюдается у людей, которые прыгают по твердым покрытиям, например, баскетболистам или волейболистам.
Внезапное сокращение четырехглавой мышцы может привести к перелому надколенника. Это может произойти, когда вы совершаете прыжок с высоты, хотя это случается редко.
Анатомические различия
Изменения в анатомии колена могут способствовать риску травмы, особенно когда речь идет о нестабильности или вывихе.
Некоторые люди рождаются с неровной или неглубокой бедренной бороздкой. Это ставит под угрозу стабильность пателлофеморального сустава и может привести к смещению коленной чашечки из-за, казалось бы, нормальной деятельности, а не только из-за удара или падения.
Некоторые люди могут быть более подвержены вывихам коленной чашечки из-за ослабления связок.Вывихи коленной чашечки чаще всего встречаются у девочек-подростков.
Диагностика
В зависимости от обстоятельств вы можете обратиться к лечащему врачу или обратиться за неотложной помощью. Срочное обследование лучше всего, если травма колена была получена во время падения или несчастного случая, или если вывих коленной чашечки не вернулся на место.
Медицинский работник возьмет ваш анамнез и сообщит о том, что привело к боли в колене, о симптомах в тот момент (например, как звук хлопка) и о ваших текущих симптомах.
Экзамен
Во время медицинского осмотра врач определит, можете ли вы ходить, сгибать или разгибать колено. Они будут прощупывать колено, чтобы увидеть, есть ли участки, на которых видны дефекты, смещение или локальная боль. Визуальный осмотр колена позволяет определить, есть ли опухоль, деформация или явное смещение.
Ручные тесты и маневры используются для оценки повреждения коленной чашечки или сухожилий, включая попытки разогнуть колено против силы тяжести.Тест с подъемом прямой ноги может выявить нарушение разгибательного механизма, который включает сухожилие четырехглавой мышцы, надколенник и сухожилие надколенника.
Изображения и лаборатории
Рентген часто является первым методом визуализации, поскольку он может показать, есть ли перелом, который важно обнаружить или исключить на ранней стадии.
Это может быть единственная визуализация, или врач может заказать магнитно-резонансную томографию (МРТ) для дальнейшей оценки повреждения связок, сухожилий или хрящей.
Анализы крови обычно не проводятся при травмах колена, но их можно назначить специально для поиска признаков воспаления, если есть подозрение на инфекцию. Если имеется значительный отек, в некоторых случаях можно выполнить артроцентез для извлечения жидкости из колена для исследования в лаборатории на предмет инфекции или крови из травмы.
Дифференциальный диагноз может включать артрит и хондромаляцию надколенника (колено бегуна). Они могут быть источником боли в колене без травм или присутствовать в дополнение к другим травмам надколенника.
Лечение
Лечение этих различных острых состояний коленной чашечки зависит от диагноза. Однако есть несколько общих рекомендаций, которым можно следовать. Ваш врач проконсультирует вас на основании вашего диагноза.
Домашние средства
Острые травмы коленной чашечки требуют ухода за собой, которым вы можете заниматься до получения медицинской помощи, а затем в соответствии с рекомендациями врача:
- Обеспечьте отдых травмированному колену, чтобы предотвратить дальнейшую травму и дать время, чтобы воспаление утихло.
- Приложите лед к колену, чтобы уменьшить воспаление. Чтобы избежать травм кожи, убедитесь, что между пакетом со льдом и кожей есть тканевый барьер, и избегайте обледенения травмы более 15 минут за раз.
- Принимайте нестероидные противовоспалительные препараты (НПВП), такие как Адвил (ибупрофен) и Алив (напроксен), чтобы уменьшить воспаление и частично облегчить боль.
Редукция
Вывих коленной чашечки необходимо уменьшить (процедура, при которой коленная чашечка возвращается в бедренную канавку).Если это не произошло спонтанно, врач проведет репозицию как можно скорее.
Для уменьшения может потребоваться обезболивающее, чтобы врач мог вытянуть ногу и манипулировать коленной чашечкой. Часто он возвращается на место с легким надавливанием, когда нога вытягивается.
Иммобилизация
При любой острой травме надколенника может потребоваться иммобилизация гипсом, шиной или фиксатором, чтобы обеспечить заживление кости, сухожилия или других мягких тканей.Ваш врач порекомендует, какой из них подходит, если таковые имеются.
Ваш врач может порекомендовать вам не переносить нагрузку на пораженную ногу в период иммобилизации. Возможно, вам придется пользоваться костылями или другими вспомогательными средствами передвижения до завершения этого периода.
Хирургические процедуры
При переломе коленной чашечки может потребоваться хирургическое вмешательство, если какие-либо части кости находятся не на своем месте. Это часто означает установку проволоки, винтов, пластин или штифтов, чтобы соединить части кости и удерживать их на месте во время заживления.
Полные разрывы сухожилия надколенника часто требуют хирургического вмешательства. Швы накладываются на сухожилие и прикрепляются к отверстиям или хирургическим анкерам на надколеннике. Это может быть выполнено амбулаторно.
Существует несколько хирургических процедур стабилизации коленной чашечки, которые могут быть выполнены при повторяющихся вывихах или подвывихах надколенника. Повторяющиеся частичные и полные вывихи связаны с повреждением медиальной пателлофеморальной связки, которая удерживает коленную чашечку на месте.Операция может быть выполнена для восстановления или восстановления связки.
Физиотерапия
При любом остром повреждении надколенника физиотерапия, вероятно, будет рекомендована после того, как начальное воспаление утихнет и иммобилизация больше не потребуется. Сама по себе иммобилизация приводит к скованности и потере мышечной силы. Ваш физиотерапевт восстановит диапазон движений и мышечную силу колена.
Если весовая нагрузка была запрещена, вы постепенно научитесь удерживать вес на травмированной ноге.Это начинается с опоры на пальцы ног в течение пары недель, затем переходит к нагрузке на 50% и, наконец, через четыре-шесть недель, в зависимости от типа травмы, в полной нагрузке.
Функция коленного сустава требует уравновешивания силы мышц коленного сустава. Самое главное, чтобы группы четырехглавых мышц и подколенного сухожилия были гибкими и сбалансированными. Ваш физиотерапевт порекомендует конкретные упражнения в зависимости от вашего состояния.
Слово от Verywell
Острая травма коленной чашечки часто бывает не только болезненной, но и неприятной, так как будет означать ограничения в вашей деятельности на время выздоровления.Поговорите со своим врачом и физиотерапевтом, чтобы понять, что вы можете сделать для полного выздоровления. Большинство людей часто могут вернуться к своей прежней деятельности после лечения перелома, разрыва сухожилия или вывиха.
Колено горничной (препателлярный бурсит) | Здоровье
Что такое бурсит?
Бурсит означает воспаление в бурсе. Бурса — это небольшой мешочек с жидкостью с тонкой подкладкой. В теле имеется ряд бурс. Бурсы обычно находятся вокруг суставов и в местах прохождения связок и сухожилий над костями.Их также можно найти в других местах, если на эту область было оказано необычное давление или трение.
Обычно функция бурсы заключается в уменьшении трения и обеспечении максимального диапазона движений вокруг суставов. При воспалении бурсы (бурсит) бурса набухает из-за увеличения количества жидкости в сумке.
Какое у горничной колено?
Вокруг коленного сустава расположены четыре сумки. Все они склонны к воспалению или бурситу.Однако чаще всего поражается бурса между кожей и коленной чашечкой (препателлярная сумка). Его положение показано на схеме. Колено горничной — это название воспаления преднадколеночной сумки.
Что вызывает колено горничной?
Колено горничной может быть вызвано различными причинами:
Внезапная разовая травма колена
Это может быть, например, падение или прямой удар по колену.
Рецидивирующая легкая травма колена
Обычно это происходит после длительного пребывания на коленях, оказывая давление на коленную чашечку (надколенник).Исторически это было типично для горничных, которые подолгу мыли пол на коленях; отсюда и термин «колено горничной».
Инфекция
Жидкость в мешочке препателлярной сумки может инфицироваться и вызвать воспаление бурсы (бурсит). Это особенно часто встречается у детей с коленом горничной. Обычно это происходит после пореза, царапины или травмы кожи на поверхности колена. Эта травма позволяет микробам (бактериям) распространять инфекцию в бурсу.
Другое воспалительное заболевание
Если у вас уже есть воспалительное заболевание, такое как ревматоидный артрит, у вас повышенный риск развития бурсита. Ревматоидный артрит — это форма артрита, которая вызывает воспаление, боль и опухание суставов.
Подагра
Если у вас подагра или псевдоподагра, у вас повышенный риск развития бурсита. Подагра вызывается скоплением кристаллов мочевой кислоты. Мочевая кислота — это химическое вещество в крови, которое обычно безвредно и выводится с мочой.При подагре он накапливается и накапливается в суставе, вызывая боль, воспаление и отек суставов.
Кто заболевает коленом горничной?
Колено горничной может затронуть любую возрастную группу. Обычно это чаще встречается у мужчин, чем у женщин. Колено горничной у детей, скорее всего, вызвано инфекцией. Инфекция также является частой причиной коленного сустава горничной у людей, чья иммунная система не работает нормально. К таким людям относятся те, кто лечится стероидами, или те, кто лечится химиотерапией от рака.
Колено горничной чаще встречается у торговцев, которые проводят длительные периоды времени на коленях, например, у ковровщиков, мастеров отделки бетона и кровельщиков.
Каковы симптомы коленного сустава горничной?
Колено горничной вызывает боль и опухание пораженного колена. Вы можете заметить покраснение кожи над коленом и болезненность коленной чашечки. Вам также может быть трудно сгибать колено, становиться на колени и ходить. Если колено горничной вызвано инфекцией, у вас может быть высокая температура (жар).
Как диагностируется колено горничной?
Ваш врач обычно может диагностировать колено горничной, просто осмотрев ваше колено. Они могут задать вам вопросы о вашей профессии или о недавней травме колена. Они также могут спросить, были ли у вас в анамнезе другие проблемы с суставами.
Если ваш врач подозревает, что колено горничной вызвано инфекцией, он может предложить взять немного жидкости из бурсы. Это простая процедура. Кожа на передней части колена стерилизуется небольшим количеством жидкости, и процедура проводится в чистой среде.Небольшая игла используется для взятия пробы жидкости из предпателлярной сумки, которая находится непосредственно под кожей перед коленной чашечкой. Эту жидкость отправляют в лабораторию для поиска признаков инфекции. Если инфекция подтверждена, лаборатория может предложить, какие антибиотики будут ее лечить.
Обычно вам не нужны рентгеновские снимки или сканирование для диагностики колена горничной, если только ваш врач не уверен в диагнозе.
Какие варианты лечения колена горничной?
Варианты лечения колена горничной зависят от того, вызвано ли оно инфекцией.
Колено горничной вызвано инфекцией
Если ваш врач подозревает, что колено горничной вызвано инфекцией, он может набрать немного жидкости из вашего колена, как описано выше. Они могут отправить эту жидкость в лабораторию для анализа. В ожидании результатов они могут прописать вам некоторые антибиотики (например, флуклоксациллин с феноксиметилпенициллином (пенициллин V) или коамоксиклав). Обычно эти антибиотики можно принимать внутрь. Если инфекция тяжелая, ваш врач может посоветовать вам госпитализировать и ввести антибиотики в вены (внутривенные антибиотики).
Когда через пару дней врач получит результаты из лаборатории, он может предложить вам заменить антибиотики. Теперь они должны знать антибиотик, который с наибольшей вероятностью будет эффективен при лечении инфекции.
Если ваши симптомы не улучшаются, несмотря на 36-48 часов приема антибиотиков, ваш врач может посоветовать сделать небольшой разрез (разрез) на передней части колена. Это позволит инфицированной жидкости вытечь из бурсы.Процедура может потребовать направления в больницу, но обычно не предполагает ночевку.
Колено горничной по другим причинам
Большинство эпизодов колена горничной проходят после поддерживающего лечения и не требуют лекарств или хирургического вмешательства.
Поддерживающая терапия
Могут быть предложены следующие варианты:
- Упор на колено.
- Использование пакетов со льдом на коленях (кухонное полотенце, обернутое вокруг пакета замороженного горошка, делает хороший пакет со льдом).
- При вставании на колени используйте толстую поролоновую подушку или наколенники — они могут помочь предотвратить повторение состояния.
- Физиотерапевт может помочь, обучив вас некоторым упражнениям, если ваш коленный сустав ограничен в движении.
- При ходьбе может помочь палка или трость.
Лечение с помощью лекарств
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, можно принимать при слабой или умеренной боли, вызванной коленом горничной.Это также помогает уменьшить воспаление.
Если колено горничной становится более болезненным, ваш врач может посоветовать вытянуть жидкость из бурсы с помощью небольшой иглы. Затем они могут ввести стероидное лекарство в бурсу, чтобы противодействовать воспалению. По идее, жидкость больше не будет накапливаться. Необходимо заранее исключить инфекцию, так как инъекция стероидов может усугубить любую ранее существовавшую инфекцию. У вас вряд ли возникнут осложнения после этой процедуры.Однако иногда может произойти следующее:
- Воспаление бурсы (бурсит) может возобновиться.
- У вас может развиться инфекция, кровотечение или повреждение сухожилия, соединенного с коленной чашечкой.
Хирургическое лечение
В редких случаях, когда колено горничной не отходит или продолжает возвращаться и вызывает невыносимые симптомы, может потребоваться операция.
Чаще всего это делается с помощью хирургии замочной скважины. Используется местный анестетик (делается инъекция вокруг коленного сустава, чтобы обезболить пораженную область, и вас не усыпляют).Обычно это делается в дневном стационаре, что означает, что вы не попадете в больницу на ночь. Во время операции удаляется препателлярная сумка. Коленный сустав может прекрасно функционировать без этой сумки, и обычно коленный сустав не имеет долгосрочных последствий.
Каков прогноз (прогноз) колена горничной?
Как правило, при соответствующем лечении результат очень хороший. Через несколько недель вы заметите, что состояние проходит.
Однако, если колено горничной остается постоянным (хроническим) или продолжает возвращаться, у вас могут быть длительные боли и проблемы с перемещением колена.
Можно ли предотвратить колено горничной?
Вам следует проявлять осторожность, если у вас есть работа или хобби, которые связаны с частым или долгим стоянием на коленях. В таких случаях следует использовать подушки из плотного поролона или наколенники. Наколенники должны особенно использоваться людьми, у которых уже был эпизод колена горничной, чтобы предотвратить его повторное появление.
Spongy Knee — Первая оздоровительная физиотерапия в Мидтаун-Уэст
Также известный как износ, болезнь суставов или дегенеративный артрит, является распространенной проблемой для многих людей старше среднего возраста.Остеоартрит коленного сустава является наиболее распространенным типом остеоартрита и считается самой частой причиной инвалидности в США. Он может быть вызван предыдущими травмами колена, переломами, разрывами связок, повторяющимися нагрузками на колено, ожирением и т. Д.
Симптомы:
- Боль
- Жесткость
- Ограниченный диапазон движения
- Локализованный отек
Хондромаляция надколенника — распространенная проблема коленного сустава, которая поражает надколенник и бороздку, когда она скользит по бедренной кости (бедренной кости).Это действие происходит в пателлофеморальном суставе.
Это состояние возникает при структурном повреждении пателлофеморального сустава. Обычно используемый термин пателлофеморальный болевой синдром (PFPS) относится к более ранним стадиям заболевания. Симптомы с большей вероятностью будут обратимыми с PFPS.
Симптомы:
- Ощущение скрежета при сгибании колена
- Боль в переднем колене при вставании после длительного сидения
- Боль в колене, усиливающаяся при подъеме по лестнице или вставании со стула
- Болезнь колена
Синдром Plica — это проблема, которая возникает, когда в остальном нормальная структура колена становится источником боли в колене из-за травмы или чрезмерного использования.Иногда бывает сложно поставить диагноз.
Симптомы:
- Боль в колене
- Вздутие
- Ощущение щелчка
- Блокировка
- Слабость в колене
Ревматоидный артрит коленного сустава становится болезненным, теплым и опухшим. Хотя остеоартрит коленного сустава вызывает боль и скованность, боль в суставах при РА более сильная.
Симптомы:
- Боль
- Вздутие
- Воспаление
- Жесткость
- Тепло в области коленных суставов
- Лихорадка
- Гриппоподобные симптомы
- Усталость
Мениск — это часто травмируемая структура колена.Травма может возникнуть в любой возрастной группе. У молодых людей мениск довольно жесткий и эластичный, и разрывы обычно возникают в результате сильного скручивания. С возрастом мениск ослабевает, и у пожилых людей могут возникнуть разрывы мениска в результате довольно незначительных травм, даже в результате движений вверх и вниз при приседании.
Симптомы:
- Боль
- Жесткость / припухлость
- Блокировка
- Нет движения
Травма передней крестообразной (ПКС) и — Травма задней крестообразной связки (ПКС)
Задняя крестообразная связка (PCL) — одна из менее часто повреждаемых связок колена.Чаще повреждается передняя крестообразная связка (ПКС).
Симптомы:
- Лопнуть или потрескаться при травме
- Нестабильность с последующим набуханием
- Чрезвычайно болезненно
- Невозможно выпрямить ногу
- Нежность
- Боль во время удара, позже распространилась на икры.
- Вздутие
- Нестабильность
Травмы медиальной и боковой коллатеральных связок
Медиальная коллатеральная связка (MCL) более легко повреждается, чем латеральная коллатеральная связка (LCL).Чаще всего это вызвано ударом по внешней стороне колена (например, в контактных видах спорта), который растягивает и разрывает связку на внутренней стороне колена.
Классическим признаком этой травмы является звук «хлопка» и ощущение того, что колено сгибается вбок. Боль и опухоль появляются немедленно. Чтобы диагностировать повреждение коллатеральной связки, медицинский работник выполнит несколько ручных тестов (приложив давление к стороне колена для определения степени боли и ослабления сустава) и, возможно, назначит МРТ для подтверждения диагноза.
Симптомы:
- Кровотечение
- Вздутие
- Жесткий и болезненный
- нестабильно
- Может отдавать и не поддерживать вес тела.
Вывих / подвывих надколенника
Подвывих надколенника происходит, когда коленная чашечка подтягивается к внешней стороне колена. При этом коленная чашечка не скользит по центру в пределах своей канавки.
Также называемый подвывихом надколенника, пациенты с нестабильной коленной чашечкой имеют коленную чашечку, которая не скользит по центру внутри своей бороздки. В зависимости от тяжести подвывиха надколенника такое неправильное отслеживание может не вызвать у пациента никаких проблем или привести к вывиху надколенника (когда коленная чашечка полностью выходит из бороздки). Чаще всего проблема с отслеживанием вызывает дискомфорт при физической активности и боль по бокам коленной чашечки. Подвывих надколенника — это заболевание, которое обычно поражает подростков, а иногда и детей младшего возраста.
Симптомы:
- Болезненный
- Наколенник выскакивает или вылезает из гнезда
Сухожилие надколенника предрасположено к разрыву у людей с историей травм сухожилий надколенника, таких как колено прыгуна, или дегенерация из-за возраста. Травмы этого типа служат для ослабления сухожилия надколенника, и в случае сильного эксцентрического сокращения четырехглавой мышцы (сокращение во время удлинения мышцы), например, приземления из прыжка, сухожилие надколенника может сломаться или разорваться, чаще всего в нижнем конце надколенника. .
Симптомы:
- Чрезвычайно болезненно
- Четкий щелчок в момент травмы
- Вздутие
- Невозможность удержания груза
- Неспособность выпрямить колено или держать его прямо
- Трещины и напряжения
ВБП / пателлофеморальный синдром / колено бегуна
Пателлофеморальный болевой синдром — это боль в передней части колена.Часто встречается у подростков, работников физического труда и спортсменов. Иногда это вызвано износом, огрублением или размягчением хряща под коленной чашечкой.
Симптомы:
- Боль под или вокруг коленной чашечки
- Боль при беге, подъеме по лестнице, упражнениях для ног и т. Д.
- Ясное растрескивание в колене или необходимость его сломать для уменьшения боли.
- Неспособность сидеть в течение длительного времени, не выпрямляя колено и не заставляя его потрескаться.
ITB (синдром подвздошно-большеберцового бандажа)
Синдром лиотибиального бандажа — это воспаление и боль на внешней стороне колена. Подвздошно-большеберцовая связка — это слой соединительной ткани. Он начинается у мышцы около внешней стороны бедра, проходит по внешней стороне бедра, пересекает внешнюю сторону колена и прикрепляется к внешней стороне верхней голени (большеберцовой кости).
Симптомы:
- Боль за пределами коленного сустава
- Отек в месте дискомфорта
- Ощущение щелчка или хлопка при сгибании колена
Тендинит надколенника — это заболевание, которое возникает, когда сухожилие и окружающие его ткани воспаляются и раздражаются.Обычно это происходит из-за чрезмерного использования, особенно из-за прыжков. По этой причине тендинит надколенника часто называют «коленом прыгуна».
Симптомы:
- Тупая боль
- Нежность
- Легкий отек
Коленный бурсит — это воспаление бурсы, расположенной рядом с коленным суставом. Бурсит коленного сустава вызывает боль и может ограничивать вашу подвижность. Лечение бурсита коленного сустава часто включает сочетание методов ухода за собой и назначенных врачом процедур для облегчения боли и воспаления.
Симптомы:
- Ощущается тепло при прикосновении к колену
- Выглядит опухшим или губчатым при прикосновении к колену
- Болезненный или нежный
Болезнь Осгуда-Шлаттера / колено прыгуна
Болезнь Осгуда-Шлаттера может вызывать болезненную припухлость ниже коленной чашечки у детей и подростков, испытывающих скачки роста в период полового созревания. Болезнь Осгуда-Шлаттера чаще всего встречается у детей, которые занимаются спортом, который включает бег, прыжки и быструю смену направления, например футбол, баскетбол, фигурное катание и балет.
Симптомы:
- Боль в костях ниже колена
- Бугристость большеберцовой кости опухшая или воспаленная
- Нежность и боль усиливаются во время и после упражнений.
- Боль при сокращении четырехглавой мышцы от сопротивления или при сокращении мышц с прямой ногой.
Текущий рейтинг
Как другие оценивают эту клинику?
5 на основе 3 голосов
Клиника
Первая медицинская физиотерапия
Предлагаемые услуги
Лечение травм колена
Лечение бурсита коленной чашечки Миртл-Бич, Южная Каролина | Растяжение колена
Что такое Бурса?
Бурса — это небольшой мешок, заполненный жидкостью, который находится между мягкими тканями и костями.Он смазывает и действует как амортизатор, уменьшая трение между костями при их движении.
Что такое бурсит коленной чашечки?
Бурсит относится к воспалению и отеку бурсы. Воспаление бурсы перед коленной чашечкой (надколенника) известно как бурсит коленной чашечки или препателлярный бурсит.
Причины бурсита коленной чашечки
Бурсит коленной чашечки часто возникает из-за
- Давление на колени при постоянном стоянии на коленях
- Заболевания, такие как подагра и ревматоидный артрит
- Прямой удар по коленной чашечке при занятиях такими видами спорта, как баскетбол, футбол и борьба
- Инфекция
Симптомы бурсита коленной чашечки
Симптомы бурсита коленной чашечки включают боль и припухлость перед коленом.Вы также можете почувствовать нежность, тепло и покраснение в передней части колена.
Диагностика бурсита коленной чашечки
Бурсит коленной чашечки диагностируется на основе анализа вашей истории болезни и тщательного медицинского осмотра. Жидкость из бурсы может быть удалена для лабораторного анализа. Ваш врач может назначить визуализационные исследования, такие как рентген, МРТ и компьютерная томография, чтобы исключить другие проблемы.
Лечение бурсита коленной чашечки
Бурсит коленной чашечки можно эффективно лечить с помощью консервативной терапии, при которой врач посоветует достаточно отдыха, использование пакетов со льдом и приподнятие пораженной ноги для уменьшения воспаления.Также могут быть назначены противовоспалительные препараты для облегчения боли и отека и антибиотики при инфекциях. Иногда можно провести аспирацию бурсы с помощью тонкой иглы, чтобы удалить жидкость и уменьшить отек, или можно ввести кортикостероиды в область воспаленной сумки для облегчения боли.

 М.Н.( уч. звание «доцент»), первичный
М.Н.( уч. звание «доцент»), первичный