Проведение сонографии, или УЗИ тазобедренных суставов у новорожденных, значительно ускоряет обнаружение врожденных патологий. У диагностической процедуры масса преимуществ перед другими исследованиями: не используется вредное излучение, не требуется полная неподвижность ребенка. С помощью ультразвукового исследования можно обнаружить любые деструктивные изменения не только в тазобедренном суставе, но и околосуставных структурах.
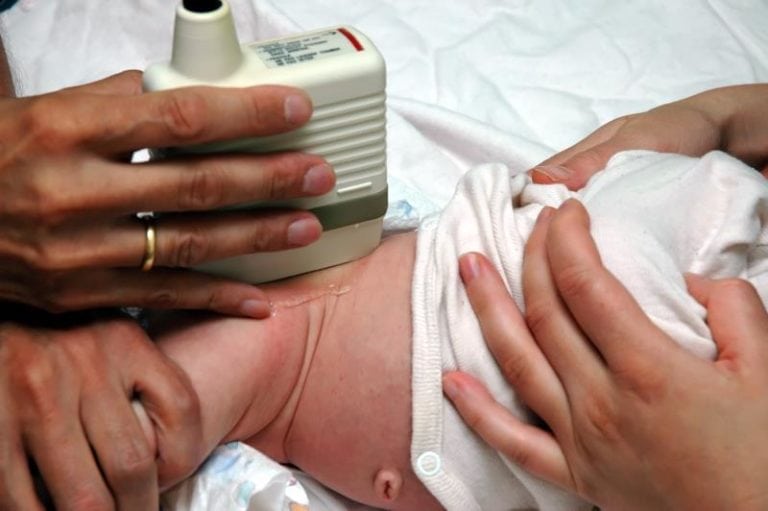
Сонография, проведенная сразу после рождения ребенка, позволяет выявить самые незначительные аномалии, которые в дальнейшем могут стать причиной развития серьезных заболеваний. Своевременно проведенное лечение поможет новорожденному полноценно расти и развиваться.
Преимущества сонографии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
При проведении ультразвукового исследования акустические волны высокой частоты отражаются от встречающихся на их пути поверхностей. Все ткани в организме человека имеют свою особенную структуру. Они разнятся плотностью, содержат определенное количество жидкости, поэтому значительно отличаются скоростью отражения. Эти значения считываются специальными датчиками, а затем визуализируются на мониторе в виде изображений. Опытный диагност при расшифровке УЗИ тазобедренных суставов у грудничков определяет связки, сухожилия, костные, хрящевые ткани, а затем оценивает их состояние. УЗИ обладает массой преимуществ перед другими методами исследования тазобедренного сочленения у маленьких детей:
- отсутствует агрессивное и крайне нежелательное при обследовании новорожденных излучение;
- один из родителей присутствует во время диагностической процедуры, придержать, успокоить малыша;
- нет необходимости нахождения ребенка в неподвижном положении, поэтому врач может оценить состояние сочленения в динамике.
У 3% новорожденных диагностируется врожденная дисплазия различной степени. Так называется неполноценное одно- или двухстороннее развитие тазобедренных суставов, для которого характерно снижение функциональной активности сочленения. Заболевание хорошо поддается лечению, особенно при его раннем диагностировании. Полученные изображения позволяют установить форму, степень дисплазии, дифференцировать ее от других врожденных патологий. Что можно диагностировать при помощи УЗИ:
- неправильное развитие вертлужных впадин;
- недоразвитость хрящевых ободков в окружении вертлужных впадин;
- нарушенную структуру связок;
- степени дисплазии — предвывихи, подвывихи, полные вывихи.
При обнаружении любой формы дисплазии врачи сразу приступают к терапии. Для оценки ее эффективности требуется частое проведение УЗИ тазобедренных суставов у грудничков. Это еще одно из преимуществ диагностической методики. В отличие от рентгенографии сонография может использоваться для постоянного мониторинга состояния малыша, скорости регенерации тканей. Диагностическая процедура имеет только одно противопоказание — гиперчувствительность ребенка к ингредиентам геля, применяемого для проведения акустических сигналов.
Рентгенологическое исследование также менее информативно из-за особенностей строения тазобедренного сустава новорожденных. В нем пока мало костных тканей, но очень много хрящевых. А на снимках, полученных при проведении рентгенографии, хорошо видно только патологическое состояние костных структур.
Показания и противопоказания
Для определения значений нормы или отклонений от нее УЗИ тазобедренного сустава у новорожденных показано всем детям до 6 месяцев. Часто его проводят в течение нескольких дней после рождения ребенка, особенно если во время беременности на организм женщины воздействовали внешние или внутренние неблагоприятные факторы. Вот основные показания к УЗИ новорожденного:
- недоношенный ребенок, вероятность развития у которого дисплазии достаточно высока. В группу риска также входят дети от многоплодной беременности;
- ягодичное или тазовое прилежание плода перед родами, провоцирующее врожденный вывих сочленения;
- беременность, протекающая тяжело, особенно осложненная сильным токсикозом или дефицитом витаминов, микроэлементов;
- прием женщиной во время вынашивания ребенка препаратов, принадлежащих к различным клинико-фармакологическим группам — антибиотиков, диуретиков, цитостатиков, иммуномодуляторов, противовирусных средств;
- перенесенные женщиной во время беременности острые вирусные, бактериальные или микотические инфекции. Кишечные или респираторные патологии особенно опасны во 2 и 3 триместрах, когда начинает формироваться тазобедренный сустав плода и образуются очаги ядер окостенения суставных головок.
Любой из этих факторов может стать причиной для развития дисплазии. УЗИ проводится или непосредственно в роддоме, или через несколько суток после выписки мамы и грудничка.
После рождения 1-2 раза в месяц ребенка осматривает педиатр для контроля его развития. Он может назначить ультразвуковое исследование при обнаружении одного из признаков нарушения формирования сочленения: асимметричного расположения кожных складок в паху или ягодицах, укорочения ноги, специфического пощелкивания во время отведения бедра ребенка.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Проведение диагностической процедуры
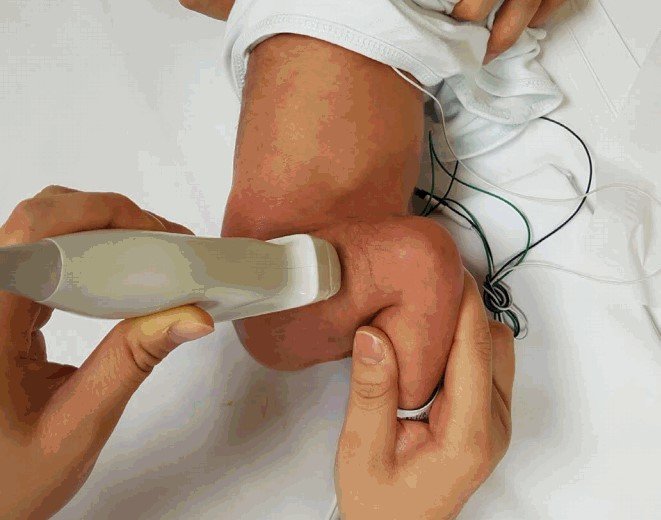
При проведении УЗИ ребенка укладывают на бок, чтобы обследуемый сустав оказался сверху и был согнут под углом 20°. На тазобедренное сочленение наносят гель, облегчающий скольжение датчика, улучшающий проводимость акустических волн. При манипуляциях на экране отображаются все суставные и околосуставные структуры. Врач делает снимки в необходимых для оценки состояния тканей позициях. Обычно их бывает пять: в начальном положении, при сгибании и разгибании ноги, при отведении и приведении ее к телу.
Чтобы процедура не прерывалась, педиатры, выписывающие направление на сонографию, рекомендуют не кормить малыша непосредственно перед обследованием. Ребенок должен быть сыт, чтобы не капризничать, но процесс срыгивания может помешать диагностике.
Расшифровка полученных результатов
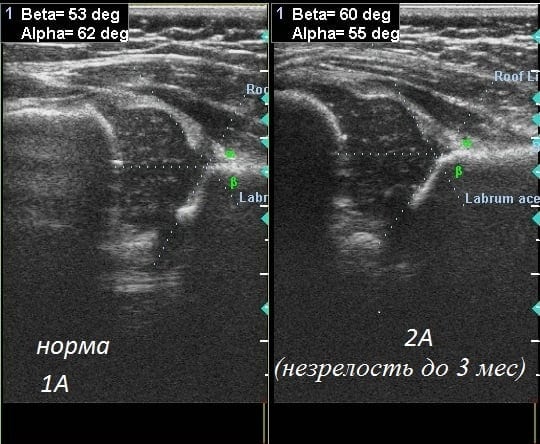
Ребенок рождается с еще не окончательно сформированным тазобедренным суставом. В нем много хрящевых тканей, которые будут окостеневать по мере взросления малыша. Пока этого не произошло, почти все нарушения хорошо поддаются коррекции. Определенные оценочные критерии функциональной активности сочленения позволяют установить его правильное и неправильное состояние. УЗИ тазобедренных суставов у грудничков определяет норму и нарушения по углам, образованным краями вертлужных впадин и воображаемыми линиями, проведенными по нижним точкам подвздошных костей. При рождении параметры нормы ацетабулярного угла — от 25° до 29°. По мере роста к 12 месяцам эти значения снижаются и составляют: у мальчиков — 18°, у девочек — 20°.
Допускается незначительное отклонение параметров углов примерно на 1-2°. Это может указывать, как на индивидуальные особенности строения таза, так и на развивающуюся дисплазию. В таких случаях терапия не проводится, а ребенок находится под контролем врачей. Ему назначается сонография примерно в 5 и 10 месяцев, считающихся возрастными точками. Степень дисплазии определяется по параметрам альфа- и бета-углов:
- альфа — углы, образуемые при скрещивании линий, проведенных от срединной стенки подвздошных костей, и линий, проводимых от нижних частей подвздошных костей к верхним краям вертлужных впадин;
- бета — угол, образованный верхними краями вертлужных впадин и центрами хрящевых пластинок.
Полученные после измерения углов параметры и становятся оценочным критерием нормального или патологического строения сочленения. Ниже представлена расшифровка значений углов, полученных при проведении УЗИ тазобедренного сустава у грудничка:
- нормальные параметры — угол альфа больше 60°, угол бета больше 55°,
- состояние предвывиха — значения угла альфа — 43-49°, угла бета — 70-77°;
- подвывих — угол альфа — меньше 43°, угол бета — больше 70°;
- вывих — угол альфа — меньше 43°, угол бета — больше 70°, при этом костная поверхность сильно вогнута, а хрящевой выступ деформирован.
| Форма патологического состояния | Полученные результаты сонографии |
| Норма (правильно образованный сустав) | Расширение и укорочение хрящевой пластинки |
| Слишком медленное образование сочленения (предвывих) | Замеленное окостенение, при котором необходим постоянный мониторинг состояния |
| Подвывих | Смещенная головка бедренной кости, сохранность хрящевой структуры в неизменном состоянии |
| Вывих (дисплазия) |
При ультрасонографическом диагностировании предвывиха лечение не проводится, так как полученные значения могут указывать на незрелость ТБС. По мере роста сустав правильно формируется и активно функционирует. Если обнаружен подвывих или вывих, врачи сразу же приступают к терапии новорожденного. Полученные при проведении УЗИ тазобедренных суставов у новорожденных значения нормы не отменяют ежемесячного осмотра малыша педиатром, а иногда и ортопедом. Специалисты постоянно контролируют состояние опорно-двигательного аппарата ребенка, назначают диагностические мероприятия при подозрении на малейшее отклонение от нормы.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
УЗИ тазобедренных суставов у грудничков назначается в возрасте 1 месяца с целью определения дисплазии – заболевания, встречающегося у 15 % новорожденных. Раннее выявление проблемы позволяет провести качественное лечение и избавить ребенка от последствий, возможных при отсутствии помощи на первоначальном этапе (оперативного лечения и инвалидизации).
Кому назначают
Исследование тазобедренного сустава у грудничка носит скрининговый характер и назначается каждому ребенку по достижении месячного возраста. Норма развития позволяет не проводить исследование повторно. При отклонении в показателях исследование проводится вновь в возрасте 6 месяцев.

Помимо скрининга врач-ортопед может назначить дополнительное УЗИ тазобедренного сустава у детей при выявлении отклонений на осмотре. Это могут быть:
- различная глубина и симметрия тазобедренных складок у малыша;
- тугоподвижность при разведении ножек;
- щелчки и хруст в тазобедренных суставах в движении;
- отличие длины ног малыша;
- гипертонус нижних конечностей;
- неврологические отклонения в развитии.
Помимо перечисленных симптомов дополнительное исследование необходимо детям, находящимся в группе риска, а именно:
- при недоношенности новорожденного;
- двойни, тройни;
- патологии суставов в семье;
- при ягодичном прилежании в родах или обвитии пуповиной во время внутриутробного развития;
- токсикоз и маловодие в процессе беременности;
- экологически неблагоприятный район проживания по патологиям опорно-двигательной системы;
- инфекционные заболевания матери во время беременности.
При подозрении на отклонение от нормы развития малыша следует обратиться на внеплановый прием к детскому ортопеду, который при необходимости назначит УЗИ тазобедренных суставов новорожденных и даст направление. При подтверждении диагноза будет назначен комплекс мероприятий по восстановлению нарушенных структур.
Подготовка и ход процедуры
Единственное условие для проведения УЗИ тазобедренных суставов у новорожденных – это спокойное поведение малыша и неподвижное положение во время исследования. Что для этого можно предусмотреть несколько условий:
- ребенок должен быть здоров;
- малыш не будет лежать спокойно, если он голоден, однако сразу после еды может появиться срыгивание, что говорит о необходимости кормления за 30-40 минут до исследования;
- перед диагностикой следует позаботиться о том, чтобы подгузник был свежий и не мешал осмотру.

Исследование проводится в положении ребенка на боку, с обеих сторон одинаково. Врач смазывает область наложения датчика контактным гелем и делает ряд замеров: в положении естественном, при сгибании и выпрямленной ножке, в положении приведения ножки к туловищу и отведения ее.
После осмотра обоих суставов врач отдает матери ребенка протокол исследования, где записаны все результаты, полученные в ходе ультразвукового осмотра.
Расшифровка
Для полноценной оценки состояния требуется специальное образование, но общие показатели может оценить каждый.
Оценка результатов проводится по распечатке графического изображения.
- В норме основание малой мышцы ягодицы и наружные участки подвздошных костей находятся в 1 плоскости и создают прямую линию, а при переходе к хрящевой ткани вертлужной впадины эта линия образует изгиб.
- Угол альфа – это линия между изгибом и горизонтальной прямой в норме свыше 600.
- Угол бета не более 55 градусов, обозначает формирование хряща вертлужной впадины.
При отклонении от нормы показателей альфа и бета врач может судить о наличии и степени развития дисплазии.
Расшифровка значений зависит от возраста малыша. Обычно в заключении на УЗИ написан первичный диагноз. В норме будет указано, что патологии не обнаружено, развитие в пределах возрастной категории. Вариантом нормы может быть незрелость сустава незначительной степени, при таком диагнозе повторное исследование проводится в возрасте 6 месяцев. При более серьезных отклонениях от нормы требуется лечение состояния и контроль за дальнейшим развитием.
Диспластические нарушения по классификации
В расшифровке ультразвукового исследования все показатели кодируются общепринятым шифром. Какие типы сустава можно увидеть в описании:
- 1А – соответствует возрастным показателям, отклонений нет;
- 1Б – первичные признаки дисплазии, конфигурация не нарушена;
- 2 – тип развития, при котором определяется задержка в формировании костной ткани;
- 2А – развитие сустава замедлено, определяется у детей до 3 месяцев;
- 2Б – замедленное развитие у грудничка старше 3 месяцев;
- 2В – незначительное смещение;
- 3 – задержка развития, сопровождающаяся уплощением крыши впадины;
- 3А – отставание развития без определения структурных изменений;
- 3Б – недоразвитие сопровождается структурной перестройкой хряща;
- 4 – значительное недоразвитие, сопровождающееся выходом головки из суставной полости.
Очень важно с результатами обследования обратиться к специалисту, только ортопед сможет назначить полноценное лечение в случае отклонения от нормы. Чем раньше будет скорректирован процесс, тем больше шансов на полное выздоровление, при сильно выраженной патологии может потребоваться оперативное лечение.
Стадии дисплазии

Выявленные по УЗИ ТБС отклонения легко корректируются специально подобранными комплексами гимнастики. Отсутствие занятий с грудничком при нарушениях развития ТБС или неправильно подобранный комплекс может привести к дальнейшему прогрессированию болезни и развитию таких состояний, как тугоподвижность, артроз. При более серьезных нарушениях возникают изменение структуры, приводящие к нарушению связочного аппарата:
- предвывих – повышенная подвижность сустава;
- подвывих – частичное смещение суставной головки;
- вывих – это состояние, характеризующееся полным смещением сустава, вызывает хромоту, может стать причиной различия в длине ног.
Где проводят исследование
Сделать УЗИ тазобедренных суставов можно в любом кабинете ультразвуковой диагностики по месту жительства. По направлению от врача исследование проводится бесплатно.
Ультразвуковое исследование ТБС малышей раннего возраста позволяет определить возможные отклонения от нормы развития и своевременно назначить несложное лечение. Сама диагностика не только не требует подготовки, но и проста в проведении и не причиняет вреда здоровью. Процесс исследования безболезненный и безопасный.
 Загрузка…
Загрузка… Дисплазия тазобедренного сустава (аббревиатура: ДТБС) – врожденный дефект, который характеризуется неправильным развитием сустава и может привести к подвывиху или вывиху головки бедренной кости (БК). В статье мы разберем УЗИ тазобедренных суставов у новорожденных.
 ДТБС
ДТБС
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) ДТБС обозначается кодом M24.8.
Анатомия
Для предотвращения возможных осложнений врожденной деформации бедра (снижение подвижности, боли и преждевременной замены сустава) необходима ранняя диагностика и своевременное лечение.
Развитие ТБС не завершается при рождении: дисплазия ТБС, как правило, возникает при созревании бедра, при котором вертлужная впадина мала, поэтому головка БК не впадает в неё должным образом.
Ученые дифференцируют дисплазию (незрелость, если чашка вертлужной впадины еще недостаточно сформирована) и вывих ТБС (дислокация, если головка БК не находится во впадине). ДТБС может привести к тому, что бедренная головка выскользнет из чашки вертлужной впадины (ЧВВ), что приведёт к серьезным долгосрочным симптомам.
 ТБС
ТБС
ДТБС является одним из наиболее распространенных врожденных пороков суставного развития и встречается 4% всех новорожденных.
Что такое дисплазия?
ДТБС – врожденный порок развития ЧВВ. Головка БК неправильно сформирована, поэтому она не прилегает в должной степени к впадине. В худшем случае при ДТБС головка выскальзывает из впадины. Это также наиболее распространенная врожденная скелетная мальформация. У 40% детей страдают обе стороны.
Точные причины неизвестны. Основные факторы риска:
- плод плохо располагается в матке;
- чрезмерно плотное состояние в матке (например, множественная беременность)
- генетическая предрасположенность;
- мальформации в области позвоночника и ног;
- неврологические или мышечные заболевания.
Существует несколько известных факторов риска, которые могут способствовать развитию ДТБС. Девочки страдают дислокацией бедра (дислокацией) примерно в 5-7 раз чаще, чем мальчики, однако ДТБС одинаково распространена у обоих полов. Тяжелые роды и гормональные факторы могут играть определенную роль в развитии патологии. ДТБС может быть более распространена с другими пороками развития нижних конечностей или спинного мозга. Близнецы, недоношенные дети или дети после кесарева сечения также часто страдают от недуга. Риск также увеличивается, если ДТБС уже возникала в семье (предрасположенность к артрозу не увеличивает риск расстройства).
 Серьезная мальформация
Серьезная мальформация
Нога на пораженной стороне кажется короче другой, а ягодичные складки становятся асимметричными. Одиночная ДТБС не вызывает дискомфорта. Однако, если она не будет обнаружена вовремя, может возникнуть повреждение вертлужной впадины и головки во взрослой жизни.
Нельзя заниматься самолечением. Если неправильное расположение не лечится, это может привести к необратимой инвалидности.
Нельзя предотвратить ДТБС. Каждый новорожденный должен быть осмотрен во время проверок. Для полного исцеления необходимо заранее выявить ДТБС.
Диагностика дисплазии суставов ультразвуком
Стандартом в диагностике является ультразвуковое исследование ТБС. Только ограниченное число заболеваний тазобедренного сустава может быть выявлено в ходе обычного клинического обследования педиатром. Внешними признаками являются разная длина ног и болевые признаки при давлении. Специальным исследованием является так называемый признак Ортолани – щелкающий звук, который возникает в первые несколько дней жизни и недели.
Рентгенография незначительно помогает в первые несколько месяцев жизни при оценке ТБС и его следует избегать, насколько это возможно, из-за радиационного облучения. Рентгенологическое обследование ТБС необходимо только у детей старшего возраста. Кроме того, каждый ребенок, нуждавшийся в лечении в младенчестве, должен пройти скрининг в возрасте от 1 до 1,5 лет.
 Рентгенографические исследование маленького пациента, если ультразвук строго противопоказан по определенным причинам
Рентгенографические исследование маленького пациента, если ультразвук строго противопоказан по определенным причинам
Ультразвуковое обследование бедра не причиняет дискомфорт младенцем. Оно проходит безболезненно и может повторяться неограниченное количество раз (в отличие от рентгенографии). С ультразвуком развитие ТБС можно оценить уже в первую неделю жизни.
Проверку ультразвуком нужно проходить в первую неделю жизни, а также на 6 и 8 неделе. В случае заметных признаков ДТБС или необходимости лечения, проверки должны проводиться с более короткими интервалами.
После внедрения ультразвукового обследования количество открытых операций на бедрах у младенцев в России уменьшилось более чем в два раза. УЗИ также могут проводиться на старших детях и подростках, но в этом случае оно применяется для выявления выпота или других заболеваний суставов.
В УЗИ оценивается и измеряется отношение головки БК к тазобедренному суставу. Критерии оценки – это альфа-и бета-углы.
 У грудничков норма углов: таблица
У грудничков норма углов: таблица
Показания для ультразвукового обследования
Многие спрашивают: когда нужно делать УЗИ? Основные показания:
- ДТБС;
- артрит;
- опухоли;
- воспаление синовиальной оболочки;
- разрыв сухожилий;
- травмы мышечных волокон.
А также процедуру проводят при наличии гематом неясной этиологии.
Ход процедуры
Обследование будет проводиться в одном из кабинетов. Ребенка положат на специальную кушетку во время исследования. Преобразователь излучает звуковые волны, которые по-разному отражаются от тканей. Отраженные волны возвращаются к преобразователю, и компьютер в ультразвуковой машине создаёт изображения на основе полученных данных. Родители могут следить за процессом обследования. Снимки архивируются в большом хранилище цифровых изображений.
Срок обследования составляет около 20 минут. Родители могут быть с ребенком во время УЗИ ТБС.
Никаких специальных препаратов для этого исследования не требуется. Норма УЗИ определяется врачом.
 УЗИ
УЗИ
Спокойный ребенок упрощает проведение процедуры, поэтому рекомендуется накормить ребенка грудью перед УЗИ. Важно успокоить ребенка, поскольку напряжение может препятствовать нормальную обследованию.
Лечение ДТБС
Лечение дисплазии тазобедренного сустава зависит от тяжести изменений. В случае мягкой неонатальной дисплазии достаточно широкого подгузника, потому что это всего лишь задержка развития. Через шесть недель после рождения чашка впадины должна полностью сформироваться. Продолжительность лечения составляет около трех месяцев и зависит от формирования нормального ТБС. Этот процесс регулярно проверяется с помощью ультразвука.
Если требуется лечение, его следует начать как можно скорее. Чем быстрее начинается лечение, тем короче, как правило, его продолжительность. При правильном и своевременном лечении оперативные меры не требуются. При ДТБС терапевтическая цель – правильное созревание вертлужной впадины.
Небольшую ДТБС, которую выявляют на первой неделе жизни, также можно лечить с помощью «широкого пеленания». Оно может быть выполнено с помощью полотенца (шириной около 15 см).
Классическое лечение – широкие штанишки, которые надеваются поверх одежды. Штанишки следует удалять только во время пеленания или купания малыша. С раздвижными штанишками ноги лучше фиксируются.
Стремена Павлика состоят из нагрудного и двух нижних ремней. Стремена должны быть измерены ортопедом и регулярно им проверяться в течение роста малыша.
 Стремена
Стремена
Полную иммобилизацию гипсовой повязкой назначают в тяжелых случаях. Повязка обычно простирается от нижней реберной дуги до нижней ноги ребенка и имеет углубление в подгузнике. При очень плохих и нестабильных бедрах может потребоваться хирургическое вмешательство.
У всех методов есть общее, что ноги удерживаются в сгибании и разгибании. Продолжительность лечения варьируется индивидуально и зависит от возраста ребенка, начала лечения и ситуации в ТБС.
В большинстве случаев лечение дополняют физиотерапевтическими процедурами. Чрезмерная физиотерапия ТБС, вероятно, повредит головку БК. Неадекватная терапия может привести к так называемой остаточной дисплазии, поэтому дальнейшие меры лечения могут потребоваться во взрослой жизни. Важнейшей предпосылкой для успешного лечения, однако, является правильный и ранний диагноз.
Существует специальное сиденье для автомобиля, система ремней которого приспособлена к детям с ДТБС. Если ноги ребенка распределены относительно далеко, также можно использовать толстую, прочную подушку.
В повседневной перевозке детей применяются специальные коляски. Эта специальная коляска имеет трапециевидную регулировку ширины до 80 см в области ног. Также можно использовать двухместную коляску, потому что она также имеет требуемую ширину.
УЗИ бедра всегда требуется проводить у новорожденных, чтобы исключить патологию. Бедра дифференцируются по Графу. Хорошее (зрелое) бедро – это бедро типа Ia или Ib. Целью является выявление и мониторинг незрелых ТБС (примерно у 30% всех новорожденных) для раннего лечения.
Только несколько новорожденных с незрелыми бедрами действительно нуждаются в лечении. В первые несколько дней жизни может быть полезно пройти полное ортопедическое обследование. С этим не всегда приятным, но простым лечением можно избежать болезненных операций. Специальное пеленание помогает только в очень легких случаях.
Совет! Расшифровкой показателей и результатов диагностики должен заниматься строго врач. Окончательное заключение на основе снимка также делает только врач.
Категорически не рекомендуется пытаться расшифровывать результат непроверенными методиками из интернета. Правильную расшифровку с помощью УЗ-технологии и медицинских знаний сможет сделать врач. При появлении у малыша любых патологий сочленений тазобедренного сустава нужно посетить больницу.
УЗИ тазобедренных суставов детям в Москве
Найти врача
- Абасова Эльнара Гарибовна
- Абдулаева Сати Абдулаевна
- Абрамова Татьяна Борисовна
- Аветисян Карине Ониковна
- Агеева Лилия Шамилевна
- Адамбаева Ангелина Даниловна
- Адамян Арпине Нориковна
- Адиатуллина Галина Андреевна
- Азарова Эльвира Викторовна
- Акимова Виолетта Вадимовна
- Акулова Людмила Владимировна
- Алаев Олег Сергеевич
- Алексеев Константин Александрович
- Алешин Евгений Михайлович
- Алиев Надир Сабирович
- Алпацкая Екатерина Олеговна
- Амосов Григорий Николаевич
- Ангархаева Людмила Валерьевна
- Андреева Анастасия Петровна
- Анпилогова Ирина Энгельсовна
- Антонова Дарья Андреевна
- Антонова Ольга Александровна
- Антонова Ольга Владимировна
- Аракелян Лилит Лерниковна
- Арчукова (Холодцова) Елизавета Валерьевна
- Астамирова Зарема Руслановна
- Атаман Анастасия Николаевна
- Атясова Елена Викторовна
- Афанасьев Никита Александрович
- Афиногенова Ирина Робертовна
- Афонская Татьяна Алексеевна
- Ахмедова Зайнаб Мурадовна
- Ашурова Гуля Закировна
- Бабаева Афелия Мирзоевна
- Бабаева Рената Магамедовна
- Багрянцева Мария Евгеньевна
- Баева Елена Юрьевна
- Балахмедова Марьям Ахмадовна
- Бандина Ольга Николаевна
- Баранова Ирина Дмитриевна
- Батурко Ольга Александровна
- Баширова Наима Магомедовна
- Беднякова Марина Васильевна
- Бекмухамбетова Анна Нурлановна
- Бекназарова Мария Петровна
- Беленко Елена Владимировна
- Белов Вячеслав Николаевич
- Белов Михаил Александрович
- Беляева Елена Сергеевна
- Белянская Татьяна Владимировна
- Бикинеева Дина Ильинична
- Благовская Мария Альбертовна
- Блинова Елена Николаевна
- Богданова Виктория Александровна
- Богданова Юлия Владимировна
- Боженко Владимир Валерьевич
- Божьева Светлана Сергеевна
- Бозунов Алексей Викторович
- Болдырева Светлана Николаевна
- Борзов Евгений Николаевич
- Борисова Вера Александровна
- Борисова Евгения Петровна
- Борисова Елена Александровна
- Бриндар Нина Гановна
 Ультразвуковое исследование тазобедренных суставов у новорождённых — это самый безвредный неинвазивный метод диагностики, направленный на определение дисплазии ТЗБ и её формы у детей до одного года. Он предусматривает использование акустических ультразвуковых волн и основан на способности тканей человеческого тела, отражать их.
Ультразвуковое исследование тазобедренных суставов у новорождённых — это самый безвредный неинвазивный метод диагностики, направленный на определение дисплазии ТЗБ и её формы у детей до одного года. Он предусматривает использование акустических ультразвуковых волн и основан на способности тканей человеческого тела, отражать их.
Процедуру проводят в рамках планового осмотра у малышей от одного до трёх месяцев. В случае, если у ребёнка выявились аномальные изменения сустава, повторная УЗ-диагностика потребуется уже через тридцать ‒ сорок пять дней.
УЗИ тазобедренного сустава у детей уже не первый год проводят специалисты сети клиник «Доктор рядом». Мы знаем, как создать максимально комфортные для малыша и его родителей условия, и проводим все манипуляции в соответствии с международными стандартами.
Для чего проводят УЗИ тазобедренных суставов у новорождённых?
УЗ-сканирование ТЗБ позволяет выявить любые его нарушения у новорождённых. Оно является высокоинформативным методом, который обеспечивает точные результаты и позволяет выявить такое серьёзное отклонение, способное оказать негативное влияние на качество жизни ребёнка, как дисплазия ТЗБ. Это — заболевание, которое характеризуется неправильной ориентацией головки бедренной кости по отношению к вертлужной впадине. Результатом может стать нарушение опорной функции ноги. Для того, чтобы исключить риск подобных патологий, УЗИ тазобедренных суставов у грудничков является обязательным. Его проводят в рамках планового осмотра, выделяя следующие стадии заболевания:
|
Стадия |
Как проявлена? |
|
Первая (предвывих) |
Характеризуется недостаточной развитостью ТЗБ, при которой смещения головки бедренной кости не наблюдается относительно вертлужной впадины. |
|
Вторая (подвывих) |
Характеризуется недостаточной развитостью ТЗБ, при которой головка бедренной кости частично смещена. |
|
Третья (вывих) |
Характеризуется недостаточной развитостью ТЗБ, при которой головка бедренной кости смещена полностью. |
УЗ-диагностика позволяет своевременно выявить любое из отклонений и провести необходимое лечение, чтобы исключить хромоту ребёнка в будущем. Лечащий врач назначает специальные упражнения, подбирая их индивидуально, исходя из стадии отклонения.
Родителям важно знать, что правильно и своевременно проведённая диагностика позволяет точно поставить диагноз и начать лечение тогда, когда оно даст желаемые результаты. Отсутствие лечения приведёт к развитию серьёзных осложнений в виде хромоты и артрозов.
Показания к УЗИ тазобедренных суставов у новорождённых
 Как уже упоминалось, УЗИ ног ребёнку проводят в возрасте от одного до трёх месяцев в рамках планового осмотра. Вне его диагностику назначают если у малыша выявлены признаки, сигнализирующие о наличии дисплазии:
Как уже упоминалось, УЗИ ног ребёнку проводят в возрасте от одного до трёх месяцев в рамках планового осмотра. Вне его диагностику назначают если у малыша выявлены признаки, сигнализирующие о наличии дисплазии:
-
Асимметрия ягодичных складок и ягодиц, различия по глубине;
-
Щёлканье и хруст суставов во время сгибания нижних конечностей малыша в коленях и ТЗБ;
-
Разная длина нижних конечностей;
-
Наличие дополнительной складки на бедре;
-
Повышенный мышечный тонус ног;
-
Невозможность полностью отвести в стороны ножки малыша, согнутые в коленях;
-
Наличие признаков нарушения зародышевого развития.
Помимо этого, исследование назначают в следующих случаях:
-
Ребёнок родился недоношенным;
-
У малыша имеются неврологические отклонения;
-
При рождении двойни или тройни.
Противопоказания к УЗИ тазобедренных суставов у новорождённых
УЗИ тазобедренных суставов у новорождённых является абсолютно безопасной процедурой, поэтому не имеет противопоказаний. Однако, не рекомендуется проводить её во время затвердевания головки бедренной кости (то есть в возрасте от двух до восьми месяцев), поскольку в этот период невозможно хорошо рассмотреть нижний край подвздошной кости.
Подготовка и проведение УЗИ тазобедренных суставов у новорождённых
УЗ-исследование ТЗБ у малышей не требует какой-то специфической подготовки. Важно, чтобы малыш был накормлен и спокоен, поскольку чрезмерная активность не позволит получить точные результаты. Лучше всего, если кормление будет проведено за полчаса до начала манипуляций. Они предусматривают следующее:
-
Малыша кладут на медицинскую кушетку набок, согнув нижние конечности в ТЗБ;
-
Диагност наносит на исследуемую область медицинский гель, прикладывает к ней датчик УЗ-сканера и аккуратно водит им, наклоняя под разными углами;
-
В процессе он наблюдает изображение, которое выводится на экран УЗ-аппарата.
После того, как процедура завершена, родителям нужно вытереть гель и одеть малыша. Результаты исследования предоставляются на руки сразу же.
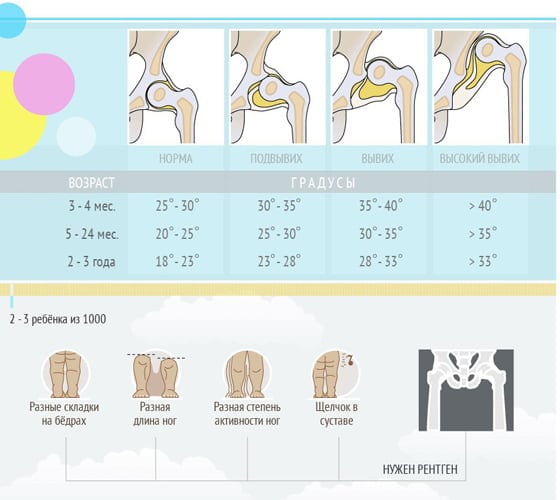
Классификация нормы углов и расшифровка результатов УЗИ ТЗБ у новорождённых
 Врач сравнивает усреднённые показатели нормы и полученные результаты по целому ряду параметров, определяя отсутствие или наличие патологии и её стадию. Одним из критериев оценивания является эхогенность структур. Так, если наблюдается гиперэхогенность бедренной кости и купола вертлужной впадины, формирование ТЗБ происходит правильно. В этом случае головка бедра и пластина хряща будут гипоэхогенными.
Врач сравнивает усреднённые показатели нормы и полученные результаты по целому ряду параметров, определяя отсутствие или наличие патологии и её стадию. Одним из критериев оценивания является эхогенность структур. Так, если наблюдается гиперэхогенность бедренной кости и купола вертлужной впадины, формирование ТЗБ происходит правильно. В этом случае головка бедра и пластина хряща будут гипоэхогенными.
Ещё один критерий, по которому производится оценка, — угол положения головки бедренной кости по отношению к вертлужной впадине. В данном случае принята следующая классификация, показатели которой являются нормой для детей в возрасте от двух до трёх месяцев:
-
Угол α («Альфа») — составляет более 60° и определяет уровень возвышения вертлужной ямки;
-
Угол «β» («Бета») — составляет менее 55° и определяет развитие хрящевого пространства вертлужной впадины.
Специалисты выделяют 4 типа ТБС и 3 степени дисплазии:
|
Типы ТБС и степени дисплазии |
Альфа |
Бета |
|
Норма |
Нарушений не выявлено. |
Хрящевая пластина широкая и короткая. |
|
Задержка формирования |
Задержка в возрасте до трёх месяцев. |
Задержка в возрасте более трёх месяцев. |
|
Подвывих |
Характеризуется изменениями структуры хрящевого выступа. |
Наблюдаются нарушения в строении. |
|
Вывих |
Сустав сформирован неправильно. |
Головка бедренной кости не покрыта хрящевым выступом. |
Преимущества проведения УЗИ тазобедренных суставов у детей в клинике «Доктор рядом»
Специалисты сети клиник «Доктор рядом» как никто другой знают, что точность исследования ТЗБ зависит от того, насколько спокойно ведёт себя малыш. Они прикладывают немалые усилия к тому, чтобы создать максимально комфортные условия во время проведения УЗ-диагностики: как для малыша, так и для родителей.
Приём проводится по предварительной записи, поэтому очереди исключены. Исследование проводится тщательно и с применением современного оборудования, которое позволяет делать его максимально точным. Результаты выдаются на руки сразу же.
Наша ценовая политика лояльна по отношению к пациентам. Вы можете убедиться в этом ознакомившись с нашим прайс-листом, представленным ниже. Записаться на приём можно по телефону: +7 (495) 153-01-33.
Узи тазобедренных суставов тип 1а
Обновлено: 18 июля, 01:14
УЗИ ТБС
Забрала сегодня УЗИ ТБС у врача, что бы пойти к ортопеду на следующей неделе. По УЗИ у нас тип тазобедренных суставов 1А — это значит, как я поняла, здоровые ноги! Далее указывают углы А ( альфа) и В ( бета). Павая нога : А 67 град, В 52 град. левая нога: А 68 град, В 51 град. Все это соответствует нормам, единственное — у нас нет ядер окостенения! Если нет ядер окостенения, как мне объяснил ортопед, это не значит РАХИТ… Читать далее →
Помогите! Пожалуйста!!!
Девочки, у сестры моего мужа сыночку 4 месяца. Сегодня они ходили на УЗИ головного мозга, брюшной полости и тазобедренных суставов. С головным мозгом и брюшной полостью всё в порядке. А вот с тазобедренными суставами, нет! Ей написали в заключении, что «Тип строения суставов по граору (вот это слово я не поняла) 1А отсутствие ядер окостенения. Нарушение резорбции ликвора. (Вот как-то так)! Кто знает чем это чревато и как лечить, очень прошу откликнетесь! Не проходите мимо! Читать далее →
Ортопед: у нас появились ядра окостенения!
Сегодня посетили ортопеда и сделали УЗИ тазобедренных суставов в ортопедическом медицинском центре К-Актив на Пономаренко, Минск (ортопед Шпилевский, УЗИ специалист Степуро). У нас уже есть ядра окостенения (нам 4,5 мес) ! Никаких отклонений по ортопедии уже нет! Теперь только в год прием. УРА! 1 неделя: тип 2А (незрелый сустав у недоношенных детей) 3 мес: 1А, нет еще ядер окостенения 4,5 мес: 1А, есть ядра окостенения! Растем и радуемся жизни 🙂 Читать далее →
Дисплазия левого ТЗБ тип 2а
Подскажите кто с таким сталкивался. Ровно в 3 месяца нас посмотрел хирург,перевернул на животик и сказал что складки асимметричны и направил нас на узи. Узи показало что легкую дисплазию левого тазобедренного. Тип сустава 2а. Я нашла научную статью по теме дисплазии. И там есть таблица суставов. Там в типах : Норма 1а или б (правый как раз у нас 1а) Транзиторная тип 2 а А дальше типы суставов это как раз дисплазия, подвывих и вывих. Вот ссылка https://www.lins.ru/article05.shtml Направили к ортопеду… Читать далее →
Тазобедренные суставы – самые крупные в организме человека. Нередко они подвергаются различным заболеваниям, что требует детальной диагностики. В таких случаях обычно используют ультразвуковое исследование. Оно выступает альтернативой рентгену и может проводиться неоднократно. УЗИ определяет состояние костей, хрящей, сухожилий, связок и нервов, наличие выпота и гематом, объем синовиальной жидкости, особенности кровотока в суставе, размер новообразований, присутствие метастазов.
Достоинства исследования
УЗИ тазобедренных суставов характеризуется множеством преимуществ:
- не оказывает вредного воздействия на организм;
- не вызывает дискомфорта или боли;
- позволяет быстро получить информацию о состоянии суставов;
- не имеет абсолютных противопоказаний;
- подходит для людей с установленными протезами, кардиостимуляторами;
- позволяет одновременно обследовать околосуставные мягкие ткани;
- доступно для всех категорий граждан.
Показания
Сделать УЗИ тазобедренного сустава рекомендуется:
- при болевых ощущениях;
- утренней тугоподвижности;
- сильной отечности;
- изменении длины ноги;
- сильном хрусте;
- ограниченной подвижности;
- асимметрии ягодичных или бедренных складок;
- травмах или деформации тазобедренной области;
- повышенном мышечном тонусе ног.
Детское УЗИ тазобедренных суставов могут назначить в возрасте 1–3 месяцев в профилактических целях.
Что может показать исследование
УЗИ тазобедренного сустава у взрослых и детей позволяет обнаружить заболевания сочленений и окружающих мягких тканей:
- артрит,
- артроз,
- коксартроз,
- гемартроз,
- синовит,
- бурсит,
- остеомиелит,
- туберкулез,
- некроз,
- болезнь Пертеса,
- подвывих,
- разрывы мышц,
- опухоли.
УЗИ чаще всего выявляет дисплазию тазобедренных суставов.
Как проводится диагностика
Пациент раздевается и ложится на кушетку. Врач наносит на кожу в области воздействия специальный гель. Затем он прикладывает и перемещает датчик, который посылает ультразвуковые волны к тканям. Отражаясь, волны возвращаются назад и передают информацию на экран.
При УЗИ тазобедренных суставов может использоваться 4 вида доступа:
- задний – пациент размещается на боку, повернувшись к врачу спиной;
- передний – больной ложится лицом вверх;
- медиальный – больной укладывается на спину, сгибает ноги и разводит колени;
- латеральный – пациент располагается на боку, согнув колени.
После исследования специалист делает расшифровку УЗИ и передает заключение пациенту. На основе полученной информации лечащий врач ставит диагноз и подбирает терапию. При необходимости доктор направляет на дополнительные обследования сустава (рентгенографию, артрографию, компьютерную или магнитно-резонансную томографию) либо на консультацию к узкоспециализированным врачам. Продолжительность диагностики составляет 10–15 минут.
Противопоказания
УЗИ тазобедренных суставов не имеет абсолютных противопоказаний. Диагностика может проводиться взрослым и пожилым людям, беременным женщинам и маленьким детям, даже новорожденным. Желательно в течение нескольких дней перед исследованием не прибегать к суставным инъекциям (только с разрешения врача). Рекомендуется временно отложить диагностику при наличии открытых ран в области тазобедренного сустава либо при ярко выраженных дерматологических заболеваниях.
Подготовка к УЗИ
Ультразвуковое исследование не требует подготовки. Если нужно сделать диагностику грудному ребенку, то желательно его предварительно покормить, чтобы избежать беспокойства во время проведения исследования.
УЗИ в клинике IMMA
При проблемах с суставами не стоит откладывать визит в клинику. В медицинских клиниках IMMA УЗИ тазобедренных суставов у детей и взрослых проводят опытные специалисты на современном оборудовании последнего поколения. Мы обеспечиваем высокое качество диагностики и быструю выдачу результатов исследования. Записаться на прием и узнать цену на УЗИ тазобедренных суставов в наших клиниках в Москве Вы сможете, позвонив по единому телефону колл-центра, укзанному на сайте.
УЗИ в диагностике педиатрического выпота бедра
, Кэтрин Х Паде, доктор медицины, Вивета Лобо, доктор медицины и Лалах Гарабахян, доктор медицины, FACEP
Введение:
Педиатрическая хромота, отказ перенести вес или боль в ногах, является распространенной жалобой, направленной в отделения неотложной помощи для детей, и на нее приходится примерно 4 из 1000 посещений. 1 Дифференциальный диагноз включает травму, инфекцию, воспалительные состояния, деформацию кости или злокачественную опухоль.В частности, диагноз часто бывает трудным у пациентов без травмы в анамнезе, и важно различать доброкачественные, тяжелые и угрожающие жизни состояния. Когда у ребенка остро болезненное бедро, наиболее распространенными диагнозами являются преходящий синовит и септический артрит. У пациентов моложе 14 лет переходный синовит составляет значительную часть пациентов с болью в бедре и хромотой (до 40%), однако это может быть трудным диагнозом, поскольку он обычно ставится клинически. 2,3
Хотя обычные рентгенограммы могут показать расширение суставного пространства, ультразвук считается золотым стандартом для диагностики выпота в бедре. Он неинвазивен и, как было показано, более чувствителен, чем обычные рентгенограммы, при диагностике выпота в суставах (наблюдается как при преходящем синовите, так и при септическом артрите. 4,5 Традиционно он выполняется специалистами по ультразвуку в отделении радиологии. Однако исследование, проведенное Viera и соавторами, показало, что при ограниченной целенаправленной подготовке врачи неотложной помощи могут использовать ультразвук в месте оказания медицинской помощи для точного определения выпота в бедре у детей (чувствительность 85% и специфичность 100%). 6
Хотя ультразвук не может окончательно отличить септический артрит от преходящего синовита, он может исключить диагноз, если не обнаружено выпота. Таким образом, беспокойство клинициста по поводу септического артрита должно основываться на анамнезе, клинических подозрениях и имеющихся лабораторных результатах.
Здесь мы опишем технику и некоторые советы и рекомендации для оценки выпота в бедре у детей.
Техника:
1. Положение пациента: лежа на спине.
а. Совет: для удобства пациента обнажите бедро шторами.
б. Совет: если пациент будет это терпеть, поставьте ногу при небольшом отведении и внешнем вращении.
2. Датчик: высокочастотный линейный датчик (или криволинейный датчик, если требуется увеличение глубины)
a. Совет: для более крупных или пожилых пациентов используйте линейный зонд с более широким / широким отпечатком для лучшей визуализации анатомии.
3. Техника: Когда пациент лежит на спине, определите больший вертел на симптоматическом бедре пациента.Поместите линейный зонд в сагиттальную наклонную плоскость, параллельную длинной оси шейки бедра (указателем к голове пациента). Шейка бедра — гиперэхогенная линия, латеральная к головке бедра, наклоненная вниз. Перемещайте датчик выше, пока не обнаружите головку бедренной кости, которая может рассматриваться как изогнутая гиперэхогенная линия. В нормальном бедре суставная капсула выглядит как гиперэхогенная полоса над головкой бедра и проксимальной шейкой бедра.
Совет: у педиатрических пациентов с открытыми ростовыми пластинами идентификация
поможет подтвердить, что вы находитесь в правильном месте.
(рис. 1 и 2)

Рис. 1. Когда пациент лежит на спине, поместите линейный зонд над длинной осью шейки бедра.

Рисунок 2: Нормальная сонографическая анатомия педиатрического бедра
4. Анатомия тазобедренного сустава: тазобедренный сустав образован суставом головки бедра и вертлужной впадины таза. Сустав заключен в фиброзную капсулу и окружен экстракапсулярными связками.Обычно в суставном пространстве присутствует небольшое количество физиологической жидкости (<5 мм). (Рисунок 3) (Клип 1)

Рисунок 3: Нормальное сонографическое измерение пространства тазобедренного сустава у детей
5. Эффузия тазобедренного сустава: измерьте максимальное расстояние между передней поверхностью шейки бедра и задней поверхностью подвздошной мышцы. Сонографические критерии педиатрического выпота бедра:
i. Сбор передней синовиальной жидкости более 5 мм ИЛИ
ii.Разница> 2 мм по сравнению с бессимптомным контралатеральным бедром
iii. Совет: сравните бессимптомное бедро для анатомии и измерения суставного пространства. (Рисунок 4)
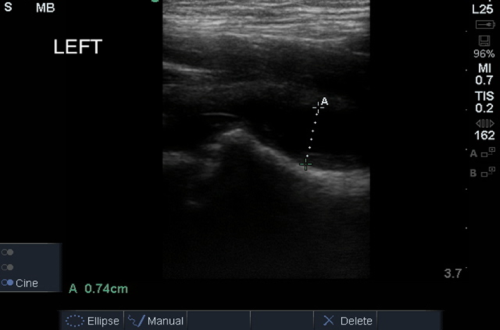
Рисунок 4: Сонографическое измерение педиатрического бедра, демонстрирующее выпот в суставе.
Вывод:
Ультразвуковое исследование тазобедренного сустава более чувствительно, чем обычные рентгенограммы, и врачи-терапевты могут сделать точную диагностику выпота в суставах.Дальнейшее использование врачами скорой помощи может повысить точность диагностики, качество обслуживания пациентов и своевременную диагностику.
Рекомендации:
- Певица JI. Причина нарушения походки у 425 педиатрических больных. Pediatr Emerg Care . 1985 март; 1 (1): 7-10.
- Крул М., Ван дер Вуден JC, Schellevis F, et al. Острая нетравматическая патология тазобедренного сустава у детей: случай и представление в семейной практике. J Fam Pract . 2010; 27 (2): 166-70.
- Фишер СУ, Битти Т.Ф.Хромающий ребенок: эпидемиология, оценка и исход. J Bone Joint Surg Br. 1999; 81 (6): 1029-34.
- Volberg FM, Sumner TE, Abramson JS et al. Ненадежность рентгенологической диагностики септического тазобедренного сустава у детей. Педиатрия .1984; 74 (1): 118-20.
- Wright N, Choudhery V. На пути к доказательной экстренной медицине: лучшие СТАВКИ из Манчестерского Королевского Лазарета. Диагностическая томография бедра у хромого ребенка. J Accid Emerg Med . 2000; 17 (1): 48.
- Vieira RL, Levy JA. Прикроватное УЗИ для выявления выпота в тазобедренном суставе у детей. Ann Emerg Med . 2010; 55 (3): 284-9.
Развивающаяся дисплазия бедра
Дисплазия тазобедренного сустава (DDH) — это состояние, при котором шарообразный сустав бедра не формируется должным образом у младенцев и детей младшего возраста.
Это иногда называют врожденным вывихом бедра или дисплазией бедра.
Тазобедренный сустав прикрепляет бедренную кость (бедро) к тазу. Верхняя часть бедра (головка бедра) округлая, как шарик, и находится внутри чашеобразного бедренного гнезда.
В DDH гнездо бедра слишком мелкое, а головка бедра не удерживается на месте, поэтому тазобедренный сустав ослаблен. В тяжелых случаях бедренная кость может выйти из гнезда (вывихнуть).
DDH может повлиять на 1 или оба бедра, но чаще встречается в левом бедре. Это также чаще встречается у девочек и первенцев.
Около 1 или 2 из каждых 1000 детей имеют DDH, который необходимо лечить.
Без лечения DDH может привести к проблемам в дальнейшей жизни, в том числе:
При ранней диагностике и лечении большинство детей способны нормально развиваться и имеют полный диапазон движений в бедре.
Диагностика DDH
Бедра вашего ребенка будут проверены в ходе медицинского осмотра новорожденного в течение 72 часов после рождения.
Обследование включает в себя осторожное перемещение тазобедренных суставов вашего ребенка, чтобы проверить, есть ли какие-либо проблемы. Это не должно причинять им никакого дискомфорта.
Ваш ребенок должен сделать УЗИ своего бедра до того, как ему исполнится 2 недели, если врач, акушерка или медсестра считают, что его бедро чувствует себя нестабильным.
Дети также должны пройти УЗИ бедра до того, как им исполнится 6 недель, если:
- в вашей семье были проблемы с бедрами в детстве (родители, братья или сестры)
- Ваш ребенок находился в казенной позиции (ступни или низ вниз) в последний месяц беременности
- Ваш ребенок родился в казенной позиции
Если у вас были близнецы или несколько детей, и у одного из этих детей есть какой-либо из этих факторов риска, к тому моменту, когда им исполнится 6 недель, каждый ребенок должен сделать УЗИ своих бедер.
Иногда бедро ребенка самостоятельно стабилизируется до наступления сканирования, но его все равно следует проверить, чтобы убедиться в этом.
Получите помощь и поддержку на благотворительных мероприятиях, если у вашего ребенка диагностирован DDH
Лечение DDH
жгут Павлик
Детей, у которых диагностирован ДДГ в раннем возрасте, обычно лечат тканью, называемой Павлик упряжь.
Это удерживает оба бедра вашего ребенка в устойчивом положении и позволяет им нормально развиваться.
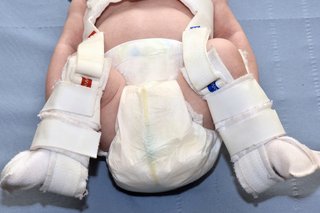 Предоставлено:
Предоставлено: DR P. MARAZZI / НАУЧНАЯ ФОТОБИБЛИОТЕКА
https://www.sciencephoto.com/media/729142/view
Жгут необходимо постоянно носить в течение нескольких недель, и никто не должен снимать его, кроме медицинского работника.
Жгут может быть отрегулирован во время последующих встреч. Ваш врач обсудит с вами успехи вашего ребенка.
Ваша больница предоставит подробные инструкции о том, как ухаживать за вашим ребенком, когда на нем надеты ремни безопасности Павлика.
Это будет включать информацию о:
- как переодеть ребенка, не снимая ремни безопасности — подгузники можно носить как обычно
- Очистка жгута проводов, если он загрязнен — его все равно не следует снимать, но его можно чистить моющим средством и старой зубной щеткой или щеткой для ногтей
- . Позиционирование вашего малыша во время сна — его следует размещать на спине, а не на боку.
- как избежать раздражения кожи вокруг ремней ремня безопасности — вам может быть рекомендовано обернуть вокруг них мягкий гигиенический материал
В конце концов, вам могут дать совет по снятию и замене жгута на короткие промежутки времени, пока он не будет окончательно удален.
Вам будет предложено позволить своему ребенку свободно передвигаться, когда ремень безопасности отключен. Плавание часто рекомендуется.
Хирургия
Операция может потребоваться, если вашему ребенку поставлен диагноз ДДГ после того, как ему исполнилось 6 месяцев, или если подвеска Павлик не помогла.
Наиболее распространенная операция называется сокращение. Это включает помещение головки бедра обратно в тазобедренный сустав.
Операция по восстановлению проводится под общим наркозом и может быть выполнена как:
- закрытое сокращение — головка бедренной кости помещена в тазобедренный сустав без больших разрезов
- открытое сокращение — в паху делается разрез, чтобы хирург мог вставить бедренную головку в тазобедренный сустав
Вашему ребенку может потребоваться носить гипс в течение как минимум 12 недель после операции.
Через 6 недель их бедро будет проверено под общим наркозом, чтобы убедиться, что оно стабильно и заживает хорошо.
После этого исследования ваш ребенок, вероятно, будет носить гипс еще как минимум 6 недель, чтобы его бедро полностью стабилизировалось.
Некоторым детям также может потребоваться операция на кости (остеотомия) во время открытого сокращения или позже, чтобы исправить любые деформации кости.
Поздние признаки DDH
Физикальное обследование новорожденного и обычная проверка через 6-8 недель направлены на раннюю диагностику ДДГ.
Но иногда после этих проверок могут возникнуть проблемы с бедром.
Важно как можно скорее связаться с врачом общей практики, если вы заметили, что у вашего ребенка развился любой из следующих симптомов:
- ограничено движение в 1 ноге при смене пеленок
- 1 нога тянется за другой, когда они ползают
- 1 нога выглядит длиннее другой
- неровные кожные складки на ягодицах или бедрах
- хромота, ходьба на пальцах ног или развитие ненормальной «ватной» прогулки
Ваш ребенок будет направлен к ортопедическому специалисту в больнице для ультразвукового сканирования или рентгенографии, если ваш врач считает, что у него проблемы с бедром.
Предотвращение DDH
Важно помнить, что DDH нельзя предотвратить, и это не чья-то вина.
Бедра ребенка, естественно, более гибкие в течение короткого периода после рождения. Но если ваш ребенок проводит много времени в плотно обернутых (пеленых) ногах, выпрямленных и сжатых вместе, существует риск, что это может повлиять на развитие их бедер.
Использование здоровых методов пеленания может снизить этот риск.Убедитесь, что ваш ребенок может свободно двигать бедрами и коленями.
Узнайте больше о пеленании на бедре на сайте Международного института дисплазии тазобедренного сустава
Последняя проверка страницы: 23 июля 2018 года
Следующая проверка должна быть завершена: 23 июля 2021 года
Что такое дисплазия тазобедренного сустава?
Тазобедренный сустав состоит из:- головка бедренной кости : шаровая часть бедренной кости
- Acetabulum : гнездо тазовой кости
DDH может возникнуть до рождения, при рождении, после рождения или в раннем детстве. У большинства пациентов диагноз ДДГ ставится в течение первого года жизни с неонатальным и перинатальным обследованием с последующим УЗИ тазобедренного сустава. Иногда признаки ДДГ едва различимы и остаются незамеченными до наступления возраста или юности (дисплазия тазобедренного сустава), когда возникает боль в тазобедренном суставе.
Диагноз вывиха или вывиха бедра у детей часто бывает сложным, так как он не болезненный и не ограничивает физическое развитие ребенка, такое как ходьба. Важно идентифицировать ДДГ как можно раньше и лечить это состояние, чтобы предотвратить проблемы с бедром в более позднем возрасте.
ПРИЧИНА
Причина ДДГ неизвестна; тем не менее, это чаще встречается у детей, которые рождаются в предлежании таза (ноги в первую очередь).Также, кажется, существует генетический компонент, связанный с ДДГ, потому что дети с семейным анамнезом этого заболевания чаще имеют ДДГ, чем те, у кого в семье не было заболеваний тазобедренного сустава. Пеленание детей с прямыми ногами также увеличивает риск.
ДИАГНОЗ
Состояние можно обнаружить, проверив бедра ребенка и, если есть подозрения, проведет УЗИ бедра.Врач вашего ребенка должен искать:- Хип-клик
- Ограниченное движение бедра
- Разница в длине ног
- Увеличение кожных складок на бедрах
- Когда оба бедра вывихнуты, длина ног, кожные складки и движения бедер будут одинаковыми, что затрудняет диагностику без проведения УЗИ или рентгенографии
- Если ребенок ходит, ходьба с вилянием или покачиванием
ЛЕЧЕНИЕ
Лечение ДДГ зависит от возраста ребенка, результатов обследования бедра и результатов УЗИ или рентгенографии.Может потребоваться наблюдение или более активные варианты лечения. Эти варианты могут включать использование ремня безопасности Павлика, а также хирургическое вмешательство с или без тяги, если нехирургическое лечение безуспешно. В зависимости от пациента и серьезности состояния, ваш врач обсудит все варианты, если операция необходима.нехирургические методы лечения
- Наблюдение: Доктор, возможно, захочет внимательно следить за бедрами ребенка, если при обследовании на бедре зафиксировано устойчивое бедро.Иногда бедра младенцев при рождении свободны, но не вывихнуты, и они могут напрячься самостоятельно через несколько недель.
- Pavlik Harness: Для детей младше шести месяцев врач может порекомендовать мягкую тканевую скобу, которая называется Pavlik Harness. Упряжь Pavlik удерживает бедра в положении «лягушачьи лапки», удерживая шарик бедра в бедренной розетке. Жгуты обычно носят от 23 до 24 часов в день в течение нескольких недель, после чего следует период отлучения от корсета еще несколько недель.Для 95 процентов детей, проходящих лечение с помощью упряжи Pavlik, дальнейшее лечение не требуется.
ДИАГНОЗ
Боль в бедре в подростковом возрасте может быть первым симптомом дисплазии бедра. Ваш врач может подтвердить состояние, сделав рентген бедра ребенка. Рентген выявит тазобедренное гнездо, которое не полностью «покрывает» верхнюю часть шаровидной части бедра и является слишком мелким. Это приводит к боли, потому что шаровая часть бедра не входит должным образом в гнездо.
ЛЕЧЕНИЕ
Варианты нехирургического лечения дисплазии тазобедренного сустава включают физиотерапию, ограничение активности и потерю веса. Если состояние истощает бедро, возможна операция. Цель операции — облегчить боль и позволить ребенку вернуться к активному образу жизни.
Что такое болезнь Пертеса? Болезнь Пертеса, также известная как болезнь Легга-Кальве-Пертеса, является детским заболеванием тазобедренного сустава, которое в основном поражает шаровую часть тазобедренного сустава.Этот шар называется головкой бедра и находится сверху бедра, который является длинной костью бедра. Головка бедренной кости обычно круглая и входит в круглое гнездо таза, называемое вертлужной впадиной.
При болезни Пертеса кровоснабжение головки бедренной кости нарушается, и вся или часть головки бедренной кости умирает от недостатка кровотока. Эта гибель костных клеток называется « аваскулярный некроз » или «остеонекроз» головки бедренной кости. Головка бедра становится менее прочной после того, как кость отмирает, и может стать уплощенной из-за веса и давления на кость во время нормальной физической активности.В течение одного-двух лет поврежденная кость головки бедренной кости медленно удаляется и заменяется новой костью.
Чтобы узнать больше о медицинских терминах, связанных с болезнью Пертеса, пожалуйста, просмотрите наш глоссарий терминов.
ПРИЧИНА
Причина болезни Пертеса в настоящее время неизвестна. Болезнь Пертеса не считается наследственной, поскольку менее 5 процентов детей с болезнью Пертеса имеют семейную историю болезни.Есть наследственные заболевания, которые могут имитировать болезнь Пертеса, такие как множественная эпифизарная дисплазия и другие дисплазии скелета.
ДИАГНОЗ
Болезнь Пертеса — это болезнь отчуждения, которая означает, что, поскольку существуют другие состояния, которые могут имитировать болезнь Пертеса, необходимо исключить подобные заболевания, тщательно изучив историю болезни и проведя тщательный медицинский осмотр.Врачи обычно спрашивают о семейном анамнезе нарушений тазобедренного сустава, семейном анамнезе ранней замены сустава, перенесенной операции на тазобедренном суставе, прошлом использовании стероидных препаратов для лечения астмы или других заболеваний, истории болезни серповидно-клеточной анемии, анамнеза инфекции тазобедренного сустава, нарушений свертываемости и эндокринных нарушений.В дополнение к истории болезни и физическому осмотру, рентгенография бедер необходима для постановки диагноза Пертеса. У небольшого числа пациентов, которые приходят в клинику вскоре после появления симптомов, рентген может быть нормальным, если не прошло достаточно времени для того, чтобы произошли изменения.Если у пациента все еще есть подозрения на наличие болезни Пертеса, для постановки диагноза может помочь перфузионная МРТ, поскольку она более чувствительна, чем обычная МРТ.
ЛЕЧЕНИЕ
Существуют различные методы лечения болезни Пертеса, и наилучший вариант лечения зависит от нескольких факторов, таких как возраст ребенка в начале заболевания, количество вовлечения головки бедра и стадия заболевания в диагностика.Из-за этих факторов, а также способности ребенка соблюдать инструкции по лечению и выводы врача во время обследования, лечение индивидуально. Ни один метод лечения не будет работать для всех пациентов, и ни один метод лечения не может предотвратить развитие деформации головки бедренной кости.Основные цели лечения для лечения болезни Пертеса состоят в том, чтобы облегчить боль и предотвратить длительную деформацию головки бедренной кости. Поскольку легче предотвратить или минимизировать деформацию головки бедренной кости, чем восстановить округлую форму головки бедренной кости после того, как она уплощена или разрушена, раннее начало лечения важно для пожилых пациентов (8+ лет), у которых нет хорошего изменения формы головки бедренной кости потенциал.Процедуры, которые восстанавливают движение бедра и помогают изменить форму головки бедренной кости как можно лучше, используются, когда ребенку поставлен диагноз на более поздней стадии заболевания.
Чтобы узнать больше о болезни Пертеса, просмотрите часто задаваемые вопросы по болезни Пертеса.
Что такое скользящий бедренный эпифиз?Бедренный эпифиз бедренной кости (SCFE) обычно происходит в подростковом возрасте, когда бедро растет быстрыми темпами.Это состояние приводит к тому, что шаровая часть бедренной кости ребенка (столичный эпифиз) выскальзывает из ростовой пластинки, в результате чего ребенок хромает или чувствует боль в бедре или колене.
ПРИЧИНА
Причина неизвестна, но состояние может быть связано с несколькими факторами:- Слабость в кости из-за гормональных нарушений (т.е.низкий гормон щитовидной железы)
- Избыточный вес
- Семейная история состояний бедра
ДИАГНОЗ
Врач ребенка может подтвердить SCFE, сделав рентген бедра. Боль от этого состояния может быть в области бедра, бедра или колена. Существует два типа SCFE:- Медленное скольжение эпифиза (стабильный SCFE)
- Внезапное скольжение шаровидной части бедра, приводящее к сильной боли и неспособности ходить (неустойчивый SCFE)
ЛЕЧЕНИЕ
Если ваш врач подозревает SCFE, ребенок должен прекратить ходить и быть помещен в кресло-коляску (не костыли), чтобы предотвратить дальнейшее скольжение или внезапное скольжение кости.Это может привести к смерти шаровидной части бедра (аваскулярный некроз), что приведет к длительной боли, хромоте или операции по замене тазобедренного сустава в раннем взрослом возрасте.Когда SCFE будет подтверждено, ребенок будет помещен в больницу и положен на кровать. Один из двух типов хирургии выполняется.
- Операция закрепления in situ: Эта менее инвазивная операция предотвращает скольжение шарика бедренной кости (большой эпифиз) и удерживает его в текущем положении (in situ).Один или два винта вводятся через кожу в бедро, чтобы удерживать эпифиз на верхней части бедра и предотвращать дальнейшее скольжение.
- Открытая редукционная хирургия: Эта хирургическая процедура используется для пациентов с нестабильным SCFE, чтобы выровнять кость внутри бедренной кости и предотвратить потерю кровотока в области бедра.
Фемороацетабулярный удар (FAI) возникает, когда существует ненормальный контакт между мячом и гнездом бедра, вызывая боль и уменьшенную амплитуду движений.
ПРИЧИНА
FAI возникает, когда шар бедра сталкивается с ободком гнезда внутри тазобедренного сустава. Это может произойти из-за того, что мяч слегка деформирован, слишком глубокая розетка или комбинация обоих.
ДИАГНОЗ
Ваш врач может подтвердить FAI, проанализировав историю болезни вашей семьи, выполнив медицинский осмотр и / или диагностическое обследование (рентген, МРТ, КТ).FAI может вызвать боль в паху и снаружи, спине или нижней части бедра или бедра.
ЛЕЧЕНИЕ
- Физиотерапия с измененными видами деятельности
- Отдых
- Инъекция онемения лекарства в суставе
- Хирургия, при необходимости, для обрезки областей, которые сталкиваются
2. дисплазия тазобедренного сустава в развитии
\ nДеформации шейки бедра также зависят от момента распознавания DDH, начиная от укороченной шеи с небольшим Анте версия и нормальный угол CD, для значительного укорочения шеи и большей Анте версия со значительным увеличением угла CD. Аналогом удаления головки бедренной кости со дна вертлужной впадины является удлинение и утолщение ligamentum teres capitis .В зависимости от степени DDH новые изменения отражаются и на вертлужной впадине. При самой легкой форме деформации вертлужная впадина неглубокая, крыша крутая, а наименьшая часть покрывает головку бедренной кости. Когда речь идет о более серьезных деформациях, подвывихах или вывихах, вертлужная впадина как естественная полость, будучи пустой, теперь имеет тенденцию закрываться, делая это с помощью пульвинарной и гипертрофической ligamentum teres capitis . Овальная форма здоровой вертлужной впадины становится треугольной. Лимб в диспластических бедрах округляется, в то время как в вывихнутых бедрах он переворачивается и не позволяет вывихнутой головке бедренной кости перемещаться в вертлужную впадину.Суставная капсула рыхлая в каждом случае и растягивается. Из-за тенденции головки бедра перемещаться проксимально, суставная капсула вытягивается спереди и сужается в пространстве между головкой бедра и вертлужной впадиной из-за эффектов гипертрофии и укорочения на м. илиопсоас . Он продвигается вдоль внешней части подвздошной кости и выглядит как «песочные часы». Это сужение, так называемый перешеек, с перевернутым лимбом создает непреодолимое препятствие с вывихнутой головкой бедренной кости для ее изменения положения.Все эти изменения в суставных элементах не передают мышцы вокруг них. В первую очередь это касается мышц аддуктора и м. илиопсоас , который укорочен и гипертрофирован.
\ nВсе упомянутое до сих пор о дисплазии тазобедренного сустава (DDH) свидетельствует о том, что это динамический процесс; таким образом, мы более уверены в том, что недавно принятое название может полностью подавить ранее жесткую «врожденную дислокацию бедра». По этой причине даже довольно простая классификация по трем основным уровням деформации бедра не может удовлетворить наши потребности.По практическим соображениям мы будем использовать классификацию в зависимости от возраста ребенка, исходя из клинической картины, диагноза и вариантов лечения.
\ nДля новорожденного в возрасте 3 месяцев из-за характерных клинических особенностей, больших возможностей ультразвуковой диагностики и ограниченной возможности использования рентгеновских лучей используется следующая классификация: \ n
-
Свободное бедро : суставные элементы расположены в удовлетворительном соотношении, и мы не можем сделать ручной вывих, но есть значительное растяжение мягких тканей и связок, а также отделение головки бедра от вертлужной впадины.
-
Роскошное бедро: такое бедро, где мы можем сделать вывих вручную, суставные элементы находятся в удовлетворительном соотношении, но вялые суставные капсулы и связки допускают вывих, когда головка бедренной кости самопроизвольно уменьшается, когда давление руки прекращается.
-
Люксозное бедро: головка бедренной кости находится вне вертлужной впадины, и изменение положения выполняется с помощью маневрирования Ортолани.
Для детей старше 3 месяцев используется следующая классификация: \ n
-
Диспластическое бедро: суставные тела находятся в удовлетворительном соотношении, но вертлужная впадина мелкая с крутой крышей.
-
Подвывих бедра: головка бедренной кости лишь частично контактирует с наружной частью вертлужной впадины.
-
Люксозное бедро: головка бедренной кости расположена вне вертлужной впадины в мягких тканях.
2.1. Заболеваемость
\ nПримерно у 60% пациентов поражено левое бедро, примерно у 20% — оба, а у оставшихся 20% пациентов — правое бедро. Хотя установлено, что причина заболевания является многофакторной, все же существуют определенные условия, которые можно извлечь, характеристики истории болезни и риски, которые показывают значительную корреляцию с частотой возникновения ДДГ: \ n
-
гиперлаксия связок;
-
увеличение бедренной антерации;
-
снижение вертлужной впадины;
-
внутриматочная мальпозиция;
-
положительная семейная история;
-
первенец;
-
sectio cesarea;
-
олигогидрамнион;
-
Близнецы и многоплодная беременность;
-
женский пол; и
, , - ,
— чаще сообщать о следующих ортопедических заболеваниях: metatarsus varus, pes calcaneovalgus, кривошея, плагиоцефалия, разгибательная коленная контрактура.
2.2. Клиническая картина
\ nКлиническое обследование новорожденного должно соответствовать всем инструкциям, касающимся педиатрического обследования ребенка, что означает, что ребенка следует обследовать в теплой комнате, стол которой покрыт чистой и сухой тканью для подгузников, при условии, что для детского осмотра. Доступ к ребенку должен осуществляться в соответствии с его поведением, а обследование должно проводиться осторожно, но с твердыми движениями. Ребенок лежит на спине; обследование должно начинаться с максимального, но не принудительного разгибания бедра и колена, подтягивая стопу, одновременно подталкивая колени большим пальцем.При этом, прежде всего, обратите внимание на длину конечности, поскольку укорочение говорит о вывихах на сокращенную сторону. Дальнейшее внимание следует уделить наличию глютеофеморальных и глютеогенитальных складок кожи, а также складок на бедре.
\ nАсимметрия складок, даже если она не представляет «диагностический признак Бад», особенно у новорожденных, все еще говорит в пользу возможного возникновения ДДГ. При осмотре следует сгибание бедра и колена при пристальном наблюдении за коленями, которые у здоровых детей находятся на одном уровне, а у детей с пораженной стороной вызывает снижение уровня колена.Теперь экзаменатор кладет руки на колени, прикладывая небольшое давление в осевом направлении. На стороне возможного вывиха может наблюдаться упругое погружение бедра. Дальнейшее обследование продолжается с характерной осанкой ортопедического осмотра бедра у детей. Ладонь экзаменатора находится на коленях, большой палец на медиальной стороне бедра, а другие пальцы на боковой стороне, где кончик среднего пальца находится на большом вертеле. Бедра ребенка согнуты на 90 °. Выполняем сгибание и разгибание бедра, уделяя внимание вертелу.«Ходьба» вертела является признаком его вывиха или вывиха, иногда с явлением скрипания головки бедра по бедру, поэтому мы говорим о положительном знаке Хоффа. Бедра в дальнейшем похищены. У новорожденных контрактура отводов составляет 45 °, а у младенцев — 60 °. Более высокие значения этой контрактуры отводящих мышц являются признаками какой-либо формы ДДГ или гипертонуса мышц аддуктора и м. илиопсоас .
\ nЗначения похищения более чем на 90 ° или гиперабдукции, с другой стороны, являются верным диагностическим признаком вывиха.
\ nХарактерные положительные признаки в диагнозе ДДГ представляют собой «пропускающие признаки», признак ортолании репозиции и признак вывиха ладони. Первый выполняется таким образом, что в положении отведенных бедер средний палец экзаменатора оказывает давление на головку бедренной кости, и этим давлением он выдвигается вперед. Смещенную головку надавливают на задний край вертлужной впадины, где экзаменатор может почувствовать явное явление «пропуска» или «щелчка». Прыжок ладоней вывих вызван приложенным давлением на колено в осевом направлении с бедрами в положении приведения ,
\ nВ роскошных бедрах можно почувствовать характерное «первостепенное явление», которое вызвано тем, что головка бедренной кости пересекает диспластическую вертлужную впадину.
\ nПосле снятия давления на колено происходит самопроизвольное перепозиционирование. Это завершает исследование ортопедических бедер у детей (рис. 1). Важно отметить, что определенные диагностические признаки имеют большее значение в зависимости от возраста ребенка, поэтому мы различаем клиническое обследование новорожденных и младенцев.Значение знака Ортолани и Пальмена уменьшается по мере взросления ребенка. Причина этого заключается во вторичных изменениях в костях и мягких тканях с точки зрения укорочения и гипертрофии мышц аддуктора и м. илиопсоас . С другой стороны, возрастает значение асимметричных складок кожи в области ягодично-бедренной и генитофеморальной областей. В то же время можно отметить ограниченное похищение, что является важным диагностическим признаком ДДГ у детей старшего возраста. Для детей более старшего возраста в пешеходном возрасте характерна извилистая походка на вывихнутой стороне, что указывает на положительный знак Трендельбурга.Компенсаторно, чтобы поддерживать равновесие, ребенок наклоняет верхнюю часть тела к обремененной стороне, что является положительным признаком Дюшенна. Когда взаимные вывихи являются обнаружением, можно отметить отличительную «прогулку по утке» с усилением поясничного лордоза. Дальнейшая проверка возможных положительных клинических диагностических признаков должна быть сделана ультразвуком и рентгенодиагностикой.
Рисунок 1.
Два левых изображения показывают тест Пальмена (провоцируемая вывих), а два правых изображения показывают тест Ортолани (репозиция вывихнутого бедра).
\ n2.3. Диагноз
\ nПо мнению всех авторов, ультразвуковые волны с частотой 7,5 МГц абсолютно безвредны, что влечет за собой вывод о том, что ультразвуковая диагностика заболеваний тазобедренного сустава у детей является наиболее подходящим и безвредным диагностическим способом (рис. 2).
Рисунок 2.
УЗИ тазобедренного сустава.
\ nМетод прост и может быть повторен. Среди диагностических методов он является предпочтительным, поскольку он может поставить диагноз в первые дни жизни и направить нас к наиболее подходящему лечению.
\ nРадиографическая диагностика, которая в основном использовалась в нашей стране, помимо доказанных вредных воздействий, очень сложна и вводит в заблуждение. Первые месяцы жизни также имеют решающее значение для постановки возможного диагноза, поскольку, согласно данным, частота заживления при открытых аномалиях бедра в первый месяц составляет 100%, но уже на четвертом месяце жизни этот процент падает до 60. %. Это само по себе говорит о преимуществах ультразвуковой диагностики. Здесь мы отмечаем важность качественного и детального ультразвукового обследования и чрезвычайно терпеливого клинициста, поскольку даже небольшая ошибка, небольшая потеря терпения или несоблюдение процедуры могут привести к серьезным диагностическим сбоям с непредсказуемыми последствиями.
\ nМы предлагаем ультразвуковое обследование бедра каждого ребенка в возрасте до 4 месяцев без каких-либо конкретных указаний. Конечно, положительный семейный анамнез, гормонально поддерживаемая беременность, олигогидрамниоз, тазовое предлежание и кесарево сечение указывают на основания для педиатра как можно скорее отправить ребенка к детскому ортопеду.
\ nОбследование проводится при боковом пролежне. Оценка стабильности проводится посредством оценки эпифиза бедренной кости и вертлужной впадины, а также путем определения угловых параметров края кости и хряща вертлужной впадины на сонограмме (рис. 3).
Рис. 3.
Схематическое изображение диагноза с использованием ультразвука с альфа- и бета-углами, основанное на отмеченных линиях 1, 2 и 3.
\ nДостаточно информативно, вкратце мы перечислим графы классификации бедер у младенцев на основе ультразвука обследование:
\ nТип I : подходит для зрелого бедра новорожденного, образование кости вертлужной впадины хорошее, но часть вертлужного хряща дополняет костную часть, таким образом, вертлужная крыша завершена.
\ nТип II : костеобразование неудовлетворительное, хрящевая крыша вытянута.Здесь мы говорим, что есть задержка в развитии костей.
\ nТип III : Хрящевая часть вертлужной впадины деформирована и сдвинута в краниолатеральном направлении.
\ nТип IV : Головка бедра вывихнута в дорсокраниальном направлении. Вход в вертлужную впадину закрыт [2].
\ nВ этом разделе мы поговорим о подтипах и морфометрическом ультразвуковом изменении баланса бедра с опорными линиями, точками и углами.
\ nРентгенологическая диагностика, после клинического и ультразвукового исследования приводит к окончательному диагнозу ДДГ.Этот тип обследования используется только после 3-месячного возраста. Причина заключается в том, что в первые 3 месяца эталонные костные структуры недостаточно развиты, поэтому записанное изображение не подходит для интерпретации. Технически визуализация выполняется в положении AP, ребенок лежит на спине, ноги вместе, с легким сгибанием бедра и колена на 30 °, чтобы избежать воздействия на поясничный лордоз. Центральные лучи направлены на лобковый симфиз, защищая гонады ребенка, особенно мужского пола.
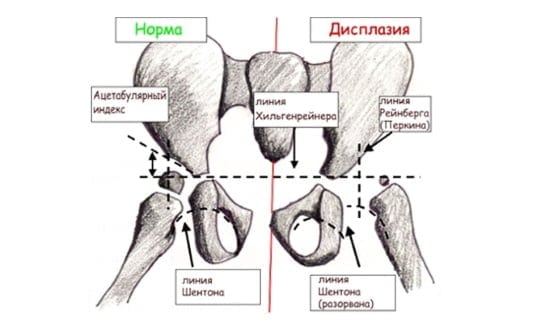
\ nПри интерпретации во избежание субъективности мы используем дополнительные линии, которые прокладывают рентген таза бедрами: \ n
-
Линия Гильгенрайнера или линия Y, проходящая через трещину Y.
-
Линия Омбреданна-Паркинсона перпендикулярно разрезает предшествующую линию и проходит через боковой край вертлужной впадины.
-
Ацетабулярная линия проходит по краю крыши вертлужной впадины.
-
Линия Шентона-Менара или шейно-запирательная дуга у здоровых людей представляет собой непрерывную линию, проходящую вдоль медиального края бедренной кости и продолжающуюся до верхнего края отверстия обтуратора.
Квадраты, возникающие при пересечении первых двух линий, определяют положение головки бедренной кости. У здоровых бедер голова регулярно располагается в нижнем медиальном квадрате, в подвывихах бедра в нижнем латеральном и в вывихнутых бедрах в верхнем латеральном квадрате. Ацетабулярный индекс представляет угол, образованный пересечением Y хряща и вертлужной впадины. После рождения вертлужный индекс не должен превышать 30 °, а на третьем году — 20 °. У детей значение ацетабулярного индекса 24 ° или более с закругленным краем вертлужной впадины говорит в пользу диспластического бедра (рис. 4).
Рисунок 4.
Рентген правостороннего диспластического бедра и левого здорового бедра.
\ nВ дополнение к вышеупомянутым диагностическим методам также используются артрография, компьютерная томография бедра и МРТ, но очень редко [3, 4].
\ n2.4. Консервативное лечение
\ nЗдесь мы проводим строгое разделение на консервативное лечение, которое возможно в первые месяцы жизни ребенка, и хирургическое лечение, которое мы предпочитаем в более поздние месяцы развития ребенка.
\ nМы настоятельно подчеркиваем преимущества профилактических мер, а также советы родителям по широкому пеленанию, важность упражнений во время одевания ребенка и, конечно же, строгого отказа от использования ранней поддержки ребенка (ходунки и коляски) , Каждый хирург-ортопед и каждый врач встречают эту сложную борьбу с плохо унаследованной практикой и усилия по раннему уходу за ребенком. Указывать на эту ошибку никогда не достаточно.
\ nУпражнения для похищения бедер предлагают выполнять примерно двадцать раз в день, каждый раз, когда вы меняете ребенка.Эти меры должны применяться к каждому ребенку в качестве средства профилактики.
\ nОртопедические трусы практически оставлены на практике, в том числе и в нашей клинике. Его недостаток заключается в том, что они могут усугубить вредное воздействие в случае повышенного напряжения мышц аддуктора.
\ nРемни Pavlik — отличный способ лечения DDH в первые месяцы. У жгутов Pavlik есть преимущество, которое вызывает ненасильственную репозицию тазобедренного сустава и, кроме того, динамически стимулирует развитие суставных элементов.Их можно использовать для уменьшения, удержания и в качестве агента, который ускоряет созревание бедра ребенка. Когда мы используем их для уменьшения (репозиция головы в вертлужной впадине), ребенку разрешается делать небольшие движения в подвеске с основным положением отведения-сгибания. Чтобы способствовать удержанию, мы рекомендуем использовать плотно закрытые ремни на ремне (обратите внимание на состояние нейроциркуляторного русла), в то время как при использовании для улучшения созревания тазобедренного сустава мы рекомендуем применение как для сокращения, но без возможности сгибания в бедре.Перестановка достигается за счет отведения аппарата при сгибании более 90 и отводе до 50 ° (рисунки 5 и 6).
Рисунок 5.
Ребенок с упряжкой Павлика.
Рисунок 6.
Помимо жгута Pavlik, аппарат Hilger-Reiner также широко используется на практике.
\ nПоказания: \ n
\ nПрименение ремня производится исключительно врачом в присутствии матери, но здесь мы также должны подчеркнуть важность качественной подготовки медсестер для наблюдения за всем процессом.
\ n2.4.1. Техника вытяжения
\ nНепрерывное вытяжение направлено на постепенное постепенное растяжение укороченных мягких тканей и центрирование головки бедра в вертлужной впадине с постепенной адаптацией сосудистых и неврологических элементов.
\ nНепрерывное вытяжение всегда проводится в больнице. Здесь следует упомянуть положение, в котором всегда происходит репозиция, а именно похищение и внутреннее вращение.
\ nСуществует два типа тяги: \ n
\ nТяговое усилие впервые было представлено в США в 1955 году Craig et al.и в Германии в 1956 году Х. Мау и Дорр. Бедра сгибаются под углом 110 ° и более, в то время как положение отведения незначительно (рис. 7). Похищение увеличивается очень осторожно в течение следующих 4 недель, хотя расширение не рекомендуется в первые 7 дней. В этот период происходит адаптация мышц аддуктора и сосудисто-нервной сети. Стартовый вес не должен превышать 0,5–1 кг, в зависимости от возраста ребенка. Миттельмайер сообщил о 90% успеха этого метода репозиции.По сути, мы не предлагаем увеличение нагрузки более чем на одну пятую веса тела. Увеличение нагрузки до одной четвертой массы тела для обеспечения репозиции не дало результатов [5].
\ nПродольное вытяжение было показано Правазом в 1874 году, и Х. Мау и Дорр в Германии также представили этот метод и установили правило, согласно которому каждое закрытое сокращение поднятого бедра без предварительного вытяжения представляет собой врачебную халатность.
\ nЭластичные бинты используются для достижения сокращения.Мы рекомендуем его детям от 12 месяцев и применять его в легком сгибании. Только после рентгена, если он показывает, что головка бедра опущена ниже уровня крыши вертлужной впадины, мы можем начать легкое похищение. Если врач удовлетворен положением и стабильностью тазобедренного сустава, мы предлагаем поместить ребенка в вертикальное положение и применить отводящий аппарат для ходьбы ниже 60 °. Если снижение не является стабильным, мы рекомендуем иммобилизовать ребенка с литой повязкой в уменьшенном положении.
\ nМы подчеркиваем, что иммобилизация броска выполняется в положении человека, то есть в положении отведения верхней части ноги под углом 45 °, сгибании на 100 градусов с нейтральным вращением (рис. 8).
Рисунок 7.
Тяговое усилие Риссера используется не только перед применением аппарата, но и как часть предоперационной подготовки пациента.
Рисунок 8.
Литые шорты.
\ n1. Введение
\ nПонятие статистической сходимости было независимо введено Фастом и Шёнбергом в [1, 2], а понятие \ n \ nI \ n \ n-сходимости введено Костырко и соавт. в работе [3] основывается на естественном обобщении статистической сходимости (см. также [4], где \ n \ nI \ n \ n –сходимость определяется с помощью фильтра — двойственного понятия идеального).Эти понятия были развиты в нескольких направлениях в [5, 6, 7, 8, 9, 10, 11, 12, 13, 14, 15, 16, 17, 18] и использовались в различных частях математики, в частности в теории чисел и теории эргодики, например [15, 19, 20, 21, 22, 23, 24, 25, 26, 27, 28], а также в экономической теории [29, 30] и политологии [31]. Многие авторы имеют дело со средним и нормальным порядком известных арифметических функций (основные свойства известных арифметических функций см. В [20, 21, 23, 24, 26, 28, 32, 33] и монографии [34]). ).В дальнейшем мы будем усиливать эти результаты с точки зрения \ n \ nI \ n \ n -сходимости последовательностей, главным образом путем \ n \ n \ nI \ nc \ n \ nq \ n \ n \ n \ n-сходимости и \ n \ n \ nI \ nu \ n \ n \ n — сходимость. В связи с этим мы можем получить хорошую информацию о поведении и свойствах известных арифметических функций, исследуя \ n \ nI \ n \ n -сходимость этих функций или некоторых последовательностей, связанных с этими функциями. В частности, в [28] с помощью \ n \ n \ n
.