какой доктор лечит тазобедренные суставы
какой доктор лечит тазобедренные суставыкакой доктор лечит тазобедренные суставы
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>
Что такое какой доктор лечит тазобедренные суставы?
Действие геля «Биотрин» начинается спустя пару минут после первого нанесения. Все, кто использовал отмечают значительное облегчение, связанное с отступанием боли. Для некоторых людей этого достаточно. Но как же они удивляются, когда спустя 2 недели систематического применения «Биотрина», наступают улучшения.
Эффект от применения какой доктор лечит тазобедренные суставы
Биотрин – средство для сохранения здоровья суставов. Препарат включает в себя 3 уникальных добавки. Гель Биотин для суставов практически не имеет противопоказаний. Данное средство является инновационным. Оно не имеет аналогов и именно поэтому пользуется широкой популярностью среди людей, которые следят за своим здоровьем. Вещество синтезируется в кишечнике естественным путем. Особенно важно использовать препарат после 40-50 лет, когда суставы становятся хрупкими и более подвержены травмированию.
Вещество синтезируется в кишечнике естественным путем. Особенно важно использовать препарат после 40-50 лет, когда суставы становятся хрупкими и более подвержены травмированию.
Мнение специалиста
Состоит Биотрин из акульего жира, змеиного яда, пантов марала. Именно благодаря натуральности лекарство практически не имеет противопоказаний. Назначают средство при болях, отечности, хрусте и скованности.
Как заказать
Для того чтобы оформить заказ какой доктор лечит тазобедренные суставы необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Валентина
Решила попробовать природное средство после того, как увидела нормальную цену. Оформляла заявку на официальном сайте, предоплаты никто не требовал, так что о разводе не волновалась. Пользуюсь лекарством вторую неделю. Заметила, что пропали боли и утренняя скованность движений. Надеюсь, дальше будет еще лучше
Пользуюсь лекарством вторую неделю. Заметила, что пропали боли и утренняя скованность движений. Надеюсь, дальше будет еще лучше
София
Пользуюсь Биотрин гелем уже 2 месяца и наконец начали проявляется результаты. Боли в суставах утихают и становятся меньше. И в общем состояние организма стало лучше, появилось больше энергии и хорошее настроение.
Действие геля «Биотрин» начинается спустя пару минут после первого нанесения. Все, кто использовал отмечают значительное облегчение, связанное с отступанием боли. Для некоторых людей этого достаточно. Но как же они удивляются, когда спустя 2 недели систематического применения «Биотрина», наступают улучшения. Где купить какой доктор лечит тазобедренные суставы? Состоит Биотрин из акульего жира, змеиного яда, пантов марала. Именно благодаря натуральности лекарство практически не имеет противопоказаний. Назначают средство при болях, отечности, хрусте и скованности.
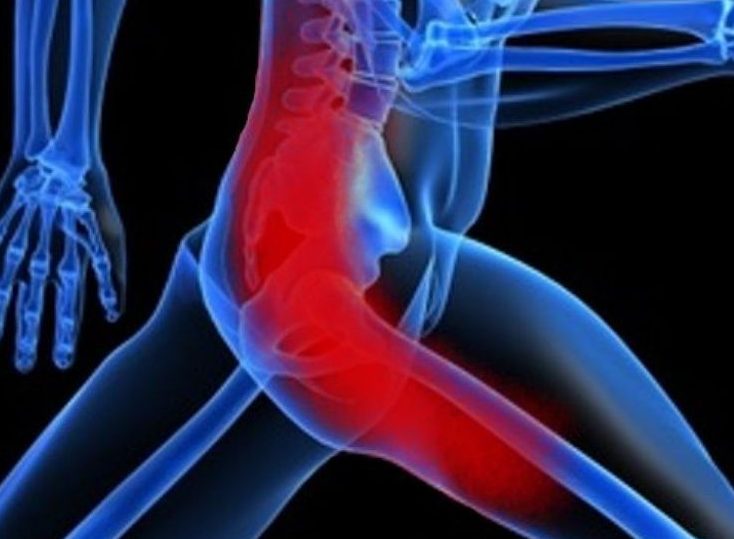
Узнайте, к каким врачам обращаться при наличии боли в тазобедренном суставе.



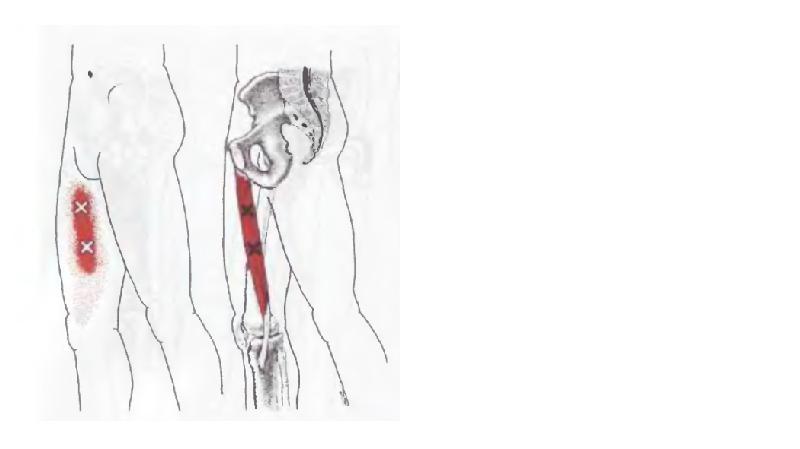 Вещество синтезируется в кишечнике естественным путем. Особенно важно использовать препарат после 40-50 лет, когда суставы становятся хрупкими и более подвержены травмированию.
Вещество синтезируется в кишечнике естественным путем. Особенно важно использовать препарат после 40-50 лет, когда суставы становятся хрупкими и более подвержены травмированию.

 В течение месяца стало лучше, но проблема не исчезла, повторный БАК посев обнаружил 2 новые формы стафилококка (тоже 10 в 7 степени. Снова был принят курс других антибиотиков из списка результатов анализа. Повторный анализ после курса лечения снова показал 2 новых вида стафилококка (10 в 7 и 10 в 8). Врач сказал хватит с антибиотиками и посоветовал пойти к невропатологу, который диагностировал защемления седалищного нерва и прописал курс противовоспалительных средств и блокаду седалищного нерва (во время блокады боли в пояснице стихли, но семенной канатик, яичко и левая ягодица все равно сильно болели). Так-же есть щелчок в левом тазобедренном суставе во время сгибания/разгибания, который сопровождается неприятным ощущением, как будто сустав заедает. Так-же не могу сидеть, сразу начинает усиливаться боль в ягодице, такое ощущение как будто я там что-то передавливаю. Иногда отдает покалыванием в задний проход. Все время чувствую общую усталость организма и хочется спать. Травматолог сказал, что щелчок в суставе из-за лишней жидкости, которая там могла образоваться из-за инфекции в тазобедренной области или из-за нарушенного обмена веществ, а сустав изгибается в положенных направлениях хорошо.
В течение месяца стало лучше, но проблема не исчезла, повторный БАК посев обнаружил 2 новые формы стафилококка (тоже 10 в 7 степени. Снова был принят курс других антибиотиков из списка результатов анализа. Повторный анализ после курса лечения снова показал 2 новых вида стафилококка (10 в 7 и 10 в 8). Врач сказал хватит с антибиотиками и посоветовал пойти к невропатологу, который диагностировал защемления седалищного нерва и прописал курс противовоспалительных средств и блокаду седалищного нерва (во время блокады боли в пояснице стихли, но семенной канатик, яичко и левая ягодица все равно сильно болели). Так-же есть щелчок в левом тазобедренном суставе во время сгибания/разгибания, который сопровождается неприятным ощущением, как будто сустав заедает. Так-же не могу сидеть, сразу начинает усиливаться боль в ягодице, такое ощущение как будто я там что-то передавливаю. Иногда отдает покалыванием в задний проход. Все время чувствую общую усталость организма и хочется спать. Травматолог сказал, что щелчок в суставе из-за лишней жидкости, которая там могла образоваться из-за инфекции в тазобедренной области или из-за нарушенного обмена веществ, а сустав изгибается в положенных направлениях хорошо. In this regard, the purpose of this article is to analyze the risk factors for perioperative sciatic nerve neuropathy, as well as the form and degree of damage during hip replacement. This article presents a clinical case of perioperative sciatic nerve neuropathy as a complication of hip replacement. The history of the disease is described in detail with the data of instrumental diagnostics. You can trace the pattern of development of this complication and identify the causal relationship between risk factors and the lesion itself. It is worth noting that this article provides an overview of the current literature on this problem with reference to this clinical case. It becomes clear that at all stages of surgical treatment, it is necessary to identify risk factors in order to prevent sciatic nerve damage. Recovery of the damaged nerve is long and not always complete, which largely determines the unsatisfactory result of treatment. Therefore, in the process of preoperative preparation is necessary to assess the risk of development of postoperative neuropathies.
In this regard, the purpose of this article is to analyze the risk factors for perioperative sciatic nerve neuropathy, as well as the form and degree of damage during hip replacement. This article presents a clinical case of perioperative sciatic nerve neuropathy as a complication of hip replacement. The history of the disease is described in detail with the data of instrumental diagnostics. You can trace the pattern of development of this complication and identify the causal relationship between risk factors and the lesion itself. It is worth noting that this article provides an overview of the current literature on this problem with reference to this clinical case. It becomes clear that at all stages of surgical treatment, it is necessary to identify risk factors in order to prevent sciatic nerve damage. Recovery of the damaged nerve is long and not always complete, which largely determines the unsatisfactory result of treatment. Therefore, in the process of preoperative preparation is necessary to assess the risk of development of postoperative neuropathies.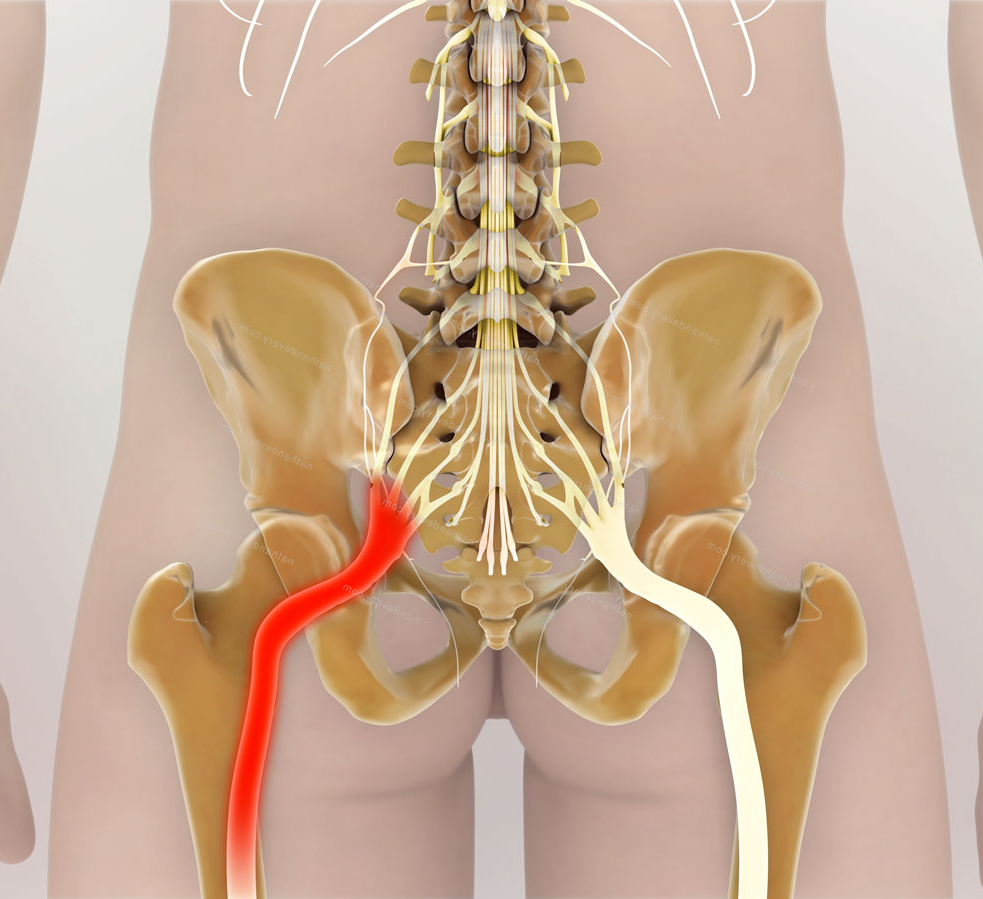 В. Загороднии . — М.: ГЭОТАР-Медиа, 2012. — 704 с.4.4. Кирпичев, И.В. Оптимизация медицинского сопровождения больных с дегенеративно-дистрофическими заболеваниями тазобед-ренного сустава (клинико-функциональное исследование): дисс. … д-ра мед. наук: 14.01.15 / И.В. Кирпичев. — М.: ФГБОУ ВО «Ива-новская государственная медицинская академия» Министерства здравоохранения Российской Федерации, 2017. — 348 с.5.5. Кирпичев, И.В. Эффективность различных схем реабилитационных мероприятии у больных после первичного протезирования тазо-бедренного сустава / И.В. Кирпичев, С.Е. Бражкин, И.В. Бережков // Вестн. Ивановскои медицинскои академии. — 2016. — Т.21, №1. — С.50-55.6.6. Слободскои , А.Б. Осложнения эндопротезирования тазобедренного сустава / А.Б. Слободскои , Е.Ю. Осинцев, А.Г. Лежнев // Вест-ник травматологии и ортопедии. — 2011. — №3. — С.59-63.7.7. Шубняков, И.И. Эпидемиология первичного эндопротезирования тазобедренного сустава на основании данных регистра артропла-стики РНИИТО им. Р.Р. Вредена / И.
В. Загороднии . — М.: ГЭОТАР-Медиа, 2012. — 704 с.4.4. Кирпичев, И.В. Оптимизация медицинского сопровождения больных с дегенеративно-дистрофическими заболеваниями тазобед-ренного сустава (клинико-функциональное исследование): дисс. … д-ра мед. наук: 14.01.15 / И.В. Кирпичев. — М.: ФГБОУ ВО «Ива-новская государственная медицинская академия» Министерства здравоохранения Российской Федерации, 2017. — 348 с.5.5. Кирпичев, И.В. Эффективность различных схем реабилитационных мероприятии у больных после первичного протезирования тазо-бедренного сустава / И.В. Кирпичев, С.Е. Бражкин, И.В. Бережков // Вестн. Ивановскои медицинскои академии. — 2016. — Т.21, №1. — С.50-55.6.6. Слободскои , А.Б. Осложнения эндопротезирования тазобедренного сустава / А.Б. Слободскои , Е.Ю. Осинцев, А.Г. Лежнев // Вест-ник травматологии и ортопедии. — 2011. — №3. — С.59-63.7.7. Шубняков, И.И. Эпидемиология первичного эндопротезирования тазобедренного сустава на основании данных регистра артропла-стики РНИИТО им. Р.Р. Вредена / И. И. Шубняков, Р.М. Тихилов, Р.М. Николаев [и др.] // Травматология и ортопедия России. — 2017. — T.23(2). — C.81-101.8.8. Bozic, K.J. The epidemiology of revision total hip arthroplasty in the United States / K.J. Bozic [et al.] // Bone Joint Surg. — 2009. — Vol.91, №1. — P.128-133.
И. Шубняков, Р.М. Тихилов, Р.М. Николаев [и др.] // Травматология и ортопедия России. — 2017. — T.23(2). — C.81-101.8.8. Bozic, K.J. The epidemiology of revision total hip arthroplasty in the United States / K.J. Bozic [et al.] // Bone Joint Surg. — 2009. — Vol.91, №1. — P.128-133.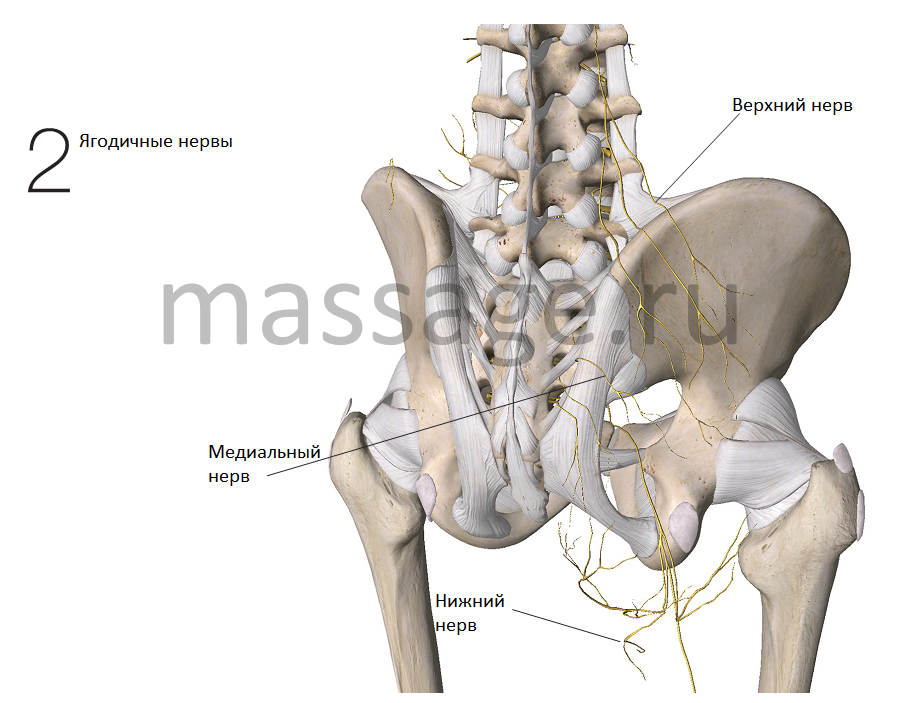 Это может быть врожденная разность длины ног (даже незначительная), плоскостопие, перекос тазовых костей, и наличие хотя бы небольшого искривления позвоночника — сколиоз.
Это может быть врожденная разность длины ног (даже незначительная), плоскостопие, перекос тазовых костей, и наличие хотя бы небольшого искривления позвоночника — сколиоз.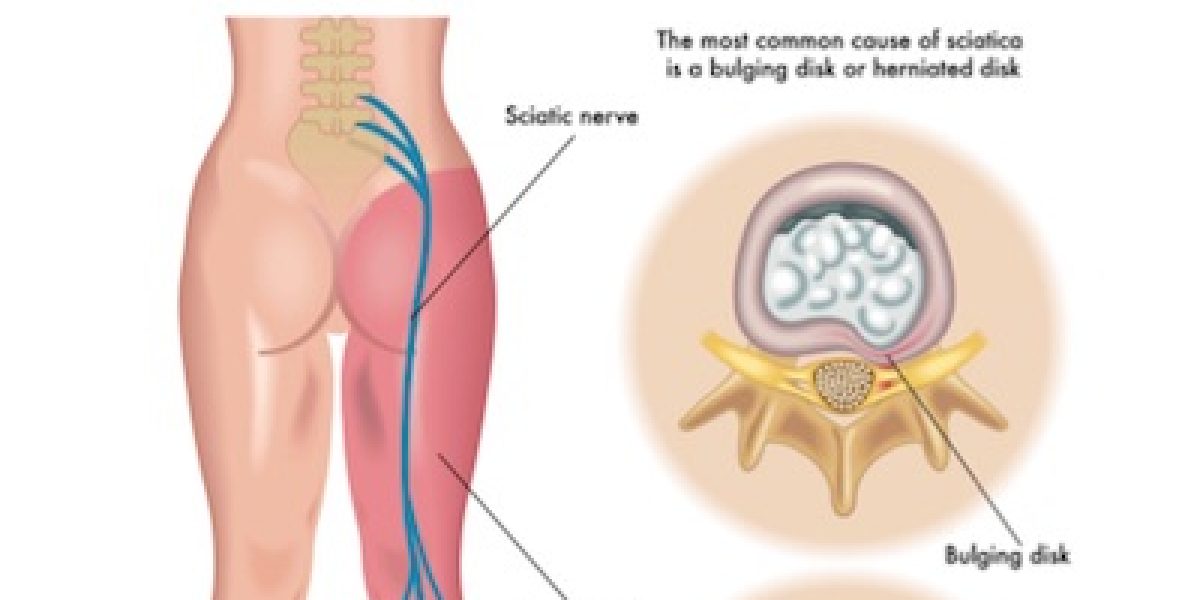 Ведь на вас еще и тяжести доспехи плюс травмоопасные падения, удары о борт, все это травмирует поврежденный сустав и совсем не полезно.
Ведь на вас еще и тяжести доспехи плюс травмоопасные падения, удары о борт, все это травмирует поврежденный сустав и совсем не полезно.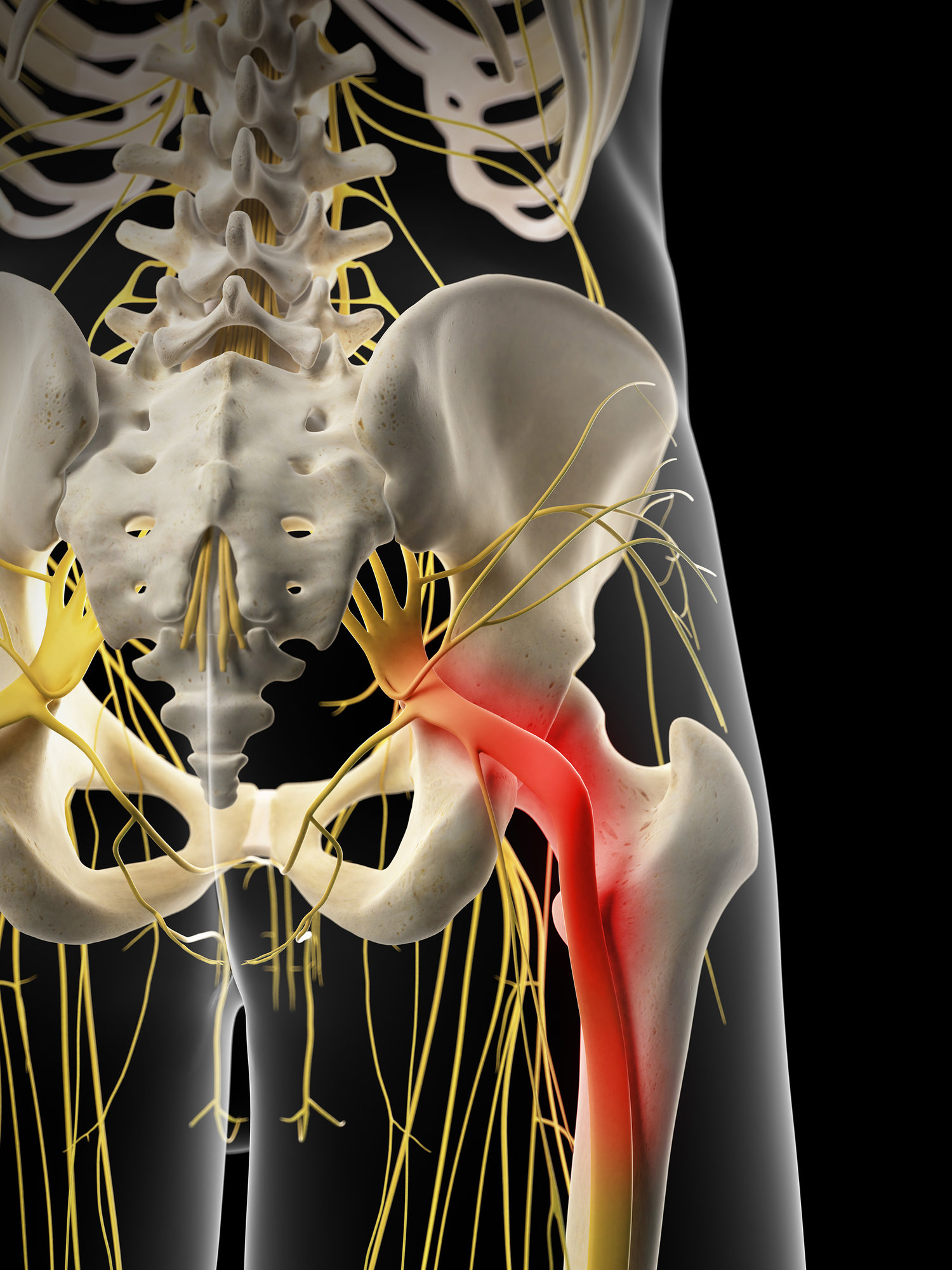 Ю. 51 год
Ю. 51 год Только такой подход даёт гарантированно стойкий результат в отношении устранения болевого синдрома и выздоровления. В остеопатии научный подход основан на видении всего организма человека как единого целого, а не отдельных его частей. Инструментом остеопата являются его руки, с помощью которых он определяет самые мельчайшие детали изменений в структуре тканей. Используя особые методики мануального остеопатического воздействия, врач установливает причину заболевания и осуществляет устранение нарушений. При необходимости используются дополнительные методы комплексного лечения в виде восстановитеных физиотерапевтических процедур (фонофорез, вытяжка позвоночника, рефлексотерапия) и гомеопатии. В нашей клинике ведут прием специалисты с многолетним опытом работы: врач-остеопат, мануальный терапевт, невролог Бродин Евгений Александрович, врач остеопат, мануальный терапевт, невролог высшей категории Качур Глеб Валерьевич, доктор остеопатии, мануальный терапевт, гомеопат Космиров Виталий Иванович.
Только такой подход даёт гарантированно стойкий результат в отношении устранения болевого синдрома и выздоровления. В остеопатии научный подход основан на видении всего организма человека как единого целого, а не отдельных его частей. Инструментом остеопата являются его руки, с помощью которых он определяет самые мельчайшие детали изменений в структуре тканей. Используя особые методики мануального остеопатического воздействия, врач установливает причину заболевания и осуществляет устранение нарушений. При необходимости используются дополнительные методы комплексного лечения в виде восстановитеных физиотерапевтических процедур (фонофорез, вытяжка позвоночника, рефлексотерапия) и гомеопатии. В нашей клинике ведут прием специалисты с многолетним опытом работы: врач-остеопат, мануальный терапевт, невролог Бродин Евгений Александрович, врач остеопат, мануальный терапевт, невролог высшей категории Качур Глеб Валерьевич, доктор остеопатии, мануальный терапевт, гомеопат Космиров Виталий Иванович. Записаться на прием к врачу-остеопату можно по телефону клиники (846)30-222-00 и +7 (846) 212-98-20. Благодарим за ожидание ответа и всего Вам доброго!
Записаться на прием к врачу-остеопату можно по телефону клиники (846)30-222-00 и +7 (846) 212-98-20. Благодарим за ожидание ответа и всего Вам доброго! АВТОР-КОРРЕСПОНДЕНТ Роброй Мартин PhD, PT, CSCS Duquesne University Department of Physical Therapy 114 Rangos School of Health Sciences Pittsburgh, PA, 15282 412-396-1811 (факс) 412-396-4399 E-mail: ude.qud @ 082rnitram Авторские права © 2017 Раздел спортивной физиотерапии Эта статья цитируется в других статьях PMC.
АВТОР-КОРРЕСПОНДЕНТ Роброй Мартин PhD, PT, CSCS Duquesne University Department of Physical Therapy 114 Rangos School of Health Sciences Pittsburgh, PA, 15282 412-396-1811 (факс) 412-396-4399 E-mail: ude.qud @ 082rnitram Авторские права © 2017 Раздел спортивной физиотерапии Эта статья цитируется в других статьях PMC.  Седалищный, половой, запирательный, бедренный и латеральный кожные нервы бедра — это нервы, которые могут защемляться и служить источником боли в бедре у спортсменов.Мануальная терапия, упражнения на растяжку и укрепление, аэробное кондиционирование и когнитивно-поведенческое обучение являются потенциальными вмешательствами. Когда консервативное лечение неэффективно для облегчения симптомов, можно рассмотреть возможность хирургического лечения с помощью невролиза или нейрэктомии.
Седалищный, половой, запирательный, бедренный и латеральный кожные нервы бедра — это нервы, которые могут защемляться и служить источником боли в бедре у спортсменов.Мануальная терапия, упражнения на растяжку и укрепление, аэробное кондиционирование и когнитивно-поведенческое обучение являются потенциальными вмешательствами. Когда консервативное лечение неэффективно для облегчения симптомов, можно рассмотреть возможность хирургического лечения с помощью невролиза или нейрэктомии.  Однако ущемление нервов в области бедра и таза является источником внесуставных симптомов, которые не были хорошо описаны.
Однако ущемление нервов в области бедра и таза является источником внесуставных симптомов, которые не были хорошо описаны.  Признак Тинеля может быть положительным и воссоздавать симптомы, если место захвата поверхностное. Пальпация может выявить локализованную болезненность в области защемления, а провокационные движения, которые растягивают пораженный нерв, могут воспроизвести симптомы.Диагностическое обследование может включать инъекцию анестетика, магнитно-резонансную томографию, ультрасонографию, электромиографию и тесты скорости нервной проводимости. 2
Признак Тинеля может быть положительным и воссоздавать симптомы, если место захвата поверхностное. Пальпация может выявить локализованную болезненность в области защемления, а провокационные движения, которые растягивают пораженный нерв, могут воспроизвести симптомы.Диагностическое обследование может включать инъекцию анестетика, магнитно-резонансную томографию, ультрасонографию, электромиографию и тесты скорости нервной проводимости. 2 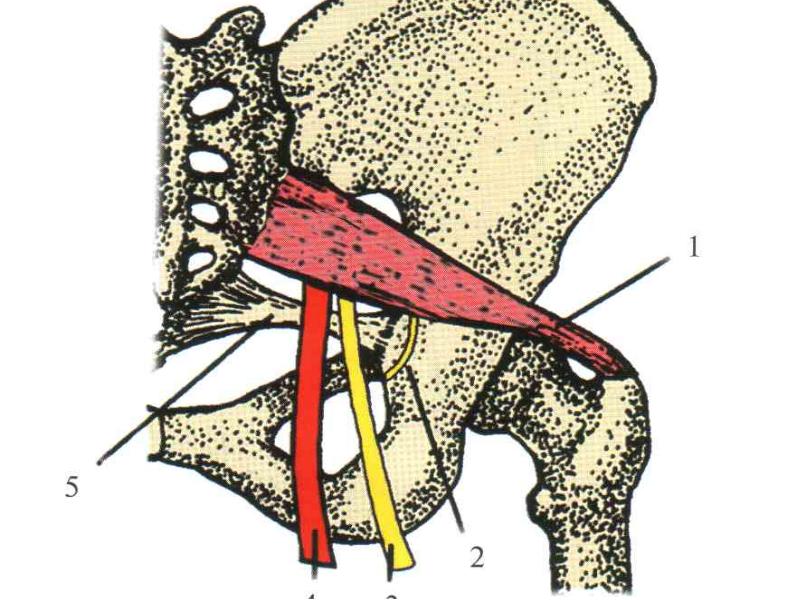 Цель этого клинического комментария — рассмотреть анатомию, этиологию, оценку и методы лечения нервных защемлений бедра и тазовой области.
Цель этого клинического комментария — рассмотреть анатомию, этиологию, оценку и методы лечения нервных защемлений бедра и тазовой области.  , и возникает ниже лобковой кости, чтобы иннервировать промежность и генетику. 9,10 () Чаще всего защемление происходит в пространстве между крестцово-остистыми и крестцово-бугристыми связками в седалищном отделе позвоночника. Внутренняя запирательная мышца может также сдавливать половой нерв медиальнее седалищной кости. 10
, и возникает ниже лобковой кости, чтобы иннервировать промежность и генетику. 9,10 () Чаще всего защемление происходит в пространстве между крестцово-остистыми и крестцово-бугристыми связками в седалищном отделе позвоночника. Внутренняя запирательная мышца может также сдавливать половой нерв медиальнее седалищной кости. 10  6 Задержка полового нерва вызывает боль медиальнее седалищной кости, включая половой член, мошонку, половые губы, промежность и / или аноректальную область. Эти симптомы обычно усиливаются, когда вы сидите, за исключением сидения на сиденье унитаза. Медиальнее седалищной кости не подвергается сжатию при сидении на сиденье унитаза, в отличие от сидения на плоской твердой поверхности.Продолжительные периоды езды на велосипеде могут быть связаны с ущемлением полового нерва. 10,12,13 Трение, создаваемое в половом канале из-за повторяющегося характера педалирования или прямого сжатия нерва между носом велосипедного сиденья и лобковой костью, делает велосипедистов восприимчивыми к патологии полового нерва и его конечных двигательных и сенсорных функций. ветви. 14
6 Задержка полового нерва вызывает боль медиальнее седалищной кости, включая половой член, мошонку, половые губы, промежность и / или аноректальную область. Эти симптомы обычно усиливаются, когда вы сидите, за исключением сидения на сиденье унитаза. Медиальнее седалищной кости не подвергается сжатию при сидении на сиденье унитаза, в отличие от сидения на плоской твердой поверхности.Продолжительные периоды езды на велосипеде могут быть связаны с ущемлением полового нерва. 10,12,13 Трение, создаваемое в половом канале из-за повторяющегося характера педалирования или прямого сжатия нерва между носом велосипедного сиденья и лобковой костью, делает велосипедистов восприимчивыми к патологии полового нерва и его конечных двигательных и сенсорных функций. ветви. 14  17 () Чувствительность и специфичность этого теста для выявления лиц с ишиофеморальным соударением у субъектов с болью в задней части бедра были равны 0.82 и 0,85 соответственно. 7
17 () Чувствительность и специфичность этого теста для выявления лиц с ишиофеморальным соударением у субъектов с болью в задней части бедра были равны 0.82 и 0,85 соответственно. 7  Пациент активно сгибает колено в течение пяти секунд, преодолевая сопротивление в каждом положении, при этом положительный результат теста является воспроизведением симптомов. 6 Было обнаружено, что положительный тест активного сгибания колена под углом 30 ° или 90 ° позволяет идентифицировать пациентов с проксимальной патологией подколенного сухожилия со значениями чувствительности и специфичности 0,84 и 0,97, соответственно. 31 Иногда бывает трудно отличить патологию проксимального отдела подколенного сухожилия от синдрома седалищного канала, поскольку эти два состояния часто возникают вместе, особенно в более хронических ситуациях.По опыту автора, синдром седалищного канала часто дает положительный результат теста на активное сгибание колена под углом 30 ° с воспроизведением лучевых симптомов, хотя нет никаких доказательств, подтверждающих это предположение.
Пациент активно сгибает колено в течение пяти секунд, преодолевая сопротивление в каждом положении, при этом положительный результат теста является воспроизведением симптомов. 6 Было обнаружено, что положительный тест активного сгибания колена под углом 30 ° или 90 ° позволяет идентифицировать пациентов с проксимальной патологией подколенного сухожилия со значениями чувствительности и специфичности 0,84 и 0,97, соответственно. 31 Иногда бывает трудно отличить патологию проксимального отдела подколенного сухожилия от синдрома седалищного канала, поскольку эти два состояния часто возникают вместе, особенно в более хронических ситуациях.По опыту автора, синдром седалищного канала часто дает положительный результат теста на активное сгибание колена под углом 30 ° с воспроизведением лучевых симптомов, хотя нет никаких доказательств, подтверждающих это предположение. 
 21 () Зажат бедренного нерва может произойти в подвздошном отделе или приводящем канале и затронуть подкожную ветвь. 21 Латеральный кожный нерв бедренной кости обычно захватывается там, где он пробивает паховую связку примерно на 2 см медиальнее передней верхней подвздошной ости. 22-24 ()
21 () Зажат бедренного нерва может произойти в подвздошном отделе или приводящем канале и затронуть подкожную ветвь. 21 Латеральный кожный нерв бедренной кости обычно захватывается там, где он пробивает паховую связку примерно на 2 см медиальнее передней верхней подвздошной ости. 22-24 ()  Нерв иннервирует портняжную мышцу, четырехглавую мышцу, а также кожу передней и медиальной части бедра. Str = Sartorius; IP = Iliopsoas; Pct = Pectineus; AL = длинная приводящая мышца; RF = прямая мышца бедра; VL = Vastus Lateralis; TFL = Tensor Fascia Lata
Нерв иннервирует портняжную мышцу, четырехглавую мышцу, а также кожу передней и медиальной части бедра. Str = Sartorius; IP = Iliopsoas; Pct = Pectineus; AL = длинная приводящая мышца; RF = прямая мышца бедра; VL = Vastus Lateralis; TFL = Tensor Fascia Lata