Послеоперационные тромбозы глубоких вен нижних конечностей. Диагностическое значение ультразвукового сканирования | Кириенко А.И., Цициашвили М.Ш., Агафонов В.Ф.
РГМУ, клинические больницы № 1 им. Н.И. Пирогова и № 57, Москва
Острые тромбозы системы нижней полой вены – опасное заболевание, угрожающее развитием тромбоэмболии легочной артерии (ТЭЛА), летальность при которой достигает 30% [1]. Среди этиологических факторов возникновения этого тяжелого осложнения важное место занимают послеоперационные венозные тромбозы, предотвращение которых устраняет не только опасность ТЭЛА, но и хроническую венозную недостаточность в отдаленном периоде. Как часто тромбоз осложняет течение послеоперационного периода? Насколько реальна эта опасность? От ответа на эти вопросы зависит отношение хирургов к проблеме послеоперационных венозных тромбоэмболических осложнений и их активность в проведении необходимых профилактических мероприятий.
Сведения о частоте послеоперационных тромбозов весьма противоречивы [3, 4]. Если основываться только на клинических данных, то она представляется незначительной. Вместе с тем для тромбоза глубоких вен нижних конечностей, возникающего после различных хирургических вмешательств, характерно бессимптомное течение. Иногда первым и единственным проявлением такого тромбоза может быть смертельная ТЭЛА. Данное обстоятельство объясняет чрезвычайно высокий процент недиагностируемой при жизни массивной эмболии (до 50% и более).
Если основываться только на клинических данных, то она представляется незначительной. Вместе с тем для тромбоза глубоких вен нижних конечностей, возникающего после различных хирургических вмешательств, характерно бессимптомное течение. Иногда первым и единственным проявлением такого тромбоза может быть смертельная ТЭЛА. Данное обстоятельство объясняет чрезвычайно высокий процент недиагностируемой при жизни массивной эмболии (до 50% и более).
При использовании теста с меченым фибриногеном после операции венозный тромбоз в группах высокого риска обнаруживают в 66% случаев после онкологических операций и до 90% после ортопедических вмешательств [2]. Большая часть послеоперационных тромбозов локализуется в глубоких венах голени. Наиболее информативен при такой локализации тромбоза тест с меченым I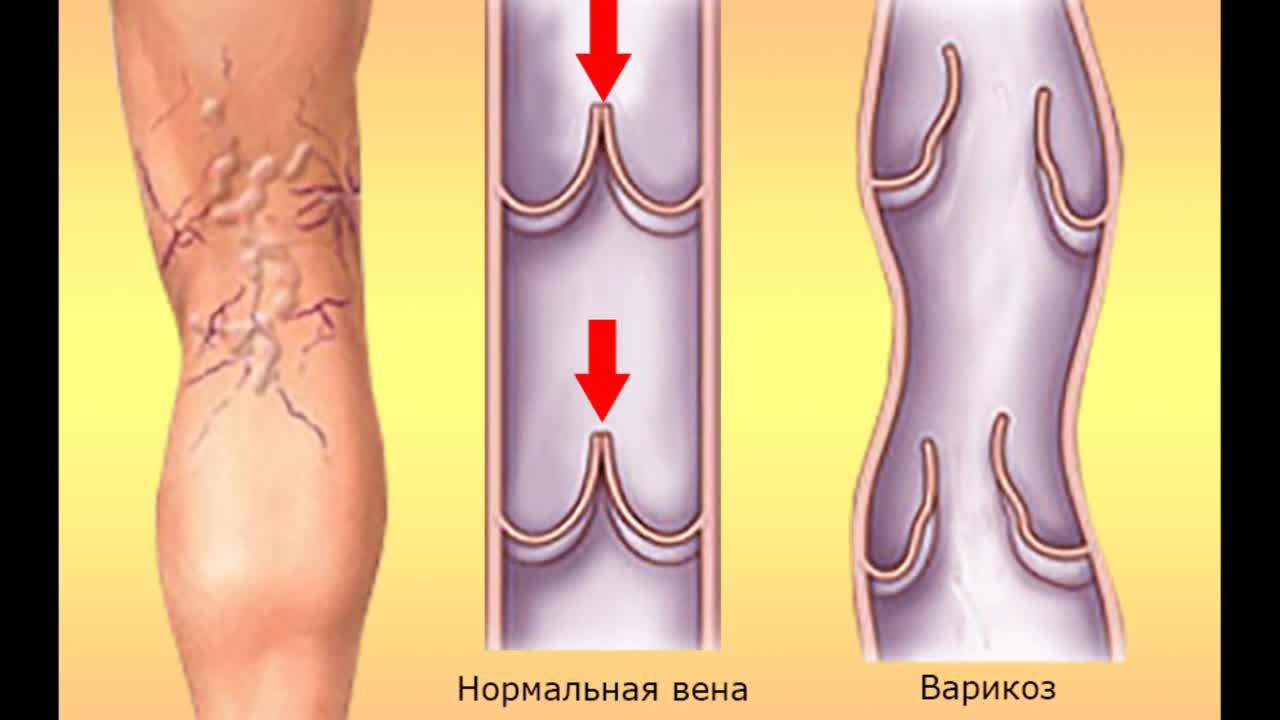 Он становится опасным лишь при распространенных формах тромботического процесса, которые могут быть выявлены с помощью флебографии и ультразвукового дуплексного сканирования.
Он становится опасным лишь при распространенных формах тромботического процесса, которые могут быть выявлены с помощью флебографии и ультразвукового дуплексного сканирования.
Проведение рентгеноконтрастного исследования в ближайшем послеоперационном периоде у пациентов без какой–либо клинической симптоматики не оправдано из–за инвазивного его характера и возможных осложнений. Клинически значимые венозные тромбозы в настоящее время могут успешно выявляться с помощью ультразвукового дуплексного ангиосканирования [2]. Возможность раннего обнаружения эмболоопасных венозных тромбозов с использованием неинвазивного ультразвукового метода побудила нас провести данное исследование с тем, чтобы оценить их частоту в ближайшем послеоперационном периоде.
Цель исследования: изучение частоты возникновения бессимптомных клинически значимых острых тромбозов в системе нижней полой вены у больных с умеренной и высокой степенями риска тромбообразования, перенесших оперативные вмешательства на органах брюшной полости и малого таза.
Материалы и методы. На базе хирургических стационаров ГКБ № 1 им. Н.И. Пирогова и ГКБ № 57 г. Москвы обследованы 45 больных, перенесших плановые (21) и экстренные (24) операции на органах брюшной полости и малого таза. Средний возраст их составил 54 года (от 23 до 74 лет).
Критериями отбора пациентов для исследования считали умеренную и высокую степень риска развития венозных тромбоэмболических осложнений по схеме, рекомендованной совещанием российских экспертов (табл. 1).
Характер и объем выполненных оперативных вмешательств у данного контингента представлены в таблице 2.
Всем больным до операции и на 8–10 дни после нее выполнено ультразвуковое ангиосканирование с цветовым допплеровским картированием. Исследования проводили ультразвуковыми аппаратами «ACUSON 128/XP10» (США) и «LOGIQ 500» (США), снабженными мультичастотными датчиками 4,0 МГц, 5,0 МГц, 7,0 МГц и 10,0 МГц и опцией цветного допплеровского картирования.

Обследованные пациенты получали неспецифические меры профилактики венозного тромбоза (эластическая компрессия нижних конечностей, адекватная гидратация, ранняя активизация). Профилактическое введение гепарина данному контингенту больных не проводилось.
Результаты. Проведенные исследования позволили выявить 5 (11,1%) случаев возникновения острого тромбоза глубоких вен нижних конечностей у больных, перенесших холецистэктомию (4) и резекцию тонкого кишечника при ущемленной грыже (1). Из них 3 – тромбоз вен голени, 1 – подколенной и 1 – поверхностной бедренной вен. Только у одного из оперированных пациентов были жалобы на боли в пораженной конечности. Все эти больные находились в преклонном возрасте (от 65 до 70 лет), имели сопутствующую патологию (ишемическую болезнь сердца, гипертоническую болезнь и язвенную болезнь желудка и 12–перстной кишки).
Наши данные показали, что у 11% оперированных больных с умеренным и высоким риском развития послеоперационных тромбоэмболических осложнений возникают клинически значимые тромбозы глубоких вен нижних конечностей, причем протекают они в большинстве случаев бессимптомно.
Таким образом, на сегодняшний день ультразвуковое ангиосканирование является наиболее приемлемым по точности и достоверности методом диагностики острых венозных тромбозов, в большинстве случаев успешно конкурирующим с другими методами выявления венозных поражений. Простота, неинвазивность и возможность многократного применения, даже в тяжелом состоянии пациента, создают реальные условия для широкого использования этого метода с целью выявления острых флеботромбозов при обследовании послеоперационных больных.
Результаты нашего исследования свидетельствуют, что для своевременного выявления бессимптомных острых венозных тромбозов в системе нижней полой вены динамическое дуплексное сканирование в раннем послеоперационном периоде принципиально показано всем больным с умеренной и высокой степенями риска венозных тромбоэмболических осложнений.
С другой стороны, факт обнаружения у каждого десятого такого пациента, находящегося в общехирургическом стационаре, достаточно распространенных тромбозов в системе нижней полой вены указывает на реально существующую опасность. Предпринимаемые у них неспецифические меры профилактики оказываются неэффективными. Полученные данные со всей очевидностью свидетельствуют о необходимости использования в таких ситуациях антикоагулянтных средств. Наш опыт показывает целесообразность назначения низкомолекулярного гепарина. Профилактическое применение

Литература:
1. Савельев В.С. Послеоперационные венозные тромбоэмболические осложнения: фатальная неизбежность или контролируемая опасность? Хирургия 1999, № 6, с. 60–63.
2. Савельев В.С. Флебология. Руководство для врачей. М., «Медицина», 2001, 660 стр.
3. Baker W.F.Jr, Burn P.R., Blunt D.M., et al. The radiological investigation of suspected lower limb deep vein thrombosis. Clin Radiol, 1997 Aug, 52:8, 625–8.
4. Barnes R.W., Wu K.K., Hoak J.C. Fallability of the clinical diagnosis of venous thrombosis. JAMA 1975;234:605.
5. Franc C., Kakkar V.V., Clarke M.B. The detection of venous thrombosis in the legs using I–125 labeled fibrinogen. – «Brit. J. Surg.», 1968, v. 55, N 10, p. 742–747.
.
Порекомендуйте статью вашим коллегам
Более длительное применение актикоагулянтов для профилактики тромбоза глубоких вен или легочной эмболии (тромбэмболии легочной артерии) после операций по замене тазобедренного или коленного суставов
Актуальность
Пациенты, подвергающиеся хирургическим вмешательствам, имеют повышенный риск развития кровяных сгустков (тромбов) в их венах. Эти сгустки могут находиться в глубоких венах ног (тромбоз глубоких вен (ТГВ)) или перемещаться в легкие (легочная эмболия (ЛЭ) или тромбоэмболия легочной артерии (ТЭЛА)). Венозная тромбоэмболия (ВТЭ) является объединенным термином для ТГВ и ЛЭ. Предотвращение развития этих кровяных сгустков (профилактика) после хирургической операции может уменьшить риск послеоперационных венозных тромбов. Однако, эта потенциальная польза должна быть взвешена против рисков кровотечения. Оптимальная продолжительность профилактики после полной замены бедренного или коленного сустава, или восстановительной операции по поводу перелома бедра, остается спорной. Общепринятой практикой является профилактическое введение таких лекарств, как низкомолекулярные гепарины (НМГ) и нефракционированные гепарины (антикоагулянты) до выписки из стационара и в течение, как минимум, 7-14 дней после операции. Существующие международные клинические руководства рекомендуют продлевать профилактику до 35 дней после крупных ортопедических операций, но признают, что эта рекомендация является слабой из-за умеренного качества доказательства.
Эти сгустки могут находиться в глубоких венах ног (тромбоз глубоких вен (ТГВ)) или перемещаться в легкие (легочная эмболия (ЛЭ) или тромбоэмболия легочной артерии (ТЭЛА)). Венозная тромбоэмболия (ВТЭ) является объединенным термином для ТГВ и ЛЭ. Предотвращение развития этих кровяных сгустков (профилактика) после хирургической операции может уменьшить риск послеоперационных венозных тромбов. Однако, эта потенциальная польза должна быть взвешена против рисков кровотечения. Оптимальная продолжительность профилактики после полной замены бедренного или коленного сустава, или восстановительной операции по поводу перелома бедра, остается спорной. Общепринятой практикой является профилактическое введение таких лекарств, как низкомолекулярные гепарины (НМГ) и нефракционированные гепарины (антикоагулянты) до выписки из стационара и в течение, как минимум, 7-14 дней после операции. Существующие международные клинические руководства рекомендуют продлевать профилактику до 35 дней после крупных ортопедических операций, но признают, что эта рекомендация является слабой из-за умеренного качества доказательства.
Характеристика исследований и основные результаты
Всего было включено 16 исследований с 24930 рандомизированными [распределенными в группы в случайном порядке] участниками (актуально по май 2015 года). Основными интересуемыми исходами были симптоматические (протекающие с симптомами) ВТЭ, включая ТГВ и ТЭЛА, и кровотечение (большое, клинически значимое небольшое и малое кровотечение). В шести исследованиях сравнивали гепарин с плацебо, в одном исследовании сравнивали антагонист витамина К (АВК) — варфарин с плацебо, в двух исследованиях сравнивали прямые пероральные антикоагулянты (ПОАК) с плацебо, в одном исследовании сравнивали АВК с гепарином, в пяти исследованиях сравнивали ПОАК с гепарином и в одном исследовании сравнивали использование различной антикоагулянтной терапии с плацебо. Только три клинических испытания включали участников, подвергающихся операции по замене коленного сустава, и ни одно из исследований не включало участников, подвергающихся восстановительной операции при переломе бедра.
Только три клинических испытания включали участников, подвергающихся операции по замене коленного сустава, и ни одно из исследований не включало участников, подвергающихся восстановительной операции при переломе бедра.
При сравнении гепарина с плацебо (шесть исследований) обнаружили отсутствие различий между изучаемыми группами исследования в отношении симптоматической ВТЭ, симптоматического ТГВ, симптоматической ЛЭ (ТЭЛА) и больших кровотечений. Частота малых кровотечений была повышена в группе, получавшей гепарин. О клинически значимых не-больших кровотечениях не сообщали.
Сравнение АВК с плацебо (одно исследование) и сравнение плацебо с антикоагулянтами, выбранными по усмотрению исследователей (одно исследование) не показали каких-либо различий между группами в отношении симптоматической ВТЭ, симптоматического ТГВ, симптоматической ЛЭ (ТЭЛА) и больших кровотечений. О клинически значимых не-больших и малых кровотечениях не сообщали.
При сравнении ПОАК с плацебо (два исследования) обнаружили уменьшение частоты симптоматической ВТЭ и симптоматического ТГВ в пользу ПОАК, но не было различий в частоте симптоматической ЛЭ (ТЭЛА), больших кровотечений, клинически значимых не-больших кровотечений и малых кровотечений.
При сравнении расширенной длительности применения АВК с расширенной длительностью применения НМГ (одно исследование) не было различий между изучаемыми группами в частоте симптоматической ВТЭ, симптоматического ТГВ, симптоматической ЛЭ (ТЭЛА), больших кровотечений и малых кровотечений. О клинически значимых не-больших кровотечениях не сообщали.
При сравнении расширенной длительности применения ПОАК с расширенной длительностью применения НМГ (пять исследований) не было различий между изучаемыми группами в частоте симптоматической ВТЭ, симптоматического ТГВ, симптоматической ЛЭ (ТЭЛА), больших кровотечений, клинически значимых не-больших кровотечений и малых кровотечений.
Качество доказательств
В целом, включенные в обзор исследования были хорошего методологического качества, в большинстве исследований риск смещения был небольшим, что было связано с дизайном исследований и предоставлением информации. Большая часть проблем возникла из-за отсутствия сообщения о конкретных деталях. Качество доказательств, в целом, было умеренным, либо потому, что только одно исследование было включено в сравнение, из-за малого числа событий, или потому, что было много различий между результатами исследований, означающих, что данные было трудно интерпретировать. Необходимы дальнейшие исследования, чтобы лучше понять взаимосвязь между частотой ВТЭ и расширенной длительностью использования пероральных антикоагулянтов при операциях по замене коленного сустава или восстановительной операции при переломе бедра, а также такие исходы, как ТГВ ниже или выше коленного сустава, повторные операции, раневая инфекция и заживление.
Качество доказательств, в целом, было умеренным, либо потому, что только одно исследование было включено в сравнение, из-за малого числа событий, или потому, что было много различий между результатами исследований, означающих, что данные было трудно интерпретировать. Необходимы дальнейшие исследования, чтобы лучше понять взаимосвязь между частотой ВТЭ и расширенной длительностью использования пероральных антикоагулянтов при операциях по замене коленного сустава или восстановительной операции при переломе бедра, а также такие исходы, как ТГВ ниже или выше коленного сустава, повторные операции, раневая инфекция и заживление.
ОПАСНОСТЬ, КОТОРУЮ МОЖНО ПРЕДОТВРАТИТЬ | Наука и жизнь
К числу серьезных и опаснейших заболеваний, которым человечество ежегодно платит дань гибелью многих и многих тысяч больных, относится тромбоэмболия легочных артерий. В Соединенных Штатах Америки в прошлом году от СПИДа, на борьбу с которым американское общество бросило огромные средства, умерли трое больных. В то же время в этой стране, по данным Американской врачебной ассоциации, ежегодно отмечается до 650 000 случаев тромбоэмболии легочных артерий. Примерно треть из них заканчивается смертью больного. В Российской Федерации, по оценкам экспертов, ежегодно от легочной эмболии погибает около 100 000 человек. Таким образом, это заболевание уносит жизней больше, чем автомобильные катастрофы, региональные конфликты и криминальные инциденты, вместе взятые.
В то же время в этой стране, по данным Американской врачебной ассоциации, ежегодно отмечается до 650 000 случаев тромбоэмболии легочных артерий. Примерно треть из них заканчивается смертью больного. В Российской Федерации, по оценкам экспертов, ежегодно от легочной эмболии погибает около 100 000 человек. Таким образом, это заболевание уносит жизней больше, чем автомобильные катастрофы, региональные конфликты и криминальные инциденты, вместе взятые. ЧТО ТАКОЕ ЛЕГОЧНАЯ ЭМБОЛИЯ?
Наука и жизнь // Иллюстрации
Тромб (плотный сгусток крови) может оторваться от стенки сосуда и с потоком крови устремиться в легочные артерии. Длину тромба, изображенного на снимке, можно определить с помощью расположенной рядом линейки.
Так работает мышечно-венозная помпа голени.
Кровь течет по сосудам.
В сосуде образовался тромб.
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
Кава-фильтр, улавливающий тромбы
‹
›
Вспомним некоторые сведения из школьного курса анатомии. Сердце человека состоит из правого и левого отделов, каждый из которых включает предсердие и желудочек, разделенные клапанами, обеспечивающими движение крови только в одном направлении. Непосредственно между собой эти отделы не сообщаются. В правое предсердие по верхней и нижней полой венам поступает венозная кровь (с малым содержанием кислорода). Затем кровь попадает в правый желудочек, который, сокращаясь, перекачивает ее в легочный ствол. Вскоре ствол делится на правую и левую легочные артерии, несущие кровь к обоим легким. Артерии, в свою очередь, распадаются на долевые и сегментарные ветви, которые делятся далее — до артериол и капилляров. В легких венозная кровь очищается от углекислого газа и, обогащаясь кислородом, становится артериальной. По легочным венам она поступает в левое предсердие и затем в левый желудочек. Оттуда под высоким давлением кровь выталкивается в аорту, затем идет по артериям ко всем органам. Артерии разветвляются на все более и более мелкие и в конце концов переходят в капилляры.
Сердце человека состоит из правого и левого отделов, каждый из которых включает предсердие и желудочек, разделенные клапанами, обеспечивающими движение крови только в одном направлении. Непосредственно между собой эти отделы не сообщаются. В правое предсердие по верхней и нижней полой венам поступает венозная кровь (с малым содержанием кислорода). Затем кровь попадает в правый желудочек, который, сокращаясь, перекачивает ее в легочный ствол. Вскоре ствол делится на правую и левую легочные артерии, несущие кровь к обоим легким. Артерии, в свою очередь, распадаются на долевые и сегментарные ветви, которые делятся далее — до артериол и капилляров. В легких венозная кровь очищается от углекислого газа и, обогащаясь кислородом, становится артериальной. По легочным венам она поступает в левое предсердие и затем в левый желудочек. Оттуда под высоким давлением кровь выталкивается в аорту, затем идет по артериям ко всем органам. Артерии разветвляются на все более и более мелкие и в конце концов переходят в капилляры. Скорость течения крови и ее давление к этому времени значительно уменьшаются. В ткани через стенки капилляров из крови поступают кислород и питательные вещества, а в кровь проникают углекислый газ, вода и другие продукты обмена. После прохождения сети капилляров кровь становится венозной. Капилляры сливаются в венулы, затем во все более крупные вены, и в итоге две самые крупные вены — верхняя и нижняя полая — впадают в правое предсердие. Пока мы живы, этот цикл повторяется вновь и вновь.
Скорость течения крови и ее давление к этому времени значительно уменьшаются. В ткани через стенки капилляров из крови поступают кислород и питательные вещества, а в кровь проникают углекислый газ, вода и другие продукты обмена. После прохождения сети капилляров кровь становится венозной. Капилляры сливаются в венулы, затем во все более крупные вены, и в итоге две самые крупные вены — верхняя и нижняя полая — впадают в правое предсердие. Пока мы живы, этот цикл повторяется вновь и вновь.
Тромбоэмболией легочных артерий называют заболевание, при котором плотные сгустки крови (тромбы), сформировавшиеся в магистральных венах, отрываются от стенки сосуда, с потоком крови попадают в правые отделы сердца и далее в легочные артерии. Тромб, который мигрирует по сосудам, называют эмболом.
В результате тромбоэмболии легочных артерий (особенно — массивной, под которой понимают закупорку как минимум одной из главных легочных артерий) катастрофически нарушаются работа сердца, легочный кровоток и газообмен. При этом правый желудочек как бы «захлебывается» кровью, поступающей по полым венам, прокачать которую через закрытое тромбом легочное артериальное русло он не в состоянии. Больной испытывает сильнейшее удушье, боли за грудиной, резкую слабость. Появляется синюшность верхней половины туловища, падает артериальное давление, и весьма вероятен быстрый летальный исход.
При этом правый желудочек как бы «захлебывается» кровью, поступающей по полым венам, прокачать которую через закрытое тромбом легочное артериальное русло он не в состоянии. Больной испытывает сильнейшее удушье, боли за грудиной, резкую слабость. Появляется синюшность верхней половины туловища, падает артериальное давление, и весьма вероятен быстрый летальный исход.
К счастью, далеко не всегда в легкие попадают большие (массивные) тромбоэмболы. Если их размеры невелики, они нарушают кровоток лишь в долевых или сегментарных легочных артериях, что проявляет ся симптомами инфаркта легкого (боли в грудной клетке, усиливающиеся при дыхании, кашель, кровохарканье, повышение температуры тела). Иногда подобная «мелкая» эмболия может вообще никак не проявляться до тех пор, пока повторные эпизоды не приведут к более тяжелым изменениям легочного кровотока.
Легочная эмболия не самостоятельное заболевание, которое внезапно развивается среди полного здоровья. Ей обязательно предшествует возникновение венозного тромбоза.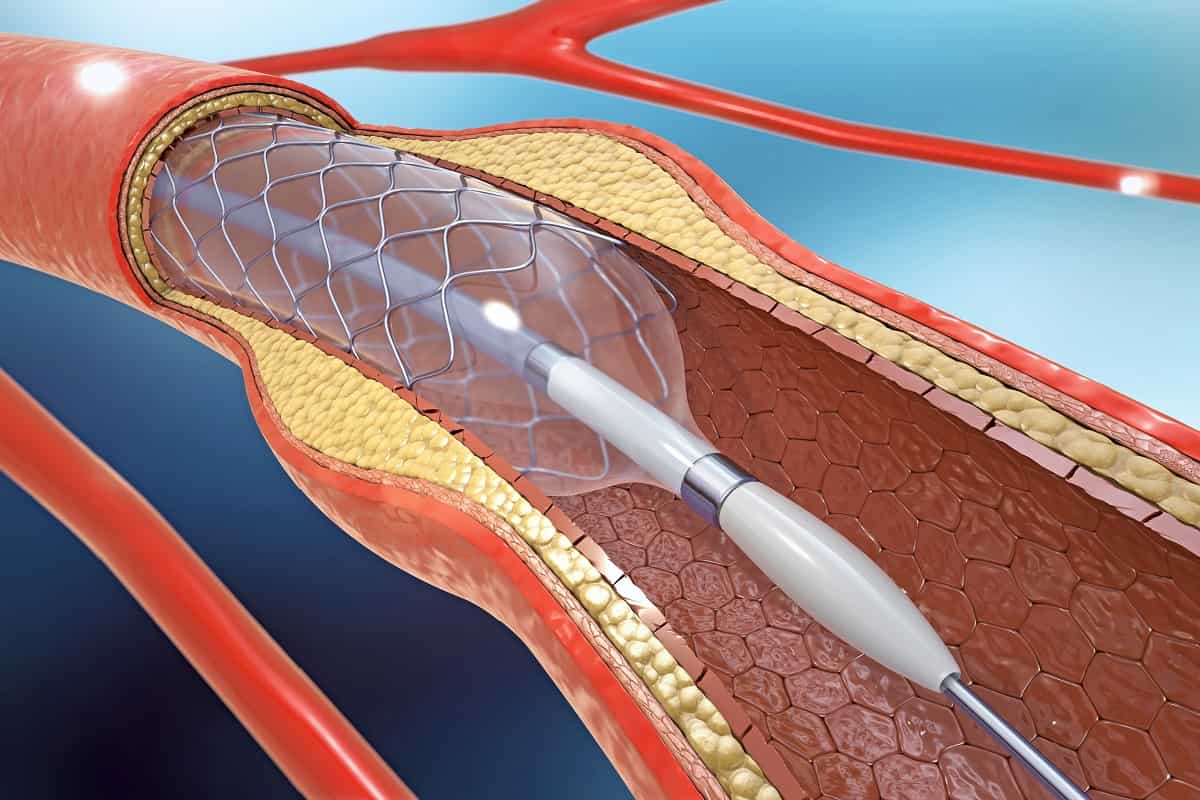 Особенно опасны тромбы, сформировавшиеся в бассейне нижней полой вены: в глубоких венах таза и нижних конечностей. Борьбу с тромбоэмболией легочных артерий следует начинать на дальних рубежах — с лечения, а лучше с предотвращения венозного тромбоза.
Особенно опасны тромбы, сформировавшиеся в бассейне нижней полой вены: в глубоких венах таза и нижних конечностей. Борьбу с тромбоэмболией легочных артерий следует начинать на дальних рубежах — с лечения, а лучше с предотвращения венозного тромбоза.
Причины внутрисосудистого тромбообразования еще в середине XVIII столетия сформулировал выдающийся немецкий патолог Рудольф Вирхов, который предложил и сам термин «эмболия». Тромб формируется в результате повреждения сосудистой стенки, замедления кровотока и изменения состава самой крови. Иногда достаточно и одной причины. При наличии всех трех тромбообразование неизбежно.
Вены — достаточно нежные и легкоранимые анатомические образования (см. «Наука и жизнь» № 2, 2001 г.). Стенки их значительно тоньше, чем у артерий такого же диаметра. Давление крови в венах значительно ниже, поэтому менее развит средний (мышечный) слой. Вены менее устойчивы к сдавливанию извне и к травмам, они легко вовлекаются в воспалительный процесс даже без участия микроорганизмов. Кроме того, в венах есть клапаны, повреждение которых и застой крови в зоне их расположения способствуют возникновению тромбов.
Гораздо сложнее, чем в артериях, осуществляется и движение крови по венам. По артериям кровь толкают мощные сокращения левого желудочка. Из ног и нижней половины туловища кровь возвращается к сердцу снизу вверх, против силы тяжести. Что же способствует этому нелегкому процессу? В первую очередь — работа мышц. Их регулярные сокращения при ходьбе и физических упражнениях вызывают сдавливание глубоких вен. Клапаны, имеющиеся в венах, позволяют крови течь только к сердцу. Этот механизм, называемый мышечно-венозной помпой, выполняет, по сути, роль второго периферического венозного сердца. Он очень важен для нормального функционирования кровообращения. Помогают возвращаться крови к сердцу отрицательное давление, возникающее в грудной полости при дыхательных движениях диафрагмы и стенок грудной клетки, а также передаточная пульсация артерий, лежащих рядом с венами.
Поддержание крови в жидком состоянии обеспечивает одновременная работа огромного количества сложных биохимических механизмов. Они поддерживают точный баланс между свертывающей и противосвертывающей системами крови. Существует большое количество типичных, хорошо известных врачам ситуаций, при которых одновременно нарушается венозный кровоток и активизируется свертывающая система.
Например, при любой хирургической операции в кровоток из тканей поступает большое количество тканевого тромбопластина — вещества, стимулирующего свертывание крови. Чем тяжелее и обширнее операция — тем больше выброс этого вещества. То же происходит и при любой травме. Этот механизм сформировался в древнейшие времена, и без него человечество, как биологический вид, просто не выжило бы. Иначе любая травма у наших далеких предков, да и у нас, заканчивалась бы смертью от кровотечения. Организму, как целостной системе, безразлично, что нанесло рану — когти саблезубого тигра или скальпель хирурга. В любом случае происходит быстрая активизация свертывающего потенциала крови. Но этот защитный механизм зачастую может играть негативную роль, поскольку создает у оперированных больных предпосылки для образования тромбов в венозной системе.
Но этот защитный механизм зачастую может играть негативную роль, поскольку создает у оперированных больных предпосылки для образования тромбов в венозной системе.
В первые сутки после операции больному трудно вставать, двигаться и ходить. Значит, выключается работа мышечно-венозной помпы и замедляется венозный кровоток. При травмах, кроме того, приходится накладывать гипсовые повязки, скелетное вытяжение, соединять отломки костей металлическими штифтами, что резко ограничивает физическую активность пациента и способствует возникновению тромбоза. Частота его после хирургических операций на органах брюшной полости может достигать 25-40%. При переломах бедра, протезировании коленных и тазобедренных суставов тромбоз в глубоких венах ног развивается у 60-70% больных.
Серьезнейшая проблема — венозные тромбоэмболические осложнения во время беременности. Даже в экономически развитых странах, таких, как США, Франция, Япония, Швейцария, где научились успешно бороться со многими из осложнений, легочная эмболия вышла на одно из первых мест в структуре материнской смертности.
Дело в том, что организм женщины сам заранее готовится к родам, а значит, и к кровопотере. Уже с ранних сроков беременности активизируется свертывающая система крови. Снижается тонус вен за счет общего размягчения соединительной ткани. Нижняя полая вена и подвздошные вены сдавливаются растущей маткой. Следовательно, имеются все компоненты триады Вирхова, и легко возникает тромбоз. Даже акушеры-гинекологи не всегда замечают эту опасность, нередко расценивая отеки нижних конечностей (один из основных признаков тромбоза) как осложнение беременности, связанное с нарушением работы почек.
Острым венозным тромбозом может осложниться прием гормональных противозачаточных средств. Эти препараты как бы обманывают организм женщины, «убеждая» его, что беременность уже наступила, и гемостаз, естественно, реагирует активацией свертывающей системы. Хотя фармакологи и пытаются уменьшить содержание гормонов, в первую очередь эстрогенов, в этих препаратах, частота венозных тромбозов (и, следовательно, возможность легочной эмболии) у женщин, принимающих гормональные контрацептивы, по меньшей мере в 3-4 раза выше, чем у тех, кто их не принимает. Особенно велик риск тромбообразования у курящих женщин, поскольку под воздействием никотина высвобождается тромбоксан — мощный фактор свертывания крови. Активно способствует тромбообразованию и избыточный вес.
Венозные тромбозы являются частым осложнением при новообразованиях, как злокачественных, так и доброкачественных. У больных с опухолями, как правило, повышенная свертываемость крови. Связано это, по-видимому, с тем, что организм больного заранее готовится к будущему распаду растущей опухоли. Нередко венозный тромбоз выступает в качестве первого клинического признака начавшегося ракового процесса.
Даже длительный перелет в тесном самолетном кресле, с согнутыми в коленях ногами, при вынужденной малоподвижности, может спровоцировать тромбоз вен («синдром эконом-класса»).
Таким образом, любое хирургическое вмешательство, любая травма, беременность, роды, любое заболевание, связанное с малоподвижностью пациента, недостаточностью кровообращения, могут осложниться венозным тромбозом и легочной эмболией. Именно это и объясняет столь высокую частоту венозных тромбоэмболических осложнений даже в странах с хорошо развитой медициной.
Коварство венозного тромбоза еще и в том, что его клинические проявления не вызывают у больного ощущения большой беды. Отек ноги, боли, обычно носящие умеренный характер, легкая синюшность конечности не пугают больных, и порой они даже не считают нужным обратиться к врачу. При этом тромб без всякого предупреждения может через несколько секунд оторваться от стенки вены, превратиться в эмбол и вызвать тяжелейшую тромбоэмболию легочных артерий с непредсказуемым исходом. Вот почему легочную эмболию воспринимают как «гром среди ясного неба» не только пациенты, но и врачи.
К счастью, не каждый венозный тромбоз осложняется тромбоэмболией, хотя их число и очень велико. Опасны так называемые флотирующие тромбы. Это такой вариант тромбоза, когда верхушка тромба омывается кровью с трех сторон и фиксирована к стенке вены лишь в одной точке у основания. Тромб колышется в токе крови при любом резком движении, кашле, натуживании, легко отрывается и «летит» в легочную артерию. Выяснить, какой тромб угрожает легочной эмболией, а какой — нет, при обычном осмотре больного невозможно. Для этого нужны специальные инструментальные методы исследования.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ТРОМБОЗОВИтак, борьба со смертельно опасной тромбоэмболией легочных артерий — это борьба в первую очередь с острыми венозными тромбозами. Разумеется, гораздо эффективнее предупредить тромбоз, чем его лечить. Вот почему к проблеме профилактики венозных тромбоэмболических осложнений сейчас приковано внимание врачей самых разных специальностей, фармакологов, патофизиологов и биохимиков. Вот почему хирурги, онкологи, гинекологи, врачи лечебной физкультуры так настойчиво пытаются поднимать своих больных с постели на следующий день после операции, а то и в тот же день, чтобы сделать несколько шагов по палате (зачастую выслушивая от своих пациентов обвинения во всех смертных грехах). Весьма кстати вспоминается в данном случае расхожая фраза «движение — это жизнь». Вот почему малотравматичные эндоскопические операции вызывают такой интерес у хирургов, а активные методы лечения травм — у травматологов.
Из фармакологических средств, предотвращающих тромбозы, лучше всего зарекомендовали себя так называемые низкомолекулярные гепарины (клексан, фраксипарин, фрагмин и др.), вводимые в профилактических дозах перед операцией и в первые дни после нее. Комплексное применение физических и фармакологических мер позволяет снизить число легочных эмболий в 5-7 раз, хотя, к сожалению, и не исключает их полностью.
Если тромбоз магистральных вен уже развился, то врачи все усилия направляют в первую очередь на предотвращение легочной эмболии. Предпринимавшиеся ранее попытки удалить тромб полностью оказались бесперспективными, поскольку на фоне измененного гемостаза на воспаленной стенке вены возникает новый тромб, более рыхлый и еще более опасный. Жизнеспособности ноги венозный тромбоз не грозит, поскольку проходимые для кровотока артерии исправно приносят кислород и питательные вещества. Венозная гангрена — очень редкое осложнение, она развивается, если тромбы закроют абсолютно все вены, и глубокие, и подкожные. Поэтому одновременно с антитромботической терапией, направленной на предотвращение роста и распространения тромба, проводят обследование больного, чтобы выявить флотирующие, эмболоопасные формы венозного тромбоза.
Длительное время для этого применялась только флебография, то есть рентгеновское исследование магистральных вен с помощью контрастного вещества. В настоящее время у большинства больных диагноз можно поставить, используя ультразвуковые методики. В первую очередь это ультразвуковое ангиосканирование, которое не требует пункции вен, введения токсичного контрастного вещества и, что очень важно — особенно при обследовании беременных, не связано с облучением пациента. При этом информативность исследования не уступает флебографии.
В тех случаях, когда при обследовании обнаруживают флотирующий тромб, самое главное — предотвратить возможную легочную эмболию. В специализированных клиниках с этой целью применяют так называемые кава-фильтры.
Если по какой-либо причине нет возможности установить или, как говорят хирурги, имплантировать кава-фильтр, можно выполнить пликацию нижней полой вены. Это уже операция, при которой просвет полой вены прошивают П-образными механическими швами, в результате чего один широкий просвет вены превращается в несколько узких каналов, которые пропускают кровь и не пропускают крупные тромбы.
Но самое опасное, нередко катастрофическое течение ситуация приобретает при уже произошедшей легочной эмболии. Тромбоэмболы, как правило, значительных размеров, и у большей части больных они закрывают легочный ствол или главные легочные артерии.
Довольно долго единственно возможной попыткой помочь этим людям было выполнение сложной и травматичной операции — эмболэктомии из легочной артерии. При этом рассекалась грудина, вскрывался легочный ствол и из его просвета удалялись эмболы. Лучшие результаты достигались при использовании во время этой операции искусственного кровообращения, сложной и дорогой процедуры, что не позволяло широко выполнять подобные вмешательства.
Сейчас все более широко при легочной эмболии применяют тромболитическую терапию, которая позволяет спасти ранее обреченных больных. Создана группа препаратов (стрептокиназа, урокиназа, тканевый активатор плазминогена), способных растворять фибрин — основной связывающий компонент тромбов. Через подключичную вену в легочный ствол вводят катетер, по которому в тромб поступает тромболитик.
Тромболитики — высокоэффективные препараты, однако применение их возможно лишь в специализированных отделениях и вводят их высококвалифицированные специалисты, обладающие необходимыми знаниями и опытом.
Современная медицина располагает широким набором средств для диагностики и лечения острых венозных тромбозов и тромбоэмболии легочных артерий. Тем не менее следует помнить, что магистральный путь борьбы с этим опаснейшим осложнением — профилактика, проводимая в содружестве врачами и пациентами. Борьба с избыточным весом, с неконтролируемым приемом гормональных средств, курением, гиподинамией, сознательное и активное выполнение врачебных рекомендаций способны значительно снизить частоту трагедий и несчастий, вызываемых этим заболеванием.
Почему образуются и отрываются тромбы
За последние месяцы несколько российских знаменитостей умерли от отрыва тромба. В их числе актер Дмитрий Марьянов, который скончался по пути в больницу. Каковы факторы риска развития тромбоза и что происходит при отрыве тромба, рассказывает «Газета.Ru».
15 октября умер актер Дмитрий Марьянов. Еще утром того дня актер жаловался на плохое самочувствие, его беспокоили боли в спине и ноге. После обеда он потерял сознание. Друзья Марьянова попытались довезти его до больницы самостоятельно, но по дороге актер умер. Причиной смерти, по предварительным данным, стал оторвавшийся тромб.
Другие недавние жертвы тромбоэмболии — футболист Алексей Арифуллин и спортивный директор «Зенита» Константин Сарсания. Хотя Сарсанию удалось доставить в больницу, он три часа находился в коме и умер, не приходя в сознание.
Тромб — это сгусток крови, образовавшийся еще при жизни пациента в просвете кровеносного сосуда или в полости сердца.
Причин образования тромбов несколько. Первая из них — нарушение свертываемости крови, оно может быть обусловлено генетическими дефектами или аутоимунными заболеваниями, например, антифосфолипидным синдромом. Нарушению свертываемости также способствуют операции на крупных венах.
Вторая причина — повреждение эндотелия, клеток, выстилающих внутреннюю поверхность сосудов. Повреждения могут возникнуть в ходе операций, вследствие травмы или инфекции.
Также образованию тромбов способствует нарушение кровотока. Его основная причина — застой крови, часто возникающий из-за травмы или сидячего образа жизни. Также застой может быть вызван фибрилляцией предсердий и сердечной недостаточностью. Другие факторы риска — раковые заболевания: разрастание опухоли приводит к сжатию кровеносных сосудов, или же в них прорастают метастазы. Химиотерапия и радиотерапия при этом повышают риск гиперкоагуляции.
После образования тромба он постепенно увеличивается в размерах по мере наслоения тромботических масс. В 2015 году группа биофизиков при участии специалистов МФТИ разработала математическую модель формирования артериального тромба. Они описали процесс агрегации тромбоцитов как похожий на укладывание блоков в «Тетрисе». Результат были опубликованы в журнале PLOS ONE.
Тромбоциты, как и блоки в игре, либо падают вниз на ровную поверхность, либо прилипают к выступам по бокам растущего тромба. Разница в том, что полностью заполненный слой не исчезает, поэтому со временем тромб способен перекрыть все доступное ему пространство.
Логичным продолжением оказывается отрыв тромба от стенки сосуда, которое может привести к тромбоэмболии — закупорке тромбом кровеносного сосуда.
В результате кровоток в сосуде прекращается, часто это приводит к ишемическому инфаркту.
Тромбоэмболия сосудов головного мозга приводит к ишемическому инсульту, сосудов спинного мозга — к параличам и расстройствам чувствительности, сосудов почек или селезенки — к инфарктами этих органов, венечных артерий сердца — к инфаркту миокарда, периферических артерий — к ишемии тканей с угрозой гангрены конечности.
Тромбоэмболия требует немедленной госпитализации.
В порядке неотложной помощи пациенту вводится антикоагулянт.
В качестве профилактического средства, однако, антикоагулянты не подходят — хотя они сокращают риск легочной эмболии и тромбоза глубоких вен, при их использовании увеличивается риск кровотечений. При обнаружении тромбов пациенту назначаются статины, никотиновая кислота, рекомендуется низкохолестериновая диета.
Чтобы снизить риск тромбообразования, врачи рекомендуют не пренебрегать физической активностью — 30 минут кардиотренировок в день ускоряют кровообращение, укрепляют сердечную мышцу и уменьшают свертываемость крови. Также следует ограничить потребление насыщенных жиров. При беременности и родах, а также во время операций рекомендуется использовать антиэмболические чулки.
Профилактикой тромбоза не стоит пренебрегать и молодежи. В России от одних только инсультов ежедневно страдают около 1000 человек. Двое из трех выживших остаются инвалидами. Болезнь затрагивает не только пожилых людей — каждый восьмой оказывается моложе 45 лет.
ГКБ №31 — Тромбэктомия геморроидального узла: показания, операция, особенности
Коротко о главном
Тромбэктомия – малоинвазивная (малотравматичная) операция, которая проводится для устранения образовавшегося в геморроидальных узлах тромба. Такое вмешательство выполняют при остром геморрое.
Тромбэктомия выполняется под местным обезболиванием и занимает не более 10 минут. Процедура имеет кратчайший список противопоказаний и не требует помещения пациента в стационар. Вы можете отправиться домой сразу после операции.
Восстановительный период проходит быстро и не связан с серьезными ограничениями. Необходимо будет соблюдать элементарные правила гигиены: обмывать анальную область тёплой водой после каждого опорожнения кишечника. Также следует выполнять все рекомендации врача:
___• соблюдать диету,
___• ограничить физические и нервные нагрузки,
___• избегать исключить тепловые процедуры,
___• принимать назначенные медикаменты,
___• проводить местное лечение послеоперационной раны.
Причины тромбоза геморроидальных вен
Тромбоз может развиться как следствие острого, впервые возникшего приступа геморроя, а также как осложнение хронического геморроя. Вероятность развития тромбоза при хронической патологии возрастает с увеличением «стажа» заболевания и размеров узлов.
Спровоцировать приступ могут:
___• хронические нарушения стула (запоры, поносы, запоры сменяющиеся поносами),
___• повышенные физические нагрузки,
___• родовая деятельность,
___• приём острой пищи и/или алкоголя,
___• переохлаждение, перегревание.
Развитию острого геморроя способствуют все состояния, сопровождающиеся повышением внутрибрюшного давления – от беременности до хронического кашля и ожирения.
Другой фактор возникновения геморроя – застой крови в венах малого таза, который часто возникает в результате малоподвижного образа жизни, «сидячей» работы.
Механизм образования тромбов
Чаще происходит тромбоз наружных геморроидальных узлов. Крайне редко процесс распространяется с наружных на внутренние узлы. Еще реже – возникает изолированно во внутренних узлах.
Тромбоз наружного геморроидального узла возникает как при остром, так и при хроническом процессе. В обоих случаях патология развивается в результате сочетания трех факторов:
___• замедления кровотока в узле,
___• загущения крови,
___• повреждения сосудистой сетки геморроидального узла.
Признаки тромбоза
___• Главный симптом тромбоза – острая мучительная боль, которая препятствует нормальному опорожнению кишечника. Болевой синдром многократно усиливается при натуживании, движении, а также в положении сидя. В тяжелых случаях боль принимает пульсирующий характер и, в зависимости от расположения узла, может отдавать в ногу, внутрь прямой кишки или в наружные половые органы.
___• Часто возникают кровотечения, которые имеют различную интенсивность – от отдельных капель на поверхности кала до струйки крови во время опорожнения кишечника.
___• Тромбоз внутреннего узла вызывает ощущение инородного тела внутри прямой кишки. Поскольку кровоточащий травмированный узел соприкасается с каловыми массами возможно присоединение вторичной инфекции. В таких случаях появляются слизистые или гнойные выделения, поднимается температура тела.
Когда необходима тромбэктомия
Показания к хирургическому вмешательству
Большинство случаев острого тромбоза геморроидальных узлов (неосложненный тромбоз, небольшой размер узла) неплохо поддаются лечению консервативными методами. Главное своевременно обращаться к врачу.
Хирургические манипуляции проводятся в случае, если сроки с момента начала заболевания составляют 48-72 часа. Если прошло больше времени от начала тромбоза, то врач назначает консервативное лечение с последующим хирургическим лечением. Хирургическое удаление тромбированного узла проводится на более поздних сроках от начала заболевания в следующих случаях:
___• консервативная терапия оказалась безрезультатной,
___• острый болевой синдром, плохо купирующийся стандартными обезболивающими средствами,
___• симптомы интоксикации (общая слабость, лихорадка, головная боль),
___• противопоказания к назначению тромболитических средств (беременность, лактация),
___• большие размеры геморроидального узла.
Решение о хирургическом вмешательстве принимает врач после обследования, которое позволит обнаружить противопоказания к оперативному вмешательству. Другая цель диагностических манипуляций – выбор метода хирургического вмешательства.
Виды операций
Удаление тромба при наружном геморрое
Удаление тромба при наружном геморрое – простейшая операция, которая продолжается всего несколько минут. Врач делает небольшой разрез над тромбом. Затем кровяной сгусток вынимается пинцетом или зажимом, ранка не ушивается. Практически сразу спадает воспалительный отёк, стихает боль, улучшается общее состояние пациента.
По показаниям может быть выполнена более сложная операция – иссечение наружного геморроидального узла с тромбами, которая также проводится под местной анестезией и не требует помещения пациента в стационар. Во время иссечения патологический элемент удаляется, что снижает риск развития рецидивов тромбоза.
Удаление тромба при внутреннем геморрое
Тромбоз внутренних геморроидальных узлов встречается значительно реже и, как правило, развивается на поздних стадиях развития процесса (III-IVстадии геморроя).
Лечение в данном случае консервативное. После купирования острого процесса проводится лечение, направленное на удаление внутреннего геморроя (геморроидэктомия).
Диагностика
Диагностика тромбоза геморроидального узла не вызывает затруднений. Диагноз устанавливается при внешнем осмотре анальной области.
Если проктолог примет решение об оперативном вмешательстве, необходимо будет сдать анализы:
___• общий анализ крови,
___• коагулограмма,
___• уровень глюкозы в крови.
Необходимо сказать лечащему хирургу обо всех принимаемых препаратах, поскольку некоторые лекарственные средства (оральные контрацептивы, нестероидные противовоспалительные препараты и др.) влияют на свертываемость крови.
Противопоказания
___• Операция не проводится при крайне тяжелом состоянии больного (общее истощение, осложнения сердечно-сосудистых заболеваний, сепсис).
___• Не назначают хирургические вмешательства при тяжелом протекании беременности (выраженная анемия, плохо купируемый ранний токсикоз с обезвоживанием, поздние токсикозы с генерализированными отёками и т.п.).
Поскольку тромбэктомия относится к малоинвазивным (малотравматичным) операциям, процедура может быть назначена после стабилизации состояния пациента. Решение об операции или ее недопустимости принимается индивидуально с учётомвсех факторов риска.
Подготовка к процедуре
Если врач принимает решение о тромбэктомии, пациенту назначается диета с исключением продуктов, провоцирующих газообразование в толстом кишечнике (капуста, бобовые, свежие фрукты и соки из них). Под запрет также попадают продукты, вызывающие прилив крови к прямой кишке и/или оказывающие раздражающее действие на слизистую оболочку (копчёности, острые блюда, алкоголь).
Непосредственно перед процедурой (утром и вечером накануне операции) нужно будет очистить кишечник при помощи микроклизмы «Микролакс».
Подготовка к тромбэктомии проводится, когда это позволяет состояние пациента. При выраженном болевом синдроме и внушительных размерах узла очистка кишечника не проводится, а в случае угрозы развития тяжёлыхосложнений оперативное удаление тромба проводят в экстренном порядке.
Как проходит операция
Процедура может проводиться на кресле, которое напоминает гинекологическое, или на кушетке, и занимает несколько минут. Сначала врачи делают обезболивающий укол, который «замораживает» ткани как в зубном кабинете. Поэтому больной находится в сознании, но не чувствует боли.
Хирургическое вмешательство занимает несколько минут и предусматривает три манипуляции:
___• вскрытие поражённого узла (небольшой разрез),
___• удаление тромба,
___• остановка кровотечения (рана может быть ушита, но чаще она не ушивается)
После процедуры можно отправляться домой.
Исключение составляют те случаи тромбоза, когда возникают тяжёлые осложнения (гангрена узла, парапроктит, сильное кровотечение), которые требуют госпитализации.
Правила поведения в послеоперационный период
Если эвакуация тромбов геморроидальных узлов проводилась на фоне удовлетворительного состояния пациента, то послеоперационный период не предусматривает значительных ограничений.
Под запрет попадают:
___• физические нагрузки,
___• тепловые процедуры (баня, сауна, пляжный отдых),
___• длительное пребывание в положении сидя или на корточках.
Из рациона исключают продукты, вызывающие прилив крови к сосудам малого таза или раздражение слизистой оболочки: острые, солёные, копчёные блюда и алкоголь.
Пища должна быть богата клетчаткой, стимулирующей работу кишечника (чернослив, яблоки). Не рекомендуется употреблять блюда, которые могут спровоцировать запор (рисовая и манная каша, картофель, макароны). При задержке стула назначают мягкое слабительное (например, «Форлакс»).
После каждого опорожнения кишечника омывают анальную область тёплой водой и меняют стерильную салфетку. При появлении подозрительных симптомов (боль, кровотечение, выделения из раны), следует немедленно обращаться к врачу.
Возможные осложнения и побочные эффекты
Осложнения после операции тромбэктомии геморроидальных узлов встречаются крайне редко. Тем не менее, необходимо соблюдать охранительный режим, чтобы избежать неприятных последствий.
При физических нагрузках, систематических запорах и тепловых процедурах в ранний послеоперационный период возможно развитие кровотечения или повторный тромбоз раны.
Отзывы пациентов и рекомендации врачей
Мы проанализировали имеющиеся в сети отзывы пациентов, перенесших удаление тромбоза геморроидального узла. Преимущественное большинство больных остались довольны процедурой. Наиболее распространенное впечатление: «Сама процедура не столь неприятна, как ее ожидание».
Отзывов об осложнениях операции не обнаружено. Наиболее популярная жалоба – болезненность в области послеоперационного шва, которая исчезает через несколько часов, но может появиться вновь при опорожнении кишечника.
Более серьёзный недостаток – вероятность развития рецидива. Для того, чтобы избежать повторного тромбоза, необходимо соблюдать все рекомендации лечащего врача.
Преимущества и недостатки метода
Тромбэктомия – малотравматичный метод лечения острого тромбоза геморроидальных узлов, у которого есть и преимущества, и недостатки. Метод предусматривает операционное вмешательство, поэтому его назначают, если консервативные методики противопоказаны или малоэффективны.
Положительные стороны тромбэктомии:
___• короткий список противопоказаний,
___• не требует помещения в стационар,
___• кратчайший восстановительный период с минимальным количеством ограничений,
___• незначительная выраженность побочных эффектов операции (боль, слабость, отек),
___• осложнения встречаются крайне редко.
Недостатки метода. Тромбэктомия не предусматривает удаления геморроидального узла, поэтому возможно развитие повторного тромбоза. По этой причине при рецидивирующем тромбозе показана более радикальная операция по удалению тромбированных узлов (геморроидэктомия).
Профилактика рецидива
Основные принципы профилактики
Тромбоз геморроидального узла возникает как осложнение геморроя, поэтому профилактика рецидива заключается в профилактике возникновения увеличенных геморроидальных узлов.
Геморрой – заболевание с наследственной предрасположенностью. Поэтому, если уже был один приступ, существует высокая вероятность рецидива. Однако реализация негативного сценария возможна при наличии дополнительных факторов риска:
___• беременность,
___• прием гормональных препаратов,
___• избыточный вес,
___• постоянное нарушение диеты: прием острой и жирной пищи, алкоголя,
___• злоупотребление тепловыми процедурами (баней и сауной) или регулярные переохлаждения,
___• работа, связанная с длительным пребыванием в положении сидя или тяжелая физическая работа.
Необходимые правила предосторожности
Наиболее часто острый тромбоз возникает как следствие длительного нарушения стула (хронические запоры). Поэтому нужно добиваться ежедневного опорожнения кишечника с помощью богатой клетчаткой диеты.
Желательно воздерживаться от физических и нервных перегрузок, а также от переохлаждения и перегревания нижней половины тела. Не следует злоупотреблять алкоголем, а также острой, копченой и соленой пищей.
При «сидячей» работе нужно делать регулярные перерывы, во время которых проводить предупреждающую геморрой гимнастику. Развитию геморроя могут способствовать многие хронические заболевания, поэтому забота о своем здоровье – надежная профилактика тромбоза геморроидальных узлов.
Опасно в отношении развития геморроя и ожирение. При этой патологии увеличивается внутрибрюшное давление, изменяются реологические свойства крови, возникают проблемы со стулом, нарушается гормональный фон. Поэтому нормальный вес – это не только красота, но и здоровье.
Можно ли обойтись без операции?
Если врачи рекомендовали провести тромбэктомию геморроидального узла, то это означает, что консервативная терапия в вашем случае не показана. Не следует пытаться лечить тромбоз «народными» методами.
Если лечение неадекватно или отсутствует, могут развиться осложнения:
___• кровотечение,
___• гангрена узла,
___• парапроктит (гнойное расплавление околопрямокишечной жировой клетчатки).
В некоторых случаях поражённый узел может самостоятельно вскрыться и освободиться от тромба. На месте «шишки» образуется кожная складка – анальная бахромка, которая вызывает неприятные ощущения (зуд, мокнутие) и является неприятным косметическим дефектом.
Лечение тромбоза геморроидальных узлов в ГКБ №31 (Москва)
Консультативно-диагностический центр ГКБ №31 обладает необходимым лечебным и диагностическим оборудованием для оказания помощи пациентам с геморроем. Опытный проктолог проведет диагностическое обследование и назначит оптимально подходящий вашему случаю метод лечения. Если позволяет состояние больного, мы стараемся проводить терапию консервативными и малоинвазивными методами. У нас возможно и лечение геморроя при беременности и других состояниях, когда необходимо соблюдать особую осторожность при назначении медикаментов.
Если есть показания к хирургическому вмешательству, пациент направляется в стационар кратковременного пребывания или хирургическое отделение, где проходит лечение под наблюдением опытного хирурга.
О правилах предоставления платных услуг можно узнать здесь. Также в нашей клинике действует полис ОМС. С перечнем услуг, входящих в Территориальную программу государственных гарантий бесплатного оказания медицинской помощи в городе Москве можно ознакомиться в документе.
Не рискуйте здоровьем – обращайтесь к врачам при появлении первых тревожных симптомов!
Узнать подробнее о направлении Проктология
Вы можете записаться на платный прием к врачу по телефону консультативно-диагностического центра +7 (499) 936-99-89, или заполнив представленную форму.
Условия оказания платных услуг можно узнать здесь
Записаться на приём по полису ОМС и направлению Вы можете по телефону +7 (499) 936-99-71.
Кому грозят тромбы и как предотвратить внезапную смерть
Ежегодно в одной только Европе более полумиллиона человек умирает от осложнений, которые называют тромбоэмболическими, а в простонародье — от тромбов. Это — вдвое больше, чем от автомобильных катастроф, рака молочной железы, рака предстательной железы и СПИДа вместе взятых.
Тромбы грозят людям любого возраста. И ужаснее всего, что болезнь протекает бессимптомно, а потом, что называется, бьет наповал. В группе риска — пациенты после хирургических операций и травм; те, кто долгое время пребывал на постельном режиме; те, что часто переносит длительные перелеты. Те, кто принимает гормональные контрацептивы или переболел гриппом. И даже те, кто просто мало двигается.
Можно ли предотвратить развитие тромбов-убийц? Об этом в интервью «МК» рассказал академик РАН, президент Ассоциации флебологов России, вице-президент Российского общества хирургов Александр Кириенко.
— Александр Иванович, что такое тромбоэмболические осложнения?
— О них врачи говорят тогда, когда в каком-либо отделе сердечно-сосудистой системы возникает тромб, то есть сгусток крови в полостях сердца либо магистральных сосудах, часть которого может оторваться и мигрировать по току крови. При тромбозе левого предсердия или желудочка оторвавшийся тромб (эмбол) попадает в аорту, а оттуда — в сосуды сердца, что может привести к развитию инфаркта миокарда. Тромбы, попавшие в артерии головы, — причина ишемического инсульта. Тромбы в артерии кишечника чреваты некрозом кишки, а в артерии конечностей — угрожают их гангреной. Если тромб первично возникает в венах ног (венозный тромбоз), то оторвавшийся тромб попадает в легочные артерии. Возникающая тромбоэмболия легочных артерий служит причиной тяжелой сердечно-легочной недостаточности, которая часто приводит к смерти.
— Почему же это происходит?
— Венозный тромбоз возникает при стечении ряда неблагоприятных обстоятельств, которые приводят к замедлению кровотока по Вена ног, повышению свертывания крови и повреждению (часто микроскопическому) венозной стенки. Скорость кровотока по венам резко замедляется при ограничении подвижности людей за счет соблюдения постельного режима, длительного авиаперелета или езде в автомобиле. Свертывающий потенциал крови возрастает в ответ на травму, кровотечение, операцию, обезвоживание, развитие злокачественных опухолей, неконтролируемый прием женских половых гормонов для контрацепции или с целью замещения, инфекцию. Значение имеет и генетическая предрасположенность — наличие у людей так называемых врожденных тромбофилий. Венозные тромбоэмболические осложнения часто возникают у больных со злокачественными новообразованиями, у пациентов травматологических и ортопедических стационаров, ожоговых отделений; у больных, перенесших нарушение мозгового кровообращения, гинекологические операции (в том числе аборт) и т.д. На самом деле это одно из наиболее частых госпитальных осложнений. Но нередко тромбоэмболические осложнения возникают и у людей в домашних условиях.
— Кто находится в группе риска?
— Люди, ведущие малоподвижный образ жизни и вынужденные соблюдать постельный режим; страдающие ожирением; онкобольные; перенесшие костную травму и различные оперативные вмешательства. Кроме того, риску венозного тромбоза подвержены лица с обезвоживанием, неконтролируемо принимающие женские половые гормоны, имеющие генетическую предрасположенность.
— Способны ли пациенты проводить такую самодиагностику или это только дело врача?
— Выявлять эти осложнения и их предвидеть — задача врача, но пациент может ему помочь, подробно рассказав историю жизни, перенесенные заболевания и симптомы, которые появились у него недавно.
— На что обращать внимание, какие симптомы должны показаться тревожными?
— Самому пациенту, да порой и врачу заметить первые симптомы тромбоза чрезвычайно сложно. На него могут указывать боли и отек ноги. К сожалению, появляются они только в тех случаях, когда тромбоз имеет уже значительную протяженность. Поэтому эти симптомы нельзя назвать ранними. Кроме того, довольно поздно симптомы появляются в том случае, если пациент вынужден соблюдать постельный режим. Иногда первым проявлением такого бессимптомного тромбоза может быть жизнеугрожающая эмболия легочной артерии. Вот почему важнее не искать симптомы уже развившегося тромбоза, а предотвращать его возникновение!
— Как же их предотвратить?
— Очень важно вести активный, подвижный образ жизни, не переедать (ожирение — один из значимых факторов риска), регулярно проходить диспансеризацию, которая позволяет выявить злокачественные новообразования и другие серьезные заболевания на ранних стадиях. Женщины, которые собираются принимать гормональные средства с противозачаточной целью или для лечения климактерических расстройств, должны обязательно обсудить это с гинекологом. Иногда для предотвращения тромбоза достаточно быстро активизировать пациента, заставить его ходить сразу после операции, использовать компрессионный трикотаж (специальные эластические гольфы или чулки). В необходимых случаях врачи назначают специальные лекарства — антикоагулянты, выбор которых в современных условиях достаточно широк. Ну и, наконец, если у вас внезапно заболела и отекла нога либо без видимой причины возникла одышка и боли в грудной клетке, нужно как можно раньше обратиться к врачу, у которого есть все возможности поставить правильный диагноз и назначить необходимое лечение.
— По данным международного исследования ENDOSE, в России лишь 26% пациентов хирургических отделений получают адекватную профилактику, тогда как в Германия, например, эта цифра составляет 92%. В чем причина?
— В течение довольно значительного времени в Россия ведущими причинами смерти больных в хирургических стационарах были геморрагические и инфекционные осложнения. С внедрением новых технологий и успехами в лечении хирургической инфекции частота этих осложнений существенно снизилась, и на первое место в их структуре стали выходить венозный тромбоз и легочная эмболия. В странах Запада это произошло раньше. К тому же там уже давно действуют клинические стандарты лечения и профилактики, которые у нас стали внедряться относительно недавно. Неблагоприятное состояние профилактики госпитальных тромбоэмболических осложнений побудили Российское общество хирургов и Ассоциацию флебологов России инициировать проведение проекта «Территория безопасности от венозных тромбоэмболических осложнений». Целью проекта стало внедрение в сознание врачей и в практику хирургических стационаров идеологии предотвращения этих осложнений в различных российских регионах. Это оправданно как с врачебных, этических, так и с финансовых позиций (затраты на профилактику во много раз ниже расходов на лечение уже возникших осложнений). Со временем к хирургам присоединись терапевты, неврологи, кардиологи, акушеры-гинекологи, травматологи-ортопеды и представители других медицинских специальностей. Реализация проекта позволила обучить врачей принципам оценки риска и эффективной профилактики этих распространенных осложнений, многим нашим пациентам сохранили жизнь, избавили от инвалидизирующих последствий тромбоза и эмболии, сохранили привычное качество их жизни.
Опубликован в газете «Московский комсомолец» №26873 от 31 июля 2015
Заголовок в газете: Тромбы-убийцы
Острый тромбоз наружных геморроидальных узлов
Что такое острый тромбоз наружного геморроидального узла (перианальный венозный тромбоз, острый наружный геморрой)?
Острый тромбоз — это внезапно возникающее заболевание, обусловленное возникновением тромбов в венозных сплетениях наружных геморроидальных узлов, которые располагаются у выхода из анального канала (рис.1 и 2). Тромбоз сопровождается отеком окружающей ткани, раздражением кожи и анального сфинктера, что часто приводит к возникновению острой боли в области анального канала. Осложненный тромбоз, как правило, сопровождается локальным некрозом кожи над тромбированным геморроидальным узлом и сопровождается в начале своего развития более яркими симптомами, однако, после возникновения некроза болезненные ощущения быстро стихают, если не возникает тромбоза рядом расположенных сплетений или не развивается отек или воспаление окружающих тканей . Иногда, через образовавшийся дефект кожи выделяется незначительное количество крови.
Рис.1. Неосложненный тромбоз наружного узла
Рис. 2. Острый тромбоз наружного геморроидального узла с некрозом участка кожи над ним.
Что такое наружные геморроидальные узлы? Немного анатомии
Наружные геморроидальные узлы (сплетения) – это образования, расположенные под кожей на границе анального канала и перианальной (вокруг анального отверстия) кожи. Они представляют собой венозные сплетения (рис.3). Обычно они никак себя не проявляются, не видны и не определяются на ощупь. По мере хронического прогрессирования ухудшения состояния
внутренних геморроидальных узлов в наружных происходят изменения, ведущие к их увеличению и потери связи с мышечным кольцом анального канала. Однако наиболее значительные изменения в наружных узлах наступают при возникновении в них тромба.
Рис. 3. Схема анального канала, на выходе из которого располагаются наружные геморроидальные узлы (номер 7 на схеме).
Как проявляется острый тромбоз наружного геморроидального узла?
Пациенты с острым тромбозом наружного геморроидального узла жалуются на появление выпячивания, «шишки» (новообразования) и/или боль различной интенсивности в области заднего прохода. Размер «шишки» может быть от нескольких миллиметров до нескольких сантиметров и зачастую сопровождаться отеком окружающих тканей (вплоть до всей окружности анального канала). У части пациентов заболевание протекает без боли, но большая часть оценивают боль как значительную или непереносимую.
Для оценки степени боли используют специальную визуально-аналоговую шкалу, в которой можно самостоятельно определить выраженность боли. Ведь именно это является ключевым моментом при выборе метода лечения. Хирургическое лечение будет наиболее эффективным при выраженности боли 7 и более баллов, тогда как при боли до 4 баллов – оптимальным можно считать консервативный метод лечения.
Рис. Визуально-аналоговая шкала для оценки боли.
Болевые ощущения обычно усиливаются во время дефекации (опорожнения кишечника) и/или при сидении. Боль и отек могут быть очень выраженными, даже невыносимыми в течение нескольких дней. Интенсивность боли зависит от размеров тромба и его расположения по отношению к мышцам анального сфинктера. В целом, проявления заболевания могут сохраняться несколько недель, в исключительных случаях и дольше. Иногда происходит самостоятельная эвакуация тромба из геморроидального узла. Этому предшествует некроз (разрушение) кожи над тромбом, и тромб как бы «выпадает» из узла. Внешне это сопровождается ощущением «лопнувшего» шарика, выделением небольшого количества крови. Обычно, после эвакуации тромба резко уменьшаются болевые ощущения и чувство дискомфорта в области заднего прохода постепенно уменьшаются. Однако, не всегда некроз слизистой над тромбом заканчивается лишь эвакуацией тромба, некроз может продолжить распространение на сам геморроидальный узел и окружающие ткани, вот почему это состояние требует консультации специалиста. После стихания острого тромбоза у пациента чаще всего остаются так называемые «кожный бахромки» — избыток кожи там, где был тромбоз. Они не требуют медицинского лечения, но могут доставлять косметический дискомфорт.
Из-за чего возникает острый тромбоз наружного геморроидального узла?
В основе возникновения тромбоза чаще лежит переполнение вен наружных геморроидальных сплетений кровью с последующим замедлением тока крови в этих сосудах и возникновением тромбов. Тромбоз на фоне венозного полнокровия чаще всего развивается после резкого или длительного напряжения. Классическими примерами такого перенапряжения являются поднятие тяжестей, натуживание при запорах или поносах, а также родах. Хронический застой крови в органах таза (к которым относится и анальный канал) возникает при длительном сидении, избыточной массе тела, недостаточной физической активности.
Как отличить острый тромбоз наружного геморроидального узла от других заболеваний?
Обычно для диагностики острого тромбоза достаточно осмотреть пациента и узнать, как развивалось заболевание и какие жалобы беспокоят. При осмотре можно увидеть увеличенный в размерах (иногда до нескольких сантиметров) чаще темно-красного цвета узел расположенный к наружи от ануса, возможно с очагом некроза в центре. При пальпации (ощупывании) в первые несколько дней можно четко определить тромб в узле, при осмотре в более поздние сроки тромб уже не так просто определить, он начинается постепенно «растворяться» и частично замещаться рубцовой тканью. Тромбоз наружного геморроидального узла нужно отличать от
ущемления выпавшего внутреннего геморроидального узла. В этой ситуации происходит выпадение внутреннего геморроидального узла, в норме расположенного внутри анального канала, сдавление его ножки, в которой проходят питающие его сосуды и нарушение кровоснабжения (ишемия) с отмираем ткани узла (рис. 4 и 5). Для специалиста отличить эти состояния не составляет особого труда, самостоятельно же пациенту понять какой именно узел доставляет ему дискомфорт достаточно сложно. Важно отличать эти заболевания, так как лечение их значительно различается. При ущемлении внутреннего геморроидального узла, как правило, требуется срочное оперативное лечение.
Рис. 4. Ущемленный выпавший внутренний геморроидальный узел с явлениями некроза ткани узла.
Рис.5. Схематичное изображение ущемления внутреннего выпавшего геморроидального узла.
Острая (обострение хронической) анальная трещина – сопровождается таким же как при тромбозе болевым синдромом, но значительно более выраженным в момент опорожнения кишечника. При этом заболевании возникает разрыв слизистой анального канала. Появление острой трещины часто сопряжено с рефлекторным «защитным» спазмом сфинктерного аппарата, который затрудняет заживление раны. Консервативное и оперативное лечение заболеваний различно.
Острый парапроктит – сходство с острым тромбозом заключается в появлении объемного образования в области заднего прохода, выраженным болевым синдромом. Парапроктит – это инфекционно-воспалительное заболевание с формированием абсцесса (гнойника) в параректальной области. Заболевание сопровождается повышением температуры тела, общими симптомами интоксикации. Объемное образование в области анального канала гораздо больше и болезненнее, чем при тромбозе. Часто имеется выделение гноя на кожу или в просвет прямой кишки. Для точной диагностики применяется УЗ-исследование. Заболевание крайне опасно развитием хронических гнойных свищей перианальной области при отсутствии адекватного и своевременного лечения.
Всегда ли нужно лечить острый тромбоз наружного геморроидального узла?
Выбор метода лечения этого заболевания один из самых спорных вопросов общей проктологии. Как и геморрой – острый тромбоз не превращается в рак, не вызывает смертельно опасных осложнений, но может значительно влиять на качество жизни пациента, зачастую болевой синдром описывается как «невыносимый», с которым жить «просто невозможно».
В нашей Клинике принят пациент-ориентированный подход к выбору метода лечения острого тромбоза наружных геморроидальных узлов: врач вместе с пациентом определяют, насколько выражены симптомы, как сильно страдает качество жизни пациента с учетов его трудовой занятости и выбирают метод лечения.
Острый тромбоз наружного геморроидального узла можно лечить оперативно (выполнять операцию), консервативно (принимать таблетки и использовать местно мази и/или свечи) или вовсе не лечить, а выбрать выжидательную тактику. Исследования и практический опыт показывают, что оперативное лечение позволяет в более короткие сроки избавиться от проявлений заболевания, консервативное лечение также позволяется избавиться от проявлений заболевания, но за гораздо более длительное время. Отсутствие какого либо лечения, также заканчивается выздоровлением, сроки которого лишь незначительно отличаются от сроков при интенсивном консервативном лечении. Определяющим в выборе метода лечения является выбор пациента и его оценка выраженности болевого синдрома, поэтому, мнение пациента имеет решающее значение для выбора тактики. Если пациент оценивает боль как невыносимую, или же ему надо срочно вернуться к работе, улететь в другой город или страну – разумнее выбрать оперативное лечение в объеме удаления геморроидального узла или же эвакуации тромба из узла. Хирургическое лечение, обычно, приводит к более быстрому облегчению неприятных симптомов. Если болевой синдром позволяет пациенту полноценно жить в этом состоянии или пациент неготов к хирургическому вмешательству – возможно проведение консервативного лечения, направленного на уменьшение болевого синдрома и ускорение процесса организации и рассасывания тромба.
Как лечить острый тромбоз наружного геморроидального узла?
Возможности оперативного лечения
Существуют две основные операции для лечения острого тромбоза наружного геморроидального узла: удаление всего узла или только тромба из него. Первая операция называется экономная (частичная) геморроидэктомия (удаление только наружного геморроидального узла), вторая – тромбэктомия. Обе операции эффективны с точки зрения ликвидации болевого синдрома в течение 2-3 суток после их выполнения, однако после операции по эвакуации тромба чаще бывает рецидив (повторное возникновение тромба).
Экономная (частичная) геморроидэктомия тромбированного узла представляет собой рассечение кожи вокруг узла, его выделение и удаление вместе с тромбом. Операция может быть выполнена под местной анестезией.
После удаления геморроидального узла образуется небольшая раневая поверхность, которая может вызвать болевые ощущения, особенно во время дефекации. Но обычно боль гораздо менее выражена, чем при наличии тромбированнного узла, и лишь иногда требует приема таблетированных обезболивающих средств.
Тромбэктомия выполняется через разрез кожи над тромбом, после чего тромб удаляется и может быть наложено 1-2 шва на место разреза. Это вмешательство практически всегда выполняется под местной анестезией.
Консервативное лечение
Консервативное лечение (таблетки и местные средства – мази и свечи) направленно в основном на купирование болевого синдрома, вызванного тромбом, уменьшение отека и воспаления геморроидального узла, нормализацию частоты и качества стула. В аптеках представлено большое количество средств для лечения геморроидальной болезни, но все они примерно равны по эффективности и могут применяться для лечения острого тромбоза наружного геморроидального узла. Местные средства (мази и свечи) в основном обладают обезболивающим, противоспалительным действием. Топические средства с антикоагулянтным действием в лечении острого тромбоза эффективны только для временной профилактики возникновения новых тромбов или же при наличии в составе препарата обезболивающего компонента – для обезболивания. Таблетки используются также для обезболивания (нестероидные противовоспалительные, парацетамол) и нормализации венозного кровотока в малом тазу (в области прямой кишки), например флавоноиды. Кроме того, консервативное лечение проводится и после операции для устранения возможных послеоперационных симптомов. Схему консервативного лечения может определить только специалист, причем комбинацию препаратов лучше подбирать в каждом конкретном случае в зависимости от особенностей каждого пациента.
Нужно ли готовится к операции?
В большинстве случаев возможно выполнение операции в амбулаторных условиях под местной анестезией, т.е. не требуется госпитализация в стационар для лечения. Однако, части пациентов все же лучше выполнить операцию в операционной, для этого вам потребуются стандартные анализы и обследования необходимые для госпитализации. Особой подготовки кишечника для операции не требуется.
Что будет после операции?
Обычно пациенты чувствуют резкое облегчение после операции и отмечают уменьшение болевого синдрома (рис.6). Иногда требуется продолжение минимальной обезболивающей терапии. Основной задачей пациента в послеоперационном периоде становится нормализация стула: мягкий стул вызывает гораздо меньше болезненных ощущений при опорожнении кишечника, чем плотный. Как правило, к своей обычной жизни пациенты возвращаются на 2-3 сутки после операции, иногда и на следующий же день.
a) б)
Рис. 6. Вид области ануса до (а) и сразу после удаления наружного геморроидального узла (б). До операции уровень боли оценивался пациентом как 8 из 10, сразу после операции 4 из 10.
Существуют ли способы профилактики рецидивов/повторов заболевания?
Профилактика рецидивов заболевания основана на исключении возможных причин возникновения тромбоза. Среди них плотный стул, запоры или поносы, «чтение в туалете», недостаточная или наоборот чрезмерная физическая активность (тяжелая атлетика, фитнес), длительная сидячая работа. К сожалению, однозначных методов профилактики возникновения острого тромбоза наружного геморроидального узла не существует, мы можем лишь уменьшить вероятность его возникновения, но не полностью ее исключить., Тем не менее, нужно отметить, что при консервативном лечении вероятность возникновения повторна заболевания выше, чем после выполнения операции.
Что делать беременным и родильницам/роженицам с острым тромбозом?
По статистике около четверти беременных и почти половина родильниц сталкиваются с различными проявлениями геморроидальной болезни, наиболее мучительным из которых является острый тромбоз. Обычно родильницы и особенно беременные в ответ на свои жалобы доктору слышат предложение потерпеть. Такой подход продиктован тем, что существует множество противопоказаний к применению подавляющего большинства лекарственных средств у беременных, а хирургическое вмешательство расценивается медицинским сообществом, как фактор который может спровоцировать роды или остановить процесс кормления грудью. На практике это означает, что не зависимо от выраженности болевого синдрома, иногда очень значительного, женщины вынуждены оставаться без сколько-нибудь эффективного лечения. Боль из-за тромбоза в свою очередь может ухудшить психологическое состояние беременных или родильниц и привести к не желательным последствиям при родах (преждевременные роды) или в период грудного вскармливания (отказ от кормления грудью). Наша клиника является сторонником персонализированного подхода в лечении острого тромбоза у таких женщин. Если острый тромбоз категорически мешает пациентке жить, его следует активно лечить с использованием всего арсенала средств, применяемых у обычных пациентов, но с учетом противопоказаний для лекарственных препаратов. У беременных во II и III триместрах возможно выполнение операции по удалению тромбированного узла (рис.7), равно как и у родильниц и рожениц (рис.8). При беременности есть некоторые ограничения по препаратам местного и общего обезболивания, которые можно применять. Конкретные лекарственные средства следует выбирать совместно как колопроктологом, так и акушером, чтобы не нанести вред плоду или новорожденному. Специалисты нашей Клиники имеют опыт лечения как беременных так и родильниц с проявлениями острого тромбоза геморроидального узла с очень хорошими результатами, отзывы о которых наши пациента оставляют на нашем сайте в том числе.
а) б)
Рис. 7. Острый тромбоз наружного геморроидального узла у беременной 38 недель.
До операции болевой синдром оценивался на 8 из 10, сразу после операции 3 из 10.
а)внешний вид тромбированного наружного геморроидального узла с некрозом, б) внешний вид после удаления тромбированного узла.
а) б)
Рис. 8. а) острый тромбоз наружного геморроидального узла с выраженным отеком у пациентки на 5 сутки после родов, б) состояние пациентки на 7 сутки после операции. На первые сутки после операции снижение болевого синдрома с 9 до 4 из 10.
О лечении других проявлений геморроидальной болезни у беременных и родильниц вы можете прочесть в разделе Геморрой у беременных.
Что делать, если вы прошли курс консервативного лечения тромбоза
Обилие средств для консервативного лечения тромбоза и зачастую настроенность врача на использование этой методики приводит к тому, что большая часть тромбозов лечатся консервативно. В нашу Клинику обращаются пациенты на разных этапах проведения курса консервативной терапии. Часто это ситуация, когда сразу после возникновения тромба была начата консервативная терапия, произошло некоторое облегчение состояния, уменьшился болевой синдром, но остается «шишка» в области заднего прохода, некоторые болевые ощущения. Иногда приходят вполне здоровые люди, которые пережили эпизод острого тромбоза несколько месяцев или лет назад и сейчас их беспокоит наличие кожных «бахромок», избытка кожи в области заднего прохода, которые остаются после разрешения острого состояния. Они могут препятствовать качественно осуществлять гигиену этой области, влиять на интимную жизнь. Что делать в этой ситуации? И снова главным для врачей нашей Клиники будет мнение пациента. Если вы хотите избавиться от проявления острого тромбоза, даже если уже проведено консервативное лечение, прошло много времени – это можно сделать оперативным путем.
Можно ли провести профилактику тромбоза?
К сожалению, однозначной рекомендации, соблюдение которой позволило бы с высокой вероятностью предупредить тромбоз не существует. Нормализация стула, «отсутствие библиотеки в туалете», отказ от занятий тяжелой атлетикой – снижают риск возникновения острого тромбоза, но не гарантируют полностью, что вновь не возникнет тромбоз в одном из наружных геморроидальных узлов.
Чем руководствоваться при выборе врача и лечебного учреждения
Если вы находитесь в поиске лечебного учреждения, куда обратиться для консультации и лечения острого перианального тромбоза, то нужно обратить внимание на несколько факторов.
- Наличие у учреждения именно проктологической, а не только общехирургичсекой или онкоколопроктологической специализации.
- Владением сотрудниками Клиники информации о всех возможных способах лечения острого перианального тромбоза
- Возможность выполнения в Клинике малых колопроктологическитх операций в условиях стационара
- Возможность выполнения оперативного лечения в Клинике у «особых» групп пациентов – беременных, пациентов старшей возрастной группы
Сгустков крови после операции
Операция — одна из основных причин тромбоза глубоких вен (ТГВ), тромба, который образуется в глубоких венах вашего тела, часто в ноге.
Сгустки крови возникают, когда кровь сгущается и слипается. Это может быть хорошо, когда предотвращает кровотечение, но не настолько, когда внутри ваших кровеносных сосудов образуется сгусток. Иногда можно попасть в легкие. Это называется тромбоэмболией легочной артерии (ТЭЛА) и может быть опасным для жизни, если блокирует кровоток.
Хотя сгусток может образоваться после любой процедуры, у вас больше шансов получить его, если вы перенесли серьезную операцию, особенно на животе, тазе, бедрах или ногах.
Почему это происходит
ТГВ является обычным явлением после операции, потому что вы обычно длительное время находитесь в постели, пока выздоравливаете. Когда вы перестаете двигаться, кровь в глубоких венах течет медленнее, что может привести к образованию сгустка.
Скорее всего, у вас сгусток крови через 2–10 дней после операции, но примерно через 3 месяца ваши шансы выше.
У вас может быть больше шансов на ТГВ после операции, если вы:
Во время операции
Иногда сама операция может вызвать образование тромба. Длительные процедуры, во время которых вы лежите на операционном столе в течение многих часов, позволяют вашей крови осесть и скапливаться, что облегчает свертывание.
Ткань, мусор, жир или коллаген могут попасть в вашу кровеносную систему во время операции, в результате чего кровь станет гуще вокруг этих частиц. Сгустки крови также могут образовываться, если ваши вены повреждены во время операции.
Операции, включающие соскабливание или разрезание кости, например, протезирование тазобедренного сустава, могут высвобождать вещества, известные как антигены. Эти антигены запускают иммунную систему вашего организма и могут привести к образованию тромбов.
Симптомы, на которые следует обратить внимание
Только около половины людей, страдающих ТГВ, имеют симптомы.
Немедленно сообщите своему врачу, если у вас есть признаки ТГВ или ПЭ:
Профилактика
Перед операцией бросьте курить. Постарайтесь избавиться от лишних килограммов, которые вы несете.Если вам нужна помощь, поговорите со своим врачом.
После операции вы захотите, чтобы ваша кровь продолжала двигаться. Ваш врач может назначить лекарства, разжижающие кровь, которые также называются антикоагулянтами. Они затрудняют слипание крови и образование сгустков.
Простые движения, например подъем ног в постели, могут улучшить кровоток. Возможно, вам потребуется принять обезболивающее, чтобы заниматься спортом с комфортом.
Эластичные компрессионные чулки или компрессионное устройство могут помочь предотвратить скопление крови в венах.
Как узнать, есть ли сгусток крови после операции?
Сообщается, что частота бессимптомного тромбоза глубоких вен (ТГВ) или образования тромба колеблется от 30 до 80%. Заболеваемость бессимптомным ТГВ колеблется от 0,5% до 4%. Существует множество факторов, которые могут сыграть роль в потенциальном развитии ТГВ. Тип операции, семейный анамнез, история болезни и вес — это лишь некоторые из факторов, влияющих на возможное развитие ТГВ.
Итак, какие признаки и симптомы могут указывать на образование тромба после операции? ТГВ после операции может вызвать боль или болезненность в ногах.Нога может опухнуть или стать теплой на ощупь. Возможно изменение цвета кожи или покраснение. Вены под кожей могут быть более заметными или торчащими.
Первым признаком тромба после операции могут быть симптомы внезапной боли в груди или боли при дыхании. У вас может быть одышка. Вы даже можете кашлять кровью. Эти симптомы связаны с перемещением сгустка крови в легкие. В медицине это называется тромбоэмболией легочной артерии или ТЭЛА.
Одно из первых исследований, которое будет назначено у пациента с ТГВ, — это ультразвуковое исследование нижних конечностей. Это связано с тем, что подавляющее большинство ТГВ возникает в системе глубоких вен голени или в венах таза. Дополнительная визуализация может включать исследование ядерной медицины, называемое сканированием VQ или компьютерной томографией, которое покажет кровеносные сосуды в легких. Эти исследования проводятся, чтобы определить, есть ли у вас ПЭ. Поскольку после вмешательства на венах Центром сосудистой медицины существует вероятность развития ТГВ, всегда проводится повторное ультразвуковое исследование вен.В случае обнаружения может быть прописано лекарство для «разжижения крови» и предотвращения прогрессирования ТГВ или потенциально опасной для жизни ТЭЛА.
Если в какой-либо момент послеоперационного выздоровления вас беспокоит возможное образование тромба, вам необходимо связаться с вашим основным лечащим врачом или в Центре сосудистой медицины. После тщательного обсуждения ваших проблем и, возможно, медицинского осмотра, будет принято решение о дополнительных исследованиях. ТГВ может быть опасным для жизни. Никогда не следует подходить к такой проблеме выжидательно.Немедленно обратитесь за медицинской помощью.
Профилактика венозной тромбоэмболии после операции | Хирургия | JAMA
Венозная тромбоэмболия ( VTE ) является причиной номер один потенциально предотвратимой смерти госпитализированных пациентов.
Венозная тромбоэмболия — серьезное заболевание, которое можно предотвратить у пациентов, перенесших недавно операцию. Существует 2 формы ВТЭ: тромбоз глубоких вен ( DVT ) и тромбоэмболия легочной артерии ( PE ).Тромбозы глубоких вен возникают, когда в глубоких венах, чаще всего на руках или ногах, образуется тромб. Легочная эмболия возникает, когда ТГВ прерывается и застревает в легких. Венозная тромбоэмболия является причиной 100000 смертей пациентов в год.
Как у пациентов развивается ВТЭ после операции
Во-первых, сама операция увеличивает риск ВТЭ.Во-вторых, многие пациенты после операции проводят много времени в постели, что приводит к ухудшению кровотока. В-третьих, наличие предыдущего VTE увеличивает риск другого VTE. В-четвертых, другие факторы, включая ожирение, рак, ВТЭ у членов семьи, курение или хронические проблемы со здоровьем, повышают риск.
Профилактика ВТЭ после операции
После серьезной операции есть 3 важных компонента для снижения риска ВТЭ, если это назначено врачом.Пациенты, перенесшие операцию, требующую по крайней мере ночевки, должны иметь какой-либо тип профилактики ВТЭ.
-
Ходьба: Вставайте с постели и гуляйте не менее 3 раз в день. Важно попытаться встать с постели и как можно больше ходить (хотя бы один или два шага), чтобы предотвратить формирование ТГВ.
-
Устройства последовательного сжатия (SCD): Носите SCD всякий раз, когда находитесь в постели или в кресле. SCD — это рукав, который оборачивается вокруг ноги и при включении сжимает ногу, чтобы кровь продолжала движение.Эти устройства полезны, только если они на ноге, включены и работают.
-
Разжижающие кровь лекарства: Разрешить медсестрам вводить разжижающие кровь лекарства, назначенные врачом, без пропуска каких-либо доз. Использование разжижающих кровь препаратов — наиболее эффективный способ предотвратить ВТЭ, особенно после серьезного хирургического вмешательства, даже если пациент ходит и использует SCD. Пропущенные дозы разбавителя крови связаны с явлениями ВТЭ, поэтому очень важно его принимать.
Симптомы ТГВ включают отек, болезненность, боль и / или повышенное тепло кожи в месте ТГВ. Симптомы ПЭ включают затрудненное дыхание и боль в груди, особенно при дыхании. Венозная тромбоэмболия также может протекать бессимптомно.
Лекарства после выписки из больницы
Если у пациента была операция на тазу или брюшной полости по поводу рака или полное протезирование тазобедренного или коленного сустава, врач может назначить разжижитель крови на короткий период после выписки из больницы.
Идентификационный номер прямоугольного сеченияРаскрытие информации о конфликте интересов: Авторы заполнили и отправили ICMJE Форму раскрытия информации о потенциальном конфликте интересов, и ни о чем не сообщалось.
Источники: Центры по контролю и профилактике заболеваний
Haut ER, Lau BD, Kraus PS, et al. Предотвращение внутрибольничной венозной тромбоэмболии. JAMA Surg . 2015; 150 (9): 912-915.
Тема: Профилактическая медицина
Послеоперационный тромбоз — обзор
Венозная тромбоэмболия и лечение рака
Исторически, пациенты с онкологическими заболеваниями, перенесшие операцию, имели примерно вдвое больший риск послеоперационного тромбоза по сравнению с пациентами без рака, перенесшими те же операции. 28 Однако в последние годы хирургическое вмешательство не было признано основным фактором риска ВТЭ по сравнению с другими факторами, что может быть связано с повышением осведомленности о проблеме и использованием тромбопрофилактики. 21 Частота ВТЭ в сочетании с основными онкологическими хирургическими вмешательствами также оставалась относительно стабильной, тогда как у пациентов, получающих химиотерапию, наблюдалось резкое увеличение. 9 Несмотря на эти улучшения, все еще существует значительный риск ВТЭ, связанный с онкологической хирургией. В одном большом проспективном исследовании с участием более 2000 пациентов, у 2,3% развилась ВТЭ, при этом 40% событий были диагностированы более чем через 21 день после операции. 19 Факторы риска послеоперационной ВТЭ включали возраст старше 60 лет (отношение шансов [OR], 2.6; 95% доверительный интервал [ДИ] от 1,2 до 5,7), предыдущая ВТЭ (ОШ, 6,0; 95% ДИ, от 2,1 до 16,8), распространенный рак (ОШ, 2,7; 95% ДИ, от 1,4 до 5,2), анестезия, продолжавшаяся более 2 часов (ОШ 4,5; 95% ДИ от 1,1 до 19) и постоперационный постельный режим более 3 дней (ОШ 4,4; 95% ДИ от 2,5 до 7,8).
Известно, что использование агентов, стимулирующих эритропоэз (ЭСС), увеличивает риск тромбоза, особенно среди онкологических больных. Это было впервые обнаружено в исследованиях женщин с распространенным шейным отделом матки 29 и раком груди 30 , получавших ЭСС, у которых частота тромбозов составляла 13% и 29% соответственно.Систематический обзор, охватывающий 37 исследований и 6743 пациента, показал, что использование ЭСС значительно увеличивало риск тромботических осложнений у онкологических больных (относительный риск [ОР] 1,7). 31 Интересно, что переливание крови также увеличивает риск тромбоза. В большом ретроспективном исследовании базы данных выписок при многомерном анализе переливание эритроцитов (OR, 1,60 для венозных и 1,53 для артериальных) и переливание тромбоцитов (OR, 1,20 для венозных и 1,55 для артериальных) были независимо связаны с повышенным риском венозных и артериальная тромбоэмболия. 32
Другие гемопоэтические факторы роста изучены недостаточно. Барбуи и его коллеги 33 провели метаанализ исследований, в которых больных раком лечили гемопоэтическими факторами роста. Хотя анализ не был окончательным, авторы предположили, что повышенный риск тромбоза был связан с использованием гранулоцитарно-макрофагального колониестимулирующего фактора. Эти результаты не были подтверждены в новых когортных исследованиях.
Обычная цитотоксическая химиотерапия связана с двукратным — шестикратным повышением риска ВТЭ по сравнению с частотой в общей популяции. 7,34 Специфические химиотерапевтические агенты могут быть связаны с более высокой частотой ВТЭ. В одном проспективном исследовании схемы на основе платины были достоверно связаны с ВТЭ ( P = 0,03). 26 Даже в пределах этого класса агентов показатели цисплатина выше, чем оксалиплатина. 35 Другое исследование пациентов, получавших химиотерапию на основе цисплатина, показало, что частота ВТЭ составила 18%. 36
Было отмечено, что антиангиогенные агенты несут особенно высокий риск тромбоза, связанного с раком.Бевацизумаб представляет собой гуманизированное моноклональное антитело против фактора роста эндотелия сосудов (VEGF), которое, как было показано, эффективно при лечении нескольких видов рака, включая рак прямой кишки и рак легких. Несколько крупных клинических испытаний и метаанализов продемонстрировали, что лечение бевацизумабом связано примерно с двукратным повышением риска артериальных тромбоэмболических осложнений. 37 Использование бевацизумаба также может быть связано с повышенным риском ВТЭ, хотя это противоречиво, поскольку результаты противоречивы.Ранний метаанализ, включающий пять клинических испытаний, сообщил о значительном увеличении числа артериальных тромботических явлений, но об отсутствии разницы в показателях ВТЭ. 38 Более поздний комплексный метаанализ, в котором изучались 15 исследований с участием почти 8000 пациентов, показал, что терапия бевацизумабом была связана с повышенным риском ВТЭ (ОР 1,3), 39 , но этот анализ не учитывал увеличенную продолжительность наблюдения. повышается у пациентов, принимающих бевацизумаб. Объединенный анализ отдельных проспективно собранных данных о пациентах во многих клинических испытаниях не показал увеличения риска ВТЭ при лечении бевацизумабом. 40 Пероральные ингибиторы тирозинкиназы VEGF, такие как сунитиниб и сорафениб, увеличивают риск артериальных тромботических осложнений (ОР 3,0; 95% ДИ 1,25-7,37; P = 0,015), но не риск ВТЭ. . 41
Иммуномодулирующие препараты, такие как талидомид и леналидомид, широко используются для лечения пациентов с множественной миеломой. Эти лекарства, особенно в сочетании с другими методами лечения, такими как высокие дозы кортикостероидов, связаны с очень высокой частотой тромботических осложнений.Сообщаемая частота ВТЭ при комбинированном лечении талидомидом находится в диапазоне от 12% до 28%, 42-44 и частота ВТЭ также высока для терапии на основе леналидомида, от 5% до 75%. 45-47
Наконец, пациенты с раком, у которых есть постоянные центральные венозные катетеры (ЦВК), как полагают, имеют повышенный риск тромбоза подмышечно-подключичной вены, с частотой до 35%, описанной в более ранней литературе. . 48,49 В более новых исследованиях ставки оказались ниже.В проспективном исследовании более 400 онкологических больных с сердечно-сосудистыми заболеваниями у 4,3% развился симптоматический ТГВ, связанный с сердечно-сосудистыми заболеваниями. 50 Многие тромбозы, связанные с катетером, могут протекать бессимптомно, как было предположено в одном обзоре, в котором отмечалось, что частота симптоматического ТГВ, связанного с катетером, у взрослых пациентов колеблется от 0,3% до 28%, тогда как частота связанных с катетером ТГВ оценивается с помощью венографии. составляет от 27% до 66%. 51 Факторы риска, связанные с ТГВ, связанным с CVC, включают более одной попытки введения (OR, 5.5; 95% ДИ, от 1,2 до 24,6), предыдущая установка ЦВК (ОШ, 3,8; 95% ДИ, от 1,4 до 10,4), установка слева (ОШ, 3,5; 95% ДИ, от 1,6 до 7,5), положение кончика катетера сверху полая вена по сравнению с размещением правого предсердия (OR, 2,7; 95% ДИ, от 1,1 до 6,6), и использование порта для руки по сравнению с портом на груди (OR, 8,1; 95% ДИ, от 3,5 до 19,1). 52
Как избежать образования тромбов после операции | UCI Health
Доктор.Альпеш Амин, председатель, Медицинский департамент UCI
Сгустки крови являются основной причиной предотвратимой смерти в больницах США, при этом, по данным Центров по контролю и профилактике заболеваний, ежегодно происходит около 100000 смертей. Венозная тромбоэмболия, или ВТЭ, включает сгустки крови, которые обычно образуются в ноге, называемые тромбозом глубоких вен, и тромбоэмболию легочной артерии, которая возникает, когда сгусток перемещается в легкие.
Хорошие новости: исследователи работают над повышением безопасности пациентов и снижением риска ВТЭ, связанных со здоровьем.CDC недавно наградил UCI Health за разработку и внедрение передовых протоколов предотвращения образования тромбов у госпитализированных пациентов.
Факторы риска образования тромбов
«Большинство госпитализированных пациентов имеют по крайней мере один фактор риска венозной тромбоэмболии, а многие имеют несколько», — сказал д-р Альпеш Амин, председатель Медицинского департамента UCI и один из главных исследователей усилий Калифорнийского университета по сокращению медицинских расходов. связанный риск ВТЭ.
«Факторы риска варьируются от сердечных проблем, инсульта, беременности, ожирения, иммобилизации и случайных травм до возраста, рака и инфекции», — сказал он.«Тип операции также является фактором риска, особенно ортопедические или операции продолжительностью более 30 минут».
UCI Health предотвращает образование тромбов
Калифорнийский университет в Ирвине входит в число нескольких больниц и систем здравоохранения США, недавно признанных CDC чемпионами по венозной тромбоэмболии, связанной со здравоохранением, за разработку инновационных стратегий и спасательных процедур для обеспечения безопасности госпитализированных пациентов.
UCI Health в сотрудничестве с четырьмя другими академическими медицинскими центрами UC, расположенными в Лос-Анджелесе, Сан-Франциско, Сан-Диего и Дэвисе, запустили комплексный многолетний план, который привел к значительному снижению риска ВТЭ в больницах UC.
Симптомы тромбоза глубоких вен
В случае тромбоза глубоких вен то, что начинается с небольшого дискомфорта в ноге, может перерасти в очень сильную боль. Когда сгусток попадает в легкое, симптомы тромбоэмболии легочной артерии включают боль в груди, учащенное сердцебиение и головокружение. Легочная эмболия представляет собой опасное для жизни состояние, если ее не лечить немедленно.
Как в больницах предотвращают образование тромбов
Основным методом предотвращения ВТЭ является введение пациенту небольших доз разжижающих кровь препаратов для предотвращения образования тромбов.Некоторым пациентам также выдаются специальные чулки, которые периодически сжимают ногу. Эти методы лечения можно использовать по отдельности или в комбинации.
Также важно, чтобы пациенты начинали ходить как можно раньше и так часто, как позволяет их состояние здоровья, менять положение сидя и часто двигать ногами и ступнями в постели.
Вопросы, которые следует задать врачу
Когда вы или член вашей семьи обращаетесь в больницу для операции или лечения травмы или болезни, задайте медицинскому персоналу следующие вопросы для душевного спокойствия:
- Есть ли у меня риск образования тромбов?
- Какова ваша политика профилактики ВТЭ, связанного со здоровьем?
- Как часто пациента обследуют на ВТЭ?
- Какой порядок установлен для VTE? (Набор заказов — это стандартизированный список инструкций, основанный на фактических данных, которые медицинская бригада использует для постановки определенного диагноза.)
- Включен ли порядок VTE в процесс приема?
- В какие еще промежутки времени во время пребывания в больнице включен комплект заказа ВТЭ?
Похожие истории
Снижение риска образования тромбов после операции
В недавней статье было дано объяснение тромбоза глубоких вен, который также называется ТГВ. В той же статье также была исследована возможность этой формы тромба вызывать тромбоэмболию легочной артерии, называемую ТЭЛА.Эти состояния могут возникать как нежелательное осложнение после операции, и серьезный характер этого развития, если он действительно имеет место, дает основание для повторного рассмотрения ТГВ и ПЭ.
Непрерывный кровоток, который обычно происходит по всему нашему телу, иногда может быть прерван, если у нас возникнут проблемы со здоровьем. Сюда входят травмы или несчастные случаи, связанные с кровотечением. В таких ситуациях наши белки плазмы и тромбоциты будут реагировать образованием густой гелеобразной массы.Этот процесс защитит нас от дальнейшего кровотечения, закрыв область, в которой произошла травма или несчастный случай.
Хотя обычно это благоприятное развитие событий, которое защищает нас от чрезмерного кровотечения, иногда может происходить свертывание крови, даже если процесс не был инициирован травмой или несчастным случаем. Один из примеров этого сценария имеет место, когда ваша кровь взаимодействует со стенкой кровеносного сосуда, что может активировать образование тромбоцитов. Это, в свою очередь, замедлит кровоток.
Это может привести к образованию тромба, и если вся эта последовательность появляется в глубокой вене голени или бедра, это называется вышеупомянутым тромбозом глубоких вен или ТГВ. Тогда образование ТГВ становится еще более проблематичным, если сгусток продвигается из ноги или бедра в легкие или сердце.
Это определение легочной эмболии (ЛЭ), которое создает гораздо более серьезную ситуацию. По данным Американского общества гематологов, до 900 000 человек в U.С. ежегодно сталкивается с ТГВ, в то время как около 100 000 человек умирают в результате этого состояния.
ТГВ и ТЭЛА после операции
К сожалению, формирование ТГВ, которые в конечном итоге превращаются в ТЭЛА, также может происходить после серьезной операции, особенно если операция проводилась рядом с вашим животом, ногами, тазом или бедрами. Это может произойти из-за длительного периода бездействия, который наступает после хирургического вмешательства.
Если вы вынуждены оставаться в постели, кровь будет течь медленнее по глубоким венам, что может привести к образованию тромба.Если это нежелательное развитие имеет место, оно часто проявляется через 2-10 дней после операции.
Если во время операции в кровоток попадает какой-либо инородный материал, ваша кровь также отреагирует на это прогрессирующим процессом сгущения, который был описан ранее. Любой из этих сценариев может привести к созданию DVT, который автоматически обладает потенциалом развития в PE.
Ваши шансы на ТГВ после операции увеличиваются, если вы уже сталкивались с ТГВ ранее, если вы курите, или если у вас избыточный вес или ожирение.Риск ТГВ также возрастает, если вы беременны, являетесь пожилым человеком, у кого-то из членов семьи в анамнезе был ТГВ, или если у вас есть заболевание крови, которое влияет на ваши вены или кровь. Определенные типы рака также могут увеличить ваши шансы справиться с ТГВ после хирургической процедуры.
Снижение риска ТГВ после операции
Факторы, которые увеличивают риск ТГВ или ПЭ, также дают вам план снижения вашего личного риска в случае проблем с весом, курения, беременности, семейного анамнеза ТГВ или личный анамнез заболевания крови присутствует в вашем конкретном случае.
Это включает в себя отказ от курения до операции и усердную работу по снижению веса перед любой процедурой. Вы также можете носить эластичные компрессионные чулки, которые уменьшают вероятность свертывания крови, и выполнять простые движения ногами в постели, чтобы поддерживать кровоток.
Вы также можете спросить своего врача о лекарствах, специально разработанных для разжижения крови, которые также снизят риск ТГВ или ПЭ.
Симптомы ТГВ и ТЭЛА
В то время как около 50% всех пациентов, которые испытывают ТГВ, не сталкиваются с заметными симптомами, те, кто наблюдают эффекты ТГВ, могут бороться с болью, отеком, покраснением или теплом в ноге. вместе с обесцвеченной кожей или выступающими венами.
Если у вас есть какие-либо из этих симптомов, важно немедленно обратиться к врачу.
Симптомы ПЭ более серьезны, как и критический характер вашей ситуации, если они появятся. Если вы испытываете какие-либо из следующих симптомов, вы столкнулись с неотложной медицинской помощью, для которой необходимо немедленно позвонить в службу 911:
- Затруднение дыхания
- Боль в груди
- Кашель с кровью
- Сильное потоотделение
- Боль в спине
- Чувство головокружения
В Orthopaedic Associates мы здесь, чтобы помочь
Вы обеспокоены тем, что можете испытывать симптомы тромбоза глубоких вен? Или у вас есть вопросы об этих тромбах или, возможно, о предстоящей операции? Специалисты Orthopaedic Associates готовы поделиться с вами своим опытом и ответить на любые ваши вопросы или проблемы.Наша команда врачей обладает 183-летним опытом, который позволяет им разрабатывать эффективные планы лечения ТГВ, а также любых других проблем, которые могут возникнуть с вашей ногой или коленом.
Состояния
Наши специалисты из Orthopaedic Associates также лечат широкий спектр других состояний колена, в том числе:
- Анатомия колена
- Разрыв передней крестообразной связки (разрыв ACL)
- Аваскулярный некроз (остеонекроз) Колено
- Комплексный регионарный болевой синдром (CRPS)
- Тромбоз глубоких вен (ТГВ)
- Переломы большеберцового отдела позвоночника
- Бурсит коленного сустава с гусиной стопой
- Травмы подколенного сухожилия
- Синдром подвздошно-большеберцового бандажа
- Травма боковой коллатеральной связки (LCL)
- Травма медиальной коллатеральной связки (MCL)
- Разрыв мениска
- Болезнь Осгуда-Шлаттера
- Остеоартрит коленного сустава
- Рассеивающий остеохондрит пилателита Перелом остеохондроза коленного сустава Колпачок)
- Разрыв сухожилия надколенника
- Тендинит надколенника (перемычка Колено)
- Расстройство отслеживания надколенника
- Пателлофеморальный болевой синдром (колено бегуна)
- Препателлярный бурсит (бурсит коленной чашечки)
- Разрыв сухожилия четырехглавой мышцы
- Септический артрит коленного сустава
- Синдром тромбоэмболии голени Синдром тромбоэмболии голени
- Надмыщелковый перелом бедренной кости
- Переломы большеберцовой кости
- Перелом большеберцового плато
- Разорванная задняя крестообразная связка (PCL)
Даже если проблемы с ногами или коленями не являются вашей основной проблемой, мы также предлагаем несколько решений для широкого спектра состояний — оба с или без операции.Посетите одно из двух офисов компании Orthopaedic Associates или запишитесь на прием сегодня. Мы полностью привержены тому, чтобы проложить для вас путь к безболезненной жизни.
Писательский опыт Фила позволил ему создавать рекламные и маркетинговые материалы на протяжении всей своей карьеры в телевизионной индустрии, прежде чем он расширил свой уровень знаний, создав различные рекламные элементы для всех форм СМИ в других отраслях. Он также написал статьи, которые были опубликованы в многочисленных публикациях и на сайтах, в том числе usatoday.com и футбольный журнал USA Today, в котором он в течение нескольких лет писал еженедельные колонки и профили игроков. Он также работал с Photoshop, Illustrator и Vizio, а также получил степень бакалавра телерадиовещания в Университете штата Индиана.
Профилактика и лечение сгустков крови после операции по замене тазобедренного и коленного суставов
Принятие мер по профилактике и лечению тромбов после операции по замене тазобедренного и коленного суставов является важной частью вашего выздоровления. Пациенты с заменой сустава подвергаются наибольшему риску развития ТГВ через 2-10 дней после операции и остаются в группе риска в течение примерно трех месяцев.
Чтобы предотвратить образование тромба, ваш врач, скорее всего, назначит вам комбинацию подходов к лечению, которые могут включать:
- Физические упражнения / физиотерапия, начинающиеся в первый день после операции и продолжающиеся в течение нескольких месяцев
- Чулки компрессионные
- Препарат против свертывания крови, снижающий способность организма образовывать тромбы
Физические упражнения или физиотерапия
Скорее всего, вы будете работать с физиотерапевтом для выполнения определенных упражнений, которые предназначены для восстановления диапазона движений суставов, укрепления нижней части тела и улучшения кровообращения в глубоких венах.Для замены коленного сустава ваш врач может порекомендовать использовать аппарат непрерывного пассивного движения (CPM), который медленно перемещает ваше колено.
Механические профилактические методы лечения
Градуированные компрессионные чулки классифицируются (плотно прилегают к щиколотке и становятся свободнее к верху на ноге). Существуют также пневматические или механические компрессионные устройства. Считается, что компрессионное действие улучшает кровообращение и снижает риск образования тромбов, предотвращая скопление крови в венах.Ваш врач может прописать вам компрессионные чулки или предоставить подробную информацию о том, что покупать без рецепта. Ваш врач может также назначить пневматические компрессионные устройства, которые используют воздушные насосы для массажа крови из голени и обратно к сердцу, аналогично компрессионным чулкам. Считается, что эти устройства уменьшают вероятность образования тромба, предотвращая скопление крови в ногах, где может образоваться тромб.
Препарат против свертывания крови
Для предотвращения образования тромбов и их лечения могут быть прописаны лекарства против свертывания крови.Этот класс препаратов называют антикоагулянтами или разжижителями крови.
Пациенты с заменой сустава обычно начинают получать лекарства против свертывания крови на следующий день после операции, продолжая на протяжении всего пребывания в больнице и в рамках реабилитации на дому. Продолжительность вашего лечения препаратами, препятствующими свертыванию крови, и тип назначенного вам лекарства будут определяться вашим врачом и множеством факторов.
В категорию лекарств, препятствующих свертыванию, попадают несколько типов препаратов:
- Гепарин: стандартный гепарин и низкомолекулярный гепарин вводятся путем инъекции под кожу.Вы можете сделать уколы сами или попросить медсестру сделать их.
- Варфарин: Ваш врач может назначить варфарин вместо гепарина или низкомолекулярного гепарина для предотвращения образования тромбов. Варфарин принимают внутрь в форме таблеток один раз в день.
- Прямые пероральные антикоагулянты: эти препараты являются новейшим типом лекарств против свертывания крови и доступны в форме таблеток, которые также принимают перорально один или два раза в день в зависимости от того, какое лекарство вам прописал врач.
Вы и ваш врач должны вместе рассмотреть варианты лечения, а также их плюсы и минусы и возможные побочные эффекты. Некоторые препараты требуют соблюдения графика, тщательного соблюдения диеты и регулярного анализа крови. Всем этим можно управлять, но при выборе вариантов лечения следует учитывать это вместе с вашей страховкой на лекарства. Щелкните здесь, чтобы узнать подробнее об использовании каждого типа лекарств.
Признаки и симптомы сгустка крови
Пока вы восстанавливаетесь после операции по замене сустава, следите за возможными тромбами и немедленно обратитесь к врачу, если у вас появятся какие-либо признаки или симптомы сгустка крови.
Симптомы тромбоза глубоких вен (ТГВ или сгустки крови в ноге или руке)
- Отек, обычно одной ноги (или руки)
- Боль или болезненность, вызванные не травмой — часто кажется, что боль в ноге не проходит
- Кожа, теплая на ощупь
- Покраснение кожи
Если вы испытываете какие-либо из этих симптомов, как можно скорее обратитесь к врачу.
