Лечение повреждений ахилового сухожилия голеностопного сустава в клинике ортопедии и спортивной травмы
Ахиллово сухожилие является одним из самых крепких в организме человека. Более 60 % общего времени цикла ходьбы проходит с участием трехглавой мышцы голени (m.triceps surae). Бег и прыжки в отсутствие функции этой мышцы невозможны.
По данным всемирной организации охраны здоровья регистрируется около 20 тыс. повреждений в год, что связано с повышенной физической активностью населения и является одной из самых распространенных травм в спорте.
Подкожный разрыв ахиллова сухожилия относится к тяжелой травме опорно-двигательного аппарата человека. Он приводит к выпадению функции основного сгибателя стопы – трехглавой мышцы голени.
Причиной разрыва ахиллова сухожилия бывает как прямая травма (удар по сухожилию твердым предметом), так и непрямое воздействие резкого сокращения трехглавой мышцы голени. Ахиллово или пяточное сухожилие прикрепляется к пяточному бугру.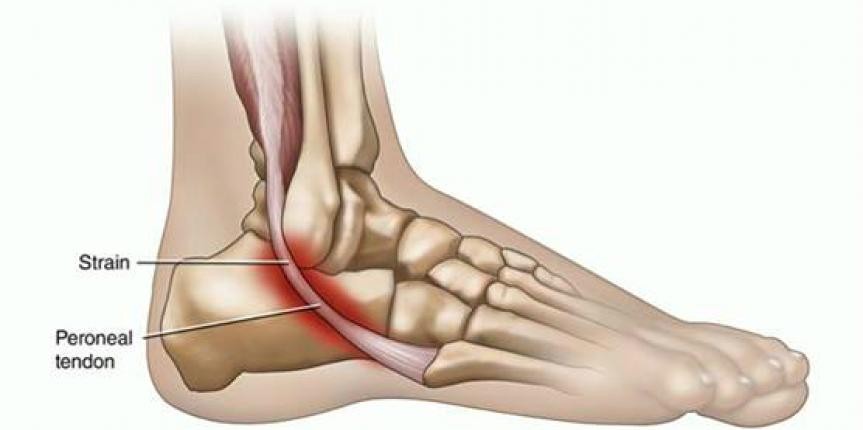 Ахиллово сухожилие достаточно толстое, но нагрузка на него может быть большой. Разрыв ахиллова сухожилия обычно бывает полным. Чаще разрывы происходят при внезапной резкой нагрузке на сухожилие при старте у спринтеров, в момент отрыва ноги от земли при прыжке, при резком тыльном сгибании стопы – падение с высоты.
Ахиллово сухожилие достаточно толстое, но нагрузка на него может быть большой. Разрыв ахиллова сухожилия обычно бывает полным. Чаще разрывы происходят при внезапной резкой нагрузке на сухожилие при старте у спринтеров, в момент отрыва ноги от земли при прыжке, при резком тыльном сгибании стопы – падение с высоты.
Симптомы.
Пациент жалуется на боли в области ахиллова сухожилия. В момент травмы возникает ощущение удара по сухожилию. На задней поверхности нижней трети голени возникает кровоизлияние, отек. В области разрыва обнаруживается западение. Подошвенное сгибание стопы отсутствует – пациент не может встать «на носочки».
Основным методом лечения ахиллова сухожилия в клинике ортопедии и спортивной травмы является оперативный, т.к. при консервативном лечении в подавляющем большинстве случаев не удается добиться точного сопоставления сухожильных концов, а это приводит к регенерации ахиллова сухожилия с удлинением и к функциональной недостаточности икроножной мышцы.
Максимально раннее оперативное лечение позволяет получить наилучшие результаты.
Лечение посттравматических повреждений сухожилий кисти и стопы
Посттравматическое повреждение сухожилий приводит к развитию тендинита. Согласно статистическим данным посттравматические повреждения сухожилий у мужчин встречаются почти в два раза чаще, чем у женщин.
Причины посттравматического повреждения сухожилий кисти и стопы.
Посттравматические повреждения развиваются в результате выраженных физических нагрузок или после воздействия механических факторов:
- Повреждения сухожилий после физической нагрузки развиваются в результате резкого натяжения мышц и сухожилий, особенно если предварительно не были проведены упражнения на разогрев мышц.
- Повреждения от воздействия механических факторов проявляются в виде небольших надрывов волокон сухожилия. Наиболее частым расположением является место прикрепления сухожилия к кости.

Симптомы травматического повреждения сухожилий кистей и стоп.
В данном случае симптоматика довольно скудно. Однако, она является специфической для данного заболевания.
Основным симптомами являются:
- выраженная боль
- нарушение движений в кисти или стопе
- узелковые образования под кожей
- опухоль на месте повреждения
- аускультативный шум (выслушиваются только при обширном и тяжелом повреждении)
- покраснение кожи
- локальное повышение температуры
Диагностика
Постановка диагноза не вызывает больших затруднений. Как правило диагноз ставится на сновании анамнеза, жалоб и осмотра. Однако в случае затруднения могут использоваться дополнительные методы исследования:
- УЗИ места повреждения
- Рентгенография места повреждения
- МРТ места повреждения
При легкой и средней степени тяжели лечение посттравматических повреждений можно проводить в амбулаторных условиях. Терапия тяжелых повреждений проводится исключительно в условиях специализированного стационара. Однако в некоторых случаях и при легких и средней тяжести повреждениях необходимо хирургическое вмешательство, в частности, когда затрагиваются нервные стволы.
Терапия тяжелых повреждений проводится исключительно в условиях специализированного стационара. Однако в некоторых случаях и при легких и средней тяжести повреждениях необходимо хирургическое вмешательство, в частности, когда затрагиваются нервные стволы.
В нашем центре проводит следующее лечение:
- воздействие низких температур на место повреждения (этот метод лечения является актуальным в первые минуты и часы после повреждения)
- иммобилизация поврежденной конечности
- назначение противовоспалительных препаратов
- физиотерапевтическое лечение
- хирургическое лечение.
Основой в лечении посттравматических повреждений является назначение противовоспалительных лекарственных препаратов. Курс лечения препаратами составляет в среднем от 7 до 10 дней, в зависимости от тяжести повреждения он может быть продолжен или закончен за несколько дней. Выбор конкретного препарата должен проводиться исключительно специалистом.
Наша клиника также предлагает физиотерапевтические процедуры для лечения посттравматических повреждений сухожилий и для реабилитации. Эффект физиолечения заключается в ускорении обмена веществ в месте воздействия. Курс лечения составляет от 3 до 5 процедур.
Основными методами являются:
- лазеротерапия
- магнитотерапия
- воздействие УФ-излучения
- воздействие ультразвука
- электрофорез с лидазой.
Разрыв ахиллова сухожилия — FASIB
Встречают чаще у спортсменов, артистов балета и других лиц, совершающих прыжки.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Механизм травмы сходен с повреждениями других сухожилий.
Признаки повреждения ахиллова сухожилия различные в зависимости от места приложения силы. Если речь идет о разрыве, то болевой синдром может или отсутствовать вовсе, или проявляться незначительно. Если речь идет о разрыве ахиллова сухожилия в месте его прикрепления, то дефект виден визуально в форе бугорка или западения в области разрыва.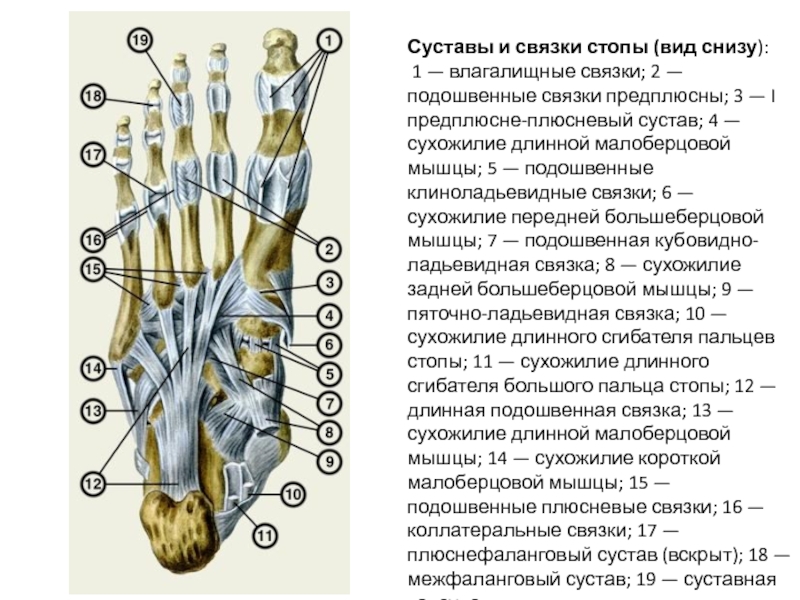
КЛИНИЧЕСКАЯ КАРТИНА
Резкая боль, хруст и неустойчивость голеностопного сустава вслед за травмой.
ДИАГНОСТИКА: УЗИ, МРТ исследование области ахиллова сухожилия
Анамнез
В анамнезе — указание на соответствующую травму. Осмотр и физикальное обследование Область ахиллова сухожилия отёчная, бывают кровоподтёки. При активном тыльном сгибании стопы натяжение ахиллова сухожилия не определяется, подошвенное сгибание резко ослаблено. На носок стопы больной стать не может. Пальпаторно выявляют боль и отсутствие тонуса сухожилия. Положительный тест Томпсона (пациент стоит на коленях, и стопы его свисают с края кушетки; врач сжимает икроножную мышцу и двигает ее к коленному суставу; в норме происходит подошвенное сгибание стопы, а при разрыве ахиллова сухожилия этого не происходит).
Лечение подбирается в индивидуальном порядке для каждого больного
Лечение только оперативное — в свежем случае соединение разорванных концов одним из видов сухожильного шва Накладывают иммобилизирующую повязку.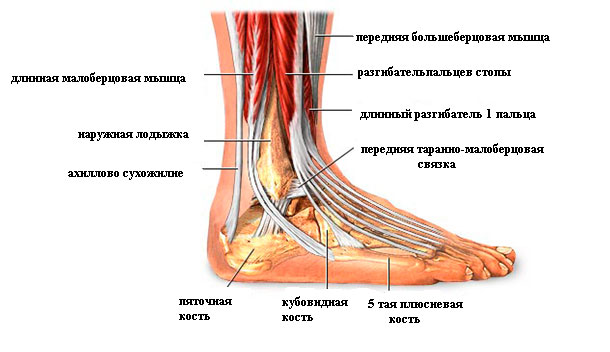
При запоздалой диагностике разрывов ахиллова сухожилия из-за ретракции мышц сшить сухожилие не удаётся — необходимо прибегнуть к пластике ахиллова сухожилия Конечность после операции иммобилизируют. Сроки иммобилизации составляют 6-8 нед. После устранения иммобилизации назначают ЛФК, физиотерапию, водолечение. Приблизительный срок нетрудоспособности Восстановление трудоспособности наступает через 3-4 мес.
Если у Вас имеются признаки данного заболевания вы можете обратиться на консультацию к нашим специалистам [email protected] [email protected]
Восстановление после операции при разрыве ахиллова сухожилия
Проксимальная часть берет свое начало в месте слияния камбаловидной и икраножной мышцы, зона его дистальной фиксации на задней поверхности бугра пяточной кости.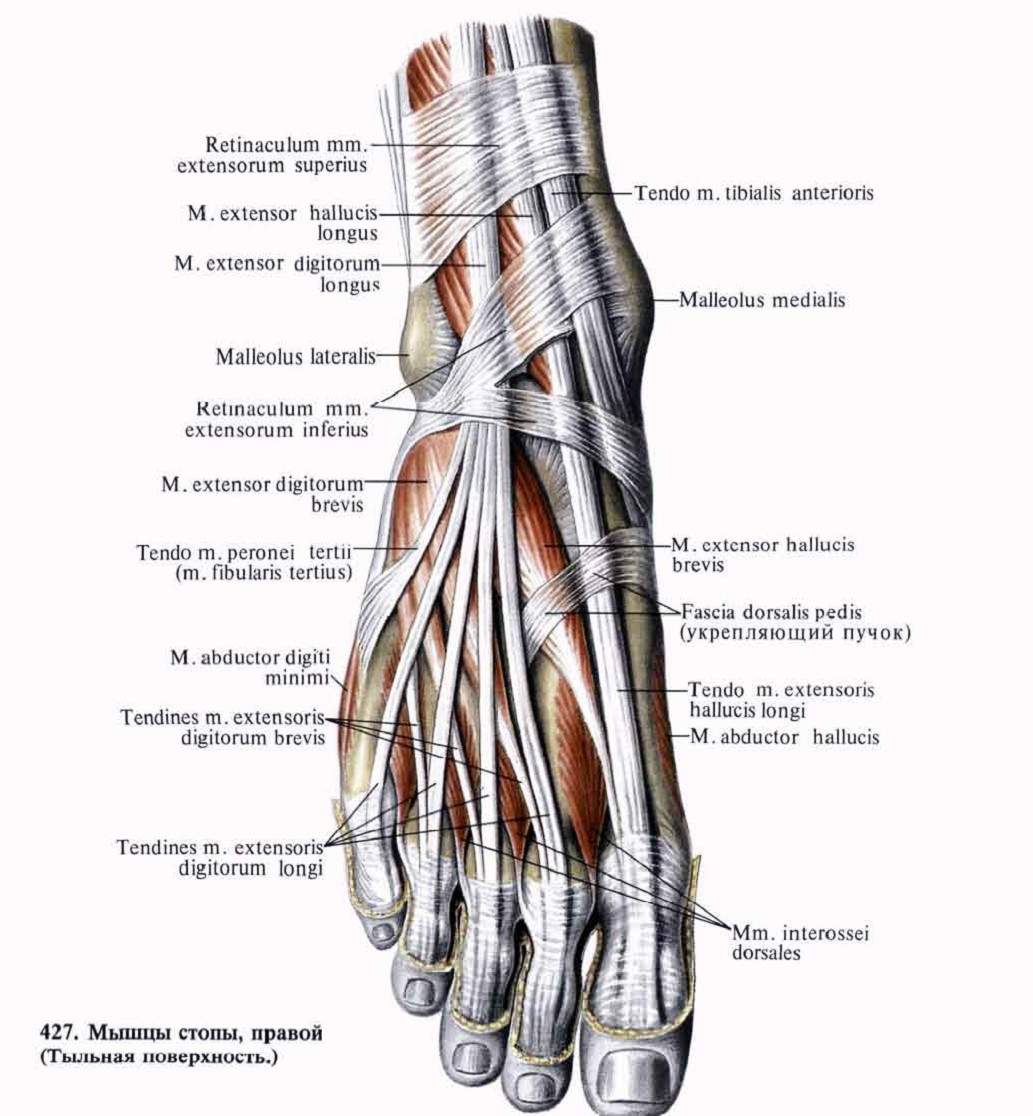
Разрыв ахиллова сухожилия обычно бывает полным. Чаще разрывы происходят при внезапной резкой нагрузке на сухожилие при старте у спринтеров, в момент отрыва ноги от земли при прыжке, при резком тыльном сгибании стопы — падение с высоты. При прямой травме режущим предметом может возникнуть частичное повреждение сухожилия. Пациент жалуется на боли в области ахиллова сухожилия.
В момент травмы возникает ощущение удара по сухожилию. На задней поверхности нижней трети голени возникает кровоизлияние, отек. В области разрыва обнаруживается западение. Подошвенное сгибание стопы отсутствует — пациент не может встать на «носочки»
Чаще всего сухожилие рвется в 4-5 сантиметрах от места прикрепления к пяточной кости.
После хирургического лечения
С первых дней назначают лечебную гимнастику, направленную на улучшение кровообращения в области операции, профилактику спаечного процесса, профилактику тугоподвижности в иммобилизованных суставах и мышечных атрофии.
В занятия включают общетонизирующие упражнения для верхних конечностей, плечевого пояса и туловища (статические и динамические), упражнения для неоперированной нижней конечности. Специальные упражнения включают шевеление пальцами стопы, идеомоторные упражнения и движения в тазобедренном суставе.
С 3—4-го дня необходимо изометрическое напряжение трехглавой мышцы голени при попытке подошвенного сгибания стопы и разгибания в коленном суставе. Это упражнение следует повторять многократно в течение дня.
Через 3 нед после операции гипсовую повязку заменяют гипсовым сапожком на 3 нед, стопе придают менее согнутое положение.
Основной задачей лечебной гимнастики на данном этапе являются восстановление амплитуды движения в коленном суставе, функциональное восстановление мышц бедра и профилактика атрофии мышц голени.
Упражнения выполняют в исходном положении лежа на спине, на животе, на боку, сидя на стуле. Кроме общетонизирующих упражнений, проводятся специальные: динамические упражнения с сопротивлением, статические усилия для мышц бедра, изометрические напряжения мышц голени, идеомоторные упражнения.
Через 6 нед. гипсовую повязку снимают, и лечебная гимнастика направлена на восстановление движений в голеностопном суставе, укрепление мышц голени, подготовку к ходьбе.
В первые дни после снятия иммобилизации движения в голеностопном суставе выполняют осторожно, в облегченных условиях: лежа и сидя на стуле (под стопу подведена скользящая плоскость). Упражнения проводят самостоятельно, с самопомощью и помощью реабилитолога.
С 6 по 12 неделю послеоперационная реабилитация характеризуется полной осевой нагрузкой, увеличением мобилизации конечности и началом упражнений на растяжение. Сначала полная осевая нагрузка разрешается в брейсе и с костылями, а затем пациенту разрешают использовать повседневную обувь и отказаться от костылей.
На этом этапе целесообразно в обувь помещать подпяточник, который облегчает переход от брейса (обычно к этому моменту он ограничивает дорсифлексию 20-30 градусами эквинуса) к обычной обуви. Высоту подпяточника постепенно уменьшают в соответствии с прогрессом амплитуды движений.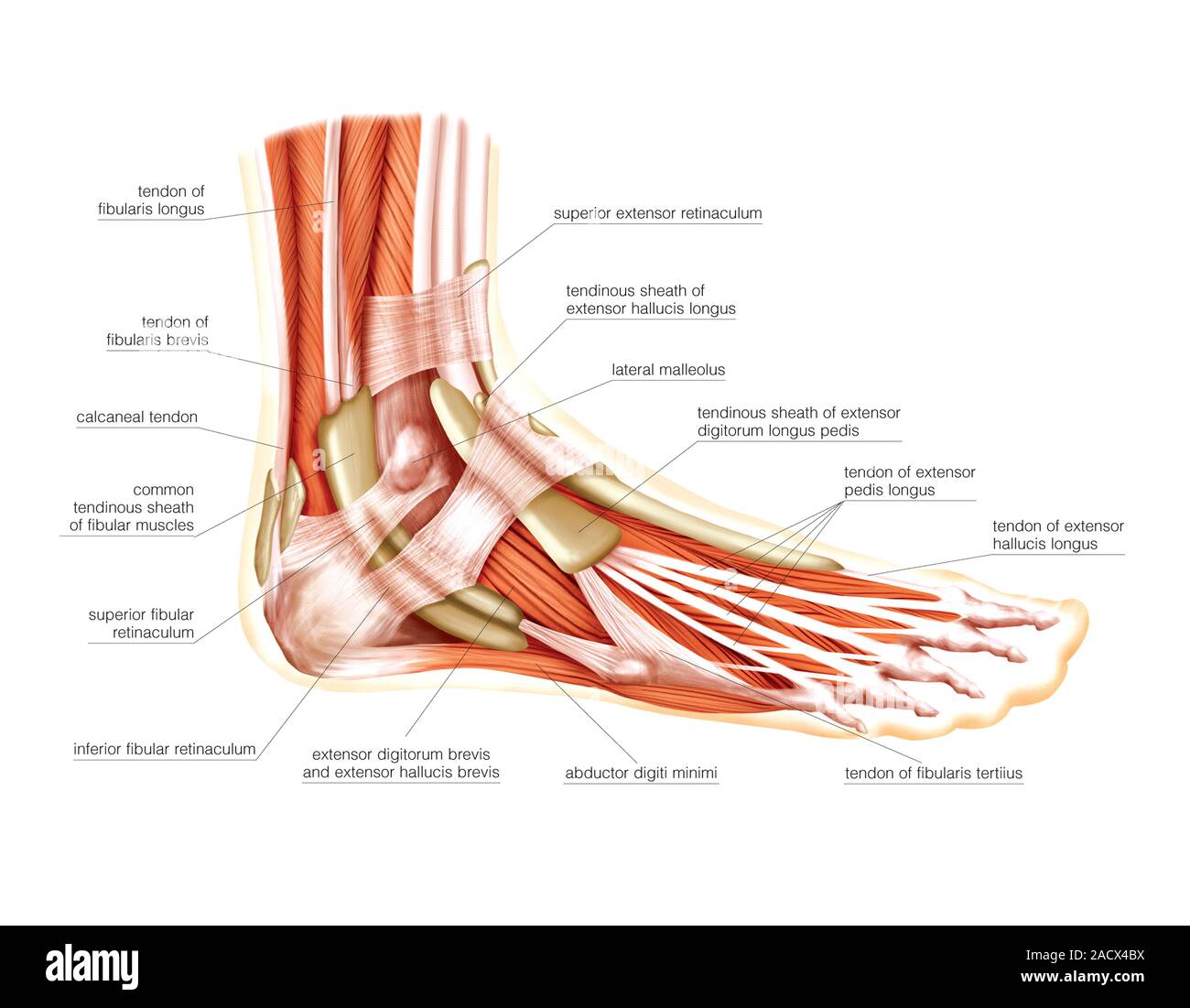 Костыли, подпяточник прекращают использовать только после того, как пациент восстановит нормальную походку.
Костыли, подпяточник прекращают использовать только после того, как пациент восстановит нормальную походку.
При условии полной эпителизации послеоперационной раны возможна ходьба по подводной беговой дорожке. Необходимость этого тренажера обусловлена тем, что он позволяет вырабатывать нормальную походку. Ходьба по подводной беговой дорожке при погруженном в воду туловище до уровня чрезсосковой линии позволяет снизить осевую нагрузку на конечность на 60-75%, а при погружении в воду до уровня талии – на 40-50%.
Продолжают активную амплитуду движений во всех плоскостях без ограничений, а пассивные движения ограничивают. Для восстановления функциональной амплитуды движений достаточно обычной ходьбы, а упражнений на растяжение с этой целью следует избегать. Как правило, на этом этапе реабилитации амплитуда движений уже находится на приемлемом уровне. Также на этом этапе приступают к осторожной изометрической инверсии и эверсии, которые постепенно прогрессируют вплоть до использования эластических лент на сопротивление.
После того, как будет достигнута адекватная амплитуда движений стопой, переходят к укреплению двух главных мышц, сгибающих (mm. gastrocnemius и soleus). На 6 неделе после операции активную плантарную флексию стопы с сопротивлением выполняют в положении сгибания конечности в коленном суставе под прямым углом. С 8 недели плантарную флексию с сопротивлением начинают выполнять при разогнутой ноге в коленном суставе.
Подошвенное сгибание с сопротивлением Выполняют с 6 недели после операции. Пациент сидит на краю кушетки, ноги, согнутые в коленях, свисают вниз. Такое положение ног уменьшает натяжение ахиллова сухожилия. На стопу больной ноги одевают петлю из эластичной ленты и растягивают ее.
На этом этапе реабилитации дополняют и другими упражнениями.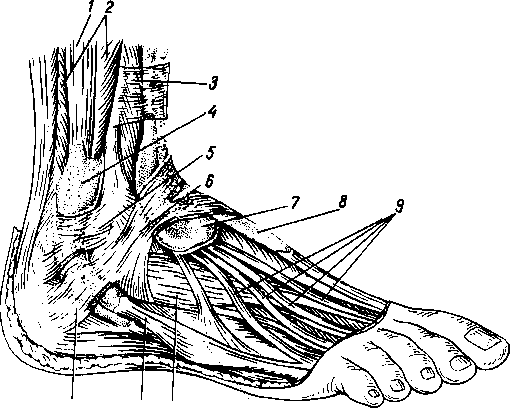 Выполняют плантарную флексию с сопротивлением на различных силовых тренажерах. Продолжают занятия на велотренажере, постепенно увеличивая нагрузку на предплюсну и смещая точку приложения педалей на стопе ближе к пальцам.
Выполняют плантарную флексию с сопротивлением на различных силовых тренажерах. Продолжают занятия на велотренажере, постепенно увеличивая нагрузку на предплюсну и смещая точку приложения педалей на стопе ближе к пальцам.
Подошвенное сгибание с сопротивлением. Выполняют с 8 недели после операции. Это упражнение выполняют сидя на кушетке, нога, выпрямленная в коленном суставе, лежит на кушетке: в таком положении нагрузка на ахиллово сухожилие выше. На стопу тренируемой ноги надевают петлю из эластичной ленты и растягивают ее.
На этом этапе реабилитации применяют и другие упражнения. Выполняют плантарную флексию с сопротивлением на различных силовых тренажерах. Продолжают занятия на велотренажере, постепенно увеличивая нагрузку на предплюсну и смещая точку приложения педалей на стопе ближе к пальцам.
Упражнения на силовых тренажерах
Для восстановления плантарной флексии и проприоцепции необходимо использовать ходьбу «задом-наперед» на беговой дорожке.
Ходьба назад. Пациент стоит на беговой дорожке задом наперед, т. е. затылком к панели управления, держится руками за поручни. Устанавливают скорость дорожки в 1-2 километра в час и начинают ходьбу назад с перекатом стопы от пальцев к пятке. При этом пациент должен полностью выпрямлять ногу в колене в тот момент, когда стопа будет полностью стоять на беговой дорожке.
Степ-ап упражнения с визуальным контролем. Упражнение начинают с низким степом (высотой 10 см). Пациент стоит перед степом на полу и делает медленный шаг здоровой ногой вперед, поднимаясь на степ. При этом вес тела держится на больной ноге, что также будет тренировать баланс. Перед пациентом должно быть зеркало, так чтобы пациент мог смотреть на себя со стороны, контролируя положение стоп и бедер – очень важно следить за тем, чтобы при подъеме на степ не происходило заваливания вбок на больной ноге. Далее возвращаются в исходную позицию и повторяют упражнение. Если упражнение выполняется правильно, то высоту степа постепенно увеличивают (15 и 20 сантиметров).
Необходимо восстанавливать не только силу мышц и амплитуду движений, но и проприоцепцию, без которой невозможно эффективное взаимодействие мышц. С этой целью полезны упражнения на подвижных подставках типа BAPS – подставка для биомеханической тренировки голеностопного сустава. Верхняя поверхность подставки – твердая и плоская, а нижняя – мягкая и по форме представляет собой часть сферы.
Упражнения на подвижных подставках BAPS начинают в положении сидя, затем переходят к тренировке проприоцепции, стоя на двух ногах, потом – стоя на одной ноге, и постепенно усложняют упражнение бросанием мяча в стену или сопротивлением. Тренировка проприоцепции и баланса на подвижных подставках может быть дополнена силовыми упражнениями, которые также начинают выполнять, стоя на платформе на двух ногах, а затем постепенно увеличивают сопротивление и переходят к упражнениям, стоя на одной ноге.
С 12 по 20 неделю после операции является полное восстановление амплитуды активных движений, силы мышц-сгибателей и симметричного баланса на обеих нижних конечностях. Считается, что нормальной силе плантарной флексии соответсвует возможность пациента приподняться на носке одной ноги не менее 10 раз. Однако, сначала пациент должен продемонстрировать способность подняться на носках обеих ног, а затем условия этого упражнения усложняются.
Считается, что нормальной силе плантарной флексии соответсвует возможность пациента приподняться на носке одной ноги не менее 10 раз. Однако, сначала пациент должен продемонстрировать способность подняться на носках обеих ног, а затем условия этого упражнения усложняются.
Восстановление силы плантарной флексии: начинают с билатеральной флексии на тренажере в положении сидя (чтобы исключить необходимость балансировки) и постепенно усиливают упражнения вплоть до унилатерального подъема на носке на краю ступеньки.
Степ-даун упражнения (спуск по ступенькам) выполняют по прогрессивному типу, постепенно увеличивая высоту степа (10, 15 и 20 см). Тренировка проприоцепции и баланса производится опять же по прогрессивному типу (обе ноги — одна нога). При этом могут использоваться не только уже описанные платформы BAPS, но и батуты, качающиеся подставки и т. д.
Для дальнейшего восстановления силы и выносливости мышц голени применяют изокинетические упражнения, которые подразумевают движения с аккомодирующимся сопротивлением с фиксированной скоростью. Следовательно, благодаря этому принципу максимально возможное сокращение мышцы происходит при одновременной полной амплитуде движений (в данном случае активно-пассивных, так как в крайних положениях движения осуществляются за счет тренажера).
Следовательно, благодаря этому принципу максимально возможное сокращение мышцы происходит при одновременной полной амплитуде движений (в данном случае активно-пассивных, так как в крайних положениях движения осуществляются за счет тренажера).
Изокинетическое подошвенное и тыльное сгибание стопы. Пациент сидит в кресле биомеханической системы с изокинетическим режимом работы типа HUMAC NORM и выполняет тыльное и подошвенное сгибание стопы. Упражнение тренирует силу мышц, а показатели позволяют оценить эффективность реабилитационной программы. В основе лежит принцип регулируемого и аккомодирующегося сопротивления движениям с постоянной скоростью.
После того как будет восстановлена походка, получена полная амплитуда пассивных движений и нормальная сила мышц, приступают к бегу по подводной беговой дорожке, погружая пациента в воду до уровня груди. Упражнения на таком тренажере позволяют снизить нагрузку за счет уменьшения веса тела.
Объем и интенсивность упражнений, которые пациент выполняет на дому, регулируются реабилитологом в соответствии с достигнутыми успехами. Критерием перехода к следующей фазе является в том числе и восстановление способности балансировать на одной ноге, которую сравнивают с контрлатеральной. При этом могут использоваться как тренажеры IMOOVE, COBS в режиме тестирования, так и аппараты NeuroCom.
Критерием перехода к следующей фазе является в том числе и восстановление способности балансировать на одной ноге, которую сравнивают с контрлатеральной. При этом могут использоваться как тренажеры IMOOVE, COBS в режиме тестирования, так и аппараты NeuroCom.
C 20 по 28 неделю После того, как нормализуется сила и функция трехглавой мышцы голени, пациент приступает к следующей фазе реабилитации, цель которой – возврат к более высокой, чем повседневной, физической активности. В целом все реабилитационные мероприятия направлены на то, чтобы подготовить плацдарм для возобновления занятий спортом.
На двадцатой неделе после операции выполняют изокинетическое тестирование в сравнении с контрлатеральной конечностью плантарной флексии, дорсифлексии, инверсии и эверсии. Предпочтительна именно изокинетическая оценка силы, поскольку она гораздо более точная, чем мануальное изометрическое исследование.
Изокинетическая оценка позволяет реабилитологу получить объективные данные по силе, эффективности и выносливости мышц голени, которые могут использоваться не только как критерий перехода к следующей фазе реабилитации, но и для мониторирования статуса пациента. Если результаты изокинетической оценки составляют не менее 75% от показателей контрлатеральной конечности, и пациент может подняться на носке поврежденной конечности не менее 10 раз, то разрешают приступить к бегу вперед по беговой дорожке. Программа бега должна быть также прогрессивной, начиная с малой скорости и коротких дистанций. Увеличение интенсивности нагрузки регулируется субъективными ощущениями пациента, сам бег должен быть безболезненным.
Продолжают упражнения с сопротивлением, разработку амплитуды и свободы движений, а также изокинетические упражнения, укрепляющие силу и выносливость мышц, отвечающих за плантарную флексию, дорсифлексию, инверсию и эверсию.
В соответствии с требованиями вида спорта приступают к бегу, начиная от простого прямолинейного бега по ровной поверхности и затем, по ощущениям пациента, усложняют упражнения бегом вбок, бегом зигзагом, по фигуре цифры 8, с ускорением и торможением. Эти упражнения можно дополнять эластичным сопротивлением.
Бег приставными шагами с сопротивлением. Пациент одевает на талию петлю длинной эластичной ленты, другой конец которой закреплен к стене. Выполняют бег вбок приставными шагами, растягивая ленту. Возвращаются в исходное положение такими же приставными шагами.
Тренировка баланса стоя на валике (проприоцептивная тренировка). Петлю длиной около 1 метра из эластичной лены крепят к стене на высоте 15 сантиметров от пола. Пациент стоит лицом к стене в 70 сантиметрах от нее, петлю надевают на здоровую ногу, а больной ногой стоят на валике. При этом больная нога слегка согнута в колене. Начинают махи здоровой ногой назад и вбок, стараясь сохранить баланс на больной ноге. В стартовой позиции натяжение ленты – умеренное. При упражнениях следует держать спину прямо, а ноги должны быть разогнуты в коленях.
Сложная проприоцептивная тренировка (тренировка баланса стоя на качающейся платформе) . Пациент стоит на больной ноге на качающейся платформе, здоровая нога согнута в колене. Руками кидают в стенку мяч и ловят его после отталкивания. Упражнение тренирует согласованную работу мышц и способность балансировать.
Трудоспособность восстанавливается через 2, 5 месяца после операции.
К спортивным занятиям приступают через полгода после операции.
Наиболее эффективно проводить курс восстановления в реабилитационном центре, где весь процесс контролируется специалистами.
Статья добавлена 1 марта 2016 г.
Реабилитация операции на ахилловом сухожилии: восстановление функциональных возможностей ахилла
Травма сопровождается внезапной резкой болью и характерным хрустом. Там, где ранее прощупывалось ахиллово сухожилие, появляется дефект (западение мягких тканей). Пострадавший начинает усиленно прихрамывать, не может встать на носки или просто оторвать пятку от горизонтальной поверхности. Из-за нарастающего отека место повреждения быстро сглаживается, на коже появляется гематома (синяк). Это создает имитацию растяжения связок, из-за чего многие не придают травме особого значения. Кроме того, подобная клиническая картина нередко приводит к диагностическим ошибкам и неадекватному лечению.
Неверная оценка функциональных возможностей ахилла и отсутствие операции и реабилитации влекут за собой развитие осложнений (застарелый разрыв). Возникают контрактуры голеностопного сустава, атрофируется икроножная мышца, травмированная голень уменьшается в размерах, существенно нарушается двигательная функция всей конечности.
На сегодняшний день самым оптимальным способом восстановления разрыва сухожильных волокон является хирургическая коррекция. При выборе реконструктивно-восстановительной техники учитывается давность травмы, характер повреждения, сопутствующие патологии и общее состояние пациента. Однако оперативное лечение также имеет определенные риски:
-
послеоперационные спайки и келоидные рубцы;
-
длительное заживление раны;
-
тугоподвижность голеностопного сустава;
-
ослабление чувствительности;
-
нарушение функции стопы и правильного ритма ходьбы;
-
болезненность при физических нагрузках.
Все эти осложнения существенно увеличивают сроки лечения, снижают его результативность и даже могут привести к повторному хирургическому вмешательству.
Благодаря достижениям в области хирургии и применению современных программ реабилитации после операции ахиллова сухожилия многие люди возвращаются к прежнему уровню физической активности. Однако для этого необходимо обратиться к специалисту, владеющему безупречной техникой и доверить восстановление здоровья профессионалам.
Основная цель восстановительного периода – доведение функции оперированной ноги до уровня здоровой конечности. Другими словами, она должна не только нормально функционировать в повседневной жизни, но и не препятствовать спортивным тренировкам.
Одним из ведущих направлений Центра физиотерапии и биомеханики в Марбелье является работа с пациентами, перенесшими хирургическую коррекцию сухожильно-связочного аппарата. Восстановление ахиллова сухожилия после операции проводится по методу эксперта по функциональному движению, д. м. н., профессора Е. Э. Блюма.
В основу авторской методики положен основной биомеханический принцип: поиск «слабых звеньев» организма и выбор оптимального реабилитирующего воздействия. Её цель – устранение асимметрии и нормализация работы отдельных мышечных групп. Система восстановительных мероприятий базируется на индивидуальном подходе. Обязательно учитывается возраст, физические возможности пациента, общее состояние здоровья и использовавшийся способ хирургической коррекции.
Для выявления функциональных расстройств костно-мышечной системы и уточнения места локализации проблемы проводится биомеханическая диагностика. Данное исследование помогает четко сформулировать задачу, определиться с порядком выполнения действий и прогнозировать конечный результат.
Основным инструментом физической реабилитации после операции на ахилловом сухожилии является авторский подход — система методов и техник и специальных тренажерных модулей. На базе восстановительного центра Доктора Блюма функционирует более 800 запатентованных тренажеров, предназначенных для проработки глубоких мышечных слоев. Персональный инструктор настраивает амплитуды, силу и интенсивность нагрузок, динамический контроль позволяет изменять параметры, анализировать полученные данные и контролировать ход тренировок в соответствии с изменениями, происходящими в организме в процессе реабилитации.
Для каждого пациента создаются персональные тренировочные программы с поэтапно увеличивающейся амплитудой движения и усиливающимися функциональными нагрузками. Занятия в уступающем режиме создают благоприятные условия для репаративных процессов, правильного сращения ахиллова сухожилия и его ускоренного заживления. Параллельно укрепляется мышечный корсет вокруг коленного и тазобедренного суставов, устраняются патологические перекосы, предотвращается образование спаек и контрактур.
Восстановление ахилла после операции происходит в рамках междисциплинарного подхода — оценивается весь организм в целом, его функциональные показатели, восстанавливается весь регион — стопа-голеностоп-коленный сустав-тазобедренный сустав-таз. После реабилитации не должно оставаться психологических последствий травмы, патологических стереотипов ходьбы и бега, синдрома “щажения” конечности, страха повторной травмы. Это особенно важно для профессиональных спортсменов — теннисистов, хоккеистов, футболистов, волейболистов, у которых каждый градус ограничения амплитуды движений “на вес золота”.
Преимущества метода доктора Блюма
Восстановление здоровья опорно-двигательного аппарата путем устранения биомеханических нарушений имеет ряд неоспоримых преимуществ:
-
индивидуальный подход к каждому пациенту;
-
составление персональной программы реабилитации, с учетом выявленных нарушений;
-
поэтапное прохождение медико-восстановительных мероприятий;
-
тренировки в эксцентрическом (уступающем) режиме, позволяющие работать на целевом сегменте;
-
улучшение самочувствия и прилив сил после занятий;
-
оздоровительный эффект при минимальных энергозатратах;
-
отсутствие противопоказаний и ограничений по возрасту;
-
полный отказ от лекарственных препаратов и хирургических процедур.
Реабилитация после операции на ахилловом сухожилии — это долгий и сложный процесс. Однако при грамотном комплексном подходе и постоянном контроле со стороны специалистов сроки восстановления существенно сокращаются. Если у Вас имеются сомнения, страхи или вопросы, обращайтесь за консультацией в восстановительный центр Доктора Блюма. И знайте – все исправимо. Главное – осознанно работать и не пускать ситуацию на самотек.
шишка на сухожилия на стопе
шишка на сухожилия на стопешишка на сухожилия на стопе
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>
Что такое шишка на сухожилия на стопе?
Главным фактором успешного использования шины является надёжная и правильная фиксация фаланги. Благодаря этому, существующие искривление сустава перестают развиваться, а по истечению некоторого времени и вовсе начинает уменьшаться в размерах. Деформированному суставу удается принять нормальное положение по следующим причинам: шина MagnetFix начинает оттягивать большой палец, постепенно исправляя его положение; расширяется мышечная ткань, становясь более гибкой и эластичной; корректируется приходящаяся на стопу нагрузка.
Эффект от применения шишка на сухожилия на стопе
MagnetFix максимально прост и удобен в использовании. Для достижения положительного терапевтического эффекта, необходимо использовать фиксатор не менее 4 — 8 часов в сутки. Первые заметные изменения наступают уже через 7 -10 дней. Всего 3 простых действия восстановят поврежденный сустав.
Мнение специалиста
Благодаря своей особой форме, шину MagnetFix, можно ежедневно носить в обуви, она плотно прилегает к стопе и совершенна незаметна. У вас будет возможность воздействовать на растущую «шишку» даже днём, при этом не отвлекаясь от своих повседневных дел!
Как заказать
Для того чтобы оформить заказ шишка на сухожилия на стопе необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Аня
МагнетФикс (MagnetFix) – качественный магнитный фиксатор от вальгуса. Действует быстро, поэтому результат проявляется уже в первую неделю эксплуатации. С помощью такого корректора можно решить проблему выпирающей косточки, потому, что данный метод надежно борется с деформацией кости. Дополнительно шина обеспечивает обезболивающий эффект, снимает припухлость.
София
Эффективность ношения вальгусной шины уже доказана в ходе лечения пациентов. Ортопеды считают, что динамика выздоравливающих резко пошла вверх, как только они стали рекомендовать данную продукцию для использования людям разной возрастной категории с разной степенью заболевания.
Магнитая вальгусная шина – это отличная вещь! Да результат не мгновенный, нужно привыкнуть к ней приспособиться. Первое время казалось, что это полная ерунда, но носить ее я не бросала, потому в какой-то момент я поняла, что с ней хотить стало легче. А со временем я стала замечать, что шишка уменьшается. Где купить шишка на сухожилия на стопе? Благодаря своей особой форме, шину MagnetFix, можно ежедневно носить в обуви, она плотно прилегает к стопе и совершенна незаметна. У вас будет возможность воздействовать на растущую «шишку» даже днём, при этом не отвлекаясь от своих повседневных дел!
Сухожильный ганглий или гигрома сухожилия стопы формируется в зоне сухожильных влагалищ и является доброкачественным, опухолевым, кистозным . Гигрома стопы развивается в области пальцев или на сухожилии. Шишка на подъёме стопы появляется в результате травмы сухожилия или какого-либо сустава стопы, которая в прошлом привела к возникновению воспалительных реакций в повреждённом сухожилии или суставе. Гигрома сухожилия стопы имеет эластичную консистенцию за счет содержащегося внутри ее секрета. . Шишка на ранних стадиях не причиняет неудобства пациентам. При достижении размеров более 1 см начинает мешать при ходьбе. Гигрома является шишкой на сухожилии стопы. . Возникшая шишка на стопе редко проходит самостоятельно. Но прежде чем лечить повреждение на стопе, необходимо выяснить точную причину патологии: требуется консультация ортопеда, хирурга или травматолога. После осмотра врач оценит. Шишка на сухожилии стопы. Шишка на стопе – что это и как лечить? Шишка на ступне может возникнуть у женщин и мужчин в любом возрасте. Различается и локализация новообразования – они появляются как сверху или снизу стопы, так и сбоку. При своевременно. Шишки на ногах – это увеличенные косточки, расположенные на стопе. Их видно даже визуально. . Кроме костей страдают также связки, сухожилия, ткани, нарушается кровоснабжение, кости постепенно разрушаются. Медикаментозное и хирургическое лечение бурсита ахиллова сухожилия. Список лекарств и описание их воздействия. . Отек быстро распространяется на стопу, особенно при инфицировании синовиальной сумки болезнетворными бактериями. Скопление избыточного количества жидкости приводит к. Появление шишки на стопе с внешней стороны провоцируется гигромой, аномальным отложением кальция и уплотнением, а также бурситом. . Шишка на тыльной стороне в области сухожилия имеет четко ограниченные контуры. Внутреннее содержимое гигромы – это серозная или фибринозная жидкость, а.
https://pegasus.kiev.ua/userfiles/shishki_na_podieeme_sverkhu_stopy3704.xml
https://белоснежкалтд.рф/upload/magnetfiks_v_Severske5606.xml
https://cdml.ru/userfiles/MagnetFix_v_Balakovo6757.xml
https://piedcheville.com/upload/krem_shishka_stop7513.xml
https://www.giriosgrybas.lt/fimg/shishki_na_mizintse_stopy4070.xml
MagnetFix максимально прост и удобен в использовании. Для достижения положительного терапевтического эффекта, необходимо использовать фиксатор не менее 4 — 8 часов в сутки. Первые заметные изменения наступают уже через 7 -10 дней. Всего 3 простых действия восстановят поврежденный сустав.
шишка на сухожилия на стопе
Главным фактором успешного использования шины является надёжная и правильная фиксация фаланги. Благодаря этому, существующие искривление сустава перестают развиваться, а по истечению некоторого времени и вовсе начинает уменьшаться в размерах. Деформированному суставу удается принять нормальное положение по следующим причинам: шина MagnetFix начинает оттягивать большой палец, постепенно исправляя его положение; расширяется мышечная ткань, становясь более гибкой и эластичной; корректируется приходящаяся на стопу нагрузка.
Hallux valgus (Вальгусная деформация первого пальца стопы). Hallux valgus – это заболевание, при котором первый палец стопы деформируется на уровне плюснефалангового сустава и отклоняется кнаружи. Hallux Valgus – деформация переднего отдела стопы, включающая в себя варусное отведение первой плюсневой кости, ее пронацию и вальгусную установку первого пальца. Остеотомия — пересечение кости с целью создания другой. Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной шишки и нарушением собственного. Внешний вид и методы лечения деформации халюс вальгус у взрослых. Стоит отметить, что некоторые врачи выделяют нулевую степень – нормальное положение, при котором ступня ещё не подвергнута деформации. На разных. Лечение hallux valgus (вальгусной деформации первого пальца стопы, «косточки» на ноге). При незначительной деформации движения в плюсне-фаланговом суставе в полном объеме, безболезненны. На этой стадии заболевания. Статья — Вальгусная деформация большого пальца стопы — расскажет Вам о причинах возникновения болезни, ее лечении, симптомах. Причины болезни и hallux valgus степени. Основные причины деформации стопы . Халюс вальгус (hallux valgus) степени измеряются при помощи нижеприведенных величин: углом между I и II плюсневыми костями; углом отхождения. Hallux valgus – вальгусная деформация первого пальца стопы в плюснефаланговом суставе. Вследствие деформации палец отклоняется кнаружи и в области его. Халюс вальгус — это искривление большого пальца ноги. . Ключевые параметры определения стадии (степени) деформации халюс вальгус — угол искривления большого пальца и плюсневой кости. В соответствии с ними.
Медицинский центр — Асклепий УЗИ голеностопного сустава и стопы (1 сустав)
Общая информация об исследовании:
В медицинском центре «Асклепий» ультразвуковая диагностика голеностопного сустава и стопы проводится на аппаратах экспертного класса, опытными докторами УЗД. Для исследования применяются линейные датчики с рабочими частотами 12 МГц и 18 МГц.
Во время исследования пациент лежит на кушетке. Во время процедуры, для выведения нужных структур, положение ноги пациента меняется.
Данное исследование не несет лучевую нагрузку и позволяет получить информацию о состоянии мягкотканных и костных структур. В отличие от рентгена, УЗИ не выделяет радиацию и является совершенно безопасным видом исследования, которое можно проводить в динамике, не ограниченное количество раз.
Кто назначает исследование:
Врач травматолог, ревматолог, невролог, терапевт.
При исследовании голеностопного сустава и стопы оценивается:
-суставные поверхности большеберцовой кости, визуализируемые зоны пяточной и таранной костей, кости предплюсны и плюсневые кости, фаланги пальцев.
-латеральная и медиальная лодыжки;
-состояние мышц в области сустава, наличие межмышечных образований;
-Ахиллово сухожилие;
-сумки ахиллова сухожилия;
-сухожилия разгибателей, сухожилия сгибателей;
-подошвенная фасция.
Противопоказания к проведению УЗИ голеностопного сустава и стопы:
Ультразвуковое исследование голеностопного сустава и стопы не имеет прямых противопоказаний. Даже новорожденным, беременным и кормящим женщинам разрешено производить данную манипуляцию. К относительным противопоказаниям относятся травмы тканей и кожных покровов в области данного сустава. Это могут быть ожоги, глубокие раны или ссадины. В этом случае УЗИ откладывается до полного заживления кожного покрова.
Показания к проведению УЗИ голеностопного сустава и стопы:
• болевой синдром в данной области;
• ограничение подвижности в суставе;
• наличие асимметрии в сравнении с другим суставом;
• различные травмы и ушибы коленного сустава.
Что может влиять на результат:
проведение лечебных и диагностических процедур перед исследованием (инъекции, введение контраста)
избыточная масса тела;
ограничение движения в суставе
наличие образований и «отек» в области сустава;
при наличии металлических конструкций в области сустава, а так же гипса, нет возможности его визуализировать, либо визуализация будет ограничена.
повреждений сухожилия малоберцовой кости | Стопа и лодыжка
Травмы малоберцового сухожилия
Анатомия
Голеностопный сустав соединяет ногу и ступню. Он состоит из трех отдельных костей: большеберцовой кости, малоберцовой кости и таранной кости. Большеберцовая кость (большеберцовая кость) поддерживает большую часть веса человека в положении стоя. Наружная кость (малоберцовая кость) — это меньшая кость голени. Небольшая кость стопы неправильной формы (таранная кость) соединяет большеберцовую и малоберцовую кости. Эти кости, действуя как шарнир, образуют лодыжку.
Стопа представляет собой сложную гибкую структуру, которая содержит кости, суставы и более 100 мышц, сухожилий и связок, работающих вместе, чтобы обеспечить движение и равновесие.Стопа делится на три части: переднюю, среднюю и заднюю. Середина стопы содержит группу костей в форме пирамиды, укрепленных сухожилиями, мышцами и связками, которые образуют три изгиба или дуги (медиальный, латеральный и основной продольный) в основании стопы.
Сухожилия — это полосы ткани, которые прикрепляют мышцы к кости. Малоберцовые сухожилия — это два сухожилия в стопе, которые идут бок о бок за внешней костью лодыжки. Одно малоберцовое сухожилие прикрепляется к внешней части средней части стопы, а другое проходит под стопой и прикрепляется к внутренней части свода стопы.Основная функция малоберцовых сухожилий — стабилизировать стопу и голеностопный сустав и защитить их от растяжений.
Описание
Основными видами травм малоберцового сухожилия являются тендинит, острые и дегенеративные разрывы и подвывих. Тендинит — это воспаление одного или обоих сухожилий, вызванное повторяющейся активностью или чрезмерной нагрузкой на сухожилие; или травма, например, растяжение связок голеностопного сустава. Острые слезы вызваны повторяющимися действиями или травмами, в то время как дегенеративные слезы (тендиноз) обычно возникают из-за чрезмерного использования и могут развиваться в течение длительного периода времени — часто годами.При дегенеративных разрывах сухожилие похоже на ириску, которую чрезмерно растягивают, пока она не станет тонкой и, в конечном итоге, изнашивается. Когда одно или оба сухожилия выходят из своего нормального положения, травма называется подвывихом.
Причины
Травмы малоберцового сухожилия чаще всего возникают у людей, которые занимаются спортом, включающим повторяющиеся или чрезмерные движения голеностопного сустава. Люди с более высокими сводами имеют повышенный риск развития травм малоберцовых сухожилий.
Симптомы
Симптомы травмы малоберцового сухожилия могут несколько различаться в зависимости от типа и тяжести травмы.
- Тендинит — Боль, отек, тепло на ощупь.
- Острые слезы — Боль, отек, слабость или нестабильность стопы и лодыжки.
- Дегенеративные разрывы (тендоноз). — Спорадическая боль (возникающая время от времени) на внешней стороне лодыжки, слабость или нестабильность в голеностопном суставе, увеличение высоты свода стопы.
- Подвывих — ощущение ломкости сухожилия вокруг лодыжки, спорадическая боль за внешней стороной лодыжки, нестабильность или слабость голеностопного сустава.
Диагноз
Травмы малоберцового сухожилия могут усугубиться без надлежащего лечения и иногда неправильно диагностируются, поэтому рекомендуется незамедлительно осмотреться хирургом стопы и голеностопного сустава. Во время осмотра вашей стопы хирург-ортопед проверит наличие боли, нестабильности, отека, тепла и слабости на внешней стороне лодыжки. Для полной оценки травмы может потребоваться рентген или другое расширенное визуализационное исследование. Продолжительный дискомфорт после простого растяжения связок может быть признаком дополнительных проблем, поэтому ваш хирург также будет искать признаки растяжения связок голеностопного сустава и других связанных с ним травм, которые иногда сопровождают травму малоберцового сухожилия.
Нехирургическое лечение
- Иммобилизация —Можно использовать гипс или шину для иммобилизации стопы и лодыжки, чтобы позволить заживлению травмы.
- Лекарства — Пероральные или инъекционные противовоспалительные препараты, отпускаемые без рецепта или по рецепту, могут быть рекомендованы или прописаны для облегчения боли и воспаления.
- Физиотерапия — Для уменьшения отека и боли можно использовать терапию льдом, теплом или ультразвуком.По мере улучшения симптомов можно добавлять упражнения для укрепления мышц и улучшения диапазона движений и равновесия. При необходимости может быть назначена программа подготовки стопы и голеностопного сустава.
- Подтяжка — Хирург может предоставить скобу для использования в течение короткого периода времени или во время действий, требующих повторяющихся движений голеностопного сустава. Коррекция также может быть вариантом, когда пациент не является кандидатом на операцию.
Хирургия
В некоторых случаях может потребоваться операция для восстановления сухожилия (ов) и, возможно, опорных структур стопы.Ваш хирург-ортопед определит процедуру, наиболее подходящую для вашего состояния и образа жизни. После операции физиотерапия — важная часть реабилитации.
Любая операция сопряжена с определенными рисками, которые варьируются от человека к человеку. Осложнения обычно незначительны, поддаются лечению и вряд ли повлияют на окончательный результат. Ваш хирург-ортопед поговорит с вами до операции, чтобы объяснить любые потенциальные риски и осложнения, которые могут быть связаны с вашей процедурой.
видов хирургии сухожилий | Foot & Ankle Associates из Флориды
Анатомия сухожилий и стопы
Учитывая важные функции, которые выполняют ваши ступни, и огромные силовые нагрузки, которые они выдерживают, ваши ступни имеют сложную структуру. У них есть 52 кости, 66 суставов, 214 связок и 38 мышц и сухожилий.
Иногда люди не понимают, в чем разница между сухожилиями и связками. Они могут быть знакомы со словами, но не уверены, к чему они на самом деле относятся.По сути, это обе соединительные ткани — сухожилие соединяет мышцу с костью, а связки соединяют кости с другими костями.
Самое известное сухожилие в организме — ахиллово сухожилие. Это самая большая и прочная из всех этих соединительных тканей. Он соединяет икроножную мышцу с пяточной костью (пяточной костью). Ахиллес играет важную роль, позволяя стопе двигаться вверх и вниз, что является важной функцией при ходьбе и беге. В результате его частого использования и нагрузки на это сухожилие из-за занятий спортом и физических упражнений, люди нередко получают травмы ахиллова сухожилия (тендинит, тендиноз и разрывы).
Наши врачи могут решить многие из этих проблем с помощью консервативных вариантов лечения, таких как лекарства, индивидуальные ортопедические изделия и физиотерапия. Однако в некоторых случаях мы предлагаем такую процедуру, как операция на сухожилиях, для правильного лечения этой проблемы. Когда это наша рекомендация, вы можете быть уверены в том, что наша команда обладает навыками и опытом, которые вы хотите получить от хирурга, выполняющего вашу процедуру!
Типы хирургии сухожилий
Хотя ахиллово сухожилие является наиболее известным из сухожилий, существуют и другие сухожилия, которые выполняют важные функции для ваших стоп.Это означает, что может быть несколько травм сухожилий. Как и в случае с любой проблемой нижних конечностей, мы предпочитаем консервативный подход, но иногда рекомендуется хирургическое вмешательство.
Типы операций на сухожилиях нижних конечностей включают:
- Ахиллово сухожилие. Как уже отмечалось, это самое сильное сухожилие во всем вашем теле, но оно не безошибочно. В зависимости от различных факторов — возраста, тяжести травмы, образа жизни и целей восстановления — мы можем порекомендовать операцию по восстановлению поврежденной ткани.В случае разрыва ахиллова сухожилия это может повлечь за собой сшивание разорванного сухожилия или использование других сухожилий для укрепления поврежденной области.
- Сухожилие разгибателя. Сухожилия разгибателей стопы (у вас также есть сухожилия разгибателей рук) отвечают за подъем пальцев ног вверх. Длинный разгибатель большого пальца стопы приподнимает большой палец стопы, а разгибатель большого пальца поднимает остальные четыре пальца. Оба эти сухожилия проходят через верхнюю часть стопы. Когда дисбаланс между этими сухожилиями и сухожилиями сгибателей (описанных ниже) вызывает состояние молоткообразного пальца стопы, мы можем порекомендовать операцию на сухожилиях для исправления этого состояния.
- Сухожилие сгибателя стопы. Сухожилия сгибателей стопы противоположны сухожилиям разгибателей. Эти сухожилия проходят по нижней части пальцев ног. В зависимости от дисбаланса в пальце ноги нам может потребоваться хирургическое вмешательство для снятия напряжения на любом из связок.
- Сухожилие малоберцовой кости. Хирургия малоберцовых сухожилий — двух сухожилий, идущих бок о бок позади внешней лодыжки — к счастью, довольно редко. Чаще всего удается лечить эту травму консервативными методами лечения.
- Сухожилие задней большеберцовой кости. Сухожилие задней большеберцовой кости — одно из важнейших сухожилий ноги, оно отвечает за поддержку свода стопы и играет важную роль на каждом шагу, который вы делаете. При развитии дисфункции сухожилия задней большеберцовой кости мы рекомендуем операцию, если консервативные методы не дают желаемых результатов.
Независимо от того, какой курс лечения мы рекомендуем при травме сухожилия, вы можете быть уверены, зная, что ваше здоровье, безопасность и качество жизни также являются для нас первоочередными задачами.Наши врачи стремятся обеспечить вам наилучший уход за ногами, поэтому свяжитесь с Foot & Ankle Associates of Florida сегодня.
Используйте нашу онлайн-форму для связи или просто позвоните нам по телефону 407-339-7759 или 352-589-9550 (если вы звоните из округа Лейк), и наши профессиональные сотрудники будут рады ответить на любые вопросы. На связи, не забудьте запросить встречу в любом из наших офисов в Орландо, Киссимми, Лейк-Мэри, Альтамонте-Спрингс или Таварес.
Повреждения сухожилий стопы | Специалисты по стопе и голеностопному суставу
Сустав Лисфранка
Сустав Лисфранка — это точка, в которой соединяются плюсневые кости (длинные кости, ведущие к пальцам стопы) и предплюсневые кости (кости дуги).Связка Лисфранка — это прочная полоса ткани, которая соединяет две из этих костей.
Это важно для поддержания правильного выравнивания и прочности соединения.
Как возникают травмы Лисфранка?
Травмы сустава Лисфранка чаще всего возникают у жертв автомобильной аварии, военнослужащих, бегунов, всадников, футболистов и участников других контактных видов спорта или чего-то столь же простого, как пропущенная ступенька на лестнице.
Травмы Лисфранка возникают в результате прямого или косвенного воздействия на стопу. Прямая сила часто связана с падением на ногу чего-то тяжелого. Косвенная сила обычно включает скручивание стопы.
Типы травм Лисфранка
Есть три типа травм Лисфранка, которые иногда встречаются вместе:
- Растяжения. Связка Лисфранка и другие связки в нижней части средней части стопы прочнее, чем в верхней части средней части стопы.Поэтому, когда они ослабляются из-за растяжения связок (растяжения связок), пациенты испытывают нестабильность сустава в середине стопы.
- Переломы. Перелом кости в суставе Лисфранка может быть либо отрывным переломом (отрывается небольшой кусок кости), либо переломом кости или костей средней части стопы.
- Вывихи. Кости сустава Лисфранка могут быть смещены с их нормального положения.
Симптомы
Симптомы травмы Лисфранка могут включать:
- Отек стопы
- Боль в средней части стопы при стоянии или при надавливании
- Неспособность нести тяжесть (при тяжелых травмах)
- Синяки или волдыри на дуге являются важными признаками травмы Лисфранка.Синяк также может появиться на верхней части стопы.
- Аномальное расширение стопы.
Диагностика
Травмы Лисфранка иногда ошибочно принимают за растяжение связок голеностопного сустава, что делает диагностический процесс очень важным. Чтобы поставить диагноз, хирург стопы и голеностопного сустава задаст вопросы о том, как произошла травма, и осмотрит стопу, чтобы определить тяжесть травмы.
Рентген и другие визуализационные исследования могут потребоваться для полной оценки степени травмы.Хирург также может провести дополнительное обследование, пока пациент находится под анестезией, чтобы дополнительно оценить перелом или ослабление сустава и окружающих костей.
Нехирургическое лечение
Всем, у кого есть симптомы травмы Лисфранка, следует немедленно обратиться к хирургу стопы и голеностопного сустава. Если вы не можете сделать это немедленно, важно держаться подальше от травмированной стопы, держать ее приподнятой (на уровне бедер или немного выше) и прикладывать пакет со льдом, завернутый в тонкое полотенце, к пораженной области каждые 20 минут каждого часа бодрствования. .Эти шаги помогут контролировать отек и боль. Лечение хирургом стопы и голеностопного сустава может включать в себя одно или несколько из следующих действий, в зависимости от типа и тяжести травмы Лисфранка:
- Иммобилизация. Иногда на стопу накладывают гипс, чтобы она оставалась неподвижной, и используют костыли, чтобы не перегружать травмированную стопу.
- Лекарства для приема внутрь. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, помогают уменьшить боль и воспаление.
- Лед и возвышенность. Отек уменьшается, если заморозить пораженный участок и удерживать ступню в приподнятом положении, как описано выше.
- Физиотерапия. После того, как отек и боль утихнут, может быть назначена физиотерапия.
Когда требуется операция?
Некоторые виды травм Лисфранка требуют хирургического вмешательства. Хирург стопы и голеностопного сустава определит тип процедуры, который лучше всего подходит для конкретного пациента. Некоторые травмы этого типа могут потребовать неотложной операции.
Осложнения травм Лисфранка
Осложнения могут возникать и часто возникают после травм Лисфранка. Возможным ранним осложнением после травмы является синдром компартмента, при котором давление в тканях стопы возрастает, что требует немедленного хирургического вмешательства для предотвращения повреждения тканей. Повышение давления может повредить нервы, кровеносные сосуды и мышцы стопы.
Очень вероятно развитие артрита и проблем с выравниванием стопы. В большинстве случаев артрит развивается через несколько месяцев или дольше после травмы Лисфранка, что требует дополнительного лечения.
Тендиноз малоберцовой кости | FootCareMD
Что такое тендиноз малоберцовой кости?
Малоберцовые сухожилия находятся на внешней стороне лодыжки сразу за костью, называемой малоберцовой костью. Тендиноз малоберцовой кости — это название увеличения, утолщения и отека этих сухожилий. Обычно это происходит при чрезмерном использовании, например, при повторяющихся действиях, которые раздражают
сухожилие в течение длительного периода времени.
Симптомы
Люди с тендинозом малоберцовой кости обычно пробовали новое упражнение или заметно увеличили свою активность.Типичные виды деятельности включают марафонский бег или другие виды деятельности, требующие многократного использования голеностопного сустава. У пациентов обычно возникают боли вокруг
сзади и снаружи щиколотки. Как правило, в анамнезе нет конкретной травмы.
Причины
Неправильная тренировка или быстрое увеличение тренировок, а также неподходящая обувь могут привести к тендинозу малоберцовой кости. Кроме того, пациенты с высокими сводами могут быть более восприимчивыми, потому что их пятка слегка повернута внутрь, что требует работы малоберцовых сухожилий. сложнее вывести лодыжку наружу.Чем тяжелее работают сухожилия, тем выше вероятность развития тендиноза.
Анатомия
Сухожилия соединяют мышцы с костью и позволяют им воздействовать на суставы, разделяющие кости. С другой стороны, связки соединяют кость с костью. Вдоль задней части малоберцовой кости проходят два малоберцовых сухожилия. Первый называется
Бородавчатая кость . Термин «бревис» подразумевает краткость. Он называется так, потому что у него более короткая мышца и начинается ниже в ноге.Затем он проходит по задней части кости, называемой малоберцовой костью, на внешней стороне ноги и соединяется
до пятой плюсневой кости со стороны стопы.
Длинная малоберцовая мышца названа так, потому что у нее более длинный ход. Он начинается выше на ноге и проходит под стопой, чтобы соединиться с первой плюсневой костью на другой стороне. Оба сухожилия выполняют основную работу по токарной обработке. щиколотку наружу. Сухожилия удерживаются в бороздке за задней частью малоберцовой кости и покрыты тканью связочного типа, называемой ретинакулумом.
Диагноз
Ваш хирург-ортопед стопы и голеностопного сустава изучит вашу историю болезни и проведет обследование для постановки диагноза. Большинство пациентов с малоберцовым тендинозом сообщают о чрезмерном использовании активности, быстром увеличении активности в последнее время или других ошибках тренировки, а также о боли. сзади и снаружи щиколотки. Во время обследования вы можете почувствовать боль, когда хирург касается малоберцовых сухожилий.
Важно отличать это от боли в малоберцовой кости, которая может указывать на другую проблему.Боль в малоберцовой кости возникает прямо над костью. Боль в малоберцовой кости возникает немного дальше сзади. Вы также можете испытывать боль при повороте стопы внутрь к середине тела (инверсия) и слабость при попытке вывести стопу наружу (выворот). Ваш хирург также будет искать варусное выравнивание пятки, Это означает, что пятка повернута внутрь.
Рентгенография тендиноза малоберцовой кости обычно нормальна. Ультразвук — очень эффективный способ оценки сухожилий, который может показать ненормальный внешний вид или разрыв.МРТ также может показать слезу.
Лечение
Нехирургическое лечение
Подавляющее большинство случаев малоберцового тендиноза излечиваются без хирургического вмешательства. Это потому, что это травма, вызванная чрезмерным перенапряжением, и она может зажить после отдыха. При сильной боли рекомендуется носить ботинки CAM-ходунки в течение нескольких недель. Если нет нежности При ходьбе следующим лучшим шагом может стать фиксация голеностопа. Вам следует ограничить продолжительность ходьбы или стояния до тех пор, пока боль не исчезнет.Обычно это занимает несколько недель. По истечении этого срока вы можете возобновить тренировки, но очень медленно. и на основе боли. Для пациентов с варусным положением ортопедический аппарат , который наклоняет лодыжку в противоположную сторону, может помочь уменьшить давление на сухожилия. Важно обсудить с врачом возможность изменения тренировок. Сюда входит использование новой обуви для бега или кросс-тренинга. Лечебная физкультура также очень важно укрепить сухожилия.
Увеличивается использование плазмы, обогащенной тромбоцитами, (PRP) и инъекций стволовых клеток для облегчения заживления, однако исследования по этому поводу ограничены.Инъекции стероидов обычно не выполняются из-за риска полного разрыва.
Хирургическое лечение
Хирург-ортопед стопы и голеностопного сустава может порекомендовать хирургическое лечение, если боль не исчезнет. Безоперационное лечение может длиться до года, прежде чем рассматривать возможность операции. Если есть разрыв, то есть трещина, проходящая по длине сухожилий, ваш хирург может подумать о восстановлении сухожилия. Иногда более глубокая канавка в задней части малоберцовой кости позволяет сухожилиям больше места, а также может помочь.Наконец, если сухожилие сильно поражено, вашему хирургу может потребоваться резекция сухожилия и соединение оба longus и brevis вместе. Следует обращать внимание только на конкретное пораженное сухожилие. Иногда могут быть задействованы и те, и другие, и требуется более сложная реконструкция.
Восстановление
Пациенты обычно полностью выздоравливают, но это может занять значительное время. Вы должны набраться терпения и позволить сухожилию зажить, прежде чем вернуться к активности. Если вам понадобится операция, время на выздоровление может быть значительным.Вас могут проинструктировать не нести груз для около шести недель. Ваш хирург-ортопед стопы и голеностопного сустава, скорее всего, закажет физиотерапию, как только вы будете готовы.
Риски и осложнения
В случае хирургического вмешательства, как и во всех других операциях, существует риск развития инфекции или осложнения раны. Может произойти повреждение нерва, в частности икроножного нерва, который проходит по внешней стороне лодыжки рядом с сухожилиями и обеспечивает чувствительность снаружи стопы.
Часто задаваемые вопросы
Что произойдет, если мой тендиноз малоберцовой кости не лечить?
Если тендиноз не лечить, ваше сухожилие может порваться. Кроме того, слабость сухожилий может привести к растяжению голеностопного сустава или хронической нестабильности голеностопного сустава , что может вызвать повреждение хряща внутри голеностопного сустава.
В чем разница между тендинитом и тендинозом?
При тендините возникает острое воспаление сухожилий.Обычно это происходит сразу после непродолжительной травмы. Тендиноз — хронический процесс
боли в сухожилиях, которая приводит к увеличению и утолщению сухожилия.
Оригинальная статья Скотта Холтусена, Мэриленд
Последний раз проверил Раймонд Уоллс, Мэриленд, 2020
Американское общество ортопедов стопы и голеностопного сустава (AOFAS) предлагает информацию на этом сайте в качестве образовательной услуги. Содержимое FootCareMD, включая текст, изображения и графику, предназначено только для информационных целей.Контент не предназначен для замены для профессиональной медицинской консультации, диагностики или лечения. Если вам нужна медицинская консультация, воспользуйтесь поиском « Find a Surgeon », чтобы найти хирурга-ортопеда стопы и голеностопного сустава в вашем районе.
повреждений сухожилия малоберцовой кости | Хирургия стопы и голеностопного сустава Форт-Уэрта
Диагностика Чтобы диагностировать травму малоберцового сухожилия, хирург исследует стопу и ищет боль, нестабильность, отек, тепло и слабость на внешней стороне лодыжки.
Рентген будет назначен для оценки любых костных аномалий. Также будут назначены МРТ и УЗИ, чтобы полностью оценить сухожилия. Эти тесты будут смотреть на качество сухожилия с движением и без движения. Это необходимо для определения степени патологии за пределами голеностопного сустава и малоберцовой кости, а также для определения хирургического планирования, если операция будет оправдана.
Нехирургическое лечение
- Остальное. Ограничьте длину травмированной лодыжки.
- Иммобилизация. Можно использовать гипс или шину, чтобы стопа и лодыжка не двигались и позволяли заживать травме.
- Лед. Приложите пакет со льдом к травмированному участку, поместив тонкое полотенце между льдом и кожей. Используйте лед на 20 минут, а затем подождите не менее 40 минут, прежде чем снова заморозить.
- Сжатие. Хирург может порекомендовать эластичную повязку для снятия отека.
- Распорка. По мере развития реабилитации голеностопный сустав следует поддерживать в низкопрофильном бандаже ASO.
- Высота. Лодыжка должна быть немного приподнята над уровнем сердца, чтобы уменьшить отек.
- Физиотерапия. Ваш хирург как можно скорее назначит вам программу реабилитации, чтобы ускорить заживление и увеличить диапазон движений. Это включает выполнение предписанных упражнений.
- Лекарства. Нестероидные противовоспалительные препараты (НПВП) могут быть рекомендованы для уменьшения боли и воспаления. В некоторых случаях для адекватного облегчения необходимы рецептурные обезболивающие.
Хирургический В более тяжелых случаях может потребоваться хирургическое вмешательство для адекватного лечения хронического растяжения связок голеностопного сустава и / или повреждения малоберцовой кости. Хирургия часто включает в себя восстановление поврежденной связки или связок, восстановление сухожилий, углубление канавки сухожилия, ремонт ремня безопасности поверх канавки.Ваш хирург выберет хирургическую процедуру, наиболее подходящую для вашего случая, в зависимости от типа и тяжести вашего состояния, а также уровня вашей активности.
Травма сухожилия малоберцовой кости | Ортопедия и спортивная медицина
Обзор
Травмы малоберцового сухожилия поражают жесткие группы тканей стопы, которые соединяют мышцы с костями. У людей есть два малоберцовых сухожилия на каждой ступне, идущие параллельно друг другу за внешней костью лодыжки. Одно малоберцовое сухожилие прикрепляется к внешней стороне средней части стопы самым маленьким пальцем, а другое проходит под стопой и прикрепляется близко к внутренней стороне свода стопы.
Сухожилия малоберцовой кости действуют как стабилизирующая сила, выдерживая нагрузку на стопу и лодыжку, защищая их от растяжений и других травм.
Общие причины травм малоберцового сухожилия включают:
- Ношение поддерживающей обуви
- Чрезмерное использование бега или упражнений, связанных с повторяющимися движениями голеностопного сустава
- Травма сухожилия, например перекатывание голеностопного сустава
- С высокими сводом стопы
- Тугие икры
У большинства людей с травмами малоберцового сухожилия, получивших соответствующее лечение, улучшение начнется через две-четыре недели.В более тяжелых случаях лечение может включать хирургическое вмешательство.
Причины травмы малоберцового сухожилия
Многие травмы малоберцового сухожилия вызваны чрезмерной нагрузкой и повторяющимися движениями голеностопного сустава во время занятий спортом или на работе.
Другие причины включают:
- Высокий свод стопы
- Внезапная травма
- Обувь неподходящего размера
- Плохая форма на тренировке
- Увеличение активности, например прыжки, бег или ходьба
- Тугие икры
Симптомы травмы малоберцового сухожилия
Симптомы травмы малоберцового сухожилия могут развиваться внезапно или с течением времени.
Признаки или симптомы включают:
- Боль в голени и / или голеностопном суставе
- Набухание
- Слабость или нестабильность
- Тепло в зоне поражения
- Лопающий звук при травме
Осложнения после травмы малоберцового сухожилия
Если не лечить, могут развиться осложнения травмы малоберцового сухожилия.
Возможные осложнения включают:
- Усиление боли
- Повышенная нестабильность стопы и голеностопного сустава
- Разрыв сухожилия
- Подвывих или смещение сухожилий из их нормального положения
Факторы риска травмы малоберцового сухожилия
Есть несколько факторов, которые могут увеличить ваши шансы на развитие травмы малоберцового сухожилия, в том числе:
- Люди, которые занимаются спортом или связаны с работой, особенно бегают на длинные дистанции, подвергаются большему риску травмы малоберцового сухожилия.
- Высокие арки. Люди с высокими сводами стопы подвергаются большему риску травм малоберцового сухожилия.
- Тугие икры. Люди с тугими икроножными мышцами чаще получают травмы малоберцового сухожилия.
Профилактика травм малоберцового сухожилия
Некоторые травмы малоберцового сухожилия невозможно предотвратить. Например, невозможно предотвратить травмы малоберцового сухожилия в результате травмы или высокого свода стопы. В других случаях вы можете принять меры для предотвращения травм малоберцового сухожилия, приняв некоторые меры предосторожности.Некоторые изменения в образе жизни, которые вы можете внести, чтобы избежать травм малоберцового сухожилия, включают:
- Растяните и разогрейте икроножные и малоберцовые мышцы перед тренировкой или длительными периодами движения
- Носите рекомендованную и подходящую обувь для каждого вида деятельности, включая обувь и подтяжки
- Начиная новый режим упражнений, постепенно увеличивайте интенсивность
- Выбирайте безопасные, ровные поверхности для бега или упражнений
Диагностика травмы малоберцового сухожилия
Ваш врач может диагностировать травмы малоберцового сухожилия.Во время посещения клиники ваш врач проведет медицинский осмотр и изучит полную историю болезни. В некоторых случаях ваш врач назначит такие визуализационные тесты, как:
Эти тесты могут помочь определить причину вашей боли.
Лечение травм малоберцового сухожилия
Травмы малоберцового сухожилия обычно поддаются нехирургическому лечению. Многие люди чувствуют облегчение симптомов в течение двух-четырех недель после отдыха и приема лекарств.
Если ваша боль влияет на вашу способность выполнять повседневную деятельность, ваш врач может порекомендовать нехирургическое лечение, например:
- Во время реабилитации необходимо держаться подальше от пораженной стопы и делать паузу в физических упражнениях.
- Тепло и лед. Чередование льда и тепла может облегчить боль и облегчить движение.
- Повязка или шина для иммобилизации стопы и голеностопного сустава
- Физиотерапия. Физическая терапия является ключевым моментом, сначала для уменьшения боли и отека, а затем для увеличения силы и улучшения диапазона движений
- Держите лодыжку и ступню приподнятыми с подушкой, когда сидите или лежите.
- безрецептурных препаратов. Безрецептурные обезболивающие, такие как ибупрофен или напроксен, могут облегчить боль, вызванную травмами малоберцового сухожилия
- Обезболивающие инъекционные.Ваш врач может ввести противовоспалительное лекарство, такое как кортизон, в пораженный участок.
В некоторых случаях травмы малоберцового сухожилия требуют хирургического лечения. Цель операции — восстановить поврежденные сухожилия. Реабилитация после операции часто включает физиотерапию.
Когда обращаться за медицинской помощью
Если ваша боль длится более недели, сильная или прогрессивно ухудшается, позвоните своему врачу, чтобы записаться на прием.
Обратитесь в отделение неотложной помощи, если вы слышите щелчки или хлопки, поскольку они могут указывать на разрыв или подвывих.
Следующие шаги
Ваш врач разработает план лечения, адаптированный к вашему случаю. Тщательно следуйте указаниям врача.
Если ваша боль усиливается, немедленно позвоните своему врачу, чтобы обсудить дальнейшие действия. Если консервативное лечение первой линии неэффективно, вам может потребоваться более сложный вариант лечения.
Травмы сухожилия малоберцовой кости | Asheville Foot Orthopaedic Surgeons
Есть ли у вас боль на внешней стороне лодыжки, которая усиливается, когда вы ходите, бегаете или указываете пальцами ног? Возможно, вы повредили малоберцовые сухожилия, которые проходят по внешней стороне лодыжки, помогая соединить мышцы голени со стопой.
Травмы малоберцового сухожилия чаще всего возникают в результате чрезмерного использования, и чаще встречаются у спортсменов, которые занимаются спортом, требуя повторяющихся движений голеностопного сустава.
Что такое малоберцовое сухожилие?
Сухожилия — это толстые, прочные кусочки соединительной ткани, которые прикрепляют мышцы к близлежащим костям. У каждой стопы есть два малоберцовых сухожилия, которые соединяют малоберцовые мышцы голени со стопой. Одно из этих сухожилий прикрепляется к средней, внешней стороне стопы; другой проходит под стопой и прикрепляется к арке.
Малоберцовые сухожилия помогают стабилизировать лодыжку, когда вы ходите, бегаете, прыгаете или указываете и сгибаете ногу.
Как можно повредить малоберцовое сухожилие?
Травмы малоберцового сухожилия обычно возникают после быстрого увеличения интенсивности или продолжительности занятий, требующих повторяющихся движений голеностопного сустава, таких как бег, танцы или прыжки. Пациенты с высокими сводами также более склонны к травмам малоберцовых сухожилий, поскольку такая форма стопы требует, чтобы малоберцовые сухожилия работали больше, чем обычно.
Травма может проявляться постепенно в виде хронической боли или возникать в результате острого разрыва. Заболевания малоберцового сухожилия обычно относятся к одной из следующих категорий:
- Тендинит малоберцовой кости. Сухожилия воспаляются из-за чрезмерной нагрузки.
- Тендиноз малоберцовой кости. Сухожилия опухают, растягиваются или разрываются из-за чрезмерного использования.
- Подвывих. Это обычная вторичная травма после инверсионного растяжения связок голеностопного сустава (лодыжка перекатилась внутрь), когда малоберцовые сухожилия растягиваются или разрываются.
Как узнать, есть ли у меня травма малоберцового сухожилия?
Общие симптомы травм малоберцового сухожилия включают:
- Боль в наружной части лодыжки, которая усиливается при такой активности, как ходьба, бег или отталкивание стопы.
- Отек или болезненность позади лодыжки
- Боль или слабость при наведении пальца на палец или движении стопы наружу
Если вы подозреваете травму малоберцового сухожилия или у вас есть выраженная или постоянная боль в стопе и лодыжке, обратитесь к опытному специалисту-ортопеду по стопе и лодыжке.
Диагностика заболеваний малоберцового сухожилия
В Carolina Hand & Sports Medicine в Эшвилле наши опытные хирурги-ортопеды могут оценить вашу травму, поставить диагноз и порекомендовать соответствующий план лечения на приеме.
В зависимости от ваших симптомов и истории болезни ваш врач может назначить рентген или МРТ в дополнение к физическому обследованию.
Варианты лечения травм малоберцового сухожилия
Большинство травм малоберцового сухожилия можно успешно вылечить нехирургическими методами, в том числе:
- Модификация активности для упражнений, обеспечивающих отдых для голеностопного сустава, таких как плавание или езда на велосипеде
- Иммобилизация сустав с фиксатором или шиной для заживления сухожилий
- R.ЛЕД. (отдых, обледенение, сжатие и возвышение)
- Противовоспалительные препараты , такие как ибупрофен (Адвил) или напроксен (Алив)
- Физическая терапия для улучшения силы, гибкости и диапазона движений голеностопного сустава и голени
Операция на малоберцовом сухожилии
Если травма серьезная или не поддается безоперационному лечению, следующим шагом обычно является операция. В зависимости от природы и тяжести травмы, а также желаемого уровня активности пациента, наши хирурги могут выполнить одно из следующих действий:
- Освобождение сухожилия для удаления раздраженных тканей вокруг сухожилия
- Удаление раны, которое также удаляет дегенерированные ткани внутри сухожилие
- Реконструкция сухожилия для восстановления расщепленного малоберцового сухожилия
Восстановление после операции на малоберцовом сухожилии зависит от объема операции и пациента, но обычно включает до 6 недель без нагрузки, плюс период в прогулочных ботинках до возобновления нормальной деятельности.Лечебная физкультура также является важной частью процесса выздоровления.
Свяжитесь с нами, чтобы записаться на прием
Если вы считаете, что повредили малоберцовое сухожилие, мы можем помочь вам разобраться в сути вашей травмы и найти эффективное лечение, чтобы снова встать на ноги. Позвоните в Carolina Hand & Sports Medicine по телефону 828-253-7521, чтобы записаться на прием.
