Гнойный артрит — Клиника 29
Под термином «гнойный артрит» понимают разнообразные формы неспецифических гнойно-воспалительных и гнойно-некротических процессов, протекающих в полости сустава и в параартикулярных тканях. Гнойные артриты крупных суставов в структуре гнойных хирургических заболеваний составляют 12-20%.
Различают гнойные артриты крупных суставов экзогенного и эндогенного происхождения. Экзогенный артрит развивается после открытых повреждений сустава (посттравматический и огнестрельный), после инъекционного и оперативного лечения закрытых повреждений и различных ортопедических заболеваний (постинъекционный и послеоперационный). Эндогенный артрит — осложнение различных заболеваний и вторичное проявление сепсиса.
Подавляющее большинство больных с гнойными артритами крупных суставов имеют посттравматический генез заболевания. Постинъекционный гнойный артрит крупных суставов встречают достаточно редко. Как правило, он возникает после введения в полость сустава стероидных препаратов по поводу деформирующего артрозоартрита, ревматоидного полиартрита и диабетической остеоартропатии.
К местным локальным симптомам гнойного артрита относятся: покраснение и отёчность сустава, повышение температуры в районе сустава, фиксация конечности в определённом положении. Также появляется боль при малейшем движении и при надавливании на область сустава. Так же страдает общее состояние больного: отмечается высокая лихорадка, общая слабость, отсутствие аппетита.
Тактика хирургического лечения гнойного поражения крупных суставов базируется на принципах метода активного хирургического ведения гнойных ран. Она состоит из следующих основных компонентов:
- пункция сустава;
- проточно-аспирационное дренирование полости сустава перфорированными трубками с последующим длительным промыванием полости сустава растворами антисептиков и антибиотиков;
- радикальная хирургическая обработка гнойного очага с иссечением всех нежизнеспособных мягких тканей и резекцией некротизированных участков сустава и костей;
- местное лечение раны параартикулярной области многокомпонентными мазями на полиэтиленгликолевой основе или в условиях управляемой абактериальной среды;
- дополнительные физические методы обработки раны и полости сустава: пульсирующей струёй антисептиков и антибиотиков, низкочастотным ультразвуковым воздействием через растворы антибиотиков и протеолитических ферментов;
- раннее пластическое закрытие раны и замещение дефекта мягких тканей полнослойными васкуляризованными лоскутами;
- реконструктивные костно-пластические операции.
В условиях отделения гнойной хирургии ГКБ39 производятся оперативные вмешательства как направленные на санацию гнойного очага, так и реконструктивные костно-пластические операции. Учитывая многопрофильность клинки, при необходимости, производятся консультации смежных специалистов (травматолога-ортопеда, эндокринолога при наличии сопутствующего сахарного диабета и др.) Необходимая квалифицированная помощь оказывается всем больным вне зависимости от возраста и сопутствующей патологии.
Артрит, как воспалительный процесс — статьи от компании Еламед
Существует целый ряд распространённых заболеваний воспалительного характера, вызываемых различными причинами и носящими обобщающее название – артрит.
Виды артрита
В отличие от заболевания остеоартроз, которое возникает по причине дегенерации тканей сустава, при воспалительных типах артрита боли и жёсткость суставов обусловлены опухолью и воспалительными процессами синовиальной оболочки.
Инфекционный артрит возникает вследствие осложнения после различных перенесенных инфекционных заболеваний, но инфекционный артрит не обусловлен попаданием в суставную полость инфекционного агента. Обычно, артриты такого типа имеют иммунокомплексный характер и развиваются вследствие многих инфекций, как-то вирусных, бактериальных и многих других. Но, гораздо чаще, заболевание такого типа развивается после энтероколита, вызванного иерсинией, а также после инфекции хламидиями мочевых путей.
Артрит, сам по себе, развивается далеко не всегда и не у всех людей, перенесших ранее инфекционное заболевание, а только лишь у небольшого числа заболевших, которые обычно имеют генетическую предрасположенность к данному заболеванию.
Симптомы артрита
Симптомы начала заболевания артритом являются довольно типичными – это боли, отёк и припухлость одного или же двух симметрично расположенных суставов. Хотя обыкновенно артрит развивается на одном типе сустава, но, хотя и довольно редко, через пару недель аналогичным образом могут быть поражены ещё и некоторые иные суставы. Если же развитие артрита связано с воспалительным процессом в крестцово-подвздошном сочленении у основания позвоночника, то самыми первыми симптомами артрита скорее всего будут боли в пояснице.
По-обыкновению, заболевание артритом не распространяется дальше поражения суставов, но в довольно редких случаях, воспалительный процесс при артрите может перейти и на прилегающие ткани, например, на сухожилия, в области их соединения с костями, что характеризуется сильными болями. В отдельных случаях заболевания артритом может наблюдаться развитие воспалительного процесса слизистой оболочки глаз. Обычно такого рода конъюнктивит проходит самостоятельно, но иногда, хотя и довольно редко, может развиться более глубокий воспалительный процесс — ирит, вследствие которого зрение может ухудшиться.
К большому огорчению, очень многие люди, страдающие артритом, сами осложняют течение заболевания тем, что держат заболевший сустав в одном положении, избегая его подвижности, чтобы снизить болевые симптомы. Сознательное ограничение подвижности поражённого воспалительным процессом сустава не желательно, так как вследствие этого ослабляются мышцы, прилегающие к нему, перенапрягаются сухожилия, соединяющие мышцы с костями, что обычно, заканчивается полной потерей суставной подвижности.
Острый гнойный артрит
Отдельно, подробнее, следует остановиться на остром гнойном артрите, который характеризуется острый воспалением в поражённом суставе, вызываемым микробной гноеродной средой. Этот воспалительный тип заболевания артритом считается самым тяжёлым. Самым опасным принято считать острый гнойный артрит, при котором возникает поражение мягких тканей и костей, окружающих больной сустав.
Острый гнойный артрит делится на:
- Первичный, когда инфицирование самого сустава происходит при его повреждении.
- Вторичный, когда гноеродная патогенная микросреда проникает в сустав с кровью из отдалённо расположенных гнойных очагов или же при воспалении тканей, носящем гнойный характер и прилегающих к суставу.
В большинстве своих случаев, заболевание артритом, носящим такой воспалительный характер, вызывается обычно стафилококками. Хотя также достаточно частой причиной возникновения острого гнойного артрита служит и огнестрельное повреждение суставов.
Хотя также достаточно частой причиной возникновения острого гнойного артрита служит и огнестрельное повреждение суставов.
- острое начало, носящее динамичный характер,
- ноющие или острые боли, с ограничением подвижности поражённого сустава,
- гиперемия и инфильтрация кожных покровов,
- отёчность мягких тканей, прилегающих к больному суставу,
- деформация поражённого сустава.
При этом также выражены симптомы общей клиники, как-то слабость, повышение температура тела, озноб, общее недомогание, потливость, прогрессирующая анемия, угнетение сознания и так далее.
Очень часто острый гнойный артрит требует оперативного вмешательства, так как протекающие воспалительные процессы в тазобедренном или же коленном суставах вполне могут привести к ампутации поражённой конечности или, при отсутствии хирургического вмешательства и дальнейшего прогрессирования заболевания — даже и к летальному исходу.
Гнойный артрит — причины, симптомы, диагностика и лечение
Гнойный артрит – это воспаление всех структур сустава, вызываемое гноеродной микрофлорой. Заболевание проявляется отеком, резкими болями, нарушением функции, местным повышением температуры, а также выраженными симптомами общей интоксикации: общей гипертермией, слабостью, разбитостью, головной болью. Диагноз устанавливается на основании результатов физикального обследования и данных инструментальных исследований (исследование пунктата, рентгенография, МРТ, КТ). Лечение хирургическое – вскрытие и дренирование сустава на фоне антибиотикотерапии.
Общие сведения
Гнойный артрит – воспалительный процесс в полости сустава, вызываемый гноеродными микробными агентами. Является тяжелым заболеванием, способным вызывать серьезные отдаленные местные последствия (артроз, контрактура) и становиться причиной распространения инфекции с развитием осложнений, опасных для здоровья и жизни пациента (флегмона, абсцесс, остеомиелит, сепсис). Лечением гнойных артритов нетравматической природы занимаются гнойные хирурги. Лечение артритов, являющихся следствием травмы (открытых переломов, проникающих ран) осуществляют травматологи.
Лечением гнойных артритов нетравматической природы занимаются гнойные хирурги. Лечение артритов, являющихся следствием травмы (открытых переломов, проникающих ран) осуществляют травматологи.
Гнойный артрит
Причины
Контактное распространение микробов может наблюдаться при непроникающей ране в области сустава, гнойничковом процессе, инфицированных ссадинах, абсцессе, флегмоне окружающих тканей и остеомиелите кости, участвующей в образовании сустава. Лимфогенное и гематогенное распространение инфекции возможно при сепсисе, остеомиелите, карбункулах, абсцессах или флегмонах любой локализации, в том числе расположенных на значительном отдалении от пораженного сустава. Кроме того, гнойное воспаление сустава может стать осложнением ряда инфекционных заболеваний, сопровождающихся бактериемией: рожистого воспаления, гонореи, пневмонии, брюшного тифа и т. д. Вторичные гнойные артриты наблюдаются чаще первичных.
Обычно возбудителями гнойного артрита являются стрептококки или стафилококки.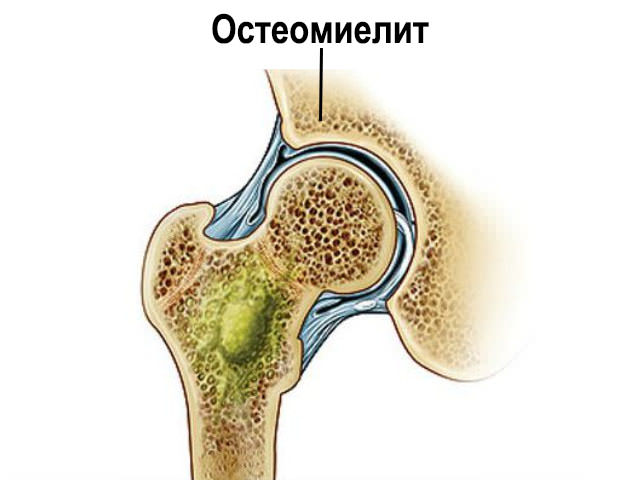 Реже причиной развития воспалительного процесса становятся гонококки, кишечная палочка, клебсиеллы, протей, пневмококки, сальмонеллы, микобактерии и другие микроорганизмы. Предрасполагающими факторами, увеличивающими вероятность развития гнойного артрита, являются обильное загрязнение ран и открытых переломов, а также снижение общей сопротивляемости вследствие иммунных нарушений, тяжелых соматических заболеваний, истощения, тяжелой сочетанной травмы и т. д.
Реже причиной развития воспалительного процесса становятся гонококки, кишечная палочка, клебсиеллы, протей, пневмококки, сальмонеллы, микобактерии и другие микроорганизмы. Предрасполагающими факторами, увеличивающими вероятность развития гнойного артрита, являются обильное загрязнение ран и открытых переломов, а также снижение общей сопротивляемости вследствие иммунных нарушений, тяжелых соматических заболеваний, истощения, тяжелой сочетанной травмы и т. д.
Патанатомия
Гнойный артрит может развиться в любом суставе, но чаще страдают крупные суставы конечностей: коленные, локтевые, тазобедренные и плечевые. Особенности анатомического строения суставов (наличие изолированной замкнутой полости) способствуют скоплению гноя и распространению гнойного процесса на все структуры сустава, включая капсулу, синовиальную оболочку, хрящи и суставные концы костей. Вместе с тем, многочисленные связи суставной сумки с кровеносной и лимфатической системой создают благоприятные условия для диссеминации возбудителя через кровь и лимфу с возможным развитием сепсиса или формированием гнойных очагов в отдаленных сегментах.
Классификация
В гнойной хирургии и травматологии-ортопедии выделяют два вида гнойных артритов: первичные и вторичные. Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях, открытых переломах, вывихах и переломовывихах, а также являться следствием заноса инфекции при пункции сустава либо при проведении оперативного вмешательства. Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу.
Симптомы гнойного артрита
Болезнь начинается остро. Пораженный сустав отекает, становится горячим. Кожа над ним краснеет. В суставе возникают интенсивные боли, через некоторое время приобретающие пульсирующий или стреляющий характер и лишающие больного сна. Пальпация и движения резко болезненны. Наблюдается выраженное нарушение функции, обусловленное болевым синдромом. В течение нескольких дней развивается реактивный отек мягких тканей ниже и выше пораженного сустава. При этом отечность больше выражена в нижележащем сегменте, что обусловлено сдавлением лимфатических сосудов.
При этом отечность больше выражена в нижележащем сегменте, что обусловлено сдавлением лимфатических сосудов.
Местные признаки артрита сочетаются с ярко выраженными симптомами общей интоксикации. Температура поднимается до фебрильных цифр, часто наблюдается гектическая лихорадка с выраженными ознобами. Пациента беспокоит сильная слабость и разбитость. Возможны головные боли, тошнота, в тяжелых случаях – нарушения сознания. Пульс учащен, при этом его частота нередко не соответствует температуре тела.
При внешнем осмотре конечность отечна, находится в вынужденном положении. Особенно выраженный отек выявляется в области сустава, там же наблюдается местная гиперемия. Ниже кожа часто приобретает синюшный или синюшно-багровый оттенок. Пальпация сустава резко болезненна, возможна флюктуация. Пассивные и активные движения ограничены из-за боли. При опросе, как правило, удается установить наличие инфекционного заболевания, гнойного процесса или травмы в течение 2-3 недель, предшествующих началу болезни.
Диагностика
Диагноз гнойный артрит выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления (увеличение СОЭ, лейкоцитоз со сдвигом формулы влево), пункции сустава с последующим исследованием синовиальной жидкости, а также данных инструментальных исследований.
Жидкость, полученную при пункции, направляют на исследование мазка по Граму, на посев и на определение количества лейкоцитов. Обнаружение микробов в мазке, положительный результат посева, а также наличие лейкоцитов в количестве около 50 тыс. на 1 мл в сочетании с преобладанием сегментоядерных нейтрофилов (даже при отрицательном посеве) является подтверждением гнойного артрита. При этом следует учитывать, что число лейкоцитов в пунктате может значительно варьироваться, и их малое количество не должно быть основанием для исключения гнойного артрита.
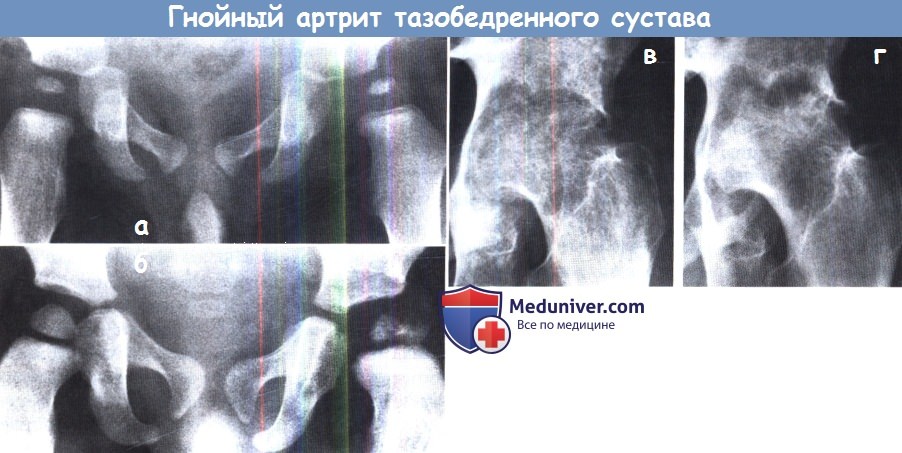
Всем больным с подозрением на гнойный артрит назначается рентгенография. На рентгенограммах может выявляться отечность мягких тканей, расширение или сужение суставной щели (как равномерное, так и неравномерное), эрозивные изменения в субхондральной части кости и периартикулярный остеопороз. В начальных стадиях болезни рентгенографическая картина может соответствовать норме, поэтому отсутствие изменений на рентгенограмме также не является основанием для исключения гнойного процесса в суставе. Наряду с традиционной рентгенографией, применяются современные неинвазивные методы, позволяющие оценить состояние мягких тканей: МРТ сустава и УЗИ сустава. При наличии в анамнезе инфекционных заболеваний показана консультация терапевта, инфекциониста, пульмонолога или гастроэнтеролога.
На рентгенограммах может выявляться отечность мягких тканей, расширение или сужение суставной щели (как равномерное, так и неравномерное), эрозивные изменения в субхондральной части кости и периартикулярный остеопороз. В начальных стадиях болезни рентгенографическая картина может соответствовать норме, поэтому отсутствие изменений на рентгенограмме также не является основанием для исключения гнойного процесса в суставе. Наряду с традиционной рентгенографией, применяются современные неинвазивные методы, позволяющие оценить состояние мягких тканей: МРТ сустава и УЗИ сустава. При наличии в анамнезе инфекционных заболеваний показана консультация терапевта, инфекциониста, пульмонолога или гастроэнтеролога.
КТ стопы. Деструкция сустава Лисфранка на фоне длительно существующего хронического гнойного артрита посттравматического характера.
Лечение гнойного артрита
Пациенты подлежат немедленной госпитализации. Назначается антибиотикотерапия. На ранних стадиях (при синовите с отсутствием гноя) лечение консервативное. Накладывается гипс, проводятся пункции сустава с последующим введением антибиотиков. При эмпиеме (гное в суставе) и выраженной интоксикации показана немедленная артротомия с последующим дренированием сустава. При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка с рассечением краев раны, удалением инородных тел и свободно лежащих костных отломков, иссечением нежизнеспособных тканей, широкой артротомией и вскрытием гнойных затеков. При развитии сепсиса необходимо более объемное хирургическое вмешательство – резекция сустава.
Накладывается гипс, проводятся пункции сустава с последующим введением антибиотиков. При эмпиеме (гное в суставе) и выраженной интоксикации показана немедленная артротомия с последующим дренированием сустава. При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка с рассечением краев раны, удалением инородных тел и свободно лежащих костных отломков, иссечением нежизнеспособных тканей, широкой артротомией и вскрытием гнойных затеков. При развитии сепсиса необходимо более объемное хирургическое вмешательство – резекция сустава.
Прогноз и профилактика
В исходе часто наблюдаются ограничения движений, артрозы. Профилактическими мерами по предотвращению гнойного процесса в суставе являются ранние операции при остеомиелите, локализующемся вблизи суставов, своевременное вскрытие флегмон и абсцессов, адекватное лечение инфекционных заболеваний, а также правильная организация обработки случайных ран и открытых переломов. Первая помощь при открытых травмах суставов должна быть оказана в ранние сроки. На доврачебном этапе необходимо провести туалет раны (аккуратно смыть грязь с кожи, смазать края раны йодом и наложить асептическую повязку), выполнить иммобилизацию и как можно быстрее доставить пациента в специализированное мед. учреждение.
На доврачебном этапе необходимо провести туалет раны (аккуратно смыть грязь с кожи, смазать края раны йодом и наложить асептическую повязку), выполнить иммобилизацию и как можно быстрее доставить пациента в специализированное мед. учреждение.
Гнойный артрит
Гнойный артрит представляет собой воспалительный процесс в суставе бактериальной этиологии. Эта патология встречается значительно реже других гнойно-воспалительных заболеваний, а результаты лечения зачастую приходится признавать неудовлетворительными. После перенесенного воспалительного процесса нередко страдает функция сустава вплоть до полной ее потери в связи с развитием контрактуры. Многие пациенты после перенесенного артрита крупного сустава (коленного, тазобедренного, плечевого и других) получают инвалидность. Все это подчеркивает значимость указанной проблемы и определяет необходимость квалифицированного подхода к ее диагностике и лечению. Инфекционный артрит может быть вызван любой микрофлорой, которая принимает участие в развитии гнойно-воспалительных заболеваний мягких тканей, костей и т. д. Ее называют неспецифической, поскольку варианты развития воспалительного процесса весьма схожи вне зависимости от типа возбудителя. Наиболее частым возбудителем инфекционных артритов является золотистый стафилококк, хотя нередко выделяются и другие виды микроорганизмов. Существует несколько вариантов проникновения инфекции в сустав. Это гематогенный путь — через кровь, а также непосредственное инфицирование сустава при травме, ранении. Наряду с неспецифической инфекцией, встречаются случаи и специфического артрита, когда течение заболевания четко связано с конкретным видом возбудителя. Наиболее типичным примером специфической инфекции, сопровождающейся поражением суставов, может быть туберкулез, гонорея, хламидиоз. Специфические инфекционные артриты требуют особого подхода к лечению, в связи с чем их лечение осуществляется не хирургами, а специалистами соответствующих медицинских специальностей.
д. Ее называют неспецифической, поскольку варианты развития воспалительного процесса весьма схожи вне зависимости от типа возбудителя. Наиболее частым возбудителем инфекционных артритов является золотистый стафилококк, хотя нередко выделяются и другие виды микроорганизмов. Существует несколько вариантов проникновения инфекции в сустав. Это гематогенный путь — через кровь, а также непосредственное инфицирование сустава при травме, ранении. Наряду с неспецифической инфекцией, встречаются случаи и специфического артрита, когда течение заболевания четко связано с конкретным видом возбудителя. Наиболее типичным примером специфической инфекции, сопровождающейся поражением суставов, может быть туберкулез, гонорея, хламидиоз. Специфические инфекционные артриты требуют особого подхода к лечению, в связи с чем их лечение осуществляется не хирургами, а специалистами соответствующих медицинских специальностей.
Основные симптомы, свидетельствующие о возникновении инфекционного артрита, это: боль в области сустава, нарушение его функции, признаки появления жидкости (выпота) в полости сустава, а также общие симптомы воспалительного процесса в организме (повышение температуры, слабость, недомогание и т. д.).
д.).
Инфекционный процесс в суставе может проходить несколько стадий, которые могут свидетельствовать о длительности заболевания, вирулентности микрофлоры, состоянии защитных сил организма и др. Сначала воспалительный процесс ограничивается пределами синовиальной оболочки сустава. Он называется синовит и в зависимости от типа экссудата может быть серозным, серозно-фибринозным или гнойным. В случае отсутствия своевременной и квалифицированной помощи воспаление может выйти за пределы синовиальной оболочки с развитием парартикулярной флегмоны. И самая тяжелая форма, или стадия, заболевания сопровождается разрушением суставных поверхностей и возникновением остеомиелита. Она носит название остеоартрит.
Рис. 1. Рентгенограмма пациента с тяжелым остеоартритом локтевого сустава. Определяется полное разрушение костей, образующих сустав.
Рис. 2. Рентгенограмма. Остеоартрит голеностопного сустава у пациентки, страдающей тяжелым сахарным диабетом.
Подход лечению инфекционного артрита во многом определяется формой заболевания.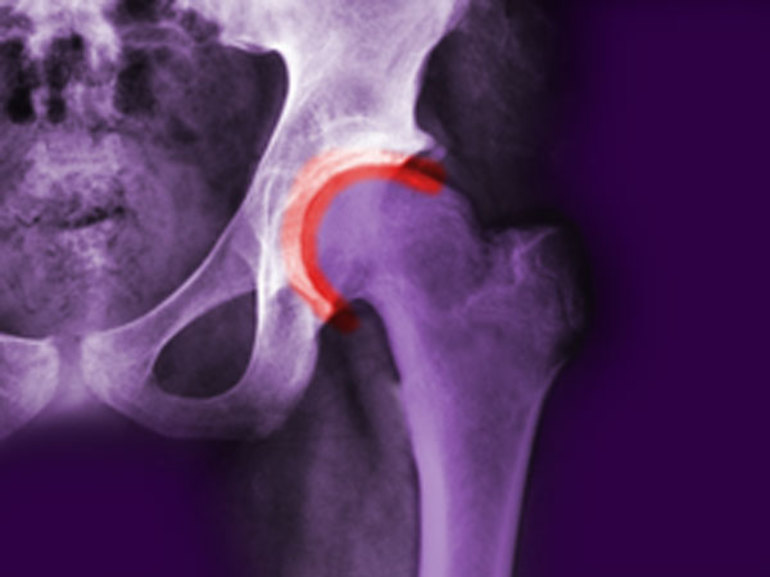 При синовите лечение консервативное. Оно предусматривает общую антибактериальную терапию, обеспечение покоя для сустава, повторные пункции сустава, во время которых удаляется воспалительный экссудат, а в полость вводятся антимикробные препараты. При своевременно начатом лечении такая тактика часто дает положительный эффект. Воспалительный процесс ликвидируется, а функциональные нарушения в последующем (ограничение объема движений) могут отсутствовать или быть минимальными. Неэффективность пункционного лечения гнойного артрита определяет необходимость перехода к более агрессивным методам, а именно, к артротомии, санации и дренировании полости сустава. Более тяжелый вариант гнойного артрита, сопровождающийся формированием параартикулярной флегмоны требует незамедлительного оперативного вмешательства, направленного на санацию и дренирование как полости сустава, так и параартикулярный тканей, находящихся в состоянии гнойного воспаления. Подобная форма перенесенного воспалительного процесса в большинстве случаев сопровождается серьезными функциональными нарушениями — контрактурами той или иной степени выраженности.
При синовите лечение консервативное. Оно предусматривает общую антибактериальную терапию, обеспечение покоя для сустава, повторные пункции сустава, во время которых удаляется воспалительный экссудат, а в полость вводятся антимикробные препараты. При своевременно начатом лечении такая тактика часто дает положительный эффект. Воспалительный процесс ликвидируется, а функциональные нарушения в последующем (ограничение объема движений) могут отсутствовать или быть минимальными. Неэффективность пункционного лечения гнойного артрита определяет необходимость перехода к более агрессивным методам, а именно, к артротомии, санации и дренировании полости сустава. Более тяжелый вариант гнойного артрита, сопровождающийся формированием параартикулярной флегмоны требует незамедлительного оперативного вмешательства, направленного на санацию и дренирование как полости сустава, так и параартикулярный тканей, находящихся в состоянии гнойного воспаления. Подобная форма перенесенного воспалительного процесса в большинстве случаев сопровождается серьезными функциональными нарушениями — контрактурами той или иной степени выраженности. Лечение остеоартрита проводится в соответствии с принципами лечения остеомиелита, а исход заболевания, как правило, предполагает полную потерю функции сустава за счет развития анкилоза. Теоретически возможен вариант эндопротезирования сустава спустя 6-12 месяцев после ликвидации инфекции. Однако, как показывает практика, очень часто ортопеды в подобной операции пациентам отказывают в связи с наличием различных противопоказаний. В самых тяжелых случаях, когда имеет место остеоартрит с выраженным гнойно-деструктивным процессом в мягких тканях, лечение больного заканчивается ампутацией конечности.
Лечение остеоартрита проводится в соответствии с принципами лечения остеомиелита, а исход заболевания, как правило, предполагает полную потерю функции сустава за счет развития анкилоза. Теоретически возможен вариант эндопротезирования сустава спустя 6-12 месяцев после ликвидации инфекции. Однако, как показывает практика, очень часто ортопеды в подобной операции пациентам отказывают в связи с наличием различных противопоказаний. В самых тяжелых случаях, когда имеет место остеоартрит с выраженным гнойно-деструктивным процессом в мягких тканях, лечение больного заканчивается ампутацией конечности.
Рис. 3. Дренирование коленного сустава при гнойном артрите.
Рис. 4. Гнойный артрит коленного сустава, осложнившийся параартикулярной флегмоной. Вид раны после хирургической обработки гнойного очага.
Одним из самых эффективных сегодня методов лечения инфекционных артритов считается артроскопическое лечение. Малоинвазивность методики сочетается с ее хорошими возможностями с точки зрения адекватной санации очага инфекции, позволяя зачастую в ранние сроки получить положительный результат, уменьшить вероятность и выраженность контрактур в последующем.
Рис. 5. Эндопротезирование коленного сустава.
ГНОЙНЫЙ АРТРИТ | Энциклопедия KM.RU
Гнойный артрит — гнойное воспаление сустава. Может быть первичным, т.е. обусловленным прямым проникновением инфекции в сустав (при травме), и вторичным. Вторичные гнойные артриты являются следствием распространения инфекции с окружающих тканей (при фурункуле, карбункуле, абсцессе, флегмоне и т. д.), либо общей гнойной инфекции (сепсис). В последнем случае микроорганизмы попадают в сустав с током крови или лимфы.
Развитие заболевания. При поражении сустава гнойной инфекцией, в его полости накапливается гной. При отсутствии лечения в гнойный процесс могут вовлекаться капсула, окружающая сустав, суставные концы костей или все элементы сустава. Наиболее часто поражаются крупные суставы: коленный, тазобедренный, локтевой и плечевой.
Симптомы. Гнойный артрит проявляется общими и местными признаками. К общим симптомам относятся повышение температуры тела (38—40°С), сильные ознобы, общая разбитость, головная боль и даже бред. Наблюдаются желтушность кожных покровов, повышенное потоотделение. Состояние больных нередко бывает тяжелым.
Наблюдаются желтушность кожных покровов, повышенное потоотделение. Состояние больных нередко бывает тяжелым.
При развитии воспалительного процесса в суставе нарушаются его функции: конечность находится в полусогнутом положении, малейшие движения вызывают сильную боль; сустав увеличен, контуры его сглажены, отмечаются краснота и отечность. Кожа над суставом лоснящаяся. Пальпация сустава болезненна, определяется местное повышение температуры.
Диагностика. Диагноз гнойного артрита устанавливается при осмотре больного, рентгенологическом исследовании.
Лечение. При подозрении на гнойный артрит больного следует срочно доставить в больницу. Во время перевозки травмированный сустав необходимо зафиксировать с помощью неширокой дощечки. Главным в лечении гнойного артрита является создание покоя для сустава, что достигается наложением гипсовой повязки. Одновременно назначают антибиотики, сульфаниламидные препараты, физиотерапевтические процедуры (УВЧ, ультразвук), проводится пункция сустава с введением антибиотиков.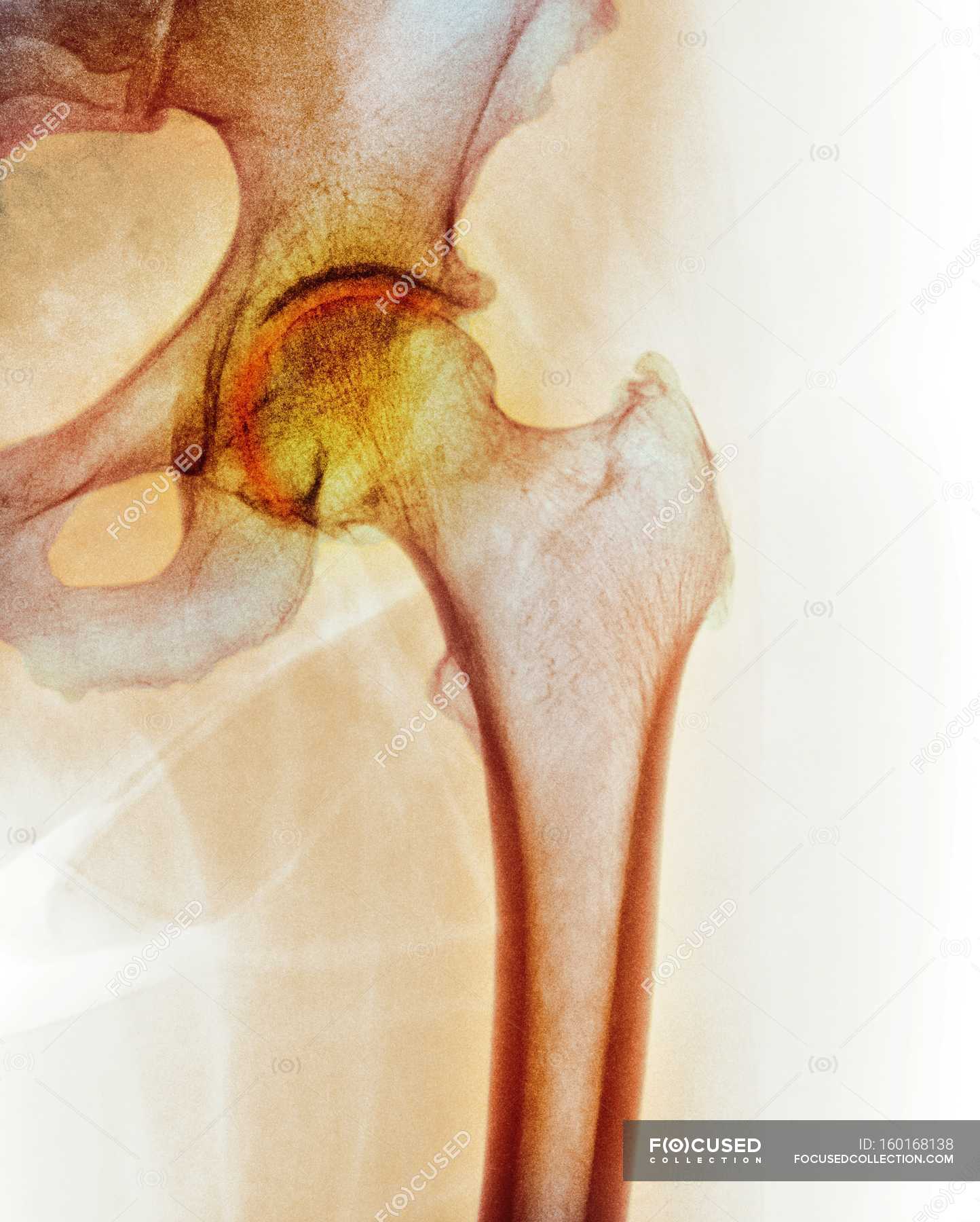 При неэффективности данного лечения показана операция.
При неэффективности данного лечения показана операция.
Профилактика. Предупреждение травм суставов. Своевременное обращение к врачу, до образования гноя в полости сустава.
| № | Препарат, формы выпуска | Дозирование | Длительность применения | Уровень доказательности |
| Местноанестезирующие препараты: | ||||
| 1 | Прокаин | 0,25%,0,5%, 1%, 2%. Не более 1 грамма. | 1 раз при поступлении пациента в стационар или при обращении в амбулаторно-поликлиническую службу | |
| Антибиотики | ||||
| 1 | Оксациллин | в/в 1-2 г каждые 6 часов | 7-10 дней | |
| 2 | Цефазолин + Гентамицин | цефазолин в/в 1-2 г каждые 8-12 часов + гентамицин в/в 3-5 мг/кг/сут в 1-2 введения; | 7-10 дней | |
| 3 | Цефотаксим | в/в 1-2 г каждые 8-12 ч | 7-10 дней | |
| При аллергии на в-лактамные антибиотики | ||||
| 4 | Клиндамицин | в/в 0,45 — 0,9 г каждые 8 часов; | 7-10 дней | |
| При метициллин-резистентном Staphylococcus aureus | ||||
| 5 | Ванкомицин | в/в 1 г каждые 12 часов; | 7-10 дней | |
| При гонококковом артрите | ||||
| 6 |
Цефтриаксон |
в/в 1-2 г каждые 24 часов | 10-14 дней | |
| 7 | Цефотаксим | в/в 1-2 г каждые 8-12 ч | 10-14 дней | |
| 8 | Ципрофлоксацин |
в/в 0,4 г каждые 12 часов в/в. |
10-14 дней | |
| Опиоидные анальгетики | ||||
| 9 |
Трамадол раствор для инъекций 100мг/2мл по 2 мл в ампулах 50 мг в капсулах, таблетках |
Разовая доза для в/в введения составляет 50-100 мг. При необходимости дальнейшие инъекции возможны через 30-60 мин, до максимально возможной суточной дозы (400мг). При пероральном применении дозирование как и при в/в. | 1-3 сут. | IА |
| 10 | Тримеперидин раствор для инъекций 1% в ампулах по 1 мл | Вводят в/в, в/м, п/к 1 мл 1% раствора, при необходимости можно повторить через 12-24ч. | 1-3 сут. | IC |
| Нестероидные противоспалительные средства | ||||
| 11 |
Кетопрофен раствор для инъекций 100 мг/2мл в ампулах по 2 мл 150мг пролонгированный в капсулах 100мг в таб.  и капс. и капс. |
суточная доза при в/в составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение пролонгированные капсулы 150мг 1 р/д, капс. таб. 100 мг 2 р/д |
Длительность лечения при в/в не должна превышать 48 часов. Длительность общего применения не должна превышать 5-7 дней |
IIaB |
| 12 |
Кеторолак Раствор для инъекций для внутримышечного и внутривенного введения 30 мг/мл Таблетки 10 мг |
В/м введение взрослым рекомендуемая начальная доза составляет 10 мг, с последующим повторением доз до 30 мг каждые 6 часов до максимальной суточной дозы 90 мг/день. |
В/м и в/в применение не должно превышать 2 дней. При пероральном применении не должна превышать 5 дней. |
IIa B |
| 13 |
Парацетамол 500мг таблетки |
По 500-1000мг 3-4 раза в день | 3-5 дней | IIaB |
Гнойный артрит
Случаи, когда в суставах происходит гнойное воспаление, принято называть гнойным артритом. По своему характеру это заболевание может быть как первичным, так и вторичным.
По своему характеру это заболевание может быть как первичным, так и вторичным.
Первичный гнойный артрит обусловлен инфицированием сустава при травме.
Дальнейшее распространение инфекции из находящегося рядом очага (при карбункулах, фурункулах, флегмоне, абсцессах) или же случаи возникновения сепсиса (общей гнойной инфекции) принято называть вторичными гнойными артритами.
В таких случаях различные инфекционные микроорганизмы попадают внутрь сустава вместе с током лимфы или крови.
Особенности и признаки болезни
В том случае, когда сустав поражен гнойной инфекцией, внутри него постепенно скапливается гной.
Если этот процесс не лечить, то то то поражается капсула, которая окружает сам сустав, а также другие суставные элементы.
Чаще всего гнойным артритом поражаются довольно крупные суставы — такие, как тазобедренные, коленные, плечевые и локтевые. Не лишним будет узнать цены на эндопротезирование суставов.
Гнойный артрит может проявляться как местными, так и общими признаками.
Общими симптомами, указывающими на возможное развитие гнойного артрита, могут выступать повышенная температура тела (38—40°С), головная боль, общее чувство разбитости, озноб.
При этом может возникать желтушность кожных покровов, а также повышаться уровень потоотделения.
Больные нередко поступают к врачу уже в тяжелом состоянии. По мереразвития воспалительного процесса нарушаются функции сустава.
Нередко пораженная конечность находится в полусогнутом положении, а при малейших движениях возникают болевые ощущения. Контуры сустава сглажены, а сам он увеличен, область сустава отечная, имеется покраснение и местное повышение температуры.
При этом кожа над сами суставом имеет лоснящийся вид. В таких случаях довольно болезненной является пальпация самого сустава.
Выявление и лечение гнойного артрита
Установить диагноз гнойного артрита можно только после внимательного осмотра больного специалистом и рентгенологического исследования.
Если симптомы позволяют предположить гнойный артрит, следует незамедлительно отправить человека в больницу.
При этом необходимо соблюдать основные правила транспортировки больного – пораженный сустав следует зафиксировать с помощью небольшой плоской дощечки.
Наиболее важным фактором в процессе лечения гнойного артрита является положение покоя, в котором должен постоянно находиться сустав.
Этого можно достичь при помощи наложения на сустав специальной гипсовой повязки.
В это же время больному прописывают антибиотики, физиотерапевтические процедуры (УВЧ, ультразвук), сульфаниламидные препараты.
Если такое лечение не будет эффективным, больному назначают операцию.
В качестве профилактики такой болезни, как гнойный артрит, следует беречь суставы от каких-либо существенных травм.
Надо также своевременно обратиться к врачу за помощью до того, как внутри сустава начнет образовываться гной.
При малейших симптомах заболевания необходимо проконсультироваться с врачом.
Септик тазобедренного сустава — StatPearls
Непрерывное обучение
Септический артрит бедра у детей — это неотложное хирургическое заболевание, которое, если его не лечить быстро, может привести к быстрому разрушению бедра, сепсису и даже смерти. Септический артрит бедра у детей необходимо дифференцировать от преходящего синовита бедра. Преходящий синовит — это неэкстренное и нехирургическое состояние, которое можно разрешить с помощью симптоматического обезболивания и наблюдения. Важно понимать, что значительная заболеваемость может быть результатом неправильного диагноза любого из этих состояний.Правильный диагноз включает выявление возбудителя инфекции. В этом упражнении рассматривается состояние, оценка и лечение септического тазобедренного сустава, а также подчеркивается роль межпрофессиональной группы в ведении пациентов с этим заболеванием.
Септический артрит бедра у детей необходимо дифференцировать от преходящего синовита бедра. Преходящий синовит — это неэкстренное и нехирургическое состояние, которое можно разрешить с помощью симптоматического обезболивания и наблюдения. Важно понимать, что значительная заболеваемость может быть результатом неправильного диагноза любого из этих состояний.Правильный диагноз включает выявление возбудителя инфекции. В этом упражнении рассматривается состояние, оценка и лечение септического тазобедренного сустава, а также подчеркивается роль межпрофессиональной группы в ведении пациентов с этим заболеванием.
Целей:
-
Опишите этиологию септического тазобедренного сустава.
-
Изучите факторы риска септического тазобедренного сустава у ребенка.
-
Обобщите доступные варианты лечения и лечения септического тазобедренного сустава.
-
Опишите стратегии межпрофессиональной команды для улучшения координации помощи и коммуникации для улучшения лечения септического тазобедренного сустава и улучшения результатов.

Введение
Септический артрит бедра у детей — это неотложное хирургическое заболевание, которое, если его быстро не лечить, может привести к быстрому разрушению бедра, сепсису и даже смерти. Септический артрит бедра у детей необходимо дифференцировать от преходящего синовита бедра.Преходящий синовит — это неэкстренное и нехирургическое состояние, которое можно разрешить с помощью симптоматического обезболивания и наблюдения. Важно понимать, что серьезная заболеваемость может быть результатом неправильного диагноза любого из этих состояний. Правильный диагноз включает выявление возбудителя инфекции. Организм будет варьироваться в зависимости от возраста и сопутствующих заболеваний пациента. [1] [2] [3]
Этиология
Гематогенное распространение бактерий в тазобедренный сустав является наиболее частым механизмом развития септического артрита у детей.Инфекция верхних дыхательных путей предшествует примерно 80% случаев. Примерно в 70% случаев участвуют бактерии, представляющие собой грамотрицательные коккобациллы, Kingella kingae . Staphylococcus организмов составляют 10% зарегистрированных случаев. В прошлом видов Haemophilus были наиболее распространенным организмом, вызывающим септический артрит бедра у детей младше двух лет. [4] [5] [6]
Примерно в 70% случаев участвуют бактерии, представляющие собой грамотрицательные коккобациллы, Kingella kingae . Staphylococcus организмов составляют 10% зарегистрированных случаев. В прошлом видов Haemophilus были наиболее распространенным организмом, вызывающим септический артрит бедра у детей младше двух лет. [4] [5] [6]
Скопление крови в метафизарных сосудах длинных костей позволяет бактериям проникать в эту область.Затем бактерии могут распространяться через физические кровеносные сосуды детской кости в костный эпифиз и вызывать внутрикапсулярную инфекцию тазобедренного сустава.
Эпидемиология
Около 50% детей с септическим артритом бедра моложе двух лет. Сообщается, что у мужчин он встречается в два раза чаще, чем у женщин. У детей с ослабленным иммунитетом, серповидно-клеточной анемии или гемофилии вероятность развития септического артрита бедра выше, чем у других детей.В регионах, где болезнь Лайма носит эндемический характер, это состояние следует рассматривать как часть дифференциальной диагностики. Это верно, особенно если присутствуют другие признаки болезни Лайма (преходящая полиартралгия, типичная мигрирующая эритема (бычья сыпь), учащенное сердцебиение и нерегулярное сердцебиение). Для подтверждения диагноза болезни Лайма необходимо назначить серологическое тестирование (титр Лайма / вестерн-блоттинг).
Это верно, особенно если присутствуют другие признаки болезни Лайма (преходящая полиартралгия, типичная мигрирующая эритема (бычья сыпь), учащенное сердцебиение и нерегулярное сердцебиение). Для подтверждения диагноза болезни Лайма необходимо назначить серологическое тестирование (титр Лайма / вестерн-блоттинг).
Патофизиология
Высвобождение цитокинов, содержащихся в гное в септическом суставе, приводит к гидролизу протеогликанов и коллагена в гиалиновом хряще, покрывающем концы костей в суставе.Это приводит к разрушению гиалинового хряща и суставной кости, что приводит к деформации, хронической потере функции и боли. Если не лечить, может развиться сепсис и смерть.
Анамнез и физика
У детей с септическим артритом тазобедренного сустава обычно возникает острая боль в тазобедренном суставе. Если они ходят, они могут хромать и сопротивляться нагрузке на пораженную ногу. Дети, которые не ходят, будут лежать в постели, держась за бедро в наиболее удобном положении — согнуть и отвести. Это положение, которое позволяет расслабить тазобедренную капсулу и, следовательно, снизить давление внутрисуставного выпота, которое может вызывать боль. Обычно они лихорадочные. В анамнезе может быть недавняя инфекция ротоглотки.
Это положение, которое позволяет расслабить тазобедренную капсулу и, следовательно, снизить давление внутрисуставного выпота, которое может вызывать боль. Обычно они лихорадочные. В анамнезе может быть недавняя инфекция ротоглотки.
Когда дети лежат в постели, катание ребенка по бревну вызовет сильную боль в бедре. Любые пассивные движения тазобедренного сустава очень болезненны.
Оценка
Процесс дифференциации пациента с острой болью в бедре и септическим артритом от пациентов, страдающих острой болью в результате преходящего синовита бедра, затруднен.Наиболее точный метод проведения этой дифференциации — это стремление бедра. Критерии Кохера для диагностики септического артрита тазобедренного сустава могут использоваться, чтобы определить, следует ли начинать агрессивный подход к ведению пациента. Четыре критерия, используемые в порядке чувствительности в критериях Кохера: температура выше 38,5 ° C (101,3 ° F), СОЭ более 40. Статус несения веса (без веса) и количество лейкоцитов (WBC) больше, чем 12000. Дети, отвечающие одному из четырех из этих критериев, имеют 3% заболеваемость септическим артритом, двое из четырех имеют заболеваемость 40%, три четверти имеют заболеваемость 93% и четыре из четырех имеют заболеваемость 99%.[7] [8] [9]
Рентгенологическое исследование бедра должно проводиться у детей старшего возраста, чтобы исключить любую возможность болезни Пертеса или смещения эпифиза головки бедренной кости. [10]
Лечение / ведение
Детей, страдающих болью в бедре, но отвечающих только одному из четырех критериев Кохера, следует наблюдать и наблюдать за дальнейшим прогрессированием состояния. Детям, отвечающим двум или более критериям, необходимо провести аспирацию бедра с окрашиванием по грамму и подсчетом клеток. Если бактерии идентифицированы или если подсчет клеток показывает количество лейкоцитов более 50000 лейкоцитов / мм3 с более чем 75% клеток PMN и глюкозой более чем на 50 мг / дл ниже уровня сыворотки, тазобедренный сустав следует открыть и промыть. антибактериальное средство.[11] [12]
Дифференциал лейкоцитов в синовиальной жидкости считается более чувствительным, чем количество лейкоцитов при диагностике септического артрита. Обнаружение 85% PMN коррелирует с чувствительностью 88%.
Рекомендации по продолжительности внутривенной (IV) терапии антибиотиками различаются. Было установлено, что 2 дня внутривенного введения антибиотиков с последующим 3-недельным курсом пероральных антибиотиков достаточно. Другие авторы рекомендовали одну неделю внутривенной антибиотикотерапии, а затем еще две недели перорального приема антибиотиков. Kingella kingae оказалась устойчивой к ванкомицину и клиндамицину. При лечении этих инфекций использовались внутривенные бета-лактамазные антибиотики, а затем их пероральные формы. Чем раньше будет начато лечение, тем лучше будут результаты и меньше долгосрочных осложнений.
Хирургические доступы к бедру, используемые в этих случаях, бывают передними или переднебоковыми. Недавняя литература документирует аналогичные хирургические результаты при сравнении открытого дренажа бедра и артроскопического дренажа.
Необходимо длительное наблюдение для выявления осложнений септического артрита тазобедренного сустава. Эти осложнения могут включать аваскулярный некроз головки бедренной кости, нарушения роста бедра и развитие постинфекционного артрита бедра.
Жемчуг и другие проблемы
Лечение преходящего синовита гораздо менее агрессивно, и у детей с подозрением на преходящий синовит следует наблюдать прогрессирование. Они также могут получать нестероидные противовоспалительные препараты или пероральные ненаркотические обезболивающие для снятия боли при переходном синовите, связанном с болью.Большинство случаев разрешается в течение пяти дней.
Улучшение результатов группы здравоохранения
Детей с септическим тазобедренным суставом лучше всего лечит многодисциплинарная команда, в которую входят врач отделения неотложной помощи, практикующая медсестра, радиолог, лаборант, педиатр, хирург-ортопед и специалист по инфекционным заболеваниям. Главное — поставить своевременный диагноз и сразу начать лечение. Несвоевременное лечение может привести к серьезным осложнениям и необратимому повреждению суставов.Пациенты должны находиться под наблюдением в течение длительного времени, поскольку может произойти нарушение роста. [3] [13]
Ссылки
- 1.
- Chewakidakarn C, Nawatthakul A, Suksintharanon M, Yuenyongviwat V. Септический артрит после перелома шейки бедренной кости: описание случая. Int J Surg Case Rep.2019; 57: 167-169. [Бесплатная статья PMC: PMC6460221] [PubMed: 30974413]
- 2.
- Акгюн Д., Мюллер М., Перка С., Винклер Т. Высокий уровень излечения перипротезной инфекции тазобедренного сустава с мультидисциплинарным командным подходом с использованием стандартизированного двухэтапного обмена.J Orthop Surg Res. 13 марта 2019; 14 (1): 78. [Бесплатная статья PMC: PMC6415338] [PubMed: 30866970]
- 3.
- Hoswell RL, Johns BP, Loewenthal MR, Dewar DC. Исходы детского септического артрита бедра и колена в возрасте 1-20 лет в австралийском городском центре. ANZ J Surg. 2019 Май; 89 (5): 562-566. [PubMed: 30959561]
- 4.
- Момоду II, Савалия В. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 8 июля 2021 г. Септический артрит. [PubMed: 30844203]
- 5.
- Деоре С., Бансал М. Остеомиелит таза у ребенка — диагностическая дилемма. J Orthop Case Rep.2018 июл-август; 8 (4): 86-88. [Бесплатная статья PMC: PMC6343553] [PubMed: 30687672]
- 6.
- Третьяков M, Cautela FS, Walker SE, Dekis JC, Beyer GA, Newman JM, Shah NV, Borrelli J, Shah ST, Gonzales AS, Cushman JM , Reilly JP, Schwartz JM, Scott CB, Hesham K. Септический артрит бедра и колена, леченный хирургическим путем у педиатрических пациентов: анализ базы данных детских стационаров. J Orthop.2019 январь-февраль; 16 (1): 97-100. [Бесплатная статья PMC: PMC6329196] [PubMed: 30655655]
- 7.
- Муни Дж. Ф., Мерфи РФ. Септический артрит бедра у детей: обновленная информация о диагностике и лечении. Curr Opin Pediatr. 2019 Февраль; 31 (1): 79-85. [PubMed: 30461509]
- 8.
- Аманатулла Д., Деннис Д., Олтра Е.Г., Марселино Гомес Л.С., Гудман С.Б., Хэмлин Б., Хансен Э., Хашеми-Нежад А., Холст, округ Колумбия, Комнос Г., Куталос А., Мализос К., Мартинес Пастор Дж. К., Макферсон Э., Мерманс Дж., Муни Дж. А., Мортазави Дж., Парса А., Пекора Дж. Р., Перейра Г. А., Мартос М. С., Шохат Н., Шоп А. Дж., Зулло СС.Раздел бедра и колена, диагностика, определения: материалы международного консенсуса по ортопедическим инфекциям. J Артропластика. 2019 Февраль; 34 (2S): S329-S337. [PubMed: 30348576]
- 9.
- Mue DD, Salihu MN, Yongu W.T., Ochoga M, Kortor JN, Elachi IC. Детский септический артрит в нигерийской третичной больнице: 5-летний клинический обзор. West Afr J Med. 2018 май-август; 35 (2): 70-74. [PubMed: 30027989]
- 10.
- Круз А.И., Анари Дж. Б., Рамирес Дж. М., Санкар В. Н., Болдуин К. Д.. Отличие педиатрического Лайм-артрита бедра от преходящего синовита и острого бактериального септического артрита: систематический обзор и метаанализ.Cureus. 2018 25 января; 10 (1): e2112. [Бесплатная статья PMC: PMC5866113] [PubMed: 29581924]
- 11.
- Higuera CA, Zmistowski B, Malcom T, Barsoum WK, Sporer SM, Mommsen P, Kendoff D, Della Valle CJ, Parvizi J. Подсчет клеток синовиальной жидкости для диагностики хронической перипротезной инфекции тазобедренного сустава. J Bone Joint Surg Am. 2017 г. 03 мая; 99 (9): 753-759. [PubMed: 28463919]
- 12.
- Райан Д.Д. Дифференциация преходящего синовита бедра от более неотложных состояний. Pediatr Ann. 2016, 01 июня; 45 (6): e209-13.[PubMed: 27294495]
- 13.
- Дельгадо-Ногера М.Ф., Фореро Дельгадильо Дж. М., Франко А. А., Васкес Дж. К., Кальваш Дж. А. Кортикостероиды при септическом артрите у детей. Кокрановская база данных Syst Rev.2018 21 ноября; 11: CD012125. [Бесплатная статья PMC: PMC6517045] [PubMed: 30480764]
Септический артрит — Knowledge @ AMBOSS
Последнее обновление: 18 марта 2021 г.
Резюме
Септический (инфекционный) артрит — это бактериальная инфекция суставной щели. Заражение происходит через кровоток, ятрогенно или локально (например,г., проникающая травма). Пациенты с поврежденными (например, пациенты с ревматоидным артритом) или протезами суставов имеют повышенный риск. Пациенты обычно имеют сильно опухший, болезненный сустав, ограниченный диапазон движений и жар. При подозрении на инфекционный артрит для постановки диагноза необходимо незамедлительно провести артроцентез. В дополнение к немедленной терапии антибиотиками широкого спектра действия для предотвращения разрушения хряща и сепсиса может потребоваться хирургическое дренирование и обработка раны.
Этиология
Клинические особенности
Подтипы и варианты
Инфекция протезного сустава
[3] [4]- Этиология
-
Клинические особенности
- Обычно длительный, неполный курс
- Минимальный отек, с пазухой, отводящей гной, или без нее
- Может проявляться остро (см. «Клинические особенности» выше).
-
Диагностика
- Обычный рентген: расшатывание протеза, периостальные реакции
- Для других диагностических тестов см. «Диагностика» ниже.
-
Терапия
- Удаление протеза и внутривенное введение антибиотиков в течение 6–8 недель
- Повторная имплантация протеза после лечения антибиотиками
Во избежание инфекции необходимо соблюдать строгие стерильные методы при любой процедуре, предполагающей проникновение суставное пространство.
- Описание: редкое заболевание, требующее срочного лечения во избежание разрушения сустава.
- Этиология: С.aureus и стрептококки группы А составляют большинство случаев
-
Клинические данные
- Боль в суставах (может относиться к паху или колену)
- Бедро пациента часто сгибается и вращается наружу (это снижает внутрисуставное давление и облегчает боль)
- См. «Клинические особенности» выше
- Диагностика: информацию о диагностике и терапии см. В соответствующих разделах ниже.
Бактериальный коксит — неотложная ортопедическая операция!
У молодого сексуально активного взрослого с классическими симптомами септического артрита необходимо исключить гонококковую инфекцию.
Диагностика
Подход
Условия
[6] [7]- Артроцентез: диагностическая и / или терапевтическая процедура, при которой синовиальная жидкость из сустава аспирируется с помощью стерильной иглы для определения этиологии суставных выпотов и / или для снятия давления в суставе
- Посев и окраска по Граму
- Лабораторные тесты: ↑ СРБ, СОЭ и количество лейкоцитов (неспецифично, но может быть полезно для мониторинга ответа на лечение) [8]
- Визуализация: поиск признаков основного остеомиелита и сопутствующего заболевания суставов и исключения возможных дифференциальных диагнозов (см. «Дифференциальный диагноз» ниже).
При подозрении на септический артрит требуется аспирация синовиальной жидкости для анализа.
Дифференциальные диагнозы
- Анализ синовиальной жидкости: включает группу тестов, которые исследуют суставную жидкость (синовиальную жидкость), чтобы помочь в окончательном установлении конкретных типов артрита.
| Интерпретация анализа синовиальной жидкости | ||||||
|---|---|---|---|---|---|---|
| Внешний вид | Лейкоцитов / мкл (PMN%) | Уровни глюкозы | Культура | Кристаллы | ||
| Невоспалительный артрит E.g., остеоартрит |
| |||||
| Воспалительный
|
Транслюматоидный артрит непрозрачный | |||||
| Септик E.г., бактериальные инфекции |
|
| ||||
| Геморрагический Например, травма |
| красноватый с переменной вязкостью 4 |||||
Дополнительные дифференциальные диагнозы для рассмотрения
Вирусный артрит
Грибковый артрит
[9]См. «Обзор грибковых инфекций» в «Общая микология.”
Другое
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Лечение
Первичное ведение
После артроцентеза и посева следует провести одновременную эмпирическую антибактериальную терапию (на основе окрашивания по Граму) и эвакуацию гнойного материала. [8]
Дальнейшее ведение
Лечение взрослых после возврата посевов
[8] [12]Лечение детей
[11]Осложнения
Перечислим наиболее важные осложнения.Выбор не исчерпывающий.
Ссылки
- Гольдман Л., Шафер А.И. Гольдман-Сесил Медицина, 25-е издание . Эльзевир ; 2016 г.
- Chun KC, Kim KM, Chun CH. Инфекция после тотального эндопротезирования коленного сустава. Хирургия коленного сустава и сопутствующие исследования . 2013; 25 (3): стр.93-9. DOI: 10.5792 / ksrr.2013.25.3.93. | Открыть в режиме чтения QxMD
- Маргареттен М.Э., Колвес Дж., Мур Д., Бент С.У этого взрослого пациента септический артрит? ЯМА . 2007; 297 (13): с.1478-1488.
- Беттс РФ, Пенн Р.Л., Чепмен С.В. Практический подход Риза и Беттса к инфекционным заболеваниям . Липпинкотт Уильямс и Уилкинс ; 2003 г.
- Горовиц Д.Л., Кацап Э., Горовиц С., Барилла-Лабарка М.Л. Подход к септическому артриту. Ам Фам Врач . 2011; 84 (6): с.653-660.
- Мэтьюз К.Дж., Кингсли Дж., Филд М. и др. Управление септическим артритом: систематический обзор. Энн Рум Дис . 2007; 66 (4): с.440-445. DOI: 10.1136 / ard.2006.058909. | Открыть в режиме чтения QxMD
- Лю С., Байер А., Косгроув С. Е. и др. Руководство по клинической практике Американского общества инфекционистов по лечению устойчивых к метициллину инфекций Staphylococcus Aureus у взрослых и детей. Клин Инфекция Дис . 2011; 52 (3): p.e18-55. DOI: 10,1093 / cid / ciq146. | Открыть в режиме чтения QxMD
- Септический артрит / инфекция собственных суставов. https://www.infectiousdiseaseadvisor.com/infectious-diseases/septic-arthritisinfection-native-joints/article/609472/ . Обновлено: 1 января 2018 г. Доступ: 20 января 2019 г.
- Мабиль С., Эль-Самад И., Джозеф С. и др. Сравнение медикаментозного и хирургического лечения местного септического артрита тазобедренного и коленного суставов. Заражение болезни . 2020 г. . DOI: 10.1016 / j.medmal.2020.04.019. | Открыть в режиме чтения QxMD
- Беннетт Дж. Э., Долин Р., Блазер М. Дж.. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета . Эльзевир Сондерс ; 2015 г.
- Танде А.Дж., Патель Р. Инфекция протезных суставов. Clin Microbiol Ред. . 2014; 27 (2): с.302-345. DOI: 10.1128 / CMR.00111-13.| Открыть в режиме чтения QxMD
- Беттс РФ, Чепмен С.В., Пенн Р.Л. Практический подход Риза и Беттса к инфекционным заболеваниям . Липпинкотт Уильямс и Уилкинс ; 2002 г.
- Берри Д. Д., Либерман Дж., Кини Дж. Хирургия бедра . Эльзевир Сондерс ; 2013
Артроскопическое лечение первичного септического артрита бедра у взрослых
Цель. Первичный септический артрит — это редкий дифференциальный диагноз острой боли в бедре у взрослых. Вдохновленные успехом полностью артроскопического лечения педиатрических пациентов, мы разработали диагностические и хирургические методы для наших взрослых пациентов. Методы. Были включены семь пациентов среднего возраста лет с острой болью в бедре, в среднем с нескольких дней. Септический артрит был подтвержден совместной аспирацией, а диссеминация была исключена с помощью МРТ и стандартных рентгенограмм. Хирургическое лечение состояло из немедленного артроскопического лаважа с использованием 4 порталов для обработки раны, ирригации большого объема, частичной синовэктомии и дренирования. Результатов. Пациенты лечились в больнице в течение нескольких дней (диапазон 7–16 дней). WBC и CRP вернулись к физиологическим уровням. В течение среднего периода наблюдения в несколько месяцев (от 13 до 66 месяцев) ни у одного пациента не было рецидивов инфекции. У 5 пациентов с неповрежденным тазобедренным суставом до инфекции был средний модифицированный балл по шкале Harris Hip Score (диапазон 91–100) при окончательном наблюдении. Выводы. Артроскопическая терапия с использованием минимально инвазивного подхода с низкой периоперационной заболеваемостью для лечения первичного септического артрита тазобедренного сустава взрослого человека способна восстановить нормальную функцию тазобедренного сустава в острых случаях без распространения инфекции. Уровень доказательности. IV.
1. Введение
Септический артрит бедра — редкий дифференциальный диагноз острой боли в бедре у взрослых [1, 2]. Несмотря на то, что тазобедренный сустав является вторым наиболее пораженным суставом, взрослые пациенты с септическим артритом, не связанные с хирургической процедурой, составляют менее 0,00001% от общего числа пациентов с острыми случаями [3–7]. Подчеркивая это, недавнее многоцентровое исследование Muñoz-Mahamud et al. [8], анализируя опыт 6 ортопедических отделений с 1993 по 2009 год, удалось выявить только 18 случаев.
Симптомы включают острые болезненные движения бедра с избеганием нагрузки на вес, но могут быть переменными и неспецифическими, особенно у детей и пожилых людей, пациентов с множественными заболеваниями. Для инфекций, не связанных с травмами или медицинским вмешательством, наиболее часто выявляемыми возбудителями являются Staphylococcus aureus и Streptococcus pyogenes [6, 9, 10]. При остром септическом артрите обычные рентгенограммы могут не показать костных аномалий, но ультразвуковое сканирование выявляет внутрисуставной выпот.Кроме того, дополнительное МРТ позволяет исключить внесуставные абсцессные образования. Совместная аспирация жидкости является обязательной и подтверждает диагноз. Количество лейкоцитов (WBC) в синовиальной жидкости> 50 000 клеток / мм 2 с высоким процентом полиморфно-ядерных клеток считается диагностическим признаком септического артрита, хотя также наблюдались более низкие показатели [11, 12]. Септический артрит может присутствовать даже в том случае, если последующие посевы крови и синовиальной жидкости стерильны [13].
Осложнениями в результате недиагностированного септического / инфекционного артрита являются хронический остеомиелит, внесуставные абсцессные образования, патологический вывих и сепсис.В целом сообщалось о смертности до 13%, особенно у пожилых людей, пациентов с мультиморбидными заболеваниями или пациентов с ослабленным иммунитетом [2, 14]. Установлены варианты хирургического вмешательства с сохранением суставов с артротомией, лаважем и дренированием, но они могут привести к длительному лечению и более высокому уровню осложнений [15]. Кроме того, герметизация центрального отсека верхней губой затрудняет промывание и очистку хрящевой области при открытой хирургии без тракции. Вдохновленные благоприятными результатами артроскопического лечения септического артрита коленного и тазобедренного суставов у детей, были опубликованы первые отчеты также по тазобедренному суставу у взрослых [16–19].
Однако из-за низкой частоты опубликованных небольших серий случаев остается неопределенность в отношении успеха артроскопического лечения. Целью нашего исследования была проспективная оценка артроскопического лечения септического артрита тазобедренного сустава у взрослых. Мы следовали определенному клиническому пути для всех пациентов с ультразвуковыми и МРТ-исследованиями при поступлении, подтверждением диагноза путем аспирации и немедленным артроскопическим лаважем.
Гипотеза. У пациентов с ограниченной инфекцией тазобедренного сустава экстренный артроскопический лаваж может искоренить инфекцию и предотвратить функциональные нарушения.
2. Методы
2.1. Пациенты и путь диагностики
13 пациентов (14 тазобедренных суставов, одна двусторонняя инфекция) проходили лечение от первичного септического артрита в период с 2007 по 2013 год в нашем учреждении. Пациенты с вторичным септическим артритом после операции и инфекциями, связанными с имплантатом, не включались. Двум пациентам была выполнена открытая обработка раны, поскольку предоперационная визуализация показала внесуставное распространение инфекции. У четырех пациентов (5 тазобедренных суставов) наблюдалась выраженная деструкция суставов из-за отсроченного обращения (в среднем 22 дня), и им была проведена процедура Гирдлстона с последующей тотальной артропластикой тазобедренного сустава.Три пациента женского пола и 4 пациента мужского пола (таблица 1) со средним возрастом (диапазон 26–63 года) были госпитализированы в наше отделение неотложной помощи с острой болезнью бедра в среднем с нескольких дней (диапазон 2–10 дней). Были проведены стандартные лабораторные анализы, включая посев крови, которые выявили повышенные уровни СРБ и лейкоцитов. Все пациенты прошли диагностический курс до операции с ультразвуковым сканированием суставного выпота и рентгеновскими снимками в двух плоскостях, а также МРТ-исследованиями, которые проводились в день госпитализации (рис. 1).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
