Саркома мягких тканей лечение, симптомы, причины. Диагностика саркомы мягких тканей
Саркома мягких тканей является недоброкачественным новообразованием на теле человека, возникающим в клетках мускулатуры, с постепенным продвижением к её поверхности. Может приводить к заражению прилегающих тканей, с метастазами в сосуды, кости, нервы, другие органы. Саркома мягких тканей является довольно редкой болезнью, поражающей организм в возрасте около 30 лет и примерно до 70 лет, хотя в трети случаев с этим недугом сталкиваются люди молодого возраста.
Причины саркомы мягких тканей
Самые характерные факторы риска и причины саркомы мягких тканей заключаются в ионизирующем облучении, воздействии химических веществ, генетическом нарушении, предшествующих заболеваниях кости.
Симптомы и признаки саркомы мягких тканей
Саркома мягких тканей может развиваться на любом участке туловища либо конечностях. Как правило, болезнь сопровождается безболезненной опухолью разной плотности и консистенции. Саркомы мягких тканей в глубоких отделах бедра, забрюшинном пространстве, как правило, достигают к моменту диагностики достаточно крупных размеров.
Саркомы мягких тканей в глубоких отделах бедра, забрюшинном пространстве, как правило, достигают к моменту диагностики достаточно крупных размеров.
Обычно у больных возникает проблема значительного снижения массы тела, с жалобами на появление боли неопределенной локализации. В дистальных отделах конечностей на себя рано обращает внимание небольшая опухоль. Самым распространенным признаком сарком женских половых органов и ЖКТ называется кровотечение.
Диагностика саркомы мягких тканей
Диагностика саркомы мягких тканей основана на комплексе клинических исследований. В том числе биопсия. При выборе места для проведения биопсии необходимо учитывать возможное проведение в дальнейшем реконструктивной операции.
Также диагностика саркомы мягких тканей предполагает радиологическое обследование. При некоторых видах сарком может быть предпочтительным проведение МРТ-диагностики для более точного определения границы между мягкими тканями и опухолями.
Классификация и виды саркомы мягких тканей
Стадия IА — G1 — 2T1a — 1bN0M0 — с высокодифференцированными опухолями небольшого размера, вне зависимости от своего расположения.
Стадия IB – G1 — 2T2aN0M0 — высокодифференцированные большие опухоли с поверхностным расположением.
Стадия IIА — G1 — 2T2bN0M0 — высокодифференцированные большие опухоли с глубоким расположением.
Стадия IIB — G3 — 4T1a — 1bN0M0 — низкодифференцированные небольшие опухоли, вне зависимости от расположения.
Стадия IIC — G3 — 4T2aN0M0 — низкодифференцированные большие опухоли с поверхностным расположением.
Стадия III — G3 — 4T2bN0M0 — низкодифференцированные большие опухоли с глубоким расположением.
Стадия IV — при наличии любых метастазов.
Лечение саркомы мягких тканей
Поверхностно-расположенные опухоли и опухоли конечностей должны удаляться хирургическим способом, используя принципы «футлярности». Вероятный дефицит кожи не выступает преградой для вмешательства. При предлежании опухоли к кости, производится её удаление совместно с надкостницей. При прорастании производится сегментарная либо плоскостная резекция кости. Лучевая терапия показана, если край опухоли находится менее, чем в 2-4 сантиметрах от резекционной линии или при обсеменении раны опухолевыми клетками.
Рецидирование – является характерной биологической чертой сарком, поэтому предполагается разработка методик комплексного и комбинированного лечения.
Опухоли заднего средостения, забрюшинные в области таза и паравертебральные – как правило, относятся к категории неудалимых. Для небольших опухолей переднего средостения и забрюшинных в левой половине туловища возможно хирургическое удаление. В случае с сомнительно операбельными опухолями, предусмотрено проведение пермо-радиотерапии либо лучевой терапии перед операцией. Поскольку в данных локализациях опухоли, как правило, выявляются на поздних стадиях, часто невозможно радикальное удаление – оперативное лечение дополняется лучевой терапией. Если развиваются рецидивы, необходимы повторные вмешательства.
На лечение саркомы мягких тканей влияет гистологическое строение опухоли. Подходящий курс лечения определяется индивидуально, с учетом специфик строения выявленной опухоли.
Для солитарных метастаз сарком в легких возможно хирургическое удаление – с помощью операции клиновидной резекции, с дальнейшим проведением химиотерапии. Обычно возникают данные метастазы на сроках 2-5 лет со времени проведения первичной операции.
Обычно возникают данные метастазы на сроках 2-5 лет со времени проведения первичной операции.
9-20
Первичный приемОнкологАкушер — гинекологМаммологКардиологМассажистПроктологФлебологХирургУЗИ
Симптомы саркомы | информация 2021 года
Заведующая онкологическим отделением в клинике Ихилов.
Онколог с 20-летним стажем.
Задать вопрос
Содержание
Как пройти дистанционное лечение рака в Израиле во время эпидемии коронавируса?
Саркомы – это опухоли, развивающиеся в костях, мышцах, жировой клетчатке, окружающей мышечные ткани, а также в нервах.Существует множество типов саркомы – около 50. Такое разнообразие предопределено природой опухоли, способной развиться из самых разных тканей.
Саркома – это сложная и достаточно редкая патология. Мало того, что она сравнительно нечасто диагностируется, – каждое новообразование относится лишь к одному из 50 различных типов. Вот почему так важна возможность обратиться к опытному патологу, способному поставить точный диагноз.
Мало того, что она сравнительно нечасто диагностируется, – каждое новообразование относится лишь к одному из 50 различных типов. Вот почему так важна возможность обратиться к опытному патологу, способному поставить точный диагноз.
Какими бывают саркомы?
Саркомы подразделяют на 2 большие группы:
- злокачественные новообразования костей,
- опухоли мягких тканей.
К последним относятся онкологические заболевания мышц, оболочек нервных волокон, жировой ткани. Именно поэтому патология называется саркомой мягких тканей.
Чаще всего такие новообразования развиваются в верхних или нижних конечностях. Реже саркомы обнаруживают в брюшной полости или позади кишечника. В последнем случае патология называется ретроперитонеальной саркомой.
Кто входит в группу риска?
Саркома кости чаще всего угрожает детям. Ее обычно диагностируют в период быстрого роста организма.
Опасность развития саркомы мягких тканей в основном преследует взрослых старше 40 лет. Ученые предполагают, что рак развивается вследствие повреждения ДНК и изменения функции восстанавливающего механизма. Ген “включается” либо “выключается”, порождая патологию.
Ученые предполагают, что рак развивается вследствие повреждения ДНК и изменения функции восстанавливающего механизма. Ген “включается” либо “выключается”, порождая патологию.
Первые проявления саркомы
Обычно у больных сильно опухает рука, или плечо, или бедро, или нога. Со временем человек замечает необычное уплотнение, которое постепенно становится тверже. Патологический процесс не всегда сопровождается болевым синдромом, однако шишка всегда увеличивается в размере.
В некоторых случаях пациенты жалуются на боль в конечностях. При саркомах кости ощущается сильная боль даже в покое, когда нет объективной причины для появления болевого синдрома. Таким пациентам назначают МРТ или КТ, и на снимке проступает новообразование.
Саркомы мягких тканей не причиняют боли. Поэтому большая часть пациентов приходят к врачу с уплотнением, увеличивающимся с течением времени. В итоге у них обнаруживают саркому.
Если же опухоль находится в брюшной полости, первым признаком патологии зачастую служит крупное новообразование. Иногда его выявляет терапевт во время обычного медицинского осмотра; в других случаях опухоль идентифицируют по снимку КТ.
Иногда его выявляет терапевт во время обычного медицинского осмотра; в других случаях опухоль идентифицируют по снимку КТ.
Стоимость диагностики и лечения саркомы в Израиле
Для удобства пациентов из-за рубежа приведем цены в долларах на некоторые диагностические и лечебные процедуры, которые назначаются в онкоцентре Ихилов при саркоме.
Чтобы узнать точную стоимость вашего лечения, заполните заявку. В ближайшие 2 часа в сами свяжется врач онкоцентра. Он задаст вам необходимые вопросы и сообщит точную стоимость лечения рака в Израиле. Получить информацию вы можете также по телефону: +972-3-376-03-58 в Израиле и +7-495-777-6953 в России.
| Процедуры лечения саркомы | Стоимость |
|---|---|
| Биопсия пораженной костной ткани | $1493 |
| Радиоизотопное сканирование скелета | $794 |
| Компьютерная томография | $428 |
| Рентгеновский снимок конечности (при саркомах кости) | $57 |
Саркома мягких тканей (СМТ).
 Причины возникновения. Симптомы. Диагностика и лечение СМТ
Причины возникновения. Симптомы. Диагностика и лечение СМТ Следует проверять предоставленную здесь информацию. Решение о применении определенного упомянутого здесь вещества принимает исключительно лечащий врач. Обязательно проконсультируйтесь с врачом!
Саркома мягких тканей (СМТ) – это опухоль, которая поражает ткани, развивающиеся из среднего зародышевого листка, называемого мезодерма. У человека из этого слоя формируется:
- Соединительная ткань, которая располагается между органами.
- Хрящи.
- Кости.
- Мышцы.
- Кровеносные сосуды.
Саркома мягких тканей затрагивает мышечные, кровеносные и соединительные волокна, жировую ткань. Чаще всего локализуется в молочных железах, конечностях, крупных сосудах и органах ЖКТ.
Опухоль считается редкой. Ее диагностируют только у 1% пациентов среди взрослых онкологических больных. В Украине за последние 13 лет зарегистрировано более 15 тыс. случаев, примерно по 1000 в год. Заболевают в основном люди старше 40 лет. Мужчины болеют немного чаще женщин (разница в 5%).
случаев, примерно по 1000 в год. Заболевают в основном люди старше 40 лет. Мужчины болеют немного чаще женщин (разница в 5%).
Среди детей болезнь более распространена – составляет 15% от всех видов злокачественных поражений.
Опухоль считается опасной, потому что отличается частыми рецидивами и быстрым появлением метастазов, распространяющихся с кровью по всему организму.
Причины возникновения
Для большинства видов СМТ ученые не смогли пока определить главную причину развития, но в некоторых случаях играют роль:
- Вирусные инфекции. Речь идет о ВИЧ, Эпштейна-Барр и других вирусах герпесной группы.
- Наследственность. Некоторые заболевания, передающиеся генетически, предрасполагают к появлению онкологии. Особенно это касается наследственной ретинобластомы и синдрома Ли Фраумени. Вероятность саркомы при этом 78 и 21% соответственно. Нейрофиброматоз с появлением различных доброкачественных образований завершается онкологией в 15% случаев.
- Облучение. Наибольший риск у тех, кто проходил высокочастотное облучение при лечении рака.
В некоторых случаях пусковым механизмом становится травма.
Разновидности
Существует около 70 разных гистологических видов саркомы мягких тканей. Наиболее распространенные из них:
- Липосаркома (18%) – затрагивает жировые ткани. Может появиться в любом месте, но чаще всего растет в области живота. Для этого вида характерен одновременный множественный рост.
- Фибросаркома (29%) – формируется из фибробластов, клеток соединительной ткани, вырабатывающих межклеточное вещество, в которое входят коллаген, эластин, мукополисахариды, в том числе и гиалуроновая кислота.
- Лейомиосаркома (11%) – поражает гладкие мышцы, в структуре сосудистых трубок и внутренних органов. Считается наиболее прогностически неблагоприятным образованием.
- Рабдомиосаркома (4,8%) – опухоль скелетных мышц.
 Включает три подтипа, которые характерны для разных возрастов, например плеоморфная поражает пожилых, а эмбриональная – маленьких детей.
Включает три подтипа, которые характерны для разных возрастов, например плеоморфная поражает пожилых, а эмбриональная – маленьких детей. - Ангиосаркомы (2,5%) – берут начало из сосудов. Известная разновидность – саркома Капоши, которая характерна для кожи. Развивается из выстилки лимфатических и кровеносных сосудов.
- Гастроинтестинальная стромальная опухоль – образование желудочно-кишечного тракта.
Внутри каждой из этих групп есть еще множественная классификация отдельных форм. Например, среди липосарком выделяют миксоидные, крупноклеточные, полиморфные разновидности.
Симптомы
Симптоматика новообразований очень разная, но все же выделяется несколько общих черт для всех сарком.
- В месте появления развивается отек. Вначале это небольшая припухлость, но по мере роста может сформироваться огромная опухоль.
- Если образование возникает близко к наружным тканям, то его видно.
 Заметен узелок, потом шишечка. Они мало отличаются по цвету от других участков кожи. Изначально узел мягкий и эластичный. Однако по мере роста в нем видно несколько формирующихся центров. Сдвинуть с места опухоль становится трудно. Это очень важное отличие от доброкачественных образований. Меняется цвет кожи, а при надавливании возникает болезненность. Итоговый размер может достигать 30 сантиметров в диаметре, иногда даже больше.
Заметен узелок, потом шишечка. Они мало отличаются по цвету от других участков кожи. Изначально узел мягкий и эластичный. Однако по мере роста в нем видно несколько формирующихся центров. Сдвинуть с места опухоль становится трудно. Это очень важное отличие от доброкачественных образований. Меняется цвет кожи, а при надавливании возникает болезненность. Итоговый размер может достигать 30 сантиметров в диаметре, иногда даже больше. - Если опухоль глубоко, внешние покровы все равно видоизменяются. Может поменяться цвет, появиться сосудистый рисунок, развиться изъязвление.
- Боль не возникает сразу. Она развивается, когда опухоль затрагивает нервные ткани. Болезненность становится сильной и распространяется в разные стороны по всему телу. Усиливается по ночам. От нее не помогают обезболивающие. Но это обычно бывает на последних стадиях. Поэтому изначально ориентироваться на болевой синдром нельзя. Если заметно необычное образование, уплотнение, то следует сразу обратиться к врачу.
 Для активного метастазирующего развития некоторых форм, достаточно нескольких недель. Поэтому медлить нельзя.
Для активного метастазирующего развития некоторых форм, достаточно нескольких недель. Поэтому медлить нельзя.
Вместе с местными симптомами появляется общее недомогание. Больные постоянно чувствуют себя разбитыми, уставшими, теряют в весе. У них пропадает аппетит, наблюдается постоянная тошнота. Это связано с интоксикацией. По этой же причине поднимается температура и после лечения антибиотиками не пропадает. В анализах крови обнаруживается анемия и признаки сильного воспаления.
Диагностирование
Поставить диагноз бывает сложно из-за большого количества форм сарком, а также вероятности доброкачественной опухоли. Поэтому используют сочетание многих методов.
- Биопсию с гистологическим анализом.
- УЗИ.
- Рентген.
- МРТ.
- Обследование с радиоизотопами.
Причем биопсия не всегда проясняет картину. Нужны все эти обследования. Они позволяют определить стадию заболевания и правильно назначить лечение.
Стадии СМТ
СМТ проходит четыре этапа развития.
- Первая стадия. Небольшое образование до 5 сантиметров. Оно еще не распространилось на другие органы и лимфоузлы. Клетки делятся медленно, их в структуре опухоли не много.
- Вторая. Повышается злокачественность, клетки начинают делиться быстро. Размер может быть меньше или больше 5 см. Опухоль активно пронизывают сосуды. Она нарушает работу органа, в котором расположена и прорастает его полностью.
- Третья. Саркома покидает пределы органа. Происходит распространение и углубление образования во внутренние ткани. Страдают все окружающие структуры.
- О четвертой стадии говорят, когда появляются метастазы. Они идут по крови, локализуются чаще всего в легких, мозге. Опухоль большого размера. Она сильно сдавливает ткани. Часто очаг распадается, кровоточит.
Если затронут костный мозг, то он инициирует рост других СМТ. Очень часто речь идет о рецидивирующей саркоме.
Очень часто речь идет о рецидивирующей саркоме.
Лечение
В первую очередь образование удаляют. Не прибегают к этому методу только, если затронуты жизненно-важные органы, больной старше 75 лет или у него тяжелые заболевания почек, сердца и печени. При удалении захватывают и некоторую часть здоровых тканей.
Если образование было на 1-2 стадии, то после резекции показано облучение или химиотерапия. Если форма опухоли агрессивная, то химиотерапию проводят как до, так и после хирургии. На третьей стадии до резекции показано облучение, для уменьшения размеров новообразования.
На четвертой стадии операцию проводят не всегда. Если удаление невозможно, то используют обезболивающие, корректируют количество гемоглобина, проводят детоксикацию. Эти мероприятия облегчают жизнь больного, но не приносят выздоровление.
Прогноз
Больше всего шансов выжить у людей, которым диагноз поставлен на ранней стадии, а опухоль локализуется в конечностях. 75% из них преодолевают пятилетний рубеж. При СМТ в теле и внутренних органах выживаемость снижается и составляет 60%. Если произошло распространение онкоклеток, то удается спасти только 35% больных.
75% из них преодолевают пятилетний рубеж. При СМТ в теле и внутренних органах выживаемость снижается и составляет 60%. Если произошло распространение онкоклеток, то удается спасти только 35% больных.
Ветеринарная онкология / Ветеринарная клиника АСВЕТ Одинцово
Владельцам об онкологии животных
Основным условием эффективности лечения любого заболевания является ранняя диагностика, но особенно следует подчеркнуть важность этого положения в онкологии. В поздней стадии излечение злокачественной опухоли — редкое исключение.
Среди причин общей смертности у собак и кошек, опухолевые заболевания уверенно удерживают второе место. 1-ое и 2-ое занимают опухоли кожи и молочных желез соответственно. Учитывая большую частоту выявления онкологических болезней у домашних животных, онкологическую настороженность следует проявлять и врачам, и владельцам животных.
Когда владелец животного спрашивает у врача, что вызвало рак у его питомца, чаще всего, его вопрос абстрактный. Он не имеет намерения узнать, что такое гистоны, метилирование ДНК и канцерогенез 3 стадии. На самом деле владелец подразумевает: почему мое животное заболело; вы можете его вылечить; каков прогноз в отношении каждого метода лечения?
Он не имеет намерения узнать, что такое гистоны, метилирование ДНК и канцерогенез 3 стадии. На самом деле владелец подразумевает: почему мое животное заболело; вы можете его вылечить; каков прогноз в отношении каждого метода лечения?
Наша задача заключается в том, чтобы сделать эту тайну понятной.
Почему мое животное заболело?
Нормальные (здоровые) клетки обладают саморегуляцией. Ненормальные (больные клетки) активируют ген-супрессор р53, который задерживает клеточное деление до тех пор, пока нарушения не будут исправлены. Если коррекции не произошло, р53 вызывает запрограммированную гибель клеток — апоптоз.
Раковые клетки несут мутации и ошибки в генах, в том числе и в гене р53. Они избегают апоптоза и таким образом, приобретают «бессмертие». После перерождения для нерегулируемых быстро делящихся раковых клеток характерно и постепенное изменение генотипа.
Генетические сбои могут быть спонтанными или могут быть вызваны вирусами, химическими веществами, паразитами, радиоактивным излучением, возникать под воздействием световых лучей, в результате нарушения эндокринных/метаболических процессов и др.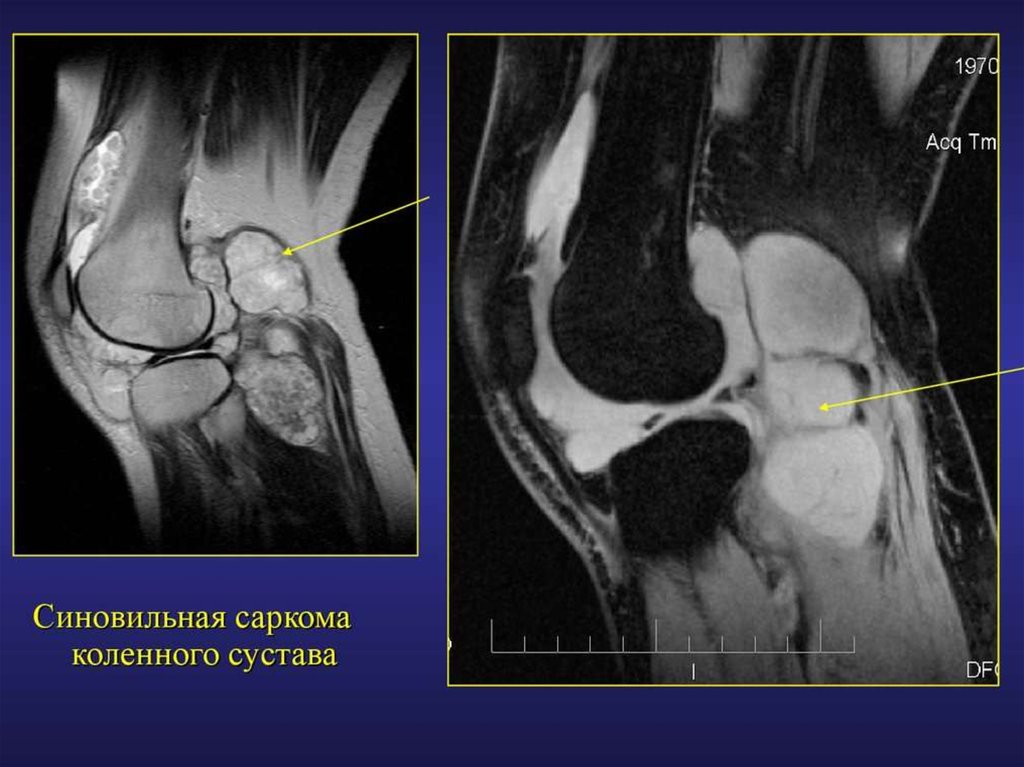 механизмов.
механизмов.
Итак, опухоль — это группа клеток, характеризующаяся непрерывным ростом и размножением, не контролируемым организмом. «Бессмертие», постоянное деление и нарушение регуляции генов предоставляют раковым клеткам преимущества, которые доброкачественные клетки не имеют.
Доброкачественные опухоли, в отличие от злокачественных, не проникают за пределы тканей, в которых они начали развиваться, или в другие части организма. В большинстве случаев, прогноз при доброкачественных опухолях благоприятен. Однако они могут иметь тяжелые последствия, если, например, сдавливают жизненно важные структуры, такие, как кровеносные сосуды и нервы.
Злокачественные опухоли характеризуются местным прорастанием в окружающие ткани, высокой скоростью роста, поэтому они возникают вновь (рецидивируют) после хирургического удаления. Раковые клетки способны метастазировать. Метастазирование — это процесс распространения опухолевых клеток через межклеточные пространства в кровеносное русло и лимфу, дающий возможность возникновения новых очагов опухолевого роста в различных частях тела.
В зависимости от времени появления и места развития, различают ранние и поздние, регионарные и отдаленные метастазы. Чем раньше появляются метастазы, тем злокачественнее опухоль. Отдаленные метастазы (не регионарные лимфоузлы, органы) являются фактором неблагоприятного прогноза.
Важно отметить, что опухоли, которые развились как доброкачественные, могут со временем приобретать злокачественный характер. Также, выделяется определенная группа заболеваний, которые имеют высокий риск перехода в злокачественную опухоль: хронический гастрит, длительно не заживающие язвы слизистых оболочек и кожи, железистое перерождение эндометрия матки, аденофиброзная мастопатия, сопровождающиеся резкой пролиферацией эпителия и др.
Онкологическая настороженность владельца
К сожалению, зачастую животные с онкологическими заболеваниями поступают к врачам-онкологам при достаточно запущенных стадиях процесса. Это сказывается на выборе лечения животного, прогнозе, а также качестве жизни пациента.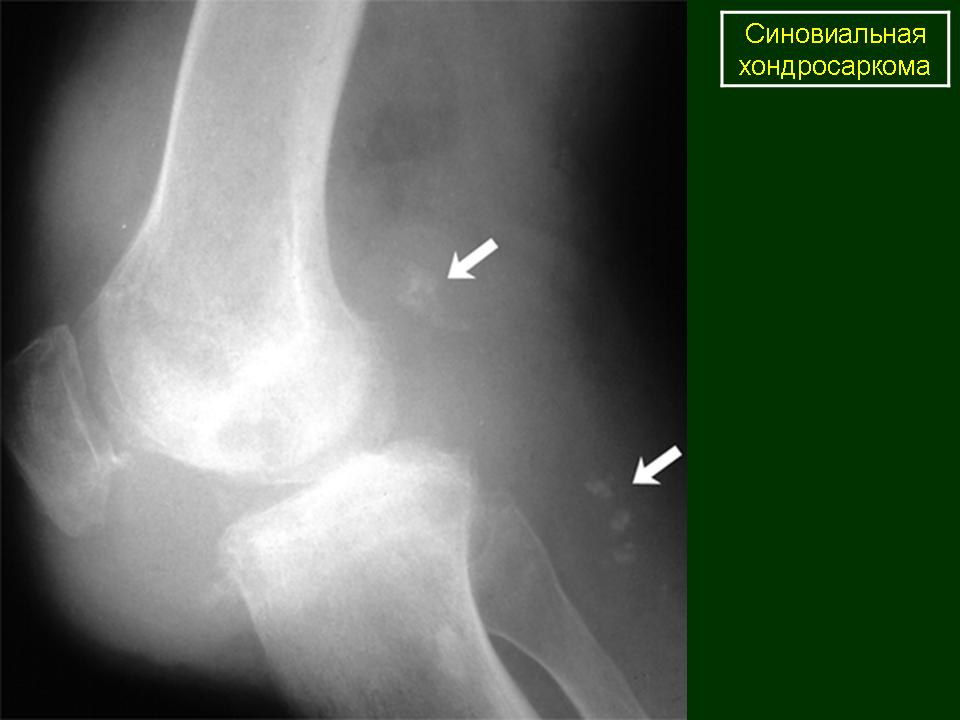 Для ранней диагностики и полного излечения важно внимательное и ответственное отношение к животному самих владельцев, знание основных признаков возможной злокачественности ряда заболеваний. Среди подавляющего большинства владельцев бытует мнение, что рак бывает только у пожилых старых животных. Такой стереотип снижает онкологическую настороженность, приводит к позднему обращению к врачу с уже неизлечимой стадией болезни.
Для ранней диагностики и полного излечения важно внимательное и ответственное отношение к животному самих владельцев, знание основных признаков возможной злокачественности ряда заболеваний. Среди подавляющего большинства владельцев бытует мнение, что рак бывает только у пожилых старых животных. Такой стереотип снижает онкологическую настороженность, приводит к позднему обращению к врачу с уже неизлечимой стадией болезни.
Например, опухоли молочной железы собак занимают 25 % от всех опухолевых заболеваний у собак и стоят на втором месте по частоте встречаемости после опухолей кожи у самок. Пик заболевания приходится на возрастную группу 7 — 10 лет. Почти 50 % случаев у собак заболевание носит злокачественный характер и в 25 % случаев имеет неблагоприятный прогноз. Факторами развития данной патологии являются гормональные нарушения (отсутствие родов, частые ложные щенности, медикаментозное подавление лактации, кистозные перерождения в яичниках). Один из важных критериев прогноза жизни при раке молочной железы это размер опухоли.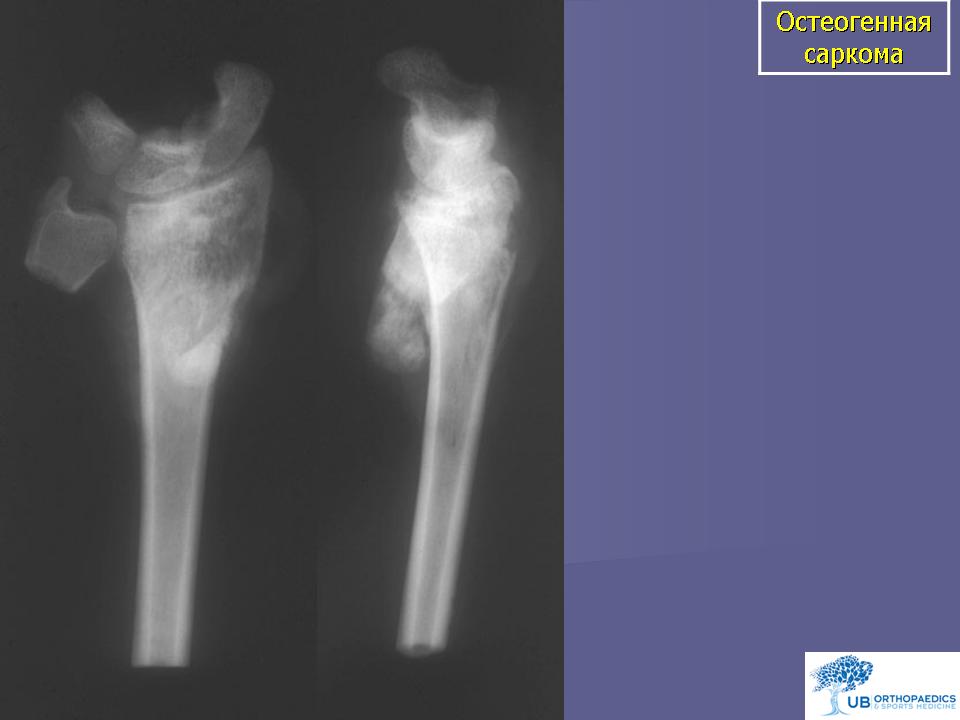 При величине опухоли молочных желёз более 3 см у кошек и более 5 см у собак ставят третью (из возможных четырёх) стадию процесса и рекомендуют животному не только хирургическую операцию, но ещё и химиотерапию. При четвертой стадии заболевания, даже при проводимой терапии, средняя продолжительность жизни составляет от 1-го до 2-х месяцев.
При величине опухоли молочных желёз более 3 см у кошек и более 5 см у собак ставят третью (из возможных четырёх) стадию процесса и рекомендуют животному не только хирургическую операцию, но ещё и химиотерапию. При четвертой стадии заболевания, даже при проводимой терапии, средняя продолжительность жизни составляет от 1-го до 2-х месяцев.
У кошек рак молочной железы отличается крайне агрессивным течением, высокой степенью злокачественности и плохим прогнозом. Только в 10 – 14 % случаев в молочной железе кошек можно встретить доброкачественные процессы, в то время, как злокачественные опухоли диагностируются в 86 – 90 %. Заболеванию подвержены преимущественно животные в возрасте от 10 – 12 лет, однако есть наблюдения заболевания кошек и в молодом возрасте. Опухоли молочных желез легко диагностируются самим владельцами. Но, к сожалению, часто обращение в клинику происходит уже тогда, когда опухоль разрастается до значительных размеров, и это начало беспокоить кошку или собаку.
Симптомы у больных онкологией разнообразны, они зависят, прежде всего, от локализации новообразования.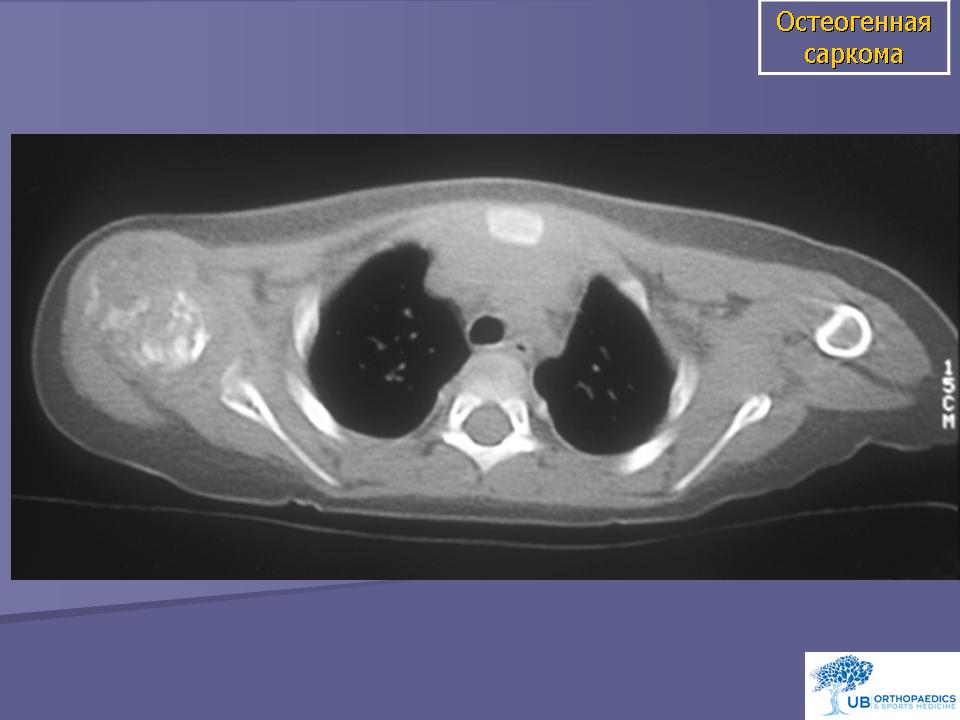
Рак кожи — наиболее распространенный вид рака у собак и кошек. Обнаружить образования можно во время купания и поглаживания Вашего питомца. Опухоли кожи и мягких тканей выглядят как утолщение на коже или под ней. Очень часто они не беспокоят животных, и владельцы обнаруживают их случайно. Некоторые опухоли кожи внешне похожи на обычный дерматит, и порой только отсутствие эффекта от лечения может натолкнуть на мысли исследования на онкологию. Если опухоль имеет нечеткие границы, неподвижна относительно подлежащих тканей, характеризуется быстрым ростом, прорастает кожные покровы (наличие изъязвлений) — это свидетельствует о злокачественном процессе и животному необходима консультация врача.
На наличие опухоли в ротовой полости у животного указывает усиленное слюнотечение, неприятный запах изо рта, нарушение глотания, потеря веса или ухудшение аппетита, а также увеличение и уплотнение нижнечелюстных и окологлоточных лимфоузлов, выявляемое при пальпации, потеря интереса к жевательным игрушкам, расчесывание рта лапами.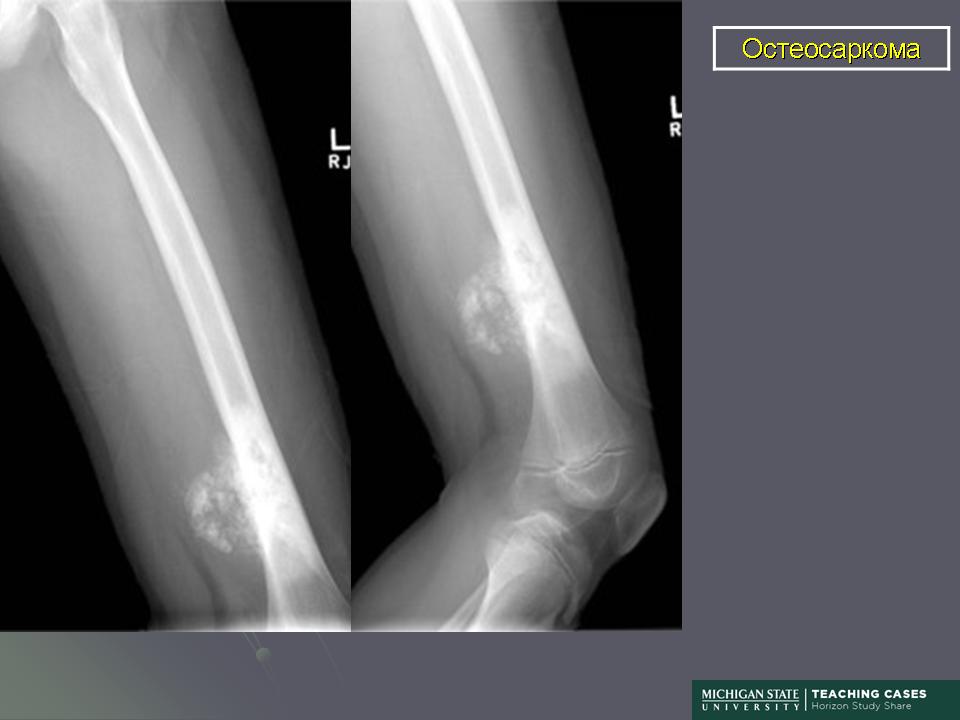
Признаки наличия опухоли в носовой полости — экзофтальм (выпячивание глазного яблока), асимметрия морды, чихание, хронические, не поддающиеся лечению, выделения из носа и глазных щелей, кровотечения, хрипы.
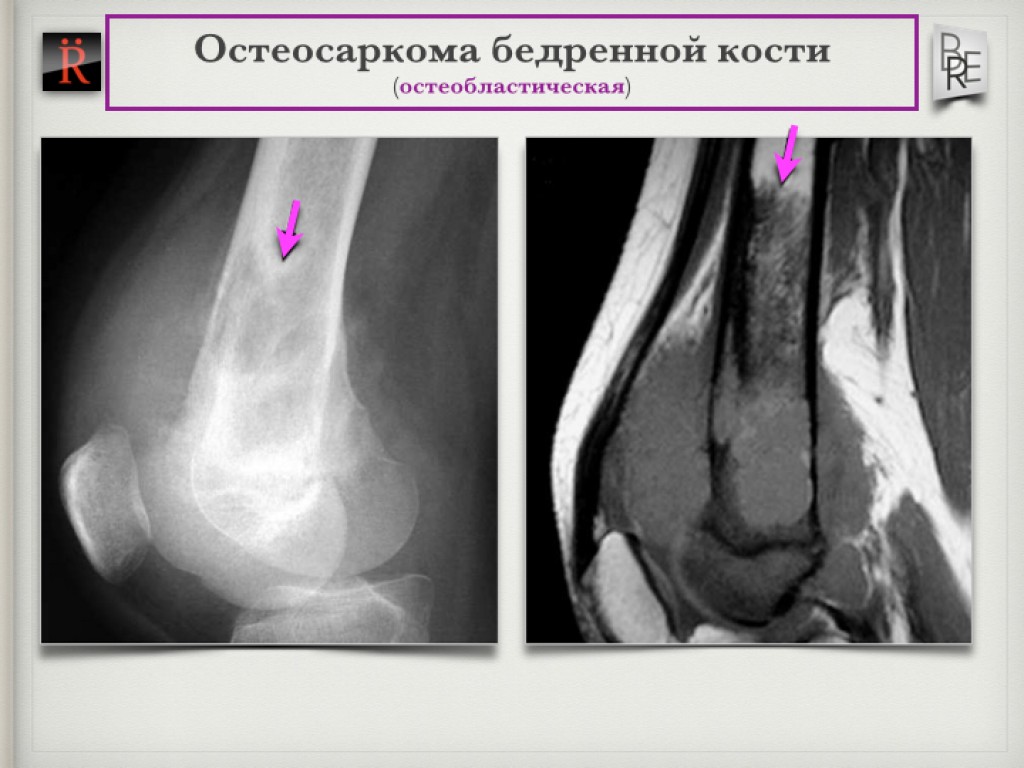
На скелетно-мышечные опухоли приходится 3,5 — 5% всех опухолей собак и кошек. Большинство из них — это новообразования костей, которые подразделяются на: первичные (остеосаркома, хондросаркома, фибросаркома) и метастатические.
Первичные костные опухоли преимущественно злокачественные (98% от общего числа) и по частоте встречаемости в 5 раз превосходят метастатические.
Остеосаркома или остеогенная саркома — это наиболее распространенная первичная злокачественная опухоль костей у собак и кошек. При остеогенной саркоме в основном поражаются конечности. Боль локализуется в месте опухоли, может появляться припухлость, разлитой отек. При этом, может нарушиться подвижность сустава, возникнуть патологический перелом конечности в области новообразования. Опухоли костей встречаются у собак в возрасте 6-7 лет, хотя, как считают, они возникают и раньше.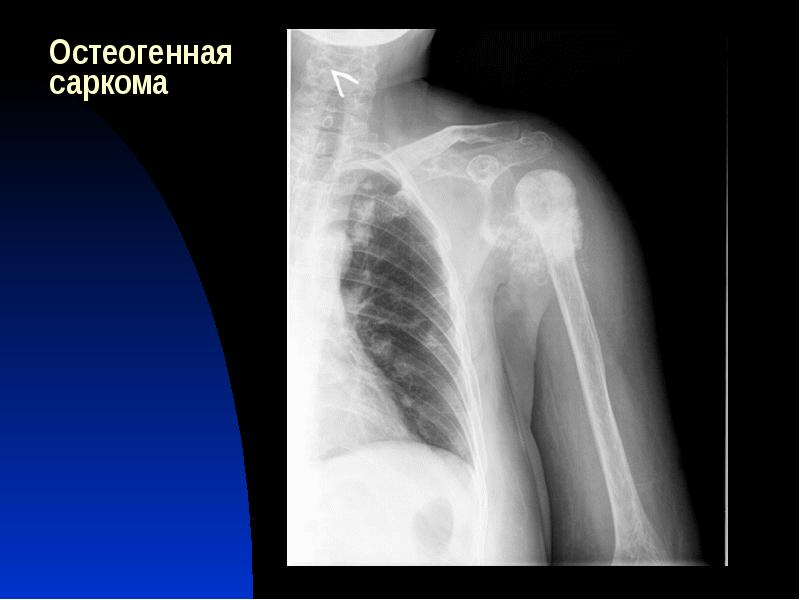 Медленно развиваясь, иногда многие годы, ничем себя не проявляют. Первыми клиническими признаками опухоли, если она развивается в костях конечности, является хромота, явное нежелание собаки вставать со своего места, особенно после залеживания. Толчком к развитию остеосаркомы у животных крупных пород может стать перенесенная травма, хотя на сегодняшний день не ясно, так ли это на самом деле. Но высказываются предположения, что повреждения могут спровоцировать заболевание. Считается, что злокачественные опухоли кости — это болезни гигантских и крупных пород. Среди пациентов регистрируют сенбернаров, доберманов-пинчеров, ирландских сеттеров, датских догов, немецких овчарок, золотых ретриверов. И тем не менее, по мнению специалистов, размеры животного являются более весомым фактором появления остеосаркомы, нежели принадлежность к определенной породе.
Медленно развиваясь, иногда многие годы, ничем себя не проявляют. Первыми клиническими признаками опухоли, если она развивается в костях конечности, является хромота, явное нежелание собаки вставать со своего места, особенно после залеживания. Толчком к развитию остеосаркомы у животных крупных пород может стать перенесенная травма, хотя на сегодняшний день не ясно, так ли это на самом деле. Но высказываются предположения, что повреждения могут спровоцировать заболевание. Считается, что злокачественные опухоли кости — это болезни гигантских и крупных пород. Среди пациентов регистрируют сенбернаров, доберманов-пинчеров, ирландских сеттеров, датских догов, немецких овчарок, золотых ретриверов. И тем не менее, по мнению специалистов, размеры животного являются более весомым фактором появления остеосаркомы, нежели принадлежность к определенной породе.
Опухоли семенников составляют 15% от всех опухолей, возникающих у самцов. Средний возраст животных 7 лет. Образования легко обнаружить при осмотре и ощупывании мошонки. В большинстве случаев опухоли возникают в одном семеннике, причем около трети их поражают не опустившийся семенник. В таком случае опухоль располагается в паховом канале или в брюшной полости.
В большинстве случаев опухоли возникают в одном семеннике, причем около трети их поражают не опустившийся семенник. В таком случае опухоль располагается в паховом канале или в брюшной полости.
Опухоли преддверия влагалища — мочеполового канала, заканчивающегося наружным отверстием, — это преимущественно саркомы. Начальные стадии их развития протекают бессимптомно. Однако многие собаки в это время становятся беспокойными, часто мочатся. Позже, из половой щели начинает выделяться кровянистая слизь. Иногда она бывает кирпично-красной или напоминает мясные помои. Поэтому частое облизывание наружных половых органов может быть признаком развития опухоли у собаки. При сильном ее увеличении происходит выпячивание промежности. Опухоль стенки влагалища (чаще — доброкачественная лейомиома) встречается преимущественно у самок старше 5 лет. В отличие от саркомы, она представляет собой гладкий мышечный четко очерченный узел и не проявляет кровоточивости, благодаря чему, можно различить эти два заболевания. В случаях, когда новообразование растет в сторону окружающих влагалище тканей, его можно прощупать через промежность собаки. Клиническими симптомами будут являться затруднение акта мочеиспускания, реже -дефекации.
В случаях, когда новообразование растет в сторону окружающих влагалище тканей, его можно прощупать через промежность собаки. Клиническими симптомами будут являться затруднение акта мочеиспускания, реже -дефекации.
Выделения из препуция — кожной складки, прикрывающей пенис собаки, тоже должны настораживать владельца, особенно, если они усиливаются и становятся гнойными, грязно-коричневыми, с неприятным запахом (что происходит при распаде опухоли).
Опухоли внутренних органов у собак трудны для диагностики ввиду отсутствия каких-либо специфических признаков и клинических проявлений, которые могли бы указывать на опухолевое поражение того или иного органа. Даже когда опухоль достигает значительной величины и происходят изменения в деятельности организма, то и тогда симптоматика имеет весьма общий характер, не позволяющий заподозрить опухолевый процесс. К числу таких общих явлений, наблюдающихся, например, при опухолях печени и селезенки, можно отнести асцит (скопление жидкости в брюшной полости), бледность слизистых оболочек (как внешнее проявление анемии), слабость, отказ от пищи, жажду. Опухоли яичника в клиническом отношении могут проявляться в нарушении течки, удлинении фазы эструса с постоянными кровянистыми выделениями. При опухолях мочевого пузыря и почек могут отмечаться гематурия (кровь в моче), дизурические явления (нарушение мочеиспускания), слабость, адинамия. При опухолях желудка развиваются явления, связанные прежде всего с непроходимостью (рвота съеденным, истощение, слабость). Опухоли внутренних органов приводят к снижению их функции, что будет проявляться своими симптомами. Желтушность кожи и слизистых оболочек, снижение веса, проблемы с пищеварением могут появляться при онкологии печени. Опухоль на кишечнике может приводить к симптомам непроходимости – прежде всего частая, продолжительная рвота , нарушения стула (видимая кровь в стуле, изменение цвета, регулярности, затруднение акта дефекации).Поводом для немедленного обращения к врачу являются также кашель, одышка, нарушение координации движений, синкопы (кратковременные обмороки), непереносимость физических нагрузок.
Опухоли яичника в клиническом отношении могут проявляться в нарушении течки, удлинении фазы эструса с постоянными кровянистыми выделениями. При опухолях мочевого пузыря и почек могут отмечаться гематурия (кровь в моче), дизурические явления (нарушение мочеиспускания), слабость, адинамия. При опухолях желудка развиваются явления, связанные прежде всего с непроходимостью (рвота съеденным, истощение, слабость). Опухоли внутренних органов приводят к снижению их функции, что будет проявляться своими симптомами. Желтушность кожи и слизистых оболочек, снижение веса, проблемы с пищеварением могут появляться при онкологии печени. Опухоль на кишечнике может приводить к симптомам непроходимости – прежде всего частая, продолжительная рвота , нарушения стула (видимая кровь в стуле, изменение цвета, регулярности, затруднение акта дефекации).Поводом для немедленного обращения к врачу являются также кашель, одышка, нарушение координации движений, синкопы (кратковременные обмороки), непереносимость физических нагрузок.
Биохимические продукты опухолей на поздних стадиях часто вызывают недомогание и анорексию (отказ от корма). В то же время, другие вещества, могут опосредовать химические сигналы, имитирующие заживление раны, и в обманутом истощенном организме будут происходить катаболические процессы для предоставления опухоли белков и питательных веществ. Поэтому наиболее распространенным состоянием при раке является недоедание и кахексия (истощение).
Это далеко не полный список тревожных симптомов, которые могут проявляться как отдельно, так и сочетаться, требующих немедленного обследования и постановки диагноза.
Диагноз необходим для прогноза и правильного лечения
Диагностика начинается со сбора анамнеза. Врач попросит Вас оценить динамику роста опухоли, длительность и последовательность симптомов. Возраст и порода, пол, вид животного тоже учитываются.
Далее, для правильного лечения необходимо ответить на два основных вопроса:
1.Что это такое (включая диагностику и степень злокачественности)?
2. Распространяется ли опухоль (местно, регионарно, системно)?
Распространяется ли опухоль (местно, регионарно, системно)?
Ответы на эти вопросы будут получены посредством диагностики и определения стадии новообразования.
Определение стадии — важно для установления степени поражения. Оно основывается на исследовании опухоли, местных и регионарных лимфатических узлов и отдаленных областей, таких как легкие. Области для исследования выбираются с учетом известных биологических характеристик опухоли.
Для определения типа опухоли и ее стадии проводится:
Минимальный спектр диагностики:
1. Тонкоигольная аспирационная биопсия -это цитологичекое исследование (на клеточном уровне). Процедура быстрая. Используется, чтобы дать первоначальную оценку опухоли и диагностировать либо воспаление, либо неоплазию. Когда результатов только одного цитологического исследования недостаточно, проводят биопсию (исследование на тканевом уровне).
2. Толстоигольная биопсия. Этот вид биопсии позволяет получить несколько больший по размеру участок ткани. Для ее проведения используется толстая игла, оснащенная режущим устройством. Преимущество данного вида биопсии заключается в том, что больший по размеру участок ткани для гистологического исследования позволяет точнее выставить диагноз.
Для ее проведения используется толстая игла, оснащенная режущим устройством. Преимущество данного вида биопсии заключается в том, что больший по размеру участок ткани для гистологического исследования позволяет точнее выставить диагноз.
3. Инцизионная биопсия. Этот метод биопсии заключается в проведении иссечения небольшого кусочка ткани опухоли. Он уже больше похож на оперативное вмешательство. Данный вид биопсии проводится под местной анестезией. Зачастую инцизионная биопсия проводится в случае, когда результатов аспирационной биопсии недостаточно.
Исследование ткани с использованием биопсии позволяет подтвердить результат цитологии и является «принятым стандартом диагностики» для оценки полноты удаления и определения стадии злокачественности опухоли, что помогает сделать прогноз.
Однако, повреждение опухоли может привести к тому, что раковые клетки могут быть превнесены в раневой канал, поэтому место прокола или разреза должно быть расположено таким образом, чтобы при иссечении оно также было удалено.
Наиболее частой формой биопсии у животных является полное удаление опухоли с последующим гистологическим исследованием.
4. Рентгенография грудной клетки и ультразвуковое исследование брюшной полости для исключения факта метастазирования опухоли.
5. Гематологические исследования (анализы крови). Если расположение опухоли остается неизвестным или требуется дополнительная доказательная информация применяются:
6. Эндоскопические методы исследования,
7. Магнитно-резонансная томография, компьютерная томография.
8. Лабораторные методы включают морфологическое исследование крови, костного мозга.
Если есть наличие жидкости в грудной и брюшной полостях — они тоже подвергаются цитологическому исследованию.
Если рак подтвержден
Прежде всего, необходимо постараться не впадать в отчаяние и не рассматривать рак как «последнее» заболевание нашего времени, прочно связанное со страданием. Ветеринарная онкология интенсивно развивается. Накопленные знания практикующих врачей в этой области позволят либо вылечить животное полностью, либо существенно продлить его жизнь, снизив интенсивность заболевания, т.е. улучшить состояние животного за счет снижения темпов развития болезни и продления хорошего качества жизни.
Накопленные знания практикующих врачей в этой области позволят либо вылечить животное полностью, либо существенно продлить его жизнь, снизив интенсивность заболевания, т.е. улучшить состояние животного за счет снижения темпов развития болезни и продления хорошего качества жизни.
Варианты лечения
Цель всех вариантов лечения рака — торможение деления опухолевых клеток и необратимое их разрушение, то есть подавление возможного возобновления заболевания.
Методы локального (местного) воздействия: хирургия, лучевая терапия, криодеструкция, гипертермия и др.
Методы системного воздействия: химиотерапия, иммуномодулирующая терапия.
Хирургическая операция является наиболее распространенным методом лечения рака у домашних животных и может быть очень эффективным средством, если рак локализован и удаляется достаточное количество ткани. Диагностика в сочетании с исчерпывающим определением стадии позволяет принять решение о необходимости проведения только операции или одновременного использования дополнительной терапии
Химиотерапия чаще всего используется для лечения системного, а не местного рака, она также может быть использована при введении в полость или внутрь поврежденной ткани(интерстициально). Химиотерапия показана, когда известно, что опухоль к ней чувствительна, также при неизвестном или повышенном риске развития системного рака.
Химиотерапия показана, когда известно, что опухоль к ней чувствительна, также при неизвестном или повышенном риске развития системного рака.
Каждый из методов имеет свои преимущества и недостатки. В зависимости от локализации опухоли и ее чувствительности к выбранному методу лечения, один вариант лечения будет эффективнее другого. Иногда для достижения цели необходимо совмещение нескольких видов лечения, так называемая комбинированная терапия.
Цели лечения
После того, как владелец проинформирован о диагнозе, стадии, вариантах лечения и ответе на лечение, владелец и ветеринарный врач выбирают цель лечения.
Цели лечения: излечение, продление и улучшение качества жизни, временное облегчение симптомов и наблюдение.
Терапия, направленная на излечение, имеет цель полностью избавить от болезни. Это радикальное лечение с обеспечением максимального уровня избавления от рака наряду с сохранением нормальных тканей, что подразумевает использование таких нехирургических методов лечения, как химиотерапия и облучение областей, которые могут содержать жизнеспособные раковые клетки.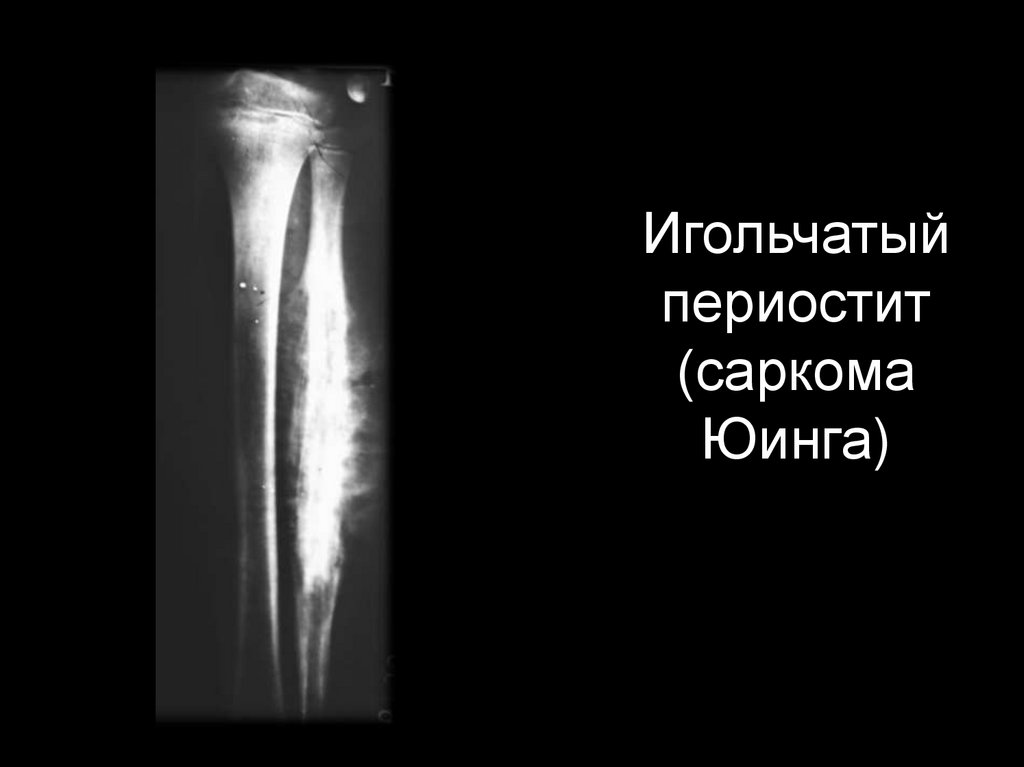 Излечение всегда является оптимальной целью, но не всегда возможно из-за поставленного диагноза/стадии болезни, резервов организма и финансовых возможностей владельца или границ риска.
Излечение всегда является оптимальной целью, но не всегда возможно из-за поставленного диагноза/стадии болезни, резервов организма и финансовых возможностей владельца или границ риска.
Снижение интенсивности заболевания — это лечение, направленное на снижение темпов развития рака, продление высокого качества жизни.
Облегчение — это лечение, направленное на минимизацию страданий животного и возможное продление жизни с сохранением ее хорошего качества, однако завершающим этапом является эвтаназия.
Наблюдение- постоянное целенаправленное обследование, которое необходимо, чтобы изменить или установить другую цель лечения. Во время наблюдения животное может получать, а может и не получать лечение. Всем животным, получившим лечение, необходимо регулярное медицинское наблюдение с учетом изменений в течение болезни.
Онкологическая настороженность – залог успешного лечения рака
Обнаружив у Вашего питомца опухоль, не стоит рассчитывать, что она исчезнет сама по себе. Не теряйте такое драгоценное для Вас и для врачей время. На поздних стадиях диагностика злокачественности опухоли не вызывает трудностей, но лечение намного сложнее. Чаще всего, именно по этой причине мы не в состоянии помочь нашим пациентам, и они по-прежнему умирают от рака.
Не теряйте такое драгоценное для Вас и для врачей время. На поздних стадиях диагностика злокачественности опухоли не вызывает трудностей, но лечение намного сложнее. Чаще всего, именно по этой причине мы не в состоянии помочь нашим пациентам, и они по-прежнему умирают от рака.
Помните, что полное излечение возможно только при своевременном обращении и ранней диагностике опухолей.
В нашей клинике ведет прием специализированный ветеринарный онколог Швыдкина Елена Николаевна.
Прием онколога ведется по записи.
Опухоли брюшины | Онкологический диспансер Санкт-Петербурга
О заболевании
Опухоли брюшины — новообразования различного происхождения, локализующиеся в области висцерального и париетального листков брюшины, малого сальника, большого сальника и брыжеек полых органов.
Различают три основные группы новообразований брюшины:
- Доброкачественные опухоли брюшины
- Первичные злокачественные опухоли брюшины
- Вторичные злокачественные опухоли брюшины
Виды доброкачественных опухолей брюшины
К доброкачественным новообразованиям брюшины относятся кисты, лимфангиомы, ангиомы, липомы, фибромы и др.
Под ангиомой понимается доброкачественная опухоль, которая развивается из кровеносных сосудов.
Лимфангиома – это доброкачественная опухоль, состоящая из лимфатических сосудов. Она образуется в период эмбрионального развития и продолжает расти в раннем детстве. Чаще лимфангиома останавливается в развитии, не представляя угрозу для жизни.
Липома иначе называется жировой опухолью и представляет собой образование, практически не отличающееся от нормальной жировой ткани. Липомы развиваются медленно, не влияя на состояние больного, и могут достигать огромных размеров.
Фиброма представляет собой опухоль, состоящую из волокнистой соединительной ткани. Она имеет небольшое количество соединительнотканных веретенообразных клеток, волокон и сосудов.
Доброкачественные новообразования протекают бессимптомно, либо сопровождаются признаками сдавления близлежащих органов.
Основное лечение — хирургическое. Прогноз благоприятный.
Прогноз благоприятный.
Виды злокачественных опухолей брюшины
К первичным злокачественным новообразованиям брюшины относится мезотелиома.
Мезотелиому относят к профессиональной строительной патологии. Считается, что развитие мезотелиомы брюшины и других локализаций напрямую связано с длительным и интенсивным контактированием человека с асбестом. От начала контакта с асбестосодержащим материалом до начала болезни может пройти много лет.
К предрасполагающим факторам риска относятся:
- табакокурение;
- генетическая предрасположенность;
- ионизирующее излучение.
В начальных стадиях проявления мезотелиомы брюшины малоспецифичные. Могут отмечаться дискомфорт и боли в брюшной полости, не имеющие четкой локализации, слабость, похудание. Прогрессирование болезни характеризуется скоплением серозного или гемморагического содержимого в брюшной полости (асцит).
Набор лабораторных и инструментальных исследований, необходимых для адекватной оценки распространённости опухолевого процесса, зависит от многих факторов и определяется индивидуально в каждом конкретном случае. Лечебная тактика также строго индивидуальна и может включать все виды специального лечения: онкохирургию, химиотерапию, лучевую терапию, фотодинамическую терапию и др.
Лечебная тактика также строго индивидуальна и может включать все виды специального лечения: онкохирургию, химиотерапию, лучевую терапию, фотодинамическую терапию и др.
Вторичные злокачественные опухоли брюшины
Вторичные злокачественные опухоли брюшины, иначе называются карциноматозом брюшины, развиваются у пациентов с уже существующей первичной опухолью пищеварительного тракта или другой локализации.
В большинстве случаев вторичное поражение брюшины развивается в результате агрессивного местного роста новообразований и имплантационного распространения раковых клеток из органов, расположенных в брюшной полости и малом тазу.
Опухоли брюшины, возникшие в результате имплантационного метастазирования, могут выявляться при раке желудка, тонкого и толстого кишечника, печени, поджелудочной железы, желчного пузыря, почки, тела матки, шейки матки, яичников, предстательной железы, передней брюшной стенки и т. д. Реже наблюдается лимфогенное распространение метастазов опухолей грудной клетки (например, рака легких), обусловленное ретроградным движением лимфы по лимфатическим путям.
Признаки и симптомы рака брюшины
К основным признакам, указывающим на развитие злокачественного поражения брюшины, относят:
- Появление тупых, ноющих болей. Они могут быть как постоянными, так и беспокоящими больного периодами по несколько часов или дней.
- Увеличение живота на фоне резкого снижения веса. Увеличивающийся в размерах живот образуется по причине скопления в брюшной полости жидкости (асцит).
- Выраженное нарушение пищеварения. У больного появляется тошнота, боли и колики в животе, возможна рвота. Возникают трудности с опорожнением кишечника, нередко запор сменяется поносом.
- Усиливающиеся симптомы интоксикации. Сильная слабость, проливные поты, озноб, повышение температуры, боли в мышцах и голове, больные истощены – все эти признаки характерны для развивающегося карциноматоза брюшины.
- Наличие опухоли, пальпируемой через переднюю брюшную стенку
Диагноз устанавливается с учетом анамнеза, клинических проявлений, данных лабораторных и инструментальных исследований.
Лечение больных с выявленным карциноматозом брюшины достаточно сложное. В настоящее время отсутствуют стандартные методы радикального лечения данного вида опухолей, поэтому лечение строго индивидуально.
Псевдомиксомы — слизеобразующие новообразования
Отдельно необходимо отметить слизеобразующие новообразования (псевдомиксомы), которые одни исследователи рассматривают, как первичные, а другие – как вторичные опухоли брюшины различной степени злокачественности.
Псевдомиксома брюшины — это редкое онкологическое заболевание, при котором развивается поражение брюшины, сопровождающееся выделением и накоплением слизи в брюшной полости. Характерная особенность псевдомиксомы в том, что эта опухоль не метастазирует с током крови или лимфы, а распространяется по поверхности брюшины. Наличие большого количества слизи и опухолевых тканей приводит к нарушениям в работе внутренних органов.
Патологический процесс, как правило, развивается медленно. Течение опухолевого процесса растягивается на несколько лет и редко выявляется на начальных стадиях.
Традиционным методом лечения пациентов с псевдомиксомой является хирургическое вмешательство в сочетании с химиотерапией. Лечение должно осуществляться в специализированном (онкологическом) стационаре.
Чтобы записаться на консультацию и осмотр у врача, обращайтесь к специалисту контактного центра:
Единый колл-центр: +7 (812) 607-03-03
симптомы, выживаемость, ранняя методы диагностики, методы терапии
Онкология — настоящий бич современного общества. Ежегодно она уносит миллионы жизней, не щадя ни детей, ни взрослых. Рак представляет собой огромное множество злокачественных заболеваний самых разных органов и систем человека.
Так, например, существует такое опасное заболевание, как саркома мягких тканей. Относительно других видов рака данное заболевание встречается редко. Количество пациентов с ним составляет не более 1 % от общего числа онкологических больных.
Для саркомы характерно стремительное прогрессирование, высокая скорость распространения метастазов и неблагоприятный прогноз в большинстве случаев. Как и при любом другом раке, выживаемость тем выше, чем раньше диагностирована опухоль. Поэтому знать про саркому необходимо каждому, чтобы уметь вовремя заметить признаки болезни и обратиться за помощью.
Как и при любом другом раке, выживаемость тем выше, чем раньше диагностирована опухоль. Поэтому знать про саркому необходимо каждому, чтобы уметь вовремя заметить признаки болезни и обратиться за помощью.
Понятие о заболевании
Итак, что такое саркома мягких тканей? Это онкологическое заболевание, при котором наблюдается рост злокачественных клеток в разных типах соединительной ткани. При этом она замещается фиброзной. Подавляющее большинство пациентов находится в возрасте от 30 до 50 лет. Болезнь поражает мужчин несколько чаще, чем женщин. Однако у тех и других она протекает с одинаковой агрессивностью и равной выраженностью симптомов саркомы мягких тканей. Выживаемость у представителей обоих полов одинаковая.
Виды сарком
На самом деле саркома — общее название целого ряда раковых заболеваний. Все они отличаются друг от друга типом клеток, из которых произошли.
- Ангиосаркома. Развивается из клеток сосудов кровеносной и лимфатической системы. Крайне агрессивная и быстро метастазирующая.

К данному виду относится саркома Капоши, названная в честь ученого, впервые ее описавшего. Проявляется она в виде множественного поражения кожного покрова или слизистых оболочек. Больной покрывается пятнами красного, бурого или фиолетового цветов. Они имеют неровный контур, могут немного возвышаться над поверхностью кожи, а могут быть плоскими.
- Еще один вид сарком — мезенхимома. Встречается очень редко, располагается в глубине мышц рук и ног.
- Фибросаркома. Происходит из клеток соединительной ткани и долгое время развивается, не вызывая никаких симптомов.
- Внескелетная остеосаркома. Возникает из костной ткани, при этом довольно агрессивная.
- Рабдомиосаркома. Образуется из поперечно-полосатых мышц. Часто поражает маленьких детей. Фото симптома саркомы мягких тканей данного вида представлено ниже.
- Шваннома (невринома). Возникает из определенного вида клеток оболочки нерва.
- Синовиальная саркома относится к достаточно редкому типу сарком, возникает из синовиальной оболочки сустава.
 Для данного заболевания характерно чрезвычайно быстрое метастазирование.
Для данного заболевания характерно чрезвычайно быстрое метастазирование.
Кроме того, саркомы можно поделить в зависимости от их степени злокачественности.
- Низкий уровень. При изучении структуры опухоли отмечается небольшое количество очагов некроза.
- Средний уровень. Первичное новообразование состоит из злокачественных клеток примерно наполовину.
- Высокий уровень. Опухоль представлена в основном большим количеством очагов некроза.
Безусловно, чем ниже степень злокачественности, тем благоприятнее прогноз.
Существует саркома мягких тканей головы и лица, а также кисти, туловища и так далее. Поэтому можно сказать, что саркому можно поделить на несколько видов в зависимости от участка человеческого тела, на котором она образовалась.
Отдельно хотелось бы выделить такой вид онкологии, как саркома мягких тканей бедра (код по МКБ-10 — С49).
Дело в том, что нижние конечности поражаются чаще всего. Примерно у 50-60 % больных саркомой поражение приходится именно на ноги и в основном на область бедра.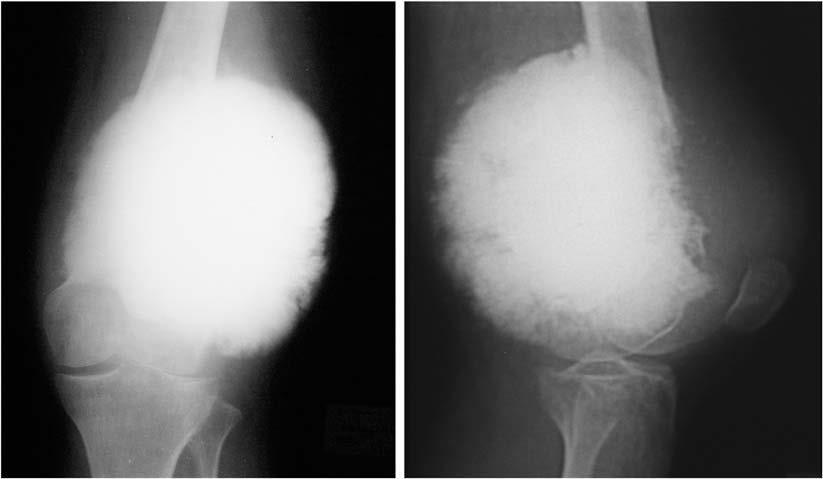
В первую очередь при данной патологии появляется железистое образование, которое может стремительно расти. Помимо этого, пораженная конечность становится бледной и холодной на ощупь. Больной саркомой мягких тканей бедра может жаловаться на общую слабость, постоянное повышение температуры тела до субфебрильных значений. Результаты лабораторных анализов крови могут указывать на значительное повышение СОЭ, уровня тромбоцитов и снижение количества гемоглобина. Диагностика и лечение не отличаются от сарком остальных частей тела.
Причины возникновения саркомы
Существует несколько факторов, провоцирующих развитие саркомы. Например:
- Любое повреждение целостности кожных покровов и мягких тканей — ожог, рубец, шрам, перелом и так далее. Чаще всего опухоль возникает в течение первых трех лет после повреждения.
- Воздействие на организм ряда химических веществ, обладающих канцерогенным действием. Например, толуол, бензол, мышьяк, свинец и другие. Эти вещества способны вызвать мутацию ДНК здоровых клеток и запустить злокачественный процесс.
- Облучение радиацией. Воздействие гамма-лучей заставляет ДНК здоровых клеток мутировать и разрастаться. В онкологической практике встречаются случаи, когда пациенту проводили облучение с целью уничтожения одной опухоли, а после этого у него обнаруживалось возникновение саркомы мягких тканей. В зоне риска также люди, работающие с установками рентгена или ликвидирующие аварии в зонах радиации.
- Помимо всего прочего, некоторые вирусы также обладают мутагенными свойствами. Например, вирус иммунодефицита человека (ВИЧ) и герпес 8-го типа склонны вызывать развитие саркомы Капоши.
- Одним из ведущих факторов является наследственная предрасположенность. Дело в том, что у онкобольных поврежден ген, отвечающий за предотвращение злокачественных процессов. А это передается по наследству.
- Среди больных некоторыми видами саркомы можно встретить подростков, причем чаще мужского пола. Дело в том, что быстрый гормональный рост, который происходит в период полового созревания, может послужить толчком для развития онкологии.
 Из-за стремительного развития организма могут возникнуть незрелые клетки. Особенно это характерно для саркомы бедра у мальчиков подросткового возраста.
Из-за стремительного развития организма могут возникнуть незрелые клетки. Особенно это характерно для саркомы бедра у мальчиков подросткового возраста.
Метастазирование саркомы
Всем известно, что любая злокачественная опухоль стремится распространить свои клетки в организме больного.
Так, большинство сарком склонны к быстрому процессу образования метастазов. Метастазы — вторичные злокачественные очаги, образованные из клеток основной опухоли и распространяемые по всему организму. Существует два способа их перемещения — по кровеносным и по лимфатическим сосудам. Для данного заболевания характерно распространение по кровотоку.
На самом деле опухоль распространяет свои злокачественные клетки с самого начала возникновения. Однако пока иммунная система организма сильна, она в состоянии предотвратить процесс распространения рака. Но, как известно, рак поражает и иммунитет, поэтому постепенно он угасает и уже не может быть в состоянии противостоять опухоли. И тогда включается зеленый свет для метастазов, они разносятся с кровотоком по всем органам и системам.
Так, метастазы саркомы мягких тканей бедра поражают в основном ближайшую костную ткань. Кроме того, при саркоме наиболее часто поражаются легкие, печень и кости.
Саркома мягких тканей. Симптомы
Выживаемость при саркоме низкая. Долгое время человек выглядит и чувствует себя абсолютно здоровым. Дело в том, что первое время саркома мягких тканей протекает без каких-либо симптомов. Человек даже не подозревает, что внутри его организма протекает злокачественный процесс.
На начальных этапах развития саркомы мягких тканей, как и при любом другом виде рака, специфические симптомы отсутствуют, однако возможно проявление некоторых проявлений общего недомогания:
- отсутствие аппетита;
- снижение массы тела;
- ощущение постоянной слабости и усталости;
- повышенная температура без каких-либо признаков простудного заболевания;
- снижение иммунитета, которое выражается в слишком частом возникновении различных вирусных и бактериальных инфекций.
Однако на практике встречаются пациенты, которые чувствовали себя хорошо, имели аппетит и хорошие результаты анализов крови и так далее.
Часто первым и основным признаком является появление уплотнения или припухлости под кожей в какой-либо части тела. Образование может возникнуть в любой конечности или на любом участке туловища, где есть мягкая ткань (мышцы, сухожилия, синовиальная ткань). «Излюбленное» место саркомы — бедра. Однако встречаются случаи поражения головы и шеи.
Ниже представлено фото, как выглядит саркома мягких тканей на начальной стадии.
Размеры образования могут быть самыми разными — от 2 до 30 сантиметров. Однако появление данного симптома зависит от места расположения опухоли. Если она находится глубоко в теле, то ее может быть и не видно. В этом заключается коварство заболевания — оно долгое время не дает о себе знать.
Конкретные симптомы зависят от места поражения. Например, если поражены суставы, это будет очень ощутимо для больного. Он не сможет спокойно передвигаться, так как при движении будет ощущать боль. Также из-за такого расположения опухоли человек может потерять способность свободно двигать рукой или ногой.
Признаки заболевания на последних стадиях
По мере роста опухоли симптомы становятся все более выраженными. На последних стадиях появляется темный красноватый окрас на коже в том месте, где имеется новообразование. Возникает кровоточащая рана, которая склонна к частому инфицированию.
Следует отметить, что симптомы могут быть вызваны не только первичной опухолью, но и вторичными злокачественными очагами. При этом по мере роста вторичных очагов возникают болевые ощущения, которые постепенно усиливаются. Боли могут быть настолько интенсивными, что для их купирования специалисты вынуждены прибегать к наркотическим препаратам.
Если поражены легкие, у больного может возникнуть одышка, постоянный кашель, чувство сдавливания в области грудной клетки.
Если поражена печень, может наблюдаться давление в правом подреберье, боль. Результаты лабораторных анализов будут указывать на повышение уровня печеночных ферментов (таких как АЛТ, АСТ).
Если на самых ранних этапах были выявлены симптомы саркомы мягких тканей, выживаемость в этом случае максимальная.
Медицинская диагностика
Диагностика саркомы представлена целым рядом медицинских обследований и не отличается от диагностики других раковых заболеваний.
- Рентген. На снимке можно обнаружить тень опухоли, а также возможную деформацию в костных структурах.
- Ультразвуковое исследование в области опухоли. С помощью УЗИ можно определить точный размер новообразования, его границы, а также степень поражения ближайших тканей.
- КТ (компьютерная томография) первичной опухоли. Дает более четкое представление о структуре образования, степени его злокачественности.
- МРТ (магнитно-резонансная томография). Дает наиболее полный ответ на все вопросы о первичной опухоли.
- Пункционная биопсия. Является самым главным диагностическим методом, без которого невозможно поставить окончательный диагноз. Только биопсия позволяет определить природу клеток, их злокачественность.
Прогноз
Как говорилось выше, врачи пациентам, больным саркомой, чаще всего дают неутешительный прогноз. Главным фактором, определяющим выживаемость при саркоме мягких тканей, является стадия, на которой был обнаружен рак. При выявлении опухоли на 1-2-й стадии прогноз достаточно позитивный — около 80 % больных выживают и живут в течение ближайших пяти лет. На 3-4-й стадии смертность гораздо выше. Около 90 % больных погибает в течение пяти лет. Существует также саркома, для которой характерно очень агрессивное течение. Практически все пациенты с таким видом болезни умирают в ближайшие два или три года.
Таким образом практически нулевая выживаемость у неоперабельных людей. Симптомы саркомы мягких тканей у таких пациентов, скорее всего, появились только в разгар заболевания, и они слишком поздно обратились за медицинской помощью. Ведь основная опухоль остается в организме, и она будет продолжать распространять метастазы с кровотоком.
Лечение
Лечение пациента, страдающего от саркомы, должно включать в себя несколько методов. Только так пациент будет иметь шансы на успех. Основной метод лечения саркомы мягких тканей — хирургическое вмешательство с целью удаления опухоли. Однако для саркомы характерно быстрое возникновение рецидивов. У большинства прооперированных людей уже спустя несколько месяцев обнаруживался повторный рост опухоли. Кроме того, перед операцией предпочтительно провести облучение. Так повышаются шансы на успех.
Химиотерапи́я при саркоме используется только в качестве вспомогательной терапии и чаще всего на последних стадиях рака, когда опухоль неоперабельна. Наиболее часто используются такие препараты, как «Декарбазин”, “Доксорубицин”, “Эпирубицин”. Режим дозирования, частота приема, длительность курса и их количество определяются лечащим онкологом и устанавливаются индивидуально для каждого пациента.
Обычно сначала врачи проводят лучевую терапию в течение пяти недель. По решению онколога к ней может быть добавлена терапия химическими препаратами, обладающими противораковой активностью. После чего проводится резекция опухоли. Такова стандартная схема лечения саркомы мягких тканей. Отзывы врачей говорят о том, что данная комбинация методов является наиболее эффективной и дает максимально возможный благоприятный исход.
Перед проведением операции обязательно изучается размер опухоли и проводится ее биопсия для оценки злокачественности. В случае небольшой опухоли (до 5 см) нет необходимости в облучении. Если опухоль более 5 см, то на нее следует воздействовать гамма-лучами с целью уменьшения и предотвращения дальнейшего роста.
Заключение
Долгое время у человека могут отсутствовать симптомы саркомы мягких тканей. Выживаемость низкая и связана с поздним обращением человека за помощью. Кроме того, данное заболевание достаточно агрессивно, склонно к частым рецидивам и быстрому метастазированию. Поэтому каждый должен знать, что такое саркома мягких тканей, уметь вовремя замечать у себя или близких тревожные симптомы. Все это поможет в случае подозрения на раковое заболевание немедленно обратиться за помощью к врачу. Это может в буквальном смысле спасти жизнь.
Новообразования селезенки — причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Новообразования селезенки: причины появления, симптомы, диагностика и способы лечения.Селезенка — непарный орган, в основном состоящий из лимфоидной ткани, отвечает в организме человека за кроветворение, иммунитет и кровоснабжение. Новообразования селезенки представляют собой очаговые разрастания морфологически измененной опухолевой ткани в паренхиме селезенки.
Наиболее частой патологией селезенки являются кисты – полости, заполненные жидкостью и отделенные от окружающих тканей капсулой. К доброкачественным опухолям селезенки относятся гемангиомы (опухоли сосудистого происхождения), лимфангиомы, лимфомы (опухоли лимфоидной ткани), эндотелиомы, гамартомы, фибромы.
Систематизация опухолей селезенки осуществляется с учетом их морфологического строения, степени агрессивности, расположения основного очага. При развитии опухоли из лиенальных тканей (тканей селезенки), отсутствии системного поражения лимфоидных образований и костного мозга говорят о первичных селезеночных новообразованиях. Первичные опухолевые поражения органа в большинстве случаев выявляют у женщин в молодом и среднем возрасте. Распространенность первичных опухолей в популяции очень низкая и не превышает 0,003%. Масса опухолевой ткани колеблется в диапазоне от 20 г до 5 кг.
Вторичные процессы встречаются чаще, специфические изменения в паренхиме органа определяются у 90% больных лимфомой Ходжкина, в селезенку могут метастазировать до 10% злокачественных объемных образований. Вторичные опухоли являются следствием заболеваний других органов и систем, в том числе болезней крови, иммунных патологий, опухолей, системных заболеваний или повреждений (травм) селезенки. К ним относятся: инфаркт селезенки, перекрут ножки селезенки, абсцесс селезенки, разрыв селезенки, киста селезенки, доброкачественные и злокачественные образования селезенки.
Причины появления опухолей селезенки
Причины первичной опухолевой трансформации тканей селезенки окончательно не установлены. При вторичных новообразованиях процесс провоцируется системным поражением лимфоидной ткани или метастатическим распространением клеток. Точных доказательств, подтверждающих наследственный характер неоплазии, нет. По мнению специалистов, возможными этиологическими факторами первичных и вторичных селезеночных новообразований являются:
Воздействие повреждающих факторов. Патологическое разрастание тканей селезенки может происходить под воздействием ионизирующего излучения, инфекционных агентов, вирусов с онкогенным действием. Помимо этого, развитие неоплазии иногда связывают с влиянием полиароматических углеводородов и никотина, обладающих канцерогенным потенциалом. Иногда заболевание возникает на фоне ишемии или прямого повреждения паренхимы селезенки при травмах, а также вследствие паразитарного поражения органа.
Наличие внеселезеночных опухолей. Вторичное опухолевое изменение характерно для злокачественных лимфопролиферативных процессов — лимфогранулематоза, ретикулосарком, лимфолейкоза. В некоторых случаях поражение селезенки является единственным проявлением этих онкологических заболеваний. Метастазы в селезенку наблюдаются редко.
Классификация заболеваний
Существующие классификации кист селезенки являются модификацией классификации R. Fowle (1940), которая дает представление о разнообразии происхождения кист селезенки:
I. Опухолеподобные изменения:
а) непаразитарная киста,
б) гамартома.
II. Васкулярные опухоли:
а) доброкачественные:
- гемангиома,
- лимфангиома,
- гемангиоэндотелиома,
- гемангиоперицитома;
- гемангиосаркома,
- лимфангиосаркома,
- гемангиоэндотелиальная саркома,
- злокачественная гемангиоперицитома.
а) болезнь Hodgkin,
б) неходжкинская лимфома,
в) плазмоцитома,
г) лимфоподобные заболевания:
- макрофолликулярная псевлолимфа (опухоль Castleman),
- локализованная реактивная лимфоидная гиперплазия,
- воспалительная псевдоопухоль.
а) липома, ангиолипома, миелолипома,
б) злокачественная фиброзная гистиоцитома,
в) фибросаркома,
г) лейомиосаркома,
д) злокачественная тератома,
е) саркома Kaposi.
Симптомы новообразований селезенки
При малых размерах опухолей заболевание длительное время протекает бессимптомно с минимальной выраженностью клинических проявлений. У пациента наблюдается синдром «малых признаков»: утомляемость, слабость, ухудшение работоспособности, потеря аппетита, депрессия, снижение массы тела. По мере прогрессирования опухоли (вплоть до разрыва селезенки) пациента начинают беспокоить боли постоянного характера, возникает тяжесть в области левого подреберья, чувство распирания, асимметрия и увеличение живота, длительная субфебрильная температура, болезненные ощущения в левых отделах брюшной полости. Иногда боль иррадиирует в левое надплечье и плечо. При значительном увеличении размеров селезенки и вовлечении в процесс соседних органов могут наблюдаться расстройства мочеиспускания, не поддающаяся медикаментозной терапии артериальная гипертензия, отеки нижних конечностей.
Диагностика новообразований селезенки
Диагностирование опухолей селезенки в большинстве случаев затруднено, что связано со скудной клинической симптоматикой данного заболевания. Новообразования чаще всего обнаруживаются случайно во время профилактических осмотров. План обследования пациента с подозрением на опухоль селезенки включает следующие инструментальные и лабораторные методы:
- Ультразвуковое исследование органов брюшной полости позволяет визуализировать структуру паренхимы, оценить размеры и топографию органа. Иногда дополнительно назначают ультразвуковую допплерографию селезенки, по результатам которой можно судить о кровоснабжении подозрительных узлов, скорости кровотока в селезеночных артериях, венах.
- Компьютерная томография брюшной полости с болюсным внутривенным введением контрастного вещества помогает отграничить неизмененную паренхиму от опухолевых очагов, которые не накапливают контраст. Компьютерная томография имеет высокую информативность и обеспечивает обнаружение опухолей в 95% случаев.
Что такое саркома мягких тканей?
Рак начинается, когда клетки начинают бесконтрольно расти. Клетки практически в любой части тела могут стать раком и распространиться на другие области. Чтобы узнать больше о том, как рак начинается и распространяется, см. Что такое рак?
Существует много типов опухолей мягких тканей, и не все из них злокачественные. Многие доброкачественных опухолей обнаруживаются в мягких тканях. Слово доброкачественный означает, что это не рак. Эти опухоли не могут распространяться на другие части тела.Некоторые опухоли мягких тканей ведут себя между раком и не раком. Это промежуточных опухолей мягких тканей.
Когда слово саркома является частью названия болезни, это означает, что опухоль злокачественная (рак). Саркома — это тип рака, который начинается в таких тканях, как кости или мышцы. Саркомы костей и мягких тканей являются основными типами сарком. Саркомы мягких тканей могут развиваться в мягких тканях, таких как жир, мышцы, нервы, фиброзные ткани, кровеносные сосуды или глубокие ткани кожи.Их можно найти в любой части тела. Большинство из них начинаются с рук или ног. Их также можно найти в области туловища, головы и шеи, внутренних органах и в задней части брюшной полости (известной как забрюшинное пространство ). Саркомы — не распространенные опухоли.
Саркомы, которые чаще всего начинаются в костях, такие как остеосаркомы, и саркомы, которые чаще всего наблюдаются у детей, такие как опухоли семейства Юинга и рабдомиосаркома, здесь не рассматриваются.
Виды сарком мягких тканей
Более 50 различные виды сарком мягких тканей. Некоторые из них довольно редки, и не все здесь перечислены:
- Фибросаркома взрослых обычно поражает фиброзную ткань ног, рук или туловища. Чаще всего встречается у людей в возрасте от 20 до 60 лет, но может возникать у людей любого возраста, даже у младенцев.
- Альвеолярная саркома мягких частей — это редкий вид рака, который в основном поражает молодых людей.Эти опухоли чаще всего возникают в ногах.
- Ангиосаркома может начинаться в кровеносных сосудах ( гемангиосарком ) или в лимфатических сосудах ( лимфангиосарком ). Эти опухоли иногда возникают в той части тела, которую лечили лучевой терапией. Ангиосаркомы иногда наблюдаются в груди после лучевой терапии и в конечностях с лимфедемой.
- Светлоклеточная саркома — это редкий рак, который часто начинается в сухожилиях рук или ног.Под микроскопом у него есть некоторые признаки злокачественной меланомы, типа рака, который начинается в клетках кожи, вырабатывающих пигменты. Неизвестно, как рак с этими особенностями начинается в других частях тела, кроме кожи.
- Десмопластическая мелкоклеточная опухоль — редкая саркома подростков и молодых людей. Чаще всего находится в брюшной полости (животе).
- Эпителиоидная саркома чаще всего начинается в тканях под кожей рук, предплечий, стоп или голеней.Часто страдают подростки и молодые люди.
- Фибромиксоидная саркома низкой степени злокачественности — это медленно растущий рак, который чаще всего начинается с безболезненного роста туловища или рук и ног (особенно бедра). Это чаще встречается у людей молодого и среднего возраста. Иногда ее называют опухолью Эванса.
- Желудочно-кишечная стромальная опухоль (ГИСО) — это тип саркомы, которая начинается в пищеварительном тракте. См. Раздел «Стромальная опухоль желудочно-кишечного тракта» (GIST) для получения более подробной информации.
- Саркома Капоши — это тип саркомы, который начинается в клетках, выстилающих лимфу или кровеносные сосуды. См. Саркома Капоши.
- Лейомиосаркома — это тип рака, который начинается в гладкой мышечной ткани. Эти опухоли часто возникают в брюшной полости, но они также могут возникать в других частях тела, таких как руки или ноги, или в матке (см. Саркома матки).
- Липосаркомы — злокачественные опухоли жировой ткани. Они могут начаться в любом месте тела, но чаще всего они начинаются с бедра, за коленом и внутри задней части живота (живота).В основном они возникают у взрослых в возрасте от 50 до 65 лет.
- Злокачественная мезенхимома — это редкий тип саркомы, который проявляет признаки фибросаркомы и признаки как минимум двух других типов сарком.
- Злокачественные опухоли оболочки периферических нервов включают нейрофибросарком , злокачественных шванном и нейрогенных сарком . Это саркомы, которые возникают в клетках, окружающих нерв.
- Миксофибросаркомы низкой степени злокачественности чаще всего обнаруживаются на руках и ногах пожилых пациентов.Чаще всего они встречаются внутри или под кожей, и может быть более одной опухоли.
- Рабдомиосаркома — это наиболее распространенный тип саркомы мягких тканей, встречающийся у детей. См. Рабдомиосаркома.
- Синовиальная саркома — злокачественная опухоль ткани вокруг суставов. Чаще всего это бедро, колено, щиколотка и плечо. Эта опухоль чаще встречается у детей и молодых людей, но может возникать и у пожилых людей.
- Недифференцированная плеоморфная саркома (UPS) когда-то называлась злокачественной фиброзной гистиоцитомой (MFH).Чаще всего встречается в руках или ногах. Реже он может начаться изнутри в задней части живота (забрюшинное пространство). Эта саркома чаще всего встречается у пожилых людей. В основном он имеет тенденцию врастать в другие ткани вокруг того места, где возник, но может распространяться и на отдаленные части тела.
Промежуточные опухоли мягких тканей
Они могут разрастаться и поражать близлежащие ткани и органы, но не имеют тенденции распространяться на другие части тела.
- Протуберанская дерматофибросаркома — это медленнорастущий рак фиброзной ткани под кожей, обычно в туловище или конечностях.Он прорастает в близлежащие ткани, но редко распространяется на отдаленные участки.
- Фиброматоз — это фиброзная тканевая опухоль с признаками между фибросаркомой и доброкачественными опухолями, такими как фибромы и поверхностный фиброматоз. Они имеют тенденцию расти медленно, но часто неуклонно. Их также называют десмоидными опухолями , а также более научным названием мышечно-апоневротический фиброматоз или просто агрессивный фиброматоз. Они редко, если вообще когда-либо, распространяются на отдаленные участки, но вызывают проблемы, врастая в близлежащие ткани.Иногда они могут быть фатальными. Некоторые врачи считают их разновидностью фибросаркомы низкой степени злокачественности; но другие считают, что это уникальный тип опухолей фиброзной ткани. Определенные гормоны, такие как эстроген, вызывают рост некоторых десмоидных опухолей. Антиэстрогеновые препараты иногда полезны при лечении десмоидов, которые нельзя полностью удалить хирургическим путем.
- Гемангиоэндотелиома — это опухоль кровеносных сосудов, которая считается раком низкой степени злокачественности (то есть она медленно растет и медленно распространяется). Он прорастает в близлежащие ткани и иногда может распространяться на отдаленные части тела.Это может начаться в мягких тканях или во внутренних органах, таких как печень или легкие.
- Инфантильная фибросаркома — наиболее распространенная саркома мягких тканей у детей в возрасте до одного года. Он имеет тенденцию к медленному росту и с меньшей вероятностью распространится на другие органы, чем фибросаркома взрослых.
- Солитарные фиброзные опухоли чаще всего не являются злокачественными (доброкачественными), но могут быть злокачественными (злокачественными). Некоторые начинаются с бедра, подмышек и таза. Они также могут возникать в ткани, окружающей легкие (называемой плеврой).Многие опухоли, которые когда-то назывались гемангиоперицитомами, теперь считаются солитарными фиброзными опухолями.
Доброкачественные опухоли мягких тканей
Многие доброкачественные опухоли или опухоли, не относящиеся к раку, могут возникать в мягких тканях. К ним относятся:
- Эластофибромы: доброкачественные опухоли фиброзной ткани
- Фибромы: доброкачественные опухоли фиброзной ткани
- Фиброзные гистиоцитомы: доброкачественные опухоли фиброзной ткани
- Опухоли Glomus: доброкачественные опухоли, возникающие вблизи кровеносных сосудов
- Гранулярно-клеточные опухоли: обычно доброкачественные опухоли у взрослых, которые часто начинаются на языке, но могут быть обнаружены практически в любом месте тела
- Гемангиомы: доброкачественные опухоли сосудов
- Гиберномы: доброкачественные опухоли жировой ткани
- Липомы: очень распространенные доброкачественные опухоли жировой ткани
- Лейомиомы: доброкачественных опухолей гладкой мускулатуры, которые можно найти в любом месте тела, но очень часто встречаются в стенках матки, где они известны как миомы
- Липобластомы: доброкачественные опухоли жировой ткани, наиболее часто встречающиеся у детей
- Лимфангиомы: доброкачественные опухоли лимфатических сосудов
- Миксомы: доброкачественные опухоли, которые обычно находятся в мышцах, но не возникают из мышечных клеток
- Нейрофибромы: опухолей нервной ткани, обычно доброкачественные.Нейрофибромы крупных нервов, например, в плечах или шее, могут стать раком. Нейрофибромы очень распространены у людей с наследственным заболеванием, называемым нейрофиброматозом (также называемым болезнью фон Реклингхаузена). Они гораздо реже встречаются у людей без этого состояния.
- Невромы: доброкачественные опухоли нервов, которые могут быть болезненными
- PEComas: семейство опухолей, состоящих из аномальных клеток, называемых периваскулярными эпителиальными клетками .Хотя большинство этих опухолей являются доброкачественными, некоторые редкие PEComas являются злокачественными (раковые). Наиболее частыми из этих опухолей являются ангиомиолипома и лимфангиолейомиома . Ангиомиолипома — доброкачественная опухоль, которая чаще всего поражает почки. Лимфангиолейомиоматоз (или ЛАМ) — это редкое заболевание женщин, при котором многие опухоли лимфангиолейомиомы прорастают в ткань легких и нарушают функцию легких.
- Рабдомиомы: доброкачественные опухоли скелетной и сердечной мышцы
- Шванномы (неврилеммомы) : доброкачественные опухоли клеток, покрывающих нервы
- Теносиновиальные гигантоклеточные опухоли (также называемые узловым теносиновитом): доброкачественные опухоли суставной ткани
Опухоли веретенообразных клеток
Опухоль из веретенообразных клеток и саркома из веретеновидных клеток являются описательными названиями, поскольку под микроскопом клетки выглядят длинными и узкими.Опухоль веретенообразных клеток не является конкретным диагнозом или конкретным типом рака. Опухоль может быть саркомой или саркоматоидом — что означает другой тип опухоли (например, карцинома), которая под микроскопом выглядит как саркома.
Опухолевые состояния мягких тканей
Некоторые изменения мягких тканей вызваны воспалением или травмой и могут образовывать массу, похожую на опухоль мягких тканей. В отличие от настоящей опухоли, они происходят не из одной аномальной клетки, они имеют ограниченную способность расти или распространяться на близлежащие ткани и никогда не распространяются через кровоток или лимфатическую систему в другие части тела. Узловой фасциит и оссифицирующий миозит — два примера, которые поражают ткани под кожей и мышечные ткани, соответственно.
Лечение саркомы мягких тканей у взрослых (PDQ®) — версия для пациента
О PDQ
Запрос данных врача (PDQ) — это обширная база данных по раку Национального института рака (NCI). База данных PDQ содержит резюме последней опубликованной информации о профилактике, обнаружении, генетике, лечении, поддерживающей терапии, а также дополнительной и альтернативной медицине.Большинство резюме представлено в двух версиях. Версии для медицинских работников содержат подробную информацию на техническом языке. Версии для пациентов написаны на понятном нетехническом языке. Обе версии содержат точную и актуальную информацию о раке, и большинство версий также доступно на испанском языке.
PDQ — это услуга NCI. NCI является частью Национальных институтов здравоохранения (NIH). NIH — это центр биомедицинских исследований при федеральном правительстве. Обзоры PDQ основаны на независимом обзоре медицинской литературы.Это не политические заявления NCI или NIH.
Цель этого обзора
В этом обзоре информации о раке PDQ содержится текущая информация о лечении саркомы мягких тканей у взрослых. Он предназначен для информирования и помощи пациентам, семьям и лицам, осуществляющим уход. Он не дает официальных руководящих принципов или рекомендаций для принятия решений в отношении здравоохранения.
Рецензенты и обновления
Редакционные коллегии составляют сводки информации о раке PDQ и поддерживают их в актуальном состоянии.Эти советы состоят из экспертов в области лечения рака и других специальностей, связанных с раком. Резюме регулярно пересматриваются, и в них вносятся изменения при появлении новой информации. Дата в каждой сводке («Обновлено») — это дата самого последнего изменения.
Информация в этом обзоре пациентов была взята из версии для медицинских работников, которая регулярно пересматривается и обновляется по мере необходимости редакционной коллегией PDQ по лечению взрослых.
Информация о клиническом испытании
Клиническое испытание — это исследование, призванное ответить на научный вопрос, например, лучше ли одно лечение, чем другое.Испытания основаны на прошлых исследованиях и на том, что было изучено в лаборатории. Каждое испытание отвечает на определенные научные вопросы, чтобы найти новые и более эффективные способы помощи больным раком. Во время клинических испытаний лечения собирается информация об эффектах нового лечения и о том, насколько хорошо оно работает. Если клинические испытания покажут, что новое лечение лучше, чем то, что используется в настоящее время, новое лечение может стать «стандартным». Пациенты могут захотеть принять участие в клиническом исследовании.Некоторые клинические испытания открыты только для пациентов, которые еще не начали лечение.
Клинические испытания можно найти в Интернете на сайте NCI. Для получения дополнительной информации позвоните в Информационную службу рака (CIS), контактный центр NCI, по телефону 1-800-4-CANCER (1-800-422-6237).
Разрешение на использование данного обзора
PDQ является зарегистрированным товарным знаком. Содержимое документов PDQ можно свободно использовать как текст. Его нельзя идентифицировать как сводную информацию о раке NCI PDQ, если не отображается вся сводка и не обновляется регулярно.Тем не менее, пользователю будет разрешено написать предложение, например: «В сводке информации о раке PDQ NCI о профилактике рака груди указываются риски следующим образом: [включить выдержку из резюме]».
Лучший способ процитировать это резюме PDQ:
Редакционная коллегия PDQ® Adult Treatment. PDQ Лечение саркомы мягких тканей у взрослых. Бетесда, Мэриленд: Национальный институт рака. Обновлено <ММ / ДД / ГГГГ>. Доступно по адресу: https://www.cancer.gov/types/soft-tissue-sarcoma/patient/adult-soft-tissue-treatment-pdq.Дата обращения <ММ / ДД / ГГГГ>. [PMID: 26389216]
Изображения в этом резюме используются с разрешения автора (ов), художника и / или издателя для использования только в обзорах PDQ. Если вы хотите использовать изображение из сводки PDQ и не используете все сводки, вы должны получить разрешение от владельца. Он не может быть предоставлен Национальным институтом рака. Информацию об использовании изображений в этом обзоре, а также многих других изображений, связанных с раком, можно найти в Visuals Online. Visuals Online — это коллекция из более чем 3000 научных изображений.
Заявление об ограничении ответственности
Информация, содержащаяся в этом резюме, не должна использоваться для принятия решений о страховом возмещении. Более подробную информацию о страховом покрытии можно найти на сайте Cancer.gov на странице «Управление онкологическими услугами».
Свяжитесь с нами
Дополнительную информацию о том, как связаться с нами или получить помощь на веб-сайте Cancer.gov, можно найти на нашей странице «Свяжитесь с нами для получения помощи». Вопросы также можно отправить на Cancer.gov через электронную почту веб-сайта.
Саркомы мягких тканей: диагностика | Рак.Net
НА ЭТОЙ СТРАНИЦЕ: Вы найдете список общих тестов, процедур и сканирований, которые врачи используют для поиска причины медицинской проблемы. Используйте меню для просмотра других страниц.
Врачи используют множество тестов для обнаружения или диагностики рака. Они также проводят тесты, чтобы узнать, распространился ли рак на другую часть тела, откуда он начался. Если это происходит, это называется метастазированием. Например, визуализационные тесты могут показать, распространился ли рак. Визуальные тесты показывают изображения внутренней части тела.Врачи также могут провести тесты, чтобы узнать, какие методы лечения могут работать лучше всего.
Для большинства видов рака биопсия — единственный надежный способ для врача узнать, есть ли рак в той или иной области тела. При биопсии врач берет небольшой образец ткани для исследования в лаборатории. Если биопсия невозможна, врач может предложить другие тесты, которые помогут поставить диагноз. Хотя биопсия имеет небольшую вероятность не дать однозначного ответа, она очень важна, чтобы позволить вашему врачу поставить четкий диагноз и разработать четкий групповой план лечения.
В этом разделе описаны варианты диагностики саркомы. Не все тесты, перечисленные ниже, будут использоваться для каждого человека. Ваш врач может учитывать следующие факторы при выборе диагностического теста:
-
Тип подозреваемого рака
-
Ваши признаки и симптомы
-
Ваш возраст и общее состояние здоровья
-
Результаты ранее проведенных медицинских обследований
Стандартных скрининговых тестов на саркому не существует.Врач должен осмотреть любые необычные или новые опухоли или шишки, чтобы убедиться, что это не рак. При подозрении на саркому очень важно поговорить с врачом, имеющим опыт лечения этого типа рака.
Диагноз саркомы ставится путем сочетания клинического осмотра врачом и визуализационных исследований. Это подтверждают результаты биопсии. В дополнение к физическому осмотру, некоторые из описанных ниже тестов могут использоваться для диагностики саркомы.
Визуальные тесты
Как доброкачественные, так и злокачественные опухоли могут обнаруживаться при визуализирующих исследованиях, таких как рентген.Радиолог, врач, который выполняет и интерпретирует визуализационные тесты для диагностики заболевания, будет использовать то, как опухоль выглядит на тесте, чтобы определить, доброкачественная она или злокачественная. Однако почти всегда требуется биопсия.
-
Рентген. Рентген — это способ получить изображение структур внутри тела с использованием небольшого количества излучения. Рентгеновские лучи особенно полезны при саркоме костей, но менее ценны для STS.
-
Ультразвук. Ультразвук использует звуковые волны для создания изображения и может использоваться для исследования комков под кожей или другими органами тела.
-
Компьютерная томография (КТ или CAT). Компьютерная томография позволяет делать снимки внутренней части тела с использованием рентгеновских лучей, сделанных под разными углами. Компьютер объединяет эти изображения в подробное трехмерное изображение, на котором видны любые аномалии или опухоли. КТ можно использовать, чтобы измерить размер опухоли или узнать, распространился ли рак где-то еще.Иногда перед сканированием наносится специальный краситель, называемый контрастным веществом, чтобы улучшить детализацию изображения. Этот краситель может быть введен пациенту в вену и / или представляет собой таблетку или жидкость, которую пациент должен выпить.
-
Магнитно-резонансная томография (МРТ). МРТ использует магнитные поля, а не рентгеновские лучи, для получения подробных изображений тела. МРТ можно использовать для измерения размера опухоли. Перед сканированием наносится специальный краситель, называемый контрастным веществом, для создания более четкого изображения.Этот краситель можно вводить пациенту в вену. МРТ часто используется для определения возможности удаления саркомы хирургическим путем.
-
Позитронно-эмиссионная томография (ПЭТ) или ПЭТ-КТ. ПЭТ-сканирование обычно сочетается с компьютерной томографией (см. Выше), называемой ПЭТ-КТ-сканированием. Однако вы можете услышать, что ваш врач называет эту процедуру просто ПЭТ-сканированием. ПЭТ-сканирование — это способ создания изображений органов и тканей внутри тела. В организм пациента вводится небольшое количество радиоактивного сахарного вещества.Это сахарное вещество поглощается клетками, которые потребляют больше всего энергии. Поскольку рак имеет тенденцию активно использовать энергию, он поглощает больше радиоактивного вещества. Затем сканер обнаруживает это вещество и создает изображения внутренней части тела. Этот метод можно использовать, чтобы посмотреть как на структуру опухоли, так и на то, сколько энергии используется опухолью и нормальными тканями. Эта информация может быть полезна при планировании лечения и оценке эффективности лечения, но обычно его проводят не во всех случаях известных или предполагаемых STS.
Биопсия и тесты тканей
Визуализирующие исследования могут предложить диагноз саркомы, но для подтверждения диагноза и определения типа саркомы потребуется биопсия. Поскольку неправильно проведенная биопсия может усложнить операцию, при подозрении на саркому очень важно, чтобы пациент обратился к специалисту по саркоме перед проведением любой операции или биопсии.
Биопсия
Биопсия — это удаление небольшого количества ткани для исследования под микроскопом.Другие тесты могут указывать на наличие рака, но только биопсия может поставить надежный диагноз. Патолог — это врач, который специализируется на интерпретации лабораторных тестов и оценке клеток, тканей и органов для диагностики заболеваний.
Поскольку STS встречается редко, эксперт-патолог должен изучить образец ткани, чтобы правильно диагностировать саркому. Иногда для правильной диагностики саркомы требуются специальные тесты на опухолевой ткани, и лучше всего, если это будет делать специалист, который регулярно сталкивается с этим типом рака.
Существуют разные виды биопсий.
-
Для игольной биопсии врач берет небольшой образец ткани из опухоли с помощью иглоподобного инструмента — обычно биопсии стержневой иглы. Это может быть выполнено с помощью ультразвука, компьютерной томографии или МРТ, чтобы точно ввести иглу в опухоль.
-
При послеоперационной биопсии хирург разрезает опухоль и берет образец ткани.
-
При эксцизионной биопсии хирург удаляет всю опухоль.Эксцизионная биопсия обычно не рекомендуется при саркоме, потому что риск местного рецидива очень высок, и для полного удаления опухоли часто требуются повторные операции. Рецидив — это когда рак возвращается после лечения.
Тип биопсии и способ ее проведения важны при диагностике и лечении сарком. Перед проведением биопсии пациентов следует осмотреть в специализированном центре по лечению саркомы, чтобы лечащий хирург мог определить место проведения биопсии.Важно, чтобы опытный патолог изучил образец удаленной ткани, чтобы правильно диагностировать саркому.
Исследование ткани опухоли
Ваш врач или патолог, изучающий саркому, может порекомендовать провести лабораторные анализы образца опухоли для выявления конкретных генов, белков и других факторов, уникальных для опухоли. Результаты этих тестов помогут решить, каким должно быть лечение, потому что каждая саркома может отличаться друг от друга так же, как рак груди отличается от рака толстой кишки.
После того, как диагностические тесты будут выполнены, ваш врач изучит вместе с вами все результаты. Если диагноз — рак, эти результаты также помогают врачу описать рак. Это называется постановкой и выставлением оценок.
Следующий раздел в этом руководстве — Этапы и классы . Объясняет систему, которую используют врачи для описания степени заболевания. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Лечение саркомы: ответы онколога Кэрол Моррис
Саркома — это злокачественная или раковая опухоль, которая возникает из соединительной ткани, такой как кости, жир, хрящи и мышцы.Саркомы редки — они составляют всего 1 процент от всех раковых заболеваний. Ежегодно саркома диагностируется примерно у 15 000 человек в Соединенных Штатах.
Доктор Кэрол Моррис, руководитель отделения ортопедической онкологии и содиректор программы по лечению саркомы в Онкологическом центре имени Джона Хопкинса и Сидни Киммела, обсуждает варианты лечения саркомы и прогноз.
Какие бывают виды сарком?
Выделяют два основных типа сарком:
- Саркомы мягких тканей более распространены и имеют около 50 подтипов, включая липосаркому, синовиальная саркома, плеоморфная недифференцированная саркома и многие другие.
- Саркомы костей , также называемые раком костей, включают остеосаркомы, Саркома Юинга, хондросаркома и несколько других подтипов.
Что вызывает саркому?
Причина большинства сарком неизвестна. Саркомы могут развиваться у детей и взрослые по непонятной причине. В некоторых случаях саркомы были связаны с прошлое воздействие радиации, определенных химикатов или вирусов.
Передаются ли саркомы по наследству?
Не то, чтобы мы об этом знали.Однако вы можете унаследовать гены, которые могут сделать вас с большей вероятностью заболеет саркомой. Например, дети с семейными синдром ретинобластомы имеет генную мутацию, которая делает их предрасположенными к остеосаркома.
Где может распространяться саркома?
Как и большинство видов рака, саркома может распространяться или метастазировать в другие части твое тело. Чем больше опухоль или чем выше класс, тем больше вероятность это метастазировать. Легкие — наиболее частое место, где саркомы распространение, хотя метастазы были зарегистрированы в большинстве органов, в том числе печень, лимфатические узлы и кости.
Как лечится саркома?
Когда вас направляют к специалисту по саркоме, независимо от того, ортопед-онколог или хирург-онколог, специалист оценит размер и расположение опухоли, а также проверка на наличие метастазов. В раке Киммела Center, мы проводим различные тесты — от МРТ и Компьютерная томография к сканирование костей и биопсии — чтобы убедиться, что мы получили полную картину вашего состояния.
План лечения каждого пациента с саркомой может быть разным.В Johns Hopkins, мы используем мультидисциплинарный подход к лечению саркомы это включает в себя большую команду экспертов, которые работают вместе, чтобы найти лучшие лечение для вас. Как правило, лечение саркомы может включать химиотерапию, лучевая терапия и хирургия. Например, лечение остеосаркомы может включает девять недель химиотерапии, операцию по удалению опухоли и восстановлению кость и еще пять месяцев химиотерапии. Однако опыт может различаются для разных людей.
Может ли саркома вернуться?
Как и большинство других видов рака, саркома может повторяться.Когда мы выполняем саркому хирургии в Johns Hopkins, мы стремимся к тому, что мы называем отрицательной маржей . Это означает удаление опухоли и достаточно окружающие ткани, чтобы удалить как можно больше раковых клеток. Мы можем также используйте лучевую терапию или химиотерапию, чтобы убить оставшуюся саркому клетки.
Хотя такой подход улучшает выживаемость и ожидаемую продолжительность жизни, он возможен. что саркома может вернуться. Некоторые саркомы имеют тенденцию снова появляться в том же пятно, а другие растут в новых местах.Обычно, если саркома все же наступает назад, это происходит в течение первых двух-пяти лет после операции.
Что делать, если саркома распространяется на мои легкие?
Если саркома распространяется на легкие, мы пытаемся определить, могут ли опухоли быть благополучно удален. Если операция невозможна, другие методы лечения, такие как может быть рекомендована биологическая терапия, химиотерапия и лучевая терапия. Биологическая терапия использует живые микроорганизмы для нацеливания на раковые клетки напрямую или стимулировать всю вашу иммунную систему.Один пример биологического терапия — препарат пазопаниб, который был одобрен для лечения мягких тканевые саркомы. Лучевая и химиотерапия — два других варианта саркома, распространившаяся на легкие. Если эти методы лечения не успешно, вы можете иметь право участвовать в клиническом исследовании.
Предотвращает ли облучение рецидив саркомы?
Облучение помогает предотвратить повторение сарком в одном и том же месте (местное повторение). Когда радиация доставляется во время операции, также известная как интраоперационная лучевая терапия (ИОЛТ), она «стерилизует» ткани вокруг опухоль, убивая раковые клетки.
Что происходит после операции по поводу саркомы?
После завершения операции вы пройдете период выздоровления. Это может включать реабилитация, физиотерапия, трудотерапия и другие виды ухода за боком последствия вашего лечения.
Даже после того, как вы вернетесь к своей повседневной жизни, вам следует придерживаться график последующего наблюдения, рекомендованный врачом для наблюдения за вашим состоянием. Это называется наблюдением. Это расписание выполняется каждые три-шесть месяцев и обычно включает компьютерную томографию, рентген или другой тест. в зависимости от типа саркомы.
Есть ли связь между диетой и рецидивом саркомы?
Здоровая диета полезна независимо от того, есть у вас саркома или нет. Но есть Связь между диетой и рецидивом саркомы неизвестна. Несмотря на это, получение питательные вещества из здоровой пищи могут помочь вашему организму лучше справиться с побочными эффектами лечения саркомы.
Есть ли какие-нибудь новые методы лечения саркомы?
Персонализированная медицина — одно из новых средств лечения саркомы, которое может стать предпочтительный подход к лечению рака.Это означает сбор данных о вашем тела и вашего рака на молекулярном уровне, чтобы подобрать вам лекарство, которое наибольшее влияние и минимальные побочные эффекты для вашего конкретного типа опухоль. Иматиниб — один из таких препаратов, нацеленный на определенные типы рака, в том числе опухолей стромы желудочно-кишечного тракта (GIST), который является наиболее распространенным общая саркома желудочно-кишечного тракта.
Узнайте больше о различных типах сарком в нашей библиотеке здоровья
Что такое саркома мягких тканей?
Саркома мягких тканей — это рак, который развивается в соединительной и поддерживающей тканях тела.К ним относятся:
- жир
- мышцы
- кровеносных сосудов
- глубокие ткани кожи
- нервы
- сухожилия и связки
- ткани вокруг суставов (синовиальные ткани)
Вместе эти ткани известны как соединительные ткани. Они соединяют, поддерживают или окружают другие структуры или органы тела.
Кости также являются опорной тканью. Существуют разные типы сарком, поражающих кости.К ним можно относиться по-разному.
Где растут саркомы мягких тканей?
Мягкие ткани есть во всех частях тела. Таким образом, саркомы мягких тканей могут развиваться и расти практически где угодно. Если саркома не лечить, клетки продолжают делиться, и саркома будет увеличиваться в размерах.
В результате разрастания саркомы в мягких тканях образуется опухоль. Это может вызвать давление на близлежащие ткани или органы.
Клетки саркомы из исходного участка могут оторваться.Если клетки попадают в кровоток, они могут распространиться на другие части тела. Затем эти клетки могут образовывать новые области саркомы, которые известны как вторичный рак или метастазы.
Саркомы чаще всего поражают легкие. Иногда они могут распространяться на кости.
Типы сарком мягких тканей
Существует много различных типов сарком мягких тканей. В зависимости от типа они бывают разные:
- поведения
- рисков
- исходов
Тип зависит от типа клетки, в которой начался рак.
Кто заболевает саркомой мягких тканей?
Саркома мягких тканей чаще всего встречается у пожилых людей. Но по сравнению с большинством других типов рака он также довольно часто встречается у молодых людей. В Великобритании в среднем около 40 из 100 (40%) случаев диагностируются у людей в возрасте 65 лет и старше. Но почти 10 из 100 (10%) диагностируются у людей моложе 30 лет.
Мы не знаем, что вызывает большинство случаев рака мягких тканей. Но есть некоторые факторы, которые могут увеличить риск его развития.Наличие любого из этих факторов риска не означает, что у вас обязательно разовьется рак.
Насколько распространена саркома мягких тканей?
Саркомы мягких тканей — редкие виды рака. Ежегодно в Великобритании около 3300 человек диагностируют саркому мягких тканей. Это около 9 случаев, диагностируемых каждый день. Число людей, у которых диагностирована саркома мягких тканей, увеличилось с конца 1990-х годов.
Каковы симптомы и признаки саркомы мягких тканей?
Хирургия — это обычно первичное лечение саркомы мягких тканей, используемое для удаления опухолей.Химиотерапия, лучевая терапия и / или таргетная терапия также могут быть рекомендованы отдельно или в сочетании с хирургическим вмешательством, в зависимости от стадии и степени заболевания, а также других факторов.
Эти факторы включают:
- Тип саркомы, включая ее стадию, размер и степень
- Ваше общее состояние здоровья (пациенты с другими проблемами со здоровьем могут не переносить определенные варианты лечения)
- Расположение саркомы в вашем теле
- Является ли рак впервые диагностированным или рецидивирующим, то есть ранее лечился, но вернулся
- Ваши предпочтения по лечению
Основываясь на всех этих факторах, ваша медицинская группа может порекомендовать индивидуальный план лечения.В любой момент можно задать вопросы или получить разъяснения по поводу вашего медицинского обслуживания.
Хирургия
Цель операции — найти и полностью удалить опухоль саркомы мягких тканей. Затем наши патологи исследуют опухоль, чтобы определить, требуется ли дополнительное лечение и снизить риск рецидива.
Подробнее о хирургии саркомы мягких тканей
Химиотерапия
Химиотерапия может использоваться в сочетании с хирургическим вмешательством и лучевой терапией для лечения саркомы мягких тканей на поздней стадии.Химиотерапевтические препараты либо разрушают раковые клетки, либо препятствуют их способности расти и воспроизводиться.
В наших больницах мы разрабатываем инновационные методы лечения, адаптированные к уходу за каждым пациентом с саркомой мягких тканей. Наши врачи-онкологи тесно сотрудничают с пациентами с саркомой мягких тканей, чтобы определить, является ли химиотерапия подходящим вариантом лечения. Во время лечения саркомы мягких тканей ваша медицинская бригада постоянно отслеживает влияние химиотерапии на заболевание, проводя медицинские осмотры, анализы крови, компьютерную томографию, магнитно-резонансную томографию, рентген грудной клетки и визуализацию.
Лучевая терапия
В зависимости от типа саркомы мягких тканей и степени заболевания в план лечения саркомы мягких тканей может входить лучевая терапия. Хотя хирургическое вмешательство обычно является основным методом лечения саркомы мягких тканей, лучевая терапия также может использоваться до (неоадъювантная терапия) или после операции (адъювантная терапия).
Таргетная терапия
В отличие от стандартных химиотерапевтических препаратов, которые могут воздействовать на все клетки в организме, препараты для таргетной терапии предназначены для поиска и уничтожения определенных раковых клеток, сохраняя при этом окружающие здоровые клетки.Таргетные методы лечения рака могут использоваться отдельно, в сочетании с другими видами лечения саркомы мягких тканей, такими как химиотерапия, лучевая терапия и хирургия. Среди лекарств, используемых в таргетной терапии, есть так называемые ингибиторы киназ, которые воздействуют на специфические рецепторы белка, которые помогают регулировать рост клеток.
Иммунотерапия
Также известная как биологическая терапия, иммунотерапия использует иммунную систему вашего организма для атаки раковых клеток. С помощью антител врачи могут улучшить вашу иммунную систему и уничтожить опухоли.Иммунотерапия пока не используется широко при саркомах мягких тканей, но для небольшого процента этих типов рака она может быть вариантом.
Клинические испытания
Поскольку медицинские исследования постоянно развиваются, вы можете рассмотреть возможность участия в клинических испытаниях. Это возможность получить доступ к новым лекарствам и методам лечения, а результаты исследований могут также помочь будущим пациентам.
Клинические испытания — это безопасный и контролируемый способ лечения рака с помощью инновационных медицинских разработок.Поговорите со своей командой, чтобы узнать о любых текущих клинических испытаниях, которые могут вам подойти.
Наиболее часто используемые варианты лечения по стадиям рака
Ваша медицинская бригада может порекомендовать лечение в зависимости от стадии саркомы, которая отражает как размер рака, так и вероятность его распространения на другие части тела.
Саркома 1 стадии: На этой стадии саркомы обычно можно удалить хирургическим путем. Иногда до и / или после операции может использоваться облучение.
Саркома 2 стадии: Эти саркомы более склонны к распространению, что означает, что особое внимание уделяется как удалению опухолей, так и снижению риска рецидива. Часто используется как хирургическое вмешательство, так и лучевая терапия.
Саркома 3 стадии: Этот рак может быть больше и с большей вероятностью распространился на лимфатические узлы. Варианты лечения на этой стадии различаются, но могут включать хирургическое вмешательство, лучевую терапию, химиотерапию и, если болезнь распространяется на лимфатические узлы, хирургическое удаление лимфатических узлов, известное как лимфаденэктомия.
Саркома 4 стадии (метастатическая): Также известный как метастатическая саркома, этот рак распространился дальше на другие части тела. Планы лечения могут включать химиотерапию, таргетную терапию и клинические испытания. Хирургия также используется при этом типе рака, особенно когда он распространяется в легкие. Лечение на стадии 4 не обязательно является лечебным, а скорее паллиативным, облегчая симптомы, чтобы пациент мог жить более комфортно. Если у вас метастатический рак, не торопитесь, чтобы принять решение о лечении и прислушайтесь к другому мнению другого врача.
Рецидив рака
У некоторых пациентов рак может вернуться после завершения первоначального лечения. Если это происходит, рак считается рецидивирующим. Он может появиться снова в том же месте или в других частях вашего тела.
Как и в случае с исходным раком, план лечения рецидивирующего рака основан на факторах, упомянутых выше, и могут быть проведены дополнительные тесты, чтобы узнать больше о стадии и типе рака.
Комбинация хирургического вмешательства и лучевой терапии часто используется при рецидиве рака, но некоторые пациенты испытывают больше побочных эффектов после второго курса лечения.Также могут проводиться клинические испытания рецидивирующих сарком.
Трехмерный компьютерный анализ изображений оптической когерентной томографии для обнаружения сарком мягких тканей
1.
Введение
Саркомы мягких тканей развиваются в соединительных тканях, таких как фиброзная ткань, жир и мышцы. 1 , 2 Хирургическая резекция в настоящее время является наиболее эффективным методом лечения пациентов с этим заболеванием. 3 Однако макроскопическое сходство между патологическими и нормальными мягкими тканями затрудняет определение отрицательных границ резекции опухоли во время операции, что является одной из ключевых причин, которые приводят к высокой частоте местных рецидивов сарком мягких тканей. 4 В настоящее время биопсия ткани является единственным клиническим методом обнаружения опухоли, но ее требование о взятии образцов ткани ограничивает точность оценки и приводит к значительной задержке в завершении хирургической резекции. 5 Таким образом, необходимы усовершенствованные хирургические методы, основанные на микроскопической визуализации и обнаружении в реальном времени, чтобы уменьшить вероятность местного рецидива, минимизировать область резекции и повысить эффективность хирургического лечения сарком мягких тканей.
Оптическая когерентная томография (ОКТ) — это неинвазивный метод визуализации с высоким пространственным и временным разрешением. 6 , 7 Типичная глубина визуализации ОКТ может достигать от 1 до 3 мм в наиболее сильно рассеивающих тканях. 8 Методы обнаружения опухолей на основе ОКТ были разработаны в основном на основе визуализации структур тканей, 9 — 12 оценки оптических свойств тканей, 13 — 15 и измерения эластичность тканей. 16 , 17 В недавнем исследовании Carbajal et al.продемонстрировал, что морфология липосаркомы и нормальной жировой ткани может быть различена на основе изображений ОКТ, что предполагает возможность использования ОКТ для хирургической идентификации сарком мягких тканей. 18 Однако, чтобы соответствовать требованиям клинического использования, должны быть определенные эффективные индикаторы для диагностики сарком мягких тканей посредством компьютерного анализа изображений ОКТ, которые могут помочь хирургам в процессе принятия решения. Ожидается, что использование ОКТ для обнаружения рака молочной железы и рака полости рта 19 , 20 поможет в переходе к клиническим приложениям.
В этой статье мы представляем трехмерный (3-D) вычислительный метод анализа изображений ОКТ для обнаружения сарком мягких тканей. Три эффективных индикатора, включая затухание сигнала в зависимости от глубины (наклон линии А), стандартное отклонение флуктуаций сигнала А-линии без наклона и коэффициент экспоненциального затухания ее пространственно-частотного спектра, объединяются для получения расширенная диагностика типов тканей. Дифференциация основана на количественном анализе свойства оптического ослабления и информации о структуре тканей.Наши результаты показывают, что этот метод потенциально может быть использован в качестве компьютерной техники автоматической идентификации с высоким разрешением для хирургической резекции сарком мягких тканей.
2.
Материалы и методы
2.1.
Система ОКТ с разверткой источника
Мы использовали самодельную систему ОКТ с разверткой источника для получения изображений образцов мягких тканей. Подробности описания системы представлены в нашей предыдущей работе. 21 , 22 Вкратце, в системе использовался качающийся лазерный источник (Santec, Inc., Komaki, Aichi, Japan), которая имеет центральную длину волны 1310 нм с полосой пропускания ∼150 нм. Скорость сканирования по всей рабочей длине волны составляет 30 кГц, что определяет временное разрешение системы ∼33 мкс. Система ОКТ основана на интерферометре Маха – Цендера, где свет от эталона и плеча образца интерферируют. Полосы регистрируются сбалансированным фотодетектором, а сигнал оцифровывается высокоскоростным аналого-цифровым преобразователем (Alazar Tech, Inc., Квебек, Канада).Быстрое преобразование Фурье применяется к k-равноотстоящим интерференционным сигналам, и результирующие A-линии интенсивности представлены в единицах дБ. Двумерные (2-D) изображения образцов тканей с разрешением по глубине можно визуализировать с компьютера в реальном времени. Система может обеспечить осевое разрешение ∼15 мкм и глубину изображения ∼9 мм (как в воздухе). Поперечное разрешение системы составляет около 15 мкм м, а чувствительность — до 100 дБ. Во время ОКТ-визуализации фокальная плоскость сканирующей линзы сохранялась на уровне поверхности образцов ткани для минимизации влияния фокальной функции на вычислительный анализ.
2.2.
Образцы мягких тканей
Для демонстрации нашего метода были проведены пилотные эксперименты на ex vivo человеческих тканях с двумя типами образцов: однородными кусочками (как нормальными, так и аномальными) и краями опухоли. Для первого в экспериментах использовались жир, скелетные мышцы, хорошо дифференцированная липосаркома (WDLS) и лейомиосаркома, и в общей сложности были задействованы шесть образцов образцов от шести пациентов. WDLS — это один из типов липосаркомы, который развивается в жировой ткани, а лейомиосаркома — это рак гладкой мускулатуры.Для последнего мы провели технико-экономическое обоснование на ткани с границей раздела между коллагеном, нормальным типом фиброзной ткани и клеточно-фиброзной опухолью. Все образцы тканей были взяты после хирургической резекции в онкологическом центре им. М.Д. Андерсона Техасского университета (UTMADCC). Стерильный забуференный фосфатом физиологический раствор использовали для хранения образцов до экспериментов. ОКТ-визуализацию проводили в течение 12 ч после хирургической резекции. Протоколы обработки тканей были одобрены комитетами по биобезопасности UTMDACC и Университета Хьюстона.После экспериментов образцы ткани фиксировали формалином и проводили гистологический анализ, окрашенный гематоксилином и эозином (H&E). Патолог саркомы UTMADCC провел диагностику и классификацию образцов.
2.3.
Вычислительный метод
Вычислительный анализ основан на отдельной A-линии (с единицей дБ в логарифмической шкале) из ОКТ-изображений. Вся процедура представлена на рис. 1 с типичной A-линией ОКТ-изображения лейомиосаркомы человека.Из-за большого изменения показателя преломления на границе раздела воздух-ткань, на поверхности образцов ткани обычно возникают сильные отражения света, что может приводить к относительно большим скачкам интенсивности, как показано на рис. 1 (а). Чтобы избежать влияния этого эффекта на вычисления, мы выбираем начало целевой области на ∼40 мкм ниже поверхности ткани. Как показано на рис. 1 (а), для обработки A-линии выбрана осевая область ∼0,7 мм. Выбор этой области глубины ∼0,7 мм основан на нашей цели включить как можно больше информации о глубине из ОКТ-изображений для вычислений и в то же время сохранить размер области глубины постоянным во время обработки для всех типов мягких изображений. ткани.Для каждой извлеченной A-линии к сигналу применяется линейная аппроксимация, и значение наклона достигается в качестве первого параметра для характеристики ткани, как показано на рис. 1 (b). Затем информация о наклоне из A-линии удаляется путем вычитания функции линейной аппроксимации и, таким образом, в результате получается сигнал интенсивности со средним значением, приблизительно равным нулю, как показано на рис. 1 (c). Стандартное отклонение сигнала интенсивности рассчитывается как второй параметр для дифференциации тканей.Затем к этому сигналу интенсивности применяется быстрое преобразование Фурье, и информация об амплитуде пространственного частотного спектра используется для экспоненциальной подгонки с функцией y = Ae-Bx, как показано на рисунке 1 (d). Коэффициент экспоненциального затухания B получается как третий параметр для характеристики ткани. Наклон A-линии, стандартное отклонение A-линии с удаленным наклоном и коэффициент экспоненциального затухания ее пространственно-частотного спектра, наконец, представлены как индикаторы типов мягких тканей и объединены вместе для расширенной диагностики тканей с помощью 3-D Информация.
Рис. 1
Вычислительная процедура, проиллюстрированная A-линией на изображениях оптической когерентной томографии (ОКТ) лейомиосаркомы человека. (а) Исходная интенсивность А-линии с указанием области для анализа; (b) указание линейной аппроксимации линии А для значения наклона; (c) А-линия без наклона для расчета стандартного отклонения; (d) пространственно-частотный спектр, представленный с информацией об амплитуде для экспоненциальной аппроксимации для количественной оценки коэффициента экспоненциального затухания.
В мягких тканях интенсивность проходящего света I может быть аппроксимирована в первом порядке законом Бера – Ламберта, I = I0e − μz, где μ — коэффициент ослабления света, I0 — интенсивность падающего света, и z — глубина прохождения света внутри ткани. 23 Таким образом, при масштабировании значений интенсивности в дБ, измеренное значение наклона определяется свойством оптического затухания мягкой ткани, для которого более высокий наклон указывает на больший коэффициент оптического затухания образца ткани. Поскольку ОКТ обнаруживает свет, рассеянный назад тканью, несоответствие показателя преломления внутри ткани обеспечивает контраст изображений ОКТ с разрешением по глубине. 24 После удаления наклона сигнал A-линии ОКТ может представлять собой изменения показателя преломления ткани (структуры) по глубине.Следовательно, амплитуда и частота флуктуации интенсивности, характеризующиеся стандартным отклонением A-линии без наклона и коэффициентом экспоненциального затухания ее пространственно-частотного спектра, соответственно, зависят от структурных особенностей мягких тканей. В частности, большее изменение показателя преломления по глубине приведет к более высокому значению стандартного отклонения; Кроме того, больший коэффициент экспоненциального затухания предполагает, что существует больше низкочастотных компонентов в изменении показателя преломления ткани.Таким образом, комбинация этих трех параметров обеспечивает относительно полные характеристики образцов ткани.
3.
Результаты
3.1.
Однородный жир и WDLS
На рисунке 2 показаны выбранные гистологические изображения H&E [Рис. 2 (a) и 2 (d)] для жира и WDLS с соответствующими двумерными ОКТ-изображениями с разрешением по глубине [Рис. 2 (b) и 2 (e)] и типичные A-линии [Рис. 2 (в) и 2 (е)] соответственно. Сравнивая с результатами гистологии, можно видеть, что изображения ОКТ четко показывают морфологию тканей жира и WDLS.В частности, адипоциты можно легко отличить по форме клеток, представленной на изображениях ОКТ. На изображениях ОКТ можно увидеть важную особенность, заключающуюся в том, что WDLS включает больше областей, не связанных со структурой адипоцитов, по сравнению с жиром, что можно объяснить наличием более толстых перегородок в WDLS. 25 Из типичных линий А ясно, что на глубине более 1,8 мм между жиром и WDLS существуют различия в наклонах сигнала, а также амплитуде и частоте колебаний интенсивности.
Рис. 2
Выбранные гистологические изображения (а) и (г) для жировой ткани и хорошо дифференцированной липосаркомы (WDLS), соответственно; соответствующие изображения ОКТ (b) и (e) для жира и WDLS соответственно; типичные A-линии (c) и (f) из ОКТ-изображений жира и WDLS, соответственно. Масштабные линейки на (b) и (e) представляют 0,5 мм.
Количественные представления этих различий представлены на рис. 3, где показаны статистические результаты жира и WDLS с параметрами наклона A-линии, стандартного отклонения A-линии без наклона и экспоненциального затухания. коэффициент его пространственно-частотного спектра.Для жира и WDLS используются точки данных с 40 000 и 240 000 позиций записи соответственно. Значения наклона A-линии количественно определены как -0,0031 ± 0,0102 дБ / мкм для жира и -0,0192 ± 0,0100 дБ / мкм для WDLS, как показано на рис. 3 (а). Более высокое абсолютное значение наклона от WDLS указывает на то, что ткань WDLS, по сравнению с жиром, ослабляет больше лазерного света с той же глубиной проникновения. На рис. 3 (b) расчет стандартного отклонения показывает 9,4 ± 1,4 дБ для жира и 8,0 ± 1,2 дБ для WDLS, что указывает на то, что существует большее изменение показателя преломления по глубине в жировой ткани.Мы также количественно определили коэффициент экспоненциального затухания 19,9 ± 4,8 и 16,8 ± 5,8 мкм для жира и WDLS, соответственно, как показано на рис. 3 (c). Это говорит о том, что по сравнению с WDLS в жировой ткани существуют более низкочастотные компоненты в изменении показателя преломления по глубине. Для каждого из параметров мы выполнили двухвыборочный t-критерий Стьюдента с неравной дисперсией, и результаты показывают, что все эти три параметра могут быть эффективными индикаторами для дифференциации WDLS от жира.
Фиг.3
Ящичковые диаграммы количественных результатов (а) наклона A-линии, (b) стандартного отклонения A-линии без наклона и (c) коэффициента экспоненциального затухания пространственно-частотного спектра наклона убрана линия трапеции для жира и WDLS. Сплошные точки и усы представляют собой среднее значение и стандартное отклонение данных соответственно. N = 40 000 и 240 000 для измерений, проведенных на тканях жира и WDLS, соответственно. Значения P взяты из двухвыборочных t-критериев Стьюдента с неравной дисперсией.
Комбинация трех параметров обеспечивает идентификацию WDLS и жира в трехмерном пространстве наклона по сравнению со стандартным отклонением по сравнению с коэффициентом экспоненциального затухания, как показано на рис. 4. На рис. 4 (а) показаны пространственные области, занятые этими параметрами. два типа тканей с помощью графиков точек данных и эллипсоидов с доверительной вероятностью 95%. Двумерные проекции графиков показаны на рис. 4 (б) –4 (г). На основе трехмерной информации можно четко различить ткани WDLS и жира.
Рис. 4
(a) Трехмерный (3-D) график точек данных и доверительных эллипсоидов (95%) для жира и WDLS в пространственной области, составленной параметрами наклона A-линии, стандартное отклонение А-линии без наклона и коэффициент экспоненциального затухания ее пространственно-частотного спектра. Двумерные (2-D) проекции представлены в пространственной плоскости: (b) коэффициент экспоненциального затухания в зависимости от наклона, (c) стандартное отклонение в зависимости от наклона и (d) коэффициент экспоненциального затухания в зависимости от стандартного отклонения.N = 40 000 и 240 000 для точек данных, задействованных для жира и WDLS, соответственно.
3.2.
Однородная скелетная мышца и лейомиосаркома
Для тканей скелетных мышц и лейомиосаркомы на рис. 5 показаны гистологические изображения [рис. 5 (а) и 5 (г)], соответствующие ОКТ-изображения [рис. 5 (b) и 5 (e)], а также типичные A-линии [Рис. 5 (c) и 5 (f)] соответственно. Судя по структурным изображениям ОКТ, скелетные мышцы и лейомиосаркома выглядят схожими, поскольку на масштабном уровне пространственного разрешения системы клетки внутри обоих типов тканей относительно однородны.Однако по А-линиям интенсивности можно четко наблюдать различия в амплитуде и частоте колебаний интенсивности, а также в наклоне А-линий.
Рис. 5
Выбранные гистологические изображения (а) и (г) для скелетных мышц и лейомиосаркомы соответственно; соответствующие изображения ОКТ (b) и (e) для скелетных мышц и лейомиосаркомы соответственно; типичные A-линии (c) и (f) из ОКТ-изображений скелетных мышц и лейомиосаркомы соответственно. Масштабные линейки на (b) и (e) представляют 0.5 мм.
Аналогично рис. 3, для количественной оценки различий между скелетными мышцами и лейомиосаркомой мы представляем статистические результаты наклона A-линии, стандартного отклонения A-линии без наклона и коэффициента экспоненциального затухания ее пространственного частотный спектр на рис. 6. Наши вычисления включают в себя в общей сложности 40 000 и 80 000 точек данных из различных точек измерения на тканях скелетных мышц и лейомиосаркомы, соответственно. На рис. 6 (а) скелетная мышца имеет значение наклона -0.0285 ± 0,0089 дБ / мкм, тогда как значение наклона для лейомиосаркомы составляет -0,0351 ± 0,0073 дБ / мкм. Это различие указывает на то, что в отношении диапазона длин волн от лазерного источника ткань лейомиосаркомы имеет относительно более высокий коэффициент оптического ослабления по сравнению со скелетными мышцами. На рис. 6 (b) наши расчеты показывают большее стандартное отклонение 6,2 ± 0,8 дБ для скелетных мышц, чем 5,7 ± 0,5 дБ для лейомиосаркомы, что позволяет предположить, что изменение показателя преломления по глубине относительно ниже в ткани лейомиосаркома.Кроме того, коэффициенты экспоненциального затухания количественно оцениваются как 10,8 ± 3,5 мкм для скелетных мышц и 4,9 ± 1,9 мкм для лейомиосаркомы, как показано на рис. 6 (c). По сравнению со скелетными мышцами более низкое значение коэффициента экспоненциального распада указывает на то, что для ткани лейомиосаркомы существует меньше низкочастотных компонентов в изменении показателя преломления по глубине. Подобно исследованию с жиром и WDLS, мы провели t-критерий Стьюдента с двумя выборками для всех трех параметров, и различия между скелетными мышцами и лейомиосаркомой оказались статистически значимыми.
Рис. 6
Ящичковые диаграммы количественных результатов (a) наклона A-линии, (b) стандартного отклонения A-линии без наклона и (c) коэффициента экспоненциального затухания пространственной частоты спектр A-line без наклона для скелетных мышц и лейомиосаркомы. Сплошные точки и усы представляют собой среднее значение и стандартное отклонение данных соответственно. N = 40 000 и 80 000 для измерений, проведенных на тканях скелетных мышц и лейомиосаркомы, соответственно.Значения P взяты из двухвыборочных t-критериев Стьюдента с неравной дисперсией.
Трехмерные графики точек данных и эллипсоидов с 95% доверительной вероятностью представлены на рис. 7 (а), что указывает на относительное положение скелетных мышц и лейомиосаркомы в пространственной области, составленной по трем параметрам. На рис. 7 (b) –7 (d) показаны соответствующие двумерные проекции для обоих типов тканей. Можно ясно видеть, что дифференциация лейомиосаркомы от ткани скелетных мышц может быть достигнута на основе нашего трехмерного вычислительного метода.
Рис.7
(a) Трехмерный график точек данных и доверительных эллипсоидов (95%) для скелетных мышц и лейомиосаркомы в пространственной области, составленной параметрами наклона A-линии, стандартного отклонения A-линия без наклона и коэффициент экспоненциального затухания ее пространственно-частотного спектра. Двумерные проекции представлены в пространственной плоскости: (b) коэффициент экспоненциального затухания в зависимости от наклона, (c) стандартное отклонение в зависимости от наклона и (d) коэффициент экспоненциального затухания в зависимости от стандартного отклонения.N = 40 000 и 80 000 для точек данных, задействованных для скелетных мышц и лейомиосаркомы, соответственно.
3.3.
Клеточно-фиброзный край опухоли с коллагеном
Наш метод также продемонстрирован на образце мягких тканей с краем опухоли. Результат гистологии и соответствующее изображение ОКТ из одного и того же участка ткани показаны на рис. 8 (a) и 8 (b), соответственно. Вертикальный край между тканями коллагена и клеточно-фиброзной опухолью можно четко визуализировать на гистологическом изображении.Трехмерный вычислительный метод был выполнен для каждой отдельной A-линии из OCT-изображения, а количественные значения имеют цветовую кодировку и наносятся на график под OCT-изображением в соответствующих положениях A-линии. Красный, зеленый и желтый цвета используются для представления параметров наклона A-линии, стандартного отклонения A-линии без наклона и коэффициента экспоненциального затухания ее пространственного частотного спектра, соответственно. Для всех из них более темные области представляют большие значения, а более яркие области обозначают меньшие значения.Рисунок 8 (c) представляет собой комбинацию трех параметров с перекрытием трех цветов. Можно видеть, что часть клеточно-фиброзной опухоли относится к более ярким областям всех трех цветов, что позволяет предположить, что ткань клеточно-фиброзной опухоли имеет более высокое ослабление света системного лазера, меньшее изменение показателя преломления и меньшее количество низких частотные составляющие для изменения показателя преломления внутри ткани. Расчетное положение вертикального края опухоли на основе метода трехмерных расчетов показано синими стрелками на рис.8. Хорошее согласие с результатами гистологии демонстрирует возможность нашего метода в точном определении вертикального края между клеточно-фиброзными опухолями и тканью коллагена.
Рис. 8
Вертикальная граница опухоли между коллагеном и клеточно-фиброзной опухолью представлена (а) гистологическим изображением, (б) изображением ОКТ и (в) графиком с цветовой кодировкой, объединяющим параметры наклона А-линии, стандартного отклонение А-линии без наклона и коэффициент экспоненциального затухания ее пространственно-частотного спектра.Стрелки указывают на предполагаемое положение вертикального края опухоли. Масштабные линейки соответствуют 0,5 мм.
4.
Обсуждения
Эти пилотные исследования демонстрируют возможность применения предложенного метода в обнаружении сарком мягких тканей на основе информации об оптических свойствах тканей и структурных особенностях. Мы обнаружили, что патологические ткани WDLS, лейомиосаркомы и клеточно-фиброзной опухоли, по-видимому, имеют меньшие значения всех трех показателей по сравнению с соответствующими им нормальными типами тканей.С учетом взаимосвязи параметров с характеристиками ткани, результаты показывают, что коэффициенты оптического ослабления трех типов сарком мягких тканей выше, чем у соответствующих здоровых типов тканей, и этот эффект оказывается аналогичным результатам, наблюдаемым в рак груди. 13 , 26 Кроме того, с точки зрения структуры ткани, все три патологических типа ткани показали пониженное изменение показателя преломления ткани и меньшее количество низкочастотных компонентов в изменении показателя преломления по глубине.Для пары WDLS и жира это вызвано более толстыми перегородками, представленными в ткани WDLS, 25 , которые по сравнению с адипоцитами появляются в A-линиях с меньшей амплитудой, но более высокой частотой колебаний интенсивности. Для двух других пар типов тканей различия можно объяснить более компактным расположением клеток в тканях лейомиосаркомы и клеточно-фиброзной опухоли, 27 , 28 , что также можно наблюдать на рис. 5 (г) и 8 (а).
Три особенности предлагаемого метода можно резюмировать как вычисление на основе линии A, трехмерный анализ и количественное обнаружение. Во-первых, вычисление отдельной A-линии позволяет способу достичь того же поперечного пространственного разрешения, что и система OCT. Для осевого направления обнаружение также может выполняться для слоистых тканей с горизонтальными краями опухоли с использованием окна определенного размера для перемещения и выбора областей для обработки по глубине. Однако в этом случае ограниченная глубина визуализации техники ОКТ может повлиять на области внутри ткани, которые можно оценить.Система ОКТ в сочетании с игольчатым зондом с передним или боковым сканированием 29 , 30 может считаться включенной в наш метод решения этой проблемы. Во-вторых, разработка трехмерного анализа предназначена для включения более подробной информации о тканях, чтобы помочь в диагностике типов тканей. С помощью трехмерного графика обучающие данные могут быть представлены с определенными пространственными опорными областями, и это обеспечит удобную визуализацию относительного положения, в которое попадают данные тестирования, что, как ожидается, приведет к быстрой оценке.Наконец, количественная оценка эффективных показателей обеспечивает более надежную информацию по сравнению с методами, основанными только на наблюдении структурных ОКТ-изображений. Кроме того, количественное обнаружение имеет потенциал для дальнейшего развития в компьютерную технику автоматического обнаружения.
В качестве технико-экономического обоснования предлагаемого метода представленные результаты демонстрируют возможность обнаружения WDLS и лейомиосаркомы и определения вертикального края клеточно-фиброзной опухоли.Для дальнейшего исследования эффективности этого метода необходимо включить большее количество образцов ткани, провести полный статистический анализ, включая чувствительность и специфичность, а также изучить выявление других типов сарком мягких тканей. Полная оценка этого трехмерного вычислительного метода будет в центре внимания нашей будущей работы.
5.
Выводы
Мы продемонстрировали трехмерный вычислительный метод анализа изображений ОКТ для обнаружения сарком мягких тканей.Наш метод основан на информации об оптическом затухании тканей и структурных особенностях. Представлены и изучены три эффективных индикатора, включая наклон A-линии, стандартное отклонение A-линии без наклона и коэффициент экспоненциального затухания ее пространственно-частотного спектра. Комбинация этих трех параметров из ОКТ-изображений предлагает расширенную диагностику типов мягких тканей с помощью трехмерных графиков точек данных и доверительных эллипсоидов в пространственной области, составленной по параметрам.При дальнейшей оценке этот метод может быть потенциально разработан как компьютеризированный метод, способный точно и автоматически определять границы резекции сарком мягких тканей во время хирургического лечения.
Благодарности
Работа частично поддержана Федеральной целевой программой «Научные и научно-педагогические кадры инновационной России на 2007–2013 годы».
Ссылки
2.
Р. Э. Поллок, Атлас клинической онкологии Американского онкологического общества: саркомы мягких тканей, BC Decker, Hamilton (2002).Google ученый9.
S. Boppartet al., «Оптическая когерентная томография: возможность проведения фундаментальных исследований и хирургии рака груди под визуальным контролем», Рак молочной железы Res. Угощение., 84 (2), 85 –97 (2004). BCTRD6 Google Scholar10.
W. Luoet al., «Оптическая биопсия морфологии лимфатических узлов с использованием оптической когерентной томографии», Technol. Cancer Res. Угощение., 4 (5), 539 –548 (2005). TCRTBS 1533-0346 Google Scholar15.
Янгет др., «Коэффициент оптического рассеяния, оцененный с помощью оптической когерентной томографии, коррелирует с содержанием коллагена в ткани яичников», J. Biomed. Опт., 16 (9), 0(2011). https://dx.doi.org/10.1117/1.3625247 JBOPFO 1083-3668 Google Scholar
17.
S. Wanget al., «Бесконтактное измерение эластичности для обнаружения опухолей мягких тканей с использованием фазочувствительной оптической когерентной томографии в сочетании со сфокусированной системой подачи воздуха», Опт.Lett., 37 (24), 5184 –5186 (2012). https://dx.doi.org/10.1364/OL.37.005184 OPLEDP 0146-9592 Google Scholar19.
А.М. ЗыскС. А. Боппарт, «Вычислительные методы анализа ткани опухоли груди человека на изображениях оптической когерентной томографии», J. Biomed. Опт., 11 (5), 054015 (2006). https://dx.doi.org/10.1117/1.2358964 JBOPFO 1083-3668 Google Scholar22.
Р. К. Манапурам В. Г. Р. Манне К. В. Ларин, «Фазочувствительная оптическая когерентная томография с разверткой источника для визуализации и количественного определения микропузырьков в прозрачных и рассеивающих средах», Дж.Прил. Физ., 105 (10), 102040 (2009). https://dx.doi.org/10.1063/1.3116614 JAPIAU 0021-8979 Google Scholar23.
В. В. Тучин, Оптическое очищение тканей и крови, SPIE Press, Беллингем, Вашингтон. (2006). Google ученый26.
Р. А. Маклафлин и др., «Картирование оптического ослабления тканей для выявления рака с помощью оптической когерентной томографии», Компьютерная обработка изображений и компьютерное вмешательство — MICCAI 2009, 657 –664 Springer Berlin Heidelberg, Берлин, Германия (2009).