Page not found – МЕДИЦИНСКИЙ ЦЕНТР ГАЛИЛЕЯ
Dropdown *выберите странуАвстралияАвстрияАзербайджанАлбанияАлжирАнгильяАнголаАндорраАнтигуаАргентинаАрменияАрубаАфганистанБагамские о-ваБангладешБарбадосБахрейнБеларусьБелизБельгияБенинБермудские о-ваБолгарияБоливияБосния и ГерцеговинаБотсванаБразилияБрунейБуркина-ФасоБурундиБутанВануатуВатиканВеликобританияВенгрияВенесуэлаВиргинские о-ва (Великобритания)Виргинские о-ва (США)Восточное — Самоа (США)Восточный ТиморВьетнамГабонГавайские о-ваГаитиГайанаГамбияГанаГваделупаГватемалаГвиана – французскаяГвинеяГвинея-БисауГерманияГернсиГибралтарГондурасГонконгГренадаГренландияГрецияГрузияГуамДанияДжерсиДжибутиДиего Гарсия о-ваДоминикаДоминиканская РеспубликаЕгипетЗамбияЗанзибар о-вЗападное СамоаЗимбабвеИзраильИндияИндонезияИорданияИракИранИрландияИсландияИспанияИталияЙеменКабо-ВердеКазахстанКайманКамбоджаКамерунКанадаКатарКенияКипрКиргизияКирибатиКитайКокосовы (Килинг) о-ваКолумбияКоморские о-ваКонгоКонго (Демократическая республика)Корея СевернаяКорея ЮжнаяКоста-РикаКот-д’ИвуарКубаКувейтКука о-ваЛаосЛатвияЛесотоЛиберияЛиванЛивияЛитваЛихтенштейнЛюксембургМаврикийМавританияМадагаскарМайоттаМакаоМакедонияМалавиМалайзияМалиМальдивыМальтаМарианские о-ваМароккоМартиникаМаршалловы о-ваМексикаМидуэйМикронезияМозамбикМолдавияМонакоМонголияМонтсерратМьянмаМэнНамибияНауруНепалНигерНигерияНидерландыНикарагуаНиуэ о-вНовая ЗеландияНовая КаледонияНорвегияНормандские о-ваНорфолкОбъединённые Арабские ЭмиратыОлдерниОльстерОманПакистанПалауПалестинаПанамаПапуа Новая ГвинеяПарагвайПеруПольшаПортугалияПуэрто-РикоРеюньонРоссийская ФедерацияРуандаРумынияСальвадорСамоаСан-МариноСан-Томе и ПринсипиСаудовская АравияСвазилендСвятой Елены о-ваСейшельские о-ваСенегалСент-Винсент и ГренадиныСент-Кристофер и НевисСент-ЛюсияСент-Пьер и МиелокСербия и ЧерногорияСеута и МелильяСингапурСирияСловакияСловенияСоединенные Штаты АмерикиСоломоновы о-ваСомалиСуданСуринамСьерра-ЛеонеТаджикистанТаиландТайваньТанзанияТеркс и Кайкос о-ваТогоТокелауТонгаТринидад и ТобагоТристан-Да-Кунья ос-вТувалуТунисТуркменияТурцияУгандаУзбекистанУкраинаУоллис и Футуна о-ваУругвайУэйкФарерские о-ваФиджиФилиппиныФинляндияФолклендские (Мальвинские) о-ваФранцияФранцузская ПолинезияХорватияЦентральноафриканская РеспубликаЧадЧехияЧилиШвейцарияШвецияШпицбергенШри-ЛанкаЭквадорЭкваториальная ГвинеяЭритреяЭстонияЭфиопияЮжно-Африканская РеспубликаЯмайкаЯпония
Single Line Text
Пункция спинного мозга
ИИСТ / Статьи / Пункция спинного мозгаБытует ошибочное мнение, что пункция спинного мозга — это «страшная и опасная» процедура, после которой могут быть тяжелые последствия.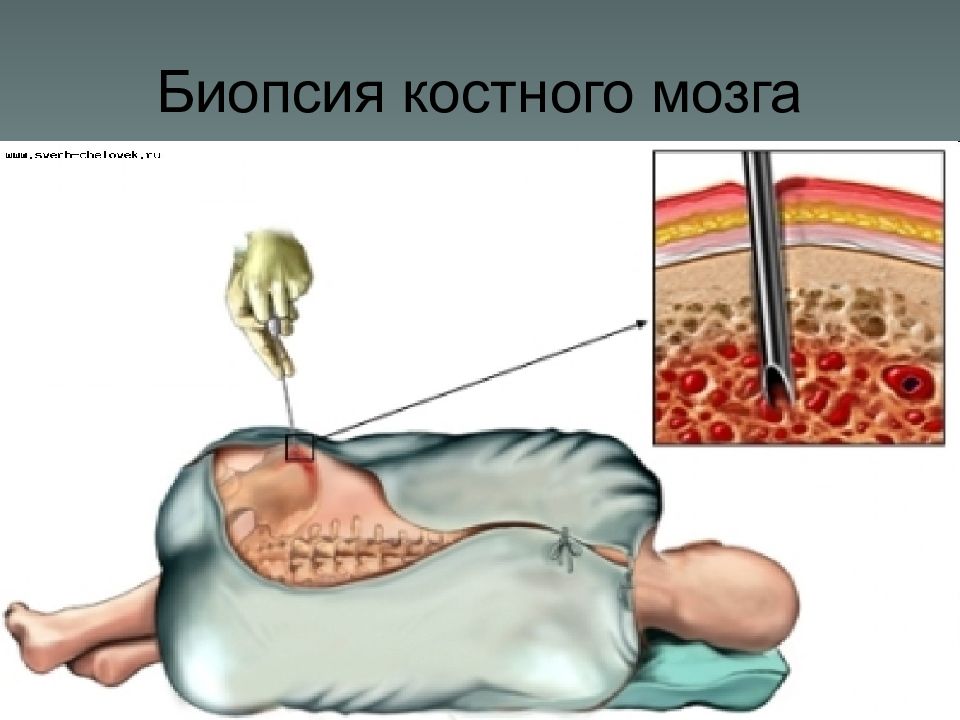 Для того чтобы опровергнуть эти мифы, нужно узнать подробности ее проведения. Целью проведения ее является получение жидкости спинного мозга для исследований.
Для того чтобы опровергнуть эти мифы, нужно узнать подробности ее проведения. Целью проведения ее является получение жидкости спинного мозга для исследований.
После установки диагноза врач назначает терапевтические курсы, это могут быть традиционные лекарства или препараты, которые включены в объединенный каталог арт лайф. Кроме этого, при помощи пункции проводится введение лечебных комплексов.
Больно или нет?
Такой вопрос интересует практически каждого из нас перед проведением той или иной процедуры. Каждый человек может ощущать разную степень боли, в зависимости от индивидуального уровня болевого порога, а также от опыта врача, который будет выполнять процедуру.
Пункцию спинного мозга проводят врачи под местным обезболиванием мягких тканей, поэтому чувствительным для пациента является проникновение иглы и ее касание спинномозгового нерва, напоминающее слабый удар током.
Осложнения
Осложнения после пункции отсутствуют, но может отмечаться появление незначительной головной боли.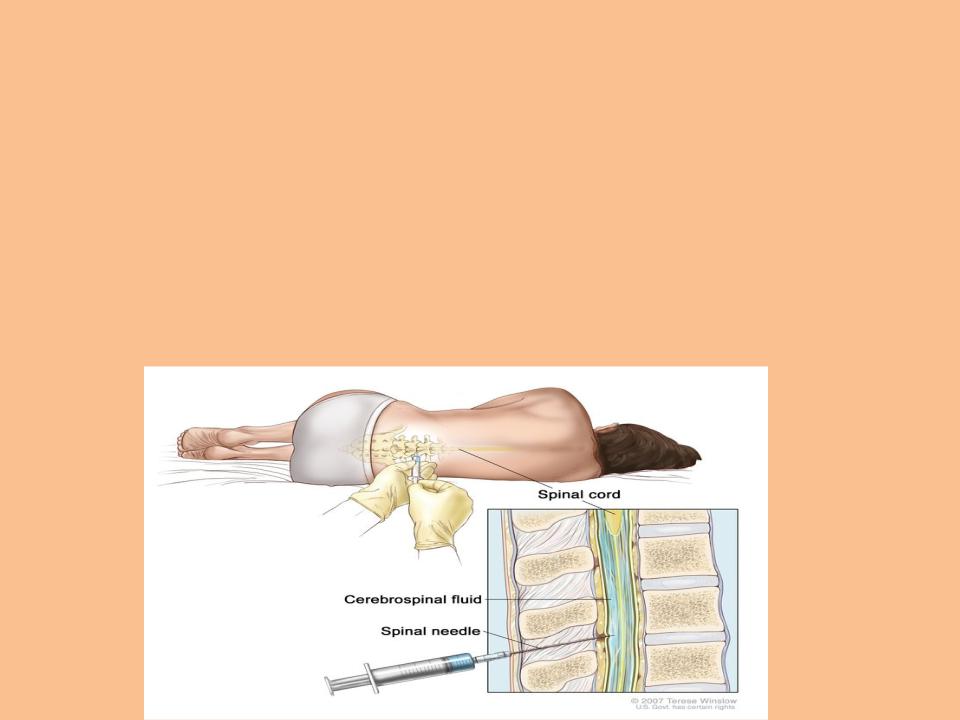 После пункции пациенту следует несколько часов спокойно полежать. Иногда состояние человека осложняется недомоганием, усталостью, ощущением боли в месте прокола. Может отмечаться бессонница в течение 1-2 дней. В случае выделения жидкости из места, где вводилась игла, проводится процедура, которую называют «кровяной заплаткой». Она подразумевает введение крови пациента в место прокола. С целью профилактики воспалений может быть назначен препарат ивлаксин и другие средства на усмотрение медперсонала.
После пункции пациенту следует несколько часов спокойно полежать. Иногда состояние человека осложняется недомоганием, усталостью, ощущением боли в месте прокола. Может отмечаться бессонница в течение 1-2 дней. В случае выделения жидкости из места, где вводилась игла, проводится процедура, которую называют «кровяной заплаткой». Она подразумевает введение крови пациента в место прокола. С целью профилактики воспалений может быть назначен препарат ивлаксин и другие средства на усмотрение медперсонала.
Противопоказанием является плохая свертываемость крови. Исключение составляют экстренные ситуации, когда есть угроза жизни пациента. Хирургия использует процедуру для диагностики заболеваний, лечение которых проводится путем операции.
Исследование жидкости спинного мозга диагностирует нервные и психические расстройства. Особая необходимость проведения этой процедуры возникает при менингитах, травмах и опухолях спинного мозга, нарушениях работы сосудов. Пункция может выполняться не только в диагностических целях.
Лекарственная терапия для профилактики головной боли после пункции твердой мозговой оболочки спинного мозга (спинномозговая пункция) — Basurto Ona, X — 2013
Лекарства для профилактики головной боли после спинномозговой пункции
Люмбальная (поясничная, спинномозговая) пункция является инвазивной процедурой, которую использует медицинский персонал для получения образца спинномозговой жидкости для диагностических целей (например, для диагностики менингитов или субарахноидального кровоизлияния) путем введения иглы в нижнюю часть спинной области. Люмбальная пункция также может быть использована для введения лекарств, таких как анестетики и анальгетики (при выполнении регионарной анестезии), химиотерапевтических или рентгеноконтрастных средств.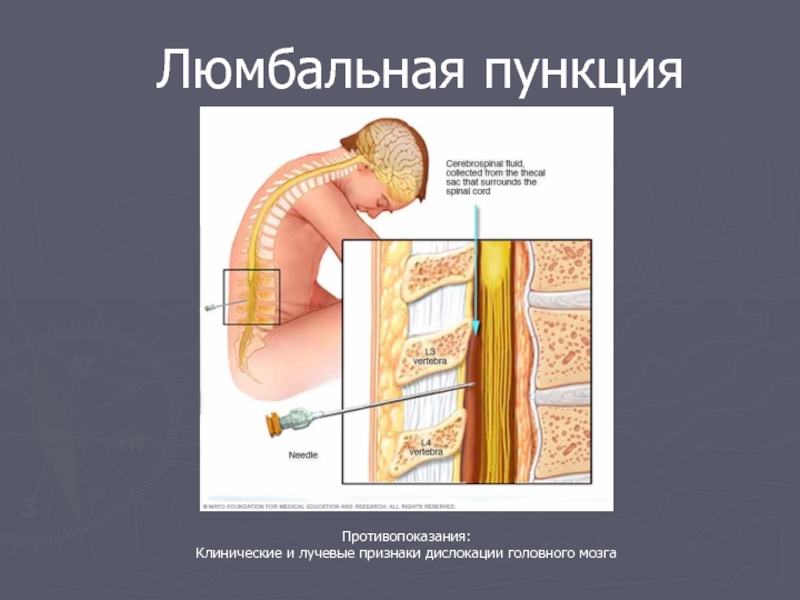
Постпукционная головная боль (ППГБ) ‐ самое частое осложнение люмбальной пункции. Проявлением ППГБ является постоянная головная боль, которая усиливается в вертикальном положении, уменьшается в положении лежа и самостоятельно проходит в течение пяти ‐ семи дней. Несколько вмешательств были использованы до, во время или сразу после спинномозговой пункции для предотвращения ППГБ, но до сих пор существует неопределенность в отношении их клинической эффективности, особенно в отношении лекарственной терапии. Поэтому целью этого обзора было определить эффективность этих лекарств для профилактики ППГБ у детей и взрослых.
Мы включили 10 рандомизированных клинических испытаний (РКИ) с участием 1611 пациентов, в которых была проведена оценка семи лекарств (морфин для эпидурального и интратекального введения, фентанил для интратекального введения, кофеин для приема внутрь, индометацин для ректального введения, внутривенный косинтропин, внутривенный аминофиллин и внутривенный дексаметазон). Эпидуральный морфин и внутривенный косинтропин подтвердили эффективность в уменьшении числа случаев ППГБ любой степени тяжести у участников исследования после спинномозговой пункции, по сравнению с плацебо. Применение аминофиллина также привело к уменьшению числа случаев ППГБ любой степени тяжести у участников после спинномозговой пункции, по сравнению с отсутствием вмешательств. Применение дексаметазона привело к увеличению риска ППГБ, по сравнению с плацебо, после спинномозговой анестезии при кесаревом сечении.
Эпидуральный морфин и внутривенный косинтропин подтвердили эффективность в уменьшении числа случаев ППГБ любой степени тяжести у участников исследования после спинномозговой пункции, по сравнению с плацебо. Применение аминофиллина также привело к уменьшению числа случаев ППГБ любой степени тяжести у участников после спинномозговой пункции, по сравнению с отсутствием вмешательств. Применение дексаметазона привело к увеличению риска ППГБ, по сравнению с плацебо, после спинномозговой анестезии при кесаревом сечении.
Применение морфина также привело к увеличению числа участников с неблагоприятными событиями, такими как зуд, тошнота и рвота. Другие вмешательства (фентанил, кофеин, индометацин и дексаметазон) не показали убедительных доказательств эффективности.
Объединение данных было возможным только для подгрупп одного исследования, в котором сравнивали различные дозы кофеина с плацебо, поскольку в других РКИ оценивали разнообразные лекарства, исходы или популяции.
Проведение мета‐анализа (объединение данных) было невозможным, потому что во всех включенных РКИ оценивали разные лекарства, разные дозы, разные исходы или участники исследования отличались своими основными характеристиками.
Эти выводы следует интерпретировать с осторожностью, учитывая отсутствие информации для соответствующей оценки риска смещения, и небольшое число участников, включенных в исследования.
Повреждение спинного мозга
Проблема
Термин «повреждение спинного мозга» означает поражение спинного мозга в результате травмы (например, в случае автомобильной аварии) либо болезни или дегенерации (например, рак). В настоящее время нет надежной оценки распространенности этого явления в мире, однако коэффициент заболеваемости на глобальном уровне составляет, по оценкам, 40-80 случаев на миллион жителей в год. До 90% этих случаев обусловлены травмами, хотя доля атравматических повреждений спинного мозга, судя по всему, постоянно растет.
Симптомы повреждения спинного мозга зависят от серьезности этого повреждения и его местоположения на спинном мозге. Симптомы могут включать частичную или полную утрату сенсорной функции или двигательной функции верхних конечностей, нижних конечностей и/или тела. Наиболее серьезные повреждения спинного мозга поражают системы, которые регулируют работу желудочно-кишечного тракта или мочевого пузыря, дыхание, сердечный ритм и кровяное давление. Большинство людей, страдающих повреждениями спинного мозга, испытывают хроническую боль.
Наиболее серьезные повреждения спинного мозга поражают системы, которые регулируют работу желудочно-кишечного тракта или мочевого пузыря, дыхание, сердечный ритм и кровяное давление. Большинство людей, страдающих повреждениями спинного мозга, испытывают хроническую боль.
Демографические тенденции
Наибольшей опасности подвергаются мужчины на раннем этапе зрелости (20-29 лет) и в преклонном возрасте (старше 70 лет). Женщины подвергаются наибольшему риску в подростковом (15-19 лет) и преклонном возрасте (старше 60 лет). По данным исследований, соотношение коэффициентов подверженности мужчин и женщин составляет в зрелом возрасте, как минимум, 2:1, а иногда и гораздо выше.
Смертность
Самый высокий риск смертности отмечается в течение первого года после повреждения и остается высоким по сравнению с населением в целом. Вероятность того, что люди с повреждением спинного мозга могут умереть раньше, в 2-5 раз выше.
Риск смертности повышается с повышением уровня и тяжести повреждения и в значительной мере обусловлен наличием своевременной и качественной медицинской помощи.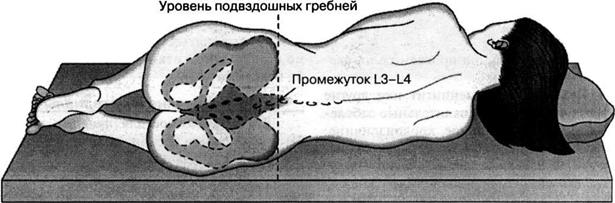 Важное значение имеют также такие факторы, как метод транспортировки в больницу после повреждения и время, прошедше6е до поступления в больницу.
Важное значение имеют также такие факторы, как метод транспортировки в больницу после повреждения и время, прошедше6е до поступления в больницу.
Вторичные условия, которые можно предотвратить (например, инфекции в результате необработанных пролежневых язв), более не считаются ведущими причинами смерти людей с повреждением спинного мозга в странах с высоким уровнем доходов, однако эти условия все же остаются основными причинами смерти людей, получивших повреждение спинного мозга, в странах с низким уровнем доходов.
Медико-санитарные, экономические и социальные последствия
Повреждение спинного мозга ассоциируется с возникновением риска развития вторичных условий, которые могут привести к общему ухудшению здоровья и даже к угрозе жизни, например к тромбозу глубоких вен, инфекции мочевыводящих путей, мышечным спазмам, остеопорозу, пролежням, хронической боли и осложнениям дыхательных путей. Для профилактики и лечения этих состояний требуется неотложная помощь, система услуг по реабилитации и постоянное обеспечение медицинской помощи.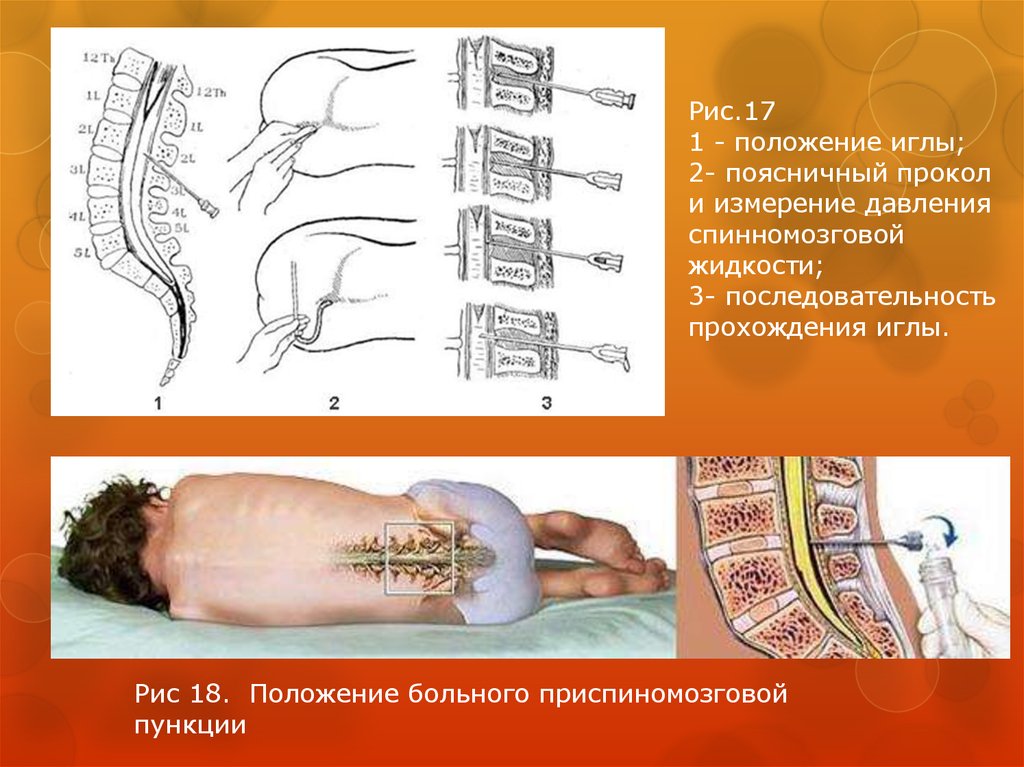
Повреждение спинного мозга может привести к тому, что данное лицо будет нуждаться в посторонней помощи. Зачастую для облегчения мобильности, общения, ухода за собой или для домашней работы нужна ортопедическая и реабилитационная техника. По оценкам, 20-30% людей с повреждением спинного мозга обнаруживают клинически значимые симптомы депрессии, которая в свою очередь оказывает негативное воздействие на улучшение функций жизнедеятельности и здоровья в целом.
Неправильное восприятие, негативное отношение и физические барьеры, сдерживающие основные функции мобильности, приводят к тому, что многие люди лишены возможности принимать всестороннее участие в жизни общества. Дети с повреждением спинного мозга имеют скорее всего меньше шансов, чем их сверстники, начать учебу в школе, а после зачисления — меньше шансов успешно учиться. Взрослые с повреждением спинного мозга сталкиваются с аналогичными барьерами, которые препятствуют им участвовать в экономической жизни, что подтверждается их уровнем безработицы на глобальном уровне, который составляет более 60%.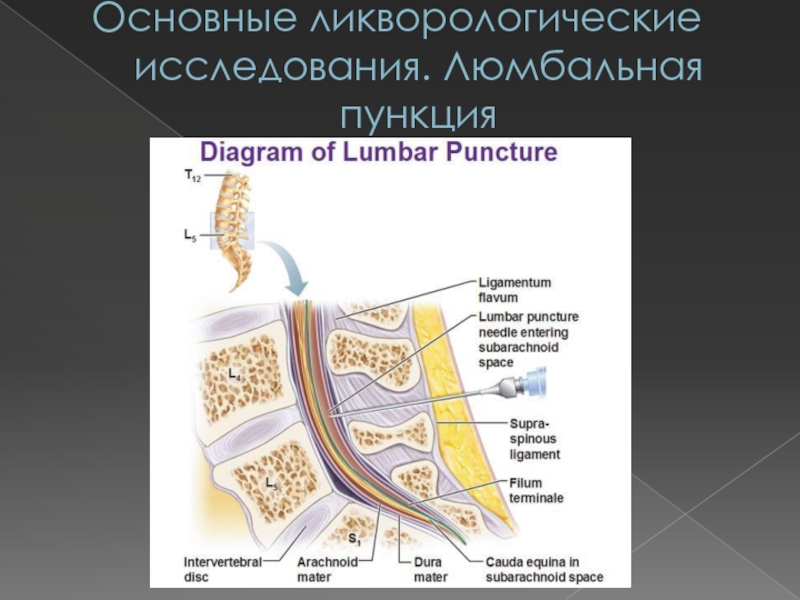
Существующие данные не позволяют оценить затраты, связанные с повреждением спинного мозга на глобальном уровне, однако они дают возможность нарисовать общую картину:
- уровень и тяжесть травмы оказывает существенное воздействие на эти затраты — чем выше расположена травма на спинном мозге (например, тетраплегия по сравнению с параплегией), тем выше затраты;
- прямые затраты наиболее высоки в первый год сразу же после повреждения спинного мозга и затем существенно снижаются с течением времени;
- косвенные затраты, в особенности потеря источников дохода, зачастую превышают прямые затраты;
- большая часть этих затрат ложится на плечи самих людей, которые получили повреждение спинного мозга;
- затраты, связанные с повреждением спинного мозга, выше затрат, связанных с сопоставимыми состояниями, такими как деменция, множественный склероз и церебральный паралич.
Профилактика
 Существенная доля травматических повреждений спинного мозга обусловлена травмами, связанными с работой или спортом. Для предотвращения некоторых из основных причин повреждения спинного мозга в настоящее время существуют эффективные меры, включая улучшение состояния дорог, транспортных средств и поведения людей на дорогах, что позволяет избежать автомобильных аварий, оснащение окон защитными элементами, препятствующими выпадению, и меры на директивном уровне, имеющие целью предотвратить злоупотребление алкоголем и ограничить доступ к огнестрельному оружию в целях сокращения числа случаев насилия.
Существенная доля травматических повреждений спинного мозга обусловлена травмами, связанными с работой или спортом. Для предотвращения некоторых из основных причин повреждения спинного мозга в настоящее время существуют эффективные меры, включая улучшение состояния дорог, транспортных средств и поведения людей на дорогах, что позволяет избежать автомобильных аварий, оснащение окон защитными элементами, препятствующими выпадению, и меры на директивном уровне, имеющие целью предотвратить злоупотребление алкоголем и ограничить доступ к огнестрельному оружию в целях сокращения числа случаев насилия.Улучшение медицинской помощи и решение проблем
Многие из последствий, связанных с повреждением спинного мозга, обусловлены не самим состоянием человека, а неадекватным уровнем медицинской помощи и реабилитационных услуг, а также барьеров, существующих в физической окружающей среде, социальной сфере и на уровне политики.
Осуществление Конвенции ООН о правах инвалидов (КПИ) предполагает необходимость соответствующих действий в целях устранения этих пробелов и решения проблем.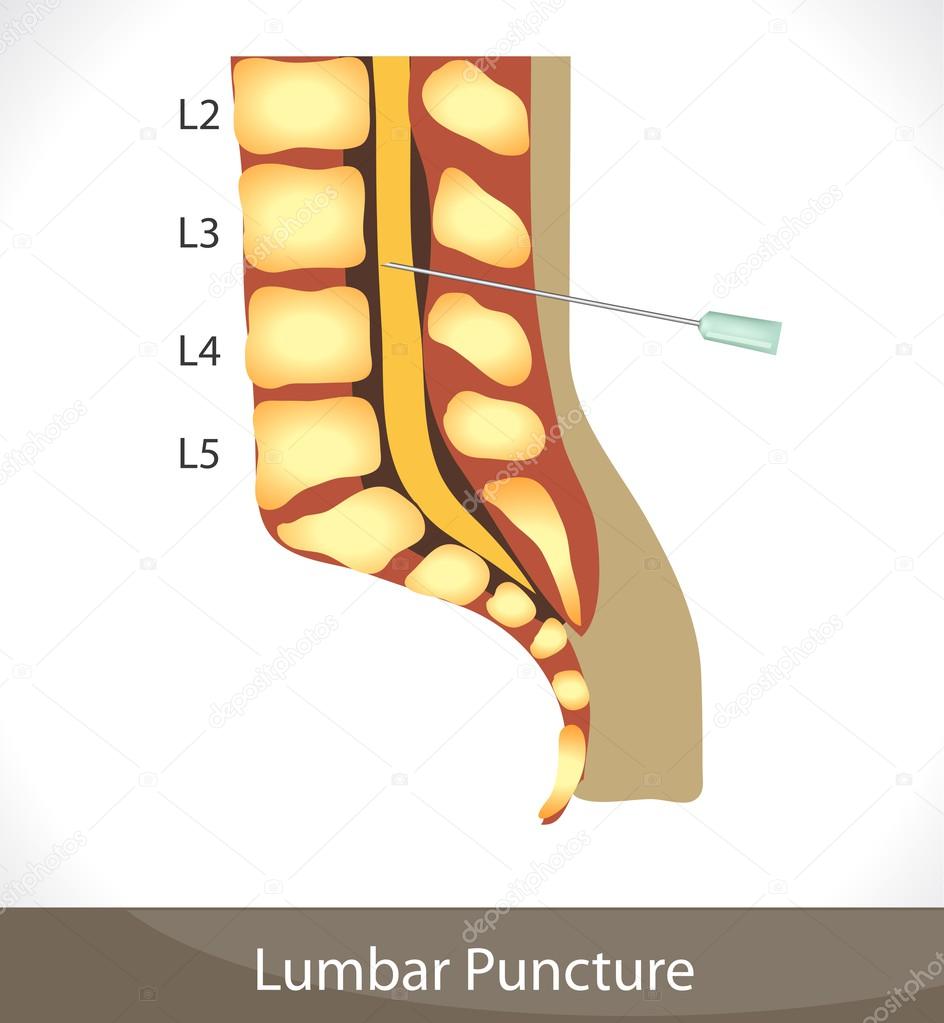
Основные меры по повышению уровня выживания, здоровья и участия в жизни общества людей с повреждением спинного мозга включают следующие:
- Своевременное и надлежащее обследование до поступления в больницу: оперативное распознавание травмы с подозрением на повреждение спинного мозга, быстрая оценка и принятие мер по оказанию первой помощи пострадавшему, включая иммобилизацию позвоночника.
- Неотложная помощь (включая хирургическое вмешательство), соответствующая типу и тяжести повреждения, степени нестабильности и наличию сдавления нервов и в соответствии с пожеланиями пациента и его семьи.
- Доступ к имеющимся средствам медицинской помощи, информационным материалам и изделиям медицинского назначения (например катетерам) в целях снижения риска вторичных состояний и повышения качества жизни.
- Доступ к квалифицированным услугам в области реабилитации и психического здоровья с целью обеспечения максимального восстановления функций, самостоятельности, общего благосостояния и включения в жизнь общества.
 Исключительно важное значение имеет поддержание функции мочевого пузыря и желудочно-кишечного тракта.
Исключительно важное значение имеет поддержание функции мочевого пузыря и желудочно-кишечного тракта. - Доступ к надлежащим вспомогательным устройствам, которые могут дать людям возможность осуществлять повседневную деятельность, осуществить которую в ином случае они были бы неспособны, что позволит снизить уровень функциональных ограничений и зависимости. В странах с низким и средним уровнем доходов только 5-15% лиц имеют доступ к вспомогательным устройствам, в которых они нуждаются.
- Специализированные знания и навыки среди медицинских работников и реабилитационных служб.
Необходимые меры по обеспечению права на образование и участие в экономической жизни включают законодательство, политику и программы, которые оказывают содействие в следующих областях:
- создание физически доступных домов, школ, рабочих мест, больниц и транспорта;
- создание системы образования для всех;
- устранение случаев дискриминации на работе и в сфере образования;
- восстановление профессиональных навыков в целях оптимизации шансов на трудоустройство;
- микрофинансирование и иные формы льгот, способствующих самостоятельной занятости, в порядке оказания поддержки альтернативным формам материальной самодостаточности;
- обеспечение доступа к системе выплат социальных пособий, которые не действуют в качестве меры, снижающей заинтересованность в возобновлении работы;
- правильное понимание проблемы повреждения спинного мозга и позитивное отношение к людям, которые живут в этом состоянии.

Деятельность ВОЗ
ВОЗ проводит работу по всему спектру мер, начиная с первичной профилактики травматических и атравматических причин повреждения спинного мозга, улучшения травматологической помощи, укрепления медико-санитарных и реабилитационных услуг и оказания поддержки по включению людей с повреждениями спинного мозга в жизнь общества. ВОЗ выполняет следующие задачи:
- работает на межведомственной основе в партнерстве с национальными субъектами деятельности в самых разных секторах (например здравоохранение, правоприменение, транспорт, образование) в целях улучшения профилактики случаев повреждения спинного мозга, в том числе в результате дорожно-транспортных происшествий, падений, актов насилия и дефектов нервных трубок;
- ориентирует и поддерживает государства-члены в работе по повышению осведомленности в вопросах инвалидности и содействует включению проблемы инвалидности в качестве одного из компонентов национальной политики и программ в области здравоохранения;
- содействует сбору и распространению информации и данных, связанных с инвалидностью;
- разрабатывает нормативные средства, включая руководства и примеры надлежащей практики в целях укрепления первичной профилактики (автомобильные аварии, падения и акты насилия), травматологической помощи, медико-санитарной помощи, реабилитации и поддержки, а также иной помощи;
- создает соответствующий потенциал среди директивных органов здравоохранения и поставщиков услуг;
- содействует расширению масштабов работы по реабилитации на местном уровне; и
- пропагандирует стратегии, имеющие целью добиться того, чтобы инвалиды были хорошо осведомлены о состоянии своего здоровья и чтобы медико-санитарный персонал поддерживал и охранял права и достоинство инвалидов.

Опасна ли спинномозговая пункция » NAVIMED
Некоторые считают, что спинномозговая пункция — очень опасная и болезненная процедура, чреватая повреждением спинного мозга. Так ли это на самом деле и следует ли бояться спинномозговой пункции?
Исследование спинномозговой жидкости помогает уточнить диагноз при многих заболеваниях нервной системы, позволяет своевременно и правильно выбрать метод лечения. Для невропатолога это исследование зачастую имеет не меньшее значение, чем для терапевта обычный клинический анализ крови.
Непосредственно во время пункции врач может измерить давление спинномозговой жидкости, что, в свою очередь, дает возможность судить о величине внутричерепного давления. Особенно необходимо бывает срочно провести такое исследование при травмах головного мозга.
Только сделав больному пункцию, врач может точно определить, проходит ли спинномозговая жидкость в подоболочечном пространстве, окружающем спинной мозг. Нарушение проходимости спинномозговой жидкости встречается при многих тяжелых заболеваниях спинного мозга. А своевременно начатое лечение может помочь больному выздороветь и избежать нежелательных и непоправимых осложнений.
Нарушение проходимости спинномозговой жидкости встречается при многих тяжелых заболеваниях спинного мозга. А своевременно начатое лечение может помочь больному выздороветь и избежать нежелательных и непоправимых осложнений.
В спинномозговой жидкости, взятой благодаря пункции, исследуется также количество белка, что помогает сделать точный диагноз при различных заболеваниях головного и спинного мозга. Например, таким образом можно определить количество и состав клеток (нейтрофилов и лимфоцитов) — а это имеет решающие значение при диагностике серозного и гнойного менингита.
При некоторых болезнях, спинномозговая пункция может быть назначена и в качестве лечебной процедуры, как средство, помогающее понизить внутричерепное давление.
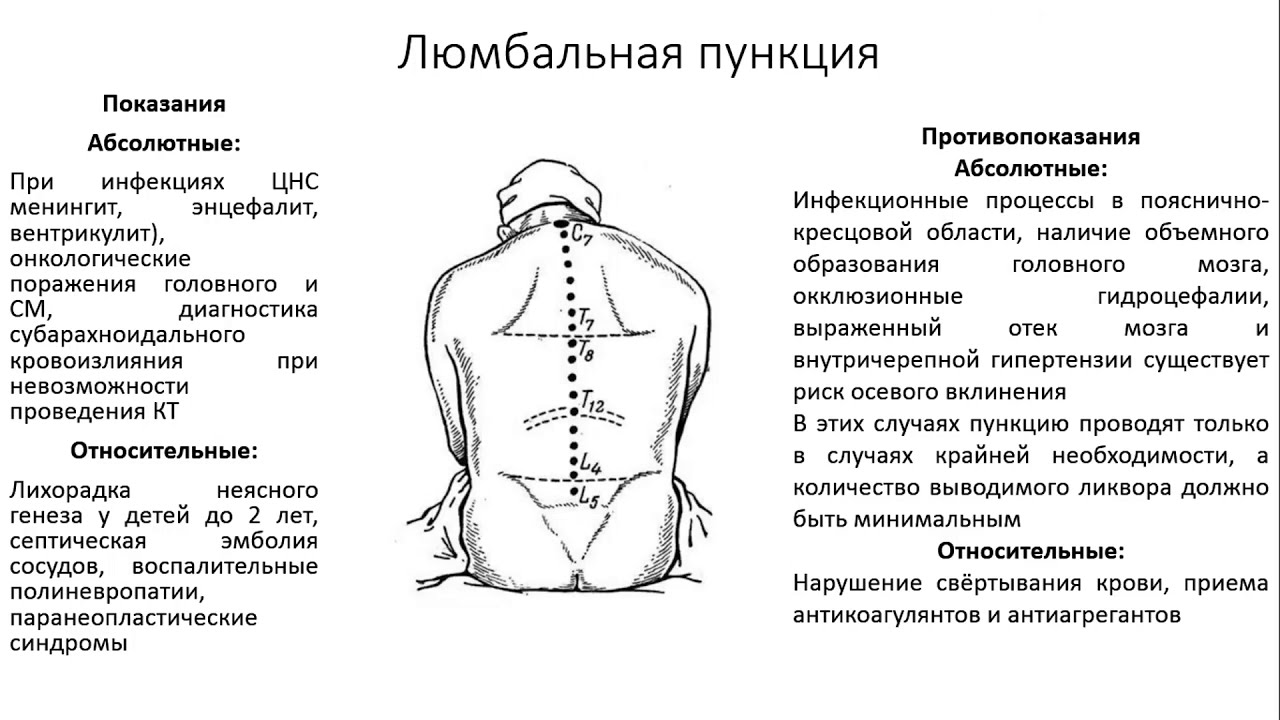
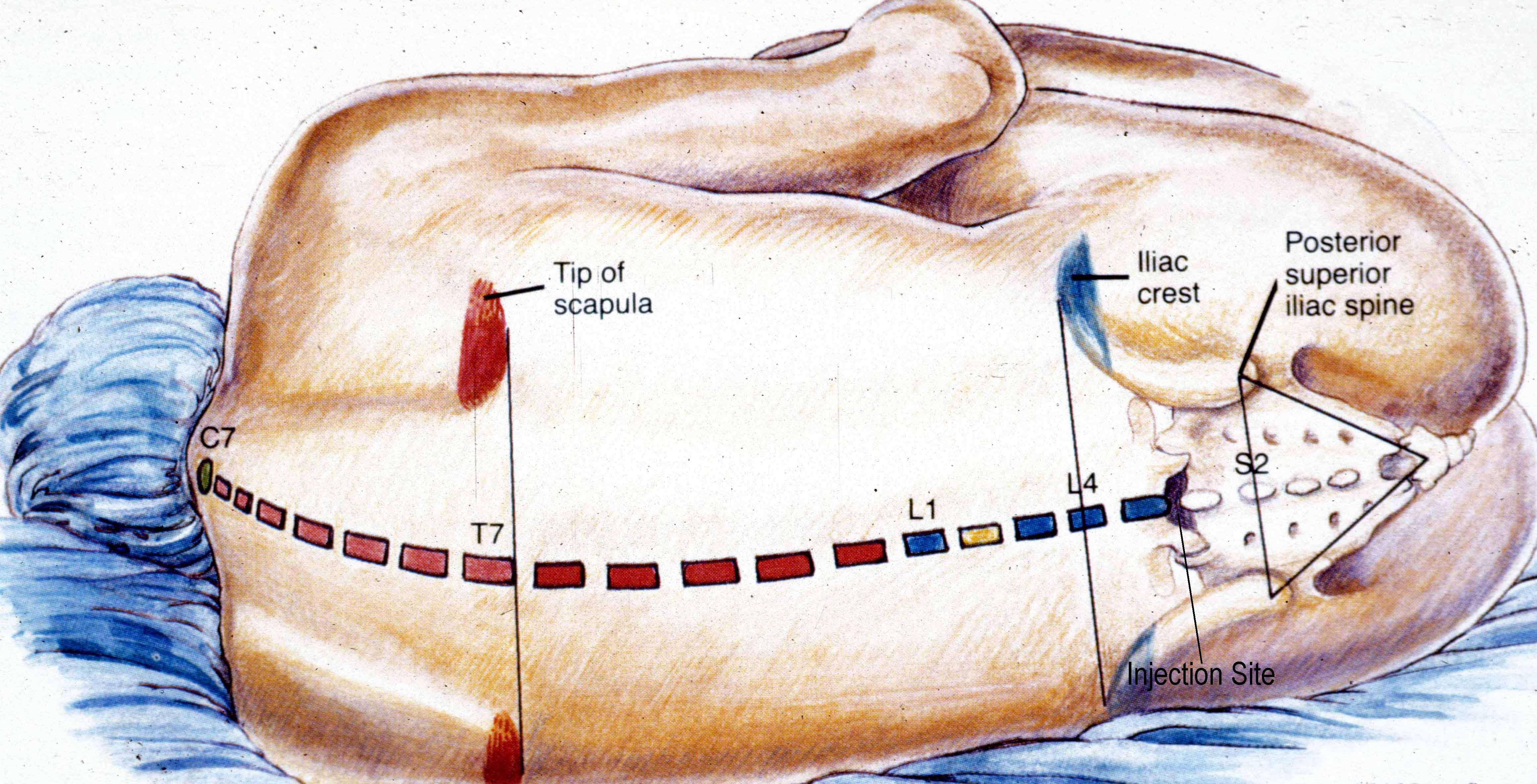
К сожалению, некоторые пациенты с большим предубеждением относятся к спинномозговой пункции и отказываются ее делать, опасаясь, что во время процедуры может быть поврежден спинной мозг. На самом деле эти опасения не имеют под собой никаких реальных оснований. Прокол делается на уровне третьего-пятого поясничных позвонков, то есть в том месте, где спинного мозга нет, так как он оканчивается выше — на уровне первого-второго поясничных позвонков. А там, где делается прокол, находятся только отходящие от спинного мозга корешки, которые свободно плавают в спинномозговой жидкости и легко отклоняются от вводимой иглы.
Прокол делается на уровне третьего-пятого поясничных позвонков, то есть в том месте, где спинного мозга нет, так как он оканчивается выше — на уровне первого-второго поясничных позвонков. А там, где делается прокол, находятся только отходящие от спинного мозга корешки, которые свободно плавают в спинномозговой жидкости и легко отклоняются от вводимой иглы.
Сам прокол делается при помощи очень тонкой, не ломающейся и нержавеющей иглы, которую пред процедурой тщательно стерилизуют. Кожа больного, в свою очередь, дезинфицируется спиртом. Люди, имеющие повышенную чувствительность к боли, имеют возможность пройти процедуру при местной анестезии. Но и без обезболивания пункция не очень болезненна.
Для анализа требуется совсем небольшое количество спинномозговой жидкости — около 5-7 мл.
После процедуры больному, чтобы быстрее нормализовалось давление спинномозговой жидкости, назначается постельный режим на один-два дня.
Каких-либо серьезных осложнений после процедуры, как правило, не бывает. Лишь в небольшом количестве случаев, у некоторых пациентов могут появиться головная боль, головокружение и тошнота, которые продолжаются от нескольких часов до нескольких дней, а затем бесследно проходят.
Лишь в небольшом количестве случаев, у некоторых пациентов могут появиться головная боль, головокружение и тошнота, которые продолжаются от нескольких часов до нескольких дней, а затем бесследно проходят.
Напоследок следует подчеркнуть, что при очень многих заболеваниях нервной системы, поясничная пункция — единственным метод, позволяющий врачу сделать правильный диагноз. И если больной отказывается от пункции, тем самым он лишает врача возможности сохранить ему здоровье, назначив адекватное болезни лечение.
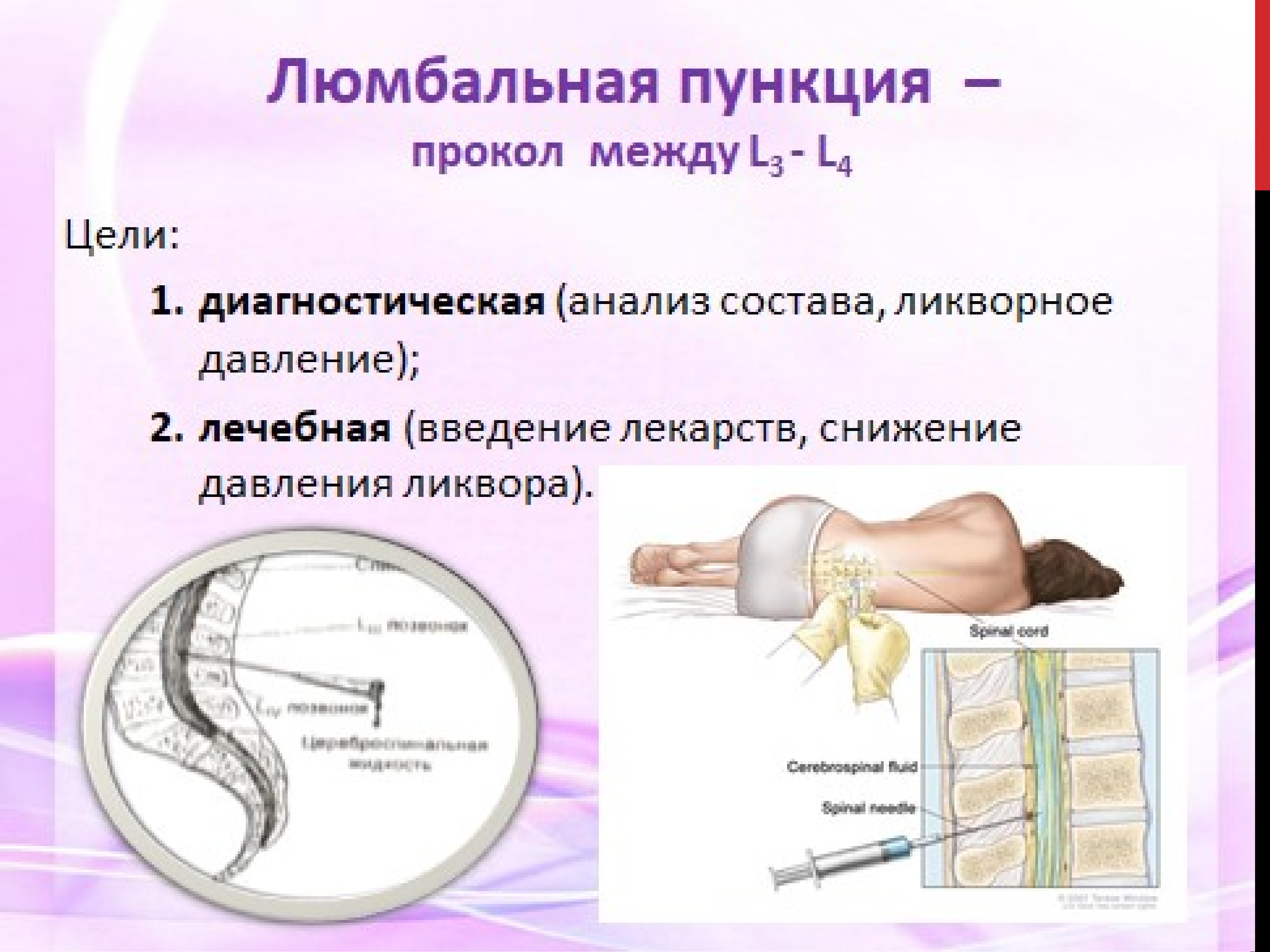
Просто О Сложном. Ответы Невролога — Спинномозговая пункция: мифы и реальность. Постоянно сталкиваюсь со страхом у пациентов перед проведением люмбальной (спинномозговой) пункции (далее ЛП). Так что в сегодняшнем посте я хочу развенчать некоторые мифы и рассказать детальнее об этой манипуляции. В первую очередь, ЛП проводится с диагностической и, реже, с лечебной целью.
 Чаще всего данная манипуляция проводится для выявления инфекции поражающей нервную систему, как центральную (головной и спинной мозг), так и периферическую (поражение нервов и корешков спинномозговых нервов) И так, МИФ 1: ЛП – это пункция спинного мозга. НЕТ. ЛП – это не прокол спинного мозга и не его биопсия. При ЛП берется не кусочек спинного мозга, а жидкость которая омывает головной и спинной мозг (ликвор). МИФ 2: после ЛП люди остаются инвалидами НЕТ. При условии соблюдений техники безопасности. Сам прокол спиномозгового канала и забор ликвора происходит на уровне где у взрослого человека уже нет спинного мозга. Т.е.: у взрослого человека спинной мозг заканчивается на уровне 1 – 2 поясничных позвонков, а прокол делается на целых 2 позвонка ниже и ошибиться тут никак не получится, так как ориентиром служат тазовые кости. Соответственно «случайно попасть» в спинной мозг попросту нельзя. МИФ3: ЛП редкая и очень сложная процедура НЕТ. Техникой проведения ЛП обязан овладеть каждый интерн-невролог.
Чаще всего данная манипуляция проводится для выявления инфекции поражающей нервную систему, как центральную (головной и спинной мозг), так и периферическую (поражение нервов и корешков спинномозговых нервов) И так, МИФ 1: ЛП – это пункция спинного мозга. НЕТ. ЛП – это не прокол спинного мозга и не его биопсия. При ЛП берется не кусочек спинного мозга, а жидкость которая омывает головной и спинной мозг (ликвор). МИФ 2: после ЛП люди остаются инвалидами НЕТ. При условии соблюдений техники безопасности. Сам прокол спиномозгового канала и забор ликвора происходит на уровне где у взрослого человека уже нет спинного мозга. Т.е.: у взрослого человека спинной мозг заканчивается на уровне 1 – 2 поясничных позвонков, а прокол делается на целых 2 позвонка ниже и ошибиться тут никак не получится, так как ориентиром служат тазовые кости. Соответственно «случайно попасть» в спинной мозг попросту нельзя. МИФ3: ЛП редкая и очень сложная процедура НЕТ. Техникой проведения ЛП обязан овладеть каждый интерн-невролог. Также, ЛП проводят реаниматологи. А еще, близкородственная техника к ЛП – спинальная анестезия которую проводят перед родами, ортопедическими операциями и даже удалением аппендикса. Т.е. данная манипуляция проводится ОЧЕНЬ часто. МИФ 4: ЛП можно провести в поликлинике НЕТ. ЛП приравнивается к малому оперативному вмешательству и требует условий очень чистых, как минимум, манипуляционного кабинета. Также, после проведения процедуры пациенту необходимо несколько часов лежать на животе (некоторые специалисты допускают положение на боку). МИФ 5: ЛП проводить не обязательно, ее может заменить анализ крови Чаще всего, к сожалению, не может. Между кровью и головным мозгом существует барьер (гематоенцефалический барьер). Этот барьер как раз и нужен для того чтоб не впускать к мозгу бактерии, вирусы, антитела и т.д. Иногда этот барьер «не срабатывает» и тогда нервные клетки могут повреждаться каким-либо агентом, но не всегда точно таким же, как мы выявляем в крови. Т.е. то, что плавает в крови, может не соответствовать тому, что плавает в ликворе.
Также, ЛП проводят реаниматологи. А еще, близкородственная техника к ЛП – спинальная анестезия которую проводят перед родами, ортопедическими операциями и даже удалением аппендикса. Т.е. данная манипуляция проводится ОЧЕНЬ часто. МИФ 4: ЛП можно провести в поликлинике НЕТ. ЛП приравнивается к малому оперативному вмешательству и требует условий очень чистых, как минимум, манипуляционного кабинета. Также, после проведения процедуры пациенту необходимо несколько часов лежать на животе (некоторые специалисты допускают положение на боку). МИФ 5: ЛП проводить не обязательно, ее может заменить анализ крови Чаще всего, к сожалению, не может. Между кровью и головным мозгом существует барьер (гематоенцефалический барьер). Этот барьер как раз и нужен для того чтоб не впускать к мозгу бактерии, вирусы, антитела и т.д. Иногда этот барьер «не срабатывает» и тогда нервные клетки могут повреждаться каким-либо агентом, но не всегда точно таким же, как мы выявляем в крови. Т.е. то, что плавает в крови, может не соответствовать тому, что плавает в ликворе.
Просто О Сложном. Ответы Невролога на Facebook. Если вам интересны новости Просто О Сложном. Ответы Невролога, регистрируйтесь на Facebook сегодня!
диагностика и лечение — Комунальне некомерційне підприємство «Херсонська обласна клінічна лікарня» Херсонської обласної ради
- Деталі
-
Останнє оновлення: 09 жовтня 2019
-
Створено: 09 жовтня 2019
-
Перегляди: 12238
Травмы позвоночника и спинного мозга являются наиболее тяжелой нейрохирургической патологией, поскольку ей подвержены в основном пациенты трудоспособного возраста и чаще всего такие травмы являются инвалидизирующими.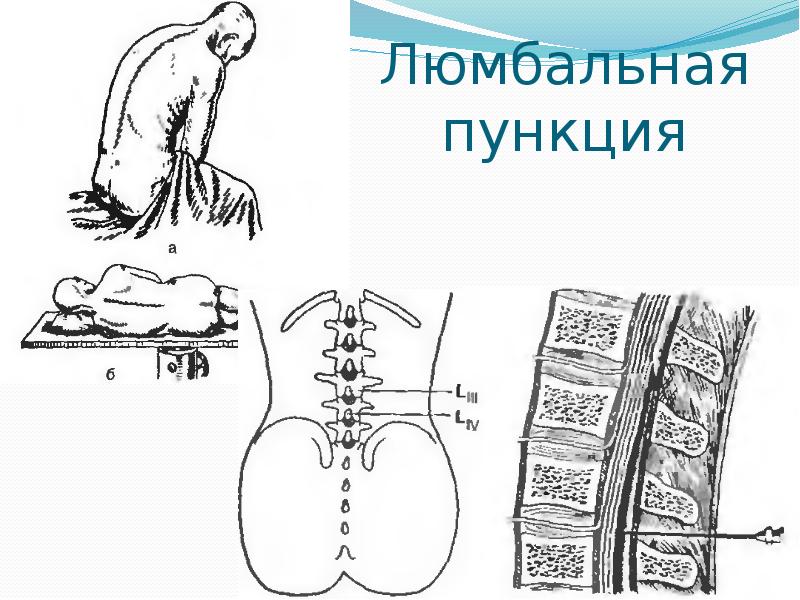
В основном при травмах поражается и позвоночник и спинной мозг, но бывают и изолированные повреждения – переломы позвоночника без неврологических расстройств, и неврологическая симптоматика без повреждений позвоночника. Чаще повреждаются шейный и поясничный отделы, симптоматика зависит от уровня повреждения – при повреждении шейного отдела нарушаются движения и чувствительность в руках и ногах, нарушаются функции тазовых органов, при повреждении поясничного отдела появляются двигательные и чувствительные повреждения в ногах и тазовые нарушения.
Качественная диагностика и лечение травм позвоночника и спинного мозга в нейрохирургическом отделении херсонской областной больницы Херсона!
Повреждения спинного мозга бывают в виде сотрясения и в виде ушиба. Сотрясение является наиболее легким повреждением, при котором утраченные функции восстанавливаются в течение нескольких суток, ушиб спинного мозга в свою очередь является более тяжелым повреждением, при котором двигательные и чувствительные расстройства восстанавливаются довольно длительный срок или могут не восстановится вообще.
Оперативное лечение травм
Оперативные вмешательства при травмах спинного мозга и позвоночника стараются выполнять в наиболее ранние сроки. При переломах позвоночника оперативное вмешательство направлено на стабилизацию поврежденного отдела, а при травмах спинного мозга на наиболее раннее устранение сдавления спинного мозга. Оперативное вмешательство проведенное в максимально ранние сроки позволяет начинать реабилитацию как можно раньше и улучшает прогнозы восстановления утраченных функций.
Качество оказания нейрохирургической помощи в значительной степени зависит от диагностической базы лечебного учреждения, потому пациент в наиболее ранние сроки должен быть транспортирован в больницу, которая оснащена компьютерным томографом, только после тщательного дообследования принимается решение о тактике лечения пациента.
Херсонская областная больница имеет в своем штате:
что позволяет оказывать помощь пациентам на высоком уровне, а программы ведения пациентов со спинальной травмой, разработанные в нейрохирургическом отделении позволяют минимизировать развитие осложнений и в наиболее ранние сроки начинать реабилитацию.
Вр. Журавлев А.Ф.
Сотрясение и ушиб спинного мозга. Лечение
Позвоночно-спинномозговая травма (ПСМТ) – это механическое повреждение позвоночника и содержимого позвоночного канала:
- спинного мозга,
- его оболочек,
- сосудов,
- спинномозговых нервов.
Травма позвоночника с повреждением спинного мозга относится к тяжёлым повреждениям организма, так как даёт большую смертность, а также приводит к тяжёлой инвалидизации пострадавших.
Ежегодно в Украине получают позвоночно-спинномозковую травму более 3000 человек. Подавляющее их большинство – это лица молодого, трудоспособного возраста. Лечение больных с позвоночно-спинномозговой травмой достаточно сложное и длительное. Всё вышеперечисленное подчёркивает не только медицинскую, но и социальную значимость позвоночно-спинномозговой травмы и её последствий.
Качественная диагностика и лечение сотрясений и ушибов спинного мозга в нейрохирургическом отделении областной больницы Херсона!
Сотрясение спинного мозга
Сотрясение спинного мозга — это наиболее лёгкая форма повреждения мозга, при которой имеются обратимые функциональные нарушения и после консервативного лечения они полностью проходят в сроки от нескольких минут до нескольких дней.
Расстройства, признаки и симптомы сотрясения мозга:
- снижение силы в мышцах конечностей,
- нарушения чувствительности в зонах,
- соответствующих пострадавшим сегментам спинного мозга,
- нарушения мочеиспускания и дефекации.
Никаких органических повреждений после сотрясения спинного мозга не возникает, что подтверждается современными инструментальными (КТ, МРТ) и лабораторными исследованиями. Сотрясение спинного мозга рассматривается, как травматическое временное, частичное или полное нарушение функции проводимости. На фоне проводимого консервативного лечения наступает полное восстановление функций спинного мозга и больной выздоравливает.
Пациентам с сотрясением спинного мозга рекомендуется придерживаться постельного режима в течение на 2-3 суток, с постепенным расширением двигательной активности. После выписки больные наблюдаются у невропатолога по месту жительства.
Лекарственная терапия при сотрясении головного мозга является симптоматической. Как правило, назначаются обезболивающие препараты, сосудистая и метаболическая терапия, что способствует скорейшему восстановлению нарушенных проводниковых функций спинного мозга. Кроме того, в состав комплексного лечения входят физиотерапевтические процедуры.
Как правило, назначаются обезболивающие препараты, сосудистая и метаболическая терапия, что способствует скорейшему восстановлению нарушенных проводниковых функций спинного мозга. Кроме того, в состав комплексного лечения входят физиотерапевтические процедуры.
Ушиб спинного мозга
Ушиб спинного мозга — это более тяжёлое повреждение, при котором наряду с функциональными нарушениями наблюдаются выраженные органические изменения в веществе спинного мозга:
- кровоизлияния,
- отёк,
- очаги размозжения,
- либо даже полный разрыв спинного мозга,
что подтверждается современными инструментальными (КТ, МРТ) и лабораторными исследованиями.
Повреждения при ушибе спинного мозга могут быть как:
- первичными, возникающими в момент травмы,
- так и вторичными, вследствие нарушения кровообращения в посттравматическом периоде.
Первичное повреждение мозга может также осложниться его сдавлением:
- гематомой,
- отломками позвонков,
- инородными телами и т.
 д.
д.
и присоединением инфекции, особенно когда травма позвоночника и спинного мозга носит открытый характер.
В остром периоде ушиб спинного мозга зачастую проявляется симптомами полного или частичного нарушения проводимости. Истинная клиническая картина, позволяющая оценить степень повреждения спинного мозга, формируется не сразу, а в течение нескольких недель после травмы.
Двигательные расстройства в верхних и\или нижних конечностях зависят от размеров и степени повреждения проводящих путей спинного мозга и времени, прошедшего с момента травмы, и могут варьировать от незначительной слабости в конечностях до полного паралича. Расстройства чувствительности ниже уровня поражения могут достигать полной анестезии. Нарушения мочеиспускания и дефекации могут проявляться задержкой или недержанием стула и мочи. При полном перерыве спинного мозга возможно быстрое развитие пролежней, пневмонии, инфекции мочевыводящих путей на фоне постельного режима.
В том случае, если отсутствуют показания к оперативному вмешательству, ушиб спинного мозга подлежит консервативному лечению, которое включает в себя несколько аспектов.
Медикаментозное лечение включает в себя назначение противоотёчных, метаболотропных, сосудистых препаратов для улучшения обмена веществ и проводимости в нервной ткани, важным является также назначение антибактериальной терапии и адекватное обезболивание пациентов.
В комплексной терапии пациента со спинальной травмой одним из важнейших моментов является ранняя вертикализация пациента, т. е. поднятие его на ноги и обучение его самостоятельному передвижению. Это уменьшает вероятность развития осложнений так называемого «лежачего режима», таких как:
- застойная пневмония,
- пролежни,
- тромбоэмболические осложнения и т. д.,
- а также способствует нормализации актов мочеиспускания и дефекации.
Уже на самых ранних этапах лечения необходимо использовать простейшие, но очень важные элементы лечебной физкультуры, такие как дыхательная гимнастика, придание частям тела наиболее физиологического положения для профилактики тугоподвижности и обездвиженности в суставах (развития контрактур). Особо следует отметить регулярные поворачивания пациента в постели не реже чем каждые 2 часа, для профилактики такого грозного трофического осложнения, как пролежни.
Особо следует отметить регулярные поворачивания пациента в постели не реже чем каждые 2 часа, для профилактики такого грозного трофического осложнения, как пролежни.
По мере активизации пациента комплекс индивидуально подобранных упражнений лечебной физкультуры расширяется под руководством инструктора ЛФК, с максимально активным участием самого пациента с последующим самостоятельным выполнением всех упражнений комплекса как в стационаре, так и после выписки пациента.
Наряду с ЛФК проводятся наиболее рациональные виды массажа, от стандартного общеукрепляющего до сегментарно-рефлекторного и акупунктуры.
Важным элементом нейрореабилитации является применение различных физиотерапевтических методик, таких как:
- магнитотерапия,
- электростимуляция,
- УВЧ,
- амплипульс,
- электро- и фонофорез с медикаментами, и т. д.
Иногда пациентам проводятся специальные (паравертебральные или эпидуральные трансфораминальные) лечебные блокады.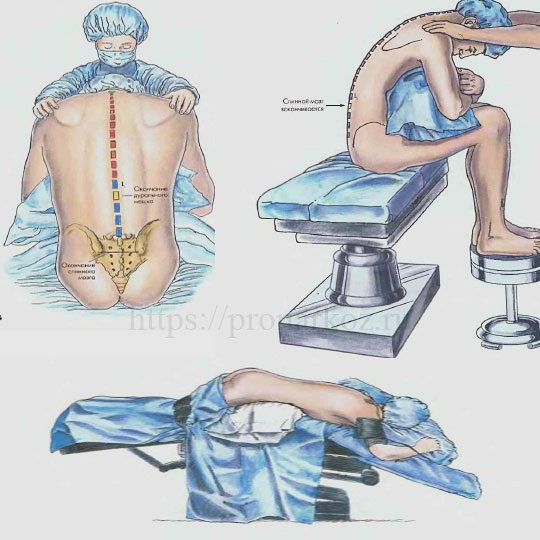
Нередко при проведении комплексной консервативной терапии у пациентов с ушибом спинного мозга удаётся добиться существенного восстановления неврологических функций, что позволяет этим людям после окончания реабилитационных мероприятий достичь как социальной, так и профессиональной адаптации.
Различают неосложненные и осложненные формы закрытых повреждений позвоночника и спинного мозга. При неосложненных повреждениях отсутствуют неврологические нарушения, тогда, как при осложненных повреждениях они проявляются различными выпадениями неврологических функций.
Сотрясение спинного мозга – это самая легкая форма повреждения спинного мозга, которая проявляется преходящими неврологическими нарушениями.
Характерным является:
- наличие неврологической симптоматикисразу после травмы, которая может быть в виде мышечной слабости (от легкого пареза до плегии),
- нарушений чувствительности,
- нарушений рефлекторной деятельности,
- тазовых нарушений(чаще задержка мочеиспускания).
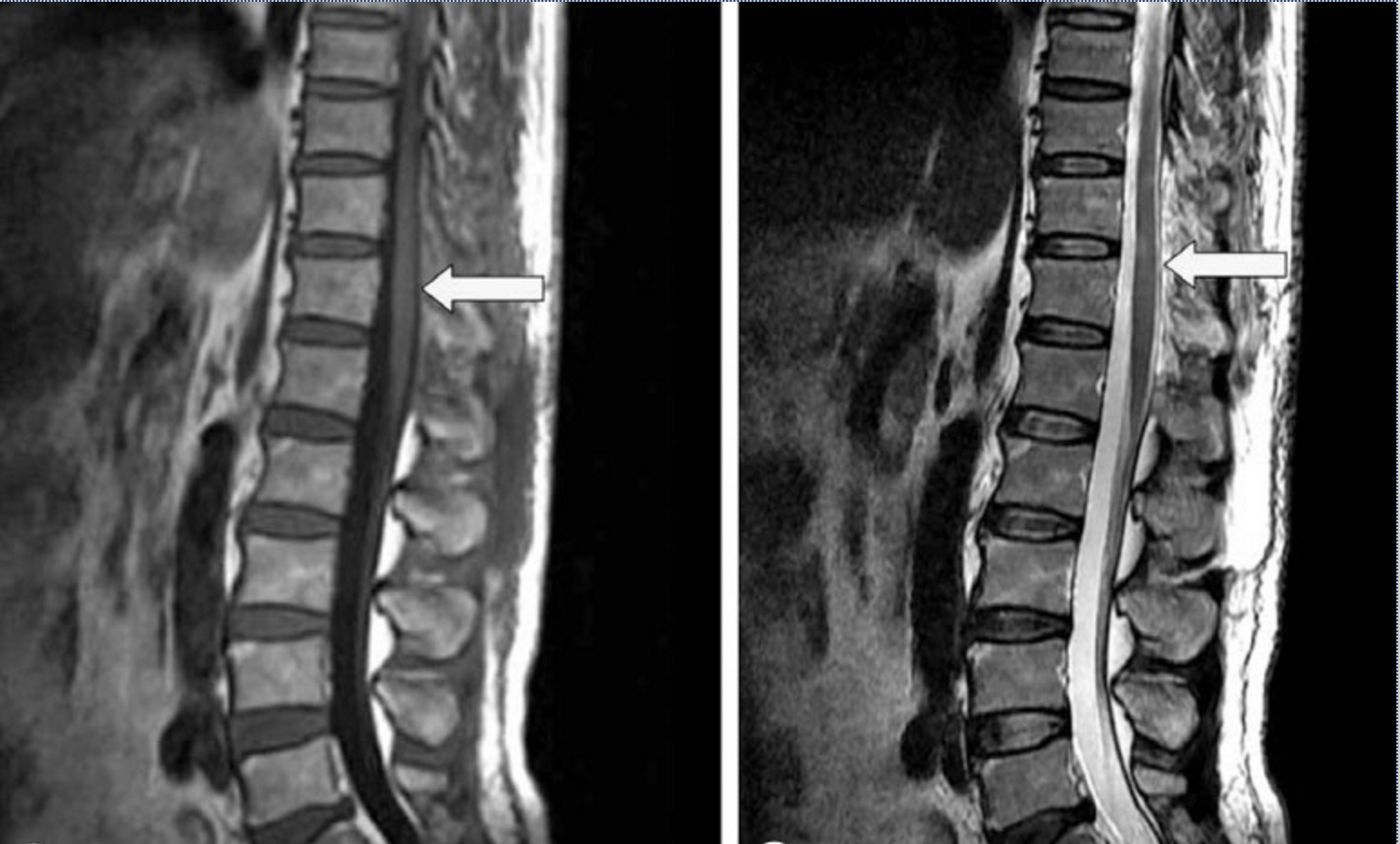
Эти проявления при сотрясении спинного мозга полностью регрессируют в течение нескольких часов или дней в результате консервативного лечения. При МРТ обследовании никаких морфологических изменений в спинном мозге не выявляется. При спинномозговой пункции ликвор прозрачный.
Ушиб спинного мозга – более тяжелая форма травматического повреждения, которая характеризуется наличием морфологических изменений (кровоизлияния, механические повреждения ткани спинного мозга – очаги контузии) и стойкими неврологическими нарушениями. В остром периоде ушиб спинного мозга проявляется спинальным шоком с признаками полного нарушения проводимости спинного мозга. Поэтому оценить истинную неврологическую картину можно только после регресса явлений спинального шока.
Неврологические нарушения коррелируют со степенью морфологических изменений в результате травмы спинного мозга. При МРТ обследовании выявляются контузионные очаги в спинном мозге, кровоизлияние, отек.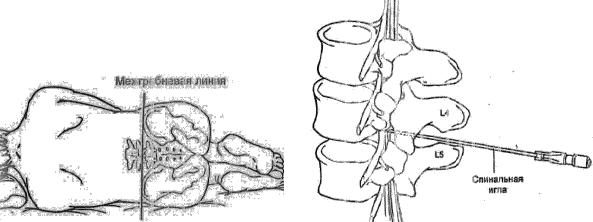 При спинномозговой пункции выявляется кровь в ликворе. При ушибе верхне-шейного отдела спинного мозга кроме нарушений движений во всех конечностях (тетрапарез или тетраплегия) часто возникают нарушения дыхания, требующие проведения длительной ИВЛ, трахеостомии.
При спинномозговой пункции выявляется кровь в ликворе. При ушибе верхне-шейного отдела спинного мозга кроме нарушений движений во всех конечностях (тетрапарез или тетраплегия) часто возникают нарушения дыхания, требующие проведения длительной ИВЛ, трахеостомии.
При отсутствии компрессии спинного мозга и нестабильности позвоночно-двигательного сегмента проводится консервативное лечение. При сотрясении спинного мозга лечение в основном симптоматическое:
- анальгетики,
- физпроцедуры,
- ЛФК,
- массаж.
Лечение ушиба спинного мозга
Лечение ушиба спинного мозга комплексное и длительное. В остром периоде пациенты, как правило, находятся в отделении реанимации, где получают терапию, направленную на восстановление жизненно-важных функций. Важным компонентом ранней терапии травмы спинного мозга является назначение метилпреднизолона в ударных дозах. В последующем применяют сосудистые препараты, витамины, церебропротекторы. Как правило такая группа больных нуждается в многомесячной комплексной реабилитации, которая выходит за рамки нейрохирургии.
Как правило такая группа больных нуждается в многомесячной комплексной реабилитации, которая выходит за рамки нейрохирургии.
Переломы и повреждения позвоночника
Переломы позвоночника относятся к тяжело скелетной травме. Ежегодно в Украине позвоночно-спинномозговая травма имеет место у 2000-3000 потерпевших. Около 76% пациентов становятся инвалидами І-ІІ групп.
Часто перелом костных структур сочетается с повреждением находящих по близости мягкотканых структур:
- связок,
- дисков,
- нервных корешков
- и спинного мозга.
Качественная диагностика и лечение переломов позвоночника в нейрохирургическом отделении областной больницы Херсона!
Причинами переломов позвоночника являются:
- падение с высоты,
- ДТП,
- ныряние,
- при ударе,
- при остеопорозе(при остеопорозе достаточно незначительного воздействия – неудачный поворот, прыжок, падение – для получения перелома),
- при метастатическом поражении позвоночника.
Классификация переломов
Переломы позвоночника бывают:
- изолированные(без повреждения спинного мозга) и с повреждением спинного мозга,
- стабильные(когда позвоночник несмотря на травму остается стабильным не смещается со своей оси)
- и нестабильные(когда позвоночник смещается со своей оси),
- также выделяют компрессионные переломы,
- переломовывихи,
- взрывные переломы
- и компрессионно-взрывные переломы.
В зависимости от вида перелома позвоночника и сопутствующих повреждений будет различаться клиническая картина и жалобы.
Жалобы зависят от локализации и зоны повреждения позвоночника и нервных структур.
Клиническая картина переломов:
- Нарушениеили отсутствие движений ниже уровня травмы
- Нарушение чувствительностиниже уровня травмы
- Нарушение функций тазовых органов
- Боль в области травмы
Пациенты с полным нарушением проводимости по спинному мозгу имеют всего 5% шансов на восстановление. Если полный паралич длится 72 часа после повреждения, то вероятность восстановления – 0%. В случае сохранения минимальной чувствительности у пациента шансы ходить составляют 50%. 10-20% пациентов не доживают до госпитализации. 3% умирают на этапе эвакуации и госпитализации.
Если полный паралич длится 72 часа после повреждения, то вероятность восстановления – 0%. В случае сохранения минимальной чувствительности у пациента шансы ходить составляют 50%. 10-20% пациентов не доживают до госпитализации. 3% умирают на этапе эвакуации и госпитализации.
Основная причина смерти среди тех, кто выжил при травме: пневмония, тромбоэмболия и сепсис.
Диагностика переломов:
- Рентгенография(позволяет определить состояние костей).
- Ведущим методом диагностики является мультиспиральная компьютерная томография(МСКТ) (при МСКТ можно детально исследовать состояние костных структур позвоночника, состояние спинного мозга, выявить гематомы и инородные тела, оценить степень сжатия спинного мозга), проводить динамическое наблюдение).
- МРТпозволяет определить степень травматизации спинного мозга, межпозвоноковых дисков, при метастатических поражениях позвоночника позволяет определить степень прорастания опухоли.

Лечение переломов:
- Консервативное лечениепроводится при «стабильных» переломов и заключается в фиксации поврежденного отдела позвоночника.
- Оперативное лечениепроводится при нестабильных повреждениях позвоночника
При компрессионных переломах на фоне остеопороза и при небольших метастазах в тело позвонка проводится вертебропластика или кифопластика.
При взрывных переломах, переломовывихах, компрессионно-взрывных переломах проводится реконструктивная декомпрессивно-стабилизирующая операция направленная на освобождение спинного мозга от сдавливающих его фрагментов и восстановление оси позвоночного столба.
В нейрохирургическом отделении ХОКБ проводятся все виды лечения при переломах позвоночника в любые сроки с момента травмы. Выполняются оперативные вмешательства любой сложности на любом уровне позвоночника. Также, выполняются реконструктивные операции при застарелых посттравматических деформациях.
Назаренко О.С.
Огнестрельные ранения позвоночника и спинного мозга
Ранения позвоночника и спинного мозга делятся на:
- Ранения мягких тканейокружающих позвоночник,
- Непроникающие ранения,
- Проникающие слепые ранения,
- Проникающие сквозные ранения.
В зависимости от вида ранения будет различаться и клиническая картина.
Жалобы зависят от вида применённого оружия и вида орудия, которое ранило, а также от локализации и распространенности зоны повреждения, вида раневого канала и от сопутствующих повреждений спинного мозга.
Качественная диагностика и лечение огнестрельных ранений позвоночника и спинного мозга в нейрохирургическом отделении областной больницы Херсона!
Клиническая картина:
- Нарушение или отсутствие движенийниже уровня травмы,
- Нарушение чувствительностиниже уровня травмы,
- Нарушение функцийтазовых органов.
Диагностика огнестрельных ранений:
- Рентгенография(позволяет определить орудие, которое ранило, состояние костей, количество металлических инородных тел).
- Ведущим методом диагностики является мультиспиральная компьютерная томография(МСКТ) (при МСКТ можно детально исследовать состояние костных структур позвоночника, состояние спинного мозга, выявить гематомы и инородные тела, оценить степень сжатия спинного мозга, уточнить количество инородных тел, также позволяет определить вид повреждения (повреждение мягких тканей, проникающее ранение, непроникающее ранение), проводить динамическое наблюдение).
Учитывая то, что большинство ранящих элементов металлические МРТ при данном виде травмы противопоказано. МРТ можно проводить только после удаления всех металлических фрагментов.
Хирургическая обработка при проникающих ранениях проводится под общим наркозом. При сдавлении спинного мозга костными фрагментами, инородными телами, гематомой проводится на первом этапе декомпрессию (освобождение) спинного мозга от сдавливающих его факторов, также удаляются, по возможности, все инородные тела. Далее при необходимости проводится стабилизирующая операция.
Далее при необходимости проводится стабилизирующая операция.
В нейрохирургическом отделении ХОКБ проводятся все виды реконструктивно-стабилизирующих операций при повреждениях позвоночника.
Назаренко О.С.
Теги:Операции и процедуры: поясничная пункция (спинномозговая пункция)
Поясничная пункция (также называемая спинномозговой пункцией) — это медицинский тест, который включает в себя сбор небольшого образца спинномозговой жидкости (CSF) для исследования. Эта прозрачная бесцветная жидкость помогает «смягчить» головной и спинной мозг или центральную нервную систему.
Такие слова, как «прокол» и «постукивание» кажутся устрашающими, но концепция люмбальной пункции (LP) на самом деле похожа на анализ крови. Врачи используют образец жидкости для выявления признаков возможных инфекций или других заболеваний.
В то время как некоторые замечают кратковременное защемление и легкое жжение, большинство людей не считают люмбальную пункцию болезненной.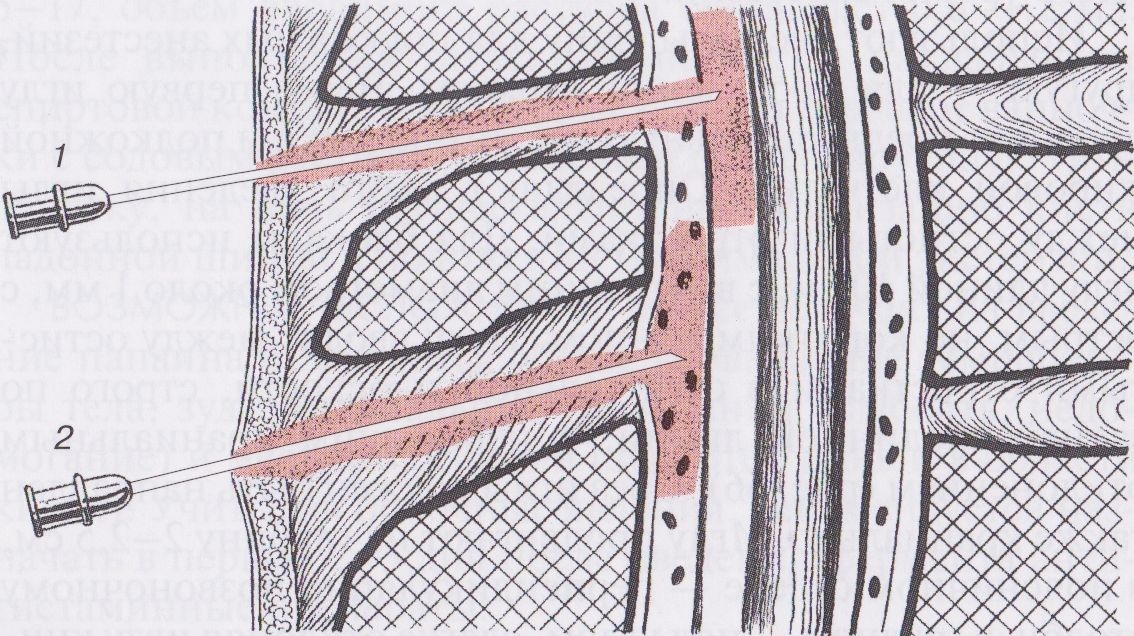 Тем не менее, любая процедура с использованием иглы может вызвать у ребенка некоторое беспокойство, поэтому это помогает понять, как проводится этот тест. Так вы сможете почувствовать себя уверенно в происходящем и помочь своему ребенку расслабиться.
Тем не менее, любая процедура с использованием иглы может вызвать у ребенка некоторое беспокойство, поэтому это помогает понять, как проводится этот тест. Так вы сможете почувствовать себя уверенно в происходящем и помочь своему ребенку расслабиться.
О поясничной пункции
Название может показаться пугающим, но на самом деле люмбальная пункция — это обычная процедура, которая занимает не более 30 минут.Врач осторожно вводит тонкую полую иглу между двумя костями нижней части позвоночника (ниже спинного мозга), чтобы взять образец жидкости для исследования в лаборатории.
Поясничная область — это область позвоночника (позвоночник), состоящая из 33 кольцевидных костей, называемых позвонками. Одна из основных функций позвоночника — защита спинного мозга, связки нервных волокон, которые передают сообщения в мозг и из него.
Спинной мозг простирается от нижней части головного мозга до верхней поясничной области.Люмбальная пункция проводится в нижней части поясницы, ниже точки, где заканчивается спинной мозг. Таким образом, с помощью LP риск повреждения спинного мозга исключен.
Таким образом, с помощью LP риск повреждения спинного мозга исключен.
Почему цереброспинальная жидкость так важна
Центральная нервная система состоит из головного и спинного мозга; он функционирует как «командный центр» для тела. Спинной мозг посылает сигналы в мозг и из него, а мозг интерпретирует их.
Спинномозговая жидкость непрерывно течет по центральной нервной системе, защищая ее.Поскольку ЦСЖ «омывает» центральную нервную систему, она также может собирать химические вещества и загрязнения в головном и спинном мозге.
Образец жидкости может предоставить много важной информации о здоровье человека. Анализ на наличие таких вещей, как бактерии, количество лейкоцитов, уровень глюкозы, белок или аномальные клетки, может помочь экспертам выявить конкретные заболевания центральной нервной системы.
Почему моему ребенку нужна поясничная пункция?
Хотя люмбальная пункция проверяет наличие достаточно серьезных заболеваний и состояний, это также инструмент, позволяющий убедиться, что у человека нет определенного заболевания или состояния.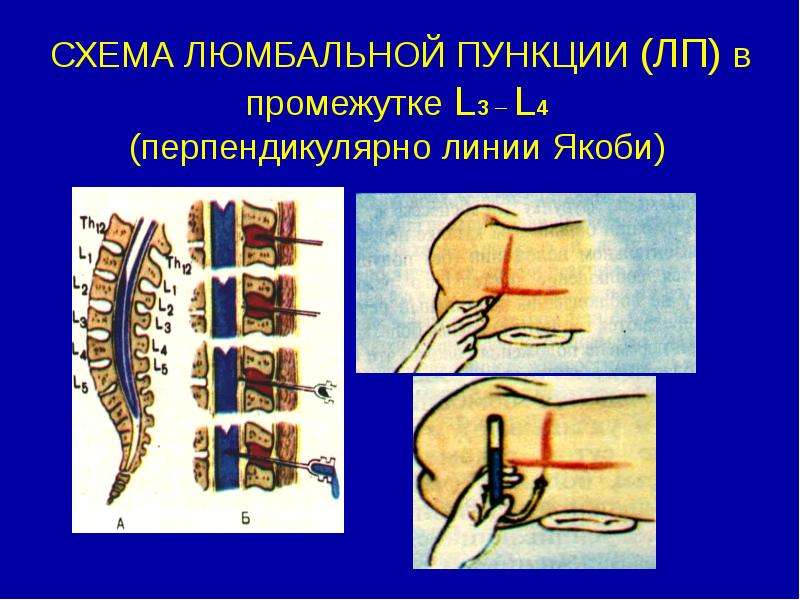 Таким образом, даже если вашему ребенку нужна пластиковая пленка, это не обязательно означает, что он или она страдает определенной болезнью.
Таким образом, даже если вашему ребенку нужна пластиковая пленка, это не обязательно означает, что он или она страдает определенной болезнью.
Выполняя люмбальную пункцию и тестируя спинномозговую жидкость, специалисты могут обнаружить или исключить подозреваемые заболевания или состояния. Наиболее частая причина, по которой делают люмбальную пункцию, — это определить, есть ли у ребенка менингит (воспаление и инфекция покровов головного и спинного мозга). Другие состояния, которые могут быть обнаружены, включают синдром Гийена-Барре, рассеянный склероз, рак, поражающий нервную систему, и кровотечение в головном мозге.
LP также можно использовать для добавления лекарств, анестезии или красителя (для специальных рентгеновских лучей) непосредственно в спинномозговую жидкость. Иногда выполняется люмбальная пункция, чтобы снизить давление в головном мозге, вызванное условиями, при которых организм вырабатывает слишком много спинномозговой жидкости.
Подготовка к поясничной пункции
Как только будет определено, что вашему ребенку нужна люмбальная пункция, у вас будет возможность задать вопросы. Когда вы почувствуете себя комфортно с информацией и на ваши вопросы будут даны исчерпывающие ответы, вам будет предложено подписать форму информированного согласия, в которой будет указано, что вы понимаете процедуру и ее риски, и даете свое разрешение на люмбальную пункцию.
Когда вы почувствуете себя комфортно с информацией и на ваши вопросы будут даны исчерпывающие ответы, вам будет предложено подписать форму информированного согласия, в которой будет указано, что вы понимаете процедуру и ее риски, и даете свое разрешение на люмбальную пункцию.
Большинство спинномозговых пункций делают в отделении неотложной помощи. Врач, выполняющий LP, будет знать историю болезни вашего ребенка, но может задать несколько дополнительных вопросов, например, есть ли у вашего ребенка аллергия на какие-либо лекарства.
Пульсоксиметр (или Pulse-Ox, который напоминает пластырь и прикрепляется к кончику пальца для измерения уровня кислорода в крови) используется во время большинства спинномозговых пункций.
Некоторые родители предпочитают находиться в комнате со своим ребенком во время LP, в то время как другим удобнее выйти в зону ожидания.Вы можете спросить врача, можно ли вам приехать.
Во время процедуры
Люмбальная пункция — это процедура, а не операция. Таким образом, человек, получающий пластинку, может бодрствовать во время процедуры и не нуждаться в наложении швов или увеличении времени восстановления. Однако, если ребенок кажется встревоженным или возбужденным, врач порекомендует седативное средство (лекарство, которое помогает пациенту расслабиться во время процедуры). Седативное средство можно вводить через рот, через нос или через капельницу.
Таким образом, человек, получающий пластинку, может бодрствовать во время процедуры и не нуждаться в наложении швов или увеличении времени восстановления. Однако, если ребенок кажется встревоженным или возбужденным, врач порекомендует седативное средство (лекарство, которое помогает пациенту расслабиться во время процедуры). Седативное средство можно вводить через рот, через нос или через капельницу.
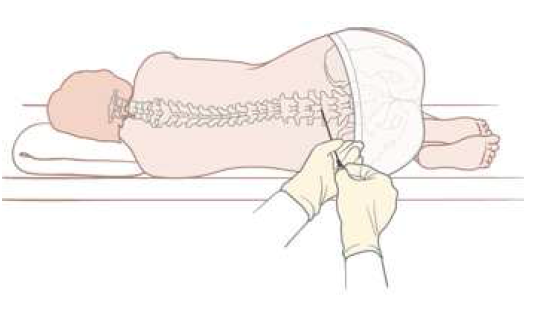
Расположение пациента — самая важная деталь при подготовке к люмбальной пункции.Важно, чтобы пациент располагался с изогнутой спиной, чтобы промежутки между позвонками были как можно шире. Это облегчает врачу введение иглы.
Детей старшего возраста можно попросить либо сесть на экзаменационный стол, наклонившись, положив голову на подушку, либо лечь на бок. Младенцы и дети младшего возраста укладываются на бок, колени под подбородком. Для таких детей медсестры или помощники надежно удерживают их на месте.
Когда пациент находится в желаемом положении, врач с помощью стерилизующего мыла очистит место, куда войдет игла.
Анестезия
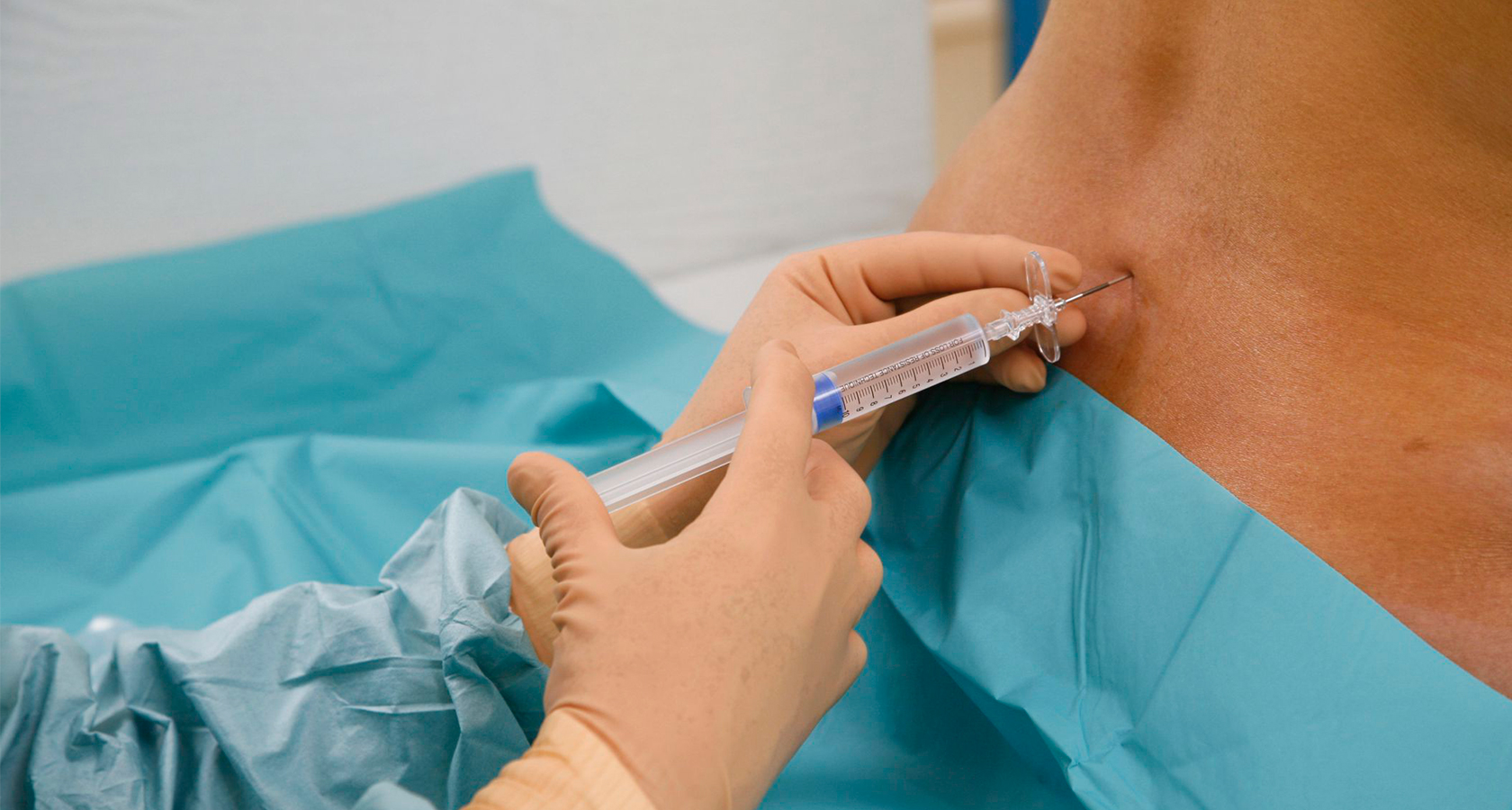
Перед проведением LP небольшой участок кожи на пояснице обезболивают с помощью жидкой анестезии (лекарства, которое помогает предотвратить боль). Это делается с помощью крошечной иглы. Во многих случаях перед введением инъекционного обезболивающего на кожу наносится обезболивающий крем. Крем уменьшает дискомфорт от инъекции, хотя жидкое лекарство может немного пригореть.
После того, как подготовка завершена и введенная анестезия подействует (обычно в течение нескольких минут), можно начинать настоящую процедуру люмбальной пункции.
Спинальная игла
Спинальная игла является наиболее важным инструментом в этой процедуре и выполняет функцию «метчика». Игла тонкая, а длина зависит от роста пациента. Он имеет полую сердцевину, а внутри полой сердцевины находится «стилет», еще один тип тонкой иглы, которая действует как пробка. Когда спинномозговая игла вводится в нижнюю часть поясницы, стилет осторожно удаляется, что позволяет спинномозговой жидкости стекать в пробирки для сбора.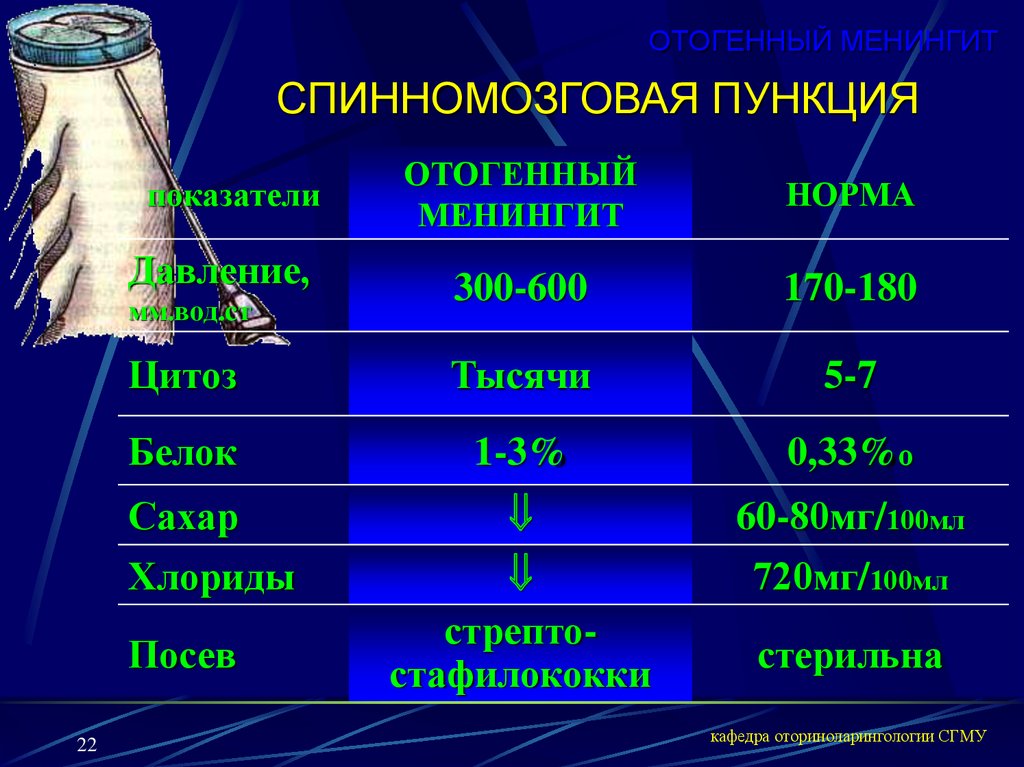
«Постукивание» по спинномозговой жидкости
Убедившись, что пациент находится в правильном положении, врач осторожно вводит спинномозговую иглу между двумя позвонками.Игла осторожно проходит через кожу и связки, а затем через твердую мембрану, называемую твердой мозговой оболочкой. Врачи могут сказать, что игла находится в нужном месте, когда они чувствуют «хлопок», что означает, что игла прошла через жесткую мембрану. Как только игла достигает области, называемой позвоночным каналом, стилет медленно вытягивается, чтобы позволить спинномозговой жидкости течь.
Иногда небольшой инструмент, называемый манометром, зацепляется за конец иглы. Манометр — это в основном манометр, который измеряет давление в спинномозговой жидкости.Высокое давление жидкости может быть признаком серьезных заболеваний, таких как опухоли или гидроцефалия (чрезмерное скопление жидкости в головном мозге).
После взятия образца (обычно это занимает около 5 минут) игла извлекается и на место наложения накладывается небольшая повязка. Собранные образцы отправляются в лабораторию для дальнейшего анализа и тестирования.
Собранные образцы отправляются в лабораторию для дальнейшего анализа и тестирования.
Если вас не было в комнате с ребенком во время теста, вы сможете войти после того, как образцы будут собраны. В зависимости от рекомендаций врача вашему ребенку, возможно, придется полежать на спине в течение часа или около того после процедуры.
После процедуры
Некоторые результаты люмбальной пункции доступны в течение 30–60 минут. Однако для поиска конкретных бактерий, растущих в образце, в лабораторию отправляется бактериальная культура, и эти результаты обычно доступны в течение 48 часов. Если будет установлено, что это может быть инфекция, врач начнет лечение антибиотиками, ожидая результатов посева.
Лаборанты обращают внимание на несколько вещей при исследовании образца спинномозговой жидкости, в том числе:
- Общий вид: CSF обычно прозрачная и бесцветная, как вода.Мутная спинномозговая жидкость или кровь в образце могут указывать на инфекцию или другую проблему.
- Количество клеток: Сюда входит количество и тип лейкоцитов. Слишком много лейкоцитов указывает на инфекцию.
- Белок: Большое количество белка в спинномозговой жидкости может указывать на инфекцию или другие заболевания.
- Глюкоза: При бактериальных инфекциях центральной нервной системы уровень глюкозы в спинномозговой жидкости иногда бывает низким.
Кроме того, лаборанты выполнят окрашивание по Граму и посев на образец.Окрашивание по Граму, которое обнаруживает бактерии в образце, включает добавление красителя в собранную спинномозговую жидкость. Затем этот «окрашенный» образец исследуют под микроскопом на наличие бактерий. Затем образец культивируется (помещается в специальные условия, чтобы увидеть, растут ли какие-либо микробы из спинномозговой жидкости). Это помогает определить конкретный тип инфекции.
Риски и осложнения
Люмбальная пункция считается безопасной процедурой с минимальным риском, если таковой имеется.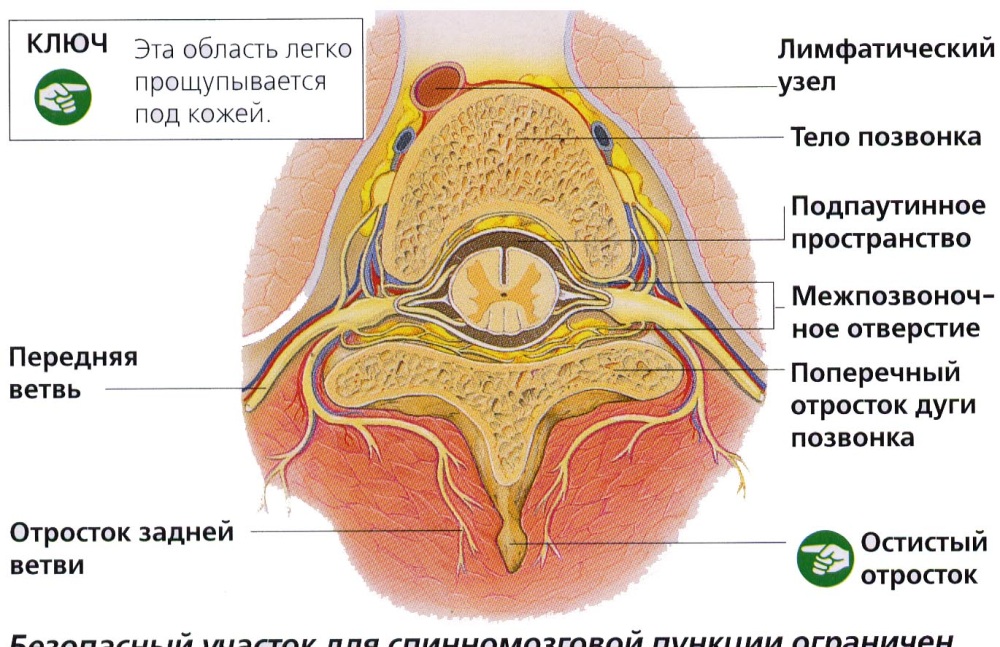 В большинстве случаев никаких осложнений нет.В редких случаях осложнения могут включать:
В большинстве случаев никаких осложнений нет.В редких случаях осложнения могут включать:
- Головная боль: После люмбальной пункции пациенту рекомендуется полежать несколько часов и выпить много жидкости, что может помочь остановить начало головной боли. Младенцам этого делать не нужно. Однако, если у вашего ребенка появляется головная боль, обычно помогает парацетамол или другое обезболивающее, не содержащее аспирина. Если головная боль не проходит более 2 дней, обратитесь к врачу.
- Инфекция: В редких случаях заражение может произойти, если бактерии попадают в кожу во время прокола.Это очень редко, потому что врачи всегда используют стерильные методы для проведения теста.
- Кровотечение: Если небольшой кровеносный сосуд под кожей порезан во время спинномозговой пункции, возможно кровотечение.
Понятно, что когда вашему ребенку проводят какую-либо процедуру, он может немного беспокоиться. Но полезно знать, что люмбальные проколы короткие, общие процедуры и осложнения редки. Если у вас есть какие-либо вопросы или опасения по поводу процедуры люмбальной пункции, поговорите со своим врачом.
Но полезно знать, что люмбальные проколы короткие, общие процедуры и осложнения редки. Если у вас есть какие-либо вопросы или опасения по поводу процедуры люмбальной пункции, поговорите со своим врачом.
Спинальная пункция: риски, подготовка и побочные эффекты
Что такое спинномозговая пункция?
Спинальная пункция, также известная как люмбальная пункция, — это процедура, при которой между поясничными костями вводится игла для удаления спинномозговой жидкости для исследования. Эта процедура может использоваться для исключения инфекций головного и спинного мозга, а также для выявления опухолей и аутоиммунных заболеваний. Эта процедура также может использоваться для введения красителя для рентгеновских исследований, введения лекарств или снятия давления в голове.
Факторы риска спинномозговой пункции
Поскольку спинномозговая пункция затрагивает две важные области, головной и спинной мозг, важно знать возможные факторы риска. Факторы риска спинномозговой пункции могут включать:
- Кратковременное онемение нижней части тела
- Риск заражения из-за отверстия, в которое вошла игла
- Головные боли, вызванные утечкой спинномозговой жидкости
- Боль в спине
- Кровотечение возле места прокола
Обсудите любые опасения, которые у вас есть, со своим врачом перед процедурой.
Как подготовиться к спинномозговой метке
Хотя для подготовки к спинномозговой пункции мало что нужно, важно знать, что можно и чего нельзя делать перед процедурой.
- Обязательно пейте много жидкости перед спинномозговой пункцией, но не пить и не есть за три часа до процедуры
- Сообщите своему врачу, если вы плохо себя чувствуете или у вас жар, поскольку вам может потребоваться перенести спинномозговую пункцию.
- Обязательно возьмите с собой кого-нибудь в день процедуры, так как вы не можете водить машину в течение 24 часов
Ваш врач может дать конкретные инструкции относительно любых лекарств, которые вы можете принимать, поэтому обязательно обсудите свои лекарства перед процедурой.
Чего ожидать во время спинномозговой пункции
Во время процедуры спинномозговой пункции врач заставит вас лечь на бок и поднесет колени к груди. Как только область на вашей спине станет стерильной, вам введут местный анестетик. Затем между двумя позвонками в позвоночный канал вводится игла. Хотя спинномозговая пункция безболезненна, вы можете почувствовать давление, дискомфорт или головную боль. Как только жидкость будет набрана, отверстие закроется повязкой.
Спинальная пункция после ухода и побочные эффекты
После процедуры спинномозговой пункции важно не выполнять какие-либо серьезные упражнения в течение дня или двух после процедуры. Пейте много жидкости, около 2 литров, после спинномозговой пункции, а также на следующий день.
Если у вас жар, головная боль, которая не проходит, или вы видите необычную жидкость в месте проведения спинномозговой пункции, немедленно обратитесь к врачу.
Люмбальная пункция | Информация для пациентов | JAMA
Люмбальная пункция , также называемая спинномозговой пункцией, — это процедура, которую врачи используют для получения образца спинномозговой жидкости (жидкости, окружающей головной и спинной мозг) для анализа.Спинномозговая жидкость (ЦСЖ) образуется в особых областях головного мозга, которые называются желудочками и . Он стекает из желудочков в область вокруг спинного мозга. ЦСЖ обычно прозрачная и содержит небольшое количество белков и глюкозы, (сахар).
В номер JAMA от 25 октября 2006 г. включена статья о люмбальной пункции для диагностики менингита. Эта страница пациента основана на одной из ранее опубликованных в номере JAMA от 23/30 октября 2002 г.
Причины поясничной пункции
-
Подозрение на менингит (инфекция оболочки головного и спинного мозга)
-
Лейкемия или лимфома
-
Обследование на неврологические заболевания, такие как рассеянный склероз, невропатия или рецидивирующие судороги
-
Лихорадка неизвестного происхождения
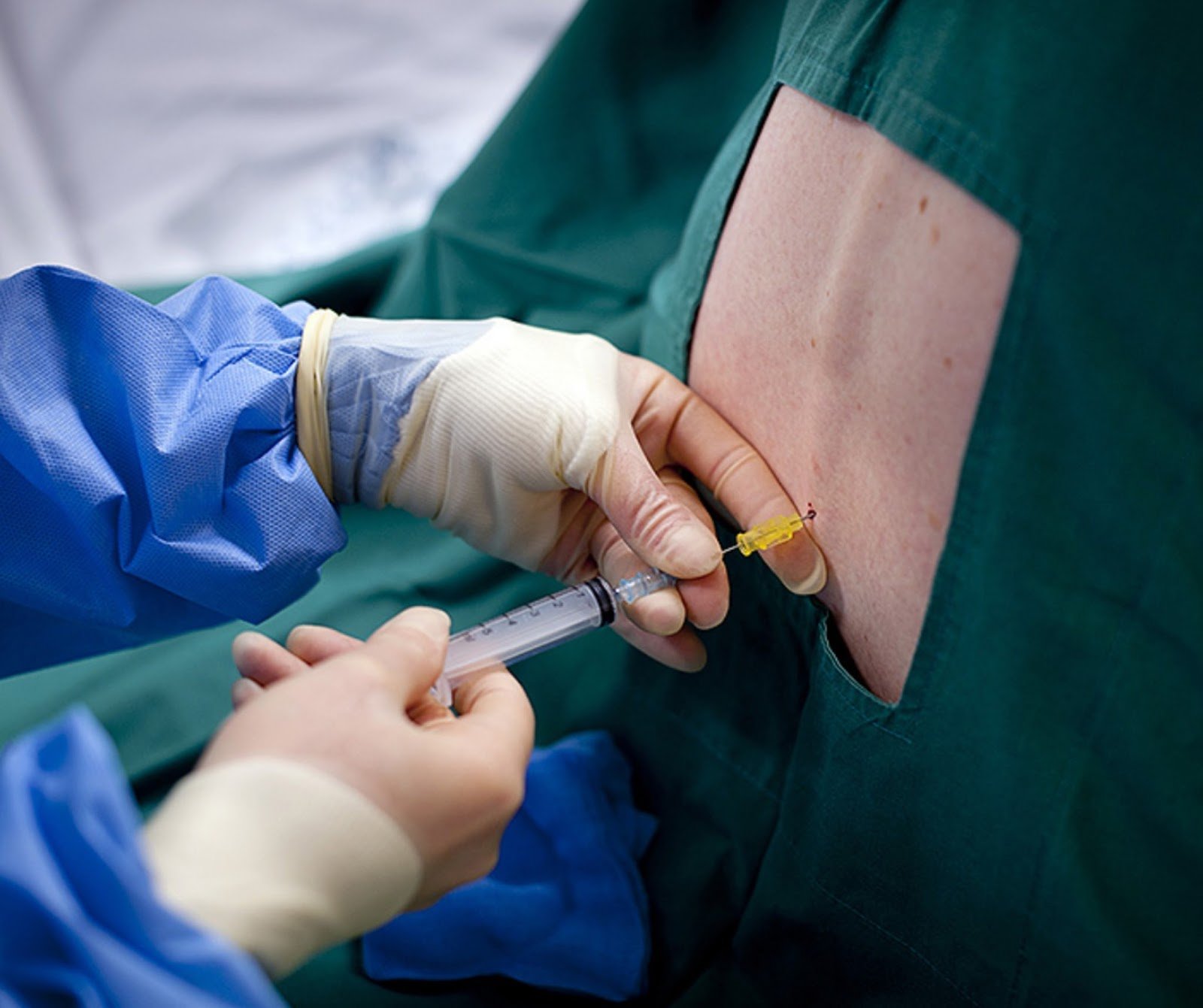
Люмбальная пункция также выполняется анестезиологами для проведения спинномозговой анестезии (также известной как субарахноидальная блокада) при некоторых типах хирургических вмешательств.
Для лечения рака иногда вводят химиотерапевтические препараты непосредственно через иглу для поясничной пункции в спинномозговую жидкость. Лекарство свободно течет в спинномозговой жидкости и может попасть в головной или спинной мозг, где это необходимо.
Чего ожидать при люмбальной пункции
Во время люмбальной пункции вы либо лежите на боку, либо сидите прямо.Спину натирают антисептическим раствором. Под кожу вводится местное обезболивающее. Когда кожа немеет от местного анестетика, вам в спину вводят небольшую иглу на уровне тазобедренных костей ниже основания спинного мозга. Игла осторожно продвигается вперед, пока не будет обнаружен ликвор. Для тестирования отводят от 1 до 2 чайных ложек жидкости и помещают в специальные стерильные пробирки. Если перед операцией вы получаете спинальную анестезию, спинномозговая жидкость не отводится. Анестетик вводится прямо в спинномозговую жидкость, и ноги и ягодицы начинают онеметь.
Иногда бывает сложно выполнить люмбальную пункцию. Люди, перенесшие операцию на спине, имеющие аномальную форму спины, такую как сколиоз , (искривление позвоночника), беременные или страдающие ожирением, подвержены риску затруднений при люмбальной пункции. Люмбальную пункцию легче выполнить, если пациент полностью следует инструкциям по расположению.
Чтобы найти эту и предыдущие страницы пациентов JAMA, перейдите в указатель страниц пациентов на веб-сайте JAMA по адресу https: // www.jama.com. Многие из них доступны на английском и испанском языках.
Источники: Американская академия педиатрии, Американское общество анестезиологов
Страница пациента JAMA является государственной службой JAMA . Информация и рекомендации, представленные на этой странице, в большинстве случаев подходят, но не заменяют медицинский диагноз. Для получения конкретной информации о вашем личном состоянии здоровья, JAMA предлагает вам проконсультироваться с врачом.Врачи и другие медицинские работники могут делать некоммерческие фотокопии этой страницы для передачи пациентам. По вопросам приобретения массовых переизданий звоните по телефону 203 / 259-8724.
ТЕМА: ДИАГНОСТИЧЕСКИЕ ИСПЫТАНИЯ
Люмбальная пункция | МедЛинк Неврология
Люмбальная пункция — это медицинская процедура, проводимая для удаления и анализа жидкости из спинного мозга. Жидкость (спинномозговая жидкость), которая является кристально чистой и похожей на воду, окружает головной и спинной мозг, чтобы действовать как защитный агент, а также обеспечивать питание и бороться с инфекциями.Люмбальная пункция обычно выполняется в больнице, но требует кратковременного пребывания — менее суток. Техника очень похожа на процедуру эпидуральной анестезии, которую проводят женщины во время родов. Игла аналогична, однако при эпидуральной анестезии анестетик вводится около спинного мозга, тогда как при люмбальной пункции полая игла вводится в жидкий мешок, окружающий спинной мозг, и берется образец, обычно чайная ложка или две.
Первая известная люмбальная пункция была сделана почти 120 лет назад.Причины, по которым сегодня проводится люмбальная пункция, перечислены ниже, но из-за гораздо более сложных способов обследования мозга, особенно с помощью МРТ, она реже показана при диагностике и лечении неврологических заболеваний, чем это было 100 с лишним лет назад. .
Пациенту часто приходится лечь на бок, упираясь коленями в живот, в «позе эмбриона». Часто измеряется давление жидкости в спинном мозге. Иногда для облегчения пациенту может потребоваться сесть прямо и лечь вперед.Жидкость отправляется в лабораторию для анализа на наличие каких-либо признаков инфекции, воспаления или, возможно, других клеток. Обычно в жидкости не должно быть клеток, за исключением случаев, когда во время процедуры было введено небольшое количество крови.
Наиболее частые причины люмбальной пункции могут помочь в диагностике следующего:
• менингит
• подозрение на разрыв кровеносного сосуда в головном мозге (субарахноидальное кровоизлияние)
• воспаление нервных корешков на выходе из спинного мозга, наиболее частой причиной которого является синдром Гийена-Барре
• рассеянный склероз
• если есть подозрение на повышенное давление в головном мозге по какой-либо причине
• свидетельство того, что, возможно, рак из других частей тела мог распространиться на оболочки головного мозга (метастатическая инфильтрация)
Люмбальная пункция обычно проводится только после выполнения КТ или МРТ головного мозга, чтобы исключить любую опухоль или опухоль головного мозга.
Иногда люмбальная пункция проводится не для диагностики, а для лечения, чтобы ввести химиотерапию или антибиотики в жидкость вокруг мозга. Это нечасто, но может быть необходимо, потому что некоторые лекарства не легко переходят из крови в спинномозговую жидкость.
Осложнения
Люмбальная пункция чрезвычайно безопасна, и при условии, что неожиданное повышение давления исключено с помощью компьютерной томографии или МРТ, а также приняты стандартные меры инфекционного контроля и хорошая техника, риск осложнений минимален.Такие осложнения могут включать, в примерном порядке убывания возникновения:
(1) головная боль после люмбальной пункции
(2) легкое кровотечение и образование гематом (синяк)
(3) незначительная боль в спине и периодическое покалывание и онемение в ягодицах и ногах
(4) инфекция, возможно, вокруг места люмбальной пункции или позвоночный канал
(5) грыжа содержимого головного мозга в начало спинномозгового канала, особенно в ситуациях, когда в головном мозге не диагностировано повышенное давление
(6) очень редкое позднее проявление, часто спустя годы, доброкачественного отека и опухоли мешка спинного мозга
• Головная боль после люмбальной пункции
Наиболее частым осложнением поясничной пункции является легкая головная боль, обычно на следующий день, хотя это ни в коем случае не универсальное явление.Большинство исследований этих рисков показывают, что от 20% до 25% пациентов будут испытывать головную боль после процедуры, и примерно такое же количество пациентов будет иметь умеренную постоянную боль в спине в течение нескольких дней. Неврологи не совсем уверены, что понимают механизм этой головной боли; раньше считалось, что спинномозговая жидкость продолжает вытекать, вызывая снижение давления внутри черепа. Такой головной боли часто нет в положении лежа, но она ощущается, как только пациент встает вертикально.Лечение заключается в том, чтобы после люмбальной пункции как можно больше лежать и пить большое количество воды с простым обезболиванием.
Американская академия неврологии недавно выпустила практические руководства и рекомендации, основанные на научных данных, чтобы помочь минимизировать этот распространенный и неудобный побочный эффект. Есть 2 основных рекомендательных пункта:
• Чтобы процедура проводилась лицом, имеющим опыт проведения процедуры, или кем-то, кому помогает опытный человек.
• Используйте самую тонкую из возможных игл и чтобы у нее был гладкий заостренный конец, а не передний край.
Эти новые иглы называются иглами для атравматической поясничной пункции.Отверстие, через которое капает жидкость, находится не на самом кончике иглы, а сбоку; это позволяет изготавливать очень тонкий, сужающийся и острый наконечник, который «проталкивается» сквозь кожу и ткани, а не режет.
Наконец, третьим важным аспектом лечения головной боли после люмбальной пункции является адекватное и полное объяснение и заверение в том, что головная боль после люмбальной пункции не является серьезной и пройдет со временем.
• Кровотечение
Единственным наиболее важным фактором с точки зрения прогнозирования риска длительного кровотечения или значительного синяка в результате люмбальной пункции является то, принимает ли пациент лечение для разжижения крови, особенно антикоагулянты, такие как варфарин.Реже может быть нераспознанная проблема с механизмом свертывания крови пациента, например, у него может быть аномально низкое количество тромбоцитов или какое-либо другое врожденное заболевание, которое увеличивает риск склонности к кровотечению. В этой ситуации неврологу придется обсудить с пациентом относительные риски и взвесить преимущества и показания для поясничной пункции по сравнению с потенциальным риском. Например, польза от точного диагноза потенциально смертельного бактериального менингита намного превышает риск синяков и кровотечений, если кто-то принимал аспирин от головной боли перед тестом.
Эта информация была написана Graham Norton FRACP и используется с ее разрешения. Последний раз он был рассмотрен 1 февраля 2013 г.
Информация в этом документе предназначена только для общеобразовательных целей. Он не предназначен для замены персонального профессионального совета. Хотя информация была получена из источников, которые считаются надежными, MedLink Corporation, ее представители и поставщики информации не гарантируют ее точности и не несут ответственности за неблагоприятные последствия, возникшие в результате ее использования.Для получения дополнительной информации обратитесь к врачу и в указанную здесь организацию.
Люмбальная пункция (спинномозговая пункция) | Детская больница Питтсбург
В детской больнице UPMC в Питтсбурге мы уверены, что родители и опекуны могут внести свой вклад в успешное прохождение этого теста, и приглашаем вас принять в нем участие. Прочтите следующую информацию, чтобы узнать о тесте и о том, как вы можете помочь.
Факты о поясничной пункции
- Тест на люмбальную пункцию проводится для удаления небольшого количества жидкости, окружающей головной и спинной мозг.
- Маленькая специальная игла используется для удаления жидкости из-под спинного мозга.
- Перед тем, как использовать иглу, врач обезболит место, куда войдет игла.
- Большинство детей не спят для этого теста, но иногда тест может проводиться под действием седативных препаратов. Если вашему ребенку назначены седативные препараты, существуют особые правила приема пищи и питья, которые необходимо соблюдать за несколько часов до обследования.
- Ваш ребенок должен оставаться неподвижным во время теста.
- Проверка занимает около 30 минут.
- Ваш ребенок должен лежать в постели в течение от 30 минут до 1 часа после теста, чтобы избежать головной боли.
Что такое поясничная пункция?
Люмбальную пункцию иногда называют спинномозговой пункцией, потому что она удаляет небольшое количество жидкости, которая омывает головной и спинной мозг. Эта жидкость, называемая цереброспинальной ( sir-REEB-bro-SPY-nool ) жидкостью или CSF, затем исследуется специалистом для диагностики или исключения определенных заболеваний и состояний.
Люмбальная пункция также может быть сделана для измерения давления в позвоночном канале, помещения лекарства в спинномозговую жидкость и удаления избытка жидкости у младенцев, страдающих заболеванием, называемым гидроцефалией ( hi-dro-SEF-a-lus ).
Сначала врач обезболит кожу у основания позвоночника, куда войдет игла, с помощью крема или укола. Онемение делается для того, чтобы в начале теста ваш ребенок почувствовал небольшое давление, но не резкую боль. Затем будет использована небольшая специальная игла для удаления жидкости.Врач вводит иглу у основания позвоночника, но игла не входит в спинной мозг или нервы.
Подготовка к дому
Обычно перед люмбальной пункцией не требуется специальной домашней подготовки. Однако иногда люмбальная пункция может быть сделана, когда ваш ребенок находится под действием седативных препаратов, что означает, что вашему ребенку будут даны лекарства, которые сделают его или ее очень сонливым и расслабленным во время теста.
- Хотя ваш ребенок не будет спать полностью, он или она не почувствует боли во время теста и, вероятно, даже не вспомнит ее позже.
- Если вашему ребенку вводят успокаивающее средство, врач, проводящий обследование, введет седативное лекарство через внутривенную (IV) линию в его или ее вену.
- Иногда тест проводится, когда ваш ребенок находится под общей анестезией, что означает, что ваш ребенок будет крепко спать во время теста, но это бывает редко.
Когда требуется седация, существуют важные правила приема пищи и питья, которые необходимо соблюдать за несколько часов до теста. Ниже приведены обычные инструкции по еде и питью.Независимо от возраста вашего ребенка, вы должны следовать конкретным инструкциям, данным вам врачом или медсестрой.
Для детей старше 12 месяцев:
- После полуночи накануне исследования нельзя давать твердую пищу или непрозрачные жидкости. Это включает молоко, смеси, соки с мякотью, жевательную резинку или конфеты.
Для младенцев до 12 месяцев:
- За 6 часов до запланированного времени прибытия младенцам, находящимся на искусственном вскармливании, можно давать смесь.
- До 4 часов до запланированного времени прибытия , грудные дети могут кормить грудью.
Для всех детей:
- За 2 часа до запланированного времени прибытия подавайте только прозрачные жидкости. К прозрачным жидкостям относятся вода, Pedialite®, Kool-Aid® и прозрачные соки, например яблочный или белый виноградный сок.
- За 2 часа до , запланированного времени прибытия , ничего не давайте ни есть, ни пить.
Тест
Перед тем, как вашему ребенку сделают люмбальную пункцию, сообщите врачу, если ваш ребенок:
- Принимает какие-то лекарства.
- Аллергия на какие-либо лекарства, в том числе на анестетики.
- Были проблемы с кровотечением.
Чтобы начать люмбальную пункцию, ребенку будет предложено занять одно из двух положений. Вашего ребенка могут попросить лечь на бок на столе и свернуться клубочком, или его могут попросить наклониться над столом.
- Помощник или медсестра будет стоять рядом с вашим ребенком, чтобы помочь ему оставаться неподвижным и объяснить, что делает врач. Очень важно оставаться на месте, и это облегчит выполнение теста.
- Врач ощупывает спину вашего ребенка на предмет пространства между костями нижней части позвоночника, чтобы найти место для введения иглы. Врач также очистит спину вашего ребенка губками и антисептиком.
- Врач может обезболить место люмбальной пункции обезболивающим кремом или уколом.Этот выстрел будет резать в течение нескольких секунд, но онемение пятна делает тест менее болезненным.
- Врач введет специальную иглу через онемевшую кожу в место, где находится спинномозговая жидкость.
- Ваш ребенок будет чувствовать давление во время введения иглы.
- Ваш ребенок должен оставаться неподвижным. Помощник или медсестра могут помочь вашему ребенку в этом.
- Жидкость будет капать из иглы в некоторые пробирки.
- Если врачу необходимо ввести лекарство в позвоночный канал, оно будет введено через ту же иглу после того, как жидкость будет собрана в пробирки.
- Врач удалит иглу, когда исследование будет сделано, и на место, куда вошла игла, будет наложена повязка.
- Этот тест занимает около 30 минут.
- Если вашему ребенку давали седативные препараты, медсестра отвезет его или ее в зону выздоровления, где будут наблюдать, пока действие лекарства не прекратится.
- Если для снятия седативного эффекта была введена внутривенная инъекция, медсестра извлечет ее из зоны восстановления после того, как ваш ребенок очнется от приема лекарства.
Роль родителя / опекуна во время теста
Мы будем рады вашей помощи и поддержке во время этого теста. Приглашаем одного из родителей или опекуна остаться с вашим ребенком во время теста. Остальные взрослые и дети должны оставаться в зоне ожидания. Если вашему ребенку будет назначена седация, вас, как родителя или законного опекуна, попросят подписать форму согласия до того, как будет дана седация.
- Одна из важнейших ролей родителя или опекуна — помочь вашему ребенку оставаться спокойным и расслабленным до и после теста.Самый простой способ помочь своему ребенку сохранять спокойствие — это сохранять спокойствие.
- Очень важно, чтобы во время этого теста ваш ребенок оставался неподвижным. Перед тестом вы можете попрактиковаться в лежачем положении с ребенком в течение нескольких минут дома.
- Вы можете взять с собой «утешительный» предмет, например, любимую мягкую игрушку или «одеяло», чтобы ваш ребенок держал его во время теста.
После теста
- После теста важно, чтобы ваш ребенок полежал в постели в течение от 30 минут до 1 часа, чтобы предотвратить головную боль.Вы можете помочь своему ребенку оставаться в постели, читая ему или с ней или играя с ней.
- Если вашему ребенку вводили седативные препараты, он или она останется в зоне восстановления, чтобы наблюдать за ним, пока действие лекарства не прекратится.
- Ваш ребенок может нормально есть и пить после теста.
- Если у вас возникнут вопросы, ассистент или медсестра с радостью ответят на них.
- После того, как вы и ваш ребенок уйдете, CSF будет отправлен в лабораторию для изучения.
- Пожалуйста, свяжитесь с врачом, который назначил анализ для получения результатов.
- Врач вашего ребенка обсудит с вами отчет о лабораторных исследованиях и план лечения.
Особые потребности
Если у вашего ребенка есть какие-либо особые потребности или проблемы со здоровьем, о которых, по вашему мнению, должен знать врач или ассистент, проводящий тест, позвоните в отделение неврологии Детской больницы Питтсбурга перед тестом и попросите поговорить с медсестрой. Важно заранее уведомить нас о любых особых потребностях.
Люмбальных проколов — часто задаваемые вопросы и мифы
Люмбальные проколы, спинномозговая жидкость и биомаркеры — это три термина, которые формируют горизонт исследований нашего центра.Биомаркеры — это биологические индикаторы, которые могут привести нас к профилактике или лечению болезни Альцгеймера, спинномозговая жидкость — это вещество, в котором обнаружены некоторые из этих биомаркеров, а люмбальная пункция — это метод, используемый для доступа к спинномозговой жидкости.
Часто, когда мы говорим людям, что люмбальные проколы — обычная часть наших исследований, нас встречают с некоторыми оговорками. Эта оговорка понятна, но мы надеемся, что, предоставляя четкую информацию о процедурах и отвечая на некоторые общие вопросы о процедурах, мы можем помочь сделать люмбальные проколы менее инвазивными и рискованными.
Что такое люмбальная пункция?
Люмбальная пункция (также называемая спинномозговой пункцией или LP) — это обычная медицинская процедура, при которой врачи берут небольшой образец спинномозговой жидкости (CSF) из нижней части спины («поясничная» область). Во время LP участники лежат на боку, что позволяет врачам легко получить доступ к области нижней части спины, где будет происходить LP. Когда участники занимают нужное положение, врачи используют местный анестетик, чтобы обезболить эту область, а затем с помощью тонкой иглы извлекают небольшое количество спинномозговой жидкости.Поскольку анестетик вызывает онемение этой области, LP не должна вызывать особого дискомфорта или боли. После LP участники иногда чувствуют легкую боль в результате пребывания в незнакомой позе во время процедуры. Если участники болят после LP, они могут принять стандартное обезболивающее, например тайленол.
Безопасны ли поясничные проколы?
Да. Наш центр усовершенствовал процедуры исследования люмбальных проколов и разработал правила техники безопасности, которым следуют повсюду.Чтобы узнать больше о безопасности и допустимости поясничных проколов, нажмите здесь.
Будет ли у меня головная боль в позвоночнике после LP?
Мы выполнили более 2000 LP в UW ADRC и улучшили процедуру, чтобы уменьшить дискомфорт и свести к минимуму вероятность головных болей, связанных с LP (известных как головные боли в позвоночнике). Фактически, менее одного процента наших участников испытывают сильные головные боли в позвоночнике. Однако, когда они возникают, эти головные боли могут быть довольно болезненными.Если у кого-то после LP появляется легкая головная боль, мы лечим это тайленолом и напитками с высоким содержанием кофеина. В редких случаях сильной головной боли мы выполняем простую медицинскую процедуру, называемую эпидуральной пластырем кровью, чтобы облегчить боль. Большинство головных болей в позвоночнике можно избежать, следуя инструкциям и наблюдая за нашими врачами.
Что такое CSF и почему это так важно?
ЦСЖ — это прозрачная бесцветная жидкость, которая находится в прямом контакте с мозгом.Он служит подушкой для головного и спинного мозга и может служить некоторым целям в химии мозга (что нам пока не ясно). Важно отметить, что, поскольку спинномозговая жидкость очень тесно взаимодействует с мозгом, многие исследователи полагают, что она может обеспечить более прямое представление об изменениях, которые могут там происходить. ЦСЖ содержит множество белков, которые исследователи измеряют и анализируют. Цель этого анализа — выявить маркеры (биомаркеры) болезни Альцгеймера, которые улучшатся при точной диагностике, «доклинической» диагностике у людей без симптомов памяти, которым суждено заболеть Альцгеймером в будущем, и мониторинг реакции на терапию.Этот тип мониторинга будет особенно важен, поскольку мы пытаемся разработать новые методы лечения.
Что происходит с моим CSF после его сбора?
В ADRC образцы CSF хранятся в коллекции, которая называется Research Repository ADRC. В этом репозитории находится самая большая в мире коллекция образцов спинномозговой жидкости от людей, не имеющих жалоб на память (контрольных участников), и он используется большим исследовательским сообществом. Эти образцы особенно важны как группа, потому что их можно изучить для решения конкретных исследовательских вопросов, связанных с болезнью Альцгеймера.
Разрушитель мифов о поясничной пункции
Как опубликовано в Размеры
Доктор Элейн Пескинд, профессор психиатрии UW и бывший директор клинического центра UW ADRC, заново изобрела способ проведения поясничных проколов или спинномозговых пункций, сделав их более безопасными и менее болезненными для участников исследования. Но городские легенды и мифы о боли, менингите и параличе до сих пор связаны с процедурой. Доктор Пескинд, которая за время своей работы в ADRC выполнила более тысячи люмбальных проколов, взглянула на несколько этих басен и раскрыла правду об исследованиях люмбальных проколов.
МИФ: Люмбальные проколы действительно болезненны.
Дискомфорт, связанный с люмбальной пункцией, может быть разным от человека к человеку. Большинство людей сообщают, что единственная болезненная или неудобная часть процедуры — это очень короткий укус, который они испытывают при введении местного анестетика или обезболивающего. Этот местный анестетик аналогичен тому, который вы получите у стоматолога, и используется для предотвращения боли во время люмбальной пункции. Поскольку игла для люмбальной пункции предназначена для сбора спинномозговой жидкости, большинство людей описывают это ощущение как ощущение давления.В исследовании, которое мы провели в ADRC, мы обнаружили, что в целом оценки тревожности и боли были низкими среди участников исследования, перенесших люмбальные проколы. Большинство людей удивляются тому, насколько удобна процедура, и иногда человек будет спать во время процедуры.
МИФ: Есть вероятность, что человек может заразиться менингитом, участвуя в люмбальной пункции.
У людей не может развиться менингит в результате правильно проведенной люмбальной пункции. Беспокойство по поводу менингита и люмбальных проколов, возможно, возникло из-за того, что бактериальный менингит, при котором бактерии проникают в позвоночный канал, диагностируется с помощью люмбальной пункции для сбора спинномозговой жидкости для исследования.
МИФ: Если человеку сделают люмбальную пункцию, у него впоследствии сильно заболит голова.
Когда врачи проводят люмбальную пункцию, они прокалывают наполненный жидкостью мешок, окружающий головной и спинной мозг. Головные боли в позвоночнике возникают, когда спинномозговая жидкость продолжает вытекать (под кожу) из этого прокола. Настоящая головная боль в позвоночнике усиливается, когда человек сидит или стоит, и улучшается, когда человек ложится. После люмбальной пункции, которая проводится по медицинским показаниям, у 10–30 процентов людей возникает головная боль в позвоночнике.Однако для исследования люмбальных проколов в ADRC мы используем методы, которые значительно снижают частоту головной боли — менее 1 процента наших испытуемых сообщают о головных болях в позвоночнике. Эта разница в основном вызвана толщиной (толщиной) иглы для поясничной пункции и формой кончика иглы. В исследованиях ADRC при люмбальных проколах игла, вводимая в мешок, имеет меньший калибр и более тупой кончик, чем иглы, которые обычно используются во время поясничных проколов, необходимых по медицинским показаниям. Это различие означает, что при исследовательской люмбальной пункции в ADRC кончик исследовательской иглы скользит между волокнами мешка, содержащего спинномозговую жидкость, а не прорезает ее.Поскольку эти волокна не разрезаются, а отверстие, оставленное иглой, меньше, место прокола быстро закрывается и предотвращает утечку спинномозговой жидкости.
МИФ: Если врач чихает во время процедуры, этот человек будет парализован.
Спинной мозг заканчивается примерно на пять дюймов выше места введения иглы для поясничной пункции. Поскольку игла вводится значительно ниже конца спинного мозга, вероятность повреждения нерва или паралича практически отсутствует.Нервы отходят от спинного мозга и свободно свисают вниз через нижнюю часть позвоночника. Иногда игла может задеть один из этих нервов, что может вызвать кратковременную «электрическую» боль в ноге человека, но не вызывает никаких других симптомов, особенно паралича. Это чувство обычно быстро проходит, но если боль возвращается во время забора спинномозговой жидкости, наши врачи быстро перенастраивают иглу, что обычно устраняет этот кратковременный дискомфорт.
Люмбальная пункция | Детская национальная больница
До и послеоперационная помощь
Как я и мой ребенок готовимся к процедуре?
Мы поощряем хорошее общение между вами и вашим ребенком, включая необходимость и обзор процедуры, а также гарантируем, что вы всегда будете рядом.Держать их или их руки до тех пор, пока они не уйдут на процедуру, — отличный способ оказать поддержку.
По пути вам будут даны конкретные инструкции, но вам может потребоваться прибыть за несколько часов до запланированной процедуры, чтобы сдать анализы крови. По прибытии в больницу врач изучит процедуру и связанные с ней риски, после чего вы подпишете форму согласия. Когда мы будем готовы приступить к процедуре, медсестра установит внутривенную трубку для доставки седативных препаратов, и вам будет разрешено сопровождать вашего ребенка в операционной, пока он не уснет, после чего вас проводят в комнату ожидания. .
Что мне ожидать после завершения процедуры?
После завершения процедуры вашему ребенку нужно будет полежать на спине в зоне восстановления в течение одного часа, чтобы минимизировать вероятность головной боли. Тогда ваш ребенок сможет пойти домой или вернуться в свою больничную палату.
Когда мой ребенок может купаться?
Мы наложим на место поражения пластырь Band-Aid® или прозрачную повязку и марлю. Держите место сухим в течение 24 часов.Через 24 часа вы можете снять повязку, и ребенок может принять душ или ванну, как обычно.
Есть ли ограничения деятельности?
Хотя ваш ребенок может вернуться к обычным занятиям в школе или детскому саду, следует ограничить физическую активность, которая может привести к выдергиванию трубки, особенно контактные виды спорта и грубые игры.
НЕМЕДЛЕННО СВЯЖИТЕСЬ С CNMC, ЕСЛИ У ВАШЕГО РЕБЕНКА СТАНОВИТСЯ ЛЮБЫЕ ИЗ СЛЕДУЮЩИХ ОПЫТОВ:
• Покраснение, боль, опухоль или синяк в месте введения иглы.
• Температура выше 101 o по Фаренгейту или 38 o по Цельсию.
• Изменение цвета или температуры соответствующей конечности.
• Онемение, отек или боль связанной конечности.
С отделением интервенционной радиологии можно связаться по телефону: 202-476-3791 с понедельника по пятницу с 8:00 до 17:00.
В остальное время звоните по телефону 202-259-8643, который является дежурным пейджером. Следуйте инструкциям и ждите перезвона.
.