Выбор оптимального НПВП для решения проблемы боли в общей врачебной практике | Топчий Н.В., Топорков А.С.
По данным ВОЗ, 40% обращений планового порядка и до 50% обращений при неотложных ситуациях связаны с различными болевыми синдромами. При этом основными средствами купирования различных болевых синдромов до сегодняшнего дня остаются нестероидные противовоспалительные препараты (НПВП). Данные опроса пациентов и врачей общей практики (ВОП), ревматологов в нескольких странах Западной Европы показали, что НПВП выписывают более 80% ВОП и ревматологов, а регулярно используют их более 2/3 больных при различных болевых синдромах [24]. Анализ структур продаж лекарственных средств показал, что треть из них составляют НПВП [5].
По временным характеристикам выделяют острую и хроническую боль. Острая боль, согласно определению Международной ассоциации по изучению боли, должна длиться менее 3-х мес., что соответствует периоду заживления тканей после повреждения. Хроническая боль сохраняется более 3 мес.
 даже после устранения причины, первоначально ее вызвавшей. Врачам первичного звена здравоохранения приходится иметь дело, как правило, как с острыми, так и с хроническими болевыми синдромами у своих пациентов. Боль всегда субъективна и включает неприятные ощущения различной интенсивности и эмоции, связанные с действительным или возможным повреждением болевых рецепторов (ноцицепторов), являющихся периферическими окончаниями первых чувствительных нейронов, тела которых расположены в ганглии заднего корешка. Нервные импульсы затем передаются через волокна заднего и частично переднего корешков на нейроны заднего рога спинного мозга. Дальнейшая передача болевой афферентации осуществляется в вентролатеральные ядра таламуса, а оттуда – в соматосенсорную кору головного мозга. Выделяют латеральную и медиальную системы проведения болевой афферентации. Болевые ощущения приводят к специфическому поведению больного, появлению вегетативных реакций, которые и дают информацию врачу о боли у пациента.
даже после устранения причины, первоначально ее вызвавшей. Врачам первичного звена здравоохранения приходится иметь дело, как правило, как с острыми, так и с хроническими болевыми синдромами у своих пациентов. Боль всегда субъективна и включает неприятные ощущения различной интенсивности и эмоции, связанные с действительным или возможным повреждением болевых рецепторов (ноцицепторов), являющихся периферическими окончаниями первых чувствительных нейронов, тела которых расположены в ганглии заднего корешка. Нервные импульсы затем передаются через волокна заднего и частично переднего корешков на нейроны заднего рога спинного мозга. Дальнейшая передача болевой афферентации осуществляется в вентролатеральные ядра таламуса, а оттуда – в соматосенсорную кору головного мозга. Выделяют латеральную и медиальную системы проведения болевой афферентации. Болевые ощущения приводят к специфическому поведению больного, появлению вегетативных реакций, которые и дают информацию врачу о боли у пациента.


 К периферическим механизмам возникновения невропатической боли относится появление в поврежденных нервах участков патологической импульсации, спонтанной эктопической активности вследствие образования невром и участков демиелинизации. Эктопическая импульсация вследствие увеличения на мембране нервного волокна количества натриевых каналов способствует возникновению перекрестного возбуждения с волокна на волокно и может служить основой для возникновения дизестезий, неприятных спонтанных или индуцированных ощущений. Дополнительными источниками болевой импульсации могут служить развитие или усиление механо- и хемочувствительности поврежденных волокон, а также формирование патологического взаимодействия между чувствительными и симпатическими волокнами соматических нервов.
К периферическим механизмам возникновения невропатической боли относится появление в поврежденных нервах участков патологической импульсации, спонтанной эктопической активности вследствие образования невром и участков демиелинизации. Эктопическая импульсация вследствие увеличения на мембране нервного волокна количества натриевых каналов способствует возникновению перекрестного возбуждения с волокна на волокно и может служить основой для возникновения дизестезий, неприятных спонтанных или индуцированных ощущений. Дополнительными источниками болевой импульсации могут служить развитие или усиление механо- и хемочувствительности поврежденных волокон, а также формирование патологического взаимодействия между чувствительными и симпатическими волокнами соматических нервов.
 Кроме депрессии часто сопутствуют хронической боли такие состояния, как тревога в виде панических расстройств, генерализованные тревожные расстройства и посттравматические стрессовые расстройства. При тревожных расстройствах отмечаются беспокойство, ощущение опасности, сверхнастороженность, избегание ситуаций, провоцирующих тревогу. У многих пациентов психологические расстройства сочетаются с физическими симптомами, мышечным напряжением, потоотделением, тошнотой, головокружением, учащенным сердцебиением, гипервентиляцией, учащенным мочеиспусканием и диареей. Страх боли при тревожных расстройствах может приводить к ограничению уровня повседневной активности и избеганию болезненных методов лечения [9, 10].
Кроме депрессии часто сопутствуют хронической боли такие состояния, как тревога в виде панических расстройств, генерализованные тревожные расстройства и посттравматические стрессовые расстройства. При тревожных расстройствах отмечаются беспокойство, ощущение опасности, сверхнастороженность, избегание ситуаций, провоцирующих тревогу. У многих пациентов психологические расстройства сочетаются с физическими симптомами, мышечным напряжением, потоотделением, тошнотой, головокружением, учащенным сердцебиением, гипервентиляцией, учащенным мочеиспусканием и диареей. Страх боли при тревожных расстройствах может приводить к ограничению уровня повседневной активности и избеганию болезненных методов лечения [9, 10]. 1).
1). .gif)

 В кардиологии НПВП применяют при воспалительных кардиопатиях и в качестве средства профилактики тромбозов, в предоперационной подготовке и ведении пациентов после малых операций. Достаточно широко НПВП применяются при головных болях, альгодисменорее, многих других воспалительных процессах с болевыми синдромами и повышением температуры тела. Обсуждается их позитивное действие в онкологии в качестве средств профилактики колоректального рака или метастазирования злокачественных опухолей, в неврологии при лечении деменции Альцгеймера, а также их превентивное влияние на развитие атеросклероза. В ревматологии НПВП применяются для краткосрочной и длительной терапии многих заболеваний, а также являются препаратами выбора для стартовой терапии артритов различного происхождения. Обсуждается вопрос способности НПВП тормозить темпы прогрессирования анкилозирующего спондилита и остеоартроза [8, 14, 15].
В кардиологии НПВП применяют при воспалительных кардиопатиях и в качестве средства профилактики тромбозов, в предоперационной подготовке и ведении пациентов после малых операций. Достаточно широко НПВП применяются при головных болях, альгодисменорее, многих других воспалительных процессах с болевыми синдромами и повышением температуры тела. Обсуждается их позитивное действие в онкологии в качестве средств профилактики колоректального рака или метастазирования злокачественных опухолей, в неврологии при лечении деменции Альцгеймера, а также их превентивное влияние на развитие атеросклероза. В ревматологии НПВП применяются для краткосрочной и длительной терапии многих заболеваний, а также являются препаратами выбора для стартовой терапии артритов различного происхождения. Обсуждается вопрос способности НПВП тормозить темпы прогрессирования анкилозирующего спондилита и остеоартроза [8, 14, 15].  НПВП воздействуют на метаболизм клеток мозга, способны сами вызывать головные боли и другие проявления церебральной токсичности. На фоне приема НПВП возможны гематологические нарушения вплоть до развития тяжелых цитопений, гипо- и апластической анемии, торможение агрегации тромбоцитов, нарушения гемостаза с массивными кровотечениями. НПВП нередко вызывают разнообразные аллергические реакции и бронхообструктивный синдром («аспириновая» астма), что связано с их влиянием на синтез и высвобождение лейкотриенов [1, 8 , 12].
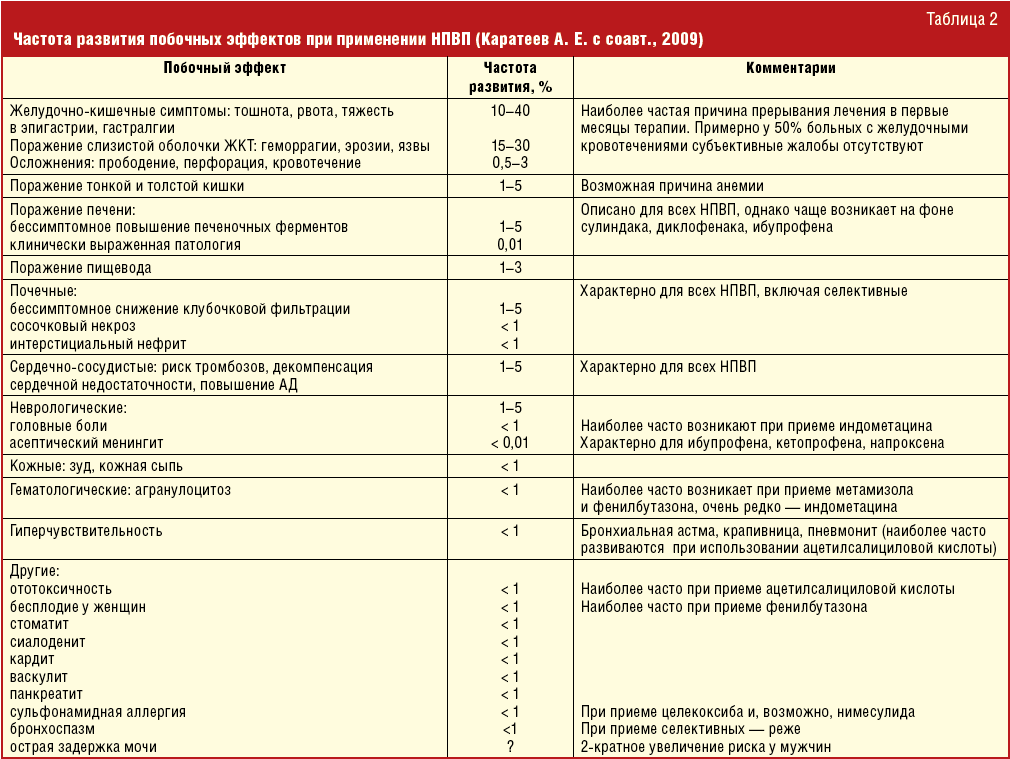
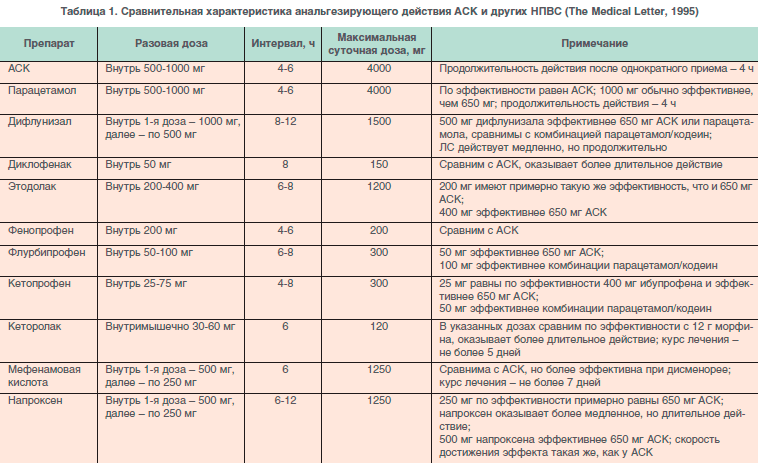
НПВП воздействуют на метаболизм клеток мозга, способны сами вызывать головные боли и другие проявления церебральной токсичности. На фоне приема НПВП возможны гематологические нарушения вплоть до развития тяжелых цитопений, гипо- и апластической анемии, торможение агрегации тромбоцитов, нарушения гемостаза с массивными кровотечениями. НПВП нередко вызывают разнообразные аллергические реакции и бронхообструктивный синдром («аспириновая» астма), что связано с их влиянием на синтез и высвобождение лейкотриенов [1, 8 , 12].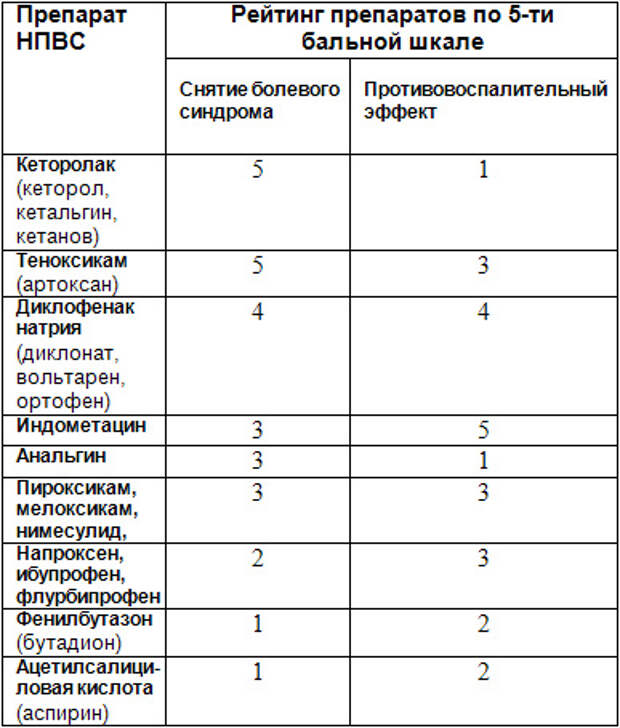 Такие препараты быстрее проникают в ЦНС и угнетают центры болевой чувствительности и терморегуляции [5]. Факторами риска нежелательных эффектов НПВП являются пожилой возраст, сопутствующие заболевания органов пищеварения, почек, артериальная гипертензия, сердечная недостаточность, прием высоких доз НПВП, комбинированная терапия НПВП с глюкокортикоидами, низкими дозами ацетилсалициловой кислоты или непрямыми антикоагулянтами [30]. Чем короче период полувыведения, тем меньше выражена энтерогепатическая циркуляция и меньше риск кумуляции и нежелательного лекарственного взаимодействия и тем безопаснее НПВП [1, 5]. Схематично эти положения представлены в таблице 2.
Такие препараты быстрее проникают в ЦНС и угнетают центры болевой чувствительности и терморегуляции [5]. Факторами риска нежелательных эффектов НПВП являются пожилой возраст, сопутствующие заболевания органов пищеварения, почек, артериальная гипертензия, сердечная недостаточность, прием высоких доз НПВП, комбинированная терапия НПВП с глюкокортикоидами, низкими дозами ацетилсалициловой кислоты или непрямыми антикоагулянтами [30]. Чем короче период полувыведения, тем меньше выражена энтерогепатическая циркуляция и меньше риск кумуляции и нежелательного лекарственного взаимодействия и тем безопаснее НПВП [1, 5]. Схематично эти положения представлены в таблице 2. Анальгетическое действие Ксефокама обусловлено механизмом подавления синтеза ПГ, угнетения изоферментов ЦОГ, депрессии образования свободных радикалов из активированных лейкоцитов [23].
Анальгетическое действие Ксефокама обусловлено механизмом подавления синтеза ПГ, угнетения изоферментов ЦОГ, депрессии образования свободных радикалов из активированных лейкоцитов [23].  Препарат хорошо переносится пациентами, возможен его длительный прием без риска возможных осложнений (прежде всего на слизистую ЖКТ). Абсолютная биодоступность Ксефокама составляет 97%, его максимальная концентрация в плазме достигается через 15 мин после в/м введения, степень связывания с белками плазмы составляет 99% и не зависит от концентрации. Препарат полностью метаболизируется, практически не индуцирует ферменты печени, примерно 1/3 экскретируется с мочой, 2/3 – с калом, в рекомендуемых к клиническому применению дозах не аккумулируется в организме, что подтверждено результатами лекарственного мониторинга в течение 1 года.
Препарат хорошо переносится пациентами, возможен его длительный прием без риска возможных осложнений (прежде всего на слизистую ЖКТ). Абсолютная биодоступность Ксефокама составляет 97%, его максимальная концентрация в плазме достигается через 15 мин после в/м введения, степень связывания с белками плазмы составляет 99% и не зависит от концентрации. Препарат полностью метаболизируется, практически не индуцирует ферменты печени, примерно 1/3 экскретируется с мочой, 2/3 – с калом, в рекомендуемых к клиническому применению дозах не аккумулируется в организме, что подтверждено результатами лекарственного мониторинга в течение 1 года. Разнообразие форм введения препарата (таблетки, парентеральная форма, таблетки Рапид) делает его универсальным обезболивающим и противовоспалительным средством на разных этапах оказания медицинской помощи. Показания к применению Ксефокама представлены в таблице 3.
Разнообразие форм введения препарата (таблетки, парентеральная форма, таблетки Рапид) делает его универсальным обезболивающим и противовоспалительным средством на разных этапах оказания медицинской помощи. Показания к применению Ксефокама представлены в таблице 3. Все пациенты, участвовавшие в опросе, получали Ксефокам в дозе 8 мг 3 р./сут, а трамадол – в дозе 100 мг 3 р./сут в течение 3 сут и отмечали более хорошую переносимость Ксефокама и его выраженный обезболивающий и противовоспалительный эффекты без появления сонливости и других побочных эффектов [11].
Все пациенты, участвовавшие в опросе, получали Ксефокам в дозе 8 мг 3 р./сут, а трамадол – в дозе 100 мг 3 р./сут в течение 3 сут и отмечали более хорошую переносимость Ксефокама и его выраженный обезболивающий и противовоспалительный эффекты без появления сонливости и других побочных эффектов [11].  Результаты анализа показали, что относительно малые дозы Ксефокама обладают эффективностью, сравнимой с высокими дозами кеторолака и ибупрофена и средними дозами морфия, и имеют большую силу воздействия, чем низкие дозы ацетилсалициловой кислоты, напроксена и ибупрофена. Для примера можно привести следующие соотношения: таблетки Ксефокам 4 мг по эффективности эквивалентны ацетилсалициловой кислоте 650 мг и ибупрофену 200 мг, таблетки Ксефокам 8 мг соответствуют ибупрофену 400–800 мг и кеторолаку 10 мг, при послеоперационных болях в/в инъекции Ксефокама 8–16 мг по эффективности эквивалентны морфию 20 мг, петидину 100 мг и трамадолу 100 мг [16, 18]. При этом по сравнению с наркотическими анальгетиками лорноксикам не оказывает влияния на функцию дыхания, седативного, психомоторного действия, реже вызывает явления диспепсии [5, 20, 22].
Результаты анализа показали, что относительно малые дозы Ксефокама обладают эффективностью, сравнимой с высокими дозами кеторолака и ибупрофена и средними дозами морфия, и имеют большую силу воздействия, чем низкие дозы ацетилсалициловой кислоты, напроксена и ибупрофена. Для примера можно привести следующие соотношения: таблетки Ксефокам 4 мг по эффективности эквивалентны ацетилсалициловой кислоте 650 мг и ибупрофену 200 мг, таблетки Ксефокам 8 мг соответствуют ибупрофену 400–800 мг и кеторолаку 10 мг, при послеоперационных болях в/в инъекции Ксефокама 8–16 мг по эффективности эквивалентны морфию 20 мг, петидину 100 мг и трамадолу 100 мг [16, 18]. При этом по сравнению с наркотическими анальгетиками лорноксикам не оказывает влияния на функцию дыхания, седативного, психомоторного действия, реже вызывает явления диспепсии [5, 20, 22]. Большое количество исследований посвящено эффективности Ксефокама при лечении болей в спине. Данный вид болей распространен достаточно широко, считается, что боль в спине хотя бы 1 раз в жизни испытывали 80% людей. По результатам крупных эпидемиологических исследований, годовая заболеваемость болями поясничной локализации составила 4–5%, а годовая распространенность – 40–80% [3, 4, 16, 27]. Как известно, воспалительному компоненту отводится ведущее место в патогенезе вертебралгий, что и определяет преимущества применения Ксефокама благодаря не только его выраженному анальгетическому действию, но и противовоспалительному эффекту.
Большое количество исследований посвящено эффективности Ксефокама при лечении болей в спине. Данный вид болей распространен достаточно широко, считается, что боль в спине хотя бы 1 раз в жизни испытывали 80% людей. По результатам крупных эпидемиологических исследований, годовая заболеваемость болями поясничной локализации составила 4–5%, а годовая распространенность – 40–80% [3, 4, 16, 27]. Как известно, воспалительному компоненту отводится ведущее место в патогенезе вертебралгий, что и определяет преимущества применения Ксефокама благодаря не только его выраженному анальгетическому действию, но и противовоспалительному эффекту. Показано, что Ксефокам может применяться совместно с другими обезболивающими веществами для облегчения послеоперационных болей [16, 18]. При терапии болевых вертебральных синдромов НПВП нередко сочетают с комбинациями витаминов группы В и миорелаксантами [13].
Показано, что Ксефокам может применяться совместно с другими обезболивающими веществами для облегчения послеоперационных болей [16, 18]. При терапии болевых вертебральных синдромов НПВП нередко сочетают с комбинациями витаминов группы В и миорелаксантами [13]. Другие НПВП, напротив, нередко уменьшают синтез протеогликанов [5]. Была доказана эффективность Ксефокама при ревматоидном артрите, в т. ч. при долговременном лечении, остеоартрозе, анкилозирующем спондилите [5]. Рандомизированное двойное слепое исследование в параллельных группах у пациентов с болями при костных метастазах [Bugge, 1993] показало, что лорноксикам в дозе 4 мг 3 р./сут более эффективен, чем напроксен в дозе 500 мг 2 р./сут. В открытом продолжении данного исследования лорноксикам 8 мг 3–4 р./сут оказывал достаточное обезболивающее действие в течение 1–48 нед. терапии [2, 5].
Другие НПВП, напротив, нередко уменьшают синтез протеогликанов [5]. Была доказана эффективность Ксефокама при ревматоидном артрите, в т. ч. при долговременном лечении, остеоартрозе, анкилозирующем спондилите [5]. Рандомизированное двойное слепое исследование в параллельных группах у пациентов с болями при костных метастазах [Bugge, 1993] показало, что лорноксикам в дозе 4 мг 3 р./сут более эффективен, чем напроксен в дозе 500 мг 2 р./сут. В открытом продолжении данного исследования лорноксикам 8 мг 3–4 р./сут оказывал достаточное обезболивающее действие в течение 1–48 нед. терапии [2, 5]. /сут. При необходимости длительного приема суточная доза не должна превышать 16 мг. При болях незначительной интенсивности средняя дозировка препарата может составлять 4 мг 1–2 р./сут [11].
/сут. При необходимости длительного приема суточная доза не должна превышать 16 мг. При болях незначительной интенсивности средняя дозировка препарата может составлять 4 мг 1–2 р./сут [11]. Проведенные исследования подчеркивают более быстрое наступление обезболивающего эффекта при приеме таблеток Ксефокам Рапид, нежели стандартных таблеток Ксефокам (р=0,0001). Рапидная форма лорноксикама может применяться в качестве альтернативы парентеральной форме в условиях оказания неотложной помощи – как на этапе скорой медицинской помощи, так и в стационаре [5].
Проведенные исследования подчеркивают более быстрое наступление обезболивающего эффекта при приеме таблеток Ксефокам Рапид, нежели стандартных таблеток Ксефокам (р=0,0001). Рапидная форма лорноксикама может применяться в качестве альтернативы парентеральной форме в условиях оказания неотложной помощи – как на этапе скорой медицинской помощи, так и в стационаре [5]. 
 C. 181–192.
C. 181–192. 2004. № 4. С. 26–27.
2004. № 4. С. 26–27. 2011. Vol. 23. P. 160–166.
2011. Vol. 23. P. 160–166.  2009. Vol. 10. P. 1357–1366.
2009. Vol. 10. P. 1357–1366. 156–162.
156–162. 

 Они улучшают эластичность и вязкость эндогенного гиалуронана. Это фактически аналог синовиальной жидкости в суставах. Защищая болевые рецепторы, препараты гиалуроновой кислоты устраняют болевой синдром, улучшают подвижность сустава за счет улучшения амортизации (эластичности), увеличивают смазку внутрисуставных тканей, защищая суставной хрящ от медиаторов воспаления.
Они улучшают эластичность и вязкость эндогенного гиалуронана. Это фактически аналог синовиальной жидкости в суставах. Защищая болевые рецепторы, препараты гиалуроновой кислоты устраняют болевой синдром, улучшают подвижность сустава за счет улучшения амортизации (эластичности), увеличивают смазку внутрисуставных тканей, защищая суставной хрящ от медиаторов воспаления.


 Существуют комплексные препараты витамина D и кальция, способствующие восстановлению нормальной плотности костной ткани, укреплению связочного аппарата. Особенно показано использование препаратов витамина D в тех случаях, когда остеохондроз развивается на фоне протекающего остеопороза. Такое явление часто наблюдается, особенно среди пожилых людей.
Существуют комплексные препараты витамина D и кальция, способствующие восстановлению нормальной плотности костной ткани, укреплению связочного аппарата. Особенно показано использование препаратов витамина D в тех случаях, когда остеохондроз развивается на фоне протекающего остеопороза. Такое явление часто наблюдается, особенно среди пожилых людей. Самовольное применение обезболивающих препаратов может сгладить клиническую картину заболевания и вызвать трудности в правильной диагностике.
Самовольное применение обезболивающих препаратов может сгладить клиническую картину заболевания и вызвать трудности в правильной диагностике.
 При этом учитывается пол, возраст и физические возможности пациента.
При этом учитывается пол, возраст и физические возможности пациента. 



 В качестве эксперимента приобрел массажную подушку. Пользуюсь около месяца. Использую как в машине, так и дома. Ролики массируют, словно пальцы профессионального массажиста, проминают хорошо. Функция подогрева расслабляют мышцы и улучшают кровоток в сосудах. Очень эффективна против головной боли.
В качестве эксперимента приобрел массажную подушку. Пользуюсь около месяца. Использую как в машине, так и дома. Ролики массируют, словно пальцы профессионального массажиста, проминают хорошо. Функция подогрева расслабляют мышцы и улучшают кровоток в сосудах. Очень эффективна против головной боли. Рекомендую массажную подушку к использованию
Рекомендую массажную подушку к использованию Нестероидные противовоспалительные средства (НПВС). Первоначально используют эту группу препаратов. Против остеохондроза лекарства помогают, устраняют боль и воспалительные процессы на одном уровне эффективности Остеохондрозом называют дегенеративно-деструктивные изменения, которые поражают суставные элементы, чаще всего имеют ввиду межпозвоночные диски. Это состояние протекает с выраженными болями. Рассмотрим более детально используемые при остеохондрозе противовоспалительные средства. Препарат Диклофенак. Это достаточно эффективное средство от остеохондроза шейного отдела.
Нестероидные противовоспалительные средства (НПВС). Первоначально используют эту группу препаратов. Против остеохондроза лекарства помогают, устраняют боль и воспалительные процессы на одном уровне эффективности Остеохондрозом называют дегенеративно-деструктивные изменения, которые поражают суставные элементы, чаще всего имеют ввиду межпозвоночные диски. Это состояние протекает с выраженными болями. Рассмотрим более детально используемые при остеохондрозе противовоспалительные средства. Препарат Диклофенак. Это достаточно эффективное средство от остеохондроза шейного отдела.
 xml
xml
 Оценки и отзывы покупателей, которые заказали Planta Косметологический аппарат MPF-5 в интернет-магазине OZON, помогут сделать вам правильный выбор. MPF-5. . Описание Отзывы Помощь. Инновационный микротоковый прибор аппаратной косметологии, предназначенный для персонального косметологического ухода за кожей лица и тела в домашних условиях. Добрый день Сегодня хочу рассказать о ультразвуковом массажёре для лица от марки Planta: Когда появилось желание приобрести данный прибор, вопрос выбора марки не стоял, после удачного ручного Массажера для тела. Отзывы о товаре Массажер PLANTA MF-5W Super Compression39. Написать отзыв. . ДостоинстваМассажёр качественно массирует всю ступню, достаточно мощный аппарат. Артикул: хм-MPF-5. . Инновационный микротоковый прибор аппаратной косметологии, предназначенный для персонального косметологического ухода за кожей лица и тела в домашних условиях. . Отзывов пока нет, станьте первым. Добавить отзыв: ОСТАВИТЬ ОТЗЫВ. Микротоковый массажер. Доставка из россии.
Оценки и отзывы покупателей, которые заказали Planta Косметологический аппарат MPF-5 в интернет-магазине OZON, помогут сделать вам правильный выбор. MPF-5. . Описание Отзывы Помощь. Инновационный микротоковый прибор аппаратной косметологии, предназначенный для персонального косметологического ухода за кожей лица и тела в домашних условиях. Добрый день Сегодня хочу рассказать о ультразвуковом массажёре для лица от марки Planta: Когда появилось желание приобрести данный прибор, вопрос выбора марки не стоял, после удачного ручного Массажера для тела. Отзывы о товаре Массажер PLANTA MF-5W Super Compression39. Написать отзыв. . ДостоинстваМассажёр качественно массирует всю ступню, достаточно мощный аппарат. Артикул: хм-MPF-5. . Инновационный микротоковый прибор аппаратной косметологии, предназначенный для персонального косметологического ухода за кожей лица и тела в домашних условиях. . Отзывов пока нет, станьте первым. Добавить отзыв: ОСТАВИТЬ ОТЗЫВ. Микротоковый массажер. Доставка из россии. Надёжный бренд 0% положительных отзывов. + Сохранить. Подписчики. 0. Похожие предложения. Оптом. massage microcurrent. 51 положительных и отрицательных отзывов реальных владельцев и покупателей о Вибромассажер напольный PLANTA MF-5W Super Compression. Рейтинг модели 🢥 94 баллов из 100 🢤 на основании собранных отзывов от. Ознакомиться с отзывами покупателей, узнать достоинства и недостатки, поделиться своим отзывом о Массажер . Я бы посоветовала свои знакомым это чудо-аппарат! . Отзывы и мнения владельцев Массажер Planta MF-4W Massage Bliss Указанное предложение действительно на 18.10.2020.
Надёжный бренд 0% положительных отзывов. + Сохранить. Подписчики. 0. Похожие предложения. Оптом. massage microcurrent. 51 положительных и отрицательных отзывов реальных владельцев и покупателей о Вибромассажер напольный PLANTA MF-5W Super Compression. Рейтинг модели 🢥 94 баллов из 100 🢤 на основании собранных отзывов от. Ознакомиться с отзывами покупателей, узнать достоинства и недостатки, поделиться своим отзывом о Массажер . Я бы посоветовала свои знакомым это чудо-аппарат! . Отзывы и мнения владельцев Массажер Planta MF-4W Massage Bliss Указанное предложение действительно на 18.10.2020.
 e Task Forcefor the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiol-ogy (ESC). Eur Heart J. 2016;37 (27):2129-2120.
e Task Forcefor the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiol-ogy (ESC). Eur Heart J. 2016;37 (27):2129-2120. Lopez B., Gonzalez A., Beaumont J. et al. Identification of a potential cardiac antifibrotic mechanism of torasemide in patients with chronic heart failure. J. Am Coll Cardiol 2007;50 (9):859-867. DOI:10.1016/j.jacc. 2007.04.080Get rights and content
Lopez B., Gonzalez A., Beaumont J. et al. Identification of a potential cardiac antifibrotic mechanism of torasemide in patients with chronic heart failure. J. Am Coll Cardiol 2007;50 (9):859-867. DOI:10.1016/j.jacc. 2007.04.080Get rights and content При длительном применении это лекарство может быть токсично для печени. Пациенты с заболеваниями печени или почек, язвенными поражениями слизистой оболочки желудка и кишечника, нарушенной свертываемостью крови придется отказаться от этого лекарства. Как и аспирин, нимесулид мешает тромбоцитам слипаться, и, если ваша кровь и без того плохо сворачивается и часты кровотечения, лекарства с этими компонентами — не ваш вариант.
При длительном применении это лекарство может быть токсично для печени. Пациенты с заболеваниями печени или почек, язвенными поражениями слизистой оболочки желудка и кишечника, нарушенной свертываемостью крови придется отказаться от этого лекарства. Как и аспирин, нимесулид мешает тромбоцитам слипаться, и, если ваша кровь и без того плохо сворачивается и часты кровотечения, лекарства с этими компонентами — не ваш вариант. Поэтому при тяжелой печеночной или почечной недостаточности, обострении язвенных поражений органов желудочно-кишечного тракта, гиперчувствительности и поражениях кожи вам, конечно, лучше воздержаться от нанесения этого геля, но ограничения, как вы могли заметить, менее строги, чем для таблеток.
Поэтому при тяжелой печеночной или почечной недостаточности, обострении язвенных поражений органов желудочно-кишечного тракта, гиперчувствительности и поражениях кожи вам, конечно, лучше воздержаться от нанесения этого геля, но ограничения, как вы могли заметить, менее строги, чем для таблеток. В основе любой боли, в том числе и головной, лежит заболевание.
В основе любой боли, в том числе и головной, лежит заболевание. Попробуем разобраться с основными видами и причинами головной боли.
Попробуем разобраться с основными видами и причинами головной боли. После установки диагноза, врач, в зависимости от тяжести и запущенности заболевания, может назначить применение НПВС, миорелаксантов по показаниям, витаминных препаратов, может понадобиться курс ЛФК или какого-либо вида рефлексотерапии. Возможно понадобится обратиться к психотерапевту для избавления от депрессии, врач проведет психоанализ, проработку внутренних и внешних конфликтов или назначит медикаментозное лечение. Проведя комплекс лечебных мероприятий, можно избавиться от заболевания, вызывающего головную боль.
После установки диагноза, врач, в зависимости от тяжести и запущенности заболевания, может назначить применение НПВС, миорелаксантов по показаниям, витаминных препаратов, может понадобиться курс ЛФК или какого-либо вида рефлексотерапии. Возможно понадобится обратиться к психотерапевту для избавления от депрессии, врач проведет психоанализ, проработку внутренних и внешних конфликтов или назначит медикаментозное лечение. Проведя комплекс лечебных мероприятий, можно избавиться от заболевания, вызывающего головную боль.