Эффективность и безопасность длительного использования колхицина при заболеваниях сердца
Актуальность
Колхицин является давним и недорогим видом лечения. Он обладает сильным противовоспалительным эффектом и широко используется при таких заболеваниях, как подагра. Существует множество исследований по применению колхицина при воспалительных заболеваниях. Воспаление также является важным составляющим в развитии сердечных приступов или инсультов. Некоторые недавние исследования показали, что колхицин может оказывать положительное влияние на заболевания сердца.
Вопрос обзора
Нашей целью было подготовить обзор всех доступных исследований, оценивающих длительное применение колхицина. Мы хотели описать пользу и вред такого лечения у людей с диагностированной ишемической болезнью сердца или без нее. Мы рассмотрели все исследования с участием взрослых людей, длительностью не менее шести месяцев, в которых воздействие колхицина на здоровье сравнивали с применением любого другого вида лечения.
Основные результаты
В наш анализ мы включили 39 клинических испытаний с 4992 участниками. Четыре клинических испытания в общей сложности включали в себя 1230 участников с заболеваниями сердца. Лечение колхицином не повлияло на смертность от любой причины. Существует неопределенность в отношении влияния колхицина на смерть, связанную с сердечно-сосудистыми заболеваниями. Результаты показали, что смертность от сердечно-сосудистых заболеваний может быть снижена, но это было неочевидно, так как одни результаты нашего анализа показали снижение риска смерти, в то время как другие — нет. Риск развития инфарктов миокарда (сердечных приступов) был снижен, но этот вывод был основан только на двух исследованиях и в общей сложности на 22 событиях. Колхицин явно не увеличивал риск общего вреда, но увеличивал риск желудочно-кишечных нарушений (непереносимости), которые обычно описывали как легкие и кратковременные.
В четырех из 39 исследований сообщили, что они систематически рассматривали серьезные побочные эффекты, связанные с использованием колхицина. Серьезные побочные эффекты могут быть опасными для жизни и потребовать госпитализации. Ни один из участников этих четырех исследований не имел такого серьезного побочного эффекта. Это означает, что возможные серьезные побочные эффекты встречаются относительно редко: например, результаты показывают, что из 800 человек, проходивших лечение в течение одного года, никто не сбудет страдать от серьезного побочного эффекта. Однако, у нас есть некоторые опасения в отношении определенности этого результата, поскольку представление информации о серьезном вреде в исследованиях не было идеальным, например, в связи с тем, что определения серьезных неблагоприятных событий различались, и не всегда было ясно, какое неблагоприятное событие будет считаться серьезным.
Доказательства актуальны по состоянию на январь 2015 года.
Выводы
В целом, мы обнаружили, что, вероятно, дальнейшие исследования, изменят нашу оценку пользы и вреда лечения колхицином. Исходя из этого, наши результаты следует интерпретировать с осторожностью. Однако, новые методы лечения болезней сердца срочно необходимы. Несмотря на то, что существует большая неопределенность относительно пользы и вреда лечения колхицином, возможно, его применение может быть связано с пользой при сердечно-сосудистых заболеваниях, особенно в отношении инфаркта миокарда. Поэтому мы считаем, что должны быть проведены крупные клинические испытания высокого качества для дальнейшего изучения колхицина при заболеваниях сердца.
(PDF) Experience with canakinumab in a patient with gout and IgA nephropathy
рых работах показан положительный эффект терапии алло-
пуринолом при IgA-нефропатии – снижение уровня АД и
азотемии [26, 27]. Однако отмечается необходимость прове-
Однако отмечается необходимость прове-
дения дальнейших крупных клинических исследований для
оценки влияния уратснижающей терапии на функцию по-
чек и возможности безопасного применения высоких доз
уратснижающих препаратов [28].
В нашем наблюдении доза аллопуринола 300 мг/сут
оказалась достаточной для достижения целевого уровня
МК. Можно предположить, что это также способствовало
улучшению почечной функции.
Данный клинический случай, на наш взгляд, позволяет
в очередной раз подтвердить несколько важных положений:
1) канакинумаб является препаратом, дающим надежду па-
циентам и врачам, исчерпавшим все возможности противо-
воспалительной терапии при подагре; 2) назначение и
должный контроль уратснижающей терапии не только не
ухудшают функцию почек, а, наоборот, способствуют ее
улучшению при адекватном подборе дозы препарата и вер-
но выбранном целевом уровне МК; 3) после купирования
острой воспалительной атаки необходимо стремиться к
клинико-лабораторной ремиссии.
СОВPEМЕННАЯ Р
ЕВМАТОЛОГИЯ №3’19
КЛИНИЧЕСКИЕ НАБЛЮДЕНИЯ
74 Современная ревматология. 2019;13(3):71–75
1. Richette P, Doherty M, Pascual E, et al.
2016 updated EULAR evidence-based rec-
ommendations for the management of gout.
Ann Rheum Dis. 2017 Jan;76(1):29-42.
doi: 10.1136/annrheumdis-2016-209707.
Epub 2016 Jul 25.
2. Keenan RT, O’Brien WR, Lee KH, et al.
Prevalence of contraindications and prescrip-
tion of pharmacologic therapies for gout.
Am J Med. 2011 Feb;124(2):155-63.
doi: 10.1016/j.amjmed.2010.09.012.
3. Neogi T. Clinical practice. Gout. N Engl J
Med. 2011 Feb 3;364(5):443-52. doi: 10.1056/
NEJMcp1001124.
4. Schlesinger N. Overview of the manage-
ment of acute gout and the role of adrenocor-
ticotropic hormone. Drugs. 2008;68(4):
407-15.
5. Petersel D, Schlesinger N. Treatment of
acute gout in hospitalized patients.
J Rheumatol. 2007 Jul;34(7):1566-8.
2007 Jul;34(7):1566-8.
Epub 2007 Jun 15.
6. Чикина МН. Профилактика приступов
артрита при назначении уратснижающей
терапии у больных подагрой. Научно-пра-
ктическая ревматология. 2018;56(6):760-6.
[Chikina MN. Prevention of arthritis attacks
in the use of urate-lowering therapy in
patients with gout. Nauchno-prakticheskaya
revmatologiya = Rheumatology Science and
Practice. 2018;56(6):760-6. (In Russ.)].
doi: 10.14412/1995-4484-2018-760-766
7. Schlesinger N, Mysler E, Lin HY, et al.
Canakinumab reduces the risk of acute gouty
arthritis flares during initiation of allopurinol
treatment: results of a double-blind, ran-
domised study. Ann Rheum Dis. 2011 Jul;
70(7):1264-71. doi: 10.1136/ard.2010.144063.
Epub 2011 May 3.
8. Елисеев МС, Желябина ОВ,
Мукагова МВ, Насонов ЕЛ. Клинический
опыт применения блокатора интерлейки-
на 1βканакинумаба у больных хрониче-
ской тофусной подагрой: купирование
артрита и профилактика обострений при
назначении аллопуринола. Современная
Современная
ревматология. 2015;9(2):16-22. [Eliseev MS,
Zhelyabina OV, Mukagova MV, Nasonov EL.
Clinical experience with the interleukin-1β
blocker canakinumab in patients with chronic
tophaceous gout: abolishment of arthritis and
prevention of exacerbations when allopurinol
is used. Sovremennaya revmatologiya =
Modern Rheumatology Journal. 2015;9(2):
16-22. (In Russ.)]. doi: 1996-7012-2015-2-
16-22
9. Akahoshi T, Murakami Y, Kitasato H.
Recent advances in crystal-induced acute
inflammation. Curr Opin Rheumatol. 2007
Mar;19(2):146-50.
10. Martinon F, P?trilli V, Mayor A, et al.
Gout-associated uric acid crystals activate the
NALP3 inflammasome. Nature. 2006 Mar
9;440(7081):237-41. Epub 2006 Jan 11.
11. So A, Meulemeester De, Pikhlak A, et al.
Canakinumab for the treatment of acute
flares in difficult-to-treat gouty arthritis:
results of a multicenter, phase II, dose-rang-
ing study. Arthritis Rheum. 2010 Oct;62(10):
Arthritis Rheum. 2010 Oct;62(10):
3064-76. doi: 10.1002/art.27600.
12. Schlesinger N, Alten R, Bardin T, et al.
Canakinumab in frequently flaring gouty
arthritis patients, contraindicated, intolerant
or unresponsive to non-steroidal anti-inflam-
matory drugs and/or colchicine: safety and
efficacy results from long term follow-up.
Arthritis Rheum. 2014;66:S66–S67.
13. Bardin T, So A, Alten R, et al. Efficacy
and safety of canakinumab vs triamcinolone
acetonide in patients with gouty arthritis
unable to use nonsteroidal anti-inflammatory
drugs and colchicine, and on stable urate
lowering therapy (ULT) or unable to use ULT.
Arthritis Rheum. 2012;64:S811–S812.
14. Schlesinger N, De Meulemeester M,
Pikhlak A, et al. Canakinumab relieves symp-
toms of acute flares and improves health-
related quality of life in patients with diffi-
cult-to-treat gouty arthritis by suppressing
inflammation: results of a randomized, dose-
ranging study. Arthritis Res Ther. 2011
Arthritis Res Ther. 2011
Mar 25;13(2):R53. doi: 10.1186/ar3297
15. Елисеев МС, Желябина ОВ,
Барскова ВГ, Насонов ЕЛ. Опыт примене-
ния ингибитора интерлейкина 1βканаки-
нумаба у больного с хронической тофус-
ной подагрой. Научно-практическая рев-
матология. 2014;52(1):99–101. [Eliseev MS,
Zhelyabina OV, Barskova VG, Nasonov EL.
Experience of administration of canakinum-
ab, an interleukin 1βinhibitor, in a patient
with chronic tophacaceous gout. Nauchno-
prakticheskaya revmatologiya = Rheumatology
Science and Practice. 2014;52(1):99–101.
(In Russ.)]. doi: 10.14412/1995-4484-2014-
99-101
16. Schlesinger N, Alten RE, Bardin T, et al.
Canakinumab for acute gouty arthritis in
patients with limited treatment options:
results from two randomised, multicentre,
active-controlled, double-blind trials and
their initial extensions. Ann Rheum Dis. 2012
Nov;71(11):1839-48. doi: 10.1136/
doi: 10.1136/
annrheumdis-2011-200908. Epub 2012 May 14.
17. Lowry F. FDA panel says no to
canakinumab for gout attacks. 2011.
www.medscape.com/viewarticle/745076
18. Vianna HR, Soares CM, Tavares MS,
et al. Inflammation in chronic kidney
disease: the role of cytokines. J Bras Nefrol.
2011 Jul-Sep;33(3):351-64.
19. Vilaysane A, Chun J, Seamone ME, et al.
The NLRP3 inflammasome promotes renal
inflammation and contributes to CKD. J Am
Soc Nephrol. 2010 Oct;21(10):1732-44. doi:
10.1681/ASN.2010020143. Epub 2010 Aug 5.
20. Fessel WJ. Renal outcomes of gout and
hyperuricemia. Am J Med. 1979 Jul;67(1):
74-82.
21. Roughley MJ, Belcher J, Mallen CD,
Roddy E. Gout and risk of chronic kidney
disease and nephrolithiasis: meta-analysis of
observational studies. Arthritis Res Ther.
2015 Apr 1;17:90. doi: 10.1186/s13075-015-
0610-9.
22. Singh JA, Yu S. Are allopurinol dose and
duration of use nephroprotective in the elder-
ly? A Medicare claims study of allopurinol
use and incident renal failure.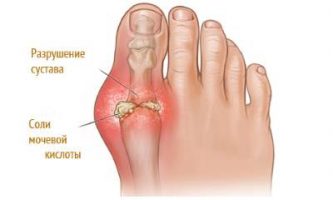 Ann Rheum
Ann Rheum
Dis. 2017 Jan;76(1):133-139. doi: 10.1136/
annrheumdis-2015-209046. Epub 2016
Jun 13.
23. Levy GD, Rashid N, Niu F,
Cheetham TC. Effect of urate-lowering ther-
apies on renal disease progression in patients
with hyperuricemia. J Rheumatol. 2014 May;
41(5):955-62. doi: 10.3899/jrheum.131159.
Epub 2014 Apr 1.
24. Bakan A, Oral A, Elcioglu OC, et al.
Hyperuricemia is associated with progression
of IgA nephropathy. Int Urol Nephrol.
2015 Apr;47(4):673-8.
25. Caliskan Y, Ozluk Y, Celik D, et al.
The Clinical Significance of Uric Acid and
Complement Activation in the Progression of
IgA Nephropathy. Kidney Blood Press Res.
ЛИТЕРАТУРА
| Подробное описание | Подагра — наиболее распространенный воспалительный артрит.  |
|---|
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
Мочевая кислота в суточной моче
Мочевая кислота в моче – это профильтрованная через почки мочевая кислота крови.
Синонимы русские
Пурин-2,6,8-трион, продукт метаболизма пуриновых оснований, тригидроксипурин, 2,6,8-триоксипурин, гетероциклический уреид мочевины.
Синонимы английские
Urine Uric Acid, Urine Uric Acid Quantitative (24-Hour), Uric Acid in urine.
Метод исследования
Энзиматический метод (уриказный).
Единицы измерения
Ммоль/сут. (миллимоль в сутки).
Какой биоматериал можно использовать для исследования?
Суточную мочу.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь за сутки перед сдачей мочи.
- Не есть острую, соленую пищу, продукты питания, изменяющие цвет мочи (например, свеклу, морковь) в течение 12 часов до исследования.
- Не принимать мочегонные препараты 2 суток до исследования (по согласованию с врачом).
- Исключить физическое и эмоциональное перенапряжение во время сбора суточной мочи (в течение суток).

Общая информация об исследовании
Мочевая кислота образуется в результате обновления клеток, а также поступает в организм с продуктами питания. Большая ее часть выходит из организма с мочой, меньшая – со стулом. При чрезмерном образовании мочевой кислоты ее концентрация в моче может значительно возрастать, а при неспособности почек в нормальных объемах фильтровать кровь – понижаться.
Стабильно высокий уровень мочевой кислоты бывает причиной образования кристаллов мочевой кислоты в суставной полости. Это болезненное патологическое состояние называется подагрой. Если ее не лечить, кристаллы мочевой кислоты внутри суставов и в прилежащих тканях могут образовать депозиты, выступающие на поверхности тела в виде твердых бугорков.
Постоянно высокий уровень мочевой кислоты в моче может вести к образованию камней.
Мочевая кислота, находящаяся в растворенном состоянии в крови, доставляется к почкам, где после фильтрации выделяется с мочой. Если организм в течение долгого времени производит слишком много мочевой кислоты или недостаточно хорошо выводит ее, у человека возникают проблемы при мочеиспускании, лихорадка, озноб, утомляемость, боль в суставах.
Если организм в течение долгого времени производит слишком много мочевой кислоты или недостаточно хорошо выводит ее, у человека возникают проблемы при мочеиспускании, лихорадка, озноб, утомляемость, боль в суставах.
Состояние, при котором уровень мочевой кислоты в моче повышен, называется гиперурикозурией. При этом могут формироваться почечные камни, блокирующие нормальный ток мочи в почечных канальцах, мочеточнике и мочевом пузыре.
Для чего используется исследование?
- Для оценки метаболизма мочевой кислоты.
- Для выявления нарушений, влияющих на производство мочевой кислоты.
- Чтобы определить степень тяжести поражения почек.
Когда назначается исследование?
- При необходимости выяснить причину образования камней в почках.
- При контроле за состоянием больных подагрой.
Что означают результаты?
Референсные значения: 1,48 — 4,43 ммоль/сут.
Причины повышенной концентрации мочевой кислоты в моче:
- употребление большого количества пищи, богатой пуриновыми основаниями (мяса, в особенности субпродуктов),
- подагра (повышенное образование либо недостаточное выведение мочевой кислоты),
- мочекаменная болезнь,
- истинная полицитемия (избыточное образование клеток крови),
- синдром Леша – Нихана (увеличение синтеза мочевой кислоты),
- болезнь Вильсона – Коновалова,
- вирусные гепатиты,
- серповидно-клеточная анемия,
- злокачественные новообразования с метастазами, множественная миелома, хронический миелолейкоз (бесконтрольный рост и деление клеток),
- синдром Фанкони (снижение канальцевой реабсорбции мочевой кислоты из-за дефекта развития канальцев).
Причины пониженной концентрации мочевой кислоты в моче:
- хронические заболевания почек, например хронический гломерулонефрит,
- ксантинурия (мочевой кислоты образуется мало из-за недостаточности ксантиноксидазы),
- свинцовая интоксикация (из-за выраженного снижения функций почек),
- хронический алкоголизм,
- дефицит фолиевой кислоты.

Что может влиять на результат?
Ложнозавышенному результату способствуют:
- стресс и сильная физическая нагрузка,
- травмы,
- бета-адреноблокаторы, кофеин, витамин С, большие дозы ацетилсалициловой кислоты, кальцитриол, аспарагиназа, диклофенак, изониазид, ибупрофен, индометацин, пироксикам, парацетамол, соли лития, маннитол, меркаптопурин, метотрексат, нифедипин, преднизолон, верапамил.
К ложнозаниженному результату могут приводить:
- аллопуринол, глюкокортикоиды, имуран, контрастные вещества, винбластин, азатиоприн, метотрексат, спиронолактон, инсулин, небольшие дозы ацетилсалициловой кислоты, фуросемид, этамбутол, пиразинамид.
может быть безопасным, эффективное лечение подагры
Алан Мозес
HealthDay Reporter
ПОНЕДЕЛЬНИК, 22 февраля 2016 г. (Новости HealthDay) — Стероидные таблетки могут быть столь же хороши, как и нестероидные противовоспалительные препараты ( Новые исследования показывают, что НПВП) для лечения болезненной подагры.
Исследователи, сравнивавшие стероидный преднизолон с лекарством от артрита индометацином, обнаружили, что оба препарата обладают одинаковой степенью уменьшения боли. И хотя индометацин (индоцин), по-видимому, вызывал более незначительные побочные эффекты, ни одно лечение не вызывало серьезных осложнений, говорят исследователи.
Небольшие исследования показали то же самое, сказал ведущий автор исследования доктор Тимоти Райнер, профессор экстренной медицины в Кардиффском университете в Уэльсе. Но поскольку новые результаты являются продуктом «более масштабных и хорошо продуманных» усилий, по словам Райнера, стероидные таблетки могут завоевать авторитет среди экспертов по подагре, которые обычно придерживаются НПВП в качестве лечения первой линии.
Суть в том, что есть выбор, — сказал доктор Филип Миз, ревматолог из Шведского медицинского центра в Сиэтле.
«Это ключевая идея — варианты есть», — сказал Миз, не участвовавший в исследовании. «Иногда врачи скорой помощи не думают о снижении дозы преднизона, но это может быть очень эффективным при подагре, которая может быть чертовски болезненной».
Подагра — самая распространенная форма воспалительного артрита среди мужчин, по словам исследовательской группы, от которой страдают около 3 процентов взрослого населения США.
Причина — накопление мочевой кислоты. Кристаллизованная мочевая кислота застревает в суставах, часто в большом пальце ноги, и вызывает чрезвычайно болезненные обострения, которые нарушают подвижность, сон и общее качество жизни.
Новое исследование было сосредоточено на более чем 400 больных подагрой в Гонконге, в основном мужчин, средний возраст 65 лет. Около половины из них имели высокое кровяное давление, и почти три четверти имели в анамнезе повторяющиеся приступы подагры. Почти 10 процентов принимали рецептурный препарат аллопуринол (цилоприм), ежедневный редуктор мочевой кислоты, который обычно принимают пожизненно.
В то время, когда было предложено лечение, пациенты приближались к третьему дню боли при подагре. Все были случайным образом распределены по группе преднизолона или индометацина. Нет и новых лекарств, поэтому они несколько недороги.
Нет и новых лекарств, поэтому они несколько недороги.
Те, кто принимал индометацин, принимали 150 миллиграммов (мг) в день в течение двух дней, а затем 75 мг в день в течение трех дней. Те, кто принимал преднизолон, принимали 30 мг в день в течение пяти дней.
Было обнаружено, что оба лечения обеспечивают примерно сопоставимые уровни обезболивания, причем облегчение наступает с одинаковой скоростью, независимо от того, находились ли пациенты в состоянии покоя или были активными.
Незначительные побочные эффекты, такие как боль в животе, тошнота, головокружение и летаргия, были «значительно» более распространены среди группы НПВП, заявили исследователи, но ни один препарат не вызывал серьезных проблем.
Исследование финансировалось правительством Гонконга, и результаты опубликованы 23 февраля в онлайн-выпуске Annals of Internal Medicine от 23 февраля.
Однако исследователи предупредили, что в исследование не включались пациенты с кровотечением из верхних отделов желудочно-кишечного тракта в анамнезе, и отметили, что более ранние исследования связывали индометацин с более высоким риском серьезных осложнений, включая дискомфорт в желудочно-кишечном тракте. Они также заявили, что результаты, касающиеся индометацина, могут не применяться к другим НПВП, таким как ибупрофен и аспирин.
Они также заявили, что результаты, касающиеся индометацина, могут не применяться к другим НПВП, таким как ибупрофен и аспирин.
Райнер подчеркнул, что «каждый отдельный пациент должен узнать о своем собственном теле» в отношении различных лекарств.
«Не все одинаково реагируют на один и тот же препарат», — сказал он. «Если у кого-то есть предыдущий опыт плохой реакции на стероиды или НПВП, то [этот препарат] может быть не лучшим для этого человека».
Пероральный преднизолон в лечении острой подагры: прагматичное, многоцентровое, двойное слепое, рандомизированное исследование: Annals of Internal Medicine: Vol 164, No. 7
Отношения: От Китайского университета Гонконга, больницы принца Уэльского , Северный районный госпиталь, Восточный госпиталь Памелы Юде Незерсол, госпиталь Королевы Елизаветы и Объединенный христианский госпиталь, Гонконг, Китай; Медицинский центр Университета Радбоуд, Неймеген, Нидерланды; и Центр первичной медико-санитарной помощи Лобеде, Лобит-Толкамер, Нидерланды.
Финансовая поддержка: Комитетом по грантам на исследования в области здравоохранения и здравоохранения при правительстве Гонконга.
Раскрытие информации: Д-р Райнер сообщает о грантах Комитета по грантам на исследования в области здравоохранения и здравоохранения при правительстве Гонконга во время проведения исследования. Доктор Грэм сообщает о грантах от Комитета по грантам на исследования в области здравоохранения и здравоохранения правительства Гонконга во время проведения исследования. Авторы, не названные здесь, не сообщили о конфликте интересов.С раскрытием информации также можно ознакомиться на сайте www.acponline.org/authors/icmje/ConflictOfInterestForms.do?msNum=M14-2070.
Раскрытие информации для редакторов: Кристин Лейн, доктор медицины, магистр здравоохранения, главный редактор, сообщает, что у нее нет финансовых отношений или интересов, о которых следует раскрывать. Даррен Б. Тайчман, доктор медицинских наук, заместитель главного редактора, сообщает, что у него нет финансовых отношений или интересов, о которых следует раскрывать. Синтия Д. Малроу, доктор медицины, магистр наук, старший заместитель редактора, сообщает, что у нее нет никаких отношений или интересов, о которых следует раскрывать.Дебора Коттон, доктор медицины, магистр здравоохранения, заместитель редактора, сообщает, что у нее нет финансовых отношений или интересов, о которых следует раскрывать. Джая К. Рао, доктор медицины, MHS, заместитель редактора, сообщает, что у нее есть пакеты акций / опционы на Eli Lilly и Pfizer. Санки В. Уильямс, доктор медицины, заместитель редактора, сообщает, что у него нет финансовых отношений или интересов, о которых следует раскрывать. Кэтрин Б. Стэк, доктор наук, заместитель главного редактора по статистике, сообщает, что она владеет акциями Pfizer.
Синтия Д. Малроу, доктор медицины, магистр наук, старший заместитель редактора, сообщает, что у нее нет никаких отношений или интересов, о которых следует раскрывать.Дебора Коттон, доктор медицины, магистр здравоохранения, заместитель редактора, сообщает, что у нее нет финансовых отношений или интересов, о которых следует раскрывать. Джая К. Рао, доктор медицины, MHS, заместитель редактора, сообщает, что у нее есть пакеты акций / опционы на Eli Lilly и Pfizer. Санки В. Уильямс, доктор медицины, заместитель редактора, сообщает, что у него нет финансовых отношений или интересов, о которых следует раскрывать. Кэтрин Б. Стэк, доктор наук, заместитель главного редактора по статистике, сообщает, что она владеет акциями Pfizer.
Воспроизводимое заявление об исследовании: Протокол исследования: См. Приложение. Статистический код и набор данных: Можно получить у доктора Райнера (электронная почта, [электронная почта]
Автор для переписки: Тимоти Хадсон Райнер, доктор медицины, Академическое отделение неотложной медицины, Кардиффский университет, кабинет 127, здание сэра Герайнта Эванса, Кардифф, Соединенное Королевство; электронная почта, [электронная почта защищена] 
Текущие адреса авторов: Д-р Райнер: Академическое отделение неотложной медицины, Кардиффский университет, кабинет 127, здание сэра Герайнта Эванса, Кардифф, Соединенное Королевство.
Drs. Ченг и Грэм: Академическое отделение медицины несчастных случаев и неотложной помощи, Китайский университет Гонконга, улица Нган Шинг 30-32, Шатин, Новые территории, Гонконг, Китай.
Доктор Янссенс: Отдел первичной и общественной помощи, Медицинский центр Университета Радбоуд, ELG 117, PO Box 9101, Nijmegen 6500, Нидерланды.
Доктор Ман: Администрация больницы, Северный районный госпиталь, 11 Чуэн-он-роуд, Тай По, Новые территории, Гонконг, Китай.
Доктор Там: Департамент медицины и терапии, Китайский университет Гонконга, 9 / F, здание клинических наук Луи Че Ву, Шатин, Новые территории, Гонконг, Китай.
Доктор Чой: отделение неотложной помощи, Восточная больница Памелы Юде Незерсол, 3 Лок Ман Роуд, Чай Ван, Гонконг, Китай.
Доктор Яу: амбулаторное отделение, санаторий и больница Гонконга, 2 Village Road, Happy Valley, Гонконг, Китай.
Доктор Ли: отделение неотложной помощи, Объединенная христианская больница, 130 Hip Woo Street, Kwun Tong, Kowloon, Hong Kong, China.
Вклад авторов: Концепция и дизайн: T.H. Райнер, К.Х. Ченг, H.J.E.M. Янссенс, С.Ю. Человек, C.A. Грэм.
Анализ и интерпретация данных: T.H. Райнер, К. Ченг, H.J.E.M. Янссенс, К.А. Грэм.
Составление статьи: T.H. Райнер, К. Cheng, H.J.E.M. Янссенс, Ю.Ф. Чой, К.А. Грэм.
Критический пересмотр статьи на предмет важного интеллектуального содержания: T.H. Райнер, H.J.E.M. Янссенс, Л. Там, W.H. Яу, К.А. Грэм.
Окончательное утверждение статьи: T.H. Райнер, К. Ченг, H.J.E.M. Янссенс, К.Ю. Ман, Л.С. Там, Ю.Ф. Чой, W.H. Яу, К. Ли, К.А. Грэм.
Предоставление учебных материалов или пациентов: Ю.Ф. Чой, W.H. Яу, К. Ли.
Статистическая экспертиза: T.H. Райнер.
Получение финансирования: T.H. Райнер, К.А. Грэм.
Административная, техническая или логистическая поддержка: T.H. Райнер, Ю. Ф. Чой, W.H. Яу.
Ф. Чой, W.H. Яу.
Сбор и обработка данных: C.H. Ченг, Ю.Ф. Чой, W.H. Яу, К. Ли, К.А. Грэм.
Эта статья опубликована на сайте www.annals.org 23 февраля 2016 г.
* Профессор Райнер и доктор Ченг внесли равный вклад в эту работу.
Эффективность высоких доз преднизона по сравнению с умеренными дозами при лечении острой подагры
Информация о сеансе
Тип сеанса: Постерная сессия ACR B
Время сеанса: 9:00 — 11:00
Справочная информация / Назначение:
Несмотря на использование кортикостероидов при острой подагре, существуют большие различия в дозах и продолжительности лечения.Никакие исследования не оценивали идеальную дозу стероидов при обострениях подагры. Однако случаи неэффективности лечения и побочные эффекты от лечения требуют оценки самой низкой эффективной дозировки. Целью этого двойного слепого проспективного пилотного исследования является сравнение эффективности курсов преднизона в умеренных и высоких дозах при лечении острой подагры.
Методы:
В исследование были включенысубъектов мужского пола в возрасте 18 лет и старше из больницы Эдварда Хайнса младшего VA с острой подагрой.Пациенты с обострением сердечной недостаточности, неконтролируемым сахарным диабетом, инфекциями, псевдоподагрой или хроническим приемом преднизона были исключены. Субъекты были рандомизированы для получения высокой или средней дозы преднизона (высокая: 60 мг в день 1, снижение на 10 мг каждый день в течение 6-дневного курса; умеренная: 30 мг в день 1, снижение на 5 мг каждый день в течение 6 дней).
Первичной конечной точкой было уменьшение боли через 48 часов по 200-миллиметровой визуальной аналоговой шкале. Вторичные конечные точки включали долю пациентов, у которых синовит разрешился к 7 дню; отсутствие повторных обострений через 28 дней; доля пациентов, у которых боль вернулась к исходному уровню к 7 дню; и количество дней до возвращения к исходному уровню боли.
Для анализа использовался подход «намерение лечить». Для сравнения средних значений использовался t-критерий Стьюдента, а для сравнения пропорций — точный критерий Фишера (STATA 11.1).
Для сравнения средних значений использовался t-критерий Стьюдента, а для сравнения пропорций — точный критерий Фишера (STATA 11.1).
Результаты:
Было обследовано139 пациентов, и в период с сентября 2007 г. по декабрь 2014 г. было включено 33 пациента. Все включенные пациенты были мужчинами со средним возрастом 62,2 (± 11,8) и 63,4 (± 15,8) года в группах с умеренной и высокой дозой соответственно. Результаты представлены в таблице 1.Среднее процентное улучшение тяжести боли через 48 часов было выше в группе с высокой дозой (51,9 против 43,7%), хотя оно не достигло статистической значимости. Из 26 пациентов, обследованных на 7-й день, у более высокой доли пациентов в группе средней дозы наблюдалось разрешение синовита, хотя этот результат не достиг статистической значимости (0,75 в группе средней дозы против 0,36 в группе высокой дозы).
Доля пациентов, вернувшихся к исходной боли на 7-й день, была значительно выше в группе умеренной дозы (0.73 против 0,26, p = 0,013). Время возврата к исходному уровню боли также было короче в группе умеренных доз, но не достигло статистической значимости.
Время возврата к исходному уровню боли также было короче в группе умеренных доз, но не достигло статистической значимости.
Заключение:
В этом рандомизированном двойном слепом пилотном исследовании не было выявлено значительных различий между реакцией острой подагры на высокую дозу преднизона по сравнению с умеренной дозой через 48 часов и результатами обследования на 7 день. Кроме того, доля пациентов, которые вернулись к исходному уровню боли, составила ниже в группе высоких доз, вопреки предположениям исследователей.Несмотря на ограничения по размеру этого пилотного исследования, наши результаты требуют более крупных исследований для установления стандартизированной, основанной на фактических данных практики для надлежащего дозирования стероидов при острой подагре.
Раскрытие информации: Р. А. Островски , Нет; E. Araujo , Нет; Р. Хариман , Нет; Э. Адамс , Нет.
Чтобы процитировать этот реферат в стиле AMA:
Островски Р. А., Араужо Э., Хариман Р., Адамс Э.Эффективность высоких доз преднизона по сравнению с умеренными дозами при лечении острой подагры [аннотация].
Arthritis Rheumatol. 2017; 69 (приложение 10).
https://acrabstracts.org/abstract/efficacy-of-high-dose-versus-moderate-dose-prednisone-in-the-treatment-of-acute-gout/. По состоянию на 29 ноября 2021 г.
А., Араужо Э., Хариман Р., Адамс Э.Эффективность высоких доз преднизона по сравнению с умеренными дозами при лечении острой подагры [аннотация].
Arthritis Rheumatol. 2017; 69 (приложение 10).
https://acrabstracts.org/abstract/efficacy-of-high-dose-versus-moderate-dose-prednisone-in-the-treatment-of-acute-gout/. По состоянию на 29 ноября 2021 г.
«Назад к годовому собранию ACR / ARHP 2017
ACR Meeting Abstracts — https: // acrabstracts.org / аннотация / эффективность-высоких-доз-против-умеренных-преднизона-в-лечении-острой-подагре /
Профилактика обострения подагры после начала уратоснижающей терапии | Ревматология
Абстрактные
В этом обзоре обобщены данные, относящиеся к профилактике обострений подагры после начала уратснижающей терапии (ULT). Мы провели поиск в MEDLINE через PubMed статей, опубликованных на английском языке с 1963 по 2013 год, с использованием терминов MEsH, охватывающих все аспекты профилактики обострений. Дисперсия кристаллов мононатрия урата во время начальной фазы растворения отложений с помощью УЗИ подвергает пациента повышенной частоте обострений, которые могут способствовать плохой приверженности лечению. Медленное титрование ULT может снизить риск обострений. Согласно последней международной рекомендации, двумя вариантами первой линии для профилактики являются колхицин в низких дозах (0,5 мг один или два раза в день) или низкие дозы НПВП, такие как напроксен 250 мг перорально два раза в день. Их можно давать на срок до 6 месяцев.Если эти препараты противопоказаны, непереносимы или неэффективны, можно использовать низкие дозы кортикостероидов (преднизон или преднизолон). Недавно в отчетах о четырех испытаниях описывалась эффективность канакинумаба и рилонасепта, двух ингибиторов ИЛ-1, для предотвращения обострений во время начала терапии аллопуринолом. Профилактика обострений, вызванных УЗИ, является важным фактором при ведении подагры. Низкие дозы колхицина и низкие дозы НПВП являются рекомендованными терапиями первой линии.
Дисперсия кристаллов мононатрия урата во время начальной фазы растворения отложений с помощью УЗИ подвергает пациента повышенной частоте обострений, которые могут способствовать плохой приверженности лечению. Медленное титрование ULT может снизить риск обострений. Согласно последней международной рекомендации, двумя вариантами первой линии для профилактики являются колхицин в низких дозах (0,5 мг один или два раза в день) или низкие дозы НПВП, такие как напроксен 250 мг перорально два раза в день. Их можно давать на срок до 6 месяцев.Если эти препараты противопоказаны, непереносимы или неэффективны, можно использовать низкие дозы кортикостероидов (преднизон или преднизолон). Недавно в отчетах о четырех испытаниях описывалась эффективность канакинумаба и рилонасепта, двух ингибиторов ИЛ-1, для предотвращения обострений во время начала терапии аллопуринолом. Профилактика обострений, вызванных УЗИ, является важным фактором при ведении подагры. Низкие дозы колхицина и низкие дозы НПВП являются рекомендованными терапиями первой линии. Хотя блокаторы ИЛ-1 не одобрены в качестве профилактического лечения, этот класс препаратов может стать интересным вариантом для пациентов с подагрой с непереносимостью или противопоказаниями к колхицину, НПВП или кортикостероидам.
Хотя блокаторы ИЛ-1 не одобрены в качестве профилактического лечения, этот класс препаратов может стать интересным вариантом для пациентов с подагрой с непереносимостью или противопоказаниями к колхицину, НПВП или кортикостероидам.
Введение
Подагра — воспалительный артрит, вызванный отложением в суставах кристаллов мононатрия урата (MSU) в результате хронической гиперурикемии. Это наиболее распространенная форма артрита у взрослых мужчин, и во всем мире заболеваемость и распространенность неуклонно растут [1]. Отложение кристаллов MSU в суставах может быть причиной болезненных обострений подагры (GF). Повторяющиеся обострения связаны с высоким социально-экономическим бременем из-за частого обращения за медицинской помощью и снижения производительности труда.Кроме того, неправильное лечение подагры может привести к разрушению суставов и необратимой инвалидности. Долгосрочное лечение подагры направлено на снижение уровня уратов ниже предела растворимости MSU, тем самым растворяя отложения кристаллов MSU и приводя к исчезновению признаков подагры. Международные руководящие принципы рекомендуют целевые уровни уратснижающей терапии (ULT) <300–360 мкмоль / л (5–6 мг / дл) уратов [2–4].
Международные руководящие принципы рекомендуют целевые уровни уратснижающей терапии (ULT) <300–360 мкмоль / л (5–6 мг / дл) уратов [2–4].
Однако дисперсия кристаллов MSU во время начальной фазы растворения отложений подвергает пациента повышенной частоте обострений, которые могут способствовать плохой приверженности лечению [5].Таким образом, профилактика этих обострений, вызванных УЛТ, является важным фактором при ведении подагры. В этой статье дается обзор имеющихся данных о профилактике подагры с акцентом на рандомизированные контролируемые испытания (РКИ), в которых изучалась эффективность профилактического лечения после начала УЗИ.
Источники данных и поиск
Мы выполнили всесторонний поиск в MEDLINE через PubMed полнотекстовых англоязычных статей, опубликованных с 1963 по 2013 год.Для поиска ключевых документов использовались следующие поисковые запросы: подагра, обострения, артрит, профилактика, профилактика, терапия, снижающая уровень мочевой кислоты, уратоснижающая терапия, аллопуринол, фебуксостат, пеглотиказа, бензбромарон, пробенецид, колхицин, НПВП, кортикостероиды, канакиноиды. анакинра, рилонасепт и блокаторы ИЛ-1.
анакинра, рилонасепт и блокаторы ИЛ-1.
Критерии приемлемости РКИ
Затем мы провели поиск всех испытаний, в которых изучалась эффективность профилактических препаратов во время начала УЗИ, используя следующие поисковые запросы: подагра, профилактика, профилактика и рандомизированные контролируемые испытания (РКИ).Исследования соответствовали критериям включения, если они были оригинальными статьями рандомизированного контролируемого дизайна, которые включали взрослых с подагрой и оценивали профилактику GF после начала ULT. Исследования были исключены, если они были опубликованы на неанглийском языке, изучали болезни, отличные от подагры, оценивали лечение острых GF или их профилактику без инициирования ULT или были апостериорным анализом ранее опубликованных данных из РКИ. Другие статьи, процитированные в этом обзоре, были извлечены отдельно либо путем проверки ссылок на соответствующие исследования, либо путем ручного поиска.
Результат поиска в литературе по профилактическим препаратам
Мы отобрали для обзора 44 статьи, из которых 17 специально не исследовали подагру. Тринадцать из 27 оставшихся статей не имели рандомизированного контролируемого дизайна, были апостериорным анализом или были опубликованы не на английском языке и поэтому были исключены. Мы исключили четыре дополнительных статьи, в которых исследовалось лечение острых GF или их профилактика в отсутствие ULT.Наконец, нашим критериям отбора соответствовали пять исследований. Основные результаты этих РКИ представлены в таблице 1.
Тринадцать из 27 оставшихся статей не имели рандомизированного контролируемого дизайна, были апостериорным анализом или были опубликованы не на английском языке и поэтому были исключены. Мы исключили четыре дополнительных статьи, в которых исследовалось лечение острых GF или их профилактика в отсутствие ULT.Наконец, нашим критериям отбора соответствовали пять исследований. Основные результаты этих РКИ представлены в таблице 1.
Дизайн и основные результаты опубликованных отчетов рандомизированных контролируемых исследований по оценке профилактики обострения подагры
| . | . | Лечение . | Всего населения . | ULT на исходном уровне . | Среднее количество обострений на пациента . | Пациенты с ≥1 обострением,% . | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Список литературы
. | Этап исследования . | Позология . | Ударная доза . | Анализируемый период . | Анализируемый период . | ||||||||
| Schlesinger et al. [6] | 2 | Канакинумаб | 432 | Аллопуринол 100–300 мг / день | 16 недель | 16 недель | |||||||
| Колхицин 0,5 мг / день | 902 902 | 902 902 902 0,767 | 44,4 | ||||||||||
| 25 мг / день | 55 | 0,51 | 27,3 | ||||||||||
| 50 мг / день | 54 | 0,45 | 16,7 | ||||||||||
| 100267 100267 .23 | 14,8 | ||||||||||||
| 200 мг / день | 54 | 0,41 | 18,5 | ||||||||||
| 300 мг / день | 53 | 0,23 | 15,1 | до 425 … мг / день, недели 8–12 | 54 | 0,7 | 16,7 | ||||||
Schumacher et al. [7] [7] | 2 | Рилонацепт | 83 | Аллопуринол 300 мг / день | 12 недель | 12 недель | |||||||
| Плацебо | 42 | .79 | 45,2 | ||||||||||
| 160 мг / неделя | 320 мг | 41 | 0,15 | 14,6 | |||||||||
| Schumacher et al. [23] | 3 | Рилонацепт | 241 | Аллопуринол 300 мг / день | 16 недель | 16 недель | |||||||
| Плацебо | 806 | 806 | 806 80 мг / неделю | 160 мг | 80 | 0.29 | 18,8 | ||||||
| 160 мг / неделя | 320 мг | 81 | 0,21 | 16,3 | |||||||||
| Mitha et al. [8] | 3 | Рилонацепт | 248 | Аллопуринол 300 мг / день | 16 недель | 16 недель | |||||||
| Плацебо | 82 | 82 | 82 | 80 мг / неделю160 мг | 82 | 0. 35 35 | 25,6 | ||||||
| 160 мг / неделю | 320 мг | 84 | 0,34 | 20,5 | |||||||||
| Borstad et al. [9] | 3 | Колхицин | 43 | Аллопуринол 100 мг / день | 6 месяцев | 6 месяцев | |||||||
| Плацебо | 22 | 0,6 мг два раза в день | 21 | 0.57 | 33 | ||||||||
| . | . | Лечение . | Всего населения . | ULT на исходном уровне . | Среднее количество обострений на пациента . | Пациенты с ≥1 обострением,% . | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Список литературы . | Этап исследования
. | Позология . | Ударная доза . | Анализируемый период . | Анализируемый период . | ||||||||
| Schlesinger et al. [6] | 2 | Канакинумаб | 432 | Аллопуринол 100–300 мг / день | 16 недель | 16 недель | |||||||
| Колхицин 0,5 мг / день | 902 | 08 | 44,4 | ||||||||||
| 25 мг / день | 55 | 0,51 | 27,3 | ||||||||||
| 50 мг / день | 54 | 0,45 | 16,7 | ||||||||||
| 0,23 | 14,8 | ||||||||||||
| 200 мг / день | 54 | 0,41 | 18,5 | ||||||||||
| 300 мг / день | 53 | 0,23 | 15,1 | 1 115,1 | день 9024 425 мг / день 8–12 недель54 | 0. 7 7 | 16,7 | ||||||
| Schumacher et al. [7] | 2 | Рилонацепт | 83 | Аллопуринол 300 мг / день | 12 недель | 12 недель | |||||||
| Плацебо | 902 | 160 мг / неделю | 320 мг | 41 | 0,15 | 14,6 | |||||||
| Schumacher et al. [23] | 3 | Рилонацепт | 241 | Аллопуринол 300 мг / день | 16 недель | 16 недель | |||||||
| Плацебо | 806 | 80 | 806 80 мг в неделю | 160 мг | 80 | 0,29 | 18,8 | ||||||
| 160 мг в неделю | 320 мг | 81 | 0,21 | 16.3 | |||||||||
| Mitha et al. [8] | 3 | Рилонацепт | 248 | Аллопуринол 300 мг / день | 16 недель | 16 недель | |||||||
| Плацебо | 902 | 902 | 902 | 80 мг в неделю160 мг | 82 | 0,35 | 25,6 | ||||||
| 160 мг в неделю | 320 мг | 84 | 0. 34 34 | 20,5 | |||||||||
| Borstad et al. [9] | 3 | Колхицин | 43 | Аллопуринол 100 мг / день | 6 месяцев | 6 месяцев | |||||||
| Плацебо | 22 | 0,6 мг два раза в день | 21 | 0,57 | 33 | ||||||||
Дизайн и основные результаты опубликованных отчетов рандомизированных контролируемых исследований по оценке профилактики обострений подагры
| . | . | Лечение . | Всего населения . | ULT на исходном уровне . | Среднее количество обострений на пациента . | Пациенты с ≥1 обострением,% . | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Список литературы
. | Этап исследования . | Позология . | Ударная доза . | Анализируемый период . | Анализируемый период . | ||||||||
| Schlesinger et al. [6] | 2 | Канакинумаб | 432 | Аллопуринол 100–300 мг / день | 16 недель | 16 недель | |||||||
| Колхицин 0,5 мг / день | 902 902 | 902 902 902 0,767 | 44,4 | ||||||||||
| 25 мг / день | 55 | 0.51 | 27,3 | ||||||||||
| 50 мг / день | 54 | 0,45 | 16,7 | ||||||||||
| 100 мг / день | 54 | 0,23 | 14,8 | ||||||||||
| 14,8 | |||||||||||||
| 0,41 | 18,5 | ||||||||||||
| 300 мг / день | 53 | 0,23 | 15,1 | ||||||||||
| 50 мг / день 1 день до 425 мг / день недели 8–12 | 54 | 0,7 | 54 | 0,7 | .|||||||||
| Schumacher et al. [7] | 2 | Рилонацепт | 83 | Аллопуринол 300 мг / день | 12 недель | 12 недель | |||||||
| Плацебо | 902 | 160 мг / неделю | 320 мг | 41 | 0,15 | 14,6 | |||||||
| Schumacher et al. [23] | 3 | Рилонацепт | 241 | Аллопуринол 300 мг / день | 16 недель | 16 недель | |||||||
| Плацебо | 806 | 80 | 806 80 мг в неделю | 160 мг | 80 | 0,29 | 18,8 | ||||||
| 160 мг в неделю | 320 мг | 81 | 0,21 | 16.3 | |||||||||
| Mitha et al. [8] | 3 | Рилонацепт | 248 | Аллопуринол 300 мг / день | 16 недель | 16 недель | |||||||
| Плацебо | 902 | 902 | 902 | 80 мг в неделю160 мг | 82 | 0,35 | 25,6 | ||||||
| 160 мг в неделю | 320 мг | 84 | 0. 34 34 | 20,5 | |||||||||
| Borstad et al. [9] | 3 | Колхицин | 43 | Аллопуринол 100 мг / день | 6 месяцев | 6 месяцев | |||||||
| Плацебо | 22 | 0,6 мг два раза в день | 21 | 0,57 | 33 | ||||||||
| . | . | Лечение . | Всего населения . | ULT на исходном уровне . | Среднее количество обострений на пациента . | Пациенты с ≥1 обострением,% . | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Список литературы . | Этап исследования . | Позология . | Ударная доза . | Анализируемый период
. | Анализируемый период . | ||||||||
| Schlesinger et al. [6] | 2 | Канакинумаб | 432 | Аллопуринол 100–300 мг / день | 16 недель | 16 недель | |||||||
| Колхицин 0,5 мг / день | 902 902 | 902 902 902 0,767 | 44,4 | ||||||||||
| 25 мг / день | 55 | 0.51 | 27,3 | ||||||||||
| 50 мг / день | 54 | 0,45 | 16,7 | ||||||||||
| 100 мг / день | 54 | 0,23 | 14,8 | ||||||||||
| 14,8 | |||||||||||||
| 0,41 | 18,5 | ||||||||||||
| 300 мг / день | 53 | 0,23 | 15,1 | ||||||||||
| 50 мг / день 1 день до 425 мг / день недели 8–12 | 54 | 0,7 | 54 | 0,7 | .7|||||||||
Schumacher et al. [7] [7] | 2 | Рилонацепт | 83 | Аллопуринол 300 мг / день | 12 недель | 12 недель | |||||||
| Плацебо | 902 | 160 мг / неделю | 320 мг | 41 | 0,15 | 14,6 | |||||||
| Schumacher et al. [23] | 3 | Рилонацепт | 241 | Аллопуринол 300 мг / день | 16 недель | 16 недель | |||||||
| Плацебо | 806 | 80 | 806 80 мг в неделю | 160 мг | 80 | 0,29 | 18,8 | ||||||
| 160 мг в неделю | 320 мг | 81 | 0,21 | 16.3 | |||||||||
| Mitha et al. [8] | 3 | Рилонацепт | 248 | Аллопуринол 300 мг / день | 16 недель | 16 недель | |||||||
| Плацебо | 902 | 902 | 902 | 80 мг в неделю160 мг | 82 | 0,35 | 25,6 | ||||||
| 160 мг в неделю | 320 мг | 84 | 0. 34 34 | 20,5 | |||||||||
| Borstad et al. [9] | 3 | Колхицин | 43 | Аллопуринол 100 мг / день | 6 месяцев | 6 месяцев | |||||||
| Плацебо | 22 | 0,6 мг 2 раза в сутки | 21 | 0,57 | 33 | ||||||||
Патогенез острых ГФ
Патогенез GF в основном связан с врожденными иммунными реакциями.При определенных условиях, например, при быстром снижении уровня уратов, вызванном ULT, наличии свободных жирных кислот после приема пищи или алкоголя [10, 11] или с бактериальными липополисахаридами во время инфекции [12], кристаллы MSU могут способствовать острое воспаление суставов. Механизмы этого индуцированного кристаллами воспаления включают активацию комплемента, а также прямое взаимодействие кристаллов MSU с нейтрофилами и моноцитами / макрофагами, предположительно через мембранные фосфолипиды или Toll-подобные рецепторы [13]. Недавно было обнаружено, что IL-1β играет решающую роль в воспалении, индуцированном кристаллами MSU, через активацию кристаллами семейства NOD-подобных рецепторов, инфламмасомы, содержащей пириновый домен 3 (NLRP3) [14]. Этот цитоплазматический белковый комплекс при активации приводит к расщеплению и активации каспазы-1, которая превращает про-ИЛ-1β в его активную форму, ИЛ-1β [15].
Недавно было обнаружено, что IL-1β играет решающую роль в воспалении, индуцированном кристаллами MSU, через активацию кристаллами семейства NOD-подобных рецепторов, инфламмасомы, содержащей пириновый домен 3 (NLRP3) [14]. Этот цитоплазматический белковый комплекс при активации приводит к расщеплению и активации каспазы-1, которая превращает про-ИЛ-1β в его активную форму, ИЛ-1β [15].
Колхицин — одно из наиболее часто используемых препаратов для лечения острой подагры. Он ограничивает как инициирование, так и усиление воспаления суставов, модулируя продукцию хемокинов и ингибируя нейтрофилы и молекулы адгезии эндотелиальных клеток [16, 17].В рекомендациях Европейской лиги против ревматизма (EULAR) [2] и ACR [18] колхицин предлагается в качестве препаратов первого ряда для фармакологического лечения острой подагры. Другие варианты — НПВП или кортикостероиды. Совсем недавно ингибиторы ИЛ-1, которые, как известно, эффективны при лечении аутовоспалительных заболеваний [19], продемонстрировали эффективность при лечении острых GF [20–22].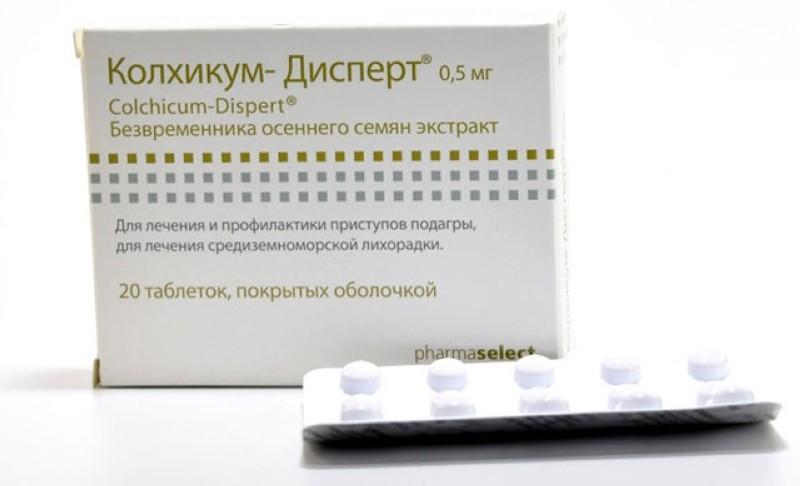
Колхицин, НПВП или кортикостероиды, которые показаны для лечения острых GF, также могут использоваться для профилактики GF во время начала ULT с низкими дозировками (например.грамм. колхицин 0,5 мг один или два раза в день) и назначается на длительный срок (т.е. до 6 месяцев) в зависимости от индивидуальной оценки риска обострения.
GF после инициирования ULT
У нас нет надежных данных о распространенности GF, вызванных ULT. Группы плацебо из исследований, проведенных с блокаторами ИЛ-1 и колхицином, дали важную информацию как об обострениях, вызванных УЗИ, так и о их профилактике. В трех недавних плацебо-контролируемых исследованиях, оценивающих рилонасепт, блокатор ИЛ-1, для предотвращения острых GF во время начала приема аллопуринола 300 мг / день, доля пациентов в группе плацебо, сообщивших по крайней мере об одном GF после 16 недель ULT, варьировалась от 46.От 8% до 56,1% [7, 8, 23]. В другом рандомизированном плацебо-контролируемом исследовании, посвященном оценке того, может ли введение колхицина снизить частоту обострений во время начала приема аллопуринола, эта доля достигла 77% через 6 месяцев для пациентов, получавших плацебо [9], даже несмотря на титрование аллопуринола. .
.
Профилактическое лечение может снизить частоту GF, вызванных началом ULT, но не полностью предотвращает возникновение обострений, в частности, при резком снижении уровня уратов [24].Исследования пеглотиказы и фебуксостата предоставили дополнительные данные о частоте обострений у пациентов, получавших эти мощные УЗИ без медленного восходящего титрования. В двух недавних плацебо-контролируемых исследованиях по оценке пеглотиказы, известной своим значительным снижением уровня уратов, несмотря на то, что пациенты получали колхицин 0,6 мг один или два раза в день или НПВП, частота GF в первые 3 месяца превышала 75% в обеих группах пеглотиказы (8 мг в / в каждые две недели или ежемесячно) по сравнению с 53% в группе плацебо ( P = 0.02 и 0,002 соответственно) [25].
В первом исследовании по сравнению фебуксостата с аллопуринолом [26] профилактика острых ГФ проводилась в течение первых 8 недель (250 мг напроксена два раза в сутки или 0,6 мг колхицина один раз в сутки). После прекращения профилактического лечения частота ГФ заметно увеличивалась. В целом более 60% пациентов перенесли острые приступы в течение анализируемого периода в 1 год. Эта пропорция была значительно выше при приеме фебуксостата 120 мг, чем при приеме 80 мг фебуксостата или аллопуринола.Более того, GF были одной из наиболее частых причин прекращения исследования.
После прекращения профилактического лечения частота ГФ заметно увеличивалась. В целом более 60% пациентов перенесли острые приступы в течение анализируемого периода в 1 год. Эта пропорция была значительно выше при приеме фебуксостата 120 мг, чем при приеме 80 мг фебуксостата или аллопуринола.Более того, GF были одной из наиболее частых причин прекращения исследования.
Таким образом, предотвращение GF на начальной фазе ULT является ключевым аспектом лечения подагры и всегда должно рассматриваться, особенно для тех ULT, которые быстро снижают уровень уратов, поскольку такая профилактика может способствовать соблюдению ULT.
Профилактическое лечение: актуальные рекомендации (EULAR, ACR)
Приверженность лечению — ключевой вопрос в ведении хронической подагры, поскольку после назначения УЗТ следует сохранять на всю жизнь.К сожалению, несоблюдение режима лечения среди пациентов с подагрой, начинающих УЗИ, является обычным явлением [27]. Это соблюдение может быть нарушено как GF, запускаемым после начала ULT, так и практикой откладывания введения ULT на несколько недель после разрешения обострения. Действительно, последнее имеет тенденцию продвигать идею о том, что после разрешения острого приступа дополнительное лечение не требуется. В отличие от рекомендаций EULAR [2, 28], руководства ACR рекомендуют начинать УЗТ во время приступа, если заранее было назначено противовоспалительное лечение [3].Эта стратегия была поддержана недавним РКИ, показавшим отсутствие различий в боли, рецидивирующих обострениях или воспалительных маркерах с аллопуринолом, инициированным во время острого GF, по сравнению с 10-дневной задержкой в начале [29].
Это соблюдение может быть нарушено как GF, запускаемым после начала ULT, так и практикой откладывания введения ULT на несколько недель после разрешения обострения. Действительно, последнее имеет тенденцию продвигать идею о том, что после разрешения острого приступа дополнительное лечение не требуется. В отличие от рекомендаций EULAR [2, 28], руководства ACR рекомендуют начинать УЗТ во время приступа, если заранее было назначено противовоспалительное лечение [3].Эта стратегия была поддержана недавним РКИ, показавшим отсутствие различий в боли, рецидивирующих обострениях или воспалительных маркерах с аллопуринолом, инициированным во время острого GF, по сравнению с 10-дневной задержкой в начале [29].
Чтобы предотвратить GF, международные рекомендации [2, 18] предлагают систематически рассматривать фармакологическую противовоспалительную профилактику с помощью ULT в начале. Следует отметить, что недавнее исследование показало, что после обучения пациентов и с медленным повышением титра ULT, в основном аллопуринола, многие пациенты предпочитали не принимать профилактику и не испытывали значительно большей частоты обострений [30]. Эти данные предполагают, что медленное титрование может быть ключевым аспектом лечения УЗИ для снижения риска обострений. Однако из-за отсутствия контрольной группы необходимы дальнейшие специальные исследования для оценки влияния титрования на частоту обострений.
Эти данные предполагают, что медленное титрование может быть ключевым аспектом лечения УЗИ для снижения риска обострений. Однако из-за отсутствия контрольной группы необходимы дальнейшие специальные исследования для оценки влияния титрования на частоту обострений.
Оптимальная продолжительность профилактического лечения неизвестна, и у каждого отдельного пациента может зависеть от тяжести нагрузки кристаллами, скорости, с которой снижается уровень уратов, и наличия или отсутствия факторов, которые, как известно, вызывают острые приступы.Данные основных исследований, проведенных с фебуксостатом [26, 31, 32], показали значительную частоту острых GF в первые 6 месяцев. Поэтому руководящие принципы ACR рекомендуют профилактику в течение 6 месяцев или до исчезновения тофусов [18]. Более короткий срок, 3 месяца, может быть предложен после достижения целевого уровня уратов для пациентов без тофусов, обнаруженных при физикальном обследовании [18]. Согласно последней рекомендации [18], двумя вариантами первой линии являются низкие дозы колхицина (0. 5 мг один или два раза в день) и низкие дозы НПВП (например, напроксен 250 мг перорально два раза в день). Если эти препараты противопоказаны, непереносимы или неэффективны, можно использовать низкие дозы кортикостероидов (преднизон или преднизолон).
5 мг один или два раза в день) и низкие дозы НПВП (например, напроксен 250 мг перорально два раза в день). Если эти препараты противопоказаны, непереносимы или неэффективны, можно использовать низкие дозы кортикостероидов (преднизон или преднизолон).
Колхицин
В первом плацебо-контролируемом исследовании, оценивавшем эффективность колхицина в качестве профилактического лечения, рандомизировано 52 пациента, начинающих лечение пробенецидом (500 мг три раза в день) [33]. В этом испытании колхицин 0.5 мг вводили ежедневно в течение 6 месяцев. Годовые показатели GF составляли 2,3 в группе колхицина и 6,0 в группе плацебо ( P <0,05). Впоследствии, в 2004 г., Borstad et al. [9] сравнили колхицин 0,6 мг два раза в день с плацебо для профилактики ГФ во время начала приема аллопуринола у 43 пациентов. Аллопуринол был начат в дозе 100 мг / день, а затем его дозировка увеличивалась с шагом 100 мг до тех пор, пока не был достигнут уровень уратов в сыворотке <6,5 мг / дл. Через 6 месяцев 33% пациентов, получавших колхицин, испытали GF по сравнению с 77% в группе плацебо ( P = 0.008). На основании этого исследования было подсчитано, что количество пациентов, нуждающихся в лечении, составило 2 (95% ДИ 1, 6), что позволяет предположить, что колхицин предотвратит развитие ГФ у каждого второго пациента [9]. В обоих исследованиях переносимость колхицина была хорошей, за исключением значительно более высокой частоты нежелательных явлений со стороны желудочно-кишечного тракта, в частности диареи.
Через 6 месяцев 33% пациентов, получавших колхицин, испытали GF по сравнению с 77% в группе плацебо ( P = 0.008). На основании этого исследования было подсчитано, что количество пациентов, нуждающихся в лечении, составило 2 (95% ДИ 1, 6), что позволяет предположить, что колхицин предотвратит развитие ГФ у каждого второго пациента [9]. В обоих исследованиях переносимость колхицина была хорошей, за исключением значительно более высокой частоты нежелательных явлений со стороны желудочно-кишечного тракта, в частности диареи.
В 2010 году Wortmann et al. [34] повторно проанализировал данные о GF из трех фаз 3 РКИ фебуксостата [Фебуксостат в сравнении с контролируемым исследованием аллопуринола (FACT) [26], Аллопуринол и плацебо-контролируемое исследование эффективности фебуксостата (APEX) [31] и ПОДТВЕРЖДАЕТ [32]) .В этих исследованиях более 4000 пациентов получали колхицин 0,6 мг в день или напроксен по 250 мг два раза в день в качестве профилактики во время начала ULT. В исследованиях FACT и APEX, в которых колхицин или напроксен вводили в течение 8 недель, распространенность ГФ заметно увеличивалась после прекращения профилактики. Напротив, в исследовании CONFIRMS, в котором профилактика поддерживалась на протяжении всего исследования (6 месяцев), GF, требующие лечения, возникали у 10-15% субъектов во всех группах лечения в течение каждого из первых 2 месяцев лечения. а затем медленно уменьшалась в течение оставшейся части испытания.
В исследованиях FACT и APEX, в которых колхицин или напроксен вводили в течение 8 недель, распространенность ГФ заметно увеличивалась после прекращения профилактики. Напротив, в исследовании CONFIRMS, в котором профилактика поддерживалась на протяжении всего исследования (6 месяцев), GF, требующие лечения, возникали у 10-15% субъектов во всех группах лечения в течение каждого из первых 2 месяцев лечения. а затем медленно уменьшалась в течение оставшейся части испытания.
Эти данные показывают, что профилактику фебуксостатом следует проводить в течение не менее 8 недель общей продолжительностью 3–6 месяцев, в зависимости как от расчетной нагрузки кристаллов, так и от риска нежелательных явлений при применении профилактического препарата.
В исследованиях FACT и APEX частота нежелательных явлений была выше у колхицина, чем у напроксена (55,1% против 44,3%, соответственно, P <0,001), особенно с большим количеством случаев диареи у пациентов, получавших колхицин. Таким образом, низкие дозы перорального колхицина снижают скорость GF после начала ULT, но его безопасность в долгосрочной перспективе, особенно у пациентов с частыми сопутствующими заболеваниями и приемом нескольких лекарств, заслуживает некоторого рассмотрения.Действительно, колхицин имеет узкое окно терапевтической токсичности с большой вариабельностью толерантности среди субъектов. В 2011 году Terkeltaub et al. [35] провел большое фармакокинетическое исследование и продемонстрировал множественные лекарственные взаимодействия с колхицином. В случае сопутствующей терапии сильным ингибитором P-гликопротеина, например циклоспорином, или ингибитором цитохрома P450 3A4, например кларитромицином, кетоконазолом или ритонавиром, следует снизить дозировку колхицина или увеличить интервал между дозами, мониторинг нежелательных явлений.
Таким образом, низкие дозы перорального колхицина снижают скорость GF после начала ULT, но его безопасность в долгосрочной перспективе, особенно у пациентов с частыми сопутствующими заболеваниями и приемом нескольких лекарств, заслуживает некоторого рассмотрения.Действительно, колхицин имеет узкое окно терапевтической токсичности с большой вариабельностью толерантности среди субъектов. В 2011 году Terkeltaub et al. [35] провел большое фармакокинетическое исследование и продемонстрировал множественные лекарственные взаимодействия с колхицином. В случае сопутствующей терапии сильным ингибитором P-гликопротеина, например циклоспорином, или ингибитором цитохрома P450 3A4, например кларитромицином, кетоконазолом или ритонавиром, следует снизить дозировку колхицина или увеличить интервал между дозами, мониторинг нежелательных явлений.
Дозировка также должна быть уменьшена или увеличены интервалы между приемами для пациентов с хроническим заболеванием почек, состоянием, часто встречающимся у пациентов с подагрой [36, 37].
НПВП
Хотя НПВП в низких дозах иногда используются в качестве альтернативы колхицину в повседневной практике, данные рандомизированных исследований об их эффективности в качестве профилактического лечения немногочисленны. В двух испытаниях с участием 156 пациентов сравнивали азапропазон, НПВП с урикозурическим действием (600 мг два раза в сутки) и аллопуринол [38, 39].Оба препарата одинаково снижали уровень уратов. Однако азапропазон имел дополнительное профилактическое действие против острых приступов, но имел худший профиль безопасности с увеличением частоты нежелательных явлений со стороны желудочно-кишечного тракта.
Как отмечалось ранее, эффективность низких доз НПВП в качестве профилактики ГФ также была высказана в фазе 3 испытаний фебуксостата [34]. Принимая во внимание все эти данные, ACR рекомендовал в качестве профилактики первой линии низкие дозы колхицина или напроксена 250 мг два раза в день в сочетании с ингибитором протонной помпы, если показаны [18].
Следует отметить, что назначение долгосрочных НПВП, даже в низких дозах, пациентам с подагрой требует тщательного взвешивания соотношения польза и риск из-за побочных эффектов со стороны сердечно-сосудистой системы, почек и желудочно-кишечного тракта при применении этого класса препаратов [40, 41].
Кортикостероиды
Пероральные кортикостероиды являются рекомендуемой альтернативой ГФ пациентам с противопоказаниями к колхицину и НПВП [18]. Эта рекомендация подтверждается данными двух РКИ [42, 43].В самом последнем исследовании сравнивали преднизолон 35 мг / день и напроксен 500 мг два раза в день для лечения острой подагры и показали эквивалентность как по эффективности, так и по безопасности [43].
Напротив, ни в одном исследовании специально не оценивались низкие дозы стероидов (<10 мг эквивалента преднизона / день) для профилактики ГФ. Поэтому низкие дозы преднизолона или преднизона рекомендуются в качестве профилактического лечения второй линии для пациентов с противопоказаниями или непереносимостью как НПВП, так и колхицина [18]. Поскольку длительное использование кортикостероидов может привести к ряду побочных эффектов, в частности к ухудшению течения диабета, соотношение риска и пользы следует регулярно оценивать после начала лечения.
Блокаторы ИЛ-1
Недавно в отчетах о четырех исследованиях описывалась эффективность двух ингибиторов ИЛ-1 для предотвращения GF во время начала ULT [6–8, 23]. В первом испытании изучали канакинумаб, полностью человеческое моноклональное антитело, нацеленное на IL-1β, вводимое подкожно. инъекции. Остальные три исследовали рилонасепт, также известный как ловушка IL-1, растворимый рецепторный слитый белок, связывающий как IL-1α, так и IL-1β, который также вводится подкожно.
Канакинумаб был одобрен Европейским агентством по лекарственным средствам для симптоматического лечения частых острых GF у пациентов, которым НПВП и колхицин противопоказаны, не переносятся или не дают адекватного ответа и которым повторные курсы кортикостероидов не подходят. Средство не одобрено для профилактики ГФ. Следует отметить, что Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США не одобрило канакинумаб ни для профилактики, ни для лечения обострений, в основном из соображений безопасности.
В ходе исследования фазы 2 Schlesinger et al. [6] сравнили шесть различных доз канакинумаба и колхицина, 0,5 мг / день, у 432 пациентов, начинающих лечение аллопуринолом. Через 16 недель среднее количество обострений на пациента составило 0,23 при приеме высоких доз канакинумаба (100 и 300 мг) и 0,75 при приеме колхицина, с расчетным отличием от лечения колхицином -0,52 ( P <0,05). Апостериорный анализ показал значительное снижение среднего числа обострений на пациента для всех доз канакинумаба> 50 мг против колхицина.Доказательств дозозависимости канакинумаба не наблюдалось. Переносимость была одинаковой в каждой группе, но больше инфекций наблюдалось в группах канакинумаба. Инфекционные нежелательные явления были зарегистрированы у 18% пациентов, получавших канакинумаб, и у 12% пациентов, получавших колхицин. Канакинумаб не следует назначать во время активной инфекции, и врачи должны проявлять осторожность при его назначении пациентам с сопутствующими заболеваниями, которые могут предрасполагать их к инфекциям. К другим побочным эффектам канакинумаба относятся нейтропения и реакции в месте инъекции.
В трех испытаниях сравнивали рилонасепт с плацебо для предотвращения GF во время начала приема аллопуринола 300 мг / день. В каждом испытании первоначально вводили ударную дозу рилонасепта, которая в дальнейшем была вдвое больше, чем вводили еженедельно. В исследовании фазы 2 [7] 83 пациента были рандомизированы для получения рилонасепта в дозе 160 мг в неделю или плацебо. Среднее количество обострений на пациента на 12 неделе было значительно ниже в группе рилонасепта, чем в группе плацебо (0,15 против 0.79, P = 0,001). Этот положительный эффект проявился рано и сохранялся на протяжении всего испытания. Интересно, что после прекращения профилактики рецидивов не наблюдалось, и больше пациентов в группе рилонасепта, чем в группе плацебо, завершили период оценки (98% против 79%, P = 0,015). Частота нежелательных явлений была одинаковой между группами.
В двух испытаниях фазы 3 сравнивали две дозы рилонацепта, 80 и 160 мг в неделю, с плацебо у пациентов, получавших аллопуринол.В обоих исследованиях лечение проводилось в течение 16 недель, и основным результатом было количество обострений на пациента до 16 недели. В первом исследовании [23] из 241 пациента среднее количество обострений на пациента было значительно снижено для обоих рилонасептов. группы [1,06 в группе плацебо против 0,29 с рилонасептом 80 мг и 0,21 с 160 мг (обе P <0,001)]. Во втором исследовании [8] среднее количество обострений на пациента снизилось на 71,3% и 72,6% при приеме рилонасепта 80 и 160 мг соответственно (оба P <0.001). В этих исследованиях частота нежелательных явлений была одинаковой между группами, за исключением более высокого риска реакции в месте инъекции с рилонасептом [8, 23]. Во втором испытании у 24% и 29% пациентов развились антитела к рилонасепту в группах 80 и 160 мг соответственно. Положительность этих антител была связана с более высокой скоростью реакции в месте инъекции [8]. Другими наиболее частыми нежелательными явлениями были инфекция верхних дыхательных путей (включая вирусные инфекции гриппа) и головная боль.Рилонацепт не одобрен для профилактики острой подагры.
В целом, блокаторы ИЛ-1, по-видимому, имеют относительно хороший профиль безопасности для краткосрочного применения и показали удовлетворительную эффективность в профилактике острых ГФ. Они могут быть хорошими кандидатами в качестве альтернативной терапии колхицину, НПВП или кортикостероидам в ситуациях противопоказаний или непереносимости этих препаратов. Их стоимость и предполагаемые инфекционные побочные эффекты [44] исключают их использование в качестве профилактического средства первой линии.
Выводы
Профилактика острых GF имеет решающее значение при ведении подагры, потому что это может помочь улучшить приверженность к ULT, который может вылечить подагру, если принимать его надлежащим образом. В настоящее время для профилактики рекомендуются препараты [2, 18], которые используются для лечения острой подагры, но в более низких дозировках. Доступные терапевтические варианты включают колхицин, НПВП и пероральные кортикостероиды. У нас нет данных, сравнивающих их эффективность. Поэтому выбор препарата должен основываться на переносимости, наличии сопутствующих заболеваний и других лекарств, принимаемых пациентом.В ближайшее время в этот арсенал могут быть добавлены блокаторы ИЛ-1. Медленное восходящее титрование ULT, когда это возможно, является ключевым аспектом лечения подагры, позволяющим снизить риск обострений.
Ключевые сообщения ревматологии
-
Двумя вариантами первой линии профилактики подагры являются низкие дозы колхицина и низкие дозы НПВП.
-
Выбор профилактического лечения подагры зависит от сопутствующих заболеваний, переносимости и рецептов.
-
Блокаторы ИЛ-1 могут стать вариантом для пациентов с подагрой с противопоказаниями к колхицину, НПВП или кортикостероидам.
Финансирование : Эта работа была поддержана Association Rhumatisme et Travail (Hôpital Lariboisière, Париж, Франция).
Заявление о раскрытии информации : P.R. получила гонорары от компаний AstraZeneca, Ipsen, Ménarini, Novartis, Savient и Sobi. Т. получил гонорары за консультации от Novartis, Ipsen, Menarini, Savient, AstraZeneca и Sobi, а также получил гонорары за переговоры от Savient, Menarini и Ipsen. Другой автор не заявил о конфликте интересов.
Список литературы
1« и др.Эпидемиология подагры и гиперурикемии в Италии в 2005–2009 гг .: общенациональное популяционное исследование
,Ann Rheum Dis
,2013
, vol.72
(стр.694
—700
) 2« и др.EULAR научно обоснованные рекомендации при подагре. Часть II: менеджмент. Отчет рабочей группы Постоянного комитета EULAR по международным клиническим исследованиям, включая терапию (ESCISIT)
,Ann Rheum Dis
,2006
, vol.65
(стр.1312
—24
) 3« и др.Руководство Американского колледжа ревматологии по лечению подагры, 2012 г. Часть 1: систематические нефармакологические и фармакологические терапевтические подходы к гиперурикемии
,Arthritis Care Res
,2012
, vol.64
(стр.1431
—46
) 4« и др.Руководство Британского общества ревматологов и британских медицинских специалистов по ревматологии по лечению подагры
,Ревматология
,2007
, vol.46
(стр.1372
—4
) 5,,,,.Детерминанты клинических исходов подагры в течение первого года уратснижающей терапии
,Нуклеозиды Нуклеотиды Нуклеиновые кислоты
,2008
, т.27
(стр.585
—91
) 6« и др.Канакинумаб снижает риск обострения подагрического артрита в начале лечения аллопуринолом: результаты двойного слепого рандомизированного исследования
,Ann Rheum Dis
,2011
, vol.70
(стр.1264
—71
) 7« и др.Рилонацепт (ловушка интерлейкина-1) в профилактике обострений подагры во время начала уратснижающей терапии: результаты рандомизированного двойного слепого плацебо-контролируемого исследования фазы II
,Arthritis Rheum
,2012
, vol. .64
(стр.876
—84
) 8,,, et al.Рилонацепт для профилактики обострения подагры во время начала терапии, снижающей уровень мочевой кислоты: результаты международного рандомизированного плацебо-контролируемого исследования PRESURGE-2, фаза 3
,Ревматология
,2013
, vol.52
(стр.1285
—92
) 9« и др.Колхицин для профилактики обострений при назначении аллопуринола при хроническом подагрическом артрите
,J Rheumatol
,2004
, vol.31
(стр.2429
—32
) 10« и др.Взаимодействие жирных кислот с Toll-подобным рецептором 2 стимулирует выработку интерлейкина-1β посредством пути ASC / каспазы 1 при подагрическом артрите, индуцированном кристаллами моногидрата урата натрия
,Arthritis Rheum
,2010
, vol.62
(стр.3237
—48
) 11,.Продукты, богатые пуринами: невиновный свидетель приступов подагры?
,Ann Rheum Dis
,2012
, т.71
(стр.1435
—6
) 12Giamarellos-Bourboulis
EJ
« et al.Кристаллы моногидрата урата натрия усиливают индуцированное липополисахаридом высвобождение интерлейкина 1 бета мононуклеарными клетками посредством процесса, опосредованного каспазой 1
,Ann Rheum Dis
,2009
, vol.68
(стр.273
—8
) 13,.Роль интерлейкина-1 и инфламмасомы при подагре: значение для терапии
,Arthritis Rheum
,2007
, vol.56
(стр.3183
—8
) 14,,,,.Связанные с подагрой кристаллы мочевой кислоты активируют воспаление NALP3
,Nature
,2006
, vol.440
(стр.237
—41
) 15,.Механизмы воспаления при подагре
,Arthritis Res Ther
,2010
, vol.12
стр.206
16.Колхицин: его механизм действия и эффективность при воспалении, вызванном кристаллами
,Curr Rheumatol Rep
,2008
, vol.10
(стр.218
—27
) 17.Обновление колхицина: 2008
,Семенной ревматоидный артрит
,2009
, т.38
(стр.411
—9
) 18,,, et al.Руководство Американского колледжа ревматологии по лечению подагры, 2012 г.Часть 2: терапия и противовоспалительная профилактика острого подагрического артрита
,Arthritis Care Res
,2012
, vol.64
(стр.1447
—61
) 19.Блокирование ИЛ-1 при системном воспалении
,J Exp Med
,2005
, vol.201
(стр.1355
—9
) 20,,,.Пилотное исследование ингибирования IL-1 анакинрой при острой подагре
,Arthritis Res Ther
,2007
, vol.9
стр.R28
21« и др.Канакинумаб для лечения острого подагрического артрита у пациентов с ограниченными возможностями лечения: результаты двух рандомизированных многоцентровых, активно контролируемых, двойных слепых испытаний и их начальных расширений
,Ann Rheum Dis
,2012
, vol.71
(стр.1839
—48
) 22« и др.Рилонацепт в лечении острого подагрического артрита: рандомизированное контролируемое клиническое исследование с использованием индометацина в качестве активного компаратора
,Arthritis Res Ther
,2013
, vol.15
стр.R25
23« и др.Рилонацепт (ловушка интерлейкина-1) для профилактики обострений подагры во время начала терапии, снижающей уровень мочевой кислоты: результаты рандомизированного двойного слепого плацебо-контролируемого подтверждающего исследования эффективности фазы III
,Arthritis Care Res
,2012
, т.64
(стр.1462
—70
) 24,.Гиперурикемия и подагра: современное состояние и перспективы на будущее
,Ann Rheum Dis
,2010
, vol.69
(стр.1738
—43
) 25« и др.Эффективность и переносимость пеглотиказы для лечения хронической подагры у пациентов, рефрактерных к традиционному лечению: два рандомизированных контролируемых испытания
,JAMA
,2011
, vol.306
(стр.711
—20
) 26« и др.Фебуксостат в сравнении с аллопуринолом у пациентов с гиперурикемией и подагрой
,N Engl J Med
,2005
, vol.353
(стр.2450
—61
) 27« и др.Соблюдение уратоснижающих терапий для лечения подагры
,Arthritis Res Ther
,2009
, vol.11
стр.R46
28,.Новые рекомендации ACR по ведению подагры преподносят сюрпризы
,Nat Rev Rheumatol
,2013
, vol.9
(стр.9
—11
) 29,,,,.Начало приема аллопуринола при первом контакте с врачом при острых приступах подагры: рандомизированное клиническое исследование
,Am J Med
,2012
, vol.125
(стр.1126
—34
) 30,,.Пациенты с подагрой придерживаются лечебного лечения, если проинформированы должным образом: экспериментальное обсервационное исследование, подтверждающее концепцию
,Ann Rheum Dis
,2013
, vol.72
(стр.826
—30
) 31« и др.Эффекты фебуксостата по сравнению с аллопуринолом и плацебо в снижении уровня уратов в сыворотке у пациентов с гиперурикемией и подагрой: 28-недельное рандомизированное двойное слепое исследование фазы III в параллельных группах
,Arthritis Rheum
,2008
, vol.59
(стр.1540
—8
) 32« и др.Уратснижающая эффективность и безопасность фебуксостата при лечении гиперурикемии подагры: исследование CONFIRMS
,Arthritis Res Ther
,2010
, vol.12
стр.R63
33,,,,.Профилактическая колхициновая терапия межкритической подагры. Плацебо-контролируемое исследование пациентов, получавших пробенецид
,Arthritis Rheum
,1974
, vol.17
(стр.609
—14
) 34,,,.Влияние профилактики на обострения подагры после начала уратснижающей терапии: анализ данных трех исследований III фазы
,Clin Ther
,2010
, vol.32
(стр.2386
—97
) 35,,,,.Новый научно обоснованный алгоритм снижения дозы колхицина для прогнозирования и предотвращения токсичности колхицина в присутствии ингибиторов цитохрома P450 3A4 / P-гликопротеина
,Arthritis Rheum
,2011
, vol.63
(стр.2226
—37
) 36« и др.Распространенность противопоказаний и назначение фармакологических методов лечения подагры
,Am J Med
,2011
, vol.124
(стр.155
—63
) 37,.Проблемы, связанные с лечением подагрического артрита у пациентов с хронической болезнью почек: систематический обзор
,Semin Arthritis Rheum
,2012
, vol.42
(стр.166
—78
) 38.Азапропазон или аллопуринол в лечении хронической подагры и / или гиперурикемии
,Предварительное сообщение. Br J Clin Pract
,1982
, т.36
(стр.353
—8
) 39,,.Сравнение азапропазона и аллопуринола в лечении хронической подагры
,Br J Clin Pharmacol
,1983
, vol.15
стр.157
40,.Сердечно-сосудистый риск при применении нестероидных противовоспалительных препаратов: систематический обзор популяционных контролируемых наблюдательных исследований
,PLoS Med
,2011
, vol.8
стр.e1001098
41,.Подагра и сопутствующие ей заболевания: значение для терапии
,Ревматология
,2013
, vol.52
(стр.34
—44
) 42,,,.Сравнение пероральной комбинированной терапии преднизолона / парацетамола и пероральной комбинированной терапии индометацином / парацетамолом при лечении острого подагрического артрита: двойное слепое рандомизированное контролируемое исследование
,Ann Emerg Med
,2007
, vol.49
(стр.670
—7
) 43,,,,.Использование преднизолона или напроксена внутрь для лечения подагрического артрита: двойное слепое рандомизированное исследование эквивалентности
,Ланцет
,2008
, vol.371
(стр.1854
—60
) 44,,,,.Роль ингибиторов интерлейкина-1 в лечении подагры
,Фармакотерапия
,2013
, т.33
(стр.744
—53
)© Автор 2014.Опубликовано Oxford University Press от имени Британского общества ревматологов. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Испытание колхицина по сравнению с преднизоном для лечения острого артрита ХПЛД — Полный текст
Хондрокальциноз, недавно переименованный в болезнь отложения пирофосфата кальция (ХПФК), очень часто поражает пожилых людей и вызывает очень болезненный артрит.
Международные рекомендации по лечению пациентов, страдающих ХПБЛ, основаны на редких исследованиях, не рандомизированных, с небольшими выборками и, следовательно, очень слабыми научными доказательствами.
Известно, что некоторые факторы вызывают артрит CPPD (травма, операция, инфекция, госпитализация). Распространенность увеличивается с возрастом, и ряд случаев оценивает наличие хондрокальциноза у более чем 20% населения старше 80 лет.
Международные рекомендации по лечению пациентов, страдающих ХПБЛ, основаны на редких исследованиях, не рандомизированных, с небольшими выборками и, следовательно, очень слабыми научными доказательствами.
Лечение артрита CPPD экстраполировано на основе опыта лечения подагры, еще одного заболевания отложений кристаллов (связанного с кристаллами мононатриевого урата, которые откладываются после длительной гиперурикемии.
Среди рекомендуемых методов лечения колхицин и пероральные стероиды рекомендуются в качестве лечения первой линии, в то время как НПВП используются с осторожностью у пожилых пациентов.
Использование колхицина небезопасно, особенно у пожилых пациентов и пациентов с почечной недостаточностью. Лекарственное взаимодействие колхицина может иметь серьезные последствия, особенно у пожилых пациентов, подвергшихся лечению. Пероральные стероиды предлагают интересную альтернативу с возможностью лучшей переносимости.
Однако рекомендуются даже пероральные стероиды, их эффективность при артрите CPPD не доказана. Интересные сравнительные результаты были получены при лечении приступов подагры с применением НПВП. Эти результаты не могут быть полностью экстраполированы на CPPD, который имеет различия с подагрой. Кроме того, пероральные стероиды не сравнивались с колхицином, который во многих странах является эталоном лечения ХПБЛ.
Целью данного исследования является сравнение эффективности колхицина и пероральных стероидов для лечения острого артрита CPPD и сравнение их профиля переносимости.Это первое крупное рандомизированное контролируемое исследование, в котором сравниваются два метода лечения острого артрита с хронической сердечной недостаточностью.
Пероральный преднизолон и напроксен (алев), эквивалентные боли при подагре
NIJMEGEN, Нидерланды, 29 мая. При острой боли при моноартикулярной подагре в течение четырех дней используется смесь преднизолона для перорального приема и напроксена (Aleve), обнаружено рандомизированное исследование.
В исследовании эквивалентности оценки боли для кортикостероидов и НПВП были схожими, как и количество незначительных побочных эффектов, Hein Janssens, M.D. из Медицинского центра Неймегена Университета Радбауд здесь, и его коллеги сообщили в номере журнала The Lancet от 31 мая.
Тем не менее, по словам авторов, из-за желудочно-кишечных кровотечений исследование дает веские аргументы в пользу рассмотрения преднизолона в качестве первого варианта лечения пациентов с подагрой вместо НПВП
Традиционными лекарствами от подагрического артрита являются колхицин и НПВП. Использование кохицина сократилось из-за его недостатка в отношении почечной недостаточности, а НПВП были связаны с желудочно-кишечными и сердечно-сосудистыми рисками, которые часто наблюдаются у пациентов с подагрой.
Около 40% кровотечений из верхних отделов ЖКТ связаны с НПВП, в то время как сердечно-сосудистые риски этих препаратов побудили Американскую кардиологическую ассоциацию недавно рекомендовать ограниченное использование, пишут исследователи.
Преднизолон также может оказаться менее дорогостоящим, поскольку они не требуют добавления гастропротекторных препаратов к лечению НПВП, говорят исследователи.
Исследователи провели рандомизированное клиническое испытание, чтобы проверить эквивалентность напроксена и преднизолона для лечения моноартикулярной подагры. С 24 марта 2004 г. по 14 июля 2006 г. семейных врачей в восточной части Голландии попросили направить всех пациентов с моноартритом в испытательный центр, даже если подагра не была наиболее вероятным диагнозом.
В исследование в конечном итоге было включено 120 пациентов первичной медико-санитарной помощи (средний возраст 57 лет; 89% мужчин) с подагрой, подтвержденной наличием кристаллов мононатриевого урата.53% пациентов страдали гипертонией и 19% сердечно-сосудистыми заболеваниями.
Шестьдесят пациентов были рандомизированы в группу преднизолона
(35 мг один раз в сутки) и 60 — напроксен (500 мг два раза в сутки) в течение пяти дней. Лечение было скрытым как для пациентов, так и для врачей.
Первичным результатом была оценка боли по 100-миллиметровой визуальной аналоговой шкале, в то время как априорный предел эквивалентности был установлен на уровне 10%.
Данные были неполными по одному пациенту в каждой группе лечения, поэтому анализ включал 59 пациентов в каждой группе.
Через 90 часов снижение оценки боли составило 44,7 мм и 46,0 мм для преднизолона и напроксена соответственно (разница 1,3 мм; 95% ДИ от -9,8 до 7,1), что свидетельствует об эквивалентности.
Разница в величине изменения оценки боли за весь период наблюдения (944 интервала) составила 1.57 мм (CI от -8,65 до 11,78).
Снижение оценки боли было эквивалентным: с 62 мм до 17 мм для преднизолона и с 59 мм до 13 мм для напроксена, аналогично.
Для общей инвалидности разница составила 0,93 мм (от -9,51 до 11,7), а для инвалидности при ходьбе — 0,72 мм (от -11,3 до 12,37). Исследователи заявили, что во всех случаях эти различия незначительно благоприятствовали напроксену.
Неблагоприятные эффекты были одинаковыми и незначительными в разных группах и устранены в ходе трехнедельного наблюдения. О побочных эффектах не сообщалось у 66% пациентов, получавших преднизолон, и у 63% пациентов, принимавших напроксен ( P = 0,42).
Через три недели все пациенты сообщили по телефону о полном исчезновении признаков и симптомов, и ни один из пациентов не сообщил о повторном приступе.
Ограничения исследования включали оценку полного облегчения, основанную на самооценке, использование непроверенных шкал для оценки результатов инвалидности и выборку исследования, ограниченную белыми голландцами.
Хотя ни один из пациентов не был исключен из этого исследования из-за рисков, связанных с лечением преднизолоном, четверть первоначально подходящих пациентов были исключены из-за прямых рисков безопасности, если бы они получали напроксен.По словам исследователей, для этих пациентов пятидневное лечение преднизолоном не было бы проблемой.
В дополнение к большей безопасности, писали они, прямые затраты на лекарства также были бы меньше, если бы системные кортикостероиды, такие как преднизолон, были лекарством первого ряда. Кроме того, следует учитывать дополнительные затраты на гастропротекторные препараты, добавленные к НПВП.
В сопроводительном комментарии Тимоти Х.Райнер, доктор медицины, и Колин Грэм, магистр медицины, из Китайского университета Гонконга объявили исследование «значительным шагом вперед в борьбе с подагрой» и обсудили два основных препятствия на пути внедрения этих результатов в клиническую практику.
Во-первых, сказали они, хотя исследование было хорошо спланировано, оно было довольно небольшим и проводилось в одном центре. Его необходимо повторить в других местах с другой частотой желудочно-кишечных заболеваний.
Во-вторых, по их словам, изменения в клинической практике часто требуют сильных маркетинговых сил, чего может не произойти, если фармацевтические компании не получат выгоду от более новых и более дорогих лекарств.
Тем не менее, они пришли к выводу, что это испытание «в какой-то мере убедит ревматологов-пуристов и прагматиков первой линии в том, что краткосрочные пероральные кортикостероиды столь же эффективны, как и НПВП при начальном лечении острой подагры и подагрического синдрома».
| Исследователи и составители редакционной статьи заявили об отсутствии конфликта интересов. Это исследование финансировалось Исследовательским фондом ревматологии Арнема, Нидерланды.Изучаемые препараты готовили сотрудники аптеки Riet (Роттердам) и центра первичной медико-санитарной помощи Lobede (Lobith-Tolkamer). |
FRI0384 Дексаметазон при подагрическом артрите, резистентном к НПВП
Реферат
Предпосылки Пациенты с подагрой имеют более сложную клиническую картину, чем 20 лет назад, из-за преклонного возраста, сопутствующих заболеваний и полипрагмазии.Многие пациенты имеют противопоказания или невосприимчивость к противовоспалительным препаратам. Кратковременное внутривенное введение системных кортикостероидов кажется таким пациентам безопасным и удобным, особенно в случае полипрагмазии.
Цели Оценить клиническую эффективность дексаметазона (D.) внутривенно. при подагрическом артрите, резистентном к НПВП, и для сравнения с преднизолоном (П.) внутривенно. в эквивалентных дозах.
Методы Мы провели рандомизированное одноцентровое клиническое исследование.В 2009-2011 гг. Было набрано 64 пациента. Все пациенты страдали подагрическим артритом и соответствовали критериям ACR 1977 года для острой подагры. 50 (78,1%) пациентов были мужчинами. Первоначальное лечение представляло собой прием НПВП в адекватной дозе в течение не менее 14 дней. Мы рандомизировали пациентов на 2 группы: 1-я группа (n = 36) получала D. 0,15 мг / кг в / в; группа 2 (n = 28) получала П. 1 мг / кг в / в, оба препарата в 100 мл 0,9% раствора NaCl в течение 5 дней подряд. Группы были сопоставимы по полу, возрасту, длительности заболевания и продолжительности последнего приступа.26 (40,6%) больных страдали полиартритом. Большинство пациентов имели сердечно-сосудистые заболевания: гипертоническая болезнь — 54 (84,4%), ишемическая болезнь — 7 (10,9%), хроническая сердечная недостаточность — 4 (6,3%). Среди других сопутствующих заболеваний — диабет — 13 (20,3%) и почечная недостаточность — 39 (60,9%). Количество пораженных и опухших суставов, боль в миллиметрах по визуально-аналоговой шкале (ВАШ) в состоянии покоя и активность оценивались за день до и на следующий день после лечения. Мы также оценили изменения воспалительных параметров (hs-C-реактивный белок, СОЭ) и сердечно-сосудистых побочных эффектов.
Результаты Через 5 дней лечения количество пораженных и опухших суставов значительно уменьшилось в группах D. и P. (p <0,05). Различия не были важны для пораженных (5,7 против 5,9) и опухших суставов (3,7 против 4,0), предполагая эквивалентность. ВАШ во время покоя и активности также показала статистически значимое уменьшение боли в обеих группах (p <0,001). Снижение оценки боли в покое составило 47,1 мм для группы D. и 44,6 мм для группы P. соответственно, а во время активности - 59,3 мм для D.группа и 54,8 мм для группы P. соответственно, но эти изменения не различались между группами (p> 0,05). У 6 (16,7%) пациентов в группе D. и у 1 (3,6%) пациента в группе P. мы наблюдали полное исчезновение симптомов (p = 0,125). Исчезновение артрита с минимальной остаточной болью при физической нагрузке отмечено у 16 (44,4%) пациентов из группы D. и у 12 (42,9%) пациентов из группы P. Цель лечения достигнута у 22 (61,1%) пациентов, получавших D., по сравнению с 13 (46,4%) пациентами, получавшими P.Снижение уровня СОЭ было одинаковым в группах (16 мм против 15 мм), тогда как изменения уровней hsC-реактивного белка были выше при лечении D. (7,1 мг / л против 2,8 мг / л; p <0, 05). Наиболее частым побочным эффектом была артериальная гипертензия в первый день лечения у 14 (38,9%) пациентов, получавших D., и у 9 (32%) пациентов, получавших P., которые нуждались в корректировке антигипертензивных препаратов. У 20 (87%) пациентов артериальная гипертензия протекала в легкой форме и протекала бессимптомно. У 3 пациентов отмечены головная боль и сердцебиение.
Выводы При подагрическом артрите, резистентном к НПВП, дексаметазон внутривенно.

 В основном это осуществляется в системе первичной медико-санитарной помощи, но лечение часто оказывается неоптимальным. Острая подагра вызывает приступы мучительной боли в суставах, требующие быстрое лечение. В первичной медико-санитарной помощи чаще всего назначают нестероидные препараты. противовоспалительные препараты (НПВП), которые эффективны, но часто применяются в желудочно-кишечном тракте, побочные эффекты со стороны сердечно-сосудистой системы и почек, особенно у пожилых людей. Пероральный колхицин был используется для лечения острой подагры в течение многих лет, хотя высокие дозы могут вызвать невыносимые побочные эффекты со стороны желудочно-кишечного тракта. Считается, что низкие дозы колхицина столь же эффективны и эффективны. лучше переносится и теперь рекомендован Британским национальным формуляром. Однако есть Прямого сравнения НПВП и низких доз колхицина при острой подагре не проводилось. В этом прагматическом рандомизированном исследовании будет сравниваться эффективность низких доз колхицина (500 мкг три раза каждые восемь часов) и напроксен (750 мг сразу, затем 250 мг каждые восемь часов) для уменьшения боли у взрослых в возрасте 18 лет и после консультации со своим терапевтом с острая подагра, набрано до 100 врачей общей практики.
В основном это осуществляется в системе первичной медико-санитарной помощи, но лечение часто оказывается неоптимальным. Острая подагра вызывает приступы мучительной боли в суставах, требующие быстрое лечение. В первичной медико-санитарной помощи чаще всего назначают нестероидные препараты. противовоспалительные препараты (НПВП), которые эффективны, но часто применяются в желудочно-кишечном тракте, побочные эффекты со стороны сердечно-сосудистой системы и почек, особенно у пожилых людей. Пероральный колхицин был используется для лечения острой подагры в течение многих лет, хотя высокие дозы могут вызвать невыносимые побочные эффекты со стороны желудочно-кишечного тракта. Считается, что низкие дозы колхицина столь же эффективны и эффективны. лучше переносится и теперь рекомендован Британским национальным формуляром. Однако есть Прямого сравнения НПВП и низких доз колхицина при острой подагре не проводилось. В этом прагматическом рандомизированном исследовании будет сравниваться эффективность низких доз колхицина (500 мкг три раза каждые восемь часов) и напроксен (750 мг сразу, затем 250 мг каждые восемь часов) для уменьшения боли у взрослых в возрасте 18 лет и после консультации со своим терапевтом с острая подагра, набрано до 100 врачей общей практики.
 7
7