Плюсневые кости — это… Что такое Плюсневые кости?
- Плюсневые кости
-
Плюсна́ (лат. metatarsus) — часть стопы между костями предплюсны и фалангами пальцев
См. также
Арктометатарсус
Wikimedia Foundation. 2010.
- Плюс электрификация
- Плюсомет
Полезное
Смотреть что такое «Плюсневые кости» в других словарях:
Кости плюсны — (ossa metatarsi) Кости стопы (ossa pcdis). Вид сверху. 1 дистальные (ногтевые) фаланги; 2 проксимальные фаланги; 3 средние фаланги; 4 плюсневые кости; 5 бугристость V плюсневой кости; 6 кубовидная кость; 7 таранная кость; 8 латеральная лодыжковая … Атлас анатомии человека
Кости предплюсны — (ossa tarsi) Кости предплюсны (ossa tarsi) Кости стопы (ossa pcdis).

Кости стопы — в области предплюсны, tarsus, представлены следующими костями: таранной, пяточной, ладьевидной, тремя клиновидными костями: медиальной, промежуточной и латеральной, и кубовидной. В состав плюсны, metatarsus, входит 5 плюсневых костей. Фаланги,… … Атлас анатомии человека
Кости стопы (ossa pedis) — Подошвенная сторона (вид снизу). А кости предплюсны, Б кости плюсны, В кости пальцев стопы (фаланги). фаланги; сесамовидные кости; плюсневые кости; бугристость I плюсневой кости; латеральная клиновидная кость; промежуточная клиновидная кость;… … Атлас анатомии человека
Кости стопы (ossa pcdis) — Соединение верхних конечностей Лучевая и локтевая кость различаются: на проксимальном конце находится блоковидная вывеска, которая переходит в 2 отростка: в локтевой и венечный. На нижнем конце находится головка суставная окружность и медиальный … Атлас анатомии человека
Кости нижней конечности — … Атлас анатомии человека
Кости человека — Скелет взрослого человека состоит из 206 костей.
Трубчатые кости — Строение длинной кости … Википедия
Предплюсне-плюсневые суставы — Предплюсне плюсневые суставы, articulatio nes tarsometatarseae , соединяют кости предплюсны с костями плюсны. Различают три предплюсне плюсневых сустава: 1) между медиальной клиновидной и I плюсневой костями; 2) между промежуточной и… … Атлас анатомии человека
Скелет верхней конечности — Кости верхней конечности представлены поясом верхней конечности (кости лопатки и ключицы) и скелетом свободной части верхней конечности (плечевая, локтевая, лучевая, предплюсневые, плюсневые кости и фаланги пальцев). Пояс верхней… … Атлас анатомии человека
Полезные статьи
Ортезирование в консервативном лечении плоскостопия
Проблема консервативного лечения комбинированного плоскостопия остается крайне актуальной.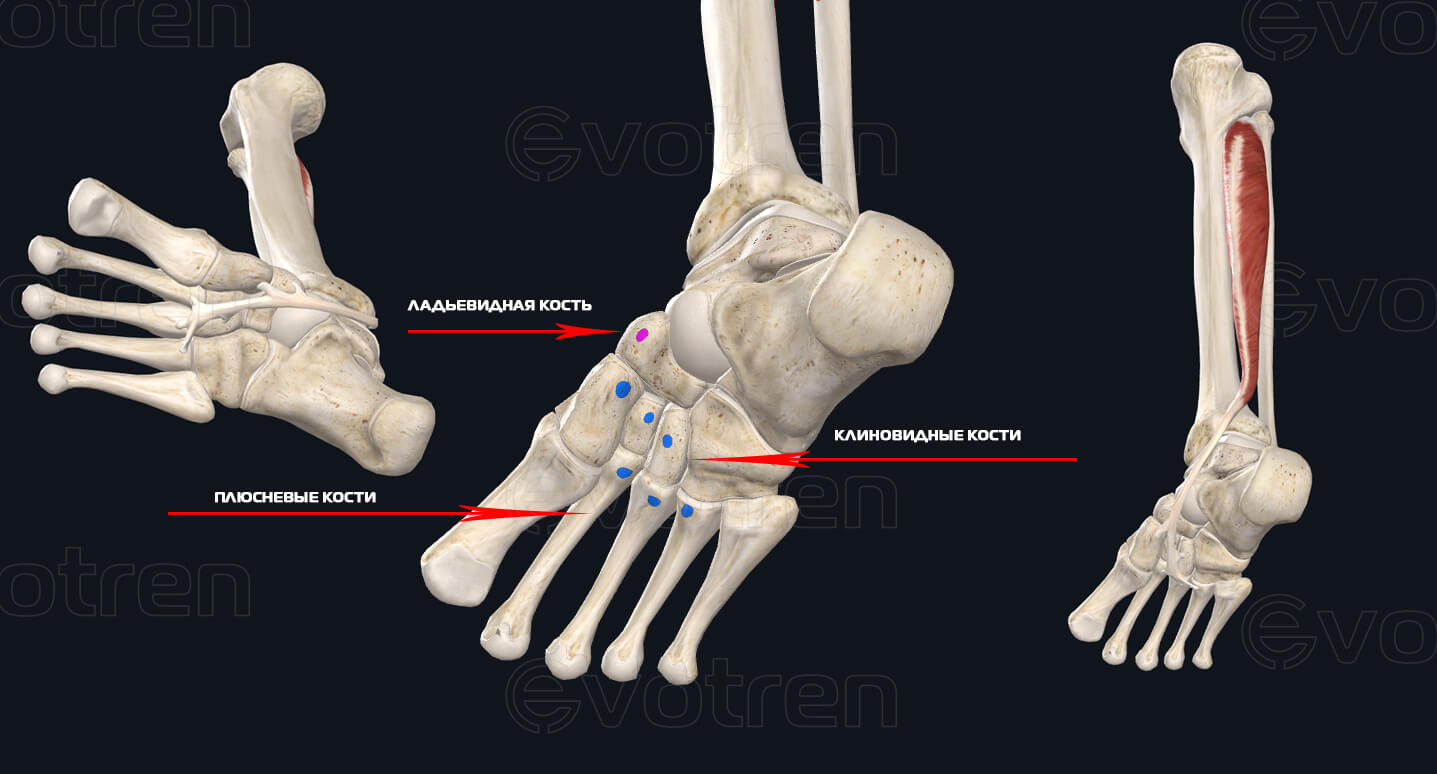 Дисбаланс между нагрузками испытываемой стопой и её возможностями приводит к перегрузке ее анатомических структур с появлением деформаций и ухудшению функции, что оказывает свое отрицательное влияние на другие отделы опорно-двигательной системы и ведет к развитию дегенеративных заболеваний в суставах нижних конечностей и позвоночника. Поперечная распластанность стопы характеризуется нарушением равновесия и ослаблением мышечно-связочного аппарата переднего отдела стопы, что приводит к веерообразному расхождению плюсневых костей и к изменению величины нагружаемости головок плюсневых костей. На I и V плюсневые кости нагрузка снижается, в то время как на средние увеличивается. Подвижность крайних плюсневых костей (I и V) происходит не только в горизонтальной плоскости, но и в вертикальной (они как бы поднимаются вверх), при этом средние плюсневые кости прижимаются к подошве, создавая условия для отклонения первого пальца кнаружи, которое при увеличении, в свою очередь, способствует отклонению первой плюсневой кости внутри.
Дисбаланс между нагрузками испытываемой стопой и её возможностями приводит к перегрузке ее анатомических структур с появлением деформаций и ухудшению функции, что оказывает свое отрицательное влияние на другие отделы опорно-двигательной системы и ведет к развитию дегенеративных заболеваний в суставах нижних конечностей и позвоночника. Поперечная распластанность стопы характеризуется нарушением равновесия и ослаблением мышечно-связочного аппарата переднего отдела стопы, что приводит к веерообразному расхождению плюсневых костей и к изменению величины нагружаемости головок плюсневых костей. На I и V плюсневые кости нагрузка снижается, в то время как на средние увеличивается. Подвижность крайних плюсневых костей (I и V) происходит не только в горизонтальной плоскости, но и в вертикальной (они как бы поднимаются вверх), при этом средние плюсневые кости прижимаются к подошве, создавая условия для отклонения первого пальца кнаружи, которое при увеличении, в свою очередь, способствует отклонению первой плюсневой кости внутри.
Недостаточные профилактические меры, а часто просто неосведомленность населения об их возможностях, приводят к тому, что за помощью к врачам некоторые больные обращаются с запущенными деформациями, требующих хирургического лечения. Поэтому количество оперативных вмешательств осуществляемых по этому поводу неуклонно растет. В тоже время, несмотря на серьезные успехи хирургической коррекции деформированных стоп, большая часть пациентов очень осторожно прибегает к этому виду леченая, отдавая предпочтение консервативному.
Комплекс консервативной терапии основывается на сочетании принудительной, постепенной и постоянной коррекции элементов деформации при помощи ЛФК, мануальной терапии, массажа и некоторыми другими физическими видами лечения.
Одним из главных корригирующих приспособлений является ортопедические стельки с выкладкой поперечного и продольного сводов стопы. Принципиальные их возможности и значение для большинства ортопедов известны.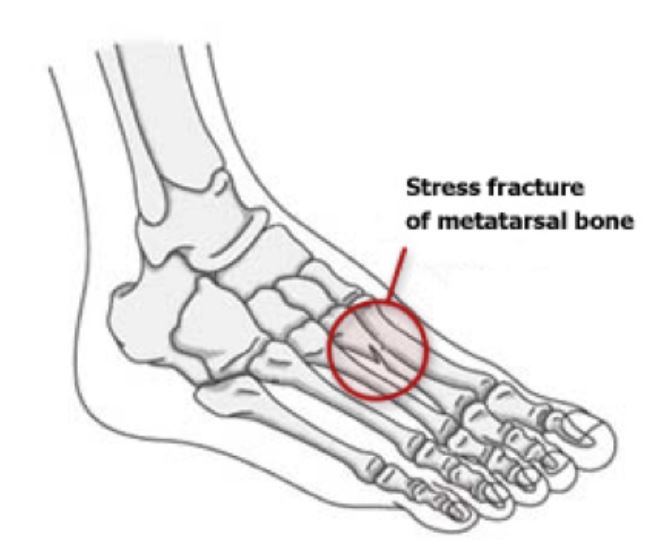 Поэтому детальные вариации при различных состояниях и эластичности стоп, степени распластанности, возрасте пациентов с одной стороны, и особенности конструкций и материалов самих стелек с другой требуют отдельного детального рассмотрения.
Поэтому детальные вариации при различных состояниях и эластичности стоп, степени распластанности, возрасте пациентов с одной стороны, и особенности конструкций и материалов самих стелек с другой требуют отдельного детального рассмотрения.
Хотели бы, остановится на одном из ведущих компонентов в системе комплексной реабилитации функциональных нарушений стопы — индивидуальном ортезировании. Для последнего использовали компьютерную систему CAD-CAM фирмы «IMAGO» Италия, состоящую из тензометрической платформы, сканера и фрезерного станка с программным управлением. Управление всеми устройствами осуществляется посредством одного компьютера.
Ортезирования стоп с использованием системы CAD-CAM заключается в следующих технологических звеньях:
-
Обследование стоп на тензометрической платформе в статическом, постуральном и динамическом режимах с анализом полученных результатов;
-
Сканирование стоп в статическом режиме;
-
Полученные данные в графическом режиме вводятся в программу трехмерного моделирования и производят виртуальное моделирование стелечных ортезов;
-
По завершению моделирования осуществляется подбор материала из специальных полуфабрикатов, включающих в себя как однокомпонентные так и многослойные заготовки с различными параметрами плотности;
-
После установки заготовки в фрезерном станке включается программа фрезерования;
-
Окончательная доводка и проверка правильности формы стелек по ноге пациента с использованием барометрической платформы и при необходимости коррекция изделия.

Среди сложных проблем современной ортопедии важное и актуальное место занимает лечение больных, страдающих статическими деформациями стоп. Причем одно из самых распространенных заболеваний — является поперечная распластанность стопы с вальгусным отклонением первого пальца.
Учитывая эти обстоятельства в настоящей публикации внимание специалистов хотим привлечь к некоторым вкладным ортопедическим корректорам, выпускаемые МНПО «ПАРИЗО» (Россия), подробное описания которых до настоящего времени не встречаются в специализированной отечественной литературе, так как до недавнего времени не существовал их промышленный выпуск.
1. Ортопедическая манжета для стопы — стяжка переднего отдела стопы, которая выпускается в двух вариациях — разъемном и неразъемном (рис.).
Разъемная манжета (патент 2114582) состоит из эластичной ленты, на концах которой с внутренней и внешней сторон нашиты соответственно «липучки», прилегающие друг к другу при наложении.
Манжету применяют следующим образом. Для выведения головок 2, 3 и 4 плюсневых костей из-под нагрузки, ленту разомкнутой манжеты подкладывают под передний отдел стопы так, чтобы карман оказывался выпуклой стороной под этими головками. После чего натягивают ленту и совмещают ее концы таким образом, чтобы поверхности «липучек» совпали и слиплись. Одновременно с этим дозировано стягивают передний отдел стопы до восстановления нормального размера поперечника, а локальным давлением вкладыша формируют поперечный свод.
Неразъемная манжета, также состоит из эластичной ленты, но концы которой сшиты и подошвенная часть имеет вкладыш такой же формы и размеров, укрепленный куском кожи либо кожзаменителя. Учитывая, что неразъемную манжету не предусмотрено регулировать в процессе эксплуатации, то при выборе и примерке необходимо строго соблюдать размер переднего отдела стопы.
2. Межпальцевый корректор-сепаратор (ортопедическая «катушка») патент 2120260, состоит из основания в виде вытянутой клинообразной овальной по краям формы с поперечными каналами и боковыми овальными «щечками»
Сепаратор выполнен из эластичного пластика, требуемой мягкости и снабжен трубчатой жесткой раздвижной шпонкой. Его каналы снизу глухие и в поперечном разрезе представляются усеченными кругами. Корректор применяют следующим образом. Ежедневно между первым и вторым пальцами стопы вдвигают основание сепаратора его узким краем до упора в проксимальном отделе межпальцевого пространства таким образом, чтобы сплошная «щечка» располагалась снизу, а «щечка» с отверстиями каналов — сверху стопы.
В один из каналов, в зависимости от необходимой величины дистракции, вставляют шпонку, фиксирующую эту величину. В процессе лечения по мере необходимости увеличения степени коррекция шпонку перемещают в более проксимальный канал.
При отклонении первого пальца до 20-25° и при отсутствии либо незначительных явлениях деформирующего артроза первого плюснефалангового сочленения сепаратор изготавливается из «гелевой», более эластичной, резины и без каналов, методика использования «гелевого» корректора аналогична.
3. Ортопедический бакдаж-шина для коррекции первого пальца (патент 2I4520I5) состоит из оправы, полуманжеты и фиксирующего пояса.
Оправа выполнена в виде согнутого охвата с двумя симетрично расходящимися рейками, имеющими на концах продольные щели и зубцы на их верхних сторонах. Щели имеют вырезы. Полуманжета выполнена в виде мягкой полосы со щелями под рейки. Фиксирующий поясок выполнен в виде ленты-липучки, один конец которой закреплен в щели, а другой пропущен через другую щель реек.
Применяют бандаж-шину следующим образом. Отклоняют первый палец стопы, выводя его из порочного положения (либо улучшая положение) и накладывают на него оправу так, чтобы ее охват вошел между первым и вторым пальцами, а рейки оказались соответственно над и под стопой.
Полумажетку сдвигают вдоль реек так, чтобы она оказалась несколько выше первого плюсне-фалангового сустава.
Наконец, фиксирующим пояском охватывают стопу и, натягивая его, отклоняют первый палец на требуемый угол по отношению ко второму. Таким образом, после ряда процедур возможно улучшение либо восстановление (в зависимости от исходной картины) естественного положения первого пальца либо предотвратить прогрессирование деформации.
4. Корректор — выпрямитель молоткообразных вторых и третьих пальцев стопы (патент 217 3118) состоит из подстопной стельки плоско-овальной формы, склеенной из двух слоев эластичного материала. Нижний слой на 4-5 мм выступает из под верхнего по всему периметру.
В передней более узкой части стельки между слоями вклеена полужесткая пластина, через которую и слои прорезано несколько сквозных продольно-параллельных щелей, соответствующих расположению пальцев стопы. Через эти щели продернута лента-резинка, один конец которой швом прикреплен к стельке, форма стельки изменяется в зависимости от количества и расположения корригируемых пальцев. Применяют корректор следующим образом. Сквозь щели продергивается лента так, чтобы по обе стороны стельки образовались петли.
Применяют корректор следующим образом. Сквозь щели продергивается лента так, чтобы по обе стороны стельки образовались петли.
Подкладывают стельку под передний отдел стопы так, чтобы полужесткая часть стельки оказалась под пальцами, а в петли вошли пальцы, подлежащие коррекции, Задняя часть стельки при этом располагается под поперечным сводом стопы.
Далее попеременно подтягивая ленту, добиваются того, чтобы пальцы, просунутые в петли, были притянуты к стельке, приняли и сохраняли свою естественную форму. Причем натяжение ленты по величине принимается таким, чтобы коррекция пальцев имела место, но в тоже время исключалась их болезненность. В процессе лечения натяжение ленты может меняться в зависимости от ее результатов. После установки корректора на ногу надевается носок и обычная обувь, позволяющая больному свободно передвигаться.
5. Метатарзальные валики (валик Зейца). Применяются при наличии натоптышей и болей в переднем отделе стопы, в результате происходит приподнимание головок средних плюсневых костей над уровнем первой и пятой головок, увеличивая нагрузку на них. Изолированное применение метатарзальных валиков рекомендовано женщинам, носящим узкую модельную обувь на высоком каблуке. Разновидности их показаны на рис.
Изолированное применение метатарзальных валиков рекомендовано женщинам, носящим узкую модельную обувь на высоком каблуке. Разновидности их показаны на рис.
В заключении хотелось бы отметить, что дифференцированное применение современных корригирующих приспособлений (нами представлены только некоторые) в консервативном комплексном лечении позволяет уменьшить, а в некоторых случаях и устранить основные элементы деформации и обеспечить достаточной степени положительный эффект.
Нами проведен анализ 230 пациентов с различной степенью выраженности продольно-поперечного плоскостопия. Анализ результатов компьютерного обследования стоп позволил наиболее полно оценить функциональные и статические свойства стоп, выявить зоны перегрузок и дефекты. Компьютерное моделирование стелек позволило изготовить индивидуальные по форме изделия, а широкий выбор материалов различной плотности дает возможность подобрать для каждого клинического случая оптимальный вариант и дифференцированно разгрузить отдельные зоны стопы.
Данные компьютерной диагностики и виртуальные модели стелечных ортезов каждого пациента сохраняются в базе данных компьютера, что позволяет осуществлять динамический контроль за состоянием стоп при повторных обращениях и вводить необходимую коррекцию при изготовлении последующих стелечных ортезов. Анализ тензометрического исследования стандартных ортезов под статической и динамической нагрузкой пациента позволяют утверждать о возможности использования этого метода для правильного подбора готовых стелечных ортезов, а потенциальные возможности трехмерного моделирования ортезов дают в руки ортопеда новый надежный инструмент для творческой реализации научных и практический идей.
Остеотомия
Миллионы женщин страдают от проблемы деформации стоп, но не решаются на радикальное избавление от нее. Как правило, им мешают разнообразные страхи, которые связаны с устаревшим пониманием хирургических возможностей.
Современная хирургическая ортопедия радикально изменила подход к проведению операций: сейчас большинство проблем с деформацией стопы можно и нужно решать с помощью миниинвазивных методик.
Вы испытываете страх перед операцией? Совершенно напрасно, ведь современная остеотомия ЗНАЧИТЕЛЬНО безопаснее, чем устаревшая инвазивная открытая операция.
- Боязнь наркоза. Наркоз не требуется, используется самая современная проводниковая (местная) анестезия. Она полностью устраняет все неприятные или болезненные ощущения во время процедуры. Вы находитесь в сознании и не испытываете ни малейшего дискомфорта.
- Страх перед опасной открытой операцией. Сегодня хирурги работают по новейшим технологиям. В нашей клинике мы используем передовые инструменты, которые позволяют хирургу работать быстро, безопасно и ювелирно точно. Минимальное повреждение тканей минимальная кровопотеря — минимальный вред для организма.
- Боязнь сильных болей после операции. Для устранения болезненных ощущений в период реабилитации пациенту назначается индивидуальная схема обезболивания с помощью современных препаратов — анальгетиков. Они надежно купируют болевой синдром.

- Переживания по поводу длительного ограничения двигательной активности после операции. Пациент покидает клинику самостоятельно сразу после операции. В некоторых случаях требуется специальная послеоперационная обувь. Наши миниинвазивные методики исключает необходимость в гипсе, в дополнительных средствах опоры (костыли, трости), что дает возможность оперировать сразу обе стопы.
- Опасения по поводу эстетического результата. Миниинвазивная технология позволяет достичь непревзойденных терапевтических и эстетических результатов: Вы получите здоровые и красивые стопы без уродливых шрамов, швов и рубцов.
Наши хирурги в совершенстве владеют разными методиками лечения Hallux Valgus:
- Резекция экзостоза головки плюсневой кости
- Резекционная артропластика плюснефалангового сустава
- Проксимальная или дистальная остеотомия плюсневой кости
- Артродезирование плюснефалангового сустава
- Остеохондропатии головок плюсневых костей
- Косая остеотомия головок плюсневых костей и др.
Кости плюсны : Скелет свободной нижней конечности : Кости нижней конечности
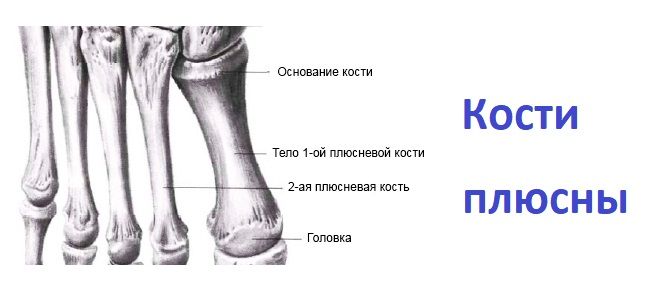
Плюсневые кости, ossa metatarsalia, представлены 5 тонкими трубчатыми костями, расположенными впереди tarsus. В каждой плюсневой кости различают тело, corpus, и два конца: задний, проксимальный, — основание. basis, и передний, дистальный, — головка, caput. Счет костей ведется со стороны медиального края стопы (от большого пальца к мизинцу). Из 5 плюсневых костей I кость короче, но толще остальных, II кость — самая длинная. Тела плюсневых костей имеют трехгранную форму. Верхняя, тыльная, поверхность тела несколько выпуклая, остальные две, нижние (подошвенные) поверхности сходятся внизу, образуя заостренный гребешок. Основания плюсневых костей представляют наиболее массивную их часть. Они имеют форму клина, который своей расширенной частью у I-IV плюсневых костей направлен вверх, а у V плюсневой кости — в медиальную сторону. Боковые поверхности оснований несут суставные площадки, посредством которых смежные плюсневые кости сочленяются между собой.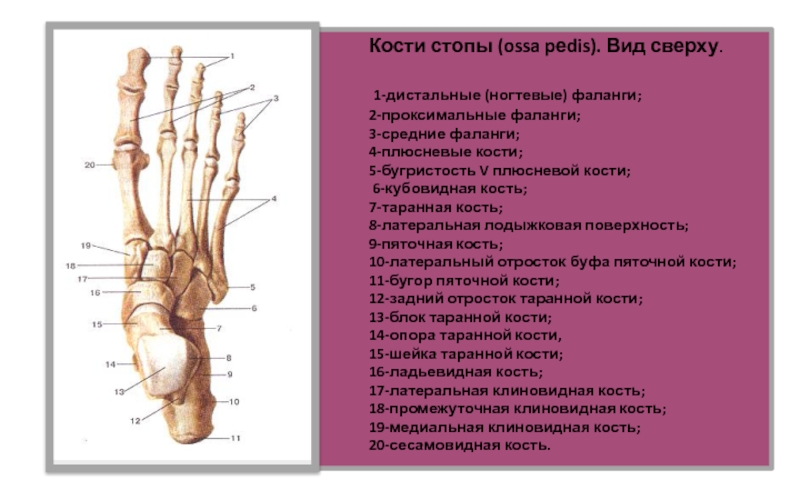 Задняя поверхность оснований имеет суставные поверхности, сочленяющиеся с костями предплюсны. На нижней поверхности основания I плюсневой кости располагается бугристость I плюсневой кости, tuberositas ossis metatarsalis I. У V плюсневой кости латеральный отдел основания также несет бугристость V плюсневой кости, tuberositas ossis metatarsalis V, которая хорошо прощупывается через кожу. Передние концы, или головки, плюсневых костей сдавлены с боков. Периферический отдел головок имеет сферической формы суставные поверхности, сочленяющиеся с фалангами пальцев. На нижней поверхности головки I плюсневой кости по бокам располагаются две небольшие гладкие площадки, к которым прилегают сесамовидные кости, ossa sesamoidea, большого пальца стопы. Головка I плюсневой кости хорошо прощупывается через кожу. Кроме указанных сесамовидных костей, находящихся в области плюснефалангового сочленения большого пальца, встречаются одна сесамовидная кость в межфаланговом сочленении этого же пальца, а также непостоянные сесамовидные кости в толще сухожилия длинной малоберцовой мышцы в области подошвенной поверхности кубовидной кости.
Задняя поверхность оснований имеет суставные поверхности, сочленяющиеся с костями предплюсны. На нижней поверхности основания I плюсневой кости располагается бугристость I плюсневой кости, tuberositas ossis metatarsalis I. У V плюсневой кости латеральный отдел основания также несет бугристость V плюсневой кости, tuberositas ossis metatarsalis V, которая хорошо прощупывается через кожу. Передние концы, или головки, плюсневых костей сдавлены с боков. Периферический отдел головок имеет сферической формы суставные поверхности, сочленяющиеся с фалангами пальцев. На нижней поверхности головки I плюсневой кости по бокам располагаются две небольшие гладкие площадки, к которым прилегают сесамовидные кости, ossa sesamoidea, большого пальца стопы. Головка I плюсневой кости хорошо прощупывается через кожу. Кроме указанных сесамовидных костей, находящихся в области плюснефалангового сочленения большого пальца, встречаются одна сесамовидная кость в межфаланговом сочленении этого же пальца, а также непостоянные сесамовидные кости в толще сухожилия длинной малоберцовой мышцы в области подошвенной поверхности кубовидной кости.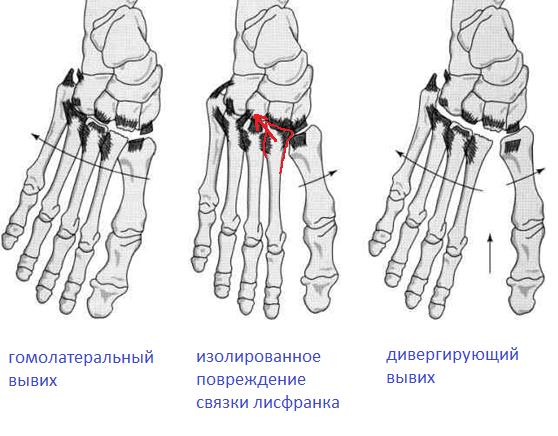
Плюсневые кости
Анатомия Кости Кости нижней конечности Свободная часть нижней конечности Кости стопы рис. 191. Кости стопы, ossa pedis, правой. (Подошвенная поверхность.) рис. 190 Кости стопы, ossa pedis, правой. (Тыльная поверхность.)Плюсневые кости, ossa metatarsalia (см. рис. 164, 190, 191, 192, 193, 194, 205), представлены пятью (I-V) тонкими длинными костями, расположенными впереди предплюсны. В каждой плюсневой кости различают тело, corpus, и два эпифиза: проксимальный – основание, basis, и дистальный – головку, саput.
рис. 192. Кости стопы, правой (рентгенограмма). 1 — большеберцовая кость; 2 — таранная кость; 3 — пяточная кость; 4 — бугристость ладьевидной кости; 5 — ладьевидная кость; 6 — медиальная клиновидная кость; 7 — промежуточная клиновидная кость; 8 — I плюсневая кость; 9, 10 — сесамовидная кость; 11 — проксимальная фаланга большого пальца; 12 — дистальная фаланга большого пальца; 13 — V плюсневая кость; 14 — латеральная клиновидная кость; 15 — бугристость V плюсневой кости; 16 — кубовидная кость; 17 — малоберцовая кость.
Счет костей ведется со стороны медиального края стопы (от большого пальца к мизинцу). Из 5 плюсневых костей I кость короче, но толще остальных, II кость самая длинная. Тела плюсневых костей трехгранные. Верхняя, тыльная, поверхность тела несколько выпуклая, остальные две – нижние (подошвенные) поверхности, сходятся внизу, образуя заостренный гребешок.
Основания плюсневых костей представляют наиболее массивную их часть. Они имеют форму клина, который своей расширенной частью у I-IV плюсневых костей направлен вверх, а у V плюсневой кости – в медиальную сторону. Боковые поверхности оснований имеют суставные площадки, посредством которых смежные плюсневые кости сочленяются между собой.
На задних поверхностях оснований расположены суставные поверхности для сочленения с костями предплюсны. На нижней поверхности основания I плюсневой кости располагается бугристость I плюсневой кости, tuberositas ossis metatarsalis primi. У V плюсневой кости в латеральном отделе основания также имеется бугристость V плюсневой кости, tuberositas ossis metatarsalis quinti, которая хорошо прощупывается. Передние концы, или головки, плюсневых костей сдавлены с боков. Периферический отдел головок имеет сферической формы суставные поверхности, сочленяющиеся с фалангами пальцев. На нижней поверхности головки I плюсневой кости, по бокам, имеются две небольшие гладкие площадки, к которым прилегают сесамовидные кости, ossa sesamoidea, большого пальца стопы. Головка I плюсневой кости хорошо прощупывается.
Передние концы, или головки, плюсневых костей сдавлены с боков. Периферический отдел головок имеет сферической формы суставные поверхности, сочленяющиеся с фалангами пальцев. На нижней поверхности головки I плюсневой кости, по бокам, имеются две небольшие гладкие площадки, к которым прилегают сесамовидные кости, ossa sesamoidea, большого пальца стопы. Головка I плюсневой кости хорошо прощупывается.
Кроме указанных сесамовидных костей в области плюснефалангового сочленения большого пальца, встречаются одна сесамовидная кость в межфаланговом сочленении этого же пальца, а также непостоянные сесамовидные кости в толще сухожилия длинной малоберцовой мышцы, в области подошвенной поверхности кубовидной кости.
Между костями плюсны имеется 4 межкостных промежутка, spatia interossea metatarsi, которые заполнены межкостными мышцами.
Пеллегрини выбыл из строя из-за перелома плюсневой кости стопы
https://rsport.ria.ru/20190930/1559289893.html
Пеллегрини выбыл из строя из-за перелома плюсневой кости стопы
Пеллегрини выбыл из строя из-за перелома плюсневой кости стопы — РИА Новости Спорт, 30.09.2019
Пеллегрини выбыл из строя из-за перелома плюсневой кости стопы
Полузащитник «Ромы» Лоренцо Пеллегрини получил перелом пятой плюсневой кости правой стопы, сообщается на сайте итальянского футбольного клуба. РИА Новости Спорт, 30.09.2019
2019-09-30T17:43
2019-09-30T17:43
2019-09-30T17:43
футбол
рома
лоренцо пеллегрини
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21. img.ria.ru/images/155928/98/1559289882_0:0:3030:1704_1920x0_80_0_0_d51cdb1f8efa3c4876cad811a4c6dd66.jpg
img.ria.ru/images/155928/98/1559289882_0:0:3030:1704_1920x0_80_0_0_d51cdb1f8efa3c4876cad811a4c6dd66.jpg
МОСКВА, 30 сен — РИА Новости. Полузащитник «Ромы» Лоренцо Пеллегрини получил перелом пятой плюсневой кости правой стопы, сообщается на сайте итальянского футбольного клуба.Отмечается, что в понедельник Пеллегрини почувствовал дискомфорт в ноге после воскресного матча шестого тура чемпионата Италии с «Лечче» (1:0). Во вторник 23-летнему хавбеку предстоит операция. Срок восстановления при подобных травмах обычно составляет около месяца.В текущем сезоне Пеллегрини провел семь встреч во всех турнирах и отдал четыре голевые передачи.
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2019
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://rsport. ria.ru/docs/about/copyright.html
ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/155928/98/1559289882_206:0:2937:2048_1920x0_80_0_0_b840909dc3992a2929f89e65b1ef34de.jpgРИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
рома, лоренцо пеллегрини
Что такое плюсневые кости?
Плюсневые кости, также известные как плюсневые кости, представляют собой набор из пяти костей стопы, которые сочленяются с голеностопным суставом и пальцами ног. Связки, которые окружают эти кости, обычно удерживают их в форме арки, которая включает в себя свод стопы.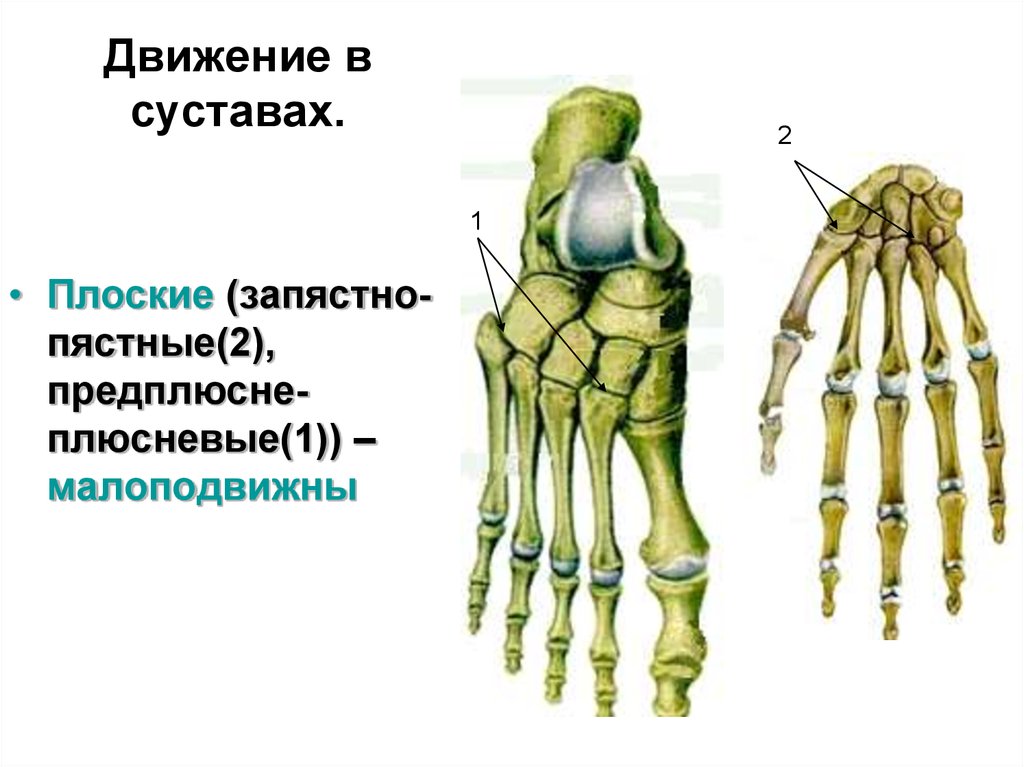 Метатарзальные кости эквивалентны пястным костям, множеству похожих костей, которые находятся в руках. Оба набора костей выполняют важные функции в организме, обеспечивая баланс, стабильность и функциональность.
Метатарзальные кости эквивалентны пястным костям, множеству похожих костей, которые находятся в руках. Оба набора костей выполняют важные функции в организме, обеспечивая баланс, стабильность и функциональность.
Эти кости пронумерованы от одного до пяти, начиная с большого пальца ноги и заканчивая наружу. Каждая плюсневая кость сочленяется с определенным пальцем ноги и соединяется с частью голеностопного сустава. Голеностопный сустав, также известный как лапка, представляет собой совокупность костей, которые сочленяются друг с другом, чтобы позволить людям вращать ноги в различных направлениях. Клинообразные и кубовидные кости в предплюсне соединяются с плюсневыми костями.
Одним из наиболее распространенных видов травм плюсневой кости является стрессовый перелом, который обычно появляется у спортсменов, которые слишком много тренируются. Спортсмены также могут сломать свои плюсневые кости, особенно если футболисты подвержены травмам такого типа. Помимо того, что это болезненно, переломы также изнурительны, потому что нецелесообразно ходить по стопе, пока перелом не заживет.
При легком стрессовом переломе пациент может просто носить поддерживающую обувь и избегать тяжелой работы, пока перелом не разрешится. Более серьезные стрессовые переломы могут потребовать более агрессивного лечения, такого как полный отдых и специально подобранные пинетки, которые стабилизируют кость во время ее заживления. Настоящие переломы могут потребовать хирургического вмешательства, чтобы закрепить кость, чтобы она оставалась стабильной во время процесса заживления, с минимальным удалением от стопы не менее шести недель.
После заживления переломов плюсневой кости люди должны постепенно укреплять свои ноги. Возобновление предыдущих уровней активности может повредить кость, поэтому важно следовать программе физиотерапии, которая предназначена для мягкого восстановления плюсневых костей при физической нагрузке. Этот план может включать в себя упражнения на растяжку и тонизацию ног, а также мягкие упражнения, которые позволяют организму наращивать силы.
Повреждения плюсневых костей можно идентифицировать с такими симптомами, как боль, синяки и отеки. Люди, у которых появляются боли в ногах, должны обязательно обратиться за медицинской помощью, так как если боль связана с переломом, важно получить лечение на ранней стадии. Необработанные переломы могут создавать инфекции в ступнях или неправильно заживать и нарушать движения пациента.
Люди, у которых появляются боли в ногах, должны обязательно обратиться за медицинской помощью, так как если боль связана с переломом, важно получить лечение на ранней стадии. Необработанные переломы могут создавать инфекции в ступнях или неправильно заживать и нарушать движения пациента.
ДРУГИЕ ЯЗЫКИ
Анатомия, костный таз и нижняя конечность, плюсневые кости — StatPearls
Введение
Плюсневые кости — это кости переднего отдела стопы, которые соединяют дистальные части клиновидных (медиальных, промежуточных и боковых) костей и кубовидной кости с основанием пять фаланг стопы. Есть пять плюсневых костей, пронумерованных от одной до пяти, от большого пальца стопы до мизинца. Плюсневые кости являются важной структурой для происхождения и прикрепления многих мышц нижних конечностей и стопы и участвуют в проксимальной половине плюснефаланговых суставов.Несколько патологий затрагивают плюсневые кости, включая переломы, вывихи, врожденные и приобретенные аномалии, а также дегенеративные состояния, которые будут обсуждаться в этой статье.
Строение и функции
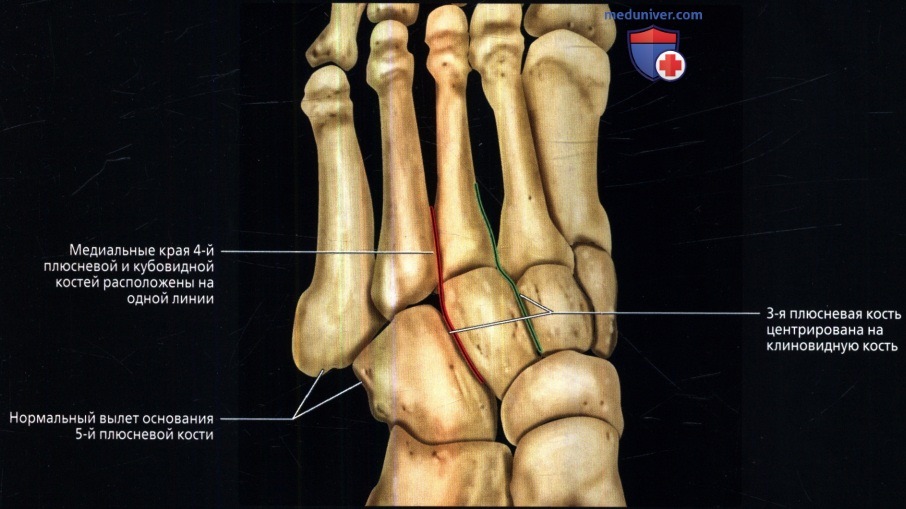
Пять плюсневых костей пронумерованы от одной до пяти, медиально и латерально, начиная с большого пальца стопы. Каждая из плюсневых костей соединяется проксимально с предплюсневой костью и дистальнее одной из пяти фаланг стопы, образуя плюснефаланговый сустав.Проксимальное соединение плюсневых костей и костей предплюсны составляет комплекс предплюсневых суставов (TMT), обычно называемый суставом Лисфранка. Травма и нарушение сочленения между медиальной клинописью и основанием второй плюсневой кости обычно называют травмой Лисфранка.
Суставной комплекс TMT можно разделить на медиальный, средний и латеральный столбцы. Первый столбец включает первую плюсневую и медиальную клинопись. Первая плюсневая кость является самой короткой и широкой плюсневой костью и соединяется с медиальной клиновидной костью проксимально и проксимальной фалангой большого пальца стопы дистально.Средний столбец суставного комплекса TMT состоит из второй и третьей плюсневых костей и промежуточной и латеральной клинописи соответственно.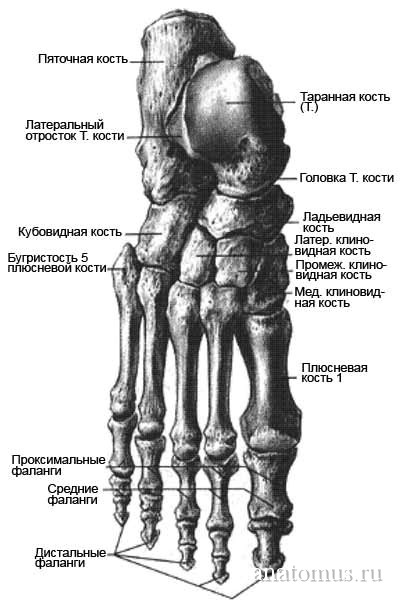 Вторая плюсневая кость является самой длинной из плюсневых костей и сочленяется с промежуточной клинописью, в то время как третья плюсневая кость сочленяется с латеральной клинописью. Латеральный отдел суставного комплекса TMT состоит из четвертой и пятой плюсневых костей и кубовидной кости. Две сесамовидные кости связаны с медиальным столбом, расположенным подошвенно к головке первой плюсневой кости в пределах сухожилия короткого сгибателя большого пальца стопы.Сесамовидные кости большого пальца — одно из трех мест расположения сесамовидных костей в человеческом теле, помимо руки и надколенника. [1]
Вторая плюсневая кость является самой длинной из плюсневых костей и сочленяется с промежуточной клинописью, в то время как третья плюсневая кость сочленяется с латеральной клинописью. Латеральный отдел суставного комплекса TMT состоит из четвертой и пятой плюсневых костей и кубовидной кости. Две сесамовидные кости связаны с медиальным столбом, расположенным подошвенно к головке первой плюсневой кости в пределах сухожилия короткого сгибателя большого пальца стопы.Сесамовидные кости большого пальца — одно из трех мест расположения сесамовидных костей в человеческом теле, помимо руки и надколенника. [1]
Плюсневые кости являются важным местом прикрепления и образования многих мышц нижней конечности и стопы. Конкретные прикрепления каждой из мышц плюсневых костей показаны ниже:
- Вставки:
-
Первая плюсневая кость: длинная малоберцовая мышца, передняя большеберцовая мышца
-
Вторая плюсневая кость: задняя большеберцовая мышца
-
Третья плюсневая кость: задняя большеберцовая мышца
-
Четвертая плюсневая кость: задняя большеберцовая мышца
- перистальтическая мышца бедренной кости , opponens digiti minimi
-
- Происхождение:
-
Первая плюсневая кость: Нет
-
Вторая плюсневая кость: приводящая мышца большого пальца стопы (косая голова), тыльная межкостная кость
-
Третья плюсневая кость: приводящая мышца большого пальца стопы (косая голова), подошвенная межкостная кость, дорсальное межкостное пространство
Hallucis (косая голова), подошвенная межкостная, дорсальная межкостная -
Пятая плюсневая мышца: малоберцовая мышца, подошвенная межкостная, дорсальная межкостная
-
Помимо того, что это место прикрепления многих мышц нижней конечности и стопы , плюсневые кости являются важным компонентом свода стопы.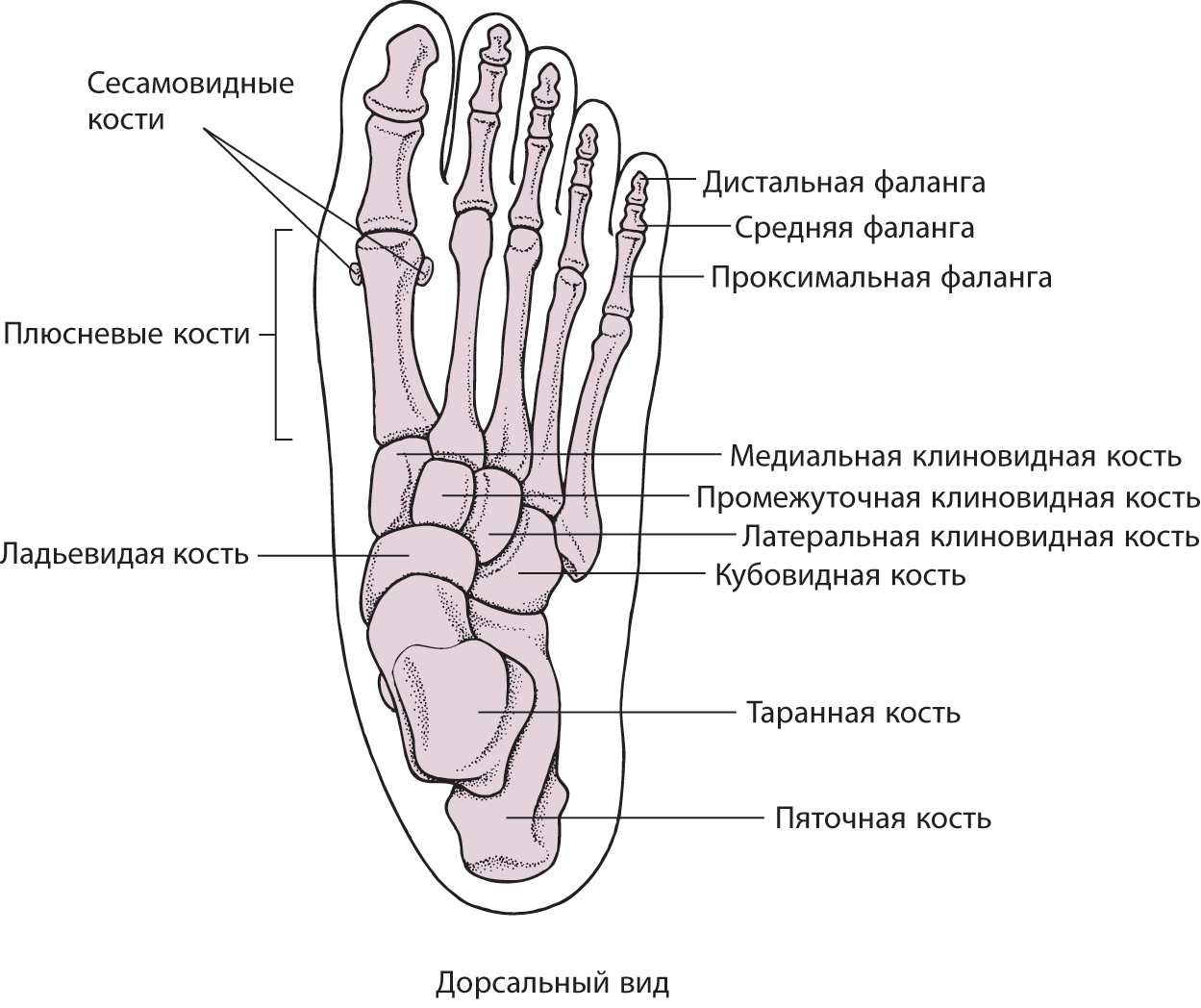 Своды стопы служат для поглощения силы, поддержки и в качестве жесткого рычага во время движения при ходьбе. [2] Есть три основных свода: медиальный продольный свод, латеральный продольный свод и поперечный свод. Медиальная продольная дуга формируется из первых трех плюсневых костей, их суставных костей предплюсны и пяточной кости. Боковая продольная дуга образуется из головок четвертой и пятой плюсневых костей, кубовидной и пяточной костей. Наконец, поперечная дуга является результатом всех голов плюсневых костей, кубоидов и трех клинописных костей.Дуги поддерживают мышечно-сухожильные единицы передней и задней части ноги, а также внутренние мышцы и связки средней и задней части стопы.
Своды стопы служат для поглощения силы, поддержки и в качестве жесткого рычага во время движения при ходьбе. [2] Есть три основных свода: медиальный продольный свод, латеральный продольный свод и поперечный свод. Медиальная продольная дуга формируется из первых трех плюсневых костей, их суставных костей предплюсны и пяточной кости. Боковая продольная дуга образуется из головок четвертой и пятой плюсневых костей, кубовидной и пяточной костей. Наконец, поперечная дуга является результатом всех голов плюсневых костей, кубоидов и трех клинописных костей.Дуги поддерживают мышечно-сухожильные единицы передней и задней части ноги, а также внутренние мышцы и связки средней и задней части стопы.
Плюсневые кости жизненно важны для правильной биомеханической походки, так как они образуют главную опорную зону дистальнее головы. На первую плюсневую кость приходится около 30-50% веса во время цикла походки. Кроме того, первая и пятая плюсневые и столбчатые комплексы подвижны, что позволяет движениям верхних и нижних конечностей адаптироваться к неровным поверхностям.Другие плюсневые кости обычно не двигаются в этом отношении, поскольку они прочно закреплены в своих основаниях [2].
Эмбриология
Зачатки конечностей эмбриона начинают формироваться примерно через пять недель после оплодотворения, когда мезодерма мигрирует в зачаток конечностей и образует переднюю, заднюю и латеральную конденсацию, в конечном итоге формируя мышечные и скелетные компоненты нижней конечности. 3] [4] [5] Основным вкладом в скелетный компонент нижней конечности является латеральная пластинка мезодермы, которая формирует подвздошную, седалищную, лобковую, бедренную, большеберцовую, малоберцовую, предплюсневые кости, плюсневые кости и фаланги.Латеральная конденсация хондризуется с образованием гиалинового хряща в течение 6-7 недель и начинает формировать первичные центры окостенения к 9 неделе, которые продолжают развиваться до рождения. [3] [4] [5]
Кровоснабжение и лимфатика
Кровоснабжение стопы обеспечивается двумя основными артериями: передней большеберцовой артерией и задней большеберцовой артерией. Передняя большеберцовая артерия проходит дистально. Она заканчивается на передней лодыжке на полпути между латеральной и медиальной лодыжками, где разделяется на dorsalis pedis и латеральную артерию предплюсны.Артерия тыльной стороны стопы продолжается дистально между сухожилиями длинного разгибателя большого пальца и сухожилиями длинного разгибателя пальцев, где ее пульс часто пальпируется в рамках клинического физического обследования. Артерия тыльной части стопы и боковые артерии предплюсны образуют анастомоз, который дает начало дорсальным плюсневым артериям. Артерия dorsalis pedis заканчивается глубокой подошвенной артерией.
Задняя большеберцовая артерия дает начало медиальной и латеральной подошвенной артериям, которые анастомозируют, образуя глубокую подошвенную дугу.Артерия dorsalis pedis дает начало глубокой подошвенной артерии, которая сообщается с глубокой подошвенной дугой, образуя анастомоз между передней большеберцовой и задней большеберцовой артериями.
Лимфатические сосуды нижней конечности делятся на две основные группы — поверхностные и глубокие сосуды. Поверхностные лимфатические сосуды нижней конечности можно разделить на две группы: медиальную группу, которая следует за большой подкожной веной, и латеральную группу, которая следует за малой подкожной веной.[3] Есть также глубокие лимфатические сосуды, включая передние большеберцовые, задние большеберцовые и малоберцовые сосуды, которые следуют по ходу соответствующих кровеносных сосудов. [3] Лимфатические сосуды нижней конечности впадают в подколенные, поверхностные паховые, глубокие паховые, наружные подвздошные и поясничные или аортальные лимфатические узлы. [3]
Нервы
Большеберцовый нерв ответвляется от двух основных нервов подошвенной стопы: медиального и латерального подошвенных нервов. Медиальный подошвенный нерв снабжает первый поясничный, отводящий большой палец, короткий сгибатель пальцев и короткий сгибатель большого пальца.Боковой подошвенный нерв также является ветвью большеберцового нерва и иннервирует все мышцы стопы, кроме четырех, упомянутых выше.
Тыльная часть стопы состоит из двух мышц, включая короткий разгибатель пальцев и короткий разгибатель большого пальца стопы. Каждый из них получает питание от глубокого малоберцового нерва, ветви общего малоберцового нерва, который также снабжает все мышцы переднего отдела нижней конечности.
Хирургические аспекты
Наиболее часто перелом плюсневой кости у взрослых — это пятая плюсневая кость.Как упоминалось в обсуждении клинической значимости, консервативное лечение, включающее защищенную нагрузку в обуви с жесткой подошвой, ботинком, гипсовой повязкой или без нагрузки в течение шести-восьми недель, обычно является выбором лечения травм зоны 1. Однако при переломах зоны 2 и зоны 3 у профессиональных спортсменов или спортсменов, участвующих в соревнованиях, показана операция с фиксацией интрамедуллярными винтами, чтобы минимизировать риск несращения и / или длительного ограничения физической активности. [6] [7]
Травмы Лисфранка можно лечить оперативно с помощью открытой репозиции и внутренней фиксации (ORIF), первичного артродеза пораженных тарзометатарзальных суставов или артродеза среднего отдела стопы.ORIF указывается при наличии признаков нестабильности. ORIF при травмах Лисфранка имеет тенденцию иметь лучшие результаты при переломах-вывихах костей, чем при травмах только связок. В случае нестабильности первичный аппарат можно рассматривать как альтернативу ORIF, и он продемонстрировал эквивалентные функциональные результаты с пониженной скоростью возврата в операционную для удаления оборудования. Артродез средней части стопы заслуживает рассмотрения при наличии хронических травм Лисфранка, которые не прошли консервативную терапию, или при коллапсе средней части стопы.[8] [9] [10]
В тяжелых случаях болезни Фриберга может потребоваться хирургическое вмешательство. Хирургические варианты включают артротомию плюснефаланга с удалением рыхлых тел, дорсальную остеотомию с закрывающим клином и артропластику ДюВри (частичная резекция головки плюсны). Первый вариант необходим редко, но могут быть показаны другие варианты, если заболевание затрагивает большую часть спинной кости и хряща или на более поздних стадиях заболевания. [11]
Клиническая значимость
Повреждения плюсневой кости довольно распространены, среди которых наиболее часто регистрируются переломы плюсневой кости, стрессовые переломы и травмы Лисфранка.Ниже приводится краткий обзор клинических состояний плюсневых костей.
Переломы плюсны — одна из самых распространенных травм стопы. У детей наиболее частым переломом плюсневой кости является первая плюсневая кость, а у взрослых — пятая плюсневая кость. Двумя основными механизмами переломов плюсневых костей являются прямые раздавливания и косвенные механизмы вращения. Непрямые механизмы гораздо более распространены, чем прямые травмы раздавливания, и обычно включают инверсию заднего отдела стопы, приведение переднего отдела стопы или повторяющиеся микротравмы.Пациенты жалуются на боль над связанной границей передней части стопы, боль и ограничение веса, а также могут сопротивляться выворачиванию стопы при физическом осмотре. Ручная пальпация проблемной области вызовет сильную боль. Большинство переломов плюсневых костей заживают при консервативном лечении. Открытые переломы, переломы со смещением и множественные переломы центральных плюсневых костей являются показаниями к хирургической фиксации. Неправильное сращение переломов плюсневой кости может привести к переходной метатарзалгии, определяемой как боль в переднем отделе стопы в результате дисфункции переднего отдела стопы в другой области.[6] [7] [12]
Переломы пятой плюсневой кости являются наиболее распространенными переломами плюсневой кости у взрослых. От проксимального до дистального отдела пятая плюсневая кость может разделяться на костные сегменты; бугристость, основание, стержень, шейка и голова. Переломы пятой плюсневой кости классифицируют в зависимости от расположения или зоны перелома. Переломы проксимальнее четвертого и пятого суставов плюсневой кости классифицируются как перелом Зоны 1, также известный как перелом «псевдоджонса». Переломы метадиафизарного соединения, вовлекающие четвертую и пятую плюсневые суставы, известны как переломы Зоны 2 или переломы «Джонса».Из-за сосудистого водораздела на этом соединении переломы Джонса связаны с повышенным риском несращения, которое, как сообщается, приводит к несращению в 15–30% переломов. Переломы зоны 3 — это переломы дистальнее четвертой-пятой плюсневых суставов и могут быть результатом прямой травмы или стрессового перелома у пациента с предшествующей болью. При физикальном обследовании у пациента будет наблюдаться боль и припухлость по латеральному краю стопы. Для постановки правильного диагноза часто бывает достаточно рентгенограмм.Травмы зоны 1 лечат безоперационным методом в обуви с жесткой подошвой или в ботинках для ходьбы с контролируемым движением голеностопного сустава. Травмы зоны 2 и 3 можно сначала лечить без нагрузки, используя короткую шину для ног, а затем наложить гипсовую повязку на короткую ногу в течение 6-8 недель. У профессиональных спортсменов или спортсменов, участвующих в соревнованиях, зона 2 может быть обработана интрамедуллярной винтовой фиксацией, чтобы снизить риск несращения и ускорить возвращение в спорт. [6] [7]
Стресс-переломы плюсневой кости не редкость. Множественные повторяющиеся циклы деформации, также известные как усталостные переломы, приводят к микротрещинам кости.Если повторная нагрузка продолжается, микротрещины могут произойти быстрее, чем кость сможет их зажить, что приведет к полному перелому. Стресс-переломы плюсневой кости — одно из наиболее частых мест стрессовых переломов в организме, на которое приходится почти половина всех стресс-переломов. Лечение стрессовых переломов обычно консервативное, включая снижение активности на шесть-двенадцать недель и использование обуви или гипса с жесткой подошвой [13].
Травмы Лисфранка характеризуются нарушением сочленения между медиальной клинописью и основанием второй плюсневой кости, переломом-вывихом предплюсневой кости, нарушением суставного комплекса TMT.Этот тип травмы чаще всего возникает в результате высокоэнергетической травмы в условиях дорожно-транспортного происшествия, падения с высоты или спортивной травмы из-за осевой нагрузки на гиперплоскостной согнутый передний отдел стопы. Травмы Лисфранка можно лечить безоперационным путем с помощью иммобилизации гипсовой повязки, когда нет смещения на рентгенограммах с нагрузкой или нагрузкой или нет доказательств костных травм на КТ. Часто травмы Лисфранка лечат оперативно с помощью открытой репозиции внутренней фиксации или, чаще, первичного артродеза пораженных плюсневых суставов.Недавние исследования показывают, что первичный артродез снижает частоту повторных хирургических вмешательств или удаления аппаратных средств с эквивалентными функциональными результатами. [8] [9] [10]
Наконец, болезнь Фрейберга — редкое заболевание, характеризующееся инфарктом и переломом головки плюсневой кости. Считается, что болезнь Фриберга или инфаркт возникает в результате нарушения кровоснабжения на фоне микротравмы или остеонекроза, приводящего к коллапсу. Это проявление наиболее часто встречается у спортсменок-подростков с вовлечением спинной части второй плюсневой кости.Лечение может быть неоперативным с ограничениями активности, НПВП и иммобилизацией короткой гипсовой повязкой или обувью с жесткой подошвой в течение четырех-шести недель на ранних стадиях заболевания. Однако в более тяжелых случаях может потребоваться хирургическое вмешательство. [11]
Рисунок
Кости стопы, таранная кость (голеностопная кость), ладьевидная кость, латеральная клиновидная кость, промежуточная клиновидная кость, медиальная клиновидная кость, плюсневые кости, проксимальные фаланги, средние фаланги, дистальные фаланги, фаланги (костей пальцев ног), предплюсне-метатарзальный сустав Кубоид, (подробнее…)
Рисунок
Связки стопы; Боковой аспект, задняя боковая связка лодыжки, задняя талофибулярная связка, передняя боковая связка лодыжки, дорсальная таранно-ладьевидная связка, пяточно-ладьевидная связка, пяточно-малоберцовая связка, передняя талофибулярная связка (подробнее …) головки второй плюсневой кости (болезнь Фрейбергса). Предоставлено Кевином Картером, DO
Рисунок
РазрывДжонса Классический вид перелома Джонса 5-го метатарзального метадиафиза.Предоставлено Марком А. Дрейером, DPM, FACFAS
Рисунок
Дислокация Лисфранка Перелом-вывих предплюснево-плюсневой кости. Обратите внимание на сообщение и вывих в предплюсневых суставах. Предоставлено Марком А. Драйером, DPM, FACFAS
Ссылки
- 1.
- Chen W, Cheng J, Sun R, Zhang Z, Zhu Y, Ipaktchi K, Zhang Y. Распространенность и вариабельность сесамовидных костей в руке : многоцентровое рентгенографическое исследование. Int J Clin Exp Med. 2015; 8 (7): 11721-6.[Бесплатная статья PMC: PMC4565393] [PubMed: 26380010]
- 2.
- Чан К.В., Рудинс А. Биомеханика стопы во время ходьбы и бега. Mayo Clin Proc. 1994 Май; 69 (5): 448-61. [PubMed: 8170197]
- 3.
- Лезак Б., Саммерс С. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Анатомия, костный таз и нижняя конечность, передний отдел ноги. [PubMed: 30969547]
- 4.
- Mróz I, Kielczewski S, Pawlicki D, Kurzydło W, Bachul P, Konarska M, Bereza T, Walocha K, Kaythampillai L.N, Depukat P, Pasternak A, Pawlicki T, Bonczlewsk Mizia E, Skrzat J, Mazur M, Warchoł Ł, Tomaszewski K.Кровеносные сосуды голени — передняя большеберцовая артерия — анатомия и эмбриология — собственные исследования и обзор литературы. Folia Med Cracov. 2016; 56 (1): 33-47. [PubMed: 27513837]
- 5.
- Gros J, Tabin CJ. Формирование зачатка конечностей позвоночных инициируется локальным эпителиально-мезенхимальным переходом. Наука. 2014 14 марта; 343 (6176): 1253-6. [Бесплатная статья PMC: PMC4097009] [PubMed: 24626928]
- 6.
- Bernstein DT, Mitchell RJ, McCulloch PC, Harris JD, Varner KE. Лечение переломов и переломов проксимального отдела пятой плюсневой кости с помощью плантарной пластинки у профессиональных спортсменов.Foot Ankle Int. 2018 декабрь; 39 (12): 1410-1415. [PubMed: 30079768]
- 7.
- Портер Д.А. Переломы пятой плюсневой кости по Джонсу у спортсмена. Foot Ankle Int. 2018 Февраль; 39 (2): 250-258. [PubMed: 29228800]
- 8.
- Лау С., Гость С., Холл М., Тейси М., Джозеф С., Оппи А. Функциональные результаты после травмы Лисфранка — трансартикулярные винты, покрытие дорсального моста или комбинированное лечение? J Orthop Trauma. 2017 августа; 31 (8): 447-452. [PubMed: 28731965]
- 9.
- Buda M, Kink S, Stavenuiter R, Hagemeijer CN, Chien B, Hosseini A, Johnson AH, Guss D., DiGiovanni CW.Различия в частоте повторных операций между открытой репродукцией внутренней фиксации и первичным артродезом травм Лисфранка. Foot Ankle Int. 2018 сентябрь; 39 (9): 1089-1096. [PubMed: 29812959]
- 10.
- Magill HHP, Hajibandeh S, Bennett J, Campbell N, Mehta J. Открытая репозиция и внутренняя фиксация по сравнению с первичным артродезом для лечения острых травм Лисфранка: систематический обзор и метаанализ. J Foot Ankle Surg. 2019 Март; 58 (2): 328-332. [PubMed: 30850102]
- 11.
- Carmont MR, Rees RJ, Blundell CM.Обзор современных концепций: болезнь Фрейберга. Foot Ankle Int. 2009 Февраль; 30 (2): 167-76. [PubMed: 19254514]
- 12.
- Singer G, Cichocki M, Schalamon J, Eberl R, Höllwarth ME. Исследование переломов плюсневых костей у детей. J Bone Joint Surg Am. 2008 Апрель; 90 (4): 772-6. [PubMed: 18381315]
- 13.
- Йейтс Дж., Фили И., Сасикумар С., Ротанг Дж., Ханниган А., Шихан Э. Джонс Перелом пятой плюсневой кости: оправдано ли оперативное вмешательство? Систематический обзор литературы и метаанализ результатов.Нога (Edinb). 2015 декабрь; 25 (4): 251-7. [PubMed: 26481787]
Перелом пятой плюсневой кости — перелом пятой плюсневой кости | Факты о здоровье стопы
Для просмотра содержимого на этой странице требуется Javascript. Пожалуйста, включите поддержку джаваскрипта в вашем браузере.Что такое перелом пятой плюсневой кости?
Переломы (переломы) пятой плюсневой кости — частые травмы стопы. Пятая плюсневая кость — это длинная кость на внешней стороне стопы, которая соединяется с мизинцем.На пятой плюсневой кости часто возникают два типа переломов:
- Отрывной перелом. При отрывном переломе небольшой кусок кости отрывается от основной части кости сухожилием или связкой. Этот тип перелома является результатом травмы, при которой перекатывается лодыжка. Отрывные переломы часто упускаются из виду, когда они происходят из-за растяжения связок голеностопного сустава.
- Перелом Джонса. Переломы Джонса возникают в небольшой области пятой плюсневой кости, которая получает меньше крови и, следовательно, более подвержена трудностям при заживлении.Перелом Джонса может быть стрессовым (крошечный разрыв волосяного покрова, который происходит с течением времени) или острым (внезапным) переломом. Переломы Джонса вызваны чрезмерным использованием, повторяющимся стрессом или травмой. Они встречаются реже и их сложнее лечить, чем отрывные переломы. Другие типы переломов могут возникать в пятой плюсневой кости. Примеры включают переломы середины диафиза, которые обычно возникают в результате травмы или скручивания, а также переломы головы и шеи плюсневой кости.
Симптомы перелома пятой плюсневой кости
Отрыв и переломы Джонса имеют одинаковые признаки и симптомы.К ним относятся:
- Боль, припухлость и болезненность на внешней стороне стопы
- Затруднения при ходьбе
- Ушиб
Диагностика перелома пятой плюсневой кости
Любой, у кого есть симптомы перелома пятой плюсневой кости, должен как можно скорее обратиться к хирургу стопы и голеностопного сустава для постановки правильного диагноза и лечения. Чтобы поставить диагноз, хирург спросит, как произошла травма и когда началась боль.При обследовании стопы врач осторожно нажимает на разные участки стопы, чтобы определить, где возникает боль. Хирург также закажет рентген. Поскольку перелом Джонса иногда не выявляется на первоначальном рентгеновском снимке, могут потребоваться дополнительные визуальные исследования.
Нехирургическое лечение
До тех пор, пока вы не сможете посетить хирурга стопы и голеностопного сустава, следует применять метод лечения RICE:
- Отдых: Держитесь подальше от травмированной ступни. Ходьба может привести к дальнейшим травмам.
- Лед: Приложите пакет со льдом к поврежденному месту, поместив тонкое полотенце между льдом и кожей. Используйте лед на 20 минут, а затем подождите не менее 40 минут, прежде чем снова заморозить.
- Компрессия: Для контроля отека следует использовать эластичную пленку.
- Уровень: Ступня должна быть немного приподнята над уровнем сердца, чтобы уменьшить отек.
Хирург стопы и голеностопного сустава может использовать один из следующих нехирургических вариантов лечения перелома пятой плюсневой кости:
- Иммобилизация. В зависимости от тяжести травмы стопу держат неподвижной в гипсовом, гипсовом ботинке или обуви с жесткой подошвой. Также могут потребоваться костыли, чтобы не переносить вес на травмированную ногу.
- Стимуляция костей. Безболезненное внешнее устройство используется для ускорения заживления некоторых переломов. Стимуляция костей, наиболее часто используемая при переломах Джонса, может использоваться как часть лечения или после неадекватной реакции на иммобилизацию.
Когда нужна операция?
Если травма связана со смещением кости, множественными переломами или не зажила должным образом, может потребоваться хирургическое вмешательство.Хирург стопы и голеностопного сустава определит тип процедуры, который лучше всего подходит для конкретного пациента.
Метатарзалгия — Диагностика и лечение
Диагноз
Различные проблемы со стопами могут вызывать симптомы, похожие на симптомы плюсневой боли. Чтобы определить источник вашей боли, врач осмотрит вашу ногу, когда вы стоите и когда вы сидите, и спросит о вашем образе жизни и уровне активности.Возможно, вам понадобится рентген, чтобы выявить или исключить стрессовый перелом или другие проблемы со стопой.
Лечение
Консервативные меры, такие как отдых, смена обуви или использование плюсневой подушечки, могут быть всем, что вам нужно для облегчения признаков и симптомов.
В редких случаях, когда консервативные меры не уменьшают боль и метатарзалгия осложняется такими заболеваниями стопы, как «молоток стопы», одним из вариантов может быть операция по выравниванию плюсневых костей.
Образ жизни и домашние средства
Чтобы облегчить боль при плюсневой боли, попробуйте следующие советы:
- Остальное. Защитите ногу от дальнейших травм, не нагружая ее. Поднимите ногу после того, как встанете или прогуляетесь. Возможно, вам придется какое-то время избегать любимого вида спорта, но вы можете оставаться в форме с помощью упражнений с малой нагрузкой, таких как плавание или езда на велосипеде.
- Обледенение пораженного участка. Прикладывайте пакеты со льдом к пораженному участку примерно на 20 минут несколько раз в день. Чтобы защитить кожу, заверните пакеты со льдом в тонкое полотенце.
- Примите безрецептурное обезболивающее. Попробуйте ибупрофен (Advil, Motrin IB, другие), напроксен натрия (Aleve) или аспирин, чтобы уменьшить боль и воспаление.
- Носите подходящую обувь. Избегайте слишком тесной или слишком свободной обуви и ограничьте ношение высоких каблуков. Носите обувь, соответствующую виду спорта, которым вы занимаетесь.
- Используйте подушечки плюсны. Эти стандартные прокладки помещаются в обувь прямо перед плюсневой костью, чтобы помочь отвести напряжение от болезненной области.
- Рассмотрим арочные опоры. Если стельки не помогают, врач может порекомендовать опоры для свода стопы, чтобы минимизировать нагрузку на плюсневые кости и улучшить функцию стопы. Вы можете купить опоры для арок без рецепта, или они могут быть установлены по индивидуальному заказу.
Подготовка к приему
Вы либо пойдете на прием к семейному врачу или терапевту, либо получите направление к костному специалисту (ортопеду) или стопному специалисту (ортопеду).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Составьте список:
- Ваши симптомы, включая любые, которые могут показаться не связанными с болью в ногах, и когда они начались
- Ключевая личная информация, включая виды спорта, которыми вы занимаетесь, и вашу историю болезни
- Вопросы, которые следует задать своему врачу
При метатарзалгии некоторые основные вопросы, которые следует задать своему врачу, включают:
- Что вызывает мои симптомы?
- Мне нужны тесты?
- Является ли мое состояние временным или хроническим?
- Какое лечение вы рекомендуете?
- Нужно ли мне ограничивать свои действия?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач, вероятно, задаст вам ряд вопросов, в том числе:
- Какую обувь вы носите?
- Чем вы занимаетесь?
- В вашем распорядке дня много ходьбы или стояния?
- Вы часто ходите босиком? На каких типах поверхностей?
- Ваши симптомы постоянны или случайны?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
Что вы можете сделать за это время
Пока вы ждете визита к врачу, как можно больше отдыхайте и надевайте подходящую обувь.Обезболивающие, отпускаемые без рецепта, могут помочь уменьшить дискомфорт.
19 сентября 2019 г.
Показать ссылки- Поля КБ. Оценка и диагностика частых причин боли в стопах у взрослых. https://www.uptodate.com/home. Проверено 23 августа 2016 г.
- Метатарзалгия. Американский колледж ортопедии и медицины стопы и голеностопного сустава. https://www.acfaom.org/information-for-patients/common-conditions/metatarsalgia. По состоянию на август.23, 2016.
- Espinosa N, et al. Метатарзалгия. Журнал Американской академии хирургов-ортопедов. 2010; 18: 474.
- Метатарзалгия (боль в передней части стопы). Американское общество ортопедов стопы и голеностопного сустава. https://www.aofas.org/footcaremd/conditions/ailments-of-the-smaller-toes/Pages/Metatarsalgia.aspx. Проверено 23 августа 2016 г.
- Imboden JB, et al. Подходите к пациенту с болями в стопе и лодыжке. В: Современная диагностика и лечение: ревматология. 3-е изд. Нью-Йорк, штат Нью-Йорк: компании McGraw-Hill; 2013.https://www.accessmedicine.com. Проверено 24 августа 2016 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicМетатарзальная кость — обзор
Остеохондрит Фрейберга
Это ишемический эпифизарный некроз головки второй плюсневой кости, впервые описанный Фрайбургом в 1914 г., 76 и позже Kohler, 77, , who показали, что примерно в 20% случаев вовлекается третья плюсневая кость вместо второй.Заболевание возникает в подростковом возрасте, до того, как завершится эпифизарное закрытие головки плюсневой кости. 79
Точная этиология неизвестна, но предполагается, что развитие вызвано аномально длинной второй плюсневой костью, непрямой травмой и изменениями давления в костном мозге. 80,81 Иногда заболевание протекает бессимптомно до зрелого возраста, когда деформация пораженной плюсневой кости и остеоартроз развиваются и вызывают симптомы.
Если состояние само по себе вызывает симптомы, обследование покажет локализованный артрит второго (или третьего) плюснефалангового сустава с локальным отеком и теплом, а также ограничением сгибания и разгибания.С момента появления боли проходит месяц, прежде чем станут заметны характерные рентгенологические изменения. Следовательно, на ранних стадиях поражение трудно диагностировать, и может потребоваться сцинтиграф или изображение МРТ, чтобы отличить его от маршевого перелома плюсневой кости. 82,83
Спонтанное выздоровление после этой подострой стадии занимает до года. К этому времени головка плюсны необратимо увеличена, и при пальпации выявляется выступающий гребень на дорсальной стороне диафиза плюсневой кости.Также существует некоторое безболезненное ограничение сгибания и разгибания. Иногда, если не предпринимать надлежащих профилактических мер, может развиться метатарзалгия, вызванная увеличением кости.
Позже, когда пациенту 40–50 лет, остеоартроз может усложнить картину, и сустав становится фиксированным, как и при большом пальце стопы.
Лечение заключается в использовании ортопедических платформ для плюсневых костей для снятия давления на головку второй плюсневой кости. Если есть ограничение на разгибание, можно прописать «качельку», например, при большом пальце стопы.В запущенных случаях может потребоваться операция. 84
Операция на плюсне Capitola | Травма плюсневой кости Watsonville, округ Санта-Крус, Калифорния,
Что такое хирургия плюсны?
Метатарзальная хирургия — это хирургическая процедура, выполняемая на плюсневых костях, длинных костях стопы, которые соединяются с костями пальцев ног. Обычно это выполняется для исправления деформации бурсита и в основном выполняется на первой плюсневой кости за большим пальцем ноги.Операция на второй-пятой плюсневых костях обычно проводится для лечения мозолей или язв в нижней части стопы.
Анатомия плюсневых костей
Плюсневые кости — это пять длинных костей позади каждого пальца стопы. Эти кости помогают в скручивании или движении стопы, а также в поддержании равновесия при ходьбе. Кость позади большого пальца ноги называется первой плюсневой костью, а кость позади мизинца — пятой плюсневой костью.
Показания к операции на плюсне
Помимо коррекции деформации бурсита, может быть проведена операция на плюсне для лечения:
- Травма плюсневых костей (перелом)
- Мозоли, образованные неправильным расположением плюсневых костей, которые могут увеличивать давление на определенные области
- Язвы, которые могут образовываться под избыточным давлением у больных диабетом
- Ревматоидный артрит
Подготовка к операции на плюсне
Следование инструкциям, предоставленным перед операцией, помогает уменьшить осложнения и улучшить результаты.
- Прекратите прием противовоспалительных препаратов за неделю до операции, чтобы предотвратить чрезмерное кровотечение.
- Если у вас жар или инфекция, сообщите об этом своему хирургу.
- Чтобы лучше понять процедуру, узнайте у своего врача о ее рисках и преимуществах.
- Бросьте курить или употреблять алкоголь, если возможно, чтобы снизить риск заражения и замедленного заживления.
- Не ешьте и не пейте за шесть часов до операции.
- Для комфорта носите свободные шорты или брюки.
Процедура хирургии плюсны
Вам будет предложено лечь на спину. Вводится анестезия и делается небольшой разрез возле целевой плюсневой кости. Через разрез рассекают плюсневую кость.Затем он поднимается или перемещается для правильного совмещения и фиксируется винтом или металлическим штифтом. В случае перелома перелом плюсневых костей выравнивается и стабилизируется винтами. Затем разрез зашивают швами. В некоторых случаях срезают и мозолистую подошву стопы. Затем ваш хирург наложит повязку на вашу ногу. Также для защиты надевают гипсовую или специальную обувь.
Послеоперационный уход при хирургии плюсневой кости
Вам будут предоставлены костыли, чтобы не давить на стопу.Вам будут предоставлены обезболивающие. Рекомендуется держать швы и разрезы чистыми и сухими, чтобы предотвратить инфицирование. Вы должны отдыхать минимум 1 неделю, по возможности удерживая ступню выше уровня сердца.
Риски и осложнения хирургии плюсневой кости
Риски и осложнения, связанные с хирургией плюсневой кости, включают:
- Инфекция на разрезе или в кости
- Нарушение заживления кости
- Переломы близлежащих плюсневых костей вследствие напряжения
- Застройка новых мозолей
- Отек стопы
Кости плюсны: что это, симптомы и лечение
Индекс:
1.Что такое плюсневые кости?
2. Какие состояния чаще всего поражают плюсневые кости?
3. Что может вызвать повреждение плюсневой кости?
4. Каковы симптомы травмы плюсневой кости?
5. Как диагностируется травма плюсневой кости?
6. Как лечат переломы плюсневой кости?
7. Какой специалист лечит плюсневые кости?
Плюсны — это пять длинных костей стопы , найденные между костями пальцев стопы и костей предплюсны.Каждая плюсневая кость прикреплена к одному из пальцев стопы. Они расположены бок о бок в форме арки, которая придает стопе изгиб. Они важны для поддержания равновесия при стоянии и ходьбе.
Внезапные травмы стопы, называемые острыми, с повреждениями в этой области. Наиболее распространенным является перелом пятой плюсневой кости , который может сломаться в различных точках. Первая и вторая плюсневые кости являются наиболее частыми травмами в спорте, и хорошо известно, что Дэвид Бекхэм, Лионель Месси и Стивен Джеррард, среди многих других звезд футбола, сломали свои плюсневые кости.
Переломы также могут возникать в течение более длительного периода времени. Они известны как стресс-переломы.
Есть разные типы переломов плюсневой кости. Это:
Открыть
Где кожа разорвана над переломом . Это означает, что существует возможный путь заражения извне через сломанную кость или кости. Это серьезный перелом, и повреждение мягких тканей, окружающих поврежденную область, затрудняет лечение и заживление.
Вытесненный
После разрыва кости выскользнули из линии , что означает, что их необходимо стабилизировать и выровнять. это может включать анестетик и какой-то металлический приколот к костям.
Кость тоже нельзя смещать, а также перелом закрывать.
Острые переломы плюсневой кости могут быть вызваны:
Прямая травма стопы например, кто-то наступил на нее или ударил ее ногой.Перекрученная стопа или голеностопный сустав также может вызвать травму основания пятой плюсневой кости или стержня плюсневой кости.
Причины стрессовых переломов:
- Повторная нагрузка на кость
- Маршевый или бег на длинные дистанции
- Бег на короткие дистанции, особенно при резком увеличении скорости
- Обувь неподходящая или неподходящая
- Продолжение упражнений, несмотря на боль в стопе
- Неврологические проблемы и ревматические состояния, такие как остеопороз и ревматоидный артрит, могут увеличить вероятность стрессовых переломов.
Симптомы травмы плюсневой кости могут различаться в зависимости от того, остро ли это стрессовый перелом.
Острый перелом плюсневой кости имеет следующие симптомы:
- слышимый звук в момент перерыва. Обычно в области перелома возникает немедленная точечная боль и болезненность.
- Из-за кровотечения из сломанных костей могут возникать синяки и отеки.
- У вас могут возникнуть трудности с переносом веса на пораженную стопу, а движения могут быть ограничены.
Стресс-перелом имеет следующие симптомы:
- Немедленная боль и болезненность в области травмы. Может быть небольшая припухлость, но обычно нет синяков или шума.
- Основным симптомом может быть просто боль в стопе во время тренировки, которая облегчается в покое. Обычно широко распространены вокруг стопы .Однако через некоторое время боль может продолжаться, несмотря на отдых. Он имеет тенденцию становиться более локализованным в области перелома.
- Нежная область по линии второй и третьей плюсневой кости.
Рентген и компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) могут использоваться для диагностики острых переломов плюсневых костей. Большинство из них можно увидеть в рентгеновских лучах .
Врач также должен определить, смещен ли перелом, и это может означать, что кости необходимо перестроить и удерживать на месте.
Стресс-переломы не так легко выявляются на рентгеновских снимках , как острый перелом плюсневой кости. Специализированное ультразвуковое сканирование, сканирование костей и МРТ могут показать те, которые не видны в рентгеновских лучах.
Несколько факторов , включая то, какие плюсневые кости сломаны или переломаны, какая часть плюсневой кости сломана и насколько серьезным является повреждение, все они играют роль в том, какой тип лечения требуется.Кроме того, является ли это острым или стрессовым переломом, смещена ли кость или нет, а также сильно ли повреждены ткани, окружающие перелом.
Как правило, переломы плюсневой кости можно лечить с помощью следующих средств:
- Обезболивающие
- Лед
- Отдых и возвышение
- Опора, например эластичные трубчатые бинты, специальная обувь или даже гипсовые повязки
- Хирургия
Что касается хирургического вмешательства, может потребоваться , чтобы повторно выровнять кость .Однако при стрессовых переломах хирургическое вмешательство не требуется.
Ортопеды специализируются на обследовании, оценке и лечении проблем со стопами. Если вы обратитесь к своему терапевту по поводу проблемы со стопой, а он не может самостоятельно поставить диагноз, он, скорее всего, направит вас к ортопеду. В Великобритании ортопеды также известны как хироподы.
В зависимости от рекомендованного лечения вы также можете посетить физиотерапевта или хирурга-ортопеда.
Повреждения костей плюсны
Строение стопы сложное. Наши ступни состоят из костей, мышц, сухожилий и других мягких тканей. Девятнадцать из двадцати шести костей наших стоп — это кости пальцев ног и плюсневые кости. Переломы пальцев стопы и плюсневых костей — частые травмы. Существует распространенное заблуждение, что врач ничего не может сделать при переломах пальцев ног или стопы, но это не так. На самом деле важно обратиться к врачу, чтобы он осмотрел и вылечил ступню или палец ноги.Даже если лечение уже было получено в отделении неотложной помощи, важны правильная оценка и диагностика у ортопеда.
Что такое перелом?
Перелом — это просто перелом кости. Он ничем не отличается от сломанной кости. Переломы можно разделить на две категории: травматические переломы и переломы напряжения.
Травматические переломы также называются острыми переломами и возникают, когда ступня или палец ноги получают прямой удар или удар. Это может быть из-за того, что что-то упало вам на ногу, или из-за того, что вы просто сильно ударили ногой.Есть два типа травматических переломов: смещенные и несмещенные. Когда перелом смещается, кость ломается так, что она меняет положение или смещается. Лечение травматического перелома будет зависеть от того, где он расположен, от степени перелома и от того, смещен ли перелом или нет. Для лечения некоторых травматических переломов может потребоваться операция.
Признаки и симптомы травматического перелома включают:
- Фактический звук, когда происходит перелом.
- «Точечная боль», то есть боль в месте удара. Эта боль возникает во время перелома и, возможно, даже через несколько часов, но обычно боль проходит через несколько часов.
- Отклонение пальца ноги. Вы можете заметить, что палец ноги имеет необычный или ненормальный вид.
- Синяк и опухоль на следующий день после травмы.
- Это неправда, что «если по ней можно ходить, она не сломана». При любом типе перелома всегда рекомендуется осмотр ортопеда.
Стрессовые переломы — это небольшие трещины, обычно вызванные повторяющимся напряжением. Стресс-переломы распространены среди спортсменов. Особенно спортсменам, которые не следят за тренировками и слишком сильно нагружают себя. Внезапное увеличение количества тренировок или пробега может вызвать стрессовые переломы. Стресс-переломы также могут возникать из-за аномального строения стопы, деформации или остеопороза. Ношение неподходящей обуви также может способствовать развитию стрессовых переломов.Если вы считаете, что страдаете от стрессового перелома, не игнорируйте боль. Стресс-переломы будут повторяться, если их не лечить должным образом.
Симптомы стрессового перелома включают:
- Боль во время или после нормальной деятельности
- Боль, которая исчезает в состоянии покоя и снова возникает в положении стоя или при выполнении какой-либо деятельности
- Боль в месте перелома при прикосновении к ней. Это называется «точечной болью».
- Отек, но без синяков
Растяжения имеют схожие симптомы, но иногда при растяжении связок болит вся область, а не одна точка.Врач-ортопед в Neuhaus Foot and Ankle диагностирует ваше состояние, будь то растяжение связок или перелом, и порекомендует вам лучший вариант лечения. Некоторые растяжения или вывихи могут вывести из строя. Без надлежащего лечения растяжений и переломов у вас может развиться изнурительный артрит.
Последствия неправильного лечения
Распространенное и опасное заблуждение, что врач ничего не может сделать для лечения перелома кости стопы. На самом деле, если не лечить перелом пальца стопы или плюсневой кости, могут возникнуть серьезные осложнения.Например:
- В костной структуре стопы может развиться деформация, которая ограничивает подвижность стопы или затрудняет или даже делает невозможным правильную подгонку обуви.
- Может развиться артрит.
- Вы можете страдать хронической болью и длительной дисфункцией стопы или пальца ноги.
- Несращение или нарушение заживления кости может привести к последующей операции или даже к хронической боли.
Лечение переломов пальцев стопы
Переломы пальцев стопы почти всегда являются травматическими.Лечение травматического перелома будет зависеть от конкретного перелома и вашей ситуации, но оно может включать некоторые из следующих вариантов:
- В некоторых случаях отдых — это все, что необходимо для лечения перелома пальца ноги.
- Можно использовать шину, чтобы удерживать палец в фиксированном положении.
- Ваш врач может порекомендовать носить обувь с жесткой или жесткой подошвой, чтобы защитить палец и помочь удержать его в нужном положении.
- Иногда допустимо «приклеить» ваш палец к соседнему пальцу, но в некоторых ситуациях это может быть вредно.
- В некоторых случаях может потребоваться операция. Хирургия обычно включает использование фиксирующих устройств, таких как штифты или винты.
Лечение переломов плюсны
Переломы плюсны могут быть стрессовыми или травматическими. Некоторые типы переломов плюсневых костей представляют собой уникальные проблемы. Например, в некоторых случаях перелом первой плюсневой кости может привести к артриту. Артрит пальца ноги может быть особенно болезненным, потому что мы несем большую нагрузку на пальцы ног, когда ходим и сгибаем ногу.Другой вид перелома, перелом Джонса, происходит в основании пятой плюсневой кости. Переломы Джонса часто ошибочно принимают за растяжение связок голеностопного сустава, и неправильный диагноз может иметь серьезные последствия, поскольку растяжения и переломы требуют различных методов лечения. Вот почему вам следует обратиться к ортопеду. Ортопед является экспертом в правильном определении этих состояний, а также других проблем со стопой. Лечение переломов плюсневой кости зависит от типа и степени перелома, но может включать:
- Остальное.Отдых может быть единственным лечением, необходимым для заживления некоторых переломов.
- Трещины под напряжением развиваются из-за повторяющихся нагрузок, поэтому важно избегать деятельности, которая в первую очередь привела к перелому. Вам также может понадобиться передвигаться на костылях или в инвалидном кресле, чтобы снять давление со стопы и дать ей время на заживление.
- Вам могут посоветовать носить обувь с жесткой подошвой или другую форму иммобилизации для защиты сломанной кости во время ее заживления.
- Некоторые травматические переломы плюсневых костей могут потребовать хирургического вмешательства для правильного заживления, особенно если перелом сильно смещен.
- Ваш ортопед предоставит инструкции по уходу после хирургического или консервативного лечения.
