Лечение осложнений после переломов
Рассказываем про лечение осложнений после переломов, к которым относятся: ложные суставы, несрастающиеся переломы и застарелые повреждения, а также неправильно сросшиеся околосуставные переломы.
В клинике «Скандинавия» существует возможность обследовать
и оперативно лечить пациентов, у которых или длительно несрастающиеся переломы, или сложные суставы на фоне проведенных оперативных вмешательств, или застарелые либо неправильно сросшиеся переломы.
Что в этом случае делается? Во-первых, в клинике есть возможность обследовать пациента: КТ , МРТ, рентген и все остальное. Во-вторых, клиника располагает достаточным набором металлоконструкций. Кроме того, что в клинике есть возможность лечить экстренных пациентов со свежей травмой, также можно лечить и делать операции пациентам, у которых имеются отдаленные последствия или проблемы после травм.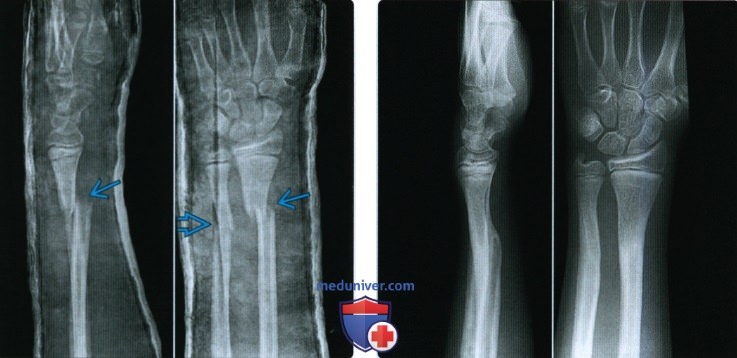
Есть переломы, локализация которых не сильно повлияет на дальнейшую жизнь и функцию конечностей, с которыми можно, в принципе, ничего не делать, даже если они неправильно срослись. Ну разве что может быть косметический дефект. А есть переломы (к ним относятся в основном околосуставные и внутрисуставные переломы), которые нельзя оставить в таком виде и необходимо что-то с ними делать для того, чтобы человек полнофункционально жил дальше.
Врачи клиники оперируют и ложные суставы, причем с костной пластикой, с использованием тех же новейших металлоконструкций и методик, которые применяютя во всем мире. Также в клинике оперируют неправильно сросшиеся переломы,
Также в клинике оперируют неправильно сросшиеся переломы,
замену металлоконструкций с исправлением оси конечности, с исправлением положения отломков внутри сустава. Есть внутрисуставные переломы, требующие эндопротезирования, которые невозможно восстановить простыми методами. В этой ситуации используются эндопротезы и коленного, и тазобедренного, и плечевого суставов с последующей реабилитацией в условиях клиники, которая возможна до полного восстановления.
Периодически в клинику обращаются пациенты с застарелыми повреждениями, которые находятся в таком состоянии: не срослось ― не срослось, непонятно, опоры, допустим, на ногу нет, если это перелом крупной кости, большой берцовой или около шейки бедра. Они в основном лежачие, зачастую городские клиники отказывают им в помощи, потому что у них нет возможности оказать достаточное лечение сопутствующей патологии. Это преимущественно возрастные пациенты и пациентки с переломами шейки, чрезвертельными переломами, встречаются даже с застарелыми переломами лодыжек.
Даже если это был очень старый перелом, врачи стараются поставить пациента на ноги буквально на следующий день после операции. Используемые импланты и техника позволяют это сделать, а терапевтическая и анестезиологическая поддержка дает возможность их очень быстро активизировать.
Также существует такая проблема, как ложные суставы ― это несросшиеся переломы, несрастание которых длится более полугода. То есть речь о двойном-тройном сроке типичного срастания, если за это время перелом не сросся, на этом месте образуется ложный сустав.
Такие проблемы возникают и после ранее проведенных операций, и без оперативного лечения. Основная задача в такой ситуации ― создать условия для сращения. Это стабилизация и раздражение зоны перелома или пересадка туда собственной кости, для того чтобы стимулировать срастание перелома. Такие операции были проведены в клинике многократно с хорошими результатами и с ранней реабилитацией.
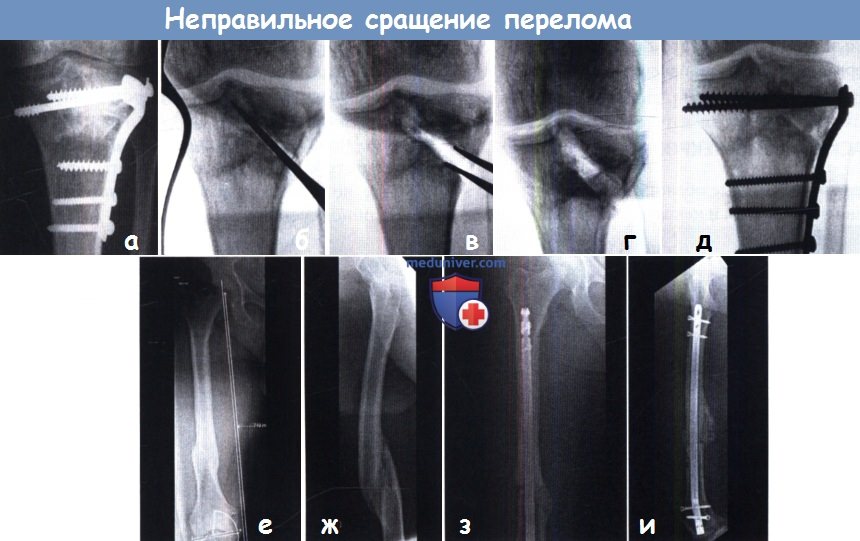
К одному из последствий травм относятся неправильно сросшиеся переломы. Это возникает или из-за некорректной иммобилизации, или вообще из-за необращения к врачу по поводу перелома. Бывает, что при неадекватной нагрузке ломается металлоконструкция, которой фиксирован перелом, и перелом срастается в неправильном положении. Если это кость опорная (например, нагрузочная нога), с этим жить невозможно, это искривление конечности, которое приводит к проблемам выше и ниже перелома.
способом, чтобы можно было максимально рано начать нагружать эту конечность.
Самую большую опасность представляют неправильно сросшиеся околосуставные переломы, потому что в итоге они приводят к грубому артрозу. Даже в молодом возрасте при неправильно сросшемся переломе голени появляется артроз голеностопного и коленного сустава, поэтому такие вещи нужно обязательно исправлять. Может быть, внешне это и не выглядит так страшно, однако через 3-5 лет начнутся проблемы в зоне перелома выше и ниже. Операция проводится именно для того, чтобы быстрее реабилитироваться и продолжить дальше полноценную жизнь.
Записаться на прием к врачу можно по телефону или через онлайн запись.
Дата публикации: 27.04.16
8 правил, которые помогут избежать перелома шейки бедра в зрелом возрасте
Перелом шейки бедра ― опасная травма, которая в буквальном смысле делит жизнь человека на до и после ее получения. Восстановление подобного повреждения занимает долгие месяцы и требует не только медикаментозного лечения, но и психологической адаптации. Особенно тяжело перелом шейки бедра переносят люди пожилого возраста, поэтому с ними важно заниматься профилактикой. В частных пансионатах Senior Group этому вопросу уделяется особое внимание.
Восстановление подобного повреждения занимает долгие месяцы и требует не только медикаментозного лечения, но и психологической адаптации. Особенно тяжело перелом шейки бедра переносят люди пожилого возраста, поэтому с ними важно заниматься профилактикой. В частных пансионатах Senior Group этому вопросу уделяется особое внимание.
В соответствии с данными Российской ассоциации по остеопорозу в нашей стране каждые 5 минут происходит перелом шейки бедра. При этом в каждом третьем случае человеку необходим патронажный уход на постоянной основе, а каждый четвертый случай, к сожалению, заканчивается летальным исходом в результате развития осложнений. Несомненно, шанс вернуться к прежней жизни после травмы существует, однако предпочтительнее всего предотвратить возможные риски.
Причины перелома шейки бедра
Чаще всего травма возникает в результате:
- Падения. У многих пожилых людей ухудшается координация движений, походка становится неуверенной и медленной, снижается скорость физической реакции на нарушение равновесия.
- Неудачных движений. Спровоцировать неестественные движения ноги в области тазобедренного сустава с последующим переломом может потеря равновесия, чрезмерная физическая нагрузка после долгого перерыва, любое внешнее воздействие (собака потянула за поводок, маленький внук ухватился за руку и др.). Занятия спортом также сюда относятся, поэтому пожилым людям рекомендуется тренироваться под наблюдением специалистов.
- Заболеваний. Перелом шейки бедра может возникнуть и без сильных внешних воздействий и неудачных падений. Причиной травмы могут стать остеопороз, опухоль, остеохондроз, грыжа межпозвонкового диска, артроз коленного или голеностопного сустава, спондилоартроз и др.
 Усугубить заболевание и, соответственно, увеличить риск перелома шейки бедра могут вредные привычки и лишний вес. Если своевременно не принять меры, травма может возникнуть даже в результате обычного переворачивания в кровати с бока на бок.
Усугубить заболевание и, соответственно, увеличить риск перелома шейки бедра могут вредные привычки и лишний вес. Если своевременно не принять меры, травма может возникнуть даже в результате обычного переворачивания в кровати с бока на бок.
Среди остальных причин возникновения травмы можно выделить плохое зрение, малоподвижный образ жизни, несбалансированное питание, период менопаузы у женщин, заболевания нервной системы, которые сопровождаются нарушением координации движений, и пр.
Профилактика перелома шейки бедра
10 советов, которые помогут предотвратить травму
Регулярный медосмотр. Риск падения оценивается при помощи специальных тестов, которые пожилой человек может пройти у своего лечащего врача. Помимо этого, существует методика определения плотности костной ткани ― денситометрия, которая предполагает применение рентгеновского излучения или ультразвука. Обследование информативное и безболезненное, его рекомендуется проходить каждые 2 года женщинам после 50 лет и мужчинам после 70 лет.
Помимо этого, существует методика определения плотности костной ткани ― денситометрия, которая предполагает применение рентгеновского излучения или ультразвука. Обследование информативное и безболезненное, его рекомендуется проходить каждые 2 года женщинам после 50 лет и мужчинам после 70 лет.
Физическая активность. Пожилой человек, находящийся в группе риска по перелому шейки бедра, может посещать специальные занятия, которые организованы в реабилитационных центрах Senior Group. Опытные инструкторы расскажут и покажут, какие упражнения помогут вернуть равновесие, восстановить координацию движений, укрепить мышцы. Доказано, что регулярные физические нагрузки помогают снизить риск падения на 30%.
Правильное питание. Профилактика перелома шейки бедра у пожилых женщин и мужчин в обязательном порядке включает пересмотр меню. Рекомендуется ежедневно употреблять в пищу продукты, богатые калием (курага, чернослив, морская капуста, чечевица, орехи), поскольку он способствует лучшему усвоению кальция (творог, сыр, йогурт, шпинат). Также необходимо включать в рацион мясо, так как животный белок важен для поддержания мышечной массы и силы.
Также необходимо включать в рацион мясо, так как животный белок важен для поддержания мышечной массы и силы.
Прием витаминных комплексов. Для укрепления костей необходимо употреблять кальций. Для женщин младше 50 лет и мужчин младше 70 лет норма составляет 1 000 мг в день. После указанной возрастной отметки норма должна составить 1 200 мг в день. Помимо этого, следует помнить, что нормальное усвоение кальция невозможно без витамина Д. Не менее важны фосфор, магний, железо, витамины группы В и др. Оптимальный вариант ― сдать анализы на содержание этих нутриентов в крови и получить индивидуальные назначения врача.
Контроль приема медикаментов. Многие пожилые люди вынуждены ежедневно принимать лекарства для поддержания здоровья, например, при сахарном диабете, гипертонии, заболеваниях желудочно-кишечного тракта и др. Медикаменты зачастую вызывают побочные эффекты в виде сонливости, головокружения, общей слабости, которые могут стать причиной потери равновесия и падения. Если ваш близкий человек отмечает изменения самочувствия, следует обратиться к врачу и пересмотреть схему приема лекарств.
Если ваш близкий человек отмечает изменения самочувствия, следует обратиться к врачу и пересмотреть схему приема лекарств.
Контроль веса. Пожилым людям рекомендуется перейти на дробное питание, которое позволяет постепенно избавиться от лишних килограммов и при этом не испытывать голода. Дополнительно могут применяться дневники питания, фитнес-браслеты и счетчики шагов. Снижению веса также способствует отказ от некоторых продуктов: сладких газированных напитков, кондитерских изделий, жирных соусов из магазинов и пр.
Полноценный отдых. Пожилой человек должен хорошо высыпаться и придерживаться определенного режима, это способствует нормализации обмена веществ и продлению физической активности. Правильно организованный распорядок дня позволит не только выделить время на хобби, прогулки, общение с друзьями и другие мероприятия, но и снизить чувство усталости и переутомления, которые могут стать причиной получения травм.
Безопасная среда. По статистике, большинство падений, которые становятся причиной перелома шейки бедра, происходят в домашних условиях. Это весомый повод для того, чтобы пересмотреть обстановку, в которой живет пожилой человек. Родственникам рекомендуется убрать посторонние предметы с пола и лестниц, а также отказаться от обычных ковров, которые могут скользить под ногами или о края которых можно споткнуться. Также можно предусмотреть дополнительные пристенные поручни и противоскользящие покрытия в ванной.
Удобная обувь. Из гардероба пожилого человека желательно убрать высокие каблуки, платформу, туфли и сапоги с гладкой скользкой подошвой. Все виды обуви должны хорошо сидеть по ноге. Даже домашние тапочки должны приобретаться строго по размеру. Легкая удобная обувь с хорошим протектором также позволит сократить риск падения и травмирования.
Санаторно-курортное лечение. Регулярные поездки в загородные пансионаты и дома отдыха позволят пожилому человеку отвлечься от повседневной суеты, прийти в себя и заняться укреплением здоровья. К примеру, постояльцы сети реабилитационных центров Senior Group имеют возможность заниматься ЛФК под руководством опытного тренера, пройти курс массажа или физиотерапии, а также воспользоваться услугами SPA-салона. Крепкое здоровье ― залог долголетия и физического благополучия.
Крепкое здоровье ― залог долголетия и физического благополучия.
Последствия перелома шейки бедра
Пожилые люди старше 50 лет тяжелее всего восстанавливаются после перенесенных травм. Перелом шейки бедра у пациентов преклонного возраста не срастается, поэтому им требуется тяжелая и дорогостоящая операция по замене тазобедренного сустава. Последующая реабилитация может занять от 3 месяцев до полугода в зависимости от наличия осложнений.
Многие пожилые люди в результате травмы остаются прикованными к постели или инвалидному креслу. Это, в свою очередь, становится причиной появления пролежней, развития застойных процессов в легких (вплоть до пневмонии), нарушения работы сердечно-сосудистой системы. Именно поэтому риск травмирования необходимо предвидеть и предупредить.
Искренне надеемся, что приведенные выше советы, как избежать перелома шейки бедра, помогут вам увидеть и устранить возможные опасности для близкого человека. Если вы уже столкнулись с этой непростой ситуацией, то вы всегда можете рассчитывать на помощь специалистов центров реабилитации Senior Group.
Из-за коронавируса москвич чуть не остался без ноги
Хирургам НИИ имени Склифосовского удалось спасти ногу туристу, который из-за положительного теста на COVID-19 не смог вовремя вылететь из Турции. За время вынужденного ожидания у москвича развился некроз. Столичным медикам пришлось под микроскопом восстанавливать кости и ткани.
Совсем не о таких воспоминаниях Денис Шевченко мечтал, отправляясь на отдых в Турцию. Но экскурсия на раскопки древнегреческого полиса закончилась для него трагично. Оступился на камнях, упал. В результате – открытый перелом сразу двух костей голени. В турецком госпитале ему сделали срочную операцию, а потом пришел положительный тест на COVID-19.
«На 3 недели пришлось задержаться в Турции, чего я не планировал. Лежать еще в клинике только из-за COVID. И все это время нога была вне нормального обслуживания. Прошло много времени, рана почти не обрабатывалась. Швы уже пришли в плохое состояние. Появилось воспаление», – рассказывает Денис Шевченко, пациент НИИ СП им. Н.В. Склифосовского.
Появилось воспаление», – рассказывает Денис Шевченко, пациент НИИ СП им. Н.В. Склифосовского.
Вернувшись в Россию, Денис тут же обратился за помощью к травматологам НИИ Склифосовского. Обследование показало, что операцию нужно делать срочно.
«Был некроз полнослойный мягких тканей нижней трети голени. Это нам пришлось все удалить. И так как образовался дефект мягких тканей, мы выполнили пластику собственным лоскутом. Конечно, при ненадлежащем лечении это могло и сепсисом осложниться», – объясняет Рушан Ганиев, заведующий 2-м травматологическим отделением НИИ СП им. Н.В. Склифосовского.
Мужчине уже грозил хронический остеомиелит – воспаление в месте перелома, из-за которого нарушается кровоснабжение, и кости не могут срастаться. Хирурги удалили погибшие ткани и под микроскопом пересадили на место раны лоскут кожи пациента вместе с сосудами.
«Перемещение кровоснабжаемого лоскута в эту зону позволяет восстановить барьер, чтобы микробы не инфицировали. И с другой стороны восстановить кровоснабжение этой зоны. Создать условия для консолидации перелома, потому что без кровоснабжения перелом не срастается», – поясняет Александр Неведров, хирург-травматолог НИИ скорой помощи имени Н.В. Склифосовского.
Создать условия для консолидации перелома, потому что без кровоснабжения перелом не срастается», – поясняет Александр Неведров, хирург-травматолог НИИ скорой помощи имени Н.В. Склифосовского.
Временный фиксатор на месте перелома заменили аппаратом Илизарова. Это устройство надежно закрепляет сломанные кости в нужном положении. Первые шаги Денис делает через боль. Но со временем этот дискомфорт утихнет, уверяют врачи. С аппаратом Илизарова ему придется ходить полгода, но это позволит восстановиться полностью.
Лечение Перелом головки лучевой кости
Переломы лучевой головки — это перелом самой верхней дискообразной части лучевой кости, которая соединяется с локтевой костью на ее проксимальном конце через меньшую сигмовидную насечку и с плечевой костью. Этот сустав отвечает за пронацию и супинацию предплечья (вращательные движения).Подавляющее большинство переломов головки лучевой кости происходят вследствие падения на вытянутую руку . Сила передается по лучевой кости к локтю, а головка лучевой кости соударяется с головкой мыщелка плеча.
Сила передается по лучевой кости к локтю, а головка лучевой кости соударяется с головкой мыщелка плеча.
Иногда вальгусная сила, приложена к локтевому суставу, может привести к перелому головки и часто сопровождается переломом локтевого отростка. Также при этих сложных повреждениях медиальная коллатеральная связка локтя часто разрывается.
Разрыв коллатеральной связки с одной стороны и перелом радиальной головки с другой делают локтевой сустав совершенно нестабильным.
Перелом головки лучевой кости происходит в 20% случаев травмы локтя.
Мейсонская классификация переломов головки лучевой кости:
После травмы до визита к врачу стоит по максимуму обездвижить локтевой сустав, местно прикладывать сухой холод через ткань до 15-20 минут. В случае сильного болевого синдрома возможен прием обезболивающих и противовоспалительных препаратов.
Если есть повреждения целостности кожных покровов – не стоит применять мази, лучше обработать их раствором водных антисептиков и наложить стерильную марлевую повязку.
Базовым обследованием является рентгенография минимум в 2-х проекциях. Для подробной детализации костных структур возможно выполнение компьютерной томографии . Для визуализации мягкотканных элементом локтевого сустава используется магниторезонансная томография или ультразвуковая диагностика.
Консервативное лечение
Переломы с минимальными смещениями лечат консервативно. Это делается путем иммобилизации в гипсе или шине с последующей лечебной физкультурой и физиотерапией.
Оперативное лечение
Ниже приведены показания к операции по поводу переломов головки лучевой кости:
- перелом охватывает более 33% суставной поверхности
- угол наклона > 30 °
- смещение > 3 мм
- свободные внутрисуставные фрагменты
- смещенные переломы блокируют движения
- сопутствующие травмы
- переломы локтевого отростка
- разрыв локтевой коллатеральной связки
- повреждение дистального лучезапястного сустава
- межкостная мембрана, делающая лучевую кость неустойчивой
 Если восстановление невозможно, то может быть рассмотрено удаление осколочных фрагментов головки лучевой кости или эндопротезирование головки лучевой кости.
Если восстановление невозможно, то может быть рассмотрено удаление осколочных фрагментов головки лучевой кости или эндопротезирование головки лучевой кости. При наличии предоперационной нестабильности вальгуса восстанавливается медиальная коллатеральная связка.
После операции начинается реабилитация с помощью упражнений на амплитуду движений. Срастание осколков обычно происходит в течение 6-8 недель.
Лечение несращений, дефектов и ложных суставов костей
В большинстве случаев восстановление кости после перелома наступает в обычные или нормальные сроки, редко — в более короткие сроки. Значительно чаще сроки сращения бывают удлинены, хотя сам по себе процесс сращения протекает нормально и ничем не нарушается.
К переломам с замедленным сращением относятся те, при которых по истечении обычного срока, достаточного для сращения данного перелома, концы отломков не соединены механически устойчивой костной мозолью, клинически при этом определяется некоторая, весьма ограниченная, подвижность отломков на уровне перелома.
Рентгенологическое исследование показывает
- отсутствие костного сращения отломков, концы их могут быть порознь или на них видны небольшие полости,
- концы отломков имеют склерозированной границы,
- костномозговой канал не закрыт костною пластинкой.
Во всех случаях прежде всего нужно стремиться выяснить, нет ли объективно устанавливаемых местных или общих причин, которые замедляют или могут замедлить процесс сращения. При этом необходимо учитывать различные сроки заживления переломов, которые зависят от их типа, локализации, возраста больного и т. д. Известно, что разные кости восстанавливаются в различные сроки. Неодинаково быстро срастаются также переломы одной и той же кости на различных уровнях.
Тщательный клинический анализ обычно дает возможность установить объективные причины, задерживающие костное сращение, например
- смещение отломков,
- небольшой диастаз или щель между ними,
- инфекция,
- секвестр,
- неправильная или недостаточная иммобилизация и др.

Устранение этих причин, тормозящих сращение, создание благоприятных условий и прежде всего хорошая и непрекращающаяся иммобилизация приводят к нормализации процесса сращения и образованию костной мозоли.
Термин стойко несращенный перелом, или ложный сустав, должен применяться лишь тогда, когда по истечении срока, достаточного для образования костного сращения, на месте бывшего перелома клинически определяется стойкая ненормальная подвижность, возникшая в результате нарушения процесса образования мозоли.
Клинические и рентгенологические данные позволяют сделать вывод, что сращение отломков невозможно без соответствующего вмешательства. Несращенный перелом клинически характеризуется подвижностью отломков.
Рентгенологически выявляется, что периостальная мозоль не заполнила дефекта между концами отломков и не соединила их при помощи моста. Избыток мозоли, образовавшийся по краям отломков, становится плотным, костномозговой канал концов отломков закрыт компактным слоем костного вещества. В одних случаях концы отломков закругляются, склерозируются и делаются плотными, в других, наоборот, происходит рассасывание концов, они становятся разреженными и закругленными. Восстановительный процесс полностью прекратился.
В одних случаях концы отломков закругляются, склерозируются и делаются плотными, в других, наоборот, происходит рассасывание концов, они становятся разреженными и закругленными. Восстановительный процесс полностью прекратился.
Для заживления псевдоартроза (без дефекта кости) достаточно вызвать мезенхимальную пролиферацию на месте поврежденной кости механическим и химическим путем (продуктами распада тканей), обеспечить устойчивое длительное обездвижение отломков, после чего, как правило, отломки срастаются костной мозолью. Подчеркивая разнообразие патогенетических факторов и выдвигая концепцию о роли развивающихся болезней конечности в патогенезе ложных суставов, следует указать, что принципы лечения ложных суставов (т.е. переломов со стойкимнесращением) и переломов с замедленным сращением тем не менее едины.
Основные принципы лечения ложных суставов и переломов с замедленным сращением сводятся к следующему: создание условий для восстановления репаративной регенерации в зоне ложного сустава и сращения отломков.
Это достигается
- обеспечением полной неподвижности отломков,
- сближением их концов,
- выявлением и устранением факторов, тормозящих сращение.
Переломы и несращение ключицы
Волкова Светлана Юрьевна
Обратилась за консультацией к Дарье Александровне Найда в октябре 2018г, по поводу болей в колене, после приговора хирурга в районной поликлинике, что я инвалид, сустав разрушен, с активностью покончено. По результатам консультации Дарьи Александровны: 1. Колено прооперировано (артроскопия мениска коленного сустава) — успешно. 2. Реабилитация — успешно. 3. Моя активность восстановлена! (горные лыжи, горный велосипед (эндуро) — Успешно! Огромная благодарность за профессионализм, за «погружение в жизнь пациента» и за понимание, за внимательное отношение! Доктор от Бога! Рекомендую!
Алексей Корабцев
Хочу выразить благодарность медициским специалистам 3 неотложного травматологического отделения, за лечение, внимание, хорошее отношение и понимание. За то что рассказывали о каждом этапе лечения и дальнейших наших совместных действиях по восстановлению моего здоровья. Огромное спасибо за внимание, заботу, понимание. Всегда поддержут добрым словом, и подскажут что и как делать, со всем профессионализмом выполняют свою работу и при этом всегда поднимут настроение и бодрость духа! Начальник отделения Керимов Артур Арсланович, травматолог Тюлькевич Борис Владимирович, особую благодарность хочу выразить лечащему врачу травматологу Кукушко Евгению Анатольевичу за прекрасно проведённую операцию. А так же медицинским братьям :Лапину Олегу Игоревичу, Юмашеву Никите Владимировичу; медицинским сестрам Блудшая Марина Васильевна, Муха Оксана. Младший персонал : Балашова Елена Анатольевна, Саблина Елена Леонидовна. Сестра хозяйка Ишутина Надежда Леонидовна, старшая медицинская сестра Шушпанникова Оксана Сергеевна, перевязочный мед. брат Шелихов Даниил Дмитриевич. Спасибо вам огромное за возвращение нас к нормальной жизни. Здоровья Вам!
За то что рассказывали о каждом этапе лечения и дальнейших наших совместных действиях по восстановлению моего здоровья. Огромное спасибо за внимание, заботу, понимание. Всегда поддержут добрым словом, и подскажут что и как делать, со всем профессионализмом выполняют свою работу и при этом всегда поднимут настроение и бодрость духа! Начальник отделения Керимов Артур Арсланович, травматолог Тюлькевич Борис Владимирович, особую благодарность хочу выразить лечащему врачу травматологу Кукушко Евгению Анатольевичу за прекрасно проведённую операцию. А так же медицинским братьям :Лапину Олегу Игоревичу, Юмашеву Никите Владимировичу; медицинским сестрам Блудшая Марина Васильевна, Муха Оксана. Младший персонал : Балашова Елена Анатольевна, Саблина Елена Леонидовна. Сестра хозяйка Ишутина Надежда Леонидовна, старшая медицинская сестра Шушпанникова Оксана Сергеевна, перевязочный мед. брат Шелихов Даниил Дмитриевич. Спасибо вам огромное за возвращение нас к нормальной жизни. Здоровья Вам!
Корабцев Алексей Викторович
Лежал в 3 травматологическом неотложном отделении. Хочу выразить огромную благодарность, за лечение, внимание,хорошее отношение и понимание, чуткость, профессионализм, человечность в отношении к пациентам. За то что рассказывали о каждом этапе лечения и дальнейших совместных действиях по восстановлению моего здоровья.Отдельную благодарность хочу выразить персоналу отделения : начальнику отделения Керимову Артуру Апслановичу, травматологу Тюлькевич Борису Владимировичу, мед.братьям: Лапину Олегу Игоревичу, Юмашеву Никите Владимировичу, мед. сестры : Блудшая Марина Васильевна, Муза Оксана. Младший персонал:Балашова Елена Анатольевна, Саблина Елена Леонидовна, сестра хозяйка: Ишутина Надежда Леонидовна, старшая мед. сестра Шушпанникова Оксана Сергеевна, перевязочный мед. брат Шелихов Даниил Дмитриевич. Особенно хочу выразить благодарность лечащему врачу Кукушко Евгению Анатольевичу. 15 июля 2021 года, я очередной раз попал в 3 отделение госпиталя Бурденко. Евгений Анатольевич был моим лечащим врачом. С первого знакомства с ним, почувствовал доверие к нему.
Хочу выразить огромную благодарность, за лечение, внимание,хорошее отношение и понимание, чуткость, профессионализм, человечность в отношении к пациентам. За то что рассказывали о каждом этапе лечения и дальнейших совместных действиях по восстановлению моего здоровья.Отдельную благодарность хочу выразить персоналу отделения : начальнику отделения Керимову Артуру Апслановичу, травматологу Тюлькевич Борису Владимировичу, мед.братьям: Лапину Олегу Игоревичу, Юмашеву Никите Владимировичу, мед. сестры : Блудшая Марина Васильевна, Муза Оксана. Младший персонал:Балашова Елена Анатольевна, Саблина Елена Леонидовна, сестра хозяйка: Ишутина Надежда Леонидовна, старшая мед. сестра Шушпанникова Оксана Сергеевна, перевязочный мед. брат Шелихов Даниил Дмитриевич. Особенно хочу выразить благодарность лечащему врачу Кукушко Евгению Анатольевичу. 15 июля 2021 года, я очередной раз попал в 3 отделение госпиталя Бурденко. Евгений Анатольевич был моим лечащим врачом. С первого знакомства с ним, почувствовал доверие к нему. Он очень внимательно выслушал меня, тщательно изучил материалы, профессионально подошел к подготовке операции. 22 июля провёл сложную операцию по УДАЛЕНИЮ МЕТАЛЛОКОНСТРУКЦИЙ С ЛЕВОЙ БЕДРЕННОЙ КОСТИ, ИССЕЧЕНИЕ РУБЦОВ, КОРРИГИРУЮЩАЯ ОСТЕОТОМИЯ НА ВЫСОТЕ ДЕФОРМАЦИИ, ОБРАБОТКА ЗОНЫ ЛОЖНОГО СУСТАВА, ОТКРЫТАЯ РЕПОЗИЦИЯ ОТЛОМКОВ, ОСТЕОСИНТЕЗ ЛЕВОЙ БЕДРЕННОЙ КОСТИ ДИСТАЛЬНОЙ БЕДРЕННОЙ ПЛАСТИНОЙ. Операция шла около шести часов. После операционный период прошёл хорошо. Сейчас иду на поправку. Помня и строго придерживаясь советов Евгения Анатольевича. Уважаемый мед. персонал 3 отделения! Спасибо вам огромное за ваш труд по возвращению нас к нормальной жизни.
Он очень внимательно выслушал меня, тщательно изучил материалы, профессионально подошел к подготовке операции. 22 июля провёл сложную операцию по УДАЛЕНИЮ МЕТАЛЛОКОНСТРУКЦИЙ С ЛЕВОЙ БЕДРЕННОЙ КОСТИ, ИССЕЧЕНИЕ РУБЦОВ, КОРРИГИРУЮЩАЯ ОСТЕОТОМИЯ НА ВЫСОТЕ ДЕФОРМАЦИИ, ОБРАБОТКА ЗОНЫ ЛОЖНОГО СУСТАВА, ОТКРЫТАЯ РЕПОЗИЦИЯ ОТЛОМКОВ, ОСТЕОСИНТЕЗ ЛЕВОЙ БЕДРЕННОЙ КОСТИ ДИСТАЛЬНОЙ БЕДРЕННОЙ ПЛАСТИНОЙ. Операция шла около шести часов. После операционный период прошёл хорошо. Сейчас иду на поправку. Помня и строго придерживаясь советов Евгения Анатольевича. Уважаемый мед. персонал 3 отделения! Спасибо вам огромное за ваш труд по возвращению нас к нормальной жизни.
Моисеенко Владимир Алексеевич
Добрый день. 9 сентября 2020 года мне делали операцию на правом плечевом суставе. Хочу выразить всему коллективу 3 травмотологического отделения (неотложного) огромную благодарность. Вы настоящие профессионалы, дай Бог вам здоровья и долгих лет жизни, чтоб вы могли помогать людям и возвращали их к нормальной полноценной жизни. Благодаря Вам чуствую себя отлично, полноценно занимаюсь спортом, рука работает в полную силу. Словами не передать, что чуствуешь. Очень, очень всем благодарен.
Благодаря Вам чуствую себя отлично, полноценно занимаюсь спортом, рука работает в полную силу. Словами не передать, что чуствуешь. Очень, очень всем благодарен.
Уразбиев Сулумбек Сайдиевич
Спасибо большое за оказанную помощь. Очень хороший и отзывчивый врач. Очень доволен проведенной операцией. Надеюсь, что и со вторым суставом попаду к вам в госпиталь.
Горшенев Сергей Александрович
Был на консультации у Дарьи Александровны и затем оперировался у неё по застарелой травме. Все прошло отлично, даже не ожидал! Доктор не формально, а скрупулёзно и досконально изучила мою проблему, предложила план лечения, качественно провела операцию и продолжает меня консультировать весь период реабилитации. Наряду с современным медицинским оборудованием нимало впечатлили профессионализм и слаженная работа всего врачебного коллектива отделения травматологии. Низкий поклон всем, кто лечит людей!
Низкий поклон всем, кто лечит людей!
Сергей Александрович Горшенев
Был на консультации у Найды Дарьи Александровны и затем оперировался у неё по застарелой травме. Все прошло отлично, даже не ожидал. Доктор не формально, а скрупулёзно и досконально изучила мою проблему, предложила план лечения, качественно провела операцию, консультировала на этапе реабилитации. Впечатлили профессионализм и слаженность работы всего врачебного коллектива отделения травматологии. Низкий поклон!
Любовь Владимировна Кондратьева
Выражаю огромную благодарность лечащему врачу Дарье Александровне Найда и всему коллективу центра травматологии и ортопедии за высокий профессионализм , ответственность и преданность своему делу. Я сама врач, прибыла на лечение из Екатеринбурга. В первый же день установили диагноз (отличный от направляемого), на следующий день успешно прооперировали, на всех этапах ощущала внимание, заботу и сладенную работу всего коллектива.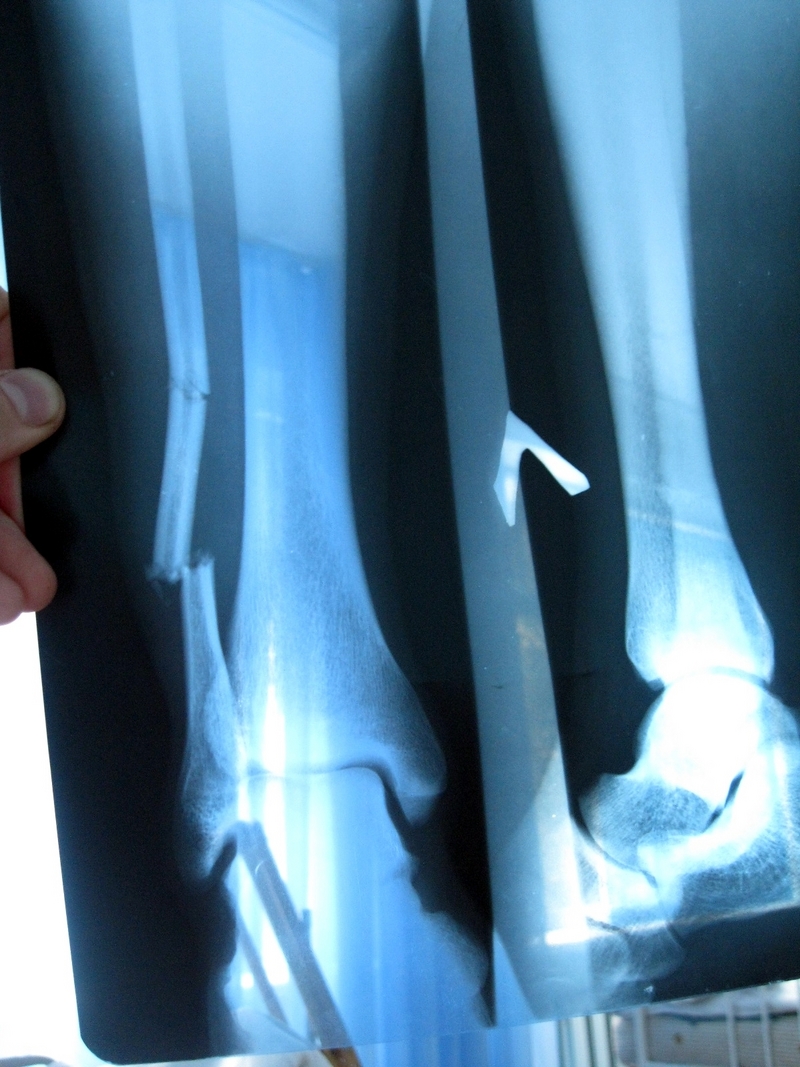 Низкий Вам поклон, будьте здоровы и счастливы!
Низкий Вам поклон, будьте здоровы и счастливы!
Выволокина Ольга Стальевна
Дважды оперировалась в госпитале у лечащего врача Тюлькевича Бориса Владимировича. Огромное спасибо за профессионализм, чуткость и отзывчивость. Хочется также выразить благодарность всем медперсоналу 3-го травматологического отделения.
Эдуард Мальцев
Самые теплые и искренние слова благодарности 64 отделению нейрохирургии позвоночника ГВКГ им. Н. Н. Бурденко. Долгое время были проблемы с поясничным отделом позвоночника. Наблюдался в военной поликлинике. Лечение (уколы, физиотерапия, иглотерапия и т.п.) боль не уменьшало, проблемы нарастали. Обратился за консультацией в 64 отделение с результатами МРТ и КТ позвоночника. Смотрел заведующий отделения Козлов Г. Н., оперативно поставил диагноз, предложил схему лечения. После госпитализации в отделение была проведена радиочастотная нуклеопластика межпозвонковых дисков лечащим врачом Артюшиным И. В. На второй день почувствовал улучшение, боль ушла. Хочу отметить медицинский персонал отделения. Начиная с обхода и весь день тебя окружают добрые и заботливые люди, в палате всегда чисто и уютно. Лечащий врач Артюшин И.В. всегда поддерживал и настраивал на выздоровление. Внимательно следил за послеоперационным состоянием, дал все рекомендации на последующий период восстановления. Огромное спасибо врачам Козлову Г.Н., Артюшину И.В., всему персоналу отделения. У меня теперь новая жизнь без проблем и с хорошим настроением. Ваш труд и забота нам всем очень нужны! С уважением, полковник запаса Мальцев Эдуард.
В. На второй день почувствовал улучшение, боль ушла. Хочу отметить медицинский персонал отделения. Начиная с обхода и весь день тебя окружают добрые и заботливые люди, в палате всегда чисто и уютно. Лечащий врач Артюшин И.В. всегда поддерживал и настраивал на выздоровление. Внимательно следил за послеоперационным состоянием, дал все рекомендации на последующий период восстановления. Огромное спасибо врачам Козлову Г.Н., Артюшину И.В., всему персоналу отделения. У меня теперь новая жизнь без проблем и с хорошим настроением. Ваш труд и забота нам всем очень нужны! С уважением, полковник запаса Мальцев Эдуард.
Хирургия при переломах костей (остеосинтез) – клиника травматологии и ортопедии Медицинского центра «АВИЦЕННА»
Остеосинтез – это соединение отломков костей с помощью специальных фиксационных средств, применяется для лечения переломов, а также при различных ортопедических хирургических вмешательствах. Наиболее широкое распространение остеосинтез получил как метод лечения переломов костей и ложных суставов.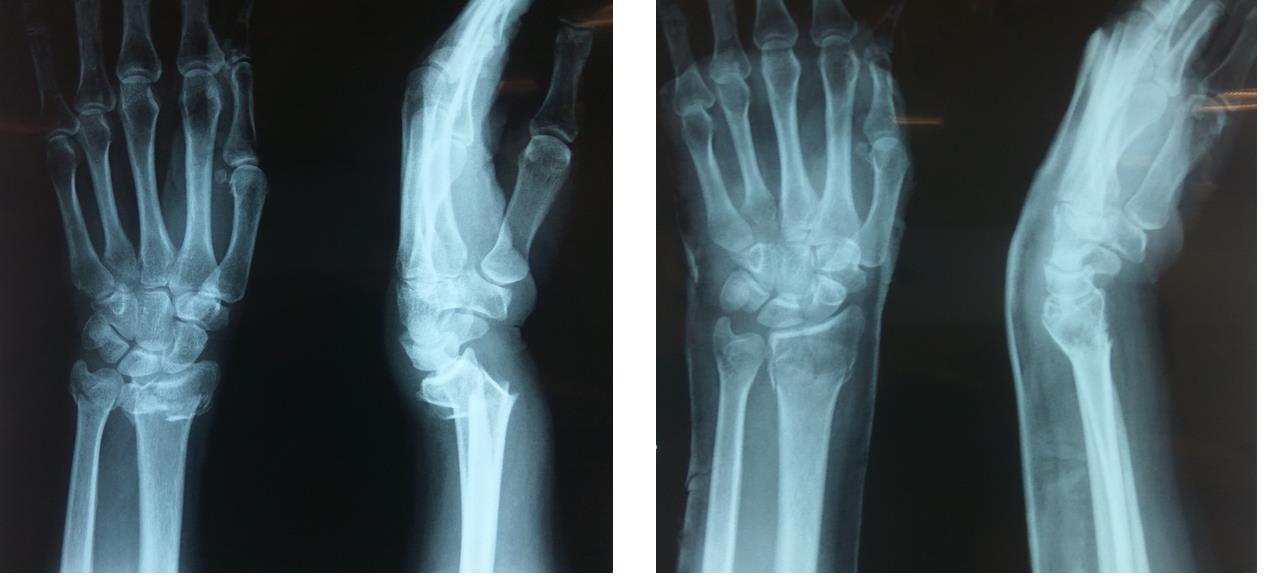 Металлические конструкции для остеосинтеза изготавливают из стали особой марки: они могут в течение длительного времени находиться в организме человека, не подвергаясь коррозии и не оказывая отрицательного воздействия на ткани.
Абсолютные показания к остеосинтезу:
• переломы, которые без оперативного скрепления отломков не срастаются (например, переломы локтевого отростка и надколенника с расхождением отломков, некоторые типы переломов шейки бедра)
• внутрисуставные переломы (мыщелков бедренной и большеберцовой костей, дистальных метаэпифизов плечевой и лучевой костей)
• переломы, при которых существует опасность перфорации кожи костным отломком, т. е. превращение закрытого перелома в открытый
• переломы, которые сопровождаются зажатием мягких тканей между отломками, а также осложненные повреждением магистрального сосуда или нерва.
Относительные показания к остеосинтезу:
• невозможность закрытого сопоставления отломков кости
• вторичное смещение отломков при консервативном лечении
• замедленно срастающиеся и несросшиеся переломы
• ложные суставы.
Металлические конструкции для остеосинтеза изготавливают из стали особой марки: они могут в течение длительного времени находиться в организме человека, не подвергаясь коррозии и не оказывая отрицательного воздействия на ткани.
Абсолютные показания к остеосинтезу:
• переломы, которые без оперативного скрепления отломков не срастаются (например, переломы локтевого отростка и надколенника с расхождением отломков, некоторые типы переломов шейки бедра)
• внутрисуставные переломы (мыщелков бедренной и большеберцовой костей, дистальных метаэпифизов плечевой и лучевой костей)
• переломы, при которых существует опасность перфорации кожи костным отломком, т. е. превращение закрытого перелома в открытый
• переломы, которые сопровождаются зажатием мягких тканей между отломками, а также осложненные повреждением магистрального сосуда или нерва.
Относительные показания к остеосинтезу:
• невозможность закрытого сопоставления отломков кости
• вторичное смещение отломков при консервативном лечении
• замедленно срастающиеся и несросшиеся переломы
• ложные суставы.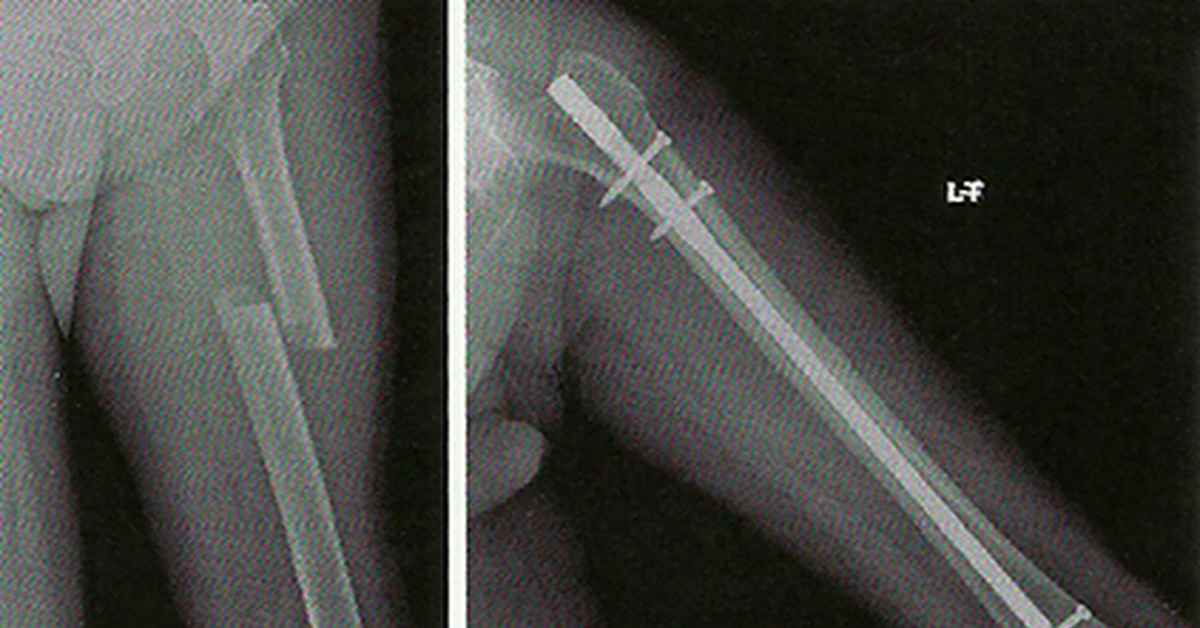 Противопоказания к остеосинтезу:
• открытые переломы костей конечностей с большой зоной повреждения или загрязнением мягких тканей
• местный или общий инфекционный процесс
• общее тяжелое состояние пациента.
Противопоказания к остеосинтезу:
• открытые переломы костей конечностей с большой зоной повреждения или загрязнением мягких тканей
• местный или общий инфекционный процесс
• общее тяжелое состояние пациента.
Специалисты МЦ «АВИЦЕННА» обращают внимание пациентов на то, что соматические хронические заболевания, сосудистая патология, остеопороз не являются противопоказаниями к операциям остеосинтеза. Точно так же возраст пациента не может быть противопоказанием к такой операции.
профсоюзов | Сидарс-Синай
Не то, что вы ищете?Обзор
Современные методы лечения позволяют практически всем вылечить после перелома кости. Однако в редких случаях перелом не заживает, что приводит к несращению. В других случаях перелом заживает гораздо дольше, чем обычно, что называется отсроченным сращением.
Симптомы
Несращение обычно приводит к продолжению боли в месте разрыва даже после того, как первоначальная боль перелома прошла.
Боль от несращения может длиться месяцы или даже годы, если не обратиться за лечением.
Причины и факторы риска
Для заживления перелома кость должна быть стабилизирована, обычно с помощью гипса или, в некоторых случаях, требуется хирургическое вмешательство с использованием пластин, винтов или гвоздей для стабилизации кости. Кость также нуждается в постоянном кровоснабжении. Кровь доставляет в кость кислород, заживляющие клетки и факторы роста, позволяя ей заживать. Если сломанная кость остается нестабильной или не имеет кровоснабжения, это может привести к несращению.
Факторы, включая употребление табака или никотина, могут препятствовать заживлению костей и увеличивать риск несращения. Пожилые люди и люди с диабетом, тяжелой анемией или инфекцией также сталкиваются с повышенным риском несращения, если они сломают кость. Такие лекарства, как противовоспалительные препараты, в том числе аспирин, ибупрофин и преднизон, также увеличивают риск несращения, поскольку они влияют на кровоток.
Питание также может повлиять на риск несращения, поскольку кости нуждаются в белке, кальции, витаминах C и D и других минералах для обеспечения правильного заживления.
Некоторые кости, например, пальцы ног, обладают отличной стабильностью и кровотоком и почти никогда не приводят к несращению. Другие кости, такие как верхняя кость бедра (головка бедра и шея) и мелкие кости запястья, имеют ограниченное кровоснабжение и подвергаются более высокому риску развития несращения после перелома.
Диагностика
Постоянная боль в месте перелома или перелома, который не заживает в течение обычного периода времени, побудит врача назначить рентген, МРТ и / или компьютерную томографию, чтобы проверить, не произошло ли несращение.Анализ крови также может использоваться, чтобы определить, вызвало ли несращение инфекция.
Лечение
В некоторых случаях для лечения несращения можно использовать костный стимулятор. Костный стимулятор — это небольшое устройство, которое доставляет к кости ультразвуковые или импульсные электромагнитные волны для стимуляции заживления. Стимулятор накладывают на кожу рядом с несращением на от 20 минут до нескольких часов каждый день. Стимулятор необходимо использовать каждый день, чтобы он был эффективным, пока не заживет несращение.
Костный стимулятор — это небольшое устройство, которое доставляет к кости ультразвуковые или импульсные электромагнитные волны для стимуляции заживления. Стимулятор накладывают на кожу рядом с несращением на от 20 минут до нескольких часов каждый день. Стимулятор необходимо использовать каждый день, чтобы он был эффективным, пока не заживет несращение.
Если костный стимулятор не лечит несращение или если перелом серьезный, может потребоваться операция. В зависимости от конкретного случая для лечения несращения можно использовать несколько видов хирургического вмешательства.
Хирург может провести костный трансплантат, чтобы создать каркас, на котором может расти новая кость. Костные трансплантаты обеспечивают свежие костные клетки и другие естественные химические вещества в кости, которые могут способствовать росту и заживлению несращения. Во время процедуры небольшие кусочки кости берутся или извлекаются из разных частей тела пациента, обычно с края таза или гребня подвздошной кости. Количество удаленной кости не вызывает функциональных, структурных или косметических повреждений кости.
Количество удаленной кости не вызывает функциональных, структурных или косметических повреждений кости.
Поскольку извлечение кости у пациента может быть болезненным, второй вариант — использовать кость, взятую из трупа, называемую аллотрансплантатом. Кость трупа обрабатывается и стерилизуется, чтобы свести к минимуму риск инфицирования пациента.
В некоторых случаях хирург может порекомендовать использовать заменители костного трансплантата или остеобиологические препараты, которые представляют собой коммерчески производимые костноподобные вещества.Они создают основу для роста новой кости и могут быть дополнены другими продуктами, имитирующими химические вещества, содержащиеся в настоящей кости, которые стимулируют рост.
Помимо трансплантации кости к месту перелома, несращение также обычно стабилизируется во время хирургической процедуры. Стабилизация может быть выполнена изнутри с помощью металлических пластин и винтов, прикрепленных к кости, или путем помещения стержня во внутренний канал кости. Хирург может также порекомендовать внешнюю фиксацию несращения, при которой используется жесткий каркас, напоминающий каркас, за пределами травмированной руки или ноги для стабилизации перелома.Каркас крепится к кости с помощью проволок или булавок.
Хирург может также порекомендовать внешнюю фиксацию несращения, при которой используется жесткий каркас, напоминающий каркас, за пределами травмированной руки или ноги для стабилизации перелома.Каркас крепится к кости с помощью проволок или булавок.
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Осложнений при заживлении костей | Ортопедия | Система здравоохранения Генри Форда
Пациенты и врачи должны проявлять особую осторожность, чтобы избежать неблагоприятных исходов после ортопедической травмы.В компании Henry Ford Health System наши хирурги-ортопеды являются экспертами в области заживления костей и работают со всеми пациентами, чтобы предотвратить осложнения при заживлении костей. Если у вас возникли осложнения, наша команда имеет большой опыт лечения костных инфекций и других проблем с использованием последних достижений.
Осложнения переломов или травм костей
Большинство травм костей заживают нормально. Но некоторые пациенты действительно испытывают осложнения в процессе заживления. Ортопеды Генри Форда лечат распространенные осложнения заживления костей, в том числе:
- Инфекции костей (остеомиелит). Инфекции могут возникнуть при попадании бактерий в организм во время травмы. Реже инфекции могут возникнуть во время операции по закреплению кости.
- Деформации (неправильные сращения) костей. Смещенные кости могут зажить в неправильном положении и вызвать неправильное сращение.
- Отсроченное сращение и несращение переломов. Перелом, который заживает дольше обычного, называется отсроченным сращением. Несращенный перелом — это перелом, который не заживает.
Осложнения со стороны костей: на что обращать внимание
Важно знать предупреждающие признаки осложнения, связанного с заживлением костей, чтобы вы могли предупредить врача. Получение своевременной помощи имеет решающее значение для лечения осложнений. Позвоните своему врачу, если заметите любой из следующих признаков:
Получение своевременной помощи имеет решающее значение для лечения осложнений. Позвоните своему врачу, если заметите любой из следующих признаков:
- Хроническая боль
- Дренаж из раны
- Лихорадка
- Набухание
- хромает
Лечение осложнений заживления костей
Специалисты-ортопеды в Henry Ford являются экспертами в диагностике осложнений, связанных с заживлением костей, и в поиске правильного лечения. В зависимости от проблемы ваш врач может использовать следующие методы лечения:
- Антибиотики: Лекарства, убивающие бактерии, обычно используются для лечения инфекций костей.
- Внутренние или внешние фиксаторы: Хирурги-ортопеды прикрепляют стержни, стержни, пластины или винты для стабилизации кости.
- Костная пластика: Ортопеды могут хирургическим путем пересадить здоровую кость, чтобы восстановить и восстановить больные кости, потерю костной ткани или кости, которые не заживают.
Лидеры по обучению пациентов вопросам заживления костей
Отличительной чертой ортопедической помощи в Henry Ford является обучение пациентов. Мы уверены, что вы знаете, чего ожидать во время заживления, включая признаки осложнения.Когда вы знаете, на что обращать внимание, вы можете быстро предупредить врача и обратиться за помощью. Это может предотвратить проблемы или помочь нам решить их до того, как они станут хуже.
Заживление костей начинается у Генри Форда
Мы здесь, чтобы поддержать вас во время и после ортопедической травмы. Посетите ответы на часто задаваемые вопросы таких же пациентов, как вы, и узнайте, как лечить сломанные кости во время их заживления.
Готовы к врачу? Запишитесь на прием или свяжитесь с нами для получения дополнительной информации.
Несрастание перелома — информация и лечение
- Дом
- Уход за пациентами
- Услуги
- Уход за травмами / переломами
- Обзор
- Несращение
Когда кость ломается или ломается (сломанная и сломанная означает одно и то же), заживление кости обычно занимает несколько месяцев. Кость считается зажившей или «соединенной», когда она достаточно прочна для нормальной деятельности. В зависимости от многих факторов это может занять от 4 недель до 6 месяцев. Когда сломанная кость не заживает и есть небольшая вероятность, что она заживет без дальнейшего хирургического вмешательства, перелом считается «несращением». «Отложенный союз» отличается от несоюзного союза. Отсроченное сращение означает, что для заживления кости потребовалось больше времени, чем ожидалось, но ожидается, что в конечном итоге она заживет без необходимости в дополнительной хирургии.
Кость считается зажившей или «соединенной», когда она достаточно прочна для нормальной деятельности. В зависимости от многих факторов это может занять от 4 недель до 6 месяцев. Когда сломанная кость не заживает и есть небольшая вероятность, что она заживет без дальнейшего хирургического вмешательства, перелом считается «несращением». «Отложенный союз» отличается от несоюзного союза. Отсроченное сращение означает, что для заживления кости потребовалось больше времени, чем ожидалось, но ожидается, что в конечном итоге она заживет без необходимости в дополнительной хирургии.
Какие факторы влияют на заживление костей?
1. Степень тяжести перелома
Чем серьезнее перелом, тем больше вероятность того, что он станет несращенным. Тяжелые переломы — это переломы, которые возникают в результате серьезной травмы, например, аварии на высокоскоростном автомобиле или мотоцикле. Менее серьезные переломы обычно возникают в результате падений или скручивания. Врачи часто называют тяжелые переломы «высокоэнергетическими» переломами, а менее тяжелые — «низкоэнергетическими». При высокоэнергетических переломах кость часто разбивается на множество частей, в то время как при низкоэнергетических переломах обычно разбиваются только на две или, может быть, на три части.
При высокоэнергетических переломах кость часто разбивается на множество частей, в то время как при низкоэнергетических переломах обычно разбиваются только на две или, может быть, на три части.
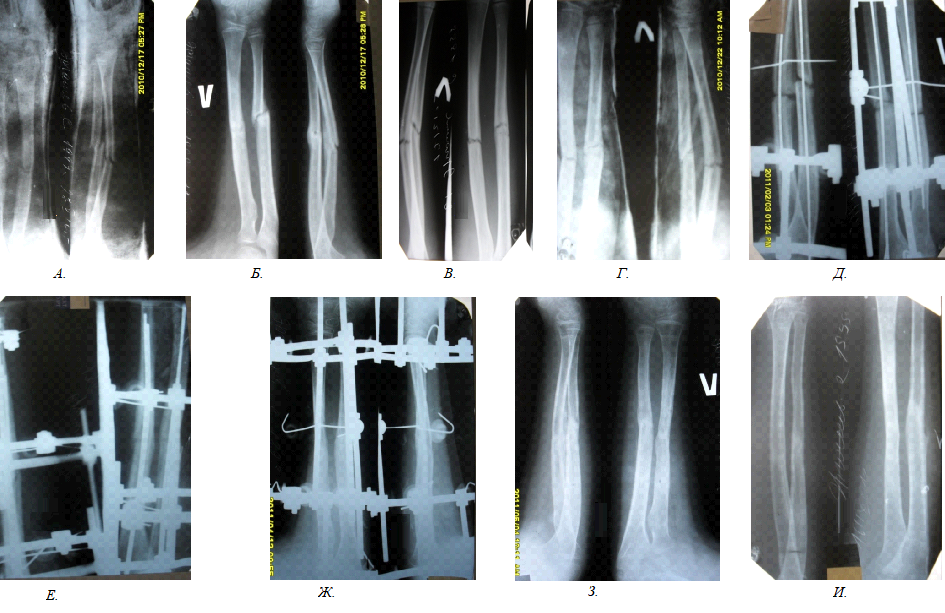
Например, перелом, вызванный скручиванием лодыжки, будет считаться переломом с низкой энергией. Скрученная кость обычно ломается по спирали, как кусок мела, если ее перекрутить. Причина, по которой при высокоэнергетических переломах возникают проблемы с заживлением, связана с количеством повреждений, нанесенных кости, и количеством повреждений, нанесенных кровоснабжению кости. Все ткани в организме нуждаются в кровоснабжении, чтобы оставаться живыми и заживать. Сильно поврежденная кость также имеет нарушенное кровоснабжение.Это приводит к медленному заживлению кости (замедленное сращение) или к никогда не заживлению (несращение).
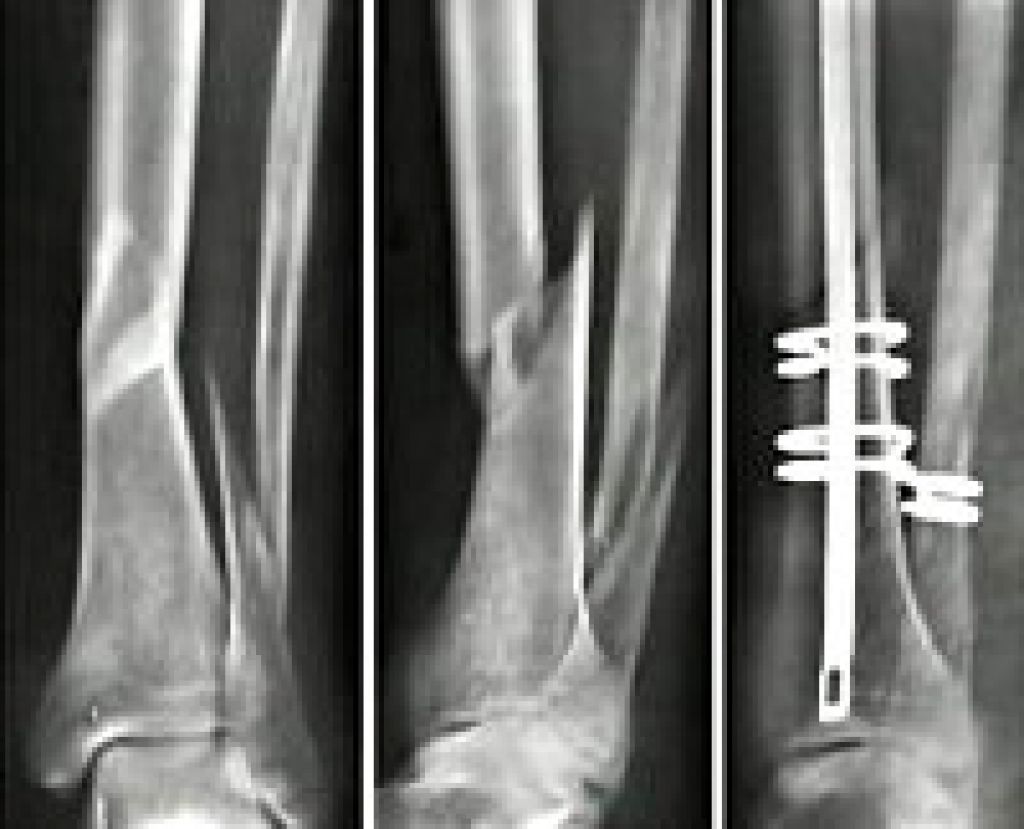
Ниже приведен пример перелома, который так и не зажил должным образом (перелом без сращения). Первый снимок — несращенный перелом пациента. На втором снимке — исцеленная рука.
2. Инфекция
Инфекция кости или перелома называется остеомиелитом. Инфекция затрудняет или делает невозможным заживление сломанной кости, потому что инфекция ухудшает развитие кости и может нарушить кровоснабжение.Инфекция убивает кость и кровоснабжение кости, делая заживление практически невозможным. Инфекция сломанной кости называется «инфицированным несращением».
Лечить инфицированные несрастания чрезвычайно сложно и отнимает много времени. Обычно первоочередной задачей является избавление от инфекции. После того, как инфекция исчезнет, почти во всех случаях возможно заживление несращения.
Чем отличается наша травматологическая ортопедическая служба?
Ортопедическая травматологическая служба Вашингтонского университета имеет обширный опыт лечения самых тяжелых переломов и несращений, связанных с переломами как с высокой, так и с низкой энергией.В нашей команде также есть узкий специалист по инфекционным заболеваниям костей, который подберет индивидуальную терапию антибиотиками для каждой конкретной инфекции пациента.
Дополнительная информация
Переломы и травмы — Система здравоохранения клиники Мэйо
Если вы считаете, что вы или ваш ребенок сломали кость, немедленно обратитесь за медицинской помощью. Важно как можно скорее вылечить перелом, чтобы обеспечить правильное заживление.
Во-первых, вы обсудите любые симптомы, которые у вас есть, и объясните, как вы травмировались, пока врач осматривает вашу травму.Затем ваш врач, вероятно, закажет рентген, чтобы определить серьезность перелома и точно определить место перелома. Иногда ваш врач может также порекомендовать другое сканирование, например МРТ, для получения более подробных изображений.
Лечение зависит от места и тяжести травмы. Простой разрыв можно лечить стропой, льдом и отдыхом. Однако в отделении неотложной помощи может потребоваться перестройка (репозиция) кости. Более сложный перелом может потребовать хирургического вмешательства для повторного выравнивания сломанной кости и имплантации проволоки, пластин, гвоздей или винтов для сохранения правильного положения во время заживления.
Переломы классифицируются по одной или нескольким из следующих категорий:
- Открытый (сложный перелом) — Сломанная кость протыкает кожу. Это серьезное заболевание, которое требует немедленного агрессивного лечения для снижения риска заражения.
- Закрытый перелом — Кожа не повреждена.
- Перелом со смещением — Фрагменты кости с каждой стороны перелома не выровнены, что может потребовать хирургического вмешательства для полного заживления.
- Оскольчатый перелом — Кость сломана на части, что может потребовать хирургического вмешательства для полного заживления.
- Перелом зеленой палочки — Кость трескается, но не прорывается полностью — как это бывает, когда вы пытаетесь сломать зеленую деревянную палку. Большинство переломов костей у детей — это переломы зеленой палочки, потому что детские кости более гибкие, чем у взрослых.

- Перелом пряжки (тора) — Одна сторона кости сдавливается, что приводит к изгибу (сгибанию) другой стороны.Этот тип перелома также чаще встречается у детей.
Установка кости
Если у вас перелом со смещением, вашему врачу может потребоваться вернуть кусочки в их правильное положение — процесс, называемый репозицией. В зависимости от интенсивности боли и отека перед этой процедурой вам может потребоваться миорелаксант, седативное средство или даже общий наркоз.
Иммобилизация
Ограничение движения сломанной кости имеет решающее значение для заживления.Для этого вам может потребоваться шина, повязка, бандаж или гипсовая повязка. Если сломанная кость требует гипсовой повязки, врач, скорее всего, подождет, пока опухоль спадет, обычно через пять-семь дней после травмы. А пока вы, скорее всего, наденете шину. Ваш врач может попросить вас снова сделать рентгеновский снимок во время процесса заживления, чтобы убедиться, что кости не сместились.
Лекарства
Чтобы уменьшить боль и воспаление, ваш врач может порекомендовать безрецептурное обезболивающее.Если вы испытываете сильную боль, вам может потребоваться прием рецептурного лекарства, содержащего наркотик, в течение нескольких дней.
Терапия
Реабилитация начинается вскоре после первоначального лечения. В большинстве случаев важно, если возможно, начать движение, чтобы минимизировать жесткость, когда вы носите повязку или повязку. После снятия гипса или повязки врач может порекомендовать дополнительные реабилитационные упражнения или физиотерапию для восстановления мышечной силы, подвижности суставов и гибкости.
Хирургия
Операция необходима для стабилизации некоторых переломов. Если перелом не повредил кожу, ваш врач может подождать, чтобы провести операцию, пока опухоль не уменьшится. Не позволяйте травме двигаться и приподнимать ее, чтобы уменьшить отек.
Для поддержания правильного положения ваших костей во время заживления могут потребоваться фиксирующие устройства, такие как проволока, пластины, гвозди или винты. Осложнения возникают редко, но могут включать инфекцию и недостаточное заживление костей.
Осложнения возникают редко, но могут включать инфекцию и недостаточное заживление костей.
исследователей определяют факторы риска несращения переломов — ScienceDaily
Dr.Роберт Зура, профессор Роберта Д’Амброзии и глава отделения ортопедической хирургии в Медицинской школе Нового Орлеана LSU Health, был частью исследовательской группы, которая определила факторы риска, которые могут помочь хирургам-ортопедам лучше предсказать серьезное осложнение переломов костей. Несращение перелома может увеличиваться по мере того, как все больше пациентов переживают серьезные переломы. Статья была опубликована 7 сентября 2016 г. в разделе Online First журнала JAMA Surgery.
Чтобы лучше понять факторы риска, которые способствуют невозможности заживления переломов костей, национальная команда хирургов-ортопедов изучила медицинские записи 90 человек.1 миллион пациентов. Их цель состояла в том, чтобы описать эпидемиологию несращения переломов у взрослых, используя информацию, доступную врачам при обращении пациента..png) Они были ориентированы на пациентов в возрасте 18–63 лет, что составило 6725 пациентов с 309 330 переломами. Они исследовали факторы риска, которые могут представлять интерес для хирургов-ортопедов, и объединили данные, чтобы определить 45 представляющих интерес переменных.
Они были ориентированы на пациентов в возрасте 18–63 лет, что составило 6725 пациентов с 309 330 переломами. Они исследовали факторы риска, которые могут представлять интерес для хирургов-ортопедов, и объединили данные, чтобы определить 45 представляющих интерес переменных.
Исследователи обнаружили, что частота несращений составляет 4,93% в целом со значительными вариациями от кости к кости.Самые низкие показатели несращения кости были в пястной кости 1,47% и лучевой кости 2,10%. Самые высокие показатели несращения были у ладьевидной кости — 15,46%, голени + малоберцовой кости — 13,95% и бедренной кости — 13,86%.
Наличие других болезней увеличивает риск. Остеоартрит, ревматоидный артрит и диабет увеличивают вероятность несращения по крайней мере на 40%. Использование определенных лекарств, таких как анальгетики, также увеличивает риск. Другие лекарства были защитными. Противодиабетические препараты, кроме инсулина, и оральные контрацептивы обратно связаны с несращением.
Шансы несращения были значительно увеличены из-за многих факторов риска, включая количество переломов, использование рецептурных анальгетиков (НПВП + опиоиды), оперативное лечение, открытый перелом, применение антикоагулянтов, остеоартрит с ревматоидным артритом или без него, применение противосудорожных средств с бензодиазепином или без него, опиоиды. употребление, диабет, высокоэнергетическая травма, остеопороз, мужской пол, использование инсулина, курение, ожирение, употребление антибиотиков, дефицит витамина D, использование диуретиков и почечная недостаточность.
Исследователи предложили новое понимание причин несращения переломов.Они определили наиболее значимые факторы риска — тяжесть и локализацию перелома, наличие других заболеваний и прием лекарств. Эта информация может быть использована для разработки алгоритма прогнозирования.
«Понимание ключевых факторов риска и их взаимодействия поможет нам определить, какие переломы подвержены наибольшему риску несращения», — заключает доктор Роберт Зура, профессор и глава ортопедии LSU Health New Orleans. «Мы можем изменить наш подход к ним и изменить те факторы риска, которые мы можем, такие как лекарства, отпускаемые по рецепту, для улучшения заживления.«
«Мы можем изменить наш подход к ним и изменить те факторы риска, которые мы можем, такие как лекарства, отпускаемые по рецепту, для улучшения заживления.«
Финансовая и материальная поддержка этого исследования была предоставлена компанией Bioventus, LLC, и Р. Грант Стин, сотрудник Bioventus, сыграл ключевую роль в исследовании. К платным консультантам Bioventus относятся д-р. Роберт Зура, Зе Сюн, Томас Эйнхорн, Дж. Трейси Уотсон, Роберт Ф. Острум, Майкл Дж. Прейсон, Грегори Дж. Делла Рокка, Самир Мехта, Тодд О. Мак-Кинли и Чже Ван.
Заживление переломов — обзор
Важность проблемы
Сращение перелома лежит в основе ортопедического лечения.Этот биологический и механический процесс требует сложного каскада восстановления, приводящего к заживлению перелома, позволяющему передавать механическую нагрузку через кость. 1,2 Должны присутствовать адекватная клеточная васкуляризация, механическая стабильность, соответствующие клетки-предшественники и контакт кость-к-кость для того, чтобы произошел процесс сращения перелома.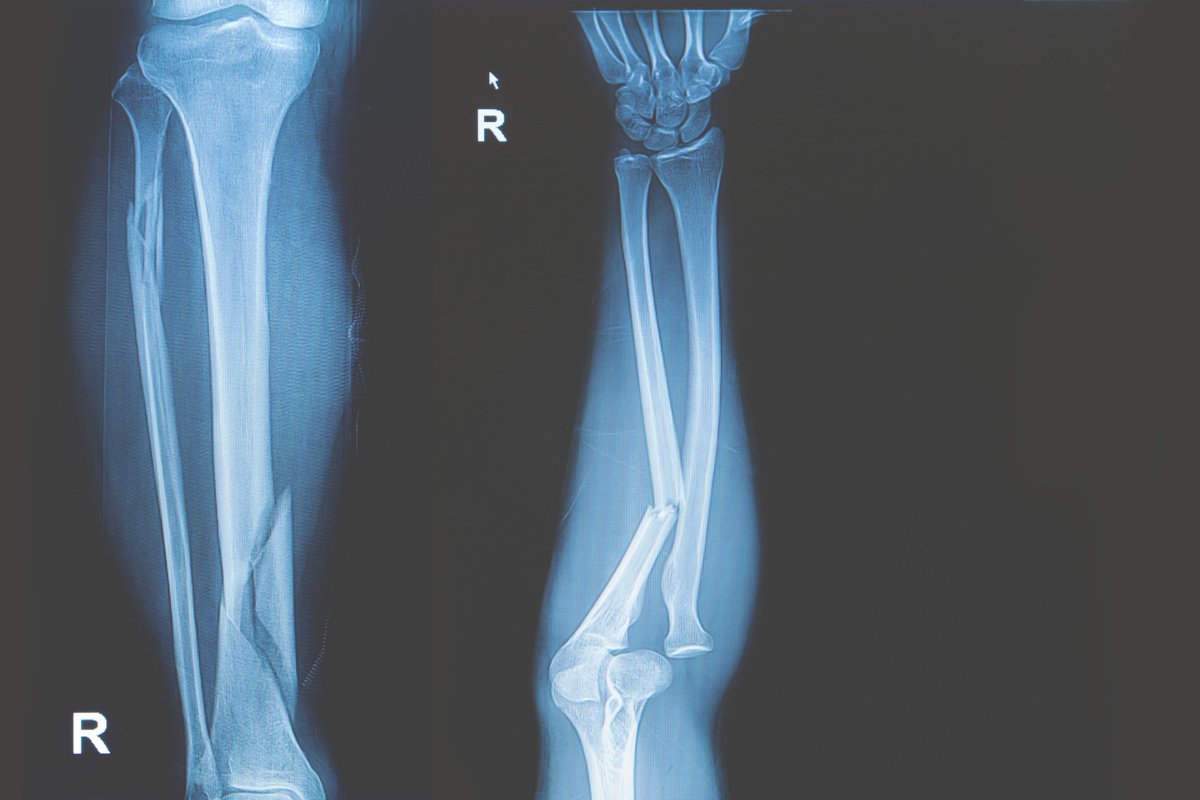 3 Отсутствие или нарушение любого из этих факторов может привести к несоединению или задержке союза.
3 Отсутствие или нарушение любого из этих факторов может привести к несоединению или задержке союза.
Заживление перелома может происходить посредством одного из двух процессов, первичного или вторичного заживления, которые происходят в зависимости от типа перелома, его местоположения и стратегии лечения.Первичное заживление кости включает в себя процесс образования короткой щели и механизмы режущего конуса, в результате чего образуется небольшое количество костной мозоли, если таковая имеется. 1,4 Зазор перелома <0,01 мм с минимальной деформацией является оптимальным для первичного заживления кости, в то время как зазор> 1 мм значительно более вероятно не заживет с помощью прямых методов заживления кости. Напротив, вторичное заживление происходит на разных стадиях формирования и созревания костной мозоли, чтобы образовался единый перелом. 3
Несращение или отсроченное сращение обычно происходит из-за нарушения нормального процесса заживления по механическим или биологическим причинам.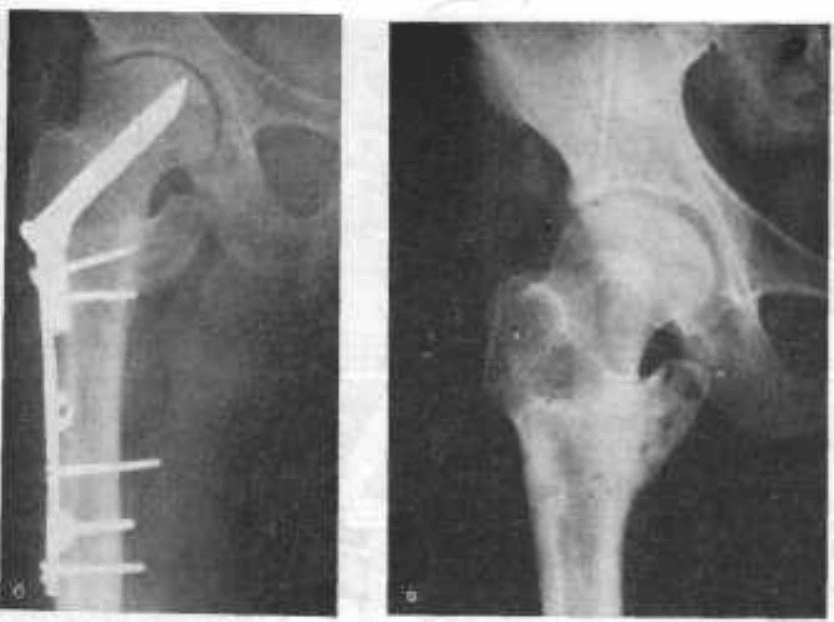 3 Биологически неподходящая среда может привести к отсутствию или подавлению нормальной среды необходимых ферментов и питательных веществ. Микродвижение в месте перелома, включая сдвиг, может привести к несращению из-за отложения фиброзной ткани, а не сращения костей. 5 Поскольку существует «связь» между дистальным и проксимальным рядом запястья, ладьевидная кость при переломе имеет особенно слабую механическую среду. Дистальный полюс имеет тенденцию сгибаться вместе с дистальным рядом, в то время как проксимальные фрагменты обычно испытывают растягивающую нагрузку через полумесяц. 6–8 Это взаимодействие сил генерирует центральную силу изгиба / сдвига, присутствующую в пределах талии самой ладьевидной кости, и может играть роль в развитии несращения, если его не контролировать.
3 Биологически неподходящая среда может привести к отсутствию или подавлению нормальной среды необходимых ферментов и питательных веществ. Микродвижение в месте перелома, включая сдвиг, может привести к несращению из-за отложения фиброзной ткани, а не сращения костей. 5 Поскольку существует «связь» между дистальным и проксимальным рядом запястья, ладьевидная кость при переломе имеет особенно слабую механическую среду. Дистальный полюс имеет тенденцию сгибаться вместе с дистальным рядом, в то время как проксимальные фрагменты обычно испытывают растягивающую нагрузку через полумесяц. 6–8 Это взаимодействие сил генерирует центральную силу изгиба / сдвига, присутствующую в пределах талии самой ладьевидной кости, и может играть роль в развитии несращения, если его не контролировать.
Учитывая сложность процесса, неудивительно, что существует несколько определений для определения и оценки объединения. Определение сращения может быть клиническим, механическим или рентгенологическим. 4 Клинически и механически место перелома без боли и смещения, помещенное под физиологическую нагрузку (дистракция и скручивающие силы), предполагает сращение.Рентгенологически сращение определяется как костная мозоль с мостовидным переломом, визуализируемая в трех кортиках, по крайней мере, на двух ортогональных рентгенограммах. 9
4 Клинически и механически место перелома без боли и смещения, помещенное под физиологическую нагрузку (дистракция и скручивающие силы), предполагает сращение.Рентгенологически сращение определяется как костная мозоль с мостовидным переломом, визуализируемая в трех кортиках, по крайней мере, на двух ортогональных рентгенограммах. 9
Эти определения не защищены от противоречий, особенно когда они применяются к определенным анатомическим участкам, таким как ладьевидная кость. Диас (2001) дал наиболее распространенное и общее определение сращения ладьевидной кости: «восстановление костной структуры через место перелома». 10 Singh et al. 11 предложили рентгенографическую оценку сращения ладьевидной кости на основе КТ-оценки процента сращения при переломе, что позволило диагностировать частичное сращение.Эта концепция помогает объяснить феномен очевидного сращения перелома, обнаруженный во время операции, когда простые пленки предполагали несращение 12 (рис. 22.1).
22.1).
Анатомия и расположение ладьевидной кости затрудняет нашу оценку переломов ладьевидной кости и их заживления. Для оптимизации нашей способности диагностировать и оценивать переломы ладьевидной кости было разработано множество рентгенографических методов и методов визуализации. В настоящее время рентгенологические изображения ладьевидной кости являются первым методом выбора.Рентгенограммы представляют собой полупронированный косой снимок или переднезадний пронированный вид под углом 45 градусов. 13,14 Боковые рентгенограммы также могут быть полезны. Дополнительные методы исследования включают спиральную компьютерную томографию и магнитно-резонансную томографию, каждый из которых обладает высокой надежностью как между наблюдателями, так и внутри них. 14–19 Последовательные рентгенограммы, наиболее часто используемый метод для мониторинга прогресса заживления в большинстве опубликованных исследований, демонстрируют низкую надежность между наблюдателями через 12 недель после травмы. 20–23 КТ оценка процента заживления ладьевидной кости в месте перелома согласно обзору Singh et al. 11 и Grewal et al. 25 демонстрируют высокую межэкспертную надежность. 11,24,25 Эти методы следует использовать в клинических и исследовательских целях для стандартизации оценки сращения и лечения. Хотя озабоченность по поводу общей эффективной лучевой нагрузки является актуальной и актуальной, современные протоколы компьютерной томографии конечностей документально подтверждают низкую эффективную дозу облучения пациента (0,03 мЗв) или менее половины эквивалентного фонового радиационного облучения в течение 1 недели. 26
20–23 КТ оценка процента заживления ладьевидной кости в месте перелома согласно обзору Singh et al. 11 и Grewal et al. 25 демонстрируют высокую межэкспертную надежность. 11,24,25 Эти методы следует использовать в клинических и исследовательских целях для стандартизации оценки сращения и лечения. Хотя озабоченность по поводу общей эффективной лучевой нагрузки является актуальной и актуальной, современные протоколы компьютерной томографии конечностей документально подтверждают низкую эффективную дозу облучения пациента (0,03 мЗв) или менее половины эквивалентного фонового радиационного облучения в течение 1 недели. 26
Прогнозирование сращения ладьевидной кости остается труднодостижимой темой и подрывает способность клинициста информировать и направлять уход за пациентом. Вариабельность методов визуализации, использованных в предыдущих исследованиях сращения ладьевидной кости, ограничивала обобщаемость и надежность многих из этих результатов. 27 Прогнозирование сращения ладьевидной кости требует понимания костной анатомии и значения характеристик пациента, характера травмы и методов лечения.
27 Прогнозирование сращения ладьевидной кости требует понимания костной анатомии и значения характеристик пациента, характера травмы и методов лечения.
Переломы | Бостонская детская больница
Что такое перелом?
Перелом — это перелом кости, который возникает, когда к кости прилагается большее усилие, чем кость может выдержать.Переломы также называют переломами костей. Кости рук ломаются чаще, чем другие кости.
Распространенные переломы в детском возрасте
Каковы симптомы перелома?
Признаки и симптомы перелома включают:
- боль или припухлость в травмированной конечности
- явная деформация в области травмы
- трудности при использовании или перемещении травмированной области в нормальном режиме
- тепло, синяк или покраснение в области травмы
Немедленно обратитесь за медицинской помощью, если у вашего ребенка проявляются какие-либо симптомы перелома. Если вы видите, как кость выступает сквозь кожу, не двигайте ребенка и немедленно позвоните в службу экстренной помощи.
Каковы риски переломов?
Переломы обычно связаны со спортивными несчастными случаями, падениями с высоты, авариями на велосипедах и автомобилях. Плохое питание, диета с низким содержанием кальция и ожирение могут увеличить риск переломов у ребенка.
Чем кости ребенка отличаются от костей взрослого?
Детские кости растут в детстве. Этот потенциал роста позволяет костям детей «переделывать» или естественным образом исправлять некоторую или всю деформацию, вызванную переломом.Поскольку детские кости растут, они ломаются иначе, чем кости взрослых.
Детские кости более гибкие
Растущие кости имеют тенденцию искривляться или сгибаться перед тем, как сломаться, что часто приводит к уникальным типам переломов. Например, одна сторона кости может изгибаться, вызывая перелом «зеленая палочка» (изгиб) . Или одна сторона кости может выгнуться и стать вмятиной, что приведет к перелому пряжки .
У детей уязвимые пластинки роста
У детей на концах костей есть мягкие хрящевые участки, называемые пластинами роста, на которых происходит рост.Эти области роста часто подвергаются риску, когда ребенок страдает переломом. Пластинки роста могут быть повреждены на любой стадии развития, но чаще встречаются в раннем подростковом возрасте, когда пластинки роста находятся на последней стадии роста.
Детские кости заживают быстрее
Толстый слой соединительной ткани (известный как надкостница) окружает кости ребенка и защищает кость от травм и переломов. Эта ткань обеспечивает кровоснабжение кости. Если кость ломается, организм использует этот запас крови для замены поврежденных клеток и заживления кости.Когда дети становятся взрослыми, их надкостница имеет тенденцию истончаться и оказывать меньшую поддержку. Вот почему кости взрослых заживают медленнее, чем кости детей.
Какие бывают типы переломов?
Кости ломаются по-разному. Большинство переломов возникает в результате травм легкой и средней степени тяжести, таких как падение или прямой удар, когда ребенок играет или занимается спортом. Если к кости приложить больше силы, чем она может поглотить, она сломается или прогнется.Величина и тип силы влияют на тип перелома.
Переломы без смещения
При переломах без смещения кость обычно остается выровненной в приемлемом положении для заживления. Такие переломы обычно лечат с помощью шины , корсета или гипса . Это обездвиживает поврежденную кость, способствует заживлению, уменьшает боль и отек.
Следующие виды переломов можно лечить с помощью шины, фиксатора или гипса:
- Одиночные переломы без смещения : Кость трескается или ломается, но остается на месте.
- Стресс-переломы (микротрещины): Крошечные трещины образуются в кости, как правило, в результате чрезмерного использования или повторяющихся движений под нагрузкой. Стрессовые переломы часто встречаются у детей, бегающих по бегу, занимающихся гимнастикой или танцами.
- Переломы тора или пряжки : Одна сторона кости сгибается (сгибается) сама на себя. Кость помята, но не сломана. Это обычная детская травма, которая обычно возникает в результате простого падения.
Смещенные переломы
При смещении перелома концы кости не совпадают.В таких случаях сломанную кость необходимо выровнять, чтобы она зажила должным образом. Это называется уменьшением на . После репозиции травмированную конечность фиксируют бандажом, шиной или гипсом, пока кость заживает. Если репозиция не увенчалась успехом, может потребоваться другое лечение.
Типы переломов со смещением включают:
- Угловые переломы: Два конца сломанной кости расположены под углом друг к другу
- Перемещенные переломы: Концы кости смещены вне совмещения
- Поворотные переломы: Кость раскручивалась (вращалась) при переломе.
- Переломы по Гринстику: Одна сторона кости сломана, в результате чего другая сторона сгибается. Перелом зеленой палочки напоминает сломанную ветку дерева. Ветвь с одной стороны треснула, а с другой частично осталась нетронутой.
Другие тяжелые переломы
Некоторые переломы требуют репозиции или хирургического вмешательства, иначе кость не заживет должным образом. Примеры включают:
- Оскольчатый перелом : кость раскололась более чем на две части, которые больше не совпадают.
- Компрессионный перелом : Кость разрушается под давлением. Это наиболее серьезно, когда речь идет о суставной поверхности.
Переломы пластинки роста
Переломы пластинки роста обычно возникают из-за большой силы во время занятий спортом или несчастных случаев на игровой площадке. В зависимости от серьезности перелома их можно лечить с помощью шины, гипса или ботинок для ходьбы. Некоторые серьезные переломы пластинки роста требуют хирургического вмешательства.
В редких случаях переломы пластинки роста могут замедлить рост пораженной ноги или руки.Повреждение пластины роста также может привести к тому, что конечность вырастет под неправильным углом. Когда хирурги оперируют сломанные конечности у детей, они должны максимально защитить пластинки роста.
Открытые и закрытые переломы
Переломы костей подразделяются на открытые и закрытые. Закрытый перелом возникает, когда кость сломана, но кожа остается нетронутой. Открытый перелом , также известный как сложный перелом, возникает, когда сломанная кость пробивает кожу.Открытые переломы встречаются редко. Они могут заразиться, если не лечить должным образом, и требуют немедленного хирургического вмешательства.
Как мы лечим переломы
Ежегодно Центр ортопедии и спортивной медицины Бостонской детской больницы лечит тысячи детей, подростков и молодых людей с переломами любой сложности. Благодаря нашему педиатрическому опыту мы можем точно диагностировать состояния, связанные с растущей опорно-двигательной системой, и составить оптимальный план лечения.
В наших клиниках неотложной ортопедической помощи мы занимаемся лечением травм, которые требуют немедленной медицинской помощи, но недостаточно серьезны для оказания неотложной помощи. Мы предлагаем услуги неотложной помощи в четырех местах: Бостон, Уолтем, Пибоди и Уэймут.
Ресурсы для пациентов
Наши специалисты по ортопедической помощи создали серию полезных руководств, которые охватывают различные типы переломов, клиническое лечение, уход в домашних условиях и ожидаемое время восстановления.
Плечо, плечо
Колено
Предплечье
Кисть, запястье
Голень
Голеностоп, ступня
.