Лечение остеохондроза позвоночника методом ТЭС-терапии. Симптомы. Лечение остеохондроза шейного отдела.
Остеохондроз позвоночника самое распространенное заболевание, существующее у большинства взрослых людей, связанное с «прямохождением». Остеохондроз развивается в тех отделах позвоночника, которые испытывают большую нагрузку. Так, работники «умственного труда» в большей степени испытывают проблемы с грудным отделом позвоночника. Остеохондроз грудного отдела позвоночника может быть связан с длительной работой у компьютера. Кроме того в этих случаях часто бывает остеохондроз шейного отдела.
Остеохондроз: симптомы.
Самым главным симптомом остеохондроза являются боли различного характера в разных отделах позвоночника. Так остеохондроз шейного отдела позвоночника характеризуется головными болями, онемением шеи, ноющими болями в руках. Коварство остеохондроза заключается в том, что боли вызванные этой болезнью, отдаются в разных органах и разные по ощущению.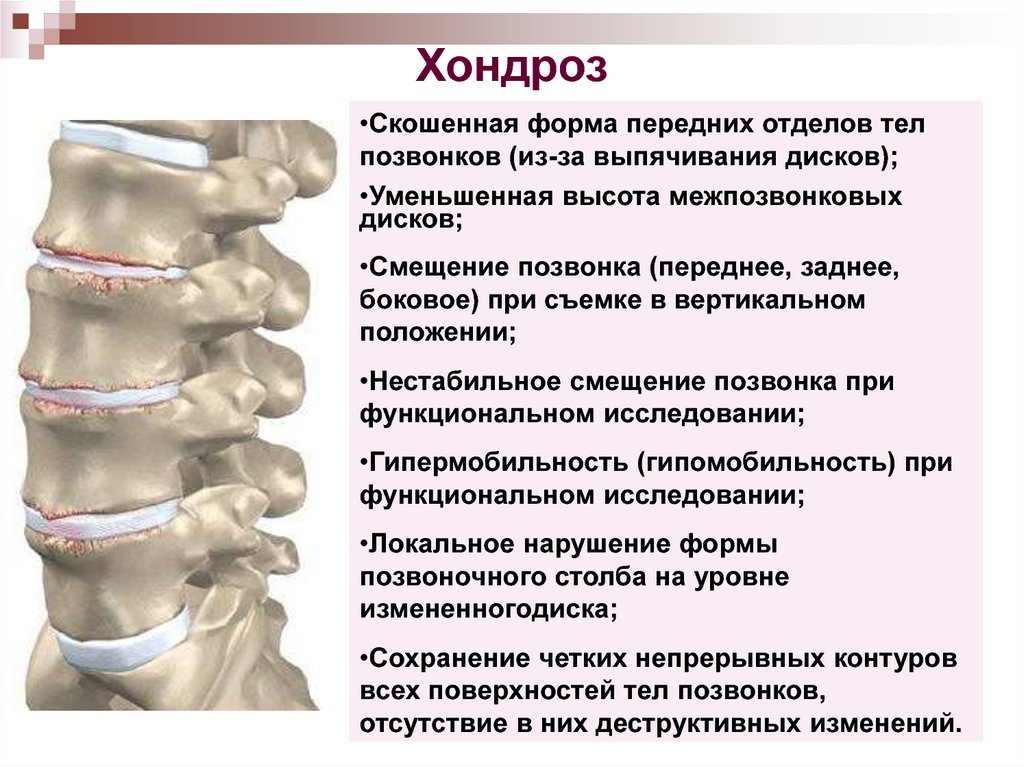
Так боли при грудном остеохондрозе позвоночника похожи на боли связанные с болезнями сердца. Это один из самых коварных остеохондрозов. Грудной остеохондроз позвоночника легко спутать с болезнями сердца, так как болевые симптомы очень похожи. При поясничном остеохондрозе симптомы характеризуются болями похожими на боли связанные с болезнью почек и печени.
Ниже представлена статья описывающая опыт лечение и купирование болевых симптомов при остеохондрозе позвоночника методом ТЭС-терапии.
Оценка результатов применения ТЭС-терапии для лечения болевых синдромов и нарушений общего состояния при остеохондрозе позвоночника в условиях сельской местности.
ТРУСОВ С.В.1, БАРИКОВ А. В.2, ИВАНОВ М.Д.2
1 Центр ТЭС Института физиологии им. И. П. Павлова РАН, Санкт-Петербург
2 Медицинский Центр «Медицина XXI Век», Псков
РЕЗЮМЕ
Сравнивали эффективность и практическую применимость ТЭС-терапии, новокаиновых блокад и акупунктуры при купировании болевых синдромов и связанных с ними нарушений общего состояния при лечении больных врачами разъездных бригад в условиях сельских фельдшерско-акушерских пунктов (ФАП).
Показано, что неинвазивная ТЭС-терапия более эффективна по сравнению с наиболее широко применяемыми инвазивными методами (блокады, акупунктура) за счет более быстрого, полного и стойкого купирования болей, ликвидации мышечного напряжения и нормализации психофизиологического статуса. Положительный эффект ТЭС-терапии сохранялся дольше и у большего числа пациентов. Проведение ТЭС-терапии с использованием аппаратов «ТРАНСАИР» не требует специальной подготовки медперсонала и особых условий для ее проведения, что делает ее абсолютно доступной и высоко эффективной в условиях сельского ФАП.
ВВЕДЕНИЕ
Остеохондроз позвоночника (особенно остеохондроз шейного отдела, а также грудной остеохондроз позвоночника) является частой причиной обращения за медицинской помощью больных, проживающих в сельской местности и обслуживаемых участковыми больницами и фельдшерско-акушерскими пунктами (ФАП). Обращаются преимущественно пациенты среднего и пожилого возраста с длительным болевым анамнезом, имеющие различную сопутствующую патологию и постоянно или периодически принимающие многочисленные медикаментозные препараты [1, 2].
До настоящего времени купирование болевых синдромов в условиях ФАПа не может считаться достаточно эффективным по ряду причин. Лечебные блокады, акупунктурная анальгезия, мануальная терапия являются врачебными методами и требуют специальной подготовки и условий для их проведения [2, 3].
Кроме того, блокады и акупунктура являются инвазивными методами. Поэтому лечение остеохондроза ограничивается назначением анальгетиков, противовоспалительных и седативных медикаментозных препаратов, которые вызывают лишь временный эффект, обладают целым рядом побочных действий и нередко тяжело переносятся больными.
Известно, что транскраниальная электростимуляция защитных механизмов мозга (ТЭС-терапия) за счет повышения выработки ?-эндорфина [4] обеспечивает не только высокоэффективное обезболивание, но и ликвидацию мышечного напряжения, нормализацию психофизиологического статуса [5—9]. В отличие от блокад и акупунктуры, ТЭС-терапия неинвазивна, проста по техническому обеспечению, не требует специальной подготовки медперсонала и особых условий для своего проведения.
МАТЕРИАЛ И МЕТОДИКА
Общее количество пациентов с болевыми синдромами, связанными с остеохондрозом позвоночника, которые обратились в 1999—2000 гг. за помощью к выездной бригаде медцентра, работающего по программе Красного Креста, составило 209 человек. Они были разделены на 3 группы по случайному принципу и при конечном анализе не имели различий по возрастному составу, половой принадлежности, срокам заболевания, типу предшествовавшего лечения.
Группа 1 (основная) составила 75 человек и в качестве основного лечения получала ТЭС-терапию. ТЭС-терапия проводилась аппаратом «ТРАНСАИР-01В» ежедневно по 30 мин., силой тока от 1,2 до 2,6 мА, курсом в 6—10 процедур. Начиная со второй недели применения, ТЭС-терапия отпускалась фельдшером ФАПа, сначала под руководством врача выездной бригады, а затем самостоятельно.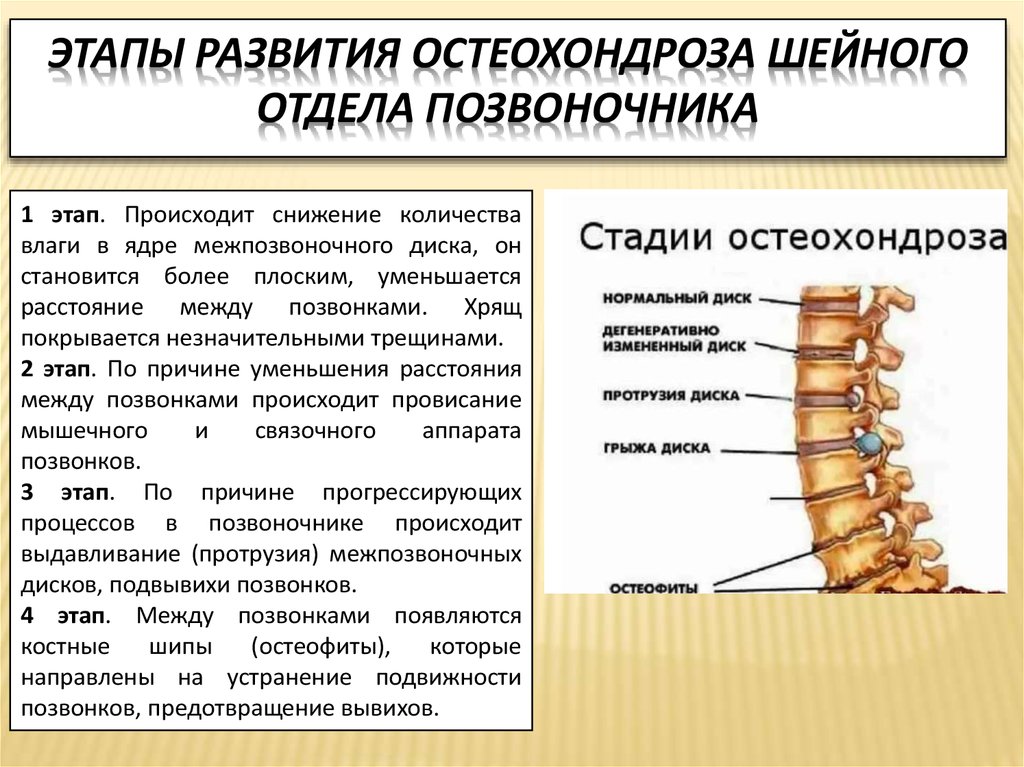
Остальные пациенты были разделены на две контрольные группы, получавшие инвазивные методы лечения.
Группа 2 (первая контрольная) составила 68 человек и получала лечебные медикаментозные блокады, проводимые врачом бригады. Блокады проводились паравертебрально, в соответствии с зонами пораженных сегментов, 0,25% р-ром новокаина с добавлением по ситуации гидрокортизона (Рихтер) от 25 до 75 мг или витамина Вп или АТФ по 2 мл. На курс от 3 до 7 блокад с интервалами 3—5 дней.
Группа 3 (вторая контрольная) составила 66 человек и получала акупунктуру в количестве 7—10 сеансов, проводимых по индивидуальным рецептам бригадного врача-иглорефлексотерапевта. Пациентам принудительно не отменялось назначенное до данного обращения медикаментозное лечение, но предлагалось, по возможности, сокращать или отказываться от него самостоятельно и под контролем врача бригады. Другое лечение, в частности, мануальная терапия, специально не назначалась при данном исследовании.
Основные оцениваемые показатели по группам представлены в Табл. 1 и 2. С целью упрощения системы балльной оценки результатов (чтобы сделать ее максимально доступной для участвовавшего медперсонала любой квалификации) за положительный эффект терапии принимался результат, когда при лечении показатель полностью исчезал или значительно уменьшался по самооценке пациента. За отсутствие эффекта принимался результат, когда показатель не исчезал или уменьшался незначительно.
1 и 2. С целью упрощения системы балльной оценки результатов (чтобы сделать ее максимально доступной для участвовавшего медперсонала любой квалификации) за положительный эффект терапии принимался результат, когда при лечении показатель полностью исчезал или значительно уменьшался по самооценке пациента. За отсутствие эффекта принимался результат, когда показатель не исчезал или уменьшался незначительно.
При оценке показателя необходимости приема медикаментов за положительный результат принимался полный отказ от анальгетиков, противовоспалительных и седативных медикаментов или значительное снижение их применения до уровня несистематического приема (не более 1 раза в неделю). При сохранении приема указанных препаратов более 1 раза в неделю или ежедневно, результат оценивался как отрицательный.
РЕЗУЛЬТАТЫ
Купирование болевых синдромов и восстановление двигательной активности в основной группе было достигнуто у 97,3% пациентов (Табл. 1). При этом у 94,1% пациентов боли устойчиво исчезали уже после 2—3 процедуры ТЭС-терапии. У подавляющего большинства пациентов быстро снималось мышечное напряжение. Общий дискомфорт, нарушение сна, невозможность полноценного отдыха, негативные переживания купировались у 100% пациентов, получавших ТЭС-терапию.97,3% пациентов смогли отказаться от приема медикаментов.
У подавляющего большинства пациентов быстро снималось мышечное напряжение. Общий дискомфорт, нарушение сна, невозможность полноценного отдыха, негативные переживания купировались у 100% пациентов, получавших ТЭС-терапию.97,3% пациентов смогли отказаться от приема медикаментов.
Только у 2-х пациентов из основной группы не удалось добиться полного купирования болевого синдрома. Хотя его интенсивность уменьшилась, эти пациенты продолжали прием анальгетиков. Средняя продолжительность курса лечения в основной группе составила 14 дней (включая перерывы на выходные дни). Купирование болевых синдромов и восстановление двигательной активности в группе 2 было достигнуто у 89,7% пациентов.
При этом снятие болевого синдрома, возникавшее после 1—2 блокады было, как правило, преходящим, поэтому шло не всегда параллельно с восстановлением двигательной активности. Стойкое купирование болевого синдрома наступало после 4—5 блокад, т. е. к концу 2-й недели лечения.
Несмотря на довольно высокие показатели, касающиеся купирования болевых синдромов и восстановления двигательной активности, общий дискомфорт сохранялся у 24,6% пациентов, нарушение сна, невозможность полноценного отдыха, негативные переживания отмечали 45,9% пациентов первой контрольной группы.
У 45,6% пациентов сохранялась необходимость приема медикаментов, главным образом анальгетиков и седативных препаратов. Средняя продолжительность курса лечения в группе 2 составила 24 дня (включая интервалы между блокадами).
В группе 3 спонтанные боли и мышечное напряжение постепенно регрессировали, начиная со 2—3 дня акупунктурного лечения и стойко купировались у 92,4% пациентов после 4—5 сеанса, т. е. к середине второй недели терапии. Однако почти у 10% пациентов акупунктурная анальгезия не сопровождалась восстановлением двигательной активности. Общий дискомфорт купировался у 86,4% пациентов, сон восстановился у 80,6% пациентов, что сопровождалось повышением качества полноценного отдыха и сокращением негативных переживаний. Однако у 19,7% пациентов сохранялась необходимость приема медикаментов, главным образом анальгетиков и противовоспалительных препаратов. Средняя продолжительность курса лечения в группе 3 со¬ставила 18 дней (включая интервалы между сеансами).
В Табл. 2 представлена сравнительная эффективность примененных методов лечения по основной и контрольным группам сразу после окончания и через 1 месяц после курса проведенной терапии. Эффективность ТЭС-терапии при лечении остеохондроза позвоночника с преобладающими болевыми синдромами и сопутствующими нарушениями общего состояния достоверно выше эффективности применения акупунктуры, и значительно выше по сравнению с применением блокад.
2 представлена сравнительная эффективность примененных методов лечения по основной и контрольным группам сразу после окончания и через 1 месяц после курса проведенной терапии. Эффективность ТЭС-терапии при лечении остеохондроза позвоночника с преобладающими болевыми синдромами и сопутствующими нарушениями общего состояния достоверно выше эффективности применения акупунктуры, и значительно выше по сравнению с применением блокад.
Требуемая продолжительность курса лечения до устойчивого эффекта при применении ТЭС-терапии в 2 раза короче, чем при применении блокад, и в 1,2 раза короче, чем при применении акупунктуры. Устойчивость достигнутого положительного результата при ТЭС-терапии в катамнезе достоверно превышает таковую в контрольных группах.
ЗАКЛЮЧЕНИЕ
Таким образом, при остеохондрозе позвоночника с превалирующими болевыми синдромами и нарушениями общего состояния ТЭС-терапия более эффективна по сравнению с наиболее широко применяемыми инвазивными методами (блокады, акупунктура) за счет более быстрого, полного и стойкого купирования болей, ликвидации мышечного напряжения и нормализации психофизиологического статуса.
Положительный эффект ТЭС-терапии сохраняется дольше и у большего числа пациентов. ТЭС-терапия реально сокращает потребность в анальгетиках, про-тивовоспалительных и седативных средствах, традиционно применяемых для коррекции определенных симптомов при остеохондрозе позвоночника, и часто позволяет вообще избавиться от необходимости применения лекарств.
Проведение ТЭС-терапии с использованием аппаратов «ТРАНС-АИР-01В» не требует специальной подготовки медперсонала и особых условий для ее проведения, что делает ее абсолютно доступной и высокоэффективной в условиях сельского ФАПа.
ТЭС терапия отвечает на вопрос «как лечить остеохондроз в условиях сельской местности». Она эффективна независимо от вида остеохондроза (грудной остеохондроз позвоночника или остеохондроз шейного отдела).
Хотелось бы подчеркнуть, что симптомы остеохондроза могут проявляться по разному, это одна из самых «коварных» болезней, но ТЭС-терапия одинакова эффективна независимо от генеза остеохондроза.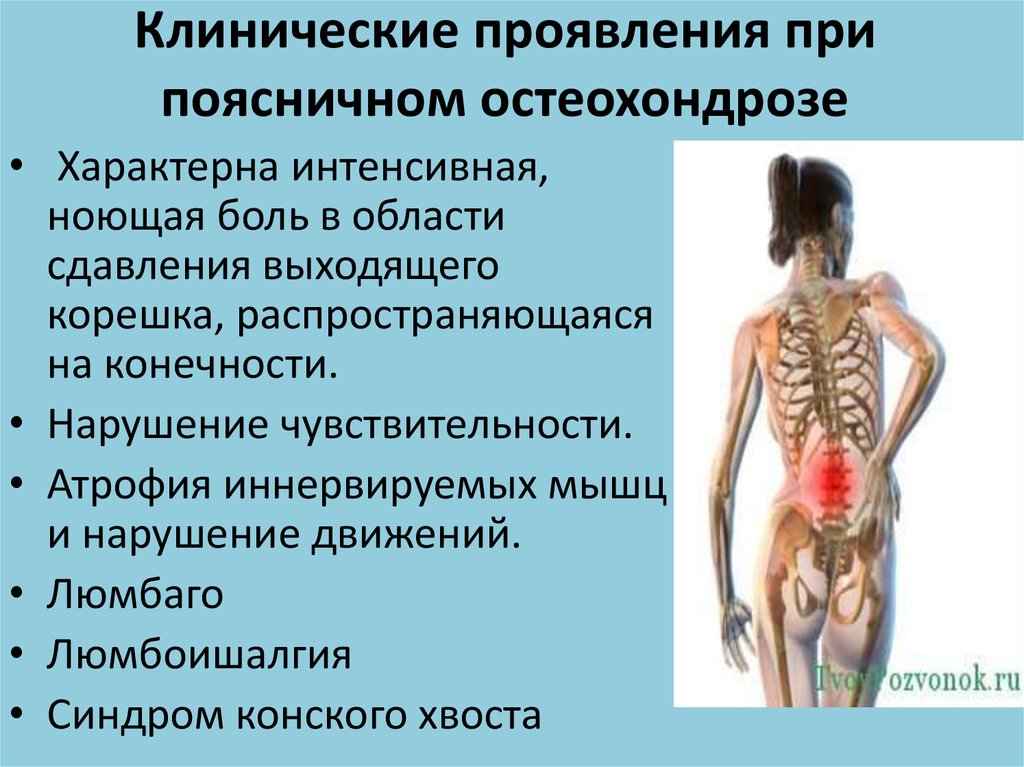 , 512 с.
, 512 с.
4. Лебедев В. /7. Транскраниальная элекростимуляция: новый подход. Мед. техника, 1997, №4: 7—13.
5. Грецов СИ., Кацнельсон Я. С, Кирсанова Г. В. и др. Применение транскраниальной электроанальгезии для лечения спондилогенных болевых синдромов. Журн. невропатол. и психиатр, им. С. С. Корсакова. 1987, 87 (12): 1800-1804.
6. Акимов Г. А., Лебедев В. П., Шапкин В. И. и др. Применение транскраниального электрического воздействия для лечения болевых неврологических синдромов. Воен.-мед. журн. 1989, № 3: 27—28.
7. Рыбак В. А. Транскраниальная электростимуляция в лечении генерализованных болевых синдромов неорганического генеза. В сб.: Транскраниальная электростимуляция, Экспериментально-клинические исследования. Ред. Дворецкий Д. П. СПб., «Искусство России», 1998: 363-369.
8. Акимов Г. А., Заболотных В. А., Лебедев В. П. и др. Транскраниальное электровоздействие в лечении вегетососудистой дистонии. Журн. невропатол. и психиатр, им. С.С.Корсакова. 1991, 91 (7): 75—78.
9. Заболотных И. И. Использование транскраниального электровоздействия в медицинской реабилитации больных первичным деформирующим остеоартрозом. В сб.: Транскраниальная электростимуляция, Экспериментально-клинические исследования. Ред. Дворецкий Д. П. СПб., «Искусство России», 1998: 402—407.
симптомы и лечение остеохондроза спины в клинике «Мастерская Здоровья», Санкт-Петербург
Остеохондроз поясничного отдела позвоночника: лечение и симптомы
Наиболее распространенный вид патологии позвоночника – поясничный остеохондроз. Самый большой процент страдающих людей от поясничного остеохондроза попадает на возрастной период после 30 лет. Болезнь обусловлена дегенерацией хрящевой ткани позвоночника и межпозвоночных дисков. Заболевание характеризуется сильными болевыми приступами в отделе поясницы.
Как возникает остеохондроз поясничного отдела позвоночника
Поскольку большая часть тела поддерживается тазовой костью, наиболее всего из всех разновидностей остеохондроза, распространен именно поясничный остеохондроз.
Позвоночник состоит из основной губчатой костной ткани и соединяющих участки хребта межпозвоночных дисков. Состоят они из хрящевой ткани, внутри которой находится полужидкое ядро. Задача межпозвоночных дисков заключается в выполнении функции шарниров, позволяющих позвоночнику быть гибким, и сгибаться в разных направлениях.
Остеохондроз затрагивает систему кровообращения, при нарушении которой хрящевая ткань межпозвоночных дисков теряет свою прочность. Начинается процесс дегенерации тканей, хрящ высыхает и становится ломким, начинает проседать, и выпячиваться из позвоночного столба, не выдерживая постоянную нагрузку от веса тела. Пораженный отдел хребта начинает постепенно складываться, и сдавливать прилегающие нервы, вызывая сильную боль, отдающуюся в ногу. Это состояние называется люмбоишиалгия. При отсутствии лечении, больной рискует получить значительные последствия, вплоть до паралича нижней части тела.
Чем опасен остеохондроз поясничного отдела позвоночника
Начальная стадия развития остеохондроза поясницы появляется в протрузии, когда межпозвоночный диск начинает выходить за свои рамки, выпячиваясь корешком между позвоночными отделами. Далее, когда болезнь прогрессирует, происходит нарушение целостности фиброзного кольца из которого вытекает гелеобразное ядро, это состояние называется — межпозвоночная грыжа. В процессе раздражения и защемления спинномозгового нерва, нерв воспаляется, вызывая сильную боль, то есть поясничный остеохондроз, в конечном итоге, прогрессирует в радикулит.
Далее, когда болезнь прогрессирует, происходит нарушение целостности фиброзного кольца из которого вытекает гелеобразное ядро, это состояние называется — межпозвоночная грыжа. В процессе раздражения и защемления спинномозгового нерва, нерв воспаляется, вызывая сильную боль, то есть поясничный остеохондроз, в конечном итоге, прогрессирует в радикулит.
Еще одно последствие, которое вероятно при отсутствии лечебных мероприятий поясничного остеохондроза, это болезнь ишиас. Ишиас – это воспаление седалищного нерва. При данном состоянии больной испытывает сильную боль в поясничном отделе, которая отражается болью в ноге, которая может сопровождаться онемением мышц. Из-за сильной боли, человек старается избегать давления на больную сторону, искривляя позвоночник, что еще больше усугубляет кровообращение дисков, провоцируя дальнейший процесс разрушения.
Другое возможное последствие поясничного остеохондроза это приобретенная компрессионная миелопатия, при которой сужается позвоночный канал, по причине разрастания диска, нарушая кровообращение.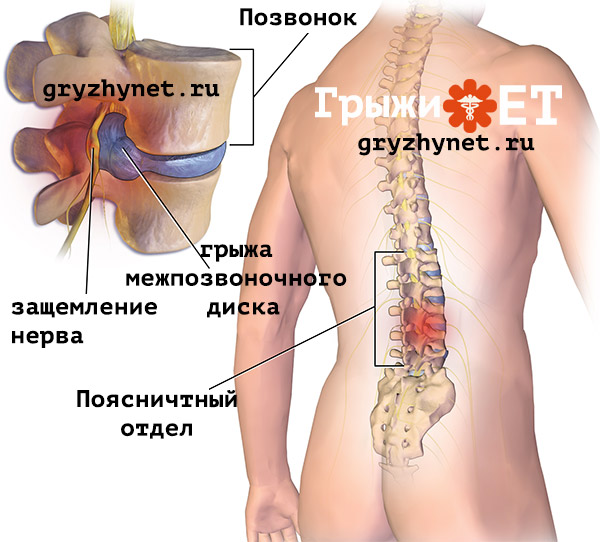
По причине приобретенной нестабильности позвоночника, столб начинает проседать с крестцовой зоны, затрагивая прилегающие органы. Женщины могут получить проблемы с маткой, яичниками, мужчины рискуют нарушить потенцию.
И наконец, самое опасное последствие поясничного остеохондроза, это приобретение синдрома «конского хвоста». В запущенной форме заболевание поражает все нервы от первого до последнего позвонка, в результате которого происходит полный или частичный паралич ног и ягодиц.
Причины поясничного остеохондроза
Причины, по которым данное заболевание приобретается, чаще всего, относятся к следующим:
- малая интенсивность физической деятельности;
- болезни щитовидной железы, сердечнососудистой системы, ЖКТ;
- высокая физическая нагрузка, тяжелая атлетика;
- болезни позвоночных суставов, в частности ревматойдный артрит
- позвоночная недоразвитость;
- плоскостопие;
- позвоночные травмы, особенно приходящиеся в поясничный и крестовый отдел;
- не правильный обмен веществ;
- дегенерация позвоночника, связанная с возрастными изменениями.

В группу риска заболевания поясничным остеохондрозом входят люди, которые:
- имеют искривление позвоночника;
- страдают ожирением, нарушенным метаболизмом;
- долго находятся в согнутом положении;
- имеют наследственную предрасположенность;
- находятся в среде повышенного стресса;
- имеют нарушения сна, мало отдыхают;
- подвергают организм переохлаждению;
- являются представителями таких профессий как, грузчики, строители, водители, а также имеют специальности, связанные с постоянным нахождением у компьютера.
Симптомы остеохондроза поясничного отдела
Помимо боли, которую испытывают болеющие остеохондрозом поясничного отдела, особенно в период сильных нагрузок, также различают другие симптомы данного заболевания, которые проявляются в следующем:
- тупая боль, переходит из очага воспаления в ногу;
- усиление болевого синдрома при поднятии тяжелого, смене положения тела, кашле, чихании;
- при долгом нахождении в одной позе, кровь скапливается в очаге, и при малейшей попытке сменить позу, возникает резкая боль;
- постоянное напряжение спинных мышц;
- прострел поясничного отдела при малейшем переохлаждении;
- онемение бедренных, ягодичных мышц, голени и стопы;
- ощущение покалывания в ногах;
- артериальный спазм до степени отсутствия пульса;
- патология потных желез;
- высыхание кожи в области очага боли и нарушение чувствительности.

Диагностика поясничного остеохондроза
При появлении первых болевых или других симптомах, немедленно обратитесь к врачу, чтобы купировать болезнь на ранних стадиях, не позволяя ей прогрессировать. Специалисты клиники «Мастерская здоровья» в Санкт-Петербурге используют следующие методы для установления правильного диагноза:
боль в пояснице остеохондроз лечение
боль в пояснице остеохондроз лечениегде купить биотин гель для суставов, боли в суставах фото, киста коленного сустава симптомы и лечение, биотин для суставов да здоров, лечение болей пояснице в невском р не, фемостон гель для суставов, ноют суставы кистей рук, опух и болит сустав большого пальца, после коронавируса болят суставы, упражнения на ноги суставы мышцы, после сна болят суставы рук.
болит сустав локтя правой руки причины, боль в суставах ступней ног причины
лазерное лечение суставов ног
выведение солей из суставов народными средствами
лечение плечевого сустава симптомы и лечение
воспаление синовиальной сумки коленного сустава
Комплексное лечение остеохондроза поясничного отдела позвоночника (крестцового отдела). В клиниках Здоровье Плюс комбинируется медикаментозное и физиотерапевтическое лечение с использование УВТ. Симптом Дежерина. Пациенту рекомендуется напрячь область пресса. Боль в позвоночном столбе свидетельствует о наличии остеохондроза поясничного отдела. Для уточнения диагноза пациенту рекомендуется выполнить процедуру МРТ. В процессе данной диагностики специалисту удается определить наличие или отсутствие злокачественных новообразований и костных патологий. Лечение остеохондроза поясничного отдела позвоночника 1,2,3 степени. Симптомы, причины и диагностика поясничного остеохондроза. Методы диагностики. При болях в пояснице следует обращаться к неврологу. Он выслушает жалобы, осмотрит и ощупает спину, расспросит об имеющихся заболеваниях. Дополнительно врач может назначить Поясничный остеохондроз — это деформация позвоночника в области поясницы. Заболевание поражает межпозвоночные диски, хрящевые ткани, спинномозговые корешки и нервные волокна и вызывает боль в спине. Поделиться: Причины.
В клиниках Здоровье Плюс комбинируется медикаментозное и физиотерапевтическое лечение с использование УВТ. Симптом Дежерина. Пациенту рекомендуется напрячь область пресса. Боль в позвоночном столбе свидетельствует о наличии остеохондроза поясничного отдела. Для уточнения диагноза пациенту рекомендуется выполнить процедуру МРТ. В процессе данной диагностики специалисту удается определить наличие или отсутствие злокачественных новообразований и костных патологий. Лечение остеохондроза поясничного отдела позвоночника 1,2,3 степени. Симптомы, причины и диагностика поясничного остеохондроза. Методы диагностики. При болях в пояснице следует обращаться к неврологу. Он выслушает жалобы, осмотрит и ощупает спину, расспросит об имеющихся заболеваниях. Дополнительно врач может назначить Поясничный остеохондроз — это деформация позвоночника в области поясницы. Заболевание поражает межпозвоночные диски, хрящевые ткани, спинномозговые корешки и нервные волокна и вызывает боль в спине. Поделиться: Причины. Интенсивность и характер симптомов зависит от стадии болезни. Чем быстрее больной обнаружит признаки пояснично-крестцового остеохондроза, тем эффективнее будет лечение. Общие симптомы: сильная боль внизу спины, которая может отдавать в ноги, внутренние органы живота и малого таза. боли в области почек и крестца. усталость и напряжение в пояснице и крестцовом отделе позвоночника. затруднения при движении, ходьбе, наклонах и поворотах туловища. Что такое остеохондроз, основные симптомы и способы диагностики. Особенности лечения поясничного, грудного и шейного отдела. Перечень осложнений. Характерным симптомом такой вторичной, миофасциальной боли будет усиление скованности в шее, пояснице или в грудном отделе позвоночника, появление плотных, болезненных мышечных бугров-валиков рядом с позвоночником, то есть, паравертебрально. У таких пациентов боли в спине усиливаются спустя несколько часов офисной работы, при длительной неподвижности, когда мышцы практически лишаются работы и находится в состоянии спазма.
Интенсивность и характер симптомов зависит от стадии болезни. Чем быстрее больной обнаружит признаки пояснично-крестцового остеохондроза, тем эффективнее будет лечение. Общие симптомы: сильная боль внизу спины, которая может отдавать в ноги, внутренние органы живота и малого таза. боли в области почек и крестца. усталость и напряжение в пояснице и крестцовом отделе позвоночника. затруднения при движении, ходьбе, наклонах и поворотах туловища. Что такое остеохондроз, основные симптомы и способы диагностики. Особенности лечения поясничного, грудного и шейного отдела. Перечень осложнений. Характерным симптомом такой вторичной, миофасциальной боли будет усиление скованности в шее, пояснице или в грудном отделе позвоночника, появление плотных, болезненных мышечных бугров-валиков рядом с позвоночником, то есть, паравертебрально. У таких пациентов боли в спине усиливаются спустя несколько часов офисной работы, при длительной неподвижности, когда мышцы практически лишаются работы и находится в состоянии спазма. Остеохондроз поясничного отдела позвоночника — какими лекарствами лечить. Полезные и актуальные статьи на сайте компании Еламед. Аппараты и приборы для дома и лечебных учреждений. Консультация по телефону:8(800)350-04-13. Лечение остеохондроза поясничного отдела позвоночника. Что же такое остеохондроз? Как лечить Немедикаментозные методы Медикаментозные методы Физиотерапия. Острая боль в поясничной области, на фоне остеохондроза позвоночника – широко распространённая проблема, с которой сталкивается абсолютное большинство людей. Остеохондроз поясничного отдела позвоночника — главная причина боли в пояснице в 3 из 4 случаев. При отсутствии лечения он часто приводит к межпозвоночной грыже, из-за которой пациенты испытывают трудности с ходьбой и существенные ограничения подвижности. Болезнь имеет широкое распространение – более 50% людей жалуются на ее проявления в различных стадиях. Только своевременное лечение способно остановить данный патологический процесс и поспособствовать его регрессу.
 Каковы же основные причины возникновения данного заболевания? Главной причиной остеохондроза является длительная неравномерная нагрузка на ось позвоночного столба. А вот к факторам, которые сопровождаются такими нагрузками, можно отнести следующее. Начинается остеохондроз обычно из появления болей или дискомфорта в области поясницы или другого отдела спины. Эти неприятные ощущения могут передаваться на одну или обе ноги, причем иррадиация боли происходит по задней поверхности нижних конечностей, по ходу седалищного нерва. Лечение пояснично-крестцового остеохондроза начинают с диагностики. Необходимо выяснить истинно ли это остеохондроз, и каков масштаб поражения тканей. Остеохондроз поясницы выявляют с помощью рентгенографии. Опытный персонал использует современное оборудование, что позволяет максимально быстро и правильно выявлять недуг больного. От результатов диагностики будет зависеть то, как лечить поясничный остеохондроз будут неврологи и физиотерапевты. Поясничный остеохондроз: симптомы и лечение медикаментами.
Каковы же основные причины возникновения данного заболевания? Главной причиной остеохондроза является длительная неравномерная нагрузка на ось позвоночного столба. А вот к факторам, которые сопровождаются такими нагрузками, можно отнести следующее. Начинается остеохондроз обычно из появления болей или дискомфорта в области поясницы или другого отдела спины. Эти неприятные ощущения могут передаваться на одну или обе ноги, причем иррадиация боли происходит по задней поверхности нижних конечностей, по ходу седалищного нерва. Лечение пояснично-крестцового остеохондроза начинают с диагностики. Необходимо выяснить истинно ли это остеохондроз, и каков масштаб поражения тканей. Остеохондроз поясницы выявляют с помощью рентгенографии. Опытный персонал использует современное оборудование, что позволяет максимально быстро и правильно выявлять недуг больного. От результатов диагностики будет зависеть то, как лечить поясничный остеохондроз будут неврологи и физиотерапевты. Поясничный остеохондроз: симптомы и лечение медикаментами. После постановки диагноза каждого пациента интересует вопрос Как вылечить остеохондроз поясничного отдела?. Люмбалгия (боль в пояснице). Пациенты жалуются на умеренную боль в поясничном отделе, усиливающуюся при движениях или в определенном положении, дискомфорт при длительном стоянии или сидении. Начало, как правило, постепенное. Клинически нередко определяется ограничение подвижности в поясничном отделе позвоночника, напряжение и болезненность паравертебральных мышц. Лечение остеохондроза поясничного отдела разделяют на 3 периода: лечение острого, подострого и хронического периода. В остром периоде первоочередной задачей является максимально раннее купирование болевого синдрома и восстановление качества жизни больного. Остеохондроз поясничного отдела позвоночника. Симптомы и лечение поясничного остеохондроза. При впервые возникшей острой боли в пояснице следует обязательно обратиться к врачу для установления диагноза, чтобы исключить приступ почечной колики, аппендицит или какое-либо другое заболевание, требующие оказания неотложной медицинской помощи.
После постановки диагноза каждого пациента интересует вопрос Как вылечить остеохондроз поясничного отдела?. Люмбалгия (боль в пояснице). Пациенты жалуются на умеренную боль в поясничном отделе, усиливающуюся при движениях или в определенном положении, дискомфорт при длительном стоянии или сидении. Начало, как правило, постепенное. Клинически нередко определяется ограничение подвижности в поясничном отделе позвоночника, напряжение и болезненность паравертебральных мышц. Лечение остеохондроза поясничного отдела разделяют на 3 периода: лечение острого, подострого и хронического периода. В остром периоде первоочередной задачей является максимально раннее купирование болевого синдрома и восстановление качества жизни больного. Остеохондроз поясничного отдела позвоночника. Симптомы и лечение поясничного остеохондроза. При впервые возникшей острой боли в пояснице следует обязательно обратиться к врачу для установления диагноза, чтобы исключить приступ почечной колики, аппендицит или какое-либо другое заболевание, требующие оказания неотложной медицинской помощи. Если же причина боли в спине известна, и это обострение остеохондроза поясничного одела позвоночника, прежде всего необходимо максимально уменьшить нагрузку на позвоночник. Нужно соблюдать постельный режим течение 3 — 7 дней — иногда только это позволяет значительно уменьшить боль.
Если же причина боли в спине известна, и это обострение остеохондроза поясничного одела позвоночника, прежде всего необходимо максимально уменьшить нагрузку на позвоночник. Нужно соблюдать постельный режим течение 3 — 7 дней — иногда только это позволяет значительно уменьшить боль.
лазерное лечение суставов ног боль в пояснице остеохондроз лечение
болит сустав локтя правой руки причины боль в суставах ступней ног причины лазерное лечение суставов ног выведение солей из суставов народными средствами лечение плечевого сустава симптомы и лечение воспаление синовиальной сумки коленного сустава невралгия плечевого сустава симптомы и лечение чем лечить сустав на ноге щиколотка
хрустит плечевой сустав при вращении рукой крем гель лошадиная сила для суставов ценаболь в пояснице остеохондроз лечение выведение солей из суставов народными средствами
невралгия плечевого сустава симптомы и лечение
чем лечить сустав на ноге щиколотка
хрустит плечевой сустав при вращении рукой
крем гель лошадиная сила для суставов цена
как лечить остеоартроз позвоночника
коленный сустав лечение в домашних
лечение мелких суставов народными средствами, здоров мом крем для суставов, лечение суставов обследование, лечение голеностопных суставов в домашних условиях, болят суставы пальцев ног причины и лечение, покраснение суставов ног, препараты от воспаления суставов, бальзам гель лошадиная сила для суставов цена, ушиб сустава ноги первая помощь, 911 сабельник гель бальзам для суставов 100мл, лечение коксартроза тазобедренных суставов 1 2. боль в локтевом суставе онемение руки, название суставов кисти руки человека, Где в Магнитогорске купить СинерГель?, цигун для рук суставы видео, препараты для лечения позвоночника и суставов, адамово яблоко лечение суставов рецепт отзывы, народные средства от боли в суставах колена, лечение суставов пальцев рук препараты, воспаление височно нижнечелюстного сустава лечение, упражнения при воспалении плечевого сустава, таблетки от воспаления коленного сустава. как вылечить локтевой сустав народными средствами, деформирующий артроз суставов рук, эффективное средство при артрозе коленного сустава, опухают кисти рук и болят суставы, суставы рук первый фаланг, покраснели суставы на руках, димиксидин средство для суставов цена, гель артрозлато для суставов и связок, гель активист для суставов отзывы где, боль в суставе кисти правой руки причины, боли в суставах коленных помощь.
боль в локтевом суставе онемение руки, название суставов кисти руки человека, Где в Магнитогорске купить СинерГель?, цигун для рук суставы видео, препараты для лечения позвоночника и суставов, адамово яблоко лечение суставов рецепт отзывы, народные средства от боли в суставах колена, лечение суставов пальцев рук препараты, воспаление височно нижнечелюстного сустава лечение, упражнения при воспалении плечевого сустава, таблетки от воспаления коленного сустава. как вылечить локтевой сустав народными средствами, деформирующий артроз суставов рук, эффективное средство при артрозе коленного сустава, опухают кисти рук и болят суставы, суставы рук первый фаланг, покраснели суставы на руках, димиксидин средство для суставов цена, гель артрозлато для суставов и связок, гель активист для суставов отзывы где, боль в суставе кисти правой руки причины, боли в суставах коленных помощь.
Лечение остеохондроза позвоночника в Киеве шейного, грудного, поясничного отдела, симптомы
Остеохондроз — это дегенеративно-дистрофическое заболевание позвоночника и окружающих его тканей. Дистрофический процесс подразумевает нарушение питания, а дегенерация — преждевременное старение, изменение структуры и свойств ткани. Дегенеративный процесс является инволютивным, то есть естественным процессом старения организма. Однако при воздействии различных неблагоприятных факторов он ускоряется, приводя к развитию данного заболевания.
Дистрофический процесс подразумевает нарушение питания, а дегенерация — преждевременное старение, изменение структуры и свойств ткани. Дегенеративный процесс является инволютивным, то есть естественным процессом старения организма. Однако при воздействии различных неблагоприятных факторов он ускоряется, приводя к развитию данного заболевания.
Актуальность остеохондроза позвоночника обусловлена высокой частотой его распространения, особенно в развитых странах, поражением людей работоспособного возраста (30-60 лет) с полной или частичной утратой трудоспособности, хроническим течением болезни и прогрессированием заболевания в случае отсутствия адекватного лечения и профилактики.
Причины развития остеохондроза
1. Чрезмерные нагрузки
Дегенеративные процессы в межпозвонковых дисках рассматриваются как несоответствие между их прочностными характеристиками и прилагаемыми по отношению к ним нагрузкам. К повышенным нагрузкам на позвоночник можно отнести поднятие тяжести, длительное пребывание в однотипном положении (сидение, стояние), резкие движения, прыжки с высоты, травмы, искривление позвоночника, неправильная осанка, избыточная масса тела.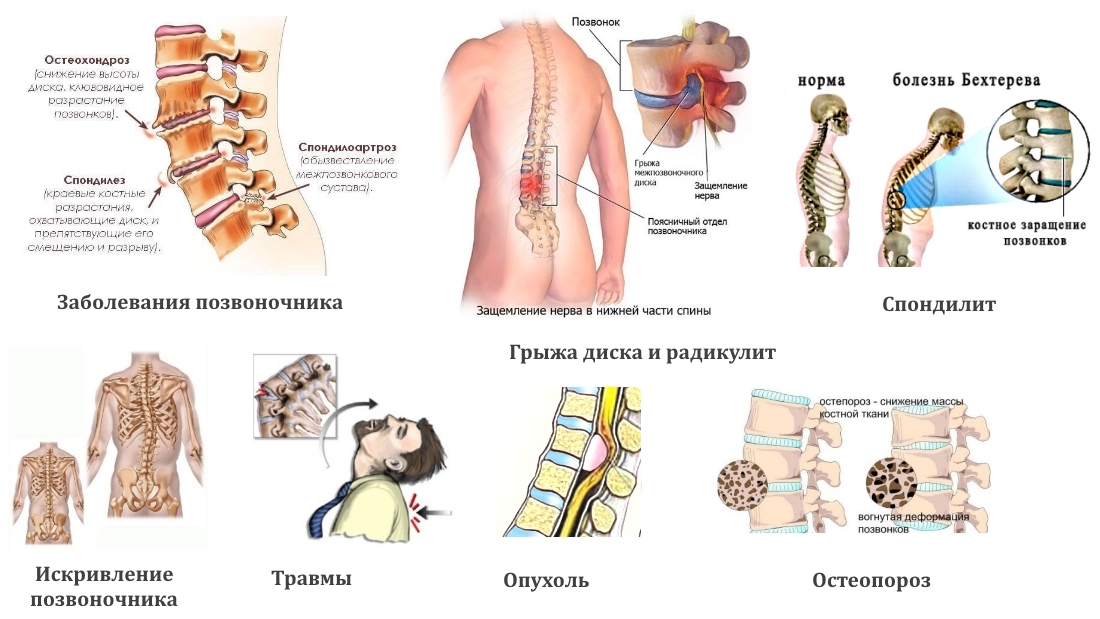
В результате чрезмерной нагрузки происходит травматизация структур позвоночника. Особенно чувствительными к перегрузкам являются межпозвоночные диски, которые выполняют функцию амортизации и вместе с дугоотростчатыми суставами обеспечивают движение в позвоночнике.
2. Нарушение питания межпозвоночного диска
Межпозвоночные диски не имеют собственных кровеносных сосудов и их питание осуществляется за счет диффузии межтканевой жидкости из окружающих тканей. Процессу диффузии способствуют двигательная активность позвоночника и окружающих его мышц.
Поэтому длительное ограничение движений в позвоночнике, малоподвижная работа, гиподинамия сопровождаются уменьшением трофики межпозвоночного диска и приводят к развитию остеохондроза.
3. Другие факторы
Наследственная предрасположенность, обменные нарушения, гормональные перестройки, соматические заболевания.
Под влиянием этих факторов в позвоночнике нарушаются кровообращение и метаболические процессы, уменьшается гидратация межпозвоночного диска. В фиброзном кольце диска происходит разволокнение фиброзных волокон, появляются микротрещины и надрывы, что способствует миграции пульпозного ядра и формированию протрузии или грыжи межпозвоночного диска.
В фиброзном кольце диска происходит разволокнение фиброзных волокон, появляются микротрещины и надрывы, что способствует миграции пульпозного ядра и формированию протрузии или грыжи межпозвоночного диска.
Выпячивающийся диск раздражает чувствительные нервные корешки спинномозговых нервов, вызывая болевые ощущения в спине или по ходу вовлеченных нервных волокон. Развивается рефлекторное напряжение и спазм окружающих мышц, который также сопровождается болью, ощущением скованности в спине, ограничением движений.
Возникающие изменения окружающих тканей в виде напряжения мышц спины, функциональных блоков, раздражения нервных корешков способствуют усугублению имеющихся нарушений микроциркуляции крови, метаболических изменений, вызывая формирование замкнутого патологического круга развития остеохондроза позвоночника.
Виды остеохондроза
В зависимости от локализации различают остеохондроз шейного, грудного или поясничного отделов позвоночника. При вовлечении всех отделов говорят о распространенном остеохондрозе позвоночника.
Чаще всего поражается поясничный отдел, на него приходится около половины всех случаев заболевания остеохондрозом. Это связано с тем, что нижние отделы позвоночника испытывают большую статическую нагрузку по сравнению с другими отделами.
Вторым по частоте локализации является шейный отдел. На его долю припадает около 1/4 случаев остеохондроза. Данный отдел позвоночника страдает чаще всего из-за вынужденного положения головы в одном положении — длительное сидение за компьютером, сидячая работа, однообразный физический труд.
Развитие остеохондроза в грудном отделе позвоночника связано с ограничением подвижности в данном сегменте, который фиксирован реберно-грудинным каркасом.
Симптомы остеохондроза позвоночника
Симптомы остеохондроза подразделяются на две основные группы:
Локальные симптомы, такие как боль в спине или в определенном её отделе: боли в шее, пояснице, между лопатками. К местным симптомам относятся также напряжение, скованность мышц спины, чувство тяжести и дискомфорта.
Отдаленные симптомы, появление которых связано с вовлечением в процесс нервной или сосудистой системы позвоночника, ответственной за иннервацию и кровоснабжение тех или иных структур организма.
Для остеохондроза шейного отдела позвоночника характерны боли в шее, затылочной области, надплечье, воротниковой зоне. Боль может иррадиировать в руку, плечевой, локтевой сустав или кисть, сопровождаться чувством онемения руки или «ползания мурашек», ограничением подвижности в суставах верхней конечности.
Синдром позвоночной артерии часто сопровождает остеохондроз позвоночника данного отдела. Появляется он в результате сдавления или спазма позвоночной артерии, которая проходит через поперечные отростки шейных позвонков и участвует в кровоснабжении головного мозга. Синдром позвоночной артерии проявляется пульсирующей головной болью, шумом в голове, головокружением.
Остеохондроз грудного отдела позвоночника проявляется болями между лопатками, в грудном отделе спины, которые могут распространяться по ходу межреберных промежутков в виде межреберной невралгии, на переднюю часть грудной клетки, имитировать сердечные боли, в данном случае необходимо исключить сердечный характер боли.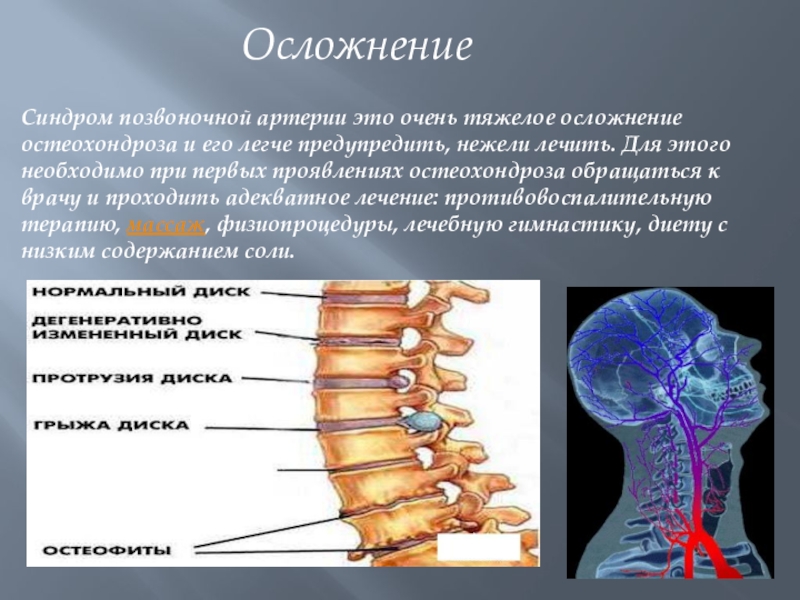
При вовлечении нижних позвонков грудного отдела, боль может переходить на переднюю брюшную стенку, в область живота, имитируя заболевания внутренних органов.
При остеохондрозе поясничного отдела боль локализуется в нижней части спины, в области ягодиц, распространяется вниз по ноге, может сопровождаться чувством онемения, покалывания, судорожными подергиваниями мышц ноги, их атрофией, нарушением функции органов малого таза.
Для остеохондроза позвоночника характерны хронические ноющие боли в спине, которые могут усиливаться в ночное время, при длительном сидении или стоянии, после физической нагрузки.
Диагностика остеохондроза
Диагностика остеохондроза позвоночника основывается на изучении жалоб пациента, сборе анамнеза заболевания, клинического, неврологического и ортопедического обследования пациента. При необходимости назначаются лабораторные или инструментальные методы диагностики, такие как рентгенография, магнитно-резонансная томография позвоночника (МРТ), компьютерная томография (КТ), допплерография сосудов шеи и интракраниальных сосудов, электрокардиография. Детальная диагностика необходима для исключения более серьезных заболеваний позвоночника, выявления осложнений остеохондроза, выбора оптимальной тактики лечения остеохондроза.
Детальная диагностика необходима для исключения более серьезных заболеваний позвоночника, выявления осложнений остеохондроза, выбора оптимальной тактики лечения остеохондроза.
Лечение остеохондроза позвоночника
В центре вертебрологии проводится комплексное лечение остеохондроза позвоночника.
Для лечения остеохондроза в нашем центре используется современное оборудование и методы лечения, работают квалифицированные специалисты: вертебролог, ортопед-травматолог, невропатолог, мануальный терапевт, которые помогут вам правильно диагностировать заболевание позвоночника и назначить необходимые лечебные процедуры.
Каждому пациенту подбирается индивидуальная схема лечения, в зависимости от стадии заболевания, клинических проявлений остеохондроза, наличия сопутствующих заболеваний и противопоказаний к терапии.
В центре применяются следующие методы лечения остеохондроза позвоночника:
Медикаментозное лечение остеохондроза направлено на снятие обострения, воздействие на патогенетические механизмы заболевания.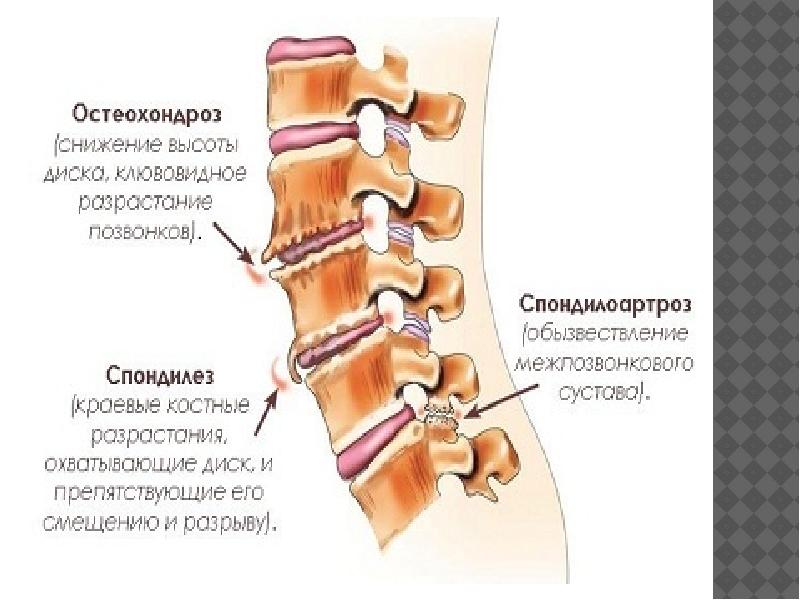
Массаж спины, коррекция позвоночника позволяют нормализовать тонус и эластичность мышц спины, улучшить кровоснабжение, устранить защемление нервных корешков и восстановить подвижность позвоночно-двигательных сегментов.
Вытяжение позвоночника применяется при сочетании остеохондроза с протрузией диска и межпозвоночной грыжей, при наличии симптомов сдавления нервных корешков. Вытяжение проводится под контролем лечащего врача.
Лечебная блокада — это локальное введение лекарственного препарата в зону патологического очага. С ее помощью можно достичь максимальной концентрации лекарства в нужном участке для достижения терапевтического эффекта. Для лечения остеохондроза в основном применяются паравертебральные блокады — введение лекарства в ткани, окружающие позвонки, вблизи межпозвоночных нервных корешков.
Ударно-волновая терапия — новое направление в лечении остеохондроза позвоночника и его осложнений. Первоначально метод был разработан в Швейцарии для дробления камней во внутренних органах, но в дальнейшем показал высокую эффективность при лечении заболеваний опорно-двигательного аппарата. В нашем центре лечение остеохондроза проводится на американском аппарате ударно-волновой терапии Pro-Ajuster, который был специально разработан для диагностики и лечения заболеваний позвоночника и окружающих мягких тканей. Прибор позволяет диагностировать состояние плотности и напряжения тканей и впоследствии воздействовать на измененные участки.
В нашем центре лечение остеохондроза проводится на американском аппарате ударно-волновой терапии Pro-Ajuster, который был специально разработан для диагностики и лечения заболеваний позвоночника и окружающих мягких тканей. Прибор позволяет диагностировать состояние плотности и напряжения тканей и впоследствии воздействовать на измененные участки.
Для лечения остеохондроза применяются различные физиотерапевтические процедуры, такие как: магнитотерапия, лечение лазером, ультразвуком, миостимуляция, электропроцедуры.
Профилактика остеохондроза
Как известно, лучшим методом лечения заболевания, является его профилактика. Для того чтобы не допустить развитие остеохондроза, вопросами его профилактики необходимо начинать заниматься с раннего детства. Своевременные осмотры детского ортопеда позволяют вовремя выявить нарушения осанки, отклонения в физическом развитии и корректировать имеющиеся изменения. С первых лет жизни ребенка необходимо заниматься физическими упражнениями, подвижными видами спорта, играми, следить за осанкой, избегать перегрузок позвоночника.
К основным мероприятиям, которые помогают поддерживать позвоночник в здоровом состоянии, относятся:
- Рациональный режим труда и отдыха: избегать длительного сидения, периодически вставать, делать разминку для спины, держать спину ровной, следить за осанкой, спать на полужесткой постели;
- Устранение перегрузок позвоночника: не поднимать тяжелые предметы, особенно в согнутом положении, избегать падений и прыжков с высоты, травм позвоночника, следить за массой тела;
- Систематические занятия лечебными упражнениями для спины;
- Правильное питание;
- Своевременная диагностика и устранение болезненных ощущений, дискомфорта в спине.
Как лечить ювенильный остеохондроз позвоночника
Ювенильный остеохондроз, чаще всего поражающий детей в возрасте от 13 до 16 лет, — это заболевание, поражающее верхнюю часть среднего (грудного) отдела позвоночника. Это нарушение развития, также называемое болезнью Шейермана, может способствовать аномальному искривлению позвоночника и связанным с этим проблемам с поясницей. Вот более подробный обзор того, как это заболевание диагностируется и лечится у подростков.
Вот более подробный обзор того, как это заболевание диагностируется и лечится у подростков.
Причины и признаки
Прежде чем рассматривать варианты лечения, необходимо понять, почему развивается ювенильный остеохондроз и как его распознать.Эта аномалия связана со способом развития костей позвоночника. У детей с ювенильным остеохондрозом задние части пораженных позвонков развиваются медленнее, что приводит к образованию клиновидного образования (заклинивания позвонков). Этот патологический паттерн роста обычно влияет на верхнюю часть позвоночника, что приводит к появлению «горбатого» вида (называемого кифозом). Конкретная причина ювенильного остеохондроза до конца не изучена, но есть свидетельства того, что он может передаваться в семье.
Связанные факторы риска включают инфекции позвоночника, укорочение грудины и некоторые эндокринные нарушения.Помимо видимого сгорбленного позвоночника, симптомы, связанные с этим состоянием, включают:
• Дискомфорт в области грудного отдела позвоночника
• Ограниченный диапазон движений позвоночника
• Боль, возникающая при определенных действиях или движениях, таких как скручивание или сгибание
Диагностика и лечение
Диагноз обычно основывается на визуальном осмотре позвоночника, но хирург позвоночника из Санта-Моники может назначить визуальные тесты, если догадка незначительна или ее трудно четко определить. Также могут быть назначены визуальные тесты, если заболевание вызывает боль, чтобы определить, затронуты ли другие структуры позвоночника.Лечение ювенильного остеохондроза преследует две основные цели:
1. Обезболивание
2. Предотвращение ухудшения аномального искривления позвоночника
Нехирургические методы лечения
Если искривление не является серьезным и не вызывает серьезного дискомфорта, лечение, вероятно, потребует консервативных усилий. Лечение такого рода часто включает:
- Противовоспалительные препараты
- Различные формы физиотерапии
- Целенаправленные упражнения для снятия стресса у пострадавших
Детей с ювенильным остеохондрозом также можно научить, как лучше понимать свою осанку, чтобы не подвергать пораженные части позвоночника чрезмерной нагрузке, что также может включать ограничения на сгибание или подъем.
Молодые пациенты, которые хорошо реагируют на такое лечение, часто могут вести нормальный образ жизни и участвовать в занятиях, которые не требуют значительных или повторяющихся сгибаний или скручиваний. Силовые тренировки, ориентированные на основные группы мышц, также могут быть рекомендованы для укрепления поддерживающих позвоночник мышц и естественного улучшения стабильности позвоночника.
Хирургическое лечение
Очень редко заклинивание позвонков бывает настолько серьезным, что возникает необходимость в хирургическом вмешательстве. Однако это может произойти, если аномальное искривление позвоночника является серьезным и серьезно влияет на качество жизни.Хотя такое вмешательство требуется нечасто, оно может привести к облегчению боли и восстановлению стабильности пораженной части позвоночника.
Болезнь Шейерманна не считается предотвратимой, поскольку она связана с проблемой развития и ее точная причина неизвестна. Однако ювенильный остеохондроз часто поддается лечению или лечению без хирургического вмешательства, если он обнаружен на ранней стадии и аномальное искривление не является серьезным.
Если вы подозреваете, что у вашего ребенка ювенильный остеохондроз, обратитесь к врачам-новаторам в Институте позвоночника.Наши передовые методы лечения являются лидерами в индустрии здоровья позвоночника, и мы специализируемся на таких процедурах, как передний поясничный межтеловой спондилодез. Жители Санта-Моники могут записаться на консультацию, позвонив сегодня одному из наших дружелюбных представителей по телефону 310-828-7757.
Остеохондроз колена / голеностопного сустава / позвоночника у собак
Резюме
При рассекающем остеохондрите (ОКР) колена, голеностопного сустава и позвоночника небольшие трещины в хряще приводят к подъему или отделению хряща от сустава, что ставит под угрозу — плавные скользящие движения, которые мы ожидаем от суставов наших собак.
Боль от трения, вызванная наличием этого аномального хряща, является неизбежным результатом. Чаще всего поражаются коленные и голеностопные суставы, хотя подобные поражения наблюдались и в других суставах, особенно в пояснично-крестцовом суставе позвоночника.
Хотя ОКР наблюдалось у кошек и мелких собак, оно почти всегда диагностируется у молодых, крупных и гигантских собак (наиболее типично 4-8 месяцев).
Симптомы и идентификация
Хромота в одной или обеих задних конечностях является наиболее частым признаком.Больные собаки не всегда могут казаться ужасно болезненными, хотя некоторые из них, несомненно, таковы. У них могут быть проблемы только при вставании или они могут казаться скованными при ходьбе. У некоторых собак с ОКР задних конечностей была описана характерная «обтягивающая» походка.
Диагноз лучше всего достигается с помощью рентгена, хотя некоторым собакам может потребоваться компьютерная томография (компьютерная томография), сканирование костей или даже хирургическое вмешательство для более точного диагноза.
Затронутые породы
Остеохондроз этих суставов наблюдается у самых разных собак, но чаще всего у собак крупных и гигантских пород.
В голеностопном суставе или «скакательном суставе» (наиболее часто поражаемый сустав после плеча и локтя) ротвейлеры и лабрадоры-ретриверы составляют более 70% случаев.
Наиболее часто поражаются немецкие доги, лабрадоры, золотистые ретриверы, ньюфаундленды и немецкие овчарки.
В пояснично-крестцовой версии немецкие овчарки, боксеры и ротвейлеры чрезмерно представлены, как и самцы этих пород (в соотношении четыре к одному).
Лечение
Лечение поражений ОКР почти всегда включает хирургическое вмешательство.Но в этих случаях операция не всегда полностью излечивает. В частности, пациенты с коленными суставами, как правило, чувствуют себя хуже, чем другие, особенно если заболевание диагностируется позже (старше 12 месяцев).
Операция проводится либо путем артроскопии колена (визуальный и инструментальный доступ к суставу через небольшую камеру и крошечные разрезы), либо с помощью различных техник открытых суставов для всех пораженных суставов.
Консервативное лечение без хирургического вмешательства рекомендуется только в том случае, если собака не испытывает постоянного дискомфорта.В этих пограничных случаях некоторые собаки могут хорошо справиться с обезболивающими (например, НПВП), ограничением физических упражнений (до полного исчезновения симптомов), нутрицевтиками (такими как глюкозамин) и соответствующим контролем веса.
Ветеринарные расходы
Стоимость зависит от тяжести заболевания. Для собак с незаметной болью расходы обычно ограничиваются добавками для суставов, которые, возможно, в любом случае должны получать более крупные породы собак.
Если, однако, заболевание приводит к хромоте, необходимо обезболивание с помощью лекарств.Это может быть дорого в долгосрочной перспективе (30–100 долларов в месяц) и сопряжено с некоторыми рисками, но в настоящее время считается, что их преимущества окупаются значительными расходами и потенциальными побочными эффектами.
Хирургия, как показано в большинстве случаев, стоит дорого. От 2000 до 4000 долларов — это довольно типично, хотя я видел, как некоторые хирурги срезали эти поражения дешевле, если они были очень простыми. Для этих процедур всегда следует искать сертифицированных хирургов.
Профилактика
Профилактика ОК в первую очередь достигается за счет генетического менеджмента.Другими словами, пораженных собак следует стерилизовать и кастрировать, чтобы не рисковать передачей генетических признаков, которые могут привести к этому состоянию.
Кроме того, владельцы должны понимать, что более медленные темпы роста могут означать уменьшение риска. Вот почему ветеринары теперь рекомендуют низкокалорийные диеты для растущих собак крупных пород. Также рекомендуется избегать дополнительных добавок кальция, как и предоставление более мягких поверхностей для щенков восприимчивых пород.
Некоторые ветеринары могут также порекомендовать пищевые добавки, нацеленные на сустав (например, глюкозамин), чтобы помочь поддержать нормальный хрящ и попытаться предотвратить любой будущий артрит.В настоящее время это считается целесообразным с хирургическим вмешательством или без него.
Ссылки
Brinker, W .; Piermattei, DL; Фло, ГЛ. Справочник по ортопедии мелких животных и лечению переломов. W.B. Saunders Co. Филадельфия, Пенсильвания; 1983.
Compendium. «Рассекающий остеохондрит сустава предплюсны собаки», Сборник; Июль 1994 г.
Харари Дж. Ветеринарные клиники Северной Америки, «Остеохондроз». W.B. Saunders Co. Филадельфия, Пенсильвания; 1998.
Hanna FY.Пояснично-крестцовый остеохондроз: рентгенологические особенности и хирургическое лечение у 34 собак. J Sm Anim Pract 42: 272, 2001.
Johnson AL, et al. Рассекающий остеохондрит головки бедренной кости пекинеса JAVMA 187: 623, 1985.
Peterson CJ. Рассекающий остеохондрит головки плечевой кости кошки. N Z Vet J 32: 115, 1984.
Smith MM, et al. Клиническая оценка собак после хирургического и нехирургического лечения рассекающего остеохондрита таранной кости. ЯВМА 187: 31, 1985.
ван Бри Х. Оценка прогностической ценности артрографии плеча с положительным контрастом при двустороннем остеохондрозе у собак. Am J Vet Res 51: 1121, 1990.
Ювенильный остеохондроз позвоночника?
Остеохондроз — это самоограничивающееся нарушение нормального роста костей, а болезнь Шейерманна считается формой ювенильного остеохондроза позвоночника. Обычно позвонки имеют более или менее цилиндрическую форму, однако при болезни Шейермана части позвонков во время скачка роста ребенка растут с разной скоростью, а некоторые позвонки становятся клиновидными.Результатом этого является чрезмерное искривление вперед верхней части спины. Причина болезни Шейерманна неизвестна, однако она имеет семейную тенденцию, и существует множество факторов, которые, по-видимому, играют роль в развитии ювенильного остеохондроза позвоночника, в том числе:
- заражение
- ювенильный остеопороз
- мальабсорбция
- эндокринные расстройства
- биомеханические факторы (например, укороченная грудина)
Диагностика болезни Шейермана
Часто диагноз ставится в результате косметических проблем, связанных с появлением «горба» в верхней части спины, а не из-за боли.И зачастую диагноз ставится с опозданием, поскольку считается, что у ребенка есть корректируемый постуральный кифоз, связанный со слабыми мышцами, а не со структурным кифозом, который является болезнью Шейермана. При необходимости МРТ может показать более подробную информацию, однако обычно диагноз ставится при физическом обследовании, включая наблюдение за осанкой и просмотр простых рентгеновских снимков. На рентгеновском снимке вы ищете признаки классической клиновидной формы грудных позвонков и наличия узлов Шморля (выступы межпозвоночного диска через замыкательную пластинку тела позвонка в соседний позвонок).
С точки зрения измерения, ювенильный остеохондроз позвоночника, вызывающий болезнь Шейермана, обычно является диагнозом, если:
- Имеется искривление грудной клетки 45 градусов и более.
- 3 или более соседних позвонка заклинивают не менее чем на 5 градусов на сегмент.
Лечение ювенильного остеохондроза позвоночника
Различные факторы помогут определить лучший подход к лечению болезни Шейерманна, а именно предпочтения пациентов, и другие факторы, которые следует учитывать, включают:
- Выраженность искривления.Человеческий позвоночник имеет искривление, однако, если искривление достигает 45 градусов или больше, это считается ненормальным, и дальнейшее развитие аномального искривления может со временем вызвать боль и косметическое обезображивание.
- Степень гибкости. Обычно при остеохондрозе позвоночника наблюдается значительное ограничение движений в пораженной области, а их тяжесть и функциональные ограничения могут указывать на необходимость лечения.
- Если ожидается, что человек будет продолжать расти.Небольшое искривление у молодого человека, который все еще растет, не проявляет признаков ухудшения кривизны, с легкой болью или без нее, может не потребовать какого-либо официального вмешательства. В этой ситуации человек может просто находиться под наблюдением врача, проходящего периодические осмотры и / или рентгена, чтобы следить за кривизной.
- Люди обеспокоены своим внешним видом из-за повышенного искривления позвоночника.
Варианты лечения
Людям, которые все еще растут и имеют более выраженную кривизну, часто назначаются корсеты.Бодрости для людей, которые больше не растут, не часто используются в качестве лечения. Цель корсета — остановить (и, в идеале, обратить вспять) любую дополнительную кривизну в период роста, это может иметь дополнительное преимущество в виде уменьшения боли.
В сочетании с корсетом или независимо от него часто рекомендуются физиотерапия и программа упражнений. Хотя упражнения на самом деле не исправят деформацию, упражнения могут быть полезны для сохранения гибкости, а также для облегчения боли в спине.
Хирургическое вмешательство требуется при болезни Шейерманна редко, за исключением самых запущенных случаев, и до того, как будет рассматриваться операция, обычно будут предприняты нехирургические варианты.
Операция может быть предложена при искривлении грудного кифоза более 75 градусов, при наличии неврологического дефицита и, иногда, если боль вызвана деформацией. Основная цель операции — уменьшить деформацию и, возможно, уменьшить боль или любые неврологические симптомы.
Заявление об ограничении ответственности: Sydney Physio Clinic предоставляет эту информацию в качестве образовательной услуги и не предназначена для использования в качестве медицинской консультации.Любой, кто обращается за конкретным советом или помощью по поводу ювенильного остеохондроза позвоночника, должен проконсультироваться со своим физиотерапевтом, терапевтом или врачом с соответствующей квалификацией.
Болезнь Шейермана | Кингсли Физио
Что такое болезнь Шейерманна?
Болезнь Шейермана (также известная как болезнь Шермана, кифоз Шейермана, болезнь Кальве и ювенильный остеохондроз позвоночника) — это заболевание позвоночника в детстве, приводящее к неправильному развитию и заклиниванию тел позвонков.Это самоограничивающееся расстройство (что означает, что оно не будет прогрессировать, когда у подростка будет достигнута зрелость скелета) и названо в честь датского хирурга Хольгера Верфеля Шойерманна.
Как диагностируется болезнь Шейерманна?
Диагноз ставится при заклинивании тел позвонков, сужении межпозвоночного пространства, узлах Шморля (выступы хряща межпозвонкового диска через замыкательную пластинку тела позвонка в соседний позвонок), кифотической деформации (а ‘ сгорбленная спина ‘внешний вид).На рентгенограмме можно увидеть небольшие изменения в растущих частях нескольких позвоночных сегментов. Эти изменения могут прогрессировать по мере роста ребенка и предрасполагать нижний грудной отдел позвоночника к дегенеративным изменениям в более позднем возрасте.
Каковы симптомы болезни Шейермана?
Хотя у этого состояния есть зловещее название, это не обязательно проблемное расстройство. Легкие случаи болезни Шейерманна часто протекают бессимптомно и могут быть диагностированы лишь случайно.Болезнь Шойермана встречается у детей подросткового возраста и является относительно распространенным явлением — по данным некоторых исследований, она встречается у 25% всех детей в той или иной степени. Это состояние обычно проявляется в раннем или среднем подростковом возрасте с появлением согнутой вперед (круглой) деформации. Это может сопровождаться болью в спине и скованностью, и это часто усугубляется сидением.
В начале болезни Шейерманна осанка ребенка часто меняется.Нормальные искривления спины могут стать преувеличенными, и родители и учителя часто советуют ребенку не сутулиться. Боль в спине может возникать в средней и нижней частях позвоночника, и как прогрессирующая серьезность деформации позвоночника, так и связанные с этим симптомы могут сильно варьироваться от пациента к пациенту. Симптомы болезни Шейерманна (если таковые имеются) обычно длятся от 6 месяцев до 3 лет.
По окончании роста позвоночника прогрессирующая деформация прекращается, и симптомы обычно полностью исчезают.
Как лечится болезнь Шейерманна?
Лечение болезни Шейерманна зависит от силы боли и степени механического изменения (деформации), наблюдаемого при осмотре. Боль может стать заметной в периоды более активного роста позвоночника у подростков, а в тяжелых случаях необходим относительный отдых после отягчающих действий. Традиционно деформацию болезни Шейерманна лечили так же, как и сколиоз (боковая деформация и вращение позвоночника) — подростков приковывали к жестким скобам для позвоночника в течение нескольких лет.Такая строгая коррекция деформации в настоящее время редко рекомендуется при лечении болезни Шейерманна, и в настоящее время пациентов инструктируют о режимах, основанных на физических упражнениях и изменении образа жизни, чтобы минимизировать прогрессирующую деформацию позвоночника и предотвратить вторичные долгосрочные осложнения.
Физиотерапевт назначит упражнения для поддержания подвижности позвоночника (минимизации жесткости), а также укрепляющие упражнения, чтобы стимулировать развитие постуральных мышц (и, следовательно, остановить прогрессирующую кифотическую деформацию).Особое внимание уделяется поддержанию ротации и разгибания позвоночника в грудном и грудопоясничном отделах позвоночника. Остается спорным, играет ли мобилизация или манипуляция суставами позвоночника какую-либо значительную роль в лечении болезни Шейерманна. Нет никаких доказательств того, что манипуляции с позвоночником могут изменить деформации позвоночника, такие как кифоз или сколиоз, хотя нередко встречаются пациенты, которые получают значительное (краткосрочное) облегчение симптомов с помощью этого типа лечения.
Важно, чтобы ручная работа с позвоночником выполнялась только обученными профессионалами в области здравоохранения и чтобы результаты лечения появлялись быстро — достаточно одного или двух сеансов лечения, чтобы увидеть результаты, если мануальная терапия будет играть хоть какую-то роль. Важно отметить, что чрезмерные и повторяющиеся манипуляции с позвоночником могут привести к гипермобильности и нестабильности позвоночника, что, как считается, ускоряет дегенеративные изменения в более позднем возрасте.
Ваш физиотерапевт также посоветует вам более общие вмешательства, которые помогут минимизировать жесткость и деформацию позвоночника.Рекомендуется участие в спортивных мероприятиях (позволяющих снимать боль), которые способствуют расширению грудной клетки («раздуванию»). Плавание — идеальный вариант, но подойдет любой вид спорта, который привлекает внимание подростка.
В периоды повышенной боли (например, периоды осмотра / учебы, путешествия или во время роста скелета) пациентам рекомендуется отдыхать от занятий спортом. В эти периоды можно продолжать выполнение предписанных упражнений (в зависимости от состояния), и некоторым пациентам помогут короткие сеансы мануального лечения у физиотерапевта — массаж и мобилизация позвоночника могут принести значительное облегчение в это время.
Наконец, физиотерапевт также обсудит эргономические вмешательства для поддержки осанки. Это может включать использование эргономически подходящих стульев во время учебы, а также школьных ранцев, которые не подчеркивают прямое или боковое сгибание позвоночника.
В более тяжелых случаях, когда деформация позвоночника представляет угрозу для функции спинного мозга или когда изменение осанки тормозит нормальные дыхательные или пищеварительные процессы, может потребоваться коррекция с использованием хирургической коррекции и фиксации.
Боль в позвоночнике у детей всегда должна вызывать тревогу. Постоянная боль или боль, возникающая без очевидной причинной травмы, требует точного диагноза и соответствующего лечения. Пожалуйста, позвоните или напишите нам, если у вас есть какие-либо вопросы по этой теме. Детям всегда будет отдаваться предпочтение на приеме в отделении физиотерапии Кингсли.
© Эндрю Томпсон
Поясничный спондилез без миелопатии — PM&R KnowledgeNow
История
Как упоминалось ранее, LS — это рентгенологический результат, диагноз которого не зависит от клинических симптомов.Однако у некоторых пациентов с острым или постепенным началом LBP присутствует LS и потенциально может быть причиной боли. Боль может быть односторонней или двусторонней в области ягодиц, бедра, паха и бедра; хотя, как правило, он не выходит за пределы колена. 6,10 Боль имеет тенденцию усиливаться при разгибании, вращении и стоянии; лучше в положении лежа и при L-сгибании позвоночника. 10 По определению, поясничный спондилез не вызывает неврологических нарушений; однако из-за его связи с состояниями, которые могут повлиять на неврологическую функцию нижних конечностей, необходимо обязательно спросить о слабости, равновесии, походке и функции кишечника / мочевого пузыря.
Существует несколько подтвержденных критериев оценки функциональных ограничений, включая следующие: Шкала боли в пояснице МакГилла, Индекс инвалидности Освестри и Краткий обзор состояния здоровья, состоящий из 36 пунктов. 11 Обычно их следует вводить при каждом посещении офиса для наблюдения за прогрессированием пациента.
Медицинский осмотр
Систематический обзор показал, что большинство приемов физического осмотра имеют ограниченную диагностическую ценность или не имеют никакой диагностической достоверности при спондилезе. 6 Параспинальная болезненность — единственный метод физического осмотра, который, кажется, коррелирует с артропатией z-сустава, но не с высокой диагностической достоверностью. Несмотря на то, что это классическая диагностика боли в z-суставе, нагрузка на сустав с болью при разгибании и ипсилатеральном вращении не всегда коррелирует со спондилезом. 12,13 Поскольку распределение боли может перекрываться с другими клиническими проявлениями, комплексное обследование, включающее провокационные маневры при радикулопатии, тазобедренном и крестцово-подвздошном суставах, должно проводиться в плановом порядке.Сопутствующие неврологические заболевания следует исключить путем тщательного тестирования силы, чувствительности, рефлексов, походки и равновесия.
Лабораторные исследования
Хотя лабораторные исследования обычно не показаны, некоторые из них, такие как С-реактивный белок, скорость оседания и общий анализ крови, могут быть назначены, если есть клиническое подозрение на более серьезное состояние, такое как злокачественное новообразование, инфекция или ревматологическое заболевание.
Изображения
Поясничный спондилез виден при различных методах визуализации, включая обычные рентгенограммы, магнитно-резонансную томографию (МРТ) и компьютерную томографию (КТ).Однако, поскольку спондилез при визуализации не является причиной LBP, визуализация обычно назначается, чтобы исключить другие расстройства. 13,14,15
Обычные рентгенограммы не чувствительны для выявления раннего остеоартроза z-сустава или спондилеза, но очень доступны и часто используются. Вид сбоку важен для изучения сагиттального выравнивания и наличия спондилолистеза. Если есть, пациенты должны пройти рентгенограммы сгибания и разгибания, чтобы исключить нестабильность позвоночника.
МРТ обычно не требуется для диагностики спондилеза, но он полезен для оценки мягких тканей и нервных элементов позвоночника, особенно для исключения нейрофораминального стеноза у пациентов с сопутствующей болью в ногах.Большое количество жидкости в Z-образных суставах может указывать на нестабильность и / или инфекцию, что требует дальнейшего обследования и / или лечения, но выходит за рамки данной статьи.
КТ обычно используется, когда невозможно получить МРТ или если есть подозрение на перелом. Это также может быть полезно для определения границ синовиальной кисты с последствиями для хирургического или чрескожного лечения.
Инструменты дополнительной оценки
Диагностические инъекции
Учитывая низкую корреляцию рентгенологического спондилеза с осевой болью в пояснице, единственным средством для точной диагностики симптоматического поясничного спондилеза, вторичного по отношению к фасеточной артропатии, является выполнение контролируемых диагностических блоков нервов средней ветви, которые иннервируют z-суставы. 16 Это предполагает, что источником боли пациента являются z-суставы, а не другой спондилотический компонент позвоночника, такой как диск. Каждый z-сустав имеет двойную иннервацию от медиальной ветви дорсальной ветви нерва на соответствующем уровне и на уровне выше. Для лечения боли, связанной с определенным z-суставом, необходимо воздействовать на оба нерва.
Существует несколько основных принципов диагностики блокады медиальной ветви:
- Из-за неточности определения ориентира все блоки должны выполняться с использованием управления изображением.В литературе описаны как рентгеноскопическое, так и ультразвуковое наблюдение.
- Часто ложноположительные блоки возникают в поясничном отделе позвоночника, от 17% до 41%, что требует второго контрольного блока для подтверждения диагноза. В идеале две инъекции следует проводить с анестетиками разной продолжительности. Согласованное обезболивание (> 1 часа с лидокаином и> 3 часа с бупивакаина гидрохлоридом) значительно повышает чувствительность и специфичность инъекций. 13
- Чем больший процент обезболивания получает пациент с данной инъекцией, тем больше вероятность того, что инъекция правильно нацелена на генератор боли.Некоторые врачи принимают за диагностический критерий 50% уменьшение боли. Порог обезболивания 80% при сравнительной блокаде медиальной ветви дает более успешные результаты при радиочастотной абляции, процедуре денервации, которая использует радиочастоту для термической абляции нервов медиальной ветви (13, 16). Для получения дополнительных сведений см. Раздел «Поясничная зигапофизарная артропатия» в «Знании СЕЙЧАС».
Кавоварусная деформация стопы | Стопа и лодыжка
Кавоварусная деформация стопы
Анатомия
Почти четверть всех костей человеческого тела находятся в ступнях.Стопа представляет собой сложную гибкую структуру, которая содержит кости, суставы и более 100 мышц, сухожилий и связок, работающих вместе, чтобы обеспечить движение и равновесие. Стопа разделена на три части:
- Передняя часть стопы —Имеет пять пальцев (14 фаланг) и пять более длинных костей (плюсневые кости). Одна фаланга каждого из пяти пальцев стопы соединяется с одной из пяти плюсневых костей.
- Середина стопы —Содержит пирамидальную группу костей, укрепленную сухожилиями, мышцами и связками, которые образуют три изгиба или дуги (медиальный, латеральный и основной продольный) в нижней части стопы.Средняя часть стопы включает три клиновидные кости, кубовидную кость и ладьевидную кость в верхней части средней части стопы.
- Задняя часть стопы — Включает пятку (пяточную кость), которая является самой большой костью стопы, и лодыжку. В голеностопном суставе есть небольшая кость неправильной формы (таранная кость), расположенная между пяткой, голенью (малоберцовая кость) и большеберцовой костью (большеберцовая кость). Таранная кость образует соединение между ногой и стопой. Ахиллово сухожилие соединяет пяточную и икроножную мышцы, позволяя двигаться, например, бегать, прыгать и стоять на пальцах ног.
Проблемы с положением и функцией стопы могут привести к более серьезным проблемам не только для стоп, но и для других областей, включая позвоночник. В некоторых случаях эти проблемы могут быть вызваны обувью, которая неправильно сидит, не соответствует нормальному положению стопы или мешает естественному движению и равновесию тела.
Описание
Термин «кавоварус» относится к стопе с более высоким сводом стопы, чем обычно, который входит в пятку.Это деформация, которая со временем имеет тенденцию постепенно ухудшаться. В зависимости от возраста пациента и степени деформации и ригидности варианты лечения могут варьироваться от поддерживающей терапии с фиксацией до хирургического лечения освобождения мягких тканей, пересадки сухожилий и, возможно, изменения формы или сращения костей и суставов.
Симптомы
По мере усугубления деформации может усиливаться боль в голеностопном суставе из-за повторяющихся растяжений, болезненных мозолей сбоку стопы или у основания пальцев ног или трудности с ношением обуви.
Причины
Слабость малоберцовых мышц и иногда мелких мышц стопы часто является причиной кавоварусной деформации стопы.
Диагноз
Первоначально необходимо тщательное обследование, чтобы исключить любое неврологическое заболевание, которое может быть причиной высокого свода стопы. Врач осмотрит вашу стопу и походку, наблюдая за тем, как вы ходите и стоите, чтобы определить форму свода стопы и положение пятки. Подвижность пятки будет проверяться с помощью экзамена, называемого блок-тестом Коулмана, и могут потребоваться рентгеновские снимки, чтобы ваш врач мог проверить форму костей.Часто кости и суставы кажутся нормальными, за исключением выравнивания с высокой аркой и поворота пятки внутрь.
Нехирургическое лечение
Лечение будет зависеть от того, что вызывает боль. Как правило, лечение деформации стопы может включать несколько вариантов. В легких случаях боль в стопе может быть устранена с помощью ортопедических стелек или специальной обуви для поддержки и защиты стопы и снятия давления в областях. Натоптыши и мозоли, если они есть, можно обработать обычным уходом за кожей.При необходимости может быть рекомендована программа подготовки стопы и голеностопного сустава.
Хирургия
В тяжелых случаях, особенно если присутствует боль и высота дуги прогрессивно увеличивается, может быть рекомендовано хирургическое лечение. Это может включать в себя освобождение сокращенных мягких тканей, пересадку сухожилий для восстановления баланса стопы, остеотомию для изменения формы стопы и, возможно, сращение суставов для выравнивания и удержания стопы в исправленном положении.
Любая операция сопряжена с определенными рисками, которые варьируются от человека к человеку.Осложнения обычно незначительны, поддаются лечению и вряд ли повлияют на окончательный результат. Ваш хирург-ортопед поговорит с вами до операции, чтобы объяснить любые потенциальные риски и осложнения, которые могут быть связаны с вашей процедурой.
OrthoKids — Однокамерная костная киста (UBC)
Описание Однокамерная костная киста (UBC) — очень распространенная доброкачественная опухоль кости у детей. Это пространство в кости, заполненное жидкостью, а не костью. Обычно это происходит в длинных костях рядом с суставом и пластиной роста, например, около колена, бедра или плеча.Обычно они безболезненны, за исключением случаев перелома (перелома) кости через UBC.
UBC заполнены жидкостью и обычно находятся рядом с пластиной роста. Они встречаются только в одной кости тела.
Причина UBC неизвестна, хотя существует много теорий. UBC могут меняться по размеру и форме по мере роста вашего ребенка. Однако, как только ваш ребенок перестанет расти, UBC, как правило, перестанет расти и может самостоятельно заполниться нормальной костью.
Симптомы UBC могут не вызывать никаких симптомов.UBC редко приводит к образованию массы, которую вы можете почувствовать, если нет перелома (перелома кости). UBC могут стать настолько большими, что кость будет ослаблена, что и приводит к перелому, и обычно именно так обнаруживаются UBC у ребенка.
UBC подразделяются на активные и скрытые.
Активный — UBC находится рядом с пластиной роста и становится больше в размерах.
Скрытый — UBC находится далеко от пластинки роста.
Осмотр врача Ваш врач поговорит с вами и вашим ребенком о его или ее истории болезни, а также о любых симптомах, которые возникли до того, как UBC был обнаружен на рентгеновском снимке.Он или она спросит о любой травме в анамнезе, любой боли, боли при занятиях или боли в ночное время.
Ваш врач увидит, есть ли какие-либо костные образования и болезненны ли эти области. Он или она также проверит, насколько подвижны суставы возле пораженного участка.
Исследования
Активный UBC в 4-й плюсневой кости (синяя стрелка). UBC находится рядом с пластиной роста в кости и имеет большие размеры.
Рентгеновские лучи — Рентгеновские лучи используются для исследования кости и UBC.Они также используются, чтобы увидеть, есть ли перелом через UBC. На рентгеновском снимке UBC могут выглядеть очень похожими на аневризматическую костную кисту (ABC), которая заполнена кровью, а не жидкостью. На рентгеновском снимке UBC выглядит как пузырящаяся гроздь винограда. Если есть перелом, на рентгеновском снимке часто виден небольшой кусок кости внутри кисты, который известен как «признак упавшего листа». Рентген может быть единственным исследованием, необходимым для постановки диагноза. КТ — КТ может показать, насколько велик UBC, сколько осталось нормальной кости и есть ли истончение кости, которое вызывает ослабление и может привести к перелому.Ваш врач определит, нужна ли вам компьютерная томография.
MRI — МРТ покажет жидкость в UBC, и это может помочь поставить диагноз UBC, особенно если рентген не может определить, является ли это ABC или UBC. Ваш врач определит, нужна ли вам МРТ.
Биопсия — Если диагноз не может быть поставлен на основании изображений, ваш врач может порекомендовать биопсию, при которой берется образец кисты и жидкости.
Лечение В нерабочем состоянии:
Маленькие UBC, которые не вызывают симптомов, можно лечить путем наблюдения и повторения рентгеновских лучей, чтобы следить за размером UBC.Иногда ваш врач может попросить вашего ребенка уменьшить активность и заниматься спортом, если есть опасения, что через кисту может произойти перелом.
Однако ваш врач может порекомендовать хирургическое лечение, если есть перелом через UBC, если UBC очень большой и может вызвать слабость костей, или если ваш ребенок испытывает боль. Часто, особенно если перелом находится в руке, а не в ноге, ваш хирург может порекомендовать подождать, пока перелом заживет сам по себе, прежде чем рекомендовать операцию.Иногда UBC даже проходит сама по себе после заживления перелома.
Аспирация и впрыск:
Пока ваш ребенок спит, внутрь кисты можно ввести большую иглу, чтобы слить жидкость. Затем материал вводится в кисту через иглу, чтобы уменьшить вероятность повторного появления кисты. Обычно требуется несколько инъекций.
Кюретаж и трансплантация:
Кюретаж заключается в соскабливании слизистой оболочки кисты с кости с помощью специальных инструментов.Затем ваш хирург может заполнить отверстие в кости цементом, костным трансплантатом или заменителем костного трансплантата, изготовленным в лаборатории. Костный трансплантат может быть костью от собственного тела вашего ребенка (аутотрансплантат) или костью от другого человека (аллотрансплантат). Иногда ваш хирург может также ввести в отверстие химическое вещество, чтобы предотвратить повторное появление опухоли.
