РИСКИ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВ У ПАЦИЕНТОВ С ПЕРЕЛОМОМ ПРОКСИМАЛЬНОГО ОТДЕЛА БЕДРЕННОЙ КОСТИ В ПОЖИЛОМ И СТАРЧЕСКОМ ВОЗРАСТЕ
статья в формате PDF
ССЫЛКА ДЛЯ ЦИТИРОВАНИЯ:
Кавалерский Г.М., Ченский А.Д., Прохорова
М.Ю., РИСКИ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВ У ПАЦИЕНТОВ С
ПЕРЕЛОМОМ ПРОКСИМАЛЬНОГО ОТДЕЛА БЕДРЕННОЙ КОСТИ В ПОЖИЛОМ И СТАРЧЕСКОМ ВОЗРАСТЕ//
Кафедра травматологии и ортопедии. 2014.№ 4(12). с.9-19 [Kavalersky G.M.,
Chensky A.D., Prohorova M.J., // The Department of Traumatology and
Orthopedics. 2014.№ 4(12). p.9-19]
https://jkto.ru/id-3/id-2/4-12-2014-/id-2.html
https://elibrary.ru/item.asp?id=24343040
Г. М. КАВАЛЕРСКИЙ, А. Д. ЧЕНСКИЙ, М. Ю. ПРОХОРОВА
Первый Московский Государственный Медицинский Университет Имени И. М. Сеченова, Москва
Лечение пациентов пожилого и
старческого возраста с переломом проксимального отдела бедра базируется прежде
всего на комплексной медицинской потребности и социальных нуждах данной
демографической группы.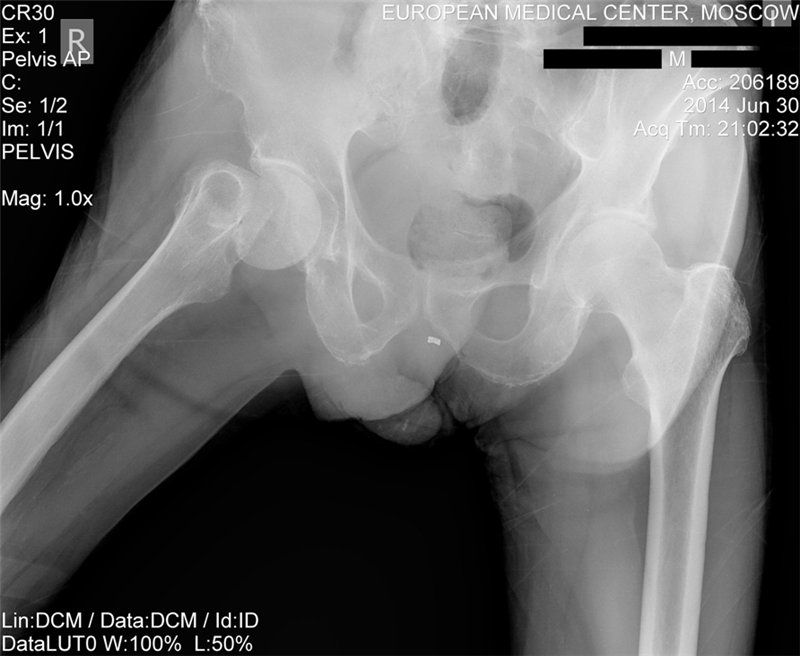
ключевые
слова: доказательная медицина, гериатрия, перелом шейки бедра, травма.
Введение
Перелом шейки бедра у пожилых пациентов с остеопорозом является частой травмой, являющийся основным источником заболеваемости и смертности. [34, 40, 71] Большинство переломов бедра происходят в результате относительно низкоэнергетической травмы, сочетания слабых рефлексов, чтобы смягчить последствия падения и костей, ослабленных остеопорозом. [11, 44] Настоящая статья рассматривает риски хирургического вмешательства у пациентов пожилого и старческого возраста с переломом проксимального отдела бедренной кости и имеет глубокий взгляд на основе фактических данных в сложных ситуациях, возникающие при ведении этих пациентов.
Остеосинтез
переломов проксимального отдела бедра попрежнему является стандартом
медицинской помощи. Хирургическое лечение позволяет начать раннюю активизацию,
сокращая сроки постельного режима, и позволяет пациентам быстрее вернуться к
повседневной активности. Консервативное ведение пожилых больных с переломом
шейки бедра ведет к более высокому уровню заболеваемости и смертности. Ранняя
мобилизация этой группы пациентов методом хирургической фиксации переломов
помогает в профилактике пролежней, инфекции мочевыводящих путей, ателектаза и
респираторных инфекций, тромбофлебита, тромбоза глубоких вен (ТГВ) и
тромбоэмболии легочной артерии (ТЭЛА). Хирург-ортопед должен взвесить все
показания и противопоказания, которые всегда имеются у пожилых пациентов.
Влияние возраста, пола, сопутствующие заболевания, психическое состояние и
уровень социальной активности на послеоперационный результат, частоту
осложнений и смертность остается неясным.
Хирургическое лечение позволяет начать раннюю активизацию,
сокращая сроки постельного режима, и позволяет пациентам быстрее вернуться к
повседневной активности. Консервативное ведение пожилых больных с переломом
шейки бедра ведет к более высокому уровню заболеваемости и смертности. Ранняя
мобилизация этой группы пациентов методом хирургической фиксации переломов
помогает в профилактике пролежней, инфекции мочевыводящих путей, ателектаза и
респираторных инфекций, тромбофлебита, тромбоза глубоких вен (ТГВ) и
тромбоэмболии легочной артерии (ТЭЛА). Хирург-ортопед должен взвесить все
показания и противопоказания, которые всегда имеются у пожилых пациентов.
Влияние возраста, пола, сопутствующие заболевания, психическое состояние и
уровень социальной активности на послеоперационный результат, частоту
осложнений и смертность остается неясным.
В лечении
пожилых больных с переломом шейки бедра традиционно считается, что операция
должна быть выполнена как можно быстрее. [10, 36, 72] Большинство исследований
показали связь между задержкой хирургического вмешательства более чем на 24-48
часов с повышением уровня смертности в течение года.
цукерман и
др. [72] проспективно исследовали 367 гериатрических пациентов с переломом
шейки бедра за период в 1 год после травмы. Все пациенты в когорте были старше
65 лет, с ясным уровнем сознания, живущие у себя дома, и самостоятельно себя
обслуживали до травмы. Авторы обнаружили, что хирургическая задержка более 2 дней
после госпитализации удвоила риск смертности в первый год. Этот повышенный
риск оставался значимым при контроле данных пациентов по возрасту, полу и числу
сопутствующих заболеваний. Авторы пришли к выводу, что оперативное задержка
более 48 часов была важным предвестником летального исхода в течение 1 года
после травмы, и оптимально, хирургическое вмешательство должно происходить в
течение 2 дней после госпитализации.
Все пациенты в когорте были старше
65 лет, с ясным уровнем сознания, живущие у себя дома, и самостоятельно себя
обслуживали до травмы. Авторы обнаружили, что хирургическая задержка более 2 дней
после госпитализации удвоила риск смертности в первый год. Этот повышенный
риск оставался значимым при контроле данных пациентов по возрасту, полу и числу
сопутствующих заболеваний. Авторы пришли к выводу, что оперативное задержка
более 48 часов была важным предвестником летального исхода в течение 1 года
после травмы, и оптимально, хирургическое вмешательство должно происходить в
течение 2 дней после госпитализации.
Гамлет и др.
[23] ретроспективно рассмотрели 171 пациента с вертельными переломами и 168 – с
переломом шейки бедренной кости в течение 33 месяцев после травмы.
Doruk и др.
[11] разделили 65 пожилых пациентов с переломом шейки бедра на раннюю когорту
(прооперированных в течение 5 дней после поступления) и позднюю когорту
(позднее 5 дней после поступления). Они обнаружили, что пациенты в поздней
когорте пребывали в стационаре длительнее; им требовалось больше времени на
восстановление; они также оценивали качество дальнейшей ежедневной жизнедеятельности
ниже в 1, 3 и 6 месяцев после операции; уровень смертности к 1 месяцу и году
после операции был выше по сравнению с пациентами в ранней когорте.
Основываясь на этих выводах, авторы пришли к тому, что данные работают в
поддержку политики раннего оперативного вмешательство для гериатрических
пациентов с переломами проксимального отдела бедра.
Они обнаружили, что пациенты в поздней
когорте пребывали в стационаре длительнее; им требовалось больше времени на
восстановление; они также оценивали качество дальнейшей ежедневной жизнедеятельности
ниже в 1, 3 и 6 месяцев после операции; уровень смертности к 1 месяцу и году
после операции был выше по сравнению с пациентами в ранней когорте.
Основываясь на этих выводах, авторы пришли к тому, что данные работают в
поддержку политики раннего оперативного вмешательство для гериатрических
пациентов с переломами проксимального отдела бедра.
В
проспективной оценке 1206 пациентов старше 50 лет с переломом шейки бедра,
были рассмотрены Оросзом и др. [53] с точки зрения связи между сроками хирургического
вмешательства и восстановлением функции конечности и общей смертностью. Авторы
не нашли связи между операцией в первые 24 часа после травмы и функциональным
превосходством или смертностью в шестимесячный период наблюдения. Тем не
менее, раннее оперативное вмешательство показало менее значительный болевой
синдром, более короткий койко-день пребывания в стационаре, и более низкий
уровень послеоперационных осложнений. Подобные результаты были получены в
исследование 3628 гериатрических пациентов с переломом шейки бедра Сигметом и
др. [65] Авторы обнаружили значительное увеличение продолжительности пребывания
в больнице при задержке хирургического лечения более чем на 48 часов.
Авторы
не нашли связи между операцией в первые 24 часа после травмы и функциональным
превосходством или смертностью в шестимесячный период наблюдения. Тем не
менее, раннее оперативное вмешательство показало менее значительный болевой
синдром, более короткий койко-день пребывания в стационаре, и более низкий
уровень послеоперационных осложнений. Подобные результаты были получены в
исследование 3628 гериатрических пациентов с переломом шейки бедра Сигметом и
др. [65] Авторы обнаружили значительное увеличение продолжительности пребывания
в больнице при задержке хирургического лечения более чем на 48 часов.
Гдалевич и
др. [18] анализировали лечение 651 пациента с переломом шейки бедра старше 60
лет и влияние задержки операции на годичный уровень смертности. Среди
пациентов, которые были прооперированы в течение 48 часов после травмы,
смертность в первый год была 14,1%. Это было значительно ниже, чем у
пациентов, которые были прооперированы после позднее 2 суток (25,7%). Связи
между задержкой оперативного вмешательства и встречаемости послеоперационных
осложнений выявлено не было.
Среди
пациентов, которые были прооперированы в течение 48 часов после травмы,
смертность в первый год была 14,1%. Это было значительно ниже, чем у
пациентов, которые были прооперированы после позднее 2 суток (25,7%). Связи
между задержкой оперативного вмешательства и встречаемости послеоперационных
осложнений выявлено не было.
В
проспективном экспериментальном исследовании 2660 пациентов старше 60 лет с
переломом шейки бедра, Моран и др. [46] наглядно показали общую
послеоперационную смертность 9% в течение 30 дней, 19% в течение 90 дней и
30% в течение 1 года. У пациентов с сопутствующими соматическими заболеваниями,
вследствие которых была задежка операции, риск летального исхода увеличивался в
2,5 раза в 30-дневный период, в сравнении с пострадавшими, признанными
достаточно здоровыми для немедленного хирургического пособия. Уровень
смертности не увеличивался у относительно здоровых пациентов, если оперативное
решение было отложено на срок до 4 суток. Тем не менее, хирургическая задержка
более 4 дней значительно повышает риск смертности на 90 дней и 1 год после
травмы.
Уровень
смертности не увеличивался у относительно здоровых пациентов, если оперативное
решение было отложено на срок до 4 суток. Тем не менее, хирургическая задержка
более 4 дней значительно повышает риск смертности на 90 дней и 1 год после
травмы.
Макгуайр и
др. [42] в ретроспективном обзоре 18209 пожилых пациентов с переломом шейки
бедра отметили подобное отношение между хирургической задержкой и уровнем
смертности. Авторы обнаружили, что в случаях, в которых оперативное
вмешательство было отложено более чем на 2 дня, уровень смертности значительно
превышал таковой у пациентов, прооперированных в первые 48 часов. Дальнейший
анализ показал, что хирургическое задержка была независимым фактором риска
летального исхода после перелома шейки бедра у больных старше 65 лет.
шабат и др. [63] провели ретроспективный анализ затрат на 191 пациента, пролеченного по поводу перелома шейки бедра. Пятьдесят одному пациенту была сделана операция в течение 24часов,37втечение2дней,28-4днейи37-5дней.Срок госпитализации в этом исследовании был короче для больных, оперированных на 2 или 3 день после травмы. Тем не менее, увеличение случаев серьезных осложнений был найден у больных, оперированных в промежутке между 2 и 5 днем после поступления. что касается анализа затрат, авторы обнаружили, что экономически выгодно использовать ресурсы как можно раньше, в сравнении групп больных при хирургическом вмешательстве ранее 48 и позднее 72 часов.
На основе
имеющихся данных в литературе, мы рекомендуем оперативное пособие в течение 48
часов для большинства гериатрических пациентов с травмой проксимального отдела
бедра. В подгруппе пациентов с более чем 3 сопутствующими соматическими
заболеваниями, предпочтительнее проведение операции в течение 4 дней
госпитализации, после стабилизации общего состояния.
В подгруппе пациентов с более чем 3 сопутствующими соматическими
заболеваниями, предпочтительнее проведение операции в течение 4 дней
госпитализации, после стабилизации общего состояния.
Предоперационное скелетное вытяжение
Скелетное
вытяжение для пациентов, ожидающих хирургического лечения перелома
проксимального отдела бедра, было использовано в целях снижения болевого
синдрома, уменьшение смещения отломков костей и усилий для их вправления во
время операции. [32,60] Применение предоперационной тяги, будь скелетное или
кожное вытяжение, могло вызвать различные осложнения, начиная от кожных язв до
сдавления нерва с развитием пролежней. В недавних исследованиях была проведена
оценка эффективности предоперационного вытяжения в популяции пациентов с
переломом шейки бедра.
В
рандомизированном контролируемом исследовании, включающем 120 гериатрических
пациентов с переломом проксимального отдела бедра, Джер и др. [28] обнаружили,
что кожное вытяжение не играет роли в отношении борьбы с болевым синдромом в
предоперационном периоде. У 5 из 50 пациентов (10%) вытяжение осложнилось
появлением кожных язв. В двух аналогичных исследований, Андерсон и др. [2] и
Ниидофф и др. [50] не выявили никакой пользы при применении кожного вытяжения
перед операцией в отношении болевого синдрома, анальгезирующей терапии или
легкости оперативной фиксации, по сравнению с его отсутствием. Розен и др.
[60] сравнили применение кожного вытяжения и помещением подушки под
поврежденной конечностью у 100 пациентов с переломами проксимального отдела
бедра. Авторы обнаружили, что пациенты, с помещенной под конечность подушкой,
имели значительно меньшую боль и потребность обезболивающей терапии, нежели
пациенты с вытяжением. Основываясь на данных имеющейся литературы, мы не
рекомендуем использование предоперационного вытяжения у пациентов пожилого и
старческого возраста с переломом проксимального отдела бедренной кости.
Авторы обнаружили, что пациенты, с помещенной под конечность подушкой,
имели значительно меньшую боль и потребность обезболивающей терапии, нежели
пациенты с вытяжением. Основываясь на данных имеющейся литературы, мы не
рекомендуем использование предоперационного вытяжения у пациентов пожилого и
старческого возраста с переломом проксимального отдела бедренной кости.
Медицинское обследование
Пожилой
возраст не является независимым фактором риска развития осложнений после
операции, но старый пациент с переломом проксимального отдела бедра, как
правило, имеет ряд сопутствующих соматических заболеваний, которые увеличивают
хирургические риски. Кардиальные заболевания, в том числе ишемическая болезнь
сердца и гипертония, болезни легких, эндокринные патологии, включающие диабет,
неврологические состояния, заболевания мочеполового и желудочнокишечного тракта
все должно быть учтено при оценке исходов лечения. Это увеличивает важность
роли терапевт и анестезиолог в результатах успешного лечения этой популяции
пациентов.
Это увеличивает важность
роли терапевт и анестезиолог в результатах успешного лечения этой популяции
пациентов.
Неттлман и
др. [51], в ретроспективном анализе 390 пожилых и старых пациентов с переломом
шейки бедра, оценили влияние конкретных сопутствующих соматических
заболеваний, как предвестников на послеоперационную летальность. Авторы
обнаружили, что застойная сердечная недостаточность, стенокардия, хроническая
болезнь легких были независимыми факторами риска летального исхода к 30 дням
после травмы. шестьдесят три процента стационарных смертей в этом исследовании
были вызваны сердечно-сосудистыми состояниями. Эти данные поддерживает важность
распознавания и оптимизации лечения сопутствующих заболеваний в
послеоперационном периоде.
Американская
Ассоциация Анестезиологов (ASA) разработала систему классификации, разделяющую
пациентов на 5 категорий по индикатору их анестезиологического и
хирургического рисков. К 1-му классу относятся здоровые пациенты с минимальным
анестезиологическим или хирургическим риском. 2-й класс включает пациентов с
умеренными системными патологиями, которые адекватно контролируются без
каких-либо функциональных ограничений. В 3-й класс входят пациенты с
системным заболеванием, от легкой до тяжелой степени, которое имеет влияние
на функциональное состояние системы, такие как стабильная стенокардия или
диабет с системным осложнениям. 4-й класс описывает пациентов с тяжелым
системным заболеванием, которое является потенциальной угрозой для жизни в
ходе запланированного хирургического вмешательства. Наконец, 5 –й класс
обозначает умирающих пациентов, с существенным риском смерти в течение 24
часов.
Наконец, 5 –й класс
обозначает умирающих пациентов, с существенным риском смерти в течение 24
часов.
Мишель и
др.[45] сделали сообщение о 114 больных пожилого и старческого возраста
(средний возраст 82,4 года) с травмой проксимального отдела бедра. Авторы
разделили пациентов на 2 категории на основе классификация ASA: ASA I-II и ASA
IIIIV. У пациентов, со значимыми системными заболеваниями (ASA III и IV),
смертности в 1 год была в 9 раз выше, чем это имело место у пациентов с менее
серьезными соматическими сопутствующими заболеваниями(ASA I и II). Авторы
пришли к выводу, что классификация ASA является важным предвестником летального
исхода после перелома шейки бедра.
В ретроспективном анализе 836 пациентов старше 65 лет с переломом шейки бедра Ричмонд и др. [59] попытались выявить факторы прогнозирования увеличения смертности после травмы. Авторы обнаружили, что риск летального исхода был самым высоким в первые 3 месяца после травмы. Пациенты в возрастной категории от 65 до 84 лет имели более высокий риск смерти на каждый последующий временной период, чем таковой у пациентов старше 85 лет. Для молодых пациентов с переломом бедра, ASA классификация была прогностически повышенного риска, с ASA классами III и IV придавая значительно более высокий риск летального исхода после перелома шейки бедра.
Браунер и
др. [6] в проспективном исследовании 474 мужчин в возрасте от 38 и до 89 лет
(средний возраст 68 лет), показали, что сопутствующие заболевания являются
предиктором послеоперационной летальности у пациентов, перенесших несердечную
хирургию.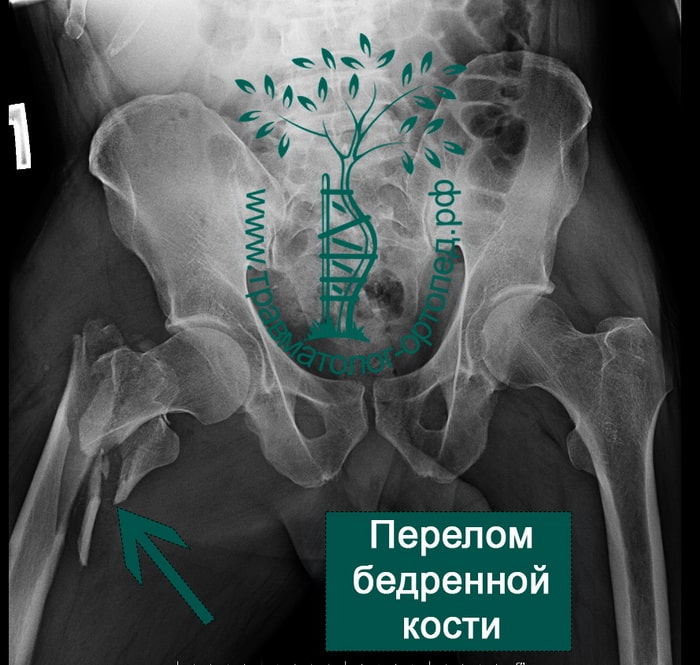 Авторы показали, что гипертония в анамнезе, низкий уровень
повседневной активности и снижение почечной функции (низкий показатель
креатинина) были независимо связаны с повышенным риском послеоперационной
летальности. Внутрибольничная смертность у пациентов с 2 или более факторами
риска была почти в 8 раз выше, чем это имело место у пациентов с одним фактором
риска или их отсутствием.
Авторы показали, что гипертония в анамнезе, низкий уровень
повседневной активности и снижение почечной функции (низкий показатель
креатинина) были независимо связаны с повышенным риском послеоперационной
летальности. Внутрибольничная смертность у пациентов с 2 или более факторами
риска была почти в 8 раз выше, чем это имело место у пациентов с одним фактором
риска или их отсутствием.
Американская
Коллегия Кардиологов разработала основополагающие принципы для пациентов,
которым предстоит некардиальная хирургия, в том числе ортопедическая помощь.
Предоперационное стресс-тестирование предпочтительно для пациентов с
нестабильными заболеваниями сердца, будь то стенокардия или нарушение ритма. Предоперационная эхокардиография рекомендуется для пациентов со стенокардией и
любым состоянием, при котором существует снижение функции левого желудочка.
Более широкое обследование, требующееся для пациентов пожилого возраста с
переломом шейки бедра с известными заболевания сердца, обеспечивает
анестезиолога важной информацией, что позволяет поддержать водно-солевой
баланс и уровень анестезии, помогая при этом избежать интраоперационных и
послеоперационных осложнений.
Предоперационная эхокардиография рекомендуется для пациентов со стенокардией и
любым состоянием, при котором существует снижение функции левого желудочка.
Более широкое обследование, требующееся для пациентов пожилого возраста с
переломом шейки бедра с известными заболевания сердца, обеспечивает
анестезиолога важной информацией, что позволяет поддержать водно-солевой
баланс и уровень анестезии, помогая при этом избежать интраоперационных и
послеоперационных осложнений.
В
ретроспективной оценке 8930 пожилых пациентов с переломом шейки бедра,
Лоуренс и др.[35] сообщили о частоте осложнений и исходах после хирургического
вмешательства. В этой большой когорте, у 1737 пациентов (19%) имелись
послеоперационные осложнения, из которых сердечные и легочные были наиболее
частым (8% и 4%, соответственно). Другие осложнения в этой серии включали
желудочно-кишечные кровотечения (2%), венозную тромбоэмболию (1%) и
транзиторные ишемические атаки (1%). Уровень смертности в 30 дней и год были
одинаковы для пациентов с развитием сердечносусудистых и дыхательных
осложнений (30 дней: 22% и 17%, соответственно, и в 1 год: 36% и 44%,
соответственно). Самые высокие показатели смертности были замечены у пациентов
с множественными послеоперационными осложнениями. Основываясь на этих
результатах, авторы пришли к заключению, что, хотя большинство пожилых
пациентов с переломом шейки бедра не имеют осложнений после хирургического
лечения, те, у кого они имеют место быть, послеоперационный прогноз
неудовлетворителен.
Другие осложнения в этой серии включали
желудочно-кишечные кровотечения (2%), венозную тромбоэмболию (1%) и
транзиторные ишемические атаки (1%). Уровень смертности в 30 дней и год были
одинаковы для пациентов с развитием сердечносусудистых и дыхательных
осложнений (30 дней: 22% и 17%, соответственно, и в 1 год: 36% и 44%,
соответственно). Самые высокие показатели смертности были замечены у пациентов
с множественными послеоперационными осложнениями. Основываясь на этих
результатах, авторы пришли к заключению, что, хотя большинство пожилых
пациентов с переломом шейки бедра не имеют осложнений после хирургического
лечения, те, у кого они имеют место быть, послеоперационный прогноз
неудовлетворителен.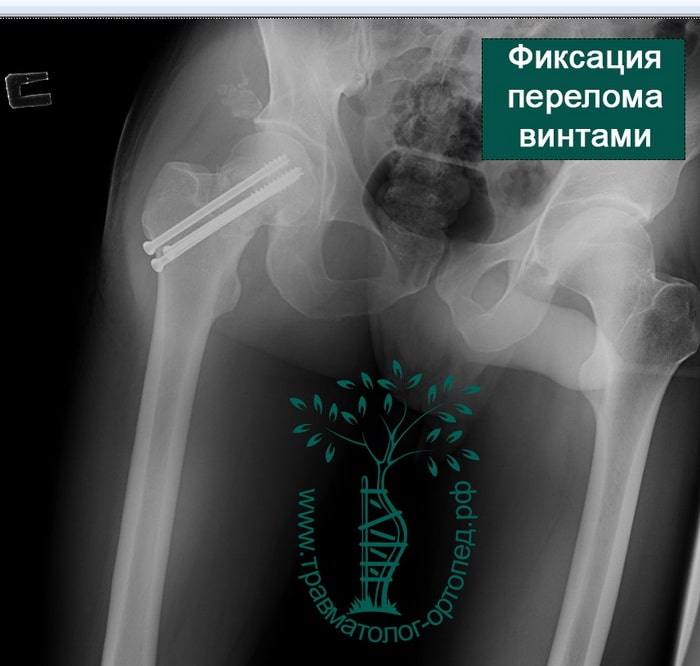 Кроме того, это исследование подчеркивает важность
дальнейшего участия терапевта в оптимизации лечения и восстановлении после
операции.
Кроме того, это исследование подчеркивает важность
дальнейшего участия терапевта в оптимизации лечения и восстановлении после
операции.
что касается
определения риска послеоперационных дыхательных осложнений, важные факторы
включают курение, хроническую обструктивную болезнь легких и низкий уровень
кислорода артериальной крови. Значение рутинного предоперационного
тестирования функции легких в оценке рисков остается спорным. Сметан [66]
обследовал важность предоперационного тестирования функции легких и обнаружил,
что большинство исследований в медицинской литературе предполагают, что объем
форсированного выдоха (ОфВ1) или форсированная жизненная емкость (фжЕ) менее
70% от нормального значения и отношение ОфВ1/фжЕЛ менее 65% предвещает
повышенный риск послеоперационных легочных осложнений. Тем не менее, при
критическом взгляде на 22 исследования, оценивающих прогностическую ценность
предоперационной спирометрии, были найдены методологические недостатки в
каждом из них.
Тем не менее, при
критическом взгляде на 22 исследования, оценивающих прогностическую ценность
предоперационной спирометрии, были найдены методологические недостатки в
каждом из них.
На основании имеющихся данных, мы рекомендуем раннее вовлечение как терапевта, так и анестезиолога в оценку соматического состояния пациента, чтобы предотвратить опасность интраи послеоперационных осложнений. Дальнейшее обследование сердечно-сосудистой и/или дыхательной систем должно быть продиктованы анамнезом пациента и мнением всей медицинской бригады.
Анестезия
В настоящее
время не существует единого мнения относительно того, какой метод является
лучшим в хирургии переломов тазобедренного сустава. Выбор анестезии, как
правило, базируется на предпочтениях пациента и анестезиолога, а также
соматического статуса пациента. В тех случаях, когда во время операции
используется общая анестезия, введение в наркоз является решающим моментом.
Замедленная циркуляция может привести к передозировке, низкий внутрисосудистый
объем может вести к гипотонии, и сердечная болезнь может проявиться в
ишемических изменениях на электрокардиограмме (ЭКГ) или аритмией. факторы,
играющие особую роль для пожилого пациента с переломом бедра, которому
выполняется общая анестезия, включают уменьшение дозы препарата для вводного
наркоза и наличие вазопрессоров под рукой в случае гипотензии. Существует
данные, что для хирургии перелома бедра, общая анестезия с управляемой
гипотонией может уменьшить интраоперационную кровопотерю.
Выбор анестезии, как
правило, базируется на предпочтениях пациента и анестезиолога, а также
соматического статуса пациента. В тех случаях, когда во время операции
используется общая анестезия, введение в наркоз является решающим моментом.
Замедленная циркуляция может привести к передозировке, низкий внутрисосудистый
объем может вести к гипотонии, и сердечная болезнь может проявиться в
ишемических изменениях на электрокардиограмме (ЭКГ) или аритмией. факторы,
играющие особую роль для пожилого пациента с переломом бедра, которому
выполняется общая анестезия, включают уменьшение дозы препарата для вводного
наркоза и наличие вазопрессоров под рукой в случае гипотензии. Существует
данные, что для хирургии перелома бедра, общая анестезия с управляемой
гипотонией может уменьшить интраоперационную кровопотерю. [9] Сторонники
методики регионарной анестезии считают, что спиннальноэпидуральная анестезия
для пациентов с переломом шейки бедра приводит к лучшей оксигенации в раннем
послеоперационном периоде и более низкой частоте ТГВ при сравнении с общим
наркозом. Однако эти преимущества могут происходить за счет повышенной
важности и частоты интраоперационных гипотензивных эпизодов.
[9] Сторонники
методики регионарной анестезии считают, что спиннальноэпидуральная анестезия
для пациентов с переломом шейки бедра приводит к лучшей оксигенации в раннем
послеоперационном периоде и более низкой частоте ТГВ при сравнении с общим
наркозом. Однако эти преимущества могут происходить за счет повышенной
важности и частоты интраоперационных гипотензивных эпизодов.
Гилберт и
др. [20] проанализировали воздействие метода анестезии на долгосрочный исход
у 741 пожилого пациента после хирургии на проксимальном отделе бедра. Никаких
существенных различий не наблюдалось ни в 2-х летнем уровне смертности, ни в
частоте послеоперационных осложнения у пациентов. Пациенты, которые получили
общий наркоз, демонстрировали немного лучшие амбулаторные функциональные
результаты к 2-летнему периоду, в сравнении с получившими регионарную
анестезию. Основываясь на этих выводах, авторы пришли к заключению, что общая
анестезия так же эффективна, как спинальная и, возможно, лучше в отношении
амбулаторного статуса.
Основываясь на этих выводах, авторы пришли к заключению, что общая
анестезия так же эффективна, как спинальная и, возможно, лучше в отношении
амбулаторного статуса.
В метаанализе
15 рандомизированных исследований, которые сравнивали заболеваемость и
смертность, связанные с общей или региональной анестезия для пациентов с
переломом шейки бедра, Урвин и др. [69] отметили к 30-ти дневному периоду ниже
уровень смертности и частоту ТГВ в группе пациентов, у которых применялась
регионарная анестезия. Кроме того, наблюдалась тенденция к более низкой
частоте послеоперационного инфаркта миокарда, спутанности сознания и
послеоперационной гипоксии опять же у пациентов с региональной анестезией. В
группе пациентов, которым использовался общий наркоз, отмечена тенденция к
более низкой частоте нарушения мозгового кровообращения и интраоперационной
гипотензии. Авторы решили, что их анализ показал предельные преимущества
регионарной анестезии по сравнению с общим наркозом для пожилых пациентов с
переломом шейки бедра.
Авторы решили, что их анализ показал предельные преимущества
регионарной анестезии по сравнению с общим наркозом для пожилых пациентов с
переломом шейки бедра.
Паркер и др.
[54] в обзоре 22 исследований с участием 2567 пациентов пожилого и старческого
возраста с переломом проксимального отдела бедра объединили данные из 8 опытов
для сравнения результатов, полученных после общей и региональной анестезия.
Авторы обнаружили, что местная анестезия была связана с небольшим снижением
частоты ТГВ и имела более низкий уровень смертности через месяц после
операции. Тем не менее, не было никакого существенного различия в 3-х месячной
смертности между этими двумя методами. Авторы посчитали, что на основе
имеющихся данных, не было достаточных доказательств, чтобы определить,
превосходство общего наркоза по сравнению с региональной анестезией.
Коваль и др. [30] исследовали 631 пациента старше 65 лет, которые наблюдались амбулаторно, имели удовлетворительные условия быта и жилья, и являлись когнитивно интактными. В этой когорте, 354 пациента получили общую анестезию и 277 пациентов региональную. Никаких различий не было найдено по отношению к продолжительности пребывания в стационаре, восстановление ежедневной активности и способности к самообслуживанию, или процента восстановления функции между 2 группами в 3, 6 или 12-ти месячный период наблюдения.
Блок
латерального кожного и бедренного нерва были успешно использованы для
оперативного лечения переломов шейки бедренной кости, но в настоящее время
считается, что для хирургического лечения межвертельных переломов анестезия
периферических нервов является недостаточной. Некоторые авторы выступали за
использование блоков поясничного сплетения у больных с тяжелой
сердечно-легочной патологией [55], но имеются ограниченные показания в
отношении этого метода.
Некоторые авторы выступали за
использование блоков поясничного сплетения у больных с тяжелой
сердечно-легочной патологией [55], но имеются ограниченные показания в
отношении этого метода.
Профилактика тромбоза глубоких вен
Клинические
факторы риска венозного тромбоза включают пожилой возраст пациента,
тромбоэмболию в анамнезе, злокачественные опухоли, застойную сердечную
недостаточность, длительное лежачее положение / паралич, ожирение и патологии
глубоких вен. [8,19,37,38] Перелом нижней конечности сам по себе является
фактором риска. В зависимости от исследования и метода скрининга, частота ТГВ
после перелома проксимального отдела бедра колеблется в диапазоне от 30% до
60%, с 30% до 36% случаев проксимального ТГВ. частота легочной эмболии
встречается от 4,3% до 24%, с частотой фатальной тромбоэмболии легочной
артерии (ТЭЛА) 0,5% -12,9% от всех случаев. [14]
частота легочной эмболии
встречается от 4,3% до 24%, с частотой фатальной тромбоэмболии легочной
артерии (ТЭЛА) 0,5% -12,9% от всех случаев. [14]
Тромбы,
расположение которых ограничивается венами голени, редко связаны с развитием
легочной эмболии. Тем не менее, большинство проксимальных ТГВ представляют
расширение от венозной системы голени и находятся в группе повышенного риска
для эмболизация. В настоящее время существует 2 подхода, применяемые для
предотвращение летальных исходов. Первый подход предполагает раннее
обнаружение субклинического венозного тромбоза путем скрининга пациентов из
группы высокого риска с признаками и симптомами, указывающими на потенциальное
развитие ТГВ и последующую антикоагулянтную терапию при обнаружении тромбоза. Второй же предполагает первичную фармакологическую и механическую
профилактику. В последнее время был проведен ряд испытаний, определяющих роль
и тип профилактики, используемой в популяции пациентов с переломом шейки
бедра (табл. 2).
Второй же предполагает первичную фармакологическую и механическую
профилактику. В последнее время был проведен ряд испытаний, определяющих роль
и тип профилактики, используемой в популяции пациентов с переломом шейки
бедра (табл. 2).
В 2000 году
Совместная Испытательная Группа Профилактики Легочной Эмболии [58]
опубликовала результаты рандомизированного контролируемого исследования
включающего 13356 больных с переломом шейки бедра и изучения влияния аспирина
по сравнению с плацебо на профилактику ТГВ. Авторы обнаружили, что аспирин
значительно снижает частоту симптоматического ТГВ на 30% и ЛЭ на 43% по
сравнению с плацебо. У пациентов, получавших профилактику аспирином была выше
частота послеоперационного переливания крови, чем в контрольной группе, но
смертность, вследствие эпизодов кровотечениия была похожа между группами. На
основе этих данных, авторы пришли к выводу, что аспирин снижает риск ЛЭ и ТГВ
по меньшей мере на одну треть в течение всего периода повышенных рисков и должен
быть назначен пациентам с переломом шейки бедра.
У пациентов, получавших профилактику аспирином была выше
частота послеоперационного переливания крови, чем в контрольной группе, но
смертность, вследствие эпизодов кровотечениия была похожа между группами. На
основе этих данных, авторы пришли к выводу, что аспирин снижает риск ЛЭ и ТГВ
по меньшей мере на одну треть в течение всего периода повышенных рисков и должен
быть назначен пациентам с переломом шейки бедра.
Эннис [14] в
серии 1000 последовательных переломов проксимального отдела бедра сравнивал
эффективность профилактики аспирина с низкомолекулярным гепарином
(эноксапарин). В аспириновой когорте было 3 случая ТГВ (2 дистальных и 1
проксимальный) и 1 случай фатальной ЛЭ. В эноксапариновой когорте было 2
случая проксимального ТГВ и ни одного случая ЛЭ.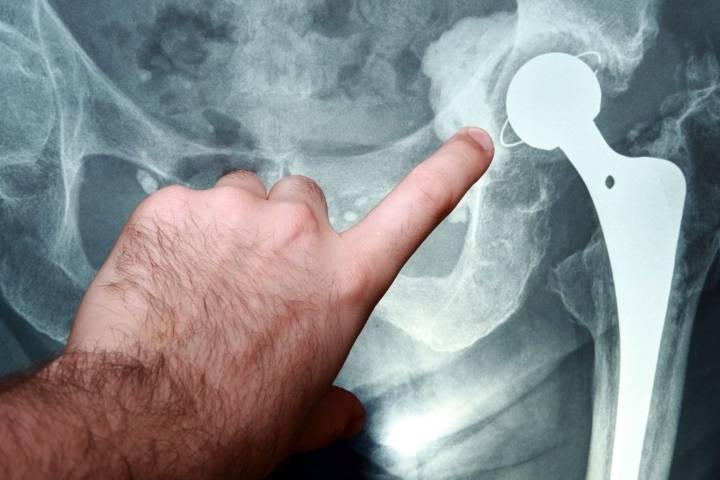 Было небольшое увеличение
легких осложнений из-за кровотечений у пациентов, получающих низкомолекулярный
гепарин (5,7% против 3,1%). Авторы полагают, что их данные,в сочетании с
коротким периодом полураспада, предсказуемой фармакокинетикой и благоприятным
профилем безопасности
Было небольшое увеличение
легких осложнений из-за кровотечений у пациентов, получающих низкомолекулярный
гепарин (5,7% против 3,1%). Авторы полагают, что их данные,в сочетании с
коротким периодом полураспада, предсказуемой фармакокинетикой и благоприятным
профилем безопасности
эноксапарина, делают низкомолекулярный гепарин привлекательным фармакологическим методом профилактика ТГВ и ЛЭ для популяции с переломом шейки бедра.
В обзоре
различных методов профилактики тромбозов после оперативного лечения перелома
проксимального отдела бедра Хэндоллом и др. [24] составлены данные по 31
клиническому исследованию, включившим 2958 случаев. На основе объединенных
данных, авторы доказали, что нефракционированный и низкогомолекулярный
гепарин защищают от развития ТГВ нижних конечностей. Тем не менее, имелось
достаточно доказательств для подтверждения защитного эффекта от развития ЛЭ.
Механические методы профилактики обеспечивают существенную защиту от развития
ТГВ и ЛЭ и уменьшают общую смертность, но соблюдение остается проблемой. Хотя
различные методы эффективны в профилактике тромботических осложнений после
операций по поводу перелома шейки бедра, пока нет еще достаточно данных в
ортопедической литературе, чтобы составить единый протокол.
Тем не менее, имелось
достаточно доказательств для подтверждения защитного эффекта от развития ЛЭ.
Механические методы профилактики обеспечивают существенную защиту от развития
ТГВ и ЛЭ и уменьшают общую смертность, но соблюдение остается проблемой. Хотя
различные методы эффективны в профилактике тромботических осложнений после
операций по поводу перелома шейки бедра, пока нет еще достаточно данных в
ортопедической литературе, чтобы составить единый протокол.
Турпи и др.
[68] провели мета-анализ 4 многоцентровых рандомизированных испытаний, которые
сравнивали фондапаринукс (ингибитор Ха-фактор) с эноксапарином в 7344 случаях
переломов проксимального отдела бедра. Авторы обнаружили, что применение
фундапаринукса значительно сократили частоту венозной тромбоэмболии на 11-й
послеоперационной день (6,8%) по сравнению с эноксапарином (13,7%). Основные
случаи кровотечений произошли с более высокой частотой в группе
фондапаринукса; однако частота клинических важных кровотечений (которые
привели к смерти или повторной операции) не имела различий между группами.
Основываясь на этих данных, авторы решили, что фондапаринукс показал большую
пользу, чем эноксапарин, что привело к общему снижению риска венозной
тромбоэмболии больше чем на 50%.
Основные
случаи кровотечений произошли с более высокой частотой в группе
фондапаринукса; однако частота клинических важных кровотечений (которые
привели к смерти или повторной операции) не имела различий между группами.
Основываясь на этих данных, авторы решили, что фондапаринукс показал большую
пользу, чем эноксапарин, что привело к общему снижению риска венозной
тромбоэмболии больше чем на 50%.
В двойном
слепом многоцелевом исследовании 656 пациентов с травмой шейки бедра Эриксон
и Лассен [15] оценили преимущество расширения тромбопрофилактики до 1 месяца
после операции. Расширение фондапаринуксовой профилактика более стандартных
6-8 дней лечение снижает частоту развития венозной тромбоэмболии по сравнению
с плацебо с 35% до 1,4%. Несмотря на то, имелась тенденция к более высокой
частоте кровотечений в группе фондапаринукса, но различия между группами во
встречаемости клинически значимыми кровотечениями не было. Авторы пришли к
выводу, что расширение профилактики тромбозов в течение 3 недель после операции
перелома бедра снижается риск венозной тромбоэмболии до 96%, а также хорошо
переносится.
Несмотря на то, имелась тенденция к более высокой
частоте кровотечений в группе фондапаринукса, но различия между группами во
встречаемости клинически значимыми кровотечениями не было. Авторы пришли к
выводу, что расширение профилактики тромбозов в течение 3 недель после операции
перелома бедра снижается риск венозной тромбоэмболии до 96%, а также хорошо
переносится.
В настоящее
время, остается отсутствие консенсуса по отношению к оптимальному протоколу
профилактики тромбоэмболии, с литературой, поддерживающей ряд различных
вариантов. В нашем учреждении, для пациентов, не имеющих противопоказаний, мы
предоставляем как фармакологическую с низкомолекулярным гепарином, так и
механическую профилактику ТГВ.
Анальгетическая терапия
Эффективный
контроль боли у пожилых пациентов с переломом шейки бедра является более
сложным, чем в младших возрастных группах. факторы, которые обуславливают эти
сложности, включают нарушение сознания, сопутствующие соматические заболевания,
лекарственные взаимодействия и проблемы с соответствующим дозированием.
Снижение функции почек приводит к замедленному метаболизму и экскреции, может
привести к более высокому уровню пиковой дозы и более длительной
продолжительности действия. Повышенный терапевтический обезболивающий
уровень может привести к послеоперационному делирию и угнетению дыхания. Из-за
этих потенциальных осложнений, нередко пациенты пожилого и старческого
возраста с перелом проксимального отдела бедра в послеоперационном периоде
остаются недостаточно обезболены, что в значительной степени снижает их
способность к активизации. Оценка послеоперационной боли может быть затруднена
у необщительных пациентов или со спутанным сознанием. Невербальные сигналы,
включающие беспокойство, возбуждение, быстрое мигание, мимика, и
физиологические изменения, тахикардия или повышение артериального давления,
могут быть использованы для выявления значительного дискомфорта.
Оценка послеоперационной боли может быть затруднена
у необщительных пациентов или со спутанным сознанием. Невербальные сигналы,
включающие беспокойство, возбуждение, быстрое мигание, мимика, и
физиологические изменения, тахикардия или повышение артериального давления,
могут быть использованы для выявления значительного дискомфорта.
В
обезболивающей послеоперационной терапии у гериатрических больных с переломом
шейки бедра, важно провести оценку базисной болевой линии. Это должно
включать в себя историю боли, в том числе использование наркотических
препаратов в анамнезе, оценка психического состояния и определения степени
участия семьи в уходе за пациентом. Выбор одного индикатора интенсивности боли
(Болевая шкала Мосби и Болевая Анкета Макгилла) для многократного использования
в течение курса лечения облегчает дальнейшую оценку уровня послеоперационной
боли и позволяет корректировать дозу для адекватной анальгезии.
Хоргас и Тсай [27] оценили назначения и дозирование обезболивающих препаратов для 339 пожилых пациентов, с когнитивными нарушениями, находящихся в домах престарелых. Авторы обнаружили, что пожилым пациентам с когнитивными нарушениями требовалось значительно меньше обезболивающих препаратов, чем их сохранным сверстникам. Эти данные освещают трудности, связанные с оценкой болевого синдрома и адекватной анальгезией в отношении популяции этих пациентов.
Аналогичные
выводы были сделаны в обзоре 184 пожилых пациентов с переломом шейки бедра
Адинским и др. [1] Авторы показали, что пациенты в послеоперационном периоде со
снижение когнитивного уровня или бредом получали 53% и 34%, соответственно, от
количества опиоидных анальгетиков, вводимого когнитивно интактным пациентам. Авторы заключили, что контроль боли в пожилом населении с переломом шейки
бедра часто не оптимален и принятие стандартизированной схемы для адекватного
обезболивания после операции может помочь в снижении степени этой проблемы.
Авторы заключили, что контроль боли в пожилом населении с переломом шейки
бедра часто не оптимален и принятие стандартизированной схемы для адекватного
обезболивания после операции может помочь в снижении степени этой проблемы.
Моррисон и
др. [48] оценили влияние послеоперационной боли на ранний и шестимесячный
исходы в 411 случаях. Авторы обнаружили, что у пациентов с более сильным
болевым синдромом в покое, было значительно дольше пребывание в больнице и
короче сессия физической нагрузки. Кроме того, эти пациенты значительно реже
переводились на амбулаторное лечение на 3-й день после операции и имели более
низкие баллы передвижения на 6-месячный период наблюдения. Авторы пришли к
выводу, что снижение боли, в свою очередь, уменьшает продолжительность
пребывания в стационаре, ускоряет функциональное восстановление, и улучшает
долгосрочные функциональные результаты.
фосс и др.
[16] исследовали влияние послеоперационного эпидурального обезболивания в
рандомизированном исследовании 60 гериатрической больных с переломом шейки
бедра. Авторы сравнили 4-х дневную непрерывную послеоперационную эпидуральную
инфузию бупивакаина с морфином с плацебо. Эпидуральная анестезия превосходила
по возможностям болевого контроля в послеоперационном периоде и во время
физической нагрузки по сравнению с контрольной группой. Тем не менее,
несмотря на улучшение в обезболивании, баллы в отношении физического
восстановления не отличались между группами. Основываясь на этих выводах,
авторы пришли к заключению, что использование эпидуральной анестезии
обеспечивает значительное улучшение по сравнению со стандартными методами
анальгезии по отношению к послеоперационной боли, но не влияет не результаты
реабилитации.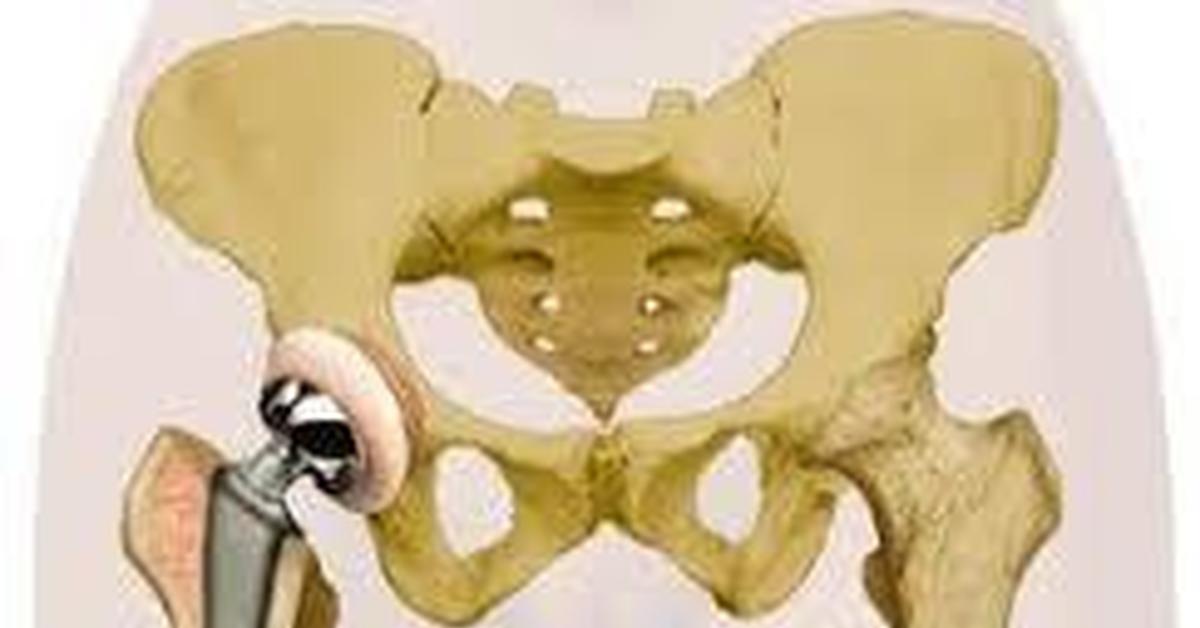
Обеспечение надлежащей обезболивающей терапии пожилым и старым пациентам с переломом шейки бедра остается трудной задачей. Когда это возможно, мы рекомендуем участие специалиста, приспосабливающего тип обезболивания и дозы. Оценка уровня болевого синдрома с помощью стандартизированного индикатора интенсивности боли поможет избежать привыкание к обезболивающим препаратам, при этом облегчить послеоперационную реабилитацию.
Антибиотикотерапия
Применение
антибиотикопрофилактики в операционном периоде стало обычной практикой для
большинства пациентов с переломом бедра в попытке уменьшить частоту
послеоперационных инфекционных осложнений и связанной с ними смертностью.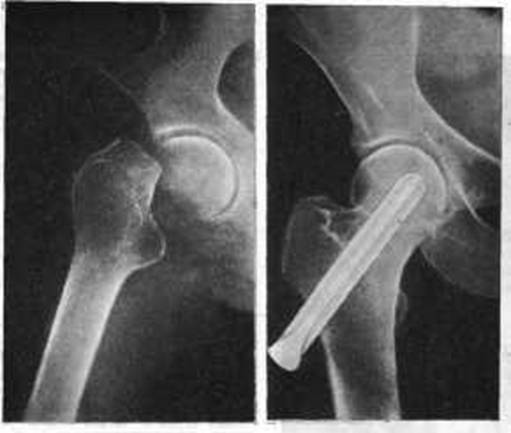 [4,
43] Два недавних метаанализа оценили использование антибиотиков у хирургических
больных с переломом шейки бедра. Саутуэлл-Кили и др. [67] включили данные из
15 рандомизированных контролируемых исследований и обнаружили, что
антибиотикопрофилактика значительно сократила частоту раневой инфекции по
сравнению с плацебо. Авторы сообщили, что 1 доза интраоперационно внутривенного
антибиотика давала равную эффективность схеме нескольких доз. Похожие
результаты были получены и Гиллеспи и Валенкэмпом [21] в их метаанализе 22
исследований, включившем 8307 пациентов. Авторы обнаружили, что одна
профилактическая доза значительно снижает частоту встречаемости поверхностной
и глубокой раневой инфекции, инфекции мочевыводящих и дыхательных путей.
Профилактика несколькими дозами имела подобный эффект на частоту глубокой
раневой инфекции, но значительного влияния на инфекции мочевыводящих и
дыхательных путей отмечено не было.
[4,
43] Два недавних метаанализа оценили использование антибиотиков у хирургических
больных с переломом шейки бедра. Саутуэлл-Кили и др. [67] включили данные из
15 рандомизированных контролируемых исследований и обнаружили, что
антибиотикопрофилактика значительно сократила частоту раневой инфекции по
сравнению с плацебо. Авторы сообщили, что 1 доза интраоперационно внутривенного
антибиотика давала равную эффективность схеме нескольких доз. Похожие
результаты были получены и Гиллеспи и Валенкэмпом [21] в их метаанализе 22
исследований, включившем 8307 пациентов. Авторы обнаружили, что одна
профилактическая доза значительно снижает частоту встречаемости поверхностной
и глубокой раневой инфекции, инфекции мочевыводящих и дыхательных путей.
Профилактика несколькими дозами имела подобный эффект на частоту глубокой
раневой инфекции, но значительного влияния на инфекции мочевыводящих и
дыхательных путей отмечено не было.
В литературе поддерживается предоставление антибиотикопрофилактики для всех пациентов, перенесших операцию по поводу перелома проксимального отдела бедра. В нашем учреждении, пациент получает 2 грамма цефазолина интраоперационно и далее 1,0 грамм 3 раза в день оперции и 2 дня после.
Пищевые добавки.
На момент госпитализации, пожилые пациенты с переломом шейки бедра часто клинически истощены. [3,13] Последние исследования показали, что в данной популяции больных более высокая частота белковой энергетической недостаточности, которая может способствовать развитию послеоперационных осложнений, более длительному заживлению, раневой нфекции и смертности. [13, 17, 25, 31, 56] Использование пищевых добавок для пациентов с переломом шейки бедра во время их пребывания в стационаре показало некоторую тенденцию в снижении осложнений и улучшении результатов в послеоперационном периоде. В рандомизированном контролируемом исследовании, включившем 80 пациентов, Энерот и др. [13] обнаружили, что пациенты, которые получали пищевые добавки, имели ниже частоту осложнений и снижение уровня смертности по сравнению с теми, кто получал обычную больничную диету.
Хотя требуются дальнейшие исследования, чтобы доказать, что пищевые добавки помогают противостоять белковой недостаточности и могут улучшить общие результаты лечения в данной группе пациентов.
Развитие пролежней, связанных с иммобилизацией, может быть тяжелым болезненным осложнением в послеоперационном периоде. В дополнение к бдительному уходу с частыми поворотами, внимательному визуальному осмотру и местного лечения, Дуодерм утверждает, что новые специальные матрасы могут ограничить частоту появления пролежней. Хофман и др. [26] показали в проспективном рандомизированном исследовании, что пациенты с переломом шейки бедра размещенные на матрасах с функцией убывающего давлениея (comfortex Decube матрас), имели значительно более низкий уровень развития пролежней (24% против 68%) по сравнению с пациентами, размещенными на стандартных больничных матрасах. Кроме того, у пациентов, у которых все же появились пролежни, несмотря на специальные матрасы, язвы были значительно менее тяжелыми по сравнению с теми, кто находился на больничных матрасах. В подобном сравнительном исследовании вязкоупругого редукционного пенного матраса со стандартным больничным матрасом Гунинберг и др. [22] обнаружили, что трофические язвы, которые развивались у пациентов на стандартном матрасе, были более серьезными, чем у пациентов на специальном матрасе.
В заключении, стоит отметить, что использование специальных матрасов с убывающим давлением может быть полезным дополнением в лечение гериатрических больных с переломом шейки бедра, подвижность которых ограничена особенно в дои раннем операционном периоде.
Междисциплинарный подход
Американская ассоциация хирургов-ортопедов «целевая группа по Оказанинию Помощи Ортопедическому Пациенту Пожилого возраста» рекомендует совместный междисциплинарный подход к пожилому пациенту с травмой. Этот подход включает участие хирурга-ортопеда, гериатра, среднего медицинского персонала, терапевта, фармацевта, диетолога, анестезиолога.
Видан и др. [70] оценили влияние раннего междисциплинарного вмешательства от продолжительности пребывания, заболеваемости, смертности и функции в 319 случаях перелома шейки бедра у больных старше 65 лет. Авторы обнаружили, что у пациентов с организацией междисциплинарного подхода был ниже уровень смертности (0,6% против 5,8% в обычной группе ухода), ниже частота осложнений (45,2% против 61,7%) и короче длительность пребывание в стационаре (16 против 18 дней). В первой группе больше пациентов достигли функционального восстановления через 3 месяца, чем во второй. Основываясь на этих выводах, авторы заключили, что междисциплинарная помощь в лечении больных пожилого и старческого возраста с переломом шейки бедра может значительно снизить количество осложнений и уровень смертности.
Реабилитация
Общая цель реабилитации для пожилого пациента с переломом бедра является быстрый возврат к мобильности и повседневной жизни. В нашем учреждении структуирован определенный протокол лечения и ведения таких пациентов.
Первоначально терапевт оценивает общее состояние, назначая необходимую дополнительную диагностику и терапию для стабилизации. Пациенту подробно объясняется объем травмы и необходимое лечение. Если операцию необходимо отложить, пациенты активизируютя в соответствии с их возможностями. Пациенты с переломом проксимального отдела бедра, как правило, добровольно ограничивают осевую нагрузку на травмированную конечность. При оценке 60 пожилых пациентов с переломом шейки бедра, Коваль и др. [33] показали, что через 1 неделю после операции, пациенты нагружали прооперированную конечность примерно на 51% от их нормы и до 87% к 12-й неделе. В день операции, как только пациенты начинают контролировать нижнюю половину тела, происходит активизация под контролем методиста возле кровати непосредственно в отделении интенсивной терапии. На 1-й день после операции, цель пациента является передвижение на 5 метров с умеренной помощью (то есть передвижение в пределах палаты). Расстояние увеличивается до 10 метров с минимальной помощью на 2-й день после операции. На 3-й день после операции, цель пациента – это самостоятельная ходьба по коридору отделения. На 4-й день происходит дальнейшее увеличение расстояния с добавлением ходьбы по лестнице.
Послеоперационный уход за пожилыми пациентами с переломом шейки бедра особенно важен в дальнейшей повседневной подготовке домашней обстановки, а также обеспечение безопасного перехода к независимости.
Усилия должны быть скоординированы между пациентом, семьей пациента и социальным работником. Амбулаторное наблюдение, сеть социальной поддержки и
финансовые ресурсы диктуют исполнение надлежащего лечения. После выписки домой пациент должен получать необходимую терапию и амбулаторное наблюдение хирургомортопедом или же передан в стационарный реабилитационный центр. Другим вариантом является направление в дневной стационар, где пациент активно проводит полный день, но в ночное время возвращается домой.
Резюме
Пожилой пациент с переломом шейки бедра требует определенный алгоритм лечения для успешного исхода. Вместе с ростом пожилого населения неуклонно растет заболеваемость переломов шейки бедра. На основе оценки фактических данных стало возможно решение сложных вопросов лечения пациентов пожилого и старческого возраста с переломом шейки бедра и сделать необходимый выбор из всех возможных вариантов.
Список литературы
1. Adunsky A, Levy R, Mizrahi E, et al. exposure to opioid analgesia in cognitively impaired and delirious elderly hip fracture patients. Arch gerontol geriatr. 2002;35:245–251.
2. Anderson GH, Harper WM, Connolly CD, et al. Preoperative skin traction for fractures of the proximal femur. A randomised prospective trial. j bone joint Surg br. 1993;75:794–796.
3. Avenell A, Handoll HH. nutritional supplementation for hip fracture a ercare in older people. cochrane Database Syst Rev. 2005;2:cD001880.
4. Bodoky A, Ne U, Heberer M, et al. Antibiotic prophylaxis with two doses of cephalosporin in patients managed with internal xation for a fracture of the hip. j bone joint Surg Am. 1993;75:61–65.
5. Borgquist L, Ceder L, orngren KG. Function and social status 10 years a er hip fracture. Prospective follow-up of 103 patients. Acta orthop Scand. 1990;61:404–410.
6. Browner WS, Li J, Mangano DT. In-hospital and long-term mortality in male veterans following noncardiac surgery. e Study of Perioperative Ischemia Research group. jAMA. 1992;268:228–232.
7. Ceder L, orngren KG,Wallden B. Prognostic indicators and early home rehabilitation in elderly patients with hip fractures. clin orthop Relat Res. 1980;152:173–184.
8. Clagett GP, Anderson FA Jr, Geerts W, et al. Prevention of venous thromboembolism. chest. 1998;114(Suppl 5):531S– 560S.
9. Covert CR, Fox GS. Anaesthesia for hip surgery in the elderly. can j Anaesth. 1989;36(3 Pt 1):311–319.
10. Dorotka R, Schoechtner H, Buchinger W. e in uence of immediate surgical treatment of proximal femoral fractures on mortality and quality of life. operation within six hours of the fracture versus later than six hours. j bone joint Surg br. 2003;85:1107–1113.
11. Doruk H, Mas MR, Yildiz C, et al. e e ect of the timing of hip fracture surgery on the activity of daily living and mortality in elderly. Arch gerontol geriatr. 2004;39:179–185.
12. Eiskjaer S, Ostgard SE. Risk factors in uencing mortality a er bipolar hemiarthroplasty in the treatment of fracture of the femoral neck. clin orthop Relat Res. 1991;270:295–300.
13.Eneroth M, Olsson UB, orngren KG. nutritional supplementation decreases hip fracture-related complications. clin orthop Relat Res. 2006;451:212–217.
14. Ennis RS. Postoperative deep vein thrombosis prophylaxis:a retrospective analysis in 1000 consecutive hip fracture patients treated in a community hospital setting. j South orthop Assoc. 2003;12:10–17.
15. Eriksson BI, Lassen MR. Duration of prophylaxis against venous thromboembolism with fondaparinux a er hip fracture surgery: a multicenter, randomized, placebo-controlled, double-blind study. Arch Intern Med. 2003;163:1337–1342.
16.Foss NB, Kristensen MT, Kristensen BB, et al. e ect of postoperative epidural analgesia on rehabilitation and pain a er hip fracture surgery: a randomized, double-blind, placebo- controlled trial. Anesthesiology. 2005;102:1197–1204.
17. Galvard H, Elmstahl S, Elmstahl B, et al. Di erences in body composition between female geriatric hip fracture patients and healthy controls: body fat is more important as explanatory factor for the fracture than body weight and lean body mass. Aging (Milano). 1996;8: 282–286.
18. Gdalevich M, Cohen D, Yosef D, et al. Morbidity and mortality a er hip fracture:the impact of operative delay. Arch orthop trauma Surg. 2004; 124:334–340.
19. Geerts WH, Heit JA, Clagett GP, et al. Prevention of venous thromboembolism. chest. 2001;119(Suppl 1):132S–175S.
20. Gilbert TB, Hawkes WG, Hebel JR, et al. Spinal anesthesia versus general anesthesia for hip fracture repair: a longitudinal observation of 741 elderly patients during 2-year follow-up. Am j orthop. 2000;29: 25–35.
21. Gillespie WJ, Walenkamp G. Antibiotic prophylaxis for surgery for proximal femoral and other closed long bone fractures. cochrane Database Syst Rev. 2001;1:cD000244.
22. Gunningberg L, Lindholm C, Carlsson M, et al. e ect of visco- elastic foam mattresses on the development of pressure ulcers in patients with hip fractures. j wound care. 2000;9:455–460.
23. Hamlet WP, Lieberman JR, Freedman EL, et al. In uence of health status and the timing of surgery on mortality in hip fracture patients. Am j orthop. 1997;26:621–627.
24. HandollHH,FarrarMJ,McBirnieJ,etal.heparin,lowmolecular weight heparin and physical methods for preventing deep vein thrombosis and pulmonary embolism following surgery for hip fractures. cochrane Database Syst Rev. 2002;4:cD000305.
25. Hanger HC, Smart EJ, Merrilees MJ, et al. e prevalence of malnutrition in elderly hip fracture patients. n Z Med j. 1999;112:88–90.
26. Hofman A, Geelkerken RH, Wille J, et al. Pressure sores and pressuredecreasing mattresses: controlled clinical trial. lancet. 1994;343:568–571.
27. Horgas AL, Tsai PF. Analgesic drug prescription and use in cognitively impaired nursing home residents. nurs Res. 1998;47:235–242.
28. Jerre R, Doshe A, Karlsson J. Preoperative skin traction in patients with hip fractures is not useful. clin orthop Relat Res. 2000;378:169–173.
29. Kenzora JE, McCarthy RE, Lowell JD, et al. hip fracture mortality. Relation to age, treatment, preoperative illness, time of surgery, and complications. clin orthop Relat Res. 1984;186:45– 56.
30. Koval KJ, Aharono GB, Rosenberg AD, et al. Functional outcome a er hip fracture. e ect of general versus regional anesthesia. clin orthop Relat Res. 1998;348:37–41.
31. Koval KJ, Maurer SG, Su ET, et al. e e ects of nutritional status on outcome a er hip fracture. j orthop trauma. 1999;13:164– 169.
32. Koval KJ. Preoperative skin traction was not useful for hip fractures. j bone joint Surg Am. 2001;83:303.
33. Koval KJ, Sala DA, Kummer FJ, et al. Postoperative weight- bearing a er a fracture of the femoral neck or an intertrochanteric fracture. j bone joint Surg Am. 1998;80:352–356.
34. Koval KJ, Zuckerman JD. Hip fractures: I. overview and evaluation and treatment of femoral-neck fractures. j Am Acad orthop Surg. 1994;2:141–149.
35.Lawrence VA, Hilsenbeck SG, Noveck H, et al. Medical complications and outcomes a er hip fracture repair. Arch Intern Med. 2002;162: 2053–2057.
36.Lichtblau S. treatment of hip fractures in the elderly—the decision process. Mt Sinai j Med. 2002;69:250–260.
37. Lieberman DV, Lieberman D. Proximal deep vein thrombosis a er hip fracture surgery in elderly patients despite thromboprophylaxis. Am j Phys Med Rehabil. 2002;81:745–750.
38. Lohr JM, Kerr TM, Lutter KS, et al. lower extremity calf thrombosis: to treat or not to treat? j Vasc Surg. 1991;14:618–623. 39. Lu-Yao GL, Keller RB, Littenberg B, et al. outcomes a er
displaced fractures of the femoral neck. A meta-analysis of one hundred and six published reports. j bone joint Surg Am. 1994;76:15–25.
40. Lyons AR. clinical outcomes and treatment of hip fractures. Am j Med. 1997;103:51S–63S; discussion S-4S.
41. Magaziner J, Simonsick EM, Kashner TM, et al. Predictors of functional recovery one year following hospital discharge for hip fracture: a prospective study. j gerontol. 1990;45:M101–M107.
42. McGuire KJ, Bernstein J, Polsky D, et al. e 2004 Marshall urist award: delays until surgery a er hip fracture increases mortality. clin orthop Relat Res. 2004;428:294–301.
43. McQueen MM, LittleJohn MA, Miles RS, et al. Antibiotic prophylaxis in proximal femoral fracture. Injury. 1990;21:104– 106.
44. Melton LJ 3rd, amer M, Ray NF, et al. Fractures attributable to osteoporosis: report from the national osteoporosis Foundation. j bone Miner Res. 1997;12:16–23.
45. Michel JP, Klopfenstein C, Ho meyer P, et al. hip fracture surgery:isthepre-operativeAmericanSocietyofAnesthesiologists (ASA) score a predictor of functional outcome? Aging clin exp Res. 2002;14:389–394.
46. Moran CG,Wenn RT, Sikand M, et al. early mortality a er hip fracture: is delay before surgery important? j bone joint Surg Am. 2005;87:483–489.
47. Morris AH, Zuckerman JD. national consensus conference on improving the continuum of care for patients with hip fracture. j bone joint Surg Am. 2002;84:670–674.
48. Morrison RS, Magaziner J, McLaughlin MA, et al. e impact of postoperative pain on outcomes following hip fracture. Pain. 2003;103:303–311.
49. Mullen JO, Mullen NL. hip fracture mortality. A prospective, multifactorial study to predict and minimize death risk. clin orthop Relat Res. 1992;280:214–222.
50. Needo M, Radford P, Langsta R. Preoperative traction for hip fractures in the elderly: a clinical trial. Injury. 1993;24:317– 318.
51. Nettleman MD, Alsip J, Schrader M, et al. Predictors of mortality a er acute hip fracture. j gen Intern Med. 1996;11:765–767.
52. Ooi LH, Wong TH, Toh CL, et al. hip fractures in nonagenarians — a study on operative and non-operative management. Injury. 2005;36:142–147.
53. OroszGM, Magaziner J, Hannan EL, et al. Association of timing of surgery for hip fracture and patient outcomes. jAMA. 2004;291:1738–1743.
54. Parker MJ, Handoll HH, Gri ths R. Anaesthesia for hip fracture surgery in adults. cochrane Database Syst Rev. 2004;4:cD000521.
55. Parkinson SK, Mueller JB, Little WL, et al. extent of blockade with various approaches to the lumbar plexus. Anesth Analg. 1989;68:243–248.
56. Patterson BM, Cornell CN, Carbone B, et al. Protein depletion and metabolic stress in elderly patients who have a fracture of the hip. j bone joint Surg Am. 1992;74:251–260.
57. Poor G, Atkinson EJ, O’Fallon WM, et al. Determinants of reduced survival following hip fractures in men. clin orthop Relat Res. 1995;319:260–265.
58. Prevention of pulmonary embolism and deep vein thrombosis with low dose aspirin: Pulmonary embolism Prevention (PeP) trial. lancet. 2000; 355:1295–1302.
59. Richmond J, Aharono GB, Zuckerman JD, et al. Mortality risk a er hip fracture. j orthop trauma. 2003;17:53–56.
60. Rosen JE, Chen FS, Hiebert R, et al. e cacy of preoperative skin traction in hip fracture patients: a prospective, randomized study. j orthop trauma. 2001;15:81–85.
61. Schneider EL, Guralnik JM. e aging of America. Impact on health care costs. jAMA. 1990;263:2335–2340.
62. Sexson SB, Lehner JT. Factors a ecting hip fracture mortality. j orthop trauma. 1987;1:298–305.
63. Shabat S, Heller E, Mann G, et al. economic consequences of operative delay for hip fractures in a non-pro t institution. orthopedics. 2003;26: 1197–1199; discussion 9.
64. Sherk HH, Snape WJ, Loprete FL. Internal xation versus nontreatment of hip fractures in senile patients. clin orthop Relat Res. 1979;141:196–198.
65.Siegmeth AW, Gurusamy K, Parker MJ. Delay to surgery prolongs hospital stay in patients with fractures of the proximal femur. j bone joint Surg br. 2005;87:1123–1126.
66. Smetana GW. Preoperative pulmonary evaluation. nejn. 1999;340: 937–944.
67.Southwell-Keely JP, Russo RR, March L, et al. Antibiotic prophylaxis in hip fracture surgery: a metaanalysis. clin orthop Relat Res. 2004;419:179–184.
68. Turpie AG, Bauer KA, Eriksson BI, et al. Fondaparinux vs enoxaparin for the prevention of venous thromboembolism in major orthopedic surgery: a meta-analysis of 4 randomized double-blind studies. Arch Intern Med. 2002;162:1833–1840.
69. Urwin SC, Parker MJ, Gri ths R. general versus regional anaesthesia for hip fracture surgery: a meta-analysis of randomized trials. br j Anaesth. 2000;84:450–455.
70. Vidan M, Serra JA, Moreno C, et al. e cacy of a comprehensive geriatric intervention in older patients hospitalized for hip fracture: a randomized, controlled trial. j Am geriatr Soc. 2005;53:1476–1482.
71. Zuckerman JD. hip fracture. n engl j Med. 1996;334:1519– 1525.
72. Zuckerman JD, Skovron ML, Koval KJ, et al. Postoperative complications and mortality associated with operative delay in older patients who have a fracture of the hip. j bone joint Surg Am. 1995;77:1551–1556.
Информация об авторах:
Кавалерский Геннадий Михайлович – ГБОУВПО Первый Московский государственный медицинский университет им. И. М. Сеченова, профессор, д. м. н., заведующий ка- федрой травматологии, ортопедии и хирургии катастроф, e-mail: [email protected]
Ченский Анатолий Дмитриевич – ГБОУ ВПО Первый МГМУ имени И.М. Сеченова, кафедра травматологии, ортопедии и хирургии катастроф. Доктор медицинских наук, профессор
Прохорова Марина Юрьевна – ГБОУ ВПО Первый МГМУ имени И.М. Сеченова, кафедра травматологии, ортопедии и хирургии катастроф, аспирант
THE RISKS OF SURGERY IN PATIENTS WITH A FRACTURE OF THE PROXIMAL FEMUR IN MIDDLE AND OLD AG
G. M. KAVALERSKIY, A. D. CHENSKIY, M. YU. PROKHOROVA
Sechenov First Moscow State Medical University, Moscow
Information about the authors:
Gennadiy Kavalerskiy – I.M. Sechenov First Moscow State Medical university, MD, professor, head of department of trauma, orthopedics and Disaster Surgery
Chensky A. – I.M.Sechenov First Moscow State Medical university. e Department of traumatology, orthopedics and Disaster Surgery. Doctor of Medical Sciences, Professor
Prohorova Marina Jurievna – I.M.Sechenov First Moscow State Medical university. e Department of traumatology, orthopedics and Disaster Surgery
geriatric hip fracture management requires a specialized treatment algorithm secondary to the complex medical and social needs of this patient demographic. e overall goal of the treatment is early mobilization, in an e ort to prevent the complications associated with prolonged recumbency and to return the patient to functional activity. ere is near-universal agreement among orthopedic surgeons that fractures about the hip require operative xation, but surgical management in this patient population brings with it a set of issues that require important consideration. e current article reviews the perioperative considerations associated with geriatric hip fractures and takes an evidence-based look at the complex issues involved in managing these patients.
Key words: evidence based medicine, geriatric, hip fracture, trauma.
Эндопротезирование тазобедренного сустава при переломах шейки бедренной кости у пациентов старшей возрастной группы
Переломы шейки бедренной кости составляют от 2, 5 до 5, 2% от всех переломов костей конечностей. В конце прошлого века во всем мире ежегодно регистрировалось около 1 млн. таких переломов, а к 2050 г. ожидается рост до 3 млн. Остеопороз является одной из ведущих причин переломов проксимального отдела бедренного кости у больных старшей возрастной группы. Консервативное лечение переломов шейки бедренной кости у пожилых людей в 90% приводит к летальному исходу в течение 6 месяцев после травмы. Различные виды остеосинтеза у престарелых людей не дают желаемый результат. Большинство авторов в мире отмечает значительное снижение летальности при раннем оперативном лечении, и предлагают операцией выбора для больных пожилого и старческого возраста с переломами шейки бедренной кости – эндопротезирование. За период 2010-2015 г. г. в отделении травматологии и ортопедии КБ№ 1 УДП РФ (клиническая база РУДН) прошли лечение 187 пациентов с переломами шейки бедра, которым выполнено первичное эндопротезирование тазобедренного сустава по поводу переломов шейки бедра. Мужчин — 82, женщин — 105. Пациентов от 60 до 70 лет – 74 (39, 6% от всех оперированных) ; от 71 до 80 лет – 60, соответственно 32, 1%, старше 80 лет – 35 пациентов – 18, 7%, и старше 90 лет – 18 пациентов – 9, 6%. Самому пожилому больному было 98 лет. Основной проблемой при лечении больных пожилого возраста является наличие у них сопутствующей патологии. Нарушения мозгового кровообращения с неврологическими отклонениями отмечены у 18 больных (9, 9%). Патология сердечно — сосудистой системы была у 130 пациентов (69, 5%), из них наличие в анамнезе обширных инфарктов миокарда и ишемической кардиомиопатии с недостаточногстью кровообращения, имело место у 28 больных (15, 0%), различные формы сердечной аритмии диагностированы в 24 случаях (13, 4%), гипертоническая болезнь различной степени тяжести имела место у 126 пациентов (73, 7%), сахарный диабет — у 29 больных (15, 5%), нарушение обмена (ожирение, истощение) отмечалось у 72 лечившихся (42, 1%). Обследование и операцию проводили в короткие сроки. Как, правило, сутки уходит на подготовку к операции. Так, 165 пациентам (88, 2%) операция выполнена в течение первые 1-2 суток после поступления. Остальные больные в сроки оперированы позже 3 суток (от 3до 14 дней), что связано с лечением сопутствующиих заболеваний. Переломы шейки бедренной кости, субкапитальные и трансцервикальные, имели место у 119 пострадавших (63, 6%), базальные переломы получили 52 пациента (36, 4%). Всем больным применяли передне – наружный доступ, позволяющий при минимальной травматизации и кровопотере быстро открыть сустав, удалить поврежденные фрагменты и импланировать эндопротез. Средняя продолжительность операции составила 57, 7 ± 12, 44 мин. средняя 83 операционная кровопотеря – 225, 75 ± 30, 75 мл. Дренаж удаляли через 24 часа у 30 пациентов, в последние 4 года дренажи послеоперационной области не применяем. Противопоказаниями к эндопротезированию тазобедренного сустава у лиц пожилого возраста считали наличие острых критических состояний: инфаркт миокарда, инсульт, пневмония, психоз, воспалительные тканей в области планируемой операции, а так же генерализованную инфекцию; хроническую декомпенсированную сердечно – легочную и почечную недостаточность, (более III степени). Кроме того, учитывалась насроенность пациента на операцию и возможность ухода и помощи больным после выписки из стационара. В качестве имплантов для эндопротезирования использовались тотальные эндопротезы тазобедренного сустава. Эндопротез «Implantcast» (Германия) применен в 108 случаях, что составило 57, 7%, фирмы Zimmer (США) у 70 пациентов, соответственно 37, 9% и фирмы De Pue (США) в 9 случаях (4, 7%). Бесцементная фиксация компонентов суставов применена при 133 операциях (71, 1%), гибридная – у 5 пациентов (2, 7%) и полностью цементная в 33 случаях (26, 2%). Субтотальные эндопротезы установлены у 17-ти (9, 1%) пациентов, отметим, что за последние три года установлен только один субтотальный эндопротез. Остальным 160 пациентам имплантированы тотальные эндопротезы, причем, пара трения с двойной мобильностью использована у 15-ти пациентов. Пара трения установлена метал- метал — у 21 (11, 2%) керамика- керамика у 35 (18, 7%) пациентов, у остальных пациентов метал- полиэтилен. Учитывая характер операции и сопутствующую патологию, обуславливающие высокий риск развития тромботических осложнений и нарушений со стороны системного и центрального кровообращения в послеоперационном периоде все больные получали антитромботическую, антибактериальную и соответствующую корригирующую терапию. Дополнительно, с момента поступления в клинику, больные занимались лечебной физкультурой. Операция выполнялась под комбинированной (спинальная и внутривенная) анестезией. В послеоперационном периоде продолжалась инфузионная, восстановительная терапия. Особенностью раннего послеоперационного периода было то, что больные, оперированные после 3-х суток с момента поступления, труднее поднимались, ходили на костылях и обслуживали себя, чем пациенты, оперированные в течение первых 2-х суток после травмы. Важным моментом в послеоперационном периоде является ранняя активизация больного одновременно с коррекцией сопутствующих заболеваний и профилактикой осложнений. Осложнения застойного характера (пневмонии, динамическая кишечная непроходимость, нарушения мочеиспускания), имевшие место у 23 пациентов (12, 29%), практически во всех случаях отмечены при поздних операциях. Тромботические осложнения имели место у 8 пациентов пожилого возраста (4, 3%), тромбоэмболия ветвей лёгочной артерии с летальным исходом случилась у двух пациентов и у двух пациентов с благоприятным исходом (1, 2%). Анализу отдаленных результатов были подвергнуты данные обследования 125 пациентов в возрасте от 60 до 90 лет, в срок от 6 мес. до 5 лет после операции. Клиническая оценка результатов лечения проводилась по шкале Харриса для тазобедренного сустава (1969). При этом хорошие и отличные результаты (более 80 баллов) отмечены у 31 пациента (24, 6%). Удовлетворительные результаты (70 – 79 баллов) имели место у 68 больных (54, 6%), и неудовлетворительные результаты (менее 70 баллов) диагностированы у 3 пациентов (2, 4%). Таким образом, эндопротезирование тазобедренного сустава при переломах шейки бедра у больных пожилого и старческого возраста, является высокоэффективным методом лечения. Выполненное в ранние сроки (оптимально первые-вторые сутки), позволяет активизировать пострадавших, скорее адаптировать их к самостоятельной жизни, снизить летальность, достичь хорошего результата лечения.
Статья добавлена 18 февраля 2016 г.
Малоинвазивный остеосинтез при переломах проксимального отдела бедренной кости у больных пожилого возраста
SummaryОпределены сложности, возникающие в ходе оперативного вмешательства на проксимальном отделе бедренной кости при использовании современных методов остеосинтеза. Использование специальной проксимальной бедренной пластины для остеосинтеза переломов вертельной области у лиц пожилого и старческого возраста дало возможность минимизировать операционную травму, уменьшить продолжительность операции, разрешить раннюю осевую нагрузку. При этом дополнительного оборудования для выполнения вмешательства не потребовалось.
Виявлені складнощі, що виникають під час оперативних втручань на проксимальному відділі стегнової кістки при використанні сучасних методів остеосинтезу. Застосування спеціальної проксимальної стегнової пластини для остеосинтезу переломів вертлюжної ділянки в осіб похилого віку дало можливість мінімізувати операційну травму, зменшити тривалість операції, дозволити раннє осьове навантаження. При цьому додаткового обладнання для виконання втручання не знадобилося.
The difficulties arising during the surgical intervention on the proximal femur with the use of modern methods of osteosynthesis are detected. The use of the special proximal femoral plate for osteosynthesis of proximal femur fracture in elderly and old patients has made it possible to minimize surgical trauma, to reduce the surgery length and permit the early axial load. Thus the additional equipment to perform the intervention was not required.
Введение
Переломы проксимального отдела бедренной кости у людей пожилого возраста являются сложной медико-социальной проблемой. Частота переломов данной локализации довольно высока [1]. Так, результаты исследований американских и европейских ученых указывают на то, что количество вертельных переломов к 2050 году возрастет вдвое. Сложность лечения вертельных переломов у больных данной возрастной категории заключается не только в остеопоротических изменениях, но и в наличии сопутствующей патологии [2, 3].
На сегодняшний день активная оперативная тактика в отношении больных пожилого возраста с переломами проксимального отдела бедренной кости не является предметом дискуссий [4]. Быстро меняющаяся экономическая ситуация в Украине и бурное развитие технологии остеосинтеза привели к появлению на рынке имплантатов мирового уровня, позволяющих сочетать высокое качество результатов и тенденцию к повышению качества жизни пациента в процессе лечения. Однако, несмотря на применение технологичных новинок, в обзоре литературы по данному вопросу отмечаются проблемы при установке современных имплантатов даже при достаточном материально-техническом оснащении [5, 6]. Поэтому оптимизация хирургической помощи больным с переломами вертельной области является актуальной проблемой отечественной травматологии.
Цель работы: улучшить результаты лечения больных с переломами вертельной области в условиях травматологического отделения многопрофильной больницы.
Материалы и методы
За период 2011–2012 гг. на базе травматологического отделения ЦГБ № 14 прооперировано 27 больных с переломами вертельной области. Из них 12 (44,4 %) мужчин и 15 (55,6 %) женщин. Средний возраст больных составил 72,3 года (65–84 года). Для наблюдения нами взяты переломы типа А в соответствии с классификацией АО.
При всех видах остеосинтеза использовался фирменный инструментарий, разработанный для данных видов фиксаторов. Операции проведены без использования ЭОП. Все больные были прооперированы в течение 3 суток от момента поступления. В плане предоперационной подготовки выполнялись стандартные клинические, лабораторные и рентгенологические обследования. При выявлении сопутствующей патологии проводилась ее коррекция профильными специалистами. 11 больным был выполнен остеосинтез специальной проксимальной бедренной пластиной с блокированием.
При использовании проксимальной бедренной пластины (рис. 1) репозицию осуществляли закрыто на операционном столе без экстензионной приставки. Доступ выполняли латеральный, до 5 см длиной. В ходе операции однократно выполнялся рентгенконтроль для определения длины винтов. Вертикализацию больных начинали с 1–2-х суток после операции. В послеоперационном периоде проводился курс антибактериальной, противотромботической и симптоматической терапии. Дозированную осевую нагрузку на прооперированную конечность разрешали через 1 месяц, после выполнения рентгенконтроля. Полную осевую нагрузку разрешали на 4-й месяц с момента операции.
Клинический пример
Больная Б. 69 лет доставлена в травматологическое отделение с жалобами на боль в области правого тазобедренного сустава, отсутствие опорной функции конечности. Травма в быту, упала на улице. Общее состояние относительно удовлетворительное. После клинического и рентгенологического обследования установлен диагноз: закрытый чрезвертельный перелом правой бедренной кости со смещением. После стандартной подготовки выполнена операция — погружной остеосинтез правой бедренной кости проксимальной бедренной пластиной с блокированием.
Послеоперационный период протекал гладко. Вертикализация больной была произведена через сутки после операции. Продолжительность стационарного лечения — 10 суток. Результат лечения оценивали через 1 и 4 месяца. Для иллюстрации приводим фотоотпечатки рентгенограмм (рис. 2).
Результаты и обсуждение
С практической точки зрения нами рассмотрены сложности, возникающие в ходе оперативного вмешательства на проксимальном отделе бедренной кости при использовании современных методов остеосинтеза.
Во-первых, это трудности, связанные с отсутствием ЭОП. Сложности репозиционной техники при выполнении БИОС, особенно при значительном объеме мягких тканей, приводили к отклонению от методики биологического остеосинтеза — необходимости открывать место перелома. Использование стандартного рентгенологического контроля приводило к значительному затягиванию времени оперативного вмешательства. Проблемы дистального блокирования при выполнении БИОС возникали, несмотря на применение дистальных навигационных устройств; повторные манипуляции не всегда заканчивались успехом, что приводило к необходимости использования дополнительных иммобилизирующих повязок. При остеосинтезе DHS и дистальной латеральной мыщелковой пластиной с блокированием хирургический доступ был значительным, что приводит к возникновению дополнительных интраоперационных рисков и увеличению длительности операции.
Во-вторых, мы столкнулись с проблемами, связанными непосредственно с освоением методик. Из 10 врачей травматологического отделения восемь не посещали специальных учебных мероприятий по освоению методик остеосинтеза пластинами с угловой стабильностью, интрамедуллярному остеосинтезу. Обучение проводилось на рабочем месте.
Использование проксимальной бедренной пластины с блокированием дает возможность выполнять минимальный хирургический доступ, заложенное расположение винтов в шейке бедренной кости является оптимальным, блокирование винтов предотвращает их миграцию, стабилизирующий винт в диафизарной части пластины дает возможность ранней осевой нагрузки на конечность. На этапе операции требуется однократный рентгенконтроль. Дополнительного оборудования для проведения оперативного вмешательства не требуется. Простота выполнения операции позволяет осуществлять обучение данному виду остеосинтеза на рабочем месте.
Выводы
Проблемы при установке современных имплантатов связаны с недостаточным материально-техническим оснащением и недостатками в обучении персонала. Использование специальной проксимальной бедренной пластины для остеосинтеза переломов вертельной области у лиц пожилого и старческого возраста дало возможность минимизировать операционную травму, уменьшить продолжительность операции, разрешить раннюю осевую нагрузку. При этом дополнительного оборудования для выполнения вмешательства не потребовалось.
Таким образом, мы можем рекомендовать использование данного вида остеосинтеза в условиях травматологических отделений многопрофильных больниц при вертельных переломах у лиц пожилого и старческого возраста.
Bibliography
1. Корж Н.А., Герасименко С.И., Климовицкий В.Г. и др. Распространенность переломов костей и результаты их лечения в Украине (клинико-эпидемиологическое исследование) // Ортопедия, травматология и протезирование. — 2010. — № 3. — С. 5-14.
2. Гнетецкий С.Ф. Хирургическое лечение тазобедренного сустава в старческом возрасте // Травма. — 2011. — Т. 12, № 3. — С. 34-35.
3. Лоскутов А.Е., Олейник А.Е. Эндопротезирование при переломах проксимального метадиафиза бедренной кости на фоне дегенеративно-дистрофических заболеваний тазобедренного сустава // Ортопедия, травматология и протезирование. — 2010. — № 1. — С. 23-26.
4. Сулима В.С., Валовина Ю.Д., Юрийчук Л.М. Выбор тактики лечения больных пожилого возраста с переломами проксимального отдела бедренной кости / Сулима В.С., Валовина Ю.Д., Юрийчук Л.М. // Збірник наукових праць XV з’їзду ортопедів-травматологів України. — Д.: Ліра, 2010. — С. 201.
5. Анкин Н.Л., Петрик Т.М., Грошовский М.В., Анкин Л.Н. Проблемы внедрения в практику малоинвазивного накостного остеосинтеза // Збірник наукових праць XV з’їзду ортопедів-травматологів України. — Д.: Ліра, 2010. — С. 187.
6. Шевченко Ю.А., Бикинеев Р.Р. Применение блокирующего интрамедуллярного остеосинтеза при лечении переломов длинных костей в условиях ЦРБ // Збірник тез до науково-практичної конференції «Актуальні проблеми множинних та поєднаних пошкоджень». — Х.; К., 2012. — С. 57.
Переливание красных клеток крови (эритроцитарной массы) при операции по поводу перелома бедра
Актуальность и цели
Большинство людей, у которых случается перелом бедра (шейки бедра), старше 65 лет. Почти при всех переломах бедра требуется хирургическая операция. Люди с переломом бедра часто получают переливание красных клеток крови, с целью коррекции анемии (низкий уровень гемоглобина в крови; гемоглобин является молекулой, переносящей кислород, которая находится внутри красных клеток крови), развивающейся в результате потери крови при переломе или операции. Однако, переливание крови — это вмешательство не без риска. Нашей целью было рассмотреть доказательства в отношении использования переливания красных клеток крови людям с операцией по поводу перелома бедра. Мы хотели выяснить является ли переливание крови полезным и когда его лучше проводить, и существуют ли лучшие альтернативы переливанию крови для этих людей.
Результаты поиска
Мы провели поиск по медицинским базам данных вплоть до 20 ноября 2014 на предмет исследований, которые сравнивали переливание красных клеток крови с отсутствием переливания или с альтернативами переливанию, с различными протоколами переливания или с различными порогами переливания у лиц, оперированных по поводу перелома бедра (любой тип операции). Мы обнаружили 6 исследований (2722 человек), все из которых сравнивали два различных «порога для переливания» красных клеток крови. Испытания сравнивали свободный порог для переливания красных клеток крови (переливание, когда концентрация гемоглобина была меньше 10 г/дл) со строгим порогом для переливания красных клеток крови (переливание только когда человек имел симптомы анемии или когда концентрация гемоглобина была менее 8 г/дл). Пять исследований применяли эти пороги после операции. Средний возраст участников испытания был более 80 лет, и около трех четвертей были женщины.
Основные результаты
Мы не обнаружили различий между двумя группами с разными порогами переливания по числу людей, которые умерли на 30-й и 60-й дни после операции. Мы обнаружили, что число людей, которые были неспособны пройти 10 футов (3 метра) или по комнате без помощи на 60 день наблюдения, было одинаковым в двух группах.
Нам было важно знать число серьезных осложнений после операции (тромбоэмболия (кровяные сгустки), инсульт, инфекции дыхательных путей или раневая инфекция, сердечно-сосудистые события (инфаркт миокарда, сердечная недостаточность и нерегулярный ритм сердца)). Были небольшие различия между двумя группами, различавшимися по порогу переливания, по числу людей, испытавших любое из этих серьезных осложнений. Хотя мы обнаружили, что риск инфаркта был ниже у людей, которые получали переливание красных клеток крови по свободному порогу, чем у людей, которых лечили со строгим порогом переливания красных клеток крови, мы очень не уверены в этих результатах.
Качество доказательств
Все исследования имели некоторые аспекты, которые могли ослабить надежность их результатов. Мы решили, что доказательства были низкого качества для всех исходов. Таким образом, у нас есть некоторая неопределенность по поводу этих результатов и дальнейшие исследования могут предоставить доказательства, которые могут изменить наши выводы.
Выводы
Настоящие доказательства не поддерживают использование свободных порогов переливания красных клеток крови, основанных на уровне гемоглобина в 10 г/дл, в качестве предпочтения более ограничительным порогам переливания, основанным на более низких уровнях гемоглобина или симптомах анемии у людей с переломом бедра. Требуются дальнейшие исследования, чтобы рассмотреть использование переливания красных клеток крови до, во время и после операции по поводу перелома бедра, и использование переливания красных клеток крови особенно у людей, которые имеют симптомы нарушений кровотока и функций.
«Джонсон & Джонсон» инициирует информационную кампанию по заботе о пожилых людях во время карантина
Контакт для СМИ:
Мария Медведева
[email protected]
+7 495 580 7777
05 апреля 2020 г. – Компания «Джонсон & Джонсон» по всему миру предпринимает ряд мер для защиты сотрудников, а также пациентов и сообществ от последствий коронавирусной инфекции. Риск развития серьезных осложнений, приводящих к смерти в результате заражения у пожилых людей выше, чем у людей молодого и среднего возраста, поэтому этой группе населения уделяется особое внимание.
Так, в России мы инициировали информационную кампанию по заботе о пожилых людях во время карантина в партнерстве с Российским геронтологическим научно-клиническим центром. Активно работая над проектом «Успеть за 48 часов», нацеленным на изменение подхода к лечению пожилых лиц с переломом бедренной кости, эксперты «Джонсон & Джонсон» отлично понимают все риски, связанные с постоянным пребыванием бабушек и дедушек дома, в частности высокий риск падения и бытовой травмы.
Поэтому вместе с Надеждой Рунихиной, заместителем директора по гериатрической работе Центра, были подготовлены полезные советы о том, как обезопасить пожилого родственника на карантине.
Предлагаем ознакомиться с материалами кампании, которые, уверены, пригодятся многим.
Закупите продукты питания и необходимые лекарства
Прежде всего родным пожилого человека необходимо обеспечить условия для его длительного пребывания дома: приобрести все необходимые продукты питания, товары для дома, лекарства, которых хватит на две и более недель. Постарайтесь приобрести продукты, богатые кальцием и витамином D. Отсутствие солнечного света, необходимого для выработки витамина D, и физической активности во время эпидемии могут плохо сказаться на здоровье костей пожилых людей в будущем, поэтому необходимо, чтобы они могли восполнить этот недостаток из продуктов питания.
Соблюдайте правила личной гигиены
Если вы живете в одной квартире с родственниками пожилого возраста, то вы особенно тщательно должны соблюдать правила личной гигиены.
Если вы живете отдельно и приносите продукты и лекарства, вы, во-первых, должны быть уверены, что у вас нет симптомов ОРВИ, во-вторых, соблюдать «эпидемиологический карантин». Воздержитесь от объятий, соблюдайте дистанцию 1,5-2 метра, пользуйтесь маской и резиновыми перчатками, оставляйте сумки с продуктами у входа и уходите.
Не приводите детей в гости к пожилым родственникам в этот период.
Обеспечьте пожилому родственнику физическую активность
Отсутствие прогулок снижает активность, и ее необходимо компенсировать. Без физической нагрузки и солнечного света у пожилых людей увеличивается риск развития остеопороза, и, как следствие, перелома шейки бедра — одного из основных гериатрических симптомов, который приводит к смерти примерно в трети случаев. Риск получить перелом бедренной кости в бытовых условиях сопоставим с риском падений и переломов вне дома. Именно поэтому важно, особенно в условиях карантина, обеспечить пожилому человеку безопасный быт и минимизировать факторы риска падений, а также подумать о профилактике переломов. Освободите пространство на балконе, чтобы пожилой человек мог выходить погреться на солнышке. Постарайтесь убедить вашего родственника делать утреннюю зарядку, выполнять регулярно физические упражнения, ходить по квартире, возможно, танцевать, заниматься йогой. Можете даже подарить часы для дистанционного отслеживания количества пройденных шагов. Сидячий образ жизни скажется не только на костях, но и на сердце. Рекомендованный объем физических нагрузок для относительно здорового человека составляет не менее 150 минут в неделю.
Контролируйте хронические заболевания
От плановых посещений врачей сейчас необходимо отказаться. Людям с хроническими заболевания следует продолжить выполнять все предписания лечащего врача, принимать лекарства. В случае ухудшения самочувствия, острых травм, падений, им, вероятно, потребуется срочная госпитализация. Оставайтесь постоянно на связи со своими родными, чтобы иметь возможность помочь им в случае острой необходимости, вызвать врача из поликлиники или скорую медицинскую помощь.
Также постарайтесь сделать так, чтобы мобильный телефон всегда был в зоне доступа вашего родственника.
Обеспечьте пожилому родственнику безопасный быт
Любая травма в нынешней ситуации будет особенно опасна, поэтому постарайтесь обеспечить пожилому родственнику безопасный быт:
-
Позаботьтесь о том, чтобы у него была трость или ходунки, особенно важно это для тех, кто страдает частыми эпизодами головокружения.
-
Проверьте состояние пола в каждой комнате, его поверхность должна быть ровной и не скользкой, также обратите внимание на то, что ковры представляют опасность для пожилых людей, так как они зачастую спотыкаются о его края. Ковры следует убрать или крепко закрепить.
-
Поменяйте лампочки, чтобы ночью неожиданно они не перегорели. Если ваши родные живут в доме с лестницей, убедитесь, что лестница хорошо освещена, а перила закреплены.
-
Уберите из проходов и комнат все посторонние предметы, которые могут стать причиной падения. Это же касается и проводов, их необходимо прикрепить к стене так, чтобы пожилой человек не мог споткнуться.
-
Если ваш родственник уже ломал бедренную кость, он находится в зоне риска повторного перелома. Поэтому врачи рекомендуют использовать специальные бедренные протекторы.
-
Также проверьте, нет ли в квартире проблем с проводкой, газом или трубами, чтобы вам не пришлось нарушать карантин пожилого человека и вызывать к нему мастера во время эпидемии.
По результатам кампании уже вышло более 150 публикаций в ведущих российских изданиях, таких «Российская Газета», «Московский Комсомолец», «РИА Новости» и других.
Замена тазобедренного сустава при остеоартрозе у пожилых людей
Обзор
Что такое остеоартрит?
Остеоартрит (ОА) — это тип артрита, который может поражать тазобедренный сустав. Этот тип артрита обычно называют артритом «изнашивания». ОА — частая причина боли и потери функций у пожилых людей. Им может быть трудно передвигаться и выполнять повседневные задачи. Некоторым людям с остеоартритом требуется дополнительная помощь от других. Возможно, они не смогут жить самостоятельно.
Операция по замене тазобедренного сустава называется тотальной артропластикой тазобедренного сустава. Это может помочь улучшить качество жизни многих пожилых людей с тазобедренным остеоартритом.
Как я узнаю, что у меня остеоартрит (ОА) тазобедренного сустава?
Наиболее частым признаком ОА тазобедренного сустава является боль в паху и передней части бедра. Боль может возникнуть, когда бедро должно выдерживать вес вашего тела. Ваше бедро должно делать это, когда вы стоите и ходите. Боль может возникнуть и при скручивании тела. Вы можете перекручиваться, когда надеваете носки и обувь, садитесь в машину и выходите из нее.
На первых стадиях ОА боль может приходить и уходить. Может быть, тебе станет лучше, если ты отдохнешь. Когда ваш тазобедренный сустав сломается еще больше, боль может стать постоянной. Это могло произойти ночью. Иногда боль ощущается только в области колена. Это называется отраженной болью. Боль в спине часто может усиливаться из-за тазобедренного сустава с ОА.
Люди с тазобедренным остеоартритом часто хромают. Они наклоняются в сторону бедра с остеоартритом. Тело делает это, поэтому поврежденный сустав меньше работает при ходьбе.Он пытается защитить бедро при остеоартрите. Он также пытается компенсировать боль и мышечную слабость в суставе. Скованность в суставах усугубляет проблемы при ходьбе. Это также может затруднить сгибание и поворот ноги.
Кто может пройти операцию по замене тазобедренного сустава?
Хирургия — хороший вариант для людей, у которых ОА ограничивает качество жизни. Иногда могут помочь более простые методы лечения. Некоторые из них — лекарства, контроль веса, вспомогательные средства для ходьбы, физиотерапия и трудотерапия, а также упражнения.Однако хирургическое вмешательство — лучшее лечение остеоартрита тазобедренного сустава в терминальной стадии.
Я «слишком стар» для операции?
Перед операцией вас внимательно осмотрят. Врач проверит наличие любых заболеваний. Некоторые из них могут вызвать проблемы у пожилых людей во время операции. К ним относятся высокое кровяное давление, диабет, болезни сердца и легких. Если будут обнаружены какие-либо медицинские проблемы, они будут оптимизированы перед любой операцией. Это делает операцию более безопасной для пожилых пациентов. Врачи и медсестры будут внимательно следить за вами, когда вы проснетесь после операции.Также улучшился уход за пациентами сразу после процедуры. Это снижает вероятность возникновения проблем после операции.
Люди, думающие об этой операции, должны учитывать соотношение риска и пользы. Риск проблем после операции увеличивается с возрастом. Многие пожилые люди «молоды» в том, как они функционируют. Помимо даты рождения, более важна физиологическая функция человека. Когда человек начинает отказываться от чего-то в своей жизни из-за артрита сустава, это обычно является порогом, чтобы начать обсуждение операции.Однако многие пожилые люди ограничены другими заболеваниями. Это называется сопутствующими заболеваниями. Их следует учитывать при размышлениях о возможных преимуществах операции.
Риски / преимущества
Каковы риски операции по замене тазобедренного сустава?
Пожилые пациенты как группа имеют повышенный риск возникновения определенных проблем сразу после операции. Это сгустки крови, сердечный приступ, замешательство и смерть. Принятие мер по лечению любых заболеваний перед операцией снижает эти риски.Ожирение, курение и диабет — три основных фактора риска, которые можно потенциально улучшить (или прекратить в случае курения) до операции. Мы знаем, что существует семикратный риск периоперационных осложнений и / или инфицирования с неоптимизированными факторами риска.
Существует риск инфицирования после операции по замене тазобедренного сустава. В настоящее время заболеваемость составляет от 1 до 2 процентов и выше, если есть неоптимизированные сопутствующие заболевания.
Каковы преимущества операции по замене тазобедренного сустава?
Самым важным преимуществом операции является облегчение боли в тазобедренном суставе.Сразу после операции «грызущая» боль в паху исчезла, и у пациента появилась послеоперационная боль, которая со временем пройдет. Большинство пациентов могут этого ожидать. Возможность ходить без боли может значительно улучшить качество жизни. Вы также сможете выполнять многие из ваших обычных физических задач. В конечном итоге цель полной замены тазобедренного сустава — вернуть пациенту его или ее жизнь до функционально ограничивающего артрита.
Пациенты пожилого возраста с повышенным риском смерти в результате операции на бедре в периоды занятости
Переломы бедра — серьезное заболевание, особенно у пожилых людей.Операция может быть очень тяжелой, и 13 процентов пациентов старше 70 лет не выживают через 60 дней после перелома.
Их шанс на выживание может зависеть от того, насколько заняты хирурги другими неотложными процедурами.
Когда операционная загружена, еще 20 процентов пациентов умирают в течение 60 дней после операции ».
Йохан Хокон Бьёрнгард, профессор, факультет общественного здравоохранения и сестринского дела Норвежского университета науки и технологий (NTNU)
Хирурги могут быть особенно заняты в периоды, когда пациенты нуждаются в хирургическом вмешательстве.В периоды занятости пациенты с переломом шейки бедра должны ждать в среднем на 20% дольше перед операцией по сравнению с периодами покоя. Это ожидание может иметь серьезные последствия.
Информация о более чем 60 000 операций на бедре и всех одновременных операциях неотложной помощи предоставила исследовательской группе из больницы Св. Олафа и NTNU надежную числовую основу.
«Мы исследовали, сколько пожилых людей старше 70 лет умерло в течение первых 60 дней после операции на бедре, когда особенно много пациентов неотложной помощи стояло в очереди на операцию в больницах», — говорят исследователи Андреас Асхайм и Сара Мари Нильсен из Регионального центра. по развитию медицинских услуг (РСГМУ) в Санкт-ПетербургеБольница Олавса.
В периоды высокой нагрузки 40% пациентов, ожидающих в операционных, обычно — это люди, которые недавно были доставлены для неотложной операции. В самые спокойные периоды процент может упасть до 25 процентов.
Пожилым людям часто приходится делать операции по поводу переломов шейки бедра. Средний возраст пациентов, перенесших операцию на бедре, в исследовании составлял 85 лет, при этом женщины составляли 72%. Среднее время ожидания перед операцией составляло около 20 часов.
У пожилых людей риск смерти от природы выше, чем у среднего населения.Возраст — одна из причин высокой смертности после операции.
Вместимость больниц также играет важную роль.
Предыдущие результаты показывают, что пациенты, оперированные по поводу перелома бедра, имеют более высокий риск смерти, если их выписывают из больницы раньше срока из-за нехватки места.
Пациентам с переломом бедра может потребоваться приоритет в очереди, чтобы повысить их шансы на выживание.
Расстановка приоритетов для пациентов »- часть дискуссии об организации экстренной хирургии.Это может означать, что нам нужно больше обследовать пациентов с переломом бедра после операции, чем это делается в настоящее время », — говорит ортопед Ларс Гуннар Йонсен.
Источник:
Норвежский университет науки и технологий
Ссылка на журнал:
Nilsen, S.M., et al. (2021) Большой объем недавних хирургических госпитализаций, время до операции и 60-дневная смертность — когортное исследование 60 000 норвежских пациентов с переломом шейки бедра. Кость и совместный журнал. дой.org / 10.1302 / 0301-620X.103B2.BJJ-2020-1581.R1.
Годовая смертность после операции по поводу перелома шейки бедра и прогностические факторы: проспективное когортное исследование
Дизайн исследования, условия и выборка
Прогностическое когортное исследование с участием трех итальянских государственных больниц было проведено с октября 2013 года по октябрь 2015 года. Все пациенты в возрасте 65 лет. или старше, последовательно госпитализированные в отделения неотложной помощи соответствующих больниц с диагнозом хрупкого (остеопоротического) перелома бедра (чрезвертельный, шейный и субвертельный).Хрупкий перелом бедра определялся как перелом бедра, произошедший после минимальной травмы, такой как падение с высоты стояния или ниже.
Критериями исключения были отказ пациента от участия в исследовании или отсутствие законного представителя для пациентов, неспособных дать согласие по медицинским причинам, а также диагноз перипротезного или патологического перелома.
В пострадавших больницах раннее хирургическое вмешательство (в течение 48 часов после травмы) гарантировано с начала 2000-х годов.После прибытия в отделение неотложной помощи пациенту проводится сортировка, приоритетность которой определяет приемная медсестра, и он переводится в отделение ортопедической хирургии или в ортогериатрическое отделение, в зависимости от наличия коек. Дежурный хирург-ортопед проводит медицинский осмотр и оценку, а затем устанавливает хирургическую технику. Стационарное реабилитационное лечение, направленное на раннюю вертикализацию и ходьбу, начинается на следующий день после операции. Он состоит из двух сеансов физиотерапии в день шесть дней в неделю.После фазы послеоперационной госпитализации для каждого пациента определяется другой путь, соответствующий его потребностям в реабилитации и уходе. Этот путь может включать выписку из больницы в дом реабилитации, дом престарелых или уход на дому. Выбор наиболее подходящей обстановки и интенсивности лечения осуществляется внутренней многопрофильной командой на основе нескольких элементов, таких как клиническое состояние пациента, когнитивный статус, сеть социальной помощи и ортопедические показания для нагрузки (ранняя или отсроченная).За период исследования изменений в режим ухода за больными с переломом шейки бедра не вносилось.
Для когорты включенных пациентов мы оценили различные клинические исходы: первичным исходом была частота госпитальных пролежней и их прогностические факторы, вторичными исходами были 30-дневная и однолетняя смертность и их прогностические факторы. Результаты по краткосрочным результатам 23,24 были опубликованы ранее; Здесь мы представляем результаты наблюдения за год.
Переменные и сбор данных
Результатом исследования была смертность через год после операции по поводу перелома шейки бедра, которую оценивали по телефону.
Возможные прогностические факторы смертности были определены многопрофильной группой экспертов, которые выбрали соответствующие переменные на основе клинического опыта и данных, доступных в литературе 6,8,11,12,13,14,15,16, 17,18,19,20 . Чтобы облегчить анализ и интерпретацию данных, были сформированы три группы переменных: те, которые имеют отношение к дооперационному статусу пациента, те, которые касаются хирургического лечения, и те, которые относятся к послеоперационному периоду.
Предоперационные переменные, такие как возраст (в годах), пол, жилой статус до перелома (дом или дом престарелых), тип перелома бедра (чрезвертельный, шейный или подвертельный), количество и расположение любых других переломов, до — переломы повседневной жизненной независимости (ADL) 25 , наличие сопутствующих заболеваний (индекс Чарлсона) 26 , физическое состояние (например, худощавость, нормальное состояние, болезненное ожирение в соответствии с индексом Body Max (ИМТ), наличие пролежней и гемоглобина) (Hb), были получены в течение первых 24 часов после поступления в больницу путем опроса пациента или его законного представителя и клинического наблюдения или просмотра медицинских записей.
Переменные, связанные с операцией, такие как время от прибытия в отделение неотложной помощи (ER) до операции, тип хирургической процедуры (например, артро / эндопротез или остеосинтез) и продолжительность операции (в минутах), были получены из медицинской карты.
После операции ежедневно у постели больного или с помощью медицинских карт оценивались следующие переменные: наличие боли (процент дней, когда оценка NRS или оценка PAINAD для пациентов с когнитивными нарушениями была выше 4), инфекции (мочевые, легочные или из хирургической раны), внутрибольничных пролежней, дезориентации (клиническая оценка), анемии (скорость снижения уровня гемоглобина по сравнению с уровнем при поступлении), недостаточное восстановление передвижение и присутствие лица, осуществляющего неформальный уход, у постели пациента не менее половины дня.Кроме того, была оценена госпитализация в ортогериатрическое отделение. Количество дней госпитализации собиралось при выписке пациента. Наблюдение по телефону также проводилось через год после операции для оценки выживаемости пациента и приверженности к послеоперационному лечению после выписки из больницы.
Сборщики данных были обучены дипломированным медсестрам (RN) и физиотерапевтам с опытом лечения переломов бедра и клиническими исследованиями, не участвовавшими в уходе за пациентами и независимыми от исследователя, анализирующего данные.
Размер выборки
Метод определения размера выборки был основан на Soper, D.S. (2017). Калькулятор априорного размера выборки для множественной регрессии [программное обеспечение]. доступно по адресу https://www.danielsoper.com/statcalc). Имитационные исследования, изучающие переменные-предикторы для включения в модели логистической регрессии, показывают, что для каждого предиктора необходимо 10 событий, чтобы избежать переобучения 27 . Учитывая количество прогностических параметров, включенных в многомерный анализ для первичного результата [см. 23 ], было подсчитано, что необходимо было включить не менее 800 пациентов.
Анализ данных
Собранные данные были рассчитаны с использованием SPSS v.19.0 (IBM Corp., Армонк, Нью-Йорк, США). Все непрерывные данные были выражены в виде среднего значения и стандартного отклонения среднего или медианы и межквартильного размаха, когда распределение не было нормальным; категориальные данные были выражены как частота и проценты. Для категориальных переменных, собираемых ежедневно во время госпитализации, процент дней с присутствием / отсутствием предиктора по отношению к количеству дней госпитализации также рассчитывался по следующей формуле: процент дней = (дни / продолжительность пребывания в больнице) × 100.Для оценки нормального распределения и гомоскедастичности включенных переменных использовались тест Колмогорова-Смирнова и тест Левена соответственно. При необходимости для анализа данных использовали дисперсионный анализ (ANOVA), критерий Манна-Уитни, критерий Краскала-Уоллиса, точный критерий Фишера и критерий хи-квадрат Пирсона. Чтобы определить, какие факторы были независимо связаны с однолетней смертностью после операции по перелому шейки бедра, была проведена модель логистической регрессии с использованием метода Уолда Бэкворда.Переменные с p-значениями ≤ 0,10 в соответствии с одномерным анализом и возрастом (независимо от p-значения) использовали в качестве независимых переменных и вводили в анализ множественной логистической регрессии с возникновением однолетней смертности в качестве зависимой переменной.
Для проверки устойчивости модели трижды была проведена логистическая регрессия методом бутстрапа с 100000 выборок. Кроме того, для проверки прогнозной ценности модели был проведен анализ кривой характеристики оператора приемника (ROC).P <0,05 считалось значимым для всех тестов.
Этика
Исследование было одобрено этическим комитетом трех участвующих больниц (Ортопедический институт Риццоли — 0012688; координатор исследования 13.03.2013; Университетская больница Болоньи — 189/2013 / O / Oss; 29 / 10/2013; Больница Реджо-Эмилии). Все процедуры, выполняемые в исследованиях с участием людей, соответствовали Хельсинкской декларации 1964 года и более поздним поправкам к ней или сопоставимым этическим стандартам.Письменное информированное согласие было дано всеми участвующими пациентами или их законными представителями.
Почему переломы бедра так опасны?
Перелом шейки бедра — серьезный диагноз, особенно для пациентов старшего возраста. Ежегодно около 300 000 американцев госпитализируются из-за перелома шейки бедра. Большинство этих пациентов — пожилые люди, и многим трудно восстановить свою независимость и оправиться от падения. Согласно нескольким исследованиям, однолетняя смертность пожилых пациентов с переломом шейки бедра составляет более 20%.
Почему переломы шейки бедра вызывают смерть — и почему это происходит так непропорционально среди пожилых людей? Эти четыре причины дадут вам некоторое представление.
Почему перелом бедра так опасен для пожилых людей?
Почему стрессовый перелом бедра — такой серьезный прогноз для пожилого населения? Есть несколько факторов, которые подвергают пожилых пациентов повышенному риску после падения:
1. Нижняя плотность кости
С возрастом плотность костей и мышечная масса обычно уменьшаются.Распространенные заболевания, такие как остеопороз, при котором кости становятся хрупкими и слабыми, повышают вероятность переломов бедра после падения. У пожилых пациентов также выше вероятность падения, поскольку они часто теряют подвижность и равновесие.
2. Ранее существовавшие заболевания
Для молодого и здорового человека перелом бедра с меньшей вероятностью будет серьезной проблемой — и с меньшей вероятностью произойдет вообще. Однако существует широкий спектр заболеваний, которые могут увеличить вероятность перелома бедра и усложнить выздоровление.Многие из этих состояний чаще встречаются среди пожилых пациентов:
- Диабет: Диабет 1 и 2 типа снижает плотность костей, затрудняя восстановление после перелома бедра.
- Неврологическое нарушение: Пациенты с такими состояниями, как деменция, инсульт или болезнь Паркинсона, часто имеют проблемы с равновесием, что повышает вероятность травматического падения. Им также может быть труднее соблюдать протоколы выздоровления и должным образом исцеляться.
- Проблемы с кишечником: Расстройства кишечника могут ограничивать способность пациента усваивать важные питательные вещества, такие как кальций и витамин D, что приводит к ослаблению костей.
- Сердечный приступ: Пациенты, перенесшие сердечный приступ, могут испытывать трудности с выработкой агентов свертывания крови, необходимых для правильного заживления после перелома.
3. Риск осложнений
Почему некоторые пожилые пациенты умирают от перелома шейки бедра? Одна из частых причин — повышенный риск хирургических и послеоперационных осложнений.
Первоначальная травма в результате несчастного случая может серьезно сказаться на здоровье пациента. Во время выздоровления стрессовый перелом бедра может обездвижить пациента на длительное время, что может привести к образованию тромбов и снижению мышечной массы.Послеоперационные осложнения, такие как инфекции и тромбоэмболия легочной артерии, также могут способствовать высокому уровню смертности.
4. Продолжительность восстановления
Возраст пациента и общий уровень здоровья влияют на время выздоровления. Типичный срок восстановления после замены тазобедренного сустава составляет от четырех недель до шести месяцев. Многим пожилым пациентам с ограниченной подвижностью и сниженной независимостью требуется более длительное время восстановления, и многие не возвращаются к своему прежнему уровню независимости даже после выздоровления.
Запишитесь на консультацию в OrthoBethesda сегодня
Обращаетесь ли вы или ваш любимый человек за помощью после травмы или падения? В OrthoBethesda понимаем, что вас беспокоит заживление перелома бедра. Наши ортопедические услуги предлагают хирургическое лечение и физиотерапевтическую поддержку, необходимую для полного выздоровления. Свяжитесь с нами, чтобы узнать больше о наших вариантах лечения или назначить консультацию сегодня.
Заболеваемость и смертность после операции по поводу переломов бедра у пожилых пациентов
Цель .Определить заболеваемость и смертность у пожилых пациентов после операции по поводу перелома шейки бедра в Египте и ее коррелятов, а также определить полезность шкалы POSSUM для прогнозирования заболеваемости и смертности среди нашего населения. Методология . Мы оценили послеоперационную заболеваемость и смертность после операции по поводу перелома шейки бедра в 6-месячном проспективном наблюдательном исследовании 100 пожилых пациентов, перенесших хирургическое вмешательство в начале исследования. Критерии исключения включали хирургически непригодных пациентов и пациентов, отказывающихся от участия в исследовании.Исследование проводилось в университетской больнице Айн-Шамс, специализированной больнице Айн-Шамс и больнице Эль-Хелал. Результатов . Субъекты были разделены на категории выживших и не выживших в соответствии с шестимесячной смертностью, и группы сравнивались статистически в соответствии с этой классификацией. Наблюдаемая шестимесячная летальность составила 19,56%. POSSUM имел высокую специфичность для прогнозирования 6-месячной выживаемости (97,3%). Многофакторный регрессионный анализ показал, что послеоперационная госпитализация в отделение интенсивной терапии и отсутствие возможности передвигаться были основными факторами риска, связанными с шестимесячной летальностью. Выводы . Система POSSUM имела высокую специфичность для прогнозирования выживших (97,3%), но не могла предсказать смертность (чувствительность = 5,6%). Основными рисками шестимесячной смертности являются госпитализация в отделение интенсивной терапии и отсутствие возможности передвигаться.
1. Введение
Переломы шейки бедра у пожилых людей являются серьезной проблемой общественного здравоохранения и могут привести к значительной смертности и частой инвалидности [1, 2]. Эти переломы ложатся тяжелым экономическим бременем на пациентов, семьи и медицинскую систему [3].Хотя недавние отчеты показывают, что частота переломов бедра остается стабильной, существуют опасения, что частота переломов бедра будет расти во всем мире из-за увеличения старения населения [3–5].
Хирургическую заболеваемость и смертность можно предотвратить или снизить за счет тщательной предоперационной оценки, оптимизации клинического состояния, тщательного анестезиологического и хирургического лечения и соответствующей послеоперационной поддержки. Прогнозирование послеоперационного исхода с использованием различных оценок риска очень важно, поскольку физиологический статус пациента в некоторой степени указывает на его / ее способность переносить травму после операции и выздоравливать без осложнений.Шкала физиологической и операционной степени тяжести для подсчета смертности и заболеваемости (POSSUM) используется для оценки и стандартизации качества помощи. Он основан на 12 физиологических переменных, измеренных до операции, и на шести операционных и послеоперационных переменных, при этом каждая переменная оценивается по четырехбалльной экспоненциальной шкале как 1, 2, 4 и 8. Хотя хирургическая система оценки POSSUM является доказательной: на основе системы балльной оценки, было обнаружено, что она может переоценить смертность в два раза у пациентов с высоким риском, в шесть раз у пациентов с низким риском (с риском смерти ≤10%) и в семь раз у пациентов. пациенты с очень низким риском (с риском смерти ≤5%) [6–8].
Некоторые исследования показали, что возраст, пол пациента и ранее существовавшие сопутствующие заболевания являются возможными детерминантами или предикторами исходов перелома бедра; Сообщалось, что различные факторы, такие как мужской пол, возраст старше 75 лет и нарушение когнитивной функции, связаны с повышенным риском смертности после перелома шейки бедра [7, 9–11]. Кроме того, считается, что наличие в анамнезе остеопоротических переломов увеличивает риск последующего перелома шейки бедра [12], а восстановление амбулаторной функции в первую очередь зависит от состояния передвижения перед операцией [13].Однако во многих выпущенных отчетах менее ясны роли и относительный вклад этих переменных в результат. Это может быть связано с ограничениями исследования, такими как ретроспективный дизайн, систематическая ошибка отбора пациентов, неспособность отличить исходные сопутствующие заболевания от внутрибольничных осложнений или неоптимальные статистические методы. Переломы бедра — обычное дело и дорого обходятся. Поэтому важно правильно определить независимые корреляты исходов у пожилых пациентов, перенесших операцию по поводу перелома шейки бедра.Таким образом, основной целью этого исследования было определение заболеваемости и смертности у пожилых пациентов после операции по поводу перелома шейки бедра в Египте, поскольку доступные данные о смертности и ее коррелятах очень скудны. Вторичной целью было определить полезность шкалы POSSUM для прогнозирования заболеваемости и смертности среди нашего населения.
2. Методология
2.1. Дизайн и выборка
6-месячное проспективное обсервационное исследование было проведено для оценки послеоперационной заболеваемости и смертности у пожилых пациентов после операции по поводу перелома бедра в Египте.Исследование проводилось в стационарных ортопедических палатах при университетской больнице Айн-Шамс, специализированной больнице Айн-Шамс и больнице Эль-Хелал в Каире, Египет.
Первоначально мы набрали 100 пациентов мужского и женского пола с переломами бедра в возрасте ≥60 лет, которым предстояло хирургическое лечение. У трех пациентов была предоперационная летальность, и они были исключены из исследования. Один пациент умер от бронхопневмонии, которая привела к дыхательной недостаточности, и у одного пациента было подозрение на тромбоэмболию легочной артерии.Оставшийся пациент умер после введения анестезии.
2.2. Популяция исследования
Критерии исключения включали хирургически непригодных пациентов и всех пациентов, которые отказались участвовать в исследовании. Для пациентов, которые соответствовали критериям включения, медперсонал собирал демографические данные из медицинских карт и лиц, осуществляющих уход, включая возраст, пол, диагноз и тип операции.
Следующие процедуры были выполнены для всех субъектов: информированное согласие было получено от пациента или лица, осуществляющего уход.Была проведена комплексная гериатрическая оценка (дооперационная и послеоперационная), которая включала когнитивную оценку с использованием краткого исследования психического статуса (MMSE) [14]. Критическая точка 24 использовалась для обозначения когнитивных нарушений [15]. Скрининг депрессии проводился с использованием шкалы гериатрической депрессии из 15 пунктов (GDS-15) [16], в которой оценка ≥5 указывает на депрессию. Оценка функционального статуса до перелома проводилась с использованием оценки повседневной активности (ADL) [17] и инструментальной повседневной активности (IADL) [18].Предоперационная боль оценивалась с помощью числовой рейтинговой шкалы (NRS). Пациентов просили присвоить своей боли оценку от 0 до 10, где 0 указывало на отсутствие боли, а 10 указывало на наихудшую боль, которую только можно вообразить [19]. Также использовалась шкала физиологической и операционной степени тяжести для подсчета смертности и заболеваемости (POSSUM). Эта система оценок была проверена для прогнозирования смертности после операции по поводу перелома шейки бедра [20]. Физиологическая оценка оценивалась до операции, а оценка степени тяжести операции определялась после операции [6].Суммарные физиологические и операционные баллы затем вводились в уравнение логистической регрессии, которое определяло риск смерти [20]. Метод оценки спутанности сознания (CAM) [21] использовался для выявления и распознавания делирия, и его оценивали в послеоперационном периоде для определения послеоперационного делирия. Последующее наблюдение по телефону проводилось через 30 дней, 3 месяца и 6 месяцев после операции для регистрации заболеваемости и смертности.
3. Результаты
Чтобы определить уровень шестимесячной смертности у пожилых египетских пациентов после операции по поводу перелома бедра, мы наблюдали за 97 участниками, набранными из ортопедического стационара в течение 6 месяцев.Субъекты были классифицированы как выжившие и не выжившие в соответствии с шестимесячной смертностью и статистически сравнивались в соответствии с этой классификацией.
3.1. Демографические корреляты шестимесячной смертности после операции на бедре
В таблице 1 показано сравнение характеристик пациентов выживших и не выживших. Смертность была связана с отсутствием работы (), использованием вспомогательных устройств () и деменцией или нарушением зрения (). Несоответствие общих цифр в таблице 1, д.g., всего 86 участников в категории «пол», но в общей сложности только 83 в категории «род занятий» и 70 в категории «курение» были связаны с невозможностью сбора этих данных и считались недостающими данными. во время статистического анализа.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
