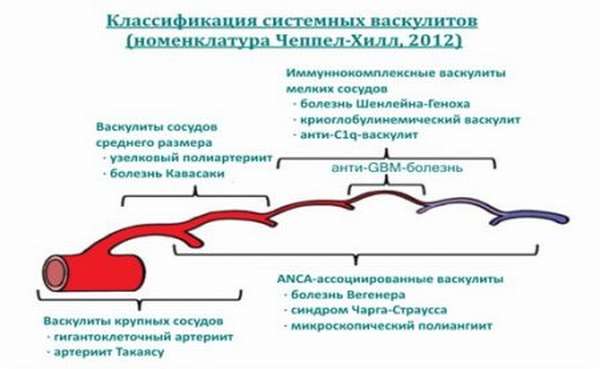
Васкулиты и воспаления кровеносных сосудов в Германии, стоимость лечения
Диагностика васкулитов в Германии назначается строго индивидуально поскольку симптомы заболевания достаточно разнообразны. Они зависят от размера пораженных сосудов, их месторасположения, фазы заболевания и интенсивности патологического процесса.
Существенное значение имеют также пол и возраст пациента. Так, например, облитерирующий тромбангиит Бюргера часто диагностируют у мужчин, а геморрагический васкулит считается преимущественно детским заболеванием.
Информативным для постановки диагноза является и последовательность проявления симптомов.
- Чаще всего васкулиты начинаются с повышения температуры, головной боли, ухудшения аппетита.
- Пациенты быстро утомляются, теряют в весе, жалуются на мышечные боли.
Примерно в половине случаев наблюдаются кожные изменения. Могут возникать небольшие фиолетовые или красные пятна проявляющиеся вследствие повреждения мелких капилляров, так называемые петехии.
- Признаком васкулитов может также служить ломота и боли в суставах.
- У каждого четвертого пациента возникают сбои в работе почек, реже – сердца, легких, пищеварительной системы.
- Поставить диагноз помогают результаты лабораторных исследований, в том числе, иммунологические пробы.
- Также назначают УЗИ внутренних органов, рентгенографические исследования, магнитно-резонансную томографию и т.д.
Лечение васкулитов в Германии проводят в комплексе с терапией сопутствующих заболеваний и восстановлением функций пораженных органов.
Из лекарственных препаратов назначают, главным образом, глюкокортикоиды и цитостатики, при легких формах заболевания эффективны нестероидные противовоспалительные средства.
При васкулитах также может применяться методы экстракорпоральной гемокоррекции, например, гемосорбция, и плазмаферез.
Лечение васкулитов в Германии основано на результатах индивидуально назначенного полного обследования организма с установкой точного диагноза, стадии активности процесса, состояния иммунной системы организма, что гарантирует максимальную эффективность при обращении к немецким специалистам.
Геморрагический васкулит — симптомы, лечение, причины болезни, первые признаки
Описание
Геморрагический васкулит или болезнь Шенлейн-Геноха – это распространенная разновидность васкулитов, при которой происходит воспалительное поражение микрососудов, а также их микротромбообразование.
Согласно статистике, геморрагическим васкулитом страдает около 14 человек из 100000 населения.
Наиболее часто данное заболевание поражает сосуды почек, органов ЖКТ и кожных покровов. При геморрагическом васкулите кожной формы у больных возникает характерная сыпь. Именно поэтому данную патологию еще называют аллергическим геморрагическим васкулитом.
Геморрагическим васкулитом страдают пациенты разных возрастов, однако, у детей младше 3 лет он встречается реже. Основной процент пациентов составляют дети и подростки в возрасте 4-20 лет (около 40% от всех пациентов). Примечательно, что геморрагическим васкулитом страдают чаще представители мужского пола (соотношение больных 2:1).
Код МКБ 10 геморрагического васкулита имеет вид D65-D69. Это значит, что он относится к группе заболеваний под шифром D69, то есть имеет признаки аллергической пурпуры. В то же время D65 говорит о наличии внутрисосудистых патологий, при которых происходит нарушение свертываемости крови.
Патогенез и причины патологии
Возбудителями болезни Шлеймана-Геноха являются стрептококки, микоплазмы, а также респираторные инфекции.
Именно поэтому заболевание чаще всего начинает проявлять свои первые симптомы спустя неделю-месяц после перенесенных тяжелых инфекционных заболеваний.
Однако причиной заболевания могут быть не только инфекции. Нередко толчком к развитию болезни становится переохлаждение, использование некачественной вакцины или неподходящих медикаментозных препаратов, аллергические реакции, а также укусы насекомых или ожоги. Причины геморрагического васкулита у взрослых могут заключаться в применении некоторых антибактериальных препаратов, особенно, пенициллиновой группы.
Причиной такого заболевания как геморрагический васкулит может быть нарушение иммунитета пациента. Замечено, что люди, склонные к различным проявлениям аллергических реакций, страдают болезнью Шенлейна Геноха несколько чаще. Так, иммунная система некоторых больных активирует систему комплимента, которая в итоге начинает атаковать сосуды собственного организма. Клетки иммунитета также могут внедряться в стенки пораженных сосудов. В результате этого происходит свертывание крови и, как следствие, тромбообразование. Так как стенки сосудов утрачивают свою целостность, то кровь, находящаяся в них, начинает выходить наружу. Этим и объясняется образование красных пятен при кожном геморрагическом васкулите.
Геморрагический васкулит у взрослых часто сочетается с нарушениями метаболизма. Беременность женщины также может стать провоцирующим фактором в развитии заболевания. Это связано с тем, что организм пациенток в этот период легко поддается влиянию различных неблагоприятных факторов извне.
Какой врач лечит геморрагический васкулит?
При возникновении первых симптомов заболевания больной должен как можно скорее обратиться к своему участковом терапевту. И хотя он не занимается лечением данного заболевания, но может направить пациента к специалисту, который необходим. Как правило, к ревмтологу – врачу, который занимается лечением ревматических заболеваний. К таким относятся и различные патологии соединительных тканей и суставов, характеризующиеся аутоиммунной природой. В эту группу заболевании входит и геморрагический васкулит. В некоторых случаях для назначения правильного лечения может потребоваться консультация специалистов более узких направлений, например, нефролога или хирурга. Только после этого больному будет поставлен точный диагноз, назначено правильное лечение и рекомендована диета.
Разновидности геморрагических васкулитов
По характеру клинического течения геморрагический васкулит делится на острый (как правило, бывает на первых этапах заболевания или в моменты обострения) и находящийся в фазе стихания (период, когда самочувствие больного улучшается).
Исходя из степени тяжести, болезнь Шенлейна Геноха бывает:
- легкой степени. В данном случае у больного относительно удовлетворительное состояние. У него присутствует небольшое количество сыпи, а суставные боли слабовыраженные;
- средней степени. У больного присутствует обильная сыпь, суставные боли часто сочетаются с артритом, иногда возникает дискомфорт в брюшной полости, в моче могут присутствовать примеси крови;
- тяжелой степени. На теле больного присутствуют множественные высыпания с участками некроза, возникает отек Квинке, происходит нарушение белково-липидного комплекса в результате поражения почек, присутствует кровь в моче, возникают кровотечения в органах ЖКТ. В некоторых случаях почки могут прекратить выполнять свои функции.
По длительности течения заболевание делится на: острое (меньше 2 месяцев), затяжное (около 6 месяцев) и хроническое.
Исходя из того какой тип органов поражает заболевание, формы геморрагического васкулита могут быть следующими:
- геморрагический васкулит кожи – заболевание поражает исключительно кожные покровы.

- кожно-суставная форма геморрагического васкулита – помимо кожи происходит поражение еще и суставов, причем, как правило, крупных (например, коленные). Примечательно, что врачи чаще диагностируют геморрагический васкулит ног, который нередко сопровождается их отеком;
- геморрагический васкулит абдоминальной формы – заболевание поражает кожу и органы ЖКТ. При этой форме пациенты могут жаловаться на дискомфорт в брюшной полости;
- почечный – заболевание поражает почки. При этой разновидности патологии высыпания на коже практически никогда не возникают.
Геморрагический васкулит у детей
В отличие от взрослых геморрагический васкулит у детей протекает чаще без наличия высыпаний на кожных покровах (в 50% случаев). У взрослых же этот показатель равняется 30%. У пациентов детского возраста заболевание начинается с поражения органов пищеварения и суставов.
Поражение почек у них встречается достаточно редко, протекает в легкой форме, а функция органов после выздоровления быстро восстанавливается. Сердце при данной патологии у детей также страдает гораздо реже, нежели у взрослых.
Прогноз и последствия
Геморрагический васкулит кожной формы не представляет угрозы жизни пациента. При условии своевременной диагностики и лечения 50% больных успешно излечиваются. У остальных пациентов врачи добиваются ремиссии, которая, к сожалению, время от времени может переходить в острую форму.
В целом прогноз заболевания во многом зависит от формы патологии, вызвавших ее причин и характера ее течения.
Хроническая форма заболевания с периодическими обострениями симптомов и минимальным поражением почек имеет один из самых благоприятных прогнозов. Однако при отсутствии лечения последствием геморрагического васкулита у взрослых может быть нарушение работы почек. В итоге больному всю жизнь придется проходить медицинские процедуры по очищению крови. При тяжелой форме кожно-абдоминального геморрагического васкулита спрогнозировать итог болезни сложно.
Среди основных последствий геморрагического васкулита можно выделить:
- воспалительное поражение органов брюшной полости;
- хронические заболевания почек, характеризующиеся расстройством их функций на срок 3 месяцев и более;
- нарушение проходимости кишечника, гибель некоторых участков внутренних органов;
- снижение гемоглобина;
- нарушение функций внутренних органов и систем.
Пациентов с геморрагическим васкулитом в армию не призывают. Обычно им выдают военный билет и отправляют в запас.
Симптомы
Фото: offeringhope.org
Геморрагический васкулит – заболевание довольно редкое. Оно поражает сосуды и капилляры и относится к разряду инфекционно – аллергических сосудистых заболеваний. В зависимости от формы и сложности заболевания симптоматика может несколько разниться.
Для острого течения васкулита характерно проявление всех (или практически всех) симптомов одновременно. Особенно следует выделить так называемое молниеносное протекание болезни. В этом случае нужно как можно скорее обратиться за квалифицированной медицинской неотложной помощью в условиях реанимации. В противном же случае больной рискует умереть по причине почечной недостаточности, спустя всего несколько часов от начала проявления симптоматики.
Но обычно протекание болезни не такое стремительное, и симптомы недуга проявляются на протяжении некоторого времени (к примеру – недели). Это не означает, что вы не должны реагировать, как только заметите подобные признаки заболевания. Следует незамедлительно обратиться за помощью к специалистам. Симптомы проявляются постепенно и могут даже исчезать, но это не значит, что недуг отступил.
Следует незамедлительно обратиться за помощью к специалистам. Симптомы проявляются постепенно и могут даже исчезать, но это не значит, что недуг отступил.
Вне зависимости от сложности и скоротечности васкулита он у взрослых проявляются следующие симптомы:
- Сыпь на коже при васкулите. Зачастую проявление симптомов начинается именно с появления сыпи или, скорее, маленьких кровоизлияний в области голеней и ступней ног. Со временем высыпания поднимаются выше, и поражают участки на бедрах и ягодицах, участки вокруг суставов. В редких случаях высыпания также появляются на животе и нижней части спины. Визуально высыпания выглядят как небольшие красные пузырьки, которые не исчезают даже после надавливания. Сыпь может быть разной насыщенности: как небольшие отдельные пятнышки, так и обширные образования, которые сливаются между собой. Со временем такие пятнышки превратятся в пигментные пятна.
- У некоторых пациентов наблюдается повышение температуры до 38-39°С, состояние больного характеризируется вялостью, присутствует ощущение усталости и тяжести.
 Больному лучше предложить прилечь и постараться отдохнуть. Не стоит беспокоить пациента до приезда врача.
Больному лучше предложить прилечь и постараться отдохнуть. Не стоит беспокоить пациента до приезда врача. - Зуд на коже. В половине случаев заболевания геморрагическим васкулитом симптомы включают в себя зуд. Начинается он зачастую при появлении на месте высыпания небольших язвочек, которые образуются вследствие некроза тканей на месте высыпаний.
- Характерным симптомом при геморрагическом васкулите является боль в суставах. Зачастую она появляется на первых стадиях заболевания. Боль появляется в крупных суставах коленных чашечек или тазобедренных суставах. Иногда воспаленные суставы отекают и даже немного изменяют свою форму. Через несколько дней припухлость проходит сама собой, а боль купируется, и работа сустава приходит в норму.
- Болевые ощущения в области живота. Она появляется вследствие желудочно-кишечных кровоизлияний. Довольно часто этот признак проявляется вместе с другими симптомами геморрагического васкулита у взрослых. Боли напоминают схватки и уменьшаются при принятии коленно-локтевой позы.
 Иногда к симптомам геморрагического васкулита добавляются рвота и жидкий стул с примесями крови или слизи. Но спустя несколько дней симптомы острой боли пройдут самостоятельно.
Иногда к симптомам геморрагического васкулита добавляются рвота и жидкий стул с примесями крови или слизи. Но спустя несколько дней симптомы острой боли пройдут самостоятельно. - Поражение почек – один из самых важных и опасных симптомов геморрагического васкулита. У больного появляются ноющие боли в нижней части спины, отекает лицо и руки, повышается температура. Иногда в моче появляются небольшие примеси крови. Пациент ощущает постоянную слабость и апатию, бледнеет лицо, постоянно отсутствует аппетит. К этим симптомам нужно отнестись особенно внимательно, потому что они при геморрагическом васкулите ведут к развитию почечной недостаточности, которая, в свою очередь, может повлечь летальный исход.
Кроме описанных выше общепринятых симптомов могут появляться еще и индивидуальные, к ним относится:
- Головная боль и мигрени;
- Головокружения;
- Ухудшение памяти;
- Рассеяность;
- Раздражительность.
Все они свидетельствуют о нарушениях в работе центральной нервной системы. Также диагностируются поражения легких, которые проявляются тяжелым кашлем с отхаркиванием кровяной слизи, отдышкой. Иногда мужчины чувствуют боли и отечность в области яичек.
Также диагностируются поражения легких, которые проявляются тяжелым кашлем с отхаркиванием кровяной слизи, отдышкой. Иногда мужчины чувствуют боли и отечность в области яичек.
Симптомы у детей
К сожалению, подвергнуты воздействию данной болезни не только взрослые, но и дети. При этом симптоматика у малышей несколько отличается. Помните, что самолечение ведет только к усугублению заболевания. Обязательно стоит посетить врача педиатра для определения точного диагноза и выбора лечения для ребенка.
При геморрагическом васкулите в зависимости от характера симптомов различают следующие синдромы:
- Кожный
- Суставной
- Почечный
- Абдоминальный
- Злокачественный с молниеносным протеканием.
Все они могут выступать, объединившись с несколькими другими, или самостоятельно. При геморрагическом васкулите отмечается поражение сосудов в любой области, в том числе могут быть затронуты легкие, почки, мозг и его оболочки.
Рассмотрим геморрагический васкулит и его симптомы у детей подробнее:
- Кожный синдром. Этот симптом встречается чаще остальных. Сыпь поражает чаще всего ноги, ягодицы, реже – нижнюю часть спины и живота. Выглядит она как кровянистые прыщики, иногда (в более тяжелой форме) она покрывается корочками и принимает вид небольших язвочек. Даже после излечения болезни на месте сыпи остается заметная пигментация.
- Суставной синдром. Он появляется вместе с сыпью или спустя немного времени после ее появления и характеризуется болью разной интенсивности в области больших суставов. Чаще всего у детей боль проходит достаточно быстро, но может рецидивировать во время повторного высыпания.
- Абдоминальный синдром при геморрагическом васкулите наблюдается довольно часто (примерно у 65% больных детей). Абдоминальный синдром зачастую предшествует сыпи и другим симптомам геморрагического васкулита, что делает диагностику заболевания довольно трудной. Боль в животе имеет схваткообразный характер и зачастую очень сильная.
 Обусловлена она кровоизлияниями в стенку кишечника, возможна кровавая рвота или дефекация с примесями крови. При обильных кровотечениях наблюдается потеря сознания или резкое развитие анемии, провоцируется кишечная непроходимость, аппендицит и перекрут кисты яичника. Именно поэтому очень важно обратить внимание на симптомы как можно раньше и обратится к врачу за помощью.
Обусловлена она кровоизлияниями в стенку кишечника, возможна кровавая рвота или дефекация с примесями крови. При обильных кровотечениях наблюдается потеря сознания или резкое развитие анемии, провоцируется кишечная непроходимость, аппендицит и перекрут кисты яичника. Именно поэтому очень важно обратить внимание на симптомы как можно раньше и обратится к врачу за помощью.
Диагностировать геморрагический васкулит, симптомы которого достаточно двухзначны, достаточно сложно, что нередко приводит к ненужным хирургическим вмешательствам.
У детей симптомы иногда проявляются головными болями и другими нарушениями центральной нервной системы, поражениями легких и кровоизлияниями в легкие. При геморрагическом васкулите также могут быть обнаружены примеси крови в моче.
Диагностика
Фото: glisty24.ru
Диагноз геморрагический васкулит может устанавливать только врач, исходя из характера кожных высыпаний, в том числе – исходя из наличия или отсутствия высыпаний на ногах. Однако не все так просто. Даже у опытных медицинских работников могут возникать проблемы постановкой диагноза, в случае если у пациента первые симптомы проявились не в виде кожных высыпаний, а в виде болей в суставах или дискомфорта в брюшной полости. Как правило, данные признаки заболевания сопровождаются еще и химическими изменениями состава мочи.
Однако не все так просто. Даже у опытных медицинских работников могут возникать проблемы постановкой диагноза, в случае если у пациента первые симптомы проявились не в виде кожных высыпаний, а в виде болей в суставах или дискомфорта в брюшной полости. Как правило, данные признаки заболевания сопровождаются еще и химическими изменениями состава мочи.
Обычно точный диагноз врач ставит только после появления на теле пациента сыпи.
Геморрагический васкулит – это довольно редкое и сложное заболевание, поэтому для постановки точного диагноза больному, возможно, придется обратиться не только к участковому терапевту.
Для подтверждения диагноза пациенты порой вынуждены пройти обследование у хирурга, нефролога, пульмонолога, иммунолога, инфекциониста, ЛОР-врача, стоматолога (для возможного выявления и лечения инфекций в ротовой полости) и аллерголога.
Для того чтобы отличить геморрагический васкулит от других болезней, практически всегда требуется помощь врача-узиста, рентгенолаборанта и некоторых других медицинских работников.
Лабораторные методы исследования
Для диагностики геморрагического васкулита практически всегда нужны различные анализы биологических жидкостей.
Клинический анализ крови при геморрагическом васкулите – это способ лабораторного исследования, который определяет, в каком количество содержится каждый тип клеток крови. Благодаря этому медицинские работники могут оценить состояние внутренних органов и систем пациента.
Как правило, при проведении анализа крови у больных обнаруживается повышение уровня лейкоцитов, эозинофилов, нейтрофльных гранулоцитов и тромбоцитов. Если у пациента отсутствуют кровотечения внутренних органов, то количество гемоглобина и эритроцитов остается в нормальном количестве.
Помимо данного анализа врачи нередко прибегают к проведению общего анализа мочи.
Общий анализ мочи – это метод лабораторного исследования, при котором специалисты определяют физические свойства и химический состав мочи пациента.
Показатели общего анализа мочи у пациентов могут отличаться от нормальных, если болезнь сопровождается воспалительным поражением почек. В этом случае анализ обычно показывает изменения транзиторного осадка мочи. Больные геморрагическим васкулитом имеют повышенную свертываемость крови. Поэтому для контроля динамики лечения необходимо время от времени выполнять общий анализ крови. Таким образом, лабораторная диагностика крови пациента сможет показать специалисту, стала ли кровь пациента более или менее склонной к образованию тромбов.
В этом случае анализ обычно показывает изменения транзиторного осадка мочи. Больные геморрагическим васкулитом имеют повышенную свертываемость крови. Поэтому для контроля динамики лечения необходимо время от времени выполнять общий анализ крови. Таким образом, лабораторная диагностика крови пациента сможет показать специалисту, стала ли кровь пациента более или менее склонной к образованию тромбов.
Стоит отметить, что повышенная свертываемость крови имеет довольно выраженный характер при тяжелом течении заболевания.
Если заболевание пациента имеет волнообразный характер и сопровождается воспалительным поражением почек, то это может служить поводом для проведения иммуннограммы и обнаружения скрытых бактериальных или вирусных инфекций. Обычно у пациентов, особенно в детском возрасте, анализ крови показывает повышенный уровень IgG. При постоянно повторяющихся заболеваниях и воспалениях почек в крови часто бывает повышенное количество криоглобулинов и циркулирующих иммунных комплексов.
Биохимический анализ крови при геморрагическом васкулите целесообразно применять, только если у пациента имеются симптомы болезней почек. В этом случае анализ обычно указывает на высокое содержание калия и азотистых шлаков.
Инструментальные методы исследования
При показаниях специалист может назначить больному проведение ЭКГ.
ЭКГ – это метод инструментального исследования, при котором на мониторе прибора отражаются характер работы сердца.
Довольно часто для уточнения диагноза врачи советуют пройти больным рентгенографию грудной клетки.
Рентгенография – еще один инструментальный метод исследования, при котором специалист фотографирует различные органы и части тела пациента с помощью рентгеновых лучей и таким образом получает проекционное изображение нужной области на бумаге или диске. Кроме этого может понадобиться выполнение УЗИ органов брюшной полости и почек.
УЗИ – это неинвазивный инструментальный метод диагностики, при котором врач осматривает внутренние органы пациента благодаря использованию ультразвуковых волн.
У детей врачи часто выполняют нефросцинтиграфию. Так как у пациентов детского возраста крайне редко встречаются заболевания почек, то обнаружение при данном методе обследования каких-либо нарушений может указывать на наличие у пациента геморрагического васкулита. Однако данная методика применяется не только для диагностики геморрагического васкулита. Нередко ее применяют для контроля динамики лечения и дальнейшего прогнозирования течения болезни.
Если в ходе лечения иммунная система пациента все равно продолжает атаковать ткани собственных почек, врач может назначить проведение биопсии почки.
Биопсия – это метод диагностики, при котором врач отщипывает кусочек ткани исследуемого органа и изучает его под микроскопом, является одним из наиболее эффективных методов диагностики многих серьезных заболеваний.
Дифференциальная диагностика геморрагического васкулита
Во время диагностики геморрагического васкулита важно отличить данное заболевание от других патологий, которые также могут сопровождаться высыпаниями на кожных покровах, например, от некоторых заболеваний печени, инфекционных болезней, болезней лимфатической системы, почек и суставов, а также злокачественных новообразований.
Если у пациента на теле присутствует мелкая обильная сыпь, то врач может заподозрить у него наличие тромбоцитопинической пурпуры. Тем не менее, при геморрагическом васкулите сыпь обычно локализуется только в определенных местах (преимущественно в области ягодиц и нижних конечностей), при этом в крови не снижается уровень тромбоцитов.
Абдоминальный синдром, который часто сопровождает геморрагический васкулит очень важно отличить от заболеваний брюшной полости требующих срочного лечения. К таким относятся: прободная язва, аппендицит, нарушение проходимости кишечника и язвенных поражений стенок толстого кишечника.
При геморрагическом васкулдите у пациентов также образуется черный кал с неприятным запахом, у них могут возникать схваткообразные боли в животе и рвота с примесью крови. Однако помимо этого у них также присутствуют признаки поражения суставов, и имеется характерная сыпь на теле. Именно по этой причине при поступлении в больницу пациентов с заболеваниями острого живота врач может осматривать их на наличие кожных высыпаний, проверять на артрит и воспалительные процессы в почках.
Если у пациента произошло тяжелое поражение тканей почек, то врач может заподозрить у него наличие заболеваний, при которых происходит поражение гломерул. В этом случае, чтобы убедится в наличии геморрагического васкулита, понадобиться анализ крови или проведение инструментальных методов исследования.
Если у больного все же имеются тяжелые заболевания почек, то врач обычно интересуется, не было ли у его пациента геморрагического васкулита в детстве.
В то же время болезни почек следует отличать от идиопатической возвратной макрогематурии, которая часто повторяется несмотря даже на агрессивное лечение.
Дифференциальная диагностика геморрагического васкулита от других заболеваний суставов обычно не вызывает сложностей. Исключением в этой ситуации может быть системная красная волчанка. Хотя в этом случае в крови пациента обнаруживаются иммунные маркеры, не присущие геморрагическому васкулиту.
Исходя из всего этого, можно понять, что поставить самостоятельно в домашних условиях такой диагноз как геморрагический васкулит невозможно. Это связано в первую очередь с тем, что данная патология может иметь схожие симптомы и с некоторыми другими патологиями. Именно поэтому даже опытные врачи при диагностике геморрагического васкулита вынуждены прибегать к лабораторным и инструментальным способам исследования.
Только если диагноз будет поставлен правильно, лечение пациента пройдет максимально быстро, легко и результативно. Из этого следует, что лечение геморрагического васкулита в домашних условиях ни в коем случае не должно проводиться без консультации специалиста.
Лечение
Фото: fortitechpremixes.com
В современной медицине применяется, как правило, комплексный подход к лечению геморрагического васкулита у взрослых и детей (диета, медикаментозное лечение, постельный режим).
Лечение у взрослых, которое назначается людям, страдающим от геморрагического васкулита имеет ряд особенностей и рекомендаций.
Целью лечения как у взрослых, так и у детей является восстановление естественного функционирования, пораженных геморрагическим васкулитом, органов и вообще всего иммунитета, чего можно добиться только комплексным лечением. Отказываться от лечения геморрагического васкулита строго запрещено.
Для того чтобы понять как лечить геморрагический васкулит у взрослых, что можно употреблять в пищу при данном заболевании, рекомендуется обратиться к специалисту, который занимается профилактикой и лечением данного заболевания. К лечению геморрагического васкулита, как у взрослых, так и у детей стоит подойти со всей ответственностью и серьезностью.
Очень часто пациенты не знают, к какому врачу обратиться с проблемой геморрагического васкулита, как он лечится, какое лечение наиболее эффективно. Консультациями по лечению такого заболевания, как геморрагический васкулит у взрослых и детей, как и собственно лечением самого заболевания (геморрагического васкулита), занимается врач-ревматолог, который в результате осмотра, выпишет соответственные рекомендации и назначит определенный план лечения.
Все люди, у которых открылся геморрагический васкулит кожной формы, должны быть в обязательном порядке госпитализированы, чтобы пройти курс лечения. Лечение у взрослых может затянуться, однако, стоит запастись терпением. Запускать геморрагический васкулит нельзя, это чревато еще более сложными заболеваниями, которые с большим трудом поддаются лечению.
Когда лечение назначено, и человек, страдающий геморрагическим васкулитом госпитализирован, он должен придерживаться некоторых правил, сопровождающих лечение заболевания, которые устанавливает врач:
- При лечении геморрагического васкулита необходимо избегать излишней нагрузки на ноги и их переохлаждения. Тогда время лечения заметно сократится.
- Во время лечения геморрагического васкулита у взрослых и детей нужно исключить все вакцинации и прививки. Лечение данной патологии и параллельное проведение плановых и неплановых вакцинаций недопустимы.
- Пациентам, проходящим курс лечения, противопоказаны многие лекарственные препараты. Запрещено у взрослых и детей:
Лечение иных заболеваний, одновременно с геморрагическим васкулитом антибиотическими средствами;
- лечение (или профилактика) витаминами;
- лечение сульфаниламидами;
- лечение аминокапроновыми кислотами;
- лечение препаратами, содержащими кальций, и многими другими.
Из-за того, что многие препараты противопоказаны при геморрагическом васкулите, заниматься лечением заболевания самостоятельно не стоит, это очень опасно!
При лечении геморрагического васкулита у взрослых и детей вся инфицированная (геморрагическим васкулитом) поверхность должна быть тщательно обработана. Лечение антибиотиками назначает врач на основании серьёзных на то причин, когда геморрагический васкулит не поддается иному лечению.
Если при возникновении геморрагического васкулита синхронно или друг за другом развиваются несколько его серьёзных синдромов, не поддающихся стандартному лечению, то это служит серьезным основанием для назначения индивидуального метода лечения. Как будет лечиться каждое из них, тоже решается врачом в индивидуальном порядке.
Если геморрагический васкулит у взрослых протекает тяжело и плохо поддается лечению, когда геморрагический васкулит у взрослых кожной формы сопровождается ярко выраженной интоксикацией, которая тоже нуждается в лечении, врачи могут выписать рекомендации к проведению пациенту плазмафереза. В процессе проведения процедуры происходит лечение посредством очищения крови от вредоносных токсинов, которое несет в себе геморрагический васкулит. Лечение у взрослых таким методом является очень действенным и результативным. Геморрагический васкулит постепенно будет сходить, что можно будет заметить по результатам.
Следование рекомендациям врача по особой диете при геморрагическом васкулите у взрослых и детей является обязательным условием для результативного лечения.
Прежде всего лечение заболевания сконцентрировано на ликвидацию осложнений, спровоцированных геморрагическим васкулитом. Например, лечение, направленное на нормализацию работы желудочно-кишечного тракта, способствующее снижению кислотности. Еще более строгая диета назначается при таком осложнении геморрагического васкулита, как нарушение функционирования желудка. Лечение посимптомно часто применяется при работе с пациентами, страдающими геморрагическим васкулитом.
В качестве дополнительного лечения у взрослых при геморрагическом васкулите могут быть выписаны следующие процедуры:
- лечение массажем;
- лечение посредством особых упражнений.
Такими методами геморрагический васкулит лечится как дополнение к основной терапии.
Люди, страдающие геморрагическим васкулитом, могут доверить лечение массажем только опытному специалисту. Это даст дополнительную гарантию того, что лечение будет эффективным.
Геморрагический васкулит. Операбельное лечение
В некоторых случаях лечение может потребовать хирургического вмешательства. Такие меры применяются при запущенных и тяжелых случаях геморрагического васкулита у взрослых, при неэффективности лечения медикаментозным способом.
В подавляющем большинстве случаев геморрагический васкулит поддается лечению консервативным (стандартными) методами. Геморрагический васкулит нуждается в хирургическом лечении исключительно в случаях тяжелых форм заболевания и возникающих на их фоне осложнений, которые не поддаются иному лечению.
Существуют несколько видов васкулита:
Специального лечения против геморрагического васкулита, как у взрослых так и у детей на сегодняшний день не разработано. В период обострения заболевания требуется «железное» следование всем рекомендациям врача, особенно – соблюдению постельного режима и диеты.
Особое значение при лечении геморрагического васкулита, как у взрослых, так и у детей врачи придают специально предусмотренной для этих случаев диете.
Лечение геморрагического васкулита. Диета.
Соблюдение особой диеты является очень важной стадией комплексного лечения геморрагического васкулита как у взрослых, так и у детей. Диета в лечении данного заболевания стоит на первом месте.
При лечении таких признаков геморрагического васкулита, как расстройство желудка, жидкий стул, кровотечение в кишечнике у взрослых рекомендовано назначение диеты, согласно столу №1, у детей – диета № 5. Что можно употреблять в пищу и основной список продуктов, который входит в диету, стоит дополнительно обговорить с врачом.
Итак, в период лечения геморрагического васкулита у взрослых и детей любому пациенту необходима щадящая для желудочно-кишечного тракта диета. Из рациона больного нужно убрать те продукты, в состав которых входят аллергенные компоненты. Лечение без диеты не даст результатов.
Диета необходима и после пройденного лечения. В реабилитационный период геморрагического васкулита у взрослых и детей диета подразумевает исключить из рациона пациента определенный список продуктов. Для плодотворного лечения пищу необходимо варить, тушить, парить, запекать (без добавления масла), употребление соли свести к минимуму – стандартная диета без жирного. Геморрагический васкулит «не терпит» ничего жареного, жирного и острого.
Список продуктов, запрещенных диетой при геморрагическом васкулите:
- какаосодержащие продукты и само какао;
-
кофесодержащие продукты и сам кофе;
-
шоколад и батончики из него;
-
шоколадные конфеты;
-
цитрусовые;
-
ягоды, овощи и фрукты красного цвета;
-
куриные яйца.
После того, как посредством лечения, достигнута ремиссия геморрагического васкулита, пациенту надлежит в течение года соблюдать антиаллергенную диету (такой период ремиссии должен быть как у взрослых, так и у детей), постепенно сужая список продуктов, запрещенных диетой.
Схему питания и список продуктов в период ремиссии геморрагического васкулита врачи подбирают субъективно для каждого из пациентов, учитывая методы лечения, проявления геморрагического васкулита и особенности анамнеза.
Заключение
Итак, лечение геморрагического васкулита как у взрослых, так и у детей происходит в условиях специально подобранной (антиаллергенной) диеты и строгого соблюдения рекомендованного врачом, постельного режима. Когда пациенту лечат геморрагический васкулит, специалисты, как правило, отменяют лекарственные препараты, которые могли явиться причиной зарождения заболевания или которые могли теоретически его спровоцировать.
Также лечение геморрагического васкулита у взрослых и детей предусматривает некоторое ограничение к двигательной активности пациента. Иногда больному геморрагическим васкулитом при лечении будет показан постельный режим в течение трех-четырех недель. Если во время лечения пациент нарушит рекомендации врача (даже относительно постельного режима), у него может наступить вторичная волна геморрагического васкулита с еще большим количеством раздражающих кожу высыпаний, квалифицируемая специалистами, как ортостатическая пурпура.
Прогнозы по лечению геморрагического васкулита у взрослых и детей врачи ставят благоприятные. Отвечая на вопрос: «Как лечить геморрагический васкулит?» они подчеркивают, что лечение геморрагического васкулита будет теме эффективнее, чем раньше было обращение за медицинской помощью. Пренебрежение лечением, диетой чревато серьезными проблемами, ведь геморрагический васкулит опасен осложнениями.
Очень важно помнить о том, что:
- геморрагический васкулит нуждается в лечении,
- необходимо воздерживаться от самостоятельного лечения геморрагического васкулита;
- за помощью по лечению геморрагического васкулита нужно при первых его первых признаках.
- лечение геморрагического васкулита необходимо доверять только квалифицированным специалистам.
- при лечении заболевания очень важно соблюдать диету.
- профилактика геморрагического васкулита у взрослых и детей включает в себя своевременное его выявление, 2 раза в год стоит соблюдать очищающую диету, проходить лечение инфекций вовремя.
Лекарства
Фото: opt-611422.ssl.1c-bitrix-cdn.ru
Лечение геморрагического васкулита представляется ограничением продуктов питания, имеющих возможные аллергены, в случаях с абдоминальными формами необходимо по возможности придерживаться голода в течение 2–4 дней. Однако ключевую роль играет консервативное (медикаментозное) лечение, без которого никогда не удаётся вылечить геморрагический васкулит. Лекарства, применяемые для его лечения можно разделить на несколько групп:
- Прямые антикоагулянты.
- Антиагреганты.
- Препараты сульфонового (противолепрозные) ряда в комбинации.
- Антигистаминные препараты (как в форме мази, так и внутрь).
- Нестероидные противовоспалительные средства.
- Глюкокортикостероиды.
Антикоагулянты, применяемые при геморрагическом васкулите
Применяются преимущественно прямые антикоагулянты, которые делятся на 2 группы:
- Гепарин — нефракционированный.
- Низкомолекулярные гепарины — препараты низкомолекулярного гепарина (ПНГ): фраксипарин, фрагмин.
Гепарин (НГ) — это кислый мукополисахарид, усиливающий действие антитромбина III (дальше идёт инактивация тромбина). Таким образом, гепарин и антитромбин III действуют всегда совместно, одним комплексом. Гепарин не всасывается в ЖКТ, поэтому применяется парентерально (внутривенно или подкожно).
При геморрагическом васкулите рекомендуется первоначально вводить 2500–5000 единиц 2–4 раза в сутки, всего 5–7 дней.
Низкомолекулярные гепарины (ПНГ), в отличие от нефракционированного гепарина, слабее действуют на тромбин, но очень сильно ингибируют фактор Xa. Также, ПНГ действуют в 2 раза дольше и назначаются 1–2 раза в день. При подкожном введении обладают большей биодоступностью.
Антиагреганты при геморрагическом васкулите
Их можно подразделить на несколько групп:
- Ингибиторы циклооксигеназы.
- Ингибиторы фосфодиэстеразы.
- Блокаторы рецепторов АДФ.
- Антагонисты рецепторов IIb/IIIA.
Ингибиторы циклооксигеназы многочисленные в своём роде не обладают достаточными антиагрегантными свойствами. Только ацетилсалициловая кислота (аспирин) в малы дозах (70–325 мг/д) ингибирует циклооксигеназу необратимо, что снижает синтез тромбоксана А2 и тем самым тормозят агрегацию.
При геморрагическом васкулите оптимальная доза аспирина составляет 75 мг один раз в день — утром.
Ингибиторы фосфодиэстеразы, в частности дипиридамол (курантил), тормозят агрегацию тромбоцитов путём блокирования фосфодиэстеразы и захвата аденозина, что увеличивает содержание ц-АМФ и ц-ГМФв тромбоцитах. Применяется обычно в сочетании с аспирином или непрямыми антикоагулянтами (варфарин). При геморрагическом васкулите дозой выбора дипиридамола является 75 мг 2–3 раза в день.
Блокаторы рецепторов АДФ, к которым относятся такие препараты как тиклопидин и клопидогрел, тормозят агрегацию за счёт необратимого блокирования АДФ-рецепторов в тромбоцитах. Важно отметить, что они применяются в тех случаях, когда противопоказано назначать аспирин. Применяются при геморрагическом васкулите в дозировке 0,2 г — 3 раза в день. Клопидогрел предпочтительнее ввиду меньшей вероятности побочных эффектов.
Антагонисты рецепторов (рецепторного комплекса гликопротеинов) IIb/IIIa назначаются только парентерально (внутривенно). К этой группе относятся абциксимаб (или реопро), тирофибан. Назначаются в течение 4 недель, при сопутствующих нефритах могут назначаться до 6 месяцев.
Противолепрозные препараты (сульфоновый ряд) при геморрагическом васкулите.
Назначается дапсон в дозировке 50–75 мг 2 раза в день совместно с тренталом в дозировке 400 мг 3 раза в день. Терапия проводится циклически (5 дней) с однодневным перерывом между ними до того момента, пока не исчезнут симптомы васкулита. Эффект от такой терапии достаточно высокий.
Антигистаминные препараты при геморрагическом васкулите.
Как правило, они применяются при кожном зуде, причиной которого является геморрагический васкулит. Мазь, содержащая антигистаминные компоненты, применяется местно (локально) на зудящие места. Чаще всего применяются тавегил по 1 мг два раза в день — в утреннее и вечернее время, или супрастин по 25 мг 3 раза в день.
НПВС при геморрагическом васкулите.
Эта группа применяется при сильном воспалении и высокой температуре, сопровождаемых выраженными суставными болями. Применяется диклофенак по 25 мг 3 раза в день, индометацин в такой же дозировке 3 раза в день.
Глюкокортикостероиды при геморрагическом васкулите применяются в случае неэффективности НПВС либо совместно с цитостатиками при некоторых гломерулонефритах. Преднизолон применяется из расчёта 0,5 мг на 1 кг массы тела в течение 5–7 дней. Затем делается перерыв на 5 дней.
Лечение народными средствами не оправдывает себя по той причине, что многие растения являются аллергеном для человека с геморрагическим васкулитом и лишь осложнят течение болезни. Важно помнить, что самолечение может привести к печальным последствиям! Всегда следует обратиться к врачу.
Народные средства
Фото: healthstone.site
Лечение геморрагического васкулита народными средствами приносит пользу только после обязательного разрешения врача. Он рекомендует своим пациентам многие эффективные способы борьбы с этой патологией. Рассмотрим подробнее некоторые методы народного лечения геморрагического васкулита.
Фитосборы для борьбы с болезнью
Если больному установлен диагноз «геморрагический васкулит», то ему рекомендовано делать такие сборы из лекарственных растений.
Для приготовления такого сбора смешайте в равных пропорциях следующие компоненты:
- плоды японской софоры;
- соцветия бузины;
- тысячелистник;
- спорыш;
- листья крапивы.
Все компоненты надо старательно измельчить, перемешать. Для приготовления настоя рекомендуется взять столовую ложку смеси, залить ее кипящей водой и настоять один час. Рекомендуется выпить стакан такого настоя за два приема в течение суток.
Схемы очищения кишечника
Если у пациента диагностирован геморрагический васкулит, лечение народными средствами должно сочетаться с очищением кишечника. Для регулирования деятельности органов пищеварительного тракта успешно применяются такие лекарственные травы:
- девясил;
- бессмертник;
- полынь;
- пижма.
Для получения настоя рекомендуется перемешать в равных пропорциях указанные травы и добавить в литр кипящей воды две ст. л. растительной смеси. Ее надо настаивать два часа, желательно в термосе. Процеженный и охлажденный настой пьют по полстакана за полчаса до еды. Необходимо выпить такой настой за два приема.
Очищение крови
Для того чтобы очистить кровь, рекомендуют применять толстолистный бадан. Высушенные листья растения добавляются в стакан кипятка и настаивают в термосе. Это лекарство надо выпивать утром натощак со столовой ложкой меда.
Больным на заметку
Страдающим геморрагическим васкулитом желательно выполнять такие рекомендации:
- полезно принимать препараты витамина К, а также травы и продукты, содержащие это вещество;
- полезно есть черную смородину;
- больным рекомендуется употреблять зеленый чай, обладающий антиоксидантными свойствами;
- настойка болиголова также приносит пользу для сосудов, однако, ввиду ее ядовитости следует тщательно выполнять рекомендации врача.
И самый главный совет: перед тем, как начать лечение геморрагического васкулита народными способами, рекомендуется посоветоваться с терапевтом.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.Лечение васкулита в Москве | Клиника Семейный доктор
Васкулит — это аутоиммунное воспаление стенок кровеносных сосудов. При этом заболевании могут поражаться абсолютно любые сосуды — от капилляров до крупных артерий. При васкулите сосудов часто возникают осложнения, связанные с нарушением притока крови. Заболевание может быть первичным и вторичным, подразделяется на несколько видов по типу пораженных сосудов.
Виды васкулита
Каждый вид характеризуется специфическими симптомами. Выделяют следующие формы васкулита:
-
Геморрагический: поражение капилляров кожных покровов, а также суставов, почек и органов пищеварения. В основе этого вида васкулита — усиленная выработка иммунных комплексов, а также механизмы повышения проницаемости сосудов и повреждения стенок капилляров.
-
Системный: в этом случае болезнь сопровождается поражением крупных и мелких сосудов.
-
Уртикарный: может быть самостоятельным проявлением аллергии или симптомом системного заболевания. Внешне выглядит как крапивница, но волдыри сохраняются значительно дольше.
-
Аллергический: возникает ввиду аллергической реакции.
-
Гранулематоз Вегенера: воспаляются мелкие кровеносные сосуды верхних и нижних дыхательных путей, почек.
Симптомы васкулита разнообразны и зависят от того, какие ткани пострадали. Именно это может затруднить диагностику.
Причины заболевания
Болезнь может развиваться самостоятельно, в результате аутоиммунных нарушений или под действием других факторов:
-
хронические и острые инфекции;
-
вакцинация;
-
злокачественные опухоли;
-
перегрев или переохлаждение;
-
ожоги кожи и др.
Иногда васкулит сосудов развивается в результате аллергической реакции на некоторые лекарства: сульфаниламиды, контрастное вещество, используемое при рентгенологических исследованиях; анальгетики, препараты йода и др. Каждый из этих факторов может стать пусковым механизмом патологического процесса.
Симптомы и особенности диагностики
Диагностикой и лечением васкулита занимается ревматолог. Ввиду многообразия симптомов патологии опытный врач учтет совокупность проявлений, жалобы пациента, а также данные обследований.
Проявления зависят от формы заболевания:
-
сыпь, мелкие точечные кровоизлияния на коже, потеря чувствительности;
-
слабость, утомляемость;
-
повышение температуры тела;
-
снижение аппетита, нарушение сна и др.
Типичной картиной заболевания являются начальные проявления в виде небольших точечных кровоизлияний. На этом этапе сопутствующие признаки могут полностью отсутствовать. По мере развития недуга присоединяются и другие признаки общего ухудшения самочувствия.
При поражении кожи нижних конечностей кожные проявления нередко имеют вид кровяных пузырей, геморрагических пятен, сыпи. Они сопровождаются зудом, появляются боли в мышцах и суставах.
Васкулит часто протекает волнообразно, с периодическими обострениями и ремиссиями. Для постановки диагноза врач проводит осмотр, а также назначает лабораторные исследования и другие методы диагностики по показаниям. Важно не только выявить природу заболевания, но и оценить состояние крупных артерий и вен. Для этого может быть назначена ангиография. Также потребуется рентгенография органов грудной клетки.
Особенности лечения
Лечение васкулита всегда комплексное и длительное. Это связано со спецификой хронического заболевания. В рамках комплексной терапии назначаются препараты, подавляющие выработку некоторых антител. К ним относят цитостатики, глюкокортикостероиды (гормональные противовоспалительные средства).
Высокую эффективность в облегчении симптомов и улучшении состояния показали такие процедуры, как гемосорбция и плазмаферез. Они позволяют очистить кровь от антител и подготовить организм к фармакологическому воздействию, повышая результативность последнего.
Стоит отметить, что аллергический васкулит иногда проходит самостоятельно и не требует специфической терапии. Но при поражении жизненно важных органов требуется мощное лечение, в противном случае есть риск развития тяжелых осложнений.
Методов, гарантирующих эффективную профилактику рецидивов, нет. Важно придерживаться рекомендаций врача, регулярно наблюдаться у специалиста, вести здоровый образ жизни. Если васкулит был диагностирован однажды, недуг может вернуться в любой момент, поэтому следует быть внимательными к своему самочувствию.
Преимущества обращения в клинику «Семейный доктор»
Лечением васкулита в клинике «Семейный доктор» занимаются опытные врачи-ревматологи. Мы придерживаемся международных протоколов терапии и предлагаем передовые методы. Современное оснащение позволяет быстро поставить диагноз и всесторонне оценить состояние здоровья каждого обратившегося. Наши специалисты окажут помощь пациентам даже с тяжелыми формами заболевания.
Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму онлайн-записи или обратитесь в регистратуру клиники.
Стоимость
врач-ревматолог
Васкулит — лечение | Семейное отделение, Детский Клинико Диагностический центр в Домодедово
Весна может стать серьезным испытанием для многих людей. Так, некоторые из них страдают от развития или обострения васкулита.
Это заболевание пока не имеет детальной статистики по возрасту, полу, весу, поэтому трудно отслеживать корреляцию от перечисленных факторов. Тем не менее, по некоторым данным среди всех васкулитов наиболее часто встречается гемморагический, и пик заболеваемости приходится на детский возраст.
Васкулит – это целая группа заболеваний, которые объединены двумя общими факторами: наличие воспаления в стенках сосудов, а также асептическим характером патологии.
Васкулит – достаточно опасное и тяжелое заболевание. Основные симптомы аллергического васкулита:
- Появление высыпаний на коже преимущественно в области нижних конечностей;
- Нарушение общего состояния;
- Болезненность при движении в суставах;
- Лихорадочное состояние;
- Поражением внутренних органов;
Причины возникновения аллергического васкулита
В настоящий момент этиология большинства васкулитов изучена недостаточно. Но известно, что их патогенез связан прежде всего с иммунными реакциями.
Развитию заболевания присуща мультифакторная этиология.
Наиболее распространенными причинами его возникновения считаются:
- Активность инфекционных агентов, приводящая к процессу сенсибилизации в организме. Иными словами, причиной могут стать инфекционные заражения, как бактериальные, та к и вирусные;
- Реакции при приеме лекарственных препаратов, таких как антибиотики (прежде всего из группы пенициллинов), сульфаниламиды, противосудорожные средства и анальгетики;
- Внешнее воздействие химических веществ, таких как нефтепродукты, инсектициды и другие;
- Формирование на фоне аллергических реакций, спровоцированных пыльцой, укусами насекомых и т.д.
Лечение васкулита
Сразу надо отметить, что не нужно заниматься самолечением. При возникновении у вас подозрения на васкулит, необходимо срочно обращайтесь к врачу.
После проведения осмотра и необходимого лабораторного исследования, врач сможет установить возможную причину развития болезни, что бы правильно назначить лечение. Зачастую, лечение проводится при помощи антигистаминных препаратов, глюкокортикостероидов, а также препаратов, влияющих на сосудистую стенку. В случае необходимости могут быть назначены и иммунные препараты.
Обращайтесь к специалистам из Медицинского Диагностического Центра, которые имеют высокую квалификацию. Сотрудники клиники всегда вовремя помогут вам.
Вы можете проходить семейное наблюдение в клинике, что позволяет серьезно поднять уровень контроля возникновения заболеваний и, по возможности, свести их к минимуму.
Васкулит.
Услуги центра в рамках лечения
+7(496)792-49-09
Прием у врача
запись к врачу — ДокДок СПб
Гематологи Санкт-Петербурга — последние отзывы
Доктор хороший, профессионал. Все было хорошо, без нареканий. По итогу получила информацию, которую нужно было, дал советы, все понятно. На приеме Максим Валентинович ответил на все вопросы, осмотрел ребёнка, назначил анализы, наблюдение, ясно что теперь делать. Ничего лишнего. Моментов которые мне не понравились, не было. Возможно еще вернусь.
Надежда, 19 октября 2021
Наталия Александровна очень внимательный врач. Она хорошо и точно подошла к моей проблеме, все выяснила, назначила анализы. Я очень довольна посещением и врач мне оказал реальную помощь. О данном специалисте было много хороших отзывов.
Александра, 14 октября 2021
Доктор хороший и профессиональный. Она меня выслушала, дала рекомендации и назначила необходимые анализы, чтобы понять что со мной.Врач была внимательна к моим вопросам и ответила на них. Я осталась довольна!
Татьяна, 20 октября 2021
Николай Александрович нормальный, спокойный врач. Пока я не получила ответы на свои вопросы, так как необходимо еще сдать дополнительные анализы. Прием длился около двадцати минут, вроде бы мне хватило этого времени, но я считаю, что опрос был проведен не полной мере.
Елена, 18 октября 2021
Прием прошел нормально, все понравилось. Еще придем на прием к этому доктору. Елена Ивановна деловая, точно проводит диагностику, ничего лишнего, все конкретно. Доктор провела осмотр, проконсультировала по нашей проблеме, выписала направление на сдачу анализов, на капельницу.
Наталья, 11 октября 2021
Доктор не корректный. Я больше не вернусь к этому доктору. Потому что Елена Ивановна ведет себя очень надменно, диагноз поставила такой что у другого врача волосы дыбом встали. Когда я стала рассказывать анамнез, она меня игнорировала. Когда я просила посмотреть результат анализа, мне было сказано, я что у вас спрашивала? Я такое в первый раз видела. Когда я прочитала отзывы, там не одного хорошего. Может доктор и хороший, но это не дает право себя так вести. Я была в таком ужасе. Не могу сказать помогла или нет, со мной не разговаривала. На приеме врач послушал ребенка. Повторно не пойду. Данного специалиста мне предложили в колл центре.
Ирина, 08 октября 2021
Доктор очень толковый. Все хорошо. Все произошло вовремя. На приеме Николай Александрович работал хорошо, провёл осмотр ребенка, зачем назначил анализы и следующий прием. Рекомендую данного специалиста.
Анастасия, 05 октября 2021
Всё прошло прекрасно. Наталия Александровна не только проконсультировала меня по специальности, но и осмотрела и дала рекомендации. Она грамотный, приятный и весёлый специалист. Я бы вернусь повторно, так как доверяю данному врачу.
Василина, 04 октября 2021
Мне абсолютно не понравился доктор и отношение к пациенту. Было навязано много дополнительных услуг.
Ольга, 03 октября 2021
Все в порядке. Мне все понравилось. Все устроило. Доктор ответила на мои вопросы, которые мучали, дала развернутую консультацию и направила на сдачу анализов. Мы ещё не закончили. Квалифицированный специалист.
Алина, 27 сентября 2021
Показать 10 отзывов из 420Лечение криоглобулинемического васкулита, ассоциированного с вирусом гепатита C
В чем суть проблемы?
В настоящее время, второй наиболее частой хронической вирусной инфекцией в мире является инфекция, вызванная вирусом гепатита С (ВГС), до появления новых противовирусных средств прямого действия. ВГС вызывает хроническое заболевание печени, а также вне-печеночные симптомы, из которых одним из наиболее распространенных является смешанная криоглобулинемия. Иммуноглобулины, которые осаждаются при низкой температуре (ниже 4ºC) и повторно растворяются после согревания до 37ºC, называются криоглобулины («крио» происходит от греческого слова «холод»). Криоглобулины вызывают повреждение органов двумя основными путями: синдром гипервязкости и иммунно-опосредованные механизмы. Это вызывает криоглобулинемический васкулит, который является проявлением воспаления малых и средних сосудов, производимого патогенным белком под названием IgM с ревматоидным фактором активности, порожденным распространением B-клеток. Иммунные комплексы осаждаются в основном в коже, суставах, почках и периферических нервных волокнах. Мы хотели оценить эффекты любого лечения повреждений кожи, суставов, почек или периферических нервных волокон, происходящих при инфекции ВГС.
Что мы сделали?
Мы выявили 10 рандомизированных контролируемых испытаний (РКИ) с участием 394 человек, соответствующих нашим критериям включения. В этом обзоре были приведены три возможные стратегии борьбы с заболеванием и исследовались их влияния на краткосрочные и долгосрочные исходы: устранение инфекции ВГС с помощью интерферона или новых противовирусных средств прямого действия, удаление криобглобулинов с помощью иммуноадсорбционного афереза или прекращение клонального распространения B-клеток с помощью ритуксимаба. Эти стратегии могут быть использованы у взрослых, как правило, в сочетании с противовирусными средствами.
Что мы нашли?
Принимая во внимание ограничения, связанные с отсутствием исследований с применением новых противовирусных средств прямого действия, некоторая польза в отношении заболеваний кожи, нервов или почек была выявлена при использовании ритуксимаба, противовирусного лечения с помощью интерферонов или иммуноадсорбционного афереза, по сравнению с использованием других иммунодепрессивных лекарств. Не было прямых сравнений этих трёх вмешательств.
Выводы
Для лечения ВГС-ассоциированной смешанной криоглобулинемии всегда рекомендуется устранения инфекции ВГС с помощью любого противовирусного лечения (в этом обзоре мы оценивали только лечение интерфероном,поскольку отсутствуют опубликованные РКИ, оценивающие новые противовирусные средства при этом заболевании). В зависимости от распространения смешанной криоглобулинемии, связанной с инфекцией ВГС, рекомендуется сочетать противовирусное лечение с прекращением клонального распространения B-клеток с помощью ритуксимаба или с удалением криоглобулинов с помощью иммуноадсорбции для быстрого и более длительного улучшения при поражениях кожи, суставов, почек или периферических нервных волокон. Для рекомендаций по лечению срочно требуются исследования с новыми противовирусными средствами.
Васкулит – воспаление стенок кровеносных сосудов
Заболевание васкулит только звучит красиво, но его проявления имеют совсем непривлекательный вид. Воспаление капилляров, вен и артерий проявляется на коже в виде ярко-красных пятен, отеков и некроза. Васкулит может быть первичным заболеванием либо проявляться на фоне других осложнений. К ним относятся заболевания крови, бактериальные инфекции онкология, а также травмы, обморожения и наследственная предрасположенность.
Чем опасен васкулит
К сожалению, болезнь может привести к инвалидности и летальному исходу. Поэтому важно приступить к лечению как можно раньше. Степень вреда нанесенная васкулитом зависит от того, какие сосуды он поражает и как сильно развились патологические изменения. Воспаление сосудов ЖКТ могут привести к развитию язв, ведущих к стенкам кишечника — перитонит, коронарных сосудов — инфаркт миокарда, шейных артерий — инсульт.
Лечение васкулита
Вид терапии зависит от формы заболевания, наличия осложнений и сопутствующих болезней. Единственное, что можно сказать заочно, лечение проводится комплексно и занимает большой период времени. Поэтому пациенты с диагнозом васкулит являются частыми посетителями аптек Нижнего Новгорода. При терапии используют такие медикаменты, как
- Иммуносупрессии, они целенаправленно снижают иммунитет, не позволяя организму разрушать здоровые клетки.
- Противовоспалительные препараты (Нимесулид, Мелоксикам, Индометацин).
- Мази с глюкокортикоидами (Мометазон, Бетаметазон, Метилпреднизолон).
- Для снятия отека сосудов (Преднизолон, Левоцетиризин, Дезлоратадин).
При длительном лечении становится особенно важна стоимость препаратов. Поэтому мы рекомендуем использовать все возможности нашего сайта. Вы сможете подобрать лекарства по минимальным ценам в аптеках Нижнего Новгорода. А это не только разгрузит ваш семейный бюджет, но и предотвратит появление пауз в лечении.
Еще популярные статьи по теме
Внимание! При открытии страницы произошла ошибка.
Возможно отображение некорректной информации по аптекам, товарам и ценам.
Для корректной работы сайта необходимо включить сохранение Cookies и работу JavaScript в настройках Вашего броузера.
Типы лечения васкулита
Лекарства
Ключом к уменьшению симптомов многих типов васкулита является уменьшение воспаления. Противовоспалительные препараты, особенно глюкокортикоиды, такие как преднизон или метилпреднизолон, являются наиболее распространенными препаратами первой линии. Глюкокортикоиды эффективны, но пациенты, принимающие их в течение длительного периода времени, могут испытывать побочные эффекты и токсичность.
Лекарства, подавляющие иммунную систему организма, такие как ритуксимаб или циклофосфамид, также могут использоваться для снижения дозировок глюкокортикоидов и снижения связанных с ними долгосрочных рисков.Существуют различные типы лекарств, подавляющих иммунную систему, и выбор подходящего агента зависит от типа васкулита, тяжести заболевания и задействованных систем органов.
Как правило, подход заключается в применении сильнодействующего препарата (от 3 до 6 месяцев) для ремиссии васкулита (при отсутствии признаков активного заболевания), а затем более мягкого препарата (от 12 до 36 месяцев или дольше). для поддержания этой ремиссии и защиты от обострения болезни.
Иммунодепрессанты, используемые для лечения васкулита, включают:
- Циклофосфамид
- Ритуксимаб
- Метотрексат
- Азатиоприн
- Микофенолят мофетил
- Лефлуномид
- Тоцилизумаб
- Ингибиторы ФНО (инфликсимаб, адалимумаб, церилизомаб или голимумаб)
Плазмаферез (плазмообмен)
В некоторых тяжелых случаях плазму пациента, содержащую вредные антитела, можно заменить на здоровую плазму с помощью процедуры, аналогичной диализу.
Хирургия
Когда запущенные формы васкулита вызывают значительное повреждение кровеносных сосудов, может быть выполнено сосудистое шунтирование, чтобы перенаправить поток крови вокруг поврежденного сосуда. Также может потребоваться операция для восстановления или замены (посредством трансплантации) поврежденных или вышедших из строя органов, возникших в результате васкулита.
Исследования в Мичиганском университете
При получении клинической помощи в Мичиганской программе по лечению васкулитов у вас может быть возможность участвовать в исследованиях и способствовать расширению нашего понимания и вариантов лечения этих редких заболеваний.
Назначить встречу
Чтобы записаться на прием или получить дополнительную информацию, звоните по телефону 734-647-5900 или 888-229-3065.
Для получения информации о типах, симптомах, факторах риска, диагностике и лечении васкулита были процитированы интернет-ресурсы следующих организаций:
- Американский колледж ревматологии
- Фонд артрита
- Фонд васкулита
- Информационный центр NIH по генетическим и редким заболеваниям
- Архив неврологии (PubMed)
Лечение васкулита | Воспаление кровеносных сосудов
Отзыв Изабель Амигес, MD, MS, RhMSUS Лечение васкулита будет зависеть от типа вашего состояния, его тяжести и от того, какие органы или части вашего тела поражены.
Ваш врач подойдет к лечению с тремя целями:
-
Контролируйте воспаление, чтобы оно не причиняло дальнейших повреждений.
-
Устранить любые значительные повреждения, вызванные воспалением.
-
Лечит первопричину воспаления, чтобы оно не повторилось.
Некоторые случаи васкулита полностью проходят после лечения, некоторые проходят и возвращаются позже (рецидив), а некоторые возникают и проходят часто в течение длительного периода времени (хронический).
Лекарство
Лекарства обычно используются для лечения васкулита. Для уменьшения воспаления могут быть назначены кортикостероиды, такие как преднизон. Кортикостероиды не рекомендуются в течение длительного времени из-за отрицательных побочных эффектов.
Если у вас хронический васкулит, вместо него можно использовать иммунодепрессанты. Метотрексат является примером иммунодепрессанта, который может использоваться при легких случаях васкулита.Иммунодепрессанты также используются при лечении аутоиммунных заболеваний.
Цитотоксические лекарственные средства, включая азатиоприн и циклофосфамид, часто используются при лечении рака и могут применяться для лечения васкулита. Цитотоксические лекарства действуют, убивая клетки, вызывающие воспаление.
Хирургия
При серьезном повреждении кровеносных сосудов или органа может быть рекомендовано хирургическое вмешательство. Хирургическое вмешательство может использоваться для удаления закупорки кровеносных сосудов, устранения повреждений или перенаправления кровотока.Также может потребоваться операция для восстановления органов, поврежденных из-за снижения кровотока. В редких случаях трансплантация органов может быть частью лечения.
Недавно диагностированный — Фонд васкулита
Недавно диагностированный — Советы для родителей, опекунов и пациентов
Большинство людей никогда не слышали о васкулите до тех пор, пока у их любимого человека, друга или коллеги не диагностировали это заболевание. Как родитель или опекун, у вас будет много вопросов, когда вы встретитесь с врачом вашего ребенка, чтобы обсудить диагноз и варианты лечения.Мы рекомендуем вам узнать как можно больше о васкулите; это позволит вам принимать хорошо информированные и осознанные решения относительно ухода за вашим ребенком.
Связь критична! Когда у ребенка диагностирован васкулит (или у него может быть васкулит), родителям и опекунам, а также лечащим врачам необходимо будет установить отношения, в которых можно будет своевременно и эффективно обсуждать вопросы и опасения.
Спросите врача вашего ребенка, как он / она предпочитает общаться — используют ли они электронную почту или предпочитают телефонные звонки? С какой медсестрой вам следует поговорить, когда вы звоните в офис? Можете ли вы задавать вопросы заранее? Взимается ли плата за время, потраченное на общение по электронной почте?
Каждой команде нужен лидер! Некоторые формы васкулита требуют участия более одного специалиста в диагностике и лечении из-за побочных эффектов и органов, которые могут быть вовлечены.Для родителей / опекунов и врачей важно решить, кто будет руководителем группы и контролировать все решения о лечении, тестах, процедурах и последующем наблюдении. Кроме того, руководитель группы помогает координировать общение между всеми членами команды. Убедитесь, что вы подтвердили, как информация будет передаваться всем членам команды. Во многих медицинских учреждениях есть электронные записи, но если ваш ребенок посещает специалистов, не входящих в систему, спросите, как лучше всего следить за тем, чтобы все были в курсе.
Ведение учета
Первое, что вам нужно сделать, это создать систему учета для отслеживания посещений врачей, приема лекарств, результатов анализов, процедур и операций.Некоторые семьи используют папку с тремя кольцами, чтобы все было организовано; некоторые семьи хранят все в электронном виде. Спросите лечащего врача о том, как вы получите результаты анализов — по почте, по телефону или по электронной почте.
Каждый раз, когда вы приходите к врачу, берите одну из его визитных карточек и храните ее в папке с визитками. Это упростит обмен контактной информацией с другими врачами по мере необходимости.
Взаимодействие с пациентом
Родители и опекуны часто не могут решить, что и что сказать более молодым пациентам.Мы рекомендуем вам поговорить об этом с врачами и решить, как лучше всего привлечь ребенка, учитывая его возраст и уровень зрелости. Очень важно, чтобы по мере взросления пациенты участвовали в процессе принятия решений и имели четкое представление о болезни, методах лечения и лекарствах.
Вопросы соблюдения требований (прием лекарств в соответствии с инструкциями) — огромная проблема для многих пациентов с хроническими заболеваниями, но особенно для педиатрических и молодых взрослых пациентов, которые могут не понимать, почему они принимают лекарства; они просто знают, что у них много побочных эффектов.Например, преднизон в высоких дозах может вызвать прибавку в весе, лунное лицо и прыщи, поэтому многие пациенты могут не захотеть его принимать. Важно, чтобы родители, опекуны и врачи объяснили важность приема лекарств.
Часто задаваемые вопросы
Врач только что сказал мне, что у моего ребенка (или может быть) васкулит. Я никогда не слышал об этом. Что это?
Васкулит означает воспаление кровеносных сосудов, артерий, вен или капилляров.Когда возникает такое воспаление, оно вызывает изменения стенок кровеносных сосудов, такие как ослабление и сужение, которые могут прогрессировать до закупорки кровеносных сосудов. В результате васкулита ткани и органы, снабжаемые пораженными кровеносными сосудами, не получают достаточно крови. Это может вызвать повреждение органов и тканей, что может даже привести к смерти.
Васкулит — это семейство редких заболеваний, которым могут страдать люди любого возраста. Хотя некоторые формы васкулита проходят сами по себе, большинство из них требует лечения.Продолжительность лечения варьируется, некоторые люди принимают лекарства в течение длительных периодов времени.
Различные формы васкулита классифицируются в зависимости от размера и расположения пораженных кровеносных сосудов. Щелкните здесь, чтобы увидеть полный список всех форм васкулита.
Щелкните здесь, чтобы получить подробное описание васкулита.
Как я узнаю, что врач поставил правильный диагноз? Как обычно диагностируется васкулит, чтобы я мог сравнить это с подходом, который использовал мой врач?
К счастью, для многих форм васкулита есть тесты, которые дают, по крайней мере, довольно хорошие показания.К сожалению, иногда общее состояние здоровья пациента является фактором, о котором очень трудно судить. Учитывая токсические препараты, которые могут быть задействованы в лечении, родители, естественно, недоумевают: «Вы уверены, что диагноз правильный, и что мы должны пройти через все это?»
Ваш врач диагностирует васкулит на основании признаков и симптомов пациента, истории болезни, физического осмотра и результатов анализов.
Кто лечит васкулит?
В зависимости от формы васкулита у пациента и пораженных органов врач может направить вас к различным специалистам, включая:
• Ревматолог (специалист по суставам и мышцам)
• Специалист по инфекционным заболеваниям
• Дерматолог (специалист по коже )
• Пульмонолог (специалист по легким)
• Нефролог (специалист по почкам)
• Невролог (специалист по нервной системе)
• Кардиолог (кардиолог)
• Офтальмолог (окулист)
• Уролог (мочевыводящие пути и специалист по мочеполовой системе)
Диагностические тесты и процедуры
Многие тесты используются для диагностики васкулита.Для подробного объяснения нажмите здесь.
- Анализы крови
- Биопсия
- Артериальное давление
- Анализ мочи
- ЭКГ (ЭКГ)
- Эхокардиография
- Рентген грудной клетки
- Тесты функции легких
- УЗИ брюшной полости
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Ангиография
Как я узнаю, что рекомендации врача верны? Как лечение соотносится со стандартами лечения этого заболевания?
Опять же, учитывая используемые наркотики, родители хотят убедиться, что в них есть необходимость.Считается ли лечение агрессивным? Пассивный?
Что может побудить врача порекомендовать более или менее агрессивное лечение?
Приятно читать стандарт лечения и осознавать, что с вашим ребенком обращаются именно так. Гораздо менее утешительно узнать, что вы используете план лечения, не являющийся стандартом, но это должно побудить врача поговорить с врачом о том, знают ли они о стандарте и почему они выбрали этот путь вместо этого.
Как лечится васкулит?
Лечение васкулита будет зависеть от типа вашего васкулита, пораженных органов и тяжести состояния.
Люди с тяжелым васкулитом лечатся по рецепту. В редких случаях может потребоваться хирургическое вмешательство. Людям с легким васкулитом могут помочь безрецептурные обезболивающие, такие как ацетаминофен, аспирин, ибупрофен или напроксен.
Основная цель лечения васкулита — уменьшить воспаление в пораженных кровеносных сосудах. Обычно это делается путем уменьшения или остановки иммунного ответа, вызвавшего воспаление.
Различные виды лечения
Обычные рецептурные лекарства, используемые для лечения васкулита, включают кортикостероиды и цитотоксические препараты.
• Кортикостероиды помогают уменьшить воспаление кровеносных сосудов. Примерами кортикостероидов являются преднизон, преднизолон и метилпреднизолон.
• Врачи могут назначить цитотоксические лекарства, если васкулит тяжелый или если кортикостероиды не действуют. Цитотоксические лекарства убивают клетки, вызывающие воспаление. Примерами этих лекарств являются азатиоприн, метотрексат и циклофосфамид.
• Ваш врач может назначить как кортикостероиды, так и цитотоксические лекарства.
• При определенных типах васкулита можно использовать другие методы лечения. Например, стандартное лечение болезни Кавасаки — высокие дозы аспирина и иммуноглобулина. Иммунный глобулин — это лекарство, которое вводят в вену.
• При некоторых типах васкулита может потребоваться операция по удалению аневризм, образовавшихся в результате этого состояния. (Аневризма — это аномальная выпуклость в стенке кровеносного сосуда.)
Что мы можем сделать сегодня, чтобы обеспечить нашему ребенку долгую и здоровую жизнь? Что мы ищем постоянно?
Некоторые формы васкулита могут исчезнуть в течение короткого периода времени.Для других форм лечения нет, поэтому критически важно научиться справляться с хроническими заболеваниями. Одна из самых сложных задач — определить, что такое активное заболевание и что может быть побочным эффектом лекарств или просто «простуды» или «гриппа». Члены семьи могут помочь ребенку приспособиться к хроническому заболеванию, изменив занятия, когда уровень энергии низкий или пациент плохо себя чувствует. Связь имеет решающее значение.
Щелкните здесь, чтобы увидеть расширенный список часто задаваемых вопросов.
Лечение васкулита — васкулит UK
В лечении васкулита есть две фазы — «Ремиссия. Индукционная »терапия (сдерживание болезни) и« Ремиссия. Поддерживающая »терапия (удержание болезни под контролем). Обе фазы обычно включают иммунодепрессанты.
Индукционная терапия ремиссии — Обычно требуется комбинация иммунодепрессантов для контроля воспаления. В назначаемые препараты будут варьироваться в зависимости от конкретного заболевания и степени тяжести. болезни.Эти препараты обычно представляют собой стероиды в высоких дозах. (преднизолон) и дополнительное лечение такими препаратами, как может быть назначен циклофосфамид или метотрексат.
При некоторых типах васкулита новые методы лечения антителами (например, ритуксимаб или инфликсимаб, иногда называемые «биологической терапией») начинают заменять старые методы лечения, такие как циклофосфамид. Обычно количество стероидов сокращается быстро в течение первых нескольких недель, а затем — медленнее. Обычными побочными эффектами лекарств, используемых в фазе индукции ремиссии, являются инфекции из-за подавления иммунной системы.Часто назначают дополнительные лекарства для защиты от инфекции и других побочных эффектов лечения. См .: Глоссарий лекарственных средств и побочных эффектов
.Ремиссия Поддерживающая терапия — Как только болезнь контролируемый или в стадии ремиссии (на что указывает улучшение симптомов и кровь анализы), лечение меняется (обычно через несколько месяцев) и начата поддерживающая терапия. Преднизолон обычно снижается до очень низкая доза. Если давали циклофосфамид, обычно остановились и перешли на менее токсичные препараты, такие как азатиоприн.Поддерживающая терапия может длиться много лет, но в некоторых случаях может быть прекращено через один или два года. Как долго люди болеют васкулитом необходимость оставаться на поддерживающей терапии ремиссии очень разнообразна и необходимо будет обсудить в индивидуальном порядке с медицинской бригадой помогая ухаживать за пациентом.
Какие врачи будут заниматься лечением васкулита, зависит от типа васкулита, пораженных органов, степени тяжести болезнь и местная практика в вашем районе.Вам может понадобиться несколько разные специалисты для лечения вашего заболевания, работающие в команде. Этот мультидисциплинарная команда может все присутствовать в одной клинике ( многопрофильная или универсальная клиника) или может работать в нескольких клиники в одной больнице или даже в разных больницах. Это может потребовать много разных приемов в больнице, чтобы увидеть разных специалистов и хорошее общение между разными членами команды. Информацию о многопрофильных клиниках можно получить в Врач общей практики, местные специалисты или Васкулит в Великобритании.
Лечение, которое назначается отдельному пациенту, будет зависеть от типа васкулита, степени тяжести васкулита, других медицинских проблем у пациента может быть, насколько хорошо они отреагировали на лечение на данный момент и доказательства в пользу лучшего доступного в настоящее время лечения (см. ниже о клинических испытаниях и исследованиях). Это означает, что пациенты, которые внешне может показаться похожее заболевание, может значительно получить различные методы лечения.
Последующая деятельность
От многих болезней васкулита нет лекарства.Цель лечение заключается в поддержании ремиссии болезненного процесса. Следовательно, важно, чтобы за пациентом периодически наблюдали по крови / моче анализы и амбулаторные приемы даже при отсутствии активности заболевания настоящее время.
Участие в исследованиях и клинических испытаниях
Врачи, лечащие пациентов с васкулитом, полагаются на клинические испытания и проводятся и публикуются исследования, чтобы узнать, какие методы лечения лучше всего предназначены для разных типов васкулита. Это означает, что рекомендации по лечению некоторых видов заболеваний постоянно меняются по мере того, как они узнать больше о них и о том, как с ними обращаться.
К сожалению большинство типов васкулита встречаются редко, и это очень затрудняет их лечение. полезные исследования и проведение клинических испытаний, чтобы найти лучшие лечения. К счастью, есть группы врачей по всему миру. заинтересованы в поиске лучших методов лечения васкулита и при совместном сотрудничестве проводятся исследования, и лечение становится более безопасным и безопасным. более эффективно.
Если вы лечитесь в клинике, занимающейся васкулитом Вас могут пригласить принять участие в исследованиях и клинических испытаниях.Если да, то медицинская бригада должна объяснить характер исследования или клинического испытания дать вам информационные листы для ознакомления, объяснить возможные плюсы и минусы для вас как пациента в участии, дайте вам возможность задать вопросы, которые могут у вас возникнуть (и дать вам ответы), и уважать ваше решение об участии, независимо от того, решите ли вы участвовать или нет. Иногда вы можете получить прямую выгоду от участия в клинических испытаниях или исследованиях, иногда только другие пациенты в Будущее только выиграет, если вы согласитесь принять участие.
Подробную информацию о текущих исследованиях и клинических испытаниях с привлечением пациентов можно найти по адресу: Примите участие в исследовании васкулита
Лечение ANCA-васкулита — Новости ANCA-васкулита
ANCA-васкулит, или васкулит, связанный с антинейтрофильными цитоплазматическими антителами, — это группа аутоиммунных состояний, характеризующихся воспалением кровеносных сосудов, вызванным ошибочной атакой иммунной системы.
В настоящее время нет лекарства от васкулита ANCA, но существуют методы лечения этого состояния.Современные методы лечения направлены на то, чтобы довести заболевание до состояния ремиссии, когда симптомы не появляются какое-то время, и на поддержание ремиссии. В зависимости от тяжести и типа ANCA-васкулита могут использоваться разные методы лечения.
Вот краткое изложение некоторых часто используемых методов лечения.
Глюкокортикоиды
Глюкокортикоиды, такие как преднизолон, обладают противовоспалительным действием. Уменьшая воспаление, они могут уменьшить ущерб, наносимый иммунной системой. Это наиболее часто используемые методы лечения васкулита ANCA и часто используются в сочетании с другими методами лечения, чтобы вызвать и поддерживать ремиссию.
Циклофосфамид
Цитоксан (циклофосфамид) был первоначально одобрен в качестве противоракового средства для блокирования роста клеток. Считается, что при васкулите ANCA убивают иммунные клетки (например, нейтрофилы), вызывающие разрушительное воспаление. Было показано, что он эффективен для достижения ремиссии у 90 процентов пациентов с ANCA-васкулитом, но может вызывать серьезные побочные эффекты, особенно при длительном применении.
Одним из побочных эффектов циклофосфамида является геморрагический цистит, внезапное появление крови в моче в сочетании с болью в мочевом пузыре.В этом случае может быть назначено лекарство под названием Mesnex (месна) для предотвращения повреждения мочевого пузыря.
После достижения ремиссии пациентов обычно переводят на другой препарат, чтобы сохранить ремиссию и избежать побочных эффектов.
Ритуксан
Ритуксан (ритуксимаб) — это антитело или белок, предназначенный для блокирования определенной мишени. Ингибируя белок CD20, Ритуксан снижает количество В-клеток. B-клетки — это тип иммунных клеток, которые участвуют в производстве ANCA, триггера для иммунной системы, чтобы начать атаковать кровеносные сосуды.
Ритуксан вызывает меньше серьезных побочных эффектов, чем Цитоксан. В настоящее время он часто используется для индукции и поддержания ремиссии гранулематоза с полиангиитом (GPA) и микроскопическим полиангиитом (MPA), двумя типами ANCA-васкулита.
Плазменный обмен
Плазма — это жидкая часть крови, которая содержит клетки (например, красные и белые кровяные тельца) и другие вещества. При васкулите ANCA он содержит белок ANCA, который запускает разрушительный иммунный ответ.
Плазмообмен, или PEX, включает взятие крови у пациента, отделение плазмы и возвращение клеток крови пациенту в замещающей жидкости.
PEX часто используется для лечения пациентов с ANCA-васкулитом, но точная польза от него неизвестна. В крупномасштабном исследовании (NCT00987389) под названием PEXIVAS в настоящее время оценивается эффект PEX в сочетании с кортикостероидами.
Поддерживающая терапия
В поддерживающей терапии обычно используются иммунодепрессанты — лекарства, снижающие иммунный ответ.Обычно используемые поддерживающие терапии включают азатиоприн и метотрексат. Если пациент не переносит эти методы лечения или не реагирует на них, другие варианты включают Арава (лефлуномид) и CellCept (микофенолятмофетил). Их часто используют в сочетании с глюкокортикоидами.
Азатиоприн, в частности, используется в качестве поддерживающей терапии для ремиссии эозинофильного гранулематоза с полиангиитом (EGPA), ранее известного как синдром Чарджа-Стросса.
Метотрексат или CellCept могут использоваться в комбинации для индукции ремиссии в случаях легкого неугрожающего ANCA васкулита.
***
Примечание. ANCA Vasculitis News — это исключительно новостной и информационный веб-сайт об этом заболевании. Он не предоставляет медицинских консультаций, диагностики или лечения. Этот контент не предназначен для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Никогда не игнорируйте профессиональные медицинские советы и не откладывайте их поиск из-за того, что вы прочитали на этом веб-сайте.
Стероидов и метотрексат для лечения системного васкулита — Просмотр полного текста
Это исследование будет оценивать безопасность и эффективность преднизона и метотрексата при лечении тяжелого гранулематоза Вегенера и других системных васкулитов. Эти заболевания включают воспаление кровеносных сосудов (васкулит), которое может поражать мозг, нервы, глаза, носовые пазухи, легкие, почки, кишечник, кожу, суставы, сердце и другие участки. Текущее лечение преднизоном и противораковым препаратом циклофосфамидом эффективно, но имеет значительные побочные эффекты и высокую частоту рецидивов заболевания.У небольшого числа пациентов с васкулитом преднизон и метотрексат, другой противораковый препарат, привели к заметному улучшению с меньшим количеством побочных эффектов, чем при применении циклофосфамида. Это исследование будет оценивать эту комбинацию лекарств на большей популяции пациентов.
Пациенты в возрасте от 10 до 80 лет с активным гранулематозом Вегенера, узелковым полиартериитом, васкулитом Чарджа-Стросса или микроскопическим полиангиитом могут быть включены в данное исследование продолжительностью от 2 1/2 до 3 лет. Кроме того, могут быть включены пациенты с гломерулонефритом (тип заболевания почек) и положительным анализом крови на C-ANCA (антитела, обнаруживаемые при определенных васкулитических заболеваниях почек) или воспалительным синуситом, узелком или инфильтратами в легких при отсутствии инфекции.
Участники будут принимать преднизон ежедневно, внутрь, и низкие дозы метотрексата еженедельно, перорально или путем инъекции под кожу, в мышцу или в вену. Пациенты, которым значительно улучшилось лечение, будут постепенно снижать и, в конечном итоге, прекращать прием преднизона. Если ремиссия длится, прием метотрексата также будет снижен и отменит через 2,5 года. Если активное заболевание рецидивирует, первоначальная программа лечения может быть возобновлена. Пациенты, которые никогда не достигают полной ремиссии при лечении, но чьи симптомы хорошо контролируются и не испытывают серьезных побочных эффектов, могут выбрать либо продолжение приема низких доз метотрексата, либо прекращение терапии.
Пациенты будут госпитализированы от 4 до 6 раз в год, примерно от 2 до 8 дней каждый раз, в зависимости от тяжести их заболевания и реакции на заболевание. Кроме того, они пройдут следующие тесты и процедуры:
- История болезни и медицинский осмотр (при допуске к исследованию, а затем каждые 1–3 месяца).
- Анализы крови на количество клеток крови и уровни ферментов, указывающие на повреждение печени (при поступлении, затем еженедельно и, наконец, не реже одного раза в месяц).
- Дополнительные анализы крови для измерения химического состава крови и оценки функции почек (при поступлении и повторно при наличии клинических показаний).
- Рентген грудной клетки (при поступлении и по клиническим показаниям).
- Компьютерная томография (КТ) и магнитно-резонансная томография (при необходимости).
- Электрокардиограмма (при поступлении и затем по клиническим показаниям).
- Исследования функции легких (при поступлении и не реже одного раза в 6 месяцев или по клиническим показаниям).
- Обследование ушей, носа и горла (по клиническим показаниям).
- Биопсия печени, если анализы крови для контроля функции печени постоянно отклоняются от нормы. Эта процедура проводится в больнице под седативным действием, чтобы вызвать расслабление и сонливость. Кожу над печенью (верхняя правая часть живота) обезболивают местным анестетиком и быстро вводят иглу в печень и из нее, чтобы взять небольшой образец ткани для микроскопического исследования.
Предыдущие исследования NIH показали, что более чем в 90% случаев гранулематоза Вегенера (WG) и других системных некротизирующих васкулитов терапия глюкокортикоидами (GC) и ежедневными низкими дозами циклофосфамида (CP) приводила к заметному улучшению и даже ремиссии.Однако такая терапия была связана примерно с 50% рецидивов, 10% резистентностью к начальному лечению и значительной токсичностью почти у всех пациентов. Следовательно, мы попытались определить альтернативные методы лечения системных васкулитов, которые были бы менее токсичными, чем ежедневный ХП. Исследование NIH эффективности периодических высоких доз внутривенного CP и ежедневного GC (протокол № 88-I-56) показало, что 79% из 14 пациентов с WG либо не ответили на лечение, не поддержали улучшение или не могли переносить продолжение лечения. в течение примерно двух лет.В другом исследовании (Протокол № 89-I-18) мы оценивали лечение ГК и еженедельные пероральные дозы метотрексата (МТ) у 15 пациентов с артериитом Такаясу, у которых заболевание ранее не контролировалось с помощью ГК, ГК + ЦП или у которых ремиссия после такого лечения сменилась рецидивом. Пятьдесят три процента (8/15) пациентов, ранее зависимых от ГК, смогли достичь ремиссии и прекратить терапию ГК. Пять из семи пациентов, которые продолжали принимать ГК, находились в стадии ремиссии и получали как минимум на 50% меньше ГК, чем до терапии метотрексатом.Только у трех пациентов болезнь прогрессировала. Средний срок наблюдения составил 20 месяцев. Мы также недавно проанализировали наши результаты для терапии MTX + GC и 29 пациентов с WG. У 76% пациентов отмечалось заметное улучшение, а у 69% наступила ремиссия. Семьдесят два процента из тех, кто находится в ремиссии, не нуждались в терапии ГК в среднем в течение 10 месяцев. Мы пришли к выводу, что еженедельная терапия низкими дозами метотрексата является реальной альтернативой ХП при лечении системного васкулита. Решение об окончательной ценности такой терапии следует отложить до тех пор, пока большее количество пациентов не будет изучено в течение более длительного периода времени.
Васкулит — Ревматологическая клиника — Рочестер, Нью-Йорк
Васкулит
Что такое васкулит?
Васкулит — это воспаление (отек) кровеносных сосудов. Существуют разные виды васкулита, но во всех них участвует ваша иммунная система. Работа вашей иммунной системы — бороться с инфекциями. Иногда он может атаковать ваши здоровые ткани, вызывая болезнь.
Кто болеет васкулитом?
- Это может произойти в любом возрасте, хотя некоторые типы возникают в детстве, а другие — у пожилых людей
- Это может произойти у женщин или мужчин
- Это может произойти само по себе или при другом заболевании или состоянии, таком как волчанка, ревматоидный артрит или синдром Шегрена.
- Это может произойти как часть реакции на лекарство.
Каковы симптомы васкулита?
У вас могут быть симптомы общего плохого самочувствия, такие как лихорадка, усталость, потеря веса и боль.Остальные симптомы зависят от того, какие кровеносные сосуды воспалились. Вот несколько примеров:
- Одышка
- Кашель
- Головная боль
- Сыпь или язвы
- Боль в животе
Как диагностируется васкулит?
Ваш врач спросит вас о ваших симптомах, осмотрит вас и назначит анализы крови и мочи. Ваш врач может также осмотреть кровеносный сосуд. В зависимости от того, какие кровеносные сосуды поражены, это иногда можно сделать с помощью биопсии — взятия очень маленького кусочка ткани для изучения под микроскопом.Ваш врач также может использовать специальный рентген, компьютерную томографию или МРТ, чтобы увидеть более крупные кровеносные сосуды.
Как лечат васкулит?
Лечение зависит от типа вашего васкулита.
- При васкулите, связанном с приемом лекарств, прием лекарства будет прекращен, и также можно будет использовать краткосрочные лекарства для облегчения симптомов.
- Когда васкулит возникает на фоне другого заболевания, такого как волчанка или ревматоидный артрит, для его лечения может быть достаточно лечения волчанки или ревматоидного артрита.
- Другие типы васкулита обычно требуют более длительного приема лекарств.
- Преднизон — очень мощное противовоспалительное средство, используемое для лечения васкулита. Если его нужно использовать в течение длительного времени, у него может быть много побочных эффектов.
- Можно использовать второе лекарство, подавляющее иммунную систему. Эти лекарства могут быть очень полезны для снижения необходимого количества преднизона. Эти лекарства — одни из тех, что используются для лечения других аутоиммунных заболеваний, таких как волчанка и ревматоидный артрит.
- Иногда кровеносный сосуд повреждается настолько, что требуется хирургическое вмешательство для его восстановления.
Когда мне звонить врачу?
Позвоните своему врачу, чтобы задать вопросы о своем заболевании или лечении, или если:
- Вы не поправляетесь после лечения
- У вас появились новые симптомы
- У вас есть побочные эффекты от лекарств
Назначить встречу
(585) 486-0901
Наше местонахождение
Ревматологическая клиника в Ред-Крик
400 Red Creek Drive
Корпус 400, офис 240
Rochester, NY 14623
Карта Red Creek Drive
UR Медицина аллергии, иммунологии и ревматологии
125 Lattimore Road
Люкс G-110
Rochester, NY 14620
Карта Lattimore Road
Ревматологическая клиника Канандаигуа Офис
Томпсон, профессиональное здание
395 Западная улица (индекс
)
Люкс 007
Canandaigua, NY 14424
Карта офиса Canandaigua
