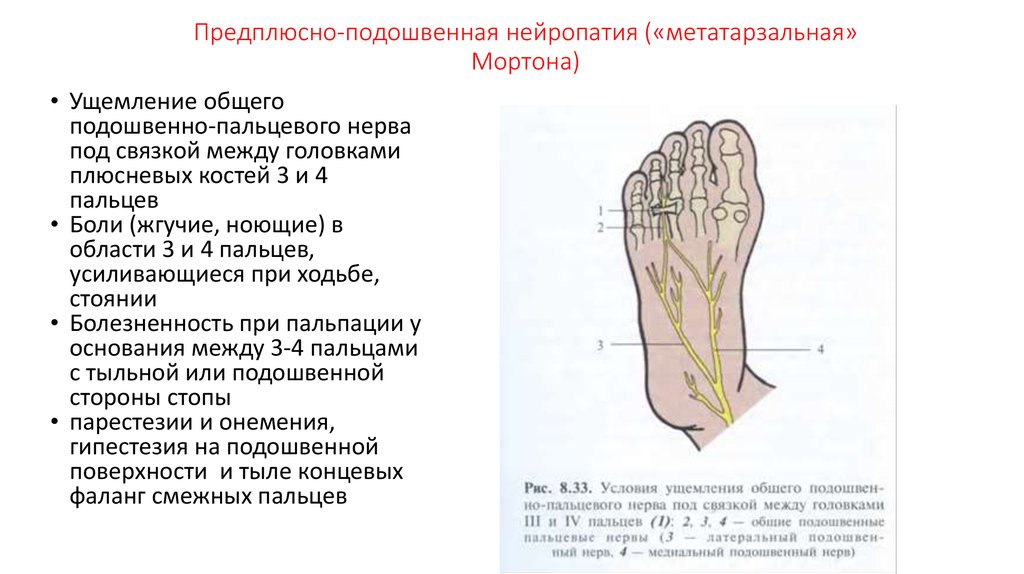
Воспалительные заболевания нервной системы
Неврологическое отделениеНевропатия (нейропатия) — одна из форм аномалий развития нервной системы. Невропатия обусловлена воздействием наследственно-конституциональных факторов, внутриутробных и перинатальных вредностей, ранних соматогенных и психогенных влияний.
Патогенетической основой невропатии является дисбаланс функций вегетативной нервной системы.
Типы невропатии:
Периферическая невропатия — нарушение работы нервов вне головного и спинного мозга. Данный тип невропатии поражает нервные окончания пальцев ног, ступни, ноги, пальцы рук, ладони, руки.Краниальная невропатия — возникает при нарушении работы любого из двенадцати пар черепно-мозговых нервов. Делится два специфических подтипа: зрительную и слуховую. Зрительная возникает при повреждении или заболевании зрительного нерва, переносящего сигналы от сетчатки глаза к головному мозгу и ответственного за зрение.
Автономная невропатия — повреждение нервов вегетативной нервной системы, отвечающих за работу сердца, кровоток, пищеварение, функцию мочевого пузыря и кишечника, сексуальную функцию, потоотделение. Вероятно также повреждение нервов и других органов.
Местная невропатия — возникает при заболевании или повреждении одного или группы нервов, одного участка тела.
Причины невропатии:
- Сахарный диабет. Риск возникновения поражения нервов увеличивается с возрастом и длительностью симптомов сахарного диабета. Особенно часто это касается тех лиц, которые имеют лишний вес, страдают от повышенного уровня липидов крови и повышенного давления.
- Недостаток витамина B12 и фолиевой кислоты и других витаминов группы В может провоцировать развитию невропатии.
- Автоиммунная невропатия.
 Автоиммунные заболевания (ревматоидный артрит, системная красная волчанка, синдром Гийена-Барре) могут вызвать невропатию.
Автоиммунные заболевания (ревматоидный артрит, системная красная волчанка, синдром Гийена-Барре) могут вызвать невропатию. - Инфекции. Некоторые инфекции, в том числе ВИЧ/СПИД, болезнь Лайма, лепра, сифилис могут способствовать нарушению целостности нервов.
- Постгерпетическая невралгия — осложнение опоясывающего лишая.
- Алкогольная невропатия. Алкоголизм довольно часто сочетается с периферической невропатией. Вероятно, что заболевание развивается из-за токсического влияния спиртного, а также из-за плохого питания, недостатка витаминов, характерного для алкоголиков.
- Генетические или врожденные заболевания. К примеру, атаксия Фридрейха и болезнь Шарко-Мари-Тута.
- Амилоидоз — заболевание, при котором аномальные белковые волокна откладываются в тканях и органах. Это приводит к повреждениям внутренних органов, и может привести к невропатии.
- Уремия — высокая концентрация продуктов жизнедеятельности организма на фоне почечной недостаточности.
- Токсины и яды (соединения золота, свинец, мышьяк, ртуть, некоторые промышленные растворители, окись азота, фосфатные удобрения) способны повреждать нервные волокна.
- Лекарственные препараты, такие как противоопухолевые препараты (винкристин) и антибиотики (метронидазол и изониазид) пагубно влияют на нейроны.
- Травма/повреждение нервов, продолжительное сдавливание нерва или группы нервов. Ухудшение кровоснабжения (ишемия) нервных волокон также может вызвать повреждение.
- Доброкачественные или злокачественные новообразования нервов и близлежащих структур.
- Идиопатическая невропатия. Повреждение нервных волокон без определенной причины.
Симптомы:
Автономная невропатия может проявляться следующими признаками:- тошнота, рвота, вздутие живота;
- недержание мочи, трудности с мочеиспусканием;
- импотенция;
- головокружение и обмороки;
- запор и диарея;
- размытое зрение;
- непереносимость тепла или сниженное потоотделение;
-
бессимптомная гипогликемия — снижение уровня глюкозы крови, сопровождается дрожанием рук, повышенным потоотделением, учащенным сердцебиением.

Диагностика:
Лечение:
Специального лечения невропатии еще не придумали. Поэтому используется общеукрепляющая и симптоматическая терапия, психогигиенические мероприятия, закаливание. Для профилактики заболевания имеет смысл позаботиться о здоровой беременности, чтобы исключить развитие патологий.Курс лечения невропатии зависит от причины болезни. Во многих случаях борьба с первопричиной снижает или полностью избавляет от симптомов невропатии. В случае механического сдавливания нервного волокна опухолью или другими структурами требуется хирургическое вмешательство.
Информация для пациентов и их родственников
Правила госпитализации в стационар
Услуги и цены отделения
Лечение неврологических осложнений после ковида в СПб
Поражения нервной системы при COVID-19
Нейротропность коронавируса, способность поражать центральную и периферическую нервную системы, доказана.
- интраназально через обонятельные нервы (в большинстве подтвержденных клинических случаев)
- через эндотелиальные клетки гематоэнцефалического барьера
- клеточная нейроинвазия через клетки крови
Неврологические симптомы после ковида могут проявляться в любых частях тела. Например, судороги в ногах при коронавирусе — причины кроются в инфекционном поражении периферической нервной системы. Поэтому крайне важно своевременное обращение к неврологу.
Клинические проявления
Часто встречающиеся клинические проявления поражения центральной и периферической нервной систем.
Нейропатия после ковида – невралгия, боли разной интенсивности по ходу одного или нескольких нервов: седалищного, бедренного, тройничного или лучезапястного. Ишемическая нейропатия зрительного нерва — падение остроты зрения, подергивание или частичная парестезия лица или области шеи.
Инфекционная полинейропатия — дрожание конечностей, судороги в ногах при ковиде, подергивание мышц по всему телу и онемение ног после ковида.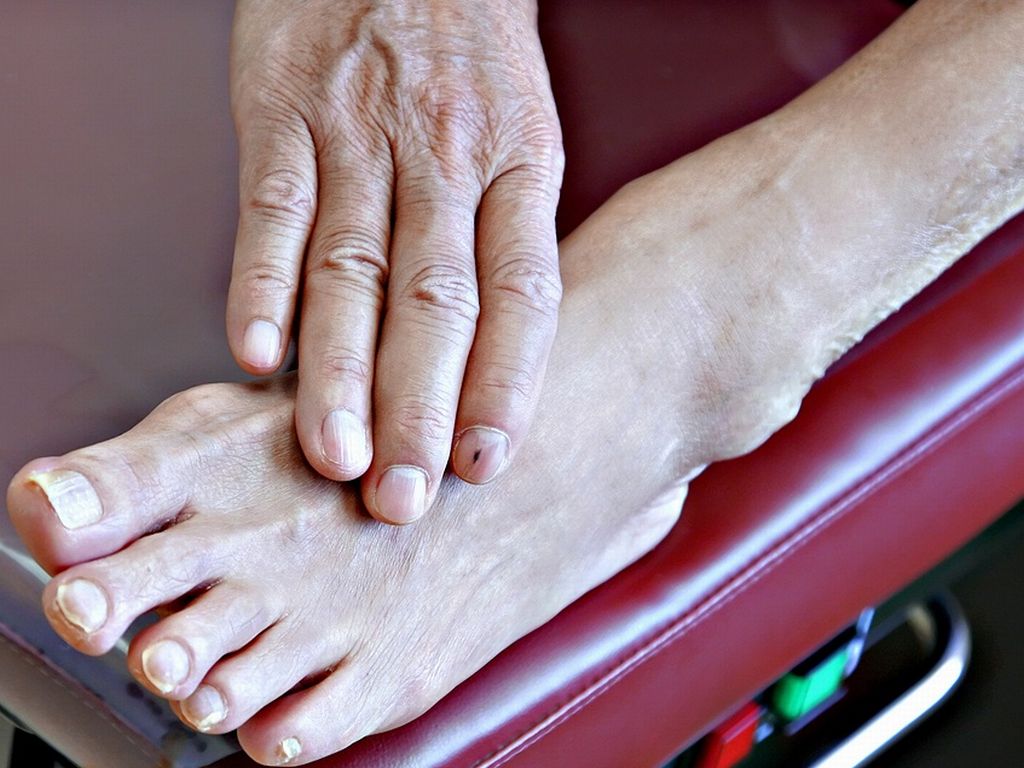
Также проявляются:
- миалгия, поражение и атрофия мышц
- судороги после ковида
- потеря чувствительности или наоборот ощущения жжения, покалывания
- головная боль, повышенное внутричерепное давление, головокружение
- спутанность сознания, слуховые галлюцинации
Даже нарушение пищеварения и функций ЖКТ возникают в результате неврологических нарушений.
Неврологические осложнения
Встречавшиеся осложнения, вызванные поражением нервной системы вследствие COVID-19, условно делят на 3 группы.
Проявления со стороны ЦНС — цефалгия и головокружение, энцефалит, острое нарушение мозгового кровообращения, энцефалопатия, острый миелит.
Поражения периферических нервов — частичная или полная потеря обоняния, синдром Гийена–Барре (проявляется мышечной слабостью, парезами, нарушением чувствительности), немеют ноги при ковиде и длительно не проходят после выздоровления.
Поражение скелетных мышц — аутоиммунный миозит, миалгия, отеки, воспалительные изменения, ишемия и последующее отмирание тканей.
Неизученные патогенетические механизмы
По мнению ученых, механизм возникновения постковидных неврологических симптомов предположительно связан с воспалительным изменением стенок мелких сосудов и образованием микротромбов. Также оказывают негативное влияние гипоксия тканей, ишемия органов.
Из-за повышенной нейтротропности, вирус трансневрально попадает в ЦНС. Более всего страдают структуры мозга, отвечающие:
- за эмоциональные и поведенческие реакции, моторное обучение
- регуляцию нейроэндокринной деятельности мозга
- координацию движений групп мышц, поддержание равновесия
- зрение
- связи между большим полушарием, корой головного мозга и спинным мозгом
Осложнения выражаются нарушением чувствительности, терморегуляции, речи и походки, частичной потерей слуха и зрения, бессонницей и другими симптомами, требующими посещения невролога.
Какие осложнения могут возникнуть без своевременного лечения
При отсутствии своевременного лечения или нарушении курса возникают опасные для жизни пациента состояния:
- менингит, энцефалит, энцелофапатия
- инсульт, инфаркт, нарушения кровообращения, тромбоваскулит
К симптомам, требующим пристального внимания и немедленной консультации невролога, относят:
- возникшая локальная боль, которая длится продолжительное время
- некупируемый лекарственными средствами надсадный кашель
- парестезии
- несистемное головокружение
- внезапные потери сознания
- судорожный синдром
- нарушения координации, речи, походки, глотания, поведения, сна, терморегуляции
- прогрессирование любого из симптомов
Наследственная нейропатия с подверженностью параличу от сдавления, РМР22 м.
Метод определения Секвенирование. Выдаётся заключение врача-генетика!
Исследуемый материал Цельная кровь (с ЭДТА)
Доступен выезд на дом
Анализ мутаций гена РМР22.
Тип наследования.
Аутосомно- доминантный.
Гены, ответственные за развитие заболевания.
Ген РМР22 (PERIPHERAL MYELIN PROTEIN 22) расположен на хромосоме 17 в регионе 17p12.
Мутации в этом гене приводят также к развитию таких заболеваний как болезнь Шарко-мари-Тута типы 1А и 1Е, синдром Руси-Леви, нейропатия демиелинизирующая воспалительная и болезнь Дежерина-Сота.
Определение заболевания.
Входит в группу наследственных моторно-сенсорных нейропатий и представляет собой наиболее легкую нейропатию в этой группе заболеваний.
Патогенез и клиническая картина.
Заболевание возникает в возрасте от 8 до 64 лет (средний возраст — 26 лет) и характеризуется рецидивирующими парезами периферических нервов, возникающими остро после небольших травм или сдавлений. У 40% больных парезы возникают после интенсивных физических нагрузок, а у 10% при пробуждении. Продолжительность двигательных нарушений колеблется от одного дня до нескольких месяцев. У 50% больных в патологический процесс вовлекаются два и более периферических нерва, патологический процесс часто бывает асимметричным. В редких случаях в процесс вовлекаются черепно-мозговые нервы, особенно бульбарная группа, что проявляется парезом голосовых связок или лицевой мускулатуры. У 62% больных сухожильные рефлексы с рук и ног не изменяются, у 30-35% больных выявляется их умеренное снижение, и лишь у 12% больных сухожильные рефлексы исчезают. Характерно возникновение расстройств чувствительности, особенно выраженное в период существования пареза. В литературе это заболевание впервые было описано как «болезнь сборщиков картофеля», поскольку было замечено в семье фермеров, у которых частичный паралич ног развивался после длительной работы в положении на коленях.
Характерно возникновение расстройств чувствительности, особенно выраженное в период существования пареза. В литературе это заболевание впервые было описано как «болезнь сборщиков картофеля», поскольку было замечено в семье фермеров, у которых частичный паралич ног развивался после длительной работы в положении на коленях.
В большинстве случаев пациенты с данной формой нейропатии восстанавливаются за несколько дней или недель, но могут наблюдаться рецидивы с тенденцией к сохранению парезов в течение более длительного периода. Несмотря на доминантный характер наследования, больные с ННПС сравнительно редко попадают в поле зрения врача-генетика, поскольку у многих носителей заболевание протекает бессимптомно, и семейный характер заболевания часто выявляется только при специальном неврологическом исследовании. Описаны больные с наличием сколиоза и деформации стоп по типу полых, а также с глухотой. На электромиограмме выявляется умеренное увеличение латенции по срединному нерву, снижение скоростей проведения по сенсорным и моторным нервам.
При морфологическом изучении биоптата периферических нервов выявляются изменения сходные с таковыми при наследственной моторно- сенсорной нейропатии 1 типа. Характерно возникновение очагов демиелинизации и образование томакул — колбасовидных утолщений миелиновой оболочки периферических нервов. Их наличие отмечено как в моторных, так и сенсорных нервах. Считается, что томакулы формируются в период раннего развития ребенка и отражают нарушение взаимодействия аксона и миелина.
Частота встречаемости: не установлена. Заболевание редкое.
Перечень исследуемых мутаций может быть предоставлен по запросу.
Наследственная моторно-сенсорная нейропатия (НМСН, болезнь Шарко-Мари-Тута) тип I, II — ДНК-диагностика
Первое описание НМСН, известное в мировой литературе, было сделано французскими невропатологами Шарко и Мари в 1886 г., в статье «Относительно специфической формы прогрессирующей мышечной атрофии, часто семейной, начинающейся с поражения ступней и ног, и поздним поражением рук». Одновременно с ними заболевание описал Говард Тут в диссертации «Перонеальный тип прогрессирующей мышечной атрофии», который впервые сделал правильное предположение о связи заболевания с дефектами в периферических нервах. В России невропатолог, Давиденков Сергей Николаевич, впервые в 1934 году описал вариант невральной амиотрофии с усилением мышечной слабости при охлаждении.
Одновременно с ними заболевание описал Говард Тут в диссертации «Перонеальный тип прогрессирующей мышечной атрофии», который впервые сделал правильное предположение о связи заболевания с дефектами в периферических нервах. В России невропатолог, Давиденков Сергей Николаевич, впервые в 1934 году описал вариант невральной амиотрофии с усилением мышечной слабости при охлаждении.
Болезнь Шарко-Мари-Тута (ШМТ), или невральная амиотрофия Шарко-Мари, известная и как наследственная моторно-сенсорная невропатия (НМСН), — обширная группа генетически гетерогенных заболеваний периферических нервов, характеризующаяся симптомами прогрессирующей полинейропатии с преимущественным поражением мышц дистальных отделов конечностей. НМСН являются не только самым частым среди наследственных заболеваний периферической нервной системы, но и одним из самых частых наследственных заболеваний человека. Частота всех форм НМСН варьирует от 10 до 40:100000 в различных популяциях.
Клинико-генетическая гетерогенность невральной амиотрофии Шарко-Мари, явилась основанием для поиска локусов, сцепленных с данными заболеваниями.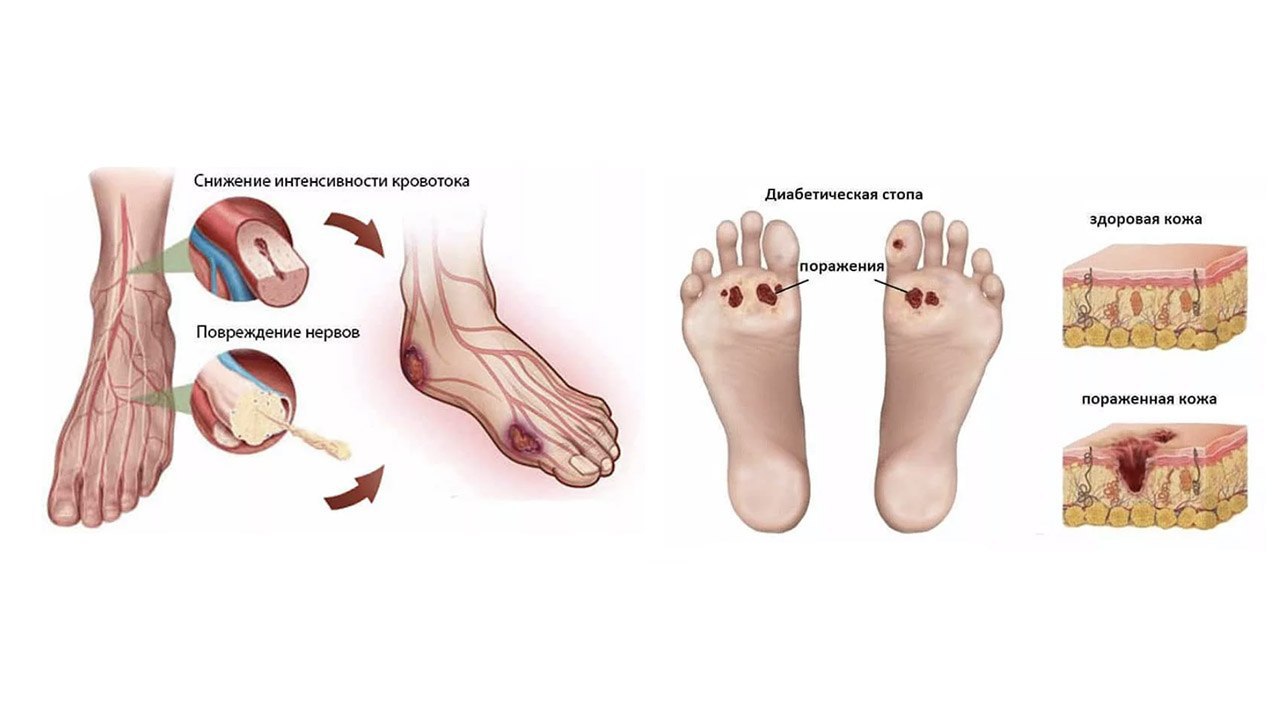 К настоящему времени картировано более 40 локусов, отвечающих за наследственные моторно-сенсорные нейропатии, идентифицировано более двадцати генов, мутации в которых приводят к развитию клинического фенотипа НМСН. Описаны все типы наследования НМСН: аутосомно-доминантный, аутосомно-рецессивный и Х-сцепленный. Наиболее часто встречается аутосомно-доминантное наследование.
К настоящему времени картировано более 40 локусов, отвечающих за наследственные моторно-сенсорные нейропатии, идентифицировано более двадцати генов, мутации в которых приводят к развитию клинического фенотипа НМСН. Описаны все типы наследования НМСН: аутосомно-доминантный, аутосомно-рецессивный и Х-сцепленный. Наиболее часто встречается аутосомно-доминантное наследование.
Первичное поражение нерва приводит к вторичной слабости и атрофии мышц. В наибольшей степени страдают толстые «быстрые» нервные волокна, покрытые миелиновой оболочкой («мякотные» волокна) – такие волокна иннервируют скелетные мышцы. Длинные волокна повреждаются сильнее, поэтому в первую очередь нарушается иннервация наиболее дистальных (удаленных) мышц, испытывающих большую физическую нагрузку – это мышцы стоп и голеней, в меньшей степени – мышцы кистей рук и предплечий. Поражение чувствительных нервов приводит к нарушению болевой, тактильной и температурной чувствительности в стопах, голенях и кистях рук. В среднем заболевание начинается в возрасте 10-20 лет.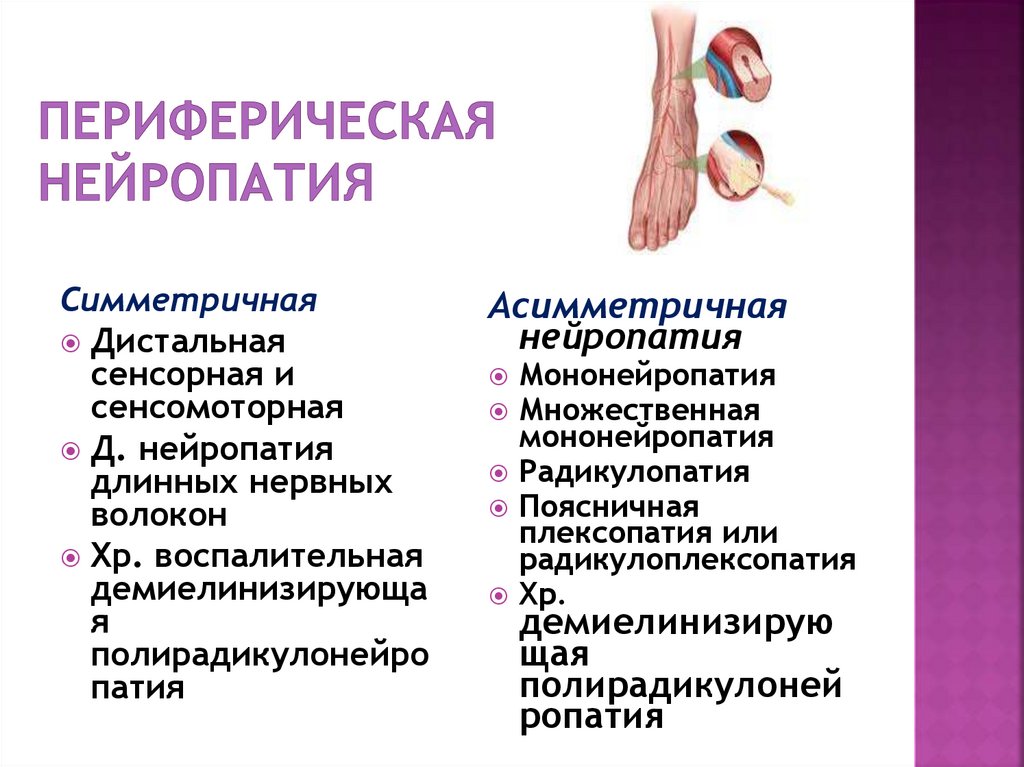 Первыми симптомами являются слабость в ногах, изменение походки (штампующая, «петушиная» походка, или «степпаж»), подворачивание голеней, иногда возникают несильные преходящие боли в нижней части ног. В дальнейшем прогрессируют слабость мышц, происходит атрофия мышц голеней, ноги приобретают вид «перевернутых бутылок», часто происходит деформация стоп (стопы приобретают высокий свод, затем формируется так называемая «полая» стопа), в процесс вовлекаются мышцы кистей рук и предплечий. При осмотре врачом-невропатологом выявляется снижение или утрата сухожильных рефлексов (ахилловых, карпорадиальных, реже — коленных), сенсорные нарушения.
Первыми симптомами являются слабость в ногах, изменение походки (штампующая, «петушиная» походка, или «степпаж»), подворачивание голеней, иногда возникают несильные преходящие боли в нижней части ног. В дальнейшем прогрессируют слабость мышц, происходит атрофия мышц голеней, ноги приобретают вид «перевернутых бутылок», часто происходит деформация стоп (стопы приобретают высокий свод, затем формируется так называемая «полая» стопа), в процесс вовлекаются мышцы кистей рук и предплечий. При осмотре врачом-невропатологом выявляется снижение или утрата сухожильных рефлексов (ахилловых, карпорадиальных, реже — коленных), сенсорные нарушения.
Все моторно-сенсорные нейропатии в настоящее время по электронейромиографическим (ЭНМГ) и морфологическим признакам принято разделять на три основных типа: 1) демиелинизирующий (НМСНI), характеризующийся снижением скорости проведения импульса (СПИ) по срединному нерву, 2) аксональный вариант (НМСНII), характеризующийся нормальной или несколько сниженной СПИ по срединному нерву, 3) промежуточный вариант (intermedia) со СПИ по срединному нерву от 25 до 45 м/с. Величина СПИ, равная 38 м/с, определяемая по двигательной компоненте срединного нерва, считается условной границей между НМСНI (СПИ<38м/с) и НМСНII (СПИ>38м/с). Таким образом, ЭНМГ исследование приобретает особый смысл для ДНК-диагностики, поскольку позволяет выделить наиболее оптимальный алгоритм генетического обследования для каждой семьи.
Величина СПИ, равная 38 м/с, определяемая по двигательной компоненте срединного нерва, считается условной границей между НМСНI (СПИ<38м/с) и НМСНII (СПИ>38м/с). Таким образом, ЭНМГ исследование приобретает особый смысл для ДНК-диагностики, поскольку позволяет выделить наиболее оптимальный алгоритм генетического обследования для каждой семьи.
Возраст начала заболевания, его тяжесть и прогрессирование зависят от типа нейропатии, но могут сильно варьировать даже в пределах одной семьи. Наиболее часто встречается форма болезни НМСНIА — от 50% до 70 % всех случаев НМСН 1 типа в различных популяциях. В 10% случаев выявляются Х-сцепленные формы НМСН, среди которых преобладает форма с доминантным типом наследования – НМСНIX, составляющая 90% от всех Х-сцепленных полинейропатий. Среди НМСН II типа наиболее часто встречается доминантная форма – НМСНIIA – в 33% всех случаев (табл. 1).
Наследственные моторно-сенсорные нейропатии с аутосомно-рецессивным типом наследования сравнительно редки, но клинически не отличимы от НМСН с аутосомно-доминантным типом наследования. НМСН 4D(Lom), 4С, 4H и 4J являются одними из таких болезней. Примечательно, что в генах NDRG1 и Sh4TC2 локализованы частые мутации, характерные для цыган.
В ООО «Центр Молекулярной Генетики» разработан и проводится поиск наиболее частых мутаций цыганского происхождения, ответственных за развитие НМСН 4D(Lom) (Arg148X) и 4C (Arg1109X). Так же в ООО «Центр Молекулярной Генетики» разработана система поиска повторяющихся мутаций в генах GDAP1 (Leu239Phe), Sh4TC2 (Arg954X и Arg659Cys), FIG4 (Ile41Thr) и FGD4 (Met298Arg и Met298Thr), ответственных за аутосомно-рецессивные типы НМСН.
Таблица 1. Гены, ответственные за развитие различных форм НМСН. (Синим цветом выделены гены, анализ которых проводится в ООО «Центр Молекулярной Генетики»)
|
Ген |
Локус |
Тип заболевания |
Тип наследования |
|---|---|---|---|
| PMP22 | 17p11 |
CMT 1A Dejerine-Sottas |
АД АД |
| MPZ (P0) | 1q22 |
CMT 1B CMT 1E CMT 2I CMT 2J CMT-DI3 Dejerine-Sottas |
АД АД АД АД АД (intermedia) АД/АР |
| LITAF | 16p13 | CMT 1C | АД |
| EGR2 | 10q21 |
CMT 1D CMT 4E Dejerine-Sottas |
АД/АР АД/АР АД/АР |
| NEFL | 8p21 |
CMT 1F CMT 2E |
АД АД |
| GJB1 | Xq13 | CMT 1X | ХД-сцепленное |
| PRPS1 | Xq22.3 | CMT 5X | ХР-сцепленное |
| MFN2 | 1p36 |
CMT 2A CMT 6 |
АД АД |
| DNM2 | 19p12 |
CMT 2 CMT-DIB |
АД АД |
| YARS | 1p34 | CMT-DIC | АД |
| GDAP1 | 8q21 |
CMT 4A CMT 2K CMT 2H |
АР АР АР |
| HSPB1 | 7q11 |
CMT 2H Distal HMN |
АД/АР АД/АР |
| KIF1B | 1p36 | CMT 2A1 | АД |
| LMNA A/C | 1q21 | CMT 2A1 | АР |
| GARS | 7p15 | CMT 2D | АД |
| HSPB8 | 12q24 | CMT 2L | АД |
| IGHMBP2 | 11q13.3 | CMT 2S | АР |
| MTMR2 | 11q23 | CMT 4B | АР |
| SBF2 | 11p15 | CMT 4B2 | АР |
| Sh4TC2 (KIAA1985) |
5q32 | CMT 4C | АР |
| NDRG1 | 8q24 | CMT 4D (Lom) | АР |
| Periaxin | 19q13 | CMT 4F | АР |
| FGD4 | 12q12 | CMT4H | АР |
| FIG4 | 6q21 | CMT4J | АР |
В ООО «Центр Молекулярной Генетики» разработана и проводится диагностика НМСН I, II и промежуточного типов с аутосомно-доминантным (АД), аутосомно-рецессивным (АР) и Х-сцепленным наследованием.
Нами разработан набор для регистрации дупликаций в локусе гена PMP22 при болезни НМСН 1А с использованием двух микросателлитных повторов методом ПЦР. Набор предназначен для использования в диагностических лабораториях молекулярно-генетического профиля.
При проведении пренатальной (дородовой) ДНК-диагностики в отношении конкретного заболевания, имеет смысл на уже имеющемся плодном материале провести диагностику частых анеуплоидий (синдромы Дауна, Эдвардса, Шерешевского-Тернера и др), пункт 54.1. Актуальность данного исследования обусловлена высокой суммарной частотой анеуплоидий — около 1 на 300 новорожденных, и отсутствием необходимости повторного забора плодного материала.
Публикации по теме раздела
Наследственная моторно-сенсорная нейропатия (Шарко-Мари-Тута)Лечение полинейропатии и эффективное купирование боли
Полинейропатия нижних конечностей ежедневно настигает огромное количество людей в мире. Врачи прописывают сильные обезболивающие, антидепрессанты и предупреждают, что многие пациенты при неправильной терапии по-настоящему сходят с ума. Как не оказаться в их числе и можно ли помочь себе, если таблетки не дают нужного результата? О своем интересном опыте по борьбе с этим заболеванием, рассказывает Алексей: пациент онкологичекого отделения в Санкт-Петербурге, который столкнулся с полинейропатией и успешно ее вылечил.
К неврологу я попал прямиком из онкологии. Диагноз – полинейропатия нижних конечностей. Каждый, кому хоть раз диагностировали это, сейчас, наверное, скривился от воспоминаний: жуткая боль в ногах, постоянная, настигающая врасплох. В общем, о том, как сильно могут болеть ноги при нейропатии,я знаю не понаслышке.
У меня эта проблемапоявилась в результате курса химиотерапии – как неприятное ее последствие.Врачи предупреждали, что такие побочные явления действительно могутбыть, и это вариант нормы (но от этого, конечно, нисколько не легче).
Мои близкие «коллеги» по нейропатии – диабетики. Боль в руках и ногах – частое побочное явление диабетической полинейропатии, и мои знакомые диабетики научили меня паре приемов для облегчения боли. Когда я изучал эту тему, понял, что «коллег» у меня много: полинейропатия МКБ выделяет алкогольный тип полинейропатии, лекарственный, по недостаточности питания и еще с десяток видов беды под названием нейропатия. Лечение ее в каждом случае схожее.
В моем случае боль особенно сильно ощущалась в ступнях и голенях. Ее апогей приходился на ночное время. Я не хочу описывать бессонные ночи, прострелы в ногах за рулем и давящее ощущение обреченности – если вы это читаете, скорее всего, вам это знакомо. Я опишу, что мне удалось узнать про это заболевание, и как мне удалось с ним справиться.
Итак, я стал изучать механизм возникновения боли инашел ответы на важные для меня вопросы:
- Почему возникает боль? Основная причина – это разрушение миелиновой оболочки нервных окончаний.Именно миелиновая оболочка, как пластиковая изоляция у проводов, в здоровом состоянии защищает нервы и способствует правильной передаче сигнала. Это происходит и при онкологической, и диабетической, и алкогольной нейропатии, и другом ее типе.
- Что стало причиной разрушения? Как правило, такое случается в результате плохого питания микроскопических нервных окончаний. А уже причиной этого могут стать совершенно разные заболевания. Суть лечения нейропатиив разных случаях остается одна и та же.
- Какие первые симптомы должны были сразу насторожить? Или, что уже важнее – как распознать болезнь в следующий раз в самом ее начале? Типичные первые симптомы – легкое онемение в ступнях, покалывание, как будто отсидел ногу.
- Чего делать нельзя? Нельзя ждать в надежде, что все пройдет. Чего действительно можно дождаться – так это по-настоящему невыносимых болей. И если вы думаете, что они к вам не придут – знайте: они скорее всего придут. Потому что так оно работает.
- А что делать? Действовать – причем сразу и наверняка. Про это расскажу подробнее.
Как я уже упомянул, причина, как правило, кроется в основном заболевании или методах его лечения, будь то диабет или отравление или химотерапия при онкологии. Наша задача – максимально уменьшить губительное воздействие этих факторов на организм. Важно понять главное: нервам не хватает питания, а значит, без восстановления этого самого питания излечения не произойдет.
Кстати: обычно невропатологи выписывают препараты для купирования боли, в моем случае это были «Лирика» и «Габапентин». Эти препараты были изобретены для воздействия на мозг пациентов, больных эпилепсией, и по счастливому стечению обстоятельств некоторым людям помогали снять боль от нейропатии. Я начал принимать их прежде, чем выяснил, что это очень вредные препараты. И важно понимать, что они не лечат, а способствуют снятию боли. И по своему опыту могу сказать, что делают они это очень малоэффективно. Увы.
Что действительно помогает?
Самый важный вопрос. И ответ снова кроется в питании нервов. Для лечения необходимо максимально быстро дать организму то, в чем он действительно нуждается. Вот наша питательная формула:
- Витамины B6, В9, В12, причем В12 рекомендуется принимать не более месяца из-за риска возникновения побочных эффектов.
- Тиоктовая кислота:моя доза — 600мг капельницы внутривенно 10 дней. Затем курс таблеток той же тиоктовой кислоты в течение 2-4 месяцев также по 600мг в сутки. На данный момент это единственный препарат для восстановления миелиновой оболочки, эффективность которого в этом вопросе доказана научно. Прикрепляю ссылку на подробное описание, чтобы могли почитать.
- Препарат, разжижающий кровь. Например, Тромбо-Асс. Дело в том, что капилляры нервных окончаний очень малы, и чтобы доставить питательные вещества к пораженным участкам, необходимо иметь гарантированно жидкую кровь. Этому также будет способствовать увеличенное потребление воды, не менее 2х литров в сутки.
- Физкультура. Пожалуй, самая важная часть лечения: именно она является гарантом доставки питания кнервоам. Упражнения для пораженных зон(в моем случае это были ступни и голени) помогают крови насытить нервные волокна питательными веществами. Поэтому мой вам совет –вращайте ступнями, тяните носочки на себя, вставайте на пальцы все свободное время. Делайте эти упражнения постоянно: именно это является основой лечения. Мне выдал комплект упражнений врач. Похожий комплекс нашел здесь. Как и многие, я отношусь к числу тех, кому сложно найти возможность и силы, чтобы заниматься физкультурой час и более каждый день. Поэтому я стал искать способ усилить эффект упражнений и ускорить избавление от боли. В результате выяснил, что это возможно с помощью специального напольного тренажера с вибрацией. Я себе взял в фирменном магазине вот такую виброплатформу PowerBoard. Эффект был ощутимый, облегчение приходит намного быстрее. Секретв том, что при обычном выполнении упражнений работает конкретный изолированный набор мышц. А при выполнении тех же упражнений, но на тренажере, для компенсации вибрации работают все мышцы ног. То есть для достижения результата нужен на час в день, а достаточно 15 минут. Ну, и сами вибрации в значительной степени снимают боль, и выздоровление наступает намного быстрее. Цена его не маленькая, но если сложить стоимость всех лекарств, которые приходится принимать, то выгода от тренажера очевидна.
- Ручной массаж. Также важный элемент терапии, незаменим для тех, кто малоподвижен. Можно делать самому, но эффективнее, если вам делает его кто-то другой (супруг, родственник или близкий друг). Главное – проговаривайте, какие конкретные зоны прорабатывать в конкретный момент, где болит, куда «прострелило». Вы можете одновременно проминать ноги вашему новоиспеченному массажисту, чтобы он повторял движения за вами. Пусть этот ритуал будет приятен вам обоим: используйте массажное масло или крем, делайте массаж под интересный фильм – это, кстати, сильно продлевает процедуру.
- Электромассажеры. Они стали для меня откровением. В большей степени подходят именно для снятия болевых ощущений, особенно перед сном или в ночное время. Дело в том, что при ручном массаже боль отступает, но его невозможно просить делать постоянно. А массажеры и помогают, и всегда рядом. Яопробовалнесколько разных электрических массажеров: дешевых и дорогих, с давлением и с вибрацией. Многие не помогали, были просто деньги на ветер, но некоторые – спасали.Сначала я купил массивный напольный – очень хороший (его, к сожалению, сейчас сняли с производства, но PowerBoardиз четвертого пункта тоже хорошая штука), а потом нашел еще парумощныхручныхмассажеров немецкого производства (хилый китайский ширпотреб не спас).Ручной тип особенно удобен тем, что можно брать его с собой в любую поездку, и он долго держит заряд. Я выделил два лучших: один массажер поколачивающий, второй вибрирующий. Поколачивающий массажер великолепно снимает боль в икрах, вибрация икры берет не так эффективно. Вибромассажер действует не так выраженно, но он идеален для стоп и других твердых частей тела – его также рекомендуют как массажер для шеи или спины (и когда у жены защемило шею, он действительно ей помог).Скоро я стал пользоваться исключительно этой парой, потому что онисильные, боль снимают лучше и намного удобнее в использовании напольной модели (мощные, тихие, удобные, спасают в поездках, а вибромассажеря даже в кинотеатр брал). Прикрепляю ссылку на поколачивающий массажер и вибромассажер.
- Незаменимые мелочи. Для меня ими стали обычные шерстяные носки, которые очень помогают уснуть после массажа, и массажные тапки. Пара резиновых шлепанцев с резиновой и как бы игольчатой стелькой снимала неприятные ощущения (думаю, такие можно найти в спортивных магазинах). В дополнение я купил тапки с подошвой из пупырышков-камней – ощущения необычные, но главное – позволяющие забыть о боли на время ходьбы. Такой вот постоянный массаж ног. Я брал в магазине у дома вот такие. Если вы верите и в оздоравливающий эффект рефлексотерапии, то это вещь ваша вдвойне. Мне она просто была спасением от боли. Часто помогала теплая ванна, особенно если была совмещена с массажем. Только не горячая: я заметил, что после нее становится хуже. Колючие массажные коврики или подушки типа аппарата Кузнецова – тоже лайфхак от внезапной боли: не лечит, конечно, но отвлекает. Уверен, у вас тоже есть свои рецепты обезболивающих приемов. Пусть они станут обязательной частью вашего дня.
На самом деле, в этом и состоит вся формула. Витамины, тиоктовая кислота, физкультура, массаж и небольшие оздоровительные ритуалы.
Подводя итог, скажу, что моя нейропатия длилась три месяца. Мне казалось, что тогда прошла целая вечность, которая никогда не закончится. И да, я прекрасно понимал, зачем выписывают таблетки, которые не дают сойти с ума. В этом состоянии ты готов потратить любые деньги и хвататься за соломинки типа Лирики и Габапентина. Но я призываю все же не тратить деньги на дорогущие таблетки, а инвестировать значительно меньшие суммы в то, что реально помогает и ЛЕЧИТ. Подходите к проблеме с умом и терпением.
Будьте здоровы!
И главное – действуйте!
На правах рекламы
ХВДП: симптомы заболевания, происхождение, терапия
Заболеванием периферических нервов считается хроническая воспалительная демиелинизирующая полинейропатия (ХВДП). Патология способна приобретать аутоиммунный характер. Исследователи отмечают группу болезней, которые объединены под одним наименованием и официально признаны лишь в 80-х годах прошлого столетия.
ХВДП может развиться в любом возрасте. Однако чаще всего от нее страдают взрослые, особенно мужчины средней возрастной категории. По статистике у больных после 50 лет протекает более тяжело и хуже поддается лечению.
У взрослых встречается 2 случая на 100 тысяч населения, а у пациентов детского возраста 1 на эту же численность. Заболевание образуется у 2-5% больных с сопутствующим диагнозом синдрома Гийена-Барре.
Этиология происхождения
До сих пор плохо изучены факторы появления ХВДП, большинство моментов оставляет много вопросов. Заболевание встречается у более ⅓ взрослого населения из-за наличия вирусной инфекции. У детей – в результате возрастных прививок и острого поражения органов дыхания. Кроме того, риску подвержены женщины в III триместре беременности. Но у 50% людей явных причин возникновения не находится.
Полиневропатия, которая склонна демиелинизировать, запускается при непосредственном участии Т-лимфоцитов. Они разрушают периферический миелин через выработку антител. Практически каждый участок нерва может содержать отечность и воспалительный инфильтрат, включая спинномозговые корешки. В некоторых случаях имеет место полинейрорадикулопатия.
Клинические проявления
На начальной стадии у патологии нет никаких признаков образования. Отсутствуют причины для беспокойства как у больного, так и у доктора. В первые несколько месяцев диагностика невозможна, но болезнь активно развивается.
В определенный момент иммунитет отторгает собственные клетки и начинает активную борьбу с ними. Наблюдается появление циркулирующих иммунных комплексов. Идет процесс поглощения миелиновой оболочки, в результате чего импульс по периферическому нерву проводится плохо. Высокий процент заболеваний наблюдается, благодаря генетической предрасположенности.
В качестве возбудителей иногда выступают чрезмерные физические и интеллектуальные нагрузки, нарушения гормонального фона, стрессовые состояния.
Главные причины появления ХВДП:
-
Недостаток физических сил, энергии и нарушение чувствительности в конечностях. Это появляется наряду с нарушениями двигательной активности. Усталость нарастает медленно. Продолжительность прогрессирования клинических проявлений составляет от 2-х месяцев. Иногда в борьбу вступают черепно-мозговые нервы.
-
Ухудшение рефлексов на растяжение мышц рук (ног) вплоть до полного отсутствия такой реакции. В большинстве случаев слабость появляется в стопах, медленно поднимаясь. Через какое-то время могут наблюдаться изменения в мелких и точных движениях кистей. Мышцы атрофируются значительно позже. Иногда этого симптома не возникает вообще. Плохая чувствительность ног характеризуется неустойчивостью во время ходьбы, болевыми ощущениями.
Классическая форма нейропатии сопровождается симметричным поражением, постепенным нарастанием клинических проявлений, положительной реакцией на терапию. Атипичный вид бывает асимметричным либо фокальным.
Терапия
Примерно 80% людей с ХВДП отмечают результат, при котором общее состояние переходит в более слабую форму. С учетом исследований, проведенных в области лечения патологии, высоким эффектом отличается прием следующих лекарственных средств:
Наряду с приемом указанных препаратов проводится забор крови, очистка и возвращение ее или какой-то части обратно в кровоток.
На данный момент не существует ни одного лекарства, полностью излечивающего полирадикулоневропатию. Однако их комплексное применение снижает прогрессирование болезни, тормозит последующее ухудшение либо обострение, а также снижает выраженность симптоматики.
Наши специалисты
Детский невролог
Стаж: 21 год
Записаться на приём
Врач невролог
Стаж: 11 лет
Записаться на приём
Врач-невролог
Стаж: 11 лет
Записаться на приём
Невролог, главный внештатный детский невролог МЗ СК, профессор, доктор медицинских наук, Заслуженный врач РФ
Стаж: 39 лет
Записаться на приём
Лечение заболевания «ХВДП» в нашем центре
| group | Номенклатура | Номенклатура | Цена | Цена |
|---|
Запишитесь на прием
Как сохранить здоровое сердце пациентам с сахарным диабетом
«На раннем этапе заболевание легко вылечить,
но трудно поставить диагноз;
в последующем диагноз становится очевидным,
но лечение уже малоэффективно.»
Николло Макиавелли
Сахарный диабет часто протекает с нарушением иннервации конечностей, а также внутренних органов. Потеря болевых ощущений приводит к ложному ощущению, что все в порядке. Человек просто не чувствует боли и соответственно не знает о проблеме.
Диабетическая полинейропатия
Диабетическая полинейропатия представляет собой поражение периферических нервов у пациентов, страдающих сахарным диабетом и характеризуется такими симптомами, как жжение, покалывание и онемение в стопах, судороги мышц ног. Но, наряду с поражением нервов на ногах, у пациентов с сахарным диабетом также вовлекаются нервы, иннервирующие внутренние органы (сердце, желудок, кишечник, мочевой пузырь и другие). По сути, они теряют чувствительность и перестают сигнализировать человеку болью о том, что есть проблемы и пора вмешаться.
Данная форма полинейропатии называется «диабетическая вегетативная или автономная нейропатия» (ДАН). Наиболее грозной и опасной для жизни формой является кардиальная автономная нейропатия (КАН), то есть нарушение иннервации сердца и сосудов, что приводит к смертельно опасным симптомам.
Коварство поражения сердца и сосудов при сахарном диабете заключается в том, что длительное время КАН может протекать бессимптомно, а когда симптомы становятся очевидными, помочь пациентам очень сложно. Ранняя диагностика КАН позволяет проводить своевременную коррекцию факторов риска и назначить лечение, направленное на замедление прогрессирования заболевания.
Какие факторы способствуют поражению сердца и сосудов у пациентов с сахарным диабетом?
Главными факторами риска развития кардиальной автономной нейропатии являются длительность сахарного диабета и плохой контроль уровня глюкозы в крови. Кроме этого, следует учитывать: повышение артериального давления, повышение уровня холестерина и триглицеридов в крови, возраст (чем страше пациент, тем выше риск развития КАН), наличие диабетической ретинопатии (поражение глаз) и нефропатии (поражение почек), курение.
Диабетическая автономная нейропатия ( ДАН ) – распространенное осложнение сахарного диабета, которое повышает риск инвалидизации и смертности пациентов от сердечно — сосудистых событий. К сожалению, редко диагностируемое в практической деятельности. А своевременная диагностика ДАН, её лечение на ранней стадии в состоянии замедлять прогрессирование вегетативной дисфункции, предупреждать развитие безболевых инфарктов миокарда, снижая показатели смертности и инвалидности пациентов с сахарным диабетом.
Симптомы и последствия кардиальной автономной нейропатии
Одним из первых симптомов поражения сердца у пациентов с сахарным диабетом является тахикардия покоя, когда пульс учащается до 90 и более ударов в минуту. Тахикардия покоя как симптом требует самого серьёзного внимания, так как у таких пациентов наблюдается повышенный риск смертности. Пожалуй, самым важным симптомом кардиальной автономной нейропатии является безболевая ишемия миокарда, то есть у пациентов отсутствуют боли в сердце при снижении кровоснабжения сердечной мышцы. А боль играет важную защитную функцию, так как указывает на проблему, в данном случае – недостаточное поступление в сердечную мышцу.
Опасным последствием такого явления является развитие «немого» инфаркта миокарда, который при несвоевременном оказании медицинской помощи может привести к смерти пациента. Поэтому пациентам, длительно страдающим сахарным диабетом, и пациентам с плохо контролируемым уровнем сахара в крови как имеющим высокий риск поражения сердца, следует быть внимательным к любым болям в области грудины, а также таким симптомам как внезапная общая слабость, неритмичный пульс, тошнота, рвота, одышка, кашель, обильное потоотделение.
Пациенты этой категории утрачивают способность контролировать степень допустимых физических нагрузок, поскольку боль в сердце как сигнал чрезмерной физической нагрузки у них отсутствует!
Основное лечение должно исходить из воздействия на механизмы, вызывающие повреждение нервов при сахарном диабете.
Для раннего выявления первых признаков кардиальной автономной нейропатии, которые часто незаметны для самого пациента, рекомендуется обратиться на приём к неврологу, кардиологу.
Будьте бдительны к своему сердцу!
Периферическая невропатия — Диагностика и лечение
Диагноз
Периферическая невропатия имеет множество потенциальных причин. Помимо медицинского осмотра, который может включать анализы крови, для диагностики обычно требуется:
- Полная история болезни. Ваш врач изучит вашу историю болезни, включая симптомы, образ жизни, воздействие токсинов, привычки питья и семейный анамнез нервных (неврологических) заболеваний.
- Неврологическое обследование. Ваш врач может проверить ваши сухожильные рефлексы, силу и тонус мышц, вашу способность чувствовать определенные ощущения, а также вашу осанку и координацию.
Анализы
Ваш врач может назначить анализы, в том числе:
- Анализы крови. Они могут определять дефицит витаминов, диабет, нарушение иммунной функции и другие признаки состояний, которые могут вызывать периферическую невропатию.
- Визуальные тесты. КТ или МРТ позволяют выявить грыжи межпозвоночных дисков, защемленные (сдавленные) нервы, опухоли или другие аномалии, влияющие на кровеносные сосуды и кости.
-
Тесты нервной функции. Электромиография (ЭМГ) регистрирует электрическую активность мышц, чтобы обнаружить повреждение нервов. В мышцу вводится тонкая игла (электрод) для измерения электрической активности при сокращении мышцы.
В то же время, когда ваш врач или техник EMG получает электромиограмму, он или она обычно выполняет исследование нервной проводимости.На кожу кладут плоские электроды, и слабый электрический ток стимулирует нервы. Ваш врач запишет реакцию ваших нервов на электрический ток.
- Прочие функциональные тесты нервов. Они могут включать в себя экран вегетативного рефлекса, который записывает, как работают вегетативные нервные волокна, тест на пот, который измеряет способность вашего тела потеть, и сенсорные тесты, которые регистрируют, как вы чувствуете прикосновение, вибрацию, охлаждение и тепло.
- Биопсия нерва. Это включает удаление небольшой части нерва, обычно сенсорного нерва, для поиска аномалий.
- Биопсия кожи. Ваш врач удаляет небольшой участок кожи, чтобы увидеть сокращение нервных окончаний.
Дополнительная информация
Показать дополнительную информациюЛечение
Цели лечения — контролировать состояние, вызывающее невропатию, и облегчить симптомы. Если ваши лабораторные тесты не показывают основного заболевания, ваш врач может порекомендовать вам внимательно подождать, чтобы увидеть, улучшится ли ваша невропатия.
Лекарства
Помимо лекарств, используемых для лечения состояний, связанных с периферической невропатией, лекарства, используемые для облегчения признаков и симптомов периферической невропатии, включают:
-
Обезболивающие. Безрецептурные обезболивающие, такие как нестероидные противовоспалительные препараты, могут облегчить легкие симптомы. При более серьезных симптомах врач может прописать обезболивающие.
Лекарства, содержащие опиоиды, такие как трамадол (Конзип, Ультрам и др.) Или оксикодон (Оксиконтин, Роксикодон и др.), Могут вызывать зависимость и привыкание, поэтому эти препараты обычно не назначают, если все другие методы лечения не дают результата.
- Противосудорожные препараты. Лекарства, такие как габапентин (Gralise, Neurontin, Horizant) и прегабалин (Lyrica), разработанные для лечения эпилепсии, могут облегчить нервную боль. Побочные эффекты могут включать сонливость и головокружение.
-
Местные методы лечения. Крем с капсаицином, который содержит вещество, обнаруженное в остром перце, может вызвать умеренное улучшение симптомов периферической невропатии. В месте нанесения крема может появиться жжение и раздражение кожи, но обычно со временем они проходят.Однако некоторые люди не могут этого терпеть.
Пластыри с лидокаином — это еще одно средство, которое вы наносите на кожу и которое может облегчить боль. Побочные эффекты могут включать сонливость, головокружение и онемение в месте наложения пластыря.
-
Антидепрессанты. Было обнаружено, что некоторые трициклические антидепрессанты, такие как амитриптилин, доксепин (Силенор, Зоналон) и нортриптилин (Пэмелор), помогают облегчить боль, вмешиваясь в химические процессы в головном и спинном мозге, которые вызывают у вас чувство боли.
Ингибитор обратного захвата серотонина и норадреналина дулоксетин (Cymbalta, Drizalma Sprinkle) и антидепрессанты с пролонгированным высвобождением венлафаксин (Effexor XR) и десвенлафаксин (Pristiq) также могут облегчить боль при периферической нейропатии, вызванной диабетом.
Побочные эффекты антидепрессантов могут включать сухость во рту, тошноту, сонливость, головокружение, изменение аппетита, увеличение веса и запоры.
Терапия
Различные методы лечения и процедуры могут помочь облегчить признаки и симптомы периферической невропатии.
- Чрескожная электрическая стимуляция нервов (ЧЭНС). Электроды, размещенные на коже, пропускают слабый электрический ток различной частоты. TENS следует применять в течение 30 минут ежедневно в течение месяца.
-
Плазмаферез и иммуноглобулин для внутривенного введения. Эти процедуры, которые помогают подавить активность иммунной системы, могут принести пользу людям с определенными воспалительными состояниями.
Плазмаферез включает удаление крови, затем удаление из крови антител и других белков и возвращение крови в организм.При иммуноглобулиновой терапии вы получаете высокий уровень белков, которые работают как антитела (иммуноглобулины).
- Физиотерапия. Если у вас мышечная слабость, физиотерапия может помочь улучшить ваши движения. Вам также могут понадобиться скобы для рук или ног, трость, ходунки или инвалидное кресло.
- Хирургия. Если у вас есть невропатии, вызванные давлением на нервы, например давление со стороны опухоли, вам может потребоваться операция для снижения давления.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Альтернативная медицина
Некоторые люди с периферической невропатией пробуют дополнительные методы лечения. Хотя исследователи не изучали эти методы так тщательно, как у них есть большинство лекарств, следующие методы лечения показали некоторые надежды:
- Иглоукалывание. Введение тонких игл в различные точки тела может уменьшить симптомы периферической невропатии. Вам может потребоваться несколько сеансов, прежде чем вы заметите улучшение.Иглоукалывание обычно считается безопасным, если его выполняет сертифицированный врач с использованием стерильных игл.
- Альфа-липоевая кислота. В течение многих лет он использовался для лечения периферической невропатии в Европе. Обсудите с врачом использование альфа-липоевой кислоты, потому что это может повлиять на уровень сахара в крови. Другие побочные эффекты могут включать расстройство желудка и кожную сыпь.
- Травы. Некоторые травы, такие как масло примулы вечерней, могут помочь уменьшить боль при невропатии у людей с диабетом.Некоторые травы взаимодействуют с лекарствами, поэтому обсудите с врачом травы, которые вы рассматриваете.
- Аминокислоты. Аминокислоты, такие как ацетил-L-карнитин, могут принести пользу людям, прошедшим химиотерапию, и людям с диабетом. Побочные эффекты могут включать тошноту и рвоту.
Образ жизни и домашние средства
Чтобы помочь вам справиться с периферической невропатией:
- Позаботьтесь о своих ногах, особенно если у вас диабет. Ежедневно проверяйте наличие волдырей, порезов или мозолей.Носите мягкие свободные хлопковые носки и стеганую обувь. Вы можете использовать полукруглый обруч, который продается в магазинах медицинских товаров, чтобы уберечь покрывала от горячих или чувствительных ног.
- Упражнение. Регулярные упражнения, например ходьба три раза в неделю, могут уменьшить невропатическую боль, улучшить мышечную силу и помочь контролировать уровень сахара в крови. Также могут помочь мягкие занятия, такие как йога и тай-чи.
- Бросить курить. Курение сигарет может повлиять на кровообращение, увеличивая риск проблем со стопами и других невропатических осложнений.
- Ешьте здоровую пищу. Хорошее питание особенно важно для получения необходимых витаминов и минералов. Включите в свой рацион фрукты, овощи, цельнозерновые продукты и нежирный белок.
- Избегайте чрезмерного употребления алкоголя. Алкоголь может усугубить периферическую невропатию.
- Следите за уровнем глюкозы в крови. Если у вас диабет, это поможет контролировать уровень глюкозы в крови и может помочь улучшить вашу невропатию.
Подготовка к приему
Скорее всего, вы начнете с посещения вашего основного лечащего врача.Затем вас могут направить к врачу, специализирующемуся на заболеваниях нервной системы (неврологу).
Вот информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Когда вы записываетесь на прием, спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, поститься перед определенным тестом. Составьте список из:
- Ваши симптомы, включая те, которые могут показаться не связанными с вашей причиной записи на прием
- Ключевая личная информация, , включая недавние стрессы или серьезные изменения в жизни, семейный медицинский анамнез и употребление алкоголя
- Все лекарства, витаминов или других пищевых добавок, которые вы принимаете, включая дозы
- Вопросы, которые следует задать вашему врачу
По возможности возьмите с собой члена семьи или друга, чтобы они помогли вам запомнить предоставленную вам информацию.
При периферической невропатии вам следует задать врачу следующие основные вопросы:
- Какая наиболее вероятная причина моих симптомов?
- Есть ли другие возможные причины?
- Какие тесты мне нужны?
- Это состояние временное или длительное?
- Какие методы лечения доступны и какие вы рекомендуете?
- Какие побочные эффекты можно ожидать от лечения?
- Есть ли альтернативы основному подходу, который вы предлагаете?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Нужно ли мне ограничивать деятельность?
- Можно ли взять с собой брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам такие вопросы, как:
- Страдаете ли вы заболеванием, например диабетом или заболеванием почек?
- Когда у вас появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Кажется, что-нибудь улучшает ваши симптомы?
- Что может ухудшить ваши симптомы?
- Есть ли у кого-нибудь в вашей семье симптомы, похожие на ваши?
Гипотиреоз: может ли он вызвать периферическую невропатию?
Может ли гипотиреоз вызывать периферическую невропатию, и если да, то как это лечить?
Ответ от Тодда Б.Ниппольдт, доктор медициныГипотиреоз — состояние, при котором ваша щитовидная железа не вырабатывает достаточного количества гормонов щитовидной железы, — редкая причина периферической нейропатии.
Периферическая невропатия — это повреждение периферических нервов — нервов, передающих информацию в головной и спинной мозг (центральная нервная система) и от других частей тела, например, рук и ног.
Периферическая невропатия может быть вызвана тяжелым длительным нелеченным гипотиреозом. Хотя связь между гипотиреозом и периферической невропатией до конца не изучена, известно, что гипотиреоз может вызывать задержку жидкости, что приводит к опухшим тканям, которые оказывают давление на периферические нервы.
Одной из наиболее распространенных областей, где это происходит, являются запястья, потому что нерв, обслуживающий руки, проходит через «туннель» из мягких тканей, который может набухать, давя на нерв, что приводит к синдрому запястного канала. Подавляющее большинство случаев синдрома запястного канала не связано с гипотиреозом, но это наиболее вероятная область для возникновения гипотиреоза.
Признаки и симптомы периферической невропатии могут включать боль, чувство жжения или онемение и покалывание в области, пораженной повреждением нерва.Это также может вызвать мышечную слабость или потерю мышечного контроля.
Обратитесь к врачу, если вы знаете или подозреваете, что у вас гипотиреоз, и у вас есть беспокоящие или болезненные симптомы в конечностях.
Лечение
Лечение периферической невропатии, вызванной гипотиреозом, направлено на лечение основного гипотиреоза и лечение возникающих в результате симптомов. Это может включать:
- Левотироксин (Synthroid, Unithroid, другие), — лекарство от гипотиреоза, которое часто улучшает симптомы нейропатии
- Физические упражнения и поддержание здорового веса, , которые могут помочь минимизировать нагрузку на ваше тело, а также укрепить пораженные конечности
- Azhary H, et al.Периферическая невропатия: дифференциальная диагностика и лечение. Американский семейный врач. 2010; 81: 887.
- Информационный бюллетень о периферической невропатии. Национальный институт неврологических расстройств и инсульта. https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Peripheral-Neuropathy-Fact-Sheet. По состоянию на 7 февраля 2017 г.
- Рубин Д.И. Неврологические проявления гипотиреоза. https://www.uptodate.com/home. По состоянию на 3 февраля 2017 г.
- Ниппольдт Т.Б. (заключение эксперта).Клиника Мэйо, Рочестер, Миннесота, 23 февраля 2017 г.
Продукты и услуги
- Книга: Справочник клиники Мэйо по обезболиванию
.
Проксимальная невропатия | NIDDK
В разделе:
Что такое проксимальная невропатия?
Проксимальная невропатия — это редкий тип повреждения нервов бедра, ягодиц или бедра, приводящий к инвалидности.Этот тип повреждения нервов обычно поражает одну сторону тела и редко может распространяться на другую сторону.
Проксимальная невропатия чаще встречается у мужчин, чем у женщин, и чаще встречается у людей старше 50 лет. Большинство людей с этим заболеванием страдают диабетом 2 типа.
Что вызывает проксимальную невропатию?
Со временем высокий уровень глюкозы в крови, также называемый сахаром в крови, и высокий уровень жиров, таких как триглицериды, в крови из-за диабета могут повредить ваши нервы и мелкие кровеносные сосуды, которые питают ваши нервы, что приведет к проксимальной невропатии.
Каковы симптомы проксимальной невропатии?
Симптомы могут включать
- внезапная и иногда сильная боль в бедре, ягодице или бедре
- слабость в ногах, затрудняющая вставание из положения сидя
- потеря рефлексов, таких как рефлекс коленного рефлекса — автоматическое движение голени, когда врач постукивает по области ниже коленной чашечки.
- мышечное истощение или потеря мышечной ткани
- потеря веса
После появления симптомов они обычно ухудшаются, а затем постепенно улучшаются в течение месяцев или лет.Во многих случаях симптомы полностью не исчезают.
Симптомы проксимальной невропатии могут включать внезапную, а иногда и сильную боль в бедре, ягодице или бедре.Как врачи диагностируют проксимальную невропатию?
Врачи диагностируют проксимальную невропатию, спрашивая о ваших симптомах и выполняя тесты, такие как исследования нервной проводимости и электромиография (ЭМГ). Исследования нервной проводимости проверяют, насколько быстро электрические сигналы проходят по нервам в разных частях тела.ЭМГ показывает, как ваши мышцы реагируют на нервы.
Как я могу помочь в лечении проксимальной невропатии?
Вы можете помочь в лечении проксимальной невропатии, управляя диабетом, что означает контроль уровня глюкозы в крови, артериального давления и холестерина.
Как врачи лечат проксимальную невропатию?
Ваш врач может лечить боль проксимальной невропатии теми же лекарствами, которые используются для лечения боли при периферической нейропатии.
Ваш врач может также порекомендовать физиотерапию, чтобы увеличить вашу силу, и трудотерапию, чтобы помочь вам в повседневной деятельности.
Большинство людей выздоравливают от проксимальной невропатии в течение нескольких лет, даже без лечения.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья. NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, созданный NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Родику Поп-Бусуи, доктор медицинских наук, Мичиганский университет
Это синдром беспокойных ног или невропатия?
Приходится ли вам ходить по спальне ночью из-за дискомфорта в ногах? Или вы испытываете жжение и покалывание в ногах и ступнях во время длительных поездок на автомобиле или авиаперелета?
У вас может быть синдром беспокойных ног (СБН) или периферическая невропатия (ПН). Эти два состояния имеют симптомы, которые иногда могут имитировать друг друга, но эти два состояния совершенно разные.
«Что интересно, так это то, что RLS и PN — это две разные сущности, но их часто путают и неправильно диагностируют друг с другом», — сказала Джойс Ли-Яннотти, доктор медицины, невролог и специалист по медицине сна в Banner Sleep Center в Аризоне. «Еще больше усложняет ситуацию то, что невропатия может быть вторичной причиной RLS, такой как заболевание почек, дефицит железа или беременность, или у кого-то может быть одновременно RLS и невропатия».
Как отличить СБН от невропатии
Симптомы RLS часто описываются как ощущения «ползания мурашек» или «подергивания ноги», но иногда их также можно описать как болезненные.Чтобы узнать, есть ли у вас RLS, ваш лечащий врач будет искать следующие особенности:
- У вас есть желание пошевелить ногами, чтобы избавиться от дискомфорта или необычных ощущений.
- Ваши симптомы ухудшаются во время отдыха или бездействия, например, лежа или сидя.
- Ваши симптомы, как правило, проходят при движении, например при ходьбе или растяжке.
- Позывы на движение или неприятные ощущения вечером или ночью.
- Расстройство не объясняется другим текущим нарушением сна, соматическим или неврологическим расстройством, приемом лекарств или расстройством, связанным со злоупотреблением психоактивными веществами.
Симптомы невропатии часто описываются как «жжение, прострел, поражение электрическим током или иглами» в руках, ногах, ступнях и кистях.
Хотя оба могут вызывать дискомфорт в ногах, между ними есть некоторые отличия.
«В то время как RLS обычно возникает ночью, невропатия возникает не только ночью, но обычно возникает днем и ночью», — сказал доктор Ли-Яннотти. «Отдых не усугубляет невропатию, но и движение не улучшает ее. На самом деле пациенты часто говорят, что движение усиливает боль.”
Также RLS имеет тенденцию передаваться по наследству, но семейная связь с нейропатией может быть или не быть — в зависимости от того, передается она по наследству или приобретена.
Если вы считаете, что у вас СБН или невропатия
Может быть очень сложно установить самодиагностику, есть ли у вас СБН или нейропатия. Если вы подозреваете, что что-то не так, обсудите свои симптомы со своим врачом и проведите обследование, чтобы исключить другие причины вашего дискомфорта. Если у вас серьезные симптомы, ваш врач может направить вас к неврологу или специалисту по сну для дальнейшего обследования.
«Часто может потребоваться подробный анамнез, тщательное неврологическое обследование и даже неврологическое обследование, чтобы помочь определить диагноз и соответствующие варианты лечения», — сказал д-р Ли-Яннотти.
Чтобы найти ближайшего к вам специалиста Banner Health, посетите сайт bannerhealth.com.
Статьи по теме:
Присоединиться к разговору
Что такое периферическая невропатия? — Центр профилактики ампутации
У вас онемение, покалывание или постоянная боль в ступнях и ногах? Стало хуже в одночасье? Трудно ощущать температуру ногами, но они все еще сверхчувствительны к прикосновению? Если вы ответили утвердительно, у вас могла быть периферическая невропатия.
И, если у вас диабет, очень важно понять это состояние.
Что такое периферическая невропатия?
Периферическая невропатия — это потеря чувствительности в основном в ногах и ступнях, но она может распространяться на руки и кисти.
По данным Национального института здоровья, от него страдают от 60 до 70 процентов людей, страдающих диабетом, и ухудшается ночью. Однако это влияет на людей по-разному. Некоторые ощущают покалывание. Другие чувствуют боль или онемение.Но в целом изменения с возрастом проявляются медленно.
Вызванная хронически высоким уровнем сахара в крови (130 мг / дл перед едой;> 180 мг / дл после еды), периферическая невропатия повреждает нервы, затрудняя передачу сообщений между мозгом и конечностями. Это может быть особенно опасно, потому что вы можете не знать, что у вас язва. При отсутствии лечения язвы могут инфицироваться, что может привести к ампутации или смерти.
Симптомы
Вначале может развиться онемение; покалывание; ощущение покалывания иглами; жжение или ощущение холода; защемление; жужжание; или острые, глубокие колющие боли.Однако по мере прогрессирования периферической нейропатии также возможны следующие признаки:
- Чувствительность к касанию: Ваши пальцы ног, ступни, ноги и руки могут стать чрезмерно отзывчивыми.
- Мышечная слабость: Повреждение нервов ослабляет ваши мышцы, из-за чего вам становится труднее ходить или хватать предметы.
- Проблемы с равновесием: Онемение в ногах может сделать вас неустойчивым и неустойчивым.
Периферическая невропатия также может вызывать проблемы с пищеварительной системой, мочевыводящими путями, кровеносными сосудами и сердцем.
Варианты лечения
От периферической невропатии нет лекарства, но вы можете свести к минимуму дискомфорт. Обсудите эти варианты со своим врачом.
- Подтяжки: Подтяжки для рук и ног могут уменьшить физическую инвалидность и уменьшить боль. Ортопедическая обувь может улучшить вашу походку и предотвратить травмы стопы. Шины также могут облегчить симптомы запястного канала.
- Дополнительные техники: В некоторых случаях акупунктура, массаж, лечение травами, а также когнитивные или поведенческие тренировки могут уменьшить неврологическую боль.
- Лекарство: Некоторые препараты, одобренные для лечения хронической невропатической боли, могут принести облегчение. Обсудите с врачом эффективные лекарства.
- Чрескожная электрическая стимуляция нервов: Эта процедура подает слабый электрический ток к болезненным участкам через электроды, прикрепленные к коже. Некоторые исследования показывают, что он улучшает периферическую невропатию.
Защита ног
Если у вас периферическая невропатия, примите меры для предотвращения язв на ногах.Следуйте этим советам, чтобы избежать потенциально серьезных ран.
- Ежедневно проверяйте ноги на предмет волдырей, ран и язв.
- Держите ноги чистыми и сухими.
- Тщательно подстригайте ногти на ногах. Обрежьте их ровно, опиливая острые края.
- Носите чистые сухие носки.
- Носите мягкую обувь, в которой достаточно места для пальцев ног.
Когда обращаться к врачу
Иногда вам нужно будет проконсультироваться с врачом. Запишитесь на прием, если вы заметите какие-либо из этих изменений, если:
- у вас незаживающий порез или язва на ступне.
- жжение, зуд, покалывание, слабость или боль в руках или ногах мешают повседневной деятельности или сну.
- вы видите изменения в пищеварении, мочеиспускании или сексуальной функции.
- вы испытываете головокружение.
В целом, знание того, как определить периферическую невропатию и чего ожидать от нее, может помочь вам справиться с этим заболеванием.
За дополнительной информацией обращайтесь в Центры профилактики ампутации Америки.
Типы невропатии рук, ног и ступней
Нервная боль может привести к тому, что люди не смогут выполнять повседневные дела, и серьезно ухудшит качество жизни людей.К сожалению, для диагностики и точного определения этого типа боли может потребоваться время, поэтому важно обратиться к врачу при первых признаках симптомов. Чем раньше вы заразитесь повреждением нерва, тем больше у вас шансов предотвратить или свести к минимуму невропатическую боль.
Невропатия — это широкий диагноз, охватывающий различные, более конкретные причины и диагнозы невропатии. Возможно, вы читали наш блог «Что такое невропатия» и обнаружили, что у вас действительно есть симптомы невропатии. Здесь мы более подробно рассмотрим возможные типы невропатии.
Типы невропатии:
Периферическая невропатия (недиабетическая невропатия) Периферическая невропатия вызывает болевые симптомы в виде онемения, жжения, покалывания и т. Д. В конечностях, чаще всего в руках и ногах. Однако это могут быть руки, ступни, пальцы, руки, ноги и пальцы ног. Периферическая нейропатия означает повреждение нервов периферической нервной системы, которое затрагивает нервы за пределами позвоночника и головного мозга.
Мононевропатия Повреждение нерва, боль и сбои в работе отдельного нерва или нервного ствола.Некоторыми примерами мононевропатии являются Carpel Tunnel, дисфункция седалищного нерва, дисфункция бедренного нерва и синдром кубитального туннеля. В отличие от большинства нейропатий, эта чаще всего вызвана травмой.
Диабетическая невропатия Диабетическая невропатия — это необратимое повреждение нервной системы, вызванное диабетом. Повреждение вызывает сбои в работе нервов, что приводит к жжению, покалыванию, онемению и слабости в конечностях (в первую очередь, в руках и ногах). По некоторым оценкам, пациенты с диабетом в 50-70% случаев страдают невропатией.Чем лучше пациент справится со своим диабетом, тем лучше он сможет справиться со своей невропатией. Лечение диабетической невропатии может включать в себя лекарства, крем, физиотерапию, упражнения или любую их комбинацию.
Недиабетическая невропатия Синоним периферической невропатии.
Идиопатическая невропатия Симптомы невропатии и невропатии без четкого понимания того, что вызвало невропатию.
Вирусная нейропатия Вирусная нейропатия вызывается инфекциями, вирусами и некоторыми лекарствами.Химиотерапия — одна из наиболее частых причин вирусной периферической нейропатии. Вирусные или бактериальные инфекции также могут вызывать повреждение нервов, вызывающее невропатию. Вот некоторые из этих заболеваний: — Болезнь Лайма — Шинглс — Вирус Эпштейна-Барра — Гепатит С — Лепрозия — Дифтерия — ВИЧ
Невропатия мелких волокон Невропатия мелких волокон — это в первую очередь заболевание, которое поражает мелкие соматические волокна или вегетативные волокна, но иногда оно может поражать и то, и другое. Невропатия вызывается повреждением мелких немиелинизированных периферических нервных волокон.Ваши периферические нервы, кожа и органы содержат эти волокна, которые иногда называют и относят к категории «C-волокна». Наиболее частой причиной невропатии мелких волокон является диабет и непереносимость глюкозы. Другие причины невропатии мелких волокон:
- Гипотиреоз
- Волчанка
- Васкулит
- Саркоидоз
- Недостаточность питания
- Целиакия
- Болезнь Лайма
- ВИЧ
- Болезнь Фабри
- Амилоидоз
- Алкоголизм
Алкогольная невропатия Алкогольная невропатия вызвана повреждением периферических нервов в результате чрезмерного употребления алкоголя.Пациенты, которые употребляли алкоголь в течение длительного периода времени или злоупотребляли алкоголем, могут начать чувствовать жжение и покалывание в конечностях. К счастью, если пациент воздерживается от употребления алкоголя, его симптомы могут уменьшиться и предотвратить повреждение нервов в будущем. Хотя алкоголь является основной причиной повреждения нервов, недостаток витаминов также может играть роль в возникновении и появлении симптомов.
Вегетативная невропатия Повреждение ваших органов и систем органов называется нервной нервной системой или вегетативной невропатией.Из-за повреждения сигналы между вегетативными нервами и мозгом нарушаются. Артериальное давление, частота сердечных сокращений, потоотделение, дефекация, опорожнение мочевого пузыря и проблемы с пищеварением могут быть результатом повреждения вегетативных нервов.
Ульнарная нейропатия Ульнарная нейропатия — менее распространенная форма невропатии, которая вызывает боль с внешней стороны руки и кисти у мизинца (мизинца). Чаще всего симптомами этого заболевания являются боль в локтях, болезненность рук, боль и покалывание в ладони и пальцах.
Лечение невропатии
Если вы еще не обращались к врачу и считаете, что у вас невропатия, вам следует записаться на прием как можно скорее. Если вам нужна помощь в поиске врача, не стесняйтесь общаться с нами в чате, звоните или пишите! Даже если вы не готовы к физиотерапии, мы будем рады вам помочь.
Физическая терапия — один из лучших способов уменьшить боль и симптомы нейропатии и уменьшить их, избегая при этом привыкания и дорогостоящих лекарств.Благодаря сочетанию физиотерапевтического ухода 1: 1 и домашнего терапевтического плана вы мгновенно начнете возвращаться к своей жизни!
Узнайте больше о нашем лечении невропатии здесь!
У меня невропатия? Что может быть причиной симптомов ваших рук и ног?
Диагноз «Невропатия» — это обычное дело. Что это на самом деле значит? Невропатия относится к заболеванию или дисфункции одного (мононевропатия) или нескольких (полинейропатия) периферических сенсорных нервов (нервов, контролирующих ощущения) и / или периферических двигательных нервов (нервов, контролирующих работу мышц).Периферические нервы — это нервы, не затрагивающие головной или спинной мозг. Симптомы могут включать: слабость, дискомфортные и болезненные ощущения, включая жжение, покалывание, булавки и иглы, а также ощущение поражения электрическим током в руках, кистях, ногах и / или ступнях.
Самая частая причина периферической невропатии — диабет. Однако у человека также может быть периферическая невропатия, вторичная по отношению ко многим другим диагнозам; в том числе опоясывающий лишай (постпеченочная невралгия), почечная недостаточность, заболевания печени, иммунодефицитные расстройства, болезнь Лайма, аутоиммунные нарушения, гипотиреоз, токсичность тяжелых металлов и дефицит различных витаминов, и это лишь некоторые из них.
Вопреки информации, которую вы, возможно, получили, причин периферической невропатии могут быть успешно вылечены или предотвращены. Ключом к успешному лечению является точная диагностика конкретной причины симптомов, которая у каждого пациента индивидуальна. Самая распространенная ошибка — объединение всех диагнозов периферической невропатии в одну корзину и применение одного и того же плана лечения для каждого пациента. Это часто приводит к неудаче в достижении желаемой цели лечения.
Еще одно распространенное заблуждение включает пациентов, которые думают, что у них периферическая нейропатия (просто потому, что у них диабет), хотя на самом деле симптомы в руках и ногах вовсе не являются диабетической периферической невропатией… но на самом деле симптомы вызваны проблемой позвоночника.
Проблемы с позвоночником могут привести к появлению симптомов в ногах и / или руках, которые даже опытные врачи могут принять за невропатию. Важно понимать, что ваш позвоночник может быть причиной симптомов ваших верхних или нижних конечностей, если у вас боль в ногах или боль в руке, которая не поддается лечению другими методами.
Кроме того, симптомы, которые можно отнести к синдрому беспокойных ног, могут возникать по причинам, связанным с позвоночником. Патологии позвоночника, включая грыжу межпозвоночных дисков, костные шпоры, стеноз позвоночника, доброкачественные и метастатические опухоли позвоночника (и это лишь некоторые из них), могут привести к симптомам в ногах или руках, включая онемение, покалывание, иглы и слабость. Также сосудистые патологии также могут привести к симптомам конечностей.
Высококвалифицированные и обученные специалисты Института позвоночника Центральной Флориды специализируются на правильной оценке и диагностике причин симптомов ваших конечностей.
После того, как причина ваших симптомов будет точно определена с помощью специализированных диагностических тестов и обследования, будет разработан эффективный план лечения, специально адаптированный к причине ваших симптомов.
В Институте позвоночника Центральной Флориды вы можете быть уверены, что мы применяем комплексный междисциплинарный подход к лечению ваших симптомов. Наши специалисты используют передовые и высокоэффективные методы лечения, которые могут включать нейропатические пероральные препараты нового поколения, высокоэффективные местные препараты, специализированные программы инфракрасной терапии, нейродиагностические инъекции, диагностические эпидуральные инъекции, трансфораминальные инъекции, блокады периферических нервов и инъекции стероидов, спинного мозга. стимуляция, нейромодуляционная терапия, стимуляция периферического нервного поля (PNFS) и ультрасовременные минимально инвазивные хирургические процедуры на позвоночнике, направленные на облегчение симптомов, восстановление функций и возвращение к любимым занятиям.
