Микозы. Часть 2.
Атипичные формы микроспории:• Инфильтративная
• Экссудативная
• Трихофитоидная
• Розацеа-подобная
• Псориазиформная
• Себороидная (протекающая по типу асбестовидного лишая)
• «Трансформированная» (в результате применения топических кортикостероидов)
В35.0, В35.4 Трихофития — высококонтагиозная дерматофития кожи, волос и ногтей, вызываемая грибами рода Trichophyton:
Trichophyton violaceum и Trichophyton tonsurans – антропофильные грибы, при поражении волос располагаются преимущественно внутри волоса (T. endotrix), не вызывая резкой воспалительной реакции со стороны кожи; вызывают поверхностную трихофитию подострого или хронического течения
Trichophyton mentagrophytes var. granulosum и Trichophyton verrucosum – зоофильные трихофитоны, располагаются преимущественно вокруг волоса и в эпителии внутреннего волосяного влагалища; вызываемое ими поражение кожи – инфильтративно-нагноительная (глубокая) трихофития
Особенности эпидемиологии антропонозной трихофитии:
• Заражение происходит при контакте с больным человеком, а также его вещами (головные уборы, расчески, ножницы, постельные принадлежности, полотенце, белье, машинки для стрижки и т. д.)
д.)
• Возможна передача возбудителя заболевания при несоблюдении санитарно-гигиенических требований в парикмахерских, детских садах, интернатах, школах, спортивных залах
• Инкубационный период при антропонозной трихофитии — 5 — 7 дней
• При поверхностной трихофитии грибы могут распространяться гематогенным путем и поражать любой орган
• При отсутствии терапии заболевание переходит в хроническую форму
Особенности эпидемиологии зооантропонозной трихофитии:
• Чаще болеют сельские жители
• Основной источник заражения – животные: крупный рогатый скот – при фавиформной трихофитии; мелкие дикие, домашние и лабораторные животные – при гипсовидной трихофитии
• Более подвержены заражению молодые особи животных
• Инкубационный период – от 1-2 недель до 1,5-2 месяцев
• Пик заболеваемости наблюдается в зимнее время года, что связано с эпизоотиями у домашних животных
• В последние годы возросла частота передачи от человека к человеку при внутрисемейном распространении заболевания
Клиническая классификация трихофитии:
• Поверхностная трихофития:
• гладкой кожи
• волосистой части головы
• Хроническая трихофития:
• гладкой кожи
• волосистой части головы
• Инфильтративно-нагноительная трихофития:
• гладкой кожи
• волосистой части головы
В35. 4 Поверхностная трихофития гладкой кожи:
4 Поверхностная трихофития гладкой кожи:
Характерны эритематозные шелушащиеся пятна округлых или овальных очертаний с гиперемированным периферическим валиком из узелков, пузырьков и корочек
• Типична локализация на открытых участках тела: лице, шее, предплечьях и плечах
• Зуд отсутствует или незначительный
• В области бровей, ресниц, верхней губы, подбородка очаги обычно мелкие, с небольшими воспалительными явлениями и коротко обломанными серыми волосами
отзывы, запись онлайн в клиники
Дерматологи Санкт-Петербурга — последние отзывы
Приемом я остался доволен. Андрей Владимирович меня проконсультировал, предложил план дальнейших действий. Я получил все ответы на свои вопросы. Он был внимательный к моим вопросам, дал полную оценку моей ситуации, предложил понятный план действий. При необходимости, пойду к врачу повторно.
При необходимости, пойду к врачу повторно.
Сергей, 15 октября 2021
Игорь, 14 октября 2021
 Врач всегда назначает хорошее лечение, которое помогает. На этом приёме доктор провёл те же самые процедуры, что и всё время. Обращается с пациентом в обычной врачебной манере, культурно. Специалист в доступной форме объясняет всю информацию для нашего непрофессионального понимания. Если возникнет необходимость, запишусь повторно.
Врач всегда назначает хорошее лечение, которое помогает. На этом приёме доктор провёл те же самые процедуры, что и всё время. Обращается с пациентом в обычной врачебной манере, культурно. Специалист в доступной форме объясняет всю информацию для нашего непрофессионального понимания. Если возникнет необходимость, запишусь повторно.
Елена, 07 октября 2021
Грамотный врач, все доходчиво объяснила!
Аноним, 04 октября 2021
 Приём был начат позже на ~20-25 мин, при том, что я приехала заранее и моя запись была на 12-20, считаю, что при платных консультациях это неприемлемо! По итогу моя консультация была последней и мне не уделили должного времени, я не успела задать дополнительные вопросы, а врач стала собираться по своим делам, попутно говоря мне в коридоре о доп. препаратах. Консультацию качественной не считаю, повторно не приеду в данную клинику и к данному врачу.
Приём был начат позже на ~20-25 мин, при том, что я приехала заранее и моя запись была на 12-20, считаю, что при платных консультациях это неприемлемо! По итогу моя консультация была последней и мне не уделили должного времени, я не успела задать дополнительные вопросы, а врач стала собираться по своим делам, попутно говоря мне в коридоре о доп. препаратах. Консультацию качественной не считаю, повторно не приеду в данную клинику и к данному врачу. Аноним, 27 сентября 2021
Первичный приём прошёл хорошо. Вежливый, приятный специалист. Сложилось такое ощущение, что врач отнеслась ко мне по-дружески.
Оксана, 15 сентября 2021
 Я осталась очень довольна приёмом.
Я осталась очень довольна приёмом.
Анна, 04 сентября 2021
Врач прекрасный, все подробно мне рассказала по моей проблеме. В итоге назначила все необходимые лекарства, при чем без лишних переплат. У нее очень хороший подход к пациенту, все проходит быстро и качественно. Если потребуется, буду еще обращаться именно к этому врачу.
Александра, 02 сентября 2021
Доктор опытный и внимательный. Она меня осмотрела, правильно поставила диагноз, проконсультировала, много чего рассказала про кожу, дала диету и назначила курс лечения.
Она меня осмотрела, правильно поставила диагноз, проконсультировала, много чего рассказала про кожу, дала диету и назначила курс лечения.
Михаил, 18 марта 2021
Доброжелательный и грамотный доктор. На приеме она ответила на все мои вопросы, сняла все опасения и назначила ребенку лечение.
Наталья, 04 марта 2021
Стоп микоз: ЗОЖ, профосмотры и гигиена — Ульяновск сегодня
Микоз — это общее обозначение целого ряда грибковых поражений кожи, а также волос, ногтей патогенным грибком. В отдельных случаях микозы могут поражать внутренние органы человека. По сути, всю эту большую группу заболеваний объединяет общий возбудитель – патогенный грибок.
В отдельных случаях микозы могут поражать внутренние органы человека. По сути, всю эту большую группу заболеваний объединяет общий возбудитель – патогенный грибок.
В организме человека возбудитель микоза и продукты его метаболизма вызывает целый ряд патологических изменений. В общем и целом явление мало приятное. А чтобы не сталкиваться с ним, важна профилактика. Какая именно, рассказал главный врач Областного клинического кожно-венерологического диспансера Магомедгаджи Магомедов
— Каким образом возбудитель попадает в организм человека?
— Чаще всего микоз передается контактно – от одного человека к другому. Вероятность заражения повышается, если иммунная система человека ослаблена. Например, у инфицированных ВИЧ, больных сахарным диабетом и варикозным расширением вен, у людей с острыми заболеваниями или в периоды обострения хронических инфекций. Грибок может передаваться от человека к человеку при контакте с предметами, которыми пользовался зараженный.
— С какими симптомами люди обращаются при грибковых поражениях кожи?
— Наиболее частые симптомы: появление на коже красных пятен, кожной сыпи, пузырьковых образований, белых или желтоватых творожистых выделений, а также шелушение и кожный зуд. Может деформироваться и расслаиваться ногтевая пластина. При наличии данных симптомов нужно немедленно обратиться за консультацией к врачу.
— Какие средства профилактики микоза Вы можете посоветовать?
— Самое главное правило, которое нужно соблюдать каждому – вести здоровый образ жизни. Правильное питание, соблюдение правил безопасности при хранении продуктов питания регулярная физическая активность, прогулки на свежем воздухе и стабильный режим дня – основные условия хорошего иммунитета.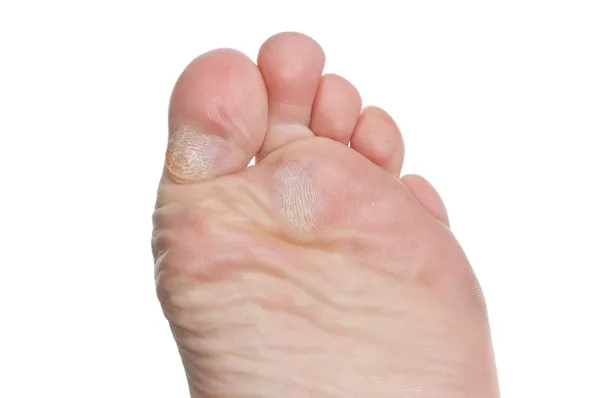 Также необходимо регулярно проходить медицинские обследования (профосмотр – ежегодно, а диспансеризацию – раз в три года от 18 до 39 лет, далее — каждый год). Нужно своевременно лечить воспалительные и другие заболевания, применять антибиотики только по назначению врача, соблюдая дозировку. При посещении бани, сауны, бассейна обязательно носить обувь. При первых симптомах заболевания сразу же обращаться к врачу-дерматологу или дерматовенерологу.
Также необходимо регулярно проходить медицинские обследования (профосмотр – ежегодно, а диспансеризацию – раз в три года от 18 до 39 лет, далее — каждый год). Нужно своевременно лечить воспалительные и другие заболевания, применять антибиотики только по назначению врача, соблюдая дозировку. При посещении бани, сауны, бассейна обязательно носить обувь. При первых симптомах заболевания сразу же обращаться к врачу-дерматологу или дерматовенерологу.
— Как дезинфицировать обувь?
— Обувь можно дезинфицировать 40%-ным раствором уксуса, хлоргексидином или приобрести специальную ультразвуковую сушилку для обуви.
— Какие исследования применяются для диагностики микозов?
— Для диагностики микозов применяют дерматоскопию – аппаратный метод изучения пораженных микозом участков кожи, ногтей или волос. Путем микроскопического исследования соскоба также можно обнаружить возбудителя микоза. Часто для диагностики проводится бакпосев на питательные среды: он помогает не только идентифицировать грибок, но и подобрать подходящий препарат для лечения болезни. Для диагностики микоза применяются также серологическое исследование крови и ПЦР тест для выявления генома грибка.
Для диагностики микоза применяются также серологическое исследование крови и ПЦР тест для выявления генома грибка.
— Что делать, если анализ положительный?
— Если анализ положительный, врач подбирает лечение, соответствующее типу и локализации грибка, с учетом стадии заболевания. В период лечения грибковых инфекций необходимо придерживаться здорового питания. Рекомендуется минимизировать или исключить продукты, содержащие «быстрые» углеводы: сладости, изделия из теста, в особенности дрожжевого, и другие продукты брожения: квашеную капусту, кисломолочные продукты.
При содействии Центра общественного здоровья и медицинской профилактики Ульяновской области
Микоз — лечение у детей и взрослых
Преимущества наших центров
Результативное лечение благодаря комплексному подходу
При лечении микоза, как и любого другого заболевания кожи, оптимальный результат достигается при комплексном лечении, когда на заболевание воздействуют по нескольким направлениям. Организм активирует иммунную защиту, что позволяет добиться хорошего эффекта при лечении микоза у детей и взрослых. Для выяснения истинных причин кожного заболевания дерматолог порекомендует проконсультироваться у смежных специалистов (эндокринолога, гастроэнтеролога, невролога, иммунолога.
Организм активирует иммунную защиту, что позволяет добиться хорошего эффекта при лечении микоза у детей и взрослых. Для выяснения истинных причин кожного заболевания дерматолог порекомендует проконсультироваться у смежных специалистов (эндокринолога, гастроэнтеролога, невролога, иммунолога.
Оперативная и точная диагностика
Современная многофункциональная лаборатория оборудована новейшей медицинской техникой, позволяющей проводить 1 500 диагностических исследований, что дает возможность получить результат анализа в день обращения, оперативно выявить характер паразитического грибка и максимально быстро приступить к лечению микоза кожи и ногтей.
Квалифицированный персонал
Среди наших врачей опытные специалисты высшей и первой категорий, многие из них имеют ученые степени. Свои знания и опыт врачи постоянно совершенствуют, принимая регулярное участие в международных симпозиумах и конференциях по дерматовенерологии и косметологии.
Диагностика и лечение микоза в наших клиниках
Микозы распознать довольно сложно, так как их симптомы схожи с другими кожными заболеваниями. Вместе с тем, схема лечения микоза в корне отличается от лечения других болезней кожи.
Диагностика заболевания включает:
- анализ на дисбактериоз;
- биопсию;
- гистологию;
- консультации гастроэнтеролога;
- УЗИ органов брюшной полости;
- биохимический анализ крови;
- люминесцентную диагностику и пр.
В зависимости от диагноза и степени поражения лечение заболевания может быть местным или системным (при глубоких микозах). Основное лечение заболевания, в том числе микоза ног и пахового микоза — медикаментозная терапия и физиотерапевтические методики.
Медикаментозное лечение
Специальные лекарственных средства в форме мазей и таблеток (антигрибковые препараты местного применения, цитостатические препараты, кортикостероиды) устраняют причины возникновения заболевания и уменьшают внешние проявления заболевания. Для поддержки иммунитета пациенту назначают витамины, БАДы и минеральные добавки.
Фототерапия
Стимулирует защитную иммунную систему и препятствует разрастанию пораженных тканей. Используется в комплексе с медикаментозной терапией.
Хирургическое лечение
Заключается в удалении пораженных ногтевых пластин и затронутого болезнью рогового слоя эпидермиса.
Обращайтесь в сеть наших клинико!
Опасность микозов рук, головы и прочих разновидностей заболевания в том, что из-за несвоевременного обращения к врачу, болезнь быстро принимает хроническую форму. Последняя предполагает сложное и затяжное лечение. Тогда как обращение к квалифицированному специалисту при первых симптомах микоза – гарантия точной диагностики и эффективного непродолжительного лечения.
Звоните нам, и записывайтесь на прием прямо сейчас – +7 (495) 6 171 171.
Лечение микоза стоп, кожи и ногтей в медцентре «Витамед»
Микоз представляет собой грибковое заболевание, вызванное инфекционными микроорганизмами Candida, Trichophyton, Epidermophyton и т.д. Недуг является довольно распространенным, однако достаточно трудно поддается диагностике. Лечебно-диагностический центр «Витамед» в Воронеже предлагает услуги ультрасовременного лечения микоза, в основе которого инновационные средства и эффективные процедуры по устранению паразитического грибка.Причиной возникновения заболевания является попадание микроорганизма в поверхностные и глубокие слои дермы. Среди основных факторов, провоцирующих данный недуг, следует выделить:
- снижение иммунитета;
- нарушение кровообращения;
- нарушенияработы эндокринной системы;
- соматические заболевания;
- неправильное питание и наличие вредных привычек;
- длительный прием антибактериальных препаратов и т.д.;
Симптоматика и лечение микоза кожи
Как правило, признаки заболевания достаточно разнообразны и во многом зависят от локализации поражения. Если Вы обнаружили у себя зуд и отслаивающиеся частицы кожи на руках, лице, ногах или в паховой области, не откладывайте визит к дерматовенерологу, так как это первые симптомы болезни. Лечение микоза на данном этапе не представляет сложности и может проводиться с помощью антигрибковых препаратов, эффективность которых подтверждается положительными отзывами пациентов.
На более поздней стадии на коже могут появиться болезненные пузырьки. Если заболевание локализовано на ногах, помимо кожных изменений могут последовать изменения ногтей. Среди общих симптомов такого заболевания, как микоз стопы, требующих незамедлительного лечения, следует выделить:
- раздражение и шелушение кожного покрова;
- нестерпимый зуд;
- образование вздутий и опрелостей;
- боли во внутренних органах;
Наглядно увидеть симптомы такого заболевания, как микоз стопы, а также результаты лечения Вы можете, ознакомившись с фото, которые представлены на сайте.
Лечение микоза стопы в центре «Витамед»
В ходе диагностики выявляется степень развития заболевания, вид грибка, сопутствующие болезни и наличие аллергических реакций. После чего специалист с учетом индивидуальных особенностей назначает лечение микоза ногтей. Как правило, прописываются противогрибковые препараты и мази. В зависимости от степени протекания недуга врач может прописать антибиотики. Кроме того, немаловажное значение имеет личная гигиена и соблюдение правильного питания. Специалисты рекомендуют избегать пищи, приготовленной с использованием дрожжей, например, торты, квас, пиво и т.д. Устранение симптомов требует достаточно длительного времени и выдержки пациента.Лечение микоза ног в нашем центре осуществляется квалифицированными специалистами, которые благодаря большому опыту работы позволят Вам навсегда избавиться от заболевания.
Микоз стоп. Микоз гладкой кожи.
Данные пациентаЦвет кожи:
II светлаяАнамнез заболеванияНаследственный анамнез:
Нет указаний на наследуемый характер заболеванияПродолжительность заболевания:
несколько недельДебют в возрасте:
В возрасте 32-60 летХарактер течения заболевания:
ОстрыйЭпизоды заболевания (обострения):
Это единственный эпизод заболеванияПервичное обращение:
Это первичное обращениеАнамнез жизниВредные привычки:
Нет вредных привычекStatus localisОписание сыпи:
Патологический процесс локализован на коже стопы слева. Представлен везикулами, шелушением, мацерацией кожи межпальцевых промежутков. Воспалением, инфильтрацией кожи пальцев стопы. Ногтевые пластины не изменены. На коже внутренней поверхности бедра слева округлые эритематозные очаги с четкими границами, поверхностным шелушением. На коже мошонки очаг слабо выраженной эритемы с шелушением.
Первичные элементы сыпи:
ПятноПервичные элементы сыпи:
ПузырекВторичные элементы сыпи:
ЭрозияВторичные элементы сыпи:
ЧешуйкаДополнительные категории элементов:
ЭритемаЛокализация высыпаний:
ГениталииЛокализация высыпаний:
БедроЛокализация высыпаний:
Тыл стопыРаспространение сыпи:
Локализованная сыпь (один очаг)Характер расположения сыпи:
На закрытых одеждой местахОбщие клинические данныеЖалобы при обращении:
Зуд кожи стопы.
Категории жалоб:
ЗудДиагнозКлинический диагноз:
Микоз стоп интертригинозно-дисгидротическая форма. Микоз гладкой кожи. Наблюдение и лечениеПлан обследования:
Соскоб на грибок (микроскопия, посев). Клинический, биохимический анализ крови. ВИЧ.
Наружная терапия:
Ванночки с корой дуба. Крем сертамикол 2 раза в день 4 нед. Санитарно-гигиенические мероприятия.
Дисгидротическая форма микоза стоп. Известна также как воспалительный тип микоза стоп ( Tinea Pedis Inflammatory Type).Проявляется многочисленными пузырьками с толстой покрышкой,расположенными на коже свода и нижнебоковой поверхности стопы,а также в межпальцевых складках. Преимущественная локализация – своды стоп.
Интертригинозная форма микоза стоп. Известна также как межпальцевый тип микоза стоп ( Tinea Pedis Interdigital Type).Для этой формы характерно появление мацерации и трещин в межпальцевых складках,чаще между III и IV,IV и V пальцами стоп В межпальцевых складках на фоне отека и гиперемии формируется четко отграниченный участок мацерированной и эрозированной кожи.Микозы кистей, стоп и туловища > Клинические рекомендации РФ 2013-2017 (Россия) > MedElement
Руброфития
В клинической картине руброфитии стоп различают пять основных форм: сквамозную, сквамозно‑гиперкератотическую, интертригинозную, дисгидротическую и онихомикоз стоп.
Сквамозная форма характеризуется наличием шелушения на коже межпальцевых складок, подошв, ладоней, иногда – с наличием мелких поверхностных трещин. В области боковых поверхностей подошв также могут наблюдаться явления десквамации эпидермиса.
Сквамозно‑гиперкератотическая форма проявляется диффузным или очаговым утолщением рогового слоя (гиперкератозом) боковых и подошвенных поверхностей стоп, несущих наибольшую нагрузку. Обычно пораженные участки кожи имеют слабовыраженную воспалительную окраску и покрыты мелкими отрубевидными или муковидными чешуйками. Измененная стопа может иметь вид «подследника» или «индейского чулка» — «мокасиновый тип». Шелушение в кожных бороздах создает утрированный рисунок, что придает коже «припудренный» вид. Субъективно отмечаются сухость кожи, умеренный зуд, иногда болезненность в местах поражения.
Интертригинозная (межпальцевая, опреловидная) форма клинически сходна с опрелостью. Поражаются межпальцевые складки, чаще между III и IV, IV и V пальцами стоп. Процесс характеризуется гиперемией, отечностью, мокнутием и мацерацией, в ряде случаев – пузырьковыми высыпаниями. Нередко образуются эрозии и глубокие болезненные трещины. Субъективно отмечаются зуд, жжение, болезненность в очагах поражения.
Дисгидротическая форма проявляется многочисленными пузырьками с толстой покрышкой. Преимущественная локализация высыпаний – свод стопы, а также межпальцевые складки и кожа пальцев. Сливаясь, пузырьки образуют крупные многокамерные пузыри, при вскрытии которых возникают влажные эрозии розово‑красного цвета. Высыпания располагаются на неизмененной коже. При развитии процесса присоединяются гиперемия, отечность и зуд кожи, что придает этой разновидности сходство с острой дисгидротической экземой.
У детей поражение гладкой кожи на стопах характеризуется мелкопластинчатым шелушением на внутренней поверхности концевых фаланг пальцев, чаще в 3 и 4 межпальцевых складках или под пальцами, гиперемией и мацерацией. На подошвах кожа может быть не изменена или усилен кожный рисунок, иногда наблюдается кольцевидное шелушение. Заболевание сопровождается зудом. У детей чаще, чем у взрослых лиц возникают экссудативные формы поражения не только на стопах, но и на кистях.
Онихомикоз стоп при руброфитии преимущественно проявляется поражением всех ногтей.
Выделяют нормотрофический, гипертрофический и атрофический типы онихомикоза.
Для нормотрофического типа характерно появление в толще ногтя полос желтоватого и белого цвета, при этом ногтевая пластинка не изменяет своей формы, подногтевой гиперкератоз не выражен.
При гипертрофическом типе ногтевая пластинка утолщается за счет подногтевого гиперкератоза, приобретает желтоватую окраску, крошится, края становятся зазубренными.
Атрофический тип онихомикоза характеризуется значительным истончением, отслойкой ногтевой пластинки от ногтевого ложа с образованием пустот или частичным ее разрушением.
Также различают дистальный, дистально-латеральный, белый поверхностный, проксимальный подногтевой, тотальный дистрофический онихомикоз.
Руброфития кистей в начале заболевания характеризуется поражением кожи ладоней и носит односторонний характер, может сочетаться с онихомикозом кистей. Клинически наблюдаются сухость кожи, утолщение рогового слоя, муковидное шелушение и утрированность кожных борозд. Возникающие очаги на тыле кистей имеют прерывистые края и состоят из узелков, пузырьков, корочек. Инфицирование кистей, гладкой кожи и складок, как правило, происходит из очагов руброфитии стоп в результате лимфогематогенного распространения грибов и при аутоинокуляции; в редких случаях возникает первично при экзогенном внедрении грибов.
Руброфития гладкой кожи чаще наблюдается на ягодицах, бедрах и голенях, но может локализоваться на любых участках тела, включая кожу лица. Различают эритематозно-сквамозную, фолликулярно-узелковую и инфильтративно-нагноительную формы.
Для эритематозно-сквамозной формы руброфитии характерно наличие розовых или красно-розовых с синюшным оттенком пятен округлых очертаний, имеющих четкие границы. На поверхности пятен обычно присутствуют мелкие чешуйки, по их периферии проходит прерывистый валик, состоящий из сочных папул. Нередко папулы бывают покрыты мелкими пузырьками и корочками. Пятна изначально небольшие, склонны к центробежному росту и слиянию друг с другом, при этом они образуют обширные очаги с фестончатыми очертаниями, занимающие обширные области кожного покрова.
Фолликулярно-узелковая форма руброфитии отличается поражением пушковых волос в пределах эритематозно-сквамозных очагов. Волосы утрачивают естественный блеск, становятся тусклыми и ломкими.
Инфильтративно-нагноительная форма руброфитии встречается довольно редко, в основном у детей на волосистой части головы. По клиническим проявлениям она напоминает инфильтративно-нагноительную трихофитию, вызванную зоофильными трихофитонами. На месте очагов после разрешения инфекционно-воспалительного процесса могут оставаться отдельные атрофические рубчики.
Эпидермофития
Эпидермофития стоп представляет собой поражение стоп, вызываемое Trichophyton mentagrophytes, var. interdigitale (межпальцевым трихофитоном). Данный грибковый процесс встречается намного реже и клинически незначительно отличается от руброфитии.
Возбудитель эпидермофитии стоп обладает выраженным аллергизирующим действием, поэтому у больных чаще возникают интертригинозные и дисгидротические формы заболевания, сопровождающиеся вторичными высыпаниями (микидами). Возможно развитие эритемы, отечности, обильной десквамации эпидермиса с образованием эрозий и язв, присоединением вторичной инфекции, вызванной грамотрицательными бактериями. Такой процесс сопровождается региональным (пахово-бедренным) лимфаденитом, лимфангиитом и общеинфекционными симптомами: лихорадкой, недомоганием.
В начале заболевания наблюдается поражение складки между 3 и 4-м пальцами стопы, с переходом на верхнюю треть подошвы, свод, боковые поверхности стопы и пальцев.
Онихомикоз стоп, обусловленный Trichophyton mentagrophytes, var. interdigitale характеризуется поражением ногтевых пластин I и V пальцев стоп, при этом могут наблюдаться дистальный, дистально-латеральный и проксимальный тип измененных ногтей. Чаще выявляются поверхностные формы онихомикоза, однако могут встречаться комбинированные формы ониходистрофий у одного больного (аналогичные таковым при руброфитии).
Эпидермофития паховая характеризуется появлением на коже паховых областей, внутренних поверхностях бедер, мошонке, реже – в межъягодичной складке, а также в подмышечных и субмамарных областях шелушащихся розовых пятен. В начале заболевания размер элементов составляет до 1 см в диаметре, далее они увеличиваются в размерах, при этом воспалительные явления в центре могут разрешаться. Формируются крупные (до 10 см в диаметре) кольцевидные пятна красного цвета, образующие при слиянии «фестончатые» очаги. Границы очагов четкие, подчеркнуты отечным ярким гиперемированным воспалительным валиком с пузырьками и мелкими пустулами на его поверхности. Субъективно высыпания характеризуются зудом.
Кандидоз ногтей и ногтевых валиков
Клиническая картина кандидозного онихомикоза обычно представлена проксимальной формой, реже – дистальной.
При проксимальной форме наблюдается желтовато-коричневый или буроватый цвет ногтевой пластины с участком выраженной ломкости, что приводит к образованию обрезанного сбоку края ногтя (проксимально-латеральный вариант). Процесс сочетается с явлениями паронихии, когда могут наблюдаться флюктуация и гнойное отделяемое при пальпации воспалённого ногтевого валика.
Дистальная форма кандидозного онихомикоза проявляется изменением окраски, гиперкератозом и последующим лизисом ногтевой пластины со свободного (дистального) края.
Плесневые онихомикозы
Клиническая картина плесневого онихомикоза чаще представлена дистальной формой и наблюдаемой у пожилых людей, уже страдающих онихопатиями стоп различного генеза, как грибковой, так и негрибковой природы (вторичный онихомикоз). Ногтевая пластина приобретает различную окраску (чёрную, зеленовато-желтую или серую) в зависимости от плесневого возбудителя, вызвавшего данную патологию. Данные изменения зависят от пигментообразовательной деятельности грибов и частой их ассоциации с бактериями и дрожжеподобными грибами. В дальнейшем нижняя часть ногтя разволокняется, верхняя — утолщается. Развивается выраженный онихомикоз, ноготь деформируется, нередко изменяется по типу онихогрифоза, наиболее часто поражаются ногтевые пластины больших пальцев стоп.
Проксимальная форма онихомикоза с паронихией или без неё, вызываемая плесневыми грибами, встречается намного реже.
Грибковые инфекции (микоз — микоз)
Грибковые инфекции
Грибы — это микроорганизмы, которые растут в теплых влажных областях повсюду в окружающей среде. Грибы, также называемые плесенью или дрожжами, принимают разные формы. Они ответственны за появление розоватых отложений в ваннах. и душ, и для белой пены, которая образуется в давно забытых бутылках с мармеладом в задней части холодильника.
Нормальными обитателями тела являются несколько видов грибов. Обычно они безобидны и действительно помогают организм борется с определенными видами инфекций.Однако иногда они размножаются и становятся причиной серьезных инфекций. такие как молочница (во рту), атлетическая стопа (между пальцами ног или на ступнях) и вагинит (в влагалище и на вульве). Каждый из них вызывается определенным грибком.
Симптомы
Грибковые инфекции обычно характеризуются следующими кожными проблемами:
- покраснение и раздражение;
- набухание;
- покалывание и зуд;
- трещины.
При вагините также присутствуют беловатые выделения из влагалища.
Лечение
Поскольку грибы предпочитают расти во влажных и теплых областях, они чаще всего встречаются в кожных складках: внутри бедер, под руки и груди, а также между пальцами ног. Лучший способ предотвратить и избавиться от грибковой инфекции — это:
- сохранять кожу сухой;
- тщательно высушить кожу после купания, душа или плавания; №
- носить свободную воздушную одежду, предпочтительно из натуральных волокон, особенно из хлопка;
- нанести антиперспирант.
В стопе спортсмена обувь и ботинки часто являются частью инфекционного цикла, потому что там растут грибки. Носите «дышащую» обувь и почаще меняйте носки. Так как натуральные ткани более впитывающие, надевайте хлопковые носки, желательно белые, для лучшее впитывание. Дайте обуви полностью высохнуть между использованием; по возможности не носите одну и ту же обувь 2 дня подряд. Посыпьте обувь противогрибковым порошком.
На рынке представлено несколько противогрибковых препаратов .Некоторые продукты доступны по рецепту, а другие без. Ваш фармацевт может помочь вам выбрать лучший продукт для вас. Проконсультируйтесь с врачом, если препараты, отпускаемые без рецепта, не помогают устранить эта проблема.
Симптомы обычно улучшаются через несколько дней терапии. Однако терапию следует продолжать в течение 2-4 недель, чтобы убедиться, что полностью устраняются грибки. Если лечение преждевременно прекратить, оставшиеся грибки снова начнут размножаться и инфекция возродится.
Обширная кожная Т-клеточная лимфома стоп, леченная высокодозной брахитерапией и внешним лучевым излучением
Кожная Т-клеточная лимфома (CTCL) — хроническое изнурительное заболевание, которое серьезно влияет на качество жизни. Мы представляем пациента с множественными поражениями CTCL на двусторонних стопах, которые нарушили его способность передвигаться. Его поражения на обеих стопах были успешно вылечены с помощью общей дозы 8 Гр в двух фракциях с помощью поверхностной брахитерапии с высокой мощностью дозы с использованием аппликатора Freiburg Flap.Более глубокие аспекты более объемных поражений на левой стопе были усилены с помощью электронно-лучевой терапии. Лучевая терапия хорошо переносилась, и пациент смог восстановить подвижность после завершения лучевой терапии. Насколько нам известно, имеется несколько сообщений об использовании брахитерапии для лечения CTCL. В нашем случае описывается лечение более крупных и обширных поражений CTCL, чем сообщалось ранее.
1. Введение
Кожная Т-клеточная лимфома (CTCL) — хроническое изнурительное состояние, на которое приходится примерно 4% всех неходжкинских лимфом, причем грибовидный микоз является наиболее распространенным типом [1].Текущие стратегии и цели лечения CTCL включают облегчение симптомов, контроль местного заболевания и улучшение качества жизни [2]. Мы сообщаем о пациенте с множественными поражениями CTCL, невосприимчивыми к стандартной терапии, который получил комбинацию дистанционной лучевой терапии (EBRT) и брахитерапии с высокой мощностью дозы (HDR) для сохранения органов и контроля болезненного заболевания.
2. Случай
Мужчина 69 лет, поступивший в дерматологическую клинику с грибовидным микозом стадии T2b, диагностированным за два года до этого, который проявлялся в виде стойкой хронической сыпи на обеих стопах и, в меньшей степени, на других участках. его тела.Повреждения на ногах были болезненными и зудящими, что ограничивало его способность носить обувь и передвигаться в течение последних двух лет. Его болезнь практически не реагировала на многочисленные местные агенты, в том числе азотистый иприт для местного применения, имиквимод, клобетазол, пропитки уксусом, пропитки PUVA, амоксициллин и доксициклин. По словам пациента, рассматривалась возможность ампутации левой стопы ниже щиколотки, от которой он отказался. Впоследствии его направили в лучевую онкологию.
При физическом осмотре были обнаружены болезненные, сливные, эритематозные и шелушащиеся пятна на коже, простирающиеся от дорсальной и вентральной поверхностей его левой стопы до щиколотки (Рисунки 1 (a) и 1 (b)).На его правой стопе были более мелкие эритематозные пятна проксимальнее пальцев и пальцев, простирающихся между пальцами (рис. 1 (е)). Ему рекомендовали поверхностную HDR-брахитерапию для лечения его симптоматических поражений. Пациент согласился начать лучевую терапию сначала с наиболее заметными и болезненными поражениями на левой стопе и пройти последующее лечение других поражений, если результаты будут оправданы. Предварительное сканирование левой стопы показало диффузное поражение с некоторыми дорсальными поражениями толщиной более 5 мм. Пациенту было рекомендовано 8 Гр в 2 фракциях поверхностной HDR-брахитерапии на всю пораженную область левой стопы с использованием аппликатора Freiburg Flap (FF) (Elekta AB, Стокгольм, Швеция), а затем 20 Гр в 10 фракциях внешнего луча 6 МэВ. электронное лечение объемных дорсальных поражений.
Аппликатор FF состоит из плоского набора силиконовых сфер диаметром 1 см с продольными каналами для введения лечебных катетеров и гибкими соединениями по бокам, которые позволяют FF приспосабливаться к сильно изогнутым и неровным поверхностям. FF часто прикрепляют к термопластической сетке (TM), обычно используемой в лучевой терапии, для сохранения воспроизводимой ориентации относительно анатомии пациента.
При подготовке к HDR-лечению левой стопы этого пациента два куска материала TM (Extremity EMRT-8430, Bionix Inc., Толедо, Огайо) нагревали и формировали вокруг левой стопы пациента, состоящей из дорсальной части и соответствующей подошвенной части. Эта состоящая из двух частей конструкция раковины моллюска позволяла плотно обволакивать стопу всей стопой, обеспечивая при этом легкость входа и выхода (рис. 2 (а)). FF был прикреплен к TM с помощью зубной нити, вплетенной между бусинами FF и через распорки TM. Такая конструкция TM и расположение катетеров FF позволяли источнику Ir-192 HDR перемещаться в непосредственной близости от обрабатываемой кожной ткани.Всего потребовалось 39 катетеров, чтобы охватить всю обрабатываемую область его левой стопы (Рисунки 2 (b) и 2 (c)).
Для планирования лечения была проведена компьютерная томография с устройством FF, прочно прикрепленным к стопе пациента, и тонкой металлической маркерной проволокой, прикрепленной к TM, чтобы очертить намеченные границы лечения (рисунок 2 (d)). Изображения были импортированы в Eclipse (Varian Medical Systems, Пало-Альто, Калифорния). Объем планируемого лечения (PTV), очерченный или «очерченный» на КТ-изображениях, состоял из проксимального края в 1 см и всей ткани кожной поверхности ниже уровня маркерной проволоки на глубину 3 мм.Путь каждого катетера FF был идентифицирован в трех измерениях, и положения выдержки для источника HDR были выбраны с шагом приращения 5 мм (рис. 3 (а)). Время пребывания в этих положениях источников было скорректировано для обеспечения равномерного охвата 4 Гр периферийных границ PTV (рис. 3 (b)). В целом план лечения левой стопы включал 1326 активных источников на 39 катетерах с общим временем пребывания 1407 секунд (для источника 10 Ки). Две фракции по 4 Гр вводили через день в течение одной недели.
Лечение хорошо переносилось с некоторым легким радиационным отеком и связанной с ним болью в левой стопе, которая купировалась консервативно и разрешилась в течение недели после завершения лечения. При контрольном осмотре через неделю его поражения регрессировали со значительным уменьшением боли, шелушения и эритемы. Четыре месяца спустя более глубокий аспект крупных опухолевых поражений левой стопы был усилен 20 Гр за 10 ежедневных фракций с использованием электронов внешнего пучка с энергией 6 МэВ. Кроме того, тот же самый процесс брахитерапии без EBRT впоследствии был проведен для правой стопы пациента, которая хорошо поддалась HDR-брахитерапии.
При каждом краткосрочном наблюдении (≤ 6 недель) после завершения HDR-брахитерапии он сообщал о положительном ответе с улучшением связанной с заболеванием эритемы, боли и отека во всех обработанных областях, с почти полным исчезновением связанной с лечением гиперпигментации. (Рисунки 1 (c), 1 (d) и 1 (f)). Обе стопы все еще находились в стадии ремиссии при его последнем наблюдении через 21 месяц и 19 месяцев после завершения лечения левой и правой стопы, соответственно. Кроме того, он передвигался и носил обувь, чего он не мог делать на презентации из-за болезненных повреждений.У него действительно появилось новое легкое эритематозное круговое поражение размером 3-4 см на дорсальной поверхности его левой стопы, проксимальнее облученной области, которое лечили и контролировали местными стероидами (рисунки 1 (c) и 1 (d)).
3. Обсуждение
Поражения CTCL чрезвычайно радиочувствительны, при этом некоторые сообщения предполагают, что лучевая терапия с низкими дозами может достигать успешных результатов (Таблица 1), позволяя при этом меньше посещений клиники, меньшие затраты, меньшую токсичность для кожи и повторное облучение в будущее из-за рецидива симптомов [3, 4].Neelis et al. использовала низкодозированную внешнюю лучевую терапию для лечения грибковых поражений микоза, резистентных к PUVA и местным стероидам. Они сообщили, что у 65 очагов поражения у 24 пациентов, получавших 8 Гр в двух фракциях, показатель полного ответа составил 92%, при этом кожная токсичность не отмечена [3]. Thomas et al. обнаружили, что уровень полного ответа составляет приблизительно 94,4% среди 58 пациентов с CTCL, получавших одну фракцию лучевой терапии, в большинстве случаев от 7 до 8 Гр, с использованием фотонов или электронов.Среднее время наблюдения составило 41,3 месяца, при этом значительных отдаленных побочных эффектов не наблюдалось [4]. Терапия низкими дозами тотального электронного пучка кожи также показала удовлетворительные результаты с хорошим профилем побочных эффектов у пациентов с более диффузным кожным заболеванием [5–8].
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Брахитерапия — это метод, при котором радиоактивный источник помещается непосредственно в пораженные участки или рядом с ними с помощью имплантатов или поверхностные аппликаторы [9, 10]. Одним из таких аппликаторов является Freiburg Flap, который позволяет источнику HDR Ir-192 перемещаться примерно на 5 мм от поверхности кожи. Этот метод неинвазивен и идеально подходит для доставки опухолевых доз лучевой терапии к поверхностным поражениям, ограничивая при этом неблагоприятную доставку излучения к здоровым тканям из-за быстрого спада дозы на периферии поражений.Это особенно желательно при лечении анатомических участков, которые находятся рядом с тканями, уязвимыми для облучения, или которые представляют собой серьезные косметические проблемы для хирургического удаления, таких как кожа головы, лицо и руки [9]. Благодаря использованию специальных форм, таких как FF, этот метод также позволяет подавать равномерную дозу излучения на неровные поверхности, что было выгодно при лечении стоп нашего пациента, тогда как ДЛТ часто используется для более глубоких поражений и на плоских поверхностях [11] . Некоторые поражения на дорсальной стороне левой стопы нашего пациента были более 5 мм в толщину, и ДЛТ была добавлена для лечения более глубоких и объемных частей опухоли, тогда как для более тонких участков на правой стопе потребовалась только брахитерапия FF. .Следовательно, лечения только FF достаточно для поверхностных поражений, находящихся в пределах 5 мм от поверхности кожи.
В то время как брахитерапия для лечения немеланомного рака кожи была тщательно изучена и показала высокую частоту местного контроля и отличные косметические результаты [9, 10, 12–14], имеется мало сообщений об использовании брахитерапии для CTCL. DeSimone et al. сообщили о 10 пациентах с поражениями грибовидного микоза лица, которые успешно лечились с помощью брахитерапии HDR в дозах 8 Гр в 2 фракциях по 4 Гр.В среднем через 6 месяцев наблюдения рецидивов не было [15]. Годдард и др. представили серию случаев с использованием HDR-брахитерапии для лечения акральных поражений кожи CTCL у шести пациентов с восемью поражениями, также получавших 8 Гр в 2 фракциях. Они сообщили о 88% контрольной частоте, при этом только одно поражение рецидивировало локально в течение среднего периода наблюдения в 15,8 месяцев [16]. В нашем случае описывается лечение более обширных поражений CTCL, чем сообщалось ранее.
Бремя симптомов CTCL значительно ухудшает качество жизни пациентов.Пациенты часто испытывают сильный зуд, боль, растрескивание и кровотечение кожи и связанные с ними бессонницу, депрессию и снижение самооценки [17, 18]. В зависимости от расположения поражений пациенты могут испытывать трудности с использованием рук или передвижением [16]. Лечение с помощью лучевой терапии улучшило симптомы нашего пациента и позволило ему восстановить подвижность и избежать возможной ампутации пораженной левой стопы. Наш случай, а также предыдущая литература, предполагают, что HDR-брахитерапия является потенциально ценным паллиативным, органосохраняющим методом лечения поражений CTCL, особенно тех, которые не поддаются более традиционным методам лечения.Необходимы дальнейшие исследования для разработки рекомендаций по лечению, а также для оценки показателей долгосрочного контроля и результатов.
Сокращения
| CTCL: | Кожная Т-клеточная лимфома |
| Гр: | Серый |
| HDR: | Высокая мощность дозы |
| EBRT: | Внешняя лучевая терапия |
| FF: | Freiburg Flap |
| TM: | Термопластическая сетка |
| PTV: | Планируемый объем лечения. |
Конфликт интересов
Авторы сообщают об отсутствии конфликта интересов.
Роль дезинфекции обуви и носков в лечении поверхностных грибковых инфекций стоп
Из-за повсеместного распространения дерматофитов и отсутствия адаптивного иммунного ответа в ногтевой пластине частота рецидивов и рецидивов, связанных с поверхностными грибковыми инфекциями, высока (10–53%). Вылеченные или улучшенные пациенты с дерматофитозом могут снова заразиться при контакте с резервуарами грибков, такими как инфицированная обувь, носок или ткань.Чтобы предотвратить это, можно использовать методы дезинфекции обуви, носков и текстиля. Чтобы получить представление об эффективных вариантах санитарной обработки, в центре внимания данной статьи находится обзор исследований санитарной обработки обуви, носков и текстиля, проведенных на протяжении всей истории (1920–2016 гг.). В этом обзоре рассмотрены тридцать три исследования, охватывающих самые разные методы — от фумигации формальдегидом и нанесения порошка для ног до более современных подходов, таких как технологии облучения ультрафиолетовым светом и серебряным светом. Старые методы санитарной обработки (например, кипячение, использование хлора и солей) весьма ограничены в своей практичности, так как они могут привести к осложнениям для здоровья и нарушению целостности обуви.Новые подходы к дезинфекции обуви и носков, такие как нанесение озона и УФ-облучение, показали очень многообещающие результаты. По-прежнему необходимы дальнейшие исследования этих современных методов, поскольку пробелы в знаниях и стоимость не позволяют создать стандартизированные параметры для успешного использования. Комбинируя методы санитарной обработки с другими профилактическими мерами, можно повысить защиту от повторного заражения.
Поверхностные грибковые инфекции довольно широко распространены, их распространенность во всем мире составляет от 20% до 25%. 1 Частота рецидивов и рецидивов, связанных с грибковыми инфекциями, такими как онихомикоз, высока (10–53%), с вероятностью рецидива в течение 30 месяцев после излечения после лечения системными препаратами (например, тербинафином, итраконазолом). 2,3 Температура, влажность, воздействие грибкового резервуара и предрасположенность являются факторами, способствующими повторному заражению. 4,5 Большинство этих факторов можно найти в обуви, носках и текстильных изделиях, поскольку они создают влажное, теплое и влажное пространство, в котором может процветать грибок. 6 Грибы могут использовать пот и клетки кожи, застрявшие в носках или обуви, в качестве питательных веществ, позволяя создавать резервуары для грибков. 6,7 Для борьбы с этими грибковыми резервуарами можно использовать такие методы санитарной обработки, как отмывание и фумигация формальдегидом, что потенциально может повлиять на высокую частоту рецидивов и рецидивов, связанных с поверхностными грибковыми инфекциями.
Цель этого обзора — определить методы санитарной обработки, которые можно использовать для зараженной грибком обуви, носков и текстильных изделий, чтобы помочь справиться с поверхностными грибковыми инфекциями стопы.Изучение методов санитарной обработки с целью снижения частоты рецидивов и рецидивов не только принесет пользу пациенту, но и снизит экономическое бремя, связанное с этими инфекциями.
Чтобы получить представление об эффективных вариантах санитарной обработки, в данной статье мы рассмотрим исследования по санитарной обработке обуви, носков и текстиля. Поиск литературы по устройствам, методам и / или техникам дезинфекции, относящимся к дезинфекции зараженной обуви, носков и текстильных изделий, был проведен с использованием PubMed, Scopus, MEDLINE (с 1946 г. по 18 ноября 2016 г.) и Embase (с 1980 г. по 48 нед. 2016).Основное внимание в этом обзоре уделялось исследованиям, проведенным между 1920 и 2016 годами, которые сопровождались обсуждением будущих методов санитарной обработки.
Идея о том, что обувь может действовать как резервуар грибка, способного повторно заразить вылеченного или улучшившегося пациента с дерматофитозом, возникла в 1920-х годах. 12 Это открытие было сделано с небольшим набором данных (один пациент), но оно породило идею о том, что инфицированные грибком люди могут переносить грибковые клетки с ног на обувь. 12 Продолжая эту идею, Джеймисон и МакКри обнаружили, что 98% (52/53) образцов обуви с внутренней подошвой, собранных у пациентов, инфицированных стригущим лишаем, были положительными по культуре на грибки и другие предполагаемые патогены ( Monilia , Cryptococcus , дрожжи и Penicillium brevicaule ). 9 У пациентов с дерматофитозом примерно 40% (40/100) образцов обуви с внутренней подошвой оказались положительными по культуре, при этом 12 образцов обуви с положительной культурой продуцируют тот же патоген, выделенный из соответствующих образцов кожи. 13 У пациентов с опоясывающим лишаем стопы только 34% (35/104) имели инфицированную обувь. 6 Напротив, 80% (8/10) обуви с закрытым носком или ботинок, которые носят пациенты с онихомикозом, содержат дерматофиты, недерматофитные плесневые грибки, дрожжи или их комбинацию. 14 Было также обнаружено, что дерматофиты ( Trichophyton rubrum и Trichophyton mentagrophytes ) все еще могут быть обнаружены на внутренней подошве ранее использованной обуви, которая хранилась от 1 до 4 недель. 15 Это говорит о том, что общие штаммы, вызывающие поверхностные грибковые инфекции, могут выживать в течение длительного времени в обуви, что требует эффективных средств удаления. 15
Возможность того, что другие предметы обуви (например, тапочки и носки) выступают в качестве резервуаров грибка, также предполагает необходимость санитарной обработки. Количество дерматофитов, выделенных из различных вариантов обуви, показало, что на босых ногах было наибольшее количество дерматофитов по сравнению с чулками, носками и носками таби (100%, 90%, 30% и 10% соответственно). 16 Согласно сообщениям, тапочки, которые носят пациенты с дерматофитозом, содержат те же патогенные грибы, что и те, которые изолированы в соответствующих образцах кожи. 13 Поскольку тапочки заменять реже, этот тип обуви может быть сильно заражен грибковыми колониями. Носки также могут служить резервуаром для грибков. Основываясь на экспериментах, проведенных Бонифазом и соавторами, примерно 10,5% инфицированных грибами людей могут подвергаться риску повторного заражения из-за грибковых резервуаров, расположенных в их носках. 17 Bonifaz et al. Также показали, что распространенность дерматофитов в носках может зависеть от типа используемого метода изоляции, поскольку при последовательном разведении было зарегистрировано большее количество инфицированных носков, чем при прямом выделении ( P = 0,05). 17 Наряду с носками, текстиль также считается потенциальным резервуаром грибков из-за наличия захваченных органических веществ, создающих источник пищи для грибков и других возбудителей болезней. 18
Вопреки упомянутым подтверждающим свидетельствам, существуют также противоположные мнения о необходимости санации.Было высказано предположение, что обувь как источник повторного заражения / инфекции и, следовательно, потребность в дезинфекции обуви, может быть преувеличена, поскольку инфекция / повторное инфицирование может происходить без эндогенных источников, таких как инфицированная обувь. 9 Sulzberger (цитируется по Rosenthal et al. 19 ) предположил, что, возможно, источником обострений и рецидивов, связанных со стопами, является воздействие крема для обуви, краски для носков, отделки носков, а также средств для дубления или красителей кожи. профилактическим решением будет покупка «подходящей обуви и подходящих носков». 9 Сульцбергер также заявляет, что обострения обычно возникают из-за уже имеющихся грибков, которые активируются под воздействием влаги или мацерации, и, следовательно, эти меры предосторожности «не нужны». 19 В дополнение к Сульцбергеру, Баер (цитируется по Ajello and Getz 15 ) также предположил, что при отсутствии благоприятных грибковых условий (например, уровней влажности), а уровни устойчивости, обнаруженные у человека, являются адекватными, грибковая инфекция маловероятна независимо от наличия грибкового резервуара (например, инфицированной обуви). 15 Несмотря на эти противоположные мнения, большое количество доказательств в поддержку использования санитарной обработки привело к созданию множества различных методов санитарной обработки, таких как фумигация формальдегидом, растворители для химической чистки, нафталиновые шарики, стирка, озон и ультрафиолетовое облучение.
В 33 найденных исследованиях было рекомендовано несколько основных методов дезинфекции, таких как замена сильно загрязненной обуви новой и ежедневная смена носков. 1,2 Кроме того, сообщалось, что использование кипящей воды для дезинфекции обуви позволяет успешно удалить колонии дерматофитов с сандалий, кроссовок и ботинок. 16 Однако рекомендуется соблюдать осторожность, так как кипящая вода может испортить шерстяные или шелковые материалы; таким образом, использование горячего утюга для стерилизации может быть лучшим выбором для этих текстильных изделий. 9,20 Другие эффективные средства, которые можно использовать для чувствительных тканей, включают холодную воду и вытирание влажным полотенцем. 16 Хранение загрязненных грибами тканей отдельно от стерильных тканей и использование легко дезинфицируемой корзины для белья также может помочь предотвратить передачу дерматофитов. 21
Воздействие солнца также было определено как экономичный вариант дезинфекции. 22 Было обнаружено, что количество отрицательных культур из носков значительно выше в носках, находящихся на солнце в течение 3 дней, по сравнению с носками, хранящимися в помещении ( P <0,0001). 22 Чтобы эффективно стерилизовать загрязненные предметы под воздействием солнца, УФ-свет должен поглощаться ДНК грибов с длиной волны от 200 до 300 нм — открытие, сделанное Уордом в 1890 г. 24 и расширенное многими. 23
Способность обуви, носков и тканей действовать как резервуары для грибков может зависеть от используемых материалов. Например, в исследовании, проведенном Бонаром и Дрейером, было обнаружено, что грибы не могут расти на резине, тогда как рост грибов процветает на ткани. 18 В тестах на прилипание к грибкам нейлон и хлопок, обнаруженные в носках, позволяли дерматофитам проходить, в то время как плотные или пушистые волокна, связанные с шерстяными носками и таби, помогали предотвратить проникновение дерматофитов. 25 Сообщается, что уровень, с которым чулки, носки и таби предотвращают передачу дерматофитов, составляет 58,2%, 94,7% и 98,9% соответственно. 16
С учетом этих результатов создание противогрибковой / противомикробной обуви, носков и тканей было изучено в четырех соответствующих критериям исследования. 26–29 Отличная противогрибковая активность была обнаружена в обуви, которая содержит стельки, смешанные с пентахлорфенолом (ПХФ). 26 Наибольшая противогрибковая активность этой обработанной обуви была отмечена в их тканевой подкладке, что позволило полностью предотвратить колонизацию Trichophyton . 26 Сообщалось, что стельки, обработанные натрий-ПХФ, подавляют рост сапрофитов, тогда как стельки, обработанные линданом, были не столь эффективны. 27 Даже после 6, 24 и 48 часов непрерывной промывки антибактериальный эффект натрия PCP все еще может быть обнаружен. 27 Аналогично стелькам, обработанным натриевым ПХФ; Носки, обработанные натрий-ПХФ, по-прежнему сохраняли антибактериальное действие после пяти стирок и 55 дней ношения. 27 Натриевая соль и кальциевая соль PCP, включенные в резиновые детали обуви, также показали бактериальное ингибирование. 27 В тестах на фунгицидную активность натриевая соль частей обуви, обработанных ПХФ, показала значительно меньший рост T rubrum и более сильное противогрибковое действие против Trichophyton interdigitale по сравнению с частями обуви, обработанными линданом. 27 Несмотря на это многообещающее открытие, практичность этой конкретной комбинации весьма ограничена, поскольку известно, что ПХФ оказывает неблагоприятное воздействие на здоровье. 30
Текстиль, пропитанный антимикробными и противогрибковыми средствами, также показал многообещающие результаты. Было обнаружено, что ткани, обработанные ионами серебра (2%), оказывают сильное ингибирующее действие на рост Candida albicans , при этом ингибирование C albicans также наблюдается в тканях, обработанных хлоридом дидецилдиметиламмония, полигексаметилен бигуанид и 5% хлоридом серебра. . 28 Trichophyton rubrum и T mentagrophytes показали устойчивость к тканям, обработанным медью, а T rubrum полностью ингибировались тканями, обработанными дидецилдиметиламмонийхлоридом. 28 Было также обнаружено, что люди, которые спали на простынях, содержащих оксид меди, имели более низкую бактериальную колонизацию по сравнению с теми, кто спал на простынях без этого биоцида. 29 Способность грибкового мицелия проникать в обработанные ткани может различаться в разных образцах и может зависеть от вида. 28 Trichophyton mentagrophytes был способен расти между волокнами, обработанными дидецилдиметиламмонийхлоридом, тогда как проникновение T rubrum было полностью ингибировано. 28 Эти антимикробные ткани не должны заменять другие процедуры санитарной обработки, но могут использоваться как часть первичной или вторичной превентивной меры против повторного заражения.
Фумигация формальдегидом была методом санитарной обработки, рекомендованным в трех подходящих исследованиях. 9,13,20 Джеймисон и МакКри рекомендовали использовать фумигацию формальдегидом для дезинфекции обуви, метод, ранее исследованный Хендерсоном. 9 Хендерсон показал, что обувь, обработанная формальдегидом, не показывала грибковых признаков после обработки. 9 Он также отметил, что повышенное удержание формальдегида можно найти в кожаной обуви, поскольку кожа может способствовать постепенному высвобождению. 9 По соглашению с Джеймисоном и МакКри, использование формальдегида для стерилизации обуви было предложено Митчеллом в 1937 году. 9 Он предлагает пациентам класть инфицированную обувь в коробку, содержащую две кастрюли с формальдегидом, и обувь тщательно проветриваемой. после лечения для профилактики формальдегидного дерматита.Berberian фактически проверил эту гипотезу, обработав инфицированную обувь формальдегидом; после 12 часов воздействия формальдегида наблюдалось полное отсутствие роста T interdigitale во всех обработанных образцах чулок и внутренней подкладки обуви. 20 Увлажнение чулок перед обработкой формальдегидом ускорило процесс дезинфекции. 20 Как упомянул Хендерсон, этот метод действительно представляет некоторые риски для здоровья, например формальдегидный дерматит, и поэтому формальдегид больше не рекомендуется, несмотря на его способность устранять резервуары грибка, обнаруженные в обуви и чулках.
Использование дезинфицирующего порошка было рекомендовано в двух исследованиях; однако ни одно из исследований не оценило эффективность этого метода санитарной обработки. 12,13 Джеймисон и МакКри отметили, что «отличные результаты» могут быть достигнуты, когда обувь и ступни присыпаются смесью гидроксихинолина, пербората натрия, бората натрия, борной кислоты и силиката алюминия два раза в день, открытие, сделанное Маги и Хартфилом в 1940 году. 13 Кроме того, Джеймисон и МакКри также рекомендовали включение 8-гидроксихинолина, парахлорметаксиленола и хлортимола в кожаные стельки обуви и тапочек, открытие, сделанное Селдовицем в 1940 году. , трудно определить эффективность этого метода санитарной обработки.
Растворители для химической чистки, химические дезинфицирующие средства и фармацевтические противогрибковые спреи были исследованы в качестве методов дезинфекции в двух соответствующих исследованиях. 18,31 Растворители для химической чистки (очищающая нафта) оказали очень слабое фунгицидное действие после 1 часа воздействия, при этом наибольший фунгицидный эффект наблюдался против Epidermophyton cruris . 18 Минимальные фунгицидные эффекты были обнаружены у керосина и четыреххлористого углерода после 5-, 10- и 15-минутного воздействия. 18 И наоборот, T interdigitale , переносимый в чешуях кожи, может быть полностью устранен при обработке гипохлоритом натрия (1%).Химические дезинфицирующие средства (например, хлор, фенол) были связаны с высокой выживаемостью T mentagrophytes , тогда как хлор (1%) и тербинафин (0,01%) имели лучшую скорость дезинфекции против штаммов ментагрофитов T , с фунгицидным действием в пределах 15 минут. 31 Фенол, тербинафин и хлор оказались способны оказывать фунгицидное действие против штаммов T raubitschekii и T tonurans в течение 15 минут после воздействия. 31 Спрей противогрибковые препараты не показали роста штаммов T raubitschekii и Ttonsurans . 31 Это исследование предполагает, что тербинафин может быть очень некоррозионным и нетоксичным дезинфицирующим средством. Тербинафин в форме спрея для местного применения имеет низкую вероятность лекарственного взаимодействия с другими текущими противогрибковыми рецептами, поэтому его можно легко добавить в любую стратегию лечения.
Стирка инфицированных носков и тканей была методом дезинфекции, упомянутым 40% (13/33) подходящих исследований. 6,16,21,32–38 В семи из этих исследований было установлено, что стирка носков и текстильных изделий не является эффективным вариантом санитарной обработки. 6,18,20,21,33,36,39 Критический обзор этих исследований показал, что стирка неэффективна при низких температурах (например, 30–40 ° C) 21,33 ; специальных настроек прачечной, созданных Национальной ассоциацией владельцев прачечных (1932 г.), было недостаточно 18 ; и, если их не очистить должным образом, стиральные машины могут фактически действовать как резервуар грибка, заражая стерильные ткани. 36,39 Успешная дезинфекция с использованием этого метода дезинфекции в значительной степени зависела от используемого текстиля (например, шерстяные носки по сравнению с нейлоновыми носками с широкой сеткой) и причинного штамма (например, дрожжи против плесени Aspergillus ). 6,33
Напротив, в шести подходящих исследованиях отмывание денег было признано достаточным методом дезинфекции. 16,32,34,35,37,38 В этих исследованиях на дезинфицирующие способности процесса отмывания все еще влияло причинное напряжение; однако колонии дерматофитов ( T rubrum и T interdigitale ) все еще уменьшались и / или уничтожались после отмывания. 32 Критический обзор этих вспомогательных исследований показал, что стирка при более высоких температурах (60–75 ° C), 34 стирка носков сразу после удаления, 16 и использование настроек, которые превышают рекомендации, предоставленные Министерством здравоохранения 35 предложили эффективные средства дезинфекции зараженных материалов.
В двух подходящих исследованиях включение системы производства ионов серебра и технологии светового излучения в стиральные машины увеличило их возможности дезинфекции. 37,38 Машина для стирки серебра, содержащая электронную систему производства ионов серебра, была оценена с тканью, загрязненной T rubrum , C albicans , Microsporum canis и Aspergillus flavus . 37 Во время этапа заключительного отжима стиральная машина для серебра (с моющим средством и без него) имела значительно более высокую противогрибковую активность по сравнению с обычной стиральной машиной ( P <0,05). 37 Зараженные ткани, вымытые в машине для стирки серебра с использованием моющего средства, показали снижение общего количества грибков и уменьшение всех видов грибов (кроме A flavus ) при стирке без моющего средства. 37 И наоборот, обычные стиральные машины не оказывали фунгицидного действия, если инфицированные ткани стирали без моющего средства. 37 В дополнительном исследовании зараженная одежда, отмытая с помощью трех различных процедур — комбинации серебра и ультрафиолета (UVA 395 нм), цикла только серебра и цикла только полоскания, — проверялась на предмет их стерилизационного эффекта. 38 Комбинация серебра и ультрафиолета имела лучший стерилизующий эффект, так как эта обработка дала наименьшее количество колоний S aureus и C albicans после обработки. 38 Основываясь на этих исследованиях, дезинфицирующий эффект серебра может зависеть от того, как оно применяется, от продолжительности применения и от того, когда оно применяется в цикле стирки.
Ультрафиолетовые длины волн были проверены на предмет их использования в санитарной обработке в двух подходящих исследованиях. 4,11 Сообщалось о грибковом снижении T mentagrophytes , когда дезинфицирующее средство (SteriShoe; Shoe Care Innovations, Inc., Menlo Park, California) сопровождался одним, двумя и тремя циклами УФ-облучения (один цикл облучения, P = 0,003; два цикла облучения, P = 0,008). 4 Общее снижение количества грибков на 76% в обуви, инфицированной T rubrum– , также произошло после того, как дезинфицирующее средство SteriShoe сопровождалось облучением; однако не было обнаружено значительных отличий от контроля. 4 Cronin et al. Также исследовали ингибирующее действие УФ-излучения на T rubrum . 11 Авторы попытались получить длину волны ультрафиолета, которая эффективно подавляет T rubrum и может проникать в ноготь, чтобы создать недорогой светоизлучающий свет для лечения онихомикоза. Несмотря на их ограниченный успех, они смогли найти длину волны (280 нм, 3,1 Дж / см 2 ), которая показала многообещающую противогрибковую активность против T rubrum с полным подавлением через 2 недели инкубации ( P = 0,027). ). 11 Кронин и др. Предположили, что эту технологию можно использовать для обеззараживания обуви, принадлежащей инфицированным людям. 11 Основываясь на этих двух исследованиях, использование УФ-излучения все еще находится на начальных этапах, при этом дезинфицирующие возможности УФ-излучения, возможно, зависят от возбудителей.
Озон также был исследован на предмет его потенциального использования в санитарной обработке в двух соответствующих критериям исследованиях. 14 Значительное уменьшение количества колоний было обнаружено при воздействии озона на восемь предметов обуви и пять пациентов с онихомикозом ( P =.001). 14 Благодаря использованию озона количество жизнеспособных организмов в образцах культур (которые произошли от зараженной обуви) уменьшилось. 14 Непосредственное нанесение озона на внутреннюю поверхность обуви усиливает фунгицидный эффект. 14 Два из трех экспериментов по санитарной обработке (прямое нанесение озона в сочетании с циклом сушки) показали снижение грибковой нагрузки; однако третий эксперимент показал увеличение числа жизнеспособных организмов. 14 Было высказано предположение, что увеличение числа жизнеспособных организмов, обнаруженное в третьем эксперименте, могло быть связано с компонентом сушки / нагревания, поскольку тепло может активировать организмы. Авторы не рекомендовали озоновые устройства открытого типа, поскольку они с меньшей вероятностью будут производить необходимый уровень озона, необходимый для максимальной эффективности санитарной обработки. 14 Фунгицидная способность газообразного озона была также проверена на T rubrum и T mentagrophytes . 40 Первоначальные эксперименты с установленными T rubrum и T mentagrophytes показали, что дезинфекция озоном не увенчалась успехом. 40 В недавно засеянных колониях цикл дезинфекции озоном не показал жизнеспособных культур T rubrum после обработки, с ограниченной жизнеспособностью, обнаруженной в культурах T mentagrophytes . 40 Аналогичные результаты были получены при нанесении озона на марлю, заменяющую одежду и постельное белье. 40 В экспериментах как с жидкими, так и с агаровыми средами дезинфекция озоном уменьшала количество жизнеспособных конидий и увеличивала период времени до появления колоний (2–3 дня). 40 Авторы предположили, что газообразный озон можно использовать для дезинфекции, но не обязательно для стерилизации.
Несмотря на богатство знаний, полученных в ходе прошлых исследований, есть несколько общих ограничений, связанных с исследованиями санитарной обработки. Неоднозначная терминология была частой проблемой в ранней литературе по санитарной обработке. Такие фразы, как «грибковый тип» и «чистящая нафта», затрудняют определение того, какие конкретные изоляты были обнаружены и какие концентрации использовались для дезинфекции. 12,18 Помимо этого ограничения, во многих из этих ранних исследований отсутствовал достаточный контроль, поскольку обувь неинфицированных людей обычно использовалась нечасто. Практики культивирования, описанные в литературе по ранней санитарной обработке, могли привести к неточным результатам. В большинстве питательных сред, обнаруженных в этих исследованиях, отсутствовали агенты селективности (например, циклогексимид), которые могли создавать искаженную культуру. 15 В некоторых исследованиях чрезмерный рост загрязнителей был настолько серьезным, что несколько культур пришлось не принимать во внимание, что могло повлиять на скорость посева. 6 Кроме того, в нескольких исследованиях культуры были сочтены «сомнительными» вместо того, чтобы быть подтвержденными положительными или отрицательными, что, возможно, указывает на неспособность исследователей идентифицировать причинный штамм. 13
Некоторые из вариантов санитарной обработки, изученных в прошлом, не были удобными для обуви, практичными или экономичными. 14 Варианты, такие как кипячение и использование хлора или солей, могут испортить внешний вид и / или целостность обуви.Эти методы также могут оказать резкое воздействие на более мягкие материалы, используемые в обуви, тапочках и текстильных изделиях. Кроме того, химические вещества, такие как ПХФ и формальдегид, соединения, которые тщательно исследуются на предмет их дезинфицирующих свойств, связаны с проблемами со здоровьем, что препятствует их долгосрочному использованию. 30,41
Ограничения, обнаруженные в прошлых исследованиях, были преодолены в настоящих исследованиях. Неоднозначная терминология была заменена конкретными причинными штаммами, более часто использовались контроли, а использование агентов селективности стало обычным явлением.Кроме того, были обнаружены более практичные и ориентированные на здоровье решения санитарной обработки. Несмотря на то, что методы дезинфекции продвинулись вперед, в настоящих исследованиях все еще есть некоторые ограничения. Пробелы в знаниях о новых методах санитарной обработки, таких как газообразный озон и УФ-облучение, ограничивают возможность создания стандартизированных процедур санитарной обработки. 40 Помимо пробелов в знаниях, стоимость современных методов санитарной обработки, таких как создание тканей, пропитанных серебром или медью, может быть довольно высокой. 28
Несмотря на большое количество исследований, посвященных устройствам для дезинфекции обуви, носков и текстиля, методы дезинфекции все еще нуждаются в совершенствовании и разработке новых вариантов дезинфекции для достижения большего успеха в борьбе с более широким спектром возбудителей. Методы и устройства, созданные в соответствующих областях санитарии, могут помочь начать будущие исследования. В 2010 году снижение микробной нагрузки было обнаружено с использованием промышленного пылесоса, оснащенного ультрафиолетовой бактерицидной лампой (253.7 нм). 42 Эта бактерицидная лампа могла бы стать жизнеспособной платформой для дезинфекции обуви, носков или текстильных изделий от возбудителей грибковых штаммов, если в сочетании с противогрибковой длиной волны (280 нм), обнаруженной Cronin et al. 11 Кроме того, можно разработать простые в применении системы аэрозольной дезинфекции на основе технологии аэрозольной дезинфекции, используемой для свежих продуктов, поскольку эти уже созданные системы могут обладать способностью устранять общие причинные штаммы. 43 Еще одним направлением для изучения могла бы стать дезинфекция неокклюзионной обуви.Неокклюзионная обувь может повысить риск заражения дерматофитами из-за их постоянного контакта с почвой и дождями; таким образом, исследование вариантов санитарной обработки было бы полезным. 44,45
Методы санитарной обработки обуви, носков и текстиля можно улучшить за счет комбинации других профилактических мер, таких как лечение членов семьи или профилактическое противогрибковое лечение. 46 Устранение контакта с резервуарами грибка посредством санитарной обработки при сохранении контакта с противогрибковыми агентами посредством профилактического противогрибкового лечения, позволяет легко избежать повторного заражения.
Из-за высокой распространенности, рецидивов и повторных инфекций, связанных с грибковыми инфекциями, необходимость в эффективных профилактических стратегиях очевидна. 1–3 Среди профилактических стратегий, доступных сегодня, дезинфекция обуви, носков и текстильных изделий уникальным образом дает возможность исключить ежедневное воздействие грибковых резервуаров, создаваемых инфицированными грибами людьми.Кроме того, эффективность противогрибковой терапии может быть повышена, поскольку пациенты, получающие лечение, больше не находятся в непосредственной близости от резервуара с грибами на ежедневной основе. По-прежнему необходимы дальнейшие исследования современных методов санитарной обработки, таких как нанесение озона и УФ-облучение, поскольку пробелы в знаниях и стоимость не позволяют создать стандартизированные параметры для успешного использования. 40 Дезинфекция неокклюзионной обуви и комбинация дезинфицирующих устройств с другими профилактическими стратегиями могут стать будущими направлениями для изучения.
Раскрытие финансовой информации: Не сообщалось.
Конфликт интересов: Доктор Гупта является исследователем клинических испытаний и докладчиком в Valeant Canada, а также консультантом в Moberg и Sandoz. Доктор Верстег работает в компании Mediprobe Research, Inc., где клинические испытания проводятся под наблюдением доктора Ф.Гупта.
Грибовидный микоз palmaris et plantaris
Автор: Д-р Карен Кох, дерматолог-консультант, Медицинский центр Дональда Гордона Университета Витса, Йоханнесбург, Южная Африка. Главный редактор DermNet NZ: адъюнкт A / профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчеллом. Апрель 2019.
Что такое грибковый микоз palmaris et plantaris?
Микоз грибовидный пальмарис и плантарис — очень редкая локализованная форма грибовидного микоза, разновидность кожной Т-клеточной лимфомы.В то время как грибовидный микоз поражает руки примерно в 10% случаев, ладонно-подошвенный вариант поражает только кисти и стопы [1].
Грибовидный микоз пальмовый
Кто заболевает грибковым микозом palmaris et plantaris?
Зарегистрировано менее 30 случаев грибкового микоза palmaris et plantaris. Хотя грибовидный микоз palmaris et plantaris может поражать людей любого возраста, он чаще встречается у взрослых людей среднего возраста [2]. У мужчин он встречается чаще, чем у женщин [2].
Что вызывает грибковый микоз palmaris et plantaris?
Точная причина грибкового микоза palmaris et plantaris неизвестна. Ни один вирусный, генетический, эпигенетический или экологический фактор не был связан с грибовидным микозом [3].
Каковы клинические признаки грибкового микоза palmaris et plantaris?
Грибовидный микоз palmaris et plantaris чаще всего напоминает стойкую экзему рук и экзему стоп [1,2].
- Это может повлиять только на руки, только на ступни или обе руки и ноги.
- Ладони и подошвы поражаются чаще, чем верхняя часть кистей и стоп.
- Представляет собой утолщенные чешуйчатые красные бляшки, которые могут вызывать или не вызывать зуд.
- Бляшки, как правило, сохраняются или рецидивируют, несмотря на лечение.
Однако клинические признаки грибкового микоза palmaris et plantaris могут сильно варьировать. Сообщалось обо всех пузырях и пустулах, эрозиях, опухолях и язвах. Редко поражает ногти [2].
Каковы осложнения грибкового микоза palmaris et plantaris?
Микоз грибовидный пальмарис и подошвенный может вызывать боль, трещины и затруднения при использовании рук и ног.
Как диагностируется грибковый микоз пальмовой и подошвенной нервной системы?
Клиницист может быть предупрежден о необычной причине дерматита рук и ног по частым рецидивам и сопротивлению регулярному лечению. Необходимо провести полное обследование кожи, включая оценку лимфатических узлов, поскольку увеличенные лимфатические узлы могут указывать на более распространенную лимфому.
Диагноз грибкового микоза palmaris et plantaris устанавливается на основании биопсии кожи и обследования дерматопатологом.
Гистологические особенности грибовидного микоза могут быть незаметными, поскольку ранняя Т-клеточная лимфома может напоминать экзему. Может потребоваться несколько повторных биопсий.
Анализ крови необходим, чтобы убедиться в отсутствии ассоциированного синдрома Сезари.
Какой дифференциальный диагноз для грибкового микоза palmaris et plantaris?
Дифференциальный диагноз грибкового микоза palmaris et plantaris включает все формы дерматита рук. Следует учитывать следующее:
- Контактный дерматит — экзема рук, вызванная воздействием агрессивных химикатов / раздражителей или аллергенов; это редко влияет на ступни
- Помфоликс — форма экземы, при которой появляются зудящие скопления волдырей по бокам пальцев и на ладонях, которые часто возникают при потоотделении; Помфоликс может поражать и стопы.
- Ладонно-подошвенный псориаз — утолщение, шелушение и шелушение кистей и стоп; может наблюдаться псориатическая дистрофия ногтей
- Ладонно-подошвенный пустулез — хроническое заболевание, характеризующееся стойкими болезненными группами пустул на ладонях и подошвах
- Грибовидный микоз — обычная, более распространенная форма кожной Т-клеточной лимфомы, которая проявляется в виде экзематозных пятен, бляшек, узелков, опухолей и язв, как правило, на защищенных от солнца участках, таких как туловище; сыпь не ограничивается руками и ногами.
Как лечить грибковый микоз palmaris et plantaris?
Варианты лечения грибкового микоза palmaris et plantaris зависят от степени заболевания, местного опыта и имеющихся лекарств и оборудования. Следующие препараты успешно использовались отдельно или в сочетании:
Каковы исходы при грибковом микозе palmaris et plantaris?
Грибовидный микоз palmaris et plantaris очень редко распространяется на другие ткани и считается медленнорастущим.
В отличие от некоторых других лимфом, прогноз в целом хороший. Симптомы обычно можно контролировать с помощью лечения. Однако лечение неизлечимо и может повториться после много месяцев или лет ремиссии.
Микоз подошвенной поверхности стопы, вызванный недерматофитной плесенью Nodulisporium griseobrunneum, имитирующей Tinea Pedis
Summerbell RC, Kane J, Krajden S. Онихомикоз, tinea pedis и tinea manuum, вызванные недерматофитными нитевидными грибами.Микозы. 1989. 32 (12): 609–19.
CAS Статья Google ученый
Сиглер Л., Саммербелл Р.С., Пул Л., Виден М., Саттон Д.А., Ринальди М.Г. и др. Инвазивные инфекции Nattrassia mangiferae : описание случая, обзор литературы, терапевтическая и таксономическая оценка. J Clin Microbiol. 1997. 35 (2): 433–40.
CAS Статья Google ученый
Заатари Г.С., Рид Р., Моревессел Р.Подкожный гифомикоз, вызванный Scytalidium hyalinum . Am J Clin Pathol. 1984. 82 (2): 252–6.
CAS Статья Google ученый
Битью А. Дерматофития: распространенность дерматофитов и недерматофитных грибов у пациентов, посещающих передовую медицинскую лабораторию Аршо, Аддис-Абеба. Эфиопия. Dermatol Res Pract. 2018; 2018: 8164757. https://doi.org/10.1155/2018/8164757.
Артикул PubMed Google ученый
Stadler M, Kuhnert E, Peršoh D, Fournier J. Xylariaceae в качестве модельного примера для унифицированной номенклатуры в соответствии с концепцией «Один гриб — одно имя» (1F1N). Микология. 2013. 4 (1): 5–21.
CAS Google ученый
Kuhnert E, Fournier J, Peršoh D, Luangsa-ard JJD, Stadler M. Новые виды гипоксилона с Мартиники и новые данные о молекулярной филогении Hypoxylon на основе данных ITS рДНК и β-тубулина .Грибные ныряльщики. 2014; 64 (1): 181–203.
Артикул Google ученый
Cox GM, Schell WA, Scher RL, Perfect JR. Первое сообщение об участии видов Nodulisporium в заболеваниях человека. J Clin Microbiol. 1994. 32 (9): 2301–4.
CAS Статья Google ученый
Умабала П., Лакшми В., Мурти А.Р., Прасад ВССВ, Сундарам С., Бегин Х. Выделение вида Nodulisporium из случая церебрального феогифомикоза.J Clin Microbiol. 2001. 39 (11): 4213–8.
CAS Статья Google ученый
Институт клинических и лабораторных стандартов. Эталонный метод определения чувствительности мицелиальных грибов к противогрибковым препаратам в разведении бульона. 3-е изд. Стандарт CLSI M38. Уэйн, Пенсильвания: Институт клинических и лабораторных стандартов; 2017.
Ванам Х.П., Рао П.Н., Моханрам К., Егнесваран П.П., Рудрамурти СПМ. Дистально-латеральный подногтевой онихомикоз, вызванный Tritirachium oryzae : сторонний наблюдатель или захватчик? Микопатология.2018; 183 (2): 459–63.
CAS Статья Google ученый
Рудрамурти С.М., Шанкарнараян С.А., Догра С., Шоу Д., Муштак К., Пол Р.А. и др. Мутация в гене скваленэпоксидазы Trichophyton interdigitale и Trichophyton rubrum , связанная с устойчивостью к аллиламину. Антимикробные агенты Chemother. 2018; 62 (5): e02522-17.
Артикул Google ученый
Libon F, Nikkels-Tassoudji N, Dezfoulian B, Arrese JE, Nikkels AF. Недерматофитные дерматозы, имитирующие дерматофитозы у человека. Микопатология. 2017; 182 (1–2): 101–11.
CAS Статья Google ученый
Mehrotra RS. Новый вид Nodulisporium . Curr Sci. 1965; 34 (11): 353.
Google ученый
Ju Y-M, Rogers JD. Ревизия рода Hypoxylon .Mycolo Memoir. 1996. 20: 1–365.
Google ученый
Greenhalgh GN, Chesters CGC. Морфология конидиофор у некоторых британских представителей Xylariaceae . Trans Br Mycol Soc. 1968. 51 (1): 57–82.
Артикул Google ученый
Субраманиан CV. Гифомицеты. II. J Indian Bot Soc. 1956; 35 (4): 446–94.
Google ученый
Не позволяйте грибку стопы распространиться на вашего партнера
Есть грибок стопы? Грибковые инфекции очень распространены.Исследования показывают, что инфекции стопы, такие как грибок ногтей на ногах и микоз, действительно передаются от человека к человеку. Д-р Раймонд ДиПреторо-младший и д-р Аахба М. Сучак из Продвинутого центра стопы и голеностопного сустава в Ньюарке и Уилмингтоне, штат Делавэр, предлагают лечение грибковых инфекций. Вот как предотвратить распространение грибка стопы на партнера.
1. Обратитесь за помощью к ортопеду. Если вы подозреваете, что у вас грибок стопы, сразу же запишитесь на прием к ортопеду из Ньюарка и Уилмингтона.Ортопед может выяснить, есть ли у вас грибок стопы. Врач сможет определить это, посмотрев на кожу на ногах. Врач может соскоблить образец кожи для проверки на грибок. Ваш ортопед может посоветовать использовать противогрибковую мазь, порошок, лосьон или спрей.
2. Прикрывайте грибковую инфекцию. Если вы живете со своим партнером, делайте это каждый день. Грибковые инфекции могут передаваться от человека к человеку при прикосновении. Держите грибковую инфекцию закрытой до тех пор, пока она не будет вылечена.Не закрывайте область слишком плотно. Во время лечения грибка стопы важно, чтобы эта область была сухой и прохладной.
3. Соблюдайте гигиену. Соблюдая правила гигиены, вы можете предотвратить распространение грибка стопы на вашего партнера. Регулярно мойте и сушите ноги. Обязательно мойте руки каждый раз, когда вы, возможно, коснулись собственной грибковой инфекции. Следите за тем, чтобы ноги были сухими и чистыми — это простой способ предотвратить распространение грибка стопы на вашего партнера.
4.Избегайте ходьбы босиком. Ношение обуви — простой способ предотвратить распространение грибка стопы на вашего партнера. Если у вас грибок на ногах, то прогулка без обуви увеличит вероятность заражения вашего партнера. Убедитесь, что ваш партнер защищает ноги дома.
5. Не передавайте личные вещи. Не передавайте своему партнеру какие-либо предметы личной гигиены, такие как обувь, полотенца, одежда, носки, кусачки для ногтей, пилки для ногтей, антиперспиранты или бритвы.Грибковая инфекция стопы может передаваться при непрямом контакте с предметами личной гигиены инфицированного человека.
Передай привет здоровым и счастливым ногам! Не ждите ни минуты — позвоните в Advanced Foot and Ankle Center по телефону (302) 355-0056 прямо сейчас, чтобы назначить встречу в Ньюарке или Уилмингтоне, штат Делавэр. Верните свою жизнь в норму, получив лучшее из имеющихся средств лечения грибка стопы. Мы поможем вам добиться настоящего облегчения с небольшими затратами или проблемами.
Распространенность и клиническая корреляция поверхностной грибковой инфекции стопы у курсантов военно-морского флота Таиланда | Военная медицина
Аннотация
Общие сведения
Поверхностная грибковая инфекция стопы — одно из наиболее серьезных дерматологических заболеваний, поражающих в настоящее время военнослужащих.Многие курсанты военно-морского флота Таиланда страдают от поверхностных грибковых инфекций стопы и их последствий.
Цель
Изучить распространенность, сильные факторы риска, ответные патогены и клиническую корреляцию поверхностной грибковой инфекции стопы у курсантов военно-морского флота Таиланда, обучающихся в Военно-морской рейтинговой школе, Саттахип, Таиланд.
Материалы и методы
Это перекрестное исследование было проведено в августе 2015 года. Для получения информации о поведении и клинических симптомах использовался утвержденный структурированный вопросник.Качество жизни оценивалось с помощью опросника по дерматологическому индексу качества жизни (DLQI), а клинические проявления — по шкале тяжести стопы спортсмена (AFSS). Были выполнены и записаны лабораторные исследования, включая прямое микроскопическое исследование и культивирование грибов. Все участники были проинформированы и попросили их согласия.
Результаты
Всего было зачислено 788 курсантов тайского военно-морского флота со средним возрастом 19 лет. Было 406 (51,5%) участников с подозрением на грибковую инфекцию кожи по результатам опроса.После клинического обследования у 303 участников (38,5%) были обнаружены поражения стоп (AFSS ≥1). Поверхностная грибковая инфекция стопы была диагностирована при микроскопическом исследовании и посеве грибка у 57 участников, что дает балльную распространенность 7,2%. Tinea pedis был диагностирован у 54 участников, при этом ведущим возбудителем являлись Trichophyton mentagrophytes, (52,8%). У остальных 3 участников был диагностирован кожный кандидоз. Было установлено, что ношение боевой обуви более 8 часов является предрасполагающим фактором ( p = 0.029), принятие душа менее двух раз в день ( p = 0,008) и ношение сандалий во время душа ( p = 0,055) оказались защитными от инфекции. В большинстве случаев грибковой инфекции стоп были отмечены аномалии стоп ( p <0,001), включая чешуйки ( p <0,001), пузырьки ( p = 0,003) и мацерацию межпальцевых промежутков ( p <0,001). Среднее значение DLQI в случаях поверхностной грибковой инфекции стопы составило 3,35. Участники с поражением стоп (AFSS ≥1), обеспокоенные неприятным запахом стоп, продемонстрировали значительно более высокий средний показатель DLQI, чем участники без запаха (4.2 против 2,28; р <0,001).
Заключение
Поверхностная грибковая инфекция стопы встречается у 7,2% курсантов военно-морского флота. Было установлено, что ношение боевой обуви более 8 часов является предрасполагающим фактором. В дополнение к кожным проявлениям, включая чешуйки, пузырьки и мацерацию, поверхностная грибковая инфекция стопы также проявляла неприятный запах стопы, который влиял на качество жизни. Следует поощрять самообследование ног и изменение образа жизни, чтобы предотвратить грибковую инфекцию.
ВВЕДЕНИЕ
Поверхностная грибковая инфекция — серьезное дерматологическое заболевание, поражающее военнослужащих. 1–10 Грибковые инфекции стопы, включая tinea pedis и Candida interdigitale, являются наиболее часто диагностируемыми поверхностными грибковыми инфекциями. 5,9 Несмотря на меры по охране окружающей среды и личной гигиене, дерматофитный дерматофит также встречается одновременно с дерматофитной инфекцией других участков, включая tinea crusis, tinea corporis и tinea ungium. 11,12
Tinea pedis является наиболее распространенным дерматофитозом, распространенность которого оценивается в 10% во всем мире и исключительно выше в некоторых профессиях, таких как военнослужащие и спортсмены. Антропофильные дерматофиты являются наиболее распространенным возбудителем, тогда как наиболее часто выделяется Trichophyton rubrum , однако существуют различия в географических данных и ответственных патогенах. 12
Дерматофитная инфекция передается через контакт с одним или несколькими из трех переносчиков, включая прямой контакт с почвой, животными и инфицированным человеком. 12 Живущие и обучающиеся в военном училище, курсанты военно-морского флота сталкиваются с перенаселенностью, пользуются общими ваннами и бассейнами, носят закрывающую военную обувь в течение долгих часов и ограниченное время для личной гигиены. Считается, что эти обстоятельства и несоответствующее поведение являются влиятельным риском заражения в отношении иммунного ответа человека на дерматофиты. 4,13–17
Оценка степени тяжести стопы спортсмена (AFSS) — это клиническая оценка, которая прямо и значительно коррелирует с положительными результатами посева грибов, предложенная и, очевидно, доказанная для оценки дерматомикоза стопы в военных условиях Коэном А. .D. и др., в 2002 г. 18 AFSS используется для классификации и определения степени тяжести дерматомикоза стопы, она варьируется от 0 до 4 (0 = нет микоза стопы, 4 = тяжелая дерматофития стопы) и определяется путем оценки подошвенного и межпальцевые промежутки для покраснения и шелушения. 18
Дерматофитозы не только ставят под угрозу физическую активность и функции человека, но также влияют на эмоциональное здоровье, что влияет на боевую готовность. 19 Многие военнослужащие страдают от зуда, неприятного запаха ног и бактериальной инфекции нижних конечностей.Многие состояния, инфекционные или неинфекционные, предположительно вызывают эти проблемы, однако поверхностные грибковые инфекции стопы и их последствия являются одной из доминирующих этиологий. Это исследование направлено на изучение распространенности, мощных факторов риска, ответных патогенов и клинической корреляции поверхностной грибковой инфекции стопы у курсантов военно-морского флота Таиланда, обучающихся в военно-морской рейтинговой школе, Саттахип, Таиланд. Обнаружение ответственных патогенов и мощных факторов риска, связанных с этими инфекциями, приведет к разработке протоколов профилактики, таких как контроль окружающей среды, пропаганда личной гигиены и многообещающие протоколы лечения в будущем.
МАТЕРИАЛЫ И МЕТОДЫ
Это перекрестное исследование 788 курсантов тайского военно-морского флота, которые в настоящее время обучаются и проходят подготовку в тайской военно-морской рейтинговой школе в Банг-Сарай, Саттахип, провинция Чонбури в восточной части Таиланда, было проведено в период с августа 2015 г. по январь 2016 г. и одобрено институтом Комитеты по этике морского медицинского департамента (RP 021/58) и Наблюдательный совет учреждения Сирирадж, Госпиталь Сирирадж, Университет Махидол, Бангкок, Таиланд (EC.No Si 003/2016).Что касается информации из военно-морской рейтинговой школы, то в настоящее время в ней обучаются 866 курсантов, однако в ней участвовало 788 человек. Все участники были проинформированы об исследовании и попросили их согласия. Не дававшие согласия курсанты ВМФ были исключены. Участникам была представлена клиническая картина и последствия поверхностной грибковой инфекции стопы. Каждого участника попросили заполнить структурированную анкету о личных данных, поведении и предполагаемых рисках. Структурированная анкета была разработана и утверждена экспертом и предварительно запущена в группе призывников.Критерии скрининга в анкете были составлены для тех, кто мог иметь клинические проявления и симптомы поверхностной грибковой инфекции стопы, включая мацерацию кожи, чешуйки, пузырьки, изменения ногтей и ощущение заражения грибком. Участники, соответствующие критериям, были обследованы одним из трех опытных врачей, практикующих в отделении дерматологии больницы Королевы Сирикит, Таиланд. Осмотр кожи проводился на предмет наличия поверхностной грибковой инфекции стопы и других результатов, включая наличие вторичной бактериальной инфекции, ямчатого кератолиза, натоптышей, мозолей и неприятного запаха.Другие дерматологические обследования выполнялись, если участники жаловались на кожную сыпь на других участках. Оценка индекса качества жизни при дерматологии (DLQI) проводилась у участников, у которых были обнаружены поражения стопы. AFSS использовался для классификации и определения степени дерматита стоп у каждого участника. Подозреваемые поражения были соскоблены, отправлены на прямое микроскопическое исследование и посев на грибок. Образцы культивировали на декстрозном агаре Сабуро (SDA) с одним хлорамфеникалом и SDA с хлорамфениколом плюс циклогексимид.
Статистический анализ
Описательные статистические данные, такие как среднее, среднее, минимальное и максимальное значение, использовались для описания демографических данных, предрасполагающих факторов и клинических характеристик. Для сравнения различий в категориальных данных использовались критерий хи-квадрат и точный критерий Фишера, а для непрерывных переменных использовался независимый тест t . Бинарная логистическая регрессия использовалась для оценки отношения шансов бинарного ответа на основе предикторов (или независимых) переменных.Статистически значимым считалось значение p <0,05. Отношение шансов (OR) с 95% доверительным интервалом (CI) также рассчитывалось для каждой релевантной переменной. Все статистические анализы были выполнены с использованием программного обеспечения SPSS для Windows версии 18.0 (SPSS, Inc., Чикаго, Иллинойс, США).
РЕЗУЛЬТАТЫ
В этом исследовании было набрано семьсот восемьдесят восемь курсантов военно-морского флота. Все участники были мужчинами в возрасте от 18 до 20 лет. Оценка по анкете, 406 (51.5%) подозревались на поверхностную грибковую инфекцию. Все участники были обследованы врачами, и у 303 участников (38,5%) были обнаружены поражения стоп (AFSS ≥1), которые клинически предполагали поверхностную грибковую инфекцию стопы. Были проведены соскобы предполагаемых поражений для исследования КОН и посева грибков, 66,7%, 28,2% и 2,8% были собраны с ног, подошв и паха участников соответственно.
Чтобы идентифицировать грибковую инфекцию, мы оценивали либо положительный анализ КОН, либо положительную культуру патогенных грибов.Из 266 действительных образцов 57 образцов (21,4%) оказались положительными на грибковую инфекцию (рис. 1). Положительные результаты по разветвлению перегородок у 52 пациентов, у почкующихся дрожжей с псевдогифами — у одного пациента. Наиболее частыми идентифицированными патогенами были: Trichophyton mentagrophytes (52,8%), Epidermophyton floccosum (13,9%), Neoscytalidium dimidiatura (11,1%), Trichophyton 1128.1ns 9028 (2.8%) и Candida spp. (8,3%). Точечная распространенность поверхностной грибковой инфекции стопы составила 7,2%. Tinea pedis был диагностирован у 54 участников, а кандидозная инфекция была диагностирована у 3 участников, соответственно. Только у одного участника (1,8%) были диагностированы как tinea pedis, так и tinea ungium, а у другого (1,8%) — как tinea pedis, так и tinea cruris. Из всех 57 участников, у которых была диагностирована поверхностная грибковая инфекция стопы, был один участник (1,7%), у которого также была вторичная бактериальная инфекция, у 20 участников (35%) также была мозоль или мозоль, и у 16 участников (28%) был кератолиз с ямками.Ямчатый кератолиз был диагностирован у 125 участников с характерной клинической картиной круглых кратерообразных ямок на несущих поверхностях подошвенных поверхностей и характерным запахом гнили, что дало балльную распространенность 15,8%.
РИСУНОК 1.
РИСУНОК 1.
Как показано в таблице I, ношение боевой обуви более 8 часов оказалось предрасполагающим фактором ( p = 0,029) при принятии душа менее двух раз в день ( p = 0,008) оказалось защищающим от поверхностной грибковой инфекции стопы.Более того, ношение сандалий во время душа почти показало прямую значимую корреляцию ( p = 0,055). В большинстве случаев грибковой инфекции стоп были отмечены аномалии стоп ( p <0,001), включая чешуйки ( p <0,001), пузырьки ( p = 0,003) и мацерацию межпальцевых промежутков ( p <0,001).
Таблица I.Факторы, связанные с поверхностной грибковой инфекцией стопы
| . | Поверхностная грибковая инфекция стопы . | Сырая OR (95% ДИ) . | p -Значение . | Скорректированное ОШ (95% ДИ) . | p -Значение . | |
|---|---|---|---|---|---|---|
| Нет . | Да . | |||||
| Вы носите боевую обувь более 8 часов в день | ||||||
| Никогда | 64 (9.5%) | 3 (5,3%) | 1,00 | 0,029 | 1,00 | 0,628 |
| Иногда | 365 (54,2%) | 25 (43,9%) | 1,461 (0,429 / 4,982) | 1,199 (0,307 / 4,682) | ||
| Всегда | 245 (36,4%) | 29 (50,9%) | 2,525 (0,745 / 8,554) | 1,588 (0,407 / 6,197) | ||
| Вы носите сандалии во время душа | ||||||
| Никогда | 500 (74.3%) | 49 (86%) | 1,00 | 0,055 | 1,00 | 0,322 |
| Иногда | 144 (21,4%) | 7 (12,3%) | 0,496 (0,220 / 1,119) | 0,508 (0,203 / 1,269) | ||
| Всегда | 29 (4,3%) | 1 (1,8%) | 0,352 (0,047 / 2,639) | 0,568 (0,066 / 4,861) | ||
| Вы принимаете душ не реже 2 раз в день | ||||||
| Никогда | 210 (31.2%) | 22 (38,6%) | 1,00 | 0,183 | 1,00 | 0,008 |
| Иногда | 237 (35,2%) | 20 (35,1%) | 0,806 (0,428 / 1,518) | 0,541 (0,264 / 1,106) | ||
| Всегда | 227 (33,7%) | 15 (26,3%) | 0,631 (0,319 / 1,248) | 0,28 (0,126 / 0,623) | ||
| Заметили ли вы что-нибудь аномалии стоп | ||||||
| No | 352 (52.2%) | 7 (12,3%) | 1,00 | <0,001 | 1,00 | 0,029 |
| Узнаваемым | 245 (36,4%) | 34 (59,6%) | 6,978 (3,044 / 15,999) | 3,565 (1,349 / 9,424) | ||
| Очевидно | 77 (11,4%) | 16 (28,1%) | 10,449 (4,157 / 26,266) | 2,278 (0,673 / 7,714) | ||
| Вы заметили весы на ногах | ||||||
| No | 365 (54.2%) | 9 (15,8%) | 1,00 | <0,001 | 1,00 | 0,06 |
| естественно | 276 (40,9%) | 40 (70,2%) | 5,878 (2,805 / 12,317) | 2,965 (1,206 / 7,286) | ||
| Очевидно | 33 (4,9%) | 8 (14%) | 9,832 (3,556 / 27,179) | 3,112 (0,727 / 13,314) | ||
| Вы заметили пузырьки или волдыри на ногах | ||||||
| No | 544 (80.7%) | 37 (64,9%) | 1,00 | 0,003 | 1,00 | 0,985 |
| Узнаваемым | 117 (17,4%) | 17 (29,8%) | 2,136 (1,163 / 3,924) | 1,035 (0,52 / 2,062) | ||
| Очевидно | 13 (1,9%) | 3 (5,3%) | 3,393 (0,926 / 12,435) | 0,909 (0,198 / 4,164) | ||
| Вы замечаете межпальцевые мацерация веб-пространства | ||||||
| No | 416 (61.7%) | 16 (28,1%) | 1,00 | <0,001 | 1,00 | 0,169 |
| Узнаваемым | 224 (33,2%) | 29 (50,9%) | 3,366 (1,79 / 6,33) | 1,046 (0,473 / 2,314) | ||
| Очевидно | 34 (5%) | 12 (21,1%) | 9,176 (4,017 / 20,963) | 2,729 (0,841 / 8,856) | ||
| . | Поверхностная грибковая инфекция стопы . | Сырая OR (95% ДИ) . | p -Значение . | Скорректированное ОШ (95% ДИ) . | p -Значение . | |
|---|---|---|---|---|---|---|
| Нет . | Да . | |||||
| Носите ли вы боевую обувь более 8 часов в день | ||||||
| Никогда | 64 (9,5%) | 3 (5,3%) | 1,00 | 0.029 | 1,00 | 0,628 |
| Иногда | 365 (54,2%) | 25 (43,9%) | 1,461 (0,429 / 4,982) | 1,199 (0,307 / 4,682) | ||
| Всегда | 245 (36,4%) | 29 (50,9%) | 2,525 (0,745 / 8,554) | 1,588 (0,407 / 6,197) | ||
| Носите ли вы сандалии во время душа | ||||||
| Никогда | 500 (74,3%) | 49 (86%) | 1.00 | 0,055 | 1,00 | 0,322 |
| Иногда | 144 (21,4%) | 7 (12,3%) | 0,496 (0,220 / 1,119) | 0,508 (0,203 / 1,269) | ||
| Всегда | 29 (4,3%) | 1 (1,8%) | 0,352 (0,047 / 2,639) | 0,568 (0,066 / 4,861) | ||
| Принимаете ли вы душ менее 2 раз в день | ||||||
| Никогда | 210 (31,2%) | 22 (38.6%) | 1,00 | 0,183 | 1,00 | 0,008 |
| Иногда | 237 (35,2%) | 20 (35,1%) | 0,806 (0,428 / 1,518) | 0,541 (0,264 / 1,106) | ||
| Всегда | 227 (33,7%) | 15 (26,3%) | 0,631 (0,319 / 1,248) | 0,28 (0,126 / 0,623) | ||
| Вы замечаете какие-либо отклонения от нормы в ногах | ||||||
| № | 352 (52.2%) | 7 (12,3%) | 1,00 | <0,001 | 1,00 | 0,029 |
| Узнаваемым | 245 (36,4%) | 34 (59,6%) | 6,978 (3,044 / 15,999) | 3,565 (1,349 / 9,424) | ||
| Очевидно | 77 (11,4%) | 16 (28,1%) | 10,449 (4,157 / 26,266) | 2,278 (0,673 / 7,714) | ||
| Вы заметили весы на ногах | ||||||
| No | 365 (54.2%) | 9 (15,8%) | 1,00 | <0,001 | 1,00 | 0,06 |
| естественно | 276 (40,9%) | 40 (70,2%) | 5,878 (2,805 / 12,317) | 2,965 (1,206 / 7,286) | ||
| Очевидно | 33 (4,9%) | 8 (14%) | 9,832 (3,556 / 27,179) | 3,112 (0,727 / 13,314) | ||
| Вы заметили пузырьки или волдыри на ногах | ||||||
| No | 544 (80.7%) | 37 (64,9%) | 1,00 | 0,003 | 1,00 | 0,985 |
| Узнаваемым | 117 (17,4%) | 17 (29,8%) | 2,136 (1,163 / 3,924) | 1,035 (0,52 / 2,062) | ||
| Очевидно | 13 (1,9%) | 3 (5,3%) | 3,393 (0,926 / 12,435) | 0,909 (0,198 / 4,164) | ||
| Вы замечаете межпальцевые мацерация веб-пространства | ||||||
| No | 416 (61.7%) | 16 (28,1%) | 1,00 | <0,001 | 1,00 | 0,169 |
| Узнаваемым | 224 (33,2%) | 29 (50,9%) | 3,366 (1,79 / 6,33) | 1,046 (0,473 / 2,314) | ||
| Очевидно | 34 (5%) | 12 (21,1%) | 9,176 (4,017 / 20,963) | 2,729 (0,841 / 8,856) | ||
Факторы, связанные с поверхностной грибковой инфекцией стопы
| . | Поверхностная грибковая инфекция стопы . | Сырая OR (95% ДИ) . | p -Значение . | Скорректированное ОШ (95% ДИ) . | p -Значение . | |
|---|---|---|---|---|---|---|
| Нет . | Да . | |||||
| Вы носите боевую обувь более 8 часов в день | ||||||
| Никогда | 64 (9.5%) | 3 (5,3%) | 1,00 | 0,029 | 1,00 | 0,628 |
| Иногда | 365 (54,2%) | 25 (43,9%) | 1,461 (0,429 / 4,982) | 1,199 (0,307 / 4,682) | ||
| Всегда | 245 (36,4%) | 29 (50,9%) | 2,525 (0,745 / 8,554) | 1,588 (0,407 / 6,197) | ||
| Вы носите сандалии во время душа | ||||||
| Никогда | 500 (74.3%) | 49 (86%) | 1,00 | 0,055 | 1,00 | 0,322 |
| Иногда | 144 (21,4%) | 7 (12,3%) | 0,496 (0,220 / 1,119) | 0,508 (0,203 / 1,269) | ||
| Всегда | 29 (4,3%) | 1 (1,8%) | 0,352 (0,047 / 2,639) | 0,568 (0,066 / 4,861) | ||
| Вы принимаете душ не реже 2 раз в день | ||||||
| Никогда | 210 (31.2%) | 22 (38,6%) | 1,00 | 0,183 | 1,00 | 0,008 |
| Иногда | 237 (35,2%) | 20 (35,1%) | 0,806 (0,428 / 1,518) | 0,541 (0,264 / 1,106) | ||
| Всегда | 227 (33,7%) | 15 (26,3%) | 0,631 (0,319 / 1,248) | 0,28 (0,126 / 0,623) | ||
| Заметили ли вы что-нибудь аномалии стоп | ||||||
| No | 352 (52.2%) | 7 (12,3%) | 1,00 | <0,001 | 1,00 | 0,029 |
| Узнаваемым | 245 (36,4%) | 34 (59,6%) | 6,978 (3,044 / 15,999) | 3,565 (1,349 / 9,424) | ||
| Очевидно | 77 (11,4%) | 16 (28,1%) | 10,449 (4,157 / 26,266) | 2,278 (0,673 / 7,714) | ||
| Вы заметили весы на ногах | ||||||
| No | 365 (54.2%) | 9 (15,8%) | 1,00 | <0,001 | 1,00 | 0,06 |
| естественно | 276 (40,9%) | 40 (70,2%) | 5,878 (2,805 / 12,317) | 2,965 (1,206 / 7,286) | ||
| Очевидно | 33 (4,9%) | 8 (14%) | 9,832 (3,556 / 27,179) | 3,112 (0,727 / 13,314) | ||
| Вы заметили пузырьки или волдыри на ногах | ||||||
| No | 544 (80.7%) | 37 (64,9%) | 1,00 | 0,003 | 1,00 | 0,985 |
| Узнаваемым | 117 (17,4%) | 17 (29,8%) | 2,136 (1,163 / 3,924) | 1,035 (0,52 / 2,062) | ||
| Очевидно | 13 (1,9%) | 3 (5,3%) | 3,393 (0,926 / 12,435) | 0,909 (0,198 / 4,164) | ||
| Вы замечаете межпальцевые мацерация веб-пространства | ||||||
| No | 416 (61.7%) | 16 (28,1%) | 1,00 | <0,001 | 1,00 | 0,169 |
| Узнаваемым | 224 (33,2%) | 29 (50,9%) | 3,366 (1,79 / 6,33) | 1,046 (0,473 / 2,314) | ||
| Очевидно | 34 (5%) | 12 (21,1%) | 9,176 (4,017 / 20,963) | 2,729 (0,841 / 8,856) | ||
| . | Поверхностная грибковая инфекция стопы . | Сырая OR (95% ДИ) . | p -Значение . | Скорректированное ОШ (95% ДИ) . | p -Значение . | |
|---|---|---|---|---|---|---|
| Нет . | Да . | |||||
| Носите ли вы боевую обувь более 8 часов в день | ||||||
| Никогда | 64 (9,5%) | 3 (5,3%) | 1,00 | 0.029 | 1,00 | 0,628 |
| Иногда | 365 (54,2%) | 25 (43,9%) | 1,461 (0,429 / 4,982) | 1,199 (0,307 / 4,682) | ||
| Всегда | 245 (36,4%) | 29 (50,9%) | 2,525 (0,745 / 8,554) | 1,588 (0,407 / 6,197) | ||
| Носите ли вы сандалии во время душа | ||||||
| Никогда | 500 (74,3%) | 49 (86%) | 1.00 | 0,055 | 1,00 | 0,322 |
| Иногда | 144 (21,4%) | 7 (12,3%) | 0,496 (0,220 / 1,119) | 0,508 (0,203 / 1,269) | ||
| Всегда | 29 (4,3%) | 1 (1,8%) | 0,352 (0,047 / 2,639) | 0,568 (0,066 / 4,861) | ||
| Принимаете ли вы душ менее 2 раз в день | ||||||
| Никогда | 210 (31,2%) | 22 (38.6%) | 1,00 | 0,183 | 1,00 | 0,008 |
| Иногда | 237 (35,2%) | 20 (35,1%) | 0,806 (0,428 / 1,518) | 0,541 (0,264 / 1,106) | ||
| Всегда | 227 (33,7%) | 15 (26,3%) | 0,631 (0,319 / 1,248) | 0,28 (0,126 / 0,623) | ||
| Вы замечаете какие-либо отклонения от нормы в ногах | ||||||
| № | 352 (52.2%) | 7 (12,3%) | 1,00 | <0,001 | 1,00 | 0,029 |
| Узнаваемым | 245 (36,4%) | 34 (59,6%) | 6,978 (3,044 / 15,999) | 3,565 (1,349 / 9,424) | ||
| Очевидно | 77 (11,4%) | 16 (28,1%) | 10,449 (4,157 / 26,266) | 2,278 (0,673 / 7,714) | ||
| Вы заметили весы на ногах | ||||||
| No | 365 (54.2%) | 9 (15,8%) | 1,00 | <0,001 | 1,00 | 0,06 |
| естественно | 276 (40,9%) | 40 (70,2%) | 5,878 (2,805 / 12,317) | 2,965 (1,206 / 7,286) | ||
| Очевидно | 33 (4,9%) | 8 (14%) | 9,832 (3,556 / 27,179) | 3,112 (0,727 / 13,314) | ||
| Вы заметили пузырьки или волдыри на ногах | ||||||
| No | 544 (80.7%) | 37 (64,9%) | 1,00 | 0,003 | 1,00 | 0,985 |
| Узнаваемым | 117 (17,4%) | 17 (29,8%) | 2,136 (1,163 / 3,924) | 1,035 (0,52 / 2,062) | ||
| Очевидно | 13 (1,9%) | 3 (5,3%) | 3,393 (0,926 / 12,435) | 0,909 (0,198 / 4,164) | ||
| Вы замечаете межпальцевые мацерация веб-пространства | ||||||
| No | 416 (61.7%) | 16 (28,1%) | 1,00 | <0,001 | 1,00 | 0,169 |
| Узнаваемым | 224 (33,2%) | 29 (50,9%) | 3,366 (1,79 / 6,33) | 1,046 (0,473 / 2,314) | ||
| Очевидно | 34 (5%) | 12 (21,1%) | 9,176 (4,017 / 20,963) | 2,729 (0,841 / 8,856) | ||
На В отчете об оценке DLQI участники, у которых была диагностирована поверхностная грибковая инфекция стопы, дали среднее значение DLQI, равное 3.35. Кроме того, участники, у которых были поражения стоп (AFSS ≥1), сообщили о среднем DLQI 2,29 по сравнению с теми, у которых не было повреждений стопы, которые сообщили о среднем DLQI 1,10, поэтому наличие сыпи на ногах значительно нарушало их повседневное качество жизнь. Точно так же участники, у которых были поражения стоп (AFSS ≥1) и осознавали неприятный запах стопы, чувствовали себя более тревожными, чем те, кто не осознавал запаха ( p <0,001). Кроме того, эти участники продемонстрировали DLQI 4.20 (Таблица II).
Таблица II.Оценка DLQI у участников с поражением стопы и неприятным запахом
| Поражение стопы . | Малодор . | n . | DLQI . | p -Значение . | |||
|---|---|---|---|---|---|---|---|
| Среднее значение . | Медиана . | мин . | Макс . | ||||
| N | N | 352 | 1,10 | 0 | 0 | 19 | <0,001 |
| N | Y | 56 | 3,07 | 1 | 0 | 13 | |
| Y | N | 198 | 2,29 | 1 | 0 | 19 | |
| Y | Y | 105 | 4.20 | 3 | 0 | 19 | |
| Поражение стопы . | Малодор . | n . | DLQI . | p -Значение . | |||
|---|---|---|---|---|---|---|---|
| Среднее значение . | Медиана . | мин . | Макс . | ||||
| N | N | 352 | 1.10 | 0 | 0 | 19 | <0,001 |
| N | Y | 56 | 3,07 | 1 | 0 | 13 | |
| Y | N | 198 | 2,29 | 1 | 0 | 19 | |
| Y | Y | 105 | 4,20 | 3 | 0 | 19 | |
Оценка DLQI у участников с поражением стопы и неприятным запахом
| Поражение стопы . | Малодор . | n . | DLQI . | p -Значение . | |||
|---|---|---|---|---|---|---|---|
| Среднее значение . | Медиана . | мин . | Макс . | ||||
| N | N | 352 | 1.10 | 0 | 0 | 19 | <0,001 |
| N | Y | 56 | 3,07 | 1 | 0 | 13 | |
| Y | N | 198 | 2,29 | 1 | 0 | 19 | |
| Y | Y | 105 | 4,20 | 3 | 0 | 19 | |
| Поражение стопы . | Малодор . | n . | DLQI . | p -Значение . | |||
|---|---|---|---|---|---|---|---|
| Среднее значение . | Медиана . | мин . | Макс . | ||||
| N | N | 352 | 1,10 | 0 | 0 | 19 | <0.001 |
| N | Y | 56 | 3,07 | 1 | 0 | 13 | |
| Y | N | 198 | 2,29 | 1 | 0 | 19 | |
| Y | Y | 105 | 4,20 | 3 | 0 | 19 | |
ОБСУЖДЕНИЯ
Поверхностная грибковая инфекция стопы часто встречается в группах повышенного риска, таких как военнослужащие, по сравнению с населением в целом. 1–10 Как клинические, так и микологические лаборатории имеют решающее значение для диагностики. Однако у микологической лаборатории были свои ограничения, так как чувствительность мазка КОН составляла 73,3%, а специфичность культуры грибов составляла 77,7%. 20 В нашем исследовании точечная распространенность клинически подозреваемых случаев составила 38,5%, в то время как микологические лабораторно подтвержденные случаи составляли 7,2%, что коррелирует с предыдущими опубликованными исследованиями, согласно которым только 8–28% клинически подозреваемых случаев были микологически подтверждены. 7 Это может быть связано с менее специфическими клиническими проявлениями, такими как чешуйки или мацерация, которые могут быть вызваны другими заболеваниями.
Было показано, что многие факторы могут быть связаны с риском поверхностной грибковой инфекции стопы, включая тип обуви, длину окклюзии, условия тренировок, микросреду обуви, близкое общественное проживание, совместное пользование душем и наследственную предрасположенность. 4,13–17 Однако рассмотрение мер личной гигиены как фактора риска по-прежнему вызывает споры.По общему мнению, хорошая личная гигиена и частое купание должны защищать от инфекции. Принятие душа не реже двух раз в день является обычной гигиенической практикой в Таиланде, который является тропической страной, однако наше исследование показывает, что принятие душа менее двух раз в день защищает от поверхностной грибковой инфекции стопы ( p = 0,008). Это открытие могло произойти из-за того, что наши участники были курсантами военно-морского флота, которые жили в коммунальной зоне и разделяли общие душевые.Таким образом, чем больше они принимают душ, тем больше они подвергаются воздействию загрязненных полов в общей душевой. Это коррелирует с результатами предыдущих исследований, согласно которым общий душ или ходьба босиком по загрязненному полу были значительным фактором риска. 15–17
Trichophyton mentagrophytes var. interdigitale были преимущественно обнаружены как наиболее распространенный организм, ответственный за tinea pedis у итальянских военно-морских курсантов [8]. Кроме того, из исследования, проведенного в Таиланде в Институте дерматологии и больнице Сирирадж, недерматофитные плесени, особенно виды Neoscytalidium (ранее Scytalidium spp), оказались ответственными патогенами в 21 заболевании.4–57,9% случаев микоза стопы и онихомикоза. 21,22 В нашем исследовании мы обнаружили, что T. mentagrophytes (52,8 %) были ведущими возбудителями, после E. floccosum (13,9%) и N. dimidiatum (11,1%), что коррелирует с с предыдущими исследованиями. Однако N. dimidiatum не было изолировано так часто, как у пациентов в Институте дерматологии и больнице Сирирадж, что может быть связано с различными демографическими данными пациентов, такими как возраст, основные заболевания и деформации стопы. 22
В этом исследовании онихомикоз был диагностирован только у двух участников, одному также был поставлен диагноз tinea pedis, а другому нет. Это согласуется с предыдущими исследованиями, согласно которым распространенность онихомикоза выше у некоторых определенных групп рабочих и пациентов старше 40 лет. 21,23–25 В отличие от нашего населения, это были молодые курсанты военно-морского флота мужского пола в возрасте 18–20 лет.
Несмотря на риск заражения, мы обнаружили, что среди участников с поражениями стопы 34.65% (105/303) из них страдали и чувствовали себя плохо из-за неприятного запаха ног. Эти участники продемонстрировали средний DLQI 4,20 по сравнению с 2,29 у тех участников, у которых не было неприятного запаха ног.
DLQI широко используется для оценки бремени дерматологических заболеваний. Однако некоторые дерматологические заболевания проявляются не только кожной сыпью. Что касается, например, поверхностной грибковой инфекции стопы, пациенты страдают не только от поражений стопы, но и неприятный запах стопы каким-то образом мешает их повседневной жизни.В этом исследовании мы обнаружили, что участники, которые страдали от неприятного запаха ног, значительно демонстрировали больший DLQI, чем те, кто этого не делал, в то время как AFSS не смог выявить статистически значимую корреляцию с DLQI. Это может привести к выводу, что неприятный запах ног беспокоит пациентов больше, чем расширение поражения кожи при поверхностной грибковой инфекции стопы.
Таким образом, распространенность лабораторно подтвержденной поверхностной грибковой инфекции стопы среди курсантов военно-морского флота Таиланда составляет 7,2%.Ношение боевой обуви более 8 часов в день является фактором риска, тогда как принятие душа менее двух раз в день защищает от инфекции, а ношение сандалий во время душа почти демонстрирует прямую значительную корреляцию. Следует принять превентивные меры распространения инфекции, включая ношение сандалий и дезинфицирующих средств в загрязненных общественных душевых, чтобы предотвратить новые и повторяющиеся инфекции среди военнослужащих, живущих в условиях общинного проживания.
Благодарности
Авторы выражают признательность доктору Р.Оравану Супапуэнгу за помощь в проведении статистического анализа. Мы также благодарны доктору Наттапорну Ариятанасупорну и доктору Воричу Кобвантанакуну за сбор и анализ данных. Особая благодарность лейтенанту Cdr. Правет Сукчарт, техник-патологоанатом в больнице королевы Сирикит и сотрудники медицинского отдела Тайской военно-морской школы.
Финансирование
Это исследование было частично поддержано фондом Siriraj (дерматологическая микология).
Список литературы
1
Матц
H
,Orion
E
,Matz
E
,Wolf
R
:Кожные болезни на войне
.Клини дерматол
2002
;20
:435
—8
,2
Сельвааг
E
:Кожные болезни у военнослужащих
.Mil Med
2000
;165
:193
—4
,3
Чарльз
D
,Raymond
G
,John
R
:Дерматофиты у призывников
.Arch Dermatol
1972
;105
(4
):558
—60
,4
Catterall
D
:Заболеваемость и эпидемиология опоясывающего лишая стопы у экипажа атомной подводной лодки
.J R Nav Med Serv
1975
;61
(2
):92
—7
,5
Ингордо
В
,Figliola
F
,Fracchiolla
S
,Colecchia
B
,Naldi
L
:Распространенность и осведомленность о tinea pedis у итальянских моряков
.Дерматология
2000
;201
:349
—50
,6
Свейгаард
E
,Christophersen
J
,Jelsdorf
H-M
:Tinea pedis и эритразма у датских новобранцев: клинические признаки, распространенность, заболеваемость и корреляция с атопией
.J Am Acad Dermatol
1986
;14
(6
):993
—9
.7
Ингордо
В
,Naldi
L
,Fracchiolla
S
,Colecchia
B
:Распространенность и факторы риска поверхностных грибковых инфекций среди курсантов ВМС Италии
.Дерматология
2004
;209
(3
):190
—6
,8
Лев
л
,Lalaine
V
:Распространенность Tinea pedis и оценка некоторых факторов, связанных с его развитием, среди сотрудников PNP в униформе в лагере Катитипан, город Давао
.J Philippine Soc Skinaneous Med
2000
;1
(1
):24
—8
.9
Джеридан
А
,Djeridane
Y
,Ammar-Khodja
A
:Клинико-микологическое исследование грибковых инфекций стопы среди алжирских военнослужащих
.Clin Exp Dermatol
2007
;32
(1
):60
—3
.10
Ногучи
H
,Hiruma
M
,Kawada
A
,Ishibashi
A
,Kono
S
:Tinea pedis среди членов японских сил самообороны: степень ее важности при продолжительности военной службы и ширине межпальцевых промежутков
.Микозы
1995
;38
(11–12
):494
—9
.11
Мятежник
г
,Zaias
N
:Представляем синдромы дерматофитии человека
.Cutis
2001
;67
:6
—17
.12
Стефан
S
,Amit
G
: Поверхностная грибковая инфекция.В:Дерматология Фитцпатрика в общей медицине
, Эд 8, стр.2277
—97
. Под редакциейLowell
G
,Stephen
K
,Barbara
G
,Amy
P
,David
L
,Klaus
W
W
.Нью-Йорк
,МакГроу-Хилл
,2011
,13
Меркантини
R
,Ingordo
V
,Gigantesco
M
,Liumbruno
G
,Didonna
A
,Fuga
C
:Indagine sup.
Chronica Dermatol
1990
;21
:243
—50
.14
Мэри
E
,Gibson
D
,Warin
P
:Исследования по эпидемиологии опоясывающего лишая стопы. VI. Tinea pedis в школе-интернате для мальчиков
.Br Med J
1961
;1
:1083
—5
.15
Али
R
:Экология и эпидемиология дерматофитных инфекций
.J Am Acad Dermatol
1994
;31
:S21
—5
,16
Детандт
м
,Нолард
N
:Грибковое заражение пола бассейнов, особенно субтропических бассейнов
.Микозы
1995
;38
:509
—13
,17
Ламберт
Дж
,Richert
B
,Dezfoulian
B
,de la Brassine
M
:Эпидемиология, физиопатология и лечение частых заболеваний: tinea pedis
.Rev Med Liege
1995
;55
:161
—8
.18
Коэн
н.э.
,Wolak
A
,Alkan
M
,Shalev
R
,Vardy
DA
:AFSS: Оценка тяжести ступни спортсмена. Предложение и проверка
.Микозы
2002
;45
:97
—100
,19
Bae
JM
,Ha
B
,Lee
H
,Park
CK
,Kim
HJ
,Park
YM
:Распространенность общих кожных заболеваний среди военного персонала и связанных с ними факторов в Корее: перекрестное исследование
.J Korean Med Sci
2012
;27
:1248
—54
,20
Левитт
JO
,Levitt
BH
,Akhavan
A
,Yanofsky
H
:Чувствительность и специфичность мазка на гидроксид калия и грибковых культур относительно клинической оценки при оценке опоясывающего лишая стопы: объединенный анализ
.Dermatol Res Pract
2010
;2010
:764843
,21
Унгпакорн
R
,Lohaprathan
S
,Reangchainam
S
:Распространенность болезней стоп у амбулаторных пациентов Института дерматологии, Бангкок, Таиланд
.Clin Exp Dermatol
2004
;29
:87
—90
.22
Буняратавей
S
,Prasertworonun
N
,Leeyaphan
C
,Chaiwanon
O
,Muanprasat
C
,Matthapan
Dimatoctalus
:Сравнение характеристик онкологических заболеваний Dimatoctalus
: : :при дерматофитном онихомикозе
.J Дерматол
2015
;42
(3
):258
—62
,23
Робертс
ДТ
:Распространенность дерматофитного онихомикоза в Соединенном Королевстве: результаты комплексного исследования
.Br J Dermatol
1992
;126
:1172
—3
,24
Елевски
Б
,Charif
M
:Распространенность онихомикоза у стационарных пациентов, посещающих дерматологическую клинику на северо-востоке Огайо по поводу других заболеваний
.Arch Dermatol
1997
;133
:1172
—3
,25
Гупта
АК
,Jain
HC
,Lynde
CW
,Watteel
GN
,Summerbell
RC
:Распространенность и эпидемиология неожиданных онихомикозов у пациентов с онихомикозами в Канаде, клиника дерматологов, посещающих дерматологов обследование 2001 больных
.Int J Dermatol
1997
;36
:783
—7
.© Ассоциация военных хирургов США, 2018. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
.