Лечение тромбоза и тромбофлебита нижних конечностей
Венозный тромбоз – это опасное воспалительное заболевание, которое развивается на фоне существующего варикозного расширения вен. Только своевременное и правильное лечение тромбоза нижних конечностей может направить течение болезни по благоприятному сценарию и обеспечить безопасность пациента. Если же упустить момент и не выполнить правильное лечение тромбоза вен, возможно распространение патологического процесса на глубокие вены конечностей, в результате чего существенно повышается риск перемещения тромбов по кровотоку и эмболии легочной артерии (которая заканчивается летально).
Клиника тромбоза: как не пропустить основные симптомы
Поверхностный тромбофлебит нижних конечностей начинается как ухудшение ставшего привычным варикозного расширения вен. Потому многие пациенты вовремя не обращают внимания на первые симптомы. Однако острый тромбофлебит лечение требует незамедлительное, потому к врачу следует обратиться, заметив следующие симптомы:
- Локальная болезненность в области варикозного расширения вен.

- Возникновение дополнительных уплотнений вокруг вены. Проявляется заметной и резкой болезненностью всей области вокруг пораженной вены.
- Острая форма тромбофлебита может сопровождаться резким подъемом температуры до 39 °С, лихорадкой и ознобом. Также наблюдается резкое покраснение, набухание и отечность поверхности около вен.
Если наблюдаются некоторые или все из перечисленных выше симптомов, вам следует пройти анализ на тромбоз.
Высокоточная диагностика
В современных условиях тромбоз врач определяет в ходе ультразвукового исследования. УЗИ кровеносных сосудов является наиболее точным методом локализации воспалительного процесса, а также точного определения нарушений кровотока. В частности, если у пациента наблюдается выраженный тромбоз, при помощи УЗИ обеспечивается высокоточная диагностика.
Если диагноз подтвержден, венозный тромбоз лечение предполагает с использованием современных технологий и методов. Наша клиника располагает всем необходимым оборудованием для высокоточного и надежного решения проблемы.
Наша клиника располагает всем необходимым оборудованием для высокоточного и надежного решения проблемы.
Современные методы лечения
Консервативные методы лечения тромбофлебита помогают только смягчить течение болезни, но радикально решить проблему и снять угрозу тяжелых осложнений, опасных для жизни, может только качественно выполненная эндовенозная лазерная облитерация. Это один из наиболее современных методов хирургического лечения.
Лазерная облитерация нижних конечностей предполагает ввод в вену специального лазерного оборудования, которое при помощи температурного воздействия «запечатывает» пораженную вену и прекращает процесс образования тромбов в ней. Важное преимущество, которое имеет лазерная облитерация сосудов нижних конечностей, – отсутствие необходимости выполнения хирургических надрезов, что позволяет выполнять операцию амбулаторно.
Еще один современный метод – минифлебэктомия, удаление поврежденных вен через небольшие проколы. Операция минифлебэктомия также проводится амбулаторно и обеспечивает минимальный период реабилитации, а также относительно легкое субъективное восприятие.
Операция минифлебэктомия также проводится амбулаторно и обеспечивает минимальный период реабилитации, а также относительно легкое субъективное восприятие.
В нашей клинике лазерная облитерания и минифлебэктомия цены имеют самые привлекательные, потому вы может получить услуги высшего качества по доступной цене.
Тромбоз вен. Лечение и диагностика тромбоза нижних конечностей в клинике ЕМС
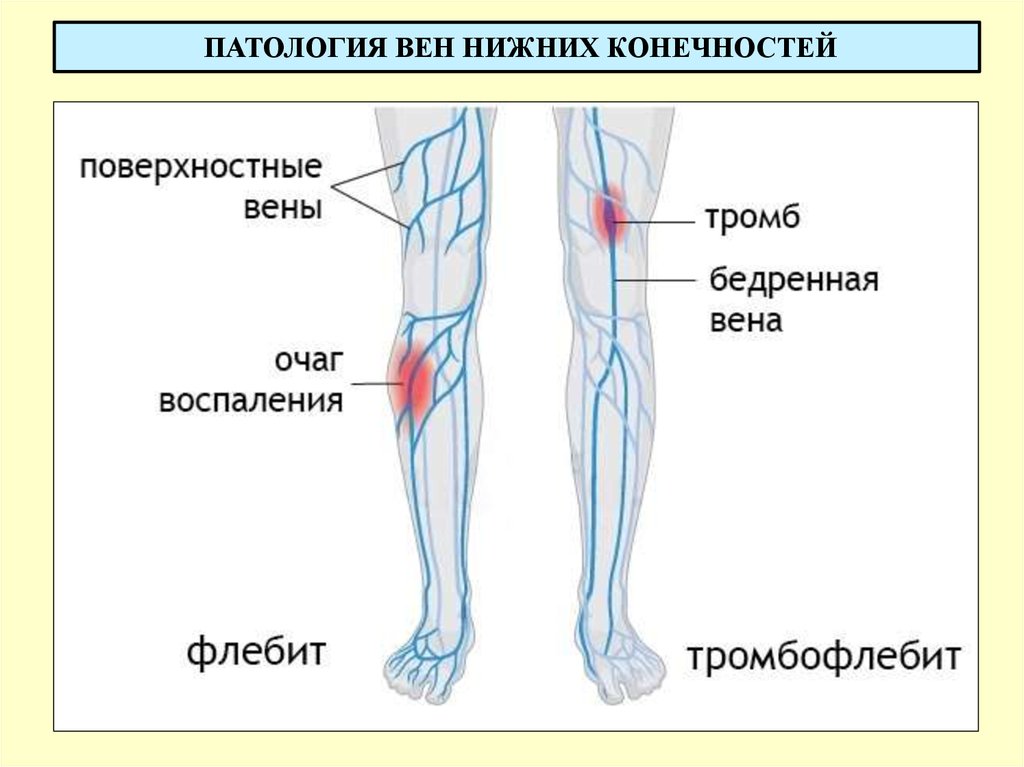
Тромбозом вен называется состояние, при котором в венах образуются кровяные сгустки (тромбы). Различают тромбоз поверхностных и глубоких вен. Тромбоз поверхностных вен всегда сопровождается воспалением сосудистой стенки. В этом случае правильное название данного состояния – тромбофлебит. Тромбоз глубоких вен может не сопровождаться флебитом, хотя и несет существенно больший риск для жизни больного. В случае тромбоза глубоких вен чаще применяют другой термин — флеботромбоз.
Тромбы могут образовываться в любых венах, однако самая частая локализация тромбоза – вены ног и малого таза. Тромбоз глубоких вен всегда является жизнеугрожающим состоянием, так как способен вызывать серьезные осложнения – миграцию тромбов с током крови и эмболизацию сосудов жизненно важных органов (легкие, кишечник, почки). Наиболее часто эмболизация происходит в системе легочных артерий, что может приводить к развитию сердечной (правожелудочковой) недостаточности и даже смерти. Вот почему знание мер профилактики и современных методов лечения этого заболевания является актуальным.
Тромбоз глубоких вен всегда является жизнеугрожающим состоянием, так как способен вызывать серьезные осложнения – миграцию тромбов с током крови и эмболизацию сосудов жизненно важных органов (легкие, кишечник, почки). Наиболее часто эмболизация происходит в системе легочных артерий, что может приводить к развитию сердечной (правожелудочковой) недостаточности и даже смерти. Вот почему знание мер профилактики и современных методов лечения этого заболевания является актуальным.
Симптомы
Симптомы тромбоза глубоких вен зависят от тяжести и локализации тромбоза. Как правило, в клинике преобладают следующие симптомы:
При тромбозе нижней полой вены развиваются симметричные отеки обеих ног, появляется ощущение тяжести в ногах, передвижение пациента вызывает дискомфорт. В случае тромбоза подвздошной вены или проксимального сегмента бедренной вены развивается односторонний отек с синюшностью кожных покровов, сопровождающийся болью в ноге. При тромбозе подколенного сегмента и вен голени указанные симптомы развиваются в области голени и стопы.
Тромбоз вен верхних конечностей и шеи встречается значительно реже. Развитие тромбоза данной локализации всегда должно заставлять проводить тщательный диагностический поиск и исключать заболевания молочных желез, органов грудной клетки и средостения.
Предрасполагающие факторы
Венозный тромбоз развивается при сочетании следующих факторов: повышении свертывающей активности крови, снижение скорости движения крови по венам и/или повреждении венозной стенки.
В качестве предрасполагающих факторов можно выделить следующие:
-
Венозные тромбозы в анамнезе
-
Возраст > 70 лет
-
Катетеризация центральной вены
-
Хирургические вмешательства (особенно в ортопедии или с длительной анестезией и иммобилизацией)
-
Травма (особенно переломы нижних конечностей)
-
Иммобилизация (длительная поездка в автомобиле, авиаперелеты, гипсовая повязка, госпитализация, длительный постельный период)
-
Ожирение (индекс массы тела > 30 кг/м2)
-
Беременность и послеродовый период
-
Гормональная заместительная терапия в гинекологии, прием оральных контрацептивов, содержащих эстроген.
Кроме того, риск венозных тромбоэмболических осложнений существенно повышается при целом ряде заболеваний:
-
Рак и его лечение (гормональное лечение, химиотерапия, радиотерапия)
-
Тромбофилия (дефицит протеинов С и S, антитромбина III, мутации в гене протромбина, носительство фактора V-Лейден мутации и др.)
-
Антифосфолипидный синдром
-
Гипергомоцистеинемия
-
Сердечная недостаточность
-
Миелопролиферативные заболевания (полицитемия, тромбоцитоз)
-
Заболевания почек, сопровождающихся нефротическим синдромом
-
Воспалительные заболевания толстого кишечника
-
Аутоиммунная патология
К сожалению, у ряда пациентов тромбоз глубоких вен развивается при отсутствии провоцирующих факторов.
Диагностика тромбоза
При подозрении на венозный тромбоз используются лабораторные и инструментальные (визуализирующие) методы исследования. Диагностика тромбоза с использованием лабораторных методов (определение D-dimer) может иметь преимущества при сомнительном диагнозе венозного тромбоза. Данный тест имеет крайне низкую специфичность (
При высокой вероятности венозного тромбоза следует сразу выбирать инструментальные методы диагностики:
Ультразвуковое дуплексное сканирование вен является «золотым стандартом» диагностики тромбоза, так как позволяет быстро, высокоинформативно и неинвазивно получить информацию о состоянии венозного кровотока. Ограничением данного исследования является возможность адекватной визуализации исключительно вен конечностей и шеи. В случае подозрения на тромбоз вен таза, брюшной полости, грудной клетки методом выбора является мультиспиральная компьютерная томография. Современные компьютерные томографы позволяют получить качественные изображения сосудистого русла, визуализировать стенку сосуда и тромботические массы. Кроме того,
Ограничением данного исследования является возможность адекватной визуализации исключительно вен конечностей и шеи. В случае подозрения на тромбоз вен таза, брюшной полости, грудной клетки методом выбора является мультиспиральная компьютерная томография. Современные компьютерные томографы позволяют получить качественные изображения сосудистого русла, визуализировать стенку сосуда и тромботические массы. Кроме того,
Лечение
При подозрении на тромбоз вены необходимо как можно быстрее обратиться к врачу. Несвоевременная медицинская помощь может привести к опасным эмболическим осложнениям и значительно ухудшить качество жизни пациента. При проведении ультразвукового исследования врач оценивает способность тромба к смещению и эмболизации. В случае выявления подвижных тромбов назначается строгий постельный режим и уточняются показания к имплантации кава-фильтра. В случае высокого риска отрыва тромба, при перенесенных тромбоэмболиях легочной артерии, планирующихся хирургических вмешательствах рекомендуется имплантация временного кава-фильтра. Во время процедуры имплантации катетер с кава-фильтром проводится через бедренную вену. При достижении проводником нужного уровня фильтр раскрывают и катетер извлекают из вены. Операция проводится под местной анестезией и является необременительной для пациента. В послеоперационном периоде проводится рентгенологический контроль положения кава-фильтра.
При проведении ультразвукового исследования врач оценивает способность тромба к смещению и эмболизации. В случае выявления подвижных тромбов назначается строгий постельный режим и уточняются показания к имплантации кава-фильтра. В случае высокого риска отрыва тромба, при перенесенных тромбоэмболиях легочной артерии, планирующихся хирургических вмешательствах рекомендуется имплантация временного кава-фильтра. Во время процедуры имплантации катетер с кава-фильтром проводится через бедренную вену. При достижении проводником нужного уровня фильтр раскрывают и катетер извлекают из вены. Операция проводится под местной анестезией и является необременительной для пациента. В послеоперационном периоде проводится рентгенологический контроль положения кава-фильтра.
Лекарственная терапия тромбоза глубоких вен предполагает использование разжижающих кровь препаратов (антикоагулянтов). Могут применяться как таблетированные, так и инъекционные формы лекарств. Выбор тактики лечения осуществляется врачом на основании данных о размере и флотации тромба, сопутствующих заболеваний, предпочтений пациента. Длительность антикоагулянтной терапии, как правило, не может быть меньшей 3 месяцев. В ряде случаев антикоагулянтая терапия проводится в течение многих месяцев и даже лет (при тромбофилии, повторных тромбоэмболиях легочной артерии и др.).
Длительность антикоагулянтной терапии, как правило, не может быть меньшей 3 месяцев. В ряде случаев антикоагулянтая терапия проводится в течение многих месяцев и даже лет (при тромбофилии, повторных тромбоэмболиях легочной артерии и др.).
Нельзя забывать о немедикаментозном лечении тромбоза глубоких вен нижних конечностей, которое предполагает обязательное использование компрессионного трикотажа. Компрессионные чулки позволяют улучшить венозный отток крови и значительно снижают риск прогрессии тромбоза и вероятность тромбоэмболий.
Профилактика
В качестве мер личной профилактики тромбоза глубоких вен можно предложить следующее:
-
Ежедневные физические нагрузки (бег, велосипед, плавание, ходьба)
-
Ношение удобной обуви и ортопедических стелек
-
Избегать длительных статических нагрузок (стояние, ношение тяжестей)
-
Избегать длительной иммобилизации (остановки во время автомобильных путешествий, специальные упражнения при длительных авиаперелетах)
-
Ношение компрессионного трикотажа (при варикозной болезни вен, авиа-перелетах)
-
Достаточное потребление жидкости
-
Избегать перегревания (сауна) и обезвоживания
При наличии заболеваний, предрасполагающих к венозным тромбозам, или множественных факторах риска немедикаментозные меры профилактики часто оказываются недостаточными. В данных клинических случаях используется медикаментозная профилактика с регулярной врачебной оценкой показаний к антикоагулянтной терапии и риска возможных осложнений.
В данных клинических случаях используется медикаментозная профилактика с регулярной врачебной оценкой показаний к антикоагулянтной терапии и риска возможных осложнений.
Клиника сердца и сосудов EMС, расположенная по адресу Москва, ул. Щепкина, 35 — один из немногих специализированных центров по комплексной диагностике и лечению тромбоза глубоких вен и угрожающего жизни осложнения — тромбоэмболии легочной артерии.
Тромбоз. Что это? Как лечить тромбоз?
В последнее время нередко диагностируют тромбоз, тромбофлебит и тромбоэмболию. Однако далеко не все правильно понимают и могут хотя бы в общих словах объяснить, что такое тромбоз. Между тем, подобное состояние случалось у каждого. И уж точно об этом явлении вам рассказывали на школьном уроке биологии.
Итак, тромбоз – это формирование кровяного сгустка (тромба) внутри сосудистого русла (венозного, артериального или капиллярного). Его вызывает ряд факторов, самый часто встречающийся из которых — травма с повреждением сосуда, внутри которого и формируется тромб. Для чего нужен тромб? Кровяной сгусток (тромб), закрывая поврежденный сосуд, предотвращает вытекание жидкой крови. Этот механизм очень важен для организма, без него мы бы умерли от кровотечения в результате даже самого мелкого пореза.
Для чего нужен тромб? Кровяной сгусток (тромб), закрывая поврежденный сосуд, предотвращает вытекание жидкой крови. Этот механизм очень важен для организма, без него мы бы умерли от кровотечения в результате даже самого мелкого пореза.
Что же такое тромб? Это — кровяной сгусток, сформированный белками плазмы (жидкой фракции крови), которые полимеризуются (создают длинные белковые цепочки) и в которых «застревают» или прилипают некоторые клетки крови, в частности, тромбоциты. Таким образом, тромбоз — один из важнейших эволюционных факторов, позволивших выжить организмам с кровеносной системой.
Тромб (сгусток крови) под микроскопом
К сожалению, любой механизм нашего организма время от времени дает сбой. Избыточное формирование тромбов или нарушение обратного механизма – тромболизиса (а это собственный механизм организма, способный растворять тромбы) может приводить к тромбозу, мешающему сосудистой системе обеспечивать циркуляцию крови. Кроме того, сформировавшийся сгусток может оторваться от зоны прикрепления и переместиться в другие части кровеносной системы, вызвав внезапную закупорку здоровых сосудов.
Если говорить об артериальной системе, то тромбозы артерий могут приводить к катастрофическим последствиям. Речь идет о возникновении острого голодания (ишемии, инфаркта), которое развивается очень быстро (обычно в течение минут, реже — часов) и приводит к необратимым последствиям – смерти органа или ткани, а иногда и всего организма. Наши органы и ткани непрерывно потребляют питательные вещества и кислород. Как только доставка этих веществ снижается до критического уровня, происходит отмирание клеток, нарушается работа органа, что неминуемо сказывается на деятельности всего организма. Последний реагирует на такое «голодание» (ишемию) сильнейшими болями и другими сигналами, зависящими от функции и местонахождения органа (или конечности). Пропустить такую проблему очень сложно.
Тромбозы в артериальной системе, если нет явной травмы сосуда, в подавляющем большинстве связаны с атеросклерозом. Напомню, что атеросклероз – это отложение холестериновых бляшек в стенке артерий с формированием сужения сосуда. Артериальное русло испытывает значительные нагрузки, связанные с необходимостью постоянно прокачивать кровь и подпитывать органы и ткани питательными веществами и кислородом.
Артериальное русло испытывает значительные нагрузки, связанные с необходимостью постоянно прокачивать кровь и подпитывать органы и ткани питательными веществами и кислородом.
В норме артериальное давление на сосудах предплечья (стандартная точка измерения артериального давления) составляет 120 на 80 мм рт. ст. Кстати, знаете ли вы, почему артериальное давление составляет именно 120 на 80? Дело в том, что верхнее давление формируется во время сокращения сердца (а точнее левого желудочка), которое выталкивает кровь в основной, самый главный и крупный сосуд – аорту. После того, как сердце сократилось и вытолкнуло кровь в аорту, клапан аорты закрывается, чтобы кровь не потекла обратно в сердце, а распределилась по многочисленным аортальным ветвям, питая органы и ткани. Давление в аорте на пике сокращения достигает 120 мм рт. ст. Далее сердце «расслабляется» (хотя современными физиологами доказано, что это тоже энергоемкий процесс), забирая в себя порцию крови из легких, а давление в аорте начинает снижаться до 80 мм рт. ст. Так формируется нижнее артериальное давление. Далее процесс повторяется. За поддержание артериального давления отвечает сердце (как основной насос), а так же «емкость» русла (то есть количество свободного места, куда можно закачать кровь). Емкость сосудистого русла регулируется двумя факторами: диаметром просвета артерий и общим объемом крови в теле человека.
ст. Так формируется нижнее артериальное давление. Далее процесс повторяется. За поддержание артериального давления отвечает сердце (как основной насос), а так же «емкость» русла (то есть количество свободного места, куда можно закачать кровь). Емкость сосудистого русла регулируется двумя факторами: диаметром просвета артерий и общим объемом крови в теле человека.
Вернемся к атеросклерозу и артериальному тромбозу. Как мы уже выяснили, атеросклероз — это заболевание, связанное с отложением холестерина в стенке сосуда и приводящее к формированию бляшек (наростов) на артериальной стенке. Сами по себе бляшки начинают представлять опасность, когда настолько сильно сужают просвет сосуда, что это приводит к голоданию (ишемии) связанного с сосудом органа или ткани. В процессе роста бляшка может полностью перекрыть заболевший сосуд или лопнуть из-за повышения артериального давления. В этом случае запускается такой же механизм формирования тромба, как и при повреждении сосуда, вызывая тромбоз.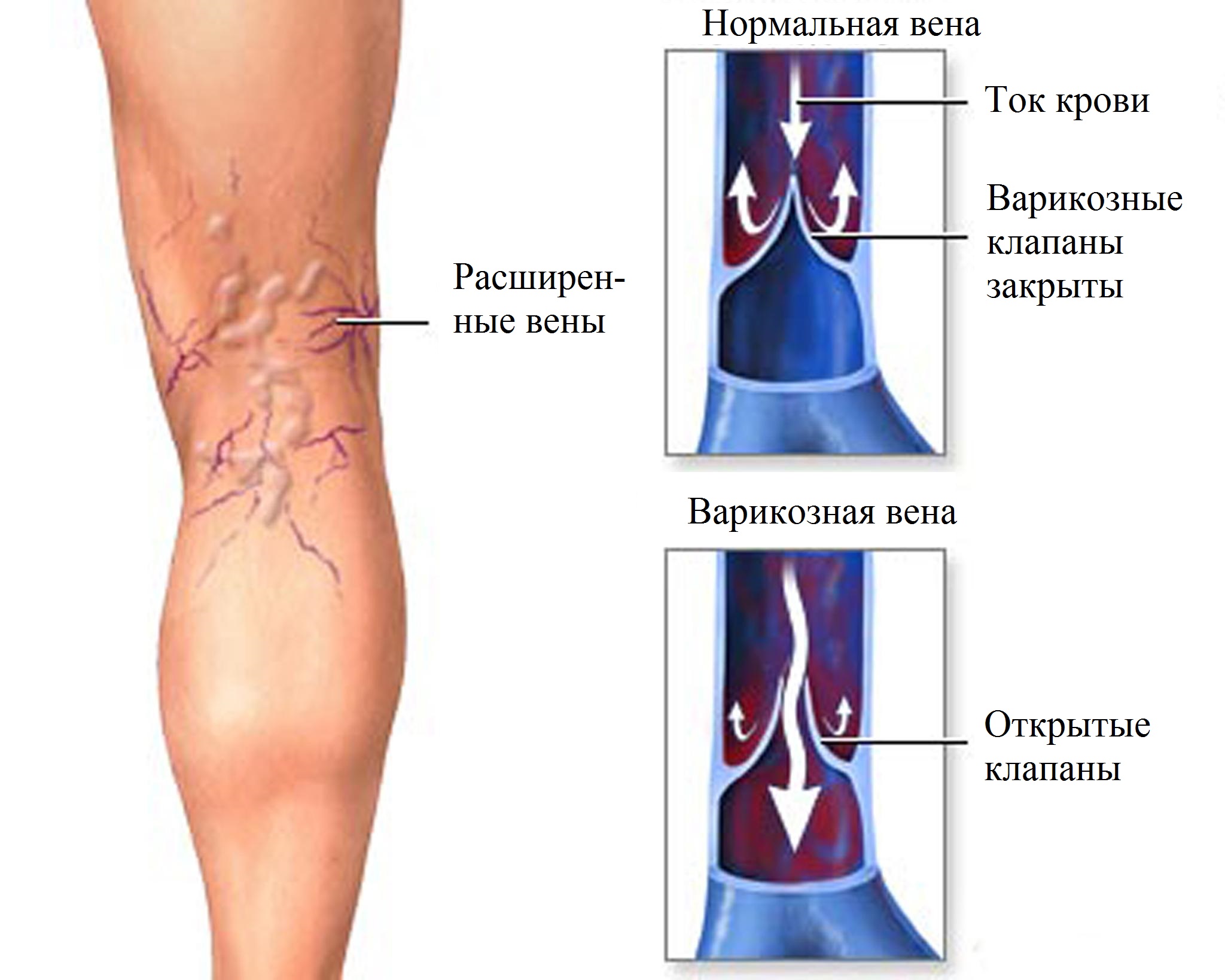
Атеросклеротическая бляшка внутри артерии
Особенности артериального тромбозаОсобенностью артериального тромбоза является непременное участие в нем особых клеток крови – тромбоцитов. Они прилипают друг к другу, формируя прочный кровяной сгусток (тромб), способный выдержать значительные колебания давления, свойственные артериальному руслу, но, к сожалению, параллельно вызывающий ишемию питаемого органа.
Второй особенностью атеросклероза является то, что это заболевание развивается с возрастом. Холестериновые бляшки постепенно откладываются в артериях. Обычно недуг начинает проявляться после 40-50 лет. Женщин «защищают» женские половые гормоны, препятствую отложению холестерина. Диабет, курение, неправильное питание (жирная, соленая пища), высокое артериальное давление ускоряют рост бляшек. Поэтому пациент с атеросклерозом должен получать препараты, которые действуют против артериального тромбоза.
Аспирин для профилактикиСамый изученный препарат — ацетилсалициловая кислота (входит в состав препаратов аспирин, кардиомагнил, тромбоАСС). Он синтезирован более 100 лет назад, однако в качестве профилактики артериальных тромбозов применяется около 30 лет. Все дело в том, что аспирин блокирует фермент циклооксигеназу-1, которая участвует в агрегации (склейке) тромбоцитов. В результате, даже если происходит разрыв атеросклеротической бляшки, тромбоз не формируется или имеет менее выраженное течение. Поэтому аспирин назначают именно возрастным пациентам с признаками атеросклероза и высоким риском артериального тромбоза в результате разрыва холестериновой бляшки.
Он синтезирован более 100 лет назад, однако в качестве профилактики артериальных тромбозов применяется около 30 лет. Все дело в том, что аспирин блокирует фермент циклооксигеназу-1, которая участвует в агрегации (склейке) тромбоцитов. В результате, даже если происходит разрыв атеросклеротической бляшки, тромбоз не формируется или имеет менее выраженное течение. Поэтому аспирин назначают именно возрастным пациентам с признаками атеросклероза и высоким риском артериального тромбоза в результате разрыва холестериновой бляшки.
Другими более современными и мощными препаратами, блокирующими развитие артериального тромбоза, являются клопидогрел (плавикс) и тикагрелор (брилинта). Их назначают пациентам с высоким риском артериальных тромбозов (после установки стентов в артерии, аорто-коронарного шунтирования).
Если врач предполагает наличие у пациента атеросклероза (или заболевание доказано исследованиями), для профилактики назначается аспирин или аспиринсодержащий препарат и рекомендуется обязательное соблюдение низкохолестериновой диеты, а также проверка уровня холестерина и сахара раз в полгода. В случае появления резких болей в проблемном органе или конечности пациента немедленно госпитализируют в сосудистые отделения клиник.
В случае появления резких болей в проблемном органе или конечности пациента немедленно госпитализируют в сосудистые отделения клиник.
Современные исследования показали, что в своей основе венозный тромбоз имеет принципиально иной механизм формирования кровяного сгустка. Кроме того, развитие венозного тромбоза (в отличие от артериального) далеко не всегда приводит к критическому поражению органа или ткани, в которой он развивается. В связи с этим ряд тромбозов протекает малосимптомно или вообще бессимптомно до той поры, пока повреждение не станет жизнеугрожающим.
В формировании венозного тромба участвуют, прежде всего, белковые структуры жидкой части крови (плазмы) и, в меньшей степени, клетки. В венозном русле отсутствуют холестериновые бляшки, но есть клапанный аппарат. Если рассматривать человека, находящегося в вертикальном положении, то кровь в венозном русле ног течет снизу вверх, то есть против силы тяжести. Для того чтобы кровь не стекала обратно вниз, внутри вен есть клапаны, которые представляют собой полулунные лепестки, выросты стенки вены. Кроме того, кровь в венозной системе имеет меньшую скорость кровотока, снижение которой может приводить к застою венозной крови.
Макроскопически застой венозной крови может проявляться в виде такого явления, как сладж – оседание и скучивание более тяжелых фракций крови (клеток и белковых макромолекул). Достаточно наглядным примером формирования сладжа можно назвать наливание компота в стакан. Если размешать компот ложкой, его элементы равномерно распределятся по стакану, а затем осядут на дне. Примерно так же ведет себя кровь, во время застоя венозной крови, только элементы «компота» внутри нее очень мелкие. Конечно, сам по себе сладж крови не имеет серьезного значения при нормальной тромболитической активности плазмы (системы, которая растворяет тромбы) и без других провоцирующих факторов. Тем не менее, это может создавать предпосылки к венозному тромбозу.
Если говорить о венозной системе ног, за перекачку крови отвечает сердце (правые отделы), диафрагма и легкие, а так же очень важный механизм, который называется мышечная помпа голени. Дело в том, что внутри икроножной мышцы находятся разветвленные венозные резервуары, представленные суральными (икроножными) и подколенной венами. При сокращении мышц голени (например, во время ходьбы), венозная кровь из этих вен перекачивается в бедренную вену и далее в вены малого таза, обеспечивая ускорение кровотока в венозной системе и не допуская застоя. Когда мы находимся в вертикальном положении или сидим не двигаясь, венозная «помпа» голени не работает, а значит застой крови усиливается. Все эти особенности создают предпосылки для формирования тромбоза.
Глубокие и поверхностные вены: большая разницаЕсли рассматривать венозный тромбоз с точки зрения нозологии, то имеются заболевания, которые способствуют его развитию. Известны и некоторые нюансы в развитии тромбозов глубоких и поверхностных вен, которые отличают их друг от друга. Наиболее частой причиной тромбоза поверхностных (подкожных) вен является, конечно, варикозная болезнь.
Варикоз – это расширение подкожных вен с нарушением их функции, потому что внутри них не работают клапаны, что не дает возможности поднимать кровь вверх, к сердцу. Поскольку в перегруженной кровью вене клапаны перестают смыкаться, формируется обратный (сверху вниз) ток крови или «рефлюкс».
Варикотромбофлебит большой подкожной вены
Кроме того, венозная кровь в такой вене постоянно находится в состоянии сладжа. Перерастяжение вены приводит к изменениям внутренней стенки (интимы) больного венозного сосуда, которая должна препятствовать адгезии (налипанию) на нее клеток крови и белковых молекул. При неблагоприятном стечении обстоятельств в такой вене происходит выраженный сладж крови, снижение скорости кровотока, а также воспаление в стенке вены.
Внешнее воздействие (удар, ушиб, укус насекомого), а также перегрев, потере жидкости в жаркое или переохлаждение в холодное время года, вирусные и другие болезни с подъемом температуры могут привести к формированию тромбоза и последующему его росту вдоль больной варикозной вены. Так формируется тромбофлебит – тромбоз поверхностной вены, протекающий с воспалительными изменениями кожи, болью и покраснением над варикозными узлами.
Тромбофлебит ствола большой подкожной вены левой ноги
Согласно статистике, в 70-90% случаев тромбофлебит возникает на фоне варикоза. На долю тромбоза здоровых (неварикозных) поверхностных вен приходится около 10% случаев: как правило, это пациенты с онкозаболеваниями или с тромбофилиями (генетическими дефектами белков участвующих в тромбообразовании). Таким образом, наиболее частой причиной тромбоза поверхностных вен является варикозная болезнь.
Тромбоз поверхностных (подкожных) вен опасен в случае распространения на глубокую венозную систему. Тем не менее, наличие тромба в поверхностных венах заставляет врачей применять более активную лечебную тактику. Если тромбоз локализуется в притоках магистральной подкожной вены, возможно использование местных противовоспалительных препаратов и компрессионной терапии (гольфы или чулки в зависимости от локализации тромбоза).
Миграция тромба из поверхностной вены в глубокую (с развитием эмболии)
Миграция тромба из поверхностной вены в глубокую венозную систему — опасное осложнение тромбоза поверхностных вен с возможной тромбоэмболией легочных вен. Смотрите видео на моем канале https://www.youtube.com/watch?v=uAKyIHKliXU
Большинство флебологов рекомендуют использовать антикоагулянты. Для лечения тромбоза поверхностных вен на территории РФ сертифицирован всего один препарат – это парнапарин натрия (флюксум). Использование другого препарата для лечения тромбоза подкожных вен является неправильным с юридической точки зрения.
Парнапарин натрия (флюксум)
Хирургические методики направлены, в основном, на предотвращение распространения тромба на глубокие вены (восходящий путь). Это — кроссэктомия (перевязка и пересечение большой подкожной вены и впадающих в нее сосудов на ноге) в зоне сафено-феморального (место слияния большой подкожной вены с глубокой бедренной) или сафено-поплитеального соустий, а также эндоваскулярные методы (радиочастотная или лазерная кроссэктомии). Обычно и та, и другая методики дополняются антикоагулянтами (препаратами, разжижающими кровь).
Удаление тромба из вены при оперативном лечении варикозной болезни (минифлебэктомии). Оперирует Раскин В.В.
Удаленный венозный тромб
Как происходило удаление тромба во время эндовенозной лазерной облитерации? Смотрите видео на моем youtube канале. https://www.youtube.com/watch?v=7kqs7iNP_XQ
В 2019 году вышли последние рекомендации Ассоциации флебологов России по диагностике и лечению тромбофлебита поверхностных вен конечностей. Текст рекомендаций можно посмотреть здесь https://www.mediasphera.ru/issues/flebologiya/2019/2/1199769762019021078
Что касается глубоких вен, которые обеспечивают основной отток крови, то самыми частыми причинами тромбоза являются опухоли, длительная иммобилизация конечности при травмах или постельный режим при операциях, прием гормональных контрацептивов, тромбофилии, а также сочетанный с варикозным тромбозом тромбоз глубоких вен. Тромбоз и закупорка этих вен приводит к нарушению оттока жидкости от ноги и возникновению отека ниже зоны тромбоза. Пациент испытывает боль из-за перерастяжения тканей мышц и кожи в результате отека, где находится много различных тканевых рецепторов, в том числе, и болевых. Отечная конечность часто имеет синюшный оттенок.
Для подтверждения или исключения венозного тромбоза проводят ультразвуковое ангиосканирование (УЗИ вен ног). Если же после исследования исключить тромбоз не удается, есть возможность лабораторного подтверждения — анализ крови на д-димер.
Для лечения острого (недавнего) тромбоза глубоких вен применяют несколько методик. Самый простой – назначение лечебных доз антикоагулянтов (препаратов, блокирующих формирование тромбомасс). К ним относятся вводимые подкожно или внутривенно гепарин, низкомолекулярные гепарины (клексан, фраксипарин), фондапаринукс (арикстра), а также таблетированные формы — антагонисты витамина К (варфарин, синкумар) и новые оральные антикоагулянты (НОАК) —ривароксабан (ксарелто), апиксабан (эликвис), дабигатран (прадакса). Все они блокируют синтез нового тромба. Растворение же тромба происходит за счет преобладания собственной тромболитической активности плазмы крови при заблокированной тромбообразующей активности. Таким образом, эти препараты сами не растворяют тромб. В связи с этим, несмотря на достаточно высокую эффективность лекарственных средств, в ряде случаев тромбоз может сохраняться и даже продолжать расти. Растворение (реканализация) тромбоза занимает от нескольких недель до нескольких месяцев.
Ривароксабан (ксарелто) — эффективный препарат для лечения тромбоза глубоких вен
Другой методикой является тромболизис, то есть введение препаратов, действующих непосредственно на тромб. Методика эффективна и позволяет растворять свежие тромбы в течение нескольких часов или дней. В то же время в связи с полным блоком тромбообразующей системы возможны сильнейшие неконтролируемые кровотечения, вплоть до летального исхода у пациентов с высоким риском кровотечений (при язвенных заболеваниях пищеварительного тракта и некоторых других болезнях). Поэтому проведение тромболитической терапии проходит под постоянным контролем квалифицированных докторов в условиях стационара или блока интенсивной терапии.
Современным методом введения тромболитиков является катетер-управляемый тромболизис (КУТ), когда введение препарата осуществляется локально непосредственно в тромб (через специально установленный катетер). Это позволяет оптимизировать дозировку и вводить препарат непосредственно в зону воздействия. К сожалению, в России лишь небольшое количество клиник имеют возможность использовать данную технологию. Так же существуют эндоваскулярные (внутривенные) системы механического удаления тромба из вены, однако их внедрение пока не получило широкого распространения.
Чем больше времени прошло от момента тромбоза, тем меньшую эффективность показывают консервативные методы лечения. Объясняется это структурной реорганизацией зоны тромбоза: замещением тромба плотной соединительной тканью – рубцом, иногда с включением кальция. В данной ситуации помочь пациенту можно только оперативным путем. Современная методика заключается в баллонной ангиопластике и стентировании пораженной окклюзированной (закрытой) вены. Впрочем, остаются нерешенные вопросы о необходимости антикоагулянтной терапии после стентирования, выборе стентов и препаратов, а также возможном рефлюксе (обратном токе крови) в стентированых участках, поскольку клапанный аппарат вены в этой зоне необратимо поврежден.
Посттромботическая болезнь у пациента с давним тромбозом подколенной вены левой ноги
Подытоживая все вышесказанное, отмечу, что любой тромбоз требует правильного обследования и лечения. В случае артериального тромбоза терапия должно осуществляться максимально экстренно в специализированных сосудистых отделениях. При венозном — зависит от давности появления симптомов и локализации тромба. В ряде ситуаций при венозном тромбозе (тромбоз подкожных вен, дистальные тромбозы глубоких вен без отечного синдрома) возможно амбулаторное лечение (на дому) или эндоваскулярная амбулаторная хирургия. Проксимальные тромбозы (уровень бедренной вены, подвздошных или нижней полой вены) требуют госпитализации и наблюдения, для предотвращения отрыва тромба и тромбоэмболии (закупорки) легочной артерии.
Отзыв о враче хирурге-флебологе Раскине Владимире Вячеславовиче
Хочу выразить свою благодарность хирургу-флебологу Раскину Владимиру Вячеславовичу за квалифицированно проведённую операцию, его высокий профессионализм в своей работе, за его «золотые руки» и вежливое отношение к пациенту. В марте 2017 года мне была сделана операция — эндовенозная лазерная облитерация с минифлебэктомией по Варади на обеих ногах. Качество работы безупречное, что обеспечило мне быстрое восстановление. Доктор Раскин Владимир Вячеславович ответственный и внимательный врач. Успехов и удачи Вам! Ещё раз огромное спасибо!
Оленин А.В.
г. Раменское, Московская область
5 июля, 2017
1. Как записаться на прием к врачу флебологу? Где проводится прием?
Записаться на прием к сосудистому хирургу флебологу, к.м.н. Раскину Владимиру Вячеславовичу можно по телефону +7 (495) 641-62-77. Прочитать информацию о докторе можно здесь https://phlebo.center/o-doktore
Прием проводится в городском флебологическом центре по адресу: метро Коломенская, ул Якорная, д. 7, стр. 1 Пожалуйста, посмотрите адрес и схему проезда здесь https://phlebo.center/kontakty
2. Что взять с собой на прием к врачу флебологу?
Возьмите с собой медицинскую документацию (выписки, консультации врачей по Вашему заболеванию или сопуствующей патологии), а так же список препаратов, которые вы принимаете постоянно
3. Надо ли делать узи вен перед приемом врача-флеболога?
УЗИ вен перед приемом врача флеболога делать необязательно, т.к. наши врачи флебологи сами имеют экспертный класс владения ультразвуковой диагностикой вен ног. Однако если Вы уже делали такие исследования, захватите результаты с собой, чтобы доктор смог оценить динамику заболевания.
4. Какие анализы надо сдавать перед приемом врача флеболога?
Перед первичным приемом сдавать анализы необязательно. Однако если Вы уже делали такие исследования, захватите результаты с собой, чтобы доктор смог оценить динамику заболевания.
5. Сколько стоит прием врача флеболога?
Записаться на прием к сосудистому хирургу флебологу, к.м.н. Раскину Владимиру Вячеславовичу и узнать актуальную информацию по стоимости приема и процедур можно по телефону +7 (495) 641-62-77. Здесь также можно ознакомится с ценами на диагностику и лечение https://phlebo.center/price
Владимир РАСКИН, врач-флеболог, кандидат медицинских наук.
Чем опасны тромбы и почему возникают?
Тромбы.
Это слово наверняка слышали многие люди с болезнями вен. Причём врачи часто описывают тромбы как одну из угроз для здоровья.
Они правы.
Тромбы — это сгустки крови, которые мешают кровообращению, а иногда подвергают жизнь смертельной опасности.
Но как столь вредные образования появляются в организме?
Неужели тело ополчилось против нас?
Не совсем.
Тромбы действительно могут быть очень опасны, но далеко не всегда. Изначально они служат для защиты сосудов — предотвращают потерю крови при ранениях и травмах.
Организм реагирует на повреждения — рядом с ними формируются сгустки крови в гелеобразном или полутвёрдом состоянии. Эти тромбы закрывают рану. Потом повреждение зарастает, а защита из клеток крови постепенно растворяется.
Так события должны развиваться в идеале.
К сожалению, порой сгустки крови остаются в сосудах слишком долго и мешают кровообращению.
Защитный механизм совершает и другие ошибки. Зачастую тромб в ноге или в другой части тела появляется даже без причины. Он перестаёт защищать сосуды и превращается в серьёзную угрозу, которая может привести к смерти.
Сгустки крови формируются не только в венах, но и в артериях. Артериальные тромбы вызывают сильную боль или паралич части тела. Иногда и то и другое. Признаки тромба беспокоят сразу и пациенту необходимо немедленное лечение. Иначе произойдёт инфаркт или инсульт.
Венозные тромбы тоже опасны, хотя атакуют жизненно важные органы не мгновенно — они растут медленно, но при своевременном лечении не вызывают смертельные осложнения.
Самая тяжёлая форма венозных сгустков крови — тромбоз глубоких вен.
Осложнения тромбоза глубоких вен
Согласно исследованиям каждый четвёртый человек умирает от тромбоза. То есть на счету этого убийцы больше жертв, чем у автомобильных аварий, рака груди или СПИДа.
Смертельные осложнения часто развиваются при тромбозе глубоких вен. Так называется заболевание, при котором тромбы возникают в самых крупных венах ног, рук, лёгких, таза и мозга.
Почему оно опасно?
Главная причина — тромбоз глубоких вен нередко вызывает лёгочную эмболию. То есть осколок сгустка крови попадает в кровоток и плывёт к сердцу, а по пути может застрять в сосудах лёгких. В этом случае может остановиться дыхание. До 30% пациентов с эмболией лёгких умирают.
Как видите, если тромб в ноге оторвался, то последствия могут быть трагическими и людям с этой патологией нужна немедленная помощь.
Но высокий риск эмболии лишь часть проблемы.
Ещё болезнь сложно выявить.
Только у 50% пациентов проявляются признаки тромбоза глубоких вен:
- Боль
- Отёки
- Повышенная чувствительность
- Покраснение кожи
Даже эти симптомы похожи на признаки других заболеваний, и доктору сложно поставить диагноз. Тромбоз выдаёт себя признаками, которые сосредоточены в одной конечности, а вот если симптомы есть на двух ногах, то их вызывает другая болезнь. Скорее всего. Это не гарантия, но такие особенности помогают врачу в диагностике.
Обычно внешние проявления зависят от размера тромба в ноге. Маленькие сгустки крови провоцируют лишь небольшие отёки и лёгкую боль. Крупные тромбы — другое дело. Вокруг сосудов с такими образованиями кожа сильно распухает, а пациент часто испытывает острую боль.
Симптомы эмболии лёгких:
- Затруднённое дыхание
- Боль в груди, особенно сильная при глубоких вдохах и кашле
- Учащённое сердцебиение
- Головокружение и обморок
- Кашель с кровью
Осколки тромбов в лёгких — это не единственное осложнение при тромбозе глубоких вен. Также пациенты страдают от постфлебитного синдрома, который возникает при повреждении венозных клапанов. При нём замедляется кровотечение.
Появляются симптомы:
- Боль в ноге
- Непроходящий отёк
- Обесцвечивание кожи
- Язвы
Запомните симптомы тромбоза и его осложнений — это поможет вовремя обратиться к врачу для полноценной диагностики.
Как выявить тромб в ноге
Повторимся — лишь у половины пациентов проявляются признаки тромбоза. Поэтому многие люди годами живут с тромбами в глубоких венах и не знают о заболевании и его смертоносных осложнениях.
В домашних условиях диагностировать сгустки крови невозможно. Необходимо сходить к врачу.
Мы рекомендуем регулярно посещать флеболога для проверки вен. Даже без симптомов тромбоза ног. Так вы не только избавите себя от возможных неприятных ощущений, но и предотвратите осложнения, которые часто приводят к летальному исходу.
Если заметны признаки оторвавшегося тромба в ноге, то поход к врачу — не роскошь, а острая необходимость. Каждый день промедления может стать последним. От эмболии лёгких люди погибают. Иногда в больницах. Без срочной помощи человек с нарушением дыхания очень рискует, так что при симптомах болезни обязательно пройдите осмотр у флеболога.
Врач проведёт диагностику с помощью ультразвукового оборудования и выявит любые нарушения в работе сосудов. Как в ногах, так и в других органах.
Флеболог также объяснит причину тромбоза.
Почему возникает тромбоз глубоких вен
Сгустки крови в сосудах образуются по трём основным причинам:
- Повреждение венозных стенок
- Нарушение кровообращения
- Гиперкоагуляция — повышенная свёртываемость крови
Эти проблемы возникают из-за множества факторов риска. Они не гарантируют появления тромбоза глубоких вен, но значительно повышают вероятность болезни.
Самые распространённые факторы риска:
- Долгая неподвижность
Когда человек долго сидит без движения, например, при поездках на машине, кровообращение в организме замедляется. Мышцы ног не работают и не помогают венам перекачивать кровь. Поэтому появляется больше тромбов.
- Недавняя операция
При процедурах на ногах, сердце и сосудах венозные стенки часто повреждаются. В результате на них скапливаются тромбы. Эти сгустки крови не всегда исчезают после лечения — они остаются в сосудах и мешают кровообращению.
- Травмы нижней части тела
Переломы костей бедра или голени нередко повреждают соседние вены. Кровообращение нарушается по нескольким причинам. Во-первых, в поврежденных сосудах появляются тромбы, которые должны снизить потери крови. Во-вторых, лечение переломов ограничивает движение пациента и снижает скорость кровообращения. Результат — высокий риск тромбоза.
В крупном теле много крови и она сильно давит на венозные стенки. Иногда повреждает их. В итоге вырастают тромбы.
- Беременность и послеродовый период
У будущих матерей сосуды подвергаются большим нагрузкам — на них давит увеличенная матка, а также возросший объём крови в организме. Вены расширяются, а движение крови замедляется. Благоприятная среда для тромбоза.
- Сердечный приступ или сердечная недостаточность
Из-за этих проблем сердце работает не в полную силу. В итоге кровообращение ухудшается.
- Эстрогенная терапия или противозачаточные препараты
Из-за гормонов кровь становится гуще и в ней чаще формируются тромбы.
Некоторые формы рака повышают риск образования сгустков крови. Не менее опасна и борьба с раком. Отдельные методы лечения увеличивают густоту крови и её способность к формированию тромбов.
- Редкие генетические расстройства
Эти наследственные состояния влияют на способность крови к тромбообразованию. Риск тромбоза возрастает.
- Возраст старше 60 лет
Тромбозом глубоких вен болеют люди всех возрастов. Однако у пожилых людей болезнь встречается особенно часто.
- Патологии вен
Воспаление венозных стенок и варикозное расширение влияет на кровообращение, так что тромбы нередко заполняют больные сосуды.
- Тромбоз поверхностных вен
Сгустки крови в подкожных сосудах не очень опасны, но увеличивают риск формирования тромбов в крупных глубоких венах.
Из-за этой болезни кровь сгущается неправильно, отчего возникает не только тромбоз, но и кровотечение. Основные причины — инфекции и отказ органов.
- История тромбозов
Треть людей, которые вылечили тромбоз глубоких вен, заболевают им снова в течение 10 лет.
Как видите, факторов риска очень много. Поэтому не удивительно, что осложнения тромбоза — одна из главных причин смерти в современном мире.
Тромбы часто убивают. Особенно когда пациент позволяет им бесконтрольно расти и распространяться в сердце, лёгкие и мозг. Чтобы бороться с болезнью нужна своевременная диагностика.
Диагностика тромбоза глубоких вен нижних конечностей
Наконец-то.
Вы попали в кабинет флеболога.
Диагностика тромбоза глубоких вен ног начинается с опроса. Пациент рассказывает о симптомах, которые не заметны внешне. Дальше врач осматривает ноги и отмечает возможные проявления сгустков крови, например, отёки или изменение цвета кожи.
Осмотр не всегда помогает поставить диагноз.
Тогда флеболог назначает тесты:
- Ультразвуковое сканирование
Врач проводит вдоль вены специальным устройством (УЗИ), которое посылает ультразвуковые волны в сосуды. Звук отражается назад, а на мониторе отображается вена. А также её повреждения и сгустки крови. Если был обнаружен тромб, то может потребоваться дополнительное исследование, чтобы подтвердить рост сгустка.
Это исследование называется тестом на Д-димер. Все тромбы состоят из фибрина. Когда появляются сгустки крови, организм не оставляет это без внимания — он вырабатывает плазмин, который разрушает тромбы. Анализ показывает уровень плазмина, но не местоположение сгустка. Врач ищёт его с помощью ультразвука.
В редких случаях ультразвуковое сканирование не даёт чётких результатов и тогда флеболог вводит в вены контраст — специальное вещество, которое помогает хорошо рассмотреть сосуды на рентгеновском снимке.
Эти виды томографии показывают трёхмерное изображение вен. Такие методы используются редко. Их недостатки — большие затраты времени и трудности в расшифровке результатов.
Диагностика может занять больше или меньше времени, но обычно врачи легко находят сгустки крови в венах. Своевременное выявление тромбов помогает предотвратить осложнения болезни. Например, отрыв тромба в ноге.
Как выявить тромбоэмболию
О признаках эмболии лёгких мы уже рассказали. При их появлении необходимо обратиться к врачу как можно быстрее, поскольку от скорости оказания помощи часто зависит ваша жизнь.
Да, не все симптомы выглядят пугающе.
Иногда люди игнорируют учащённое сердцебиение или затруднённое дыхание. Всё это не сравнится с кровохарканьем, но откладывать поход к врачу до появления более тяжелых признаков болезни точно не стоит. Промедление окажется гибельным.
Ещё лучше — не дожидаться симптомов эмболии и начать бороться с причиной образования тромбов в лёгких. Тромб в ноге может оторваться внезапно. Вы просто не успеете получить необходимую помощь, особенно если находитесь вдали от населённого пункта и врачей.
Первая линия обороны против эмболии — предотвращение тромбоза.
Профилактика тромбоза вен
В основе профилактики лежит борьба с факторами риска.
Да, устранить их все невозможно.
Вы не сможете избавиться от генетических расстройств или вернуть себе молодость. Однако борьба не проиграна. Если уберёте хотя бы несколько факторов риска, то снизите вероятность тромбоза.
Врачи советуют:
- Избегайте долгой неподвижности
Даже при постельном режиме после операции старайтесь двигаться как можно больше. Во время долгих поездок на машине регулярно делайте остановки. Каждый час выходите из автомобиля и гуляйте хотя бы пять минут. Можно дольше. Поднимайте и опускайте пятку, когда сидите — так вы двигаете мышцами ног и помогаете венам перекачивать кровь.
- Делайте зарядку каждый день
Любые простые упражнения разгоняют кровь в сосудах. Всего 10 минут на зарядку каждое утро, и тромбы будут появляться реже.
- Измените образ жизни
Прежде всего — боритесь с ожирением. Лишний вес открывает дорогу не только тромбозу глубоких вен, но и множеству других заболеваний.
- Как можно реже используйте противозачаточные таблетки с эстрогеном
Чем меньше гормоны влияют на сосуды, тем меньше риск появления тромбов в поверхностных или глубоких венах.
К сожалению, иногда профилактические меры не помогают. Потому что других факторов риска слишком много или пациент слишком поздно начал бороться за здоровье сосудов.
Причина — не главное.
Главное — не запустить болезнь и пройти лечение.
Лечение тромбоза глубоких вен нижних конечностей
Заранее сложно предсказать, какой метод лечения выберет флеболог. Это зависит от местоположения и размеров тромба — одни пациенты избавляются от сгустков крови без вмешательства врача, а другим приходится проходить через хирургическую операцию.
Начнём с простых случаев.
Маленькие тромбы в сосудах ниже колена редко отрываются. Поэтому доктора не назначают пациенту никаких лекарств и просто следят за его состоянием. Человек регулярно проходит осмотр. Так врачи сразу узнают, если сгустки крови увеличиваются.
Не забывайте — организм вырабатывает плазмин для разрушения тромбов. Есть шанс, что они исчезнут сами.
Конечно, не всем пациентам выпадает такая удача.
При развитии болезни флебологи назначают антикоагулянты, которые разжижают кровь и останавливают рост кровяных сгустков. Таких препаратов для лечения тромбоза ног очень много и на их выбор влияют следующие факторы:
- Рак
- Реакция на вещества в составе антикоагулянтов
- Раны и травмы
- Беременность
Пока пациент принимает кроверазжижающие лекарства, врачи регулярно проводят анализ крови и проверяют эффективность антикоагулянтов.
Иногда людям не обязательно ложиться в больницу.
Лечение венозного тромбоза без осложнений возможно в домашних условиях. Члены семьи делают пациенту уколы антикоагулянтов, а в клинику он приходит для сдачи анализов крови.
При осложнениях так нельзя.
Люди с дополнительным тяжёлым заболеванием или во время беременности должны находиться под постоянным наблюдением в больнице.
Продолжительность лечения?
Врачи прописывают антикоагулянты на разные сроки — от 3 до 12 месяцев. Или дольше. Если сгустки крови появились из-за временных факторов риска, например, после многочасовой поездки на машине, то принимать лекарства нужно лишь три месяца.
Людям с постоянными и множественными факторами риска мы рекомендуем приготовиться к длительному лечению — дольше 12 месяцев.
Не все тромбы хорошо поддаются терапии. Против устойчивых образований доктора используют более мощные препараты — тромболитики, которые разрушают сгустки крови.
Эти лекарства нужно вводить непосредственно в тромбы, а занимается хирург или другой квалифицированный специалист. Самостоятельное применение запрещено.
Отдельным пациентам необходимо альтернативное лечение. Распространённые примеры — когда есть кровотечение в желудке или кишечнике. Антикоагулянты разжижают кровь. Их приём усилит кровотечение и может даже привести к смерти.
Флебологи используют временное решение — кава-фильтр. Его помещают в крупный сосуд, через который проходит вся кровь из вен нижних конечностей, а значит и все тромбы. Фильтр останавливает сгустки крови и даёт врачам время для устранения кровотечения. Постоянно он не используется.
В редких случаях выполняется удаление тромба на ноге. Это необходимо, если сгустки крови полностью перекрывают крупные вены и избавиться от такого затора другими способами нельзя. Впрочем, потом пациенту всё равно назначают антикоагулянты.
Значимая часть терапии — компрессионный трикотаж, который давит на больные сосуды и предотвращает осложнения тромбоза глубоких вен. Рекомендуется носить его как минимум год после получения диагноза.
Мы постарались обрисовать, что ждёт людей с тромбозом в будущем. Как развивается болезнь без лечения. Какие методы используют доктора для борьбы с тромбами в глубоких венах ног, лёгких и сердца.
Эта информация будет полезна.
Хотя мы надеемся, что вы не столкнётесь с осложнениями тромбоза.
Полностью раскрыть такую тему сложно даже в толстой книге, и мы советуем проконсультироваться с флебологом для прояснения любых возникших вопросов.
Куда обратиться?
Решать вам. Специалисты по болезням сосудов есть во многих медицинских центрах, но слепой выбор вряд ли поможет попасть к опытному врачу. Есть и более надёжный вариант.
Запишитесь на приём в клинику «Институт Вен».
У нас работают флебологи, которые устраняют болезни вен больше 15 лет. Отдельные специалисты — вдвое дольше. Они накопили богатейший опыт лечения пациентов с самыми разными индивидуальными особенностями: с травмами, беременностью, тяжёлыми заболеваниями.
Доктора быстро составят индивидуальную программу терапии. Лечение у опытнейших флебологов Киева и Харькова позволит вам вернуться в общество людей, которых не мучают проблемы с сосудами.
Врачи «Института Вен» успешно прооперировали свыше 4 000 человек. Ещё больше они вылечили с помощью подходящих лекарств, компрессионного трикотажа и профилактических мер. Эти пациенты вернулись к полноценной здоровой жизни. Без приставленного к голове тромбозного пистолета.
Впрочем, наши сотрудники занимаются не только лечебной, но и научно-исследовательской работой. В свободное от врачебных подвигов время. Например, Рустем Османов регулярно пишет научные статьи. Свыше 70 публикаций. Ещё он запатентовал девять изобретений.
Доктора «Института Вен» выступают с докладами на всемирных флебологических форумах. Перед лучшими специалистами по сосудам. За 2018-19 годы Оксана Рябинская трижды участвовала в таких конференциях — в Яремче, Мельбурне и Кракове.
Приходите в наш медицинский центр, где вам поставят точный диагноз и назначат эффективное лечение болезней вен любой тяжести.
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш. кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Лечение тромбоза вен
Развившийся венозный тромбоз — очень серьезное состояние, которое может угрожать жизни человека. Лечение тромбоза проводит исключительно врач. При отсутствии адекватного лечения у некоторых пациентов с диагнозом тромбоз глубоких вен нижних конечностей может быстро развиться тромбоэмболия легочной артерии (ТЭЛА). Это тяжелое, смертельно опасное заболевание, при котором происходит полное или частичное закрытие просвета легочной артерии тромбом.
Существует несколько подходов к лечению. Врач определяет и решает какую назначить терапию, можно ли пролечиться амбулаторно или потребуется госпитализация. Это зависит от стадии и тяжести заболевания, а также от того, где находится тромб. Только врач определяет, какие препараты, препятствующие образованию тромбов (антикоагулянты), следует назначить пациенту при развившемся венозном тромбозе и тромбоэмболических осложнениях.
Помните, что любое самолечение при наличии венозного тромбоза может быть опасным! Не рискуйте своей жизнью, занимаясь самолечением.
По каким симптомам можно заподозрить у себя венозный тромбоз. Об этом более подробно Вы можете прочитать в разделах «Венозный тромбоз» и «Тромбоз вен: симптомы».
Существуют два вида лечения тромбоза глубоких вен нижних конечностей: обычное медикаментозное, иногда требуется хирургическое. До операции дело доходит лишь в наиболее опасных и критических случаях.
Медикаментозное лечение: врач назначает препараты-антикоагулянты, которые снижают свертываемость крови, то есть разжижают ее. Антикоагулянты применяются в виде инъекций или в таблетках. Хирургическое лечениe: показано при тяжелых формах тромбоза. Подвижные тромбы, сосуд, сдавленный лимфоузлом или опухолью — в этих случаях без операции, как правило, не обойтись.
Источники:
- Кириенко и соавт. «Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений», журнал Флебология 2015;4 (2):3- 52
SARU.ENO.19.06.1021
симптомы, причины, лечение тромбоза вен нижних конечностей, артерий (глубокий / поверхностный) – Отделение флебологии – ЦКБ РАН в Москве
Что это такое?
Тромбозы – это патологическое состояние, при котором в сосудах образуются плотные кровяные сгустки (тромбы), замедляющие или вовсе останавливающие нормальное течение крови. В результате чего может возникнуть недостаток питания органов (ишемия), что в свою очередь может привести к отмиранию тканей (некрозу, инфаркту) и летальному исходу. Выделяют два вида тромбозов: венозный и артериальный. Из названий видно, где происходит образование тромбов. В первом случае – в венах, во втором – в артериях. Болезнь может протекать в острой и хронической форме. Артериальный тромбоз наиболее опасен.
Основные причины возникновения
Существует три основных фактора тромбообразования.
- Повреждение стенки сосуда (в результате травмы, при хирургическом вмешательстве и неправильном питании (образуются холестериновые бляшки), инфекции, подъеме тяжестей, при родах и т.д.).
- Нарушение свертываемости крови (склонность к повышенной свертываемости). Изменение свертываемости крови может возникнуть из-за нарушения обмена веществ или гормонального дисбаланса.
- Застой крови. Возникает при длительном неподвижном нахождении человека в одной позе (например, перед компьютером, в самолетном кресле или прикованным к кровати).
К группе риска также можно отнести людей с варикозной болезнью вен, имеющих избыточный вес, вредные привычки, ведущих пассивный образ жизни, а также людей старше 60 лет.
Симптомы тромбоза
Для артериального тромбоза характерны следующие признаки:
- Резкая боль, которая возникает в одной месте и распространяется на прилежащие области в виде пульсирующего потока
- Чувство онемения конечностей в зависимости от расположения тромба, в результате чего они теряют чувствительность и холодеют
- Одышка, нарушение сердечного ритма, сдавленность в груди (при закупорке легочной артерии)
- Головокружение, расстройство речи (при перекрытии мозговых артерий)
При венозном тромбозе наблюдается:
- Боль усиливающего характера в поражённой области
- Отечность и уплотнение вен в месте нахождения тромба
- Цвет кожи в данном месте приобретает синий оттенок
- Набухание и выпирание поверхностных вен.
Диагностика заболевания
При обращении в медицинское учреждение врач проводит диагностику и назначает лечение. Основные диагностические методы:
Специалисты, к которым следует обращаться:
Лечение
В зависимости от степени тяжести протекающего заболевания возможно консервативное и хирургическое лечение. При оперативном вмешательстве осуществляется: удаление тромбов, прошивание сосуда, перевязывание вен, артериовенозное шунтирование или другая необходимая операция.
Консервативное лечение включает:
- Медикаментозную терапию (антикоагулянты, введение средств, растворяющих тромб и т.д.)
- Диетотерапию
- УВЧ-терапию.
Профилактика
Профилактические мероприятия:
- Использование эластичных бинтов и компрессионного белья
- Отказ от курения
- Рациональное и правильное питание
- Витаминотерапия
- Двигательная активность
- Своевременное лечение сопутствующих заболеваний
- Следить за уровнем холестерина и глюкозы в крови
- Уменьшение массы тела.
В случае появления симптомов заболевания Вы можете обратиться за консультацией и обследованием в Москве к специалистам ЦКБ РАН. Запись производится по телефонам…
Лечение тромбоза сосудов ног в Ростове — склеротерапия |
Наша клиника предлагает методику малоинвазивного радикального лечения варикозного расширения вен ног с профилактикой последующего развития тромбоза и осложнений. Мы предлагаем склерозирование вен без последствий, амбулаторно! Вы сможете выйти на работу уже не следующий день!
Лечение тромбоза, а также профилактика осложнений проводится при помощи склерозирования, представляющего собой введение в полость пораженного сосуда специального химического соединения (склерозант), которое провоцирует заращение просвета вены. Процедура является безопасной, она проводится в амбулаторных условиях, не требует госпитализации пациента и длительного периода восстановления. Уже на следующий день человек может идти на работу. Важным моментом является то, что при помощи данной методики лечения значительно уменьшается восстановительный период у пожилых людей, тогда как при классическом удалении вен (флебэктомия) у них часто развиваются осложнения.
Что такое тромбоз вен нижних конечностей, его причины
Венозный тромбоз – это патологическое состояние, которое характеризуется внутрисосудистым формированием тромбов. Оно имеет наиболее частую локализацию в венозных сосудов нижних конечностей и развивается вследствие воздействия различных причин. Основными причинами такого состояния являются воспалительный процесс, который провоцирует тромбоз глубоких вен и патологические расширения стенок поверхностных сосудов при варикозной болезни. Выделяют несколько провоцирующих факторов, при которых тромбоз конечностей развивается чаще:
- Возраст – данное заболевание часто развивается у пожилых людей.
- Генетическая предрасположенность.
- Беременность – у беременных женщин на фоне гормональных изменений в организме на поздних сроках течения значительно увеличена нагрузка на сосуды ног.
- Метаболические нарушения, приводящие к повышению массы тела.
- Токсическое влияние – никотин, алкоголь, острая, пряная пища приводят к ослаблению стенок сосудов ног, их воспалению.
Одновременное воздействие нескольких факторов приводит к более тяжелому течению воспалительного патологического процесса и частому развитию осложнений.
Какие осложнения развиваются?
В 30% случаев данный патологический процесс протекает бессимптомно, что впоследствии может стать причиной позднего обращения пациента к врачу уже на стадии развития осложнений. Основным осложнением является тромбоэмболия – процесс миграции тромба в сосудистом русле с последующей закупоркой одной из артерий с резким нарушением трофики тканей, а также их гибелью. При закупорке артерий сердца развивается инфаркт миокарда, головного мозга – ишемический инсульт, артерий кишечника – инфаркт участка тонкой или толстой кишки. Такие осложнения могут привести к необратимым последствиям, поэтому раннее выявление патологии у врача флеболога с помощью современных методов диагностики даст возможность избежать их развитие.
Лечение тромбоза нижних конечностей
Терапия патологии венозных сосудов с формированием тромбов в их полости всегда является комплексной. Она включает удаление пораженной вены и проведение мероприятий, направленных на устранение воздействия провоцирующих факторов (нормализация массы тела пациента, обмена веществ, гормонального фона, исключение токсических влияний). В связи с тем, что классическая флебэктомия (удаление вены хирургическим путем) является травматической инвазивной манипуляцией, специалисты нашей клиники проводят амбулаторное радикальное лечения при помощи склеротерапии.
Записывайтесь по телефонам 2-97-01-19 | 307-78-97 | 7 (951) 837-38-10
Сгустков крови: риски, симптомы, лечение, профилактика
Обзор
Что такое тромб?
Сгустки крови — это гелеобразные скопления крови, которые образуются в ваших венах или артериях, когда кровь превращается из жидкой в частично твердую. Свертывание — это нормальная функция, которая останавливает ваше тело от слишком сильного кровотечения, когда вы получаете травму.Однако сгустки крови, которые образуются в некоторых местах и не растворяются сами по себе, могут быть опасны для вашего здоровья.
Обычно образование тромбов возникает в результате повреждения кровеносного сосуда. Сначала кровь остается на одном месте. Два вещества — тромбоциты (тип кровяных клеток) и фибрин (твердое вещество, похожее на нить) — объединяются, образуя так называемую тромбоцитарную пробку, закрывающую порез или отверстие.
Когда тромб образуется там, где он не должен был образовываться, это называется тромбом.Сгусток крови еще называют тромбом. Сгусток может оставаться в одном месте (это называется тромбозом) или перемещаться по телу (эмболия или тромбоэмболия). Особенно опасны движущиеся сгустки. Сгустки крови могут образовываться в артериях (артериальные сгустки) или венах (венозные сгустки).
Симптомы тромба и рекомендуемое лечение зависят от того, где в вашем теле образуется сгусток и какой ущерб он может причинить. Знание наиболее распространенных признаков тромба и факторов риска может помочь вам обнаружить или даже предотвратить это потенциально опасное для жизни состояние.
Какие тромбы представляют наибольший риск для здоровья?
Любые сгустки крови, образующиеся в артериях (артериальные сгустки) или венах (венозные сгустки), могут быть опасными. Вам следует немедленно позвонить своему врачу, если вы подозреваете тромб.
Сгусток, образующийся в одной из крупных вен вашего тела, называется тромбозом глубоких вен (ТГВ). Стационарный сгусток крови или тот, который остается на месте, может не повредить вам. Сгусток крови, который вытесняется и начинает перемещаться по кровотоку, может быть опасным.
Одна из самых серьезных проблем со сгустками крови — это когда ТГВ проникает в легкие и застревает. Это состояние, называемое тромбоэмболией легочной артерии (ТЭЛА), может привести к остановке кровотока, и его результаты могут быть очень серьезными, даже фатальными. Фактически, до 100 000 человек в Соединенных Штатах ежегодно умирают от ТГВ и ПЭ.
Артериальные сгустки в головном мозге называются инсультами. В сердечных артериях могут образовываться сгустки, вызывающие сердечные приступы. Сгустки крови также могут образовываться в кровеносных сосудах брюшной полости, вызывая боль и / или тошноту и рвоту.
Вам не нужно беспокоиться о сгустках крови, которые вы можете увидеть во время менструации, вызывая подобные симптомы или эффекты.
Кто больше всего подвержен риску образования тромбов?
Некоторые факторы риска повышают риск образования тромба у определенных людей.
Сгустки крови становятся более распространенными по мере того, как люди становятся старше, особенно в возрасте старше 65 лет. Длительное пребывание в больнице, операции и травмы могут значительно повысить риск образования тромбов.
Другие факторы могут в меньшей степени повысить ваш риск.Вы можете подвергнуться большему риску, если:
Некоторые факторы зависят от образа жизни. Риски могут быть выше, если вы:
- Есть лишний вес или ожирение.
- Ведите малоподвижный (или малоподвижный) образ жизни.
- Курите сигареты.
Симптомы и причины
Каковы наиболее частые симптомы сгустка крови?
Симптомы сгустка крови будут зависеть от того, где в вашем теле образуется сгусток.Некоторые люди могут вообще не испытывать никаких симптомов. Сгустки крови могут возникать в:
- Живот: Сгустки крови в области живота могут вызывать боль, тошноту и рвоту.
- Руки или ноги: Сгусток крови в ноге или руке может вызывать болезненные ощущения или нежность при прикосновении. Отек, покраснение и тепло — другие частые признаки сгустков крови.
- Мозг: Сгустки крови в головном мозге (инсульты) могут вызывать ряд симптомов в зависимости от того, на какую часть мозга они влияют.Эти сгустки могут вызвать проблемы с речью или зрением, неспособность двигаться или чувствовать одну сторону тела, а иногда и судороги.
- Сердце или легкие: Сгусток крови в сердце вызывает симптомы сердечного приступа, такие как сокрушительная боль в груди, потоотделение, боль, которая распространяется вниз по левой руке, и / или одышка. Сгусток крови в легких может вызвать боль в груди, затрудненное дыхание, а иногда и кашель с кровью.
Диагностика и тесты
Как диагностируются тромбы?
Симптомы тромба могут имитировать другие состояния здоровья.Врачи используют различные тесты для обнаружения тромбов и / или исключения других причин. Если ваш врач подозревает наличие тромба, он может порекомендовать:
- Анализы крови в некоторых случаях можно использовать для исключения тромба.
- Ультразвук обеспечивает четкое изображение ваших вен и кровотока.
- Компьютерная томография головы, живота или грудной клетки может использоваться для подтверждения наличия тромба. Этот визуализирующий тест может помочь исключить другие потенциальные причины ваших симптомов.
- Магнитно-резонансная ангиография (МРА) — это визуализирующий тест, аналогичный тесту магнитно-резонансной томографии (МРТ). MRA исследует кровеносные сосуды.
- V / Q сканирование проверяет циркуляцию воздуха и крови в легких.
Ведение и лечение
Как лечат тромбы?
Целью лечения тромбов, особенно ТГВ, является предотвращение увеличения или отрыва тромба.Лечение может снизить ваши шансы на образование новых тромбов в будущем.
Лечение зависит от того, где находится тромб и насколько вероятно, что он причинит вам вред. Ваш врач может порекомендовать:
- Лекарство: Антикоагулянты, также называемые разжижителями крови, помогают предотвратить образование тромбов. При опасных для жизни тромбах препараты, называемые тромболитиками, могут растворять уже образовавшиеся тромбы.
- Компрессионные чулки: Эти плотно прилегающие чулки обеспечивают давление, помогая уменьшить отек ног или предотвратить образование тромбов.
- Операция: Во время процедуры катетер-направленного тромболизиса специалисты направляют катетер (длинную трубку) к сгустку крови. Катетер доставляет лекарство прямо к сгустку, чтобы помочь ему раствориться. При тромбэктомии врачи используют специальные инструменты для тщательного удаления тромба.
- Стенты: Врачи могут решить, нужен ли стент для сохранения открытого кровеносного сосуда.
- Фильтры полой вены: В некоторых случаях человек может быть не в состоянии принимать антикоагулянты, и в нижнюю полую вену (самую большую вену тела) вставляют фильтр для улавливания сгустков крови, прежде чем они попадут в легкие.
Профилактика
Как предотвратить образование тромбов?
Вы можете снизить риск образования тромбов:
- Регулярная физическая активность.
- Не курите.
- Соблюдайте здоровую диету и следите за обезвоживанием.
- Поддержание здорового веса.
- Решение проблем со здоровьем, таких как высокое кровяное давление и диабет.
- Убедитесь, что вы в курсе последних событий по скринингу на рак.
Жить с
Когда следует обращаться к врачу по поводу тромба?
Если вы считаете, что у вас есть тромб, обратитесь в ближайшее отделение неотложной помощи или позвоните по номеру 911.Немедленно позвоните в службу 911, если у вас внезапно возникли боли в груди, затрудненное дыхание или проблемы со зрением или речью.
Что вы должны знать о жизни с повышенным риском образования тромбов или о том, что у вас уже был тромб?
Если вас беспокоит риск образования тромбов в определенных ситуациях, например, когда вы путешествуете или после операции, ваш врач может дать вам дополнительную информацию о других привычках, которые могут помочь.
Если вы можете гулять во время путешествия, вы должны делать это не реже одного раза в пару часов.Если вы путешествуете по воздуху, врач может посоветовать вам надеть компрессионные чулки. Вы можете выполнять упражнения, двигающие ступнями и ногами, пока вы сидите.
Если у вас есть тромб, ваш врач может посоветовать вам принимать антикоагулянты в течение определенного периода времени. Некоторым людям может потребоваться принять их на всю жизнь. Убедитесь, что вы понимаете, как следует принимать это лекарство и каких взаимодействий следует избегать. Важно регулярно консультироваться с врачом, который специально обсуждает с вами лекарства, разжижающие кровь.
Записка из клиники Кливленда
Сгусток крови может быть серьезным, даже смертельным. Если вы знаете, что подвержены риску образования тромбов, вы можете помочь себе, передвигаясь, правильно питаясь и поддерживая здоровый вес, а также следуя советам врача по поводу приема лекарств и изменения образа жизни. (Например, если вы курите, бросьте.)
Сгустков крови: как они растворяются
Когда вы получаете порез, ваша кровь превращается из свободно текущей жидкости в комок геля, то есть сгусток, чтобы остановить кровотечение.Это как если бы шланг мог залататься после того, как возникла утечка.
Это сложный процесс, при котором тромбоциты, тип клеток крови и множество различных белков вовлекаются в самый подходящий момент, чтобы что-то заткнуть.
По мере того, как рана заживает, у вашего тела есть другой процесс, чтобы сломать их. Если сгусток образуется, когда этого не должно быть — например, внутри кровеносного сосуда — вам может потребоваться небольшая помощь, чтобы это произошло.
Как организм очищает от тромбов
Когда ваше тело чувствует, что вы исцелились, оно обращается к белку под названием плазмин.Вот что интересно: плазмин на самом деле встроен в сам сгусток. Он есть все время, но выключен. Просто зависает и ждет.
Чтобы включить его, ваше тело выделяет вещество, известное как активатор. Он будит плазмин и приказывает ему приступить к работе по разборке. В основном это означает разрушение сетчатой структуры, которая помогает сгустку так хорошо работать.
Как лекарство очищает сгустки
Врачи используют разные лекарства в зависимости от типа сгустка, который у вас есть:
Разжижители крови. Также называемые антикоагулянтами, это одни из наиболее распространенных лекарств от тромбоза глубоких вен (ТГВ). Это сгусток крови, который образуется в одной из ваших крупных вен, обычно в ноге. Разжижители крови также используются для предотвращения образования тромбов после инсульта или тромбоэмболии легочной артерии (когда сгусток крови попадает в артерию в легких).
Разжижители крови не растворяют тромб, но они могут предотвратить его увеличение и образование новых. Это дает вашему телу время разрушить сгусток.
Различные антикоагулянты действуют по-разному:
- Прямые пероральные антикоагулянты (DOAC) не дают организму вырабатывать фибрин, белок формирует сетку сгустка.
- Гепарин не дает одному из ключевых белков свертывания крови, тромбину, выполнять свою работу.
- Варфарин (кумадин) замедляет способность печени вырабатывать белки, необходимые для свертывания крови.
Тромболитики. Эти препараты для разрушения тромбов используются при серьезных заболеваниях, таких как тромбоэмболия легочной артерии.В отличие от разжижителей крови, они разрушают тромб. Они работают, включая плазмин, который запускает естественный процесс очищения организма.
Сколько времени нужно на восстановление?
Это не то, что вы чувствуете мгновенно. Для полного исчезновения тромбоэмболии или тромбоэмболии легочной артерии могут потребоваться недели или месяцы. Даже поверхностный сгусток, который является очень незначительной проблемой, может исчезнуть через несколько недель.
Если у вас ТГВ или тромбоэмболия легочной артерии, вы обычно получаете все больше и больше облегчения по мере уменьшения сгустка.Боль и припухлость от ТГВ обычно проходят в течение нескольких дней после лечения.
Симптомы тромбоэмболии легочной артерии, такие как одышка, легкая боль или давление в груди, могут сохраняться 6 недель и более. Вы можете заметить их, когда ведете активный образ жизни или даже когда делаете глубокий вдох. В этом могут помочь упражнения.
Сгусток крови создает серьезную нагрузку на ваше тело. Так что дело не только в том, чтобы избавиться от них, но и в том, чтобы дать вашему телу и разуму время для перезарядки.
Долгосрочные эффекты
Иногда сгусток может оставлять шрамы и другие повреждения, которые могут вызвать проблемы.
Почти у половины людей, страдающих ТГВ, может развиться посттромботический синдром. Вот где отек, боль или изменение цвета кожи держатся намного дольше. У вас также могут появиться язвы, называемые язвами.
Около 4 из 100 человек с тромбоэмболией легочной артерии имеют длительное повреждение легких, известное как легочная гипертензия. Это означает, что у вас высокое кровяное давление в легких, что может привести к таким проблемам, как одышка, усталость и боль в груди.
Как выявляются и лечатся тромбы, связанные с вакциной AstraZeneca?
На прошлой неделе 52-летняя женщина из Нового Южного Уэльса умерла от чрезвычайно редкого сгустка крови в ее мозгу.
Ключевые моменты:
- Тромбоз с синдромом тромбоцитопении (TTS) — также известный как индуцированная вакциной протромботическая иммунная тромбоцитопения (VIPIT) — чрезвычайно редкий побочный эффект вакцины AstraZeneca. как только появляются симптомы при стандартных анализах крови
- Лечение включает разжижающие кровь препараты и дозу иммуноглобулина
По данным Управления терапевтических товаров (TGA), состояние свертывания крови, вероятно, было связано с вакциной AstraZeneca COVID-19.
Это была вторая смерть в Австралии после укола из 3,3 миллиона доз AstraZeneca (что составляет основную часть из более чем 5 миллионов доз вакцины COVID, введенных на данный момент).
В общей сложности у 48 человек развились тромбы после вакцинации AstraZeneca, из них 31 человек выздоровел после госпитализации.
Первые сообщения о появлении тромбов у людей после укола AstraZeneca появились в марте этого года.
Но эксперты говорят, что мы прошли долгий путь в понимании связанного с вакцинами нарушения свертывания крови, известного как тромбоз с синдромом тромбоцитопении (СТТС), включая способы его выявления и лечения.
Как определяется свертывание крови?
Первый шаг в обнаружении проблемы со сгустком крови — это правильное время, сказала Вивьен Чен, гематолог из Сиднейского университета, специализирующийся на нарушениях свертывания крови.
«Первая точка входа — это быть пациентом в нужные сроки после получения вакцины AstraZeneca», — сказал д-р Чен.
«Первая доза вызывает особое беспокойство».
Симптомы TTS, такие как сильная головная боль, которая не проходит, боль в животе, помутнение зрения, боль в ногах или отек, появляются через 4–30 дней после вакцинации AstraZeneca, с пиковым периодом от 6 до 14 дней.
Если после укола вы явитесь к терапевту с любым из этих симптомов, вам сделают анализ крови, известный как количество тромбоцитов.
Подробнее о вакцинах против COVID-19:
Тромбоциты, также известные как тромбоциты, представляют собой фрагменты клеток, происходящие из костного мозга.
Они играют ключевую роль в здоровом свертывании крови, например, предотвращают чрезмерное кровотечение при порезах и царапинах.
Симптомы тромба
Примерно у одного из 250 000 человек, которым вводили вакцину AstraZeneca в Европе, образовались тромбы, но каковы симптомы этого редкого явления?
ПодробнееНормальное количество тромбоцитов составляет от 150 000 до 450 000 на микролитр крови.
Но количество тромбоцитов ниже 150 000 приводит к состоянию, называемому тромбоцитопенией.
Состояние обычно приводит к обильному кровотечению, но когда оно возникает после вакцинации, ненормальное свертывание крови может произойти, хотя и редко.
Это связано с тем, что у небольшого числа людей иммунная система запускает антитела, которые распознают не только белки COVID-19, но и тромбоциты.
Эти антитела могут активировать тромбоциты, заставляя их группироваться вместе и переходить в режим свертывания крови.
«Последствиями этого является то, что тромбоциты расходуются в тромбах, и их количество падает», — сказал д-р Чен.
Есть ли другие тесты?
Анализы крови, которые можно сделать после вакцинации, чтобы выявить признаки проблем, если у вас проявляются симптомы. (Getty Images: Bloomberg / Contributor
)Если количество тромбоцитов низкое, следующее, что врачи ищут в образцах крови, — это наличие фрагментов белка, называемых D-димерами.
Эти белки вырабатываются организмом для разрушения тромбов.
«Он в основном измеряет уровень свертывания в организме, потому что это побочный продукт гемостатического процесса», — сказал Джим Тяо, молекулярный биолог, специализирующийся на заболеваниях крови из Университета Мердока.
Если количество D-димеров в пять раз выше нормального, то это может быть признаком TTS, сказал доктор Тяо.
После того, как врачи обнаружат низкое количество тромбоцитов и высокий уровень D-димера, они могут перейти к проверке наличия в крови антител, нацеленных на белок, называемый фактором тромбоцитов 4 или PF4.
В лаборатории врачи проверяют, могут ли антитела PF4 из крови пациента активировать тромбоциты в крови, взятой у донора.
«Если они это сделают, это убедительное доказательство того, что у пациента есть антитела, которые активируют тромбоциты и вызывают этот синдром», — сказал д-р Чен.
Как быстро можно обнаружить TTS?
По словам Хосе Пердомо, гематолога из Университета Нового Южного Уэльса, анализы крови могут обнаружить сгустки, связанные с вакциной, сразу после появления симптомов — через четыре дня после вакцинации или через 20 — но не раньше.
«В большинстве случаев [антитела] можно обнаружить только после того, как люди почувствовали себя плохо и попали в больницу», — сказал доктор Пердомо.
«Раньше это не будет обнаружено».
Если пациенты обращаются в отделение неотложной помощи столичной больницы с симптомами TTS, они могут получить результаты анализов крови в течение всего часа, хотя время ожидания может быть больше в региональных больницах, сказал доктор Чен.
После подтверждения уровней тромбоцитов и D-димера по результатам первоначальных тестов пациенты могут сразу перейти к лечению, пока они ждут результатов своего теста на антитела к PF4.
Прочтите наш полный обзор пандемии коронавирусаЧто включает в себя лечение?
Существует два разных типа лечения, которые работают вместе для решения проблемы TTS.
Сначала пациентам назначают разжижающие кровь препараты, замедляющие образование тромбов.
Многие широко используемые антикоагулянты, такие как фондапаринукс, хорошо подходят для лечения TTS, сказал д-р Чен.
Единственным исключением является гепарин — препарат против тромбообразования, который обычно используется для лечения сердечных заболеваний.
«Это может усугубить положение небольшого числа пациентов с TTS», — сказала она.
«К счастью, у нас есть много действительно хороших негепариновых лекарств».
Здоровье в ленте Instagram
Подпишитесь на @abchealth в Instagram, где мы разрушаем мифы и делимся практическими и умными советами по здоровью.
ПодробнееЧтобы успокоить иммунную систему, пациенты также получают большие инъекции иммуноглобулинов — белков, которые являются частью защитной системы организма.
«Это по существу забивает систему антител, так что антитела, индуцированные вакциной, не могут активировать тромбоциты», — сказал д-р Чен.
Сколько времени нужно на работу?
Разжижители крови и доза иммуноглобулинов могут помочь вернуть количество тромбоцитов к нормальному уровню всего за пару дней, сказал доктор Чен.
«В более тяжелых случаях это может занять больше времени, но это быстрая реакция на начало новой терапии», — сказала она.
Д-р Чен также сказал, что эти вмешательства безопасны в использовании, даже если выясняется, что сгусток крови не связан с вакциной.
«Без TTS вряд ли можно причинить большой вред».
Что делать при появлении симптомов?
Хотя риск получения тромба от вакцины AstraZeneca очень низок, важно знать о симптомах TTS и принимать меры, как только они появляются, сказал д-р Чен.
Если у вас не проходит головная боль после приема безрецептурных обезболивающих, стоит посетить терапевта.
Но если появляются более серьезные симптомы, такие как онемение, трудности с речью или выделение крови при дефекации, лучше сразу обратиться в отделение неотложной помощи.
«Знай, но не бойся», — сказал доктор Чен.
«Если вы один из тех редких людей, у которых появляются побочные эффекты, то у вас есть возможность очень быстро получить доступ к лечению».
Здоровье в вашем почтовом ящике
Получайте последние новости и информацию о здоровье со всего ABC.
Загрузка формы …
Лечение, ведение домашнего хозяйства и профилактика
Свертывание крови — жизненно важный процесс, предотвращающий чрезмерное кровотечение после повреждения кровеносного сосуда.Однако иногда сгусток крови может образоваться внутри кровеносного сосуда, который не получил никаких повреждений.
Некоторые сгустки также могут не растворяться полностью после заживления травмы. Эти сгустки могут перемещаться по кровеносной системе и в конечном итоге могут ограничивать кровоснабжение жизненно важного органа. Эти типы тромбов очень серьезны и требуют срочного лечения.
В этой статье мы описываем различные методы лечения тромбов и даем советы по профилактике и долгосрочному лечению нарушений свертывания крови.
Варианты лечения тромбов зависят от общего состояния здоровья человека и местоположения тромба.
Антикоагулянтные препараты
В большинстве случаев врач прописывает антикоагулянтные препараты, которые люди часто называют разжижителями крови. Эти лекарства снижают способность организма образовывать новые сгустки, а также предотвращают увеличение существующих сгустков.
Врачи обычно вводят антикоагулянтные препараты в течение первых 5–10 дней после диагностики тромба.
Некоторые люди могут продолжать принимать антикоагулянты в течение недель, месяцев или даже лет, чтобы сгустки не возвращались.
К наиболее распространенным антикоагулянтам относятся:
Нефракционированный гепарин
Нефракционированный гепарин (UFH) работает с антитромбином — белком в организме — для предотвращения образования новых сгустков.
Врач вводит НФГ внутривенно или путем инъекции непосредственно под кожу, чтобы лекарство подействовало быстро.
Уровни UFH в крови могут периодически меняться в течение дня.По этой причине человеку, получающему НФГ, потребуется несколько анализов крови в день.
Низкомолекулярный гепарин
Низкомолекулярный гепарин (НМГ) получают из НФГ. Воздействие НМГ на организм длится дольше, чем действие НФГ, и более предсказуемо.
Люди, принимающие НМГ, могут вводить их самостоятельно дома, и им не требуется регулярный мониторинг крови.
Варфарин
Варфарин влияет на выработку витамина К.Печень использует витамин К для выработки белков, необходимых для свертывания крови.
Врач может назначить таблетки варфарина людям, которые переходят от лечения гепарином.
В течение первой недели лечения человеку потребуется несколько анализов крови, чтобы врачи могли определить правильную дозировку. Как только человек получит установленную дозу, потребуется регулярный мониторинг крови, чтобы предотвратить риск неконтролируемого кровотечения.
Прямые пероральные антикоагулянты
Прямые пероральные антикоагулянты (DOAC) — это новый класс антикоагулянтов.Эти препараты напрямую нацелены на конкретные белки, ответственные за свертывание крови.
DOAC действуют быстро, и их воздействие на организм непродолжительно. Пропуск дозы может увеличить риск образования тромбов.
Когда человек принимает их правильно, DOAC несут меньший риск, чем варфарин. Они с меньшей вероятностью вызовут кровотечение и будут взаимодействовать с продуктами питания, добавками и другими лекарствами.
Однако они, как правило, дороже. Также очень важно, чтобы люди не пропускали свои обычные дозы.
Некоторые препараты DOAC включают:
- апиксабан (Eliquis)
- бетриксабан (BevyxXa)
- дабигатран (Pradaxa)
- эдоксабан (Savaysa)
- ривароксабан (Xarelto)
Компрессионные чулки — это эластичные чулки, которые надеваются на стопу и доходят до икр или паха. Эти чулки плотно прилегают к ступне, но становятся свободнее по направлению к ноге.
Эта конструкция способствует оттоку крови из нижних конечностей и обратно к сердцу, помогая облегчить симптомы посттравматического стрессового синдрома.
Компрессионные чулки можно купить по рецепту или без рецепта в большинстве крупных аптек. Фармацевту нужно будет измерить ногу, чтобы убедиться, что чулки подходят правильно.
Тромболитики
Тромболитики — это препараты, растворяющие тромбы. Врач может ввести тромболитик внутривенно или использовать катетер в вене, который позволит им доставить лекарство непосредственно к месту образования сгустка.
Однако тромболитики могут увеличить риск кровотечения. Врачи обычно рекомендуют их только людям, у которых есть очень большие сгустки или сгустки, которые не рассасываются при лечении антикоагулянтами.
Эти препараты также могут быть выбраны для людей с стойким и изнурительным посттравматическим стрессовым синдромом.
Хирургическая тромбэктомия
В некоторых случаях может потребоваться операция для удаления тромба из вены или артерии. Эта процедура называется тромбэктомией.
Тромбэктомия может потребоваться при очень больших сгустках или серьезных повреждениях близлежащих тканей.
Люди должны поговорить со своим хирургом о том, чего ожидать во время процедуры.
В большинстве случаев хирург делает разрез над кровяным сгустком. После удаления сгустка хирург может вставить небольшую трубку или «стент» в кровеносный сосуд, чтобы он оставался открытым.Затем они закроют кровеносный сосуд, чтобы восстановить кровоток.
Фильтры полой вены
Полая вена — это большая вена в брюшной полости, по которой кровь транспортируется из нижней части тела обратно в сердце и легкие.
ТГВ в ногах иногда может попасть в легкие через полую вену. Когда сгусток перемещается в легкие и блокирует кровоток, это называется тромбоэмболией легочной артерии (ТЭЛА). Хирург может вставить фильтр в полую вену, чтобы предотвратить прохождение сгустков через вену.
Хирург вставляет фильтр, делая небольшой разрез в вене на шее или паху. Серия рентгеновских лучей помогает хирургу правильно расположить фильтр внутри полой вены.
Врачи обычно используют эту процедуру только для людей с высоким риском развития тромбоэмболии легочной артерии и тех, кто не может принимать антикоагулянты.
Врач составит индивидуальный план лечения, чтобы помочь людям контролировать свое состояние и предотвратить дальнейшее образование тромбов.
Домашнее лечение будет зависеть от типа и степени тяжести тромба, а также от лекарств, которые человек принимает от него.
План может включать в себя направление врача к группе специалистов, в которую, вероятно, будут входить кардиолог, гематолог и невролог.
Компрессионные чулки могут быть полезны людям, выздоравливающим от ТГВ. Эти чулки предотвращают скапливание и свертывание крови в голени.
Регулярные прогулки и поднятие пораженной ноги выше бедра также могут помочь, увеличивая приток крови к сердцу.
Людям, принимающим лекарства, следует запланировать регулярные анализы крови, чтобы убедиться, что их кровь не становится слишком жидкой или густой.
По данным Американского общества гематологов, сгустки крови являются одним из наиболее предотвратимых типов заболеваний крови.
У некоторых людей может быть повышенный генетический риск развития тромбов. Люди должны сообщить своему врачу, если в семейном анамнезе имеются нарушения свертываемости крови.
Врач может порекомендовать регулярные осмотры для выявления нарушений на ранней стадии.
Следующие факторы образа жизни также могут снизить риск развития тромбов у человека:
- ношение свободной одежды, особенно на нижней части тела
- ношение компрессионных чулок
- отказ от курения, если применимо
- употребление большого количества жидкости
- есть меньше соли
- регулярно заниматься спортом
- поддержание здорового веса
- часто менять позу, особенно в длительных поездках
- стоять или сидеть не более часа за раз
- избегать скрещивания ног
- избегать действий, которые могут вызвать неровности и ударить по ногам
- поднимая ноги выше уровня сердца в положении лежа
В таблице ниже показаны симптомы, которые могут возникнуть при сгустках крови в разных частях тела:
| Расположение | Симптомы |
| Рука или нога | 900 36 |
| легкое |
|
| мозг |
|
| Сердце |
|
| живот | |
| почка | Симптомы редки, но могут включать:
|
ТГВ — это сгусток крови, который образуется в глубоких венах рук и ног.
Иногда ТГВ может смещаться и перемещаться по кровеносной системе к легким или мозгу. Затем это может вызвать серьезные осложнения, в том числе:
Тромбоэмболия легочной артерии
PE — это сгусток крови, который внедряется в ткань легкого.
PE блокирует часть кровотока к легким, из-за чего сердцу становится труднее перекачивать кровь, чтобы удовлетворить потребности организма в кислороде.
Дополнительная нагрузка на систему кровообращения может привести к сердечной недостаточности.
Церебральная эмболия и инсульт
Иногда сгусток крови может попасть в сосуд, по которому кровь поступает в мозг, и заблокировать его. Этот тип сгустка крови называется церебральной эмболией (ЦЭ).
Без достаточного кровоснабжения клетки мозга в пораженной области испытывают недостаток кислорода и умирают. Это состояние называется ишемическим инсультом.
Инсульт серьезен и потенциально опасен для жизни. Люди, которые получают лечение в течение первых 3 часов после инсульта, менее подвержены длительной инвалидности.
Тромбоз почечной вены
Тромбоз почечной вены (RVT) — это сгусток крови в почечной вене, который отводит кровь от почки. В большинстве случаев RVT со временем улучшается и не вызывает длительного повреждения почек.
Однако RVT может иногда приводить к острой почечной недостаточности. Острая почечная недостаточность — это когда нарушение функции почек приводит к накоплению токсичных продуктов жизнедеятельности в крови.
Поделиться на PinterestВрач порекомендует раннее лечение ТГВ, чтобы предотвратить дальнейшие осложнения.Людям, у которых наблюдаются симптомы ТГВ, следует срочно обратиться к врачу, особенно если в семейном анамнезе имеются нарушения свертываемости крови. Раннее лечение ТГВ может предотвратить дальнейшие осложнения.
Сгусток крови в другом месте тела требует неотложной медицинской помощи. Человек должен немедленно позвонить в службу 911 или на местный номер службы экстренной помощи, если у него возникнут симптомы инсульта, тромбоэмболии легочной артерии, тромбоза почечной вены или другого сердечного заболевания.
Сгустки крови опасны и в некоторых случаях потенциально опасны для жизни.Существует множество различных вариантов лечения тромбов в зависимости от их местоположения и степени тяжести.
Ранняя диагностика и лечение могут помочь предотвратить дальнейшие осложнения и улучшить мировоззрение.
Лечение, ведение домашнего хозяйства и профилактика
Свертывание крови — жизненно важный процесс, предотвращающий чрезмерное кровотечение после повреждения кровеносного сосуда. Однако иногда сгусток крови может образоваться внутри кровеносного сосуда, который не получил никаких повреждений.
Некоторые сгустки также могут не растворяться полностью после заживления травмы.Эти сгустки могут перемещаться по кровеносной системе и в конечном итоге могут ограничивать кровоснабжение жизненно важного органа. Эти типы тромбов очень серьезны и требуют срочного лечения.
В этой статье мы описываем различные методы лечения тромбов и даем советы по профилактике и долгосрочному лечению нарушений свертывания крови.
Варианты лечения тромбов зависят от общего состояния здоровья человека и местоположения тромба.
Антикоагулянтные препараты
В большинстве случаев врач прописывает антикоагулянтные препараты, которые люди часто называют разжижителями крови.Эти лекарства снижают способность организма образовывать новые сгустки, а также предотвращают увеличение существующих сгустков.
Врачи обычно вводят антикоагулянтные препараты в течение первых 5–10 дней после диагностики тромба.
Некоторые люди могут продолжать принимать антикоагулянты в течение недель, месяцев или даже лет, чтобы сгустки не возвращались.
К наиболее распространенным антикоагулянтам относятся:
Нефракционированный гепарин
Нефракционированный гепарин (UFH) работает с антитромбином — белком в организме — для предотвращения образования новых сгустков.
Врач вводит НФГ внутривенно или путем инъекции непосредственно под кожу, чтобы лекарство подействовало быстро.
Уровни UFH в крови могут периодически меняться в течение дня. По этой причине человеку, получающему НФГ, потребуется несколько анализов крови в день.
Низкомолекулярный гепарин
Низкомолекулярный гепарин (НМГ) получают из НФГ. Воздействие НМГ на организм длится дольше, чем действие НФГ, и более предсказуемо.
Люди, принимающие НМГ, могут вводить их самостоятельно дома, и им не требуется регулярный мониторинг крови.
Варфарин
Варфарин влияет на выработку витамина К. Печень использует витамин К для выработки белков, необходимых для свертывания крови.
Врач может назначить таблетки варфарина людям, которые переходят от лечения гепарином.
В течение первой недели лечения человеку потребуется несколько анализов крови, чтобы врачи могли определить правильную дозировку.Как только человек получит установленную дозу, потребуется регулярный мониторинг крови, чтобы предотвратить риск неконтролируемого кровотечения.
Прямые пероральные антикоагулянты
Прямые пероральные антикоагулянты (DOAC) — это новый класс антикоагулянтов. Эти препараты напрямую нацелены на конкретные белки, ответственные за свертывание крови.
DOAC действуют быстро, и их воздействие на организм непродолжительно. Пропуск дозы может увеличить риск образования тромбов.
Когда человек принимает их правильно, DOAC несут меньший риск, чем варфарин.Они с меньшей вероятностью вызовут кровотечение и будут взаимодействовать с продуктами питания, добавками и другими лекарствами.
Однако они, как правило, дороже. Также очень важно, чтобы люди не пропускали свои обычные дозы.
Некоторые препараты DOAC включают:
- апиксабан (Eliquis)
- бетриксабан (BevyxXa)
- дабигатран (Pradaxa)
- эдоксабан (Savaysa)
- ривароксабан (Xarelto)
Компрессионные чулки — это эластичные чулки, которые надеваются на стопу и доходят до икр или паха. Эти чулки плотно прилегают к ступне, но становятся свободнее по направлению к ноге.
Эта конструкция способствует оттоку крови из нижних конечностей и обратно к сердцу, помогая облегчить симптомы посттравматического стрессового синдрома.
Компрессионные чулки можно купить по рецепту или без рецепта в большинстве крупных аптек.Фармацевту нужно будет измерить ногу, чтобы убедиться, что чулки подходят правильно.
Тромболитики
Тромболитики — это препараты, растворяющие тромбы. Врач может ввести тромболитик внутривенно или использовать катетер в вене, который позволит им доставить лекарство непосредственно к месту образования сгустка.
Однако тромболитики могут увеличить риск кровотечения. Врачи обычно рекомендуют их только людям, у которых есть очень большие сгустки или сгустки, которые не рассасываются при лечении антикоагулянтами.
Эти препараты также могут быть выбраны для людей с стойким и изнурительным посттравматическим стрессовым синдромом.
Хирургическая тромбэктомия
В некоторых случаях может потребоваться операция для удаления тромба из вены или артерии. Эта процедура называется тромбэктомией.
Тромбэктомия может потребоваться при очень больших сгустках или серьезных повреждениях близлежащих тканей.
Люди должны поговорить со своим хирургом о том, чего ожидать во время процедуры.
В большинстве случаев хирург делает разрез над кровяным сгустком.После удаления сгустка хирург может вставить небольшую трубку или «стент» в кровеносный сосуд, чтобы он оставался открытым. Затем они закроют кровеносный сосуд, чтобы восстановить кровоток.
Фильтры полой вены
Полая вена — это большая вена в брюшной полости, по которой кровь транспортируется из нижней части тела обратно в сердце и легкие.
ТГВ в ногах иногда может попасть в легкие через полую вену. Когда сгусток перемещается в легкие и блокирует кровоток, это называется тромбоэмболией легочной артерии (ТЭЛА).Хирург может вставить фильтр в полую вену, чтобы предотвратить прохождение сгустков через вену.
Хирург вставляет фильтр, делая небольшой разрез в вене на шее или паху. Серия рентгеновских лучей помогает хирургу правильно расположить фильтр внутри полой вены.
Врачи обычно используют эту процедуру только для людей с высоким риском развития тромбоэмболии легочной артерии и тех, кто не может принимать антикоагулянты.
Врач составит индивидуальный план лечения, чтобы помочь людям контролировать свое состояние и предотвратить дальнейшее образование тромбов.
Домашнее лечение будет зависеть от типа и степени тяжести тромба, а также от лекарств, которые человек принимает от него.
План может включать в себя направление врача к группе специалистов, в которую, вероятно, будут входить кардиолог, гематолог и невролог.
Компрессионные чулки могут быть полезны людям, выздоравливающим от ТГВ. Эти чулки предотвращают скапливание и свертывание крови в голени.
Регулярные прогулки и поднятие пораженной ноги выше бедра также могут помочь, увеличивая приток крови к сердцу.
Людям, принимающим лекарства, следует запланировать регулярные анализы крови, чтобы убедиться, что их кровь не становится слишком жидкой или густой.
По данным Американского общества гематологов, сгустки крови являются одним из наиболее предотвратимых типов заболеваний крови.
У некоторых людей может быть повышенный генетический риск развития тромбов. Люди должны сообщить своему врачу, если в семейном анамнезе имеются нарушения свертываемости крови.
Врач может порекомендовать регулярные осмотры для выявления нарушений на ранней стадии.
Следующие факторы образа жизни также могут снизить риск развития тромбов у человека:
- ношение свободной одежды, особенно на нижней части тела
- ношение компрессионных чулок
- отказ от курения, если применимо
- употребление большого количества жидкости
- есть меньше соли
- регулярно заниматься спортом
- поддержание здорового веса
- часто менять позу, особенно в длительных поездках
- стоять или сидеть не более часа за раз
- избегать скрещивания ног
- избегать действий, которые могут вызвать неровности и ударить по ногам
- поднимая ноги выше уровня сердца в положении лежа
В таблице ниже показаны симптомы, которые могут возникнуть при сгустках крови в разных частях тела:
| Расположение | Симптомы |
| Рука или нога | 900 36 |
| легкое |
|
| мозг |
|
| Сердце |
|
| живот | |
| почка | Симптомы редки, но могут включать:
|
ТГВ — это сгусток крови, который образуется в глубоких венах рук и ног.
Иногда ТГВ может смещаться и перемещаться по кровеносной системе к легким или мозгу. Затем это может вызвать серьезные осложнения, в том числе:
Тромбоэмболия легочной артерии
PE — это сгусток крови, который внедряется в ткань легкого.
PE блокирует часть кровотока к легким, из-за чего сердцу становится труднее перекачивать кровь, чтобы удовлетворить потребности организма в кислороде.
Дополнительная нагрузка на систему кровообращения может привести к сердечной недостаточности.
Церебральная эмболия и инсульт
Иногда сгусток крови может попасть в сосуд, по которому кровь поступает в мозг, и заблокировать его. Этот тип сгустка крови называется церебральной эмболией (ЦЭ).
Без достаточного кровоснабжения клетки мозга в пораженной области испытывают недостаток кислорода и умирают. Это состояние называется ишемическим инсультом.
Инсульт серьезен и потенциально опасен для жизни. Люди, которые получают лечение в течение первых 3 часов после инсульта, менее подвержены длительной инвалидности.
Тромбоз почечной вены
Тромбоз почечной вены (RVT) — это сгусток крови в почечной вене, который отводит кровь от почки. В большинстве случаев RVT со временем улучшается и не вызывает длительного повреждения почек.
Однако RVT может иногда приводить к острой почечной недостаточности. Острая почечная недостаточность — это когда нарушение функции почек приводит к накоплению токсичных продуктов жизнедеятельности в крови.
Поделиться на PinterestВрач порекомендует раннее лечение ТГВ, чтобы предотвратить дальнейшие осложнения.Людям, у которых наблюдаются симптомы ТГВ, следует срочно обратиться к врачу, особенно если в семейном анамнезе имеются нарушения свертываемости крови. Раннее лечение ТГВ может предотвратить дальнейшие осложнения.
Сгусток крови в другом месте тела требует неотложной медицинской помощи. Человек должен немедленно позвонить в службу 911 или на местный номер службы экстренной помощи, если у него возникнут симптомы инсульта, тромбоэмболии легочной артерии, тромбоза почечной вены или другого сердечного заболевания.
Сгустки крови опасны и в некоторых случаях потенциально опасны для жизни.Существует множество различных вариантов лечения тромбов в зависимости от их местоположения и степени тяжести.
Ранняя диагностика и лечение могут помочь предотвратить дальнейшие осложнения и улучшить мировоззрение.
Лечение, ведение домашнего хозяйства и профилактика
Свертывание крови — жизненно важный процесс, предотвращающий чрезмерное кровотечение после повреждения кровеносного сосуда. Однако иногда сгусток крови может образоваться внутри кровеносного сосуда, который не получил никаких повреждений.
Некоторые сгустки также могут не растворяться полностью после заживления травмы.Эти сгустки могут перемещаться по кровеносной системе и в конечном итоге могут ограничивать кровоснабжение жизненно важного органа. Эти типы тромбов очень серьезны и требуют срочного лечения.
В этой статье мы описываем различные методы лечения тромбов и даем советы по профилактике и долгосрочному лечению нарушений свертывания крови.
Варианты лечения тромбов зависят от общего состояния здоровья человека и местоположения тромба.
Антикоагулянтные препараты
В большинстве случаев врач прописывает антикоагулянтные препараты, которые люди часто называют разжижителями крови.Эти лекарства снижают способность организма образовывать новые сгустки, а также предотвращают увеличение существующих сгустков.
Врачи обычно вводят антикоагулянтные препараты в течение первых 5–10 дней после диагностики тромба.
Некоторые люди могут продолжать принимать антикоагулянты в течение недель, месяцев или даже лет, чтобы сгустки не возвращались.
К наиболее распространенным антикоагулянтам относятся:
Нефракционированный гепарин
Нефракционированный гепарин (UFH) работает с антитромбином — белком в организме — для предотвращения образования новых сгустков.
Врач вводит НФГ внутривенно или путем инъекции непосредственно под кожу, чтобы лекарство подействовало быстро.
Уровни UFH в крови могут периодически меняться в течение дня. По этой причине человеку, получающему НФГ, потребуется несколько анализов крови в день.
Низкомолекулярный гепарин
Низкомолекулярный гепарин (НМГ) получают из НФГ. Воздействие НМГ на организм длится дольше, чем действие НФГ, и более предсказуемо.
Люди, принимающие НМГ, могут вводить их самостоятельно дома, и им не требуется регулярный мониторинг крови.
Варфарин
Варфарин влияет на выработку витамина К. Печень использует витамин К для выработки белков, необходимых для свертывания крови.
Врач может назначить таблетки варфарина людям, которые переходят от лечения гепарином.
В течение первой недели лечения человеку потребуется несколько анализов крови, чтобы врачи могли определить правильную дозировку.Как только человек получит установленную дозу, потребуется регулярный мониторинг крови, чтобы предотвратить риск неконтролируемого кровотечения.
Прямые пероральные антикоагулянты
Прямые пероральные антикоагулянты (DOAC) — это новый класс антикоагулянтов. Эти препараты напрямую нацелены на конкретные белки, ответственные за свертывание крови.
DOAC действуют быстро, и их воздействие на организм непродолжительно. Пропуск дозы может увеличить риск образования тромбов.
Когда человек принимает их правильно, DOAC несут меньший риск, чем варфарин.Они с меньшей вероятностью вызовут кровотечение и будут взаимодействовать с продуктами питания, добавками и другими лекарствами.
Однако они, как правило, дороже. Также очень важно, чтобы люди не пропускали свои обычные дозы.
Некоторые препараты DOAC включают:
- апиксабан (Eliquis)
- бетриксабан (BevyxXa)
- дабигатран (Pradaxa)
- эдоксабан (Savaysa)
- ривароксабан (Xarelto)
Компрессионные чулки — это эластичные чулки, которые надеваются на стопу и доходят до икр или паха. Эти чулки плотно прилегают к ступне, но становятся свободнее по направлению к ноге.
Эта конструкция способствует оттоку крови из нижних конечностей и обратно к сердцу, помогая облегчить симптомы посттравматического стрессового синдрома.
Компрессионные чулки можно купить по рецепту или без рецепта в большинстве крупных аптек.Фармацевту нужно будет измерить ногу, чтобы убедиться, что чулки подходят правильно.
Тромболитики
Тромболитики — это препараты, растворяющие тромбы. Врач может ввести тромболитик внутривенно или использовать катетер в вене, который позволит им доставить лекарство непосредственно к месту образования сгустка.
Однако тромболитики могут увеличить риск кровотечения. Врачи обычно рекомендуют их только людям, у которых есть очень большие сгустки или сгустки, которые не рассасываются при лечении антикоагулянтами.
Эти препараты также могут быть выбраны для людей с стойким и изнурительным посттравматическим стрессовым синдромом.
Хирургическая тромбэктомия
В некоторых случаях может потребоваться операция для удаления тромба из вены или артерии. Эта процедура называется тромбэктомией.
Тромбэктомия может потребоваться при очень больших сгустках или серьезных повреждениях близлежащих тканей.
Люди должны поговорить со своим хирургом о том, чего ожидать во время процедуры.
В большинстве случаев хирург делает разрез над кровяным сгустком.После удаления сгустка хирург может вставить небольшую трубку или «стент» в кровеносный сосуд, чтобы он оставался открытым. Затем они закроют кровеносный сосуд, чтобы восстановить кровоток.
Фильтры полой вены
Полая вена — это большая вена в брюшной полости, по которой кровь транспортируется из нижней части тела обратно в сердце и легкие.
ТГВ в ногах иногда может попасть в легкие через полую вену. Когда сгусток перемещается в легкие и блокирует кровоток, это называется тромбоэмболией легочной артерии (ТЭЛА).Хирург может вставить фильтр в полую вену, чтобы предотвратить прохождение сгустков через вену.
Хирург вставляет фильтр, делая небольшой разрез в вене на шее или паху. Серия рентгеновских лучей помогает хирургу правильно расположить фильтр внутри полой вены.
Врачи обычно используют эту процедуру только для людей с высоким риском развития тромбоэмболии легочной артерии и тех, кто не может принимать антикоагулянты.
Врач составит индивидуальный план лечения, чтобы помочь людям контролировать свое состояние и предотвратить дальнейшее образование тромбов.
Домашнее лечение будет зависеть от типа и степени тяжести тромба, а также от лекарств, которые человек принимает от него.
План может включать в себя направление врача к группе специалистов, в которую, вероятно, будут входить кардиолог, гематолог и невролог.
Компрессионные чулки могут быть полезны людям, выздоравливающим от ТГВ. Эти чулки предотвращают скапливание и свертывание крови в голени.
Регулярные прогулки и поднятие пораженной ноги выше бедра также могут помочь, увеличивая приток крови к сердцу.
Людям, принимающим лекарства, следует запланировать регулярные анализы крови, чтобы убедиться, что их кровь не становится слишком жидкой или густой.
По данным Американского общества гематологов, сгустки крови являются одним из наиболее предотвратимых типов заболеваний крови.
У некоторых людей может быть повышенный генетический риск развития тромбов. Люди должны сообщить своему врачу, если в семейном анамнезе имеются нарушения свертываемости крови.
Врач может порекомендовать регулярные осмотры для выявления нарушений на ранней стадии.
Следующие факторы образа жизни также могут снизить риск развития тромбов у человека:
- ношение свободной одежды, особенно на нижней части тела
- ношение компрессионных чулок
- отказ от курения, если применимо
- употребление большого количества жидкости
- есть меньше соли
- регулярно заниматься спортом
- поддержание здорового веса
- часто менять позу, особенно в длительных поездках
- стоять или сидеть не более часа за раз
- избегать скрещивания ног
- избегать действий, которые могут вызвать неровности и ударить по ногам
- поднимая ноги выше уровня сердца в положении лежа
В таблице ниже показаны симптомы, которые могут возникнуть при сгустках крови в разных частях тела:
| Расположение | Симптомы |
| Рука или нога | 900 36 |
| легкое |
|
| мозг |
|
| Сердце |
|
| живот | |
| почка | Симптомы редки, но могут включать:
|
ТГВ — это сгусток крови, который образуется в глубоких венах рук и ног.
Иногда ТГВ может смещаться и перемещаться по кровеносной системе к легким или мозгу. Затем это может вызвать серьезные осложнения, в том числе:
Тромбоэмболия легочной артерии
PE — это сгусток крови, который внедряется в ткань легкого.
PE блокирует часть кровотока к легким, из-за чего сердцу становится труднее перекачивать кровь, чтобы удовлетворить потребности организма в кислороде.
Дополнительная нагрузка на систему кровообращения может привести к сердечной недостаточности.
Церебральная эмболия и инсульт
Иногда сгусток крови может попасть в сосуд, по которому кровь поступает в мозг, и заблокировать его. Этот тип сгустка крови называется церебральной эмболией (ЦЭ).
Без достаточного кровоснабжения клетки мозга в пораженной области испытывают недостаток кислорода и умирают. Это состояние называется ишемическим инсультом.
Инсульт серьезен и потенциально опасен для жизни. Люди, которые получают лечение в течение первых 3 часов после инсульта, менее подвержены длительной инвалидности.
Тромбоз почечной вены
Тромбоз почечной вены (RVT) — это сгусток крови в почечной вене, который отводит кровь от почки. В большинстве случаев RVT со временем улучшается и не вызывает длительного повреждения почек.
Однако RVT может иногда приводить к острой почечной недостаточности. Острая почечная недостаточность — это когда нарушение функции почек приводит к накоплению токсичных продуктов жизнедеятельности в крови.
Поделиться на PinterestВрач порекомендует раннее лечение ТГВ, чтобы предотвратить дальнейшие осложнения.Людям, у которых наблюдаются симптомы ТГВ, следует срочно обратиться к врачу, особенно если в семейном анамнезе имеются нарушения свертываемости крови. Раннее лечение ТГВ может предотвратить дальнейшие осложнения.
Сгусток крови в другом месте тела требует неотложной медицинской помощи. Человек должен немедленно позвонить в службу 911 или на местный номер службы экстренной помощи, если у него возникнут симптомы инсульта, тромбоэмболии легочной артерии, тромбоза почечной вены или другого сердечного заболевания.
Сгустки крови опасны и в некоторых случаях потенциально опасны для жизни.Существует множество различных вариантов лечения тромбов в зависимости от их местоположения и степени тяжести.
Ранняя диагностика и лечение могут помочь предотвратить дальнейшие осложнения и улучшить мировоззрение.
Лечение, ведение домашнего хозяйства и профилактика
Свертывание крови — жизненно важный процесс, предотвращающий чрезмерное кровотечение после повреждения кровеносного сосуда. Однако иногда сгусток крови может образоваться внутри кровеносного сосуда, который не получил никаких повреждений.
Некоторые сгустки также могут не растворяться полностью после заживления травмы.Эти сгустки могут перемещаться по кровеносной системе и в конечном итоге могут ограничивать кровоснабжение жизненно важного органа. Эти типы тромбов очень серьезны и требуют срочного лечения.
В этой статье мы описываем различные методы лечения тромбов и даем советы по профилактике и долгосрочному лечению нарушений свертывания крови.
Варианты лечения тромбов зависят от общего состояния здоровья человека и местоположения тромба.
Антикоагулянтные препараты
В большинстве случаев врач прописывает антикоагулянтные препараты, которые люди часто называют разжижителями крови.Эти лекарства снижают способность организма образовывать новые сгустки, а также предотвращают увеличение существующих сгустков.
Врачи обычно вводят антикоагулянтные препараты в течение первых 5–10 дней после диагностики тромба.
Некоторые люди могут продолжать принимать антикоагулянты в течение недель, месяцев или даже лет, чтобы сгустки не возвращались.
К наиболее распространенным антикоагулянтам относятся:
Нефракционированный гепарин
Нефракционированный гепарин (UFH) работает с антитромбином — белком в организме — для предотвращения образования новых сгустков.
Врач вводит НФГ внутривенно или путем инъекции непосредственно под кожу, чтобы лекарство подействовало быстро.
Уровни UFH в крови могут периодически меняться в течение дня. По этой причине человеку, получающему НФГ, потребуется несколько анализов крови в день.
Низкомолекулярный гепарин
Низкомолекулярный гепарин (НМГ) получают из НФГ. Воздействие НМГ на организм длится дольше, чем действие НФГ, и более предсказуемо.
Люди, принимающие НМГ, могут вводить их самостоятельно дома, и им не требуется регулярный мониторинг крови.
Варфарин
Варфарин влияет на выработку витамина К. Печень использует витамин К для выработки белков, необходимых для свертывания крови.
Врач может назначить таблетки варфарина людям, которые переходят от лечения гепарином.
В течение первой недели лечения человеку потребуется несколько анализов крови, чтобы врачи могли определить правильную дозировку.Как только человек получит установленную дозу, потребуется регулярный мониторинг крови, чтобы предотвратить риск неконтролируемого кровотечения.
Прямые пероральные антикоагулянты
Прямые пероральные антикоагулянты (DOAC) — это новый класс антикоагулянтов. Эти препараты напрямую нацелены на конкретные белки, ответственные за свертывание крови.
DOAC действуют быстро, и их воздействие на организм непродолжительно. Пропуск дозы может увеличить риск образования тромбов.
Когда человек принимает их правильно, DOAC несут меньший риск, чем варфарин.Они с меньшей вероятностью вызовут кровотечение и будут взаимодействовать с продуктами питания, добавками и другими лекарствами.
Однако они, как правило, дороже. Также очень важно, чтобы люди не пропускали свои обычные дозы.
Некоторые препараты DOAC включают:
- апиксабан (Eliquis)
- бетриксабан (BevyxXa)
- дабигатран (Pradaxa)
- эдоксабан (Savaysa)
- ривароксабан (Xarelto)
Компрессионные чулки — это эластичные чулки, которые надеваются на стопу и доходят до икр или паха. Эти чулки плотно прилегают к ступне, но становятся свободнее по направлению к ноге.
Эта конструкция способствует оттоку крови из нижних конечностей и обратно к сердцу, помогая облегчить симптомы посттравматического стрессового синдрома.
Компрессионные чулки можно купить по рецепту или без рецепта в большинстве крупных аптек.Фармацевту нужно будет измерить ногу, чтобы убедиться, что чулки подходят правильно.
Тромболитики
Тромболитики — это препараты, растворяющие тромбы. Врач может ввести тромболитик внутривенно или использовать катетер в вене, который позволит им доставить лекарство непосредственно к месту образования сгустка.
Однако тромболитики могут увеличить риск кровотечения. Врачи обычно рекомендуют их только людям, у которых есть очень большие сгустки или сгустки, которые не рассасываются при лечении антикоагулянтами.
Эти препараты также могут быть выбраны для людей с стойким и изнурительным посттравматическим стрессовым синдромом.
Хирургическая тромбэктомия
В некоторых случаях может потребоваться операция для удаления тромба из вены или артерии. Эта процедура называется тромбэктомией.
Тромбэктомия может потребоваться при очень больших сгустках или серьезных повреждениях близлежащих тканей.
Люди должны поговорить со своим хирургом о том, чего ожидать во время процедуры.
В большинстве случаев хирург делает разрез над кровяным сгустком.После удаления сгустка хирург может вставить небольшую трубку или «стент» в кровеносный сосуд, чтобы он оставался открытым. Затем они закроют кровеносный сосуд, чтобы восстановить кровоток.
Фильтры полой вены
Полая вена — это большая вена в брюшной полости, по которой кровь транспортируется из нижней части тела обратно в сердце и легкие.
ТГВ в ногах иногда может попасть в легкие через полую вену. Когда сгусток перемещается в легкие и блокирует кровоток, это называется тромбоэмболией легочной артерии (ТЭЛА).Хирург может вставить фильтр в полую вену, чтобы предотвратить прохождение сгустков через вену.
Хирург вставляет фильтр, делая небольшой разрез в вене на шее или паху. Серия рентгеновских лучей помогает хирургу правильно расположить фильтр внутри полой вены.
Врачи обычно используют эту процедуру только для людей с высоким риском развития тромбоэмболии легочной артерии и тех, кто не может принимать антикоагулянты.
Врач составит индивидуальный план лечения, чтобы помочь людям контролировать свое состояние и предотвратить дальнейшее образование тромбов.
Домашнее лечение будет зависеть от типа и степени тяжести тромба, а также от лекарств, которые человек принимает от него.
План может включать в себя направление врача к группе специалистов, в которую, вероятно, будут входить кардиолог, гематолог и невролог.
Компрессионные чулки могут быть полезны людям, выздоравливающим от ТГВ. Эти чулки предотвращают скапливание и свертывание крови в голени.
Регулярные прогулки и поднятие пораженной ноги выше бедра также могут помочь, увеличивая приток крови к сердцу.
Людям, принимающим лекарства, следует запланировать регулярные анализы крови, чтобы убедиться, что их кровь не становится слишком жидкой или густой.
По данным Американского общества гематологов, сгустки крови являются одним из наиболее предотвратимых типов заболеваний крови.
У некоторых людей может быть повышенный генетический риск развития тромбов. Люди должны сообщить своему врачу, если в семейном анамнезе имеются нарушения свертываемости крови.
Врач может порекомендовать регулярные осмотры для выявления нарушений на ранней стадии.
Следующие факторы образа жизни также могут снизить риск развития тромбов у человека:
- ношение свободной одежды, особенно на нижней части тела
- ношение компрессионных чулок
- отказ от курения, если применимо
- употребление большого количества жидкости
- есть меньше соли
- регулярно заниматься спортом
- поддержание здорового веса
- часто менять позу, особенно в длительных поездках
- стоять или сидеть не более часа за раз
- избегать скрещивания ног
- избегать действий, которые могут вызвать неровности и ударить по ногам
- поднимая ноги выше уровня сердца в положении лежа
В таблице ниже показаны симптомы, которые могут возникнуть при сгустках крови в разных частях тела:
| Расположение | Симптомы |
| Рука или нога | 900 36 |
| легкое |
|
| мозг |
|
| Сердце |
|
| живот | |
| почка | Симптомы редки, но могут включать:
|
ТГВ — это сгусток крови, который образуется в глубоких венах рук и ног.
Иногда ТГВ может смещаться и перемещаться по кровеносной системе к легким или мозгу. Затем это может вызвать серьезные осложнения, в том числе:
Тромбоэмболия легочной артерии
PE — это сгусток крови, который внедряется в ткань легкого.
PE блокирует часть кровотока к легким, из-за чего сердцу становится труднее перекачивать кровь, чтобы удовлетворить потребности организма в кислороде.
Дополнительная нагрузка на систему кровообращения может привести к сердечной недостаточности.
Церебральная эмболия и инсульт
Иногда сгусток крови может попасть в сосуд, по которому кровь поступает в мозг, и заблокировать его. Этот тип сгустка крови называется церебральной эмболией (ЦЭ).
Без достаточного кровоснабжения клетки мозга в пораженной области испытывают недостаток кислорода и умирают. Это состояние называется ишемическим инсультом.
Инсульт серьезен и потенциально опасен для жизни. Люди, которые получают лечение в течение первых 3 часов после инсульта, менее подвержены длительной инвалидности.
Тромбоз почечной вены
Тромбоз почечной вены (RVT) — это сгусток крови в почечной вене, который отводит кровь от почки. В большинстве случаев RVT со временем улучшается и не вызывает длительного повреждения почек.
Однако RVT может иногда приводить к острой почечной недостаточности. Острая почечная недостаточность — это когда нарушение функции почек приводит к накоплению токсичных продуктов жизнедеятельности в крови.
Поделиться на PinterestВрач порекомендует раннее лечение ТГВ, чтобы предотвратить дальнейшие осложнения.Людям, у которых наблюдаются симптомы ТГВ, следует срочно обратиться к врачу, особенно если в семейном анамнезе имеются нарушения свертываемости крови. Раннее лечение ТГВ может предотвратить дальнейшие осложнения.
Сгусток крови в другом месте тела требует неотложной медицинской помощи. Человек должен немедленно позвонить в службу 911 или на местный номер службы экстренной помощи, если у него возникнут симптомы инсульта, тромбоэмболии легочной артерии, тромбоза почечной вены или другого сердечного заболевания.
