Проявления коронавируса: какие высыпания на коже должны насторожить :: Здоровье :: РБК Стиль
Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.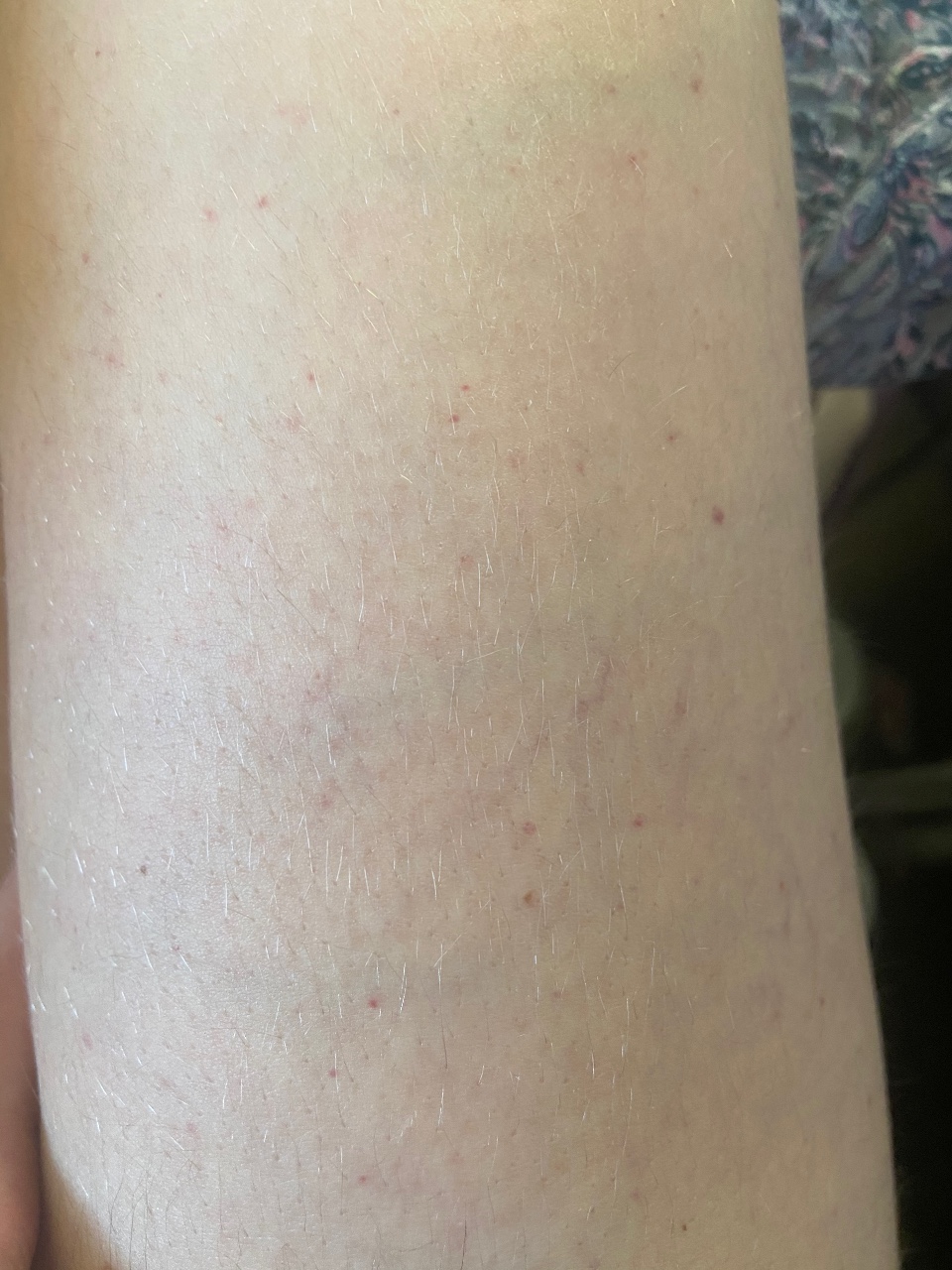
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи.
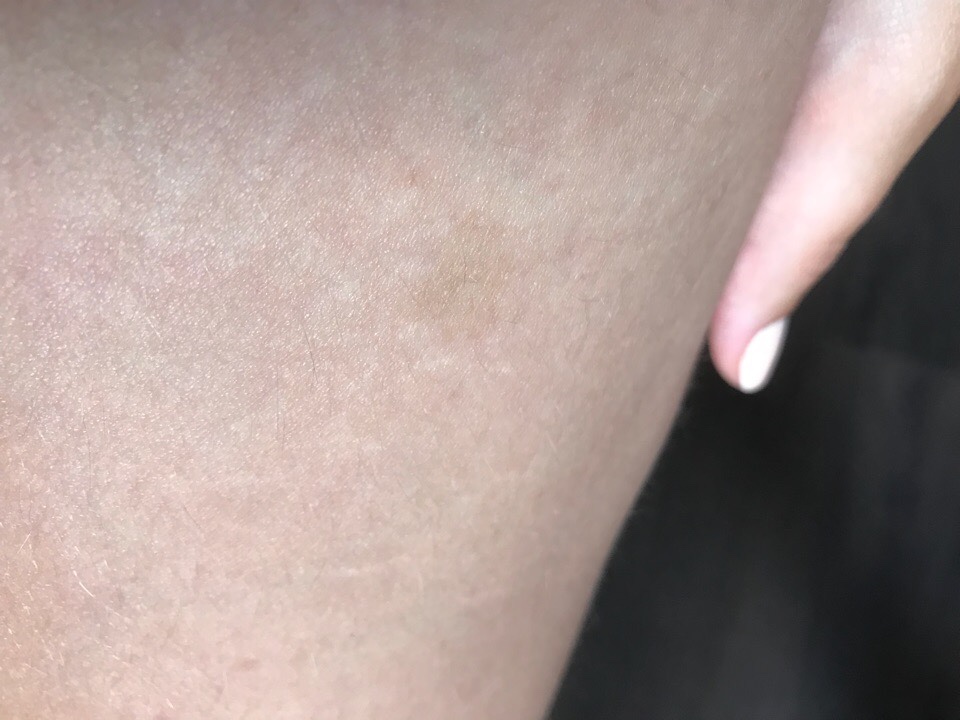 Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема. - Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см.
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
«Розовые» высыпания — шелушащиеся пятна овальной формы чаще всего располагаются на боковых поверхностях туловища и могут доставлять дискомфорт из-за зуда.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови.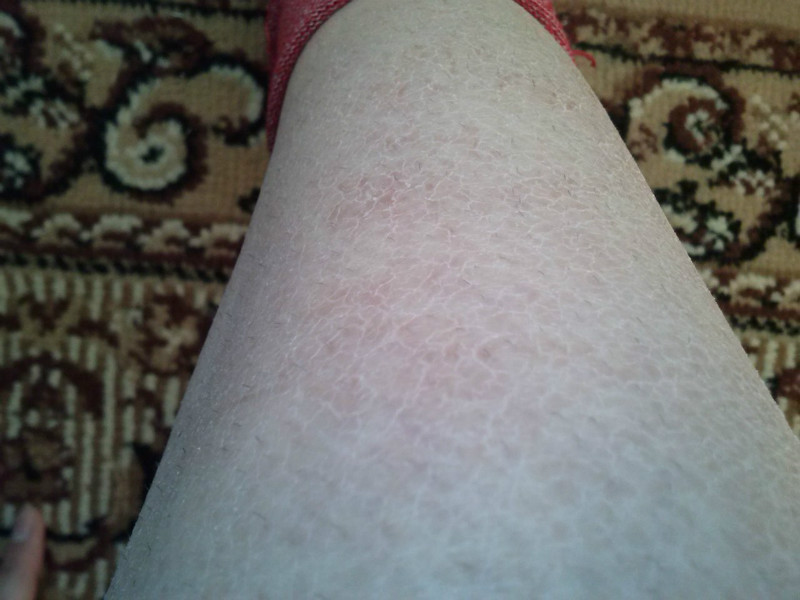 Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Высыпание по типу крапивницы (уртикарной сыпи) может появиться раньше «классических» симптомов коронавируса в виде кашля и лихорадки. У детей крапивница появлялась в 19% случаев от общего числа зараженных коронавирусом и была связана с более тяжелым течением заболевания, чем у других сверстников. Но не каждая уртикарная сыпь — проявление COVID-19. В этом случае на вирус может указать повышенная температура, которая не характерна для обычной крапивницы.
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.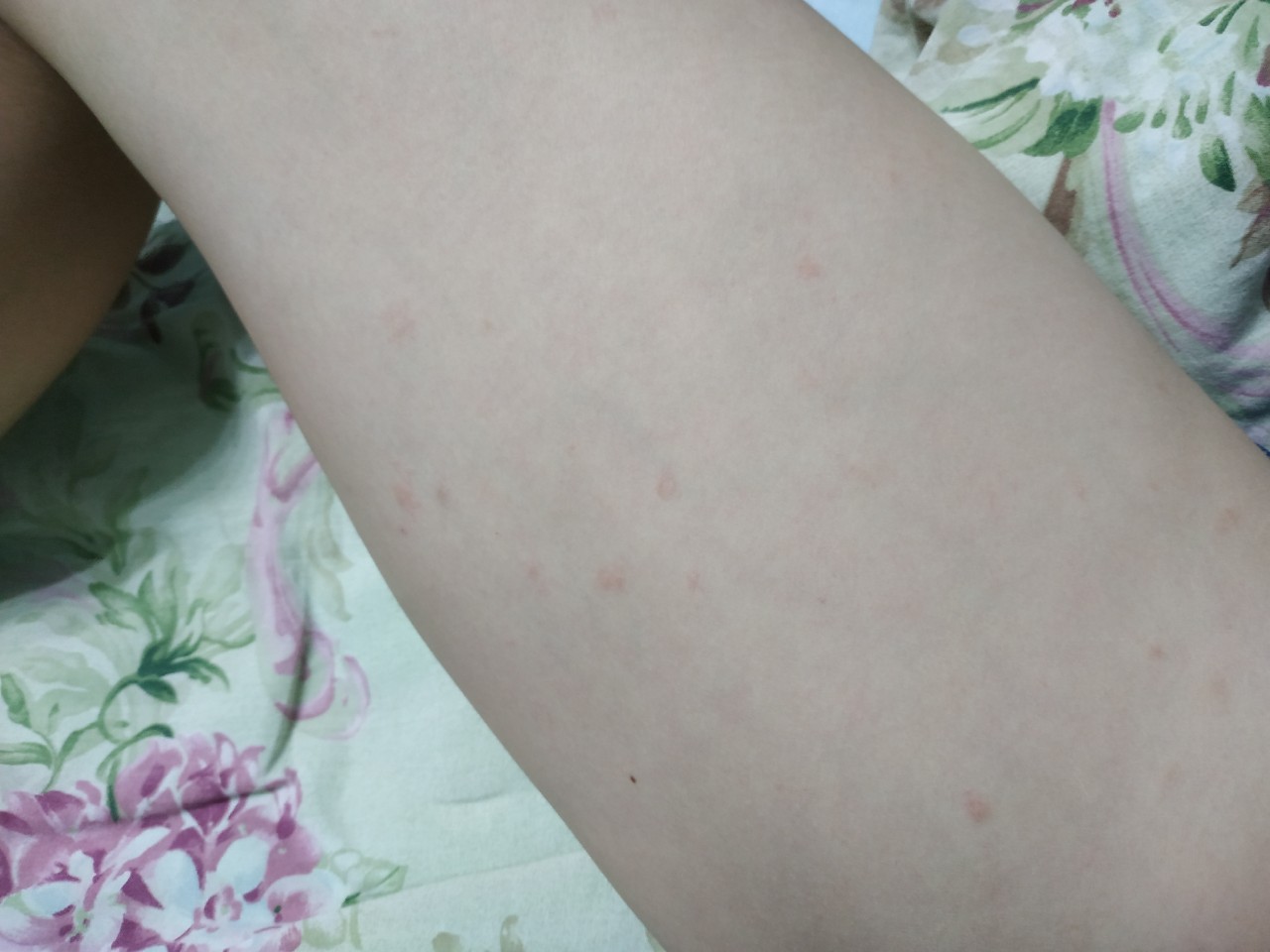
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет. Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии. У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.
Аллергическая сыпь — крапивница | Симптомы
Лекарственные препараты, контрастные агенты (используются при визуализирующих исследованиях, таких как компьютерная томография)Признаки: Аллергическая сыпь, которая начинается в течение 48 часов после использования препарата.

Эмоциональные и физические стимулы (стресс и тревога, холод, физическая нагрузка, давление на кожу, тепло, солнечный свет, потливость)
Признаки: Аллергическая сыпь, которая обычно начинается в течение нескольких секунд или минут после контакта с раздражителем; аллергическая сыпь, которая начинается в течение 4–6 часов и влияет только на участок кожи, где было оказано давление, или аллергическая сыпь, которая поражает только участок кожи, подвергнутый воздействию солнечного света.
Продукты питания (пищевые аллергены)
Инфекции (бактериальные, паразитарные, вирусные)
Признаки: Лихорадка, озноб и усталость.Симптомы конкретной инфекции, в частности, для паразитарных инфекций, недавняя поездка в развивающуюся страну.
Укусы насекомых или ожоги
Признаки: Аллергическая сыпь, которая начинается в течение нескольких секунд или минут после укуса насекомого или ожога.
Сывороточная болезнь
Признаки: Аллергическая сыпь, которая начинается в течение 7–10 дней после инъекции препарата крови (как при переливании), лекарственного препарата, получаемого из крови животных (используется для лечения укусов ядовитых змеи и пауков). Может сопровождаться лихорадкой, болью в суставах, увеличением лимфатических узлов, а также болью в животе.
Контактные аллергены (латекс, слюна или перхоть животного, пыль, пыльца или плесень)
Признаки: Аллергическая сыпь, которая начинается в течение нескольких минут или часов после контакта.
Трансфузионные реакции
Признаки: Аллергическая сыпь, которая обычно начинается в течение нескольких минут после переливания препарата крови.
Системная красная волчанка
Признаки: Различные симптомы в зависимости от аутоиммунного заболевания. При системной красной волчанке симптомы могут включать лихорадку, усталость, головную боль, боль в суставах и опухание суставов, боль во время дыхания и язвы в полости рта.
Синдром Шегрена
Признаки: Сухость глаз и сухость во рту.
Уртикарный васкулит
Признаки: Аллергическая сыпь, которая может быть болезненной, но не сопровождаться зудом. Обычно длится более 24 часов. Не белеет (светлеет), когда прикладывается давление. Может сопровождаться образованием мелких волдырей и красно-фиолетовых пятен (пурпура).
Онкологическое заболевание ( органов пищеварения или легких, либо лимфома)
Признаки: Потеря веса, ночная потливость, боль в животе, кашель (иногда с кровью), желтуха, увеличение лимфатических узлов или комбинация этих симптомов.
Хроническая идиопатическая аллергическая сыпь
Признаки: Аллергическая сыпь, которая возникает практически ежедневно и зуд, который длится в течение 6 недель, без очевидной причины.
Эндокринные нарушения (заболевание щитовидной железы или повышенный уровень прогестерона)
Признаки: Для заболеваний щитовидной железы: трудности при перенесении тепла или холода, медленный или быстрый сердечный ритм и дрожь (тремор) или медлительность. Возникает у женщин, которые принимают противозачаточные таблетки, проходят гормональную терапию или у которых аллергическая сыпь появляется перед началом менструального периода и исчезает после его окончания.
Возникает у женщин, которые принимают противозачаточные таблетки, проходят гормональную терапию или у которых аллергическая сыпь появляется перед началом менструального периода и исчезает после его окончания.
Мастоцитоз
Признаки: Небольшие красные пупырышки, которые при прикосновении превращаются в аллергическую сыпь. Иногда боль в животе, легкие приливы и повторяющиеся головные боли.
Пустулезный дерматит у собак: Диагностика и лечение
Пустулезный дерматит – часто встречающийся симптом различных дерматологических заболеваний. Пустула — основной элемент сыпи – мелкий приподнятый над поверхность кожи прыщик с краснотой по периферии и гнойным центром. Этот прыщик может быть связан с волосяным фолликулом или нет (фолликулярная и нефолликулярная пустула).
Пустула хрупкая и легко разрушается при механическом воздействии, оставляя после себя эпидермальный воротничок или корочку.
Основная задача ветеринарного врача – понять, с чем связана сыпь в каждом конкретном случае, так как от этого будет зависеть подход к лечению.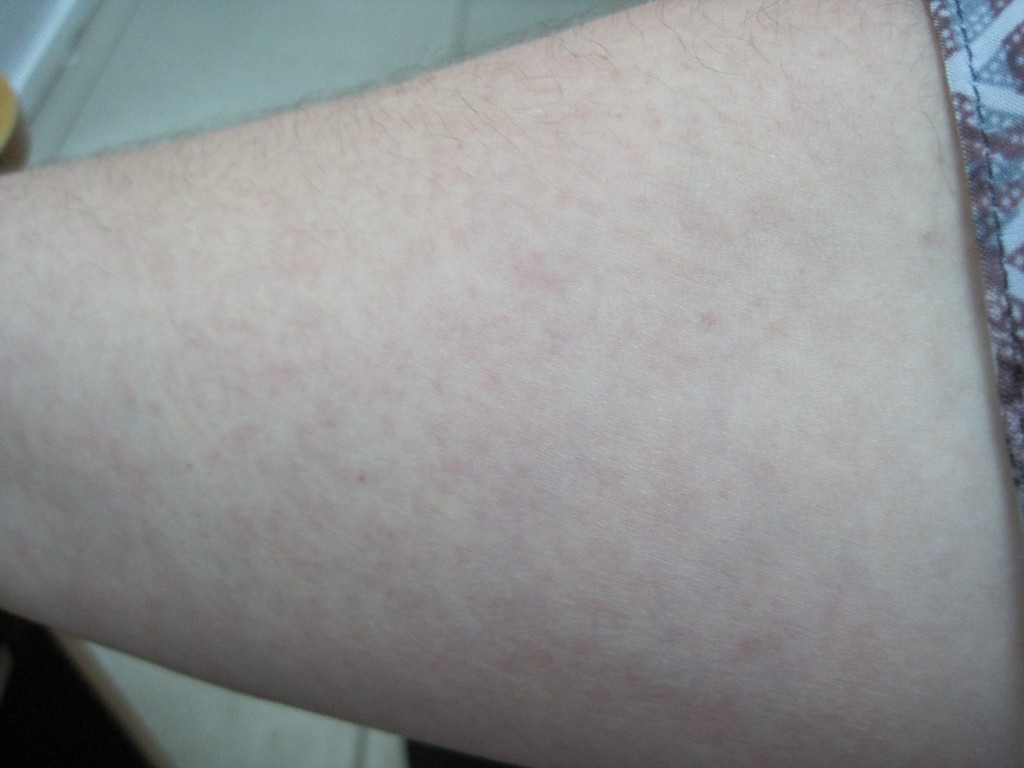
Причины пустулезного дерматита
Самой распространенной причиной возникновения пустулезного дерматита у собак является поверхностная пиодерма.
Поверхностная пиодерма – бактериальное воспаление кожи, наиболее часто ассоциированное с аллергией (блошиный аллергический дерматит / пищевая аллергия / атопический дерматит). Также поверхностная пиодерма может возникать на фоне эндокринных нарушений, снижения иммунитета (иммуносупрессии), анатомических особенностей (воспаление складок кожи морды, хвоста), чрезмерного купания или плохих условий содержания. Признаками поверхностной пиодермы являются зуд, эритема (краснота кожи), папулы (мелкие прыщики без содержимого), пустулы, эпидермальные воротнички и множественные очаги алопеции (выпадение волос).
Однако, стоит помнить, что пустулы могут быть компонентом более редких и сложных заболеваний кожи, диагностировать которые в большинстве случаев может только ветеринарный врач-дерматолог, например:
- ювенильного целлюлита собак
- листовидной пузырчатки
- субкорнеального пустулезного дерматита
Ювенильный целлюлит собак – иммуноопосредованное (связанное с нарушением в работе иммунной системы) воспаление кожи и увеличение лимфатических узлов у молодых собак. Наиболее подвержены собаки в возрасте 3-16 месяцев. К частым породам относятся такса, лабрадор-ретривер, голден ретривер, сеттер. При данном заболевании появляется пустулезная (гнойничковая) сыпь на коже морды, особенно вокруг глаз, на ушных раковинах, на подбородке и губах. Часто у больных собак увеличиваются лимфатические узлы в области углов нижней челюсти, повышается температура тела. Также собаки становятся вялыми, отказываются от корма.
Наиболее подвержены собаки в возрасте 3-16 месяцев. К частым породам относятся такса, лабрадор-ретривер, голден ретривер, сеттер. При данном заболевании появляется пустулезная (гнойничковая) сыпь на коже морды, особенно вокруг глаз, на ушных раковинах, на подбородке и губах. Часто у больных собак увеличиваются лимфатические узлы в области углов нижней челюсти, повышается температура тела. Также собаки становятся вялыми, отказываются от корма.
Листовидная пузырчатка – аутоиммунное (когда иммунитет атакует собственные клетки организма) стерильное (без участия микроорганизмов) заболевание, при котором воспаление развивается на белки собственного организма, воспринимаемые как что-то чужеродное. Предрасположенными к данному заболеванию породами считаются чау-чау, акита, бордер колли, шарпей, доберман пинчер, английский спрингер спаниель. Возрастной и половой предрасположенности не отмечено. При листовидной пузырчатке вокруг глаз, на спинке носа и на внутренней поверхности ушных раковин появляются хрупкие пустулы (гнойнички), которые быстро лопаясь оставляют корочки. Без должного лечения сыпь постепенно распространяется по всему телу, вторичная бактериальная инфекция вызывает зуд и воспаление кожи. Общее состояние больной собаки не ухудшается, однако могут быть периоды повышения температуры и вялости, аппетит обычно сохранен.
Без должного лечения сыпь постепенно распространяется по всему телу, вторичная бактериальная инфекция вызывает зуд и воспаление кожи. Общее состояние больной собаки не ухудшается, однако могут быть периоды повышения температуры и вялости, аппетит обычно сохранен.
Субкорнеальный пустулезный дерматит – крайне редкое стерильное (без участия микроорганизмов) воспаление кожи собак с невыясненной причиной. Наиболее предрасположены к субкорнеальному пустулезному дерматиту миниатюрные шнауцеры и таксы. Чаще всего поражаются кожа головы и туловища. Редко в процесс может вовлекаться кожа подушечек лап. На коже развивается симметричная пустулезная (гнойные прыщики) сыпь, не ассоциированная с волосяными фолликулами.
Кроме перечисленных заболеваний образованием гнойничков и алопеций (выпадением волос) могут сопровождаться такие заболевания, как демодекоз и дерматофития (лишай).
При демодекозе происходит активное размножение клещей, в норме живущих в волосяных фолликулах. Это приводит к воспалению фолликула с образованием пустул и комедонов, а порой и к его разрыву.
Это приводит к воспалению фолликула с образованием пустул и комедонов, а порой и к его разрыву.
При дерматофитии (лишае) изначально повреждается и обламывается у основания сам волос, но на фоне вторичного воспаления также может появляться гнойничковая сыпь.
Диагностика и лечение пустулезного дерматита
Для понимания причины сыпи ветеринарный врач на приеме должен собрать подробный анамнез (историю болезни), обращая внимание на породу собаки, возраст, давность начала заболевания и особенности его протекания.
При осмотре доктор обратит внимание на то, какие участки тела поражены сыпью, какого рода эта сыпь, есть ли признаки общего угнетения у собаки.
Необходимыми дополнительными исследованиями, которые возможно понадобится выполнить во время осмотра, являются мазок-отпечаток с кожи, соскоб и посев.
- Мазок-отпечаток с кожи даст информацию врачу о наличии бактериального воспаления, что характерно для пиодермы.
- С помощью соскоба будет исключен или подтвержден демодекоз.
 При данном заболевании клещи обычно легко обнаруживаются в материале.
При данном заболевании клещи обычно легко обнаруживаются в материале. - Выполнение посева необходимо для диагностики дерматофитии (лишая).
При подозрении на более редкие причины пустулезного дерматита (листовидная пузырчатка субкорнеальный пустулезный дерматит и т.д.) доктору может потребоваться биопсия кожи.
Основываясь на результатах исследований, осмотра и анамнеза, доктор сможет принять решение о том, какое лечение лучше всего подходит именно этому пациенту.
Так, при постановке диагноза «демодекоз» будут назначены антипаразитарные препараты. Обязательным условием снятия данного диагноза являются два отрицательных соскоба с интервалом в месяц. С появлением на ветеринарном рынке таблетированных препаратов против демодекоза, лечение данного заболевания значительно упростилось. К таким препаратам относятся таблетки Симпарика, например.
Для лечения дерматофитии (лишая) собаке назначаются противогрибковые таблетки, для обработки места её обитания специальные дезинфектанты. Один раз в месяц во время данного лечения выполняются повторные посевы. При двух подряд отрицательных посевах данный диагноз может быть снят. Обычно, прогноз при данном заболевании благоприятный, хотя лечение и занимает порой много времени.
Один раз в месяц во время данного лечения выполняются повторные посевы. При двух подряд отрицательных посевах данный диагноз может быть снят. Обычно, прогноз при данном заболевании благоприятный, хотя лечение и занимает порой много времени.
При пиодерме лечение будет включать в себя частые противоблошиные обработки, купание в антибактериальных шампунях и/или прием антибиотиков (зависит от тяжести проявления сыпи). Кроме того, учитывая, что пиодерма часто является симптомом аллергии и протекает с зудом, могут быть назначены противозудные препараты. Одним из них является Апоквел. Всё чаще врачи отдают предпочтение данному препарату при контроле аллергии, так как уже примерно через 4 часа после приема Апоквела снижаются зуд и воспаление кожи. Апоквел совместим с противомикробными препаратами. Также он хорошо переносится собаками и разрешен для длительного приема, что важно при контроле такого вида аллергии как атопический дерматит.
Если пустулезный дерматит ассоциирован с такими редкими заболеваниями как листовидная пузырчатка, ювенильный целлюлит или субкорнеальный пустулезный дерматит, то лечение будет основано на применении иммуносупрессантов.
Берегите себя и своих животных!
Эритразма — Симптомы, лечение — Медицинский справочник АМК
Эритразма – это заболевание, которое поражает кожный покров человека (кроме ногтей и волосистой части тела). Его развитие вызывает бактерия Corynebacterium minutissimum. Высыпания имеют строго очерченный характер и под микроскопом выглядят как красные пятна. Наиболее часто патология встречается у мужчин.
Эритразма в большинстве случаев является следствием повышенного потоотделения, изменения кислотно-щелочного баланса кожи или нарушения целостности кожных покровов.
Бактерии-возбудители могут долгое время жить на коже человека, не вызывая патологического процесса. Однако если создана питательная среда для размножения и попадания возбудителя в кожу, начинается воспаление.
Эритразма передается от человека к человеку. Наиболее вероятный способ заражения – использование чужой одежды и полотенец. Передача возбудителя от больного человека возможна на пляже, в бассейне или при тесном контакте.
Проконсультируйтесь с дерматовенерологом
Не откладывайте лечение
Симптомы эритразмы
Развитие патологии вызывает повышенная потливость. Поэтому из-за физиологических особенностей заболевание наиболее часто встречается у представителей сильной половины человечества.
Воспаления появляются в складках кожи, где имеется благоприятная среда для размножения бактерий. Обычно болезнь начинается на внутренней поверхности бедер, подмышками или в паху. Так же патология может развиться между пальцев или на животе. Если заболевание поражает женщину, то высыпания могут появиться под грудью.
Эритразма редко встречается у молодых людей. Чаще она поражает более старшее поколение.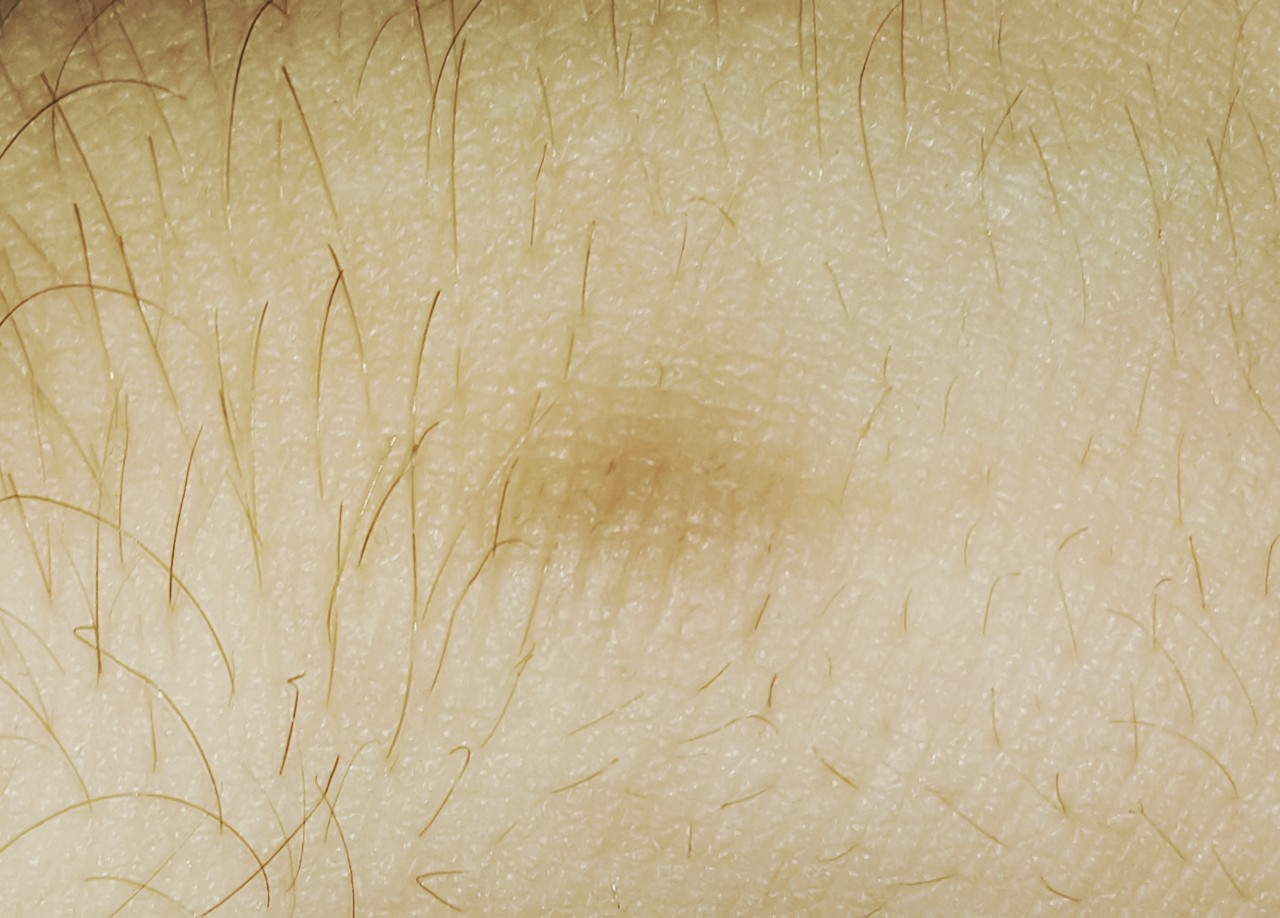
Основным симптомом эритразмы являются характерные высыпания. Они представляют собой пятна с хорошо обозначенной границей. Цвет воспаления может быть от темно-коричневого, до светло розового.
Размер участка поражения – от точки до 10 сантиметров в диаметре. Высыпания обычно имеют круглую форму с ярко обозначенными краями. При прогрессировании болезни, пятна сливаются в один большой пораженный бактериями участок.
Патология начинается небольшим шелушением. При этом человек не ощущает дискомфорта. Пятна обнаруживаются случайно.
Если патология не лечится, возможно присоединение вторничной инфекции. Тогда появляется зуд и боль. Так же вероятен переход заболевания в хроническую форму при нарушении терапевтической схемы.
Хроническая эритразма имеет периоды затишья и обострения. Наиболее часто новые высыпания появляются в теплое время года. В этот период человек начинает больше потеть, что создает благоприятные условия для размножения бактерии.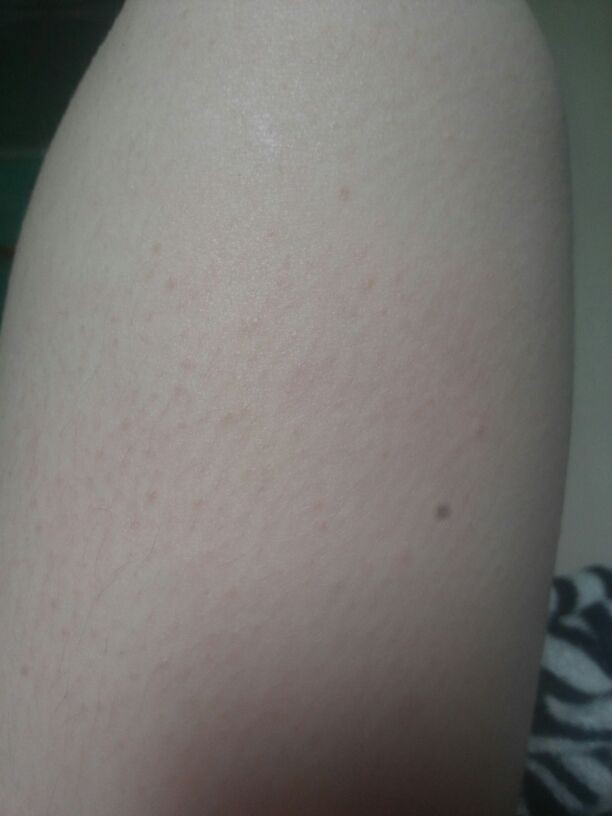
Как ставят диагноз эритразмы
Поставить диагноз не составляет особого труда. Обычно достаточно очного осмотра больного и просвечивания высыпания лампой Вуда. Если под светом лампы пораженные участки кожи окрашиваются в красный цвет, то сомнений обычно не возникает. Такая особенность обычно возникает из-за выделения болезнетворными микроорганизмами водорастворимых порфиринов.
Однако, прежде чем прибегнуть к диагностике лампой Вуда, стоит удостовериться, что больной ни чем не обрабатывал высыпания. Иначе красящий пигмент может смыться и будет поставлен неверный диагноз.
Паховая форма заболевания имеет характерные особенности. Высыпания отличают выступы по краям, мацерация и пузырьки. Тем не менее, эритразму очень легко спутать с рубромикозом паховой области. У этих двух патологий схожая симптоматика. При диагностике стоит особое внимание уделить краям воспаленных участков. При рубромикозе они будут прерывисты, а эритразма будет иметь сплошной ярко выраженный край.
Лечение эритразмы
Так как воспаления вызывают болезнетворные микроорганизмы, то для лечения патологии используют антибактериальные мази. Нередко участки поражения обрабатывают эритромициновой или серно-дегтярной мазью.
Терапия обычно занимает не менее недели. Обрабатывать высыпания необходимо два раза в день, каждый раз удаляя остатки старой мази.
Если к основному заболеванию присоединяется вторичная инфекция, участки пораженной кожи смазывают салициловым спиртом или йодом. В запущенных случаях и при больших по площади высыпаниям, назначают системные антибиотики.
Чтобы эффект от лечения заболевания был максимальным, больным рекомендуют принимать солнечные мази или пройти курс УФО. Процедура поможет подсушить кожу в зоне поражения и быстрее избавится от патологии.
Когда врач ставит диагноз эритразма, необходимо провести дезинфекцию всех личных вещей больного. Обработке подлежит постельное белье, все полотенца и одежда.
Пока не окончен курс терапии, одежду заболевшего человека стоит ежедневно менять, стирать и гладить с обеих сторон. По окончании лечения все участки кожи, где были высыпания в течение месяца ежедневно обрабатываются салициловым спиртом и присыпаются тальком.
Профилактика эритразмы
Основная мера профилактики этого заразного заболевания – соблюдение гигиены. Чтобы не создавать на коже благоприятной среды для размножения микроорганизмов, следует регулярно принимать душ и насухо вытирать кожные складки. Особенно подмышки, паховую область, шею и живот.
Одной из важных мер профилактики является снижение потливости. Это достигается сменой синтетической одежды на натуральную, использованием дезодорантов, и ежедневными гигиеническими процедурами.
Так же стоит помнить, что вся новая одежда перед ноской должна быть выстирана и проглажена.
Запишитесь на приём к врачу-дерматовенерологу
Не откладывайте лечение
Почему стоит выбрать Американскую Медицинскую Клинику?
-
Команда профессионалов.
 В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы.
В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы. - Регулярное повышение квалификации. Каждый врач на регулярной основе проходит курсы повышения квалификации, посещает семинары, ездит на стажировки, участвует в конференциях, проходит обучение за границей. Это помогает поддерживать квалификацию врачей на высшем уровне. На сегодняшний день подготовка докторов АМК позволяет им обучать молодых докторов, выступая в качестве экспертов на семинарах европейского уровня.
- Передовые технологии. Мы регулярно инвестируем средства не только в обучение и профессиональное развитие персонала, но и в приобретение самого современного оборудования ведущих европейских производителей.
-
Ценность времени.
 В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения.
В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения. - Доверие со стороны клиентов. За 25 лет безупречной работы свое здоровье нам доверили более чем 500 000 пациентов. Более 80% пациентов рекомендуют нас своим родным и близким.
- Гарантии. Мы несем 100 % ответственность за качество предоставляемых услуг, высокий уровень которых подтвержден многолетним опытом работы. Внимание и чуткое отношение врачей с более чем десятилетним стажем медицинской практики дают устойчивый положительный результат.
КОРЬ
Корь – это вирусное заболевание, имеющее инфекционный характер и острое течение. Для болезни характерна высокая температура, которая может доходить до 40,5 °C, а также воспалительный процесс слизистых дыхательных путей и рта. Еще одним характерным признаком этой болезни является конъюнктивит и пятнисто-папулезная сыпь на коже.
Первые описания заболевания корью появились еще в далекой древности. Болезнь широко распространена в мире и сегодня, однако ею, как правило, болеют дети. Раньше корь называли также коревой краснухой, но сейчас такое обозначение не используется, чтобы не путать это заболевание с краснухой. Наиболее серьезно эта болезнь протекает у ослабленных детей. Поэтому до сегодняшнего дня в развивающихся странах корь часто становится причиной детских смертей.
Распространение
Корь является очень заразной болезнью: как свидетельствуют данные медиков, восприимчивость к вирусу приближается к 100%. Как правило, корь у детей диагностируется в возрасте от 2 до 5 лет. Намного реже заболевание поражает взрослых людей, которые не переболели корью в детстве. У новорожденных детей есть так называемый колостральный иммунитет, который ребенку достается от матерей, ранее переболевших корью. Такой иммунитет защищает малыша первые три месяца. После того, как человек переболел корью, у него формируется стойкий иммунитет, и повторно болезнь не развивается. Впрочем, подобные случаи все же документально зафиксированы на фото и описаны специалистами.
Такой иммунитет защищает малыша первые три месяца. После того, как человек переболел корью, у него формируется стойкий иммунитет, и повторно болезнь не развивается. Впрочем, подобные случаи все же документально зафиксированы на фото и описаны специалистами.
Как правило, корью дети болеют в зимне-весенний период, причем каждые 2-4 года наблюдается увеличение количества заболевших. Сегодня в странах, где проводится массовая вакцинация, корь у взрослых и детей встречается редко, или же имеют место мини-эпидемии болезни.
Возбудителем болезни является РНК-содержащий вирус семейства парамиксовирусов. Вне организма человека он очень быстро погибает вследствие воздействия разных внешних факторов. Корь передается между людьми воздушно-капельным путем. Больной человек выделяет вирус со слизью, когда чихает, кашляет.
Таким образом, источник инфекции – это заболевший корью человек. Заразным для других людей он является от двух последних дней инкубационного периода до четвертого дня недуга с высыпанием. Начиная с пятого дня высыпаний, больного уже считают незаразным.
Начиная с пятого дня высыпаний, больного уже считают незаразным.
Инфекция попадает в организм сквозь слизистые оболочки верхних дыхательных путей, а также иногда воротами служат конъюнктивы. Во время инкубационного периода в организме еще есть относительно небольшое количество вирусов, поэтому их можно нейтрализовать введением противокоревого иммуноглобулина. Именно такая мера профилактики практикуется тем, кто контактировал с больными корью до 5 дня болезни.
В организме человека вирус поражает в основном верхние отделы дыхательных путей, конъюнктиву, также незначительно страдает желудочно-кишечный тракт.
Симптомы кори
Симптомы кори у человека начинают проявляться после инкубационного периода, который продолжается примерно 1-2 недели. Медики классифицируют корь, выделяя типичную формузаболевания разных степеней тяжести, а также атипичную форму кори. Течение болезни подразделяется на три этапа, которые всегда проходят последовательно. Это три периода: катаральный; высыпания; реконвалесценции.
Течение болезни подразделяется на три этапа, которые всегда проходят последовательно. Это три периода: катаральный; высыпания; реконвалесценции.
Начало катарального периода у больного всегда происходит остро. Пациент жалуется на проявление общего недомогания, сильную головную боль. У него нарушается сон и ухудшается аппетит. Температура тела повышается, причем, при тяжелой форме кори она может достигать 40 °С.
У взрослых больных интоксикация проявляется намного более выражено, чем у детей. Уже в первые дни болезни у человека отмечается сильный насморк со слизистыми выделениями, которые иногда переходят в слизисто-гнойные. Ребенка или взрослого пациента беспокоит постоянный сухой кашель. У детей он становится грубым, при этом наблюдается осиплость голоса, стенотическое дыхание. Кроме этого симптома ребенка беспокоит отечность век, конъюнктивит, выделяется гной. Иногда вследствие этого явления утром ребенок просыпается со слепленными веками. Больного сильно раздражает яркий свет.
Иногда вследствие этого явления утром ребенок просыпается со слепленными веками. Больного сильно раздражает яркий свет.
Осматривая больного ребенка, врачи определяют наличие одутловатости лица, зернистость на задней стенке глотки, гиперемию слизистой оболочки ротоглотки. В то же время у взрослых больных такие симптомы кори неярко выражены, но при этом у них наблюдается лимфаденопатия, присутствуют сухие хрипы в легких и жесткое дыхание. Иногда также непродолжительное время наблюдается кашицеобразный стул.
Через 3-5 дней самочувствие больного становится немного лучше, лихорадка уменьшается. Но спустя один день интоксикация организма и катаральный синдром опять усиливается, а показатели температуры тела снова значительно увеличиваются. Именно в это время можно обнаружить кардинальный клинический признак кори – появление пятен Филатова-Коплика-Вельского на слизистой оболочке щек рядом с малыми коренными зубами. Иногда такие пятна также появляются на слизистой оболочке десен и губ.
У детей длительность катарального периода составляет 3-5 дней, у взрослых больных он может достигать 8 суток.
После завершения катарального периода его сменяет период высыпания. В это время на теле больного появляется яркая пятнисто-папулезная экзантема, которая постепенно сливается. Между пятнами наблюдаются участки здоровой кожи. В первый день этого периода сыпь наблюдается за ушами, на голове под волосами. Чуть позже, в этот же день, она охватывает лицо, шею, верхнюю часть груди. На второй день сыпь переходит на верхнюю часть рук и туловище. На третьи сутки лицо начинает очищаться, но при этом сыпь появляется на ногах и дистальных отделах рук.
В процессе диагностики болезни именно нисходящую последовательность сыпи считают наиболее существенным признаком для дифференциации кори. Более обильная сыпь характерна для взрослых больных, а если болезнь протекает очень тяжело, то могут проявляться геморрагические элементы.
Во втором периоде кори катаральные явления становятся более интенсивными: отмечается сильный кашель и насморк, постоянное слезотечение, светобоязнь. Лихорадка и интоксикация ярко выражены. Если больного обследуют в этот период, то у него обнаруживаются симптомы трахеобронхита, а также умеренная артериальная гипотензия и тахикардия.
В третьем периоде — реконвалесценции (или пигментации) состояние больного становится более стабильным. Температура тела приходит в норму, состояние улучшается, катаральные проявления исчезают. Сыпь постепенно бледнеет, причем, это происходит точно в том же порядке, как и ее появление. На месте сыпи остаются пятна светло-коричневого оттенка. Примерно через неделю пигментация полностью исчезает, но на ее месте кожа может шелушиться. Такое явление в основном отмечается на лице пациента.
На месте сыпи остаются пятна светло-коричневого оттенка. Примерно через неделю пигментация полностью исчезает, но на ее месте кожа может шелушиться. Такое явление в основном отмечается на лице пациента.
Встречаются также и другие варианты течения кори, если имеет место атипичная форма болезни. При митигированнаой кори, которая проявляется у тех людей, которые получили активную либо пассивную иммунизацию против болезни, или ранее уже болели ею, инкубационный период более продолжительный. Течение недуга легкое, интоксикация выражена мало, катаральный период сокращен. Отсутствуют также пятна Филатова-Коплика-Вельского. Сыпь может быть восходящей либо возникнуть по всему телу одновременно.
Еще одна атипичная форма кори — абортивная корь. Ее начало такое же, как и при типичной форме болезни. Но через 1-2 дня после начала оно прерывается. Сыпь отмечается лишь на лице и туловище, температура повышена только в день появления сыпи.
Существуют также субклинические типы кори, но их можно диагностировать только во время серологического исследования парных сывороток крови.
Осложнения кори
Чаще всего в качестве осложнения кори возникает пневмония. У детей может проявляться также ложный круп, иногда стоматит. У взрослых в период пигментации может развиваться менингит, менингоэнцефалит и полиневрит. Наиболее серьезное осложнение — коревой энцефалит, но происходит оно очень редко.
Диагностика кори
При кори диагноз устанавливается с учетом наличия характерных симптомов, описанных выше. Одним из определяющих факторов в процессе установления диагноза считается наличие недавнего контакта больного с человеком, у которого диагностирована корь.
В процессе диагностики проводится общий анализ крови, при котором в случае кори определяется лимфопения и нейтропения. Производится также лабораторное изучение мазков секрета, взятого из дыхательных путей. При установлении диагноза также важно определить титр вырабатываемых антител к вирусу кори.
Производится также лабораторное изучение мазков секрета, взятого из дыхательных путей. При установлении диагноза также важно определить титр вырабатываемых антител к вирусу кори.
Следует дифференцировать болезнь от скарлатины, краснухи, псевдотуберкулеза, дерматитов и других болезней, для которых характерны высыпания на коже.
Лечение кори
Заболевшего ребенка или взрослого нужно изолировать, ему рекомендовано соблюдать постельный режим. Комнату следует проветривать как можно чаще, также важно каждый день проделывать влажную уборку. Больному необходимо пить много жидкости, специальная диета при этом не требуется. Важен тщательный уход за глазами и полостью рта. Для комфорта больного его защищают от яркого света.
Практикуется симптоматическое лечение кори: применяются средства против кашля, сосудосуживающие капли в нос, парацетамол при высокой температуре. Назначаются также антигистаминные лекарственные средства. В глаза закапывается 20% раствор сульфацила-натрия.
Назначаются также антигистаминные лекарственные средства. В глаза закапывается 20% раствор сульфацила-натрия.
Если у человека развивается пневмония, другие осложнения, то ему назначается курс антибиотиков. В качестве профилактической меры и в процессе лечения применяются большие дозы витамина А, витамин С.
Если у больного имеет место неосложненная форма заболевания, то ее чаще всего лечат в домашних условиях. В стационаре пребывают больные, у которых отмечаются тяжелые формы кори и осложнения болезни. Также госпитализируют больных по эпидемиологическим показаниям.
Если диагностирован коревой энцефалит, больному назначаются большие дозы преднизолона и антибактериальные медикаментозные средства.
Профилактика кори
В качестве профилактики детям производится вакцинация. Специальная вакцина, защищающая от кори, была произведена в 1966 году. Прививка от кори делается детям в возрасте 1 года и 6 лет. Чтобы обеспечить активную иммунопрофилактику, применяется живая коревая вакцина. Сегодня активно применяется также комплексная вакцина, которая предупреждает не только корь, но и паротит, а также краснуху. Прививка против кори живой вакциной проводится детям, до сих пор не переболевшим корью, начиная с возраста 12-15 месяцев. Ревакцинация проводится аналогично, перед тем как ребенка отдают в школу. Реакция на прививку у большинства детей не отмечается.
Прививка от кори делается детям в возрасте 1 года и 6 лет. Чтобы обеспечить активную иммунопрофилактику, применяется живая коревая вакцина. Сегодня активно применяется также комплексная вакцина, которая предупреждает не только корь, но и паротит, а также краснуху. Прививка против кори живой вакциной проводится детям, до сих пор не переболевшим корью, начиная с возраста 12-15 месяцев. Ревакцинация проводится аналогично, перед тем как ребенка отдают в школу. Реакция на прививку у большинства детей не отмечается.
Рекомендации — БУЗ РА «Кожно-венерологический диспансер»
ЧесоткаЧесотка является очень заразным заболеванием кожи, проявляющимся сыпью с крайне выраженным зудом. Заболевание вызывается специфическим паразитом кожи — чесоточным клещом, который живет на коже и внутри кожи человека.
Признаки чесотки
1) Усиление зуда вечером и ночью. Этот признак обусловлен жизненным циклом чесоточного клеща, который наиболее активен в вечернее и ночное время.

2) Типичные места высыпаний. Несмотря на то, что у чистоплотных людей высыпания единичны, элементы сыпи со временем распространяются в типичные места, которые надо знать. Внешний вид сыпи менее важен, поскольку сыпь отличается разнообразием.
Типичные места сыпи при чесотке: почти у всех — межпальцевые промежутки и боковые поверхности пальцев рук, область лучезапястных суставов, у мужчин — половые органы, туловище, руки и ноги, у женщин — молочные железы. А также: сгибательные складки предплечий и плеч, ягодицы, бедра и подколенные впадины.
Таким образом, чесотка без вовлечения кистей рук бывает нечасто. Такая чесотка возможна, если пациент чистоплотен, а клещи пока не распространились на кисти рук (например, при половом пути заражения).
Для чесотки характерен групповой характер зуда.
Если по вечерам и ночам начали чесаться другие члены семьи, то пора бежать к дерматологу.
Относительно чесотки надо твердо усвоить, что все ее проявления (зуд, сыпь) — это результат аллергии на самого клеща, его укусы и продукты жизнедеятельности (слюна, яйца, экскременты).
 Поняв это, легко разобраться с другими особенностями чесотки:
Поняв это, легко разобраться с другими особенностями чесотки:• инкубационный период составляет в среднем 1-2 недели. Это время нужно клещам, чтобы освоить новое место жительства, а иммунной системе — чтобы начать реагировать на чесоточных клещей и их отходы. Чем больше клещей попало изначально на кожу, тем короче инкубационный период.
• при повторном заражении реакция на возбудителя появляется в течение суток. Иммунитета к чесотке нет, поэтому возможно повторное заражение.
• выраженность сыпи мало зависит от количества клещей в коже, а обусловлена выраженностью аллергической реакции на продукты их жизнедеятельности.
Из-за сильного зуда и частых расчесов возможно присоединение бактериальной инфекции, из-за чего кожная сыпь становится более разнообразной, включая гнойнички.
Утром и днем клещи неактивны. Самка клеща, живущая не более 4-6 недель, вечером и ночью со скоростью по 2-3 мм в сутки роет в эпидермисе чесоточный ход, в котором ежедневно откладывает по 2-4 яйца. Самцы формируют короткие боковые ответвления в чесоточном ходе самки. Клещи растворяют кератин кожи с помощью специальных протеолитических ферментов, содержащихся в слюне, и питаются образовавшимся лизатом (раствором). Ночью клещи выходят на поверхность кожи для спаривания и освоения новых территорий. На поверхности теплой кожи клещи передвигаются довольно резво — со скоростью 25 мм/мин. Понятно, что легче всего заразиться чесоткой ночью в общей постели.
Типичная форма характеризуется зудом, типичной сыпью и наличием чесоточных ходов. Впрочем, бывает чесотка и без ходов, поэтому отсутствие ходов еще не доказывает отсутствие чесотки.
Типичная сыпь при чесотке представлена мелкими папулами (красноватыми узелками), которые могут быть рассеянными или множественными, сливающимися. Со временем папулы (узелки) превращаются в везикулы (пузырьки), вскрываются с образованием кровянистых или гнойных корочек. Гнойные корочки являются результатом присоединения вторичной бактериальной инфекции.
Чесотка может осложняться, например, дерматитом (механические расчесы кожи на фоне ее аллергического воспаления) или пиодермией (гнойное поражение кожи гноеродными кокками — стафилококками и стрептококками).
Чесотка чистоплотных или «инкогнито»: она возможна, если человек регулярно моется и у него все в порядке с иммунитетом. Характерны единичные высыпания и сильный зуд вечером и ночью.
Узелкова (нодулярная) чесотка: проявляется в виде немногочисленных зудящих круглых узелков (уплотнений) диаметром 2-20 мм красного, розового или коричневого цвета. На поверхности новых узелков можно обнаружить чесоточные ходы. Характерная локализация: мошонка и пахово-мошоночные складки, половой член, внутренняя поверхность бедер и ягодицы, подмышечные складки, вокруг заднего прохода, околососковые кружки.
Узелки обычно немногочисленны. Иногда они являются единственным диагностическим признаком чесотки.
Способы заражения чесоткой. Заражение чесоткой происходит преимущественно при тесном телесном (вместо контакто-бытовом) контакте, обычно при совместном пребывании в постели и интимной связи. Очаг при чесотке определяется как группа людей, в которой имеется больной – источник заражения и условия для передачи возбудителя. Дети нередко заражаются, когда спят в одной постели с больными родителями. Это обусловлено биологическими особенностями клеща:
• чесоточный клещ активен вечером и ночью,
• для проникновения в кожу клещу нужно около 30 минут,
• во внешней среде клещ быстро гибнет (при 21° С и влажности 40-80% — через 24-36 часов), а активность утрачивает еще раньше.
Второе место по эпидемической значимости занимают инвазионно-контактные коллективы – группы лиц, проживающие совместно, имеющие общую спальню (общежития, детские дома, интернаты, дома престарелых, казармы и др.) при наличии тесных бытовых контактов друг с другом в вечернее и ночное время.
Непрямой путь заражения: через предметы обихода, постельные принадлежности, одежду и т.п. Внеочаговые случаи заражения чесоткой (транзиторная инвазия) в банях, поездах, гостиницах редки и реализуются непрямым путем при последовательном контакте потока людей, с предметами (постельные принадлежности, предметы туалета), которыми пользовался больной чесоткой.
Принципы лечения чесотки:
• Всем больным из одного эпидемического очага нужно лечиться одновременно.
• Втирать препарат в вечернее время голыми руками, потому что кисти рук чаще всего поражаются чесоткой. Если после втирания препарата возникла необходимость вымыть руки, то их необходимо повторно обработать.
• Подстричь ногти: под ними из-за расчесов могут находиться яйца клещей.
• После завершения терапии необходимо провести дезинсекцию нательного и постельного белья, полотенец, одежды и обуви, провести влажную уборку в помещении, где находился больной: клещ надежно убивается при кипячении 5-10 минут в растворе соды или стирального порошка, можно еще проглаживать одежду горячим утюгом. Если есть вещи, которые нельзя продезинфицировать, то их можно на 5 дней упаковать в полиэтиленовый пакет или развесить на открытом воздухе. Через 5 дней одежда считается продезинфицированной, т.к. голодные клещи так долго не выживают.
Профилактика этого заболевания, как впрочем, и многих других и не только кожных, но и инфекционных заболеваний достаточно проста: соблюдение правил личной гигиены.
Коричневая сыпь на ногах у ребенка — Вопрос дерматологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 71 направлению: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.17% вопросов.
Оставайтесь с нами и будьте здоровы!
Чешуйчатая коричневая сыпь на голенях
Презентация клинического случая
Мужчина 45 лет обращается после того, как заметил, что кожа его голеней в зимние месяцы стала необычно чешуйчатой и коричневой (рис. 1). Сыпь не зудящая.
У пациента долгая история «сухой кожи», начиная с раннего детства. Он упоминает, что у его младшего брата тоже сухая кожа, а у его родителей, сестры и двух дочерей — нет. До недавнего переезда в Викторию пациент всю жизнь прожил на севере Квинсленда.
Дифференциальная диагностика
Условия, которые необходимо включить в дифференциальный диагноз, включают следующее.
- Вульгарный ихтиоз. Это наиболее распространенная и легкая форма наследственных ихтиозов, гетерогенная группа генетически обусловленных заболеваний, характеризующихся сухой, грубой и чешуйчатой кожей. Вульгарный ихтиоз, вызванный потерей функции гена филаггрина, является аутосомно-доминантным заболеванием с переменной пенетрантностью, поражающим примерно 1 из 250 человек, причем мужчины и женщины поражаются в равной степени. 1 Волосный кератоз и гиперлинейные ладони и подошвы присутствуют в большинстве случаев и помогают дифференцировать вульгарный ихтиоз от других форм ихтиоза (рис. 2). Пациенты обычно имеют небольшие белые и / или серые шелушащиеся чешуйки, которые отслаиваются от кожи, и зуд практически отсутствует. Чаще он распространяется на разгибательных поверхностях конечностей, особенно на ногах, в то время как туловище и сгибательные области обычно не затрагиваются. Существует тесная связь с атопией: до 50% пациентов с вульгарным ихтиозом проявляют признаки атопического дерматита, астмы или сенной лихорадки. 2 Вульгарный ихтиоз обычно принимают за атопическую экзему, но его дифференцируют по отсутствию зуда и эритемы. Для описанного выше пациента вульгарный ихтиоз может рассматриваться как диагноз, но обычно чешуйки не такие коричневые, и наблюдается большее шелушение.
- Атопический дерматит. Атопический дерматит, поражающий до 10% взрослых, представляет собой хроническое воспалительное состояние кожи, характеризующееся зудом и сухостью. Обычно это происходит в изгибных областях — например, внутри локтей и за коленями — но может затронуть любую часть тела.Другие клинические признаки включают утолщение кожи, лихенификацию и ссадины. Существуют различные причины и способствующие факторы: внутренние факторы включают изменение барьерной функции эпидермиса, дефекты функции филаггрина и нарушение иммунной регуляции; К внешним факторам относятся раздражители и аллергены, а также измененный микробиом на поверхности кожи. Подавляющее большинство случаев возникает в раннем детстве — многие реализуются, но большая часть пациентов продолжает страдать и во взрослом возрасте.Это также может быть связано с другими атопическими состояниями, такими как аллергический ринит и астма. Было бы очень необычно для пациента с атопическим дерматитом иметь чешуйчатую кожу без воспаления и без зуда, как в случае с этим пациентом. Также было бы необычно, чтобы с возрастом он ухудшался, а не улучшался.
- Х-сцепленный рецессивный ихтиоз. Это правильный диагноз. Х-сцепленный ихтиоз, встречающийся у 1 из 5000 мужчин, является гендерно-специфическим состоянием, вызванным делецией или мутацией гена стероидной сульфатазы на Х-хромосоме.Это приводит к снижению выработки холестерина в эпидермисе и избытку кератиноцитов, что приводит к характерному шелушению кожи. Чешуйки, как правило, большие и коричневого цвета (рис. 3), и они преимущественно появляются на животе, внешней стороне бедер и разгибательных поверхностях предплечий и ног. Чешую часто описывают как подобную рыбьей чешуе (термин «ихтиоз» происходит от греческого «ichthys», обозначающего рыбу). Отшелушивание чешуек практически отсутствует, а ладони и подошвы не затронуты — это помогает отличить состояние от вульгарного ихтиоза.Новорожденные дети часто имеют более общие мелкие чешуйки, которые становятся коричневыми в подростковом и взрослом возрасте. У пациентов с более темной кожей появляются более темные чешуйки.
Диагностические подсказки
В легкой форме, Х-сцепленный рецессивный ихтиоз обычно не диагностируется в течение длительного периода времени или ошибочно принимается за «сухую кожу», как в этом случае. Пациенты с ихтиозом, живущие во влажном климате, могут не подозревать об этом. В случае этого пациента именно изменение окружающей его среды, когда он переехал из Квинсленда в Викторию, привело к тому, что состояние впервые заявило о себе.Тот факт, что у его младшего брата «сухая кожа», а у дочерей и сестер нет, — ключ к разгадке генетического Х-сцепленного состояния. У части пациентов с Х-сцепленным рецессивным ихтиозом наблюдаются внекожные изменения, в том числе неправильное опускание яичек и бессимптомное помутнение роговицы.
Расследования
Наиболее важными характеристиками истории болезни пациента с Х-сцепленным рецессивным ихтиозом являются пол пациента и наличие положительного семейного анамнеза. Электрофорез липопротеинов сыворотки может показать повышенную подвижность холестерина ЛПНП, что свидетельствует о Х-сцепленном рецессивном ихтиозе. 3 Диагноз может быть подтвержден с помощью хромосомного анализа с использованием флуоресцентной гибридизации in situ (FISH), которая может обнаружить отсутствие или мутацию гена стероидсульфатазы.
Менеджмент
Х-сцепленный рецессивный ихтиоз, как правило, является легким заболеванием, и большинство пациентов справляются со своим состоянием с помощью регулярного применения смягчающих средств. Воздействие солнца, влажная среда и короткий теплый душ улучшают симптомы; также полезно избегать продуктов, которые сушат кожу.Чешуйчатый вид кожи можно уменьшить с помощью кератолитических средств, таких как мочевина и салициловая кислота. Доступна коммерческая смесь мочевины, молочной кислоты и карбоксилата пирролидона натрия для местного применения, которая часто оказывается эффективной; однако он может быть более подходящим для использования у детей старшего возраста и взрослых, чем у младенцев и маленьких детей, поскольку может вызвать жжение. В тяжелых случаях ретиноиды для местного применения могут уменьшить шелушение кожи, но это может вызвать еще большую сухость кожи.
Важно знать о X-сцепленном рецессивном ихтиозе, потому что у женщин-носительниц он может привести к продолжительным родам, связанным с низким уровнем эстриола у матери из-за недостаточности плацентарной стероидсульфатазы. Женщины-носители фенотипически нормальны, но отложения стромы роговицы могут быть обнаружены при исследовании с помощью щелевой лампы.
Список литературы
1. Smith FJ, Irvine AD, Terron-Kwiatkowski A, et al. Мутации с потерей функции в гене, кодирующем филаггрин, вызывают вульгарный ихтиоз.Nat Genet 2006; 38: 337-342.
2. Осава Р., Акияма М., Симидзу Х. Дефекты гена филаггрина и риск развития аллергических расстройств. Аллергол Инт 2011; 60: 1-9.
3. Арндт Т1, Пельцер М., Ненофф П. и др. Электрофорез липопротеинов и аполипопротеинов при рецессивном ихтиозе по Х-хромосоме [статья на немецком языке]. Hautarzt 2000; 51: 490-495.
Д-р Ли — научный сотрудник дерматологического отделения дерматологического отделения Королевской больницы Северного побережья, Сидней.
Адъюнкт-профессор Фишер — адъюнкт-профессор дерматологии Сиднейской медицинской школы — Северный, Сиднейский университет, больница Royal North Shore, Сидней, Новый Южный Уэльс.
Конкурирующие интересы: Нет.
Изменение цвета кожи на ногах, лодыжках и ступнях.
Заметили ли вы какие-либо недавние изменения тона, цвета или текстуры кожи на ногах или лодыжках?
Если это так, возможно, у вас заболевание вен, вызванное плохим кровообращением в ногах. Одним из симптомов заболевания вен является обесцвечивание кожи, и вы не одиноки, кожные заболевания более распространены, чем вы можете себе представить. Миллионы американцев страдают от кожных заболеваний.
Симптомы изменения цвета кожи
Обесцвечивание ног может выглядеть следующим образом:
- Красные или коричневые пятна на коже голени, лодыжек или ступней
- Кожа может выглядеть раздраженной, как если бы на ней была сыпь
- Кожа может быть заметно блестящей и чешуйчатой
Если вы испытываете эти симптомы , у вас могут быть признаки прогрессирующего заболевания вен.
Обращение за консультацией к сосудистому хирургу для обследования и лечения имеет решающее значение для вашего здоровья.
Что вызывает обесцвечивание кожи ног?
Изменение цвета кожи на ногах, лодыжках и ступнях может быть вызвано окрашиванием гемосидерина, коричневатого пигмента, вызванного распадом гемоглобина, который затем накапливается и делает кожу темной.
Чаще всего обесцвечивание вызывается состоянием, называемым дерматитом венозного застоя.
Венозный застойный дерматит
Венозный застойный дерматит — это кожное заболевание, поражающее нижние конечности: голени, лодыжки и ступни.Это вызвано скоплением жидкости из-за варикозного расширения вен, проблем с кровообращением или сердечных заболеваний.
Венозный застойный дерматит может возникать даже при отсутствии видимого варикозного расширения вен и обычно встречается у людей старше 50 лет.
Это также может быть симптомом другого заболевания вен, называемого хронической венозной недостаточностью (ХВН).
Хроническая венозная недостаточность (ХВН)
Вены на ногах и ступнях имеют односторонние клапаны, которые не позволяют крови возвращаться вниз.При ХВН эти клапаны и вены становятся слабыми. Ослабленные клапаны могут препятствовать обратному току крови к сердцу, позволяя крови скапливаться в венах.
По мере того, как ваше тело движется, давление в венах возрастает, в результате чего кровь просачивается в окружающие мышцы и кожу.
Гемоглобин в красных кровяных тельцах затем расщепляется организмом, вызывая окрашивание окружающих тканей, что приводит к обесцвечиванию кожи.
Симптомы изменения цвета кожи, связанные с ХВН и дерматитом с венозным застоем
Помимо красноватого или коричневатого обесцвечивания кожи ног, ступней и лодыжек, у вас могут возникнуть другие симптомы, связанные с ХВН и / или венозным дерматитом:
- Отек вокруг области, пораженной изменением цвета кожи
- Зуд
- Пульсирующая боль
- Варикозное расширение или сосудистые звездочки
- Язвы, которые выглядят чешуйчатыми и твердыми
- Выпадение волос на лодыжках или голенях
- Утолщение кожи
Факторы риска Изменение цвета кожи
Возраст — фактор номер один для развития обесцвечивания кожи, особенно если вам больше 50 лет.
Дополнительные условия, которые могут увеличить вероятность обесцвечивания кожи:
- Многоплодная беременность, поскольку они увеличивают давление на вены
- Нелеченное ранее существовавшее варикозное расширение вен
- Избыточный вес, поскольку он увеличивает нагрузку на вены ног
- Сердечно-сосудистые заболевания, такие как заболевание периферических артерий (ЗПА) и застойные явления сердечная недостаточность
- Сгустки крови в венах ног
- Почечная недостаточность
- Предыдущая операция или травма нижних конечностей
- Сидячий образ жизни практически без физических упражнений
Что вы можете сделать с обесцвечиванием кожи?
Обязательно определить основное заболевание вен, вызывающее обесцвечивание кожи.Для постановки правильного диагноза необходимо медицинское обследование.
Кроме того, изменение образа жизни может помочь справиться с обесцвечиванием кожи и предотвратить его ухудшение.
Следующие полезные привычки следует применять вместе с любым лечением, предложенным сосудистым хирургом:
- Сделайте упражнения регулярной частью своего распорядка дня, особенно если вы не занимаетесь какой-либо другой физической активностью.
- Если на работе вы длительное время стоите или сидите на одном месте, делайте перерывы и передвигайтесь каждый час.
- Компрессионные чулки помогают предотвратить заболевания вен.
- Избегайте ношения одежды, ограничивающей кровоток.
- Избегайте использования продуктов, содержащих агрессивные химические вещества, которые могут легко вызвать раздражение кожи.
Последние мысли
Если вы видите обесцвечивание кожи на ногах и подозреваете, что причиной может быть заболевание вен, крайне важно обратиться за медицинской консультацией.
То, что начинается как застойный дерматит, со временем может прогрессировать и ухудшаться, приводя к плохо заживающим ранам, называемым венозными застойными язвами.
Доктор Райан Джонс — сертифицированный сосудистый хирург, который работал со многими пациентами, страдающими обесцвечиванием кожи и дополнительными венозными заболеваниями. Запишитесь на консультацию сегодня!
Что это за коричневые пятна на моих ногах?
Существует ряд различных симптомов, которые могут проявляться при венозных заболеваниях, но немногие из них вызывают такое беспокойство, как коричневое изменение цвета, которое часто появляется на голени. Помимо неприглядного внешнего вида, этот симптом также может указывать на ухудшение основного заболевания.По этой причине важно понимать, почему появляется обесцвечивание, и какие шаги вы должны предпринять для дальнейшей оценки и лечения этого состояния.
Что такое дерматит с венозным застоем?
Коричневое изменение цвета, которое образуется на нижней части ноги, обычно вокруг лодыжки, может быть связано с заболеванием кожи, известным как дерматит с венозным застоем. Это воспалительное заболевание кожи на самом деле вызвано проблемами с венами под поверхностью кожи. Когда вены не работают должным образом, кровь и жидкости могут вытекать из вен и вызывать обесцвечивание кожи.
Дерматит с венозным застоем часто начинается с незначительного раздражения и зуда кожи в пораженной области. Со временем кожа станет тоньше и станет более полупрозрачной. Если на этом этапе не решить проблему, кожа может обесцветиться и стать толстой, кожистой. К сожалению, эти последние симптомы часто остаются постоянными, даже если лечить основное заболевание вен.
Проблема с венами
Заболевание вен, которое приводит к этому заболеванию кожи, — это хроническая венозная недостаточность или ХВН.Вены несут ответственность за перенос крови обратно к сердцу — особенно сложная работа для вен в голенях, которые должны подталкивать кровь обратно вверх по ногам к груди. Со временем эти вены нижних конечностей могут быть повреждены, что позволяет крови возвращаться обратно в сосуд. Скопление крови приводит к ослаблению сосуда, а иногда и к появлению видимой варикозной вены.
CVI может ухудшиться, если его не остановить. Дополнительное давление в венах может привести к вытеканию жидкости и крови за пределы сосуда, что во многих случаях вызывает обесцвечивание кожи.Могут возникнуть и другие осложнения.
Возможные осложнения
Дерматит с венозным застоем делает пораженную кожу еще более уязвимой для травм. Даже малейший порез или порез может превратиться в очень большую открытую рану, известную как венозная язва. Венозные язвы обычно образуются вокруг щиколотки, вдоль икры и реже на бедре, и их бывает очень трудно вылечить. Эти раны подвержены инфицированию. Даже когда кажется, что они полностью выздоровели, они часто возвращаются в ту же область после прекращения терапевтических усилий.
Лечение состояния, а не симптомов
К сожалению, пациенты, которые не обращаются к специалисту по венам из-за состояния кожи, могут не получить правильный диагноз. Часто дерматологи и врачи первичной медико-санитарной помощи не распознают ХВН, поэтому ставят неточный диагноз. Эти пациенты могут тратить месяцы и даже годы на попытки лечения, которое не решит основную проблему, в то время как состояние продолжает ухудшаться. Врачи, не специализирующиеся на заболеваниях вен, могут ошибочно диагностировать эту проблему как целлюлит, бактериальную инфекцию кожи, которая требует совершенно другого лечения, чем дерматит с венозным застоем.Специалист по венам будет обладать опытом и оборудованием, чтобы исследовать вены под поверхностью кожи, чтобы определить, не вызывают ли изменения кожи проблемы с кровотоком.
Когда диагностирован дерматит, вызванный венозным застоем, лечение направлено на лечение пораженных сосудов и восстановление нормального кровотока. Это можно сделать с помощью различных малоинвазивных процедур, которые разрушают пораженную вену, чтобы она могла реабсорбироваться организмом. После удаления вены кровь естественным образом перенаправляется к более здоровым сосудам поблизости.
Если у вас есть обесцвечивание вокруг нижней части ноги, запишитесь на прием к специалисту по венам, чтобы получить точный диагноз и вариант лечения. Это особенно верно, если изменение цвета сопровождается такими симптомами, как боль в ногах и тяжесть или отек нижней конечности. Чем раньше вы вылечите состояние вен, тем меньше у вас будет осложнений. Чтобы узнать больше, обратитесь в Центр восстановления вен сегодня.
Что такое мультиформная эритема?
Многоформная эритема — это заболевание гиперчувствительности, которое в основном поражает детей и молодых людей, но может поражать людей любого возраста.Многоформная эритема входит в группу из трех связанных кожных заболеваний и является самой легкой из трех. Два других более серьезных заболевания — это синдром Стивенса-Джонсона и токсический эпидермальный некролиз. Многоформная эритема — очень редкое заболевание, поражающее мужчин больше, чем женщин.
Симптомы многоформной эритемы
У людей, страдающих мультиформной эритемой, наблюдаются симметричные красные пятнистые поражения в основном на руках и ногах. Поражения представляют собой концентрические круги на коже целевой формы, иногда с корками или волдырями в центре.Сыпь начинает появляться на руках, ногах и ступнях, но может распространяться на лицо, шею и другие части тела. В тяжелых случаях, называемых большой многоформной эритемой, сыпь также может быть на внутренней стороне рта и губ. Другие симптомы могут включать зуд или покраснение глаз, боль в глазах и нарушения зрения.
У детей, страдающих этим заболеванием, могут быть зудящие высыпания, вызывающие жжение. По мере удаления сыпь становится коричневой. Хотя сыпь в основном является единственным симптомом, некоторые дети могут чувствовать усталость, язвы во рту, легкую лихорадку и легкие боли в суставах и мышцах.Сыпь, вызванная многоформной эритемой, не может передаваться от одного человека к другому, поскольку не заразна.
Причины многоформной эритемы
Точная причина мультиформной эритемы до сих пор неизвестна, но считается, что во многих случаях это состояние связано с инфекцией, вызванной вирусом простого герпеса (ВПГ). Также предполагается, что это реакция на болезнь или инфекцию, которая вызывает повреждение клеток кожи. В некоторых других случаях лекарства, такие как противосудорожные препараты (например, фенитоин), обезболивающие (например,грамм. барбитураты), нестероидные противовоспалительные препараты (например, ибупрофен) и антибиотики (например, пенициллин), по-видимому, вызывают многоформную эритему.
Согласно некоторым исследованиям, Mycoplasma pneumoniae и многие вирусные или грибковые агенты также играют роль в возникновении мультиформной эритемы. Иногда у детей мультиформная эритема является реакцией на определенные прививки, такие как вакцины против гепатита В и столбняка-дифтерии-бесклеточного коклюша (Tdap).
Лечение многоформной эритемы
Многоформная эритема в легкой форме не требует лечения.В большинстве случаев необходимо лечение первопричины, такой как бактериальная или вирусная инфекция, антибиотиками или противовирусными препаратами. Если причиной симптомов является лекарство, врачи обычно заменяют его другим подходящим. Может помочь холодный компресс на сыпь. Болезненную или зудящую сыпь можно лечить с помощью антигистаминных препаратов, парацетамола или кремов для местного применения. В тяжелых случаях многоформной эритемы для облегчения симптомов в больнице могут вводиться внутривенные антибиотики или стероиды.У людей, страдающих мультиформной эритемой с сопутствующей инфекцией HSV, лечение пероральным ацикловиром на ранней стадии может уменьшить количество, а также продолжительность поражений.
Повторные эпизоды мультиформной эритемы можно лечить непрерывными пероральными противовирусными курсами, которые помогают предотвратить повторное инфицирование. Дозировка противовирусного препарата может быть уменьшена, если у пациента нет рецидива в течение 4 месяцев, и в конечном итоге прием препарата может быть прекращен. Если непрерывный курс противовирусных препаратов не помогает пациенту с рецидивирующей многоформной эритемой, пациента необходимо направить к дерматологу для лечения у специалиста.Такие препараты, как дапсон и азатиоприн, оказались успешными при лечении пациентов со стойкой многоформной эритемой, у которых другие препараты не помогли.
Лекарства и методы лечения приносят облегчение, но не могут сократить продолжительность симптомов. Симптомы длятся от двух до четырех недель и могут повториться при повторном контакте с возбудителем инфекции. Многоформная эритема не вызывает рубцов, но может оставить на коже временные темные пятна, которые исчезнут через несколько месяцев.
Список литературы
Дополнительная литература
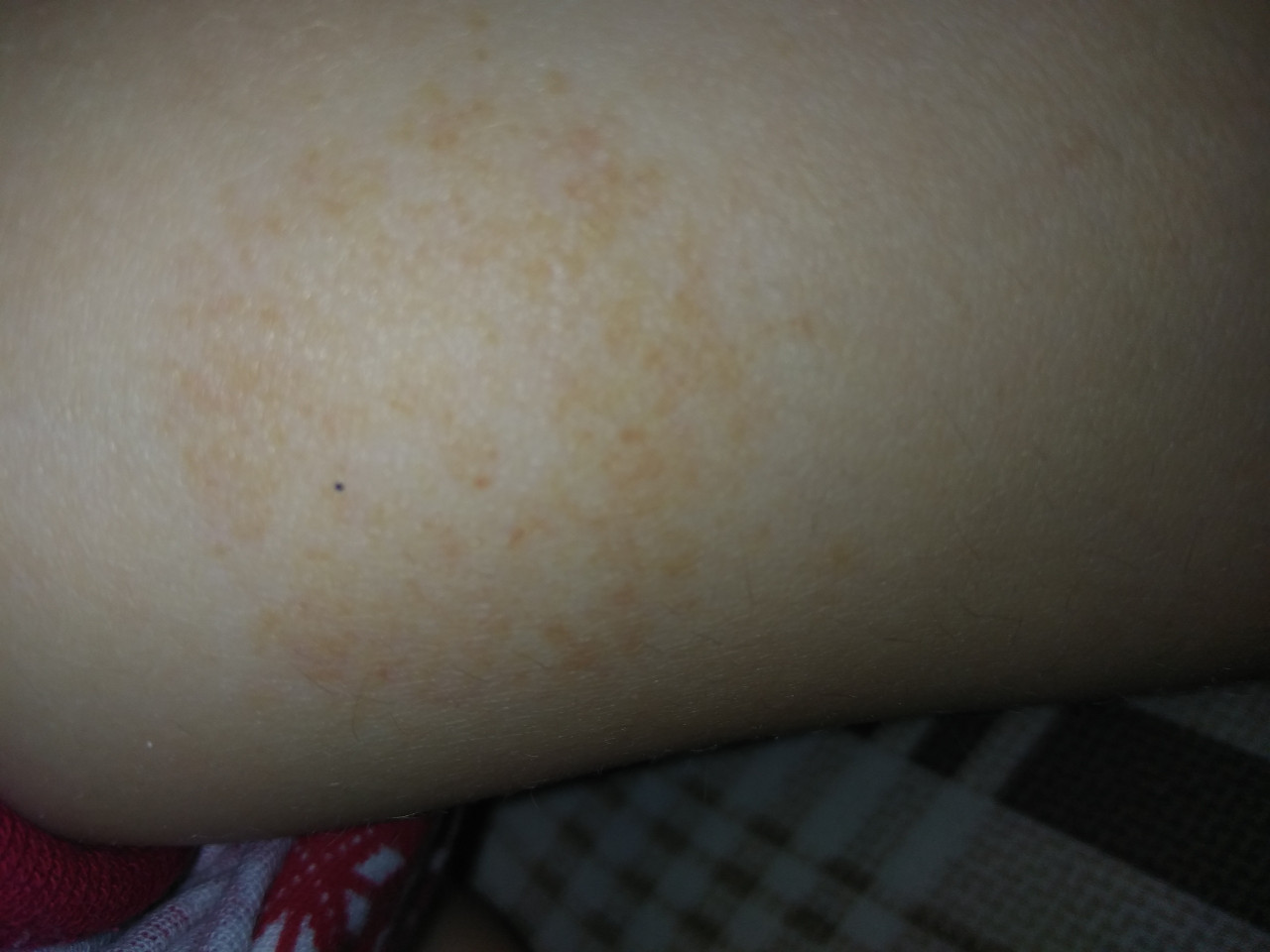
Сыпь на внутренней стороне бедер, коричневая
Сыпь можно определить как раздражение кожи, ее внешний вид и продолжительность могут варьироваться в зависимости от причины.Если сыпь появляется вместе с другими симптомами, такими как лихорадка, рвота, насморк и кашель, это может быть связано с более серьезным состоянием или заболеванием. Сыпь также может появиться в результате реакции на бактерии или грибок в организме или может быть результатом аллергии. Существует множество причин, по которым коричневая сыпь может появиться на внутренней стороне бедер, а также различные методы лечения такой сыпи.
Эритразма
Одной из причин коричневой кожной сыпи на внутренней стороне бедра может быть эритразма, бактериальная инфекция, обычно поражающая кожные складки.Это может произойти в результате плохой гигиены, чрезмерного воздействия тепла или влажности, ожирения или диабета. Лечение обычно осуществляется в виде крема для местного применения, такого как перекись бензоила, или некоторых противогрибковых препаратов. Также можно использовать пероральный рецепт, например эритромицин. Лечение может длиться примерно до трех недель.
Опоясывающий лишай разноцветный
Коричневая кожная сыпь также может быть результатом грибковой инфекции, известной как разноцветный лишай.Обычно это поражает плечи и спину, но может распространяться и на другие области, включая пах. Инфекция вызывает изменение цвета пораженной кожи, что вызвано типом грибковой инфекции на поверхности кожи. Лечение включает использование противогрибкового крема для местного применения, такого как миконазол, или ваш врач может посоветовать использовать шампунь с сульфидом селена. Время лечения зависит от типа используемого продукта, но может длиться примерно до четырех недель.
Болезнь Шамберга
Коричневая сыпь на бедрах может появиться в результате пурпуры Шамберга.Хотя точная причина этого расстройства неизвестна, оно поражает в основном нижнюю половину тела, вызывая обесцвечивание, возможно, небольшие синяки и может сопровождаться некоторой болью. Это состояние вызвано кровотечением из крошечных капилляров в коже, а коричневое пятно возникает из-за отложений железа, которые остаются после реабсорбции вытекшей крови. В редких случаях эта область может чесаться. Зуд можно контролировать с помощью крема с кортизоном.
Розовый лишай
Если сыпь представляет собой небольшой круговой узор с небольшими пятнами, которые следуют и распространяются по пораженным участкам, это может быть связано с розовым питириазом.Хотя тяжесть и симптомы могут варьироваться от человека к человеку, обычно оно проявляется в весенние и осенние месяцы, обычно поражая подростков и молодых людей. Сыпь не заразна, и ее причина еще не определена. Лечение можно найти с помощью местных стероидных кремов и пероральных антибиотиков, таких как эритромицин. Время лечения варьируется.
Предупреждение
Если сыпь не проходит или сопровождается лихорадкой, кашлем или головной болью, обратитесь к врачу или дерматологу.Профессионал может помочь определить, вызвано ли заболевание более серьезным заболеванием, и назначить необходимые лекарства для лечения этого состояния. Эта статья не предназначена для диагностики или лечения любого типа раздражения или заболевания кожи.
Дерматит с венозным застоем — симптомы, причины, лечение
Дерматит с венозным застоем возникает, когда есть проблема с вашими венами, обычно в нижних конечностях, которые препятствуют хорошему прохождению крови. По мере увеличения количества жидкости и давления часть крови вытекает из ваших вен и попадает в кожу.
Состояние также называется венозной экземой или застойным дерматитом. Чаще встречается у людей старше 50 лет. У женщин это заболевание встречается чаще, чем у мужчин.
Медицинское лечение может помочь, и вы можете многое сделать самостоятельно, чтобы решить проблему.
Симптомы
Отек вокруг лодыжек часто является первым признаком, который вы заметите. Вам может стать лучше, когда вы спите, а затем вернетесь днем, когда вы снова будете активны. Когда вы стоите или ходите, ноги могут казаться тяжелыми.
Другие симптомы могут включать:
- Кожа вокруг лодыжек или над ними выглядит красноватой, желтоватой или коричневой
- Варикозное расширение вен, которые выглядят скрученными, выпуклыми, темно-фиолетовыми или синими
- Зуд
- Боль
- Язвы, которые сочатся, покрываются коркой или выглядят чешуйчатыми
- Утолщенная кожа вокруг лодыжек или голеней
- Выпадение волос на лодыжках или голенях
Что вызывает дерматит с венозным застоем?
Заболевание часто поражает людей с проблемами кровообращения.Когда ваши вены плохо работают, они не возвращают кровь обратно в ваше сердце, как предполагалось.
Вены на ногах имеют односторонние клапаны, которые помогают крови проходить. Их работа — подтолкнуть кровь к вашим ногам. По мере того как вы становитесь старше или у вас возникают другие проблемы со здоровьем, клапаны могут перестать работать должным образом. Это называется венозной недостаточностью.
В некоторых случаях это и другие условия могут вызвать повышение давления. К коже не поступает достаточное количество крови и кислорода.
Некоторые состояния, повышающие вероятность возникновения венозного дерматита с застоем, включают:
У вас также может быть больше шансов заболеть этим заболеванием, если вы обычно стоите или сидите в течение длительного времени или мало занимаетесь спортом.
Лечение
Поскольку кровообращение является основной проблемой, ваш врач может предложить операцию по восстановлению ваших вен. Независимо от того, подходит это или нет, есть другие способы заставить жидкость двигаться в ваших ногах:
- Носите компрессионные чулки. Они снимают отеки и улучшают кровоток.
- Держите ноги выше сердца. По возможности делайте это по 15 минут каждые 2 часа и пока вы спите.
- Не стой на месте слишком долго. Часто гуляйте.
Для лечения боли, покраснения или отека ваш врач может прописать вам стероид или другое лекарство, которое нужно натереть на лодыжках и ногах. Если у вас чешутся ноги, могут помочь антигистаминные таблетки или крем.
Возможно, вам придется наложить лечебную повязку, чтобы помочь заживлению. Если у вас есть инфекция, ваш врач пропишет вам таблетку или крем с антибиотиком.
Увлажняющий крем помогает при сухой коже и сохраняет мягкость кожи. Выберите тот, в котором нет отдушек, красителей и отдушек, чтобы они не раздражали вашу кожу.Вазелин и густые кремы могут быть хорошими вариантами.
Заботьтесь о себе
Несколько изменений в ваших повседневных привычках помогут вам взять под контроль венозный застойный дерматит и предотвратить его обострение.
Делайте перерывы. Если ваша работа заставляет вас сидеть или стоять в течение длительного времени, найдите время, чтобы переместиться. Совершайте быструю прогулку примерно по 10 минут каждый час.
Упражнение. Движение улучшает кровоток. Спросите своего врача, как часто вам следует тренироваться и какие занятия безопасны для вас.
Носите удобную одежду. Компрессионные чулки — хороший выбор для ваших ног, но для остальной части тела выбирайте свободную хлопковую одежду. Плотная или грубая ткань может раздражать кожу и нарушать кровообращение.
Позаботьтесь о своей коже. Ваша кожа может легко раздражаться. Во время ванны рекомендуется использовать только мягкие очищающие средства и мягкие полотенца, а затем быстро наносить увлажняющий крем без отдушек. Избегайте чистящих средств, духов, травы, растений, шерсти домашних животных и всего остального, что беспокоит вашу кожу.
Разноцветный лишай (разноцветный лишай) | Сидарс-Синай
Не то, что вы ищете?Что такое разноцветный лишай?
Разноцветный лишай (разноцветный лишай) представляет собой грибковую или дрожжевую кожицу. сыпь. Это вызвано слишком сильным ростом определенных дрожжей на коже. Это вызывает пятна на коже светлее или темнее, чем ваш нормальный цвет кожи. В пятна чаще всего возникают на груди или спине.Они также предотвращают загар кожи. равномерно и часто появляются в виде более светлых пятен на загорелой коже. После лечения может потребоваться несколько месяцев, чтобы цвет вашей кожи вернулся к норме. Эти дрожжи есть у каждого человека на их теле. Так что эта сыпь не заразна для окружающих. Нельзя распространять, если кто-то его трогает. Так что вам не нужно беспокоиться о разоблачении других на работе или школа.
Что вызывает разноцветный лишай?
Дрожжи — это грибок, который обычно обитает на коже.Этот Состояние возникает, когда дрожжи слишком разрастаются. Легче растет в жарких климатические условия, а также на жирной или потной коже. Исследователи не знают, почему у некоторых людей эта сыпь и другие нет. Он не передается от человека к человеку.
Кто подвержен риску разноцветного лишая?
Вы более подвержены риску возникновения разноцветного лишая, если вы:
- Жить в жарком влажном климате
- Имеют влажную или жирную кожу
- Имеют слабую иммунную систему
Каковы симптомы разноцветного лишая?
Симптомы могут проявляться у каждого человека по-разному.Большинство общий симптом — пятна на коже, которые могут выглядеть белыми, розовыми или светло-коричневыми. В пятна также могут выглядеть сухими или чешуйчатыми. Сыпь часто бывает на шее, верхней части спины, грудь и плечи. Пятна легче всего увидеть летом, потому что они не темнеют на солнце. У вас может возникнуть легкий зуд, особенно если вам станет жарко. В пятна могут расти в жару или влажность, или если вы принимаете стероиды или у вас слабая иммунная система.
Симптомы разноцветного лишая могут быть похожи на другие, связанные со здоровьем условия. Обратитесь к своему врачу за диагнозом.
Как диагностируется разноцветный лишай?
Ваш лечащий врач спросит о ваших симптомах и состоянии здоровья. история. Он или она проведут вам медицинский осмотр. Физический осмотр будет включать внимательно присматриваясь к своей коже.Он или она может использовать ультрафиолетовый свет, называемый Вуд лампа, чтобы увидеть пятна более четко.
У вас также может быть соскоб кожи. Медицинский работник царапает верхнюю часть кожи с помощью небольшого инструмента. Соскобленную ткань исследуют с помощью микроскоп для поиска дрожжей.
Как лечится разноцветный лишай?
Сыпь лечится противогрибковым или лечебным шампунем от перхоти. на коже.Нанесите шампунь на все тело в душе. Пусть шампунь оставайтесь на несколько минут, прежде чем смыть. После этого не используйте мыло. Сделай это каждый день в течение 4 недель.
Ваш лечащий врач может также прописать противогрибковый крем или пероральные противогрибковые препараты. Он или она может посоветовать вам использовать крем миконазол или клотримазол без рецепта. Используйте это 2 раза в день для 7 дней.
Ваша кожа может поправиться только на короткое время. Тогда сыпь может вновь случилось. Возможно, вам придется использовать шампунь каждый месяц, чтобы сыпь не появлялась. возвращается. Для восстановления нормальной кожи может потребоваться несколько месяцев. цвет.
Обсудите со своими поставщиками медицинских услуг риски, преимущества и возможные побочные эффекты всех лекарств.
Что я могу сделать, чтобы предотвратить разноцветный лишай?
Этот грибок может снова появиться после лечения.Если у вас есть рецидивы, возможно, потребуется использовать шампуни или лекарства. Чтобы предотвратить сыпь после возвращения используйте лечебный шампунь от перхоти по всему телу, когда находитесь в душ. Делайте это раз в месяц в течение следующего года. Это очень важно сделать в лето. Именно тогда сыпь, скорее всего, вернется.
Также не забудьте:
- Не использовать средства для ухода за жирной кожей.
- Держитесь подальше от жаркой и влажной погоды.
- Держитесь подальше от вещей, которые вызывают сильное потоотделение.
- Носите свободную одежду, чтобы кожа оставалась прохладной и сухой.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если у вас есть:
- Симптомы, которые не проходят или не ухудшаются
- Новые симптомы
- Лихорадка 100.4 ° F (38 ° C) или выше, или по указанию вашего провайдер
Основные сведения о разноцветном лишае
- Разноцветный лишай — грибковая кожная сыпь. Это тоже вызвано большой рост нормальных дрожжей на коже.
- Самый частый симптом — пятна на коже, которые могут выглядеть белый, розовый или светло-коричневый. Они также могут выглядеть сухими или шелушащимися.
- Сыпь обычно бывает на шее, верхней части спины, груди и плечи. Он не передается от человека к человеку.
- Сыпь лечится противогрибковыми или лекарственными средствами от перхоти. шампунь на кожу.
- Ваша кожа может поправиться только на короткое время. Тогда сыпь может повториться. Возможно, вам придется использовать шампунь каждый месяц, чтобы сохранить сыпь от возвращения.
- Для того, чтобы ваша кожа вернулась к своему состоянию, может потребоваться несколько месяцев. нормальный цвет.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и то, что вы хотите случаться.
- Перед визитом запишите интересующие вас вопросы ответил.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и помните, что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции ваш провайдер дает вам.
- Узнайте, почему прописано новое лекарство или лечение и как это поможет вам.Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и какие результаты могут означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться со своим провайдером, если у вас вопросов.
Медицинский обозреватель: Майкл Лерер, доктор медицины
Медицинский обозреватель: Марианна Фрейзер MSN RN
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи.Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете? .