Лечение остеохондроза в Уфе 💊
Остеохондроз – распространенное среди населения заболевание, которое способно существенно снижать качество жизни пациента, негативно влияя на работоспособность и самочувствие. Эффективность лечения данного заболевания заключается в длительной терапии под присмотром высококвалифицированного специалиста с применением медикаментозных, мануальных и физиотерапевтических методик. Врачи «Клиники неврологии и ортопедии» разработают индивидуальную программу лечения, которая позволит получить лучшие результаты в кратчайшие сроки.
Причины остеохондроза
Наша клиника занимает лидирующее положение в борьбе с остеохондрозом в Уфе. Заболевание проявляется как совокупность дистрофически-дегенеративных изменений межпозвоночных дисков. Типичные симптомы – это боли различной локализации, которые могут иметь разные длительность и интенсивность, в зависимости от стадии заболевания. На начальном этапе остеохондроз, вне зависимости от того, в каких отделах позвоночника он возникает, достаточно хорошо поддается безоперационным методикам лечения.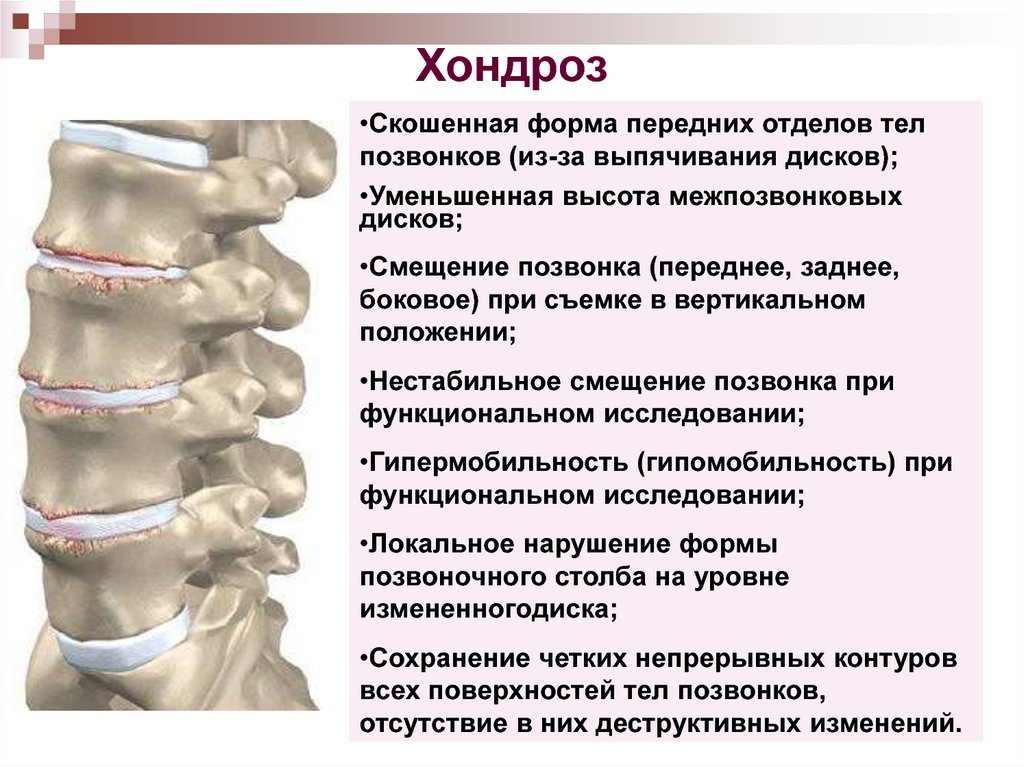 Среди причин остеохондроза:
Среди причин остеохондроза:
- Возрастные изменения – метаболические нарушения и отложения солей;
- Недостаточность физической активности и ухудшение трофики позвоночника;
- «Профессиональные» заболевания, связанные с физическим трудом, при котором постоянно возникают микротравмы структур позвоночника;
- Наличие хронических воспалений и частые переохлаждения;
- Нездоровый образ жизни и гормональные нарушения.
В зависимости от характера течения заболевания врачи «Клиники неврологии и ортопедии» подберут индивидуальный курс лечения остеохондроза в Уфе для каждого пациента.
Методы борьбы с остеохондрозом в Уфе
В «Клинике неврологии и ортопедии» применяются доказавшие свою эффективность традиционные и современные методы, позволяющие избежать операций и вернуться к привычной жизни в короткий срок. Медикаментозное лечение, а также внутритканевая электростимуляция — ВТЭС по Герасимову позволяют быстро устранить боль, воздействуя не только на симптом – боль, но и на его причины – отеки, защемления и гипертонус мышц. Применяемые нами в лечении шейного остеохондроза в Уфе современные анестетики позволяют устранить спазмы, которые способствуют сдавливанию нервных корешков и сосудистых стволов. Мануальные методики эффективно снимают мышечные и суставные блоки и отеки, улучшают кровообращение в пораженной зоне. Иглорефлексотерапия восстанавливает нормальную чувствительность тканей и снимает мышечное напряжение. Лечебная гимнастика укрепляет мышцы и улучшает функциональные показатели различных структур позвоночника, что позволяет достичь длительной ремиссии после окончания лечебного курса и ВТЭС по Герасимову.
Применяемые нами в лечении шейного остеохондроза в Уфе современные анестетики позволяют устранить спазмы, которые способствуют сдавливанию нервных корешков и сосудистых стволов. Мануальные методики эффективно снимают мышечные и суставные блоки и отеки, улучшают кровообращение в пораженной зоне. Иглорефлексотерапия восстанавливает нормальную чувствительность тканей и снимает мышечное напряжение. Лечебная гимнастика укрепляет мышцы и улучшает функциональные показатели различных структур позвоночника, что позволяет достичь длительной ремиссии после окончания лечебного курса и ВТЭС по Герасимову.
Шейный остеохондроз — симптомы, лечение, профилактика шейного остеохондроза
Шейный отдел позвоночника имеет 7 позвонков и является наиболее подвижным отделом позвоночника. При остеохондрозе шейного отдела возникают дегенеративные и изменения в межпозвонковых дисках, что влечет деформацию позвоночника.
Симптомами шейного остеохондроза является боль тупого характера, которая распространяется на плечо, руку, надплечье, лопатку, слабость рук, онемение пальцев и временная потеря чувствительности в этих зонах.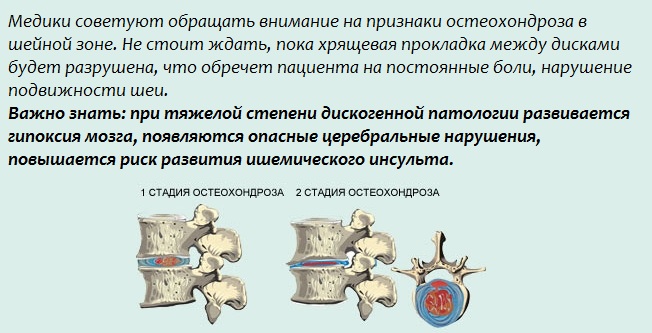
Остеохондроз шейный проявляется специфическими симптомами: синдром позвоночной артерии (головокружение, головные боли в области затылка) и кардиальный синдром (боли в области сердца). Боли усиливаются при кашле, повороте головы.
Шейный остеохондроз часто сопровождается симптомами: шумы пульсация в ушах ощущения кома в горле, ухудшение зрения.
Диагностика заключается в проведении МРТ шейного отдела, компьютерной томографии, ультразвуковой допплерографии магистральных артерий головы.
Как лечить остеохондроз шейного отдела позвоночника?
Лечение остеохондроза шейного отдела позвоночника направлено, прежде всего, на купирование болевого симптома, улучшение кровоснабжения позвоночника. Лечение шейного отдела позвоночника включает лечебную физкультуру, рефлексотерапию, постизометрическую релаксацию (щадящие методики мануальной терапии), медикаментозное лечение, которые проводятся курсами.
Остеохондроз шейного отдела позвоночника нуждается в комплексном лечении, изменения в позвоночнике остаются, но главная задача — приостановить развитие заболевания и уменьшить симптомы проявления заболевания: боли, похолодание и онемение рук, головные боли.
Профилактика остеохондроза шейного отдела позвоночника заключается в соблюдении здорового образа жизни. Умеренная физическая нагрузка, лечебная физкультура и самомассаж шеи поддерживают обменные процессы в тканях, окружающих позвоночник, и таким образом можно предотвращать обострения остеохондроза.
Головокружения при шейном остеохондрозе
Головокружения при шейном остеохондрозе являются лишь симптомами, помогающими диагностировать заболевания. В статье мы рассмотрим характер головокружения при данном заболевании и как с ним бороться.
Врачи отмечают, что частой причиной проблем с головными болями, болями в шее является
Головокружение при шейном остеохондрозе возникает из-за нарушения кровообращения в головном мозге в следствии болезни. Таким образом головой мозг получает недостаточно кислорода и питания.
Таким образом головой мозг получает недостаточно кислорода и питания.
Физиологические причины появления головокружения при шейном остеохондрозе
Естественно, что при таком раскладе необходимо лечить шейный остеохондроз, а не головокружения и другие симптомы. Однако головокружения могут доставлять значительный дискомфорт для человека, поэтому лечение остеохондроза всегда является комплексным, направленным также и на ликвидацию симптомов.
Лечение шейного остеохондроза и головокружения назначается после диагностики сосудов и позвоночника методом МРТ.
Остеохондроз и его симптомы лечат следующими способами в комплексе:
-
Массаж и мануальная терапия
-
Правильное питание
-
Препараты, расширяющие сосуды и оказывающие обезболивающий эффект
-
Физиотерапия, хорошо помогающая при шейном остеохондрозе и головокружениях
-
Рефлексотерапия
-
Оздоровительная физкультура
Существуют определенные меры профилактики головокружений при шейном остеохондрозе, которые способствуют более быстрому выздоровлению.
Два основных способа профилактики – физические упражнения и контроль за питанием. Рекомендуется отказаться от соленой пищи, употреблять больше продуктов, содержащих витамины В и С, отказаться от жирной пищи.
Физические упражнения, показанные для лечения, вам подскажет врач, но и самостоятельно вы можете заниматься зарядкой каждое утро, исключив резкие движения головой. Также лучше приобрести ортопедический матрас и спать на низких подушках.
Если вы почувствуете резкое головокружение, необходимо лечь и опустить голову вниз, это вызовет приток крови к головному мозгу.
Лечение остеохондроза шейного отдела позвоночника в Херсоне
Остеохондроз шейного отдела позвоночника – распространенная патология опорно-двигательного аппарата. По разным данным от нее страдают от 65% до 80% людей в возрасте от 35 лет, а первые признаки данного заболевания начинают проявляться уже после 25-ти.
Своему появлению шейный остеохондроз обязан прямохождению и гиподинамии. Из-за вертикального положения столба позвоночника, работы за компьютером, чтения и ухудшения кровообращения вследствие малоподвижного образа жизни происходят постепенные дегенеративно-дистрофические изменения.
Из-за вертикального положения столба позвоночника, работы за компьютером, чтения и ухудшения кровообращения вследствие малоподвижного образа жизни происходят постепенные дегенеративно-дистрофические изменения.
- на второй стадии появляется выраженная боль;
- на третьей образуются грыжи дисков;
- четвертая характеризуется сильно разросшейся костной тканью, из-за чего происходит ущемление нервов.
На различных стадиях заболевание проявляется себя по-разному. Но чаще всего люди, имеющие шейный остеохондроз, приходят к врачу с жалобами на:
- дискомфорт и болезненные ощущения в плечах и шее;
- гипергидроз (избыточное потоотделение). Этот симптом пациенты редко связывают с остеохондрозом;
- головные боли и головокружение;
- статическую и динамическую атаксию, т.
 е. нарушение согласованной работы мышц;
е. нарушение согласованной работы мышц; - ухудшение слуха и зрения;
- онемение и слабость мышц верхних конечностей.
Перечисленная симптоматика встречается на всех стадиях шейного остеохондроза. О наличии патологии может говорить не только совокупность указанных признаков, но и 2-3 из них.
На первой стадии симптомы в большинстве случаев выражены слабо. Из-за этого многие люди не обращаются за медицинской помощь. Но даже те, кто обеспокоен своим здоровьем, нередко подозревают у себя совершенно другое заболевание, из-за чего посещают не тех врачей и «успешно лечат» несуществующие заболевания.

С помощью КТ создаются объемные и четкие изображения, позволяющие подробно изучить характер патологии. МРТ — наиболее информативный метод, позволяющий оценить изменения в костной ткани менее 0,5 мм. Ультразвуковое исследование наиболее быстрое, недорогое и в большинстве случае достаточно информативное. Нарушение проходимости сосудов определяют с помощью допплерографии (ультразвуковое исследование сосудов).
Скорректировать нарушения возможно на любой стадии развития патологии. Однако прогноз на полное излечение маловероятен и практически исключен, если пациент находится в пожилом возрасте. В большинстве случаев предпринимаемые терапевтические меры помогают только замедлить дальнейшее развитие болезни и облегчить состояние пациента.
Что может назначить доктор при шейном остеохондрозе?На начальной стадии больному показана:
- лечебная физкультура;
- массаж шейного отдела позвоночника;
- УВТ и другие физиопроцедуры;
- ношение воротника Шанца;
- для смягчения симптоматики может быть рекомендован прием медикаментов.

Физкультура направлена на укрепление мышечной ткани шеи. Если соответствующие мышцы хорошо развиты, они могут частично компенсировать деградированные позвонки.
Физиотерапия предполагает воздействия на пораженные участки тела магнитного поля, УФ-излучения, света определенной частоты (лазеротерапия) и/или электрического тока (электрофорез).
Массаж улучшает кровообращение и способствует уменьшению лимфы в области шеи. С его помощью устраняется отечность и останавливается или замедляется разрушение позвонков.
Воротник Шанца – это приспособление, удерживающее шею в нормальном положении.
Приглашаем вас пройти комплексное лечение остеохондроза шейного отдела позвоночника в ортопедо-вертебрологическом центре. Получить подробную информацию об особенностях лечения и стоимости соответствующих услуг можно по телефону: (0552)395703.
причины и симптомы, диагностика, лечение и профилактика
Причины и симптомы остеохондроза шейного отдела позвоночника
Позвонки шейного отдела испытывают повышенную нагрузку, связанную с подвижностью шеи и головы. Анатомия этого сегмента способствует риску смещения позвонков при резких или нетипичных движениях головы, а слабый мышечный корсет не защищает позвоночник от повреждений. Причины остеохондроза шейного отдела позвоночника окончательно не изучены, а течение в большинстве случаев бессимптомно. Это приводит к тому, что большинство пациентов обращаются за врачебной помощью довольно поздно. К развитию остеохондроза приводят:
Анатомия этого сегмента способствует риску смещения позвонков при резких или нетипичных движениях головы, а слабый мышечный корсет не защищает позвоночник от повреждений. Причины остеохондроза шейного отдела позвоночника окончательно не изучены, а течение в большинстве случаев бессимптомно. Это приводит к тому, что большинство пациентов обращаются за врачебной помощью довольно поздно. К развитию остеохондроза приводят:
- нарушенная осанка, нестабильность структур позвоночника;
- травмы, дисплазия соединительной ткани;
- генетическая предрасположенность;
- сидячая работа или нахождение в вынужденной позе длительное время, отсутствие достаточной физической активности;
- несбалансированное питание, недостаток витаминов и микроэлементов в рационе.
Дегенеративные изменения связок и хрящей становятся причиной сдавления артерий и нервных стволов, вызывая расстройства мозгового кровообращения и болевой синдром. Характерные симптомы этого состояния легко распознать.
- Болезненные ощущения в области затылка, шеи, плечей. При наклонах или поворотах головы можно услышать характерный хрустящий звук. Тянущие боли могут отдавать в грудной отдел, ощущается жжение между лопатками.
- Ощущение упадка сил, бессонница, хроническая усталость и частые головные боли. При шейном остеохондрозе головная боль сосредоточена в затылочной области и отдает в боковые части шеи.
- При наклоне головы может возникать чувство онемения рук, пальцев.
- Боли в груди, тошнота, головокружение.
Методы диагностики и лечения остеохондроза шейного отдела позвоночника
Диагноз ставится врачом-ортопедом или неврологом на основании осмотра, данных рентгенографии или компьютерной томографии позвоночника. При подозрении на межпозвоночные грыжи потребуется МРТ, а для оценки функциональных нарушений кровообращения – реоэнцефалография и изучение глазного дна.
Консервативная терапия включает симптоматические мероприятия (снятие боли, противовоспалительная терапия, спазмолитики), а также восстановление естественной хрящевой ткани при помощи хондропротекторов. Эффективны также точечный массаж, физиотерапия, лечебная гимнастика.
Эффективны также точечный массаж, физиотерапия, лечебная гимнастика.
Профилактика остеохондроза шейного отдела позвоночника
Регулярная физическая активность и выполнение упражнений для укрепления мышечного корсета спины эффективно поддерживают нормальное состояние структур позвоночника. Ежедневная гимнастика и контроль положения шеи и спины в течение рабочего дня помогают нормализовать кровообращение, снять избыточную нагрузку на отдельные сегменты позвоночника.
Также необходимо следить за разнообразием рациона и не допускать появления избыточного веса. Активизировать обменные процессы и устранить мышечные спазмы помогает курс массажа, который нужно повторять с периодичностью 2–3 раза ежегодно.
Остеохондроз под маской других заболеваний
Остеохондроз позвоночника – бич современного общества. По статистике, каждый пятый человек в мире после 30 лет страдает от болей в спине. Боль в спине – это лишь один из многочисленных симптомов остеохондроза. Одних людей беспокоят головные боли, головокружение, звон в ушах, двоение в глазах. Другие жалуются на боли в области сердца, желудка, желчного пузыря, почек, чувство онемения в руках и ногах. При этом многие пациенты
Одних людей беспокоят головные боли, головокружение, звон в ушах, двоение в глазах. Другие жалуются на боли в области сердца, желудка, желчного пузыря, почек, чувство онемения в руках и ногах. При этом многие пациенты
не подозревают, что все эти жалобы своим возникновением обязаны остеохондрозу позвоночника. Такое многообразие клинических проявлений этого заболевания часто приводит к ошибкам в диагностике и, как следствие, неправильно назначенному лечению.
Что же это за многоликая, коварная и распространенная болезнь – остеохондроз позвоночника? И под маской каких заболеваний она скрывается?
На эти и другие вопросы ответят ведущие специалисты, которых мы пригласили за наш круглый стол.
Заведующий кафедрой общей хирургии № 2 НМУ им. А.А. Богомольца, доктор медицинских наук, профессор Ярослав Осипович Крыжановский рассказал о вариантах клинических проявлений остеохондроза и его диагностике.
– В процессе старения человека в тканях опорно-двигательного аппарата развиваются дистрофически-деструктивные изменения, которые с возрастом нарастают, достигая максимальной выраженности у долгожителей. Воздействие неблагоприятных факторов внешней и внутренней среды, в том числе и гипокинезии, приводит к развитию изменений в костно-хрящевой ткани суставов и дисках позвоночника, формирующих впоследствии дегенеративно-дистрофический симптомокомплекс, именуемый остеохондрозом.
Наиболее важными с точки зрения значения их клинико-рентгенологических проявлений представляются поражения остеохондрозом шейного и пояснично-крестцового отделов позвоночника. Особой сложностью и полиморфизмом отличаются клинические проявления шейного остеохондроза, что связано с анатомо-физиологическими особенностями строения шейного отдела позвоночника и сложностью многих патогенетических механизмов.
У людей, страдающих этим заболеванием, встречаются такие синдромы, как корешковый, позвоночной артерии, передней лестничной мышцы, цервикалгия, плечелопаточный периартроз, плечевой эпикондилит, стилоидит костей предплечья, кардиологический синдром. Большинство клинических проявлений шейного остеохондроза наиболее выражены в среднем возрасте и уменьшаются по мере старения человека. У пожилых и старых людей проявляется лишь отчетливая тенденция к росту поражения спинномозговых нервов. Нарастание частоты корешковых и снижение остальных синдромов является возрастной особенностью течения остеохондроза позвоночника.
У пожилых и старых людей проявляется лишь отчетливая тенденция к росту поражения спинномозговых нервов. Нарастание частоты корешковых и снижение остальных синдромов является возрастной особенностью течения остеохондроза позвоночника.
Клинические проявления остеохондроза могут выявляться раньше рентгенологических. Шейные синдромы можно выявить в возрасте до 40 лет, а некоторые из них, в частности цервикалгию, синдромы позвоночной артерии и передней лестничной мышцы, еще раньше – до 30 лет.
Клинические проявления остеохондроза разнообразны, но в каждом конкретном случае имеется преобладание определенных симптомов или синдромов. При шейном остеохондрозе больные предъявляют жалобы болевого и неболевого характера в области шеи, плечевого пояса, головы, грудной клетки. Боли в области шеи, плеч, передней грудной клетки чаще бывают ноющие, иногда тянущие, а в области головы – давящие или сжимающие; они могут иррадиировать в плечо, голову, по ходу позвоночника. Ощущение жжения кожного покрова чаще наблюдается в области головы, шеи и указывает на раздражение шейных симпатических ганглиев, нервного сплетения позвоночных артерий.
Типичными бывают также жалобы неболевого характера, такие как ощущение дискомфорта (скованность, давление) в области шеи, надплечий, онемение рук, головокружение, шум, звон в ушах, голове, хруст или треск при движениях в шейном отделе позвоночника. Иногда больные жалуются на временное снижение остроты слуха, зрения, на светобоязнь, ощущение «пелены» перед глазами, «опьянения» или «угара».
С возрастом характер жалоб у людей, страдающих остеохондрозом, существенно изменяется. У пожилых и старых людей обычно боли выражены слабо, не имеют четкой локализации, менее продолжительны, в то время как нарастают жалобы неболевого характера. У таких людей постоянно присутствует ощущение скованности, усталости, тяжести в области шеи, парестезии и слабости рук. Пожилые люди заметно чаще указывают на значимость метеорологических и микроклиматических факторов при обострении их недуга. В анамнезе следует обращать внимание на усиление болевых ощущений при движениях в шейном отделе позвоночника или длительном пребывании в однообразной позе, после ночного сна.
У людей различных возрастов шейный остеохондроз наиболее часто проявляется хронической цервикалгией. Способствуют ее возникновению длительное однообразное или вынужденное положение головы, активные движения головой. Острая цервикалгия в виде прострелов бывает в основном у лиц моложе 55 лет. Боли в позвоночнике при остеохондрозе объясняются ирритацией или компрессией нервных корешков, так называемые дискалгические боли.
При остеохондрозе, унковертебральном неоартрозе могут раздражаться шейные симпатические образования, сопровождающие позвоночную артерию и иннервирующие структуры черепа, мозговых оболочек и головного мозга с формированием различных черепно-мозговых нарушений.
Ирритация нервного симпатического сплетения позвоночной артерии или ее компрессия приводят к образованию синдрома позвоночной артерии. При этом синдроме больные указывают на сжимающие, давящие головные боли или боли затылочно-теменной локализации, головокружение, преходящее снижение остроты слуха, шум, звон в ушах, ощущения «угара», «опьянения» и др.
При шейном остеохондрозе и унковертебральном неоартрозе в связи с раздражением симпатического сплетения позвоночной и основной артерий возникают ирритативные боли в затылочной области головы. Головная боль возникает преимущественно по утрам или при определенном движении в шейном отделе позвоночника. Усиливается при перемене погодных условий, физических и умственных напряжениях. Клиническое течение этого синдрома более тяжелое у женщин в период эндокринно-вегетативных сдвигов при развитии климакса.
У пожилых и старых людей бывает своеобразный синкопальный вертебральный синдром; при повороте головы раздражение периартериальной симпатической сети костно-хрящевыми разрастаниями приводит к ишемии в вертебробазилярном бассейне и сопровождается выраженной вегетативной реперкуссией, ишемия резко нарастает при наклонах головы, что выражается в появлении головокружения, рвоты, иногда обморочного состояния.
Следует всегда помнить, что церебральные проявления шейного остеохондроза отличаются от других своей зависимостью от движений в шейном отделе позвоночника.
Шейный остеохондроз нередко проявляется болевым синдромом сложного генеза – псевдокардиалгией, которая возникает при раздражении симпатического сплетения позвоночной артерии и прокорешковой компрессии. Развитие кардиалгического синдрома в условиях шейного остеохондроза объясняется общностью вегетативной иннервации межпозвоночных дисков, позвоночной артерии и сердца, получающего верхний, средний и нижний сердечные нервы от шейных симпатических узлов. Боли в области сердца по типу стенокардии локализуются в передних отделах грудной клетки, чаще слева. Дифференциальными признаками псевдокардиалгий являются начало болей в плечелопаточной области, их зависимость от положения головы или руки, продолжительный характер, отсутствие эффекта от приема кардиальных средств, отсутствие изменений на электрокардиограмме (ЭКГ). Положительная динамика в процессе лечения вытяжением с помощью петли Глиссона и другими методами подтверждает диагноз кардиалгии вертеброгенного генеза.
Кроме обычной рентгенографии, для диагностики остеохондроза следует применять и функциональную, с максимальным сгибанием и разгибанием шейного отдела позвоночника.
Рекомендуются также контрастные методы исследования – диско-, миело-, пневмомиелография и др. Однако они применяются ограниченно и выполняются в стационарных условиях, преимущественно для решения вопроса о необходимости хирургического вмешательства.
Для диагностики шейного остеохондроза необходимо пользоваться также и некоторыми электрофизиологическими методами исследования, такими как электромиография, эхоэнцефалография (ЭЭГ), реоэнцефалография (РЭГ), ЭКГ и др. Следует всегда помнить, что только тщательное клиническое обследование дает наиболее ценную информацию и помогает поставить диагноз остеохондроза.
Заведующая кафедрой рефлексотерапии Харьковской медицинской академии последипломного образования, доктор медицинских наук, профессор Ольга Григорьевна Морозова рассмотрела проблему диагностики и терапии остеохондроза с точки зрения невропатолога.
– На сегодняшний день ни у кого не вызывает сомнений, что здоровье человека во многом зависит от состояния его позвоночника, являющегося не просто стержнем нашего организма, но и выполняющим в организме опорную, амортизационную и защитную функции. Поэтому искривление позвоночника (нарушение осанки, сколиоз), развитие остеохондроза способствуют возникновению не только болевых синдромов, но и патологических проявлений со стороны внутренних органов.
Поэтому искривление позвоночника (нарушение осанки, сколиоз), развитие остеохондроза способствуют возникновению не только болевых синдромов, но и патологических проявлений со стороны внутренних органов.
И тут речь идет не только и не столько о степени выраженности дегенеративно-дистрофических изменений, сколько о степени нарушения биомеханики позвоночника, поскольку в настоящее время мы получаем все больше данных об отсутствии прямой корреляции между дегенеративно-дистрофическими изменениями позвоночника и развитием болевых синдромов.
Многочисленный отечественный и зарубежный опыт свидетельствует, что большое значение в возникновении боли приобретает изменение биомеханического паттерна позвоночника с развитием перенапряжения отдельных групп мышц. Мышечно-тонические нарушения могут формироваться в соответствующих перенапряжению паравертебральных или экстравертебральных мышцах и приводить к развитию миофасциальной дисфункции с образованием триггерных точек. Триггерные точки могут длительное время находиться в латентном состоянии и лишь под влиянием определенных пусковых факторов (переохлаждение, особенно локальное, психоэмоциональное перенапряжение, перенесенная острая вирусная инфекция и т. п.) активируются и вызывают появление болевого синдрома. Причем боль будет локализоваться в соответствующих расположению этих триггерных точек областях, что требует дифференциальной диагностики с неврологическими и соматическими заболеваниями.
п.) активируются и вызывают появление болевого синдрома. Причем боль будет локализоваться в соответствующих расположению этих триггерных точек областях, что требует дифференциальной диагностики с неврологическими и соматическими заболеваниями.
Возьмем, например, такой частый синдром, как головная боль. Нозологические формы головной боли – это мигрень, боль напряжения и кластерная цефалгия. Казалось бы, они имеют четко очерченные диагностические критерии. Наш опыт наблюдения и лечения больных с головной болью показал, что в огромном числе случаев развитие боли связано с цервикогенным фактором. Конечно же, это касается прежде всего боли напряжения. К ней обычно приводит напряжение косых мышц головы, верхнего пучка трапециевидной мышцы, грудино-ключично-сосцевидной и лестничных мышц. У всех этих пациентов обнаруживаются активные триггерные точки в затылочной области и области сосцевидных отростков, а также в области надплечий. Перенапряжение указанных групп мышц вызывает рефлекторный спазм мышц скальпа, что является одним из механизмов развития головной боли напряжения.
Что касается сосудистых головных болей, то вследствие укорочения косых мышц головы и разгибателей шеи, приводящих к уменьшению вертикального размера шейного отдела позвоночника и сужению просвета межпозвоночных отверстий, могут развиваться изменения гемодинамики в вертебробазилярном бассейне. Кроме того, функциональные патобиомеханические изменения на уровне шейного отдела позвоночника вызывают ирритацию периартериальных симпатических сплетений с развитием вазомоторных реакций в вертебробазилярном бассейне, повышением периферического сопротивления в системе яремных вен и полиморфных вегетативных симптомов. В бассейне сонных артерий гемодинамические нарушения развиваются за счет повышения тонуса лестничных мышц. Указанные изменения участвуют в механизме развития мигренозноподобной вазомоторной головной боли, а также могут моделировать кластерную цефалгию, которая характеризуется пульсирующей и стреляющей головной болью с иррадиацией в челюсть, плечо и сопровождающейся вегетативными проявлениями. Поэтому следует помнить, что гемикрании вазомоторного типа, сопровождающиеся вегетативными проявлениями и возникающие на фоне измененной биомеханики позвоночного столба, также могут быть цервикогенными.
Поэтому следует помнить, что гемикрании вазомоторного типа, сопровождающиеся вегетативными проявлениями и возникающие на фоне измененной биомеханики позвоночного столба, также могут быть цервикогенными.
Кроме того, венозная дисгемия, возникающая при длительном мышечном спазме, формирует внутричерепную венозную гипертензию, что приводит к утренним головным болям или жалобам на «несвежую голову». Подобный механизм расценивается иногда как ликвородинамический и неоправданно лечится дегидратационными средствами.
Таким образом, биомеханическая патология позвоночника, связанная в том числе и с остеохондрозом, вызывает появление цервикогенной головной боли, которая может моделировать боль напряжения, мигренеподобную, венозную и ликвородинамическую цефалгию. Это необходимо учитывать как в дифференциальной диагностике, так и в терапии.
Доктор медицинских наук, профессор Марина Николаевна Долженко (Национальная медицинская академия последипломного образования им. П. Л. Шупика) рассказала о возможных ошибках и трудностях, которые встречаются в практике кардиолога при дифференциальной диагностике остеохондроза с сердечно-сосудистыми заболеваниями.
Л. Шупика) рассказала о возможных ошибках и трудностях, которые встречаются в практике кардиолога при дифференциальной диагностике остеохондроза с сердечно-сосудистыми заболеваниями.
– К сожалению, остеохондроз – довольно частая причина инвалидизации в современном обществе. Что представляет собой это заболевание? Остеохондроз – это комплекс дистрофических нарушений в суставных хрящах, которые могут развиться практически в любом суставе, но чаще всего поражаются межпозвоночные диски. В зависимости от локализации выделяют шейный, грудной и поясничный остеохондроз.
Кардиолог довольно часто сталкивается с данной проблемой. Каким образом? Зачастую больной обращается с жалобами на боль в грудной клетке. Очень важно правильно дифференцировать ангинозные боли и дорсалгию для выбора дальнейшей терапии. Один из вариантов проявления остеохондроза – это грудной прострел (дорсаго). Острая, сильная боль в пораженном отделе позвоночника возникает внезапно, как «удар ножом между лопатками».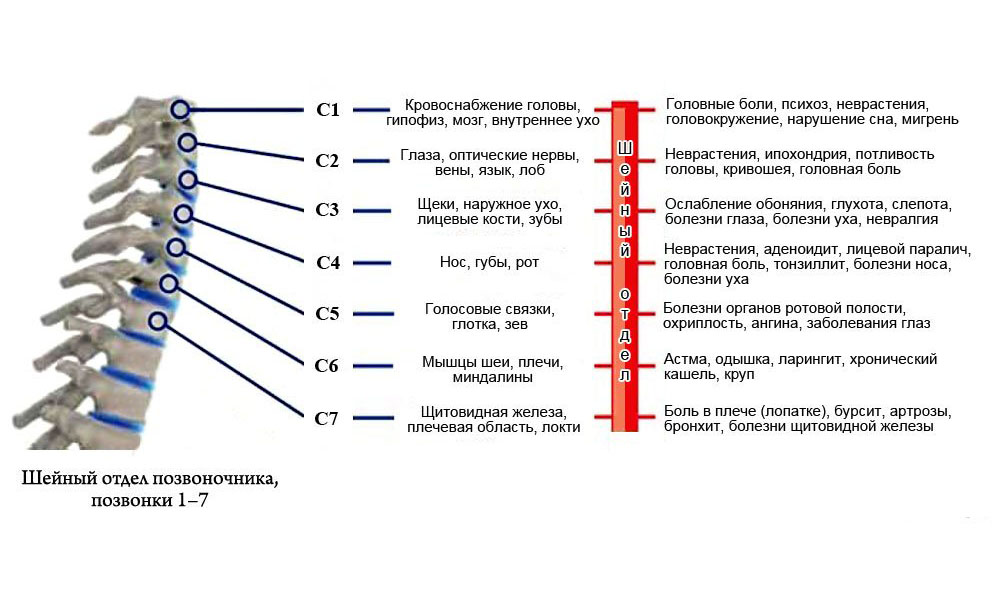 Больной отмечает затруднение при дыхании вследствие резкого напряжения мышц. Следует отметить значительное ограничение объема движений в шейно-грудном или в пояснично-грудном отделах. Подобная картина может наблюдаться и при остром инфаркте миокарда.
Больной отмечает затруднение при дыхании вследствие резкого напряжения мышц. Следует отметить значительное ограничение объема движений в шейно-грудном или в пояснично-грудном отделах. Подобная картина может наблюдаться и при остром инфаркте миокарда.
Следующий вариант – это дорсалгия, при которой обострение начинается постепенно, незаметно и продолжается в течение двух-трех недель. Характерны нерезко выраженные боли в пораженном отделе позвоночника и различные явления дискомфорта. Часто больные обращаются с жалобами на стенокардию. Болевые ощущения усиливаются при глубоком дыхании и наклонах вперед или в стороны. Кстати, данный признак может помочь в дифференциальной диагностике остеохондроза и стенокардии. Определяются напряжение мышц и ограничение объема движений в шейно-грудном (верхняя дорсалгия) или пояснично-грудном отделе (нижняя дорсалгия).
Как необходимо поступать врачу в подобном случае? При жалобе на любую боль в грудной клетке больной должен быть направлен на ЭКГ. Это обязательная диагностическая процедура, к сожалению, зачастую игнорируемая в поликлиниках. Неоднократно к нам на прием в консультативную поликлинику обращаются больные, которые долгое время обследовались и лечились по поводу заболевания легких, остеохондроза и т. д. и только после сердечно-сосудистой катастрофы наконец были направлены к кардиологу.
Это обязательная диагностическая процедура, к сожалению, зачастую игнорируемая в поликлиниках. Неоднократно к нам на прием в консультативную поликлинику обращаются больные, которые долгое время обследовались и лечились по поводу заболевания легких, остеохондроза и т. д. и только после сердечно-сосудистой катастрофы наконец были направлены к кардиологу.
Кстати, в Европейских рекомендациях по ведению больных с острым коронарным синдромом даже при отсутствии изменений на ЭКГ, но при наличии ангинозного синдрома предлагается вести пациента как больного с инфарктом миокарда.
Но существует другая проблема – гипердиагностика стенокардии. На этот случай в арсенале врача имеются функциональные нагрузочные пробы (ЭКГ и ЭхоКГ), контрастная мультиспиральная компьютерная томография и остающаяся на сегодня золотым стандартом коронарная вентрикулография.
Заведующий кафедрой госпитальной терапии № 2 Национального медицинского университета имени А.А. Богомольца, доктор медицинских наук, профессор Анатолий Станиславович Свинцицкий рассказал о роли печени в нарушении метаболизма костной ткани и развитии остеопороза и остеохондроза.
– Как известно, костная ткань состоит из органического и неорганического компонентов. В органическом компоненте (остеоиде) выделяют коллагеновую матрицу и неколлагеновые белки. Коллаген является основным белком кости, которая составляет 90% органического матрикса. Главная функция коллагена заключается в поддержании специфической структуры органов и тканей в процессе развития организма. Способность коллагена упорядочивать и стабилизировать клеточные ансамбли, с которыми он контактирует, определяется тем, что он сам строго упорядочен и стабилен.
Синтезируется коллаген в фибробластах и клетках неисчерченной мышечной ткани согласно генетическому коду. Информация о строении коллагена с помощью мРНК передается в рибосомы, осуществляющие синтез полипептидных цепочек, которые в цитоплазме после ряда преобразований образуют зрелый нерастворимый коллаген.
Контроль синтеза коллагена осуществляется на всех его этапах. В рибосомах этот процесс ограничивается количеством свободного оксипролина. На следующих этапах он зависит от специфических ферментов, которые обеспечивают гидроксилирование и гликозилирование. На масштаб внутриклеточного синтеза коллагена влияет также его количество вне клетки. Здесь действует принцип обратной связи, то есть чем больше коллагена вне клетки, тем менее интенсивен внутриклеточный синтез. Среди специфических факторов, которые влияют на синтез коллагена, необходимо выделить ионы кальция, железа, L-глутамат, аскорбиновую кислоту.
На следующих этапах он зависит от специфических ферментов, которые обеспечивают гидроксилирование и гликозилирование. На масштаб внутриклеточного синтеза коллагена влияет также его количество вне клетки. Здесь действует принцип обратной связи, то есть чем больше коллагена вне клетки, тем менее интенсивен внутриклеточный синтез. Среди специфических факторов, которые влияют на синтез коллагена, необходимо выделить ионы кальция, железа, L-глутамат, аскорбиновую кислоту.
Известно, что печень в организме человека выполняет множество важнейших функций, которые направлены на сохранение гомеостаза. Она принимает участие во всех видах обмена веществ – белковом, жировом, углеводном, метаболизирует и экскретирует токсические вещества, обеспечивает дезинтоксикацию организма, играет важную роль в процессе кроветворения.
Рассмотрим некоторые процессы, происходящие в печени и играющие, по нашему мнению, важную роль в синтезе костной ткани и обеспечении ее полноценности. Печень синтезирует большинство белков плазмы крови, поддерживает относительное постоянство аминокислотного состава крови и стабильную концентрацию глюкозы (стабильную гликемию), которая является важным фактором для гликозилирования коллагена, а также контролирует обмен меди, необходимой в качестве кофактора для второго этапа синтеза коллагена.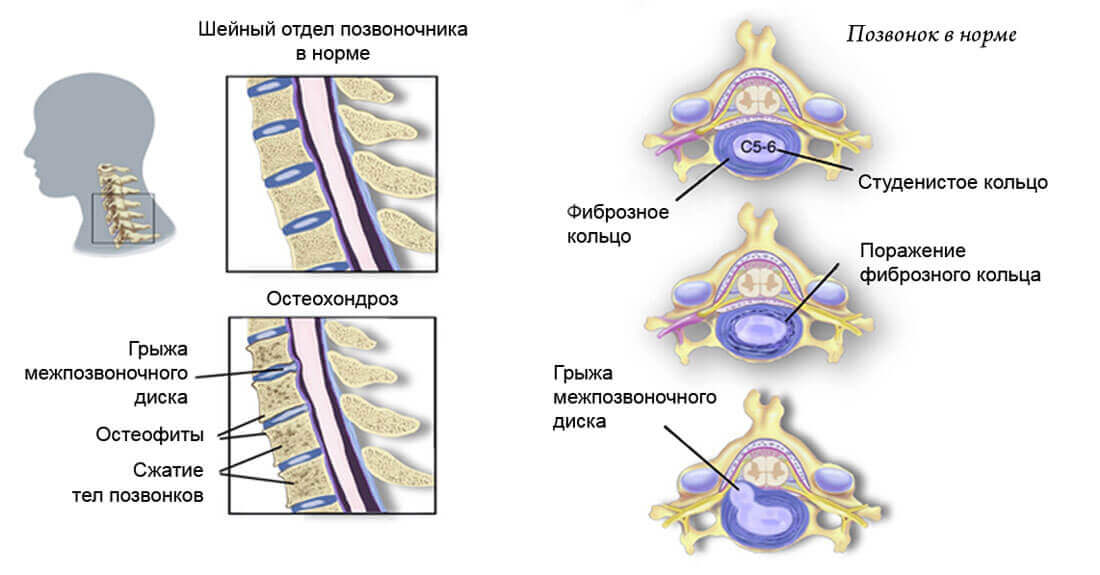 Выделение меди проходит в основном с желчью, и только небольшое ее количество выводится с мочой. Печень принимает участие в обмене эстрогенов и андрогенов. Особенно важной является ее роль в разрушении эстрогенов. Обострение тяжелых заболеваний печени сопровождается увеличением количества в сыворотке высокоактивных женских гормонов и уменьшением малоактивных.
Выделение меди проходит в основном с желчью, и только небольшое ее количество выводится с мочой. Печень принимает участие в обмене эстрогенов и андрогенов. Особенно важной является ее роль в разрушении эстрогенов. Обострение тяжелых заболеваний печени сопровождается увеличением количества в сыворотке высокоактивных женских гормонов и уменьшением малоактивных.
При заболеваниях печени уменьшается образование костной ткани и увеличивается процесс ее резорбции, что особенно выражено при хронических заболеваниях, которые сопровождаются холестазом:
• холестатическая болезнь:
– первичный билиарный цирроз, первичный склерозирующий холангит;
– 10-60% развития остеопении/остеопороза;
• гемохроматоз;
• алкоголизм;
• аутоиммунный гепатит;
• трансплантация печени.
Роль глюкокортикостероидов и урсодезоксихолевой кислоты в этих процессах пока что остается невыясненной.
Чаще всего при патологии в печени происходит воспалительный процесс (гепатит), дистрофия вследствие нарушения обмена веществ в гепатоцитах (гепатоз или жировая, пигментная, холестатическая дистрофия печени), диффузное разрастание соединительной ткани на фоне дистрофии печеночной паренхимы. Изучение метаболизма соединительной ткани при заболеваниях печени вызывает большой интерес в связи с тем, что хронические поражения печени сопровождаются значительными изменениями структуры коллагена.
Согласно лизосомально-гидролазной теории катаболизма соединительной ткани в некротическом очаге развиваются процессы, которые приводят к разрыву внутренних и междуспиральних связей коллагена с последующей его деградацией и формированием фиброза печени.
В последние годы все большее значение придают изучению продуктов обмена соединительной ткани. Выявлена взаимосвязь между увеличением содержания оксипролина в моче и формированием очагов фиброза в печени. Отмечается изменение уровня оксипролина крови в зависимости от формы и фазы течения хронического заболевания печени.
Наиболее значительный рост концентрации оксипролина в плазме и выделение с мочой наблюдается при хроническом активном гепатите (ХАГ) и циррозе печени. Эти результаты коррелируют с повышением уровня гамма-глобулинов сыворотки крови и являются диагностически более значимыми, нежели тимоловая проба. Что касается цирроза печени, то высокий уровень оксипролина наблюдается при смешанном (микро-, макронодулярном) циррозе. В период обострения хронического активного гепатита и цирроза печени уровень свободного и связанного оксипролина повышается. Уровень связанного с белком оксипролина изменяется в активной и неактивной фазах хронических заболеваний печени в большей мере, чем уровень свободного оксипролина, что позволяет считать белковосвязанный оксипролин более чувствительным показателем синтеза коллагена.
Значительное снижение уровней свободного и связанного оксипролина наблюдается при лечении ХАГ и цирроза печени преднизолоном. Это обусловлено механизмом действия глюкокортикоидов, которые угнетают активность фибробластов, препятствуя разрастанию соединительной ткани в печени.
Интересно то, что у больных ХАГ вирусной этиологии уровни оксипролина и пролина значительно ниже в сравнении с пациентами, имеющими алкогольный хронический активный гепатит, хотя морфологическое исследование ткани печени у больных ХАГ вирусной этиологии показало не только более высокую активность патологического процесса, но и более выраженное разрастание фиброза – как в портальном тракте, так и в паренхиме. В то же время уровень катаболизма коллагена значительно ниже при ХАГ вирусной этиологии. Аналогичная картина наблюдается при циррозе печени алкогольного и вирусного генеза. При этих вариантах цирроза происходит неодинаковое накопление разных генетических типов коллагена и фибронектина в ткани печени. При алкогольном циррозе в фиброзных септах и узлах регенерации преобладает коллаген IV типа, а при вирусном гепатите наблюдается накопление коллагена преимущественно І типа.
Все вышеизложенное свидетельствует, что функциональное состояние гепатобилиарной системы пациента существенно влияет на состояние его костной ткани. Лечение больных с патологией печени и желчевыводящих путей необходимо проводить с учетом состояния костной ткани. Это даст возможность улучшить эффективность лечебно-профилактических мероприятий у данной категории пациентов.
Подготовила Таисия Сосницкая
СТАТТІ ЗА ТЕМОЮ
24.08.2021 Пульмонологія та оториноларингологія Позагоспітальна бактеріальна пневмонія: вибір схеми емпіричної антибактеріальної терапії в разі амбулаторного лікуванняПозагоспітальна пневмонія (ПП) – це гостре інфекційне захворювання, що характеризується ураженням паренхіми легень і набувається в громаді, тобто поза межами медичного закладу, на відміну від внутрішньогоспітальної (нозокоміальної) пневмонії. ПП є широко поширеним і потенційно серйозним захворюванням, яке асоціюється з високою смертністю, особливо серед осіб літнього віку, курців, людей із супутніми захворюваннями та імунодепресією. Клінічні прояви ПП варіабельні: від легкого перебігу з лихоманкою і продуктивним кашлем до дихального дистресу і сепсису. ПП є частиною диференційної діагностики практично всіх респіраторних захворювань, а також однією з основних причин захворюваності і смертності в усьому світі. Своєчасна діагностика, визначення режиму лікування і негайний початок антибіотикотерапії (АБТ) є ключовими ланками менеджменту ПП. У матеріалі висвітлені принципи ведення ПП в амбулаторних умовах згідно з рекомендаціями, опублікованими в UpToDate. Матеріал написаний на основі статті Julio A. Ramirez та співавт. «Overview of community-acquired pneumonia in adults», опублікованої 13 березня 2020 р. …
24.08.2021 Пульмонологія та оториноларингологія Синдром кашлю верхніх дихальних шляхів: сучасне визначення, концепції виникнення, можливості лікування2006 року Американський коледж пульмонологів (ACCP) визначив синдром кашлю верхніх дихальних шляхів (СКВДШ), раніше – синдром постназального затікання (СПНЗ), як один із кількох найважливіших патогенних чинників хронічного кашлю (ХК). У хворих на СКВДШ кашель спричинений розладами ВДШ, зокрема захворюваннями носа й синусів. Він також може бути наслідком анатомічних відхилень, риніту фізичної або хімічної етіології, а також захворювань глотки [4-6]. …
24.08.2021 Пульмонологія та оториноларингологія Ефективність застосування повідон-йоду для обробки носової і ротової порожнин: фокус на антисептичні засоби проти SARS-CoV‑2Збудник тяжкого гострого респіраторного синдрому – SARS-CoV-2 – став причиною світової пандемії, що її було оголошено на початку 2020 року. У грудні 2019 року було зареєстровано лише декілька випадків COVID-19, але їх кількість згодом стрімко і невпинно зростала. Механізм передачі SARS-CoV‑2-інфекції переважно повітряно-крапельний. Інфікування також можливе при контакті з будь-якими контамінованими збудником поверхнями. Ключовим завданням у боротьбі з COVID‑19 є зменшення передачі вірусу, що можливе в тому числі за умови застосування антисептиків, які можна використовувати і в медицині, і в побуті. У представленому дослідженні вивчали застосування повідон-йоду (PVP-I) як антисептика (у концентраціях від 1 до 5%), якому притаманна віруліцидна активність проти збудника COVID-19, для полоскання носової і ротової порожнини. …
24.08.2021 Пульмонологія та оториноларингологія Хронічне обструктивне захворювання легень і рак легеньХронічне обструктивне захворювання легень (ХОЗЛ) – це стан, якому можна запобігти і який можна вилікувати. Він характеризується стійкими респіраторними симптомами і посиленою запальною реакцією на дію шкідливих частинок і газів. Незважаючи на те що ХОЗЛ часто асоціюють з іншими хронічними захворюваннями, зокрема емфіземою і бронхітом, у значної частини пацієнтів розвиваються загострення, які часто потребують госпіталізації. Збільшення частоти тяжких загострень ХОЗЛ пов’язане із суттєвим погіршенням результатів виживаності. На ХОЗЛ страждає 8-10% дорослого населення країн із високим рівнем доходу і 15-20% курців. Всесвітня організація охорони здоров’я прогнозує, що якщо не вжити життєво важливих заходів для зменшення основних факторів ризику, здебільшого куріння тютюну і впливу забруднювачів довкілля, то до 2030 року ХОЗЛ стане третьою провідною причиною смерті у світі. …
Смещение шейных позвонков — лечение в клинике СПб
Причины смещения шейных позвонков
К патологии приводят в основном шейный остеохондроз, а также различные травмы позвоночника. У грудничков повреждения может произойти при резком движении головкой. Это часто возникает, когда малыш еще в силу своего очень малого возраста не способен самостоятельно держать голову и при отсутствии поддержки ладонью взрослого случайно запрокидывает ее назад. Также к причинам смещения у новорожденных относятся родовые травмы. Ребенок во время родов, неудачно начав проходить по путям, может обвиться пуповиной, что поспособствует появлению переразгибанию позвонков шейного отдела. Первым проявлением заболевания у новорожденных является кривошея.
Смещение также наблюдается после механического повреждения, например падения, иными причинами являются:
- Врожденные костные патологии.
- Длительное нахождение в вынужденном положении.
- Защемление нервов и мышечные спазмы.
- Артриты, грыжи.
Позвонки могут смещаться назад и вперед, возможны и более сложные деформации.
Симптомы смещения шейных позвонков
Для смещения шейных позвонков характерны такие симптомы, как головная боль вплоть до сильной мигрени, насморк, проблемы со сном. Также больные отмечают общую слабость, повышенную утомляемость, раздражительность. Нарушается память, страдает зрение и слух. Может снижаться чувствительность в плечевом поясе, нередко проявляется обширная слабость в конечностях.
Больные нередко жалуются на боли в конечностях, а также в шее, грудной клетке. Если позвонки смещены назад, то могут отмечаться различные нарушения функционирования внутренних органов, резкая боль в области шеи.
Чем грозит?
В некоторых случаях появление этого заболеванием может быть чрезвычайно опасным, ведь при смещении нарушаются обменные процессы. Если проявляется через чур сильное сдавливание нервных корешков, то есть риск развития паралича и, как следствие, инвалидности. Своевременное обращение к доктору позволит избежать подобных проблем.
Диагностика
При первом посещении пациента врач определяет необходимость аппаратных методов обследования. Выясняет жалобы, причины появления повреждения, осматривает и ощупывает больного. После комплексной диагностики назначается точный терапевтический курс согласно поставленному диагнозу.
Специальное предложение
Подробнее ДО ОКОНЧАНИЯ АКЦИИ ОСТАЛОСЬ:
Помните! Обязательна предварительная запись на лечебный сеанс и диагностику позвоночника.
Записывайтесь заранее, количество мест по уникальной акции ОГРАНИЧЕНО!
Лечение смещения шейных позвонков
Очень в частых случаях возможно вылечить заболевание без консервативных хирургических вмешательств, помимо этого случаи проявления негативных последствий после хирургических операций нередки. Человек сам для себя должен решить кому он больше доверяет, и хочет ли он использовать исключительно радикальные варианты еще придуманные в советское время.
Для того, чтобы вернуть позвонки в нормальное физиологичное положение, врач нашей клиники может назначить мануальную терапию, остеопатию, лечебный массаж, подключить лечебную физкультуру, физиотерапию, рефлексотерапию и многие другие методы. Комплексный подход позволяет в кратчайшие сроки избавить пациента от болей, а главное:
- Восстановить функции позвоночника.
- Снять мышечное напряжение и спазмы.
- Наладить работу внутренних органов.
- Повысить иммунитет.
Длительность лечебного курса напрямую зависит от тяжести заболевания и выбранного варианта лечения. В некоторых случаях хватало лишь пары сеансов, при которых изменения вы почувствуете уже после 1-2 приема.
Методы лечения в Остеопатической клинике позвоночника
Все способы лечения в центре остеопатии
Почему пациенты нам доверяют?
Каждый врач клиники за плечами имеет обширный опыт и даже международную практику. Кроме того, доктора владеют различными техниками и методиками, так как получили разные медицинские квалификации. Это означает, что вас будет вести специалист, которому не страшно доверить свое здоровье. Вы сможете серьезно сэкономить время и средства, так как мы избавим вас от необходимости бегать по кабинетам – пациенты Остепатической клиники позвоночника проходят терапевтический курс у одного специалиста. Эффективность и результативность подтверждается многочисленными отзывами и благодарностями тех, кому уже посчастливилось выздороветь.
Отзывы о лечении смещения позвонков
Автор отзыва Гувна Наталья2018-07-02
Мой сын 10 лет неудачно упал с велосипеда, итог — смещение шейных позвонков. Стали появляться головные боли, делали различные массажи, становилось чуть легче, но не надолго. Узнала про врача остеопата Лазареву Наталью Геннадьевну. Отвела сына, начали лечение. Через 3 месяца все симптомы ушли, и зрение восстановилось. Всем теперь буду её рекомендовать. Замечательный доктор! Спасибо ей!
С остальными отзывами можете ознакомиться здесь
Как стать здоровым и жить без боли?
Записаться по телефону
access_time 5-10 минут
Прийти на первичный прием
access_time 30-40 минут
Пройти весь курс лечения
access_time от 3 до 7 недель
Врачи нашей Остеопатической клиники позвоночника
Лазарева Наталья Геннадьевна
Руководитель клиники
Врач высшей категории
Ведущий детский остеопат СПб и России
Врач-невролог
Лазарев Владимир Александрович
Врач-невролог, остеопат, рефлексотерапевт, мануальный терапевт, гирудотерапевт, подолог, физиотерапевт
Кривошеева Татьяна Геннадьевна
Врач-невролог высшей категории,
Доктор медицинских наук
Гомеопат
Лазарев Владимир Александрович
Врач-невролог, остеопат, рефлексотерапевт, мануальный терапевт, гирудотерапевт, подолог, физиотерапевт
Кривошеева Татьяна Геннадьевна
Врач-невролог высшей категории,
Доктор медицинских наук
Гомеопат
Савельева Наталья Александровна
Остеопат, врач-невролог
Месяцев Сергей Олегович
Остеопат, семейный доктор, массажист
Дорогой Антон Павлович
Массажист, мануальный терапевт, врач-невролог
Панова Елена Михайловна
Психолог
Троицкая Татьяна Евгеневна
Гирудотерапевт, физиотерапевт
Морозова Галина Васильевна
Старшая медицинская сестра высшей квалификационной категории
Все врачи центра
Шейный остеохондроз — признаки, диагностика, лечение, профилактика
Остеохондроз — дегенеративное заболевание межпозвонковых хрящевых слоев. Сегодня эта проблема приобрела глобальные масштабы.
Только в Европе около 60% взрослых страдают шейным остеохондрозом. Медики связывают этот факт со статичностью людей, их малоподвижностью и малоподвижной работой.
Если еще не так давно это заболевание развилось около пятидесяти лет, то сейчас невозможно не заметить, что болезнь значительно помолодела — средний возрастной порог здесь снизился до 24 лет.
Но все чаще с этой проблемой обращаются в больницы 18-летние. Говоря об остеохондрозе шейного отдела позвоночника, нельзя игнорировать симптомы и лечение, так как эти вопросы интересуют многих.
Как развился остеохондроз шейного отдела позвоночника — причины и первые признаки?
Известно, что позвоночный столб состоит из костных позвонков, между которыми находятся хрящевые «подушки» — межпозвонковые диски. Из-за ослабленного кровотока и плохого питания хрящевая ткань не получает здесь комплекса питательных веществ.Это приводит к изменению структуры хрящей, их деформации и усадке. Они постепенно теряют былую эластичность, становятся менее прочными.
По мере высыхания амортизирующих межпозвоночных слоев позвонки прижимаются друг к другу. В результате нервные окончания и родословные выдавливаются, что вызывает мышечную боль и онемение, мигрень и множество других симптомов. Со временем хрящевая ткань разрушается, превращаясь в фиброзную ткань. Постепенно в этот патологический процесс вовлекаются соседние сосуды, нервные волокна и костные структуры.
Основные факторы развития шейного остеохондроза
Основной причиной развития остеохондротических патологий считаются дегенеративно-дистрофические изменения. Этому способствует ряд факторов. Рассмотрим основные причины возникновения остеохондроза шейного отдела позвоночника:
- Врожденная предрасположенность.
- Старение тела.
- Нарушения обменных процессов.
- Избыточный вес, ожирение.
- Диетические ошибки — недостаток минеральных соединений и системный недостаток жидкости.
- Травматическая травма.
- Ослабление скелетных мышц, плохая осанка, плоскостопие.
- Отсутствие физической активности, сидячая работа.
- Физические перегрузки, специфика профессии, когда приходится работать в неудобном положении, в мышцы возникают рывки.
- Окончание спортивной карьеры и связанное с этим прерывание / снижение энергетических нагрузок.
- Психоэмоциональный стресс.
- Никотиновая зависимость.
- Возникновение опухолевых структур.
Следует отметить, что причины патологических хондротических изменений шейного отдела позвоночника на сегодняшний день изучены недостаточно. Но достоверно известно, что более длительное пребывание в положении стоя или сидя без особых движений, излишне мягкая постель, нетренированные мышцы спины и пояса верхних конечностей и недостаточное питание создают идеальное сочетание для развития шейного остеохондроза.
Развитие болезни
Остеохондроз не возникает внезапно. Они развивались постепенно, в течение довольно длительного периода времени — от нескольких лет до десятилетия. Начальные дистрофические изменения в позвоночных слоях никак не проявляются. Их можно случайно обнаружить на рентгеновском снимке или во время компьютерной томографии.
На следующей стадии развития болезни наблюдается уменьшение толщины хрящевого слоя. На межпозвоночном хряще появляются микроскопические трещины.Может возникнуть онемение определенных участков мышцы. Со временем развивается выпуклость, возможны грыжи. Пациент страдает головной болью и болями в мышцах.
В последней фазе прогрессирования заболевания костная ткань патологически разрастается, нервные окончания повреждаются и развивается хронический болевой синдром. Из-за шейного остеохондроза может возникнуть искривление верхней части позвоночника, радикулит, стеноз (сужение просвета позвоночного канала).
Остеохондроз шейного отдела позвоночника — симптомы и лечение
Мы изучили первые признаки остеохондроза, а теперь поговорим непосредственно о симптомах шейного остеохондроза.
Симптомы
Шейный остеохондроз характеризуется следующими симптомами:
- Онемение и мышечный спазм в шее, плечах и верхней части спины.
- Чувство ломки, боли в спине и шейном отделе.
- Болевые ощущения передаются руками.
- Головные боли, особенно в затылочной области, мигрени.
- Головокружение, шум в ушах, нарушения зрения (расфокусировка, появление «мух» и цветных пятен).
- Регулярное онемение пальцев рук на верхних конечностях.
- Скованность в движениях головы, ограничение поворота и наклона, все это сопровождается чувством боли и тяги.
- Боль при пальпации в зоне позвоночника.
- Склонность к повышению артериального давления.
Нарушение координации движений может возникнуть из-за мышечной слабости. При наличии проблем с сердцем они могут ухудшиться из-за спазма спинной артерии.Боль может распространяться на грудину и загрудинное пространство.
Как видите, симптомы разные. Это приводит к тому, что люди, признавая в себе определенные отклонения, обращаются за помощью не к тому специалисту (кардиологу, ортопеду, травматологу). Это затрудняет диагностику и своевременное выявление шейного остеохондроза.
К какому врачу обратиться при остеохондрозе?
При появлении комплекса описанных симптомов остеохондроза немедленно обратитесь за медицинской помощью.Вам нужно записаться на прием к терапевту или неврологу. После первоначального уточнения клинической картины в результате обследования, осмотра пациента и пальпации пораженного участка врач выдаст направление на обследования и назначит дополнительное обследование.
Может понадобиться пройти:
- Рентген.
- Компьютерная томография.
- МРТ.
- Электромиография.
Рентгенография поможет определить место поражения и степень запущенности заболевания.Томографическое обследование поможет оценить состояние прилегающих тканей, а миография — проводимость мышечных волокон и их иннервацию. Все это позволит поставить правильный диагноз и составить эффективную схему лечения. Процесс будет долгим, потребует терпения и работы над собой.
Полностью восстановить хрящевые структуры не получится, но значительно улучшить качество жизни и избавиться от хронической боли — задача вполне посильная.К экзаменам нужно будет возвращаться несколько раз.
Наконец, необходимо будет контролировать течение болезни, корректировать программу лечения, предвидеть возможные осложнения или улучшения. Поэтому, даже если боль отступила, это не повод отказываться от повторных диагностических мероприятий.
Как бороться с остеохондрозом шеи?
Для того, чтобы избавиться от болезни, нужно использовать множество различных методов. В большинстве случаев активное лечение длится несколько месяцев.Но здесь многое зависит от энтузиазма, сознательности и силы воли пациента. В некоторых случаях требуется операция. В начале лечения необходимо придерживаться следующих принципов.
- Несомненно, следует соблюдать рекомендации врача. Обо всех изменениях состояния и побочных эффектах следует сообщать лечащему врачу.
- Необходимо научиться дозировать нагрузку, избегать чрезмерной мышечной активности и растяжения мышц шейного отдела позвоночника.
- Необходимо отказаться от спортивных перегрузок и при необходимости сменить работу.
- Лечебная физкультура является обязательным условием. Их следует проводить систематически, желательно ежедневно. Специальную гимнастику для шеи нужно подбирать индивидуально с учетом возможностей пациента и степени запущенности заболевания. Комплекс упражнений выполняется под руководством инструктора.
- Использование противовоспалительных и обезболивающих средств должно быть обоснованным и строго дозированным. Все лекарства, особенно гормональные, назначает врач.
- Очень важно сохранять анатомически правильное положение тела. Даже во сне. Поэтому матрас должен быть достаточно прочным. В случае с ортопедическими подушками они определяются методом прямой установки.
- При необходимости следует долго сидеть регулярно, с интервалом в несколько часов, проводить короткий прогрев двери. Встать желательно одновременно, хотя допускается и сидячее положение.
Зачем нужно греться?
Этот простой метод позволит вам:
- восстановить нормальный кровоток;
- растяжение жестких мышц;
- избавиться от чувства онемения, покалывания, тяги;
- снимают мышечное напряжение;
- предотвращает спазмы мышц и групп мышц;
- Избегайте перегрузки шейного отдела позвоночника.
Все упражнения максимально простые. Они всем известны с детства и не отнимают много времени. Достаточно нескольких минут. Их можно выполнять дома и на работе. Вам стыдно за отношение бестактных сотрудников?
Идите к лестнице или в туалет. Возможно, вы даже сможете незаметно заниматься спортом в транспорте, избегая ненужного внимания. Все упражнения следует выполнять с прямой спиной. Рекомендуется расправить плечи и немного выпустить грудь.Сделайте максимально допустимые повороты головы к бедрам.
Действуйте осторожно и без фанатизма, чтобы не навредить ослабленному позвоночнику. Затем поочередно несколько раз опускайте голову к тому или иному плечу. Теперь вы можете выполнять несколько вращательных движений — по 10-15 в каждую сторону.
Еще одно хорошее упражнение. Максимально вытяните позвоночник, как если бы вы висели за макушку. Теперь медленно наклоните голову вперед, стараясь прижать край подбородка к груди.Затем нужно медленно и очень осторожно выполнить обратное действие. В случае каких-либо повреждений нельзя наклонять голову назад! Проконсультируйтесь с врачом.
Порядок выполнения упражнений не имеет значения. Набор действий и количество повторений подбираются индивидуально. Вытягивая шею, не забывайте о груди. Они тесно связаны. Рекомендуется время от времени пробовать соединять ножи. Вы можете услышать хрустящий звук.
Не бойтесь — это позвонки на месте.После этого обычно чувствуется облегчение. Чтобы снять напряжение в трапециевидной мышце, вы должны поднять плечи как можно выше, а затем опускать их как можно ниже. Действия выполняются несколько раз. Затем пошевелите плечами и пожмите руки.
Лекарства
При шейном остеохондрозе используются несколько видов лекарств. Эти препараты применяют в периоды обострения болезни. Они предназначены для решения множества задач:
- обезболивающее;
- борьба с воспалениями;
- усиливает обменные процессы в пораженных тканях.
Также используются лекарственные препараты, в том числе гормональные и витаминные, стимулирующие обновление хрящевой ткани.
Другие методы борьбы с болью
Помимо ЛФК и медикаментов, в комплекс мероприятий по устранению проявлений остеохондроза шейной зоны входят следующие методы воздействия.
- Увеличение межпозвонковых промежутков за счет растяжения позвоночника. Для этого применима дозированная нагрузка.Воздействие осуществляется разными способами, в том числе с помощью специальных таблиц. Эта мера позволяет вернуть позвоночнику прежнюю длину, придать ему правильную форму и освободить защемленные нервы. Некоторые пациенты, отчаянно ищущие действенный способ избавиться от хронической боли, обращаются к установщикам костей. Здесь атакуют позвоночник. Этот метод может помочь при привлечении медицинского работника.
- Массаж тоже дает хорошие результаты. Эта процедура способствует расширению крови, улучшает питание и газообмен хрящевой ткани, снимает напряжение и мышечные сокращения, снимает боль.По возможности следует также прибегнуть к самомассажу. Но вы должны вести себя грамотно, пройдя соответствующие инструкции. Вы можете самостоятельно массировать шею, плечи, кожу головы, руки и воротник. Применяются растирание, разминание, легкое давление. Точечный массаж эффективен при поражении активных точек тела. Но для этого нужны особые знания и немалый опыт. Поэтому следует консультироваться только с профессиональным мануальным терапевтом.
- Физиотерапия включает использование различных средств: магнитного поля, лазера, ультразвука, тока низкой частоты.Здесь часто используются лекарства. Такой способ их введения оказывает местное действие, повышает их эффективность и позволяет избежать многочисленных побочных эффектов. Физические процедуры помогают бороться с болью, воспалением, ускоряют посттравматическую и послеоперационную реабилитацию.
- Иглоукалывание, как и мануальная терапия, усиливает или подавляет различные процессы в организме, воздействуя на так называемые биологически активные точки на теле. Рефлексология позволяет скорректировать обмен веществ, увеличить кровоток и облегчить боль.Но несмотря на свою эффективность, этот метод подходит далеко не всем, так как предполагает использование игл, что категорически не приемлет некоторые пациенты.
Наибольшая эффективность этих мероприятий достигается при их применении в одном комплексе под наблюдением врача. Успех терапии во многом зависит от приверженности пациента и его желания справиться с остеохондрозом.
Цервикальная дегенеративная болезнь диска
Остеохондроз шейного отдела позвоночника — частая причина боли в шее и иррадиации в руке.Он развивается, когда один или несколько амортизирующих дисков в шейном отделе позвоночника начинают ломаться из-за износа.
Видео о шейном дегенеративном заболевании диска Сохранить Остеохондроз шейного отдела позвоночника диагностируется, когда повреждение межпозвоночного диска становится симптоматическим.
Смотреть: Видео о шейном дегенеративном заболевании диска
Может быть генетический компонент, который предрасполагает некоторых людей к более быстрому износу. Травма также может ускорить, а иногда и вызвать развитие дегенеративных изменений.
объявление
Как шейные диски могут вырождаться
Обычно имеется шесть гелеобразных шейных дисков (по одному между каждым из позвонков шейного отдела позвоночника), которые поглощают удары и предотвращают трение костей позвонков друг о друга при движении шеи.
Каждый диск состоит из жесткого, но гибкого внешнего слоя тканых хрящевых нитей, называемого фиброзным кольцом. Внутри фиброзного кольца находится мягкая внутренняя часть, заполненная гелем мукопротеина, называемая пульпозным ядром.Ядро придает диску свойство амортизации.
Смотреть анимацию анатомии шейного диска
У детей диски примерно на 85% состоят из воды. Диски начинают естественным образом терять гидратацию в процессе старения. По некоторым оценкам, содержание воды в диске обычно падает до 70% к 70 годам, 1 , но у некоторых людей диск может потерять гидратацию намного быстрее.
По мере того, как диск теряет гидратацию, он обеспечивает меньшую амортизацию и становится более склонным к появлению трещин и разрывов.Диск не может по-настоящему восстанавливаться, потому что у него нет прямого кровоснабжения (вместо этого он получает питательные вещества и метаболиты посредством диффузии с соседними позвонками через хрящевые замыкательные пластинки). Таким образом, разрыв диска либо не заживает, либо образует более слабую рубцовую ткань, которая может снова разорваться.
В этой статье:
Течение дегенеративного заболевания шейного отдела позвоночника
Остеохондроз шейного отдела позвоночника технически не является заболеванием, а представляет собой описание дегенеративного процесса, через который проходят диски, расположенные в шейном отделе позвоночника.Практически у всех людей, которые живут достаточно долго, разовьются дегенерированные диски.
Исследования показывают, что у многих взрослых нет симптомов, связанных с дегенеративным заболеванием диска, хотя у большого процента этих взрослых все еще наблюдаются признаки дегенерации диска на МРТ где-нибудь на позвоночнике. Одно исследование показало, что около половины людей начинают проявлять некоторые признаки дегенерации диска на МРТ к 20 годам. 2 Другое исследование показало, что около 75% людей в возрасте до 50 лет имеют дегенерацию диска, в то время как более 90% людей старше 50 лет страдают ею. 3
См. Общие симптомы дегенеративного заболевания диска
Когда остеохондроз развивается в шейном отделе позвоночника, это может произойти в любом из шейных дисков, но с несколько большей вероятностью встречается на уровне C5-C6. 3
См. Лечение C5-C6
В случаях, когда остеохондроз шейного отдела позвоночника действительно вызывает боль, это может происходить по-разному. В некоторых случаях сам диск может стать болезненным. Люди чаще испытывают дискогенную боль в возрасте 30, 40 или 50 лет.
Просмотр сегмента движения позвоночника: C5-C6 Видео
Когда симптомы шейного остеохондроза становятся хроническими, боль и / или симптомы, вероятно, связаны с состояниями, связанными с дегенерацией диска, такими как грыжа межпозвоночного диска, остеоартрит или стеноз позвоночного канала. В зависимости от причины боль может быть временной или может стать хронической. Например, боль от грыжи межпозвоночного диска, вероятно, в конечном итоге пройдет сама по себе, но боль от остеоартрита может потребовать хронического лечения.
Узнать все о боли в шее
объявление
Факторы риска шейного остеохондроза
Хотя почти каждый в конечном итоге заболевает остеохондрозом шейки матки с возрастом, есть некоторые факторы, которые могут повысить вероятность его более быстрого развития и / или появления симптомов. Эти факторы риска могут включать:
Кроме того, травма позвоночника, например грыжа межпозвоночного диска, иногда может вызвать или ускорить развитие остеохондроза шейного отдела позвоночника.
См. Руководство по лечению дегенеративных заболеваний диска
Список литературы
- 1.Червёнке Л. Дегенеративная болезнь диска. В: Червионке Л., Фентон Д. Визуализация болезненных заболеваний позвоночника, 1-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2011; Глава 17.
- 2. Де Бруин Ф., тер Хорст С., ван ден Берг Р. и др. Потеря интенсивности сигнала межпозвонкового диска в шейном отделе позвоночника у молодых пациентов, чувствительных к жидкости. Skeletal Radiol. 2016; 45: 375-381.
- 3. Терагути М., Йошимура Н., Хашизуме Н. и др. Распространенность и распространение дегенерации межпозвонкового диска по всему позвоночнику в популяционной когорте: исследование позвоночника Вакаяма. Osteoarthr Cartil. 2014; 22 (1): 104-10.
Спондилез
Спондилез — это медицинский термин, используемый для описания дегенеративных изменений позвоночника. Эти дегенеративные изменения чаще всего связаны с возрастом, поэтому их частота увеличивается с возрастом. К 50 годам у большинства людей визуализируются признаки спондилеза.
Учитывая, что спондилез представляет собой физический износ позвоночника, его можно с полным основанием назвать формой артрита. Однако следует подчеркнуть, что в подавляющем большинстве случаев это никоим образом не наследственное или генетическое заболевание и, следовательно, полностью отличается от гораздо более редких форм артрита, таких как ревматоидный артрит.
Какие симптомы может вызывать спондилез?
Спондилез, очевидный на рентгеновском снимке или сканировании, часто не сопровождается симптомами, хотя в целом симптомы спондилеза возникают в какой-то момент у большинства населения.Спондилез позвоночника может стать симптоматическим двумя способами: боль в позвоночнике и / или боль из-за защемления нервного корешка. Симптомы защемления нервного корешка описаны в разделах этого веб-сайта, озаглавленных «Ишиас / боль в ногах, брахиалгия / боль в руке и стеноз позвоночного канала».
Боль в позвоночнике, однако, является более частым симптомом, чем симптомы нервных корешков. Шейный спондилез вызывает боль в шее, а поясничный спондилез вызывает боль в пояснице. Как вы можете себе представить, грудной спондилез вызывает боль в средней части спины, но встречается значительно реже, чем боль в шее или пояснице.
Шейный спондилез
Симптомом шейного спондилеза чаще всего является боль в шее. Эта боль может распространяться как в затылок, так и в область позвоночника между лопатками. Действительно, наиболее частой причиной боли в спине между лопатками является шейный спондилез, а не грудной спондилез. Кроме того, шейный спондилез может проявляться болью в шее, отдающей на одно или оба плеча. Это также может привести к значительной жесткости шеи и снижению подвижности шеи и головы.
Поясничный спондилез
Поясничный спондилез встречается даже чаще, чем шейный спондилез, и характеризуется болями в пояснице. Эта боль в спине может быть очень локализованной или более генерализованной ленточной болью в пояснице. Это может быть связано с радикулитом, но чаще всего проявляется болью в спине без ишиаса. Боль в спине часто носит позиционный характер и, следовательно, возникает при сидении, стоянии, ходьбе и лежании, но она значительно различается в зависимости от того, какое из этих видов деятельности усугубляет симптомы у каждого конкретного человека.
Шейный спондилез: симптомы, причины, диагностика, лечение
Диагностика
Рентген шеи для диагностики артрита или других состояний. PlepraisaengКак и в случае с диагностическим процессом большинства заболеваний шеи и спины, ваш врач, скорее всего, соберет информацию о вашем шейном спондилезе, изучив анамнез и проведя физический осмотр. Затем ожидайте одного или нескольких типов изображений и, возможно, исследования нервной проводимости.
Магнитно-резонансная томография
Когда дело доходит до визуализационных исследований шейного спондилеза, золотым стандартом является магнитно-резонансная томография (МРТ).
МРТ может помочь вашему врачу увидеть ваши кости, мягкие ткани и нервы, а также может помочь ему точно увидеть, сколько места окружает ваш спинной мозг и / или нервные корешки.
Рентгеновские снимки
Рентгеновские лучи также используются для диагностики шейного спондилеза, поскольку они позволяют визуализировать костные проходы, которые содержат спинной мозг и корешки спинномозговых нервов. Если у вас нет нервных симптомов, вам может потребоваться только рентген.
Рентген может предупредить вашего врача о таких вещах, как сужение дискового пространства, наличие костных шпор и любое уменьшение диаметра позвоночного канала, которое может привести к миелопатии.
Это также может помочь вашему врачу классифицировать шейный спондилез как легкий, средний или тяжелый.
Сканы компьютерной томографии
Компьютерная томография (КТ) — это еще один диагностический визуализирующий тест, который обычно назначают людям с шейным спондилезом. Компьютерная томография похожа на рентгеновский снимок, за исключением того, что она берет несколько изображений и объединяет их, чтобы отобразить поперечное сечение области.
Качество изображения лучше, чем у рентгеновского снимка, поэтому это может позволить вашему врачу лучше изучить ваш позвоночный канал и, в дальнейшем, любые изменения в ваших костях, которые произошли с момента последней компьютерной томографии.
Миелография
Миелография — это вид компьютерной томографии, при которой в ваше тело вводят краситель, чтобы лучше увидеть определенные структуры. Врачи используют его для визуализации корешков спинномозговых нервов и выявления препятствий, которые могут привести к симптомам радикулопатии.
Исследование нервной проводимости
Еще один тест, который врачи используют для диагностики (или подтверждения диагноза) радикулопатии, — это исследование нервной проводимости. Он измеряет, насколько хорошо работают ваши нервы.
Иногда исследования нервной проводимости проводят вместе с тестом на электромиографию, который измеряет функцию нервов во время сокращения и расслабления.Во время исследования на кожу будут помещены электроды, которые будут возбуждать нервы электрическим током. Некоторым это неудобно.
Дегенеративное заболевание шейного отдела позвоночника, вызывающее сдавление спинного мозга у взрослых в возрасте до 50 лет
Пациенты, которые обращаются с сочетанием боли в спине и неврологических симптомов в ногах, естественным образом вызывают первоначальный поиск патологии на уровне поясничного отдела позвоночника, причем пролапс поясничного диска является наиболее вероятным. наиболее вероятная причина у пациентов младше 50 лет.Однако признаки верхних мотонейронов в ногах указывают на то, что аномалия должна быть выше L1 на нервной оси. Мы описываем трех взрослых (28-40 лет) с этими симптомами, у которых впоследствии было обнаружено тяжелое дегенеративное выпадение шейного диска, требующее немедленного хирургического вмешательства.
История болезни
Случай 1
Мужчина из Шри-Ланки с инсулинозависимым диабетом впервые обратился в возрасте 40 лет с болью в пояснице, иррадиирующей в левую ногу, в сочетании с парестезией обеих стоп.Подъем прямой ноги слева был ограничен до 60 °, а левая ступня имела небольшую слабость. Рефлексы нижних конечностей были симметрично оживленными, с двусмысленными подошвенными ответами, а «скованность» в ногах объяснялась болезненными движениями. Результаты сенсорных тестов на стопах были нормальными. Симптомы запора и никтурии были приписаны анальгетикам и диабету. Компьютерная томография поясничного отдела позвоночника выявила пролапс диска на уровне L4-5 со стенозом позвоночного канала, но магнитно-резонансная томография не выявила четкой компрессии корня, поэтому хирургическое вмешательство не было показано.
Его снова направили четыре года спустя, теперь он передвигался в инвалидном кресле из-за продолжающихся болей в пояснице и слабости в обеих ногах. Повторная компьютерная томография поясничного отдела позвоночника показала незначительные изменения. Однако теперь ноги были определенно спастичными, а подошвенные реакции теперь явно разгибательные. Кроме того, у пациента были ранние сгибательные контрактуры в бедрах, коленях и левой руке. Магнитно-резонансное изображение шейного отдела позвоночника показало в целом узкий позвоночный канал с тремя грыжами диска между C4 и C7; максимальная компрессия пуповины была на уровне C6-7 (рисунок).Кроме того, обзорная рентгенография показала окостенение задней продольной связки в шейном отделе. Его перевели на экстренную декомпрессионную ламинопластику, но, к сожалению, контрактуры ног стали необратимыми, что сделало его инвалидом навсегда.
Случай 2
28-летний мужчина из Шри-Ланки обратился с жалобой на прогрессирующие трудности при ходьбе и боли в пояснице и обоих коленях в течение трех месяцев. Он также описал изменение чувствительности в обеих ногах, а также в правом плече, а также «булавки и иголки» в обоих мизинцах.При осмотре обе ноги были спастичны и истощены с ответами на подошвенные разгибатели, хотя сила была оценена на 5/5 баллов. При обследовании шейного отдела позвоночника и неврологии рук отклонений не выявлено. Магнитно-резонансная томография всего позвоночника показала большой выступ диска в области C5-6, который значительно ударяет по спинному мозгу; изменений, вызванных спондилезом, не обнаружено. Пациенту была выполнена передняя дискэктомия с успешным исходом.
Случай 3
Был направлен 40-летний мужчина из Индии с трехмесячной историей неустойчивости стопы, слабости в левой ноге и ощущения жжения между левым коленом и лодыжкой.На предыдущей неделе у него появилась боль в шее, которая внезапно возникла из-за толчка, когда он стоял в поезде. С тех пор он заметил, что вытягивание шеи вызывает жгучую боль в обеих руках и по всей длине спины. Обследование показало пирамидные признаки в обеих ногах и слабость при сгибании левого бедра. Сухожильные рефлексы в левой руке были патологически активными, а правый отводящий палец руки показал небольшую слабость. У пациента была короткая шея, при разгибании возникали боли. Рентгенография шейного отдела позвоночника показала передние остеофиты, но без сужения межпозвоночного пространства.Магнитно-резонансное изображение той же области показало сжатие спинного мозга на 50%, вторичное по отношению к выпавшему диску в области C6-7, а также задние стержни диска вдоль трех межпозвонковых промежутков между C4 и C7. Он приступил к декомпрессионной ламинэктомии, в результате которой функции постепенно восстановились.
Комментарий
Основные признаки заболевания шейного отдела позвоночника — боль в шее, радикулопатия верхних конечностей и сдавление пуповины — могут быть скрыты из-за неуловимых или вводящих в заблуждение презентаций. 1 Если повреждение нерва не выявлено на ранней стадии, возможности для эффективного лечения могут быть упущены. 2 В трех наших случаях диагностика была затруднена, поскольку симптомы касались в основном нижней части спины и ног. Кроме того, все три пациента были моложе 50 лет (когда цервикальный спондилез маловероятен), а другие причины заболевания шейного диска, например, травма и туберкулез, заметно отсутствовали.
Боль в шее часто сопровождает шейный спондилез или травматические поражения, но обычно отсутствует при выпадении мягкого шейного диска, которое имеет медленное, устойчивое течение и щадит соседние структуры, такие как фасеточные суставы. 3 При наличии поражения корня шейки матки симптомы могут указывать на альтернативные состояния, такие как стенокардия (C3 и C4 снабжают верхнюю часть грудной клетки; C5 – C8 снабжают руку) или поражения плеча (C4 или C5). Двигательная дисфункция рук часто проявляется как «неуклюжесть», имитирующая церебральную апраксию, а не как объективную слабость. 4 Нарушение чувствительности руки может быть неверно истолковано как астереогноз, а не как онемение. 4 Даже когда поражение корня очевидно, клинически прогнозируемое место поражения может значительно отличаться от фактического места поражения, показанного при последующей нейровизуализации. 5 , 6
Цервикальная миелопатия может приводить к неустойчивой, жесткой ноге и широкой походке, которая с нерешительными, рывками или шаркающими движениями имитирует поражения в более высоких отделах центральной нервной системы. 1 , 2 Частично это происходит из-за повреждения заднего столбчатого, спиноцеребеллярного и кортикоспинального трактов, хотя кортикоспинальный тракт сначала поражается при сдавлении спинного мозга, поскольку он имеет водораздел артериального снабжения. Спастичность в ногах встречается чаще, чем объективная слабость, а нарушение сфинктера — нечасто. 3 , 7 , 8 Боль и онемение в подошвах стоп — частые проявления сенсорного нарушения. 9 Другие необычные, но известные проявления дегенерации шейного диска включают головную боль, гемипарез, паралич гемидиафрагмы и синдром Горнера из-за поражения симпатической цепи. 7 Если передние остеофиты выступают, может быть характерна дисфагия из-за вторжения в пищевод.
Боль в пояснице является обычным явлением среди населения, и у двух наших пациентов это отвлекало от истинного диагноза.Более того, можно ожидать, что этот симптом будет чаще встречаться у пациентов с дегенерацией шейного отдела позвоночника: около 20% пациентов с шейным спондилезом имеют сопутствующий стеноз поясничного отдела позвоночника. 10 , 11 Если одновременно сдавливать пояснично-крестцовые корешки и шейный спинной мозг, итоговая неврологическая картина может показаться противоречащей признакам верхних и нижних мотонейронов в ногах. 11
Выпадение мягкого шейного диска и шейный спондилез у мужчин не редкость.Выпадение мягкого шейного диска обычно не сопровождается изменениями на рентгенограмме, поэтому нельзя полагаться на это исследование, чтобы исключить выраженное заболевание диска. 8 Азиатские мужчины особенно склонны к сдавлению шейного отдела спинного мозга, потому что эта группа имеет более узкий позвоночный канал и более высокую вероятность окостенения задней продольной связки, что предрасполагает к пролапсу диска. 12 , 13
ХИРУРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ ШЕЙНОГО ПОЗВОНОЧНИКА: ПРЕЗЕНТАЦИЯ И ЛЕЧЕНИЕ РАСПРОСТРАНЕННЫХ ЗАБОЛЕВАНИЙ
«Этому мужчине нужен врач!» Так написал рассерженный невролог после осмотра пациента в нейрохирургическом отделении.К сожалению, этот комментарий все еще приходит в голову, когда речь идет о клиническом лечении некоторых проблем шейного отдела позвоночника.
Магнитно-резонансная томография (МРТ) привела к приливной волне обращения к нейрохирургам с проблемами шейного отдела позвоночника. Однако во многих случаях проблема более очевидна при сканировании, чем при клинической оценке. МРТ не может заменить вдумчивый сбор анамнеза и клиническое обследование, а также не дает необходимой информации для диагностики и лечения.Как показывает практический опыт, надлежащее лечение в равной степени зависит от истории болезни, обследования и исследований.
▸ ДЕГЕНЕРАЦИЯ ПОЗВОНОЧНИКА
Дегенеративное заболевание шейки матки является распространенным явлением, и часто бывает трудно отличить патологические изменения от нормального процесса старения. Боль в шее, плече и плече встречается часто, и большинство пациентов с этими симптомами не нуждаются в хирургическом вмешательстве. Пациенты и врачи могут чувствовать, что «что-то» следует делать, хотя на самом деле это бывает редко.МРТ-сканирование может усилить это заблуждение, демонстрируя отклонения от нормы. Однако такие выводы необходимо рассматривать в перспективе. Дегенерация шейного диска достигает почти 95% к возрасту 65 лет, поэтому неудивительно, что у большинства пациентов на сканировании обнаруживаются какие-либо отклонения от нормы.
Хирургия обычно используется при дегенеративных заболеваниях для декомпрессии спинного мозга или нервных корешков. Сама декомпрессия может привести к относительной дестабилизации шейного отдела позвоночника из-за воздействия на мышцы, связки или кости.Это может привести к усилению (и потенциально к инвалидности) послеоперационной боли в шее, и, чтобы избежать этого осложнения, процедуры декомпрессии могут быть объединены с одновременным спондилодезом. Однако потеря подвижности позвоночника в результате такого слияния может привести к ускоренной дегенерации на смежных уровнях позвоночника. Таким образом, как и во всех хирургических процедурах, тщательное рассмотрение пользы от операции должно быть сбалансировано с риском. Для этого нам необходимо понимать как естественное течение шейного спондилеза, так и ожидаемые результаты хирургического вмешательства.К сожалению, такая информация недоступна, поскольку рандомизированные клинические исследования не рассматривали этот вопрос.
АНАТОМИЯ ШЕЙКИ
Верхняя поверхность типичного тела шейного позвонка вогнута из стороны в сторону и выпуклая в передне-заднем направлении (рис. 1). Верхняя проекция боковой верхней поверхности известна как uncus и сочленяется с телом позвонка выше в унковертебральном суставе Luschka. Ножка прикрепляется ниже унковертебрального сустава на теле позвонка.Таким образом, межпозвонковое отверстие ограничено спереди телами позвонков, унковертебральным суставом и боковым диском. Сзади отверстие ограничено фасеточным суставом (рис. 1, 2 и 3). Сдавление корня может происходить вторично по отношению к образованию остеофитов, возникающих из унковертебрального сустава медиальнее корня или фасеточного сустава латеральнее корня. Эти костные аномалии особенно хорошо видны на компьютерной томографии (КТ) (рис. 3). Боковой пролапс диска также может сдавливать корень.
Рисунок 1Осевая анатомия шейного отдела позвоночника.Клавиша на иллюстрации (слева) соответствует клавише на изображении МРТ (справа). (1) Передняя замыкательная пластинка тела позвонка. (2) Ункус (составляющий одну сторону унковертебрального сустава). (3) Позвоночная артерия в пределах поперечного отверстия. (4) Нижняя грань. (5) Медиальная сторона фасеточного сустава. (6) Ламина. (7) Место прикрепления желтой связки. (8) Остистый отросток.
Рисунок 2Возможные очаги патологии, вызывающие сдавление спинного мозга или корешка спинного мозга при шейном спондилезе.(1) Выпадение центрального диска или остеофит. (2) Боковое выпадение диска или остеофит унковертебрального сустава. (3) Остеофит медиального фасеточного сустава. (4) Гипертрофия желтой связки.
Рисунок 3Осевая (слева) и косая (справа) компьютерная томография шейного отдела позвоночника. Белая линия на аксиальном изображении соответствует плоскости косого изображения корневого канала. (1) Корневой канал. (2) Фацетное соединение. (3) Унковертебральный остеофит, вызывающий стеноз корневого канала. (4) Боковое дисковое пространство.
Пластинки охватывают относительно большой позвоночный канал треугольной формы в поперечном сечении, четко очерченный на аксиальной МРТ (рис. 1). Сдавление пуповины может происходить спереди, вторично по отношению к пролапсу диска по средней линии, остеофиту или, реже, окостенению задней продольной связки (рис. 4). Пуповина может быть сдавлена сзади гипертрофированной желтой связкой.
Рисунок 4Т2-взвешенная сагиттальная МРТ шейного отдела позвоночника.(1) Тело позвонка C2. (2) Межпозвоночный диск. (3) Задний край тела рядом с дисковым пространством (место потенциального образования остеофитов). (4) Задний край диска (место потенциального выпадения диска). (5) Задняя продольная связка (место потенциального окостенения и сдавления спинного мозга). (6) Спинномозговая жидкость перед пуповиной. (7) спинной мозг. (8) Желтая связка (место потенциальной гипертрофии и сдавления пуповины).
ШЕЙНЫЙ СПОНДИЛОЗ
Шейный спондилез описывает неспецифический дегенеративный процесс позвоночника, который может приводить к стенозу различной степени как центрального позвоночного канала, так и корневых каналов.Факторы, способствующие этому сужению, включают дегенеративный диск, остеофит и гипертрофию пластинки, суставных фасеток, желтой связки и задней продольной связки. Другие соответствующие патологические процессы включают потерю шейного лордоза и подвывих тела позвонка. Врожденно узкий канал ускорит раннее развитие симптомов.
В первые два десятилетия жизни в позвоночнике мало изменений, но начиная с третьего десятилетия становится очевидной дегенерация.Обычно это начинается на уровне диска и наиболее часто встречается на C5 / C6 и C6 / C7. У большинства людей старше 50 лет есть рентгенологические признаки дегенеративного заболевания, но лишь небольшая часть будет иметь неврологические симптомы или признаки.
КЛИНИЧЕСКОЕ ИЗОБРАЖЕНИЕ ДЕГЕНЕРАТИВНОЙ БОЛЕЗНИ ЦЕРВИКА
Радикулопатии
Боль в руке, вызванная раздражением нервных корешков, часто называется брахалгией и может быть очень сильной.Сдавливание корня происходит вторично по отношению к:
Симптомы чаще всего начинаются при пробуждении утром без каких-либо провоцирующих событий. На самых ранних стадиях может быть выражена парестезия с более типичной корешковой болью, которая следует через определенные промежутки времени. Многие пациенты будут иметь симптомы и признаки монорадикулопатии, хотя функциональное совпадение нервных корешков и множественное ущемление корней означает, что симптомы и признаки не всегда четко обозначены. Тем не менее, важно попытаться установить уровень подозреваемого защемления на основании анамнеза и обследования, чтобы позволить надлежащую интерпретацию результатов МРТ.Соответствие анамнеза, обследования и результатов МРТ является ключом к правильному отбору пациентов для операции. Хендерсон и его коллеги 1 отметили в большой серии прооперированных случаев цервикальной радикулопатии, что чуть более 50% всех случаев имели дерматомные симптомы, тогда как у большинства пациентов с радикулопатиями C6 и C7 были диагностические двигательные, рефлекторные и сенсорные изменения. В этой серии исследований более трех четвертей пациентов испытывали боль в шее, более половины — в лопатке и почти у одной пятой — в передней части грудной клетки.
Большинство грыж межпозвоночных дисков вызывают болезненное ограничение движений шеи, особенно ее растяжение или вращение в сторону от боли. Некоторые пациенты получают облегчение от симптомов, поднимая руку или кладя ее на затылок. Ухудшение симптомов при активности Вальсальвы является обычным явлением.
Наиболее частыми уровнями грыжи диска являются C5 / C6 и C6 / C7, приводящие к компрессии корней C6 и C7 соответственно. Сдавление корня C3 встречается очень редко и может сопровождаться болью и онемением вокруг сосцевидного отростка и ушной раковины.Сдавление корня C4 может вызвать боль и онемение в задней части шеи, над лопаткой, а иногда и в передней части грудной клетки. Симптомы и признаки компрессии корня нижней шейки матки представлены в таблице 1.
Таблица 1Клиническая картина радикулопатий нижнего отдела шейки матки
РадикулопатиюC5 можно спутать с патологией плеча, а радикулопатию C6 слева можно принять за стенокардию. Поражение нервных корешков C8 и T1 редко может вызывать частичный синдром Хорнера.
МРТ — это исследование выбора. Простые шейные лучи x в сгибании и разгибании выполняются, если есть вопрос нестабильности. КТ-сканирование иногда используется для изучения анатомии костей при планировании хирургических доступов.
Большинство пациентов с острой шейной радикулопатией, вызванной грыжей шейного диска, выздоравливают спонтанно. Противовоспалительные, обезболивающие и шейный воротник ускорят выздоровление. Если можно избежать операции, долгосрочный прогноз благоприятен.Lees and Turner 2 описали 51 пациента с шейной радикулопатией, наблюдавшегося в течение 19 лет — у 45% был только один эпизод корешковой боли без рецидива, у 30% были легкие симптомы, а у 25% были постоянные или ухудшающиеся симптомы.
Лечение
Показания к операции по декомпрессии шейных корешков включают:
-
инвалидизирующий моторный дефицит, такой как потеря дельтовидной функции (C5) или сильная слабость разгибания запястья (C7)
-
неконтролируемая брахалгия (редко)
-
отказ консервативное лечение брахалгии в течение шести недель.
Во время консервативного лечения важно обеспечить адекватную анальгезию, при необходимости применяя опиаты. Иногда требуется госпитализация.
Часто бывает незначительная слабость, связанная с защемлением корня, особенно когда пациент испытывает сильную боль. При соответствующем обезболивании и поощрении большинство пациентов с очевидной потерей силы действительно обладают достаточной силой, но их усилия ограничены болью. Важно тщательно обследовать этих пациентов, чтобы не пропустить случайных случаев, когда у них действительно наблюдается потеря двигательной функции.В таких случаях следует рассмотреть возможность срочного хирургического вмешательства.
Хирургическое вмешательство хорошо помогает при тяжелой брахалгии, но менее эффективно при лечении установленной слабости, особенно если она присутствует более нескольких недель. Хирургическое вмешательство при сенсорных расстройствах неблагодарно, и в целом его следует избегать.
Хирургия включает передний или задний доступ в зависимости от места компрессии корня. Передний доступ используется всякий раз, когда патология распространяется перед корнем и пуповиной, как в случае остеофитической балки или пролапса диска с центральным компонентом.Задний доступ полезен при латерально расположенных грыжах диска и стенозе корневого канала, вторичном остеофите унковертебрального сустава или фасеточного сустава. Все обычно используемые передние доступы включают проработку дискового пространства с удалением различного количества прилегающей кости (остеофита) выше и ниже дискового пространства. Костный трансплантат помещается в дефект, оставшийся после удаления диска. Меньшая часть хирургов будет выполнять дискэктомию без спондилодеза у более молодых пациентов. Однако существует относительно высокая частота радиологической кифотической деформации после операции на уровне спондилодеза, и этот подход не получил широкого распространения.Теоретическим недостатком слияния является ускоренная дегенерация дисков выше и ниже сращенных сегментов, и в настоящее время проводятся испытания искусственных суставов и дисков. Одноуровневое слияние обычно не приводит к заметной потере подвижности шеи.
Задний доступ полезен для декомпрессии корня и позволяет избежать дискэктомии. К недостаткам можно отнести необходимость рассечения задней шейной мускулатуры с повышенным риском послеоперационной боли в шее.
Результат
Все операции на шейном отделе матки сопряжены с серьезными осложнениями. Следовательно, необходимо должным образом учитывать относительный риск и ожидаемую пользу, прежде чем приступать к операции по поводу других проблем, кроме постоянной сильной боли или прогрессирующего двигательного дефицита. Опубликованные результаты хирургического вмешательства по поводу радикулопатии шейки матки на удивление хороши, и во многих исследованиях сообщалось о хороших или отличных результатах более чем у 90% пациентов. Хотя такие цифры, несомненно, могут быть достигнуты в хорошо отобранных группах пациентов, нереально ожидать такого высокого уровня успеха в общей нейрохирургической практике.
Шейная спондилотическая миелопатия
Хроническая дегенерация диска с остеофитами — наиболее частая причина компрессии спинного мозга у пациентов старше 55 лет (рис. 5 и 6).
Рисунок 5МРТ пациента с шейным спондилезом. Слева: предоперационное изображение — компрессия спинного мозга на двух уровнях от диска и остеофита. Справа: послеоперационное изображение после передней дискэктомии шейки матки 2-го уровня, трансплантата гребня подвздошной кости и покрытия.
Рисунок 6МРТ пациента с шейным спондилезом. Слева: предоперационное изображение — компрессия спинного мозга на нескольких уровнях от диска и остеофита. Справа: послеоперационное изображение после ламинэктомии шейки матки.
Шейная спондилотическая миелопатия (CSM) может проявляться разными способами, и описаны пять различных синдромов; синдром поперечного поражения, синдром двигательной системы, синдром центрального пуповины, синдром Брауна Секара и синдром брахалгии и пуповины.Эти синдромы просто отражают различные паттерны миелопатии и радикулопатии. Боль в шейке матки встречается редко. Типичное предлежание в верхних конечностях — онемение, неуклюжие руки с затруднениями с пуговицами, монетами и тонкими манипуляциями. Пациенты обычно жалуются на покалывание в руках и ногах. Часто наблюдается слабость мелких мышц рук. Ноги часто неустойчивы, ночью они «прыгают». Пациенты могут иметь удивительно хорошую переносимость физических нагрузок, а спастическая слабость, как правило, возникает в более запущенных случаях.Нарушение мочевого пузыря обычно наблюдается на более поздних стадиях заболевания. Сенсорные признаки встречаются реже, чем можно было бы ожидать, исходя из частоты симптомов.
По крайней мере, у 10% пациентов, которым изначально был поставлен диагноз CSM, будет обнаружен другой болезненный процесс, такой как заболевание двигательных нейронов, рассеянный склероз или подострая комбинированная дегенерация спинного мозга. Шаркающая походка при спастической миелопатии также может быть ошибочно признана болезнью Паркинсона.
Естественная история CSM четко не определена.Lees and Turner 2 сообщили о 44 пациентах, отметив, что пациенты с легкой степенью инвалидности имели лучший прогноз. Пятнадцать пациентов имели тяжелую инвалидность, и 14 из них оставались инвалидами средней или тяжелой степени при долгосрочном наблюдении. В этой серии были отмечены длительные периоды непрогрессирующего заболевания и лишь в редких случаях устойчивое ухудшение. Миелопатия редко развивалась у пациентов со спондилезом, если она не присутствовала при первоначальном обращении за лечением. Нурик 3 подтвердил эти выводы, отметив, что инвалидность была установлена на ранней стадии заболевания.В другой широко цитируемой серии наблюдений за 24 пациентами в течение шести с половиной лет. 4 Примерно на треть улучшилось, в то время как равные пропорции остались прежними или ухудшились. Фактором, наиболее часто связанным с ухудшением, является возраст пациента на момент обращения, при этом пациенты старше 60 лет имеют наихудший прогноз.
Простые шейные лучи x часто демонстрируют признаки дегенеративных изменений, причем аномалии наиболее заметны в областях C5 / C6 и C6 / C7.Потеря высоты диска и образование заметных остеофитов — частая находка у пожилых пациентов и предоставляет ограниченную полезную информацию для ведения пациентов. Точно так же измерения диаметра переднезаднего канала коррелируют с риском миелопатии, но редко используются при планировании лечения. МРТ, показывающая связь спинного мозга и корешков с окружающими их структурами, остается самым важным исследованием. Существуют разногласия по поводу значения изменения сигнала в спинном мозге, отмеченного на предоперационной МРТ.Считается, что низкие изменения интенсивности сигнала на последовательностях, взвешенных по T1, представляют плохой прогноз. Значимость изменения сигнала Т2 неясна. Эти изменения, по-видимому, представляют собой спектр патологий и включают в себя ряд возможностей для восстановления спинного мозга. В целом хирурги считают такое изменение сигнала относительным показателем для ранней декомпрессии.
Лечение
Специального консервативного лечения не существует, кроме, возможно, ношения шейного воротника, чтобы избежать повторных травм пуповины.Считается, что это приносит пользу не более чем трети пациентов. Однако, как и в случае с другими аспектами ведения, рандомизированных контролируемых исследований не проводилось.
Показания к операции по декомпрессии шейного отдела спинного мозга при шейном спондилезе включают:
Операция проводится из переднего или заднего доступа. Передняя хирургия может включать дискэктомию с резекцией связанных остеофитов, если компрессия локализована на дисках и прилегающих структурах. Если компрессия распространяется за тела позвонков, их также можно удалить (корпэктомия).Задняя декомпрессия обычно включает резекцию пластинок (ламинэктомия) или смещение пластинок от спинного мозга для увеличения площади поперечного сечения позвоночного канала (ламинопластика). Существуют разногласия по поводу подходящей техники декомпрессии, и в конечном итоге они во многом будут отражать индивидуальную подготовку хирурга. Как правило, декомпрессия выполняется из подхода, который, скорее всего, поможет удалить поврежденную структуру, сжимающую шнур. Таким образом, шейные диски или остеофиты, вдавливающие спинной мозг в переднюю часть, будут удалены с помощью передней шейной дискэктомии, тогда как узкий цервикальный канал, вторичный по отношению к гипертрофированным задним связкам или врожденно узкому каналу, будет лечить задней декомпрессией.
Результат
Исход операции по поводу CSM варьируется. Как только миелопатия установлена, может наступить улучшение, но не следует ожидать выраженного выздоровления. Чем дольше длится предоперационная симптоматика и чем тяжелее эти предоперационные симптомы, тем меньше польза от операции. В одной серии 5 48% пациентов получили улучшение, если прооперированы в течение одного года с момента появления симптомов. Только у 16% улучшилось состояние после года и более симптомов.
В целом, операция по поводу CSM направлена на то, чтобы остановить снижение неврологической функции, а не обратить его вспять. Некоторые хирургические серии предполагают, что операция мало отличается по сравнению с естественной историей CSM, тогда как в других наблюдается явное преимущество перед консервативным лечением. Отсутствие качественных проспективных данных означает, что точная роль декомпрессивной хирургии остается неопределенной. Пациенты с устойчивым снижением неврологической функции, оперированные сразу после появления симптомов и у которых заболевание не перешло в запущенную стадию, скорее всего, выиграют от вмешательства.Пациенты с запущенным заболеванием редко восстанавливают полезные функции, и их необходимо подробно проинформировать о рисках и преимуществах хирургического вмешательства. У части пациентов будет наблюдаться периоперационное снижение неврологической функции, а у еще большего количества пациентов может развиться позднее ухудшение, несмотря на рентгенологически адекватную декомпрессию. Любой пациент, состояние которого ухудшается после декомпрессивной операции, должен пройти повторную МРТ шейки матки, чтобы подтвердить, что была достигнута адекватная декомпрессия. Интраоперационная оценка адекватности декомпрессии недостоверна.Прежде чем пациенту сообщат, что его болезнь не поддалась хирургическому вмешательству, необходимо радиологическое подтверждение адекватной декомпрессии. Не нужно спрашивать разрешения у нейрохирурга на такое исследование!
Позднее ухудшение неврологической функции может произойти в результате дегенерации спинномозговых уровней, прилегающих к сросшемуся сегменту. Вопрос о том, ускоряется ли этот процесс за счет синтеза, пока неясен. В одной серии симптоматическое заболевание соседнего сегмента произошло в 2 случаях.9% в год в течение 10 лет наблюдения после переднего шейного артродеза. 6 Однако это может немного отличаться от естественного старения позвоночника. Также известно, что спонтанное позднее ухудшение состояния происходит через несколько лет после адекватной декомпрессии без очевидных объяснений. МРТ важно различать эти две проблемы.
Боль в шее
Боль в шее из-за дегенеративного заболевания может возникать из-за различных структур шеи, включая диски, фасеточные суставы, суставные капсулы, связки и мышечные структуры.Установить точное место боли в большинстве случаев невозможно.
Боль в шее в осевом направлении без корешковых особенностей может отражать состояния, отличные от шейного спондилеза. К ним относятся растяжение шейного отдела позвоночника (хлыстовая травма), перелом (патологический или травматический), затылочная невралгия, пролапс диска, атлантоаксиальный подвывих и, возможно, мальформация Киари-1 или фибромиалгия. Подробный анамнез может указать на причину боли — например, затылочная боль при атлантоаксиальной нестабильности или выраженная ночная боль при злокачественных новообразованиях.
Считается, что боль в шее, связанная с головной болью, возникает при атлантоаксиальном латеральном остеоартрите, хотя головная боль также характерна при ущемлении нижнего шейного корня. Односторонняя головная боль с лицевой болью была описана при дегенерации фасеточного сустава C2 / C3, но снова имеет тенденцию быть неспецифическим симптомом. Пациенты с дегенерацией диска нижнего шейного отдела позвоночника жалуются на различные симптомы, при этом боль в шее и скованность иногда уменьшаются, а иногда усиливаются при физической активности.Специфические паттерны боли в задней части шеи, передаваемые из зигоапофизарных суставов, хорошо распознаются, и доступны карты направлений боли. 7
Обычное x лучей часто выполняется, хотя излечимая патология выявляется нечасто. Дегенерация шейного диска имеет распространенность 10% в середине 20-х годов, а к 65 годам — почти 95%. Простые снимки покажут дегенеративные изменения с потерей высоты диска, образованием остеофитов и дегенеративными изменениями в фасеточных суставах.Наличие дегенеративного изменения не указывает на то, что у пациента будет боль, хотя симптомы обычно соответствуют дегенеративному изменению, наблюдаемому на луче x . 8 При наличии только боли в шее дегенеративные изменения на простых пленках не требуют дальнейшего исследования.
Большинство эпизодов боли в шее непродолжительны и не поддаются хирургическому вмешательству. Gore 9 сообщил о 205 пациентах с болью в шее, которых лечили безоперационными методами.Через 10 лет у 79% улучшилось состояние или протекло бессимптомно, у 13% не произошло изменений и только у 8% было хуже. Однако 32% по-прежнему оценили свою боль как умеренную или сильную. Другая серия исследований показала, что только четверть пациентов с болью в шее были инвалидами из-за своих симптомов через пять лет наблюдения.
В Европе и Северной Америке артродез шейного отдела позвоночника иногда выполняется при болях в шее и шейном спондилезе. Однако нет рандомизированных контролируемых исследований, подтверждающих эту практику. Одна серия показала, что у 70% пациентов, перенесших шейный артродез на основании положительной дискографии шейки матки, был хороший результат.Тем не менее, эти результаты являются исключительными, и уменьшение боли в шее с помощью спондилодеза шейки матки чаще бывает в пределах ожидаемой скорости естественного течения болезни. В Великобритании нет традиций хирургического вмешательства при осевой боли в шее, хотя некоторые хирурги рассматривают эту процедуру при тяжелом одноуровневом заболевании. Однако естественная история боли в шее, неопределенный исход шейного спондилодеза и связанные с ним краткосрочные и долгосрочные осложнения артродеза шейки матки, похоже, не оправдывают такую операцию.Первоначально лечение должно включать физиотерапию и программу реабилитации с направлением в мультидисциплинарную бригаду по лечению боли в устойчивых случаях.
РЕВМАТОИДНЫЙ АРТРИТ
У значительной части пациентов с ревматоидным артритом разовьются проблемы с шейным отделом позвоночника. Обследование этих пациентов осложняется их широко распространенным заболеванием суставов, но тщательный сбор анамнеза позволяет установить диагноз. Пациенты с ревматоидным артритом хорошо понимают свое заболевание и часто говорят, когда у них появляются симптомы, не связанные с обострением их артрита.Осложнения шейного отдела позвоночника при ревматоидном артрите часто относительно легко диагностировать, поскольку, в отличие от спондилитической миелопатии, простые шейные лучи x дают много полезной информации.
В анамнезе должны быть указаны все симптомы шейной миелопатии. В более запущенных случаях базилярный оттиск (вертикальная миграция C2 в большое затылочное отверстие) может вызывать симптомы из-за сдавления ствола мозга. В одной серии пациентов с рентгенологическим базилярным слепком у 22% была дисфункция черепных нервов (тройничного, язычно-глоточного, блуждающего и подъязычного).Другие находки включали межъядерную офтальмоплегию, головокружение, диплопию, мрачный нистагм и апноэ во сне.
Обследование будет ограничиваться заболеванием суставов, но обычно можно оценить признаки верхних двигательных нейронов, такие как гиперрефлексия, и, в пределах дополнительных ограничений, связанных с возможной периферической невропатией, получить некоторую степень сохранения или потери вибрации и проприоцепции.
Шейные x лучей выполняются в сгибании и разгибании.МРТ выполняется при обнаружении каких-либо значительных отклонений от нормы на простых снимках или при наличии неврологических признаков. Относительно нормальный луч x не исключает воспалительного образования у зубного штифта.
Цифры, приведенные в отношении шейных осложнений ревматоидного артрита, сильно различаются в зависимости от анализируемой серии. Ясно, однако, что боль в шее — обычное явление (40–88%), подвывих шейки матки (43–86%), но неврологический дефицит встречается реже (7–34%).Задача состоит в том, чтобы решить, каким пациентам требуется хирургическое вмешательство, а каким нет. Это важный вопрос, поскольку теперь четко установлено, что пациенты с более запущенной формой болезни хуже реагируют на операцию, чем пациенты с более легкой формой заболевания.
Наиболее частая проблема — атлантоаксиальный подвывих (рис. 7 и 8). В запущенных случаях может возникнуть базилярный оттиск. Субаксиальные подвывихи встречаются чаще, чем при спондилотическом заболевании, а в более запущенных случаях подвывих может возникать на многих уровнях, вызывая так называемую ступенчатую деформацию.
Рисунок 7Шейный отдел позвоночника x лучей при ревматоидном артрите. Слева: передний атлантоаксиальный подвывих при сгибании. В центре: уменьшение атлантоаксиального подвывиха при разгибании. Справа: послеоперационный вид после спондилодеза С1 / С2 трансартикулярными винтами. Костный трансплантат помещается в фасеточные суставы, а также между пластинками С1 и С2.
Рисунок 8МРТ при ревматоидном артрите.Слева: подвижный атлантоаксиальный подвывих. Обратите внимание на ограничение пуповины в краниоцервикальном переходе, вызванное подвывихом C1. Этот подвывих уменьшился в расширении. Лечение проводилось с помощью винтов C1 / C2 (тот же пациент, что и на рис. 3). Справа: пациент со спастическим квадрапарезом. Обратите внимание на базилярный отпечаток с перемещением эродированного тела С2 в большое затылочное отверстие. Лечение проводилось трансоральной декомпрессией C2 и задним спондилодезом.
Атлантоаксиальный подвывих
Самая важная проблема, о которой нужно знать, — это атлантоаксиальный подвывих.Это наиболее частое шейное проявление ревматоидного артрита, которое наблюдается у 25% пациентов в одной серии. В этом исследовании среднее время между началом ревматоидного артрита и диагнозом атлантоаксиального подвывиха составляло 14 лет.
С1 чаще всего подвывихов кпереди от С2, это движение обычно происходит при сгибании. Если такой подвывих является «подвижным», С1 вернется в свое нормальное сокращенное положение при разгибании. Со временем может развиться фиксированный подвывих с увеличением воспалительной массы вокруг C2, так что C1 не восстанавливает свое нормальное положение по отношению к C2 независимо от положения шеи.Эти так называемые «фиксированные» подвывихи имеют тенденцию возникать при более поздних стадиях ревматоидного артрита, а также в сочетании с базилярным вдавлением, когда дегенерация кольца С1 делает возможным вертикальную миграцию С2 в направлении большого затылочного отверстия.
Атлантоаксиальная нестабильность обычно диагностируется у бессимптомных пациентов, которым перед плановой ортопедической операцией выполняются виды сгибания и разгибания. Он также может быть диагностирован из-за боли в шейке матки (боль C2 при затылочном облучении) или обнаружен в рамках исследования миелопатии.
Самая трудная для лечения группа — бессимптомные пациенты с подвижным атлантоаксиальным подвывихом. Оправдано ли выполнение «превентивного хирургического вмешательства» 10 во избежание развития миелопатии? Ответ на этот вопрос неясен, хотя были предложены различные меры степени атлантоаксиального подвывиха для выявления людей, у которых наиболее вероятно возникновение компрессии спинного мозга (и, как следствие, миелопатии). Традиционно наиболее популярным методом измерения был передний атлантодентальный интервал, и, по мнению разных авторов, оперативное вмешательство рекомендовалось, когда этот показатель превышал 8, 9 или 10 мм.Прогнозирующая ценность этих цифр с точки зрения наступления паралича неутешительна. В качестве альтернативы рекомендуется использование заднего атлантодентального интервала (PADI) — расстояния между задней стороной зуба и передней стороной пластинки С1. В одной серии 11 утверждалось, что использование PADI ≤ 14 мм дает чувствительность (способность обнаруживать пациентов с параличом) 97%. Отрицательная прогностическая ценность 94%, возможно, имела даже большее значение — то есть, если PADI> 14 мм, вероятность того, что у пациента не будет паралича, составляет 94%.В общем, эти цифры, несомненно, полезны при принятии любого решения о хирургической фиксации, но редко используются в качестве окончательного арбитра. «Хирург с линейкой — хирург в беде!»
Показания к хирургическому лечению атлантоаксиального подвывиха включают:
Лечение
Пациентам с миелопатией и подвывихом С1 / С2 требуется срочный спондилодез. Пациенты с миелопатией и фиксированным подвывихом или базилярным оттиском также нуждаются в раннем лечении.
Пациенты с сильной затылочной (C2) болью и нестабильностью являются хорошими кандидатами на слияние C1 / C2. Даже если степень подвывиха незначительна, этих пациентов следует направлять на хирургическое обследование, поскольку слияние может привести к значительному улучшению качества жизни.
Бессимптомные пациенты с ограниченным подвывихом, вероятно, должны проходить x лучей один или два раза в год, но их нельзя лечить, если нет прогрессирования.
Бессимптомных пациентов с более выраженным подвывихом следует направлять на нейрохирургическое обследование.Теоретические риски внезапной смерти или неврологического дефицита, а также нежелание хирургов и анестезиологов выполнять операции на суставах или сухожилиях на таких пациентах, на практике означают, что все большее число этих пациентов обращаются к хирургическому вмешательству.
Операция по поводу атлантоаксиального подвывиха выполняется из заднего доступа. Самая популярная процедура заключается в установке винтов через фасеточный сустав C1 / C2 с одновременной костной пластикой. Это высокоэффективная процедура, которая может привести к значительному уменьшению боли, уменьшению миелопатии и улучшению качества жизни.
Если имеется базилярный оттиск, используется период предоперационной тракции, чтобы попытаться отделить вертикально перемещенный C2 от большого затылочного отверстия и кольца C1. Если это невозможно, может потребоваться трансоральное иссечение зубного штифта перед процедурой задней фиксации.
Результат
Наиболее важным предиктором послеоперационного исхода, по-видимому, является предоперационное неврологическое состояние пациента.Важно, чтобы пациент прошел соответствующее обследование и лечение, прежде чем приковать его к постели, так как прогноз на этом этапе крайне неблагоприятный. Однако обследовать этих пациентов никогда не поздно; даже те, кто неподвижен, могут получить пользу от оперативного вмешательства.
СИРИНГОМИЕЛИЯ
В этом состоянии кистозная кавитация спинного мозга. При сирингомиелии происходит первичное расширение центрального канала, которое более точно описывается как гидромиелия.Это почти всегда связано с аномалиями большого затылочного отверстия, такими как грыжа миндалин (мальформация Киари) или базальный арахноидит. При не сообщающейся сирингомиелии киста возникает в веществе пуповины и не сообщается с центральным каналом или субарахноидальным пространством. К частым причинам относятся травмы, новообразования или арахноидит.
Сообщающаяся сирингомиелия проявляется диссоциированной потерей чувствительности в области распространения накидки, шейной или затылочной болью, истощением рук и безболезненными артропатиями (суставы Шарко).МРТ — это исследование выбора, и лечение направлено на восстановление нормального оттока спинномозговой жидкости (ЦСЖ) через большое затылочное отверстие. Если это не удается, может потребоваться прямой дренаж кисты в субарахноидальное пространство или плевральную полость.
Самая распространенная форма некоммуницирующей сирингомиелии — посттравматическая, которая часто имеет позднее проявление после травм спинного мозга. Это должен быть первый диагноз, рассматриваемый у пациентов с поздним ухудшением функции спинного мозга после травмы спинного мозга.Лечение направлено на восстановление нормального оттока спинномозговой жидкости через место травмы.
У пациентов с явно идиопатической сирингомиелией всегда следует подозревать обструкцию оттока спинномозговой жидкости, при этом может потребоваться рассмотрение исследования кровотока спинномозговой жидкости или миелографии. У части пациентов субарахноидальная непроходимость будет вторичной по сравнению с паутинной перепонкой, которую можно удалить хирургическим путем.
ШИМОВАЯ ПЕРЕДАЧА
Хлыстовая травма в настоящее время определяется как травматическое повреждение структур мягких тканей в области шейного отдела позвоночника, вызванное гиперфлексией, гиперэкстензией или вращением при отсутствии переломов, вывихов или грыж межпозвонковых дисков.Симптомы могут проявиться немедленно или отложиться. Сопутствующие жалобы с неопределенной патофизиологией включают головные боли, когнитивные проблемы и боли в спине.
Пациентам с болью и ригидностью в шее следует выполнять виды сгибания и разгибания шейного отдела позвоночника. При условии достижения удовлетворительного диапазона движений дальнейшие исследования не проводятся. Если присутствуют неврологические симптомы или признаки, необходимо выполнить МРТ.
Лечение всех пациентов (кроме пациентов с переломами и вывихами) включает раннюю мобилизацию с помощью упражнений на шею и возвращение к нормальной деятельности, если она переносится.Использование шейных воротников не рекомендуется, за исключением первых нескольких дней после травмы. Если симптомы сохраняются более трех недель, рекомендуются такие методы лечения, как ЧЭНС (чрескожная электрическая стимуляция нервов) и иглоукалывание. Также могут быть уместны короткие курсы противовоспалительных препаратов. Пациентам с неврологическими симптомами и признаками необходимо пройти МРТ-сканирование и пройти лечение, как при шейном спондилотическом заболевании.
Большинство пациентов с хлыстовым заболеванием жалуются на боль в шее с различными корешковыми симптомами.Как подчеркивалось ранее, хирургическое лечение этой боли в шее не подходит.
ЗАКЛЮЧЕНИЕ
Революция в лечении проблем шейного отдела позвоночника произошла благодаря внедрению МРТ-сканирования, которое позволяет точно визуализировать спинной мозг, корешки спинного мозга и окружающие структуры. Правильная интерпретация этой информации всегда будет зависеть от истории болезни и неврологического обследования. Возможно, больше, чем любой другой специалист, невролог должен обладать навыками, необходимыми для оценки пациентов с заболеваниями позвоночника.
РЕКОМЕНДУЕМЫЕ ЧТЕНИЯ
Гринберг MS. Стеноз шейного отдела позвоночника. В: Справочник по нейрохирургии , 5 изд. Тиме, 2001.
Благодарности
Я очень благодарен Стефани Паян за рисунок.
ССЫЛКИ
- ↵
Хендерсон CM , Хеннесси Р.Г., Шуей Х.М., и др. . Задне-боковая фораминотомия как эксклюзивный оперативный метод при шейной радикулопатии: обзор 846 последовательно прооперированных случаев.Нейрохирургия 1983; 13: 504–12.
- ↵
Lees F , Тернер JWA. Естественное течение и прогноз шейного спондилеза. BMJ1963; II: 1607–10.
- ↵
Нурик С . Естественное течение и результаты хирургического лечения заболевания спинного мозга, связанного с шейным спондилезом. Brain1972; 95: 101–8.
- ↵
Робертс AH .Миелопатия, вызванная шейным спондилезом, лечится иммобилизацией воротника. Неврология, 1966; 16: 951–9.
- ↵
Cusick JF . Патофизиология и лечение шейной спондилитической миелопатии. Clin Neurosurg, 1989; 37: 661–81.
- ↵
Hilibrand AS , Carlson GD, Palumbo MA, и др. . Радикулопатия и миелопатия сегментов, прилегающих к месту предыдущего переднего шейного артродеза.J Bone Joint Surg Am1999; 81: 519–28.
- ↵
Aprill C , Dwyer A, Bogduk N. Модели боли в шейных зигоапофизарных суставах. 2: клиническая оценка. Spine1990; 15: 458–61.
- ↵
Freidenburg Z , Miller W. Дегенеративная болезнь диска шейного отдела позвоночника. J Bone Joint Surg Am1963; 45: 1171.
- ↵
Gore DR , Sepic SB, Gardner GM, и др. .Боль в шее: длительное наблюдение за 205 пациентами. Spine1987; 12: 1–5.
- ↵
Casey ATH , Crockard HA, Bland JM, и др. . Операция на ревматоидном шейном отделе позвоночника неамбулаторному пациенту с миелопатией — слишком много, слишком поздно? Ланцет 1996; 347: 1004–7. ▸ Настоятельно рекомендуется.
- ↵
Боден SD , Dodge LD, Bohlman HH, и др. .Ревматоидный артрит шейного отдела позвоночника: анализ за двадцать лет с предикторами паралича и выздоровления. J Bone Joint Surg Am1993; 75: 1282–97.
Шейный спондилез — обзор
Шейный спондилез
Шейный спондилез — возрастное дегенеративное состояние, которое иногда называют цервикальный артрит , сегментарная нестабильность , гипертрофический артрит 9019 цервикальный , спондилез , спондилез артроз , или дегенеративное заболевание . 3 Считается, что это часть нормального процесса старения позвоночного столба и обычно наблюдается у людей после 40 лет. 47 Радиологическое исследование бессимптомных лиц показало спондилотические изменения более чем на 50% к 50 годам. и до 90% к 65 годам. 48–50 Спондилез имеет как воспалительный, так и дегенеративный компонент, которые в конечном итоге приводят к артриту шейного отдела позвоночника. Термин шейный спондилез означает потерю механической целостности шейного межпозвонкового диска, что приводит к нестабильности пораженного сегмента и, в дальнейшем, к симптомам компрессии нервного корешка или спинного мозга, вызванным стенозом либо в межпозвоночном отверстии, либо в позвоночном канале (Таблица 3-5). 51 Хотя спондилез наиболее явно проявляется в шейном отделе позвоночника из-за его подвижности, он может возникать и в других областях позвоночника, особенно в нижнем отделе поясничного отдела позвоночника. Состояние начинается с дегенерации межпозвоночного диска, которая может возникнуть в результате повреждения диска или плохого питания. Состояние плохого питания
Синонимы к спондилезу
- •
-
(шейный) * болезнь диска / дегенерация
- •
-
Сегментарная нестабильность
- •
-
2 Гипертрофический
Дегенеративный спондилез
- •
-
(шейный) * артроз
может быть результатом изменений хрящевой замыкательной пластинки между диском и телом позвонка, что приводит к отсутствию взаимообмена питательными веществами.
По мере того, как диск дегенерирует и теряет объем, происходит уменьшение мукополисахаридов в пульпозном ядре, что приводит к увеличению количества коллагена в пульпозном ядре. Эти изменения приводят к потере тургора диска 52 , 53 и потере способности диска противостоять силам сжатия. Со временем кольцо, поскольку оно начинает действовать как недостаточно накачанная шина, начинает выступать за границы тела позвонка. Это приводит к потере буферных свойств пульпозного ядра.Поглощение удара больше не распространяется и не поглощается равномерно фиброзным кольцом или хрящевой концевой пластиной. Повышенная подвижность (из-за «недостаточно накачанной шины» диска) приводит к большему напряжению сдвига, вращения и тяги на диске и прилегающем позвонке. Результатом этих действий является сближение тел позвонков и потеря нормального лордотического искривления шейного отдела позвоночника. Кроме того, ножки начинают сближаться, что приводит к перекрытию или подвывиху фасеточных суставов, что приводит к сближению пластинки.Это, в свою очередь, может привести к возможному вздутию желтой связки, особенно когда шейный отдел позвоночника находится в нейтральном положении или разгибании, а также к дегенерации суставов по фон Люшке. Эти изменения впоследствии приводят к снижению ROM, укорочению шейного отдела позвоночника и потере жесткости позвоночника. 53 , 54
Как уже говорилось ранее, по мере дегенерации диска пульпозное ядро начинает терять свой тургор, а его гелеобразная ткань, которая обычно находится под давлением, начинает фиброзу и приобретает вид аналогично кольцевому пространству.Диск также начинает терять высоту, вызывая небольшое перекрытие суставных поверхностей скулового сустава; это, в свою очередь, приводит к трансляционной нестабильности (т. е. к потере артрокинематического контроля). Со временем эта нестабильность приводит к образованию защитных остеофитов и ограничению движений. 51 , 53 Радиологические данные показывают, что эти изменения обнаруживаются у 60% пациентов старше 45 лет и у 85% пациентов старше 65 лет, даже если симптомы отсутствуют. 51 , 53–55 В шейном отделе позвоночника наиболее часто и серьезно поражаются области C5-6 и C6-7. 3 Если симптомы будут развиваться, они обычно появляются в возрасте от 35 до 55 лет. Исследование трупов, проведенное Lee и Riew 56 , показало, что образцы верхней шейки матки чаще поражались фасеточным артрозом, чем нижние уровни. В том же исследовании было обнаружено, что среди пожилых людей распространенность фасеточного артроза достигает 29.87% для уровня C4-C5, который был наиболее часто затронутым сегментом, за которым следуют уровень C3-C4, затем C2-C3, C5-C6 и C6-C7. 3 , 55 Если симптомы будут развиваться, как правило, они появляются в возрасте от 35 до 55 лет.
Kirkaldy-Willis 55 разделил спондилез на три стадии: дисфункциональную, нестабильную и стабилизационную. Хотя он разработал эти стадии для поясничного отдела позвоночника, они в равной степени применимы к любой области позвоночника.Согласно описанию Киркалди-Уиллиса, эти стадии начинаются, когда пациент жалуется на симптомы. Однако заболевание начинается задолго до того, как симптомы становятся очевидными. Первоначально спондилез развивается незаметно (незаметно) и протекает бессимптомно. 6
В стадии дисфункции , 55 пациент жалуется на неспецифическую боль в шее с локальной болезненностью (таблица 3-6). При рентгенологическом исследовании дегенерация диска очевидна, что проявляется в потере высоты и выпячивании фиброзного кольца за пределы позвонков.Наряду с защитным мышечным спазмом могут возникать аномальные функции фасеточных суставов (то есть подвывих, вызванный дегенерацией диска) и синовит, хотя этот подвывих редко виден на рентгеновских снимках. Боковое сгибание или вращение обычно ограничено или жестко и болезненно, особенно в одну сторону. То же самое и с удлинением шейки матки. Неврологическое обследование на этом этапе часто дает отрицательный результат. В некоторых случаях симптомы могут быть связаны с недавней травмой, такой как автомобильная авария, хотя на самом деле они уже присутствовали, даже если пациент не жаловался на симптомы.
Нестабильная стадия 55 характеризуется повышенной дряблостью зигапофиза или фасеточной капсулы (Таблица 3-7). Может стать очевидным аномальный «ритм позвоночника» или «неустойчивый бег трусцой» (т. Е. Мерцание кожи над позвоночником во время движений). Этот нестабильный бег является признаком отсутствия контроля артрокинематических движений (т.е. существует дефицит моторного контроля), когда пациент двигает шею и голову. Диск продолжает дегенерировать и в некоторых случаях может образовывать грыжу, а на нестабильных стадиях может возникать еще большее выпячивание, что приводит к гипермобильности.Это приводит к сегментарной гипермобильности (т. Е. Трансляционной нестабильности). Наблюдается прогрессирующая дегенерация фасеточных суставов, что может привести к синдрому фасеточных суставов. 56 Боль в корешке также может наблюдаться из-за того, что корешки боковых нервов могут застрять в межпозвоночном отверстии. 57 Тракционные шпоры (обычно находящиеся спереди) иногда видны при рентгенологическом исследовании. 58 Тяговые шпоры возникают из-за ненормальных нагрузок на крайние точки прикрепления фиброзного кольца и, как полагают, связаны с чрезмерной подвижностью, вызванной дегенеративным диском. 51 , 59 Тяговые шпоры обычно видны на расстоянии 2–3 мм от дискового края вертикального корпуса и выступают горизонтально.
Тракционные шпоры — это не настоящие остеофиты когтей или краевые остеофиты, которые встречаются на краю тела позвонка (рис. 3-2). Остеофит копытца обычно связан с потерей высоты диска и выпуклостью кольца, которое поднимает надкостницу от края позвонка, вызывая закладку новой кости. Остеофит или шпора когтя могут также зацепиться за диск по краю диска.Остеофиты — это физиологическая реакция на компрессионную нагрузку, которая отражает попытки организма стабилизировать позвоночник. 59 , 60
При дегенерации диска в шейном отделе позвоночника суставы фон Люшки, также называемые унковертебральными суставами, сближаются, что приводит к третьему месту образования остеофитов. Интрафораминальные остеофиты вторгаются в межпозвонковое отверстие и, возможно, на позвоночную артерию, что приводит к неврологическим симптомам и повышенной вероятности синдрома позвоночной артерии. 61 Передняя спинномозговая артерия может утолщаться, что приводит к сосудистой недостаточности, или может произойти сжатие питательных сосудов. Зильберштейн 61 утверждает, что суставы фон Лушки на самом деле образованы этой дегенерацией и трением и что они не являются истинными синовиальными суставами. Интрафораминальные остеофиты ограничивают движение и в конечном итоге стабилизируют сустав, в котором находится фрагментированный диск.
В нестабильной стадии пациенты жалуются в первую очередь на дисфункцию шеи (см. Таблицу 3-7).Они также часто жалуются на «защемление» или внезапную боль в шее в части диска во время движения. 54 На этой стадии наблюдается большее ограничение движений, чем на дисфункциональной, а также нескоординированные движения (т. На этой стадии также могут наблюдаться окружные разрывы фиброзного кольца и радиальные разрывы, идущие от фиброзного кольца до пульпозного ядра.
На заключительной стадии или стадии стабилизации , 55 происходит фиброз фасеточных суставов, а также еще большая дегенерация диска и образование остеофитов (Таблица 3-8). Остеофиты образуются по краям фасеточных суставов, что приводит к увеличению фасеток. На этой стадии чаще встречается защемление корешка бокового нерва, что приводит к корешковым признакам и латеральному стенозу в межпозвонковом отверстии. В то же время остеоартроз (ОА) фасеточных суставов становится все более очевидным.
Сужение дегенерирующего диска на разных стадиях спондилеза может привести к переднему соударению унковертебральными шпорами, к переднему соударению из-за выпуклости кольца и к заднему соударению со стороны остеофитов фасеточных суставов и фиброзу рукавов эпидурального нерва. 51 , 57 Дегенерация фасеточного сустава приводит к эрозии суставного хряща и заеданию края сустава с образованием фасеточных остеофитов. Синовиальная оболочка утолщается, и это, в сочетании с образованием фасеточных остеофитов, приводит к уменьшению размера межпозвонкового отверстия и большей вероятности появления корешковых признаков и симптомов.Фиброз нервного корешка также может быть результатом дегенерации диска, приводящей к воспалительным изменениям, трения нервного корешка и оболочки о грубые ножки во время движения или повреждения нервного корешка. Хрящевая замыкательная пластинка тела позвонка дегенерирует на протяжении всего развития спондилеза, проявляя истончение, фибрилляцию и трещины. Трещины могут распространяться на всю толщину концевой пластинки, а грануляционная ткань может прорастать в диск, усиливая фиброз диска. 54
Признаками и симптомами шейного спондилеза в основном являются боль, ограничение движений, а на более поздних стадиях — корешковые признаки. Радикулопатия шейки матки является наиболее частым симптомом дегенеративного заболевания шейки матки, который заставляет пациентов обращаться за лечением. 62 Это происходит из-за комбинации дегенеративных изменений шейного отдела позвоночника, таких как грыжа диска, остеоартроз унковертебральных и фасеточных суставов, уменьшение межпозвонковой высоты и спондилолистез шейных позвонков.В некоторых случаях спинной мозг или передние спинномозговые сосуды могут быть сдавлены, что приводит к миелопатическим симптомам. 63 , 64 Сообщалось, что шейная спондилотическая миелопатия является наиболее серьезным прогрессированием этого заболевания, приводящим к инвалидности. 48 Боль может быть нечеткой или плохо выраженной, или это может быть тупая, ноющая боль, которая со временем усиливается и затем имеет тенденцию относиться к плечу или руке, а не к шее. Боль, как правило, усиливается при движении и чаще проявляется ближе к концу.Первоначально корешковая боль передается в соответствующий дерматом, а позже поражаются миотомы. Рентгенологическое обследование показывает сужение одного или нескольких межпозвоночных дисков, остеофитную шпору и неровности наряду со склерозом тела позвонка. 54 , 64 , 65
Келлгрен и Лоуренс 66 разработали набор критериев для классификации дегенеративного спондилеза на основе рентгенограмм боковых отделов шейного отдела позвоночника в нормальной выборке населения.Классификация носит качественный характер и широко используется для описания рентгенологических изменений шейного отдела позвоночника. Эта классификация представляет собой пятибалльную шкалу от «0» (отсутствие дегенерации) до «4» (сильное сужение дискового пространства со склерозом и большими остеофитами). Гор и др. 67 добавил некоторые критерии, касающиеся сужения дискового пространства, склероза концевой пластинки, а также передних и задних остеофитов. Согласно исследованию Ofiram et al., 68 , хотя классификация, постулированная Келлгреном и Лоуренсом, оказалась надежной, она дает только качественное и общее описание дегенеративных изменений.Поэтому они создали количественный рентгенологический индекс: шейный дегенеративный индекс (CDI) для измерения шейного спондилеза. 68 CDI включает четыре фактора: сужение дискового пространства, склероз концевой пластинки, образование остеофитов и олистез (передний или задний), что делает индекс более конкретным. Индекс рассчитывается на основе стандартной серии рентгенограмм шейки матки с четырьмя проекциями (переднезаднее, латеральное, сгибание и разгибание), суммируя четыре фактора для получения окончательной оценки по шкале CDI.Низкая оценка соответствует нормальным или очень незначительным признакам дегенеративных изменений, а высокая оценка представляет более дегенеративные спондилитические изменения шейного отдела позвоночника на рентгенограмме.
