Перелом шейки бедренной кости | ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко»
Перелом шейки бедренной кости — тяжелая травма, возникающая чаще у женщин в пожилом возрасте на фоне системного остеопороза. Причиной чаще всего является падение или прямой удар. перелом шейки бедра относится к группе переломов проксимального отдела бедра.
Основными признаками перелома шейки бедренной кости является невозможность опоры на больную ногу, симптом «прилипшей пятки», когда пациент не может оторвать пятку от поверхности (кушетки, кровати), а также укорочение нижней конечности на стороне травмы.
Для лечения перелома шейки бедра обычно необходима операция, которая производится в специализированном стационаре.
Классификация переломов проксимального отдела бедра
А = Переломы вертельной области
- А1 Перелом вертельной области, чрезвертельный простой
- А2 Перелом вертельной области, чрезвертельный многооскольчатый
- A3 Перелом вертельной области, межвертельный перелом
В = Переломы шейки бедра
- В1 Субкапитальный перелом шейки бедра с незначительным смещением
- В2 Трансцервикальный перелом шейки бедра
- ВЗ Субкапитальный перелом шейки невколоченный со смещением
щением
С = Переломы головки бедра
- С1 Перелом головки бедра расщепленный
- С2 Перелом головки с вдавлением
- СЗ Перелом головки и шейки бедра
Задачей хирургического лечения больных с переломами шейки бедра является ранняя мобилизация, поэтому в последние годы разработаны методики, дающие возможность ранней нагрузки на травмированную конечность. Это имеет чрезвычайно большое значение для оказания медицинской помощи пациентам пожилого возраста, больных, так как для них ранняя мобилизация и ходьба может оказаться единственным шансом вернуться к полноценной жизни. При отказе от хирургического лечения таких пациентов активный образ жизни становится не возможен, такие пациенты не могут себя обслуживать, возникают гиподинамические осложнения, такие как пневмония, пиелонефрит, пролежни, что может привести к смерти пациента. Чем раньше оказана хирургическая помощь, тем лучше результаты лечений.
Это имеет чрезвычайно большое значение для оказания медицинской помощи пациентам пожилого возраста, больных, так как для них ранняя мобилизация и ходьба может оказаться единственным шансом вернуться к полноценной жизни. При отказе от хирургического лечения таких пациентов активный образ жизни становится не возможен, такие пациенты не могут себя обслуживать, возникают гиподинамические осложнения, такие как пневмония, пиелонефрит, пролежни, что может привести к смерти пациента. Чем раньше оказана хирургическая помощь, тем лучше результаты лечений.
Переломы шейки бедра характеризуются нарушением кровоснабжения, поэтому для выбора метода операции важно определить характер нарушения кровоснабжения. Если кровоснабжение головки бедренной кости достаточное — можно выполнить остеосинтез, если кровотечения кровоснабжение головки бедра недостаточно, высока вероятность развития асептического некроза, поэтому у пожилых пациентов лучше выполнить эндопротезирование.
Успех остеосинтеза зависит не только от кровоснабжения головки, но и от механической прочности фиксации перелома, которая достигается применением современных фиксаторов.
При переломе шейки бедра выбор операции зависит от типа перелома. Субкапитальные переломы с минимальным смещением рекомендуют фиксировать винтами, динамические — бедренными винтами с накладной пластиной или пластиной под углом 130 градусов.
В последние годы для остеосинтеза чрезвертельных, межвертельных, подвертельных переломов, а также латеральных переломов шейки бедра рекомендуют пластины с динамическими (скользящими) винтами. В отличие от обычных фиксаторов для остеосинтеза проксимального отдела бедра, которые основную нагрузку принимают на себя, конструкция пластин с динамическими винтами позволяет переносить часть нагрузки на кость.
После операции по поводу перелома шейки бедра с первых дней назначают ЛФК, в том числе дыхательную гимнастику. Ходьбу с помощью костылей и частичную нагрузку на конечность разрешают на 5–7 день после операции. При стабильной фиксации полная нагрузка разрешается через 6 недель.
Фиксаторы удаляют через год после операции, у пожилых пациентов фиксаторы можно не удалять.
Классификация переломов бедра
Переломы бедренной кости являются тяжелыми повреждениями опорно-двигательного аппарата, часто сопровождаются травматическим шоком и требуют стационарного лечения. На их долю приходится от 3,5% до 13% всех видов переломов.
Выделяют переломы проксимального отдела, диафиза и дистального отдела бедренной кости.
Переломы головки и шейки бедренной кости являются
Переломы проксимального конца бедренной кости
ПЕРЕЛОМЫ ГОЛОВКИ БЕДРА встречаются редко, преимущественно при травматических вывихах.
ПЕРЕЛОМЫ ШЕЙКИ БЕДРА
Медиальный перелом шейки бедра (внутрисуставной).

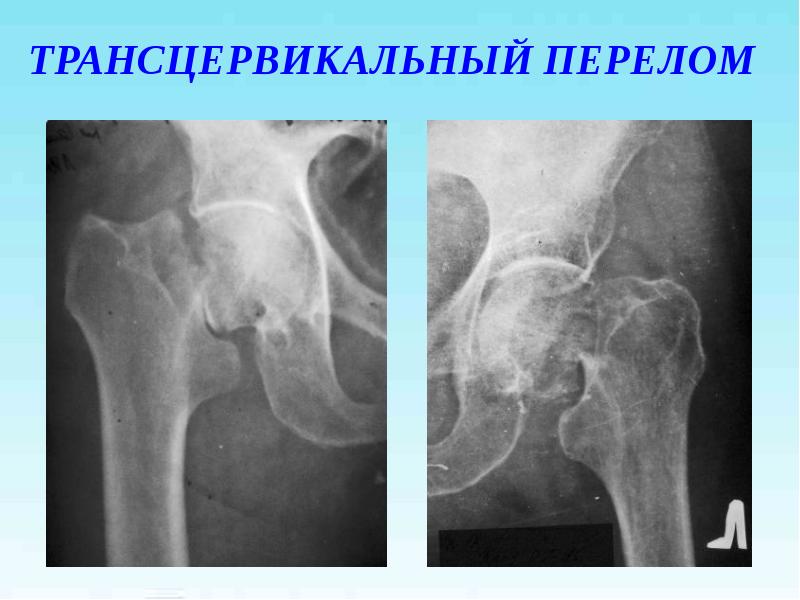
Различают субкапитальный перелом — вблизи перехода головки в шейку бедра; трансцервикальный — линия перелома проходит через середину шейки; базальный — в области основания шейки бедра. В зависимости от
Латеральный или вертельный перелом шейки бедра. Разновидности: межвертельный — линия перелома проходит вблизи межвертельной гребешковой линии; чрезвертельный — линия перелома проходит через массив вертелов бедра; вертельно-подвертельный перелом.
Остеоэпифизеолиз головки бедра (в детском возрасте).
ПЕРЕЛОМЫ ВЕРТЕЛОВ БЕДРА

Изолированный перелом (в детском возрасте остерапофизеолиз) малого вертела.
ДИАФИЗАРНЫЕ ПЕРЕЛОМЫ БЕДРА
Подвертельные переломы бедра.
Верхней трети диафиза бедра.
Средней трети диафиза бедра.
Нижней трети диафиза бедра.
Надмыщелковый перелом.
Переломы мыщелков бедра (одного или обоих, У- и Т-образные).
Остеоэпифизеолиз дистального конца бедра (в детском возрасте).
Переломы шейки бедра
Переломы
шейки бедра у женщин встречаются в 2,5
раза чаще, чем у мужчин, Средний возраст
пострадавших 63 года; 85% больных в возрасте
старше 50 лет, 65% — старше 60 лет.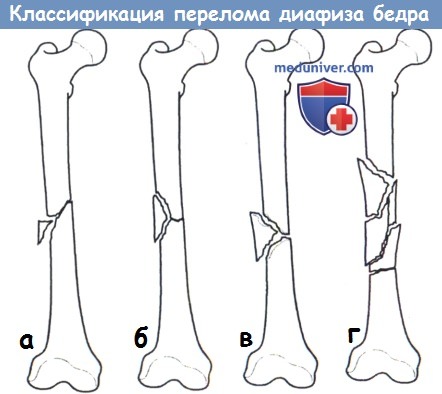
Механизм: падение на область большого вертела при резкой ротации ноги кнаружи или кнутри.
Аддукционный перелом
Аддукционные переломы шейки бедра в зависимости от направления линии перелома принято делить на три группы (рис. 1). В норме шеечно-диафизарный угол равен 127—130°(рис. 2).
При аддукционном (варусном) переломе угол между эпифизом и диафизом бедра уменьшается (рис. 3). При таком смещении вколочения отломков никогда не наблюдаются.
Клиника. Для аддукционного (варусного) перелома характерны следующие клинические симптомы:
Анамнез типичный: случайное падение, ушиб области большого вертела.

Наружная ротация поврежденной ноги – наружный край стопы прилегает к постели.
Припухлость и гематома в области перелома выражены мало.
Укорочение ноги на 2—4 см.
Положительный симптом «прилипшей пятки» — больной не в состоянии поднять и удержать выпрямленную в коленном суставе ногу. При попытке поднять поврежденную конечность пятка скользит по поверхности кровати.
Большой вертел бедра расположен выше линии Розера-Нелатона (линии, соединяющей седалищный бугор с передне-верхней подвздошной остью).
Положительный симптом Гирголава: усиленная пульсация сосудов под пупартовой связкой.
Нарушается равнобедренность треугольника Бриана на поврежденной стороне.Треугольник Бриана: в положении больного на спине от передне-верхней подвздошной ости проводят две линии – одну к верхушке большого вертела, другую перпендикулярно к продолжению оси бедра.
Линия Шумакера проходит ниже пупка. Линию Шумакера проводят через верхушку большого вертела и передне-верхнюю подвздошную ость. В норме эта линия пересекает среднюю линию тела выше пупка.
Положительный признак Аллиса. При варусном переломе шейки бедра происходит смещение большого вертела кверху, вследствие чего происходит расслабление средней и малой ягодичных мышц, а также мышцы, напрягающей широкую фасцию бедра. Это позволяет на поврежденной стороне нажать пальцем более глубоко, чем на здоровой стороне.
Определяется костный хруст.
Для уточнения диагноза производят рентгеновские снимки тазобедренного сустава в двух проекциях.
Первая
помощь при изолированном переломе
проксимального отдела бедра заключается
в обезболивании и иммобилизации
поврежденной конечности стандартной
шиной Дитерихса или тремя шинами Крамера.
Лечение. Первая помощь заключается в уменьшении болей введением промедола, наложении транспортной шины (металлической, фанерной, Дитерихса), фиксирующей всю нижнюю конечность и туловище больного. Такие больные должны быть доставлены в специализированные отделения.
Обезболивание: ниже пупартовой связки на 1-1,5 см кнаружи от бедренной артерии проходят иглой на глубину 4-5 см до упора в кость и вводят в место перелома 20 мл 2%-ного раствора новокаина.
Аддукционные (варусные) переломы шейки бедра практически самостоятельно не срастаются. Консолидация перелома возможна при условии точного сопоставления отломков и стабильной фиксации их.
На процесс сращения при медиальном переломе шейки бедра НЕБЛАГОПРИЯТНО влияют следующие моменты:
Отсутствие надкостницы.
Отсутствие мягких тканей – шейка бедра отделена от мышц капсулой сустава.
Омывание костных отломков синовиальной жидкостью, что замедляет регенерацию.
Повреждение кровеносных сосудов во время перелома.
У лиц пожилого и старческого возраста сосуды круглой связки облитерированы или неглубоко проникают в головку бедра.
Функциональное лечение показано у истощенных и ослабленных больных, при старческом маразме, когда имеются серьезные противопоказания к оперативному лечению. При этом методе лечения поврежденную ногу фиксируют гипсовым сапожком со стабилизатором в положении внутренней ротации. Ногу обкладывают мешками с песком. Больному разрешают ранние движения: сидеть, спускать ногу с кровати. Через 2—3 недели разрешают ходьбу с костылями.
N.B.!!! При этом методе лечения сращения костных отломков не наступает.
Лечение
гипсовой повязкой по Уитмену-Турнеру. Отломки
репонируют одномоментно или при помощи
скелетного вытяжения.
Поврежденную ногу фиксируют тазобедренной
гипсовой
повязкой в положении отведения и
внутренней ротации
(рис. 4).
Срок гипсовой иммобилизации до 6—8
месяцев.
Через месяц в повязке разрешают ходьбу
на костылях. После
снятия повязки назначают восстановительное
лечение-. массаж,
ЛФК, механотерапию, парафиновые
аппликации. Сращение
может наступить у лиц молодого и среднего
возраста
(в 40 проц. случаев).
Отломки
репонируют одномоментно или при помощи
скелетного вытяжения.
Поврежденную ногу фиксируют тазобедренной
гипсовой
повязкой в положении отведения и
внутренней ротации
(рис. 4).
Срок гипсовой иммобилизации до 6—8
месяцев.
Через месяц в повязке разрешают ходьбу
на костылях. После
снятия повязки назначают восстановительное
лечение-. массаж,
ЛФК, механотерапию, парафиновые
аппликации. Сращение
может наступить у лиц молодого и среднего
возраста
(в 40 проц. случаев).
Оперативное лечение. До оперативного вмешательства иммобилизацию осуществляют с помощью скелетного вытяжения за бугристость большеберцовой кости или деротационного гипсового «сапожка». Использование кокситной гипсовой повязки и скелетного вытяжения, как самостоятельных методов, практически не применяют.
Оперативное
лечение, целью которого является точная
репозиция и прочная фиксация фрагментов,
проводят на 2-3 сутки с момента травмы.
В арсенал хирургического лечения входят
остеосинтез перелома, а также
эндопротезирование тазобедренного
сустава.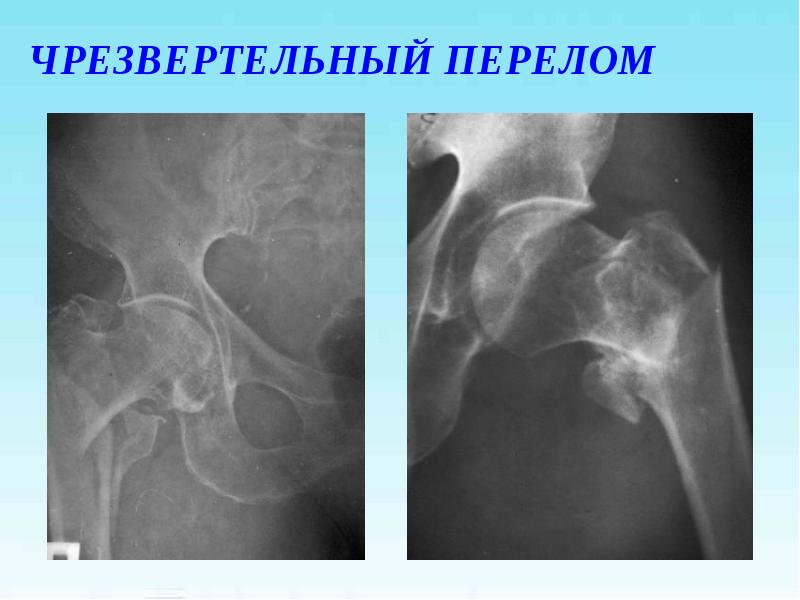 Операцию проводят под наркозом.
Для фиксации переломов шейки бедра
предложено большое количество
металлоконструкций. На сегодняшний
день наиболее популярными для этих
целей являются компрессирующие шурупы
и динамический винт.
Операцию проводят под наркозом.
Для фиксации переломов шейки бедра
предложено большое количество
металлоконструкций. На сегодняшний
день наиболее популярными для этих
целей являются компрессирующие шурупы
и динамический винт.
Для определения жизнеспособности головки бедра используется радиоизотопная диагностика (сканирование), компьютерную томографию и исследования с помощью ядерномагнитного резонанса. Эти методы позволяют составить четкое представление о степени нарушения кровоснабжения головки бедренной кости. Если ее кровоснабжение полностью или почти полностью отсутствует, то наиболее рациональным у этих больных является эндопротезирование тазобедренного сустава.
Перед операцией костные отломки репонируют закрытым способом по Уитмену или Лидбеттеру.
Вправление
по Уитмену:
производят тракцию нижней конечности
по длине,
медленно ротируют кнутри, отводят и
фиксируют стоподержателем
операционного стола.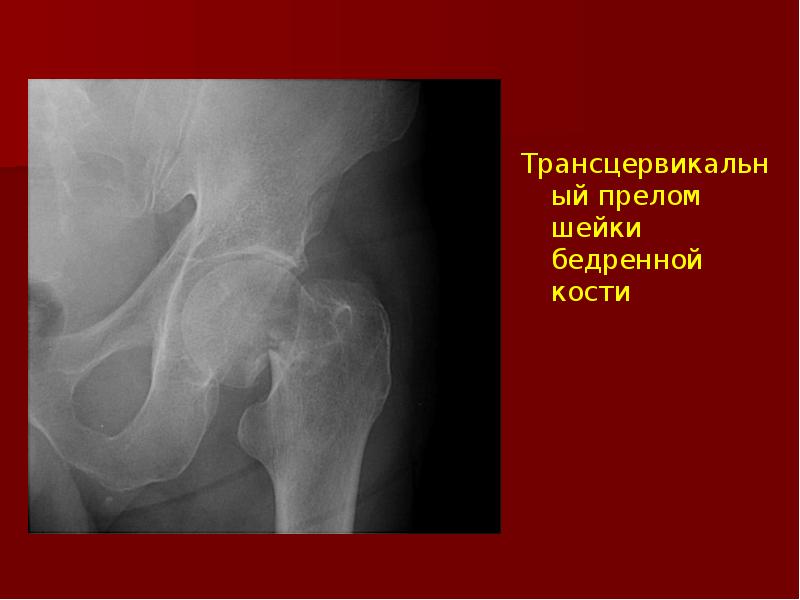
Вправление по Лидбеттеру: ассистент фиксирует таз больного, оператор сгибает колено, производит тракцию конечности по длине и медленно сгибает ее в тазобедренном суставе до угла 90°, после чего ротирует ногу кнутри. Затем конечность постепенно разгибают и отводят. В таком положении ногу фиксируют стоподержателем. Производят контрольные рентгеновские снимки в двух проекциях.
В послеоперационном
периоде для иммобилизации конечности
применяют или скелетное вытяжение за
бугристость большеберцовой кости с
грузом по оси 2-3 кг, или деротационный
«сапожек». Для профилактики послеоперационных
осложнений важным является активизация
больного в постели и дыхательная
гимнастика, назначаемые больному уже
в первые дни после оперативного
вмешательства. После снятия швов (на
12-14 сутки) больного обучают ходьбе с
помощью костылей без нагрузки на
оперированную ногу. Наступать на
конечность разрешают лишь спустя 5-6
месяцев с момента операции при отсутствии
рентгенологических признаков асептического
некроза головки бедра.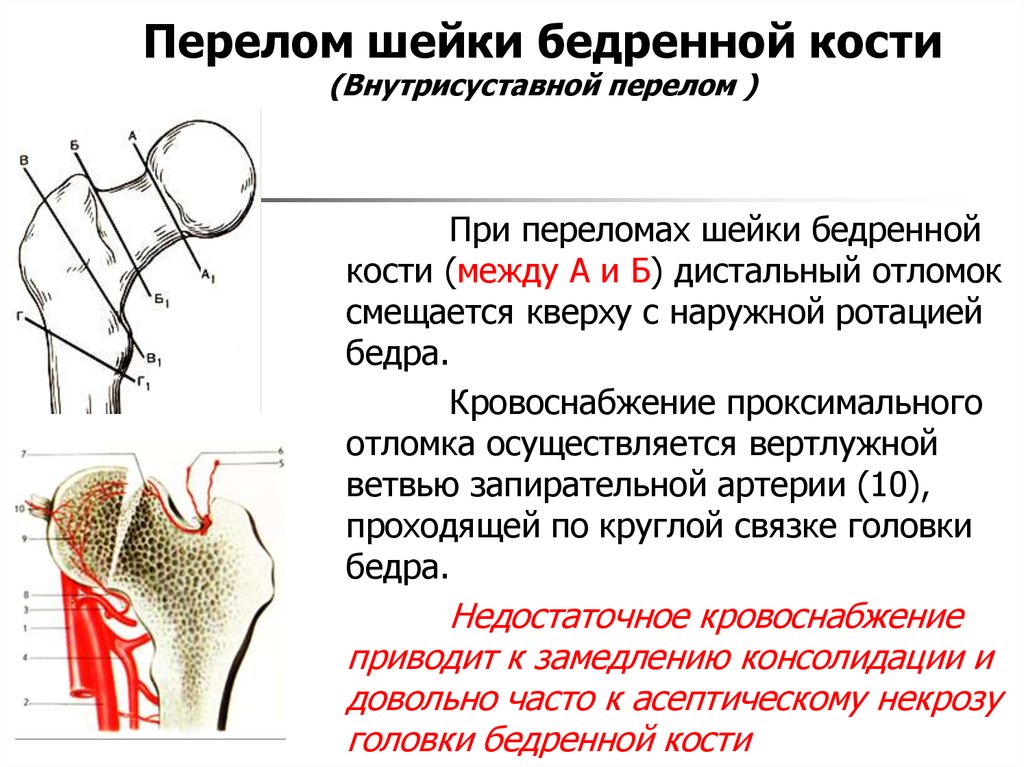 Трудоспособность
восстанавливается через 8-18 месяцев.
Трудоспособность
восстанавливается через 8-18 месяцев.
Специализированное научно-практическое издания для ветеринарных врачей и студентов ветеринарных ВУЗов.
TogglerВыпуски журнала по годам
Контакты журналаvetpeterburg
Подпишись на новости
Вы можете подписаться на нашу новостную рассылку.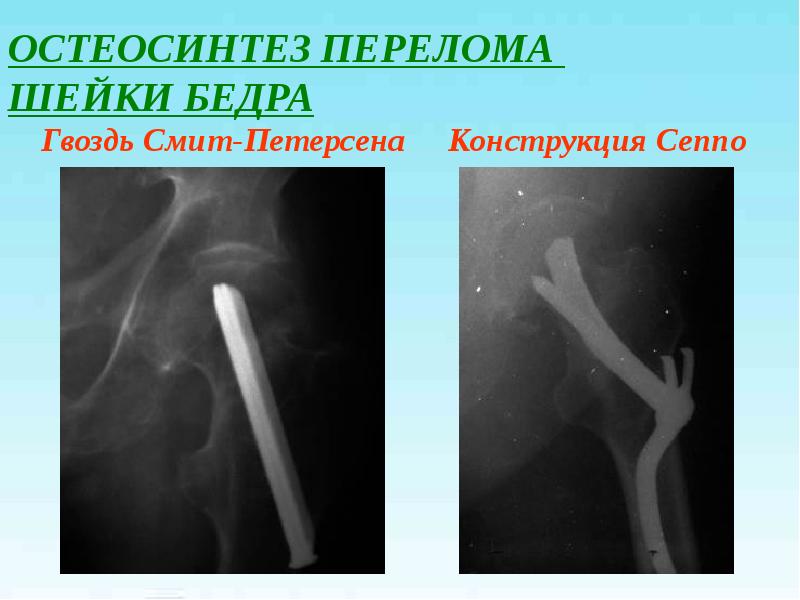
Для этого нужно заполнить форму, указав ваш почтовый e-mail.
Рассылка осуществляется не более 5-6 раз в год.
Администрация сайта никогда ни при каких обстоятельствах не разглашает и не передает другим лицам данные о пользователях сайта.
Покупка бумажной версии Чтобы приобрести бумажную версию журнала необходимо оформить заказ и оплатить его онлайн.
Доставка выполняется Почтой России.
Стоимость экземпляра журнала указанна с учетом доставки.
По вопросам рассылки в другие странны обращайтесь к заместителю главного редактора: [email protected].
Предзаказ Доставка для клиник
Для ветеринарных клиник г. Санкт-Петербурга и Лен. области.
Доставка производится курьером на адрес клиники в количестве одного экземпляра.
Для оформления доставки необходимо заполнить форму. Подписка на доставку оформляется один раз и действует до тех пор, пока представитель вашей организации не подаст заявку на отмену доставки.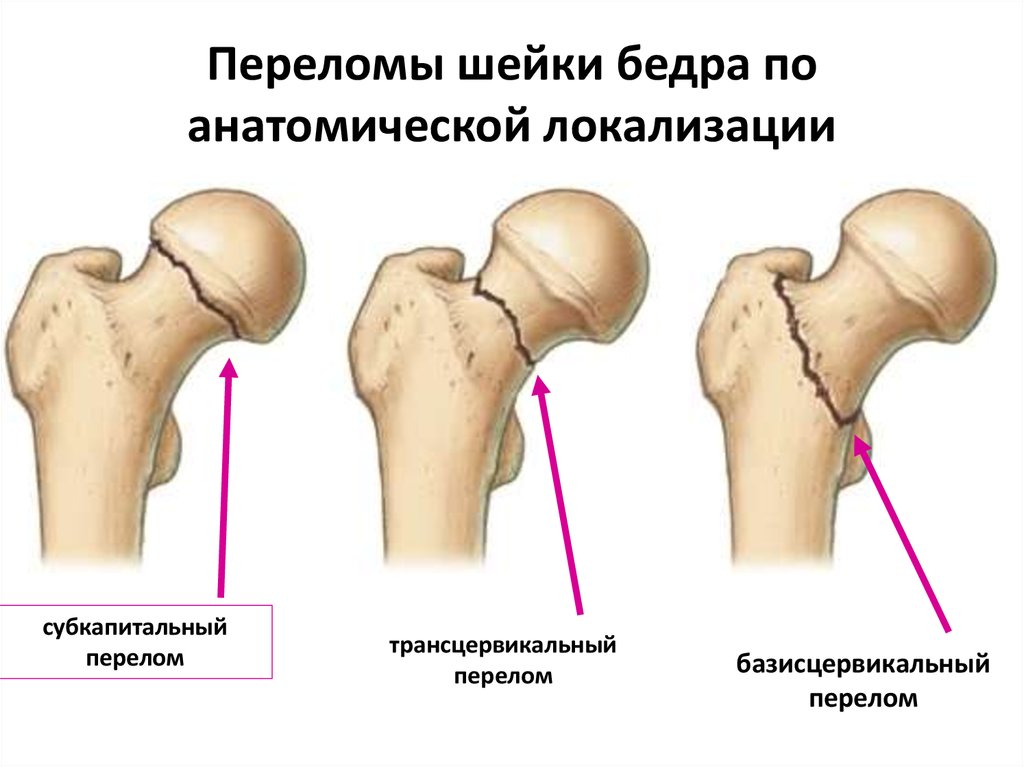
Оформить доставку
Переломы шейки бедренной кости (переломы «шейки бедра»)
| Перелом шейки бедра — тяжелая и опасная травма, которая может возникать как у пожилых, так и у молодых людей. | |
| Опасен осложнениями. Длительный постельный режим у пожилых пациентов с такими переломами приводит к катастрофическому ухудшению здоровья и в подавляющем большинстве случаев заканчивается смертью в течение нескольких месяцев от осложнений, обусловленных вынужденным постельным режимом (сердечная недостаточность, пневмонии, тромбоэмболии). | |
| В большинстве случаев оптимальное лечение — оперативное. У молодых пациентов выполняют остеосинтез тремя винтами, а у пожилых — эндопротезирование. | |
Распространено опасное заблуждение: «пожилой человек с переломом шейки бедра не перенесет операцию, наркоз». .. К сожалению, пожилые пациенты гораздо чаще не выносят длительного и мучительного консервативного лечения (деротационные сапожки, гипс), и все это заканчивается трагедией — смертью близкого и любимого человека. .. К сожалению, пожилые пациенты гораздо чаще не выносят длительного и мучительного консервативного лечения (деротационные сапожки, гипс), и все это заканчивается трагедией — смертью близкого и любимого человека. |
|
| Если пожилой человек до перелома мог ходить, то лечить нужно только оперативно — выполнять эндопротезирование сустава. | |
| У молодых людей даже при отсутствии смещения отломков может быть целесообразна операция (фиксация перелома тремя винтами). В противном случае нефиксированный перелом может несростись или произойдет рассасывание головки бедренной кости (остеонекроз). Даже минимальное смещение отломков может значительно ухудшить функцию тазобедренного сустава. |
Анатомия и кровоснабжение
Тазобедренный сустав является одним из самых крупных суставов нашего тела. Из-за того, что человек в результате эволюции встал на две ноги, тазобедренный сустав у него является основным опорным суставом и несет значительную нагрузку при ходьбе, беге, переносе тяжестей. Форму тазобедренного сустава можно представить в виде шара, расположенного в глубоком гнезде округлой формы.
Форму тазобедренного сустава можно представить в виде шара, расположенного в глубоком гнезде округлой формы.
Суставная впадина тазобедренного сустава образована тазовой костью и называется вертлужной (ацетабулярной) впадиной. В ней находится головка бедренной кости, которая связана с телом бедренной кости при помощи шейки. Часто шейку бедренной кости называют «шейкой бедра», но это жаргонизм. Несколько ниже шейки бедра находятся костные возвышения, называемые большим и малым вертелами. К ним прикрепляются мощные мышцы. Вокруг сустава есть суставная капсула, которая содержит связки, укрепляющие тазобедренный сустав. С одной стороны эти мощные связки прикрепляются одним концом к тазовой, а другим концом — к бедренной кости. Еще одна мощная связка (называемая связкой головки бедренной кости, часто ее еще называют круглой связкой) связывает головку бедренной кости с дном вертлужной впадины.
Тазобедренный сустав прикрыт мышцами ягодичной области сзади и мышцами передней группы бедра спереди.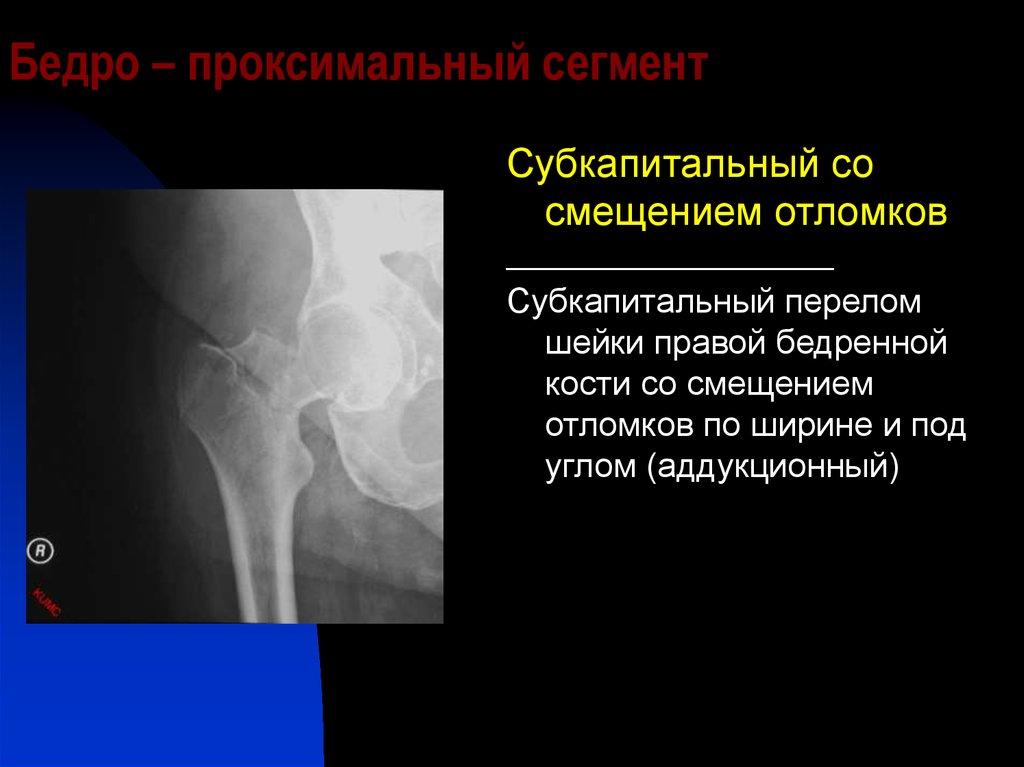 Головка бедренной кости, расположенная в ацетабулярной впадине, покрыта суставным хрящом. Суставной хрящ в тазобедренном суставе в среднем достигает 4 мм в толщину, имеет очень гладкую поверхность белесоватого цвета и плотноэластическую консистенцию. Благодаря наличию суставного хряща значительно уменьшается трение между соприкасающимися суставными поверхностями.
Головка бедренной кости, расположенная в ацетабулярной впадине, покрыта суставным хрящом. Суставной хрящ в тазобедренном суставе в среднем достигает 4 мм в толщину, имеет очень гладкую поверхность белесоватого цвета и плотноэластическую консистенцию. Благодаря наличию суставного хряща значительно уменьшается трение между соприкасающимися суставными поверхностями.
Кость может жить только тогда, когда к ней поступает кровь. Кровоснабжение головки бедренной кости осуществляется тремя основными путями:
- Сосуды, идущие к кости через капсулу сустава
- Сосуды, идущие внутри самой кости
- Сосуд, проходящий внутри связки головки бедренной кости. Этот сосуд хорошо работает у молодых пациентов, но в зрелом возрасте этот кровеносный сосуд обычно истончается и закрывается.
При переломе шейки бедренной кости (переломе шейки бедра) повреждается не только кость, но и разрываются сосуды, и костный отломок (головка и часть шейки бедренной кости), лишенный кровоснабжения, может рассосаться, постепенно исчезнуть. Такое состояние называют остеонекрозом или аваскулярным некрозом головки и шейки бедренной кости. Кроме того, лишенный кровоснабжения костный отломок головки и шейки бедренной кости может не прирасти, т.е. возникнет такое состояние как несращение перелома или так называемый ложный сустав. Особенно высок риск несращения после перелома шейки бедра у пожилых людей, у которых сосуд, проходящий внутри связки головки, закрыт.
Такое состояние называют остеонекрозом или аваскулярным некрозом головки и шейки бедренной кости. Кроме того, лишенный кровоснабжения костный отломок головки и шейки бедренной кости может не прирасти, т.е. возникнет такое состояние как несращение перелома или так называемый ложный сустав. Особенно высок риск несращения после перелома шейки бедра у пожилых людей, у которых сосуд, проходящий внутри связки головки, закрыт.
У пожилых людей при переломе шейки бедра или головки бедренной кости костный отломок оказывается лишенным кровоснабжения и перелом может не срастись вообще.
Подробнее об анатомии тазобедренного сустава вы можете узнать в отдельной статье на нашем сайте (кликните мышкой, чтобы перейти к статье об анатомии).
Частота переломов и механизм травмы
Переломы шейки бедренной кости – это серьезная медицинская проблема. Связано это с ее высокой частотой (статистика показывает, что этот вид перелома составляет 6% от всех переломов) и теми поистине драматическими последствиями, которые этот перелом может повлечь за собой. Перелом шейки бедра – это в 90% участь пожилых людей старше 65 лет, женщины страдают от них данных переломов в три раза чаще, чем мужчины. К сожалению, даже в развитых странах 30% престарелых пациентов умирает в течение года после перелома шейки бедра. Это обусловлено тем, что если пациенту не выполнить операцию, то он вынужден быть длительно прикованным к постели, что у пожилых пациентов катастрофически пагубно влияет на здоровье: обостряются сопутствующие заболевания, усугубляется сердечная недостаточность, на фоне сниженной вентиляции легких возникают пневмоннии (так называемые гиповентиляционные или «застойные» пневмонии).
Причины перелома шейки бедра сильно отличаются у молодых и пожилых пациентов. У пациентов старшего возраста переломы наступают на фоне уменьшения прочности костей, так называемого остеопороза, развивающегося после наступления менопаузы. Остеопороз развивается и у мужчин в престарелом возрасте, но обычно в меньшей степени. Кости, подверженные остеопорозу, могут сломаться даже при обычном падении на ровном месте. Факторами риска также являются неврологические заболевания, ослабленное зрение, онкологические заболевания, недостаточность питания и сниженная физическая активность.
У молодых пациентов переломы шейки бедренной кости («шейки бедра») связаны с так называемой высокоэнергетической травмой — дорожно-транспортные происшествия, падения с большой высоты и др.
Классификация переломов
Для того чтобы стандартизировать подходы к лечению переломов шейки бедра было разработано несколько классификаций. Каждая из них учитывает какой-либо критерий перелома, влияющий на дальнейшее течение заболевания и, соответственно, на выбор метода лечения.
Важным для прогноза является ход линии перелома в шейке бедренной кости. Чем ближе она расположена к головке бедренной кости, тем меньше шансов, что сохранится достаточное кровоснабжение ее головки. Это увеличивает риск аваскулярного некроза головки (гибели костной ткани) и несращения перелома шейки бедра. Особенно этот риск возрастает у пожилых людей, у которых кровоснабжение и так снижено.
Виды переломов по их анатомической локализации
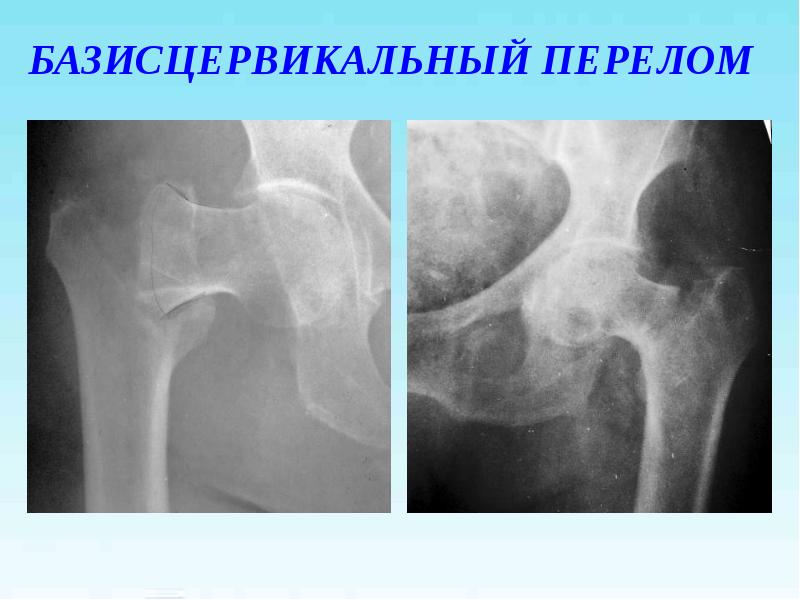
- базисцервикальные (расположенные у основания шейки бедра, наиболее удаленные от головки переломы),
- трансцервикальные (проходящие непосредственно через шейку бедренной кости)
- субкапитальные переломы (расположенные в непосредственной близости к головке бедренной кости).
Слева: субкапитальный перелом шейки бедра, линия перелома проходит чуть ниже головки. Этот вариант самый неблагоприятный в плане прогноза сращения, поскольку головка очень плохо кровоснабжается. В центре: трансцервикальный перелом шейки бедра, линия перелома проходит по середине шейки. Справа: базисцервикальный перелом, линия перелома проходит в самом начале шейки бедренной кости. По сравнению с предыдущими двумя вариантами он более благоприятен в плане прогноза сращения.
Однако важно не только как расположена линия перелома в шейке бедренной кости, но и ее угол. В частности, чем более вертикальна линия перелома, тем выше шансы того, что перелом сместится и не срастется. Для описания переломов по этому признаку используется классификация, предложенная F. Pauwels в 1935 г. Первая степень соответствует углу менее 30°, вторая –углу от 30 до 50°, и третья – углу более 50°.
Различные варианты линии угла перелома (классификация F. Pauwels).
Достаточно часто используется классификация переломов шейки бедра по Garden. Она делит переломы шейки бедренной кости в зависимости от смещения отломков на степени – от I (неполный перелом без смещения) до IV (полное разобщение отломков).
Классификация переломов шейки бедренной кости по Garden.
Можно обобщить, что чем более вертикально расположена линия перелома шейки бедренной кости, чем ближе перелом к головке бедренной кости и чем старше пациент – тем выше шанс того, что перелом не срастется.
Симптомы
Перелом шейки бедра можно заподозрить по типичному механизму травмы, характерным клиническим признакам и подтвердить с помощью рентгеновских снимков.
Пожилые пациенты, как правило, отмечают случайное падение и ушиб в области тазобедренного сустава (большого вертела – костного выступа, который можно прощупать по наружной поверхности бедра в его верхней трети).
У молодых пациентов переломы случаются при более тяжелых травмах – при падении с высоты или при автомобильных авариях.
В состоянии покоя боль носит нерезкий характер. Боль в области тазобедренного сустава усиливается при попытке движений ногой. Кровоподтеков в области тазобедренного сустава обычно не бывает. Поколачивание по пятке вызывает боль в тазобедренном суставе, в паху.
При переломе шейки бедренной кости нога может быть укорочена за счет смещения отломков кости. Кроме того, наружный край стопы может лежать на поверхности постели (наружная ротация) – тоже за счет смещения отломков. При этом больной не может самостоятельно вывести ногу из этого положения. Кроме того, в подавляющем большинстве случаев пациент не может самостоятельно оторвать пятку от поверхности кровати. Этот признак получил свое название — «симптом прилипшей пятки».
Наружная ротация и укорочение ноги при переломе шейки бедренной кости – стопа левой ноги своим наружным краем лежит на постели. Также можно отметить укорочение ноги.
Точный диагноз перелома шейки бедренной кости («шейки бедра») можно поставить по данным рентгенограмм. В некоторых случаях для уточнения характера смещения отломков может понадобиться компьютерная томография.
Рентгенограммы различных вариантов переломов
В некоторых неясных случаях, когда по стандартным рентгенограммам возникают сомнения в переломе шейки бедра, подтвердить диагноз можно с помощью МРТ или сцинтиграфии, но в абсолютном большинстве случаев в них не возникает необходимости.
Магнитно-резонансная томограмма при базисцервикальном, практически межвертельном переломе шейки бедренной кости
Варианты лечения
Подходы к лечению переломов шейки бедра изменялись вместе с развитием травматологии и оперативной ортопедии. Изначально каких-либо альтернатив консервативному лечению не существовало. В арсенале хирурга были иммобилизация, т.е. обездвиживание сустава с помощью различных повязок и скелетное вытяжение, позволяющее сопоставить отломки при длительном его осуществлении. Все эти способы несколько увеличивали шанс на сращение перелома шейки бедренной кости и сопровождались большим количеством осложнений. Постепенно стали появляться методики, позволяющие зафиксировать костные отломки. Эти методы по мере своего совершенствования находили все больше и больше сторонников. В настоящее время «золотым» стандартом лечения таких переломов за редкими исключениями является оперативный метод.
Консервативное лечение переломов шейки бедра может быть применено только в том случае, если у пациента есть серьезные сопутствующие заболевания, такие как, например, недавний инфаркт миокарда. Еще одно исключение – если по каким-либо организационным причинам провести операцию невозможно (например, нет оборудования или компетентного хирурга) и если при этом перелом шейки бедренной кости без смещения, а линия перелома расположена под углом менее 30 градусов, т.е. почти горизонтально и такой перелом шейки бедра не имеет тенденции к смещению.
В целом консервативное лечение переломов шейки бедра – это метод отчаяния, и надо четко понимать, что зачастую операция у пожилых пациентов направлена на спасение жизни, ведь будучи прикованными к постели на долгие месяцы такие пациенты постепенно «угасают» и нередки случаи летальных исходов.
Возможные осложнения при консервативном лечении
Основное осложнение консервативного лечения переломов шейки бедренной кости («шейки бедра») – несращение перелома. Как мы уже отмечали, это возникает ввиду того что головка часто лишена кровоснабжения и перелом шейки бедра попросту не может срастись.
Несросшиеся переломы шеек обеих бедренных костей после безуспешного консервативного лечения. Произошел лизис, т.е. рассасывание шеек бедренных костей. В последствии при таком варианте течения произойдет лизис и головок бедренных костей
Основной причиной возможных осложнений при консервативном лечении перелома шейки бедренной кости является потеря пациентом способности к самостоятельному передвижению. В совокупности с преклонным возрастом вынужденный постельный режим для многих пациентов становится фатальным.
У пожилых людей, находящиеся на постельном режиме в связи с переломом шейки бедра, нередко возникает застойная пневмония, которая плохо поддается лечению. Пневмония приводит к развитию дыхательной недостаточности и может привести к смерти пациента.
При длительном вынужденном нахождении в постели у пожилых пациентов с переломами шейки бедра часто возникают пролежни, которые обычно располагаются в области крестца и ягодиц. Развитие пролежня, т.е. участка омертвения тканей связано с нарушением кровообращения в них, обусловленным длительным давлением на кожу и глубжележащие ткани.
У пациентов с переломом шейки бедра нередко возникают различные психо-эмоциональные нарушения вплоть до развития психоза и депрессивных состояний.
Грозным осложнением перелома шейки бедра является и развитие тромбоза глубоких вен нижних конечностей, также обусловленное длительной неподвижностью пациента, что бывает как при оперативном, так и при консервативном лечении переломов шейки бедренной кости. Опасность тромбоза в том, что образующиеся в венах тромбы с током крови могут попадать в легкие, вызывая тромбоэмболию легочных артерий, смертельно опасное осложнение.
Наиболее действенным методом предотвращения или уменьшения вероятности всех этих осложнений является наискорейшая активизация пациента с переломом шейки бедра — человека нужно ставить на ноги!
Таким образом, оперативное лечение при переломах шейки бедра, позволяющее активизировать пациента, поставить его на ноги и начать ходить с дополнительной опорой на костыли или ходунки, зачастую спасает жизнь пациента и проводится по жизненным показаниям. У молодых пациентов с переломами шейки бедра операция позволяет уменьшить вероятность несращения перелома, добиться лучших функциональных результатов и быстрее вернуться к привычному образу жизни.
Оперативное лечение
В настоящее время существует несколько вариантов оперативного лечения переломов шейки бедра. Выбор конкретной методики зависит от возраста пациента, сопутствующих заболеваний, общего состояния здоровья пациента.
В этой таблице приведены примерные критерии, которыми может руководствоваться врач при выборе того или иного метода лечения при переломах шейки бедренной кости. Необходимо учитывать, что к каждому пациенту требуется индивидуальный подход с учетом гораздо большего количества критериев, и в этой таблице указаны лишь приблизительные и возможные варианты.
|
Биологический возраст (лет) |
Функциональный статус до перелома шейки бедренной кости |
Лечение |
|
<65 |
Свободно передвигается, выходит на улицу |
Репозиция, внутренняя фиксация |
|
>65 |
Свободно передвигается, выходит на улицу |
Эндопротезирование двуполюсным эндопротезом |
|
>75 |
Передвигается ограниченно, в пределах дома |
Эндопротезирование однополюсным (униполярным) цементным эндопротезом |
Расскажем подробнее о каждом из возможных методов лечения перелома шейки бедренной кости
Репозиция – это сопоставление костных отломков. Перед тем, как фиксировать отломки кости при переломе шейки бедра, их нужно сопоставить. В некоторых случаях для того, чтобы повысить шансы на срастание перелома шейки бедра, репозицию выполняют не анатомическую, т.е. не восстанавливают исходное, предшествующее перелому положение кости, а специальную – т.е. отломки смещают таким образом, чтобы перелом стал более «простым». В частности, линии перелома шейки бедра стараются придать более «горизонтальное» положение, что уменьшает риск смещения в послеоперационном периоде. После того, как будет выполнена репозиция, выполняют фиксацию перелома.
Специальная репозиция, при которой смещению отломков придают более «горизонтальное» положение
У молодых пациентов с переломами шейки бедра фиксацию чаще всего выполняют тремя большими винтами. Винты могут быть каннюлироваными, т.е. иметь внутри себя полый канал, как инъекционная игла. При их использовании сначала в кость вводятся несколько тонких металлических спиц, выбираются наиболее удачно расположенные из них, на эти спицы одевают винты и ввинчивают в кость, как по направителю.
Остеосинтез тремя винтами при переломе шейки бедра у молодых пациентов. Такое введение обеспечивает быстроту и точность выполнения операции. Винты, введенные таким образом, сдавливают между собой отломки кости, что повышает стабильность фиксации и вероятность сращения.
Фиксация отломков при переломе шейки бедра может быть выполнена и более массивными металлическими конструкциями (компрессионный бедренный винт DHS, компрессионный мыщелковый винт DCS), но это достаточно громоздкие фиксаторы, и если сломана только шейка бедра, травматологи предпочитают пользоваться несколькими отдельными винтами.
Остеосинтез перелома шейки бедра системой DHS (Dynamic Hip Screw — динамический бедренный винт)
Используемая ранее фиксация при переломах шейки бедра с помощью пучка тонких спиц, трехлопастного гвоздя в настоящее время практически не применяется как ненадежная, а предпочтение безоговорочно отдается более современным и стабильным методам фиксации.
Видеоролики упражнений по реабилитации после остеосинтеза шейки бедренной кости вы можете посмотреть на нашем сайте (кликните мышкой, чтобы перейти к статье, посвященной реабилитации).
В тех случаях, когда после перелома шейки бедра слишком велик риск таких осложнений, как несращение перелома, остеонекроз головки и шейки бедренной кости (аваскулярный или асептический некроз), что чаще бывает у пожилых пациентов, при значительном смещении отломков, сложном переломе шейки бедра, оптимальным лечением является эндопротезирование тазобедренного сустава.
При эндопротезиовании тазобедренного сустава по поводу перелома шейки бедра выполняется замещение только шейки и головки бедренной кости (однополюсное эндопротезирование) или замещение как шейки с головкой, так и вертлужной впадины (двуполюсное или тотальное эндопротезирование).
При замещении обоих компонентов сустава (головка и впадина) эндопротезирование называется тотальным. Компоненты эндопротеза могут фиксироваться за счет вколачивания в кость во время операции — так называемая бесцементная фиксация пресс-фит (press-fit). Впоследствии кость прорастает в пористую поверхность или специальные борозды эндопротеза. Чашка эндопротеза (тазовый компонент, замещающий вертлужную впадину) при бесцементной фиксации также имеет пористое покрытие для последующего прорастания кости. Чашка может дополнительно фиксироваться винтами.
Бесцементный метод фиксации более предпочтителен для молодых пациентов: он обеспечивает хорошую фиксацию благодаря высокой плотности кости и более благоприятен в отношении повторной операции по замене эндопротеза. Хотя сроки службы эндопротезов постоянно увеличиваются благодаря развитию технологий, они все еще остаются ограниченными и у молодых пациентов в будущем может потребоваться плановая замена эндопротеза.
Тотальное (двуполюсное, т.е. замещается и шейка бедренной кости, и вертлужная впадина) бесцементное эндопротезирование при переломе шейки бедра. Слева – рентгенограмма после операции. Справа – внешний вид бесцементного эндопротеза с пористым покрытием. Представлена одна из самых рапространенных компоновок бесцементного эндопротеза, состоящая из чашки, вкладыша из высокомолекулярного полиэтилена, металлической головки и ножки.
У пожилых пациентов с переломами шейки бедра чаще выбирают фиксацию эндопротезов с помощью особого полимерного цемента, который обеспечивает быструю и надежную фиксацию даже в условиях снижения прочности и плотности костей, часто наблюдаемой у этой группы пациентов. Однако если сопутствующие заболевания у пожилого пациента с переломом шейки бедра не критичны, а состояние кости хорошее, то возможна установка и бесцементного эндопротеза.
Эндопротез цементной фиксации
Отличие цементных и бесцементных моделей эндопротезов тазобедренного сустава заключается в принципе их фиксации. Бесцементные компоненты эндопротеза покрыты пористым или гидроксиапатитовым покрытием, устанавливаются в кость по методу «плотной посадки» и впоследствии кость врастает в поверхность импланта. Цементные эндопротезы фиксируются в кости специальным полимерным цементом, как правило изготовленным из полиметилметакрилата.
Цементная и безцементная фиксация ножек эндопротеза
У больных с переломами шейки бедра еще более преклонного возраста, физически ослабленных, которым необходимо выполнить более щадящую операцию, обычно выполняют замещение только шейки и головки бедренной кости, сохраняя собственную вертлужную впадину. Это уменьшает длительность операции, сокращает кровопотерю и улучшает переносимость операции.
При выборе этого метода лечения перелома шейки бедра могут использоваться однополюсные (униполярные) эндопротезы, головка которых непосредственно контактирует с поверхностью хряща суставной впадины. Это самая щадящая операция, ее выполняют пожилым пациентам в наиболее тяжелом состоянии. Недостатком этой операции является то, что непосредственный контакт головки с эндопротезом приводит к достаточно быстрому изнашиванию суставного хряща.
Уменьшить его износ можно за счет уменьшения трения между хрящом и головкой эндопротеза. Для этого головка делается в виде двух полусфер, вложенных одна в другую (по типу кукол-матрешек), при этом движения в таком суставе происходят между полусферами головки, что позволяет уменьшить износ и разрушение суставного хряща. Такие эндопротезы называют биполярными.
Биполярные и монополярные эндопротезы тазобедренного сустава, применяемые у пожилых ослабленных пациентов с переломами шейки бедра и высоким риском осложнений – при такой модели эндопротезирование чашки не производится, т.е. чашка эндопротеза не устанавливается и головка эндопротеза скользит по хрящу вертлужной впадины
Рентгенограмма тазобедренного сустава пациента, которому было выполнено биполярное эндопротезирование по поводу перелома шейки бедренной кости. Чашка не устанавливалась, головка эндопротеза скользит по хрящу вертлужной впадины
О том, как подготовиться к эндопротезированию, каковы правила и особенности послеоперационного и реабилитационного периода после эндопротезирования тазобедренного сустава вы можете узнать в отдельной статье на нашем сайте.
Видео упражнений по реабилитации после эндопротезирования тазобедренного сустава вы можете посмотреть в другой статье на нашем сайте.
Осложнения остеосинтеза
Аваскулярный остеонекроз (гибель костной ткани головки).
Как и несращение перелома остеонекроз связан со степенью первоначальной травмы и степенью смещения отломков. Остеонекроз наблюдается в 11-19 % случаев при переломах со смещением. Именно поэтому при переломах со смещением реопозиция перелома должна быть выполнена в кратчайшие сроки, аккуратно, и завершена надежной фиксацией отломков, особенно у молодых пациентов.
Несостоятельность остеосинтеза
Несостоятельность остеосинтеза (фиксации отломков с помощью металлоконструкций) могут быть вызваны следующими причинами: (1) инфекционный процесс в области перелома (2) потеря фиксации, (3) несращение перелома, (4) остеонекроз. Если перелом не срастается несмотря на остеосинтез, то обычно возникает прорезывание металлоконструкций или так называемый cut-off процесс. При правильно выполненной операции и при соблюдении правил поведения в послеоперационном периоде вероятность этого осложнения сводится к минимуму.
Инфекционные осложнения после остеосинтеза переломов шейки бедра обычно приводят к значимому нарушению функции тазобедренного сустава. Частота этого осложнения составляет менее 1 %. Риск зависит от множества факторов, в основном от сопутствующих заболеваний (сахарный диабет), вредных привычек (курение, злоупотребление алкоголем).
Переломы шейки бедренной кости являются внутрисуставными, то есть отломки омывает синовиальная жидкость, в норме содержащаяся в суставах и содержащая вещества, препятствующие прорастанию сосудов и затрудняющие заживление перелома. Точное сопоставление отломков (репозиция перелома) и надежная фиксация снижают риск несращения перелома до приемлемого уровня. В среднем частота несращения перелома составляет примерно 8.9 %. Переломы со смещением, требующие открытой репозици сопровождаются частотой несращений в 11,2%. Если удается выполнить репозицию закрыто, частота снижается до 4,7%. При переломах без смещения эта частота составляет всего 0,9%.
Несращение перелома может быть связано с недостаточным кровообращением в области перелома, неточным сопоставлением отломков и несостоятельностью остеосинтеза. Последняя может быть связана с использованием устаревших методов, не обеспечивающих стабильной фиксации отломков, ошибками при выполнении остеосинтеза, низкой плотностью костной ткани, не позволяющей стабильно фиксировать отломки (металлоконструкции «прорезаются» через кость, также как нож проходит через кусок мокрого сахара). Понятно, что при гибели костной ткани головки сращения перелома наступить не может в принципе.
Точно установить несращение перелома шейки бедра можно через год после перелома, предположить его с высокой вероятностью – уже через полгода.
При несращении перелома могут быть использованы следующие методы лечения:
1) повторный остеосинтез (реостеосинтез), 2) подвертельная остеотомия – пересечение бедренной кости ниже ее вертелов для изменения ее геометрии и перераспределения нагрузок 3) эндопротезирование тазобедренного сустава – тотальное или только головки бедренной кости 4) выполнение артродеза тазобедренного сустава – операция по его устранению, направленная на сращение бедренной кости и таза.
Осложнения после эндопротезирования тазобедренного сустава
К сожалению, как и любое другое оперативное вмешательство, эндопротезирование сопряжено с риском осложнений. Благодаря развитию медицины риск этих осложнений был уменьшен и будет еще меньшим в будущем по мере совершенствования методов профилактики.
Общие возможные осложнения: такие как нежелательная реакция на анестезию или развитие сердечного приступа. Современное развитие анестезиологии позволяет свести риск таких осложнений к минимуму.
Тромбоэмболические осложнения. Для профилактики этих осложнений лечащий врач может назначить Вам антикоагулянты (Клексан, Фрагмин, Варфарин, Арикстра, Ксарелто или Прадакса).
Что такое антикоагулянт? Антикоагулянты или противосвертывающие препараты часто представляют как лекарства, которые разжижают кровь, но они действуют не так. Скорее, они предотвращают образование кровяных сгустков (тромбов). Ваш хирург может назначить вам один из следующих препаратов, объяснив, как долго нужно его принимать. Это может быть: Клексан, Фрагмин, Варфарин,Арикстра, Ксарелто или Прадакса.
Почему так важно предотвратить образование тромбов? После операции, особенно если Вы вынуждены быть менее подвижным, увеличивается риск образования тромбов в венах. Чаще всего тромбы образуются в венах голеней. Иногда тромбы могут с током крови попадать в легкие. Это опасно и может угрожать жизни. Именно поэтому так важно проводить профилактику образования тромбов.
В чем разница между антикоагулянтами? Варфарин — это таблетка, принимаемая через рот (перорально). Недостатком этого препарата является то, что его дозировку необходимо подбирать на основе анализа крови (оценивается международное нормализованное отношение, МНО), что порой бывает достаточно сложно.
Арикстра, Клексан, Фрагмин – это уколы, которые делают под кожу живота один или два раза в день. Преимуществом является то, что их дозировка определяется только массой тела и сопутствующими заболеваниями, т.е. нет необходимости выполнять лабораторный контроль дозировки по анализу крови.
Ксарелто или Прадакса – это таблетки, которые точно также как и арикстра, клексан или фрагмин не требуют лабораторного подбора дозировки.
Эффективность всех этих препаратов в плане предотвращения тромбоэмболических осложнений при правильном приеме одинакова.
Инфекционные осложнения. Как мы уже отмечали, в течение двух-трех суток после операции вам будут вводить антибиотики. Хотя инфекционные осложнения при эндопротезировании тазобедренного сустава достаточно редки, это серьезное осложнение, которое требует срочного хирургического лечения. Риск инфекционных осложнений можно значительно снизить. Например, плановое лечение зубов у стоматолога, включая профессиональную чистку, может повлечь поступление бактерий в кровеносное русло и инфицирование Вашего имплантата. Прием антибиотика приблизительно за час до этих манипуляций может сильно уменьшить или устранить риск инфицирования. То же самое касается хирургических операций и таких исследований, как колоноскопия. Попросите своего хирурга, чтобы он проинструктировал Вас, если будет планироваться какое-либо вмешательство.
Вывих. После любой операции по замене тазобедренного сустава есть риск вывиха («выскакивания») эндопротеза, особенно в первые несколько дней и недель после операции. К счастью, это то осложнение, риск которого Вы можете значительно уменьшить, если будете соблюдать правила и заниматься реабилитацией, которая укрепит Ваши мышцы.
Если у Вас произошел вывих эндопротеза, первым делом сообщите своему врачу. Ваш хирург проинструктирует Вас о том, как немедленно получить помощь — в той больнице, где Вы оперировались или в отделении неотложной помощи дежурной больницы. Каждый травматолог-ортопед знает, как вправить вывих эндопротеза (вернуть его головку в чашку).
Чтобы уменьшить риск повторного вывиха эндопротеза Ваш хирург может рекомендовать ношение специального приспособления, брейса, ограничивающего движения в тазобедренном суставе. Хотя какой-то риск вывиха всегда остается, он значительно уменьшается после того, как восстановятся мягкие ткани, окружающие сустав, примерно через 3 месяца.
Всегда помните о Правиле прямого угла, избегайте крайнего скручивания и сгибания бедра.
Расшатывание имплантов и его изнашивание. После стандартной замены тазобедренного сустава вероятность того, что он прослужит Вам более 10 лет, составляет 90-95%. Но эндопротез все еще не вечен. Через какое-то время могут появиться признаки изнашивания импланта, его расшатывания, может потребоваться его замена, ревизионное эндопротезирование. Продолжающиеся исследования дают надежду на увеличение сроков службы имплантов и облегчение их замены в будущем. Не стесняйтесь обсуждать с врачом уровень технических достижений, обсуждая конструкцию импланта.
Повреждение кровеносного сосуда или нерва. При эндопротезировании, как и при любой другой операции, есть риск повреждения нервов или кровеносных сосудов, но он чрезвычайно низкий. Если после операции Вы вдруг почувствуете внезапное онемение или слабость в Вашей ноге или стопе, немедленно сообщите об этом врачу или медсестре.
Разная длина ног. У больных с застарелыми, несросшимися переломами шейки бедренной кости часто нога на стороне поражения оказывается короче, чем другая. Хотя Ваш врач и постарается выровнять длину Ваших ног, это не всегда возможно и не всегда нужно. Абсолютное большинство пациентов не отмечает сколько-нибудь значимого различия. Если Вы отмечаете различие в длине ног, и оно доставляет Вам дискомфорт, его легко можно устранить с помощью подкладок под пятку или набоек на каблук обуви.
|
Автор статьи – кандидат медицинских наук Середа Андрей Петрович |
Классификация переломов длинных трубчатых костей AO (ассоциация остеосинтеза)
С целью упростить постановку клинического диагноза, стратегически оценить тяжесть и прогноз травмы, а также создать «единый язык понятий» среди травматологов, Морис Э. Мюллер создал классификацию переломов длинных трубчатых костей AO.
Общие положения классификации переломов костей по AO
В общем плане переломы всех трубчатых костей в скелете человека Мюллер предлагает представить в следующем виде (смотрите схемы, рисунки, таблицы).
Система нумерации по AO/OTA с анатомической локализации переломов трех сегментов кости
Проксимальный сегмент = 1, диафизарный сегмент = 2, дистальный сегмент = 3
Буквенно-цифровая структура классификации AO переломов длинных костей для взрослых по Мюллеру
Обозначение анатомической локализации перелома по AO
Анатомическая локализация перелома обозначается двумя цифрами: первая для кости, вторая для ее сегмента (локтевая кость и лучевая кости, также как большеберцовая и малоберцовая кости расцениваются как одна кость). Проксимальный и дистальный сегменты длинных костей определяются с помощью квадрата, стороны которого имеют одинаковую длину, как и самой широкой части эпифиза (исключение 31- и 44-).
Определение типа перелома при переломе длинных костей у взрослых
Исключением являются переломы проксимального сегмент плечевой кости (11-), проксимального сегмент бедренной кости (31-), косточки (44-), подвертлужный перелом (32-)
| Сегмент | Тип | ||
| A | B | C | |
| 1
(проксимальный) |
Проксимальный внесуставной перелом |
Проксимальный неполный внутрисуставной перелом |
Проксимальный полный внутрисуставной перелом |
| 2
(диафизарный) |
Диафизарный простой перелом |
Диафизарный клиновидный перелом |
Диафизарный сложный перелом |
| 3
(дистальный) |
Дистальный внесуставной перелом |
Дистальный неполный внутрисуставной перелом |
Дистальный полный внутрисуставной перелом |
Диафизарные переломы
Этапы диагностики диафизарных переломов
| Диафизарный перелом | ||
| Шаг | Вопрос | Ответ |
| 1 | Какая кость? | |
| 2 | Перелом крайней или среднего сегментов кости? | |
| 3 | Тип: простой или многооскольчатый перелом (если больше 2 осколков)? | Простой (X2-A) |
| Многооскольчатый — перейдите к шагу «3а» | ||
| 3а | Есть контакт между двумя осколками? | Осколки контактные, клиновидный (X2-B) |
| Осколки неконтактные, сложный (X2-C) | ||
| 4 | Группа: перелом простой или сложный? | Простой спиральный (X2-A1), или спиральный клиновидный (X2-B1), или сложный спиральный (X2-C1) |
| Простой косой (X2-A2), простой поперечный (X2-A3), клиновидный изгибающий (X2-B2), клиновидный многооскольчатый (X2-B3), сложный неправильный (X2-C3), сложный сегментарный (X2-C2) | ||
Классификация диафизарных переломов по трем группам
| Тип | Группа | ||
| 1 | 2 | 3 | |
| А
(простой) |
Спиральный |
Простой |
Поперечный |
| В
(клиновидный) |
Спиральный |
Изгибающий |
Многооскольчатый |
| С
(сложный) |
Спиральный |
Сегментарный |
Неправильный |
Сегментарные переломы
Этапы диагностики сегментарных переломов
| Сегментарный перелом | ||
| Шаг | Вопрос | Ответ |
| 1 | Какая кость? | Конкретная кость (Х) |
| 2 | Перелом крайней или среднего сегментов кости? | Конечный сегмент |
| 3 | Перелом проксимального или дистального сегментов? | Проксимального (X1) |
| Дистального (X3) | ||
| 4a | Тип: перелом захватывает сустав? | Внесуставной (XX-A), перейдите к шагу «6» |
| Внутрисуставной, перейдите к шагу «4b» | ||
| 4b | Тип: неполный или полный внутрисуставной перелом? | Если часть соединена с метафизом/диафизом, то — неполный внутрисуставной (XX-B) |
| Если часть не соединена — полный внутрисуставной (XX-C) | ||
| 5 | Групп: сколько линий перелома перекрещиваются на поверхности кости? | Если есть одна линия, это простой |
| Если больше 2 линий — это многооскольчатый перелом | ||
| 6 | Группа: перелом метафиза? | Простой внесуставной (XX-A1), или простой внутрисуставной (XX-C1) |
| Клиновидный внесуставной (XX-A2) | ||
| Сложный внесуставной (XX-A3), или простой внутрисуставной (XX-C2), или сложный внутрисуставной (XX-C3) | ||
Классификация сегментарных переломов по трем группам
| Тип | Группа | ||
| 1 | 2 | 3 | |
| A
(внесуставной) |
Простой |
Клиновидный |
Сложный |
| B
(неполный внутрисуставной) |
Отлом мыщелка |
Вдавление суставной поверхности |
Отлом мыщелка и вдавление суставной поверхности |
| C
(полный внутрисуставной) |
Простой внутрисуставной, простой метафизарный |
Простой внутрисуставной, сложный метафизарный |
Сложный внутрисуставной, сложный метафизарный |
Частные положения классификации переломов костей по AO
Классификация переломов плечевой кости по AO (1)
| 11-A | 11-B | 11-C | ||||||
| внесуставной унифокальный перелом | внесуставной бифокальные перелом | внутрисуставной перелом | ||||||
| 11-A1 | 11-A2 | 11-A3 | 11-B1 | 11-B2 | 11-B3 | 11-C1 | 11-C2 | 11-C3 |
| большого бугорка | с вколоченным метафизом | без вколоченного метафиза | вколоченный с импакцией | не вколоченный | со смещением суставной поверхности | вколоченный с незначительным смещением | вколоченный со значительным смещением | с вывихом |
|
Внесуставной унифокальный перелом большого бугорка плечевой кости |
Внесуставной унифокальный перелом плечевой кости с вколоченным метафизом |
Внесуставной унифокальный перелом плечевой кости без вколоченного метафиза |
Внесуставной бифокальный вколоченый перелом плечевой кости с импакцией
|
Внесуставной бифокальный не вколоченный перелом плечевой кости |
Внесуставной бифокальный перелом плечевой кости со смещением суставной поверхности |
Внутрисуставной вколоченный перелом плечевой кости с незначительным смещением |
Внутрисуставной вколоченный перелом плечевой кости со значительным смещением |
Внутрисуставной перелом плечевой кости с вывихом |
| 11 — проксимальный сегмент плечевой кости | ||||||||
| 13-A | 13-B | 13-C | ||||||
| внесуставной перелом | неполный внутрисуставной перелом | полный внутрисуставной перелом | ||||||
| 13-A1 | 13-A2 | 13-A3 | 13-B1 | 13-B2 | 13-B3 | 13-C1 | 13-C2 | 13-C3 |
| с отрывом апофизов | метафизарный простой | многооскольчатый метафизарный | сагиттальный латерального мыщелка | сагиттальный медиального мыщелка | фронтальный | простой, метафизарный простой | простой, метафизарный многооскольчатый | многооскольчатый |
|
Внесуставной перелом плечевой кости с отрывом апофизов |
Внесуставной метафизарный простой перелом плечевой кости |
Внесуставной метафизарный многооскольчатый перелом плечевой кости
|
Неполный внутрисуставной сагиттальный перелом латерального мыщелка плечевой кости |
Неполный внутрисуставной сагиттальный перелом медиального мыщелка плечевой кости |
Неполный внутрисуставной фронтальный перелом плечевой кости |
Полный внутрисуставной простой, метафизарный простой перелом плечевой кости |
Полный внутрисуставной простой, метафизарный многооскольчатый перелом плечевой кости |
Полный внутрисуставной многооскольчатый перелом плечевой кости |
| 13 — дистальный сегмент плечевой кости | ||||||||
Классификация переломов предплечья: лучевой и локтевой костей по AO (2)
| 21-A | 21-B | 21-C | ||||||
| внесуставной перелом | внутрисуставной перелом | внутрисуставной перелом обеих костей | ||||||
| 21-A1 | 21-A2 | 21-A3 | 21-B1 | 21-B2 | 21-B3 | 21-C1 | 21-C2 | 21-C3 |
| локтевой кости, лучевая интактна | лучевой кости, локтевая интактна | обеих костей | локтевой кости, лучевая интактна | лучевой кости, локтевая интактна | одной кости, внесуставной — другой | простой | простой одной и многооскольчатый — другой | многооскольчатый |
|
Внесуставной перелом локтевой кости, лучевая интактна |
Внесуставной перелом лучевой кости, локтевая интактна |
Внесуставной перелом обеих костей предплечья |
Внутрисуставной перелом локтевой кости, лучевая интактна
|
Внутрисуставной перелом лучевой кости, локтевая интактна |
Внутрисуставной перелом одной кости предплечья, внесуставной — другой |
Внутрисуставной простой перелом обеих костей |
Внутрисуставной простой перелом одной кости предплечья и многооскольчатый — другой |
Внутрисуставной многооскольчатый перелом костей предплечья |
| 21 — проксимальный сегмент | ||||||||
| 22-A | 22-B | 22-C | ||||||
| простой перелом | клиновидный перелом | сложный перелом | ||||||
| 22-A1 | 22-A2 | 22-A3 | 22-B1 | 22-B2 | 22-B3 | 22-C1 | 22-C2 | 22-C3 |
| локтевой кости, лучевая интактна | лучевой кости, локтевая интактна | обеих костей | локтевой кости, лучевая интактна | лучевой кости, локтевая интактна | одной кости, простой или клиновидный — другой | локтевой кости, простой — лучевой | лучевой кости, простой — локтевой | обеих костей |
| Простой перелом локтевой кости, лучевая интактна |
Простой перелом лучевой кости, локтевая интактна |
Простой перелом обеих костей предплечья |
Клиновидный перелом локтевой кости, лучевая интактна | Клиновидный перелом лучевой кости, локтевая интактна | Клиновидный перелом одной кости предплечья, простой или клиновидный — другой |
Сложный перелом локтевой кости, простой — лучевой |
Сложный перелом лучевой кости, простой — локтевой |
Сложный перелом обеих костей предплечья |
| 22 — диафизарный сегмент | ||||||||
| 23-A | 23-B | 23-C | ||||||
| внесуставной перелом | неполный внутрисуставной перелом лучевой кости | полный внутрисуставной перелом лучевой кости | ||||||
| 23-A1 | 23-A2 | 23-A3 | 23-B1 | 23-B2 | 23-B3 | 23-C1 | 23-C2 | 23-C3 |
| многооскольчатый локтевой кости, лучевая интактна | локтевой кости, простой и вколоченный | лучевой, многооскольчатый | сагиттальный | фронтальный, тыльного края (Barton) | фронтальный, ладонного края (обратный Barton, Goyrand-Smith II) | простой, метафизарный простой | простой, метафизарный многооскольчатый | многооскольчатый |
|
Внесуставной многооскольчатый перелом локтевой кости, лучевая интактна
|
Внесуставной перелом локтевой кости (простой и вколоченный) |
Внесуставной перелом лучевой кости (многооскольчатый) |
Неполный внутрисуставной сагиттальный перелом лучевой кости |
Неполный внутрисуставной фронтальный перелом тыльного края (Barton) лучевой кости | Неполный внутрисуставной фронтальный перелом ладонного края (обратный Barton, Goyrand-Smith II) лучевой кости |
Полный внутрисуставной простой, метафизарный простой перелом лучевой кости |
Полный внутрисуставной простой, метафизарный многооскольчатый перелом лучевой кости | Полный внутрисуставной многооскольчатый перелом лучевой кости |
| 23 — дистальный сегмент | ||||||||
Классификация переломов бедренной кости по AO (3)
| 32-A | 32-B | 32-C | ||||||
| простой перелом | клиновидный перелом | сложный перелом | ||||||
| 32-A1 | 32-A2 | 32-A3 | 32-B1 | 32-B2 | 32-B3 | 32-C1 | 32-C2 | 32-C3 |
| 32-A (1-3) . 1 = подвертлюжный перелом | 32-B(1-3). 1 = подвертлюжный перелом | 32-C(1-3). 1 = подвертлюжный перелом | ||||||
| спиральный | косой (>30°) | поперечный (<30°) | спиральный клин | изгибающий клин | оскольчатый клин | спиральный | сегментарный | неправильный |
|
Простой спиральный перелом бедра |
Простой косой перелом бедра |
Простой поперечный перелом бедра |
Клиновидный перелом бедра: спиральный клин |
Клиновидный перелом бедра: изгибающий клин |
Клиновидный перелом бедра: оскольчатый клин |
Сложный спиральный перелом бедра |
Сложный сегментарный перелом бедра |
Сложный неправильный перелом бедра |
| 32 — диафизарный сегмент бедра | ||||||||
Классификация переломов голени: большеберцовой и малоберцовой костей по AO (4)
Классификация переломов лодыжек по AO (44)
Остеопороз и низкоэнергетические переломы шейки бедра как осложнение различных эндокринных заболеваний
Обзор литературы
В современном обществе значимость заболевания определяется его распространенностью среди населения, тяжестью течения и исходов, экономическими потерями больного, семьи и общества в целом (Беневоленская Л.И., 1998).
По данным Всемирной организации здравоохранения, одной из важнейших проблем здравоохранения является остеопороз, который по своей значимости занимает четвертое место после сердечно-сосудистых и онкологических заболеваний, сахарного диабета (WHO, 1998). Вследствие своей многогранности данная патология касается врачей всех специальностей, а диагностика местных проявлений системного остеопороза в костной ткани челюстей представляет собой актуальную проблему даже для стоматологии. Это связано прежде всего с ростом распространенности системного остеопороза как в странах Европы, так и в Америке (Рожинская Л.Я., 2007; Mulligan R., Sobel S., 2005).
Необходимо также отметить, что уровень свое-временной диагностики и лечебного воздействия при системном остеопорозе остается низким. Это связано с тем, что существующие методы диагностики системного остеопороза информативны в основном при применении их в комплексе, так как каждый из них направлен на определение конкретного показателя структуры или функции костной ткани либо определенного показателя метаболизма в организме в целом. При этом следует учитывать, что в клинической практике комплексное обследование пациента проводится сравнительно редко. К тому же в 50 % наблюдений остеопороз протекает без выраженных симптомов (Франке Ю., Рунге Г., 1995; Рожинская Л.Я., 1998), остается на низком уровне осведомленность как врачей-эндокринологов, так и врачей-имплантологов об особенностях его клинического проявления.
В связи с этим перелом шейки бедра (ПШБ) становится наиболее опасной угрозой для здоровья данной категории больных.
Перелом шейки бедренной кости (шейки бедра) — тяжелый недуг, причиной которого чаще всего является сниженная плотность костной ткани (например, при остеопорозе). В этом случае такие переломы могут произойти даже при незначительной травме. Пожилые пациенты при таком недуге почти не имеют шансов на естественное сращивание костей, поэтому эндопротезирование тазобедренного сустава для них является практически единственным выходом.
Переломы бедренной кости происходят довольно часто, и встречаются они преимущественно в пожилом возрасте, особенно у пациентов женского пола. Для возникновения перелома шейки бедренной кости необходимо достаточно сильное травмирующее действие, поэтому в молодом возрасте у людей с неизмененной костной тканью возникновение такого поражения возможно только в результате серьезной травмы (падение с высоты или в результате дорожно-транспортного происшествия).
У пожилых людей переломы случаются как последствия действия травмы на истонченную костную ткань, причем достаточно даже не очень сильного травмирующего воздействия.
Под переломом шейки бедра подразумевают три вида переломов: переломы в области шейки, головки и большого вертела.
ПШБ — это травма, характеризующаяся поражением костно-суставной системы тазобедренного сустава на фоне возрастных изменений костной ткани, сопутствующей патологии внутренних органов, эндокринных и гомеостатических нарушений [1–3].
Переломы проксимального отдела бедренной кости — одни из самых частых переломов у людей пожилого и старческого возраста. Еще в 1930 году Г.И. Турнер очень точно и кратко сказал об этой патологии: «Переломы шейки бедренной кости относятся к числу катастроф, которые могут быстро подтолкнуть стрелку жизни к старческой беспомощности» [1–3].
По механизму развития травмы все внесуставные переломы проксимального отдела бедренной кости можно разделить на две основные группы: высоко- и низкоэнергетические.
Некоторые авторы рекомендуют различать ПШБ у пациентов старше 50 лет, перенесших перелом с «травмой низкой энергии», которая является травмой, связанной с падением с постоянной высоты или даже меньше.
Низкоэнергетическая травма (или стресс-переломы) должна рассматриваться отдельно от травм молодых пациентов, которые обычно получают переломы шейки бедра в дорожно-транспортных происшествиях и при падениях с большой высоты (Robinson и соавт., 1995; Hwang и соавт., 2001) [31]. Стресс-переломы часто связаны с сопутствующими заболеваниями, такими как недоедание, нарушение походки, а также дефицит половых гормонов, гормона роста. В пожилом возрасте стресс-переломы часто бывают вызваны остеопенией костей или злокачественными новообразованиями [7, 20, 25, 28, 30].
Вопрос о том, что же является первичным — перелом или падение, до сих пор остается открытым. На практике более 90 % всех переломов вертельной и подвертельной области происходят в результате падения.
Приблизительно 90 % всех переломов данной локализации у пожилых людей возникают в результате низкоэнергетической травмы, то есть при простом падении на вертельную область. У пожилых пациентов, которые получили перелом вертельной зоны в результате низкоэнергетической травмы, часто выявляются сопутствующие повреждения, такие как переломы дистального метаэпифиза лучевой кости и переломы проксимального отдела плечевой кости.
У молодых пациентов, которые получили переломы вертельно-подвертельной области в результате высокоэнергетической травмы, сопутствующими повреждениями чаще всего бывают черепно-мозговая травма, травма шейного отдела позвоночника, груди, живота, таза, конечностей (Hwang L.C. et al., 2001).
Таким образом, низкоэнергетический ПШБ — это результат взаимодействия различных факторов риска: пожилого возраста, дефицита различных гормонов, эндокринных заболеваний, неэндокринных заболеваний, падений и др.
Анатомия перелома шейки бедра. Переломы бедра могут быть разделены на четыре категории в зависимости от их анатомического расположения (рис. 1):
— переломы шейки бедра;
— базиcцервикальные;
— перелом вертела;
— подвертельные переломы.
Для того, чтобы возник перелом вертельной зоны, необходимо сочетание четырех факторов: падение на область верхней трети бедра, слабость защитных рефлексов для предотвращения силы падения, резкое сокращение мышц при падении и недостаточное количество подкожно-жировой клетчатки как локального амортизатора удара и снижение плотности костной ткани (Cummings S.R., Nevitt М.С., 1989). Каммингс и Невитт (1989) [9] отметили разницу между простым падением у пожилых и молодых людей: первые обычно падают на бок, на бедро, а вторые — вперед, как правило, на руки.
Классификация переломов шейки бедра. Существуют несколько классификаций ПШБ — по Kocher, В.В. Гориневской, Pauwels, при этом наиболее широко используемой системой является классификация Garden 1964 года. Согласно данной классификации, различают несмещенные (I–II) и смещенные переломы шейки бедра (III–IV). В клиническом плане переломы Garden I, II являются несмещенными и благоприятны для лечения. Переломы Garden III, IV являются смещенными, требуют раннего оперативного лечения (не более 48 часов).
Кроме того, различают субкапитальные, интермедиарные и базальные ПШБ. Данная классификация отражает уровень перелома. При субкапитальных линия перелома проходит непосредственно вблизи перехода шейки бедра в головку; интермедиарные переломы возникают посередине длинника шейки бедра; базальные — в области ее основания.
Этиология и патогенез переломов шейки бедра. Этиология и патогенез данной патологии являются многофакторными, рассматриваются три основные причины, которые играют наиболее важную роль: возраст, болезни и травмы. Среди заболеваний эндокринная патология занимает ведущее место.
Распространенность переломов шейки бедра. Перелом шейки бедра до настоящего времени остается одним из наиболее сложных переломов опорно-двигательного аппарата, особенно у лиц пожилого возраста. В 1990 г. около 1,3 млн случаев переломов проксимального отдела бедра зарегистрировано во всем мире. По мнению экспертов, эта цифра увеличится к 2025 году в два раза, а к 2050 году приблизится к 4,5 млн. Половину из этих повреждений составляют переломы самой шейки бедра, или так называемые интракапсулярные повреждения. Предполагают, что в Азии с 2000 по 2050 г. ожидается увеличение числа пожилых людей в 7,6 раза. Если существующая тенденция продолжится, то за исключением США и Европы ожидаемая частота ПШБ к 2050 г. может удвоиться и составить 8 млн случаев [22, 23].
Частота переломов шейки бедренной кости составляет от 46 до 54 % от всех переломов бедра, при этом наряду с вертельными переломами (34–46 %) они являются наиболее распространенными типами переломов бедра. Базисцервикальные (2–8 %) и подвертельные переломы (2–7 %) встречаются реже [28].
Частота переломов бедра тесно связана с возрастом и увеличивается почти в геометрической прогрессии: около 90 % переломов бедра встречаются после 70 лет. Риск для женщины в возрасте от 50 лет составляет 14–18 % по сравнению с 3–6 % для мужчин [28]. Считается, что 30 % пожилых людей будут иметь перелом бедра в возрасте 90 лет.
В США среди 60-летних 35 % женщин и 10 % мужчин страдают остеопорозом. К 70 годам 50 % женщин имеют ломкие кости. Остеопороз — причина 90 % переломов у лиц в возрасте 65 лет. У 50 % женщин старше 65 лет минеральная плотность кости (МПК) ниже порога прочности, у 80 % таких женщин имеется остеопороз, а у 25 % — переломы. При этом средняя американка теряет около 3 см роста каждое десятилетие после менопаузы в результате уменьшения высоты каждого позвонка. Из всех людей, страдающих остеопорозом, 14 % умирает в результате ПШБ. Ежегодно вследствие остеопороза свыше 1 млн людей получают переломы костей. Не менее чем у 40 % людей старше 60 лет наблюдается выпадение зубов по причине заболевания пародонтозом (остеопороз ротовой полости). Остеопороз — самое распространенное системное заболевание костей в США. На сегодняшний день 15 млн американцев, прежде всего женщины, страдают остеопорозом, вызывающим многочисленные травмы со смертельным исходом.
По данным A. Gauthier, J.A. Kanis, Y. Jiang и др., в связи с демографическими изменениями в Велико-британии число женщин, страдающих остеопорозом, увеличится с 1,8 млн (2010 год) до 2,1 млн (2020 год, +16,5 %).
По оценочным данным, в России остеопорозом страдают 14 млн человек (10 % населения страны), еще у 20 млн диагностируется остеопения [15]. Это означает, что 34 млн жителей страны имеют реальный риск низкоэнергетических (остеопоротических) переломов (Лесняк О.М. и соавт., 2010). Подсчитано, что каждую минуту в России происходит 7 переломов позвонков у людей старше 50 лет, каждые 5 минут — перелом шейки бедра (Лесняк О.М. и соавт., 2011).
Половые различия. Костная ткань мужчин подвергается большему поднадкостничному расширению при старении, чем у женщин, в области коры плотность костной ткани остается почти постоянной у мужчин, но уменьшается у женщин. Таким образом, у мужчин по сравнению с женщинами возрастные изменения проявляются в геометрии костного сечения, чтобы компенсировать возрастное снижение прочности костей. По данным J. Jackson (1997), факторы риска развития остеопороза также различны у мужчин и женщин [27, 31].
Факторы риска. Некоторые новые проспективные или ретроспективные исследования указывают на повышенный риск переломов костей тазобедренного сустава у пациентов с сахарным диабетом (СД). По данным этих исследований [31], относительный риск переломов костей тазобедренного сустава составил 6,9 у больных с СД 1-го типа и 1,8 у больных — с СД 2-го типа (Schwartz и соавт., 2001). Повышенный риск переломов может быть связан с измененным статусом кости или осложнениями СД, предрасполагающими к травме (например, ретинопатия, периферическая нейропатия) (Meyer и соавт., 1993). Инсульт был обнаружен как фактор риска перелома шейки бедра (Ramnemark и соавт., 1998; Лау и соавт., 2001). Риск перелома бедра увеличивается семикратно после госпитализации по поводу инсульта (Kanis и соавт., 2001).
В США 1,5 млн переломов ежегодно происходят вследствие остеопороза: 700 тыс. — переломы позвоночника, 250 тыс. — переломы дистальных отделов предплечья, 250 тыс. — бедра и 300 тыс. — переломы других костей [32]. В течение жизни риск клинически диагностируемых переломов позвоночника, бедра, дистальных отделов лучевой кости составляет 40 % для женщин и 13 % для мужчин белой расы в возрасте от 50 лет и старше. Уровень смертности в последующие 6 месяцев после перелома бедра составляет 10–20 %. 50 % пациентов впоследствии не способны ходить без посторонней помощи, и 25 % нуждаются в постоянном домашнем уходе. Аналогичная статистика приводится и для переломов позвоночника и запястья [31, 38].
Существует распространенная точка зрения, что остеопороз — заболевание пожилых женщин. Однако это не так. С возрастом у мужчин, так же как и у женщин, происходит потеря костной массы, что может быть причиной переломов даже при минимальной травме. Несмотря на то, что проблема остеопороза менее характерна для мужчин, каждый третий случай перелома бедра происходит у мужчины, хотя клинически диагностируемые переломы позвонков встречаются у мужчин примерно в два раза реже по сравнению с женщинами.
Риск перелома для 50-летнего мужчины в США составляет: 2,5 % — переломы предплечья, 5 % — переломы позвоночника, 6 % — переломы шейки бедра, для женщин соответственно 16; 15,6 и 17,5 % [12]. ПШБ, обусловленные остеопорозом, составляют 30 % от общего числа переломов шейки бедра у мужчин. Среди переломов, произошедших в результате минимальной травмы или атравматично, 57 % — переломы позвоночника, 34 % — переломы конечностей. Кроме того, уровень смертности после переломов бедра у мужчин даже более высокий по сравнению с женщинами [7].
Абсолютное число мужчин с различными переломами, происходящими вследствие остеопороза, неуклонно растет в связи со старением популяции. Существует мнение, что катастрофическая глобальная эпидемия остеопороза неизбежна, если не будут приняты решительные шаги для профилактики этого заболевания [1, 12].
Несмотря на довольно высокий уровень развития травматологии на современном этапе, вопрос выбора метода оперативного лечения ПШБ у больных пожилого и старческого возраста остается актуальным. Задача лечения состоит в том, чтобы не только сохранить больному жизнь, но и обеспечить благоприятный функциональный результат, так как при неблагоприятном исходе реабилитации пострадавшие перестают себя обслуживать, становятся тяжелым бременем для семьи и требуют постоянного ухода [3]. Поэтому необходим выбор такого метода оперативного лечения, который бы не только сохранял жизнь больному, но и максимально быстро возвращал к полноценной жизни.
Лечение ПШБ возможно различными методами, включая консервативный и оперативный, эффективность которых во многом зависит от природы и характера перелома, адекватности применяемого метода у конкретного больного. Из всего количества наблюдаемых пациентов лишь у 25 % из них лечение заканчивается полным функциональным выздоровлением, а летальность больных с этой патологией достигает 20 % [12].
За последние десятилетия количество переломов вертельной и подвертельной области бедренной кости заметно возросло и продолжает неуклонно расти в связи с увеличением средней продолжительности жизни населения [9, 23]. Данная патология наиболее характерна для лиц старшего поколения и составляет от 17 до 24 % в структуре всех травм опорно-двигательного аппарата [6, 7, 22], кроме того, зависит от пола, ра-совой принадлежности и варьирует в разных странах мира [8, 38].
По данным В.П. Охотского и соавт. (1993), переломы проксимального отдела бедренной кости составляют 17 % в структуре травм опорно-двигательной системы, из них 35–40 % приходится на вертельную зону и 5–10 % — на подвертельную область. К примеру, в США ежегодное количество внесуставных переломов проксимального отдела бедренной кости у пожилых составляет в среднем 97 случаев на 100 000 населения (63 женщины, 34 мужчины) (Melton J.L. et al., 1982). Каждая пятая женщина старше 80 лет и каждая вторая старше 90 лет страдают от внесуставного перелома проксимального отдела бедренной кости (Kannus P. et al., 1996).
В Российской Федерации прирост доли людей старших возрастных групп вызван резким снижением рождаемости и высоким уровнем смертности в трудоспособном возрасте, особенно среди мужчин, а не увеличением средней продолжительности жизни, как в странах Западной Европы и США (Галкин Р.А. и соавт. 1997; Серова Л.Д. и соавт., 1999; Госкомстат, 1999).
Кроме того, с учетом современных демографический тенденций происходит постоянный рост числа больных с переломами проксимального отдела бедренной кости, обусловленными остеопорозом (Laurenza F. et al., 2000).
По данным В. Gullberg et al. (1997), количество переломов данной локализации в Великобритании ежегодно составляет порядка 86 000 случаев. Количество подобных травм по всему миру в 1990 году составило около 1,3 млн, а к 2050 году может составить порядка 7–21 млн случаев. В США пациенты с переломами проксимального отдела бедра составляют порядка 30 % от числа всех госпитализированных больных, а затраты на их лечение составляют порядка 8 млрд долларов в год (Guyton J.L., 1999). По данным Royal College of Physicians (1999), в Великобритании общее количество дней госпитализации больных с переломами проксимального отдела бедра ежегодно составляет 1,5 млн и они занимают около 20 % ортопедических коек от общего количества всех госпитализированных пациентов с патологией опорно-двигательной системы в год.
Существует множество причин, которые могут приводить к внесуставным переломам проксимального отдела бедренной кости у пожилых пациентов. Частота переломов бедренной кости напрямую зависит от образа жизни и увеличивается в группе людей с низкой массой тела (Ensrud К.Е. et al., 1997; Langlois J.A. et al., 1998; Meyer H.E. et al., 1998; Farahmand B.Y. et al., 2000) и сниженным уровнем физической активности (Farahmand B.Y. et al., 2000; Gregg E.W. et al., 2000). Также к этим факторам можно отнести курение (Stewart A. et al., 2000; Hoidrup S. et al., 2000) и неблагоприятный социальный статус (Bacon W.E. et al., 2000). Риск возникновения внесуставного перелома проксимального отдела бедренной кости также увеличивается у пациентов, перенесших острое нарушение мозгового кровообращения (Ramnemark A. et al., 2000), страдающих терминальной формой почечной недостаточности (Alem A.M. et al., 2000; Coco M. et al., 2000), со сниженной функцией зрения (Hayes W.C., 1994; Ivers R.Q. et al., 2000).
Высокая частота встречаемости остеопороза и сердечно-сосудистых заболеваний в пожилом возрасте объясняется не только процессами старения, но и наличием единых патогенетических механизмов. Общие закономерности развития данных заболеваний в последние годы активно изучаются (Alagiakrishnan K. et al., 2003; Peres Castrillon J.L. et al., 2005; Warburton D.E. et al., 2007; Sennerby U. et al., 2007; Farhat G.N. et al., 2007; Peres J.L. Castrillon et al., 2008). Накопленные знания позволяют говорить о них как о кальцийдефицитных болезнях.
В целом ряде исследований [15] получены данные, подтверждающие существование взаимосвязей между процессами костного ремоделирования и сердечно-сосудистой патологией (рис. 2). Их объединяют общие патогенетические механизмы: дефицит кальция, оксидативный стресс, запускающий остеокластогенез и опосредованную окисленными липопротеинами минерализацию в сосудистой стенке и костной ткани (Byon C. et al., 2008). Есть данные о роли интерлейкинов в развитии атеросклеротического процесса [19] и ремоделирования костной ткани (Gerrtz E.R. et al., 2010).
Остеопороз и артериальная гипертензия (АГ) имеют общие факторы риска (Хозяинова и соавт., 2011; Dukas L. et al., 2005). Однако существует мнение, что коронарная кальцификация и остеопороз — это не зависящие друг от друга процессы, развитие которых связано с возрастными изменениями, дефицитом эстрогенов (Bakhireva L.N., 2008).
Летальность. Особое значение имеет изучение данных летальности больных с вертельными и подвертельными переломами бедренной кости. Летальность среди этих больных, по данным ВОЗ, составляет 12–15 % (Лирцман В.М. и соавт., 1990). От 18 до 28 % пожилых пациентов, страдающих внесуставными переломами проксимального отдела бедренной кости, умирают в течение одного года после травмы (Oden A. et al., 1998). Как правило, это связано с тем, что переломы вертельной и подвертельной области у пациентов пожилого и старческого возраста отягощены тяжелой сопутствующей патологией, которая практически всегда переходит в стадию декомпенсации. Обострение сопутствующих заболеваний (сердечно-сосудистые заболевания, СД 2-го типа, почечная и печеночная недостаточность), а также развившиеся осложнения (инфаркт миокарда, тромбоэмболия легочной артерии, сосудистая недостаточность, пролежни и др.) могут стать причиной летального исхода (Lauritzen J.B., 1996).
Диагностическая визуализация. Диагноз перелома костей тазобедренного сустава, как правило, устанавливается на основании подробного анамнеза, тщательного медицинского осмотра. Если есть подозрения на перелом костей тазобедренного сустава, но рентгенографически он не выявляется, для подтверждения диагноза могут быть применены другие методы визуализации. Различные нерандомизированные наблюдательные исследования показали, что чувствительность сканирования костей тазобедренного сустава с использованием технеция 99mTc и полифосфатов в качестве радиофармпрепарата может составлять до 98 %, подтверждая наличие перелома бедра, в случае когда первоначальные рентгенографические результаты являются нормальными или неопределенными [8, 13, 24].
Различные исследования также показали наибольшую эффективность МРТ в диагностике переломов бедра [25, 28].
Осложнения перелома шейки бедра. Глубокие инфекции после лечения ПШБ являются редким, но наиболее тяжелым осложнением (Pietshmann et al., 1998; Makkey et al., 2000), что связано с высокой смертностью (Иствуд, 1993), необходимостью длительного пребывания в стационаре, снижением мобильности, ростом социального иждивенчества и дополнительными расходами на больницу (Aagard et al., 1994). Вместе с тем влияние глубокой инфекции на истинные функциональные результаты и смертность пациентов до сих пор изучено недостаточно [18, 34–36].
Анатомические особенности данной области обус-ловливают большой процент осложнений при лечении переломов — это несращение отломков, асептический некроз головки бедренной кости, ложные суставы, развитие контрактур в тазобедренном суставе, укорочение, порочное положение конечности (Zuckerman J.D., 1995). Эти осложнения делают конечность неопороспособной, а больных — немощными, требующими постоянного постороннего ухода. Многие из них оказываются прикованными к постели, а часть погибают от осложнений: пролежней, пневмоний, декомпенсации сопутствующих заболеваний (Малыгина М.А., 1991).
Финансовые затраты, связанные с остеопорозом и переломами. Несомненно, что остеопороз является огромным экономическим бременем для любого государства. Лечение остеопороза и ассоциирующихся с ним переломов связано со значительными финансовыми затратами.
В Европе прямые затраты на ведение остеопоротических переломов в 2000 г. составили 36,3 млн евро [25], 2/3 данных расходов были связаны с лечением ПШБ. Если учесть демографические тенденции, то к 2050 г. сумма может возрасти до 76,9 млн евро [25], а с учетом возможности повышения частоты переломов рост затрат может быть более значимым. В США эти затраты составляли 20 млн долл. в 2000 г. [13].
Лечение переломов шейки бедра среди всех остеопоротических переломов требует наибольших финансовых вложений, однако имеются отличия в затратах на ведение пациентов, находящихся дома на инвалидности, тех, кто проживает в домах престарелых, и больных, погибших в первый год после перелома. Возраст больного также является важным фактором, влияющим на стоимость лечения, поскольку она увеличивается с возрастом [22].
Средняя стоимость лечения одного пациента с ПШБ (в ценах на 1999–2000 гг.) в Великобритании составляла 13 519 фунтов стерлингов в первый год после травмы и 5291 — во второй, всего 18 810 фунтов на каждый случай перелома. Стоимость лечения переломов позвонков от возраста зависела меньше и в среднем составляла 771 фунт. В США средняя стоимость лечения одного пациента была сопоставима с таковой в Великобритании и составляла 21 тыс. дол. в первый год, перелома позвонка — 1200 долл., а перелома Коллеса — 800 долл. [33].
Переломы шейки бедра обходятся здравоохранению дороже в связи с большей длительностью госпитализации и необходимостью последующего патронажа. В Австралии затраты на лечение переломов шейки бедра составляют 63 % расходов на все случаи остеопороза [38]. Для Европы в целом эта цифра достигает 67 % [25]. В Голландии затраты на лечение ПШБ составляют 85 % расходов на стационарную помощь пациентам с остеопорозом, из которых 80 % уходит на обслуживание [38]. В Великобритании на ПШБ приходится 90 % всех койко-дней, связанных с остеопорозом [20], что обусловлено длительным пребыванием пациентов с данными переломами в стационаре. Расходы на стационарное лечение пациентов с ПШБ сопоставимы с таковыми при различных хронических заболеваниях в Швеции [18] и Великобритании [20].
Лечение. В настоящее время для лечения внесуставных переломов бедренной кости применяют два метода: консервативное лечение, к которому относится функциональный метод и скелетное вытяжение, и хирургическое.
Задача функционального метода лечения заключается в ранней активизации и мобилизации пациента с целью предупреждения развития осложнений. Важно отметить, что около 80 % больных, лечившихся консервативно, погибают в течение полугода после травмы (Lyon L.J. et al., 1987; Корнилов H.B., 2000), но если и удается сохранить жизнь больного, то он, как правило, утрачивает способность ходить самостоятельно.
К данному методу лечения у пожилых пациентов прибегают вынужденно, при крайне тяжелом соматическом состоянии больного и психических заболеваниях.
Метод скелетного вытяжения может применяться при отказе больного от оперативного лечения и как этап временной иммобилизации перед операцией (Ключевский В.В., 1991, Жаденов И.И. с соавт., 2002).
Оперативное лечение вертельных и подвертельных переломов бедренной кости позволило значительно сократить летальность больных. В настоящее время оно является методом выбора, нередко единственным шансом сохранить пациенту жизнь и вернуть ему утраченную трудоспособность, способность самостоятельно передвигаться, обслуживать себя (Лирцман В.М. и соавт., 1997). Само оперативное вмешательство по сравнению со скелетным вытяжением не приводит к резкому снижению летальности, оно позволяет начать раннюю активизацию больного и облегчить уход за ним (Kyle R.F., 1994). Период времени, когда должна быть выполнена операция, является неоднозначным.
Операция должна быть выполнена как можно быстрее, но необходима предоперационная подготовка. Если пациент находится в стабильном состоянии, то рекомендуется по возможности выполнить операцию в течение первых 24 часов после травмы. Если отложить операцию более чем на двое суток после травмы, то риск послеоперационной летальности в течение первого года значительно увеличивается даже среди пациентов, которые сами себя обслуживали, имели адекватный психический статус и до травмы могли самостоятельно ходить (Zuckerman J.D. et al., 1995; Beringer T.R. et al., 1996; Hamlet W.P. et al., 1997; Williams A., Jester R., 2005). Выбор анестезиологического подхода, как правило, не влияет на исход операции (Koval K.J. et al., 1999).
Данные проспективного исследования пожилых пациентов, страдающих переломами вертельной зоны, показали, что пациенты этой группы соматически слабее и им требуется более долгий период стационарного лечения, чем больным с переломами шейки бедренной кости; через 2 месяца после операции у больных с ПШБ было отмечено лучшее восстановление, чем у пациентов с вертельными переломами, и они имели более низкий риск летальности в период от двух до шести месяцев после травмы (Fox К.М. et al., 1999).
Важнейшее влияние на исход лечения оказывают выбор метода лечения, сроки оперативного вмешательства, точность репозиции, прочность фиксации, ранняя активизация больных. Огромное значение в выборе метода оперативного лечения и определения прогноза имеет возраст больного, общий и локальный статус, тип перелома, пол, степень физической активности до травмы. Главными требованиями к оперативному лечению являются: малая травматичность, непродолжительное вмешательство, позволяющее создать стабильную фиксацию перелома и в ранние сроки осуществить ходьбу с полной нагрузкой на оперированную конечность.
Заключение
Таким образом, имеющиеся в литературе данные, подтверждающие или опровергающие общность патогенетических механизмов остеопороза и сердечно-сосудистых заболеваний, неоднозначны и противоречивы. АГ является наиболее распространенным патологическим состоянием среди заболеваний сердечно-сосудистой системы, поэтому именно она была выбрана в качестве модели для выявления взаимосвязи развития и прогрессирования сердечно-сосудистых заболеваний, остеопороза и переломов костей, выявления общих факторов риска для последующей разработки программ скрининга и профилактики [9, 19].
Выводы
1. Рекомендовано дальнейшее углубленное изучение всех факторов риска низкоэнергетических переломов шейки бедра, в том числе и эндокринных.
2. Необходимы поиск и внедрение новых моделей для выявления взаимосвязи развития остеопороза и переломов костей, выявления общих факторов риска для последующей разработки программ скрининга и профилактики.
3. В качестве профилактики перелома шейки бедра необходимо назначение заместительной гормональной терапии как у женщин, так и у мужчин.
Bibliography1. Апагуни А.Э. Особенности диафизарных переломов бедра их лечение // Травматология и ортопедия России. — 2004. — № 3. — С. 46-47.
2. Андреева Т.М., Огрызко Е.В., Попова М.М. Травматизм, ортопедическая заболеваемость, состояние травматолого-ортопедической помощи населению России в 2007 году: Cправочник. — М., 2008. — 74 с.
3. Антонов В.А. Первичное эндопротезирование тазобедренного сустава у больных пожилого и старческого возраста с переломами шейки бедренной кости: Дис… канд. мед. наук: 14.00.22. — М., 2006. — 127 с.
4. Баширов Р.С., Ли А.Д., Штейнле А.В. Биомеханика при повреждениях и последствиях повреждений // VIII съезд травматологов-ортопедов России: Cб. тез. докл. — Самара, 2006. — С. 1111.
5. Власов А.Ю. Хирургическое лечение переломов диафиза и дистального отдела бедренной кости на фоне остеопороза (клиническое и экспериментальное исследование): Дис… канд. мед. наук. — М., 2009. — 142 с.
6. Войтович А.В. Оперативное лечение больных с переломами проксимального отдела бедренной кости в системе медицинской реабилитации: Автореф. дис… д-ра мед. наук. — СПб., 1999.
7. Guanche C.A., Kozin S.H., Levy A.S. The use of MRI in the diagnosis of occult hip fractures in the elderly: a preliminary review // Orthopedics. — 1994. — 17(4). — 327-330.
8. Holder L.E., Schwarz C., Wernicke P.G. Radionuclide bone imaging in the early detection of fractures of the proximal femur (hip): multifactorial analysis // Radiology. — 1990. — 174(2). — 509-515.
9. Фролов А.В. Интрамедуллярный остеосинтез вертельно-подвертельных переломов бедренной кости: Дис… канд. мед. наук: 14.00.22. — М., 2008. — 106 с.
10. Каплан А.В. Травматология пожилого возраста. — М.: Медицина, 1977. — 250 с.
11. Коспоков В.В. Лечение переломов шейки бедра у лиц пожилого и старческого возраста: Дис… канд. мед. наук. — М., 2006. — 130 с.
12. Подрушняк Е.П., Поворознюк В.В., Коштура И.Д. Костная ткань у людей различного возраста по данным фотонной абсорбциометрии // Травматология и ортопедия России. — 1994. — № 2. — С. 4-10.
13. Lewis S.L., Rees J.I., Thomas G.V. Pitfalls of bone scintigraphy in suspected hip fractures // Br. J. Radiol. — 1991. — 64(761). — 403-408.
14. Миненков А.А. Низкоэнергетическое лазерное излучение красного, инфракрасного диапазона и его использование в сочетанных методах физиотерапии: Автореф. дис… д-ра мед. наук. — М., 1989. — 44 c.
15. Назарова А.В. Остеопенический синдром у женщин с артериальной гипертензией в постменопаузальном периоде: Aвтореф… канд. мед. наук. — Ярославль, 2012. — 21 с.
16. Пинепш Б.В., Юдина Т.И., Кирсанова М.И. Сборник трудов 2-го Национального Конгресса Российской ассоциации аллергологов и клинических иммунологов. — М., 1998. — С. 160-191.
17. Сазонова Н.В. Организация специализированной ортопедической помощи больным остеоартрозами тазобедренного и коленного суставов: Дис… д-ра мед. наук. — Курган, 2009. — 320 с.
18. Шапиро К.И. Влияние факторов образа жизни на заболеваемость костей, мышц и суставов у взрослого городского населения // Здоровый образ жизни: междунар. конф. — Л., 1990. — Ч. 2. — С. 262-263.
19. Ямщиков О.Н. Малоинвазивный метод оперативного лечения переломов шейки бедра: Дис… канд. мед. наук. — Саратов, 2004. — 114 с.
20. Canale S.T. Campbell’s Operative Orthopaedics. — 9th ed. — St. Louis, MO: Mosby, 1998. — Р. 2181-2223.
21. Gunther K.P. Clinical epidemiology of hip and-knee joint arthroses: an overview of the results of the Ulm Osteoarthrosis Study // Z. Rheumatol. — 2002. — Vol. 61. — P. 244-249.
22. Gullberg В., Duppe H., Nilsson В. et al. Incidence of hip fractures in Malmo, Sweden (1950–1991) // Bone. — 1993. — Vol. 14 (Suppl. l). — P. 23-29.
23. Gullberg B., Johnell O., Kanis J.A. World-wide projections for hip fracture // Osteoporosis International. — 1997. — Vol. 7. — P. 407-413.
24. Geslien G.E., Thrall J.H., Espinosa J.L. Early detection of stress fractures using 99mTc-polyphosphate // Radiology. — 1976. — 121 (3, Pt. 1). — 683-687.
25. Kamano M., Narita S., Honda Y. et al. Contrast enhanced magnetic resonance imaging for femoral neck fracture // Clin. Orthop. Relat. Res. — 1998. – 350. — 179-186.
26. Kannus P., Parkkari J., Sievanen H. et al. Epidemiology of hip fractures // Bone. — 1996. — Vol. 18 (Suppl. 1). — P. 57-63.
27. Kannus P., Parkkari J., Niemi S. et al. Prevention of hip fracture in elderly people with use of a hip protector // N. Engl. J. Med. — 2000. — Vol. 343. — P. 1506-1513.
28. Konishiike T., Makihata E., Tago H. Acute fracture of the neck of the femur. An assessment of perfusion of the head by dyna-mic MRI // J. Bone Joint Surg. Br. — 1999. — 81(4). — 596-599.
29. Jacobsen S., Sonne-Holm S. Hip dysplasia: a significant risk factor for the development of hip osteoarthritis. A cross-sectional survey // Rheumatology. — 2005. — Vol. 44, № 2. — P. 211-218.
30. Jensen J. Classification of trochanteric fractures // Acta orthop. scand. — 1980. — № 51. — С. 803-810.
31. Natural history of knee cartilage defects and factors affecting change / C. Ding et al. // Arch. Intern. Med. — 2006. — Vol. 166, № 6. — P. 651-658.
32. Farahmand B.Y., Persson P.G., Michaelsson K. et al. Physical activity and hip fracture: a population-based case-control study. Swedish Hip Fracture Study Group // Int. J. Epidemiol. — 2000. — Vol. 29. — P. 308-314.
33. Lauritzen J.B. Hip fractures: incidence, risk factors, energy absorption, and prevention // Bone. — 1996. — Vol. 18. — P. 65-75.
34. Jiang S.D., Jiang L.S., Zhao C.Q. No advantages of Gamma nail over sliding hip screw in the management of peritrochanteric hip fractures: A meta-analysis of randomized controlled trials // Disabil. Rehabil. — 2007. — Vol. 13. — P. 1-5.
35. Ivers R.Q., Norton R., Cumming R.G. et al. Visual impairment and risk of hip fracture // Am. J. Epidemiol. — 2000. — Vol. 152. — P. 633-639.
36. Zuckerman J.D., Skovron M.L., Koval K.J. et al. Postope-rative complications and mortality associated with operative delay in older patients who have a fracture of the hip // J. Bone Joint Surg. Am. — 1995. — Vol. 77. — P. 1551-1556.
37. Беневоленская Л.И. Остеопороз: эпидемиология, диагностика. Кальцитонин в лечении остеопороза. Метод. рекомендации для врачей. — М., 1997. — С. 3-32.
38. Рожинская Л.Я. Современная диагностика остеопороза и эталонные показатели минеральной насыщенности костной ткани // Первый Российский симпозиум по остеопорозу. — 1995. — С. 120-121.
Классификация переломов шейки бедра: методы диагностики и терапия
Перелом костей шейки бедра представляет собой сложное и довольно опасное заболевание, которое классифицируется по ряду признаков. Два известных ученых Пауэльс и Гарден предложили свои методы систематизации этой патологии. Переломы у пожилых людей имеют свои особенности и определенные риски. Рассмотрим причины, симптомы, методы диагностики и лечения различных видов переломов.
Описание заболевания
Сустав шейки бедра очень крупный, выполняет роль опорно-двигательного аппарата для тела человека, так как он в основном распределяет нагрузку при пешей ходьбе.
Перелом шейки бедра – это разлом верхней части бедренной кости. Очень распространенная проблема, особенно среди пожилых людей старше пятидесяти лет.
При переломах сустав, а точнее его часть (шаровидная головка) лишается питания от кровеносных сосудов, это приводит к несращиванию и аваскулярному некрозу. Кровообращение после наступления последнего практически невозможно восстановить, поэтому считается, что это приводит преимущественно сразу же к инвалидизации и обездвиживанию конечности.
Причины
Причины могут быть различными у людей разного возраста. Если учитывать, что пожилые люди подвержены этим заболеваниям больше остальных, то можно утверждать, что, например, небольшой ушиб об кровать может запросто вызвать смещение. Поэтому нужно очень внимательно относиться к своему здоровью, следить за ним, в особенности пожилым людям.
Что провоцирует перелом у людей преклонного возраста:
- Раковые опухоли, доброкачественные и злокачественные.
- Резкое сильное падение уровня четкости зрения.
- Сидячий образ жизни, работа в офисе.
- Лишний вес, сильно превышающий норму.
- Анорексия, голодание.
- Климакс у представительниц слабого пола.
- Стрессы, нарушения в работе нервной системы организма.
- Повышенный холестерин, атеросклероз.
Что провоцирует перелом у молодых людей:
- Травмы на производстве.
- Различные дорожно-транспортные происшествия.
- Падение с большой высоты, сильные ушибы.
- Боевые ранения.
Симптомы и диагностика
Перелом чаще всего возникает в следующих ситуациях:
- Случайный ушиб о твердую поверхность.
- Падение на лед, асфальт и тому подобное.
- Автомобильная авария.
- Падение с высоты.
Различают следующие основные симптомы:
- Резкая острая боль.
- Боль становится сильнее при движении.
- Нарушения нормальной функции движения, в особо тяжелых ситуациях полное обездвиживание.
- Кровоподтеки.
- Появляется боль, которая отдает в паховую область.
- Отек в области удара, столкновения с твердой поверхностью.
- Укорочение подвижной части тела (только при смещении), которая подверглась ушибу.
- Синяки и гематомы в месте удара.
Основные методы диагностики:
- Опрос больного.
- Осмотр пациента.
- Рентгенография.
- В сложных ситуациях назначают МРТ и КТ.
Лечение
При появлении вышеупомянутых симптомов следует своевременно и максимально быстро обратиться в поликлинику к травматологу, потому что эта болезнь влияет на общее состояние организма человека, могут развиться неблагоприятные последствия.
Консервативное лечение пациентов преклонного возраста выглядит так:
- Пациента помещают в стационар.
- Накладывают скелетное вытяжение с небольшим грузом.
- Прописывают занятия лечебной физкультурой.
- Ходьба возможна только с костылями под контролем медперсонала или кого-то из близких.
- Примерно через полгода восстанавливается полная трудоспособность.
Лечение молодых пациентов:
- Наложить гипсовую лангету до коленного сустава.
- Носить до полугода.
- Во время ношения ходить строго на костылях.
Типы оперативного лечения:
- Остеосинтез – соединяет части кости металлическими конструкциями – гвоздь Смита-Петерсена, три шурупа, динамический бедренный винт.
- Эндопротезирование – замена частей, которые невозможно восстановить в силу возраста или очень больших повреждений. Бывает следующих видов: бесцементный и цементный, замена только головки и шейки, замена головки.
После любого выбранного лечения необходимо обязательно провести реабилитационный курс, в который входит специальный массаж, лечебная гимнастика (упражнения может подсказать врач), медикаментозная терапия и занятия с психологом.
Классификации
Существующие на данный момент систематизации определяются по клиническим и физиологическим характеристикам переломов. Есть несколько подтипов классификаций переломов шейки бедра: по Пауэльсу, по Гардену, по МКБ, по АО.
Классические виды
В классификации переломов шейки бедра различают множество признаков и параметров деления недуга на различные виды и подвиды. Ниже приведены основные из них.
По месту перелома:
- Базальный – перелом у основания шейки матки.
- Трансцервикальный – в центре бедренной кости.
- Субкапитальный – разлом у головки.
- Чрезвертельный – между шейкой и вертелами.
Как и любой перелом, может быть трех основных видов:
- Открытый.
- Закрытый.
- Скольчатый.
В классификации переломов шейки бедра различают также заболевания по области повреждения:
- Медиальный – в суставной капсуле.
- Латеральный – вне сустава.
- Внутрисуставной – внутри сустава.
По характеру сдвига кости:
- Абдукционный – кость сдвинута вверх наружу.
- Варусный – кость сдвинута вниз внутрь.
- Вколоченный – одна кость сдвигается в другую.
По показателю угла есть три степени — в 30°, 50° и 70°.
По наличию субкапитальных повреждений:
- Незавершенный.
- Завершенный.
- Со частичным смещением.
- С полным смещением.
Пауэльса
Выше подана информация о систематизации переломов шейки бедра. Классификация по Pauwels основывается на определении угла, образованного линией перелома и горизонтальным положением.
Все три степени возможного развития:
- Если 1 степень (угол наклона до 30°), то можно быстро и легко восстановиться.
- Если примерно 50°, то любая механическая нагрузка на больное место действует как режущая сила.
- Если отклонения больше 70°, то такие переломы не проходят бесследно, сопровождаются сильной режущей болью. Очень неблагоприятны к восстановлению, потому что нестабильны и постоянно смещаются, а в особо тяжелых случаях образуют ложные суставы.
Степень влияет на скорость и возможность процесса восстановления. Если показатель большой, то лечение будет очень долгим, перелом находится в нестабильном состоянии.
Классификация переломов шейки бедра по Пауэльсу рассматривает медиальные переломы бедренных костей. Однако это не единственная систематизация недуга.
Систематизация Гардена
Классификация переломов шейки бедра по Гардену делит переломы в зависимости от наличия и степени смещения кости. Существует 4 вида:
- Незавершенный. Снизу кость надламывается как ветка, при этом верхняя часть немного выворачивается.
- Завершенный. Кость разламывается без смещения до конца. При этом связки продолжают соединять отломок.
- С частичным смещением. Единственное отличие от предыдущего типа в том, что шаровая головка поворачивается во внутрь.
- С полным смещением. Отломки не держатся даже на связках, полностью разделяются части кости.
Классификация переломов шейки бедра по Garden появилась в 1961 году. Она рассматривает смещения в переломах и то, как это отражается на возможности восстановления.
По АО
Параметром этого вида классификации является деление частей костей на три типа, а затем каждого из полученных еще на три. Распределение идет в зависимости от тяжести заболевания.
Для тазобедренной области выделяют:
1. Проксимальный сегмент:
- Вертельная зона (чрезвертельный простой, чрезвертельный оскольчатый, межвертельный), с ярко-выраженным вальгусом больше 15 процентов.
- Шейка (субкапитальный с небольшим смещением, трансцервикальный, субкапитальный невколоченный со смещением), с легким вальгусом меньше 15 процентов.
- Головка (раскалывание, вдавление, с переломом шейки) без вколочения.
2. Диафиз (трансцервикальные переломы):
- Простой в основании шейки бедра.
- Клиновидный в середине шейки бедра.
- Сложный в середине шейки со сдвигом.
3. Дистальный сегмент (сильно-смещенные):
- Внесуставный с варусом и выворачиванием кнаружи.
- Внутрисуставный неполный с укорочением и выворачиванием наружу.
- Внутрисуставный полный с сильным смещением.
Классификация переломов шейки бедра по АО обозначается как 31В – бедренная кость является третьим сегментом, проксимальный участок сегмента считается первым, а буква В обозначает тяжесть перелома – внутрисуставный.
По МКБ
Международная классификация болезней – это основной документ по систематизации заболеваний. На данный момент действует последняя версия — МКБ- 10.
Какова классификация переломов шейки бедра по МКБ-10? Код заболевания — S72.0.
У пожилых людей
Ломается тазобедренная кость преимущественно у людей пожилого возраста. Если обращать внимание на статистику, то там указано, что женщины пенсионного возраста в наивысшей степени подвержены риску получить данную травму (больше половины зарегистрированных случаев). Все это происходит не просто так, это может быть объяснено тем, что у женщин в таком возрасте наступает климакс и резко уменьшается количество эстрогенов в организме, которые играют ведущую роль в формировании и существовании клеток костей. Следовательно, все эти процессы приводят к появлению и скорому развитию такой болезни, как остеопороз, который в свою очередь представляет собой деструктивное обновление ткани костей невоспалительной природы.
Особенно ключевым моментом для формирования прогноза будет ход и конкретное место перелома, его разновидность. Чем меньшее расстояние от места перелома до головки бедренной кости, тем ниже вероятность, что кровоснабжение и питание сможет сохраниться. А если это произойдет, то появляется риск аваскулярного некроза, который представляет собой гибель ткани костей в случае отсутствия кровоснабжения и невозможность сращения поломанный костей. Пожилые люди подвержены такому риску вне зависимости от вида перелома.
По прошествии лет движения человека становятся менее активными, переломы очень долго и трудно срастаются, ослабевает весь организм в целом, в том числе и опорно-двигательный аппарат. Пожилые люди часто сталкиваются с проблемами переломов, потому что кости становятся хрупкими, ухудшается состояние и кровоснабжение. Практически у всех пожилых людей, которые старше 50 лет, преимущественно появляется и очень активно развивается остеопороз – опасная болезнь, связанная с нарушением обменных процессов, которое выражается увеличением ломкости костей. Такие сбои в организме могут привести к очень серьезным травмам и последствиям, в том числе полному обездвиживанию и инвалидизации, летальному исходу. Последствия зависят от возраста и сложности травмы на начальном этапе.
Второй по степени распространенности фактор, приводящий к таким последствиям, – это ослабление мышц. Самой популярной причиной является то, что современные пенсионеры работают в основном в сидячем режиме. Рекомендуется добавлять движения в жизнь.
В случае такого заболевания у людей преклонного возраста сразу же назначается хирургическое вмешательство, потому что медикаментозное лечение ничем не помогает и не вызывает положительной динамики. Но стоит заметить, что пожилые пациенты переносят такого рода операции намного легче, чем лекарственное лечение.
Собственная классификация переломов шейки бедра у пожилых людей отсутствует. Систематизация недуга не основывается на возрастном факторе.
Garden Классификация переломов шейки бедра
Clin Orthop Relat Res. 2018 Фев; 476 (2): 441–445.
Отделение ортопедической хирургии, Медицинский центр Олбани, Олбани, Нью-Йорк, США
Автор, ответственный за переписку Самик Банерджи, MBBS, Отделение ортопедической хирургии, Медицинский центр Олбани, Олбани, Нью-Йорк 12208, США, электронная почта: [email protected] Авторские права © 2018 Ассоциацией хирургов костей и суставов Эта статья цитируется в других статьях в PMC.История болезни
Частота переломов шейки бедренной кости в США составляет примерно 63 человека.3 на 100 000 человеко-лет у женщин и 27,7 на 100 000 человеко-лет у мужчин [11, 40]. Существует множество факторов риска переломов шейки бедренной кости, в том числе женский пол, низкая плотность костной ткани и ограниченная подвижность [12, 27]. Риск переломов резко возрастает с возрастом, при этом большинство переломов происходит у пожилых белых женщин вследствие падений с низкой энергией [29]. У более молодых пациентов травмы высокой энергии ответственны за большинство этих повреждений [38].
Переломы шейки бедренной кости первоначально были классифицированы сэром Эстли Купером в 1823 году как интракапсулярные или экстракапсулярные, что, по его мнению, имеет прогностическое значение [10].Как сообщил Бартоничек [4], только позже, в 1935 году, была представлена биомеханическая классификация [37]. Классификация Пауэля, как ее стали называть, расслаивала трещины на три группы, основанные на наклоне линии трещины относительно горизонтали: Тип I, менее 30 °; Тип II, от 30 ° до 50 °; и Тип III, более 50 °. По мере увеличения угла наклона силы переходят от сжимающих к сдвиговым [4]. Увеличение вертикальных поперечных сил приводит к более высокому риску смещения, несращения после восстановления и нарушения фиксации [37].
В 1961 году Роберт Саймон Гарден, британский хирург-ортопед, специализирующийся на шейке бедренной кости, описал более полную классификацию [19]. Классификация Гардена включает смещение, полноту перелома и соотношение костных трабекул в головке и шейке бедренной кости. Первоначально Гарденс обследовал 80 пациентов с переломами шейки бедренной кости, которые он классифицировал по типам от I до IV, и наблюдал за этими пациентами в течение как минимум 12 месяцев после операции. Он обнаружил, что переломы типов I и II имеют 100% сращение.Типы III и IV имели более низкую частоту сращений — 93% и 57% соответственно.
Цель
Системы классификации переломов являются наиболее ценными, если воспроизводимы, широко используются, являются прогностическими и служат ориентирами для клинического ведения. Линтон подверг критике классификацию Пауэля из-за сложности точной оценки наклона линии трещины, особенно в случае смещенных трещин [30]. Гарден согласился с этой критикой и добавил, что рисунки переломов могут имитировать друг друга на рентгенограммах [19].Внешний вид наклона линии перелома может варьироваться в зависимости от поворота ноги. Например, перелом Пауэля типа II может иметь более низкий или больший наклон линии перелома, имитирующий перелом типа I или III на основе рентгенограмм. Таким образом, классификация Garden была разработана для решения этих проблем.
Описание
Классификация сада основана на рентгенограммах бедра в прямом положении (таблица). Включены четыре типа переломов: неполные и вальгусные переломы (Тип I, рис.A), полное и несмещенное (Тип II, Рис. B), полное и частично смещенное (Тип III, Рис. C), а также полное и полностью смещенное (Тип IV, Рис. D). Со временем клиницисты упростили классификацию Гардена, сгруппировав переломы шейки бедренной кости как несмещенные или смещенные, поскольку смещение чаще всего определяет варианты лечения [2, 25]. Лечение переломов шейки бедра зависит от классификации Гардена.
ТАБЛИЦА 1.
Классификация Сада для переломов шейки бедренной кости
Классификация Сада показана на рисунках и соответствующих рентгенограммах для Типов Сада (A) I, (B) II, (C) III, и (D) IV переломы шейки бедра.
Garden Переломы шейки бедренной кости типов I и II без смещения. Внутренняя фиксация с сохранением головки бедра обычно предпочтительна при переломах шейки бедра без смещения. Bentley [6] изучил лечение ретинированных переломов шейки бедренной кости, леченных неоперативно, и обнаружил, что эти переломы смещались в 15% случаев. Поэтому он рекомендовал фиксировать все несмещенные переломы Garden типов I и II с помощью внутренней фиксации, чтобы обеспечить раннюю переносимость веса и обеспечить стабильность без увеличения риска аваскулярного некроза [6].Варианты внутренней фиксации включают канюлированные винты, динамические бедренные винты, фиксирующие пластины проксимального отдела бедра и цефаломедуллярные штифты [26, 33, 48]. В недавнем проспективном рандомизированном многоцентровом исследовании оценивалась частота осложнений и повторных операций по поводу скользящих тазобедренных винтов и губчатой винтовой фиксации при лечении переломов шейки бедренной кости без смещения [17]. Это исследование показало, что у пациентов в группе со скользящими тазобедренными винтами (9%) вероятность развития аваскулярного некроза была значительно выше, чем у пациентов в группе губчатых тазобедренных винтов (5%).Тем не менее, не было различий в частоте повторных операций между двумя группами, что привело к выводу исследования, что оба метода являются жизнеспособными вариантами лечения переломов шейки бедренной кости без смещения.
Garden Типы III и IV переломы шейки бедренной кости смещены. Варианты фиксации при переломах шейки бедренной кости со смещением включают гемиартропластику, THA и внутреннюю фиксацию. Артропластика часто используется при переломах шейки бедренной кости со смещением у пожилых людей, в то время как внутренняя фиксация по-прежнему предпочитается у молодых пациентов.Лу-Яо и др. [31] в метаанализе обнаружили высокую частоту несращения (33%) и аваскулярного некроза (16%) после первичной внутренней фиксации переломов шейки бедренной кости со смещением. Tidermark et al. [44] сравнивали внутреннюю фиксацию и THA у здоровых пожилых пациентов с переломами шейки бедренной кости со смещением. Они обнаружили более высокую частоту ревизий в группе внутренней фиксации (42%) по сравнению с группой артропластики (4%) [44]. В последние годы наблюдается общая тенденция к артропластике при лечении переломов шейки бедренной кости со смещением, особенно у пожилых пациентов, несмотря на кратковременное повышение смертности по сравнению с внутренней фиксацией в течение первых 4 месяцев (относительный риск [ОР] = 1 .27; 95% ДИ 0,84–1,92) [32]. Однако сообщается, что смертность выравнивается через 1 год наблюдения (ОР = 1,04; 95% 0,84–1,29) [32]. У пациентов старше 60 лет, которые менее активны и имеют сопутствующие заболевания, гемиартропластика обеспечивает удовлетворительную функцию [39]. У активных пожилых пациентов с переломами шейки бедренной кости со смещением можно рассмотреть возможность проведения THA, поскольку она может обеспечить лучшие функциональные результаты с более низкой частотой повторных операций по сравнению с гемиартропластикой [24, 28]. Тем не менее, у лиц моложе 60 лет с переломами шейки бедра может быть потенциальная польза от сохранения головки бедренной кости с внутренней фиксацией для удовлетворения более высоких функциональных требований [7, 32].
Действительность
Достоверность классификации Garden была исследована со значениями Каппа между наблюдателями от 0,03 до 0,56 [3, 5, 16, 18, 23, 35, 36, 43, 46, 49]. В попытке повысить надежность классификации Сада некоторые авторы рекомендовали принять упрощенную систему классификации, используя только две категории: смещенные и несмещенные [5, 35, 36]. При использовании этой упрощенной классификации сообщалось о лучших значениях Каппа от 0,67 до 0,77 [5, 43].Тем не менее Ван Эмбден и др. [46] сравнили надежность исходной и упрощенной классификаций между наблюдателями и, хотя они сообщили о лучшей надежности в упрощенной системе (каппа = 0,31 и 0,52 соответственно), общий результат оставался неудовлетворительным.
Несмотря на низкую надежность, о которой сообщалось в нескольких исследованиях [1, 18, 21, 46], классификация Garden по-прежнему является наиболее часто используемой системой. Zlowodzki et al. [49] провели опрос среди хирургов-ортопедов, чтобы определить предпочтительную систему классификации переломов шейки бедренной кости и способность участников различать четыре типа переломов в классификации Сада.Ответили двести девяносто восемь хирургов [49]. Классификация Garden была предпочтительнее 72% респондентов. Однако только 39% считают, что они могут различать четыре типа переломов в классификации. В другом исследовании восемь рецензентов попросили оценить дооперационные рентгенограммы 100 переломов шейки бедренной кости [18]. Наблюдатели согласились с типом «Сад» только в 22% случаев. Однако, когда попросили идентифицировать переломы как просто смещенные или несмещенные, было получено 77% согласие [18].
Две другие широко используемые системы классификации — это системы Пауэлса [37] и AO [34]. van Embden et al. [47] оценили надежность классификации Пауэлса с участием пяти хирургов-травматологов и пяти ординаторов-ортопедов для просмотра рентгенограмм 100 пациентов с переломами шейки бедренной кости. Общее значение каппа составило 0,31 (0,38 для хирургов и 0,27 для резидентов). Тургут и др. [45] сообщили о надежности систем классификации Garden, Pauwels и AO, а также о том, повлиял ли опыт хирурга на результаты.В их исследовании 15 наблюдателей попросили просмотреть предоперационные рентгенограммы 107 пациентов с переломами шейки бедренной кости в двух отдельных случаях. Надежность внутри наблюдателя была самой высокой по классификации Garden (0,759). В исследовании Gasper et al. [21], сравнивая три классификации, было обнаружено, что классификация Гардена имеет наивысшую надежность среди трех и внутри наблюдателей.
Ограничения
Классификация Garden имеет ограничения.Типы его переломов основаны исключительно на рентгенограммах. Однако большинство переломов шейки бедренной кости оценивают с помощью рентгенограмм в нескольких плоскостях или даже с помощью расширенной визуализации. С развитием компьютерной томографии многие переломы шейки бедра, которые классифицируются как Тип I на обычных рентгенограммах, потенциально могут быть переломами Garden Type II или III. В исследовании, сравнивающем цифровую рентгенографию с КТ для классификации переломов Сада, Chen et al. [8] обнаружили, что все трещины, классифицированные как Тип I, требовали переклассификации как Типа II сада при использовании КТ.В другом исследовании Du et al. [15] обнаружили, что 41 из 48 переломов Garden Type I показал значительные вращательные и пространственные смещения головки бедренной кости с трехмерной визуализацией, которые, возможно, не были оценены на простых рентгенограммах.
Хотя классификация Garden была разработана, чтобы помочь практикующим врачам в принятии клинических решений, качество уменьшения переломов и риск несращения и аваскулярного некроза не коррелируют с типами Garden [5, 16, 18, 23, 36, 43, 49 ]. Кроме того, другие важные переменные, которые, как известно, влияют на результаты, не входят в классификацию.К ним относятся возраст пациента, сопутствующие заболевания, качество редукции и сопутствующие травмы [20, 35, 36]. В исследовании 52 пациентов старше 70 лет с переломами шейки бедренной кости типа Garden I и II Han et al. [22] обнаружили, что серьезные осложнения возникли у 23% пациентов с переломами Garden Type I (трое из 13 пациентов) и у 38% пациентов с переломами Garden Type II (15 из 39 пациентов), с частотой повторных операций 30% (16 пациенты).
Система Garden также не может подклассифицировать вальгусные переломы типа I.Это важно, поскольку переломы I типа с ретроверсией имеют более высокий риск нарушения фиксации, что побудило некоторых хирургов-ортопедов классифицировать этот подтип вальгусных переломов как травмы Garden Type III [14, 41, 42]. Song et al. [41] обнаружили, что при переломах с наклоном кзади более 15 ° происходит большее укорочение шейки бедра, более высокий риск остеонекроза, более низкие баллы по шкале Харриса и большая потребность в повторных хирургических вмешательствах.
Еще одним ограничением классификации Гардена является неспособность учесть расположение перелома шейки бедренной кости, что имеет значение для оперативного планирования и результатов [9, 13].У пациентов с субкапитальными переломами шейки бедра вероятность несращения или бессосудистого некроза выше, чем у пациентов с трансцервикальными переломами [13].
Заключение
Классификация Гардена описывает переломы шейки бедренной кости как функцию смещения. Несмотря на свои ограничения, классификация хорошо принята и широко используется хирургами-ортопедами. В будущих исследованиях будет важно определить, можно ли улучшить классификацию Сада за счет включения передовых методов визуализации и характеристик пациента, таких как возраст.
Сноски
Каждый автор удостоверяет, что ни он, ни кто-либо из его ближайших родственников не имеют финансовых или коммерческих ассоциаций (консультации, владение акциями, долевое участие, патентные / лицензионные соглашения и т. Д.), Которые могут вызвать конфликт. представляет интерес в связи с представленной статьей.
Все формы ICMJE о конфликте интересов для авторов и Клиническая ортопедия и связанные исследования ® редакторы и члены правления находятся в файле с публикацией и могут быть просмотрены по запросу.
Эта работа была выполнена в отделении ортопедической хирургии Медицинского центра Олбани (Олбани, штат Нью-Йорк, США)
Ссылки
1. Аггарвал А., Сингх М., Аггарвал А.Н., Бхатт С. Оценка различий между наблюдателями в классификации Сада и ведение свежих внутрикапсулярных переломов шейки бедренной кости у взрослых. Chin J Traumatol. 2014; 17: 99–102. [PubMed] [Google Scholar] 2. Бачиллер FG, Caballer AP, Portal LF. Аваскулярный некроз головки бедренной кости после перелома шейки бедра. Clin Orthop Relat Res.2002. 399: 87–109. [PubMed] [Google Scholar] 3. Барнс Р., Браун Дж. Т., Сад Р. С., Николл Е. А.. Субкапитальные переломы бедренной кости: проспективный обзор. J Bone Joint Surg Br. 1976; 58: 2–24. [PubMed] [Google Scholar] 4. Бартоничек Я. Классификация переломов шейки бедра Пауэлса: правильная интерпретация оригинала. J Orthop Trauma. 2001; 15: 358–360. [PubMed] [Google Scholar] 5. Беймерс Л., Кредер Х.Дж., Берри Г.К., Стивен Д.Д., Шемич Э.Х., Макки, доктор медицины, Яглал С. Субкапитальные переломы шейки бедра: классификация Сада должна быть заменена, а не разрушена.Может J Surg. 2002; 45: 411–414. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Бентли Дж. Лечение переломов шейки бедра без смещения. Clin Orthop Relat Res. 1980; 152: 93–101. [PubMed] [Google Scholar] 7. Бхандари М., Деверо П.Дж., Свионтковски М.Ф., Торнетта П., 3-й, Обремски В., Коваль К.Дж., Норк С., Спраг С., Шемич Е.Х., Гайатт Г.Х. Внутренняя фиксация в сравнении с артропластикой при переломах шейки бедренной кости со смещением: метаанализ. J Bone Joint Surg Am. 2003. 85: 1673–1681. [PubMed] [Google Scholar] 8.Чен В., Ли З, Су И, Хоу З, Чжан Ц., Чжан Ю. Сад типа I разрушает миф или реальность? Проспективное исследование, сравнивающее компьютерную томографию с результатами рентгенографии при переломах шейки бедренной кости типа I по Гардену. Кость. 2012; 51: 929–932. [PubMed] [Google Scholar] 9. Коллиндж, Калифорния, Мир Х, Реддикс Р. Морфология переломов «вертикальных» переломов шейки бедренной кости под высоким углом сдвига у взрослых пациентов молодого возраста. J Orthop Trauma. 2014; 28: 270–275. [PubMed] [Google Scholar] 10. Купер А. Трактат о вывихах и переломах суставов: переломах шейки бедренной кости.Clin Orthop Relat Res. 1973; 92: 3–5. [PubMed] [Google Scholar] 11. Корт-Браун CM, Цезарь Б. Эпидемиология переломов у взрослых: обзор. Травма, повреждение. 2006. 37: 691–697. [PubMed] [Google Scholar] 12. Каммингс С.Р., Блэк Д.М., Невитт М.С., Браунер В., Коли Дж., Энсруд К., Генант Г.К., Палермо Л., Скотт Дж., Фогт TM. Плотность костной ткани на различных участках для прогнозирования переломов бедра. Группа по изучению остеопоротических переломов. Ланцет. 1993; 341: 72–75. [PubMed] [Google Scholar] 13. Дедрик Д.К., Маккензи-младший, Берни RE. Осложнения перелома шейки бедра у молодых людей.J Trauma. 1986; 26: 932–937. [PubMed] [Google Scholar] 14. Долатовски, Адампур М, Фрихаген Ф, Ставем К., Эрик Утваг С., Хоелсбреккен С.Е. Наклон кзади до операции не менее 20 градусов увеличивал риск нарушения фиксации при переломах шейки бедренной кости Garden-I и -II. Acta Orthop. 2016; 87: 252–256. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Du CL, Ma XL, Zhang T, Zhang HF, Wang CG, Zhao F, Ma JX, Fu X, Li ZJ. Переназначение садовых переломов шейки бедренной кости I типа методом трехмерной реконструкции.Ортопедия. 2013; 36: 820–825. [PubMed] [Google Scholar] 16. Элиассон П., Ханссон Л.И., Каррхольм Дж. Смещение при переломах шейки бедренной кости: численный анализ 200 переломов. Acta Orthop Scand. 1988. 59: 361–364. [PubMed] [Google Scholar] 17. Фиксация с использованием альтернативных имплантатов для лечения переломов бедра (ВЕРА) Следователи. Фиксация переломов в оперативном лечении переломов бедра (FAITH): международное многоцентровое рандомизированное контролируемое исследование. Ланцет. 2017; 389: 1519–1527. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18.Франдсен П.А., Андерсен Э., Мадсен Ф., Скьодт Т. Классификация переломов шейки бедренной кости по Гардену: оценка различий между наблюдателями. J Bone Joint Surg Br. 1988. 70: 588–590. [PubMed] [Google Scholar] 19. Сад RS. Малоугловая фиксация при переломах шейки бедра. J Bone Joint Surg Br. 1961; 43: 647–663. [Google Scholar] 20. Сад RS. Нарушение редукции и аваскулярный некроз при субкапитальных переломах бедренной кости. J Bone Joint Surg Br. 1971; 53: 183–197. [PubMed] [Google Scholar] 21. Гаспар Д., Црнкович Т., Дурович Д., Подседник Д., Слисурич Ф.Группа AO, подгруппа AO, системы классификации переломов шейки бедренной кости по Гардену и Пауэлсу: надежны и воспроизводимы ли они? Med Glas (Зеница). 2012; 9: 243–247. [PubMed] [Google Scholar] 22. Хан С.К., Сон Х.С., Ким Р., Кан Ш. Клинические результаты лечения переломов шейки бедра садового типа 1 и 2 у пациентов старше 70 лет. Eur J Trauma Emerg Surg. 2016; 42: 191–196. [PubMed] [Google Scholar] 23. Хог Дж., Дженсен Дж., Лауритцен Дж. Вывихнутые переломы шейки бедренной кости: последующее исследование 98 случаев, пролеченных множественными винтами для губчатой кости AO (ASIF).Acta Orthop Scand. 1982; 53: 245–249. [PubMed] [Google Scholar] 24. Хопли К., Стенгель Д., Эккернкамп А., Вич М. Первичная тотальная артропластика бедра в сравнении с гемиартропластикой при внутрикапсулярных переломах бедра со смещением у пожилых пациентов: систематический обзор. BMJ. 2010; 340: c2332. [PubMed] [Google Scholar] 25. Якоб М., Россо Р., Веллер К., Бабст Р., Регаццони П. Аваскулярный некроз головки бедренной кости после открытой репозиции и внутренней фиксации переломов шейки бедра: неизбежное осложнение? Swiss Surg. 1999; 5: 257–264.[PubMed] [Google Scholar] 26. Джетту П., Джеймс П. Динамическая фиксация бедренного бедра винтами в сравнении с множественной винтовой фиксацией при внутрикапсулярном переломе бедра. J Orthop Surg (Гонконг). 2016; 24: 146–149. [PubMed] [Google Scholar] 27. Каннус П., Парккари Дж., Сиванен Х., Хейнонен А., Вуори И., Ярвинен М. Эпидемиология переломов шейки бедра. Кость. 1996; 18 (1 доп.): 57С-63С. [PubMed] [Google Scholar] 28. Китинг Дж. Ф., Грант А., Массон М., Скотт Н. В., Форбс Дж. Ф. Внутрикапсульные переломы бедра со смещением в приподнятом состоянии, пожилые люди: рандомизированное сравнение репозиции и фиксации, биполярной гемиартропластики и тотального эндопротезирования бедра.Оценка медицинских технологий. 2005; 9: iii-iv, ix-x, 1–65. [PubMed] [Google Scholar] 29. Коваль KJ, Zuckerman JD. Переломы бедра: I. Обзор, оценка и лечение переломов шейки бедра. J Am Acad Orthop Surg. 1994; 2: 141–149. [PubMed] [Google Scholar] 30. Линтон П. Виды смещения при переломах шейки бедра и наблюдения за защемлением переломов. J Bone Joint Surg Br. 1949; 31: 184–189. [PubMed] [Google Scholar] 31. Лу-Яо Г.Л., Келлер Р.Б., Литтенберг Б., Веннберг Дж. Э. Исходы переломов шейки бедренной кости со смещением: метаанализ ста шести опубликованных отчетов.J Bone Joint Surg Am. 1994; 76: 15–25. [PubMed] [Google Scholar] 32. Миллер Б.Дж., Каллаган Дж.Дж., Крам П., Карам М., Марш Д.Л., Noiseux NO. Изменение тенденций в лечении переломов шейки бедренной кости: обзор базы данных Американского совета ортопедической хирургии. J Bone Joint Surg Am. 2014; 96: e149. [PubMed] [Google Scholar] 33. Мизрахи Дж., Херлин Р.С., Тейлор Дж. К., Соломон Л. Исследование передачи нагрузки и оптимальной конфигурации спиц при внутренней фиксации винтами Мюллера переломов шейки бедренной кости. Med Biol Eng Comput.1980; 18: 319–325. [PubMed] [Google Scholar] 34. Мюллер М.Э., Назарян С., Кох, Шацкер Дж. Комплексная классификация переломов длинных костей. Берлин, Германия: Springer-Verlag; 1990. [Google Scholar] 35. Паркер MJ. Садовая классификация внутрикапсулярных переломов: значимый или вводящий в заблуждение? Травма, повреждение. 1993; 24: 241–242. [PubMed] [Google Scholar] 36. Паркер MJ. Прогнозирование сращения переломов после внутренней фиксации внутрикапсулярных переломов шейки бедра. Травма, повреждение. 1994; 25 (приложение 2): B3 – B6. [PubMed] [Google Scholar] 37.Пауэлс Ф. Der Schenkelhalsbruch, проблема ein Mechanisches. Grundlagen des Heilungsvorganges, Prognose und Kausale Therapie. Штутгарт, Германия: Beilagenheft zur Zeitschrift fur Orthop Chirurgie. 1935: 64. [Google Scholar] 38. Процман Р.Р., Буркхальтер В.Е. Переломы шейки бедра у молодых людей. J Bone Joint Surg Am. 1976; 58: 689–695. [PubMed] [Google Scholar] 39. Рогмарк С., Леонардссон О. Артропластика бедра при лечении переломов шейки бедра со смещением у пожилых пациентов. Костный сустав J. 2016; 98: 291–297.[PubMed] [Google Scholar] 40. Росс П.Д. Остеопороз: частота, последствия и факторы риска. Arch Intern Med. 1996; 156: 1399–1411. [PubMed] [Google Scholar] 41. Песня HK, Цой HJ, Ян KH. Факторы риска аваскулярного некроза головки бедренной кости и нарушения фиксации у пациентов с вальгусно-угольными переломами шейки бедра в возрасте старше 50 лет. Травма, повреждение. 2016; 47: 2743–2748. [PubMed] [Google Scholar] 42. Song HK, Lee JJ, Oh HC, Yang KH. Клиническое значение подгруппы при вальгусных переломах шейки бедра: сравнение 31-B1.1 с переломами 31-B1.2 по классификации OTA / AO. J Orthop Trauma. 2013; 27: 677–682. [PubMed] [Google Scholar] 43. Томсен Н.О., Йенсен К.М., Сковгаард Н., Педерсен М.С., Паллесен П., Соэ-Нильсен Н.Х., Розенклинт А. Наблюдатель за изменчивостью рентгенологической классификации переломов шейки бедренной кости с использованием системы Гардена. Int Orthop. 1996. 20: 326–329. [PubMed] [Google Scholar] 44. Tidermark J, Ponzer S, Svensson O, Soderqvist A, Tornkvist H. Внутренняя фиксация в сравнении с тотальной заменой тазобедренного сустава при переломах шейки бедра со смещением у пожилых людей: рандомизированное контролируемое исследование.J Bone Joint Surg Br. 2003. 85: 380–388. [PubMed] [Google Scholar] 45. Тургут А, Кумбарачи М, Календерер О, Ильяс Г, Бакаксиз Т, Карапинар Л. Имеет ли значение опыт хирургов для оценки надежности классификаций, используемых для переломов шейки бедренной кости у взрослых, как внутри, так и между наблюдателями? Acta Orthop Traumatol Turc. 2016; 50: 601–605. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Ван Эмбден Д., Ремрев С.Дж., Генелин Ф., Мейлаертс С.А., Рукема Г.Р. Надежность упрощенной классификации Гардена для интракапсулярных переломов бедра.Orthop Traumatol Surg Res. 2012; 98: 405–408. [PubMed] [Google Scholar] 47. ван Эмбден Д., Рукема Г.Р., Ремрев С.Дж., Генелин Ф., Мейлаертс С.А. Классификация по Пауэлсу при внутрикапсулярных переломах бедра: насколько она надежна? Травма, повреждение. 2011; 42: 1238–1240. [PubMed] [Google Scholar] 48. Йе Й, Хао Дж, Мауффри К., Хаммерберг Э.М., Стахел П.Ф., Хак Диджей. Оптимизация стабильности при фиксации перелома шейки бедра. Ортопедия. 2015; 38: 625–630. [PubMed] [Google Scholar] 49. Зловодски М., Бхандари М., Кил М., Хэнсон Б.П., Шемич Э. Восприятие классификации Гардена переломов шейки бедра: международный опрос 298 хирургов-ортопедов-травматологов.Arch Orthop Trauma Surg. 2005; 125: 503–505. [PubMed] [Google Scholar]Садовая классификация переломов шейки бедра
Clin Orthop Relat Res. 2018 Фев; 476 (2): 441–445.
Отделение ортопедической хирургии, Медицинский центр Олбани, Олбани, Нью-Йорк, США
Автор, ответственный за переписку Самик Банерджи, MBBS, Отделение ортопедической хирургии, Медицинский центр Олбани, Олбани, Нью-Йорк 12208, США, электронная почта: [email protected] Авторские права © 2018 Ассоциацией хирургов костей и суставов Эта статья цитируется в других статьях в PMC.История болезни
Частота переломов шейки бедра в США составляет примерно 63,3 на 100 000 человек в год у женщин и 27,7 на 100 000 человек в год у мужчин [11, 40]. Существует множество факторов риска переломов шейки бедренной кости, в том числе женский пол, низкая плотность костной ткани и ограниченная подвижность [12, 27]. Риск переломов резко возрастает с возрастом, при этом большинство переломов происходит у пожилых белых женщин вследствие падений с низкой энергией [29]. У более молодых пациентов травмы высокой энергии ответственны за большинство этих повреждений [38].
Переломы шейки бедренной кости первоначально были классифицированы сэром Эстли Купером в 1823 году как интракапсулярные или экстракапсулярные, что, по его мнению, имеет прогностическое значение [10]. Как сообщил Бартоничек [4], только позже, в 1935 году, была представлена биомеханическая классификация [37]. Классификация Пауэля, как ее стали называть, расслаивала трещины на три группы, основанные на наклоне линии трещины относительно горизонтали: Тип I, менее 30 °; Тип II, от 30 ° до 50 °; и Тип III, более 50 °.По мере увеличения угла наклона силы переходят от сжимающих к сдвиговым [4]. Увеличение вертикальных поперечных сил приводит к более высокому риску смещения, несращения после восстановления и нарушения фиксации [37].
В 1961 году Роберт Саймон Гарден, британский хирург-ортопед, специализирующийся на шейке бедренной кости, описал более полную классификацию [19]. Классификация Гардена включает смещение, полноту перелома и соотношение костных трабекул в головке и шейке бедренной кости.Первоначально Гарденс обследовал 80 пациентов с переломами шейки бедренной кости, которые он классифицировал по типам от I до IV, и наблюдал за этими пациентами в течение как минимум 12 месяцев после операции. Он обнаружил, что переломы типов I и II имеют 100% сращение. Типы III и IV имели более низкую частоту сращений — 93% и 57% соответственно.
Цель
Системы классификации переломов являются наиболее ценными, если воспроизводимы, широко используются, являются прогностическими и служат ориентирами для клинического ведения. Линтон подверг критике классификацию Пауэля из-за сложности точной оценки наклона линии трещины, особенно в случае смещенных трещин [30].Гарден согласился с этой критикой и добавил, что рисунки переломов могут имитировать друг друга на рентгенограммах [19]. Внешний вид наклона линии перелома может варьироваться в зависимости от поворота ноги. Например, перелом Пауэля типа II может иметь более низкий или больший наклон линии перелома, имитирующий перелом типа I или III на основе рентгенограмм. Таким образом, классификация Garden была разработана для решения этих проблем.
Описание
Классификация сада основана на рентгенограммах бедра в прямом положении (таблица).Включаются четыре типа переломов: неполные и вальгусные переломы (Тип I, Рис. A), полные и несмещенные (Тип II, Рис. B), полные и частично смещенные (Тип III, Рис. C), а также полные и полностью смещенные. (Тип IV, рис. D). Со временем клиницисты упростили классификацию Гардена, сгруппировав переломы шейки бедренной кости как несмещенные или смещенные, поскольку смещение чаще всего определяет варианты лечения [2, 25]. Лечение переломов шейки бедра зависит от классификации Гардена.
ТАБЛИЦА 1.
Классификация Сада для переломов шейки бедренной кости
Классификация Сада показана на рисунках и соответствующих рентгенограммах для Типов Сада (A) I, (B) II, (C) III, и (D) IV переломы шейки бедра.
Garden Переломы шейки бедренной кости типов I и II без смещения. Внутренняя фиксация с сохранением головки бедра обычно предпочтительна при переломах шейки бедра без смещения.Bentley [6] изучил лечение ретинированных переломов шейки бедренной кости, леченных неоперативно, и обнаружил, что эти переломы смещались в 15% случаев. Поэтому он рекомендовал фиксировать все несмещенные переломы Garden типов I и II с помощью внутренней фиксации, чтобы обеспечить раннюю переносимость веса и обеспечить стабильность без увеличения риска аваскулярного некроза [6]. Варианты внутренней фиксации включают канюлированные винты, динамические бедренные винты, фиксирующие пластины проксимального отдела бедра и цефаломедуллярные штифты [26, 33, 48].В недавнем проспективном рандомизированном многоцентровом исследовании оценивалась частота осложнений и повторных операций по поводу скользящих тазобедренных винтов и губчатой винтовой фиксации при лечении переломов шейки бедренной кости без смещения [17]. Это исследование показало, что у пациентов в группе со скользящими тазобедренными винтами (9%) вероятность развития аваскулярного некроза была значительно выше, чем у пациентов в группе губчатых тазобедренных винтов (5%). Тем не менее, не было различий в частоте повторных операций между двумя группами, что привело к выводу исследования, что оба метода являются жизнеспособными вариантами лечения переломов шейки бедренной кости без смещения.
Garden Типы III и IV переломы шейки бедренной кости смещены. Варианты фиксации при переломах шейки бедренной кости со смещением включают гемиартропластику, THA и внутреннюю фиксацию. Артропластика часто используется при переломах шейки бедренной кости со смещением у пожилых людей, в то время как внутренняя фиксация по-прежнему предпочитается у молодых пациентов. Лу-Яо и др. [31] в метаанализе обнаружили высокую частоту несращения (33%) и аваскулярного некроза (16%) после первичной внутренней фиксации переломов шейки бедренной кости со смещением.Tidermark et al. [44] сравнивали внутреннюю фиксацию и THA у здоровых пожилых пациентов с переломами шейки бедренной кости со смещением. Они обнаружили более высокую частоту ревизий в группе внутренней фиксации (42%) по сравнению с группой артропластики (4%) [44]. В последние годы наблюдается общая тенденция к артропластике при лечении переломов шейки бедренной кости со смещением, особенно у пожилых пациентов, несмотря на кратковременное повышение смертности по сравнению с внутренней фиксацией в течение первых 4 месяцев (относительный риск [ОР] = 1 .27; 95% ДИ 0,84–1,92) [32]. Однако сообщается, что смертность выравнивается через 1 год наблюдения (ОР = 1,04; 95% 0,84–1,29) [32]. У пациентов старше 60 лет, которые менее активны и имеют сопутствующие заболевания, гемиартропластика обеспечивает удовлетворительную функцию [39]. У активных пожилых пациентов с переломами шейки бедренной кости со смещением можно рассмотреть возможность проведения THA, поскольку она может обеспечить лучшие функциональные результаты с более низкой частотой повторных операций по сравнению с гемиартропластикой [24, 28]. Тем не менее, у лиц моложе 60 лет с переломами шейки бедра может быть потенциальная польза от сохранения головки бедренной кости с внутренней фиксацией для удовлетворения более высоких функциональных требований [7, 32].
Действительность
Достоверность классификации Garden была исследована со значениями Каппа между наблюдателями от 0,03 до 0,56 [3, 5, 16, 18, 23, 35, 36, 43, 46, 49]. В попытке повысить надежность классификации Сада некоторые авторы рекомендовали принять упрощенную систему классификации, используя только две категории: смещенные и несмещенные [5, 35, 36]. При использовании этой упрощенной классификации сообщалось о лучших значениях Каппа от 0,67 до 0,77 [5, 43].Тем не менее Ван Эмбден и др. [46] сравнили надежность исходной и упрощенной классификаций между наблюдателями и, хотя они сообщили о лучшей надежности в упрощенной системе (каппа = 0,31 и 0,52 соответственно), общий результат оставался неудовлетворительным.
Несмотря на низкую надежность, о которой сообщалось в нескольких исследованиях [1, 18, 21, 46], классификация Garden по-прежнему является наиболее часто используемой системой. Zlowodzki et al. [49] провели опрос среди хирургов-ортопедов, чтобы определить предпочтительную систему классификации переломов шейки бедренной кости и способность участников различать четыре типа переломов в классификации Сада.Ответили двести девяносто восемь хирургов [49]. Классификация Garden была предпочтительнее 72% респондентов. Однако только 39% считают, что они могут различать четыре типа переломов в классификации. В другом исследовании восемь рецензентов попросили оценить дооперационные рентгенограммы 100 переломов шейки бедренной кости [18]. Наблюдатели согласились с типом «Сад» только в 22% случаев. Однако, когда попросили идентифицировать переломы как просто смещенные или несмещенные, было получено 77% согласие [18].
Две другие широко используемые системы классификации — это системы Пауэлса [37] и AO [34]. van Embden et al. [47] оценили надежность классификации Пауэлса с участием пяти хирургов-травматологов и пяти ординаторов-ортопедов для просмотра рентгенограмм 100 пациентов с переломами шейки бедренной кости. Общее значение каппа составило 0,31 (0,38 для хирургов и 0,27 для резидентов). Тургут и др. [45] сообщили о надежности систем классификации Garden, Pauwels и AO, а также о том, повлиял ли опыт хирурга на результаты.В их исследовании 15 наблюдателей попросили просмотреть предоперационные рентгенограммы 107 пациентов с переломами шейки бедренной кости в двух отдельных случаях. Надежность внутри наблюдателя была самой высокой по классификации Garden (0,759). В исследовании Gasper et al. [21], сравнивая три классификации, было обнаружено, что классификация Гардена имеет наивысшую надежность среди трех и внутри наблюдателей.
Ограничения
Классификация Garden имеет ограничения.Типы его переломов основаны исключительно на рентгенограммах. Однако большинство переломов шейки бедренной кости оценивают с помощью рентгенограмм в нескольких плоскостях или даже с помощью расширенной визуализации. С развитием компьютерной томографии многие переломы шейки бедра, которые классифицируются как Тип I на обычных рентгенограммах, потенциально могут быть переломами Garden Type II или III. В исследовании, сравнивающем цифровую рентгенографию с КТ для классификации переломов Сада, Chen et al. [8] обнаружили, что все трещины, классифицированные как Тип I, требовали переклассификации как Типа II сада при использовании КТ.В другом исследовании Du et al. [15] обнаружили, что 41 из 48 переломов Garden Type I показал значительные вращательные и пространственные смещения головки бедренной кости с трехмерной визуализацией, которые, возможно, не были оценены на простых рентгенограммах.
Хотя классификация Garden была разработана, чтобы помочь практикующим врачам в принятии клинических решений, качество уменьшения переломов и риск несращения и аваскулярного некроза не коррелируют с типами Garden [5, 16, 18, 23, 36, 43, 49 ]. Кроме того, другие важные переменные, которые, как известно, влияют на результаты, не входят в классификацию.К ним относятся возраст пациента, сопутствующие заболевания, качество редукции и сопутствующие травмы [20, 35, 36]. В исследовании 52 пациентов старше 70 лет с переломами шейки бедренной кости типа Garden I и II Han et al. [22] обнаружили, что серьезные осложнения возникли у 23% пациентов с переломами Garden Type I (трое из 13 пациентов) и у 38% пациентов с переломами Garden Type II (15 из 39 пациентов), с частотой повторных операций 30% (16 пациенты).
Система Garden также не может подклассифицировать вальгусные переломы типа I.Это важно, поскольку переломы I типа с ретроверсией имеют более высокий риск нарушения фиксации, что побудило некоторых хирургов-ортопедов классифицировать этот подтип вальгусных переломов как травмы Garden Type III [14, 41, 42]. Song et al. [41] обнаружили, что при переломах с наклоном кзади более 15 ° происходит большее укорочение шейки бедра, более высокий риск остеонекроза, более низкие баллы по шкале Харриса и большая потребность в повторных хирургических вмешательствах.
Еще одним ограничением классификации Гардена является неспособность учесть расположение перелома шейки бедренной кости, что имеет значение для оперативного планирования и результатов [9, 13].У пациентов с субкапитальными переломами шейки бедра вероятность несращения или бессосудистого некроза выше, чем у пациентов с трансцервикальными переломами [13].
Заключение
Классификация Гардена описывает переломы шейки бедренной кости как функцию смещения. Несмотря на свои ограничения, классификация хорошо принята и широко используется хирургами-ортопедами. В будущих исследованиях будет важно определить, можно ли улучшить классификацию Сада за счет включения передовых методов визуализации и характеристик пациента, таких как возраст.
Сноски
Каждый автор удостоверяет, что ни он, ни кто-либо из его ближайших родственников не имеют финансовых или коммерческих ассоциаций (консультации, владение акциями, долевое участие, патентные / лицензионные соглашения и т. Д.), Которые могут вызвать конфликт. представляет интерес в связи с представленной статьей.
Все формы ICMJE о конфликте интересов для авторов и Клиническая ортопедия и связанные исследования ® редакторы и члены правления находятся в файле с публикацией и могут быть просмотрены по запросу.
Эта работа была выполнена в отделении ортопедической хирургии Медицинского центра Олбани (Олбани, штат Нью-Йорк, США)
Ссылки
1. Аггарвал А., Сингх М., Аггарвал А.Н., Бхатт С. Оценка различий между наблюдателями в классификации Сада и ведение свежих внутрикапсулярных переломов шейки бедренной кости у взрослых. Chin J Traumatol. 2014; 17: 99–102. [PubMed] [Google Scholar] 2. Бачиллер FG, Caballer AP, Portal LF. Аваскулярный некроз головки бедренной кости после перелома шейки бедра. Clin Orthop Relat Res.2002. 399: 87–109. [PubMed] [Google Scholar] 3. Барнс Р., Браун Дж. Т., Сад Р. С., Николл Е. А.. Субкапитальные переломы бедренной кости: проспективный обзор. J Bone Joint Surg Br. 1976; 58: 2–24. [PubMed] [Google Scholar] 4. Бартоничек Я. Классификация переломов шейки бедра Пауэлса: правильная интерпретация оригинала. J Orthop Trauma. 2001; 15: 358–360. [PubMed] [Google Scholar] 5. Беймерс Л., Кредер Х.Дж., Берри Г.К., Стивен Д.Д., Шемич Э.Х., Макки, доктор медицины, Яглал С. Субкапитальные переломы шейки бедра: классификация Сада должна быть заменена, а не разрушена.Может J Surg. 2002; 45: 411–414. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Бентли Дж. Лечение переломов шейки бедра без смещения. Clin Orthop Relat Res. 1980; 152: 93–101. [PubMed] [Google Scholar] 7. Бхандари М., Деверо П.Дж., Свионтковски М.Ф., Торнетта П., 3-й, Обремски В., Коваль К.Дж., Норк С., Спраг С., Шемич Е.Х., Гайатт Г.Х. Внутренняя фиксация в сравнении с артропластикой при переломах шейки бедренной кости со смещением: метаанализ. J Bone Joint Surg Am. 2003. 85: 1673–1681. [PubMed] [Google Scholar] 8.Чен В., Ли З, Су И, Хоу З, Чжан Ц., Чжан Ю. Сад типа I разрушает миф или реальность? Проспективное исследование, сравнивающее компьютерную томографию с результатами рентгенографии при переломах шейки бедренной кости типа I по Гардену. Кость. 2012; 51: 929–932. [PubMed] [Google Scholar] 9. Коллиндж, Калифорния, Мир Х, Реддикс Р. Морфология переломов «вертикальных» переломов шейки бедренной кости под высоким углом сдвига у взрослых пациентов молодого возраста. J Orthop Trauma. 2014; 28: 270–275. [PubMed] [Google Scholar] 10. Купер А. Трактат о вывихах и переломах суставов: переломах шейки бедренной кости.Clin Orthop Relat Res. 1973; 92: 3–5. [PubMed] [Google Scholar] 11. Корт-Браун CM, Цезарь Б. Эпидемиология переломов у взрослых: обзор. Травма, повреждение. 2006. 37: 691–697. [PubMed] [Google Scholar] 12. Каммингс С.Р., Блэк Д.М., Невитт М.С., Браунер В., Коли Дж., Энсруд К., Генант Г.К., Палермо Л., Скотт Дж., Фогт TM. Плотность костной ткани на различных участках для прогнозирования переломов бедра. Группа по изучению остеопоротических переломов. Ланцет. 1993; 341: 72–75. [PubMed] [Google Scholar] 13. Дедрик Д.К., Маккензи-младший, Берни RE. Осложнения перелома шейки бедра у молодых людей.J Trauma. 1986; 26: 932–937. [PubMed] [Google Scholar] 14. Долатовски, Адампур М, Фрихаген Ф, Ставем К., Эрик Утваг С., Хоелсбреккен С.Е. Наклон кзади до операции не менее 20 градусов увеличивал риск нарушения фиксации при переломах шейки бедренной кости Garden-I и -II. Acta Orthop. 2016; 87: 252–256. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Du CL, Ma XL, Zhang T, Zhang HF, Wang CG, Zhao F, Ma JX, Fu X, Li ZJ. Переназначение садовых переломов шейки бедренной кости I типа методом трехмерной реконструкции.Ортопедия. 2013; 36: 820–825. [PubMed] [Google Scholar] 16. Элиассон П., Ханссон Л.И., Каррхольм Дж. Смещение при переломах шейки бедренной кости: численный анализ 200 переломов. Acta Orthop Scand. 1988. 59: 361–364. [PubMed] [Google Scholar] 17. Фиксация с использованием альтернативных имплантатов для лечения переломов бедра (ВЕРА) Следователи. Фиксация переломов в оперативном лечении переломов бедра (FAITH): международное многоцентровое рандомизированное контролируемое исследование. Ланцет. 2017; 389: 1519–1527. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18.Франдсен П.А., Андерсен Э., Мадсен Ф., Скьодт Т. Классификация переломов шейки бедренной кости по Гардену: оценка различий между наблюдателями. J Bone Joint Surg Br. 1988. 70: 588–590. [PubMed] [Google Scholar] 19. Сад RS. Малоугловая фиксация при переломах шейки бедра. J Bone Joint Surg Br. 1961; 43: 647–663. [Google Scholar] 20. Сад RS. Нарушение редукции и аваскулярный некроз при субкапитальных переломах бедренной кости. J Bone Joint Surg Br. 1971; 53: 183–197. [PubMed] [Google Scholar] 21. Гаспар Д., Црнкович Т., Дурович Д., Подседник Д., Слисурич Ф.Группа AO, подгруппа AO, системы классификации переломов шейки бедренной кости по Гардену и Пауэлсу: надежны и воспроизводимы ли они? Med Glas (Зеница). 2012; 9: 243–247. [PubMed] [Google Scholar] 22. Хан С.К., Сон Х.С., Ким Р., Кан Ш. Клинические результаты лечения переломов шейки бедра садового типа 1 и 2 у пациентов старше 70 лет. Eur J Trauma Emerg Surg. 2016; 42: 191–196. [PubMed] [Google Scholar] 23. Хог Дж., Дженсен Дж., Лауритцен Дж. Вывихнутые переломы шейки бедренной кости: последующее исследование 98 случаев, пролеченных множественными винтами для губчатой кости AO (ASIF).Acta Orthop Scand. 1982; 53: 245–249. [PubMed] [Google Scholar] 24. Хопли К., Стенгель Д., Эккернкамп А., Вич М. Первичная тотальная артропластика бедра в сравнении с гемиартропластикой при внутрикапсулярных переломах бедра со смещением у пожилых пациентов: систематический обзор. BMJ. 2010; 340: c2332. [PubMed] [Google Scholar] 25. Якоб М., Россо Р., Веллер К., Бабст Р., Регаццони П. Аваскулярный некроз головки бедренной кости после открытой репозиции и внутренней фиксации переломов шейки бедра: неизбежное осложнение? Swiss Surg. 1999; 5: 257–264.[PubMed] [Google Scholar] 26. Джетту П., Джеймс П. Динамическая фиксация бедренного бедра винтами в сравнении с множественной винтовой фиксацией при внутрикапсулярном переломе бедра. J Orthop Surg (Гонконг). 2016; 24: 146–149. [PubMed] [Google Scholar] 27. Каннус П., Парккари Дж., Сиванен Х., Хейнонен А., Вуори И., Ярвинен М. Эпидемиология переломов шейки бедра. Кость. 1996; 18 (1 доп.): 57С-63С. [PubMed] [Google Scholar] 28. Китинг Дж. Ф., Грант А., Массон М., Скотт Н. В., Форбс Дж. Ф. Внутрикапсульные переломы бедра со смещением в приподнятом состоянии, пожилые люди: рандомизированное сравнение репозиции и фиксации, биполярной гемиартропластики и тотального эндопротезирования бедра.Оценка медицинских технологий. 2005; 9: iii-iv, ix-x, 1–65. [PubMed] [Google Scholar] 29. Коваль KJ, Zuckerman JD. Переломы бедра: I. Обзор, оценка и лечение переломов шейки бедра. J Am Acad Orthop Surg. 1994; 2: 141–149. [PubMed] [Google Scholar] 30. Линтон П. Виды смещения при переломах шейки бедра и наблюдения за защемлением переломов. J Bone Joint Surg Br. 1949; 31: 184–189. [PubMed] [Google Scholar] 31. Лу-Яо Г.Л., Келлер Р.Б., Литтенберг Б., Веннберг Дж. Э. Исходы переломов шейки бедренной кости со смещением: метаанализ ста шести опубликованных отчетов.J Bone Joint Surg Am. 1994; 76: 15–25. [PubMed] [Google Scholar] 32. Миллер Б.Дж., Каллаган Дж.Дж., Крам П., Карам М., Марш Д.Л., Noiseux NO. Изменение тенденций в лечении переломов шейки бедренной кости: обзор базы данных Американского совета ортопедической хирургии. J Bone Joint Surg Am. 2014; 96: e149. [PubMed] [Google Scholar] 33. Мизрахи Дж., Херлин Р.С., Тейлор Дж. К., Соломон Л. Исследование передачи нагрузки и оптимальной конфигурации спиц при внутренней фиксации винтами Мюллера переломов шейки бедренной кости. Med Biol Eng Comput.1980; 18: 319–325. [PubMed] [Google Scholar] 34. Мюллер М.Э., Назарян С., Кох, Шацкер Дж. Комплексная классификация переломов длинных костей. Берлин, Германия: Springer-Verlag; 1990. [Google Scholar] 35. Паркер MJ. Садовая классификация внутрикапсулярных переломов: значимый или вводящий в заблуждение? Травма, повреждение. 1993; 24: 241–242. [PubMed] [Google Scholar] 36. Паркер MJ. Прогнозирование сращения переломов после внутренней фиксации внутрикапсулярных переломов шейки бедра. Травма, повреждение. 1994; 25 (приложение 2): B3 – B6. [PubMed] [Google Scholar] 37.Пауэлс Ф. Der Schenkelhalsbruch, проблема ein Mechanisches. Grundlagen des Heilungsvorganges, Prognose und Kausale Therapie. Штутгарт, Германия: Beilagenheft zur Zeitschrift fur Orthop Chirurgie. 1935: 64. [Google Scholar] 38. Процман Р.Р., Буркхальтер В.Е. Переломы шейки бедра у молодых людей. J Bone Joint Surg Am. 1976; 58: 689–695. [PubMed] [Google Scholar] 39. Рогмарк С., Леонардссон О. Артропластика бедра при лечении переломов шейки бедра со смещением у пожилых пациентов. Костный сустав J. 2016; 98: 291–297.[PubMed] [Google Scholar] 40. Росс П.Д. Остеопороз: частота, последствия и факторы риска. Arch Intern Med. 1996; 156: 1399–1411. [PubMed] [Google Scholar] 41. Песня HK, Цой HJ, Ян KH. Факторы риска аваскулярного некроза головки бедренной кости и нарушения фиксации у пациентов с вальгусно-угольными переломами шейки бедра в возрасте старше 50 лет. Травма, повреждение. 2016; 47: 2743–2748. [PubMed] [Google Scholar] 42. Song HK, Lee JJ, Oh HC, Yang KH. Клиническое значение подгруппы при вальгусных переломах шейки бедра: сравнение 31-B1.1 с переломами 31-B1.2 по классификации OTA / AO. J Orthop Trauma. 2013; 27: 677–682. [PubMed] [Google Scholar] 43. Томсен Н.О., Йенсен К.М., Сковгаард Н., Педерсен М.С., Паллесен П., Соэ-Нильсен Н.Х., Розенклинт А. Наблюдатель за изменчивостью рентгенологической классификации переломов шейки бедренной кости с использованием системы Гардена. Int Orthop. 1996. 20: 326–329. [PubMed] [Google Scholar] 44. Tidermark J, Ponzer S, Svensson O, Soderqvist A, Tornkvist H. Внутренняя фиксация в сравнении с тотальной заменой тазобедренного сустава при переломах шейки бедра со смещением у пожилых людей: рандомизированное контролируемое исследование.J Bone Joint Surg Br. 2003. 85: 380–388. [PubMed] [Google Scholar] 45. Тургут А, Кумбарачи М, Календерер О, Ильяс Г, Бакаксиз Т, Карапинар Л. Имеет ли значение опыт хирургов для оценки надежности классификаций, используемых для переломов шейки бедренной кости у взрослых, как внутри, так и между наблюдателями? Acta Orthop Traumatol Turc. 2016; 50: 601–605. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Ван Эмбден Д., Ремрев С.Дж., Генелин Ф., Мейлаертс С.А., Рукема Г.Р. Надежность упрощенной классификации Гардена для интракапсулярных переломов бедра.Orthop Traumatol Surg Res. 2012; 98: 405–408. [PubMed] [Google Scholar] 47. ван Эмбден Д., Рукема Г.Р., Ремрев С.Дж., Генелин Ф., Мейлаертс С.А. Классификация по Пауэлсу при внутрикапсулярных переломах бедра: насколько она надежна? Травма, повреждение. 2011; 42: 1238–1240. [PubMed] [Google Scholar] 48. Йе Й, Хао Дж, Мауффри К., Хаммерберг Э.М., Стахел П.Ф., Хак Диджей. Оптимизация стабильности при фиксации перелома шейки бедра. Ортопедия. 2015; 38: 625–630. [PubMed] [Google Scholar] 49. Зловодски М., Бхандари М., Кил М., Хэнсон Б.П., Шемич Э. Восприятие классификации Гардена переломов шейки бедра: международный опрос 298 хирургов-ортопедов-травматологов.Arch Orthop Trauma Surg. 2005; 125: 503–505. [PubMed] [Google Scholar]Садовая классификация переломов шейки бедра
Clin Orthop Relat Res. 2018 Фев; 476 (2): 441–445.
Отделение ортопедической хирургии, Медицинский центр Олбани, Олбани, Нью-Йорк, США
Автор, ответственный за переписку Самик Банерджи, MBBS, Отделение ортопедической хирургии, Медицинский центр Олбани, Олбани, Нью-Йорк 12208, США, электронная почта: [email protected] Авторские права © 2018 Ассоциацией хирургов костей и суставов Эта статья цитируется в других статьях в PMC.История болезни
Частота переломов шейки бедра в США составляет примерно 63,3 на 100 000 человек в год у женщин и 27,7 на 100 000 человек в год у мужчин [11, 40]. Существует множество факторов риска переломов шейки бедренной кости, в том числе женский пол, низкая плотность костной ткани и ограниченная подвижность [12, 27]. Риск переломов резко возрастает с возрастом, при этом большинство переломов происходит у пожилых белых женщин вследствие падений с низкой энергией [29]. У более молодых пациентов травмы высокой энергии ответственны за большинство этих повреждений [38].
Переломы шейки бедренной кости первоначально были классифицированы сэром Эстли Купером в 1823 году как интракапсулярные или экстракапсулярные, что, по его мнению, имеет прогностическое значение [10]. Как сообщил Бартоничек [4], только позже, в 1935 году, была представлена биомеханическая классификация [37]. Классификация Пауэля, как ее стали называть, расслаивала трещины на три группы, основанные на наклоне линии трещины относительно горизонтали: Тип I, менее 30 °; Тип II, от 30 ° до 50 °; и Тип III, более 50 °.По мере увеличения угла наклона силы переходят от сжимающих к сдвиговым [4]. Увеличение вертикальных поперечных сил приводит к более высокому риску смещения, несращения после восстановления и нарушения фиксации [37].
В 1961 году Роберт Саймон Гарден, британский хирург-ортопед, специализирующийся на шейке бедренной кости, описал более полную классификацию [19]. Классификация Гардена включает смещение, полноту перелома и соотношение костных трабекул в головке и шейке бедренной кости.Первоначально Гарденс обследовал 80 пациентов с переломами шейки бедренной кости, которые он классифицировал по типам от I до IV, и наблюдал за этими пациентами в течение как минимум 12 месяцев после операции. Он обнаружил, что переломы типов I и II имеют 100% сращение. Типы III и IV имели более низкую частоту сращений — 93% и 57% соответственно.
Цель
Системы классификации переломов являются наиболее ценными, если воспроизводимы, широко используются, являются прогностическими и служат ориентирами для клинического ведения. Линтон подверг критике классификацию Пауэля из-за сложности точной оценки наклона линии трещины, особенно в случае смещенных трещин [30].Гарден согласился с этой критикой и добавил, что рисунки переломов могут имитировать друг друга на рентгенограммах [19]. Внешний вид наклона линии перелома может варьироваться в зависимости от поворота ноги. Например, перелом Пауэля типа II может иметь более низкий или больший наклон линии перелома, имитирующий перелом типа I или III на основе рентгенограмм. Таким образом, классификация Garden была разработана для решения этих проблем.
Описание
Классификация сада основана на рентгенограммах бедра в прямом положении (таблица).Включаются четыре типа переломов: неполные и вальгусные переломы (Тип I, Рис. A), полные и несмещенные (Тип II, Рис. B), полные и частично смещенные (Тип III, Рис. C), а также полные и полностью смещенные. (Тип IV, рис. D). Со временем клиницисты упростили классификацию Гардена, сгруппировав переломы шейки бедренной кости как несмещенные или смещенные, поскольку смещение чаще всего определяет варианты лечения [2, 25]. Лечение переломов шейки бедра зависит от классификации Гардена.
ТАБЛИЦА 1.
Классификация Сада для переломов шейки бедренной кости
Классификация Сада показана на рисунках и соответствующих рентгенограммах для Типов Сада (A) I, (B) II, (C) III, и (D) IV переломы шейки бедра.
Garden Переломы шейки бедренной кости типов I и II без смещения. Внутренняя фиксация с сохранением головки бедра обычно предпочтительна при переломах шейки бедра без смещения.Bentley [6] изучил лечение ретинированных переломов шейки бедренной кости, леченных неоперативно, и обнаружил, что эти переломы смещались в 15% случаев. Поэтому он рекомендовал фиксировать все несмещенные переломы Garden типов I и II с помощью внутренней фиксации, чтобы обеспечить раннюю переносимость веса и обеспечить стабильность без увеличения риска аваскулярного некроза [6]. Варианты внутренней фиксации включают канюлированные винты, динамические бедренные винты, фиксирующие пластины проксимального отдела бедра и цефаломедуллярные штифты [26, 33, 48].В недавнем проспективном рандомизированном многоцентровом исследовании оценивалась частота осложнений и повторных операций по поводу скользящих тазобедренных винтов и губчатой винтовой фиксации при лечении переломов шейки бедренной кости без смещения [17]. Это исследование показало, что у пациентов в группе со скользящими тазобедренными винтами (9%) вероятность развития аваскулярного некроза была значительно выше, чем у пациентов в группе губчатых тазобедренных винтов (5%). Тем не менее, не было различий в частоте повторных операций между двумя группами, что привело к выводу исследования, что оба метода являются жизнеспособными вариантами лечения переломов шейки бедренной кости без смещения.
Garden Типы III и IV переломы шейки бедренной кости смещены. Варианты фиксации при переломах шейки бедренной кости со смещением включают гемиартропластику, THA и внутреннюю фиксацию. Артропластика часто используется при переломах шейки бедренной кости со смещением у пожилых людей, в то время как внутренняя фиксация по-прежнему предпочитается у молодых пациентов. Лу-Яо и др. [31] в метаанализе обнаружили высокую частоту несращения (33%) и аваскулярного некроза (16%) после первичной внутренней фиксации переломов шейки бедренной кости со смещением.Tidermark et al. [44] сравнивали внутреннюю фиксацию и THA у здоровых пожилых пациентов с переломами шейки бедренной кости со смещением. Они обнаружили более высокую частоту ревизий в группе внутренней фиксации (42%) по сравнению с группой артропластики (4%) [44]. В последние годы наблюдается общая тенденция к артропластике при лечении переломов шейки бедренной кости со смещением, особенно у пожилых пациентов, несмотря на кратковременное повышение смертности по сравнению с внутренней фиксацией в течение первых 4 месяцев (относительный риск [ОР] = 1 .27; 95% ДИ 0,84–1,92) [32]. Однако сообщается, что смертность выравнивается через 1 год наблюдения (ОР = 1,04; 95% 0,84–1,29) [32]. У пациентов старше 60 лет, которые менее активны и имеют сопутствующие заболевания, гемиартропластика обеспечивает удовлетворительную функцию [39]. У активных пожилых пациентов с переломами шейки бедренной кости со смещением можно рассмотреть возможность проведения THA, поскольку она может обеспечить лучшие функциональные результаты с более низкой частотой повторных операций по сравнению с гемиартропластикой [24, 28]. Тем не менее, у лиц моложе 60 лет с переломами шейки бедра может быть потенциальная польза от сохранения головки бедренной кости с внутренней фиксацией для удовлетворения более высоких функциональных требований [7, 32].
Действительность
Достоверность классификации Garden была исследована со значениями Каппа между наблюдателями от 0,03 до 0,56 [3, 5, 16, 18, 23, 35, 36, 43, 46, 49]. В попытке повысить надежность классификации Сада некоторые авторы рекомендовали принять упрощенную систему классификации, используя только две категории: смещенные и несмещенные [5, 35, 36]. При использовании этой упрощенной классификации сообщалось о лучших значениях Каппа от 0,67 до 0,77 [5, 43].Тем не менее Ван Эмбден и др. [46] сравнили надежность исходной и упрощенной классификаций между наблюдателями и, хотя они сообщили о лучшей надежности в упрощенной системе (каппа = 0,31 и 0,52 соответственно), общий результат оставался неудовлетворительным.
Несмотря на низкую надежность, о которой сообщалось в нескольких исследованиях [1, 18, 21, 46], классификация Garden по-прежнему является наиболее часто используемой системой. Zlowodzki et al. [49] провели опрос среди хирургов-ортопедов, чтобы определить предпочтительную систему классификации переломов шейки бедренной кости и способность участников различать четыре типа переломов в классификации Сада.Ответили двести девяносто восемь хирургов [49]. Классификация Garden была предпочтительнее 72% респондентов. Однако только 39% считают, что они могут различать четыре типа переломов в классификации. В другом исследовании восемь рецензентов попросили оценить дооперационные рентгенограммы 100 переломов шейки бедренной кости [18]. Наблюдатели согласились с типом «Сад» только в 22% случаев. Однако, когда попросили идентифицировать переломы как просто смещенные или несмещенные, было получено 77% согласие [18].
Две другие широко используемые системы классификации — это системы Пауэлса [37] и AO [34]. van Embden et al. [47] оценили надежность классификации Пауэлса с участием пяти хирургов-травматологов и пяти ординаторов-ортопедов для просмотра рентгенограмм 100 пациентов с переломами шейки бедренной кости. Общее значение каппа составило 0,31 (0,38 для хирургов и 0,27 для резидентов). Тургут и др. [45] сообщили о надежности систем классификации Garden, Pauwels и AO, а также о том, повлиял ли опыт хирурга на результаты.В их исследовании 15 наблюдателей попросили просмотреть предоперационные рентгенограммы 107 пациентов с переломами шейки бедренной кости в двух отдельных случаях. Надежность внутри наблюдателя была самой высокой по классификации Garden (0,759). В исследовании Gasper et al. [21], сравнивая три классификации, было обнаружено, что классификация Гардена имеет наивысшую надежность среди трех и внутри наблюдателей.
Ограничения
Классификация Garden имеет ограничения.Типы его переломов основаны исключительно на рентгенограммах. Однако большинство переломов шейки бедренной кости оценивают с помощью рентгенограмм в нескольких плоскостях или даже с помощью расширенной визуализации. С развитием компьютерной томографии многие переломы шейки бедра, которые классифицируются как Тип I на обычных рентгенограммах, потенциально могут быть переломами Garden Type II или III. В исследовании, сравнивающем цифровую рентгенографию с КТ для классификации переломов Сада, Chen et al. [8] обнаружили, что все трещины, классифицированные как Тип I, требовали переклассификации как Типа II сада при использовании КТ.В другом исследовании Du et al. [15] обнаружили, что 41 из 48 переломов Garden Type I показал значительные вращательные и пространственные смещения головки бедренной кости с трехмерной визуализацией, которые, возможно, не были оценены на простых рентгенограммах.
Хотя классификация Garden была разработана, чтобы помочь практикующим врачам в принятии клинических решений, качество уменьшения переломов и риск несращения и аваскулярного некроза не коррелируют с типами Garden [5, 16, 18, 23, 36, 43, 49 ]. Кроме того, другие важные переменные, которые, как известно, влияют на результаты, не входят в классификацию.К ним относятся возраст пациента, сопутствующие заболевания, качество редукции и сопутствующие травмы [20, 35, 36]. В исследовании 52 пациентов старше 70 лет с переломами шейки бедренной кости типа Garden I и II Han et al. [22] обнаружили, что серьезные осложнения возникли у 23% пациентов с переломами Garden Type I (трое из 13 пациентов) и у 38% пациентов с переломами Garden Type II (15 из 39 пациентов), с частотой повторных операций 30% (16 пациенты).
Система Garden также не может подклассифицировать вальгусные переломы типа I.Это важно, поскольку переломы I типа с ретроверсией имеют более высокий риск нарушения фиксации, что побудило некоторых хирургов-ортопедов классифицировать этот подтип вальгусных переломов как травмы Garden Type III [14, 41, 42]. Song et al. [41] обнаружили, что при переломах с наклоном кзади более 15 ° происходит большее укорочение шейки бедра, более высокий риск остеонекроза, более низкие баллы по шкале Харриса и большая потребность в повторных хирургических вмешательствах.
Еще одним ограничением классификации Гардена является неспособность учесть расположение перелома шейки бедренной кости, что имеет значение для оперативного планирования и результатов [9, 13].У пациентов с субкапитальными переломами шейки бедра вероятность несращения или бессосудистого некроза выше, чем у пациентов с трансцервикальными переломами [13].
Заключение
Классификация Гардена описывает переломы шейки бедренной кости как функцию смещения. Несмотря на свои ограничения, классификация хорошо принята и широко используется хирургами-ортопедами. В будущих исследованиях будет важно определить, можно ли улучшить классификацию Сада за счет включения передовых методов визуализации и характеристик пациента, таких как возраст.
Сноски
Каждый автор удостоверяет, что ни он, ни кто-либо из его ближайших родственников не имеют финансовых или коммерческих ассоциаций (консультации, владение акциями, долевое участие, патентные / лицензионные соглашения и т. Д.), Которые могут вызвать конфликт. представляет интерес в связи с представленной статьей.
Все формы ICMJE о конфликте интересов для авторов и Клиническая ортопедия и связанные исследования ® редакторы и члены правления находятся в файле с публикацией и могут быть просмотрены по запросу.
Эта работа была выполнена в отделении ортопедической хирургии Медицинского центра Олбани (Олбани, штат Нью-Йорк, США)
Ссылки
1. Аггарвал А., Сингх М., Аггарвал А.Н., Бхатт С. Оценка различий между наблюдателями в классификации Сада и ведение свежих внутрикапсулярных переломов шейки бедренной кости у взрослых. Chin J Traumatol. 2014; 17: 99–102. [PubMed] [Google Scholar] 2. Бачиллер FG, Caballer AP, Portal LF. Аваскулярный некроз головки бедренной кости после перелома шейки бедра. Clin Orthop Relat Res.2002. 399: 87–109. [PubMed] [Google Scholar] 3. Барнс Р., Браун Дж. Т., Сад Р. С., Николл Е. А.. Субкапитальные переломы бедренной кости: проспективный обзор. J Bone Joint Surg Br. 1976; 58: 2–24. [PubMed] [Google Scholar] 4. Бартоничек Я. Классификация переломов шейки бедра Пауэлса: правильная интерпретация оригинала. J Orthop Trauma. 2001; 15: 358–360. [PubMed] [Google Scholar] 5. Беймерс Л., Кредер Х.Дж., Берри Г.К., Стивен Д.Д., Шемич Э.Х., Макки, доктор медицины, Яглал С. Субкапитальные переломы шейки бедра: классификация Сада должна быть заменена, а не разрушена.Может J Surg. 2002; 45: 411–414. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Бентли Дж. Лечение переломов шейки бедра без смещения. Clin Orthop Relat Res. 1980; 152: 93–101. [PubMed] [Google Scholar] 7. Бхандари М., Деверо П.Дж., Свионтковски М.Ф., Торнетта П., 3-й, Обремски В., Коваль К.Дж., Норк С., Спраг С., Шемич Е.Х., Гайатт Г.Х. Внутренняя фиксация в сравнении с артропластикой при переломах шейки бедренной кости со смещением: метаанализ. J Bone Joint Surg Am. 2003. 85: 1673–1681. [PubMed] [Google Scholar] 8.Чен В., Ли З, Су И, Хоу З, Чжан Ц., Чжан Ю. Сад типа I разрушает миф или реальность? Проспективное исследование, сравнивающее компьютерную томографию с результатами рентгенографии при переломах шейки бедренной кости типа I по Гардену. Кость. 2012; 51: 929–932. [PubMed] [Google Scholar] 9. Коллиндж, Калифорния, Мир Х, Реддикс Р. Морфология переломов «вертикальных» переломов шейки бедренной кости под высоким углом сдвига у взрослых пациентов молодого возраста. J Orthop Trauma. 2014; 28: 270–275. [PubMed] [Google Scholar] 10. Купер А. Трактат о вывихах и переломах суставов: переломах шейки бедренной кости.Clin Orthop Relat Res. 1973; 92: 3–5. [PubMed] [Google Scholar] 11. Корт-Браун CM, Цезарь Б. Эпидемиология переломов у взрослых: обзор. Травма, повреждение. 2006. 37: 691–697. [PubMed] [Google Scholar] 12. Каммингс С.Р., Блэк Д.М., Невитт М.С., Браунер В., Коли Дж., Энсруд К., Генант Г.К., Палермо Л., Скотт Дж., Фогт TM. Плотность костной ткани на различных участках для прогнозирования переломов бедра. Группа по изучению остеопоротических переломов. Ланцет. 1993; 341: 72–75. [PubMed] [Google Scholar] 13. Дедрик Д.К., Маккензи-младший, Берни RE. Осложнения перелома шейки бедра у молодых людей.J Trauma. 1986; 26: 932–937. [PubMed] [Google Scholar] 14. Долатовски, Адампур М, Фрихаген Ф, Ставем К., Эрик Утваг С., Хоелсбреккен С.Е. Наклон кзади до операции не менее 20 градусов увеличивал риск нарушения фиксации при переломах шейки бедренной кости Garden-I и -II. Acta Orthop. 2016; 87: 252–256. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Du CL, Ma XL, Zhang T, Zhang HF, Wang CG, Zhao F, Ma JX, Fu X, Li ZJ. Переназначение садовых переломов шейки бедренной кости I типа методом трехмерной реконструкции.Ортопедия. 2013; 36: 820–825. [PubMed] [Google Scholar] 16. Элиассон П., Ханссон Л.И., Каррхольм Дж. Смещение при переломах шейки бедренной кости: численный анализ 200 переломов. Acta Orthop Scand. 1988. 59: 361–364. [PubMed] [Google Scholar] 17. Фиксация с использованием альтернативных имплантатов для лечения переломов бедра (ВЕРА) Следователи. Фиксация переломов в оперативном лечении переломов бедра (FAITH): международное многоцентровое рандомизированное контролируемое исследование. Ланцет. 2017; 389: 1519–1527. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18.Франдсен П.А., Андерсен Э., Мадсен Ф., Скьодт Т. Классификация переломов шейки бедренной кости по Гардену: оценка различий между наблюдателями. J Bone Joint Surg Br. 1988. 70: 588–590. [PubMed] [Google Scholar] 19. Сад RS. Малоугловая фиксация при переломах шейки бедра. J Bone Joint Surg Br. 1961; 43: 647–663. [Google Scholar] 20. Сад RS. Нарушение редукции и аваскулярный некроз при субкапитальных переломах бедренной кости. J Bone Joint Surg Br. 1971; 53: 183–197. [PubMed] [Google Scholar] 21. Гаспар Д., Црнкович Т., Дурович Д., Подседник Д., Слисурич Ф.Группа AO, подгруппа AO, системы классификации переломов шейки бедренной кости по Гардену и Пауэлсу: надежны и воспроизводимы ли они? Med Glas (Зеница). 2012; 9: 243–247. [PubMed] [Google Scholar] 22. Хан С.К., Сон Х.С., Ким Р., Кан Ш. Клинические результаты лечения переломов шейки бедра садового типа 1 и 2 у пациентов старше 70 лет. Eur J Trauma Emerg Surg. 2016; 42: 191–196. [PubMed] [Google Scholar] 23. Хог Дж., Дженсен Дж., Лауритцен Дж. Вывихнутые переломы шейки бедренной кости: последующее исследование 98 случаев, пролеченных множественными винтами для губчатой кости AO (ASIF).Acta Orthop Scand. 1982; 53: 245–249. [PubMed] [Google Scholar] 24. Хопли К., Стенгель Д., Эккернкамп А., Вич М. Первичная тотальная артропластика бедра в сравнении с гемиартропластикой при внутрикапсулярных переломах бедра со смещением у пожилых пациентов: систематический обзор. BMJ. 2010; 340: c2332. [PubMed] [Google Scholar] 25. Якоб М., Россо Р., Веллер К., Бабст Р., Регаццони П. Аваскулярный некроз головки бедренной кости после открытой репозиции и внутренней фиксации переломов шейки бедра: неизбежное осложнение? Swiss Surg. 1999; 5: 257–264.[PubMed] [Google Scholar] 26. Джетту П., Джеймс П. Динамическая фиксация бедренного бедра винтами в сравнении с множественной винтовой фиксацией при внутрикапсулярном переломе бедра. J Orthop Surg (Гонконг). 2016; 24: 146–149. [PubMed] [Google Scholar] 27. Каннус П., Парккари Дж., Сиванен Х., Хейнонен А., Вуори И., Ярвинен М. Эпидемиология переломов шейки бедра. Кость. 1996; 18 (1 доп.): 57С-63С. [PubMed] [Google Scholar] 28. Китинг Дж. Ф., Грант А., Массон М., Скотт Н. В., Форбс Дж. Ф. Внутрикапсульные переломы бедра со смещением в приподнятом состоянии, пожилые люди: рандомизированное сравнение репозиции и фиксации, биполярной гемиартропластики и тотального эндопротезирования бедра.Оценка медицинских технологий. 2005; 9: iii-iv, ix-x, 1–65. [PubMed] [Google Scholar] 29. Коваль KJ, Zuckerman JD. Переломы бедра: I. Обзор, оценка и лечение переломов шейки бедра. J Am Acad Orthop Surg. 1994; 2: 141–149. [PubMed] [Google Scholar] 30. Линтон П. Виды смещения при переломах шейки бедра и наблюдения за защемлением переломов. J Bone Joint Surg Br. 1949; 31: 184–189. [PubMed] [Google Scholar] 31. Лу-Яо Г.Л., Келлер Р.Б., Литтенберг Б., Веннберг Дж. Э. Исходы переломов шейки бедренной кости со смещением: метаанализ ста шести опубликованных отчетов.J Bone Joint Surg Am. 1994; 76: 15–25. [PubMed] [Google Scholar] 32. Миллер Б.Дж., Каллаган Дж.Дж., Крам П., Карам М., Марш Д.Л., Noiseux NO. Изменение тенденций в лечении переломов шейки бедренной кости: обзор базы данных Американского совета ортопедической хирургии. J Bone Joint Surg Am. 2014; 96: e149. [PubMed] [Google Scholar] 33. Мизрахи Дж., Херлин Р.С., Тейлор Дж. К., Соломон Л. Исследование передачи нагрузки и оптимальной конфигурации спиц при внутренней фиксации винтами Мюллера переломов шейки бедренной кости. Med Biol Eng Comput.1980; 18: 319–325. [PubMed] [Google Scholar] 34. Мюллер М.Э., Назарян С., Кох, Шацкер Дж. Комплексная классификация переломов длинных костей. Берлин, Германия: Springer-Verlag; 1990. [Google Scholar] 35. Паркер MJ. Садовая классификация внутрикапсулярных переломов: значимый или вводящий в заблуждение? Травма, повреждение. 1993; 24: 241–242. [PubMed] [Google Scholar] 36. Паркер MJ. Прогнозирование сращения переломов после внутренней фиксации внутрикапсулярных переломов шейки бедра. Травма, повреждение. 1994; 25 (приложение 2): B3 – B6. [PubMed] [Google Scholar] 37.Пауэлс Ф. Der Schenkelhalsbruch, проблема ein Mechanisches. Grundlagen des Heilungsvorganges, Prognose und Kausale Therapie. Штутгарт, Германия: Beilagenheft zur Zeitschrift fur Orthop Chirurgie. 1935: 64. [Google Scholar] 38. Процман Р.Р., Буркхальтер В.Е. Переломы шейки бедра у молодых людей. J Bone Joint Surg Am. 1976; 58: 689–695. [PubMed] [Google Scholar] 39. Рогмарк С., Леонардссон О. Артропластика бедра при лечении переломов шейки бедра со смещением у пожилых пациентов. Костный сустав J. 2016; 98: 291–297.[PubMed] [Google Scholar] 40. Росс П.Д. Остеопороз: частота, последствия и факторы риска. Arch Intern Med. 1996; 156: 1399–1411. [PubMed] [Google Scholar] 41. Песня HK, Цой HJ, Ян KH. Факторы риска аваскулярного некроза головки бедренной кости и нарушения фиксации у пациентов с вальгусно-угольными переломами шейки бедра в возрасте старше 50 лет. Травма, повреждение. 2016; 47: 2743–2748. [PubMed] [Google Scholar] 42. Song HK, Lee JJ, Oh HC, Yang KH. Клиническое значение подгруппы при вальгусных переломах шейки бедра: сравнение 31-B1.1 с переломами 31-B1.2 по классификации OTA / AO. J Orthop Trauma. 2013; 27: 677–682. [PubMed] [Google Scholar] 43. Томсен Н.О., Йенсен К.М., Сковгаард Н., Педерсен М.С., Паллесен П., Соэ-Нильсен Н.Х., Розенклинт А. Наблюдатель за изменчивостью рентгенологической классификации переломов шейки бедренной кости с использованием системы Гардена. Int Orthop. 1996. 20: 326–329. [PubMed] [Google Scholar] 44. Tidermark J, Ponzer S, Svensson O, Soderqvist A, Tornkvist H. Внутренняя фиксация в сравнении с тотальной заменой тазобедренного сустава при переломах шейки бедра со смещением у пожилых людей: рандомизированное контролируемое исследование.J Bone Joint Surg Br. 2003. 85: 380–388. [PubMed] [Google Scholar] 45. Тургут А, Кумбарачи М, Календерер О, Ильяс Г, Бакаксиз Т, Карапинар Л. Имеет ли значение опыт хирургов для оценки надежности классификаций, используемых для переломов шейки бедренной кости у взрослых, как внутри, так и между наблюдателями? Acta Orthop Traumatol Turc. 2016; 50: 601–605. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Ван Эмбден Д., Ремрев С.Дж., Генелин Ф., Мейлаертс С.А., Рукема Г.Р. Надежность упрощенной классификации Гардена для интракапсулярных переломов бедра.Orthop Traumatol Surg Res. 2012; 98: 405–408. [PubMed] [Google Scholar] 47. ван Эмбден Д., Рукема Г.Р., Ремрев С.Дж., Генелин Ф., Мейлаертс С.А. Классификация по Пауэлсу при внутрикапсулярных переломах бедра: насколько она надежна? Травма, повреждение. 2011; 42: 1238–1240. [PubMed] [Google Scholar] 48. Йе Й, Хао Дж, Мауффри К., Хаммерберг Э.М., Стахел П.Ф., Хак Диджей. Оптимизация стабильности при фиксации перелома шейки бедра. Ортопедия. 2015; 38: 625–630. [PubMed] [Google Scholar] 49. Зловодски М., Бхандари М., Кил М., Хэнсон Б.П., Шемич Э. Восприятие классификации Гардена переломов шейки бедра: международный опрос 298 хирургов-ортопедов-травматологов.Arch Orthop Trauma Surg. 2005; 125: 503–505. [PubMed] [Google Scholar]Садовая классификация переломов шейки бедра
Clin Orthop Relat Res. 2018 Фев; 476 (2): 441–445.
Отделение ортопедической хирургии, Медицинский центр Олбани, Олбани, Нью-Йорк, США
Автор, ответственный за переписку Самик Банерджи, MBBS, Отделение ортопедической хирургии, Медицинский центр Олбани, Олбани, Нью-Йорк 12208, США, электронная почта: [email protected] Авторские права © 2018 Ассоциацией хирургов костей и суставов Эта статья цитируется в других статьях в PMC.История болезни
Частота переломов шейки бедра в США составляет примерно 63,3 на 100 000 человек в год у женщин и 27,7 на 100 000 человек в год у мужчин [11, 40]. Существует множество факторов риска переломов шейки бедренной кости, в том числе женский пол, низкая плотность костной ткани и ограниченная подвижность [12, 27]. Риск переломов резко возрастает с возрастом, при этом большинство переломов происходит у пожилых белых женщин вследствие падений с низкой энергией [29]. У более молодых пациентов травмы высокой энергии ответственны за большинство этих повреждений [38].
Переломы шейки бедренной кости первоначально были классифицированы сэром Эстли Купером в 1823 году как интракапсулярные или экстракапсулярные, что, по его мнению, имеет прогностическое значение [10]. Как сообщил Бартоничек [4], только позже, в 1935 году, была представлена биомеханическая классификация [37]. Классификация Пауэля, как ее стали называть, расслаивала трещины на три группы, основанные на наклоне линии трещины относительно горизонтали: Тип I, менее 30 °; Тип II, от 30 ° до 50 °; и Тип III, более 50 °.По мере увеличения угла наклона силы переходят от сжимающих к сдвиговым [4]. Увеличение вертикальных поперечных сил приводит к более высокому риску смещения, несращения после восстановления и нарушения фиксации [37].
В 1961 году Роберт Саймон Гарден, британский хирург-ортопед, специализирующийся на шейке бедренной кости, описал более полную классификацию [19]. Классификация Гардена включает смещение, полноту перелома и соотношение костных трабекул в головке и шейке бедренной кости.Первоначально Гарденс обследовал 80 пациентов с переломами шейки бедренной кости, которые он классифицировал по типам от I до IV, и наблюдал за этими пациентами в течение как минимум 12 месяцев после операции. Он обнаружил, что переломы типов I и II имеют 100% сращение. Типы III и IV имели более низкую частоту сращений — 93% и 57% соответственно.
Цель
Системы классификации переломов являются наиболее ценными, если воспроизводимы, широко используются, являются прогностическими и служат ориентирами для клинического ведения. Линтон подверг критике классификацию Пауэля из-за сложности точной оценки наклона линии трещины, особенно в случае смещенных трещин [30].Гарден согласился с этой критикой и добавил, что рисунки переломов могут имитировать друг друга на рентгенограммах [19]. Внешний вид наклона линии перелома может варьироваться в зависимости от поворота ноги. Например, перелом Пауэля типа II может иметь более низкий или больший наклон линии перелома, имитирующий перелом типа I или III на основе рентгенограмм. Таким образом, классификация Garden была разработана для решения этих проблем.
Описание
Классификация сада основана на рентгенограммах бедра в прямом положении (таблица).Включаются четыре типа переломов: неполные и вальгусные переломы (Тип I, Рис. A), полные и несмещенные (Тип II, Рис. B), полные и частично смещенные (Тип III, Рис. C), а также полные и полностью смещенные. (Тип IV, рис. D). Со временем клиницисты упростили классификацию Гардена, сгруппировав переломы шейки бедренной кости как несмещенные или смещенные, поскольку смещение чаще всего определяет варианты лечения [2, 25]. Лечение переломов шейки бедра зависит от классификации Гардена.
ТАБЛИЦА 1.
Классификация Сада для переломов шейки бедренной кости
Классификация Сада показана на рисунках и соответствующих рентгенограммах для Типов Сада (A) I, (B) II, (C) III, и (D) IV переломы шейки бедра.
Garden Переломы шейки бедренной кости типов I и II без смещения. Внутренняя фиксация с сохранением головки бедра обычно предпочтительна при переломах шейки бедра без смещения.Bentley [6] изучил лечение ретинированных переломов шейки бедренной кости, леченных неоперативно, и обнаружил, что эти переломы смещались в 15% случаев. Поэтому он рекомендовал фиксировать все несмещенные переломы Garden типов I и II с помощью внутренней фиксации, чтобы обеспечить раннюю переносимость веса и обеспечить стабильность без увеличения риска аваскулярного некроза [6]. Варианты внутренней фиксации включают канюлированные винты, динамические бедренные винты, фиксирующие пластины проксимального отдела бедра и цефаломедуллярные штифты [26, 33, 48].В недавнем проспективном рандомизированном многоцентровом исследовании оценивалась частота осложнений и повторных операций по поводу скользящих тазобедренных винтов и губчатой винтовой фиксации при лечении переломов шейки бедренной кости без смещения [17]. Это исследование показало, что у пациентов в группе со скользящими тазобедренными винтами (9%) вероятность развития аваскулярного некроза была значительно выше, чем у пациентов в группе губчатых тазобедренных винтов (5%). Тем не менее, не было различий в частоте повторных операций между двумя группами, что привело к выводу исследования, что оба метода являются жизнеспособными вариантами лечения переломов шейки бедренной кости без смещения.
Garden Типы III и IV переломы шейки бедренной кости смещены. Варианты фиксации при переломах шейки бедренной кости со смещением включают гемиартропластику, THA и внутреннюю фиксацию. Артропластика часто используется при переломах шейки бедренной кости со смещением у пожилых людей, в то время как внутренняя фиксация по-прежнему предпочитается у молодых пациентов. Лу-Яо и др. [31] в метаанализе обнаружили высокую частоту несращения (33%) и аваскулярного некроза (16%) после первичной внутренней фиксации переломов шейки бедренной кости со смещением.Tidermark et al. [44] сравнивали внутреннюю фиксацию и THA у здоровых пожилых пациентов с переломами шейки бедренной кости со смещением. Они обнаружили более высокую частоту ревизий в группе внутренней фиксации (42%) по сравнению с группой артропластики (4%) [44]. В последние годы наблюдается общая тенденция к артропластике при лечении переломов шейки бедренной кости со смещением, особенно у пожилых пациентов, несмотря на кратковременное повышение смертности по сравнению с внутренней фиксацией в течение первых 4 месяцев (относительный риск [ОР] = 1 .27; 95% ДИ 0,84–1,92) [32]. Однако сообщается, что смертность выравнивается через 1 год наблюдения (ОР = 1,04; 95% 0,84–1,29) [32]. У пациентов старше 60 лет, которые менее активны и имеют сопутствующие заболевания, гемиартропластика обеспечивает удовлетворительную функцию [39]. У активных пожилых пациентов с переломами шейки бедренной кости со смещением можно рассмотреть возможность проведения THA, поскольку она может обеспечить лучшие функциональные результаты с более низкой частотой повторных операций по сравнению с гемиартропластикой [24, 28]. Тем не менее, у лиц моложе 60 лет с переломами шейки бедра может быть потенциальная польза от сохранения головки бедренной кости с внутренней фиксацией для удовлетворения более высоких функциональных требований [7, 32].
Действительность
Достоверность классификации Garden была исследована со значениями Каппа между наблюдателями от 0,03 до 0,56 [3, 5, 16, 18, 23, 35, 36, 43, 46, 49]. В попытке повысить надежность классификации Сада некоторые авторы рекомендовали принять упрощенную систему классификации, используя только две категории: смещенные и несмещенные [5, 35, 36]. При использовании этой упрощенной классификации сообщалось о лучших значениях Каппа от 0,67 до 0,77 [5, 43].Тем не менее Ван Эмбден и др. [46] сравнили надежность исходной и упрощенной классификаций между наблюдателями и, хотя они сообщили о лучшей надежности в упрощенной системе (каппа = 0,31 и 0,52 соответственно), общий результат оставался неудовлетворительным.
Несмотря на низкую надежность, о которой сообщалось в нескольких исследованиях [1, 18, 21, 46], классификация Garden по-прежнему является наиболее часто используемой системой. Zlowodzki et al. [49] провели опрос среди хирургов-ортопедов, чтобы определить предпочтительную систему классификации переломов шейки бедренной кости и способность участников различать четыре типа переломов в классификации Сада.Ответили двести девяносто восемь хирургов [49]. Классификация Garden была предпочтительнее 72% респондентов. Однако только 39% считают, что они могут различать четыре типа переломов в классификации. В другом исследовании восемь рецензентов попросили оценить дооперационные рентгенограммы 100 переломов шейки бедренной кости [18]. Наблюдатели согласились с типом «Сад» только в 22% случаев. Однако, когда попросили идентифицировать переломы как просто смещенные или несмещенные, было получено 77% согласие [18].
Две другие широко используемые системы классификации — это системы Пауэлса [37] и AO [34]. van Embden et al. [47] оценили надежность классификации Пауэлса с участием пяти хирургов-травматологов и пяти ординаторов-ортопедов для просмотра рентгенограмм 100 пациентов с переломами шейки бедренной кости. Общее значение каппа составило 0,31 (0,38 для хирургов и 0,27 для резидентов). Тургут и др. [45] сообщили о надежности систем классификации Garden, Pauwels и AO, а также о том, повлиял ли опыт хирурга на результаты.В их исследовании 15 наблюдателей попросили просмотреть предоперационные рентгенограммы 107 пациентов с переломами шейки бедренной кости в двух отдельных случаях. Надежность внутри наблюдателя была самой высокой по классификации Garden (0,759). В исследовании Gasper et al. [21], сравнивая три классификации, было обнаружено, что классификация Гардена имеет наивысшую надежность среди трех и внутри наблюдателей.
Ограничения
Классификация Garden имеет ограничения.Типы его переломов основаны исключительно на рентгенограммах. Однако большинство переломов шейки бедренной кости оценивают с помощью рентгенограмм в нескольких плоскостях или даже с помощью расширенной визуализации. С развитием компьютерной томографии многие переломы шейки бедра, которые классифицируются как Тип I на обычных рентгенограммах, потенциально могут быть переломами Garden Type II или III. В исследовании, сравнивающем цифровую рентгенографию с КТ для классификации переломов Сада, Chen et al. [8] обнаружили, что все трещины, классифицированные как Тип I, требовали переклассификации как Типа II сада при использовании КТ.В другом исследовании Du et al. [15] обнаружили, что 41 из 48 переломов Garden Type I показал значительные вращательные и пространственные смещения головки бедренной кости с трехмерной визуализацией, которые, возможно, не были оценены на простых рентгенограммах.
Хотя классификация Garden была разработана, чтобы помочь практикующим врачам в принятии клинических решений, качество уменьшения переломов и риск несращения и аваскулярного некроза не коррелируют с типами Garden [5, 16, 18, 23, 36, 43, 49 ]. Кроме того, другие важные переменные, которые, как известно, влияют на результаты, не входят в классификацию.К ним относятся возраст пациента, сопутствующие заболевания, качество редукции и сопутствующие травмы [20, 35, 36]. В исследовании 52 пациентов старше 70 лет с переломами шейки бедренной кости типа Garden I и II Han et al. [22] обнаружили, что серьезные осложнения возникли у 23% пациентов с переломами Garden Type I (трое из 13 пациентов) и у 38% пациентов с переломами Garden Type II (15 из 39 пациентов), с частотой повторных операций 30% (16 пациенты).
Система Garden также не может подклассифицировать вальгусные переломы типа I.Это важно, поскольку переломы I типа с ретроверсией имеют более высокий риск нарушения фиксации, что побудило некоторых хирургов-ортопедов классифицировать этот подтип вальгусных переломов как травмы Garden Type III [14, 41, 42]. Song et al. [41] обнаружили, что при переломах с наклоном кзади более 15 ° происходит большее укорочение шейки бедра, более высокий риск остеонекроза, более низкие баллы по шкале Харриса и большая потребность в повторных хирургических вмешательствах.
Еще одним ограничением классификации Гардена является неспособность учесть расположение перелома шейки бедренной кости, что имеет значение для оперативного планирования и результатов [9, 13].У пациентов с субкапитальными переломами шейки бедра вероятность несращения или бессосудистого некроза выше, чем у пациентов с трансцервикальными переломами [13].
Заключение
Классификация Гардена описывает переломы шейки бедренной кости как функцию смещения. Несмотря на свои ограничения, классификация хорошо принята и широко используется хирургами-ортопедами. В будущих исследованиях будет важно определить, можно ли улучшить классификацию Сада за счет включения передовых методов визуализации и характеристик пациента, таких как возраст.
Сноски
Каждый автор удостоверяет, что ни он, ни кто-либо из его ближайших родственников не имеют финансовых или коммерческих ассоциаций (консультации, владение акциями, долевое участие, патентные / лицензионные соглашения и т. Д.), Которые могут вызвать конфликт. представляет интерес в связи с представленной статьей.
Все формы ICMJE о конфликте интересов для авторов и Клиническая ортопедия и связанные исследования ® редакторы и члены правления находятся в файле с публикацией и могут быть просмотрены по запросу.
Эта работа была выполнена в отделении ортопедической хирургии Медицинского центра Олбани (Олбани, штат Нью-Йорк, США)
Ссылки
1. Аггарвал А., Сингх М., Аггарвал А.Н., Бхатт С. Оценка различий между наблюдателями в классификации Сада и ведение свежих внутрикапсулярных переломов шейки бедренной кости у взрослых. Chin J Traumatol. 2014; 17: 99–102. [PubMed] [Google Scholar] 2. Бачиллер FG, Caballer AP, Portal LF. Аваскулярный некроз головки бедренной кости после перелома шейки бедра. Clin Orthop Relat Res.2002. 399: 87–109. [PubMed] [Google Scholar] 3. Барнс Р., Браун Дж. Т., Сад Р. С., Николл Е. А.. Субкапитальные переломы бедренной кости: проспективный обзор. J Bone Joint Surg Br. 1976; 58: 2–24. [PubMed] [Google Scholar] 4. Бартоничек Я. Классификация переломов шейки бедра Пауэлса: правильная интерпретация оригинала. J Orthop Trauma. 2001; 15: 358–360. [PubMed] [Google Scholar] 5. Беймерс Л., Кредер Х.Дж., Берри Г.К., Стивен Д.Д., Шемич Э.Х., Макки, доктор медицины, Яглал С. Субкапитальные переломы шейки бедра: классификация Сада должна быть заменена, а не разрушена.Может J Surg. 2002; 45: 411–414. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Бентли Дж. Лечение переломов шейки бедра без смещения. Clin Orthop Relat Res. 1980; 152: 93–101. [PubMed] [Google Scholar] 7. Бхандари М., Деверо П.Дж., Свионтковски М.Ф., Торнетта П., 3-й, Обремски В., Коваль К.Дж., Норк С., Спраг С., Шемич Е.Х., Гайатт Г.Х. Внутренняя фиксация в сравнении с артропластикой при переломах шейки бедренной кости со смещением: метаанализ. J Bone Joint Surg Am. 2003. 85: 1673–1681. [PubMed] [Google Scholar] 8.Чен В., Ли З, Су И, Хоу З, Чжан Ц., Чжан Ю. Сад типа I разрушает миф или реальность? Проспективное исследование, сравнивающее компьютерную томографию с результатами рентгенографии при переломах шейки бедренной кости типа I по Гардену. Кость. 2012; 51: 929–932. [PubMed] [Google Scholar] 9. Коллиндж, Калифорния, Мир Х, Реддикс Р. Морфология переломов «вертикальных» переломов шейки бедренной кости под высоким углом сдвига у взрослых пациентов молодого возраста. J Orthop Trauma. 2014; 28: 270–275. [PubMed] [Google Scholar] 10. Купер А. Трактат о вывихах и переломах суставов: переломах шейки бедренной кости.Clin Orthop Relat Res. 1973; 92: 3–5. [PubMed] [Google Scholar] 11. Корт-Браун CM, Цезарь Б. Эпидемиология переломов у взрослых: обзор. Травма, повреждение. 2006. 37: 691–697. [PubMed] [Google Scholar] 12. Каммингс С.Р., Блэк Д.М., Невитт М.С., Браунер В., Коли Дж., Энсруд К., Генант Г.К., Палермо Л., Скотт Дж., Фогт TM. Плотность костной ткани на различных участках для прогнозирования переломов бедра. Группа по изучению остеопоротических переломов. Ланцет. 1993; 341: 72–75. [PubMed] [Google Scholar] 13. Дедрик Д.К., Маккензи-младший, Берни RE. Осложнения перелома шейки бедра у молодых людей.J Trauma. 1986; 26: 932–937. [PubMed] [Google Scholar] 14. Долатовски, Адампур М, Фрихаген Ф, Ставем К., Эрик Утваг С., Хоелсбреккен С.Е. Наклон кзади до операции не менее 20 градусов увеличивал риск нарушения фиксации при переломах шейки бедренной кости Garden-I и -II. Acta Orthop. 2016; 87: 252–256. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Du CL, Ma XL, Zhang T, Zhang HF, Wang CG, Zhao F, Ma JX, Fu X, Li ZJ. Переназначение садовых переломов шейки бедренной кости I типа методом трехмерной реконструкции.Ортопедия. 2013; 36: 820–825. [PubMed] [Google Scholar] 16. Элиассон П., Ханссон Л.И., Каррхольм Дж. Смещение при переломах шейки бедренной кости: численный анализ 200 переломов. Acta Orthop Scand. 1988. 59: 361–364. [PubMed] [Google Scholar] 17. Фиксация с использованием альтернативных имплантатов для лечения переломов бедра (ВЕРА) Следователи. Фиксация переломов в оперативном лечении переломов бедра (FAITH): международное многоцентровое рандомизированное контролируемое исследование. Ланцет. 2017; 389: 1519–1527. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18.Франдсен П.А., Андерсен Э., Мадсен Ф., Скьодт Т. Классификация переломов шейки бедренной кости по Гардену: оценка различий между наблюдателями. J Bone Joint Surg Br. 1988. 70: 588–590. [PubMed] [Google Scholar] 19. Сад RS. Малоугловая фиксация при переломах шейки бедра. J Bone Joint Surg Br. 1961; 43: 647–663. [Google Scholar] 20. Сад RS. Нарушение редукции и аваскулярный некроз при субкапитальных переломах бедренной кости. J Bone Joint Surg Br. 1971; 53: 183–197. [PubMed] [Google Scholar] 21. Гаспар Д., Црнкович Т., Дурович Д., Подседник Д., Слисурич Ф.Группа AO, подгруппа AO, системы классификации переломов шейки бедренной кости по Гардену и Пауэлсу: надежны и воспроизводимы ли они? Med Glas (Зеница). 2012; 9: 243–247. [PubMed] [Google Scholar] 22. Хан С.К., Сон Х.С., Ким Р., Кан Ш. Клинические результаты лечения переломов шейки бедра садового типа 1 и 2 у пациентов старше 70 лет. Eur J Trauma Emerg Surg. 2016; 42: 191–196. [PubMed] [Google Scholar] 23. Хог Дж., Дженсен Дж., Лауритцен Дж. Вывихнутые переломы шейки бедренной кости: последующее исследование 98 случаев, пролеченных множественными винтами для губчатой кости AO (ASIF).Acta Orthop Scand. 1982; 53: 245–249. [PubMed] [Google Scholar] 24. Хопли К., Стенгель Д., Эккернкамп А., Вич М. Первичная тотальная артропластика бедра в сравнении с гемиартропластикой при внутрикапсулярных переломах бедра со смещением у пожилых пациентов: систематический обзор. BMJ. 2010; 340: c2332. [PubMed] [Google Scholar] 25. Якоб М., Россо Р., Веллер К., Бабст Р., Регаццони П. Аваскулярный некроз головки бедренной кости после открытой репозиции и внутренней фиксации переломов шейки бедра: неизбежное осложнение? Swiss Surg. 1999; 5: 257–264.[PubMed] [Google Scholar] 26. Джетту П., Джеймс П. Динамическая фиксация бедренного бедра винтами в сравнении с множественной винтовой фиксацией при внутрикапсулярном переломе бедра. J Orthop Surg (Гонконг). 2016; 24: 146–149. [PubMed] [Google Scholar] 27. Каннус П., Парккари Дж., Сиванен Х., Хейнонен А., Вуори И., Ярвинен М. Эпидемиология переломов шейки бедра. Кость. 1996; 18 (1 доп.): 57С-63С. [PubMed] [Google Scholar] 28. Китинг Дж. Ф., Грант А., Массон М., Скотт Н. В., Форбс Дж. Ф. Внутрикапсульные переломы бедра со смещением в приподнятом состоянии, пожилые люди: рандомизированное сравнение репозиции и фиксации, биполярной гемиартропластики и тотального эндопротезирования бедра.Оценка медицинских технологий. 2005; 9: iii-iv, ix-x, 1–65. [PubMed] [Google Scholar] 29. Коваль KJ, Zuckerman JD. Переломы бедра: I. Обзор, оценка и лечение переломов шейки бедра. J Am Acad Orthop Surg. 1994; 2: 141–149. [PubMed] [Google Scholar] 30. Линтон П. Виды смещения при переломах шейки бедра и наблюдения за защемлением переломов. J Bone Joint Surg Br. 1949; 31: 184–189. [PubMed] [Google Scholar] 31. Лу-Яо Г.Л., Келлер Р.Б., Литтенберг Б., Веннберг Дж. Э. Исходы переломов шейки бедренной кости со смещением: метаанализ ста шести опубликованных отчетов.J Bone Joint Surg Am. 1994; 76: 15–25. [PubMed] [Google Scholar] 32. Миллер Б.Дж., Каллаган Дж.Дж., Крам П., Карам М., Марш Д.Л., Noiseux NO. Изменение тенденций в лечении переломов шейки бедренной кости: обзор базы данных Американского совета ортопедической хирургии. J Bone Joint Surg Am. 2014; 96: e149. [PubMed] [Google Scholar] 33. Мизрахи Дж., Херлин Р.С., Тейлор Дж. К., Соломон Л. Исследование передачи нагрузки и оптимальной конфигурации спиц при внутренней фиксации винтами Мюллера переломов шейки бедренной кости. Med Biol Eng Comput.1980; 18: 319–325. [PubMed] [Google Scholar] 34. Мюллер М.Э., Назарян С., Кох, Шацкер Дж. Комплексная классификация переломов длинных костей. Берлин, Германия: Springer-Verlag; 1990. [Google Scholar] 35. Паркер MJ. Садовая классификация внутрикапсулярных переломов: значимый или вводящий в заблуждение? Травма, повреждение. 1993; 24: 241–242. [PubMed] [Google Scholar] 36. Паркер MJ. Прогнозирование сращения переломов после внутренней фиксации внутрикапсулярных переломов шейки бедра. Травма, повреждение. 1994; 25 (приложение 2): B3 – B6. [PubMed] [Google Scholar] 37.Пауэлс Ф. Der Schenkelhalsbruch, проблема ein Mechanisches. Grundlagen des Heilungsvorganges, Prognose und Kausale Therapie. Штутгарт, Германия: Beilagenheft zur Zeitschrift fur Orthop Chirurgie. 1935: 64. [Google Scholar] 38. Процман Р.Р., Буркхальтер В.Е. Переломы шейки бедра у молодых людей. J Bone Joint Surg Am. 1976; 58: 689–695. [PubMed] [Google Scholar] 39. Рогмарк С., Леонардссон О. Артропластика бедра при лечении переломов шейки бедра со смещением у пожилых пациентов. Костный сустав J. 2016; 98: 291–297.[PubMed] [Google Scholar] 40. Росс П.Д. Остеопороз: частота, последствия и факторы риска. Arch Intern Med. 1996; 156: 1399–1411. [PubMed] [Google Scholar] 41. Песня HK, Цой HJ, Ян KH. Факторы риска аваскулярного некроза головки бедренной кости и нарушения фиксации у пациентов с вальгусно-угольными переломами шейки бедра в возрасте старше 50 лет. Травма, повреждение. 2016; 47: 2743–2748. [PubMed] [Google Scholar] 42. Song HK, Lee JJ, Oh HC, Yang KH. Клиническое значение подгруппы при вальгусных переломах шейки бедра: сравнение 31-B1.1 с переломами 31-B1.2 по классификации OTA / AO. J Orthop Trauma. 2013; 27: 677–682. [PubMed] [Google Scholar] 43. Томсен Н.О., Йенсен К.М., Сковгаард Н., Педерсен М.С., Паллесен П., Соэ-Нильсен Н.Х., Розенклинт А. Наблюдатель за изменчивостью рентгенологической классификации переломов шейки бедренной кости с использованием системы Гардена. Int Orthop. 1996. 20: 326–329. [PubMed] [Google Scholar] 44. Tidermark J, Ponzer S, Svensson O, Soderqvist A, Tornkvist H. Внутренняя фиксация в сравнении с тотальной заменой тазобедренного сустава при переломах шейки бедра со смещением у пожилых людей: рандомизированное контролируемое исследование.J Bone Joint Surg Br. 2003. 85: 380–388. [PubMed] [Google Scholar] 45. Тургут А, Кумбарачи М, Календерер О, Ильяс Г, Бакаксиз Т, Карапинар Л. Имеет ли значение опыт хирургов для оценки надежности классификаций, используемых для переломов шейки бедренной кости у взрослых, как внутри, так и между наблюдателями? Acta Orthop Traumatol Turc. 2016; 50: 601–605. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Ван Эмбден Д., Ремрев С.Дж., Генелин Ф., Мейлаертс С.А., Рукема Г.Р. Надежность упрощенной классификации Гардена для интракапсулярных переломов бедра.Orthop Traumatol Surg Res. 2012; 98: 405–408. [PubMed] [Google Scholar] 47. ван Эмбден Д., Рукема Г.Р., Ремрев С.Дж., Генелин Ф., Мейлаертс С.А. Классификация по Пауэлсу при внутрикапсулярных переломах бедра: насколько она надежна? Травма, повреждение. 2011; 42: 1238–1240. [PubMed] [Google Scholar] 48. Йе Й, Хао Дж, Мауффри К., Хаммерберг Э.М., Стахел П.Ф., Хак Диджей. Оптимизация стабильности при фиксации перелома шейки бедра. Ортопедия. 2015; 38: 625–630. [PubMed] [Google Scholar] 49. Зловодски М., Бхандари М., Кил М., Хэнсон Б.П., Шемич Э. Восприятие классификации Гардена переломов шейки бедра: международный опрос 298 хирургов-ортопедов-травматологов.Arch Orthop Trauma Surg. 2005; 125: 503–505. [PubMed] [Google Scholar]Садовая классификация переломов шейки бедра
Clin Orthop Relat Res. 2018 Фев; 476 (2): 441–445.
Отделение ортопедической хирургии, Медицинский центр Олбани, Олбани, Нью-Йорк, США
Автор, ответственный за переписку Самик Банерджи, MBBS, Отделение ортопедической хирургии, Медицинский центр Олбани, Олбани, Нью-Йорк 12208, США, электронная почта: [email protected] Авторские права © 2018 Ассоциацией хирургов костей и суставов Эта статья цитируется в других статьях в PMC.История болезни
Частота переломов шейки бедра в США составляет примерно 63,3 на 100 000 человек в год у женщин и 27,7 на 100 000 человек в год у мужчин [11, 40]. Существует множество факторов риска переломов шейки бедренной кости, в том числе женский пол, низкая плотность костной ткани и ограниченная подвижность [12, 27]. Риск переломов резко возрастает с возрастом, при этом большинство переломов происходит у пожилых белых женщин вследствие падений с низкой энергией [29]. У более молодых пациентов травмы высокой энергии ответственны за большинство этих повреждений [38].
Переломы шейки бедренной кости первоначально были классифицированы сэром Эстли Купером в 1823 году как интракапсулярные или экстракапсулярные, что, по его мнению, имеет прогностическое значение [10]. Как сообщил Бартоничек [4], только позже, в 1935 году, была представлена биомеханическая классификация [37]. Классификация Пауэля, как ее стали называть, расслаивала трещины на три группы, основанные на наклоне линии трещины относительно горизонтали: Тип I, менее 30 °; Тип II, от 30 ° до 50 °; и Тип III, более 50 °.По мере увеличения угла наклона силы переходят от сжимающих к сдвиговым [4]. Увеличение вертикальных поперечных сил приводит к более высокому риску смещения, несращения после восстановления и нарушения фиксации [37].
В 1961 году Роберт Саймон Гарден, британский хирург-ортопед, специализирующийся на шейке бедренной кости, описал более полную классификацию [19]. Классификация Гардена включает смещение, полноту перелома и соотношение костных трабекул в головке и шейке бедренной кости.Первоначально Гарденс обследовал 80 пациентов с переломами шейки бедренной кости, которые он классифицировал по типам от I до IV, и наблюдал за этими пациентами в течение как минимум 12 месяцев после операции. Он обнаружил, что переломы типов I и II имеют 100% сращение. Типы III и IV имели более низкую частоту сращений — 93% и 57% соответственно.
Цель
Системы классификации переломов являются наиболее ценными, если воспроизводимы, широко используются, являются прогностическими и служат ориентирами для клинического ведения. Линтон подверг критике классификацию Пауэля из-за сложности точной оценки наклона линии трещины, особенно в случае смещенных трещин [30].Гарден согласился с этой критикой и добавил, что рисунки переломов могут имитировать друг друга на рентгенограммах [19]. Внешний вид наклона линии перелома может варьироваться в зависимости от поворота ноги. Например, перелом Пауэля типа II может иметь более низкий или больший наклон линии перелома, имитирующий перелом типа I или III на основе рентгенограмм. Таким образом, классификация Garden была разработана для решения этих проблем.
Описание
Классификация сада основана на рентгенограммах бедра в прямом положении (таблица).Включаются четыре типа переломов: неполные и вальгусные переломы (Тип I, Рис. A), полные и несмещенные (Тип II, Рис. B), полные и частично смещенные (Тип III, Рис. C), а также полные и полностью смещенные. (Тип IV, рис. D). Со временем клиницисты упростили классификацию Гардена, сгруппировав переломы шейки бедренной кости как несмещенные или смещенные, поскольку смещение чаще всего определяет варианты лечения [2, 25]. Лечение переломов шейки бедра зависит от классификации Гардена.
ТАБЛИЦА 1.
Классификация Сада для переломов шейки бедренной кости
Классификация Сада показана на рисунках и соответствующих рентгенограммах для Типов Сада (A) I, (B) II, (C) III, и (D) IV переломы шейки бедра.
Garden Переломы шейки бедренной кости типов I и II без смещения. Внутренняя фиксация с сохранением головки бедра обычно предпочтительна при переломах шейки бедра без смещения.Bentley [6] изучил лечение ретинированных переломов шейки бедренной кости, леченных неоперативно, и обнаружил, что эти переломы смещались в 15% случаев. Поэтому он рекомендовал фиксировать все несмещенные переломы Garden типов I и II с помощью внутренней фиксации, чтобы обеспечить раннюю переносимость веса и обеспечить стабильность без увеличения риска аваскулярного некроза [6]. Варианты внутренней фиксации включают канюлированные винты, динамические бедренные винты, фиксирующие пластины проксимального отдела бедра и цефаломедуллярные штифты [26, 33, 48].В недавнем проспективном рандомизированном многоцентровом исследовании оценивалась частота осложнений и повторных операций по поводу скользящих тазобедренных винтов и губчатой винтовой фиксации при лечении переломов шейки бедренной кости без смещения [17]. Это исследование показало, что у пациентов в группе со скользящими тазобедренными винтами (9%) вероятность развития аваскулярного некроза была значительно выше, чем у пациентов в группе губчатых тазобедренных винтов (5%). Тем не менее, не было различий в частоте повторных операций между двумя группами, что привело к выводу исследования, что оба метода являются жизнеспособными вариантами лечения переломов шейки бедренной кости без смещения.
Garden Типы III и IV переломы шейки бедренной кости смещены. Варианты фиксации при переломах шейки бедренной кости со смещением включают гемиартропластику, THA и внутреннюю фиксацию. Артропластика часто используется при переломах шейки бедренной кости со смещением у пожилых людей, в то время как внутренняя фиксация по-прежнему предпочитается у молодых пациентов. Лу-Яо и др. [31] в метаанализе обнаружили высокую частоту несращения (33%) и аваскулярного некроза (16%) после первичной внутренней фиксации переломов шейки бедренной кости со смещением.Tidermark et al. [44] сравнивали внутреннюю фиксацию и THA у здоровых пожилых пациентов с переломами шейки бедренной кости со смещением. Они обнаружили более высокую частоту ревизий в группе внутренней фиксации (42%) по сравнению с группой артропластики (4%) [44]. В последние годы наблюдается общая тенденция к артропластике при лечении переломов шейки бедренной кости со смещением, особенно у пожилых пациентов, несмотря на кратковременное повышение смертности по сравнению с внутренней фиксацией в течение первых 4 месяцев (относительный риск [ОР] = 1 .27; 95% ДИ 0,84–1,92) [32]. Однако сообщается, что смертность выравнивается через 1 год наблюдения (ОР = 1,04; 95% 0,84–1,29) [32]. У пациентов старше 60 лет, которые менее активны и имеют сопутствующие заболевания, гемиартропластика обеспечивает удовлетворительную функцию [39]. У активных пожилых пациентов с переломами шейки бедренной кости со смещением можно рассмотреть возможность проведения THA, поскольку она может обеспечить лучшие функциональные результаты с более низкой частотой повторных операций по сравнению с гемиартропластикой [24, 28]. Тем не менее, у лиц моложе 60 лет с переломами шейки бедра может быть потенциальная польза от сохранения головки бедренной кости с внутренней фиксацией для удовлетворения более высоких функциональных требований [7, 32].
Действительность
Достоверность классификации Garden была исследована со значениями Каппа между наблюдателями от 0,03 до 0,56 [3, 5, 16, 18, 23, 35, 36, 43, 46, 49]. В попытке повысить надежность классификации Сада некоторые авторы рекомендовали принять упрощенную систему классификации, используя только две категории: смещенные и несмещенные [5, 35, 36]. При использовании этой упрощенной классификации сообщалось о лучших значениях Каппа от 0,67 до 0,77 [5, 43].Тем не менее Ван Эмбден и др. [46] сравнили надежность исходной и упрощенной классификаций между наблюдателями и, хотя они сообщили о лучшей надежности в упрощенной системе (каппа = 0,31 и 0,52 соответственно), общий результат оставался неудовлетворительным.
Несмотря на низкую надежность, о которой сообщалось в нескольких исследованиях [1, 18, 21, 46], классификация Garden по-прежнему является наиболее часто используемой системой. Zlowodzki et al. [49] провели опрос среди хирургов-ортопедов, чтобы определить предпочтительную систему классификации переломов шейки бедренной кости и способность участников различать четыре типа переломов в классификации Сада.Ответили двести девяносто восемь хирургов [49]. Классификация Garden была предпочтительнее 72% респондентов. Однако только 39% считают, что они могут различать четыре типа переломов в классификации. В другом исследовании восемь рецензентов попросили оценить дооперационные рентгенограммы 100 переломов шейки бедренной кости [18]. Наблюдатели согласились с типом «Сад» только в 22% случаев. Однако, когда попросили идентифицировать переломы как просто смещенные или несмещенные, было получено 77% согласие [18].
Две другие широко используемые системы классификации — это системы Пауэлса [37] и AO [34]. van Embden et al. [47] оценили надежность классификации Пауэлса с участием пяти хирургов-травматологов и пяти ординаторов-ортопедов для просмотра рентгенограмм 100 пациентов с переломами шейки бедренной кости. Общее значение каппа составило 0,31 (0,38 для хирургов и 0,27 для резидентов). Тургут и др. [45] сообщили о надежности систем классификации Garden, Pauwels и AO, а также о том, повлиял ли опыт хирурга на результаты.В их исследовании 15 наблюдателей попросили просмотреть предоперационные рентгенограммы 107 пациентов с переломами шейки бедренной кости в двух отдельных случаях. Надежность внутри наблюдателя была самой высокой по классификации Garden (0,759). В исследовании Gasper et al. [21], сравнивая три классификации, было обнаружено, что классификация Гардена имеет наивысшую надежность среди трех и внутри наблюдателей.
Ограничения
Классификация Garden имеет ограничения.Типы его переломов основаны исключительно на рентгенограммах. Однако большинство переломов шейки бедренной кости оценивают с помощью рентгенограмм в нескольких плоскостях или даже с помощью расширенной визуализации. С развитием компьютерной томографии многие переломы шейки бедра, которые классифицируются как Тип I на обычных рентгенограммах, потенциально могут быть переломами Garden Type II или III. В исследовании, сравнивающем цифровую рентгенографию с КТ для классификации переломов Сада, Chen et al. [8] обнаружили, что все трещины, классифицированные как Тип I, требовали переклассификации как Типа II сада при использовании КТ.В другом исследовании Du et al. [15] обнаружили, что 41 из 48 переломов Garden Type I показал значительные вращательные и пространственные смещения головки бедренной кости с трехмерной визуализацией, которые, возможно, не были оценены на простых рентгенограммах.
Хотя классификация Garden была разработана, чтобы помочь практикующим врачам в принятии клинических решений, качество уменьшения переломов и риск несращения и аваскулярного некроза не коррелируют с типами Garden [5, 16, 18, 23, 36, 43, 49 ]. Кроме того, другие важные переменные, которые, как известно, влияют на результаты, не входят в классификацию.К ним относятся возраст пациента, сопутствующие заболевания, качество редукции и сопутствующие травмы [20, 35, 36]. В исследовании 52 пациентов старше 70 лет с переломами шейки бедренной кости типа Garden I и II Han et al. [22] обнаружили, что серьезные осложнения возникли у 23% пациентов с переломами Garden Type I (трое из 13 пациентов) и у 38% пациентов с переломами Garden Type II (15 из 39 пациентов), с частотой повторных операций 30% (16 пациенты).
Система Garden также не может подклассифицировать вальгусные переломы типа I.Это важно, поскольку переломы I типа с ретроверсией имеют более высокий риск нарушения фиксации, что побудило некоторых хирургов-ортопедов классифицировать этот подтип вальгусных переломов как травмы Garden Type III [14, 41, 42]. Song et al. [41] обнаружили, что при переломах с наклоном кзади более 15 ° происходит большее укорочение шейки бедра, более высокий риск остеонекроза, более низкие баллы по шкале Харриса и большая потребность в повторных хирургических вмешательствах.
Еще одним ограничением классификации Гардена является неспособность учесть расположение перелома шейки бедренной кости, что имеет значение для оперативного планирования и результатов [9, 13].У пациентов с субкапитальными переломами шейки бедра вероятность несращения или бессосудистого некроза выше, чем у пациентов с трансцервикальными переломами [13].
Заключение
Классификация Гардена описывает переломы шейки бедренной кости как функцию смещения. Несмотря на свои ограничения, классификация хорошо принята и широко используется хирургами-ортопедами. В будущих исследованиях будет важно определить, можно ли улучшить классификацию Сада за счет включения передовых методов визуализации и характеристик пациента, таких как возраст.
Сноски
Каждый автор удостоверяет, что ни он, ни кто-либо из его ближайших родственников не имеют финансовых или коммерческих ассоциаций (консультации, владение акциями, долевое участие, патентные / лицензионные соглашения и т. Д.), Которые могут вызвать конфликт. представляет интерес в связи с представленной статьей.
Все формы ICMJE о конфликте интересов для авторов и Клиническая ортопедия и связанные исследования ® редакторы и члены правления находятся в файле с публикацией и могут быть просмотрены по запросу.
Эта работа была выполнена в отделении ортопедической хирургии Медицинского центра Олбани (Олбани, штат Нью-Йорк, США)
Ссылки
1. Аггарвал А., Сингх М., Аггарвал А.Н., Бхатт С. Оценка различий между наблюдателями в классификации Сада и ведение свежих внутрикапсулярных переломов шейки бедренной кости у взрослых. Chin J Traumatol. 2014; 17: 99–102. [PubMed] [Google Scholar] 2. Бачиллер FG, Caballer AP, Portal LF. Аваскулярный некроз головки бедренной кости после перелома шейки бедра. Clin Orthop Relat Res.2002. 399: 87–109. [PubMed] [Google Scholar] 3. Барнс Р., Браун Дж. Т., Сад Р. С., Николл Е. А.. Субкапитальные переломы бедренной кости: проспективный обзор. J Bone Joint Surg Br. 1976; 58: 2–24. [PubMed] [Google Scholar] 4. Бартоничек Я. Классификация переломов шейки бедра Пауэлса: правильная интерпретация оригинала. J Orthop Trauma. 2001; 15: 358–360. [PubMed] [Google Scholar] 5. Беймерс Л., Кредер Х.Дж., Берри Г.К., Стивен Д.Д., Шемич Э.Х., Макки, доктор медицины, Яглал С. Субкапитальные переломы шейки бедра: классификация Сада должна быть заменена, а не разрушена.Может J Surg. 2002; 45: 411–414. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Бентли Дж. Лечение переломов шейки бедра без смещения. Clin Orthop Relat Res. 1980; 152: 93–101. [PubMed] [Google Scholar] 7. Бхандари М., Деверо П.Дж., Свионтковски М.Ф., Торнетта П., 3-й, Обремски В., Коваль К.Дж., Норк С., Спраг С., Шемич Е.Х., Гайатт Г.Х. Внутренняя фиксация в сравнении с артропластикой при переломах шейки бедренной кости со смещением: метаанализ. J Bone Joint Surg Am. 2003. 85: 1673–1681. [PubMed] [Google Scholar] 8.Чен В., Ли З, Су И, Хоу З, Чжан Ц., Чжан Ю. Сад типа I разрушает миф или реальность? Проспективное исследование, сравнивающее компьютерную томографию с результатами рентгенографии при переломах шейки бедренной кости типа I по Гардену. Кость. 2012; 51: 929–932. [PubMed] [Google Scholar] 9. Коллиндж, Калифорния, Мир Х, Реддикс Р. Морфология переломов «вертикальных» переломов шейки бедренной кости под высоким углом сдвига у взрослых пациентов молодого возраста. J Orthop Trauma. 2014; 28: 270–275. [PubMed] [Google Scholar] 10. Купер А. Трактат о вывихах и переломах суставов: переломах шейки бедренной кости.Clin Orthop Relat Res. 1973; 92: 3–5. [PubMed] [Google Scholar] 11. Корт-Браун CM, Цезарь Б. Эпидемиология переломов у взрослых: обзор. Травма, повреждение. 2006. 37: 691–697. [PubMed] [Google Scholar] 12. Каммингс С.Р., Блэк Д.М., Невитт М.С., Браунер В., Коли Дж., Энсруд К., Генант Г.К., Палермо Л., Скотт Дж., Фогт TM. Плотность костной ткани на различных участках для прогнозирования переломов бедра. Группа по изучению остеопоротических переломов. Ланцет. 1993; 341: 72–75. [PubMed] [Google Scholar] 13. Дедрик Д.К., Маккензи-младший, Берни RE. Осложнения перелома шейки бедра у молодых людей.J Trauma. 1986; 26: 932–937. [PubMed] [Google Scholar] 14. Долатовски, Адампур М, Фрихаген Ф, Ставем К., Эрик Утваг С., Хоелсбреккен С.Е. Наклон кзади до операции не менее 20 градусов увеличивал риск нарушения фиксации при переломах шейки бедренной кости Garden-I и -II. Acta Orthop. 2016; 87: 252–256. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Du CL, Ma XL, Zhang T, Zhang HF, Wang CG, Zhao F, Ma JX, Fu X, Li ZJ. Переназначение садовых переломов шейки бедренной кости I типа методом трехмерной реконструкции.Ортопедия. 2013; 36: 820–825. [PubMed] [Google Scholar] 16. Элиассон П., Ханссон Л.И., Каррхольм Дж. Смещение при переломах шейки бедренной кости: численный анализ 200 переломов. Acta Orthop Scand. 1988. 59: 361–364. [PubMed] [Google Scholar] 17. Фиксация с использованием альтернативных имплантатов для лечения переломов бедра (ВЕРА) Следователи. Фиксация переломов в оперативном лечении переломов бедра (FAITH): международное многоцентровое рандомизированное контролируемое исследование. Ланцет. 2017; 389: 1519–1527. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18.Франдсен П.А., Андерсен Э., Мадсен Ф., Скьодт Т. Классификация переломов шейки бедренной кости по Гардену: оценка различий между наблюдателями. J Bone Joint Surg Br. 1988. 70: 588–590. [PubMed] [Google Scholar] 19. Сад RS. Малоугловая фиксация при переломах шейки бедра. J Bone Joint Surg Br. 1961; 43: 647–663. [Google Scholar] 20. Сад RS. Нарушение редукции и аваскулярный некроз при субкапитальных переломах бедренной кости. J Bone Joint Surg Br. 1971; 53: 183–197. [PubMed] [Google Scholar] 21. Гаспар Д., Црнкович Т., Дурович Д., Подседник Д., Слисурич Ф.Группа AO, подгруппа AO, системы классификации переломов шейки бедренной кости по Гардену и Пауэлсу: надежны и воспроизводимы ли они? Med Glas (Зеница). 2012; 9: 243–247. [PubMed] [Google Scholar] 22. Хан С.К., Сон Х.С., Ким Р., Кан Ш. Клинические результаты лечения переломов шейки бедра садового типа 1 и 2 у пациентов старше 70 лет. Eur J Trauma Emerg Surg. 2016; 42: 191–196. [PubMed] [Google Scholar] 23. Хог Дж., Дженсен Дж., Лауритцен Дж. Вывихнутые переломы шейки бедренной кости: последующее исследование 98 случаев, пролеченных множественными винтами для губчатой кости AO (ASIF).Acta Orthop Scand. 1982; 53: 245–249. [PubMed] [Google Scholar] 24. Хопли К., Стенгель Д., Эккернкамп А., Вич М. Первичная тотальная артропластика бедра в сравнении с гемиартропластикой при внутрикапсулярных переломах бедра со смещением у пожилых пациентов: систематический обзор. BMJ. 2010; 340: c2332. [PubMed] [Google Scholar] 25. Якоб М., Россо Р., Веллер К., Бабст Р., Регаццони П. Аваскулярный некроз головки бедренной кости после открытой репозиции и внутренней фиксации переломов шейки бедра: неизбежное осложнение? Swiss Surg. 1999; 5: 257–264.[PubMed] [Google Scholar] 26. Джетту П., Джеймс П. Динамическая фиксация бедренного бедра винтами в сравнении с множественной винтовой фиксацией при внутрикапсулярном переломе бедра. J Orthop Surg (Гонконг). 2016; 24: 146–149. [PubMed] [Google Scholar] 27. Каннус П., Парккари Дж., Сиванен Х., Хейнонен А., Вуори И., Ярвинен М. Эпидемиология переломов шейки бедра. Кость. 1996; 18 (1 доп.): 57С-63С. [PubMed] [Google Scholar] 28. Китинг Дж. Ф., Грант А., Массон М., Скотт Н. В., Форбс Дж. Ф. Внутрикапсульные переломы бедра со смещением в приподнятом состоянии, пожилые люди: рандомизированное сравнение репозиции и фиксации, биполярной гемиартропластики и тотального эндопротезирования бедра.Оценка медицинских технологий. 2005; 9: iii-iv, ix-x, 1–65. [PubMed] [Google Scholar] 29. Коваль KJ, Zuckerman JD. Переломы бедра: I. Обзор, оценка и лечение переломов шейки бедра. J Am Acad Orthop Surg. 1994; 2: 141–149. [PubMed] [Google Scholar] 30. Линтон П. Виды смещения при переломах шейки бедра и наблюдения за защемлением переломов. J Bone Joint Surg Br. 1949; 31: 184–189. [PubMed] [Google Scholar] 31. Лу-Яо Г.Л., Келлер Р.Б., Литтенберг Б., Веннберг Дж. Э. Исходы переломов шейки бедренной кости со смещением: метаанализ ста шести опубликованных отчетов.J Bone Joint Surg Am. 1994; 76: 15–25. [PubMed] [Google Scholar] 32. Миллер Б.Дж., Каллаган Дж.Дж., Крам П., Карам М., Марш Д.Л., Noiseux NO. Изменение тенденций в лечении переломов шейки бедренной кости: обзор базы данных Американского совета ортопедической хирургии. J Bone Joint Surg Am. 2014; 96: e149. [PubMed] [Google Scholar] 33. Мизрахи Дж., Херлин Р.С., Тейлор Дж. К., Соломон Л. Исследование передачи нагрузки и оптимальной конфигурации спиц при внутренней фиксации винтами Мюллера переломов шейки бедренной кости. Med Biol Eng Comput.1980; 18: 319–325. [PubMed] [Google Scholar] 34. Мюллер М.Э., Назарян С., Кох, Шацкер Дж. Комплексная классификация переломов длинных костей. Берлин, Германия: Springer-Verlag; 1990. [Google Scholar] 35. Паркер MJ. Садовая классификация внутрикапсулярных переломов: значимый или вводящий в заблуждение? Травма, повреждение. 1993; 24: 241–242. [PubMed] [Google Scholar] 36. Паркер MJ. Прогнозирование сращения переломов после внутренней фиксации внутрикапсулярных переломов шейки бедра. Травма, повреждение. 1994; 25 (приложение 2): B3 – B6. [PubMed] [Google Scholar] 37.Пауэлс Ф. Der Schenkelhalsbruch, проблема ein Mechanisches. Grundlagen des Heilungsvorganges, Prognose und Kausale Therapie. Штутгарт, Германия: Beilagenheft zur Zeitschrift fur Orthop Chirurgie. 1935: 64. [Google Scholar] 38. Процман Р.Р., Буркхальтер В.Е. Переломы шейки бедра у молодых людей. J Bone Joint Surg Am. 1976; 58: 689–695. [PubMed] [Google Scholar] 39. Рогмарк С., Леонардссон О. Артропластика бедра при лечении переломов шейки бедра со смещением у пожилых пациентов. Костный сустав J. 2016; 98: 291–297.[PubMed] [Google Scholar] 40. Росс П.Д. Остеопороз: частота, последствия и факторы риска. Arch Intern Med. 1996; 156: 1399–1411. [PubMed] [Google Scholar] 41. Песня HK, Цой HJ, Ян KH. Факторы риска аваскулярного некроза головки бедренной кости и нарушения фиксации у пациентов с вальгусно-угольными переломами шейки бедра в возрасте старше 50 лет. Травма, повреждение. 2016; 47: 2743–2748. [PubMed] [Google Scholar] 42. Song HK, Lee JJ, Oh HC, Yang KH. Клиническое значение подгруппы при вальгусных переломах шейки бедра: сравнение 31-B1.1 с переломами 31-B1.2 по классификации OTA / AO. J Orthop Trauma. 2013; 27: 677–682. [PubMed] [Google Scholar] 43. Томсен Н.О., Йенсен К.М., Сковгаард Н., Педерсен М.С., Паллесен П., Соэ-Нильсен Н.Х., Розенклинт А. Наблюдатель за изменчивостью рентгенологической классификации переломов шейки бедренной кости с использованием системы Гардена. Int Orthop. 1996. 20: 326–329. [PubMed] [Google Scholar] 44. Tidermark J, Ponzer S, Svensson O, Soderqvist A, Tornkvist H. Внутренняя фиксация в сравнении с тотальной заменой тазобедренного сустава при переломах шейки бедра со смещением у пожилых людей: рандомизированное контролируемое исследование.J Bone Joint Surg Br. 2003. 85: 380–388. [PubMed] [Google Scholar] 45. Тургут А, Кумбарачи М, Календерер О, Ильяс Г, Бакаксиз Т, Карапинар Л. Имеет ли значение опыт хирургов для оценки надежности классификаций, используемых для переломов шейки бедренной кости у взрослых, как внутри, так и между наблюдателями? Acta Orthop Traumatol Turc. 2016; 50: 601–605. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Ван Эмбден Д., Ремрев С.Дж., Генелин Ф., Мейлаертс С.А., Рукема Г.Р. Надежность упрощенной классификации Гардена для интракапсулярных переломов бедра.Orthop Traumatol Surg Res. 2012; 98: 405–408. [PubMed] [Google Scholar] 47. ван Эмбден Д., Рукема Г.Р., Ремрев С.Дж., Генелин Ф., Мейлаертс С.А. Классификация по Пауэлсу при внутрикапсулярных переломах бедра: насколько она надежна? Травма, повреждение. 2011; 42: 1238–1240. [PubMed] [Google Scholar] 48. Йе Й, Хао Дж, Мауффри К., Хаммерберг Э.М., Стахел П.Ф., Хак Диджей. Оптимизация стабильности при фиксации перелома шейки бедра. Ортопедия. 2015; 38: 625–630. [PubMed] [Google Scholar] 49. Зловодски М., Бхандари М., Кил М., Хэнсон Б.П., Шемич Э. Восприятие классификации Гардена переломов шейки бедра: международный опрос 298 хирургов-ортопедов-травматологов.Arch Orthop Trauma Surg. 2005; 125: 503–505. [PubMed] [Google Scholar]Переломы шейки бедра — StatPearls
Непрерывное обучение
Переломы бедра — распространенные травмы. Переломы шейки бедра — это особый тип внутрикапсулярного перелома бедра. Шейка бедренной кости соединяет стержень бедренной кости с головкой бедренной кости. Тазобедренный сустав — это сочленение головки бедренной кости с вертлужной впадиной. Расположение соединения делает шейку бедренной кости склонной к переломам. Кровоснабжение головки бедренной кости проходит вдоль шейки бедренной кости и является важным фактором при переломах со смещением и пациентах в более молодом возрасте.На этом занятии рассматривается этиология, проявления, оценка и лечение переломов шейки бедренной кости, а также рассматривается роль межпрофессиональной группы в оценке, диагностике и лечении этого состояния.
Целей:
-
Изучите механизмы травм, ведущих к переломам шейки бедренной кости, и определите группы пациентов из группы риска.
-
Обобщите диагностический подход к оценке и оценке пациента с потенциальным переломом шейки бедренной кости, включая все указанные визуализационные исследования и потенциальные различия.
-
Опишите варианты лечения для уменьшения переломов шейки бедренной кости в зависимости от популяции пациентов, а также тяжести и локализации перелома.
-
Опишите некоторые стратегии межпрофессиональной команды для улучшения коммуникации для улучшения медицинского обслуживания и улучшения исходов при переломах шейки бедренной кости.
Введение
Переломы бедра — частые травмы, особенно заметные у пожилых людей в условиях неотложной помощи.Это также наблюдается у молодых пациентов, занимающихся легкой атлетикой или высокоэнергетической травмой. Немедленная диагностика и лечение необходимы для предотвращения угрожающих совместных осложнений [1]. В Соединенных Штатах экономическое бремя переломов шейки бедра входит в число 20 самых дорогих диагнозов, на лечение которых было потрачено около 20 миллиардов долларов. [2] [3] [4] По оценкам, к 2030 году в США ежегодно будет происходить около 300 000 случаев переломов шейки бедра [5].
Переломы шейки бедра — это особый тип внутрикапсулярного перелома бедра.Шейка бедренной кости соединяет стержень бедренной кости с головкой бедренной кости. Тазобедренный сустав — это сочленение головки бедренной кости с вертлужной впадиной. Расположение соединения делает шейку бедренной кости склонной к переломам. Кровоснабжение головки бедренной кости является важным фактором при переломах со смещением, поскольку она проходит вдоль шейки бедра.
Этиология
Переломы шейки бедра у пожилых людей связаны с низкоэнергетическими падениями. У более молодых пациентов, перенесших перелом шейки бедренной кости, причина обычно вторична по отношению к высокоэнергетической травме, такой как значительный рост или дорожно-транспортное происшествие.[6] [7] Факторы риска переломов шейки бедра включают женский пол, снижение подвижности и низкую плотность костной ткани. [8] [9] [8]
Эпидемиология
Ежегодно происходит около 1,6 миллиона переломов шейки бедра. Семьдесят процентов всех переломов бедра приходится на женщин. Риск перелома бедра экспоненциально увеличивается с возрастом и чаще встречается у белых женщин. [7] [10]
Патофизиология
Основным источником кровоснабжения головки бедренной кости является медиальная огибающая бедренная артерия, которая проходит под квадратной мышцей бедра.Переломы шейки бедренной кости со смещением подвергают риску кровоснабжение, обычно разрывая восходящие шейные ветви, которые отходят от артериального кольца, образованного огибающими артериями. Это может поставить под угрозу способность к заживлению перелома, неизбежно вызывая несращение или остеонекроз. [11] Это наиболее важно при рассмотрении более молодого населения, у которого есть этот перелом, для которого артропластика не подходит. [12] Наиболее частым осложнением у пациентов, получавших лечение методом открытой репозиции с внутренней фиксацией, является аваскулярный некроз.[13]
История и физика
В большинстве случаев у пациента была недавняя травма. В случае деменции или когнитивных нарушений история болезни может быть скудной без сообщения о какой-либо травме. Вот где получение счета в доме престарелых или медицинских препаратов имеет решающее значение. Расспросите медсестру о недавних падениях и изменениях в познании за последние несколько дней. Пациент будет жаловаться на боль при уменьшении диапазона движений бедра. При несмещенных переломах деформации может не быть.Однако переломы со смещением могут иметь укороченную и повернутую наружу нижнюю конечность.
История болезни пациента варьируется в зависимости от механизма травмы. Во время анамнеза и физического осмотра необходимо получить следующее:
-
Низкая энергетическая травма — механизм важен, и события, связанные с падением, должны быть подвергнуты сомнению, чтобы исключить любую возможную синкопальную причину падения.
-
Высокоэнергетическая травма — при наличии показаний следуйте протоколу ATLS (Adult Trauma Life Support).Сначала оцените любые неортопедические экстренные травмы, а затем ипсилатеральные травмы, включая перелом бедренной кости или травму колена. При падении с высоты осмотрите лодыжку на предмет каких-либо аномалий.
-
Важный соответствующий медицинский анамнез: исходная функция и уровень активности, использование амбулаторных средств до травмы, антикоагулянты, анамнез рака, тромбоэмболии легочной артерии и тромбоза глубоких вен.
Оценка
Поставщик должен провести полное нервно-сосудистое обследование пораженной конечности.При наличии показаний следует заказывать следующие визуализации:
-
Простые снимки: рентгенограммы переднезаднего (AP) таза, AP и латерального бедра, AP и латерального бедра, AP и латерального колена.
-
Компьютерная томография (КТ) — помогает лучше классифицировать структуру перелома или очертить тонкую линию перелома. Это часть оценки травмы и может быть расширена, чтобы включить шейку бедренной кости.
-
Магнитно-резонансная томография (МРТ) — обычно не используется в острых случаях, но может использоваться для оценки стрессовых переломов шейки бедра.
Медицинское обследование должно включать базовые лабораторные анализы (общий анализ крови, базальная метаболическая панель и нормализованное отношение протромбина к международному стандарту, если применимо), а также рентгенограмму грудной клетки и электрокардиограмму (ЭКГ). Пожилым пациентам с известным или предполагаемым заболеванием сердца может быть полезно предоперационное кардиологическое обследование. Предоперационная медицинская оптимизация жизненно важна для пожилых людей.
Существует множество классификаций перелома шейки бедренной кости, включая наиболее распространенные клинические классификации Гардена и Паувеля, которые включают следующие [12] [14]
Классификация садов
-
Тип I: Неполный перелом — вальгусный удар без смещения
-
Тип II: Полный перелом — без смещения
-
Тип III: Полный перелом — частичный смещенный
-
Тип IV: Полный перелом
Классификация Garden — это наиболее используемая система, используемая для обозначения типа перелома.Что касается лечения, его часто упрощают до несмещенного (Тип 1 и Тип 2) по сравнению с перемещенным (Тип 3 и Тип 4). [14]
Классификация Пауэля
Классификация Паувеля также включает угол наклона линии излома относительно горизонтали. Более высокие углы и более вертикальные трещины демонстрируют большую нестабильность из-за более высокой силы сдвига. Эти переломы также имеют более высокий риск развития остеонекроза в послеоперационном периоде.
-
Тип I менее 30 градусов
-
Тип II 30-50 градусов
-
Тип III более 50 градусов
Лечение / управление
Нерабочее
Безоперационное лечение этих переломов редко является курсом лечения.Это потенциально полезно только для неамбулаторных, комфортных медицинских учреждений или пациентов с очень высоким риском.
Оперативник
Молодые пациенты с переломами шейки бедренной кости нуждаются в лечении с помощью внутренней фиксации в виде экстренной открытой репозиции. [6] [15] Вертикально ориентированные переломы, такие как переломы типа Пауэля III, чаще встречаются у молодых пациентов с высокоэнергетической травмой. Скользящий бедренный винт биомеханически более стабилен для таких типов переломов. При переломах со смещением у более молодых пациентов цель состоит в том, чтобы добиться анатомической репозиции за счет внутренней фиксации открытой репозиции.[15]
Переломы без смещения обычно лечат с помощью чрескожных канюлированных винтов или скользящего бедренного винта. Однако при использовании скользящего бедренного винта частота аваскулярного некроза (АВН) выше (9%) по сравнению с канюлированными винтами (4%) [16].
При переломах шейки бедра со смещением у пожилых пациентов лечение зависит от исходного уровня активности и возраста пациента. Менее активным людям может быть сделана гемиартропластика. [17] Более активным людям проводится полное эндопротезирование тазобедренного сустава.Тотальное эндопротезирование тазобедренного сустава является более устойчивой процедурой, но оно также сопряжено с повышенным риском вывиха по сравнению с гемиартропластикой. [18] [19] [15]
Краткое изложение оперативных методов
Молодые пациенты (до 60 лет)
Пациенты пожилого возраста
Несмещенный
Смещенный
Дифференциальный диагноз
-
Вывих бедра — смещение головки бедренной кости от вертлужной впадины
-
Межвертельный перелом — линия перелома дистальнее
и лежит между большим вертелом 9040 -
Подвертельный перелом — линия перелома находится в пределах 5 см дистальнее малого вертела
-
Перелом бедренной кости — линия перелома находится в пределах диафиза бедренной кости
-
Остеоартроз — боль, более хроническая.Обычно пациенты жалуются на боли в паху. Боль, усиливающаяся при движении или лестнице
Прогноз
После перелома шейки бедренной кости уровень внутренней смертности составляет 6%. Уровень смертности в течение 1 года составляет 20–30%, а самый высокий риск — в течение первых шести месяцев. [2] [20] В целом с переломом шейки бедра 51% возобновят самостоятельное передвижение, а 22% останутся амбулаторными. [21]
Послеоперационный и реабилитационный уход
Пациенты, которым проводилось полное эндопротезирование тазобедренного сустава или гемиартропластика, должны переносить вес в послеоперационном периоде.[22] Они должны соблюдать меры предосторожности в отношении тазобедренного сустава в зависимости от хирургического доступа, используемого для процедуры. Профилактику тромбоза глубоких вен следует начинать в периоперационном периоде и продолжать в течение 4-6 недель после операции. Физиотерапию следует начинать сразу после операции.
Сдерживание и обучение пациентов
Перед операцией пациенты должны быть ознакомлены с ограничениями движений бедра, которые они могут иметь из-за протеза. Кроме того, следует делать упор на правильные повседневные занятия, такие как сидение в туалете, подъем по лестнице, а также сидение и стояние из положения сидя после операции.
Жемчуг и другие проблемы
-
Молодые пациенты с переломами шейки бедренной кости нуждаются в экстренном лечении для стабилизации с помощью внутренней фиксации открытой репозиции после завершения визуализации и протокола ATLS по мере необходимости. При более вертикально ориентированных переломах, таких как Pauwel III, скользящий бедренный винт является биомеханически стабильным.
-
Пожилых пациентов следует осматривать и оценивать в медицинских службах и при необходимости проводить оптимизацию.
-
Перемещение и базовая активность определяют план лечения.
-
Перелом без смещения можно лечить хирургическим путем с использованием винтов на месте.
-
Перелом со смещением может быть подвергнут тотальному эндопротезированию тазобедренного сустава у активных людей или гемиартропластике у менее активных людей.
Улучшение результатов команды здравоохранения
Большинство пациентов с переломом шейки бедра обращаются в отделение неотложной помощи. Получите от пациента надлежащие рентгеновские снимки травм и анамнез. При выявлении травмы шейки бедра пациенту следует немедленно перестать нести вес.С точки зрения сортировки более молодые пациенты, которым эффективна суставная щадящая фиксация, должны незамедлительно получить направление к ортопеду.
У пожилых пациентов очень важно выявлять сопутствующие соматические заболевания. Перед оперативным лечением таких пациентов следует провести медицинскую оптимизацию. Мочеиспускание, особенно у женщин, часто бывает болезненным, поэтому для удобства в отделении неотложной помощи может потребоваться установка катетера Фолея, который может быть прекращен после операции при ходьбе. В ортопедическом отделении важно отметить используемый оперативный подход, поскольку он диктует послеоперационные меры предосторожности, которые должен соблюдать пациент.Например, при заднем доступе пациенту обычно приходится спать с отводящей подушкой. Дополнительные меры предосторожности также включают в себя не скрещивать ноги, не наклоняться вперед в сидячем положении и позволять пальцам ног смотреть внутрь. Эти меры предосторожности помогают предотвратить вывих. Физическая терапия и послеоперационная мобилизация необходимы, чтобы помочь пациентам вернуться к нормальной жизнедеятельности.
Пациенты с переломом шейки бедренной кости могут получить пользу от предоперационной оценки и послеоперационного лечения сопутствующих заболеваний.Эта межпрофессиональная группа по уходу может включать в себя ортопедов, гериатров, терапевтов, травматологов, анестезиологов, кардиологов, операционных и медсестер-ортопедов, физиотерапевтов и специалистов любой другой специальности, которые могут помочь справиться с сопутствующими заболеваниями пациента.
Рисунок
Рентгенограмма таза перелом правого бедра. Предоставлено Скоттом Дулебоном, MD
Рисунок
Рентгенограмма таза, артропластика правого тазобедренного сустава. Предоставлено Scott Dulebohn, MD
Рисунок
Перелом шейки бедра.Изображение любезно предоставлено S Bhimji MD
Рисунок
Перелом шейки бедра. Предоставлено Джиллиан Кэзли, MD
Рисунок
Тазобедренные артерии. Изображение любезно предоставлено S Bhimji MD
Ссылки
- 1.
- Crist BD, Eastman J, Lee MA, Ferguson TA, Finkemeier CG. Переломы шейки бедра у молодых пациентов. Instr Course Lect. 2018 15 февраля; 67: 37-49. [PubMed: 31411399]
- 2.
- Брауэр CA, Coca-Perraillon M, Cutler DM, Rosen AB. Заболеваемость и смертность от переломов шейки бедра в США.ДЖАМА. 2009, 14 октября; 302 (14): 1573-9. [Бесплатная статья PMC: PMC4410861] [PubMed: 19826027]
- 3.
- Симидзу Т., Миямото К., Масуда К., Мията Й., Хори Х, Симидзу К., Маеда М. Клиническое значение удара в месте перелома шейки бедра в пожилом возрасте. Arch Orthop Trauma Surg. 2007 сентябрь; 127 (7): 515-21. [PubMed: 17541613]
- 4.
- Миямото Р.Г., Каплан К.М., Левин Б.Р., Эгол К.А., Цукерман Дж.Д. Хирургическое лечение переломов шейки бедра: научно обоснованный обзор литературы.I: переломы шейки бедра. J Am Acad Orthop Surg. Октябрь 2008 г .; 16 (10): 596-607. [PubMed: 18832603]
- 5.
- Brox WT, Робертс KC, Taksali S, Wright DG, Wixted JJ, Tubb CC, Patt JC, Templeton KJ, Dickman E, Adler RA, Macaulay WB, Jackman JM, Annaswamy T., Adelman AM, Hawthorne CG, Olson SA, Mendelson DA, LeBoff MS, Camacho PA, Jevsevar D, Shea KG, Bozic KJ, Shaffer W, Cummins D, Murray JN, Donnelly P, Shores P, Woznica A, Martinez Y, Boone C , Гросс Л., Севарино К. Научно обоснованное руководство Американской академии хирургов-ортопедов по лечению переломов бедра у пожилых людей.J Bone Joint Surg Am. 2015 15 июля; 97 (14): 1196-9. [Бесплатная статья PMC: PMC6948785] [PubMed: 26178894]
- 6.
- Protzman RR, Burkhalter WE. Переломы шейки бедра у молодых людей. J Bone Joint Surg Am. 1976 июл; 58 (5): 689-95. [PubMed: 932067]
- 7.
- Johnell O, Kanis JA. Оценка распространенности и инвалидности остеопоротических переломов во всем мире. Osteoporos Int. 2006 декабрь; 17 (12): 1726-33. [PubMed: 16983459]
- 8.
- Каммингс С.Р., Блэк Д.М., Невитт М.С., Браунер В., Каули Дж., Энсруд К., Генант Г.К., Палермо Л., Скотт Дж., Фогт TM.Плотность костной ткани на различных участках для прогнозирования переломов бедра. Группа по изучению остеопоротических переломов. Ланцет. 9 января 1993 г .; 341 (8837): 72-5. [PubMed: 8093403]
- 9.
- Лакштейн Д., Хендель Д., Хаймович Ю., Фельдбрин З. Изменения в характере переломов бедра у пациентов в возрасте 60 лет и старше в период с 2001 по 2010 годы: радиологический обзор. Bone Joint J. 2013 сентябрь; 95-B (9): 1250-4. [PubMed: 23997141]
- 10.
- Коваль К.Дж., Цукерман Дж.Д. Переломы бедра: I.Обзор, оценка и лечение переломов шейки бедра. J Am Acad Orthop Surg. 1994 Май; 2 (3): 141-149. [PubMed: 10709002]
- 11.
- Барни Дж., Пьюцци Н.С., Ахонди Х. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 6 июля 2021 г. Аваскулярный некроз головки бедренной кости. [PubMed: 31536264]
- 12.
- Li M, Cole PA. Анатомические особенности при переломах шейки бедренной кости у взрослых: как анатомия влияет на вопросы лечения? Травма, повреждение. 2015 Март; 46 (3): 453-8.[PubMed: 25549821]
- 13.
- Дедрик Д.К., Маккензи-младший, Берни RE. Осложнения перелома шейки бедра у молодых людей. J Trauma. 1986 Октябрь; 26 (10): 932-7. [PubMed: 3773004]
- 14.
- Казли Дж. М., Банерджи С., Абусайед М. М., Розенбаум А. Дж.. Краткая классификация: Садовая классификация переломов шейки бедра. Clin Orthop Relat Res. 2018 Февраль; 476 (2): 441-445. [Бесплатная статья PMC: PMC6259691] [PubMed: 29389800]
- 15.
- Бхандари М., Деверо П.Дж., Свионтковски М.Ф., Торнетта П., Обремски В., Коваль К.Дж., Норк С., Спраг С., Шемич Е.Х., Гайатт Г.Х.Внутренняя фиксация по сравнению с артропластикой при переломах шейки бедра со смещением. Метаанализ. J Bone Joint Surg Am. 2003 сентябрь; 85 (9): 1673-81. [PubMed: 12954824]
- 16.
- Фиксация с использованием альтернативных имплантатов для лечения переломов бедра (ВЕРА) Исследователи. Фиксация перелома в оперативном лечении переломов бедра (FAITH): международное многоцентровое рандомизированное контролируемое исследование. Ланцет. 2017 15 апреля; 389 (10078): 1519-1527. [Бесплатная статья PMC: PMC5597430] [PubMed: 28262269]
- 17.
- Rogmark C, Leonardsson O. Артропластика тазобедренного сустава для лечения переломов шейки бедра со смещением у пожилых пациентов. Bone Joint J. 2016 март; 98-B (3): 291-7. [PubMed: 26920951]
- 18.
- Эйвери П.П., Бейкер Р.П., Уолтон М.Дж., Рукер Дж.С., Сквайрс Б., Гарган М.Ф., Баннистер Г.К. Тотальное эндопротезирование тазобедренного сустава и гемиартропластика у мобильных независимых пациентов со смещенным внутрикапсулярным переломом шейки бедра: отчет о результатах проспективного рандомизированного контролируемого исследования через семь-десять лет.J Bone Joint Surg Br. 2011 август; 93 (8): 1045-8. [PubMed: 21768626]
- 19.
- Hedbeck CJ, Enocson A, Lapidus G, Blomfeldt R, Törnkvist H, Ponzer S, Tidermark J. Сравнение биполярной гемиартропластики с тотальной константной артропластикой шейки бедра при четырех смещении шейки бедра. год наблюдения за рандомизированным исследованием. J Bone Joint Surg Am. 2 марта 2011 г .; 93 (5): 445-50. [PubMed: 21368076]
- 20.
- Эгол К.А., Коваль К.Дж., Цукерман Дж.Д. Функциональное восстановление после перелома бедра у пожилых людей.J Orthop Trauma. 1997 ноя; 11 (8): 594-9. [PubMed: 9415867]
- 21.
- Миллер CW. Выживание и передвижение после перелома бедра. J Bone Joint Surg Am. 1978 Октябрь; 60 (7): 930-4. [PubMed: 701341]
- 22.
- Коваль К.Дж., Друг К.Д., Ааронов Г.Б., Цукерман Дж.Д. Нагрузка после перелома бедра: проспективная серия 596 гериатрических пациентов с переломом бедра. J Orthop Trauma. 1996; 10 (8): 526-30. [PubMed: 8915913]
Перелом шейки бедра — обзор
Переломы шейки бедренной кости
Переломы бедренной кости делятся на те, которые касаются головки бедренной кости, шейки бедра, межвертельной области, диафиза и мыщелков.Как отмечалось ранее, переломы головки бедренной кости возникают во время вывихов и проявляются в виде импактных или срезанных травм. Такие переломы имеют высокий риск несращения и АВН. КТ полезна для поиска фрагментов внутрисуставных переломов, требующих хирургического удаления.
Переломы шейки бедра и межвертельные переломы редки у молодых людей и пациентов среднего возраста, но часто встречаются у пожилых людей. Такая высокая распространенность соответствует высокой распространенности остеопороза у пожилых людей. К 80 годам у 10% белых женщин и 5% белых мужчин возникает перелом бедра.К 90 годам ставки увеличиваются до 20% и 10% соответственно. Падения, приводящие к переломам шейки бедренной кости, часто связаны с переломами дистального отдела лучевой кости и проксимального отдела плечевой кости.
Что хочет знать клиницист
Переломы шейки бедра
-
Голова, шея, межвертельный канал или диафиз
-
Шея: субкапитальная, среднецервикальная или базисная
-
Садовая классификация 935935 Переломы шейки бедра делятся на субкапитальные, среднецервикальные и базисервикальные.В целом, чем проксимальнее линия перелома и чем больше смещение перелома, тем выше риск АВН и несращения. Переломы основной и средней шейки матки встречаются редко. Подкапитальный перелом встречается часто. Согласно классификации Сада, субкапитальные переломы делятся на четыре стадии. Важным ключом к определению правильной стадии является относительная ориентация трабекул шейки бедра, головки бедренной кости и вертлужной впадины. Переломы I стадии считаются неполными переломами с латеральным сдавлением из-за наружной ротации диафиза бедренной кости и вальгусностью головки бедренной кости (рис.11-5). Это определяется по вальгусной ориентации трабекул головки бедренной кости и шейки. Поскольку головка бедренной кости находится в вальгусном направлении, трабекулы головки бедренной кости и вертлужной впадины расположены в варусном направлении (т.е. вершина угла, образованного этими трабекулами, ориентирована латерально).
Переломы II стадии — полные субкапитальные переломы без смещения. На этом этапе проводится анатомическое позиционирование диафиза бедренной кости, а головка бедренной кости показывает умеренное варусное или анатомическое положение.Эта стадия определяется по умеренной варусной ориентации головки бедренной кости и шейных трабекул. Поскольку головка бедренной кости находится в варусном направлении, трабекулы головки бедренной кости и вертлужной впадины выровнены вальгусно (то есть вершина угла, образованного этими трабекулами, ориентирована медиально).
Трещины III стадии — полные трещины с частичным смещением. Диафрагма бедренной кости вращается наружу, а головка бедренной кости вращается медиально и в мягком варусе (рис. 11-6). Эта стадия определяется более серьезной варусной ориентацией головки бедренной кости и шейных трабекул, обычно образующих угол менее 160 градусов (нормальный, 180 градусов). Наружная ротация диафиза бедренной кости может проявляться как выступание малого вертела.Как и при переломах II стадии, варусное совмещение головки бедренной кости приводит к вальгусному выравниванию трабекул головки бедренной кости и вертлужной впадины.
Переломы IV стадии — это полные переломы со значительным проксимальным смещением диафиза относительно головы. Ствол бедренной кости не только вращается наружу, но и выдвигается. Однако головка бедренной кости анатомически совмещена с вертлужной впадиной (рис. 11-7). Таким образом, трабекулы головки бедренной кости и вертлужной впадины параллельны.
Система стадирования Garden используется потому, что она указывает на более высокую степень осложнений при переломах более высокой стадии и, следовательно, направляет терапию. Основными осложнениями после перелома субкапитала являются несращение и АВН. Возникновение обоих осложнений значительно увеличивается с более высокими стадиями. Переломы I стадии имеют наилучший прогноз и могут адекватно лечиться с помощью чрескожной фиксации штифта Ноулза или винтовой фиксации. Среди переломов стадии IV частота несращения составляет более 40%, а АВН — 30%.Таким образом, многие хирурги-ортопеды приступают непосредственно к гемиартропластике при лечении перелома IV стадии. Лечение переломов II и III стадии зависит от предпочтений хирурга.
Обнаружить перелом шейки бедра может быть чрезвычайно сложно. Кости часто деминерализованы и поэтому плохо видны на рентгенограммах. Кортикальные и трабекулярные нарушения могут быть минимальными. Кольцевидные остеофиты головки бедренной кости при остеоартрите могут давать линейное увеличение плотности, покрывающее шейку бедренной кости, и создавать ложное впечатление о переломе.Осведомленность об этой ловушке может привести к заниженной диагностике перелома у пациентов с остеоартритом. Когда диагноз неясен, МРТ имеет чрезвычайно высокую точность даже при использовании сканеров с малым полем поля и не зависит от возраста пациента или остеопороза (рис. 11-8). Оценка может быть сокращена до T1-взвешенных последовательностей спин-эхо и инверсии восстановления с общим временем сканирования примерно от 10 до 15 минут. МРТ также продемонстрирует другие переломы, такие как переломы тазового кольца, ушибы мягких тканей, растяжения мышц (см.
