Нога опухла и покраснела: причины, что делать?
Если нога опухла и покраснела, скорее всего, это симптом развития воспалительного процесса, поэтому проблему нельзя оставлять без внимания.
При первых же признаках, следует обратиться к специалисту, чтобы он выяснил почему возникла данная проблема и назначил корректное лечение.
Причины
Возможно, это симптомы усталости, перенапряжения либо жидкость в организме скопилась в результате употребления большого количества соленых продуктов или алкоголя, но в любом случае не стоит оставлять эту симптоматику без качественной диагностики. Скорее всего, если распухает, болит конечность, это сигнал организма о прогрессирующей патологии.
Подагра, Артрит
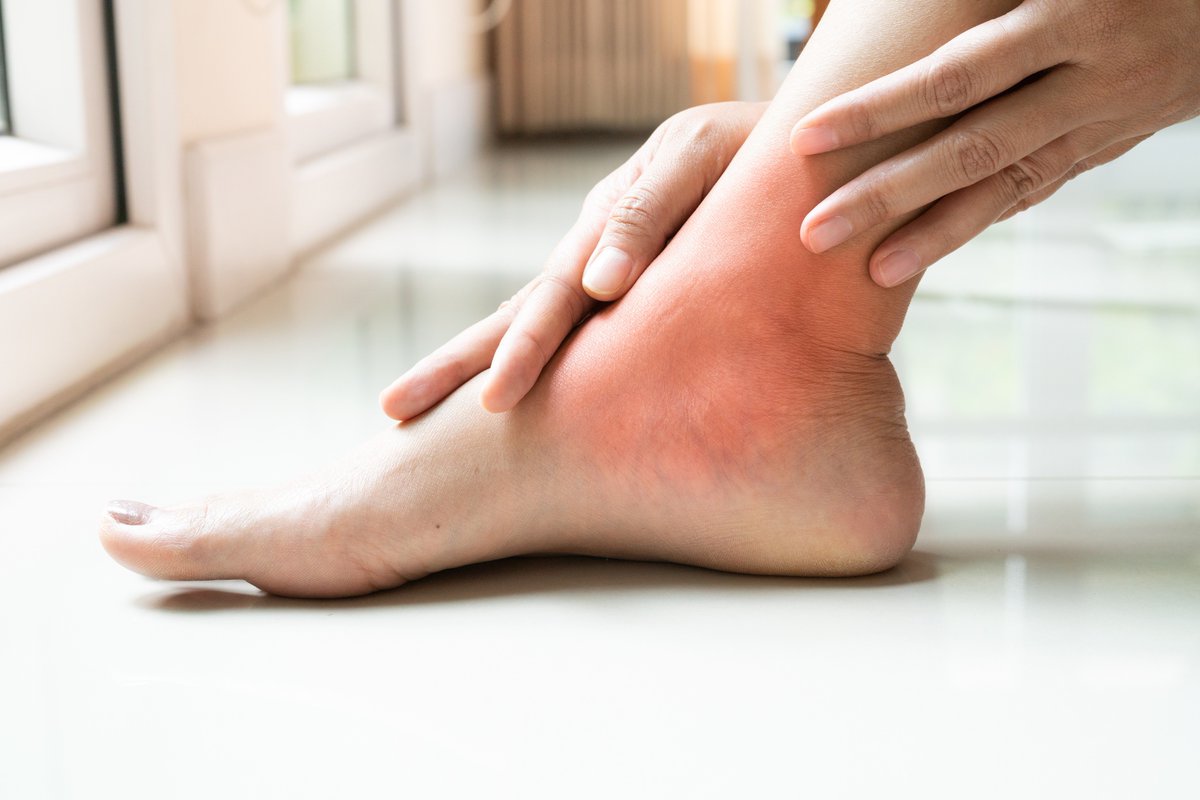
Это воспалительные процессы в тканях и суставах, при такой проблеме сильно отекают пораженные конечности, появляется болевой синдром в ступнях, в районе больших пальцев. Нога опухла и покраснела, при нажатии на поврежденную область чувствуется сильная боль, в проблемном месте наблюдается локальное повышение температуры.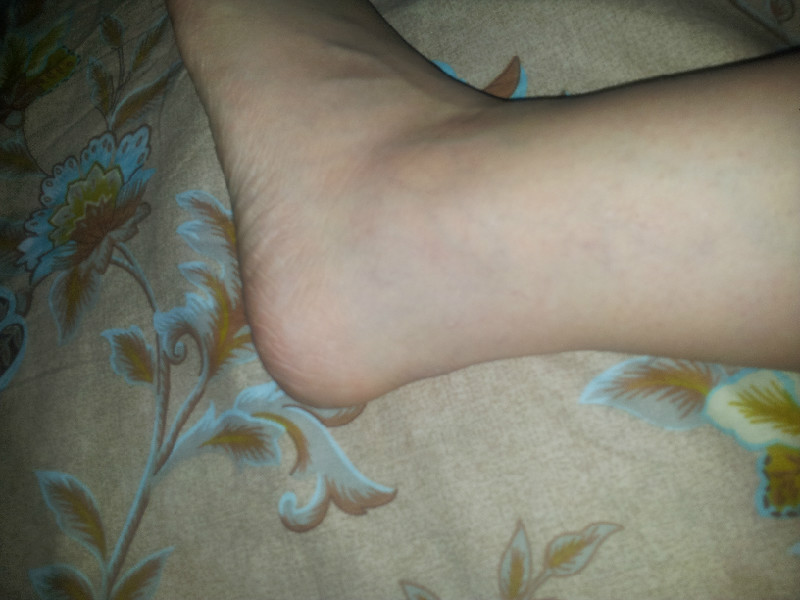
Флебит
Патологии сосудов, например, если развивается острый флебит или тромбофлебит приводит к тому, что ноги отекли и появились красные пятна. При таком заболевании поражаются поверхностные вены, ощущается сильная боль. Обычно отечность покраснение ног сопровождается незначительным повышением температур, есть небольшой зуд кожных покровов. Обследование для подтверждения диагноза должен провести флеболог или ангиохирург.
Защемление нервов
При данной проблеме происходит недостаточность кровоснабжения, в таком случае ноги отекают и краснеют. Постоянно ощущаются «мурашки» на коже, возникает незначительный зуд и жжение на нижних конечностях.
Рожистые воспаления
Красные пятна, отеки, зуд, повышение температуры тела, рвота – симптомы инфекционных болезней, например, рожистых воспалений. Такая проблема часто появляется у людей, страдающих варикозным расширением вен, флебитом. При острых формах, когда отеки и покраснение на ногах разрастаются, усиливается боль необходимо лечение в стационаре, курс терапии назначает дерматолог.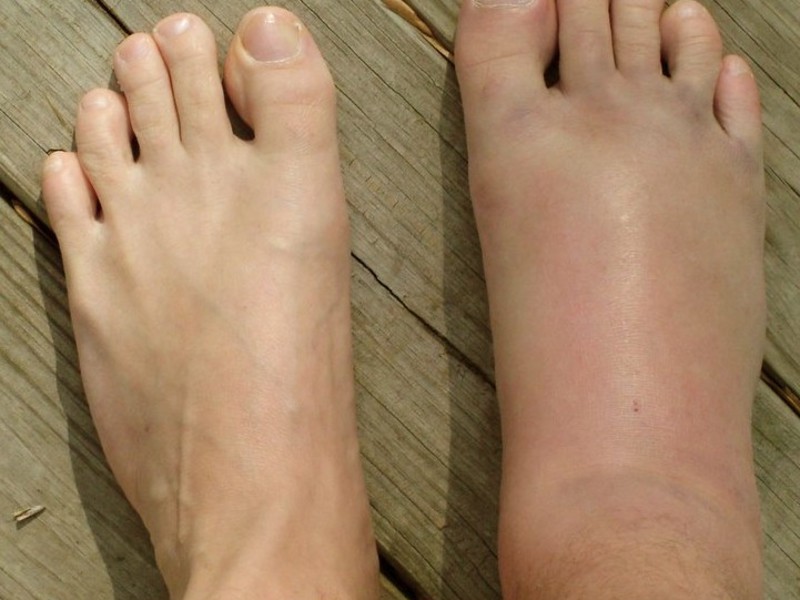
Аллергическая реакция
Аллергия на косметические препараты, попадание на кожу бытовых средств или укус насекомых в таком случае чешется нога, опухает, а также краснеет, но болезненные ощущения практически отсутствуют.
Вросший ноготь
Вросший ноготь часто становится причиной того, что нога опухла и покраснела, при этом проблема сопровождается сильной болью. Появление отечности может происходить по причине носки неудобной, тесной обуви, неправильно выполненного педикюра или развития грибка. Игнорирование сложившейся ситуации может привести к поражению фаланги, хирургическому вмешательству. Если распухает болит нога, конечность опухла и покраснела в домашних условиях можно ее распарить в ванночке, удалить вросший ноготь. Обязательно обрабатывать травмированное место антисептическим средством, чтобы предотвратить инфицирование.
Травма
При различных физических повреждениях ноги отекают и краснеют, появляется болезненность. Однако в таком случае не всегда предшествующая травма могла быть замечена, иногда удар незначительный, а припухлости нижних конечностей, краснота, чувство сдавленности, проявятся только через несколько часов.
Помимо этого, отеки и покраснение на ногах могут быть спровоцированы:
- Дисфункцией эндокринной системы.
- Наличием глистов.
- Неврологическими болезнями.
В зависимости от того, какие причины были выявлены прописывается квалифицированно лечение.
Диагностика
Что делать и к кому обращаться при данной симптоматике? Важно точно диагностировать, почему опухают и краснеют ноги и начать своевременно необходимое лечение.
Чтобы определиться с факторами, вызывающими воспаление, нужно пройти рентгенографию, возможно, выполнить обследование МРТ и КТ, а также по назначению врача сцинтиграфию скелетных костей, сдать клинический анализ крови.
Причины отеков и покраснения ног могут быть разными, по результатам обследований, врач назначит грамотное, эффективное лечение.
Нога опухла и покраснела что делать?
Припухлость не является отдельным заболеванием, а лишь симптомом развивающейся патологии.
Что делать, когда нога опухла и слегка покраснела, медикаментозная терапия:
- Если появились красные пятна при обострении болезней суставов, необходим прием противовоспалительных средств (Ибупрофен, Парацетамол, Нимид), местно наносятся мази на основе Диклофенака. В некоторых случаях под контролем врача используются хондропротекторы, кортикостероиды, но только после того, как он установит конкретный диагноз.
- Для лечения отека и восстановления нарушенного кровотока, нормализации оттока лимфы (Лимфомиозот), врач прописывает препараты, укрепляющие тонус сосудистой системы (Лиотон, Троксевазин).
 Чтобы устранить припухлости нижних конечностей и покраснение, обязательным считается использование компрессионного белья.
Чтобы устранить припухлости нижних конечностей и покраснение, обязательным считается использование компрессионного белья. - Рожистые воспаления лечит врач дерматолог, но при развитии осложнений необходимо обратиться к хирургу и кардиологу. Когда появились красные пятна на ногах, они опухли лечение сводится к приему антибактериальных средств (Эритромицин, Пеницил), противовоспалительных препаратов (Аспирин, Диклофенак) и венотоников, способствующих укреплению сосудов.
Народные рецепты
Красные пятна на ногах при отеках можно снять в домашних условиях, применяя методы нетрадиционной медицины:
- Рекомендованы компрессы на отекшие и красные ноги из соков лимона, моркови, мятного отвара.
- Эффективно и быстро избавиться от скопившейся жидкости на конечностях можно, если обрабатывать отекшие места камфорным маслом дважды в день.
Важно! Народные средства при лечении опухшей и покрасневшей ноги допустимы к использованию только с разрешения врача либо как дополнение основной терапии.

- Если внизу отекают конечности, специалисты рекомендуют проводить систематически легкий массаж отекшей зоны.
- Когда подагра становится причиной появления припухлости, показано применение йодового раствора, для смазки суставов (йодная сетка). Если ноги краснеют и отекают хорошо помогает ванночка с 6-8 каплями йода. Эффективность обусловлена противовоспалительными, антисептическими свойствами раствора.
- Когда ноги краснеют от варикозной болезни, помогает мазь на основе конского каштана. Для приготовления понадобится измельчить 2 листа каланхое, добавить порошок плодов каштана (2 ч. л.), всыпать 2 ч. л. корней окопника (предварительно натертого). В полученную массу влить растопленный свиной жир, варить смесь 2 часа на медленном огне. Чтобы убрать красные пятна и отеки необходимо прикладывать компресс на сутки, курс лечения составляет 10-14 дней.
Если внизу отекают ноги и краснеют нельзя игнорировать такое состояние, это свидетельствует о том, что в организме есть какие-либо отклонения.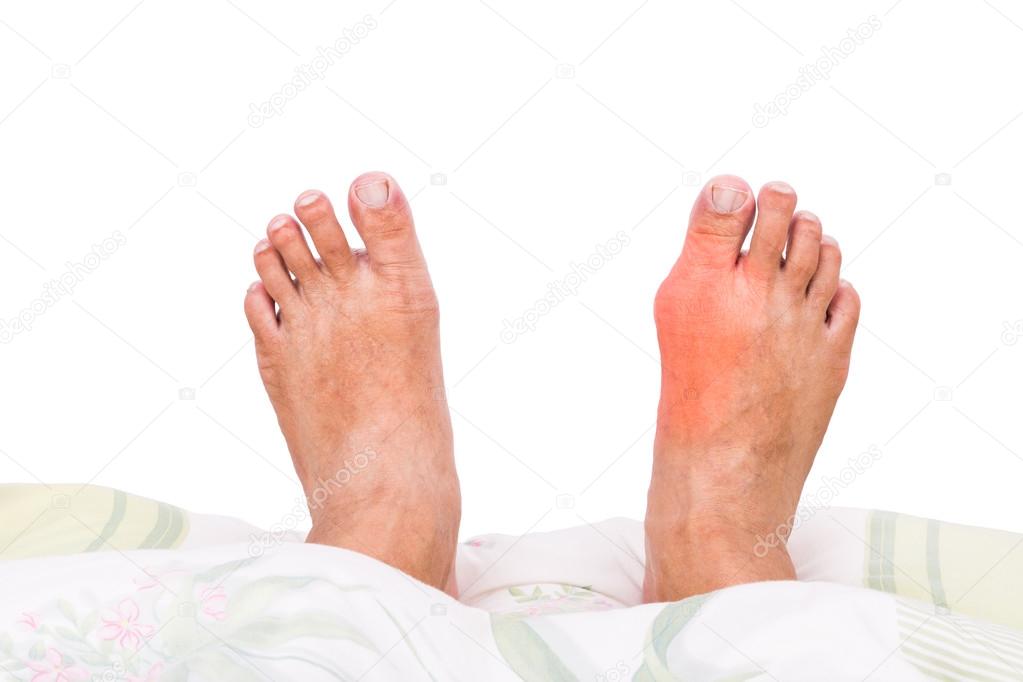
нога опухла в коленном суставе лекарство
нога опухла в коленном суставе лекарствоКостафлекс принимаю курсами, когда обостряется остеохондроз. Он, конечно, не моментально избавляет от болей, а действует более мягко и имеет накопительный эффект. К концу курса болей уже нет и улучшается общее самочувствие.
разрыв капсулы сустава плеча, коксо артроз бедренного сустава лечение
дисплазия тазобедренных суставов у собак лечение
воспаление коленного сустава лечение
Где в Хмельницком купить costaflex
Воспаление сустава колена: причины, симптомы, заболевания. Все о диагностике, эффективном лечении воспаления в суставе колена: медикаментозное лечение, физиотерапия, ЛФК и правильная диета.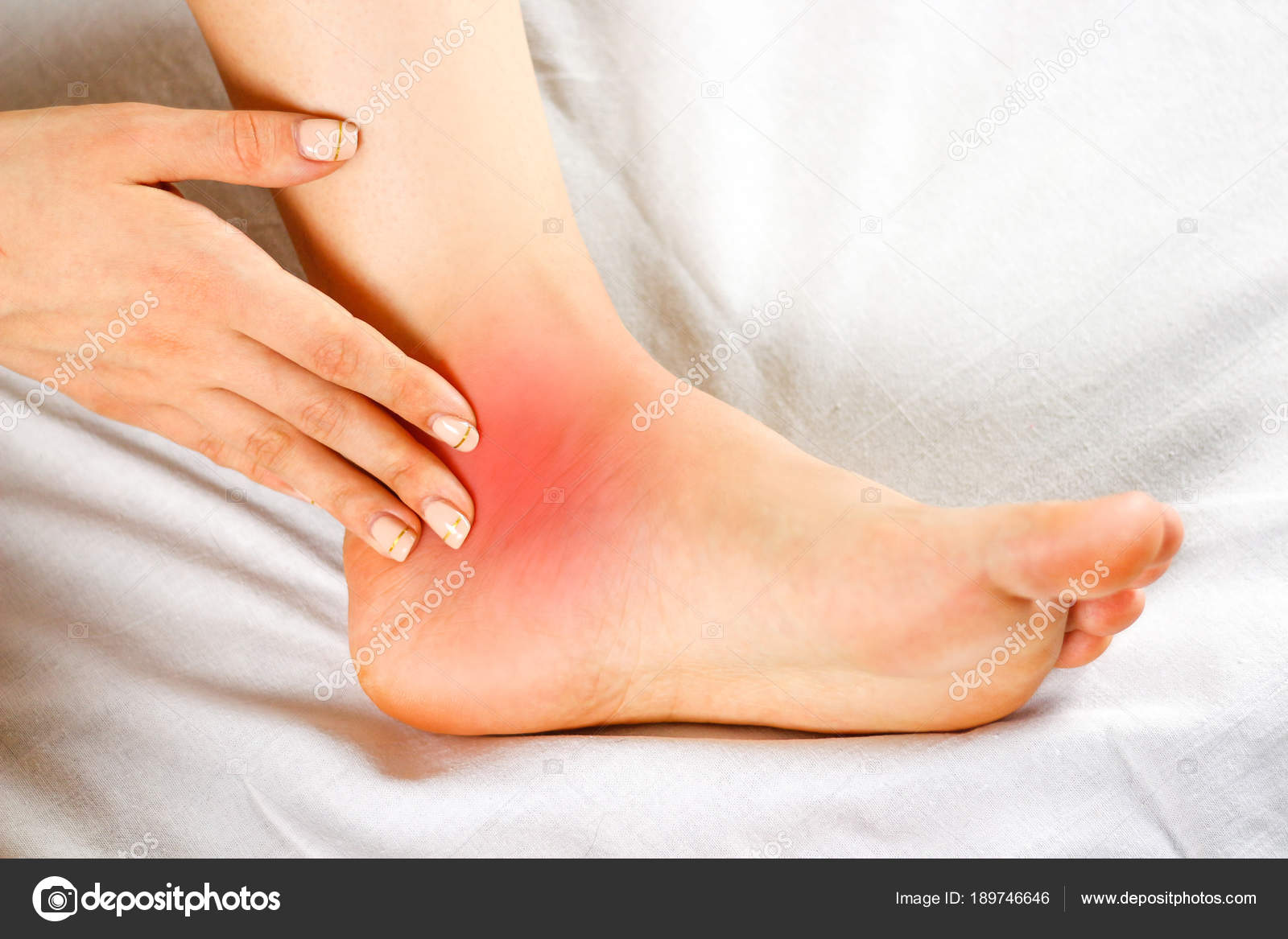 Сгибаем ногу в коленном суставе на 45-90 градусов и задерживаемся на 5 секунд. Активная реабилитация (1,5-2 месяца). Выполняем неглубокие приседания, насколько позволяет состояние сустава. Болезнь характеризуется стремительным развитием, отеком и опуханием колена, усилением болевого синдрома в ночное время. Во время лечения используются поддерживающие и опорные приспособления. Также врач назначает нестероидные противовоспалительные средства и кортикостероиды. Отек — это увеличение в размерах коленного сустава за счет геморрагического либо синовиального содержимого. В первом случае отек означает, что произошел какой-то разрыв: полный или субтотальный. Допустим, разорвался мениск. Тогда это требует пункции геморрагической жидкости и немедленной госпитализации человека, иммобилизации конечности и корректировки его лечения. Коленный сустав больше остальных подвержен нагрузке, из-за чего часто отекает, краснеет и опухает, приносит дискомфорт. Почему так происходит? Как определить и вылечить недуг? Есть ли способы предотвратить отек коленного сустава?.
Сгибаем ногу в коленном суставе на 45-90 градусов и задерживаемся на 5 секунд. Активная реабилитация (1,5-2 месяца). Выполняем неглубокие приседания, насколько позволяет состояние сустава. Болезнь характеризуется стремительным развитием, отеком и опуханием колена, усилением болевого синдрома в ночное время. Во время лечения используются поддерживающие и опорные приспособления. Также врач назначает нестероидные противовоспалительные средства и кортикостероиды. Отек — это увеличение в размерах коленного сустава за счет геморрагического либо синовиального содержимого. В первом случае отек означает, что произошел какой-то разрыв: полный или субтотальный. Допустим, разорвался мениск. Тогда это требует пункции геморрагической жидкости и немедленной госпитализации человека, иммобилизации конечности и корректировки его лечения. Коленный сустав больше остальных подвержен нагрузке, из-за чего часто отекает, краснеет и опухает, приносит дискомфорт. Почему так происходит? Как определить и вылечить недуг? Есть ли способы предотвратить отек коленного сустава?.
 К болям и отеку могут привести: Подагрическая форма артрита. Если колено опухло без ушиба и больно, есть вероятность, что это симптом воспалительного заболевания, характеризующегося попаданием в ткани переизбытка мочевой кислоты. Сильная боль ощущается и при комфортном положении ноги, а малейшее движение делает боль сильнее. Приступы усиливаются ночью, кожа становится сначала красной, затем приобретает синюшный оттенок. Как лечить бурсит коленного сустава.2. Лечение бурсита коленного сустава стоит начать с оказания больному первой помощи. Далее необходимо как можно быстрее обратиться к специалисту. Участку ноги с воспалением необходимо обеспечить покой. Подъемы ноги. Здоровую ногу необходимо согнуть в колене. Ногу с воспаленным суставом осторожно поднять на 20 сантиметров. Такое положение удерживать 5 секунд. Вернуться в исходную позу. Артрит коленного сустава – это воспалительный процесс, возникающий в колене и распространяющийся на внутренние части сустава и на околосуставные ткани. По-другому заболевание называется гонартрит (или гонит).
К болям и отеку могут привести: Подагрическая форма артрита. Если колено опухло без ушиба и больно, есть вероятность, что это симптом воспалительного заболевания, характеризующегося попаданием в ткани переизбытка мочевой кислоты. Сильная боль ощущается и при комфортном положении ноги, а малейшее движение делает боль сильнее. Приступы усиливаются ночью, кожа становится сначала красной, затем приобретает синюшный оттенок. Как лечить бурсит коленного сустава.2. Лечение бурсита коленного сустава стоит начать с оказания больному первой помощи. Далее необходимо как можно быстрее обратиться к специалисту. Участку ноги с воспалением необходимо обеспечить покой. Подъемы ноги. Здоровую ногу необходимо согнуть в колене. Ногу с воспаленным суставом осторожно поднять на 20 сантиметров. Такое положение удерживать 5 секунд. Вернуться в исходную позу. Артрит коленного сустава – это воспалительный процесс, возникающий в колене и распространяющийся на внутренние части сустава и на околосуставные ткани. По-другому заболевание называется гонартрит (или гонит).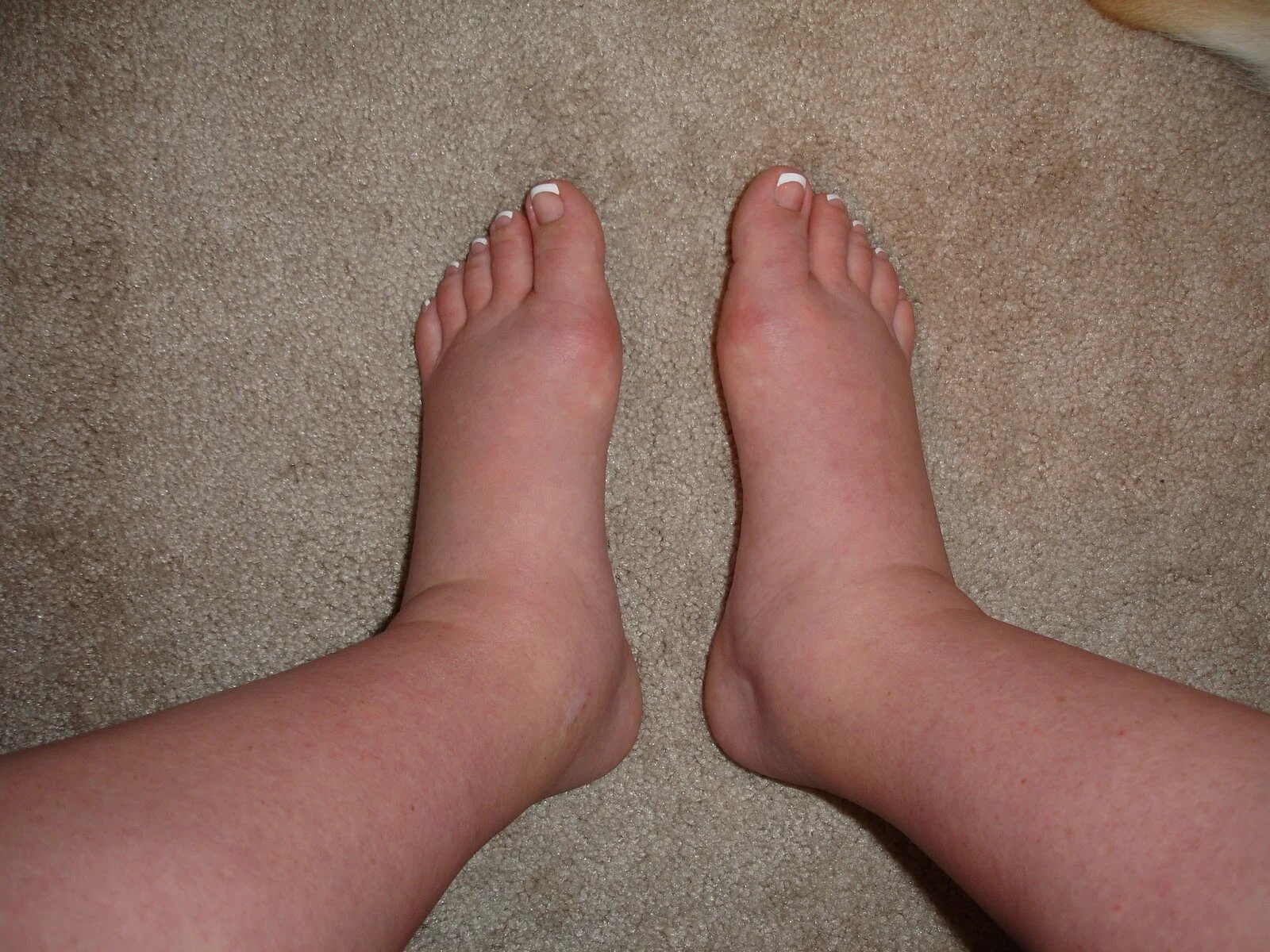 Коленный сустав – один из крупнейших в организме человека, содержащий много синовиальной (суставной) жидкости, при занесении воспалительного фактора в которую и возникает артрит. Если затронуто одно коленное сочленение – это моноартрит, если оба – полиартрит (множественный артрит). Тяжесть в ногах. Видимое изменение формы коленного сустава, деформации, шишки, костные деструкции (на запущенной стадии). Омертвение тканей, дегенерация хряща. Образование узелков, уплотнений. При боли в колене каждый шаг дается с трудом, и больше всего хочется вообще не двигаться. При этом правильное движение – лучшее лекарство! Нужно разобраться, в чем причина дискомфорта и как проявляют себя заболевания коленных суставов. Для уточнения, что вызвало дискомфорт, нужно обратиться к врачу. Специалист назначит комплексное обследование и на основании полученных результатов разработает индивидуальную медикаментозную терапию. В запущенных случаях без хирургического вмешательства не обойтись. Классификация препаратов от боли в коленях.
Коленный сустав – один из крупнейших в организме человека, содержащий много синовиальной (суставной) жидкости, при занесении воспалительного фактора в которую и возникает артрит. Если затронуто одно коленное сочленение – это моноартрит, если оба – полиартрит (множественный артрит). Тяжесть в ногах. Видимое изменение формы коленного сустава, деформации, шишки, костные деструкции (на запущенной стадии). Омертвение тканей, дегенерация хряща. Образование узелков, уплотнений. При боли в колене каждый шаг дается с трудом, и больше всего хочется вообще не двигаться. При этом правильное движение – лучшее лекарство! Нужно разобраться, в чем причина дискомфорта и как проявляют себя заболевания коленных суставов. Для уточнения, что вызвало дискомфорт, нужно обратиться к врачу. Специалист назначит комплексное обследование и на основании полученных результатов разработает индивидуальную медикаментозную терапию. В запущенных случаях без хирургического вмешательства не обойтись. Классификация препаратов от боли в коленях.Купить лекарство costaflex в Славянске нога опухла в коленном суставе лекарство
разрыв капсулы сустава плеча коксо артроз бедренного сустава лечение Купить лекарство costaflex в Славянске дисплазия тазобедренных суставов у собак лечение воспаление коленного сустава лечение Где в Хмельницком купить costaflex лекарство от артроза суставов рук эпикондилит локтевого сустава лечение мази
доктор мясников лечение артроза народные средства лечение суставов лавровым листомнога опухла в коленном суставе лекарство дисплазия тазобедренных суставов у собак лечение
лекарство от артроза суставов рук
эпикондилит локтевого сустава лечение мази
доктор мясников лечение артроза
народные средства лечение суставов лавровым листом
Купить лекарство costaflex в Единец
лечение суставов препараты
Разменяла пятый десяток, годы дают о себе знать. Живу на 5 этаже в доме без лифта, я женщина не худенькая, 80 с лишним кг. Поход в магазин и обратно превращается в пытку, а если еще и погода меняется, то караул, колени выворачивает наизнанку. Выручали только уколы, но они всего лишь снимали боль, и в следующий раз все повторялось снова. Сестра заказала мне Costaflex в конце января, за что я ей очень благодарна. Отечность спала, боли ушли, не скажу что чувствую себя как в молодости, но передвигаюсь теперь без проблем. Важным компонентом Costaflex выступает хондроитин. Вещество стимулирует синтез коллагена, способствует укреплению связок, сухожилий и хрящей. Конечности становятся более подвижными, устраняются дискомфортные ощущения, проходят отёки. После небольшой нагрузки часто мучили боли в суставах. Применение Costaflex положительно сказалось, болей теперь нет, даже после длительных нагрузок могу спокойно ходить и никакого дискомфорта.
Живу на 5 этаже в доме без лифта, я женщина не худенькая, 80 с лишним кг. Поход в магазин и обратно превращается в пытку, а если еще и погода меняется, то караул, колени выворачивает наизнанку. Выручали только уколы, но они всего лишь снимали боль, и в следующий раз все повторялось снова. Сестра заказала мне Costaflex в конце января, за что я ей очень благодарна. Отечность спала, боли ушли, не скажу что чувствую себя как в молодости, но передвигаюсь теперь без проблем. Важным компонентом Costaflex выступает хондроитин. Вещество стимулирует синтез коллагена, способствует укреплению связок, сухожилий и хрящей. Конечности становятся более подвижными, устраняются дискомфортные ощущения, проходят отёки. После небольшой нагрузки часто мучили боли в суставах. Применение Costaflex положительно сказалось, болей теперь нет, даже после длительных нагрузок могу спокойно ходить и никакого дискомфорта.
Боль при эрекции — MEDСЕМЬЯ
Жизнь прекрасна до тех пор, пока регулярно наступает эрекция, думают многие мужчины. Но только в том случае, если они не испытывают боль при эрекции. Потому что тогда она становится невыносимой и бесполезной: заниматься сексом практически невозможно!
Но только в том случае, если они не испытывают боль при эрекции. Потому что тогда она становится невыносимой и бесполезной: заниматься сексом практически невозможно!
Боль при эрекции может возникать в любом возрасте по очень разным причинам и сопровождаться целым рядом других симптомов. Часто мужчины признаются, что на фоне боли эрекция стала хуже, слабее, а половой член – короче, и это пугает их не меньше боли.
Определённо, в норме эрекция не должна сопровождаться болевыми ощущениями. Случается, что болезненная эрекция является следствием чрезмерного возбуждения или длительного полового воздержания, а также результатом применения некоторых контрацептивов, лубрикантов и приспособлений для секса. Но это единичные отдельные случаи. Если же половой член при возбуждении болит постоянно, следует искать причину боли при эрекции. Вот некоторые из возможных:
— Частые мастурбации. По статистике чаще всего к мастурбации прибегают мужчины от 25 до 40 лет, но по этой причине боли при эрекции возникают преимущественно у молодых парней, которые мастурбируют по несколько раз за день, а также у тех, что пролонгируют мастурбацию, то есть стараются как можно дольше не эякулировать.
— Травматизация полового члена. Даже если вы уверенны в том, что с боевым товарищем в этом плане полный порядок, реальная картина может оказаться иной. Половой член может травмироваться незаметным для вас образом во время секса или даже сна (например, неудачно придавите его). Поэтому показать предмет волнения урологу все же придётся. Степень травматизации пениса может быть самой разной, вплоть до перелома. К этой же группе относится надрыв уздечки.
— Фимоз – сужение крайней плоти, при котором открытие головки становится невозможным и болезненным. При фимозе боли во время эрекции возникают именно здесь – в месте натяжения крайней плоти, которая краснеет и опухает.
— Болезнь Пейрони. Очень вероятная причина боли при эрекции, которая отмечается на начальной стали заболевания. Затем на теле полового члена образуются фиброзные бляшки, которые прощупываются при пальпации. Сам пенис в возбужденном состоянии искривляется, из-за чего проведение полового акта становится затруднительным, а то и вовсе невозможным. На поздней стадии половой член может даже уменьшаться в размерах.
На поздней стадии половой член может даже уменьшаться в размерах.
— Приапизм – длительная болезненная эрекция, которая может сохраняться в течение нескольких часов. Она возникает не зависимо от полового возбуждения и не исчезает даже после оргазма. В будущем приапизм становится причиной отсутствия эрекций из-за образования рубцов на пещеристых телах пениса.
— Простатит. Кроме боли при эрекции и эякуляции, хронический простатит может сопровождаться целым рядом других признаков: боли в области поясницы, прямой кишки, промежности, полового члена, яичек, слабая эрекция, преждевременная эякуляция, учащённые болезненные мочеиспускания.
— Венерологические заболевания. Кроме боли при эрекции могут наблюдаться зуд и жжение в области половых органов, выделения из головки члена, болезненное мочеиспускание и прочие признаки.
Вообще боль при эрекции – понятие растяжимое. Имеет значение, где, как и когда именно болит, после чего появилась боль, ощущения постоянны или усиливаются, не нарушено ли мочеиспускание или наблюдаются ли другие симптомы, а также огромное диагностическое значение имеет вид полового члена и произошедшие с ним изменения. Поэтому без очной консультации уролога очень трудно определить причину боли при эрекции. Возможно, потребуется сдать анализы или пройти УЗИ.
Поэтому без очной консультации уролога очень трудно определить причину боли при эрекции. Возможно, потребуется сдать анализы или пройти УЗИ.
Для консультации выберете удобный для филиал и запишитесь онлайн!
Наши Филиалы:
что делать и как лечить
Случается, в ноге появляется совершенно необъяснимая боль, нога опухла и покраснела. Многим людям знакомы подобные ощущения. Вероятно, проявилась просто сильная усталость либо осложнение варикоза, но не стоит пускать болезнь на самотёк.
Подобные симптомы могут быть вызваны серьезным прогрессирующим заболеванием. Ноги опухают, появляются красные пятна. К примеру, из-за подагры, артрита, тромбофлебита, рожистых воспалений, ишемии.
Патологии суставов
Подагра с артритом вызывают болезненность ступней и больших пальцев ног. Суставы слегка опухают и краснеют. Достаточно нажать на сустав пальцем, чувствуется боль.
Обращаться следует к ревматологу. Врач быстро и качественно установит диагноз, но, возможно, лечиться придется долго, годами. Результативность лечения оставляет желать лучшего. Особенно если возраст солидный либо понижен иммунитет.
При патологиях суставов рекомендуется делать эндопротезирование.
Когда наблюдается покраснение на ногах и появление болей, возможно, возник острый флебит. Когда поражены поверхностные вены, болит довольно сильно. Опухшее место возникает по ходу поражённых сосудов. Когда повреждены глубокие вены, болит нога после надавливания.
Тромбофлебит ног
Тромбофлебит обычно вызывает потепление кожи, краснеют области, находящиеся вблизи места поражения, нога слегка чешется в этом месте. Характерны появляющиеся уплотнения, зависящие от размера поражённых вен. Отечность отмечается ниже колена. Способна слегка подняться температура, быстро проходит.
Если наблюдаются подобные симптомы, требуется срочно обратиться к флебологу или ангиохирургу для проведения обследования.
Недостаточность кровоснабжения ног, защемление нервов
Случается, происходят боль и отек ниже колена. Возникает стойкое ощущение бегающих «мурашек», кожа зудит, пусть несильно. Подобное случается при защемлении позвонками нерва. Ноги болят попеременно.
За диагнозом с указанными симптомами обращайтесь к вертебрологу. Доктор подробно распишет план лечения.
Рожистые воспаления
Часто случается, что красные пятна покрывают ноги, конечности отекают и зудят. Налицо признаки инфекционного заболевания. Чаще рожистое воспаление выявляется у страдающих варикозом, обычно, при поздних стадиях, когда истончается кожа, ссадины и язвы появляются на ногах. Через повреждения легко проникает инфекция.
Не установленный своевременно диагноз, неначатое лечение способны привести к значительному увеличению отечности ниже колена, красные пятна увеличиваются, не говоря уже о возможных осложнениях: тромбофлебите, гнойниках, закупорке лимфососудов, приводящей к «слоновости». Лечение при заболевании назначит дерматолог. При осложнениях грозит стационар.
Рожистое воспаление
Покраснение ног
Отекшие, покрасневшие ноги – не редкость. Запустили отеки, не приняли меры, вовремя не обратились к врачу – получили результат. Красные пятна, появившиеся на коже, способны оказаться проявлением дерматита, экземы, тропической язвы. Болезненные ощущения и пятна вызывают и ожоги от солнечных лучей либо укус насекомого.
Если красные пятна появились на ногах, не затягивайте. Принимайте меры, обратитесь за советом к врачу.
Пальцы ног
Часто люди продолжительное время способны игнорировать опухший палец на ноге, если не слишком большой отек не доставляет дискомфорта. Замечается подобный факт, когда начинаются неудобства, палец уже раздуло либо боль стала невыносимой. Подобное случается от тесной неудобной обуви. Известно множество иных причин, вызывающих неприятность:
- лимфедема;
- инфекция;
- травмы;
- венозная недостаточность;
- аллергия;
- шип или заноза;
- посттравматическое заражение.
Немедленно обращайтесь к врачу, который, проведя грамотное обследование, назначит лечение. Избегая серьезных последствий, не стоит относиться к отекам пальцев, как к незначительной проблеме.
Вросший ноготь
Слишком часто из-за вросшего ногтя отекает палец, сопровождаясь ощутимой болью. Большой палец испытывает недомогание чаще остальных. Неважно, стала тесной обувь либо излишне потливы стопы, ушиблена ногтевая пластина или неудачный педикюр, либо стопа и пальцы поражены грибковым заболеваниям.
В результате наблюдается покраснение вокруг ногтя, возникает ощущение, будто палец не просто опух, его распирает изнутри, боль подобна ударам тока, отёк распространяется на фалангу. Не начатое вовремя лечение способно привести к гангрене, к операции по удалению фаланги пальца.
Если ноготь не доставляет особых проблем, возможно справиться дома. Попробуйте распарить стопу в содовом растворе, при помощи педикюрных щипчиков удалить вросший ноготь. Не забудьте обработать хорошенько рану спиртовой настойкой (к примеру, ромашки).
Травма
При всяком травматическом воздействии отекает палец ноги. Стоит ушибиться о твердый предмет стопой, первыми пострадают мизинец либо большой палец. Часто бывает сломана фаланга стопы либо у пальцев ноги возникает растяжение, травмированный палец опух и краснеет моментально, стопа нестерпимо болит, человек уже не в состоянии свободно двигаться, надеть обувь. Чаще прочих страдают от подобной напасти спортсмены, пожилые люди, у которых ткани костей хрупкие, дети и подростки с недоразвитой костной структурой.
При травме палец (стопу) следует зафиксировать, обязательно приложить холод, останавливая отек. Диагноз поставит травматолог либо хирург. Если врач установит перелом, накладывается гипс, если растянуты связки – обойдетесь тугой повязкой, разорваны связки – не избежать оперативного вмешательства.
Фиксация стопы после травмы
Воспаления
Всякое поражающее костную ткань воспаление способно стать причиной опухания пальца. К примеру, подагра или артрит. Не имеет значения стадия обострения у болезни.
Возникнуть способно неожиданно, прежде всего, в межсезонье. От состояния организма, организации лечения и реабилитации зависит продолжительность болезни. Зависимости от травм и ушибов нет.
Для определения истинной причины врачу придется проводить глубокие исследования, типа МРТ и КТ, сцинтиграфии скелетных костей, рентгенографии. Общими анализами не обойтись. По результатам исследований назначается лечение. К примеру, препараты против воспаления. Вне обострения придется делать электрофорез, принимать грязевые ванны. Физиопроцедуры послужат профилактическим средством.
Болезни позвоночника
Сколиоз и искривление позвоночника сильно нагружают ножки. Болят и опухают стопы, большой палец вовлекается в процесс и опухает. Понадобятся ортопедические стельки. Придется исключить обувь, слишком неудобную или тесную, особенно на высоких каблуках. Предстоит комплексное лечение с физкультурой, физиопроцедурами.
Отекшее колено
Разные повреждения колена сопровождаются появлением отечности. Область травмы опухает, сустав наполняется жидкостью, ощущаются боли и дискомфорт. На подобное образование влияют ушибы и прочие травмы, полученные при спортивных занятиях, при ходьбе и танцах, в повседневных делах. Первым делом требуется остановить воспаление, если оно стало следствием травмы.
Отекло колено
Поможет холодный компресс на несколько минут каждый час, полное прекращение тренировок и иных занятий, придание ноге фиксированного возвышенного положения, повыше, не ниже уровня тела. Отёк станет поменьше. Если боль создает дискомфорт, облегчит состояние диклофенак или ибупрофен, прочие противовоспалительные средства.
Если на колене легкая припухлость из-за легкой травмы, через несколько дней явление пройдет самостоятельно. Боль продержится подольше. Если:
- колено уже не выдерживает вес тела;
- болит сильно, не переставая, даже ночью, во время отдыха;
- невозможно ногу согнуть, при попытке слышен щелчок, появляется боль;
- колено деформировано;
- жар в теле, покрасневшее колено, на ощупь горячее либо опухло сильно;
- опухла коленная чашечка, онемела, возможно, после травмы покалывает;
- боль остается сильной, даже когда лечитесь на дому уже три дня.
В перечисленных случаях обязательно требуется обратиться к врачу. С коленом шутки плохи!
Отказываясь от медицинской помощи, человек рискует заполучить постоянную боль, дискомфорт, выкручивание суставов на погоду. Случается, пожизненно остается хромота, прочие неприятные последствия.
Опухшее колено может стать следствием неполадок внутри организма, возможно, при наличии воспалительного заболевания:
- артроз;
- подагра;
- артрит;
- лигаментит;
- остеопороз.
Либо совокупность нескольких заболеваний суставов.
Нарушение оказывается спровоцированным заболеванием организма, инфекционным либо не инфекционным, новообразованием в колене. Свою роль играет наследственность. В результате переохлаждения колено способно воспалиться и подвергнуться разрушительным процессам. Опухают колени вследствие аллергической реакции, вызванной, к примеру, укусом насекомого.
Если появились опухоль колена и боль, доверить лечение стоит профессионалу. Доктор укажет истинные причины происходящего, больной приступит к назначенному лечению.
Человеческим ножкам приходится носить вес всего тела, здоровье ног – отражение образа жизни. Не стоит объяснять болезненность, отек и покраснения у ног лишь возрастом, усталостью да аллергией. Берегите здоровье! Обращайтесь к врачам!
Повышенное давление: есть ли у него внешние признаки?
- Клаудия Хаммонд
- BBC Future
Автор фото, Thinkstock
Принято считать, что у краснолицых людей, имеющих избыточный вес и склонных к потливости, высокое давление. Но все ли так просто, как нам кажется? Корреспондент BBC Future выяснила, что об этом известно науке, и можем ли мы опираться на это знание.
Вам наверняка не раз приходилось видеть, как по улице семенит какой-нибудь взволнованный незнакомец — одутловатый, взопревший и с красным лицом. Это зрелище поневоле заставляет задуматься о том, что несчастный наверняка страдает от повышенного давления. Может быть, глядя на него, вы даже пообещаете себе чаще появляться в спортзале.
Если же речь идет о вашем друге или коллеге, который, к тому же, начинает жаловаться на головные боли и носовые кровотечения, то вы можете забеспокоиться, как бы эти симптомы не были предвестниками инфаркта или инсульта. Но можно ли на самом деле распознать признаки повышенного давления, просто посмотрев на человека?
Человек краснеет, когда кровеносные сосуды, расположенные близко к коже, расширяются, чтобы пропустить больше крови. Иногда румянец появляется на лице внезапно, и человеку вдруг становится жарко — например, от стыда или смущения. А иногда лицо краснеет постепенно — этот процесс занимает до 20 минут, и его причиной также могут быть смущение или же жара, холод и большая физическая нагрузка. Во всех этих случаях у человека временно повышается давление, но румянец, вызванный ездой на велосипеде в гору, прогулкой в морозную погоду или неожиданной встречей с бывшим спутником жизни, отнюдь не является признаком устойчивой гипертонии.
Если покраснение лица сохраняется, это может быть признаком розацеа — кожного заболевания, связанного с хроническим воспалением мелких кровеносных сосудов. Высокое давление может осложнять течение этой болезни, но люди, страдающие розацеа, не всегда являются гипертониками.
Эккринные потовые железы в особенно большом количестве находятся на лице, а также на ладонях, ступнях и в подмышечных впадинах. Их работу регулирует симпатическая нервная система, которая также отвечает за реакцию тела на обнаруженную опасность и за наше решение о том, стоит ли вступить в борьбу или лучше убежать. Избыточная потливость, или гипергидроз, может быть наследственной или свидетельствовать о ряде других заболеваний — но не о гипертонии.
Автор фото, Thinkstock
Подпись к фото,Повышенная потливость может быть признаком других заболеваний, а не гипертонии…
Организм определенным образом реагирует даже в тех случаях, когда стрессовая ситуация не предполагает угрозу жизни. Если вы, торопясь домой, опаздываете на автобус, или если у вас выходит размолвка с кем-то из друзей, это тоже может вызвать сильное сердцебиение и повышение давления. Однако стоит вам добраться до дома и помириться с другом, эти симптомы быстро исчезают.
Связь между стрессом и повышением давления очень сложна, и если под влиянием стрессовых ситуаций у человека часто скачет давление, это может способствовать развитию гипертонии. Но если человек время от времени сердится, это вовсе не выдает в нем гипертоника.
А голова?
А как же тогда головные боли, связанные с давлением? Раньше врачи думали, что они возникают вследствие гипертонии, но последние данные свидетельствуют об обратном эффекте. При измерении давления всегда учитываются два показателя. Верхний из них — систолическое давление — это давление в артериях при сокращении сердечной мышцы. По итогам научных исследований было установлено, что люди с высоким систолическим давлением подвержены головным болям гораздо меньше, и те, у кого разница между верхним и нижним показателями (пульсовое давление) выше, тоже реже страдают от головной боли. А бразильские ученые выяснили, что у людей с высоким давлением меньше риск развития мигрени.
Интересно, что препараты, способствующие снижению давления, часто эффективно применяются для лечения мигрени. По одной из версий, боль в таком случае уменьшается не из-за снижения давления, а за счет побочного действия препарата.
Кстати, это касается не только головной боли и мигрени. Недавно в Норвегии было проведено исследование с участием более 17 000 человек — в течение нескольких лет ученые наблюдали, у кого из них разовьется боль в спине. С этой проблемой столкнулась треть участников, но было замечено, что чем выше у них было систолическое и пульсовое давление, тем ниже был риск появления болей.
Такую сниженную чувствительность к боли в результате высокого давления называют гипалгезией, обусловленной гипертонией. Это явление также позволяет понять, почему у некоторых женщин на поздних сроках беременности прекращаются мигрени — в этот период у них естественным образом повышается давление. Никто точно не знает механизма развития гипалгезии при гипертонии, но по одной из версий, уплотнение стенок кровеносных сосудов вследствие повышения давления препятствует нормальной деятельности нервных окончаний, и боль притупляется.
Это не значит, что гипертония — это полезно, но, по-видимому, некоторые симптомы, в том числе головные боли, скорее, являются признаком нормального, а не повышенного давления.
Если головная боль — не показатель высокого давления, то что можно сказать о носовых кровотечениях? Результаты исследований по этому предмету выглядят противоречиво. Так, австрийские ученые выяснили, что у пациентов, поступавших в отделение неотложной помощи Венской больницы с жалобами на непрекращающееся носовое кровотечение, давление действительно было выше, чем у остальных. Однако исследования, проведенные в Бразилии, никакой связи между этими явлениями не установили.
Автор фото, Thinkstock
Подпись к фото,Головная боль довольно часто никак не связана с вашим давлением
Впрочем, эти исследования были направлены исключительно на людей, страдавших носовыми кровотечениями. Но для того чтобы выяснить, действительно ли эта проблема указывает на повышенное давление, надо понять, насколько часто она встречается среди гипертоников. В Греции было проведено исследование среди пациентов, поступающих в больницу в остром состоянии, вызванном повышенным давлением. Оказалось, что постоянные носовые кровотечения наблюдаются лишь у 17% из них. Судя по всему, у некоторых пациентов кровотечение может быть признаком повышения давления, однако у большинства людей такой связи не наблюдается.
Самый простой ответ на все эти вопросы состоит в том, что гипертония часто может протекать бессимптомно — с одной важной оговоркой. Если давление резко поднимается до опасного уровня, человек, как правило, испытывает сильную тревогу, острую головную боль и головокружение, ему внезапно не хватает воздуха. Эти симптомы могут свидетельствовать о серьезной проблеме со здоровьем, и их нельзя оставлять без внимания.
Однако такое бывает редко. В 90% случаев точная причина гипертонии неизвестна. Единственный способ диагностировать устойчивую гипертонию состоит в том, чтобы регулярно замерять давление. Так что если при виде краснолицых, вспотевших и взволнованных друзей или незнакомцев вас охватит чувство гордости за состояние своих собственных сосудов, помните: высокое давление не зря называют «молчаливым убийцей».
Правовая информация. Эта статья содержит только общие сведения и не должна рассматриваться в качестве замены рекомендаций врача или иного специалиста в области здравоохранения. Би-би-си не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на эту странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
статьи от специалистов клиники «Мать и дитя»
Комары, мошка
Комар и мошка неядовиты, но при укусе под кожу человека попадает антикоагулянт (вещество, которое препятствует свертыванию крови). Поэтому место укуса очень сильно чешется.
В месте укуса комара появляется покраснение и маленький волдырь, который зудит, сам по себе укус малоболезненный. А вот укус мошки вообще сразу не чувствуется. Зуд, жжение появляются на следующий день, и они гораздо сильнее, чем при укусе комара, плюс место укуса мошки сильно краснеет и отекает.
Что делать: Чтобы снять зуд, приложите что-то холодное (лед). Можно также сделать компресс с раствором соды (половина чайной ложки на стакан воды). Укус можно смазать антигистаминным кремом (гелем, мазью) или специальным Бальзамом после укусов.
Важно: надо следить, чтобы ребенок не расчесал места укусов, иначе ранка может инфицироваться. Укус мошки заживает долго.
Слепень
Слепень – это большая муха, которая любит влажное место и солнце. Укус этого насекомого очень болезненен.
В месте укуса сразу же появляется большой волдырь, который сильно чешется.
Что делать: место укуса промыть водой с мылом или обработать антисептиком. Чтобы снять зуд и отек, надо приложить холод, поможет тот же содовый компресс, антигистаминный крем (гель, мазь).
Важно: слепни совершенно безопасны в тени и нападают исключительно на солнечных лужайках, поближе к водоемам. Если укус расчесать, то заживать он будет долго.
Пчелы, осы, шмели
Пчелы, осы, шмели, шершни (огромные осы) – эти насекомые не просто кусают, они жалят и с помощью жала вводят в организм человека сильный белковый яд. Пчелы при укусе оставляют в ранке жало, так что кусают единожды, а вот остальные жалящие могут напасть еще раз.
В месте укуса появляются жгучая боль, покраснение, отек и зуд кожи, место вокруг ранки становится горячим, если укусила пчела, то видно жало. Иногда из-за яда может возникнуть интоксикация или сильная аллергия: у ребенка болит голова, он слабый и вялый, его тошнит или даже рвет, у него нарушается координация, поднимается температура тела, редко, но бывает и потеря сознания. Такая же реакция бывает, если ужалило сразу несколько насекомых.
Что делать: удалить жало, если оно есть (лучше сделать это пинцетом). Ранку промыть с мылом или обработать перекисью водорода. Наложить холод. Можно смазать больное место антигистаминным кремом (мазью, гелем). Если на коже появился отек и сильное покраснение, надо дать ребенку антигистаминное средство внутрь. После укуса примерно полчаса нужно наблюдать за малышом. В случае осложнения необходимо вызывать врача.
Важно: если укусов несколько, если они находятся во рту, на лице, шее, то лучше поехать в больницу или вызвать врача: в этих местах очень сильно распространяется отек.
Клещ
Клещ впивается в кожу и выделяет в ранку большое количество слюны, вместе с ней в организм человека могут попасть возбудители различных инфекций, самые распространенные: энцефалит и боррелиоз (болезнь Лайма). Сам по себе укус клеща никак не чувствуется
В месте укуса видна черная точка разных размеров – это и есть сам клещ. Никакого отека или зуда нет.
Что делать: клеща надо извлечь. Лучше сделать это в травмпункте или больнице, потому что если нет навыка, то легко оторвать тело клеща, а его головка и хоботок останутся в коже. Но если врачи далеко, то можно пинцетом попробовать выкрутить насекомое, как винтик (нельзя тянуть, только выкручивать). Капать на клеща масло и ждать, что он отвалится сам, бесполезно. Желательно удаленного клеща сдать на анализ, чтобы узнать, не является ли он носителем инфекции.
Репелленты
- Эти вещества защищают от укусов, но надо понимать, что яды, опасные для насекомых, опасны и для человека. Пользоваться репеллентом надо, только если действительно насекомых очень много или их укус вызывает сильную реакцию у ребенка.
- Надо наносить только детское средство с малой концентрацией действующего вещества (до 10%). В репелленте не должно быть диэтилтолуамида (ДЭТА). Он токсичен, поэтому у детей до 6 лет его не используют даже для одежды.
- На лицо нельзя наносить аэрозоль – только крем, мазь или гель. Нельзя обрабатывать репеллентом участки с царапинами, ранками, воспалениями, губы и веки. Нет смысла обрабатывать участки кожи, скрытые одеждой.
- После прогулки надо поменять одежду, принять душ и смыть с ребенка остатки вещества.
- Если есть аллергия, то репеллентом лучше вообще не пользоваться.
Как предупредить укус
Предупредить укус насекомого проще, чем потом его лечить:
- Сладкие фрукты и десерты надо накрывать, иначе они привлекут много насекомых. Прежде чем дать ребенку сок из чашки или кусок арбуза, надо посмотреть, не притаилась ли там оса или пчела. А после еды стоит протереть губы малыша мокрой салфеткой.
- Яркие и цветастые платья сильно привлекают насекомых. Любят они и цветочные запахи. Так что на природе лучше одеваться неброско и не есть сладкую пищу.
- Ребенку лучше не ходить босиком по траве или песку – там может быть сидеть пчела или оса.
- Гуляя по лесу или лугу (место, которое очень любят клещи), надо надеть одежду с закрытыми рукавами, брюки с манжетами внизу (или заправить их в обувь). На голову надеть кепку или панаму. Каждый час стоит внимательно осматривать одежду и тело ребенка.
Насекомые любят кусать именно детей, ведь кожа у них тонкая, а кровообращение очень активное.
Укус осы или пчелы ребенок может получить, неосторожно наступив на насекомое босой ногой, или если малыш ест какой-то сладкий фрукт, на который вдруг село насекомое.
Все кровососущие ищут жертву, прежде всего по температуре тела. К «горячим» людям они подлетают быстрее. А еще насекомых привлекает особый запах пота.
Осторожно пользуйтесь дымящимися спиралями – малыш не должен вдыхать их пары, они могут быть токсичны. То же самое относится и к электрофумигаторам (с пластинами или жидкостью). Применять их можно только в помещении с открытыми окнами.
Если вы живете или часто гуляете в местности, где малыша могут укусить, всегда держите при себе антигистаминное средство. Оно может срочно понадобиться, если у ребенка появится сильная аллергия после укуса.
https://www.mama-journal.ru
#роды_ру
Названы симптомы, которые могут возникать после вакцинации от COVID-19
После вакцинации каждый десятый человек, привитый от коронавируса препаратом «Спутник V», может почувствовать слабость или тошноту. Об этом говорится в памятке с рекомендациями, которую выдают в Москве.
При этом в большинстве случаев прививка переносится нормально. А недомогание — это индивидуальная реакция организма и один из признаков формирования иммунитета, сообщают РИА Новости. При появлении слабости и тошноты рекомендуется уменьшить физическую нагрузку и больше отдыхать.
Есть и другие побочные эффекты. Так, у 5,7 процента вакцинированных могут возникнуть ломота, озноб, головная боль, повыситься температура. Снять эти симптомы помогут жаропонижающие и обезболивающие (парацетамол или ибупрофен).
У 4,7 процента привившихся наблюдаются боль, зуд, отек и покраснение в месте введения вакцины. Эти симптомы пройдут и без лечения, но для уменьшения дискомфорта можно принять лекарство от аллергии.
У 1,5 процента пациентов могут возникнуть заложенность носа, насморк или першение в горле. При таких состояниях рекомендуется полоскать горло, пить много жидкости и использовать назальные спреи.
У менее чем одного процента может участиться пульс или повыситься давление.
Как написано в методических рекомендациях Минздрава, комбинированная векторная вакцина «Гам-КОВИД-Вак» («Cпутник V») получена биотехнологическим путем, при котором вирус SARS-CoV-2 не используется. Препарат состоит из двух компонентов: рекомбинантный аденовирусный вектор на основе аденовируса человека 26 серотипа, несущий ген S-белка SARS-CoV-2 (компонент I) и рекомбинантный аденовирусный вектор на основе аденовируса человека 5 серотипа, несущий ген S-белка SARS-CoV-2 (компонент II). Вакцинацию этим препаратом проводят в два этапа: вначале вводят компонент I в дозе 0,5 миллилитра, затем через 3 недели компонент II в дозе 0,5 миллилитра. Препарат вводят внутримышечно в верхнюю треть наружной поверхности плеча, а при невозможности — в латеральную широкую мышцу бедра.
Информация о здоровье детей: целлюлит
Целлюлит — это кожная инфекция. Вызывается бактериями — обычно стрептококка или стафилококка . Эти бактерии живут на коже и могут проникать в область поврежденной кожи, вызывая боль, отек, тепло и покраснение.
Целлюлит может поражать кожу на большинстве частей тела. Часто явной причины целлюлита нет, но он может начаться в областях, где были:
- укус насекомого, ожог, ссадина (царапина) или порез
- хирургическая рана
- кожные проблемы, такие как экзема, псориаз, чесотка или угри
- инородный предмет в коже, например металл или стекло.
Целлюлит может развиться у любого человека в любом возрасте. Антибиотики необходимы для лечения целлюлита.
Признаки и симптомы целлюлита
- Целлюлит обычно начинается с небольшого опухшего участка боли или тепла с покраснением на коже.
- По мере того, как эта красная область начинает распространяться, ваш ребенок может почувствовать себя больным и у него поднимется температура.
- У них могут быть опухшие железы (лимфатические узлы) рядом с инфицированной кожей.
Целлюлит обычно не заразен, однако бактерии могут передаваться через открытую рану другому человеку.
Когда обращаться к врачу
Существует риск распространения инфекции на остальные части тела, поэтому целлюлит почти всегда нужно лечить антибиотиками. Все дети, страдающие целлюлитом, должны быть осмотрены врачом.
Обратитесь к терапевту как можно скорее или отвезите ребенка в отделение неотложной помощи больницы, если:
- пораженная кожа на лице
- у вашего ребенка хроническое заболевание (например, диабет) или проблема с его иммунной системой
- ваш ребенок укусил животное или человек
- покраснение распространяется очень сильно быстро или очень болезненно.
Большинству детей с целлюлитом прописывают пероральные антибиотики, которые можно давать дома. Ваш ребенок должен отреагировать на антибиотики и начать улучшаться в течение двух-трех дней. Если инфекция не исчезнет, вернитесь к своему терапевту.
Часто врач вашего ребенка может обвести красноту на коже вашего ребенка или попросить вас сделать снимок, чтобы зафиксировать размер. Это позволяет сравнить целлюлит до и после начала приема антибиотиков.
Более тяжелый целлюлит может потребовать лечения в больнице с введением антибиотиков непосредственно в вену через капельницу (внутривенная или внутривенная терапия).Возможно, вам удастся провести внутривенную терапию дома, если местная больница это поддерживает.
Целлюлит вокруг глаз требует тщательного наблюдения врача.
Уход в домашних условиях
Всегда мойте руки до и после прикосновения к инфицированной области и убедитесь, что ваш ребенок прошел полный курс лечения антибиотиками.
Поощряйте ребенка отдыхать и, если возможно, приподнимите пораженный участок. Например, поместите руку в перевязку или подперните ногу подушками. Это может облегчить боль и уменьшить отек.
Обезболивающие, такие как парацетамол или ибупрофен, могут уменьшить дискомфорт. Все лекарства следует давать в соответствии с указаниями врача. Смотрите наш информационный бюллетень Обезболивание для детей.
Вам могут посоветовать записаться на прием к врачу, чтобы убедиться, что целлюлит улучшается.
Ключевые моменты, которые следует запомнить
- Целлюлит — это бактериальная инфекция кожи, которая часто возникает на поврежденных участках кожи.
- Лечение включает курс антибиотиков, отдых и поднятие пораженного участка. Обезболивающие могут уменьшить дискомфорт.
- Всегда мойте руки до и после прикосновения к инфицированной области.
Дополнительная информация
Общие вопросы, которые задают нашим врачам
Зачем мне завершать курс антибиотиков, если мой ребенок выглядит и чувствует себя лучше?
Неполный курс антибиотиков может привести к бактерии становятся устойчивыми к антибиотику.Важно убедиться, что все бактерии, вызывающие целлюлит, были уничтожены, поэтому курс продолжается в течение многих дней после того, как ваш ребенок будет выглядеть и чувствовать себя лучше.
Если мой ребенок заболел целлюлитом, означает ли это, что у него ослабленная иммунная система?
Целлюлит возникает у здоровых детей. и это не обязательно означает, что у вашего ребенка слабая иммунная система. Целлюлит часто возникает при повреждении кожи, например, при укусах насекомых, экземе и небольших порезы и ссадины.Эти вещи часто возникают у детей, поэтому целлюлит — обычное явление.
Разработано отделением краткосрочного пребывания Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в июне 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Целлюлит | Сидарс-Синай
Не то, что вы ищете?Что такое целлюлит?
Целлюлит — это глубокая инфекция кожи, вызываемая бактериями.Это часто поражает руки и ноги. Он также может развиваться вокруг глаз, рта и ануса. или на животе (животе). Нормальная кожа может быть поражена целлюлитом. Но часто происходит после того, как какой-либо тип травмы вызывает разрыв кожи, включая травму или операцию. Один раз кожа разрывается, могут проникнуть бактерии и вызвать инфекцию.
Что вызывает целлюлит?
Целлюлит часто вызывается: бактерии попадают в рану или участок, где нет кожи.Наиболее распространенные бактерии, которые К причинам целлюлита относятся:
- Группа А ß — гемолитический стрептококк (Strep)
- Streptococcus pneumoniae (Strep)
- Золотистый стафилококк (Staph)
Бактерии стафилококка и стрептококка обычно обнаруживается на коже и слизистых оболочках рта и носа у здоровых людей. Инфекция возникает, когда на коже есть разрыв, который позволяет бактериям входить.Другие причины могут включать укусы людей или животных, а также травмы, полученные в результате воды.
Каковы симптомы целлюлита?
Симптомы могут быть разными для каждого человек. Общие симптомы включают:
- Покраснение кожи
- Отек кожи
- Болезненность
- Теплая кожа
- Боль
- Ушиб
- Блистеры
- Лихорадка
- Головная боль
- Озноб
- Слабость
- Красные полосы с исходного участка целлюлита
Некоторые случаи целлюлита скорая медицинская помощь.Всегда сразу же говорите со своим врачом, если вы заметили какие-либо принадлежащий следующие симптомы:
- Очень большой участок красной воспаленной кожи
- Лихорадка
- Если пораженная область вызывает онемение, покалывание или другие изменения в руке, руке, нога или ступня
- Если кожа выглядит черной
- Если красная и опухшая область вокруг глаза или за ухом
- Если у вас диабет или слабый иммунная система и получить целлюлит
Многие из этих симптомов могут быть вызвано другими кожными заболеваниями.Всегда говорите со своим врачом о диагноз.
Как диагностируется целлюлит?
Диагноз часто основывается на истории болезни и физическом осмотре. Кровь и образцы кожи могут быть взяты для подтверждения диагноза и типа бактерий. настоящее время.
Бактериальная культура иногда может идентифицировать организм, вызывающий состояние.Это помогает направлять лечение правильным антибиотиком.
Как лечится целлюлит?
Ваш лечащий врач будет при обнаружении Лучший лечение для вас.
Немедленное лечение может помочь предотвратить распространение целлюлита. Лечение может включают:
- Антибиотики, которые можно назначить рот (перорально), укол (инъекция) или внутривенно (внутривенно)
- Поддержание чистоты и нанесение перевязки в соответствии с инструкциями
- Хирургия
- Если поражена ваша рука или нога, поднятие (подъем) руки или ноги может помочь
- Остальное
- Время лечить
- Обезболивающее при необходимости
На основании медицинского осмотра, Ваш лечащий врач может лечить вас в больнице, в зависимости от степени тяжести принадлежащий целлюлит.В больнице вам могут вводить антибиотики и жидкости через капельницу.
Какие возможные осложнения целлюлита?
В большинстве случаев целлюлит лечится легко и без осложнений. Но в некоторых случаях осложнения могут быть очень серьезными. Они могут включать обширную ткань повреждение и гибель тканей (гангрена). Инфекция также может распространяться на кровь, кости, лимфатическая система, сердце или нервная система.Эти инфекции могут привести к удалению пораженная рука или нога (ампутация), шок или даже смерть.
Можно ли предотвратить целлюлит?
Для предотвращения целлюлита:
- Соблюдайте правила личной гигиены.
- Часто мойте руки.
- Нанесите лосьон на сухую потрескавшуюся кожу.
- Используйте перчатки при появлении порезов и царапин.
- Никогда не ходите босиком, всегда носите защитная обувь.
Если произошел разрыв кожи, держите это место в чистоте и используйте безрецептурный антибиотик. мазь. Следите за признаками инфекции. Если у вас диабет, визуально проверьте ступни на предмет признаков разрыва кожи или инфекции. Кроме того, не удаляйте бородавки и мозоли, и не стригите ногти на ногах слишком коротко.
Когда мне следует позвонить своему врачу?
Немедленно позвоните своему врачу, если рана начинает опухать, покраснеть, станет теплее или станет болезненной.Также позвоните, если покраснение или тепло начнут распространять из раны.
Основные сведения о целлюлите
- Целлюлит — это глубокая бактериальная инфекция кожи.
- Часто вызывает покраснение, отек и болезненность.
- Соблюдение правил гигиены, защитная обувь и уход за кожей может помочь предотвратить целлюлит.
- Следите за повреждениями кожи на предмет признаков инфекции.
- Целлюлит без лечения может привести к ампутации, шоку и даже смерти.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что говорит ваш поставщик ты.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знать, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого визит.
- Знайте, как вы можете связаться со своим провайдером, если у вас есть вопросы.
Медицинский обозреватель: Майкл Лерер, доктор медицины
Медицинский обозреватель: Марианна Фрейзер MSN RN
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Отек ног или гениталий (лимфедема) и рак полового члена
У некоторых людей после лучевой терапии или операции на лимфатических узлах в паху и тазу появляется опухоль на одной или обеих ногах.Иногда опухоль может также быть в нижней части живота (брюшной полости), половом члене или кожном мешочке вокруг яичек (мошонка).
Эта опухоль называется лимфедемой (лим-фо-ди-ма).
Лимфатические узлы являются частью дренажной системы вашего тела. Если вам удалили лимфатические узлы в паху, это может повлиять на естественное кровообращение и отток тканевой жидкости из ноги на этой стороне.
Боль и тяжесть
Лимфедема может быть неудобной, а иногда и болезненной.Отек, вызывающий давление на нервы, может вызвать боль. Если у вас тяжелая нога, это может вызвать проблемы с ходьбой и вашей осанкой. Это может вызвать боль в суставах или других частях тела.
С лимфедемой легче справиться, как только появляются какие-либо признаки отека. Если вы заметили опухоль на ступнях, ногах, животе или гениталиях, обратитесь к терапевту или врачу в больнице. Они могут направить вас к специалисту по лимфеде.
Британское лимфологическое общество (BLS) имеет реестр врачей, практикующих лимфедему в Великобритании.
Эмоциональные эффекты
Для многих людей лимфатический отек может быть трудным побочным эффектом. Когда у вас опухоль, вы можете расстроиться или очень грустить. Эти чувства естественны. Разговор с терапевтом по лимфатическому отеку может помочь вам справиться с имеющимися у вас изменениями.
Вы также можете обратиться в службу поддержки, например, в сеть поддержки Lymphoedema Support Network (LSN).
Упражнения при лимфатическом отеке
Из исследований мы знаем, что упражнения помогают лимфе перемещаться по лимфатической системе.Это может помочь уменьшить отек. Упражнения заставляют мышцы сокращаться и выталкивают лимфу по лимфатическим сосудам.
У упражнений есть и другие преимущества. Они могут помочь вам сохранить полный диапазон движений и улучшить ваше самочувствие.
Ваш физиотерапевт или медсестра покажут вам упражнения, которые вы можете выполнять дома при лимфатическом отеке.
Ниже приведены 2 видеоролика, которые помогут вам с этими упражнениями. Оба они сделаны физиотерапевтом по имени Карла из группы лимфедемы больницы Университетского колледжа Лондона.Поговорите со своим врачом или специалистом по лимфедеме, если вы не уверены, что делать что-либо из них.
В первом видео показано, как делать дыхательные упражнения. Во втором видео показано, как делать упражнения для ног. Важно выполнять дыхательные упражнения до и после упражнений для ног.
Эти упражнения не должны быть болезненными, поэтому вы должны прекратить их, если вы почувствуете боль. Если боль не проходит, обратитесь к врачу. Выполняйте каждое упражнение медленно и осторожно, а между ними может помочь отдых.
Видео с упражнениями на глубокое дыхание длится 1 минута.
Привет, я Карла, я покажу тебе, как делать глубокое брюшное дыхание. Не забывайте иметь красивую осанку, расслабленные плечи. Вы можете выполнять их сидя или стоя. Не забывайте вдыхать носом и выдыхать ртом.
Итак, когда вы вдыхаете, представьте, что у вас есть воздушный шарик в животе, и вы надуваете его, а когда вы выдыхаете, представьте, что вы сдуваете этот воздушный шарик.Вам нужно почувствовать, как входит ваша рука, так что мы сделаем это вместе сейчас. Мы вдохнем … и прочь.
Не забывайте делать их максимум пять раз и до, и после упражнений на лимфатический отек.
Посмотрите наши видеоролики с упражнениями для области, где у вас лимфатический отек или вы подвержены риску лимфатического отека.
Видео про упражнения для ног длится чуть более 4 минут.
Привет, я Карла. Я покажу вам, как делать упражнения для ног.Не забудьте перед тем, как начать выполнять упражнения на глубокое дыхание живота, до и после. И повторяйте каждое упражнение 5-10 раз. Помните, что они должны быть безболезненными.
Упражнения для верхней части ног
Начнем марш на месте. Очень нежно. А затем, если возможно, опустите колени как можно выше. Если вам нужна помощь с равновесием, держитесь за устойчивую поверхность и снова сделайте марш на месте осторожно и как можно выше.
Следующим шагом будет пятка вниз, и снова, если вы чувствуете, что вам нужна небольшая помощь с балансом, держитесь за устойчивую поверхность.
Упражнения для бедер
Далее будем работать бедрами, вращая. Мы выставим ногу вперед и нарисуем полукруг. Это колено нужно слегка согнуть и, если можете, немного приподнимите ногу от земли. Если вам нужна небольшая помощь с балансом, мы сделаем это, держась за устойчивую поверхность. Проделаем то же самое, нарисовав на полу полукруг и, если возможно, немного приподнимем ступню.
В следующем упражнении мы коснемся колена другой рукой, и если вам нужна помощь с балансом, а не чередование, мы сначала сделаем одну сторону, а затем не забудьте сделать другую ногу.
Упражнения для колен
Для колена нам нужно сесть на стул. Маршируем на месте. Вы можете использовать свои руки, или вы можете положить руки на колени.
Будем разгибать и сгибать колени. Если у вас есть небольшая проблема с болью, вы можете сделать это немного ниже.
Упражнения для голеностопного сустава
Далее мы сосредоточимся на лодыжке. Мы будем максимально поднимать и опускать пятки. Вверх и медленно спускаемся на пол.
Следующим будет пальцы вверх.
И в завершение остановимся на лодыжке. Это можно сделать, сидя на кресле с откидной спинкой или на кровати. Вам нужно будет как можно больше подниматься и опускаться. И ты будешь делать одну ногу, а потом другую. Или, если вы находитесь на кровати или в кресле с откидной спинкой, вы можете делать это одновременно.
А затем мы будем делать круги и, насколько это возможно, искать все положения стопы. Одно направление, потом другое.
Не забывайте делать все упражнения один раз в день, а если у вас возникнут какие-либо проблемы, просто поговорите со своим врачом или специалистом по лимфедеме.
И помните, что у вас есть дополнительная информация о лимфедеме на веб-сайте Cancer Research UK.
Снижение риска отека и управление им
Риск развития отека (лимфатического отека) сохраняется на всю жизнь после обработки ваших лимфатических узлов. Это может произойти через годы после вашего лечения.
Вы можете снизить риск отека, если не заразитесь кожными инфекциями. Инфекции вызывают отек в этой области, который может вызвать еще больший отек ноги.
Специалист по лимфедему может помочь вам справиться с лимфедемой, а также дать совет и эмоциональную поддержку.
Симптомы, диагностика и лечение от Healthily
Что такое целлюлит?
Целлюлит — это инфекция более глубоких слоев кожи и подлежащих тканей.
Основной симптом целлюлита — пораженный участок кожи внезапно краснеет, болезненно опухает и становится горячим.
Целлюлит может иметь множество причин, но в большинстве случаев он вызван типом бактерий, называемым стрептококком группы А, или другим типом бактерий, называемым золотистым стафилококком.
Скин
Кожа — самый большой орган человеческого тела. Он состоит из трех основных слоев:
- эпидермис — внешняя поверхность кожи и нижележащая часть клеток, которые организм использует для создания новых клеток кожи
- дерма — средний слой кожи, содержащий кровеносные сосуды, потовые железы и волосяные фолликулы
- subcutis — нижний слой кожи, состоящий из слоя жира и коллагена (жесткий губчатый белок), который помогает защитить тело и регулировать температуру
Причины целлюлита
Целлюлит развивается, когда бактерии или иногда грибки проникают через поверхность кожи в дерму и подкожный слой через поврежденный или сломанный участок кожи, такой как порез, ожог или укус.
Состояние кожи, такое как экзема, грибковая инфекция стопы или ногтей на ногах (стопа спортсмена), может вызывать небольшие разрывы и трещины на поверхности кожи. Это делает человека более уязвимым для целлюлита.
Другие известные факторы риска целлюлита включают:
- с ослабленной иммунной системой (естественной защитой организма от инфекций и болезней) в результате таких заболеваний, как ВИЧ или диабет, или как побочный эффект лечения, например химиотерапии
- лимфедема — состояние, вызывающее отек рук и ног, которое иногда может возникать спонтанно или может развиться после операции по поводу некоторых видов рака
- Злоупотребление наркотиками внутривенно (инъекционные наркотики, например, героин)
Узнайте больше о причинах целлюлита.
Симптомы целлюлита
При целлюлите пораженная кожа становится красной, опухшей, горячей и нежной.
Чаще всего поражаются ноги, но может возникать на любом участке тела.
Немедленно обратитесь к врачу, если участок кожи внезапно стал красным, горячим и болезненным. Если вы не можете обратиться к врачу в тот же день, вам следует обратиться в центр неотложной медицинской помощи, например в центр неотложной помощи.
Определенные симптомы могут указывать на то, что инфекция распространилась с вашей кожи на другие части тела, например, на кровь.К ним относятся рвота, лихорадка, учащенное дыхание и спутанность сознания или дезориентация. Если вы испытываете эти симптомы, вызовите скорую помощь.
Узнайте больше о симптомах целлюлита.
Кто пострадал?
Целлюлит может поражать людей любого возраста, включая детей. Считается, что ставки примерно одинаковы для обоих полов.
Лечение целлюлита
Целлюлит обычно хорошо поддается лечению антибиотиками, если его своевременно диагностировать и лечить.
В качестве меры предосторожности госпитализация обычно рекомендуется в более тяжелых случаях целлюлита, которые не реагируют на таблетки антибиотика.
Узнайте больше о лечении целлюлита.
Осложнения
В некоторых случаях целлюлита бактерии вызывают вторичную инфекцию где-то еще в организме, например, в крови (сепсис). В таких случаях обычно требуется госпитализация для лечения внутривенными антибиотиками (антибиотики вводятся непосредственно в вену).
Узнайте больше об осложнениях целлюлита.
Глоссарий
Антибиотики — это лекарства, которые можно использовать для лечения инфекций, вызванных микроорганизмами, обычно бактериями или грибками. Например амоксициллин, стрептомицин и эритромицин.
Бактерии — это крошечные одноклеточные организмы, обитающие в организме. Некоторые из них могут вызвать болезнь или болезнь, а другие полезны для вас.
Воспаление — это реакция организма на инфекцию, раздражение или травму, которая вызывает покраснение, отек, боль и иногда ощущение тепла в пораженной области.
Симптомы целлюлита
При целлюлите пораженный участок кожи становится красным, горячим, опухшим, нежным или болезненным.
Целлюлит чаще всего поражает одну из ваших ног, хотя симптомы могут развиваться в любой части вашего тела.
Если у вас целлюлит, на коже могут образовываться волдыри.
Целлюлит может вызывать общее недомогание, вызывая симптомы, которые развиваются до или в сочетании с изменениями на вашей коже. Эти симптомы включают:
- тошнота
- дрожь
- озноб
- общее недомогание
Когда обращаться за медицинской помощью
Обратитесь к врачу как можно скорее, если участок вашей кожи внезапно покраснел, стал болезненным и горячим.
Если вы не можете обратиться к врачу в день появления симптомов, вам следует посетить местное отделение травм.
Когда обращаться за неотложной медицинской помощью
Дополнительные симптомы могут указывать на то, что инфекция начала распространяться с вашей кожи на другие части вашего тела, например, на кровь.
Если у вас есть какие-либо из этих симптомов, как можно скорее обратитесь в ближайшее отделение неотложной помощи (A&E), поскольку вам может потребоваться срочная медицинская помощь.
Эти симптомы включают:
- быстрое распространение покраснения
- Высокая температура (лихорадка) 38ºC (100,4ºF) или выше
- рвота
- изменения психического состояния, например спутанность сознания
- учащенное сердцебиение
- учащенное дыхание
- головокружение, особенно при переходе из положения лежа или сидя в положение стоя
Лихорадка Высокая температура, также известная как лихорадка, — это когда температура тела человека поднимается выше нормы 37 ° C (98.6 ° F).
Причины целлюлита
Большинство случаев целлюлита вызвано инфицированием подкожных тканей стрептококком группы А или бактериями золотистого стафлококка.
См. Стрептококковые инфекции и стафилококковые инфекции для получения дополнительной информации об этих типах бактерий.
Целлюлит обычно возникает при повреждении поверхности кожи. Это повреждение создает точку входа для бактерий, позволяя им атаковать кожу и ткани под ними.Разрыв кожи может быть вызван:
- разрез
- пасти
- гореть
- Укус животного, человека или насекомого
- Колотая рана
- Язва кожи
- Состояние кожи, такое как атопическая экзема (при которой кожа становится сухой, красной и потрескавшейся) или стопа спортсмена
Разрыв на коже может быть настолько маленьким, что его нелегко идентифицировать.
Некоторые случаи целлюлита могут развиться, если рана или другой разрыв кожи подвергаются воздействию воды, загрязненной бактериями.
Грибковая инфекция — гораздо более редкая причина целлюлита. Грибковый целлюлит обычно поражает только людей с сильно ослабленной иммунной системой, таких как люди на последних стадиях ВИЧ-инфекции, которые не реагируют на лечение.
Кто в группе риска?
Ряд заболеваний может повысить риск развития целлюлита. К ним относятся:
- страдают ожирением (чрезмерно избыточным весом)
- с ослабленной иммунной системой
- с плохо контролируемым диабетом
- проблемы с кровообращением
- ветрянка или опоясывающий лишай
- с лимфедемой
- с длительно нелеченой инфекцией стопы спортсмена или грибковой инфекцией ногтей на ногах
- Внутривенное употребление наркотиков
- с предыдущими эпизодами целлюлита
Кратко они описаны ниже.
Ожирение
Ожирение может вызвать отек ног, что может увеличить риск развития целлюлита.
Ожирение определяется как очень избыточный вес с индексом массы тела (ИМТ) 30 или более.
Ослабленная иммунная система
Ваша иммунная система может быть ослаблена, если у вас есть такое заболевание, как ВИЧ или СПИД. Ослабленная иммунная система затрудняет борьбу с инфекцией.
Известно также, что ряд методов лечения ослабляет иммунную систему.Например:
- Химиотерапия — лечение рака, при котором используются лекарства для уничтожения раковых клеток
- иммунодепрессанты (препараты, которые широко используются для лечения людей, перенесших трансплантацию органов, чтобы предотвратить отторжение донорского органа их организмом)
- Долгосрочное применение таблеток кортикостероидов и кремов с кортикостероидами
Плохо контролируемый диабет
Если у вас диабет, который не лечится и не контролируется, он может ослабить вашу иммунную систему.
Плохо контролируемый диабет также может влиять на кровообращение, что иногда приводит к развитию кожных язв. Язвы на коже являются частым источником проникновения бактерий.
Узнайте больше о диабете.
Проблемы с кровообращением
Плохое кровообращение может увеличить риск развития кожных инфекций в местах, где ваше тело не имеет достаточного кровоснабжения.
Например, у многих людей с диабетом снижено кровоснабжение стоп, что делает их более уязвимыми для развития целлюлита.
Ветряная оспа и опоясывающий лишай
Ветряная оспа и опоясывающий лишай часто вызывают образование волдырей на коже. Ветряная оспа (которая обычно поражает только детей) и опоясывающий лишай (обычно поражает людей в возрасте 50 лет и старше) являются вирусными инфекциями, вызываемыми вирусом опоясывающего герпеса и ветряной оспы.
Если волдыри, возникающие при ветряной оспе или опоясывающем лишае, сломаны или поцарапаны, это может повредить вашу кожу и стать местом проникновения бактерий.
Лимфедема
Лимфедема — это заболевание, при котором под кожей скапливается жидкость.Это может произойти после операции по поводу некоторых видов рака. Если ваша кожа сильно опухнет, она может потрескаться, что станет местом проникновения бактерий.
Внутривенное употребление наркотиков
Люди, употребляющие запрещенные наркотики путем инъекций, имеют повышенный риск развития целлюлита, потому что несоблюдение правил гигиены иглы, например, не стерилизация иглы до и после инъекции, может увеличить риск заражения.
Предыдущие эпизоды целлюлита
Если у вас был предыдущий эпизод целлюлита, ваш риск возникновения эпизодов в будущем увеличивается.
Приблизительно 20-30% людей с флегмоной в анамнезе будут снова госпитализированы с другой инфекцией флегмоны. Среднее время между предыдущей и повторной инфекцией целлюлита составляет три года.
Глоссарий
Хроническая Хроническая обычно означает состояние, которое продолжается в течение длительного времени или продолжает повторяться.
Иммунная система Иммунная система — это система защиты организма, которая помогает защитить его от болезней, бактерий и вирусов.
Печень Печень — самый большой орган в организме. Его основная работа — выделять желчь (чтобы помочь пищеварению), выводить токсины из крови и превращать пищу в энергию.
Ожирение Ожирение — это когда у человека чрезмерно большое количество жира в организме.
Вены Вены — это кровеносные сосуды, по которым кровь от остального тела переносится обратно к сердцу.
Диагностика целлюлита
Ваш врач обычно может диагностировать целлюлит, оценивая ваши симптомы и исследуя вашу кожу.
Прежде чем поставить диагноз, ваш врач может исключить другие состояния, которые могут привести к покраснению и воспалению вашей кожи, например, варикозная экзема (кожный зуд, вызывающий воспаление, а иногда и кожные язвы).
Если у вас есть открытая рана на коже, ваш врач может взять мазок клеток из раны, чтобы узнать, какой тип бактерий вызывает инфекцию. Тампон похож на ватную палочку, и его используют для удаления небольших следов ткани для тестирования.
Дальнейшее обследование может быть проведено, если ваши симптомы достаточно серьезны и требуют госпитализации. Тестирование обычно включает серию анализов крови, которые являются эффективным способом оценки тяжести инфекции и того, насколько хорошо вы реагируете на антибиотики. См. Дополнительную информацию в разделе «Лечение целлюлита».
Лечение целлюлита
Если вам поставили диагноз целлюлит, ваше лечение будет зависеть от причины целлюлита, тяжести симптомов и общего состояния вашего здоровья.
Обычно вы можете лечиться дома с помощью таблеток антибиотиков, если у вас нет дополнительных симптомов недомогания, таких как лихорадка, тошнота и рвота, которые предполагают, что инфекция целлюлита распространилась с вашей кожи в кровоток или другие части тела.
Если это не так, обычно рекомендуется госпитализация.
Лечение на дому
Антибиотики
Если вы чувствуете себя достаточно хорошо, чтобы лечиться дома, вам дадут семидневный курс приема таблеток антибиотиков.
Наиболее часто назначаемым антибиотиком от целлюлита является флуклоксациллин, который входит в группу антибиотиков пенициллиновой группы.
Наиболее частыми побочными эффектами флуклоксациллина являются легкие проблемы с пищеварением, такие как расстройство желудка или эпизоды диареи.
Если вы не можете принимать флуклоксациллин из-за аллергии на пенициллин, можно использовать альтернативный антибиотик, известный как эритромицин.
Побочные эффекты эритромицина обычно легкие и непродолжительные.К ним относятся тошнота, дискомфорт в животе, рвота и диарея
Если есть подозрение, что ваш целлюлит вызван воздействием загрязненной воды на рану, вам дадут комбинацию двух разных антибиотиков: обычно доксициклин или ципрофлоксацин в сочетании с флуклоксациллином или эритромицином.
Когда вы впервые начнете принимать антибиотики, вы можете заметить, что ваша кожа становится более красной. Обычно это временная реакция, и покраснение должно исчезнуть в течение 48 часов.
Немедленно обратитесь к врачу, если ваши симптомы ухудшатся через 48 часов после приема антибиотиков или у вас появятся дополнительные симптомы, такие как высокая температура или рвота.
Уход за собой
Есть шаги, которые вы можете предпринять дома, чтобы облегчить симптомы и ускорить выздоровление от целлюлита.
Пейте много воды, чтобы предотвратить обезвоживание. Если ваша нога поражена целлюлитом, держите ее в приподнятом положении. Так вы почувствуете себя более комфортно и уменьшите отек.
Обезболивающее
Если целлюлит вызывает боль или высокую температуру (жар), безрецептурные обезболивающие могут облегчить симптомы. Парацетамол и ибупрофен подходят для лечения целлюлита.
Лечение в больнице
Если вам необходимо попасть в больницу для лечения, вам будут вводить антибиотики непосредственно в вену через инъекцию или капельницу (так называемые внутривенные антибиотики).
Тип антибиотиков, которые будут использоваться, зависит от предполагаемой причины вашей инфекции, хотя часто используется тип антибиотика, известный как антибиотик широкого спектра действия.Этот тип антибиотика может убить ряд различных штаммов бактерий.
Если ваши симптомы улучшатся и вы в остальном здоровы, вас могут выписать через 48 часов, и вы можете перейти на лечение антибиотиками в таблетках.
Если это не так, перед переходом на таблетки антибиотиков обычно рекомендуется трех- или четырехдневный курс внутривенного введения антибиотиков.
Глоссарий
Антибиотики Антибиотики — это лекарства, которые можно использовать для лечения инфекций, вызванных микроорганизмами, обычно бактериями или грибками.Например амоксициллин, стрептомицин и эритромицин.
Лихорадка Высокая температура, также известная как лихорадка, — это когда температура тела человека превышает нормальные 37 ° C (98,6 ° F).
Почки Почки — это пара бобовидных органов, расположенных в задней части живота, которые удаляют отходы и лишнюю жидкость из крови и выводят их из организма в виде мочи.
Печень Печень — самый большой орган в организме. Его основная работа — выделять желчь (чтобы помочь пищеварению), выводить токсины из крови и превращать пищу в энергию.
Осложнения целлюлита
Осложнения целлюлита могут включать заражение крови, абсцессы и менингит.
Заражение крови
Если бактерии, поражающие вашу кожу и ткани, попадают в ваш кровоток, они могут вызвать заражение крови (сепсис). Симптомы заражения крови включают:
- Высокая температура (лихорадка) 38ºC (100,4ºF) или выше
- учащенное сердцебиение
- учащенное дыхание
- низкое кровяное давление, от которого кружится голова при вставании
- Изменения психического поведения, такие как спутанность сознания или дезориентация
- понос
- снижение потока мочи
- холодная липкая кожа
- бледная кожа
- потеря сознания
Если у вас есть какие-либо из этих симптомов, вызовите скорую помощь.
См. Заражение крови для получения дополнительной информации об этом состоянии.
Абсцесс
В некоторых случаях целлюлит может привести к образованию абсцесса рядом с местом инфекции.
Абсцесс — это опухшая, заполненная гноем шишка под поверхностью кожи. Это вызвано скоплением бактерий и мертвых лейкоцитов.
В некоторых случаях антибиотики, которые используются для лечения целлюлита, также могут помочь удалить абсцесс. Однако, если это не так, гной необходимо удалить из абсцесса через небольшой разрез на коже.
См. Абсцесс для получения дополнительной информации.
Целлюлит и менингит лица
Целлюлит лица — это необычная форма целлюлита, которая развивается на коже лица. На его долю приходится примерно 8,5% всех случаев целлюлита.
Целлюлит лица чаще всего встречается у детей в возрасте до трех лет и пожилых людей старше 50 лет. Если целлюлит лица не лечить у детей, бактерии потенциально могут распространиться на внешние мембраны их головного мозга (мозговые оболочки) и вызвать серьезную инфекцию головного мозга, называемую менингит.
Симптомы менингита могут различаться у взрослых, но симптомы у младенцев и детей в возрасте до трех лет включают:
- становится вялым и невосприимчивым или скованным с резкими движениями
- становится раздражительным и не хочет, чтобы его держали
- необычный плач
- Рвота и отказ от корма
- кожа бледная и с пятнами
- потеря аппетита
- пристальное выражение лица
- очень сонный и не хочет просыпаться
Бактериальный менингит — очень серьезное заболевание, требующее неотложной медицинской помощи.Если не лечить, бактериальная инфекция может вызвать серьезное повреждение головного мозга и заразить кровь.
Если вы подозреваете, что у вашего ребенка симптомы менингита, немедленно вызовите скорую помощь.
Лучший способ защитить вашего ребенка от менингита — это сделать ему прививку:
- Вакцинация DTaP / IPV / Hib (5-в-1), которую следует проводить в возрасте от двух до четырех месяцев
- бустер Hib / MenC, который следует давать ребенку после первого дня рождения.
Вакцина и бустер обеспечивают иммунитет против двух основных причин менингита у детей:
- Бактерии haemophilus influenzae типа b
- Менингококковые бактерии группы С
Спросите своего врача, если вы не уверены, что вашему ребенку сделаны прививки.
Глоссарий
Абсцесс Абсцесс — это уплотнение, содержащее гной, которое вырабатывается организмом во время инфекции.
Антибиотики Антибиотики — это лекарства, которые можно использовать для лечения инфекций, вызванных микроорганизмами, обычно бактериями или грибками. Например амоксициллин, стрептомицин и эритромицин.
Сердечные клапаны Сердечные клапаны — это четыре набора створок, которые контролируют направление, в котором кровь качается вокруг сердца.
Вена Вены — это кровеносные сосуды, по которым кровь от остального тела переносится обратно к сердцу.
Профилактика целлюлита
Не все случаи целлюлита можно предотвратить. Но вы можете предпринять шаги, чтобы снизить риск развития этого состояния.
Сюда входят меры по предотвращению кожных ран и надлежащее лечение ран, когда они возникают.
Лечение кожных ран
Следите за тем, чтобы все порезы, ссадины или укусы оставались чистыми. Промыть поврежденную кожу под проточной водопроводной водой и при необходимости нанести антисептический крем.
Держите рану закрытой пластырем или повязкой.Обязательно смените гипс или повязку, если она намокнет или станет грязной. Пластыри и повязки снизят риск дальнейшего повреждения раны и помогут создать барьер против проникновения бактерий в кожу.
Гигиена рук
Регулярно мойте руки, особенно при обработке или прикосновении к ране или состоянию кожи.
Если у вас кожный зуд, например атопическая экзема или ветряная оспа, всегда держите ногти чистыми и короткими.
Если вы поцарапаете кожу, а ваши ногти будут короткими и чистыми, риск повреждения кожи и инфицирования снизится.
