причины, симптомы, диагностика и лечение болезней
Что такое венозный тромбоз?
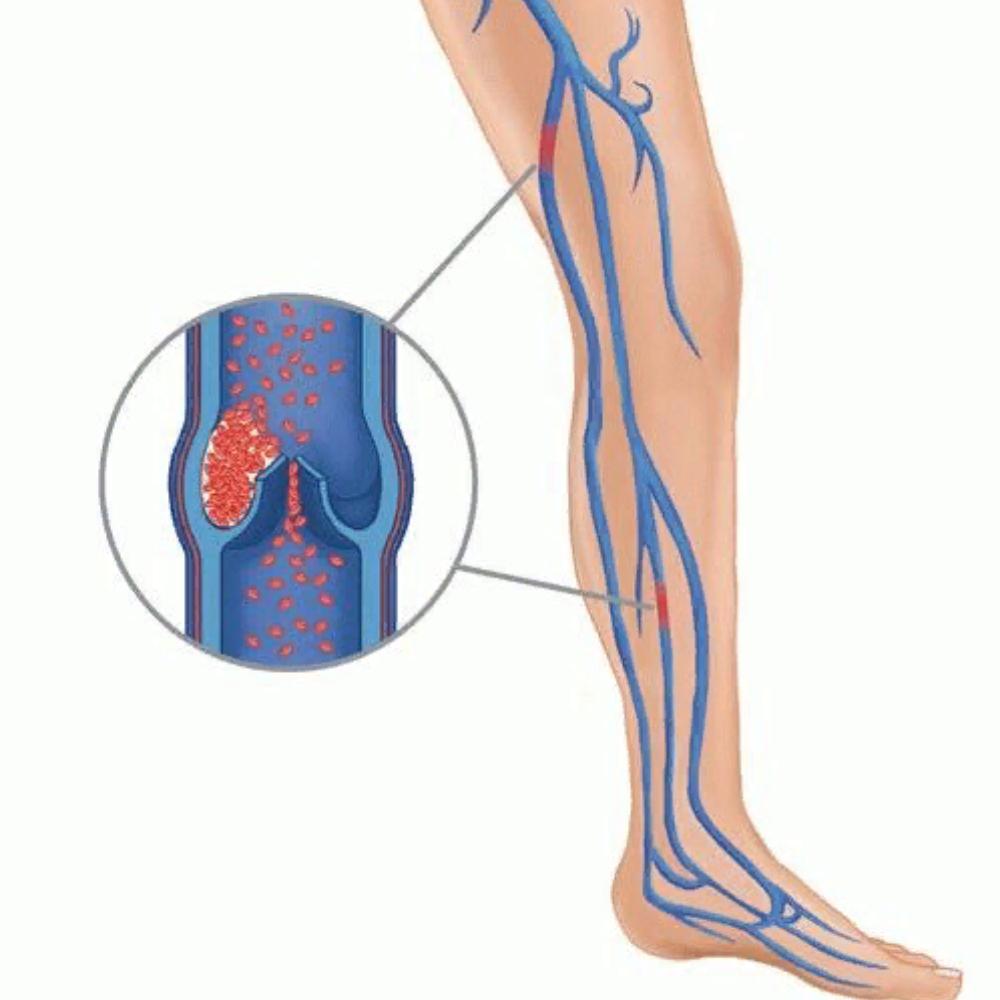
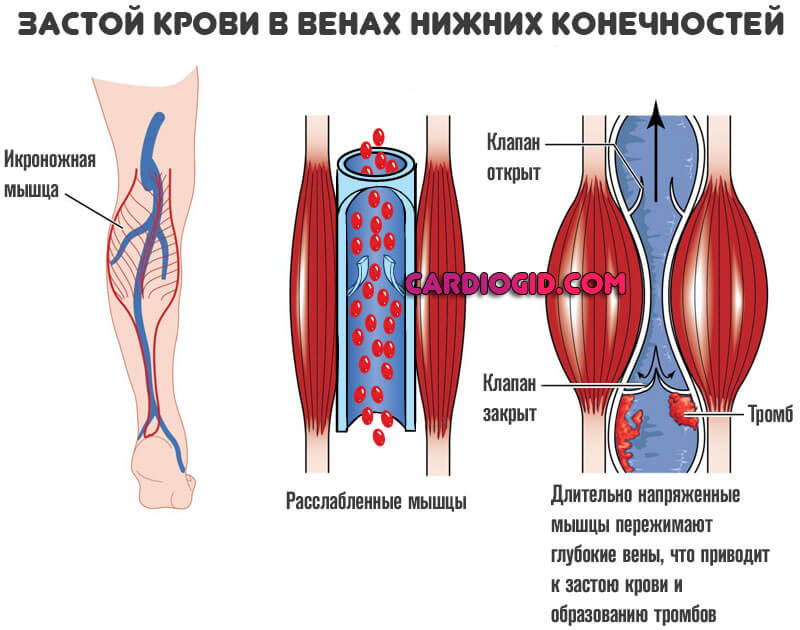
Тромбоз глубоких вен (ТГВ) – заболевание, при котором происходит закупорка просвета вен тромбом в результате воспаления, ухудшения реологических свойств крови или прямых повреждений сосудов при травмах. Локализация и признаки тромбоза могут быть разными (рис. 1), однако ТГВ нижних конечностей остается самым распространенным, ведь на вены ног приходится значительная физическая нагрузка. Также это обусловлено тем, что вены должны поднимать кровь вверх против сил гравитации.
Рисунок 1. Признаки тромбоза глубоких вен в зависимости от локализации. Источник: American Society of HematologyСогласно статистическим данным, каждый год на территории РФ диагностируют 80 тысяч новых случаев тромбоза глубоких вен нижних конечностей, а показатель заболеваемости составляет порядка 100 случаев на 100 тыс. населения. При этом в пожилом возрасте этот показатель вдвое выше и достигает 200 на 100 тыс. населения ежегодно.
Причины
В основе развития тромбоза вен лежит сочетание трех классических факторов, формирующих так называемую триаду Вирхова:
- Повреждение внутренней стенки вены (эндотелия, рис. 2). Является результатом воспалительных реакций (тромбофлебита), механического повреждения (переломов костей конечностей) и т.д.
- Замедление венозного кровотока, венозная недостаточность. Встречается у людей, ведущих преимущественно сидячий образ жизни, при обездвиживании, беременности.
- Повышение свертываемости крови (гиперкоагуляция). Часто связано с гормональными изменениями, например – заместительной гормональной терапией во время менопаузы или длительным приемом оральных контрацептивов.
Кто в группе риска?
Выделяют ряд заболеваний и состояний, которые повышают риск развития ТГВ нижних конечностей. В их перечень входят:
- Возраст старше 60 лет.

- Курение.
- Беременность.
- Сопутствующая сердечная недостаточность и онкологические заболевания.
- Инвалидизирующие заболевания или тяжелые травмы, на длительное время обездвиживающие человека.
- Выраженное ожирение.
- Венозные тромбозы у близких кровных родственников.
- Частые длительные путешествия в сидячем положении, например – перелеты в самолете, продолжительностью более 3 часов.
Чем опасен тромбоз?
Наиболее опасное осложнение тромбоза – тромбоэмболия легочной артерии (ТЭЛА). Это состояние, при котором тромб, сформировавшийся в вене, вместе с током крови через сердце попадает в легочной ствол – магистральный кровеносный сосуд, доставляющий кровь в легкие (рис. 3). При тяжелых формах ТЭЛА смерть человека может наступить мгновенно.
Рисунок 3. Тромбоэмболия легочной артерии. Источник: medicalstocks / DepositphotosТакже часто развивается посттромботический синдром (ПТФС), обусловленный поражением венозных клапанов.
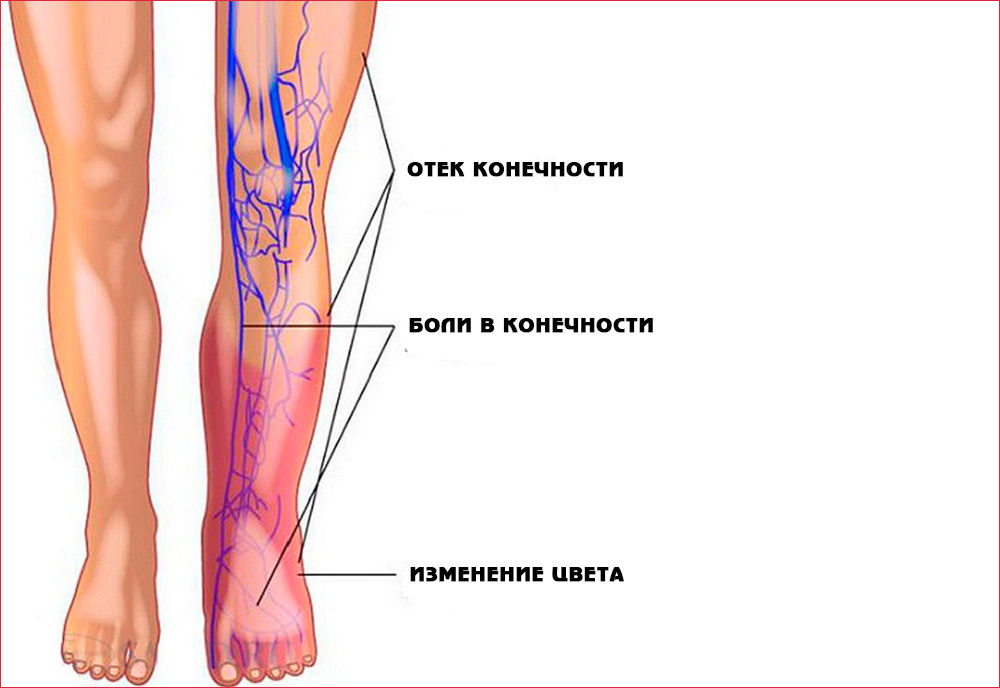
Симптомы ТГВ нижних конечностей
Порядка половины пациентов не замечают у себя каких-либо симптомов заболевания. К возможным признакам ТГВ нижних конечностей, которые встречаются у других больных, относятся:
- Тупая, незначительная боль в зоне тромбоза, как правило – в одной ноге.
- Болезненность при прикосновении к области, в которой находится закупоренный сосуд.
- Выраженное ощущение тяжести при длительном пребывании в стоячем положении, продолжительной ходьбе.
- Местное покраснение кожи.
- Распространенный отек мягких тканей ноги, из-за чего возникает асимметричность конечностей (рис. 4).
- Дискомфорт в области голеней и голеностопного сустава при сгибании.
- Появление ранее незаметных вен на поверхности нижних конечностей.
Рисунок 4. Тромбоз вен нижних конечностей. Источник: James Heilman, MD / Wikipedia (Creative Commons Attribution-Share Alike 3.0 Unported)
Тромбоз вен нижних конечностей. Источник: James Heilman, MD / Wikipedia (Creative Commons Attribution-Share Alike 3.0 Unported)
При длительном течении заболевания формируется хроническая венозная недостаточность, обуславливающая дистрофические изменения тканей нижних конечностей. Они включают в себя сухость и шелушение кожи, выпадение волос. При тяжелом течении кожные покровы приобретают темный, багровый оттенок, начинают формироваться трофические язвы (рис. 5).
Когда стоит обратиться к врачу?
Консультация доктора необходима при появлении стойких признаков заболевания. Довольно часто ощущение тяжести в ногах и отек возникают и у здоровых людей после продолжительной ходьбы или длительного стояния. Однако в норме они исчезают после полноценного отдыха, в то время как при тромбозе глубоких вен они могут уменьшаться, но часто сохраняются.
Также обратиться за медицинской помощью стоит при появлении первых признаков патологии при имеющихся факторах риска, например – при беременности.
Диагностика
Существует ряд других заболеваний, которые могут сопровождаться похожими симптомами, например – целлюлит или киста Бейкера. Поэтому для подтверждения диагноза ТГВ нижних конечностей используется комплекс лабораторных и инструментальных исследований, среди которых наиболее важными являются:
- Определение D-димера в крови. D-димер – это маркер распада кровяного сгустка. Его наличие указывает на образование тромбов в организме.
- Дуплексная ультрасонография. Это вариант ультразвуковой диагностики (УЗД) вен нижних конечностей, позволяющий визуализировать тромб и точно определить кровеносный сосуд, в котором он находится.
- Контрастная венография. Вариант рентгенологической диагностики, при котором в венозное русло предварительно вводится контрастное вещество. Таким образом удается не только определить место расположения тромба, но и оценить степень нарушения кровотока.
 Используется при низкой информативности УЗД.
Используется при низкой информативности УЗД.
Лечение
Терапия зависит от размеров тромба, наличия сопутствующих заболеваний и состояний, а также риска развития осложнений. При тромбозе глубоких вен нижних конечностей прибегают как к медикаментозному, так и хирургическому лечению.
Антикоагулянтная терапия
Антикоагулянты представляют собой основу лечения венозных тромбозов. Действие этих средств направлено на «разжижение» крови и профилактику образования тромбов.
Существует два основных пути введения антикоагулянтов – инъекционный и пероральный. Путем инъекции вводятся нефракционированный гепарин, низкомолекулярный гепарин. В виде таблеток применяются непрямые антикоагулянты (варфарин), прямые ингибиторы фактора Ха (ривароксабан).
Тромболитики
Кава-фильтры
При недостаточной эффективности антикоагулянтной терапии или наличии противопоказаний к ее проведению прибегают к установке специальных внутривенных фильтров, которые призваны предотвратить попадание оторвавшихся тромбов в системный кровоток, а затем – в легкие.
Тромбэктомия
В редких случаях проводится операция по механическому удалению образовавшегося тромба и восстановлению проходимости вены.
Правила для больных с тромбозом глубоких вен
Жизнь с тромбозом глубоких вен налагает некоторые ограничения. Пациенты с этим диагнозом должны помнить о том, что:
- При длительных перелетах рекомендуется использование специальных компрессионных чулков. Также это рекомендуется лицам с предрасположенностью к тромбообразованию, которые не проходили соответствующую диагностику незадолго до полета.
- Ни в коем случае нельзя поднимать тяжести, женщинам также следует отказаться от высоких каблуков. При занятиях спортом тренер должен подобрать щадящий уровень нагрузки.
- Запрещено посещение любого вида сауны, включая хамам. Нахождение в парилке способствует усилению кровообращения, что для людей с тромбозом может быть опасно.
- Следует контролировать питание, отдавая предпочтение блюдам с меньшей калорийностью. Животные жиры лучше заменить растительными. Основу рациона должны составлять необработанные злаки, овощи, фрукты. Разрешены кисломолочные продукты и нежирные сорта мяса: курица, индейка, говядина. Следует также ограничить потребление соли, чтобы избежать возникновения отеков.
- Запрещено курение и употребление алкоголя.
Профилактика
Профилактика подразумевает целый ряд рекомендаций и ограничений, которые условно можно разделить на две категории: что можно делать, и чего делать нельзя.
Что можно и нужно делать?
Избежать развития венозного тромбоза могут базовые советы, которые применимы и ко многим другим патологиям, в том числе:
- Поддерживать здоровый вес, избегая ожирения.
- Иметь постоянную физическую активность.
- Употреблять достаточное количество жидкости, что позволит избежать «сгущения» крови.
Чего следует избегать?
С целью профилактики тромбообразования следует избегать основных факторов и внешних воздействий, которые могут ухудшать ток крови в венах нижних конечностей. В первую очередь это:
- Употребление алкоголя и табачных изделий.
- Длительное (более 3 часов) пребывание в сидячем положении.
- Перекрещивание ног в сидячем положении.
Заключение
Тромбоз глубоких вен нижних конечностей потенциально опасное заболевание. Без должного лечения и профилактики на постоянной основе данная патология способна приводить к летальным осложнениям, например, к ТЭЛА, из-за чего она требует повышенного внимания.
Источники
- National Health Service.
 DVT (deep vein thrombosis).
DVT (deep vein thrombosis). - Сучков И.А., Швальб П.Г.. «К вопросу о лечении тромбозов глубоких вен нижних конечностей» Российский медико-биологический вестник имени академика И.П. Павлова, no. 3, 2006, pp. 19-23.
- Лебедев А.К., and Кузнецова О.Ю.. «Тромбоз глубоких вен нижних конечностей» Российский семейный врач, vol. 19, no. 3, 2015, pp. 4-16.
- Bates SM, Ginsberg JS. Clinical practice. Treatment of deep-vein thrombosis. N Engl J Med. 2004 Jul 15;351(3):268-77.
Тромбоза глубоких вен — симптомы и лечение. Областной флебологический центр, Орехово-Зуево, МО
Тромбоз глубоких вен — острое заболевание, опасное своими осложнениями. Неправильное лечение или его отсутствие может привести к отрыву тромба с развитием тромбоэмболии легочной артерии, угрожающей жизни человека, или постфлебитическому синдрому, который в 40% случаев приводит к инвалидности.
Обратившись в Областной флебологический центр, вы сможете вернуть здоровую походку, избавиться от болей и отеков, а главное — избежать крайне опасных осложнений тромбоза ног.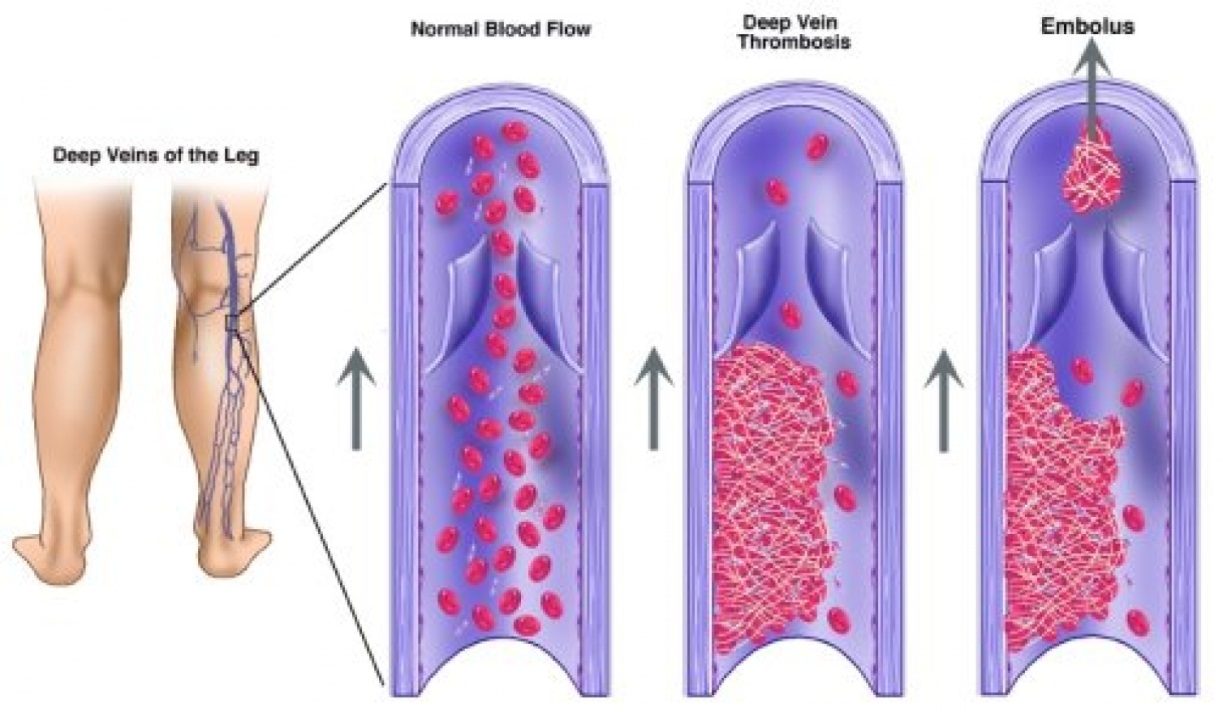
Диагностика и лечение тромбоза глубоких вен нижних конечностей
Тромбоз глубоких вен относится к экстренным состояниям. В 90% случаев заболевание поражает сосуды ног. При образовании тромбов, закупоривающих сосуды, пациент чувствует боль, возникают покраснения, ноги отекают и резко увеличиваются в размерах.
Для диагностики тромбоза сегодня применяется ультразвуковое исследование с допплерографией. В Областном флебологическом центре используются аппараты УЗИ экспертного класса. Исследование сосудов проводят врачи на базе центра — тратить время и финансы на дополнительные исследования нет необходимости.
Своевременное и правильно проведенное лечение тромбоза ног позволяет в большинстве случаев полностью устранить патологию и восстановить здоровое кровообращение. Для лечения заболевания чаще всего применяют консервативные методы: на основе диагностического обследования врач формирует индивидуальный курс, который включает прием противовоспалительных препаратов и лекарств, препятствующих образованию тромбов, а также ношение специальных компрессионных изделий, сдерживающих отек.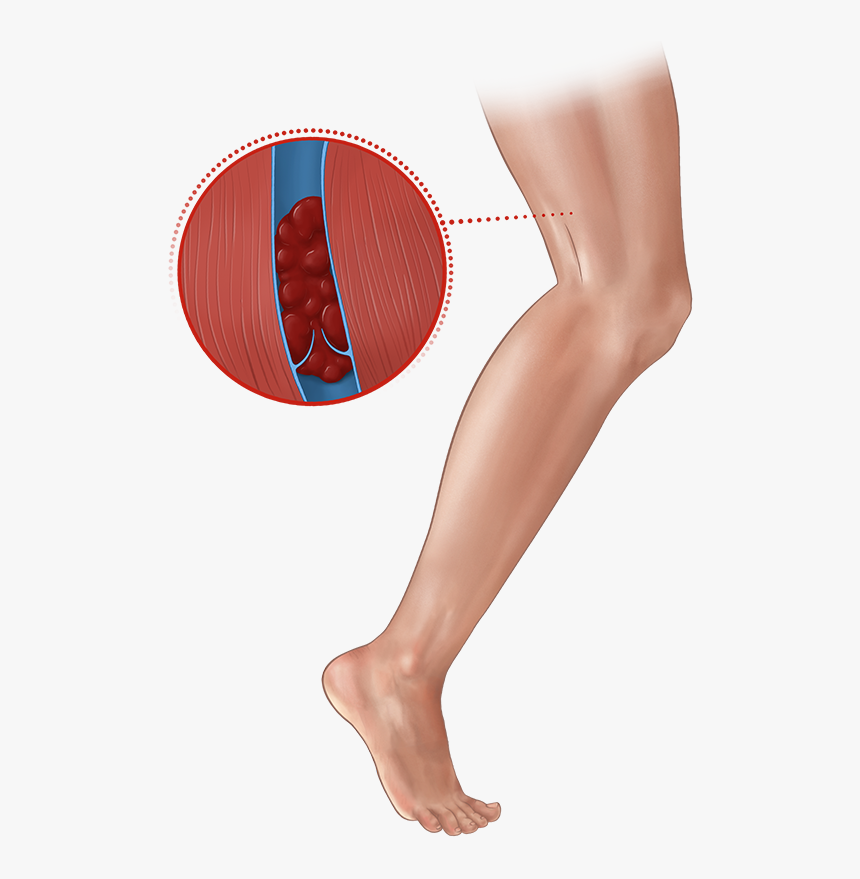 В сложных случаях проводятся операции по удалению тромба (обычно, когда есть риск отрыва тромба), перевязки и прошивания вены и т. д.
В сложных случаях проводятся операции по удалению тромба (обычно, когда есть риск отрыва тромба), перевязки и прошивания вены и т. д.
Чтобы избежать опасных осложнений тромбоза глубоких вен, при обнаружении первых признаков заболевания следует немедленно обратиться к врачу.
Узнать стоимость услуг центра по ссылке.
Записаться на прием к специалистам Областного флебологического центра можно по телефонам:
Тромбоз глубоких вен: симптомы и лечение
Современные люди часто сталкиваются с заболеваниями поверхностных вен ног, в частности — с варикозом и его осложнениями. Но глубокие вены нередко также оказываются под угрозой. К сожалению, и об особенностях заболевания глубоких вен, и об их лечении, мы знаем куда меньше, чем о том же варикозе. На что обратить внимание, чем тромбоз отличается от тромбофлебита и что делать при появлении симптомов заболеваний— постараемся разобраться.
Как устроена венозная система ног
Условно говоря, вены на ногах образуют два уровня — поверхностный и глубокий. Поверхностные вены обеспечивают всего около 10% венозного кровотока, однако выполняют при этом очень важную функцию. Помимо сбора крови и продвижения ее к сердцу, эти вены могут играть роль своеобразного резервуара, который в случае необходимости может принять кровь из глубоких вен. Таким образом, нагрузка на вены регулируется за счет внутренних механизмов.
Поверхностные вены обеспечивают всего около 10% венозного кровотока, однако выполняют при этом очень важную функцию. Помимо сбора крови и продвижения ее к сердцу, эти вены могут играть роль своеобразного резервуара, который в случае необходимости может принять кровь из глубоких вен. Таким образом, нагрузка на вены регулируется за счет внутренних механизмов.
Вены из глубокого и поверхностного слоев соединены между собой так называемыми перфорантными венами. За счет этого в венозной системе поддерживается равновесие.
Поверхностные вены подвержены риску излишнего растяжения: если человек мало двигается, неправильно питается, страдает от лишнего веса и просто имеет наследственную предрасположенность, то ток крови замедляется, и стенка вены растягивается. Специальные клапаны, которые перекрывают обратный ток крови, смыкаются неплотно, и мы говорим о варикозном расширении вен. Глубокие вены находятся в толще тканей и обеспечивают продвижение к сердцу основного объема крови. Окружающие мышцы поддерживают тонус этих сосудов и облегчают ток крови, поэтому глубокие вены не подвержены варикозу.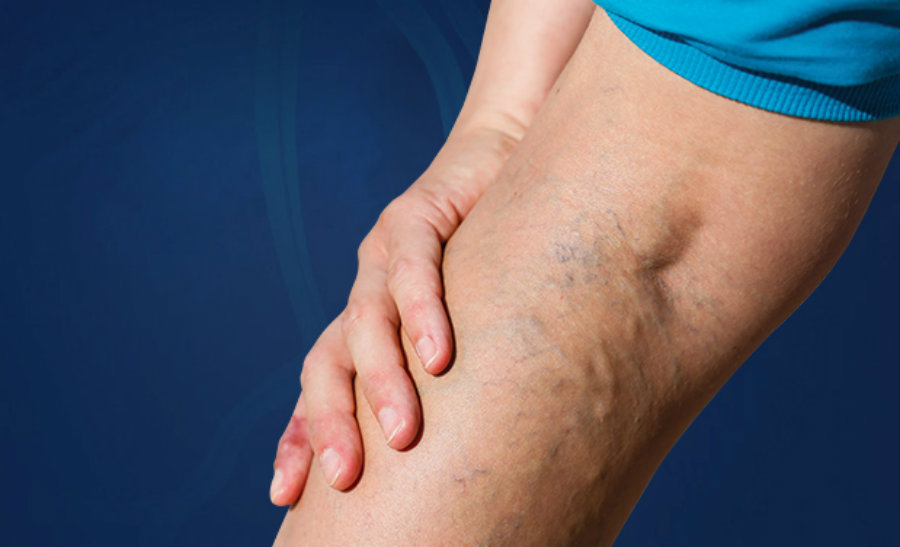
Тромбофлебит — опасное осложнение варикоза
Медленное движение крови по поверхностным венам, а также повреждения сосудистых стенок (а растяжения нередко к ним приводят) — вот два фактора, которые играют большую роль при формировании тромбофлебита нижних конечностей. Симптомы этого заболевания — это боли в ноге, покраснение, уплотнение по ходу вены. Все это — следствие формирования тромба, кровяного сгустка в просвете сосуда. Нередко тромб может полностью закрывать вену. Опасен и отрыв тромба, так как в этом случае он может закупорить другой сосуд, например, легочную артерию.
Тромбофлебит — это заболевание поверхностных вен, которое чаще всего является осложнением варикоза. Если заболевание возникает само по себе, без предшествующего расширения вен, причиной этого обычно являются нарушения в работе свертывающей системы крови. Симптомы тромбофлебита без варикоза всегда обращают на себя внимание врачей, и эта ситуация требует дополнительных обследований.
Еще раз подчеркнем — все описанное относится к поверхностным венам. Если же мы говорим о тромбофлебите глубоких вен нижних конечностей, симптомах и лечении… А можем ли мы говорить об этом заболевании?
Тромбофлебит или тромбоз?
Если тромбы образуются в глубоких венах нижних конечностей, то мы говорим не о тромбофлебите, а о тромбозе. В чем же различие этих двух заболеваний?
Тромбофлебит — заболевание, возникающее в основном в результате травмирования стенки вены. Оно сопровождается воспалением, которое вместе с замедлением тока крови и вызывает формирование кровяных сгустков. Тромбоз вен нижних конечностей — заболевание, вызванное нарушением работы свертывающей системы крови. Оно не связано с варикозом, а также ему не предшествуют повреждения вен, хотя наличие травм повышает риск тромбоза. А опасность для организма оно представляет не меньшую, чем тромбофлебит, так как существует возможность перекрытия кровотока или отрыва тромба.
В числе факторов, способствующих развитию тромбоза, можно выделить:
- пожилой возраст
- повышение массы тела, снижение двигательной активности
- прием оральных контрацептивов
- беременность (в этот период у женщины могут меняться свертывающие свойства крови)
- курение
- хирургические операции
Тромбоз нижних конечностей — симптомы
Дополнительная опасность тромбоза состоит в том, что достаточно долго заболевание может не проявлять себя. Симптомы появляются тогда, когда тромб достигает больших размеров и распространяется вверх по сосуду. Тогда у пациента появляются жалобы на боли, которые уменьшаются в состоянии покоя и увеличиваются при физической нагрузке. Затем, в связи с ухудшением оттока крови, к болям присоединяется отек. Кожа на ноге бледнеет (до синюшности) и «натягивается», приобретая глянцевый блеск.
Симптомы появляются тогда, когда тромб достигает больших размеров и распространяется вверх по сосуду. Тогда у пациента появляются жалобы на боли, которые уменьшаются в состоянии покоя и увеличиваются при физической нагрузке. Затем, в связи с ухудшением оттока крови, к болям присоединяется отек. Кожа на ноге бледнеет (до синюшности) и «натягивается», приобретая глянцевый блеск.
Для диагностики локализации тромба проводится УЗИ вен, а в особо сложных случаях —ангиография, рентгенологическое исследование с введением в сосуды контрастного вещества.
Что делать?
Появление симптомов тромбоза глубоких вен нижних конечностей говорит о том, что пациенту следует незамедлительно обратиться к врачу и начать лечение. Специалист оценит расположение и характер тромба и поможет предотвратить его отрыв или полную закупорку сосуда.
Обычно для лечения применяются препараты, разжижающие кровь (гепарин), а также компрессионный трикотаж, который помогает правильному венозному кровотоку. В течение нескольких дней пациенту может быть рекомендован постельный режим, положение ног при этом должно быть немного приподнятым.
В течение нескольких дней пациенту может быть рекомендован постельный режим, положение ног при этом должно быть немного приподнятым.
Возможно и хирургическое лечение, в ходе которого тромбы удаляются, а в полой вене устанавливается специальный фильтр, улавливающий все движущиеся кровяные сгустки.
Заболевания вен, связанные с образованием тромбов, не просто ухудшают самочувствие и доставляют дискомфорт. Они представляют реальную угрозу для жизни, поэтому при появлении первых симптомов тромбофлебита или тромбоза необходимо обратиться к врачу. Только он проведет точную диагностику и назначит лечение, которое поможет избежать негативных последствий. Самостоятельный прием препаратов может не улучшить ситуацию, а усугубить ее. Единственное, что рекомендуется сделать пациенту самостоятельно до визита к врачу, — это забинтовать ногу эластичным бинтом или надеть компрессионный трикотаж.
Хирургическое лечение тромбозов глубоких вен нижних конечностей
В настоящее время такая патология, как тромбоз глубоких вен, является важнейшей проблемой клинической медицины. По данным Министерства здравоохранения, в Российской Федерации ежегодно регистрируются около 80 000 новых тромбозов глубоких вен нижних конечностей. В пожилом и старческом возрасте частота тромбозов глубоких вен увеличивается в несколько раз и достигает 200 случаев на 100 000 в год. Тромбоз глубоких вен – это острое состояние, развивающееся в результате комплексного действия ряда факторов, таких, как онкологические заболевания, генетические аномалии свертывающееся системы крови, травмы, оперативные вмешательства, тяжелые заболевания центральной нервной системы. Непосредственная угроза жизни больного связана не с тромботическим поражением венозного русла, а с тромбоэмболией легочной артерии. В течение месяца после выявления тромбоза глубоких вен от легочной эмболии умирают 6% пациентов. Но даже благополучный исход острого периода не означает разрешения проблемы. В отдаленном периоде после тромбоза глубоких вен формируется посттромботическая болезнь нижней конечности, сопровождающаяся глубокой дезорганизацией работы венозной системы нижних конечностей с высокой вероятностью развития трофических язв.
По данным Министерства здравоохранения, в Российской Федерации ежегодно регистрируются около 80 000 новых тромбозов глубоких вен нижних конечностей. В пожилом и старческом возрасте частота тромбозов глубоких вен увеличивается в несколько раз и достигает 200 случаев на 100 000 в год. Тромбоз глубоких вен – это острое состояние, развивающееся в результате комплексного действия ряда факторов, таких, как онкологические заболевания, генетические аномалии свертывающееся системы крови, травмы, оперативные вмешательства, тяжелые заболевания центральной нервной системы. Непосредственная угроза жизни больного связана не с тромботическим поражением венозного русла, а с тромбоэмболией легочной артерии. В течение месяца после выявления тромбоза глубоких вен от легочной эмболии умирают 6% пациентов. Но даже благополучный исход острого периода не означает разрешения проблемы. В отдаленном периоде после тромбоза глубоких вен формируется посттромботическая болезнь нижней конечности, сопровождающаяся глубокой дезорганизацией работы венозной системы нижних конечностей с высокой вероятностью развития трофических язв. Залогом успешного лечения данной патологии является ранняя терапия препаратами, воздействующими на свертывающую систему крови – антикоагулянтами, а избежать развития тяжелого постромбофлибетического синдрома позволяет использование специального компрессионного трикотажа.В настоящее время антикоагулянтная терапия является основным методом лечения венозных тромбозов. Выявление при ультразвуковом исследовании флотации тромба на большом протяжении свидетельствует о высоком риске тромбоэмболии. В таких случаях выполняются оперативные вмешательства, направленные на устранения угрозы тромбоэмболии. К ним относятся установка в нижнюю полую вену специального фильтра (кава-фильтра), перевязка магистральных вен и венозная тромбэктомия. Имплантация кава-фильтра выполняется также при невозможности проведения антикоагулянтной терапии, например при кровотечении. Однако установка кава-фильтра используется сейчас все реже, так как наличие инородного тела в нижней полой вене может привести к её закупорке (окклюзии).
Залогом успешного лечения данной патологии является ранняя терапия препаратами, воздействующими на свертывающую систему крови – антикоагулянтами, а избежать развития тяжелого постромбофлибетического синдрома позволяет использование специального компрессионного трикотажа.В настоящее время антикоагулянтная терапия является основным методом лечения венозных тромбозов. Выявление при ультразвуковом исследовании флотации тромба на большом протяжении свидетельствует о высоком риске тромбоэмболии. В таких случаях выполняются оперативные вмешательства, направленные на устранения угрозы тромбоэмболии. К ним относятся установка в нижнюю полую вену специального фильтра (кава-фильтра), перевязка магистральных вен и венозная тромбэктомия. Имплантация кава-фильтра выполняется также при невозможности проведения антикоагулянтной терапии, например при кровотечении. Однако установка кава-фильтра используется сейчас все реже, так как наличие инородного тела в нижней полой вене может привести к её закупорке (окклюзии). Также нередко в отдаленном периоде встречаются такие осложнения, как перелом кава-фильтра, перфорация стенки вены и предлежащих органов. Данные осложнения требуют удаления кава-фильтра хирургическим путем.Радикальным методом лечения тромбоза глубоких вен нижних конечностей является венозная тромбэктомия без перевязки магистральных вен. Данный вид оперативного пособия позволяет быстро и эффективно удалить подвижную верхушку тромба, устранив угрозу его отрыва (эмболии).
Также нередко в отдаленном периоде встречаются такие осложнения, как перелом кава-фильтра, перфорация стенки вены и предлежащих органов. Данные осложнения требуют удаления кава-фильтра хирургическим путем.Радикальным методом лечения тромбоза глубоких вен нижних конечностей является венозная тромбэктомия без перевязки магистральных вен. Данный вид оперативного пособия позволяет быстро и эффективно удалить подвижную верхушку тромба, устранив угрозу его отрыва (эмболии).
С 2016 года в отделении сосудистой хирургии ГБУЗ «Тамбовская областная клиническая больница им. В.Д. Бабенко» выполнено более 50 венозных тромбэктомий. Использование данной методики позволило снизить в отдаленном периоде развитие тяжелых форм постромботической болезни.
Тромбэктомия из общей бедренной вены при флотирующем тромбозе
В отделении выполняются оперативные вмешательства по поводу тяжелых форм постромботической болезни, направленные на восстановление оттока венозной крови с помощью создания обходных путей, так называемые вено-венозные шунтирования.
Бедренное обходное вено венозное шунтирование при посттромботической болезни
Кроме вышеуказанных оперативных пособий проводится хирургическое удаление кава-фильтра с применением рентгенэндоваскулярных технологий. В 2019 году впервые выполнено успешное удаление кава- фильтра с помощью открытого хирургического вмешательства, пациенту с таким тяжелым осложнением как миграции и перфорации стенки нижней полой вены ножками кава-фильтра.
Удаление кава-фильтра, перфорировавшего стенку нижней полой вены
Применение комплексного мультидисциплинарного подхода в лечении пациентов с тромбозом глубоких вен нижних конечностей с сочетанием хирургического лечения и антикоагулянтной терапии позволяет в большинстве случаев предупредить развитие тяжелых и смертельно опасных осложнений.
22 ноября 2019 года
Тромбоз глубоких вен
Содержание:
- Что такое тромбоз глубоких вен нижних конечностей
- Диагностика тромбоза глубоких вен
- Лечение тромбоза глубоких вен
Что такое тромбоз глубоких вен нижних конечностей
Тромбоз глубоких вен – это заболевание, при котором в глубоких венах происходит образование тромбов, вызванных сворачиванием крови. Тромбы препятствуют кровотоку и со временем могут полностью закупорить вену.
Тромбоз глубоких вен левой нижней конечности и нашего пациента
Ведущими причинами возникновения заболевания являются:
- повышенная свертываемость крови
- повреждения венозных стенок
- замедленный кровоток.
Чаще всего от тромбоза глубоких вен страдают пожилые люди, причем у женщин риск развития заболевания намного выше, чем у мужчин. Однако никто не застрахован от этого недуга – тромбоз может появиться даже у молодых людей. Длительное времяпрепровождение на ногах или в сидячем положении, беременность и роды, лишний вес, курение, операции и травмы служат сопутствующими факторами возникновения заболевания. Особенно уязвимыми становятся люди, прикованные к кровати.
Механизм развития тромбоза глубоких вен
Тромбоз глубоких вен чаще всего поражает нижние конечности и сопровождается тромбофлебитом. Симптоматика тромбоза глубоких вен проявляется в виде сильных отеков и пигментирования кожных покровов в месте образования тромба. Могут беспокоить тяжесть в ногах, жжение, боли в мышцах и покраснения. В редких случаях повышается температура тела. Но коварство заболевания заключается в том, что очень часто оно протекает бессимптомно, со временем вызывая осложнения с возможным летальным исходом. Поэтому наличие даже одного признака – серьезный повод обратиться к московскому флебологу. И лучше выбрать для этих целей хороший центр городской флебологии в Москве. Обращаться к хирургу в государственную поликлинику не самая лучшая идея, так как в связи с очередью на ультразвуковое исследование диагностика может быть значительно затянута по времени, что абсолютно неприемлемо.
Диагностика тромбоза глубоких вен
Диагностировать тромбоз глубоких вен только на основании жалоб пациента и наличия симптомов очень сложно. Определить место образования тромба можно только с помощью сложных аппаратных исследований.
Ультразвуковую диагностику тромбоза глубоких вен проводит доктор Семенов А.Ю.
Ведущим методом выявления тромбоза в Москве является дуплексное сканирование; в некоторых случаях специалисты Москвы назначают КТ-ангиографию или рентгеноконтрастную флебографию, при которой вены осматривают с помощью рентгена. Все эти инновационные методы позволяют назначить наиболее корректное лечение тромбоза глубоких вен (при обнаружении тромба и постановке диагноза «Глубокий тромбоз» оно должно быть начато незамедлительно).
Лечение тромбоза глубоких вен
При развитии тяжелой формы тромбоза глубоких вен нижних конечностей, наиболее эффективной технологией лечения будет инновационное вмешательство — тромболизис. Это самая современная и эффективная технология помощи пациентам с тромбозами глубоких вен. В процессе выполнения вмешательства возможны развитие не только побочных эффектов, но и осложнений.
Хирургические методы лечения тромбоза глубоких вен
Поэтому процедура тромболизиса проводится исключительно опытными сосудистыми хирургами. Тромболизис выполняется в Москве в лучших стационарах сосудистой хирургии государственных медицинских учреждений. В Москве также остаются актуальными такие вмешательства при тромбозе глубоких вен, как хирургическая тромбэктомия и установка кава-фильтра, специальной ловушки для тромботических масс.
Ведущее значение в Москве и Московской области занимает консервативная терапия тромбоза глубоких вен. Для этой цели применяются современные медицинские препараты и европейский компрессионный трикотаж.
Для медикаментозного лечения венозного тромбоза применяются современные антикоагулянты, медицинские препараты, препятствующие росту тромба. Как правило, назначается курсовое лечение, длительность которого будет определяться индивидуально для каждого пациента с тромбозом глубоких вен.
Важное значение имеет использование хорошего европейского компрессионного трикотажа. Применение современной компрессии имеет ведущее значение в купировании клинической симптоматики венозного тромбоза и значимо повышает качество жизни пациента.
В зависимости от стадии болезни назначается курс медицинских препаратов или сразу хирургическое вмешательство, чтобы не допустить отрыва тромба.
Тромбоз глубоких вен нижних конечностей ▷ Симптомы, лечение и причины
Человеку с глубоким тромбофлебитом обычно назначают антикоагулянты или разжижители крови, такие как варфарин (кумадин). Антикоагулянты препятствуют чрезмерной свертываемости крови и не дают существующим сгусткам крови увеличиваться в размерах. Антикоагулянты не разрушают существующие тромбы. Они могут только прервать процесс свертывания, так что организм может разрушить сгустки самостоятельно через свои защитные механизмы. Врач может назначить антикоагулянт в виде таблеток или инъекций. Большинству пациентов необходимо принимать антикоагулянтные препараты не менее 3 месяцев. Некоторые больные не могут использовать разбавители крови, потому что у них высокий риск кровотечения. Им может понадобиться фильтр нижней полой вены (IVC). Врач вводит фильтр в большую вену в брюшной полости, называемую нижней полой веной. Там он сможет поймать оторвавшиеся сгустки крови, прежде чем они могут вызвать рецидив или летальный исход. Фильтр не останавливает образование новых тромбов. Иногда сгустки могут проходить вокруг фильтра через более мелкие вены или образовывать скопления на фильтре, разрушаться и все же достигать легких. Фильтр может использоваться для некоторых пациентов, как дополнение к антикоагулянтной медикаментозной терапии.
В тяжелых случаях заболевания сосудистый хирург имеет два варианта:
- Тромбэктомия дает доступ к вене, где находится сгусток, позволяя удалить его.
- Тромболитический препарат TPA, также называемый «разрушитель сгустка», полностью удаляет тромб. Препарат может вызвать кровотечения в других частях тела, включая головной мозг или желудочно-кишечный тракт.
Иногда сосудистому хирургу может потребоваться удалить сгусток крови из легких с помощью процедуры, известной как эмболэктомия. Это довольно рискованная операция. Обычно ее используют только в качестве крайней меры в очень серьезных случаях.
Пациенты могут снизить риск развития ТГВ и ПЭ путем:
- здорового образа жизни;
- коррекции своего веса;
- увеличения физической нагрузки;
- сбалансированного питания;
- регулярного обследования при наследственном факторе.
Для лечения тромбофлебита в Одессе можно обратиться к сосудистому хирургу Руденко Михаилу Сергеевичу. Доктор проведет обследование с помощью прогрессивных методов диагностики и назначит эффективное лечение. Записаться на прием, можно с помощью телефонов или заполнив контактную форму.
Тромбоэмболия легочной артерии
Эмболия легочных сосудов
Эмболия легочных сосудов — это блокада (закупорка) одной или более артерий в легких. В большинстве случаев эмболия легочных сосудов вызывается кровяными сгустками (тромбами), которые перемещаются из других частей тела, чаще всего из нижних конечностей.
Тромбоэмболия легочной артерии (ТЭЛА) преимущественно является осложнением тромбоза глубоких вен.
ТЭЛА может возникнуть у относительно здоровых людей. Общие симптомы включают в себя внезапную и необъяснимую одышку, боли в груди и кашель, который может сопровождаться отделением кровянистой мокроты.
ТЭЛА может быть жизнеугрожающим состоянием, но незамедлительное лечение противотромботическими препаратами может снизить смертельный риск до минимального уровня. Принятие мер по предотвращению тромбообразования в нижних конечностях может также защитить Вас от тромбоэмболии.
Симптомы
Симптомы тромбоэмболии могут варьироваться в зависимости от количества вовлеченных в процесс артерий, размера тромба и общего состояния здоровья.
Основные симптомы:
- Одышка. Этот симптом обычно возникает внезапно, не завися от физической активности.
- Боль в груди, похожа на сердечный приступ. Боли усиливаются при глубоком дыхании, кашле, наклонах или приеме пищи. Боли усугубляются при напряжении и не проходят при расслаблении.
- Кашель. Кашель может сопровождаться кровавой мокротой.
Другие симптомы, которые могут сопровождать ТЭЛА
- хрипы;
- отеки нижних конечностей, как правило, одной нижней конечности;
- синюшность кожи;
- потливость;
- быстрое и нерегулярное сердцебиение;
- слабый пульс;
- головокружение или обморок.
Причины
Тромбоэмболия возникает при закупорки легочной артерии кровяным сгустком (тромбом). Эти кровяные сгустки образуются, как правило, в глубоких венах нижних конечностей, хотя возможны случаи эмболии из других частей тела. Это состояние называется тромбозом глубоких вен (ТГВ). Однако не все ТГВ завершаются тромбоэмболией легочной артерии.
Иногда эмболия легочных сосудов происходит за счет:
- жировой ткани, при переломах кости;
- пузырьков воздуха;
- частей распадающейся опухоли.
Поражение редко бывает одиночным, как правило, закупорка происходит несколькими тромбами одновременно. Легочная ткань, кровоснабжаемая закупоренной артерией лишается питательных веществ, что может привести к ее гибели. Это, в свою очередь, создает трудности снабжения кислородом других частей тела.
Факторы риска
Тромбоз, приводящий к ТЭЛА, может развиться у любого человека, но некоторые факторы повышают риск этого заболевания.
Тромбоз
Длительная иммобилизация. Кровяные сгустки чаще формируются в нижних конечностях в периоды бездействия, такие как:
- Длительный постельный режим. Будучи прикованным к постели в течение длительного периода после операции, инфаркта, перелома ноги или любого другого серьезного заболевания, Вы становитесь более подверженным тромбообразованию в нижних конечностях.
- Длительные путешествия. Сидя в тесном положении во время длительных перелетов или поездок на автомобиле, замедляется ток крови в венах, это способствует тромбообразованию в сосудах нижних конечностей.
Возраст. Пожилые люди более склоны к образованию кровяных сгустков.
Варикозная болезнь. Тонкие клапаны, расположенные внутри крупных вен способствуют кровотоку в правильном направлении. Однако, эти клапаны склонны к разрушению с возрастом. При нарушении их работы кровь застаивается в ногах, что приводит к тромбозам.
Дегидратация. У пожилых людей выше риск обезвоживания, что повышает риск тромбоза.
Другие заболевания. Также пожилые люди склонны к другим сопутствующим заболеваниям, которые могут повышать риск тромбообразования — такие как протезирование суставов, опухоли или заболевание сердца.
Наследственность. Высокий риск тромбоза, если Вы или Ваши ближайшие родственники сталкивались с этим заболеванием в прошлом. Так могут проявляться наследуемые нарушения свертывающей системы крови, которые могут быть выявлены в специальных лабораториях. Обязательно сообщите своему врачу о наличии заболеваний у членов Вашей семьи, для проведения определенных тестов.
Хирургическое лечение. Хирургическая операция — это одна из наиболее важных причин тромбообразования, особенно протезирование коленного или тазобедренного суставов. Во время подготовки костей к искусственным суставам, окружающие ткани повреждаются и могут проникнуть в кровоток и стимулировать тромбообразование. Длительная иммобилизация после любой операции может способствовать тромбозу. Также риск повышается в зависимости от длительности наркоза.
Риск тромбообразования выше при:
- Заболеваниях сердца. Высокое артериальное давление и другие сердечно-сосудистые заболевания способствуют тромбозам.
- Беременность. Вес ребенка, сдавливающий вены таза, может замедлить кровоток в венах нижних конечностей, это повышает риск тромбоза.
- Опухоль. Некоторые опухоли, в частности рак поджелудочной железы, яичников и легких повышает концентрации в крови субстанций, стимулирующих тромбоз, что также усугубляется последующей химиотерапией.
- Повторные случаи тромбоза. Если Вы однажды перенесли тромбоз глубоких вен в прошлом, то вы находитесь в группе повышенного риска тромбообразования.
Образ жизни
Риск тромбоза повышают:
- Курение. Курение табака предрасполагает к повышенной свертываемости крови, а это в свою очередь может привести к тромбозу.
- Избыточная масса тела. Избыточный вес повышает риск тромбоза — особенно у курящих женщин, страдающих артериальной гипертензией.
- Препараты эстрогена. Эстроген, содержащийся в оральных контрацептивах и в лекарствах заместительной терапии повышают риск тромбоза, особенно если вы курите или страдаете ожирением.
Методы диагностики
ТЭЛА бывает трудно диагностировать, особенно у пациентов, страдающих заболеванием сердца или легких. Для этого могут понадобиться такие исследования как:
Рентгенография органов грудной клетки. Это неинвазивное исследование позволяет оценить состояние легких и сердца на снимке. Несмотря на то, что по рентгенограмме нельзя поставить диагноз ТЭЛА и снимок даже может выглядеть нормально при ее наличии, рентгенография необходима для исключения заболеваний, имитирующих эмболию.
Спиральная компьютерная томография. Обычная компьютерная томография регистрирует рентгеновские лучи с разных углов, после чего сопоставляет их в двухмерный снимок внутренних органов. При проведении спиральной КТ сканнер вращается вокруг вашего тела для создания трехмерного изображения. Этот тип КТ может зафиксировать патологические образования с гораздо большей точностью и скоростью, чем обычная КТ. При подозрении на ТЭЛА, обычно проводят внутривенную инъекцию контрастного вещества и незамедлительно снимают спиральную компьютерную томограмму.
Ангиография легочных артерий. Во время этого исследования мягкая трубочка (катетер) вводится в крупную вену — обычно в паховой области — и проводится через правое предсердие и желудочек в легочные артерии. Затем в катетер вводится специальный краситель, перемещения которого фиксируются на рентгеновских снимках. Во время ангиографии легочных артерий возможно измерение давления в правых отделах сердца, где, в случае ТЭЛА, оно будет повышено. Этот тест требует высокой квалификации специалиста и несет потенциальные риски, так что его обычно проводят, когда другие методы исследования не предоставили необходимой информации.
Анализ крови на Д-димер. Это исследование определяет белок, синтезируемый при отрыве тромба из любого участка тела. Негативный результат — хороший маркер того, что тромб не свежий. Положительный результат предполагает свежую эмболию, но для окончательного диагноза необходимы дополнительные исследования.
Ультразвуковое исследование. Этот неинвазивный тест, известный как дуплексное сканирование вен, использует высокочастотные звуковые волны для определения тромбов в венах. Во время этого исследования врач использует устройство, называемое трансдьюсером, испускающее звуковые волны, для визуализации вен. Эти волны отражаются и транслируются в движущуюся картинку с помощью компьютера.
Магнитно-резонансная томография (МРТ). МРТ использует радиоволны и мощное магнитное поле для формирования детальных изображений внутренних органов. МР-исследование показано беременным женщин с целью минимизации облучения плода и пациентам с почечной недостаточностью.
Лечение
Незамедлительное лечение эмболии легочной артерии необходимо для предотвращения серьезных осложнений и даже смерти.
Лекарственные препараты
Препараты для лечения ТЭЛА включают:
Антикоагулянты. Гепарин срабатывает быстро при внутривенном введении. Варфарин и ривароксабан выпускаются в таблетированной форме. Эти препараты предотвращают образование новых тромбов, но им требуется несколько дней, прежде, чем они начнут действовать.
Тромболитики. В то время, как тромбы обычно рассасываются самостоятельно, существуют препараты, ускоряющие этот процесс. Так как эти препараты могут вызывать внезапные и тяжелые кровотечения, они используются только в жизнеугрожающих ситуациях.
Хирургические и другие процедуры
В некоторых случаях доктор может принять решение для проведения одной из следующих процедур:
Удаление тромба. Если у вас имеется крупный тромб в легочной артерии, врач может провести тонкую трубочку (катетер) через кровеносные сосуды и аспирировать (извлечь) тромб. Бывает затруднительно удалить тромб, таким образом, и эта процедура не всегда успешна.
Установка фильтра в нижней полой вене. Катетер также может быть использован для установки фильтра в главную вену — нижнюю полую вену — несущую кровь от нижних конечностей к правым отделам сердца. Этот фильтр отлавливает тромбы, с током крови, направляющиеся к легким.
Хирургическое лечение. Если у вас шок и тромболитическая терапия не приносит результатов, может понадобиться экстренная операция. Целью операции является удаление максимально большого числа тромбов, особенно при наличии крупного тромба в главной легочной артерии.
Профилактика
Профилактика ТЭЛА включает в себя предотвращение образования тромбоз в глубоких вен.
Тактика предотвращения тромбоза в больнице включает:
Антикоагулянтную терапию. Антикоагулянт, такой как гепарин, назначают всем с риском тромбобразования после операции, также как и людям с некоторыми заболеваниями сердца, инфарктом, осложнениями опухолей или ожогов. Вам могут назначить прием варфарина внутрь на несколько дней перед крупной операцией для снижения риска тромбообразования.
Компрессионный трикотаж
Компрессионный трикотаж. Компрессионные чулки постоянно сдавливают ноги, помогая венам и мышцам двигать кровь более эффективно. Это безопасный, простой и недорогой способ предотвратить застой крови.
Пневматические компрессии. Этот способ лечения включает бедренные манжеты или манжеты для голени, которые автоматически надуваются каждые несколько минут, массажируя и сжимая вены нижних конечностей, что улучшает кровоток.
Физическая активность. Ранняя активизация после хирургического вмешательства способствует предотвращению ТЭЛА и ускоряет общее восстановление. Это одна из главных причин, по которой медицинская сестра поднимает Вас на прогулку, как только это возможно после операции.
Профилактика во время путешествий. Длительное сидение во время перелета или автомобильной поездки повышает риск развития тромбоза вен нижних конечностей. Для предотвращения этого:
Совершите прогулку. Прохаживайтесь вдоль самолета один раз в час. Если вы за рулем, то совершайте остановки с такой же периодичностью. Совершите несколько глубоких приседаний.
Упражнения сидя. Сгибайте, разгибайте и вращайте стопу в голеностопном суставе, нажмите ногами на сиденье напротив вас, поднимайте и опускайте ноги на пальцах стопы. Не сидите длительное время со скрещенными ногами.
Антикоагулянты, по рекомендации врача. Если у вас в анамнезе есть тромбоз глубоких вен, обсудите со своим врачом возможности длительных путешествий, для которых вы можете самостоятельно ввести себе длительно действующий гепарин накануне поездки. Также обсудите с врачом необходимость введения гепарина на обратном пути.
Пейте больше воды. Вода — лучшая жидкость, предотвращающая обезвоживание, которое способствует тромбообразованию. Избегайте приема алкоголя и кофеина, приводящих к потере жидкости.
тромбоз глубоких вен (ТГВ); Симптомы, причины, лечение и профилактика
Обзор
Что такое тромбоз глубоких вен?
Тромбоз глубоких вен (ТГВ, также называемый венозным тромбозом) — это сгусток крови, который образуется в вене глубоко в теле. Сгусток может частично или полностью блокировать кровоток по вене. Большинство ТГВ возникает в голени, бедре или тазу, хотя они также могут возникать в других частях тела, включая руку, мозг, кишечник, печень или почки.
Чем опасен ТГВ?
Несмотря на то, что сам по себе ТГВ не опасен для жизни, сгусток крови может вырваться наружу и пройти через кровоток, где он может застрять в кровеносных сосудах легкого (известный как легочная эмболия ). Это может быть опасным для жизни состоянием. Поэтому необходимы своевременная диагностика и лечение.
ТГВ также может приводить к осложнениям в ногах, именуемым хронической венозной недостаточностью или посттромботическим синдромом .Это состояние характеризуется скоплением крови, хроническим отеком ног, повышенным давлением, усилением пигментации или обесцвечиванием кожи и язвами на ногах, известными как язвы венозного застоя .
В чем разница между ТГВ и тромбозом поверхностных вен?
A тромбоз поверхностных вен (также называемый флебитом или поверхностным тромбофлебитом ) представляет собой сгусток крови, который развивается в вене у поверхности кожи.Эти типы сгустков крови обычно не попадают в легкие, если они сначала не перемещаются из поверхностной системы в глубокую венозную систему.
Симптомы и причины
Каковы симптомы ТГВ?
ТГВ обычно формируется в одной ноге или одной руке. Не у всех с ТГВ будут симптомы, но симптомы могут включать:
- Отек ноги или руки (иногда случается внезапно)
- Боль или болезненность в ноге (может возникать только при стоянии или ходьбе)
- Опухшая или болящая область ноги или руки может быть теплее, чем обычно
- Красная или обесцвеченная кожа
- Вены у поверхности кожи могут быть больше обычных
Симптомы тромбоэмболии легочной артерии включают:
- Внезапная одышка или учащенное дыхание
- Острая боль в груди, часто возникающая при кашле или движении
- Боль в спине
- Кашель (иногда с кровянистой мокротой / мокротой)
- Повышенное потоотделение
- Учащенное сердцебиение
- Чувство головокружения или обморока
Некоторые люди не знают, что у них есть ТГВ, пока сгусток не переместится из ноги или руки в легкое.
Важно сразу же позвонить своему врачу или обратиться в отделение неотложной помощи, если у вас есть симптомы тромбоэмболии легочной артерии или ТГВ. Не ждите, пока симптомы «исчезнут». Немедленно обратитесь за лечением, чтобы предотвратить серьезные осложнения.
Что вызывает ТГВ?
Следующие условия могут увеличить ваш риск ТГВ:
- Унаследованное (генетическое) заболевание, повышающее риск образования тромбов
- Рак и некоторые виды его лечения (химиотерапия)
- Ограничение кровотока в глубокой вене вследствие травмы, хирургического вмешательства или иммобилизации
- Длительные периоды бездействия, снижающие кровоток, например:
- Длительное сидение в поездках в автомобиле, грузовике, автобусе, поезде или самолете
- Обездвиженность после операции или тяжелой травмы
- Беременность и первые 6 недель после родов
- Возраст старше 40 лет (хотя ТГВ может возникнуть у людей любого возраста)
- Избыточный вес
- Прием противозачаточных таблеток или гормональной терапии
- Наличие центрального венозного катетера или кардиостимулятора
Диагностика и тесты
Как диагностируется ТГВ?
Прием, чтобы узнать, есть ли у вас ТГВ, включает осмотр и изучение вашей истории болезни.Вам также понадобится тестирование. Общие тесты для диагностики ТГВ:
A Дуплексное ультразвуковое исследование вен . Это наиболее распространенный тест, используемый для диагностики ТГВ. Он показывает кровоток в венах и любые существующие тромбы. Специалист по УЗИ будет оказывать давление при сканировании вашей руки или ноги. Если давление не вызывает сжатия вены, это может означать наличие тромба.
Венография . В этом тесте используются рентгеновские лучи, чтобы показать ваши глубокие вены. В вены вводится специальный краситель (контрастное вещество), поэтому рентген показывает вены и любые сгустки крови.Также можно увидеть любую блокировку кровотока. Если результаты дуплексного УЗИ не ясны, можно использовать венографию.
Другие тесты, которые вы можете пройти, включают:
- Магнитно-резонансная томография (МРТ) или магнитно-резонансная венография (MRV): MRI показывает изображения органов и структур внутри тела, а MRV показывает изображения кровеносных сосудов в теле. Во многих случаях МРТ и MRV могут предложить больше информации, чем рентген.
- Компьютерная томография (КТ) — это вид рентгеновского снимка, который показывает структуры внутри тела.Компьютерная томография может использоваться для обнаружения ТГВ в брюшной полости или тазу, а также сгустков крови в легких (тромбоэмболия легочной артерии).
Если ваш врач считает, что у вас может быть генетическое заболевание, вызывающее образование тромбов, вам могут потребоваться анализы крови. Это может быть важно, если:
- У вас есть тромбы, которые не могут быть связаны ни с какой другой причиной.
- У вас есть тромб в необычном месте, например в вене кишечника, печени, почек или головного мозга
- У вас сильная семейная история сгустков крови
Ведение и лечение
Руководство по деятельности
Поначалу из-за DVT вам будет сложнее передвигаться.Вы должны постепенно вернуться к своей обычной деятельности. Если ваши ноги опухшие или тяжелые, лягте в кровать, подперев пятки примерно на 5–6 дюймов. Это помогает улучшить кровообращение и уменьшить отек.
Дополнительно:
- Тренируйте мышцы голени, если вы длительное время сидите неподвижно.
- Встаньте и ходите по несколько минут каждый час в бодрствующем состоянии.
- Не носите тесную одежду, которая может ухудшить кровообращение в ногах.
- Носите компрессионные чулки в соответствии с рекомендациями врача.
- Избегайте действий, которые могут привести к серьезным травмам.
Какие методы лечения доступны для пациентов с ТГВ?
Пациентам с ТГВ может потребоваться лечение в больнице. Другие могут пройти лечение амбулаторно.
Лечение включает лекарства, компрессионные чулки и подъем пораженной ноги. Если сгусток крови обширный, вам может потребоваться более инвазивное обследование и лечение.Основными целями лечения являются:
- Не дать сгустку увеличиваться
- Предотвратить отрыв сгустка в вене и его перемещение в легкие
- Снизить риск образования нового тромба
- Предотвратить длительные осложнения со стороны тромба (хроническая венозная недостаточность).
Лекарства
Важная информация о лекарствах
- Принимайте лекарства точно так, как вам велит врач.
- Сдайте анализы крови в соответствии с указаниями врача и соблюдайте все запланированные приемы в лабораторию.
- Не прекращайте и не начинайте принимать какие-либо лекарства (включая лекарства и добавки, отпускаемые без рецепта / без рецепта), не посоветовавшись со своим врачом.
- Поговорите со своим врачом о своей диете. В зависимости от лекарства, которое вы принимаете, вам может потребоваться внести изменения.
Лечение ТГВ может включать:
Антикоагулянты («разжижители крови»).Этот тип лекарств затрудняет свертывание крови. Антикоагулянты также не дают сгусткам увеличиваться в размерах и препятствуют их перемещению. Антикоагулянты не разрушают тромбы. Ваше тело может растворить сгусток естественным образом, но иногда сгустки полностью не исчезают.
Существуют разные типы антикоагулянтов. Ваш врач расскажет вам о наиболее подходящем для вас типе лекарства.
Если вам нужно принять антикоагулянт, возможно, вам потребуется принимать его только в течение 3–6 месяцев.Но время вашего лечения может быть другим, если:
- У вас уже были сгустки, время лечения может быть больше.
- Вы лечитесь от другого заболевания (например, рака), вам может потребоваться прием антикоагулянта, если у вас выше риск образования тромба.
Самый частый побочный эффект антикоагулянтов — кровотечение. Вам следует немедленно позвонить своему врачу, если вы заметили, что при приеме этого лекарства у вас легко появляется синяк или кровотечение.
Компрессионные чулки
Чтобы избавиться от отеков ног, скорее всего, потребуется носить компрессионные чулки с градуированной шкалой.Отек часто возникает из-за того, что клапаны в венах ног повреждены или вена заблокирована ТГВ. Большинство компрессионных чулок носят чуть ниже колена. Эти чулки плотно прилегают к щиколотке и становятся более свободными по мере того, как поднимаются по ноге. Это вызывает легкое давление (сжатие) на ногу.
Процедуры лечения ТГВ
Фильтрыполой вены используются, когда вы не можете принимать лекарства для разжижения крови или если у вас есть сгустки крови во время приема этого типа лекарств. Фильтр предотвращает перемещение сгустков крови из вены ног в легкое (тромбоэмболия легочной артерии).Фильтр устанавливается во время небольшой операции. Его вводят через катетер в большую вену в паху или на шее, а затем в полую вену (самую большую вену в организме). Оказавшись на месте, фильтр улавливает сгустки по мере их движения по телу. Это лечение помогает предотвратить тромбоэмболию легочной артерии, но не предотвращает образование большего количества тромбов.
Профилактика
Можно ли предотвратить ТГВ?
После того, как у вас будет ТГВ, вам нужно будет снизить риск образования тромбов в будущем:
- Принимать лекарства точно так, как вам велит врач.
- Запись на прием к врачу и в лабораторию. Они необходимы, чтобы увидеть, насколько эффективно ваше лечение.
Если у вас никогда не было ТГВ, но есть повышенный риск его развития, обязательно:
- Тренируйте мышцы голени, если вам нужно долго сидеть неподвижно. Встаньте и гуляйте хотя бы каждые полчаса, если вы летите в дальний полет. Или выходите из машины каждый час, если вам предстоит долгая поездка.
- Встаньте с постели и передвигайтесь как можно скорее после того, как вы заболеете или перенесете операцию.Чем раньше вы начнете двигаться, тем меньше у вас шансов на образование сгустка.
- Принимайте лекарства или используйте компрессионные чулки после операции (если это предписано врачом), чтобы снизить риск образования тромба.
- Проконсультируйтесь с врачом в соответствии с указаниями и следуйте его рекомендациям, чтобы снизить риск образования тромба.
Ресурсы
Доктора различаются по квалификации из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг.Чем сложнее ваша медицинская проблема, тем значительнее становятся эти различия в качестве и тем большее значение они имеют.
Очевидно, что врач и больница, которые вы выберете для получения комплексной специализированной медицинской помощи, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Специалисты и хирурги сосудистой медицины
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь.Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов со всеми типами сосудистых заболеваний, включая нарушения свертываемости крови:
Секция сосудистой медицины: для оценки, лечения или интервенционных процедур для лечения сосудистых заболеваний. Кроме того, неинвазивная лаборатория включает современное компьютеризированное оборудование для визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину по бесплатному телефону 800-223-2273, добавочный 44420 или запишитесь на прием через Интернет.
Отделение сосудистой хирургии: хирургическая оценка хирургического лечения сосудистых заболеваний, в том числе заболеваний аорты, периферических артерий и вен. Позвоните на прием в сосудистую хирургию по бесплатному телефону 800-223-2273, добавочный 44508 или запишитесь на прием через Интернет.
Вы также можете воспользоваться консультацией MyConsult о втором мнении через Интернет.
Институт сердца, сосудов и грудной клетки также имеет специализированные центры и клиники для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении сосудистых и артериальных заболеваний.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщаться в чате с медсестрой или позвонить в Ресурсную и информационную медсестру Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по телефону 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Дополнительную информацию о вариантах лечения сосудов можно найти по телефону:
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики ишемической болезни сердца и наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Дополнительная информация и ресурсы
* Откроется новое окно браузера с этой ссылкой. Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя.Пожалуйста, ознакомьтесь с нашими фактами и цифрами, и если у вас есть какие-либо вопросы, не стесняйтесь их задавать.
Сгустки на ногах (также известные как тромбоз глубоких вен): непосредственная и долгосрочная опасность для здоровья
Когда дело доходит до незаметных для здоровья состояний, тромбоз глубоких вен занимает первое место в списке. Большинство моих пациентов никогда не слышали об этой распространенной проблеме. Тем не менее, тромбоз глубоких вен ежегодно попадает в больницу более четверти миллиона американцев, а его осложнения являются причиной более 100000 смертей.
Тромбоз глубоких вен (ТГВ) — это медицинский термин, обозначающий сгусток крови, образующийся в вене ноги. Некоторые ТГВ не вызывают симптомов; другие болят или отекают ногу. Есть две большие проблемы с ТГВ:
Тромбоэмболия легочной артерии. Кусок сгустка может оторваться, пройти с кровотоком и застрять в легких. Это называется тромбоэмболией легочной артерии. Почти все смерти, связанные с ТГВ, происходят из-за тромбоэмболии легочной артерии.
Постфлебитный синдром. Сгусток может необратимо повредить вену, в которой он находится. Эта проблема, называемая постфлебитическим синдромом, вызывает постоянную боль в ногах, отек, потемнение кожи и иногда трудно заживающие язвы на коже. До 40% людей с ТГВ заболевают постфлебитным синдромом.
Лечение ТГВ
Тромбоз глубоких вен сначала лечится антикоагулянтом. Сегодня есть много вариантов, таких как одно из новейших пероральных агентов прямого действия, внутривенный гепарин или подкожный низкомолекулярный гепарин или фондапаринукс.Антикоагулянты могут предотвратить увеличение ТГВ и образование новых сгустков. Использование этих препаратов существенно снижает риск развития тромбоэмболии легочной артерии.
Но антикоагулянты не могут быстро растворить уже образовавшийся сгусток. В этом и работают препараты, называемые тромболитиками (обычно известные как разрушители тромбов), такие как стрептокиназа и альтеплаза. Исследования дали неоднозначные результаты. Тем не менее, их иногда рассматривают у людей с массивными тромбами на ногах, чтобы предотвратить длительный отек и боль в ногах (так называемый постфлебитный синдром).
Доставка растворяющего сгусток лекарства непосредственно в сгусток — вместо того, чтобы обеспечить его циркуляцию через кровоток посредством стандартной внутривенной доставки — позволяет использовать более низкую дозу, что снижает риск кровотечения в других частях тела.
Не всем с ТГВ требуется прямая тромборастворяющая терапия. Большинству людей достаточно антикоагулянтов и поддерживающих чулок для уменьшения отеков и улучшения кровотока. Для людей с очень большим сгустком, особенно высоко в ноге или в тазу, прямая инъекция тромболитического агента может помочь защитить пораженную вену от постфлебитного синдрома.
Профилактика предпочтительнее лечения
ТГВ может развиться у любого человека, хотя у некоторых людей он более вероятен, чем у других. Вы подвержены повышенному риску, если у вас или у вашего близкого члена семьи ранее был ТГВ, у вас есть наследственное заболевание, при котором ваша кровь свертывается быстрее, чем обычно, у вас рак, вы длительное время неподвижны (прикованы к постели, длительное время самолет или поездка на автомобиле и т. д.), или использовать противозачаточные таблетки.
Вот несколько хороших способов, которые каждый может использовать для предотвращения формирования ТГВ:
- Оставайтесь физически активными.На работе или дома часто вставайте со стула. Короткие прогулки сокращают мышцы ног, которые помогают перекачивать кровь обратно к сердцу.
- Избегайте обезвоживания. Это особенно важно, если вы собираетесь длительное время сидеть, например в самолете.
- Двигайте ногами. Если вы прикованы к постели и не можете часто гулять, сокращение мышц ног поможет предотвратить скопление и свертывание крови.
- Поддерживайте здоровую массу тела.Ожирение увеличивает риск ТГВ.
- Если вы по какой-то причине госпитализированы, попросите своих врачей и медсестер убедиться, что вы принимаете меры — например, носите специальные чулки или получаете низкие дозы гепарина — для предотвращения образования тромбов.
Связанная информация: Гарвардское сердце, письмо
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии для этой публикации закрыты.
Как обнаружить и предотвратить тромбоз глубоких вен
января 2017
Распечатать этот номер
Когда сгусток сгустка
Многие вещи могут вызвать боль и отек в ноге.Но если ваши симптомы возникают из-за тромба глубоко в ноге, это может быть опасно. Сгустки крови могут случиться с кем угодно и когда угодно. Но некоторые люди подвергаются повышенному риску. Принятие мер по снижению вероятности образования тромба в венах может помочь вам избежать потенциально серьезных проблем.
Сгустки крови могут образоваться в любом месте вашего тела. Они развиваются, когда кровь сгущается и сгущается. Когда сгусток образуется в вене глубоко в теле, это называется тромбозом глубоких вен. Сгустки крови из глубоких вен обычно возникают в голени или бедре.
«Тромбоз глубоких вен имеет классические симптомы — например, отек, боль, тепло и покраснение на ноге», — говорит доктор Андрей Киндзельский, эксперт Национального института здравоохранения по болезням крови. «Но около 30–40% случаев остаются незамеченными, поскольку у них нет типичных симптомов». Фактически, некоторые люди не осознают, что у них есть сгусток глубоких вен, пока он не вызовет более серьезное заболевание.
Сгустки из глубоких вен — особенно на бедрах — могут отрываться и перемещаться по кровотоку. Если сгусток застревает в артерии легких, он может блокировать кровоток и приводить к иногда смертельному состоянию, называемому тромбоэмболией легочной артерии.Это заболевание может повредить легкие и снизить уровень кислорода в крови, что также может нанести вред другим органам.
Некоторые люди более подвержены риску тромбоза глубоких вен, чем другие. «Обычно люди, у которых развивается тромбоз глубоких вен, имеют определенный уровень тромбофилии, что означает, что их кровь сгущается быстрее или легче», — говорит Киндзельски. Сгусток крови обычно является первым признаком этого состояния, потому что иначе его трудно заметить. В этих случаях образ жизни может способствовать образованию тромба — например, если вы мало двигаетесь.Ваш риск выше, если вы недавно перенесли операцию или сломали кость, если вы болеете и долгое время лежите в постели или если вы долгое время путешествуете (например, во время длительных поездок на машине или самолете).
Наличие других заболеваний или состояний также может повысить ваши шансы на образование тромба. К ним относятся инсульт, паралич (неспособность двигаться), хроническое заболевание сердца, высокое кровяное давление, хирургическое вмешательство или недавнее лечение от рака. Женщины, которые принимают таблетки гормональной терапии или противозачаточные таблетки, беременны или находятся в течение первых 6 недель после родов, также подвержены более высокому риску.То же самое и с теми, кто курит или старше 60 лет. Но тромбоз глубоких вен может случиться в любом возрасте.
Вы можете предпринять простые шаги, чтобы снизить вероятность образования тромба. Если во время путешествия вы долгое время сидите, тренируйте мышцы голени. Встаньте с постели и начните двигаться, как только сможете после операции или болезни. Чем активнее вы будете, тем больше у вас шансов избежать образования тромба. Принимайте любые лекарства, которые прописывает врач, чтобы предотвратить образование тромбов после некоторых хирургических вмешательств.
Своевременная диагностика и правильное лечение помогут предотвратить осложнения в виде тромбов. Немедленно обратитесь к врачу, если у вас есть какие-либо признаки или симптомы тромбоза глубоких вен или тромбоэмболии легочной артерии (см. Рамку «Мудрый выбор»). Медицинский осмотр и другие тесты могут помочь врачам определить, есть ли у вас тромб.
Есть много способов лечения тромбоза глубоких вен. Терапия направлена на то, чтобы сгусток крови не увеличивался в размерах, не позволял сгустку отрываться и перемещаться в легкие или уменьшать вероятность образования нового сгустка крови.Ученые NIH продолжают исследовать новые лекарства и лучшие варианты лечения.
Если вы считаете, что у вас может быть риск тромбоза глубоких вен, проконсультируйтесь с врачом.
Отделение хирургии — Тромбоз глубоких вен
Тромбоз глубоких вен (тромбоэмболия), или ТГВ, представляет собой сгусток крови, который образуется в вене глубоко в теле. Сгустки крови возникают, когда кровь сгущается и сгущается.
Большинство сгустков крови из глубоких вен происходит в голени или бедре. Они также могут возникать в других частях тела.
Сгусток крови в глубокой вене может оторваться и пройти по кровотоку. Рыхлый сгусток называется эмболом (EM-bo-lus). Он может попасть в легочную артерию и заблокировать кровоток. Это состояние называется тромбоэмболией легочной артерии (PULL-mun-ary EM-bo-lizm) или PE.
PE — очень тяжелое состояние. Он может повредить легкие и другие органы тела и вызвать смерть.
Сгустки крови на бедрах с большей вероятностью отламываются и вызывают ТЭЛА, чем сгустки крови в голенях или других частях тела.Сгустки крови также могут образовываться в венах, расположенных ближе к поверхности кожи, однако эти сгустки не отрываются и не вызывают ПЭ.
Другие названия тромбоза глубоких вен
- Сгусток крови в ноге.
- Тромбофлебит.
- Венозный тромбоз.
- Венозная тромбоэмболия (ВТЭ). Этот термин используется как для тромбоза глубоких вен, так и для тромбоэмболии легочной артерии.
Причины
Сгустки крови могут образоваться в глубоких венах вашего тела, если:
- Повреждена внутренняя оболочка вены.Травмы, вызванные физическими, химическими или биологическими факторами, могут повредить вены. К таким факторам относятся хирургическое вмешательство, серьезные травмы, воспаление и иммунные реакции.
- Кровоток вялый или медленный. Отсутствие движения может вызвать вялый или замедленный кровоток. Это может произойти после операции, если вы больны и долгое время лежите в постели или если вы долгое время путешествуете.
- Ваша кровь гуще или с большей вероятностью свертывается, чем обычно. Некоторые наследственные заболевания (например, фактор V Лейдена) повышают риск свертывания крови.Гормональная терапия или противозачаточные таблетки также могут увеличить риск свертывания крови.
Факторы риска
Факторы риска тромбоза глубоких вен (ТГВ) включают:
- История ТГВ.
- Состояния или факторы, из-за которых ваша кровь становится гуще или с большей вероятностью свертывается, чем обычно. Некоторые наследственные заболевания крови (например, фактор V Лейдена) делают это. Гормональная терапия или противозачаточные таблетки также увеличивают риск свертывания крови.
- Травма глубокой вены в результате операции, перелом кости или другой травмы.
- Замедление кровотока в глубокой вене из-за отсутствия движения. Это может произойти после операции, если вы больны и долгое время лежите в постели или если вы долгое время путешествуете.
- Беременность и первые 6 недель после родов.
- Недавнее или текущее лечение рака.
- Центральный венозный катетер. Это трубка, помещенная в вену, чтобы обеспечить легкий доступ к кровотоку для лечения.
- Пожилой возраст. Возраст старше 60 лет является фактором риска ТГВ, хотя ТГВ может возникнуть в любом возрасте.
- Избыточный вес или ожирение.
- Курение.
Ваш риск ТГВ увеличивается, если у вас более одного из перечисленных выше факторов риска.
Признаки и симптомы
Признаки и симптомы тромбоза глубоких вен (ТГВ) могут быть связаны с самим ТГВ или тромбоэмболией легочной артерии (ТЭЛА). Немедленно обратитесь к врачу, если у вас есть признаки или симптомы того или иного состояния. И ТГВ, и ПЭ могут вызвать серьезные, возможно, опасные для жизни проблемы, если их не лечить.
Тромбоз глубоких вен
Только около половины людей, страдающих ТГВ, имеют признаки и симптомы. Эти признаки и симптомы возникают на ноге, пораженной сгустком глубоких вен. В их числе:
- Отек голени или по ходу вены голени
- Боль или болезненность в ноге, которые вы можете почувствовать только при стоянии или ходьбе
- Повышенное тепло в опухшей или болезненной области ноги
- Красная или обесцвеченная кожа на ноге
Легочная эмболия
Некоторые люди не знают о сгустке глубоких вен до тех пор, пока у них не появятся признаки и симптомы ПЭ.Признаки и симптомы ПЭ включают:
- Необъяснимая одышка
- Боль при глубоком дыхании
- Кашляет кровью
Учащенное дыхание и учащенное сердцебиение также могут быть признаками ПЭ.
Диагностика
Ваш врач диагностирует тромбоз глубоких вен (ТГВ) на основании вашей истории болезни, медицинского осмотра и результатов анализов. Он или она определит ваши факторы риска и исключит другие причины ваших симптомов.
У некоторых людей ТГВ не может быть диагностирован до тех пор, пока они не получат неотложную помощь по поводу тромбоэмболии легочной артерии (ТЭЛА).
История болезни
Чтобы узнать о вашей истории болезни, ваш врач может спросить:
- Ваше общее состояние здоровья
- Любые лекарства по рецепту, которые вы принимаете
- Любые недавние операции или травмы, которые у вас были
- Лечились ли вы от рака
Физический осмотр
Ваш врач проверит ваши ноги на наличие признаков ТГВ, таких как отек или покраснение.Он или она также проверит ваше кровяное давление, ваше сердце и легкие.
Диагностические тесты
Ваш врач может порекомендовать тесты, чтобы выяснить, есть ли у вас ТГВ.
Общие тесты
Самый распространенный тест для диагностики тромбов глубоких вен — УЗИ. В этом тесте используются звуковые волны для создания изображений крови, текущей по артериям и венам в пораженной ноге.
Ваш врач также может порекомендовать тест на D-димер или венографию (ve-NOG-rah-fee).
Тест на D-димер измеряет содержание вещества в крови, которое выделяется при растворении сгустка крови. Если тест показывает высокий уровень этого вещества, у вас может быть тромб в глубоких венах. Если результаты ваших анализов в норме и у вас мало факторов риска, ТГВ маловероятен.
Ваш врач может предложить венографию, если ультразвуковое исследование не дает точного диагноза. Для венографии краситель вводится в вену на пораженной ноге, что делает вену видимой на рентгеновском снимке. Рентген покажет, замедлен ли кровоток в вене, что может указывать на сгусток крови.
Другие тесты
Другие тесты, используемые для диагностики ТГВ, включают магнитно-резонансную томографию (МРТ) и компьютерную томографию (to-MOG-rah-fee) или компьютерную томографию. Эти тесты создают изображения ваших органов и тканей.
Вам могут потребоваться анализы крови, чтобы проверить, есть ли у вас наследственное нарушение свертывания крови, которое может вызвать ТГВ. Это может произойти, если у вас есть повторяющиеся тромбы, не связанные с другой причиной. Сгустки крови в необычных местах (например, в печени, почках или головном мозге) также могут указывать на наследственное нарушение свертывания крови.
Если ваш врач считает, что у вас ПЭ, он или она может порекомендовать дополнительные тесты, такие как сканирование перфузии вентиляции легких (сканирование VQ). Сканирование VQ легких показывает, насколько хорошо кислород и кровь поступают во все области легких.
Для получения дополнительной информации о диагностике ПЭ см. Статью «Легочная эмболия».
Лечение
Врачи лечат тромбоз глубоких вен (ТГВ) с помощью лекарств, других устройств и методов лечения. Основными целями лечения ТГВ являются:
- Остановить рост тромба
- Предотвратить отрыв тромба и его перемещение в легкие
- Уменьшите шанс получить еще один тромб
Лекарства
Ваш врач может назначить лекарства для профилактики или лечения ТГВ.
Антикоагулянты
Антикоагулянты (AN-te-ko-AG-u-lants) являются наиболее распространенными лекарствами для лечения ТГВ. Их также называют разжижителями крови.
Эти лекарства снижают способность крови к свертыванию. Они также не дают существующим тромбам увеличиваться в размерах. Однако препараты для разжижения крови не могут разрушить уже образовавшиеся тромбы. (Со временем организм растворяет большинство тромбов.)
Разжижители крови можно принимать в виде таблеток, инъекций под кожу или через иглу или трубку, введенную в вену (так называемая внутривенная или внутривенная инъекция).
Варфарин и гепарин — два антикоагулянта, используемые для лечения ТГВ. Варфарин применяется в форме таблеток. (Кумадин® — это распространенная торговая марка варфарина.) Гепарин вводится в виде инъекции или через внутривенную трубку. Есть разные типы гепарина; Ваш врач обсудит с вами варианты.
Ваш врач может лечить вас гепарином и варфарином одновременно. Гепарин действует быстро, в то время как варфарин начинает действовать через 2–3 дня. Как только варфарин начинает действовать, гепарин прекращается.
Беременных обычно лечат только гепарином, потому что варфарин опасен во время беременности.
Лечение ТГВ препаратами для разжижения крови обычно длится 6 месяцев. Следующие ситуации могут изменить продолжительность лечения:
- Если ваш тромб образовался после краткосрочного риска (например, хирургического вмешательства), время вашего лечения может быть короче.
- Если у вас раньше были сгустки крови, время лечения может быть больше.
- Если у вас есть другие заболевания, например рак, вам может потребоваться прием препаратов для разжижения крови на протяжении всего периода болезни.
Самый частый побочный эффект антикоагулянтов — кровотечение. Кровотечение может произойти, если лекарство слишком сильно разжижает вашу кровь. Этот побочный эффект может быть опасным для жизни.
Иногда кровотечение внутреннее (внутри вашего тела). Люди, принимающие антикоагулянты, обычно сдают регулярные анализы крови, чтобы определить способность крови к свертыванию. Эти тесты называются тестами PT и PTT.
Эти тесты также помогут вашему врачу убедиться, что вы принимаете правильное количество лекарства.Немедленно позвоните своему врачу, если у вас появились легкие синяки или кровотечения. Это могут быть признаки того, что ваши лекарства слишком разжижили вашу кровь.
Ингибиторы тромбина
Эти лекарства нарушают процесс свертывания крови. Они используются для лечения тромбов у пациентов, которые не могут принимать гепарин.
Тромболитики
Врачи прописывают эти лекарства для быстрого растворения больших тромбов, вызывающих серьезные симптомы. Поскольку тромболитики могут вызвать внезапное кровотечение, они используются только в опасных для жизни ситуациях.
Другие виды лечения
Кава-фильтр
Если вы не можете принимать препараты, разжижающие кровь, или они плохо работают, ваш врач может порекомендовать фильтр полой вены.
Фильтр вставлен в большую вену, называемую полой веной. Фильтр улавливает сгустки крови до того, как они попадут в легкие, что предотвращает тромбоэмболию легочной артерии. Однако фильтр не препятствует образованию новых тромбов.
Компрессионные чулки с градуировкой
Чулки с градуированной компрессией могут уменьшить отек ног, вызванный сгустком крови.Эти чулки носят на ногах от свода стопы до чуть выше или ниже колена.
Компрессионные чулки плотно прилегают к щиколотке и становятся свободнее по мере продвижения вверх по ноге. Это создает легкое давление на ногу. Давление не дает крови скапливаться и свертываться.
Есть три типа компрессионных чулок. Один из видов — поддерживающие колготки, которые оказывают наименьшее давление.
Второй тип — безрецептурный компрессионный шланг. Эти чулки оказывают немного большее давление, чем поддерживающие колготки.Безрецептурные компрессионные шланги продаются в магазинах медицинских товаров и аптеках.
Обжимной шланг предписанной прочности обеспечивает максимальное давление. Они также продаются в магазинах медицинских товаров и аптеках, однако специально обученный человек должен подобрать вам эти чулки.
Поговорите со своим врачом о том, как долго вам следует носить компрессионные чулки.
Профилактика
Вы можете принять меры для предотвращения тромбоза глубоких вен (ТГВ) и тромбоэмболии легочной артерии (ТЭЛА).Если вы находитесь в группе риска по этим состояниям:
- Регулярно посещайте врача.
- Принимайте все лекарства в соответствии с предписаниями врача.
- Встаньте с постели и передвигайтесь как можно скорее после операции или болезни (как рекомендует ваш врач). Перемещение снижает вероятность образования тромба.
- Тренируйте мышцы голени во время длительных поездок. Это помогает предотвратить образование тромбов.
Если у вас раньше был ТГВ или ТЭЛА, вы можете помочь предотвратить образование тромбов в будущем.Выполните шаги, указанные выше, и:
- Принимайте все лекарства, которые прописывает врач для предотвращения или лечения образования тромбов.
- Проконсультируйтесь с врачом для проведения анализов и лечения.
- Используйте компрессионные чулки в соответствии с указаниями врача, чтобы предотвратить отек ног.
Немедленно обратитесь к врачу, если у вас есть какие-либо признаки или симптомы ТГВ или ПЭ. Для получения дополнительной информации перейдите в раздел «Каковы признаки и симптомы тромбоза глубоких вен?»
Советы путешественникам
Риск развития ТГВ во время путешествий низкий.Риск увеличивается, если время в пути превышает 4 часа или если у вас есть другие факторы риска ТГВ.
В дальних поездках может помочь:
- Прогуляйтесь по проходам автобуса, поезда или самолета. Если вы путешествуете на машине, останавливайтесь примерно каждый час и прогуляйтесь.
- Двигайте ногами, сгибайте и вытягивайте ступни, чтобы улучшить кровоток в икрах.
- Носите свободную и удобную одежду.
- Пейте много жидкости и избегайте алкоголя.
Если у вас есть факторы риска ТГВ, ваш врач может посоветовать вам носить компрессионные чулки во время путешествий или он может посоветовать вам принять разжижающее кровь лекарство перед поездкой.
Жизнь с тромбозом глубоких вен
Ресурсы NHLBI
Ресурсы, не относящиеся к NHLBI
Клинические испытания
Ссылки на другую информацию о тромбозе глубоких вен
Ресурсы NHLBI
Ресурсы, не относящиеся к NHLBI
Клинические испытания
Чрескожный транскатетер: лечение тромбоза глубоких вен (ТГВ)
Что такое чрескожное транскатетерное лечение тромбоза глубоких вен?
Чрескожное транскатетерное лечение — это один из видов терапии тромбоза глубоких вен (ТГВ).ТГВ — это сгусток крови, который образуется в большой вене глубоко в теле. Чаще всего бывает в ноге. Для удаления тромба используется тонкая гибкая трубка, называемая катетером.
Во время лечения врач вставит катетер в кровеносный сосуд в вашем паху. Затем он или она проведет трубку по вашим кровеносным сосудам, пока она не достигнет места сгустка. Чрескожный означает, что процедура проводится через небольшой прокол на коже, а не через большой разрез.
Ваш лечащий врач может использовать один из нескольких типов чрескожного транскатетерного лечения. Катетер можно использовать для отправки растворяющего сгустки лекарства в ТГВ. Это поможет разбить сгусток. Или ваш лечащий врач может использовать небольшие инструменты, чтобы помочь разбить сгусток. В некоторых случаях в вену вставляют крошечный баллончик или металлическую сетчатую спираль (стент), чтобы удерживать ее в открытом состоянии.
Зачем может понадобиться чрескожное транскатетерное лечение тромбоза глубоких вен?
Эта процедура может понадобиться, если у вас ТГВ.ТГВ может привести к возможным проблемам, таким как:
- Сгусток крови, который перемещается в легкое и вызывает проблемы с дыханием и риск смерти (легочная эмболия)
- Отек ног и боль
- Расширенные вены (посттромботический синдром)
- Потеря конечности (редко)
- Шок и смерть (очень редко)
Ваш лечащий врач может посоветовать эту процедуру, если к вам относятся определенные условия. Это могут быть следующие случаи:
- У вас есть симптомы ТГВ
- У вас высокий риск тромбоэмболии легочной артерии
- У вас есть сгусток выше колена
- Очень большой и тяжелый сгусток
- Хотите снизить риск посттромбоцита. -тромботический синдром
Транскатетерное лечение — не единственный вид лечения тромба.Чтобы быть кандидатом на эту процедуру, у вас должны быть определенные клинические факторы. Многих людей с тромбами лечат лекарствами, называемыми разжижителями крови. Они вводятся в виде инъекций или внутривенно. Они могут предотвратить увеличение тромба.
Все методы лечения тромбов имеют свои риски и преимущества. Спросите своего врача, может ли вам подойти хирургическая тромбэктомия. Возможно, вам будет полезно поговорить с врачом, специализирующимся на проблемах с кровеносными сосудами. Этот тип врача называется сосудистым специалистом.
Каковы риски чрескожного транскатетерного лечения тромбоза глубоких вен?
У всех процедур есть риски. Риски этой процедуры включают:
- Чрезмерное кровотечение, которое может быть достаточно серьезным, чтобы привести к смерти
- Инфекция
- Повреждение вены на месте тромба
- Реакция на анестезию
- Отсоединение стента, если таковой имеется используется
Существует также риск повторного образования тромба.Ваши собственные риски могут варьироваться в зависимости от вашего общего состояния здоровья и того, как ваша кровь свертывается. Они также могут различаться в зависимости от того, как долго у вас был сгусток и где он находится в вашем теле. Обсудите со своим врачом все свои проблемы и вопросы.
Как подготовиться к чрескожному транскатетерному лечению тромбоза глубоких вен?
Перед процедурой вам нужно будет подписать форму информированного согласия. Это дает вашему врачу разрешение на проведение процедуры. В нем также говорится, что вы полностью понимаете риски и преимущества процедуры и получили ответы на все свои вопросы.Прежде чем подписать, убедитесь, что на все ваши вопросы даны удовлетворительные ответы.Поговорите со своим врачом, как подготовиться к процедуре. Расскажите своему врачу обо всех лекарствах, которые вы принимаете. Сюда входят лекарства, отпускаемые без рецепта, такие как аспирин, витамины и травяные добавки. Возможно, вам придется заранее прекратить прием некоторых лекарств, например антикоагулянтов. Если вы курите, вам нужно бросить курить перед процедурой. Поговорите со своим врачом, если вам нужна помощь в отказе от курения.
Перед процедурой обязательно сообщите медицинскому персоналу, если у вас:
- Есть ли у вас аллергия
- Есть ли какие-либо недавние изменения в вашем здоровье, такие как лихорадка
- Беременны или могли быть
- Когда-либо были проблема с анестезией
- Ультразвук, чтобы измерить кровоток в ноге и помочь диагностировать ТГВ
- Венограмма, чтобы получить изображение ваших вен и сгустка крови
- Компьютерная томография (КТ) сканирование, чтобы получить дополнительную информацию о сгустке крови
- Магнитно-резонансная томография (МРТ), если требуется дополнительная информация
- Анализы крови, чтобы проверить ваше общее состояние здоровья или найти проблемы со свертыванием крови в крови
Не ешьте и не пейте после полуночи накануне процедуры.
Что происходит во время чрескожного транскатетерного лечения тромбоза глубоких вен?
Поговорите со своим врачом о том, чего ожидать во время процедуры. Детали будут отличаться в зависимости от типа вашей процедуры. Они также будут различаться в зависимости от того, какая часть тела лечится. Типичная процедура может выглядеть так:
- Перед началом процедуры вам в руку или кисть введут капельницу. Вы будете получать лекарства через эту капельницу. Вам могут дать разжижитель крови, например гепарин.Это поможет предотвратить образование новых тромбов во время процедуры.
- Вам также введут анестезию через капельницу. Это предотвратит боль и заставит вас уснуть во время процедуры. Или вам могут дать успокоительное. Это сделает вас расслабленным и сонным во время процедуры.
- Волосы в области процедуры можно удалить. Область можно обезболить под местной анестезией.
- Медицинский работник сделает небольшой разрез в кровеносном сосуде в паху. Затем он или она вставит в этот разрез длинную тонкую проволоку.Проволока действует как проводник во время процедуры.
- Затем врач вставит тонкую гибкую трубку (катетер) поверх проволоки. К катетеру могут быть прикреплены другие приспособления, в зависимости от типа лечения. Например, в нем может быть лекарство, растворяющее сгустки. К нему может быть прикреплен крошечный спущенный баллон или другое приспособление. Трубка будет продета через кровеносный сосуд до места образования тромба. Чтобы точно показать, где находится трубка, можно использовать непрерывные рентгеновские снимки.
- Ваш лечащий врач будет работать над растворением или удалением сгустка. Может использоваться комбинация методов лечения. Например, лекарство, растворяющее сгустки, можно использовать вместе с баллоном или другим устройством.
- Когда сгусток обработан, поставщик медицинских услуг извлечет трубку из кровеносного сосуда.
- Место входа трубки будет закрыто и перевязано.
Что происходит после чрескожного транскатетерного лечения тромбоза глубоких вен?
После процедуры вы проведете несколько часов в палате восстановления.Ваша медицинская бригада будет следить за вашими жизненно важными показателями, такими как частота сердечных сокращений и дыхание. Чтобы предотвратить кровотечение, вам может потребоваться лежать ровно, не сгибая ноги, в течение нескольких часов после процедуры. Возможно, вам придется остаться в больнице на день или больше, в зависимости от вашего состояния. Ваш лечащий врач расскажет вам больше о том, чего ожидать.
После процедуры вам может потребоваться прием лекарств, предотвращающих образование тромбов. Возможно, вам придется принимать их на короткое время или принимать на более длительное время.Продолжительность зависит от причины образования тромба. Вам также может потребоваться принять лекарство для предотвращения образования тромбов перед любой будущей операцией. Ваш лечащий врач сообщит вам о любых других изменениях в ваших лекарствах. При необходимости вы можете принять обезболивающее. Спросите у своего лечащего врача, что взять.
Ваш лечащий врач, скорее всего, посоветует вам снова встать на ноги вскоре после лечения. Возможно, вам понадобится носить компрессионные чулки. Это поможет предотвратить повторное образование сгустка.Это также может помочь предотвратить образование новой.
Вам следует бросить курить. Это снизит риск образования тромбов в будущем. Поговорите со своим врачом, если вам нужна помощь в отказе от курения.
Ваш лечащий врач будет следить за вашим здоровьем после того, как вы вернетесь домой. Вам будут назначены дополнительные встречи. Ваш лечащий врач может проверить ваши кровеносные сосуды с помощью визуализирующего теста, называемого венограммой. Обязательно записывайтесь на все последующие визиты. Это поможет вашему лечащему врачу отслеживать ваш прогресс.
Немедленно позвоните своему врачу, если у вас есть одно из следующих событий:
- Отек или боль, которые усиливаются
- Жидкость или кровь вытекает из места разреза
- Лихорадка
- Кровотечение в любом месте вашего тела
- Слабость, боль , или онемение в этой области
- Симптомы тромба
Следуйте всем инструкциям вашего лечащего врача. Сюда входят любые советы по поводу лекарств, упражнений и ухода за ранами.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Какие результаты ожидать и какие они означает
- Риски и преимущества теста или процедуры
- Каковы возможные побочные эффекты или осложнения
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека
- Что бы произошло, если бы у вас не было теста или процедуры
- Любые альтернативные тесты или процедуры, о которых стоит подумать
- Когда и как вы получите результаты
- Кому позвонить после теста или процедуры, если у вас возникнут вопросы или проблемы
- Сколько вам придется заплатить за анализ или процедуру
Интервенционные методы лечения сгустков крови и их осложнений
На главную / Интервенционные методы лечения тромбов и их осложненийВозможные последствия тромбоза глубоких вен
Сгусток крови в одной из крупных вен, обычно в ноге или руке человека, называется тромбозом глубоких вен или ТГВ.Когда формируется ТГВ, он может частично или полностью блокировать кровоток по вене.
Если ТГВ не лечить, он может сдвинуться или прерваться и попасть в легкие. Сгусток крови в легких, называемый тромбоэмболией легочной артерии или ТЭЛА, опасен для жизни.
Кроме того, когда сгусток в глубоких венах очень обширен или не растворяется, это может привести к хроническому или длительному состоянию, называемому посттромботическим синдромом (ПТС), который вызывает хронический отек и боль, изменение цвета пораженных участков. рука или нога, кожные язвы и другие долгосрочные осложнения.Узнайте больше о PTS здесь.
Лечение сгустка крови: тромбоз глубоких вен
Стандартное лечение ТГВ
Существует множество вариантов лечения тромбов в зависимости от индивидуального диагноза тромба или медицинских потребностей человека. Первоначальное лечение ТГВ обычно включает прием антикоагулянтов, называемых «разжижителями крови», и компрессионные чулки.
Эти виды лечения помогают предотвратить рост тромбов в глубоких венах или их перемещение в легкие, вызывая опасную для жизни ПЭ.Хотя эти методы лечения не удаляют и не разрушают сгустки, они могут препятствовать росту сгустков и образованию новых, что дает организму время, необходимое для постепенного растворения существующих сгустков крови.
Варианты интервенционного лечения ТГВ
Однако бывают случаи, когда требуется более агрессивное лечение, например, когда ТГВ очень большого размера, блокирует основные вены или вызывает сильную боль и отек конечности. В таких случаях интервенционное лечение или минимально инвазивная хирургия иногда могут быть полезны для уменьшения тяжести симптомов.Эти интервенционные методы лечения также могут использоваться, когда человек с диагнозом ТГВ плохо реагирует на антикоагулянтную терапию или компрессионные чулки.
Интервенционные методы лечения ТГВ, которые проводятся в условиях больницы сосудистыми хирургами и интервенционными радиологами, не лишены риска. Их следует рассматривать в индивидуальном порядке как средство уменьшения ранних симптомов ТГВ или снижения потенциальной тяжести посттравматического стрессового синдрома. Люди с диагнозом ТГВ могут быть кандидатами на интервенционное лечение, если у них:
- Большой сгусток
- Сгусток в паху или над ним
- Симптомы ТГВ (обычно боль и / или отек) значительны, начались недавно и не улучшаются после начального приема разжижающих кровь препаратов
- Низкий риск кровотечения
Если вам поставили диагноз ТГВ, важно следовать инструкциям врача, принимать антикоагулянтные препараты и носить компрессионные чулки в соответствии с предписаниями.
Если вы узнали, что у вас большой сгусток, или при постановке диагноза у вас возникнут серьезные симптомы, вы можете спросить своего врача, можете ли вы стать хорошим кандидатом для интервенционного лечения.
Общие сведения о вариантах интервенционного лечения ТГВ
Существуют различные интервенционные процедуры, которые могут помочь облегчить симптомы ТГВ и снизить риск долгосрочных осложнений, таких как посттравматический стресс.
Тромболитическая терапия или катетер-направленный тромболизис
Людям с недавно сформировавшимся очень большим ТГВ их лечащий врач может предложить интервенционное лечение, называемое катетерно-направленным тромболизисом, которое также известно как лечение, разрушающее тромбы.В таком лечении или процедуре разрушения сгустков используются лекарства, которые быстро растворяют сгустки и восстанавливают кровоток. *
Это лечение разрушения тромбов может выполняться различными методами: Препарат, разрушающий тромбы, можно медленно вводить в тромб или быстро вводить в тромб с помощью устройства на основе катетера.
При каждом сеансе лечения врач делает небольшой разрез для доступа к ноге или другой вене под контролем ультразвука. Под контролем живого рентгена катетер или тонкая пластиковая трубка вводится через вену к месту ТГВ.
Тромбэктомия, ангиопластика, установка стента
Кроме того, врач может иногда использовать другие методы удаления сгустков, с использованием или без использования тромболитической терапии или терапии, разрушающей сгустки, в том числе:
- Устройства для механической тромбэктомии (удаления сгустка) для механического разрушения сгустка на более мелкие части и удаления кусочков сгустка
- Ангиопластика, при которой баллон вводится в вену, содержащую ТГВ, и расширяется, чтобы открыть кровоток по вене.
- Установка стента, который представляет собой крошечную расширяемую трубку, которая поддерживает открытую вену и предотвращает ее повторное сужение *
Медицинская бригада будет контролировать эффективность этих процедур по удалению сгустков с помощью изображений, таких как УЗИ, компьютерная томография (КТ) и / или венограмма (рентгеновский тест, который включает введение контрастного вещества в вену, чтобы показать как кровь течет по венам).
Ангиопластика и стенты также могут использоваться для лечения людей с хроническим или пожилым ТГВ и тяжелым посттравматическим синдромом. Считается, что открывая вену, ангиопластика и стенты уменьшают застойные явления и улучшают симптомы.
Потенциальные факторы риска
Риски, связанные с интервенционным лечением тромбов, включают:
- Инфекция
- Повреждение вены на месте тромба
- Реакция на наркоз
- Отсоединение стента
- Чрезмерное кровотечение, которое может быть достаточно серьезным, чтобы вызвать смерть, что вызывает наибольшую озабоченность при использовании препаратов, разрушающих тромбы
- Сгусток крови снова может образовываться
Человек, который подвергается любому из этих интервенционных методов лечения, должен знать об этих рисках и обращаться к врачу, проводившему процедуру, если он испытывает:
- Отек или усиливающаяся боль
- Жидкость или кровь вытекает из места разреза
- Лихорадка
- Кровотечение в любом месте тела
- Слабость, боль или онемение в области разреза
Фильтры
Людям с диагнозом ТГВ, которые не могут принимать антикоагулянтную терапию, можно поместить фильтр в нижнюю полую вену (НПВ), которая представляет собой большую вену, по которой дезоксигенированная кровь из нижней и средней части тела попадает в сердце.Фильтр используется для улавливания сгустков крови, которые движутся из нижней части тела, и предотвращения их попадания в легкие и возникновения опасной ПЭ. Некоторые фильтры можно извлечь, а некоторые имплантированы навсегда.
Вы можете быть потенциальным кандидатом на фильтр IVC, если у вас диагностирован ТГВ или ПЭ и к вам применим любой из следующих критериев:
- Невозможно принять разжижители крови
- Осложнения, такие как кровотечение из-за антикоагулянтной терапии
- Рецидив ТЭЛА, несмотря на антикоагулянтную терапию
- Операция на груди по удалению сгустка (эмболэктомия легочной артерии)
Однако эксперты советуют не использовать фильтры в повседневной практике среди людей, которые могут получать антикоагулянтную терапию, потому что использование фильтров может вызвать образование новых сгустков.Кроме того, в редких случаях фильтры могут сломаться, оказаться в неправильном положении или переместиться в другие области кровотока.
Для людей, которым имплантирован фильтр IVC, важно регулярно обращаться к своим лечащим врачам для повторной оценки и планирования удаления фильтра, когда это необходимо.
Дополнительное чтение
Руководство по обсуждению DVT Doctor
Инструкции для пациента по транскатетерному лечению ТГВ
Центр пациентов общества интервенционной радиологии
Ресурсы для пациентов Общества сосудистой хирургии
Здесь можно узнать основные сведения о тромбах.
Если вам нужна медицинская помощь или другое мнение, вы можете воспользоваться инструментами NBCA «Найти врача» здесь.
Список литературы
Кан, С. Р. (2008). Детерминанты и течение посттромботического синдрома после острого тромбоза глубоких вен. Анналы внутренней медицины, 149 (10), 698. DOI: 10.7326 / 0003-4819-149-10-200811180-00004
Tick, L. W., Kramer, M. H. H., Rosendaal, F. R., Faber, W. R., & Dogen, C. J. M. (2008). Факторы риска посттромботического синдрома у пациентов с первым тромбозом глубоких вен.Журнал тромбоза и гемостаза, 6 (12), 2075–2081. DOI: 10.1111 / j.1538-7836.2008.03180
Кан, SR. (2016). Посттромботический синдром. Гематология, 2016 (1), 413–418. DOI: 10.1182 / asheducation-2016.1.413
Кан, С. Р., Галано, Ж.-П., Ведантам, С., и Гинзберг, Дж. С. (2016). Руководство по профилактике и лечению посттромботического синдрома. Журнал тромбоза и тромболизиса, 41 (1), 144–153. DOI: 10.1007 / s11239-015-1312-5 Кан, С. Р., Шапиро, С., Уэллс, П.С., Роджер, М. А., Ковач, М. Дж., Андерсон, Д. Р.,… Гинзберг, Дж. С. (2014). Компрессионные чулки для предотвращения посттромботического синдрома: рандомизированное плацебо-контролируемое исследование. Ланцет, 383 (9920), 880–888. DOI: 10.1016 / s0140-6736 (13) 61902-9
Ведантам, С., Пьяцца, Г., Систа, А. К., и Гольденберг, Н. А. (2016). Руководство по применению тромболитической терапии для лечения венозной тромбоэмболии. Журнал тромбоза и тромболизиса, 41 (1), 68–80. DOI: 10.1007 / s11239-015-1318-z
Эта возможность получения образования была профинансирована за счет неограниченного образовательного гранта от Boston Scientific.
* Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США не одобрило тромболитические препараты или препараты, разрушающие тромбы, или стенты для лечения тромбоза глубоких вен (ТГВ). Использование врачами тромболитических или тромбодифицирующих препаратов и стентов для лечения ТГВ рассматривается в индивидуальном порядке и применяется не по назначению, когда считается, что они могут иметь потенциальную клиническую пользу для пациента. Пациенты всегда должны обсуждать со своим врачом факторы риска, связанные с любой лекарственной терапией или медицинской процедурой, которую они рассматривают или рекомендуют.
Тромбоз глубоких вен — что нужно знать
- Примечания по уходу
- Тромбоз глубоких вен
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое тромбоз глубоких вен (ТГВ)?
ТГВ — это сгусток крови, образующийся в глубокой вене тела. Наиболее частыми участками ТГВ являются глубокие вены на ногах, бедрах и бедрах.ТГВ также может возникать в глубокой вене на руках. Сгусток препятствует нормальному току крови в вене. Кровь скапливается и вызывает боль и отек. ТГВ может распадаться на более мелкие части и попадать в легкие, вызывая закупорку, называемую тромбоэмболией легочной артерии (ТЭЛА). ПЭ может стать опасным для жизни.
| |
Что увеличивает мой риск ТГВ?
После того, как у вас есть ТГВ, увеличивается риск другого. ТГВ может случиться с кем угодно, но любое из следующего может увеличить ваш риск:
- Семейный анамнез тромбов
- Ограниченная активность, вызванная постельным режимом, гипсовой повязкой или длительным сидением
- Травма глубокой вены или операция
- Заболевание крови, при котором сгустки крови возникают быстрее, чем обычно, например лейденская мутация фактора V
- Возраст старше 60 лет
- Заместительная гормональная терапия
- Противозачаточные таблетки, особенно для курящих женщин или женщин старше 35 лет
- Беременность и в течение 6 недель после родов
- Рак или сердечная недостаточность
- Катетер помещен в большую вену
- Курение сигарет
- Ожирение или варикозное расширение вен
Каковы признаки и симптомы ТГВ?
- Вздутие
- Покраснение
- Тепло, боль или нежность
| |
Как диагностируется ТГВ?
- Анализ крови на D-димер может быть проведен для проверки признаков сгустка крови.
- Ультразвук использует звуковые волны для отображения изображений на мониторе. Ультразвук может показать сгусток в вашей вене.
- Контрастная венография — это рентгеновский снимок вены. Контрастная жидкость используется для того, чтобы вену было легче увидеть на рентгеновском снимке. Сообщите врачу, если у вас когда-либо была аллергическая реакция на контрастную жидкость.
Как лечится ТГВ?
- Разжижители крови предотвращают образование тромбов. Сгустки могут вызвать инсульты, сердечные приступы и смерть.Ниже приведены общие правила техники безопасности, которым следует следовать при приеме разбавителей крови:
- Следите за кровотечением и синяками, пока вы принимаете разбавители крови. Следите за кровотечением из десен или носа. Следите за кровью в моче и испражнениях. Используйте мягкую мочалку для мытья рук и мягкую зубную щетку, чтобы почистить зубы. Это может предотвратить кровотечение кожи и десен. Если вы бреетесь, используйте электробритву. Не занимайтесь контактными видами спорта.
- Сообщите своему стоматологу и другим поставщикам медицинских услуг, что вы принимаете разбавитель крови.Носите браслет или ожерелье с надписью, что вы принимаете это лекарство.
- Не начинайте и не прекращайте прием других лекарств, если ваш лечащий врач не скажет вам об этом. Многие лекарства нельзя использовать с антикоагулянтами.
- Принимайте разбавитель крови точно в соответствии с предписаниями врача. Не пропускайте и не принимайте меньше, чем предписано. Немедленно сообщите своему врачу, если вы забыли принять разбавитель крови или приняли слишком много.
- Варфарин — разжижитель крови, который вам, возможно, может понадобиться принять.Если вы принимаете варфарин, вам следует знать следующее:
- Продукты и лекарства могут повлиять на количество варфарина в крови. Не вносите серьезных изменений в свой рацион, пока принимаете варфарин. Варфарин работает лучше всего, если вы потребляете примерно одинаковое количество витамина K каждый день. Витамин К содержится в зеленых листовых овощах и некоторых других продуктах. Запросите дополнительную информацию о том, что есть, когда вы принимаете варфарин.
- Если вы принимаете варфарин, вам необходимо будет посещать вашего лечащего врача для последующих посещений.Вам потребуются регулярные анализы крови. Эти тесты используются, чтобы решить, сколько лекарств вам нужно.
- Фильтр полой вены может быть помещен внутрь полой вены для лечения ТГВ. Полая вена — это большая вена, по которой кровь идет от нижней части тела к сердцу. Фильтр может помочь задержать кусочки тромба и предотвратить их попадание в легкие.
- Операция , называемая тромбэктомией, может быть сделана для удаления сгустка. Вместо этого может быть проведена процедура, называемая тромболизисом, чтобы ввести средство для разрушения сгустка, которое помогает разрушить сгусток.
Что я могу сделать для лечения ТГВ?
- Носите герметичные чулки, как указано. Чулки давят на ноги. Это улучшает кровоток и помогает предотвратить образование тромбов. Носите чулки в течение дня. Не надевайте их, когда спите.
- Поднимите ноги выше уровня сердца. Когда вы сидите или ложитесь, поднимайте ноги как можно чаще. Это поможет уменьшить отек и боль.Положите ноги на подушки или одеяла, чтобы им было удобно приподняться.
Что я могу сделать, чтобы предотвратить ТГВ?
- Регулярно выполняйте упражнения, чтобы улучшить кровоток. Ходьба — хорошее упражнение с небольшой нагрузкой. Поговорите со своим врачом о наиболее подходящем для вас плане упражнений.
- Меняйте положение тела или часто двигайтесь. Двигайтесь и растягивайтесь на сиденье несколько раз в час, если вы путешествуете на машине или работаете за столом.В самолете вставайте и гуляйте каждый час. Двигайте ногами, напрягая и расслабляя мышцы ног во время сидения. Вы можете двигать ногами сидя, поднимая и опуская пятки. При этом держите пальцы ног на полу. Вы также можете поднимать и опускать пальцы ног, удерживая пятки на полу.
- Поддерживайте здоровый вес. Спросите своего лечащего врача, какой для вас нормальный вес.Попросите его или ее помочь вам составить план похудания, если у вас избыточный вес.
- Не курите. Никотин и другие химические вещества в сигаретах и сигарах могут повредить кровеносные сосуды и затруднить лечение ТГВ. Обратитесь к своему врачу за информацией, курите ли вы в настоящее время и нуждаетесь в помощи, чтобы бросить курить. Электронные сигареты или бездымный табак по-прежнему содержат никотин. Перед использованием этих продуктов проконсультируйтесь со своим врачом.
- Спросите о противозачаточных средствах, если вы женщина, принимающая таблетки. Противозачаточные таблетки увеличивают риск ПЭ у некоторых женщин. Риск выше, если вы также старше 35 лет, курите сигареты или страдаете нарушением свертываемости крови. Поговорите со своим врачом о других способах предотвращения беременности, таких как цервикальный колпачок или внутриматочная спираль (ВМС).
Позвоните на местный номер службы экстренной помощи (911 в США), если:
- Вы чувствуете головокружение, одышку и боль в груди.
- Вы кашляете кровью.
Когда мне следует позвонить своему врачу?
- Ощущение тепла, нежности и боли в руке или ноге.Он может выглядеть опухшим и красным.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения.Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо лечебной схеме, чтобы узнать, безопасно ли она для вас и эффективна.© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.Узнать больше о тромбозе глубоких вен
Сопутствующие препараты
IBM Watson Micromedex
Медицина.com Руководства (внешние)
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
