Какие методы диагностики РС самые достоверные
Если врач на этапе диагностики видит признаки, характерные для какого-то другого заболевания со схожим механизмом развития, то проводится дифференциальный анализ. Например, рассеянный склероз часто дифференцируют с воспалительными заболеваниями, такими как острый рассеянный энцефаломиелит — многоочаговое поражение головного мозга, когда все очаги одномоментно накапливают контрастное вещество. В плане прогноза это заболевание может быть лучше в том смысле, что оно протекает в одну фазу — фазу обострения. Поэтому крайне редко бывает повторение такого состояния, в отличие от РС, для которого характерно чередование обострения и ремиссии.Кроме того, РС диффернцируют с оптикомиелитом и ассоциированными с ним болезни, для которых также характерны поражения зрения, спинного мозга. Также неврологи исключают различные наследственные заболевания при жалобах на нарушение координации или различные атаксии.
Если говорить про МРТ, то похожим образом выглядят снимки с ангиопатией, при которой тоже возникает много очагов. И существуют различные инфекции, которые могут давать похожую картину на МРТ (например, токсоплазменное поражение головного мозга).
И существуют различные инфекции, которые могут давать похожую картину на МРТ (например, токсоплазменное поражение головного мозга).
Проводя дифференциальный диагноз при установленном диагнозе РС, важно помнить, что рассеянный склероз может сочетаться с другими заболеваниями. И, конечно же, бывают случаи, что РС вовсе неправильно установлен и на самом деле у человека другая болезнь.
В 2016 году было опубликовано исследование, которое проводили 4 американских центра. Они описали случаи неправильно установленного диагноза РС — были очень подробно описаны пациенты, получаемое ими специфическое лечение от РС. Все они болели длительно — 10 и более лет, и все это время жили с неправильным диагнозом. И вот какие диагнозы чаще всего врачи путали с рассеянным склерозом: мигрень, фибромиалгия, конверсионные расстройства, оптикомиелит и ассоциированные с ним заболевания.
Конечно, важно критически относиться к этим данным — вполне возможно иметь мигрень и РС вместе. Главное — нужно регулярно наблюдаться у врача и доверять мнению специалиста.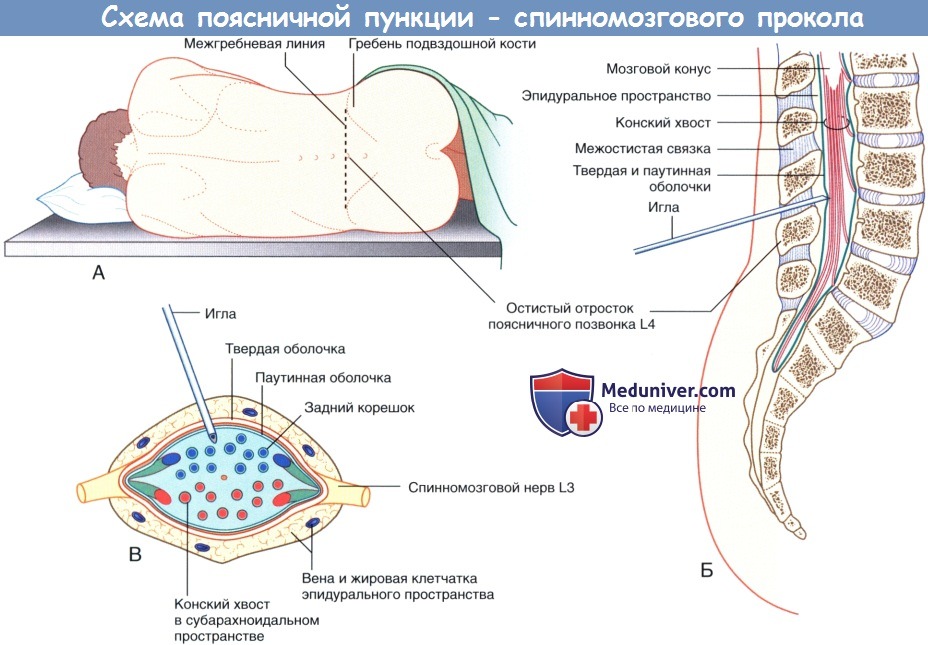
Самый известный педиатр — доктор Комаровский
Статья о менингите от доктора Комаровского.
Среди многочисленных человеческих болезней менингит — одна из самых опасных. Можно перенести «на ногах» воспаление легких, можно годами ходить с туберкулезом, можно с помощью «целителей» в течение длительного времени пытаться вылечиться от венерических болезней. С менингитом подобные «номера» не проходят — или в больницу, или…
Менингит — болезнь известная. По крайней мере, средний человек, без какого-либо специального медицинского образования, слово «менингит» знает и, хотя особенности самой болезни не очень понятны, менингита боятся все. Врач скорой помощи может сказать: «У вас ангина (грипп, пневмония, энтероколит, гайморит и т. д.). Быстренько собирайтесь в больницу». В ответ он обязательно услышит: «Доктор, а дома полечиться никак нельзя?». Но если будет произнесено слово «менингит», пусть даже не категорично: «У вас менингит!», а с сомнением: «Похоже на менингит», — можно с уверенностью заявить: ни о каком лечении дома нормальный человек даже не заикнется.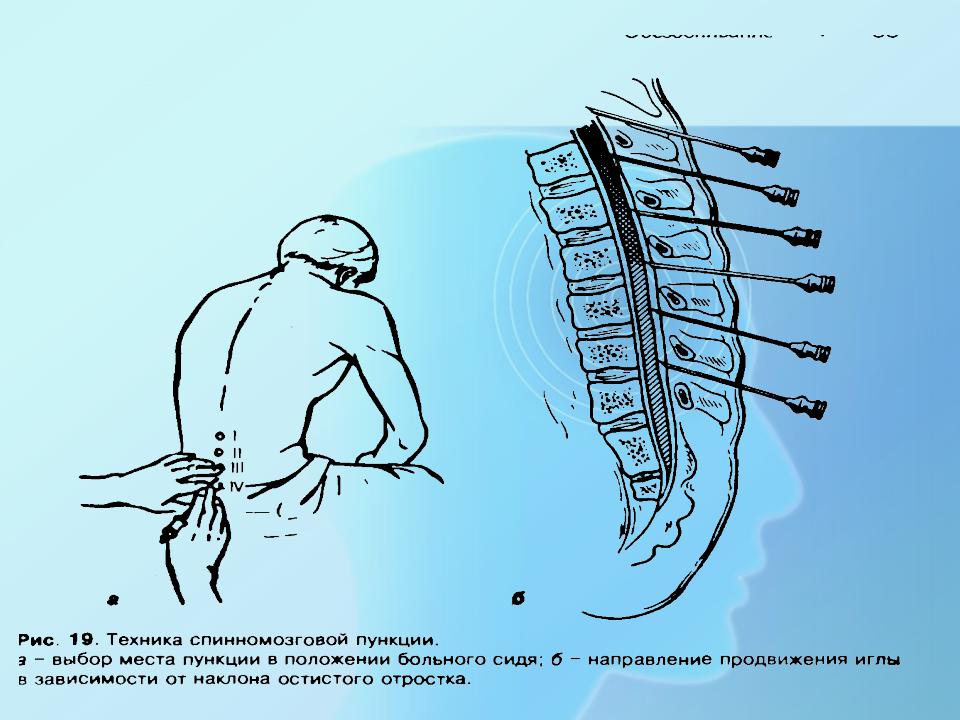
Такое отношение к менингиту в целом понятно — с того времени, как появились возможности его (менингит) лечить, не прошло и 50-ти лет. Но если смертность от большинства детских болезней уменьшилась за это время в 10-20 и более раз, то при менингите — лишь в 2 раза.
Так что же это за болезнь такая, менингит?
Прежде всего, следует отметить, что менингит — болезнь инфекционная. Т. е. непосредственной причиной заболевания являются определенные микробы. Большинство человеческих инфекций позволяет установить четкую взаимосвязь между названием болезни и именем конкретного ее возбудителя. Сифилис — бледная спирохета, скарлатина — стрептококк, сальмонеллез — сальмонелла, туберкулез — палочка Коха, СПИД — вирус иммунодефицита и т. п. В то же время конкретной связи «менингит — возбудитель менингита» нет.
Под самим словом «менингит» подразумевается воспаление оболочек головного мозга, а причиной этого воспаления может быть огромное число микроорганизмов — бактерий, вирусов, грибков. Инфекционисты не без уверенности заявляют, что при определенных условиях любой микроорганизм может вызвать менингит у человека любого возраста. Отсюда понятно, что менингиты бывают разными — разными и по быстроте развития, и по тяжести состояния, и по частоте возникновения, и, что особенно важно, по способам лечения. Объединяет все менингиты одно — реальная угроза жизни и высокая вероятность осложнений.
Инфекционисты не без уверенности заявляют, что при определенных условиях любой микроорганизм может вызвать менингит у человека любого возраста. Отсюда понятно, что менингиты бывают разными — разными и по быстроте развития, и по тяжести состояния, и по частоте возникновения, и, что особенно важно, по способам лечения. Объединяет все менингиты одно — реальная угроза жизни и высокая вероятность осложнений.
Для возникновения менингита конкретный возбудитель должен попасть в полость черепа и вызвать воспаление оболочек головного мозга. Иногда это происходит при возникновении очагов инфекции в непосредственной близости от оболочек мозга — при гнойном отите, например, или при гайморитах. Нередко причиной менингита является черепно-мозговая травма. Но чаще всего в полость черепа микробы попадают с током крови. Очевидно, что сам факт попадания микроба в кровь, сама возможность его «заноса» и последующего размножения на мозговых оболочках обусловлены состоянием иммунитета.
Следует заметить, что имеется целый ряд, как правило, врожденных дефектов иммунной системы, предрасполагающий к возникновению менингита.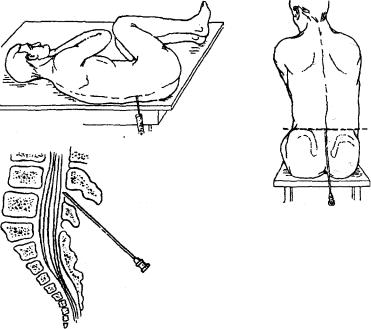 Неудивительно, что в некоторых семьях все дети болеют менингитом — хотя болезнь эта не такая уж и частая, в сравнении, например, с ангиной, коклюшем, ветрянкой или краснухой. Но если роль иммунитета в целом понятна, то до настоящего времени не удается найти убедительного объяснения тому факту, что мальчики болеют менингитом в 2-4 раза чаще, чем девочки. В зависимости от вида возбудителя менингиты бывают вирусными, бактериальными, грибковыми. Некоторые простейшие (например, амеба и токсоплазма) тоже могут вызвать менингит.
Неудивительно, что в некоторых семьях все дети болеют менингитом — хотя болезнь эта не такая уж и частая, в сравнении, например, с ангиной, коклюшем, ветрянкой или краснухой. Но если роль иммунитета в целом понятна, то до настоящего времени не удается найти убедительного объяснения тому факту, что мальчики болеют менингитом в 2-4 раза чаще, чем девочки. В зависимости от вида возбудителя менингиты бывают вирусными, бактериальными, грибковыми. Некоторые простейшие (например, амеба и токсоплазма) тоже могут вызвать менингит.
Развитие вирусного менингита может сопровождать течение широко известных инфекций — ветряной оспы, кори, краснухи, эпидемического паротита (свинки), поражение мозговых оболочек встречается при гриппе, при инфекциях, вызванных вирусами герпеса. У ослабленных больных, у стариков, у младенцев встречаются менингиты, вызванные грибками (понятно, что в этих ситуациях именно недостаточность иммунитета играет ведущую роль в возникновении болезни).
Особое значение имеют менингиты бактериальные. Любой гнойный очаг в организме — пневмония, инфицированный ожог, ангина, разнообразные абсцессы и т. п. — может стать причиной менингита, при условии, что возбудитель попадет в кровь и с током крови достигнет мозговых оболочек. Понятно, что всем известные возбудители гнойных процессов (стафилококки, стрептококки, синегнойные палочки и т. д.) и будут в этом случае возбудителем менингита. Одним из самых страшных являются менингит туберкулезный — почти забытый, он сейчас встречается все чаще и чаще.
Любой гнойный очаг в организме — пневмония, инфицированный ожог, ангина, разнообразные абсцессы и т. п. — может стать причиной менингита, при условии, что возбудитель попадет в кровь и с током крови достигнет мозговых оболочек. Понятно, что всем известные возбудители гнойных процессов (стафилококки, стрептококки, синегнойные палочки и т. д.) и будут в этом случае возбудителем менингита. Одним из самых страшных являются менингит туберкулезный — почти забытый, он сейчас встречается все чаще и чаще.
В то же время существует микроорганизм, вызывающий менингиты наиболее часто (60-70% всех бактериальных менингитов). Неудивительно, что он так и называется — менингококк. Заражение происходит воздушно-капельным путем, менингококк оседает на слизистых оболочках носоглотки и может вызвать состояние, очень сходное с обычной респираторной вирусной инфекцией — небольшой насморк, покраснение горла — менингококковый назофарингит. Я не зря употребил словосочетание «может вызвать» — дело в том, что попадание менингококка в организм довольно редко приводит к возникновению болезни — ведущая роль здесь принадлежит совершенно особым индивидуальным сдвигам в иммунитете. Легко объяснимы, в этой связи, два факта: первый — опасность развития менингита при контактах, например, в детских учреждениях составляет 1/1000 и второй — частое обнаружение менингококка в носоглотке у совершенно здоровых лиц (от 2 до 5% детей являются здоровыми носителями). Неспособность организма к тому, чтобы локализовать микроб в носоглотке, сопровождается проникновением менингококка через слизистую оболочку в кровь. С током крови он попадает в мозговые оболочки, глаза, уши, суставы, легкие, надпочечники и в каждом из этих органов может возникнуть очень опасный воспалительный процесс. Очевидно, что поражение мозговых оболочек сопровождается развитием менингококкового менингита.
Легко объяснимы, в этой связи, два факта: первый — опасность развития менингита при контактах, например, в детских учреждениях составляет 1/1000 и второй — частое обнаружение менингококка в носоглотке у совершенно здоровых лиц (от 2 до 5% детей являются здоровыми носителями). Неспособность организма к тому, чтобы локализовать микроб в носоглотке, сопровождается проникновением менингококка через слизистую оболочку в кровь. С током крови он попадает в мозговые оболочки, глаза, уши, суставы, легкие, надпочечники и в каждом из этих органов может возникнуть очень опасный воспалительный процесс. Очевидно, что поражение мозговых оболочек сопровождается развитием менингококкового менингита.
Иногда менингококк попадает в кровь быстро и в огромных количествах. Возникает менингококковый сепсис, или менингококкемия — самая, пожалуй, страшная из всех детских инфекционных болезней. Микроб выделяет яды (токсины), под их воздействием происходит множественная закупорка мелких сосудов, нарушается свертываемость крови, на теле появляются множественные кровоизлияния. Иногда уже через несколько часов после начала болезни происходит кровоизлияние в надпочечники, резко падает артериальное давление и человек погибает.
Иногда уже через несколько часов после начала болезни происходит кровоизлияние в надпочечники, резко падает артериальное давление и человек погибает.
Существует удивительная по своему драматизму закономерность в возникновении менингококкемии, которая состоит в следующем. Дело в том, что при проникновении микроба в кровь он начинает реагировать с определенными антителами, пытающимися менингококк уничтожить. Доказано, что существует перекрестная активность ряда антител, — т. е. если в большом количестве имеются антитела, например, к стрептококку, пневмококку, стафилококку — то эти антитела способны оказывать тормозящее воздействие на менингококк. Вот и получается, что дети болезненные, имеющие хронические очаги инфекций, перенесшие воспаление легких и множество других болячек, менингококкемией не болеют почти никогда. Страшность менингококкемии как раз и состоит в том, что в течение 10-12 часов может погибнуть абсолютно здоровый и никогда ранее не болевший ребенок!
Вся приведенная выше информация не имеет своей целью запугивание читателей. Менингиты лечатся. Но результаты (продолжительность и тяжесть болезни, вероятность осложнений) теснейшим образом связаны со временем, которое будет потеряно до начала адекватной терапии.
Менингиты лечатся. Но результаты (продолжительность и тяжесть болезни, вероятность осложнений) теснейшим образом связаны со временем, которое будет потеряно до начала адекватной терапии.
Очевидно, что вышеупомянутые «сроки начала адекватной терапии» зависят от того, когда люди-человеки обратятся за медицинской помощью. Отсюда настоятельная необходимость конкретных знаний, чтобы потом не было мучительно больно…
Суть конкретных знаний касательно менингита состоит в том, что появление определенных признаков, указывающих на возможность этой болезни, требует незамедлительного обращения за медицинской помощью.
Воспалению мозговых оболочек присущ целый ряд симптомов, но многие из них не являются специфичными — т. е. их (симптомов) возникновение возможно и при других болезнях, значительно менее опасных. Чаще всего так оно и случается, но малейшее подозрение на развитие менингита не позволяет рисковать, требует немедленной госпитализации и тщательного врачебного наблюдения.
Рассмотрим теперь наиболее типичные ситуации, каждая из которых не позволяет исключить развития менингита.
Если на фоне любой инфекционной болезни — ОРЗ, ветрянки, кори, свинки, краснухи, «лихорадки» на губах и т. п. — возможно, не в начале заболевания (даже чаще именно не в начале) появляется интенсивная головная боль, настолько сильная, что она волнует больше, чем все остальные симптомы, если головная боль сопровождается тошнотой и рвотой.
Во всех случаях, когда на фоне повышенной температуры тела имеются боли в спине и шее, усиливающиеся при движении головы.
Сонливость, спутанное сознание, тошнота, рвота.
Судороги любой интенсивности и любой продолжительности.
У детей первого года жизни — лихорадка + монотонный плач + выбухание родничка.
Любая (!!!) сыпь на фоне повышенной температуры.
Помимо вышеописанных симптомов совершенно определенным образом меняются некоторые рефлексы, и это обнаружить может только врач.
Важно помнить и понимать, что такие нередкие симптомы, как рвота, тошнота и головная боль в обязательном порядке требуют врачебного осмотра — береженого бог бережет.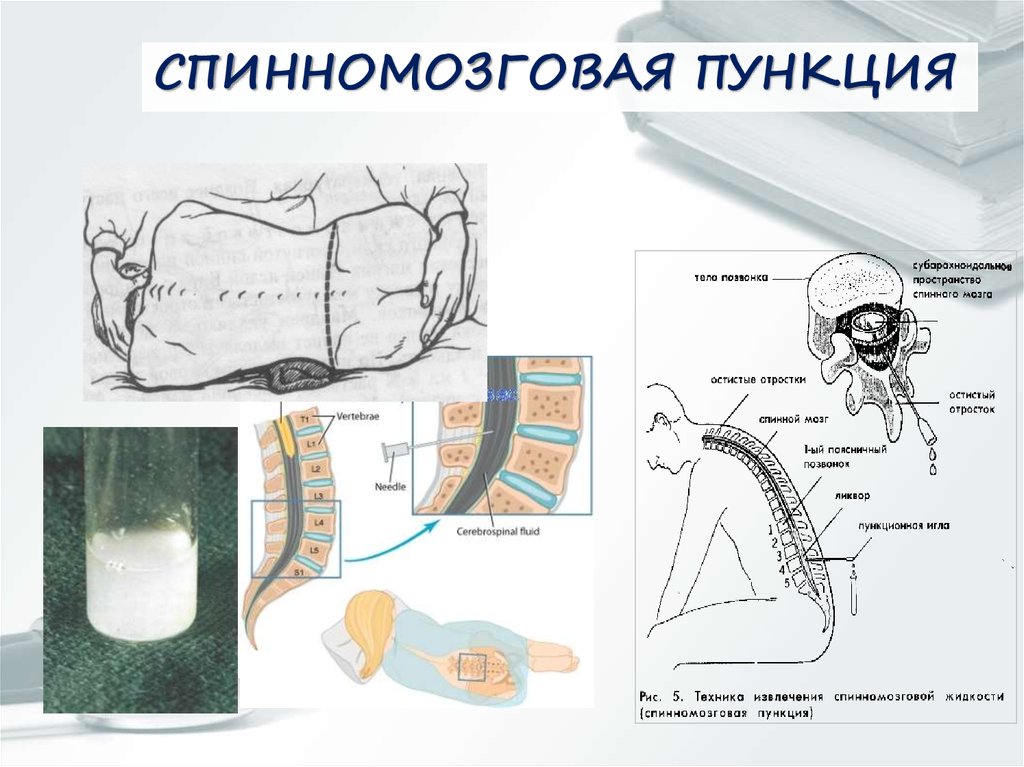
Любая сыпь на фоне повышенной температуры может оказаться менингококкемией. Вы (или ваши умные соседи) можете пребывать в уверенности, что это краснуха, корь или «диатез». Но врач должен сыпь увидеть, и чем быстрее, тем лучше. Если же элементы сыпи имеют вид кровоизлияний, если новые высыпания появляются быстро, если это сопровождается рвотой и высокой температурой — следует использовать любой шанс для того, чтобы больной немедленно оказался в больнице, желательно сразу в инфекционной. Помните: при менингококкемии счет идет не на часы, а на минуты. Следует отметить, что врач даже самой высочайшей квалификации может диагностировать менингит с абсолютной уверенностью только в одном случае — когда симптомы раздражения мозговых оболочек сочетаются с типичной сыпью, которая описана выше. Во всех остальных случаях диагноз можно лишь заподозрить с разной степенью вероятности.
Единственным способом подтверждения или исключения менингита является спинномозговая (поясничная) пункция. Дело в том, что в головном и спинном мозге циркулирует особая спинномозговая жидкость — ликвор. При любом воспалении мозга и (или) его оболочек в ликворе накапливаются воспалительные клетки, вид ликвора (в норме бесцветный и прозрачный) часто меняется — он становит мутным. Исследование ликвора позволяет не только установить диагноз менингита, но и ответить на вопрос о том, какой это менингит — бактериальный (гнойный) или вирусный, что имеет решающее значение в выборе варианта лечения.
Дело в том, что в головном и спинном мозге циркулирует особая спинномозговая жидкость — ликвор. При любом воспалении мозга и (или) его оболочек в ликворе накапливаются воспалительные клетки, вид ликвора (в норме бесцветный и прозрачный) часто меняется — он становит мутным. Исследование ликвора позволяет не только установить диагноз менингита, но и ответить на вопрос о том, какой это менингит — бактериальный (гнойный) или вирусный, что имеет решающее значение в выборе варианта лечения.
К сожалению, на чисто обывательском уровне очень распространено мнение об огромных опасностях, которые таит в себе спинномозговая пункция. На самом деле эти страхи абсолютно не обоснованы — прокол спинномозгового канала проводится между поясничными позвонками на том уровне, где от спинного мозга уже не отходят никакие нервные стволы, поэтому никаких мифических параличей после этой манипуляции не бывает. С юридической точки зрения врач обязан провести спинномозговую пункцию при реальном подозрении на менингит.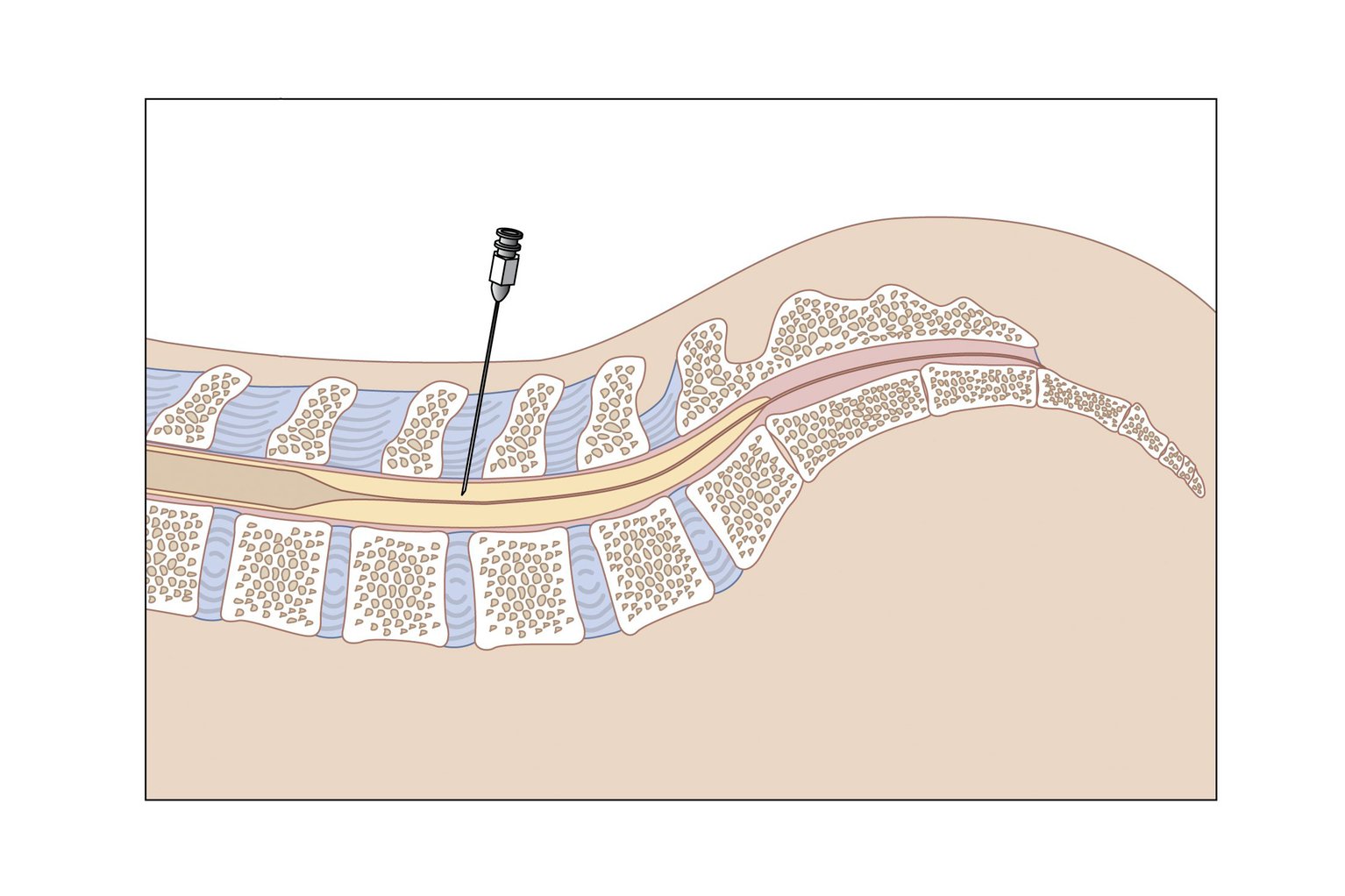 Следует отметить, что пункция имеет не только диагностическую, но и лечебную целесообразность. При любом менингите, как правило, имеет место повышение внутричерепного давления, следствием последнего и является сильнейшая головная боль. Взятие небольшого количества ликвора позволяет снизить давление и существенно облегчает состояние больного. Во время пункции в спинномозговой канал нередко вводят антибиотики. Так, например, при туберкулезном менингите единственный шанс спасти больного — частые (нередко ежедневные) пункции, во время которых в спинномозговой канал вводится особый вариант стрептомицина. С учетом приведенной выше информации становится понятным, что лечение менингита зависит от вида возбудителя. Главное в терапии бактериальных менингитов — использование антибиотиков. Выбор конкретного лекарства зависит от чувствительности конкретной бактерии и от того, способен ли антибиотик проникать в спинномозговую жидкость. При своевременном использовании антибактериальных препаратов шансы на успех очень велики.
Следует отметить, что пункция имеет не только диагностическую, но и лечебную целесообразность. При любом менингите, как правило, имеет место повышение внутричерепного давления, следствием последнего и является сильнейшая головная боль. Взятие небольшого количества ликвора позволяет снизить давление и существенно облегчает состояние больного. Во время пункции в спинномозговой канал нередко вводят антибиотики. Так, например, при туберкулезном менингите единственный шанс спасти больного — частые (нередко ежедневные) пункции, во время которых в спинномозговой канал вводится особый вариант стрептомицина. С учетом приведенной выше информации становится понятным, что лечение менингита зависит от вида возбудителя. Главное в терапии бактериальных менингитов — использование антибиотиков. Выбор конкретного лекарства зависит от чувствительности конкретной бактерии и от того, способен ли антибиотик проникать в спинномозговую жидкость. При своевременном использовании антибактериальных препаратов шансы на успех очень велики.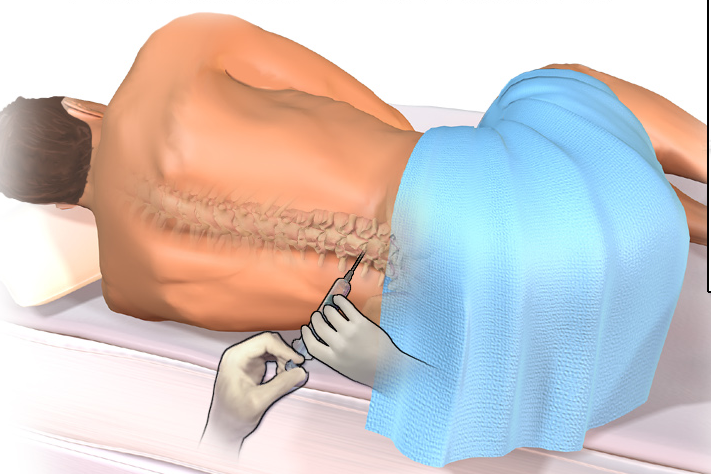
С вирусными менингитами ситуация принципиально иная — противовирусных препаратов практически нет, исключение — ацикловир, но используется он лишь при герпетической инфекции (напомню, что ветряная оспа — один из вариантов герпеса). К счастью, вирусные менингиты имеют более благоприятное течение в сравнении с бактериальными.
Но помощь больному не ограничивается лишь воздействием на возбудителя. Врач имеет возможность нормализовать внутричерепное давление, устранить токсикоз, улучшить работу нервных клеток и сосудов головного мозга, применить мощные противовоспалительные средства.
Своевременно начатое лечение менингита в течение двух-трех дней приводит к значительному улучшению состояния, а в дальнейшем почти всегда к полному излечению без каких-либо последствий.
Вернуться к тексту «В Ростове детсадовец Леша Г. умер от менингита»
подготовка, показания, техника выполнения. Проведение люмбальную пункцию в Москве по доступной цене
Люмбальная пункция – процедура введения иглы в субарахноидальное пространство спинного мозга на поясничном уровне. Выполняется с целью определения спинномозгового давления, получения спинномозговой жидкости для изучения состава ликвора и для анестезии. Люмбальная пункция в Москве проводится в Юсуповской больнице. Неврологи делают спинномозговую пункцию как с диагностической, так и с лечебной целью. В клинике неврологии созданы все условия для лечения пациентов:
Выполняется с целью определения спинномозгового давления, получения спинномозговой жидкости для изучения состава ликвора и для анестезии. Люмбальная пункция в Москве проводится в Юсуповской больнице. Неврологи делают спинномозговую пункцию как с диагностической, так и с лечебной целью. В клинике неврологии созданы все условия для лечения пациентов:
- палаты различного уровня комфорта оснащены кондиционерами;
- пациенты обеспечены индивидуальными средствами личной гигиены и диетическим питанием;
- врачи для обследования пациентов используют современные диагностические аппараты ведущих фирм мира;
- медицинский персонал внимательно относится к пожеланиям пациентов и их родственников.
В Юсуповской больнице работают кандидаты и доктора медицинских наук, врачи высшей категории. Они в совершенстве владеют техникой выполнения люмбальной пункции. Проводится люмбальная пункция при инсульте и черепно-мозговой травме. Люмбальная пункция при рассеянном склерозе необходима для получения спинномозговой жидкости с целью лабораторного исследования.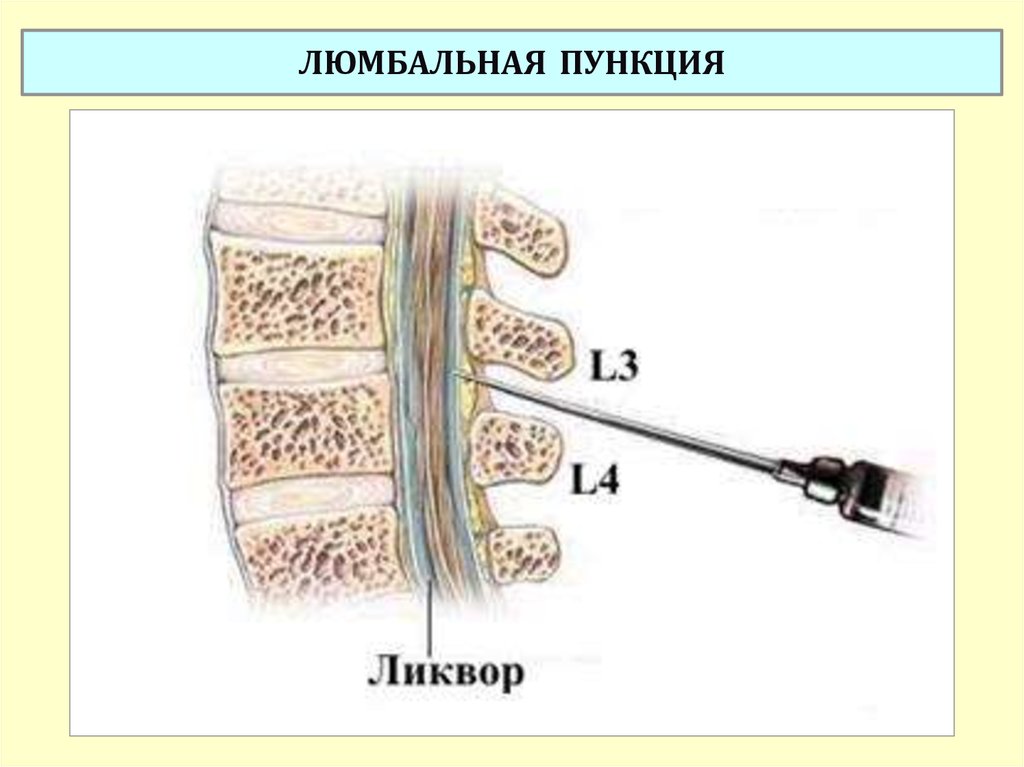 Выявление в ликворе большого количества иммуноглобулинов (антител), а также олигоклональных полос (особого расположения иммуноглобулинов при проведении более специфического теста) или определение белков – продуктов распада миелина даёт основание врачам предположить диагноз рассеянного склероза. Протокол люмбальной пункции записывают в историю болезни.
Выявление в ликворе большого количества иммуноглобулинов (антител), а также олигоклональных полос (особого расположения иммуноглобулинов при проведении более специфического теста) или определение белков – продуктов распада миелина даёт основание врачам предположить диагноз рассеянного склероза. Протокол люмбальной пункции записывают в историю болезни.
Основные понятия
Для проведения этой процедуры применяются специальные иглы и другие приспособления. Прежде, чем дать согласие на ее проведение, стоит подробнее узнать о ее особенностях и о том, что такое пункция вообще.
Это – специфический прокол тканей внутренних органов, сосудов, опухолевых образований или полостей, с помощью которого внутреннюю жидкость берут на анализ. Это делается для того, чтобы диагностировать какую-либо патологию. Иногда таким же образом вводят лекарственные препараты. Также применяется эта процедура для проведения диагностики заболеваний печени, костного мозга, легких. Очень распространена спинномозговая пункция.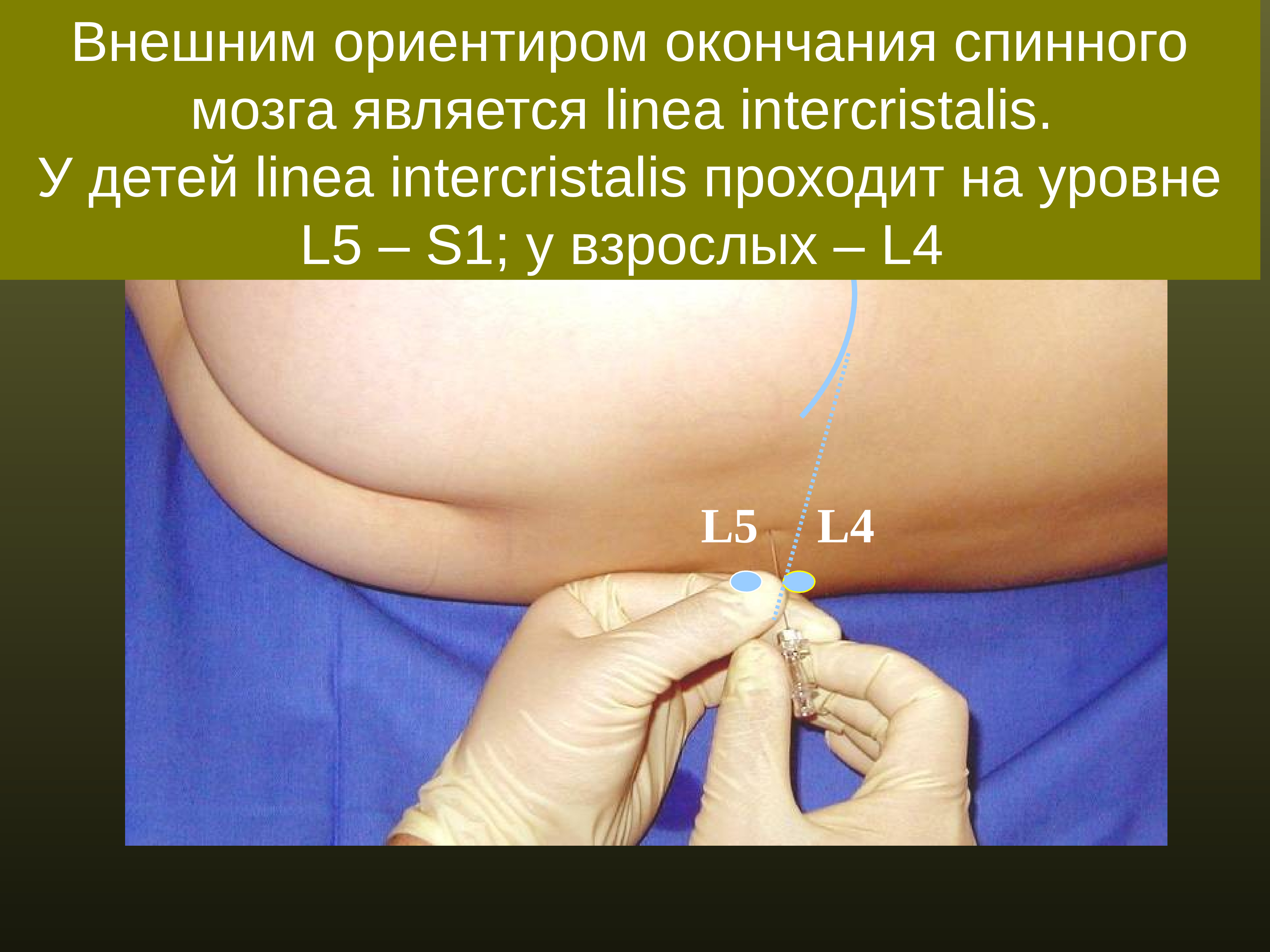
Для удаления жидкости
Если брюшная, суставная или плевральная полости наполнены жидкостью или гноем, а также при наличии воспалительного процесса, пункция может быть применена для удаления жидкости. С помощью данной манипуляции можно установить дренаж для промывания внутренних органов или введения лекарственных препаратов. При оперативном вмешательстве, проводимом на конечностях, пункция является обязательной процедурой в анестезиологии. Широкое распространение имеет эта манипуляция в гинекологии для диагностики и в терапевтических целях.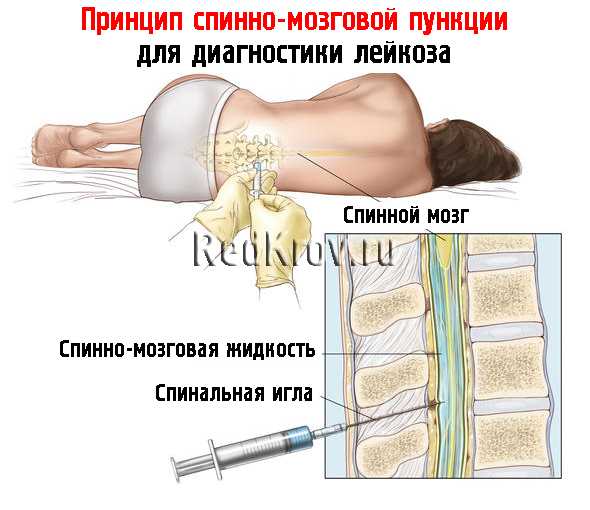 Например, проводится пункция фолликулов при ЭКО.
Например, проводится пункция фолликулов при ЭКО.
Показания к применению
Для того чтобы сделать пунктирование, необходимы соответствующие показания. Например, в гинекологии пункция применяется для подтверждения внематочной беременности, бесплодия по женскому фактору, определения наличия разрывов матки, исключения перитонита, определения количества и характера экссудата в полостях органа или опухоли.
Также с помощью пунктирования выявляют эндометриоз, кисту, опухолевые образования, определяют наличие маточного кровотечения невыясненной этиологии, диагностируют аномалии в развитии репродуктивных органов, осуществляют забор материала для лабораторных исследований, отбирают яйцеклетки для осуществления ЭКО. После процедуры пациент может быть отпущен домой на следующий день.
Что такое пункция, знают не все.
Какие ощущения возникают у пациента при поясничном проколе? ↑
При правильном осуществлении процедуры пациент не должен ощущать дискомфорта, неприятных ощущений и боли.
Иногда больной может чувствовать:
- проходимость иглы, которое не сопровождается болезненными симптомами;
- небольшой укол при введении раствора анестетика;
- эффект легкого токового удара, еслиигла для спинномозговой пункции коснется участка спинномозгового нерва.
- боли в голове (в период осуществления люмбальной пункции их ощущают около 15% пациентов).
Что провоцирует развитие септического артрита? Читайте подробнее в нашей статье про инфекционный артрит.
Разновидности пунктирования в гинекологии
Выделяется несколько типов пунктирования, применяющихся в диагностических и терапевтических целях. Пункцию груди назначают при появлении узлов, язвочек, уплотнений, изменений оттенков кожи, наличия выделений из сосков. С помощью этой манипуляции определяется наличие опухолей, а также диагностируется их характер. К проведению таких процедур требуется некоторая подготовка. За семь дней до взятия материала нельзя принимать аспирин или другие лекарства, сжижающие кровь.
Есть ли дискомфорт?
После пунктирования пациентка может ощущать некоторый дискомфорт, но эти ощущения проходят через несколько дней. В случае забора яйцеклеток для искусственного оплодотворения процедуру проводят через сутки после укола определенного препарата.
Как берут пункцию? Делается это трансвагинальным методом с помощью специальной иглы. В данном случае на протяжении всего процесса врач контролирует процедуру с помощью аппарата УЗИ. Проведение этих манипуляций требует от врача определенного навыка, поэтому обращаться нужно к опытному специалисту. Пункция фолликулов при ЭКО не считается болезненной, но с целью избежать осложнений пациентке дается наркоз. Кроме этого, пункцию делают с целью определить наличие или отсутствие врожденной патологии или инфекционного заболевания у плода в период вынашивания беременности. Для этого кровь берется из пуповины. Процедуру можно проводить, начиная с шестнадцатой недели, но, как правило, врачи назначают ее только с 22-24 недели во избежание осложнений.
Прокол иглой для пункции делают через живот в пуповинный сосуд специальным стерильным приспособлением. Эта методика считается самой точной при определении аномалий в развитии или инфекционных патологий, но применяется только в том случае, если другие методы диагностики не дают эффекта. Такую процедуру как пункция кисты яичников применяют в диагностических или терапевтических целях.
Манипуляция совершается под общим наркозом, который вводится внутривенно. Все инструменты врач вводит через влагалище. Игла прикреплена к специальному датчику, а к ней в свою очередь крепится аспиратор. При помощи инструментов жидкость из полости кисты отсасывается, а затем отправляется на цитологию или гистологию. Далее, после выкачивания всей жидкости из полости, туда закачивают некоторое количество спирта, который склеивает стенки кисты.
Чаще всего такие манипуляции избавляют пациентку от кисты, хотя иногда рецидивы все-таки возможны. Это в данном случае полностью безболезненно, но женщина не должна двигаться, поэтому применение наркоза необходимо.
Пунктирование брюшной полости осуществляется через стенку или через прокол заднего влагалищного свода. Процедуру применяют в диагностических целях, а также при подготовке к хирургическому вмешательству. Этот вид очень болезненный и обязательно сопровождается анестезией, которая может быть как локальной, так и общей.
Подготовка к пункции очень важна. Перед тем, как проводить процедуру, кишечник и мочевой пузырь опорожняются. Все обозначенные выше разновидности пунктирования применяются в гинекологической практике, когда другие методы диагностики или терапии не дают результатов.
Другие показания для пункции
Для диагностики заболеваний позвоночника врачи очень часто назначают пунктирование позвоночника, а точнее спинномозгового канала с целью получения ликвора. Точка прокола выбирается очень тщательно (в области позвоночника есть место, при попадании в которое риск повреждения мозга сводится к минимуму). Врач начинает проведение процедуры только после того, как операционное поле обработано антисептиками.
Показанием для проведения спинномозговой пункции является подозрение на субарахноидальные кровоизлияния, при которых жидкость обильно окрашивается кровью. Таким же образом производится диагностирование менингита, воспаления мозговых оболочек, включая и процессы туберкулезной этиологии.
Осложнения
Наиболее грозным последствием люмбальной пункции является вклинение. Оно может развиться у пациентов с объёмным процессом головного мозга на фоне внутричерепной гипертензии. При внезапном падении давления в позвоночном канале происходит вклинение крючка гиппокампа в вырезку намета мозжечка или миндалин мозжечка в большое затылочное отверстие или. Если давление ликвора оказалось высоким, для исследования извлекают лишь минимальное количество спинномозговой жидкости, назначают маннитол и глюкокортикоиды, устанавливают наблюдение за пациентом. При высоком риске вклинения или ухудшении состояния пациента во время люмбальной пункции иглу со вставленным мандреном оставляют на месте, внутривенно — капельно вводят маннитол и высокие дозы кортикостероидов, после чего иглу удаляют. Полная или частичная блокада субарахноидального пространства, обусловленная сдавлением спинного мозга, может быть причиной вклинения спинного мозга с быстро нарастающей очаговой симптоматикой.
Полная или частичная блокада субарахноидального пространства, обусловленная сдавлением спинного мозга, может быть причиной вклинения спинного мозга с быстро нарастающей очаговой симптоматикой.
Головные боли после люмбальной пункции возникают у 10-30% пациентов. Они связаны с длительным истечением ликвора через отверстие в твёрдой мозговой оболочке, которое приводит к снижению внутричерепного давления. Боль чаще всего локализуется в затылочной и лобной области, возникает в первые трое суток после пункции. Сколько дней болит голова после люмбальной пункции? Головная боль обычно продолжается 2-5 дней, но иногда затягивается на несколько недель.
Боль в спине после люмбальной пункции связана с поражением корешков спинного мозга. Иногда отмечается преходящее поражение отводящего нерва, сопровождающееся появлением паралитического сходящегося косоглазия и двоения. Если игла проходит через инфицированные ткани, может развиться менингит. Местные осложнения люмбальной пункции в виде покраснения в месте прокола встречаются редко и не требуют лечения.
Врачи клиники неврологии выполнят люмбальную пункцию. Получите консультацию невролога, предварительно записавшись на приём по телефону по телефону Юсуповской больницы.
Суставные патологии
Диагностика суставных патологий осуществляется с применением люмбальной пункции, также эта процедура производится и в терапевтических целях.
Таким образом откачивается жидкость из сустава или вводится лекарственный препарат. Показанием в данном случае является наличие синовита, который развивается в коленных суставах. При этом заболевание должно быть в стадии переполнения суставной капсулы жидкостью. Также пункция проводится в случае гемартроза, когда после травмы в суставе происходит скопление крови. Показанием также является бурсит, нагноения сумки или полости в суставах.
Для диагностики суставной полости используется немного другая методика, имеющая свои особенности. Когда прокалывают коленный сустав, сначала осуществляют обезболивание, а затем игла прокалывает полость сустава. С помощью большого шприца нагнетается отрицательное давление, что позволяет эвакуировать кровь или суставную жидкость в зависимости от заболевания.
С помощью большого шприца нагнетается отрицательное давление, что позволяет эвакуировать кровь или суставную жидкость в зависимости от заболевания.
После процедуры место прокалывания заклеивают пластырем, а также накладывают давящую повязку на сам сустав. Прокалывание сустава с терапевтической целью проводится в случае введения в сустав лекарственного препарата. Чаще всего это гормоны при деформирующем остеоартрозе или локтевом бурсите. В случае большого размера может быть проведена пункция кисты Бейкера, что в некоторых случаях позволяет избежать операционного вмешательства.
Техника ↑
Как правило, спинномозговая пункция осуществляется в стационарных условиях следующим образом:
- Определяется зона пункции. Она находится между , 3-4 или 4-5 позвонками поясницы.
- Близлежащая область обрабатывается 3-ех процентным йодом и 70-ти процентным этиловым спиртом (от центра — к периферии).
- Вводится обезболивающий раствор (достаточно 5-6 мл).
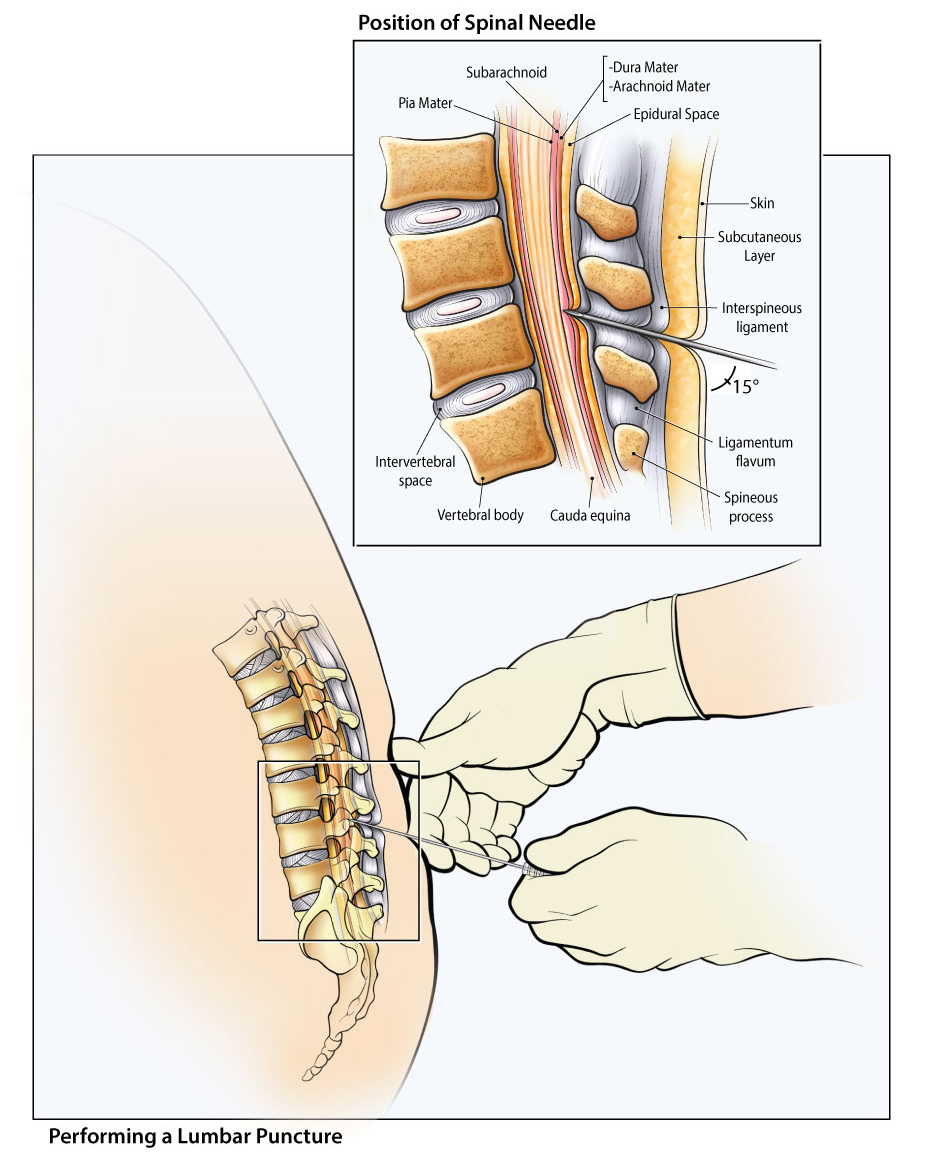 В качестве анестезии чаще применяется новокаин.
В качестве анестезии чаще применяется новокаин. - Между отростками осистыми, придерживаясь средней линии, вводится игла «Бира» с небольшим уклоном.
- Игла должна попасть в подпаутинную область (ощущается провал иглы на глубине 5-6 см).
- Когда извлекается мандер, ликвор должен истекать. Это подтверждает правильность осуществления процедуры. Для точного анализа необходимо собрать около 120 мл ликвора.
- Собрав ликвор, необходимо измерить давление у пациента.
- Место вкола обрабатывается антисептическим раствором.
- Накладывается стерильная повязка.
Продолжительность процедуры составляет около получаса.
Лечение гемартроза
С помощью пункции также лечится гемартроз: в сустав вводится лекарственный препарат для того, чтобы остановить кровотечение. После откачивания из полости сустава жидкости, в него вводят антибактериальные средства для профилактики нагноений.
Когда необходима диагностическая пункция? Еще несколько лет назад популярной была процедура, называющаяся пневмоартрографией. Суть заключалась в том, что в полость сустава закачивался воздух, а затем выполнялась рентгенография. В последние годы эту процедуру заменили на МРТ или КТ, которые более информативны и менее травматичны. В некоторых ситуациях именно с помощью пунктирования возможно диагностировать онкологическое заболевание молочной железы или кисту. С помощью пункции возможно установление диагноза абсцесса не только в молочной железе, но и в других органах.
Суть заключалась в том, что в полость сустава закачивался воздух, а затем выполнялась рентгенография. В последние годы эту процедуру заменили на МРТ или КТ, которые более информативны и менее травматичны. В некоторых ситуациях именно с помощью пунктирования возможно диагностировать онкологическое заболевание молочной железы или кисту. С помощью пункции возможно установление диагноза абсцесса не только в молочной железе, но и в других органах.
Пункционная биопсия
Предназначена для биопсии всех видов мягких тканей (печень, почки, щитовидная, поджелудочная, предстательная, молочная железы и др.)
Для пункционной биопсии применяют три группы игл: аспирационные; модифицированные аспирационные; режущие. Аспирационные иглы имеют тонкостенные канюли с кончиками, заточенными под разными углами, используются для проведения прицельной тонкоигольной биопсии с аспирацией материала для цитологического исследования. Модифицированные аспирационные иглы имеют канюлю с заточенными острыми краями и кончики различной формы, предназначены для взятия как цитологических, так и гистологических образцов. Режущие иглы бывают трех типов: Menghini, с остро заточенным рабочим концом, Tru-Cut, имеющая канюлю с острыми краями и внутренний стилет с вырезкой и пружинно-режущие со специальным «пистолетом». Предназначены для получения образца тканей для гистологического исследования. Методика выполнения и диагностическая точность исследования зависит от типа применяемой иглы[1] и может достигать 93-95 %, что сравнимо с обычной гистологией.
Режущие иглы бывают трех типов: Menghini, с остро заточенным рабочим концом, Tru-Cut, имеющая канюлю с острыми краями и внутренний стилет с вырезкой и пружинно-режущие со специальным «пистолетом». Предназначены для получения образца тканей для гистологического исследования. Методика выполнения и диагностическая точность исследования зависит от типа применяемой иглы[1] и может достигать 93-95 %, что сравнимо с обычной гистологией.
Показания для плевральной пункции при гидротораксе
Патологии во внутренних органах, нарушения обмена веществ и гормональные сбои могут способствовать гидротораксу. Так называют скопление жидкости в плевральной полости воспалительного или не воспалительного характера. Показания у плевральной пункции при гидротораксе очень серьезные. В этом случае требуется обязательное врачебное наблюдение и медицинская помощь, в зависимости от тяжести болезни от консервативного лечения до срочной пункции.
Последняя является необходимым шагом для определения характера вещества: экссудативный или не воспалительный. Рентген, УЗИ этого не показывают, поэтому нужно провести его забор и анализ.
Рентген, УЗИ этого не показывают, поэтому нужно провести его забор и анализ.
При травмах грудной клетки может развиться состояние, при котором в полости плевры может скопиться воздух, так называемый пневмоторакс. В таком случае пункция способствует его удалению и восстановлению отрицательного давления. При гемотораксе (кровотечении в грудной полости) пунктирование является терапевтическим методом, позволяющим удалить скопившуюся кровь.
Подготовка
Перед проколом врач составляет анамнез. Он задает пациенту вопросы, проводит необходимые обследования (напр., анализ крови на выявление возможных нарушений свертываемости, уровня гемоглобина).
Перед пункцией следует провести КТ/МРТ головного мозга или обследование глаз, чтобы исключить повышение внутричерепного давления. При превышении показателей выше нормы процедура не может быть выполнена. Это касается, как взрослого человека, так и грудного малыша.
- КТ или МРТ головного мозга проводится в течение последнего месяца перед поясничным проколом даже при хорошем самочувствии пациента, отсутствии признаков повышенного внутричерепного давления.
- Визуализация мозга может быть заменена исследованием глазного дна, проводимым в течение последней недели перед процедурой. Оно используется для косвенной оценки внутричерепного давления. Иногда результатом является временное помутнение зрения, способное сохраняться на протяжении дня. Поэтому нельзя водить машину или работать в день тестирования.
Сообщите врачу о приеме антикоагулянтов или других лекарств, в частности:
- Варфарина;
- Клопидогреля;
- безрецептурных обезболивающих препаратов (ацетилсалициловая кислота, Ибупрофен и др.).
Также врач должен знать о наличии аллергии на определенные лекарства, например, обезболивающие, местные анестетики.
Правила проведения
В большинстве случаев пунктирование безболезненно, но во избежание осложнений делается наркоз. Существуют и другие правила: весь инструментарий, а также место прокола должны быть продезинфицированы. Это позволяет избежать попадания дополнительной инфекции внутрь тканей и полостей. При осуществлении прокола через заднюю стенку влагалища движение делается резко и легко. Во время процедуры нужно следить за тем, чтобы не повредить стенку прямой кишки. Если киста или полость содержат очень густой экссудат, то внутрь впрыскивают стерильный раствор. Разрешение делать пунктирование есть только у специализированных клиник и медицинских кабинетов. Процедура достаточно сложная, поэтому проводится опытным специалистом с большим опытом работы.
Когда будет известен результат исследования
Первый результат теста обычно доступен в течение 1 часа. Если отобранное вещество отправляется для обработки в лабораторию за пределами клиники, в соответствии с объемом обследования результат становится доступным в течение 2-4 недель.
Спинномозговая (люмбальная) пункция: для чего делают, как берут, показания и противопоказания
Спинномозговая (люмбальная) пункция – это взятие образца спинномозговой жидкости (ликвора). Производится в диагностических либо лечебных целях, в том числе при неврологических заболеваниях. Пункция необходима, когда возникает подозрение в наличии неврологических расстройств, для уточнения диагноза либо осуществления контроля результатов лечения.
Суть процедуры состоит в том, что в субпарахноидальное пространство спинного мозга на уровне поясницы вводится специальная игла, через которую берется небольшое количество ликвора для биохимического исследования.
Процедура люмбальной пункции впервые была описана известным доктором Квинке около ста лет назад. При диагностике вместо пункции часто используются современные аппаратные методы обследования – КТ и МРТ. Но иногда случаются ситуации, в которых без анализа ликвора не обойтись.
Что показывает пункция?
Состав, цвет, мутность спинномозговой жидкости многое говорят о состоянии здоровья человека. В зависимости от того, какие вещества и в какой концентрации содержатся в церебральном ликворе, можно уточнить диагноз по ряду серьезных заболеваний.
Цереброспинальная жидкость в норме прозрачна, имеет постоянный удельный вес, определенные показатели вязкости, слабощелочную реакцию рН. Температура ликвора в субпарахноидальном пространстве составляет от 37 до 37,5. По составу это жидкость, близкая к сыворотке крови.
При серозном менингите (одно из осложнений травм черепа) спинномозговая жидкость становится мутной. Анализ обнаруживает в ней частички гноя. У больного туберкулезным менингитом в ликворе выявляется возбудитель туберкулеза. Для менингитов также характерно повышенное содержание в ликворе лейкоцитов.
При геморрагическом инсульте ликвор в первые сутки имеет красный оттенок. Следует отличать случаи, когда игла при пункции задевает сосуд: примесь крови небольшая, она имеется только в начале процедуры, быстро оседает на дно. Если красный цвет ликвора обусловлен внутренним кровоизлиянием, то его цвет не меняется. Если у больного опухоль спинного мозга, то церебральная жидкость приобретает желтый оттенок.
Увеличение содержания белка говорит о воспалительном процессе в мозговых оболочках или застойных явлениях. Увеличение уровня глюкозы бывает при некоторых энцефалитах, уменьшение – при туберкулезном менингите.
Показания и противопоказания к процедуре
Показания для диагностики с помощью данных спинномозговой пункции:
- инфекционные заболевания центральной нервной системы (менингит, энцефалит),
- абсолютным показанием является подозрение на цереброспинальный менингит (воспаление оболочек спинного мозга),
- аутоиммунные заболевания центральной нервной системы,
- лейкодистрофия, другие метаболические заболевания ЦНС,
- осложнения при опухолях, затрагивающее сферу неврологии (воспаление мозговых оболочек при новообразованиях и т.п.),
- признаки субарахноидального кровоизлияния, которое не отражается с помощью компьютерной томографии,
- некоторые виды нейропатии.
Показания для люмбальной пункции в целях терапии:
- экстренный забор ликвора для снижения внутримозгового давления (при гидроцефалии и других заболеваниях),
- введение лекарств (антибиотиков, химиотерапевтических препаратов) при инфекционных или онкологических заболеваниях центральной нервной системы.
При некоторых состояниях организма люмбальную пункцию не проводят. Запрещается забор ликвора в случае сильного повышения внутричерепного давления при отеке или опухоли головного мозга. Рекомендуется сначала провести и изучить данные КТ головы. Это абсолютное противопоказание.
Относительные (условные) противопоказания, при которых процедура переносится или может не понадобиться:
- Кожные заболевания с высыпаниями в области введения иглы для пункции,
- Подозрение на кровоизлияние в мозг – сначала нужно исследовать пациента с помощью проведения КТ головы,
- Некоторые патологии или особенности строения позвоночника,
- Пороки развития спинного мозга,
- Отклонения от нормы в свертываемости крови.
Подготовка пациента к люмбальной пункции
До начала спинномозговой пункции пациенту необходимо сообщить врачу сведения об имеющихся аллергических реакциях, беременности, приеме каких-либо медикаментов, проблемах со свертываемостью крови.
Перед началом манипуляции нужно посетить туалет. Мочевой пузырь должен быть полностью опорожнен. Иногда пункция является частью диагностики, связанной с рентгеном. В этом случае следует опорожнить также кишечник, чтобы его содержимое не искажало снимок позвоночника.
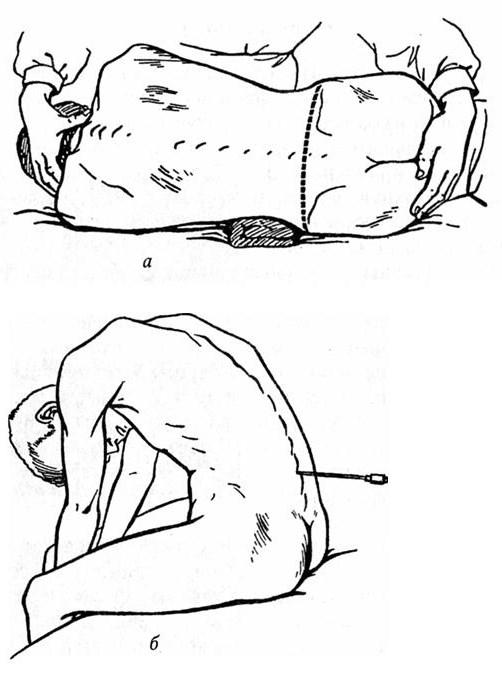
Пункция выполняется в положении больного сидя (возможен наклон вперед) либо лежа на кушетке на боку (колени прижаты к животу).
Техника выполнения спинномозговой пункции
Люмбальная пукнция проводится в условиях стационара. Продолжительность манипуляции составляет около 30 минут. Мы опишем общий алгоритм, по которому она проводится.
Сначала пациента усаживают или укладывают в нужное положение. Затем медсестра определяет место укола обезболивающего и взятия ликвора. Обычно оно находится на участке позвоночника между 3-4 и 5-6 позвонками. Область укола обрабатывается 3-процентным йодом и 70-процентным спиртом (движениями от центра к периферии). После этого вводится анестетик. Стандартная доза обезболивающего составляет 5-6 мл. Чаще всего применяются новокаин, лидокаин.
Когда больной почувствует онемение, распирание, это будет означать, что действие препарата началось. Медсестра вводит посередине между остистыми отростками позвонка специальную иглу «Бира». Игла вводится под небольшим уклоном. Она должна попасть в подпаутинную область (находится на глубине примерно 5-6 см). Затем берется образец церебральной жидкости для лабораторного анализа.
Для исследования рекомендуется набрать около 100-120 мл ликвора. После забора жидкости пациенту измеряют давление. Игла извлекается, место укола обрабатывается антисептиком, накладывается стерильная повязка. Пациенту назначается постельный режим на 1-3 суток.
Пункция спинного мозга: больно ли это?
Взятие на анализ ликворной жидкости происходит под анестезией, напоминающей обезболивание при стоматологических операциях. Пациент чувствует только самый первый укол, при котором вводится анестетизирующий препарат (например, лидокаин).
В некоторых случаях во время процедуры может возникнуть боль в ноге или паху (типа прострела). Это не опасно. Ощущения говорят лишь о том, что где-то было нечаянно задето нервное окончание. О болевом синдроме нужно сразу же сообщить врачу, и это неприятное положение будет исправлено.
15% пациентов во время процедуры чувствуют головные боли. Однако такие ощущения не являются нормой. При правильном введении иглы ощущаться пациентом никакого дискомфорта не должно.
Чем опасна пункция спинного мозга
При отсутствии противопоказаний правильно осуществленная люмбальная пункция безопасна. Однако теоретически не исключены ошибки, причем как в диагнозе, так и во время проведения манипуляции. Забор образца ликвора проводится только квалифицированным специалистом в медицинском учреждении. Это одна из наиболее сложных диагностических процедур.
Главная опасность заключается в том, что во время проведения пункции в ткани спинного мозга может проникнуть инфекция. Это грозит заболеваниями тканей и повреждением спинного мозга. Путь для возбудителей заболеваний лежит через иглу и спинномозговую жидкость. Сам же спинной мозг во время пункции не затрагивается.
Возможные осложнения после процедуры
В некоторых случаях после процедуры бывают осложнения. Возможны тошнота, рвота, головокружения. Пациент может почувствовать озноб, лихорадку, натянутость в области шеи, обнаружить выделения из ранки на месте пункции. Об этом необходимо сообщить доктору или дежурной медицинской сестре. Больному требуется срочная консультация врача, дополнительное лечение.
Кроме постельного режима, пациенту после любальной пункции показано обильное теплое питье. В случаях головных болей, прострела во время процедуры, болезненных ощущений в месте прокола назначаются нестероидные противовоспалительные препараты.
Большинство пациентов переносит процедуру без осложнений. Однако у 1-5 больных из 1000 могут развиться:
- менингизм (симптомы менингита при отсутствии воспаления в оболочках мозга),
- регулярные головные боли,
- эпидермоидная киста,
- повреждение спинномозговых корешков,
- кровотечения на фоне приема препаратов, разжижающих кровь, или нарушений свертываемости,
- инфекционные заболевания центральной нервной системы.
Люмбальная пункция у детей
Спинномозговая пункция проводится в любом возрасте. У детей список показаний даже больше, чем у взрослых. В раннем возрасте (до 2-х лет) процедура может назначаться при лихорадке неизвестной природы.
И у детей, и у взрослых даже при качественно проведенной манипуляции возможны последствия. С родителей берется письменное согласие на проведение процедуры. В случае отказа диагностика опасных заболеваний откладывается. Если болезнь все-таки подтверждается, время упущено, состояние ребенка может стремительно ухудшиться. Известны случаи проведения пункции по решению врачей без письменного согласия, но исключительно по жизненно важным показаниям.
Состав спинномозговой жидкости и норма ликвора у взрослых
Ликвор играет большую роль в функционировании как спинного, так и головного мозга. Он является механической защитой, образует жидкую среду, необходимую для биохимических процессов, жизнедеятельности клеток и передачи нервных импульсов.
У взрослого человека общий объем ликвора составляет от 140 до 270 мл. Около половины приходится на спинномозговую жидкость.
Жидкость вырабатывается железистыми клетками сосудистых сплетений в желудочках головного мозга. Она курсирует по всему пространству центральной нервной системы. По составу ликвор близок к сыворотке крови, однако некоторые компоненты содержатся, по сравнению с ней, в большем или меньшем количестве. Например, ликворная жидкость содержит больше белков, но примерно вдвое меньше глюкозы. У здорового человека ликвор бесцветный, плотность его составляет 1005-1009 единиц. Спинномозговая жидкость (liquor cerebrospinalis) имеет слабощелочную реакцию с показателями рН от 7,31 до 7,33. В норме она содержит:
- 0,16-0,33 г/л белков,
- 2,78-3,89 ммоль/л глюкозы,
- 120-128 ммоль/л ионов хлора.
Церебральный ликвор не содержит крупных белковых молекул. Количество белка в нем неодинаково у разных людей и меняется с возрастом (у взрослых его больше, чем у детей). В норме в спинномозговой жидкости содержится также небольшое количество углеводов, молочная и мочевая кислота, креатинин, холестерин, мочевина. Жидкость участвует в водно-солевом обмене в организме и поддержании электролитного баланса. Она постоянно обновляется, протекая через железистые клетки сосудистых сплетений.
%d0%bf%d1%83%d0%bd%d0%ba%d1%86%d0%b8%d1%8f в чешский, перевод | Glosbe
Гертруд Пётцингер (86 лет): «Меня приговорили к трем с половиной годам одиночного заключения.
Gertrud Pötzingerová (86): „Byla jsem odsouzena na tři a půl roku do samovazby.
jw2019
Ты недоволен, что мы взяли компанию, которая делает 86 миллионов в год?
Opravdu si stěžuješ na to, že jsme získali klienta v hodnotě 86 milionů ročně?
OpenSubtitles2018.v3
В настоящий 83-й год правления Царства, возглавляемого Иисусом, некоторые, возможно, думают, что сейчас как раз период замедления.
Ježíš vládne již osmdesátý třetí rok, a někdo by mohl mít pocit, že se vidění zdržuje.
jw2019
83 И их решение по его делу должно положить конец спорам о нём.
83 A rozhodnutí jejich na hlavu jeho bude koncem sporů ohledně něho.
LDS
Позднее в состав эскадрильи добавились ещё три истребителя: два
Kombinovaná letka byla později posílena o dvě moderní stíhačky Messerschmitt Bf 109G-6 a jeden průzkumný Focke-Wulf Fw 189, které původně přeletěly z východního Slovenska k Sovětům v Polsku poté, co byli povstalci na východním Slovensku obklíčení a odzbrojení německými vojsky.
WikiMatrix
Только на долю Китая приходится 86% рынка велосипедов в США.
Jen samotná Čína zaujímá šestaosmdesátiprocentní podíl na americkém trhu jízdních kol.
News commentary
Причем эти 0,5 процента отличий, в свою очередь, в 86—90 процентах случаев наблюдаются внутри той же самой расовой группы.
* Přitom 86 až 90 procent těchto odlišností se vyskytovalo v rámci jednotlivých ras.
jw2019
Урок: Хорошая дикция (be с. 86, абз.
Řečnický znak: Zřetelná artikulace (be s.
jw2019
Сейчас точность метода составляет 86%?
Takže jste v tuto chvíli přesní v 86 procentech případů?
QED
Почему бы нам их не назвать в честь парней из Селтикс 86?
Proč tyhle nepojmenovat dle’86 Celtics?
Отлично, меня обрезали в 86.
Super – v 86 letech mě obřezali.
OpenSubtitles2018.v3
СОКРОВИЩА ИЗ СЛОВА БОГА | ПСАЛМЫ 79—86
POKLADY Z BOŽÍHO SLOVA | ŽALM 79–86
jw2019
86 Притча о пропавшем сыне
86 Příběh o ztraceném synovi
jw2019
Ага, он сказал, что на твоем банковском счете $ 83.
Jo a říkali, že máte na účtu 83 dolarů.
OpenSubtitles2018.v3
MBI нашла 83 процента.
ted2019
В Соединенных Штатах из 7 098 сортов яблок, которые выращивались с 1804 по 1904 год, потеряно 86 процентов сортов.
Ve Spojených státech se v období mezi lety 1804 a 1904 pěstovalo údajně 7 098 odrůd jablek, ale asi 86 procent těchto odrůd je ztraceno.
jw2019
86 процентов участников одного опроса столкнулись с предательством со стороны того, кому они доверяли.
Podle jednoho průzkumu bylo 86 procent dotazovaných osob zklamáno člověkem, jemuž důvěřovali
jw2019
Те, кто полагаются на Иегову, «приходят от силы в силу» (Псалом 83:6, 8).
jw2019
Просто неприемлемо то, что всего лишь десять стран вынуждены нести на себе львиную долю этого бремени, что 86% беженцев находят приют в странах развивающегося мира, что менее 100 000 ежегодно участвуют в программах переселения.
Je prostě nepřijatelné, že lví podíl břemene je nuceno nést pouhých deset zemí, že 86 % uprchlíků přebývá v rozvojovém světě a že ročně dojde k přesídlení méně než sto tisíc osob.
ProjectSyndicate
83:12). Происходит ли подобное в наши дни?
(Žalm 83:12) Děje se něco podobného i v naší době?
jw2019
То есть первый номер AA 000 AA, за ним следует AA 001 AA…AA 999 AA, затем AA 000 AB по AA 999 AZ, затем AA 000 BA по AA 999 ZZ, затем AB 000 AA по AZ 999 ZZ, затем BA 000 AA по ZZ 999 ZZ.
Jako první bylo vydáno číslo AA 001 AA, když se došlo k AA 999 AA, přešlo se k AA 001 AB atd. Po AA 999 ZZ přišlo AB 001 AA.
WikiMatrix
Желаю лучше быть у порога в доме Божием, нежели жить в шатрах нечестия» (Псалом 83:11).
Zvolil jsem si stát u prahu v domě svého Boha spíše než pohybovat se ve stanech ničemnosti.“
jw2019
83 1 Грамотное чтение
jw2019
Они чтят Божье имя (Псалом 83:18).
(Žalm 83:18) Zastávají názor, že jedinou nadějí pro lidstvo je Boží království.
jw2019
В общей сложности, система viaTOLL увеличится на 83 км автомагистралей, 160 км скоростных дорог и 56 км дорог республиканского значения иного класса.
Celkem se síť viaTOLL rozroste o 83 km dálnic, 160 km rychlostních silnic a 56 km silnic I. třídy a nižších tříd.
viatoll
Подборка по базе: _Расписание выдачи учебников.docx, Электронный учебник ТП КШО и ШО.pdf, Работа с учебником на уроках географии.docx, Аграрное право. Учебник_Лукьяненко, Быстров и др_2020 -366с.docx, Куренков К. Я. (ред.) Учебник сержанта Сухопутных войск (1978).d, Текст учебников(1).pdf, Тесты по патологической анатомии.doc, Лекция-1. Предмет и методы гигиены. Новый учебник..doc, Сравнение учебников.doc, Экзаменационные тесты по патологической анатомии (копия).docx Спинномозговая пункция (синоним: пункция субарахноидального пространства спинного мозга, люмбальная пункция, поясничный прокол) введение иглы в субарахноидальное пространство спинного мозга с диагностической или лечебной целью. Показания с диагностической целью: при различных лабораторных исследованиях цереброспинальной жидкости для измерения давления, определения проходимости субарахноидального пространства спинного мозга,достоверно диагностировать субарахноидальное кровоизлияние и его интенсивность, уточнять характер инсульта (геморрагический, ишемический), выявлять воспаление мозговых оболочек и определить другие изменения в цереброспинальной жидкости при различных заболеваниях ц.н.сСпинномозговую пункцию используют для введения в субарахноидальное пространство рентгеноконтрастных веществ, радиофармацевтических препаратов или воздуха при миелографии, а также при пневмоэнцефалографии и цистернографии. Показания с лечебной целью: применяют для извлечения кровянистой или гнойной цереброспинальной жидкости (до 10—20 мл), а также для введения антибиотиков, антисептиков и других лекарственных средств, главным образом при тяжелых гнойно-воспалительных заболеваниях головного и спинного мозга. Техника: спинномозговую пункцию чаще выполняют в положении больного лежа на боку с согнутыми в тазобедренных и коленных суставах ногами, приведенными к животу; голова слегка согнута. Обычно пункцию производят в промежутках между остистыми отростками LIII—LIV или LIV—LV. Ориентируются при этом на остистый отросток LIV, который прощупывается на середине линии, соединяющей гребни подвздошных костей. Строго соблюдают правила асептики: обрабатывают кожу йодом, затем протирают ее спиртом. В месте пункции производят анестезию, вводя тонкой иглой внутрикожно, а затем и подкожно 3—5 мл 2% раствора новокаина. Специальную иглу с мандреном (толщина иглы до 1 мм, длина 10 см, угол скоса ее конца 45°) для спинномозговой пункции направляют внутрь в сагиттальной плоскости и несколько кверху, проходят кожу, подкожную клетчатку, прокалывают межостистую желтую связку, эпидуральную жировую клетчатку, твердую и паутинную мозговые оболочки . После ощущения «проваливания» иглы (при проколе твердой мозговой оболочки) из нее извлекают мандрен и убеждаются в поступлении через канал иглы цереброспинальвой жидкости. К павильону иглы подсоединяют Г-образную градуированную стеклянную трубку с внутренним диаметром 1—2 мм для измерения давления цереброспинальной жидкости. Затем берут цереброспинальную жидкость для анализа. Выводят ее медленно, скорость истечения регулируют с помощью мандрена, вставляемого в просвет иглы. При подозрении на внутричерепной объемный процесс (внутричерепная гематома, опухоль) ограничиваются извлечением 1—2 мл цереброспинальной жидкости. При соблюдении всех предосторожностей спинномозговая пункция практически безопасна. После пункции рекомендуется постельный режим в течение 1—2 сут. Первые 2 ч больной лежит без подушки. Показания: спонтанное субарахноидальное кровоизлияние вследствие разрыва артериальных и артериовенозных аневризм, менингиты, менингоэнцефалиты, миелиты, арахномиелиты и другие воспалительные заболевания, цистицеркоз, эхинококкоз и другие паразитарные заболевания ц.н.с., нейросифилис, черепно-мозговая травма, ликворея, гидроцефалия и др. К спинномозговой пункции прибегают при необходимости эндолюмбального введения лекарственных средств (например, антибиотиков при туберкулезном менингите, гнойном менингоэнцефалите и др.), рентгеноконтрастных веществ и радиофармпрепаратов. Иногда во время операции на головном мозге спинномозговую пункцию используют для выведения цереброспинальной жидкости с целью снижения внутричерепного давления и облегчения доступа к опухолям и другим объемным образованиям. После хирургического вмешательства ее применяют для ускорения санации цереброспинальной жидкости и восстановления ликворотока. Противопоказания к спинномозговой пункции: большие объемные образования, неизвестность этиологии комы, травматический шок, массивная кровопотеря, обширные повреждения мягких тканей спины. Спинномозговую пункцию не производят при пролежнях и гнойных процессах в пояснично-крестцовой области. Осложнения: менингизм, проявляющийся менингеальными оболочечными симптомами, головной болью, болью в пояснице, головокружением, тошнотой, иногда рвотой. Эти явления обычно проходят через несколько дней без лечения или под влиянием анальгетиков, седативных средств, при соблюдении постельного режима. Следует также учитывать, что отверстие в твердой мозговой оболочке после поясничного прокола может не закрываться несколько часов, а иногда и суток, вызывая истечение цереброспинальной жидкости и ликворную гипотензию. Ламинэктомия. Ламинэктомия — операция по удалению небольшой части позвонка в позвоночнике. Удаляемая часть называется дужка позвонка. Показания: Ламинэктомия обычно проводится, чтобы снять давление со спинного мозга или нервов, отходяших из спинного мозга. Операция также выполняется для получения доступа к спинному мозгу, костям, и дискам, которые находятся под дужкой. Разрыв дисков, костные шпоры или другие проблемы могут вызвать сужение каналов, через которые проходят нервы и спинной мозг. Это может раздражать нерв, если канал становится слишком узким и сжимает его. Часто ламинэктомия проводится вместе с удалением диска, чтобы расширить канал и снять напряжение с нервов. Когда спинной мозг или другие нервы раздражены, это может вызвать: слабость; онемение; боль в руке или ноге. В первую очередь для лечения применяется физическая терапия и лекарства. Ламинэктомия выполняется, когда эти методы лечения неэффективны. Она чаще всего проводится, если симптомы продолжают ухудшаться. Осложнения: встречаются редко, но никакая процедура не гарантирует отсутствие риска. Если планируется ламинэктомия, нужно знать о возможных осложнениях, которые могут включать: инфекция; кровотечение; сгустки крови, повреждение нервов, что приводит к боли, онемению, покалыванию или параличу; проблемы, связанные с анестезией. Факторы, которые могут увеличить риск осложнений: другое заболевание, особенно болезнь сердца или легких; ожирение; преклонный возраст; курение. Подготовка к процедуре Врач может провести или назначить следующее: медицинский осмотр; рентген — тест, использующий рентгеновские лучи для фотографирования структур внутри тела, особенно костей; МРТ — тест, который использует магнитные волны, чтобы сделать снимки внутри тела; Миелограмма — специализированный тип рентгена, который требует введения красителя в область возле спинного мозга и показывает, есть ли давление наспиной мозг или нервы, компьютерная томография — типа рентгена, который использует компьютер, чтобы сделать снимки внутри тела. Анестезия. Могут применяться следующие виды анестезии: — общая анестезия — блокирует любую боль и поддерживает пациента в состоянии сна во время операции. Вводится внутривенно в руку или кисть. — спинальная анестезия — блокирует боль в нижней части тела, от груди и ниже, пациент находится в сознании. Вводится путем инъекции в спину. Техника: Дужка позвонка будет удалена с помощью дрели или других инструментов. Когда дужка позвонка удалена, врач может проверить состояние спинного мозга и дисков, которые были скрыты под дужкой. В некоторых случаях, врач проводит открытую операцию. Процедура включает в себя создание большого разреза на коже в проблемной области позвоночника. Часто необходимо удалить диск, а также снять давление на спинной мозг. Если проблема не связана с положением диска, врач будет искать другие проблемы, вызывающие раздражение нервов. В редких случаях может быть проведенспондилодез — операция, которая предполагает соединение вместе двух позвонков. После операции разрез будет зашит или соединен скрепками. Способы фиксации позвоночника при переломах. Используют в медицинской практике две группы хирургической фиксации: спондилодез и динамическая стабилизация. В первом случае происходит неподвижная фиксация позвонков, а во втором – возможность движений в оперированном участке. Спондилодез является традиционным методом хирургической фиксации. При этой методике осуществляется соединение позвонков пластиной, представляющей собой костный (делается из берцовых костей пациента, а крепятся шурупами)или металлический трансплантат. Сегодня большим спросом пользуются металлические трансплантаты. После костные иногда вызывают воспалительные осложнения. Используются фиксаторы из упруго-эластических материалов,что позволяет сохранить подвижность сегмента позвоночника. Также при позвоночных переломах после травм осуществляется замена дисков с фиксацией их специальным акриловым клеем. Такие диски изготавливаются из специального сверхпрочного силикона или титановых сплавов. Фиксация переломов позвонков осуществляется с помощью эндоскопической техники. Суть процедуры – фиксация диска лазерной сваркой через эндоскоп. Реконструктивные и стабилизирующие операции на позвоночнике. При неустраненной компрессии спинного мозга костными фрагментами, нарастающем рубцово-спаечном процессе, приводящем к нарушению гемодинамики и блоку субарахноидального пространства в позднем периоде травмы спинного мозга, считается необходимым проведение реконструкции позвоночного канала путем декомпрессии спинного мозга, устранения рубцов и дренирования интрамедуллярных кист. Показанием к оперативному вмешательству являлось нарастание миелопатического синдрома, усугубление неврологических расстройств в виде болевого и спастического синдромов, тазовых и трофических расстройств. У всех больных отмечалась нижняя параплегия либо глубокийпарапарез. При блоке субарахноидального пространства с незначительным нарушением кровообращения выполнялся менингомиело-радикулолиз. В случаях окклюзии передней спинальной артерии менингомиелорадикулолиз сочетался с оментомиелопсксией свободным сальниковым трансплантатом на сосудистой ножке межреберной артерии. В случаях вентральной либо вентролатеральной компрессии спинного мозга выполнялась реконструкция позвоночного каната с транспедикулярной стабилизацией. Операции при спинномозговых грыжах. Основным принципом операций при спинномозговых грыжах являются удаление грыжевого мешка, восстановление целости твердой мозговой оболочки (устранение источника ликвореи) и мягких тканей в области грыжевого мешка, устранение фиксации спинного мозга и его корешков. От существовавшей ранее методики сшивания мягких тканей (кожи) в месте истечения ликвора давно отказались, как не оправдавшей надежд. Разрывы тканей и ликворея обычно возникают на вершине грыжевого мешка, где кожа резко истончена или отсутствует. Поэтому наложенные швы «прорезаются» и ликворея возобновляется. Кроме потери времени для радикальной операции, эта манипуляция ни к чему хорошему не приводит. Приходится отказываться от операции до купирования менингита, что удается далеко не всегда и является основной причиной летальных исходов при спинномозговых грыжах.Все оперативные вмешательства по удалению спинномозговых грыж проводятся под общим обезболиванием с использованием искусственной вентиляции легких. Мониторирование показателей пульса, артериального давления, насыщения крови кислородом, температуры тела, особенно для самых маленьких пациентов, обязательно, потому что срыв компенсации витальных функций у них происходит незаметно и очень быстро. Техника:удаление грыжевого мешка производят путем иссечения кожи на границе измененных тканей окаймляющим разрезом. Грыжевой мешок линейно вскрывают, содержимое мешка медленно удаляют (положение больного с опущенной головой для уменьшения истечения ликвора и предупреждения резкой ликворной гипотензии) и осуществляют ревизию содержимого грыжевого мешка. Впаянные или «заканчивающиеся» в стенке грыжевого мешка нервные элементы (корешки, конечная нить, спинной мозг) осторожно освобождают. Этот момент особенно важен для предупреждения усугубления неврологических нарушений и профилактики синдрома фиксированного спинного мозга в дальнейшем. Все манипуляции проводят с использованием увеличительной оптики, микроинструментария и биполярной микрокоагуляции. Дефект твердой мозговой оболочки (грыжевые ворота) в зависимости от формы и размеров ушивают кисетным, узловым или непрерывным швом. При большом размере дефекта оболочки производят пластическое его закрытие с применением участка апоневроза, фрагмента консервированной твердой мозговой оболочки или ее искусственного аналога. Костный дефект заднего полукольца позвоночного канала даже при его больших размерах пластически не «закрывают». Все попытки костной пластики, которые применяли ранее, в настоящее время отвергнуты ввиду малой эффективности и увеличения числа осложнений при их применении. Закрытие кожного дефекта при спинномозговых грыжах часто представляет значительные сложности из-за размера дефекта. Мягкие ткани ушивают в несколько слоев. Это создает, с одной стороны, дополнительную герметизацию субдурального пространства, с другой — обеспечивает сближение краев кожной раны. Натяжение ее краев недопустимо, так как это чревато прорезанием швов, расхождением краев раны. Стягивание осуществляется за счет сближения краев апоневроза. Возможно применение способа растяжения тканей за счет проведения надрезов (насечек) апоневроза перпендикулярно линиям натяжения тканей, что обеспечивает увеличение размера кожно-апоневротического лоскута, при этом сохраняется достаточное кровоснабжение тканей. Возможно применение перемещения тканей, основанного на формировании послабляющих разрезов кожи и апоневроза параллельно основной ране. Производится мобилизация тканей в стороны от послабляющих разрезов, что позволяет ушить основную рану, наложить направляющие швы на дополнительные разрезы. Первично окаймляющий разрез кожи для уменьшения натяжения тканей может быть «переведен» в дугообразный, ромбовидный, Т-образный или другой формы, чтобы обеспечить сведение краев раны и уменьшить их натяжение. Значительно реже в ургентной хирургии спинномозговых грыж применяют пересадку кожно-апоневротического лоскута на ножке, свободную кожно-мышечную пластику с питающим сосудом. В послеоперационном периоде требуются проведение активных лечебных мероприятий по предупреждению и лечению воспалительных осложнений со стороны легких, мочевого пузыря и почек (антибактериальная терапия), многократные перевязки и обработки раневой поверхности, снижение ликворного давления для предупреждения повторной ликвореи. Активную реабилитацию нарушенных функций начинают после снятия швов, заживления операционной раны и купирования воспалительных осложнений. Операции при аномалиях развития позвоночника Хирургическое лечение врожденных пороков развития грудного отдела позвоночника на фоне нарушения формирования позвонков позволяет, использую только дорсальный доступ, выполнить радикальную коррекцию имеющейся деформации, фиксировать минимальное количество позвоночно-двигательных сегментов, предотвратить присоединение и развитие диспластического течения сколиотической деформации и не препятствовать дальнейшему росту позвоночника в целом. Операция Путти используется при сакрализации,люмбализации. Удаляют увеличенный поперечный отросток,которое образует подвижное соединение с крестцом.
|
ВИДЫ ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ: ОПУХОЛИ ГОЛОВНОГО МОЗГА
Диагностика опухолей головного мозга
Распознавание опухоли головного мозга представляет значительные трудности в начальный период болезни, когда опухоль еще небольшая, но наиболее эффективна нейрохирургическая помощь. К сожалению, опухоль диагностируется уже при наличии развёрнутой клинической картины, когда шансы на возможное радикальное лечения мизерны. Применяется достаточно большой комплекс инструментально-лабораторных исследований:
- Тщательное неврологическое обследование, включая развернутое офтальмологическое исследование остроты, полей зрения и глазного дна.
- Основное значение для выявления опухоли, ее типа и места расположения имеют современные методы нейровизуализации – КТ (компьютерная томография), МРТ (магнитно-резонансная томография
- Электроэнцефалография (ЭЭГ) применяется для выявления очаговых нарушений биопотенциалов мозга и/или оценки тяжести нарушений деятельности мозга в целом.
- Рентгенография позволяет выявить вторичные признаки внутричерепной гипертензии и иногда вызванные опухолью локальные изменения костей черепа. Существенного диагностического значения не имеет и в нейроонкологии используется редко.
- Ультрасонография применяется у детей с незакрытыми родничками. Обеспечивает хорошее качество диагностики, в том числе внутриутробной. Возможности применения лимитированы возрастом больных (обычно до 1 года).
- Люмбальная пункция используется для измерения давления и лабораторного анализа ликвора, но с диагностической целью в нейроонкологии в настоящее время практически не применяется. Следует помнить, что при многих опухолях и повышенном внутричерепном давлении люмбальная пункция может вызвать дислокацию (перемещение) и вклинение мозга и поэтому, без особых показаний, ее лучше не делать.
Лечение только хирургическое. Прогноз зависит от степени, размеров опухоли, ее локализации, злокачественности, хотя по характеру клинического течения все опухоли головного мозга можно считать злокачественными, т.к. они приводят к смерти вследствие гипертензии и дислокации головного мозга.
Факторы риска, способствующие возникновению опухолей головного и спинного мозга
Факторы окружающей среды. Единственным установленным фактором риска окружающей среды является радиация. В прежние годы детям, страдавшим дерматомикозом волосистой части головы, вызванным грибковой инфекцией, применялась лучевая терапия в низких дозах. Впоследствии это привело к повышенному риску возникновения опухолей головного мозга. В настоящее время большинство опухолей головного мозга вызывается облучением головы по поводу других видов злокачественных опухолей.
Имеются предположения, что воздействие винилхлорида (бесцветный газ, применяющийся при изготовлении пластмассовых изделий), аспартама (заменитель сахара) и электромагнитных полей мобильных телефонов (обсуждается среди ученых) или линий высоковольтных передач может сопровождаться повышенным риском развития опухолей головного мозга.
Нарушения иммунной системы могут быть врожденными, как результат лечения других опухолей, профилактики отторжения пересаженных органов или СПИДа (синдром приобретенного иммунодефицита). У людей с измененной иммунной системой имеется повышенный риск возникновения лимфом головного и спинного мозга. Лимфомы происходят из лимфоцитов – клеток иммунной системы. Обычно они развиваются в лимфатических узлах и значительно реже в головном и спинном мозге.
Семейный анамнез. Иногда отмечаются множественные случаи опухолей головного и спинного мозга у членов одной семьи. Обычно, у больных с семейным раковым синдромом в молодом возрасте возникают множественные опухоли.
Нейрофиброматоз 2 типа является наследуемым заболеванием и ассоциируется с развитием шванном слухового нерва, множественными менингеомами или эпендимомами спинного мозга.
У больных туберозным склерозом (наследуемое заболевание) могут развиваться гигантоклеточные астроцитомы наряду с доброкачественными опухолями кожи, сердца и почек.
Синдром Von Hippel-Lindau ассоциируется с возникновением гемангиобластом (опухолей кровеносных сосудов) мозжечка или сетчатки, а также раком почки.
Возможна ли ранняя диагностика опухолей головного и спинного мозга?
В настоящее время не существует методов скрининга (доклинического выявления) опухолей головного и спинного мозга. У большинства больных выживаемость зависит в основном от типа опухоли и ее локализации и, в меньшей степени, от срока выявления. Ранняя диагностика и лечение в малой степени влияют на выживаемость.
Симптомы опухолей головного и спинного мозга
Подозрение на опухоль головного и спинного мозга возникает при постепенно развивающемся изменении неврологической картины. Однако в некоторых случаях эти симптомы могут возникнуть внезапно. Раннее выявление опухоли головного мозга зависит от ее локализации. Опухоли, возникшие в наиболее важных структурах головного мозга, могут давать симптомы в более ранние сроки, чем те, которые развились в менее важных структурах. Опухоли головного и спинного мозга нередко нарушают функции в той области, где они возникли. Например, опухоли спинного мозга часто вызывают онемение и слабость нижних конечностей.
Опухоли головного мозга, вне зависимости от области расположения, могут вызывать повышение внутричерепного давления, что проявляется головной болью, тошнотой, рвотой, появлению пелены пред глазами, двоением предметов. Головная боль отмечается у 50% больных.
Указанные симптомы не являются специфичным только для опухолей головного и спинного мозга и могут встречаться при других заболеваниях. Менее 1% головных болей вызвано опухолями головного мозга. Только 10% эпилептических припадков у взрослых являются следствием опухолей головного мозга.
Диагностика опухолей головного и спинного мозга
При подозрении на опухоль головного или спинного мозга назначается соответствующее обследование. Во время беседы с Вами врач расспросит о признаках и симптомах заболевания, семейном анамнезе и проведет общее и неврологическое обследование. При необходимости к консультации привлекаются невропатолог и нейрохирург.
Методы исследования
Наиболее часто у людей с подозрением на опухоль головного и спинного мозга применяется компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), что позволяет установить диагноз в 95% случаев. При применении позитронно-эмиссионной томографии (ПЭТ) в вену вводится определенный объем радиоактивного фтора с глюкозой, а затем проводят исследование, которое дает возможность определить степень накопления глюкозы в опухолевой и нормальной тканях. Опухоли высокой злокачественности поглощают больше глюкозы по сравнению с нормальной тканью головного и спинного мозга. С другой стороны, опухоли низкой степени злокачественности накапливают меньше сахара, чем нормальные ткани. Этот же метод позволяет оценить эффективность проводимого лечения в динамике, а также дает возможность отличить остаточную рубцовую ткань от опухолевой.
Ангиография. В вену или артерию вводится контрастное вещество, с помощью которого оценивается кровоснабжение опухоли, что помогает оптимально спланировать операцию.
Биопсия. Проведенное обследование вышеуказанными методами дает возможность предположить наличие опухоли, однако окончательный диагноз устанавливается только после микроскопического исследования подозрительного на опухоль кусочка удаленной во время операции ткани.
Спинномозговая пункция производится в поясничной области с для получения небольшого количества спинномозговой жидкости с целью выявления опухолевых клеток. Эта процедура особенно необходима у больных лимфомой, так она нередко распространяется в спинномозговой канал.
Лечение опухолей головного и спинного мозга
Опухоли центральной нервной системы (ЦНС) лечатся с помощью операции, облучения и химиотерапии. Нередко используется несколько методов.
К неинфильтрирующим астроцитомам относятся: ювенильные пилоцитарные астроцитомы, возникающие наиболее часто в мозжечке молодых людей, и субэпиндемальные гигантоклеточные астроцитомы, почти всегда ассоциированные с туберозным склерозом. В большинстве случаев все эти опухоли лечатся хирургическим путем, и лишь при неполном удалении опухоли назначается лучевая терапия.
Астроцитомы низкой степени злокачественности. В связи с тем, что эти опухоли инфильтрируют нормальную ткань головного мозга, их нельзя излечить с помощью операции. После максимального удаления опухоли проводится лучевая терапия. Однако облучение у таких больных дает меньший эффект по сравнению с пациентами, страдающими астроцитомами высокой степени злокачественности. В связи с этим лучевая терапия может не назначаться вообще или быть отложена до момента появления симптомов.
Астроцитомы высокой степени злокачественности. Эти разновидности астроцитом не излечиваются хирургически. После максимального удаления опухоли проводится лучевая терапия с последующей химиотерапией. Наиболее часто используется противоопухолевый препарат CCNU (ЦЦНУ), другие препараты и их комбинации не позволяют улучшить результаты лечения.
Лимфомы. Данные опухоли не лечатся с помощью операции, так как они имеют тенденцию широко распространяться по всему головному мозгу. Роль хирургии заключается лишь в биопсии (взятии подозрительного на опухоль кусочка ткани для микроскопического исследования). Стандартным методом лечения лимфом головного и спинного мозга является облучение. Химиотерапия может также оказать положительный эффект. Исключение составляют больные лимфомой в сочетании со СПИДом.
Лимфомы лучше поддаются химиотерапии по сравнению с другими опухолями головного и спинного мозга. При этом используются разнообразные комбинации противоопухолевых препаратов. Важное место в лечении больных лимфомами таких локализаций играют кортикостероидные гормоны , назначение которых может привести к сокращению размеров опухоли.
Применение лучевой терапии в сочетании с химиотерапией нередко позволяет добиться длительного улучшения (ремиссии). При обнаружении опухолевых клеток в спинномозговой жидкости противоопухолевые препараты вводятся в спинномозговой канал.
Олигодендроглиомы. Эти опухоли нельзя излечить с помощью одной операции, хотя такое вмешательство может облегчить симптомы и продлить жизнь. В этих случаях нередко проводится химиотерапия с последующим облучением.
Эпендимомы. Данные опухоли не прорастают в нормальную ткань головного мозга и могут быть полностью удалены хирургическим путем. При наличии оставшейся опухоли назначается дополнительно лучевая терапия.
Менингеомы. Больных с таким заболеванием можно излечить с помощью полного удаления опухоли. Некоторые опухоли, например, расположенные на основании черепа, нельзя удалить целиком. Некоторые из них являются злокачественными и могут рецидивировать (появляться вновь) после кажущегося полного удаления.
Шванномы. Эти опухоли обычно бывают доброкачественными и эффективно лечатся хирургическим путем. При злокачественном варианте опухоли после операции назначается облучение.
Опухоли спинного мозга. Такие опухоли лечатся по аналогии с опухолями головного мозга. Менингеомы подлежат хирургическому лечению, как и некоторые эпендимомы спинного мозга. При неполном удалении эпендимомы проводится лучевое лечение. Астроцитомы спинного мозга нельзя полностью удалить хирургическим путем, поэтому после биопсии назначается облучение.
Некоторые опухоли чаще возникают у детей. К ним относятся: астроцитомы ствола головного мозга, герминативные опухоли, опухоли области гипофиза, краниофарингеомы, опухоли сосудистого сплетения, медуллобластомы и примитивные нейроэктодермальные опухоли.
Средняя выживаемость больных астроцитомами низкой степени злокачественности или олигодендроглиомами составляет приблизительно 6-8 лет. У пациентов с анапластической астроцитомой средняя выживаемость – около 3 лет. Средняя выживаемость у больных глиобластомой составляет 12-18 месяцев.
Спинальная пункция и поясничная пункция | Часто задаваемые вопросы
Мы понимаем, что у вас может возникнуть много вопросов, когда вы узнаете, что вашему ребенку нужна люмбальная пункция:
- Что это?
- Потребуется ли госпитализация моего ребенка?
- Зачем это нужно моему ребенку?
- Будет больно?
Здесь мы попытались дать некоторые ответы на эти вопросы, и врач вашего ребенка может подробнее рассказать вам о тесте при встрече.
Справочная информация о головном и спинном мозге — центральной нервной системе (ЦНС)
Центральная нервная система (ЦНС) вашего ребенка состоит из головного и спинного мозга. Он отвечает за сбор информации и отправку информации ко всем частям ее тела.
Спинной мозг — это длинный тонкий пучок тканей и клеток, идущий вниз от ее мозга. Он расположен в позвоночном канале и защищен позвонками, так же как мозг защищен черепом.
В позвонках кости уложены друг на друга и соединены суставами для обеспечения гибкости. Между ними находятся диски, обеспечивающие амортизацию. Диски также создают небольшие промежутки между костями, которые покрыты тонкой мембраной. Когда мы выполняем люмбальную пункцию, мы проходим через эту тонкую мембрану и попадаем в позвоночный канал.
Мозг и спинной мозг также омываются (и защищаются) жидкостью, вырабатываемой в головном мозге, называемой спинномозговой жидкостью. Эта жидкость может быть полезна при диагностике состояния, которое может быть у вашего ребенка.
Часто задаваемые вопросы
Что такое люмбальная пункция?
Люмбальная пункция — это обычная процедура, при которой мы просим вашего ребенка свернуться клубочком, а затем с помощью специальной иглы получаем доступ к позвоночному каналу через спину. Это позволяет нам удалить немного жидкости для тестирования, доставить лекарства или измерить / сбросить давление в ее позвоночном канале. Это звучит агрессивно и болезненно, но, хотя это может вызывать дискомфорт и после этого у некоторых детей возникают головные боли, это больше похоже на щипок, который длится несколько минут.Большинству детей делают люмбальные проколы под местной анестезией, что означает, что они бдительны, но область прокола сильно онемела.
Зачем моему ребенку поясничная пункция?
Врач вашего ребенка может запросить люмбальную пункцию, чтобы:
- взять образец спинномозговой жидкости для исследования в лаборатории
- вводить лекарства (например, обезболивающие или химиотерапевтические средства) непосредственно в спинномозговую жидкость, чтобы ее организм мог использовать их наиболее эффективно
- удалить избыток спинномозговой жидкости (снижение давления в позвоночном канале) у детей с гидроцефалией или внутричерепной гипертензией
- измеритель давления спинномозговой жидкости в спинном мозге
Если нервная система вашего ребенка повреждена, это может вызвать задержку его нормального развития и функционирования.Раннее обнаружение означает, что у нас больше шансов определить причину, мы можем быстро вылечить ее и снизить вероятность долгосрочных осложнений.
Какие состояния связаны с люмбальными проколами?
Состояния, наиболее часто связанные с люмбальными проколами, включают:
- инфекции, такие как менингит (бактериальный, вирусный, паразитарный или грибковый)
- лимфома
- лейкоз
- других видов рака головного мозга или мозговой системы.
- Воспаление сосудов (васкулит)
- аутоиммунные расстройства, такие как рассеянный склероз
Как подготовиться к люмбальной пункции?
Чаще всего никакой специальной подготовки не требуется. Если вашему ребенку будет назначена процедура под седативными препаратами, ее врач даст вам несколько рекомендаций по подготовке, которым необходимо следовать.
Перед тем, как приехать в больницу, объясните своему ребенку, что будет происходить во время теста, и побудите его задавать вопросы и выражать свои чувства.
Будет ли мой ребенок находиться под седативными препаратами?
Большинству детей делают люмбальные проколы под местной анестезией, что означает, что они бдительны, но область прокола сильно онемела. Иногда мы используем внутривенную (в / в) седацию, из-за которой ваш ребенок очень сонный. В редких случаях процедура проводится под общим наркозом в операционной. Вы и врачи вашего ребенка вместе решите, что лучше для вашего ребенка.
Что происходит во время процедуры?
- Когда ваш ребенок будет готов к тесту, мы заставим его лечь на бок и свернуться клубком, чтобы врач мог получить доступ к его пояснице.Техник или медсестра стоит рядом с вашим ребенком, чтобы помочь ему удержаться, и объясняет, что делает врач. Оставаться в покое очень важно, и это сделает тест более гладким.
- Нащупываем спину вашего ребенка в поисках промежутка между костями нижней части позвоночника для введения иглы. Он очистит пятно специальным раствором, а затем нанесет обезболивающий крем на кожу вашего ребенка.
- Мы дополнительно обезболиваем пятно, вводя специальное лекарство. Это вызывает укол на несколько секунд, но делает спинномозговую пункцию менее болезненной.Затем мы вводим специальную иглу через онемевшую кожу в место, где находится спинномозговая жидкость.
- Ваш ребенок чувствует некоторое давление, когда вводят иглу. Важно, чтобы в это время он оставался неподвижным. Спинномозговая жидкость начнет вытекать из иглы, и небольшое ее количество будет собираться в пробирки. Мы также измеряем давление в позвоночном канале.
- Если нам нужно ввести лекарство в позвоночный канал, мы вводим его через ту же иглу после сбора спинномозговой жидкости.
- Мы вынимаем иглу, очищаем и перевязываем область на спине вашего ребенка.
Как спинномозговая пункция измеряет давление?
После введения иглы врач прикрепляет ступицу с трехходовым клапаном. Одно отверстие подключено к манометру (маленькой трубке, измеряющей давление). Спинномозговая жидкость поднимается по манометру так же, как ртуть или вода поднимается по барометру в ответ на атмосферное давление, и ее можно измерить таким образом.
Сколько времени длится люмбальная пункция?
Около 30 минут.Мы также просим вашего ребенка сразу же после этого полежать здесь, в больнице, на несколько часов, прежде чем отправиться домой. Будьте уверены, что во время и после теста мы делаем все возможное, чтобы ей было максимально комфортно.
Где это будет проходить?
Люмбальные пункции обычно проводятся в кабинете врача — чаще всего невролога, — который имеет все необходимое для этой процедуры.
Кто будет находиться в комнате с моим ребенком во время процедуры?
Ваш ребенок будет со своим врачом или практикующей медсестрой, выполняющей поясничную пункцию, и медсестрой или ассистентом, которые помогут.Также может быть другой врач, который будет помогать или контролировать. А родителей всегда приглашают остаться, если они считают, что их ребенку будет полезно, если они будут здесь.
Что происходит после теста?
После теста ваш ребенок сразу после этого ляжет здесь, в больнице, на несколько часов, прежде чем отправиться домой. Вы можете почитать своему ребенку или спокойно поиграть с ним, пока он находится в постели, и побудить его пить много жидкости.
Что должен делать мой ребенок, когда мы вернемся домой?
Рекомендуем отдых и спокойствие на 24 часа.Если у вашего ребенка довольно частая головная боль, дайте ему выпить много жидкости и полежать несколько часов.
Есть ли какие-либо признаки, на которые мне следует обратить внимание, когда моего ребенка вернут домой?
Большинство детей чувствуют себя хорошо после люмбальной пункции, но обратитесь к врачу вашего ребенка, если:
- ее головная боль не проходит до следующего дня, и она успокаивается и пьет много жидкости
- вы замечаете (или ваш ребенок жалуется) на все, что может быть неврологическим заболеванием, например:
- изменений в видении
- неустойчивость на ногах
- значительный дискомфорт в месте прокола
- Изменения ощущений в ногах
Когда мы получим результаты теста?
Все зависит от того, какие тесты запускают лаборатории.Простые тесты готовы в тот же день, если не в течение нескольких часов. Если мы ищем бактерии, мы узнаем результаты в течение 72 часов. Другие, более сложные тесты могут быть готовы в течение нескольких дней или недель; и конкретные биохимические тесты, которые ищут определенные антитела, могут занять от шести до восьми недель, чтобы вернуться.
После получения результатов врач вашего ребенка объяснит вам отчет лаборатории, а затем вы вместе обсудите следующие шаги.
Больно?
Мы дадим вашему ребенку местное обезболивающее, чтобы ребенок ничего не чувствовал при входе и выходе иглы.Иногда у детей возникает ощущение электричества в ноге, которое не должно длиться долго. Мышцы вашего ребенка могут ощущаться небольшими спазмами, когда мы скручиваем его в тугой клубок, но это тоже проходит.
Может ли это парализовать моего ребенка?
Нет. Люмбальные проколы выполняются в той части тела ребенка, которая на ниже спинного мозга, поэтому нет риска случайного контакта с ним.
Сколько времени это займет?
Процедура занимает около 30 минут, но мы просим вашего ребенка полежать здесь, в больнице, на несколько часов после этого.
Есть ли риски или осложнения?
Как и при многих медицинских процедурах, существует риск инфицирования или кровотечения. Но мы очень осторожны, и риск заражения здесь, в Детском доме, чрезвычайно низок.
Когда мы узнаем результаты?
Это зависит от тестов — это могут быть часы для обычных тестов и от шести до восьми недель для более глубоких тестов.
Что такое люмбальная пункция?
Когда кто-то попадает в больницу с плохим самочувствием и врач подозревает, что это может быть менингит, может быть сделана люмбальная пункция.Слышать от врача, что вам или близкому человеку понадобится люмбальная пункция, может быть пугающей перспективой. Особенно, если вы имеете дело с серьезным заболеванием в уже незнакомой больнице.
Что такое люмбальная пункция?
Люмбальная пункция — это процесс введения тонкой полой иглы между костями нижней части спины и забора жидкости, называемой CSF (спинномозговая жидкость), которая окружает головной и спинной мозг. Возможно, вы слышали, что этот процесс называется «спинномозговой пункцией».
Тестирование этой жидкости может помочь врачам подтвердить, есть ли у пациента менингит и какая инфекция его вызывает. Национальные правила рекомендуют проводить люмбальную пункцию наряду с другими стандартными обследованиями, такими как анализы крови.
Люмбальная пункция обычно не используется в качестве теста для пациентов, госпитализированных с подозрением на сепсис / сепсис; в этом случае ключевым анализом будет анализ крови.
Зачем нужна люмбальная пункция?
В настоящее время люмбальная пункция является единственным окончательным способом диагностики менингита и его причины.Это помогает направлять лечение, а подтвержденный диагноз может помочь пациентам с последствиями получить доступ к необходимой им помощи.
Чем быстрее будет выполнена люмбальная пункция при подозрении на менингит, тем больше вероятность того, что причина будет обнаружена. Однако в некоторых случаях врачи не проводят люмбальную пункцию или откладывают ее, потому что это было бы слишком рискованно (например, когда кто-то серьезно болен и у него возникают судороги).
Хотя это может показаться пугающим, важно помнить, что люмбальная пункция — это обычная процедура, и медицинские бригады должны иметь опыт ее выполнения.В зависимости от срочности процедуры врач поговорит с вами и вашей семьей, чтобы обсудить, что произойдет. Используйте это время, чтобы задать любые вопросы, которые могут у вас возникнуть. Если медицинская бригада упоминает о возможности менингита, но люмбальная пункция не была сделана, мы рекомендуем вам сообщить об этом команде.
Болит ли люмбальный прокол?
Люмбальная пункция для некоторых может быть неудобной процедурой. Важно оставаться неподвижным, и пациента попросят лечь на бок и подтянуть колени к подбородку, как в позе эмбриона.Иногда люмбальная пункция выполняется, когда пациент сидит, наклонившись вперед, но предпочтительное положение — лежа на боку. Принятие этого положения помогает открыть пространство между мелкими костями позвоночника.
Если пациентом является ребенок, специальная медсестра поможет ему оставаться в нужном положении, а детям старшего возраста можно дать лекарство, которое поможет им расслабиться перед процедурой. Медицинская бригада поймет, что особенно важно, чтобы ребенок чувствовал себя расслабленным и уравновешенным, а семья — информированной.
Перед проведением процедуры область вокруг спины будет очищена и сделана стерильной, а вокруг участка введен местный анестетик — это может быть немного болезненным или жгучим. Затем врач проведет процедуру, при которой пациент может почувствовать толчки и толчки, но это не должно быть болезненным.
Нижняя часть спины может болеть после люмбальной пункции, но со временем она пройдет. При прикосновении к нерву обычно возникает ноющая боль в ноге, но со временем она снова утихнет.У детей старшего возраста и взрослых наиболее частым последствием является головная боль (или иногда рвота) из-за снижения давления вокруг мозга из-за потери спинномозговой жидкости. Организм очень быстро восполнит небольшое количество спинномозговой жидкости, но тем временем симптомы можно лечить обезболивающими. Иногда напитки с кофеином, такие как чай, кофе или кока-кола, могут помочь от головной боли.
Что происходит после люмбальной пункции?
Собранный образец спинномозговой жидкости будет отправлен в лабораторию для тестирования, чтобы подтвердить или исключить диагноз менингита.
Осложнения после люмбальной пункции возникают редко, и это безопасная процедура. Если у вас есть какие-либо вопросы или опасения по поводу люмбальных проколов для себя или любимого человека, свяжитесь с нашей службой поддержки, которая будет рядом, чтобы выслушать вас и помочь вам двигаться вперед.
Специально для родителей маленьких детей, которым может потребоваться поясничная пункция, мы подготовили более подробный информационный бюллетень, который доступен здесь.
Люмбальная пункция: история болезни, показания, противопоказания
Автор
Гил З. Шламовиц, доктор медицины, FACEP Доцент кафедры неотложной клинической медицины Медицинской школы Кека Университета Южной Калифорнии; Главный специалист по медицинской информации, Keck Medicine, USC
Гил З. Шламовиц, доктор медицинских наук, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской ассоциации медицинской информатики
Раскрытие информации: не подлежит разглашению.
Соавтор (ы)
Нирав Р. Шах, доктор медицины, магистр здравоохранения Старший вице-президент и главный операционный директор, Kaiser Permanente Southern California
Нирав Р. Шах, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американского колледжа врачей, Нью-Йоркской медицинской академии, Общества генералов Внутренняя медицина
Раскрытие информации: раскрывать нечего.
Главный редактор
Helmi L Lutsep, MD Профессор и заместитель председателя кафедры неврологии Медицинского факультета Орегонского университета здоровья и науки; Заместитель директора Центра инсульта OHSU
Хелми Л. Луцеп, доктор медицины, является членом следующих медицинских обществ: Американская академия неврологии, Американская ассоциация инсульта
Раскрытие информации: Medscape Neurology Редакционный консультативный совет: Комитет по рассмотрению инсульта, CREST2; Консультативный совет врачей Coherex Medical; Клиническое испытание национального лидера и руководящего комитета, Bristol Myers Squibb; Abbott Laboratories, консультативная группа.
Благодарности
Эндрю К. Чанг, доктор медицины Доцент, отделение неотложной медицины, Медицинский колледж Альберта Эйнштейна, Медицинский центр Монтефиоре
Эндрю К. Чанг, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американской академии неврологии, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Луис М. Ловато, доктор медицины Адъюнкт-профессор клинической медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Директор отделения интенсивной терапии, отделение неотложной медицины, Olive View-UCLA Medical Center
Луис М. Ловато, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей неотложной помощи и Общество академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не раскрывать.
Благодарности
Авторы и редакторы Medscape Reference выражают благодарность Ларсу Гримму за помощь в обзоре литературы и предоставлении ссылок на эту статью.
Тест на люмбальную пункцию | Больницы и клиники Университета Айовы
При тесте на люмбальную пункцию (спинномозговую пункцию) из нижнего отдела позвоночника выводится небольшой образец спинномозговой жидкости. Иглу вводят между позвонками (позвоночником) в пояснице и в пространство, содержащее спинномозговую жидкость.
Что такое люмбальная пункция?
Этот тест представляет собой процедуру, при которой берется небольшой образец спинномозговой жидкости из нижнего отдела позвоночника. Эта жидкость окружает и смягчает головной и спинной мозг.
Сколько времени длится тест на люмбальную пункцию?
Каждый тест занимает от 20 до 30 минут. После обследования возможен двухчасовой период восстановления, который будет проходить в неврологической клинике.
Почему проводится проба на люмбальную пункцию?
Есть несколько причин, по которым ваш врач может порекомендовать этот тест:
- Для определения давления спинномозговой жидкости
- Для получения образца для анализа (на инфекцию или кровотечение)
- Для снятия давления вокруг головного мозга путем удаления жидкости
- Для введения лекарств в спинной мозг
Больно ли пройти тест на люмбальную пункцию?
При введении иглы может возникнуть давление.Вы также можете почувствовать кратковременную боль в ноге во время установки иглы, потому что она может на короткое время коснуться плавающего нервного окончания.
Где это проводится?
В больницах и клиниках Университета Айовы тесты на люмбальную пункцию проводятся в процедурных кабинетах неврологической клиники.
Сколько тестов на люмбальную пункцию проводится каждый год?
По разным причинам ежегодно проводится несколько сотен тестов.
Что нужно сделать, чтобы подготовиться к прохождению люмбальной пункции?
- Ешьте обычную пищу.
- Если вы находитесь на амбулаторном лечении, возьмите с собой родственника или друга, который отвезет вас домой.
- Продолжайте принимать прописанные лекарства, если ваш врач не даст других указаний.
Как проводится проба на люмбальную пункцию?
- Вы лягте на бок, подтянув колени к подбородку как можно дальше.
- Врач очистит кожу над позвоночником йодом.
- В место прокола можно ввести местный анестетик.
- В пространство для спинномозговой жидкости вводится игла.
- К игле прикреплена длинная тонкая трубка, называемая манометром, для измерения давления жидкости.
- Спинномозговая жидкость собирается в пробирки для образцов для лабораторных исследований.
Часто задаваемые вопросы о тестах на люмбальную пункцию
Что делать, если я не могу согнуть спину и ноги?
Тест можно проводить не сгибаясь или сидя.
Не вставлена ли мне в спину вся игла?
Нет, но игла должна быть достаточно длинной, чтобы проходить через мышцы поясницы.
Могу ли я быть парализованным, если игла попадает в спинной мозг?
Нет, о повреждении спинного мозга можно не беспокоиться. Игла вводится значительно ниже спинного мозга.
После теста на люмбальную пункцию
- Вас попросят полежать на животе около 30 минут.
- После этого вас попросят полежать на спине или на боку от 15 до 90 минут.
- Медсестра будет периодически проверять место прокола на предмет отека или утечки спинномозговой жидкости.Они также попросят вас пошевелить пальцами ног и пошевелить ногами.
- Сообщите врачу или медсестре о любом из следующих симптомов:
- Головная боль
- Покалывание
- Онемение или боль в пояснице и ногах
- Проблемы с мочеиспусканием
- Вы можете вернуться в свою больничную палату или домой, если ваш врач не даст других указаний.
- Если вас везут домой, вам следует по возможности лечь в машину.
- Вы узнаете результаты анализов либо у своего врача перед отъездом, либо из копии письма, отправленного вашему личному врачу.
Инструкции, которым следует следовать в домашних условиях после теста на люмбальную пункцию
- Выпейте от восьми до 12 стаканов безалкогольной жидкости в течение следующих 12 часов, если врач не укажет иное.
- Сохраняйте тишину в течение следующих 24 часов.
- Избегайте физических нагрузок в течение 48 часов.
- Если у вас возникла головная боль, лежите ровно в течение следующих 12–24 часов или пока головная боль не пройдет.Не забывайте пить много жидкости.
- Если головная боль не проходит, обратитесь к врачу.
Лимфома Действие | Люмбальная пункция
Люмбальная пункция — это процедура, при которой тонкая игла вводится в нижнюю часть спины. Обычно это делается для того, чтобы взять образец жидкости, которая смягчает ваш мозг и спинной мозг, для исследования («диагностическая» люмбальная пункция). Врач-специалист, называемый патологом, исследует образец жидкости под микроскопом, чтобы увидеть, есть ли в нем клетки лимфомы.Они также могут проводить специализированные тесты на образце.
Иногда используется люмбальная пункция для введения лекарств в жидкость вокруг головного и спинного мозга посредством инъекции в нижнюю часть спины.
К началу
Вам может потребоваться люмбальная пункция, если ваш специалист подозревает, что у вас лимфома головного или спинного мозга. Это называется лимфомой центральной нервной системы (ЦНС). Лимфома может начаться в вашей центральной нервной системе (первичная лимфома ЦНС) или распространиться туда из других частей вашего тела (вторичная лимфома ЦНС).Это иногда случается с некоторыми типами неходжкинской лимфомы высокой степени, например:
У большинства людей с этими типами лимфомы , а не , развивается лимфома в центральной нервной системе, и не всем с этими типами лимфомы требуется люмбальная пункция. Ваша медицинская бригада решает, какие анализы вам необходимы, в зависимости от ваших индивидуальных обстоятельств.
Вам также может потребоваться люмбальная пункция, если ваша медицинская бригада считает, что вам будет полезно вводить химиотерапию непосредственно в жидкость вокруг вашего головного и спинного мозга (интратекальная химиотерапия).Это может иметь место, если у вас лимфома ЦНС или если ваша медицинская бригада считает, что вы подвержены высокому риску распространения лимфомы на ЦНС. Проведение химиотерапии через люмбальную пункцию может помочь лекарствам попасть в головной и спинной мозг.
К началу
Большинство людей, которым требуется люмбальная пункция, проходят эту процедуру амбулаторно и не должны оставаться в больнице на ночь.
Как мне подготовиться?
Вам должна быть предоставлена информация о процедуре и о том, как к ней подготовиться.Перед процедурой вы можете сдать анализ крови, чтобы убедиться, что у вас нет проблем со свертываемостью крови. Перед обследованием вы можете есть и пить в обычном режиме. Сообщите своей медицинской бригаде о любых лекарствах, витаминах и других добавках, которые вы принимаете.
Если у вас обычно есть лекарство для разжижения крови, ваша медицинская бригада может попросить вас прекратить его прием за несколько дней до процедуры, чтобы снизить риск кровотечения.
Что происходит во время процедуры?
Перед тем, как сделать люмбальную пункцию, врач объяснит, что она включает, и попросит подписать форму согласия.
Чтобы сделать люмбальную пункцию, вы обычно лежите на боку и сгибаетесь, подтянув колени к груди. Иногда вам может потребоваться сесть. В этом случае вас просят сесть, наклонившись вперед, на подушку, лежащую на столе перед вами. Убедитесь, что вам удобно — во время процедуры нужно сохранять как можно больше места.
Очень редко люмбальная пункция может быть технически сложной (например, при искривлении позвоночника или ожирении).В этом случае врач может порекомендовать поясничную пункцию под рентгеновским контролем. Для этого вы ложитесь спереди или на бок на рентгеновском столе. Врач использует рентгеновские снимки позвоночника в режиме реального времени, отображаемые на мониторе компьютера, чтобы помочь ему найти лучшее место для выполнения люмбальной пункции.
Рис.: Игла для люмбальной пункции входит в нижнюю часть позвоночника- Когда вы находитесь в правильном положении, врач очищает нижнюю часть спины антисептиком и накрывает ваше тело стерильным чехлом.Затем врач вводит местный анестетик в кожу нижней части спины. Это может ненадолго укусить.
- Когда эта область онемела, врач вводит тонкую иглу в промежуток между двумя костями в нижней части позвоночника. Вы можете почувствовать давление в спине.
- Игла вводится в позвоночный канал, который заполнен спинномозговой жидкостью (ЦСЖ). Врач вводит иглу на уровне, который намного ниже спинного мозга, чтобы не повредить спинной мозг.
- Когда игла находится в нужном месте, CSF начинает капать. Врач собирает небольшое количество (обычно около одной чайной ложки или 5 мл) в стерильные пробирки.
- Если вы проходите интратекальную химиотерапию, врач вводит лекарства в позвоночный канал через иглу для люмбальной пункции.
- Затем врач удаляет иглу и накладывает пластырь или повязку на вашу кожу. Вы можете снять это на следующий день.
Люмбальная пункция длится около получаса.Обычно это не больно, но может быть неудобно.
Что происходит после процедуры?
Обычно после люмбальной пункции вам нужно полежать ровно около часа. Это помогает снизить риск развития сильной головной боли.
Большинство людей уходят домой в тот же день. Тебе нужен кто-то другой, чтобы тебя водить. Вы не должны водить машину или работать с механизмами в течение как минимум 24 часов.
Обычно вы можете вернуться к своим обычным занятиям, когда почувствуете себя достаточно хорошо, но избегайте чего-либо слишком напряженного в течение как минимум недели.
К началу
Люмбальные проколы, как правило, очень безопасны. Основные побочные эффекты — головная боль, отек, синяки или дискомфорт в пояснице. Обычно они проходят сами по себе. Свяжитесь с вашей медицинской бригадой, если проблемы не исчезнут или являются серьезными.
После люмбальной пункции очень часто возникает головная боль. Обычно это начинается в течение 24 часов после процедуры. Обычно хуже, когда вы сидите или встаете, и лучше, когда вы ложитесь.Вы также можете почувствовать себя больным.
Если у вас возникла головная боль после люмбальной пункции:
- Ложись, пока не станет легче.
- Примите обезболивающие. Ваша медицинская бригада посоветует вам лучшее обезболивающее. Они также могут прописать лекарства от болезней.
- Пейте много жидкости. Некоторым людям помогают напитки с кофеином, такие как чай, кофе и кола.
Головные боли после люмбальной пункции обычно проходят в течение недели.Обратитесь к врачу, если у вас не проходит головная боль или она внезапно усиливается.
Серьезные осложнения после люмбальной пункции очень редки, но могут включать инфекцию или кровотечение.
Свяжитесь со своей медицинской бригадой, если у вас есть что-либо из следующего:
- сильная головная боль, которая не проходит
- лихорадка (температура выше 38 ° C или 100 ° F)
- чувствительность к яркому свету
- рвота (тошнота)
- утечка крови или жидкости из области инъекции
- сильная боль в спине
- покалывание или онемение в ногах.
Ваша медицинская бригада должна предоставить вам дополнительную информацию о том, на что обращать внимание и когда обращаться за советом.
К началу
На получение результатов люмбальной пункции может уйти от пары дней до пары недель, в зависимости от того, какие тесты проводятся на образце. Ожидание результатов анализов может вызывать беспокойство, но в это время ваша медицинская бригада собирает важную информацию, чтобы предложить вам наилучшее лечение.
К началу
После спинномозговой пункции (поясничной пункции)
Спинальная пункция (люмбальная пункция) может использоваться для диагностики определенных проблем головного или спинного мозга.Подготовьтесь к тесту в соответствии с инструкциями. Вас могут попросить прекратить прием аспирина, нестероидных противовоспалительных препаратов (НПВП) или антикоагулянтов за несколько дней до обследования. От начала до конца спинномозговая пункция займет от 30 до 60 минут. Тест можно сделать в медицинском кабинете. Или это может быть сделано в отделении неотложной помощи или в больнице. Иногда обследование проводится в рентгенологическом кабинете под контролем рентгеновских лучей или с помощью ультразвукового исследования. Ваш лечащий врач может проверить вас на наличие нарушений свертываемости крови.Он или она также может заказать компьютерную томографию головы или позвоночника и МРТ перед обследованием. Это делается для того, чтобы убедиться в отсутствии повышенного риска проведения спинномозговой пункции.
Во время теста
Вы лягте на бок, прижав колени к груди. (Это называется позой эмбриона.) Или вас могут попросить сесть, наклонившись вперед, опустив подбородок. Сначала вам придется протереть поясницу специальным дезинфицирующим средством. Затем ваша кожа будет обезболена лекарством (местным анестетиком).Лечащий врач вставит стерильную спинномозговую иглу через кожу в поясничный отдел позвоночника до мешочка, содержащего спинномозговую жидкость (CSF). Когда это произойдет, вы можете почувствовать некоторую боль или давление. Во время теста важно оставаться неподвижным. Некоторое количество спинномозговой жидкости будет выведено через иглу. Затем игла удаляется. Наконец, на место прокола кожи накладывается небольшая повязка. Перед уходом вас могут попросить немного полежать.
После теста
-
Когда вы сможете уехать, попросите взрослого члена семьи или друга отвезти вас домой.
-
Когда вы вернетесь домой, отдохните лежа в течение определенного периода времени в соответствии с указаниями вашего лечащего врача.
-
Если у вас болит голова, лежите на полу и много жидкости, чтобы облегчить ее. Часто головная боль становится более болезненной, когда вы стоите. Со временем становится лучше. Вы также можете принять безрецептурное обезболивающее. Но не принимайте аспирин. Напитки с кофеином могут помочь облегчить головную боль после спинномозговой пункции. К ним относятся газированные напитки, кофе или чай.Головная боль также может возникать при расстройстве желудка (тошнота), рвоте или головокружении.
-
На следующий день после спинномозговой пункции вы можете снять повязку.
-
Ваш лечащий врач сообщит вам, когда будут готовы результаты ваших анализов.
Позвоните своему врачу, если у вас:
-
Сильная головная боль или головная боль, которая длится 2 или более дней
-
Двойное зрение
-
Боль в спине, которая не проходит
-
Покалывание в паху или ногах
-
Лихорадка
-
Изменение функций кишечника или мочеиспускания
Поясничная пункция | Тесты и сканы
Люмбальная пункция — это тест для проверки жидкости, циркулирующей в головном и спинном мозге.Это называется спинномозговой жидкостью или спинномозговой жидкостью.
Зачем нужен этот тест
Люмбальная пункция позволяет проверить наличие раковых клеток или инфекции в спинномозговой жидкости.
Врачи удаляют часть спинномозговой жидкости для проверки на наличие раковых клеток. Они используют иглу, чтобы взять образец спинномозговой жидкости из нижней части спины.
Обычно вы проходите этот тест в амбулаторном отделении под местной анестезией. Это означает, что вы не спите, но область затекла.
Подготовка к люмбальной пункции
Проверьте свое письмо о приеме, чтобы узнать, как подготовиться к прохождению люмбальной пункции.Обычно вы можете есть и пить перед обследованием. Принимайте лекарства как обычно.
Дети и некоторые взрослые могут проходить это под общим наркозом (GA) или с седативными препаратами. Вы должны прекратить есть и пить на некоторое время перед тестом, если у вас ГА.
Что происходит
Ваш врач предоставит вам информацию о процедуре и попросит подписать форму согласия. Это хорошее время, чтобы задать любые вопросы, которые могут у вас возникнуть.
Когда вы приедете, сотрудник просит вас снять верхнюю одежду и надеть больничную одежду.
Обычно вы лежите на боку, поджав колени к груди. Во время теста важно оставаться как можно более неподвижным, поэтому перед его началом убедитесь, что вам удобно.
Врач или медсестра накрывают вас стерильным одеялом. Затем они очищают участок антисептическим раствором, который может показаться холодным.
Вам сделали инъекцию анестетика в эту область, он может болеть на несколько секунд. Когда эта область онемела, врач или медсестра вводят иглу для люмбальной пункции через кожу.Он переходит в поясницу и в пространство вокруг спинного мозга. Когда игла входит, вы можете почувствовать давление.
Оказавшись в нужном месте, жидкость стекает в кастрюлю. Это займет всего несколько секунд.
Ваш врач или медсестра извлекают иглу и накладывают повязку или пластырь на вашу спину.
Весь тест занимает от 20 до 30 минут. Это может быть неудобно, но обычно безболезненно.
После люмбальной пункции
Вы лежите ровно около часа после теста.
Сообщите своему врачу или медсестре, если у вас болит голова, и они могут дать вам болеутоляющее. Лежание на плоской подошве и употребление большого количества жидкости может облегчить головную боль. Это может длиться пару дней, поэтому не забудьте взять с собой домой обезболивающие.
У вас будет повязка на коже в том месте, где делали тест. Обычно вы удаляете это на следующий день.
Обычно вы можете пойти домой в тот же день.
Возможные риски
Люмбальная пункция — это очень безопасная процедура, но медсестра / медбрат скажет вам, к кому обратиться, если у вас возникнут какие-либо проблемы после обследования.Ваши врачи позаботятся о том, чтобы польза от поясничной пункции перевешивала эти возможные риски.
Головная боль
Если ваша головная боль не проходит, обратитесь в медицинскую бригаду.
Боль
У вас могут быть боли в пояснице в течение нескольких дней после обследования. Если боль сильная, обратитесь в медицинскую бригаду.
Кровотечение
У вас обычно есть небольшое пятно крови на повязке на спине. Обратитесь в медицинскую бригаду, если кровотечение длится более 15 минут.
Инфекция
Это очень редко. У вас может подняться температура или вы почувствуете недомогание.
Немедленно обратитесь в больницу, если вы:
- имеют высокую температуру
- болеют
- чувствительны к яркому свету
- покалывание или онемение в ногах
- сильно болит голова
Получение результатов
Жидкость отправляется в лабораторию и исследуется под микроскопом на наличие раковых клеток.
Для получения результатов тестирования может потребоваться время. Как долго будет зависеть от того, почему вы проходите тест. Это может быть день или два, но может быть и пара недель.
Если вы не получили результатов через несколько недель после теста, вы можете обратиться к врачу, чтобы узнать его.
Ожидание результатов может быть тревожным временем. Было бы полезно поговорить с кем-то из близких вам людей.
Вы также можете связаться с медсестрами Cancer Research UK по бесплатному телефону 0808 800 4040.Очереди открыты с 9 до 5, с понедельника по пятницу.
Дополнительная информация
У нас есть дополнительная информация о тестах, лечении и поддержке, если у вас был диагностирован рак.
.