Головка плюсневой кости — это… Что такое Головка плюсневой кости?
- Головка плюсневой кости
- [caput (ossis metatarsalis), PNA; capitulum, BNA, JNA] — дистальный закругленный конец плюсневой кости с суставной поверхностью для сочленения с основанием проксимальной фаланги пальца стопы.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Голо́вка пя́стной ко́сти
- Голо́вка плечево́й ко́сти
Смотреть что такое «Головка плюсневой кости» в других словарях:
головка плюсневой кости — (caput (ossis metatarsalis), PNA; capitulum, BNA, JNA) дистальный закругленный конец плюсневой кости с суставной поверхностью для сочленения с основанием проксимальной фаланги пальца стопы … Большой медицинский словарь
Кости плюсны — (ossa metatarsi) Кости стопы (ossa pcdis).
 Вид сверху. 1 дистальные (ногтевые) фаланги; 2 проксимальные фаланги; 3 средние фаланги; 4 плюсневые кости; 5 бугристость V плюсневой кости; 6 кубовидная кость; 7 таранная кость; 8 латеральная лодыжковая … Атлас анатомии человека
Вид сверху. 1 дистальные (ногтевые) фаланги; 2 проксимальные фаланги; 3 средние фаланги; 4 плюсневые кости; 5 бугристость V плюсневой кости; 6 кубовидная кость; 7 таранная кость; 8 латеральная лодыжковая … Атлас анатомии человекаКости стопы — в области предплюсны, tarsus, представлены следующими костями: таранной, пяточной, ладьевидной, тремя клиновидными костями: медиальной, промежуточной и латеральной, и кубовидной. В состав плюсны, metatarsus, входит 5 плюсневых костей. Фаланги,… … Атлас анатомии человека
Кости предплюсны — (ossa tarsi) Кости предплюсны (ossa tarsi) Кости стопы (ossa pcdis). Вид сверху. 1 дистальные (ногтевые … Атлас анатомии человека
Кости стопы (ossa pedis) — Подошвенная сторона (вид снизу). А кости предплюсны, Б кости плюсны, В кости пальцев стопы (фаланги). фаланги; сесамовидные кости; плюсневые кости; бугристость I плюсневой кости; латеральная клиновидная кость; промежуточная клиновидная кость;… … Атлас анатомии человека
Кости стопы (ossa pcdis) — Соединение верхних конечностей Лучевая и локтевая кость различаются: на проксимальном конце находится блоковидная вывеска, которая переходит в 2 отростка: в локтевой и венечный.

Латеральная группа — Короткая мышца, отводящая большой палец кисти (m. abductor pollicis brevis) (рис. 120, 121), отводит большой палец, слегка противопоставляя его, и принимает участие в сгибании проксимальной фаланги. Располагается непосредственно под кожей с… … Атлас анатомии человека
ИЗМЕНЕНИЯ, КОТОРЫЕ ВНОСЯТСЯ В РАЗДЕЛ II ПРИЛОЖЕНИЯ К ПОЛОЖЕНИЮ О ВОЕННО-ВРАЧЕБНОЙ ЭКСПЕРТИЗЕ
Утверждены
постановлением Правительства
Российской Федерации
от 30 января 2019 г. N 59
1. После абзаца второго пояснений к статье 68 расписания болезней дополнить абзацем следующего содержания:
«При отсутствии стопы проксимальнее уровня головок плюсневых костей или необратимых, резко выраженных (при которых невозможно пользование обувью установленного военного образца) деформациях стоп, приобретенных в результате травм или заболеваний, в случаях хорошей функциональной компенсации при ношении индивидуально изготовленной (ортопедической) обуви и сохраненной способности исполнять обязанности военной службы офицеры, не достигшие предельного возраста пребывания на военной службе, назначаемые на воинские должности в военные комиссариаты (проходящие военную службу в военных комиссариатах), могут быть освидетельствованы по пункту «б».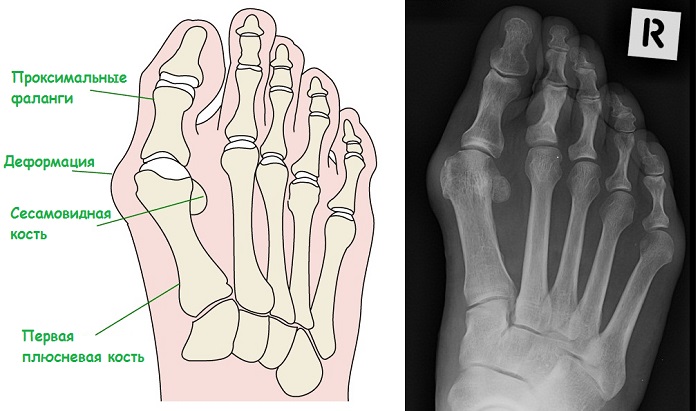
2. После абзаца пятого пояснений к статье 69 расписания болезней дополнить абзацем следующего содержания:
«При осевом укорочении одной руки более 8 см после оперативного вмешательства по поводу травм или заболеваний и сохраненных функциях другой руки офицеры, не достигшие предельного возраста пребывания на военной службе, назначаемые на воинские должности в военные комиссариаты (проходящие военную службу в военных комиссариатах), могут быть освидетельствованы по пункту «б».».
3. Пояснения к статье 70 расписания болезней дополнить абзацем следующего содержания:
«При отсутствии одной верхней конечности после экзартикуляции или на уровне верхней трети плеча при сохраненных функциях другой верхней конечности офицеры, не достигшие предельного возраста пребывания на военной службе, назначаемые на воинские должности в военные комиссариаты (проходящие военную службу в военных комиссариатах), освидетельствуются по пункту «б».».
4. В пояснениях к статье 81 расписания болезней:
абзац второй дополнить словами «, за исключением последствий указанных переломов у офицеров, не достигших предельного возраста пребывания на военной службе, назначаемых на воинские должности в военные комиссариаты (проходящих военную службу в военных комиссариатах), которые в случае положительного исхода лечения без выраженной деформации и с умеренным или незначительным нарушением функций позвоночника освидетельствуются по пункту «б»;
после абзаца седьмого дополнить абзацами следующего содержания:
«Офицеры, не достигшие предельного возраста пребывания на военной службе, назначаемые на воинские должности в военные комиссариаты (проходящие военную службу в военных комиссариатах), освидетельствуются по пункту «б» в следующих случаях:
при последствиях центрального вывиха головки бедренной кости (анкилоз тазобедренного сустава в функционально выгодном положении) и сохраненной способности исполнять обязанности военной службы;
при осложненных переломах длинных костей со значительным нарушением функции одной верхней конечности при сохраненных функциях другой верхней конечности.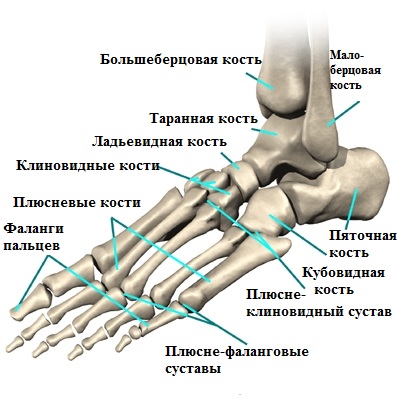 «.
«.
Открыть полный текст документа
Операция по коррекции Вальгусной стопы
Вальгусная деформация большого пальца стопы (Hallux Valgus) одна из самых распространенных патологий стоп. «Косточка» или «шишка» на ноге доставляет массу неудобств: от невозможности подобрать подходящую обувь в неспециализированных магазинах до сильных болей (нарушения походки). Больше нет смысла терпеть! В Клинике НИИТО в Новосибирске ведущие хирурги-ортопеды помогут вернуть вашим ногам здоровье, а вам радость прогулок. Доступна малоинвазивная операция вальгусной деформации стопы, так называемая операция Scarf. Возможно применение биолеградируемых конструкций. Так как метод наименее травматичный, то пациент в день операции уже может ходить в специальной обуви Барука. Это позволяет оперировать сразу две стопы. Реабилитация занимает до 1,5 месяцев. Важны регулярные умеренные нагрузки и физиопроцедуры. При соблюдении рекомендаций хирурга, можно носить удобную обувь уже через 2 месяца, а встать на каблуки через 6 месяцев.
Виды операций при вальгусной деформации стопы
Вальгусная деформация стоп или поперечное плоскостопие, вызывает искривление большого пальца стопы. В результате перераспределения нагрузки, увеличивается давление на 2-4 головки плюсневых костей, что часто приводит к молоткообразной деформации II-III пальцев. Чтобы этого недопустить применяются следующие виды хирургического лечения:- При деформации l степени выполняется пластика мышц, сухожилий и суставной сумки.
- При деформации ll-lll степени выполняют остеотомию.
- При деформации с нарушением функций стопы удаляют костные наросты и делают пластику связок.

Подготовка
Для подготовки к операции достаточно сдать все необходимые анализы, которые покажут общее состояние организма: биохимический и общий анализ крови, общий анализ мочи, ЭКГ, флюорографию. И принести рентген стоп в разных проекциях. В Клинике НИИТО работают ведущие хирурги-ортопеды с большим практическим опытом. Мы поможем вам забыть про боль и неудобства при хождении.Вальгусная деформация первого пальца стопы
Причины
В основе развития вальгусной деформации первого пальца стопы лежит врожденная слабость соединительной ткани, которая способствует развитию поперечного плоскостопия. Способствующими факторами являются лишний вес, эндокринные нарушения, остеопороз, травмы стопы. Не последнее место в развитии вальгусной деформации первого пальца стопы занимает неудобная обувь, в том числе «модельная обувь» с узкими носками и высоким каблуком.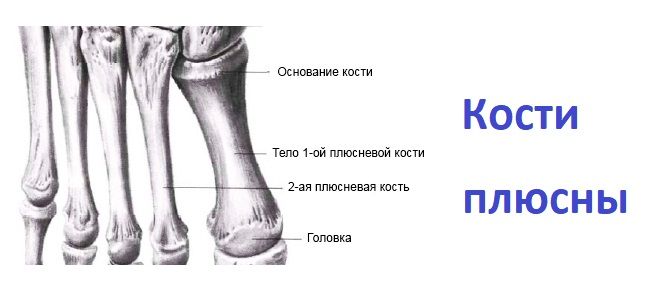
Симптомы
Вальгусная деформация первого пальца стопы проявляется следующим образом:
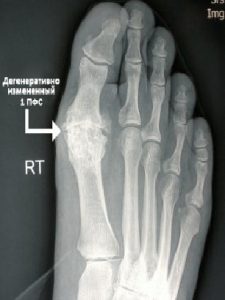
на фоне прогрессирующего поперечного плоскостопия происходит постепенное отклонение большого пальца стопы кнаружи. В области головки первой плюсневой кости появляется экзостоз, который в быту часто называют «косточка». По мере отклонения первого пальца кнаружи развивается деформация других пальцев стопы (чаще 2 и 3), которую из-за характерных изменений называют молоткообразной. Заболевание сопровождается повышенной утомляемостью ног, болями в стопах и голеностопный суставах, возникновением омозолелостей, вросших ногтей. Пациенты испытывают сложности с подбором обуви. Деформация стоп в итоге приводит к нарушению кровоснабжения и иннервации переднего отдела стоп, что в дальнейшем способствует развитию артроза мелких суставов стоп.
Диагностика вальгусной деформации стоп
Среди методов диагностики основное значение и имеют плантография (обнаружение поперечного плоскостопия посредством отпечатков ступней) и рентгенологическое исследование (рентгенография в прямой под нагрузкой и боковой проекции). |
Классификация вальгусной деформации первого пальца стопы
Определение степени деформации стоп проводится на основании рентгенографической оценки ряда параметров: угол вальгусного отклонения первого пальца (М1-Р1), угол варусного отклонения первой плюсневой кости (М1-М2), угол PASA.
|
I степень: отклонение I пальца кнаружи (угол M1-P1) < 25° |
|
| II степень: отклонение I пальца кнаружи (угол M1-P1) > 25° отклонение I плюсневой кости кнутри (угол M1-M2) < 18° угол PASA — нормальный или негативный |
|
|
III степень: отклонение I пальца кнаружи (угол M1-P1) > 35 ° |
Лечение вальгусной деформации первого пальца стопы
При начальных стадиях заболевания возможно консервативное лечение, которое включает в себя подбор стеле-супинаторов, корректоров первого пальца стопы, массаж, физиотерапевтические процедуры, лечебную гимнастику. При более выраженных деформациях применяется хирургическое лечение. В этом случае выполняется реконструктивная операция на передних отделах стопы. Среди множества операций на переднем отделе стопы большое распространение получили остеотомии на различных уровнях плюсневых костей и фалангах пальцев. В нашей клинике для выполнения остеотомии используется инновационный инструмент – ультразвуковой костный скальпель Misonix BoneScalpel. Его конструкция позволяет выполнять остеотомию новым, более безопасным образом, не повреждая мягкие ткани, и позволяет сократить сроки восстановительного лечения почти в два раза.
При более выраженных деформациях применяется хирургическое лечение. В этом случае выполняется реконструктивная операция на передних отделах стопы. Среди множества операций на переднем отделе стопы большое распространение получили остеотомии на различных уровнях плюсневых костей и фалангах пальцев. В нашей клинике для выполнения остеотомии используется инновационный инструмент – ультразвуковой костный скальпель Misonix BoneScalpel. Его конструкция позволяет выполнять остеотомию новым, более безопасным образом, не повреждая мягкие ткани, и позволяет сократить сроки восстановительного лечения почти в два раза.
Завершающий этап операции коррекция поперечной распластанности стопы, для чего используется сухожилие или лавсановая лента.
Профилактика
Предотвратить или замедлить прогрессирование вальгусной деформации стопы можно выполнением не сложных мероприятий:
- проведение массажа стоп и регулярные занятия лечебной гимнастикой для стоп;
- ношение в обуви специальных ортопедических стелек-супинаторов;
- подбор «удобной» обуви: без узких носков, шпилек, оптимальная высота каблука для повседневной обуви 3-5 см.
 ;
; - строгое соблюдение режима труда и отдыха, если работа связана с длительным пребыванием на ногах.
Головка плюсны — обзор
12.3.4 Дизайн первых имплантатов MPJ
В начале 1960-х годов силиконовые имплантаты использовались для замены не несущих веса пястно-фаланговых суставов в руках (Berger, 1989). Воодушевленный использованием таких имплантатов на пальцах, первый эффективный имплантат для замены первого MPJ был представлен в 1967 году (Esway and Conti, 2005; Swanson et al., 1991). Устройство состояло из одноствольного имплантата из силиконового каучука, который заменял основание проксимальной фаланги после резекционной артропластики (Swanson et al., 1991). Высказывались опасения по поводу износа имплантата из силиконового эластомера, поскольку он сочленяется с поверхностью естественного сустава головки плюсневой кости. Кроме того, неконгруэнтная головка плюсны может привести к истиранию силиконового имплантата (Kampner, 1984). В метаанализе первых имплантатов MPJ одноствольные силиконовые имплантаты показали наименьшую удовлетворенность пациентов силиконовыми, металлическими и керамическими полными и геми-устройствами (Cook et al.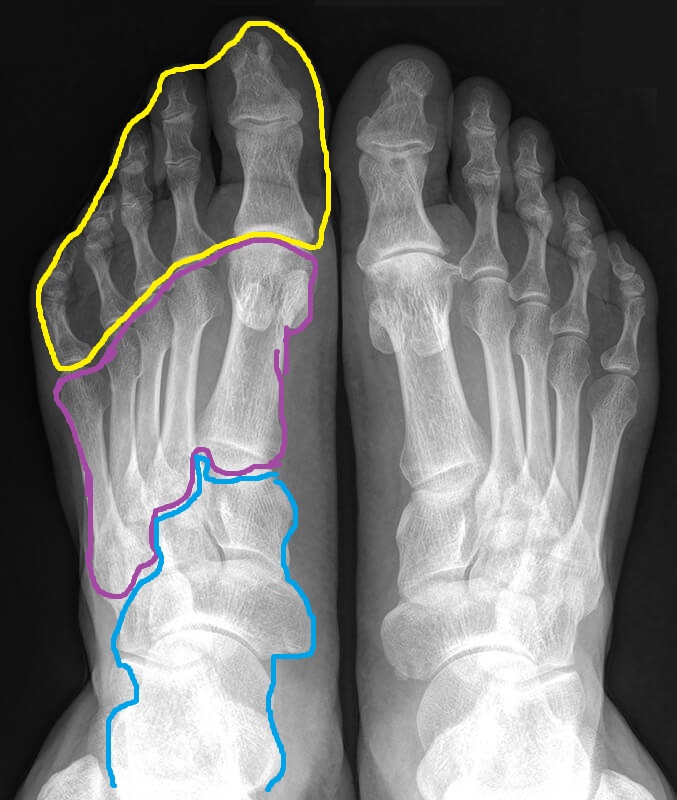 , 2009).
, 2009).
Конструкция имплантата эволюционировала с введением ограниченного имплантата из силиконового эластомера с двойным стержнем и гибким шарниром для замены как основания проксимальной фаланги, так и головки первой плюсневой кости (Cracchiolo et al., 1992; Эсвей и Конти, 2005; Swanson et al., 1991). У имплантата с двойным стержнем наблюдалась высокая частота отказов в результате износа, вызванного сочленением с острыми краями кости, а также высокими усилиями сдвига (Swanson et al., Цитируется по Swanson et al., 1991). Чтобы предотвратить износ имплантатов с двойным стержнем, к имплантатам были добавлены титановые костные вкладыши (втулки) (Esway and Conti, 2005; Swanson et al., 1991).
Имплантаты из силиконового эластомера с одной и двумя ножками функционируют как динамический спейсер и, как таковые, поддерживают суставное пространство и выравнивание, восстанавливая движение суставов (Esway and Conti, 2005; Kampner, 1984; Swanson et al., 1991; Салливан, 2009). Следует отметить, что частицы мусора из силиконовых имплантатов могут вызывать такие патологии, как остеолиз, реактивный синовит, лимфаденопатия и гранулематозные реакции (Péoc’h et al. , 2000; Rahman and Fagg, 1993; Tang and Eaton, 1995). Несмотря на опасения относительно местной и системной реакции на обломки силиконового эластомера, имплантаты из силиконового эластомера с одной и двумя ножками с титановыми втулками и без них все еще используются для замены первого MPJ (Kanzaki et al., 2014; Morgan et al., 2012; ter Keurs et al., 2011).
, 2000; Rahman and Fagg, 1993; Tang and Eaton, 1995). Несмотря на опасения относительно местной и системной реакции на обломки силиконового эластомера, имплантаты из силиконового эластомера с одной и двумя ножками с титановыми втулками и без них все еще используются для замены первого MPJ (Kanzaki et al., 2014; Morgan et al., 2012; ter Keurs et al., 2011).
Совсем недавно были представлены первые имплантаты MPJ из металлов, таких как титан и кобальт-хромовый сплав, которые используются до сих пор. Однокомпонентные устройства используются для восстановления поверхности только одной стороны сустава, в то время как многокомпонентные имплантаты заменяют весь сустав. Способы фиксации стержня металлических первых имплантатов MPJ включают цемент, врастание кости в стержень с прессовой посадкой с пористым или гидроксиапатитовым покрытием и прикрепление стержнем с винтовой конструкцией.
Однокомпонентные имплантаты использовались при первой гемиартропластике MPJ для восстановления поверхности либо головки плюсневой кости (Carpenter et al.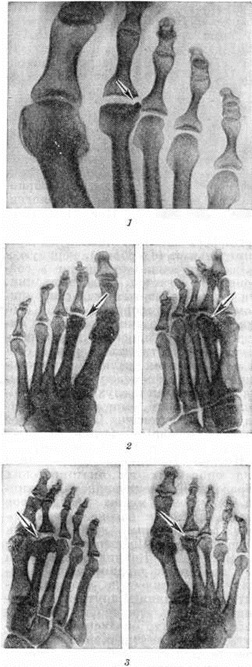 , 2010; Erdil et al., 2012; Kline and Hasselman, 2013; Meriç et al., 2015), либо фаланги. базы (Giza et al., 2010; Raikin et al., 2007; Salonga et al., 2010; Sorbie, Saunders, 2008; Sullivan, 2009). Эти устройства имеют такую форму, что они плавно соединяются с естественной поверхностью противоположной стороны сустава. Во время гемиартропластики основание проксимальной фаланги часто заменяется, так как дорсальное скольжение суставной поверхности фаланги над головкой плюсны во время походки вряд ли будет нарушено (Delman et al., 2015). На более поздних стадиях большого пальца стопы голова первой плюсневой кости обычно подвергается большему повреждению, в результате чего возникает боль, которая не снимается при восстановлении поверхности фалангового компонента сустава. В таких случаях может быть предпочтительным вывести на поверхность первую плюсневую головку (Kline and Hasselman, 2013).
, 2010; Erdil et al., 2012; Kline and Hasselman, 2013; Meriç et al., 2015), либо фаланги. базы (Giza et al., 2010; Raikin et al., 2007; Salonga et al., 2010; Sorbie, Saunders, 2008; Sullivan, 2009). Эти устройства имеют такую форму, что они плавно соединяются с естественной поверхностью противоположной стороны сустава. Во время гемиартропластики основание проксимальной фаланги часто заменяется, так как дорсальное скольжение суставной поверхности фаланги над головкой плюсны во время походки вряд ли будет нарушено (Delman et al., 2015). На более поздних стадиях большого пальца стопы голова первой плюсневой кости обычно подвергается большему повреждению, в результате чего возникает боль, которая не снимается при восстановлении поверхности фалангового компонента сустава. В таких случаях может быть предпочтительным вывести на поверхность первую плюсневую головку (Kline and Hasselman, 2013).
Неограниченные многокомпонентные имплантаты используются для полной замены первого MPJ. Эти устройства имеют сочленения металл-полиэтилен.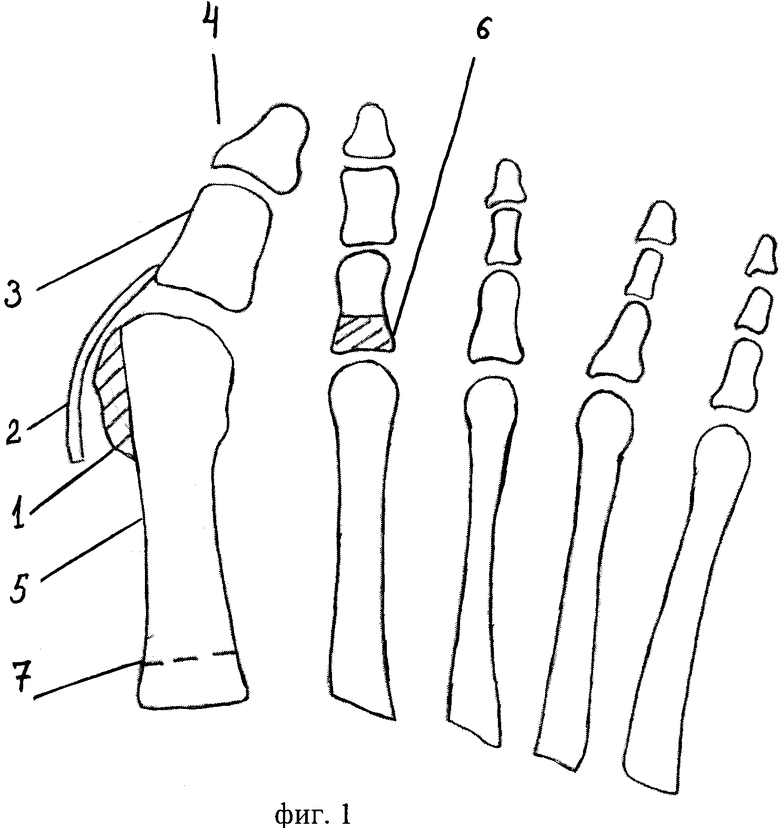 Двухкомпонентные конструкции включают металлический плюсневой элемент и фаланговый компонент из металла и сверхвысокомолекулярного полиэтилена (Sinha et al., 2010). Трехкомпонентные имплантаты, используемые для замены первого MPJ, состоят из металлических плюсневых и фаланговых частей и межпозиционного компонента из полиэтилена (Kolodziej et al., 2013; Silva et al., 2011). Были разработаны четырехкомпонентные имплантаты, в которых плюсневой компонент состоит из титановой ножки и головки из кобальто-хромового сплава, а фаланговая часть состоит из титановой ножки и сочленяющейся поверхности из полиэтилена (Daniilidis et al., 2010; Duncan et al. др., 2014; Erkocak et al., 2013; Валентини и др., 2014). Уникальная модульная конструкция позволяет хирургу во время операции решать, устанавливать ли он полный или полуимплант. Если требуется полуимплант, полиэтиленовую сочленяющуюся поверхность фалангового компонента можно заменить кобальто-хромовой поверхностью (Erkocak et al., 2013).
Двухкомпонентные конструкции включают металлический плюсневой элемент и фаланговый компонент из металла и сверхвысокомолекулярного полиэтилена (Sinha et al., 2010). Трехкомпонентные имплантаты, используемые для замены первого MPJ, состоят из металлических плюсневых и фаланговых частей и межпозиционного компонента из полиэтилена (Kolodziej et al., 2013; Silva et al., 2011). Были разработаны четырехкомпонентные имплантаты, в которых плюсневой компонент состоит из титановой ножки и головки из кобальто-хромового сплава, а фаланговая часть состоит из титановой ножки и сочленяющейся поверхности из полиэтилена (Daniilidis et al., 2010; Duncan et al. др., 2014; Erkocak et al., 2013; Валентини и др., 2014). Уникальная модульная конструкция позволяет хирургу во время операции решать, устанавливать ли он полный или полуимплант. Если требуется полуимплант, полиэтиленовую сочленяющуюся поверхность фалангового компонента можно заменить кобальто-хромовой поверхностью (Erkocak et al., 2013).
Western Montana Стопа и голеностопный сустав
Метатарзалгия — это состояние, которое проявляется болью в передней части стопы (подушечка или передняя часть стопы), которая обычно возникает в результате активности и / или неправильной механики стопы.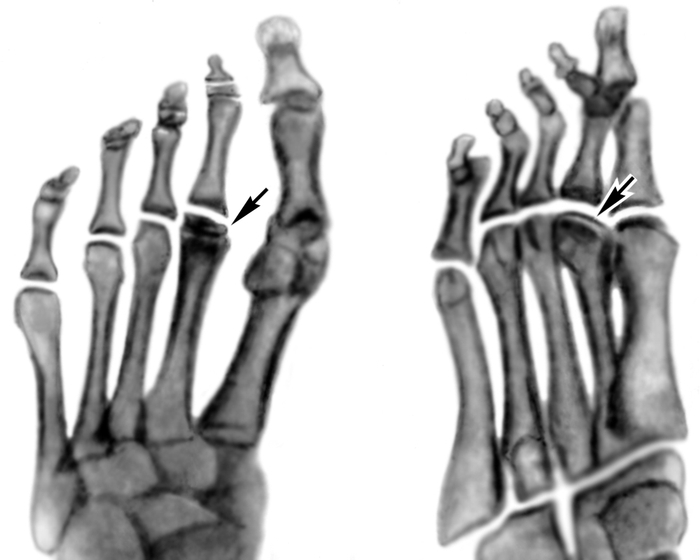
Для объяснения этого распространенного состояния необходим обзор анатомии. Кости большого пальца стопы (фаланги): две на большом пальце ноги, три — на пальцах со второго по пятый, и плюсневые кости (длинные кости в подушечке стопы) встречаются в подушечке передней части стопы, где пальцы сгибаются вверх и вниз, образуя плюсневую кость. — фаланговые суставы. Эти суставы пронумерованы от одного до пяти от большого пальца до мизинца. При стоянии плюсневые кости имеют наклон вниз, и мы стоим на передней части костей, называемой головами.Все пять головок плюсневых костей должны нести равный вес, одну пятую или 20% нагрузки на переднюю часть стопы, на каждую головку плюсневой кости. Пространство между каждой плюсневой костью называется межплюсневым пространством. Среди анатомических структур, находящихся в этих пространствах, есть структуры, называемые бурсами. Бурса представляет собой заполненную жидкостью полость или структуру баллонного типа, которая обеспечивает амортизацию и амортизацию.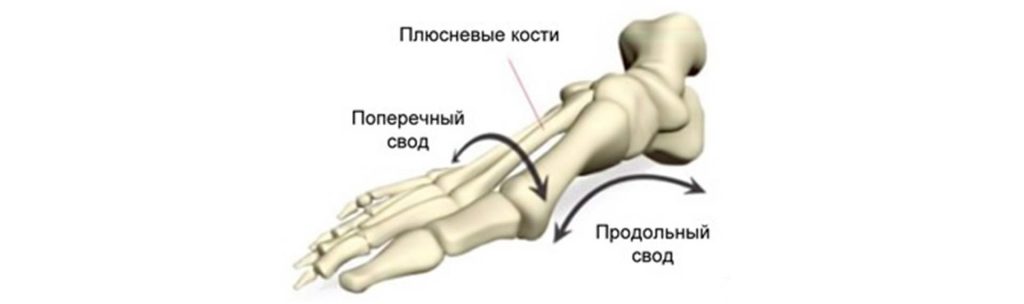
Межплюсневые боры находятся между двумя и пятью головками плюсневых костей, они маленькие, размером с небольшую виноградинку.Когда мы идем или бежим, на переднюю часть стопы оказывается огромный вес или нагрузка. При правильном функционировании и анатомии стопы нагрузка на переднюю часть стопы поглощается, и достигается безболезненное передвижение. Неправильная функция или анатомия могут привести к боли в подушечке стопы, вызванной физической активностью, известной как метатарзалгия. Этот термин не является конкретным. Он не определяет причину, по которой человек испытывает боль в передней части стопы. Для определения причины симптомов метатарзалгии у человека необходимы тщательный сбор анамнеза и физический осмотр, а также возможные рентгеновские исследования.
Анатомические отклонения могут привести к симптомам метатарзалгии. У человека может быть плюсневая кость длиннее или короче, чем соседние кости. Плюсна может быть расположена слишком высоко или низко по сравнению с другими плюсневыми костью. С этими вариантами все пять голов плюсневых костей не могут находиться на земле одинаково, и, таким образом, они не несут 20% нагрузки на переднюю часть стопы. Анатомия плюсневой кости может быть изменена травмой, например переломом / переломом, таким образом изменяя положение и функцию этой кости.Это может привести к большему или меньшему давлению на пораженную кость или соседние кости. Артрит может вызывать болезненные ощущения в плюснево-фаланговых суставах. Плотный заживляющий пуповина / ахиллово сухожилие может привести к увеличению давления на переднюю часть стопы. Высокая или низкая дуга может привести к изменению давления на головки плюсневой кости. Нервно-мышечные состояния могут изменить способ ходьбы / бега человека, что приведет к неравномерному распределению веса на переднюю часть стопы.
С этими вариантами все пять голов плюсневых костей не могут находиться на земле одинаково, и, таким образом, они не несут 20% нагрузки на переднюю часть стопы. Анатомия плюсневой кости может быть изменена травмой, например переломом / переломом, таким образом изменяя положение и функцию этой кости.Это может привести к большему или меньшему давлению на пораженную кость или соседние кости. Артрит может вызывать болезненные ощущения в плюснево-фаланговых суставах. Плотный заживляющий пуповина / ахиллово сухожилие может привести к увеличению давления на переднюю часть стопы. Высокая или низкая дуга может привести к изменению давления на головки плюсневой кости. Нервно-мышечные состояния могут изменить способ ходьбы / бега человека, что приведет к неравномерному распределению веса на переднюю часть стопы.
Неправильная или неисправная механика стопы может привести к симптомам метатарзалгии.При неравномерном распределении веса по подушечке стопы может возникнуть отек бурсы между головками плюсневых костей.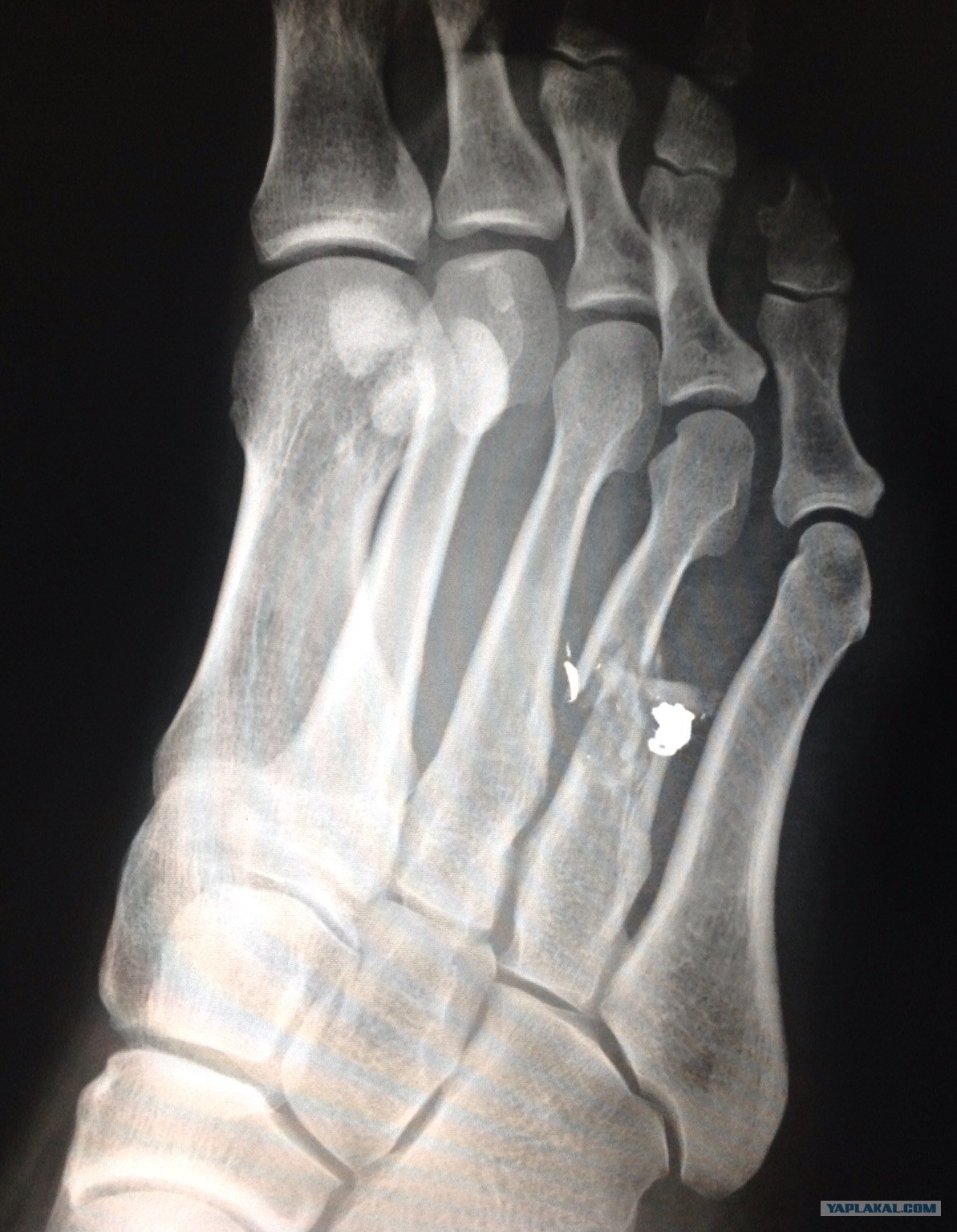 Многие люди описывают это так, как будто их носки скомкаются под подушечками стопы или они ходят по шишке. Если бурса остается опухшей, она может защемить соседний межплюсневой нерв и привести к невроме. Неврома — это опухший нерв в межплюсневом пространстве, который может проявляться острыми симптомами электрического типа, которые могут распространяться на пальцы ног, становясь все более изнурительными.
Многие люди описывают это так, как будто их носки скомкаются под подушечками стопы или они ходят по шишке. Если бурса остается опухшей, она может защемить соседний межплюсневой нерв и привести к невроме. Неврома — это опухший нерв в межплюсневом пространстве, который может проявляться острыми симптомами электрического типа, которые могут распространяться на пальцы ног, становясь все более изнурительными.
После того, как причина метатарзалгии установлена, можно разработать протокол лечения. В большинстве случаев лечение не хирургическое. Если этому способствует нарушенная функция стопы, может быть очень полезным добавление ортопедии (опоры для свода стопы) вместе с использованием соответствующей поддерживающей обуви. В зависимости от характера проблемы доступно множество различных типов стелек. Самостоятельная или формальная физиотерапия может помочь при напряженных или слабых мышцах и сухожилиях, дисбалансе групп мышц и воспалении, затрагивающем структуры мягких тканей, суставы и раздраженные нервы.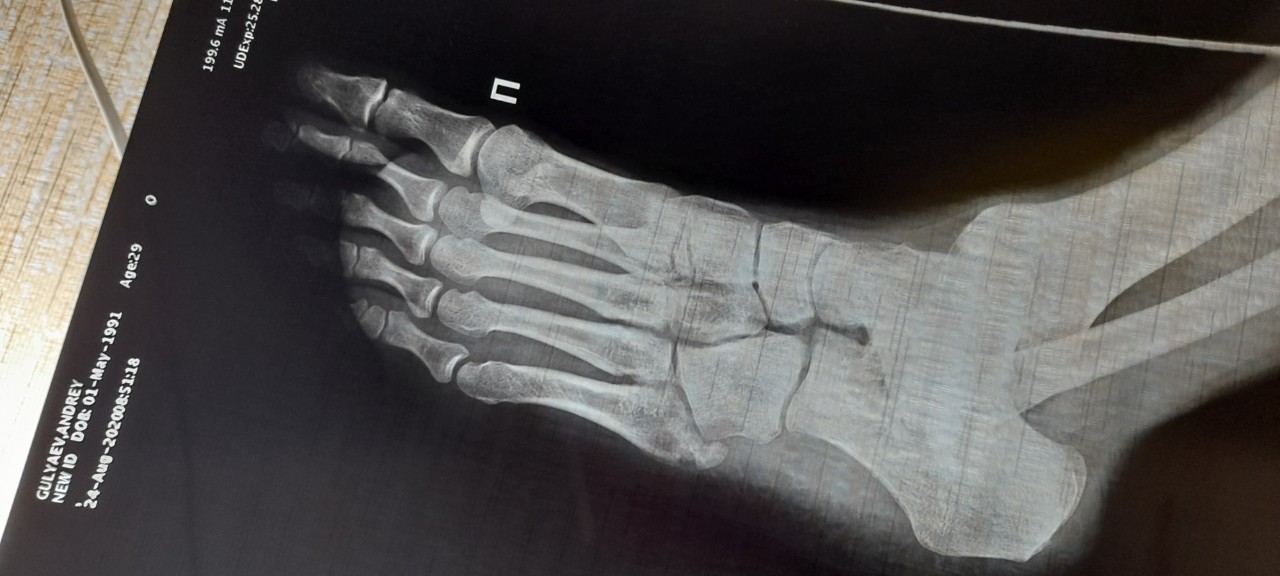 Пероральные и инъекционные противовоспалительные препараты могут оказывать сильное влияние на симптомы метатарзалгии. Часто для достижения безболезненного передвижения необходимо сочетание консервативных методов лечения. Хирургическое лечение применяется при состояниях, не поддающихся консервативному лечению. В большинстве случаев после постановки диагноза метатарзалгии и установления вероятной причины нехирургические протоколы лечения облегчают симптомы у большинства пациентов.
Пероральные и инъекционные противовоспалительные препараты могут оказывать сильное влияние на симптомы метатарзалгии. Часто для достижения безболезненного передвижения необходимо сочетание консервативных методов лечения. Хирургическое лечение применяется при состояниях, не поддающихся консервативному лечению. В большинстве случаев после постановки диагноза метатарзалгии и установления вероятной причины нехирургические протоколы лечения облегчают симптомы у большинства пациентов.
Хирургия плюсневой кости в Анкоридже, AK
В каждой стопе есть пять плюсневых костей.Эти кости представляют собой длинные кости за каждым пальцем ноги. Плюсна позади большого пальца стопы называется первой плюсневой костью. Плюсна позади мизинца называется пятой плюсневой костью. Наиболее частая операция на плюсневой кости выполняется на первой плюсне для коррекции деформации бурсита. Вторая по частоте операция на плюсневой кости проводится на пятой плюсне с целью исправления портновской деформации бурсита. В этой статье будет рассмотрена хирургия плюсневых костей других плюсневых костей.
В этой статье будет рассмотрена хирургия плюсневых костей других плюсневых костей.
Операция на остальных плюсневых костях выполняется нечасто.Когда операция проводится на второй, третьей или четвертой плюсневой кости, она обычно используется для лечения болезненных мозолей на подошве стопы или для лечения незаживающих язв на подушечке стопы. Пациентам с ревматоидным артритом может потребоваться операция на плюсневых костей , которая обсуждается в другом разделе. Также операция на плюсневых костей может потребоваться в случаях травмы стопы, когда плюсневые кости могли быть переломаны. В этой статье будет обсуждаться плановая операция на плюсневой кости.
Болезненные мозоли на подушечке стопы возникают из-за неправильного расположения плюсневых костей. Если плюсневая кость находится ниже других, на эту область стопы приходится излишняя нагрузка, и может образовываться болезненная мозоль. У людей с диабетом эти области чрезмерного давления могут разрушаться и образовывать открытые язвы или изъязвления.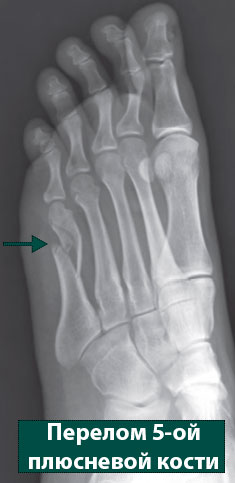 Первоначальное лечение обычно заключается в использовании функциональных или аккомодационных ортопедических приспособлений для снижения давления на эти области. Если это не принесет успеха, можно рассмотреть возможность хирургического вмешательства на плюсневой кости.
Первоначальное лечение обычно заключается в использовании функциональных или аккомодационных ортопедических приспособлений для снижения давления на эти области. Если это не принесет успеха, можно рассмотреть возможность хирургического вмешательства на плюсневой кости.
Операция
Операция заключается в разрезании плюсневой кости сразу за пальцем ноги. Обычно кость разрезается насквозь, а затем вручную поднимается и удерживается в исправленном положении с помощью металлического штифта или винта. После операции пациенту может быть надета гипсовая повязка или может потребоваться использование костылей в течение нескольких недель. Если для фиксации кости на месте используется булавка, ее обычно удаляют через три-четыре недели. Удаление булавки можно произвести в кабинете врача без анестезии.Пока штифт находится на месте, пациент должен следить за тем, чтобы ступня была сухой, чтобы предотвратить инфекцию. Обычно для заживления кости требуется от шести до восьми недель или дольше. В этот период заживления следует предохранять стопу от чрезмерной нагрузки. Преждевременная ходьба на стопе может привести к смещению кости и ее неправильному заживлению. Это наиболее частая причина неудач при этой операции. Некоторые исследования показывают, что частота отказов достигает 60%. Если кость смещается вниз или недостаточно приподнята во время операции, болезненная мозоль может вернуться.Если кость слишком приподнята, под плюсневой костью рядом с той, которая была прооперирована, может образоваться болезненная мозоль.
В этот период заживления следует предохранять стопу от чрезмерной нагрузки. Преждевременная ходьба на стопе может привести к смещению кости и ее неправильному заживлению. Это наиболее частая причина неудач при этой операции. Некоторые исследования показывают, что частота отказов достигает 60%. Если кость смещается вниз или недостаточно приподнята во время операции, болезненная мозоль может вернуться.Если кость слишком приподнята, под плюсневой костью рядом с той, которая была прооперирована, может образоваться болезненная мозоль.
Некоторые хирурги также удаляют болезненные мозоли в нижней части стопы во время операции на плюсне. Редко хирург удаляет болезненную мозоль без операции на плюсне. Без исправления положения плюсны болезненная мозоль почти наверняка вернется.
Большинство хирургов предпочитают делать операцию в амбулаторном хирургическом центре или больнице.В этом случае для удобства пациента можно использовать внутривенную седацию или общую анестезию.
По окончании операции хирург накладывает на стопу марлевую повязку. Как правило, повязка остается на месте до первого визита пациента к врачу. Кожные швы снимаются через десять-четырнадцать дней. Если в нижней части стопы остались швы, они могут оставаться на месте в течение трех недель. Пока наложены швы и / или булавка, ступня должна быть сухой, чтобы предотвратить инфекцию.Возможно, хирурги попросят пациентов носить повязку ниже колена и / или использовать костыли в течение шести-восьми недель. Другие хирурги разрешают пациенту носить послеоперационную обувь с жесткой подошвой и допускают ограниченную ходьбу на стопе.
Как правило, повязка остается на месте до первого визита пациента к врачу. Кожные швы снимаются через десять-четырнадцать дней. Если в нижней части стопы остались швы, они могут оставаться на месте в течение трех недель. Пока наложены швы и / или булавка, ступня должна быть сухой, чтобы предотвратить инфекцию.Возможно, хирурги попросят пациентов носить повязку ниже колена и / или использовать костыли в течение шести-восьми недель. Другие хирурги разрешают пациенту носить послеоперационную обувь с жесткой подошвой и допускают ограниченную ходьбу на стопе.
Время восстановления
Время, необходимое для того, чтобы не работать, будет зависеть от требований работы человека. Рекомендуется минимум одна неделя перерыва в работе, когда пациент остается дома с поднятой ступней над сердцем.
Возможные осложнения
Осложнения, связанные с этой операцией, включают: инфекцию, неспособность кости зажить в ее правильном положении, что приводит к возвращению болезненной мозоли или переносу мозоли на новое место, задержка или отказ кости заживление, стрессовые переломы соседних плюсневых костей или чрезмерный отек.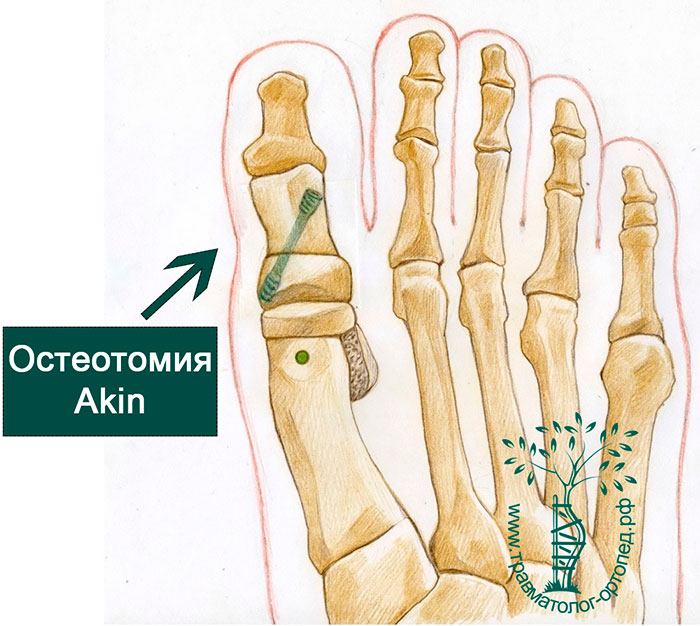 Частым явлением после операции является поднятие пальца ноги, связанное с приподнятой плюсневой костью, которая была прооперирована.
Частым явлением после операции является поднятие пальца ноги, связанное с приподнятой плюсневой костью, которая была прооперирована.
Операция на плюсне для лечения диабетических язв
Пациентам с диабетом с незаживающими язвами на подушечке стопы могут быть выполнены операции на плюсне другого типа. В этом случае часть плюсневой кости, связанная с чрезмерным давлением, называемая головкой плюсны, может быть удалена полностью. Это относительно распространенная и успешная операция, которая помогает заживлению язвы на подошве стопы. Возможные осложнения этой операции включают инфекцию, неспособность процедуры заживления язвы или развитие новых изъязвлений в прилегающих областях на подушечке стопы. Если у пациента плохое кровообращение, дальнейшими осложнениями могут быть нарушение хирургического зрения или гангрена с частичной потерей стопы или ноги.
В большинстве случаев операции на плюсневой кости пациенту следует использовать ортопедический материал в обуви после заживления хирургического вмешательства. Это особенно важно для больных сахарным диабетом.Ортез снизит риск рецидива или развития новых участков мозолистого образования или разрушения тканей.
Это особенно важно для больных сахарным диабетом.Ортез снизит риск рецидива или развития новых участков мозолистого образования или разрушения тканей.
Статья предоставлена PodiatryNetwork.com.
Вторая укорачивающая остеотомия плюсны | FootCareMD
Что такое укорачивающая остеотомия второй плюсневой кости?
Плюсневые кости — это длинные кости стопы, которые соединяют пальцы стопы со средней частью стопы. Плюсны пронумерованы от одной до пяти, начиная с большого пальца ноги. Итак, вторая плюсневая кость — это длинная кость второго пальца стопы.
Вторая укорачивающая остеотомия плюсневой кости — это процедура, при которой отсекается и укорачивается вторая плюсневая кость. Цели укорочения плюсневой кости — уменьшить боль у основания второго пальца стопы (в подушечке стопы) и / или помочь выпрямить второй палец.
палец на ноге.
Диагноз
Многие пациенты с проблемами испытывают боль в подушечке стопы. Обычно им кажется, что они идут по гальке или мрамору.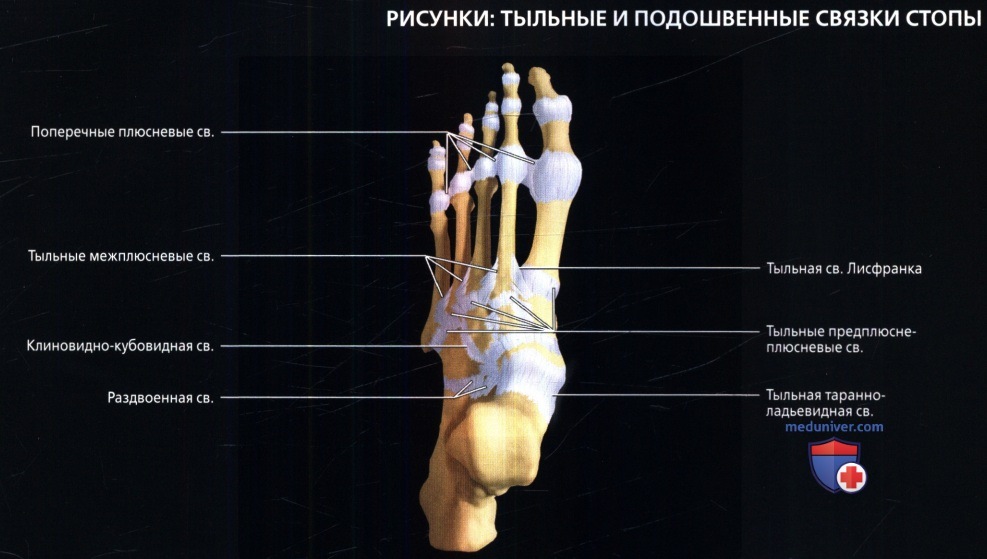 Они часто отмечают больший дискомфорт при ходьбе босиком.У многих пациентов под пораженной головкой плюсны образуется мозоль (утолщенная кожа). Некоторые пациенты подвержены риску этого из-за более длинной, чем обычно, второй плюсневой кости.
Они часто отмечают больший дискомфорт при ходьбе босиком.У многих пациентов под пораженной головкой плюсны образуется мозоль (утолщенная кожа). Некоторые пациенты подвержены риску этого из-за более длинной, чем обычно, второй плюсневой кости.
Прежде чем приступить к этой операции, ваш хирург-ортопед стопы и голеностопного сустава обычно попробует нехирургическое лечение, такое как вставка в обувь с подушечками для уменьшения давления на болезненную область. Обратите внимание, что подушечку следует класть не под болезненную область, а только ближе к пяточной стороне болезненной области.Растяжка
Программа для ахилловых и икроножных мышц, направленная на снижение давления в передней части стопы, также может быть полезна. Никогда не следует вводить стероиды в жировую подушечку под подушечкой стопы, но в зависимости от диагноза.
и мысли вашего хирурга, инъекция может быть сделана через верхнюю часть стопы в сустав или ткань сбоку от сустава. Хирургическое вмешательство может быть вариантом, если эти начальные методы лечения не помогают. Эта процедура обычно выполняется в
сочетание с другими процедурами, направленными на выпрямление стопы и пальцев ног и уменьшение давления на переднюю часть стопы.
Хирургическое вмешательство может быть вариантом, если эти начальные методы лечения не помогают. Эта процедура обычно выполняется в
сочетание с другими процедурами, направленными на выпрямление стопы и пальцев ног и уменьшение давления на переднюю часть стопы.
Если вы не пробовали консервативное лечение, вам следует сделать это, прежде чем рассматривать операцию. Вам следует избегать этой операции, если у вас инфекция стопы, плохое кровообращение в стопе или другие медицинские проблемы, из-за которых операция может быть сопряжена с риском.
слишком опасно для тебя.
Лечение
Эта операция обычно проводится в амбулаторных условиях, то есть пациент может отправиться домой в тот же день. Процедура включает рассечение второй плюсневой кости и удаление небольшого участка кости.Для фиксации плюсневой кости используются винты, а иногда и пластина.
в укороченном положении до заживления.
Специальная техника
Пациенту вводят обезболивающее лекарство для стопы вместе с седативным действием, вводимым через капельницу.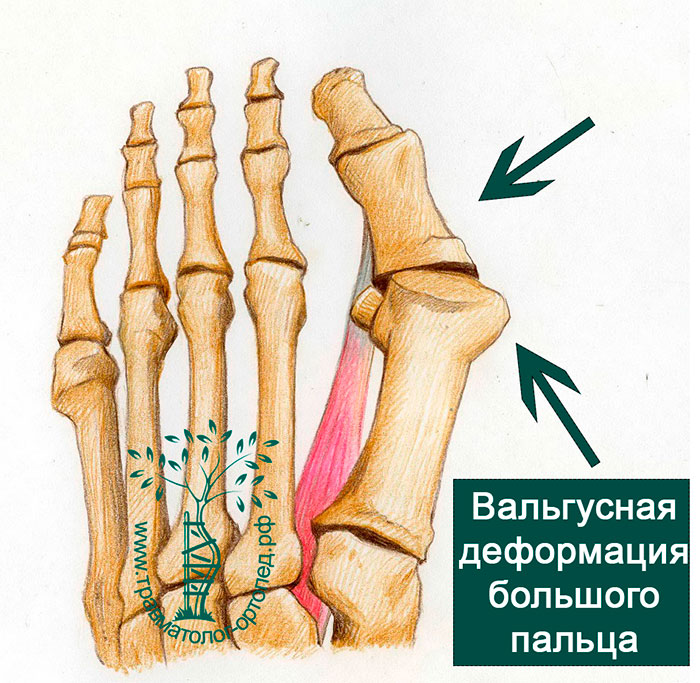 Хирург-ортопед стопы и голеностопного сустава делает разрез на верхней части стопы на уровне второго пальца ноги. Визуализируется кость, и пилой делается надрез.
в кости. Кость укорачивают до нужной длины. Он удерживается на месте с помощью какого-либо имплантата.Хирург закрывает разрез и накладывает повязку. Хирург также может наложить шину для защиты стопы. Иногда сапог или жесткая подошва
обувь используется.
Хирург-ортопед стопы и голеностопного сустава делает разрез на верхней части стопы на уровне второго пальца ноги. Визуализируется кость, и пилой делается надрез.
в кости. Кость укорачивают до нужной длины. Он удерживается на месте с помощью какого-либо имплантата.Хирург закрывает разрез и накладывает повязку. Хирург также может наложить шину для защиты стопы. Иногда сапог или жесткая подошва
обувь используется.
Восстановление
Хирург-ортопед стопы и голеностопного сустава определит, разрешено ли вам ходить или переносить какой-либо груз на стопу. Некоторым пациентам разрешается переносить вес в тот же день, а другим может быть запрещено в течение 6-8 недель. Цель — вернуться назад
на поддерживающую обувь через 6-8 недель в зависимости от заживления костей.Чтобы вернуться к обычной обуви, может потребоваться до 12 недель, а время восстановления во многом определяется другими процедурами, выполняемыми одновременно с укорачивающей остеотомией. Общая цель
выздоровление на 75% через три месяца и на 90–100% через 6–12 месяцев после операции.
Слева: рентген перед операцией. Кружком обозначен вывих второго пальца стопы.
Справа: рентгеновский снимок после операции, показывающий правильное положение второго пальца ноги.
Риски и осложнения
Все операции сопровождаются возможными осложнениями, включая риски, связанные с анестезией, инфекцией, повреждением нервов и кровеносных сосудов, а также кровотечением или образованием тромбов.
Осложнения, связанные с этой процедурой, могут включать скованность и онемение возле разреза. Задержка заживления кости или глубокая инфекция могут потребовать дополнительной операции.
Почему после операции мне нужно не переносить вес?
В зависимости от конкретной выполняемой процедуры, а также от других факторов, вам могут посоветовать не держать вес, чтобы предотвратить движение между частями кости, которые пытаются срастаться вместе. Это означает, что вы не должны прибавлять в весе.
на пораженной стопе.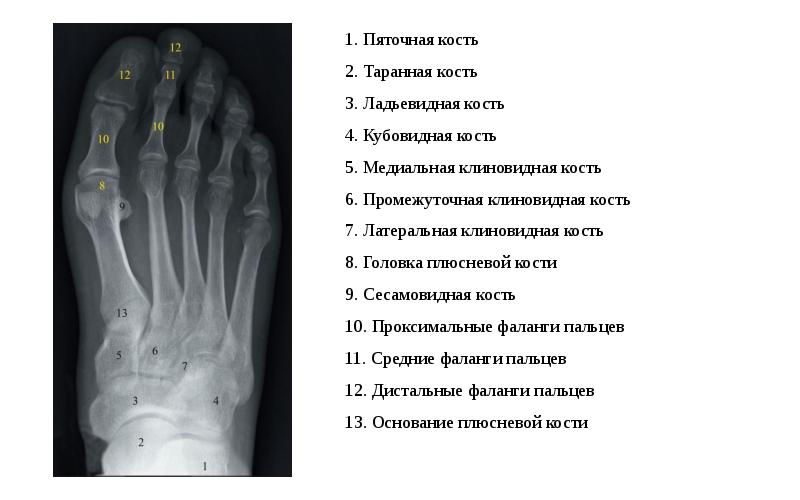 Если между костями слишком много движения, для их заживления может потребоваться больше времени, или они могут вообще не зажить. Обычно для заживления костей требуется 6-8 недель, поэтому отсутствие веса в это время должно позволить костям
лечить вместе.
Если между костями слишком много движения, для их заживления может потребоваться больше времени, или они могут вообще не зажить. Обычно для заживления костей требуется 6-8 недель, поэтому отсутствие веса в это время должно позволить костям
лечить вместе.
Что делать, если мои кости не срастаются вместе?
Это осложнение, называемое несращением, чаще встречается у пациентов с диабетом или курят . Несращение может вызвать продолжающуюся боль после операции. Ваш хирург распознает это на рентгеновском снимке или компьютерной томографии и может порекомендовать повторное обследование. процедура.Во второй операции обычно накладывают новый металл и используют какой-либо костный трансплантат, чтобы помочь костям зажить.
Оригинальная статья Николаса Чейни, DO
Рецензенты / авторы: Джефф Файнблатт, MD
Американское общество ортопедов стопы и голеностопного сустава (AOFAS) предлагает информацию на этом сайте в качестве образовательной услуги.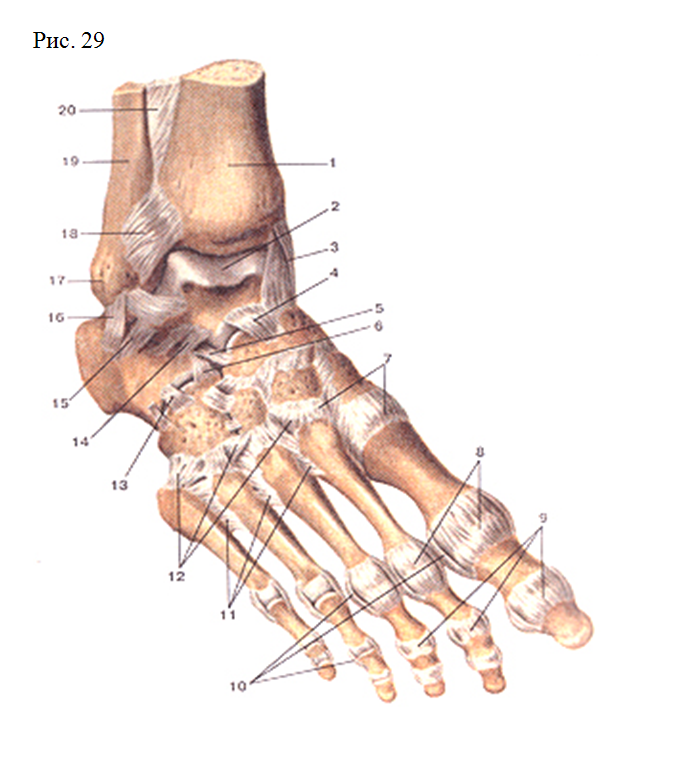 Содержимое FootCareMD, включая текст, изображения и графику, предназначено только для информационных целей. Контент не предназначен для замены
для профессиональной медицинской консультации, диагностики или лечения.Если вам нужна медицинская консультация, воспользуйтесь поиском « Find a Surgeon », чтобы найти хирурга-ортопеда стопы и голеностопного сустава в вашем районе.
Содержимое FootCareMD, включая текст, изображения и графику, предназначено только для информационных целей. Контент не предназначен для замены
для профессиональной медицинской консультации, диагностики или лечения.Если вам нужна медицинская консультация, воспользуйтесь поиском « Find a Surgeon », чтобы найти хирурга-ортопеда стопы и голеностопного сустава в вашем районе.
Лечение боли в стопе, вызванной метатарзалгией
В чем может быть моя проблема?
Метатарзалгия возникает, когда передняя часть стопы под головками плюсневых костей воспаляется и болит.
Что вызывает метатарзалгию?
- Интенсивная тренировка или активность — например, участие в спортивных состязаниях, особенно если ваша обувь плохо сидит или изношена
- Определенные формы стопы — высокий свод стопы оказывает большее давление на плюсневые кости или наличие второго пальца ноги длиннее большого пальца стопы, что переносит больший вес на вторую плюсневую головку.
- Деформации стопы — слишком маленькая обувь или высокие каблуки могут привести к деформации стопы. Согнутый вниз палец (молоток) и опухшие болезненные шишки у основания больших пальцев (бурсит) могут вызвать метатарзалгию.
- Избыточный вес — при движении большая часть веса вашего тела переносится на переднюю часть стопы.
- Плохо сидящая обувь — высокие каблуки переносят лишний вес на переднюю часть стопы. Обувь с узким носком или спортивная обувь без поддержки и набивки.
- Стресс-переломы — Небольшие переломы плюсневых костей или костей пальцев ног могут быть болезненными и изменить то, как вы переносите вес на стопу.
Когда обращаться к специалисту по стопам по поводу метатарзалгии:
- Если у вас острая, ноющая или жгучая боль в подушечке стопы.
- Если у вас боль усиливается, когда вы стоите, бегаете, сгибаете ноги или ходите — особенно босиком по твердой поверхности, — но уменьшается, когда вы отдыхаете.
- Если у вас острая или стреляющая боль, онемение или покалывание в пальцах ног
- Ощущение камешка в обуви.

Какие у меня варианты лечения?
Нехирургический:
Нехирургические варианты лечения боли в подушечке стопы, вызванной этим состоянием, включают:
- Остальное
- Сменная обувь
- Использование плюсневой подушечки в обуви
Хирургический:
Когда консервативные меры не помогают облегчить боль в стопе и метатарзалгия осложняется заболеваниями стопы, такими как молоток стопы, хирург может назначить операцию по выравниванию плюсневых костей.
Анатомия плюсневых костей и фаланг
Плюсневых костей или плюсневых костей
В стопе пять плюсневых костей, пронумерованных от медиальной до латеральной стороны.
Общие характеристики плюсневых костей
Каждая плюсневая кость представляет собой миниатюрную длинную кость и имеет следующие части
База
Основание — это проксимальный конец плюсневой кости и сочленяется с костями предплюсны. Он установлен под наклоном таким образом, что выступает назад и в стороны.
Он установлен под наклоном таким образом, что выступает назад и в стороны.
Вал
Ступня слегка выпуклая дорсально и вогнутая вентрально [Верхняя поверхность стопы — дорсальная, а подошвенная поверхность или нижняя поверхность — вентральная.]
Вал имеет призмоидальную форму от основания и сужается от основания к головке. Стержни плюсневых костей дают начало межкостным костям.
Голова
Головка — это дистальный конец плюсневой кости или дистальный конец. Он приплюснут из стороны в сторону. Головка каждой плюсневой кости соединяется с соответствующей фалангой, образуя плюснево-фаланговый сустав.
Перетяжка проксимальнее головы называется анатомической шеей. Второе сужение, расположенное проксимальнее стержня, известно как хирургическая шейка.
Первая плюсневая кость
Первая плюсневая кость — самая короткая, самая толстая и крепкая из всех костей плюсны. Он адаптирован так, чтобы передавать вес тела.
Он адаптирован так, чтобы передавать вес тела.
Проксимальная поверхность основания имеет фасет в форме почки, вогнутый наружу. Первая плюсневая кость сочленяется с медиальной клиновидной костью и в небольшой степени с промежуточной клиновидной костью, а на дистальной стороне — с проксимальной соответствующей фалангой.
По окружности фасетки в форме почки имеется бороздка для приема предплюсневых связок.
Основание медиально обеспечивает прикрепление к части сухожилия передней большеберцовой мышцы.
Обычно нет суставной фасетки по бокам, но иногда может присутствовать овальная фасетка, которая соединяется со второй плюсневой костью.
Шероховатый овальный выступ на подошвенной поверхности предназначен для прикрепления длинной малоберцовой мышцы, также называемой длинной малоберцовой мышцей.
Тело кости сильное, хорошо выраженной призмоидной формы.
Голова большая, с двумя выступами на подошвенной поверхности, разделенными возвышением, для сочленения с сесамовидными костями.
На его подошвенной поверхности две рифленые фасетки, по которым скользят сесамовидные кости, грани разделены плавным возвышением.
Вторая плюсневая кость
Вторая плюсневая кость — самая длинная плюсневая кость. Имеет клиновидное основание. Он выступает назад и удерживается в углублении, образованном тремя клинописными костями.
Медиальная сторона основания имеет дорсальную грань для медиальной клинописи.
Он соединяется с клиновидными костями, третьей плюсневой костью и иногда с первой плюсневой костью.
Основание у него широкое сверху, узкое и грубое снизу.
Представляет четыре суставных поверхности:
- Задний аспект основания, треугольная грань для сочленения с промежуточной клиновидной костью
- Фаска на верхней части медиальной поверхности сочленяется с медиальной клинописью
- На боковой стороне основания присутствуют верхняя и нижняя фасетки, разделенные грубым несуставным промежутком.
 Вертикальный гребень разделяет обе эти боковые суставные поверхности на две части. Передние из них сочленяются с третьей плюсневой костью, а задние — с латеральной клинописью.
Вертикальный гребень разделяет обе эти боковые суставные поверхности на две части. Передние из них сочленяются с третьей плюсневой костью, а задние — с латеральной клинописью. - Пятая фасетка иногда присутствует для сочленения с первой плюсневой костью; он имеет овальную форму и расположен на медиальной стороне тела у основания.
Основание второй плюсневой кости служит краеугольным камнем для сустава Лисфранка или предплюсне-плюсневого сустава.Краеугольный камень — это клиновидный кусок камня на вершине каменного свода или арки, который является последним элементом, помещенным во время строительства, и фиксирует все камни на месте, позволяя арке выдерживать вес. См. Изображение ниже, чтобы понять концепцию трапецеидального искажения.
См. Изображение ниже, чтобы понять концепцию трапецеидального искажения.
Третья плюсневая кость
Третья плюсневая кость — длинная кость стопы. Это вторая по длине плюсневая кость.
Основание клиновидное.
сочленений
- Третья плюсневая кость соединяется проксимально с помощью треугольной гладкой поверхности с третьей клинописью
- кнутри, двумя фасетками, со второй плюсневой костью
- Латерально одна фасетка четвертой плюсневой кости.Эта последняя грань расположена у дорсального угла основания.
Голова или суставы с третьей проксимальной фалангой.
Кость четвертой плюсневой кости
Четвертая плюсневая кость меньше по размеру, чем третья плюсневая кость, и является третьей по длине плюсневой костью.
Основание четвертой плюсневой кости имеет форму клина и четырехугольную поверхность, соединяющуюся с кубовидом.
На боковой стороне у основания есть одна дорсальная фасетка для пятой плюсневой кости.
Медиальная сторона основания расположена дорсально с одной стороны, которая подразделяется на проксимальную часть для латеральной клинописи и дистальную часть для третьей плюсневой кости.
Голова сочленяется с четвертой проксимальной фалангой.
Пятая плюсневая кость
Пятая плюсневая кость — длинная кость стопы. Это вторая по величине из пяти плюсневых костей. Пятая плюсневая кость имеет большой бугристый или шиловидный отросток, который выступает назад и в стороны.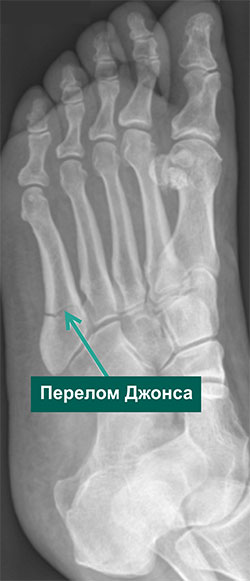
Основание сочленяется сзади треугольной поверхностью, срезанной наклонно в поперечном направлении.
Медиальная сторона основания имеет одну фасетку для четвертой плюсневой кости.
Подошвенная поверхность основания представляет собой бороздку сухожилия минимального отводящего пальца.
Голова сочленяется с пятой проксимальной фалангой, первой костью пятого пальца ноги.
Сильная перевязь подошвенного апоневроза соединяет выступающую часть бугорка с латеральным отростком бугристости пяточной кости.
Прикрепления к плюсневым костям
Аттачменты на стопе — дорсальная поверхность Аттачменты на стопе — подошвенная поверхностьПервая плюсневая кость
- Часть передней большеберцовой мышцы вставлена на медиальной стороне основания первой плюсневой кости.
- Большая часть длинной малоберцовой мышцы вставляется в большой отпечаток в нижнем углу боковой поверхности основания первой плюсневой кости.
- Латеральная часть первой спинной межкостной мышцы берет начало с медиальной стороны кости.Функция мышцы — раздвигать пальцы ног
Вторая плюсневая кость
- Первая и вторая спинные межкостные мышцы прикрепляются ко второй плюсневой кости.
- Первая дорсальная межкостная кость с медиальной стороны кости и вторая дорсальная межкостная кость с латеральной стороны. Функция тыльной межкостной мышцы заключается в раздвижении пальцев стопы.
- Горизонтальная головка приводящей мышцы большого пальца начинается с боковой стороны плюснефалангового сустава и от глубокой поперечной плюсневой связки.
Третья плюсневая кость
- Вторая и третья спинные межкостные мышцы берут начало от третьей плюсневой кости. Второй — с медиальной стороны, третий — с боковой.
- Первая подошвенная межкостная мышца берет начало с медиальной стороны основания и стержня третьей плюсневой кости.
 Функция мышцы заключается в перемещении третьего пальца стопы кнутри и смещении пальцев стопы вместе.
Функция мышцы заключается в перемещении третьего пальца стопы кнутри и смещении пальцев стопы вместе. - Горизонтальная головка приводящей мышцы большого пальца также начинается с боковой стороны пястно-фалангового сустава.
Четвертая плюсневая кость
- Третья и четвертая спинные межкостные мышцы берут начало от четвертой плюсневой кости. Третья дорсальная межкостная кость с медиальной стороны и четвертая дорсальная межкостная кость с латеральной стороны.
- Вторая подошвенная межкостная мышца берет начало с медиальной стороны основания и стержня четвертой плюсневой кости.
- Горизонтальная головка приводящей мышцы большого пальца также начинается с боковой стороны пястно-фалангового сустава.
Пятая плюсневая кость
- Короткая малоберцовая мышца вставляется на дорсальную поверхность бугристости пятой плюсневой кости.
- Третичная малоберцовая мышца вставляется в медиальную часть дорсальной поверхности основания и медиальную границу диафиза пятой плюсневой кости.
- Минимальный сгибатель пальцев руки отходит от подошвенной поверхности основания пятой плюсневой кости.
- Подошвенная поверхность основания имеет бороздку для сухожилия отводящего пальца квинти и дает начало короткому сгибателю пальца.
- Четвертая спинная межкостная мышца берет начало с медиальной стороны диафиза. Функция мышцы — раздвигать пальцы ног.
- Третья подошвенная межкостная мышца берет начало с медиальной стороны основания и стержня пятой плюсневой кости. Функция мышцы заключается в перемещении четвертого пальца стопы кнутри и смещении пальцев стопы вместе.
- Горизонтальная головка приводящей мышцы большого пальца от глубокой поперечной плюсневой связки
Оссификация плюсневых костей
Каждая плюсневая кость окостеняет из одного первичного и одного вторичного центров.
- Первичный центр — Появляется в стволе плода на 10-й неделе жизни плода в первой плюсневой кости и в течение 9-й недели жизни плода в остальной части плюсневой кости.
- Вторичные центры
o Основание первой плюсневой кости — 3-й год
o Другая плюсневая кость 3-4 года
o Может присутствовать отдельный центр бугристости пятой плюсневой кости.
o Вторичные центры объединяются с валом к 17-20 годам.
Анатомия фаланг
На каждой ступне по 14 фаланг; По 2 на большой палец и по три на каждый другой палец.По сравнению с фалангами кисти, они намного меньше по размеру, а стержни (особенно в остальном их расположение и особенности на обеих конечностях) схожи.
Насадки на фалангах
Основания дистальных фаланг
- Боковые четыре пальца
- Длинный сгибатель пальцев на подошвенной поверхности
- Расширение экзетензора на дорсальной поверхности.
- Большой палец ноги
- Flexor Hallucis longus на подошвенной поверхности
- Extensor hallucis longus на спинной поверхности.
Основания средних фаланг
- Короткий сгибатель пальцев на подошвенной поверхности
- Разгибатель дорсальной поверхности.
Основания проксимальных фаланг
- 2-й, 3-й и 4-й пальцы:
- Поясничная мышца на медиальной стороне
- Межкостные мышцы с каждой стороны.
- Пятый палец
- Подошвенная межкостная мышца на медиальной стороне
- Минимальный отводящий палец и короткий отводящий палец минимального пальца на боковой стороне.
- Большой палец ноги
- Отводящий большой палец большого пальца и часть сгибателя большого пальца кнутри
- Отводящий большой палец большого пальца и оставшаяся часть короткого сгибателя большого пальца сбоку.
Фиброзный влагалище сгибателя прикрепляется к краям проксимальной и средней фаланг четырех боковых пальцев стопы.
Сесамовидные кости стопы
- В сухожилии длинной малоберцовой мышцы находится одна сесамовидная кость. Он сочленяется с кубоидом.
- Есть два небольших сесамоида в сухожилиях короткого сгибателя большого пальца стопы. Они сочленяются с головкой первой плюсневой кости.
- Сесамовидные кости могут присутствовать в сухожилиях
- Передняя большеберцовая мышца
- Задняя большеберцовая мышца
- Сухожилия, пересекающие плюснефаланговые и межфаланговые суставы
сочленения плюсневых костей и фаланг
Тарзометатарзальные суставы или суставы Лисфранка — артродиальные суставы стопы.Тарзометатарзальные сочленения включают первую, вторую и третью клинописную кость, кубовидную кость и плюсневые кости.
- Первая плюсневая кость соединяется с первой клинописью
- Вторая плюсневая кость глубоко вклинивается между первой и третьей клинописью, сочленяясь своим основанием со второй клинописью
- Третья плюсневая кость соединяется с третьей клинописью
- Четвертая плюсневая кость соединяется с кубовидной и третьей клинописью
- Пятая плюсневая кость сочленяется с кубовидом.
Связки
Кости соединены спинной, подошвенной и межкостной связками.
Дорсальные связки
Спинные связки крепкие, плоские перевязи.
- Первая плюсневая кость соединяется с первой клинописью широкой тонкой лентой
- Вторая плюсневая кость имеет три перевязи, по одной от каждой клиновидной кости
- Третья кость имеет одну перевязь от третьей клинописи
- Четвертая плюсневая кость имеет одну от третьей клинописи и одну от кубовидной кости
- Пятая плюсневая кость имеет одну перевязь от кубовидной кости.
Подошвенные связки
Подошвенные связки состоят из продольных и косых связок.
- Первая и вторая плюсневые кости — самые сильные связки.
- Вторая и третья плюсневые кости соединены косыми полосами с первой клинописью
- Четвертая и пятая плюсневые кости соединены несколькими волокнами с кубовидом.
Межкостные связки
Межкостных связок три.
- Первая межкостная связка самая прочная.Он проходит от боковой поверхности первой клинописи до прилегающего угла второй плюсневой кости.
- Вторая межкостная связка соединяет третью клинопись с прилегающим углом второй плюсневой кости.
- Третья межкостная связка проходит от латерального угла третьей клинописи до прилегающей стороны основания третьей плюсневой кости.
Обращения
Допускается только небольшое скольжение костей друг о друга.
плюснефаланговые суставы
Плюсно-фаланговые суставы — это суставы между плюсневыми костями стопы и проксимальными фалангами пальцев стопы.Это кондиллоидные суставы. Эллиптическая или закругленная поверхность плюсневых костей приближается к неглубоким полостям проксимальных фаланг.
Связки подошвенные и две боковые.
Обращения
Следующие движения происходят в плюсне-фаланговых суставах
- Сгибание
- добавочный номер
- Похищение
- Приведение
- Обращение
Клиническая значимость
Второе удлинение плюсневой кости или палец Мортона приводит к чрезмерному выворачиванию стопы и увеличению нагрузки на колено и спину.
Плюсневые кости и фаланги склонны к переломам.
Травма предплюсневого сустава или травма Лисфранка — серьезная травма, часто требующая хирургического вмешательства.
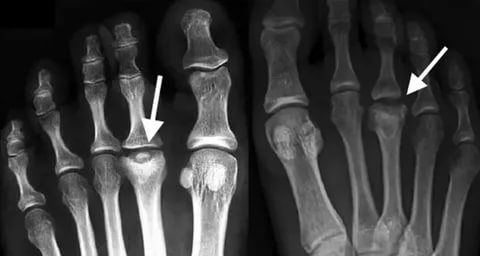
Перелом Джонса — это перелом основания пятой плюсневой кости и является частым переломом
Бекхэм Боун
Кость Бекхэма — это название, которое британские журналисты приписывают второй плюсне. Дэвид Бекхэм во время игры за «Манчестер Юнайтед» сломал вторую плюсневую кость, и какое-то время кость в популярных СМИ называлась костью Бекхэма.
Связанные
МИНИМАЛЬНО ИНВАЗИВНАЯ ХИРУРГИЯ НОГИ с превосходными эстетическими результатами.
]]>Метатарзалгия — это общий термин, используемый для обозначения болезненного состояния стопы в плюсневой области стопы (область между сводом и пальцами стопы или подушечка стопы). Это распространенное заболевание стопы, которое может поражать кости и суставы стопы и возникает, когда один из плюсневых суставов становится болезненным или воспаленным.
Шапка стопы — это зона опоры, в которой плюсневые кости несут наибольшую нагрузку и давление.Если одна или несколько из этих плюсневых костей не выровнены, то в этой области создается избыточное давление, иногда вызывающее костную мозоль. Многие говорят, что это болезненное чувство «похоже на хождение по камням».
Анатомия
Подкладка стопы известна как область плюснефалангового сустава (MTPJ). Длинные кости передней части стопы (плюсневые кости) и пальцы стопы образуют MTPJ.
Метатарзалгия боль обычно проявляется в одной или нескольких из пяти костей (плюсневых костей) в средней части стопы.Метатарзалгия, также известная как опущенная головка плюсны, может вызвать неправильное распределение веса из-за гиперпронации. Метатарзалгия вызвана сдавлением нерва между двумя смещенными плюсневыми костями.
Причины
Структура стопы: Метатарзалгия может развиться из-за аномального строения стопы и биомеханики, которые являются наследственными особенностями. Некоторые унаследованные дефекты стопы, такие как высокий свод стопы, могут оказывать дополнительное давление на плюсневые кости. Наличие второго пальца стопы длиннее большого пальца также может привести к переносу большего веса, чем обычно, на вторую плюсневую головку.Кроме того, если одна нога короче другой, плюснево-фаланговые суставы более короткой ноги испытывают дополнительную нагрузку.
Обувь: Высокие каблуки, которые заставляют переносить больший вес на переднюю часть стопы, являются частой причиной плюсневой боли у женщин. Обувь с узким носком или спортивная обувь без надлежащей поддержки и амортизации также могут способствовать возникновению проблем с плюсневой костью. Неправильная обувь может усугубить проблему, которая обычно вызвана исходной генетической структурой.
Избыточный вес: Поскольку большая часть веса тела переносится на переднюю часть стопы при движении, лишние килограммы означают большее давление на плюсневые кости. Похудение может помочь уменьшить или устранить симптомы плюсневой боли.
Деформации стопы: Другие деформации стопы могут способствовать возникновению проблемы, например деформации пальцев, которые создают ретроградное давление на головку плюсневой кости (молоткообразные пальцы), или деформации бурсита, когда большой палец ноги ослаблен и на подушечку стопы оказывается дополнительная нагрузка.Артрит, стрессовые переломы плюсневой кости, невриномы и даже подагра могут вызывать боль и воспаление, которые изменяют вашу походку и распределение веса в ногах.
Старение: По мере того, как мы становимся старше, жировая подушечка на нашей стопе имеет тенденцию истончаться, что делает нас более склонными к боли в подушечке стопы.
Симптомы
Боль в подушечке стопы, которая может быть острой или жгучей. Боль обычно усиливается, когда вы идете босиком, особенно по твердой поверхности.Может казаться, что вы идете с камнем в обуви.
Боль в области пальца ноги. Боль может быть острой или стреляющей в пальцах ног и может сопровождаться онемением или покалыванием. Иногда эти симптомы развиваются внезапно, особенно если вы увеличили свою обычную активность бега, прыжков или других упражнений с высокой нагрузкой. Однако обычно проблемы развиваются со временем.
Диагностика
Физический осмотр:
Физический осмотр начинается с осмотра стопы на предмет аномалий и биомеханики стопы, таких как высокий свод стопы, плоскостопие, чрезмерная пронация, деформация пальца стопы или бурсита, тугое ахиллово сухожилие или выступающие головки плюсны.
Надавливание на головку плюсневой кости может вызвать боль. Также может возникнуть боль при перемещении сустава между пальцем ноги и плюсневой костью. Сжатие передней части стопы одной рукой и надавливание на подошву передней части стопы может вызвать боль в случаях невромы Мортона.
В случае стрессового перелома плюсневой кости на верхней части стопы может быть небольшая припухлость. Слой утолщенной кожи (мозоли) может присутствовать под головкой плюсневой кости из-за трения или давления.
Рентгеновские лучи:
Диагноз подтвержден рентгеном. Обычно головка пораженной плюсневой кости расширена и уплощена, а плюсневой сустав может быть склеротическим и нерегулярным. Рентген также полезен для исключения различных состояний, способствующих метатарзалгии.
Лечение
Нехирургическое лечение
Первый метод лечения метарзалгии начинается с исправления деформации.Цель — снизить давление в болезненной области.
Набивка и тесьма: Разгрузка подушечек стопы может быть достигнута с помощью различных средств по уходу за ногами. Специальная прокладка на подушечке стопы может помочь облегчить некоторые симптомы плюсневой боли. Эти маленькие подушечки, клейкие подушечки, предназначены для того, чтобы сидеть под серединой стопы и снимать давление на нерв. Размещение этих подушечек очень важно. Подушечка не должна находиться прямо под подушечкой стопы, так как это может увеличить давление на нерв и усилить боль.Подушечка должна располагаться прямо за подушечкой стопы.
Лекарство: Для облегчения острой боли и воспаления могут быть рекомендованы рецептурные противовоспалительные препараты или безрецептурные нестероидные противовоспалительные препараты. Противовоспалительные средства могут помочь уменьшить боль, но они не нацелены конкретно на основную механическую проблему, вызывающую боль при плюсневой боли.
Ортопедические устройства: Индивидуальные функциональные ортопедические изделия, назначенные вашим врачом, могут быть полезны для контроля функции стопы.Ортопедическое устройство может уменьшить симптомы и предотвратить ухудшение состояния, снимая давление и перераспределяя вес с болезненной области.
Обувь: Носите обувь с большим пространством для пальцев ног, низким каблуком и шнурками или пряжками, которые позволяют регулировать ширину. Носите обувь с толстой амортизирующей подошвой и подходящей стелькой, которая не допускает чрезмерного давления на стопу. Следует избегать высоких каблуков, потому что они снимают нагрузку на переднюю часть стопы и могут способствовать ряду деформаций стопы.
Лед: Лед на подушечку стопы в течение 15 минут два раза в день, чтобы уменьшить воспаление и дискомфорт.
Снижение активности: Ограничение высокой ударной активности и спортивных усилий с высокой отдачей.
Консервативные методы лечения метатарзалгии часто ограничены. Если консервативное лечение не помогает или боль прогрессирует до такой степени, что консервативное лечение больше не является жизнеспособным вариантом, может потребоваться хирургическое вмешательство для исправления деформации.
Хирургическое лечение
В Центре хирургии стопы и голеностопного сустава Coeur d’Alene проводятся как традиционные, так и малоинвазивные методы хирургической коррекции метатарзалгии. Операция заключается в разрезании плюсневой кости сразу за пальцем ноги, чтобы устранить давление на подушечку стопы. Обычно кость разрезается насквозь, а затем поднимается и удерживается в исправленном положении за счет использования аппаратных средств или внешнего шинирования для перераспределения веса для достижения нормального выравнивания.
Традиционная коррекция метатарзалгии
Открытые или традиционные методы хирургической коррекции включают в себя более крупные разрезы для разрезания плюсневой кости, а поднятие достигается путем удержания исправленного положения с помощью штифта или винта (остеосинтез). Затем разрезы закрывают швами. После операции пациенту может быть надета гипсовая повязка или может потребоваться использование костылей в течение нескольких недель. В период заживления стопу следует беречь от чрезмерной нагрузки.Преждевременная ходьба на стопе может поставить под угрозу остеосинтез.
Минимально инвазивная коррекция метатарзалгии
Разрезы, используемые при минимально инвазивной или чрескожной хирургии с минимальным разрезом, имеют гораздо меньшую длину (примерно 5 мм). Хирургический разрез плюсневой кости выполняется через эту небольшую хирургическую врезку, и обычно наложение швов не требуется. Для этой техники хирурги используют очень тонкие инструменты, которые вращаются с высокой скоростью, чтобы делать крошечные и точные разрезы.Операция проводится под рентгеноскопическим контролем. Хирурги MIS могут полагаться на внешнюю фиксацию в виде компрессионной повязки и хирургической послеоперационной обуви для стабилизации сразу после операции, устраняя необходимость в шпильках или винтах (остеосинтез) и наложении стопы или костылей и обеспечивая немедленную передвижение. Для устойчивости предусмотрена хирургическая обувь или ботинок.
Видео
Минимально инвазивная хирургия плюсневой кости — галерея изображений
Дневной хирургический визит
Предоперационные инструкции
Послеоперационная остеотомия через неделю
Операции проводятся в Центре хирургии стопы и голеностопного сустава CDA под местной анестезией, при которой стопа обычно находится в состоянии сна от 4 до 6 часов.Используется небольшой хирургический разрез, который позволяет хирургу использовать тонкие, специально разработанные инструменты для получения наилучших долгосрочных безболезненных, функциональных и косметических результатов. Часто из-за небольшого размера разреза наложение швов не требуется. Доктор Нуньес также использует флюороскоп во время операции, что позволяет ему визуализировать анатомию стопы во время операции, несмотря на небольшие разрезы. Вся операция занимает примерно 1-2 часа. Это включает в себя просмотр предоперационного видео и объяснения процедуры, введение анестетика, настройку стерильного поля, хирургическую процедуру и послеоперационную повязку и инструкции.
Пациентам не требуется прекращать прием рецептурных лекарств, если не указано иное. Нет ограничений в диете или приеме жидкости в ночь перед операцией. В соответствии с рекомендациями CDC (Центры по контролю заболеваний) антибиотики обычно вводятся во время операции. Пациенту выписывают послеоперационное обезболивающее и, при необходимости, вечером вечером следует принять одну дозу антибиотика. Иногда пациенту также назначают прием RX для продолжения антибактериальной терапии, если это необходимо в соответствии с его историей болезни.
Повязка должна оставаться сухой, чистой и неповрежденной, и ее нельзя менять до первого посещения послеоперационного кабинета.
Пациент выходит из учреждения в специальной хирургической обуви или обуви. Это будет предоставлено пациенту. Костыли или ходунки обычно НЕ нужны.
Все малоинвазивные хирургические методы выполняются в соответствии со Стандартами ухода, опубликованными Академией амбулаторной хирургии стопы и голеностопного сустава, и их можно просмотреть в Национальном информационном центре рекомендаций Министерства здравоохранения и социальных служб США: www.guideline.gov
Центр хирургии стопы и голеностопного сустава Coeur d’Alene сертифицирован программой Medicare и является хирургическим учреждением, аккредитованным при Академии амбулаторной хирургии стопы и голеностопного сустава.
.