«С переломом шейки бедра отправили восвояси»: врач назвал ошибки лечения
Перелом шейки бедра, увы, очень распространен среди пожилых людей. В связи с наступлением «скользкого» сезона врач-травматолог-ортопед «Открытой клиники» на проспекте Мира Артур Глумаков дал свои советы о том, как избежать этой травмы и рассказал о типичном случае пациентки с переломом шейки бедра.
– Холодное и скользкое время года травматологи-ортопеды зовут «сезоном жестянщика». Перепады температур, которые нередко ведут к гололедице, приводят к резкому росту количества падений, которые зачастую заканчиваются переломами. В группе риска – пожилые люди, — говорит Артур Ярославович Глумаков, травматолог-ортопед «Открытой клиники» на проспекте Мира. — Один из самых распространенных и, увы, самых опасных переломов в преклонном возрасте – перелом шейки бедра. Чаще всего его получают женщины. Перелом шейки бедра у человека в пожилом возрасте может случиться даже, что называется, на пустом месте – с высоты падения собственного роста, а уж в скользкую погоду таких травм становится очень много.
Например, ко мне на прием обратилась женщина, 76 лет, которая два месяца назад получила сколоченный перелом шейки бедра. Конечно, в идеале пациенту с таким переломом требуется операция, однако на практике человек в этом возрасте обладает целым букетом заболеваний – сердечно-сосудистых, эндокринных и пр. Например, у данной пациентки была артериальная гипертония, ишемическая болезнь сердца, сахарный диабет второго типа, что создает немало противопоказаний для оперативного лечения. Но главное, что у женщин пожилого возраста основной причиной переломов является остеопороз.
Сегодня ситуация выглядит так: каждая третья женщина старше 50 лет и каждый пятый мужчина из этой возрастной категории хотя бы раз, да что-нибудь ломают по причине остеопороза – заболевания, которое характеризуется повышенной хрупкостью костей.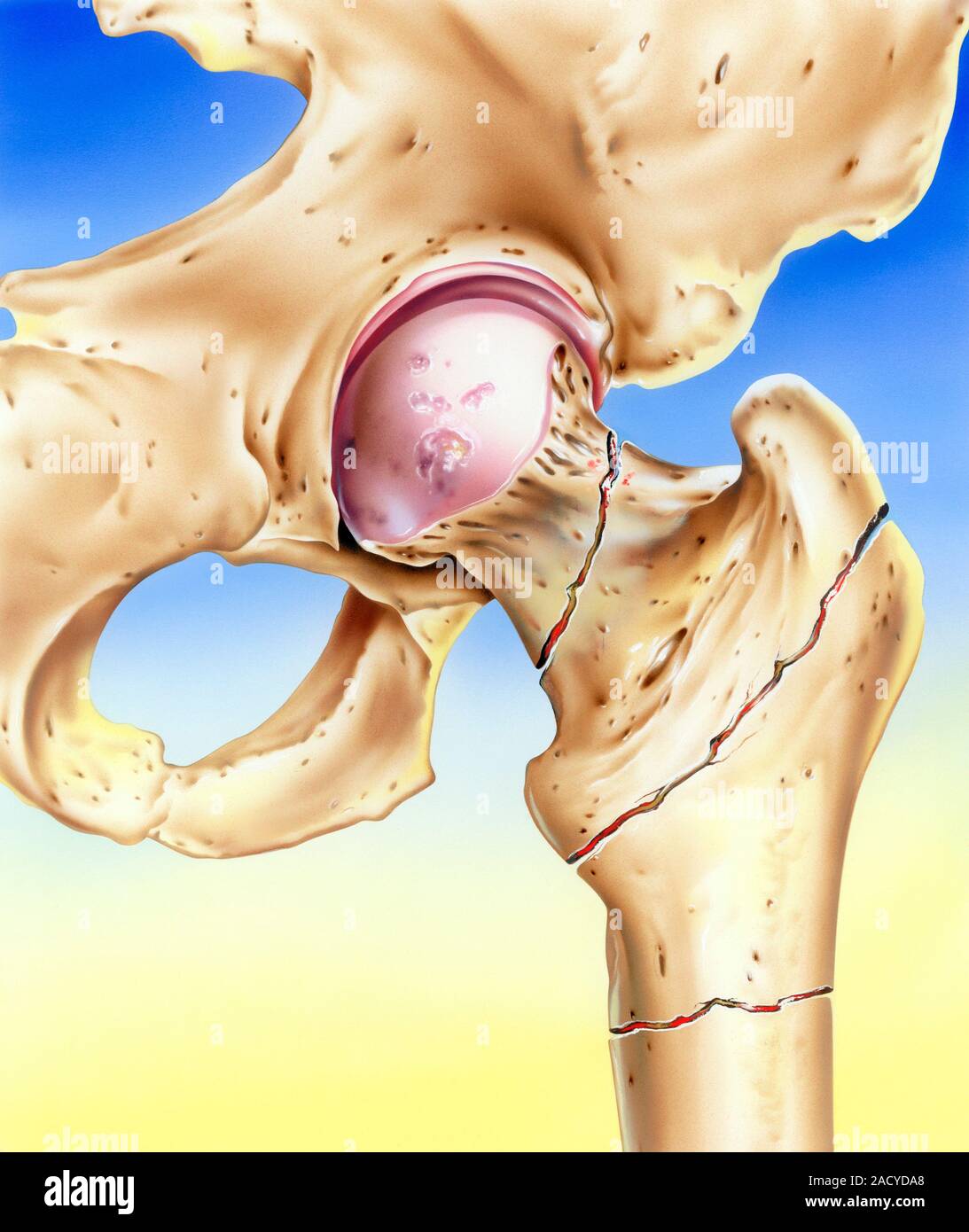
Согласно оценкам Российской ассоциации по остеопорозу, сегодня этот диагноз можно поставить 10% населения России, а еще у 20% выявляется пониженная плотность костей (остеопения), что со временем приводит к остеопорозу. Иными словами, с этой болезнью так или иначе столкнется каждый третий из нас.
Болезнь развивается преимущественно у людей старше 50 лет. Прежде всего у женщин – в период постменопаузы у них начинается дефицит половых гормонов, что отражается на плотности костей. Кальций накапливается в организме, и кости теряют плотность, становятся пористыми.
Любое падение в такой ситуации может закончиться переломом, а чаще всего люди падают на руку или на бок, поэтому возникает перелом шейки бедра. И нередко травматологи сталкиваются с пациентками, у которых кости напоминают пористый шоколад – операция в таких случаях абсолютно невозможна. Поставить туда металлоконструкции тоже невозможно – кость очень мягкая, она не выдержит.
Вот и у моей пациентки была ровно такая история. А в таких случаях врачи поликлиник отправляют пациентов на «вылеживание» дома. То есть укладывают на домашнюю реабилитацию на два месяца, чтобы кость срослась. Этой женщине дали именно такие рекомендации – соблюдать постельный режим, не вставать с кровати два месяца. И она выполняла предписания врача. После окончания постельного режима она сделала контрольный снимок, который показал замедленную консолидацию обломков. И на этом ее «лечение» закончилось – ее отправили восвояси.
Очень типичная для наших дней история. Однако проблема в том, что когда человек прекращает постельный режим и начинает возвращаться к привычным нагрузкам, активно ходит, он чувствует, что что-то не так. Появляется слабость, беспокоят боли. Ведь если человек долгое время находится в горизонтальном положении, мышцы слабеют. И эта женщина пришла ко мне на прием с жалобами, что ей тяжелее стало ходить, она больше стала уставать.
Увы – в нашей стране реабилитация развита плохо, и у нас совершенно нет системы ведения таких переломов. Людей отправляют домой – и больше они никого не интересуют. Хотя ничего сложного в реабилитации нет: нужно всего-то хотя бы назначать упражнения для сохранения объема движений в суставе. И в итоге через два месяца без реабилитации по разработке пассивного движения появляются снижение объема в бедре, слабость, мышцы атрофируются. Мы замеряем окружность бедра – и видим до 5 см разницу по сравнению со здоровой конечностью. Поэтому спустя время такие пациенты вынуждены обращаться в клинику с болями в суставе. У них это вызывает удивление: вроде они соблюдали все рекомендации докторов.
Как я уже отмечал, в большинстве случаев, в том числе в описываемом мною, переломы у пожилых пациенток возникают на фоне остеопороза. И при сборе анамнеза пациента, который обратился с жалобами, понимаешь, что давно наступила постменопауза, есть сдвиг по гормонам. И выясняется, что пациентка, находясь в менопаузе в 45–50 лет, не совершала наблюдений у специалистов, которые должны выявлять снижение минеральной плотности костей (чаще всего это должен делать эндокринолог). И никто не пытался понять, есть ли у пациентки предрасположенность к снижению минеральной плотности костей.
И выясняется, что пациентка, находясь в менопаузе в 45–50 лет, не совершала наблюдений у специалистов, которые должны выявлять снижение минеральной плотности костей (чаще всего это должен делать эндокринолог). И никто не пытался понять, есть ли у пациентки предрасположенность к снижению минеральной плотности костей.
Мы проводим таким пациентам исследование плотности костей – денситометрию. Нормой считается показатель до минус 2, а у таких пациентов он доходит до минус 3–3,6. Это низкий показатель, который говорит, что у пациентки очень высок риск того, что падение закончится переломом. А шейка бедра – в зоне особого риска, потому что головка стоит к бедренной кости под прямым углом, и если косточка пористая, сломать ее очень просто.
И вот когда мы понимаем, что у пациента остеопороз, становится очевидным, что, кроме лечения сустава, ему необходимы вспомогательные мероприятия по устранению остеопороза. При обращении таких пациентов лично я уделяю внимание анализам: начинаем с денситометрии и лабораторных показателей крови на остеопороз (в том числе уровня кальция в организме). По результатам анализов становится понятно, остеопороз у пациента, остеосклероз или остеопения. Чаще всего таких пациентов я направляю к эндокринологу, он назначает поддерживающее лечение, цель которого – компенсировать уровень кальция в организме. И только комплексное лечение в этом случае помогает наилучшим образом.
В следующий раз мы поговорим об отдаленных последствиях переломов, в частности, о проблеме артроза плечевого сустава.
Свои вопросы врачу ортопеду, а также врачам других специальностей вы всегда можете задать, написав нам в редакцию или на электронную почту [email protected]
О современных условиях лечения в Госпитале для ветеранов войн рассказал заведующий травмтолого-ортопедическим отеделением
Осень в Петербурге несет в себе не только красоту природы и лирическое настроение у горожан, но также первые заморозки, гололед и вероятность получения травм.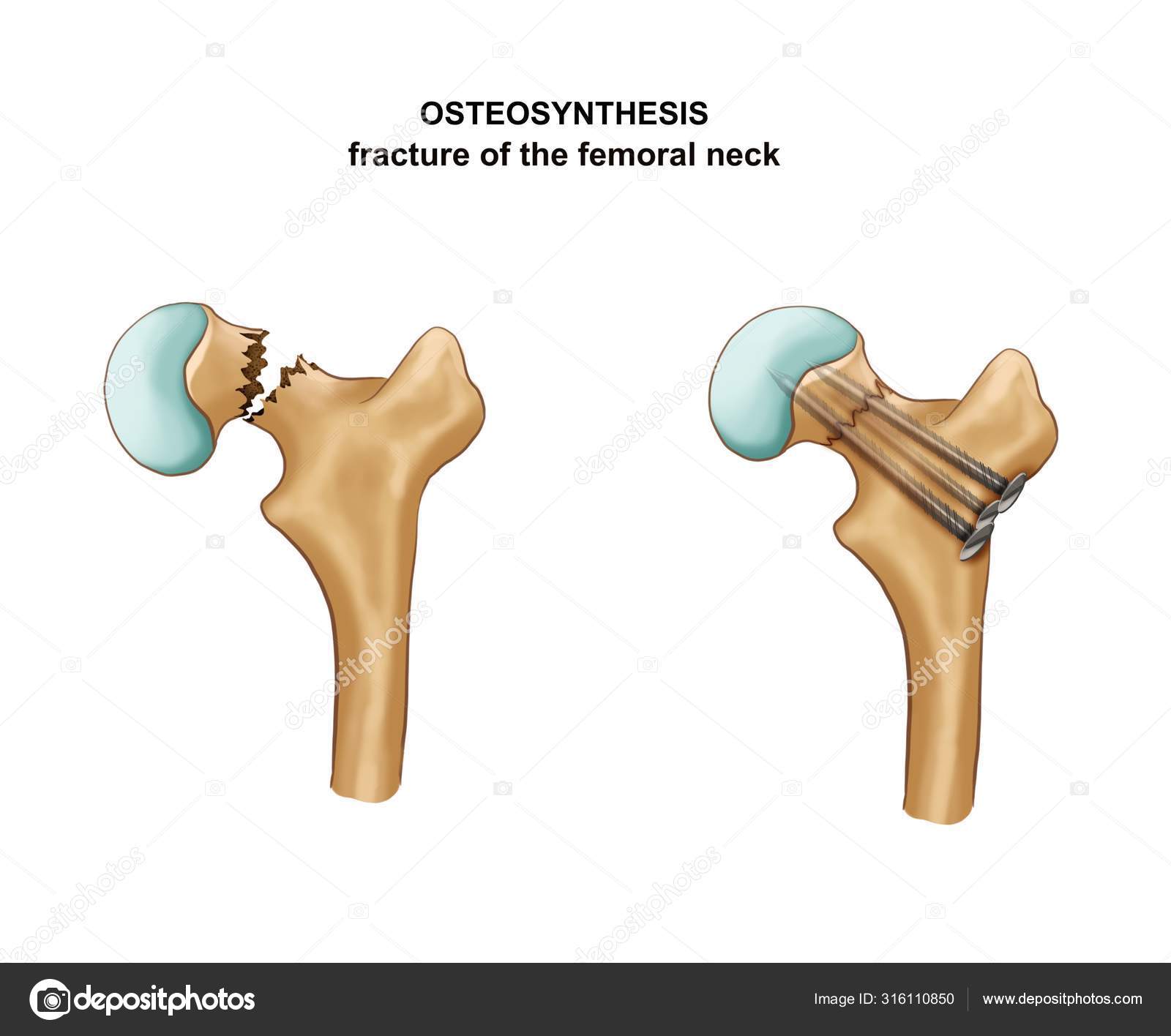
О том, какую помощь, что такое малоинвазивные вмешательства в травматологии с применением С-дуги, рассказал заведующий травмотолого-ортопедическим отделением Госпиталя для ветеранов войн Иван Олегович Кучеев.
— Иван Олегович, известно, что получить травму в пожилом возрасте – особенно опасно. Увы, здоровье уже не то, что в юности, да и перенесенные тяготы жизни сказываются наиболее сильно. Расскажите, каковы особенности повреждений у пациентов пожилого и старческого возраста? С какими наиболее частыми случаями травм пациенты поступают в Госпиталь для ветеранов войн?
— Прежде всего, исходя из возраста наших пациентов, первая особенность повреждений у пациентов пожилого и старческого возраста – это локализация переломов. Такие зоны как шейка бедренной кости, вертельные и подвертельные переломы бедренной кости, переломы лучевых костей в типичном месте, компрессионные переломы позвонков. Известно, что основной причиной таких серьезных повреждений является остеопороз.
Известно, что основной причиной таких серьезных повреждений является остеопороз.
Другой особенностью наших пациентов является наличие полиморбидной патологии. То есть травма или заболевание костно-мышечной системы происходит на фоне наличия у пациента нескольких, от двух до десяти, иных хронических заболеваний органов и систем, кардиологические заболевания, неврологические, урологические и др.
Отмечу, одним из важных факторов является своевременность оказания медицинской помощи. Поэтому, обращаясь к нашим дорогим ветеранам, жителям блокадного Ленинграда, нашим дорогим пожилым жителям Невского района и Санкт‑Петербурга, хочется еще раз обратить внимание: в случае получения травмы, например, при падении дома или на улице, не пытайтесь «перетерпеть» боль, «замалчивать» свое состояние, а обращайтесь к специалистам. Кроме того, хочется еще раз напомнить о необходимости регулярно проходить диспансеризацию.
— Расскажите, пожалуйста, о возможностях стационара по оказанию помощи именно данной категории пациентов?
— К счастью, Госпиталь для ветеранов войн обладает всем необходимым для качественного, и, немаловажно, своевременного лечения людей почетного возраста. В нашем стационаре функционирует травматолого-ортопедическое отделение на 66 коек. Операционная оснащена ламинарными потоками, современным ортопедическим столом с различными репозиционными устройствами. Также операционная оснащена высококачественной эндовидеостойкой и оборудованием для выполнения артроскопических операций на любых суставах.
В нашем стационаре функционирует травматолого-ортопедическое отделение на 66 коек. Операционная оснащена ламинарными потоками, современным ортопедическим столом с различными репозиционными устройствами. Также операционная оснащена высококачественной эндовидеостойкой и оборудованием для выполнения артроскопических операций на любых суставах.
Функционирует С-дуга для контроля репозиции и остеосинтеза при малотравматичных вмешательствах. Это электронно-оптический преобразователь, который во время операции выполняет рентгенологические снимки с минимальной лучевой нагрузкой. Говоря простыми словами, этот аппарат позволяет выполнять многие вмешательства практически закрыто, через небольшие разрезы, и контролировать нахождение фиксатора, стояние отломков и жесткость фиксации практически закрыто – под полным контролем врача с помощью современной аппаратуры.
Имеется необходимый травматологический инструментарий как для различных видов остеосинтеза так и для ортопедических операций на крупных суставах. Также наше отделение располагает силовым оборудованием для обработки костей при эндопротезировании.
Также наше отделение располагает силовым оборудованием для обработки костей при эндопротезировании.
Все сотрудники отделения имеют высокую профессиональную подготовку в плане оказания травматолого-ортопедической помощи пациентам.
Добавлю, что ламинарные потоки в операционной обеспечивают максимальную стерильность, что позволило снизить процент различных гнойных осложнений практически до минимума.
— Какие особенности оказания травматолого-ортопедической помощи пациентам пожилого и старческого возраста именно в Госпитале для ветеранов войн?
— Средний возраст наших пациентов — 87 лет. Максимальный – 100 лет — 101 год. В силу пожилого и старческого возраста самыми распространёнными травмами являются переломы шейки бедра и вертельной области. Практически безальтернативным методом лечения является оперативный метод. Выполняется либо эндопротезирование тазобедренного сустава, либо остеосинтез вертельного перелома. Подобные операции мы стараемся выполнять в первые сутки-двое после поступления к нам пациента. При этом стараемся использовать максимально малоинвазивные (то есть наименее травмирующие, прим. ред.) методы фиксации переломов. Остеосинтез выполняется через проколы или небольшие разрезы кожи, а контроль репозиции и стояния отломков проводится при помощи С-дуги. Эти суперсовременные методы вкипе с новейшей техникой позволяют минимизировать травматичность оперативного вмешательства.
При этом стараемся использовать максимально малоинвазивные (то есть наименее травмирующие, прим. ред.) методы фиксации переломов. Остеосинтез выполняется через проколы или небольшие разрезы кожи, а контроль репозиции и стояния отломков проводится при помощи С-дуги. Эти суперсовременные методы вкипе с новейшей техникой позволяют минимизировать травматичность оперативного вмешательства.
— То есть работу хирургов в Госпитале для ветеранов войн можно назвать ювелирной?
— Мы не любим громких слов, просто привыкли четко, наиболее выгодно для пациента с точки зрения сохранения здоровья, и добросовестно выполнять свою работу. Но в каком-то смысле, да — мы проводим операции и послеоперационное лечение максимально бережно и точно.
— Что еще выделяет Госпиталь в ряду ведущих стационаров Санкт‑Петербурга и Лен. Области?
— Мы стараемся принимать на лечение в Госпиталь пациентов – жителей Санкт‑Петербурга и Ленинградской области не только имеющих льготный статус (ветеранов войн, инвалидов Великой Отечественной войны, малолетних узников фашистских концлагерей, жителей блокадного Ленинграда), но больных пожилого и старческого возраста, нуждающихся в специализированной медицинской помощи, так как у нас есть еще и преимущество по оснащению. В Госпитале имеется необходимое количество современных металлоконструкций и эндопротезов, так что пациенту, не нужно ждать очереди на операцию. Как я отмечал ранее, время, сроки проведения операции — очень важный союзник. То есть пациент может получить помощь в наиболее короткий срок.
В Госпитале имеется необходимое количество современных металлоконструкций и эндопротезов, так что пациенту, не нужно ждать очереди на операцию. Как я отмечал ранее, время, сроки проведения операции — очень важный союзник. То есть пациент может получить помощь в наиболее короткий срок.
— Как люди, родившиеся еще в начале прошлого века, реагируют на необходимость проведения операции? Не боятся ли суперсовременных технологий и не мешают ли им психологические установки, ведь известно, что россияне вообще, а пожилые люди в особенности, неохотно решаются на серьезное лечение?
— В большинстве своем реагируют как раз положительно. Уникальность наших операций в том, что буквально на следующие сутки после эндопротезирования мы активизируем человека. С ним работает инструктор ЛФК, уделяя индивидуальное внимание каждому пациенту, человек находится под заботой и контролем. И уже на 2-3 сутки не просто двигается, а встает на ноги, ходит, может сам себя обслуживать, несмотря на возраст.
— То есть пожилой человек, после травмы оказавшийся прикованным к кровати, вновь и без затяжного периода реабилитации обретает возможность полноценно двигаться? Это похоже на чудо!
— Да, верно. Только не чудо, а качественная и квалифицированная помощь. Врачи в большинстве своем — скептики — мы просто ежедневно стараемся сделать все, что в наших силах. Современный уровень отечественной медицины действительно достаточно высокий.
— Хочется озвучить для наших читателей немного информации в цифрах. Иван Олегович, расскажите, пожалуйста, в каких объемах в год в ортопедо-травматологческом отделении Госпиталя для ветеранов войн оказывают помощь людям?
— В 2014 году только на нашем отделении получили лечение около 2 тысяч пациентов с заболеваниями и повреждениями опорно-двигательной системы. Выполнено более 800 оперативных вмешательств, имплантировано 303 искусственных сустава и выполнено более 300 артроскопических операций на различных суставах.
— Уверена, горожане и жители Ленинградской области сейчас всерьез обращают внимание свое здоровье. Каков порядок направления в Госпиталь для ветеранов войн? И могут ли здесь получить лечение не только представители льготных категорий населения?
— Три раза в неделю Госпиталь для ветеранов войн дежурит по скорой помощи по городу. Это экстренные случаи, и мы оказываем помощь всем пострадавшим, вне зависимости от возраста и льгот. Планово мы также оказываем помощь по направлению из нашего амбулаторно-клинического отделения.
Также можно взять направление на консультацию от лечащего врача районной поликлиники по месту жительства и позвонить в call-центр по телефону (812) 670-94-44 с целью записи к специалисту. Сдача анализов и проведение необходимого обследования проводятся только по назначению врача амбулаторно-консультативного отделения, который проведет консультацию.
— Каковы перспективы развития травматолого—ортопедической помощи людям в Госпитале для ветеранов войн?
— Учитывая возможности нашего коллектива, мы планируем на базе Госпиталя создание ортопедо-травматоголического Центра по оказанию помощи пациентам пожилого и старческого возраста. Задача в том, чтобы обеспечить эту категорию пациентов, безусловно, заслуженных и уважаемых людей, квалифицированной ортопедической и травматологической помощью, учитывая растущую потребность и растущие объемы оказания медицинской помощи именно в Госпитале для ветеранов войн.
Задача в том, чтобы обеспечить эту категорию пациентов, безусловно, заслуженных и уважаемых людей, квалифицированной ортопедической и травматологической помощью, учитывая растущую потребность и растущие объемы оказания медицинской помощи именно в Госпитале для ветеранов войн.
Кроме того, преемственность лечения мы видим в том, чтобы создать специализированный Реабилитационной центр, рассчитанный на 200 мест, чтобы мы могли своих пациентов переводить к нам в собственное реабилитационное отделение, что естественно, еще улучшит результаты лечения. На данном этапе сметно-проектная документация одобрена Комитетом по здравоохранению Санкт‑Петербурга.
***
Биографическая справка:
Иван Олегович Кучеев — кандидат медицинских наук, врач высшей категории, хирург по призванию, как говорят о нем сотни благодарных пациентов и коллеги из медицинского сообщества Санкт‑Петербурга.
В 1996 году И.О. Кучеев закончил Ленинградскую медицинскую академию им. И.И. Мечникова, клиническую ординатуру и интернатуру прошел на базе института Скорой помощи им. И.И. Джанелидзе, где в дальнейшем проработал 16 лет. Сегодня Иван Олегович трудится в Госпитале для ветеранов войн. Его пациенты — самые требовательные и, одновременно, самые душевные. И имеют на это право. А сам Иван Олегович считает, что его опора не только в знаниях и научной деятельности, а в 100%-ном практическом опыте. И, не смотря на молодой возраст, Иван Олегович Кучеев прошел трудовой путь от санитара до хирурга, а затем и до заведующего травмотоло-ортопедическим отделением. Общий стаж работы в профессии у И.О. Кучеева составляет почти 20 лет.
И.И. Мечникова, клиническую ординатуру и интернатуру прошел на базе института Скорой помощи им. И.И. Джанелидзе, где в дальнейшем проработал 16 лет. Сегодня Иван Олегович трудится в Госпитале для ветеранов войн. Его пациенты — самые требовательные и, одновременно, самые душевные. И имеют на это право. А сам Иван Олегович считает, что его опора не только в знаниях и научной деятельности, а в 100%-ном практическом опыте. И, не смотря на молодой возраст, Иван Олегович Кучеев прошел трудовой путь от санитара до хирурга, а затем и до заведующего травмотоло-ортопедическим отделением. Общий стаж работы в профессии у И.О. Кучеева составляет почти 20 лет.
—
Материал подготовила
пресс-секретарь госпиталя для ветеранов войн Маргарита Платова
(8-931-232-80-52)
Перелом шейки бедра в пожилом возрасте
ТравматологияВладимир Семёнов:
Здравствуйте. В эфире программа «proвозраст», тема нашей сегодняшней передачи: «Перелом шейки бедра у людей пожилого возраста». С вами Владимир Семёнов и Екатерина Перепелица. У нас в гостях Дмитрий Игоревич Медведков, врач травматолог-ортопед, заведующий отделением реабилитации ГКБ № 15 имени Филатова.
В эфире программа «proвозраст», тема нашей сегодняшней передачи: «Перелом шейки бедра у людей пожилого возраста». С вами Владимир Семёнов и Екатерина Перепелица. У нас в гостях Дмитрий Игоревич Медведков, врач травматолог-ортопед, заведующий отделением реабилитации ГКБ № 15 имени Филатова.
Первый вопрос, Дмитрий Игоревич: хотелось бы узнать, что такое шейка бедра, как она выглядит и какую функцию она несет в организме человека?
Дмитрий Медведков:
Шейка бедра – одна из зон бедренной кости, которая находится между головкой и непосредственно бедренной костью, вертелом. Небольшой промежуток кости, как и вся бедренная кость, является основой, опорной частью организма. По сути, без неё мы не смогли бы ходить.
Екатерина Перепелица:
Дмитрий Игоревич, скажите пожалуйста, как происходит перелом, что происходит в процессе? Где трещина, или она ломается, как выглядит всё? Есть ли виды, подвиды переломов, они как-то подразделяются?
Дмитрий Медведков:
Да, конечно. Переломы шейки бедра делятся на субкапитальный перелом, то есть перелом, который проходит прямо под головкой бедра; трансцервикальный, когда перелом проходит непосредственно по центру шейки бедра; базальной перелом шейки, который происходит примерно над вертелом. Сам перелом всегда есть нарушение целостности структуры кости. Нет понятия «трещина», всегда перелом. Бывает, что перелом происходит без смещения, то есть перелом случился, кость сломалась, но не произошло ее смещение относительно отломков. Всегда происходит перелом кости.
Екатерина Перепелица:
А какой из переломов самый болезненный, самый сложный?
Дмитрий Медведков:
Именно в зоне шейке бедра (поскольку, вообще, это проксимальное все бедро) есть некоторые особенности. Для шейки бедра практически непринципиально, какая зона сломана. Любая из них достаточно болезненная, но именно в момент перелома. Её единственный, наверное, плюс, что именно болевой период не такой длительный. Конечно, у всех он будет проявляться по-разному, и относится уже к активизации больных. Пациентов с переломом шейки бедра можно активизировать даже до оперативного вмешательства. но у некоторых из них достаточно выраженные болевые ощущения, и не получается.
Владимир Семёнов:
Всегда ли при падении происходит перелом или возможна трещина?
Дмитрий Медведков:
Практически всегда перелом, в 99 % случаев, конечно, при падении. Без падений переломов не случается практически. Наверное, отдельная тема беседы ― патологические переломы. Они бывают даже без видимой причины, то есть человек просто делает шаг и происходит перелом. Но происходит, как правило, в других зонах, именно в шейке бедра – редкость. Я, честно говоря, не встречал, всегда падения. Единственная разница в падениях: если пожилой человек упадёт на бок и произойдет перелом шейки бедра, то у молодых пациентов такого не происходит.
Екатерина Перепелица:
Потому что они группируются?
Дмитрий Медведков:
Нет, наверное, дело именно в возрастных причинах, плотность кости с возрастом уменьшается. К 65 годам плотность снижается уже на 20-30 % и далее кости становятся всё более хрупкими и хрупкими. Чем человек старше, тем шансов на перелом шейки бедра у него становится выше.
Владимир Семёнов:
Какие хронические заболевания могут привести к тому, что впоследствии может произойти перелом шейки бедра?
Дмитрий Медведков:
Разве что заболевания, которые ведут, например, к нарушению устойчивости человека, повышается шанс его падения. Банальные головокружения могут приводить к увеличению риска падения, к риску перелома.
Екатерина Перепелица:
Какая статистика на сегодняшний день по переломам шейки бедра?
Дмитрий Медведков:
В статистике именно всех переломов, не совсем шейки, а именно проксимального отдела он занимает по разным данным от 10 до 45 % всех переломов, то есть очень часто. 99 % составляют пожилые люди.
Екатерина Перепелица:
Есть ли разница между мужчинами и женщинами, кто чаще из них падает, кто ломает чаще?
Дмитрий Медведков:
Чаще ломают женщины, но тут, скорее, из-за того, что мужчины меньше живут. Продолжительность жизни женщин в России и вообще во всех развитых странах гораздо выше. Её пытаются сейчас компенсировать, для того всё делается, но женщины объективно живут дольше. По статистике Росстата у женщин средняя продолжительность жизни 77,7 лет, у мужчин 65 лет, не выше. Соответственно, у женщин рисков больше, потому что они дольше живут. Конечно, постменопаузальный остеопороз играет очень важную роль, потому что плотность кости начинает очень быстро снижаться и риски переломов растут. По некоторым данным к 85 годам у любой женщины был хотя бы один перелом, и после 85 риск перелома становится максимальным. Поэтому, если пациентка дожила до такого возраста, ей надо быть очень внимательной с окружающей средой.
Екатерина Перепелица:
А если мужчина?
Дмитрий Медведков:
У мужчин тоже риски высокие.
Екатерина Перепелица:
То есть к 85 годам и мужчин тоже…
Дмитрий Медведков:
В принципе да, но у мужчин всё равно считается ниже риск, мужчин в структуре статистики переломов меньше.
Владимир Семёнов:
Какие провоцирующие факторы могут привести к перелому у пожилых людей? Например, большая проблема ― большой вес. Люди с большим весом подвержены больше, опять же, неустойчивость и большая нагрузка на кость, да? Какие ещё есть, помимо большого веса?
Дмитрий Медведков:
Основной провоцирующий фактор ― остеопороз. Большой вес может не являться прямой причиной, потому что падения происходят как у худых пациентов, так и у полных, но процесс восстановления у человека с избыточным весом, как правило, идет гораздо тяжелее, потому что в принципе человеку тяжелее. Во-первых, с ним медперсоналу гораздо тяжелее работать, тяжелее само оперативное пособие как для хирургов, так и для самого пациента. Человеку тяжелее физически встать на ходунки, использовать дополнительную опору. Такому медперсоналу как инструкторы ЛФК, допустим, тяжелее работать с таким пациентом.
Владимир Семёнов:
Например, на улице или дома пожилой человек потерял равновесие и упал, мы не знаем, перелом у него шейки бедра или нет. Как вести себя окружающим, которые находятся рядом с ним в тот момент? Как зафиксировать, что сделать? Какие первые действия? Понятно, что в первую очередь вызвать скорую помощь, ждать её приезда, но какие действия должны быть у окружающих, чтобы он себя дальше не травмировал, если действительно есть перелом?
Дмитрий Медведков:
При переломе, главное, не стараться пациента сильно перемещать. Знаете, как у нас любят, я наблюдал такие ситуации на улице: упал – начинают поднимать, пытаться поставить. В принципе, мы не знаем, что там сломано, и можем нанести человеку дополнительный вред, если он будет наступать на сломанную ногу. Но, при переломе шейки бедра мы вряд ли что-то дополнительно травмируем, но будет, как минимум, болезненно. Самое правильное, действительно, – вызвать бригаду. Если человек лежит на земле, возможно, создать ему какие-то более-менее условия, чтобы не было дополнительных движений, банально положить хотя бы на спину. Конечно, ситуации бывают различные, мне тяжело прямо сказать, но в любом случае как можно меньше его трогать, положить что-то под голову, и находиться рядом с человеком.
Владимир Семёнов:
Психологически его постараться успокоить.
Дмитрий Медведков:
Да, постараться успокоить. При переломах есть определенные признаки, по которым фактически сразу можно даже невооруженным взглядом понять, что случился перелом. Если человек лежит на строго спине, то нога, где есть перелом шейки бедра, даже проксимального отдела бедра…
Владимир Семёнов:
Что такое проксимальный отдел бедра?
Дмитрий Медведков:
Проксимальный отдел включает головку бедра, шейку и утолщения – большой и малый вертела, это всё проксимальное бедро, то есть шейка – один из видов переломов проксимального отдела. Мы практически всегда видим наружную ротацию, в 95 % случаев, наружная ротация бедра, его укорочение. Мы видим, что нога находится в неестественном положении, смотрит вправо или влево в зависимости от того, с какой стороны конечность, ротирована наружу. Стопа будет смотреть наружу. Как правило, не совсем естественное положение, видно невооруженным взглядом. Если человек спокойно держит ногу, прямо лежит, вряд ли там что-то действительно произошло, либо не произошло смещения, болевых ощущений нет.
Владимир Семёнов:
В каких частях тела наблюдаются боли при переломе? Если человек лежит, его спросить: «Боль чувствуете?»
Дмитрий Медведков:
Болевые ощущения шейки бедра, как правило, проецируются на паховую складку, пациенты показывают где-то в основном в паховой складке.
Владимир Семёнов:
Спина, поясница – нет?
Дмитрий Медведков:
Если дополнительный травмы, повреждения нет, то нет, как правило, радиации боли перелом не даёт, он болит в месте, где болит.
Екатерина Перепелица:
Если человек один дома, ему до телефона нужно доползти, он дойти, встать не сможет.
Дмитрий Медведков:
Как правило, пожилые действительно пациенты не могут встать ― кстати, момент к родственникам. У нас пожелание к родственникам: если у вас есть в семье пожилые люди, которые живут одни, пожалуйста, звоните им чаще. Проверяйте, что с ними ничего не случилось. Зачастую, в практике, наверное, любого городского врача-травматолога бывают пациенты, которые лежат по трое суток дома одни. Они действительно падают, не могут добраться до телефона, пока кто-то из родственников случайно не зайдёт к ним в гости.
Владимир Семёнов:
Сейчас, благо, есть гаджеты, тревожные кнопки для пожилых людей.
Екатерина Перепелица:
Кстати, есть они у нас в России? Где-то применяется?
Дмитрий Медведков:
Я думаю, что где-то ставятся, но далеко не в каждой квартире, сами понимаете. Кто-то оборудует квартиру своим…
Владимир Семёнов:
Нет, они в виде часов.
Екатерина Перепелица:
Сигнал SOS подать.
Дмитрий Медведков:
Телефон сигнал подаёт? Честно скажу, я таких не видел ни разу. Я вижу иногда пациентов с мобильными телефонами, действительно, это выход. Они держат его под рукой, как правило, и могут позвонить, если случается подобная ситуация. Тогда проблем нет. Гаджеты можно попробовать, может, это следующий этап. Действительно, было бы неплохо.
Екатерина Перепелица:
Часы, например, на которых можно нажать на кнопочку, подать сигнал SOS. Если родственники, например, отсутствуют, то социальная служба, наверное, приходит.
Дмитрий Медведков:
Да, социальные работники приходят к одиноким пожилым людям. Социальные работники выполняют такую функцию, они приходят зачастую ежедневно, приносят продукты, также находят этих людей, что тоже очень важно.
Екатерина Перепелица:
Часто вашими пациентами бывают люди, которые находились одни дома по каким-то причинам?
Дмитрий Медведков:
На самом деле, наверное, большинство травм случается именно в таких ситуациях. Не уличные, а такие. Сейчас же доступная среда, идёт развитие, действительно, очень неплохо. Раньше они в квартире и фактически никуда не выходили. Соцработник приносил им еду, что-то делал, а они, максимум — до лавочки на улице. Большинство травм, все-таки, да, в быту происходит, в домашних условиях.
Екатерина Перепелица:
Есть ли рекомендации обустройства безопасной среды, как дома сделать, чтобы предотвратить падения?
Дмитрий Медведков:
Конечно, есть. Внешняя среда – один из факторов повышенного травматизма. Наверное, еще раз вопрос к родственникам, постараться максимально обезопасить среду своим пожилым людям. Есть факторы, которые создают опасность, например, ковры дома разложены, о них очень часто запинаются. Домашние животные, кошки, например. Очень часто: котик пробегал, бабушка споткнулась о него и получила перелом. С одной стороны, домашнее животное, вроде хорошо, но это действительно травмирующий фактор, причем, достаточно частый. Собаки на прогулке, дёрнули за поводок – тоже происходят падения. Хотя собаками гуляют более младшие возрастные группы, но, всё равно. Высокие порожки, ванна, когда пытаются перешагнуть через неё, скользкие полы. Всё это играет очень важную роль в травматизме, надо находить решения. Доступной средой сейчас занимаются, продвигают в городе, в стране, очень важный фактор. Бордюры опускают, чтобы можно было коляску удобнее прокатить, снижают бортики, во всех современных подъездах строят пандусы. Это всё не просто так, тоже играет важную роль.
Екатерина Перепелица:
Пока человек лежит, ожидает бригаду скорой помощи, у нас очень много добрых людей, и по доброте душевной, по незнанию кто-то может предложить таблетку, чтобы облегчить боль. Можно или ни в коем случае нельзя делать?
Дмитрий Медведков:
Обезболивающую таблетку – почему нет?
Екатерина Перепелица:
То есть, можно? Опять же, если знать, что нет противопоказаний.
Дмитрий Медведков:
Его же можно спросить, они, как правило, знают.
Екатерина Перепелица:
То есть человек в сознании.
Дмитрий Медведков:
Да, редко, не бывает практически потерь сознания. Скорее всего, когда одновременно происходит, падение происходит из-за потери сознания – может быть, но и то, как правило, потеря сознания кратковременна. Пациента можно спросить, есть ли у него аллергические реакции, как он вообще с обезболивающими таблетками дружит или нет. В принципе, обезболивание можно дать, ничего плохого не будет. Когда скорая приедет, ей лучше об этом сказать, потому что они еще сделают обезболивающее. Как правило, ничего страшного не будет, мы же не дадим 10 таблеток.
Владимир Семёнов:
Насколько оперативность играет важную роль для дальнейшего операционного вмешательства и восстановления? Если человек упал, получил перелом шейки бедра – оперативность здесь важный фактор?
Дмитрий Медведков:
Да, оперативность доставки в больницу важна. Если человек 2 дня дома пролежит на полу, потом приедет в больницу – его будет гораздо тяжелее даже подготовить к оперативному вмешательству, прооперировать, часть времени будет потеряно. Чем быстрее он попадет в руки специалистов, тем будет лучше. Среднее время нахождения таких пациентов в больнице должно составлять 24 часа, плюс-минус, кто-то чуть дольше, кто-то чуть меньше. В течение 24–48 часов пациенту лучше выполнить оперативное вмешательство. Но, еще раз оговорюсь, что не при переломе шейке бедра, а именно при переломе проксимального отдела бедра, то есть при всём, не только шейки бедра. Пациент должен быть правильно обследован и подготовлен к операции. Как показывают немецкие исследования, когда начинают спешить прооперировать пациента, то мы можем пропустить детали, которые могут играть очень важную роль.
Владимир Семёнов:
Спешка с чем может быть связана?
Дмитрий Медведков:
Иногда гонятся за показателями, что есть золотой промежуток 5 часов, 5 часов после травмы пациента, надо быстрее прооперировать. Но, еще раз, не мы, немцы показывают, что в случаях спешки может появиться проблем, связанных с ней. Пациента не конца обследовали – это может выливаться в послеоперационном периоде в дополнительные исследования. То есть пациента готовят не только к оперативному вмешательству, его обследуют, чтобы снизить все возможные риски оперативного вмешательства. Ведь мы говорим о пожилых пациентах, в этом возрасте очень много соматических, хронических заболеваний, которые очень часто обостряются на фоне переломов, поэтому надо еще пациенту не навредить. Прооперировать, да, и не навредить.
Владимир Семёнов:
Хорошо, мы сейчас говорим про Москву, про большие, крупные города, здесь всё понятно. Здесь есть скорая помощь, есть клиники, есть специальные врачи. Но, если где-то в административном округе, деревне, где нет хирургов данного уровня, данной специализации, тогда как поступать? Насколько важна скорость, какой промежуток времени можно подождать, потерпеть, пока его перевезут до места назначения в город, в центр, в райцентр?
Дмитрий Медведков:
Я думаю, что нет рекомендаций, сколько можно ждать, потому что все зависит от ситуации. Если у вас нет возможности транспортировать пациента быстро, оперативно, тогда столько, сколько вам понадобится.
Владимир Семёнов:
Данная операция проводится и по ОМС?
Дмитрий Медведков:
Естественно, конечно.
Владимир Семёнов:
Но есть и квотирование? Квоты есть на данные операции?
Дмитрий Медведков:
Есть, и по квотам проводится.
Владимир Семёнов:
Но, если всё срочно, ведь на квоту надо получать достаточно большой пакет документов.
Дмитрий Медведков:
Перелом шейки бедра входит в структуру ОМС, и никакого ожидания квоты не происходит. Как правило, все, московские клиники по крайней мере, насколько я знаю, нет проблем. У нас, в нашей клинике абсолютно никаких – пациент поступил, у нас всегда всё есть, готовы быстро прооперировать, никаких проблем.
Екатерина Перепелица:
Если человек дома упал, до приезда бригады скорой помощи есть смысл собрать документы о хронических заболеваниях, справки? Они помогут в дальнейшем при операции, чтобы она прошла лучше, и дополнительное обследование….
Дмитрий Медведков:
В любом случае, есть определенный перечень того, что должны сделать пациенту перед операцией, перечень обследований, которые он должен пройти. Естественно, если пациента совсем недавно, буквально 10 дней назад выписался из другой больницы, где он был хорошо обследован, у него есть выписка – это неплохо. Тогда доктора уже знают всё, что есть, особенно, если пациент лежал по профилю, выписка, конечно, помогает. Операции, я надеюсь, в любом случае проходят хорошо.
Екатерина Перепелица:
Перелом шейки – всегда операция?
Дмитрий Медведков:
Нет, к сожалению, не всегда. Прооперированного пациента легче активизировать, он может фактически 50 % нагрузки сразу после операции дать на ногу. Конечно, легче ходить, легче активизироваться, меньше болевые ощущения. Но у пациента могут быть хронические заболевания, либо бывают острые состояния, которые мешают прооперировать пациента, являются абсолютными противопоказаниями. Например, тромбоз вен в его остром периоде. Это самые простые, которые всегда выявляются, ищутся в первую очередь. Если есть тромбоз, то до его реканализации пациента не оперируют. Конечно, там тоже есть оговорки – какой уровень, какие вены, вены голени, вены бедра или илеофеморальный тромбоз. Пациента нельзя оперировать, пока либо мы его не пролечим. Либо, если есть флотация, то вообще нужно дополнительное вмешательство: установка, например, кава-фильтра. Также, например, острая язва, язвенная болезнь желудка, иногда пациенту делается гастроскопия, если есть язвенный анамнез; либо, например, кровотечение тоже будет являться противопоказанием к ортопедической операции, потому что резко возрастают риски. То есть мы на операции теряем кровь, пациент теряет оттуда ― естественно, даже говорить не о чем. Но, все состояния купируются и через какое-то время пациента все-таки можно оперировать.
Владимир Семёнов:
Серьезные инфекционные заболевания также являются противопоказанием?
Дмитрий Медведков:
Конечно, если пациент имеет острое инфекционное заболевание, то, естественно, его надо сначала вылечить, как минимум.
Владимир Семёнов:
А нельзя ли сделать обычное гипсование, или здесь номер не подходит?
Дмитрий Медведков:
При переломах шейки бедра нет, практически; в пожилом возрасте, мы говорим еще раз, нет возможности для того, чтобы перелом сросся, это ближе к фантастическим случаям. Никаких способов наружной фиксации в настоящее время при таких переломах не применяется, и гипсование тем более. Это достаточно тяжело для пациента, и ничего не даст. Мы, скорее, даже ухудшим ситуацию. Повязки, которые раньше использовались при переломах проксимального отдела бедра, слишком тяжелые, громоздкие, пациент в них может только лежать, а для пожилых людей важнейшим фактором выздоровления является активизация, их вертикализация, возможность начать движения, чтобы они не лежали, потому что могут быть гипостатические осложнения. Гипостатические осложнения – это осложнения, которые появляются на фоне обездвиживания пациента. Почему сейчас активно уходят даже от таких методов, как скелетное вытяжение, когда грузы вешают на вытяжках – слышали, наверное? От них тоже стараются уходить, потому что какое-то время пациент прикован практически к кровати, он не может активизироваться, не можешь встать. Появляются застойные пневмонии, пролежни всем известные, которые могут повлиять на всё, ухудшить здоровье.
Екатерина Перепелица:
Дмитрий Игоревич, как происходит операция? Что делают, ставят протез?
Дмитрий Медведков:
У нас – да, у нас при переломах именно шейки бедра у пожилых людей оперативный тип полноценного лечения, наверное, один: эндопротезирование. Дальше все зависит от типа выбранного эндопротеза, то есть какой эндопротез мы будем устанавливать. Есть ещё вариант – выполняется остеосинтез, шейка бедра синтезируется. Остеосинтез представляет собой соединение костей, чтобы дать возможность организму быстрее их срастить. В пожилом возрасте при переломах шейки бедра практически такой возможности нет, перелом не срастается, поэтому его так все и боятся, наверное. Именно поэтому выполняется эндопротезирование. Мы меняем свой сустав на искусственный имплант. Дальше мы определяемся с тем, какой выбрать имплант, способ его фиксации: фиксация может быть бесцементная, когда происходит врастание эндопротеза, или цементный, когда на костном цементе устанавливается элемент эндопротеза, за счет чего происходит фиксация.
Екатерина Перепелица:
Из чего состоит эндопротез?
Дмитрий Медведков:
На сегодняшний день практически все эндопротезы модульные. У него есть ножка, головка, чашечка эндопротеза и вкладыш, где непосредственно происходит движение, паратрение, так называемое. Протез устанавливается внутрь кости. Чашечка заменяет вертлужную впадину, в неё входит головка бедра.
Екатерина Перепелица:
А там, где был сам перелом, с этим местом как, оно удаляется?
Дмитрий Медведков:
Там уже в зависимости от типа эндопротеза, какой мы выполняем опил. Как правило, мы полностью удаляем головку бедра и, в зависимости от зоны, где находится перелом, выполняем еще обработку той части шейки, и затем устанавливаем эндопротез. Фактически родную шейку бедра мы меняем на шейку импланта.
Екатерина Перепелица:
Сколько по времени в среднем длится операция?
Дмитрий Медведков:
Операций выполняется довольно много во всех, наверное, городских клиниках, сейчас такие операции стоят почти на потоке. Время тратится разное. Если взять чистое время операции, то есть с зашиванием, с установкой всех элементов, с доступом, то от часа до двух, наверное, часов, если есть особенности установки.
Екатерина Перепелица:
Мы ранее говорили о том, что подбирается эндопротез. Получается, не экстренно, есть время выбрать протез? Врач подбирает сам эндопротез?
Дмитрий Медведков:
Имеется ввиду, размеры эндопротеза?
Екатерина Перепелица:
Да, фирму, производителя. Вы сказали, что их много бывает.
Дмитрий Медведков:
Поскольку сейчас всё в системе ОМС, то протезы есть в больнице, их поставляют туда. Не совсем врач может выбрать, какой в больнице есть эндопротез, какой фирмы ― такие и устанавливаются. Вообще, фирм-производителей эндопротезов достаточно много, представлены, наверное, всеми основными крупными странами. В России тоже есть своё производство эндопротезов, поэтому выбор есть. Они все одинаковые, плюс-минус, практически все имеют модульную структуру. У них, конечно, есть особенности, особенности их фиксации, как мы их фиксируем, плюс, могут быть различные паратрения. Например, в нашем протезе применяют полиэтилен и металл, металлическая головка и полиэтиленовый вкладыш. Бывают керамические головки, керамический вкладыш. Всё зависит от индивидуальных особенностей пациента. Бывают, так называемые, биполярные протезы, когда мы не заменяем фактически вертлужную впадину, в неё устанавливается крупная головка, в которой дополнительное движение выполняет более маленькая, такие протезы тоже используются.
Владимир Семёнов:
Бывает ли так, что после первой операции через какое-то время приходится делать повторную операцию? Есть такие случаи? Я не говорю о том, что происходит со временем, 8 или сколько-то лет износа — его меняют, а именно до его износа повторные операции происходят?
Дмитрий Медведков:
Повторные операции при эндопротезировании выполняются в случае наличия осложнений. Либо воспалительные осложнения, когда почему-то произошло инфицирование эндопротеза, тогда повторная операция фактически обязательна, потому что необходимо убирать имеющийся эндопротез. Это не так просто, как правило, происходит в 2 этапа, получается двухэтапная ревизия. На первом этапе мы повторно заходим в зону операции, убираем эндопротез, устанавливаем туда спейсер. Спейсер, если просто говорить, это временный протез с наличием антибиотика в своей структуре, в цементе, на котором он фиксируется. Пациенту назначается длительный курс антибиотикотерапии, всё зашивается, и через некоторое время, через несколько месяцев можно попробовать выполнить, если всё зажило, всё хорошо. Проверяют анализы крови, зачастую берутся посевы из зоны, и принимается решение о повторной, третьей получается операции. То есть операцию проводят после лечения; когда мы полностью добиваемся стерильности этой зоны, отсутствия микробов в посевах, тогда можно попробовать выполнить ревизию, заменить компоненты и поставить окончательно эндопротез, которым пациент будет пользоваться. Это один из вариантов.
Ещё есть вариант при механическом осложнении, когда после операции мы получаем такое неприятное осложнение, как вывих эндопротеза. Вывихи делятся на 2 типа. Первый ― когда пациент не соблюдает предписанный ему режим, ведь движения с протезом несколько ограничены, это не собственный сустав, поэтому у него объем движения меньше.
Екатерина Перепелица:
Сразу на танцы нельзя?
Дмитрий Медведков:
Нет, сразу точно нельзя, чуть попозже можно. С йогой, наверное, нужно быть аккуратным, потому что бывают большие растяжки. Объём движения ограничен. Если пациенты не выполняют рекомендации, они могут получить вывих эндопротеза. Второе ― если была погрешность именно в оперативной технике, но это, как правило, не так часто происходит. Всё-таки люди умеют, смотрят, видят, операция выполняется под контролем зрения, и, если что-то идет не так, то всегда можно исправить.
Владимир Семёнов:
Какие рекомендации нужно соблюдать пациенту первые сутки после операции? Элементарные.
Дмитрий Медведков:
Первые сутки пациент, как правило, должен лежать. В первые сутки мы в нашей клинике не стараемся пациента активизировать. Как правило, мы начинаем их активизировать на следующий день после операции. Тут есть особенности анестезии, которой мы чаще всего пользуемся. В некоторых клиниках пытаются активизировать пациентов уже в ночь, они начинают их сажать, начинают ставить на ноги.
Владимир Семёнов:
И суток не проходит, они уже начинают?
Дмитрий Медведков:
Именно того, что в первые сутки пациент должен совсем лежать – такого сейчас нет. В принципе, я еще раз говорю: у нас учитываются особенности анестезии, в других клиниках могут уже сразу начать присаживать пациентов, даже ставить на ноги. В принципе, ничего плохого в этом нет.
Екатерина Перепелица:
Боли не будет в первые сутки?
Дмитрий Медведков:
Нет, естественно, в первые сутки после операции. Но мы же находимся в клинике, в клинике всегда есть возможность с болью побороться, причем, достаточно активно и разными способами, не большая проблема. В домашних условиях ― в первые сутки вряд ли можно попасть домой после такой операции.
Владимир Семёнов:
Дмитрий Игоревич, насколько важна реабилитация?
Дмитрий Медведков:
Реабилитация вначале очень важна, причем, она должна быть правильной, направленной, нужной для пациента. Во всех практически исследованиях приходят к тому, что без реабилитации пациент восстанавливается гораздо хуже. Имеется ввиду медицинская реабилитация, особенно, в первые недели после операции. Во-первых, пациента успевают всему правильно обучить – правильно ходить, подниматься по лестнице, на какие группы мышц воздействовать, дать ему инструменты восстановления, рекомендации, как ему дальше двигаться, что, может быть, изменить дома. Что мы говорили про среду ― это, наверное, не менее, или чуть-чуть менее важный момент, чем сама операция. Если операция сделана хорошо, пациента хорошо прооперировали, но без реабилитации нужного эффекта от операции не будет.
Екатерина Перепелица:
На реабилитацию выдаётся направление или это личные, собственные пожелания? Например, реабилитационный центр, есть центры?
Дмитрий Медведков:
Конечно, да. В Москве есть много центров разного подчинения, некоторые относятся к Минздраву, некоторые ― к соцзащите. В Москве есть возможности проходить полноценную реабилитацию, центров достаточно. Сейчас данная тема особенно активно развивается, открываются отделения, как в нашем случае, например. Отделение открыто на базе крупного стационара, у пациентов появилась возможность прохождения реабилитации непосредственно у нас сразу после операции, либо по направлению, например, из травмпунктов, если пациент где-то был прооперирован, то у нас он также может пройти реабилитацию. Всё происходит в рамках ОМС. В соцзащите несколько другие условия.
Екатерина Перепелица:
Сначала пациента должны выписать, и потом уже реабилитировать?
Дмитрий Медведков:
Реабилитация тоже делится на этапы, три этапа. Первый этап происходит непосредственно в отделении, в клинике, в отделении, где оперировали пациента. Там же не то, что пациента прооперировали и он лежит. С ним начинают активно заниматься, как правило, на следующий день после операции. Если брать нашу клинику, то к нему приходят методисты ЛФК, и сами доктора тоже подходят, активизируют, показывают, как сесть, как помочь, если приходят родственники, чтобы пациента можно было посадить. Инструктор ЛФК работает в силу возможностей пациента, в силу его состояния после операции; его сажают, если есть возможность – ставят, более молодые пациенты начинают иногда даже ходить в первые сутки.
Владимир Семёнов:
После операции сколько примерно находится пациент у вас еще в клинике с учётом начальной реабилитации?
Дмитрий Медведков:
После операции, как правило, сейчас трое суток, ориентировочно. В зависимости от состояния, если пациенту по каким-то причинам необходимо находиться клинике – он находится клинике. Реабилитация у нас длится примерно 14 дней, пациент находится в клинике в отделении реабилитации. Примерно такой срок.
Владимир Семёнов:
Спасибо большое! Ваши пожелания, рекомендации, лично ваши.
Дмитрий Медведков:
Мои для пациентов, наверное ― следить. Самый важный момент в любом заболевании – профилактика. Двигайтесь, ходите, занимайтесь гимнастикой, нормально питайтесь, не набирайте вес, потому что, как я в начале говорил, это дополнительные риски, и тяжелее жить. Следите за собой.
Владимир Семёнов:
Спасибо большое! Наш эфир подходит к концу. Спасибо, что пришли к нам на передачу.
Дмитрий Медведков:
Спасибо.
Важность реабилитации после перелома шейки бедра. Хоспис Харьков.
Перелом шейки бедра у пожилых людей довольно частое явление. Такая травма очень опасна для стариков. Дело в том, что с возрастом кости становятся очень хрупкими, а шейка бедра является самым тонким участком тазобедренной кости.
И любое безобидное падение или неудачный поворот может окончиться печально для человека старческого возраста. Лечение при такой травме очень долгое, и требуется правильная реабилитация, которую лучше доверить специалистам пансионата для пожилых людей «Уютный дом» в Харькове.
Если к этой травме отнестись без особого внимания, то исход может быть плачевный. При такой травме очень опасны для жизни осложнения, которые возникают у лежачего пожилого человека, а после перелома шейки бедра пожилому человеку придется долгий период придерживаться постельного режима. В такой ситуации для осуществления ухода за больным придется находиться рядом почти круглосуточно и не каждый самостоятельно готов организовать квалифицированный уход, а тем более реабилитацию больному получившему перелом шейки бедра. После такой травмы важно добиться правильного сращивания кости и постараться восстановить двигательную функцию больному. Именно тазобедренный сустав отвечает за возможность человека стоять и ходить. И важной задачей ухаживающего восстановить его функции.
В доме для престарелых «Уютный дом» в Харькове будет оказан огромный спектр услуг, облегчающий жизнь и состояние пожилого человека с переломом шейки бедра. Основной задачей реабилитационного процесса является сохранение подвижности больного. Все мероприятия по восстановлению после травмы необходимо начать в максимально короткие сроки. Желательно уже через несколько дней после операции поместить больного в специализированное учреждение и начать процесс реабилитации. Это увеличит во много раз шансы больного на выздоровление и исключит риск появления осложнений.
В реабилитационный комплекс входят такие мероприятия:дыхательная гимнастика.
Проводят данную процедуру под наблюдением специалиста. Начинать делать можно сразу после операции. Индивидуальный подход и поддержка помогут больному избежать многих психологических проблем.
лечебный массаж.
Его потихоньку начинают вводить в реабилитационную программу уже на второй или третий день. Так же делает его специалист.
лечебная физкультура.
Начинают ее проводить уже на десятый день после операции. Начинают с самых элементарных упражнений, постепенно усложняя их. Начинают делать все упражнения из положения, лежа, после высаживают больного. Постепенно человек развивает потерянную двигательную функцию и задействует все большее количество мышц.
Если все идет хорошо, то уже через три месяца больному позволят подниматься с постели. Поначалу необходимо будет передвигаться на костылях, а после с тростью.
Зачастую в больнице не так много уделяют внимания реабилитационным программам после получения такой опасной для пожилого человека травмы. Гораздо будет лучше поместить больного на период реабилитации в пансионат для пожилых людей «Уютный дом» в Харькове.
Перелом шейки бедра — признаки, причины, симптомы, лечение и профилактика
Диагностика
Медики диагностируют у больных перелом шейки бедра по нескольким критериям. Во-первых, они ориентируются непосредственно на жалобы и анамнез. Во-вторых, врачи смотрят на данные клинической картины и рентгенологического обследования. Для этого человека направляют сделать рентгенографию тазобедренного сустава в прямой проекции. Если на рентгенограмме есть линия перелома, то врачи уже не сомневаются, что у человека – действительно – перелом шейки бедра.
Лечение
Лечение перелома шейки бедра проходит в два этапа. На догоспитальном этапе (на этапе скорой помощи) специалисты дают больному обезболивающие препараты, иногда — местную анестезию.Возможна также корректировка артериального давления и противошоковая терапия. Госпитальный этап включает проведение таких мероприятий:
- Иммобилизация тазобедренного сустава гипсом («сапожок»).
- Консервативное лечение.
- Остеосинтез шейки бедра винтами, штифтом – это очень результативный способ лечения перелома шейки бедра, но бывают осложнения в виде металлозов (формирование рубцов и остеомиелита).
- Эндопротезирование — это замена шейки и головки бедра на металлический протез.
- Неоартроз, или удаление сустава с формированием «синдрома болтающегося бедра».
Врач-травматолог выбирает наиболее подходящий метод лечения в зависимости от возраста больного и вида заболевания.
Если у человека случился перелом шейки бедра, ему выписывается и присваивается инвалидность. Если перелом “свежий”, определяется вторая группа инвалидности; если же больному устанавливают эндопротез,– третью.
Перелом шейки бедра проходит в чрезвычайно тяжелой форме у людей пожилого возраста. Лечение перелома шайки бедра предполагает на протяжении длительного времени соблюдение постельного режима. У пожилых людей ухудшается общее состояние здоровья. Иногда данное заболевание может привести к летальному исходу из-за развившегося вследствие перелома шейки бедра большого количества осложнений (например, сердечная недостаточность, пневмонии, тромбоэмболии).
Профилактика
Чтобы предотвратить вероятность перелома шейки бедра, человек должен в нормальном количестве ежедневно получать витамин Д, кальций.
Литература и источники
Видео по теме:
Перелом шейки бедра: лечение, уход, реабилитация
Перелом шейки бедра – тяжелая травма, которая даже после выздоровления влияет на качество жизни, особенно у пожилых людей. Как правильно лечить и проводить реабилитацию?
Вопросы, рассмотренные в материале:
• Как устроен тазобедренный сустав человека.
• Причины перелома шейки бедра
• Как диагностируют такой перелом
• Как лечат перелом шейки бедра: хирургическое и консервативное лечение
• Профилактика перелома шейки бедра
Без движения нет жизни в любом возрасте. По статистике каждый второй человек после 65 лет сталкивается с переломом костей. Из-за увеличения продолжительности жизни, число переломов шейки бедра постоянно растёт. У женщин они случаются чаще, чем у представителей сильного пола. В группе риска находятся не только пожилые, но и люди с избыточным весом, различными заболеваниями, приводящими к ослаблению костей, а также люди с избыточным весом и ограниченной двигательной активностью.
Такой перелом опасен, прежде всего, тем, что человек на продолжительное время теряет подвижность. В пожилом возрасте это может дать толчок к развитию других опасных заболеваний, к примеру, к воспалению лёгких. У 20% возрастных пациентов данная патология заканчивается летально. К счастью, сегодня данный диагноз не считается приговором, и вылечить перелом можно в любом, даже преклонном возрасте. В наши дни во всём мире самой востребованной технологией является установка эндопротеза тазобедренного сустава.
Причины перелома шейки бедра
Тазобедренный сустав испытывает на себе высокую нагрузку практически постоянно, поэтому проблемы с ним стоят на первом месте среди всех патологий суставов. У пожилого человека костная ткань имеет заметно разреженную структуру. Это происходит по причине низкого количества белковых волокон, которые добавляют костям упругости, а также минеральных составляющих, делающих их крепкими и устойчивыми к механическим воздействиям.
С возрастом снижается синтез анаболических гормонов. Гормон роста и половые гормоны отвечают за синтез белка в костной ткани. Кроме того, у пожилых людей зачастую нарушается работа пищеварительного тракта, поэтому организм не усваивает достаточное количество необходимых минералов из пищи.
Переломы шейки бедра у престарелых пациентов обычно случаются из-за травм, происходящих на фоне остеопороза, когда прочность и эластичность костей существенно снижена. Характерным признаком этого заболевания является поражение костной ткани, выражающееся в возникновении дополнительных пустот или отверстий. Пожилые люди, страдающие остеопорозом, могут получить перелом шейки бедра при падении на скользкой дороге или на полу, открывании тяжёлой двери, а иногда – просто при резком наклоне туловища.
Строение и функции тазобедренного сустава
Сустав, соединяющий две кости — бедренную и тазовую, относится к наиболее нагружаемым суставам. Он способен выдерживать повышенные нагрузки в процессе ходьбы, бега, переноса тяжёлых грузов и выполнять опорную функцию.
Тазобедренный сустав относится к простым, многоосным, ореховидным суставам. Шарообразная головка, составляющая его основу, встраивается в углубление в тазовой кости – вертлужную впадину, выстеленную гладкой тканью — хрящом. Ямка впадины, содержащая жировую клетчатку, имеет слегка шероховатую поверхность. Из неё берёт начало внутрикапсульная связка бедренной головки, которая тянется до ямки вертлужной впадины. Прочное кольцо из волокнистого хряща вокруг впадины формирует вертлужную губу для увеличения её объёма. Она образует поперечную суставную связку. Капсула крепится на тазовой кости, а шейка практически полностью находится внутри неё.
Диагностика перелома шейки бедра
При переломе шейки шаровидная головка начинает плохо снабжаться кровью, что может вызвать некротические изменения тканей и полное разрушение всего сустава. Специалисты выделяют несколько характерных симптомов, свидетельствующих о возможном переломе:
• резкая боль в паху, усиливающаяся при поворотах стопы;
• наружная ротация стопы – стопа с пострадавшей стороны развёрнута наружу;
• укорочение конечности в пределах 5 см;
• Гориневской симптом «прилипшей пятки» — невозможность приподнять над кроватью травмированную ногу.
Что же необходимо сделать, если человек упал и, возможно, сломал шейку бедра? Прежде всего, следует принять препараты против боли и обеспечить пострадавшему покой. Затем надо обратиться за помощью к травматологу: в медицинском учреждении будут выполнены все необходимые обследования. Если нет противопоказаний, назначается операция.
Вколоченные переломы протекают наиболее благоприятно. При невколоченном повреждении шейки бедра восстановление без операции невозможно.
Лечение перелома шейки бедра
Перелом шейки бедра лечится с помощью хирургической операции или с использованием консервативных методов. У многих людей часто возникает вопрос, в каких ситуациях следует оперировать тазобедренный сустав, а в каких этого делать не надо? Сейчас оперируются практически все пациенты, у которых нет серьёзных противопоказаний.
Врачи выделяют три основных группы пожилых пациентов с диагностированным переломом шейки бедра. В первую входят те, кому эндопротезирование можно провести в ближайшее время. Ко второй группе относятся больные, требующие предварительной коррекции сопутствующих патологий. Третья группа – пациенты, которым полностью противопоказано хирургическое вмешательство.
Виды хирургического лечения
У молодых людей при переломе, полученном в результате травмы или аварии, обычно применяются технологии остеосинтеза, для пациентов преклонного возраста практически единственным способом лечения остаётся эндопротезирование. В зависимости от состояния здоровья и характера перелома доктор определяет, какой вид хирургического вмешательства подойдет конкретному больному.
Выбор тактики лечения осуществляется на основе передовых методов диагностики:
• Технология остеосинтеза. Она предполагает скрепление костных отломков при помощи металлических конструкций. После сопоставления отломков осуществляется их фиксация посредством специальных винтов. Возможен вариант костнопластического остеосинтеза, когда, помимо установки винтов, в шейку бедренной кости вводится трансплантат, взятый из малоберцовой кости самого пациента. Данный способ не подходит пациентам, старше 60 лет, поскольку консолидации перелома в шеечной зоне не происходит.
• Тотальное эндопротезирование. Данная операция является наиболее эффективной методикой лечения в пожилом возрасте, поскольку сокращает время обездвиживания до нескольких недель, а иногда — даже дней. В процессе её проведения головка и шейка бедра удаляются и замещаются искусственными конструкциями. После обработки в тазовую кость на костный цемент имплантируется чашка, а в бедренную – ножка с головкой, которая фиксируется в искусственно вставленной полости.
• Установка однополюсных протезов. Биполярная конструкция с двойной подвижностью позволяет снизить нагрузку на костный хрящ и создать работоспособный тазобедренный сустав.
Тотальный эндопротез: состоит из вертлужного, бедренного компонентов и головкиВ зависимости от способа фиксации внутри кости, имплантаты сустава бывают двух видов. Цементные конструкции удерживаются с помощью раствора, надёжно скрепляющего металл с костью. Бесцементные имплантаты изготавливаются таким образом, что костная ткань со временем врастает в их поверхность, благодаря чему протез может находиться в кости длительное время.
На третьи-пятые сутки после протезирования пациенту рекомендуется передвигаться, используя костыли с умеренной нагрузкой, а спустя месяц-полтора – уже с полной нагрузкой, что позволит быстро вернуться к активной жизни. Как правило, реабилитация после оперативного вмешательства занимает порядка трёх месяцев, у малоактивных пожилых пациентов этот период может затянуться до полугода и более.
Читайте статью: Об уходе за людьми преклонного возраста.
В среднем новый искусственный сустав служит человеку около 10 лет, затем ему необходимо обратиться в клинику за проведением повторного эндопротезирования.
Стоимость операции по восстановлению функции повреждённой шейки бедра зависит от медицинского учреждения, вида перелома и типа используемых протезов.
Консервативное лечение
Если у человека имеются серьёзные патологии, например, проблемы с сердцем, и ему нельзя проводить операцию протезирования, остаётся один выход – консервативное лечение и надлежащий уход за престарелым. На повреждённую ногу накладывается гипсовая лангета (деротационный сапожок), после чего больной переводится на амбулаторное лечение.
Перелом шейки бедра: консервативное лечениеВ такой ситуации на первое место выходят постулаты: движение – это жизнь, а физическая нагрузка – залог быстрого восстановления. Несмотря на боль, пациентам необходимо сначала как можно чаще садиться, а затем — вставать на ноги. Даже при формировании ложного сустава конечность сохраняет свою опороспособность, а в случае её укорочении пациент сможет носить специальную ортопедическую обувь.
При длительном постельном режиме у больных резко снижается иммунитет, ослабевает деятельность сердечно-сосудистой системы, наблюдаются застойные явления, усиливается тромбообразование. Во время амбулаторного лечения рекомендуется принимать препараты против свёртываемости крови. Кроме того, ноги следует бинтовать эластичным бинтом.
Чтобы не допустить возникновения пневмонии, показана специальная дыхательная гимнастика. Для этого можно использовать обычные надувные игрушки, чтобы лёгкие пациента могли максимально расправляться. Работа брюшного пресса препятствует атонии кишечника – запорам, улучшает аппетит и прибавляет силы.
Очень важной в ходе консервативного лечения является профилактика пролежней. Чаще всего они формируются в крестцовой и поясничной области, а также на пятке пострадавшей конечности. При уходе за лежачим пациентом следует регулярно менять положение тела, проводить профилактический массаж, использовать специальные присыпки во избежание опрелостей, протирать уязвимые места спиртосодержащими растворами.
Профилактика переломов шейки бедра
Для профилактики любых переломов люди преклонного возраста должны внимательно отнестись к своему образу жизни: рациону питания и подвижности.
Профилактика перелома шейки бедраСпециалисты утверждают, что у людей, ведущих активный образ жизни и регулярно занимающихся физкультурой, даже в старческом возрасте костная ткань более плотная, чем у малоподвижных людей. Лечебная физкультура для профилактики переломов включает в себя силовые статические упражнения, укрепляющие мышцы, и упражнения с утяжелениями.
Чтобы ежедневно восполнять дефицит витаминов и минеральных веществ, в рационе пожилых людей обязательно должны присутствовать такие продукты, как:
• творог, который содержит достаточное количество легкоусвояемого молочного белка и целый набор незаменимых аминокислот, в частности глютаминовую кислоту;
• проросшая пшеница, в состав которой входит лизин;
• миндаль и тыквенные семечки, содержащие магний, аргинин и набор витаминов.
Для строительства костной ткани и нормального функционирования костной системы, помимо кальция, необходим белок и множество других полезных веществ, которые невозможно получить из одного продукта, поэтому рацион должен быть разнообразным.
Читайте статью: Об особенностях питания пожилых людей.
Кроме того, чтобы предотвратить перелом шейки бедра в старческом возрасте, необходимо не допускать различных травм. Людям, страдающим остеопорозом, следует избегать резких движений и создать все условия для минимизации риска случайных падений даже с высоты своего роста. Для этого рекомендуется передвигаться с особой осторожностью, постоянно проверять остроту зрения и, при необходимости, принимать лекарства, регулирующие артериальное давление.
Читайте статью: Как облегчить жизнь пожилого.
Если предотвратить перелом не удалось, необходимо незамедлительно обратиться за помощью к специалисту. Эндопротезирование или консервативная терапия помогут достичь позитивного результата, позволят вернуться к обычной активной жизни, не стать обузой для родных и близких.
В наших пансионатах в Санкт-Петербурге и Ленинградской области оказываются качественные услуги для пожилых и престарелых людей, нуждающихся в постоянном уходе, поддержке и внимании.
Рекомендуемая статья: Как устроиться в пансионат?
Мы готовы предложить самые лучшие условия реабилитации после оперативного или консервативного лечения перелома шейки бедра:
• круглосуточное наблюдение и уход заботливых сиделок;
• полноценное 5-разовое питание;
• размещение в одно, двух и трёхместных комнатах;
• специальные кровати для лежачих больных с перелом шейки бедра;
• прогулочная территория с чистым воздухом и красивым ландшафтом;
• атмосфера тепла, уюта и заботливого внимания;
• индивидуальная работа психологов;
• регулярный осмотр профильных специалистов.
Глобулярная структура гиперминерализованной ткани шейки бедра человека
https://doi.org/10.1016/j.jsb.2020.107606Получить права и содержаниеОсновные моменты
- •
-
Мы сообщаем об ультраструктуре гиперминерализованной ткани человека шейка бедренной кости от макро- до наномасштаба.
- •
-
SR micro-CT обнаружил более крупные, но менее плотно распределенные клеточные лакуны в гиперминерализованной ткани, чем в пластинчатой кости.
- •
-
Гиперминерализованная ткань состоит из глобул апатита с размерами от субмикронных до нескольких микрон.
- •
-
Минерал апатита лучше кристаллизуется на границах глобул, чем внутри глобул.
- •
-
FIB-SEM 3D показывает наноразмерные каналы внутри глобул.
Абстракция
С возрастом кость становится более хрупкой. Среди многих структурных изменений тонкий слой высокоминерализованной и хрупкой ткани покрывает часть внешней поверхности тонкой коры шейки бедра у пожилых людей и, как предполагается, увеличивает хрупкость бедра.Однако было очень мало сообщений об этой гиперминерализованной ткани шейки бедренной кости, особенно о ее ультраструктуре. Такая информация имеет решающее значение для понимания как процесса минерализации, так и его вклада в перелом бедра. Здесь мы используем несколько передовых методов, чтобы охарактеризовать ультраструктуру гиперминерализованной ткани шеи в различных масштабах длины. Микро-КТ с синхротронным излучением обнаружила более крупные, но менее плотно распределенные клеточные лакуны в гиперминерализованной ткани, чем в пластинчатой кости.При исследовании с помощью FIB-SEM гиперминерализованная ткань в основном состояла из минеральных глобул с размерами от субмикронных до нескольких микрон. Каналы наноразмеров присутствовали внутри минеральных глобул и ориентированы вместе с окружающей органической матрицей. Просвечивающая электронная микроскопия показала, что апатит внутри глобул был слабо кристаллическим, в то время как те, что на границах между глобулами, имели четко выраженную решетчатую структуру с кристалличностью, подобной минералу апатита в пластинчатой кости.Как внутри каждой глобулы, так и на границах не наблюдалось преимущественной ориентации минералов. В совокупности на основании этих новых наблюдений мы пришли к выводу, что гиперминерализованная ткань не является пластинчатой и имеет менее организованный минерал, что может способствовать высокой хрупкости ткани.
Ключевые слова
Шея бедренной кости человека
Перелом бедра
Гиперминерализация
Минеральные глобулы
FIB-SEM
Synchrotron micro-CT
Рекомендуемые статьи Цитирующие статьи (0)
View AbstractВсе права защищены.
Рекомендуемые статьи
Ссылки на статьи
Анализ методом конечных элементов деформации шейки бедра при подъеме и спуске по лестнице
Дханвал, Д., Деннисон, Э., Харви, Н. и Купер, К. Эпидемиология перелома бедра : географическая изменчивость по всему миру. Indian J. Orthop. 45 (1), 15–22 (2011).
PubMed PubMed Central Статья Google ученый
Pesce, V. et al. Хирургический подход к заживлению костей при остеопорозе. Clin. Кейсы Майнер. Bone Metab. 6 (2), 131–135 (2009).
PubMed PubMed Central Google ученый
Брейтуэйт, Р. С., Кол, Н. Ф. и Вонг, Дж. Б. Оценка заболеваемости переломом шейки бедра, смертности и затрат. J. Am. Гериатр. Soc. 51 (3), 364–370 (2003).
PubMed Статья PubMed Central Google ученый
Эдвардс, К., Конселл, А., Бултон, К. и Моран, К. Г. Ранняя инфекция после операции по поводу перелома бедра: факторы риска, затраты и исход. Bone Joint J. 90 (6), 770–777 (2008).
CAS Google ученый
Nikkel, L.E. et al. Влияние сопутствующих заболеваний на стоимость госпитализации после перелома шейки бедра. JBJS 94 (1), 9 (2012).
Артикул Google ученый
Лоуренс, Т. М., Уайт, К. Т., Венн, Р. и Моран, К. Г. Текущие затраты больницы на лечение переломов бедра. Травма 36 , 88–91 (2005).
PubMed Статья PubMed Central Google ученый
Кензора, Дж. Э., Маккарти, Р. Э., Лоуэлл, Дж. Д. и Следж, С. Б. Смертность от перелома бедра: связь с возрастом, лечением, предоперационным заболеванием, временем операции и осложнениями. Clin.Ортоп. Relat. Res. 186 , 45–56 (1984).
Google ученый
Уайт Б. Л., Фишер В. Д. и Лаурин К. А. Уровень смертности пожилых пациентов после перелома бедра в 1980-е годы. J. Bone Jt. Surg. Сер. А. 69 (9), 1335–1340 (1987).
CAS Статья Google ученый
Стивенс, Дж. А. и Радд, Р.A. Влияние снижения частоты переломов бедра в США на будущие оценки переломов бедра. Osteoporos. Int. 24 (10), 2725–2728 (2013).
CAS PubMed PubMed Central Статья Google ученый
Бергланд, А., Ярнло, Г. Б. и Лааке, К. Предсказатели падений у пожилых людей в зависимости от местоположения. Aging Clin. Exp. Res. 15 (1), 43–50 (2003).
PubMed Статья PubMed Central Google ученый
Герман Т., Инбар-Боровский Н., Брозгол М., Гилади Н. и Хаусдорф Дж. М. Индекс динамической походки у здоровых пожилых людей: роль подъема по лестнице, страх падения и пол. Походка. 29 (2), 237–241 (2009).
PubMed Статья PubMed Central Google ученый
Стивенс, Дж. А., Корсо, П. С., Финкельштейн, Э. А. и Миллер, Т. Р. Стоимость падений со смертельным и несмертельным исходом среди пожилых людей. Inj. Пред. 12 (5), 290–295 (2006).
CAS PubMed PubMed Central Статья Google ученый
Хонг, Ю. Н. и Шин, К. С. Гендерные различия сагиттальной биомеханики коленного и голеностопного суставов во время перехода с лестницы на землю. Clin. Биомех. 30 (10), 1210–1217 (2015).
Артикул Google ученый
Роуботэм, С. К., Блау, С., Хислоп-Джамбрих, Дж. И Фрэнсис, В. Смертельные падения с лестницы: антропологический анализ травм скелета. Криминалистика. Sci. Med. Пат. 14 (2), 152–162 (2018).
Артикул Google ученый
Гринспен, С. Л., Майерс, Э. Р., Мейтленд, Л. А., Резник, Н. М. и Хейс, В. К. Тяжесть падения и минеральная плотность костей как факторы риска перелома бедра у амбулаторных пожилых людей. JAMA J. Am. Med. Доц. 271 (2), 128 (1994).
CAS Статья Google ученый
Задпур А.А., Никоян А.А. Взаимосвязь между стрессовыми переломами нижних конечностей и силой реакции опоры: систематический обзор. Clin. Биомех. 26 (1), 23–28 (2011).
Артикул Google ученый
Damm, P. et al. Нагрузки на имплантаты тазобедренного и поясничного отделов позвоночника in vivo во время занятий в позе с наклоном вперед. J. Biomechan. https://doi.org/10.1016/j.jbiomech.2019.109517 (2018).
Артикул Google ученый
Bergmann, G. et al. Нагрузка на тазобедренные и коленные суставы во время тренировки с вибрацией всего тела. PLoS ONE 13 (12), e0207014. https://doi.org/10.1371/journal.pone.0207014 (2018).
CAS Статья PubMed PubMed Central Google ученый
Бергманн, Г., Бендер, А., Дымке, Дж., Дуда, Г. Н. и Дамм, П. Физические нагрузки, вызывающие высокие моменты трения в чашке имплантатов бедра. J. Bone Joint Surg. https://doi.org/10.2106/JBJS.17.01298 (2018).
Артикул PubMed PubMed Central Google ученый
Damm, P., Kutzner, I., Bergmann, G., Rohlmann, A. & Schmidt, H. Сравнение измеренных in vivo нагрузок на имплантаты колена, бедра и позвоночника во время горизонтальной ходьбы. J. Biomech. https://doi.org/10.1016/j.jbiomech.2016.11.060 (2016).
Артикул PubMed PubMed Central Google ученый
Bergmann, G. et al. Контактная сила бедра и характер походки в результате повседневной деятельности. J. Biomech. 34 (7), 859–871 (2001).
CAS PubMed Статья PubMed Central Google ученый
Новак А. и Брауэр Б. Моменты сагиттальных и фронтальных суставов нижних конечностей во время подъема и спуска по лестнице у молодых и пожилых людей. Походка. 33 (1), 54–60 (2011).
CAS PubMed Статья PubMed Central Google ученый
Протопападаки А., Дрехслер В. И., Крэмп М. К., Куттс Ф. Дж. И Скотт О. М. Кинематика и кинетика бедра, колена, голеностопного сустава во время подъема и спуска по лестнице у здоровых молодых людей. Clin. Биомех. 22 (2), 203–210 (2007).
Артикул Google ученый
Денг, К., Джиллетт, Дж. К. и Деррик, Т. Р. Напряжение шейки бедра у пожилых людей во время подъема и спуска по лестнице. J. Appl.Биомех. 34 (3), 191–198 (2018).
PubMed Статья PubMed Central Google ученый
Киак, Дж. Х., Скиннер, Х. и Флеминг, Дж. Влияние направления силы на нагрузку при переломе бедренной кости для двух типов условий нагрузки. J. Orthop. Res. 19 (4), 539–544 (2001).
CAS PubMed Статья PubMed Central Google ученый
Viceconti, M. et al. Возможны ли самопроизвольные переломы? Пример клинического применения персонализированного многомасштабного нейромышечно-скелетного моделирования. J. Biomech. 45 (3), 421 (2012).
PubMed Статья PubMed Central Google ученый
Cristofolini, L. Влияние мышц бедра на осевые деформации проксимального отдела бедренной кости при ранней стойке при ходьбе. J. Biomech. 28 (5), 617 (2018).
Артикул Google ученый
Дуда, Г. Н. et al. Влияние мышечных сил на распределение деформации бедренной кости. J. Biomech. 31 , 841–846 (1998).
CAS PubMed Статья PubMed Central Google ученый
Спейрс, А. Д., Хеллер, М. О., Дуда, Г. Н. и Тейлор, В.R. Физиологически обоснованные граничные условия в моделировании методом конечных элементов. J. Biomech. 40 , 2318–2323 (2007).
PubMed Статья PubMed Central Google ученый
Schileo, E. et al. Специализированные модели конечных элементов могут точно прогнозировать уровни деформации в длинных костях. J. Biomech. 40 (13), 2982–2989 (2007).
PubMed Статья PubMed Central Google ученый
Aamodt, A. et al. Измерения in vivo показывают осевую деформацию растяжения в проксимальной боковой части бедренной кости человека. J. Orthop. Res. 15 (6), 927–931 (1997).
CAS PubMed Статья PubMed Central Google ученый
Андерсон Д. Э. и Мэдиган М. Л. Влияние возрастных различий в бедренной нагрузке и минеральной плотности костной ткани на деформации проксимального отдела бедренной кости во время контролируемой ходьбы. J. Appl. Биомех. 29 (5), 505–516 (2013).
PubMed Статья PubMed Central Google ученый
Kersh, M. E. et al. Механическое нагружение шейки бедра при движении человека. J. Bone Miner. Res. 33 , 1999–2006 (2018).
PubMed Статья PubMed Central Google ученый
Хоу, К. С. Ф. и Висванатан, Р. Падения в стареющем населении. Clin. Гериатр. Med. 33 (3), 357–368 (2017).
PubMed Статья PubMed Central Google ученый
Taylor, M. E. et al. Распределение напряжения и деформации в интактной бедренной кости: сжатие или изгиб ?. Med. Англ. Phys. 18 , 122–131 (1996).
CAS PubMed Статья PubMed Central Google ученый
Munih, M., Kralj, A. & Bajd, T. Изгибающие моменты в костях нижних конечностей при двух позах стоя. J. Biomed. Англ. 14 , 293–302 (1992).
CAS PubMed Статья PubMed Central Google ученый
Hall, M., Stevermer, C. A. & Gillette, J. C. Амплитуды мышечной активности и совместное сокращение во время ходьбы по лестнице после реконструкции передней крестообразной связки. Дж.Электромиогр. Кинезиол. 25 (2), 298–304 (2015).
PubMed Статья PubMed Central Google ученый
Эдвардс, Б. У., Миллер, Р. Х. и Деррик, Т. Р. Растяжение бедренной кости во время ходьбы, рассчитанное с помощью мышечных сил на основе статической и динамической оптимизации. J. Biomech. 49 , 1206–1213 (2016).
PubMed Статья PubMed Central Google ученый
Malandrino, A. et al. Эластичность анизотропной ткани поясничного позвонка человека с помощью комбинированного подхода ультразвуковой микромеханики. Мат. Lett. 78 , 154–158 (2012).
CAS Статья Google ученый
Blanchard, R., Dejaco, A., Bongaers, E. & Hellmich, C. Интравоксельная микромеханика кости для моделирования методом конечных элементов на основе микроКТ. J. Biomech. 46 (15), 2710–2721 (2013).
PubMed Статья PubMed Central Google ученый
Ю. Б., Габриэль Д., Нобл Л. и Ан К. Н. Оценка оптимальной частоты среза цифрового фильтра нижних частот Баттерворта. J. Appl. Биомех. 15 (3), 34 (1999).
Артикул Google ученый
Воган, К. Л. Динамика походки человека, 2001.
Арнольд, Э. М., Уорд, С. Р., Либер, Р. Л. и Делп, С. Л. Модель нижней конечности для анализа движений человека. Ann. Биомед. Англ. 38 (2), 269–279 (2010).
PubMed Статья PubMed Central Google ученый
Glitsch, U. & Baumann, W. Трехмерное определение внутренних нагрузок в нижней конечности. J. Biomech. 30 (11–12), 1123–1131 (1997).
CAS PubMed Статья PubMed Central Google ученый
Ван Синт Ян С. Проект ВАХУМ: виртуальная анимация кинематики человека. Теор. Выпуски Ergon Sci. 6 (3–4), 277–279 (2005).
Артикул Google ученый
МакМэхон Т. Размер и форма в биологии. Science (Нью-Йорк, Нью-Йорк), 1979.
Бурштейн, А. Х., Рейли, Д. Т., Мартенс, М. Старение костной ткани: механические свойства. J. Bone Joint Surg. 58 (1), 82–86 (1976).
CAS PubMed Статья PubMed Central Google ученый
Морган, Э. Ф., Байрактар, Х. Х. и Кивени, Т. М. Отношения модуля трабекулярной кости и плотности зависят от анатомического участка. J. Biomech. 36 (7), 897–904 (2003).
PubMed Статья PubMed Central Google ученый
Полгар, К., Гилл, Х.С., Висконти, М., Мюррей, Д.В. и О’Коннор, Дж. Дж. Распределение деформации в бедренной кости человека из-за физиологической и упрощенной нагрузки: анализ методом конечных элементов с использованием стандартизированной по мышцам бедренной кости модель. Proc. Inst. Мех. Англ. H. 217 (3), 173–189 (2003).
CAS PubMed Статья PubMed Central Google ученый
Остеотомия бедренной кости: антеверсия, ретроверсия, хирургическое вмешательство
Остеотомия бедра — это хирургическая процедура, выполняемая для исправления определенных деформаций бедренной кости — длинной кости в верхней части голени — и тазобедренного сустава.Хирурги-ортопеды выполняют операцию, которая включает разрезание кости, чтобы выровнять ее и восстановить более нормальную анатомию, тем самым решая или предотвращая проблемы, связанные с деформацией. Эти проблемы могут включать повреждение суставного хряща в тазобедренном суставе, разрывы верхней губы (структура хряща в форме полумесяца, которая проходит по краю тазобедренной впадины) и различные формы соударения бедра — ненормальный контакт между двумя костями, которые встречаются в суставе. тазобедренный сустав.
Чтобы лучше понять эти деформации, полезно рассмотреть нормальное бедро.Этот шарнирный сустав расположен там, где бедренная кость (бедренная кость) встречается с тазовой костью. Бедренная кость является самой большой костью в теле и обеспечивает необходимое соединение суставов с телом, а также поддержку и выравнивание ноги. Верхний сегмент бедра, шейка бедра, изгибается и наклоняется вперед по направлению к тазу. В верхней части бедренной кости находится головка бедренной кости, которая входит в полость тазовой кости, которая образует впадину, также известную как вертлужная впадина; вместе образуют тазобедренный сустав.Поверхности сустава покрыты гладким амортизирующим слоем, называемым суставным хрящом. Суставной хрящ поглощает нагрузку и позволяет костям плавно скользить. Как показано, в здоровом бедре имеется идеальная посадка, а головка бедра надежно располагается в вертлужной впадине [Рисунок 1].
Рис. 1. Нормальная анатомия бедренной кости и тазобедренного сустава.
Угол наклона шейки бедра к диафизу бедренной кости называется версией.Это можно рассматривать как «скручивание» или «перекрут» бедренной кости. Нормальный вариант — это угол наклона вперед 12-15 градусов. У людей с версией деформации шейка бедра может быть повернута либо слишком далеко вперед — состояние, называемое чрезмерной антеверсией, либо слишком далеко назад, что называется ретроверсией. Оба эти условия приводят к тому, что шаровая часть тазобедренного сустава расположена под нездоровым углом к чашечной части гнезда, и могут привести к повреждению поверхностей тазобедренного сустава и окружающих структур [Фиг.2].
Рисунок 2: Бедренная шейка Версия:Рисунок 2A *: Левое бедро, вид сверху. Нормальный антеверсион бедренной кости примерно 15 °.
Рис. 2B *: Чрезмерная антеверсия бедренной кости;
слева; положение головки бедренной кости вперед с прямой стопой.
В этом положении головка подвывиховывает переднюю часть сустава.
справа; Большинство пациентов с антеверсией тазобедренного сустава компенсируют это ходьбой носками, чтобы
лучше удерживал головку бедренной кости в пределах вертлужной впадины и минимизировал боль.
Рисунок 2C *: Чрезмерная ретроверсия бедренной кости;
слева; положение отведенной назад головки бедренной кости с прямой стопой.
В этом положении шейка бедра упирается в переднюю часть вертлужной впадины.
справа; большинство пациентов с ретроверсией тазобедренного сустава компенсируют это ходьбой, используя походку с вытянутыми носками
, чтобы избежать соударения и боли в тазобедренном суставе.
Человек с чрезмерной антеверсией тазобедренного сустава, чтобы поддерживать более стабильное положение тазобедренного сустава, будет инстинктивно иметь тенденцию ходить с носками, направленными к середине тела («пальцы ног»).Люди с чрезмерной антеверсией бедра не только испытывают дискомфорт в бедре, но и подвержены риску разрыва верхней губы и развития артрита, поскольку хрящ, выстилающий сустав, поврежден.
Люди с ретровертированными бедрами склонны ходить с вывернутыми ногами («расставленные носки»). В результате неправильного совмещения головки бедренной кости в вертлужной впадине увеличивается удар по краям сустава во время движения бедра. В некоторых случаях может присутствовать выступ или выступ дополнительной кости, который ограничивает или блокирует нормальное движение тазобедренного сустава.Когда это состояние — также известное как удар бедра, бедренно-ацетабулярный удар или FAI — возникает из-за гребня избыточной кости на шейке бедра, оно известно как удар кулачка ; если гребешок кости развивается вдоль края лунки или вертлужной впадины, состояние называется соударение клещей .
«В некоторых случаях у пациента также может быть аномалия в тазобедренном суставе или вертлужной впадине», — объясняет Роберт Л. Були, доктор медицины, младший лечащий хирург-ортопед и член Службы сохранения тазобедренного сустава.«Вертлужная впадина также может быть чрезмерно антевертирована, состояние, при котором бедро становится весьма нестабильным и подвержено риску вывиха или ретроверта, вызывающего соударение».
Аномалии угла между шейкой бедренной кости и диафрагмой бедренной кости также могут потребовать хирургической коррекции. Уменьшение угла шейки и вала называется тазобедренным суставом или варусным выравниванием. Увеличенный угол шейки и диафиза называется вальгусным тазом или вальгусным выравниванием [Рисунок 3] . Эти аберрации также могут вызывать боль в бедре и дегенерацию.
Рис. 3. Угол между шейкой и стержнем бедренной кости;
3A: Нормальный угол шейки бедра / диафиза;
3B: Coxa Valga: Увеличенный угол шейки бедра / диафиза;
3C: Coxa Vara: Уменьшение угла шейки / вала.
Нарушения вращения или версии, а также coxa vara и coxa valga чаще встречаются у женщин, чем у мужчин, и могут присутствовать при рождении или могут развиться к моменту созревания скелета. Часто эти деформации присутствуют на обеих ногах. Однако они также могут возникнуть в результате травмы или перелома бедренной кости, например, в результате автомобильной аварии.Для пациентов, родившихся с этими состояниями, симптомы обычно становятся более заметными, когда им исполняется 20 лет. Диагностика может быть сложной, поскольку источник проблемы — вызывающая боль или затруднения при ходьбе, сидении или стоянии — может быть не сразу очевиден. Однако при отсутствии лечения эти аномалии могут привести к развитию разрывов губ, импинджмента и / или прогрессирующего артрита тазобедренного сустава.
«Важно отметить, что у маленьких детей движение пальцев ног или наружу — это нормальная походка во время развития скелета, которая разрешится сама по себе», — сказал доктор.Булы добавляет. «Однако такие модели походки, которые сохраняются в подростковом возрасте, могут быть признаком того, что молодой человек должен быть обследован на предмет нарушений выравнивания бедра и ноги».
Версия для диагностики и отклонения от нормы угла вала
Многие пациенты сначала обращаются за медицинской помощью, потому что они испытывают боль или ограничивают подвижность. При любом типе боли в бедре ортопеды собирают подробный анамнез пациента и проводят физический осмотр. Во многих случаях будет заказана специальная визуализация, такая как МРТ и / или компьютерная томография.
«Если мы подозреваем, что у пациента аномалия бедренной версии или аномальный угол шейки и диафиза бедренной кости, мы обращаем особое внимание на степень этих углов», — говорит д-р Були. «Компьютерная томография дает нам лучший обзор костной ткани. анатомия и совмещение, а современные технологии позволяют нам получать эти изображения с минимальным облучением пациента ». Если операция становится необходимой, эти изображения предоставляют хирургу важную информацию, которая помогает исправить угол. Кроме того, если состояние пациента особенно сложное, хирург-ортопед может попросить создать трехмерную пластиковую модель бедра пациента на основе сканированных изображений, которая также служит хирургическим ориентиром [Рисунки 4 и 5].
Рис. 4A: Слева: обычный рентгеновский снимок таза, показывающий оба бедра;
4B: Справа: 3D-модель бедра пациента, созданная из изображений компьютерной томографии.
Это изображение ясно показывает чрезмерное антеверсии и «незащищенности» головки бедренной кости.
Рис. 5A: Слева: одно из нескольких изображений, полученных во время компьютерной томографии, показывающих анатомию и выравнивание костей;
5B: Справа: 3D-модель бедра пациента, созданная из изображений компьютерной томографии, которая демонстрирует соударение
, возникающее при сгибании бедра.
Лечение
В некоторых случаях пациенты с деформацией тазобедренного сустава являются кандидатами на артроскопические процедуры, минимально инвазивные операции, при которых хирург использует миниатюрную камеру и инструменты для решения таких проблем, как ослабление или повреждение ткани или удаление костных гребней, вызывающих соударение. Остеотомия бедренной кости рекомендуется тем пациентам с разновидностями деформации и угловыми отклонениями, которые нельзя исправить с помощью других мер, тем, кто испытывает боль и ограничение движений из-за своего состояния, а также тем, у кого повреждение хряща может прогрессировать или ухудшаться.
Если угол шейки и вала слишком крутой (coxa valga) или слишком плоский (coxa vara), его можно исправить, приложив пластину к верхней части бедра после разрезания кости. Часто вращение (версия) бедренной кости также является ненормальным, и это одновременно исправляется. Эта процедура требует разреза, достаточно длинного, чтобы положить пластину на бедренную кость. Во время процедуры хирург-ортопед разрезает бедренную кость и корректирует угол и / или версию кости. Когда желаемое положение достигнуто, в кость помещают металлическую фиксацию (штифты, пластины или стержни) для стабилизации места остеотомии во время заживления кости [Рисунок 6] .
Рис. 6: Остеотомия с удалением варуса
Слева; бедро с Coxa Valga, угол шеи 140 °. Предлагаемая операция с пластиной лезвия 90 °.
справа; после коррекции угол шейки и диафиза был скорректирован до 127 °, при этом головка бедра помещалась глубже в лунку.
«Хотя остеотомия бедренной кости может быть сложной операцией, ее можно выполнить минимально инвазивным способом», — объясняет д-р Були. «Это означает, что хирург может щадить мышцы и другие важные структуры, окружающие бедро.«Если угол между шейкой и стержнем нормальный, а деформация чисто ротационная (аномальная версия), операция менее инвазивна. Поскольку пластина не накладывается на бедренную кость, разрез может быть намного меньше. Разрез должен быть только длинным достаточно, чтобы вставить стержень в бедренную кость сверху. Тот же разрез используется для разрезания бедренной кости изнутри, не обнажая место остеотомии (разреза кости). Таким образом, мышцы не нужно поднимать из верхней части бедренная кость. [Рисунок 7]
Рис. 7. Техника деротационной остеотомии бедренной кости для левой ноги;
Рис. 7A (слева): бедро подготовлено для интрамедуллярного стержня и вставлена интрамедуллярная пила.
Рис. 7B (справа): Перед выполнением остеотомии штифты Штейнмана устанавливаются для контроля вращения с желаемой степенью коррекции.
Рис. 7. Техника деротационной остеотомии бедренной кости для левой ноги;
Рис. 7C (слева): после выполнения остеотомии бедренную кость поворачивают для достижения желаемой коррекции.
Рис. 7D (справа): Остеотомия затем стабилизируется интрамедуллярным стержнем для поддержания коррекции во время заживления кости.
Пациенты, выздоравливающие после остеотомии бедренной кости и операции на тазобедренном суставе, подвергаются тщательному наблюдению во время реабилитации с тщательным наблюдением за движением суставов, нагрузкой на мышцы, укреплением мышц и прогрессированием активности.
Результаты в HSS:
Пациенты могут иметь очень сложные состояния, включая множественные деформации, в том числе те, которые поражают бедро и тазобедренный сустав, а также большеберцовую кость (большую из двух костей голени). В таких случаях Dr.Були и другие хирургические специалисты HSS сотрудничают для выполнения процедур, необходимых для успешного лечения всех аспектов состояния пациента.
Превосходные результаты, достигнутые с помощью остеотомии бедренной кости и новых процедур по исправлению деформаций бедренной кости и тазобедренного сустава и связанных состояний, отражают значительный прогресс, достигнутый в понимании, диагностике и лечении этих состояний. Тем не менее раннее распознавание остается очень важным, и нельзя игнорировать боль в бедре у молодого человека.«Всегда рекомендуется обращаться за помощью к специалистам, таким как сотрудники Центра HSS по сохранению тазобедренного сустава, где многие из этих операций проводятся на регулярной основе», — отмечает доктор Були.
* Рис. 2A, B, C Фото предоставлено: иллюстрация основана на Джейке Петте, B.F.A. и Стюарт Петт, доктор медицины, иллюстрация для Международной ассоциации танцевальной медицины и науки, 2011 г.
Резюме подготовила Нэнси Новик
Добавлено: 01.01.2015
Авторы
Роберт Л.Булы, MDПочетный главный врач службы сохранения тазобедренного сустава, Госпиталь специальной хирургии
Младший лечащий хирург-ортопед, Госпиталь специальной хирургии
Анатомия бедренной кости: Учебник ортопедии Уилесса
— См .: Артериальное кровоснабжение бедренной кости
— Эмбриология проксимального отдела бедренной кости:
— верхний конец состоит из головы, шеи, а также большого и малого вертела на стыке шеи с телом;
— развивается из 4 отдельных центров окостенения;
— голова составляет примерно две трети сферы, поверхность которой является суставной, за исключением ямки головки бедра, к которой прикреплена связка головы;
— большой вертел — большой выступ, выступающий вверх от диафиза на латеральной стороне соединения шеи и тела бедренной кости;
— малый вертел на заднемедиальной стороне выпуклый;
— межвертельный гребень, проходит между двумя вертелами;
— широкая шероховатая межвертельная линия проходит от большого вертела к малому на передней стороне бедра;
— бедренная кость
— Угол шейки бедренной кости:
— шея простирается снизу и сбоку от головы до встречи со стержнем бедренной кости под углом около 125 градусов;
— угол варьируется в зависимости от возраста, роста и ширины таза, меньше у взрослых, у людей с короткими конечностями и у женщин;
— когда этот угол> 135 градусов, состояние известно как coxa valga;
— при <120 град., Coxa vara;
— шейка бедра не параллельна фронтальной плоскости или плоскости бедра;
— вместо этого головка расположена кпереди от средней линии диафиза бедренной кости и, таким образом, считается антевертированной;
— функционально это приводит к внутреннему вращению диафиза бедренной кости, так что Ipt с повышенной антеверсией может ходить с входящей походкой;
— у взрослого человека угол между шейкой и стержнем составляет примерно 5-15 градусов;
— при> 15 градус наблюдается усиление антеверсии бедренной кости;
— когда <5 градусов, состояние называется ретроверсией бедра;
— артикулы:
— Анатомические основы конструкции бедренного компонента.
— Антеверсия бедренной кости и вертлужной впадины
— Штифт бедренной кости:
— бедро представляет собой трубчатую структуру;
— стержень бедренной кости слегка закручен и выгнут с выпуклостью вперед, частично составляя полноту переднего отдела бедра;
— в средней трети наиболее почти цилиндрический;
— сверху и снизу сдавлен переднезадний и расширен, особенно к нижнему концу;
— расширяется кзади по linea aspera, где толщина коркового слоя наибольшая;
— linea aspera, на тыльной стороне средней трети две расходящиеся губы;
— на верхнем конце linea aspera или около него находится питательное отверстие;
— linea aspera служит местом прикрепления фасции;
— проксимальное и дистальное метафизарное расширение трубки в подвертельной и надмыщелковой областях кости приводит к концентрации напряжения на этих уровнях;
— наиболее характерной особенностью диафиза бедренной кости является передняя дуга или антекарвизна;
— существуют большие индивидуальные вариации по величине этого лука;
— нормальный физиологический изгиб часто увеличивается при определенных патологических dzs, таких как фиброзная дисплазия и dz Педжета;
— клиническая значимость антекарвизны диафиза оценивается давно;
— большинство современных IM гвоздей загнуты, чтобы соответствовать дуге;
— прямые, жесткие имплантаты, использовавшиеся в первые годы крепления бедренной кости, выпрямленный стержень, оставляющий заднюю щель в месте перелома;
— прямые ногти также приводили к измельчению frx и иногда даже к перфорации передней коры
Клиническое определение антеверсии бедренной кости.Сравнение с установленными методами.
Анатомия и функциональные оси бедренной кости.
Антеверсия бедренной кости
Васкуляризированные малоберцовые трансплантаты для реконструкции бедренной кости.
Артериальное кровоснабжение развивающегося проксимального конца бедренной кости человека.
Количество и распределение питательных отверстий в шейке бедренной кости и их связь с ретинакулами Weitbrecht: анатомическое исследование
Мы обнаружили, что наибольшее количество питательных отверстий находилось на верхней (боковой) поверхности, за которой следовали передняя и задняя поверхности и нижняя (медиальная) поверхность бедра (все p <0.001). Диаметр большинства питательных отверстий был менее 1 мм. Для задней и верхней поверхностей размер питательных отверстий в основной шервикальной области был значительно больше, чем в трансцервикальной или субкапитальной областях. Никаких существенных различий в размере питательных отверстий между регионами не наблюдалось ни для передней, ни для нижней поверхности. Области, содержащие плотно распределенные отверстия для питательных веществ, соответствовали областям, покрытым ретинакулами Weitbrecht, и в этом заключается новизна исследования.
Был опубликован ряд исследований, касающихся питательных отверстий в бедренной кости. Большинство исследований, оценивающих количество, расположение и уровни питательных отверстий в бедренной кости (Santolini et al. 2014; Imre et al. 2012; Murlimanju et al. 2011a, b, c), были сосредоточены в первую очередь на стержне или диафизе бедренной кости; немногие из них были основаны на MDCT (Imre et al. 2012). Ни одно из этих исследований не предоставило убедительных доказательств относительно количества отверстий (Santolini et al. 2014).
Наш КТ-анализ также не смог дать точную оценку количества и размера отверстий шейки бедра.Только с помощью тщательного макроскопического анализа питательных отверстий мы смогли определить истинную природу питательных отверстий в шейке бедренной кости и их связь с ретинакулами Вайтбрехта.
Несколько исследований оценивали питательные отверстия в шейке бедренной кости (Lavigne et al. 2005; Sevitt and Thompson 1965; Jung et al. 1965; Tucker 1949). В исследовании Lavigne et al. (2005), большинство (77%) сосудистых отверстий располагалось на переднебоковых участках шейки бедренной кости, что аналогично нашим данным.Lavigne et al. (2005) также сообщили, что сосудистые отверстия полностью отсутствуют в передней части шеи в 71% бедер. Малочисленность сосудистых отверстий, идентифицированных спереди и посередине в нашем исследовании, также наблюдалась в других исследованиях (Sevitt and Thompson 1965; Tucker 1949; Howe et al. 1950; Chung 1976; Ogden 1974) и объяснялась их регрессом. сосуды по мере роста шеи (Ogden 1974). Поскольку в непосредственной близости от переднебоковой области шеи было обнаружено множество сосудистых отверстий, следует соблюдать осторожность при приближении к этой области во время операции.
Кроме того, это общее асимметричное распределение в расположении питательных фораминалов предполагает, что индивидуальные различия клинически значимы. В случаях с относительно небольшим количеством питательных отверстий, сконцентрированных около суставного хряща головки бедренной кости, даже незначительно смещенные переломы, такие как вальгусный перелом шейки бедренной кости, могут повлиять на кровоснабжение головки бедренной кости из-за возможного фатального защемления кровеносных сосудов. головка бедренной кости. Напротив, в случаях с большим количеством питательных отверстий, хотя перелом может повредить некоторые кровеносные сосуды, остаточные неповрежденные кровеносные сосуды все еще могут обеспечивать необходимое кровоснабжение головки бедренной кости.
Подобные находки были отмечены и в отношении формы питательных отверстий. Некоторые из них были круглыми или овальными и впивались прямо в кость, в то время как другие выглядели как костные бороздки в шейке бедренной кости. В последнем случае кровеносные сосуды могут быть легко сломаны во время перелома из-за отсутствия окружающей костной опоры.
Сообщалось об индивидуальных различиях в размере отверстий шейки бедра (Tucker 1949). В исследовании Tucker (1949) сообщалось о диаметрах ретинакулярных артерий от 0 до 0.От 10 до 1,55 мм у взрослых, при среднем диаметре заднебоковых ретинакулярных сосудов 0,84 мм. Мы также обнаружили значительные различия в размере отверстий, что соответствует предыдущим сообщениям (Tucker 1949).
Таким образом, оценка кровоснабжения головки и шейки бедренной кости показала, что существуют индивидуальные различия, и что такие различия влияют на прогноз пациентов с переломами. Результаты этого исследования показали, что современные технологии визуализации не могут полностью отразить степень повреждения кровоснабжения шейки бедренной кости после перелома.Технологии будущего, которые обеспечат лучший скрининг кровоснабжения после перелома, могут уменьшить количество осложнений, индивидуализировать варианты лечения (внутренняя фиксация или артропластика) и повысить вероятность успеха. Такая технология может принимать форму КТ с более высоким разрешением или, возможно, микро-КТ (Купер и др., 2003).
У нашего исследования было несколько ограничений. Размер выборки был относительно небольшим, и ошибка выборки могла повлиять на результаты. Кроме того, для анализа не было доступных клинических данных об образцах.Хотя количество отверстий не было связано с возрастом, многомерный логистический анализ выявил значительную взаимосвязь между влиянием пола и односторонности на количество отверстий ( p <0,01) в исследовании питательных отверстий в диафизе бедренной кости человека (Bridgeman and Brookes 1996). ). Хотя мы предположили, что могут быть значительные индивидуальные различия в размере и количестве питательных отверстий, и наши результаты также подтвердили эту гипотезу как разумную, мы не нашли никаких связанных документов, и это ограничение исследования.Кроме того, мы не изучали взаимосвязь между длиной бедренной кости и количеством / размером отверстий в шейке бедра. Было опубликовано несколько исследований, касающихся длины бедренной кости и ее отношения к количеству / размеру отверстий в шейке бедра. Однако, согласно нескольким исследованиям (Murlimanju et al. 2011a, b, c; Kizilkanat et al. 2007), распределение питательных отверстий в диафизе бедренной кости не связано с длиной диафиза бедренной кости.Следовательно, необходимы более масштабные проспективные исследования для получения клинических данных относительно пола и односторонности, а также для изучения влияния длины диафиза бедренной кости на количество питательных отверстий в шейке бедренной кости. Дальнейшие исследования также необходимы для дальнейшего изучения вероятной корреляции между тяжестью повреждения ретинакулы и последующим развитием АВН.
Наша конечная цель — иметь возможность объективно оценить повреждение питательных отверстий в шейке бедренной кости до выбора хирургического плана для каждого пациента с переломом шейки бедренной кости.Это было основано на нашем клиническом наблюдении, что не во всех случаях с серьезными переломами шейки бедренной кости развивалась АВН головки бедренной кости, в то время как в некоторых случаях с переломами шейки бедренной кости без смещения АВН развивалась после внутренних фиксаций. При выполнении гемиартропластики или тотального эндопротезирования тазобедренного сустава после переломов шейки бедренной кости мы также наблюдали, что состояние кровоснабжения головки бедренной кости значительно различается среди случаев с серьезно смещенными переломами шейки бедренной кости. В некоторых случаях имелось обильное кровоснабжение головки бедренной кости, в то время как в других кровоснабжение головки бедренной кости вовсе отсутствовало, и факторы, определяющие степень кровоснабжения, включали богатство питательных отверстий и тяжесть заболевания. повреждение ретинакулы Вайтбрехта.К сожалению, в этих случаях мы уже приняли решение о замене сустава и удалении головки бедренной кости. Таким образом, мы не знаем, каков был бы окончательный прогноз пациентов с серьезно смещенными переломами шейки бедренной кости (у которых также было обильное кровоснабжение), если бы в этих случаях мы не выполняли замену тазобедренного сустава. Между тем, мы также не смогли наблюдать распределение питательных отверстий у пациентов, перенесших внутреннюю фиксацию. Поэтому мы попытались использовать КТ-реконструкцию для наблюдения за состоянием питательных отверстий в шейке бедренной кости с целью выбора подходящей хирургической процедуры (внутренняя фиксация или замена сустава) путем изучения распределения питательных отверстий или тяжести травмы до операция.К сожалению, современные компьютерные томографы, используемые в клинической практике (включая некоторые высококачественные компьютерные томографы), не могут удовлетворить наши требования в этом отношении. Хотя наши наблюдения подтвердили нашу гипотезу, все еще необходимы более точные компьютерные томографы, чтобы внедрить нашу технику в повседневную клиническую практику. Мы уверены, что эта цель будет достигнута с развитием технологий в будущем.
В заключение, существующая теория не может объяснить, почему перелом шейки бедренной кости без смещения может привести к АВН.Это можно объяснить количеством и распределением питательных отверстий в шейке бедренной кости. Мы обнаружили, что фораминальное распределение соответствует ретинакуле Weitbrecht, структуре, которая обеспечивает поддержку и защиту кровеносных сосудов, входящих в головку бедренной кости. В состоянии, при котором имеется мало питательных отверстий, даже если сам перелом не смещен, повреждение питательных отверстий может вызвать остеонекроз, и артропластика является лучшим вариантом. Если имеется много питательных отверстий, даже при смещенном переломе, питательные отверстия, которые не были повреждены, могут обеспечивать достаточное кровоснабжение головки бедренной кости, и возможна внутренняя фиксация.
Перелом шейки бедренной кости у взрослых, аваскулярный некроз и несращение — Полный текст
Переломы шейки бедренной кости (FNF) — это переломы уплощенной пирамидальной кости, соединяющей головку бедренной кости и диафиз бедренной кости. Это не так часто встречается у здоровых людей, но часто встречается среди спортсменов, новобранцев и молодых людей из-за случаев повышенной активности, таких как спорт и дорожно-транспортные происшествия, у взрослых из-за падений, у женщин с дисбалансом эстрогена и у пациентов с минерализацией костей. и недостатки.
В США в 2013 г. было зарегистрировано 146 случаев на 100 000 населения. Смертность может достигать 30% в течение одного года, особенно если лечение откладывается более чем на 24 часа.
FNF классифицируются с использованием классификации сада на основе переднезадних рентгенограмм на типы от I до IV, где тип I — неполный перелом, тип II — полный, но несмещенный перелом, тип III — полный и частично смещенный перелом, а тип IV — полный и полностью смещенный. бедренная кость.Другой классификацией является классификация Пауэля, которая представляет собой биомеханическую классификацию, основанную на вертикальной ориентации линии перелома, и обычно используется для определения подходящего лечения ФНФ, особенно среди молодых людей.
Оценка рентгенологического сращения бедра (RUSH) — это оценка, используемая для описания заживления переломов шейки бедренной кости, особенно среди пациентов, которым может потребоваться дополнительная операция, у которых пациенты с 6-месячным баллом по шкале RUSH <18 имеют большую вероятность перенести повторную операцию. .
Хирургическое лечение FNFs включает открытую репозицию и внутреннюю фиксацию (ORIF) с некоторыми нарушениями фиксации, первичную тотальную артропластику (TA), которая экономически эффективна для смещенных FNF у пациентов 45-65 лет, фиксацию канюлированными винтами (CS) для пациенты молодого и среднего возраста, динамическая фиксация бедренными винтами (DHS) и гемиартропластика. Решение об использовании любого из хирургических методов лечения зависит от нескольких факторов, включая смещение шейки бедра, наличие артрита тазобедренного сустава, возраст и другие факторы.Около 24% пациентов, перенесших THA, подверглись ревизии в течение 5 лет из-за асептического расшатывания, инфекции и многих других причин. Однако некоторые хирурги предпочитают ORIF, а некоторые предпочитают THA для смещенных FNF, особенно среди активных пожилых пациентов с переломом Garden III.
Одним из наиболее серьезных последствий FNF является аваскулярный некроз (AVN), который встречается у 10-45% пациентов с FNF, особенно у тех, у кого есть смещенные и несращенные FNF. Несращение встречается почти в 20% FNF, чаще встречается у мужчин, чем у женщин, и чаще встречается с возрастом.Около 33% перемещенных ФНФ связаны с осложнениями. Одно исследование показало, что возраст и тип фиксации существенно не коррелируют с частотой возникновения АВН, но степень повреждения сосудов во время перелома определяет развитие сосудистого некроза. С другой стороны, отдельное исследование показало, что тип и возраст перелома являются наиболее значимыми предикторами развития АВН.
Было упомянуто, что время имеет важное значение в управлении FNF, особенно в развитии AVN.Одно исследование показало, что частота АВН увеличивается со временем, когда пациенты перенесли операцию до истечения 12 часов и через 12 часов с 12,5% до 14,0%, в то время как другое исследование показало, что задержка более 48 часов до операции не влияла на частоту. сращения или развития АВН по сравнению с операцией в течение 48 часов после травмы. В некоторых исследованиях сообщалось, что кровотечение из отверстий канюлированных винтов предсказывает развитие АВН, некоторые из-за нарушения кровоснабжения головки бедренной кости, вызванного исходной травмой высокой энергии, а некоторые из-за степени смещения перелома.Другие исследования показали, что ЛФН, леченные с использованием канюлированных винтов, особенно среди пациентов среднего и пожилого возраста, имеют меньшую частоту АВН. В связи с этим мы предприняли это исследование, чтобы определить взаимосвязь между этиологией и лечением FNF в нашем учреждении и ее связь с развитием AVN или несращением.
Некоторые упражнения, предлагаемые для снижения риска перелома бедра у пожилых людей
КЕМБРИДЖ, Англия, 7 июля. Такие упражнения, как езда на велосипеде, силовые тренировки, гимнастика или гребля, могут помочь пожилым людям снизить риск перелома бедра.
Это согласно исследователям из Кембриджского университета, которые утверждают, что возрастное истончение бедренной кости, особенно у женщин, подвергает пожилых людей большему риску переломов при падении на бок.
Обычные упражнения с отягощением, такие как ходьба, наиболее распространенный тип упражнений среди пожилых людей, недостаточны для укрепления шейки бедра, пишет Пол М.Мэйхью, доктор философии, в номере журнала Lancet от 9 июля.
- Сообщите пожилым пациентам, что это исследование предполагает, что определенные виды упражнений, которые выпрямляют или расширяют бедренную кость, когда она находится под нагрузкой, например, езда на велосипеде, парная / гребля, гимнастика или силовые тренировки, могут помочь снизить риск. перелома.
- Сообщите пациентам, что эта информация получена в результате относительно небольшого исследования костей, взятых из трупов, и что предложенная модель увеличения риска переломов с возрастом подлежит обсуждению и интерпретации.
«Некоторые популярные формы упражнений также включают разгибание согнутой бедренной кости под нагрузкой (езда на велосипеде, парная гребля, гимнастика, веса)», — написали доктор Мэйхью и его коллеги. «Некоторые должны быть исследованы на предмет их защитного потенциала, как часть стремления нашего общества увеличить физическую активность для здоровья».
Они предположили, что истончение суперболатеральной коры шейки бедренной кости, которое может произойти, если бедро не подвергается достаточной механической нагрузке во время ходьбы, может привести к локальному короблению или эластической нестабильности кости, что подвергает людей повышенному риску перелома. от бокового кувырка.
В сопутствующей редакционной статье, в которой критикуется эта идея, инженер-биомедик сравнил ее с алюминиевой банкой, тонкие стенки которой прогибаются, когда на нее наступают.
«Я обеспокоен тем, что теория коробления оболочки Мэйхью и его коллег может быть чрезмерно упрощенной», — написал Чарльз Х. Тернер, доктор философии, с кафедры биомедицинской инженерии и ортопедической хирургии Университета Индианы и Университета Пердью в Индианаполисе. .Шейка бедренной кости заполнена губчатой костью и костным мозгом, что делает ее гораздо более сложной структурой, чем пустая оболочка.
Хотя риск падения с возрастом увеличивается лишь умеренно, риск переломов возрастает гораздо сильнее — в 10 раз на каждые 20 лет старения, писали д-р Мэйхью и его коллеги.
В поисках причины, которая могла бы объяснить это несоответствие, они получили проксимальную треть бедренной кости у 77 человек в возрасте от 20 до 95 лет, которые внезапно скончались.Они использовали двухэнергетическую рентгеновскую абсорбциометрию (DEXA) для определения минеральной плотности кости и компьютерную томографию для измерения распределения кости в средней части шейки бедра. Затем они включили числа в формулу для расчета критических напряжений, которые могут возникнуть при боковом падении, как меры упругой нестабильности.
Они обнаружили, что и без того тонкая кортикальная зона в верхней шейке бедра становилась еще тоньше с возрастом в исследованных ими образцах.У женщин относительная толщина кортикального слоя в верхней части шеи снижалась на 6,4% за десятилетие, а критический стресс — количество, которое каждая область кости может выдержать, прежде чем станет критически нестабильным, — снизилась на 13,2% за десятилетие в верхнезаднем октанте, наиболее сжатой области. при падении боком.
Меньший эффект наблюдался у мужчин, у которых средняя толщина в заднем октанте снижалась на 4,2% за десятилетие (по сравнению с возрастом 60 лет). Авторы предположили, что это возрастное истончение скомпрометировало способность бедренной кости поглощать энергию независимо от остеопороза.
«Ходьба защищает от перелома бедра у пожилых людей, но не за счет прямого укрепления бедра. Чтобы сохранить стабильность коры, регулярная нагрузка, направленная на суперболатеральную кору, может потребоваться в течение всей жизни, как это происходит естественным образом, когда бедро выпрямлено (разложено) в бедре из согнутого положения », — написали исследователи.
Формы упражнений, которые могут помочь укрепить шейку бедра за счет регулярного разгибания и нагрузки, включают езда на велосипеде, парную греблю, гимнастику и тяжелую атлетику, отметили они.
Статьи по теме:
Пожалуйста, включите JavaScript, чтобы просматривать комментарии от Disqus.