Как вылечить спондилез? — медицинский центр Эволайф
Спондилёз (деформирующий спондилез) — процесс постепенного изнашивания и старения анатомических структур позвоночника, сопровождающийся дистрофией наружных волокон передних или боковых отделов фиброзного кольца, выпячиванием его под давлением сохранившего свой тургор мякотного ядра, отложением и оссификацией передней продольной связки и образованием краевых костных разрастаний (остеофитов) вдоль оси позвоночника только по окружности передних и боковых отделов.
При нём длительное время сохраняется высота диска и не нарушается анатомо-топографическое взаимоотношение элементов позвоночного канала. Поэтому спондилез в «чистом» виде, не осложненный спондилоартрозом, не имеет клинического проявления. При более тяжелых стадиях возможны боли, сопровождающиеся ограничением подвижности позвоночника, утомляемость, обездвиженность соответствующего отдела позвоночника.
Спондилез представляет собой особую патологию, при которой костная ткань суставов разрастается, при чем образуются так называемые остеофиты, то есть, нежелательные образования костной ткани (по мере нарастания костный вырост распространяется к соседнему позвонку, тогда как от соседнего позвонка образуется такой же вырост, в некоторых случаях окостенение начинается на уровне межпозвоночного диска).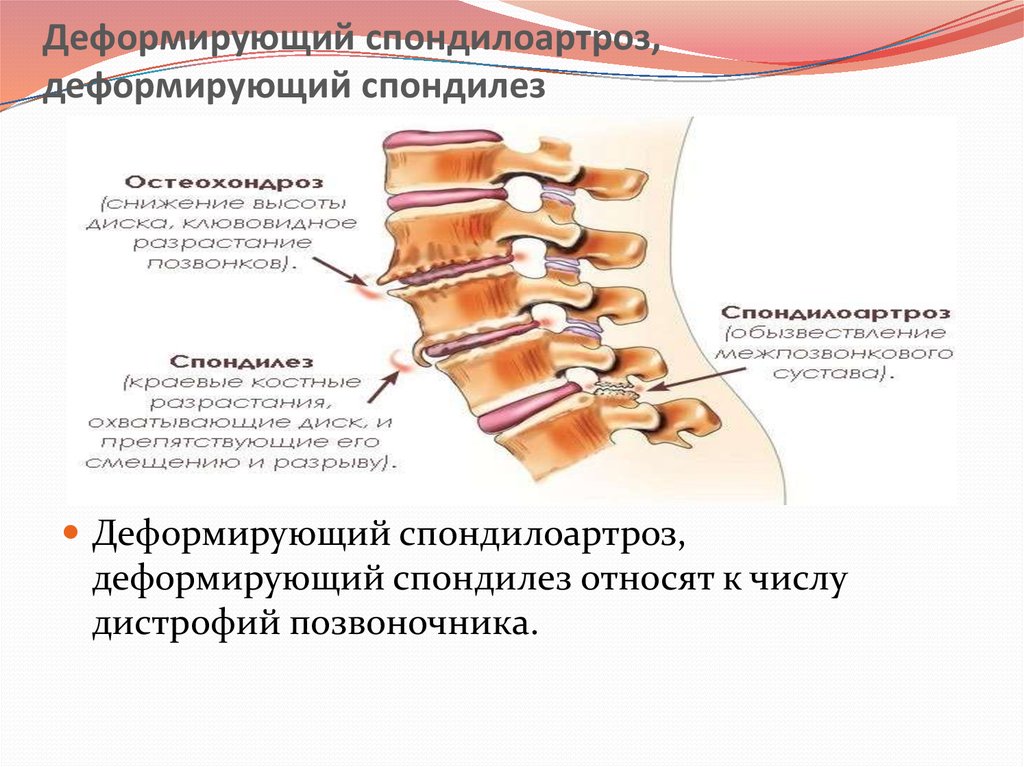
Разрастание остеофитов представляет собой защитно-компенсаторную реакцию организма, направленную на то, чтобы с помощью данных новообразований «заполнить» образованные в процессе травмированы трещины в суставах.
Почти одинаково часто встречается у мужчин (80%) и женщин (60%) старше 50 лет, а первые его признаки могут быть выявлены в возрасте 20—30 лет.
Причины
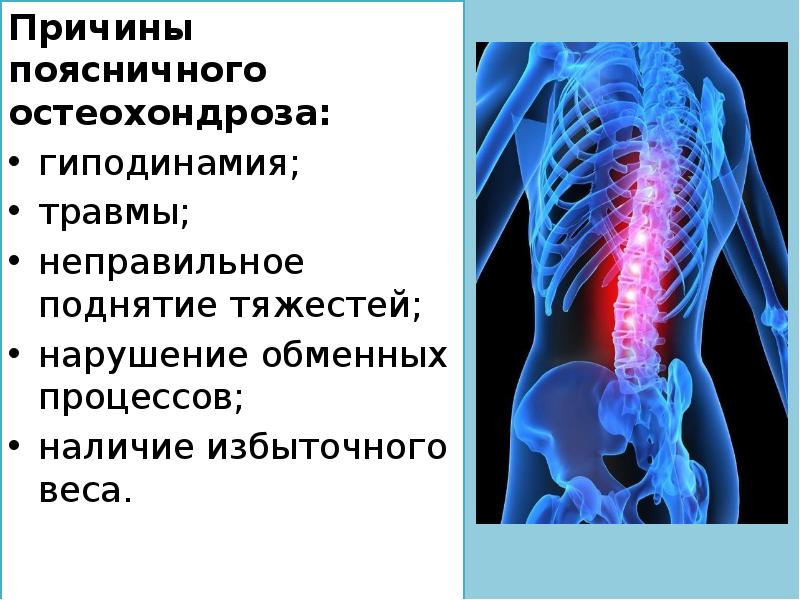
Спондилез может являться следствием: переохлаждения, нарушается иннервация позвонков, связок и сосудов; возрастных изменений; тяжелых физических нагрузок; нарушений метаболизма; остеохондроза шейных позвонков, при котором давление на суставы значительно усиливается, а позвонки стираются; травм или деформаций позвоночника, а так же плоскостопия, эндокринных заболеваний.
Как вылечить спондилез?
Предлагаем пройти безоперационное лечение спондилёза в медицинском центре Эволайф.
Записаться на консультацию к профильному врачу для точной постановки диагноза и назначения эффективного лечения.
Комплекс лечебных упражнений на медицинском тренажере «Ормед-кинезо», восстанавливающий нарушения метаболизма в позвоночнике, мышцах и внутренних органах.
Акустическая ударная волна улучшает кровообращение в пораженных тканях, активизирует процессы их заживления, разрушает микрокристаллы и окаменелые фибробласты в суставах.
Ознакомительный курс, который позволит вам оценить уровень сервиса и опробовать лечебные процедуры медцентра без существенных затрат.
Применение свойств электрического тока для борьбы с различными патологиями: травмами опорно-двигательной системы, заболеваниями нервной системы, при восстановлении после операции.
Активация резервных возможностей организма воздействием сверхнизких температур.
Спондилез: описание болезни, причины, симптомы, стоимость лечения в Москве
Спондилез — проблема со здоровьем, когда речь идет о целостности позвоночного столба. Его деструкция происходит вследствие травм или других провоцирующих факторов. Прежде всего страдают края позвоночника, которые начинают интенсивно разрастаться. Озвученный процесс долгое время может не причинять дискомфорт больному. В редких случаях на первой стадии его развития человек вынужден купировать боль при помощи анальгетиков.
Разновидности заболевания зависят от места локации патологии.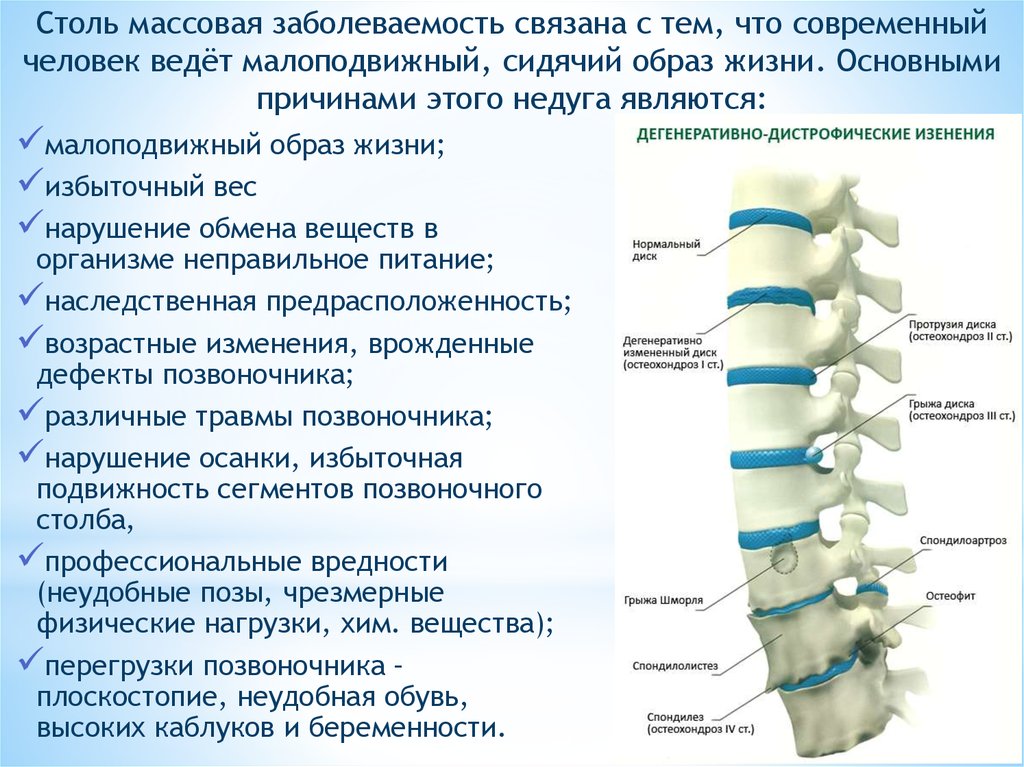 Спондилез имеет следующую классификацию по этому признаку:
Спондилез имеет следующую классификацию по этому признаку:
1. Шейный отдел. Существенный дискомфорт в озвученной части тела человек ощущает при необходимости вести малоподвижный образ жизни. У людей с сидячей профессией часто болит шея, поднимается артериальное давление и чувствуется давление на глаза.
2. Грудина. Эта разновидность спондилеза встречается очень редко. При рентгене обычно обнаруживается деформация верхних и нижних позвонков. Во время приступа боли человек начинает задыхаться, как будто ему перекрывают доступ кислорода в легкие.
3. Пояснично-крестцовый отдел. При лежании на животе больной не ощущает изматывающей боли. В ином положении тела его мучают тянущие боли в нижней части спины, которые могут продолжаться длительное время.
4. Спондилез поясницы. Больной в этом случае жалуется на невозможность находится долгое время в одной и той же позе. Симптомы спондилеза поясницы напоминают радикулит, который стараются лечить прогреванием.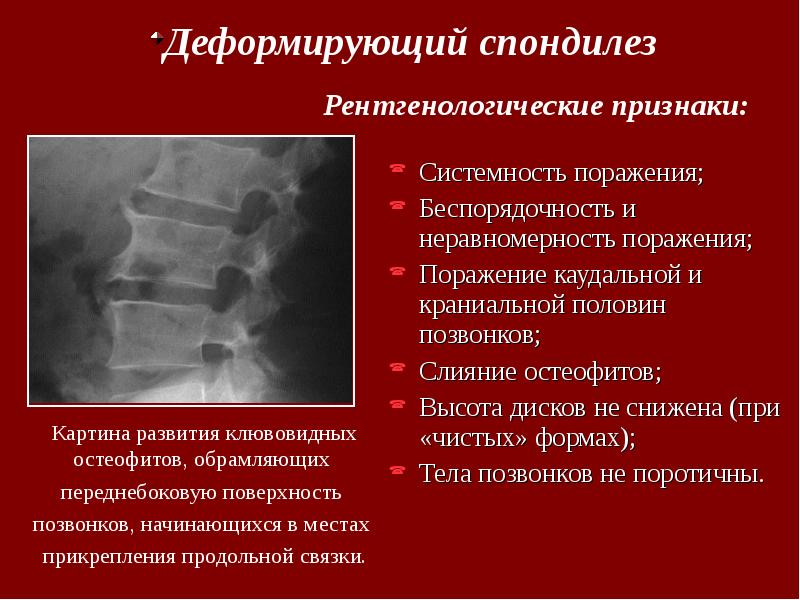
Медики озвучивают еще одну классификацию заболевания:
1. Деформирующий спондилез. Во время его протекания целостность позвоночника радикально меняется. Происходит подобная деструкция по причине выхода фиброзных колец из места, где им надлежит быть.
2. Анкилозирующий спондилез. Ощутимое искривление позвонков в этом случае диагностируют на общем фоне воспалительного процесса. Чаще всего анкилозирующий спондилез обнаруживают у мужчин, которым не исполнилось 40 лет.
Признаки спондилеза проявляются из-за следующих провоцирующих факторов:
1. Нагрузка на позвоночник. Его слаженное функционирование нарушается при любой травме и регулярном физическом напряжении. Повышенная зона риска — мужчины из возрастной категории 40 +.
2. Гиподинамия. Речь в этом случае идет не только о сидячей работе. Человек может мало двигаться из-за проблем со здоровьем.
3. Искривление позвоночника. Его деформация может иметь врожденный и приобретенный характер при кифозе и сколиозе.
Искривление позвоночника. Его деформация может иметь врожденный и приобретенный характер при кифозе и сколиозе.
4. Осложнения остеохондроза. Заболевание сопровождается уменьшением эластичности позвоночных дисков и их хрупкостью.
5. Избыточная масса тела. Основа скелета человека рассчитана на определенный предел нагрузки на нее. При исчерпании этого лимита позвонки могут сместиться.
6. Возрастные изменения. Факт старения еще никто не отменял. По этой причине может возникнуть существенный сбой обмена веществ, который спровоцирует возникновение спондилеза.
Степени спондилеза:
1. Первая стадия. Отростки небольшого размера еще не причиняют человеку существенного дискомфорта. По причине их нахождения в диапазоне тела позвонка на этой стадии диагностика бывает нерезультативной. Озвученная фаза проходит незаметно для больного, поэтому считается опасным и непредсказуемым периодом.
2.
3. Третья стадия. Спондилез позвоночника на этой стадии игнорировать не получится. Все нарастающая боль лишает человека трудоспособности. Сращивание позвонков стремительно ускоряется, что может привести к полному обездвиживанию пострадавшего.
Характер боли при патологии:
1. Резкая. Чаще всего она ощущается в груди или шейном отделе. Усиление болевой атаки может начаться при активных движениях.
2. Ноющая. Распространение ее происходит по стандартной схеме: затылок — челюсть — плечи.
3. Боль в виде прострелов. Возникает она в поясничном отделе и напоминает одиночные интенсивные импульсы, которые имеют опоясывающий характер.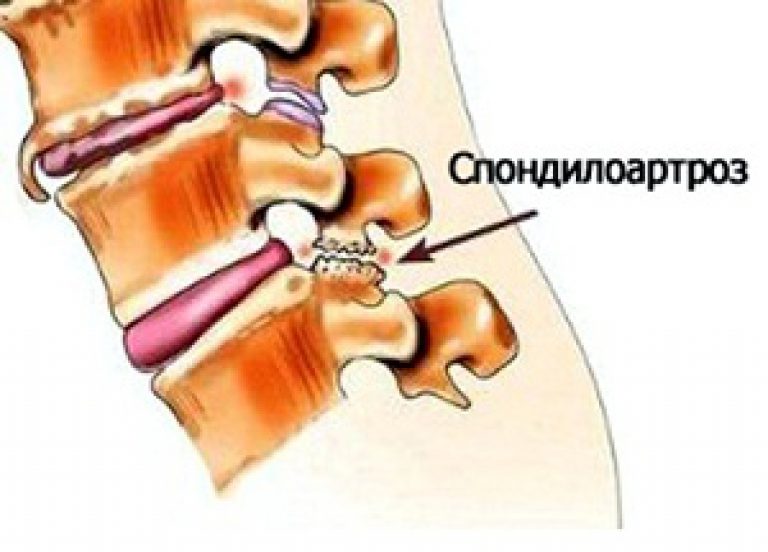
4. Волнообразная. Ее отличительная черта — смена фаз боли и онемения. Локализуются неприятные ощущения в области брюшины, ягодиц и груди.
5. Головная. Сильные приступы мигрени наблюдаются при наростах-остеофитах в шейном отделе.
6. Перманентная. Боль такого рода не прекращается и носит постоянный характер. Обычно ее чувствуют люди при поражении позвонков шейного отдела.
Диагностика патологии в большинстве случаев ограничивается рентгеном, который помогает выявить наросты-остеофиты. При второй-третьей стадии заболевания они могут выходить за поверхность дисков.
Часто спондилез путают с болезнями Бехтерева и Форестье. Схожая визуальная симптоматика патологий на рентгеновском снимке четко отличается. При спондилезе деформации подвергаются пару позвонков. Исключение — деструкция поясничного отдела, когда могут пострадать три звена опоры скелета.
Профилактика заболевания:
1. Регулярная разминка. Необходимо свой распорядок дня распределить не на пассивные манипуляции, а на активные движения. Не обязательно утруждать себя упражнениями на пресс при возможности заменить самоистязание вечерними прогулками в течение часа.
Регулярная разминка. Необходимо свой распорядок дня распределить не на пассивные манипуляции, а на активные движения. Не обязательно утруждать себя упражнениями на пресс при возможности заменить самоистязание вечерними прогулками в течение часа.
2. Посещение плавбассейна и фитнес-клуба. Одной утренней зарядкой целостность структуры позвоночника сохранить проблематично. После приобретения абонемента в озвученные заведения следует помнить, что спортивные травмы только усугубят имеющееся заболевание. По этой причине оздоровительный процесс нужно проводить под контролем инструктора.
3. Правильное питание. Об острых приправах стоит забыть при включении в рацион кисломолочных продуктов. Рекомендуется также ежедневно съедать два грецких ореха с пучком зелени для профилактики спондилеза.
4. Контроль веса. Позвоночник способен стать надежной опорой только для той массы тела, которая является нормой для человека при его росте.
Наследственность — предрасположенность организма к различным заболеваниям, которую изменить невозможно. Однако защитить свои позвонки по максимуму — реально.
Однако защитить свои позвонки по максимуму — реально.
Как действуют препараты
1. Обезболивающие препараты. Рекомендуют их при сильных приступах на третьей стадии спондилеза. В этом случае поможет Кеторол для в/м введения, который способен блокировать болевой синдром сильной интенсивности. Заменить его можно Баралгином в ампулах, который при высокой эффективности не является наркотическим средством. Спондилез спины при острых приступах можно на время успокоить при помощи новокаиновой блокады.
2. Гели и мази. Их применение рекомендуется при болях средней интенсивности в виде прострелов. Все большую популярность набирает препарат «Сила лошади» на основе пчелиного яда.
3. Паравертебральное воздействие. При наличии интенсивных приступов применяют этот вид терапии в условиях стационара или в амбулаторном режиме. В итоге напряжение мышц устраняется за короткий промежуток времени
4. Гиалуроновая кислота.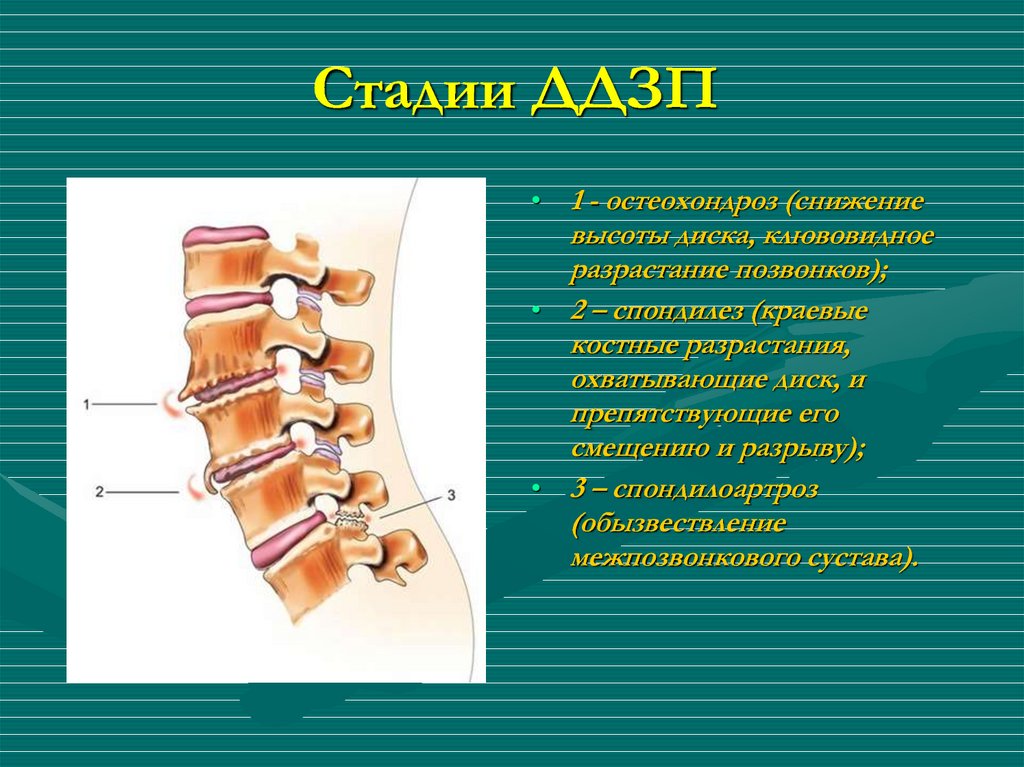 Разрастание костной ткани суставов приостановится при использовании этих инъекций для питания хрящей.
Разрастание костной ткани суставов приостановится при использовании этих инъекций для питания хрящей.
5. Витаминные комплексы. При их назначении врач не ограничивается витаминами группы В. Для поддержания организма в тонусе больному прописывают поддерживающую терапию в виде ретинола, аскорбиновой кислоты и холекальциферола.
Правильное питание при спондилезе
На жесткую диету врач после диагностирования не посадит, но некоторые его рекомендации необходимо будет соблюдать. Досужее мнение, что соль при спондилезе категорически запрещена, стоит забыть. В небольшом количестве ее употребление не возбраняется.
Для восполнения дефицита кальция и приостановления развития наростов меню больного должно содержать сыр, молочные продукты, зелень и морепродукты. Пить необходимо не менее двух литров жидкости в день. Кроме обычной очищенной воды, рекомендуется употреблять овощные и фруктовые соки. Врачи также рекомендуют пить компот из сухофруктов и минеральную воду без газа.
Лечебная физкультура
Разрастание солевых отложений в позвонках реально приостановить при помощи специального комплекса:
1. Королевская походка. Классический способ выровнять осанку использовали с незапамятных времен. Необходимо разместить на голове внушительную по размеру книгу и пройтись с ней вдоль комнаты несколько раз. При согнутой спине предмет сразу упадет, что сигнализирует о необходимости повторить упражнение еще раз.
2. Кошачьи ужимки. Эту манипуляцию нельзя проводить на третьей стадии заболевания. В остальных случаях нужно подойти к стене и постараться немного прогнуться в мостик при упоре на нее. Затем нужно на четвереньках имитировать походку кошки с периодическим выгибанием спины.
3. Плавные перекаты. В положении лежа нужно из стороны в сторону поворачивать согнутые в коленях ноги. Руки при этом необходимо держать вдоль тела без движения.
4. Невидимый обруч. Поясничный отдел при наличии в нем дегенеративных наростов рекомендуется обрабатывать аппликатором Кузнецова. Не помешает при этом по нескольку раз в день крутить воображаемый обруч. Если диагностирована первая и вторая стадия заболевания, то можно включить в комплекс реальный предмет с небольшим весом.
Поясничный отдел при наличии в нем дегенеративных наростов рекомендуется обрабатывать аппликатором Кузнецова. Не помешает при этом по нескольку раз в день крутить воображаемый обруч. Если диагностирована первая и вторая стадия заболевания, то можно включить в комплекс реальный предмет с небольшим весом.
5. Носок-пятка. Это упражнение с разминкой нижних конечностей можно дополнить имитацией передвижения некоторых животных (медвежья походка, прыжки зайца и т.д.).
При третьей стадии спондилеза упражнения выполняются под наблюдением специалиста и с использованием специального бандажа. Любые манипуляции на вытяжку позвоночника запрещены. Все упражнения нужно выполнять в медленном режиме без излишнего напряжения спины.
Физиотерапия при спондилезе
Любой этап заболевания лечат при помощи следующих процедур:
-
Диадинамический ток. Его применение подразумевает низкочастотное воздействие на проблемные участки позвоночника.
 Процедура помогает устранить боли в спине и пояснице, а также снимает отечность в зоне деформации дисков. Увеличение диадинамического тока зависит от состояния пациента, который начинает испытывать спектр ощущений от покалывания до жжения.
Процедура помогает устранить боли в спине и пояснице, а также снимает отечность в зоне деформации дисков. Увеличение диадинамического тока зависит от состояния пациента, который начинает испытывать спектр ощущений от покалывания до жжения.
-
Фонофорез. Схема его проведения подразумевает воздействие на проблемные участки ультразвуком. Питание тканей дополняется также применением гидрокортизона. Обычно подобную процедуру назначают людям, которые хотят вернуть упругость эпидермису. Поможет она и при спондилезе, когда после специальной очистки кожи на нее наносится лекарственное средство. Дальнейшие манипуляции напоминают проведение УЗИ.
Остеохондроз и спондилоартроз позвоночника как проявления единого дегенеративного процесса. Современные подходы к лечению | Никифоров А.С., Мендель О.И.
Для цитирования: Никифоров А. С., Мендель О.И. Остеохондроз и спондилоартроз позвоночника как проявления единого дегенеративного процесса. Современные подходы к лечению. РМЖ. 2006;23:1708.
С., Мендель О.И. Остеохондроз и спондилоартроз позвоночника как проявления единого дегенеративного процесса. Современные подходы к лечению. РМЖ. 2006;23:1708.
Дегенеративные заболевания периферических суставов и позвоночника – самые распространенные заболевания из группы болезней костно–мышечной системы, нередко приводящие к временной нетрудоспособности и инвалидности пациентов. Так, в индустриально развитых странах боль в нижней части спины занимает второе место по временной утрате трудоспособности, а доля общей инвалидности в связи с болезнями костно–мышечной системы среди всех инвалидов (первичная инвалидность) – 7,9%.
Патогенез, клиника, диагностика
Основой опорно–двигательной системы является позвоночник. В связи с прямохождением позвоночник человека подвержен значительным статодинамическим нагрузкам. Это приводит к тому, что в позвоночнике относительно рано проявляются дегенеративно–дистрофические процессы.
Прогрессированию дистрофических процессов в позвоночнике в значительной степени способствует и наступающая в детстве облитерация сосудов межпозвонковых дисков (МПД). Имеются сведения о генетической детерминированности поражения МПД, проявляющейся, в частности, унаследованным нарушением структуры коллагена.
Следует иметь в виду, что степень риска преждевременного развития дегенеративно–дистрофических поражений позвоночника значительно повышают многие патологические состояния. К ним могут быть отнесены врожденные аномалии позвоночника, такие, как окципитализация атланта (синдром Ольеника), феномен проатланта, гипоплазия зубовидного отростка осевого позвонка, подвывих атлантоосевого сустава (симптом Крювелье), синдром короткой шеи (болезнь Клиппеля – Фейля), неполная дифференциация позвонков, диспластическая форма спондилолистеза, локальная платиспондилия или генерализованная ее форма (синдром Дрейфуса), сакрализация L5, люмбализация S1 позвонков. Существенно способствуют развитию дегенеративных процессов в позвоночнике травматические повреждения, а также нарушения статики, обусловленные ограничением подвижности в суставах, плоскостопием, неодинаковой длиной ног, которые бывают врожденными или приобретенными (аномалии тазобедренных суставов, вывихи головки тазобедренной кости, следствия травматического поражения тазового пояса и ног, артрозы, артриты, последствия перенесенного острого эпидемического полиомиелита и др. ).
Дегенеративно–дистрофическим изменениям подвержены, прежде всего, хрящевые структуры МПД и дугоотростчатых суставов, что проявляется клиническими признаками остеохондроза позвоночника и деформирующего спондилеза, а также спондилоартроза, которые обычно сочетаются друг с другом.
Термин «остеохондроз» был предложен в 1933 г. немецким ортопедом Хильдебрантом для суммарного обозначения инволюционных изменений в тканях опорно–двигательного аппарата; в нашей стране широкому распространению термина «остеоходроз позвоночника» во многом способствовал Я.Ю. Попелянский. В МКБ–10 все формы патологии позвоночника обозначаются как дорсопатии (М40 – М54). В эти понятия также входят остеохондроз и спонидилоартроз. В настоящее время обсуждается целесообразность объединения этих терминов в виду их значительной общности этиологии и патогенеза этих состояний.
Как известно, между позвонками, участвующими в формировании позвоночно–двигательго сегмента (ПДС), имеется три основных опорных «точки»: МПД и два дугоотростчатых сустава.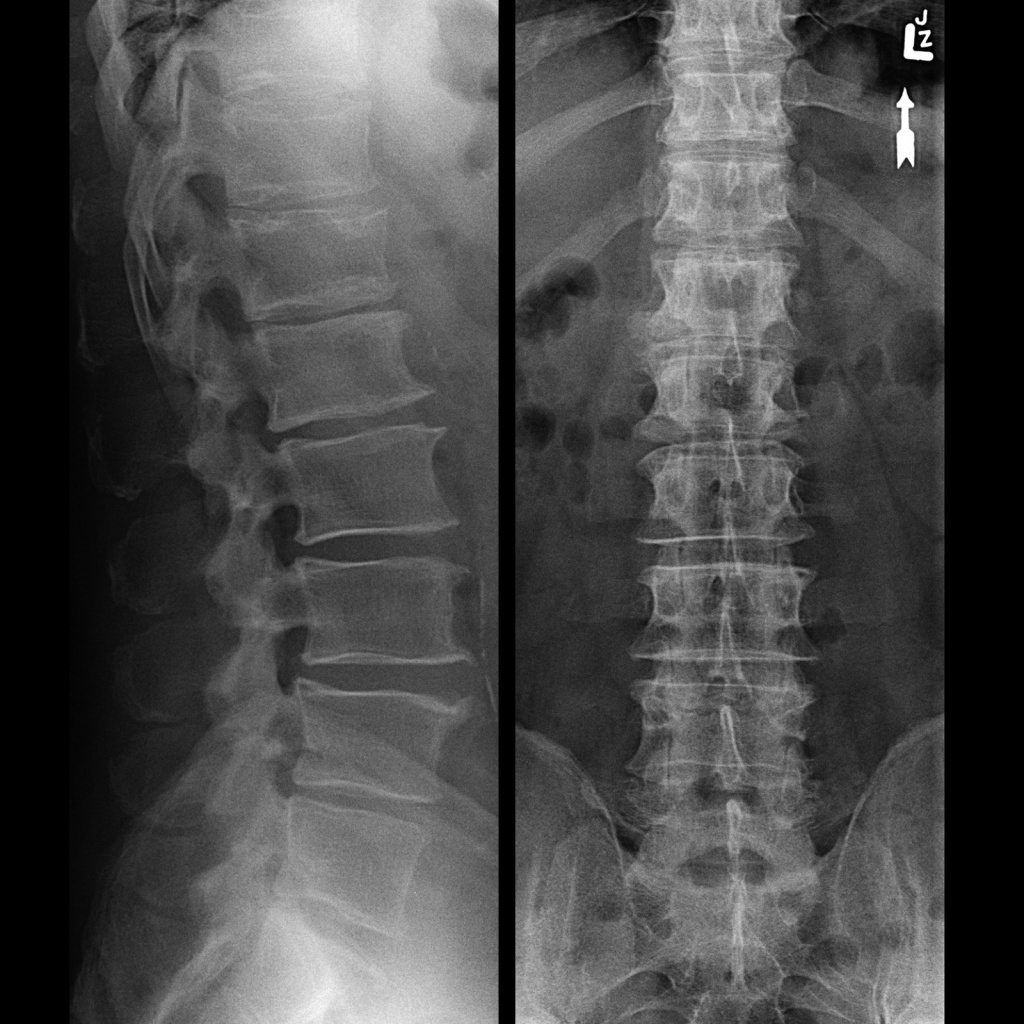 Они обеспечивают амортизацию физического воздействия по оси позвоночника, которое к тому же нарастет при поднятии и переноске тяжестей, а также при толчках и сотрясениях, сопутствующих ходьбе, бегу, прыжкам и другим, главным образом локомоторным, движениям. В обеспечении функций позвоночного столба велика значимость и связочного аппарата (передняя и задняя продольные связки, проходящие вдоль всего позвоночника, межпоперечные, межостные, надостистые и желтая связки).
Они обеспечивают амортизацию физического воздействия по оси позвоночника, которое к тому же нарастет при поднятии и переноске тяжестей, а также при толчках и сотрясениях, сопутствующих ходьбе, бегу, прыжкам и другим, главным образом локомоторным, движениям. В обеспечении функций позвоночного столба велика значимость и связочного аппарата (передняя и задняя продольные связки, проходящие вдоль всего позвоночника, межпоперечные, межостные, надостистые и желтая связки).
Снижение гидрофильности и недостаточное кровоснабжение хрящевой ткани МПД ведет к уменьшению объема и к изменению формы их пульпозных ядер, к снижению прочности фиброзных колец, особенно более слабого заднего их отдела. При этом происходит снижение высоты МПД и его протрузия, а затем и пролабирование элементов ткани диска за пределы краев прилежащих позвонков.
Пролабирование МПД и растяжение при этом продольных связок сопровождается их оссификацией и разрастанием при этом краевых отделов тел позвонков. Формирующиеся остеофиты оказываются направленными в сторону продольных связок. Выстояние МПД вперед ведет к растяжению передней продольной связки, которая на его уровне принимает дугообразную форму и постепенно оссифицируется. Образующиеся при этом остеофиты, исходящие из края тел соседних позвонков, постепенно разрастаясь, направляются навстречу друг другу и приобретают при этом клювовидную форму. Кальцификация передней продольной связки со временем все более ограничивает объем движений в соответствующем ПДС, что может вести его к иммобилизации. Развитие передних остеофитов не сопровождается болевыми ощущениями, так как в передней продольной связке практически отсутствуют болевые рецепторы. Выявляемые на спондилограммах клювовидные костные разрастания обычно расцениваются как проявление деформирующего спондилеза, который обычно сопутствует развитию остеохондроза позвоночника, и, по существу, может рассматриваться как одно из характерных для него проявлений.
Выстояние МПД вперед ведет к растяжению передней продольной связки, которая на его уровне принимает дугообразную форму и постепенно оссифицируется. Образующиеся при этом остеофиты, исходящие из края тел соседних позвонков, постепенно разрастаясь, направляются навстречу друг другу и приобретают при этом клювовидную форму. Кальцификация передней продольной связки со временем все более ограничивает объем движений в соответствующем ПДС, что может вести его к иммобилизации. Развитие передних остеофитов не сопровождается болевыми ощущениями, так как в передней продольной связке практически отсутствуют болевые рецепторы. Выявляемые на спондилограммах клювовидные костные разрастания обычно расцениваются как проявление деформирующего спондилеза, который обычно сопутствует развитию остеохондроза позвоночника, и, по существу, может рассматриваться как одно из характерных для него проявлений.
Не вызывают болевых ощущений и так называемые грыжи Шморля – проникновение фрагмента ткани МПД через продавленную им краевую пластинку прилежащего позвонка в губчатое вещество его тела. Надо отметить, что грыжи Шморля сами по себе не сказываются на клинической картине болезни, но являются одним из облигатных рентгенологических признаков остеохондроза.
Надо отметить, что грыжи Шморля сами по себе не сказываются на клинической картине болезни, но являются одним из облигатных рентгенологических признаков остеохондроза.
Протрузия МПД назад, в сторону позвоночного канала, ведет к смещению в том же направлении и сращенного с ним фрагмента задней продольной связки – феномен выдвигаемого ящика стола. Вследствие раздражения остеобластов костной ткани в месте прикрепления связки к надкостнице задней поверхности позвонков происходит также разрастание остеофитов. Они растут вслед за выдвигаемым в сторону позвоночного канала фрагментом межпозвонкового диска в горизонтальном направлении. При этом их поверхности, обращенные в сторону смещаемой в позвоночный канал ткани диска, оказываются параллельны.
Смешение ткани диска назад сопровождается ее давлением на богатую болевыми рецепторами заднюю продольную связку и их раздражением. При этом каждое обострение заболевания сопровождается выраженной локальной болью и болезненностью на уровне пораженного ПДС, а также спровоцированным болевыми ощущениями рефлекторным напряжением паравертебральных мышц.
Признаки болевого синдрома в большинстве случаев возникают на шейном или поясничном уровнях позвоночника, так как дегенеративно–дистрофические расстройства здесь проявляются чаще, раньше и бывают особенно выраженными, что сопряжено с значительной подвижностью этих отделов позвоночного столба, а в связи с этим и с большой физической нагрузкой, приходящейся на составляющие их ПДС.
Боли при развитии остеохондроза позвоночника на первом этапе заболевания проявляются периодически, возникают обычно остро или подостро. Нередко они провоцируется поднятием тяжести или резкими движениями, обычно имеют локальный характер, могут быть весьма интенсивными и, как правило, сопровождаются выраженными рефлекторными (защитными) мышечными реакциями (дефансом мышц), ограничивающими объем движений. Однако длительность таких обострений патологического процесса обычно сначала относительно невелика и при адекватном лечении они нивелируется в течение 1–2 недель.
Продолжительность ремиссии между периодами обострения патологического процесса может быть различной.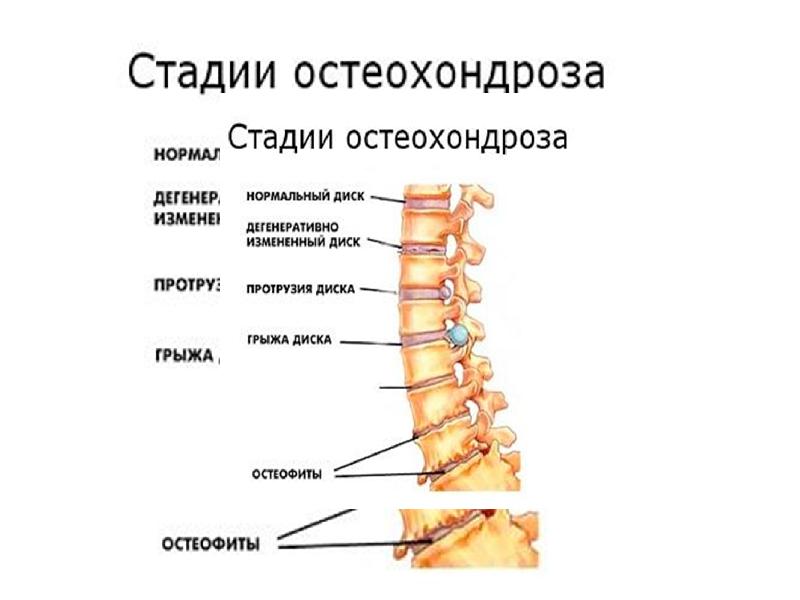 Однако каждое последующее обострение указывает на дополнительное смещение МПД в сторону позвоночного канала и возникающее при этом нарастание выраженности его грыжевого выпячивания. На определенном этапе заболевания при очередном обострении процесса возможна перфорация задней продольной связки, что ведет к проникновению грыжевого выпячивания, состоящего из тканей разрушенного МПД, в эпидуральное пространство. Перфорации чаще подвергается не центральная часть задней продольной связки, имеющая большую толщину и прочность, а ее истонченный край. В связи с этим в большинстве случаев образуется заднелатеральная грыжа МПД, направленная в сторону межпозвонкового отверстия, где из заднего и переднего спинальных корешков формируется соответствующий спинномозговой нерв. Значительно реже возникает срединная (заднемедиальная) грыжа МПД. В таких случаях корешковый синдром может быть двусторонним, иногда при этом нарастание интенсивности корешковой боли отмечается то на одной, то на другой стороне. При образовании грыжи МПД в случае обострения заболевания у больного возможно наличие характерных вынужденных поз, особенностей, выявляемых при активных и пассивных движениях, локального мышечного напряжения, появление определенных болевых точек, положительного симптома Нери.
Однако каждое последующее обострение указывает на дополнительное смещение МПД в сторону позвоночного канала и возникающее при этом нарастание выраженности его грыжевого выпячивания. На определенном этапе заболевания при очередном обострении процесса возможна перфорация задней продольной связки, что ведет к проникновению грыжевого выпячивания, состоящего из тканей разрушенного МПД, в эпидуральное пространство. Перфорации чаще подвергается не центральная часть задней продольной связки, имеющая большую толщину и прочность, а ее истонченный край. В связи с этим в большинстве случаев образуется заднелатеральная грыжа МПД, направленная в сторону межпозвонкового отверстия, где из заднего и переднего спинальных корешков формируется соответствующий спинномозговой нерв. Значительно реже возникает срединная (заднемедиальная) грыжа МПД. В таких случаях корешковый синдром может быть двусторонним, иногда при этом нарастание интенсивности корешковой боли отмечается то на одной, то на другой стороне. При образовании грыжи МПД в случае обострения заболевания у больного возможно наличие характерных вынужденных поз, особенностей, выявляемых при активных и пассивных движениях, локального мышечного напряжения, появление определенных болевых точек, положительного симптома Нери.
Перфорация грыжей МПД задней продольной связки, как правило, ведет к раздражению определенного спинального корешка. При этом боль иррадиирует в соответствующий пораженному корешку сегмент тела (дерматом, миотом и склеротом), что сопровождается возникновением определенных неврологических признаков (боль, парестезии). При часто наблюдаемом воздействии грыжевого выпячивания на L5–S1 спинальные корешки оказывается положительным симптом Ласега. В дальнейшем, в связи с компрессией нервных корешка, спинномозгового нерва или их ишемии, обусловленной стенозом или окклюзией корешковой артерии, возможно расстройство их функций, что проявляется нарушением чувствительности, выпадением соответствующих рефлексов, периферическим парезом определенных мышц. При этом особенности и локализация признаков очаговой неврологической патологии находится в зависимости от того, в каком ПДС возникло развитие грыжи МПД.
Обострение заболевания, обусловленное перфорацией задней продольной связки и проникновением ткани МПД в эпидуральное пространство, может обусловить развитие осложняющего клиническую картину вторичного локального асептического воспалительного очага (асептического эпидурита), с возможным распространением воспалительного процесса на спинномозговые корешки. В таком случае очередное обострение заболевания обычно приобретает затянувшийся характер.
В таком случае очередное обострение заболевания обычно приобретает затянувшийся характер.
Как правило, параллельно с развитием дегенеративных процессов в межпозвонковом диске, которые признаются проявлением остеохондроза позвоночника, возникает и спондилоартроз, при котором страдают дугоотростчатые суставы.
Изменение состояния хрящевых дисков и растяжение капсулы дугоотросчатых суставов ведет, прежде всего, к клиническим признакам нестабильности позвоночника. Возникающие при этом подвывихи дугоотростчатых суставов, сопровождаются ощущениями дискомфорта в позвоночнике и тупой болью паравертебральной локализации на уровне патологически измененного ПДС. Эти субъективные проявления нарастают при длительной фиксации позы, в связи с этим больные обычно постоянно стремятся изменять положения тела, и испытывают, в частности, некоторое облегчение при ходьбе. Временное облегчение состояния в таких случаях может наступать спонтанно или в процессе мануальной терапии. Возникающая при этом нормализация взаимоотношения суставных поверхностей дугоотростчатых суставов нередко сопровождается характерным щелчком.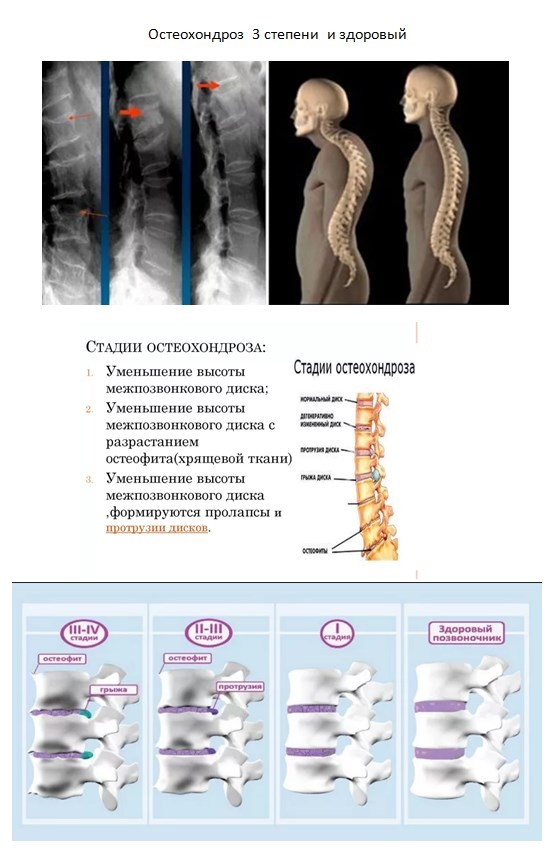 Нестабильность позвоночника, являющаяся признаком спондилоартроза, может сопровождаться соскальзыванием верхнего позвонка ПДС вперед или назад (передним или задним спондилолистезом). Однако проявления нестабильности позвоночника нередко расцениваются и как один из относительно ранних признаков остеохондроза позвоночника. Кстати, есть мнение и о том, что корешковый синдром, обычно признаваемый проявлением дискогенной патологии, характерной для остеохондроза, возможен также и при спондилоартрозе в связи с тем, что подвывих дугоотростчатых суставов (признак спондилоартроза) может обусловить сужение межпозвонковых отверстий, заднюю стенку которых формируют эти суставы и суставные отростки. В результате отдифференцировать клинические проявления остеохондроза и деформирующего спондилеза зачастую оказывается практически невозможным.
Нестабильность позвоночника, являющаяся признаком спондилоартроза, может сопровождаться соскальзыванием верхнего позвонка ПДС вперед или назад (передним или задним спондилолистезом). Однако проявления нестабильности позвоночника нередко расцениваются и как один из относительно ранних признаков остеохондроза позвоночника. Кстати, есть мнение и о том, что корешковый синдром, обычно признаваемый проявлением дискогенной патологии, характерной для остеохондроза, возможен также и при спондилоартрозе в связи с тем, что подвывих дугоотростчатых суставов (признак спондилоартроза) может обусловить сужение межпозвонковых отверстий, заднюю стенку которых формируют эти суставы и суставные отростки. В результате отдифференцировать клинические проявления остеохондроза и деформирующего спондилеза зачастую оказывается практически невозможным.
Резюмируя сказанное выше, следует подчеркнуть общность патогенеза и в значительной степени клинической картины остеохондроза позвоночника и спондилоартроза. Обычно можно отметить обязательность их сочетания в пораженных ПДС. Это позволяет признать остеохондроз позвоночника и спондилоартроз проявлениями единого дегенеративно–дистрофического процесса.
Обычно можно отметить обязательность их сочетания в пораженных ПДС. Это позволяет признать остеохондроз позвоночника и спондилоартроз проявлениями единого дегенеративно–дистрофического процесса.
Лечение
Дегенеративно–дистрофические заболевания позвоночника проявляются главным образом у людей трудоспособного возраста. В связи с этим лечение должно быть направлено не только на избавление человека от боли, но и на возвращение его к активной трудовой деятельности.
Общность патогенетических и в значительной степени клинических проявлений при остеохондрозе позвоночника и спондилоартрозе определяют сходство проводимых при них лечебных и профилактических мероприятий.
Основной целью лечения дегенеративно–дистрофических заболеваний позвоночника является, в первую очередь, подавление боли и восстановление обусловленных болевым синдромом двигательных расстройств. Только таким путем удается добиться прерывания порочного круга, который складывается из болевых ощущений, рефлекторного напряжения мышц и связочного аппарата, возникновения патологических защитных поз, а в последующем возможной компрессии скомпрометированных спинальных корешков и/или спинномозговых нервов, а в некоторых случаях и развития в эпидуральном пространстве аутоиммунного воспалительного процесса.
Прежде всего, необходимо создать больному условия для ограничения двигательной активности, добиваясь этим хотя бы относительной иммобилизации пораженных ПДС. При цервикалгии для этой цели может быть применен воротник Шанца. В случаях люмбалгии или люмбоишиалгии в остром периоде рекомендуется покой, фиксация поясничного отдела позвоночника с помощью корсета или бандажа. Длительность постельного режима определяется особенностями клинической картины заболевания. Следует подчеркнуть, что постельный режим показан только в первые дни обострения заболевания и при выраженном болевом синдроме. После этого рекомендуется постепенное расширение двигательной активности и лечебная гимнастика. Длительный постельный режим только замедляет выздоровление, в противоположность этому быстрая активизация пациентов положительно влияет на процесс реабилитации больного и позволяет снизить вероятность развития хронического болевого синдрома. По мере расширения двигательного режима необходимо рекомендовать пациенту избегать чрезмерного мышечного напряжения, резких наклонов и вынужденных поз.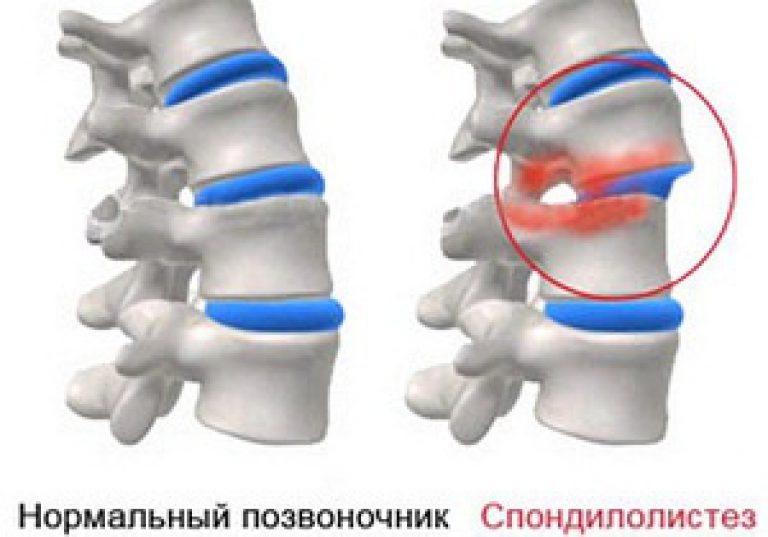 В случаях цервикалгии и люмбалгии лечение больных может производиться в домашних условиях. При клинических проявлениях любоишиалгии становится целесообразной госпитализация больного, так как это обеспечивает возможность динамического наблюдения за больным и применения физиотерапии с соблюдением при этом целесообразного щадящего двигательного режима.
В случаях цервикалгии и люмбалгии лечение больных может производиться в домашних условиях. При клинических проявлениях любоишиалгии становится целесообразной госпитализация больного, так как это обеспечивает возможность динамического наблюдения за больным и применения физиотерапии с соблюдением при этом целесообразного щадящего двигательного режима.
Из физиотерапевтических методов могут быть назначены фонофорез или электрофорез с растворами анальгезирующих фармакологических препаратов (новокаина, лидокаина и др.) на паравертебральную область, сунусоидальные модулированные токи, импульсные токи низкой частоты (амплипульстерапия, диадинамические токи). При доминирующих клинических проявлениях спондилоартроза – ультрафиолетовое облучение, индуктотермия, воздействие переменным магнитным током, УВЧ в слабом тепловом режиме. При снижении выраженности болевого синдрома подключается лечебная гимнастика, легкий массаж, иглорефлексотерапия. Определенный смысл имеет и локальное применение некоторых наружных отвлекающих и противовоспалительных лекарственных средств (в виде мазей, гелей и кремов).
Значительный болевой синдром является основанием к системному применению анальгезирующих лекарственных препаратов. При этом в случаях болей относительно умеренной интенсивности могут применяться ненаркотические анальгетики: парацетамол, метамизол и т.д. Однако, на сегодняшний день более целесообразно использование нестероидных противовоспалительных препаратов (НПВП), обладающих хорошим обезболивающим и противовоспалительным эффектом. НПВП могут вводиться внутрь, парентерально, а также в свечах. Все НПВП подавляют активность фермента циклооксигеназы (ЦОГ), что в результате ведет к угнетению синтеза простагландинов (ПГ), простациклинов и тромбоксанов. Этим и обусловлены как их основные лечебные свойства, так и вызываемые ими нежелательные эффекты. Существуют две изоформы ЦОГ: структурный изофермент (ЦОГ–1), регулирующий продукцию ПГ, участвующих в обеспечении нормальной (физиологической) функциональной активности клеток, и индуцируемый изофермент (ЦОГ–2), экспрессия которого регулируется иммунными медиаторами (цитокинами), принимающими участие в развитии иммунного ответа и воспаления. Принято считать, что противовоспалительное, анальгетическое и жаропонижающее действие НПВП связано преимущественно с их способностью ингибировать ЦОГ–2, в то время как наиболее часто встречающиеся побочные эффекты (поражение ЖКТ, почек, нарушение агрегации тромбоцитов) связаны с подавлением активности ЦОГ–1. В настоящее время в клинической практике используется два класса НПВП – неселективные НПВП и селективные НПВП (ингибиторы ЦОГ–2). К группе неселективных НПВП относятся диклофенак, ибупрофен, напроксен, кетопрофен, пироксикам и т.д.. К селективным НПВП относят нимесулид, мелоксикам, целекоксиб. Для снижения риска развития побочных эффектов, в частности, поражения слизистой оболочки пищеварительного тракта целесообразно лечение селективными ингибиторами ЦОГ–2. Также известно, что НПВП, более селективные в отношении ЦОГ–2, чем ЦОГ–1, проявляют и меньшую нефротоксическую активность. Кроме того, при назначении пациенту НПВП также следует иметь в виду существование мнения и о том, что, по крайней мере, некоторые из них способны оказывать отрицательное влияние на метаболические процессы в хрящевой ткани, что, в свою очередь, может усугубить течение болезни. Также следует помнить, что особенно высокий риск развития побочных эффектов существует у лиц пожилого и старческого возраста, которые составляют более 60% потребителей НПВП. Назначение НПВП этой категории пациентов требует особой осторожности.
При стойком напряжении мышц и миофасциальных болях, которые, как правило, имеют место в клинической картине заболевания, показаны миорелаксанты.
В случаях интенсивного болевого синдрома, не поддающегося традиционной терапии НПВП и миорелаксантами, в комплекс лечения можно включить наркотические анальгетики (трамадол).
Для снятия проявлений острых корешковых болей при вторичном вертеброгенном радикулите показана блокада триггерных точек. Особенно часто возникает целесообразность паравертебральных блокад. При этом в паравертебральные точки на уровне пораженного ПДС вводится 1–2% раствор новокаина или лидокаина с возможным добавлением на 10–20 мл такого раствора 75–100 мг гидрокортизона и 200–500 мкг цианокобаламина (витамина В12). При резко выраженном болевом синдроме иногда применяются введения подобных растворов в эпидуральное пространство. Эпидуральная блокада производится обычно люмбальным, редко сакральным (через hiatus sacralis) путем.
Так как интенсивная и длительная боль является серьезным стрессовым фактором и нередко приводит к невротическим и депрессивным состояниям, обезболивающую терапию в некоторых случаях желательно сочетать с приемом психотропных средств. Показано назначение легких седативных препаратов, например сборов седативных трав (пустырник, валериана, мелисса и др.), реже – коротких курсов транквилизаторов (алпрозалам, диазепам, оксазепам и др.), а в некоторых случаях антидепрессантов (амитриптилин, пароксетин, тианептин, сертролин и др.).
Для улучшения общей гемодинамики и кровоснабжения тканей в области патологического процесса обоснованно применение антиагрегантов и ангиопротекторов, улучшающих микроциркуляцию (пентоксифиллин, продектин, актовегин и др.).
Однако, описанные выше методы лечения дегенеративно–дистрофических заболеваний позвоночника способствуют смягчению клинической картины заболевания, уменьшают выраженность связанных с ним изменений качества жизни, но не дают достаточных оснований для того, чтобы надеяться на обратное развитие заболевания или хотя бы на стабилизацию состояния структур ПДС (прежде всего их хрящевой ткани). В связи с этим проводятся исследования, направленные на поиск возможности реально повлиять на течение болезни. К нашему удовлетворению на сегодня уже можно отметить некоторые успехи в решении этой весьма сложной задачи. Так, есть реальные основания признать, что замедление дегенеративных изменений в хрящевой ткани ПДС, нередко стабилизацию ее состояния, и даже некоторое обратное развитие уже возникших в ней изменений, можно ожидать при длительном применении относительно недавно разработанных фармацевтических средств – медленно действующих противовоспалительных или структурно–модифицирующих/болезнь модифицирующих препаратов. К ним, прежде всего, относят хондроитин сульфат (ХС) и глюкозамин (Г), представляющие собой естественные компоненты хрящевого межклеточного вещества. Многочисленные экспериментальные и клинические исследования показали, что ХС и Г могут оказывать не только симптоматическое действие (уменьшение боли, улучшение функции сустава), но и при длительном приеме способны замедлять прогрессирование болезни.
Для понимания механизмов действия ХС и Г при дегенеративных заболеваниях суставов напомним, что суставной хрящ состоит из двух основных компонентов: межклеточного вещества (хрящевого матрикса) и хрящевых клеток: хондроцитов и хондробластов. Наиболее важными компонентами межклеточного вещества, обеспечивающими уникальные адаптационные свойства хряща, являются макромолекулы коллагена различных типов (главным образом II) и протеогликаны (белки, к которым ковалентно прикреплены гликозаминогликаны). Основная роль в регуляции метаболизма хрящевой ткани принадлежит хондроцитам, функциональная активность которых регулируется разнообразными медиаторами (цитокины, факторы роста, простагландины — ПГ и др.). С другой стороны, хондроциты сами синтезируют медиаторы, регулирующие синтез (анаболизм) и деградацию (катаболизм) компонентов хрящевого межклеточного вещества. В норме эти процессы сбалансированы, однако при дегенеративных процессах наблюдается нарушение нормального обмена хрящевой ткани в сторону преобладания катаболических процессов над анаболическими, что в результате приводит к разрушению хрящевой ткани и развитию клинических симптомов заболевания.
ХС – сульфатированный гликозаминогликан, состоящий из длинных неразветвленных полисахаридных цепей с повторяющимися остатками N–ацетил–галактозамина и глюкуроновой кислоты. Поскольку молекула ХС сильно заряжена и обладает полианионными свойствами, ХС играет важную роль в поддержании гидратирования хряща. Г является природным аминомоносахаридом. В организме человека Г синтезируется в виде глюкозамин–6–фосфата. Г необходим для биосинтеза гликолипидов, гликопротеинов, гликозаминогликанов, гиалуроната и протеогликанов. Структурно модифицирующее действие ХС и Г при дегенеративных заболеваниях, в частности, при остеоартрозе, связывают с их способностью подавлять катаболические и активировать анаболические (синтез протеогликана и гиалуроновой кислоты) процессы в хряще.
Большинство клинических исследований по изучению ХС и Г связано с изучением их действия при остеоартрозе периферических суставов, преимущественно коленных и тазобедренных. Первоначально были выведены монопрепараты, содержащие ХС и Г. С начала 80–х годов ХХ века до наших дней было проведено более 20 контролируемых исследований, в которых было доказано, что ХС и Г обладают отсроченным обезболивающим и противовоспалительным действием, вызывая постепенное уменьшение боли, сходное с эффектом других препаратов симптоматического действия («простых» анальгетиков и НПВП). Структурно–модифицирующее действие ХС продемонстрировано в нескольких длительных (12–ти и 24–месячных) двойных слепых плацебо контролируемых исследованиях у больных гонартрозом. В них было показано, что ХС оказывал статистически достоверное стабилизирующее влияние на ширину суставной щели и метаболические процессы в субхондральной кости и хряще. Что касается Г, то в клинической практике используются две соли Г: глюкозамина гидрохлорид (ГГ) и глюкозамина сульфат (ГС). Большинство клинических исследований выполнено с ГС, данных по клинической эффективности ГГ меньше. В Европе традиционно применяется ГС, структурно–модифицирующее действие которого показано в 2–х двойных слепых рандомизированных 3–хлетних исследованиях у больных гонартрозом.
Принимая во внимание тот факт, что ХС и Г оказывают не во всем идентичное фармакологическое действие на различные структуры сустава, в том числе на метаболизм хрящевой ткани, для повышения эффективности лечения дегенеративных заболеваний опорно–двигательного аппарата было признано оправданным совмещение этих препаратов (табл. 1). Целесообразность использования комбинированных препаратов ХС и Г обоснована не только теоретически, но и на сегодняшний день подтверждена результатами экспериментальных и клинических исследований. Так, в экспериментальных исследованиях выявлено, что комбинированная терапия ХС и ГГ увеличивала продукцию гликозаминогликанов хондроцитами на 96,6% по сравнению с 32% на монотерапии, а поражение хряща в случае использования комбинированной терапии было менее тяжелым. Клинически более высокая эффективность комбинированного препарата ХС и Г Г по влиянию на боль у больных с умеренными и сильными болями в коленных суставах была продемонстрирована в рандомизированном двойном слепом плацебо контролируемом исследовании, проведенном в США под эгидой Национального института здоровья.
Как было выше сказано, большинство исследований ХС и Г было проведено при остеоартрозе периферических суставов, однако на сегодняшний день появляется все больше публикаций, связанных с применением этих препаратов при дегенерации МПД и спондилоартрозе. Следует подчеркнуть, что межпозвонковые суставы представляют собой обычные суставы синовиального типа, а состав тканей МПД почти идентичен составу тканей суставного хряща (табл. 2). Поэтому имеются веские основания предполагать, что ХС и Г также проявят свои лечебные свойства, как симптом модифицирующие (влияние на боль), так и структурно модифицирующие, при дегенеративных заболеваниях позвоночника. В качестве примера можно привести публикацию Wim J van Blitterwijk и соавт., в которой описан клинический пример, демонстрирующий эффективность лечения комбинацией ХС и Г больного с грыжей МПД в течение 2–х лет. Положительный результат лечения был подтвержден не только клинически, но и данными МРТ.
Комбинированный хондропротективный препарат АРТРА представляет собой сочетание ХС и ГГ в наиболее адекватной пропорции 1:1 и содержит 500 мг ХС и 500 мг ГГ. Эффективность и высокая безопасность препарата АРТРА доказаны в клинических исследованиях на базе ведущих ревматологических центров России (в том числе, ГУ Институте ревматологии РАМН). Исследования показали, что АРТРА оказывает обезболивающее и противовоспалительное действие – уменьшает боль и скованность в пораженных суставах и позвоночнике (боли в спине), улучшает подвижность суставов и позвоночника. Помимо этого АРТРА существенно снижает потребность больных в приеме НПВП. В проведенных исследованиях 60% больных смогли полностью отказаться от приема диклофенака (от регулярного приема которого они не могли отказаться ранее из–за выраженного болевого синдрома) после 6 месячного курса лечения АРТРА. Также в исследованиях было подтверждено, что АРТРА обладает высокой безопасностью, хорошей переносимостью стойким лечебным эффектом. Лечебное действие препарата сохраняется в перерыве между курсами лечения в течение нескольких месяцев. Прекрасная переносимость АРТРА у 30 больных с болями в спине на фоне остеохондроза и спондилоартроза подтверждена данными гастроскопического исследования (ЭГДС). Это исследование проведено сотрудниками кафедры клинической фармакологии МГСУ на базе 50 ГКБ г. Москвы.
На сегодня приняты две схемы применения ХС и Г при дегенеративных заболеваниях опорно–двигательного аппарата: они назначаются интермиттирующими курсами различной длительности (от 3–х до 6–ти месяцев) или принимаются больным постоянно в поддерживающих дозах. Это вопрос решается лечащим врачом в зависимости от клинической картины заболевания. Рекомендуемая схема применения препарата АРТРА: две таблетки в сутки в течение четырех недель, а затем по одной таблетке в сутки 3–6 месяцев. Биологическая сущность веществ, входящих в состав препарата АРТРА, высокая безопасность и отсутствие серьезных побочных явлений при длительном его применении, делают целесообразным начинать лечение АРТРА уже при первых признаках дегенеративно–дистрофических проявлений в позвоночно–двигательных сегментах.
Показания к нейрохирургическому лечению при дегенеративно–дистрофических поражениях ПДС возникают нечасто (приблизительно у 5% болеющих).
Абсолютные показания к нейрохирургическому вмешательству:
1) Большая по размеру грыжа межпозвонкового диска, оказывающая давление через мозговые оболочки на спинной мозг или конский хвост, приводящее к проявлениям проводниковой и/или корешковой симптоматики, к стойкой боли и тазовым расстройствам.
2) Секвестрация грыжевого выпячивания и развитие при этом стойкого воспалительного процесса по типу хронического эпидурита, который обычно сопровождается интенсивной перманентной локальной болью в связи с раздражением спинномозговых корешков или конского хвоста.
Относительные показания к нейрохирургическому вмешательству:
1) Функционально значимый парез крупных мышц, например, четырехглавой мышцы бедра.
2) Частые рецидивы корешкового болевого синдрома, чаще люмбоишамалгии.
3) Резко выраженный спондилолистез, при котором операция может быть показана с целью стабилизации позвоночно–двигательного сегмента.
В заключение еще раз хотим подчеркнуть, что остеохондроз и остеоартроз чаще всего проявляются в социально активном возрасте и характеризуются длительным, рецидивирующим течением. Возможность воздействовать на естественное течение заболевания как можно на более ранних стадиях болезни, в частности, с помощью использования структурно модифицирующих препаратов, имеет большое социальное и экономическое значение.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Деформирующий спондилез позвоночника, признаки, симптомы, степени
Деформирующий спондилёз – хроническое заболевание позвоночника, которое характеризуется изменениями в межпозвонковых дисках и позвонках. В результате этих изменений образуются остеофиты – выросты по краям позвонков. В большинстве случаев спондилёз является заключительной стадией остеохондроза.Деформирующий спондилёз позвоночника и его причины
Причин, вызывающих это заболевание, несколько. Ему подвержены люди старше 50 лет, у которых опорно-двигательная система уже поизносилась. Что такое деформирующий спондилез поясничного и других отделов, знают люди с врождённым слабым суставно-связочным аппаратом.К недугу могут привести и длительные физические нагрузки на позвоночник, особенно неправильное ношение тяжёлых предметов. Способствуют развитию болезни вредные привычки – алкоголь и курение.
Классифицируют спондилёз в зависимости от места его локализации. Выделяют спондилёз шейного, грудного, поясничного и крестцового отделов позвоночника.
Признаки деформирующего спондилёза
Деформирующий спондилёз шейного отдела проявляется в ноющих болях и напряжении в районе шеи, усиливающихся во время нагрузок, головокружении и шуме в ушах, скачках артериального давления, нарушении остроты зрения, болях в верхних конечностях.Признаками деформирующего спондилёза поясничного отдела являются:
· болевые ощущения в икрах, приводящие к лёгкой хромоте
· спинные боли, отдающие в нижние конечности
· неприятные ощущения при поднятии тяжестей
· скованность при продолжительном нахождении тела в одном положении.
Симптомы поясничного спондилёза начинают проявляться на 2-ой стадии болезни.
При деформирующем спондилёзе крестцового отдела наблюдаются симптомы, схожие с симптомами поясничного спондилёза, но имеются и специфические признаки: боль в области поясницы, отдающая в ягодицы и усиливающаяся к концу дня, затруднения при наклонах.
Симптомы деформирующего спондилёза грудного отдела проявляются со 2-ой стадии заболевания и выражаются в головных болях, тяжести после сна, болях в средней части спины. В случае с грудным спондилёзом симптомы могут быть уже проявлениями патологий.
Наиболее часто встречается спондилёз шейного и поясничного отделов.
Степени деформирующего спондилёза
Для всех отделов позвоночника выделяют 3 степени (стадии) спондилёза.· 1 стадия характеризуется слабыми проявлениями симптомов. При этом деформации позвонка (остеофиты) слабо выражены или совсем отсутствуют.
· На 2 стадии остеофиты увеличиваются и растут по направлению друг к другу. Подвижность позвонков ограничивается, симптомы проявляются регулярно, усиливаясь при физических нагрузках.
· 3 стадия – срастание остеофитов, что приводит к сильному мышечному напряжению и практически полной неподвижности позвоночника.
В зависимости от стадии болезни назначается метод лечения деформирующего спондилёза. Это может быть медикаментозное лечение, оперативное вмешательство, физиотерапия, лечебная гимнастика, мануальная терапия, иглоукалывание, лазерная терапия.
Лазерная терапия при деформирующем спондилёзе
С помощью лазерной терапии улучшается микроциркуляция, снижается напряжённость мышц позвоночника, уменьшается болевой синдром и зависимость от медикаментов. Хороший эффект лазерная терапия даёт в сочетании с методами очищения организма и приёмом витаминов А, С и Е. Мануальная терапия помогает, если нет травматических повреждений позвоночника.
Назначению курса лазерной терапии предшествует обследование с помощью МРТ, компьютерной томографии и рентгенографии позвоночника, что помогает установить точный диагноз, исключающий влияние других заболеваний.
Курс лазерной терапии длится от 10 до 15 сеансов, которые проводят ежедневно или через день. При необходимости курс повторяют не раньше, чем через 1 месяц после окончания предыдущего.
Дополнительные материалы:
Остеохондроз поясничного отдела позвоночника. Лечение в Одессе
Вы не можете наклониться, чтобы поднять предмет, упавший на пол? Вы терпите острые боли в поясничном отделе спины и часто ходите, обмотав талию в теплый платок? Не стоит игнорировать состояние, которое вас беспокоит.
Остеохондроз поясничного отдела может затянуться по своей продолжительности надолго. Ни к чему испытывать организм на прочность. Любите свое тело. И оно ответит вам взаимностью.
На поясничный отдел приходится большая часть нагрузки от всей массы тела по сравнению с грудным и шейным отделами. Поэтому этот подвид остеохондроза – наиболее часто встречаемый.
Факт. Согласно статистике ВОЗ, остеохондроз пояснично-крестцового отдела диагностируется преимущественно у категории населения от 30-ти лет.
Причины появления остеохондроза пояснично-крестцового отдела
● Длительное пребывание в позиции сидя, вследствие чего мышечный корсет становится ослабленным, а нагрузка на позвоночный столб растет.
● Тренировки по тяжелой атлетике или же регулярный подъем тяжестей
● Искажения осанки, а вместе с ней и ходьбы
● После ушибов, падений и переломов
● Плоскостопие. При перемещении свод стопы обычно смягчает степень давления скелета на позвоночник, но при плоскостопии вся ноша ложится на межпозвоночные диски.
● Лишний вес
● Постоянное пребывание в лишенной удобства позе
● Как осложнение после перенесенного туберкулеза костей или остеомиелита (инфекционного воспаления костной ткани), болезни Бехтерева (воспаления суставов позвоночника) или ревматоидного артрита (поражения соединительной ткани, преимущественно, в суставах).
● Гормональные сбои, измененный состав крови
● Возрастные трансформации (позвонки и межпозвоночные диски теряют упругость с возрастом)
● Стрессы и хроническая бессонница
● Переохлаждение
Симптомы пояснично-крестцового остеохондроза
● В месте защемления нервных волокон начинаются покалывания, жжение, “ползание мурашек”, онемение
● Быстрое наступление усталости и внезапные приступы раздражительности
● Отклонения в последовательности менструального цикла
● Чрезмерно напряженные мышцы поясницы
● Повышенная потливость
● Кожа становится бледной и сухой, человек часто мерзнет
● Боли в пояснице: ноющие продолжительные и люмбаго (простреливающие острые боли). Могут отдавать в ягодицы и конечности. При этом ноги в буквальном смысле этого слова “не держат” или немеют.
Факт. А вы знали, что означают ямочки на пояснице? Их называют еще «ямочками Венеры». Это анатомическая особенность, присущая, в основном, женскому телосложению. Ярко выраженные впадинки свидетельствует о нормальной массе тела их обладательниц, хорошем мышечном развитии и кровообращении. В период эпохи Возрождения такая визуальная черта восхищала скульпторов, подобную деталь тщательно прорисовывали художники XV века.
Болевые синдромы различают в зависимости от причин их возникновения:
● Радикулопатия: вызвана сдавливанием корешковых структур
● Компрессионная миелопатия: боль появляется из-за сдавливания спинного мозга
● Компрессионно-васкулярная миелоишемия: возникает по причине сужения подводящих артерий и вен
● Ишиас: по причине защемления седалищного нерва, который проходит по ягодице и бедру
Кого звать на помощь?
Если вы обнаружили у себя какой-то из признаков болезни, обратитесь в Медицинский дом Odrex. В Odrex никого не оставят наедине со своей болезнью. Здесь о вас позаботятся доктора самого высокого уровня. Грамотные специалисты относятся к своей работе максимально ответственно: продумывают каждый шаг курса лечения, детально изучают состояние больного и взвешенно подходят к решению проблем со здоровьем. Более того, постоянно совершенствуются лечебная база и инфраструктура медицинского комплекса в целом.
Диагностика остеохондроза поясничного отдела
Любая диагностика начинается с того, что врач проводит первичный осмотр. В ходе этой процедуры доктор определит, есть ли у вас сколиоз , кифоз , смещение одной из ягодиц или уплощение лордоза (выравнивание естественного изгиба позвоночника — лордоза, который изображен на картинке).
Невропатолог направит вас на обследования, описание которых представлено в общем разделе по остеохондрозу: КТ (компьютерная томография), МРТ (магнитно-резонансная томография) и рентгенография. В Медицинском доме Odrex используют современное оборудование, благодаря которому профильные специалисты смогут поставить наиболее точный диагноз в предельно краткие сроки. Такое качественное медицинское оснащение – гарантия того, что болезнь не останется в латентной форме.
Методики лечения остеохондроза поясничного отдела
Проанализировав результаты диагностики, ваш лечащий врач подберет нужный курс лечения. Методики лечения бывают разные: это может быть медикаментозная терапия, физиотерапия или, в случае экстренной помощи, — операция.
Итак, в чем суть медикаментозного метода. Он предполагает прием ряда лекарственных препаратов. Приведем их приблизительный список.
● Анальгетики: устраняют боль, но не снимают причину ее возникновения.
● НПВС (нестероидные противовоспалительные средства): борются с корешковой болью и отеками.
● Миорелаксанты: расслабляют мышцы
● Хондопротекторы: благодаря улучшению обменных процессов в хрящевых тканях замедляют деформацию хрящей и даже регенерируют их.
● Мочегонные средства: убирают отечность
● Витамины группы B: выводят лишнюю жидкость, улучшают обмен веществ в клетках
● Средства, укрепляющие иммунитет в целом, и препараты, «разгоняющие кровь» в зоне патологии
Иногда, в тяжелых случаях, чтобы моментально снять острую боль, приходится “бомбардировать” организм сильнодействующими инъекциями. Тогда доктор делает больному так называемую паравертебральную блокаду. К точке выхода из позвоночника нервного корешка специалист вводит анестетик, который вызывает временную потерю чувствительности тканей.
В качестве еще одного достаточно эффективного способа борьбы с болезнью зарекомендовала себя физиотерапия. Подробнее смотрите в общем разделе об остеохондрозе
Ну и, конечно, все также востребована лечебная физкультура (ЛФК). Она укрепляет, расслабляет и стабилизирует мышцы спины, улучшает кровообращение и обменные процессы.
Но если ни один из вышеперечисленных методов не оказался действенным, то для лечения крестцового остеохондроза невропатолог может направить вас к нейрохирургу. А тот, в свой черед, подтвердит или опровергнет необходимость операционного вмешательства.
Факт. Любопытная подробность для заядлых водителей. Как легче переносить езду в автомобиле, если болит спина? Подкладывайте валик под основание спины. И обязательно установите на сиденье подголовник – такая предосторожность убережет от травм при резких торможениях авто.
Виды операций
На всемирном уровне в среде профессионалов заслужила всеобщее признание микродискэктомия. Эта операция по продолжительности занимает около 20-30 минут, ее выполняют с применением общей анестезии. Микродискэктомия проводится под нейрохирургическим операционным микроскопом. Хирург удаляет грыжу, не задевая окружающие ткани, в частности – не травмируя нервные структуры. Ходить можно уже на следующий день после операции. А выписку из стационара прооперированный получает на 2-3-и сутки.
Разновидностью операций является установка специальных имплантатов. Хирург ликвидирует поврежденный межпозвоночный диск и вместо него вставляет раздвижные титановые имплантаты. Пациент лежит в стационаре 3-4 суток. Ходить сможет на второй день.
Вопрос-ответ:
Я слышал, что тяжести надо как-то по-особенному переносить и поднимать, чтобы не нанести вред позвоночнику. Как именно?
При самостоятельной транспортировке грузов держите туловище выпрямленным. А саму ношу расположите поближе к торсу. Если же поднимаете что-то тяжелое от земли, не наклоняйтесь вперед, сосредотачивая нагрузку на туловище. Присядьте и поднимите груз за счет сгиба в коленях.
Какие бывают стадии развития остеохондроза?
1 стадия. Доклиническая. Высота диска снижается. В фиброзном кольце (наружный слой межпозвоночного диска из хрящевых волокон) образовывается трещина. Поясничные мышцы начинают быстро утомляться. Вы чувствуете определенный дискомфорт в спине.
2 стадия. Нарушения обменных процессов в студенистом ядре (центральной части межпозвоночного диска, которая состоит из студенистой хрящевой ткани): его клетки мертвеют или полностью разрушаются. Коллагеновая структура (белковая структура в основе соединительной ткани) фиброзного кольца также нарушается. Локальные боли, человек не может справиться с той физической нагрузкой, которую раньше считал вполне посильной.
3 стадия. Полное разрушение фиброзного кольца. Смежные позвонки перестают быть стабильными. Любая неудобная поза доставляет боль. Из-за пережимания нервных корешков, которые отходят от спинного мозга, конечности могут стать менее чувствительными и подвижными.
4 стадия. Ткани межпозвоночного диска становятся рубцовыми. Позвонок может оказаться будто в панцирной оболочке. Клиническое описание здесь зависит от индивидуальной физиологии.
Может ли беременность вызвать остеохондроз?
Да, зародышевая масса постепенно увеличивается и центр тяжести тела женщины смещается, поясница страдает от чрезмерной нагрузки. Вдобавок к этому меняется обмен веществ; минералов и витаминов организму не хватает. Но во время вынашивания плода большинство лекарств и физиотерапевтических процедур противопоказано. Поэтому внимательно следуйте советам терапевта и гинеколога.
Спондилез поясничного отдела позвоночника – признаки, диагностика и лечение
Одним из самых грозных осложнений при наличии проблем с хребтом является спондилез. Следует узнать, чем чреват для пациента диагноз спондилез поясничного отдела, как выявляют патологию и каким способом лечат.
Как возникает спондилез поясничного отдела позвоночника
Деформирующий спондилез имеет классические симптомы, схожие с травмами, остеохондрозом и грыжами межпозвонковых дисков. Если происходит повреждение нервных окончаний позвоночного столба, возникают проблемы с конечностями и правильностью движений. Важно выявить патологию на ранних этапах, чтобы был эффект от консервативного лечения и не возникли повреждения спинного мозга. Спондилез связан с дистрофическими изменениями в межпозвоночных дисках. Когда соединительная ткань ослабевает, происходит истончение связочного аппарата. В результате возникает повышенный риск травм.
В месте повреждений со временем образуются остеофиты – костные наросты, которые постепенно разрастаются внутри фиброзного кольца суставных дисков и в толще межпозвоночных связок. Наиболее часто встречается спондилез пояснично-крестцового отдела позвоночника. Из-за разрастания остеофитов суставные отростки не справляются с задачей амортизации, что приводит к сильной боли. Также на появление патологии существенно влияет образ жизни пациента.
Причины появления спондилеза
Основной провоцирующий фактор – преждевременное старение и изнашивание организма пациента. С возрастом возникают в костной системе разрушительные процессы, связанные с изнашиванием и истончением хрящей, резорбцией костной массы. Если в раннем возрасте имеются неблагоприятные факторы, то патология развивается в зрелом возрасте.
Что влияет на появление болезни:
- Ранее перенесенные травмы и ушибы. Не во всех ситуациях травма связок или сухожилий приводит к костным разрастаниям остеофитов, но может стать пусковым механизмом появления деструктивного и патологического процесса. Обычно после травм перенесенных в юности, спондилез возникает в старшем возрасте.
- Физические усилия, связанные с профессиональным спортом. Спортсмены, поднимающие тяжести, наиболее предрасположены к заболеваниям позвоночника, включая спондилез.
- Неправильная осанка. Из-за перекоса в позвоночнике происходит неправильное распределение веса по телу, из-за чего одни мышечные группы сильно перегружаются, а другие недополучают нагрузку. В результате со временем возникают трофические расстройства тканей, снижается качество восстановления и появляется дегенеративное осложнение – спондилез.
- Возрастные дегенеративные изменения. После 40 – 50 постепенно происходит снижение эластичности соединительных тканей, снижается прочность костной ткани. Если возникают микротравмы и повреждения, то происходит замещение остеофитами, которые впоследствии сильно разрастаются.
- Гормональные нарушения. В период женского климакса возникает стойкая нехватка эстрогенов, из-за чего костная ткань становится слабой. Когда у мужчин наступает андропауза, а уровень тестостерона становится низким, происходят подобные изменения, негативно влияющие на крепость костной ткани.
- Наследственный фактор. Доказано, что если близкие родственники болели спондилезом, то вероятность появление болезни у детей повышена.
- Наличие врожденных аномалий развития позвоночника. Если у пациента имеется аномалия тропизма в пояснице, то в будущем возникает риск появления спондилеза.
- Инфекционные поражения. При хронически сниженном иммунитете возникают постоянные простудные заболевания. Если заболевание не вылечить до конца, оно может дать осложнение на суставы и кости. В результате, без своевременного использования антибиотиков, у пациента возникает спондилез.
- Нарушения обмена веществ. При наличии метаболического синдрома риск появления патологии повышен.
- Ожирение. При повышенной массе тела происходит усиленное давление на связки, мышцы и суставы, что приводит к перегрузке позвоночника. В особенности проблема актуальна в том случае, если мышечный корсет человека с ожирением не развит. Возникают стойкие боли и нарушение подвижности.
- Наличие системных аутоиммунных заболеваний. Такие патологии способствуют появлению спондилеза – сахарный диабет, некомпенсированный гипотиреоз, атеросклероз, патологии надпочечников.
- Онкологические заболевания. Наличие опухолевого процесса деструктивным образом сказывается на состоянии организма пациента, включая позвоночник.
По мнению врачей, наиболее предрасполагающим заболеванием на пути к спондилезу является остеохондроз. Данная патология также связана с дегенеративным и дистрофическим нарушением в строении межпозвоночных дисков. В результате происходит размягчение костной структуры и хрящевой ткани, что приводит в дальнейшем к серьезным осложнениям, включая спондилез поясничного отдела.
Классификация и признаки спондилеза
Чтобы окончательно установить диагноз, нужно опираться на международную классификацию болезней. Поражение может затрагивать любой из пяти позвонков пояснично-крестцового сегмента:
- L1-L2 – спондилез первого и второго поясничного позвонка.
- L2-L3 – обнаружение патологии между вторым и третьим поясничными позвонками.
- Уровень L4 – L5.
- L5-S1 – поражение пояснично-крестцового отдела.
Последний вариант встречается чаще всего. Болезнь возникают при наличии неблагоприятных факторов, и включает яркие симптомы проявления.
Стадии заболевания включают:
- Развитие заболевания на начальном этапе практически никак не проявляется. В редких случаях при тяжелой нагрузке на позвоночник возникают умеренные боли в области поясницы. На начальном этапе развития спондилеза деформации незначительны. Определить патологию удается на начальном этапе развития случайно. Если провести диагностическое исследование, можно заметить на снимках позвоночника начало разрастания костных наростов на пораженных участках дисков.
- На второй степени боли становятся значительными, ощущается скованность по утрам. Боль усиливается в положении стоя и в наклоне вперед, поэтому нужно избегать длительной статической нагрузки. Признаки спондилеза усиливаются. Боль меняет течение. Возникает сильный дискомфорт, характеризующийся большой длительностью.
- На последнем этапе возникновение боли не зависит от провоцирующих факторов. Наблюдается онемение, парестезии конечностей, потеря чувствительности ног. Пациент не может выполнять привычные действия, двигательные навыки практически полностью нарушены, ведь остеофиты сильно разрослись, из-за чего подвижность сильно ограничена. Требуется хирургическое устранение патологии.
Общие симптомы спондилеза, указывающие на болезнь, включают:
- Болевой синдром – ноющий и пульсирующий на уровне развития поражения. Нет иррадиации в другие отделы позвоночника или внутренние органы. Обычно дискомфорт, по утрам сковывающий и усиливается при наклонах, физических нагрузках. Разогревание мышц немного и временно облегчает состояние.
- Нарушение подвижности. Больной не может прогнуться в спине или наклониться до упора. При поворотах туловища ощущается явное ограничение движения в стороны.
- Хромота – признаки пережатия волокон седалищного нерва. Сначала хромота возникает при физической нагрузке, а позже – в спокойном состоянии.
- Потеря чувствительности в нижних конечностях – симптом, связанный с ущемлением нервного корешка.
В трети случаев заболевание протекает бессимптомно, но реже наблюдается только хромота. При таких скудных симптоматических признаках патологию уже определяют на поздней стадии, когда больному становится действительно плохо. На поздних этапах появляется скованность в позвоночнике, связанная с разрастанием остеофитов.
По выраженности симптомов наблюдают несколько этапов:
- На начальной стадии спондилеза признаки болезни отсутствуют или слабо выражены.
- На втором этапе развития патологии происходит частичное ограничение подвижности. Иногда наблюдают онемение конечностей.
- Третий этап – терминальный. У пациента хронически болит спина, движения скованы. Больному присваивают инвалидность.
Чем раньше возникнет неблагоприятная симптоматика, тем быстрее нужно обращаться за помощью к специалисту. На начальных этапах развития болезни еще можно справиться с дискомфортом с помощью консервативной терапии.
Диагностика спондилеза поясничного отдела позвоночника
Если у пациента возникают характерные жалобы, он должен записаться на прием к травматологу-ортопеду. Специалист проводит визуальный осмотр спины пациента и внимательно выслушивает жалобы. Чтобы уточнить диагноз, необходимо провести ряд исследований:
- Рентгенография. На рентгеновском снимке можно увидеть неблагоприятные патологические изменения, которые могут привести к спондилезу. Пример – хорошо видна нестабильность позвоночника, незаращивание дужек или остистых отростков, аномалии тропизма.
- МРТ. С помощью магнитно-резонансной томографии можно рассмотреть неблагоприятные изменения мягких тканей, включая воспаление, травмы и наличие спондилеза. Это один из наиболее достоверных методов исследования тканей позвоночника.
- КТ – улучшенный вариант рентгенографии. Подходит для тех пациентов, кому нельзя проводить магнитно-резонансную томографию. Вид исследования хорошо различает твердые ткани и без проблем увидит остеофиты, разбалансировку позвоночника.
- Лабораторные анализы. Некоторые исследования крови позволяют выявить маркеры воспаления, указывающие на ревматоидное течение заболевания. Пациент сдает ОАК, СОЭ, С-пептид, ревмопробы.
На основе полученных результатов обследования ставят диагноз, после чего назначают схему лечения.
Лечение спондилеза поясничного отдела
Схема лечения зависит от стадии болезни. На начальных этапах показана консервативная терапия, направленная на улучшение самочувствия пациента. В период обострения назначают медикаменты для снятия боли и улучшения функции суставов. Если обнаруживают большие остеофиты, а от консервативного лечения нет улучшений, то проблему решают радикальным методом – иссекают наросты, ухудшающие подвижность позвоночника.
Медикаментозное лечение спондилеза позвоночника
Условно препараты можно разделить на два типа — поддерживающие и симптоматические. В первом случае лекарства назначают в комбинации с консервативным лечением, когда нужна поддержка костной ткани. Эти медикаменты малоэффективны в остром периоде, так как не влияют на медиаторы воспаления и боль. Симптоматическое лечение направлено на нормализацию самочувствия пациента в короткий период.
При болевом приступе, какие медикаменты назначают, чтобы облегчить состояние пациента:
- Нестероидные противовоспалительные средства. НПВС являются средствами первой линии выбора, так как способны легко купировать болевые ощущения и снизить воспаление в поврежденном участке спины. Препараты действуют быстро. Уже через несколько часов после введения инъекции или принятой таблетки пациент ощущает существенное облегчение. Длительность приема зависит от тяжести ситуации и не должна превышать 2 – 5 суток для неселективных НПВС и 3-х недель для медикаментов избирательного типа действия. Примеры препаратов неизбирательного действия – Кеторол, Диклофенак, Налгезин. В приоритете использование селективных НПВС, которые обладают меньшей частотой побочных эффектов – Мовалис, Нимесил, Лорноксикам.
- Кортикостероиды. Это системные гормональные средства, направленные на подавление воспаления в мягких тканях и снижения иммунного эффекта. Применение этих средств актуально в двух случаях – неэффективность НПВС и наличие ревматологических заболеваний. Если обезболивающие средства не дали должного эффекта, то кортикостероиды используют в виде внутрисуставных инъекций. Называется процедура – инъекционная блокада. Под контролем УЗИ датчика вводят в пораженное место глюкокортикостероид пролонгированного действия. Обычно хватает одной блокады, чтобы пациент ощутил надолго облегчение. Пример средств – Дипроспан. Также могут назначать кортикостероиды для периодического приема, если обострилось ревматологическое заболевание. Подойдут таблетированные формы препарата, включая Преднизолон, Дексаметазон.
- Миорелаксанты. Эти препараты расслабляют мышцы и устраняют болевой синдром, связанный с избыточной спастичностью. При многих болезнях позвоночника наблюдают мышечный дисбаланс, который заключается в том, что одни мускулы пребывают в сниженном тонусе, а другие – в повышенном. Мышечные спазмы необходимо устранить, чтобы прошла боль. Миорелаксанты эффективны при курсовом приеме. Длительность терапии подбирается индивидуально. Примеры лекарств – Баклофен, Сирдалуд, Мидокалм.
- Нейротропные витамины группы В. Если у пациента наблюдается защемление нервных корешков на фоне разрастания остеофитов, то необходимо использовать витамины группы В в больших дозах. Тиамин, пиридоксин и цианокобаламин способны устранить боль при курсовом приеме, в составе комплексного медикаментозного лечения. В течение нескольких недель пациенту назначают инъекционную форму выпуска, а затем переходят на таблетки. Длительность терапии подбирается индивидуально. Примеры лекарств – Нейрорубин, Мильгамма, Нейромакс.
Эти лекарства помогают при болях, вызванных внезапным обострением. Когда дискомфорт стих, можно назначить пациенту поддерживающие средства:
- Хондропротекторы. При длительном курсовом использовании эти вещества питают хрящевую ткань и снижают риски ускоренного разрушения. Обычно используют глюкозамин и хондроитин в качестве действующих средств. Эти компоненты не способны остановить дегенеративные процессы, происходящие в суставах, но при регулярном приеме хондропротекторов возникает профилактика ухудшения состояния. Примеры лекарств – Дона, Хондрогард, Мукосат.
- Кальций в комбинации с Д3. Прочность хрящей взаимосвязана с прочностью костной ткани. Главный строительный материал для костей – это кальций. При нехватке кальция происходит резобрция костной ткани, из-за чего возникает склонность к переломам и образование камней в почках. Чтобы кальций усваивался, необходимо принимать дополнительно витамин Д3. Без этого компонента прием таблеток кальция неэффективен. При комбинированном лечении кальций закрепляется в костях, что значительно снижает риски переломов и дегенеративных процессов в позвоночнике.
Реже используют гомеопатию или народные рецепты. Последний пункт нужно рассматривать с осторожностью. У народной медицины нет прочной доказательной базы, поэтому при отсутствии медикаментозной терапии, самолечение может оказаться вредным.
Консервативные методы лечения при спондилезе позвоночника
В период после перенесенного обострения большинство медиков назначают поддерживающие комплексные процедуры, направленные на восстановление самочувствия пациента. Данные рекомендации актуальны для лиц с незапущенной стадией болезни, которая может длиться много лет, если активно оказывать противодействие прогрессии патологии с помощью вспомогательных процедур.
Какие комплексы воздействий более эффективны в реабилитационном периоде:
- Лечебная физкультура. Специальные упражнения помогают поддерживать осанку и укрепляют мышечный корсет, что является важным этапом на пути к улучшению самочувствия. Работа инструктора по ЛФК заключается в том, чтобы показать правильную технику выполнения упражнений. Занятия направлены на развитие гибкости, улучшение кровообращения и укрепление слабых мышечных групп. Со временем больной научится правильно выполнять комплексы в домашних условиях. Первые несколько месяцев желательно тренироваться под надсмотром специалиста.
- Физиотерапия. С помощью аппаратного воздействия в комбинации с медикаментами снимают болезненные ощущения в любых частях позвоночника. Рекомендуемая процедура – электрофорез. С помощью специального аппаратного приспособления определенной частоты, начинают направлять излучение в пораженный участок спинномозгового канала, предварительно нанеся на кожу лекарственное средство. Обычно используют витамины группы В, аскорбиновую кислоту, димексид или гепарин. В результате происходит прогревание, улучшение кровотока в сосудах, что ведет к полному устранению хронической боли.
- Массаж. Этот вид консервативного лечения часто помогает при сильных мышечных болях, связанных со спазмом. Так как при дегенеративных заболеваниях позвоночника подобные ухудшения возникают часто, массажи являются незаменимой процедурой. Действием рук происходит временное улучшение кровотока, из-за чего зажатые мышцы расслабляются. Нужно делать процедуру несколько дней подряд, чтобы почувствовать облегчение. Рекомендуется проводить процедуру серией из 10 сеансов по несколько раз в год.
Ношение бандажа при болезнях позвоночника
Специальные поддерживающие корсеты способны улучшить самочувствие пациента, если у него наблюдаются хронические боли в спине. Суть бандажа проста – приспособление частично снимает нагрузку с пораженного участка позвоночника, и если боль действительно связана с мышечной слабостью, на некоторое время эластичный корсет способен помочь. Нельзя сутками носить бандаж, иначе возникнет мышечная атрофия и впоследствии больной навредит себе еще больше.
Перед сном эластичный пояс снимают обязательно. Рекомендуют надевать бандаж при длительных статических нагрузках, если нужно долго стоять или сидеть. Длительность ношения не должна превышать 2-3 часа без перерыва, после чего нужно снять пояс. В промежуток между ношениями полезно делать общеукрепляющие упражнения.
Самостоятельно выбирать бандаж не рекомендуют. Если лечащий врач считает, что такая поддержка необходима, он сообщит название модели и фирмы-изготовителя. Затем пациент выбирает в салоне медицинских изделий бандажи по размеру. Меряют эластичные корсеты в горизонтальном положении. Нужно следить, чтобы приспособление никуда не давило и удобно сидело на покупателе.
Операция по удалению остеофитов
В запущенных случаях, когда остеофиты достигли больших размеров, рекомендуется проведение оперативного вмешательства. Удаление остистых наростов облегчит состояние пациенту, избавит от боли. Такие операции возвращают больных к нормальной жизни, поэтому их не стоит откладывать, если врачи настаивают на радикальном решении проблемы.
Суть хирургического вмешательства заключается в удалении разросшейся костной ткани. На втором этапе лечения проводят остеосинтез, необходимый для соединения межпозвоночных дисков. Важно понимать, что хирургическое лечение не защищает от рецидива, поэтому необходимо выявить причину заболевания. В дальнейшем это поможет избежать повторного заболевания.
Профилактика спондилеза позвоночника
Не существует специальных мер, направленных на предотвращение появления болезни. Можно применять на практике общие рекомендации, направленные на предупреждение появлений осложнений со стороны хребта, которые включают:
- Поддерживание правильной осанки. При неправильном сидении или стоянии возникает неравномерное распределение нагрузки на позвоночник, что негативно сказывается на мышечном тонусе. В результате искривляется позвоночник, что провоцирует сколиоз.
- Ношение ортопедической обуви. Отсутствие высокого каблука снимает нагрузку с ног и поясницы.
- Отказ от поднятия тяжестей.
- Поддерживание здорового образа жизни, отказ от курения и алкоголя.
- Ведение активного способа жизни. Рекомендуемые нагрузки – плавание, умеренный бег или быстрая ходьба.
Мнение редакции
При спондилезе поясничного отдела требуется комплексная, квалифицированная врачебная помощь, направленная на снятие боли и устранение причины болезни. Более детальную информацию о патологиях позвоночника можно узнать на нашем сайте из изучая тематические статьи. Если есть вопросы, можно оставлять комментарии.
Спондилез позвоночника – в чем опасность разной локализации патологии, методы лечения
Спондилез шейного отдела позвоночника – что это такое
Спондилез – это патология, связанная с разрастанием костной ткани позвоночника. Виды и степени спондилеза могут быть разными, от этого будет зависеть назначенное лечение. Терапия проводится под контролем врача, поскольку неправильно выполненные медицинские мероприятия могут привести к тяжелым осложнениям.
Симптомы и виды спондилеза
Классификация заболевания ведется с учетом локализации патологического очага, поэтому спондилез бывает:
- шейного отдела;
- пояснично-крестцового;
- грудного.
Причины заболевания спондилез до сих пор не выяснены. Однако многие врачи согласны с тем, что заболевание является осложнением остеохондроза. Поэтому первый симптом – это периодически возникающая боль в месте расположения патологического очага. В начале заболевания этот синдром присутствует только при физических нагрузках или долгом пребывании в неудобном положении. Но по мере разрастания костной ткани болевые ощущения приобретают постоянный характер, беспокоя даже во время ночного отдыха.
Симптомы спондилеза грудного отдела позвоночника, который развивается достаточно давно, могут имитировать миозит, сердечный приступ и стенокардию. Связано это с тем, что в этом отделе расположено самое большое количество нервных корешков – иррадиация боли может быть и в левую руку, и грудину. Больной, вынужденный подобрать удобное положение для уменьшения боли, сутулится, опуская плечо и стараясь вытянуть верхнюю часть туловища немного вперед и вниз.
При диагнозе спондилез шеи больной будет предъявлять жалобы на головные боли, повышенную усталость, невозможность совершать простейшие движения головой. Примечательно, что ни регулярный массаж, ни обезболивающие препараты не облегчат состояние.
Отдельно выделяют признаки деформирующего спондилеза поясничного отдела позвоночника. Кроме сильных болей, всегда присутствуют проблемы в ходьбе – человек начинает хромать, он не может быстро идти и тем более бегать.
Независимо от того, в каком отделе позвоночного столба развивается заболевание, облегчение больному приносит положение с небольшим наклоном туловища вперед. В принципе, это характерная особенность спондилеза, по которой врачи могут поставить предварительный диагноз до получения результатов обследования.
Лечение спондилеза
Лечение спондилеза пояснично-крестцового отдела позвоночника, впрочем, как и при другой локализации патологии, заключается в следующих назначениях:
- медикаменты из категорий нестероидных противовоспалительных, обезболивающих;
- массажи;
- лечебная гимнастика.
Но терапия лекарственными препаратами возможна только в том случае, если болезнь была диагностирована на ранней стадии развития. Вначале проводится медикаментозное лечение, направленное на снятие болевого синдрома, после чего можно приступать к гимнастике и массажу. Как лечить дегенеративный спондилез? На этот вопрос есть только один ответ – оперативное вмешательство, в ходе которого хирург специальными кусачками просто выкусывает отросшие костные фрагменты. Только после полного восстановления после операции можно будет приступать к другим методам реабилитации. И в этом случае весьма полезными будут упражнения ЛФК – при спондилезе их подбирают в индивидуальном порядке с учетом общего состояния здоровья пациента.
Спондилез шеи на ранней стадии лечится ношением воротника Шанца – специальное физиотерапевтическое приспособление, улучшающее кровообращение в этом отделе позвоночника и предотвращающее кислородное голодание головного мозга. При выявлении заболевания больной должен находиться под постоянным контролем врача, поскольку рядом с патологическим очагом расположен головной мозг. В случае нарушения кровоснабжения может развиться инсульт.
Если в клинике предлагают в рамках лечения спондилеза провести сеансы ударно-волновой терапии, то нужно быть очень внимательным и осторожным. Оптимальный вариант – получить консультацию не у одного, а у нескольких специалистов. Такая осторожность связана с высокой вероятностью развития тяжелых осложнений после процедуры. Ударно-волновая терапия поможет только в том случае, если отростки от позвонка имеют хрящевую структуру. При воздействии на уже окостенелые фрагменты можно спровоцировать их откол и проникновение осколков в позвоночный столб.
Если в анамнезе человека присутствует остеохондроз, то он должен посетить врача и узнать, что такое спондилез шейного отдела позвоночника. Записаться на консультацию можно на нашем сайте Добробут.ком.
Связанные услуги:
Лечебная физкультура (ЛФК)
Массаж
Дегенеративная болезнь межпозвонковых дисков (остеохондроз Распространенность, географическая изменчивость и Радиологические корреляты у мужчин и женщин в возрасте 50 и старше
1 Отделение радиологии и ядерной медицины, Свободный университет, Берлин, Германия
2 Медицинский университет, Кембридж, CB2 0QQ U.K
3 NIHR Подразделение биомедицинских исследований опорно-двигательного аппарата, Манчестерский академический научный центр здравоохранения, Манчестер, и Центр эпидемиологии Великобритании по исследованию артрита, Манчестер, США.К
4 Департамент общественного здравоохранения и первичной медико-санитарной помощи, Исследовательская лаборатория Strangeways, Кембридж, CB1 8RN U.K
5 Klinik fur Innere Medezin IV Jena Германия
6 Госпиталь Сан-Жуан, Порту, Португалия
7 Королевская национальная больница ревматических заболеваний, Бат, Великобритания
8 Больница общего профиля, Астурия, Овьедо, Испания
9 Университетская больница, Лёвен, Бельгия
10 Кафедра метаболизма человека, Университет Шеффилда, Шеффилд, Великобритания
11 Госпиталь PKP, Варшава, Польша
12 Лаборатория исследования опорно-двигательного аппарата, Афинский университет, Афины, Греция
13 Институт ревматических болезней, Пьештяны, Словакия
14 Кафедра эпидемиологии и внутренней медицины, Университет Эразмус, Роттердам, Нидерланды
15 Кафедра медицины и гипертонии, Поморский медицинский университет, Щецин, Польша
16 Институт клинической медицины, Университет Сиены, Сиена, Италия
17 Национальный институт ревматологии и физиотерапии, Университет Земмельвейса, Будапешт, Венгрия
18 Отделение ортопедии и радиологии, Общая больница Мальме, Швеция
19 Школа медицины и стоматологии, Университет Абердина, U.К.
20 Med Klinik & Polyklinik Bochum, Германия
21 Школа медицинских наук, Манчестерский университет, Oxford Road, Manchester, M13 9PL U.K.
22 Королевская больница Корнуолла, Труро, Великобритания
23 NIHR Отделение костно-мышечных биомедицинских исследований, Отделение ортопедии, ревматологии и костно-мышечной системы Наффилда, Windmill Road, Oxford, OX3 7LD, U.K.
24 MRC Lifecourse Epidemiology Unit, Southampton SO16 6YD, UK
* Адрес для корреспонденции: Dr J Reeve, NIHR, Отделение биомедицинских исследований опорно-двигательного аппарата, Научно-исследовательский центр Botnar и Институт костно-мышечных наук, Отделение ортопедии и опорно-двигательного аппарата Наффилда. Наук, Windmill Road, Оксфорд, OX3 7LD, U.K. [email protected] (нет факса)‡ Координаторы проектов EVOS и EPOS.
▽ Главные исследователи центров, участвующих в обоих EVOS и исследовательские группы EPOS: Aberdeen UK — Reid DM; Афины, Греция — Lyritis G; Bath UK — Бхалла АК; Берлин, Германия — Felsenberg D, Бэнзер Д., Райзингер В.; Бохум, Германия — Schatz H; Будапешт Венгрия — Плохо ГРАММ; Кембриджшир Великобритания — Тодд CJ; Эрфурт, Германия — Kragl G; Грац, Австрия — Вебер К; Харроу Великобритания — Рив Дж; Гейдельберг, Германия Scheidt-Nave C; Йена, Германия — Abendroth K; Левен Бельгия — Декекер Дж; Лион, Франция — Delmas PD † ; Любек, Германия — Raspe H; Мальмё, Швеция — Johnell O † ; Манчестер Великобритания — О’Нил TW; Москва Россия — Беневоленская Л; Порту, Португалия — Аросо А; Овьедо, Испания — Cannata J; Пьештяны Словакия — Масарик П; Прага, Чешская Республика — Гавелка S † ; Роттердам, Нидерланды — Pols H; Сиена Италия — Nuti R; Щецин Польша — Мязговский Т; Truro UK — Woolf AD; Варшава Польша — Хошовски К; Ярославль Россия — Ершова О. Загреб, Хорватия — Яич I † .
† Умер
Дегенеративная болезнь межпозвонковых дисков (остеохондроз Распространенность, географическая изменчивость и Радиологические корреляты у мужчин и женщин в возрасте 50 и старше
1 Отделение радиологии и ядерной медицины, Свободный университет, Берлин, Германия
2 Медицинский университет, Кембридж, CB2 0QQ U.K
3 NIHR Подразделение биомедицинских исследований опорно-двигательного аппарата, Манчестерский академический научный центр здравоохранения, Манчестер, и Центр эпидемиологии Великобритании по исследованию артрита, Манчестер, США.К
4 Департамент общественного здравоохранения и первичной медико-санитарной помощи, Исследовательская лаборатория Strangeways, Кембридж, CB1 8RN U.K
5 Klinik fur Innere Medezin IV Jena Германия
6 Госпиталь Сан-Жуан, Порту, Португалия
7 Королевская национальная больница ревматических заболеваний, Бат, Великобритания
8 Больница общего профиля, Астурия, Овьедо, Испания
9 Университетская больница, Лёвен, Бельгия
10 Кафедра метаболизма человека, Университет Шеффилда, Шеффилд, Великобритания
11 Госпиталь PKP, Варшава, Польша
12 Лаборатория исследования опорно-двигательного аппарата, Афинский университет, Афины, Греция
13 Институт ревматических болезней, Пьештяны, Словакия
14 Кафедра эпидемиологии и внутренней медицины, Университет Эразмус, Роттердам, Нидерланды
15 Кафедра медицины и гипертонии, Поморский медицинский университет, Щецин, Польша
16 Институт клинической медицины, Университет Сиены, Сиена, Италия
17 Национальный институт ревматологии и физиотерапии, Университет Земмельвейса, Будапешт, Венгрия
18 Отделение ортопедии и радиологии, Общая больница Мальме, Швеция
19 Школа медицины и стоматологии, Университет Абердина, U.К.
20 Med Klinik & Polyklinik Bochum, Германия
21 Школа медицинских наук, Манчестерский университет, Oxford Road, Manchester, M13 9PL U.K.
22 Королевская больница Корнуолла, Труро, Великобритания
23 NIHR Отделение костно-мышечных биомедицинских исследований, Отделение ортопедии, ревматологии и костно-мышечной системы Наффилда, Windmill Road, Oxford, OX3 7LD, U.K.
24 MRC Lifecourse Epidemiology Unit, Southampton SO16 6YD, UK
* Адрес для корреспонденции: Dr J Reeve, NIHR, Отделение биомедицинских исследований опорно-двигательного аппарата, Научно-исследовательский центр Botnar и Институт костно-мышечных наук, Отделение ортопедии и опорно-двигательного аппарата Наффилда. Наук, Windmill Road, Оксфорд, OX3 7LD, U.K. [email protected] (нет факса)‡ Координаторы проектов EVOS и EPOS.
▽ Главные исследователи центров, участвующих в обоих EVOS и исследовательские группы EPOS: Aberdeen UK — Reid DM; Афины, Греция — Lyritis G; Bath UK — Бхалла АК; Берлин, Германия — Felsenberg D, Бэнзер Д., Райзингер В.; Бохум, Германия — Schatz H; Будапешт Венгрия — Плохо ГРАММ; Кембриджшир Великобритания — Тодд CJ; Эрфурт, Германия — Kragl G; Грац, Австрия — Вебер К; Харроу Великобритания — Рив Дж; Гейдельберг, Германия Scheidt-Nave C; Йена, Германия — Abendroth K; Левен Бельгия — Декекер Дж; Лион, Франция — Delmas PD † ; Любек, Германия — Raspe H; Мальмё, Швеция — Johnell O † ; Манчестер Великобритания — О’Нил TW; Москва Россия — Беневоленская Л; Порту, Португалия — Аросо А; Овьедо, Испания — Cannata J; Пьештяны Словакия — Масарик П; Прага, Чешская Республика — Гавелка S † ; Роттердам, Нидерланды — Pols H; Сиена Италия — Nuti R; Щецин Польша — Мязговский Т; Truro UK — Woolf AD; Варшава Польша — Хошовски К; Ярославль Россия — Ершова О. Загреб, Хорватия — Яич I † .
† Умер
Дегенеративная болезнь межпозвонковых дисков (остеохондроз Распространенность, географическая изменчивость и Радиологические корреляты у мужчин и женщин в возрасте 50 и старше
1 Отделение радиологии и ядерной медицины, Свободный университет, Берлин, Германия
2 Медицинский университет, Кембридж, CB2 0QQ U.K
3 NIHR Подразделение биомедицинских исследований опорно-двигательного аппарата, Манчестерский академический научный центр здравоохранения, Манчестер, и Центр эпидемиологии Великобритании по исследованию артрита, Манчестер, США.К
4 Департамент общественного здравоохранения и первичной медико-санитарной помощи, Исследовательская лаборатория Strangeways, Кембридж, CB1 8RN U.K
5 Klinik fur Innere Medezin IV Jena Германия
6 Госпиталь Сан-Жуан, Порту, Португалия
7 Королевская национальная больница ревматических заболеваний, Бат, Великобритания
8 Больница общего профиля, Астурия, Овьедо, Испания
9 Университетская больница, Лёвен, Бельгия
10 Кафедра метаболизма человека, Университет Шеффилда, Шеффилд, Великобритания
11 Госпиталь PKP, Варшава, Польша
12 Лаборатория исследования опорно-двигательного аппарата, Афинский университет, Афины, Греция
13 Институт ревматических болезней, Пьештяны, Словакия
14 Кафедра эпидемиологии и внутренней медицины, Университет Эразмус, Роттердам, Нидерланды
15 Кафедра медицины и гипертонии, Поморский медицинский университет, Щецин, Польша
16 Институт клинической медицины, Университет Сиены, Сиена, Италия
17 Национальный институт ревматологии и физиотерапии, Университет Земмельвейса, Будапешт, Венгрия
18 Отделение ортопедии и радиологии, Общая больница Мальме, Швеция
19 Школа медицины и стоматологии, Университет Абердина, U.К.
20 Med Klinik & Polyklinik Bochum, Германия
21 Школа медицинских наук, Манчестерский университет, Oxford Road, Manchester, M13 9PL U.K.
22 Королевская больница Корнуолла, Труро, Великобритания
23 NIHR Отделение костно-мышечных биомедицинских исследований, Отделение ортопедии, ревматологии и костно-мышечной системы Наффилда, Windmill Road, Oxford, OX3 7LD, U.K.
24 MRC Lifecourse Epidemiology Unit, Southampton SO16 6YD, UK
* Адрес для корреспонденции: Dr J Reeve, NIHR, Отделение биомедицинских исследований опорно-двигательного аппарата, Научно-исследовательский центр Botnar и Институт костно-мышечных наук, Отделение ортопедии и опорно-двигательного аппарата Наффилда. Наук, Windmill Road, Оксфорд, OX3 7LD, U.K. [email protected] (нет факса)‡ Координаторы проектов EVOS и EPOS.
▽ Главные исследователи центров, участвующих в обоих EVOS и исследовательские группы EPOS: Aberdeen UK — Reid DM; Афины, Греция — Lyritis G; Bath UK — Бхалла АК; Берлин, Германия — Felsenberg D, Бэнзер Д., Райзингер В.; Бохум, Германия — Schatz H; Будапешт Венгрия — Плохо ГРАММ; Кембриджшир Великобритания — Тодд CJ; Эрфурт, Германия — Kragl G; Грац, Австрия — Вебер К; Харроу Великобритания — Рив Дж; Гейдельберг, Германия Scheidt-Nave C; Йена, Германия — Abendroth K; Левен Бельгия — Декекер Дж; Лион, Франция — Delmas PD † ; Любек, Германия — Raspe H; Мальмё, Швеция — Johnell O † ; Манчестер Великобритания — О’Нил TW; Москва Россия — Беневоленская Л; Порту, Португалия — Аросо А; Овьедо, Испания — Cannata J; Пьештяны Словакия — Масарик П; Прага, Чешская Республика — Гавелка S † ; Роттердам, Нидерланды — Pols H; Сиена Италия — Nuti R; Щецин Польша — Мязговский Т; Truro UK — Woolf AD; Варшава Польша — Хошовски К; Ярославль Россия — Ершова О. Загреб, Хорватия — Яич I † .
† Умер
Дегенеративная болезнь межпозвонковых дисков (остеохондроз Распространенность, географическая изменчивость и Радиологические корреляты у мужчин и женщин в возрасте 50 и старше
1 Отделение радиологии и ядерной медицины, Свободный университет, Берлин, Германия
2 Медицинский университет, Кембридж, CB2 0QQ U.K
3 NIHR Подразделение биомедицинских исследований опорно-двигательного аппарата, Манчестерский академический научный центр здравоохранения, Манчестер, и Центр эпидемиологии Великобритании по исследованию артрита, Манчестер, США.К
4 Департамент общественного здравоохранения и первичной медико-санитарной помощи, Исследовательская лаборатория Strangeways, Кембридж, CB1 8RN U.K
5 Klinik fur Innere Medezin IV Jena Германия
6 Госпиталь Сан-Жуан, Порту, Португалия
7 Королевская национальная больница ревматических заболеваний, Бат, Великобритания
8 Больница общего профиля, Астурия, Овьедо, Испания
9 Университетская больница, Лёвен, Бельгия
10 Кафедра метаболизма человека, Университет Шеффилда, Шеффилд, Великобритания
11 Госпиталь PKP, Варшава, Польша
12 Лаборатория исследования опорно-двигательного аппарата, Афинский университет, Афины, Греция
13 Институт ревматических болезней, Пьештяны, Словакия
14 Кафедра эпидемиологии и внутренней медицины, Университет Эразмус, Роттердам, Нидерланды
15 Кафедра медицины и гипертонии, Поморский медицинский университет, Щецин, Польша
16 Институт клинической медицины, Университет Сиены, Сиена, Италия
17 Национальный институт ревматологии и физиотерапии, Университет Земмельвейса, Будапешт, Венгрия
18 Отделение ортопедии и радиологии, Общая больница Мальме, Швеция
19 Школа медицины и стоматологии, Университет Абердина, U.К.
20 Med Klinik & Polyklinik Bochum, Германия
21 Школа медицинских наук, Манчестерский университет, Oxford Road, Manchester, M13 9PL U.K.
22 Королевская больница Корнуолла, Труро, Великобритания
23 NIHR Отделение костно-мышечных биомедицинских исследований, Отделение ортопедии, ревматологии и костно-мышечной системы Наффилда, Windmill Road, Oxford, OX3 7LD, U.K.
24 MRC Lifecourse Epidemiology Unit, Southampton SO16 6YD, UK
* Адрес для корреспонденции: Dr J Reeve, NIHR, Отделение биомедицинских исследований опорно-двигательного аппарата, Научно-исследовательский центр Botnar и Институт костно-мышечных наук, Отделение ортопедии и опорно-двигательного аппарата Наффилда. Наук, Windmill Road, Оксфорд, OX3 7LD, U.K. [email protected] (нет факса)‡ Координаторы проектов EVOS и EPOS.
▽ Главные исследователи центров, участвующих в обоих EVOS и исследовательские группы EPOS: Aberdeen UK — Reid DM; Афины, Греция — Lyritis G; Bath UK — Бхалла АК; Берлин, Германия — Felsenberg D, Бэнзер Д., Райзингер В.; Бохум, Германия — Schatz H; Будапешт Венгрия — Плохо ГРАММ; Кембриджшир Великобритания — Тодд CJ; Эрфурт, Германия — Kragl G; Грац, Австрия — Вебер К; Харроу Великобритания — Рив Дж; Гейдельберг, Германия Scheidt-Nave C; Йена, Германия — Abendroth K; Левен Бельгия — Декекер Дж; Лион, Франция — Delmas PD † ; Любек, Германия — Raspe H; Мальмё, Швеция — Johnell O † ; Манчестер Великобритания — О’Нил TW; Москва Россия — Беневоленская Л; Порту, Португалия — Аросо А; Овьедо, Испания — Cannata J; Пьештяны Словакия — Масарик П; Прага, Чешская Республика — Гавелка S † ; Роттердам, Нидерланды — Pols H; Сиена Италия — Nuti R; Щецин Польша — Мязговский Т; Truro UK — Woolf AD; Варшава Польша — Хошовски К; Ярославль Россия — Ершова О. Загреб, Хорватия — Яич I † .
† Умер
Дегенеративная болезнь межпозвонковых дисков (остеохондроз Распространенность, географическая изменчивость и Радиологические корреляты у мужчин и женщин в возрасте 50 и старше
1 Отделение радиологии и ядерной медицины, Свободный университет, Берлин, Германия
2 Медицинский университет, Кембридж, CB2 0QQ U.K
3 NIHR Подразделение биомедицинских исследований опорно-двигательного аппарата, Манчестерский академический научный центр здравоохранения, Манчестер, и Центр эпидемиологии Великобритании по исследованию артрита, Манчестер, США.К
4 Департамент общественного здравоохранения и первичной медико-санитарной помощи, Исследовательская лаборатория Strangeways, Кембридж, CB1 8RN U.K
5 Klinik fur Innere Medezin IV Jena Германия
6 Госпиталь Сан-Жуан, Порту, Португалия
7 Королевская национальная больница ревматических заболеваний, Бат, Великобритания
8 Больница общего профиля, Астурия, Овьедо, Испания
9 Университетская больница, Лёвен, Бельгия
10 Кафедра метаболизма человека, Университет Шеффилда, Шеффилд, Великобритания
11 Госпиталь PKP, Варшава, Польша
12 Лаборатория исследования опорно-двигательного аппарата, Афинский университет, Афины, Греция
13 Институт ревматических болезней, Пьештяны, Словакия
14 Кафедра эпидемиологии и внутренней медицины, Университет Эразмус, Роттердам, Нидерланды
15 Кафедра медицины и гипертонии, Поморский медицинский университет, Щецин, Польша
16 Институт клинической медицины, Университет Сиены, Сиена, Италия
17 Национальный институт ревматологии и физиотерапии, Университет Земмельвейса, Будапешт, Венгрия
18 Отделение ортопедии и радиологии, Общая больница Мальме, Швеция
19 Школа медицины и стоматологии, Университет Абердина, U.К.
20 Med Klinik & Polyklinik Bochum, Германия
21 Школа медицинских наук, Манчестерский университет, Oxford Road, Manchester, M13 9PL U.K.
22 Королевская больница Корнуолла, Труро, Великобритания
23 NIHR Отделение костно-мышечных биомедицинских исследований, Отделение ортопедии, ревматологии и костно-мышечной системы Наффилда, Windmill Road, Oxford, OX3 7LD, U.K.
24 MRC Lifecourse Epidemiology Unit, Southampton SO16 6YD, UK
* Адрес для корреспонденции: Dr J Reeve, NIHR, Отделение биомедицинских исследований опорно-двигательного аппарата, Научно-исследовательский центр Botnar и Институт костно-мышечных наук, Отделение ортопедии и опорно-двигательного аппарата Наффилда. Наук, Windmill Road, Оксфорд, OX3 7LD, U.K. [email protected] (нет факса)‡ Координаторы проектов EVOS и EPOS.
▽ Главные исследователи центров, участвующих в обоих EVOS и исследовательские группы EPOS: Aberdeen UK — Reid DM; Афины, Греция — Lyritis G; Bath UK — Бхалла АК; Берлин, Германия — Felsenberg D, Бэнзер Д., Райзингер В.; Бохум, Германия — Schatz H; Будапешт Венгрия — Плохо ГРАММ; Кембриджшир Великобритания — Тодд CJ; Эрфурт, Германия — Kragl G; Грац, Австрия — Вебер К; Харроу Великобритания — Рив Дж; Гейдельберг, Германия Scheidt-Nave C; Йена, Германия — Abendroth K; Левен Бельгия — Декекер Дж; Лион, Франция — Delmas PD † ; Любек, Германия — Raspe H; Мальмё, Швеция — Johnell O † ; Манчестер Великобритания — О’Нил TW; Москва Россия — Беневоленская Л; Порту, Португалия — Аросо А; Овьедо, Испания — Cannata J; Пьештяны Словакия — Масарик П; Прага, Чешская Республика — Гавелка S † ; Роттердам, Нидерланды — Pols H; Сиена Италия — Nuti R; Щецин Польша — Мязговский Т; Truro UK — Woolf AD; Варшава Польша — Хошовски К; Ярославль Россия — Ершова О. Загреб, Хорватия — Яич I † .
† Умер
Болезнь Шейермана — обзор
Клиническая оценка
Болезнь Шейермана обычно проявляется у подростков в период полового созревания. У растущих детей может развиться преходящая боль в спине; однако боль чаще встречается у пациентов подросткового возраста, с частотой от 20% до 60%. Взрослые пациенты с кифозом обычно обращаются с симптомами боли, в то время как подростки часто обращаются к врачу из-за направления учителей или родителей по косметическим причинам.Пациенту с болезненным кифозом Шейерманна или любыми симптомами боли в спине необходимо составить подробный анамнез с указанием силы, локализации, хронологии боли, а также признаков улучшения и обострения. Пациенты-подростки с кифозом Шейермана и болями в спине обычно испытывают боль дистальнее вершины деформации. Боль усиливается при стоянии, сидении или при физической активности и уменьшается в покое. Если этот паттерн боли не виден, необходимо рассмотреть другие патологические состояния и поставить под сомнение диагноз кифоза Шейерманна.У взрослых боль обычно наблюдается в поясничной области, вторичной по отношению к дегенеративным изменениям на уровнях, которые компенсируют грудной кифоз.
Косметическая деформация, скорее всего, будет постепенно прогрессировать. На ранних стадиях родители и учителя могут объяснить кифоз плохой осанкой. Косметические жалобы могут быть единственной движущей силой обращения пациента и могут не только повлечь за собой опасения по поводу деформации позвоночника. Плохо сидящая одежда, а также непропорционально растущие конечности также могут быть симптомами заболевания.
Редкие сопутствующие условия также должны быть исследованы. Неврологические жалобы у пациентов с кифозом Шейерманна имеют высокую степень вариабельности. Следует провести скрининг на неврологические жалобы, начиная от односторонней радикулопатии, парестезии и параплегии. Неврологические жалобы могут быть вызваны прямым сдавлением деформацией, эпидуральной кистой или грыжей грудного диска. Сообщается, что мужчины в возрасте от 14 до 20 лет имеют самый высокий риск грыжи грудного диска.Симптомы рестриктивного легочного заболевания возможны, но встречаются редко. В исследовании Мюррея и его коллег сообщалось о рестриктивной болезни легких у пациентов с искривлением более 100 градусов. Функциональные легочные пробы обычно не нужны пациентам с болезнью Шейерманна, так как у большинства этих пациентов легочная функция нормальная или даже повышенная.
При физикальном обследовании отмечается кифотическая деформация, которая демонстрирует ригидность грудного и грудопоясничного компонентов при разгибании.Первоначальное наблюдение за выпрямленным пациентом сбоку продемонстрирует отрицательный сагиттальный баланс, а также округлые плечи. Пациента также следует наблюдать сзади, чтобы оценить вращательный компонент деформации, поскольку более трети пациентов с кифозом Шейерманна также имеют сколиоз в той или иной степени. Компенсаторный поясничный и шейный лордоз будет очевиден при нормальной осанке пациента, но это можно исправить с помощью наклона вперед. Грудной и грудопоясничный компоненты останутся жесткими.Полное неврологическое обследование верхних и нижних конечностей имеет решающее значение. Верхние конечности следует обследовать на герметичность плечевого пояса, а нижние конечности пациента — на подтянутость подколенного сухожилия и подвздошно-поясничной мышцы.
Лечение деформирующих дорсопатий (остеохондроза) в Портороже, Словения
Хронические дегенеративные изменения позвонков и межпозвонковых дисков. Основное проявление остеохондроза позвоночника — выраженный болевой синдром по месту локализации: различают остеохондроз грудного, шейного, поясничного отделов.Боль сильная, острая, часто возникает при работе с тяжестями, работе по дому или в саду. Болевой синдром заставляет принять вынужденную позу. Постоянное напряжение мышц позвоночника влечет за собой постоянные тупые боли, имеется ограничение в движениях и допустимой физической активности. В период обострения пациенту необходим отдых и фиксация пораженного сегмента позвоночника. Для лечения назначают нестероидные противовоспалительные препараты, анальгетики, миорелаксанты, противосудорожные средства.В некоторых случаях процедура показана при сухом или подводном вытяжении позвоночника, физиотерапии, рефлексотерапии, сеансах массажа, ЛФК. В тяжелых случаях назначается хирургическая операция: удаление межпозвоночной грыжи, декомпрессия позвоночного канала, реконструкция диска и др.
Лучшие спа-отели в Портороже по качеству лечения
Гостиница Мирна
4 *От 71 € за 1 день полный пансион и лечение
9,8 /10Отель Ривьера
4 *От 75 € за 1 день полный пансион и лечение
9,2 /10Гостиница Словения
5 *От 119 € за 1 день полный пансион и лечение
10,0 /10Гранд Отель Порторож
4 *От 89 € за 1 день полный пансион и лечение
8,3 /10Отель Нептун
4 *От 75 € за 1 день полный пансион и лечение
8,7 /10Отель Аполло
4 *От 83 € за 1 день полный пансион и лечение
7,5 /10 Показать все спа-отели в городе Порторож .