Деформации стоп — клиника Spectra
Деформация стопы — это любое изменение ее формы, вызванное нарушениями внутриутробного развития, травмой или некоторыми заболеваниями. Из-за дефекта происходит перераспределение нагрузки на остальной скелет, поэтому возрастают риски возникновения остеохондроза, межпозвоночных грыж, артритов и артрозов. Чем раньше будет поставлен диагноз и начато лечение, тем в меньшей степени пострадает здоровье пациента.
Виды деформаций
Самыми распространенными видами деформаций являются:
- Косолапость. Характеризуется загибанием стоп вовнутрь. Может быть как врожденной, так и приобретенной.
- Вальгусная деформация. Сопровождается Х-образным искривлением стоп (т. е. их выворачиванием кнаружи).
- Плоскостопие. Свод стопы уплощается.
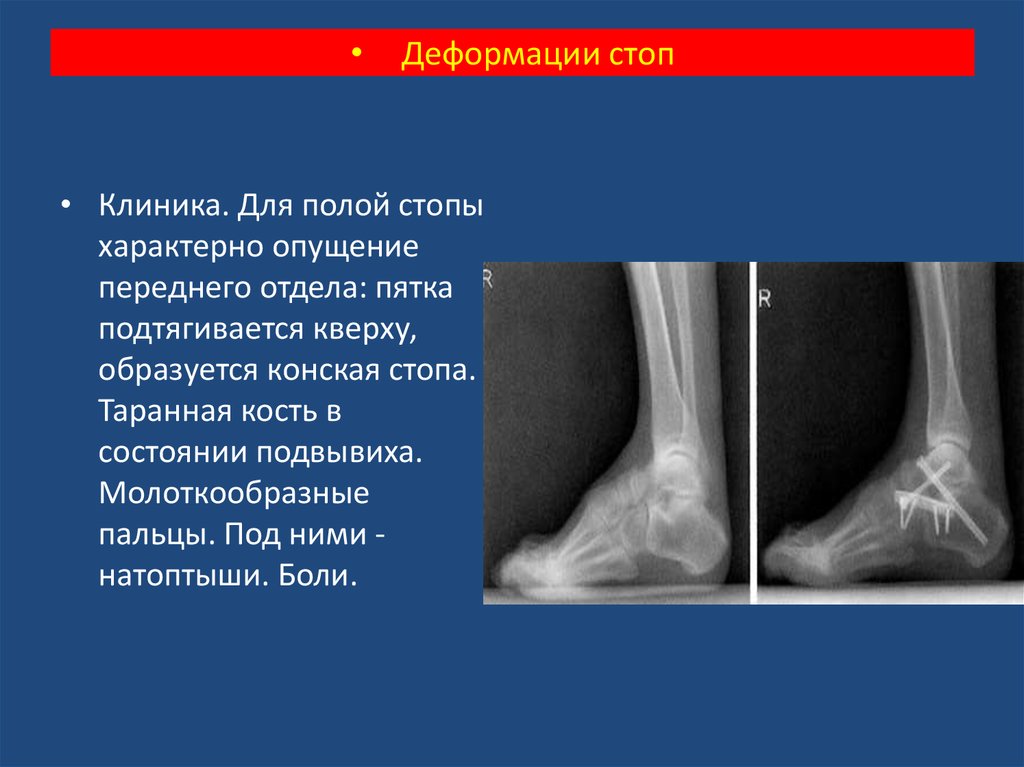
- Полая стопа. Изгиб свода, наоборот, усиливается. Стопа приобретает излишне округлую форму.
- Конская стопа. Стопа изгибается так, что больные при ходьбе вынуждены наступать только на ее переднюю часть или на пальцы.
- Пяточная стопа. Случай, обратный конской стопе. Стопа изгибается кверху, поэтому пациенты наступают только на пятку.
Симптомы
Помимо видимых дефектов, у пациентов могут наблюдаться:
- изменение походки,
- боли в ногах и позвоночнике,
- быстрая усталость при ходьбе,
- отеки ног и судороги к концу дня.
Диагностика и лечение
Нарушения предполагаются на основании осмотра и жалоб пациента. Для окончательного подтверждения диагноза проводятся рентгенография, плантография и подометрия. Если есть подозрения на повреждение суставов стопы, назначается ультразвуковое исследование.
В зависимости от вида и степени дефекта для восстановления нормальной формы стопы пациенту рекомендуются:
- лечебная физкультура,
- ношение специальной обуви, применение вкладышей или стелек,
- иммобилизация стопы с помощью гипсовой повязки,
- физиотерапия (массаж, магнитотерапия, электромиостимуляция и др.
 ),
), - хирургическое вмешательство.
Программа коррекции в каждом случае определяется индивидуально.
В клинике «Спектра» прием ведут ортопеды и травматологи высшей категории. Перед началом лечения пациенты проходят обследование на оборудовании экспертного класса, которое с высокой точностью определяет тяжесть дефекта. Для коррекции деформаций подбирается комплекс методик, позволяющих добиться стойких и эстетичных результатов.
Врожденные деформации стоп
Степанова Анастасия Валентиновна
Травматолог-ортопед
Частота встречаемости данных заболеваний 1 на 1000 новорожденных. Деформации стоп разнообразны и отличаются по степени тяжести. Чаще всего встречаются такие деформации как косолапость (поворот стопы вовнутрь), приведение переднего отдела стопы, врожденное плоскостопие.
Деформации стоп разнообразны и отличаются по степени тяжести. Чаще всего встречаются такие деформации как косолапость (поворот стопы вовнутрь), приведение переднего отдела стопы, врожденное плоскостопие.
Для чего нужно лечение деформации стоп
Деформации стоп, при отсутствии лечения – инвалидизирующие заболевания, обрекающее пациента на социальную неполноценность, боли в нижних конечностях, проблемы с подбором обуви в будущем.
Диагноз должен быть установлен в родильном доме, и пациент направлен к ортопеду, владеющему методикой лечения деформаций стоп – по Понсети.
Что такое метод Понсети
Метод лечения по Понсети имеет очень высокую эффективность. Данный метод разработал врач-ортопед из США -Игнасио Понсети. Классический метод лечения был изначально применен для лечения косолапости.
Лечение косолапости по методу Понсети заключается в устранении всех компонентов косолапости путем бережного растягивания связок стопы с помощью этапных гипсовых повязок от кончиков пальцев до верхней трети бедер.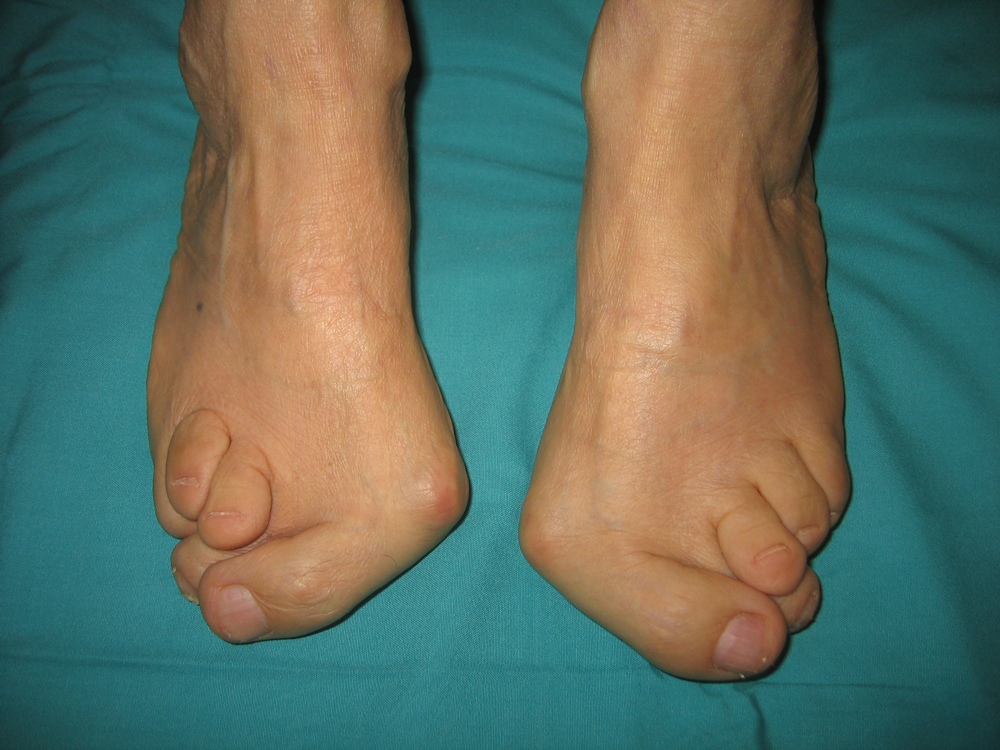 Смена повязок осуществляется 1 раз в 7 дней. В среднем необходимо 5-6 повязок на одну стопу. Для ребенка это абсолютно безболезненно.
Смена повязок осуществляется 1 раз в 7 дней. В среднем необходимо 5-6 повязок на одну стопу. Для ребенка это абсолютно безболезненно.
Конечно, первые дни в гипсовых сапожках особенно трудные как для маленького пациента, так и для родителей. Ребенок может быть беспокойным, капризным, но после нескольких дней ребенок и его родители привыкают к гипсовым сапожкам.
Ахиллотомия
После этапного гипсования, через 5-6 недель приходит время для малоинвазивной операции – ахиллотомии. Ахиллотомия –это пересечение ахиллова сухожилия через крошечный прокол кожи чуть выше пятки.
У деток с диагнозом косолапость ахиллово сухожилие укорочено, поэтому без данного вмешательства обойтись нельзя. Ахиллотомия проводится исключительно под местной анестезией, занимает около 2-3 минут с последующей финальной фиксацией гипсовой повязкой до 3 недель.
Брэйсы – важный этап лечения
По снятии последней гипсовой повязки, при хорошем результате лечения пациенты переводятся в брейсы по индивидуальному графику.
Брэйсы – это специальные ботиночки, соединенные между собой планкой. Стандартный протокол ношения брейсов – это 23 часа в сутки первые 3 месяца, в последующем время уменьшается на 2-3 часа каждые 3 месяца. Если лечение косолапости началось в первые месяцы жизни маленького пациента, то после начала самостоятельной ходьбы — примерно в 1 год, брэйсы остаются только на дневной и ночной сон до 4-5 лет. Все остальное время малыш свободно ходит, бегает и развивается наравне со сверстниками. Ношение брэйсов – важный этап лечения, ведь полученный результат после этапного гипсования надо сохранить любой ценой.
Лучшие результаты лечения косолапости достигаются при раннем начале лечения 7-10 дней после рождения!
Лечение врожденного плоскостопия
Если после рождения выявлена деформация стоп, такая как приведение переднего отдела стопы, то ребенка наблюдают около 1 месяца. В некоторых случаях эта деформация установочная (из-за тесного положения в утробе матери) тогда все проходит самостоятельно примерно к 1 месяцу жизни с помощью массажа и занятиями специальной зарядкой.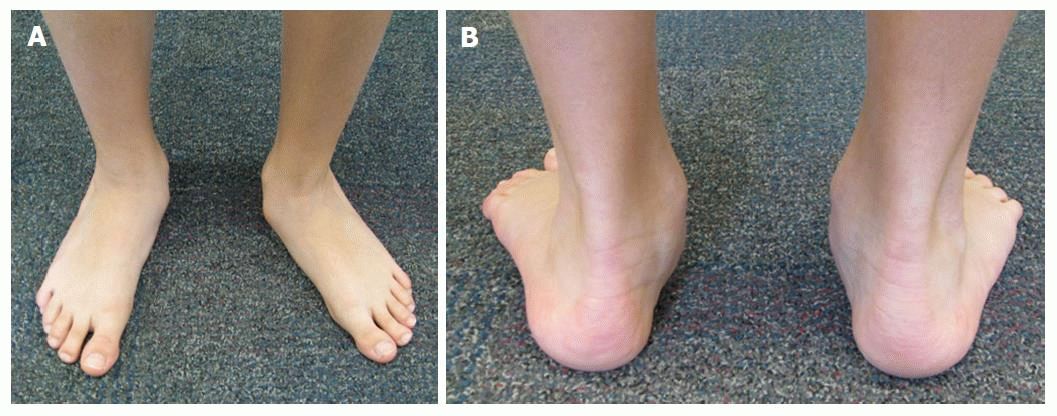 Если этого не произошло, то лечение приведенной деформации стопы лечится также этапными гипсовыми сапожками. Но в данном случае количество повязок меньше, примерно 2-3. Ахиллотомию не проводят и после этапного гипсования также необходимо зафиксировать результат с помощью брэйсов, лонгет или туторов до 2-3 лет.
Если этого не произошло, то лечение приведенной деформации стопы лечится также этапными гипсовыми сапожками. Но в данном случае количество повязок меньше, примерно 2-3. Ахиллотомию не проводят и после этапного гипсования также необходимо зафиксировать результат с помощью брэйсов, лонгет или туторов до 2-3 лет.
Такая деформация как врожденное плоскостопие тоже начинается с этапного гипсования, но другим способом – по методу Добса. Но в лечении есть нюансы. Гипсовых этапных повязок необходимо большее количество, примерно 6-8. А после этапных повязок необходимо провести оперативное вмешательство в специализированном детском травматолого-ортопедическом отделении. И так же, как и при лечении косолапости используют брейсы для закрепления результата.
Во всех случаях, в период фиксации брейсами пациентам назначается реабилитация. Родителей обучают приемам ЛФК, работе на специальных тренажерах. Также врачом-ортопедом даются рекомендации по правильному подбору обуви. Всем деткам рекомендуется общий массаж курсами, за исключением голеней и стоп.
Всем деткам рекомендуется общий массаж курсами, за исключением голеней и стоп.
Одно из важных и необходимых условий в лечении деформаций стоп – это найти контакт и создать доверительные отношения между родителями и лечащим врачом. После начала лечения, родители всегда должны быть на связи с врачом. При появлении каких-то жалоб или сомнений родители всегда могут связаться с доктором и задать вопросы. При первой встрече врача и маленького пациента, врач ответит на все интересующие вопросы родителей, а именно: как ухаживать за ребенком на всех этапах лечения, как одевать брейсы, на что обращать внимание в процессе лечения.
Все виды деформации стопы и что с этим можно сделать
02.05.2020
Патологические изменения вида стопы, или деформация, сопровождается перестройкой всех её отделов. Болезнь может затрагивать кости, связки и суставы. В связи с этим увеличивается нагрузка на позвоночник, что впоследствии вызывает нарушение осанки и массу других проблем со здоровьем. Люди с подобными проблемами испытывают постоянные боли, у них нарушается походка. Оставлять без внимания нельзя как выраженные деформации, так и лёгкие искривления. Под воздействием определённых факторов они могут привести к довольно серьёзным последствиям, таким как инвалидность.
Причины возникновения патологии
Согласно медицинским данным, подобные проблемы с опорно-двигательным аппаратом имеют около 60% населения. Чаще всего с деформацией стоп сталкиваются женщины и дети. Как у первых, так и вторых патология может иметь врождённый и приобретённый характер. Врождённая деформация стопы образуется вследствие генетической предрасположенности или травм, полученных ребёнком во время родов. Появлению второго вида способствует намного больше причин. Чаще всего это:
Врождённая деформация стопы образуется вследствие генетической предрасположенности или травм, полученных ребёнком во время родов. Появлению второго вида способствует намного больше причин. Чаще всего это:
- Заболевания. Деформация стопы может быть вызвана такими заболеваниями, как воспаление сухожилий, остеоартроз и другие.
- Травмы. Ушибы, переломы, растяжения — всё это может стать причиной образования патологических изменений во внешнем виде стопы.
- Лишний вес. С подобной проблемой чаще всего сталкиваются люди среднего и пожилого возраста. Из-за нагрузки, которую даёт лишний вес, суставы и связки стоп медленно деформируются и выходят из строя.
- Неправильный образ жизни. Женщины, которые любят носить неудобную обувь, рискуют получить серьёзные проблемы с ногами. Ещё к немаловажным провоцирующим факторам относят занятия определенными видами спорта и тяжёлый физический труд.
- Отсутствие физической активности. Для того чтобы быть здоровым, человеку необходимо постоянно двигаться.
 Посильные физические нагрузки помогают избежать множества проблем с опорно-двигательным аппаратом. Если нагрузок человек не получает, у него развиваются определённые болезни, и деформация стоп входит в их число.
Посильные физические нагрузки помогают избежать множества проблем с опорно-двигательным аппаратом. Если нагрузок человек не получает, у него развиваются определённые болезни, и деформация стоп входит в их число.
Также немалую роль в развитии этой патологии играет неправильное питание и дефицит полезных веществ. Недостаточное поступление в организм витаминов, минералов и других полезных элементов провоцирует истончение хрящевых тканей, что в итоге может вылиться в деформацию стоп.
Основные виды и стадии
Перед тем как начать разбираться в разновидностях изменений вида стопы, необходимо ознакомиться с её анатомическим строением. Так, существует разделение на три отдела: передний, средний и задний, которые образуются из костей.
- Первый состоит из плюсневых костей, пальцев.
- Второй — из свода плюсневых костей.
- Последний включает таранную и пяточную кости.
Деформацию стопы делят на следующие виды:
- Плоскостопие.
 Характеризуется опущением обоих сводов. При патологии снижается амортизационная функция ног, и они начинают страдать от непосильной нагрузки. В ходе развития заболевания стопа искривляется, утолщается, становится плоской. Заболевание
Характеризуется опущением обоих сводов. При патологии снижается амортизационная функция ног, и они начинают страдать от непосильной нагрузки. В ходе развития заболевания стопа искривляется, утолщается, становится плоской. Заболевание - по форме может быть вальгусным (искривление наружу) и варусным (искривление вовнутрь). Эта патология опасна тем, что на поясницу и позвоночник приходится намного больше нагрузки. У людей с подобной проблемой нередко развивается сколиоз, варикоз ног. Одна из разновидностей плоскостопия — плосковальгусная деформация, которая чаще всего диагностируется у детей.
- Косолапость. В данном случае стопа отклоняется от своей оси. Косолапие может быть варусным, вальгусным и эквиноварусным. Последний вариант характеризуется одновременным искривлением стопы вниз и внутрь. Вальгусная форма чаще всего бывает врождённой. При варусном косолапии пятка обычно повёрнута внутрь.
- Деформация Тейлора. Патология также известна под названием «синдром швеи», а в ходе его развития происходят патологические изменения в строении мизинца: он отклоняется наружу из-за утолщения суставов.

- Эквинусная деформация. Развивается у людей с диагнозом «детский церебральный паралич», проявляется усиленным сгибанием подошвенной части стопы.
- Вальгусная деформация большого пальца. Патология проявляется наличием нароста в области медиального сустава. Развивается из-за ношения неудобной обуви, травм. В тяжелых случаях нарост может болеть, ныть на смену погоды, увеличиваться в размерах.
- Молоткообразная деформация. Поражает пальцы ног, изменяя их форму. В большинстве случаев данная патология — следствие других заболеваний костей и суставов опорно-двигательного аппарата.
Каждая из данных патологий может иметь несколько стадий развития. Так, первая считается самой лёгкой. При ней больные могут ощущать небольшой дискомфорт в стопе или голени после долгих прогулок или нахождения в вертикальном положении. Следующая характеризуется более сильными болями, отёками, воспалениями. Третья мешает больным свободно передвигаться, жить привычной для них жизнью. Четвёртая стадия обычно связана с необратимыми изменениями в костях стоп.
Четвёртая стадия обычно связана с необратимыми изменениями в костях стоп.
Способы устранения проблемы
Возникновение неприятных ощущений и появление видимых внешних деформаций в стопе должны заставить человека обратиться за помощью к ортопеду. Специалист сможет установить точную причину возникновения проблемы и поставить точный диагноз. Схема лечения будет определяться тяжестью стадии болезни. В некоторых случаях избавиться от проблемы можно с помощью только лишь массажа и гимнастики. Пациентам с четвёртой стадией деформации стоп показано хирургическое вмешательство.
Однако не стоит забывать о том, что проблему лучше предотвратить, чем потом искать пути её решения. Тем, кто уже имеет определённые проблемы со стопами, и для тех, кто не хочет столкнуться с ними в будущем, будет полезно носить специальные вибро-ортопедические стельки. Они разработаны специально для того, чтобы решать распространённые проблемы с опорно-двигательным аппаратом. Постоянное использование этих стелек помогает не только справиться с деформацией стоп, но и устранить множество других проблем подобного рода. К тому же вибро-ортопедические стельки оказывают благоприятное воздействие на весь организм, так как их ношение помогает разгрузить главную опору человеческого тела — позвоночник.
К тому же вибро-ортопедические стельки оказывают благоприятное воздействие на весь организм, так как их ношение помогает разгрузить главную опору человеческого тела — позвоночник.
Если Вы считаете, что информация на этой странице будет полезна для Ваших друзей, знакомых, коллег, пожалуйста, сделайте репост к себе в соц. сети. Для этого просто нажмите на соответствующую иконку:
Вернуться назадДиагностика вальгусной деформации стоп у специалиста в Омске
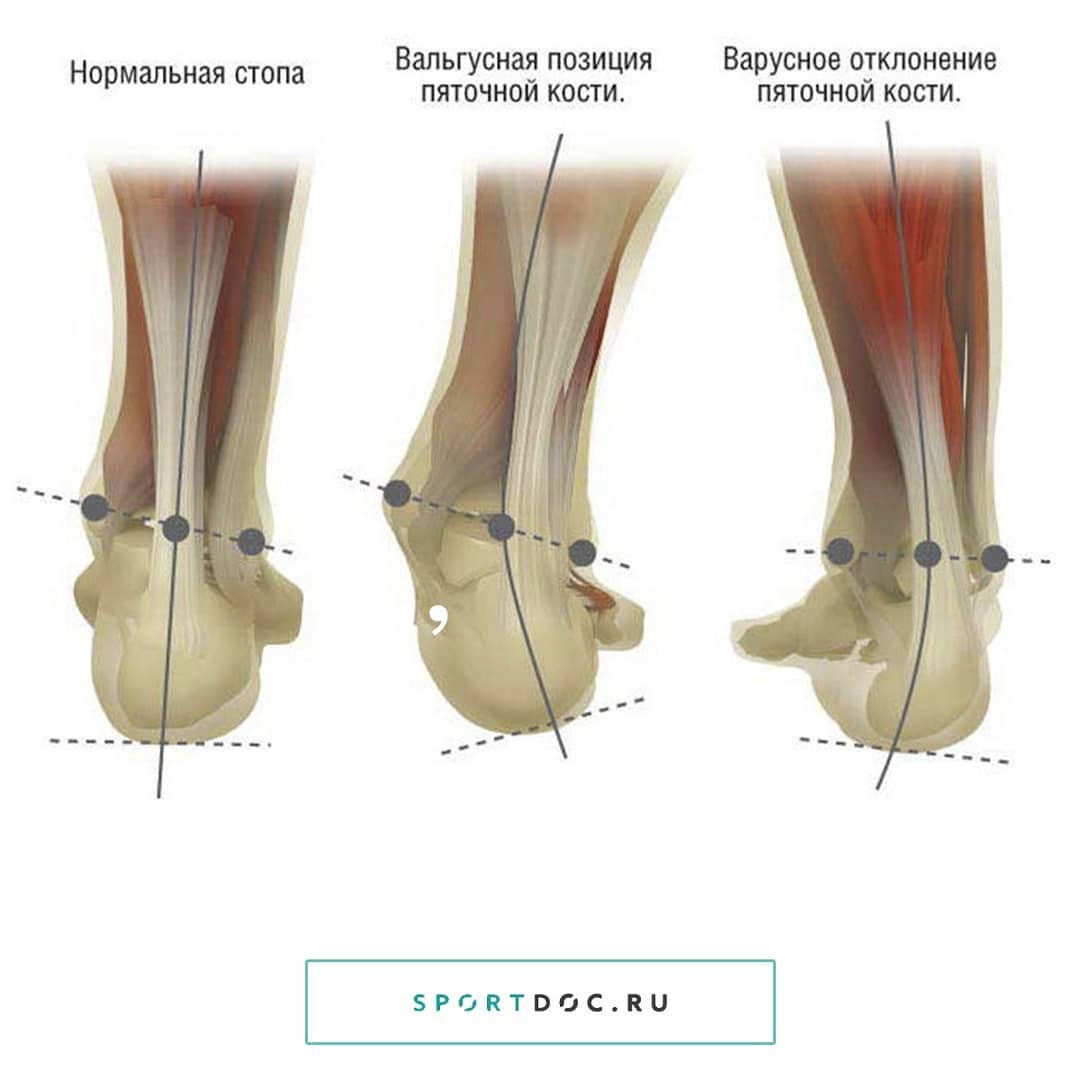
Вальгусной деформацией стопы является дефект стопы, который характеризуется снижением ее свода и Х-образным искажением оси. При этом дефекте отмечается разворот пальцев и пятки наружу, неуклюжая походка, быстрая утомляемость при ходьбе.
Вальгусная деформация стоп у детей проявляется в раннем возрасте, практически с первыми шагами. Диагностировать патологию может врач ортопед при осмотре ребенка, но заметить ее могут и родители. При этой патологии походка у ребенка неуверенная, стопы «заваливаются» внутрь, начав ходить, ребенок часто падает. У взрослых деформация стопы проявляется в виде деформации большого пальца или деформацией передней части стопы (плюсны).
У взрослых деформация стопы проявляется в виде деформации большого пальца или деформацией передней части стопы (плюсны).
Диагностика вальгусной деформации стоп
Диагностировать этот вид деформации ортопеду позволяет рентгенография стоп в трех проекциях, подометрия и плантометрия. Осмотр показывает, что при тугом сжатии и выпрямлении коленей расстояние между внутренними сторонами лодыжек составляет более пяти сантиметров, отмечается Х-образная кривизна ног. Нередко патология сопровождается плоскостопием и называется плоско-вальгусной деформацией стоп.
Вальгусная деформация пальцев
Деформация большого пальца стопы проявляется в выпячивании косточки к наружной стороне стопы (у места основания первой фаланги пальца). Эта патология называется искривлением плюсневых суставов и ведет к деформации всей передней части стопы. Причинами ее развития выступают возрастной фактор, перенесенный в детстве рахит, профессиональная деятельность, связанная с нагрузками на эту часть стопы (балет, танцы), воспалительные процессы в суставах.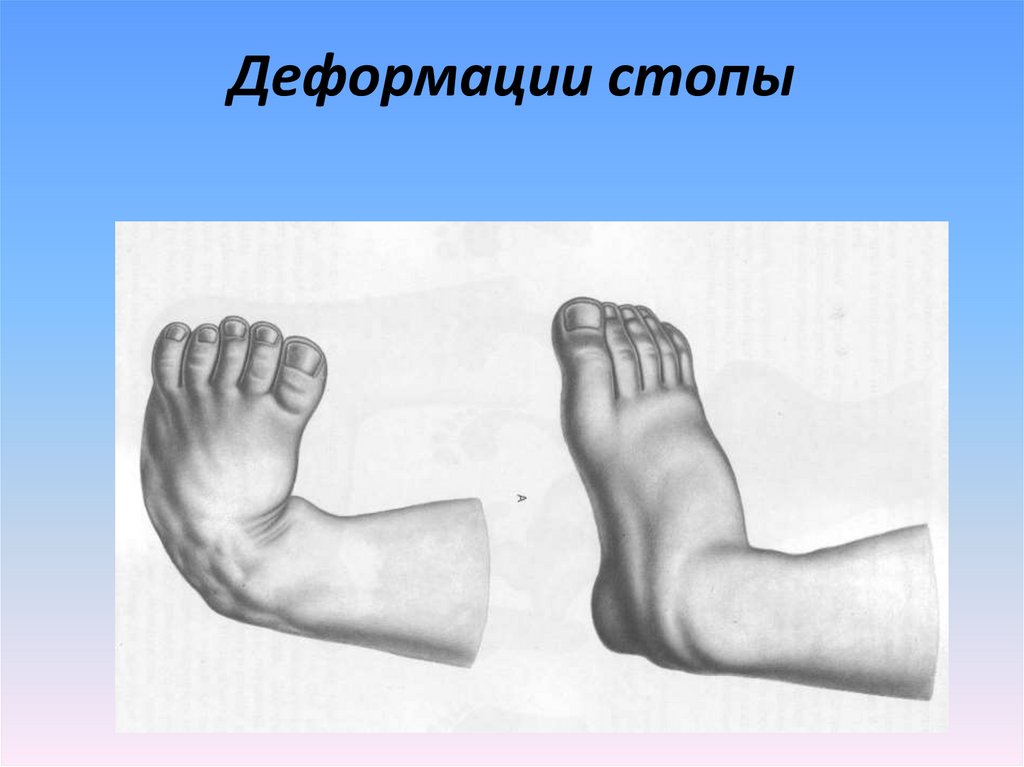
Кроме этого причинами вызывающими деформацию пальцев стопы является продольное или поперечное плоскостопие, травматизация.
Лечение вальгусной деформации стоп
Лечение этой патологии (у детей) преследует цель восстановить ее нормальную форму и функционирование, путем фиксации и укрепления мышечно-связочного аппарата. На начальной стадии приобретенной вальгусной деформации детям назначают массаж стоп. Вальгусная деформация стоп у детей также подразумевает ношение ортопедической обуви с индивидуально подобранными стельками. Назначение массажа, курса ЛФК, электрофореза, ношение стелек делает детский ортопед.
Вальгусная деформация у детей может принимать тяжелую форму, приводя к серьезным функциональным нарушениям, поэтому регулярное посещение кабинета ортопеда и хирурга является обязательным условием успешного лечения.
На начальных стадиях проводится консервативное лечение и профилактика. Консервативное лечение подразумевает прием противовоспалительных и кортикостероидных препаратов.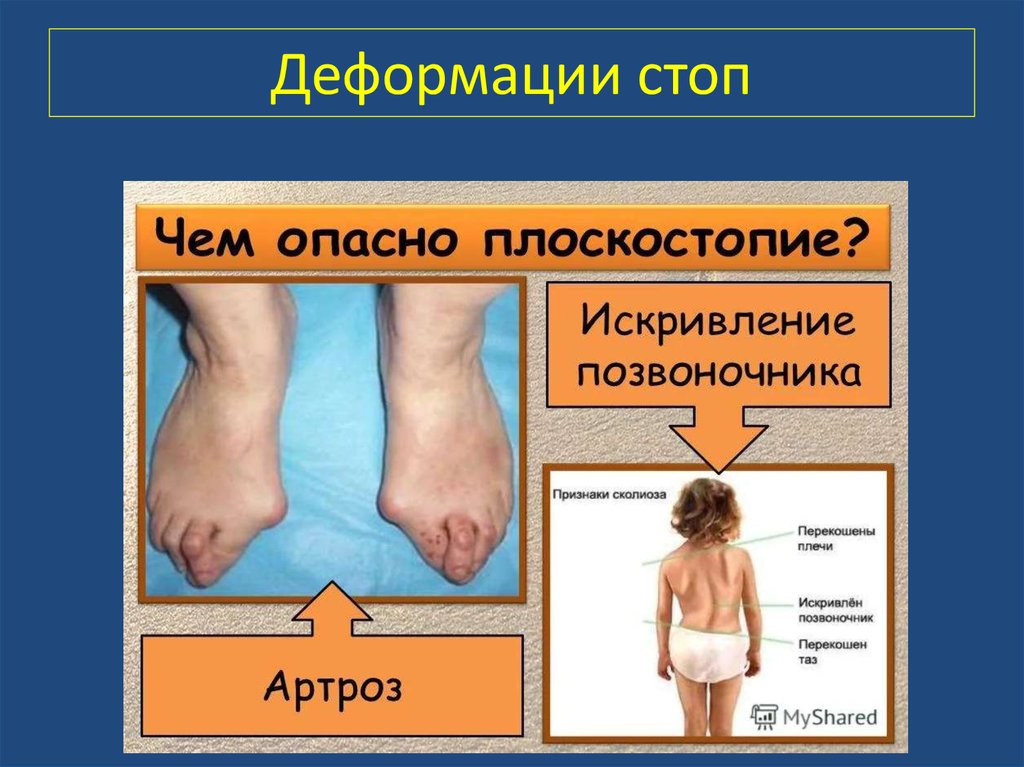 Тяжелые формы вальгусной деформации лечатся хирургическим путем.
Тяжелые формы вальгусной деформации лечатся хирургическим путем.
Вальгусная деформация стоп у детей
Виды деформации стоп
Врожденная деформация стопы у детей подразделяется на 2 основные группы:варусная и вальгусная.
Вальгусная деформация стоп (ВДС), или Х-образная, подразумевает искривление голеностопного сустава под углом свыше 5 градусов. Стопы идут с постановкой наружу, при варусной позиции – внутрь.
Не стоит путать вальгусную деформацию стоп с деформацией большого пальца стопы («косточкой»), второе чаще встречается у пожилых людей.
Деформация эквинуса
Наиболее распространенной деформацией является эквинус стопы, который присутствует у подавляющего большинства детей с ДЦП.
Этим отклонением возможно управлять с помощью дневных ортопедических средств, контролирующих подошвенное сгибание. Также важны упражнения.
Если на стопе развивается серьезный разрыв средней части стопы или ребенок больше не может переносить ортезы, показано хирургическое вмешательство (удлинение ахиллова сухожилия).
Причины развития порока
Подобные пороки развития не считаются мальформацией. Выяснить их причину сложно, а заметить на УЗИ до 16-й недели беременности получается редко. Формирование ножки плода происходит в течение второго триместра беременности. В это время происходить идет усиленное наращивание коллагена в сухожилиях и связках, и если в данный период произойдут сбои в данных процессах, возможно развитие порока. Возможные факторы: курение, стресс, алкоголь, генетическая предрасположенность, тяжелые формы инфекций, заболевания нервной системы.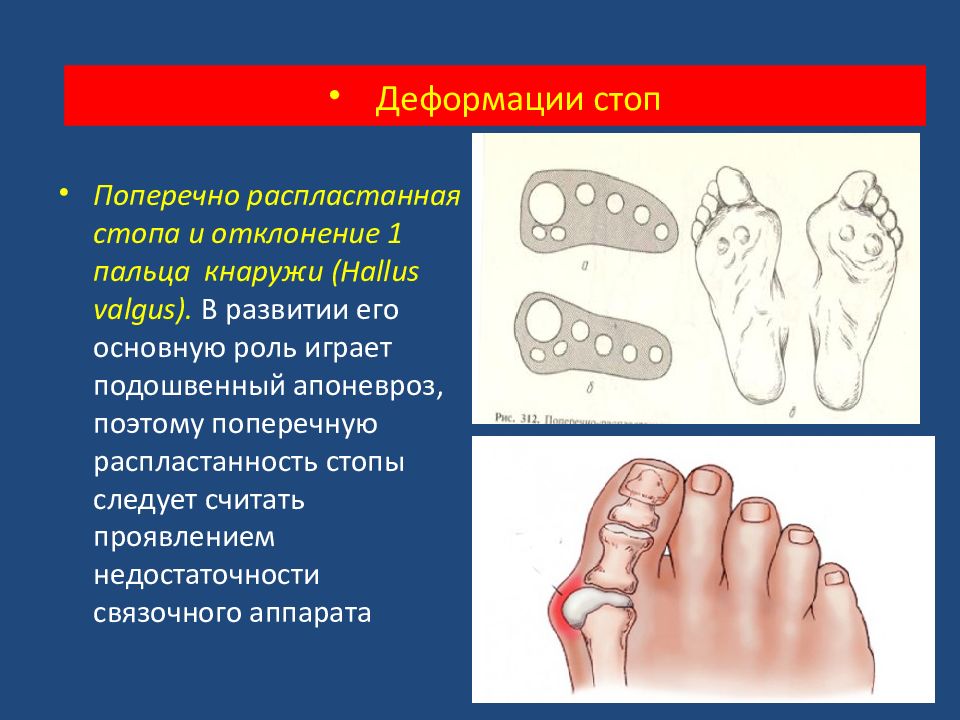
Еще одна из возможных причин – наследственность. Так, например, если у одного из родителей косолапость, то риск развития ее у ребенка – 3-4%, если оба родителя – 30%. Также возможно развитие проблемы из-за травмы.
Что делать и как лечить ВДС?
Лечение стоп должно начинаться как можно раньше – на 7-10 день после рождения, когда ткани имеют выраженную эластичность, которая снижается после 1 года. Чем старше малыш, тем сложнее и многоэтапнее лечение.
Если не начать лечение сразу, то последствия не заставят себя ждать:- страдают суставы стоп, коленные и тазобедренные суставы;
- влияние на позвоночник;
- изменение походки, личные комплексы;
- снижение физических способностей и активности.
Для восстановления здоровья ножки применяют следующие методы:
- Метод Понсети – золотой стандарт лечения, который начинают использовать в раннем детском возрасте.
 Это консервативный метод из 3-х этапов (этапное гипсование, ахиллотомия, ношение брейсов) со стойким результатом. Рецидив встречается в 35% случаев.
Это консервативный метод из 3-х этапов (этапное гипсование, ахиллотомия, ношение брейсов) со стойким результатом. Рецидив встречается в 35% случаев. - Физиотерапия: массаж и упражнения в домашних условиях и специальными курсами в центрах. Сюда также можно отнести расслабляющие ванночки, ходьбу босиком.
- Ортопедическая обувь при вальгусной деформации стопы эффективна на 1 и 2 стадии. Здесь важно выбрать и стельки, и модель ботинок, и их высоту. Все это вы можете заказать в нашем ортопедическом центре с учетом индивидуальных особенностей.
- Хирургическая операция: если изменения зашли далеко, например, до 3 и 4 степени, здесь могут применить рассечение ригидных тканей стопы, которые не удалось растянуть при этапном гипсовании.
- Инъекции (препараты ботулинических токсинов).
- Контроль рациона: сделайте упор в меню на кальций (таблетки глюконата кальция в чистом виде, творог, сыры, йогурт, сметана) и коллаген (костный бульон, яйца, орехи, цитрусовые).
В больнице имени В.В. Вересаева внедрили новую методику лечения деформации стопы
Врачи городской клинической больницы (ГКБ) имени В.В. Вересаева внедрили в практику малотравматичную методику лечения вальгусной деформации стопы.
Вальгусная деформация стопы у взрослых — распространенная ортопедическая патология, которая проявляется в искривлении большого пальца ноги вовнутрь. Это является косметическим дефектом и причиной многих неудобств. Форма ноги изменяется — человек испытывает боль и не может носить привычную обувь.
Оперативное лечение этой патологии в ГКБ имени В.В. Вересаева производится через миниатюрные разрезы на коже размером до трех миллиметров при помощи уникальных инструментов размером около двух миллиметров. Это позволяет эффективно обрабатывать костную ткань и при этом не нарушать целостность окружающих мягких тканей, кровеносных сосудов и нервов. Эта техника наиболее безопасна для организма. Процедуру проводят под рентгенологическим контролем.
Благодаря этой методике у пациента в послеоперационный период значительно уменьшается болевой синдром, увеличивается амплитуда движений в суставах, а впоследствии остаются минимальные рубцы. Пациент может вставать в первый день после операции. А уже через четыре недели он может возобновить свою трудовую деятельность. По истечении трех месяцев происходит полное восстановление, пациент может заниматься спортом.
«Существует ошибочное мнение, что шишка на стопе после операции может вырасти снова, это неправда, технически правильно выполненная операция и соблюдение рекомендаций полностью исключают такое неприятное последствие», — отмечает заведующий травматологическим отделением ГКБ имени В.В. Вересаева Максим Воронков.
Записаться на консультацию врача травматолога-ортопеда можно в консультативно-диагностическом центре по телефону: +7 (499) 231-31-18. Специалист принимает с понедельника по пятницу с 08:00 до 16:00.
Малоинвазивные методики лечения вальгусной деформации стоп применяют также в центре хирургии стопы городской клинической больницы имени С.С. Юдина. Операции выполняют в рамках высокотехнологичной медицинской помощи по полису ОМС.
В больнице имени Юдина откроется центр специализированной хирургической помощи В больнице имени В.В. Вересаева открылся центр диабетической стопы
Вальгусная деформация стопы
Свен Рогманс, травматолог, ортопед
Специализируется по направлениям: ортопедия, травматология, специализированная хирургия несчастных случае, лечение различных видов особо тяжёлых травм.
Подробнее о специалисте →
Автор – д.м.н. Свен Рогманс, главный врач Клиники ортопедии, травматологии и хирургии позвоночника
Каждый день человек делает от 1500 (офисный сотрудник) до 18000 (почтальон) шагов. Всемирная организация здравоохранения (WHO) для укрепления здоровья рекомендует проходить около 10000 шагов ежедневно. Подтверждено, что это способствует понижению давления и уровня холестерина, снижает риск развития диабета, ускоряет обменные процессы в организме, а также повышает его энергетические затраты. Тем не менее, основным требованием для соблюдения этой рекомендованной специалистами нормы являются здоровые ноги, в частности – стопы. Дело в том, что многочисленные повреждения и их последствия могут создавать выраженный дискомфорт при ходьбе и даже провоцировать появление болезненных ощущений.
Помимо последствий травм, существуют многочисленные деформации стоп, которые вызывают значительные трудности при ходьбе. Одной из наиболее часто диагностируемых деформаций является вальгусная деформация (Halluxvalgus), на запущенных стадиях которой рекомендуется проведение хирургического лечения.
Под вальгусной деформацией стопы подразумевается латеральное отклонение большого пальца (т. н. первый луч). Около 23 % населения в разной степени страдает от вальгусной деформации стопы, причем у женщин данное нарушение выявляют чаще, чем у мужчин. Существуют разнообразные причины развития данной деформации: наряду с наследственной предрасположенностью, одной из провоцирующих его причин является наличие у человека системных воспалительных заболеваний, а также изменения, возникшие вследствие травмы. Помимо вышеперечисленного, важную роль в развитии вальгусной деформации играет также и выбор обуви.
Тем не менее, вальгусную деформацию стопы нельзя рассматривать исключительно как заболевание первого луча; скорее, это комплексное изменение всего переднего отдела стопы. Нередко его причиной является прогрессирующее расширение среднего отдела стопы, при котором кости плюсны расходятся из-за поперечного уплощения ее свода. Помимо видимой деформации стопы, которая прогрессирует со временем, у пациентов также появляются боли, деформация остальных пальцев ног. Со временем по внутреннему краю стопы и на плюснефаланговом суставе ее большого пальца может появиться болезненная припухлость – следствие перманентного воспаления.
Терапия
Первым шагом в лечении вальгусной деформации стопы является системная терапия с использованием обезболивающих препаратов. В зависимости от клинической картины может быть необходимо ношение ортопедических стелек. Специальный ортопедический подбор обуви, а также постуральные шины (в основном используются в ночное время) могут облегчить жалобы.
Со временем деформация стопы прогрессирует, и следующим шагом в лечении Halluxvalgus является проверка показаний к хирургическому лечению. На сегодняшний день существует более 100 методов хирургического лечения, основная цель которых — ликвидировать деформацию посредством устранения мышечных сил, латерально тянущих большой палец ноги. Хирург рецентрирует сесамовидные кости под внутренним участком плюсны, иссекая излишек костной ткани, тем самым исправляя деформацию первого луча.
Какая именно операция показана в каждом отдельном случае, можно будет определить только по результатам клинического и радиологического обследования. Хирургический способ лечения вальгусной деформации стопы давно является признанным методом терапии и с успехом применяется на практике.
Винт на основе магния – повторная операция не потребуется!
Превосходно зарекомендовавшей себя новинкой в хирургическом методе лечения вальгусной деформации стопы является способ стабилизации ее костей после подобного рода коррекций.
До недавнего времени использовались винты или спицы из титана и стали, которые через некоторое время необходимо было удалять. Сегодня все чаще применяются изготовленные из магния винты, преимуществом которых является тот факт, что со временем они самостоятельно рассасываются и их не нужно удалять. Это предотвращает необходимость проведения повторного хирургического вмешательства (см. фото).
Данный металлический материал по своим биомеханическим свойствам похож на титан, но, в отличие от титана, расщепляется со временем. Более того, позитивное влияние также имеют остеоиндуктивные качества данного импланта. На рентген-снимках изготовленный на основе магния винт изначально виден нечетко, а уже через год он рассасывается практически полностью, замещаясь костной тканью.
Винты на основе магния при хирургическом методе лечения вальгусной деформации стопы применяются все чаще. Тем не менее, хирурги также продолжают использовать традиционные титановые винты и спицы.
В зависимости от состояния костей и вида операции, на ранних этапах реабилитационного периода пациенту разрешено в специальной обуви нагружать стопу. Дополнительно проводимая физиотерапия позволяет сохранить подвижность прооперированного пальца и избежать ограничений подвижности. Наряду с самим хирургическим вмешательством, его тщательная подготовка, планирование и послеоперационный уход являются важными этапами в лечении вальгусной деформации стопы.
Деформации стопы — InformedHealth.org — NCBI Bookshelf
В нормальном виде структура стопы человека позволяет нам ходить в вертикальном положении. Наши ступни состоят из костей, суставов, мышц, сухожилий и связок, которые также удерживают все на своих местах. Это делает их стабильными и прочными, но в то же время гибкими и адаптируемыми. Ступни могут деформироваться под воздействием внешних факторов, определенных положений стопы или болезней. Деформации стопы могут — но не всегда — вызывать проблемы, такие как боль и затруднения при ходьбе.Существуют различные виды деформаций стопы. Некоторые присутствуют при рождении.
У большинства людей ступни слегка деформированы. Это совершенно нормально и обычно не вызывает никаких проблем. Вряд ли у кого-то есть «идеальные» ноги.
Стопы с высоким сводом
Как следует из названия, у людей с этой деформацией стопы необычно высокий свод стопы, а также верхняя поверхность стопы (подъем) выше, чем обычно. Из-за этого подушечка стопы должна нести больше веса.Это может привести к боли и мозолям (участки твердой толстой кожи). Стопы с высоким сводом стопы часто возникают из-за нервных расстройств. Они увеличивают вероятность травм голеностопного сустава и когтей пальцев ног.
Какие последствия деформации?
Деформации могут быть болезненными и влиять на вашу походку. Они могут привести к тому, что большая часть кожи станет твердой и толстой, что приведет к образованию мозолей и пролежней. Иногда смещение (неправильное положение костей) может привести к деформации пальцев ног и других частей стопы.Это вызывает чрезмерную нагрузку на сухожилия и мышцы, которые в результате могут даже порваться. Чрезмерная нагрузка на суставы может привести к их износу и, в конечном итоге, к остеоартриту. Поскольку деформации стопы могут оказывать влияние на другие части тела, они также могут вызывать боль в коленях, бедрах, спине и голове.
Но они не всегда вызывают проблемы. У многих людей есть слегка деформированные ступни или незначительные смещения, не вызывающие никаких симптомов. И, вопреки распространенному мнению, более заметные уродства не всегда вызывают больше проблем.Слегка деформированные ступни могут вызвать больше проблем, чем более заметно деформированные ступни.
Иногда люди думают, что у них деформация стопы, хотя на самом деле ее нет. Например, у детей часто бывает слегка пронированная стопа с выпавшим сводом стопы. Но обычно это не вызывает никаких проблем и часто проходит, когда они становятся подростками.
Источники
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). Hallux valgus. AWMF-Registernr.: 033-018. Апрель 2014.
-
Hefti F. Kongenitale Hüftdysplasie und -luxation. В: Kinderorthopädie in der Praxis. Берлин, Гейдельберг: Springer Berlin Heidelberg; 2006. С. 177-201.
-
Niethhard F, Pfeil J, Biberthaler P. Orthopädie und Unfallchirurgie. Thieme: Stuttgart 2014.
-
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG — немецкий институт, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов в индивидуальном случай можно определить, посоветовавшись с врачом. Мы не предлагаем индивидуальных консультаций.
Наша информация основана на результатах качественных исследований. Это написано команда медицинские работники, ученые и редакторы, а также рецензируются внешними экспертами. Ты можешь найти подробное описание того, как наша информация о здоровье создается и обновляется в наши методы.
Деформации стопы — InformedHealth.org — NCBI Bookshelf
В нормальном виде строение стопы человека позволяет нам ходить в вертикальном положении. Наши ступни состоят из костей, суставов, мышц, сухожилий и связок, которые также удерживают все на своих местах. Это делает их стабильными и прочными, но в то же время гибкими и адаптируемыми. Ступни могут деформироваться под воздействием внешних факторов, определенных положений стопы или болезней. Деформации стопы могут — но не всегда — вызывать проблемы, такие как боль и затруднения при ходьбе.Существуют различные виды деформаций стопы. Некоторые присутствуют при рождении.
У большинства людей ступни слегка деформированы. Это совершенно нормально и обычно не вызывает никаких проблем. Вряд ли у кого-то есть «идеальные» ноги.
Стопы с высоким сводом
Как следует из названия, у людей с этой деформацией стопы необычно высокий свод стопы, а также верхняя поверхность стопы (подъем) выше, чем обычно. Из-за этого подушечка стопы должна нести больше веса.Это может привести к боли и мозолям (участки твердой толстой кожи). Стопы с высоким сводом стопы часто возникают из-за нервных расстройств. Они увеличивают вероятность травм голеностопного сустава и когтей пальцев ног.
Какие последствия деформации?
Деформации могут быть болезненными и влиять на вашу походку. Они могут привести к тому, что большая часть кожи станет твердой и толстой, что приведет к образованию мозолей и пролежней. Иногда смещение (неправильное положение костей) может привести к деформации пальцев ног и других частей стопы.Это вызывает чрезмерную нагрузку на сухожилия и мышцы, которые в результате могут даже порваться. Чрезмерная нагрузка на суставы может привести к их износу и, в конечном итоге, к остеоартриту. Поскольку деформации стопы могут оказывать влияние на другие части тела, они также могут вызывать боль в коленях, бедрах, спине и голове.
Но они не всегда вызывают проблемы. У многих людей есть слегка деформированные ступни или незначительные смещения, не вызывающие никаких симптомов. И, вопреки распространенному мнению, более заметные уродства не всегда вызывают больше проблем.Слегка деформированные ступни могут вызвать больше проблем, чем более заметно деформированные ступни.
Иногда люди думают, что у них деформация стопы, хотя на самом деле ее нет. Например, у детей часто бывает слегка пронированная стопа с выпавшим сводом стопы. Но обычно это не вызывает никаких проблем и часто проходит, когда они становятся подростками.
Источники
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). Hallux valgus. AWMF-Registernr.: 033-018. Апрель 2014.
-
Hefti F. Kongenitale Hüftdysplasie und -luxation. В: Kinderorthopädie in der Praxis. Берлин, Гейдельберг: Springer Berlin Heidelberg; 2006. С. 177-201.
-
Niethhard F, Pfeil J, Biberthaler P. Orthopädie und Unfallchirurgie. Thieme: Stuttgart 2014.
-
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG — немецкий институт, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов в индивидуальном случай можно определить, посоветовавшись с врачом. Мы не предлагаем индивидуальных консультаций.
Наша информация основана на результатах качественных исследований. Это написано команда медицинские работники, ученые и редакторы, а также рецензируются внешними экспертами. Ты можешь найти подробное описание того, как наша информация о здоровье создается и обновляется в наши методы.
Деформации стопы — InformedHealth.org — NCBI Bookshelf
В нормальном виде строение стопы человека позволяет нам ходить в вертикальном положении. Наши ступни состоят из костей, суставов, мышц, сухожилий и связок, которые также удерживают все на своих местах. Это делает их стабильными и прочными, но в то же время гибкими и адаптируемыми. Ступни могут деформироваться под воздействием внешних факторов, определенных положений стопы или болезней. Деформации стопы могут — но не всегда — вызывать проблемы, такие как боль и затруднения при ходьбе.Существуют различные виды деформаций стопы. Некоторые присутствуют при рождении.
У большинства людей ступни слегка деформированы. Это совершенно нормально и обычно не вызывает никаких проблем. Вряд ли у кого-то есть «идеальные» ноги.
Стопы с высоким сводом
Как следует из названия, у людей с этой деформацией стопы необычно высокий свод стопы, а также верхняя поверхность стопы (подъем) выше, чем обычно. Из-за этого подушечка стопы должна нести больше веса.Это может привести к боли и мозолям (участки твердой толстой кожи). Стопы с высоким сводом стопы часто возникают из-за нервных расстройств. Они увеличивают вероятность травм голеностопного сустава и когтей пальцев ног.
Какие последствия деформации?
Деформации могут быть болезненными и влиять на вашу походку. Они могут привести к тому, что большая часть кожи станет твердой и толстой, что приведет к образованию мозолей и пролежней. Иногда смещение (неправильное положение костей) может привести к деформации пальцев ног и других частей стопы.Это вызывает чрезмерную нагрузку на сухожилия и мышцы, которые в результате могут даже порваться. Чрезмерная нагрузка на суставы может привести к их износу и, в конечном итоге, к остеоартриту. Поскольку деформации стопы могут оказывать влияние на другие части тела, они также могут вызывать боль в коленях, бедрах, спине и голове.
Но они не всегда вызывают проблемы. У многих людей есть слегка деформированные ступни или незначительные смещения, не вызывающие никаких симптомов. И, вопреки распространенному мнению, более заметные уродства не всегда вызывают больше проблем.Слегка деформированные ступни могут вызвать больше проблем, чем более заметно деформированные ступни.
Иногда люди думают, что у них деформация стопы, хотя на самом деле ее нет. Например, у детей часто бывает слегка пронированная стопа с выпавшим сводом стопы. Но обычно это не вызывает никаких проблем и часто проходит, когда они становятся подростками.
Источники
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). Hallux valgus. AWMF-Registernr.: 033-018. Апрель 2014.
-
Hefti F. Kongenitale Hüftdysplasie und -luxation. В: Kinderorthopädie in der Praxis. Берлин, Гейдельберг: Springer Berlin Heidelberg; 2006. С. 177-201.
-
Niethhard F, Pfeil J, Biberthaler P. Orthopädie und Unfallchirurgie. Thieme: Stuttgart 2014.
-
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG — немецкий институт, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов в индивидуальном случай можно определить, посоветовавшись с врачом. Мы не предлагаем индивидуальных консультаций.
Наша информация основана на результатах качественных исследований. Это написано команда медицинские работники, ученые и редакторы, а также рецензируются внешними экспертами. Ты можешь найти подробное описание того, как наша информация о здоровье создается и обновляется в наши методы.
Деформации стопы у детей: обзор
Деформация стопы у детей: обзор
Деформация стопы у детей — это термин, который включает ряд состояний, которые могут повлиять на кости, сухожилия и мышцы стопы. Среди тех, что чаще всего лечат в HSS, — полая стопа, тарзальная коалиция, косолапость, добавочная ладьевидная кость и ювенильная косточка.
Лечение деформации стоп у детей может значительно отличаться от лечения взрослых.К счастью, детские ортопеды, специализирующиеся в этой области, могут использовать ряд неоперативных и оперативных методов, специально разработанных для удовлетворения особых потребностей детей, которые включают особое внимание к сохранению целостности пластинки роста, позволяющей продолжать рост и развитие. стопы.
Стопа для кавуса
Кавус стопа — это заболевание, при котором у ребенка чрезмерно высокий свод стопы. Во многих случаях пятка стопы повернута внутрь (это называется кавоварусной деформацией стопы).Заболевание часто поражает обе стопы и часто прогрессирует. Пациенты испытывают боль и появляются мозоли из-за неправильного выравнивания, что приводит к неравномерной нагрузке. Могут возникнуть растяжения связок голеностопного сустава или даже стрессовые переломы.
Кавоварусная стопа — вид справа сбоку от медиальной стороны.
Кавоварусная стопа. Обратите внимание на патогномоничный высокий свод.
Кавоварусная стопа , которая развивается с течением времени (в отличие от той, которая может появиться при косолапости; см. Ниже), может указывать на наличие неврологической проблемы, наличие кисты или, возможно, опухоли в спинном мозге.
Однако чаще это результат болезни Шарко-Мари Тута, наследственного заболевания, при котором скорость проводимости нервов со временем снижается и вызывает слабость дистальных мышц рук и ног. Хотя болезнь Шарко-Мари Зуб не опасна для жизни, связанные с ней проблемы со стопами могут приводить к инвалидности. Фактически, поскольку другие симптомы могут быть легкими или отсутствовать, кавоварусная стопа может быть ключом к диагностике.
Вид того же пациента сзади, демонстрирующий кавоварусную стопу обеих стоп.
В случае легкой полой деформации ортопед может порекомендовать использовать ортопедический протез (вставка для обуви, которая может помочь равномерно распределить нагрузку на стопу) и наблюдение за развитием проблемы. Однако из-за необходимости выровнять стопу кавусная деформация часто требует хирургического лечения, состоящего из комбинации остеотомий, при которой кости разрезаются и перемещаются, связки освобождаются, а сухожилия переносятся, чтобы помочь восстановить баланс и дополнить ослабленные мышцы в нижнем отделе стопы. ступня и нога.
«Коррекция полой деформации сложна, — поясняет доктор Дэвид М. Шер, младший хирург-ортопед в HSS. «Не существует« поваренной книги », чтобы точно решить, какие операции делать, поскольку каждый ребенок индивидуален». Среди факторов, которые должен учитывать хирург, — это внешний вид стопы, информация, полученная с помощью рентгена, физический осмотр и симптомы пациента.
Также необходимо учитывать потенциал роста. «То, как мы разрезаем кости, и способы, которыми мы вставляем штифты и винты во время операции, у детей отличается от того, как это было бы у взрослых, поскольку ступням нужно дать возможность расти.Доктор Шер также подчеркивает важность обращения за лечением к детскому ортопеду, предупреждая, что, хотя взрослые хирурги стопы и голеностопного сустава могут иметь большой опыт лечения этого состояния, особые потребности детей требуют другого подхода.
Тарсальная коалиция
У детей с тарзальной коалицией развивается аномальное соединение между костями в средней части и задней части стопы. Обычно это диагностируется в позднем детстве или раннем подростковом возрасте, когда коалиция начинает ограничивать движение стопы, вызывая боль и иногда скованность.Симптомы могут быть особенно заметны при ходьбе по неровной поверхности, например, по песку или гравию, что требует постоянной регулировки стопы. Частые растяжения связок голеностопного сустава также могут сигнализировать о наличии коалиции.
Большинство тарзальных коалиций можно разделить на два типа: пяточно-ладьевидная коалиция , при которой ткань развивается между пяточной костью (пяточной костью) и ладьевидной костью (одна из костей стопы), или таранно-пяточная или подтаранная коалиция , при котором коалиция развивается между пяточной костью и таранной костью (лодыжкой).Коалиция может состоять исключительно из кости, комбинации кости и хряща или даже фиброзной ткани. Приблизительно в половине всех случаев тарзальные коалиции возникают на обеих ногах.
(Щелкните изображение, чтобы увеличить.) Правая стопа с пяточно-ладьевидной коалицией. Красная стрелка указывает на коалицию.
Первоначальное лечение тарзальных коалиций не действует; пациенту требуется отдых или иммобилизация стопы. Хотя таким способом можно добиться облегчения боли, во многих случаях результат носит временный характер.Безоперационное лечение может быть подходящим для пациентов с тарзальными коалициями, которые не имеют симптомов и состояние которых становится очевидным только на рентгеновском снимке, сделанном случайно для другого состояния, такого как острое растяжение связок голеностопного сустава.
Детям с постоянной болью, которые не реагируют на консервативное лечение, детский ортопед может выполнить резекцию или удаление коалиционной ткани. В большинстве случаев, чтобы предотвратить повторный рост коалиции, другой тип ткани — обычно жир — помещается между костями, чтобы предотвратить повторный рост коалиции.
«Это довольно простая операция, когда ребенок обычно снова встает на ноги в период от 2 до 6 недель», — говорит Шер. Иногда у детей с тарзальными коалициями может быть и другой тип деформации стопы, например, жесткое плоскостопие, которое может быть болезненным. Если эта деформация серьезная, может потребоваться дополнительная операция для корректировки стопы.
Косолапость
Косолапость — это состояние, при котором ступня, а иногда и обе ступни повернуты внутрь и направлены вниз.Известно, что косолапость, проявляющаяся сразу при рождении, развивается во время внутриутробной жизни на сроке от 9 до 14 недель беременности. Фактически, во многих случаях деформация обнаруживается при обычном ультразвуковом исследовании. «Это может иметь огромное значение для родителей», — говорит доктор Шер. «Родителям намного легче справляться и планировать, если они заранее знают, что им делать».
Косолапость, встречающаяся примерно у одного из 1000 новорожденных, статистически чаще встречается у мальчиков, чем у девочек. И хотя семейный анамнез может сыграть свою роль, у многих младенцев с косолапостью нет родственников с этим заболеванием.
В большинстве случаев косолапость можно успешно лечить без хирургического вмешательства, используя технику Понсети, которая включает в себя мягкие манипуляции и гипсование ступней с недельными интервалами. Лечение начинается вскоре после рождения, когда стопа новорожденного, включая сухожилия, связки, суставные капсулы и кости, наиболее восприимчива. После этого первого этапа лечения бандаж используется в течение длительного периода для поддержания правильного положения. При правильном применении метод Понсети дает отличные результаты.
В некоторых случаях косолапость требует хирургического вмешательства — подход, который использовался исторически, до широкого распространения техники Понсети. Хотя этот подход может привести к хорошей коррекции деформации, процедура может привести к ригидности и артриту стопы в более позднем возрасте. В этом случае могут потребоваться дополнительные операции для облегчения боли при артрите.
Добавка ладьевидной кости
Добавочная ладьевидная кость описывает наличие дополнительного центра роста кости на внутренней стороне ладьевидной кости и внутри сухожилия задней большеберцовой кости, которое прикрепляется к ладьевидной кости.Основными симптомами этой дополнительной костной выпуклости являются боль и болезненность.
(Щелкните изображение, чтобы увеличить.) Рентгеновский снимок левой стопы с дополнительной ладьевидной костью.
(Щелкните изображение, чтобы увеличить.) Увеличенный вид пораженной области. Красная стрелка указывает на добавочную ладьевидную кость.
Считается, что этот врожденный дефект (присутствует при рождении) возникает во время развития, когда кость кальцифицируется. Поскольку эта добавочная часть кости и ладьевидная кость никогда полностью не срастаются, считается, что со временем чрезмерное движение между двумя костями приводит к боли.
Первоначальный подход к лечению добавочной ладьевидной кости неоперационный. Может быть рекомендовано ортопедическое устройство, или пациенту может быть наложена гипсовая повязка для отдыха стопы. Однако при хронической боли хирург-ортопед удаляет лишнюю кость, что является относительно простой операцией с коротким периодом реабилитации и очень хорошим показателем успеха.
Молодой бурсит большого пальца стопы
Как и в случае с косточкой у взрослых, у ювенильной косточки сустав у основания большого пальца стопы (плюснефаланговый сустав) смещается так, что большой палец ноги наклоняется внутрь ко второму пальцу стопы.
Однако, в отличие от взрослого бурсита, который обычно возникает из-за неподходящей обуви или имеет наследственный компонент, ювенильный бурсит чаще всего возникает у детей со слабыми связками или неплотными суставами. Проблема чаще встречается у девочек, чем у мальчиков.
Хирургическое лечение ювенильного бурсита обычно ограничивается до конца — или почти до конца — роста, как из-за опасений по поводу повреждения пластинки роста, так и из-за того, что состояние имеет тенденцию к рецидиву. Безоперационное лечение включает использование широкой обуви или кроссовок и отказ от узких туфель и высоких каблуков.Обычно это в достаточной мере облегчает симптомы, чтобы избежать или отсрочить необходимость хирургического вмешательства.
У молодых пациентов, которые не реагируют на консервативное лечение и страдают от боли, мешающей их повседневной деятельности, может быть проведена операция по выравниванию кости и выпрямлению пальца ноги. В зависимости от типа бурсита, степени деформации, возраста ребенка и продолжительности роста используется ряд различных подходов.
Как правильно лечить деформацию стопы у детей
Для родителей, обращающихся за лечением детей с деформациями стопы, Dr.Шер советует проконсультироваться с детским хирургом-ортопедом с большим опытом работы в своей области. Они будут знать не только обо всех соответствующих неоперационных методах, но и в случае необходимости хирургического вмешательства: «в целом, чем больше процедур выполнит хирург, тем выше вероятность успеха», — говорит он. Такие центры, как Госпиталь специальной хирургии, также предлагают пациентам и их семьям услуги педиатров общего профиля, а также анестезиологов и физиотерапевтов, специализирующихся на педиатрической помощи.
Для получения дополнительной информации о лечении деформаций стопы у детей в HSS, пожалуйста, позвоните в нашу справочную службу врачей по телефону 1.877.606.1555.
Размещено: 15.04.2008
Резюме подготовила Нэнси Новик
Авторы
Джон С. Бланко, МэрилендМладший лечащий хирург-ортопед, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии Медицинского колледжа Вейл Корнелл Эмили Р.Dodwell, MD, MPH, FRCSC
Доцент лечащего детского хирурга-ортопеда, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии, Медицинский колледж Вейл Корнелл Шеваун Маки Дойл, доктор медицины
Доцент лечащего врача-ортопеда, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии, Медицинский колледж Вейл Корнелл Дэвид М. Шер, MD
Младший лечащий хирург-ортопед, Госпиталь специальной хирургии
Адъюнкт-профессор клинической ортопедической хирургии, Медицинский колледж Вейля Корнелла
Коррекция деформации стопы | Фиксирующие ножки PLLC
Ножки бывают всех форм и размеров.Хотя некоторые варианты являются нормальными, другие указывают на проблему, которую необходимо решить.
«Деформация стопы» — это обобщающий термин, обозначающий любое состояние, которое изменяет форму или структуру стопы во что-то болезненное или опасное — обычно из-за смещения костей и суставов. Они могут быть генетически унаследованы, возникать в результате многолетнего износа или даже быть вызваны тем и другим.
Деформации, как правило, прогрессируют, то есть со временем они не проходят и не проходят.В Fixing Feet Institute мы предлагаем консервативные варианты лечения деформаций, а также хирургическую реконструкцию.
Типы деформаций стопы
Распространенные деформации стопы, которые мы лечим в Институте фиксации стоп, включают:
- Бурситы. На внутренней стороне одной или обеих стоп вокруг сустава у основания большого пальца образуется заметная шишка. Сам палец ноги смещается и может даже пересекать второй палец.
- Hammertoes. Пальцы сжимаются в среднем суставе, заставляя их сгибаться вниз, как молоток.Сначала он относительно гибкий, но со временем суставы становятся более жесткими. Связанные с этим заболевания включают молоток (согнуты в концевом суставе) и когтистые пальцы (согнуты во всех суставах пальцев).
- Костные шпоры. Костные кальцинированные отложения могут образовываться поверх нормальной костной ткани.
- Плоскостопие. Некоторые люди наследуют от природы плоскостопие, в то время как другие могут страдать от сводов стопы, которые со временем медленно разрушаются из-за износа.
- Высокие арки. Унаследованные структуры стопы, а также неврологические расстройства могут привести к чрезвычайно приподнятым сводам стопы.
- Лапка Шарко. Очень серьезное заболевание, с которым обычно сталкиваются только пациенты с диабетом с тяжелым поражением нервов. Кости на ступнях ломаются и распадаются, что в конечном итоге может придать ступне рокоподобный вид.
- Вывихи суставов. Внезапные удары или повторяющиеся травмы могут нарушить положение суставов, что может быть очень болезненным (особенно при ходьбе).
- Косолапость. Врожденное заболевание, при котором одна или обе стопы ребенка сильно искривлены. Хотя новорожденный не чувствует боли из-за косолапости, очень важно сразу же начать лечение, чтобы предотвратить повреждение до того, как ребенок начнет ходить.
Варианты консервативного лечения
Как и при большинстве заболеваний стопы или голеностопного сустава, мы предпочитаем лечить вашу деформацию консервативно, если это возможно. Нехирургические методы лечения не изменят положение стопы или не исправят уже существующее костное образование. Однако, если ваша деформация все еще относительно незначительна, мы часто можем помочь вам не допустить ее ухудшения и избежать сопутствующей боли и потери функции.
В зависимости от типа, причины и серьезности вашей деформации мы можем рассмотреть такие варианты, как:
- Растяжка и физиотерапия.
- Ортопедические стельки на заказ.
- Смена обуви.
- Прокладка, тесьма, обвязка, шинирование, распорки для пальцев ног или другие инструменты в зависимости от типа деформации.
- Модификации деятельности.
Хирургическая реконструкция
К сожалению, не со всеми деформациями можно справиться консервативно. Если нехирургические методы лечения не обеспечивают необходимого обезболивания или ваша деформация настолько серьезна, что вряд ли сработает вообще, мы начнем рассматривать варианты хирургической реконструкции.
Целью реконструктивной хирургии стопы является восстановление правильного выравнивания костей и суставов стопы для облегчения боли и достижения максимально возможного функционального уровня. Конкретные процедуры могут включать разрезание и выравнивание костей (остеотомию), восстановление или перенос сухожилий и других мягких тканей, изменение формы концов костей и поверхностей суставов, сращивание суставов (артродез) или другие методы. Физические приспособления, такие как пластины или винты, могут потребоваться для фиксации реконструированной стопы на месте во время процесса заживления.
Хотя реконструктивные операции обычно требуют изрядного количества времени на восстановление и реабилитацию, вы должны сопоставить это с альтернативой: продолжать жить с болезненной деформацией годами или даже десятилетиями. С этой точки зрения вложения почти всегда окупаются. Тем не менее, наша хирургическая бригада подробно рассмотрит все ваши варианты, чтобы вы могли принять разумное и обоснованное решение относительно ваших потребностей и целей в области здравоохранения.
Худшее, что вы можете сделать для своих ног, — это игнорировать деформацию, пока боль не станет невыносимой, а ваша способность выполнять повседневные задачи не ограничится.Чем раньше вы обратитесь за помощью, тем больше вариантов лечения в нашем распоряжении и тем больше вероятность, что они будут успешными. Пожалуйста, позвоните в Институт фиксации ног в удивлении, штат Аризона, сегодня по телефону (623) 584-5556.
Врожденные деформации стопы
Дети могут родиться с деформациями стопы по ряду причин. Деформации стопы могут возникать в результате генетического дефекта, родовой травмы или аномалий развития или положения во время беременности. Иногда такие деформации передаются по наследству.В некоторых случаях они также могут быть результатом токсичности для плода определенных лекарств, которые мать принимала во время беременности.
Хотя деформации стопы могут быть безболезненными, позже они могут повлиять на развитие ребенка и его способность ходить и поэтому требуют немедленного лечения. По возможности, лечение врожденных деформаций стопы начинается с нехирургических методов, таких как манипуляции и гипсовые повязки, чтобы вернуть пораженные стопы в их нормальное положение и удерживать их на месте во время заживления.Если такое лечение не приносит результатов, может потребоваться операция.
К наиболее распространенным врожденным деформациям стопы относятся:
- Приводная мышца плюсны, точки стопы внутрь
- Косолапость, стопы внутрь и вниз
- Calcaneovalgus, стопы вверх и наружу
- Осыпь вертикальная, плоскостопие с «коромыслом»
- Полидактилия, слишком много пальцев на ногах
- Синдактилия, соединенные или «перепончатые» пальцы на ногах
- Пальцы внахлест
Операция по поводу врожденных деформаций часто проводится в течение первого года жизни, до того, как ребенок начинает ходить, чтобы это не сказалось отрицательно на его росте и развитии.Тип выполняемой операции зависит от локализации и тяжести деформации, но часто может быть выполнен с использованием минимально инвазивных методов. В ситуациях, когда врожденные деформации стопы являются частью более сложного заболевания, их может быть труднее лечить и они могут быть связаны с большим количеством хирургических осложнений. К счастью, большинство врожденных деформаций стопы теперь можно полностью исправить, и дети, рожденные с такими заболеваниями, чаще всего продолжают вести нормальный образ жизни.
Дополнительные ресурсы
Наше местонахождение
Подиатрический медицинский центр Беннета
3117 Joseph Howe Dr
Halifax, Nova Scotia, B3L -4h3
Телефон: 902-429-1416
Наши ортопеды
Брендан Беннет
Образование Брендан Беннет: ортопед.Бакалавр (с отличием) Pod. ФФПМ РКПС (Глазг). ФК Под Мед Выпускник: Центр подиатрических исследований Уэльса; Уэльский университет. профессиональное членство Брендан Беннетт является членом следующих организаций:
…Подробнее
Ребекка Беннет
Образование Ребекка Беннетт: Ортопед BSc (Hons) Pod BSN. MCP Выпускник: Уэльский центр подиатрических исследований: Уэльский университет. Университет Питтсбурга: BSN профессиональное членство Ребекка Беннетт является участником
…Подробнее
Николь Битти
Образование Николь Битти Ортопед. Dip Pod Med. Выпускник: Институт Митченера Торонто Онтарио. профессиональное членство Николь Битти является членом следующих профессиональных организаций: Nova Scotia Pod
…Подробнее
Симптомы, причины и общие вопросы деформации стопы
Причины деформации стопы
Деформации стопы могут быть приобретенными или врожденными.
- Образ жизни: Приобретенные расстройства стопы могут возникнуть из-за ношения неподходящей обуви, такой как бурситы и косточки, или из-за быстрого набора веса (костные шпоры).
- Травма: Например, если вы сломали один или несколько пальцев на ноге, у вас с большей вероятностью, чем у других, разовьется такое заболевание, как молоткообразный палец на ноге.
- Генетика: Что касается врожденных заболеваний, таких как косолапость или сросшиеся пальцы ног, они обычно вызваны простой генетикой.
Этот список не является медицинской консультацией и может неточно отражать то, что у вас есть.
Молоток (сжатый палец)
Молотковый палец — это деформация второго, третьего или четвертого пальца стопы, из-за которой он постоянно сгибается, напоминая молоток. Чаще всего это происходит из-за ношения плохо подогнанной обуви, которая заставляет палец ноги сгибаться.
Редкость: Редко
Основные симптомы: боль в пальце ноги, молоткообразный палец
Симптомы, которые всегда возникают при молоточковом пальце (сжатый палец): молотковый палец
Скорая помощь: 144
Бурсит большого пальца стопы — это деформация сустава у основания большого пальца стопы.Некоторые стили обуви могут ухудшить состояние бурсита. Редкость: Часто Основные симптомы: шишка на внешнем крае большого пальца, боль в большом пальце, боль в пальце, усиливающаяся при ношении закрытой обуви, язва стопы, боль в основании пальца Симптомы, которые всегда возникают при бурсите: Удар по внешнему краю большого пальца стопы Срочность: Врач первичной медико-санитарной помощи Перелом пяточной кости возникает, когда к кости прилагается сила, превышающая силу самой пяточной кости.Переломы пяточной кости встречаются редко, хотя чаще всего это переломы предплюсны. Эти переломы могут возникать во многих различных ситуациях, но чаще всего они возникают у .. Перелом лодыжки — это перелом одной или нескольких костей голеностопного сустава. Редкость: Часто Основные симптомы: трудности при ходьбе, постоянная боль в лодыжке, опухшая лодыжка, боль в одной лодыжке, боль в лодыжке от травмы Симптомы, которые всегда возникают при сломанной лодыжке: боль в одной лодыжке , опухшая лодыжка, боль в лодыжке из-за травмы, постоянная боль в лодыжке Срочно: Приемное отделение больницы Pes cavus — это наличие аномально высокой дуги, которая может возникать на одной или обеих стопах и развиваться в в любом возрасте. Перелом пяточной кости
Сломанная лодыжка
Pes cavus
