Что такое «диабетическая» стопа? Чем она опасна?
Что такое «диабетическая» стопа? Чем она опасна?
20 Ноября 2019
Диабетическая стопа – это воспалительный или гнойный процесс на стопе, связанный с нарушениями чувствительности или снижением местного кровотока в артериях нижних конечностей различной степенитяжести.
Кожа стопы теряет чувствительность, и человек не замечает мелких ссадин, порезов и травм стопы. Рана преобразуется в язву, и, если в нее попадает инфекция, то развивается флегмона, или влажная гангрена. Если кровообращение сильно нарушено, образуется некроз, или сухая гангрена. Результатом может быть ампутация.
Как ни странно, опасность для больного диабетом таится не в том, что есть болезненные ощущения, а в том, что нет чувствительности. Чувствительность может снизиться до полного отсутствия. А если нет чувствительности, значит, человек не ощущает повреждений.
Опасность заключается именно в повреждениях стопы?
Совершенно верно. Даже если у пациента нет чувствительности, даже если у него существенно нарушено кровообращение, без повреждений серьезных проблем не будет. Профилактика образования язвы стопы и ампутации в значительной степени связана с правильным уходом за стопами.
Если все-таки случилось такое осложнение, существует ли какая-нибудь альтернатива ампутации?
Да, существует. При сохраненном кровотоке – это своевременное лечение в кабинете «Диабетическая стопа»,у врача подиатра. При критическом недостатке кровообращения – это проведение ангиопластики артерий голени, то есть восстановление проходимости поврежденных сосудов и далее длительное лечение в стационаре и амбулаторно.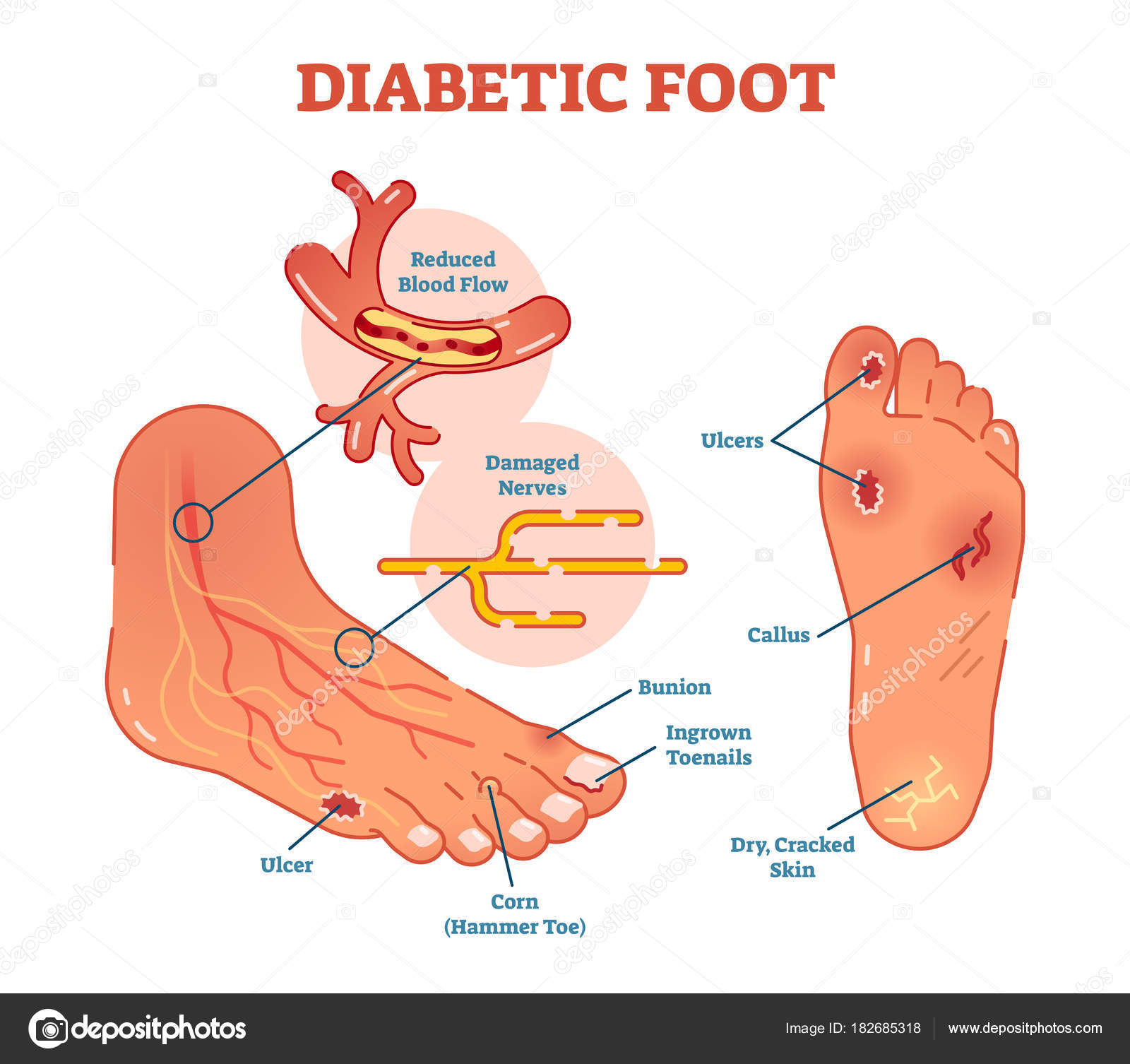 Можно сберечь конечности даже при нарушенном кровотоке!
Можно сберечь конечности даже при нарушенном кровотоке!
Автор: статью подготовила врач-подиатр Городского диабетологического центра №3 Алиса Маслова.
Предложен новый метод лечения диабетической стопы
Новости
7 декабря 2018
Ученые лаборатории биополимеров Мичиганского Технологического Университета разрабатывают новый способ лечения грозного осложнения сахарного диабета – диабетической стопы. Он основан на точной доставке оксида азота в поврежденные клетки. Ученые уверяют, что их изобретение позволит справляться с недугом за 21 день.
Диабетическая стопа – проблема, от которой страдают 15% пациентов с диабетом, а это около 63 млн. человек в мире. На стопе образуются язвы, участки некроза, может возникнуть гангрена.
У пациентов с диабетом оксид азота вырабатывается плохо, а он играет ключевую роль в способности клеток кожи восстанавливаться. Значит ли это, что можно просто залить оксидом азота язвы на диабетической стопе, и человеку станет лучше? Нет.
«Восстановление кожи – это последовательность, каждый шаг которой следует из предыдущего
Поэтому вещество будет действовать правильно, только если его будет ровно столько, сколько нужно конкретному пациенту – не больше и не меньше. Чтобы точно измерять уровень оксида азота в клетках здоровых людей и диабетиков и понимать, как он работает, в лаборатории Меган Фрост изобрели собственный прибор. Теперь дело за следующим шагом – создать повязку, которая будет отдавать ровно столько оксида азота, сколько нужно конкретному пациенту. Для этого лаборатория собирает у пациентов с диабетом образцы клеток и заставляет их с помощью окиси азота «чинить» самих себя.
По прогнозам лаборатории, прототип повязки, выдающей поврежденной коже ровно столько оксида азота, сколько необходимо, будет создан не позднее чем через три года. И тогда диабетическую стопу можно будет вылечить за три недели, а гангрены и ампутации останутся в прошлом.
Источник: doctorpiter.ru
Диабетическая стопа, фото. Симптомы и лечение диабетической стопы в Киеве
На ранних этапах развития заболевания пациенты предъявляют жалобы на повышенную утомляемость ног при ходьбе, зябкость, чувство жжения, покалывания в области стоп.
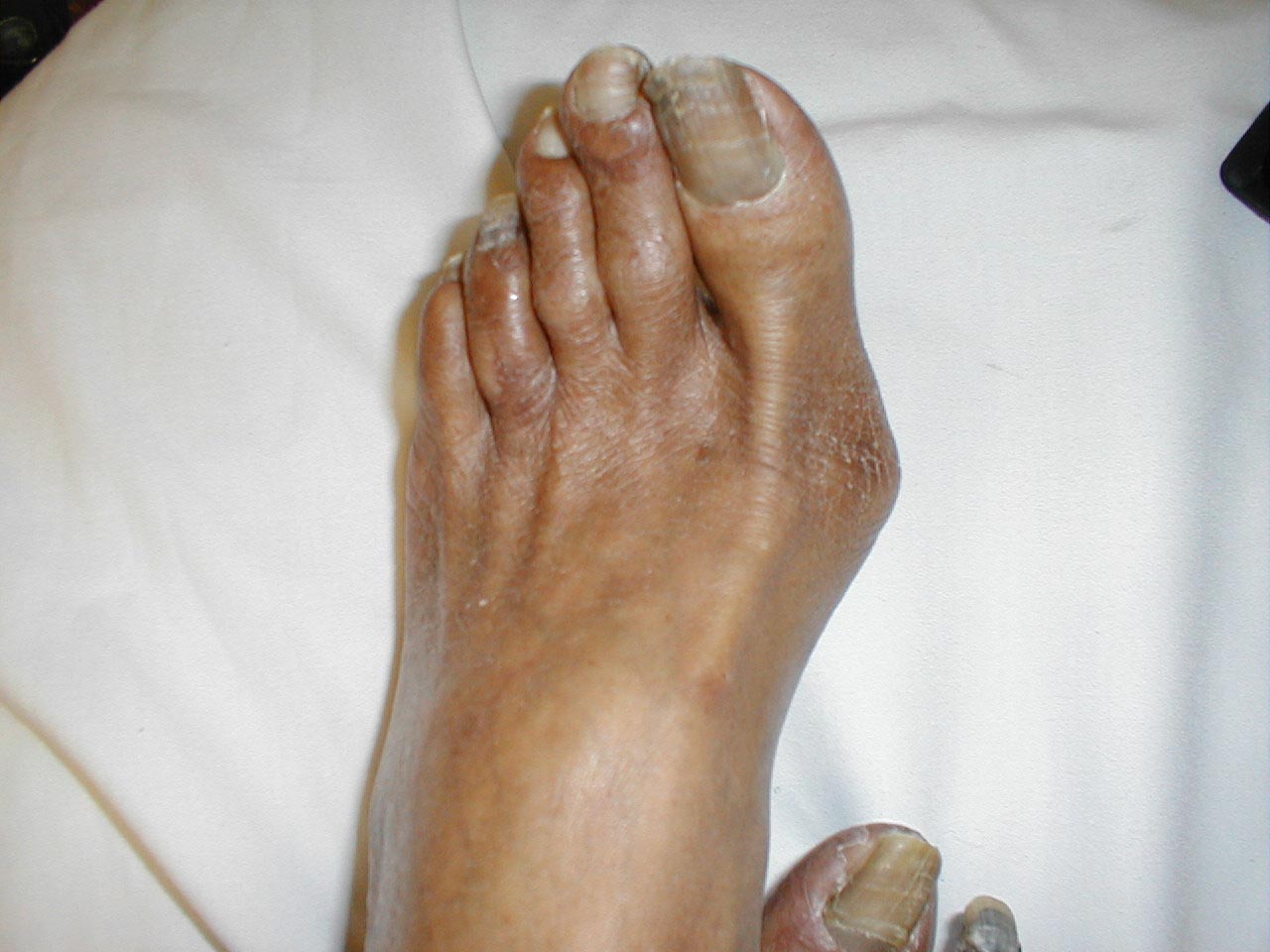
Позднее появляются более серьезные признаки заболевания — трофические нарушения в виде язв, некрозов, гангрены пальцев или мягких тканей стопы. Диабетическая стопа — это осложнение, которое имеет склонность к быстрому прогрессированию, приводя к необходимости высокой ампутации нижней конечности, которая, в свою очередь, увеличивает смертность больных в 2 раза и повышает дальнейшую стоимость лечения и реабилитации больных в 3 раза. Риск ампутации нижней конечности у больных сахарным диабетом в 15 раз выше, чем у остальных людей.
Внешний вид нижней конечности при синдроме диабетической стопы
Однако, своевременная диагностика и квалифицированная помощь позволяют, в большинстве случаев, справиться с процессом и сохранить конечность. Ведь, по меньшей мере 47 — 63% больных обращаются за помощью уже с запущенными стадиями заболевания и далеко не все из них получают действительно квалифицированную помощь. Результатом являются ампутации конечностей.
Специалисты и консультанты нашего центра не по наслышке знают, что такое диабетическая стопа и ее обследование. Они накопили огромный опыт в поиске причины и решении данной проблемы, являются лидерами в Украине в лечении патологии артерий нижних конечностей у больных диабетом и атеросклерозом на фоне диабета. На их счету немало сохраненных конечностей и благодарных пациентов.
В случае необходимости, пациент направляется на стационарное лечение в Киеве. Производится госпитализация в стационар Городского хирургически-диабетологического центра, для последующего консервативного и оперативного лечения.
Специалисты и консультанты нашего центра накопили огромный опыт в решении проблемы диабетической стоп, являются лидерами в Украине в лечении патологии артерий нижних конечностей у больных диабетом и атеросклерозом на фоне диабета. На их счету немало сохраненных конечностей и благодарных пациентов.
На их счету немало сохраненных конечностей и благодарных пациентов.
В случае необходимости, производится госпитализация в стационар Городского хирургически-диабетологического центра, для последующего консервативного и оперативного лечения.
Обмануть диабет? Легко!
Знайте врага в лицо
Диабетическая стопа, или синдром диабетической стопы – это наиболее частое осложнение сахарного диабета, возникающее через 15-20 лет после начала заболевания.
В 90% случаев синдром диабетической стопы диагностируется при сахарном диабете второго типа. Заболевание проявляется в виде язвенного поражения кожи, мягких тканей, а в тяжелых случаях и костной ткани стопы. В своей конечной стадии диабетическая стопа приводит к гангрене конечности, от которой погибают две трети пациентов с сахарным диабетом второго типа.
Почему и как возникает?
Длительное течение сахарного диабета характеризуется высоким содержанием сахара в крови, а также резкими скачками его уровня.
Стопа — это та часть тела, которая испытывает повышенную нагрузку и часто травмируется, особенно при диабете, поскольку кожа при диабете отличается сухостью, а на коже стопы часто возникают гиперкератозы (чрезмерное ороговение кожи), натоптыши и сухие мозоли. В результате снижения чувствительности пациент не замечает мелких травм – ушибов, потертостей, порезов, трещин. А в условиях снижения защитной функции тканей любая незначительная травма может привести к длительно незаживающей ране, которая при попадании инфекции превращается в язву.
Диабет + плоскостопие = ?..
В тех случаях, когда плоскостопием отягощен больной диабетом, увы, ситуация ухудшается в разы. Ослабевает чувство равновесия и устойчивости в пространстве. Снижается чувствительность, а значит, больной может, скажем, стереть ногу неудобной обувью и даже не почувствовать, что это произошло. Кроме того, при сахарном диабете отмечено значительное выведение солей кальция из костной ткани. Это приводит к её разрушению и новым деформациям. Значительно уменьшается площадь опоры, и образуются зоны локальной перегрузки. Они испытывают повышенное давление и провоцируют образование язв. Результат неутешителен: все эти изменения приводят к развитию диабетической стопы.
Кроме того, при сахарном диабете отмечено значительное выведение солей кальция из костной ткани. Это приводит к её разрушению и новым деформациям. Значительно уменьшается площадь опоры, и образуются зоны локальной перегрузки. Они испытывают повышенное давление и провоцируют образование язв. Результат неутешителен: все эти изменения приводят к развитию диабетической стопы.
Возьмите специалистов в союзники
Многолетний опыт специалистов позволил разработать медицинскую систему, способную улучшить состояние здоровья больных сахарным диабетом — ФормтотиксTM (FMSTM). Она основана на уникальной методике коррекции стопы и профилактике нарушений опорно-двигательного аппарата с помощью индивидуальных ортопедических стелек.
Индивидуальный — значит идеальный
Заготовки Формтотикс™ производятся из уникального эластичного, меняющего форму при нагреве материала, позволяющего получить точный отпечаток стопы пациента. Процесс формовки производится специалистом прямо на ноге больного. Затем моделируется движение. Остывая, изделие запоминает форму стопы во время ходьбы. После двух-трех недель носки врач корректирует ортез с помощью функциональных клиньев. Это позволяет уменьшить нагрузку на мышцы при движении и отталкивании от опорной поверхности. Ортопедические стельки не только создают дополнительное удобство при ходьбе, но и приводят к развитию целого ряда положительных эффектов.
Затем моделируется движение. Остывая, изделие запоминает форму стопы во время ходьбы. После двух-трех недель носки врач корректирует ортез с помощью функциональных клиньев. Это позволяет уменьшить нагрузку на мышцы при движении и отталкивании от опорной поверхности. Ортопедические стельки не только создают дополнительное удобство при ходьбе, но и приводят к развитию целого ряда положительных эффектов.
1. Надежная опора: ортопедическая стелька создает оптимальную поддержку, имитируя возвращение в природные условия — ходьбу по естественному грунту. Ортез Формтотикс™ формирует необходимую прослойку между подошвой стопы и чуждой организму современной опорной поверхностью, обеспечивая максимальный контакт, необходимый для правильного и комфортного движения.
2. Нет перегрузкам и мозолям: из-за сниженной чувствительности в конечностях больные диабетом, зачастую, своевременно не ощущают дискомфорта во время ходьбы, даже в момент возникновения перегрузок. Образуются мозоли, которые легко перерождаются в незаживающие мокнущие раны. Учитывая анатомические особенности стопы, ортопедическая стелька Формтотикс™ предупреждает избыточное давление в отельных её частях. Это помогает избежать формирования мозолей, потертостей, натоптышей и предупредить прогрессирование «синдрома диабетической стопы».
3. Здоровый кровоток: полный контакт подошвы стопы с опорной поверхностью стимулирует улучшение кровообращения в конечностях, что жизненно важно для больных диабетом. Уменьшается склонность к отекам и, главное, снижается риск возникновения омертвелостей, трофических язв из-за недостаточного питания тканей.
4. Устойчивость и равновесие: при ношении ортопедических стелек Формтотикс™ повышается устойчивость всего тела. Пациенту легче держать равновесие. Это также улучает качество жизни больных с «синдромом диабетической стопы», имеющим проблемы с координацией в пространстве.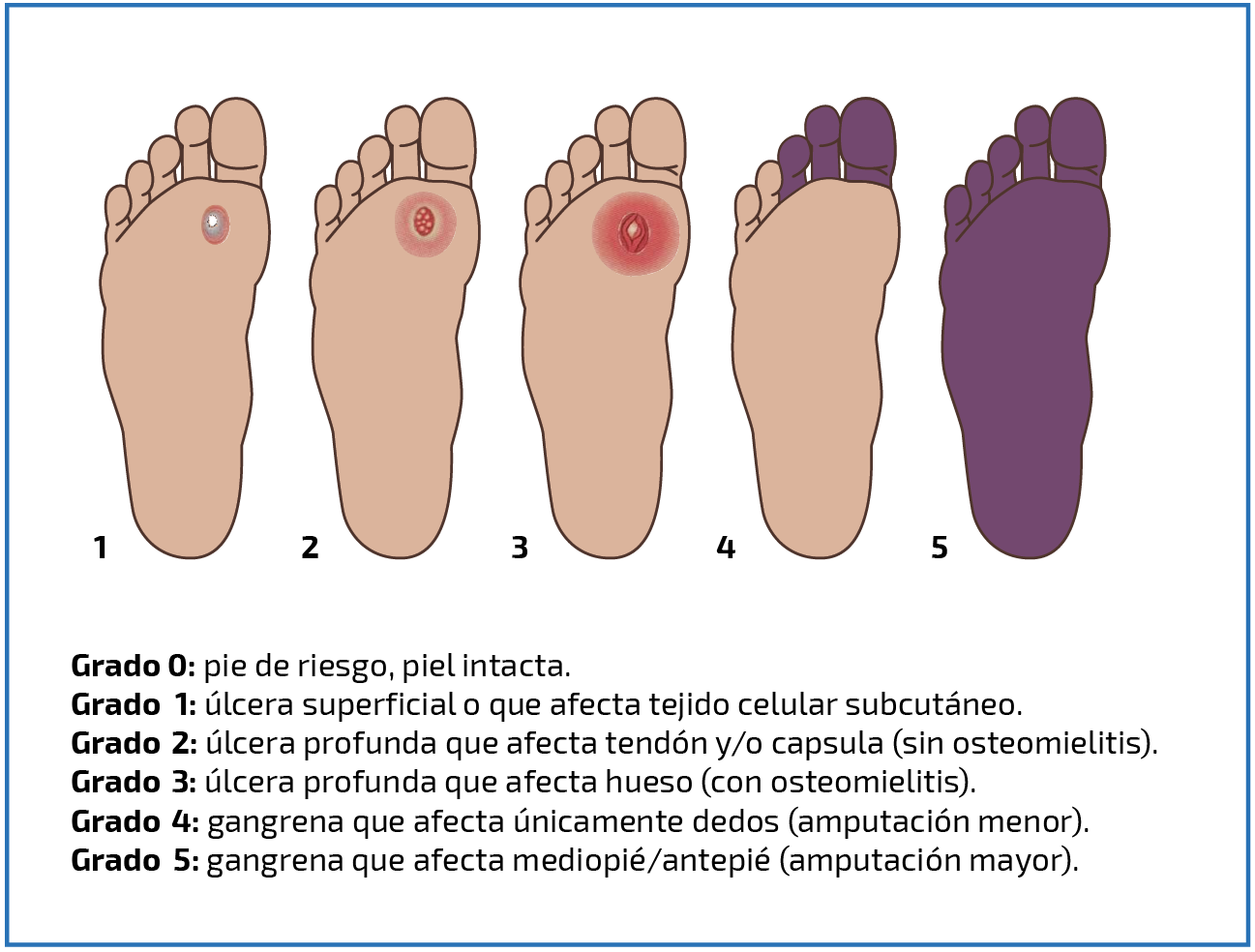
5. Движение — жизнь: для диабетиков характерны так называемые «усталостные травмы». Они возникают тогда, когда из-за чрезмерных нагрузок организм не успевает полностью восстанавливаться. Использование ортезов Формтотикс™ является профилактикой данной проблемы. А значит, снимается важнейшее препятствие к активному образу жизни. Пациент получает возможность регулярно выполнять физические упражнения. Становится проще сбросить лишний вес, стимулировать обмен веществ, а значит управлять диабетом!
Гришанова Ольга Леонидовна, эндокринолог.
Диабетическая стопа: как избежать?
ДиабетологияАнастасия Плещёва:
Программа «Гормоны под прицелом» и ее ведущая, я, Плещёва Анастасия, врач эндокринолог-диетолог. Сегодня у нас, может быть, не совсем весенняя тема, но, поверьте, сегодня для меня очень торжественный эфир, потому что у меня в гостях не только мой коллега, но и человек, благодаря которому я стала врачом. Он, может быть, сам об этом не знает. Когда лет 20 назад я, еще будучи студенткой медицинского института, увидела Олега Удовиченко, который у меня сегодня в гостях, увидела яркость его глаз, как он относится к пациентам ― я точно решила для себя, что стану эндокринологом. Поэтому я очень рада, что Олег Викторович нашел время, для того чтобы посетить нашу студию, и хочу его вам представить. Олег Удовиченко – доктор медицинских наук, эндокринолог и врач кабинета КДС.
Он, может быть, сам об этом не знает. Когда лет 20 назад я, еще будучи студенткой медицинского института, увидела Олега Удовиченко, который у меня сегодня в гостях, увидела яркость его глаз, как он относится к пациентам ― я точно решила для себя, что стану эндокринологом. Поэтому я очень рада, что Олег Викторович нашел время, для того чтобы посетить нашу студию, и хочу его вам представить. Олег Удовиченко – доктор медицинских наук, эндокринолог и врач кабинета КДС.
Что же это такое КДС, о чем мы сегодня будем говорить? КДС – это кабинет диабетической стопы. Олег Викторович является специалистом, которой, кроме эндокринологии, достаточно большую часть своей жизни посвятил именно подологии и кабинету диабетической стопы. Сегодня мы будем говорить, как избежать диабетической стопы, пройдемся по основам. Олег Викторович, я очень рада, что Вы сегодня в студии!
Олег Удовиченко:
Добрый день, Анастасия! Спасибо большое за такое представление! Да, будем стараться сейчас рассказать, что это такое и как избежать проблем.
Анастасия Плещёва:
Но сначала я хочу рассказать, где Олега Викторовича можно найти. Сегодня Вы работаете в Центре ортопедии и подологии, и Ильинская больница. Кроме того, Олег Викторович с недавнего времени ведет еще свою замечательную профессиональную страничку в Инстаграме, у нас в анонсе представлена данная страница. Я думаю, что вы всегда на связи?
Олег Удовиченко:
Можно зайти, оставить комментарии.
Анастасия Плещёва:
Что ж, давайте, начнем! Начнем мы с того, что вообще приводит к диабетической стопе, с нашего любимого сахарного диабета. Мы расскажем о количестве людей, которые на сегодняшний день болеют данным заболеванием. Оно очень серьезно растет. Раньше мы в своей практике встречали таких людей не так много, как сейчас, сейчас мы встречаем уже и детей со II типом сахарного диабета, и все как-то грустно в этом плане. Прокомментируйте, пожалуйста!
Олег Удовиченко:
Надо сказать, что сахарный диабет – это нередкое заболевание вопреки тому, что иногда кажется. Оно относится к числу тех заболеваний, которые называют неинфекционной эпидемией XXI века. В связи с переходом на современный образ жизни, с повышением распространенности избытка веса, ожирения, количество людей с сахарным диабетом в мире тоже увеличивается. В России по официальной статистике зарегистрировано более 4-х миллионов пациентов с сахарным диабетом, но и в нашей стране, и во всех странах известно, что реальная распространенность в 2-3 раза выше, чем официально зарегистрированная. Это связано и с недостаточно точным сбором статистики, и с тем, что у многих пациентов диабет есть, но пациент о нём не знает, врачи о нём тоже не знают. Наиболее частая форма сахарного диабета – это сахарный диабет II типа, как раньше говорили – диабет пожилых, диабет старшего возраста, диабет тучных, инсулинонезависимый диабет. Соответственно, в старших возрастных группах распространенность заболевания достигает уже 20-30 %. Важно помнить о том, что очень часто повышенный сахар крови может не ощущаться пациентом, поэтому Всемирная организация здравоохранения рекомендует активное выявление сахарного диабета в первую очередь в группах повышенного риска – это люди старше 40 лет, особенно те, у кого имеются родственники с сахарным диабетом, и те, у кого имеется избыточный вес.
Оно относится к числу тех заболеваний, которые называют неинфекционной эпидемией XXI века. В связи с переходом на современный образ жизни, с повышением распространенности избытка веса, ожирения, количество людей с сахарным диабетом в мире тоже увеличивается. В России по официальной статистике зарегистрировано более 4-х миллионов пациентов с сахарным диабетом, но и в нашей стране, и во всех странах известно, что реальная распространенность в 2-3 раза выше, чем официально зарегистрированная. Это связано и с недостаточно точным сбором статистики, и с тем, что у многих пациентов диабет есть, но пациент о нём не знает, врачи о нём тоже не знают. Наиболее частая форма сахарного диабета – это сахарный диабет II типа, как раньше говорили – диабет пожилых, диабет старшего возраста, диабет тучных, инсулинонезависимый диабет. Соответственно, в старших возрастных группах распространенность заболевания достигает уже 20-30 %. Важно помнить о том, что очень часто повышенный сахар крови может не ощущаться пациентом, поэтому Всемирная организация здравоохранения рекомендует активное выявление сахарного диабета в первую очередь в группах повышенного риска – это люди старше 40 лет, особенно те, у кого имеются родственники с сахарным диабетом, и те, у кого имеется избыточный вес. Нужно помнить о том, что реальное количество людей с диабетом больше, чем известное количество людей с диабетом, которые о нем знают.
Нужно помнить о том, что реальное количество людей с диабетом больше, чем известное количество людей с диабетом, которые о нем знают.
Анастасия Плещёва:
Спасибо большое! Очень важные слова, потому что наши пациенты, видя иногда свой достаточно приличный тощаковый сахар, но при этом, имея избыточный вес или отягощенный анамнез, наследственность, не понимают, что на самом деле тощаковый сахар иногда может даже ни о чем не говорить. Очень важный показатель ― гликированный гемоглобин и тест глюкозы. Я к вопросу о том, что, если ваш доктор говорит и, как выразился Олег Викторович, пытается искать у вас сахарный диабет, вы не должны на этого доктора обижаться, он только во благо вам это делает, потому что, возможно, вы так уйдете от проблем в виде осложнений сахарного диабета. Ведь мы боимся не высоких показателей сахаров, а боимся всегда именно осложнений сахарного диабета. Нам важно выявить заболевание и помочь предотвратить осложнения, которые могут возникнуть на фоне него.
Где же, собственно, та грань? Я хочу перейти к нашей основной теме, а именно синдрому диабетической стопы, обсудить, что такое диабетическая стопа, и где проходит грань? Многие пациенты не понимают, или, наоборот, очень боятся иметь диабетическую стопу. Почему-то не боятся ослепнуть, не боятся потерять почки, но диабетическая стопа пугает наших пациентов. Первый вопрос, который они часто задают эндокринологу: «А есть у меня? А точно нет?» Ну, нет – и выдохнул. Стоит ли выдыхать, или все-таки наблюдать за собой ― мы сегодня и будем говорить.
Олег Удовиченко:
Я, может быть, чуть-чуть начну издалека. Как Вы сказали, другие органы тоже страдают при диабете. Но, мы обычно говорим пациентам, что есть, так называемые, органы-мишени хронического повышения сахара, и, упрощая, говорим: глаза, почки, ноги, сердце и сосуды. Нижние конечности, ноги – одна из мишеней сахарного диабета, один из тех органов, где бывают осложнения. Синдром диабетической стопы – это длительно незаживающие раны, трофические язвы, деструктивные поражения, часто с инфекционным компонентом, с гнойным компонентом. Обычно говорим пациентам, что в течение жизни с ним встречается не каждый – порядка 15-20 % людей с диабетом, каждый 5–6-ой. Но, есть факторы риска синдрома диабетической стопы, или малые проблемы: различные деформации, изменения ногтей, мозоли, грибковые заболевания, нарушения артериального кровотока и снижение чувствительности в ногах. Эти изменения сами по себе не являются диабетической стопой, но они повышают риск развития диабетической стопы. Наиболее частая форма диабетической стопы – это трофическая язва, язвенный дефект, и бывают также их осложнения. Язва при развитии инфекционных гнойных осложнений может осложняться гангреной, гнойным процессом в глубоких тканях, абсцесс и флегмона, или гнойным процессом в кости – остеомиелитом.
Обычно говорим пациентам, что в течение жизни с ним встречается не каждый – порядка 15-20 % людей с диабетом, каждый 5–6-ой. Но, есть факторы риска синдрома диабетической стопы, или малые проблемы: различные деформации, изменения ногтей, мозоли, грибковые заболевания, нарушения артериального кровотока и снижение чувствительности в ногах. Эти изменения сами по себе не являются диабетической стопой, но они повышают риск развития диабетической стопы. Наиболее частая форма диабетической стопы – это трофическая язва, язвенный дефект, и бывают также их осложнения. Язва при развитии инфекционных гнойных осложнений может осложняться гангреной, гнойным процессом в глубоких тканях, абсцесс и флегмона, или гнойным процессом в кости – остеомиелитом.
Анастасия Плещёва:
Спасибо большое! Олег Викторович, слушателям и зрителям иногда нужен визуальный контент. Я хочу, чтоб Вы рассказали самый яркий пример, который Вам запомнился из жизни, а расскажу свой. Как быстро иногда и мимолетно малая проблема может перейти в большую проблему?
Олег Удовиченко:
У каждого пациента своя история.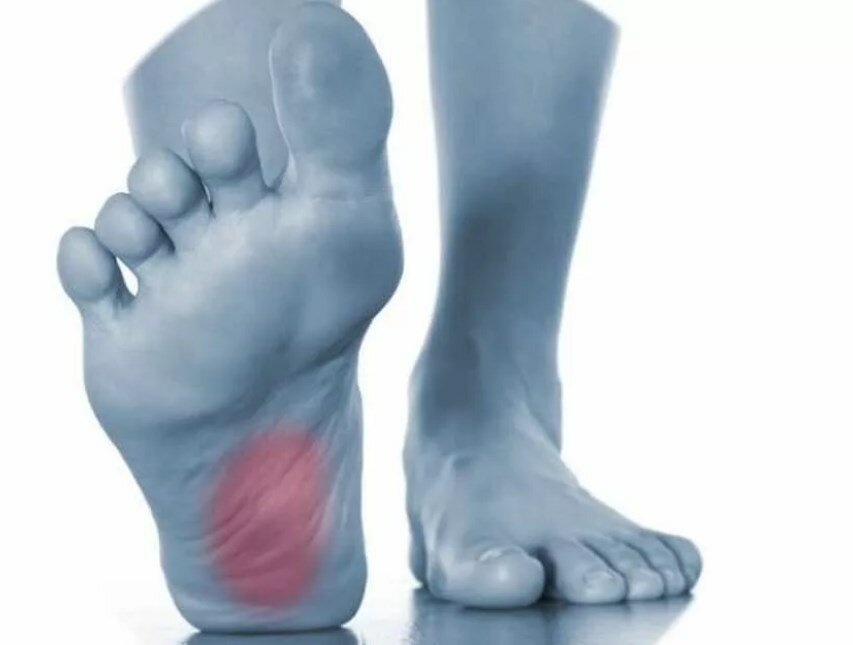 Бывает, что гнойный гангренозный процесс развивается быстро, но очень часто ему предшествует маленькое повреждение кожи, которое существует долго. К нему сначала не относятся серьезно или не замечают, а потом оно может в определенный момент начать нарастать как снежный ком. Но очень важно еще вот о чем сказать. Пациент с диабетом имеет сниженную чувствительность, которая снижается повышенным сахаром из-за повреждения нервных окончаний, из-за нейропатии. Есть такое образное выражение, что пациент со сниженной чувствительностью часто существует как бы отдельно от своих ног, потому что нарушение чувствительности не дает их почувствовать, сниженное зрение не дает их смотреть, и часто избыточный вес не дает до них дотянуться. Поэтому очень часто у пациентов из группы риска диабетической стопы возникают незамеченные повреждения.
Бывает, что гнойный гангренозный процесс развивается быстро, но очень часто ему предшествует маленькое повреждение кожи, которое существует долго. К нему сначала не относятся серьезно или не замечают, а потом оно может в определенный момент начать нарастать как снежный ком. Но очень важно еще вот о чем сказать. Пациент с диабетом имеет сниженную чувствительность, которая снижается повышенным сахаром из-за повреждения нервных окончаний, из-за нейропатии. Есть такое образное выражение, что пациент со сниженной чувствительностью часто существует как бы отдельно от своих ног, потому что нарушение чувствительности не дает их почувствовать, сниженное зрение не дает их смотреть, и часто избыточный вес не дает до них дотянуться. Поэтому очень часто у пациентов из группы риска диабетической стопы возникают незамеченные повреждения.
Механизмы развития диабетических язв разные, но один из механизмов – это быстрое повреждение, например, ожог. Повреждение возникло за 15 минут, а лечить его потом надо долго, несколько месяцев. Особенно пациентам из группы высокого риска надо специальным образом беречься от таких повреждений. Бывают неожиданные повреждения, не очень неожиданные для нас, но совершенно неожиданные для человека, который первый раз с ним встречается –повреждение возникает буквально на ровном месте, там, откуда не ждешь. Например, бывают ожоги о батарею. Есть специальные правила, как снизить риск. Один пациент во время пикника обжег ногу об костер, потому что он не чувствовал, что горячо. Другой пациент обжег ногу о печку в троллейбусе, которая под сиденьем, потому что он не чувствовал температуры. Бывают пациенты, которые ходят по полу без обуви, что несет в себе повышенный риск повреждения. За свою достаточно долгую профессиональную жизнь я видел двух пациентов, которые наступали на кнопку, лежащую на полу, и ходили с этой кнопкой в ноге. Одна пациентка об этом рассказывала в прошлом, и одну кнопку я вынул на приеме, то есть пациентка пришла, предъявила ноги для осмотра, в одной из ног была кнопка.
Особенно пациентам из группы высокого риска надо специальным образом беречься от таких повреждений. Бывают неожиданные повреждения, не очень неожиданные для нас, но совершенно неожиданные для человека, который первый раз с ним встречается –повреждение возникает буквально на ровном месте, там, откуда не ждешь. Например, бывают ожоги о батарею. Есть специальные правила, как снизить риск. Один пациент во время пикника обжег ногу об костер, потому что он не чувствовал, что горячо. Другой пациент обжег ногу о печку в троллейбусе, которая под сиденьем, потому что он не чувствовал температуры. Бывают пациенты, которые ходят по полу без обуви, что несет в себе повышенный риск повреждения. За свою достаточно долгую профессиональную жизнь я видел двух пациентов, которые наступали на кнопку, лежащую на полу, и ходили с этой кнопкой в ноге. Одна пациентка об этом рассказывала в прошлом, и одну кнопку я вынул на приеме, то есть пациентка пришла, предъявила ноги для осмотра, в одной из ног была кнопка. Я пациентке объясняю: «У Вас тут кнопка, мне ее надо будет вынуть, после этого мы будем лечить рану, диабетическую язву». Но пациентка совершенно о ней не знала. Таких случаев очень много. Еще бывают случаи, было несколько случаев в моей карьере, ― ожоги при ходьбе босиком по горячему асфальту. Человек со сниженной чувствительностью не может почувствовать, что больно, проходит и обжигается. В таких случаях, действительно, развивается быстро, а лечить потом очень долго.
Анастасия Плещёва:
Спасибо, большое! Я тоже поделюсь своим опытом, пожалуй, расскажу 2 примера. Первый пример. Звонит подруга с утра, она не могла до меня дозвониться накануне вечером, а сегодня с утра она мне сообщает о том, что у папы есть проблема: у него, оказывается, давным-давно была мозоль, которая привела к трофическому поражению – маленькая язвочка, которую папа благополучно лечит у гомеопатов. Вот так по жизни у нас бывает: бабушка-гомеопат иногда почему-то пользуется большей популярностью, чем доказательная медицина. Она говорит, что папе уже все объяснила, они уже сходили к врачу, и им сказали удалить палец, на котором есть данное повреждение. Я говорю: «Значит, надо удалить этот палец. Врачи всё прекрасно знают и понимают, значит, на сегодняшний день существует такая проблема». Она трубку не бросила, но подумала: как же так, даже я ее не поддержала, бедный палец папы и так далее, так далее. Вечером снова звонок: «Так и так, у папы уже началась проблема не только пальца, но и поднялось выше». На сегодняшний день папа моей подруги находится уже без бедра, то есть была ампутация на уровне средней трети бедра, по-моему. Это к вопросу о том, насколько быстро может пойти процесс: с утра был звонок, а к вечеру дело уже закончилось таким образом. Ему предшествовало достаточно длительное лечение у бабушек, но, к сожалению, бывает иногда так. Поэтому не надо бояться ни в коем случае. Если вам говорят, что надо оперировать, ― значит, надо оперировать!
Она говорит, что папе уже все объяснила, они уже сходили к врачу, и им сказали удалить палец, на котором есть данное повреждение. Я говорю: «Значит, надо удалить этот палец. Врачи всё прекрасно знают и понимают, значит, на сегодняшний день существует такая проблема». Она трубку не бросила, но подумала: как же так, даже я ее не поддержала, бедный палец папы и так далее, так далее. Вечером снова звонок: «Так и так, у папы уже началась проблема не только пальца, но и поднялось выше». На сегодняшний день папа моей подруги находится уже без бедра, то есть была ампутация на уровне средней трети бедра, по-моему. Это к вопросу о том, насколько быстро может пойти процесс: с утра был звонок, а к вечеру дело уже закончилось таким образом. Ему предшествовало достаточно длительное лечение у бабушек, но, к сожалению, бывает иногда так. Поэтому не надо бояться ни в коем случае. Если вам говорят, что надо оперировать, ― значит, надо оперировать!
Но я знаю, что Олег Викторович может очень, я бы даже сказала – супер, консервативно вести человека с трофическим повреждением, не каждый может так делать. Иногда, может быть, не до конца серьезно обследованный пациент может получить не совсем качественную помощь. Может быть, действительно, врач не то чтобы ошибся – так, наверное, нельзя сказать – но есть специалисты, которые берут пациентов на оперативное лечение, когда, в принципе, можно попробовать консервативное. Такие случаи у Вас в практике точно есть?
Иногда, может быть, не до конца серьезно обследованный пациент может получить не совсем качественную помощь. Может быть, действительно, врач не то чтобы ошибся – так, наверное, нельзя сказать – но есть специалисты, которые берут пациентов на оперативное лечение, когда, в принципе, можно попробовать консервативное. Такие случаи у Вас в практике точно есть?
Олег Удовиченко:
Да, тут, конечно, сложный и многогранный вопрос. По конкретному пациенту тоже сложно говорить, потому что мы не знаем ситуацию. Но, я бы сказал так: значительное число ампутаций можно предотвратить. Современные методы лечения, основанные на восстановлении артериального кровотока, значительно снижают количество ситуаций, когда обоснована высокая ампутация. Синдром диабетической стопы на фоне плохого кровотока ― это не единственная форма, чаще встречается форма с хорошим кровотоком. Раньше, когда не могли восстановить кровоток, если раневой дефект не заживал, то единственным методом лечения виделась высокая ампутация. Сейчас, последние лет 15, уже совсем не так, потому что стали доступными методы восстановления кровотока.
Сейчас, последние лет 15, уже совсем не так, потому что стали доступными методы восстановления кровотока.
Второй момент – тоже достаточно болезненная тема, вызывающая много споров. По канонам хирургии с давних времен, если имеется костная инфекция, остеомиелит, или, как люди по-простому говорят, «кость гниет», то раньше считалось, что единственный метод лечения – удаление кости, обычно ампутация в пределах пальца. Но последние лет 10, а точнее – с 2007 года, когда было записано в международных рекомендациях, альтернативой является достаточно длительный курс антибиотиков. Он правда длительный, сложный, 1,5-2,0 месяца антибиотиков, но это достаточно реальная альтернатива ампутации пальца. Сейчас бывает ситуация, когда врачи, консультирующие пациента, говорят: «У Вас в пальце остеомиелит. Других вариантов, кроме ампутации, нет». Я, допустим, обычно пациенту говорю, что есть 2 варианта лечения: антибиотики и ампутация. В большинстве случаев – не всегда, но в большинстве случаев это варианты равноправные, но по какой-то причине большинство пациентов выбирают антибиотики, так уж получается.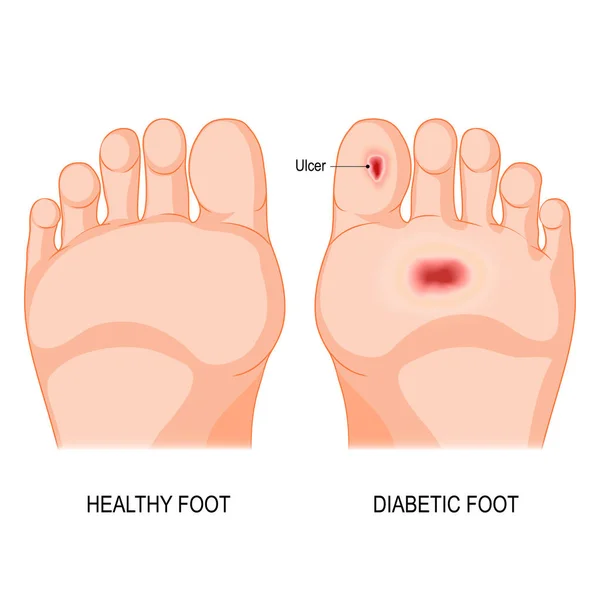 Вероятность успеха такого лечения по статистике порядка 70 %, что этот процесс можно загасить.
Вероятность успеха такого лечения по статистике порядка 70 %, что этот процесс можно загасить.
Анастасия Плещёва:
Я немного недоговорила по поводу того папы моей подруги. Я попросила прислать фотографию, это был самый главный, решающий момент. К вечеру, когда фотография была прислана, я сказала: «Вариантов нет». Может быть, если бы он попал тогда в Ваши руки с самого утра, то всё можно было предотвратить. Сейчас очень сложно говорить. Либо заранее, вместо лечения у той самой бабушки.
Второй, тоже яркий пример был, когда я собирала диссертационную работу в рамках поликлинического звена. Я такие рассылала «письма счастья», скажем так, и обзванивала пациентов, приглашала их на прием и так далее. Естественно, фамилии пациентов, которых я приглашала, я фиксировала. Я сижу, работаю. Проходит год, ко мне приходит женщина уже с ампутированной нижней конечностью, а я-то помню, что год назад я этой женщине отправляла «анкету счастья», вызванивала ее и всячески приглашала на прием, но она не пришла. Что произошло, друзья, за год? За год женщина не болела и не знала, что у нее есть сахарный диабет, и всего лишь отмечала свое 50-летие и надела новые туфли. Закончилось тем, что через год мы ее уже видели без одной из нижних конечностей. Я смею предполагать, что, если бы она откликнулась тогда на мой призыв, то, возможно, к 50-летию она бы знала свой диагноз, не многими любимый. Конечно, она бы знала о диабете, наверное, мы предотвратили бы то состояние, с которым она встретила, 51 год ей на тот момент было. Вот так бывает грустно – туфли новые…
Что произошло, друзья, за год? За год женщина не болела и не знала, что у нее есть сахарный диабет, и всего лишь отмечала свое 50-летие и надела новые туфли. Закончилось тем, что через год мы ее уже видели без одной из нижних конечностей. Я смею предполагать, что, если бы она откликнулась тогда на мой призыв, то, возможно, к 50-летию она бы знала свой диагноз, не многими любимый. Конечно, она бы знала о диабете, наверное, мы предотвратили бы то состояние, с которым она встретила, 51 год ей на тот момент было. Вот так бывает грустно – туфли новые…
Олег Удовиченко:
Анастасия, у меня тоже некий комментарий, вопрос: а вы в своих письмах, скажем так, приглашали пациентов на обследование? На профилактическое обследование для выявления диабета, видимо?
Анастасия Плещёва:
Да, конечно!
Олег Удовиченко:
То есть, у нее еще не было диагноза?
Анастасия Плещёва:
Конечно, не было.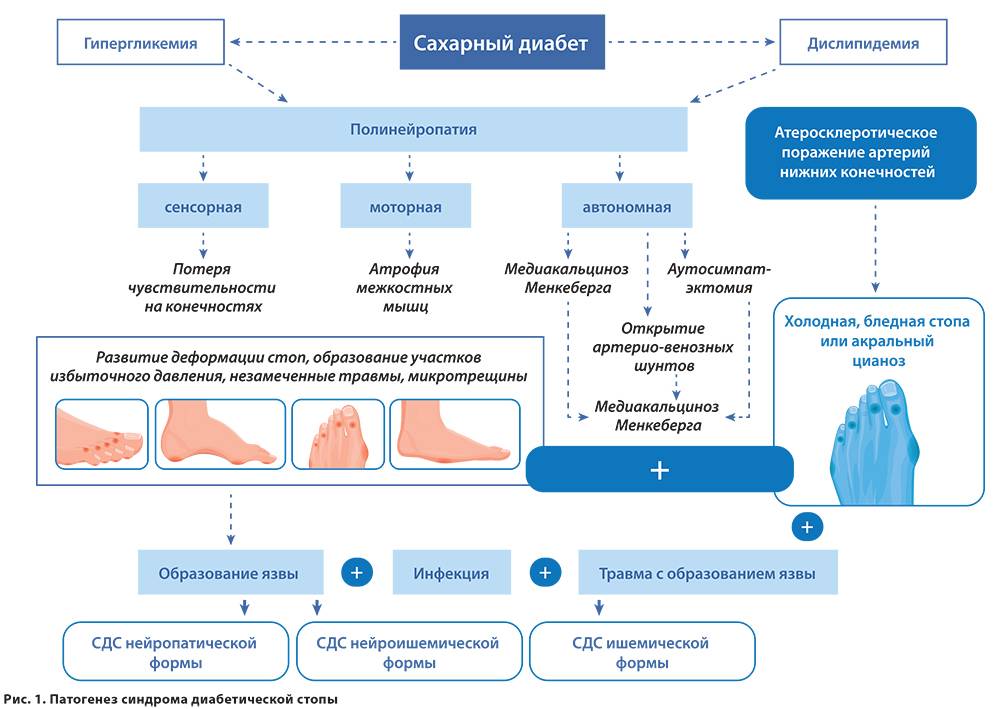 Я брала всех женщин, которые прикреплены к данной поликлинике, определенного возраста, перименопаузального периода, и всячески вызванивала. Были и анкеты, были и звонки. Она была одна из тех, кто не пришёл на прием по тем или иным обстоятельствам, может быть, готовилась ко дню рождения.
Я брала всех женщин, которые прикреплены к данной поликлинике, определенного возраста, перименопаузального периода, и всячески вызванивала. Были и анкеты, были и звонки. Она была одна из тех, кто не пришёл на прием по тем или иным обстоятельствам, может быть, готовилась ко дню рождения.
Олег Удовиченко:
Может быть. Дело в том, что, во-первых, известно, есть статистика, около 15 %, по-моему, диабетических язв и ампутаций происходят у пациентов с впервые выявленным сахарным диабетом. То есть, диабет был в течение нескольких лет, осложнения копились, пациент о них не знал. Потом процесс начал нарастать как снежный ком, человек попадает в больницу, ему ставят диагноз диабетической стопы и выявляют у него сахарный диабет. Поэтому Всемирная организация здравоохранения говорит, что в рамках диспансеризации – того слова, которое мы не очень любим –людям старше 40-45 лет необходимо с определенной частотой всю жизнь далее смотреть уровень сахара, кому-то раз в 3 года, кому-то чаще. Есть такое изречение: «Что может быть хуже, чем выявленный сахарный диабет? Хуже может быть невыявленный сахарный диабет». Лучше его все-таки выявить, и лучше проблему знать и лечить.
Есть такое изречение: «Что может быть хуже, чем выявленный сахарный диабет? Хуже может быть невыявленный сахарный диабет». Лучше его все-таки выявить, и лучше проблему знать и лечить.
Анастасия Плещёва:
Я про это и сказала. Возможно, в её медицинской книжке появился бы диагноз, который не совсем бы ее порадовал к 50-летию, но мы бы сохранили ее конечность.
Олег Удовиченко:
Это лучше, чем не знать!
Анастасия Плещёва:
Медленно и верно мы продвигаемся к профилактике синдрома диабетической стопы. На самом деле, все не так страшно, потому что мы живем в то время, Олег Викторович здесь меня поддержит, когда синдром диабетической стопы не может быть страшным диагнозом. Сейчас есть уникальные средства профилактики, о которых мы сейчас поговорим, и замечательно проводятся хирургические методы лечения, восстановление кровотока. Например, в нашей семье, у нас не получилось этого сделать, потому что тогда этого просто не было в таком объеме, не было доступно. Но сейчас возможность есть, поэтому, друзья, я за профилактику, я за диспансеризацию, за check-up, я за то, чтобы контролировать свой уровень сахара и не только.
Но сейчас возможность есть, поэтому, друзья, я за профилактику, я за диспансеризацию, за check-up, я за то, чтобы контролировать свой уровень сахара и не только.
Мы переходим к профилактике синдрома диабетической стопы. Во главе профилактики стоит компенсация сахарного диабета. Обо всем другом расскажет Олег Викторович.
Олег Удовиченко:
Во-первых, надо сказать, что есть пациенты с разной степенью риска синдрома диабетической стопы. Одна из задач кабинетов диабетической стопы – это профилактическое обследование бессимптомных пациентов. Оно делается ради того, чтобы выявить группу высокого риска и работать с ней более прицельно, по-другому работать, там нужна немного другая профилактика.
Но, в общем и целом, о чем надо говорить? Первое: все осложнения сахарного диабета – они из-за сахарного диабета, от хронически повышенного сахара. Грамотное и правильное лечение сахарного диабета является залогом того, что не будет поражения ног, не будет поражения глаз, почек и всего остального, других органов-мишеней.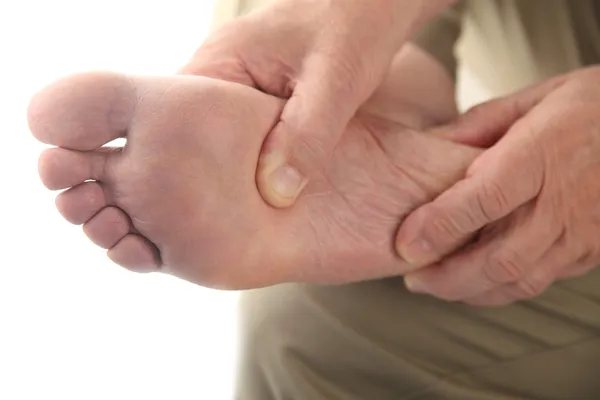 Есть еще такой момент, на который тоже стоит обратить внимание – целевой HbA1c, целевой гликированный гемоглобин. Наверное, многие слушатели знают из других эфиров, что это такое, но напомним, что для пациента с диабетом важно, чтобы он не просто был проконсультирован один раз врачом и принимал назначенное лекарство, а чтобы регулярно оценивалась эффективность лечения и оценивалось, дошло ли лечение, достигло ли лечение цели, снизился ли сахар, нормализовался ли он. Если показатель гликированный гемоглобин делается несколько раз в году, то он является залогом того, что сахар, ускользающий из-под контроля, будет вовремя выявлен и лечение будет скорректировано.
Есть еще такой момент, на который тоже стоит обратить внимание – целевой HbA1c, целевой гликированный гемоглобин. Наверное, многие слушатели знают из других эфиров, что это такое, но напомним, что для пациента с диабетом важно, чтобы он не просто был проконсультирован один раз врачом и принимал назначенное лекарство, а чтобы регулярно оценивалась эффективность лечения и оценивалось, дошло ли лечение, достигло ли лечение цели, снизился ли сахар, нормализовался ли он. Если показатель гликированный гемоглобин делается несколько раз в году, то он является залогом того, что сахар, ускользающий из-под контроля, будет вовремя выявлен и лечение будет скорректировано.
Второе направление лекарственного лечения – это снижение сердечно-сосудистого риска. Это и в целом хорошо для сердца, для снижения риска смерти от инфаркта и от инсульта, для увеличения продолжительности жизни пациента, и для ног, защищает ноги от поражения сосудов, от развития атеросклероза. Следующие направления профилактики более специфические, касающиеся уже собственно ног. Вторым пунктом написано: «Профилактические правила – пациенту». Есть некоторые специальные рекомендации для пациентов с диабетом, которые снижают риск мелких незамеченных повреждений. Следующий пункт – ортопедическая обувь, она нужна далеко не всем, она нужна группе высокого риска. Так называемый, подиатрический уход, или медицинский педикюр – тоже для группы высокого риска, для пациентов с предъявленными изменениями. Далее, для группы риска больше, для группы низкого риска меньше – диспансерное наблюдение в кабинете диабетической стопы. В том числе, профилактические осмотры, для того чтобы понять, в какую группу риска попадает пациент.
Вторым пунктом написано: «Профилактические правила – пациенту». Есть некоторые специальные рекомендации для пациентов с диабетом, которые снижают риск мелких незамеченных повреждений. Следующий пункт – ортопедическая обувь, она нужна далеко не всем, она нужна группе высокого риска. Так называемый, подиатрический уход, или медицинский педикюр – тоже для группы высокого риска, для пациентов с предъявленными изменениями. Далее, для группы риска больше, для группы низкого риска меньше – диспансерное наблюдение в кабинете диабетической стопы. В том числе, профилактические осмотры, для того чтобы понять, в какую группу риска попадает пациент.
Анастасия Плещёва:
Теперь о профилактике сердечно-сосудистой смертности и того самого атеросклероза, про который в большей мере мы уже сказали.
Олег Удовиченко:
В организме всё взаимосвязано. Основное, что укорачивает жизнь пациентов с сахарным диабетом – это сердечно-сосудистая смертность, в первую очередь, инфаркты и инсульты. Этот же процесс может развиваться в нижних конечностях и вызывать сосудистые проблемы, сосудистую форму синдрома диабетической стопы, гангрену. Поэтому, чем активнее мы лечим атеросклероз, тем меньше у пациента будет проблем. На первом месте – активное снижение уровня холестерина. Обычно применяются препараты из группы статинов, назначает их врач, эти препараты не для безрецептурного отпуска из аптек и не для самостоятельного применения. Большинство пациентов с диабетом имеют достаточно высокий уровень холестерина, заслуживающий его снижения. Еще есть специфическая проблема: почему-то в большинстве лабораторий используют понятие «нормальный уровень холестерина», хотя более правильно использовать понятие «целевой уровень», это не всегда одно и то же. Поэтому многие пациенты, у которых формально холестерин якобы в норме, лаборатория пишет «норма», на самом деле, с учетом диабета, заслуживают довольно активного снижения холестерина. Опять же, здесь для наших слушателей надо сказать, что обсудите с врачом.
Этот же процесс может развиваться в нижних конечностях и вызывать сосудистые проблемы, сосудистую форму синдрома диабетической стопы, гангрену. Поэтому, чем активнее мы лечим атеросклероз, тем меньше у пациента будет проблем. На первом месте – активное снижение уровня холестерина. Обычно применяются препараты из группы статинов, назначает их врач, эти препараты не для безрецептурного отпуска из аптек и не для самостоятельного применения. Большинство пациентов с диабетом имеют достаточно высокий уровень холестерина, заслуживающий его снижения. Еще есть специфическая проблема: почему-то в большинстве лабораторий используют понятие «нормальный уровень холестерина», хотя более правильно использовать понятие «целевой уровень», это не всегда одно и то же. Поэтому многие пациенты, у которых формально холестерин якобы в норме, лаборатория пишет «норма», на самом деле, с учетом диабета, заслуживают довольно активного снижения холестерина. Опять же, здесь для наших слушателей надо сказать, что обсудите с врачом.
Анастасия Плещёва:
Давайте, озвучим уровень липидов низкой плотности, того самого «плохого холестерина», который является целевым для людей с сахарным диабетом. Давайте, озвучим, и я очень хочу остановиться на статинах. Баснословно большое количество назначения омеги, когда нужны статины. Я не против омеги, но, если человеку реально нужны статины и у него есть высокие риски, давайте взвесим и будем делать то, что должны.
Олег Удовиченко:
Проблема в том, что, скажем так, в древние достаточно времена, еще с первыми поколениями холестерин-снижающих препаратов, в силу еще и некоторых субъективных причин в постсоветской медицине распространился некий жупел о том, что статины – опасные препараты. Согласно исследованиям, которые проводились по ним, около 2 % пациентов плохо их переносят, и их приходится отменять. Но большинство пациентов, которым мы их назначаем, скорее всего, попадут в те 98 %, у которых все хорошо, не возникает побочных эффектов, необходимости в отмене, а плюс от снижения холестерина намного больше, чем минусы, связанные с постоянным приемом препарата.
Анастасия Плещёва:
Главное, что мы всегда контролируем. Мы никогда не отпускаем человека восвояси, мы всегда говорим о том, какие показатели стоит контролировать. Это далеко не только общий холестерин, а на липидах низкой плотности.
Олег Удовиченко:
Большинство людей, не медиков и даже многие медики в основном говорят о холестерине: у меня есть холестерин, он в норме, или повышен. Нужно помнить о том, что существует, так называемый, плохой холестерин, который откладывается в сосудах, и, так называемый, хороший холестерин, полезный, который забирает холестерин из сосудов. Это имеет довольно длинное название: липиды или липопротеиды низкой плотности ― это вредный, высокой плотности ― это полезный. Опять же, пациент вряд ли сам пойдет мерить, это будет назначать врач. Я посоветую слушателям запомнить, что общий холестерин – не единственное, что является фактором риска для сосудов. Но, с общим холестерином есть закономерность, что хороший уровень холестерина, нормальный уровень холестерина – от 3-х до 5-ти. Причем, для пациентов с диабетом оптимальный уровень общего холестерина, который меньше всего вредит сосудам, скорее, ниже 4-х, ниже 4,5. Его позволяют обеспечить липопротеиды низкой плотности с уровнем меньше 2-х, а у пациентов с высоким сердечно-сосудистым риском нужно держать даже меньше, чем 1,8.
Причем, для пациентов с диабетом оптимальный уровень общего холестерина, который меньше всего вредит сосудам, скорее, ниже 4-х, ниже 4,5. Его позволяют обеспечить липопротеиды низкой плотности с уровнем меньше 2-х, а у пациентов с высоким сердечно-сосудистым риском нужно держать даже меньше, чем 1,8.
Анастасия Плещёва:
Запомните все: никакие не 2,5, ни тем более 3, ни 7 холестерина! «Зачем мне статины, у меня еще все неплохо?» Друзья, нет, ни в коем случае, потому что иначе будут совсем другие проблемы! Я думаю, что их мы наглядно покажем на следующем слайде.
Олег Удовиченко:
Что касается сердечно-сосудистых рисков. Мало с одним фактором бороться, нужно, чтобы они все перестали стрелять. Сердечно-сосудистые факторы риска – не высокий холестерин, но и избыток веса, и повышение артериального давления, артериальная гипертония, гипертензия, и курение. Повышенный холестерин называется гиперлипидемия, медицинский термин, а повышенный сахар – гипергликемия. Если мы снизим только лишь уровень сахара, например, мы не полностью защитим сосуды от вредного действия, от процесса атеросклероза, мы должны заниматься всеми факторами риска и на все факторы риска влиять, и всех их полностью устранять. Если мы сделаем правильно, устраним их полностью, то мы обеспечим минимальный риск для сосудов, обеспечим минимальную скорость процесса атеросклероза. Он идет у каждого человека старше 30 лет, но, самое главное, чтобы он шел как можно медленней.
Если мы снизим только лишь уровень сахара, например, мы не полностью защитим сосуды от вредного действия, от процесса атеросклероза, мы должны заниматься всеми факторами риска и на все факторы риска влиять, и всех их полностью устранять. Если мы сделаем правильно, устраним их полностью, то мы обеспечим минимальный риск для сосудов, обеспечим минимальную скорость процесса атеросклероза. Он идет у каждого человека старше 30 лет, но, самое главное, чтобы он шел как можно медленней.
Анастасия Плещёва:
Я хочу здесь отметить про курение. Мне вспоминается еще один случай. Один из лучших друзей моего папы курил, долго курил, потом заболел сахарным диабетом, было ожирение, была артериальная гипертензия. Всегда ходил, смеялся, очень счастливый человек, его обожала вся семья. В один прекрасный момент звонок: «Анастасия, посодействуй, пожалуйста, попасть в Институт эндокринологии!» Все почему-то думают, что в Институт эндокринологии никто не может попасть, хотя проблем, по большому счету, нет. Потрясающих клиник тоже очень много. К чему я вспомнила друга папы? С сахаром на тот момент у человека было все хорошо. Курил он? Уже не курил, но курил раньше, лет 20-30 назад, то есть уже были проблемы с сосудами. Когда мы увидели ту трофическую язву, она была больше основанная именно на проблемах кровотока. То есть были большие проблемы, к которым привели именно курение и гиперлипидемия в далеком прошлом. На момент обращения мы имели приличные показатели: липиды низкой плотности были меньше 1,8, я точно помню, сахаров высоких не было, действительно, все было 6-7, максимум. Но, в конечном счете, было проведено 2 оперативных лечения, которые восстанавливали кровоток, и успешно было проведено лечение диабетической стопы, которая появилась. Но человек остался без нескольких пальцев, поздновато он опомнился и обратился к врачу.
Потрясающих клиник тоже очень много. К чему я вспомнила друга папы? С сахаром на тот момент у человека было все хорошо. Курил он? Уже не курил, но курил раньше, лет 20-30 назад, то есть уже были проблемы с сосудами. Когда мы увидели ту трофическую язву, она была больше основанная именно на проблемах кровотока. То есть были большие проблемы, к которым привели именно курение и гиперлипидемия в далеком прошлом. На момент обращения мы имели приличные показатели: липиды низкой плотности были меньше 1,8, я точно помню, сахаров высоких не было, действительно, все было 6-7, максимум. Но, в конечном счете, было проведено 2 оперативных лечения, которые восстанавливали кровоток, и успешно было проведено лечение диабетической стопы, которая появилась. Но человек остался без нескольких пальцев, поздновато он опомнился и обратился к врачу.
Так вот, я хочу сказать, что задуматься надо сегодня, и курить надо бросить сегодня.
Олег Удовиченко:
Я бы тоже сказал, что курение в прошлом тоже является фактором риска, поэтому лучше вообще не начинать курить.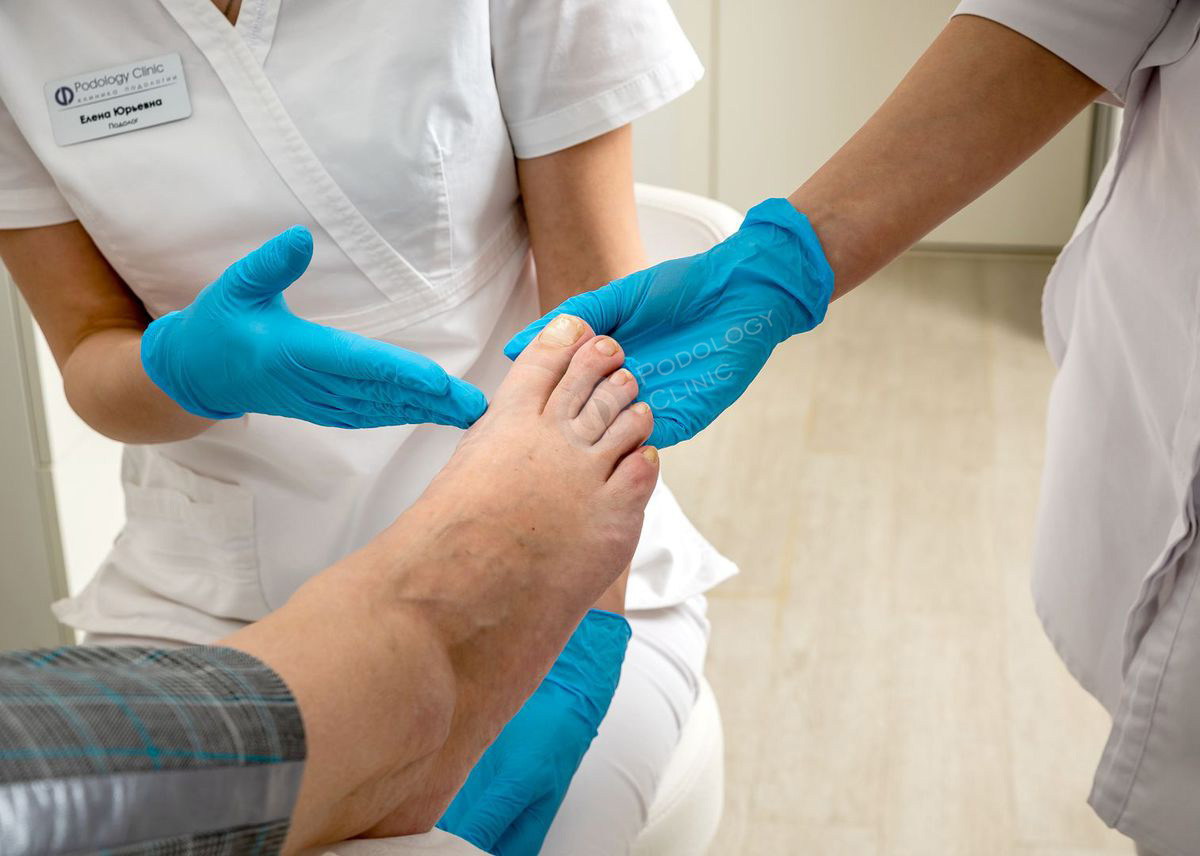 Единственное, что, если человек курит, то, бросив, он все-таки свой риск снижает, поэтому бросать курить никогда не поздно.
Единственное, что, если человек курит, то, бросив, он все-таки свой риск снижает, поэтому бросать курить никогда не поздно.
Анастасия Плещёва:
Конечно, конечно! Сегодня все, кто курит, должны бросить прямо сейчас пачку.
Олег Викторович, давайте, еще раз вернёмся к правилам, которые должны знать не только наши пациенты, но иногда, может быть, даже лучше, чтобы о них знали еще и родственники, и даже в большем объеме, потому что не всегда тот пациент, страдающий сахарным диабетом, может их воплотить в жизнь. Иногда это делают родственники, тем более, если пациент пожилого возраста. В клинике, где Вы работаете, выдаются листовки. Друзья, в Интернете вы найдете много замечательной литературы, которая касается синдрома диабетической стопы, в ней есть масса правил и, в принципе, их нужно просто соблюдать. Давайте, основные проговорим.
Олег Удовиченко:
Действительно, правила достаточно активно выдаются в виде листовок. Многие пациенты с сахарным диабетом, у кого заболевание давно, когда-то в течение жизни их получали. Призываю внимательно относиться к полученной информации и строго выполнять. Это довольно сложная система правил, нацеленная на то, чтобы снизить риск повреждения стопы, потому что очень многие случаи, многие язвы начинаются именно с мелкого повреждения. Например, что? Не ходите без обуви по полу, не срезайте мозоли острыми предметами, аккуратно обрабатывайте ногти. Второе направление – как сделать так, чтобы неболезненное повреждение было замечено? Поскольку у значительной части пациентов мелкие повреждения не болят, то есть специальные хитрости, как вовремя выявить повреждения. Например, регулярно осматривать стопы. Если пациент не может осмотреть сам, особенно, если он в группе высокого риска, нужно, чтобы ему помогали родственники, чтобы кто-то из родственников, совсем в идеале, каждый день осматривал стопы.
Призываю внимательно относиться к полученной информации и строго выполнять. Это довольно сложная система правил, нацеленная на то, чтобы снизить риск повреждения стопы, потому что очень многие случаи, многие язвы начинаются именно с мелкого повреждения. Например, что? Не ходите без обуви по полу, не срезайте мозоли острыми предметами, аккуратно обрабатывайте ногти. Второе направление – как сделать так, чтобы неболезненное повреждение было замечено? Поскольку у значительной части пациентов мелкие повреждения не болят, то есть специальные хитрости, как вовремя выявить повреждения. Например, регулярно осматривать стопы. Если пациент не может осмотреть сам, особенно, если он в группе высокого риска, нужно, чтобы ему помогали родственники, чтобы кто-то из родственников, совсем в идеале, каждый день осматривал стопы.
Анастасия Плещёва:
Я призываю наших коллег эндокринологов периодически снимать носки с наших пациентов, без всякой брезгливости. Да, мы, возможно, не являемся специалистами кабинета диабетической стопы, но иногда стоит взглянуть на своего пациента более прицельно, правда? И между пальчиками тоже, а то многие забывают – сверху посмотрели, и вроде как все хорошо.
Спасибо большое! В общем, с правилами можете ознакомиться. Может быть, на Вашей страничке в Инстаграме мы более подробно их увидим в ближайшее время, хорошо?
Обратимся к «любимой», чаще и правильнее сказать – нелюбимой, ненавистной ортопедической обуви для наших пациентов. Естественный шаг, который может быть очень важным для сохранения нижней конечности.
Олег Удовиченко:
Да, это достаточно сложная тема. Первое, что не любому пациенту с диабетом нужна ортопедическая обувь. Она нужна тем пациентам, которые относятся к группе высокого риска, у которых либо врач кабинета диабетической стопы выявляет предъязвенные изменения на стопах, либо пациентам, у которых уже были язвы, язву залечили, но язва имеет высокий риск рецидивирования у пациента. К ортопедической обуви есть профессиональные требования, я их сейчас не буду повторять.
Следует запомнить, наверное, 2 момента. Первое: есть такая проблема, что в России мало производителей нормальной ортопедической обуви для пациентов с сахарным диабетом из группы высокого риска. Я не хочу сейчас никого рекламировать, но, к сожалению, большинство из того, что продается в сетевых ортопедических салонах под маркой диабетической обуви, на самом деле не является эффективной для группы высокого риска. Это обувь лишь чуть-чуть повышенной комфортности, подходит для пациентов из группы низкого риска, которым, в общем-то, ортопедическая обувь не нужна. Второй момент: в обуви очень важен вопрос дизайна и эстетики, и очень у многих людей отношение к ортопедической обуви ассоциируется с внешним видом советской обуви по стандартам 1970-х годов, которая действительно на вид была ужасная. Поверьте, что сейчас есть очень много моделей обуви и наших, и зарубежных, импортных, которые выглядят совершенно нормально. Но в ней запрятаны некие профилактические, скажем так, средства, которые снижают риск диабетической язвы. Еще один момент, специально выделен: как говорят наши питерские коллеги, «Стельки без обуви – деньги на ветер», как пиво без водки. Если, действительно, по-серьезному заниматься предотвращением язвы, то для пациентов из группы высокого риска стелька должна быть достаточно толстой и в обычную обувь она не может быть помещена.
Я не хочу сейчас никого рекламировать, но, к сожалению, большинство из того, что продается в сетевых ортопедических салонах под маркой диабетической обуви, на самом деле не является эффективной для группы высокого риска. Это обувь лишь чуть-чуть повышенной комфортности, подходит для пациентов из группы низкого риска, которым, в общем-то, ортопедическая обувь не нужна. Второй момент: в обуви очень важен вопрос дизайна и эстетики, и очень у многих людей отношение к ортопедической обуви ассоциируется с внешним видом советской обуви по стандартам 1970-х годов, которая действительно на вид была ужасная. Поверьте, что сейчас есть очень много моделей обуви и наших, и зарубежных, импортных, которые выглядят совершенно нормально. Но в ней запрятаны некие профилактические, скажем так, средства, которые снижают риск диабетической язвы. Еще один момент, специально выделен: как говорят наши питерские коллеги, «Стельки без обуви – деньги на ветер», как пиво без водки. Если, действительно, по-серьезному заниматься предотвращением язвы, то для пациентов из группы высокого риска стелька должна быть достаточно толстой и в обычную обувь она не может быть помещена.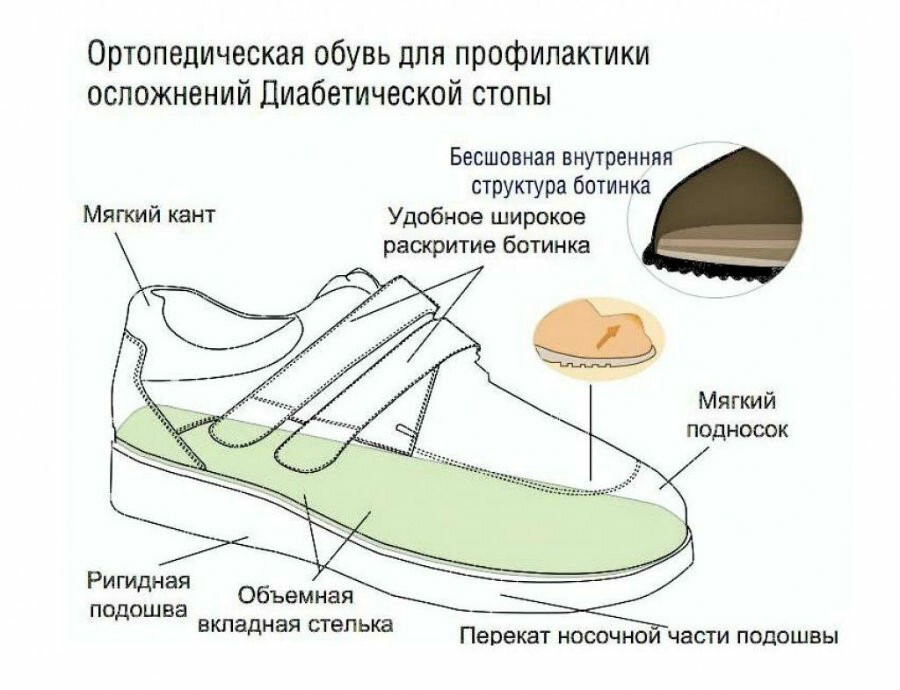
Анастасия Плещёва:
Я хочу остановиться на профилактическом, именно подиатрическом даже назовем, медицинском педикюре, потому что он очень важен для людей с сахарным диабетом. Покажем, какие есть силиконовые ортезы. Иногда они тоже очень спасают наших пациентов, потому что язвенный дефект сбоку иногда очень тяжело консервативно лечить. Нужна профилактика такими силиконовыми ортезами, и не все о них знают.
Олег Удовиченко:
Да, их назначает врач. Это некие группы методов или изделий, которые являются важным дополнением к ортопедической обуви.
Анастасия Плещёва:
И фишек таких очень много, друзья! За ними однозначно нужно приходить к специалистам, и поверьте, вам всегда помогут и вас спасут! Давайте, все-таки на педикюре остановимся. Я Вас попрошу озвучить, не будем рекламировать, но примерно, может быть, есть государственные или негосударственные организации, где можно сделать педикюр? Может показаться, что медицинский педикюр чуть ли не в каждом закоулке якобы делается, но мы с Вами знаем, что часть наших пациентов именно после такого «педикюра» приходит к нам.
Олег Удовиченко:
Да. Во-первых, начнем с того, что в Москве, судя по всему, не менее полумиллиона жителей имеют сахарный диабет. Официально зарегистрировано 250 тысяч, чуть больше, но реальная распространенность выше. Если хотя бы 20 % из этого полумиллиона требуют регулярной профилактической обработки стоп, то получается 100 тысяч человек. Конечно, в один кабинет они попасть не могут, должно быть достаточно много мест, где он делается. Понятие «подиатрическая обработка» есть в зарубежной литературе, у нас, с некоторыми оговорками, её можно назвать «медицинский педикюр». Я бы сказал, что у нас это сейчас растущая область, довольно быстро развивающаяся, и, я надеюсь, прогнозирую, что где-то через 2-3 года ситуация станет лучше, чем сейчас.
Исходно у нас было как? Кабинет диабетической стопы, любой сильный, мощный кабинет диабетической стопы, при нем обычно была подиатрическая обработка ― они обычно не называют педикюром, профилактическая обработка стоп.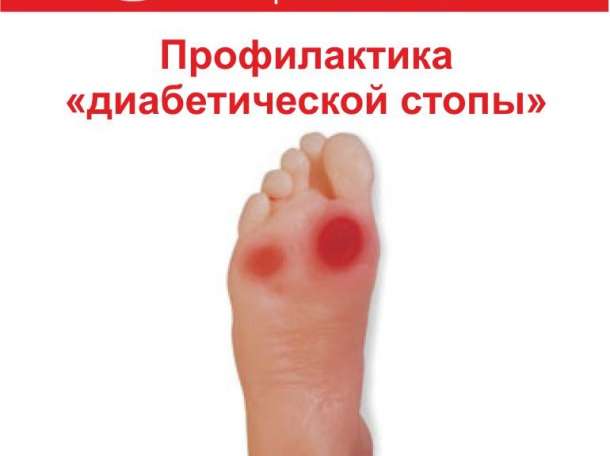 Эндокринологические центры, городской эндокринологический диспансер на Пречистенке, где есть кабинеты диабетической стопы, даже отделения диабетической стопы, и некоторые другие муниципальные кабинеты. Если обработка проводится при кабинете диабетической стопы, туда можно обращаться, там ошибок особо не делают, делают все правильно. Понятно, что это, в основном, платная услуга, то есть в рамках бесплатной медицины, в ОМС она не входит. Есть ряд других мест, где тоже делается. Есть салоны медицинского педикюра, правда, не всегда мы можем заранее гарантировать, что там действительно умеют делать обработку. Сейчас есть инициатива: может быть, проводить сертификацию, обучение мастеров и развивать сертифицированные салоны. По крайней мере, могу сказать, что в местах, где у меня начнется активная работа с апреля, там, конечно, профилактическая обработка будет. Можно, даже не приходя на прием, позвонить и спросить: «Можно ли к вам прийти на медицинский педикюр, провести обработку?»
Эндокринологические центры, городской эндокринологический диспансер на Пречистенке, где есть кабинеты диабетической стопы, даже отделения диабетической стопы, и некоторые другие муниципальные кабинеты. Если обработка проводится при кабинете диабетической стопы, туда можно обращаться, там ошибок особо не делают, делают все правильно. Понятно, что это, в основном, платная услуга, то есть в рамках бесплатной медицины, в ОМС она не входит. Есть ряд других мест, где тоже делается. Есть салоны медицинского педикюра, правда, не всегда мы можем заранее гарантировать, что там действительно умеют делать обработку. Сейчас есть инициатива: может быть, проводить сертификацию, обучение мастеров и развивать сертифицированные салоны. По крайней мере, могу сказать, что в местах, где у меня начнется активная работа с апреля, там, конечно, профилактическая обработка будет. Можно, даже не приходя на прием, позвонить и спросить: «Можно ли к вам прийти на медицинский педикюр, провести обработку?»
Анастасия Плещёва:
Также, друзья, вы можете узнать у своего курирующего эндокринолога, который вас лечит.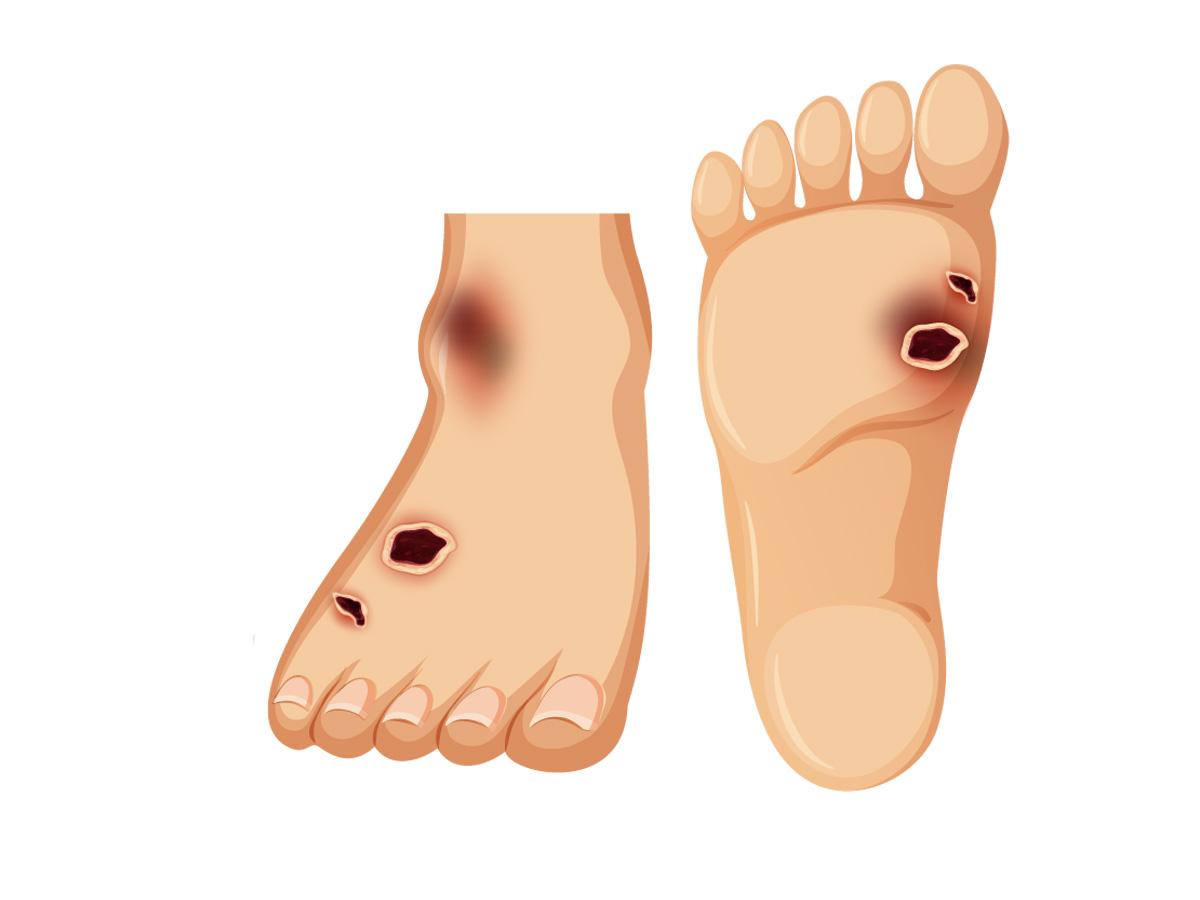 Я думаю, доктор вам всегда подскажет.
Я думаю, доктор вам всегда подскажет.
Время подошло к концу. Я очень рада была Вас сегодня увидеть! Я надеюсь, что Вы найдете еще в ближайшее время возможность посетить наше радио, наш Интернет-канал и более глубоко проанализировать все моменты. У нас уже была тема полинейропатии, которую мы достаточно серьезно озвучили, но мне бы хотелось, чтобы это сделал еще и наш сегодняшний гость. Была очень рада Вас сегодня видеть!
Олег Удовиченко:
Спасибо большое за внимание! Спасибо, что пригласили!
Ударно-волновая терапия диабетической стопы | DocTitov.ru
Для начала необходимо более подробно узнать о том, что такое диабетическая стопа, и настолько опасным может быть данное осложнение. Как правило, под термином диабетическая стопа подразумевают сложный симптомокомплекс хронических осложнений сахарного диабета, который проявляется образованием незаживающих ран на поверхности кожи.
До недавнего времени у пациентов с осложненными проявлениями диабетической стопы лечение сводилось к ампутации пораженной конечности. Однако, сегодня в 95-98% случаев ампутации можно избежать благодаря специально разработанному аппарату Dermagold фирмы MTS проводства Германии!
Однако, сегодня в 95-98% случаев ампутации можно избежать благодаря специально разработанному аппарату Dermagold фирмы MTS проводства Германии!
Нередко низкая эффективность традиционного лечения приводит к ухудшению самочувствия, и заболевания приобретает все признаки гангренозного поражения. В таком случае единственным методом лечения является оперативное вмешательство, на ранних стадиях — некрэктомия, а в дальнейшем полная ампутация конечности.
Лечение без анестезии
Методика лечения не требует анестезии, так как поверхностное распределение оптимальной энергии во время процедуры с использованием аппликатора dermagold, значительно уменьшает боль, связанную с действием ударной волны. Количество процедур зависит от вида повреждения и площади раневой поверхности.
Методика лечения не требует анестезии, так как поверхностное распределение оптимальной энергии во время процедуры с использованием аппликатора dermagold, значительно уменьшает боль, связанную с действием ударной волны. Количество процедур зависит от вида повреждения и площади раневой поверхности.
Количество процедур зависит от вида повреждения и площади раневой поверхности.
Чем раньше будет назначено адекватное лечение, тем больше шансов продлить свое здоровье. Ударно волновая терапия диабетической стопы — это ультрасовременная методика лечения, которая основана в первую очередь на локальном воздействии акустическими волнами низкой частоты на проблемные участки. Дело в том, что диабетическая стопа является следствием нарушения кровообращения в тканях, из-за повышенного уровня глюкозы в крови. Кроме того, на данном этапе в механизм этого симптомокомплекса встраивается элемент диабетической нейропатии. Что это значит? Ухудшается проводимость нервных окончаний, пациент теряет чувствительность конечностей и повышается риск травматизации.
Проф. В.Титов в программе
«О самом главном»
Проф. В.Титов в программе
«Здоровье»
Звоните! Мы ответим на все Ваши вопросы, и подробно расскажем о методе!
Алексей Николаев
Огромная благодарность…сотрудникам, врачам! Честно говоря, случайно увидел передачу «Здоровье», где была показана методика профессора Титова, по лечению диабетической стопы. Решили попробовать, так как кроме как ампутации в ближайшем времени моему родственнику ничего не светило…Результат действительно поразил, даже меня как медработника — но факт остается фактом — началось рубцевание пораженных тканей. Еще раз спасибо!!!
Решили попробовать, так как кроме как ампутации в ближайшем времени моему родственнику ничего не светило…Результат действительно поразил, даже меня как медработника — но факт остается фактом — началось рубцевание пораженных тканей. Еще раз спасибо!!!
Вера Сигачева
Здесь доктора знают как избавлять людей от боли и умеют это делать! Здесь помогают быть здоровым! Проверено на себе!!!!
Константин
После неправильного диагноза и лечения приехал на прием к доктору меднаук Титову В.В. Когда он осмотрел мою ногу — ужаснулся от того что с ней произошло после «лечения» неопытном врачом из другой клиники. Сразу же направил меня на рентген конечности, после чего назначил лечение медикаментами плюс физические упражнения. Виктор Вячеславович дал гарантию, что я полноценно смогу становиться на стопу ноги. Уже после недели лечения я заметил значимые результаты! Титов действительно один из самых лучших травматологов столицы, я в этом убедился!
Синдром диабетической стопы – что это?
Синдром диабетической стопы – что это?
Синдром диабетической стопы (СДС) — состояние, при котором у пациента с сахарным диабетом (СД) имеется очаг инфекционного поражения, язвенный дефект и/или деструкция глубоких тканей стоп, обусловленное неврологическими нарушениями и/или снижением магистрального кровотока в артериях нижних конечностей различной степени тяжести.
СДС как самостоятельное осложнение сахарного диабета впервые выделен в докладе Исследовательской группы ВОЗ «Сахарный диабет» в Женеве в 1987 г.
Справочно: СДС является основной причиной ампутаций конечностей при СД. Поражено около 8-10 % больных сахарным диабетом, а 40-50 % из них могут быть отнесены в группы риска. В 85 % случаев представлен язвами стоп разной степени тяжести. В 10 раз чаще СДС развивается у лиц со вторым типом СД.
Причины развития СДС
Сахарный диабет, который плохо контролируется пациентом и сопровождается длительным повышением уровня сахара в крови или резкими перепадами сахара от нормальных до повышенных показателей, приводит к нарушению проводимости нервных окончаний в нижних конечностях (дистальная нейропатия), а также ухудшению кровотока в сосудах нижних конечностей (дистальная ангиопатия).
При дистальной нейропатии пациенты с сахарным диабетом плохо ощущают или, в отдельных случаях, практически полностью перестают ощущать боль в стопах, давление, высокую/низкую температуру и т. д. Вместо этого может появиться чувство покалывания, жгучая или стреляющая боль.
д. Вместо этого может появиться чувство покалывания, жгучая или стреляющая боль.
Другим проявлением диабетической нейропатии является утрата кожей ног способности выделять пот, в результате чего кожа становится сухой, легко подверженной к появлению трещин и язв на фоне гиперкератоза.
Еще одним проявлением диабетической нейропатии у пациентов может стать деформация стоп в той или иной форме; например, изогнутые пальцы стоп, пальцы в форме «когтей», а также высокий свод и изогнутая стопа.
В результате нарушения циркуляции крови в сосудах нижних конечностей ухудшается кровоснабжение тканей, из-за чего даже небольшие ранки и ссадины на стопах заживают очень медленно, а при отсутствии или неправильном лечении могут инфицироваться и перейти в трофические язвы. В запущенных случаях это становится причиной гангрены и ампутации.
Основные мероприятия, которые помогут предотвратить
развитие СДС
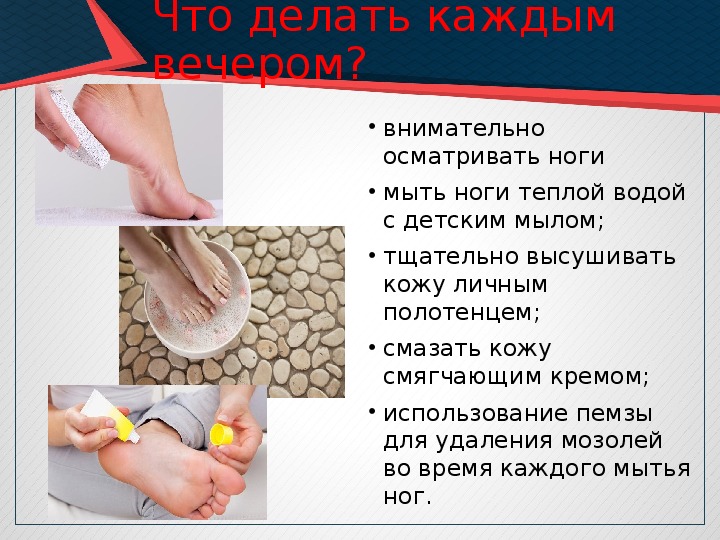
- Ежедневно мыть ноги теплой водой с мылом, при этом мыло должно быть нейтральным.
 Благоприятное действие на кожу стоп оказывают ежедневные (или как можно чаще) ванночки с ромашкой.
Благоприятное действие на кожу стоп оказывают ежедневные (или как можно чаще) ванночки с ромашкой. - Температура воды не должна превышать 37-39°С, ее желательно проверять термометром или локтем.
- После мытья ноги необходимо тщательно вытереть сухим полотенцем, особенно — межпальцевые промежутки, в которых сохраняющаяся влажность может привести к развитию опрелостей, трещин и грибковых заболеваний кожи.
- Вытирать следует очень аккуратно, стараясь не повредить кожные покровы в межпальцевых промежутках.
- Очень хорошо регулярно смазывать стопы кремом для ног, при этом стараться, чтобы он не попадал на межпальцевые участки кожи. Если это все же произошло, крем необходимо удалить салфеткой.
- Ежедневно осматривать голени и стопы на наличие ссадин, царапин, покраснений, волдырей, а также возможное присутствие на стопах мелких предметов (осколки стекла, посуды, металлическая и деревянная стружка и др.). Для облегчения осмотра можно использовать зеркало.
- Обрезать ногти на пальцах ног только прямо.
 Избегайте обрезания углов ногтевой пластины. Для обработки используйте косметическую пилочку.
Избегайте обрезания углов ногтевой пластины. Для обработки используйте косметическую пилочку. - Грубые ногти, которые с большим трудом поддаются стрижке лучше обрабатывать пилочкой: следует спиливать как по краю, так и сверху, если ноготь растет и в высоту. Использование острых предметов (щипцы, ножницы) в этих случаях нежелательно. На фоне нарушенной чувствительности ног подстригание таких ногтей острыми предметами может привести к травмированию.
- «Грубую» кожу в области пяток и так называемые «натоптыши» необходимо регулярно удалять специальной косметической пилкой, теркой или пемзой для сухой обработки стоп; после чего стопы увлажняются кремом для ног, желательно изготовленным на основе мочевины. Нельзя срезать мозоли, распаривать ноги перед обработкой и использовать специальные средства для удаления мозолей (различные жидкости, мозольные пластыри).
- Регулярно, а перед надеванием – каждый раз осматривать внутреннюю поверхность обуви как домашней, так и уличной на предмет наличия в ней инородных предметов (маленькие камешки, осколки, засохшие крошки и т.
 д.), трещин, неровностей, которые могут привести к повреждению стоп. Обувь требует тщательного ухода и подбирается строго по размеру. Она не должна иметь твердых или втирающихся поверхностей, поэтому важно исключить использование босоножек и фиксации обуви между пальцами.
д.), трещин, неровностей, которые могут привести к повреждению стоп. Обувь требует тщательного ухода и подбирается строго по размеру. Она не должна иметь твердых или втирающихся поверхностей, поэтому важно исключить использование босоножек и фиксации обуви между пальцами. - Обувь должна быть из натуральной кожи или ткани, лучше всего изготавливать ее под заказ. Избегайте заостренных носков и высоких каблуков, в них стопа получает повышенную нагрузку и может сдавливаться.
- Ноги следует держать в тепле, можно согреть их махровыми носками (из хлопка), при этом резинка не должна быть слишком тугой и не должна оставлять следа на коже голени. Предпочтительно использовать светлые однотонные носки, лучше белого цвета, на которых сразу можно заметить проявления возможных травм (следы крови или гноя). Нельзя для согревания использовать грелки, класть ноги на радиатор или перед печкой, камином. Из-за пониженной чувствительности можно получить тяжелые ожоги.
- Необходимо сформировать специальную аптечку для обработки в домашних условиях ссадин, порезов и других повреждений в области стоп.
/doctor-giving-a-patient-foot-treatment-1143840041-8b81f643409d4b26adc33ef73731d124.jpg) Аптечка должна включать: дезинфицирующий раствор (0,05 % раствор хлоргексидина), набор одноразовых стерильных марлевых салфеток, 3 % раствор перекиси водорода, стрептоцид, бинт, гипоаллергенный нетканый пластырь.
Аптечка должна включать: дезинфицирующий раствор (0,05 % раствор хлоргексидина), набор одноразовых стерильных марлевых салфеток, 3 % раствор перекиси водорода, стрептоцид, бинт, гипоаллергенный нетканый пластырь. - Нежелательно применять спирт, йод, раствор «марганцовки» и «зеленку», которые оказывают дубящее действие и тем самым замедляют заживление дефектов на коже стоп.
- Всем пациентам с СД запрещается ходьба босиком. Дома, в сауне, в бассейне, на пляже ходить можно в закрытых тапочках.
- Если нет противопоказаний, ежедневно, в течение 10-15 минут, необходимо делать «зарядку для ног». Это позволит сохранить подвижность мелких суставов стоп и избежать типичных для СДС деформаций.
О любых ранках или повреждениях стоп, вросших ногтях на пальцах ног необходимо сообщать своему лечащему врачу. Это поможет избежать инфекции.
Можно избежать развития СДС, если обеспечить поддержание наиболее оптимальных показателей уровня сахара в крови, строго выполнять рекомендации не только эндокринолога, но и хирурга по лечению, питанию и диспансеризации.
Ни в коем случае не курите! Курение повреждает кровеносные сосуды и уменьшает способность доставлять кислород к органам и тканям. В сочетании с сахарным диабетом, курение значительно увеличивает риск ампутации.
Для пациентов с сахарным диабетом компенсация заболевания и ведение здорового образа жизни являются ключевыми моментами полноценного взаимодействия с окружающим миром.
За дополнительной информацией обращайтесь в кабинет «Диабетическая стопа» УЗ «Гродненский областной эндокринологический диспансер». Телефон регистратуры 48 72 12.
Материал подготовлен врачом-хирургом УЗ «Гродненский ОЭД» Н.А.Вераксич
Симптомы, причины, лечение и профилактика
Обзор
Обзор
Что такое диабетическая стопа?
У людей с диабетом часто бывают проблемы с ногами. У диабетических стоп легче развиваются язвы, деформации и инфекции.
Если быстро не лечить, язва или волдырь диабетической стопы могут заразиться.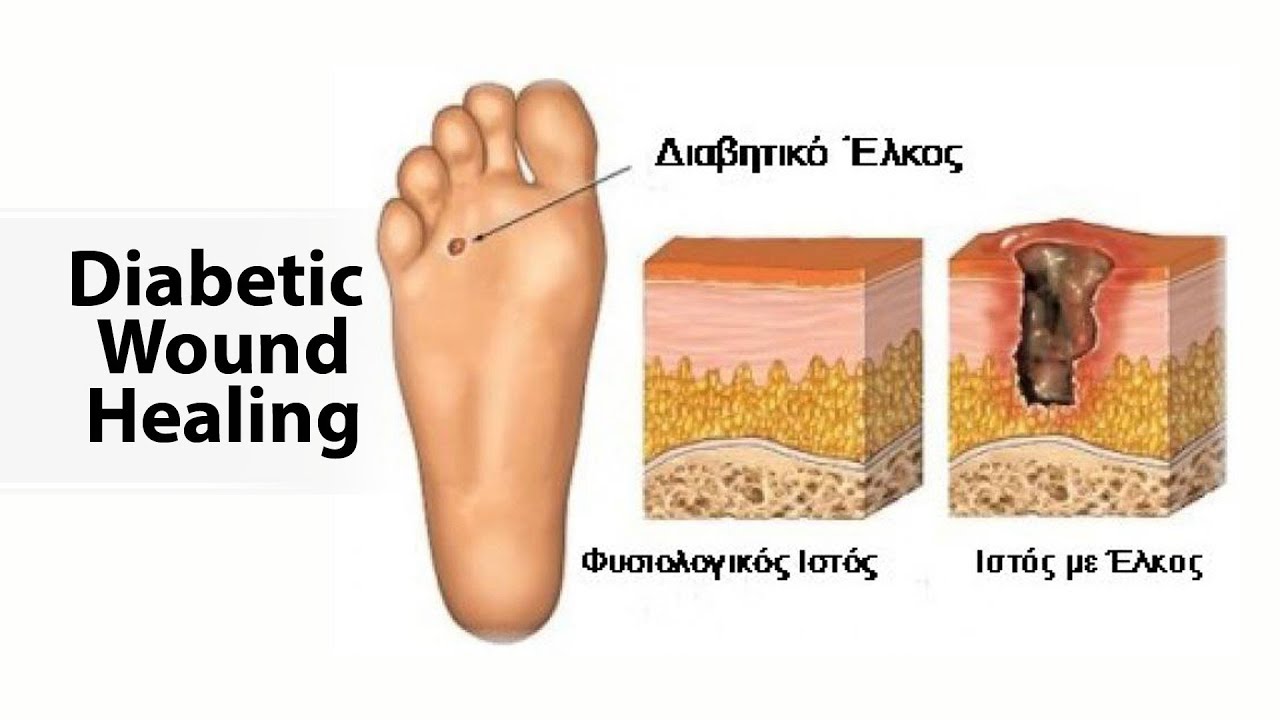 Иногда хирург должен ампутировать (удалить) палец, ступню или часть ноги, чтобы предотвратить распространение инфекции.
Иногда хирург должен ампутировать (удалить) палец, ступню или часть ноги, чтобы предотвратить распространение инфекции.
У кого могут быть проблемы с диабетической стопой?
Проблемы со стопами часто возникают у людей с диабетом, особенно у тех, у кого:
- Повреждение нерва или плохой кровоток в стопах.
- Проблемы с контролем уровня глюкозы в крови в течение длительного времени, включая частые эпизоды гипергликемии (слишком высокий уровень сахара в крови).
- Проблемы с весом.
- Давно болела сахарным диабетом.
- Высокое кровяное давление или высокий уровень холестерина.
Вероятность того, что у человека с диабетом когда-нибудь в жизни разовьется диабетическая стопа, составляет около 15%.
Симптомы и причины
Что вызывает диабетическую стопу?
Длительный высокий уровень сахара в крови может вызвать повреждение нервов, называемое диабетической невропатией.Диабетическая невропатия может возникать по всему телу, но чаще всего в ногах и ступнях.
Это состояние может привести к потере чувствительности в ногах. Если у вас онемели ноги, вы можете не заметить волдыря, пореза или боли. Например, вы можете даже не почувствовать в носке камешек, который режет ногу. Раны, которые остаются незамеченными и необработанными, могут инфицироваться.
Диабет также может влиять на приток крови к ногам и ступням. У людей с диабетом чаще развивается заболевание периферических артерий (ЗПА).Это состояние вызывает сужение или закупорку артерий. Снижение кровотока (плохое кровообращение) может затруднить заживление язвы диабетической стопы или инфекции.
Каковы симптомы диабетической невропатии?
Признаки диабетической невропатии могут включать:
- Потемнение кожи на пораженном участке.
- Снижение способности ощущать тепло или холод.
- Выпадение волос в этой области.
- Онемение.
- Боль.
- Покалывание.
Если диабетическая невропатия приводит к язвам диабетической стопы, следует обратить внимание на следующие симптомы:
- Любые изменения кожи или ногтей на ногах, включая порезы, волдыри, мозоли или язвы.

- Выделение жидкости или гноя.
- Неприятный запах.
- Боль.
- Покраснение.
- Изменение цвета кожи.
- Отек.
Диагностика и тесты
Как диагностируется диабетическая стопа?
Для диагностики диабетической стопы врач:
- Спросите о своих симптомах и о том, насколько хорошо вы контролируете уровень глюкозы в крови.
- Осмотрите пальцы ног, ступни и ноги.
- Коснитесь пальцев ног, ступней и ног различными инструментами, чтобы проверить, нет ли у вас онемения.
Если присутствует диабетическая язва или волдырь, врач, скорее всего, скажет:
- Осмотрите его на предмет любых признаков инфекции, таких как покраснение, отек, тепло, изменение цвета или выделения.
- Заказать тесты для получения снимков глубже кожи, например, рентген или МРТ.
- Возьмите образец кожи или выделений для проверки на наличие инфекции.
Ведение и лечение
При лечении диабетической боли в стопе может участвовать врач, специализирующийся на стопах, называемый ортопедом. Лечение может включать:
Лечение может включать:
- Очистка раны.
- Удаление жидкости или гноя из язвы.
- Удаление или срезание мертвой или инфицированной ткани (так называемая санация раны).
- Наложение специальных повязок и мазей для впитывания лишней жидкости, защиты раны и ее заживления.
- Назначение инвалидной коляски или костылей для снятия веса с пораженной стопы (так называемая разгрузка).
- Назначение пероральных или внутривенных антибиотиков для контроля и устранения инфекции.
В зависимости от степени тяжести инфекции ваш лечащий врач может порекомендовать госпитализацию. Иногда ампутация необходима для предотвращения распространения инфекции на другие части тела.
Профилактика
Чтобы избежать гипергликемии и диабетической невропатии, следует тщательно контролировать уровень сахара в крови.
Вы также можете снизить риск возникновения проблем с диабетической стопой:
- Ежедневно проверять ноги на предмет изменений.
Не забывайте смотреть между пальцев ног. Попросите кого-нибудь о помощи или при необходимости воспользуйтесь зеркалом.
- Проверяйте ноги при каждом посещении врача.
- Уход за ногтями на ногах подстриженными и подпиленными. Обрежьте их поперёк, чтобы не врастать ногти на ногах.
- Поддержание кровотока в стопах. Например, когда вы сидите, держите ноги приподнятыми и часто шевелите пальцами ног. Оставайтесь активными, но выбирайте более мягкие для ног занятия, например ходьбу или плавание.
- Положите кукурузный крахмал или тальк между пальцами ног, чтобы предотвратить скопление влаги.
- Обработка натоптышей и мозолей.
- Носить носки и обувь (или тапочки) весь день. Убедитесь, что носки не слишком тугие, а обувь — по размеру. Некоторые люди с диабетом носят лечебную обувь или стельки для обуви, чтобы предотвратить образование ран или язв.
- Мытье ног каждый день в теплой воде, а не в горячей. После этого тщательно высушите их, в том числе между пальцами ног.
 Затем нанесите лосьон на верхнюю и нижнюю часть ступней, но не между пальцами ног.
Затем нанесите лосьон на верхнюю и нижнюю часть ступней, но не между пальцами ног.
Так же важно избегать определенных вещей. Не:
- Обрежьте мозоли или натоптыши или примените химические вещества.
- Дым.
- Смочите ноги.
- Ходить босиком.
- Носите тесные носки или обувь.
Перспективы / Прогноз
Язвы диабетической стопы довольно часто встречаются у людей, страдающих диабетом в течение длительного времени. Даже при проверке стопы и тщательном мониторинге уровня глюкозы в крови у некоторых людей с диабетом развиваются инфекции.
Прогноз зависит от таких факторов, как:
- Насколько рано была обнаружена рана.
- Наличие инфекции и степень ее распространения.
- Эффективность лечения.
Если инфекцию невозможно контролировать и она распространяется слишком далеко, может потребоваться ампутация.
Жить с
Если у вас диабет, немедленно сообщите своему врачу, если у вас возникли:
- Любые изменения формы стопы.
- Любые изменения кожи на ногах, включая рану, покраснение или потемнение, тепло или странный запах.
- Выпадение волос на пальцах ног, ступнях или ногах.
- Потеря чувствительности в пальцах ног, ступнях или ногах.
- Боль, покалывание, жжение или спазмы в ступнях или ногах.
- Толстые желтые ногти на ногах.
Какие еще состояния могут повлиять на диабетическую стопу?
У людей с диабетом также может развиться стопа Шарко — редкое осложнение, которое может вызвать необратимую деформацию. При стопе Шарко повреждение нервов ослабляет кости и суставы. Кости могут сломаться, а суставы сместиться или разрушиться.
Подробнее о профилактике осложнений диабета.
Записка из клиники Кливленда
Диабетические стопы подвержены риску язв и инфекций, которые могут остаться незамеченными у людей с диабетической невропатией и онемением. Если у вас диабет, важно ежедневно ухаживать за ногами и сообщать о любых проблемах своему врачу. Раннее лечение может предотвратить госпитализацию, деформацию и ампутацию.
Раннее лечение может предотвратить госпитализацию, деформацию и ампутацию.
Комплексное обследование стоп и оценка рисков
Прошло 10 лет с момента публикации последнего технического обзора профилактического ухода за стопами (1), за которым последовало заявление Американской диабетической ассоциации (ADA) по профилактическому уходу за стопами при диабете (2 ).Было опубликовано множество исследований, предлагающих ряд тестов, которые могут с пользой выявлять пациентов с риском язвы стопы, создавая путаницу среди практикующих врачей относительно того, какие скрининговые тесты следует применять в клинической практике. Поэтому ADA собрала рабочую группу для рассмотрения и краткого обобщения недавней литературы в этой области, а затем рекомендовала, что должно быть включено в комплексное обследование стопы для взрослых пациентов с диабетом. Сопредседателями комитета были бывшие и нынешние председатели ADA Foot Care Interest Group (А.J.M.B. и D.G.A.), с другими членами комиссии, представляющими первичную помощь, ортопедическую и сосудистую хирургию, физиотерапию, ортопедическую медицину и хирургию, а также Американскую ассоциацию клинических эндокринологов.
ПУТЬ К ЯЗВУ СТОПЫ
Пожизненный риск развития язвы стопы у человека с диабетом может достигать 25%, тогда как ежегодная частота язв стопы составляет ~ 2% (3–7). До 50% пожилых пациентов с диабетом 2 типа имеют один или несколько факторов риска язвы стопы (3,6).Ряд составляющих причин, в первую очередь периферическая невропатия, взаимодействуют, завершая причинный путь к язве стопы (1,3–5). Список основных факторов, способствующих развитию язвы стопы, представлен в таблице 1.
Таблица 1–Факторы риска язв стопы
Наиболее распространенная триада причин, которые взаимодействуют и в конечном итоге приводят к изъязвлению, была идентифицирована как невропатия, деформация и травма (5). Поскольку выявление пациентов с риском возникновения проблем со стопами является первым шагом к предотвращению таких осложнений, в этом отчете основное внимание будет уделено ключевым компонентам обследования стопы.
КОМПОНЕНТЫ ЭКЗАМЕНА
История
Хотя анамнез является ключевым компонентом оценки риска, пациент не может быть полностью оценен на предмет факторов риска язвы стопы только на основании анамнеза; Ключевым компонентом этого процесса остается тщательный осмотр стопы. Ключевые компоненты анамнеза включают предыдущие изъязвления стопы или ампутацию. Другие важные оценки в анамнезе (таблица 2) включают невропатические или периферические сосудистые симптомы (7,8), нарушение зрения или заместительную почечную терапию.Наконец, следует регистрировать употребление табака, поскольку курение сигарет является фактором риска не только сосудистых заболеваний, но и невропатии.
Ключевые компоненты анамнеза включают предыдущие изъязвления стопы или ампутацию. Другие важные оценки в анамнезе (таблица 2) включают невропатические или периферические сосудистые симптомы (7,8), нарушение зрения или заместительную почечную терапию.Наконец, следует регистрировать употребление табака, поскольку курение сигарет является фактором риска не только сосудистых заболеваний, но и невропатии.
Существенные особенности истории
Общий осмотр
Тщательный осмотр стоп в хорошо освещенной комнате всегда следует проводить после того, как пациент снял обувь и носки. Поскольку неподходящая обувь и деформации стопы являются частыми факторами, способствующими развитию язвы стопы (1,5), обувь следует осмотреть и задать вопрос «Подходит ли эта обувь для этих стоп?» следует спросить.Примеры неподходящей обуви включают чрезмерно изношенную или слишком маленькую для ступни человека (слишком узкую, слишком короткую, слишком низкую носку), что приводит к потиранию, покраснению, волдырям или мозолям. Характеристики, которые следует оценить при осмотре стопы, приведены в таблице 3 и обсуждаются ниже.
Ключевые компоненты обследования диабетической стопы
Дерматологическая оценка.
Первоначально дерматологическая оценка должна включать общий осмотр, в том числе межпальцевый, на предмет наличия изъязвлений или участков аномальной эритемы.Необходимо регистрировать наличие костной мозоли (особенно с кровоизлиянием), дистрофию ногтей или паронихию (9), при этом любой из этих результатов требует направления к специалисту или специализированной клинике. Очаговая или глобальная разница температур кожи между одной стопой и другой может быть признаком сосудистого заболевания или язвы, а также может побудить к направлению к специалисту по уходу за стопами (10–13).
Оценка опорно-двигательного аппарата.
Оценка опорно-двигательного аппарата должна включать оценку любой грубой деформации (14).Жесткие деформации определяются как любые контрактуры, которые не могут быть легко устранены вручную, и чаще всего встречаются в пальцах. Распространенные деформации переднего отдела стопы, которые, как известно, увеличивают подошвенное давление и связаны с разрушением кожи, включают гиперэкстензию плюсневого фалангового сустава с межфаланговым сгибанием (когтистый зацеп) или дистальное разгибание фаланги (молотковый зацеп) (15-17). (Примеры этих деформаций показаны на рис. 1.)
Распространенные деформации переднего отдела стопы, которые, как известно, увеличивают подошвенное давление и связаны с разрушением кожи, включают гиперэкстензию плюсневого фалангового сустава с межфаланговым сгибанием (когтистый зацеп) или дистальное разгибание фаланги (молотковый зацеп) (15-17). (Примеры этих деформаций показаны на рис. 1.)
Деформации стопы. Эти участки часто являются местом образования язв диабетической стопы. A : Деформация пальцев стопы. Обратите внимание на феномен выпучивания, который вызывает повышенное давление на тыльную деформацию молоткообразного пальца, а также на подошвенную плюсневую головку. B : Бурсит большого пальца стопы и перекрытие пальцев стопы. Эта деформация может привести к пролежням между пальцами, на дорсальной или подошвенной поверхности смещенных пальцев и над медиальным первым плюснефаланговым суставом. C : деформация коромысла, вторичная по отношению к артропатии Шарко, может вызвать чрезмерное давление на подошвенную среднюю часть стопы, увеличивая риск образования язв на этом участке.
Важным заболеванием, которое часто упускают из виду или неправильно диагностируют, является артропатия Шарко. Это происходит в нейропатической стопе и чаще всего поражает среднюю часть стопы. Это может проявляться как односторонняя красная, горячая, опухшая, плоскостопие с глубокой деформацией (18–20). Пациента с подозрением на артропатию Шарко следует немедленно направить к специалисту для дальнейшего обследования и лечения.
Неврологическое обследование
Периферическая нейропатия является наиболее частой составляющей причиной язвы диабетической стопы (1,4,5,7).Однако рекомендованное клиническое обследование направлено на выявление потери защитной чувствительности (LOPS), а не ранней невропатии. Диагностика и лечение последнего были рассмотрены в техническом обзоре ADA 2004 г. (7). Клиническое обследование для определения LOPS простое и не требует дорогостоящего оборудования.
Пять простых клинических тестов (таблица 3), каждый из которых подтвержден данными хорошо проведенных проспективных клинических когортных исследований, считаются полезными для диагностики LOPS при диабетической стопе (1–7).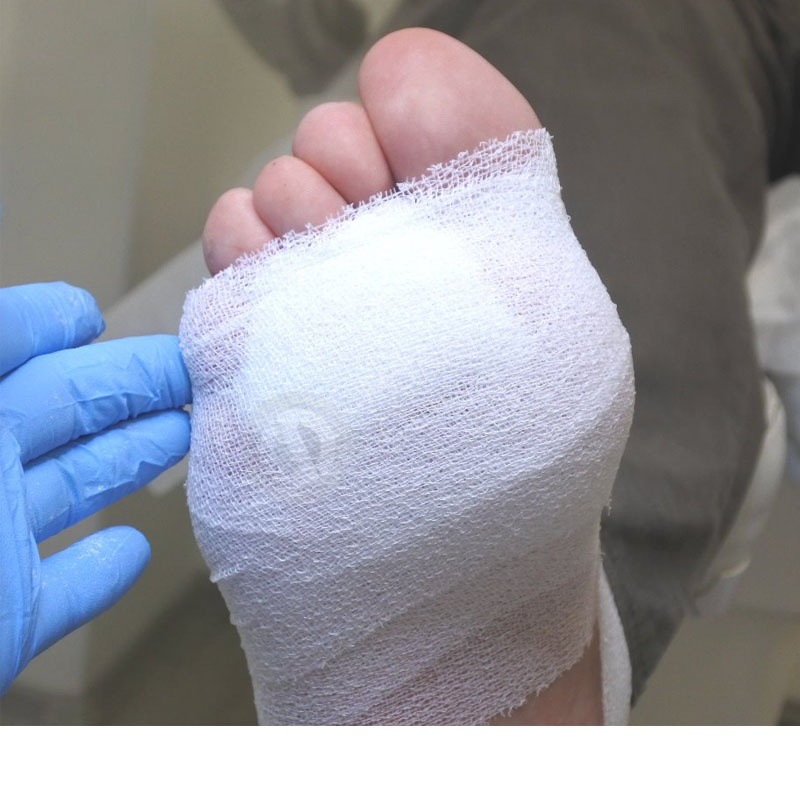 Целевая группа соглашается, что любой из пяти перечисленных тестов может использоваться клиницистами для определения LOPS, хотя в идеале два из них должны проводиться регулярно во время скринингового исследования — обычно это 10-граммовый моноволокно и один другой тест. Один или несколько ненормальных тестов предложили бы LOPS, в то время как по крайней мере два нормальных теста (и никаких аномальных тестов) исключили бы LOPS. Последний из перечисленных тестов — оценка вибрации с помощью биотезиометра или аналогичного инструмента — широко используется в США; однако идентификация пациента с помощью LOPS может быть легко проведена без этого или другого дорогостоящего оборудования.
Целевая группа соглашается, что любой из пяти перечисленных тестов может использоваться клиницистами для определения LOPS, хотя в идеале два из них должны проводиться регулярно во время скринингового исследования — обычно это 10-граммовый моноволокно и один другой тест. Один или несколько ненормальных тестов предложили бы LOPS, в то время как по крайней мере два нормальных теста (и никаких аномальных тестов) исключили бы LOPS. Последний из перечисленных тестов — оценка вибрации с помощью биотезиометра или аналогичного инструмента — широко используется в США; однако идентификация пациента с помощью LOPS может быть легко проведена без этого или другого дорогостоящего оборудования.
Мононити 10 г.
Монофиламенты, иногда известные как моноволокна Семмеса-Вайнштейна, первоначально использовались для диагностики потери чувствительности при лепре (21). Многие проспективные исследования подтвердили, что потеря ощущения давления при использовании 10-граммовой мононити с высокой вероятностью позволяет прогнозировать последующее изъязвление (3,21,22). Скрининг потери чувствительности с помощью 10-граммового моноволокна широко используется во всем мире, и его эффективность в этом отношении была подтверждена в ряде исследований, включая недавнее исследование Seattle Diabetic Foot Study (4,21,23,24).
Скрининг потери чувствительности с помощью 10-граммового моноволокна широко используется во всем мире, и его эффективность в этом отношении была подтверждена в ряде исследований, включая недавнее исследование Seattle Diabetic Foot Study (4,21,23,24).
Нейлоновые моноволокна рассчитаны на изгиб при приложении силы 10 g; потеря способности определять это давление в одном или нескольких анатомических участках подошвенной поверхности стопы была связана с потерей функции крупных нервных волокон. Рекомендуется тестировать четыре участка (головки 1-й, 3-й и 5-й плюсневой кости и подошвенную поверхность дистального отдела большого пальца стопы) на каждой стопе.
Методика проверки восприятия давления с помощью моноволокна массой 10 г проиллюстрирована на рис.2; во время тестирования пациенты должны закрыть глаза. При выборе марки моноволокна необходимо соблюдать осторожность, поскольку многие коммерчески доступные моноволокна оказались неточными. Рекомендуются одноразовые одноразовые моноволокна или те, которые показали свою точность в исследовании Booth and Young (23).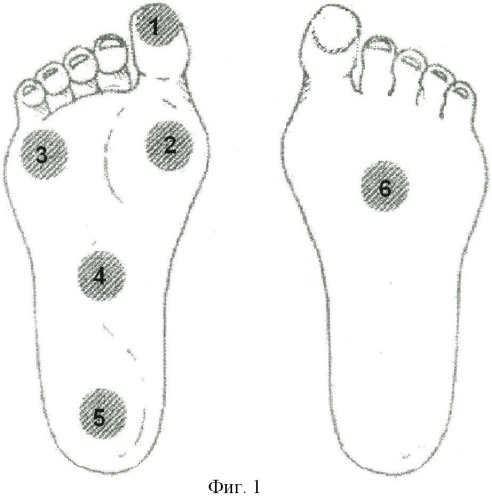 Ощущение давления с помощью изгибающейся мононити 10 г следует сначала продемонстрировать пациенту на проксимальном участке (например, на плече). Затем можно исследовать участки стопы, попросив пациента ответить «да» или «нет» на вопрос, применяется ли моноволокно к конкретному участку; пациент должен распознавать ощущение давления, а также определять правильное место.При проверке ощущения давления всегда следует избегать участков мозоли.
Ощущение давления с помощью изгибающейся мононити 10 г следует сначала продемонстрировать пациенту на проксимальном участке (например, на плече). Затем можно исследовать участки стопы, попросив пациента ответить «да» или «нет» на вопрос, применяется ли моноволокно к конкретному участку; пациент должен распознавать ощущение давления, а также определять правильное место.При проверке ощущения давления всегда следует избегать участков мозоли.
Верхняя панель : Для проведения теста на моноволокно массой 10 г устройство помещают перпендикулярно к коже, прикладывая давление до тех пор, пока моноволокно не застегивается. Его следует удерживать на месте примерно 1 с, а затем отпустить. Нижняя панель : Тест моноволокна следует проводить на выделенных участках, когда глаза пациента закрыты.
Камертоны 128 Гц.
Камертон широко используется в клинической практике и обеспечивает простой и недорогой тест на виброощущение. Ощущение вибрации следует тестировать на кончике большого пальца ноги с обеих сторон. Аномальная реакция может быть определена как когда пациент теряет ощущение вибрации, а исследователь все еще воспринимает ее, удерживая вилку на кончике пальца (3,4).
Аномальная реакция может быть определена как когда пациент теряет ощущение вибрации, а исследователь все еще воспринимает ее, удерживая вилку на кончике пальца (3,4).
Ощущение укола булавкой.
Точно так же неспособность субъекта воспринимать ощущение укола булавкой была связана с повышенным риском образования язвы (4).Одноразовый штифт следует наложить проксимальнее ногтя на пальце ноги на дорсальную поверхность большого пальца стопы с усилием, достаточным для деформации кожи. Неспособность воспринимать укол на любом большом пальце стопы будет расценена как ненормальный результат теста.
Голеностопный рефлекс.
Отсутствие рефлексов голеностопного сустава также связано с повышенным риском изъязвления стопы (4). Рефлексы голеностопного сустава можно проверить, стоя на коленях или лежа на кушетке / столе. Ахиллово сухожилие следует растянуть до тех пор, пока лодыжка не займет нейтральное положение, прежде чем наносить удары молотком по сухожилию.Если реакция изначально отсутствует, пациента можно попросить соединить пальцы вместе и потянуть, а затем повторно протестировать рефлексы голеностопа с подкреплением. Полное отсутствие рефлекса голеностопного сустава в состоянии покоя или при подкреплении считается ненормальным результатом.
Полное отсутствие рефлекса голеностопного сустава в состоянии покоя или при подкреплении считается ненормальным результатом.
Тестирование порога восприятия вибрации.
Биотезиометр (или нейротезиометр) представляет собой простое портативное устройство, которое дает полуколичественную оценку порога восприятия вибрации (VPT). Что касается вибрации с помощью камертона 128 Гц, восприятие вибрации с помощью биотезиометра также проверяется на пульпе большого пальца стопы.Когда пациент лежит на спине, игла инструмента помещается над дорсальным отделом большого пальца стопы, и амплитуда увеличивается до тех пор, пока пациент не сможет обнаружить вибрацию; полученное число известно как VPT. Этот процесс следует сначала продемонстрировать на проксимальном участке, а затем для каждого большого пальца берется среднее значение трех измерений. VPT> 25 В считается ненормальным и, как было показано, является сильным предиктором последующего изъязвления стопы (15,22).
Оценка сосудов
Заболевание периферических артерий (ЗПА) является компонентной причиной примерно одной трети язв стопы и часто является значительным фактором риска, связанным с рецидивирующими ранами (5,25). Следовательно, оценка ЗПА важна для определения общего статуса риска для нижних конечностей. Сосудистое обследование должно включать пальпацию пульса на задней большеберцовой и тыльной сторонах стопы (10,26), которые следует охарактеризовать как «присутствует» или «отсутствует» (26).
Пациенты с диабетом с признаками или симптомами сосудистого заболевания (таблица 2) или отсутствием пульса при скрининговом обследовании стопы должны пройти тест на давление на лодыжечно-плечевой индекс давления (ABI) и рассматриваться для возможного направления к сосудистому специалисту.ABI — простой и легко воспроизводимый метод диагностики сосудистой недостаточности нижних конечностей. Артериальное давление в голеностопном суставе (тыльной стороне стопы или задней большеберцовой артерии) измеряется с помощью стандартного ультразвукового допплеровского датчика. Этот метод показан на рис. 3. ЛПИ получается делением систолического давления в голеностопном суставе на большее из двух плечевых систолических давлений (8). ЛПИ> 0,9 является нормальным, <0,8 связано с хромотой, а <0,4 обычно связано с ишемической болью в покое и некрозом тканей.
ЛПИ> 0,9 является нормальным, <0,8 связано с хромотой, а <0,4 обычно связано с ишемической болью в покое и некрозом тканей.
Кровообращение нижних конечностей и тест ABI. A : вид спереди, правая нижняя конечность, нормальная артериальная анатомия. B : ABI. Поместите манжету для измерения кровяного давления над пульсом. Поместите доплеровский зонд над артериальным пульсом; a : задняя большеберцовая артерия, b : тыльная артерия стопы. Расчет ABI: разделите систолическое артериальное давление в лодыжке на систолическое артериальное давление в плечевой артерии. (ABI> 0,9 является нормальным.) По материалам Khan et al., JAMA 295: 536–546, 2006.
Группа консенсуса ADA по ЗПА рекомендовала измерение ЛПИ у пациентов с диабетом старше 50 лет и рассмотрение измерения ЛПИ у более молодых пациентов с множественными факторами риска ЗПА, повторяя нормальные тесты каждые 5 лет (8). Таким образом, ЛПИ может быть частью ежегодного комплексного обследования стоп в этих подгруппах пациентов. Измерения ЛПИ могут вводить в заблуждение при диабете, поскольку наличие медиального кальциноза делает артерии несжимаемыми и приводит к ложно повышенному или супрасистолическому давлению в лодыжках.При наличии несжимаемых артерий голени или голеностопного сустава (ABI> 1,3) могут быть выполнены измерения цифрового артериального систолического давления (давления на пальце ноги) или чрескожного давления кислорода.
Измерения ЛПИ могут вводить в заблуждение при диабете, поскольку наличие медиального кальциноза делает артерии несжимаемыми и приводит к ложно повышенному или супрасистолическому давлению в лодыжках.При наличии несжимаемых артерий голени или голеностопного сустава (ABI> 1,3) могут быть выполнены измерения цифрового артериального систолического давления (давления на пальце ноги) или чрескожного давления кислорода.
Классификация рисков и направление / наблюдение
После того, как пациент был тщательно обследован, как описано выше, его следует отнести к категории риска для стопы (таблица 4). Эти категории предназначены для прямого направления и последующей терапии специализированным клиницистом или командой (17,20), а также для частоты последующего наблюдения врача общей практики или специалиста.Повышенная категория связана с повышенным риском изъязвления, госпитализации и ампутации (17). Пациенты с категорией риска 0, как правило, не нуждаются в направлении к специалистам и должны проходить общее обучение уходу за стопами и ежегодно проходить комплексное обследование стопы. Пациенты с категорией риска стопы 1 могут проходить лечение у терапевта или специалиста каждые 3–6 месяцев. Следует рассмотреть возможность первоначального направления к специалисту для оценки потребности в специализированном лечении и последующем наблюдении. Пациенты категорий 2 и 3 должны направляться к специалисту по уходу за ногами или в специализированную клинику и осматриваться каждые 1–3 месяца.
Пациенты с категорией риска стопы 1 могут проходить лечение у терапевта или специалиста каждые 3–6 месяцев. Следует рассмотреть возможность первоначального направления к специалисту для оценки потребности в специализированном лечении и последующем наблюдении. Пациенты категорий 2 и 3 должны направляться к специалисту по уходу за ногами или в специализированную клинику и осматриваться каждые 1–3 месяца.
Классификация рисков на основе комплексного обследования стопы
Уход за диабетической стопой и невропатия
Без должного внимания невропатия (повреждение нервов) поражает около 50% людей с диабетом. Наибольшему риску подвержены люди, страдающие диабетом в течение многих лет, и те, кто диагностирован позже в жизни. Многие недавно диагностированные пожилые люди, вероятно, в течение многих лет страдали невыявленным и неконтролируемым диабетом.
Правильный уход за ногами очень важен для людей, живущих с диабетом
- Ежедневно проверяйте кожу на наличие мозолей, порезов или трещин и ищите признаки инфекции, такие как покраснение, отек, тепло или выделения.
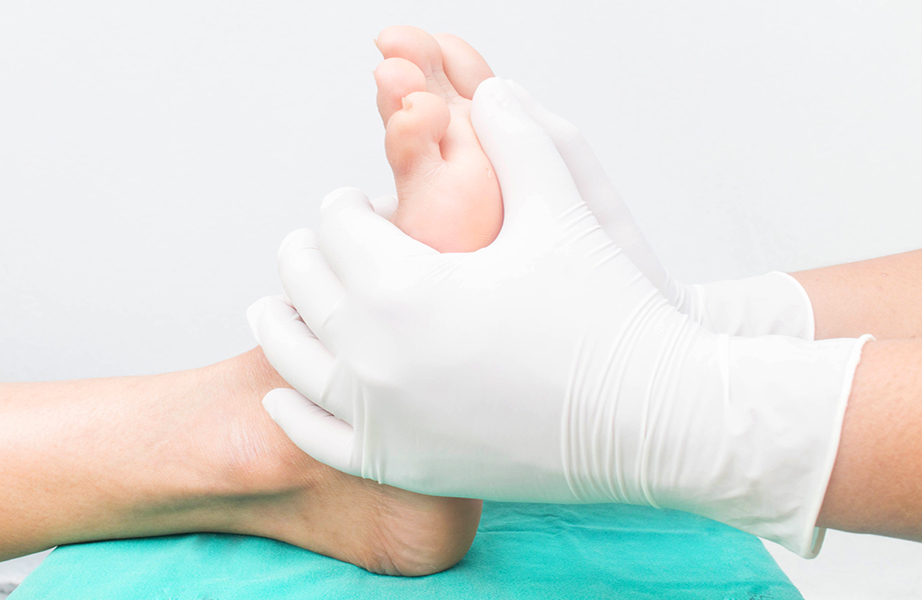
- При необходимости используйте зеркало, чтобы смотреть на ступни.
- Обязательны ежегодные экзамены на стопы.
- Держите ноги в чистоте. Не применяйте спирт или перекись водорода, потому что они сушат кожу.
- Будьте осторожны, замачивая ноги в горячей воде, так как повреждение нервов снижает чувствительность к температуре.
- Никогда не выходите босиком на улицу. В помещении носите тапочки или носки.
- Обувь должна подходить по размеру. Носите мягкие толстые носки без швов. Швы могут натирать кожу и вызывать образование волдырей.
- Поменяйте туфли, которые вы носите. Не носите одну и ту же обувь каждый день.
- Проверяйте обувь каждое утро перед тем, как надеть ее. Галька или мусор могут вызвать воспаление.
- Нанесите крем без ланолина, без красителей и отдушек, например Aveeno, Ceravie и Nivea. Регулярно наносите тонким слоем на верхнюю и нижнюю часть ступней, но никогда не между пальцами ног. Важно тщательно просушить кожу между пальцами ног.

- Если вы можете видеть и дотянуться до пальцев ног, вы можете обрезать ногти на ногах.В противном случае пусть это сделает кто-нибудь другой.
Симптомы диабетической невропатии
Симптомы могут варьироваться от покалывания или жжения до стреляющей или колющей боли. Некоторые люди чувствуют слабость в ступнях и ногах. Людям, страдающим диабетом, следует ежегодно проходить обследование у специалиста по стопам.
Лечение невропатии
Лечение болезненной периферической невропатии направлено на поддержание надлежащего уровня глюкозы в крови, чтобы избыток глюкозы в системе не откладывался на мелких нервах рук и ног.Лекарства доступны, однако для получения всех преимуществ от лекарств необходимо добиться контроля уровня глюкозы в крови. Ваша группа по уходу обсудит ваши конкретные потребности и варианты.
Другие проблемы с ногами, о которых следует знать
Молотки, бурситы, сухая кожа и ногти неправильной формы также могут стать причиной проблем. После 40 лет средний человек обнаружит, что размер обуви увеличивается до 1½ размера. Важно ежегодно измерять ступни. Ношение обуви неправильного размера может нанести серьезный вред людям с диабетом.
Узнайте о подиатрии Мемориала здравоохранения UMass
Проблемы со стопами и их причины
Диабет часто означает, что существует больший риск серьезного заболевания стопы, поэтому важно сообщить своему врачу, если у вас есть симптомы любого из заболеваний стоп, описанных в этом руководстве.
Важно не упускать из виду легкую проблему стопы, поскольку каждая из перечисленных проблем может стать серьезной при наличии диабета.
При обращении к врачу по поводу любого из этих состояний убедитесь, что медицинская бригада, включая регистратора, знает, что у вас диабет.
Причины диабетической стопы
Существует ряд различных осложнений стопы, каждая из которых может иметь разные причины, но есть некоторые причины, которые являются общими для ряда проблем стопы.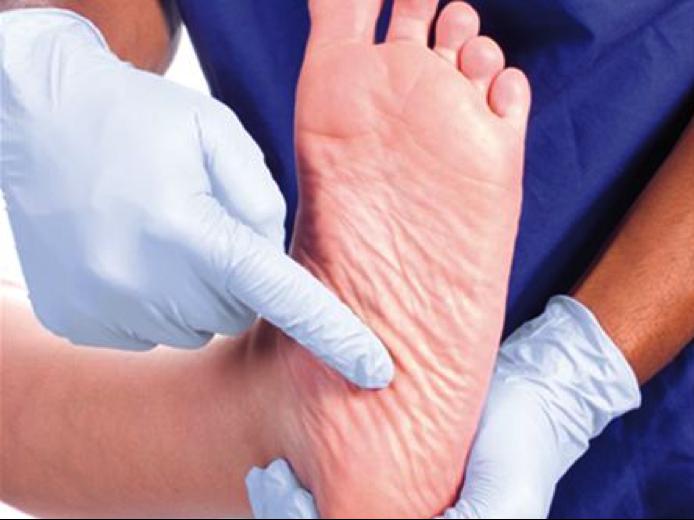
Плохо подобранная обувь может привести к натиранию кожи, вызывая волдыри и натоптыши, а обувь, в которой недостаточно места для всех пальцев ног, может увеличить вероятность образования бурситов или молотков.
При ходьбе босиком риск получения ранения ступни или, особенно в жаркую погоду, ожога.
Наличие невропатии может значительно увеличить риск возникновения состояния стопы, поскольку вы можете не ощущать, когда ваши стопы ухудшаются или повреждаются.
Плохое кровообращение также может привести к ряду проблем со стопами.
Предотвращение проблем со стопами
Существует несколько способов снизить вероятность развития проблем со стопами, в том числе:
Стопа спортсмена (tinea pedis)
Грибковая инфекция стопы, характеризующаяся сыпью между пальцами. которые могут вызывать зуд и вызывать сухость и шелушение кожи
Ступня спортсмена может привести к грибковой инфекции ногтей на ногах и может вызвать растрескивание кожи на ногах, что может привести к инфекции и, следовательно, может стать серьезной проблемой для людей с диабетом.
Волдыри
Волдыри часто возникают из-за трения кожи об обувь, когда жидкость скапливается под верхними слоями кожи. Лопнувшие волдыри несут в себе риск заражения, поэтому не пытайтесь лопнуть волдырь.
Бурсит большого пальца стопы (hallux valgus)
Считается, что бурсит большого пальца стопы указывает на соседние пальцы этой стопы. Это может привести к тому, что большой палец ноги будет опираться на один или несколько других пальцев, и кость, ведущая к большому пальцу стопы (эта кость называется первой плюсневой костью), выйдет наружу.
Причина бурсита не так хорошо изучена, но семейный анамнез считается сильным фактором, и плохо подобранная обувь может усугубить проблему. Лечение включает в себя меры по облегчению проблемных симптомов, такие как обезболивающие, стельки или подушечки для большого пальца стопы, или может быть рекомендовано хирургическое вмешательство, если косточка может привести к дальнейшим, более серьезным проблемам.
Мозоли
Мозоли — это жесткие участки кожи, которые накапливаются в качестве защитной реакции на кожу в этой области, которую регулярно растирают или надавливают.Мозоли могут образовываться на ногах по ряду причин, в том числе:
- Ношение плохо сидящей обуви
- Регулярное ношение высоких ада
Если мозоли накапливаются, это может увеличить риск разрушения кожи и образования язв на стопах. Лечение может включать снижение давления на стопу, например, использование терапевтических стелек, или хирургическое вмешательство. Не следует пытаться удалить жесткую кожу в домашних условиях.
Стопа Шарко
Стопа Шарко — это заболевание, которое может повлиять на стопу и / или лодыжку, если у кого-то есть форма повреждения нервов, называемая моторной невропатией.Эта форма невропатии не позволяет нервам адекватно контролировать мышцы стопы, что может привести к тому, что кости стопы и лодыжки не будут должным образом поддерживаться этими мышцами. Это может привести к переломам и вывиху костей.
Проблема стопы Шарко усложняется тем, что нейропатия означает, что люди с этим заболеванием могут не чувствовать боли при переломах или вывихе. Это одна из многих причин, по которым важно регулярно проверять ноги на предмет изменений внешнего вида или признаков повреждений.
Мозоли
Мозоли — это круги твердой кожи, которые обычно могут образовываться на вершине или по бокам обуви из-за ношения высоких каблуков или в результате другого заболевания, например большого пальца стопы.
Как и в случае мозолей, удаление натоптышей должно выполняться только врачом или ортопедом.
Сухая кожа
Сухая кожа на ступнях может стать опасной, так как может привести к растрескиванию кожи, что может вызвать инфекцию.
Если у вас сухая кожа, увлажняющие средства могут помочь сохранить кожу увлажненной и предотвратить растрескивание.Сообщите своему врачу, если ваша кожа станет сухой или потрескавшейся.
Язвы стопы
Язвы стопы — это участки кожи, на которых повреждена кожа, оставляя обнаженными ткани под ней. Язвы стопы чаще встречаются у людей с невропатией (повреждением нервов) или нарушением кровообращения в стопах, поскольку оба эти состояния ухудшают способность организма к заживлению.
Язвы стопы могут легко заразиться, если они не защищены и не заживут, поэтому важно как регулярно проверять свои стопы, так и немедленно уведомлять врача, если язва стопы образовалась.
Грибковые инфекции ногтей
Грибковые инфекции ногтей могут возникать в результате заражения стопы спортсмена или ногтя дрожжевым грибком, Candida. Грибковые инфекции ногтей можно заметить по изменению цвета ногтя, например, по его изменению в белый, желтый, зеленый, коричневый или черный цвет. Ноготь может стать толще и стать хрупким, что приведет к его отламыванию.
Инфекции ногтей могут в некоторых случаях приводить к кожным инфекциям (целлюлит) и даже к инфекциям костей (остеомиелит).Они могут быстро стать серьезной угрозой для здоровья. Поэтому важно, чтобы вы обратились за помощью к врачу или ортопеду, как только вы заметите какие-либо изменения в состоянии ногтей.
Подагра
Подагра не является заболеванием стопы как таковое, однако это состояние, которое обычно может поражать стопы. Подагра возникает, если в крови накапливается мочевая кислота.
Симптомы подагры включают боль в суставах, которая часто может возникать в суставах большого пальца ноги, отек и блестящую розовую или красную кожу (у белых) или блестящую более темную кожу (у людей с коричневой или черной кожей).
Подагра может привести к осложнениям, включая проблемы со стопами, если она вызывает разрыв кожи на стопе.
Молотковые пальцы и пальцы ног
Молоток и пальцы ног — это условия, при которых пальцы стопы сгибаются в необычную форму, а пальцы стопы направлены вниз. Молоток зацепа и зацепа зацепа может быть вызван прижатием пальцев ног к кончику обуви или из-за того, что мышцы и сухожилия на пальце ноги становятся короче и туже.
Ваш врач или ортопед может порекомендовать лучшее лечение для решения проблемы или облегчения боли или дискомфорта.
Вросшие ногти на ногах (онихокриптоз).
Вросшие ногти на ногах — это когда ноготь начинает врастать в кожную ткань. Вросшие ногти на ногах могут быть болезненными и опасными, поскольку могут привести к ранениям и риску заражения.
Вросшие ногти на ногах могут развиваться по ряду причин: от неправильной стрижки ногтей до слишком тесной посадки обуви и травм ногтей. Ваш врач сможет посоветовать или назначить лучшее лечение для предотвращения травм стопы.
Подошвенный фасциит
Подошвенный фасциит — это воспаление подошвенной фасции, при котором полоса ткани проходит вдоль подошвы стопы.Если происходит повреждение, которое может быть внезапным повреждением или повреждением, которое накапливается с течением времени, это может вызвать воспаление, которое может вызвать боль в пятке.
Это состояние чаще встречается у людей с избыточным весом.
Боль при подошвенном фасциите может ощущаться как колющая боль, которая обычно наиболее болезненна в начале утра.
Восстановление может включать отдых, специальные упражнения на растяжку или противовоспалительные препараты, такие как ибупрофен. В некоторых случаях могут потребоваться инъекции кортикостероидов или операция.Если у вас болит пятка, обратитесь к врачу, который посоветует лучшее лечение.
Подошвенные бородавки (бородавки)
Подошвенные бородавки, широко известные как бородавки, представляют собой вирусные инфекции, вызываемые вирусом папилломы человека (ВПЧ). Подошвенные бородавки заметны в виде небольших бугорков с шероховатой поверхностью. Бородавки заразны и могут передаваться через кожу при контакте с кожей, а иногда и при контакте с поверхностями. Например, бородавки обычно могут передаваться от человека к человеку через поверхности бассейна, если человек с бородавками не носит защитный пластиковый носок.
Людям с диабетом не рекомендуется заниматься самолечением бородавок. Иногда подошвенные бородавки исчезают без необходимости лечения, но если бородавка сохраняется или начинает кровоточить, размножаться или иным образом изменять внешний вид, вам необходимо уведомить своего врача, который сможет посоветовать или провести соответствующее лечение.
Основные факты о диабетической стопе и боли в пятке
Жизнь с диабетом может быть трудной, если не сказать больше.Помимо опасений по поводу лекарств, регулирования уровня сахара в крови, сердечно-сосудистых заболеваний, почек и глаз, существует также значительный риск травм стопы.
Знание того, на какие распространенные травмы диабетической стопы следует обращать внимание, и несколько советов по уходу за диабетической стопой, чтобы предотвратить эти травмы, могут помочь вам своевременно выявить потенциальные проблемы и не допускать возникновения любых осложнений.
Травмы стоп и диабет
Наиболее важной связью между диабетом и болезненными ощущениями в ногах является периферическая невропатия или повреждение и воспаление нервов конечностей. Это повреждение и воспаление затрудняет или даже делает невозможным для нервов правильную сигнализацию ощущений, включая боль.
Исследователи считают, что высокий или неконтролируемый уровень сахара в крови, один из признаков диабета, является основной причиной невропатии, а также повреждения кровеносных сосудов, которые предназначены для доставки питательных веществ и кислорода к ногам.
Травмы стопы могут быть серьезной проблемой для людей с диабетом, поскольку эта потеря чувствительности из-за невропатии затрудняет обнаружение предупреждающих признаков травмы до тех пор, пока кожа не станет поврежденной и инфицированной, или пока не произойдет серьезное внутреннее повреждение.
Распространенные проблемы со стопой у людей с диабетом
Из-за невропатии и других факторов, связанных с диабетом (например, ожирения), многие люди с диабетом страдают от болезней стоп. Ниже приведены некоторые из наиболее распространенных заболеваний стопы, которые совпадают с диабетом:
Сухая, потрескавшаяся кожа
Неконтролируемый уровень сахара в крови и повреждение нервов могут привести к изменениям кожи на ступнях, в результате чего они станут очень сухими. Кожа может трескаться и шелушиться из-за повреждения нервов, контролирующих влажность и содержание масла.Вы можете помочь избежать этой проблемы, нанеся увлажняющий крем без запаха после купания, чтобы удержать влагу и избежать высыхания и растрескивания ног.
Деформации стопы
Повреждение нерва в результате невропатии может привести к изменению формы ступней и пальцев ног, даже пальцев ног. Из-за этих изменений формы стандартная обувь может со временем натираться и травмировать пальцы ног и боковые стороны стопы. Помогите решить проблему деформации стопы, надев специальную обувь, созданную специально для диабетической стопы. Никогда не заставляйте ноги надевать обычную обувь, если вы заметили, что ваша обувь изменилась по размеру.
Мозоли
Мозоли в точках давления под стопой накапливаются быстрее и чаще возникают у людей, страдающих диабетом. Если мозоли не удалить и не позаботиться должным образом, кожа может утолщаться и превратиться в язву или открытую рану. Врач должен удалить мозоли диабетика, чтобы избежать инфекции и язв. В домашних условиях для замедления роста мозолей можно использовать пемзу каждый день. Обязательно нанесите лосьон или вазелин сразу после использования пемзы, чтобы удержать влагу и избежать высыхания и трещин на коже.
Язвы
Язвы — одна из самых серьезных проблем со стопами, с которыми сталкиваются люди, страдающие диабетом. Эти открытые язвы обычно возникают на подошве большого пальца ноги или на подушечке стопы, где при ходьбе возникает трение и давление. Некоторая неподходящая обувь может вызвать язвы и по бокам стопы. Независимо от расположения язвы важно отнестись к ней серьезно. Хотя язва может не болеть, она может инфицироваться и в конечном итоге привести к потере конечности. Ежедневно проверяйте все участки стоп на предмет язв.
Если вы заметили язву, держитесь подальше от пораженной стопы и поговорите со своим врачом. Давление и использование заставят инфекцию глубже проникнуть в стопу, и она может заразить кость. Вам могут прописать специальную обувь, чтобы защитить язву до заживления. Даже после того, как инфекция утихла и зажила, следует носить обувь, чтобы избежать разрушения рубцовой ткани и повторного появления язвы.
Проблемы с обращением
Диабет ухудшает кровообращение, затрудняет выздоровление и борьбу с инфекцией.Кровеносные сосуды ног и стоп со временем сужаются и затвердевают, что затрудняет попадание лейкоцитов в место инфекции. Все эти факторы способствуют увеличению числа случаев ампутации стопы и ноги у диабетиков. Имейте в виду, что курение еще больше усугубляет эти проблемы с кровообращением из-за того, что оно влияет на мелкие кровеносные сосуды и еще больше ухудшает заживление ран.
Может ли диабет причинить боль ногам?
В то время как опасность онемения и потери чувствительности из-за периферической невропатии является самой большой угрозой для больных диабетом, ноги с ощущениями (которые могут чувствовать боль!) Также не являются пикником.
Диабет может вызывать болезненные ощущения в стопах, особенно в пятке из-за подошвенного фасциита. Хотя исследователи не выявили всех связей между диабетом и подошвенным фасциитом, большинство из них считают, что быстрое или чрезмерное увеличение веса (которое вызывает дополнительную нагрузку на связки подошвенной фасции) играет важную роль, равно как и старение суставов и связок (диабет — это более важно. часто встречается у пожилых людей).
Боль при подошвенном фасциите может появляться постепенно или внезапно, тупая или острая.Боль в пятке при подошвенном фасциите часто усиливается по утрам, когда мышцы и связки напряжены.
Особенности лечения диабетической боли в пятке и других травм стопы
Травмы диабетической стопы, вызванные невропатией или подошвенным фасциитом, требуют тщательного лечения. Если у вас диабет, при работе со своим врачом, чтобы сохранить здоровье ног, обязательно помните о следующих соображениях:
- Ежедневно проверяйте ноги на предмет порезов, ран и язв.Ежедневно мойте ступни и пальцы ног в теплой мыльной воде, затем полностью высушите и нанесите высококачественный лосьон, чтобы предотвратить высыхание и растрескивание кожи
- Регулярно подстригайте ногти на ногах с помощью специалиста, знакомого с методами ухода за диабетической стопой, если возможно, чтобы избежать порезов или вросших ногтей
- Не ходи босиком. Всегда носите обувь (или поддерживающие тапочки) и носки, чтобы избежать возможных травм или небольших порезов, которые могут перерасти в язвы.
- Не ждите, чтобы сообщить врачу о новых симптомах, порезах, синяках или потере чувствительности в ступнях и ногах.
- Проверяйте обувь каждое утро, чтобы убедиться, что внутри нет камешков или случайного мусора, который может натереться о ваши ноги во время ходьбы и вызвать рану или порез. Регулярно меняйте обувь, чтобы убедиться, что она подходит по размеру и не слишком изношена, чтобы эффективно поддерживать ноги во время ходьбы.
- Если у вас болит пятка из-за подошвенного фасциита и вы носите ортопедические вставки для поддержки свода, вы можете выбрать более мягкие гелевые вставки, которые помогут избежать пролежней.
- Осторожно растяните и тренируйте мышцы и связки стоп и ног, чтобы они оставались как можно более гибкими и гибкими (помните, что любые упражнения, которым вы следуете, должны выполняться с ведома и поддержки врача).
- Насколько это возможно, избегайте курения (курение еще больше ограничивает приток крови к конечностям и может усугубить повреждение нервов и невропатию) и поддерживать здоровую диету и уровень физической активности
Управление диабетом может стать непосильной задачей.Но если вы потратите время на изучение потенциальных проблем, это поможет избежать боли, расходов и травм, связанных с серьезными осложнениями.
Хороший уход за ногами по-прежнему возможен даже при диабете. Знайте, на какие проблемы со стопами следует обращать внимание, делайте все возможное, чтобы оставаться активными, регулярно проверяйте свои ноги и поддерживайте хорошее общение со своим врачом!
Уход за ногами — Диабет Австралия
Уход за ногами
- Если у вас диабет, вам необходимо ежедневно заботиться о ногах
- Наличие диабета может увеличить риск язв стопы и ампутации
- Ежедневный уход может предотвратить серьезные осложнения
- Ежедневно проверяйте свои ступни на предмет изменений или проблем
- Визит к ортопеду ежегодно для осмотра или чаще, если ваши ноги подвержены высокому риску.
- Foot Forward предоставляет полезную информацию и вспомогательные ресурсы, чтобы помочь людям с диабетом ухаживать за ногами.
Почему?
Ваши ноги в опасности потому что диабет может вызвать повреждение нервов в ногах, кровь кровообращение и инфекция. Наличие диабета может увеличить риск язвы стоп и ампутации. Это повреждение более вероятно, если:
- У вас долгое время диабет
- У вас слишком высокий уровень глюкозы в крови в течение длительного периода
- Вы курите — курение снижает приток крови к ногам, раны заживают медленно
- Вы малоподвижны.
Ежедневные проверки
Важно проверять ноги каждый день.
Если вы заметили что-либо из следующего — обратитесь за медицинской помощью * день *
- Язва
- Необычный отек
- Покраснение
- Волдыри
- Вросший ноготь
- Синяки или порезы
Если вы заметили что-либо из следующего, обратитесь за медицинской помощью в течение 7 дней
- Сломанная кожа между пальцами ног
- Костная мозоль
- Кукуруза
- Изменение формы стопы
- Трещина на коже
- Изменение цвета ногтей
Повреждение нерва
Неправильный контроль уровня глюкозы в крови может вызвать повреждение нервов стоп.Симптомы включают:
- Онемение
- Холод в ногах
- Покалывание, ощущение покалывания и иголок в стопах
- Жгучие боли в ногах и ступнях, обычно более заметные в постели ночью.
Эти симптомы могут привести к потере чувствительности в ногах, которая увеличивает риск случайного повреждения, потому что вы не чувствуете боли. Травма стопы может перерасти в язву на стопе. которые могут проникать до костей.Это может привести к заражению кость (остеомиелит) и хроническая инфекция костей и суставов. Если инфекция не лечится при первых признаках, это может привести к изъязвление (инфицированная открытая рана) и, в конечном итоге, ампутация (удаление палец, ступня или конечность).
Обратитесь к ортопеду, врачу или дипломированному специалисту по диабету, если у вас есть какие-либо из этих симптомов.
Кровоснабжение
Низкий уровень глюкозы в крови лечение может привести к уменьшению кровоснабжения стоп.Это делает люди с диабетом более склонны к инфекциям после травм, ломает кожу. Признаки плохого кровоснабжения включают:
- Острые судороги в ногах после ходьбы на короткие расстояния или подъема по лестнице
- Боль в ногах даже в состоянии покоя (часто ранним утром)
- Холодные ноги
- Ступни имеют красновато-синий цвет
- Порезы, которые медленно заживают.
Если у вас есть какие-либо из этих симптомов, обратитесь к ортопеду, врачу или дипломированному специалисту по обучению диабету.
Проверка ног
Есть два типы риска для ног, высокий риск и низкий риск. Зная о риске и уход за ногами может предотвратить серьезные проблемы, такие как язвы и ампутация. Врач, ортопед или дипломированный специалист по диабету может провести простой и безболезненный осмотр ног, чтобы определить, у ваших ног низкий или высокий риск развития более серьезных проблем.
Низкий риск
Стопы низкого риска имеют нормальную чувствительность и хороший кровоток.Однако это важно знать, что ступни с низким уровнем риска могут стать ступнями с высоким риском без симптомов, поэтому регулярные проверки по-прежнему важны.
Высокий риск
Люди, у которых в прошлом была язва стопы или ампутация, имеют высокий риск осложнений. Ноги с мозолями или деформациями, такими как коготь пальцы ног также имеют повышенный риск, если плохое самочувствие и / или снижение крови поток тоже присутствует.
Если ваши ноги подвержены высокому риску, вам следует показать их врач или ортопед каждые 3-6 месяцев.В некоторых случаях вы можете быть направлен к специалисту или в клинику для лечения стопы повышенного риска.
Обследование будет включать осмотр:
- Приток крови к стопам (кровообращение)
- Ощущения и рефлексы (нервы)
- Ступни необычной формы (включая бурситы, когтистые и молотковые пальцы)
- Ногти на ногах
- Сухость, мозоли, натоптыши, трещины или инфекции.
У людей с диабетом, у которых деформированы ступни и повреждены нервы, больше шансов заболеть:
- Язвы от слишком сильного давления на некоторые области стопы
- Больше мозолей и мозолей из-за слишком большого давления на одну область, которых можно избежать с помощью некоторых изменений.
Обратитесь за помощью к ортопеду, чтобы удалить мозоли или натоптыши, прежде чем они становятся язвами, поскольку они могут инфицироваться, что может привести к ампутации.
Уход за ногами
Помимо регулярных осмотров у ортопеда вам также необходимо:
- За дополнительной информацией о том, как ухаживать за ногами, обратитесь к ортопеду или дипломированному специалисту по диабету
- Проверяйте ноги не реже одного раза в год у врача или другого медицинского работника
- Хорошо знайте свои ноги — вымойте, высушите и проверьте ноги каждый день.Проверять при покраснении, отеке, порезах, выделениях гноя, занозах или волдырях, особенно внимательно смотреть между пальцами ног, пятками и ногтями края и подошвы ступней. Если у вас возникли проблемы с зрение попросите кого-нибудь проверить для вас
- Обрежьте ногти на ногах ровно, а не по углам — и аккуратно подпилите все острые края. Если вы не видите или не можете дотянуться до своего ноги, чтобы подстричь ногти, попросите кого-нибудь сделать это за вас
- Ежедневно увлажняйте ноги, чтобы избежать пересыхания кожи
- Никогда не используйте безрецептурные средства от кукурузы
- Накройте ноги чистым носком или чулком без грубых швов
- Не носите тесные носки или чулки
- Защитите ноги в обуви, которая хорошо сидит — подходящей длины ( ширина большого пальца длиннее самого длинного пальца стопы), ширина и глубина — и имеет были проверены на наличие камней, булавок, пуговиц или чего-либо еще, что могло вызвать повреждение
- Держите ноги подальше от прямых источников тепла, таких как обогреватели, бутылки с горячей водой и электрические одеяла
- Обратитесь за медицинской помощью, если заметите какие-либо изменения или проблемы
Травмы
Если вы обнаружите травму, включая порез, волдырь, язву, красную область или открытую трещину, немедленно:
- Вымойте и высушите участок.
- Нанесите хороший антисептик e.грамм. Бетадин
- Крышка со стерильной повязкой, продается в аптеке.
Если какая-либо травма не улучшится в течение 24 часов, срочно обратитесь к врачу, чтобы избежать серьезных осложнений.
Обратитесь за неотложной медицинской помощью даже при самой легкой инфекции стопы, включая любую болезненную, открытую рану или трещину, которая сочится, содержит гной или любые выделения или выделения, которые не заживают в течение недели.
Подиатрия
Подиатрия — область здравоохранение, посвященное изучению и лечению заболеваний стопы, лодыжки, колена, ноги и бедра, вместе известных как нижняя конечность.
Некоторые районные службы здравоохранения и местные советы предлагают субсидии ортопедические услуги. Позвоните в местную больницу, совет или сообщество центр здоровья, чтобы узнать больше.
Скидки
- Medicare может предоставить скидку на оплату услуг ортопеда, если у вас есть хроническое заболевание и вас направит ваш врач.
- Держатели золотой карты Департамента по делам ветеранов (DVA) имеют право на бесплатные ортопедические услуги частных ортопедов.
- Частные фонды здравоохранения покрывают некоторые ортопедические услуги.
Дополнительная информация
Foot Forward — это программа Национальной схемы диабетических служб, которая предоставляет информацию, образование и вспомогательные ресурсы и мероприятия как для людей с диабетом, так и для медицинских работников и медицинских работников, чтобы помочь в поддержке раннего выявления, раннего направления к специалистам, раннего и оптимального лечения и профилактики диабета. связанные с проблемами стопы и ампутации.
Австралийская ассоциация ортопедов в вашем штате поможет вам найти ортопеда со специальными знаниями о диабете.
Врач может направить людей с диабетом и серьезными проблемами стопы (такими как язвы или невропатия) в клиники высокого риска.
Информация об ампутации
Limbs 4 Life пропагандирует информацию и поддержку инвалидам и их семьям Бесплатный номер 1300 782231
Почему ежедневный уход за диабетической стопой так важен
Диабет приводит к проблемам в неожиданном месте: в ногах. Как и в случае с самой болезнью, многие проблемы можно предотвратить, если правильно ухаживать за диабетической стопой.
Опубликовано от Клиника Айовы в среду, 20 ноября 2019 г.
Диабет — это, прежде всего, проблема с уровнем сахара в крови. Если вы справитесь с этим должным образом, вы сможете продолжать вести здоровый образ жизни.
Проблемы возникают, когда вы не можете изменить свой образ жизни, чтобы снизить уровень глюкозы в крови или выполнить свой план лечения.Ваш риск сердечных заболеваний, инсульта и рака — обычных опасных для жизни состояний — повышается. Ваш риск проблем с ногами еще больше. И это проблемы, которые присущи только диабету.
Как диабет влияет на ваши ноги?
Неконтролируемый уровень сахара в крови влияет на внутреннюю работу вашего тела двумя способами: он повреждает нервы и влияет на кровоток. Эти две проблемы присутствуют при большом количестве проблем с диабетической стопой.
Узнайте, что у вас на ногах
Не позволять мелким болячкам и болям превратиться в серьезные проблемы.
Проконсультируйтесь с педиатром
Периферическая невропатия
Повреждение нервов диабетом известно как диабетическая невропатия. Это может повлиять на нервы в любой части вашего тела, включая внутренние органы, голову, руки, ноги, бедра, бедра и ягодицы. Когда он достигает ваших ног, это называется периферической невропатией.
Половина людей с диабетом страдает периферической невропатией. Ваши ноги могут покалывать, гореть или онеметь. У вас может быть сильная невропатическая боль или просто слабость в ногах.Периферическая невропатия не ограничивается стопами. Это также может повлиять на ваши ноги, руки и руки. Но когда это действительно влияет на ваши ноги, это может привести к ряду других проблем:
- Утрата баланса
- Частые падения
- Изменения в вашей походке или движении
- Пониженный мышечный тонус
- Деформации стопы
- Нарушение ощущения движения или боли
Раны диабетической стопы
Поврежденные нервы разрушают ваши чувства.Вы ничего не чувствуете в ногах. Может показаться прекрасным не чувствовать боли, но это большая проблема, если вы получили травму или рану стопы. Вы можете не осознавать этого какое-то время.
Диабет также влияет на вашу способность выздоравливать, поэтому простой волдырь или язва могут сохраняться в течение нескольких недель. Не чувствуя и не скрываясь, небольшая проблема стопы может заразиться. С вашей ослабленной иммунной системой она может никогда не зажить должным образом и вызвать язву стопы. В конечном итоге вы теряете палец, часть стопы или даже целиком, потому что ампутация — единственное решение.
Лапка Шарко
Деформации стопы — еще один результат периферической невропатии. Стопа Шарко — редкая, но серьезная проблема, поражающая кости, суставы и ткани стоп и лодыжек.
Ваша ступня может стать настолько слабой, что может сломаться или вывихнуться. Из-за повреждения нерва вы, вероятно, не заметите боли. Если вы продолжаете ходить на стопе Шарко, не осознавая этого, ваша стопа разрушается, что приводит к деформации. Это еще больше увеличивает риск развития язв диабетической стопы.
Если вы не чувствуете этого, как узнать, что у вас проблемы с ногами?
Вы буквально должны следить за своими ногами. Каждый день. Без осязания у вас есть только зрение, на которое можно положиться.
Сделайте регулярным осмотр ног. Используйте зеркало, если у вас нет гибкости, чтобы сгибаться и видеть каждую часть своей ступни. Или попросите супруга, члена семьи или кого-то еще сделать это за вас. В рамках этого ежедневного осмотра обратите внимание на следующие признаки диабетической стопы:
- Отек — это может быть признаком инфекции, травмы стопы или стопы Шарко.
- Порезы, волдыри, язвы и пятна — все эти проблемы могут привести к инфекции, если не лечить их на ранней стадии.
- Красный, синий или темный цвета — покраснение — еще один признак инфекции и может свидетельствовать о ранней стадии развития стопы Шарко. Если у вас посинели ноги, у них плохой кровоток. А если кожа темная, возможно, ткань стопы уже отмерла.
- Теплые и холодные точки — потепление указывает на инфекцию, а охлаждение означает, что часть вашей кожи имеет плохое кровообращение.
- Поврежденные ногти на ногах — Каждый раз, когда ваш ноготь выглядит не так, как обычно, это вызывает беспокойство. Повреждение ногтей на пальцах ног открывает для инфекции окружающую кожу.
- Сухость и трещины. Даже небольшие отверстия могут привлекать микробы и могут нанести долговременный ущерб.
- Натоптыши и мозоли — эти шероховатости возникают из-за давления и чрезмерного трения, что может означать, что ваша ступня меняет форму.
Что можно сделать, чтобы предотвратить проблемы с диабетической стопой?
В дополнение к ежедневному контролю за состоянием ног вы можете предпринять несколько дополнительных шагов, чтобы устранить любые проблемы до того, как они начнутся.
1. Вымойте ноги.
Добавьте его в свой распорядок дня. До или после проверки на наличие проблем вымойте ноги. Ногами часто пренебрегают в душе или ванне. При диабете необходимо тщательно очистить и смыть микробы теплой водой.
После ванночки для ног осторожно вытрите ступни и пальцы ног мягким полотенцем. Как только влага впитается, присыпьте пальцы ног кукурузным крахмалом или тальком. Пространства между пальцами ног удерживают влагу, создавая привлекательную среду для бактерий.
2. Правильно ухаживайте за ногами.
Когда ваши ноги станут чистыми и сухими, продолжайте соблюдать правила гигиены. Загладьте неровности, натоптыши и мозоли пемзой. Делайте это осторожно и в одном направлении, чтобы не порезать чувствительную кожу. Затем увлажните ноги, чтобы шероховатости оставались мягкими и чтобы кожа не пересыхала и не трескалась. Не засовывайте пальцы между пальцами ног, чтобы избежать попадания влаги.
Это не входит в повседневный уход за стопами при диабете, но правильная стрижка ногтей также важна.Вам следует обрезать ногти на ногах прямо поперек кусачками и сгладить их пилкой, чтобы острые края не прокалывали кожу.
3. Поддерживайте нужную температуру ног.
Экстремальные температуры могут повредить вашу кожу. А диабетические стопы к ним нечувствительны. Перед тем, как принять душ или ванну, всегда проверяйте температуру воды руками. Носите обувь на раскаленном асфальте летом и сандалии на пляже, если вы собираетесь в Биг-Крик или отправляетесь на солнечный отпуск.
Когда наступает мороз и снег, характерные для зимы в Айове, надевайте теплые носки и водонепроницаемые ботинки на подкладке, чтобы защитить ноги от непогоды. Чистые, бесшовные, дышащие носки, которые хорошо сидят по размеру, предотвратят дополнительное давление на кожу и улучшат кровообращение и увлажнение.
4. Помогите кровообращению.
Кровообращение в ваших конечностях уже хуже, чем в ядре вашего тела. Диабет усугубляет эту проблему. Чтобы восполнить недостаток кровотока к ступням, не носите тесные носки, которые ограничивают кровообращение и приподнимают ступни при сидении.Вы также можете двигать ногами несколько раз в течение дня, шевеля пальцами ног или поворачивая лодыжки в течение нескольких минут.
5. Посетите ортопеда.
Многие услуги по уходу за диабетической стопой выполняются самостоятельно. Но не только вы управляете своим состоянием или следите за здоровьем ног. Ортопеды — это педиатры — врачи со специальной подготовкой и опытом работы со стопами и лодыжками. Они могут изучить любые отклонения, обнаруженные вами при ежедневном осмотре, и помочь вам вылечить проблемы со стопами до того, как они перерастут в серьезные проблемы.
Итак, как только вы заметите инфекцию, почувствуете покалывание или онемение, почувствуете боль, порез, который не заживает или потеряет чувствительность на ногах, назначьте встречу с ортопедом рядом с вами, чтобы проверить ваши ноги.
.