Остеомиелит:Причины,Симптомы,Лечение | doc.ua
Причины
Причины остеомиелита подразумевают под собой различные инфекционные процессы, возникшие в организме и распространившиеся на костную ткань. Обычно возникновение остеомиелита происходит в период укрепления и формирования костей – до 21 года. В частности, выявляется остеомиелит у детей в возрасте от 13 до 17 лет. Тяжесть и скорость развития такой болезни как остеомиелит обуславливаются многими факторами: характером инфекции, степенью сопротивляемости организма и иммунитетом.
Гнойный остеомиелит могут спровоцировать любые гноеродный микроорганизмы. Обычно это стафилококк, стрептококк, смешанные кокковые инфекции, тифозная палочка, диплококк и многие другие микроорганизмы.
Источниками инфекции при указанной болезни могут быть местные инфекционные процессы, такие как гнойники, флегмоны, гнойные воспаления суставов, кариес, воспаления придаточных полостей носа или среднего уха, зараженные раны, ангины и прочее.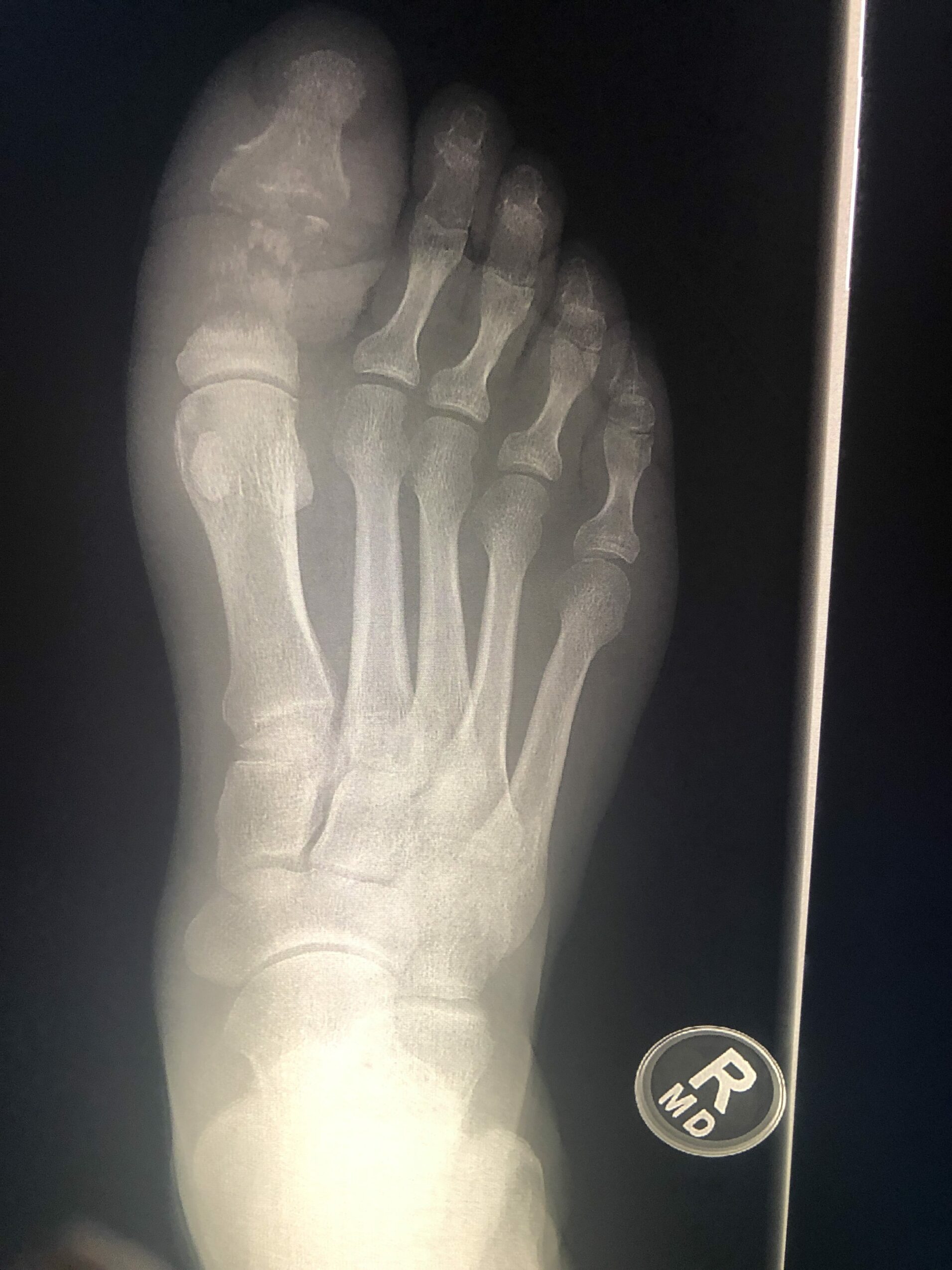
Также началом для остеомиелита могут выступать различные болезни — корь, оспа, тиф, дифтерия, скарлатина и другие.
Одновременно, инфекция может проникнуть прямо в костный мозг при травме. Это может быть перелом, операция или огнестрельное ранение. Воспаление может также распространится на кость или костный мозг с гнойного очага. В таких случаях гнойные тромбы и воспаления вен вокруг очага способствуют передаче инфекции.
Первичный хронический остеомиелит кости можно повстречать в форме костного абсцесса Броди, возбуждаемого, обычно, золотистым стафилококком. Гнойник находится в метафизе длинных костей близко к эпифизу, во многих случаях прилегает к суставу. Вокруг гнойника кость припухшая, надкостница чуть утолщена. Полость в кости устлана плотной толстой оболочкой. В полости присутствует редкий или сгустившийся гной, часто он находится под давлением.
Симптомы
Симптомы остеомиелита могут отличаться в зависимости от характера воспалительного процесса.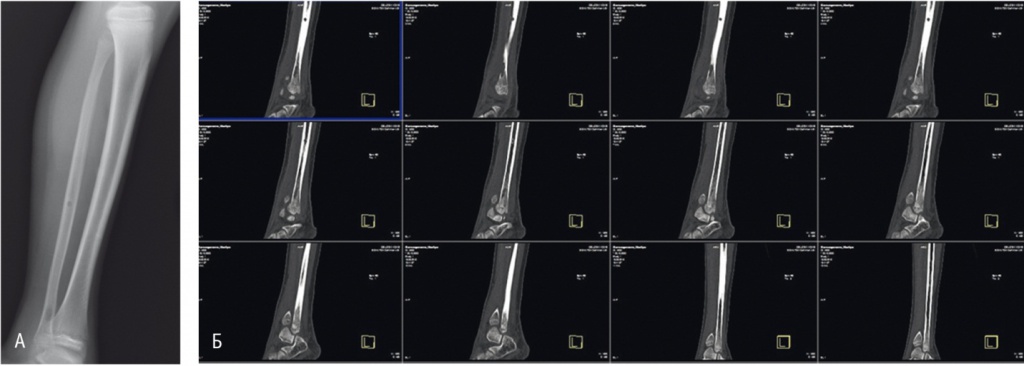 Типичный острый гнойный остеомиелит начинается с периода предвестников (длится от 1 до 3 дней) для которого свойственны: недомогание, ломота в конечностях, головные боли и боли в мышцах.
Типичный острый гнойный остеомиелит начинается с периода предвестников (длится от 1 до 3 дней) для которого свойственны: недомогание, ломота в конечностях, головные боли и боли в мышцах.
Далее наступает внезапный озноб с температурой до 39 градусов или выше. Язык обложен, сухой, выражена общая слабость, присутствует головная боль и рвота, иногда наблюдается потеря сознания, ощущаются сильные боли в области пораженной кости, происходит нарушение двигательных функций, визуально просматривается отечность мягких тканей. После нескольких дней происходит размягчение покровов: кожа приобретает багрово-красный цвет, она отечна, вены расширены, а регионарные лимфатические железы увеличены.
При септическом остеомиелите воспаление начинается без предвестников, через некоторое время после травмы, ранения или охлаждения. Температура поднимается до 40–41 градуса и выше, человека трясет сильный озноб, он теряет сознание, печень и селезенка увеличиваются в размерах. В 30% случаев такой формы заболевания, в начальные дни после заболевания человек умирает.
Эпифизарный остеомиелит у детей раннего возраста выявляется нервным поведением ребенка по причине болей при перевертывании, купании или осмотре. Температура повышается до 38–39 градусов. Можно увидеть припухлость в области больного эпифиза и прилегающего сустава – ребенок плохо двигает конечностью, мало ее тревожит.
Подострый гематогенный остеомиелит может наблюдаться при общем удовлетворительном самочувствии, средней болезненности пораженной части, характеризуясь обычной температурой, отсутствием озноба. Осложнения редки так же, как и смертные исходы.
Хронический последовательный остеомиелит зачастую проходит без увеличения температуры, иногда без болей или с болями по ночам, может обостряться в связи со сменой погоды. Мягкие ткани на больном участке плотны и немного отечны. При обострении заболевания температура повышается, появляются сильные боли, припухлость.
Первичные хронические остеомиелиты протекают почти как подострые. Все процессы происходят медленно. Примечательны боли в костях, их утолщение, некоторое уплотнение близлежащих мягких тканей.
Все процессы происходят медленно. Примечательны боли в костях, их утолщение, некоторое уплотнение близлежащих мягких тканей.
Остеомиелит челюсти – это гнойный процесс, происходящий в кости и тканях, окружающих челюстной аппарат. Воспалительный процесс начинает разрастаться после попадания инфекции в костную ткань. При выявлении болезни следует обратить внимание, что человека беспокоит слабость, головная боль, плохой сон. Температура тела растет до 38 градусов, в некоторых случаях поднимается и выше. Существует несколько вариантов возникновения остеомиелита челюсти, но 2/3 случаев вызваны проникновением инфекции в кость сквозь испорченный (кариозный) зуб.
Диагностика
Диагностика остеомиелита предполагает обязательную консультацию у врача травматолога, ортопеда или хирурга и проведение таких исследований пораженной области как:
Лечение
Пациенты, болеющие острым остеомиелитом, нуждаются в обязательной госпитализации. Лечение остеомиелита предполагает инъекционное введение антибиотиков и, в случае необходимости, хирургические операции по выскабливанию и очищению костной полости.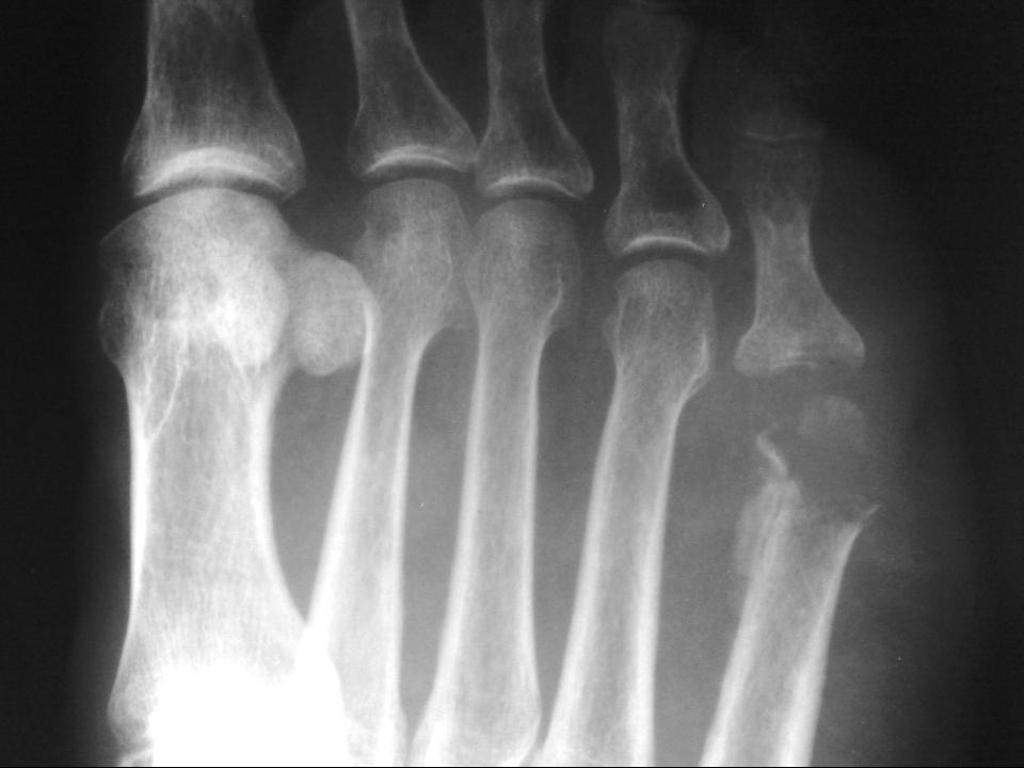 При радикальных операциях проводится удаление кости. При паллиативных операциях используют секвестрэктомию – свищ удаляют и вскрывают остеомиелитический флегмон.
При радикальных операциях проводится удаление кости. При паллиативных операциях используют секвестрэктомию – свищ удаляют и вскрывают остеомиелитический флегмон.
Остеомиелит — Заболевания — Медкомпас
Остеомиелит – это гнойное воспаление, поражающее кость со всеми ее элементами: самой костной тканью, надкостницей и костным мозгом.
Симптомы болезни
Как правило, заболевание начинается остро: резко поднимается температура тела, появляется озноб и другие признаки гнойной интоксикации.
В этот же период больных беспокоит боль в пораженной кости распирающего характера, которая значительно усиливается при любых движениях. При этом внешних проявлений нет, – они появляются только на 1-2 неделе заболевания. Кожа над пораженной костью становится отечной, гиперемированой, прикосновение к этой области крайне болезненно.
При дальнейшем развитии заболевания гной прорывается в окружающие ткани, поражая мышцы и связки. В связи с тем, что давление в кости после прорыва гноя уменьшается, боль тоже стихает, но это «улучшение» обманчиво, поскольку является свидетельством развития флегмоны.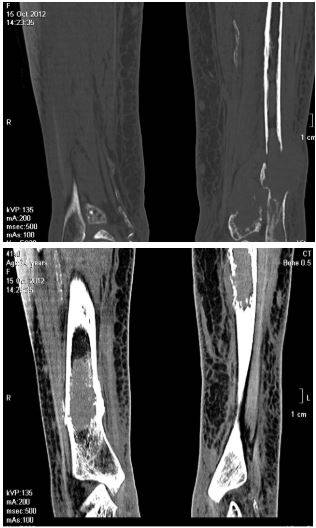
Причины болезни
Остеомиелит бывает гематогенным (если инфекция заносится в кость с током крови) и посттравматическим. Однако причиной остеомиелита, вне зависимости от его вида, является проникновение в кость инфекционных агентов.
Чаще всего причиной этого заболевания становятся золотистый стафилококк, кишечная палочка, стрептококки и т.д.
Чаще всего гематогенным остеомиелитом болеют дети 7-14 лет: по причине несостоятельности иммунитета и благодаря тому, что кости в этот период растут особенно активно, и кровообращение в них мощное.
Посттравматический остеомиелит возникает на фоне открытых переломов костей, огнестрельных ранений или перенесенных операций в области поражения.
Диагностика
В клиническом анализе крови определяются неспецифические признаки воспаления: увеличение числа лейкоцитов, сдвиг лейкоцитарной формулы влево, повышение СОЭ.
На рентгене какие-либо изменения в кости можно увидеть только к концу второй недели заболевания: на снимках определяется разрушение кости и отслоение надкостницы. Позже образуются секвестры – участки отмерших тканей кости.
Позже образуются секвестры – участки отмерших тканей кости.
Кроме того, в диагностике остеомиелита используют томографию, УЗИ, исследования с мечеными изотопами.
Если гной выходит наружу через свищ, проводится фистулография – исследование свищевого хода.
Осложнения
Чаще всего остеомиелит (как острый, так и хронический) осложняется такими состояниями, как:
- Анкилозы (сращения) суставов
- Патологические переломы, «ложные суставы», дефекты костной ткани, плохая регенерация
- Деформации костей
- Образование опухолей на месте хронического воспаления (нередко – злокачественных).
Лечение болезни
Лечение остеомиелита включает как местные, так и общие мероприятия. Используются антибиотики, введение растворов для борьбы с интоксикацией, поддержка иммунной системы. Почти всегда это заболевание требует назначения обезболивающих и противовоспалительных средств.
Местное лечение включает перевязки (часто – фиксирующие). Хирургическое лечение показано только при самых тяжелых формах: в случае развития флегмоны мягких тканей вокруг кости.
Остеомиелит — Симптомы, диагностика и лечение
Остеомиелит следует подозревать у пациентов с открытыми переломами, недавно перенесенной ортопедической операцией или с нагноением свища в анамнезе; у пациентов с ослабленным иммунитетом; или у детей с недомоганием.
Обзорная рентгенография по-прежнему представляет собой наилучший метод выявления острого и хронического остеомиелита.
Магнитно-резонансную томографию и компьютерную томографию могут применять для определения диагноза и тактики лечения.
Диагноз рекомендовано подтверждать на основании положительного результата бактериологического исследования микробиологических образцов, взятых из глубоких участков путем биопсии под рентгенологическим контролем или открытого оперативного вмешательства.
При хроническом остеомиелите операция по удалению омертвевшей части кости является основным методом лечения. Одних только антибиотиков не достаточно для излечения.
Следует избегать эмпирической антибактериальной терапии без забора микробиологического материала, за исключением нездоровых пациентов и пациентов с сепсисом. Даже в этом случае необходимо выполнить посев крови до начала приема антибиотиков.
Даже в этом случае необходимо выполнить посев крови до начала приема антибиотиков.
Только культуры, полученные из глубоких участков, являются надежными. Мазки, взятые с поверхности или свищей, не несут никакой ценности.
Остеомиелит представляет собой воспаление кости, вызванное инфицирующим организмом, чаще всего Staphylococcus aureus. В процесс обычно вовлечена одна кость, но в редких случах может наблюдаться поражение нескольких участков.
Степень тяжести заболевания зависит от этиологии инфекции, патогенеза, степени поражения кости, длительности заболевания, а также факторов, специфичных для конкретного пациента. В общих чертах костная инфекция является либо гематогенной (возникающей в результате бактериемии), либо из смежного очага (исходящей из очага инфекции, прилегающего к области остеомиелита). Несмотря на различные причины, все формы острого остеомиелита могут развиваться и переходить в хроническую, имея в конечном счете общую патофизиологию с нарушением целостности оболочки мягких тканей, наличием окружающей омертвевшей, инфицированной и реактивной новой костной ткани.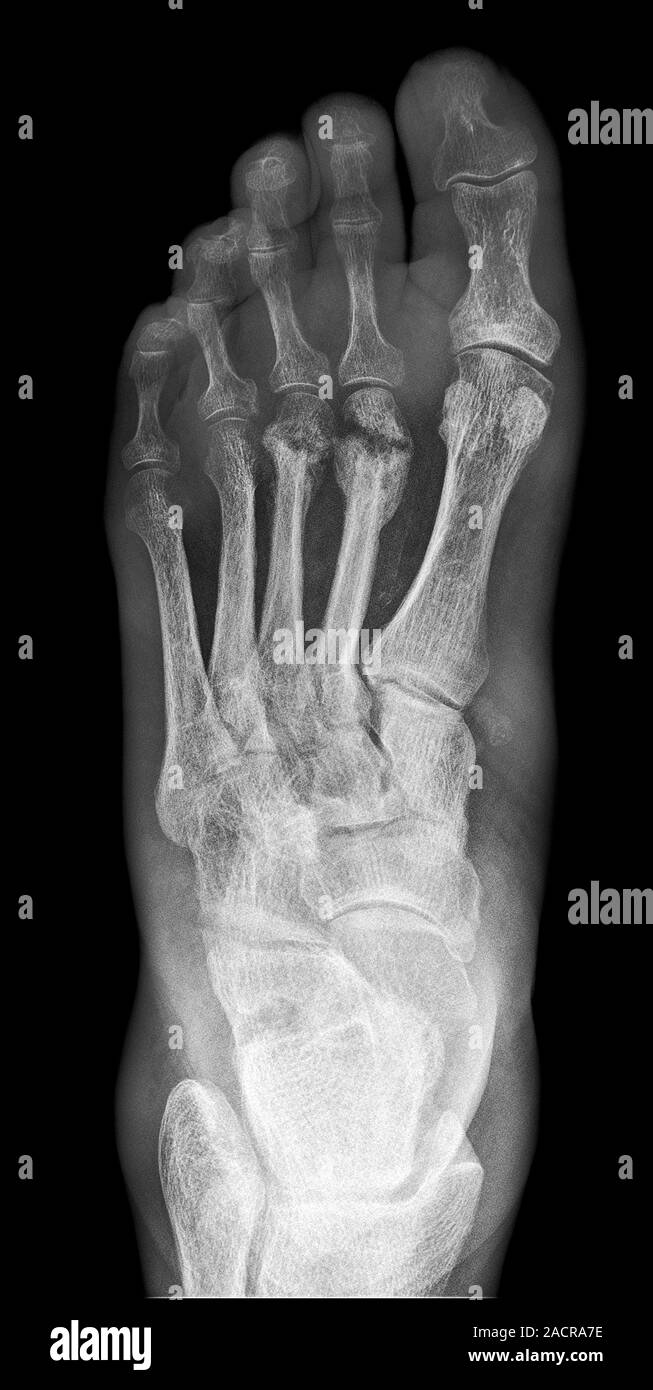
Остеомиелит
Остеомиелит – заболевание, характеризующееся развитием гнойно-воспалительного процесса в кости, вызванного патогенными микроорганизмами.
- гематогенный (с током крови). Патогенные микроорганизмы из какого-либо источника инфекции (например, из кариозных зубов, воспаленных миндалин), с током крови проникают в костную ткань, приводя к развитию остеомиелита. При гематогенном остеомиелите воспалительный процесс начинается с внутренних слоев кости – в первую очередь поражается костный мозг, губчатое вещество кости. Данный вид остеомиелита часто встречается в детском возрасте. Это объясняется усиленным кровоснабжением растущих костей у детей.
- прямое инфицирование костной ткани. Прямое инфицирование костной ткани может наблюдаться при открытых переломах, обширных, глубоких ранах. В некоторых случаях данным путем может происходить проникновение патогенных бактерий при различных ортопедических вмешательствах.

- инфицирование из близлежащих гнойных очагов (контактный путь). Патогенные бактерии проникают в костную ткань из длительно существующих гнойно-воспалительных очагов в окружающих мягких тканях. Примером может служить развитие остеомиелита при панариции (гнойном воспалении тканей на пальце).
Прогрессирование гнойно-воспалительного процесса приводит к разрушению костной ткани. Нарушается ее кровоснабжение, что еще больше усиливает некротические процессы в кости. Переход воспалительного процесса на близлежащие ткани может приводить к формированию абсцессов (отграниченных скоплений гноя), дренированию гнойного содержимого наружу, развитию артрита (воспаления суставов), и другим осложнениям.
Лечениеостеомиелита требует применения массивных доз антибактериальных препаратов. Хирургическое лечение направлено на удаление участков отмершей костной ткани, гнойного содержимого, дренирование воспалительного очага.
Синонимы английские
Osteomyelitis.
Симптомы
К основным симптомам остеомиелита относятся:
- повышение температуры тела
- выраженная боль в области пораженной кости
- покраснение, отек, увеличение температуры кожных покровов в области гнойно-воспалительного процесса в кости
- уменьшение амплитуды движений в суставах, прилежащих к области воспаления
- формирование свищей (каналов, соединяющих гнойный очаг с внешней средой) с гнойным отделяемым
Общая информация о заболевании
Остеомиелит – гнойно-воспалительный процесс в костной ткани, вызванный гноеродными микроорганизмами.
У детей наиболее частой причиной остеомиелита является распространение инфекции гематогенным путем (с током крови) из какого-либо источника воспаления (например, при наличии фурункулов, гнойной ангины).
Особенностью костной ткани у детей является ее обильное кровоснабжение. В большинстве случаев остеомиелит развивается в зонах роста костей (метафизах). При этом чаще поражаются длинные кости конечностей. Патогенные микроорганизмы с током крови заносятся в данные отделы кости, что приводит к развитию остеомиелита.
При этом чаще поражаются длинные кости конечностей. Патогенные микроорганизмы с током крови заносятся в данные отделы кости, что приводит к развитию остеомиелита.
При гематогенном остеомиелите гнойно-воспалительный процесс начинается с внутренних отделов кости. При этом поражается костный мозг, затем губчатое вещество кости. В последующем процесс переходит на компактное вещество (наружный плотный слой кости) и надкостницу.
В связи с особенностью локализации остеомиелитического процесса, у детей в последующем может наблюдаться замедление развития костей, за счет повреждения воспалительным процессом зон роста.
У взрослых гематогенный остеомиелит наблюдается в 20 % случаев. При этом у мужчин данное заболевание встречается чаще.
С увеличением возраста увеличивается частота случаев остеомиелита позвонков у взрослых. Инфекция может проникать в позвоночник гематогенным путем из воспалительных очагов в мягких тканях, легких, мочеполовом тракте, кариозных зубах. Поражению подвергаются два смежных позвонка с межпозвонковым диском.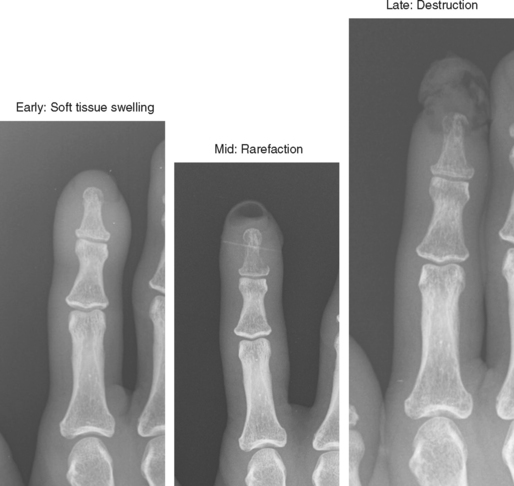
При данной форме остеомиелита возникают боли в области гнойно-воспалительного процесса. Длительность развития заболевания может составлять до 3 месяцев. Разрушение позвонков, сдавливание спинного мозга может приводить к возникновению двигательных и чувствительных нарушений у данных пациентов.
Остеомиелит, развивающийся в результате прямого инфицирования или распространения инфекции из близлежащих очагов в костную ткань, встречается чаще у взрослых. Предрасполагают к развитию данного заболевания процессы, при которых снижается иммунный статус организма, нарушается кровоснабжение костной ткани. К ним относятся:
- сахарный диабет – болезнь, при которой происходит увеличение уровня сахара в крови. При этом нарушаются различные виды обмена веществ. У людей, больных сахарным диабетом, часто развиваются различные гнойно-воспалительные процессы. Усугубляется это тем, что в результате нарушений нервных волокнах (полинейропатия), происходит нарушение чувствительности. Это приводит к тому, что различные раны часто остаются незамеченными больным, и в них быстро развивается воспаление.
- серповидно — клеточная анемия – наследственное заболевание, которое характеризуется образованием патологического белка гемоглобина в эритроцитах. Это вызывает снижение продолжительности жизни таких эритроцитов, их усиленное разрушение. При этом развивается гипоксия (снижение количества кислорода, приносимого к тканям) и тромбозы различных сосудов.
В результате образования тромбов в сосудах костей, происходит нарушение кровоснабжения данного участка костной ткани и его отмирание. Присоединение инфекции может приводить к развитию остеомиелита.
- вирус иммунодефицита человека (ВИЧ) – при данном заболевании происходит разрушение клеток иммунной системы, что делает организм уязвимым перед различными инфекциями.
- длительное использование глюкокортикоидов. Глюкокортикоиды – гормоны коры надпочечников. Продолжительное использование данной группы препаратов при различных заболеваниях снижает иммунный статус организма.
Острый остеомиелит может переходить в хроническую форму. Осложняет лечение данной формы заболевания нарушение кровоснабжения кости, которое наблюдается при течении гнойно-некротического процесса. Это затрудняет проникновение антибактериальных препаратов, снижает эффективность местного иммунного ответа в костной ткани. В таких случаях радикальным методом лечения является широкая резекция (удаление пораженной костной ткани), в некоторых случаях может потребоваться ампутация.
Осложняет лечение данной формы заболевания нарушение кровоснабжения кости, которое наблюдается при течении гнойно-некротического процесса. Это затрудняет проникновение антибактериальных препаратов, снижает эффективность местного иммунного ответа в костной ткани. В таких случаях радикальным методом лечения является широкая резекция (удаление пораженной костной ткани), в некоторых случаях может потребоваться ампутация.
Кто в группе риска?
К группе риска относятся:
- лица, получившие тяжелые травмы костной ткани, глубокие раны
- лица, перенесшие ортопедические операции
- лица, страдающие сахарным диабетом
- лица, имеющие очаги инфекции в различных органах и тканях (например, длительно незаживающие язвы на коже)
- пациенты, для жизнедеятельности которых необходимы специальные медицинские приспособления (например, различные катетеры) – данные медицинские приспособления облегчают проникновение патогенных микроорганизмов из внешней среды в организм человека
- инъекционные наркоманы.

Диагностика
Диагностика остеомиелита основана на выявлении симптоматики заболевания, проведении рентгенографии, компьютерной и магнитно-резонансной томографии для обнаружения гнойно-воспалительных очагов, характерных изменений в костной ткани.
Для дальнейшего лечения большое значение имеет проведение лабораторных исследований гнойного отделяемого, материалов биопсии костной ткани из очага воспаления для выявления вида возбудителя инфекции и его чувствительности к антибактериальным препаратам. Это дает возможность подобрать наиболее эффективные антибиотики в отношении данного патогенного микроорганизма.
Лабораторные исследования:
- Общий анализ крови. Данный анализ позволяет определить количество эритроцитов, гемоглобина, лейкоцитов, тромбоцитов в крови. При остеомиелите в результате выраженного воспалительного процесса в костной ткани будет отмечаться повышение уровня лейкоцитов.
- Скорость оседания эритроцитов (СОЭ).
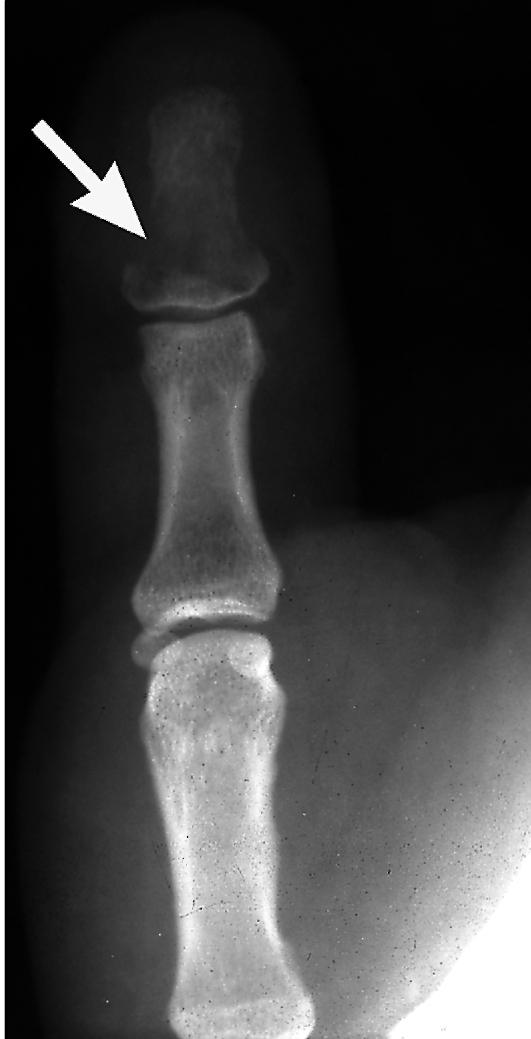 Неспецифический показатель протекания различных патологических процессов в организме, в основном воспалительного характера. СОЭ является одним из показателей, который позволяет оценить активность воспалительного процесса, его динамику. При остеомиелите СОЭ будет повышено.
Неспецифический показатель протекания различных патологических процессов в организме, в основном воспалительного характера. СОЭ является одним из показателей, который позволяет оценить активность воспалительного процесса, его динамику. При остеомиелите СОЭ будет повышено. - Лейкоцитарная формула. Лейкоцитарная формула представляет собой процентное соотношение различных видов лейкоцитов, которое может изменяться в результате протекания патологических процессов в организме. При остеомиелите может наблюдаться сдвиг лейкоцитарной формулы влево, что свидетельствует о наличии выраженного гнойно-некротического процесса в костной ткани.
- Посев на флору с определением чувствительности к антибиотикам (гнойное отделяемое, материал аспирационной (проводится с помощью специальной иглы и шприца) и открытой биопсии костной ткани).
Полученные образцы помещают на специальные питательные среды, которые способствуют росту патогенных микроорганизмов. Это позволяет установить точный вид возбудителя инфекции. Затем производят подбор антибиотиков, которые наиболее эффективно подавляют данные болезнетворные микроорганизмы.
Это позволяет установить точный вид возбудителя инфекции. Затем производят подбор антибиотиков, которые наиболее эффективно подавляют данные болезнетворные микроорганизмы.
- Посев крови на стерильность с определением чувствительности к антибиотикам. Принцип метода аналогичен предыдущему исследованию. В норме кровь человека стерильна. При остеомиелите возбудитель инфекции в крови обнаруживается реже, чем в материале, полученном из области поражения костной ткани.
Исследования:
- Рентгенография. Рентгенография кости позволяет выявить участки разрушения кости в области гнойно-некротического процесса. Недостатком метода является его малая информативность на ранних стадиях заболевания, так как для формирования патологических изменений, видимых на рентгенографии при остеомиелите необходимо несколько недель.
- Компьютерная томография (КТ), магнитно-резонансная томография (МРТ). Компьютерная томография основана на свойствах рентгеновского излучения проникать через ткани с различной плотностью.
 Принцип магнитно — резонансной томографии заключатся в действии сильного магнитного поля на исследуемые ткани и органы.
Принцип магнитно — резонансной томографии заключатся в действии сильного магнитного поля на исследуемые ткани и органы.
В обоих исследованиях используется компьютерная обработка полученной информации, в результате чего формируются послойные высокоинформативные изображения внутренних структур организма. Компьютерная томография и магнитно-резонансная томография позволяют выявить изменения в кости и окружающих тканях при остеомиелите.
Лечение
Лечение остеомиелита требует применения консервативных и хирургических методов. Консервативная терапия заключается в применении антибиотиков, которые максимально эффективны в отношении патогенных микроорганизмов, вызвавших гнойно-воспалительный процесс в костной ткани.
Хирургическое лечение состоит в эвакуации гнойного содержимого, удалении участков некротизированной (отмершей) костной ткани, дренировании гнойно-воспалительного очага.
Профилактика
Специфической профилактики остеомиелита не существует. Лицам, имеющим повышенный риск развития гнойно-воспалительных заболеваний (например, пациентам, страдающим сахарным диабетом), следует обращать особое внимание даже на незначительные повреждения кожных покровов – проводить их тщательную обработку антисептиками, использовать стерильные повязки.
Рекомендуемые анализы
- Общий анализ крови
- Скорость оседания эритроцитов (СОЭ)
- Лейкоцитарная формула
- Посев на флору с определением чувствительности к антибиотикам
Посев крови на стерильность с определением чувствительности к антибиотикам
Острый гематогенный остеомиелит – ГБУЗРК «Республиканская детская клиническая больница»
Острый гематогенный остеомиелит это острое воспаление костного мозга (находится внутри кости), при котором в гнойный процесс может вовлекаться все отделы кости и окружающие ее мягкие ткани. Это очень грозное заболевание, при котором без своевременного лечения развивается тяжелый сепсис. При запущенных случаях дети продолжают погибать от остеомиелита даже в нашу эру сверхмощных антибиотиков.
Острый гематогенный остеомиелит это болезнь преимущественно детского возраста. Болеют дети всех возрастных групп, но пик заболеваемости приходится на 10 — 14 лет (60 — 80%). В структуре больных превалирует мужской пол. Преобладание мужского пола (2:1 и более) объясняется анатомо-физиологическими особенностями и большей активностью мальчиков и, следовательно, большей подверженностью их воздействию внешней среды.
При остром гематогенном остеомиелите отмечается сезонность заболеваемости. Чаще болеют дети в весенне — осенний период (70%). Вероятно, это связано с увеличением простудных заболеваний и обострением хронической и дремлющей инфекции, снижающих сопротивляемость организма. Необходимо особо остановиться на предрасполагающих и провоцирующих факторах, которые могут вызвать заболевание. Важное значение, необходимо придавать очагам скрытой или дремлющей инфекции, которая находится в кариозных зубах, миндалинах, аденоидах. Данная инфекция выделяет ряд токсинов и продуктов распада, которые способствуют развитию аллергической реакции и создают предрасположенность (готовность) организма к возникновению заболевания. На этом фоне неспецифические раздражители (травма, переохлаждение, переутомление, болезни и др.) играют роль разрешающего или пускового фактора и могут вызвать воспаление в кости.
Как же начинается острый гематогенный остеомиелит? Как правило, гематогенный остеомиелит начинается остро, внезапно, нередко после травмы (иногда незначительной) или переохлаждения.
Ведущий и самый постоянный признак острого гематогенного остеомиелита — боль в кости. Боль имеет распирающий характер, разной степени интенсивности. Дети из-за нее нередко кричат, лишаются сна. Обычно они жалуются на боль по всей конечности, однако, если попросить ребенка показать пальцем, «где болит больше всего», он часто правильно указывает на очаг воспаления. Боль связана с развитием внутрикостной гипертензии при начинающемся воспалении внутри кости. Характерной особенностью является тот факт, что боли в костях при остром гематогенном остеомиелите постоянные.
Второй ведущий симптом острого гематогенного остеомиелита — повышение температуры. При местной форме в начале заболевания она может быть от 37 до 38.0 . Но если с самого начала развивается генерализованная (септическая) форма заболевания, то температура повышается до 39 — 41 градуса и имеет стойкий характер, а порой протекает с ознобом. Наряду с общим повышением температуры, при остром гематогенном остеомиелите повышается и местная температура кожи и глубжележащих тканей, в проекции пораженного участка кости.
Третьим ранним симптомом острого гематогенного остеомиелита является нарушение функции пораженного органа (конечности). В начале болезни ребенок начинает хромать, активные движения в близлежащих к первичному очагу суставах рано ограничиваются, затем довольно быстро оказываются невозможным. При малейшем движении боль усиливается. Это заставляет пациента придавать конечности вынужденное положение с расслаблением мышц. Так, при остеомиелите бедра больной лежит с ногой, согнутой в коленном и тазобедренном суставах, которая несколько развернута кнаружи. При длительном нахождении в таком положении может развиться сгибательная контрактура сустава, то есть невозможность выполнить движения в данном суставе.
На 2 — 4-е сутки от начала заболевания в месте поражения появляется отек мягких тканей, который зависит от интенсивности и глубины воспалительного процесса. Затем он распространяется на другие отделы конечности. Если пораженная кость расположена относительно поверхностно (на предплечье или голени), припухлость над очагом воспаления возникает рано, если она окружена толстым мышечным массивом, как на бедре, то отек мягких тканей выступает поздно. Более того, при поражении тазобедренного сустава отек может распространяться на паховую область, переднюю брюшную стенку и мошонку, симулируя другие заболевания. Окружность пораженного участка кости по сравнению со здоровым увеличивается. Мягкие ткани становятся плотными, напряженными. На фоне течения острого гематогенного остеомиелита общее состояние больного ребенка начинает страдать с первых дней. И состояние ребенка тем тяжелее, чем обширнее поражена воспалительным процессом кость. При тяжелых формах остеомиелита в процесс могут вовлекаться другие кости, заболевание может осложняться пневмонией.
Диагностика (распознавание) острого гематогенного остеомиелита сложна, а порой может быть крайне затруднена, поскольку остеомиелит может выступать под маской других заболеваний. Промедление может привести к тяжелым осложнениям. Поэтому особенно важно знать родителям, что если у ребенка повышается температура и появляются боли в костях, то необходимо срочно обратиться к детскому хирургу. Ухудшение состояния больного с острым гематогенным остеомиелитом может наступить чрезвычайно быстро и привести к печальным последствиям.
Лечение остеомиелита происходит только в стационаре, в отделении хирургии. При тяжелом, осложненном течении, дети находятся в отделении реанимации. Лечение включает в себя операцию, несколько курсов антибактериальной терапии, симптоматическую терапию. В стационаре ребенок проводит около одного месяца, затем следует курс реабилитации и санаторно-курортного лечения.
Таким образом, острый гематогенный остеомиелит очень грозное заболевание. Для предупреждения остеомиелита необходимо санировать дремлющие очаги инфекции (кариозные зубы и т.д.). При появлении первых симптомов заболевания (повышение температуры и боли в костях, хромоту) необходимо сразу ( в любое время дня или ночи) обратиться к детскому хирургу. Раннее и полное лечение острого гематогенного остеомиелита позволяет сохранить жизнь и здоровье ребенка.
| Врач хирург детский высшей квалификационной категории, зав. отделением
Врач хирург детский первой квалификационной категории |
Григорьева В.А.
Строчан Е.П. |
Остеомиелит позвоночника — лечение, симптомы, причины, диагностика
Остеомиелит это медицинский термин, означающий инфицирование костной ткани. Инфекции могут попадать в костную ткань с током крови или распространяясь из близлежащих тканей. Остеомиелит может начаться в самой кости, если при травме произошел занос инфекции.
У детей, остеомиелит чаще всего поражает длинные кости ног и верхней части руки, в то время как у взрослых более часто происходит развитие остеомиелита костей позвоночника (позвонков). У людей, страдающих диабетом, может развиваться остеомиелит в нижних конечностях, если имеются трофические язвы на ногах.
Если раньше остеомиелит считался неизлечимым заболеванием, то в настоящее время это заболевание успешно лечится. Большинству пациентов с остеомиелитом требуется операция по удалению омертвевших костных тканей на фоне интенсивной антибиотикотерапии (сильные антибиотики вводятся парентерально в течение минимум 6 недель). При остеомиелите позвоночника происходит инфицирование позвонков. Это довольно редкая причина болей в спине, особенно у молодых здоровых взрослых людей.
Как правило, инфекция попадает в тело позвонка гематогенно (с током крови). Вены в нижней части позвоночника дренируют также таз (венозное сплетение Ватсона) и таким образом инфекции легко попадают в позвоночник. Поэтому, в большинстве случаев причиной остеомиелита позвонков является инфекции, которые возникают после урологических процедур (например, цистоскопии).
Факторы риска
Костная ткань, как правило, устойчива к инфекции. Для возникновения остеомиелита необходимы условия, которые увеличивают уязвимость костей к инфекции.
Наличие травм или операций, которые произошли недавно. При тяжелых переломах костей или глубоких пункциях происходит проникновение инфекции в кость или близлежащую ткань. Хирургическая репозиция костных отломков или операции по эндопротезированию могут также случайно способствовать заносу инфекции в кости.
Нарушение кровообращения.Когда кровеносные сосуды повреждены или нарушен ток крови по ним, то возникают условия для дефицита иммунных клеток отвечающих за противодействие микробам и не позволяющих небольшому количеству случайно попавших микробов в ткани размножаться. То, что начинается как небольшой разрез, может прогрессировать до глубокой язвы, которая может охватить глубжележащие ткани и даже кости. Заболевания, которые приводят к нарушению циркуляции крови, включают в себя:
- Сахарный диабет
- Заболевания периферических артерий, часто связанных с курением
- Серповидно-клеточная анемия
Медицинские катетеры
Медицинский катетер соединяет внешний мир с внутренними органами. И хотя эти катетеры необходимы для некоторых состояний они могут служить проводниками инфекций в организм. Поэтому катетеры увеличивают риск инфицирования, в том числе и остеомиелита. Примеры включают в себя:
- Катетеры для диализа
- Катетеры мочевого пузыря
- Внутривенные катетеры, которые необходимо для длительного введения медикаментов (месяцы или даже годы)
Внутривенное введение наркотиков
Люди, которые употребляют наркотики внутривенно, имеют большой риск развития остеомиелита, потому что они обычно используют нестерильные иглы и не обрабатывают кожу перед инъекциями.
Частые причины остеомиелита.
Наиболее подвержены развитию остеомиелита следующие группы людей:
- Пациенты пожилого возраста
- Наркоманы, употребляющие наркотики внутривенн
- Пациенты с наличием ослабленной иммунной системы
Иммунная система может ослабляться в результате следующих состояний:
- Длительное применение кортикостероидов для лечения системных заболеваний, таких как ревматоидный артрит.
- Инсулинозависимый сахарный диабет
- Пациенты с наличием пересаженных органов
- Синдром приобретенного иммунодефицита (СПИД)
- Недоедание
- Рак
Внутривенные употребление наркотиков вызывает увеличение числа пациентов с инфекцией позвоночника. Как правило, микроорганизмом чаще всего поражающим позвоночник является золотистый стафилококк, а у наркоманов, использующих внутривенное введение наркотиков, нередко и синегнойная палочка является возбудителем спинальной инфекции. Для лечения этих двух возбудителей требуется различное лечение антибиотиками.
В недавнем прошлом микобактерия туберкулеза часто являлась причиной инфекции позвоночника. В настоящее же время в развитых странах туберкулез позвоночника практически не встречается и распространен он только в бедных отсталых странах с низким уровнем жизни. Но у наркоманов возможен туберкулезный генез инфекции.
Большинство инфекций тел позвонков встречаются в поясничном отделе позвоночника из-за особенности венозного кровотока. При туберкулезном поражении позвонков чаще страдает шейный и грудной отдел позвоночника.
Симптомы
Первым симптомом инфекции позвоночника является боль, но этот симптом бывает и при других заболеваниях позвоночника, и поэтому инфекция позвоночника развивается почти незаметно и в течение длительного времени. Кроме болей в спине могут быть симптомы общей интоксикации и воспаления организма, такие как повышение температуры, ознобы, потливость, похудание, усиление болей в ночные часы. Спинальная инфекция редко вовлекает нервные структуры.
Тем не менее, инфекция может перейти в спинномозговой канал и вызвать развитие эпидурального абсцесса, который в свою очередь может оказывать давление на нервные элементы. Если это происходит в шейном или грудном отделе позвоночника, это может привести к параплегии или квадриплегии.
Диагностика
Подчас поставить диагноз остеомиелита позвоночника на ранних стадиях довольно затруднительно. При подозрении на остеомиелит позвоночника необходимо провести диагностические инструментальные и лабораторные исследования. Иногда может потребоваться пункция для забора материала для бактериологического анализа и выявления культуры бактерий.
Диагностические исследования
Процесс диагностики позвоночника инфекция обычно начинается с рентгенографии.
Рентгенография может быть нормальной в течение 2-4 недель после начала инфекции. Для визуализации повреждений костной ткани требуется разрушение 50-60 % костной ткани позвонков. При вовлечении межпозвонковых структур (дисцита) отмечается уменьшение расстояния между позвонками и разрушение концевых пластин.
Наиболее информативно для диагностики остеомиелита МРТ исследование с контрастом. Инфекция приводит к увеличению кровотока в теле позвонка, и соответственно контраст будет больше накапливаться в поврежденных инфекцией позвонках.
Иногда применяется сцинтиграфия но, к сожалению, это метод не позволяет дифференцировать опухоль или другие заболевания от инфекции.
Лабораторные исследования
Посев крови позволяет определить возбудителя инфекции и соответственно подобрать необходимый антибиотик. Но посев крови позволяет высеять микроорганизм не более чем в половине случаев. Некоторые анализы (воспалительные маркеры) позволяют предположить наличие инфекции. Особенно это касается такого анализа, как СОЭ (скорость оседания эритроцитов), который будет повышен при остеомиелите в 80-90% случаев. Также имеет диагностическую ценность анализ лейкоцитарной формулы крови.
Если эти маркеры являются нормальными, то очень маловероятно, что у пациента есть инфекция.
Если эти маркеры повышены, то они играют диагностическую роль, а также являются критериями эффективности лечения. Снижение маркеров воспаления является хорошим показателем адекватности лечения инфекции.
Биопсия ткани может быть назначена при необходимости определить возбудитель инфекции, и проводится биопсия с помощью пункционной иглы и под контролем КТ. В отдельных случаях для диагностики может также потребоваться открытая биопсия.
Лечение
Лечение остеомиелита, как правило, консервативное и базируется в основном на использовании внутривенного лечения антибиотиками. Иногда может применяться хирургическое лечение для декомпрессии нервных структур, для санации поврежденной костной ткани, удаления некротизированной ткани или для стабилизации позвоночника.
Консервативное лечение включает в себя антибиотикотерапию общеукрепляющие препараты и покой.
В большинстве случаев остеомиелит позвоночника вызван Staphyloccocus Aureus, который, как правило, очень чувствителен к антибиотикам. Внутривенное лечение антибиотиками обычно занимает около четырех недель, а затем обычно назначается двухнедельный курс антибиотиков, которые принимают перорально. При инфекциях, вызванных туберкулезом, требуется прием антибиотиков в течение года. Фиксация позвоночника (с помощью корсета) необходима на период в течение 6-12 недель, пока на рентгене не будет отмечена положительная динамика. Предпочтение отдается жестким корсетам.
Хирургическое лечение
Хирургическая декомпрессия необходима, если эпидуральный абсцесс оказывает давление на нервные структуры. В связи с тем, что хирургическая декомпрессия часто дестабилизирует позвоночник еще больше, то обычно вместе с ней выполняют фиксацию позвонков. Хирургическая санация очагов инфекции необходима при резистентности к проводимой антибиотикотерапии.
Хирургическое лечение также может быть необходимо, если есть много костных разрушений с последующей деформацией и болью. Реконструкция костных элементов и стабилизация позвоночника могут помочь уменьшить боль и предотвратить дальнейшее разрушение позвоночника.
Осложнения
Остеомиелит может вызвать следующие осложнения:
- некроз костной ткани. Инфекция в костной ткани может приводить к нарушению циркуляцию крови в кости, что приводит к омертвению костной ткани. Если участки некроза небольшие, то их хирургическое удаление может привести к восстановлению ткани. При большом некрозе требуется удаление всей некротизированной ткани или конечности, если речь идет об остеомиелите конечностей.
- септический артрит. В некоторых случаях инфекция в костной ткани может распространиться на близлежащие суставы.
- Нарушение роста костей. У детей наиболее распространенной локализацией очагов остеомиелита являются зоны роста трубчатых костей, что может в дальнейшем приводить к нарушению роста костей..
- рак кожи. Если остеомиелит привел к открытой ране с выделением гноя, то резко увеличивается риск развития плоскоклеточного рака.
Подходы к лечению гнойно — воспалительных заболеваний крупных суставов
Уважаемые посетители нашего сайта! Данная статья посвящена хирургическому лечению гнойно–воспалительных заболеваний суставов, осложненных деструкцией костной ткани (остеомиелитом), гнойным осложнениям эндопротезирования.
Данная группа заболеваний является серьезной, не решенной окончательно проблемой современной ортопедии. Единые стандарты лечения данной патологии отсутствуют. Подходы к лечению базируются на личном опыте отдельных авторов и клиник. Мы бы хотели осветить принципиальные моменты диагностики данной группы заболеваний и поделиться личным опытом их лечения.
Частота встречаемости септических артритов составляет от 2 до 10 случаев на 100 000 населения. Преобладает поражение коленного сустава (до 55%), затем следуют тазобедренный и голеностопный суставы. Страдают подобными заболеваниями преимущественно дети и пожилые люди.
Каковы предпосылки развития гнойных артритов? Это травмы области суставов, дегенеративные и ревматоидные заболевания суставов, выполнение инъекций в области сустава, артроскопических вмешательств, эндопротезирование сустава в анамнезе, гнойно-воспалительные заболевания, трофические язвы дистальных отделов конечностей, инфекции, передающиеся половым путем, системный прием препаратов глюкокортикоидов.
Клиническая картина заболевания. Проявления заболевания достаточно отчетливы при поражении суставов, близко расположенных к коже (локтевой, коленный, голеностопный). Это отек тканей в области сустава, местное покраснение и повышение температуры кожи. При поражении крупных, глубоко лежащих суставов, таких как плечевой и тазобедренный, местные изменения могут быть не выражены, и пациента будет беспокоить только боль в области сустава. Повышение температуры тела также может появиться не сразу. На представленной ниже фотографии типичная клиническая картина артрита коленного сустава: контуры правого коленного сустава сглажены, сустав увеличен в объеме.
Лабораторная диагностика заболевания. В объем обследования пациента с подозрением на гнойный процесс обязательно должны входить клинический анализ крови с подсчетом лейкоцитарной формулы и скорости оседания эритроцитов, анализ крови на С-реактивный белок. Среди лабораторных показателей хочется отдельно остановиться на уровне прокальцитонина. Прокальцитониновый тест в настоящее время является наиболее объективным методом определения генерализации бактериального инфекционного процесса. Динамическое повышение данного показателя в анализах крови пациента является показателем распространения гнойного процесса за пределы сустава, развития сепсиса.
Инструментальная диагностика: — рентгенография пораженного сустава; — спиральная компьютерная томография сустава; -пункция сустава с последующими микроскопией и посевами отделяемого для определения инфекционного агента и его чувствительности к антибиотикам. Данная манипуляция должна быть выполнена до начала антибиотикотерапии.
Лечение. При лечении гнойно – воспалительных заболеваний суставов нашей задачей является скорейшее купирование воспалительного процесса и, по возможности, сохранение функции сустава. По данным различных авторов, при гнойном процессе в суставе, суставной хрящ поражается на 4 – 6 сутки от начала заболевания и окончательно отмирает на 4-й неделе заболевания, после чего эффективность сохраняющих сустав операций резко снижается. При отсутствии признаков поражения костной ткани в настоящее время предпочтение отдается операциям, сохраняющим сустав. При поражении поверхностно расположенных суставов на ранних стадиях заболевания возможно использование пункционных методов и антибиотикотерапии широкого спектра действия. При неэффективности пункционных методов в течение 48 часов от начала заболевания рекомендовано выполнение дренирования сустава. В идеале – к этому склоняется большинство современных авторов – использование артроскопических методик.
Наш личный опыт: лечение септического артрита голеностопного сустава у 19-летнего пациента путем 3-х недельного проточно – промывного дренирования. Промывная система была установлена через доступы до 2-х см. Результат лечения – полное купирование воспалительного процесса, выздоровление пациента. За два года последующего наблюдения рецидива заболевания не отмечено. При распространении гнойного процесса на костную ткань выполняется удаление нежизнеспособных тканей и стабилизация области сустава с помощью аппарата наружной фиксации. В результате воспалительный процесс купируется и формируется артродез пораженного сустава, т. е сращение между костями, формирующими сустав, что обеспечивает в последующем адекватную опорную функции конечности.
Личный опыт: Пациентка, 81 год, поступила в клинику с болями в области тазобедренного сустава, беспокоившими в течение 4х месяцев, после падения с высоты роста. В течение недели перед поступлением в клинику боли неуклонно нарастали, нарушилась опорная функция конечности. Повышения температуры тела не отмечала, постоянно принимала противовоспалительные препараты (мовалис) в больших дозах.
Рентгенограмма при поступлении.
Определяются зоны деструкции в теле подвздошной кости, в головке бедренной кости.
При пункции тазобедренного сустава – густое гнойное содержимое.
В экстренном порядке пациентка прооперирована: вскрыт сустав, санирован очаг остеомиелита, удалена головка бедренной кости, сустав фиксирован стержневым внеочаговым аппаратом. Установлена система проточно–промывного дренирования. В течение 6ти недель пациентке проводилась терапия антибиотиками широкого спектра действия. На фоне лечения купированы боли в области тазобедренного сустава, в клинико–лабораторных тестах – снижение показателей воспалительного ответа.
Аппарат внешней фиксации демонтирован через 8 недель после операции. Тазобедренный сустав фиксирован ортопедическим фиксатором. Через 3 месяца после операции фиксатор снят. Пациентка самостоятельно ходит с полной нагрузкой на оперированную ногу. Воспалительный процесс купирован.
Результаты спиральной компьютерной томографии костей таза пациентки через 3 месяца после операции.
Определяются признаки формирования сращения между бедренной костью и телом подвздошной кости. Данное сращение обеспечивает в будущем адекватную опорную функцию конечности.
В настоящее время серьезной проблемой современной ортопедии являются гнойные осложнения эндопротезирования. По данным ЦИТО за 2012 год в России выполнено 80 000 эндопротезирований крупных суставов. Соотношение первичных и ревизионных эндопротезирований составило 9:1. Частота осложнений при первичном эндопротезировании крупных суставов составила 2,4%. Из них 40,6% это инфекционные осложнений. Частота осложнений при ревизионном эндопротезировании составила 12,9%. Из них 51,4% — инфекционные осложнения.
При ранних глубоких нагноениях после эндопротезирования тазобедренного сустава возможно сохранение эндопротеза. Хроническая инфекция области эндопротеза и деструктивный остеомиелит у взрослых, развившийся на фоне септического артрита являются показаниями для радикальной хирургической санации, удаления компонентов эндопротеза, некротизированных участков костной ткани.
Подходы к выполнению операций при нагноениях эндопротезов разнятся. Мы в своей практике используем артикулирующие спейсеры (временные «заменители» протеза) — индивидуально изготавливаемые из костного цемента с добавлением антибиотиков. Использование данных приспособлений позволяет сохранить длину конечности, обеспечить ходьбу с опорой на оперированную ногу, улучшить качество жизни пациента в послеоперационном периоде, облегчает последующее реэндопротезирование.
Клинический пример: Пациентка 65 лет. В анамнезе тотальное эндопротезирование тазобедренного сустава, выполненное заграницей в 2002 году. Динамического наблюдения за суставом не осуществлялось. В течение последних двух лет с 2012 года беспокоят периодические боли в области тазобедренного сустава. С сентября 2013 года, в течение 3х месяцев отмечает постепенное усиление болей. За две недели до поступления в клинику на дому осуществлялся массаж области сустава, иглорефлексотерапия. После курса указанных процедур отмечено резкое усиления болей, подъем температуры тела до 39 градусов.
Рентгенограммы пациентки при поступлении.
Определяются признаки деструкции вертлюжного компонента протеза, признаки деструкции костной ткани по ходу бедренного компонента протеза.
При пункции сустава получено густое гнойное содержимое Выполнено вскрытие полости сустава, удаление компонентов эндопротеза, радикальная обработка очага остеомиелита. При ревизии выявлено гнойное расплавление проксимального отдела бедренной кости. Установлен артикулирующий спейсер.
Рентгенограмма пациентки после операции.
Модель проксимального отдела бедра сформирована из костного цемента с антибиотиками, армирована проксимальным бедренным стержнем.
Послеоперационное течение гладкое. Воспалительный процесс купирован. Планируется выполнение реэндопротезирования. Данный клинический пример ярко демонстрирует необходимость своевременного обращения к специалисту травматологу – ортопеду и недопустимость выполнения физиотерапевтических процедур без предварительной адекватной диагностики причины болей в области суставов.
Специалисты Ортоцентра владеют всеми методами оперативного лечения гнойно – воспалительных заболеваний суставов и готовы прийти к Вам на помощь.
Остеомиелит: симптомы, причины и лечение
Остеомиелит — это инфекция костей, редкое, но серьезное заболевание. Кости могут инфицироваться разными способами: инфекция в одной части тела может распространиться через кровоток в кость, либо открытый перелом или хирургическое вмешательство могут привести к заражению кости.
Что вызывает остеомиелит?
В большинстве случаев бактерии под названием Staphylococcus aureus , тип стафилококка, вызывают остеомиелит.
Определенные хронические состояния, такие как диабет, могут повысить риск развития остеомиелита.
Кто заболевает остеомиелитом?
Только 2 человека из 10 000 заболевают остеомиелитом. Заболевание поражает детей и взрослых, хотя и по-разному. Определенные состояния и поведение, которые ослабляют иммунную систему, увеличивают риск остеомиелита, в том числе:
- Диабет (большинство случаев остеомиелита вызвано диабетом)
- Серповидно-клеточная анемия
- ВИЧ или СПИД
- Ревматоидный артрит
- Внутривенное употребление наркотиков
- Алкоголизм
- Длительное употребление стероидов
- Гемодиализ
- Плохое кровоснабжение
- Недавняя травма
Операции на костях, включая замену тазобедренных и коленных суставов, также увеличивают вероятность инфицирования костей.
Остеомиелит у детей и взрослых
У детей остеомиелит обычно протекает остро. Острый остеомиелит возникает быстро, легче поддается лечению и в целом протекает лучше, чем хронический остеомиелит. У детей остеомиелит обычно проявляется в костях рук или ног.
У взрослых остеомиелит может быть острым или хроническим. Люди с диабетом, ВИЧ или заболеванием периферических сосудов более склонны к хроническому остеомиелиту, который сохраняется или рецидивирует, несмотря на лечение.Хронический или острый остеомиелит часто поражает таз взрослого человека или позвонки позвоночника. Это также может произойти в ногах, особенно у человека с диабетом.
Симптомы остеомиелита
Острый остеомиелит быстро развивается в течение 7-10 дней. Симптомы острого и хронического остеомиелита очень похожи и включают:
- Лихорадка, раздражительность, усталость
- Тошнота
- Болезненность, покраснение и тепло в области инфекции
- Отек вокруг пораженной кости
- Утраченный диапазон движение
Остеомиелит позвонков проявляется сильной болью в спине, особенно ночью.
Лечение остеомиелита
Выяснение того, есть ли у человека остеомиелит, является первым шагом в лечении. Это также на удивление сложно. Врачи полагаются на рентген, анализы крови, МРТ и сканирование костей, чтобы получить представление о том, что происходит. Биопсия кости помогает определить тип организма, обычно бактерии, вызывающие инфекцию, поэтому можно назначить правильное лекарство.
Лечение направлено на то, чтобы остановить инфекцию и сохранить как можно больше функций.Большинство людей с остеомиелитом лечат антибиотиками, хирургией или и тем, и другим.
Антибиотики помогают контролировать инфекцию и часто позволяют избежать хирургического вмешательства. Люди с остеомиелитом обычно получают антибиотики в течение нескольких недель через капельницу, а затем переходят на таблетки.
Более серьезный или хронический остеомиелит требует хирургического вмешательства для удаления инфицированной ткани и кости. Операция по поводу остеомиелита предотвращает дальнейшее распространение инфекции или настолько серьезное заболевание, что ампутация остается единственным вариантом.
Профилактика остеомиелита
Лучший способ предотвратить остеомиелит — это содержать вещи в чистоте. Если у вас или вашего ребенка есть порез, особенно глубокий, промойте его полностью. Промойте открытую рану под проточной водой в течение пяти минут, затем наложите стерильную повязку.
Если у вас хронический остеомиелит, убедитесь, что врач знает вашу историю болезни, чтобы вы могли работать вместе, чтобы держать это заболевание под контролем. Если у вас диабет, внимательно следите за своими ногами и обратитесь к врачу при первых признаках инфекции.
Чем раньше вы вылечите остеомиелит, тем лучше. В случае острого остеомиелита раннее лечение предотвращает превращение состояния в хроническую проблему, требующую постоянного лечения. Помимо боли и неудобств, связанных с повторными инфекциями, ранний контроль остеомиелита дает наилучшие шансы на выздоровление.
Остеомиелит (для родителей) — Nemours Kidshealth
Что такое остеомиелит?
Остеомиелит — медицинский термин, обозначающий
. воспаление в кости.Обычно это вызвано бактериальной инфекцией. Это часто поражает длинные кости рук и ног, но может произойти и в любой кости.Каковы признаки и симптомы остеомиелита?
Дети с остеомиелитом часто чувствуют боль в инфицированной кости. Они также могут:
- лихорадка и озноб
- Чувство усталости или тошноты
- в целом нехорошо
- имеют болезненную, красную и опухшую кожу над инфицированной костью
Очень маленькие дети могут перестать пользоваться инфицированной конечностью и защитить ее от прикосновения.Также они могут быть привередливыми или меньше есть.
Подростки склонны болеть остеомиелитом после несчастного случая или травмы. Травмированный участок может снова начать болеть после того, как будет казаться, что ему стало лучше.
Что вызывает остеомиелит?
Бактерии могут инфицировать кости несколькими способами. Например:
- Бактерии могут попасть в кости через кровоток из других инфицированных участков тела. Это называется гематогенный (хе-мех-TAH-gen-us) остеомиелит .Это наиболее распространенный способ заражения костей у детей.
- Прямое заражение может произойти при бактерии попадают в рану и перемещаются к кости (например, после травмы или операции). Открытые переломы — переломы костей с открытой кожей — чаще всего вызывают развитие остеомиелита.
- Иногда бактерии могут распространяться от соседней инфекции. Например, невылеченная инфекция кожи или сустава может распространиться на кость.
Кто заболевает остеомиелитом?
Остеомиелит чаще всего встречается у детей младше 5 лет.Но это может случиться в любом возрасте. Мальчики заболевают им почти в два раза чаще, чем девочки.
с.
Заразен ли остеомиелит?
Нет, инфекции костей не заразны. Но микробы, вызывающие остеомиелит, иногда могут передаваться от одного человека к другому.
Как диагностируется остеомиелит?
Если у вашего ребенка жар и боли в костях, немедленно обратитесь к врачу. Остеомиелит может ухудшиться в течение нескольких часов или дней, и его будет намного сложнее лечить.
Врач проведет медицинский осмотр и задаст вопросы о недавних травмах болезненной области.Анализы крови могут проверить наличие повышенного количества лейкоцитов (признак инфекции) и других признаков возможного воспаления или инфекции. Может быть назначен рентген, хотя рентген не всегда показывает признаки инфекции в кости на ранних стадиях.
Врач может предложить
сканирование кости, чтобы получить более подробное изображение кости. Врач также может порекомендовать МРТ, которая дает гораздо более подробные изображения, чем рентгеновские снимки. МРТ не только может диагностировать остеомиелит, но также может помочь установить, как долго кость была инфицирована.Врач может сделать
игольчатая аспирация для взятия пробы из кости. Это позволяет врачу выяснить, какие бактерии вызвали инфекцию. Это также может помочь врачу решить, какой антибиотик лучше всего лечит инфекцию.Как лечится остеомиелит?
Лечение остеомиелита зависит от:
- Возраст и общее состояние здоровья ребенка
- насколько серьезна инфекция
- , есть ли инфекция острый (недавний) или хронический (длятся длительное время)
Лечение включает антибиотики от инфекции и лекарства для снятия боли.Большинству детей с остеомиелитом приходится недолго оставаться в больнице, чтобы получить внутривенные (внутривенно) антибиотики для борьбы с инфекцией. Когда они почувствуют себя лучше, они могут пойти домой, но, возможно, им потребуется продолжить курс внутривенного или перорального приема антибиотиков еще в течение нескольких недель.
Иногда требуется операция, чтобы очистить инфицированную кость. Если в кости образовалась полость или отверстие, заполненное гноем (скоплением бактерий и лейкоцитов), врач проведет санацию раны . Во время этой процедуры врач очищает рану, удаляет омертвевшие ткани и выводит гной из кости, чтобы она могла зажить.
Как долго длится остеомиелит?
Большинство детей с остеомиелитом чувствуют себя лучше в течение нескольких дней после начала лечения. Внутривенные антибиотики часто переходят на пероральную форму через 5-10 дней. Дети обычно получают антибиотики не менее месяца, а иногда и дольше, в зависимости от симптомов и результатов анализа крови.
Можно ли предотвратить остеомиелит?
Один из способов предотвратить остеомиелит — содержать кожу в чистоте. Все порезы и раны, особенно глубокие, следует тщательно промыть.Промойте рану водой с мылом, подержав ее под проточной водой не менее 5 минут, чтобы промыть ее.
Чтобы рана после этого оставалась чистой, накройте ее стерильной марлей или чистой тканью. Вы можете нанести безрецептурный крем с антибиотиками, но самое главное — поддерживать чистоту. Раны должны начать заживать в течение 24 часов и полностью зажить в течение недели.
Рана, которая заживает дольше или вызывает сильную боль, должна быть осмотрена врачом.
И, как и в случае со многими инфекциями, родители и дети должны часто мыть руки, чтобы остановить распространение микробов.Дети также должны получать своевременные прививки.
Остеомиелит — канал улучшения здоровья
Остеомиелит — это инфекция костей, которая может быть острой (недавно возникшей) или хронической (длительной). Бактерии — обычные инфекционные агенты. Двумя вероятными методами доступа являются первичная инфекция кровотока (включая вторичная инфекция через кровь после инфекции где-то в другом месте тела) и рана или травма, которая позволяет бактериям напрямую достигать кости.У взрослых наиболее уязвимы таз и позвонки, в то время как инфекции костей у детей, как правило, поражают длинные кости рук и ног. Без лечения инфекция и воспаление блокируют кровеносные сосуды. Недостаток кислорода и питательных веществ приводит к отмиранию костной ткани, что приводит к хроническому остеомиелиту. Другие возможные осложнения включают заражение крови и абсцессы костей. Варианты лечения включают внутривенное и пероральное введение антибиотиков, а также хирургическое дренирование и очистку пораженной костной ткани.
Симптомы
Симптомы остеомиелита включают:
- Локальная боль в костях
- Снижение подвижности пораженной части тела
- Вышележащая кожа может быть красной, горячей и опухшей
- Вышележащая кожа может содержать гной
- Спазмы связанные мышцы
- Необъяснимая потеря веса
- Общее недомогание
- Высокая температура
- Чрезмерное потоотделение
- Озноб.
События, которые могут вызвать остеомиелит
Кости инфицированы переносимыми с кровью микроорганизмами.В большинстве случаев микроорганизмами являются бактерии, такие как Staphylococcus aureus , но грибы также могут вызывать остеомиелит. Некоторые из условий и событий, которые могут привести к остеомиелиту, включают:
- Бактерии, занесенные во время костной хирургии.
- Бактерии, занесенные травмой костей.
- Инфекция переломов костей.
- Заражение протезных имплантатов (например, искусственного тазобедренного сустава).
- Инфекции в других частях тела, которые достигают костей через кровоток.
- Первичная инфекция крови (сепсис).
Факторы риска
Некоторые из факторов риска, которые могут повысить предрасположенность человека к остеомиелиту, включают:
- Долгосрочные кожные инфекции.
- Неадекватно контролируемый диабет.
- Нарушение кровообращения (атеросклероз).
- Факторы риска нарушения кровообращения, в том числе высокое кровяное давление, курение сигарет, высокий уровень холестерина в крови и диабет.
- Дефицит иммунной системы.
- Ортопедические суставы.
- Применение внутривенных препаратов.
- Серповидно-клеточная анемия.
- Рак.
Острый остеомиелит
К основным категориям острого остеомиелита относятся:
- Гематогенный остеомиелит — первичная инфекция крови или инфекция из других частей тела попадает в кости через кровоток. Дети подвергаются повышенному риску. Бактерии притягиваются к участкам с богатым кровоснабжением, поэтому инфекция, как правило, поражает растущие части на концах длинных костей.
- Прямая инокуляция остеомиелита — бактерии попадают прямо в костную ткань в результате хирургического вмешательства или травмы.
Хронический остеомиелит
Острый приступ остеомиелита может привести к хроническому остеомиелиту, характеризующемуся мертвыми участками кости. Это состояние может не поддаваться лечению и продолжительное время повторяться. Во многих случаях хронический остеомиелит является полимикробным, что означает, что в него вовлечено более одного инфекционного агента.
Осложнения
Некоторые из осложнений остеомиелита включают:
- Абсцесс кости (гнойный карман)
- Некроз кости (смерть кости)
- Распространение инфекции
- Воспаление мягких тканей (целлюлит)
- Отравление крови ( сепсис)
- Хроническая инфекция, не поддающаяся лечению.
Методы диагностики
Остеомиелит диагностируется с помощью ряда тестов, в том числе:
- Физикальное обследование
- История болезни
- Анализы крови
- Рентген
- Сканирование костей
- Сканирование компьютерной томографии (КТ)
- Магнитное резонансная томография (МРТ)
- Биопсия костной ткани.
Методы лечения
Лечение остеомиелита зависит от степени тяжести, но может включать:
- Госпитализацию и внутривенное введение антибиотиков.
- Длительный (от четырех до шести недель и более) курс антибиотиков перорально или внутривенно.
- Обезболивающее.
- Изменение образа жизни, например отказ от сигарет для улучшения кровообращения.
- Лечение основной причины, например диабета.
- Замена инфицированной протезной части при необходимости.
- Операция по очистке и промыванию инфицированной кости (санация раны).
- Кожные трансплантаты, если необходимо.
- Ампутация в тяжелых случаях.
Долгосрочная перспектива
Острый остеомиелит лечить легче, чем хронический остеомиелит. Чем раньше будет поставлен диагноз и начнется лечение, тем лучше будет прогноз. Если мертвые и больные ткани необходимо удалить хирургическим путем, кость восстанавливается в течение нескольких недель. Профилактика острого остеомиелита включает надлежащее лечение ран и своевременную медицинскую помощь при инфекциях.
Куда обратиться за помощью
Что следует помнить
- Остеомиелит — это инфекция костей, которая может быть острой или хронической.
- Бактерии — наиболее распространенные инфекционные агенты.
- Два возможных метода доступа включают первичную инфекцию крови или вторичную инфекцию после инфекции где-то в другом месте тела, а также рану или травму, которая позволяет бактериям достичь кости.
- Варианты лечения включают антибиотики и хирургическое вмешательство по очистке инфицированной кости (санация).
Остеомиелит | Обезболивание
Лечение остеомиелита направлено на то, чтобы инфекция не повредила вашу кость, а также окружающие мышцы и ткани.
Антибиотики и хирургическое вмешательство — два основных метода лечения остеомиелита.
Антибиотики
Антибиотики используются для уничтожения микробов, вызывающих инфекцию.
- Ваш врач может дать вам одновременно несколько видов лекарств, которые работают вместе, чтобы бороться с инфекцией в их костях.
- Антибиотики могут быть введены вам через капельницу (игла в вену) или через рот.
Хирургический
Surgery также может быть использован, если другие методы лечения, такие как антибиотики, не помогают вам выздороветь самостоятельно.
Если у вас в течение некоторого времени остеомиелит и образовалась мертвая костная ткань, может быть рекомендована операция по ее удалению.
Также может быть сделана операция по удалению пластин и винтов, которые могут быть рядом с областью инфекции.
Остеомиелит также может привести к образованию участков кости, которые необходимо заполнить материалом, чтобы помочь кости отрасти. Может быть выполнено хирургическое вмешательство, чтобы поместить костный трансплантат в промежутки, где кость изнашивается.
Обезболивание
Чтобы снять боль при остеомиелите или после операции по поводу остеомиелита, врач может прописать вам обезболивающее.
Нестероидные противовоспалительные препараты (НПВП) лучше всего подходят для лечения легкой или умеренной боли. Большинство из этих лекарств доступны без рецепта, в том числе:
- Ацетаминофен [э-э-тух-мин-э-фух] (тайленол)
- Аспирин
- Ибупрофен [ahy-byoo-PROH-fuhn] (Advil, Motrin)
- Напроксен [нух-ПРОК-сун] (Алеве)
Опиоиды — гораздо более сильные лекарства, которые лечат умеренную и сильную боль. Их можно принимать только по рецепту врача.К опиоидам относятся:
- Кодеин [КОН-дин]
- Фентанил [FEN-tuh-nil]
- Морфин [MAWR-feen]
- Оксикодон [ok-see-KOH-dohn]
Опиоиды обладают некоторыми общими побочными эффектами, в том числе:
- Запор
- Тошнота
- Сухость во рту
- Сонливость
Другие лекарства, используемые для обезболивания, включают противосудорожные или антидепрессанты для снятия нервной боли или стероиды для снятия боли при отеке.
Остеомиелит — заболевания костей, суставов и мышц
-
Визуализирующие обследования, такие как рентген, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), сканирование костей или сканирование лейкоцитов
Симптомы и результаты, обнаруженные врачами во время медицинского осмотра, могут указывать на остеомиелит. Например, врачи могут заподозрить остеомиелит у человека, который имеет постоянную боль в части кости, у которого может быть или не быть лихорадки и который большую часть времени чувствует усталость.
Если врачи подозревают остеомиелит, они проводят анализ крови на воспаление, измеряя одно из следующих значений:
-
Скорость оседания эритроцитов (СОЭ — тест, измеряющий скорость оседания эритроцитов на дно пробирки, содержащей кровь)
-
Уровень С-реактивного белка (белка, который циркулирует в крови и резко увеличивается при воспалении)
Воспаление обычно присутствует, если уровень СОЭ и С-реактивного белка повышен.Кроме того, анализы крови часто указывают на повышенный уровень лейкоцитов. Результаты этих анализов крови недостаточны для постановки диагноза остеомиелита. Однако результаты, которые показывают незначительное воспаление или его отсутствие, могут указывать на то, что у человека не остеомиелит.
Рентген может показать изменения, характерные для остеомиелита, но иногда не раньше, чем через 2–4 недели после появления первых симптомов.
Если результаты рентгеновского исследования неясны или если симптомы серьезны, выполняется компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).КТ и МРТ могут идентифицировать инфицированные области или суставы и выявить близлежащие инфекции, такие как абсцессы.
В качестве альтернативы может быть выполнено сканирование костей (изображения костей, сделанные после инъекции вещества, называемого радиоактивным технецием). Инфицированная область почти всегда выглядит ненормальной на сканировании костей, за исключением младенцев, потому что сканирование не дает надежного определения аномалий в растущих костях. Однако сканирование костей не всегда может отличить инфекции от других заболеваний костей. Сканирование лейкоцитов (изображения, сделанные после введения в вену меченных радиоактивным индием лейкоцитов) может помочь отличить инфекцию от других заболеваний в областях, которые не соответствуют норме при сканировании костей.
Чтобы диагностировать инфекцию костей и определить вызывающие ее микроорганизмы, врачи могут взять образцы крови, гноя, суставной жидкости или самой кости для анализа. Обычно при остеомиелите позвоночника образцы костной ткани удаляются с помощью иглы или во время операции.
Остеомиелит | Сидарс-Синай
Не то, что вы ищете?Что такое остеомиелит?
Остеомиелит — это воспаление или отек костной ткани.Чаще всего это вызвано инфекцией. Костная инфекция может возникают по многим причинам. Это может повлиять на детей или взрослых.
Что вызывает остеомиелит?
Остеомиелит может быть вызван бактериальная инфекция крови. Иногда это называют бактериемией или сепсисом. Этот инфекция может распространиться на кости. Чаще всего встречается у младенцев и детей. Обычно это поражает их длинные кости, такие как бедренная кость или кость плеча.У взрослых часто влияет на кости в позвоночнике. Источником заражения крови обычно является Золотистый стафилококк. Но это может быть вызвано другие микробы.
Другие причины включают:
- Травма или операция
- Частые инъекции лекарств
- Диабет
- Слабая иммунная система (например, ВИЧ или лечится от рака)
- Протез
Остеомиелит может возникнуть внезапно начало, медленное и мягкое начало или может быть хронической проблемой.Это зависит от источника и причина инфекции.
Кто подвержен риску остеомиелита?
Остеомиелит может поразить любого. Но это чаще встречается у младенцев, детей и пожилых людей. Люди из группы повышенного риска включая людей со слабой иммунной системой, недавней травмой или операцией или диабетом.
Каковы симптомы остеомиелита?
Симптомы остеомиелита различаются в зависимости от причины и от того, начинается ли он быстро или медленно.Это самые распространенные:
- Новая хромота
- Жесткая спина, если позвоночник затронуты
- Чувствую себя плохо
- Лихорадка (высокая температура с кровью инфекция)
- Раздражительность
- Вялость или утомляемость
- Похудание
- Боль в зоне поражения
- Покраснение в зоне поражения
- Припухлость зоны поражения
- Проблемы с переносом веса или ходьбой
- Проблемы с подвижными суставами возле зона поражения
- Тепло в зоне поражения
Симптомы остеомиелита могут быть похожи на другие заболевания или проблемы.Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется остеомиелит?
Ваш лечащий врач будет просмотрите свою историю болезни и проведите медицинский осмотр. Вы можете сдать анализы. Эти могут включают:
-
Кровь
тесты , например:
- Общий анализ крови (CBC). Этот тест измеряет размер, количество и зрелость клеток крови. Это делается для проверки увеличения количества лейкоцитов, которые могут сигнализировать об инфекции.
- Оседание эритроцитов скорость (СОЭ). Этот тест измеряет, насколько быстро падают эритроциты. на дно пробирки. При отеке и воспалении белки крови слипаются и становятся тяжелее, чем обычно.Они падают и быстрее оседает на дне пробирки. Чем быстрее падают клетки крови, тем сильнее воспаление.
- C-реактивный белок (CRP). Это анализ крови, чтобы помочь найти воспаление или инфекция.
- Культура крови. Это анализ крови, который ищет бактерии или другие микробы в крови.
- Игла аспирационная или кость биопсия. В пораженный участок вводится небольшая игла, биопсия ткани.
- Рентген. В этом тесте используется невидимые лучи электромагнитной энергии для создания изображений тканей, костей и органов на пленку.
- Радионуклидная кость сканирование. Снимки или рентгеновские снимки кости после введения красителя и всасывается костной тканью. Они используются для поиска опухолей, инфекции и костей. аномалии.
- Компьютерная томография. В этом тесте используется Рентген и компьютер для получения изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы.КТ более детализирована, чем обычная рентгенография.
- МРТ. В этом тесте используется большие магниты, радиочастоты и компьютер для получения детальных изображений органов и структуры в теле.
- УЗИ. Этот тест использует высокочастотные звуковые волны и компьютер для создания изображений кровеносных сосудов, ткани и органы. Ультразвук используется для просмотра органов во время их работы и для проверки кровоток по кровеносным сосудам.
Как лечится остеомиелит?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от насколько тяжелое состояние.
Цель лечения остеомиелит — это излечить инфекцию и свести к минимуму любые долгосрочные проблемы. Уход может включать:
- Лекарства. Вам могут назначить внутривенное введение антибиотиков.Это часто означает пребывание в больнице. Или вам могут назначить антибиотики амбулаторно. В любом случае, лечение может длиться много недель.
- Рентгеновские лучи и анализы крови. Ваш лечащий врач будет отслеживать результаты ваших анализов.
- Боль управление. Вы получите лекарство от боли.
- Кровать остальные. Возможно, вам придется ограничить движение пораженной области.
- Хирургия. В некоторых случаях может потребоваться хирургическое вмешательство для слива жидкости или удалить поврежденные ткани и кости.
Какие возможные осложнения остеомиелита?
Остеомиелит требует длительного лечения для предотвращения таких осложнений, как:
- Переломы пораженной кости
- Задержка роста у детей, если инфекция затронула пластинку роста
- Смерть ткани (гангрена) в зоне поражения
Основные сведения об остеомиелите
- Остеомиелит — это воспаление или отек костной ткани.Чаще всего это результат инфекции. Это может повлиять на всех людей, но чаще встречается у младенцев, детей и пожилых людей.
- Причины остеомиелита включают: бактериальная инфекция в крови, травма или операция, частые инъекции лекарств, диабет или слабая иммунная система, а также протез устройство.
- Цель лечения остеомиелита — вылечить инфекцию и свести к минимуму любые долгосрочные осложнения.
- Остеомиелит требует длительного лечения для предотвращения осложнений.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит ваш лечащий врач.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам врач.
- Знайте, почему новое лекарство или лечение прописан и как это вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас возникнут вопросы.
Медицинский обозреватель: Томас Н. Джозеф, доктор медицины
Медицинский обозреватель: Кенни Терли PA-C
Медицинский обозреватель: L Renee Watson MSN RN
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Остеомиелит. Костная инфекция. Симптомы остеомиелита.
Что такое остеомиелит?
Остеомиелит — это поражение кости. Остеомиелит может вызывать множество различных видов микробов (бактерий). Однако наиболее частой причиной является заражение бактерией Staphylococcus aureus .Заражение грибком — редкая причина.
Как развивается остеомиелит?
Если некоторые микробы (бактерии) поселяются на небольшом участке кости, они могут размножаться и вызывать инфекцию. Бактерии могут попасть в кость:
- Через кровоток . Это частая причина у детей. Бактерии иногда попадают в кровь из-за инфекции в другой части тела, а затем попадают в кость. Даже если вы здоровы, бактерии могут иногда попадать в кровь из носа или кишечника (кишечника).
- После травмы . Бактерии могут распространиться на кости, если у вас есть глубокий порез на коже. В частности, если у вас сломана кость, которую можно увидеть сквозь порезанную кожу.
Кто подвержен риску развития остеомиелита?
Остеомиелит может развиться у любого человека в любом возрасте. Однако у вас повышенный риск, если вы:
- Недавно сломали (сломали) кость.
- Есть костный протез (протез бедра, винт в кости после операции и т. Д.).
- Недавно перенес операцию на кости.
- У диабетика, особенно при язве стопы.
- У слабой иммунной системы. Например, если у вас СПИД, если вы проходите курс химиотерапии, если вы серьезно заболели другим заболеванием и т. Д.
- Вводите уличные наркотики, которые могут быть заражены микробами (бактериями).
- Зависимы от алкоголя.
- Перенесли предыдущий эпизод остеомиелита.
- Есть определенные типы заболеваний крови — например, серповидноклеточная анемия.
- Снижены чувствительность кожи. Это может привести к повреждению и инфицированию кожи, которое может распространиться на кровь или на местные кости. Например, у некоторых людей с диабетом снижена чувствительность ног.
- Регулярно проводите диализ почек.
- Регулярно принимайте стероиды.
Какие кости могут быть поражены?
Чаще всего поражаются длинные кости голени (бедренная, большеберцовая и малоберцовая кость). Однако остеомиелит может поражать любую кость (хотя в некоторых костях он встречается очень редко).
Каковы симптомы остеомиелита?
- Боль и болезненность над областью кости.
- Шишка может развиваться над костью, которая обычно очень нежная.
- Затем может развиться покраснение вышележащей кожи .
- Общее недомогание с высокая температура (лихорадка) по мере развития инфекции.
Если остеомиелит развивается после перелома (перелома) кости, то симптомы включают нарастающее покраснение, отек и боль вокруг места перелома.Гной может выходить из кожной раны над переломом.
Нужны ли тесты?
Тесты для подтверждения диагноза
Если у вас есть типичные симптомы, вызванные инфекцией кости ноги, диагноз может быть довольно ясным. Однако боль, исходящая от более глубоких костей, таких как позвоночник или таз, может быть вызвана рядом причин. МРТ кости поможет подтвердить диагноз. (Обычный рентген не так полезен на ранних стадиях остеомиелита, поскольку рентген может оставаться нормальным в течение недели или около того после начала инфекции.)
Тесты, чтобы определить, какой микроб (бактерия) вызывает инфекцию
В крови часто содержатся некоторые бактерии от костной инфекции. Образцы крови отправляются в лабораторию, чтобы определить, какой тип бактерии вызывает инфекцию. Это важно, так как поможет решить, какое лечение лучше. (Некоторые бактерии устойчивы к некоторым антибиотикам.) Если анализы крови не показывают бактерий, необходимо отправить небольшой образец (биопсию) пораженной кости в лабораторию.
Если инфекция от кости доходит до кожи, любой выделяющийся гной можно отправить на посев. Также можно проанализировать жидкость, взятую из инфицированного сустава, чтобы определить тип бактерий.
Как лечить остеомиелит?
Антибиотики
Прием антибиотиков обычно начинается как можно раньше. Первоначально выбранный антибиотик может убить микробы (бактерии), которые обычно вызывают остеомиелит. Однако иногда антибиотик меняют на другой, когда результаты анализов подтверждают, какая бактерия вызывает инфекцию.(Некоторые бактерии устойчивы к некоторым антибиотикам.)
Симптомы могут исчезнуть довольно быстро после того, как вы начнете принимать антибиотики. Возможно, вам придется принимать лекарство в течение 4-6 недель, но, если у вас серьезная инфекция, курс может длиться до двенадцати недель. Это необходимо для того, чтобы вся инфекция вышла из кости.
Для снятия боли вам могут дать болеутоляющие, а если у вас инфекция длинной кости (например, руки или ноги), вам могут наложить шину для ограничения движений.
Операция
Операция обычно требуется, если:
- Образовался гнойный комок (абсцесс). Гной в абсцессе нужно слить.
- Инфекция давит на другие важные структуры. Например, инфекция позвоночника может давить на спинной мозг.
- Инфекция стала персистирующей (хронической), часть костей разрушена. Возможно, потребуется удалить мертвую и инфицированную кость, чтобы инфекция исчезла. Иногда пластическая операция необходима одновременно, чтобы закрыть любую рану, чтобы дать наилучшие шансы на выздоровление.
В редких случаях требуется хирургическое удаление (ампутация) стопы или ноги, если инфекция сохраняется в кости ноги и не проходит с помощью какого-либо другого лечения.
Каковы перспективы (прогноз)?
Если инфекция лечится быстро, есть хорошие шансы на полное излечение. Наилучший результат наступает, если вы начнете лечение в течение 3-5 дней после начала инфекции. (До появления антибиотиков остеомиелит был очень серьезным заболеванием, которое иногда приводило к смерти, а зачастую и к тяжелой инвалидности.)
Возможные осложнения перечислены ниже. Как правило, риск развития осложнений выше, если инфекция развивается после серьезной травмы кости или после операции на кости:
- Если инфекцию не лечить, в кости может образоваться клубок гноя (абсцесс). и окружающие ткани. Со временем он может прорваться на кожу и оставить след (пазуху) между инфицированной костью и поверхностью кожи.
- Инфекция крови (сепсис), которая может вызвать серьезное заболевание.
- Если инфекция возникла после перелома кости (перелома), то есть шанс, что перелом не заживает (несращение перелома).
- Сдавление других структур рядом с инфекцией.
- Некоторые костные инфекции вызываются микробом (бактерией), который называется устойчивым к метициллину S. aureus (MRSA), который трудно вылечить с помощью антибиотиков.
- Стойкая инфекция кости (хронический остеомиелит) иногда развивается, и ее бывает трудно вылечить.
После одного приступа остеомиелита риск повторного приступа выше среднего.
