Чрезвертельный перелом бедра: понятие, клиника, лечение
Ведущие специалисты травматологи-ортопеды:
В.Д.Сикилинда
Сикилинда Владимир Данилович, Профессор, Доктор медицинских наук, Заведующий кафедрой травматологии и ортопедии Ростовского государственного медицинского университета, Вице-президент Всероссийской Ассоциации травматологов-ортопедов ЮФО
ПодробнееЗапись на консультацию
Голубев Георгий Шотавич
Голубев Георгий Шотавич, Профессор, Доктор медицинских наук, Заведующий кафедрой травматологии и ортопедии ФПК и ППС РостГМУ, Заведующий ортопедическим отделением МБУЗ «Городская больница №1 им. Н.А. Семашко, Главный травматолог-ортопед ЮФО, Член Международной ассоциации по изучению и внедрению метода Илизарова (ASAMI)
ПодробнееЗапись на консультацию
Кролевец Игорь Владимирович
Кролевец Игорь Владимирович, Доктор медицинских наук, Врач-травматолог ортопед высшей квалификационной категории
ПодробнееЗапись на консультацию
Ащев Александр Викторович
Ащев Александр Викторович, Кандидат медицинских наук, врач высшей квалификационной категории
ПодробнееЗапись на консультацию
Забродин Михаил Алексеевич
Забродин Михаил Алексеевич, Заведующий травматологическим пунктом, МБУЗ «Городская больница №1 им.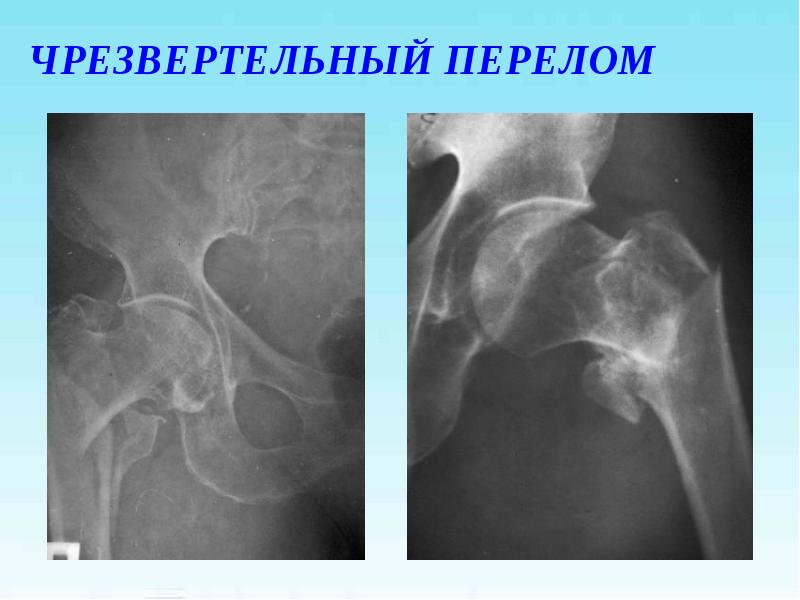 Н.А. Семашко» города Ростова-на-Дону, Травматолог-ортопед первой квалификационной категории, Главный внештатный рабиолог МЗ Ростовской области, Медицинский юрист
Н.А. Семашко» города Ростова-на-Дону, Травматолог-ортопед первой квалификационной категории, Главный внештатный рабиолог МЗ Ростовской области, Медицинский юрист
Запись на консультацию
Силецкий Игорь Олегович
Силецкий Игорь Олегович
Запись на консультацию
Автор статьи: Низолин Дмитрий Владимирович.
Что такое чрезвертельный перелом бедра?
Общеизвестно, что перелом бедренной кости – это довольно опасное повреждение, которое зачастую сопровождается травматическим шоком. К чрезвертельным переломам бедра принято относить переломы, локализующиеся на участке от основания шейки бедра до начала линии предвертельной. Данный перелом может иногда сопровождаться повреждением подвздошной кости.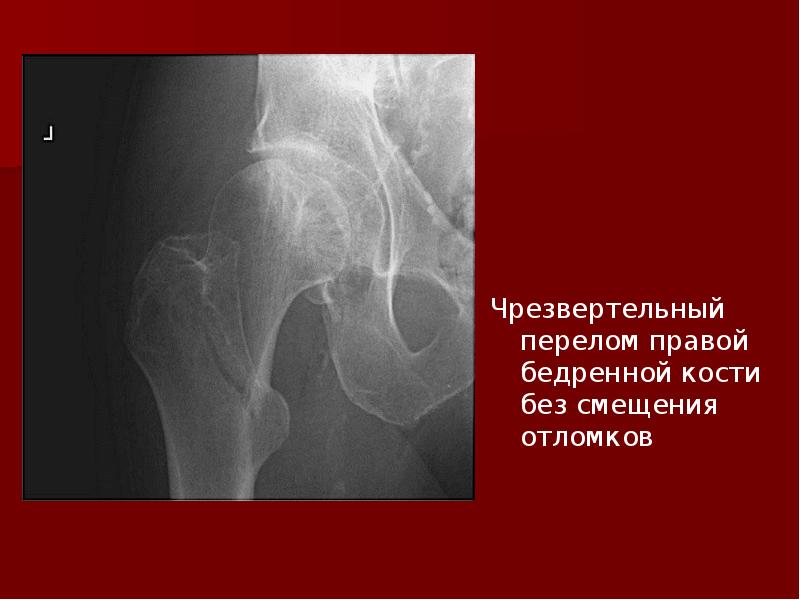 Наиболее частой причиной данного перелома служит падение на большой вертел.
Наиболее частой причиной данного перелома служит падение на большой вертел.
Чрезвертельный перелом бедра
Чрезвертельный перелом бедра составляет по статистике чуть более половины случаев перелома бедренной кости. Как правило, наиболее часто данный вид перелома наблюдается у пожилых людей, что связано с возрастными изменениями костной ткани. Также, известно что данный перелом чаще встречается среди женщин, поскольку после менопаузы происходит потеря кальция костной тканью, что связно с рядом физиологических особенностей.
Как известно, при рентгенологическом исследовании становятся явными особенности перелома. В зависимости от особенностей принято выделять следующие формы перелома бедра:
— Вколоченный со смещением перелом. Характеризуется данный вид перелома тем, что шейка бедренной кости буквально вколачивается в большой вертел, имеющий структуру губчатую. Отмечается заметное укорочение при данном виде перелома конечности по сравнению со здоровой конечностью.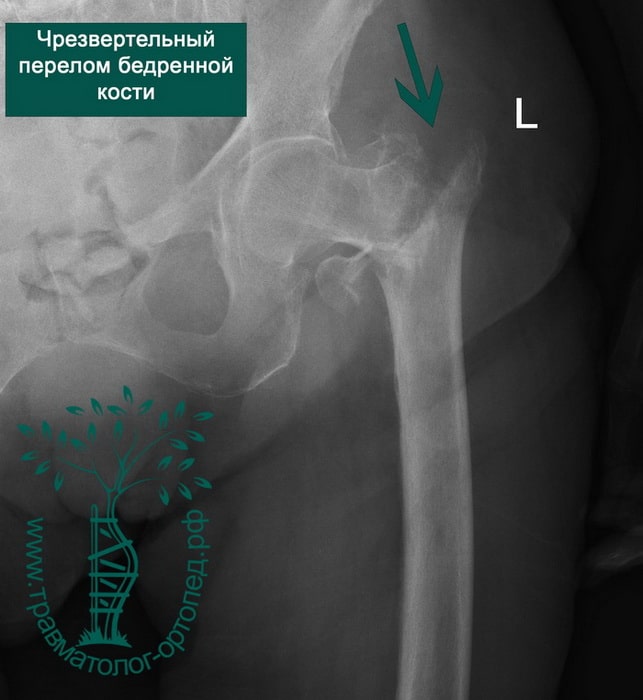
— Вид перелома, при котором наблюдается смещение, но вколачивание отсутствует. Встречается данный вид перелома довольно часто.
— Чрезвертельно – диафизарный вид перелома. Как правило, массивный перелом. Может доходить до середины бедра.
Как известно, чрезвертельный перелом бедра часто закрытый – не наблюдается повреждения кожных покровов.
Симптоматика чрезвертельного перелома бедра следующая:
При переломе бедра наблюдается острая сильная боль. В месте повреждения, как правило, возникает отечность. Характерна кровопотеря объемом до полулитра. Возможно возникновение анемии у людей пожилого возраста. Характерен симптом так называемой «прилипшей пятки». При данном симптоме пострадавший не может оторвать пятку от пола в положении лежа. Характерна ротация конечности наружная.
Лечение чрезвертельного перелома бедра
Как правило, перед проведением лечения производится обезболивание. Затем производится наложение гипса на пораженную конечность. В данный период консервативного лечения показано вытяжение конечности.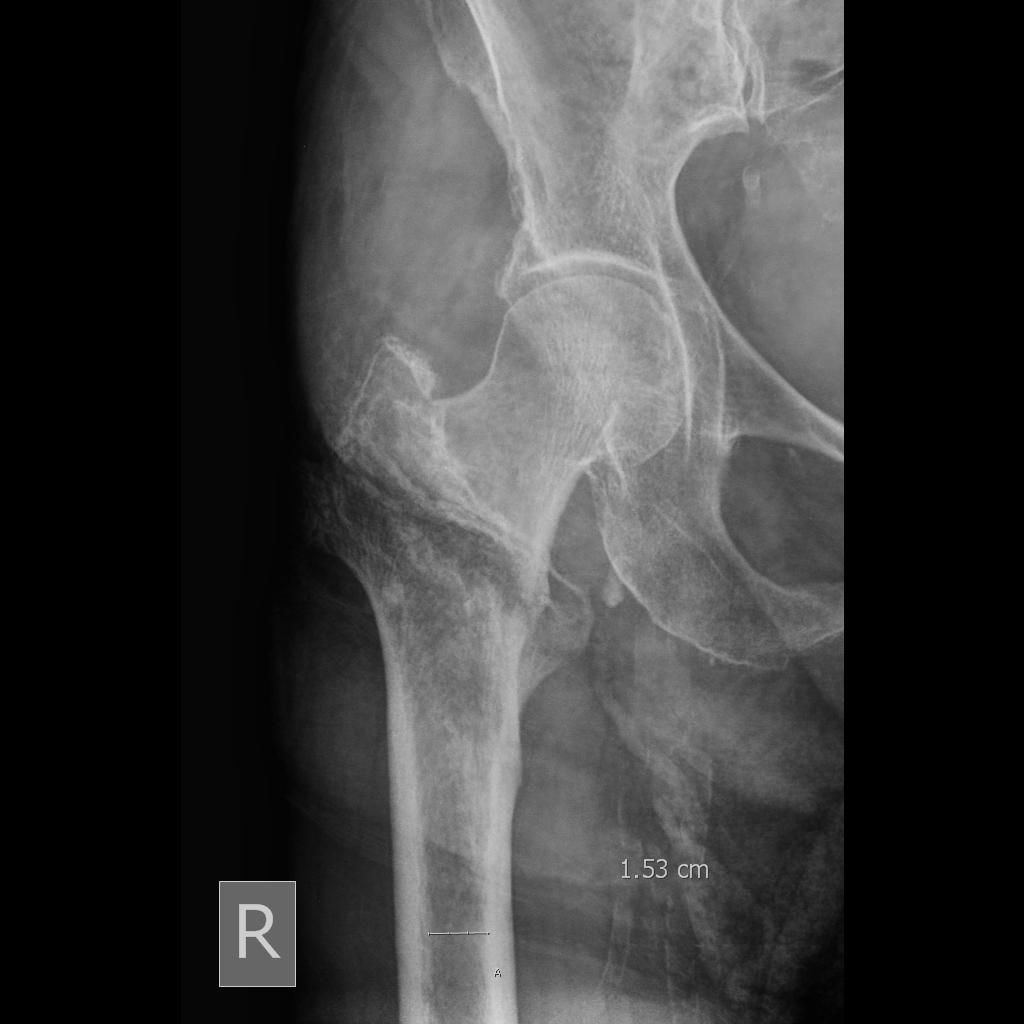 Как известно, после 2 – 3 месяцев лечения консервативного необходима реабилитация, которая может продолжаться около двух месяцев. Пациенту в продолжение срока реабилитации разрешается передвижение с помощью костылей. Одним из наиболее важных условий является соблюдение при переломе бедра постельного режима. Однако, у пожилых людей ввиду длительного постельного режима может развиться пневмония. Именно поэтому наиболее действенным в данном случае является проведение хирургического лечения.
Как известно, после 2 – 3 месяцев лечения консервативного необходима реабилитация, которая может продолжаться около двух месяцев. Пациенту в продолжение срока реабилитации разрешается передвижение с помощью костылей. Одним из наиболее важных условий является соблюдение при переломе бедра постельного режима. Однако, у пожилых людей ввиду длительного постельного режима может развиться пневмония. Именно поэтому наиболее действенным в данном случае является проведение хирургического лечения.
Суть хирургического метода лечения перелома бедра заключается в установлении штифта с помощью фиксатора. Перед установкой штифта осуществляется разрез размером в пять – шесть сантиметров. При наличии костных отломков используют металлические скобы и различные фиксаторы.
Противопоказания к хирургическому вмешательству при чрезвертельном переломе бедра: сахарный диабет, тромбофлебит, ишемическая болезнь сердца, сердечная недостаточность, пороки сердца и т. д.
При наличии остеопороза велик риск развития осложнений.
ПРИМЕНЕНИЕ РАСЧЕТА МАКСИМАЛЬНОЙ ДОПУСТИМОЙ НАГРУЗКИ НА БЕДРЕННУЮ КОСТЬ ПОСЛЕ ОСТЕОСИНТЕЗА | Ямщиков
Ямщиков О.Н., Емельянов С.А., Емельянова Н.В.
ФГБОУ ВО «Тамбовский государственный университет имени Г.Р. Державина», Медицинский институт, г. Тамбов, Россия
ПРИМЕНЕНИЕ РАСЧЕТА МАКСИМАЛЬНОЙ ДОПУСТИМОЙ НАГРУЗКИ НА БЕДРЕННУЮ КОСТЬ ПОСЛЕ ОСТЕОСИНТЕЗА
Основным методом лечения таких тяжелых травм, как
чрезвертельный перелом бедренной кости является оперативный [1, 2]. На важность
оперативного лечения и необходимость стандартизации тактики лечения пациентов с
переломами проксимального отдела бедра указано в работах Т.Н. Воронцовой
(2016) [3]. Вместе с тем, после проведенной хирургической операции лечение
пациента длится нескольких месяцев, что негативно сказывается на функции
суставов и всей конечности.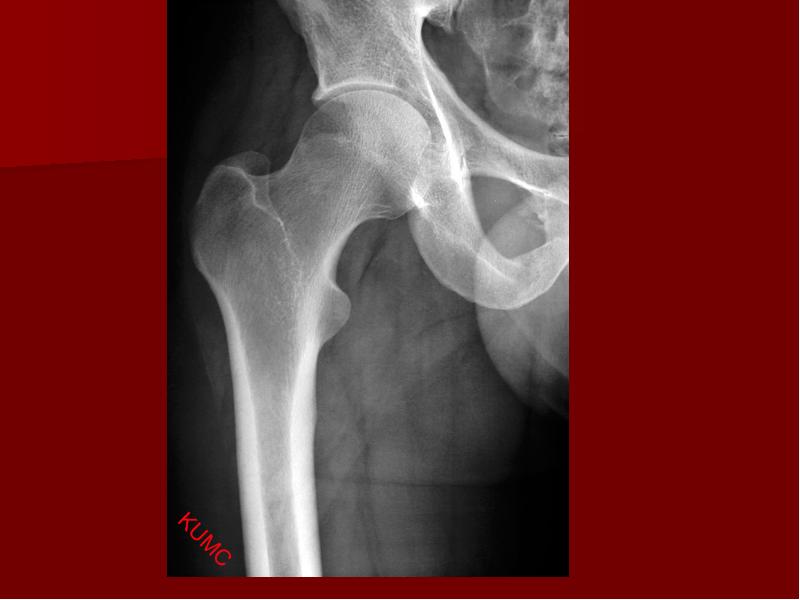 Так, И.В. Рябчиков и соавт. (2013) отмечают,
что «технологии восстановления функции опорно-двигательного аппарата, которыми располагают
травматолог-ортопед и врач восстановительной медицины, зачастую не
соответствуют предъявляемым требованиям современной медицины» [4]. По мнению
В.Ф. Мирошниченко (1975), А.Н. Шимбарецкого (1985), полноценное
восстановительное лечение после остеосинтеза переломов бедра и голени
практически у всех больных осуществляется на фоне уже сформировавшихся
контрактур суставов [5, 6].
Так, И.В. Рябчиков и соавт. (2013) отмечают,
что «технологии восстановления функции опорно-двигательного аппарата, которыми располагают
травматолог-ортопед и врач восстановительной медицины, зачастую не
соответствуют предъявляемым требованиям современной медицины» [4]. По мнению
В.Ф. Мирошниченко (1975), А.Н. Шимбарецкого (1985), полноценное
восстановительное лечение после остеосинтеза переломов бедра и голени
практически у всех больных осуществляется на фоне уже сформировавшихся
контрактур суставов [5, 6].

Белиновым Н.В. (2017) разработана и систематизирована 6-этапная программа реабилитации при травматических повреждениях проксимального отдела бедренной кости [11]. Двигательный режим после операции и параметры нагрузки на конечность варьируют в зависимости от метода остеосинтеза, наличия остеопороза, темпов консолидации перелома, что заставляет говорить о целесообразности индивидуализации нагрузки на конечность с учетом этих параметров [12].
 Невозможно представить коррекцию двигательного режима и интенсивность
разработки движений в суставах конечности без учета степени консолидации
перелома. Так, А.Б. Слободской (2003), А.Ю. Попов (2006) применяли метод
вычисления разницы оптической плотности (РОП) костной ткани в области перелома
[16, 17]. Также описано применение компьютерных технологий для оценки костного
регенерата и процессов остеорепарации [18, 19]. Однако объективных критериев
расчета безопасных нагрузок на конечность в различные периоды консолидации так
и не предложено.
Невозможно представить коррекцию двигательного режима и интенсивность
разработки движений в суставах конечности без учета степени консолидации
перелома. Так, А.Б. Слободской (2003), А.Ю. Попов (2006) применяли метод
вычисления разницы оптической плотности (РОП) костной ткани в области перелома
[16, 17]. Также описано применение компьютерных технологий для оценки костного
регенерата и процессов остеорепарации [18, 19]. Однако объективных критериев
расчета безопасных нагрузок на конечность в различные периоды консолидации так
и не предложено.Цель исследования – провести анализ динамики восстановления объема движений в тазобедренном суставе после остеосинтеза чрезвертельного перелома бедра при использовании численного расчета нагрузок на бедренную кость.

МАТЕРИАЛЫ И МЕТОДЫ
Для исследования влияния применения предложенной
методики расчета нагрузок на бедренную кость после остеосинтеза на динамику
восстановления объема движений в суставах пациенты были разделены на 2
однородные группы. Группу сравнения составили 20 пациентов с
чрезвертельными переломами 31А1 по классификации АО/ASIF [20], величина нагрузки на бедренную кость в
послеоперационном периоде которым определялась согласно общепринятым критериям
и субъективной оценке врача травматолога. Основную группу составили 20 пациентов
с чрезвертельными переломами, величина нагрузки на конечность которым применялась
после определения расчетной максимально допустимой нагрузки. Пациентам основной
группы проводилось предоперационное компьютерное моделирование остеосинтеза с
определением допустимых нагрузок на конечность. В группе сравнения мужчины
составили 45 %, в основной группе – 40 %.
Для определения расчетной максимальной допустимой нагрузки (РМН) на бедренную кость после остеосинтеза в интересующий период восстановительного лечения нами применен следующий алгоритм. Сначала вычисляли разницу нагрузок (РН), равную разности между начальной максимальной допустимой нагрузкой (НМН) в период до начала консолидации перелома, определенной в результате компьютерного моделирования остеосинтеза, и полной нагрузкой (ПН) на конечность, равной массе тела пациента: РН = ПН – НМН. При проведении компьютерного моделирования остеосинтеза в предоперационном периоде рассчитываются значения напряжения и смещения в межотломковом пространстве после фиксации перелома металлоконструкцией. Максимально допустимой считали нагрузку на кость, которая не приводила к возникновению смещения, превосходящего смещение, определенное для модели бедренной кости без перелома; при этом значения эквивалентного напряжения в зоне перелома не превышали соответствующие показатели той же зоны кости без перелома.
 Определенная таким
образом величина максимальной допустимой нагрузки на кость непосредственно
после операции варьирует в зависимости от множества факторов (таких как пол,
возраст, конституция пациента, наличие сопутствующих заболеваний и т.д.),
определяющих структурные и анатомические особенности кости, а также от вида перелома.
Таким образом, величина максимальной допустимой нагрузки на конечность в раннем
послеоперационном периоде определялась индивидуально для каждого пациента.
Определенная таким
образом величина максимальной допустимой нагрузки на кость непосредственно
после операции варьирует в зависимости от множества факторов (таких как пол,
возраст, конституция пациента, наличие сопутствующих заболеваний и т.д.),
определяющих структурные и анатомические особенности кости, а также от вида перелома.
Таким образом, величина максимальной допустимой нагрузки на конечность в раннем
послеоперационном периоде определялась индивидуально для каждого пациента.Далее на основе данных рентгенограмм, полученных в интересующий период времени вычисляли коэффициент консолидации α по формуле: α = 2 – РОП. При этом разницу оптической плотности (РОП) определяли по методике, описанной А.Б. Слободским (2003), А.Ю. Поповым (2006). Суть методики состоит в том, что оптическая плотность зоны перелома при наличии диастаза аналогична оптической плотности мягких тканей. По мере консолидации перелома оптическая плотность зоны перелома приближается к оптической плотности кортикального слоя, что можно определить, применяя для оценки рентгеновских снимков графический редактор персонального компьютера.
 РОП является отношением
оптической плотности кортикального слоя к оптической плотности зоны перелома и
при полной консолидации приближается к 1,0.
РОП является отношением
оптической плотности кортикального слоя к оптической плотности зоны перелома и
при полной консолидации приближается к 1,0.После определения коэффициента α вычисляли итоговую расчетную максимальную допустимую нагрузку на конечность по формуле: РМН = НМН + (РН × α). При коэффициенте α ≤ 0,1 считали, что консолидация перелома отсутствует и нагрузка соответствует начальной максимальной допустимой нагрузке, определенной по результатам компьютерного моделирования; при коэффициенте α ≥ 0,8 консолидацию перелома считали завершенной и разрешали полную нагрузку на конечность.
Восстановление функции конечности после переломов бедренной кости оценивали по дефициту объема движений в тазобедренном суставе в динамике. Оценка дефицита объема движений в тазобедренном суставе после переломов бедренной кости проводилась по усредненному показателю объема при активном сгибании, разгибании и отведении в суставе в процентах от показателей здоровой конечности. Среднюю суммарную оценку дефицита объема движений у пациентов проводили на 15, 30, 60, 90, 150, 180-е сутки с момента операции. Всем пациентам поводился остеосинтез динамической бедренной системой (DHS).
Все пациенты дали информированное согласие в момент госпитализации в соответствии с требованиями Федерального закона № 152-ФЗ от 27.06.2006 г. (в редакции от 22.02.2017 г.) «О персональных данных», что соответствует требованиям Хельсинкской декларации 1964 года, пересмотренной в 2013 году, «Правилами клинической практики в Российской Федерации», утвержденными Приказом Минздрава РФ от 19.06.2003 г. № 266. Данные, представленные в исследовании, обезличены.
Статистический анализ осуществлен посредством статистических программ SPSS Statistics 21. Произведен расчет средней арифметической, ошибки средней арифметической, t-критерий достоверности разности двух величин. Критический уровень значимости (р) при проверке статистических гипотез в данном исследовании принимался равным 0,05.
РЕЗУЛЬТАТЫ
При оценке объема движений в суставе оперированной конечности в первые 2 недели после операции выявлен дефицит объема движений в среднем более 40 % у пациентов обеих групп. Основной причиной ограничений активных движений был болевой синдром. Причем у 10 % пациентов основной группы и 15 % пациентов группы сравнения в связи с выраженным болевым синдромом на протяжении первых 15 дней после операции объем активных движений в тазобедренном суставе составлял не более 30 % от нормальных значений. Все пациенты активизировались со вторых суток с момента операции, когда разрешалось присаживание в постели, а с третьих суток – ходьба с помощью костылей. Стоит отметить, что в половине случаев в обеих исследуемых группах пациенты вставали и начинали передвигаться с помощью костылей только в присутствии врача, опасаясь излишне нагрузить конечность, а при отсутствии врача предпочитали не вставать с постели, даже получив перед этим подробные консультации. Всем пациентам назначалась разработка движений в суставах нижних конечностей с первых дней после операции. Начиная с 30-х суток после операции, отмечалось уменьшение дефицита объема движений в суставе (табл.).
Таблица. Динамика восстановления объема движений в тазобедренном суставе
|
Группы |
Общее число пациентов |
Дефицит объема движений в суставах в % от нормы |
||||||
|
15-е сутки |
30-е сутки |
60-е сутки |
90-е сутки |
120-е сутки |
150-е сутки |
180-е сутки |
||
|
Основная группа |
20 |
44.45 ± 3.17 |
33.25 ± 2.61 |
21.05 ± 1.42 |
10.75 ± 1.19 |
8.1 ± 0.71 |
3.5 ± 0.77 |
2.1 ± 0.71 |
|
Группа сравнения |
20 |
47.8 ± 3.52 |
36.25 ± 2.47 |
30.4 ± 2.42 |
24.4 ± 1.67 |
15.5 ± 1.24 |
10.4 ± 1.05 |
8.3 ± 0.85 |
Примечание: * – достоверность различий с группой сравнения p < 0,05.
Как следует из полученных данных, в начальный период, до 30-х суток после операции различия в дефиците объема движений в суставе в двух группах составили менее 4 % (t = 0,83; p = 0,41). В этот период наблюдалось наиболее выраженное снижение интенсивности болевого синдрома и отека области операции. Однако в сроки более 30 суток после операции в основной группе отмечалось более значительное увеличение объема движений в суставе, чем в группе сравнения. На 60-е сутки с момента операции дефицит объема движений в суставе оперированной конечности у пациентов основной группы был на 9,4 % меньше, чем в группе сравнения (t = 3,33; p = 0,002). На 90-е сутки с момента операции дефицит объема движений в суставе оперированной конечности у пациентов основной группы был уже на 13,65 % меньше, чем в группе сравнения (t = 6,66; p < 0,05), что отражает более интенсивную активизацию и разработку движений в суставе у пациентов основной группы. Спустя 180 суток после операции дефицит объема движений в тазобедренном суставе в группе сравнения был больше, чем в основной группе на 6,2 % (t = 5,6; p < 0,05). Различия в показателях объема движений в тазобедренном суставе у пациентов исследуемых групп в позднем послеоперационном периоде обусловлены более интенсивной активизацией пациентов основной группы на протяжении всех месяцев наблюдений. В основной группе пациенты имели возможность знать более точные безопасные значения весовой нагрузки на конечность, а значит позволять большую функцию для конечности.
ОБСУЖДЕНИЕ
Попытки объективизировать данные о стабильности
остеосинтеза и степени консолидации перелома проводились различными авторами.
Так, метод динамического определения разницы оптической плотности впервые
применен в травматологическом отделении 16 Центрального военного
специализированного госпиталя МО РФ. Попов А.Ю. (2006) применял вычисления
разницы оптической плотности (РОП) костной ткани в области перелома в различные
периоды лечения и предложил классификацию степени консолидации переломов,
исходя их оптических свойств костной ткани в зоне перелома. Применение метода
позволило более объективно подойти к вопросу оценки степени консолидации
перелома, но методики численного расчета нагрузки на конечность не предложено
[17]. В зарубежной литературе нами также не обнаружено примеров численного
расчета нагрузки, основанного на степени консолидации перелома и
характеристиках остеосинтеза. Поэтому мы предлагаем применять эти данные для
расчета безопасных нагрузок на конечность в различные периоды консолидации с
условием компьютерного моделирования безопасных смещений и напряжений в зоне
остеосинтеза.
Применение предложенной методики у пациентов,
перенесших остеосинтез чрезвертельного перелома бедра, повлияло на величину
восстановления объема движений в тазобедренном суставе после операции. Так,
дефицит объема движений в суставе в раннем периоде, до 1-3 месяцев после
операции можно объяснить травматичностью операции, болевым синдромом, отеком
мягких тканей, то есть теми причинами, которые могут быть устранимы с течением
времени. Этим объясняется, по нашему мнению, наибольшая выраженность динамики
восстановления объема движений в этот период. В более позднем периоде, когда
наступает консолидация перелома, большее значение начинают играть формирующиеся
рубцы. Именно поэтому в этот временной промежуток наиболее актуален точный
расчет возможных нагрузок на конечность, который позволил бы без риска
нарушения консолидации предложить максимальный режим двигательной активности.
Можно предположить, что увеличение объема активных
движений в суставе после остеосинтеза во многом зависит от психологического
настроя пациента. Когда пациент знает, что рекомендованная нагрузка на
конечность рассчитана точно и риска повторного перелома нет, и при этом ее
уменьшение может затормозить лечение, то желание «перестраховаться и на всякий
случай» не наступать на ногу отступает. Более смелая активизация и нагрузка на
конечность заставляет больше двигаться, увеличивает активность пациента.
Наиболее выражено это у пожилых пациентов, склонных «щадить» поврежденную
конечность, при этом объем активных и пассивных движений в суставах может
значительно различаться, а, как известно, чем длительнее иммобилизация, тем
более выражено функциональное нарушение.
Расчет нагрузок в послеоперационном периоде,
основанный на численных значениях, на наш взгляд, имеет перспективу для
применения в клинических условиях, однако нужно отметить и некоторые
особенности методики расчета, способные ограничить ее применение: необходимость
стандартизированного рентгенологического контроля процесса консолидации
перелома, наличие возможности измерить РОП зоны перелома, провести компьютерное
моделирование остеосинтеза, которое в настоящее время требует привлечения
значительных ресурсов, а процедура расчета на серверах высокопроизводительных
вычислений может занимать несколько часов. Возможно, решить упомянутые проблемы
позволит развитие и усовершенствование вычислительной техники.
ЗАКЛЮЧЕНИЕ
Применение методики расчета максимальной допустимой нагрузки на бедренную кость после остеосинтеза, основанной на данных о степени консолидации перелома и показателях компьютерного моделирования, позволяет создать лучшие условия для активизации пациента и ускорить восстановление объема движений в суставах оперированной конечности.
БЛАГОДАРНОСТЬ
Авторы благодарят за помощь в проведении компьютерного моделирования сотрудников Образовательно-научного института наноструктур и биосистем ФГБОУ ВО «Саратовский национальный исследовательский государственный университет имени Н.Г. Чернышевского» в лице Голядкиной А.А.
Информация о финансировании и конфликте интересов
Исследование не имело
спонсорской поддержки.
Авторы декларируют
отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией
настоящей статьи.
ЛИТЕРАТУРА:
1. Ardatov SV, Pankratov AS, Ogurtsov DA, Shitikov DS, Kim YuD, Tatarenko IE. Approach
to proximal femur fractures treatment.
Science and Innovations in Medicine. 2017; 3(7):
63-68. Russian (Подход к лечению переломов проксимального отдела бедра /Ардатов С.В.,
Панкратов А.С., Огурцов Д.А., Шитиков Д.С, Ким Ю.Д., Татаренко И.Е. //Наука и инновации в медицине.
2017. 3(7). 63-68)
2. Kotelnikov GP, Mironov SP. Traumatology. National
guidelines: brief edition. M.: Geotar-media; 2017. 528 p. Russian (Травматология.
Национальное руководство: краткое издание /под ред. Котельникова Г.П., Миронова
С.П.: ГЭОТАР-Медиа, 2017. 528 с.)
3. Vorontsova
TN, Bogopol’skaya AS, Chernyi AZh, Shevchenko SB. Cohort structure of patients
with proximal femur fractures and estimation of average annual demand for
emergency surgical treatment. Traumatology and Orthopedics of Russia. 2016; 1(22): 7-20.
Russian (Воронцова Т.Н., Богопольская А.С., Чёрный А.Ж., Шевченко С.Б.
Структура контингента больных с переломами проксимального отдела бедренной
кости и расчет среднегодовой потребности в экстренном хирургическом лечении
//Травматология и ортопедия России. 2016. Т. 22, № 1. С. 7-20)
4. Ryabchikov
IV, Pankov IO. Research of balance of patients after operative treatment of
fractures of the proximal end of the femur in the course of medical
rehabilitation. Modern Problems of Science and Education. 2013; (3):
146. Russian (Рябчиков И.В., Панков И.О. Исследование баланса пациентов после
оперативного лечения переломов проксимального отдела бедренной кости в процессе
медицинской реабилитации //Современные проблемы науки и
образования. 2013. № 3. С. 146.)
5. Zhanaspaev
MA. Functional rehabilitation treatment of unilateral fractures of the thigh
and bones of the leg. PhD abstract. Semipalatinsk, 1996. 23 р. Russian (Жанаспаев, М.А. Функциональное восстановительное
лечение односторонних переломов бедра и костей голени: автореф. дис. … канд.
мед. наук. Семипалатинск, 1996. 23 с.)
6. Nashner
L. Sensory, neuromuscular, and biomedical contributions to human balance.
Balance: Proceedings of the APTA Forum, 1989. Р. 5-12
7. Windolf
J, Hollander DA, Hakimi M, Linhart W. Pitfalls and complications in the use of
the proximal femoral nail. Langenbecks
Arch Surg. 2005; 390(1): 59-65. DOI: 10.1007/s00423-004-0466-y
8. Dubrov
VE, Shcherbakov IM, Saprykina KA et al. Mathematical Modeling of the «Bone-Fixator»
System during the Treatment of Intertrochanteric Fractures. Traumatology and Orthopedics of Russia. 2019; 25(1): 113-121. DOI:
10.21823/2311-2905-2019-25-1-113-12. Russian (Дубров В.Э., Щербаков И.М., Сапрыкина К.А., Кузькин И.А., Зюзин Д.А., Яшин Д.В. и др. Математическое моделирование состояния системы «кость-металлофиксатор» в
процессе лечения чрезвертельных переломов бедренной кости //Травматология и ортопедия России. 2019. Т. 25, № 1. С. 113-121. DOI:
10.21823/2311-2905-2019-25-1-113-12)
9. Koval
KJ, Sala DA, Kummer FJ, Zuckerman JD. Postoperative weight-bearing after a fracture of the
femoral neck or an intertrochanteric fracture. J Bone Joint Surg Am. 1998; 80(3): 352.
DOI: 10,2106/00004623-199803000-00007
10. Nikitina
OV. The physical rehabilitation in the early postoperation period with blocked
femoral nailing. Pedagogics, Psychology
and Medicobiological Problems of Physical Education and Sports. 2010; (6): 79-81. Russian (Никитина О.В. Физическая реабилитация в
раннем послеоперационном периоде после блокируемого интрамедуллярного
остеосинтеза бедра //Педагогика,
психология и медико-биологические проблемы физического воспитания и спорта.
2010. № 6. С. 79-81)
11. Belinov
NV. Restorative treatment of patients after fixation of proximal femur
fractures. In: Integrative processes in
science in modern conditions: collection of articles of International
scientific practical conference. 4 parts. 5 June 2017. Volgograd, 2017. 216-219. Russian (Белинов Н.В.
Восстановительное лечение больных после остеосинтеза переломов проксимального
отдела бедренной кости //Интегративные процессы в науке в современных условиях:
сборник статей Международной научно-практической конференции: в 4-х частях, 05
июня 2017г, г. Волгоград. Волгоград, 2017. С. 216-219)
12. Karev
DB, Karev BA, Boltrukevich SI. Experience in the rehabilitation of patients
with proximal femur fractures. News of Surgery. 2009; 2(17):
58-64. Russian (Карев Д.Б., Карев Б.А., Болтрукевич С.И. Опыт реабилитации пациентов с
переломами проксимального отдела бедренной кости //Новости хирургии. 2009. Т.
2, № 17. С. 58-64)
13. Yamshchikov
ON, Emelyanov SA, Markov DA, Balaev DV, Savelyeva TI. The selection of
operative treatment technique for femur proximal zone fracture: the
possibilities of computer simulation. Herald of Ivanovo Medical Academy. 2015; 20(3): 52-55. Russian (Ямщиков О.Н.,
Емельянов С.А., Марков Д.А., Балаев Д.В., Савельева Т.И. Возможности
использования компьютерного моделирования для выбора метода оперативного
лечения перелома проксимального отдела бедренной кости //Вестник Ивановской медицинской
академии. 2015. Т. 20, № 3. С. 52-55)
14. Hambli
R, Allaoui S. A robust 3D finite element simulation of human proximal femur
progressive fracture under stance load with experimental validation. Ann Biomed Eng. 2013; 41(12): 2515-2527.
DOI: 10.1007/s10439-013-0864-9
15. Helwig
P, Faust G, Hindenlang U, Kröplin B, Eingartner C. Finite element analysis of a
bone-implant system with the proximal femur nail. Technol Health Care. 2006; 14(4-5): 411-419. DOI:
10.1016/S0021-9290(06)84862-1
16. Slododskoy
AB. Prediction of degree of union of bone fractures. In: Actual issues of radial diagnosis in traumatology, orthopedics and
adjacent disciples: materials of All-Russian Conference. Kurgan, 2003; 219-222. Russian (Слободской А.Б. Прогнозирование степени
консолидации переломов костей //Актуальные вопросы лучевой диагностики в
травматологии, ортопедии и смежных дисциплинах: материалы Всерос. конф. Курган,
2003. С. 219-222)
17. Popov AYu. Three-dimensional modeling of reposition
of fragments in fractures of long bones. PhD abstract. Saratov, 2006. 24 р. Russian (Попов А.Ю. Трехмерное моделирование репозиции отломков при переломах длинных костей: автореф. дис. … канд. мед. наук. Саратов, 2006. 24 с.)
18. Diachkova
GV, Mikhailov ES, Yerofeyev SA, Nizhechick SA, Korabelnikov MA. Qualitative and quantitative indices of
roentgenological assessment of a distraction regenerate bone. Genius of Orthopedics. 2003; (4):
11-14. Russian (Дьячкова Г.В., Михайлов Е.С., Ерофеев С.А., Нижечик С.А.,
Корабельников М.А. Качественные и количественные показатели рентгенологической
оценки дистракционного регенерата //Гений ортопедии. 2003. № 4. С. 11-14)
19. Popkov
AV, Aborin SA, Gorevanov EA, Klimov OV. The analysis of the optical density of
the X-ray image of the femoral distraction regenerate bone in the process of
lengthening of congenitally shortened femur using the technique of bifocal
distraction osteosynthesis. Genius of Orthopedics. 2003; (4): 21-24.
Russian (Попков А.В., Аборин С.А., Гореванов Э.А., Климов О.В. Анализ
оптической плотности рентгенографического изображения дистракционного костного
регенерата бедренной кости при удлинении врожденно укороченного бедра методом
билокального дистракционного остеосинтеза //Гений ортопедии. 2003. № 4. С.
21-24)
20. Muller
ME, Allgower M, Schneider R, Willenegger H. Manual of Internal Fixation.
Techniques Recommended by the AO Group, Ed. 3. New-York: Springer, 1991. P. 282-299
Статистика просмотров
Загрузка метрик …
Ссылки
- На текущий момент ссылки отсутствуют.
Чрезвертельный перелом бедренной кости: Первая помощь, Классификация, Клиника, Осложнения, Диагностика, Лечение, Реабилитация
Травмы практически ежедневно сопровождают человека, особенную опасность они представляют для людей пожилого возраста. Большой процент среди повреждений, особенно после 60 лет, занимает чрезвертельный перелом бедра.
Подобная патология может иметь много причин, а также тонкости диагностики. Симптомы позволяют определиться с диагнозом и оказать первую помощь.
Эта травма сама по себе непростая и может потребовать определенного времени, терпения со стороны пациента и лечащего врача.
Причины
Наиболее часто к повреждению приводит травма, если она произошла при падении на бок. Большинство потерпевших составляют пожилые люди, имеющие дефицит кальция в костной ткани. Причиной недостатка кальция в организме способно стать неполноценное питание.
Минерализация кости снижается в период беременности. При метастазировании опухоли даже незначительное падение или удар приводят к переломам. У молодых чрезвертельнй перелом бедра наблюдается после дорожно-транспортного повреждения, падения с большой высоты.
Классификация
Имеет подобная травма свою классификацию, которая зависит от линии излома и наличия осколков. Первое, на что всегда обращается внимание – это стабильность, классификация по этому признаку предложена Эвансом. Согласно ей при стабильном варианте поврежден кортикальный слой, перелом не имеет смещения. Такой вариант перелома срастается значительно быстрее. Второй вариант является нестабильным, отломки смещаются по отношению друг к другу, нередко есть осколки. Процесс сращения и реабилитации в этом случае затягивается.
Также перелом бедренной кости чрезвертельный может быть вколоченным, когда отломки под действием травмирующего фактора вклиниваются друг в друга. Подобный вид является относительно благоприятным, поскольку сращение наступает быстрее. Линия излома может проходить под вертелами, между ними, иногда повреждается шейка.
По отношению к окружающей среде повреждение бывает открытым или закрытым. Больше опасности несет в себе открытый перелом, при котором отломками или травмирующим фактором повреждаются кожные покровы.
В некоторых случаях нарушается целостность крупных сосудов, нервов. При повреждении кожи в рану могут попадать микроорганизмы, вызывая воспалительный процесс.
Закрытый перелом несет меньшую опасность, хотя отломками также могут повредиться крупные сосуды и нервы.
Симптоматика
В большинстве симптомы прямо указывают на то, что у человека есть чрезвертельный перелом. В процессе диагностики врач обязательно опирается на механизм получения травмы. Однако нередко клиническая картина похожа на перелом шейки бедра. Поставить окончательную точку в вопросе позволит дополнительное обследование.
При осмотре пострадавшего обращает на себя внимание подкожная гематома, имеющая различные размеры. При переломе шейки бедренной кости ее нет.
Поврежденное место отекает, беспокоит резкая боль, усиливающаяся при попытке движения или перемены положения. Стопа поврежденной ноги поворачивается кнаружи или внутрь.
Все зависит от стороны смещения, подобный симптом получил название «наружная ротация».
При просьбе поднять прямую ногу и оторвать от поверхности кровати пятку пострадавший не может этого выполнить. Подобный признак получил название «симптома прилипшей пятки». Выполнить просьбу можно с посторонней помощью, однако, боль в области тазобедренного сустава усиливается.
По отношению к здоровой конечности поврежденная несколько укорачивается. Разница заметна если сравнить границы пяток, подобный признак нередко имеет подвертельный перелом. Если постучать по пятке основанием ладони или кулаком, то боль в месте повреждения становится сильнее. Самостоятельное передвижение резко затруднительно, пострадавший не способен сесть самостоятельно.
Что такое перелом ключицы и методы ее лечения
Симптомы при повреждении сосудов
В том случае, если отломками кости повреждаются крупные сосуды, развивается массивное кровотечение. Шансы выжить в подобной ситуации значительно снижаются, если человека вовремя не прооперировать.
Кожа становится бледной, на лбу выступает холодный и липкий пот, давление падает, а пульс становится частым, дыхание поверхностным. Присоединяется озноб и лихорадка, пострадавший стремительно теряет сознание.
Осложнения травмы
Асептический некроз головки бедра
Поскольку рассматриваемая зона расположена около тазобедренного сустава, многие осложнения связаны именно с ним.
В результате нарушения кровообращения возможет асептический некроз головки бедра, которая с течением времени разрушается.
Нередко чрезвертельный перелом бедра у пожилых людей сопровождается тромбозом вен, а при неправильном лечении, ранней физической нагрузке образуется ложный сустав.
Длительная иммобилизация и постельный режим приводят к образованию деформирующего остеоартроза, контрактур тазобедренного сустава. Открытый перелом является причиной остеомиелита в результате попадания микробов в рану и кость.
Осложнения у пожилого человека
Для человека после шестидесяти лет любой перелом представляет серьезную угрозу, особенно если это повреждение бедра. Происходит обострение заболеваний сердечно-сосудистой системы, хронической патологии, что вызвано вынужденным постельным режимом. Без двигательной активности и дыхательной гимнастики часто обостряется патология легких.
Человек в возрасте погибает не от самого повреждения, а от осложнений, связанных с развитием пневмонии, тромбоза крупных сосудов, недостаточности сердца.
Диагностика
Обычно утвердиться в истине доктору позволяет простой внешний осмотр и проверка характерных симптомов. Чтобы уточнить, как проходит линия перелома, наличие отломков, степень смещения требуется рентгеновский снимок. Выполняется снимок по возможности в двух проекциях. При возникновении сомнений для исключения осложнений врачом назначается КТ и МРТ.
Особенности оказания первой помощи
От того, как пострадавшему оказана первая помощь зависит многое, в том числе лечение и реабилитация. После падения пострадавшего необходимо уложить в горизонтальное положение на спине и желательно на твердую поверхность. Делать это лучше аккуратно, чтобы дополнительно не травмировать отломками рядом расположенные ткани.
Далее поврежденная конечность должна быть иммобилизирована, сделать это можно при помощи специальных шин, досок или других подручных предметов. Вправлять что-либо категорически запрещено, все фиксируется так, как есть.
Поврежденную ногу можно фиксировать к здоровой. Один конец шины должен располагаться на поясе, а второй в области стопы, таким образом, обездвиживается не только тазобедренный, но и коленный, голеностопный суставы.
К месту повреждения прикладывается холод, он уменьшит интенсивность болевого синдрома, и величину кровотечения. Параллельно с выполняемыми действиями требуется вызвать медиков. Пострадавшего доставляют в лечебное учреждение в горизонтальном положении с приподнятым головным концом. Если есть рана, на нее накладывается повязка, кровотечение необходимо остановить.
Лечение
Врачами применяются два метода лечения чрезвертельного перелома. При повреждении без смещения показано лечение без операции, однако, потом потребуется длительный восстановительный период.
Повреждение со смещением или наличием осколков требует операции и пожилой возраст не является к этому противопоказанием.
Методика лечения выбирается врачом совместно с пациентом после специального обследования.
Синдром Зудека – осложнение после перелома лучевой кости
Консервативное лечение
Показанием к консервативному лечению является вколоченный перелом, если болевой синдром не выражен. Обездвиживание конечности достигается при помощи гипсовой лонгеты или скелетного вытяжения. Длится консервативное лечение в среднем 5 месяцев, ежемесячно проводится рентген-контроль, по его результатам определяется тактика дальнейших действий врача. Дополнительно назначаются препараты кальция, нестероидные противовоспалительные средства, обладающие обезболивающим действием.
В течение 6-8 недель после получения травмы пострадавший лечится методом скелетного вытяжения. После чего на протяжении такого же времени на ногу и поясницу накладывается гипсовая повязка. У пожилого человека длительность скелетного вытяжения длится до 8 недель.
В отдельных случаях на конечность накладывается деротационная гипсовая шина. Длительность лечения и восстановления составляет примерно полгода. Ходить можно при помощи костылей или ходунков с последующим использованием трости, но только после разрешения врача.
Операция
Когда перелом невозможно лечить консервативно, показано оперативное вмешательство. Это позволит врачу сопоставить косные отломки, восстановить нормальную анатомию, после чего все фиксируется металлической конструкцией. При переломах шейки бедра проводится однополюсное или двухполюсное эндопротезирование тазобедренного сустава. Минимум вводится верхний и нижний винты, однако, есть и другие конструкции. Оптимальный вариант может предложить врач.
После операции иммобилизировать конечность не имеет смысла, процесс реабилитации начинается сразу. Человек в самый короткий срок способен двигаться, пусть и с использованием костылей. Имплант берет часть нагрузки на себя, за счет чего пациент получает возможность передвигаться уже через 3 или 4 недели после того, как был прооперирован.
Противопоказания к операции
Не всегда операция может быть выполнена и возраст не является противопоказанием в этом случае. Консервативный подход в лечении потребуется, если есть системные заболевания. Пациент может не перенести наркоз, если имеет декомпенсированные пороки сердца.
Проблемы с заживлением раны возникают при сахарном диабете, имеющем тяжелое течение. Противопоказанием является почечная, печеночная, сердечная недостаточность. Отложить оперативное вмешательство потребуется при тромбофлебите, подагре и атеросклерозе.
Реабилитация
Мало просто выполнить операцию, даже самая мастерски выполненная, она не принесет плодов без грамотной реабилитации. Начинать восстановительный период нужно сразу после получения травмы независимо от варианта лечения.
На раннем этапе показана дыхательная гимнастика, которая продолжается в более позднем периоде, особенно если человек находится в постели. С первых дней после травмы или операции положено сидеть в постели. Дополнительно врачом назначаются препараты кальция для ускорения сращения костной ткани.
По мере консолидации показаны ЛФК, массаж, вначале в голеностопном и коленном, а потом и тазобедренном, когда нет риска сместить отломки. Гимнастика выполняется в щадящем режиме без нагрузки под контролем специалиста.
Также она является отличной профилактикой тугоподвижности, укрепляет мышцы, за счет чего человек скорее бросит костыли. При консервативном лечении потребуется время для начала гимнастики, операция позволит начать ее раньше.
Дополнительно показаны физиопроцедуры, они при регулярном использовании способствуют консолидации. Бытует мнение, что их нельзя применять после операции с постановкой металла, однако, единого мнения пока нет. Среди процедур наиболее успешными являются:
- УВЧ;
- магнитотерапия;
- диодинамик;
- электро- или фонофорез.
При любом переломе требуется не только опыт врача, но и ответственность со стороны пациента. Главное, выполнять все предписанные рекомендации и не заниматься самолечением.
Длительный постельный режим способен привести к осложнениям, от которых может наступить смерть. Также и чрезмерная активность может стать причиной несращения перелома и образования ложного сустава.
Для полноценного восстановления потребуется время, главное, запастись терпением.
Чрезвертельный перелом бедра у пожилых людей: когда вставать на ногу, лечение без операции, реабилитация
При чрезвертельном переломе бедра костная ткань повреждается от бедренной шейки до вертела.
Такие травмы конечности являются латеральными, при которых присутствует обильное кровотечение и сильное повреждение окружающих тканей.
Чрезвертельный перелом бедра у пожилых людей встречается гораздо чаще, чем у пациентов молодого и среднего возраста. Пожилых женщин с чрезвертельным переломом бедренной кости доставляют к травматологу чаще, чем мужчин.
Несмотря на всю серьезность, данная травма менее опасна, чем перелом шейки бедра, так как даже при переломе бедренной кости со смещением отломки могут самостоятельно срастись.
При повреждении шейки кость плохо снабжается кровью и самостоятельного сращения не происходит.
И все же, вертельный перелом бедра в пожилом возрасте представляет немалую опасность из-за большого риска возможных осложнений, которые в некоторых ситуациях могут даже привести к смерти.
Причины возникновения
Закрытый чрезвертельный перелом левой бедренной кости может возникать по причине падения на бок, удара в область вертела, либо скручивания ноги. Помимо этого, есть некоторые факторы, предрасполагающие к возникновению чрезвертельных переломов:
- нехватка в организме кальция;
- неполноценное питание и употребление вредных продуктов;
- период беременности;
- туберкулез кости;
- онкологические заболевания;
- наличие остеопороза или остеомиелита;
- дегенеративные изменения в организме пожилого человека.
Патологические переломы встречаются чаще, чем повреждения травматического характера.
Разновидности
Межвертельные и чрезвертельные переломы бедра имеют одинаковую симптоматику и лечатся по одной схеме, поэтому входят в одну группу повреждений.
Вообще существует семь типов данных переломов:
- Между вертелами с вколачиванием и без смещения;
- Между вертелами без вколачивания со смещением;
- Сквозь вертел с вколачиванием и без смещения;
- Сквозь вертел без вколачивания со смещением;
- Сквозь вертел без вколачивания смещенный;
- Винтообразный перелом сквозь вертел;
- Перелом диафиза через вертел со смещением.
Травма может быть стабильной, при этом кортикальный слой повреждается в незначительной степени. Чрезвертельный перелом бедра со смещением часто носит нестабильный характер, при такой травме человеку приходится долго восстанавливать ногу, и такие переломы довольно часто имеют неблагоприятный прогноз.
Симптоматика
Когда возникает подвертельный перелом, пострадавший испытывает сильные болезненные ощущения, сломанная конечность становится опухшей, человек не может вставать на ногу.
Кроме этого возникает синдром, называемый прилипшей пяткой. Когда пострадавший лежит, то он не в состоянии оторвать ногу от кровати, даже ему вкололи обезболивающий препарат.
Если пытаться повернуть конечность принудительно, то возникает резкий болезненный синдром.
Так как происходит повреждение кровеносных сосудов, то появляется кровоподтек, который может разойтись на всю область бедра.
Кожные покровы пострадавшего бледнеют, появляется слабость и головокружение, это связано с обильным внутренним кровотечением (в некоторых случаях человек может потерять до литра крови).
При переломе с вколачиванием одного отломка во второй симптоматика проступает не так ярко, и пострадавший может опираться на травмированную конечность.
Перелом ноги — причины, признаки, виды и первая помощь
Оказание первой помощи
Во время чрезвертельного перелома бедра очень важно своевременно оказать пострадавшему первую помощь, от этого зависит дальнейшая тактика консервативного лечения или проведения операции. Человека с данной травмой запрещается транспортировать, предварительно не зафиксировав ногу. Без иммобилизации костные отломки могут разойтись, что осложнит течение заболевания и его лечение.
Чтобы не возникли осложнения, транспортная шина накладывается от талии до пяточной области по внешней стороне, и от пятки до паха по внутренней стороне конечности. Для этого можно использовать две длинные доски, несколько зонтов или прочных палок. Необходимо хорошо фиксировать шину в области коленного сустава и пояса человека.
Для предотвращения травматического шока пострадавшему следует дать обезболивающий препарат согласно инструкции. Лучше, если анальгетик будет в виде инъекции в бедро, однако без медицинских навыков уколы лучше не делать. Перед оказанием первой помощи следует вызвать «скорую», подробно описав диспетчеру случившееся. Все действия должны проводиться аккуратно и без лишней паники.
Диагностика
Для того чтобы поставить диагноз, доктор проводит осмотр и пальпацию травмированного участка. Наблюдая усиление боли при постукивании по пятке и некоторое укорачивание конечности, врач может сделать предварительные выводы по поводу вида травмы.
После осмотра пациент направляется на рентгенологическое обследование, в ходе которого можно выяснить локализацию перелома, его тип и вид.
Если травма имеет осколочный вид, проводится компьютерная томография, помогающая оценить степень повреждения костным отломком окружающих тканей — сосудов, мышц, связок, нервных отростков. Как и при любой другой травме, делается общий анализ мочи и крови.
Лечение
Данное повреждение не является опасным для жизни, пациенты после него остаются трудоспособными и живут полноценной жизнью. Сращение костных отломков занимает немного времени, благодаря питанию, проходящему от сосудистого пучка надкостницы.
Лечение перелома простое, но может осложниться из-за того, что при долгом лежании у человека часто возникает пневмония, застойные явления, пролежни.
Хоть консервативны метод лечения в некоторых случаях безопаснее, из-за риска осложнений доктора часто проводят операцию.
Когда возникает чрезвертельный перелом бедра, лечение консервативным путем подразумевает ношение гипса, а также скелетное вытяжение с грузом от трех до десяти килограммов. Гипсовая повязка накладывается на срок до двух месяцев, столько же пациенту предстоит лежать на вытяжке. При лечении пожилых пациентов доктора стараются сделать период вытяжения более коротким для предотвращения риска возникновения осложнений, связанных с длительным пребыванием в лежачем положении.
Реабилитация после консервативного лечения длится от двух до двух с половиной месяцев. Ходьба в период восстановления должна осуществляться только с помощью костылей.
В течение всего периода лечения доктор должен контролировать не только процесс срастания костных отломков, но и общее состояние пациента.
Лечить старых людей гораздо тяжелее, их костная ткань хуже поддается восстановлению, а последствия травмы и самого лечения бывают непредсказуемы.
Что такое перелом, его классификация, признаки и лечение
Оперативное лечение
Благодаря хирургическому вмешательству восстановление идет быстрее, чем при консервативном методе терапии. Самое основное, что нужно для быстрого восстановления — два с половиной месяца беречь травмированную конечность от повышенных нагрузок.
В процессе проведения операции доктор сопоставляет отломки и фиксирует их с помощью металлических штифтов, скоб, либо пластин. Каждое приспособление для фиксации должно изготавливаться индивидуально по результатам рентгеновского обследования. Выздоровление зависит от нескольких факторов:
- Модель фиксатора;
- Правильность репозиции отломков;
- Тип перелома;
- Сопутствующие осложнения;
- Качество кости.
Если человек болеет остеопорозом или другими заболеваниями опорно-двигательного аппарата, есть риск, что потребуется повторное хирургическое вмешательство. Оперативное лечение противопоказано, если пациент страдает от следующих патологий:
- недостаточность функциональности сердца или почек;
- порок сердца;
- атеросклеротические изменения и предрасположенность к возникновению тромбов;
- эндокринные нарушения;
- увеличенное количество пуринов в организме.
Чаще всего для скрепления отломков врачи пользуются динамическими бедренными винтами или угловатыми пластинами.
Динамические винты хороши тем, что при ходьбе какая-то доля нагрузки переносится на кость, что способствует сохранению винта в нормальном состоянии.
Другие же фиксаторы берут на себя практически всю нагрузку, которую иногда не выдерживают и приходят в непригодность. В таком случае требуется еще одна операция по замене фиксатора.
При лечении пациентов преклонного возраста чаще применяются штифты, которые устанавливаются сквозь небольшие разрезы. После хирургического вмешательства следует ношение деротационного сапожка, препятствующего скручиванию конечности. После операции человек может через две недели становиться на ногу и давать ей нагрузки.
Осложнения при использовании винтов
К сожалению, в некоторых случаях использование винтов для крепления отломков может приводить к некоторым осложнениям. Если доктор неправильно установил винт, то необходимо делать операцию заново и повторно формировать канал. Даже при правильной установке есть риск, что винт сместится со своего места.
Реабилитация
В восстановительный период после чрезвертельного перелома правой или левой ноги пациенту назначается ряд процедур, направленных на восстановление мышечной ткани, кости, кровоснабжения травмированного участка. Среди таких процедур:
- массаж;
- гидротерапия;
- лазеростимуляция;
- прогревание;
- парафинотерапия;
- электрофорез;
- лечебная физкультура.
Полное восстановление двигательной активности после полученной травмы может занять от полугода в легких случаях и до года при осложненных переломах.
Прогноз
При чрезвертельном переломе прогноз довольно благоприятен. Кровоснабжение вертелов намного лучше, чем кровоснабжение бедренной шейки, потому костная мозоль при таких повреждениях нарастает довольно просто.
В отличие от повреждения шейки бедра, при квалифицированном лечении неосложненного перелома, сращение хорошо происходит и без операции, в то время как во время переломов других бедренных частей операция необходима.
Реабилитация при чрезвертельном переломе занимает относительно короткий период.
Чрезвертельный перелом бедренной кости со смещением
Чрезвертельный перелом – нарушение целостности костной ткани в районе подвертельной линии и основания бедренной шейки. Травма часто сопровождается повреждением прилежащих мягких тканей и кровотечением.
Она трудно поддается лечению и требует длительного периода восстановления. Чрезвертельный перелом бедра у пожилых людей встречается в 4 раза чаще, чем у людей до 45 лет.
Это связано с возрастными изменениями в организме, влекущими за собой снижение плотности кости (остеопороз).
Клиническая картина
По мнению травматологов и ортопедов, чрезвертельный перелом бедренной кости со смещением менее опасен, чем травмы, приводящие к повреждению шейки бедра.
Хорошее кровоснабжение тканей в зоне подвертельной линии способствует сращению костей и восстановлению опорной функции конечностей.
Однако травма в возрасте после 55 лет чревата серьезными осложнениями, которые в отдельных случаях могут приводить к летальному исходу.
Перелом вертела бедренной кости всегда сопровождается обильными кровотечениями и болевыми ощущениями. Состояние пациента стремительно ухудшается вследствие возникновения таких симптомов:
- обширные гематомы в паховой области;
- умеренные и сильные боли;
- поверхностное дыхание;
- снижение артериального давления;
- отечность тканей;
- цианоз кожных покровов;
- визуальное укорочение ноги;
- лихорадочное состояние;
- наружная ротация в поврежденной конечности;
- прострелы в тазобедренном суставе во время движения.
Сильное кровотечение часто становится причиной возникновения гипотонического криза и брадикардии.
При переломе бедра проявляется синдром «прилипшей пятки», при котором больной не может самостоятельно удерживать травмированную ногу на весу в выпрямленном положении. Все эти симптомы указывают на повреждение тазобедренного сустава или прилегающих к нему костных структур. В таком случае необходимо оказать пострадавшему первую помощь и госпитализировать его в больницу.
Причины возникновения
Чрезвертельный перелом шейки бедра в 82% случаев диагностируется у людей от 55 лет. Это связано с ухудшением в организме метаболических процессов, вымыванием из тканей кальция и повышением хрупкости костей. Причиной перелома являются: удар в бедро, падение на бок, производственная травма, резкий разворот на одной ноге, скручивание конечностей и т.д.
Специалисты выделяют ряд факторов, повышающих вероятность травмирования костных тканей в области вертелов:
- витаминно-минеральная недостаточность;
- системное заболевание костной ткани;
- нерациональное питание;
- туберкулез костей;
- нарушение кровообращения в конечностях;
- период гестации и лактации;
- избыточные физические нагрузки;
- автомобильные аварии.
Согласно статистике, патологические переломы, вызванные остеопорозом или гиповитаминозом, встречаются в 3 раза чаще, чем повреждения бедра травматического генеза.
Классификация переломов бедра
В травматологии существует не менее 5 классификаций травм бедра. Согласно системе, предложенной Эвансом, можно выделить два типа переломов рассматриваемого элемента опорно-двигательного аппарата:
- Нестабильные – серьезные травмы со значительным повреждением кортикальной прослойки, препятствующие нормальному и быстрому сращению сломанной кости.
- Стабильные – переломы, характеризующиеся несущественным нарушением целостности кортикального слоя, благодаря чему удается добиться стабильности кости в случае вправления отломков.
По характеру повреждения и локализации выделяют следующие разновидности переломов:
- Межвертельный невколоченный – редко встречающийся вид травмы, характеризующийся увеличением или уменьшением шеечно-диафизарного угла.
- Межвертельный вколоченный без смещения – внекапсульное нарушение целостности, возникающее между малым и большим вертелом.
- Чрезвертельный вколоченный – проявляется раздроблением вертела и изменением шеечно-диафизарного угла.
- Чрезвертельный вколоченный без смещения – травмирование бедра в районе подвертельной линией.
- Чрезвертельный невколоченный – травмирование кости с изменением шеечно-диафизарного угла.
- Чрезвертельный вколоченный без смещения – травма с извилистой линией разлома, шеечный угол не нарушается.
- Чрезвертельно-диафизарный – перелом бедра с образованием костных отломков вследствие появления витнообразной трещины в кости.
По местоположению травмы подразделяют на два вида: чрезвертельный перелом бедра левой и правой ноги. Согласно практическим наблюдениям, они плохо поддаются лечению в случае образования множественных костных отломков. Чрезвертельный вколоченный перелом требует длительного периода восстановления, такие травмы в 76% случаев имеют неблагоприятный прогноз.
Лечение и последствия перелома седалищной кости
Симптоматика
Повреждение бедра в районе большого и малого вертелов приводит к болям и образованию синяков в месте травмы. Подвертельный перелом бедренной кости сопровождается симптомом прилипшей пятки: в лежачем положении потерпевший не может оторвать пятку от кровати. Если пациент пытается опереться на больную конечность, это приводит к обострению болевого синдрома.
При чрезвертельном переломе бедра наблюдается повреждение вен и артерий, вследствие чего в области паха образуются кровоподтеки. Кровотечение приводит к нарушению кровотока в поверхностных тканях, из-за чего кожные покровы синеют.
В случае вколоченного межвертельного перелома бедра пострадавший может опереться на травмированную ногу, но при несвоевременном обращении к врачу в участке повреждения появляются обширные отеки и припухлости.
Оказание первой помощи
Если возможно вызвать на дом бригаду «Скорой помощи», потерпевшего лучше не беспокоить – изменение положения тела без фиксации больной ноги чревато расхождением костных отломков и усугублением состояния здоровья. Если больного необходимо транспортировать самостоятельно, для начала следует обездвижить травмированную ногу:
- Наложите две шины: одну с внешней стороны беда на область от талии до пятки, а вторую – с внутренней стороны от паха до стопы.
- С помощью бинта зафиксируйте накладки в районе коленного сустава и поясницы.
- Чтобы предотвратить развитие болевого шока, дайте потерпевшему обезболивающее для перорального приема или сделайте укол анестетиков в область бедра.
- При подозрении на внутреннее кровотечение приложите к области повреждения мешочек со льдом.
В качестве шины могут использоваться длинные доски или металлические рейки, которые обеспечивали бы не только фиксацию, но и одновременное вытяжение конечности. Транспортировать больного необходимо очень осторожно без лишней тряски, так как это может привести к отрыву отломков и их проникновению в мягкие ткани.
Диагностика
Диагностировать перелом бедра можно на основании физикального и пальпаторного обследования. Определить разновидность травмы и локализацию костных отломков можно только с помощью аппаратной диагностики:
- рентгенографическое исследование;
- компьютерная томография;
- ангиография сосудов (при кровотечении).
К КТ и МРТ прибегают в тех случаях, когда рентгенография не дает исчерпывающей информации о характере повреждения кости.
Лечение
Перелом бедра не угрожает жизни молодых пациентов ввиду высокой репаративной способности костной ткани. Больные старше 55 лет тяжелее переносят травму по причине высокого риска развития осложнений. Благодаря хорошему кровоснабжению костей сосудами, проходящими в области надкостницы, процесс восстановления занимает относительно немного времени.
Консервативная терапия
Длительность проведения оздоровительных мероприятий у пациентов до 40 лет составляет в среднем 4-5 месяцев, а у людей старшего возраста – в 1,5-2 раза дольше.
Лечение чрезвертельного перелома бедра без операции предусматривает наложение гипса и скелетное вытяжение травмированной конечности грузами весом от 7 кг до 10 кг.
При правильном положении костных обломков и их быстром сращении реабилитация продолжается не более 8-10 недель.
Консервативное лечение предполагает использование лекарственных средств, способствующих скорейшему восстановлению целостности бедра и устранению сопутствующих симптомов. Чаще всего в схему терапии включаются:
- анальгезирующие лекарства;
- хондропротекторы;
- антиэкссудативные средства;
- витаминно-минеральные добавки.
Пожилые люди плохо переносят вертельные переломы бедра по причине развития пролежней и застойного воспаления легких. Такие пациенты нуждаются в дополнительном уходе и своевременном прохождении курса ЛФК.
Оперативное лечение
Самым результативным способом терапии переломов бедра является хирургическое вмешательство.
Во время операции костные обломки фиксируются металлическими пластинами и штифтами, благодаря которым процесс регенерации тканей ускоряется.
Оперативное лечение ускоряет период восстановления, вследствие чего двигательная активность пациентов возобновляется через 7-10 дней после хирургического вмешательства.
Виды повязок на голеностопный сустав
Осложнения при использовании винтов
В 7% случаев фиксация отломков кости с помощью пластин и штифтов приводит к нежелательным последствиям. У пациентов после 55 лет может возникать отторжение металлических фиксаторов и гниение костной ткани в местах их крепления.
Поэтому специалисты не рекомендуют прибегать к оперативному вмешательству при наличии таких противопоказаний:
- гнойные процессы в бедре;
- сахарный диабет;
- остеомиелит;
- туберкулез костей;
- сердечная недостаточность.
Некоторые неврологические патологии также повышают риск отторжения винтов, поэтому перед операцией пациенты должны проходить комплексное обследование.
Реабилитация
После образования костной мозоли в области перелома пациентам назначается ряд лечебных процедур, направленных на улучшение кровоснабжения травмированной конечности и повышение тонуса скелетной мускулатуры. В течение месяца рекомендуется вставать с кровати с посторонней помощью. Во время передвижения следует использовать костыли для уменьшения нагрузки на поврежденную ногу.
Сколько носить гипс
При отсутствии осложнений гипсовая повязка накладывается на срок от 1,5 до 2 месяцев. Столько же времени пациент должен находиться на скелетном вытяжении, которое предупреждает неправильное сращение отломков.
Питание
В течение всего реабилитационного периода пациенты должны строго соблюдать лечебную диету, предусматривающую восполнение в организме витаминов и микроэлементов, стимулирующих регенерацию тканей. Чтобы ускорить процесс восстановления при переломе бедра, рекомендуется включить в меню такие продукты:
- сырой яичный желток;
- холодец;
- кисломолочные продукты;
- морепродукты;
- грецкие орехи;
- брокколи;
- смородину;
- картофель;
- рыбий жир.
Реабилитологи не советуют употреблять кофе, жирную пищу, газированные напитки и алкоголь, так как они угнетают синтез остеокластов и хондроцитов.
Прием медикаментов
При переломе бедра пациентам назначаются препараты с высоким содержанием кальция, которые ускоряют минерализацию костей и восстановление двигательной функции конечности:
- «Кальцемин»;
- «Кальцемин Сильвер»;
- «Феминекс Кальций»;
- «Остеогенон»;
- «Кальций Д3-Никомед».
При приеме лекарств следует строго соблюдать назначенную врачом дозировку, так как гиперкальциемия может привести к осложнениям.
ЛФК и массаж
Для достижения желаемых терапевтических результатов больные проходят курс лечебной физкультуры и мануальной терапии. Комплекс специальных упражнений нацелен на разработку тазобедренного и коленного суставов, укрепление скелетной мускулатуры, нормализацию оттока лимфы из нижних конечностей и т.д.
В первый месяц после получения травмы лечебный массаж бедра проводится только специалистом. Разминание мягких тканей способствует восстановлению в них кровообращения и скорейшей регенерации поврежденных сосудов.
Физиопроцедуры
Физиотерапевтическое лечение переломов бедра позволяет пациентам ускорить процесс реабилитации и восстановить подвижность травмированной конечности. Для улучшения состояния костных и мягких тканей могут использоваться:
- электрофорез;
- миостимуляция;
- лазеротерапия;
- магнитотерапия;
- иглоукалывание;
- амплипульстерапия.
Физические методы лечения повышают результативность фармакотерапии и благотворно влияют на тонус мышц бедра и голени.
Профилактика
Предотвратить нетравматические переломы бедра можно в случае своевременного диагностирования и лечения заболеваний, приводящих к снижению прочности костной ткани. В большинстве случаев с проблемой сталкиваются пациенты, страдающие остеопорозом. Чтобы исключить его развитие, следует:
- употреблять продукты с кальцием;
- принимать витаминно-минеральные комплексы;
- заниматься спортом или гимнастикой;
- носить удобную ортопедическую обувь;
- избегать избыточных нагрузок;
- вовремя лечить заболевания суставов.
Чрезвертельный перелом бедра – нарушение целостности кости в области вертелов и основания бедренной шейки. Травма проявляется сильными болями, кровоизлияниями и нарушением двигательной активности конечности.
Лечение перелома предусматривает иммобилизацию травмированной ноги, прием кальцийсодержащих лекарств и оперативное вмешательство, направленное на фиксацию костных отломков.
Для ускорения периода реабилитации пациентам назначается курс ЛФК, лечебный массаж и физиотерапевтические процедуры.
Чрезвертельный перелом бедренной кости: Первая помощь, Классификация, Клиника, Осложнения, Диагностика, Лечение, Реабилитация
Чрезвертельный перелом – это перелом бедренной кости от основания ее шейки до места соединения большого и малого вертелов (это место называется подвертельной линией). Этому перелому сопутствуют сильное кровоизлияние и разрывы окружающих мягких тканей.
Причиной чрезвертельного перелома может стать сильный удар, оказанный на бедренную кость, перекручивание нижней конечности, падение на бок. Факторами риска являются развитие остеопороза в пожилом возрасте, период беременности и послеродовой период, а также постменопаузальный период у женщин, дефицит кальция, заболевания костей.
Данное повреждение срастается легче шейки бедренной кости. По данным статистики, в молодые годы этой патологии больше подвержены мужчины, а в пожилом возрасте – женщины. До 40 лет она встречается довольно редко.
Первая помощь
При чрезвертельном переломе бедренной кости в первую очередь нужно обездвижить место перелома путем наложения шины или доски, по длине достигающей до подмышечной впадины.
Это позволяет достигнуть более прочной иммобилизации. Для облегчения болевого синдрома пострадавшему назначается анальгетик.
Необходимо срочно доставить больного в травматологический стационар для дальнейшего проведения лечения.
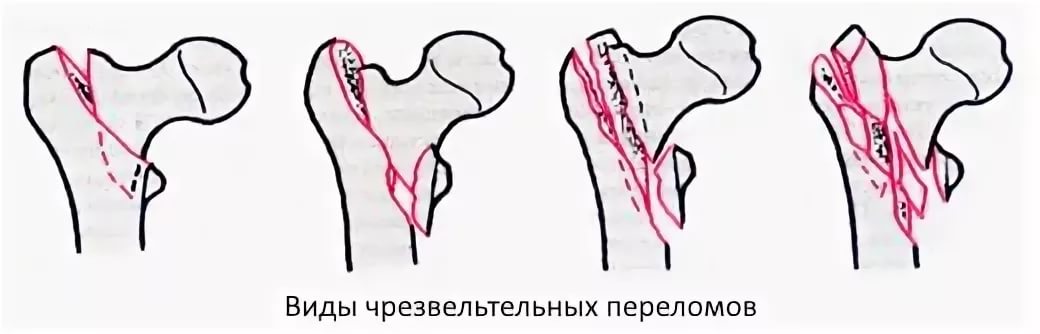
Классификация
Рис — Классификация чрезвертельных переломов бедренной кости
- Стабильный перелом. Перелом без смещения или с незначительным смещением.
- Нестабильный перелом. Перелом с выраженным смещением. Сопоставление и удержание отломков можно достичь только с помощью операции.
По другой системе классификации чрезвертельный перелом бедра делится на виды:
- Вколоченный перелом без смещения отломков бедренной кости. При этом виде перелома нет вероятности смещения отломка в стороны.
- Вколоченный перелом со смещением. Вертел шейки бедра вколачивается в структуру трубчатой кости. Поврежденная конечность внешне укорачивается.
- Невколоченный перелом со смещением. При этом переломе шейка бедра сильно сдвигается, однако вертелы кости не повреждаются.
- Чрезвертельно-диафизарный перелом. Нарушение целостности костной ткани происходит по межвертельной линии, повреждается также диафиз кости.
- Невколоченный перелом без смещения. Отломки кости не смещаются и они не проникают в вертел.
- Межвертельный перелом — линия перелома проходит между большим и малым вертелами.
- Закрытый, когда отсутствуют повреждения мягких тканей.
- Открытый — сопровождается нарушением целостности мышц, кожного покрова и сосудов, что вызывает обильное кровотечение. Потеря большого объема крови способствует развитию анемии тяжелой степени. У больного возможно развитие шокового состояния.
- По месту локализации различают чрезвертельный перелом левого и правого бедра.
Клиника
Главный признак – достаточно сильное кровотечение, вызывающее большую гематому и приводящее к стремительно развивающемуся ухудшению общего состояния организма.
В месте поражения образуется отек.
Рис — Чрезвертельный и межвертельный переломы бедра на рентгене
При сильной боли у некоторых пострадавших может развиться болевой шок. В поврежденной ноге образуется ротация наружу. Вследствие воздействия мышц на костные отломки, нога визуально укорачивается. Снижается уровень двигательной активности в поврежденной конечности.
Развивается синдром «прилипшей пятки»: пациент не в состоянии удерживать на весу ногу в выпрямленном виде. Когда пострадавший делает попытку пошевелить больной ногой, тазобедренный сустав пронзает сильная боль.
Осложнения
Наибольшую опасность чрезвертельный перелом бедра представляет для пожилых людей старше 60 лет. У них возможно развитие дополнительных осложнений: поражаются сердечно-сосудистая и дыхательная системы, обостряются хронические заболевания из-за длительной неподвижности. Такой перелом может стать причиной летального исхода от развития пневмонии, сердечной недостаточности и тромбоэмболии.
Диагностика
Первоначально проводятся осмотр и пальпация бедра. Необходимо при этом исключить вероятность передвижения больной ноги в пространстве, иначе не исключена вероятность более глубокого вхождения осколков в полость трубчатой бедренной кости. Это с большой долей вероятности может привести к развитию осложнений. При пальпации в больной ноге возникает нестерпимая боль.
Для правильной постановки диагноза врач-травматолог назначает проведение рентген-диагностики, а в сложных случаях (при недостаточной информативности рентгеновского снимка) компьютерной томографии.
Лечение
Лечение чрезвертельного перелома делится на два вида: Консервативное и Хирургическое.
Консервативное
Вытягивают дистальный отломок скелетным вытяжением с помощью подвешивания груза. Вес груза подбирается индивидуально для каждого больного. Такое лечение занимает от двух до пяти месяцев. Консервативный метод лечения применяется при вколоченных переломах, при отсутствии сильного болевого синдрома.
Хирургическое
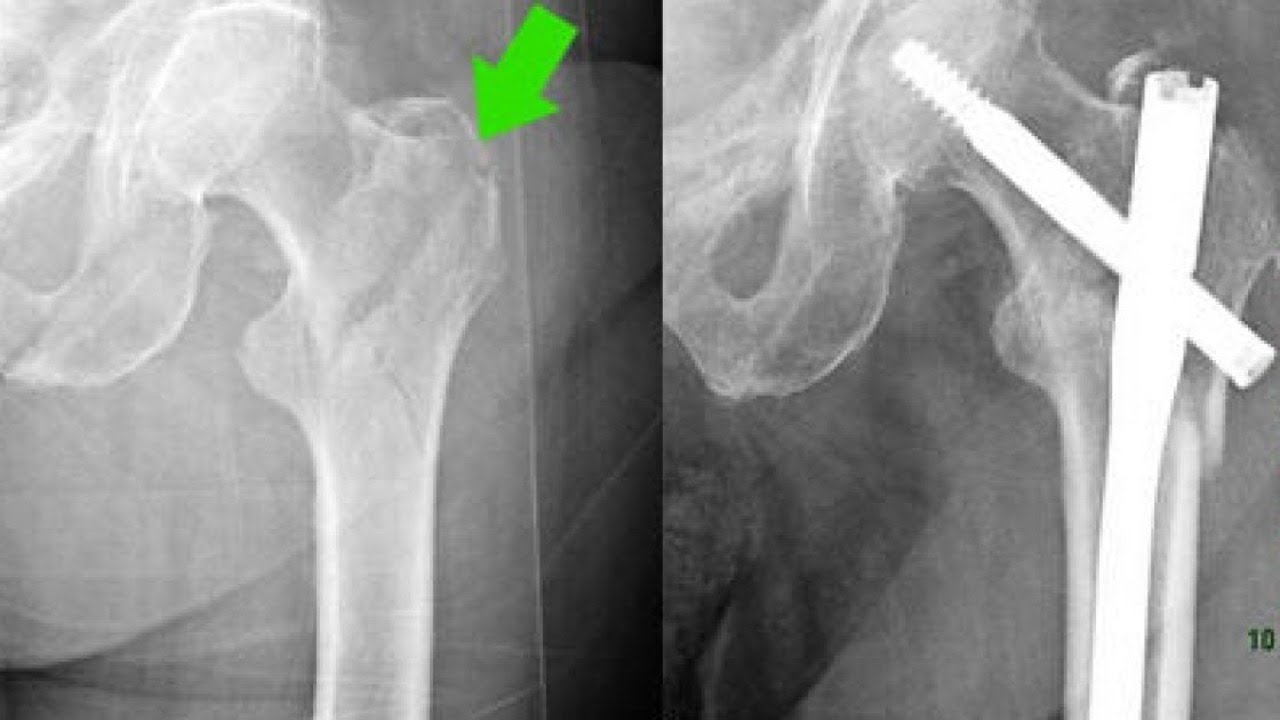
Рис — Установка фиксирующего штифта в бедренную кость при переломе
Операция считается более эффективным лечением, чем консервативное. В сломанную кость вводится штифт с надежной фиксацией. Фрагменты кости фиксируются металлическими пластинками. Существует два типа гвоздей для фиксации обломков костей:
- трех – или двухлопастные, используются вместе с диафизарной накладкой для придания всей конструкции жесткости;
- спонгиозные, для их введения в кость над суставом делают маленькие надрезы. Используются при иммунодефицитных состояниях и тяжелых сопутствующих патологиях.
По времени данная операция проводится в течение 30 минут — 1 часа. Через неделю после операции в поврежденной ноге восстанавливается двигательная активность, это является его явным преимуществом перед консервативным методом. В основном, оперативный метод применяется для лечения пожилых пациентов.
Другой вид операции — эндопротезирование тазобедренного сустава. Проксимальный отломок кости убирается и на его место ставится искусственный сустав.
Следует отметить, что без операции лечение данного перелома занимает гораздо больше времени и возможно развитие осложнений, связанных с продолжительным постельным режимом. Однако, при наличии у человека тяжелых системных поражений, проведение операции невозможно.
Реабилитация
После проведенного лечения пациенту требуется проведение реабилитационных мероприятий.
- Физиотерапевтические мероприятия.
- Массаж.
- ЛФК.
- Диета.
- Препараты кальция.
Общий срок продолжительности реабилитации от нескольких месяцев до года.
Видео: Доктор И — Перелом шейки бедра. 13 Марта 2014
Источники
- Травматология и ортопедия. Учебник для студентов медицинских институтов под редакцией Юмашева Г.С. Издательство «Медицина» Москва. ISBN 5-225-00825-9.
- Каплан А.В. Закрытые повреждения костей и суставов. Издательство «Медицина». Москва.
симптомы, методы диагностики, методы терапии, реабилитация, отзывы
Чрезвертельный перелом бедренных костных тканей характеризуется повреждением бедренной шейки вплоть до вертела. Подобные травмы нижних конечностей называются латеральными и сопровождаются сильным кровотечением и нарушением целостности соседних тканей.
Описание данного недуга
Чаще всего чрезвертельный перелом у пожилых людей происходит, а вот в среднем и молодом возрасте данная травма встречается значительно реже. Такой перелом кости бедра характерен в большей степени для представительниц прекрасного пола. Именно женщины пожилого возраста попадают к травматологу с таким повреждением чаще, чем мужчины.
Несмотря на серьезность травмы, такое повреждение грозит меньшими последствиями, чем перелом бедренной шейки. Это обусловлено тем, что при травме кости бедра со смещением, части отломков могут срастись правильно самостоятельно. Когда происходит перелом бедренной шейки, снабжение костных структур кровью прекращается и самостоятельное сращение не представляется возможным. Чрезвертельный перелом бедра у пожилых людей представляет большую опасность, так как риск осложнений довольно высок. В особенно тяжелых ситуациях подобная травма может стать причиной летального исхода.
Основные причины патологии
Перелом бедренной кости закрытого типа может произойти при падении набок, при направленном ударе в область вертела или при скручивании конечности. Кроме того, выделяется ряд факторов, которые могут спровоцировать чрезвертельный перелом ноги:
1. Дефицит кальция в организме.
2. Несбалансированное питание и злоупотребление вредными продуктами питания.
3. Период гестации.
4. Костный туберкулез.
5. Злокачественные новообразования.
6. Остеомиелит или остеопороз.
7. Изменения в организме пожилого пациента дегенеративного характера.
В области бедренных костных структур чаще случаются патологические переломы, чем травматические.
Типы повреждений
Чрезвертельные и межвертельные переломы бедренных костей проявляются идентично и требуют одинаковых назначений при лечении, поэтому их не разделяют на несколько групп. Выделяется несколько основных разновидностей повреждений в данной области скелета человека:
1. Межвертельный с вколачиванием без смещения.
2. Межвертельный без вколачивания со смещением.
3. Чрезвертельный с вколачиванием без смещения.
4. Чрезвертельный перелом бедренной кости со смещением без вколачивания.
5. Винтообразный чрезвертельный.
6. Чрезвертельный перелом диафиза со смещением.
Полученная травма может демонстрировать стабильность, при этом исключая значительные повреждения кортикального слоя. Чаще всего чрезвертельный перелом бедренной кости со смещением характеризуется отсутствием стабильности. Восстановление костных структур после получения подобной травмы может продолжаться довольно долго. Кроме того, у этой разновидности травмы неблагоприятный прогноз, особенно для пациентов пожилого возраста.
Симптомы перелома
При чрезвертельном переломе (МКБ 10) костных структур бедра у человека возникает выраженный болевой синдром высокой степени интенсивности. Поврежденная нога опухает, встать на конечность не представляется возможным. Кроме того, возникает так называемый синдром прилипшей пятки, когда человек в вертикальном положении не может оторвать ногу от постели даже после обезболивающего укола. При принудительном повороте конечности возникает резкая боль в ноге.
При чрезвертельном переломе бедра со смещением и без всегда повреждаются сосуды кровеносной системы, что сопровождается появлением кровоподтека, постепенно расходящегося по всей поверхности поврежденного бедра. Помимо перечисленных симптомов наблюдается головокружение и слабость, бледность кожи, что обусловлено внутренним кровотечением. В некоторых случаях человек с переломом может потерять до литра крови. Если при переломе происходит вколачивание одного отломка в другой, симптоматика не столь выражена и пациент способен слегка опираться на поврежденную ногу.
Первая помощь при данном недуге
Очень важно оказать первую помощь человеку, сломавшему бедро. От своевременно принятых мер будет зависеть успех восстановительной терапии в дальнейшем. Запрещается передвигать или транспортировать человека с чрезвертельным переломом (МКБ S72), предварительно не зафиксировав поврежденную конечность. Если не обездвижить ногу и не зафиксировать ее в одном положении, отломки могут разойтись и осложнить тем самым лечение перелома.
Во избежание последствий и осложнений, шина для транспортировки накладывается на зону от талии до пятки с внешней стороны и от пятки до паховой области с внутренней. В качестве шины могут подойти доски, зонты или палки. Особенно тщательная фиксация требуется коленям и талии.
Чтобы предотвратить травматический шок при чрезвертельном переломе, пациенту дается обезболивающе средство. Оптимальным будет сделать внутримышечную инъекцию в поврежденное бедро, но, не имея медицинских навыков, лучше не рисковать. Прежде чем начать оказание первой помощи пострадавшему, следует вызвать скорую, описав произошедшее в подробностях. Нельзя паниковать и пытаться сделать все быстро, необходимо соблюдать осторожность и аккуратность при наложении шины.
Как проходит диагностика перелома
С целью уточнения диагноза травматолог проводит визуальный осмотр и пальпацию поврежденного бедра. Вывод делается на основании выявленного укорочения поломанной конечности, а также усиления интенсивности болевого синдрома при простукивании пятки. Далее пациенту проводится рентгенологическое обследование, которое позволяет определить тип и локализацию повреждений. Если обнаруживаются осколки, проводится компьютерная томография, которая дает возможность оценить степень повреждения обломками костей смежных тканей, включая мышцы, сосуды, связки и нервные окончания. Кроме того, назначается исследование крови и мочи.
Лечение данной патологии
Опасность для жизни чрезвертельный перелом бедра не представляет. В большинстве случаев пациенты после реабилитационного периода возвращаются к обычной жизни и не теряют трудоспособности. Отломки кости срастаются относительно быстро, благодаря тому, что питание сосудов надкостницы не прерывается. Лечение довольно простое, однако высок риск получения осложнений из-за продолжительного пребывания в лежачем положении. У пациента с переломом бедра могут наблюдаться застойные признаки, пневмония, образование пролежней. Ввиду высокой вероятности появления тяжелых осложнений, пациентам с чрезвертельным переломом бедренной кости часто показано оперативное вмешательство.
Консервативные методы лечения перелома бедра предполагают ношение гипсовой повязки и вытяжение скелета с помощью груза. Повязка накладывается на период до двух месяцев. Вытяжение занимает столько же времени. Специалисты стараются сократить этот срок для пожилых пациентов, так как у них риск осложнений намного выше.
Операция
В некоторых случаях может потребоваться проведение операции. Благодаря хирургическим манипуляциям удается сократить восстановительный период. Наиболее важным моментом сращивания костей является бережное отношение к травмированной ноге в течение нескольких месяцев.
Задачей оперативного вмешательства является сопоставление костных отломков и их фиксация посредством специальных штифтов, пластин или скоб. Любые фиксирующие элементы изготавливаются индивидуально на основании полученного рентгеновского снимка. Успешное выздоровление зависит от ряда факторов:
1. Модель фиксирующего приспособления.
2. Правильное сопоставление отломков.
3. Вид перелома.
4. Осложнения.
5. Качество костных структур.
Если у пациента остеопороз или другие патологии опорно-двигательных структур, существует вероятность, что понадобится еще одна операция. Противопоказанием для проведения хирургических манипуляций являются следующие заболевания:
1. Недостаточность почек или сердца.
2. Порок сердца.
3. Изменения атеросклеротического типа, склонность к возникновению тромбов.
4. Нарушения в эндокринной системе.
5. Повышенное содержание пуринов в организме.
Наиболее часто для фиксации отломков применяются угловатые пластины и динамические винты. Преимуществом последних является то, что при передвижении нагрузка распределяется по кости и сохраняет положение винта в норме. В других случаях фиксаторы не распределяют нагрузку, что приводит их в негодность со временем. В такой ситуации потребуется проведение еще одной операции, цель которой будет в замене креплений.
Довольно часто при лечении переломов у пожилых пациентов применяются штифты. Данная конструкция устанавливается через небольшие разрезы. После проведения операции пациенту показано ношение специальной повязки, которая не позволяет ноге скручиваться. Уже спустя две недели после операции пациент может начинать становиться на ногу и выполнять некоторые упражнения.
Реабилитация
Восстановительный период после завершения консервативного лечения достигает двух с половиной месяцев. Передвигаться в период реабилитации рекомендуется только с использованием костылей. На протяжении всего лечения специалисту необходимо держать под контролем процесс сращения отломков костей, а также общее состояние пациента. В пожилом возрасте восстановление поврежденных тканей происходит намного тяжелее, а осложнения могут быть непредсказуемыми.
Дополнительные процедуры
Для ускорения восстановления поврежденных костных структур, пациенту назначается несколько процедур. Их выполнение способствует улучшению кровоснабжения и восстановлению тканей мышц и костей. Наиболее распространенными назначениями при переломах являются:
1. Массаж.
2. Лазеростимуляция.
3. Гидротерапия.
4. Прогревание.
5. Электрофорез.
6. Парафинотерапия.
7. Лечебная гимнастика.
Полное восстановление функций поврежденных костных тканей может произойти через полгода. В особенно сложных случаях реабилитация достигает срока в 12 месяцев.
Прогноз при этом недуге
Прогноз довольно благоприятен. Вертела снабжаются кровью лучше, чем шейка бедра, поэтому кости срастаются быстрее. Именно такие переломы зачастую не требуют проведения оперативного вмешательства.
Прогноз при чрезвертельном переломе бедра у пожилых людей тоже благоприятен, но если помощь и лечение своевременны.
Узнаем, что говорят люди о данном недуге?
Отзывы о данной патологии
Большинство отзывов о лечении чрезвертельного перелома бедренной кости оставляют родственники пациентов, сломавших бедро в пожилом возрасте. Чаще всего костные ткани срастаются при условии выполнения всех рекомендаций специалиста.
Травматологи отмечают, что самое главное в период восстановления — вовремя начать разрабатывать поврежденный сустав, так как это обеспечит его нормальную работу в дальнейшем. В целом, врачи придерживаются мнения, что чрезвертельный перелом бедра у пожилых людей срастается самостоятельно и не требует применения хирургических методов лечения. Однако когда высок риск серьезных осложнений, хирург может принять решение о проведении операции.
Пациенты отмечают, что большую роль в восстановительный период играет поддерживающая терапия, включая прием препаратов кальция, витаминных комплексов и профилактику пролежней. Следует избегать травмоопасных ситуаций, стараться сохранять подвижность суставов и гибкость как можно дольше, укреплять костные структуры и заботиться о состоянии здоровья в целом.
Лечение чрезвертельных переломов с помощью сжимающей пластины с фиксацией проксимального отдела бедра
Фон: Чрезвертельные переломы бедренной кости — одни из самых частых переломов у пожилых пациентов. Однако правильная фиксация чрезвертельных переломов является клинически сложной задачей. Обычных методов лечения этого перелома также нет. Здесь мы сообщаем о клиническом исследовании лечения чрезвертельного перелома с помощью сжимающей пластины с фиксацией проксимального отдела бедренной кости (PFLCP).Регистрируя и анализируя рентгенологические и клинические результаты пациентов, получавших PFLCP, мы обнаружили, что PFLCP может обеспечить механические преимущества трехмерной фиксации по сравнению с традиционными методами лечения, даже в случае нестабильных переломов в остеопоротической кости.
Методы: В отчет вошли 110 пациентов (72 женщины и 38 мужчин) с чрезвертельными переломами бедренной кости, которым проводилось лечение PFLCP.Средний возраст пациентов составил 75 (48-93) лет. Чрезвертельный перелом включает как межвертельные, так и подквертельные переломы бедренной кости: межвертельные переломы классифицировались согласно Jensen (1980), а подквертельные переломы — согласно Zickel (1980). Подробное клиническое состояние всех пациентов, включая кровопотерю, дренаж и длину разреза, регистрировалось индивидуально. Также контролировалась продолжительность усиления изображения. Пациенты были повторно посещены через 6 недель, 3 месяца, 6 месяцев и 1 год после операции.Регистрировали ход заживления, а также возникновение осложнений.
Полученные результаты: Среди 110 пациентов 108 (98%) были доступны для последующего осмотра через 6 недель, 104 (95%) через 3 месяца, 100 (91%) через 6 месяцев и 94 (85%) через 1 год. Остальные пациенты были потеряны для последующего наблюдения из-за смерти. Показатель слияния составил 95% (99/104), 98% (98/100) и 100% (94/94) в течение 3-месячного, 6-месячного и 1-летнего периода во время контрольного осмотра. соответственно.Пациенты зажили удовлетворительно и не имели осложнений, таких как резекция в большинстве случаев. Однако был один случай поломки имплантата и один случай несращения в течение 3 месяцев во время контрольного осмотра. Среди всех пациентов 77 случаев были успешно восстановлены с помощью тракции на столе для переломов под рентгеноскопией; остальные были открыты, чтобы исправить смещение. Среднее время операции составило 35,5 мин, а средний объем кровотечения — 150 мл (включая операционную кровопотерю и дренирование раны).Среднее время работы усилителя изображения составляло 5 минут, а средняя длина разреза составляла 9 см.
Заключение: PFLCP может быть реальной альтернативой лечению чрезвертельных переломов. Лечение с помощью PFLCP может обеспечить хорошее или отличное заживление чрезвертельных переломов с ограниченным возникновением осложнений.
Обзор новейшей литературы
Подвертельные переломы бедренной кости — необычная травма в ортопедии, но когда они встречаются, они могут создавать трудности в лечении.Цель данной статьи — изучить новейшую литературу по эпидемиологии, классификации, первоначальной оценке и определенно лечению этих травм. Это поможет врачу определить оптимальную стратегию лечения и избежать возможных хирургических осложнений.
1. Введение
Переломы проксимального отдела бедра — очень важная тема в области ортопедической хирургии, но большое внимание уделяется переломам шейки бедра и межвертельных участков.Дополнительной областью, которая должна быть хорошо изучена, является субвертельная (ST) область бедренной кости, которая определяется как проксимальный диафиз бедренной кости, расположенный в пределах 5 см от малого вертела (рис. 1). Эта область испытывает высокий уровень стресса, и переломы в этой области могут привести к серьезным осложнениям и плохим клиническим результатам, если не лечить должным образом.
2. Эпидемиология и факторы риска
Общая частота переломов проксимального отдела бедренной кости составляет приблизительно 230 на 100 000 пациентов, причем приблизительно 5-10% этих переломов происходят в области ST [1, 2] .В целом заболеваемость оценивается примерно в 15-20 случаев на 100 000 человек. Что касается возраста, многие исследования показали, что переломы бедренной кости сегмента ST имеют бимодальное распределение. Одно исследование показало, что примерно две трети всех переломов сегмента ST происходит у пациентов старше 50 лет, а еще 25% — у пациентов в возрасте 17-50 лет [4]. Что касается пола, было обнаружено, что женщины подвержены высокому риску переломов бедренной кости сегмента ST, частота которых на 33% выше, чем у мужчин [2, 4]. Помимо возраста и пола, другие выявленные факторы риска включают низкую общую минеральную плотность костной ткани, сахарный диабет и использование препаратов бисфосфонатов для лечения остеопороза [5, 6].Влияние бисфосфонатов на развитие атипичных переломов бедренной кости в последнее время привлекло большое внимание с повышенным риском при продлении терапии, особенно после 5-10 лет лечения [1, 7]. Несмотря на этот риск, общая защита от типичных переломов шейки бедренной кости и межвертельных переломов, вызванных применением бисфосфонатов, по-видимому, перевешивает повышенный риск атипичных переломов сегмента ST [7]. В целом, из-за распространенности этой травмы в области ортопедической травмы и отсутствия явных изменений в частоте таких переломов с 1996 г. [2] для хирурга-ортопеда целесообразно иметь хорошее представление об анатомии области ST. , презентация, начальное обследование, предоперационное ведение, оперативная стабилизация и послеоперационный уход.
3. Анатомия и биомеханика
Как упоминалось ранее, область ST проксимального отдела бедренной кости определяется как проксимальный отдел бедренной кости, который расположен на 5 см дистальнее малого вертела. Первичной структурной опорой этой области является запястье бедренной кости, которая представляет собой заднемедиальную структуру, которая начинается чуть дистальнее малого вертела и проходит проксимально, чтобы поддерживать задне-нижнюю часть шейки бедра. Ранние биомеханические исследования показали, что этот участок кости может испытывать силу до 1200 Н в области ST при стоянии и походке [8].Эти силы важны, потому что, хотя эти силы допустимы в молодой здоровой кости, они могут подавлять более слабую остеопорозную кость. В дополнение к статическим силам, приложенным к проксимальному отделу бедра, эта область испытывает повышенное напряжение, вторичное по отношению к многочисленным мышечным соединениям в этой области, которые включают латеральные отводящие мышцы бедра, медиальные приводящие мышцы бедра, подвздошно-поясничную мышцу и короткие внешние вращатели. Было показано, что эти мышечные прикрепления увеличивают нагрузку на бедро и проксимальный отдел бедра [9].В дополнение к нагрузкам, прикладываемым к области ST, эти множественные группы мышц создают предсказуемые модели деформаций, которые необходимо понимать, чтобы добиться надлежащего сокращения. Классическая деформация, которая возникает при переломах бедренной кости ST, — это отведение проксимального сегмента, внешнее вращение и сгибание, вызванные натяжением средней и малой ягодичных мышц, коротких внешних вращателей и подвздошно-поясничной мышцы, а также приведением дистального фрагмента к тонкой мышце и приводящей мышце. группы. (Рисунок 2)
4.Презентация: анамнез и физикальное обследование
Обычно пациенты поступают по одному из двух сценариев. Первым будет пациент помоложе, пострадавший от высокоэнергетического механизма травмы, такого как MVA или падение с высоты. Пациент обычно имеет множественные травмы, и в первую очередь следует определить, требуется ли пациенту ATLS и объемная реанимация. Вторая распространенная ситуация — это пожилой пациент с незначительным механизмом травмы, который обычно проявляется изолированным переломом.Следуя протоколам ATLS или в ситуации MOI с низким энергопотреблением, следует тщательно изучить анамнез. Это должно включать в себя MOI, боль, способность передвигаться, наличие неврологических или сосудистых симптомов, а также наличие продромальной боли в бедре или контралатеральной боли в бедре. Следует изучить историю приема лекарств, чтобы узнать об использовании бисфосфонатов и продолжительности терапии.
При осмотре пораженной нижней конечности выявляется закороченная и повернутая наружу конечность. Травмы обычно закрытые, но обследование кожи должно быть завершено, поскольку открытые переломы бедренной кости представляют собой чрезвычайно серьезные травмы со значительным повреждением мягких тканей.Необходимо провести нейроваскулярное обследование и соответствующим образом устранить дефицит. Наконец, необходимо составить анамнез другой боли в суставе или конечности с последующим обследованием скелета, чтобы исключить другие травмы опорно-двигательного аппарата.
5. Визуализация и классификация
Первоначальная визуализация пациента с подозрением на перелом сегмента ST включает снимки переднего таза и полноразмерные снимки бедренной кости. Эти первоначальные изображения позволят правильно идентифицировать травму и классифицировать перелом.Типичными находками будут проксимальный фрагмент, находящийся в отведении, внешнем вращении и сгибании, а дистальный фрагмент — при приведении. Трещина также обычно имеет длинную наклонную ориентацию с различным количеством измельчения. При наличии в анамнезе длительного использования бисфосфонатов с или без боли в контралатеральном бедре и бедре хирург должен попытаться определить атипичные модели переломов, связанные с бисфосфонатами. Недавно Американское общество исследований костей и минералов разработало критерии для выявления атипичных переломов бедренной кости сегмента ST.Общие рентгенографические признаки атипичных переломов бедренной кости сегмента ST включают поперечные переломы с минимальным измельчением, латеральное корковое мышление и заднемедиальный спайк в условиях низкоэнергетической травмы (рис. 3). Важность выявления атипичных переломов, связанных с бисфосфонатами, заключается в том, что существует высокая частота двусторонних переломов, рекомендации по отмене бисфосфонатов и конверсии в терипаратид, а также необходимость профилактической фиксации переломов боковой недостаточности для предотвращения завершения перелома [10 , 11].Эти рекомендации исходят из чрезмерного улучшения у пациентов с болью в бедре и латеральным утолщением коры головного мозга при защищенной нагрузке и переходе с лечения бисфосфонатами на терипаратид и отсутствия улучшения при аналогичном лечении у пациентов с задокументированными рентгенопрозрачными линиями в латеральной коре головного мозга. Расширенные методы визуализации, такие как КТ или МРТ, могут быть выполнены в случаях с двусмысленными простыми рентгенограммами для выявления скрытых просветов коры головного мозга. Эти методы визуализации также следует использовать для лечения стрессовых переломов [3, 10].В целом было разработано несколько различных систем классификации, включая классификацию Russell-Taylor, которая основана на наличии меньшего измельчения вертела и распространения перелома в грушевидную ямку, что помогло направить лечение до развития интрамедуллярных стержней в начальной точке вертела. Система классификации АО также имеет систему классификации, описывающую морфологию и механизм перелома.
6. Управление отделением неотложной помощи
После сбора анамнеза, физического осмотра и визуализации начальное лечение всегда должно начинаться с любых необходимых реанимационных мероприятий, как указано в протоколах ATLS.После стабилизации и исключения других травм пациенту может быть выполнено скелетное вытяжение. Было показано, что скелетное вытяжение с использованием дистального бедренного штифта восстанавливает длину пораженной конечности и улучшает дооперационные показатели боли [12]. Наконец, медицинская оптимизация с помощью внутренней медицины / гериатрии, как было обнаружено, улучшает стационарную смертность, долгосрочную смертность и продолжительность пребывания в стационаре [13].
7. Окончательное лечение: безоперационное
Из-за высокой заболеваемости и смертности, связанных с безоперационным лечением, лишь в нескольких случаях это приемлемо.Во-первых, пациенту, находящемуся в крайнем положении с высоким риском смерти от анестезии или других заболеваний, следует избегать хирургического лечения. Во-вторых, пациенты хосписа с минимальным дискомфортом могут лечиться без операции. Однако многочисленные преимущества, такие как улучшенная подвижность, уменьшение боли и улучшение ухода, оказываемого медицинскими работниками за счет окончательной фиксации, должны быть тщательно обсуждены со всеми лицами, участвующими в процессе принятия медицинских решений, прежде чем переходить к неоперационному ведению [14]. .
8. Окончательное лечение: интрамедуллярный гвоздь
В целом, использование интрамедуллярной фиксации стало золотым стандартом для лечения переломов бедренной кости сегмента ST (рис. 4). В целом, интрамедуллярный гвоздь сокращает время операции, нарушение фиксации и продолжительность пребывания в больнице по сравнению с экстрамедуллярными устройствами [15]. Wiss et al. обследовали 95 острых переломов бедренной кости ST и обнаружили, что среднее время до сращения составляет 25 недель с 7 осложнениями, включая 1 несращение и 6 неправильных сращений [16].Подобные результаты были получены Shah et al. который исследовал 51 перелом сегмента ST, обработанный интрамедуллярным гвоздем, и обнаружил хорошие результаты с 1 отсроченным сращением в патологическом переломе, вторичным по отношению к злокачественному новообразованию, и 1 случаем неудачной фиксации. Это исследование также выявило общий балл по шкале Харриса 90,1 через 12 месяцев [16]. Несмотря на очевидный успех интрамедуллярного гвоздя, было обнаружено, что небольшие нюансы в технике процедуры улучшают результаты, включая начальную точку гвоздя, проксимальную ориентацию винта и длину ногтя.
Что касается проксимальной точки входа для антероградного интрамедуллярного гвоздя, у хирурга есть выбор между начальной точкой грушевидной мышцы и начальной точкой большого вертела. Преимущества начальной точки грушевидной мышцы включают снижение частоты варусной недостаточности и повреждения медиальной коры при рассверливании [17]. Недостатками являются трудности с получением правильной начальной точки у пациентов с ожирением, пациентов с гипертрофическими короткими внешними вращающими элементами или большим выступом вертела.Дополнительное чрезмерное переднее размещение начальной точки всего на 6 мм может увеличить риск переднего кортикального выброса [18]. Наконец, есть опасения по поводу близости начальной точки грушевидной мышцы к шейным сосудам медиальной огибающей бедренной артерии. Вторая отправная точка — это начальная точка вертела. Преимущества включают защиту большего количества структур мягких тканей вокруг бедра и более легкое размещение [19]. Однако существует большая проблема с неправильным восстановлением варуса и значительными изменениями в «идеальной» начальной точке, основанной на анатомии пациента [3, 20].В целом, идеальная начальная точка должна быть выбрана на основе уникальных характеристик пациента и перелома, включая габитус тела, костную анатомию проксимального отдела бедренной кости и линии перелома большого вертела или основной шейки матки.
Следующим техническим аспектом антероградного крепления бедренной кости является проксимальная ориентация винта. При более проксимальных переломах диафиза бедренной кости используются перекрещенные проксимальные винты. Однако этот тип конструкции обеспечивает стабилизацию только за счет костного контакта в месте входа и кортикального контакта в местах блокировки болтов.Разработка реконструктивных конструкций ногтей позволяет обеспечить дополнительную фиксацию за счет сил между цефаломедуллярным винтом и шейкой и головкой бедренной кости, предотвращая варусные и сгибательные деформации [21]. Помимо ориентации винтов было проверено их количество. Grisell et al. исследовали две разные конструкции с двумя проксимальными винтами: одна с параллельными винтами в головке и шейке бедренной кости, а другая с перекрещенными винтами. Это исследование показало, что осевая жесткость конструкции с поперечным винтом была больше [22].Кроме того, исследования также показали, что два дистальных стопорных винта обеспечивают большую стабильность, чем один [21].
Заключительные аспекты интрамедуллярного гвоздя включают длину ногтя, размер ногтя и материал ногтя. Что касается длины ногтя, стандартным уходом являются интрамедуллярные ногти во всю длину. Это подтверждается биомеханическими исследованиями, выявляющими слабые конструкции и переломы вокруг имплантата при сравнении длинных и коротких интрамедуллярных устройств [23]. Что касается диаметра и материала имплантата, биомеханические исследования показали, что имплантаты с большим проксимальным диаметром, изготовленные из нержавеющей стали, обеспечивают большую устойчивость к изломам при вращении, сдвиге и осевом движении по сравнению с титановыми имплантатами меньшего диаметра [7].В целом, длинные интрамедуллярные гвозди при переломах бедренной кости сегмента ST показали отличные результаты с ограниченными осложнениями.
9. Окончательное лечение: покрытие.
Помимо интрамедуллярного крепления, доступны многочисленные методы открытой репозиции и внутренней фиксации переломов бедренной кости сегмента ST. Наиболее успешный тип металлизации включает использование пластин с фиксированным углом наклона 95 градусов (рис. 5). Несмотря на то, что некоторые исследования показали умеренно хорошие результаты с фиксированным углом накладки с частотой несращения примерно 0-10% и временем до сращения примерно 5 месяцев [2, 24], более поздние исследования показали менее привлекательные результаты [25].Эти недавние изменения в результатах, в сочетании с высокой степенью сложности применения этих устройств с фиксированным углом и снижением частоты инфицирования, более высокой частотой сращения и более коротким временем операции с интрамедуллярным гвоздем, привели к уменьшению использования пластин с фиксированным углом наклона 95 градусов [14 , 25]. Другой вид пластин с фиксированным углом включает проксимальные фиксирующие пластины бедра (рис. 6). Было показано, что эти системы обладают лучшими биомеханическими свойствами, чем конструкции пластин с лезвиями. Однако недавние исследования также показали плохие результаты, включая высокую частоту неправильного / несращения и последующие повторные операции, близкие к 35% [14, 26].Наконец, было показано, что компрессионные пластины с углом наклона 135 градусов, обычно используемые при межвертельных переломах бедра, не могут фиксироваться более чем на 56%, и поэтому от них отказались при хирургическом лечении переломов бедренной кости ST [21].
Несмотря на худшие результаты открытой репозиции и внутренней фиксации конструкциями с фиксированным углом по сравнению с интрамедуллярным штифтом, открытая пластина может играть заметную роль в остром лечении переломов бедренной кости ST.Одно исследование Робертсона и др. показали значительное улучшение частоты неправильного сращения (27% против 0%), когда предварительное покрытие переломов бедренной кости ST было выполнено до интрамедуллярной фиксации при переломах, которые требовали открытой репозиции. Кроме того, не наблюдалось увеличения времени операции или кровопотери при сравнении всех случаев, когда потребовалось открытое репозиция между двумя группами исследования [15].
10. Осложнения
Осложнения хирургического лечения переломов бедренной кости ST аналогичны осложнениям при других типах переломов проксимального отдела бедренной кости, включая летальность, несращение, неправильное сращение и инфекцию.С точки зрения показателей смертности, смертность от переломов сегмента ST в течение 1 года у пожилых пациентов аналогична частоте переломов шейки бедренной кости и ИТ и составляет примерно 9,5% через 30 дней, 27% через 1 год и до 60% через 4 года [22 , 27]. Интересно, что у пациентов с атипичными переломами проксимального отдела бедренной кости, связанными с приемом бисфосфонатов, уровень смертности через 4 года ниже по сравнению с типичными переломами сегмента ST [27].
С точки зрения частоты неправильного и несращения, основная причина, по-видимому, заключается в невозможности получить анатомические сокращения во время операции.Развитие неправильных репозиций может быть результатом неправильных начальных точек, особенно слишком латеральных по отношению к начальной точке вертела, или отсутствия прямой визуализации, инструментовки или временной фиксации пластины до введения интрамедуллярного стержня. Помимо увеличения частоты несращения, чрезмерное варусное сгибание и сгибание проксимального сегмента может вызвать пагубные изменения в механике походки. Как правило, типичная неудача приводит к варусной деформации (рис. 7), и эти осложнения обычно лечатся обменным интрамедуллярным гвоздем или конструкциями пластин с фиксированным углом с костной пластикой или без нее [14].
Что касается инфекции, то после оперативного лечения переломов бедренной кости ST могут возникать как глубокие, так и поверхностные инфекции области хирургического вмешательства. Обычно поверхностные инфекции мягких тканей можно лечить консервативно только с помощью антибиотиков. Что касается глубоких инфекций, к ним можно обратиться с помощью хирургической ирригации и обработки раны антибиотиками, чтобы позволить перелому зажить до удаления имплантата. Однако, если у пациента обнаруживается стойкое инфицированное несращение, необходимо удаление имплантата с последующей временной фиксацией с помощью интрамедуллярного устройства с антибиотиком с последующим введением антибиотиков до тех пор, пока инфекция не будет эффективно вылечена [14].
11. Резюме
Переломы бедренной кости ST являются менее распространенным типом переломов бедра, но могут возникать как у молодых, так и у пожилых пациентов после как высокоэнергетических, так и низкоэнергетических механизмов повреждения. Хотя первоначальная оценка и лечение включают реанимацию и такие методы, как скелетное вытяжение, в очень редких случаях лечение не должно переходить к хирургической фиксации. Что касается фиксации, интрамедуллярный штифт является золотым стандартом лечения и может безопасно выполняться как при типичных, так и при атипичных переломах сегмента ST.Однако существует множество технических аспектов интрамедуллярной фиксации, которые хирург должен учитывать. В то время как конструкции с фиксированным углом могут использоваться для начального лечения фиксации, эти методы чаще используются для лечения неправильного / несращения ST бедренной кости.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Лечение нестабильных челюстно-вертельных переломов, оценка забытых вариантов лечения
Оригинальный артикул
Ведение нестабильных челюстно-вертельных переломов, оценка забытых вариантов лечения
Амр Ахмед Хосни Абдо Селим * , Фади Камаль Бедер, Ибрагим Таха Алджайди, Ахмед Самир Фархат, Надер М.Диаб и Ахмед Самир Баракат
Отделение ортопедической и травматологической хирургии, медицинский факультет, Каирский университет, Каир, Египет
* Автор для переписки: [email protected]
Поступило:
31 год
Декабрь
2019 г.
Принято:
2
июнь
2020 г.
Аннотация
Введение : Нестабильные вертельные переломы представляют собой сложную задачу из-за высокого уровня отказа имплантата и повторной операции. Цефаломедуллярные ногти оказались рациональным выбором для лечения этих травм, однако другие варианты лечения не получили должной оценки.Целью этого исследования было сравнение использования DHS с вертельной стабилизирующей пластиной (TSP) и блокированной пластиной проксимального отдела бедра (PFLP) при нестабильных чрезвертельных переломах. Методы : Это рандомизированное контролируемое исследование (РКИ) включало 40 пациентов (22 мужчины, 18 женщин) с нестабильными чрезвертельными переломами (AO / OTA 31A2.2 / A2.3). Пациенты были рандомизированы в группу 1, управляемую DHS с TSP, в то время как группу 2 управляли PFLP. Все пациенты наблюдались в течение 1 года. Пациентов оценивали рентгенологически и клинически по шкале Харриса (HHS) через 3, 6 и 12 месяцев.Также сравнивали время операции, предполагаемую кровопотерю и время до сращения. Результаты : Разница во время операции, включая время операции и кровопотерю во время операции, между обеими группами была статистически незначимой. Время до сращения костной ткани было быстрее в первой группе со статистически значимым значением P ( p = 0,04). Функциональный результат по HHS был значительно лучше в группе 1 ( p <0,01), а отказ имплантата в группе 1 произошел статистически меньше ( p <0.01). Обсуждение : DHS с TSP представляется хорошим вариантом лечения нестабильных челюстно-вертельных переломов. Напротив, использование PFLP при нестабильных чрезвертельных переломах у пожилых не является хорошей альтернативой.
Ключевые слова: Нестабильный чрезвертельный перелом / Переломы бедра / Пожилые люди / Динамический тазобедренный винт DHS / Стабилизирующая вертельная пластина TSP / Блокируемая пластина проксимального отдела бедренной кости PFLP
© Авторы, опубликовано EDP Sciences, 2019
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (https: // creativecommons.org / licenses / by / 4.0), что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Введение
Чрезвертельные переломы бедренной кости — частые травмы, поражающие пожилое население. На их долю приходится более 50% всех переломов бедра, они являются распространенной ортопедической проблемой, встречающейся в этой возрастной группе [1], и связаны со значительной заболеваемостью и смертностью [2, 3].
Для этих переломов существует множество систем классификации.Прототипом является классификация Эванса, которая делит их на стабильные и нестабильные трещины на основе структуры трещин [4]. Соответственно, трещины считаются стабильными, если они состоят из двух частей, и нестабильными, если они состоят из трех или четырех частей. AO / OTA классифицирует вертельные переломы на три группы: 31 простой первертельный перелом, многофрагментарный первертельный перелом A2 и межвертельный перелом A3. Тип A2 далее подразделяется на A 2.2 с одним промежуточным фрагментом и A2.3 с двумя или более промежуточными фрагментами; оба они считаются нестабильными схемами чрезвертельного перелома [5].
Сорок процентов чрезвертельных переломов бедренной кости нестабильны и имеют более высокий процент неудач при лечении с помощью традиционных методов лечения, таких как DHS и цефаломедуллярные гвозди, по сравнению со стабильными моделями. Эта нестабильность является многофакторной и включает в себя потерю заднемедиальной поддержки запястья, потерю заднебоковой поддержки или недостаточность боковой стенки бедра [6].
Таким образом, реконструкция боковой стенки играет важнейшую роль в поддержании стабильности этих переломов и, следовательно, на функциональном результате.Обеспечивая опорный эффект на латеральную стенку проксимального фрагмента, можно предотвратить чрезмерное коллапс перелома, значительное укорочение конечности, неправильное положение варуса и медиализацию с возможным нарушением фиксации [7].
DHS уже давно является предпочтительным методом лечения стабильных вертельных переломов бедренной кости; тем не менее, проксимальные гвозди заменили предыдущие во многих частях мира. Тем не менее, существует высокая частота отказов DHS с нестабильными переломами вертельной кости бедра.Следовательно, были введены различные фиксирующие устройства для замены DHS при нестабильных моделях переломов. К ним относятся цефаломедуллярные штифты, дополнительные стабилизирующие пластины вертела, пластинки с фиксированным углом наклона и пластинки с фиксацией проксимального отдела бедренной кости [8, 9]. Цефаломедуллярные гвозди оказались разумным вариантом лечения нестабильных челюстно-вертельных переломов; однако в нескольких исследованиях оценивалось использование DHS с TSP и PFLP в качестве альтернативных вариантов ведения.
Стабилизирующие пластины вертела (TSP) используются для стабилизации большого вертела и боковой стенки и считаются модульным продолжением DHS.Было отмечено, что фиксация нестабильных межвертельных переломов с помощью TSP, дополненного DHS, приводит к меньшей частоте медиализации бедренной кости и большему улучшению функционального результата [10].
С другой стороны, пластина с фиксацией проксимального отдела бедра (PFLP) обеспечивает хорошую опору для боковой стенки. Более того, возможность запирания вместе с возможной минимально инвазивной техникой введения делает его явно привлекательной альтернативой другим устройствам фиксации [11].
В этой работе сравниваются функциональные и радиологические исходы у ряда пациентов с нестабильными челюстно-вертельными переломами, получавших DHS + TSP или PFLP.Удивительно, но в литературе не было найдено сравнения между этими двумя вариантами ведения.
Материалы и методы
Это исследование проводилось в период с января 2016 года по декабрь 2018 года после получения одобрения Совета по этике.
В нем приняли участие 40 пациентов в возрасте от 60 до 90 лет. Критериями включения в исследование служили пациенты с нестабильными челюстно-вертельными переломами AO 31A2.2 / AO 31A2.3. Исключались пациенты с открытыми переломами и с дооперационным неврологическим дефицитом.Всем пациентам в отделении неотложной и неотложной помощи (A&E) были проведены полные клинические и радиологические обследования.
Необходимая выборка исследования для мощности 90% и допустимой погрешности 5% составляет 40.
Информированное согласие было получено от всех пациентов. Пациенты были рандомизированы с помощью программного рандомизатора (https://www.randomizer.org) на две группы. В 1-ю группу вошли пациенты, леченные DHS с TSP, а в группу 2 — пациенты, находящиеся под PFLP.
Пациентов планировалось прооперировать в тот же день госпитализации, в противном случае они были отложены по другим медицинским причинам, таким как повышенное артериальное давление или неконтролируемый уровень глюкозы в крови, что имело место в девяти случаях.Всего в группе 1 было девять пациентов с артериальной гипертензией и восемь — с сахарным диабетом II типа, а в группе 2 — два пациента с артериальной гипертензией и семь пациентов с диабетом. Все операции были выполнены тремя старшими авторами.
В обеих группах использовалась таблица переломов, когда пациент находился в положении лежа на спине. Закрытое репозиционирование во всех случаях выполнялось мягким трактом с внутренней ротацией, и использовался латеральный доступ к проксимальному отделу бедренной кости. В группе 1 направляющая проволока DHS была применена так, чтобы быть по центру в AP и сбоку.Затем использовали тройную развертку с последующим приклеиванием дорожки лентой перед установкой стопорного винта DHS. Во всех случаях планировалось и реализовывалось расстояние между вершиной и концом не более 25 мм. Затем вставляли пластину DHS с четырьмя или пятью отверстиями и стабилизировали на валу, вставляя винт через второе отверстие. Пластину, стабилизирующую вертел, поместили над пластиной DHS и установили, поместив ее большое овальное отверстие напротив стягивающего винта DHS. Затем он был закреплен с помощью винта в третьем отверстии дистально.В зависимости от качества кости проксимальная часть TSP фиксировалась на большом вертеле швами Ethibond 2 (5,0 метра) или канцелярскими винтами 4 мм. Затем дистальный винт был вставлен из TSP в диафиз бедренной кости (рис. 1). Ушивание производили послойно, начиная сплошными водонепроницаемыми швами подвздошно-большеберцовой связки.
|
Рисунок 1
Рентгеновские снимки 63-летнего пациента мужского пола с чрезвертельным переломом AO 31A2.2 (толщина боковой стенки <20 мм), полученного DHS с TSP: (A) Предоперационные рентгеновские снимки; (B) Рентген через 6 месяцев наблюдения. |
Во 2-й группе позиционирование, репозиция и хирургический доступ выполнялись аналогично. Блокирующая пластина для проксимального отдела бедренной кости была размещена и прижата к боковой поверхности диафиза бедренной кости. Правильное позиционирование пластины было получено путем наложения спиц К-образной формы через проксимальные отверстия и проверки их положения на виде спереди и сбоку. После того, как пластина была правильно установлена в проксимальной части, один винт был вставлен из дистальных отверстий в стержень без чрезмерного затягивания, чтобы зафиксировать пластину на месте.Затем проксимальные К-спицы систематически удаляли и заменяли губчатыми фиксирующими винтами. Наконец, несколько стопорных винтов были вставлены из дистальных отверстий в диафиз бедренной кости (рис. 2). Замыкание производилось как в первой группе.
|
фигура 2
Рентгенограмма пациента 62-х лет с чрезвертельным переломом АО 31A2.2, полученным методом PFLP; (А) Предоперационные рентгеновские снимки; (B) Рентген через 6 месяцев наблюдения. |
Немедленная переносимость веса была разрешена для всех пациентов под физиотерапевтическим контролем с использованием оправы Zimmer.
Пациенты наблюдались клинически и радиологически в течение минимум 1 года с регулярными интервалами в 2 недели, 6 недель, 3 месяца, 6 месяцев и через 1 год, когда они были подвергнуты окончательной клинической и радиологической оценке.
Клинический результат оценивался с использованием шкалы Harris Hip Score (HHS) через 6 недель, 3 месяцев, 6 месяцев и 1 год. Рентгенологический результат оценивался на основании прогрессирования сращения в переднем и боковом проекциях бедра. Сращение определялось рентгенологически по прогрессированию костной мозоли или исчезновению линий перелома в трех из четырех корковых слоев, а клинически — по исчезновению боли в месте перелома при пальпации и при нагрузке.Регистрировалось время операции, определяемое как кожа к коже, и предполагаемая интраоперационная кровопотеря.
SPSS 23.0 (IBM, Армонк, Нью-Йорк, США) использовался для статистического анализа. Количественные переменные были выражены в виде среднего, стандартного отклонения (SD), минимума и максимума, а качественные переменные — в виде чисел (№) и процентов (%). Данные были исследованы на нормальность с использованием критерия нормальности Колмогорова – Смирнова, который показал, что данные были нормально распределены. Доверительный интервал был установлен на 95%, а значение P на 0.05. Коэффициент корреляции Пирсона ( r ) использовался для анализа степени связи между двумя переменными. Был проведен многомерный дисперсионный анализ с последующим однофакторным дисперсионным анализом с использованием уравнения Уилкса λ . Для компенсации множественных дисперсионных анализов использовалась поправка Бонферрони, а для вычислений MANOVA был установлен уровень статистической значимости p <0,025.
Результат
В выборку исследования вошли 22 мужчины (55%) и 18 женщин (45%), средний возраст — 69 лет.03 года. Режим травмы — падение на землю у 30 (75%), дорожно-транспортное происшествие — у 10 (25%) больных. Правая сторона была поражена у 22 (55%) пациентов, левая — у 18 пациентов (45%). У двух пациентов (5%) были сопутствующие переломы в виде переломов дистального отдела лучевой кости без смещения, которые лечили с помощью гипсовой повязки и были равномерно распределены в каждой группе.
Среднее время операции составляло 116,75 ± 32,49 мин в группе 1, в то время как в группе 2 среднее время операции составляло 118.25 ± 16,72 мин ( p = 0,85). Интраоперационная кровопотеря в группе 1 составила в среднем 312,50 ± 87,54 мл, тогда как в группе 2 средняя кровопотеря составила 325,00 ± 93,71 мл ( p = 0,66). Средняя продолжительность пребывания в стационаре в группе 1 составила 8,15 ± 2,66 дня, а в группе 2 — 7,90 ± 1,77 дня ( p = 0,72). Сравнение этих данных не показало разницы в операционных и периоперационных переменных между обеими группами со статистически незначимыми значениями P .
Время до сращения костей значительно различается и составляет в среднем 14,47 ± 5,37 недель в группе 1 и 17,67 ± 3,37 недель во 2 группе ( p = 0,04).
Группа 1 имела средний HHS 72,53 ± 12,42 через 3 месяца, в то время как группа 2 имела среднее значение HHS 62,50 ± 8,211. Среднее значение HHS через 6 месяцев для первой группы составило 83,32 ± 9,73; однако он составлял 76,38 ± 7,289 в группе 2. Среднее значение HHS через 1 год для первой группы составило 89,42 ± 6,04 и 78,38 ± 7,482 во второй группе (рис. 3). Сравнение HHS обеих групп показало статистически значимые значения P через 3 месяца, 6 месяцев и 1 год <0.01 (таблица 1).
|
Рисунок 3
Сравнение баллов по шкале Харриса и частоты отказов за 1 год между двумя группами (в процентах). |
Функциональный результат по шкале Harris Hip Score через 3, 6 и 12 месяцев.
Перед тестированием MANOVA зависимые переменные были проверены на нормальное распределение. Односторонний MANOVA выявил значительный многомерный основной эффект для типа имплантата, Wilks ’ λ = 0,405, F (3, 23) = 11.256, p <0. 000 и частичное λ 2 = 0,595. Мощность обнаружения эффекта составила 0,997. Из-за значимости общего теста были изучены одномерные основные эффекты. Значимые одномерные основные эффекты для HHS были получены для используемого типа имплантата. F (1, 25) = 4,358, p = 0,047, частичное λ 2 = 0,148, а наблюдаемая мощность = 0,519 через 3 месяца HHS и F (1, 25) = 3,266, p = 0,083, частичное λ 2 =.116 и наблюдаемая мощность = 0,412 через 6 месяцев и HHS через 12 месяцев F (1, 25) = 16,378, p <0,0001, частичное λ 2 = 0,396 и наблюдаемая мощность 0,973. Пол, ранее существовавшие заболевания, сопутствующие переломы и поражение локализации не влияли на зависимые переменные исхода.
Что касается осложнений, то поверхностное инфицирование произошло в 1 случае (5%) в каждой группе. Глубокая инфекция наступила в 1 случае (5%) в 1-й группе, а в 2-х (10%) во 2-й группе.Ультрасонографически подтвержденный ТГВ повлиял на 1 случай (5%) в группе 2. Эти данные были статистически незначимыми.
Наконец, частота отказов имплантата с последующим несращением, механической деформацией и необходимостью ревизии произошла у 1 (5%) пациента в группе 1 и у 7 пациентов (35%) в группе 2, что было статистически значимым ( p = 0,01) . В группе 1 разрушение имплантата было выражено в виде выреза стягивающего винта, а в группе 2 — в виде откручивания винта, поломки винта, изгиба пластины и поломки пластины (Таблица 2).Наличие гипертонии и сахарного диабета не имело статистически достоверного влияния на частоту осложнений.
Таблица 2Частота и типы отказов имплантатов в обеих группах.
Обсуждение
Настоящее исследование показало, что DHS с TSP дает лучший функциональный результат, выраженный HHS, меньшую частоту отказов имплантата и требует более короткого времени для сращения по сравнению с PFLP. Однако не было значительных различий в отношении времени операции, кровопотери, пребывания в больнице или частоты инфицирования.
В метаанализе, проведенном Arirachakaran et al., Не было обнаружено статистических различий относительно частоты повторных операций. который включал 36 исследований для сравнения результатов PFNA, пластины Medoff, менее инвазивной системы стабилизации (LISS), чрескожного компрессионного покрытия (PCCP), гамма-ногтей, PFNA и DHS. В связи с сокращением времени операции, уменьшением потребности в переливании крови и снижением частоты общих и раневых осложнений, они пришли к выводу, что PCCP был лучшим выбором при межвертельных переломах [12].Тем не менее, надлежащее взвешивание нестабильных переломов в этом метаанализе не производилось, и поэтому их выводы могут вводить в заблуждение, поскольку лечащий хирург, несомненно, должен различать простую стабильную и более сложную нестабильную модель перелома.
Shetty et al. провели исследование 32 пациентов с нестабильными переломами вертела, всем им выполнена ДГС с фиксацией TSP. Они оценили функциональный результат с помощью HHS и радиологический исход с помощью шкалы RUSH.У 15 пациентов (46%) костное сращение было плохим, а у 17 (53,5%) пациентов было хорошее сращение костей. Что касается функционального результата; У 9 (28%) пациентов были отличные результаты, у 10 (31%) — хорошие, у девяти (28%) — удовлетворительные и у четырех (12,5%) — плохие [13]. Однако этому исследованию не хватало качества для сравнения с другими вариантами ведения (таблица 3).
Таблица 3Сравнение нашего исследования с другими соответствующими исследованиями.
Asif et al. провели исследование, в котором приняли участие 62 пациента с нестабильными переломами вертела, управляемыми PFLP или DHS.Из 27 пациентов, получавших PFLP, 25 пациентов были оценены на предмет окончательного результата; У 23 (92%) из них сращение было обнаружено через 1 год наблюдения. У одного пациента (2%) развился сгибание проксимальных винтов и у трех (6%) развился варусный коллапс. Из 35 пациентов, получавших DHS, у восьми (22%) развился варусный коллапс, у семи (20%) развилась медиализация и у трех (8%) был вырезан винт головки бедренной кости. Что касается HHS в группе PFLP, 88% имели результаты от хороших до отличных, тогда как 60% случаев имели хорошие или отличные результаты в группе DHS [14].Однако ограничивающим фактором этого исследования было то, что в нем сравнивали PFLP с DHS как автономным имплантатом.
Shah et al. сообщили о 20 случаях нестабильных переломов вертела, леченных с помощью PFLP. Среднее время сращения составило 18,75 ± 3,67 недели. Десять (50%) случаев имели отличные баллы по шкале Харриса, 3 (15%) — хорошие, 3 (15%) — удовлетворительные и 4 (20%) — низкие функциональные баллы со средним показателем HHS 80,2 ± 28,54. Частота осложнений составила 45%, включая четыре случая (20%) поверхностной инфекции, два случая (10%) глубокой инфекции и четыре случая (20%) поздних осложнений, включая несращение, а также механическую деформацию [15].
В интересном подходе для обеспечения большей устойчивости боковой стенки Gadegone et al. применили либо дополнительный винт от большого вертела к нижнему сектору головки бедренной кости, либо серкляжную проволоку вокруг проксимального отдела бедренной кости, чтобы укрепить латеральную вертельную стенку над проксимальным стержнем бедра. В их проспективной серии из 82 пациентов со средним периодом наблюдения 8,4 месяца они сообщили о среднем времени заживления 14,2 недели. У пяти пациентов развилась боковая миграция шейных винтов (6.1%), инфекция у 2 пациентов (2,44%), Z-эффект у одного (1,22%) и перелом дистального болта блокировки у другого пациента (1,22%). Они пришли к выводу, что увеличение стандартной PFN с помощью винта или серкляжа увеличивает стабильность [16].
Raman et al. сообщили о 58 пациентах с нестабильными межвертельными переломами, которые лечились с помощью DHS и TSP. Костное сращение было достигнуто во всех случаях в среднем через 15,23 недели. Тридцать восемь пациентов (65,5%) имели отличные оценки выше 90 при последнем наблюдении, а остальные (34.5%) имели HHS выше 80 [17].
В этом исследовании группа DHS с усиленным TSP показала 5% частоту отказов имплантата с последующим несращением, и это значительно меньше, чем в исследовании Shetty et al. которые сообщили о 46% осложнений, связанных с сращением костей. Костное сращение было быстрее в нашем исследовании (14,47 недель) по сравнению с исследованием, проведенным Shetty et al. (24 недели), а функциональный результат с использованием HHS был лучше в нашем исследовании. Однако в нашем исследовании частота отказов имплантатов выше, чем в исследовании, проведенном Raman et al.
Что касается PFLP, наше исследование показало меньшую частоту отказов имплантата (35%), чем исследование, проведенное Shah et al. (45%), однако частота отказов имплантатов выше, чем в исследовании, проведенном Asif et al. (8%).
В настоящее время широко обсуждается концепция толщины боковой стенки при чрезвертельных переломах как предиктора исхода. Рекомендуется минимум 20,5–22 мм, чтобы избежать разрушения боковой стенки и последующей потери репозиции при использовании устройства DHS [18, 19].Насколько нам известно, применимость этой концепции к интрамедуллярным устройствам еще не исследована.
Тем не менее, ограниченное количество пациентов, короткий период наблюдения и одноцентровый характер основного исследования являются явными смешивающими факторами. Кроме того, не учитывалась степень ранее существовавшего остеопороза и биомеханический анализ.
Вывод
DHS с TSP — эффективный вариант лечения нестабильных челюстно-вертельных переломов, и его всегда следует учитывать наряду с цефаломедуллярными ногтями.Напротив, использование PFLP при нестабильных чрезвертельных переломах у пожилых не представляется хорошим вариантом.
Конфликт интересов
Авторы заявляют об отсутствии потенциальных конфликтов интересов или финансовых отношений, имеющих отношение к данному исследованию.
Список литературы
- Дханвал Д.К., Деннисон Е.М., Харви Н.К., Купер С. (2011) Эпидемиология перелома бедра: географические различия во всем мире. Индийский журнал J Orthop 45 (1), 15–22.[CrossRef] [PubMed] [Google ученый]
- Lavini F, Renzi-Brivio L, Aulisa R, Cherubino F, Di Seglio PL, Galante N, Leonardi W, Manca M (2008) Лечение стабильных и нестабильных переломов проксимального отдела бедренной кости новым вертельным стержнем: результаты многоцентрового исследования с Веронейл.Strat Traum Limb Recon 3 (1), 15–22. [CrossRef] [PubMed] [Google ученый]
- Тавари А.А., Кемпеговда Х, Сук М., Хорвиц Д.С. (2015) Что делает межвертельный перелом нестабильным в 2015 году? Боковая стена играет роль в матрице решений? J Orthop Trauma 29 (Дополнение 4), S4–9.[CrossRef] [PubMed] [Google ученый]
- Андерсен Э., Йоргенсен Л.Г., Хедедам Л.Т. (1990) Классификация вертельных переломов Эванса: оценка надежности между наблюдателем и внутри наблюдателя.Травма 21 (6), 377–378. [PubMed] [Google ученый]
- Бакли Р. Э., Моран К. Г., Апиваттхакакул Т. (2018).AO Принципы управления трещинами (третий). Штутгарт: Георг Тиме Верлаг. 2, стр. 774. [Google ученый]
- Voleti PB, Liu SY, Baldwin KD, Mehta S, Donegan DJ (2015) Стабильность межвертельного перелома бедренной кости. Гериатрическая ортопедическая хирургия, реабилитация 6 (3), 192–196.[CrossRef] [Google ученый]
- Gotfried Y (2004) Боковая вертельная стенка: ключевой элемент в реконструкции нестабильных чрезвертельных переломов бедра.Clin Orthop Relat Res 425, 82–86. [Google ученый]
- Гупта Р.К., Сангван К., Камбодж П., Пуниа С.С., Валеха П. (2010) Нестабильные вертельные переломы: роль реконструкции боковой стенки. Инт Ортоп 34 (1), 125–129. [CrossRef] [PubMed] [Google ученый]
- Bajpai J, Maheshwari R, Bajpai A, Saini S (2015) Варианты лечения нестабильных переломов вертела: винт или спиральный штифт проксимального отдела бедренной кости.Chin J Traumatol = Чжунхуа Чуанг Шан За Чжи 18 (6), 342–346. [CrossRef] [Google ученый]
- Hsu C-E, Chiu Y-C, Tsai S-H, Lin T-C, Lee M-H, Huang K-C (2015) Стабилизирующая пластина вертела улучшает результаты лечения при межвертельных переломах AO / OTA 31 – A2 с критически важными тонкими боковыми стенками бедренной кости.Травма 46 (6), 1047–1053. [PubMed] [Google ученый]
- Kumar N, Kataria H, Yadav C, Gadagoli BS, Raj R (2014) Оценка проксимальной блокирующей пластины бедра при нестабильных экстракапсулярных проксимальных переломах бедренной кости: хирургическая техника и результаты промежуточного наблюдения.J Clin Orthop Trauma 5 (3), 137–145. [PubMed] [Google ученый]
- Arirachakaran A, Amphansap T, Thanindratarn P, Piyapittayanun P, Srisawat P, Kongtharvonskul J (2017) Сравнительный результат PFNA, Gamma nails, PCCP, Medoff plate, LISS и динамических тазобедренных винтов для фиксации при переломах вертела пожилого возраста: систематический обзор и сеть метаанализ рандомизированных контролируемых исследований.Eur J Orthop Surg Trauma 27 (7), 937–952. [CrossRef] [Google ученый]
- Shetty A, Ballal A, Sadasivan AK, Hegde A (2016) Динамический бедренный винт с фиксацией вертельной стабилизирующей пластиной нестабильных межвертельных переломов: проспективное исследование функциональных и радиологических результатов.JCDR 10 (9), RC06 – RC08. [Google ученый]
- Асиф Н., Ахмад С., Куреши О.А., Джилани Л.З., Хамеш Т., Джамиль Т. (2016) Фиксация нестабильного межвертельного перелома — лучше ли компрессирующая пластина с блокировкой проксимального отдела бедра, чем динамический бедренный винт? JCDR 10 (1), RC09-13–13.[Google ученый]
- Shah MD, Kapoor CS, Soni RJ, Patwa JJ, Golwala PP (2017) Оценка исхода сжимающей пластины с фиксацией проксимального отдела бедренной кости (PFLCP) при нестабильных переломах проксимального отдела бедренной кости. J Clin Orthop Trauma 8 (4), 308–312. [PubMed] [Google ученый]
- Gadegone WM, Shivashankar B, Lokhande V, Salphale Y (2017) Аугментация проксимального бедренного стержня при нестабильных переломах вертела.SICOT-J 3, 12. [CrossRef] [EDP Sciences] [PubMed] [Google ученый]
- Raman DDT, Vignesh DA, Swaminathan DS (2018) Клинико-радиологические результаты нестабильных переломов вертела, леченных с помощью специально изготовленной стабилизирующей пластины вертела и динамического бедренного винта (DHS).Intl J Orthop Sci 4 (3.3), 308–313. [CrossRef] [Google ученый]
- Кумар Р. (2015) Роль толщины боковой стенки бедренной кости в межвертельном переломе.J Evid Based Med Healthcare 2, 842–844. [CrossRef] [Google ученый]
- Hsu CE, Shih CM, Wang CC, Huang KC (2013) Толщина боковой стенки бедренной кости: надежный предиктор послеоперационного перелома боковой стенки при межвертельных переломах.Bone Jt J 95 B, 1134–1138. [CrossRef] [Google ученый]
Цитируйте эту статью как: Selim AAHA, Beder FK, Algeaidy IT, Farhat AS, Diab NM & Barakat AS (2020) Ведение нестабильных чрезвертельных переломов, оценка забытых вариантов лечения.SICOT-J 6 , 21
Все таблицы
Таблица 1Функциональный результат по шкале Harris Hip Score через 3, 6 и 12 месяцев.
Таблица 2Частота и типы отказов имплантатов в обеих группах.
Таблица 3Сравнение нашего исследования с другими соответствующими исследованиями.
Все рисунки
|
Рисунок 1
Рентгеновские снимки 63-летнего пациента мужского пола с чрезвертельным переломом AO 31A2.2 (толщина боковой стенки <20 мм), полученного DHS с TSP: (A) Предоперационные рентгеновские снимки; (B) Рентген через 6 месяцев наблюдения. |
|
| По тексту | |
|
фигура 2
Рентгенограмма пациента 62-х лет с чрезвертельным переломом АО 31A2.2, полученным методом PFLP; (А) Предоперационные рентгеновские снимки; (B) Рентген через 6 месяцев наблюдения. |
|
| По тексту | |
|
Рисунок 3
Сравнение баллов по шкале Харриса и частоты отказов за 1 год между двумя группами (в процентах). |
|
| По тексту | |
Межвертельная, подвертельная и бедренная шейка
Анатомия: Бедренная кость (бедренная кость) на уровне бедра состоит из 4 различных частей: головы, шеи, большого вертела и малого вертела .Переломы могут произойти в любом месте этих 4 регионов. Как правило, изолированные переломы большого вертела можно лечить без операции. Однако переломы, происходящие между большим и малым вертелами, называемые межвертельными переломами, требуют хирургического вмешательства, как и переломы ниже вертела, известные как подкорковые переломы . Переломы шейки бедра также требуют хирургического вмешательства, но их лечат по-другому, о чем будет сказано ниже. Изолированные головки бедренной кости или переломы малого вертела встречаются очень редко.Несмотря на то, что все эти переломы происходят в «бедре», лечение может широко варьироваться в зависимости от местоположения перелома, величины смещения и состояния здоровья пациента.
Межвертельный / субвертельный перелом бедра
Межвертельный перелом является наиболее распространенным из всех переломов бедра. Переломы редко бывают «чистыми», и обычно кости имеют довольно значительное измельчение (фрагментацию). Для заживления требуется хирургическая стабилизация.Операция выполняется путем введения стержня вниз по бедренной кости (бедренной кости). Затем в шейку бедренной кости и головку вводят компрессионные винты для стабилизации перелома. Один винт также помещается ниже по бедренной кости, чтобы зафиксировать вращение перелома бедра и обеспечить стабильность. В послеоперационном периоде допускается полная нагрузка на бедро.
- Система с двумя винтами: В некоторых системах перелома бедра для фиксации перелома используется один винт. Использование вторых винтов обеспечивает превосходную стабилизацию перелома, а также возможность его сжатия.Компрессия стимулирует быстрое заживление кости, а улучшенная стабильность уменьшает послеоперационную боль во время мобилизации, делая восстановление более быстрым и безопасным. Вот почему я почти всегда использую эту систему для своих пациентов.
- Ожидания после операции: Большинству пациентов разрешается «выдерживать нагрузку настолько, насколько это допускается», что означает, что они могут прикладывать к ноге столько веса, сколько позволяет боль. В то время как бедро болит после операции, выдерживать нагрузку совершенно безопасно, так как это сжимает перелом и способствует заживлению.Кроме того, ранняя мобилизация предотвращает образование тромбов, пневмонию, пролежни и другие медицинские осложнения, которые, как известно, случаются после переломов бедра.
- Подвертельный перелом: Хотя эти переломы лечат одинаково, они несколько отличаются. В целом операция намного сложнее, потому что вернуть кость в ее правильное анатомическое положение довольно сложно. Это часто требует большего разреза. Как и межвертельный перелом, подкожные переломы лечат стержнем, однако стержень обычно намного длиннее и иногда доходит до колена.
Переломы шейки бедра
Эти переломы менее просты. Доступно несколько вариантов лечения, и выбор наиболее подходящей операции должен приниматься индивидуально. Однако я попытался изложить свои общие руководящие принципы и принципы, чтобы помочь объяснить используемое обоснование.
- Без смещения: Первое, что необходимо определить, — насколько серьезен перелом. Когда шейка бедра ломается, голова может полностью отделиться от шеи или оставаться относительно хорошо выровненной.Переломы без смещения обычно можно лечить с помощью винтовой фиксации. Через место перелома пропускают три больших винта, чтобы сжать перелом и удерживать его на месте. После операции может быть разрешена нагрузка от 50 до 100% в зависимости от пациента и перелома. К сожалению, эти операции имеют значительный процент неудач, и я склонен рекомендовать эту операцию только очень больным, менее активным и очень пожилым пациентам.
• Смещено: Головка бедренной кости имеет очень слабое кровоснабжение.Если голова смещается с шеи, значит, кровоснабжение нарушено. Несмотря на то, что выровнять кость и исправить перелом всегда возможно, перелом не может зажить из-за прекращения кровоснабжения. Бедро, скорее всего, выйдет из строя. Эти переломы нельзя исправить, их необходимо заменить. Даже при переломах без смещения кровоснабжение может быть нарушено, что приводит к высокому проценту неудач при операции винтовой фиксации.
› Частичная замена тазобедренного сустава (гемиартропластика): Это традиционное лечение переломов шейки бедра со смещением.Он предполагает замену кости головы и шеи металлическим протезом. Это лечение — немного более быстрая процедура, умеренно менее сложная, а частота осложнений на несколько десятых процента ниже, чем при полной замене тазобедренного сустава. Простота этой процедуры сделала ее золотым стандартом для пожилых пациентов с переломами шейки бедренной кости со смещением.
› Тотальная замена тазобедренного сустава (тотальная артропластика тазобедренного сустава): Это одна из самых успешных (если не САМАЯ успешная операция) во всех хирургических областях.С точки зрения удовлетворенности пациентов и результатов лишь немногие операции могут соперничать с полной заменой тазобедренного сустава. С появлением минимально инвазивного переднего доступа эта операция стала еще лучшим вариантом для многих пациентов. Самым большим преимуществом тотального тазобедренного сустава является замена вертлужной впадины (гнездовая часть шара
и шарнирное соединение). Это обеспечивает опорную поверхность для головки бедренной кости. При гемиартропластике металлическая головка бедренной кости врезается в хрящ вертлужной впадины и может быстро изнашиваться, вызывая потенциально сильную боль и инвалидность.Полное бедро устраняет это осложнение. Хотя эта операция подходит не всем пациентам и не должна выполняться всеми хирургами, я, как специалист по замене тазобедренного и коленного суставов, прошедший стажировку, могу предложить эту высокоспециализированную операцию с относительно низким профилем риска.
Ожидаемый результат: Переломы бедра являются разрушительными травмами, и результаты сильно различаются в зависимости от состояния здоровья пациента и меньше от перелома. Очень пожилым и больным пациентам с переломом шейки бедра может потребоваться много времени (до года) на выздоровление.Бедро редко бывает проблемой, скорее это сердце, легкие, почки и остальной организм, которые пытаются оправиться от травмы. Ожидается, что более здоровые пациенты, которые только что упали (что привело к перелому), но в остальном активны и здоровы для своего возраста, будут чувствовать себя намного лучше. Существует много вариантов, и почти невозможно предсказать результат до операции. Большинству пациентов требуется не менее 3-7 дней в больнице с последующим пребыванием в доме престарелых или учреждении SNF.Кроме того, большинство пациентов теряют подвижность после операции и нуждаются в большей помощи, чем до травмы.
Рентген травмы — нижняя конечность
Ключевые точки
- Не все переломы бедра видны на первоначальном рентгеновском снимке, и если проблема остается, может потребоваться повторное обследование
- Особая осторожность требуется в случае острой спутанности сознания пациенты
- Не забудьте оценить окружающие тазовые кости
Переломы проксимального отдела бедра или «бедра» — частое клиническое явление у пожилых пациентов с остеопорозом.
Многие переломы бедра клинически и рентгенологически очевидны. Другие сложнее диагностировать. Важно знать, что общие клинические признаки укорочения и поворота ноги могут отсутствовать, если перелом не смещен. В этом случае на рентгеновском снимке может не быть явного перелома. Если боль не проходит, может потребоваться повторный рентген, КТ или МРТ.
Особая осторожность требуется при оценке рентгеновских лучей, когда физикальное обследование ограничено, например, если пациент находится в острой спутанности сознания.
Стандартные виды
AP (передне-задний) таз и боковое бедро . Следует полностью оценить АД всего таза (не показано на рентгеновских снимках на этой странице), поскольку переломы таза могут имитировать клинические признаки перелома бедра.
Анатомия тазобедренного сустава — нормальная точка доступа
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его с верхней частью страницы
Рентген бедра анатомия — Нормальный AP
- Линия Шентона образована медиальным краем шейки бедра и нижним краем верхней ветви лобковой кости
- Потеря контура линии Шентона является признаком перелома шейки бедра
- ВАЖНОЕ ПРИМЕЧАНИЕ : Переломы шейки бедра не всегда приводят к потере линии Шентона
Рентгенограмма бедра — нормальная боковая
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его с верхом страницы
Рентгеновская анатомия бедра — нормальная боковая
- Кора проксимального отдела бедренной кости не повреждена
- Боковой вид часто не такой четкий, потому что люди с болью в бедре находят положениеi ng требуется сложно
Классификация переломов
Переломы проксимального отдела бедра затрагивают либо кость, которая окружена связочной капсулой тазобедренного сустава (внутрикапсулярная), либо кость ниже капсулы (экстракапсулярная).
Внутрикапсульные переломы
Внутрикапсульные переломы включают субкапитальные (ниже головки бедренной кости), трансцервикальные (через середину шейки бедра) или базисервикальные (через основание шейки бедра). Эти травмы можно правильно назвать переломами шейки бедра (NOF).
Интракапсулярный v экстракапсулярный
Наведите указатель мыши на изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его с верхней частью страницы
Внутрикапсулярный v экстракапсулярный
- Конверты капсулы головка и шейка бедренной кости
- Субкапитальные, трансцервикальные и базисные переломы шейки матки представляют собой внутрикапсулярные травмы бедра
- Межвертельные и субвертельные переломы не затрагивают шейку бедра
Внутрикапсулярный перелом — Субкапитальный — AP
/ скрыть изображениевыводы
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его с верхней частью страницы
Внутрикапсулярный перелом — субкапсулярный — AP
- (тот же случай, что и ниже)
- Линия Шентона нарушена
- Повышенная плотность шейки бедра происходит из-за перекрытия ретинированной кости
- Меньший вертел более заметен обычное — из-за внешнего вращения бедренной кости
Внутрикапсулярный перелом — Субкапитальный — Боковой
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять с наверх страницы
Внутрикапсульный перелом — субкапитальный — латеральный
- (тот же случай, что и выше)
- Нарушение целостности кортикальной кости указывает на перелом
- Трабекулярная кость шейки бедренной кости перекрывается
Внутрикапсулярный перелом 0000002 Классификация по саду
Система классификации Garden — это традиционный способ оценки степени тяжести переломов шейки бедра.Система в целом соответствует прогнозу — чем больше смещение, тем больше вероятность нарушения кровоснабжения головки бедренной кости. В действительности различие между классами может быть затруднено.Классификация садов — Моделирование
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять с верхом страницы
Классификация садов — Моделирование
- I — Неполное или ретинированное повреждение кости с вальгусным углом дистального компонента
- II — Полное (на всю шею) — без смещения
- III — Полное — с частичным смещением
- IV — Полное — с полным смещением
Перелом Garden IV
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять с верхней частью страницы
Перелом Garden IV
- Потеря Шентона линия
- Полный перелом всего диаметра шейки бедренной кости
- Полное смещение 2 компонентов перелома
Ext ракапсулярные переломы
Экстракапсулярные переломы проксимального отдела бедра включают межвертельные (между вертелами) и субвертельные (дистальные по отношению к вертлугам).Эти переломы не затрагивают шейку бедренной кости.
Межвертельный перелом
Наведите указатель мыши на изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его с верхней частью страницы
Межвертельный перелом
- Линия перелома проходит между вертела
- Есть измельчение с отделением малого вертела
- Обратите внимание, что перелом не затрагивает шейку бедренной кости
Подвертельный перелом
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть находки
Щелкните изображение, чтобы выровнять его с верхом страницы
Подвертельный перелом
- Этот перелом проходит дистальнее вертела
- Шейка бедренной кости остается нетронутой
Шейка бедренной кости перелом — субкапитальная — межвертельный
Введение
Перелом шейки бедра (NOF) — это очень распространенное ортопедическое предлежание .
Ежегодно в Великобритании регистрируется более 65 000 переломов шейки бедра, и они становятся все более частыми из-за старения населения.
Смертность от перелома шейки бедренной кости до 30% в течение одного года; следовательно, эти переломы требуют специализированной помощи , и, действительно, в большинстве ортопедических отделений сейчас есть специализированные ортогериатры, которые специализируются на уходе за этой уязвимой группой пациентов.
Переломы шейки бедра, как правило, вызваны либо l энергетическими травмами (наиболее распространенный тип), например падением ослабленного пожилого пациента, либо h энергетическими травмами , такими как дорожно-транспортное происшествие или падение с высоты и часто связаны с другими серьезными травмами.
В этой статье мы рассмотрим классификацию, анатомию, клинические и рентгенологические особенности, а также лечение переломов шейки бедра.
Анатомия
Переломы шейки бедра (NOF) могут возникать в любом месте от субкапитальной области головки бедренной кости до 5 см дистальнее малого вертела (рис. 1).
Рис. 1. Костные ориентиры проксимального переднего отдела бедра [/ caption]Можно считать, что шейка бедра имеет две отдельные области , которые описаны относительно суставной капсулы:
- Внутрикапсулярный — от субкапитальной области головки бедренной кости до базоцервикальной области шейки бедра, непосредственно проксимальнее вертлугов
- Экстракапсулярный — вне капсулы, подразделяется на:
- Межвертельные , которые находятся между большим и малым вертелами
- Subtronchanteric , которые расположены от малого вертела на 5 см дистальнее этой точки
Кровоснабжение шейки бедренной кости — ретроградное *, проходящее от дистального к проксимальному отделу вдоль шейки бедренной кости к головке бедренной кости.Это преимущественно через медиальную огибающую бедренную артерию , которая лежит непосредственно на внутрикапсулярной шейке бедра .
Следовательно, смещенных внутрикапсулярных переломов нарушают кровоснабжение головки бедренной кости и, следовательно, головка бедренной кости подвергнется аваскулярному некрозу (даже если бедро зафиксировано). Таким образом, пациентам со смещенным внутрикапсулярным переломом требуется замена сустава (артропластика), а не фиксация.
Внутрикапсулярные переломы также могут быть классифицированы по садовой классификации (таблица 1)
|
Классификация сада |
Упрощенная классификация |
Описание |
|
Я |
Несмещенные |
Незавершенное |
|
II |
Полный перелом, но без смещения | |
|
III |
Вытесненный |
Полный перелом, частичное смещение |
|
IV |
Полный перелом полностью смещен |
Таблица 1 — Садовая классификация интракапсулярного перелома бедра
* В первые дни жизни кровоснабжение происходит из артериальной связки, которая находится внутри круглой связки, однако в более позднем возрасте она резко уменьшается в размерах и имеет незначительное значение для взрослых
Клинические особенности
Ведущим симптомом является травма , часто с низкой энергией, за которой следуют боли и неспособность переносить тяжести .Боль ощущается преимущественно в паху, бедре или, обычно у пожилых людей, в колене .
При осмотре нога обычно укорочена на и на повернута наружу из-за натяжения коротких внешних ротаторов (рис.2), с болью при перекатывании ноги и осевой нагрузкой .
К счастью, при изолированном переломе шейки бедра дистальный нервно-сосудистый дефицит встречается редко. Тем не менее, необходимо провести полного нейроваскулярного обследования конечности, при этом необходимо срочно устранять любые нарушения.
Важно, чтобы вы не забыли расследовать причину их падения, особенно если нет четкой истории спотыкания или скольжения.
Рис. 2. Повернутая и укороченная правая нижняя конечность снаружи [/ caption]Дифференциальная диагностика
Альтернатива Переломы , такие как переломы таза (особенно переломы ветвления лобковой кости), вертлужной впадины, головки бедренной кости и диафиза бедренной кости, — все это необходимо учитывать. Патологические переломы следует рассматривать, если в анамнезе нет значительных травм.
Расследования
Первоначальная простая рентгенографическая визуализация должна включать передне-задний (AP) и боковой вид пораженного бедра, а также передний таз (полезно для оценки контралатерального нормального бедра для предоперационного планирования и создания шаблонов) *. Получите рентгенограмм бедренной кости во всю длину , если есть подозрение на патологический перелом.
Базовый рутинные анализы крови , включая FBC, U&E и скрининг коагуляции, требуются вместе с Группой и Сохранением; если могло произойти долгое время лжи, для оценки любого значительного рабдомиолиза рекомендуется уровень креатининкиназы (CK).
Погружение мочи, рентгенограмма грудной клетки (CXR) и ЭКГ — все это полезно в полной оценке старшей группы пациентов, особенно для предоперационной оценки и периоперационного ведения.Как уже упоминалось, важно также выяснить причину падения.
* Если клиническое равновесие по поводу диагноза сохраняется, повторите простые снимки, одновременно прикладывая тракцию к пораженной ноге вручную или (что чаще) может потребоваться компьютерная томография бедра.
Рис. 3. Рентгенограмма таза, показывающая (A) R внутрикапсулярный перелом бедра (B) L экстракапсулярный перелом бедра [/ caption]Менеджмент
Первоначальное лечение перелома шейки бедренной кости должно состоять из подхода A — E для стабилизации пациента и лечения любых проблем, непосредственно угрожающих жизни или конечностям, поскольку эта группа пациентов, скорее всего, получит одновременные травмы (даже в маломощные случаи).
Обеспечить адекватное обезболивание , так как переломы бедра очень болезненны. Это может быть либо опиоидная анальгезия , либо региональная анальгезия (например, фасциально-подвздошная блокада)
Окончательное лечение — хирургическое (Таблица 1), однако конкретные процедуры зависят от типа перенесенного перелома, среди ряда других факторов
|
Тип трещины |
Хирургический вариант |
Сводка |
| Смещенный субкапитал | Гемиартропластика тазобедренного сустава * | Замена головки и шейки бедра с помощью бедренного компонента, зафиксированного в проксимальном отделе бедра |
| Межвертельный и базоцервикальный * | Динамический набедренный винт (или короткий IM-гвоздь) | Состоит из стягивающего винта в шейке, боковой пластины и бикортикальных винтов.Стягивающий винт может скользить через боковую пластину, обеспечивая сжатие и первичное заживление кости |
| Внутрикапсульный без смещения | Бедро канюлированные винты ** | Три параллельных винта в форме перевернутого треугольника |
| Подвертельный вертел | Антероградный интрамедуллярный бедренный стержень | Титановый стержень вводится через костномозговую полость бедренной кости для стабилизации |
Таблица 2 — Краткое описание хирургических вариантов переломов NOF; * рассмотреть возможность тотального эндопротезирования тазобедренного сустава у системно здорового пациента, который до травмы жил самостоятельно; ** также возможна гемиартопластика тазобедренного сустава или тотальное эндопротезирование тазобедренного сустава
Неоперативное консервативное лечение рекомендуется редко, поскольку преимущества хирургического вмешательства почти всегда перевешивают потенциальное консервативное лечение.
Непосредственные послеоперационные осложнения включают боль, кровотечение, несоответствие длины ног и потенциальное нервно-сосудистое повреждение, все из которых должны быть согласованы до операции.
В послеоперационном периоде пациенты с NOF должны лечиться совместно под наблюдением ортогериатров , чтобы обеспечить оптимальный уход за пациентами. Наилучшие результаты достигаются при ранней реабилитации с привлечением физиотерапевтов, и эрготерапевтов.
Рис. 4. Рентгенограмма бедра, демонстрирующая тазобедренные винты с канюляцией на месте [/ caption]Осложнения
Долгосрочные осложнения после ремонта включают вывих сустава, асептическое расшатывание, перипротезный перелом и глубокую инфекцию / инфекцию протеза сустава. Смертность после перелома шейки бедренной кости составляет до 30% через года.
[старт-клиническая]
Ключевые моменты
- Переломы шейки бедра связаны с высокой годичной летальностью, а когорта пациентов часто пожилые люди с множественными сопутствующими заболеваниями
- Они будут проявляться как острая болезненность бедра, которое укорочено и повернуто наружу.
- Лечение перелома шейки бедренной кости в первую очередь хирургическое, требуемая конкретная процедура будет зависеть от классификации перелома
- Обеспечить раннее обследование ортогериатрами вместе с физиотерапевтами и эрготерапевтами
[окончание клинической практики]
Классификация переломов бедренной кости: релевантность угла линии перелома, радиологическое исследование | van Embden
Дафна ван Эмбден, Марк С. Гастон, Люси Э. Бейли, Э. Хэмиш Р. У. Симпсон
Дафна ван Эмбден, Марк С. Гастон, Люси А. Бейли, А. Хэмиш Р. У. Симпсон, кафедра ортопедии, Эдинбургский университет, Королевский лазарет Эдинбурга, Маленькая Франция, Соединенное Королевство
Дафна ван Эмбден, отделение хирургии, Медицинский центр Лейденского университета, Лейден, Нидерланды
Для корреспонденции: D.van Embden, MD, Медицинский центр Лейденского университета, Albinusdreef 2, 2333 ZA Leiden, Postbus 9600, 2300 RC Leiden, Нидерланды
Почта: [email protected]
Телефон: + 31-0-715269111
Поступила: 21 ноября 2014 г.
Доработана: 24 декабря 2014 г.
Принята в печать: 28 декабря 2014 г.
Опубликовано онлайн: 23 апреля 2015 г.
РЕФЕРАТ
AIM: Целью данного исследования было оценить линию вертельного перелома с точки зрения угла линии перелома и анатомического расположения.
МЕТОДЫ: Были получены предоперационные рентгенограммы AP 164 случайно выбранных пациентов с переломами вертела. Были измерены: (1) угол между осью середины диафиза бедренной кости и линией перелома, (2) точка пересечения линии перелома с большим вертелом.
РЕЗУЛЬТАТЫ: Увеличение измельчения коррелировало с увеличением угла линии трещины. Угол линии перелома относительно диафиза бедренной кости в среднем составлял 43 ° (стандартное отклонение 10), но находился в диапазоне от 19 ° до 146 °.
ВЫВОДЫ: Это исследование предоставляет информацию о свойствах линии перелома вертельных переломов и демонстрирует широкий диапазон наклона линии перелома и размера фрагмента. Исследования теоретического инженерного моделирования показали, что измерения, описанные в этом исследовании, будут иметь большое значение для устойчивости трещин. Эти результаты могут быть применены для улучшения классификации стабильных и нестабильных вертельных переломов.
© 2015 Авторы.Опубликовано ACT Publishing Group Ltd.
Ключевые слова: Классификация переломов бедра; Вертельные переломы; Стабильность; Лечение перелома бедра; Патоанатомия
van Embden D, Gaston MS, Bailey LA, Simpson AHRW. Классификация переломов вертельной кости бедра: релевантность угла линии перелома, радиологическое исследование. Международный журнал ортопедии 2015; 2 (2): 250-255 Доступно по адресу: URL: https://www.ghrnet.org/index.php/ijo/article/view/1146
Введение
Перелом вертела бедренной кости по-прежнему считается серьезной ортопедической проблемой, так как часто случаются неудачи с фиксацией [1–4].
Для оптимизации фиксации перелома необходимо понимать характер перелома [5]. Для вертельных переломов бедра разработан ряд систем классификации. В 1949 г. Эванс описал анатомическую классификацию, основанную на количестве фрагментов и отщеплении малого вертела как отдельного фрагмента [6]. AO-классификация Мюллера является исчерпывающей, но ее трудно применять в деталях в клинических условиях [7]. В настоящее время единодушно не принято единой системы классификации вертельных переломов, поскольку большинство из них демонстрируют низкое согласие между наблюдателями и наблюдателями и поэтому считаются ненадежными [8-11].Более того, классификация вертельных переломов часто считается не имеющей клинической значимости, поскольку классификация перелома не указывает на прогноз или направление лечения, поскольку как стабильные, так и нестабильные переломы фиксируются с помощью скользящего бедренного винта (SHS) или интрамедуллярного устройства (IM) [ 11]. В исследованиях, посвященных оценке новых имплантатов или сравнению существующих типов имплантатов, редко используются системы классификации переломов, несмотря на их возможную ценность [12].
Было показано, что вертельные переломы обратного типа с обратной косой линией перелома представляют собой биомеханически другой тип перелома, и для этого подтипа рекомендовано использование интрамедуллярных гвоздей [13].Кроме того, клинические исследования показывают, что целостность боковой стенки является фактором стабильности вертельного перелома, что указывает на важность места, где линия перелома пересекает боковую кору [14]. Таким образом, целью данного исследования было оценить вариации анатомии линии вертельного перелома, в частности, ее наклон и целостность боковой стенки.
методы
Были проанализированы все предоперационные переднезадние (AP) рентгенограммы бедра и таза и послеоперационные передние рентгенограммы бедра у пациентов с переломом вертела бедра, получавших SHS в Королевском лазарете Эдинбурга в течение 6 месяцев.Рентгенограммы не были стандартизированы, но изображения были получены в повседневной клинической практике и, следовательно, доступны лечащему хирургу-ортопеду.
Рентгенограммы были оцифрованы с помощью плоского сканера с высоким разрешением, специально разработанного для сканирования рентгенограмм (UMAX ™ Powerlook 2100XL) [15]. Изображения были импортированы в Image J ™, программу обработки изображений Java, а параметры, которые мы
записали, записали 2 ординатора-ортопеда и подтвердили два консультанта-ортопеда.Каждое изображение было исправлено на ошибку увеличения путем записи ширины ствола СВС на послеоперационном изображении. (Dynamic Hip System, DePuy Synthes, Швейцария) Реальная ширина бедра была известна и не зависела от вращения на рентгенограммах, так как это был цилиндр. Ранее сообщалось об использовании известных размеров СВС для коррекции увеличения [16]. Затем корректировали увеличение для предоперационного изображения путем измерения наименьшей ширины шейки бедренной кости на послеоперационных рентгенограммах и наименьшей ширины шейки бедренной кости на предоперационной рентгенограмме.Любая разница в предоперационной пленке была исправлена во всех измерениях, сделанных на этом изображении. Данные, которые требовали коррекции увеличения для восьми переломов, были исключены из анализа из-за плохого качества послеоперационной рентгенографии.
Все переломы были классифицированы в соответствии с классификацией AO / ASIF и модификацией Дженсена классификации Эванса (рис. 1). Переломы с субвертельным расширением (перелом, распространяющийся дистально за пределы вертельной области, как определено в классификации AO / ASIF) [7], были исключены.
Измерения перелома бедренной кости были взяты с предоперационной рентгенограммы, сканированной с помощью АР (Рисунок 2A и Рисунок 2B). В частности, был исследован большой вертел, чтобы определить, не повреждена ли латеральная стенка, и был измерен большой вертел, чтобы оценить, находится ли линия перелома в проксимальной, средней или дистальной трети большого вертела (рис. 3). Если перелом был смещен или коммутирован, линия перелома определялась от проксимального конца дистального фрагмента перелома бедренной кости.Если было сложно оценить высоту большого вертела из-за его перелома, его высоту оценивали по контрлатеральной бедренной кости на рентгенограмме таза. Площадь отломков большого и малого вертела измерялась с использованием техники пикселизации (Изображение J ™).
Была рассчитана площадь AP фрагмента малого вертела и измерен процент ширины кости, на которую этот фрагмент перелома простирался через бедренную кость (расстояние проникновения).
Точность была оценена с помощью повторных измерений (N = 10), что дало 3.5% RSD (относительное стандартное отклонение) для линейных мер, 2,2% RSD для угловых мер и 10,1% для измерений площади.
Данные были собраны и проанализированы с использованием статистического компьютерного программного обеспечения SPSS версии 14. Статистическая значимость принята на стр.
Результаты
Был 31 пациент мужского пола и 133 женского пола. Средний возраст составлял 80,5 года (стандартное отклонение 12,7). Результаты классификации согласно модификации Дженсена классификации Эванса и AO / ASIF показаны в таблице 1.Всех пациентов можно было классифицировать по обеим системам классификации (были исключены все переломы с подвертельными расширениями).
Средняя длина линии перелома составляла 74 мм (S.D.13).
Угол линии перелома к диафизу бедренной кости в среднем составлял 43 ° и в среднем 45 ° (S.D. 17 °) с широким диапазоном от 19 ° до 90 ° для пациентов со стандартной наклоном и от 105 ° до 146 ° для пациентов с обратной косой. На рис. 4 показано распределение угла линии перелома относительно диафиза бедренной кости.
За исключением обратных косых переломов, средний угол двухчастных переломов составил 41º (S.D. 8º), трехчастных — 43º (S.D. 10º) и четырех или более частей — 46º (S.D. 13º). Распределение для простого двухсоставного перелома сравнивается с распределением трещин, состоящих из трех частей и более, на Рисунке 5. Увеличение измельчения коррелирует с увеличением угла линии трещины (p = 0,048, ANOVA).
Угол линии трещины представлен в соответствии с классификацией AO / ASIF на рисунке 6.
Из 156 переломов, которые можно было проанализировать (8 исключены из-за плохого качества послеоперационного рентгеновского изображения), 63 перелома (40%) имели неповрежденную латеральную стенку, т. Е. Линия перелома пересекала проксимальную треть большого вертела ( N = 61) или прошла проксимальнее большого вертела (N = 2). Среди них 29 двухчастных и 34 трехчастных и более переломов.
Целостность боковой стенки переломов была классифицирована в соответствии с классификацией AO и Jensen. Наблюдалась тенденция к более дистальному пересечению вертела по мере того, как перелом становился более нестабильным (Таблица 2).
Размеры медиального и латерального фрагментов имеют большое значение для распределения нагрузки. Площадь бокового фрагмента на рентгенограмме переднего обзора в среднем составляла 15,1 см² (стандартное отклонение 7,8 см²) с диапазоном от 3,6 см² до 35,3 см². Средний размер медиального фрагмента составлял 7,4 см² (стандартное отклонение 5,2 см²) в диапазоне от 1,3 см² до 29,6 см². Латеральный фрагмент имел больший средний размер площади, чем медиальный фрагмент (p
Расстояния интрузии по линии трещины показали, что в среднем интрузия латерального фрагмента составляет 70%.Медиальный фрагмент распространялся не более чем на 60% в комплекс перелома, а 62% переломов с меньшим фрагментом вертела доходили до 25% процентов от линии перелома (Рисунок 7).
Обсуждение
Остается неясным, какой имплант следует использовать при различных подтипах вертельных переломов. Большинство хирургов согласны с тем, что простые двухчастные переломы (AO-A1) следует лечить с помощью SHS. Обратно-косые переломы (АО-А3) следует рассматривать как биомеханически нестабильные.Их склонность к медиальному смещению, вызванному обратным наклонным курсом линии перелома, приводит к частоте отказов фиксации до 56% при использовании обычного устройства скользящего тазобедренного винта [12,13]. Это связано с тем, что стягивающий винт не пересекает линию первичного перелома, а контролируемый коллапс перелома, при котором головка бедренной кости скользит по метафизу, способствует разделению, а не защемлению перелома [13,16-18]. Эта группа переломов обычно лечится с помощью интрамедуллярного устройства (IMN).
Некоторые паттерны считаются нестабильными, например, четырехчастные переломы и переломы с медиальным измельчением коры головного мозга, но доказательства для этих утверждений отсутствуют или слабы [6,19-21]. Хотя некоторые подтипы вертельных переломов имеют разные биомеханические свойства, текущие классификации редко используются в клинических целях, и проспективные рандомизированные исследования, сравнивающие SHS и IM-стержень, не смогли показать различий между имплантатами [12]. Это отсутствие различий может быть связано с тем, что аспекты анатомии перелома, влияющие на механическую стабильность, не были приняты во внимание.Недавно Goffin et al (2013) [14] с использованием модели конечных элементов показали, что прогнозируемая вероятность неудачной фиксации с помощью SHS значительно возрастает, когда расстояние интрузии меньшего фрагмента вертела достигает 40%. Наши данные показывают, что 53% пациентов с 3-частными или 4-частными переломами попадают в категорию с интервалом 20-60%, и мы рекомендуем, чтобы будущие исследования переломов проксимального отдела бедренной кости включали эту переменную.
Основываясь на известных биомеханических свойствах вертельных переломов и используемых в настоящее время классификациях, мы полагаем, что может быть роль использования угла линии перелома и его положения в оценке стабильности вертельных переломов.В этом исследовании мы предоставляем более подробный анализ этих характеристик линий трещин.
Мы продемонстрировали, что линия перелома пересекает верхнюю треть большого вертела только в 50% двухкомпонентных переломов. Ожидается, что у этих пациентов сохранится целостность боковой стенки и что после фиксации разрушение перелома будет небольшим. Эти данные относительно целостности боковой стенки представляют интерес, учитывая исследование Gotfried et al [22], посвященное ключевой роли интактной боковой стенки в стабилизации переломов вертела.Кроме того, Готфрид и др. Отметили, что нарушение фиксации часто вызвано периоперационным переломом и нестабильностью боковой стенки [22].
Чтобы улучшить нашу помощь пациентам с вертельными переломами, в новых исследованиях, сравнивающих или вводящих новые имплантаты, следует принимать во внимание различные подтипы вертельных переломов. Клинически значимая и надежная система классификации будет иметь значение для выбора оптимального имплантата и оценки новых имплантатов.Наше исследование показало, что может быть полезно включить наклон линии перелома в системы классификации вертельных переломов бедренной кости.
Ограничения этого исследования заключаются, во-первых, в том, что используемые рентгенограммы не были стандартизированы. Это было прагматично, и это были стандартные изображения, доступные лечащему хирургу-ортопеду. КТ-сканирование позволит дополнительно определить анатомию перелома, но обычно они недоступны.
Несмотря на вышеупомянутые ограничения, мы пришли к выводу, что это исследование предоставляет информацию о свойствах линии перелома вертельных переломов и показывает широкий разброс в наклоне линии перелома даже в пределах существующих подтипов и отсутствие категоризации целостности боковой стенки с текущими системами классификации. .
Благодарности
Никаких выгод в какой-либо форме не было получено и не будет получено от коммерческой стороны, прямо или косвенно связанной с предметом данной статьи. Никаких средств в поддержку этого исследования получено не было. Вклад авторов: Первый автор DvE, рукопись подготовлена, проведен анализ. MSG подготовила рукопись, оказала помощь в анализе. LAB провела анализ. Старший научный сотрудник AHRWS, разработал исследование, подготовил рукопись. Все авторы подписали форму ICMJE.
КОНФЛИКТ ИНТЕРЕСОВ
В отношении настоящего исследования нет конфликта интересов.
ССЫЛКИ
1 Bannister GC, Gibson AG, Ackroyd CE et al. Фиксация и прогноз вертельных переломов. Рандомизированное проспективное контролируемое исследование. Clin Orthop Relat Res 1990; 242-246
2 Leung KS, So WS, Shen WY et al. Гамма-гвозди и динамические бедренные винты при перитвертельных переломах. Рандомизированное проспективное исследование с участием пожилых пациентов.J Bone Joint Surg Br 1992; 74: 345-351.
3 Michaelsson K, Weiderpass E, Farahmand BY et al. Различия в структуре факторов риска при переломах шейки матки и вертела бедра. Шведская группа по изучению переломов бедра. Osteoporos Int 1999; 10: 487-494
4 Morris AH, Zuckerman JD. Конференция национального согласия по улучшению непрерывности оказания помощи пациентам с переломом бедра. J Bone Joint Surg Am 2002; 84-А: 670-674
5 Топлисс С.Дж., Джексон М., Аткинс РМ.Анатомия переломов пилона дистального отдела большеберцовой кости. J Bone Joint Surg Br 2005; 87: 692-697.
6 Эванс Э.М. Лечение вертельных переломов бедренной кости. J Bone Joint Surg Br 1949; 31B: 190-203
7 Мюллер М.Э., Назарян С., Кох П. и др. Комплексная классификация переломов длинных костей. Берлин: Springer, 1990
8 Jin WJ, Dai LY, Cui YM et al. Надежность систем классификации межвертельных переломов проксимального отдела бедренной кости у опытных хирургов-ортопедов.Травма 2005 г .; 36: 858-861
9 Первез Х., Паркер М.Дж., Прайор Г.А. и др. Классификация вертельного перелома проксимального отдела бедренной кости: исследование надежности текущих систем. Травма 2002 г .; 33: 713-715
10 Schipper IB, Steyerberg EW, Castelein RM et al. Надежность классификации чрезвертельных переломов бедренной кости по AO / ASIF. Acta Orthop Scand 2001; 72: 36-41
11 Эмбден ван Д., Ремрев SJ, Meylaerts SA et al. Сравнение двух классификаций вертельных переломов бедренной кости: классификации AO / ASIF и классификации Jensen.Травма 2010 апр; 41 (4): 377-81
12 Parker MJ, Bowers TR, Pryor GA. Скользящий бедренный винт в сравнении с стержнем Targon PF в лечении вертельных переломов бедра: рандомизированное исследование 600 переломов. J Bone Joint Surg Br 2012 Март; 94 (3): 391-7
13 Haidukewych GJ, Israel TA, Berry DJ. Обратные косые переломы межвертельной области бедренной кости. J Bone Joint Surg Am 2001; 83-А: 643-650
14 Goffin JM, Pankaj P, Simpson AH.Вычислительное исследование влияния расстояния до перелома при трех- и четырехчастных вертельных переломах, обработанных гамма-гвоздем и скользящим бедренным винтом. J Orthop Res 2014, январь; 32 (1): 39-45
15 Чен С.К., Холлендер Л. Оцифровка рентгенограмм с помощью планшетного сканера. J Dent 1995; 23: 205-208
16 Simpson AH, Варти К., Додд, Калифорния. Выдвижные бедренные винты: виды отказа. Травма 1989 г .; 20: 227-231
17 Bendo JA, Weiner LS, Strauss E et al.Коллапс межвертельного перелома бедра фиксируется скользящими винтами. Orthop Rev 1994; Доп: 30-37
18 Gundle R, Gargan MF, Simpson AH. Как минимизировать неудачи при фиксации нестабильных межвертельных переломов. Травма 1995 г .; 26: 611-614
19 Даймон Дж. Х., Хьюстон Дж. Нестабильные межвертельные переломы бедра. J Bone Joint Surg Am 1967; 49: 440-450
20 Готфрид Ю. Чрескожная компрессионная пластина межвертельных переломов бедра.J Orthop Trauma 2000; 14: 490-495
21 Sarmiento A, Williams EM. Нестабильный межвертельный перелом: лечение вальгусной остеотомией и двутавровой пластиной. Предварительный отчет о ста случаях. J Bone Joint Surg Am 1970; 52: 1309-1318
22 Готфрид Ю. Боковая вертельная стенка: ключевой элемент в реконструкции нестабильных чрезвертельных переломов бедра. Clin Orthop Relat Res 2004; 82-86
Рецензенты: Бакир Кадум, ортопедическое отделение, больница Сундсвалля, 856 43 Сундсвалль, Швеция; Ахмадреза Мирболук, Центр ортопедических исследований, Гуйланский университет медицинских наук, Рашт, ИРАН.
.