Генетические особенности спинальной мышечной атрофии
Генетические особенности спинальной мышечной атрофии
Одним из наиболее частых аутосомно-рецессивных заболеваний является спинальная мышечная атрофия (СМА).
Спинальная мышечная атрофия – наследственное нервно-мышечное заболевание, причиной которого является постепенное и необратимое нарушение функций двигательных нейронов спинного мозга, приводящее к симметричному ослабеванию, а затем атрофии мышц. Хотя это заболевание относится к редким (орфанным), оно является вторым (после муковисцидоза) по распространенности из наследственных среди коренных европейцев и населения Северной Америки европейского происхождения.
Различают четыре типа СМА, в зависимости от возраста манифистации и степени проявления симптомов:
СМА 1 типа (младенческая форма), или болезнь Верднига-Гоффмана – самая ранняя и тяжелая форма заболевания. Обычный возраст начала 0-6 месяцев.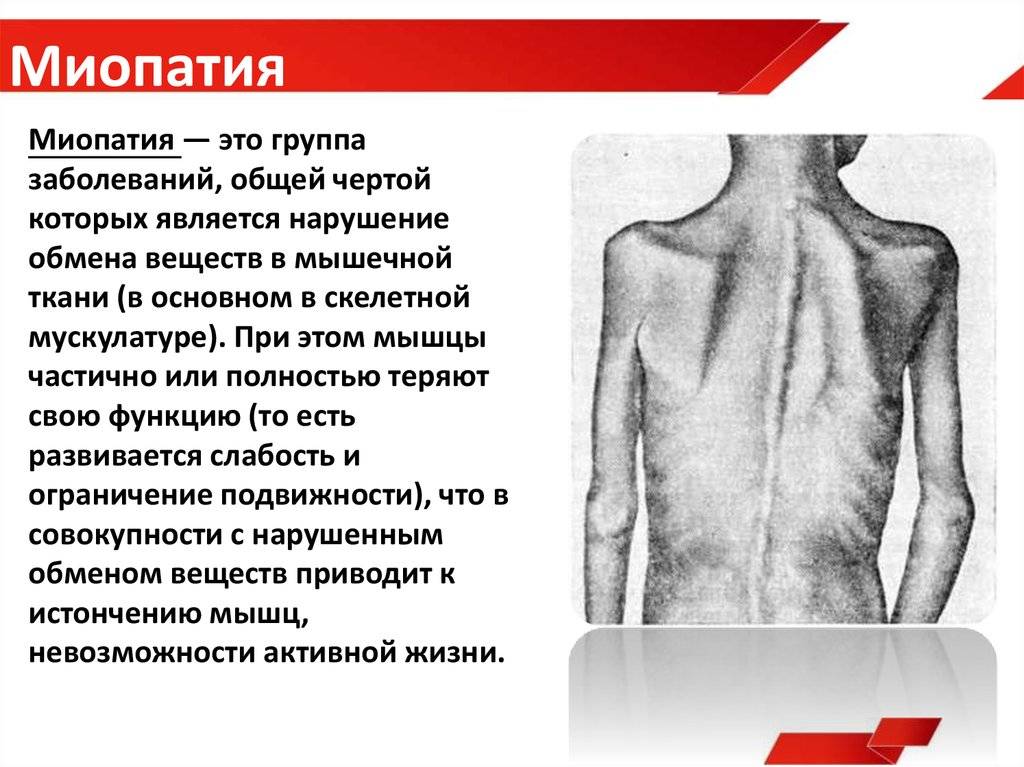
СМА 2 типа (промежуточная форма), или болезнь Дубовица – возраст проявления этой формы заболевания 6-18 месяцев. Дети с таким типом СМА могут сидеть без поддержки, но не могут вставать и ходить. Тяжесть заболевания и прогноз зависит от скорости вовлечения в болезнь мышц, отвечающих за дыхание.
СМА 3 типа (ювенильная форма), болезнь Кюгельберга-Веландер – проявляется в возрасте старше 18 месяцев. Дети с этой формой СМА способны сравнительно длительное время ходить самостоятельно, слабость и атрофия мышц прогрессируют медленно.
СМА 4 типа (взрослая форма) — самая легкая форма заболевания, обычно проявляющаяся на втором или третьем десятилетии жизни симптомами, аналогичными ювенильной форме. Как правило, не приводит к снижению продолжительности жизни пациента.
Генетической причиной СМА являются мутации в гене SMN1. Ген SMN1 кодирует белок, необходимый для работы двигательных нейронов. Важной частью этого белка является фрагмент, информация о котором содержится в 7 экзоне (определенной части) гена SMN1. Любая мутация, которая приводит к отсутствию этого фрагмента в белке или же значительно нарушает строение белка, может привести к развитию заболевания. Полное отсутствие 7 экзона (делеция) является самой частой причиной СМА. Если на обеих хромосомах в гене
Важной частью этого белка является фрагмент, информация о котором содержится в 7 экзоне (определенной части) гена SMN1. Любая мутация, которая приводит к отсутствию этого фрагмента в белке или же значительно нарушает строение белка, может привести к развитию заболевания. Полное отсутствие 7 экзона (делеция) является самой частой причиной СМА. Если на обеих хромосомах в гене
В геноме человека также есть ген SMN2 . Он очень похож на ген SMN1 (99% совпадения последовательностей). Одно из ключевых отличий этих двух генов – определенный нуклеотид в 7 экзоне. Одна замена в последовательности гена SMN2 приводит к тому, что с него синтезируется нефункциональный белок. Однако, в результате ошибок синтеза белка, которые иногда случаются в нашем организме, с гена 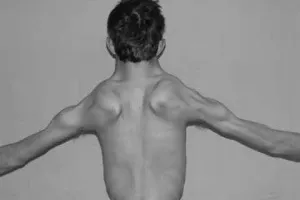 Именно поэтому даже при полном отсутствии нормального белка с гена SMN1 количество копий гена SMN2 влияет на тяжесть симптомов.
Именно поэтому даже при полном отсутствии нормального белка с гена SMN1 количество копий гена SMN2 влияет на тяжесть симптомов.
Информация о количестве копий генов SMN1 и SMN2 позволяет диагностировать заболевание и оценить риск рождения в семье ребенка с диагнозом СМА. Если оба родителя являются носителями мутации в гене SMN1, вероятность рождения ребенка с СМА равна 25%. Однако обычными методами невозможно уточнить количество копий генов
Правильная молекулярная диагностика носительства СМА и самого заболевания осложнена схожестью генов SMN1 и SMN2. Для диагностики необходимо использовать методы, позволяющие различить эти гены по немногим отличающимся точкам. Так как ключевую роль играет именно экзон 7, необходимо использовать метод, который позволяет определить количество его копий в гене SMN1.
Сегодня единственным методом точного определения количества копий каждого гена является анализ методом MLPA (мультиплексная амплификация лигазно- связанных проб). В результате анализа лаборатория получает заключение о количестве 7 и 8 экзонов генов
В результате анализа лаборатория получает заключение о количестве 7 и 8 экзонов генов
Методов эффективного лечения СМА не существует. В настоящее время 2 фармакологические компании разработали генно-терапевтические препараты для лечения СМА. Препарат SPINRAZA (Biogen) разрешен к использованию в ЕС, однако стоимость такого лечения очень высока. Препарат AVXS-101 (AveXis) находится на стадии клинических испытаний и когда он будет доступен для лечения детей со СМА неизвестно. Сейчас доступна только поддерживающая терапия, в зависимости от тяжести заболевания.
Поэтому так важно иметь возможность снизить риск рождения больного ребенка в семье. Для этого необходимо проводить генотипирование будущих родителей, которое позволит оценить риск для потомства. В случае выявления статуса носительства мутаций в гене SMN1 обоими родителями, им может быть рекомендована пренатальная или преимплантационная генетическая диагностика СМА.
Для этого необходимо проводить генотипирование будущих родителей, которое позволит оценить риск для потомства. В случае выявления статуса носительства мутаций в гене SMN1 обоими родителями, им может быть рекомендована пренатальная или преимплантационная генетическая диагностика СМА.
Автор: Анна Орлова
биолог-генетик
Спинальная мышечная атрофия | Официальный сайт Научного центра неврологии
Спинальная мышечная атрофия (СМА) — генетическое заболевание, характеризующееся развитием прогрессирующей мышечной слабости.СМА возникает из-за мутации гена SMN1, которая приводит к нарушению работы двигательных нейронов спинного мозга — особых клеток, которые отвечают за передачу сигнала от нервной системы к мышцам. В результате развивается нарастающая мышечная слабость конечностей. Из-за того, что мышцы теряют связь с нервными клетками, происходит гипотрофия мышц (то есть теряется мышечная масса). Кроме того, заболевание также характеризуется скелетными нарушениями (сколиозом, деформациями грудной клетки), из-за ограничения подвижности суставов развиваются контрактуры, постепенно развивается дыхательная недостаточность. Интеллект при СМА остается полностью сохранным и развивается так же, как у здоровых людей.
Интеллект при СМА остается полностью сохранным и развивается так же, как у здоровых людей.
Выделяют несколько основных типов СМА, которые отличаются по выраженности проявлений и возрасту начала заболевания. СМА 1 типа (болезнь Верднига-Гоффмана) начинается в возрасте <6 месяцев и характеризуется наиболее тяжелым течением заболевания. СМА 2 типа (болезнь Дубовица) начинается позже, в возрасте 7-18 месяцев и характеризуется более медленным течением. СМА 3 типа (болезнь Кугельберга-Веландера) характеризуется началом после 18 месяцев. Дети учатся самостоятельно сидеть и ходить, при этом наблюдаются проблемы с более сложными двигательными актами — бегом, подъёмом по лестнице и др. Мышечная слабость в большинстве случаев прогрессирует медленно. Часть пациентов доживает до взрослого возраста, сохраняя способность к передвижению, другие к подростковому возрасту нуждаются в инвалидной коляске. Со временем могут возникнуть проблемы с глотанием, откашливанием, дыханием. При надлежащем уходе пациенты имеют обычную продолжительность жизни. Крайне редко развивается СМА 4 типа, когда заболевание манифестирует уже во взрослом возрасте (обычно на 2-3 десятилетии жизни). Нарастание слабости очень медленное, продолжительность жизни не изменяется.
Крайне редко развивается СМА 4 типа, когда заболевание манифестирует уже во взрослом возрасте (обычно на 2-3 десятилетии жизни). Нарастание слабости очень медленное, продолжительность жизни не изменяется.
Почему у разных людей возникают разные типы СМА?
На настоящий момент известно, что тяжесть проявлений зависит от количества копий гена SMN2. Этот ген частично замещает выработку белка SMN, которого недостает при СМА. Поэтому чем больше копий этого гена, тем позже дебют заболевания и тем медленнее развиваются симптомы. Скорее всего, существуют и другие механизмы, о которых мы пока еще не знаем, в мире продолжается работа по их изучению.
На основании чего ставится диагноз СМА?
Для подтверждения диагноза необходимо проведение генетического анализа на определение мутации в гене SMN1. Кроме того, проводится анализ на определение количества копий гена SMN2 — это может помочь прогнозировать тяжесть заболевания и определить эффективность некоторых лекарственных средств.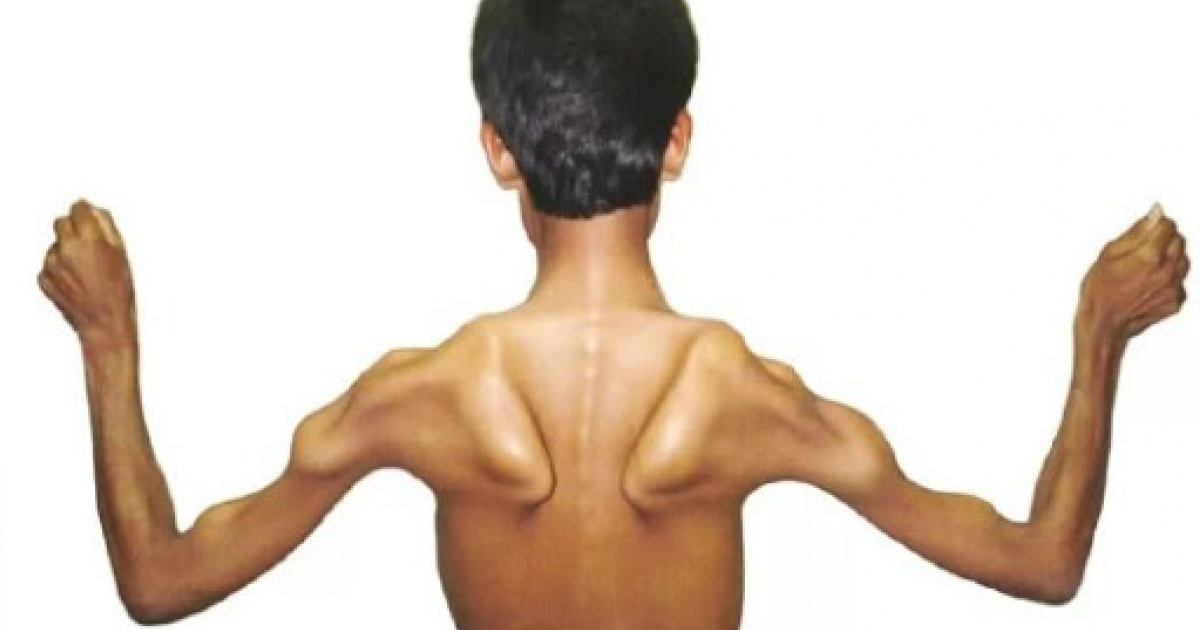 Оба анализа можно сдать на базе нашего Центра (см. раздел ДНК-диагностика).
Оба анализа можно сдать на базе нашего Центра (см. раздел ДНК-диагностика).
Кроме этого, может понадобиться проведение игольчатой электромиографии, которая выявляет поражение двигательных нейронов и поможет исключить другие нервно-мышечные заболевания. Однако данные этого исследования неспецифичны, так как поражение двигательных нейронов встречается и при других заболеваниях.
Какие есть возможности лечения?
Помимо поддерживающий и симптоматической терапии в последнее время появились препараты, специально разработанные для лечения данного заболевания, и которые могут увеличивать синтез необходимого белка. Наши специалисты помогут подобрать необходимую терапию с учетом всех показаний и противопоказаний.
Кроме специфической терапии большое значение у пациентов со СМА имеет правильный уход и реабилитация.
5 неврологическое отделение ФГБНУ «Научный центр неврологии»
ᐉ Атрофия мышц ➜ как лечить? ~【Киев】Центр стимуляции мозга
К нам часто обращаются с вопросом, как лечить атрофию мышц
Мы знаем, что правильно подобранное лечение позволяет замедлить темпы прогрессирования атрофий и сохранить работоспособность больных на долгие годы, поэтому рекомендуем начинать лечение при помощи высокоинтенсивной магнитотерапии.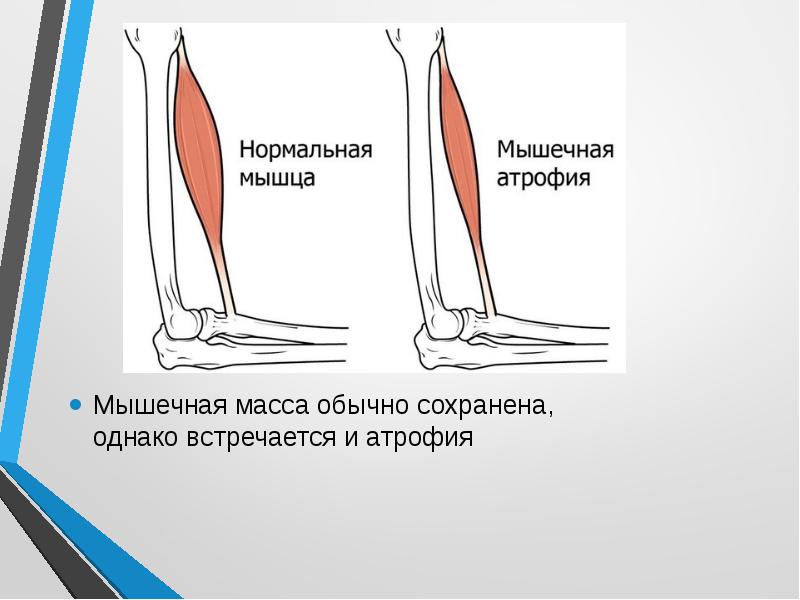
Механизм действия лечения довольно прост и направлен на достижение облегчающего и миостимуляционного эффекта миостимуляции отдельных мышц или их групп. Используемая нами Super Inductive System БТЛ оказывает выраженное положительное воздействие на мышечную ткань благодаря улучшению ее кровоснабжения и трофики, что в свою очередь способствует регенерации и росту мышечных волокон.
Улучшение метаболизма и усвоения кислорода мышцей приводит к постепенным структурным изменениям, которые позволяют добиться хорошего двигательного эффекта и улучшения качества жизни пациента уже после первого сеанса:
- улучшится тонус ваших мышц;
- начнется увеличение мышечной массы;
- прекратятся деструктивные изменения в мышечной ткани;
- активизируется процесс выработки коллагена в вашем организме, необходимый для восстановления мышечных волокон.
Мощное и эффективное лечение при помощи инновационного метода СИС быстро устранит клинические проявления болезни, локализует очаги возникновения патологий, уменьшит дозы применения лекарственных препаратов. Это позволит вам жить полноценной жизнью и навсегда забыть о вашем недуге. Ваши мышцы вернут нормальный объем и тонус, а вместе с ними вернутся утраченные физические возможности вашего организма. Вы избавитесь от ограничений в движении и сможете вести свой привычной образ жизни.
Атрофия мышц (истончение) — причины и лечение заболевания
Атрофия мышц – заболевание, поражающее их волокна. В процессе прогрессирования они истончаются, способствуя минимизации объема мышц. Болезнь характеризируется заменой мышечной на соединительную ткань, которая не способна справляться с задачами, возложенными на мышцы. Таким образом происходит атрофия мышц нижних конечностей, спинальная атрофия мышц и других частей тела.
Основные причины атрофии мышц
На развитие заболевания влияют различные факторы. Часто патология возникает у людей пожилого возраста, что является результатом естественного старения. В организме человека замедляются обменные процессы, физическая нагрузка минимальна.
Часто патология возникает у людей пожилого возраста, что является результатом естественного старения. В организме человека замедляются обменные процессы, физическая нагрузка минимальна.
Также атрофия мышц возникает в результате следующих факторов:
- Нарушения в работе гормональной системы. Так, атрофия мышц может быть следствием проблем с поджелудочной железой, почками, женской половой системы;
- Патологические состояния соединительной ткани;
- Заболевания нервной системы;
- Наследственная предрасположенность. Так, если говорить о спинальной атрофии мышц, заболевание передается по наследству. Первые признаки заболевания проявляются в детстве.
- Нездоровое питание и неактивный образ жизни. Дефицит витаминов и микроэлементов, регулярное употребление алкогольсодержащих напитков, наркотических веществ приводят к заболеванию.
Симптомы
Чтобы поставить диагноз, врачи обращают внимание на симптомы, которые сопровождают мышечную атрофию:
- Человек быстро устает, даже если решает элементарные задачи: прогуливается, смотрит телевизор, делает домашние дела;
- Ощущение слабости в мышцах;
- Уменьшение объема мышечной ткани;
- Сложности при движении.

Как правило, симптоматика не имеет ярко выраженных характеристик. Признаки появляются и постепенно утихают, ввиду чего диагностировать заболевание удается спустя годы, ведь человек не считает нужным обращаться к врачу.
Если говорить об атрофии мышечной ткани в зоне бедра, человек ограничен в движении, теряет возможность нормально передвигаться. Если говорить об атрофии сердечной мышцы, пациент указывает на слишком частое, или, напротив, медленное сердцебиение, обозначает приливы крови к голове, онемение конечностей. Он не может нормально заниматься спортом, так как физическая нагрузка сопровождается одышкой.
Лечение
Если медицинский работник уверен, что пациент страдает атрофией мышц, он в обязательном порядке назначает дополнительные исследования, которое позволят подтвердить или опровергнуть его предположение. Далее принимаются меры для облегчения состояния человека, а после назначают комплексную терапию, призванную предотвратить прогрессирование заболевания. Если заболевание носит генетический характер, полностью вылечиться от него не представляется возможным, но затормозить процесс позволяют современные препараты и методики. Пациентам назначают лекарственные средства, физиотерапию, умеренные физические нагрузки.
Если заболевание носит генетический характер, полностью вылечиться от него не представляется возможным, но затормозить процесс позволяют современные препараты и методики. Пациентам назначают лекарственные средства, физиотерапию, умеренные физические нагрузки.
Препараты подбираются под каждого пациента индивидуально. Часто – это комплекс, включающий анестетики, противовоспалительные и другие решения. Такой подход играет первостепенную роль при лечении ребенка. Также показана лечебная гимнастика, всевозможные процедуры.
Лечение атрофия мышц в Москве. Клиника «Ист Клиник». Атрофия мышц конечностей
Как перестать ходить по врачам и аптекам и получить реальную помощь?
- Экспертный уровень специалистов — у нас консультируют врачи с опытом более 25 лет.
- Командное мнение — врачи нескольких специальностей сотрудничают между собой для достижения лучшего результата.
- Консультация длится столько, сколько надо — чтобы детально разобраться в ситуации.
Запишитесь на первичный приём и узнаете:
- Какова причина вашего заболевания, точный диагноз и стадия процесса.
- Что вам подходит для лечения, а какие процедуры противопоказаны.
- Что делать дома — упражнения, питание и многое другое.
- А также сразу пройдите первый лечебную процедуру.
В зависимости от стадии заболевания мы выбираем один или несколько методов лечения:
Остеопатия
Мягкая техника работы с позвоночником, суставами, мышцами, связками, внутренними органами. Устраняет болевой синдром, запускает процесс самовосстановления.
Лечебный массаж, остеопатия, мануальная терапия
Помогает костям и суставам занять правильное физиологичное положение, снимает боли и спазмы, расслабляет мышцы.
Иглоукалывание
Работа по биологически активным точкам. Действует на пораженную область и организм в целом. Устраняет причину болезни и убирает симптомы.
Кроме того по показаниям применяются: тейпирование, фармакопунктура, стельки ФормТотикс, ЛФК с инструктором и другие методы. Выбор процедур зависит от текущего состояния, в комплексе они действуют быстрее и дают более стойкий результат.
прием остеопата
Атрофия мышц
С чем связана спинальная атрофия и мышц ног, лица, руки, спины, бедра, жевательной, ягодичной, сердечной мышцы причины симптомы. Лечение. Симптомы. Как восстановить. У ребенка и взрослого. Заболевание.
Для атрофии мышц характерно постепенное развитие. В начале уменьшается объем мышечной массы, далее идет процесс перерождения мышечных волокон: они становятся очень тонкими, а в некоторых ситуациях их количество начинает сокращаться до полного исчезновения. Различают первичную атрофию мышц, так называемую, простую, и вторичную (второе название неврогенная).
С развитием в организме человека атрофии мышц мышечная ткань начинает деформироваться, уменьшаться в размерах. Она замещается на соединительную ткань, которая не предназначена для того, чтобы выполнять двигательную функцию. Больной начинает терять мышечную силу, его мышечный тонус снижается. От этого страдает двигательная активность: она либо сильно ограничена, либо полностью пропадает.
Атрофия жевательных мышц ног, лица, симптомы, причины. Атрофия мышц бедра у ребенка. Заболевание.
Причина атрофии кроется в травме нервных стволов или в инфекционных процессах, затрагивающих двигательные клетки спинного мозга, таких как полиомиелит и ему подобны заболевания.
В редких случаях данная патология связана с наследственностью,во время которой идет медленное поражение дистальных отделов конечностей. Доктора уверят, что характер этого процесса — доброкачественный.
Этапы лечения
На выбор метода лечения существенное влияние оказывает несколько факторов, среди которых возрастная категория пациента и в какой форме протекает заболевание. Большое внимание уделяют лечению заболевания, из-за которого развилась мышечная атрофия. Лечение основано на приеме медикаментозных препаратов, прохождении назначенных физиопроцедур, применении лечебного массажа, электролечения, гимнастики. При выполнении всех рекомендаций в большинстве случаев удается сохранить утрачиваемую двигательную способность и притормозить развитие атрофии мышц.
Интересное
дорсалгия грудного отдела
полиартроз симптомы и лечение
бурсит плечевого сустава симптомы и лечение
Анализы на коронавирус
Любые анализы можно сдать в клиниках сети Ист Клиник.Миопатия — Неврология с мануальной терапией — Отделения
Миопатии – группа заболеваний, основу которых составляют различные нарушения в метаболизме и строении мышечной ткани, приводящие к снижению силы пораженных мышц и ограничению двигательной активности .типичными чертами миопатии являются : прогрессирующая мышечная слабость , развитие мышечных атрофий , снижение сухожильных рефлексов и тонуса мышц. Большую часть случает заболевания представляет генетическая патология .
Симптомы: мышечная слабость, усталость ходьбы и физической нагрузки, прогрессирующая мышечная атрофия .
В основе первичных миопатий лежат генетически детерминированные нарушения в функционировании митохондрий и ионных каналов миофибрилл, в синтезе мышечных белков или ферментов, регулирующих обмен веществ мышечной ткани.
Приобретенные миопатии могут развиваться на фоне эндокринных расстройств (гиперпаратиреоза, болезни Иценко-Кушинга, гипотиреоза, гиперальдостеронизма), хронических интоксикаций (токсикомания, алкоголизм, наркомания), мальабсорбции, авитаминозов, ХОБЛ, опухолевых процессов.
Особенности отдельных форм миопатий:
Ювенильная форма Эрба: наследуется аутосомно- рецессивно .патологические процессы начинаются проявляться в 20-30 лет. В первую очередь они охватывают мышцы тазового пояса и бедер.
Псевдогипертрофическая миопатия Дюшена наследуется рецессивно сцеплено с полом, болеют исключительно мальчики, Манифест заболевания первых 3-х лет жизни. Типично начало с атрофических изменений мышц тазового пояса и проксимальных отделов ног, сопровождающихся псевдогипертрофией икроножных мышц. Рано возникают контрактуры и искривления позвоночника .заболевание протекает с поражением дыхательных мышц и сердца (в 90% больных миопатией Дюшена отмечается кардиомиопатия, что является причиной раннего летального исхода).
Плече-лопаточно-лицевая миопатия Ландузи-Дежерина – имеет аутосомно-доминантное наследование, манифестирует с 10-20 лет с поражением мимической мускулатуры.
Скапулоперонеальная миопатия – аутосомно-доминантное заболевание. Его особенностью является развитие атрофий в мышцах дистальных отделов ног и проксимальных отделов рук , легких сенсорных нарушений конечностей .
Окулофарингеальная форма: характеризуется сочетание поражения глазодвигательных мышц со слабостью мышц языка и глотки .Обычно манифестирует двусторонним птозом , позднее присоединяются расстройства глотания .особенностью миопатии является ее позднее начало 40-60 лет.
Дистальная поздняя миопатия наследуется аутосомно-доминантно. Отличается развитием слабости и атрофий в дистальных отделах конечностей .
Диагностика
Физикальный осмотр, электронейромиография, биохимия крови (повышение содержания альдолазы, КФК, АСТ, АЛТ, ЛДГ), биопсия мышц.
Терапия в настоящее время патогенетическое лечение миопатий находится в состоянии научных экспериментов в области генной инженерии. Симптоматическая состоит в основном в улучшении метаболизма мышечной ткани:
Мышечная дистрофия | Неврология | Заболевания
Мышечная дистрофия – это патологическое заболевание, которое характерно для людей, ведущих лежачий образ жизни. Также данное заболевание может появится у людей с острыми хроническими заболеваниями мышц и костей.
Виды
Мышечная дистрофия очень распространенное патологическое заболевание. Бывает детская и взрослая дистрофия мышц. Также мышечная дистрофия имеет наследственный характер (генетическая и наследственная дистрофия). По характеру и месту локализации различают:
-
инфекционную и неинфекционную;
-
миотоническую;
-
тазово-плечевую;
-
врожденную;
-
плечелопаточную;
.
Симптомы
Мышечная дистрофия прогрессирует заболевание мышечной слабости и потери трудоспособности
Диагностика
Обратиться к доктору следует немедленно, как только вы заметили мышечную слабость.. К методам диагностики на данном этапе развития медицины относят МРТ. Оно покажет анатомические и физиологические изменения в организме. При этом заболевании также стоит сдать общий анализ крови, мочи и кала. После проведенных диагностик доктор поставит диагноз и направит на лечение.
Лечение
Лечение проводиться с помощью комплексной терапии: консервативное лечение и физиотерапия. Еще не разработано лечение, которые бы полностью устранило это заболевание. Консервативное лечение составляет прием кортикостероидов и препаратов для улучшения мышечной массы. Физиотерапия очень распространенный метод.
Профилактика
Лечение мышечной дистрофии продолжается его профилактикой. Очень важно после выписки с госпиталя не забыть о приписках врача. Пациент должен снизить к минимуму физические нагрузки, стрессовые ситуации, вести здоровый образ жизни, отказаться от алкоголя, наркотиков и курения.
Спинальная мышечная атрофия: причины, симптомы и лечение
Что такое спинальная мышечная атрофия?
Спинальная мышечная атрофия (СМА) чаще всего поражает младенцев и детей и мешает им использовать свои мышцы. Когда у вашего ребенка СМА, происходит разрушение нервных клеток в головном и спинном мозге. Мозг перестает посылать сообщения, управляющие движением мышц.
Когда это происходит, мышцы вашего ребенка становятся слабыми и сокращаются, и у детей могут возникнуть проблемы с контролем движения головы, сидением без посторонней помощи и даже ходьбой.В некоторых случаях у них могут возникнуть проблемы с глотанием и дыханием по мере обострения болезни.
Существуют разные типы СМА, и насколько серьезна она, зависит от того, какой тип у вашего ребенка. Лекарства нет, но лечение может улучшить некоторые симптомы, а в некоторых случаях помочь вашему ребенку прожить дольше. Исследователи работают над поиском новых способов борьбы с болезнью.
Имейте в виду, что у каждого ребенка или взрослого, у которого есть SMA, будет разный опыт. Независимо от того, насколько ограничены движения вашего ребенка, болезнь никак не влияет на его интеллект.Они по-прежнему смогут заводить друзей и общаться.
Симптомы спинальной мышечной атрофии
Симптомы сильно различаются в зависимости от типа СМА:
Тип 0. Это самая редкая и самая тяжелая форма СМА, которая развивается во время беременности. Младенцы с этим типом СМА меньше двигаются в утробе матери и рождаются с проблемами суставов, слабым мышечным тонусом и слабыми мышцами для дыхания. Часто они не выживают из-за проблем с дыханием.
Тип 1. Это также тяжелый тип SMA. Ребенок может не поддерживать голову или сидеть без посторонней помощи. У них могут быть гибкие руки и ноги и проблемы с глотанием.
Наибольшее беспокойство вызывает слабость мышц, контролирующих дыхание. Большинство детей с СМА типа 1 не доживают до 2 лет из-за проблем с дыханием.
Поддерживайте связь со своей медицинской бригадой, членами семьи, духовенством и другими людьми, которые могут оказать вам эмоциональную поддержку, в которой вы нуждаетесь, пока ваш ребенок борется с этой болезнью.
Тип 2. Поражает детей в возрасте от 6 до 18 месяцев. Симптомы варьируются от умеренных до тяжелых и обычно затрагивают ноги больше, чем руки. Ваш ребенок может сидеть и ходить или стоять с помощью.
Тип 2 также называют хронической инфантильной СМА.
Тип 3. Симптомы этого типа проявляются в возрасте 2-17 лет. Это самая легкая форма болезни. Ваш ребенок, скорее всего, сможет стоять или ходить без посторонней помощи, но у него могут быть проблемы с бегом, подъемом по лестнице или вставанием со стула.В более позднем возрасте им может понадобиться инвалидная коляска, чтобы передвигаться.
Тип 3 также называют болезнью Кугельберга-Веландера или ювенильной СМА.
Тип 4. Эта форма SMA начинается, когда вы становитесь взрослым. У вас могут быть такие симптомы, как мышечная слабость, подергивание или проблемы с дыханием. Обычно поражаются только плечи и ноги.
Симптомы будут проявляться на протяжении всей жизни, но вы можете продолжать двигаться и даже поправляться с помощью упражнений, которые вы будете выполнять с помощью физиотерапевта.
Важно помнить, что существует множество вариантов того, как этот тип SMA влияет на людей. Например, многие люди могут работать долгие годы. Спросите своего врача, как можно встретиться с другими людьми, страдающими таким же заболеванием, и узнать, через что вы проходите.
Причины мышечной атрофии позвоночника
СМА — это заболевание, передающееся от семьи. Если у вашего ребенка СМА, это потому, что у него есть две копии сломанного гена, по одной от каждого родителя.
Когда это произойдет, их организм не сможет производить определенный вид белка. Без него клетки, контролирующие мышцы, умирают.
Если ваш ребенок получит дефектный ген только от одного из вас, он не получит СМА, но станет носителем болезни. Когда ваш ребенок вырастет, он может передать сломанный ген своему ребенку.
Диагноз спинальной мышечной атрофии
СМА трудно диагностировать, потому что симптомы могут быть похожи на другие состояния. Чтобы понять, что происходит, ваш врач может спросить вас:
- Пропустил ли ваш ребенок какие-либо вехи в развитии, например, поднятие головы вверх или переворачивание?
- Трудно ли вашему ребенку самостоятельно сидеть или стоять?
- Вы видели, что у вашего ребенка проблемы с дыханием?
- Когда вы впервые заметили симптомы?
- Были ли у кого-нибудь в вашей семье подобные симптомы?
Ваш врач может также назначить некоторые анализы, которые помогут поставить диагноз.Например, они могут взять образец крови у вашего ребенка, чтобы проверить отсутствие или повреждение генов, которые могут вызвать СМА. Ваш врач также может назначить анализ крови на креатинкиназу (КК). Это фермент, который вытекает из ослабленных мышц. Высокий уровень КФК в крови не всегда вреден, но указывает на возможное повреждение мышц.
Другие тесты исключают состояния с похожими симптомами:
- Нервные тесты, такие как электромиограмма (ЭМГ). Ваш врач накладывает небольшие пластыри на кожу вашего ребенка и посылает электрические импульсы по нервам, чтобы проверить, посылают ли они сигналы мышцам.
- CT. Это мощный рентгеновский снимок, который позволяет детально снимать внутреннюю часть тела вашего ребенка.
- МРТ. Он использует мощные магниты и радиоволны для создания изображений органов и структур внутри вашего ребенка.
- Биопсия мышечной ткани. В этом тесте врач удаляет мышечные клетки через иглу в мышце или через небольшой разрез на коже вашего ребенка.
Вопросы для врача
- Лечили ли вы других людей с этим заболеванием?
- Какие процедуры вы рекомендуете?
- Есть ли терапия, которая может помочь сохранить мышцы моего ребенка сильными?
- Что я могу сделать, чтобы помочь моему ребенку стать более независимым?
- Как я могу связаться с другими членами семьи, у которых есть SMA?
Лечение мышечной атрофии позвоночника
FDA одобрило три препарата для лечения СМА: нусинерсен (Спинраза), онасемноген абепарвовец-xioi (Золгенсма) и рисдиплам (Эврисди).Оба являются формами генной терапии, которые влияют на гены, участвующие в СМА. Гены SMN1 и SMN2 дают вашему телу инструкции по выработке белка, который помогает контролировать движение мышц.
- Нусинерсен (Спинраза). Эта процедура регулирует ген SMN2 и позволяет ему производить больше белка. Используется как для детей, так и для взрослых с СМА. Медицинская бригада вашего ребенка введет препарат в жидкость вокруг спинного мозга. Включая время на подготовку и восстановление, это может занять не менее 2 часов, и его нужно будет повторять несколько раз, а затем принимать новую дозу каждые 4 месяца.Исследования показывают, что он помогает примерно 40% употребляющих его людей, делая их сильнее и замедляя течение болезни.
- Онасемноген abeparvovec-xioi (Zolgensma). Это включает замену проблемного гена SMN1. Применяется для детей до 2 лет. Медицинская бригада вашего ребенка вставит крошечную трубку, называемую катетером, прямо в вену на руке или руке (IV). Затем они отправят копию гена SMN через трубку в определенную группу клеток мотонейрона. Это нужно будет сделать только один раз.В исследованиях онасемноген abeparvovec-xioi помогал детям со СМА быстрее достигать определенных этапов развития, таких как способность контролировать голову или сидеть без поддержки.
- Рисдиплам (Эврисди) . Это лечение работает, чтобы остановить гены SMN2 от нарушения производства белка, позволяя белку достигать нервных клеток по мере необходимости. Ваш ребенок принимает его внутрь один раз в день после еды. Дозировка определяется их массой. Клинические испытания показали улучшение мышечной функции через 12 месяцев у 41% принимавших его.
Помимо генной терапии, ваш врач может посоветовать несколько других способов облегчить симптомы:
- Дыхание. При СМА, особенно типов 1 и 2, слабые мышцы не позволяют воздуху легко попадать в легкие и выходить из них. Если это случилось с вашим ребенком, ему может потребоваться специальная маска или загубник. При серьезных проблемах ваш ребенок может использовать машину, которая помогает ему дышать.
- Глотание и питание. Когда мышцы рта и горла ослаблены, младенцам и детям со СМА может быть трудно сосать и глотать.В этой ситуации ваш ребенок может не получать полноценного питания и у него могут возникнуть проблемы с ростом. Ваш врач может посоветовать обратиться к диетологу. Некоторым младенцам может потребоваться зонд для кормления.
- Механизм. Физическая терапия и трудотерапия, при которой используются упражнения и регулярные повседневные занятия, могут помочь защитить суставы вашего ребенка и сохранить мышцы сильными. Терапевт может посоветовать скобы для ног, ходунки или электрическую инвалидную коляску. Специальные инструменты могут управлять компьютерами и телефонами, а также помогают писать и рисовать.
- Предыдущие выпуски. Когда СМА начинается в детстве, у детей может появиться искривление позвоночника. Врач может посоветовать вашему ребенку носить спинной бандаж, пока его позвоночник все еще растет. Когда они перестают расти, им может быть сделана операция, чтобы решить проблему.
Уход за ребенком со спинальной мышечной атрофией
Вы можете многое сделать как семья, чтобы помочь своему ребенку с некоторыми из основных повседневных задач. Команда врачей, терапевтов и групп поддержки может помочь вам в уходе за вашим ребенком и позволить им поддерживать дружеские отношения и заниматься с вашей семьей.
Вашему ребенку, вероятно, потребуется пожизненный уход у разных врачей. Возможно, им потребуется посетить:
- Пульмонологи, врачи, лечащие легкие
- Неврологи, специалисты по нервным проблемам
- Ортопеды, врачи, занимающиеся проблемами костей
- Гастроэнтерологи, специалисты по заболеваниям желудка
- Диетологи, специалисты по влиянию пищи здоровье вашего ребенка
- Физиотерапевты, люди, обученные использованию физических упражнений для улучшения движений вашего ребенка
Эта команда может помочь вам принять решение о здоровье вашего ребенка.Важно не позволять себе перегружать себя задачей управления уходом. Найдите группы поддержки, которые позволят вам поделиться своим опытом с другими людьми, находящимися в аналогичной ситуации.
Прогноз мышечной атрофии позвоночника
Прогноз зависит от того, когда появились симптомы и насколько они серьезны. Если у вашего ребенка тип 1, тяжелая форма СМА, у него могут появиться симптомы от рождения до 6-месячного возраста. В целом, у большинства детей с этим типом заболевания признаки болезни появляются в возрасте 3 месяцев.Вы начнете замечать, что их развитие задерживается, и они не могут ни сидеть, ни ползать.
Несмотря на то, что дети с этим типом обычно не доживают до двух лет, с помощью ваших врачей и службы поддержки вы можете сделать их жизнь комфортной.
При других типах СМА врачи могут помочь облегчить симптомы у ребенка на долгие годы, а во многих случаях — на протяжении всей жизни.
Имейте в виду, что у каждого ребенка или взрослого, у которого есть SMA, будет разный опыт.План лечения, разработанный специально для вашего ребенка, может помочь ему улучшить качество жизни.
Поддержка спинальной мышечной атрофии
Такие организации могут предложить вам поддержку:
- Cure SMA. Он финансирует исследования, направленные на лечение и излечение SMA. Его инициатива SMArt Moves подчеркивает важность ранней диагностики и лечения. Cure SMA также предлагает поддержку людям и семьям в местных отделениях и на своем веб-сайте, в том числе предлагает информацию для тех, кому впервые поставили диагноз.
- Ассоциация мышечной дистрофии. В этой группе есть информация и ссылки на службы и группы поддержки в вашем регионе.
- Фонд SMA. Его миссия — стимулировать поиск методов лечения СМА, работать с исследователями, проводить клинические испытания и помогать другим людям узнавать об этом генетическом заболевании.
5 Часто задаваемые вопросы об атрофии мышц
Атрофия мышц означает потерю мышечной ткани, вызванную длительным отсутствием физической активности.Люди с этим заболеванием испытывают проблемы с подвижностью, боль и дискомфорт, что снижает качество их жизни. В этой статье вы узнаете об атрофии мышц, ее симптомах, причинах и различных доступных вариантах лечения.
Что такое атрофия мышц?
Мышцы отвечают за перемещение частей тела посредством сокращающихся и расслабляющих движений. Сокращения укорачивают мышцы, растягивая кости, где они прикреплены, для движения различных конечностей. В качестве альтернативы расслабленные мышцы возвращаются к своему нормальному размеру.Однако атрофия ослабляет мышцы, из-за чего людям становится трудно двигаться и выполнять повседневные задачи.
Люди, страдающие атрофией мышц, теряют мышечную ткань. Исходные условия и другие проблемы со здоровьем заставляют тело сохранять энергию, разрушая мышцы. Это состояние также включает сокращение мышечных волокон за счет удаления сократительных белков и органелл, которые имеют решающее значение для сокращения и движения мышц.
Что вызывает атрофию мышц?
От естественных причин, таких как старение и генетика, до нерегулярного питания и питания, деградация мышц и атрофия имеют множество причин.Ниже приведены несколько примеров того, что может вызвать атрофию мышц:
Нездоровое и недостаточное питание
Низкое качество и неправильная диета может вызвать атрофию мышц, поскольку организм не получает достаточного количества питательных веществ. Например, люди, которые не потребляют достаточное количество постного белка, овощей и фруктов, имеют более высокий риск снижения мышечной массы. Более того, чрезмерное употребление алкоголя может вызвать атрофию, поскольку алкогольные напитки ослабляют мышечные волокна.
Травмы и недостаточная физическая активность
Сломанные кости, ожоги и травмы спинного мозга и периферических нервов также могут вызывать атрофию мышц из-за длительного периода отдыха, который требуется в этих условиях.Вы можете спросить: «Сколько времени нужно, чтобы мышцы атрофировались?» Эксперты предполагают, что мышцы начинают сокращаться после четырех-шести недель бездействия. Однако этот график варьируется от человека к человеку. Например, спортсмены, как правило, теряют мышечную массу быстрее, чем люди, ведущие малоподвижный образ жизни.
Старение
Пожилые люди, как правило, вырабатывают меньше белков, отвечающих за построение, поддержание и восстановление мышц. В результате мышечные ткани сокращаются, вызывая у большинства пожилых людей саркопению и ускоренное разрушение мышц.
Генетика
Некоторые люди также предрасположены к атрофии мышц из-за их генетической структуры. Например, мышечная дистрофия — это наследственное заболевание, которое вызывает потерю и ослабление мышечной массы. Другой пример генетического заболевания — мышечная атрофия позвоночника, поражающая двигательные нервные клетки и мышечные ткани.
Основные условия
Эти основные состояния также увеличивают риск атрофии мышц:
Это состояние является наиболее распространенной формой артрита, поражающей хрящ в суставе, вызывая уменьшение диапазона движений и ослабление мышц.
Полиомиелит — вирусное заболевание, которое может привести к параличу. Больные полиомиелитом могут испытывать постепенную нарастающую мышечную слабость.
Это аутоиммунное заболевание, которое разрушает защитные оболочки нервов, тем самым поражая мышечные ткани. В результате уменьшается мышечная сила и масса.
Синдром Гийена-Барре — еще один пример аутоиммунного заболевания, которое поражает периферическую нервную систему, поражая нервы и мышцы. В результате люди с этим заболеванием испытывают потерю чувствительности и мышечную слабость.
Невропатия поражает нерв или группу нервов, вызывая онемение, мышечную слабость и хроническую боль. Это может даже привести к истончению мышечных волокон и тканей.
Каковы симптомы деградации мышц?
Симптомы атрофии мышц включают проблемы с равновесием, потерю мышечной координации, слабость лица, покалывание в руках и ногах, проблемы со зрением, усталость и многое другое. В некоторых случаях люди с этим заболеванием также испытывают трудности с речью и глотанием.Из-за этих проблем со здоровьем люди с атрофией мышц также подвержены риску депрессии.
Крайние случаи атрофии мышц включают паралич и внезапную слабость одной стороны тела из-за уменьшения мышечной массы. Также часто можно заметить, что одна рука или нога меньше другой.
Как специалисты диагностируют атрофию мышц?
Специалистыпопросят предоставить вам полную историю болезни и посоветуют рассказать о симптомах и любых трудностях, с которыми вы сталкиваетесь.Следовательно, они спросят о предыдущих травмах и существующих условиях. Они также отметят рецепты, лекарства и добавки, которые вы принимаете.
Некоторые тесты, необходимые для диагностики, включают полный анализ крови (CBC), рентгенографические исследования, магнитно-резонансную томографию (MRI), биопсию мышц или нервов, электромиографию (EMG), компьютерную томографию (CT) и исследования нервной проводимости. Эти медицинские процедуры в сочетании с вашей историей болезни помогут врачам, мануальным терапевтам и специалистам поставить точный диагноз и представить эффективный план лечения.
Какие методы лечения атрофии мышц?
Варианты лечения атрофии мышц варьируются от простых изменений образа жизни до инвазивных медицинских процедур. Ниже приведен список эффективных планов лечения деградации мышц.
Изменения образа жизни
Пациенты и их близкие всегда спрашивают: «Можно ли обратить атрофию мышц?» В большинстве случаев атрофию мышц можно лечить с помощью правильного питания и регулярных физических упражнений. Употребляйте большое количество фруктов и овощей и выбирайте продукты, богатые белком, низким содержанием углеводов и низким содержанием жира.Также рекомендуется употреблять нежирное мясо, например рыбу и курицу, для поддержания мышечной массы.
Физиотерапия
Физические упражнения помогают предотвратить неподвижность и улучшить диапазон движений. Они также увеличивают мышечную силу, стимулируя кровообращение в различных частях тела. Проконсультируйтесь с лицензированным физиотерапевтом, чтобы обеспечить быстрое и эффективное выздоровление.
Функциональная электростимуляция
Функциональная электрическая стимуляция или FES противодействует последствиям атрофии мышц, доставляя небольшие электрические импульсы к ослабленным мышцам.Во время этой процедуры техник прикрепляет электроды к пораженному участку. Электрический ток от электродов вызывает сокращение мышц, помогая пациентам улучшить качество их жизни.
Хирургия
В крайних случаях для восстановления мышечной атрофии требуется хирургическое вмешательство. Эти медицинские процедуры рекомендуются пациентам с травмами и неврологическими заболеваниями. Пациенты с истощением также могут пройти операцию, чтобы уменьшить последствия деградации мышц.
Атрофия мышц — серьезное заболевание, которое влияет на подвижность, координацию, зрение и ощущения человека.К счастью, доступны различные методы лечения, включая изменение образа жизни, физиотерапию, FES и хирургическое вмешательство. Однако, если вы испытываете мышечную слабость, усталость, трудности с речью и глотанием, немедленно обратитесь к специалисту для точного диагноза и индивидуального плана лечения.
Посетите блог LifeClinic, чтобы получить дополнительную информацию о заболеваниях опорно-двигательного аппарата, их симптомах, причинах, профилактических мерах и вариантах лечения.
Мышечная атрофия — причины, симптомы, диагностика, лечение и профилактика
Белок необходим для мышечной массы, поэтому мышечное истощение происходит, когда количество расщепленного белка превышает синтезируемое.
1. Спинальная мышечная атрофия У младенцев теперь есть шанс с новым лекарством
RG7916, новый исследуемый препарат, может помочь повысить уровень выживаемости белков мотонейронов (SMN), которые обычно отсутствуют у младенцев со спинальной мышечной атрофией.
Подробнее>
Атрофия мышц возникает по нескольким причинам. Некоторые из них перечислены ниже (Jackman RW; Bonaldo P; medline; Vinciguerra M; Brooks NE 2014):
Нейрогенная атрофия мышц возникает, когда нерв, снабжающий конкретную мышцу, поражен болезнью или поврежден.Атрофия начинается внезапно, и эта форма атрофии тяжелая. Причины нейрогенной атрофии мышц включают:
Атрофия неиспользования возникает, когда мышцы не используются в течение длительного периода. Этот тип атрофии можно исправить с помощью соответствующей диеты и физических упражнений. Причины неиспользования атрофии включают:
Другие причины атрофии мышц включают:
- Заболевания, повышающие скорость катаболизма, такие как гипертиреоз, рак, СПИД, ожоги, застойная сердечная недостаточность, почечная недостаточность и хроническая обструктивная болезнь легких
- Голод / недоедание / голодание
- Пожилой возраст
- Длительные лечение кортикостероидами
- Мышечная дистрофия
- Метаболический ацидоз
- Генетические состояния, такие как спинальная мышечная атрофия
Мышечная атрофия характеризуется сокращением мышц с меньшей силой.Некоторые из симптомов атрофии мышц включают:
- Истончение мышц
- Усталость
- Слабость
- Мышечная боль (миалгия)
- Инвалидность
В случае спинальной мышечной атрофии (СМА) I дети являются не может сидеть, кататься или стоять. Обычно они не доживают до 2-х летнего возраста. Дети со SMA II не могут ходить без поддержки, хотя доживают до подросткового возраста. Дети со SMA III могут ходить в определенный момент своей жизни и имеют нормальную продолжительность жизни.
Пациенты с невралгической амиотрофией испытывают сильную боль с последующей атрофией в верхних конечностях.
Диагноз мышечной атрофии ставится на основании клинического обследования пациента. Тесты проводятся для подтверждения диагноза и выявления основной причины. К ним относятся:
- Радиологические тесты: Радиологические тесты, такие как МРТ, компьютерная томография и рентген, могут подтвердить наличие мышечной атрофии. Радиологическое изображение позвоночника может помочь обнаружить аномалии позвоночника, способствующие атрофии.Позитронно-эмиссионная томография (ПЭТ) предоставляет информацию о функциональной способности мышцы. Двухэнергетическая рентгеновская абсорбциометрия (DXA) позволяет измерить минеральную плотность кости, которая также может быть снижена у пациента с атрофией скелетных мышц.
- Анализы крови: необходимы обычные анализы крови, а также специальные анализы крови для подтверждения предполагаемой причины.
- Электромиография и исследования нервной проводимости: Электромиография (изучающая электрическую активность мышц) и исследования нервной проводимости могут помочь диагностировать локализацию проблемы.
- Биопсия нервов или мышц Биопсия мышцы, а иногда и нерва, снабжающего мышцу, может диагностировать точную причину атрофии мышц.
Не существует эффективного лекарства для лечения атрофии мышц, включая атрофию мышц позвоночника. В целом цель лечения — уменьшить симптомы заболевания и сделать жизнь пациента более комфортной. Ультразвуковая терапия, физиотерапия и использование инвалидных колясок, скобок и хирургическое вмешательство — вот некоторые из способов лечения атрофии мышц.Некоторым пациентам также назначают пероральный преднизон.
Атрофию мышц из-за неиспользования можно обратить вспять с помощью следующих методов лечения:
Добавки тестостерона
Было замечено, что добавление тестостерона очень полезно при лечении атрофии мышц из-за преклонного возраста. Это особенно эффективно в сочетании с силовыми упражнениями. У пожилых людей наблюдается улучшение размера мышечных волокон, мышечной силы и сателлитных клеток, регенерирующих мышцы.
Упражнение
Есть 2 типа упражнений, которые можно выполнять для предотвращения или лечения определенных форм мышечной атрофии.
Упражнения с отягощениями Было обнаружено, что эта форма упражнений очень эффективна для уменьшения атрофии мышц, увеличения выработки белков и улучшения мышечной массы и силы. Этот тип упражнений очень эффективен для улучшения мышечной массы у пожилых людей, хотя перед назначением таких упражнений следует учитывать другие состояния здоровья.Упражнение с отягощениями — это когда мышцу заставляют оказывать силу против сопротивления, например, неподвижного объекта, веса или воды.
Упражнения на выносливость Этот вид упражнений отлично подходит для здоровья сердечно-сосудистой системы. Однако, поскольку на мышцы не возлагается нагрузка или нагрузка, атрофия скелетных мышц продолжается. Это упражнение полезно в сочетании с упражнениями с отягощениями. Аэробные упражнения улучшают использование кислорода организмом, а также улучшают частоту сердечных сокращений.
Nutrition
Креатин Эта пищевая добавка помогает улучшить восстановление после периода иммобилизации. Креатин улучшает мышечную массу и выработку энергии. Несмотря на различные сообщения о полезности креатина в предотвращении мышечной атрофии, эта недорогая добавка остается актуальной добавкой для облегчения мышечной атрофии. Дозировка и время суток, когда вводится добавка, могут сыграть роль в уменьшении мышечной атрофии.
Добавки аминокислот Физические упражнения не всегда возможны, как в случае постельного режима. Следовательно, добавление незаменимых аминокислот помогает увеличить синтез белка, хотя увеличение мышечной массы с добавлением аминокислот происходит не в такой степени, как упражнения. Он наиболее эффективен в сочетании с физическими упражнениями.
Советы по здоровью
Тем, у кого есть генетическая предрасположенность к мышечным заболеваниям, следует обратиться к генетическому консультанту, чтобы определить риск заболевания.
Атрофия мышц — позвоночник и спортивная медицина
Атрофия мышц — это истощение или потеря мышечной ткани из-за недостатка физической активности. Состояние возникает, когда травма или заболевание затрудняют или делают невозможным перемещение тела. Атрофия из-за потери мышечной массы также возникает, когда одна конечность меньше другой, что приводит к неравной нагрузке.
2 типа мышечной атрофии
Хотя люди могут адаптироваться к мышечной атрофии, потеря движений и силы будет происходить даже в незначительных случаях мышечной атрофии.
- Атрофия неиспользования
- Нейрогенная атрофия
Атрофия неиспользования возникает из-за отсутствия физической активности в течение длительного периода времени. Атрофия мышц из-за неиспользования возникает, когда мышцы не используются в полной мере и происходит естественная потеря мышечного тонуса. Атрофию мышц из-за неиспользования можно обратить вспять с помощью упражнений и лучшего питания.
- Сидячие занятия
- Ограниченное движение по состоянию здоровья
- Снижение активности
- Прикованный к постели
Нейрогенная атрофия — самый тяжелый тип мышечной атрофии.Это состояние возникает при повреждении нерва, соединяющего мышцу. Также он может возникнуть из-за заболевания соединительного нерва. В отличие от атрофии неиспользования, нейрогенная атрофия возникает внезапно.
Физиотерапия помогает улучшить кровообращение и продлить работу мышц на ранних стадиях атрофии мышц. Для вашего лечащего врача крайне важно правильно диагностировать ваше состояние и целевые области атрофии мышц.
Диагностика атрофии мышц
В отделении позвоночника и спортивной медицины врач проведет неврологическое тестирование (ЭМГ / NCV) для выявления мышечной атрофии.Другое обследование исключит мышечную дистрофию, рассеянный склероз, опухоли спинного мозга и другие заболевания.
Многопрофильное терапевтическое лечение атрофии мышц
Многопрофильная группа специалистов в области медицины позвоночника и спортивной медицины разработает план лечения, специально разработанный для облегчения атрофии мышц и повышения качества вашей жизни. Болезненные и изнурительные симптомы атрофии мышц можно облегчить с помощью:
В области медицины позвоночника и спортивной медицины эффективное лечение мышечной атрофии может быть достигнуто с помощью многопрофильного терапевтического группового подхода.
- Руководство — рук — Терапия
- Лечебные упражнения
- Высокотехнологичные упражнения
- Упражнения на сильное касание
- Упражнения с отягощениями
- Коррекция осанки
- Индивидуальная программа домашних упражнений
Золотой стандарт лечения боли
Другие высокоэффективные методы обезболивания в отделении позвоночника и спортивной медицины включают:
- Фонофорез
- Ионтофорез
- Криотерапия
- Лечебный массаж
Медицинское страхование для лечения атрофии мышц
В отделении Spine and Sports Medicine от вас не требуется получать направление к внешнему первичному врачу, чтобы покрыть стоимость лечения атрофии мышц вашим планом страхования.Большинство страховых планов покрывают расходы на лечение болезненных и изнурительных симптомов, вызванных атрофией мышц. Наши специалисты по страхованию помогут вам определить ваше страховое покрытие и обработают ваши претензии.
Многопрофильное терапевтическое лечение в одном удобном месте
Откройте для себя эффективное лечение атрофии мышц, предоставляемое многопрофильной терапевтической практикой в одном удобном месте в центре Манхэттена — на Мэдисон-авеню и 40 th Street.
Обратитесь к многопрофильной группе экспертов по лечению боли в отделении Spine and Sports Medicine, нажав кнопку ниже или позвонив по телефону 212.986.3888.
Запишитесь на прием сегодня.
Спинальная мышечная атрофия | Сидарс-Синай
Не то, что вы ищете?Обзор
Спинальная мышечная атрофия — это группа наследственных заболеваний, поражающих мышцы, отвечающие за произвольные движения в теле.Это заболевание возникает при повреждении мотонейронов, специализированных нервных клеток, облегчающих общение с мышцами. Это повреждение не дает мышце сокращаться, что приводит к мышечной слабости и атрофии.
В зависимости от возраста начала, тяжести и генетической причины различают несколько различных типов заболевания: спинальная мышечная атрофия 1, 2, 3 и 4 типов, Х-сцепленная мышечная атрофия позвоночника и спинальная мышечная атрофия с доминированием нижних конечностей ( SMA-LED).
Симптомы
Симптомы мышечной атрофии позвоночника типа 1 проявляются при рождении или в течение первых нескольких месяцев жизни.Эти симптомы включают:
- Задержка развития
- Неспособность поддерживать голову
- Невозможность сесть без посторонней помощи
- Проблемы с дыханием и глотанием, которые могут привести к удушью
Спинальная мышечная атрофия 2 типа менее серьезна, чем тип I, и начинает развиваться в первые 6–12 месяцев жизни ребенка. Симптомы могут включать:
- Невозможность ходить или стоять без посторонней помощи
- Способность сидеть без посторонней помощи в таком положении
Симптомы мышечной атрофии позвоночника Тип 3 могут появиться в раннем детстве или в подростковом возрасте.Симптомы могут включать:
- Трудность подъема из положения сидя
- Проблемы при подъеме по лестнице
- Дрожащие руки
Начало спинальной мышечной атрофии Тип 4 часто возникает только после 30 лет. Симптомы этого состояния могут включать:
- Общая мышечная слабость
- Дрожит
- Подергивание
- Незначительное затруднение дыхания
Поскольку Х-сцепленная мышечная атрофия позвоночника переносится на Х-хромосому, она поражает только мужчин.Люди с этим заболеванием могут испытывать следующие симптомы:
- Деформации суставов, затрудняющие подвижность
- Младенцы могут родиться со сломанными костями
Болезнь Кеннеди — это один из типов мышечной атрофии позвоночника, сцепленной с Х-хромосомой. Симптомы обычно проявляются у пациентов мужского пола в возрасте от 20 до 40 лет. На ранних стадиях пациенты могут замечать тремор в вытянутых руках, короткие видимые подергивания под кожей и мышечные судороги. По мере прогрессирования заболевания пациенты могут замечать слабость конечностей, начиная с таза или плеч, или слабость мышц лица и языка.
Симптомы SMA-LED часто развиваются в младенчестве или раннем детстве. Люди с этим заболеванием могут испытывать:
- Слабость в ногах, особенно в мышцах бедра
- Шаткая походка
- Затруднения при стоянии из положения сидя
- Проблемы при подъеме по лестнице
Причины и факторы риска
Хотя атрофия спинных мышц имеет множество форм, все они генетически передаются от родителей к ребенку.В зависимости от типа состояния, с которым человек был диагностирован, мутации в определенных генах были связаны с заболеванием. Генетические тесты могут использоваться, чтобы определить, есть ли у человека мутации любого из следующих генов:
- SMN1, который связан с атрофией спинных мышц Типа 1, Типа 2, Типа 3 и Типа 4
- UBA1, который связан с Х-сцепленной атрофией спинных мышц
- DYNC1h2, который связан с SMA-LED
- VAPB, ассоциированный с атрофией спинных мышц у взрослых
Люди с двумя родителями, которые являются носителями аномального гена SMN1, подвергаются повышенному риску развития спинальной мышечной атрофии I, II, III и IV.Это потому, что это рецессивный признак, который требует наличия двух копий аномального гена для появления симптомов.
Другие типы спинальной мышечной атрофии, такие как SMA-LED, и большинство тех, которые не проявляются до зрелого возраста, являются доминирующими признаками и требуют только одной копии аномального гена для появления симптомов.
Диагностика
Диагностика мышечной атрофии позвоночника часто начинается с тщательного медицинского осмотра.Врач изучит семейный анамнез заболевания, чтобы определить, подвергается ли пациент повышенному риску. Другие тесты, которые могут быть выполнены, включают:
- Анализы крови
- Генетическое тестирование
- Электромиография (ЭМГ)
- Биопсия мышцы
Лечение
Лечение спинальной мышечной атрофии зависит от типа диагноза и возраста начала. Большинство состояний, которые развиваются после первых двух лет жизни, включают в план лечения физиотерапию, чтобы улучшить подвижность и подвижность суставов.
Многие люди с типом 1 не доживают до первых двух лет жизни из-за высокого уровня респираторной недостаточности. С затруднениями дыхания иногда можно справиться с помощью неинвазивных аппаратов ИВЛ и двухуровневой поддержки положительным давлением в дыхательных путях. Однако может потребоваться трахеостомия, если неинвазивные методы не могут решить проблему. Для пациентов, доживших до двух лет, обычно требуется план лечения, включающий регулярную респираторную терапию, чтобы снизить риск легочных осложнений.
Пациенты с типом I также могут испытывать трудности с правильным питанием из-за более слабого сосательного рефлекса и склонности к более быстрой утомляемости. Для кормления можно использовать назогастральный или желудочный зонд.
Лечение пациентов с типом 2 и пациентов с типом 1, проживающих более двух лет, часто включает использование инвалидных колясок с электроприводом. Если симптомы менее серьезны, можно использовать другие вспомогательные устройства, такие как вертикальная стойка или стоячая инвалидная коляска. Люди с диагнозом «мышечный тип позвоночника III или IV» часто могут ходить и сохранять полную работоспособность в течение многих лет, прежде чем им начнут нуждаться в помощи.
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Спинальная мышечная атрофия — NHS
Спинальная мышечная атрофия (СМА) — это генетическое заболевание, которое ослабляет мышцы и вызывает проблемы с движением.
Это серьезное заболевание, которое со временем ухудшается, но существуют методы лечения, которые помогают справиться с симптомами.
Симптомы SMA
Симптомы SMA и время их появления зависят от типа вашего SMA.
Типичные симптомы включают:
- неустойчивые или слабые руки и ноги
- проблемы с движением — например, затруднение при сидении, ползании или ходьбе
- подергивание или тряска мышц (тремор)
- проблемы с костями и суставами, такие как необычно изогнутые позвоночник (сколиоз)
- проблемы с глотанием
- проблемы с дыханием
SMA не влияет на интеллект и не вызывает трудностей в обучении.
Типы SMA
Есть несколько типов SMA, которые начинаются в разном возрасте. Некоторые типы вызывают более серьезные проблемы, чем другие.
Основными типами являются:
- тип 1 — развивается у детей младше 6 месяцев и является наиболее тяжелым типом
- Тип 2 — появляется у детей в возрасте от 7 до 18 месяцев и менее тяжел, чем тип 1
- тип 3 — развивается после 18 месяцев и является наименее тяжелым типом, поражающим детей.
- тип 4 — поражает взрослых и обычно вызывает только легкие проблемы. жизнь.Но в последние годы результаты улучшились благодаря ранней диагностике и лечению.
Большинство детей с типом 2 доживают до взрослого возраста и могут прожить долгую полноценную жизнь. Типы 3 и 4 обычно не влияют на продолжительность жизни.
Подробнее о типах SMA.
Лечение SMA
В настоящее время вылечить СМА невозможно, но исследования по поиску возможных новых методов лечения продолжаются.
Доступны лечение и поддержка для купирования симптомов и помощи людям с СМА в достижении наилучшего качества жизни.
Лечение может включать:
- упражнения и оборудование для улучшения движения и дыхания
- зонд для кормления и рекомендации по питанию
- скобки или хирургическое вмешательство для лечения проблем с позвоночником или суставами
В лечении могут быть задействованы различные медицинские работники. ваше медицинское обслуживание, включая врачей-специалистов, физиотерапевтов, эрготерапевтов, логопедов и лингвистов.
Подробнее о лечении СМА.
Тесты на SMA
Генетическая проблема, вызывающая СМА, передается ребенку от родителей.
Поговорите с терапевтом, если вы планируете беременность и:
- у вас был ребенок с СМА до
- у вас есть история болезни в вашей семье
- у вашего партнера есть история болезни в их семья
Врач общей практики может направить вас к консультанту по генетическим вопросам, чтобы обсудить риск заболевания, влияющего на будущую беременность, и любые возможные СПС.
Если вы беременны и есть вероятность, что у вашего ребенка может быть СМА, можно провести тесты, чтобы проверить, родится ли он с этим заболеванием.
Анализы также можно проводить после рождения для диагностики СМА у детей и взрослых.
Подробнее о тестах на SMA.
Как передается SMA
В большинстве случаев ребенок может родиться с СМА только в том случае, если у обоих родителей есть дефектный ген, вызывающий заболевание.
У родителей обычно не бывает SMA, которая известна как носитель. Примерно 1 из 40-60 человек является носителем основного дефектного гена, вызывающего СМА.
Если у 2 родителей-носителей есть ребенок, существует:
- 1 из 4 (25%) шансов, что их ребенок будет иметь SMA
- 1 из 2 (50%) шанс, что их ребенок будет носителем дефектного ген, но не будет иметь SMA
- 1 из 4 (25%) шанс, что их ребенок не будет иметь SMA и не будет носителем
Некоторые более редкие типы SMA наследуются немного по-другому или могут не передаваться на всех.
Поговорите с врачом, если у вас или вашего партнера есть семейный анамнез СМА и вы беспокоитесь, что ваши дети могут заболеть этим.
Узнайте больше о том, как СМА наследуется, на веб-сайте Spinal Muscular Atrophy UK
Национальная служба регистрации врожденных аномалий и редких заболеваний
Если у вас или вашего ребенка есть спинальная мышечная атрофия, ваша клиническая бригада передаст информацию о вас или вашем ребенке в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
NCARDRS помогает ученым искать более эффективные способы предотвращения и лечения спинальной мышечной атрофии.Вы можете отказаться от регистрации в любое время.
Последняя проверка страницы: 4 мая 2020 г.
Срок следующего рассмотрения: 4 мая 2023 г.Спинальная мышечная атрофия (СМА) | Бостонская детская больница
Что такое мышечная атрофия позвоночника?
Спинальная мышечная атрофия (СМА) — это редкое наследственное генетическое заболевание, при котором мышцы по всему телу ослаблены из-за того, что нервные клетки спинного мозга и ствола мозга не работают должным образом.СМА — генетическая причина номер один младенческой смертности.
Существует четыре типа SMA:
- Тип 1 — наиболее распространенная и тяжелая форма СМА. Иногда ее называют болезнью Верднига-Гофмана или СМА с младенческим началом. Дети с типом 1 ограничены в движениях, не могут сидеть без поддержки и имеют проблемы с дыханием, кормлением и глотанием. Симптомы появляются при рождении или в течение первых шести месяцев жизни. Многие дети с типом 1 не доживают до 2 лет.
- Тип 2 — это промежуточная форма SMA.Дети с этим типом могут в какой-то момент сидеть без поддержки, но не могут ходить самостоятельно. Симптомы обычно появляются в возрасте от 6 до 18 месяцев. В зависимости от тяжести симптомов дети с типом 2 могут иметь нормальную продолжительность жизни.
- Тип 3 — более мягкая форма SMA. Она также известна как болезнь Кугельберга-Веландера и напоминает мышечную дистрофию. Хотя дети с типом 3 обычно могут ходить, большинству из них трудно ходить. Некоторым со временем может потребоваться инвалидная коляска.Симптомы обычно появляются в возрасте 18 месяцев или в раннем детстве. Дети с этим типом СМА обычно имеют почти нормальную продолжительность жизни.
- Тип 4 очень редкий. Обычно он начинается в молодом возрасте и вызывает легкие двигательные нарушения.
Каковы симптомы мышечной атрофии позвоночника?
Симптомы спинальной мышечной атрофии (СМА) сильно различаются в зависимости от типа. У детей с более серьезной формой СМА (тип 1) обычно наблюдаются более серьезные симптомы, которые заметны в течение первых шести месяцев жизни.У пациентов с более легкими формами симптомы менее тяжелые, которые могут быть незаметны, пока ребенку не исполнится 18 месяцев или старше.
Симптомы SMA могут включать:
- мышечная слабость и снижение мышечного тонуса
- с ограниченной подвижностью
- проблемы с дыханием
- Проблемы с приемом пищи и глотанием
- Задержка крупной моторики
- Самопроизвольные движения языка
- сколиоз (искривление позвоночника)
Каковы причины мышечной атрофии позвоночника?
СМА — аутосомно-рецессивное заболевание.Это означает, что (в большинстве случаев) оба родителя должны нести генетическую мутацию, чтобы ребенок имел это заболевание.
Ген, затрагиваемый при СМА, представляет собой ген «выживаемости двигательного нейрона» ( SMN1 и SMN2 ). В 95 процентах случаев СМА отсутствуют обе копии гена SMN1 . Все люди с СМА имеют несколько копий гена SMN2 . Но ген SMN2 продуцирует лишь небольшое количество функционального белка SMN; Чем больше у ребенка копий гена SMN2 , тем легче заболевание.
Если у кого-то в вашей семье есть SMA, ваши шансы стать носителем SMA значительно увеличиваются. Если оба родителя являются носителями, вероятность того, что у них родится ребенок с СМА, составляет 1 из 4 (25 процентов) при каждой беременности.
Как мы лечим спинальную мышечную атрофию
Программа спинальной мышечной атрофии в Бостонской детской больнице объединяет команду специалистов разных специальностей, имеющих опыт ухода за детьми с СМА.
