Признаки перелома
Признаки перелома
Признаки перелома кости – это совокупность симптомов и клинических проявлений, которые позволяют заподозрить и поставить диагноз перелома кости.
Знание этих признаков позволяет врачу, фельдшеру и простому человеку, который оказался рядом с пострадавшим вовремя начать оказывать правильно неотложную помощь.
Перелом – это любое нарушение целостности кости. Это один из наиболее часто встречающихся видов травм. Люди любого возраста могут быть подвержены возникновению переломов.
По каким признакам можно заподозрить наличие перелома?
Самым точным способом определить наличие перелома – является рентгеновское исследование. Оно проводится в любом травм пункте или стационаре. Однако, травмы могут случиться везде, и не всегда есть возможно доставить пострадавшего для проведения этого вида диагностики в ближайшие минуты. Поэтому для постановки диагноза перелома кости существуют определенные признаки.
Признаки перелома могут быть абсолютными и относительными.
Относительные признаки позволяют заподозрить диагноз перелома кости, однако не дают точной гарантии.
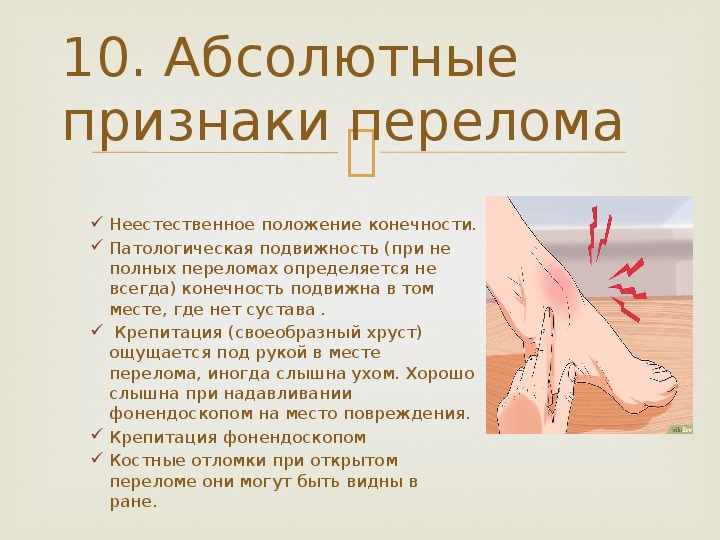
Абсолютные признаки перелома кости
Патологическая подвижность.
Конечность становится подвижной в том месте, где в норме она неподвижна, то есть там, где нет суставов. Однако при неполных переломах из-за частичного сохранения целостности кости этот симптом может отсутствовать.
Положение конечности.
Конечность принимает неестественное положение, и это видно невооруженным взглядом.
Он слышен при попытке движения поврежденной конечностью или при надавливании фонендоскопом.
Костные отломки в ране.
При осмотре раны визуально видны отломки кости, торчащие из нее. Однако это характерно только для открытого перелома, который сопровождается нарушением целостности кожного покрова и контактом кости с внешней средой.
 При закрытом переломе данный симптом не обнаруживается, и заподозрить перелом можно по первым трем симптомам.
При закрытом переломе данный симптом не обнаруживается, и заподозрить перелом можно по первым трем симптомам. Относительные признаки перелома кости
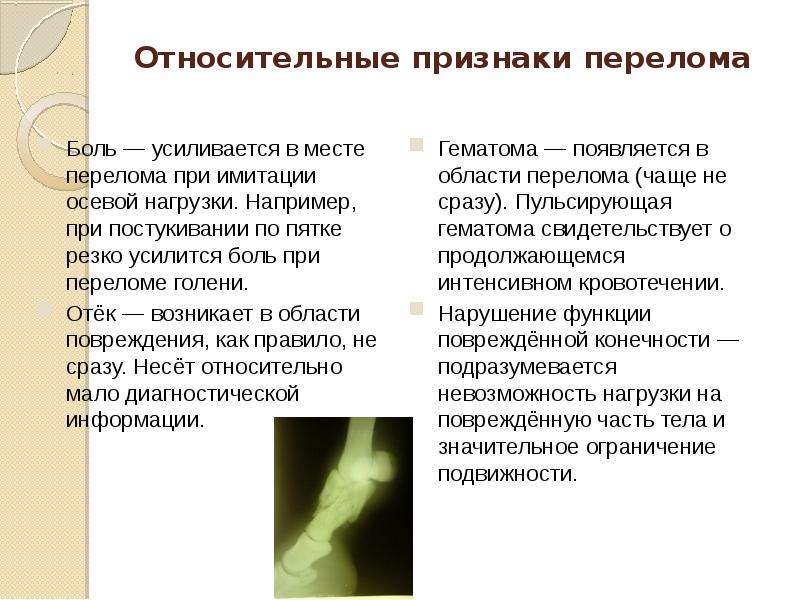
Боль.
Она возникает при нагрузке на поврежденную конечность. Особенно при осевой нагрузке. Например, при переломе берцовых костей, болевые ощущения возникают при надавливании на пяточную кость.
Возникает в месте перелома, как результат повреждения тканей. Это не очень достоверный диагностический критерий, так как отек бывает при любых травмах.
Гематома.
Появляется в результате внутреннего кровотечения. Возникает при различных травмах, в том числе при ушибах, растяжениях, вывихах. Нарушение подвижности поврежденной конечности.
Возникает часто как реакция на боль. Человек не может опереться на поврежденную конечность, или совершить ей движение.
Признаки перелома кости, абсолютные и относительные, совместно с данными анамнеза и внешнего осмотра помогают заподозрить данный вид травмы. При этом необходимо зафиксировать конечность и как можно скорее обратиться к врачу.

Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
891011121314
15161718192021
22232425262728
2930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
Признаки перелома, признаки перелома кости – Medaboutme.
 ru
ru
Признаки перелома кости – это совокупность симптомов и клинических проявлений, которые позволяют заподозрить и поставить диагноз перелома кости. Знание этих признаков позволяет врачу, фельдшеру и простому человеку, который оказался рядом с пострадавшим вовремя начать оказывать правильно неотложную помощь.
Перелом – это любое нарушение целостности кости. Это один из наиболее часто встречающихся видов травм. Люди любого возраста могут быть подвержены возникновению переломов.
По каким признакам можно заподозрить наличие перелома?
Самым точным способом определить наличие перелома – является рентгеновское исследование. Оно проводится в любом травм пункте или стационаре. Однако, травмы могут случиться везде, и не всегда есть возможно доставить пострадавшего для проведения этого вида диагностики в ближайшие минуты. Поэтому для постановки диагноза перелома кости существуют определенные признаки.
Признаки перелома могут быть абсолютными и относительными. Абсолютные признаки на 100% подтверждают факт перелома, и позволяют выделить его из ряда других видов травм. Относительные признаки позволяют заподозрить диагноз перелома кости, однако не дают точной гарантии.
Абсолютные признаки на 100% подтверждают факт перелома, и позволяют выделить его из ряда других видов травм. Относительные признаки позволяют заподозрить диагноз перелома кости, однако не дают точной гарантии.
Абсолютные признаки перелома кости
- Патологическая подвижность. Конечность становится подвижной в том месте, где в норме она неподвижна, то есть там, где нет суставов. Однако при неполных переломах из-за частичного сохранения целостности кости этот симптом может отсутствовать.
- Положение конечности. Конечность принимает неестественное положение, и это видно невооруженным взглядом.
- Крепитация или костный хруст. Он слышен при попытке движения поврежденной конечностью или при надавливании фонендоскопом.
- Костные отломки в ране. При осмотре раны визуально видны отломки кости, торчащие из нее. Однако это характерно только для открытого перелома, который сопровождается нарушением целостности кожного покрова и контактом кости с внешней средой.

Относительные признаки перелома кости
- Боль. Она возникает при нагрузке на поврежденную конечность. Особенно при осевой нагрузке. Например, при переломе берцовых костей, болевые ощущения возникают при надавливании на пяточную кость.
- Отек. Возникает в месте перелома, как результат повреждения тканей. Это не очень достоверный диагностический критерий, так как отек бывает при любых травмах.
- Нарушение подвижности поврежденной конечности. Возникает часто как реакция на боль. Человек не может опереться на поврежденную конечность, или совершить ей движение.
Признаки перелома кости, абсолютные и относительные, совместно с данными анамнеза и внешнего осмотра помогают заподозрить данный вид травмы. При этом необходимо зафиксировать конечность и как можно скорее вызвать скорую помощь.
При этом необходимо зафиксировать конечность и как можно скорее вызвать скорую помощь.
Классификация, диагностика, клиническая картина и лечение переломов костей
1. Классификация, диагностика, клиническая картина и лечение переломов костей.
• Переломы — повреждения костей, которыесопровождаются нарушением их целости. Редко
возникают при различных наследственных
заболеваниях скелета, приводящих к снижению его
прочности. Приобретенные переломы происходят в
результате действия механической силы на кость,
если ее величина превышает прочность костной
ткани. При действии чрезмерной одномоментной
силы (удар, падение, огнестрельное ранение и т.п.)
возникает так называемый травматический перелом,
а при болезненных состояниях, сопровождающихся
уменьшением прочности кости (остеомиелит,
опухоль, некоторые эндокринные заболевания и др.)
перелом происходит при действии значительно
меньшей силы или самопроизвольно и его называют
• При переломах одновременно с
повреждением кости нарушается
целостность окружающих мягких
тканей, могут травмироваться
расположенные рядом мышцы, сосуды,
нервы и др.
 При сопутствующем
При сопутствующемперелому повреждении кожи и наличии
раны перелом называют открытым, а
если кожа цела — закрытым.
• Открытые переломы могут быть первично- и
вторично-открытыми. При первично-открытом
переломе травмирующая сила действует
непосредственно на область повреждения,
травмируя кожу, мягкие ткани и кости. В
подобных случаях возникают открытые
переломы нередко с большой кожной раной,
обширной зоной повреждения мягких тканей
и оскольчатым переломом кости. При
вторично-открытом переломе рана мягких
тканей и кожи возникает в результате
прокола острым отломком кости изнутри, что
сопровождается образованием кожной раны и
зоны повреждения мягких тканей
• Сочетанными повреждениями называют
переломы костей опорно-двигательного
аппарата , сопровождающиеся повреждением
внутренних органов и черепа.
К комбинированным переломам относят
поражения, возникающие при воздействии на
организм двух или более поражающих
факторов различной физической природы
(переломы костей, сопровождающиеся
термическим , химическим или радиационным
поражением).

6. В зависимости от характера излома кости переломы различаются:
• Поперечные:• Косые:
Винтообразные:
• Оскольчатые:
Фрагментарные:
Многооскольчатые:
Раздробленные:
Вколоченные:
компрессионные:
Отрывные переломы:
В области эпифизов или эпиметафизов
наблюдается Т- и V-образные
переломы.
13. По локализации
• Переломы длинных трубчатых костей полокализации делят на диафизарные,
метафизарные и эпифизарные.
• Различают также внутрисуставные,
околосуставные и внесуставные
переломы.
• В зависимости от механизма
с прямым механизмом травмы
с непрямым механизмом травмы
• В зависимости от осложнений
осложненные (ранение сосудистонервного пучка отломками кости).
не осложненные
• Переломы также можно разделить на
изолированные, множественные,
сочетанные, комбинированные, со
смещением, без смещения.
16. По виду смещения отломков.
• По ширине• По длине
• По оси
• Ротационное
17.
 Универсальная классификация переломов АО/ASIF 1. Каждая кость или группа костей имеет
Универсальная классификация переломов АО/ASIF 1. Каждая кость или группа костей имеетсвое цифровое обозначение (плечевая
кость-1, кости предплечья-2, бедро-3,
голень-4, позвоночный столб-5, таз-6,
кисть-7, стопа-8).
2. Каждая кость имеет три сегмента,
которые так же обозначаются
цифрами.
3. Каждый сегмент делится на три типа
переломов, обозначаемых по
возрастанию тяжести и обозначается
буквами.
— тип А(простой)-контакт между двумя
отломками возможен более чем на 90%
— тип В(клиновидный)- оскольчатый или
многооскольчатый перелом, при котором
возможно некоторое соприкосновение
основных отломков без промежуточных
фрагментов.
— тип С(сложный)- оскольчатый или
многооскольчатый перелом, при котором
контакт между отломками возможен
только через промежуточные фрагменты
• Метафизарные переломы (сегмент 1 и 3)
определяют на основе характера перелома
суставной поверхности и утраты ее связи с
диафизом.

• — тип А (околосуставной перелом)- линия
перелома не проходит через суставную
поверхность.
• — тип В (неполный суставной перелом)-линия
перелома проходит через суставную
поверхность, но часть эпифиза сохраняет
связь с диафизом.
• — тип С (полный внутрисуставной перелом)суставная поверхность расколота и
полностью утратила связь с диафизом.
22. Клинические признаки перелома. Абсолютные признаки
1.2.
3.
4.
5.
Деформация оси сегмента
Укорочение анатомической длины
Костная крепитация
Патологическая подвижность
Видимые отломки в ране при открытом
переломе
23. Рентгенологические признаки перелома.
Основной признак перелома: линейныйили фигурный перерыв костной
структуры и контура кости.
По рентген снимку также можно судить о:
1. Локализации перелома.
2. Характере перелома.
3. Смещению отломков.
24. Методы лечения переломов
Консервативный1)
Иммобилизация
(без смещения)
2) Репозиция
(стабильные)
3) Скелетное
вытяжение
(нестабильные)
Оперативный
(остеосинтез):
1) Внутрикостный
2) Накостный
3) Чрескостный
25.
 Показания к оперативному лечению переломов. —
Показания к оперативному лечению переломов. —Показания к оперативному лечению
переломов.
Открытые переломы.
Угроза перфорации кожи.
Повреждение сосудисто-нервного пучка
Выраженное смещение фрагментов и
невозможность их удержать в правильном
положении после ручной репозиции.
Вторичное смещение отломков.
Интерпозиция мягких тканей между
отломками.
Отрывные переломы апофизов кости.
Внутрисуставные переломы со смещением
отломков.
Преимущества оперативного лечения:
— Возможность выполнения максимально
точной репозиции костных отломков
(особенно при внутрисуставных переломах)
— Возможность костной реконструкции при
дефектах костной ткани.
— Возможность обеспечения стабильной
фиксации костных отломков.
— Возможность прочного востановления мышц,
связок, сухожилий.
— Возможность ранней активизации пациента.
Недостатки оперативного метода лечения.
— Необходимость нанесения дополнительной
операционной травмы, выполнения
различной анестезии.
— Опасность развития инфекционных
осложнений.
— Необходимость повторных операций для
удаления фиксаторов.
28. Консервативное лечение Иммобилизация
— Закрытые и открытые переломы без смещения—
отломков или со смещением до 1/3 диаметра.
Вколоченные переломы (стабильные)
Отрывные переломы с допустимым смещением
отломков.
Диафизарные переломы костей предплечья и голени.
После применения др. методов лечения.
Множественные переломы у детей.
При угрожающих жизни состояниях, при общем
двигательном возбуждении, психических
растройствах.
29. Консервативное лечение Репозиция и иммобилизация
30. Консервативное лечение Скелетное вытяжение
-Переломы со смещениемотломков.
-Множественные переломы
костей таза.
-Открытые переломы
костей нижней конечности,
если оперативное лечение
невозможно.
-Необходимость временной
иммобилизации.
-При неудачных попытках
достигнуть репозиции
др.
 методами.
методами.31. Оперативное лечение Внутрикостный остеосинтез
32. Накостный остеосинтез.
— Защитная пластина – с округлыми отверстиями,—
выполняет функцию дополнительного
шинирования после выполнения
межфрагментарной компрессии стягивающим
шурупом.
Опорная пластина- применяется для
предотвращения сдвигающей деформации
отломков в околосуставной зоне.
Компрессионные пластины- имеют продолговатые
отверстия и применяются для фиксации
поперечных и коротких косых переломов.
Мостовидная пластина- применяется при
многооскольчатых переломах с целью
востановления оси и сохранения длинны.
33. Оперативное лечение Чрескостный остеосинтез
34. Спасибо за внимание.
Качество жизни пациентов с травматическим переломом ребра после операции по поводу перелома ребра — Полный текст
Травматический перелом ребра — одна из самых распространенных травм грудной клетки. Пациенты часто жалуются на сильную боль в месте перелома, особенно при кашле, чихании, вдохе и поднятии рук. При очевидном смещении перелома ребра существует риск опасного для жизни открытого пневмоторакса, гемоторакса и внутреннего кровотечения. Множественные переломы ребер могут даже вызвать дыхательную недостаточность и дыхательную недостаточность.
При очевидном смещении перелома ребра существует риск опасного для жизни открытого пневмоторакса, гемоторакса и внутреннего кровотечения. Множественные переломы ребер могут даже вызвать дыхательную недостаточность и дыхательную недостаточность.
Даже пациенты с легкими переломами ребер могут страдать от боли, вызывающей ограничение движений и плохой сон. Те, чья профессия требует тяжелого труда, могут даже потерять работу.
Большие раны и трудности с локализацией и фиксацией сделали хирургические вмешательства в прошлом неудачным вариантом. Таким образом, цели лечения были направлены на обезболивание и профилактику инфекций. Однако в последние годы произошли улучшения в медицинской визуализации, эндоскопии и инструментах для фиксации переломов, поэтому фиксация переломов ребер стала новым вариантом лечения.Кроме того, пациенты теперь просят повысить качество жизни после восстановления после травмы, а не просто пассивно контролировать боль и инфекцию.
Таким образом, данное исследование является проспективным. В исследование были включены пациенты с травматическими переломами ребер из Национальной больницы Тайваньского университета и Дальневосточной мемориальной больницы с июля 2017 года по июль 2018 года. Это исследование включало использование краткой формы-36 и индекса качества работы (WQI) для сравнения контрольных групп и хирургические (ОП) группы.Участники заполняли анкеты до операции и после операции (перед выпиской, после операции 1 месяц, 3 месяца и 6 месяцев).
В исследование были включены пациенты с травматическими переломами ребер из Национальной больницы Тайваньского университета и Дальневосточной мемориальной больницы с июля 2017 года по июль 2018 года. Это исследование включало использование краткой формы-36 и индекса качества работы (WQI) для сравнения контрольных групп и хирургические (ОП) группы.Участники заполняли анкеты до операции и после операции (перед выпиской, после операции 1 месяц, 3 месяца и 6 месяцев).
Целью данного исследования является изучение качества жизни пациентов, получающих хирургическое лечение перелома ребра, путем анализа реакции пациентов, сопутствующих заболеваний, жизненно важных функций (артериальное давление, частота сердечных сокращений, частота дыхания, уровень глюкозы крови и т. Д.), Тяжести перелома ( AIS, ISS) и медицинские расходы. Исследователи надеются найти наиболее подходящий метод лечения пациентов с переломами ребер.
Риск повторного перелома после малотравматического перелома у мужчин и женщин | Гериатрия | JAMA
Контекст Имеется мало опубликованных долгосрочных данных об абсолютном риске последующего перелома (повторного перелома) после первоначального малотравматичного перелома у женщин и меньше — у мужчин.
Цель Изучить долгосрочный риск последующего перелома после первоначального остеопоротического перелома у мужчин и женщин.
Дизайн, условия и участники Проспективное когортное исследование (Dubbo Osteoporosis Epidemiology Study) в Австралии с участием 2245 женщин, проживающих в сообществах, и 1760 мужчин в возрасте 60 лет и старше, под наблюдением которых в течение 16 лет с июля 1989 года по апрель 2005 года.
Основной показатель результата Частота первого (начального) перелома и частота последующих переломов в зависимости от пола, возрастной группы и времени с момента первого перелома. Относительный риск определялся путем сравнения риска последующего перелома с риском первоначального перелома.
Результаты Было 905 женщин и 337 мужчин с первичным переломом, из которых 253 женщины и 71 мужчина перенесли последующий перелом. Относительный риск (ОР) последующего перелома у женщин составил 1,95 (95% доверительный интервал [ДИ], 1.70–2,25), а у мужчин — 3,47 (95% ДИ, 2,68–4,48). В результате абсолютный риск последующего перелома был одинаковым у женщин и мужчин и, по крайней мере, таким же высоким, как и первоначальный риск перелома для женщин на 10 лет старше. Таким образом, у женщин и мужчин в возрасте от 60 до 69 лет абсолютная частота повторных переломов составляла 36/1000 человеко-лет (95% ДИ, 26-48 / 1000) и 37/1000 человеко-лет (95% ДИ, 23-59 / 1000). , соответственно. Повышение абсолютного риска перелома сохранялось до 10 лет, к этому времени от 40% до 60% выживших женщин и мужчин испытали последующий перелом.Все места перелома, кроме ребра (мужчины) и голеностопного сустава (женщины), привели к повышенному риску последующего перелома с самым высоким RR после бедра (RR, 9,97; 95% CI, 1,38-71,98) и клинического позвоночника (RR, 15,12; 95% CI). , 6.06-37.69) переломы у мужчин более молодого возраста. В многофакторном анализе минеральная плотность кости шейки бедра, возраст и курение были прогностическими факторами последующего перелома у женщин, а минеральная плотность кости шейки бедра, физическая активность и потребление кальция были прогностическими факторами у мужчин.
Заключение После первичного перелома с низкой травмой абсолютный риск последующего перелома был одинаковым для мужчин и женщин.Этот повышенный риск имел место практически для всех клинических переломов и сохранялся до 10 лет.
Несмотря на существенные доказательства того, что предшествующий перелом приводит к повышенному риску последующего перелома, лечение получают менее 30% женщин в постменопаузе и менее 10% мужчин с предшествующим переломом. 1 -6 Хотя некоторые из этих недостатков в клинической помощи связаны с общим отсутствием осведомленности об остеопорозе среди населения и лиц, оказывающих первичный уход, относительная важность предшествующего перелома по отношению к последующему риску перелома, по-видимому, не полностью ценится, особенно у мужчин.
Большинство исследований, посвященных риску последующего перелома (повторного перелома) после первоначального перелома, на сегодняшний день сосредоточено на женщинах, а не на мужчинах, и изучали единственный тип исхода перелома (в основном предплечья, позвонка или бедра). Таким образом, хотя 2 недавних метаанализа 7 , 8 пришли к выводу, что предыдущий перелом привел к примерно двукратному увеличению относительного риска (ОР) для последующего перелома и в 4 раза для предшествующего позвоночного и последующего позвоночного перелома, эти соотношения менее понятны для мужчин. 9 -11 Риск последующего перелома оказывается наибольшим вскоре после перелома, особенно в первый год, хотя и в краткосрочных исследованиях. 12 -14
Относительный риск, который зависит от фонового риска, имеет ограниченное значение для человека. 15 Абсолютный риск, например, используемый для сердечно-сосудистых заболеваний, более важен для понимания человеком своего риска. Однако для его оценки требуются более крупные выборки, которые отслеживаются в течение продолжительных периодов времени.Кроме того, для сравнения абсолютных рисков между полами требуются параллельные данные по женщинам и мужчинам, но они редко доступны.
Таким образом, целью данного исследования было изучить абсолютные, а также относительные риски повторных переломов для различных типов переломов в одновременной когорте мужчин и женщин, проживающих в общинах, в течение более 15 лет.
Это исследование было проведено в рамках исследования эпидемиологии остеопороза Даббо, как описано ранее. 16 , 17 Таким образом, это продольное исследование мужчин и женщин в возрасте 60 лет и старше, проживающих в общинах в городе Даббо, Австралия. Исследование началось в апреле 1989 года и продолжается. Исследование было одобрено этическим комитетом больницы Святого Винсента. Даббо — это полугородский город, расположенный примерно в 400 км к северо-западу от Сиднея, с населением 32 000 человек в 1989 году, из которых 98,6% были белыми. Раса была определена по самоотчету. Даббо был выбран в качестве идеального места, потому что население относительно стабильно, его структура близко соответствует общей численности населения Австралии, 18 , а здравоохранение централизовано с 1 больницей, обслуживающей этот район.В 1989 году в районе Даббо проживало 2245 женщин и 1760 мужчин в возрасте не менее 60 лет.
Основным компонентом и основой этого исследования была оценка всех переломов, возникающих у населения в возрасте не менее 60 лет (Рисунок 1). Исследователи имели доступ ко всем радиологическим услугам, что позволяло практически полностью установить все клинические переломы. Учитывая стабильность популяции, потери для последующего наблюдения минимальны и включают только тех, кто переместился и перенес перелом вне зоны обслуживания.О любой смерти за пределами места жительства, скорее всего, было бы сообщено или получено на месте, а данные были бы собраны. По оценкам, 5,3% населения были потеряны для последующего наблюдения. В этом анализе участвуют 905 женщин и 337 мужчин, представляющих всех лиц в возрасте не менее 60 лет, которые перенесли первоначальный низкотравматический перелом в среднем за 16 лет с начала 1989 года по апрель 2005 года. Первоначальный риск перелома для популяции был рассчитан на основе этих переломов. которые были зарегистрированы в период с апреля 1989 г. по декабрь 2004 г., когда в Австралийском бюро статистики были доступны данные переписи населения и смертности среди населения Даббо.
Из группы, перенесшей перелом, 65% женщин (n = 584) и 63% мужчин (n = 211) участвовали в постоянной постоянной оценке, отвечая на приглашение, отправленное в 1989 г. не менее 60 лет и дали письменное согласие. Оценка включала курение, потребление алкоголя и кальция с пищей, количество падений за последний год, сопутствующие заболевания и лекарства, антропометрические измерения, минеральную плотность костей (МПК) поясничного отдела позвоночника и шейки бедра, силу четырехглавой мышцы и колебания тела.Интервью и измерения проводились каждые два года медсестрой-координатором в исследовательском центре.
Переломы были зарегистрированы на основе анализа всех радиографических отчетов всех радиологических служб в районе Даббо. Обстоятельства, связанные с каждым переломом, определялись координатором исследования путем личного интервью после каждого перелома. В этот анализ были включены только малотравматические переломы, вызванные падением с высоты стояния или ниже.Были исключены люди с переломами черепа или с основным заболеванием, которое может предрасполагать к патологическим переломам, таким как рак или болезнь Педжета.
Переломы были классифицированы по локализации, например, верхней и нижней конечности, а также по типу в соответствии со следующими критериями: бедро, большие и незначительные. Эти группы больших и малых переломов были выбраны специально, потому что ранее было показано, что они связаны с исходами смертности. 19 Основные переломы включали позвонок, таз, дистальный отдел бедренной кости, проксимальный отдел большеберцовой кости, множественное ребро и проксимальный отдел плечевой кости.Незначительные переломы включали все оставшиеся остеопоротические переломы, за исключением пальцев рук и ног. Переломы позвонков — это те, которые привлекли к себе внимание клинических специалистов без систематического обследования деформаций позвонков. Клинические переломы позвонков — это те, для которых была проведена рентгенография в соответствии с недавним переломом, например, при болях в спине, и в прошлом не было рентгенограмм, демонстрирующих такой перелом. Распространенными переломами позвонков были те, для которых рентгенография выполнялась по другой причине, например, рентген грудной клетки перед операцией.
Информация о смертности участников исследования была получена путем регулярного изучения местных списков погибших и похоронных. Данные о населении и смертности в сообществе Даббо были получены за каждый год исследования от Австралийского статистического бюро.
Первоначальная частота переломов для всей популяции Dubbo в возрасте 60 лет и старше была рассчитана как годовая заболеваемость на основе данных о населении в пятилетних возрастных группах.После перелома человек исключается из группы риска. В этом анализе учитывались только первоначальные переломы, произошедшие в возрасте 60 лет и старше, а переломы с высокой травмой не принимались во внимание.
Для анализа повторных переломов время до следующего перелома рассчитывалось как время между первым и следующим малотравматичным переломом. Для тех, кто не перенес последующий перелом, время наблюдения рассчитывалось как время до смерти или окончания периода исследования (30 апреля 2005 г.).Риск последующего перелома был проанализирован в соответствии с полом и возрастом на момент первоначального перелома, а различия между группами были проанализированы с использованием лог-рангового теста. Риск последующего перелома рассчитывался с интервалами от 0 до 2, от 0 до 5, от 5 до 10 и 10 или более лет после первоначального перелома. Относительные риски и доверительные интервалы (ДИ) сравнивались с популяционными показателями начальных переломов на основе предположения Пуассона и были двусторонними. Изменения скорости за указанные интервалы времени анализировались с помощью PROC GENMOD в SAS. 20 P <0,05 был установлен априори как уровень значимости.
Риски последующего перелома также рассчитывались в соответствии с местом первоначального перелома. Последующие переломы затем были классифицированы по более широким группам переломов бедра, большим и малым переломам.
Распределение выживаемости при начальном и последующем переломах у людей было построено с использованием методов Каплана-Мейера с функцией Lifetest в SAS. Для населения Даббо первоначальные данные о группе риска были основаны на данных переписи 1989 г., проведенных Статистическим бюро Австралии.Были получены данные о фактических смертях за год и рассчитаны коэффициенты смертности для каждого года за 15-летний период и применены к данным за 1989 год. Население подвергалось цензуре на предмет переломов и смерти, поэтому Австралийское статистическое бюро ежегодно корректировало показатели смертности с учетом известных случаев смерти после переломов, чтобы избежать двойной цензуры.
Вклад исходных характеристик в риск повторного ГРП в детальной последующей выборке был проанализирован с использованием моделей пропорциональных рисков Кокса. Был проведен многомерный анализ одномерных участников, а также прямые и обратные пошаговые модели.
Риск перелома при происшествии с населением
Было зарегистрировано 905 случайных переломов у женщин (средний возраст [SD], 78 [8] лет) и 337 случайных переломов у мужчин (средний возраст [SD], 77 [8] лет) старше 28 661 и 20 561 человеко-лет для женщины и мужчины соответственно. Риск переломов увеличивался с возрастом и, как и ожидалось, был выше у женщин, чем у мужчин (Таблица 1).
Среднее время наблюдения составляло 16 лет для женщин (межквартильный размах [IQR], 11–16 лет) и 15 лет для мужчин (IQR, 9–16 лет). Медиана периода наблюдения от первоначального перелома до последующего перелома, смерти или окончания исследования составила 3,25 года для женщин (IQR, 1,14–6,97 года) и 2,13 года для мужчин (IQR, 0,64–5,35 года). Было 253 последующих перелома из-за остеопоротических переломов из 905 исходных переломов за 4076 человеко-лет наблюдения для женщин и 71 последующий перелом из 337 исходных переломов за 1248 человеко-лет для мужчин.Абсолютный риск повторного перелома у мужчин и женщин был схожим (62/1000 человеко-лет; 95% ДИ, 55-70 / 1000 и 57/1000 человеко-лет; 95% ДИ, 45-72 / 1000, соответственно). Учитывая более низкий исходный популяционный риск у мужчин, этот аналогичный абсолютный риск повторного перелома означал, что ОР был значительно выше у мужчин (ОР, 3,47; 95% ДИ, 2,68-4,48), чем у женщин (ОР, 1,95; 95% ДИ, 1,70- 2.25). Сходный абсолютный риск повторного перелома у мужчин и женщин сохранялся во всех возрастных группах. Это резко контрастирует с риском первичного перелома с низкой травмой, который постоянно был выше у женщин (Таблица 1).
Для женщин абсолютный риск повторного перелома был эквивалентен или превышал первоначальный риск перелома для женщины на 10 лет старше. Например, у женщины 60–69 лет с первоначальным переломом абсолютный риск повторного перелома был сопоставим или превышал первоначальный риск перелома для женщины 70–79 лет. Для мужчин абсолютный риск последующего перелома был аналогичен таковому у женщин и равнялся или превышал первоначальный риск перелома для женщины на 10 лет старше.Например, для мужчины 60–69 лет абсолютный риск повторного перелома был эквивалентен первоначальному риску перелома для женщины 70–79 лет или превышал его, а также схож с исходным риском для мужчины старше 20 лет.
Изменение риска чрезмерного разрушения с течением времени
Как для женщин, так и для мужчин абсолютный риск повторного перелома оставался повышенным в течение периода наблюдения.Однако с ожидаемым увеличением начального риска перелома с возрастом избыточный риск снижался со временем от первоначального перелома ( P = 0,003 и P = 0,001 для женщин и мужчин, соответственно). Таким образом, после 10 лет наблюдения частота продолжающихся переломов больше не была значительно выше, чем у лиц без переломов, при этом кривые риска повторного перелома приближались к кривым начального перелома с увеличением времени после перелома (Рисунок 2 и Рисунок 3). Примечательно, однако, что в более старших возрастных группах (≥80 лет) для женщин и особенно для мужчин доля людей, живущих более 10 лет без повторного перелома, была небольшой (рис. 3).
Примерно 41% повторных переломов у женщин и 52% повторных переломов у мужчин произошли в первые 2 года. Однако этот риск (у женщин: 74/1000 человеко-лет; 95% ДИ, 61-90 / 1000 и у мужчин: 79/1000 человеко-лет; 95% ДИ, 57-109 / 1000) не отличался от этого. От 0 до 5 лет после первичного перелома как для женщин (69/1000 человеко-лет; 95% ДИ, 60-79 / 1000), так и для мужчин (71/1000 человеко-лет; 95% ДИ, 55-92 / 1000) и 5 человек. до 10 лет после первичного перелома у женщин (56/1000 человеко-лет; 95% ДИ, 43–72 / 1000).У мужчин риск повторного перелома через 5-10 лет после первоначального перелома был ниже (27/1000 человеко-лет; 95% ДИ, 14-54 / 1000), чем в течение 0-5 лет после первоначального перелома, но он был ниже. все еще выше, чем исходный риск перелома для популяции без перелома (ОР 2,40; 95% ДИ 1,16–4,98).
Вероятность отсутствия перелома в зависимости от возраста и пола показывает заметный повышенный риск повторного перелома, особенно у молодых людей и близко к исходному событию перелома (Рисунки 2 и 3).Для женщин абсолютный риск повторного перелома был выше в старших, чем в младших возрастных группах, аналогично исходному риску перелома ( P <0,001). Однако у мужчин абсолютный риск повторного перелома был схожим для трех возрастных групп в течение первых 5 лет ( P = 0,38), что подчеркивает более высокий ОР у более молодых мужчин. На основании анализа таблиц дожития у тех, кто выжил после первичного перелома, 39% женщин в возрасте от 60 до 69 лет, 62% в возрасте от 70 до 79 лет и 53% в возрасте 80 лет и старше перенесли последующий перелом.Эти оценки были аналогичными для мужчин (42%, 41% и 54% соответственно).
Влияние исходного типа трещины на риск последующего перелома
Абсолютный риск последующего перелома был повышен как для женщин, так и для мужчин в разных возрастных группах практически для всех типов переломов, включая бедро, позвоночник, верхнюю и нижнюю конечности (Таблица 2).Переломы голеностопного сустава были связаны с повышенным риском у мужчин (ОР 4,58; 95% ДИ 2,44–8,60), но не у женщин (ОР 0,84; 95% ДИ 0,40–1,76). Точно так же переломы ребер были связаны с общим увеличением риска последующих переломов у женщин (ОР 1,83; 95% ДИ, 1,10–3,04), но не у мужчин (ОР 1,30; 95% ДИ, 0,62–2,76). Примечательно, что у молодых мужчин чаще встречались переломы бедра (ОР, 9,97; 95% ДИ, 1,38–71,94) и клинические переломы позвонков (ОР, 15,12; 95% ДИ, 6,06–37,65).
Влияние исходного типа трещины на последующий тип трещины
У женщин было 169 первичных переломов бедра, 406 больших и 330 мелких.У мужчин было 60 первичных переломов бедра, 168 крупных и 109 мелких. Последующие переломы у женщин составили 69 бедра, 117 крупных и 67 мелких переломов, а у мужчин — 15 переломов бедра, 28 крупных и 28 мелких переломов. Не было значительной разницы в доле последующих типов переломов (бедра, большого или малого) после любой из этих трех различных групп исходных переломов ( P = 0,09 для женщин и P = 0,27 для мужчин). Таким образом, даже незначительный первоначальный перелом приводил к повышенному риску последующего крупного перелома или перелома бедра.
Из населения, перенесшего перелом, 65% женщин и 63% мужчин приняли участие в подробном исследовании (Таблица 3). Разницы в возрасте между мужчинами и женщинами не было, но, как и ожидалось, у мужчин была более высокая плотность костей и они были сильнее женщин. Курильщиками было больше мужчин, а потребление алкоголя было редкостью для представителей обоих полов. В общей сложности 42% женщин и 57% мужчин имели 1 или более сопутствующих заболеваний, наиболее распространенными из которых были сердечно-сосудистые заболевания, за которыми следуют неврологические (инсульт или деменция), хроническая обструктивная болезнь легких, рак и диабет.Антирезорбтивная терапия, несмотря на перелом, была равномерно низкой (14% у женщин и 4% у мужчин; P <0,001), как и добавление кальция и / или витамина D (23% у женщин и 3% у мужчин; P ). <0,001).
Несколько исходных факторов были связаны с последующим риском перелома в однофакторном анализе (Таблица 4). Отношения рисков (HR) для женщин варьировались от 1,5 до 1,2 для МПК шейки бедренной кости, возраста, когда-либо курения, раскачивания, силы четырехглавой мышцы и веса или индекса массы тела.У мужчин соотношение рисков варьировалось от 2,3 до 1,5 в зависимости от курения, потребления кальция, МПК шейки бедра, физической активности, силы четырехглавой мышцы, раскачивания и веса (но не индекса массы тела). Возраст не был связан с риском повторного перелома у мужчин. Многомерная модель, включающая все переменные, представлена рядом с одномерными результатами (Таблица 4). Коллинеарность между колебаниями и МПК шейки бедренной кости у мужчин в значительной степени объясняет незначительность последнего, когда оба они присутствуют в модели. Однако при простом многомерном анализе назад или вперед значимыми независимыми предикторами риска повторного перелома была МПК шейки бедренной кости (HR, 1.31; 95% ДИ 1,11-1,55), возраст (ОР 1,31; 95% ДИ 1,10-1,55) и когда-либо курение (ОР 1,59; 95% ДИ 1,02-1,90) у женщин и МПК шейки бедра (ОР 1,60 ; 95% ДИ 1,17–2,19), физическая активность (ОР 2,00; 95% ДИ 1,36–2,94) и потребление кальция (ОР 2,04; 95% ДИ 1,31–3,18) у мужчин.
Насколько нам известно, это первое исследование, которое всесторонне изучило все переломы с низкой травмой в одновременной группе мужчин и женщин в возрасте 60 лет и старше в течение 16-летнего периода.Наши результаты показывают одинаковый абсолютный риск последующего перелома у мужчин и женщин. Этот аналогичный абсолютный риск отражает увеличение риска повторного перелома у мужчин в 2 раза по сравнению с женщинами. Важно отметить, что это было для всех возрастных групп и практически для всех переломов, причем повышенный абсолютный риск сохранялся в течение 10 лет после первоначального перелома.
Для женщин 1,6–2,4-кратный ОР последующего перелома для всех возрастов давал абсолютный риск повторного перелома, равный или большему, чем исходный риск перелома для женщин в следующей возрастной группе, старше 10 лет.Для мужчин первоначальный перелом давал более высокий относительный риск повторного перелома (в 2,8–4,3 раза), что давало такой же абсолютный риск повторного перелома, что и у женщин того же возраста с первоначальным переломом. Таким образом, сниженный риск первичного перелома, связанный с мужским полом, терялся после того, как произошел единичный перелом с низкой травмой.
Более высокий ОР последующих переломов, особенно в первые несколько лет, 12 , 13 , наблюдаемый у мужчин по сравнению с женщинами, согласуется с некоторыми, 10 -12,21 , но не всеми, 22 исследований .Однако за участниками этих более ранних исследований, как правило, наблюдали в течение более коротких интервалов времени, и поэтому даже пятилетний риск можно было оценить только по таблицам дожития. 10 , 22
В нашем исследовании для обоих полов наблюдалось постепенное возвращение исходной высокой избыточной частоты переломов к исходной численности населения, которая со временем увеличивалась (как и ожидалось с увеличением возраста населения). Большинство переломов произошло в первые 5 лет после первоначального перелома и примерно через 10 лет, если люди были еще живы и не испытали последующего перелома, их частота переломов не отличалась от исходной частоты переломов в популяции, что, возможно, отражает более здоровое подмножество.К концу 10 лет примерно половина женщин и мужчин испытали последующий перелом.
Важно отметить, что повышенный риск последующих переломов наблюдался практически для всех типов малотравматичных переломов, за исключением переломов ребер у мужчин и переломов лодыжек у женщин. Несоответствие полов при переломах ребер в отношении риска последующего перелома согласуется с недавним европейским исследованием отозванных переломов ребер. 23 Переломы голеностопного сустава, которые обычно не считаются остеопоротическими переломами, 24 , 25 , как ранее было показано в исследовании эпидемиологии остеопороза Даббо, связаны с повышенным риском повторных переломов у мужчин, но не у женщин. 26 Имея большое клиническое значение, даже если первоначальный перелом был незначительным, последующий перелом не ограничивался другими незначительными переломами, но мог быть переломом бедра или другим крупным переломом.
В подгруппе, в которой было доступно подробное наблюдение, факторы, которые были указаны как факторы риска первичного перелома 27 -30 , также были факторами риска повторного перелома.
Это исследование имеет ряд основных преимуществ. Это крупное популяционное проспективное исследование, в котором одновременно принимали участие мужчины и женщины, за которыми наблюдали более 15 лет.Таким образом, можно проводить достоверные сравнения между полами. Стабильная популяционная база и доступ ко всем радиологическим службам позволили практически на 100% выявить переломы. Кроме того, обстоятельства, связанные с переломом, были получены путем личного собеседования, что позволило точно установить природу и тип перелома. Большой размер выборки и длина исследования дали достаточно трещин, чтобы их можно было классифицировать по участку и проанализировать по основным группам с точки зрения последующего риска.Длительное наблюдение также позволило напрямую изучить переломы в определенных возрастных группах, о чем, насколько нам известно, ранее не сообщалось.
Однако есть и некоторые ограничения. Население почти на 99% состоит из белых, и результаты могут отличаться от других расовых / этнических групп. Переломы позвонков — это те, на которые обращало внимание клиническое исследование, возможно, более серьезные переломы позвонков, и результаты могут быть разными для морфометрических переломов позвонков.Невозможно было изучить все отдельные типы переломов для каждой возрастной группы, и периферические переломы анализировались вместе в верхней или нижней конечности или в больших и малых группах. Таким образом, отдельные типы переломов могут сигнализировать о большем или меньшем риске повторного перелома. Было несколько человек, живущих без повторного перелома, доступных для последующего наблюдения более 10 лет после первоначального перелома. Таким образом, степень снижения частоты последующих переломов потребует более масштабных и долгосрочных исследований. Хотя процент людей, получавших антирезорбтивную терапию после перелома, был небольшим, женщин лечили больше, чем мужчин.Однако, если бы все пациенты, получавшие лечение (включая гормональную терапию), придерживались лечения в течение 5 лет, а клиническое уменьшение переломов составило 30%, предотвращенные переломы не повлияли бы существенно на 5-летний риск повторного перелома.
В заключение, мы продемонстрировали аналогичный повышенный абсолютный риск последующего перелома как у женщин, так и у мужчин после практически всех переломов с низкой травмой, за исключением переломов лодыжки у женщин и переломов ребер у мужчин. Для обоих полов абсолютный риск последующего перелома был равен или превышал риск первоначального перелома для женщины в возрастной группе 10 лет или для мужчины на 20 лет старше.Повышенный риск сохранялся до 10 лет в зависимости от возраста и пола, при этом около 50% выживших мужчин и женщин имели другие переломы. Критическая клиническая значимость этих результатов заключается в том, что произошедший перелом с малой травмой является сигналом к повышенному риску всех типов последующих остеопоротических переломов, особенно в ближайшие 5–10 лет. Таким образом, практически все переломы с малой травмой указывают на клиническую необходимость профилактического лечения переломов, и, учитывая ранний пик повторного перелома, такое профилактическое лечение не следует откладывать.Отсутствие внимания к остеопорозу и инициативам по лечению со стороны медицинских работников и общественности, особенно в отношении мужчин, должно быть в центре внимания образовательных инициатив.
Автор для переписки: Центр Жаклин Р., MBBS, доктор философии, Институт медицинских исследований Гарвана, 384 Victoria St, Darlinghurst NSW 2010, Австралия ([email protected]).
Вклад авторов: Д-р Центр и Блюк имели полный доступ ко всем данным в исследовании и несли ответственность за целостность данных и точность анализа данных.
Концепция и дизайн кабинета : Центр, Блюк, Нгуен, Эйсман.
Сбор данных : Центр, Эйсман.
Анализ и интерпретация данных : Центр, Блюк.
Составление рукописи : Центр, Эйсман.
Критический пересмотр рукописи для важного интеллектуального содержания : Центр, Блюк, Нгуен, Эйсман.
Статистический анализ : Центр, Блюк.
Получено финансирование : Центр, Нгуен, Эйсман.
Административная, техническая или материальная поддержка : Эйсман.
Кураторство : Центр, Эйсман.
Раскрытие финансовой информации: Д-р Эйсман сообщил, что его исследование было поддержано и / или он предоставил консультации компаниям Amgen, deCode, Eli Lilly, GE-Lunar, Merck Sharp and Dohme, Novartis, Organon, Pfizer, Roche-GlaxoSmithKline. , Санофи-Авентис и Сервье. Доктор Центр сообщила, что она провела спонсорские переговоры для Eli Lilly, Merck Sharp and Dohme и Sanofi-Aventis.Д-р Блюк и д-р Нгуен сообщили об отсутствии конфликта интересов.
Финансирование / поддержка: Эта работа частично финансировалась грантом 276413 Национального совета здравоохранения и медицинских исследований (NH & MRC) (федеральный грант) и неограниченными образовательными грантами от компаний Merck Sharp and Dohme, Eli Lilly и GE Lunar Corporation.
Роль спонсора: Источники финансирования не играли роли в разработке и проведении исследования; сбор, управление, анализ и интерпретация данных; или подготовка, рецензирование или утверждение рукописи.
Благодарность: Мы благодарим Джанет Уоттерс, RN, Шей Филд, RN, и Джоди Рэтти, BS, из Института медицинских исследований Гарвана при поддержке гранта NH & MRC за их продуманный подход к сбору данных и удержанию пациентов. Мы благодарим Дайан Таунсен, бакалавра наук, из отделения радиологии больницы Даббо, и Питера Басса, бакалавра наук, из отделения радиологии Орана, которые предоставили нам все отчеты о переломах. Наконец, мы благодарим Ивана Куо, MBBS, из Института медицинских исследований Гарвана за его ценный вклад и неутомимую помощь в подготовке диаграмм.Финансовая компенсация не выплачивалась г-же Таунсен, доктору Басс, доктору Куо или любому из участников исследования.
1.Порт L, Центр J, Бриффа НК. и другие. Остеопоротический перелом: упущенная возможность вмешательства. Остеопорос Инт . 2003; 14: 780-784125Google ScholarCrossref 2.Bliuc D, Ong CR, Eisman JA, Center JR. Препятствия на пути к эффективному лечению остеопороза при переломах средней и минимальной травмы: проспективное исследование. Остеопорос Инт .2005; 16: 977-98215565351Google ScholarCrossref 3. Эйсман Дж., Клэпхэм С., Кехо Л. Распространенность остеопороза и уровни лечения в первичной медико-санитарной помощи: Австралийское исследование по уходу за костями. J Bone Miner Res . 2004; 19: 1969-197515537439Google ScholarCrossref 4. Маджумдар С.Р., Роу Б.Х., Фолк Д. и другие. Контролируемое исследование по увеличению выявления и лечения остеопороза у пожилых пациентов с переломом запястья. Энн Интерн Мед. . 2004; 141: 366-37315353428Google ScholarCrossref 5. Маджумдар С.Р., Ким Н., Колман И.и другие. Случайные переломы позвонков, обнаруженные при рентгенографии грудной клетки в отделении неотложной помощи: распространенность, распознавание и лечение остеопороза в группе пожилых пациентов. Arch Intern Med . 2005; 165: 905-851642Google ScholarCrossref 6. Бриансон Д., де Годемар Дж. Б., Форестье Р. Ведение остеопороза у женщин с периферическими остеопоротическими переломами после 50 лет: исследование практики. Костный сустав . 2004; 71: 128-13015050196Google ScholarCrossref 7.Klotzbuecher CM, Ross PD, Landsman PB, Abbott TA III, Berger M. Пациенты с предшествующими переломами имеют повышенный риск будущих переломов: обзор литературы и статистический синтез. J Bone Miner Res . 2000; 15: 721-730864Google ScholarCrossref 8. Канис Дж. А., Джонелл О., Де Лаэт К. и другие. Мета-анализ предыдущего перелома и последующего риска перелома. Кость . 2004; 35: 375-38215268886Google ScholarCrossref 9. Haentjens P, Johnell O, Kanis JA. и другие. Данные поиска данных и анализа таблиц смертности для гендерных различий в абсолютном риске перелома бедра после перелома Коллеса или позвоночника: перелом Коллеса как ранний и чувствительный маркер хрупкости скелета у белых мужчин. J Bone Miner Res . 2004; 19: 1933-194415537435Google ScholarCrossref 10. van Staa TP, Leufkens HG, Cooper C. Предсказывает ли перелом на одном участке более поздние переломы на другом участке? британское когортное исследование. Остеопорос Инт . 2002; 13: 624-621620Google ScholarCrossref 11. Каддихи М.Т., Габриэль С.Е., Кроусон С.С., О’Фаллон В.М., Мелтон Л.Дж. III. Переломы предплечья как предикторы последующих остеопоротических переломов. Остеопорос Инт . 1999; 9: 469-47510624452Google Scholar, 12.Джонелл О., Канис Дж. А., Оден А.и другие. Риск перелома после остеопоротического перелома. Остеопорос Инт . 2004; 15: 175-17914691617Google ScholarCrossref 13, Johnell O, Oden A, Caulin F, Kanis JA. Острое и долгосрочное повышение риска перелома после госпитализации по поводу перелома позвонка. Остеопорос Инт . 2001; 12: 207-21411315239Google ScholarCrossref 14. Лауритцен Дж. Б., Лунд Б. Риск перелома бедра после переломов остеопороза: 451 женщина с переломом поясничного отдела позвоночника, локтевого сустава, колена или лодыжки. Acta Orthop Scand .1993; 64: 297-3008322584Google ScholarCrossref 15. Канис Дж. А., Блэк Д., Купер К. и другие. Новый подход к разработке рекомендаций по оценке остеопороза. Остеопорос Инт . 2002; 13: 527-53612111012Google ScholarCrossref 16. Lord SR, Sambrook PN, Gilbert C. и другие. Стабильность осанки, падения и переломы у пожилых людей: результаты эпидемиологического исследования остеопороза Даббо. Med J Aust . 1994; 160: 684-6918202002Google Scholar, 17. Джонс Дж., Нгуен Т., Сэмбрук П.Н.и другие. Частота симптоматических переломов у пожилых мужчин и женщин: эпидемиологическое исследование остеопороза Даббо (DOES). Остеопорос Инт . 1994; 4: 277-2827812076Google ScholarCrossref 18. Саймонс Л.А., МакКаллум Дж., Саймонс Дж. и другие. Исследование Dubbo: проспективное австралийское исследование здоровья пожилых людей. Aust N Z J Med . 1990; 20: 783-7892291727Google ScholarCrossref 19. Center JR, Nguyen TV, Schneider D, Sambrook PN, Eisman JA. Смертность после всех основных типов остеопоротических переломов у мужчин и женщин: обсервационное исследование. Ланцет . 1999; 353: 878-88210093980Google ScholarCrossref 20.
SAS 9.1.3. Руководство по процедурам. 2-е изд. Кэри, Северная Каролина: SAS Publishing; 2006
21.Моллмин Х, Юнгхолл С., Перссон И. и другие. Перелом дистального отдела предплечья как прогнозирующий фактор последующего перелома бедра: популяционное когортное исследование с периодом наблюдения 24 года. Calcif Tissue Int . 1993; 52: 269-2728467406Google ScholarCrossref 22. van Helden S, Cals J, Kessels F. и другие. Риск новых клинических переломов в течение 2 лет после перелома [опубликовано в Интернете перед печатью 24 декабря 2005 г.]. Osteoporos Int 2005; 2416378167Google Scholar 23. Исмаил А.А., Силман А.Дж., Рив Дж., Каптоге С., О’Нил Т.В. Переломы ребер позволяют прогнозировать случайные переломы конечностей: результаты Европейского проспективного исследования остеопороза. Остеопорос Инт . 2006; 17: 41-4515928803Google ScholarCrossref 24.Hasselman CT, Vogt MT, Stone KL, Cauley JA, Conti SF. Переломы стопы и голеностопного сустава у пожилых белых женщин: частота и факторы риска. J Bone Joint Surg Am . 2003; 85-A: 820-82412728031Google Scholar25.Эттингер Б., Рэй Г.Т., Прессман А.Р., Глюк О. Переломы конечностей у пожилых мужчин как индикаторы последующего риска переломов. Arch Intern Med . 2003; 163: 2741-274714662628Google ScholarCrossref 26.Center JR, Nguyen TV, Chang KP, Eisman JA. Когда перелом лодыжки считается остеопоротическим переломом? Документ представлен на: Международной конференции по метаболическим заболеваниям костей; 2003; Кулум, Австралия
27. Нгуен Т., Сэмбрук П., Келли П. и другие. Прогнозирование остеопоротических переломов по постуральной нестабильности и плотности костей. BMJ . 1993; 307: 1111-11158251809Google ScholarCrossref 28. Каммингс С.Р., Невитт М.К., Браунер WS. и другие. Факторы риска перелома бедра у белых женщин. N Engl J Med . 1995; 332: 767-7737862179Google ScholarCrossref 29. Маршалл Д., Джонелл О., Ведель Х. Мета-анализ того, насколько хорошо измерения минеральной плотности кости предсказывают возникновение остеопоротических переломов. BMJ . 1996; 312: 1254-12598634613Google ScholarCrossref 30. Nguyen ND, Pongchaiyakul C, Center JR, Eisman JA, Nguyen TV.Выявление лиц с высоким риском перелома шейки бедра: 14-летнее проспективное исследование. J Bone Miner Res . 2005; 20: 1921-192816234964Google ScholarCrossrefстрессовых переломов. Спортивные травмы, что такое стрессовые переломы?
Определение стрессового перелома
Напряженный перелом — это трещина в кости, вызванная повторяющимися напряжениями, которые по отдельности недостаточны для ее перелома. Изломы под напряжением не являются разломами на всю толщину (хотя без правильного лечения они могут прогрессировать, превращаясь в разрывы на всю толщину).Они могут поражать только костную ткань коры головного мозга и плохо выявляться на рентгеновских снимках. Иногда их называют переломами по линии роста волос.
Стресс-переломы могут быть травмами, вызванными чрезмерным перенапряжением. Кости постоянно реконструируются и восстанавливаются, особенно при стрессе от ударов в спорте. Со временем повторяющийся стресс может истощить способность остеобластов к ремоделированию. Это может происходить в течение довольно длительного периода повторяющейся циклической нагрузки. Это иногда называют переломом из-за усталостной реакции и напряжения. Другой тип стрессового перелома возникает, когда нормальные напряжения и деформации прикладываются к кости, где есть нарушенное формирование.Это иногда называют стрессовым переломом недостаточной реакции [1] .
Большинство стрессовых переломов происходит в нижних конечностях. Типичное проявление боли в анамнезе, связанной с физической нагрузкой, часто связанной с изменением спортивной активности. Для постановки диагноза часто достаточно анамнеза и обследования. Стресс-переломы наблюдаются у здоровых людей, и, хотя остеопороз является фактором риска, они обычно не считаются переломами из-за хрупкости.
Эпидемиология
[1]Примерно 20% всех травм в спортивной медицине вызваны стрессовыми переломами.Особому риску подвержены бегуны, которые в среднем проводят более 25 миль в неделю. Военнослужащие подвержены риску стрессовых переломов из-за повторяющегося характера их тренировок. Одно исследование показало, что с 2009 по 2012 год у американских военнослужащих было 5,69 стрессовых переломов на 1000 человеко-лет [2] .
У бегунов стрессовые переломы составляют почти 16% всех травм. Наиболее частыми стрессовыми переломами являются большеберцовая кость (23,6%), ладьевидная кость (17,6%), плюсневые кости (16,2%), бедренная кость (6,6%) и таз (1.6%) [3] .
Факторы риска
Трудно конкретно предсказать, кто получит стрессовый перелом, поскольку бегуны различаются по биомеханике, тренировкам, общей физической форме, силе мышц и гибкости. Стресс-переломы часто возникают у тех, кто тренируется, когда они внезапно увеличивают дистанцию или меняют кроссовки. Они также возникают у людей, ведущих малоподвижный образ жизни, которые внезапно начинают тренироваться, и у профессиональных спортсменов, которые занимаются регулярно и интенсивно.
Внешние факторы риска
[1]- Спорт с высокими ударными нагрузками — например, бег, прыжки.
- Резкое повышение физической активности.
- Неровная или наклонная рабочая поверхность.
- Плохая обувь.
- Кроссовки изнашиваются старше шести месяцев.
- Недостаточное потребление витамина D и кальция.
- Курение.
Внутренние факторы риска
[1, 4]- Факторы, влияющие на прочность костей, такие как низкая плотность костной ткани, снижение скорости обновления костной ткани (остеопороз, остеомаляция).
- Выравнивание скелета (разница в длине ног).
- У женщин снижение мышечной силы и выносливости.
- Гормональные нарушения.
- Прежние стрессовые переломы.
- Женский пол. Более низкая плотность костей, меньшая мышечная масса нижних конечностей, диета с низким содержанием жиров и нарушения менструального цикла в анамнезе — все это важные факторы риска стрессовых переломов.
- Индекс массы тела <19, поздняя менархе (возраст ≥15 лет) и предыдущее участие в гимнастике или танцах также являются прогностическими факторами у девочек.
- У мальчиков предшествующий перелом и увеличение количества сезонов занятий легкой атлетикой были связаны с повышенным уровнем стрессовых переломов, тогда как предыдущее участие в баскетболе было связано со сниженным риском.
- Существует связь с расстройствами пищевого поведения, аменореей и остеопорозом, которые также называют триадой спортсменок.
- Чернокожие африканцы подвергаются меньшему риску из-за, как правило, более высокой минеральной плотности костей (МПК).
- МПК — заболеваемость, вероятно, также увеличивается с возрастом из-за возрастного снижения МПК.
- МПК — дети также могут подвергаться риску, потому что их кости еще не достигли полной плотности и прочности.
- Психологические факторы также могут иметь значение.Те, кто бегает с болью или не может мириться с сокращением или изменением тренировочной активности из-за усталости или дискомфорта, с большей вероятностью сломаются.
Где возникают трещины под напряжением?
[1]Наиболее частые места стрессовых переломов:
- Большеберцовая кость (23,6%)
- Ладьевидная кость предплюсны (17,6%)
- Плюсны (16,2%)
- Бедренная кость (6,6%)
- Таз ( 1,6%)
Типичные участки варьируются от вида спорта к виду спорта:
- Среди бегунов на треке распространены ладьевидная кость, большеберцовая кость и плюсневые кости.У женщин также наблюдаются переломы костей таза.
- У бегунов на длинные дистанции большеберцовая и малоберцовая кость являются общими. Также наблюдаются переломы шейки бедра и таза.
- Переломы надколенника часто встречаются у спортсменов с барьерами.
- У танцоров типичны плюсневые кости.
- Гимнастки, футболистки, лайнмены и полузащитники американского футбола, а также тяжелоатлеты олимпийского стиля подвержены повышенному риску спондилолиза из-за стрессовых переломов, связанных с неоднократным гиперэкстензией позвоночника.
- Стресс-переломы ребер редки, но иногда наблюдаются у гребцов. [5] .
Presentation
Стресс-переломы легко пропустить, поскольку симптомы могут быть незаметными. Источник боли может быть не сразу идентифицирован для пострадавшего, поскольку боль первоначально возникает в диффузной области вокруг травмы, а затем локализуется. Симптомы стрессового перелома обычно следующие:
- Тупая боль в костях, которая усиливается при нагрузке или повторяющемся использовании. Обычно, но не всегда, он хорошо локализован.
- Болезненность и локализованный отек могут возникать в месте боли, до которого больно прикасаться (кроме стрессовых переломов шейки бедренной кости, когда это место слишком хорошо покрыто подушечками).
- Боль от активности может быть хуже с самого начала (но не обязательно препятствует активности). Это может ослабнуть во время активности, а затем возобновиться после этого, заставляя некоторых спортсменов продолжать бегать через нее. Это начнет происходить постепенно раньше в режиме тренировки и хуже при нагрузке на вес. Обычно он уменьшается с отдыхом.
- Боль может возникнуть впервые во время или после тренировки.
- Боль может начаться внезапно после удара, но может и более постепенно.
- Конкретные характеристики зависят от места расположения — ниже описаны особенности некоторых трещин под напряжением с высокой степенью риска.
Диагноз
[1, 6]- Чтобы поставить диагноз на основании анамнеза, необходим высокий показатель подозрительности.
- Особая осторожность требуется при атипичных стрессовых переломах и переломах с высоким риском развития полного перелома или несращения, особенно шейки бедра, средней трети большеберцовой кости, медиальной лодыжки, таранной кости, ладьевидной кости предплюсны и пятой плюсневой кости.
- Поскольку клинические симптомы стрессового перелома могут имитировать другие менее тяжелые травмы опорно-двигательного аппарата, диагноз стрессового перелома часто можно отложить.
- Обычные рентгеновские лучи имеют низкую чувствительность для обнаружения стрессовых переломов. Обычная рентгенография может не выявить травму из-за стрессового перелома до тех пор, пока не начнется процесс заживления перелома. В некоторых случаях такая задержка постановки диагноза может привести к катастрофическому перелому.
- Радионуклидное сканирование костей очень чувствительно, но не позволяет визуализировать линии перелома.Сцинтиграфия костей давно рекомендована для диагностики стрессовых переломов. Однако, поскольку сцинтиграфия костей включает ионизирующее излучение, ее не следует использовать при наличии альтернативы.
- Компьютерная томография (КТ) позволяет получить мелкие детали костей, но также включает ионизирующее излучение.
- Магнитно-резонансная томография (МРТ) очень чувствительна и специфична, выявляя отек костного мозга и периостальную реакцию, а также обнаруживая линии перелома. МРТ — это метод выбора, когда он доступен.
Ведение
[1, 7]Ведение зависит от того, является ли стрессовый перелом низким или высоким с риском развития осложнений из-за нарушения кровоснабжения. Стресс-переломы с низким и высоким риском требуют периода иммобилизации, чтобы перелом зажил. Однако, хотя большинство переломов с низким риском заживают при консервативном лечении, при травмах с высоким риском обычно требуется хирургическое вмешательство. Консультации хирурга-ортопеда следует проконсультировать на ранней стадии.
Переломы низкого риска
Стрессовые переломы низкого риска включают заднюю большеберцовую кость, 2–4 плюсневые кости, бедренную кость, нижнюю и верхнюю ветвь лобковой кости, крестец и малоберцовую кость.
Принципы консервативного лечения — отдых от отягчающих обстоятельств и устранение или изменение факторов риска, обычно в течение как минимум 4-8 недель. Пациенты могут поддерживать форму, занимаясь на тренажерах, бегая по воде и катаясь на велосипеде.
- Своевременная диагностика важна, поскольку продолжение отягчающих действий только усугубит ситуацию.
- Иногда симптомы возникают из-за того, что кость подвергается напряжению и ремоделирование начинает давать сбои, но до того, как произойдет настоящий стресс-перелом. Вмешательство на этом этапе может быть профилактическим.
- В случае истинного стрессового перелома своевременное вмешательство помогает предотвратить развитие перелома со смещением. Варианты вмешательства включают отдых, наложение гипса, шинирование и внутреннюю фиксацию.
- Управление следует начинать с момента появления подозрений. При подозрении на стрессовый перелом следует начать программу циклического лечения.Это должно позволить человеку устранить источник напряжения костей, сохранить физическую форму, способствовать безопасному возвращению к активности и обеспечить полное выздоровление.
Фаза 1 (1-3 недели)
Первым приоритетом является период отдыха от деятельности, которая вызывает симптомы. Отдых не является абсолютным: позволяя атлету тренироваться без боли, вы предотвращаете атрофию мышц. Цели активного отдыха описаны аббревиатурой REST:
- R снятие аномального стресса.
- E Занимайтесь спортом для поддержания физической формы и предотвращения атрофии.
- S безболезненное возвращение к обычной активности.
- T Время созревания зажившей кости, чтобы догнать усиленное ремоделирование кости.
Фаза 1 направлена на снятие стресса с травмированной области, контролирование боли и предотвращение потери физической формы до тех пор, пока острые симптомы не перестанут проявляться при нормальной активности.
- Отливка может быть показана, когда человек не может избежать стрессора.Гипсовые повязки обычно не используются, так как они могут способствовать дальнейшему ослаблению костей и мышц.
- Ходьба с костылем — альтернатива, позволяющая выполнять упражнения без стресса и удерживать вес.
- Пневматические шины могут уменьшить ненормальную нагрузку на большеберцовую кость, обеспечить поддержку вокруг места перелома и сократить продолжительность реабилитационного процесса.
- Лед используется для уменьшения набухания.
- Противовоспалительные препараты могут помочь при боли.
- Передвижение должно переходить к полной нагрузке, как только оно станет безболезненным.Тем временем рекомендуется физиотерапия для укрепления мышц.
Фаза 2 (обычно 2 недели)
- Пациенты увеличивают физические нагрузки, но остаются в пределах того, что они могут делать без боли.
- Перед переходом к фазе 3 необходимо ходить не менее тридцати минут три раза в неделю без боли.
- Если боль повторяется, вернитесь на шаг назад.
Фаза 3
- Введение в бег или бег трусцой.
- В программе, основанной на конечных целях пациента, бег следует начинать медленно.
- Повышение активности не более чем на 15-20% в неделю.
- Бег трусцой, в которой человек проходит прямые участки и изгибы трассы на расстояние 0,80 км (0,5 мили), за которым следует день отдыха, является хорошей отправной точкой для человека, который надеется вернуться в бег или полевой спорт.
- После того, как это расстояние будет пройдено без боли, человек может начать бегать трусцой три раза в неделю. Расстояние добавляется с шагом 0,80 км (0,5 мили) в неделю, пока спортсмен не завершит 3.2 км (2 мили).
- На этом этапе бег начинается на 1,6 км (1 миля) и увеличивается на 0,80 км (0,5 мили) в неделю, пока не будет достигнуто 5 км (3 мили) или расстояние, соизмеримое с активностью человека.
- На этом этапе спортсмен продолжает физиотерапию для укрепления мышц ног. Как только они смогут приседать в полтора раза больше веса тела, можно начинать тренировки с прыжками.
- Неудача лечения наиболее вероятна на стадии 3.
- Бег должен производиться в цикле из двух недель включения, одной недели перерыва в течение 3-6 недель, чтобы позволить кости реконструироваться.По мере того, как программа бега переходит к бегу на короткие дистанции и определенным видам спорта, количество дней отдыха сокращается.
Боль обычно указывает на то, что уровень активности слишком высок, и активность следует вернуться к предыдущей стадии. Соблюдение режима является критическим и наиболее трудным во время фазы отдыха фазы 3. Поскольку до этого момента пациент, проходивший курс лечения, практически не испытывал боли, прекращение безболезненной функциональной активности трудно принять, и спортсмены могут переусердствовать и соскользнуть назад.
Стресс-переломы с высокой степенью риска
[1, 8, 9]Стресс-перелом большеберцовой кости
Обычно он проявляется постепенным появлением локализованной боли на внутренней поверхности голени. Переломы средней трети передней коры имеют тенденцию к несращению, и в этом случае может потребоваться внутренняя фиксация для предотвращения острого поперечного перелома большеберцовой кости.
Стресс-перелом Талара
Проявляется сильной болью в лодыжке, которая усиливается при нагрузке.Другие симптомы могут включать ночную боль, боль при движениях стопы и лодыжки или боль при сильном прикосновении к таранной кости. Лечение обычно включает в себя начальный период отдыха с использованием костылей или защитной обуви. Упражнения для поддержания гибкости, силы и равновесия также важны для правильной работы голеностопного сустава.
Напряженный перелом пяточной кости
Пациенты обычно испытывают боль как на внутренней, так и на внешней поверхности пяточной кости, которая усиливается при ударной нагрузке.Лечение обычно включает в себя начальный период отдыха, который может включать использование костылей или защитной обуви.
Напряженный перелом пятой плюсневой кости
Пациенты обычно испытывают боль в передней части стопы, которая усиливается при ударной активности и может уменьшаться при отдыхе. Симптомы также могут распространяться на другие участки стопы. Иногда в месте стрессового перелома появляется припухлость или изменение цвета. В более тяжелых случаях для обострения симптомов может быть достаточно стояния или ходьбы (часто вызывая хромоту), и пациенты могут испытывать боль в состоянии покоя.Напряженные переломы пятой плюсневой кости склонны к несращению и прогрессированию до полных переломов. Пациентам часто делают гипсовые повязки на короткие ноги, которые не ходят, в течение шести недель, после чего активность постепенно возобновляется. Большинство пациентов полностью выздоравливают, но иногда требуется внутренняя фиксация.
Напряженный перелом ладьевидной кости предплюсны
Они часто встречаются у бегунов, прыгунов и баскетболистов и обычно проявляются незаметными болями в стопе вдоль медиальной дуги или длинной тыльной стороны.Без лечения выздоровление идет плохо, и даже при отдыхе и постепенном возвращении к активности велик риск отсроченного сращения или несращения. Поэтому рекомендуется иммобилизация в гипсе на срок не менее шести недель с последующей шестинедельной программой реабилитации.
Напряженный перелом медиальной лодыжки
Они возникают у бегунов на длинные дистанции и обычно вызывают боль в медиальной лодыжке. Линия перелома часто бывает вертикальной. Большинство из них реагируют на иммобилизацию в течение шести недель, но некоторым требуется внутренняя фиксация.
Напряженный перелом бедренной кости
Они встречаются редко, но могут иметь серьезные последствия, в частности, прогрессирование до полного перелома шейки бедренной кости. Они должны быть включены в дифференциальный диагноз, когда у спортсмена наблюдается боль в паху и ограниченная подвижность бедра. Пациенты обычно испытывают плохо локализованную боль в передней части бедра, которая усиливается при ударе и уменьшается в покое. Боль может привести к прекращению активности пациента и, в конечном итоге, может появиться, когда он лежит на пораженной ноге, а также ночью, хотя болезненность не может быть обнаружена клинически.
При подозрении на стрессовый перелом шейки бедренной кости необходимо выполнить МРТ, так как это поможет отличить стресс-перелом от растяжения (верхняя сторона) от компрессионного перелома (нижняя сторона). Переломы напряжения обычно требуют хирургического вмешательства. Если МРТ показывает компрессионный перелом с линией перелома менее 50% ширины кости, это можно сначала лечить без операции. В любом случае необходимо внимательно следить за всеми стрессовыми переломами бедренной кости, и если боль усиливается или перелом увеличивается в размере, следует получить хирургическое заключение.Если перелом становится смещенным, его следует лечить быстро, так как существует высокий риск аваскулярного некроза головки бедренной кости
Большинство пациентов с переломом бедренной кости полностью выздоравливают в течение 3-12 месяцев, но в более тяжелых случаях. В таких случаях выздоровление может занять 1-2 года, и у некоторых пациентов могут наблюдаться постоянные симптомы или осложнения, требующие дальнейшего лечения.
Профилактика
Профилактика стрессовых переломов включает внимание к подготовке и технике, а также общие оздоровительные меры для улучшения прочности костей.
Подготовка к упражнениям
- Упражнения с высокой ударной нагрузкой следует увеличивать постепенно, поскольку умеренная нагрузка, прикладываемая к кости контролируемым образом, может укрепить кость и сделать ее менее восприимчивой к стрессовым переломам. Увеличение расстояния не более чем на 10% в неделю позволяет костям адаптироваться.
- Укрепление мышц ног увеличивает поглощение ударов и предотвращает их быстрое утомление.
- Разминка перед тренировкой, включая растяжку.
- Обратитесь за советом к тренировкам, если во время бега появляется боль.
- Сведите к минимуму смену обуви и поверхностей для бега, внося эти изменения постепенно.
- Продолжаются споры о том, снижают ли кроссовки риск стрессовых переломов или фактически он снижается при беге босиком. Систематический обзор не смог прийти к окончательному выводу [10] .
Техника упражнений
- Бег по гладкой, ровной поверхности, такой как беговая дорожка, сопряжен с меньшим риском.
- Следует проанализировать боль или отек, возникающие во время занятий спортом, и прекратить лечение до тех пор, пока не будет рекомендован диагноз / решение. Избегайте бега при травме, особенно при недиагностированной травме.
- Кость самая слабая на третьей неделе после начала стрессовой деятельности. Изменяя интенсивность тренировки в течение третьей недели тренировок (например, переходя от аэробной активности с более высокой к меньшей нагрузке в течение третьей недели), можно уменьшить факторы стресса, связанные со стрессовыми переломами.
Общие меры
- Меры, предотвращающие остеопению и остеопороз, являются полезными — например, отказ от курения, отказ от чрезмерного употребления алкоголя и хорошее потребление кальция и витамина D.
Осложнения
- Если не лечить должным образом стрессовые переломы, они могут перерасти в полный — и, следовательно, более серьезный — перелом. Это особенно верно в отношении участков перелома с повышенным риском, описанных выше.
- Другие возможные осложнения включают отсроченное сращение и несращение, что приводит к инвалидизирующим осложнениям и необходимости внутренней фиксации.
Общие переломы предплечья у взрослых
Переломы верхней конечности часто оцениваются врачами первичной медико-санитарной помощи при первичном обращении пациента или при последующем наблюдении после отделения неотложной помощи. На эти переломы приходится около 2 миллионов обращений в отделения неотложной помощи ежегодно.1 Восемнадцать процентов посещений связаны с переломами плечевой кости; 31 процент приходится на лучевые или локтевые переломы; и 51 процент — переломы запястья, пястной кости или фаланги. Падения — основная причина переломов верхних конечностей.2
Первоначальное лечение трещин обычно следует традиционному протоколу PRICE (защита, отдых, лед, сжатие и подъем). Травмированную руку следует защитить и положить в состояние покоя, используя шину и перевязку. Лед и возвышение могут помочь контролировать боль и отек. В остром периоде следует избегать компрессии конечности из-за возможных осложнений, связанных с отеком, таких как синдром острого компартмента. При необходимости для снятия боли могут быть назначены анальгетики. Окончательное лечение переломов предплечья может варьироваться от функциональной фиксации до хирургической фиксации.Поскольку потеря подвижности является наиболее частым осложнением, обычно рекомендуется ранняя мобилизация. травмы. Это требует тщательного осмотра всей руки. Любые трещины на коже должны быть оценены, чтобы исключить возможность открытого перелома. Вывих суставов, открытые переломы и сосудисто-нервные повреждения являются показаниями для немедленного обращения к ортопеду (таблица 1).4–7 Нейроваскулярное обследование включает оценку наполнения капилляров, а также пульса в лучевой и локтевой артериях. Сенсорные и двигательные функции кисти и запястья должны быть задокументированы, с акцентом на функцию срединного нерва из-за его предрасположенности к травмам при травмах предплечья.
Просмотреть / распечатать таблицу
Таблица 1.Показания к ортопедической консультации при лечении переломов предплечья
| Абсолютные показания | ||||||||||||||||||||||||
| Вывих сустава | ||||||||||||||||||||||||
| Нервно-сосудистое повреждение | ||||||||||||||||||||||||
| Открытые переломы | ||||||||||||||||||||||||
| Относительные показания | ||||||||||||||||||||||||
| Измельчение | ||||||||||||||||||||||||
|
| ||||||||||||||||||||||||
| Абсолютные показания | ||||||||||||||||||
| Вывих сустава | ||||||||||||||||||
| Нестабильность сустава | ||||||||||||||||||
| Относительные показания | ||||||||||||||||||
| Измельчение | ||||||||||||||||||
| Смещение | ||||||||||||||||||
| Внутрисуставное поражение на основе лучевой диагностики перелом.Стандартная рентгенография должна включать задний вид спереди и сбоку. Если наличие перелома остается под сомнением, можно использовать виды под углом для дополнения основной серии. Небольшие, скрытые или внутрисуставные переломы могут не быть обнаружены на первичной рентгенографии. Передняя жировая подушечка обычно визуализируется в локте, но излияние вызывает подъем жировой подушечки (знак паруса). Задняя жировая подушечка является аномальной находкой.8 Наличие знака паруса или визуализированной задней жировой подушечки свидетельствует о переломе или другом внутрисуставном процессе (рис. 1).При наличии недавней травмы пациентов с визуализированной задней жировой подушечкой и отсутствием других признаков травмы скелета следует лечить так, как если бы произошел перелом. При высоком подозрении на перелом целесообразно выполнить повторную рентгенографию через 10–14 дней. Если требуется немедленное подтверждение или исключение перелома, или если есть вопрос о наличии нестабильности сустава или связанного с ним повреждения связок, может быть проведена магнитно-резонансная томография. Просмотр / печать Рисунок
Рисунок 1. Перелом головки лучевой кости типа I по Мэйсону. Излияние в сустав видно по смещению передней жировой подушечки или знака паруса (черная стрелка). Задняя жировая подушечка (белая стрелка) также является признаком перелома. Рис. 1. Перелом головки лучевой кости типа I по Мейсону. Излияние в сустав видно по смещению передней жировой подушечки или знака паруса (черная стрелка). Задняя жировая подушечка (белая стрелка) также является признаком перелома. Типы переломовПЕРЕЛОМЫ ДИСТАЛЬНОГО РАДИУСАПереломы дистального радиуса, также известные как переломы Кол-ле, составляют до одной шестой всех пролеченных переломов.Они наиболее распространены у молодых людей и пожилых людей4. Механизм травмы в этих двух группах, как правило, различается: у более молодого населения обычно возникают переломы в результате высокоэнергетической травмы, а у пожилого населения — травмы с малой степенью воздействия. например, от простого падения. Эти переломы традиционно лечили закрытыми манипуляциями и литьем. Однако теперь признано, что многие из этих трещин нестабильны, и литье может не поддерживать приемлемого восстановления.5 Кроме того, достижения в хирургической технике улучшили стабильность переломов, что позволило ускорить движение и реабилитацию. 5 Большая часть доказательств в поддержку различных методов лечения недостаточно развита. Кокрановские обзоры рандомизированных контролируемых исследований хирургических и медицинских вмешательств по поводу переломов дистального отдела лучевой кости у взрослых выявили недостаточные доказательства для выбора лечения.9,10 Из-за этого решения о лечении часто принимаются на основе опыта врачей и мнений экспертов. Для врачей первичного звена первичное ведение включает принятие решения о направлении пациента к ортопеду.Молодой, активный пациент, занятие или хобби которого требует высокофункциональной руки и запястья, может предпочесть более агрессивное лечение, чем пожилой, сидячий пациент, который больше заинтересован в обезболивании и может терпеть некоторую потерю подвижности. Поскольку нехирургическое лечение лиц с внутрисуставными переломами увеличивает риск осложнений, таких как лучезапястный артрит, 4,6,7,11 следует настоятельно рекомендовать направление к специалисту при любом переломе, который распространяется на лучезапястный сустав или дистальный лучевой сустав.Кроме того, переломы, требующие репозиции, потенциально нестабильны и могут потребовать хирургической фиксации.7,11,12 Если врач первичной медико-санитарной помощи не имеет большого опыта лечения переломов, лучше всего направить пациентов с переломами дистального отдела лучевой кости, требующими манипуляций, к хирургу-ортопеду. Для полной рентгенологической оценки перелома дистального отдела лучевой кости требуется как минимум два вида (задне-передний и боковой) запястья. Косая рентгенография часто требуется для полной оценки степени перелома.Рентгенограммы следует тщательно исследовать на предмет внутрисуставных переломов, травм запястья, вывиха дистального лучевого сустава и других связанных переломов, например, переломов шиловидного отростка локтевой кости. Наличие любого из этих результатов требует направления к ортопеду. Угол и смещение перелома можно оценить с помощью рентгенографии путем измерения радиальной высоты, радиального наклона и ладонного наклона. Радиолог может предоставить их по запросу. Рисунки 2 и 3 иллюстрируют эти измерения.13 Мнения расходятся относительно допустимой величины смещения, но общепризнано, что вероятность неблагоприятного исхода увеличивается по мере того, как каждый параметр отклоняется от нормы. Показания для репозиции и направления включают потерю ладонного наклона с результирующим дорсальным углом дистальной лучевой суставной поверхности более 5-10 градусов, изменением радиального наклона более 5-10 градусов или радиальным укорочением более 2 мм5. –7,14 Просмотр / печать рисунка
Рисунок 2. Радиальная высота (синие линии) — это разница в мм между самой дистальной точкой радиального шиловидного отростка и самой дистальной точкой локтевой суставной поверхности. Радиальный наклон (красные линии) — это относительный угол дистальной лучевой суставной поверхности к линии, перпендикулярной длинной оси лучевой кости. На этом рисунке представлены нормальные значения. Информация из справочника 13. Рис. 2. Радиальная высота (синие линии) — это разница в мм между самой дистальной точкой радиального шиловидного отростка и самой дистальной точкой локтевой суставной поверхности.Радиальный наклон (красные линии) — это относительный угол дистальной лучевой суставной поверхности к линии, перпендикулярной длинной оси лучевой кости. На этом рисунке представлены нормальные значения. Информация из справочника 13. Просмотр / печать Рисунок
Рисунок 3. Воларный наклон — это угол, образованный линией, соединяющей дистальные точки ладонной и дорсальной кромок лучевой кости, и вторая линия, перпендикулярная длинной оси радиуса.На этом рисунке представлены нормальные значения. Информация из справочного материала 13. Рис. 3. Волярный наклон — это угол, образованный линией, соединяющей дистальные точки ладонного и дорсального края лучевой кости, и второй линией, перпендикулярной длинной оси лучевой кости. радиус. На этом рисунке представлены нормальные значения. Информация из справочника 13. Переломы дистального отдела лучевой кости, которые минимально смещены или повреждены (рис. 4), можно лечить с помощью иммобилизации на срок от четырех до восьми недель.5,11,12 Первоначально может потребоваться наложение шины на ладонь или сахарный язык, если имеется значительный отек. Окончательное лечение должно основываться на характеристиках перелома и предпочтениях пациента. Более молодые пациенты с хорошим здоровьем костей и переломами без смещения часто можно лечить с помощью ладонной шины, тогда как пациенты с минимальным смещением или остеопоротической костью должны иметь дополнительную защиту с помощью короткой повязки на руку.5,11,12 Университет Оттавы, Онтарио, Канада , предлагает видео демонстрации правильной техники литья и наложения шин на https: // intermed.med.uottawa.ca/procedures/cast. Крайне важно выполнять еженедельную рентгенографию в течение первых трех недель, потому что даже переломы, которые кажутся стабильными, могут смещаться на раннем этапе лечения, особенно у пожилых пациентов.6 Любая гипсовая повязка или шина не должны препятствовать движению локтя, пястно-фалангового сустава или пальцев. Посмотреть / распечатать Рисунок
Рисунок 4. Минимально смещенный перелом дистального отдела лучевой кости (стрелки). (A) Задний вид спереди.(B) Вид сбоку. Рис. 4. Минимально смещенный перелом дистального отдела лучевой кости (стрелки). (A) Задний вид спереди. (B) Вид сбоку. ПЕРЕЛОМЫ СРЕДНЕЙ ПЕРЕДНИИПереломы лучевой и локтевой костей (переломы обеих костей) сложны и трудно поддаются успешному лечению.11,15 Переломы без смещения могут смещаться, несмотря на внешнюю иммобилизацию.11 С изолированными переломами диафиза лучевой кости также трудно справиться. Пациентов с такими переломами следует направлять к ортопеду, если только лечащий врач не имеет значительного опыта в этом лечении. Хотя изолированные переломы диафиза локтевого сустава встречаются редко, их можно успешно лечить консервативными методами. Часто называемые «ночными палочками», многие переломы диафиза локтевой кости вызваны прямым ударом по приподнятому предплечью.16 Для полного обследования требуется задне-передняя и боковая рентгенография всего предплечья, включая запястье и локоть. Врач должен убедиться, что при переломах проксимальной трети локтевой кости (т.например, перелом Монтеджи), поскольку для этого требуется консультация ортопеда. Изолированные переломы диафиза локтевой кости, которые не смещены более чем на 50 процентов диаметра кости и угол наклона менее 10 градусов, можно лечить с помощью короткой повязки на руку или функционального бандажа на предплечье в течение четырех-восьми недель11,15-17 A Функциональный бандаж позволяет неограниченное движение запястья и локтя, снижая риск постиммобилизационной скованности. Если вначале используется короткая повязка на руку, ее следует заменить на функциональную скобу примерно через две недели.Рентгенографию следует повторять еженедельно в течение первых трех недель для выявления смещения перелома. ЛУЧЕВЫЕ ПЕРЕЛОМЫ ГОЛОВКИПереломы лучевой головки составляют до 5,4% всех переломов и около 33% переломов локтя.18 Обычно они вызваны падением на вытянутую руку с пронаированным предплечьем или с небольшим сгибанием локтя. , или прямой удар в боковой локоть. Движения предплечья болезненны и ограничиваются переломами головки лучевой кости. Болезненность может проявляться над головкой лучевой кости дистальнее латерального надмыщелка.Обычно достаточно стандартной рентгенографии, хотя может потребоваться косой или радиокапителлярный обзор. Переломы головки лучевой кости классифицируются с использованием системы Мейсона (таблица 2) .19 Переломы типа I по Мейсону обычно лечат консервативно, и их можно лечить в условиях первичной медико-санитарной помощи. При таких переломах локоть накладывается на заднюю шину на пять-семь дней, после чего следует ранняя мобилизация и перевязка для комфорта. Аспирацию выпота можно рассматривать как облегчение боли и более раннюю подвижность.Есть данные, подтверждающие немедленное начало движения локтя у пациентов с переломом Мэйсона I. В одном исследовании 60 пациентов с минимально смещенными переломами головки лучевой кости были рандомизированы для немедленной мобилизации или пятидневной задержки до мобилизации.20 Не было изменений в результатах через четыре недели или три месяца; однако пациенты с более ранней мобилизацией имели меньше боли и лучше функционировали через семь дней после травмы. Рандомизированное исследование немедленной мобилизации с помощью повязки для обеспечения комфорта по сравнению с двумя неделями гипсовой повязки не выявило никаких преимуществ при использовании повязки.21 Просмотреть / распечатать таблицу Таблица 2.Классификация переломов головки лучевой кости по Мэйсону
Классификация переломов головки лучевой кости по Мэйсону
|
