Хирургическое отделение опухолей костей, мягких тканей и кожи
Хирургическое отделение опухолей костей, мягких тканей и кожи НМИЦ онкологии им Н.Н. Петрова объединило в себе передовые технологические и научные тенденции лечения опухолей опорно-двигательного аппарата, внеорганных локализаций и кожи.
Специалистами отделения осуществляется комплексное лечение и своевременная диагностика таких групп заболеваний как:
- опухоли костей (остеосаркома, хондросаркома, саркома Юинга, гигантоклеточная опухоль кости, хордома и т.д.)
- опухоли мягких тканей (синовиальная саркома, липосаркома, лейомиосаркома, недифференцированная плеоморфная саркома и т.д.), включая внеорганные забрюшинные саркомы.
- злокачественные новообразования кожи (меланома, базальноклеточный рак (базалиома), плоскоклеточный рак кожи, болезнь Боуена, карцинома Меркеля, саркома Капоши, карцинома придатков кожи).
Применяемые высокотехнологичные хирургические методы лечения:
- При опухолях костей:
— Сохраняющие конечность операции с резекцией костей и одномоментным эндопротезированием и реконструктивной пластикой дефектов.
— Резекция костей таза с одномоментным эндопротезированием
3D моделирование резекции костей таза с одномоментным эндопротезированием
Рентгенограмма после резекции и эндопротезирования таза
3D моделирование резекции костей таза с одномоментным эндопротезированием
Рентгенограмма после резекции и эндопротезирования таза
Рентгенограмма после эндопротезирования дистальной трети лучевой кости и лучезапястного сустава
Рентгенограмма после эндопротезирования проксимальной трети большеберцовой кости и коленного сустава
Рентгенограмма после резекции и эндопротезирования таза
- При злокачественных новообразования кожи:
— Иссечение опухолей кожи с различными видами реконструктивной пластики.
— Иссечение опухолей кожи с применением интраоперационной фотодинамической терапии с гипертермией.
— Изолированная регионарная гипертермическая химиоперфузия конечностей — вариант местной (регионарной) химиотерапии, в результате чего создается высокая концентрация препаратов в месте локализации опухоли, при минимальном всасывании в системный кровоток. Таким образом, появляется возможность максимально агрессивного воздействия на опухоль при минимальной системной токсичности.
— Биопсия сигнальных лимфатических узлов при меланоме — это процедура, в которой выявляют сигнальный лимфатический узел, удаляют его и исследуют на отсутствие метастатического поражения, что позволяет обеспечить наиболее оптимальную дальнейшую тактику лечения.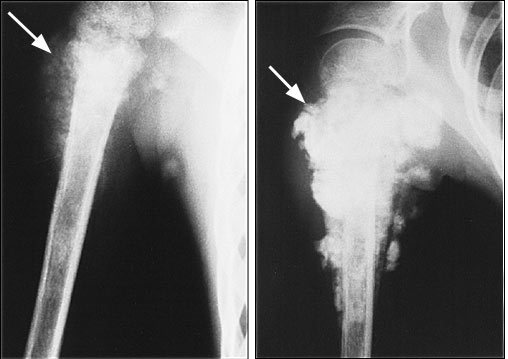
- При опухолях мягких тканей:
— Изолированная регионарная гипертермическая химиоперфузия конечностей
— Органосохраняющие операции при опухолях мягких тканей с различными видами пластики (пластика свободным кожным лоскутом, пластика свободным кожно-мышечным лоскутом с использованием микрохирургической техники, кожная пластика на питающей ножке)
— Удаление забрюшинных опухолей с выполнением мультиорганных резекций.
Отличительной особенностью отделения опухолей костей, мягких тканей и кожи НМИЦО им. Н.Н. Петрова является проведение еженедельных мультидисциплинарных консилиумов (MDT – multidisciplinary team – «мультидисциплинарная команда») в составе онкологов-хирургов, лучевых диагностов, химиотерапевтов, радиологов, патоморфологов, где обсуждаются все клинические случаи сарком, решаются вопросы дальнейшего ведения и лечения пациентов столь редкой патологии, что позволяет не только улучшить качество оказываемой помощи, но и значительно ускорить процесс диагностики и лечения.
Н.Н. Петрова является проведение еженедельных мультидисциплинарных консилиумов (MDT – multidisciplinary team – «мультидисциплинарная команда») в составе онкологов-хирургов, лучевых диагностов, химиотерапевтов, радиологов, патоморфологов, где обсуждаются все клинические случаи сарком, решаются вопросы дальнейшего ведения и лечения пациентов столь редкой патологии, что позволяет не только улучшить качество оказываемой помощи, но и значительно ускорить процесс диагностики и лечения.
В рамках НМИЦО им. Н.Н. Петрова осуществляется первичная диагностика опухолей указанных локализаций и оказывается комплексное лечение, включающее неоадъювантную лучевую и химиотерапию, хирургический этап лечения и адъювантную терапию.
Как проходит диагностика и лечение для пациента:
- Первичный приём специалиста в клинико-диагностическом центре.
- Обследование.
- Бесплатное лечение в рамках ОМС или ВМП.
- После выписки, согласно стандартам оказания медицинской помощи, пациенты при необходимости направляются к смежным специалистам лучевой терапии, химиотерапии. Тем самым обеспечивается комплексный подход в лечении онкологических заболеваний.
- Обеспечивается постоянный контроль за течением болезни путем диспансерного наблюдения.
Хирургическое отделение опухолей костей, мягких тканей и кожи является одним из лидирующих в стране. Врачи отделения обдают богатым опытом диагностики и лечения сарком костей, мягких тканей и злокачественных образований кожи.
Все врачи отделения имеют научные степени и являются членами ведущих медицинских организаций.
Опухоли костей — причины, симптомы, диагностика и лечение
Опухоли костей – группа злокачественных и доброкачественных новообразований, возникающих из костной либо хрящевой ткани. Чаще в эту группу относят первичные опухоли, но ряд исследователей называет опухолями костей и вторичные процессы, которые развиваются в костях при метастазировании злокачественных новообразований, расположенных в других органах. Для уточнения диагноза используется рентгенография, КТ, МРТ, УЗИ, радионуклидные методы и биопсия тканей. Лечение доброкачественных и первичных злокачественных опухолей костей обычно оперативное. При метастазах чаще используются консервативные методики.
Общие сведения
 Вторичные (метастатические) костные опухоли являются распространенным осложнением других злокачественных новообразований, например, рака легких или рака молочной железы. У детей чаще выявляются первичные опухоли костей, у взрослых – вторичные.
Вторичные (метастатические) костные опухоли являются распространенным осложнением других злокачественных новообразований, например, рака легких или рака молочной железы. У детей чаще выявляются первичные опухоли костей, у взрослых – вторичные.Доброкачественные опухоли костей обнаруживаются реже злокачественных. Большинство новообразований локализуется в области трубчатых костей (в 40-70% случаев). Нижние конечности поражаются вдвое чаще верхних. Проксимальная локализация считается прогностически неблагоприятным признаком – такие опухоли протекают более злокачественно и сопровождаются частыми рецидивами. Первый пик заболеваемости приходится на 10-40 лет (в этом периоде чаще развивается саркома Юинга и остеосаркома), второй – на возраст после 60 лет (чаще возникают фибросаркомы, ретикулосаркомы и хондросаркомы). Лечением доброкачественных опухолей костей занимаются ортопеды, травматологи и онкологи, злокачественных – только онкологи.
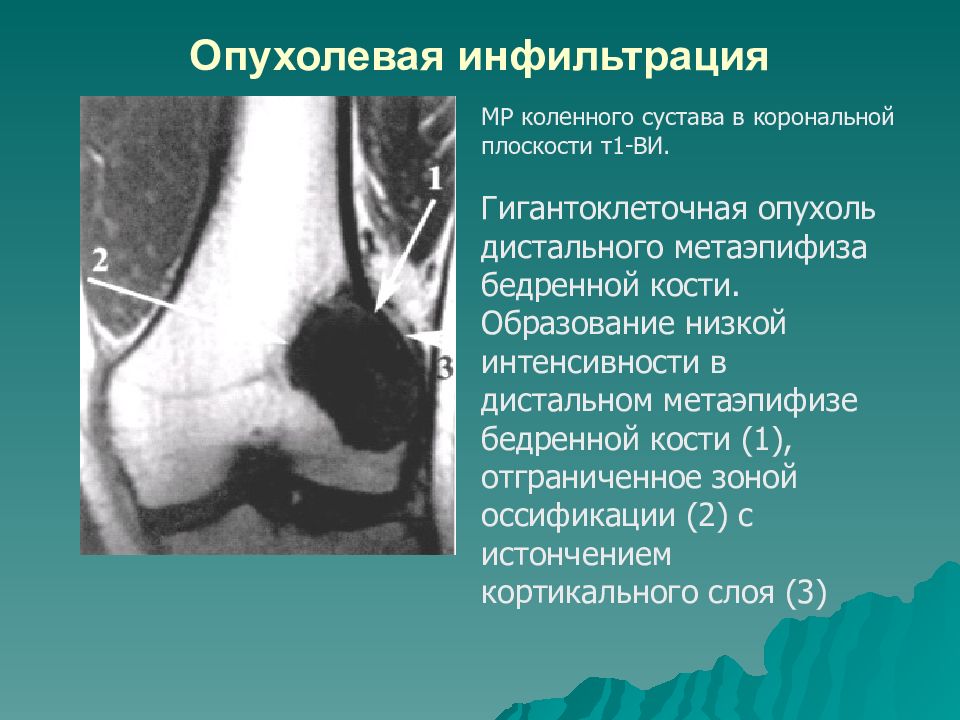
КТ левого бедра. Объемное образование (оссифицированная энхондрома) в нижней трети диафиза бедренной кости.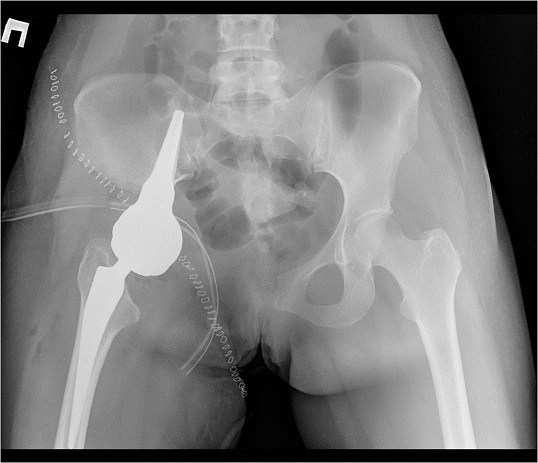
Опухоли костей
Доброкачественные опухоли костей
Остеома
Одна из самых благоприятно текущих доброкачественных опухолей костей. Представляет собой нормальную губчатую или компактную кость с элементами перестройки. Чаще остеома выявляется в подростковом и юношеском возрасте. Растет очень медленно, может годами протекать бессимптомно. Обычно локализуется в костях черепа (компактная остеома), плечевых и бедренных костях (смешанные и губчатые остеомы). Единственная опасная локализация – на внутренней пластинке костей черепа, поскольку опухоль может сдавливать мозг, вызывая повышение внутричерепного давления, эпиприпадки, расстройства памяти и головные боли.
Представляет собой неподвижное, гладкое, плотное безболезненное образование. На рентгенограмме костей черепа компактная остеома отображается в виде овального или округлого плотного гомогенного образования с широким основанием, четкими границами и ровными контурами. На рентгенограммах трубчатых костей губчатые и смешанные остеомы выявляются, как образования, имеющие гомогенную структуру и четкие контуры.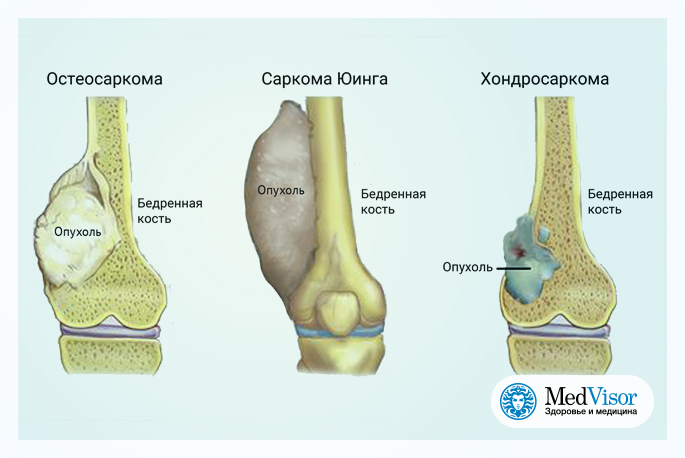 Лечение – удаление остеомы в сочетании с резекцией прилегающей пластинки. При бессимптомном течении возможно динамическое наблюдение.
Лечение – удаление остеомы в сочетании с резекцией прилегающей пластинки. При бессимптомном течении возможно динамическое наблюдение.
Остеоид-остеома
Опухоль кости, состоящая из остеоида, а также незрелой костной ткани. Характерны малые размеры, хорошо заметная зона реактивного костеобразования и четкие границы. Чаще выявляется у молодых мужчин и локализуется в трубчатых костях нижних конечностей, реже – в области плечевых костей, таза, костей запястья и фаланг пальцев. Как правило, проявляется резкими болями, в отдельных случаях возможно бессимптомное течение. На рентгенограммах выявляется в виде овального или округлого дефекта с четкими контурами, окруженного зоной склерозированной ткани. Лечение – резекция вместе с очагом склероза. Прогноз благоприятный.
КТ коленного сустава. Остеоид-остеома большеберцовой кости.
Остеобластома
Опухоль кости, по строению похожая на остеоид-остеому, но отличающаяся от нее большими размерами. Обычно поражает позвоночник, бедренную, большеберцовую и тазовые кости. Проявляется выраженным болевым синдромом. В случае поверхностного расположения может выявляться атрофия, гиперемия и отек мягких тканей. Рентгенологически определяется овальный или округлый участок остеолиза с нечеткими контурами, окруженный зоной незначительного перифокального склероза. Лечение – резекция вместе со склерозированным участком, расположенным вокруг опухоли. При полном удалении прогноз благоприятный.
Обычно поражает позвоночник, бедренную, большеберцовую и тазовые кости. Проявляется выраженным болевым синдромом. В случае поверхностного расположения может выявляться атрофия, гиперемия и отек мягких тканей. Рентгенологически определяется овальный или округлый участок остеолиза с нечеткими контурами, окруженный зоной незначительного перифокального склероза. Лечение – резекция вместе со склерозированным участком, расположенным вокруг опухоли. При полном удалении прогноз благоприятный.
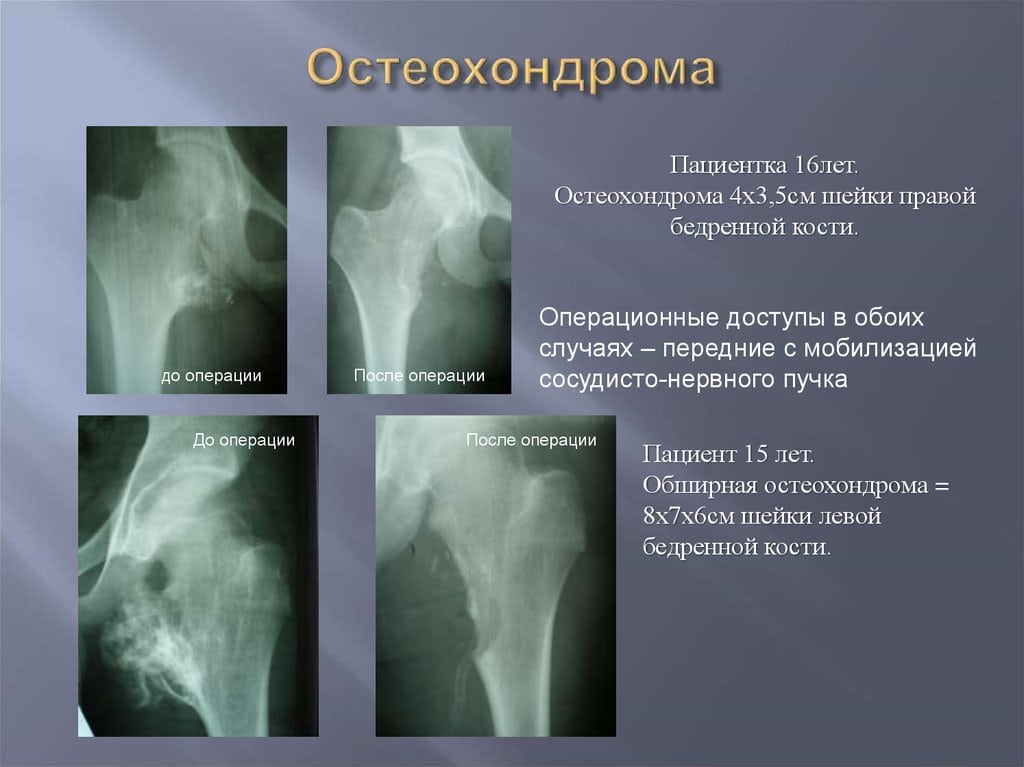
Остеохондрома
Другое название этой опухоли — «костно-хрящевой экзостоз», локализуется в зоне хряща длинных трубчатых костей. Состоит из костной основы, покрытой хрящевым покровом. В 30% случаев остеохондрома выявляется в области колена. Может развиваться в проксимальной части плечевой кости, головке малоберцовой кости, позвоночнике и костях таза. Из-за расположения вблизи сустава нередко становится причиной реактивного артрита, нарушения функции конечности. При проведении рентгенографии выявляется четко очерченная бугристая опухоль с негомогенной структурой на широкой ножке.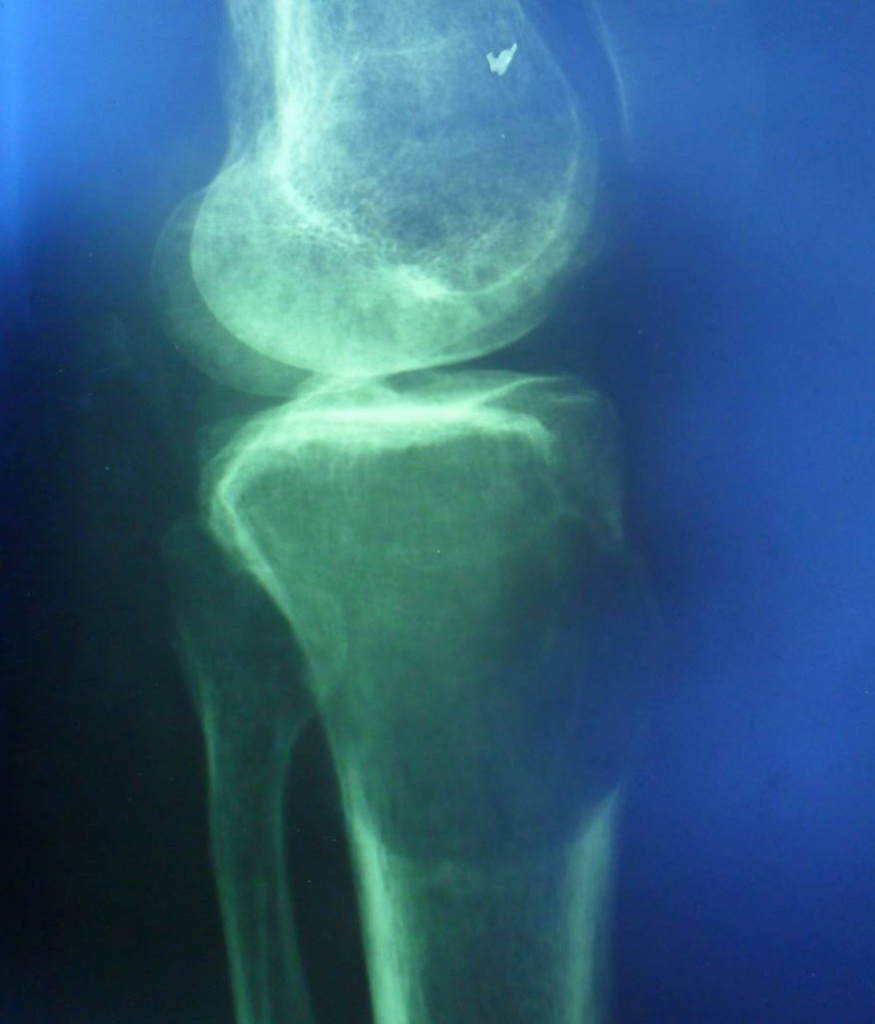 Лечение – резекция, при образовании значительного дефекта – костная пластика. При множественных экзостозах ведется динамическое наблюдение, операция показана при быстром росте или сдавлении соседних анатомических образований. Прогноз благоприятный.
Лечение – резекция, при образовании значительного дефекта – костная пластика. При множественных экзостозах ведется динамическое наблюдение, операция показана при быстром росте или сдавлении соседних анатомических образований. Прогноз благоприятный.
Хондрома
КТ левого бедра. Оссифицированная энхондрома бедренной кости (этот же пациент).
Доброкачественная опухоль кости, развивающаяся из хрящевой ткани. Может быть одиночной либо множественной. Локализуется хондрома в костях стопы и кисти, реже – в ребрах и трубчатых костях. Может располагаться в костномозговом канале (энхондрома) или по наружной поверхности костей (экхондрома). Озлокачествляется в 5-8% случаев. Обычно течет бессимптомно, возможны неинтенсивные боли. На рентгеновских снимках определяется округлый либо овальный очаг деструкции с четкими контурами. Отмечается неравномерное расширение кости, у детей возможна деформация и отставание роста сегмента конечности. Лечение хирургическое: резекция (при необходимости с эндопротезированием или костной пластикой), при поражении костей стопы и кисти иногда требуется ампутация пальцев. Прогноз благоприятный.
Прогноз благоприятный.
Злокачественные опухоли костей
КТ таза. Метастатическая карцинома подвздошной кости слева с деструкцией костной ткани (красная стрелка) и обширным мягкоктанным компонентом (зеленая стрелка)
Остеогенная саркома
Опухоль кости, возникающая из костной ткани, склонная к бурному течению, быстрому образованию метастазов. Развивается преимущественно в возрасте 10-30 лет, мужчины страдают вдвое чаще женщин. Обычно локализуется в метаэпифизах костей нижних конечностей, в 50% случаев поражает бедро, затем следуют большеберцовая, малоберцовая, плечевая, локтевая кости, кости плечевого пояса и таза. На начальных стадиях проявляется тупыми неясными болями. Затем метаэпифизарный конец кости утолщается, ткани становятся пастозными, образуется видимая венозная сеть, формируются контрактуры, боли усиливаются, становятся невыносимыми.
На рентгенограммах бедра, голени и других пораженных костей на начальных стадиях выявляется очаг остеопороза со смазанными контурами. В последующем образуется дефект костной ткани, определяется веретенообразное вздутие надкостницы и игольчатый периостит. Лечение – оперативное удаление опухоли. Раньше применяли ампутации и экзартикуляции, теперь чаще выполняют органосохраняющие операции на фоне пред- и послеоперационной химиотерапии. Дефект кости замещают аллопротезом, имплантатом из металла или пластика. Пятилетняя выживаемость – примерно 70% при локализованных опухолях.
В последующем образуется дефект костной ткани, определяется веретенообразное вздутие надкостницы и игольчатый периостит. Лечение – оперативное удаление опухоли. Раньше применяли ампутации и экзартикуляции, теперь чаще выполняют органосохраняющие операции на фоне пред- и послеоперационной химиотерапии. Дефект кости замещают аллопротезом, имплантатом из металла или пластика. Пятилетняя выживаемость – примерно 70% при локализованных опухолях.
Хондросаркома
Злокачественная опухоль кости, образующаяся из хрящевой ткани. Встречается редко, как правило – у пожилых мужчин. Обычно локализуется в ребрах, костях плечевого пояса, костях таза и проксимальных отделах костей нижних конечностей. В 10-15% образованию хондросаркомы предшествуют экхондромы, энхондромы, остеохондроматоз, солитарные остеохондромы, болезнь Педжета и болезнь Олье.
Проявляется интенсивными болями, затруднением движений в прилегающем суставе и отечностью мягких тканей. При расположении в позвонках развивается пояснично-крестцовый радикулит.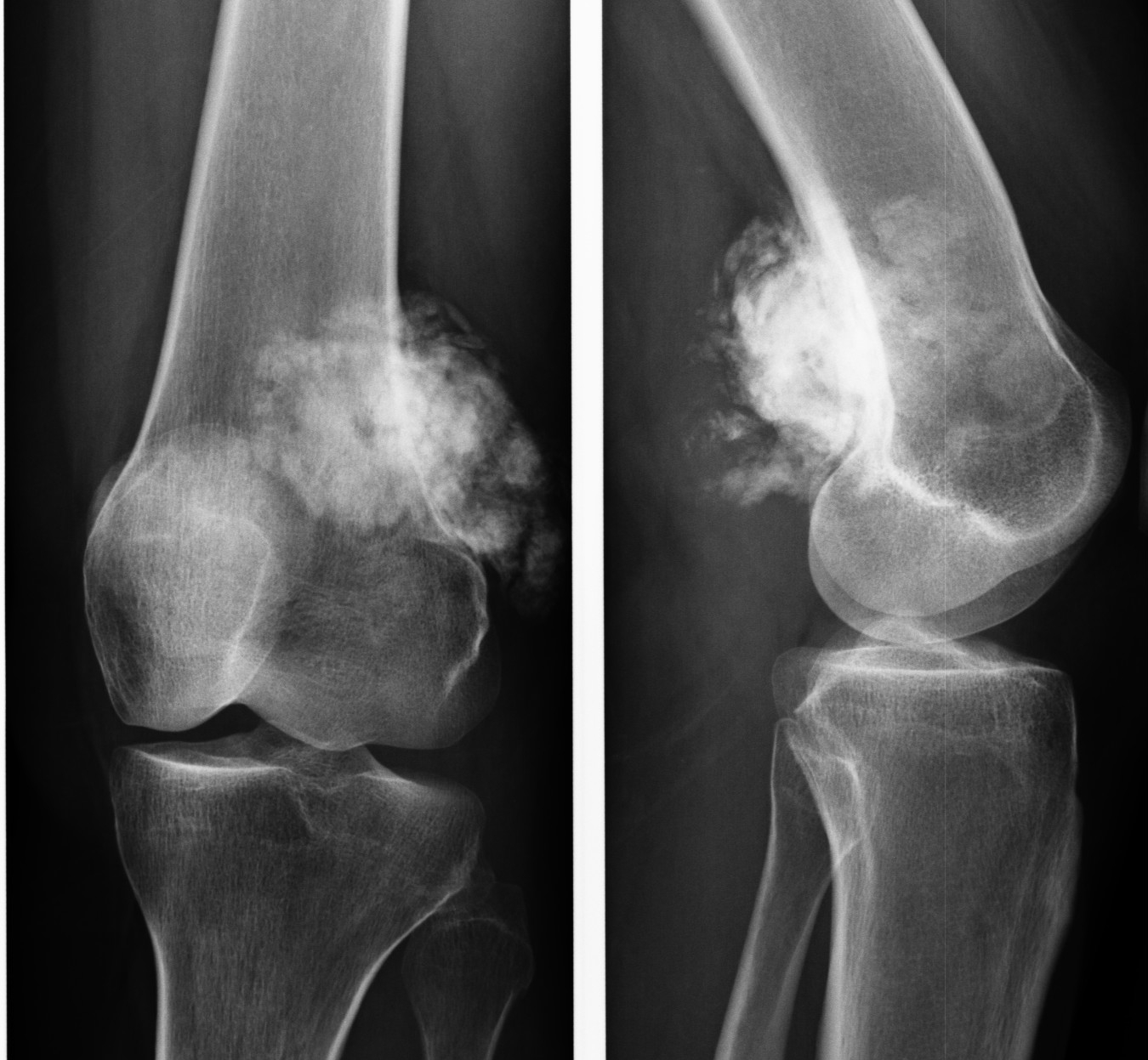 Течение обычно медленное. На рентгенограммах обнаруживается очаг деструкции. Кортикальный слой разрушен, периостальные наложения выражены нерезко, имеют вид спикул или козырька. Для уточнения диагноза могут назначаться МРТ, КТ, остеосцинтиграфия, открытая и проникающая игольчатая биопсия. Лечение чаще комплексное – химиохирургическое или радиохирургическое.
Течение обычно медленное. На рентгенограммах обнаруживается очаг деструкции. Кортикальный слой разрушен, периостальные наложения выражены нерезко, имеют вид спикул или козырька. Для уточнения диагноза могут назначаться МРТ, КТ, остеосцинтиграфия, открытая и проникающая игольчатая биопсия. Лечение чаще комплексное – химиохирургическое или радиохирургическое.
Саркома Юинга
Третья по распространенности злокачественная опухоль кости. Чаще поражает дистальные отделы длинных трубчатых костей нижних конечностей, реже выявляется в области костей плечевого пояса, ребер, таза и позвоночника. Описана в 1921 году Джеймсом Юингом. Обычно диагностируется у подростков, мальчики страдают в полтора раза чаще девочек. Является чрезвычайно агрессивной опухолью – еще на этапе постановки диагноза у половины больных обнаруживаются метастазы, выявляемые при помощи обычных методов исследования. Частота микрометастазирования еще выше.
На ранних стадиях проявляется неясными болями, усиливающимися по ночам и не стихающими в покое.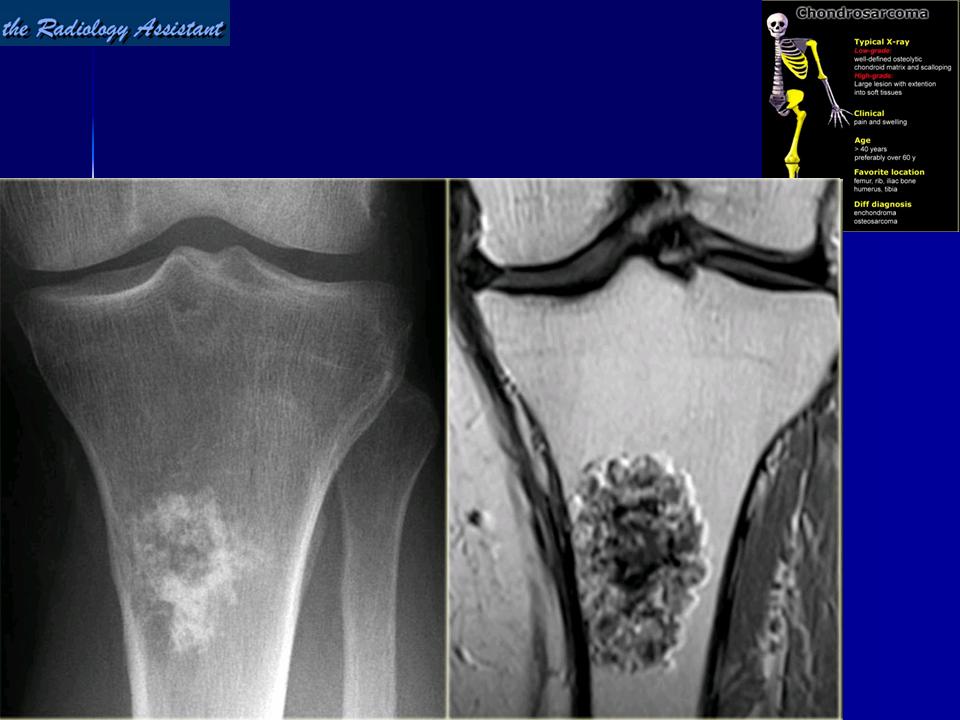 В последующем болевой синдром становится интенсивным, нарушает сон, препятствует повседневной активности, вызывает ограничение движений. На поздних стадиях возможны патологические переломы. Характерны также общие симптомы: снижение аппетита, кахексия, повышение температуры, анемия. При осмотре выявляется расширение подкожных вен, пастозность мягких тканей, местная гипертермия и гиперемия.
В последующем болевой синдром становится интенсивным, нарушает сон, препятствует повседневной активности, вызывает ограничение движений. На поздних стадиях возможны патологические переломы. Характерны также общие симптомы: снижение аппетита, кахексия, повышение температуры, анемия. При осмотре выявляется расширение подкожных вен, пастозность мягких тканей, местная гипертермия и гиперемия.
Для уточнения диагноза может назначаться рентгенография, КТ, МРТ, позитронно-эмиссионная томография, ангиография, остеосцинтиграфия, УЗИ, трепанобиопсия, биопсия опухоли, молекулярно-генетическое и иммуногистохимическое исследования. На рентгеновских снимках определяется зона с участками деструкции и остеосклероза. Кортикальный слой нечеткий, расслоен и разволокнен. Выявляется игольчатый периостит и выраженный мягкотканный компонент с однородной структурой.
Лечение – многокомпонентная химиотерапия, лучевая терапия, при возможности осуществляется радикальное удаление опухоли (включая мягкотканный компонент), при этом в последние годы часто применяются органосохраняющие операции. При невозможности удалить новообразование полностью выполняется нерадикальное вмешательство. Все операции проводятся на фоне пред- и послеоперационной лучевой и химиотерапии. Пятилетняя выживаемость при саркоме Юинга – около 50%.
При невозможности удалить новообразование полностью выполняется нерадикальное вмешательство. Все операции проводятся на фоне пред- и послеоперационной лучевой и химиотерапии. Пятилетняя выживаемость при саркоме Юинга – около 50%.
На Урале впервые установили протез пациенту с обширной опухолью бедренной кости
Собрали, как конструктор: специалисты Свердловского онкоцентра установили протез пациенту с обширной опухолью кости.
Константин Краснов сегодня уверенно шагает на двух ногах – еще месяц назад это казалось ему несбыточной мечтой. Злокачественная опухоль буквально сломала бедренную кость. Вариантов в таком случае, признаются врачи, немного: мужчине грозила ампутация ноги. Стать первым, кому пораженную кость заменят титановым имплантом в Свердловском онкоцентре, мужчина решил, почти не раздумывая.
Константин Краснов, пациент Свердловского областного онкологического диспансера: «Сейчас хожу, с удовольствием бы, конечно, я бы выбросил эти костыли, пошел бы уже так.Как бы боли не чувствую, но придерживаюсь рекомендаций врачей».
До этого пациентов с подобным диагнозом отправляли в федеральные клиники, а когда времени на переезд не было, ампутировали зараженные участки. Константину Краснову кость и коленный сустав, признаются врачи, собирали, как конструктор. Чтобы механизм работал слаженно, подготовку прошли все – и хирурги, и техника.
Дмитрий Гусев, хирург Свердловского областного онкологического диспансера: «Это обучение медсестры, которая нам помогала. Это организация всего процесса технологического, потому что для того, чтобы установить этот протез, было привезено достаточно большое количество инструментов, для того, чтобы поставить этот протез, – это около шести ящиков инструментов».
Операцию по установке титанового импланта осложняла опухоль, которую необходимо было удалить так, чтобы не повредить здоровые ткани, и не дать онкологическому заболеванию развиваться дальше.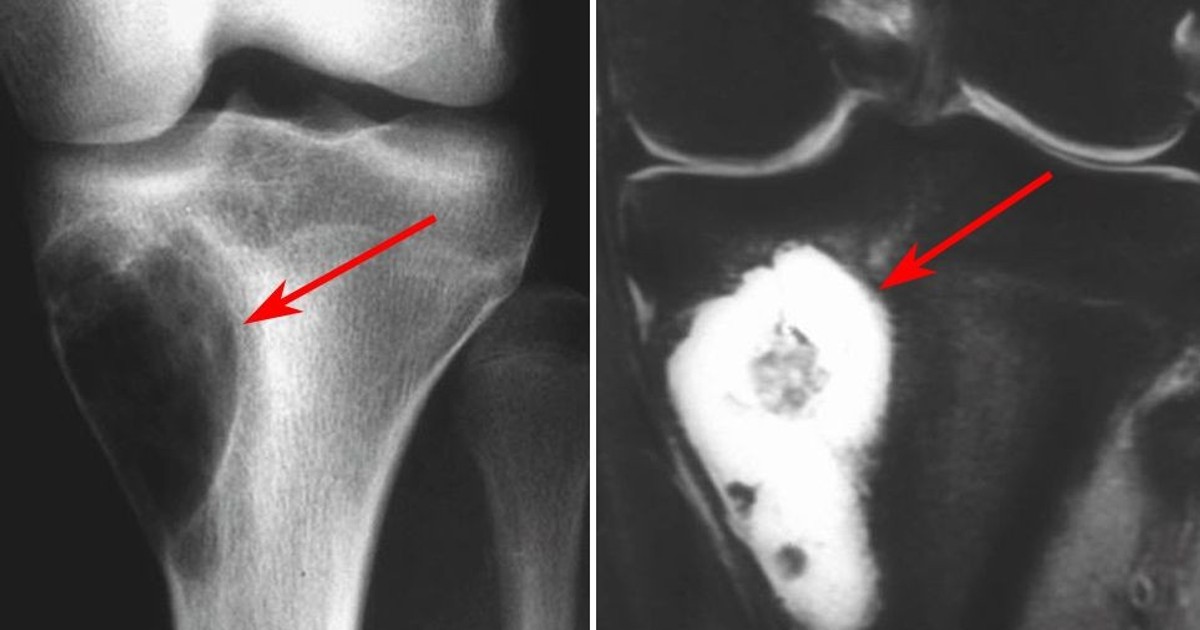
Маргарита Магдалянова, врач-онколог, заведующая отделением общей онкологии № 1 Свердловского областного онкологического диспансера: «Сам онкологический этап у нас не вызывал проблем, он был понятен как онкологам, но мы переживали, поскольку сам протез – это достаточно дорогостоящая конструкция, мы переживали за сборку самого протеза».
Сложнейшая операция длилась четыре часа. Наставником пригласили опытного специалиста из Москвы – онколога Михаила Щупака.
Михаил Щупак, заведующий отделением опухолей опорно-двигательного аппарата Московской городской онкологической больницы № 62: «Фактически я оказывал им помощь в удалении опухоли и последующем замещении дефекта онкологическим эндопротезом. Техника на первых этапах развития этого направления требует помощи».
Такие операции свердловские специалисты планируют поставить на поток. Константин Краснов же сейчас проходит реабилитацию. После полного восстановления, это примерно полгода, он сможет вернуться к обычной жизни.
После полного восстановления, это примерно полгода, он сможет вернуться к обычной жизни.
Василина Жёлтышева
Односторонний отек ноги, вызванный компрессией общей бедренной вены кистой тазобедренного ганглия в паху
EJVES Short Rep. 2016; 33: 20–23.
Y. Tsuji
a Отделение хирургии, больница общего профиля Синсума, Кобе, Япония
И. Китано
a Отделение хирургии, больница общего профиля Синсума, Кобе, Япония
С. Мацумото
b Отделение радиологии, Общая больница Синсума, Кобе, Япония
K.Sawada
a Отделение хирургии, Общая больница Синсума, Кобе, Япония
a Отделение хирургии, Общая больница Синсума, Кобе, Япония
b Отделение радиологии, Общая больница Синсума, Кобе, Япония
∗ Автор, ответственный за переписку. Отделение хирургии, больница общего профиля Синсума, 3-1-14, Кинугакэ-чо, Сума-ку, Кобе 6540048, Хиого, Япония. Отделение хирургии, Больница общего профиля Синсума, 3-1-14, Кинугакэ-чо, Сума-куliamg @ 218ijusty
Отделение хирургии, Больница общего профиля Синсума, 3-1-14, Кинугакэ-чо, Сума-куliamg @ 218ijusty Поступило в редакцию 22 июля 2016 г .; Пересмотрено 26 августа 2016 г .; Принято 7 сентября 2016 г.
Это статья в открытом доступе под лицензией CC BY-NC-ND (https://creativecommons.org/licenses/by-nc-nd/4.0/).
Эта статья цитируется в других статьях в PMC.Abstract
Предпосылки
В качестве редкой причины одностороннего отека голени была отмечена компрессия внешней вены, вызванная внутрибрюшинным, забрюшинным или паховым поражением. Представлен редкий случай отека голени как причины внешнего сдавления общей бедренной вены ганглиозной кистой в паху.
Случай из практики
Был направлен мужчина 38 лет с отеком левой ноги в течение 3 недель. После рентгенологического диагноза компрессии общей бедренной вены кистозным новообразованием в паху ему сначала была сделана пункционная аспирация. Хотя поражение стало несколько меньше, его левая нога все еще опухла, и через 2 дня после пункционной аспирации ему было выполнено хирургическое иссечение очага. Гистопатологические особенности кистозной стенки соответствовали таковым для ганглиозной кисты.Он был выписан из больницы с полным уменьшением отека ноги, и через год после операции у него не было рецидива.
Гистопатологические особенности кистозной стенки соответствовали таковым для ганглиозной кисты.Он был выписан из больницы с полным уменьшением отека ноги, и через год после операции у него не было рецидива.
Заключение
Сдавление бедренной вены ганглиозной кистой в паху — очень редкая патология; однако об этом следует помнить при дифференциальной диагностике одностороннего отека голени.
Ключевые слова: Компрессия бедренной вены, Паховый ганглий, Односторонний отек голени
Введение
Наиболее односторонний отек нижних конечностей является результатом тромбоза глубоких вен или лимфатических нарушений.В качестве редкой причины одностороннего отека голени была отмечена компрессия внешней вены, вызванная внутрибрюшинным, забрюшинным или паховым поражением. Представлен редкий случай отека ноги, вызывающего внешнюю компрессию общей бедренной вены (CFV) кистой тазобедренного ганглия в паху.
История болезни
Был направлен здоровый мужчина 38 лет с 3-недельным анамнезом отека левой ноги без боли и воспаления. В анамнезе не было травм или хирургических вмешательств на внутренних органах, тазу или нижней части тела.
В анамнезе не было травм или хирургических вмешательств на внутренних органах, тазу или нижней части тела.
При физикальном обследовании окружность левого бедра (на 10 см выше колена) составила 48 см, на 5 см больше правого, а окружность левой голени (на 10 см ниже колена) составила 42 см, 5 см. больше, чем право. В левой паховой области пальпировалось твердое, четко очерченное образование диаметром 2 см, которое было неподвижным и безболезненным. Все данные лабораторных исследований, включая гематологическое исследование, биохимический анализ крови, C-реактивный белок и d-димер, были в пределах нормы.
УЗИ не выявило тромбоза глубоких вен; левый CFV был сильно сдавлен эхогенной кистозной массой в паху. Усовершенствованная компьютерная томография и магнитно-резонансная томография продемонстрировали кистозное образование в паху размером 20 × 30 мм, возникающее из левого тазобедренного сустава и сжимающее левый CFV латерально и вентрально (,).
Усовершенствованная компьютерная томография показала кистозное образование размером 20 × 30 мм в паху, сдавливающее левую общую бедренную вену латерально и вентрально. (A) Осевой вид.(B) Корональный снимок.
(A) Осевой вид.(B) Корональный снимок.
Магнитно-резонансная томография показала кистозное образование в паху, сдавливающее левую общую бедренную вену вентрально и исходящее из левого тазобедренного сустава. (A) Корональный вид. (B) Сагиттальный вид.
С диагнозом компрессия CFV из пахового ганглия или синовиальной кисты, ему сначала была сделана пункционная аспирация кисты под контролем УЗИ, и через иглу 14 калибра было извлечено примерно 3 мл полупрозрачной вязкой жидкости. Мазок содержал несколько пенистых клеток в обильном слизистом материале без атипичных или воспалительных клеток.Хотя поражение стало несколько меньше, его левая нога осталась опухшей.
Через два дня после пункционной аспирации левый пах исследовали через продольный разрез под общей анестезией. Кистозная масса располагалась на медиальной и дорсальной стороне левой CFV с сильным фиброзным спайком (A). Новообразование было отделено от вены, прослежено проксимальнее места его возникновения от тазобедренного сустава и полностью удалено (B). Кистозная полость содержала желеобразную полупрозрачную жидкость, а внутренняя поверхность стенки кисты была макроскопически гладкой ().При микроскопическом исследовании стенка кисты состоит из фиброзной соединительной ткани без выстилки из синовиальных клеток или воспалительной реакции. Гистопатологические особенности соответствовали таковым для ганглиозной кисты.
Кистозная полость содержала желеобразную полупрозрачную жидкость, а внутренняя поверхность стенки кисты была макроскопически гладкой ().При микроскопическом исследовании стенка кисты состоит из фиброзной соединительной ткани без выстилки из синовиальных клеток или воспалительной реакции. Гистопатологические особенности соответствовали таковым для ганглиозной кисты.
Выявление после операции. Кистозное образование располагалось на медиальной и дорсальной стороне левой общей бедренной вены (А). Компрессия бедренной вены была полностью снята после удаления опухоли (B).
Внутренняя поверхность стенки кисты макроскопически гладкая.
Он был выписан из больницы с полным исчезновением опухоли на ноге, и через год после операции у него не было рецидива.
Обсуждение
Сдавление бедренной вены различными образованиями в паховой области является редкой причиной одностороннего отека голени и считается причиной последующего тромбоза глубоких вен или тромбоэмболии легочной артерии. 1, 2, 3
1, 2, 3
Юката и др. 1 перечислили некоторые различные патологические поражения , включая подвздошно-грудной бурсит, ганглиозную кисту и синовиальную кисту, в случаях кистозной массы, связанной с тазобедренным суставом, вызывающей сдавление внешней бедренной вены.Считается, что бурсит приводит к образованию кисты из-за повышенного внутрисуставного давления и изначально слабой сумки, вторичной по отношению к основному воспалительному или дегенеративному заболеванию суставов. Подвздошно-пектинеальный бурсит обычно сопровождается различными заболеваниями тазобедренного сустава, такими как травма, аваскулярный некроз головки бедренной кости, остеоартрит, ревматоидный артрит или тотальная артропластика тазобедренного сустава. Однако пациенты с ганглиями и синовиальными кистами обычно не имеют в анамнезе травм или заболеваний тазобедренного сустава. Обе кисты ощущаются как бессимптомное образование в паху, содержат аналогичную студенистую жидкость и распознаются только при гистопатологическом исследовании. Киста ганглия обычно считается результатом миксоматозной дегенерации структур фиброзной ткани и не имеет выстилки из синовиальных клеток на стенке кисты. Напротив, синовиальная киста иногда напрямую сообщается с соседним суставом и имеет выстилку из синовиальных клеток на стенке кисты. Однако различать кисты, возможно, не так уж и важно, потому что они имеют очень похожие клинические характеристики и прогноз.
Киста ганглия обычно считается результатом миксоматозной дегенерации структур фиброзной ткани и не имеет выстилки из синовиальных клеток на стенке кисты. Напротив, синовиальная киста иногда напрямую сообщается с соседним суставом и имеет выстилку из синовиальных клеток на стенке кисты. Однако различать кисты, возможно, не так уж и важно, потому что они имеют очень похожие клинические характеристики и прогноз.
Поиск английской литературы с помощью PubMed выявил только восемь случаев компрессии CFV ганглиозной кистой в паху, включая данный случай ().2, 4, 5, 6, 7, 8 Средний возраст составлял 57 (2–91) лет (3 мужчины и 5 женщин), и основными жалобами были отеки ног в семи случаях, за исключением одного случая образования в паху за 2 года. старый младенец. Ни в одном из случаев не сообщалось о сопутствующем тромбозе глубоких вен или тромбоэмболии легочной артерии. У шести пациентов было произведено хирургическое удаление, а у двух других пациентов была проведена только пункционная аспирация. Отечность ног исчезла во всех случаях.
Отечность ног исчезла во всех случаях.
Таблица 1
В английской литературе описаны случаи компрессии общей бедренной вены ганглиозной кистой в паху.
| Первый автор (год) | Возраст | Пол | Основная жалоба | Латеральность | Диагноз | Размер опухоли | DVT | PE | Лечение | Прогноз 1990) 2 | 46 | F | Отек ноги | Слева | КТ, венография | 25 мм | — | — | Хирургическое удаление | Отек ног исчез (2005128 | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2 | F | Масса паха | Правая | CT | 15 × 10 × 8 мм | — | — | Хирургическое удаление | Отек ноги разрешился | |||||||||||||
| Bhan (2007) 5 | Bhan | M | Отек ноги | Левая | КТ, сцинтиграфия, УЗИ, венография | 20 мм | — | — | Хирургическое удаление | Отек ноги разрешился | ||||||||||||
| Gong (2010) 6 | 76 | M | Отек ноги | Правая | CT | 30 мм | — | Удаление— | Отек ноги устранен | |||||||||||||
| Bekou (2011) 7 | 74 | F | Отек ноги | Левая | CT, US | N / D | — | — | Иссечение ноги | Хирургическое удаление разрешено|||||||||||||
| 91 | F | Отек ноги | Правый | CT, US | 40 × 30 × 90 мм | — | — | Аспирация иглы | Отек ноги | Мацумото (2012) 8 | 85 | F | Отек ноги | Левая | КТ, США, МРТ | 30 мм | — | — | Аспирация иглой | Отек ноги устранен | ||
| Настоящий случай | 38 | M | Отек ноги | Левый | CT, США, МРТ | 21 × 32 мм | Хирургическое иссечение | Отек ноги исчез |
Yukata et al.1 предположил, что лечение кистозных поражений тазобедренного сустава зависело от их размера, тяжести симптомов, включая местное сжатие, и характера основного заболевания. Хирургическое удаление было более надежным методом предотвращения рецидива; тем не менее, они рекомендовали пункцию / аспирацию иглой в качестве лечения первой линии, потому что это проще в выполнении, менее инвазивно, чем хирургическое вмешательство, а анализ кистозного содержимого может помочь в диагностике. В данном случае игольчатая аспирация не полностью разрешила симптомы, поэтому также было выполнено хирургическое удаление.Полная игольчатая аспирация вязкого содержимого кисты ганглия была затруднена, и хирургическое удаление было сочтено подходящим лечением для этого молодого пациента, учитывая риск рецидива.
Заключение
Компрессия CFV кистой тазобедренного узла в паховой области — очень редкая патология; однако об этом следует помнить при дифференциальной диагностике одностороннего отека голени.
Конфликт интересов
Нет.
Список литературы
1.Юката К., Накаи С., Гото Т., Икеда Ю., Шимаока Ю., Яманака И. Кистозное поражение вокруг тазобедренного сустава. Мир J Orthop. 2015; 18: 688–704. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Гейл С.С., Файн М., Досик С.М., Уэлен Р.С. Обструкция глубоких вен и отек ног из-за ганглия бедренной кости. J Vasc Surg. 1990; 12: 594–595. [PubMed] [Google Scholar] 3. Нисимото Р., Наката К., Ямамото К. Тромбоэмболия легочной артерии, вызванная паховым ганглием. Отчет о болезни. Cent Jpn J Orthop Traumat. 2006; 49: 301–302. [На японском языке] [Google Scholar] 4.Эмура Т., Йокомори К., Обана К., Танака Ю. Ганглиоз паха у ребенка. необычная причина отека мягких тканей паха. Pediatr Surg Int. 2005; 21: 227–229. [PubMed] [Google Scholar] 5. Бхан К., Корфилд Л. Случай одностороннего отека нижней конечности, вторичный по отношению к ганглиозной кисте. Eur J Vasc Endovasc Surg. 2007. 33: 371–372. [PubMed] [Google Scholar] 6. Gong W., Ge F., Chen L. Гигантская ганглиозная киста тазобедренного сустава, вызывающая отек нижних конечностей. Саудовская медицина, 2010; 31: 569–571. [PubMed] [Google Scholar] 7.Беку В., Галис Д., Трабер Дж. Односторонний отек ноги: тромбоз глубоких вен? Флебология. 2011; 26: 8–13. [PubMed] [Google Scholar] 8. Мацумото Х., Ямамото Э., Камия К., Миура Э., Китаока Т., Судзуки Дж. Сдавление бедренной вены в результате ганглия тазобедренного сустава: описание случая. Ann Vasc Dis. 2012; 5: 233–236. [Бесплатная статья PMC] [PubMed] [Google Scholar]Односторонний отек ноги, вызванный общим сдавлением бедренной вены кистой тазобедренного ганглия в паху
EJVES Short Rep. 2016; 33: 20–23.
Y. Tsuji
a Отделение хирургии, Общая больница Синсума, Кобе, Япония
И. Китано
a Отделение хирургии, Общая больница Синсума, Кобе, Япония
С. Мацумото
b Отделение радиологии, больница общего профиля Синсума, Кобе, Япония
К. Савада
a Отделение хирургии, больница общего профиля Синсума, Кобе, Япония
a Отделение хирургии, больница общего профиля Синсума, Кобе, Япония
b Отделение радиологии, больница общего профиля Синсума, Кобе, Япония
∗ Автор, ответственный за переписку.Отделение хирургии, Общая больница Синсума, 3-1-14, Кинугакэ-чо, Сума-ку, Кобе 6540048, Хиого, Япония. Отделение хирургии, Общая больница Синсума, 3-1-14, Кинугаке-чо, Сума-ку 218ijustyПоступила в редакцию 22 июля 2016 г .; Пересмотрено 26 августа 2016 г .; Принято 7 сентября 2016 г.
Это статья в открытом доступе под лицензией CC BY-NC-ND (https://creativecommons.org/licenses/by-nc-nd/4.0/).
Эта статья цитируется в других статьях в PMC.Abstract
Предпосылки
В качестве редкой причины одностороннего отека голени была отмечена компрессия внешней вены, вызванная внутрибрюшинным, забрюшинным или паховым поражением.Представлен редкий случай отека голени как причины внешнего сдавления общей бедренной вены ганглиозной кистой в паху.
Случай из практики
Был направлен мужчина 38 лет с отеком левой ноги в течение 3 недель. После рентгенологического диагноза компрессии общей бедренной вены кистозным новообразованием в паху ему сначала была сделана пункционная аспирация. Хотя поражение стало несколько меньше, его левая нога все еще опухла, и через 2 дня после пункционной аспирации ему было выполнено хирургическое иссечение очага.Гистопатологические особенности кистозной стенки соответствовали таковым для ганглиозной кисты. Он был выписан из больницы с полным уменьшением отека ноги, и через год после операции у него не было рецидива.
Заключение
Сдавление бедренной вены ганглиозной кистой в паху — очень редкая патология; однако об этом следует помнить при дифференциальной диагностике одностороннего отека голени.
Ключевые слова: Компрессия бедренной вены, Паховый ганглий, Односторонний отек голени
Введение
Наиболее односторонний отек нижних конечностей является результатом тромбоза глубоких вен или лимфатических нарушений.В качестве редкой причины одностороннего отека голени была отмечена компрессия внешней вены, вызванная внутрибрюшинным, забрюшинным или паховым поражением. Представлен редкий случай отека ноги, вызывающего внешнюю компрессию общей бедренной вены (CFV) кистой тазобедренного ганглия в паху.
История болезни
Был направлен здоровый мужчина 38 лет с 3-недельным анамнезом отека левой ноги без боли и воспаления. В анамнезе не было травм или хирургических вмешательств на внутренних органах, тазу или нижней части тела.
При физикальном обследовании окружность левого бедра (на 10 см выше колена) составила 48 см, на 5 см больше правого, а окружность левой голени (на 10 см ниже колена) составила 42 см, 5 см. больше, чем право. В левой паховой области пальпировалось твердое, четко очерченное образование диаметром 2 см, которое было неподвижным и безболезненным. Все данные лабораторных исследований, включая гематологическое исследование, биохимический анализ крови, C-реактивный белок и d-димер, были в пределах нормы.
УЗИ не выявило тромбоза глубоких вен; левый CFV был сильно сдавлен эхогенной кистозной массой в паху. Усовершенствованная компьютерная томография и магнитно-резонансная томография продемонстрировали кистозное образование в паху размером 20 × 30 мм, возникающее из левого тазобедренного сустава и сжимающее левый CFV латерально и вентрально (,).
Усовершенствованная компьютерная томография показала кистозное образование размером 20 × 30 мм в паху, сдавливающее левую общую бедренную вену латерально и вентрально. (A) Осевой вид.(B) Корональный снимок.
Магнитно-резонансная томография показала кистозное образование в паху, сдавливающее левую общую бедренную вену вентрально и исходящее из левого тазобедренного сустава. (A) Корональный вид. (B) Сагиттальный вид.
С диагнозом компрессия CFV из пахового ганглия или синовиальной кисты, ему сначала была сделана пункционная аспирация кисты под контролем УЗИ, и через иглу 14 калибра было извлечено примерно 3 мл полупрозрачной вязкой жидкости. Мазок содержал несколько пенистых клеток в обильном слизистом материале без атипичных или воспалительных клеток.Хотя поражение стало несколько меньше, его левая нога осталась опухшей.
Через два дня после пункционной аспирации левый пах исследовали через продольный разрез под общей анестезией. Кистозная масса располагалась на медиальной и дорсальной стороне левой CFV с сильным фиброзным спайком (A). Новообразование было отделено от вены, прослежено проксимальнее места его возникновения от тазобедренного сустава и полностью удалено (B). Кистозная полость содержала желеобразную полупрозрачную жидкость, а внутренняя поверхность стенки кисты была макроскопически гладкой ().При микроскопическом исследовании стенка кисты состоит из фиброзной соединительной ткани без выстилки из синовиальных клеток или воспалительной реакции. Гистопатологические особенности соответствовали таковым для ганглиозной кисты.
Выявление после операции. Кистозное образование располагалось на медиальной и дорсальной стороне левой общей бедренной вены (А). Компрессия бедренной вены была полностью снята после удаления опухоли (B).
Внутренняя поверхность стенки кисты макроскопически гладкая.
Он был выписан из больницы с полным исчезновением опухоли на ноге, и через год после операции у него не было рецидива.
Обсуждение
Сдавление бедренной вены различными образованиями в паховой области является редкой причиной одностороннего отека голени и считается причиной последующего тромбоза глубоких вен или тромбоэмболии легочной артерии.1, 2, 3
Юката и др. 1 перечислили некоторые различные патологические поражения , включая подвздошно-грудной бурсит, ганглиозную кисту и синовиальную кисту, в случаях кистозной массы, связанной с тазобедренным суставом, вызывающей сдавление внешней бедренной вены.Считается, что бурсит приводит к образованию кисты из-за повышенного внутрисуставного давления и изначально слабой сумки, вторичной по отношению к основному воспалительному или дегенеративному заболеванию суставов. Подвздошно-пектинеальный бурсит обычно сопровождается различными заболеваниями тазобедренного сустава, такими как травма, аваскулярный некроз головки бедренной кости, остеоартрит, ревматоидный артрит или тотальная артропластика тазобедренного сустава. Однако пациенты с ганглиями и синовиальными кистами обычно не имеют в анамнезе травм или заболеваний тазобедренного сустава. Обе кисты ощущаются как бессимптомное образование в паху, содержат аналогичную студенистую жидкость и распознаются только при гистопатологическом исследовании.Киста ганглия обычно считается результатом миксоматозной дегенерации структур фиброзной ткани и не имеет выстилки из синовиальных клеток на стенке кисты. Напротив, синовиальная киста иногда напрямую сообщается с соседним суставом и имеет выстилку из синовиальных клеток на стенке кисты. Однако различать кисты, возможно, не так уж и важно, потому что они имеют очень похожие клинические характеристики и прогноз.
Поиск английской литературы с помощью PubMed выявил только восемь случаев компрессии CFV ганглиозной кистой в паху, включая данный случай ().2, 4, 5, 6, 7, 8 Средний возраст составлял 57 (2–91) лет (3 мужчины и 5 женщин), и основными жалобами были отеки ног в семи случаях, за исключением одного случая образования в паху за 2 года. старый младенец. Ни в одном из случаев не сообщалось о сопутствующем тромбозе глубоких вен или тромбоэмболии легочной артерии. У шести пациентов было произведено хирургическое удаление, а у двух других пациентов была проведена только пункционная аспирация. Отечность ног исчезла во всех случаях.
Таблица 1
В английской литературе описаны случаи компрессии общей бедренной вены ганглиозной кистой в паху.
| Первый автор (год) | Возраст | Пол | Основная жалоба | Латеральность | Диагноз | Размер опухоли | DVT | PE | Лечение | Прогноз 1990) 2 | 46 | F | Отек ноги | Слева | КТ, венография | 25 мм | — | — | Хирургическое удаление | Отек ног исчез (2005128 | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2 | F | Масса паха | Правая | CT | 15 × 10 × 8 мм | — | — | Хирургическое удаление | Отек ноги разрешился | |||||||||||||
| Bhan (2007) 5 | Bhan | M | Отек ноги | Левая | КТ, сцинтиграфия, УЗИ, венография | 20 мм | — | — | Хирургическое удаление | Отек ноги разрешился | ||||||||||||
| Gong (2010) 6 | 76 | M | Отек ноги | Правая | CT | 30 мм | — | Удаление— | Отек ноги устранен | |||||||||||||
| Bekou (2011) 7 | 74 | F | Отек ноги | Левая | CT, US | N / D | — | — | Иссечение ноги | Хирургическое удаление разрешено|||||||||||||
| 91 | F | Отек ноги | Правый | CT, US | 40 × 30 × 90 мм | — | — | Аспирация иглы | Отек ноги | Мацумото (2012) 8 | 85 | F | Отек ноги | Левая | КТ, США, МРТ | 30 мм | — | — | Аспирация иглой | Отек ноги устранен | ||
| Настоящий случай | 38 | M | Отек ноги | Левый | CT, США, МРТ | 21 × 32 мм | Хирургическое иссечение | Отек ноги исчез |
Yukata et al.1 предположил, что лечение кистозных поражений тазобедренного сустава зависело от их размера, тяжести симптомов, включая местное сжатие, и характера основного заболевания. Хирургическое удаление было более надежным методом предотвращения рецидива; тем не менее, они рекомендовали пункцию / аспирацию иглой в качестве лечения первой линии, потому что это проще в выполнении, менее инвазивно, чем хирургическое вмешательство, а анализ кистозного содержимого может помочь в диагностике. В данном случае игольчатая аспирация не полностью разрешила симптомы, поэтому также было выполнено хирургическое удаление.Полная игольчатая аспирация вязкого содержимого кисты ганглия была затруднена, и хирургическое удаление было сочтено подходящим лечением для этого молодого пациента, учитывая риск рецидива.
Заключение
Компрессия CFV кистой тазобедренного узла в паховой области — очень редкая патология; однако об этом следует помнить при дифференциальной диагностике одностороннего отека голени.
Конфликт интересов
Нет.
Список литературы
1.Юката К., Накаи С., Гото Т., Икеда Ю., Шимаока Ю., Яманака И. Кистозное поражение вокруг тазобедренного сустава. Мир J Orthop. 2015; 18: 688–704. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Гейл С.С., Файн М., Досик С.М., Уэлен Р.С. Обструкция глубоких вен и отек ног из-за ганглия бедренной кости. J Vasc Surg. 1990; 12: 594–595. [PubMed] [Google Scholar] 3. Нисимото Р., Наката К., Ямамото К. Тромбоэмболия легочной артерии, вызванная паховым ганглием. Отчет о болезни. Cent Jpn J Orthop Traumat. 2006; 49: 301–302. [На японском языке] [Google Scholar] 4.Эмура Т., Йокомори К., Обана К., Танака Ю. Ганглиоз паха у ребенка. необычная причина отека мягких тканей паха. Pediatr Surg Int. 2005; 21: 227–229. [PubMed] [Google Scholar] 5. Бхан К., Корфилд Л. Случай одностороннего отека нижней конечности, вторичный по отношению к ганглиозной кисте. Eur J Vasc Endovasc Surg. 2007. 33: 371–372. [PubMed] [Google Scholar] 6. Gong W., Ge F., Chen L. Гигантская ганглиозная киста тазобедренного сустава, вызывающая отек нижних конечностей. Саудовская медицина, 2010; 31: 569–571. [PubMed] [Google Scholar] 7.Беку В., Галис Д., Трабер Дж. Односторонний отек ноги: тромбоз глубоких вен? Флебология. 2011; 26: 8–13. [PubMed] [Google Scholar] 8. Мацумото Х., Ямамото Э., Камия К., Миура Э., Китаока Т., Судзуки Дж. Сдавление бедренной вены в результате ганглия тазобедренного сустава: описание случая. Ann Vasc Dis. 2012; 5: 233–236. [Бесплатная статья PMC] [PubMed] [Google Scholar]Односторонний отек ноги, вызванный общим сдавлением бедренной вены кистой тазобедренного ганглия в паху
EJVES Short Rep. 2016; 33: 20–23.
Y. Tsuji
a Отделение хирургии, Общая больница Синсума, Кобе, Япония
И. Китано
a Отделение хирургии, Общая больница Синсума, Кобе, Япония
С. Мацумото
b Отделение радиологии, больница общего профиля Синсума, Кобе, Япония
К. Савада
a Отделение хирургии, больница общего профиля Синсума, Кобе, Япония
a Отделение хирургии, больница общего профиля Синсума, Кобе, Япония
b Отделение радиологии, больница общего профиля Синсума, Кобе, Япония
∗ Автор, ответственный за переписку.Отделение хирургии, Общая больница Синсума, 3-1-14, Кинугакэ-чо, Сума-ку, Кобе 6540048, Хиого, Япония. Отделение хирургии, Общая больница Синсума, 3-1-14, Кинугаке-чо, Сума-ку 218ijustyПоступила в редакцию 22 июля 2016 г .; Пересмотрено 26 августа 2016 г .; Принято 7 сентября 2016 г.
Это статья в открытом доступе под лицензией CC BY-NC-ND (https://creativecommons.org/licenses/by-nc-nd/4.0/).
Эта статья цитируется в других статьях в PMC.Abstract
Предпосылки
В качестве редкой причины одностороннего отека голени была отмечена компрессия внешней вены, вызванная внутрибрюшинным, забрюшинным или паховым поражением.Представлен редкий случай отека голени как причины внешнего сдавления общей бедренной вены ганглиозной кистой в паху.
Случай из практики
Был направлен мужчина 38 лет с отеком левой ноги в течение 3 недель. После рентгенологического диагноза компрессии общей бедренной вены кистозным новообразованием в паху ему сначала была сделана пункционная аспирация. Хотя поражение стало несколько меньше, его левая нога все еще опухла, и через 2 дня после пункционной аспирации ему было выполнено хирургическое иссечение очага.Гистопатологические особенности кистозной стенки соответствовали таковым для ганглиозной кисты. Он был выписан из больницы с полным уменьшением отека ноги, и через год после операции у него не было рецидива.
Заключение
Сдавление бедренной вены ганглиозной кистой в паху — очень редкая патология; однако об этом следует помнить при дифференциальной диагностике одностороннего отека голени.
Ключевые слова: Компрессия бедренной вены, Паховый ганглий, Односторонний отек голени
Введение
Наиболее односторонний отек нижних конечностей является результатом тромбоза глубоких вен или лимфатических нарушений.В качестве редкой причины одностороннего отека голени была отмечена компрессия внешней вены, вызванная внутрибрюшинным, забрюшинным или паховым поражением. Представлен редкий случай отека ноги, вызывающего внешнюю компрессию общей бедренной вены (CFV) кистой тазобедренного ганглия в паху.
История болезни
Был направлен здоровый мужчина 38 лет с 3-недельным анамнезом отека левой ноги без боли и воспаления. В анамнезе не было травм или хирургических вмешательств на внутренних органах, тазу или нижней части тела.
При физикальном обследовании окружность левого бедра (на 10 см выше колена) составила 48 см, на 5 см больше правого, а окружность левой голени (на 10 см ниже колена) составила 42 см, 5 см. больше, чем право. В левой паховой области пальпировалось твердое, четко очерченное образование диаметром 2 см, которое было неподвижным и безболезненным. Все данные лабораторных исследований, включая гематологическое исследование, биохимический анализ крови, C-реактивный белок и d-димер, были в пределах нормы.
УЗИ не выявило тромбоза глубоких вен; левый CFV был сильно сдавлен эхогенной кистозной массой в паху. Усовершенствованная компьютерная томография и магнитно-резонансная томография продемонстрировали кистозное образование в паху размером 20 × 30 мм, возникающее из левого тазобедренного сустава и сжимающее левый CFV латерально и вентрально (,).
Усовершенствованная компьютерная томография показала кистозное образование размером 20 × 30 мм в паху, сдавливающее левую общую бедренную вену латерально и вентрально. (A) Осевой вид.(B) Корональный снимок.
Магнитно-резонансная томография показала кистозное образование в паху, сдавливающее левую общую бедренную вену вентрально и исходящее из левого тазобедренного сустава. (A) Корональный вид. (B) Сагиттальный вид.
С диагнозом компрессия CFV из пахового ганглия или синовиальной кисты, ему сначала была сделана пункционная аспирация кисты под контролем УЗИ, и через иглу 14 калибра было извлечено примерно 3 мл полупрозрачной вязкой жидкости. Мазок содержал несколько пенистых клеток в обильном слизистом материале без атипичных или воспалительных клеток.Хотя поражение стало несколько меньше, его левая нога осталась опухшей.
Через два дня после пункционной аспирации левый пах исследовали через продольный разрез под общей анестезией. Кистозная масса располагалась на медиальной и дорсальной стороне левой CFV с сильным фиброзным спайком (A). Новообразование было отделено от вены, прослежено проксимальнее места его возникновения от тазобедренного сустава и полностью удалено (B). Кистозная полость содержала желеобразную полупрозрачную жидкость, а внутренняя поверхность стенки кисты была макроскопически гладкой ().При микроскопическом исследовании стенка кисты состоит из фиброзной соединительной ткани без выстилки из синовиальных клеток или воспалительной реакции. Гистопатологические особенности соответствовали таковым для ганглиозной кисты.
Выявление после операции. Кистозное образование располагалось на медиальной и дорсальной стороне левой общей бедренной вены (А). Компрессия бедренной вены была полностью снята после удаления опухоли (B).
Внутренняя поверхность стенки кисты макроскопически гладкая.
Он был выписан из больницы с полным исчезновением опухоли на ноге, и через год после операции у него не было рецидива.
Обсуждение
Сдавление бедренной вены различными образованиями в паховой области является редкой причиной одностороннего отека голени и считается причиной последующего тромбоза глубоких вен или тромбоэмболии легочной артерии.1, 2, 3
Юката и др. 1 перечислили некоторые различные патологические поражения , включая подвздошно-грудной бурсит, ганглиозную кисту и синовиальную кисту, в случаях кистозной массы, связанной с тазобедренным суставом, вызывающей сдавление внешней бедренной вены.Считается, что бурсит приводит к образованию кисты из-за повышенного внутрисуставного давления и изначально слабой сумки, вторичной по отношению к основному воспалительному или дегенеративному заболеванию суставов. Подвздошно-пектинеальный бурсит обычно сопровождается различными заболеваниями тазобедренного сустава, такими как травма, аваскулярный некроз головки бедренной кости, остеоартрит, ревматоидный артрит или тотальная артропластика тазобедренного сустава. Однако пациенты с ганглиями и синовиальными кистами обычно не имеют в анамнезе травм или заболеваний тазобедренного сустава. Обе кисты ощущаются как бессимптомное образование в паху, содержат аналогичную студенистую жидкость и распознаются только при гистопатологическом исследовании.Киста ганглия обычно считается результатом миксоматозной дегенерации структур фиброзной ткани и не имеет выстилки из синовиальных клеток на стенке кисты. Напротив, синовиальная киста иногда напрямую сообщается с соседним суставом и имеет выстилку из синовиальных клеток на стенке кисты. Однако различать кисты, возможно, не так уж и важно, потому что они имеют очень похожие клинические характеристики и прогноз.
Поиск английской литературы с помощью PubMed выявил только восемь случаев компрессии CFV ганглиозной кистой в паху, включая данный случай ().2, 4, 5, 6, 7, 8 Средний возраст составлял 57 (2–91) лет (3 мужчины и 5 женщин), и основными жалобами были отеки ног в семи случаях, за исключением одного случая образования в паху за 2 года. старый младенец. Ни в одном из случаев не сообщалось о сопутствующем тромбозе глубоких вен или тромбоэмболии легочной артерии. У шести пациентов было произведено хирургическое удаление, а у двух других пациентов была проведена только пункционная аспирация. Отечность ног исчезла во всех случаях.
Таблица 1
В английской литературе описаны случаи компрессии общей бедренной вены ганглиозной кистой в паху.
| Первый автор (год) | Возраст | Пол | Основная жалоба | Латеральность | Диагноз | Размер опухоли | DVT | PE | Лечение | Прогноз 1990) 2 | 46 | F | Отек ноги | Слева | КТ, венография | 25 мм | — | — | Хирургическое удаление | Отек ног исчез (2005128 | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2 | F | Масса паха | Правая | CT | 15 × 10 × 8 мм | — | — | Хирургическое удаление | Отек ноги разрешился | |||||||||||||
| Bhan (2007) 5 | Bhan | M | Отек ноги | Левая | КТ, сцинтиграфия, УЗИ, венография | 20 мм | — | — | Хирургическое удаление | Отек ноги разрешился | ||||||||||||
| Gong (2010) 6 | 76 | M | Отек ноги | Правая | CT | 30 мм | — | Удаление— | Отек ноги устранен | |||||||||||||
| Bekou (2011) 7 | 74 | F | Отек ноги | Левая | CT, US | N / D | — | — | Иссечение ноги | Хирургическое удаление разрешено|||||||||||||
| 91 | F | Отек ноги | Правый | CT, US | 40 × 30 × 90 мм | — | — | Аспирация иглы | Отек ноги | Мацумото (2012) 8 | 85 | F | Отек ноги | Левая | КТ, США, МРТ | 30 мм | — | — | Аспирация иглой | Отек ноги устранен | ||
| Настоящий случай | 38 | M | Отек ноги | Левый | CT, США, МРТ | 21 × 32 мм | Хирургическое иссечение | Отек ноги исчез |
Yukata et al.1 предположил, что лечение кистозных поражений тазобедренного сустава зависело от их размера, тяжести симптомов, включая местное сжатие, и характера основного заболевания. Хирургическое удаление было более надежным методом предотвращения рецидива; тем не менее, они рекомендовали пункцию / аспирацию иглой в качестве лечения первой линии, потому что это проще в выполнении, менее инвазивно, чем хирургическое вмешательство, а анализ кистозного содержимого может помочь в диагностике. В данном случае игольчатая аспирация не полностью разрешила симптомы, поэтому также было выполнено хирургическое удаление.Полная игольчатая аспирация вязкого содержимого кисты ганглия была затруднена, и хирургическое удаление было сочтено подходящим лечением для этого молодого пациента, учитывая риск рецидива.
Заключение
Компрессия CFV кистой тазобедренного узла в паховой области — очень редкая патология; однако об этом следует помнить при дифференциальной диагностике одностороннего отека голени.
Конфликт интересов
Нет.
Список литературы
1.Юката К., Накаи С., Гото Т., Икеда Ю., Шимаока Ю., Яманака И. Кистозное поражение вокруг тазобедренного сустава. Мир J Orthop. 2015; 18: 688–704. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Гейл С.С., Файн М., Досик С.М., Уэлен Р.С. Обструкция глубоких вен и отек ног из-за ганглия бедренной кости. J Vasc Surg. 1990; 12: 594–595. [PubMed] [Google Scholar] 3. Нисимото Р., Наката К., Ямамото К. Тромбоэмболия легочной артерии, вызванная паховым ганглием. Отчет о болезни. Cent Jpn J Orthop Traumat. 2006; 49: 301–302. [На японском языке] [Google Scholar] 4.Эмура Т., Йокомори К., Обана К., Танака Ю. Ганглиоз паха у ребенка. необычная причина отека мягких тканей паха. Pediatr Surg Int. 2005; 21: 227–229. [PubMed] [Google Scholar] 5. Бхан К., Корфилд Л. Случай одностороннего отека нижней конечности, вторичный по отношению к ганглиозной кисте. Eur J Vasc Endovasc Surg. 2007. 33: 371–372. [PubMed] [Google Scholar] 6. Gong W., Ge F., Chen L. Гигантская ганглиозная киста тазобедренного сустава, вызывающая отек нижних конечностей. Саудовская медицина, 2010; 31: 569–571. [PubMed] [Google Scholar] 7.Беку В., Галис Д., Трабер Дж. Односторонний отек ноги: тромбоз глубоких вен? Флебология. 2011; 26: 8–13. [PubMed] [Google Scholar] 8. Мацумото Х., Ямамото Э., Камия К., Миура Э., Китаока Т., Судзуки Дж. Сдавление бедренной вены в результате ганглия тазобедренного сустава: описание случая. Ann Vasc Dis. 2012; 5: 233–236. [Бесплатная статья PMC] [PubMed] [Google Scholar]Односторонний отек ноги, вызванный общим сдавлением бедренной вены кистой тазобедренного ганглия в паху
EJVES Short Rep. 2016; 33: 20–23.
Y. Tsuji
a Отделение хирургии, Общая больница Синсума, Кобе, Япония
И. Китано
a Отделение хирургии, Общая больница Синсума, Кобе, Япония
С. Мацумото
b Отделение радиологии, больница общего профиля Синсума, Кобе, Япония
К. Савада
a Отделение хирургии, больница общего профиля Синсума, Кобе, Япония
a Отделение хирургии, больница общего профиля Синсума, Кобе, Япония
b Отделение радиологии, больница общего профиля Синсума, Кобе, Япония
∗ Автор, ответственный за переписку.Отделение хирургии, Общая больница Синсума, 3-1-14, Кинугакэ-чо, Сума-ку, Кобе 6540048, Хиого, Япония. Отделение хирургии, Общая больница Синсума, 3-1-14, Кинугаке-чо, Сума-ку 218ijustyПоступила в редакцию 22 июля 2016 г .; Пересмотрено 26 августа 2016 г .; Принято 7 сентября 2016 г.
Это статья в открытом доступе под лицензией CC BY-NC-ND (https://creativecommons.org/licenses/by-nc-nd/4.0/).
Эта статья цитируется в других статьях в PMC.Abstract
Предпосылки
В качестве редкой причины одностороннего отека голени была отмечена компрессия внешней вены, вызванная внутрибрюшинным, забрюшинным или паховым поражением.Представлен редкий случай отека голени как причины внешнего сдавления общей бедренной вены ганглиозной кистой в паху.
Случай из практики
Был направлен мужчина 38 лет с отеком левой ноги в течение 3 недель. После рентгенологического диагноза компрессии общей бедренной вены кистозным новообразованием в паху ему сначала была сделана пункционная аспирация. Хотя поражение стало несколько меньше, его левая нога все еще опухла, и через 2 дня после пункционной аспирации ему было выполнено хирургическое иссечение очага.Гистопатологические особенности кистозной стенки соответствовали таковым для ганглиозной кисты. Он был выписан из больницы с полным уменьшением отека ноги, и через год после операции у него не было рецидива.
Заключение
Сдавление бедренной вены ганглиозной кистой в паху — очень редкая патология; однако об этом следует помнить при дифференциальной диагностике одностороннего отека голени.
Ключевые слова: Компрессия бедренной вены, Паховый ганглий, Односторонний отек голени
Введение
Наиболее односторонний отек нижних конечностей является результатом тромбоза глубоких вен или лимфатических нарушений.В качестве редкой причины одностороннего отека голени была отмечена компрессия внешней вены, вызванная внутрибрюшинным, забрюшинным или паховым поражением. Представлен редкий случай отека ноги, вызывающего внешнюю компрессию общей бедренной вены (CFV) кистой тазобедренного ганглия в паху.
История болезни
Был направлен здоровый мужчина 38 лет с 3-недельным анамнезом отека левой ноги без боли и воспаления. В анамнезе не было травм или хирургических вмешательств на внутренних органах, тазу или нижней части тела.
При физикальном обследовании окружность левого бедра (на 10 см выше колена) составила 48 см, на 5 см больше правого, а окружность левой голени (на 10 см ниже колена) составила 42 см, 5 см. больше, чем право. В левой паховой области пальпировалось твердое, четко очерченное образование диаметром 2 см, которое было неподвижным и безболезненным. Все данные лабораторных исследований, включая гематологическое исследование, биохимический анализ крови, C-реактивный белок и d-димер, были в пределах нормы.
УЗИ не выявило тромбоза глубоких вен; левый CFV был сильно сдавлен эхогенной кистозной массой в паху. Усовершенствованная компьютерная томография и магнитно-резонансная томография продемонстрировали кистозное образование в паху размером 20 × 30 мм, возникающее из левого тазобедренного сустава и сжимающее левый CFV латерально и вентрально (,).
Усовершенствованная компьютерная томография показала кистозное образование размером 20 × 30 мм в паху, сдавливающее левую общую бедренную вену латерально и вентрально. (A) Осевой вид.(B) Корональный снимок.
Магнитно-резонансная томография показала кистозное образование в паху, сдавливающее левую общую бедренную вену вентрально и исходящее из левого тазобедренного сустава. (A) Корональный вид. (B) Сагиттальный вид.
С диагнозом компрессия CFV из пахового ганглия или синовиальной кисты, ему сначала была сделана пункционная аспирация кисты под контролем УЗИ, и через иглу 14 калибра было извлечено примерно 3 мл полупрозрачной вязкой жидкости. Мазок содержал несколько пенистых клеток в обильном слизистом материале без атипичных или воспалительных клеток.Хотя поражение стало несколько меньше, его левая нога осталась опухшей.
Через два дня после пункционной аспирации левый пах исследовали через продольный разрез под общей анестезией. Кистозная масса располагалась на медиальной и дорсальной стороне левой CFV с сильным фиброзным спайком (A). Новообразование было отделено от вены, прослежено проксимальнее места его возникновения от тазобедренного сустава и полностью удалено (B). Кистозная полость содержала желеобразную полупрозрачную жидкость, а внутренняя поверхность стенки кисты была макроскопически гладкой ().При микроскопическом исследовании стенка кисты состоит из фиброзной соединительной ткани без выстилки из синовиальных клеток или воспалительной реакции. Гистопатологические особенности соответствовали таковым для ганглиозной кисты.
Выявление после операции. Кистозное образование располагалось на медиальной и дорсальной стороне левой общей бедренной вены (А). Компрессия бедренной вены была полностью снята после удаления опухоли (B).
Внутренняя поверхность стенки кисты макроскопически гладкая.
Он был выписан из больницы с полным исчезновением опухоли на ноге, и через год после операции у него не было рецидива.
Обсуждение
Сдавление бедренной вены различными образованиями в паховой области является редкой причиной одностороннего отека голени и считается причиной последующего тромбоза глубоких вен или тромбоэмболии легочной артерии.1, 2, 3
Юката и др. 1 перечислили некоторые различные патологические поражения , включая подвздошно-грудной бурсит, ганглиозную кисту и синовиальную кисту, в случаях кистозной массы, связанной с тазобедренным суставом, вызывающей сдавление внешней бедренной вены.Считается, что бурсит приводит к образованию кисты из-за повышенного внутрисуставного давления и изначально слабой сумки, вторичной по отношению к основному воспалительному или дегенеративному заболеванию суставов. Подвздошно-пектинеальный бурсит обычно сопровождается различными заболеваниями тазобедренного сустава, такими как травма, аваскулярный некроз головки бедренной кости, остеоартрит, ревматоидный артрит или тотальная артропластика тазобедренного сустава. Однако пациенты с ганглиями и синовиальными кистами обычно не имеют в анамнезе травм или заболеваний тазобедренного сустава. Обе кисты ощущаются как бессимптомное образование в паху, содержат аналогичную студенистую жидкость и распознаются только при гистопатологическом исследовании.Киста ганглия обычно считается результатом миксоматозной дегенерации структур фиброзной ткани и не имеет выстилки из синовиальных клеток на стенке кисты. Напротив, синовиальная киста иногда напрямую сообщается с соседним суставом и имеет выстилку из синовиальных клеток на стенке кисты. Однако различать кисты, возможно, не так уж и важно, потому что они имеют очень похожие клинические характеристики и прогноз.
Поиск английской литературы с помощью PubMed выявил только восемь случаев компрессии CFV ганглиозной кистой в паху, включая данный случай ().2, 4, 5, 6, 7, 8 Средний возраст составлял 57 (2–91) лет (3 мужчины и 5 женщин), и основными жалобами были отеки ног в семи случаях, за исключением одного случая образования в паху за 2 года. старый младенец. Ни в одном из случаев не сообщалось о сопутствующем тромбозе глубоких вен или тромбоэмболии легочной артерии. У шести пациентов было произведено хирургическое удаление, а у двух других пациентов была проведена только пункционная аспирация. Отечность ног исчезла во всех случаях.
Таблица 1
В английской литературе описаны случаи компрессии общей бедренной вены ганглиозной кистой в паху.
| Первый автор (год) | Возраст | Пол | Основная жалоба | Латеральность | Диагноз | Размер опухоли | DVT | PE | Лечение | Прогноз 1990) 2 | 46 | F | Отек ноги | Слева | КТ, венография | 25 мм | — | — | Хирургическое удаление | Отек ног исчез (2005128 | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2 | F | Масса паха | Правая | CT | 15 × 10 × 8 мм | — | — | Хирургическое удаление | Отек ноги разрешился | |||||||||||||
| Bhan (2007) 5 | Bhan | M | Отек ноги | Левая | КТ, сцинтиграфия, УЗИ, венография | 20 мм | — | — | Хирургическое удаление | Отек ноги разрешился | ||||||||||||
| Gong (2010) 6 | 76 | M | Отек ноги | Правая | CT | 30 мм | — | Удаление— | Отек ноги устранен | |||||||||||||
| Bekou (2011) 7 | 74 | F | Отек ноги | Левая | CT, US | N / D | — | — | Иссечение ноги | Хирургическое удаление разрешено|||||||||||||
| 91 | F | Отек ноги | Правый | CT, US | 40 × 30 × 90 мм | — | — | Аспирация иглы | Отек ноги | Мацумото (2012) 8 | 85 | F | Отек ноги | Левая | КТ, США, МРТ | 30 мм | — | — | Аспирация иглой | Отек ноги устранен | ||
| Настоящий случай | 38 | M | Отек ноги | Левый | CT, США, МРТ | 21 × 32 мм | Хирургическое иссечение | Отек ноги исчез |
Yukata et al.1 предположил, что лечение кистозных поражений тазобедренного сустава зависело от их размера, тяжести симптомов, включая местное сжатие, и характера основного заболевания. Хирургическое удаление было более надежным методом предотвращения рецидива; тем не менее, они рекомендовали пункцию / аспирацию иглой в качестве лечения первой линии, потому что это проще в выполнении, менее инвазивно, чем хирургическое вмешательство, а анализ кистозного содержимого может помочь в диагностике. В данном случае игольчатая аспирация не полностью разрешила симптомы, поэтому также было выполнено хирургическое удаление.Полная игольчатая аспирация вязкого содержимого кисты ганглия была затруднена, и хирургическое удаление было сочтено подходящим лечением для этого молодого пациента, учитывая риск рецидива.
Заключение
Компрессия CFV кистой тазобедренного узла в паховой области — очень редкая патология; однако об этом следует помнить при дифференциальной диагностике одностороннего отека голени.
Конфликт интересов
Нет.
Список литературы
1.Юката К., Накаи С., Гото Т., Икеда Ю., Шимаока Ю., Яманака И. Кистозное поражение вокруг тазобедренного сустава. Мир J Orthop. 2015; 18: 688–704. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Гейл С.С., Файн М., Досик С.М., Уэлен Р.С. Обструкция глубоких вен и отек ног из-за ганглия бедренной кости. J Vasc Surg. 1990; 12: 594–595. [PubMed] [Google Scholar] 3. Нисимото Р., Наката К., Ямамото К. Тромбоэмболия легочной артерии, вызванная паховым ганглием. Отчет о болезни. Cent Jpn J Orthop Traumat. 2006; 49: 301–302. [На японском языке] [Google Scholar] 4.Эмура Т., Йокомори К., Обана К., Танака Ю. Ганглиоз паха у ребенка. необычная причина отека мягких тканей паха. Pediatr Surg Int. 2005; 21: 227–229. [PubMed] [Google Scholar] 5. Бхан К., Корфилд Л. Случай одностороннего отека нижней конечности, вторичный по отношению к ганглиозной кисте. Eur J Vasc Endovasc Surg. 2007. 33: 371–372. [PubMed] [Google Scholar] 6. Gong W., Ge F., Chen L. Гигантская ганглиозная киста тазобедренного сустава, вызывающая отек нижних конечностей. Саудовская медицина, 2010; 31: 569–571. [PubMed] [Google Scholar] 7.Беку В., Галис Д., Трабер Дж. Односторонний отек ноги: тромбоз глубоких вен? Флебология. 2011; 26: 8–13. [PubMed] [Google Scholar] 8. Мацумото Х., Ямамото Э., Камия К., Миура Э., Китаока Т., Судзуки Дж. Сдавление бедренной вены в результате ганглия тазобедренного сустава: описание случая. Ann Vasc Dis. 2012; 5: 233–236. [Бесплатная статья PMC] [PubMed] [Google Scholar]Сдавление внешней подвздошной вены и отек нижних конечностей, вызванные подвздошно-гребенчатым ганглием: отчет о болезни | Journal of Medical Case Reports
Ганглиозные кисты могут развиваться на любой выстилке сустава или влагалище сухожилия, хотя обычно они возникают на запястье, лодыжке или колене.Ганглиозные кисты тазобедренного сустава встречаются нечасто и обычно сопровождаются заболеваниями тазобедренного сустава, такими как ревматоидный артрит или остеоартрит, или травмой. Кисты бедра — это доброкачественные синовиальные бугорки, возникающие в результате высокого давления в суставе. Их обычная клиническая картина включает образование в паху и боль в паху или бедре. Однако такие кисты обычно не вызывают симптомов сдавления. Сдавление бедренной или подвздошной вены вызывает отек ног, напоминающий отек глубоких вен или лимфатический отек [1,2,3,4,5,6].Gale et al. были первыми, кто сообщил, что бедренные ганглии вызывают обструкцию глубоких вен и отек ног [7]. Colasanti и др. . сообщили о собственном случае и обобщили результаты 27 ранее зарегистрированных случаев отека нижних конечностей, вызванного синовиальными кистами тазобедренного сустава. Средний возраст этих пациентов составлял 62 года (от 35 до 80 лет), и 60% пациентов составляли женщины. В 55% случаев кисты суставов сопровождались ревматоидным артритом или остеоартрозом.В 70% случаев методом выбора было хирургическое вмешательство, а в остальных случаях пациенты получали пункционную аспирацию. Отек нижних конечностей рецидивировал у 37% пациентов, первоначально получавших пункционную аспирацию, тогда как рецидив был только у одного пациента, подвергшегося хирургическому лечению [8].
Лечение кист ганглиев зависит от их размера, локализации и симптомов. Варианты лечения включают наблюдение, пункционную аспирацию и хирургическое удаление. Бессимптомные кисты часто лечат под наблюдением.Если киста в тазобедренном суставе вызывает симптомы сдавления, идеальным методом лечения является хирургическое удаление, поскольку частота рецидивов кисты, леченных с помощью игольной аспирации, высока. Однако игольчатая аспирация проще и менее инвазивна, чем хирургическое вмешательство [4]. У нашего пациента мы лечили образование только с помощью игольной аспирации; поэтому гистологическое исследование мы не проводили. Масса содержала желтоватую прозрачную желеобразную жидкость, типичную для ганглиозных кист, что подтвердило наш диагноз.После того, как отек ноги у пациентки быстро уменьшился, она отказалась от операции. Для лечения синовиальных кист рекомендуется хирургическое вмешательство, поскольку такие кисты часто рецидивируют после пункционной аспирации. Однако предыдущие отчеты показали, что в некоторых случаях простая пункционная аспирация решает проблемы, вызванные синовиальными кистами [9, 10]. Поскольку у нашего пациента не было симптомов через 7,5 лет после пункционной аспирации, несмотря на остаточную кисту, мы предлагаем сначала попробовать игольную аспирацию.
Паховые грыжи | Michigan Medicine
Грыжа возникает, когда орган выступает через стенку мышцы, которая его окружает. Есть несколько различных типов грыж, которые могут возникнуть в области паха. Для получения дополнительной информации о паховых и бедренных грыжах, а также симптомах и методах лечения, связанных с этими грыжами, см. Ниже.
Паховые грыжи
Паховые грыжи, также известные как паховые грыжи, возникают, когда кусок ткани выступает через слабое место в мышцах между верхней частью бедра и нижней частью живота.
Паховые грыжи обычно возникают из-за отверстия в мышечной стенке, которое должно было закрываться до рождения, но вместо этого оставалось открытым. Из-за этой аномалии в брюшной полости есть слабое место.
Когда ткань проталкивается через это слабое место, она создает выпуклость или шишку, которая имеет тенденцию быть болезненной, хотя и не обязательно опасной.
Симптомы
Первичный симптом паховой грыжи — опухоль или выпуклость в области паха. Эта выпуклость может появиться внезапно после того, как вы кашляете, смеетесь, поднимаете тяжести или иным образом напрягаетесь, или она может развиваться в течение более длительного периода недель или даже месяцев.
Вы можете испытывать боль или дискомфорт в паховой области, особенно при напряжении. Паховые грыжи могут вызывать значительный дискомфорт, а также могут быть связаны с болью или жжением в области выпуклости. Вы также можете испытывать ощущение волочения, давления или слабости в паху.
Некоторые пациенты мужского пола могут испытывать отек и боль вокруг яичек, если выступающая ткань спускается в мошонку.
Причины
Паховые грыжи могут быть вызваны одним из следующих факторов или сочетанием факторов:
- Хронический кашель
- Хроническое чихание
- Повышение давления внизу живота
- Беременность
- Напряжение при дефекации
- Напряженная деятельность
- Слабое место на брюшной стенке
Причина паховой грыжи, однако, не всегда очевидна сразу.
У многих людей паховые грыжи развиваются в более позднем возрасте, когда их мускулы ослабевают с возрастом или когда они становятся более уязвимыми после операции на брюшной полости или травмы. Однако у многих других наблюдается ослабление брюшной стенки во время родов, когда брюшина (слизистая оболочка живота) не закрывается должным образом.
У мужчин это слабое место в брюшной полости обычно развивается в паховом канале, где семенной канатик входит в мошонку. У женщин же в паховых каналах есть связка, которая помогает удерживать матку на месте.Грыжи могут развиваться в месте соединения соединительной ткани матки с тканью, окружающей лобковую кость.
Факторы риска
Некоторые группы населения подвержены большему риску развития паховых грыж, чем другие. Факторы риска включают следующее:
- Старение: Мышцы с возрастом слабеют.
- Быть мужчиной: У мужчин паховые грыжи чаще, чем у женщин.
- Хронический запор , который обычно вызывает чрезмерное натуживание во время дефекации.
- Хронический кашель , особенно вызванный курением.
- Семейный анамнез: Если у вас был родитель или брат или сестра с паховой грыжей, вы можете подвергаться большему риску ее развития у себя.
- Преждевременные роды и Низкая рождаемость связаны с более высокой частотой паховых грыж.
- Предыдущая пластика паховой грыжи или герниопластики: Те, кто уже перенес паховую грыжу, подвергаются большему риску развития другой.
Осложнения
В некоторых случаях паховая грыжа может вызвать дополнительные осложнения. Сюда могут входить:
- Грыжа в герметичном корпусе: Грыжа может разрастаться и закупорить кишечник, если ее содержимое застрянет в слабом участке брюшной стенки. Непроходимость кишечника приводит к тошноте, рвоте, неспособности отводить газы или дефекации, а также к сильной боли.
- Повышенное давление на окружающие ткани: Если вовремя не лечить хирургическим путем, большинство паховых грыж со временем разрастутся.У мужчин это означает, что грыжа может распространяться на мошонку, вызывая отек и боль.
- Удушение: ущемленная грыжа может блокировать приток крови к части вашего кишечника. Это удушение может привести к гибели пораженной ткани кишечника. Удушенная грыжа требует немедленного хирургического вмешательства; это опасно для жизни.
Бедренные грыжи
Бедренные грыжи возникают, когда небольшая часть ткани протыкает нижнюю часть живота и попадает в верхнюю часть бедра в области чуть ниже паховой складки.Бедренные грыжи иногда принимают за паховые грыжи, потому что они возникают поблизости.
Бедренные грыжи встречаются относительно редко. Фактически, менее 5% всех грыж оказываются бедренными грыжами.
Бедренные грыжи чаще встречаются у женщин, чем у мужчин.
Симптомы
Бедренные грыжи могут вообще не проявлять никаких симптомов, особенно если они небольшого или среднего размера.
Более крупные грыжи могут стать заметными в виде шишки или выпуклости в области верхней части бедра.Эта выпуклость может вызвать дискомфорт или боль, когда вы пытаетесь встать, поднять тяжелый предмет или напрячься иным образом. Поскольку бедренные грыжи во многих случаях располагаются в непосредственной близости от тазобедренной кости, они могут вызывать боль в бедре.
Причины
Как и в случае паховых грыж, причина бедренной грыжи не всегда ясна. Хотя область бедренного канала со временем могла ослабнуть, возможно, вы просто родились с ослабленным бедренным каналом.
Кажется очевидным, что напряжение может вызвать ослабление мышечных стенок, увеличивая тем самым шансы развития бедренной грыжи.Действия, которые могут способствовать перенапряжению, включают:
- Избыточный вес
- Роды
- Хронический кашель
- Хронический запор
- Затрудненное мочеиспускание из-за увеличенной простаты
- Тяжелая атлетика
Осложнения
При отсутствии лечения бедренная грыжа может привести к дополнительным осложнениям, некоторые из которых являются серьезными. Эти осложнения могут включать:
- Грыжа в герметичном корпусе: Грыжа может разрастаться и закупорить кишечник, если ее содержимое застрянет в слабом участке брюшной стенки.Непроходимость кишечника приводит к тошноте, рвоте, неспособности отводить газы или дефекации, а также к сильной боли.
- Удушение: ущемленная грыжа может блокировать приток крови к части вашего кишечника. Это удушение может привести к гибели пораженной ткани кишечника. Удушенная грыжа требует немедленного хирургического вмешательства; это опасно для жизни.
Диагностика
В большинстве случаев ваш врач сможет определить, действительно ли вы страдаете грыжей, будь то паховая или бедренная грыжа, просто посмотрев и осторожно пальпировав пораженный участок.
Если по какой-то причине диагноз не сразу становится очевидным, ваш врач может назначить визуализацию, например УЗИ брюшной полости, компьютерную томографию или МРТ. Эти визуализационные тесты могут помочь показать отверстие в мышечной стенке вместе с тканью, выступающей из нее.
Лечение
Паховые и бедренные грыжи, не имеющие симптомов, могут вообще не нуждаться в лечении. Ваш врач обсудит с вами варианты операции или осторожного ожидания.
Грыжи, вызывающие дискомфорт или ущемленные, обычно требуют хирургического вмешательства, чтобы облегчить дискомфорт, а также предотвратить осложнения.
Существует два типа хирургической пластики грыжи: открытая и малоинвазивная хирургия. Тип выбранной операции будет зависеть от тяжести и типа грыжи, которую вы развили, ожидаемого времени восстановления, вашего медицинского и хирургического анамнеза, а также опыта вашего хирурга.
Открытая хирургия
Во время этой процедуры хирург сделает небольшой разрез в паху, а затем протолкнет выступающую ткань обратно в брюшную полость. Затем ваш хирург зашит ослабленный участок.В некоторых случаях ваш хирург будет использовать синтетическую сетку, чтобы укрепить ослабленную область.
Открытая операция может выполняться под общим наркозом, седативным действием или местной анестезией.
После операции может пройти несколько недель, прежде чем вы сможете полностью вернуться к своей обычной деятельности. Тем не менее, для более здорового выздоровления важно, чтобы вы как можно скорее снова начали двигаться.
Малоинвазивная хирургия
Минимально инвазивная операция проводится под общим наркозом.
Во время этой процедуры ваш хирург сделает несколько небольших разрезов на брюшной полости. Затем хирург надует вам живот с помощью специального газа, чтобы облегчить обзор внутренних органов.
Затем хирург вставит небольшую узкую трубку в один из разрезов брюшной полости. На конце этой трубки находится крошечная камера или лапароскоп. Эта камера служит своего рода ориентиром для вашего хирурга, который затем может вводить хирургические инструменты через другие разрезы в брюшной полости.Ваш хирург восстановит грыжу с помощью сетки.
Поскольку минимально инвазивная хирургия позволяет хирургу избежать рубцевания ткани в результате более раннего восстановления грыжи, это может быть особенно хорошим вариантом для людей, у которых грыжи рецидивировали после традиционной хирургии грыжи. Это также может быть хорошим вариантом для людей с двусторонними грыжами или грыжами на обеих сторонах тела.
Пациенты, которые выбирают минимально инвазивную операцию, могут испытывать меньше рубцов и дискомфорта после операции, чем пациенты, выбирающие открытую операцию. XNg =
9 | ГБ; MYum; @ конечный поток эндобдж 8 0 объект > поток 2021-12-11T02: 50: 26-08: 002005-08-18T19: 50: 19 + 05: 302021-12-11T02: 50: 26-08: 00application / pdfuuid: 7a8a3112-4760-43b8-ae16-354352f89a7euuid: 497207ec-6141-4dde-92c6-15c2055fab88 конечный поток эндобдж 9 0 объект > поток х +
.