Мочекаменная болезнь. Причины. Симптомы.
Мочекаменная болезнь. Причины. Симптомы.
13 Декабря 2019
Мочекаменная болезнь. Причины. Симптомы.
Мочекаменная болезнь(почечнокаменная болезнь, нефролитиаз) – образование в органах мочевыделительной системы солевых камней – уратов, оксалатов, фосфатов.
Камни образуются в почках (в чашечках, лоханках) и мочевыводящих путях (в мочеточниках, мочевом пузыре и мочеиспускательном канале) вследствие нарушений обмена веществ. В современном обществе в связи с изменением питания, гиподинамией, воздействием неблагоприятных экологических факторов мочекаменная болезнь встречается все чаще.
Камни появляются преимущественно в одной из почек, но процесс бывает и двусторонним. Камень может быть единичным, но нередко образуется сразу несколько камней. Их величина очень разнообразна: от 1 мм до 10 см и более в диаметре. Некоторые камни могут долго сохранять постоянный размер, другие за полгода способны заполнить всю лоханку и чашечки в почке.
Причины мочекаменной болезни:
В настоящее время причина образования камней до конца не определена. Предрасполагающими факторами служат нарушения обмена веществ, инфекционные и другие заболевания выделительной системы.
Факторы риска мочекаменной болезни:
· Отягощенный семейный анамнез.
· Возраст: чаще всего камни в почках формируются у людей от 20 до 49 лет.
· Пол: мужчины болеют в три раза чаще женщин.
· Дегидратация: недостаточное потребление жидкости увеличивает риск мочекаменной болезни. Живущим в жарком и сухом климате следует потреблять больше жидкости, чем остальным.
· Питание: высокое содержание углеводов (сахара), натрия (соли) и белков увеличивает риск формирования некоторых видов почечных камней.
· Ожирение: повышенный индекс массы увеличивает риск образования почечных камней.
· Заболевания пищеварительной системы или оперативное вмешательство: хроническая диарея, воспалительные заболевания кишечника, резекция желудка способны привести к нарушениям абсорбции (всасывания) кальция и увеличению уровня камнеобразующих веществ в моче. · Другие заболевания: канальцевый почечный ацидоз, подагра, гиперпаратиреоз, цистинурия, некоторые инфекции мочевыделительной системы.
· Другие заболевания: канальцевый почечный ацидоз, подагра, гиперпаратиреоз, цистинурия, некоторые инфекции мочевыделительной системы.
Симптомы мочекаменной болезни:
· Приступообразная боль – ноющая, тупая или острая различной локализации: в паху, в пояснице, на внутренней поверхности бедер, в области половых органов. Болевые ощущения меняются в зависимости от положения тела.
· Нарушения мочеиспускания, примесь крови в моче, воспаление мочевыводящих путей. Примесь крови в моче провоцируется физическими нагрузками.
· Ухудшение общего состояния организма, приступы тошноты и рвоты.
· Частое болезненное мочеиспускание, симптом «закладывания» – неожиданное прерывание струи мочи при недостаточном опорожнении мочевого пузыря.
Камни могут смещаться в мочеточник, вызывая приступы боли (почечная колика) и появление крови в моче.
Диагностика мочекаменной болезни:
Диагностировать мочекаменную болезнь можно только на приеме у врача-уролога. Лечение назначается на основании беседы с пациентом и данных урологического обследования: · общий анализ мочи;
· общий анализ крови;
· биохимический анализ крови;
· УЗИ почек;
· экскреторная урография;
· радиоизотопная нефросцинтиграфия.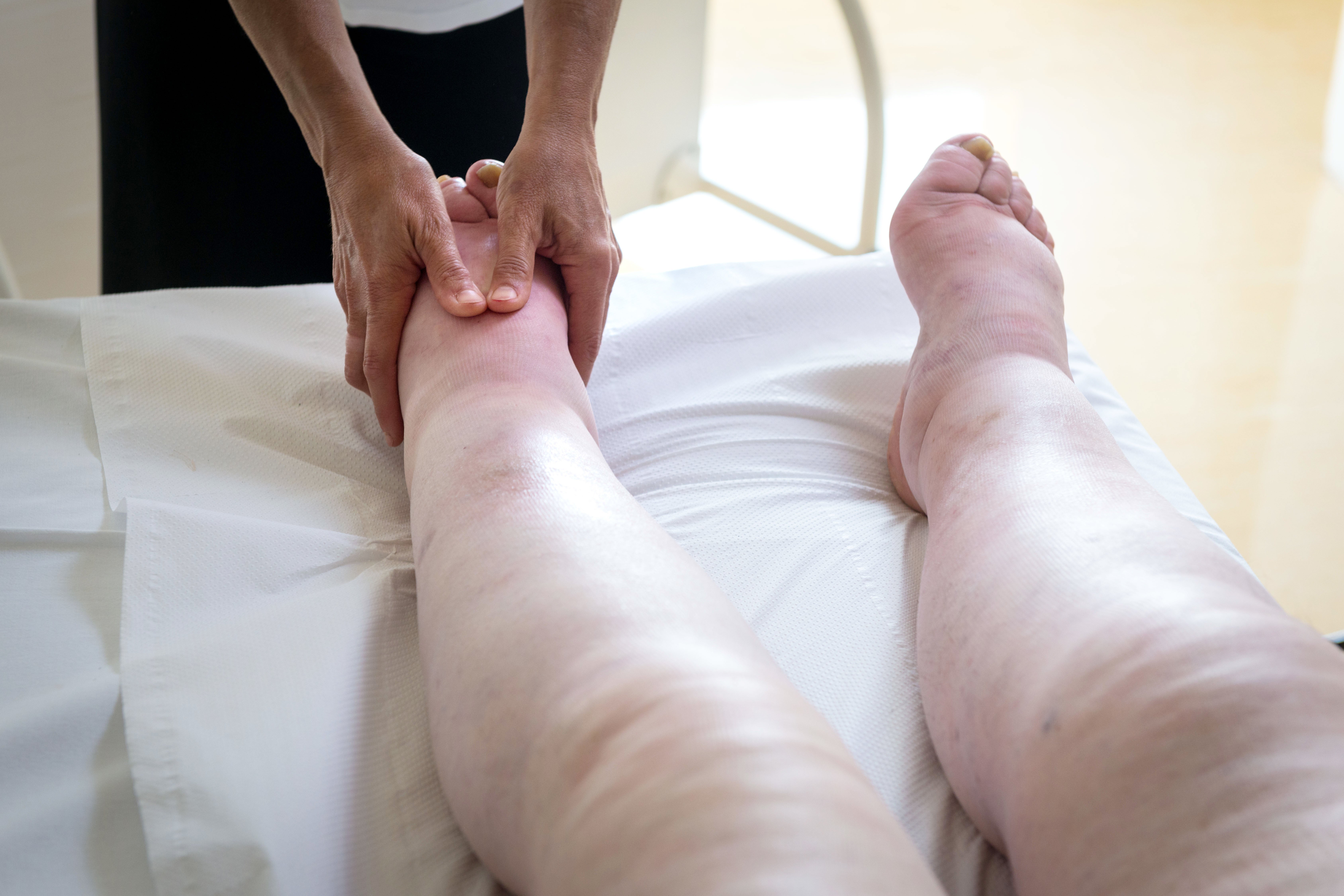
Лечение мочекаменной болезни:
При лечении камней в почках прежде всего необходимо снять приступ почечной колики. Следующие этапы: удаление камня, лечение инфекции и профилактика повторного образования камней.
В настоящее время терапия мочекаменной болезни включает в себя консервативный и оперативный методы лечения.
· Консервативный способ: пациентам с камнями до 3 мм в диаметре показаны лекарственные средства, соблюдение питьевого режима и диеты. Используют препараты, способные растворять камни.
· Оперативный способ: удаление камней хирургическим путем при условии их крупного размера либо при наличии осложнений. К оперативным методам относится также дистанционная литотрипсия (дробление камней ударной волной).
Статья составлена с помощью следующих материалов:
2. Лопаткин Н. А., Пугачев А. Г., Аполихин О. А. и др. Урология. Учебник. 6-е издание. – М.: ГЭОТАР-Медиа, 2007. – С.
 520.
520.3. Урология. Иллюстрированный практикум / Под ред. Ю. Г. Аляева, Н. А. Григорьева. – М.: ГЭОТАР-Медиа, 2007. – С. 96.
Всемирный день почки 11 марта 2021 года
Буклет почки и женское здоровье Скачать
В 2020 году Всемирный День Почки проходит под лозунгом: «Здоровые почки всем и везде – от профилактики до выявления и равного доступа к оказанию помощи».
Всемирный День Почки отмечается 11 марта 2021 года. Эта инициатива Международного общества нефрологов и Международной федерации почечных фондов стартовала в 2006 году и развивается вот уже 14 лет. С 2010 года к ней подключились и российские нефрологи, в эти дни проводятся разноплановые мероприятия, призванные привлечь внимание к профилактике и лечению заболеваний почек.
Хроническая болезнь почек – глобальная проблема общественного здравоохранения, затрагивающая 10% населения земного шара. Всемирный День Почки 2020 посвящен повышению осведомленности всех групп населения, пациентов, практикующих врачей и организаторов здравоохранения о методах первичной, вторичной и третичной профилактики заболеваний почек, и о важности и экономической эффективности целенаправленного скрининга в популяциях высокого риска развития хронической болезни почек – в первую очередь у пациентов с сахарным диабетом и артериальной гипертензией.
Хронические заболевания почек неизлечимы и могут заставить людей нуждаться в уходе всю оставшуюся жизнь. В тоже время, многие пациенты поздно обращаются за помощью к врачу. В связи с этим у каждого медицинского работника должна присутствовать соответствующая нефрологическая настороженность. Необходимо эффективнее использовать стратегию на раннее выявление больных с нарушением функций почек.
Цель акции – информирование населения о возможных способах профилактики и диагностики почечных заболеваний, а так же популяризация здорового образа жизни и физической активности.
Отдельное внимание необходимо уделять проведению просветительских мероприятий среди населения. Большая роль в этом отводится отделениям и кабинетам медицинской профилактики. В их задачу входит информирование население о симптомах и способах выявления почечных заболеваний на ранних стадиях, факторах риска их возникновения, способах профилактики.
Ряд мероприятий необходимо посвящать людям, страдающим от хронической почечной недостаточности, тому с какими сложностями, в том числе психологического характера, им приходится сталкиваться.
Краевой центр медицинской профилактики КГБУЗ «ВКДЦ» поддерживает инициативу Международного общества нефрологов и Международной Федерации нефрологических организаций, с целью проведения информационно-разъяснительной работы по профилактике заболеваний почки и необходимости своевременного прохождения диспансеризации и профилактических осмотров.
ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ ПОЧКИ
(материал для подготовки статьи, радиобеседы)
Древние греки говорили, что человек здоров только тогда, когда полностью здоровы его почки. Восточная медицина утверждает, что почки отвечают за сексуальную и жизненную энергию человека, репродуктивную функцию, процессы оплодотворения и беременности.
Восточная медицина утверждает, что почки отвечают за сексуальную и жизненную энергию человека, репродуктивную функцию, процессы оплодотворения и беременности.
Все жидкости в организме циркулируют при непосредственном участии почек. Как же сохранить почки здоровыми на долгие годы?
Наши почки – неутомимые труженики, не знающие отдыха. Злоупотребление вредными продуктами питания, проникновение в организм токсинов, инфекции, вызывающие в организме целую бурю воспалительных реакций, стрессы и перегрузки – нам приходится сталкиваться с этим постоянно. Мы даже не задумываемся, что во всех этих ситуациях почки принимают основной удар на себя и нейтрализуют возможные последствия. Нейтрализуют до тех пор, пока сами здоровы и функционально активны. У людей с нарушенной работой почек риск инфаркта и инсульта возрастает в 25-30 раз. Поэтому именно состояние почек определяет благополучие нашей сердечно — сосудистой системы и организма в целом.
Важную роль в профилактике почечных заболеваний играет двигательная активность.
Необходимо учитывать, что тяжелые физические нагрузки, после которых организм не способен быстро восстановиться, пользы почкам не принесут.
Для сохранения здоровья почек необходимо ежедневно выпивать достаточное количество жидкости. В среднем это составляет около 2,5 литров. Сюда включена, также, жидкость, содержащаяся в еде. Благодаря достаточному количеству влаги, наш организм становится не гостеприимным для болезнетворных микроорганизмов. Жидкости, которые обожают почки – это: зеленый чай, фруктовый морс, травяные настои, качественная питьевая вода. Очень полезным для профилактики болезней почек является клюквенный морс. Кислота, содержащаяся в этой ягоде, помогает быстро расправиться с разными бактериями. С минеральными водами следует соблюдать осторожность – все-таки они предназначены для физиотерапевтического лечения. Их нельзя употреблять постоянно для устранения жажды, их пьют по медицинским показаниям.
Очень полезным для профилактики болезней почек является клюквенный морс. Кислота, содержащаяся в этой ягоде, помогает быстро расправиться с разными бактериями. С минеральными водами следует соблюдать осторожность – все-таки они предназначены для физиотерапевтического лечения. Их нельзя употреблять постоянно для устранения жажды, их пьют по медицинским показаниям.
Ели у вас возникает чувство жажды, организм уже просто «кричит» о нехватке влаги. До этого доводить не стоит. Следует пить часто и понемногу. Кроме того о недостатке в организме жидкости могут свидетельствовать и отеки – нехватка влаги приводит к ее экономии и накоплению организмом.
Радость для почек – сухое тепло. Они в восторге от сочетания сухого тепла и обильного питья. Их лучшим другом является сауна. Значительная часть вредных веществ, что должна была бы профильтроваться через почки, выделится с потом. Нагрузка на данный орган снизится. Кроме того, под действием тепла сосуды расширяются, и все органы обильно снабжаются кровью.
буклеты, почки, всемирный, день, 2021
Если у вас появились отеки, у них может быть 8 серьезных причин / AdMe
Кольцо впивается в палец, а ноги не влезают в любимые туфли, потому что сильно распухли? Это отеки, вызванные накоплением жидкости в организме.
AdMe.ru узнал о самых распространенных причинах, по которым появляется отечность, и как от нее избавиться.
Соль
Рекомендуемая норма соли в день — 5 г или 1 ч. л. без горки. Если мы с пищей получаем больше, организм может начать накапливать жидкость.
Что делать: Ограничить употребление соли. Если пища кажется пресной, используйте приправы и пряности.
Аллергия
Если отечность сопровождается зудом и покраснением, то виной всему аллергия.
Что делать: В случае если отек развивается стремительно и затрагивает область шеи и лица, необходима срочная медицинская помощь. С небольшой отечностью помогут справиться антигистаминные препараты.
С небольшой отечностью помогут справиться антигистаминные препараты.
Гормоны
Гормональный сбой — еще одна причина скопления жидкости в организме. Если у вас наблюдается вздутие живота, распухают ноги, прибавился вес, то, скорее всего, это гормональные отеки.
Что делать: Пересмотреть диету: употреблять богатую белками пищу, снизить количество сладкого, острого и соленого. Посетить эндокринолога или гинеколога, которые подберут лечение.
Заболевания почек
Отеки, которые проявляются в основном по утрам на лице, могут говорить о проблемах с почками. Параллельно с этим болит поясница и изменяется цвет мочи.
Что делать: Соблюдать диету. Спать на спине (сон на животе может привести к появлению отеков на лице). Посетить врача-нефролога.
Болезни сердца
Опухание ног и живота может свидетельствовать о болезнях сердца, если сопровождается болью в груди, усталостью, одышкой.
Что делать: Сердечные отеки не стоит лечить самостоятельно, обратитесь к кардиологу.
Лекарственные препараты
Отеки могут появляться в результате приема некоторых видов лекарств — например жаропонижающих, обезболивающих и оральных контрацептивов.
Что делать: Если лекарство вызывает отеки, проконсультируйтесь с врачом. Возможно, его можно заменить на аналог, не дающий таких побочных эффектов.
Образ жизни
У тех, кто вынужден большую часть дня проводить стоя или сидя, могут отекать ноги.
Что делать: Людям с сидячей работой рекомендуется делать регулярные перерывы, чтобы немного размяться. И отказаться от привычки класть ногу на ногу. Если в течение дня вы много стоите, используйте возможность посидеть, делайте массаж, носите удобную обувь и компрессионные гольфы.
Обезвоживание
При обезвоживании на начальной стадии организм начинает запасать жидкость на всякий случай, в результате на щиколотках, запястьях и нижней части живота появляются отеки.
Что делать: Употреблять не менее 1,2 л жидкости в день, избегать кофе, алкоголя и газированных напитков.
Помните, отеки не всегда свидетельствуют о патологии и могут появляться даже у здоровых людей во время жары, из-за неудобной обуви и после употребления большого количества жидкости и соленой пищи.
Как избавиться от отеков
Они возникают из-за плохого оттока крови и лимфы и могут быть вызваны различными причинами.
Отеком называют увеличение тканей в связи с избытком лимфатической жидкости. Они возникают из-за плохого оттока крови и лимфы и могут быть вызваны различными причинами.
Какие бывают отеки
Отеки лица чаще всего появляются, когда в организме задерживается жидкость. Так может происходить при болезнях, перенапряжениях, приеме некоторых лекарств (особенно гормональных антидепрессантах) или просто от недосыпания.
Многие люди жалуются на отеки ног. Они обычно возникают при долгом хождении на каблуках или работе в положении стоя. Иногда могут быть связаны с венозной и сердечной недостаточностью. Также ноги отекают при болезнях почек и при циррозе печени.
Также ноги отекают при болезнях почек и при циррозе печени.
Отеки рук обычно не происходят сами по себе, а дополняют другие отеки. Чаще всего руки отекают при беременности, сердечной и почечной недостаточности.
Лицо отекает при заболеваниях щитовидной железы. Также его могут вызывать аллергии на косметику либо пищевая аллергия.
Аллергия может вызывать отек горла, который снимают снимают антигистаминными препаратами, а также курсом лечения ринита или гайморита. Отек Квинке — острая форма отека при аллергии, при которой отечность поражает лицо, язык, губы, веки и руки. Чаще всего такую реакцию вызывают арахис, молочные продукты, яйца, рыба и соя.
Под глазами отеки могут появиться при переутомлении, большом количестве выпитого кофе или жидкости на ночь, а также при болезнях почек.
Отеки при беременности не должны вызывать беспокойства, если они не затрагивают бедра и живот. В этом случае нужно немедленно обратиться к врачу.
В этом случае нужно немедленно обратиться к врачу.
Как избавиться от отеков
В первую очередь обратите внимание на количество соли, которую вы употребляете вместе с едой. Стандартная суточная норма составляет три грамма.
Если вы едите соли больше, вам нужно исключить те продукты, которые содержат много соли, не способствуют выводу жидкости из организма и соответственно вызывают отечность лица. Это могут быть различные консервации, копчености и фастфуд.
Нужно включить в рацион яблоки, арбуз, морковь, апельсины, лимоны и другие цитрусовые. Старайтесь устраивать последний прием пищи хотя бы за три часа до сна.
Избавиться от отеков помогут мочегонные средства, к примеру, травянистые настойки, например, из медвежьих ушек. Для этого надо одну столовую ложку травы залить стаканом кипятка, хорошо накрыть и дать настоятся несколько часов. Принимать настойку нужно по одной столовой ложке трижды в день перед едой.
Чтобы вывести из организма остатки солей, залейте стаканом кипятка четыре-пять лавровых листа и принимайте настой в течение одного дня по одной столовой ложке.
Отек на лице можно убрать с помощью масок. Например, картофельной. Натрите сырой картофель на терке и поставьте в холодильник. Когда кашица станет холодной, нанесите ее на очищенную кожу лица на двадцать минут. Затем снимите и тщательно умойте лицо чистой водой. При появлении жжения снимите маску раньше.
Убрать легкую отчётность поможет соленый скраб для тела. Добавьте в обычный скраб щепотку соли. Либо сделайте скраб самостоятельно: смешайте мед, кофейный жмых, соль. В крайнем случае смешайте соль и гель для душа, а потом помассируйте получившейся семью кожу.
Терминальная стадия почечной недостаточности // Middlesex Health
Обзор
Терминальная стадия почечной недостаточности, также называемая терминальной стадией болезни почек или почечной недостаточностью, возникает, когда хроническая болезнь почек — постепенная потеря функции почек — достигает запущенного состояния. При терминальной стадии почечной недостаточности ваши почки перестают работать должным образом, чтобы удовлетворить потребности вашего организма.
Почки фильтруют отходы и лишнюю жидкость из крови, которые затем выводятся с мочой.Когда ваши почки теряют свои фильтрующие способности, в вашем теле может накапливаться опасный уровень жидкости, электролитов и шлаков.
При терминальной стадии почечной недостаточности вам нужен диализ или трансплантация почки, чтобы остаться в живых. Но вы также можете выбрать консервативный уход, чтобы справиться с симптомами, стремясь обеспечить наилучшее качество жизни в оставшееся время.
Симптомы
На ранней стадии хронической болезни почек признаки или симптомы могут отсутствовать. По мере прогрессирования хронической болезни почек до терминальной стадии почечной недостаточности признаки и симптомы могут включать:
- Тошнота
- Рвота
- Потеря аппетита
- Усталость и слабость
- Изменения частоты мочеиспускания
- Боль в груди, если жидкость скапливается вокруг внутренней оболочки сердца
- Одышка при скоплении жидкости в легких
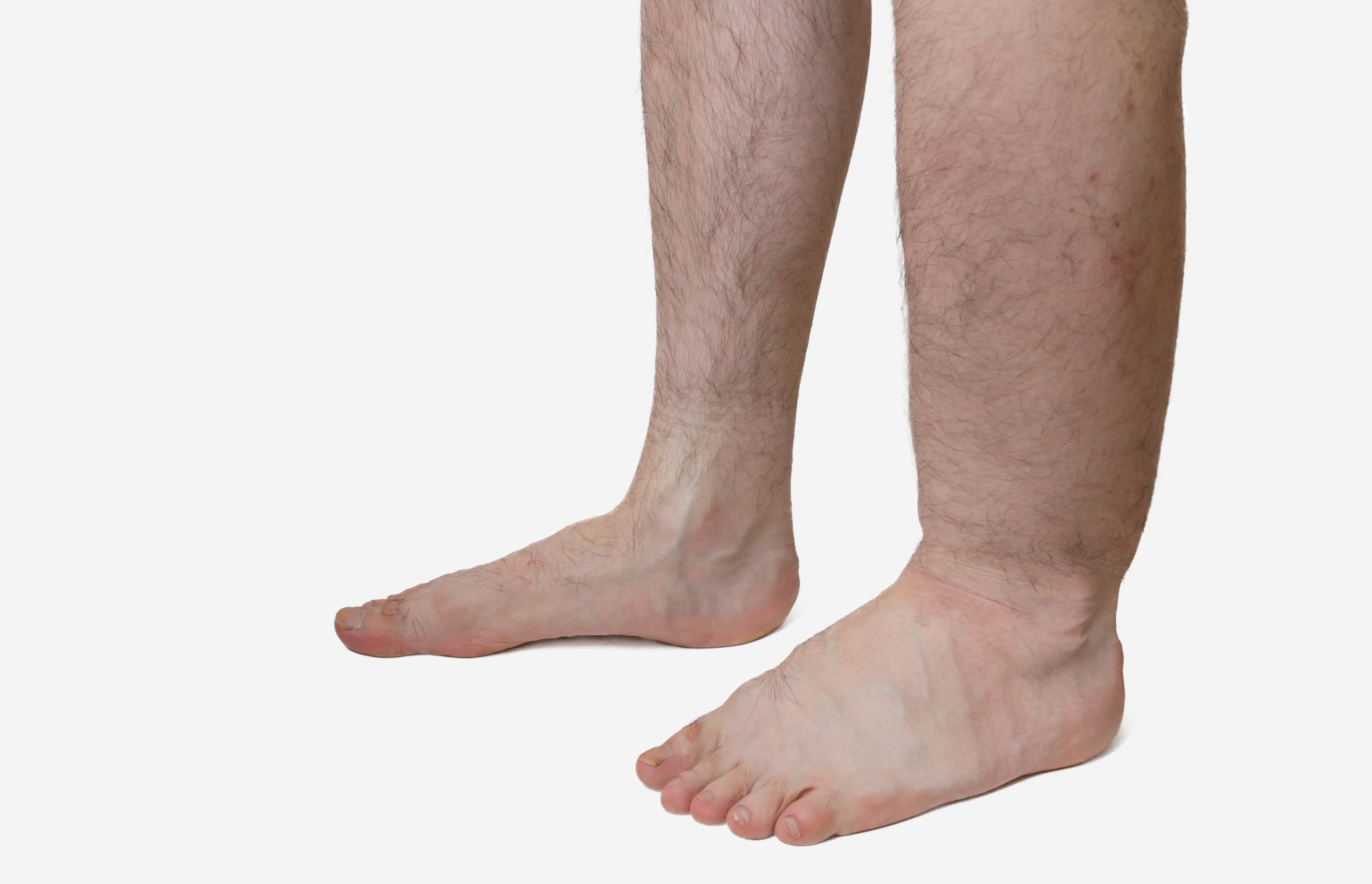
- Отек стоп и лодыжек
- Высокое кровяное давление (гипертония), которое трудно контролировать
- Головные боли
- Трудности со сном
- Снижение остроты ума
- Подергивания и судороги в мышцах
- Постоянный зуд
- Металлический вкус
Признаки и симптомы заболевания почек часто неспецифичны, то есть они также могут быть вызваны другими заболеваниями. Поскольку ваши почки могут восполнить потерю функции, признаки и симптомы могут не появиться, пока не произойдет необратимое повреждение.
Поскольку ваши почки могут восполнить потерю функции, признаки и симптомы могут не появиться, пока не произойдет необратимое повреждение.
Когда обращаться за помощью
Запишитесь на прием к врачу, если у вас есть признаки или симптомы заболевания почек.
Если у вас есть заболевание, повышающее риск заболевания почек, ваш лечащий врач, вероятно, будет контролировать вашу функцию почек с помощью анализов мочи и крови, а также ваше кровяное давление во время регулярных посещений врача.Спросите своего поставщика, необходимы ли вам эти тесты.
Причины
Заболевание почек возникает, когда заболевание или состояние нарушает функцию почек, в результате чего повреждение почек ухудшается в течение нескольких месяцев или лет. У некоторых людей повреждение почек может продолжать прогрессировать даже после устранения основного заболевания.
К заболеваниям и состояниям, которые могут привести к заболеванию почек, относятся:
- Сахарный диабет 1 или 2 типа
- Высокое кровяное давление
- Гломерулонефрит (gloe-mer-u-low-nuh-FRY-tis) — воспаление фильтрующих единиц почек (клубочков)
- Интерстициальный нефрит (ин-тур-STISH-ul nuh-FRY-tis), воспаление канальцев почек и окружающих структур
- Поликистоз почек или другие наследственные заболевания почек
- Длительная непроходимость мочевыводящих путей из-за таких состояний, как увеличенная простата, камни в почках и некоторые виды рака
- Пузырно-мочеточниковый (ves-ih-koe-yoo-REE-tur-ul) рефлюкс, состояние, при котором моча возвращается в почки
- Рецидивирующая инфекция почек, также называемая пиелонефритом (pie-uh-low-nuh-FRY-tis)
Типичная почка имеет около 1 миллиона фильтрующих единиц. Каждая единица, называемая клубочком, соединяется с канальцем, по которому собирается моча. Такие состояния, как высокое кровяное давление и диабет, сказываются на функции почек, повреждая эти фильтрующие элементы и собирающие канальцы, вызывая рубцевание.
Каждая единица, называемая клубочком, соединяется с канальцем, по которому собирается моча. Такие состояния, как высокое кровяное давление и диабет, сказываются на функции почек, повреждая эти фильтрующие элементы и собирающие канальцы, вызывая рубцевание.
Здоровая почка (слева) удаляет отходы из крови и поддерживает химический баланс организма. При поликистозе почек (справа) в почках образуются мешочки, заполненные жидкостью, называемые кистами. Почки увеличиваются в размерах и постепенно теряют способность функционировать должным образом.
Факторы риска
Определенные факторы повышают риск более быстрого прогрессирования хронической болезни почек до терминальной стадии, в том числе:
- Диабет с плохим контролем сахара в крови
- Заболевание почек, поражающее клубочки, структуры почек, фильтрующие отходы из крови
- Поликистоз почек
- Высокое кровяное давление
- Использование табака
- Наследие чернокожих, испаноязычных, азиатских, выходцев с островов Тихого океана или американских индейцев
- Семейный анамнез почечной недостаточности
- Пожилой возраст
- Частое употребление лекарств, которые могут повредить почки
Осложнения
Повреждение почек, однажды возникшее, не может быть отменено.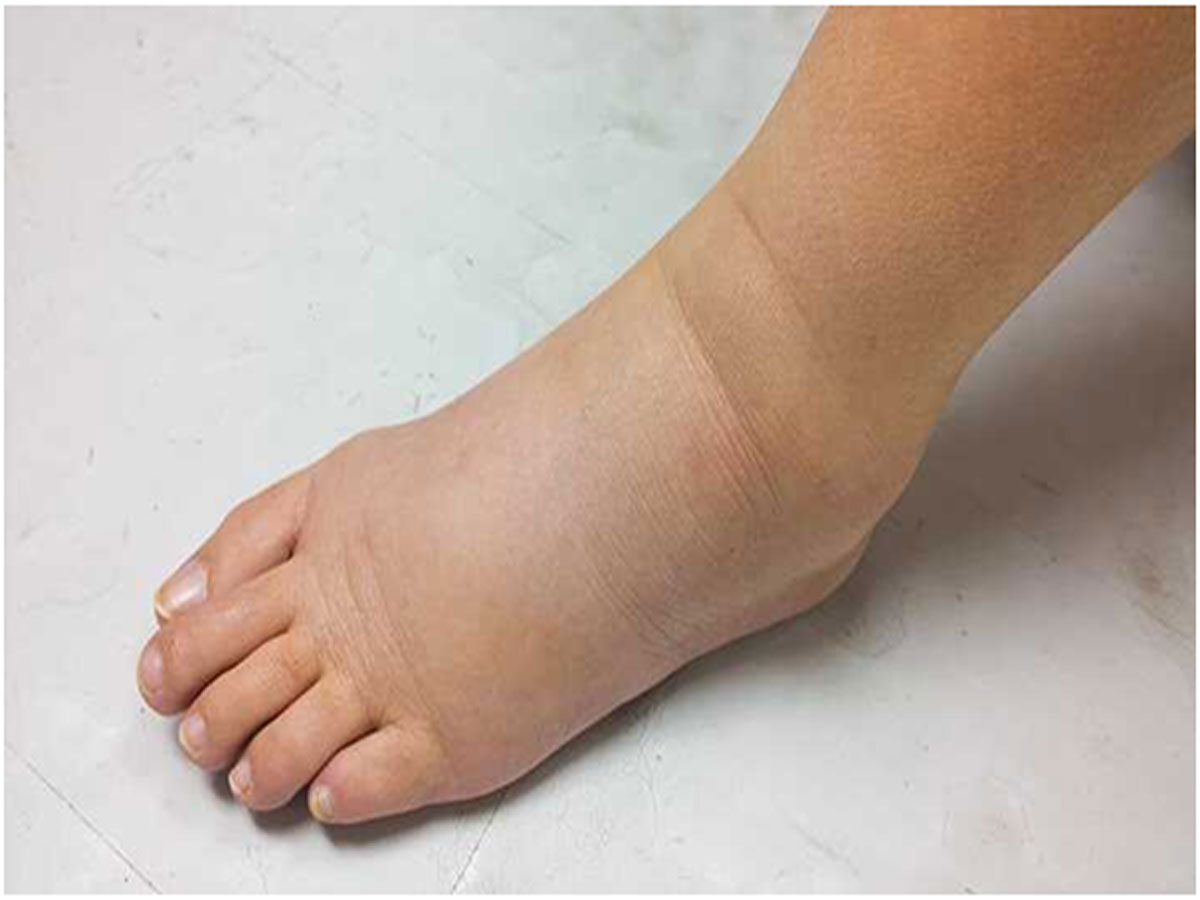 Возможные осложнения могут затронуть практически любую часть вашего тела и могут включать:
Возможные осложнения могут затронуть практически любую часть вашего тела и могут включать:
- Задержка жидкости, которая может привести к отеку рук и ног, высокому кровяному давлению или жидкости в легких (отек легких)
- Внезапное повышение уровня калия в крови (гиперкалиемия), которое может нарушить работоспособность вашего сердца и может быть опасным для жизни
- Болезнь сердца
- Слабые кости и повышенный риск переломов костей
- Анемия
- Снижение полового влечения, эректильная дисфункция или снижение фертильности
- Повреждение центральной нервной системы, которое может вызвать трудности с концентрацией внимания, изменения личности или судороги
- Снижение иммунного ответа, что делает вас более уязвимыми для инфекции
- Перикардит, воспаление мешковидной оболочки, окружающей ваше сердце (перикард)
- Осложнения беременности, несущие риск для матери и развивающегося плода
- Недоедание
- Необратимое повреждение почек (терминальная стадия болезни почек), в конечном итоге требующее диализа или трансплантации почки для выживания
Профилактика
Если у вас заболевание почек, вы можете замедлить его прогресс, сделав выбор в пользу здорового образа жизни:
- Достичь и поддерживать здоровый вес
- Максимальное количество дней активности
- Ограничьте потребление белка и соблюдайте сбалансированную диету, состоящую из питательных продуктов с низким содержанием натрия
- Контролируйте артериальное давление
- Принимайте лекарства в соответствии с предписаниями
- Проверяйте уровень холестерина каждый год
- Контролируйте уровень сахара в крови
- Не курите и не употребляйте табачные изделия
- Регулярные осмотры
Диагностика
Для диагностики терминальной стадии почечной недостаточности ваш лечащий врач может спросить вас о вашей семье и истории болезни. Вы также можете пройти физическое и неврологическое обследование, а также другие тесты, такие как:
Вы также можете пройти физическое и неврологическое обследование, а также другие тесты, такие как:
- Анализы крови, для измерения количества продуктов жизнедеятельности, таких как креатинин и мочевина, в крови
- Анализы мочи, для проверки уровня альбумина в моче
- Визуализирующие обследования, , такие как УЗИ, МРТ или КТ для оценки ваших почек и поиска необычных участков
- Удаление образца почечной ткани (биопсия), для исследования под микроскопом, чтобы узнать, какой у вас тип заболевания почек и какие повреждения имеются
Некоторые тесты могут повторяться с течением времени, чтобы помочь вашему поставщику услуг следить за развитием вашего заболевания почек.
Стадии заболевания почек
Существует пять стадий заболевания почек. Чтобы определить, на какой стадии вы находитесь, ваш лечащий врач проводит анализ крови, чтобы проверить вашу скорость клубочковой фильтрации (СКФ). GFR измеряет, сколько крови фильтруют почки каждую минуту, в миллилитрах в минуту (мл / мин). По мере того, как снижается GFR , снижается и функция почек.
GFR измеряет, сколько крови фильтруют почки каждую минуту, в миллилитрах в минуту (мл / мин). По мере того, как снижается GFR , снижается и функция почек.
Когда ваши почки перестают работать на уровне, необходимом для поддержания вашей жизни, у вас терминальная стадия почечной недостаточности.Терминальная стадия почечной недостаточности обычно возникает, когда функция почек составляет менее 15% от типичной функции почек.
В рамках определения стадии заболевания почек ваш врач также может проверить, есть ли у вас белок в моче.
| Стадия болезни почек | СКФ , мл / мин | Функция почек | |
|---|---|---|---|
| Источник: Национальный фонд почек | |||
| 1 этап | 90 или выше | Здоровая функция почек | |
| 2 этап | 60 по 89 | Легкая потеря функции почек | |
| Стадия 3а | от 45 до 59 | Утрата функции почек от легкой до умеренной | |
| Этап 3б | от 30 до 44 | От умеренной до тяжелой потери функции почек | |
| 4 этап | от 15 до 29 | Тяжелая потеря функции почек | |
| Этап 5 | Менее 15 | Почечная недостаточность | |
Во время биопсии почки ваш врач с помощью иглы извлекает небольшой образец ткани почек для лабораторного исследования. Игла для биопсии вводится через кожу и часто направляется под управлением устройства визуализации, такого как ультразвук.
Игла для биопсии вводится через кожу и часто направляется под управлением устройства визуализации, такого как ультразвук.
Лечение
Лечение терминальной стадии почечной недостаточности включает:
- Пересадка почки
- Диализ
- Поддерживающая терапия
Трансплантация почки
Трансплантация почки — это хирургическая процедура по перенесению здоровой почки от живого или умершего донора человеку, почки которого больше не функционируют должным образом.Трансплантация почки часто является методом выбора при терминальной стадии почечной недостаточности по сравнению с продолжением жизни на диализе.
Процесс пересадки почки требует времени. Он включает в себя поиск донора, живого или умершего, чья почка лучше всего соответствует вашей. Затем вам делают операцию по размещению новой почки в нижней части живота и прикреплению кровеносных сосудов и мочеточника — трубки, соединяющей почку с мочевым пузырем, — что позволит новой почке функционировать.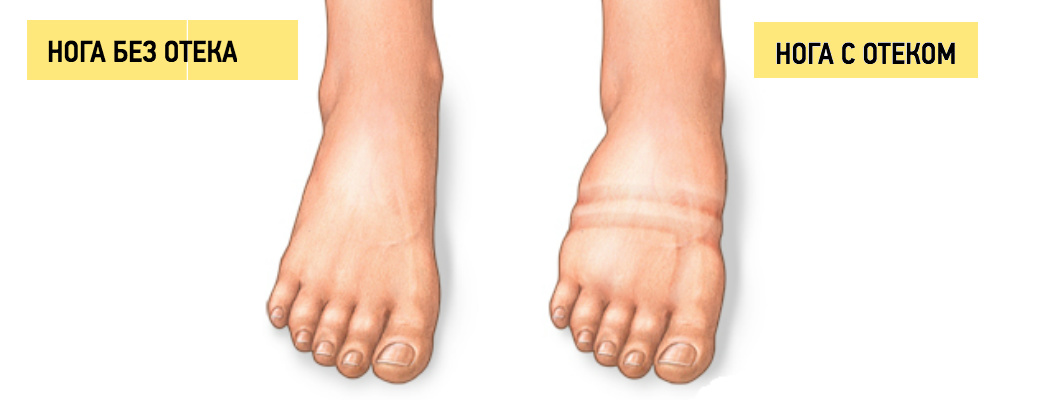
Возможно, вам придется провести в больнице от нескольких дней до недели.После выписки из больницы вы можете рассчитывать на частые осмотры, чтобы следить за своим прогрессом по мере продолжения выздоровления. Вы можете принимать ряд лекарств, чтобы помочь вашей иммунной системе не отторгать новую почку и снизить риск послеоперационных осложнений, таких как инфекция.
После успешной пересадки почки ваша новая почка фильтрует вашу кровь, и вам больше не нужен диализ.
Диализ
Диализ выполняет часть работы ваших почек, когда они не могут делать это сами.Это включает в себя удаление лишних жидкостей и продуктов жизнедеятельности из крови, восстановление уровня электролитов и помощь в контроле артериального давления.
Варианты диализавключают перитонеальный диализ и гемодиализ.
Для успешного диализа вам может потребоваться изменить образ жизни, например, следовать определенным диетическим рекомендациям.
Паллиативная помощь
Если вы решите не проходить трансплантацию почки или диализ, вы можете выбрать паллиативную или поддерживающую терапию, чтобы помочь вам справиться с симптомами и почувствовать себя лучше. Вы также можете сочетать паллиативную помощь с трансплантацией почки или диализом.
Вы также можете сочетать паллиативную помощь с трансплантацией почки или диализом.
Без диализа или трансплантата почечная недостаточность прогрессирует, что в конечном итоге приводит к смерти. Смерть может наступить быстро или занять месяцы или годы. Поддерживающая терапия может включать лечение симптомов, меры по поддержанию вашего комфорта и планирование конца жизни.
Во время операции по пересадке почки донорская почка помещается в нижнюю часть живота. Кровеносные сосуды новой почки прикреплены к кровеносным сосудам в нижней части живота, чуть выше одной из ваших ног.Новая почечная мочевая трубка (мочеточник) соединяется с мочевым пузырем. Если они не вызывают осложнений, ваши собственные почки остаются на месте.
Образ жизни и домашние средства
В рамках лечения болезни почек ваш лечащий врач может порекомендовать вам соблюдать специальную диету, чтобы поддержать ваши почки и ограничить объем работы, которую они должны выполнять. Попросите направления к зарегистрированному диетологу, специализирующемуся на заболеваниях почек, чтобы узнать, как облегчить вашу диету для почек.
В зависимости от вашей ситуации, функции почек и общего состояния здоровья диетолог может порекомендовать вам:
- Избегайте продуктов с добавлением соли. Уменьшите количество натрия, которое вы потребляете каждый день, избегая продуктов с добавлением соли, включая многие полуфабрикаты, такие как замороженные обеды, консервированные супы и фаст-фуды. К другим продуктам с добавлением соли относятся соленые закуски, овощные консервы, а также обработанное мясо и сыры.
-
Выбирайте продукты с низким содержанием калия. Ваш диетолог может порекомендовать вам выбирать продукты с низким содержанием калия при каждом приеме пищи. Продукты с высоким содержанием калия включают бананы, апельсины, картофель, шпинат и помидоры.
Примеры продуктов с низким содержанием калия: яблоки, капуста, морковь, стручковая фасоль, виноград и клубника. Имейте в виду, что многие заменители соли содержат калий, поэтому при почечной недостаточности их следует избегать.

- Ограничьте потребление белка. Ваш диетолог оценит количество необходимого вам белка в граммах каждый день и даст рекомендации на основе этого количества.Продукты с высоким содержанием белка включают нежирное мясо, яйца, молоко, сыр и бобы. К продуктам с низким содержанием белка относятся овощи, фрукты, хлеб и крупы.
Копирование и опора
Если вы знаете, что у вас почечная недостаточность, это может стать шоком, даже если вы давно знали о своем заболевании почек. На диализе может быть сложно составить график лечения.
Чтобы помочь вам справиться, попробуйте:
- Общайтесь с другими людьми с заболеваниями почек. Это может помочь вам поговорить с другими людьми с терминальной стадией почечной недостаточности. Спросите своего врача о группах поддержки в вашем районе. Или свяжитесь с такими организациями, как Американская ассоциация пациентов с почками, Национальный фонд почек или Американский фонд почек, чтобы узнать о группах в вашем районе.

- По возможности придерживайтесь своего распорядка дня. Постарайтесь продолжать работать и заниматься тем, что вам нравится, если ваше состояние позволяет.
- Будьте активны большую часть дней недели. С одобрения вашего врача стремитесь заниматься физической активностью не менее 30 минут большую часть дней в неделю. Это поможет вам справиться с усталостью и стрессом.
- Поговорите с тем, кому доверяете. Было бы полезно поговорить о своих чувствах с другом или членом семьи, лидером веры или кем-то еще, кому вы доверяете. Ваш поставщик услуг может порекомендовать социального работника или консультанта.
Запись на прием
В случае терминальной стадии почечной недостаточности вы, скорее всего, продолжите посещать того же поставщика медицинских услуг и бригаду медперсонала, к которым вы обращались для лечения хронического заболевания почек.Если за вами еще не ухаживает врач, специализирующийся на проблемах с почками (нефролог), вас могут направить к нему по мере прогрессирования болезни.
Что вы можете сделать
Чтобы подготовиться к встрече, спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, внести изменения в свой рацион. Тогда примите к сведению:
- Ваши симптомы, включая те, которые кажутся не связанными с вашими почками или функцией мочеиспускания, и когда у вас возникли симптомы
- Все ваши лекарства и дозы, витаминов или других пищевых добавок, которые вы принимаете
- Ваша основная история болезни, включая другие медицинские состояния и семейный анамнез заболевания почек
- Вопросы, которые следует задать своему провайдеру
По возможности возьмите с собой члена семьи или друга, чтобы они помогли вам запомнить предоставленную вам информацию.
При терминальной стадии почечной недостаточности врачу следует задать несколько основных вопросов:
- Каков уровень повреждения почек?
- Ухудшается ли моя функция почек?
- Мне нужно больше тестов?
- Что вызывает мое состояние?
- Можно ли обратить вспять повреждение почек?
- Какие у меня варианты лечения?
- Каковы возможные побочные эффекты каждого лечения?
- У меня другие проблемы со здоровьем.
Как мне лучше всего управлять ими вместе?
- Нужно ли мне придерживаться специальной диеты?
- Можете ли вы направить меня к диетологу, который поможет мне спланировать питание?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
- Как часто мне нужно проверять функцию почек?
Не стесняйтесь задавать любые другие вопросы.
Чего ожидать от вашего поставщика медицинских услуг
Ваш поставщик медицинских услуг может задать вам такие вопросы, как:
- Заметили ли вы изменения в мочеиспускании или необычную усталость?
- Вам поставили диагноз или лечили от высокого кровяного давления?
© 1998-2021 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия использования
У вас опухла нога? Это может сигнализировать об остром повреждении почек
Знаете ли вы, что опухшие ноги и другие, казалось бы, безобидные симптомы, такие как усталость, тошнота, одышка и нерегулярное сердцебиение, могут указывать на острое повреждение почек? Вот все, что вам нужно знать об этом заболевании почек.

Автор Аджай Пал Сингх | Обновлено: 6 марта 2019 г., 18:11 IST
Острая травма почек (ОПП) связана с высоким уровнем смертности во всем мире.Эпидемиология этого состояния здоровья может определяться различными климатическими условиями, культурой, этнической принадлежностью, социально-экономическим статусом и уровнем развития, поэтому они различаются от страны к стране и варьируются от центра к центру в пределах одной и той же страны. Согласно исследованию 2018 года, опубликованному в Saudi Journal of Kidney Disease and Transplantation , в странах с низким и средним доходом характеристики пациентов, страдающих ОПП, которые лечатся в больницах третичного уровня в крупных городах, аналогичны характеристикам пациентов в странах с высоким уровнем дохода; большинство из них были пожилыми, тяжелобольными с полиорганной недостаточностью, а также имели хронические сопутствующие заболевания.Кроме того, основными причинами ОПП были сепсис, ишемия и нефротоксические препараты.
В другом исследовании, опубликованном в том же году в журнале Journal of Clinical and Diagnostic Research , упоминалось, что обсервационное исследование проводилось в клинической больнице третичного уровня в течение шести месяцев (с августа 2015 года по февраль 2016 года), которое показало, что в Индии распространенность ОПП составила 17,3 случая на 1000 человек. В исследовании также отмечалось, что в случае сепсиса частота ОПП в отделениях интенсивной терапии составляла более 40 процентов, а уровень смертности колебался от 15 до 60 процентов.
ЧТО ТАКОЕ AKI?
Когда ваша почка внезапно теряет способность фильтровать продукты жизнедеятельности, такие как избыток солей, жидкости из крови, это приводит к острому повреждению почек. Затем AKI нарушает баланс жидкости в вашем теле, вызывая накопление продуктов жизнедеятельности в крови, что затрудняет работу почек. Пожилые люди, пациенты, госпитализированные в больницу, или те, кто находится в отделениях интенсивной терапии, больше подвержены риску развития этого состояния здоровья.
ЧТО ВЫЗЫВАЕТ ОКИ?
ОПП обычно вызывается тремя основными причинами: снижение кровотока к почкам, прямое повреждение почек или закупорка мочи в почках.
Снижение кровотока к почкам: Некоторые заболевания и состояния, которые могут замедлить кровоток к почкам, могут привести к ОПП. Сердечный приступ, лекарства от кровяного давления, потеря крови или жидкости, сердечная недостаточность, печеночная недостаточность, серьезная операция, обезвоживание, тяжелый ожог или острая аллергическая реакция могут нарушить кровоток к почкам.
Прямое повреждение почек: Смертельная инфекция, называемая сепсисом, препараты НПВП, такие как ибупрофен, некоторые антибиотики, химиотерапия, отложение холестерина, нарушение иммунитета, известное как волчанка, множественная миелома (тип рака) и воспаление в почечных фильтрах. вызвать прямую травму почек.
Блокировка мочи в почках: Моча может закупориться внутри почки из-за рака мочевого пузыря или шейки матки, камней в почках, сгустков крови в мочевыводящих путях, рака толстой кишки, рака простаты и повреждения нервов в мочевом пузыре.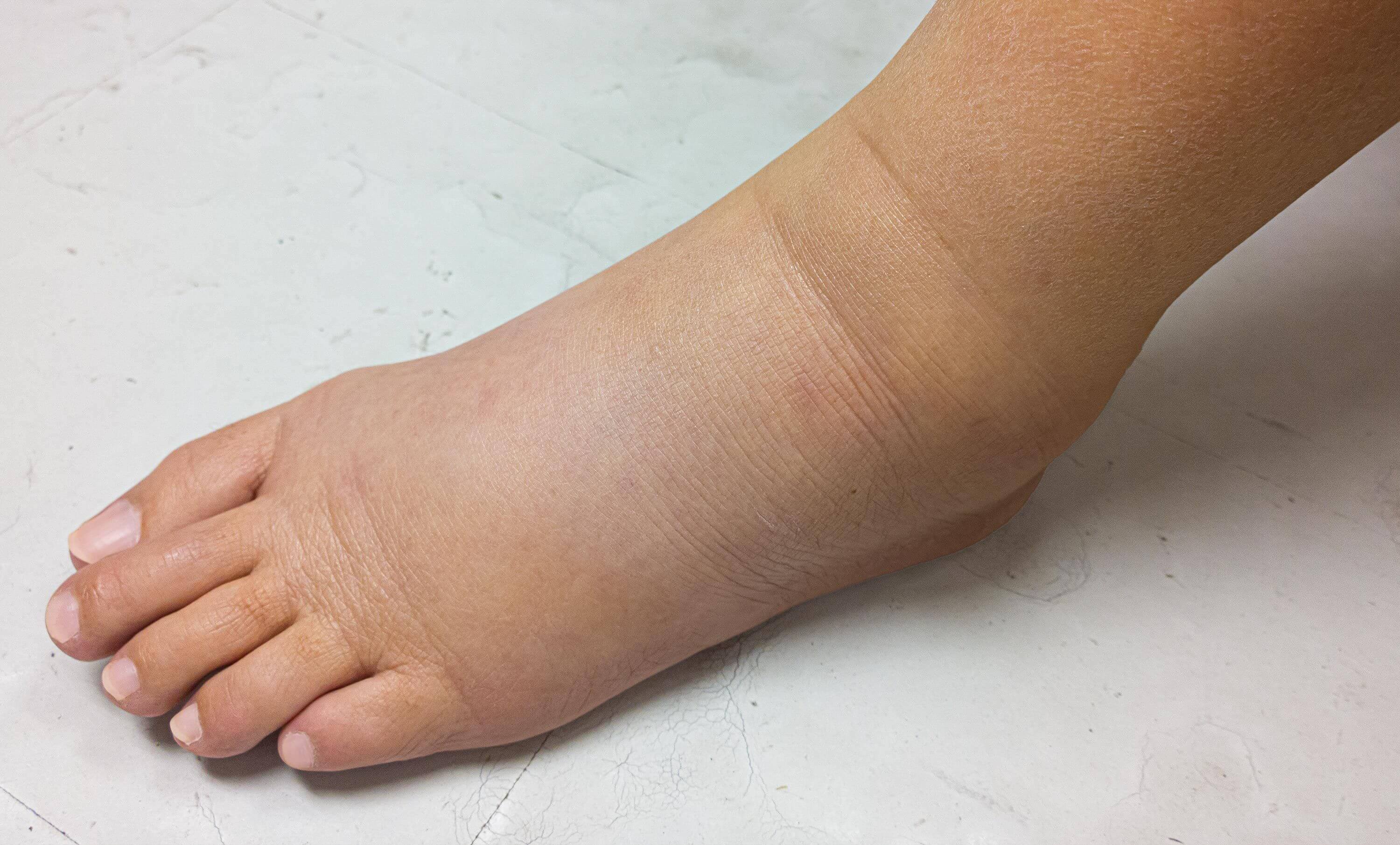
ПРИЗНАКИ И СИМПТОМЫ ОПП
Признаки и симптомы могут различаться в зависимости от причины вашего AKI. Одышка, утомляемость, тошнота, нерегулярное сердцебиение, отеки ног, лодыжек и вокруг глаз, а в некоторых хронических случаях судороги или кома могут быть показателями острого повреждения почек.
КАК ДИАГНОСТИРОВАТЬ AKI?
Если вы испытываете какие-либо из этих симптомов или признаков, ваш врач может порекомендовать несколько тестов для проверки вашего состояния.Эта диагностическая процедура может включать анализы мочи, анализы крови, визуализацию, биопсию почек и измерение диуреза. Примечательно, что биопсия почки проводится в редких случаях, когда врач берет крошечный образец вашей почки, чтобы оценить ваше состояние.
ЛЕЧЕНИЕ ДЛЯ ОПП
Для лечения этого состояния здоровья требуется пребывание в больнице, и продолжительность вашего пребывания будет зависеть от причины и способности вашей почек выздороветь. Кроме того, в тяжелых случаях может потребоваться диализ, чтобы выкачать кровь из крови до тех пор, пока состояние почек не восстановится.
Кроме того, в тяжелых случаях может потребоваться диализ, чтобы выкачать кровь из крови до тех пор, пока состояние почек не восстановится.
Total Wellness теперь на расстоянии одного клика.
Следуйте за нами на
Специалист по отекам — Хамбл, Техас: Kingwood Kidney Associates: Сертифицированный совет по внутренней медицине
Что такое отек?
Отек — это отек, который обычно развивается в ногах, ступнях и лодыжках, хотя может затронуть любую часть вашего тела.Отек возникает в результате скопления жидкости в тканях.
Помимо припухлости или припухлости кожи под кожей, вы также можете увидеть, как кожа выглядит растянутой или блестящей. Если вы нажмете на опухшую область в течение нескольких секунд, после остановки на коже останется ямочка.
Что вызывает отек?
Жидкость, вызывающая отек, исходит из капилляров. Эти крошечные кровеносные сосуды иногда пропускают жидкость, которая попадает в ткани, вызывая отек.
Эти крошечные кровеносные сосуды иногда пропускают жидкость, которая попадает в ткани, вызывая отек.
Более легкие случаи отека могут быть вызваны:
- Слишком долгое сидение в одном положении
- Прием слишком большого количества соленой пищи
- Предменструальный синдром
- Беременность
Некоторые лекарства также могут вызывать отек, в том числе нестероидные антибиотики. — противовоспалительные препараты (НПВП), стероиды, заместительная гормональная терапия эстрогенами, лекарства от высокого кровяного давления и лекарства от диабета, называемые тиазолидиндионами.
Иногда отек является симптомом более серьезного основного заболевания, например:
- Застойная сердечная недостаточность
- Цирроз печени
- Заболевание почек
- Нефротический синдром (поражение почек)
- Поражение лимфатической системы
- Крайний белок дефицит
Частой причиной отеков является хроническая венозная недостаточность, состояние, при котором клапаны в ваших венах, обеспечивающие нормальный кровоток, повреждаются или ослабляются. Это означает, что кровь может скапливаться в ваших венах, что приведет к отеку.
Это означает, что кровь может скапливаться в ваших венах, что приведет к отеку.
Обычно отек поражает обе ноги и не вызывает боли в икроножной мышце. Внезапный отек одной ноги и боль в икре являются признаками возможного тромбоза глубоких вен (ТГВ), т. Е. Тромба в вене, который требует немедленной медицинской помощи.
Как лечится отек?
Легкий отек, не связанный с какой-либо основной проблемой со здоровьем, должен исчезнуть сам по себе, и вы можете поощрять это, поднимая ноги, когда это возможно, делая больше упражнений, теряя вес и уменьшая потребление соли.
Ваш врач в Kingwood Kidney Associates может посоветовать вам изменить образ жизни и принять другие полезные меры, такие как массаж ног и ношение компрессионных чулок, предотвращающих скопление жидкости.
Если у вас отек лодыжки или стопы из-за венозного рефлюкса или дисфункции лимфатической системы, вам может потребоваться минимально инвазивное лечение вен, такое как радиочастотная (RF) абляция или склеротерапия под контролем ультразвука.
Узнайте, что вызывает у вас отек, позвонив в Kingwood Kidney Associates сегодня или запишитесь на прием с помощью онлайн-инструмента.
Заболевания почек — Консультанты по почкам
Диабетическая нефропатия:
Причина №1 почечной недостаточности — диабет. Поражение почек развивается примерно у 20% пациентов с сахарным диабетом 1 и 2 типа. Проблемы начинаются после 10-15 лет диабета, и проблемы с почками обычно наблюдаются у пациентов с диабетической болезнью глаз. Плохой контроль уровня глюкозы в крови и высокое кровяное давление — факторы, которые приводят к этой проблеме и усугубляют ее, когда она возникает. Недавние исследования показали, что снижение артериального давления, особенно с помощью ингибиторов АПФ или БРА на самых ранних стадиях, может иметь большое влияние на снижение прогрессирования заболевания почек.
Отек:
Отек — это отек, вызванный избытком жидкости в тканях тела (задержка жидкости). Отек может быть генерализованным или местным.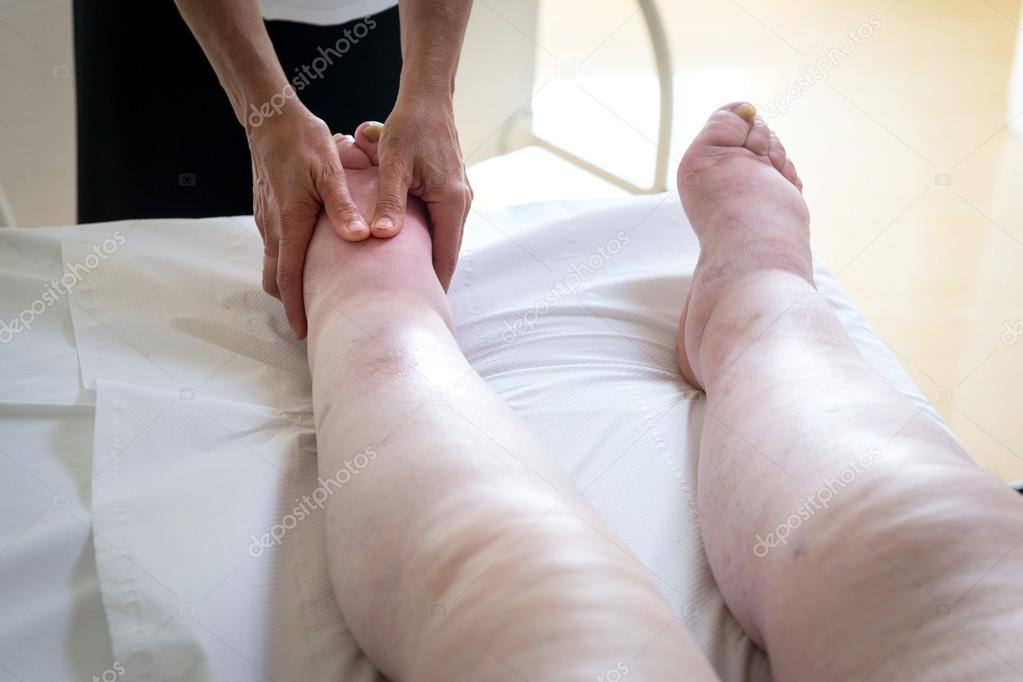 Отек, вызванный отеком, обычно возникает в кистях, руках, лодыжках, ногах и ступнях. Он может появиться внезапно, но обычно развивается незаметно. Вы можете сначала набрать вес или проснуться с опухшими глазами.
Отек, вызванный отеком, обычно возникает в кистях, руках, лодыжках, ногах и ступнях. Он может появиться внезапно, но обычно развивается незаметно. Вы можете сначала набрать вес или проснуться с опухшими глазами.
Повреждение почек может вызвать снижение уровня белка в крови. Это может способствовать подтеканию и набуханию капилляров. Отек, связанный с заболеванием почек, обычно возникает в ногах и вокруг глаз.Многие пациенты ждут, пока симптомы не проявятся, прежде чем обращаться за медицинской помощью.
Нефротический синдром:
Нефротический синдром не является единственным заболеванием, а развивается вместе с другими процессами, такими как гломерулонефрит или диабет. Почки выделяют большое количество белка (моча может быть «пенистой») в мочу, и это означает, что вода из кровотока попадает в ткани, особенно в стопы и вокруг глаз. Обычно это вызвано гломерулонефритом, таким как нефропатия с минимальными изменениями (наиболее часто встречается у детей) или мембранозный гломерулонефрит.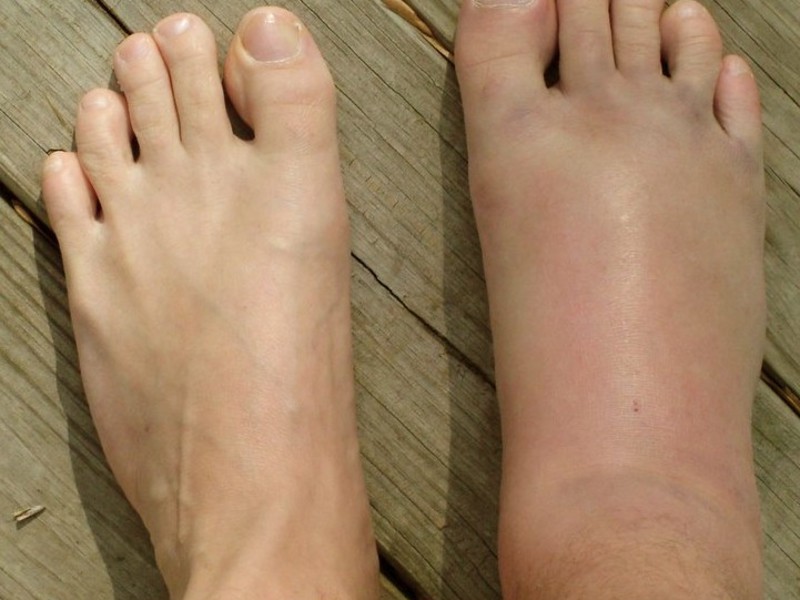
Функция почек может быть абсолютно нормальной, и единственная проблема — утечка белка. Лечение заключается в ограничении потребления жидкости с использованием диуретиков и, возможно, аспирина и препаратов, снижающих уровень холестерина. Биопсия почки будет сделана, чтобы определить точный характер проблемы и решить, нужно ли лечение стероидами или другими лекарствами. Случай каждого пациента уникален, и наши специалисты подберут оптимальное лечение в вашем случае.
Гломерулонефрит:
Гломерулонефрит может развиваться в острой (внезапное, быстрое начало) или хронической (медленной) форме и вызывается безболезненным воспалением клубочков (почечного фильтра).Это может произойти само по себе или как часть более общей проблемы, такой как системная красная волчанка (СКВ). Анализ мочи показывает наличие крови и белка. Это связано с высоким кровяным давлением и прогрессирующим ухудшением функции почек. Диагноз ставится на основании анализов крови и биопсии почки. Высокое кровяное давление и присутствие белка в моче могут предсказать тенденцию к прогрессированию. Многим пациентам с гломерулонефритом нужно будет просто ежегодно наблюдать в амбулаторных условиях.Другим может потребоваться лечение специальными препаратами для уменьшения воспаления, такими как стероиды, циклофосфамид, микофенолятмофетил, циклоспорин, ритуксимаб и азатиоприн.
Многим пациентам с гломерулонефритом нужно будет просто ежегодно наблюдать в амбулаторных условиях.Другим может потребоваться лечение специальными препаратами для уменьшения воспаления, такими как стероиды, циклофосфамид, микофенолятмофетил, циклоспорин, ритуксимаб и азатиоприн.
Системная красная волчанка
Волчанка — воспалительное заболевание, возникающее в результате нарушения регуляции иммунной системы организма. Это непредсказуемое заболевание, которое сильно варьируется от случая к случаю. Потенциально серьезное заболевание, системная красная волчанка, поражает женщин гораздо чаще, чем мужчин.Примерно в 80% случаев СКВ возникает воспаление суставов. Воспаление может поражать соединительные ткани по всему телу и вызывать проблемы в одном или нескольких органах тела, включая глаза, мышцы, сердце, легкие и почки. У некоторых людей системная красная волчанка может вызывать потенциально опасные для жизни осложнения, включая почечную недостаточность.
Остеодистрофия почек:
Болезнь почек (почечная остеодистрофия) возникает из-за изменений в минеральном обмене и структуре костей и в некоторой степени встречается у всех с прогрессирующим заболеванием почек. Заболевание почечных костей можно замедлить или, возможно, даже предотвратить с помощью раннего вмешательства с использованием диетических мер и лекарств, таких как фосфатсвязывающие вещества и кальцитриол. Недавно были представлены новые фосфатсвязывающие средства и новый класс лекарств — кальцимиметики. Иногда требуется хирургическое вмешательство (паратиреоидэктомия).
Заболевание почечных костей можно замедлить или, возможно, даже предотвратить с помощью раннего вмешательства с использованием диетических мер и лекарств, таких как фосфатсвязывающие вещества и кальцитриол. Недавно были представлены новые фосфатсвязывающие средства и новый класс лекарств — кальцимиметики. Иногда требуется хирургическое вмешательство (паратиреоидэктомия).
Гиповитаминоз D:
Нет ничего необычного в том, что люди с хронической почечной недостаточностью имеют низкий уровень витамина D. Ваш врач может проверить ваш уровень витамина D и, если он низкий, назначить добавку.Количество, предписанное для восстановления уровня витамина D, может показаться огромным — типичная доза составляет 50 000 МЕ эргокальциерола (витамина D2) один раз в неделю в течение 6-12 недель. Подобные очень крупные заболевания необходимы для восстановления запасов витамина D при его дефиците. Здоровые почки богаты рецепторами витамина D и играют важную роль в превращении витамина D в его активную форму 1,25-дигидроксивитамина D или кальциферола. Когда витамин D находится в активной форме, он помогает сбалансировать кальций и фосфор в вашем организме, контролируя абсорбцию кальция и фосфора из пищи, которую вы едите, и регулирует паратироидный гормон (ПТГ).Когда почки выходят из строя, их способность активировать витамин D теряется. Без активированного витамина D для контроля уровня кальция и фосфора в крови паратиреоидный гормон (ПТГ) будет пытаться компенсировать чрезмерную компенсацию и выйти за пределы допустимого диапазона.
Когда витамин D находится в активной форме, он помогает сбалансировать кальций и фосфор в вашем организме, контролируя абсорбцию кальция и фосфора из пищи, которую вы едите, и регулирует паратироидный гормон (ПТГ).Когда почки выходят из строя, их способность активировать витамин D теряется. Без активированного витамина D для контроля уровня кальция и фосфора в крови паратиреоидный гормон (ПТГ) будет пытаться компенсировать чрезмерную компенсацию и выйти за пределы допустимого диапазона.
Гематурия:
Гематурия определяется как наличие красных кровяных телец в моче. Его можно охарактеризовать как «грубый» (видимый невооруженным глазом) или «микроскопический» (видимый только под микроскопом). Микроскопическая гематурия — это случайная находка, которую часто обнаруживают при анализе мочи в рамках обычного медицинского осмотра, тогда как макрогематурия может побудить вас посетить врача.Гематурия может возникать из любого участка мочевыводящих путей, включая почки, мочеточники, мочевой пузырь, простату и уретру.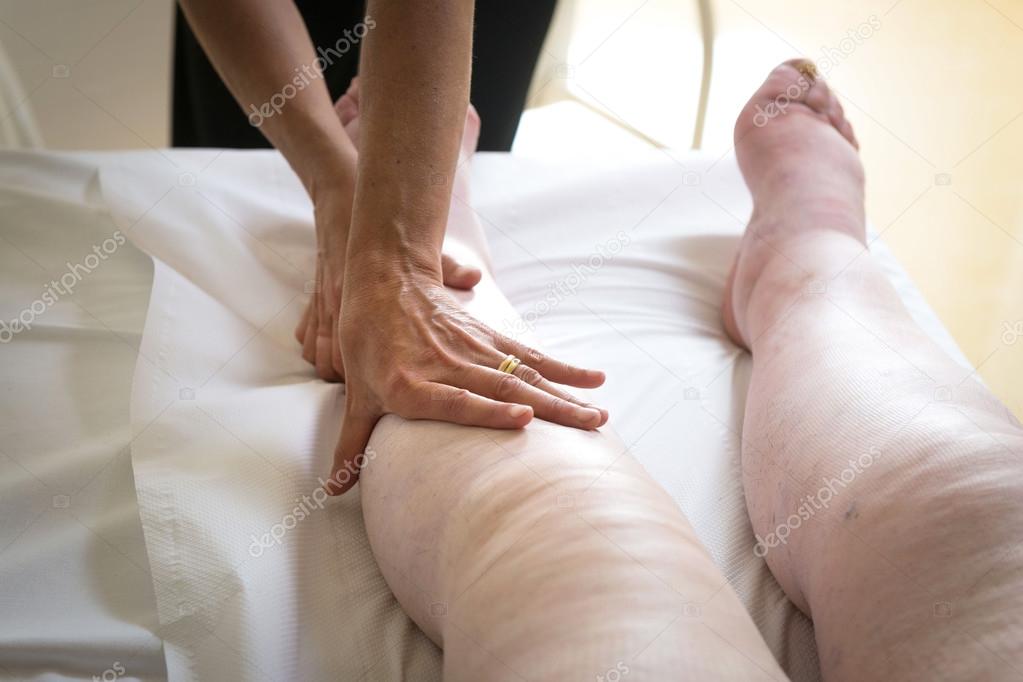
Камни в почках:
Камни в почках — одно из самых распространенных заболеваний мочевыводящих путей. Высокая концентрация природных химических веществ в моче может привести к образованию кристаллов. При особых обстоятельствах эти маленькие кристаллы могут «слипаться», образуя камень в почках. Большинство камней в почках протекает бессимптомно. Камни в почках различаются по размеру, и камень может оставаться в почках или перемещаться по мочевыводящим путям.Небольшой камень может пройти сам по себе, причиняя незначительную боль или не вызывая ее вовсе. Камень большего размера может застрять вдоль мочевыводящих путей и блокировать поток мочи, вызывая такие симптомы, как боль в спине, боль внизу живота, инфекция мочевыводящих путей или кровь в моче.
Подсчитано, что 60-80% людей с камнями в почках образуют еще один камень в течение 10 лет после первого эпизода. Удаление существующего камня не предотвращает дальнейшее камнеобразование. Лекарства, изменение диеты и изменение образа жизни могут предотвратить образование камней в почках. Нефролог может помочь вам выбрать лечение, чтобы предотвратить образование новых камней, а уролог может удалить существующие камни, если это необходимо.
Нефролог может помочь вам выбрать лечение, чтобы предотвратить образование новых камней, а уролог может удалить существующие камни, если это необходимо.
Поликистоз почек:
PKD — очень распространенная генетическая проблема (от 1 из 400 до 1 из 1000 человек), приводящая к развитию крупных почек, которые увеличиваются из-за наличия кист. Эти кисты могут также развиваться в других органах, таких как печень и поджелудочная железа. Проблема выражается по-разному в семьях, и не у всех с PKD разовьется почечная недостаточность (возможно, на 50-75% будет прогрессировать).Обнаружены гены, ответственные за это заболевание. Часто поликистоз почек не вызывает анемии, так как почки по-прежнему вырабатывают эритропоэтин. PKD может вызывать боль, мочевые инфекции, камни в почках и кровь в моче.
Стеноз почечной артерии / реноваскулярное заболевание:
Сужение кровеносных сосудов почек приведет к тому, что почка будет лишена достаточного кровоснабжения. Это приводит к уменьшению размера почки. Часто это проявляется повышенным кровяным давлением.Если эта проблема проявляется в обеих почках, это может привести к почечной недостаточности и отеку легких (жидкость в легких вызывает одышку).
Часто это проявляется повышенным кровяным давлением.Если эта проблема проявляется в обеих почках, это может привести к почечной недостаточности и отеку легких (жидкость в легких вызывает одышку).
Проблема может быть обнаружена на УЗИ почек, которое показывает, что одна почка меньше другой, но ее можно точно диагностировать только с помощью ангиограммы кровеносных сосудов почек.
Иногда может показаться, что сужение следует растянуть с помощью тонкого узкого баллона (ангиопластика), а затем оставить его открытым с помощью трубки, вставленной в кровеносный сосуд (стент).Все это можно сделать «изнутри», во время процедуры, аналогичной ангиограмме. У каждого с этой проблемой будет контролироваться артериальное давление, проверяться и нормализоваться уровень холестерина и назначаться аспирин.
Нефротический синдром | Johns Hopkins Medicine
Что такое нефротический синдром?
Нефротический синдром вызывает рубцевание или повреждение фильтрующей части почек (клубочков).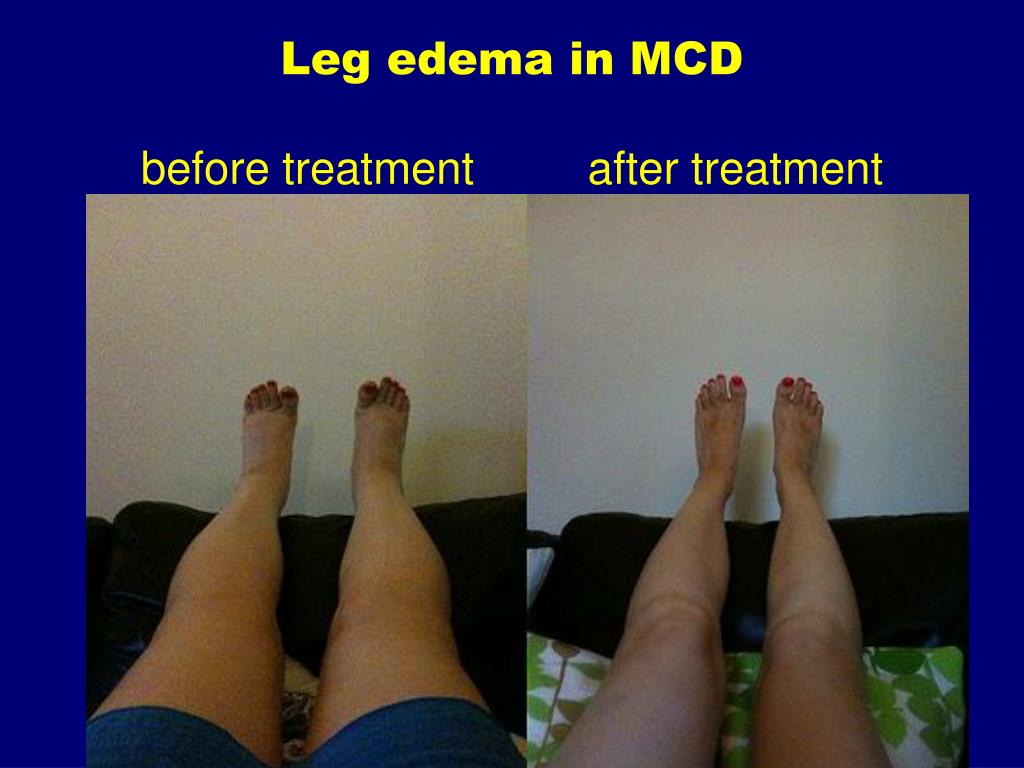 Это вызывает потерю слишком большого количества белка из крови в мочу.
Это вызывает потерю слишком большого количества белка из крови в мочу.
Люди с нефротическим синдромом часто имеют:
- Очень высокий уровень белка в моче (протеинурия)
- Низкий уровень белка в крови (гипоальбуминемия)
- Отек (отек), особенно вокруг глаз, стоп и т. Д. руки
- Высокий холестерин
Что вызывает нефротический синдром?
Нефротический синдром возникает в результате повреждения клубочков почек. Это крошечные кровеносные сосуды, которые фильтруют отходы и лишнюю воду из крови и отправляют их в мочевой пузырь в виде мочи.
Ваши клубочки содержат белок в организме. При их повреждении белок попадает в мочу. Здоровые почки позволяют менее 1 грамму белка попадать в мочу за день. При нефротическом синдроме клубочки позволяют 3 или более грамму белка просачиваться в мочу в течение 24 часов.
Нефротический синдром может возникать на фоне других проблем со здоровьем, таких как заболевание почек, вызванное диабетом и иммунными нарушениями. Также он может развиться после поражения вирусными инфекциями.
Также он может развиться после поражения вирусными инфекциями.
Причина нефротического синдрома не всегда известна.
Каковы симптомы нефротического синдрома?
Нефротический синдром — это набор симптомов. Это самые распространенные:
- Высокое кровяное давление
- Отек в ступнях, руках и вокруг глаз
- Увеличение веса с задержкой жидкости и отеком
- Признаки инфекции, такие как лихорадка или повышенное количество лейкоцитов
- Отек и боль, связанные со сгустками крови по мере сгущения крови
- Моча, которая выглядит пенистой из-за потери белка из организма в выделенную мочу
Симптомы нефротического синдрома могут быть похожи на другие заболевания или проблемы.Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется нефротический синдром?
Ваш лечащий врач изучит историю болезни и проведет медицинский осмотр. Другие тесты могут включать:
- Проверка артериального давления
- Измерение уровня холестерина
- Измерение уровня белка в моче и крови
- Биопсия почки (исследование образца ткани почек)
Что такое лечение нефротического синдрома?
Ваш лечащий врач подберет наиболее подходящее лечение на основании:
- Сколько вам лет
- Общее состояние вашего здоровья и история болезни
- Насколько вы больны
- Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
- Как долго продлится состояние
- Ваше мнение или предпочтение
Ваш лечащий врач попытается найти основную причину. Он или она также попытаются контролировать кровяное давление и уровень холестерина, а также уменьшить количество белка в моче.
Лекарства могут включать:
- Ингибиторы АПФ и блокаторы рецепторов ангиотензина (БРА). Они снижают артериальное давление и могут использоваться людьми с диабетом для защиты почек.
- Кортикостероиды. Их могут прописать для уменьшения отека и воспаления клубочков. Они также помогают предотвратить нападение вашей иммунной системы на здоровые ткани.
- Диуретики. Их следует использовать осторожно, чтобы уменьшить опухоль.
- Лекарства, модифицирующие иммунную систему . Эти лекарства используются, чтобы ваша иммунная система не атаковала клубочки.
- Лекарственные средства, снижающие холестерин. Их могут прописать, если у вас высокий уровень триглицеридов и холестерина.
- Антикоагулянты. Это препараты для разжижения крови, которые могут быть назначены при образовании тромбов.

- Антибиотики или противовирусные препараты. Они используются для лечения основной инфекционной причины.
Диета. Специальная диета может помочь отсрочить необходимость диализа и избавиться от накапливающейся лишней жидкости и токсинов. Избегайте соли, чтобы не допустить отека. Избегайте жиров и холестерина. Обязательно ешьте нежирный белок.
Диализ используется в крайних случаях для удаления жидкости и токсинов, когда ваши почки серьезно нарушают фильтрацию.
Какие осложнения нефротического синдрома?
Серьезные осложнения нефротического синдрома включают почечную недостаточность или терминальную стадию почечной недостаточности (ТПН). Это требует кратковременного или длительного диализа. Другие осложнения — сгустки крови и инфекция. Это происходит из-за потери белка с мочой (протеинурия).Можно ли предотвратить нефротический синдром?
Не все причины нефротического синдрома можно предотвратить. Чтобы предотвратить повреждение клубочков:
Чтобы предотвратить повреждение клубочков:
- Убедитесь, что ваше артериальное давление хорошо контролируется.
- Если у вас диабет, убедитесь, что ваш уровень сахара в крови находится под контролем.
- Будьте в курсе вакцин, которые помогают предотвратить распространенные инфекции. Это особенно верно, если вы работаете или живете среди людей, больных гепатитом и другими вирусными инфекциями.
- Завершите прием всех антибиотиков в соответствии с предписаниями. Не прекращайте прием антибиотиков, потому что вы, возможно, почувствуете себя лучше. И не откладывайте их на потом.
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, сообщите об этом своему лечащему врачу.Основные сведения о нефротическом синдроме
- Нефротический синдром развивается при поражении фильтрующей части почек (клубочков). Это приводит к попаданию белка в мочу (протеинурия).
- Потеря белков из крови позволяет жидкости вытекать из кровеносных сосудов в близлежащие ткани, вызывая отек.
- Кровь в ваших кровеносных сосудах станет густой из-за потери жидкости в ткани. Это увеличивает риск образования тромба.
- Ваше тело будет пытаться восполнить потерянные белки за счет увеличения производства через печень. Это может привести к высокому холестерину.
- Вам необходимо избегать избыточного потребления натрия и жидкости, чтобы предотвратить ухудшение накопления жидкости в тканях.
- Лекарства используются для лечения основной причины или помогают организму избавиться от лишней жидкости.
- Диализ может потребоваться при развитии почечной недостаточности, что может произойти в крайних случаях.
Дальнейшие действия
Советы, которые помогут вам получить максимальную пользу от посещения вашего поставщика медицинских услуг:- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим провайдером, если у вас возникнут вопросы.
Предупреждающие знаки и симптомы заболевания почек
Выявление хронического заболевания почек (ХБП) может быть непростым делом, поскольку признаки и симптомы заболевания почек проявляются поздно, после прогрессирования состояния и повреждения почек.Фактически, ХБП иногда называют «тихим» состоянием, потому что его трудно обнаружить, и большинство людей с ранней стадией ХБП совершенно не подозревают об этом.Понимание симптомов хронической болезни почек
Хотя наблюдение за симптомами на поздних стадиях не поможет в раннем выявлении, все же важно помнить о признаках. Помните, что вам не следует ждать появления симптомов, прежде чем принимать меры. Если вы подвержены риску развития ХБП, особенно если у вас высокое кровяное давление или диабет, рекомендуется проходить скрининг не реже одного раза в год на наличие каких-либо признаков заболевания почек и узнавать расчетную скорость клубочковой фильтрации (рСКФ).Ваш врач может сделать вам анализ крови, который определит уровень креатинина и поможет определить уровень функции почек. Чем раньше обнаружена ХБП, тем больше польза от раннего лечения.Немедленно обратитесь к врачу, если вы заметили какие-либо из этих потенциальных признаков и симптомов ХБП:
- Изменения мочеиспускания
Здоровые почки помогают фильтровать кровь для образования мочи. Когда почки не функционируют должным образом, могут возникнуть проблемы с мочеиспусканием, такие как потребность в более частом мочеиспускании или наличие крови в моче.У вас также может быть пенистая или пузырьковая моча, что может быть ранним признаком того, что белок попадает в вашу мочу из-за повреждения почек. - Усталость
Снижение функции почек может привести к накоплению токсинов в крови, что вызывает недостаток энергии или чрезмерную усталость. ХБП также может вызывать анемию, из-за которой вы чувствуете усталость или слабость из-за недостатка эритроцитов. - Зуд
Сухая и зудящая кожа может быть признаком дисбаланса минералов и питательных веществ в крови из-за заболевания почек.Зуд часто вызывается высоким уровнем фосфора в крови. - Отек рук, ног или ступней
Когда почки не выводят из организма лишнюю жидкость и натрий, на ногах или других нижних конечностях может возникнуть отек (также известный как отек). - Одышка
Когда почки не выводят достаточно жидкости, в легких может накапливаться лишняя жидкость, что может вызвать затрудненное дыхание.Анемия, вызванная ХБП, то есть нехватка кислорода, переносящего эритроциты, также может вызывать одышку. - Боль в пояснице
Вы можете испытывать локализованную боль возле почек, которая не меняется или усиливается при движении или растяжке. Почки расположены по обе стороны от позвоночника в пояснице, и проблемы с почками могут вызывать боль в этой области. Боль в спине также может быть вызвана инфекцией или закупоркой почек, что может привести к повреждению почек. - Пониженный аппетит
Накопление токсинов из-за нарушения функции почек может привести к потере аппетита, будь то из-за того, что вы чувствуете себя сытым, или слишком больным, или усталым, чтобы есть. - Отечность вокруг глаз
Белок, попадающий в вашу мочу в результате повреждения почек, может вызвать стойкую отечность вокруг глаз, что является ранним признаком заболевания почек. - Аномальный уровень фосфора, кальция или витамина D
Нарушение функции почек может вызвать дисбаланс электролитов, например низкий уровень кальция или высокий уровень фосфора, что может привести к мышечным спазмам. - Отклонение от нормы в анализе мочи
Высокое содержание белка в моче, называемого протеиночевиной, может быть признаком заболевания почек. Здоровые почки отфильтровывают отходы и жидкость, позволяя белку вернуться в кровь. Когда почки не функционируют должным образом, белок попадает в вашу мочу. - Высокое кровяное давление
Избыток жидкости и натрия в результате заболевания почек может привести к повышению артериального давления.Высокое кровяное давление также может повредить кровеносные сосуды почек и со временем привести к ухудшению заболевания почек.
Заболевание почек (для подростков) — Nemours KidsHealth
Что такое почки?
Почки — это два органа в форме бобов, каждый размером с кулак. Они находятся по обеим сторонам посередине спины, чуть ниже грудной клетки.
Что делают почки?
У почек большая работа. Ежедневно от сердца через почки перекачивается около 200 литров (189 литров) крови.Думайте о своих почках как о системе фильтрации вашего тела. То, что наш организм не использует (пища, которую мы едим, отходы химических реакций и т. Д.), Накапливается в кровотоке. Эти отходы поступают в почки, которые сортируют то, что не нужно, и удаляют это через миниатюрные фильтрующие элементы, называемые клубочками (произносится: свечение-МАРЕ-ты-щелок).
Почки поддерживают тонкий баланс химических веществ и воды, необходимый вашему организму. При хорошей работе они держатся за то, что нужно вашему телу, и избавляются от того, в чем оно не нуждается.Они отправляют лишнюю воду и другие отходы в виде мочи (мочи) по трубкам, называемым мочеточниками (произносится: ю-РИ-турц), в мочевой пузырь, мешок, в котором моча удерживается до тех пор, пока вы не избавитесь от нее при мочеиспускании.
Почки также помогают регулировать кровяное давление, выработку красных кровяных телец, а также уровень кальция и других минералов в организме.
Что такое болезнь почек?
Иногда почки не работают должным образом. Многие вещи могут вызвать проблемы, например, когда:
- Кровь не поступает к почкам так, как следовало бы.
- Повреждены ткани почек.
- Отток мочи из почек блокируется и вызывает повреждение почек.
Когда у человека перестают работать почки, это называется почечной недостаточностью . У человека с почечной недостаточностью может развиться ряд проблем со здоровьем, потому что организм не может избавиться от лишней воды и отходов жизнедеятельности.
Пожилые люди обычно страдают заболеванием почек, вызванным высоким кровяным давлением или диабетом. Но у детей и подростков заболевание почек обычно составляет от:
.- заражение или повторное заражение
- структурные проблемы с построением почки
- Гломерулонефрит
- нефротический синдром
Инфекции
Мочевых инфекций бывает много.Обычно они начинаются в мочевом пузыре, где хранится моча. Но они могут подняться и заразить почки. Инфекция может создать шрам и повредить почки. Со временем рубцы могут повлиять на работу почек.
Структурные проблемы
Почки могут быть слишком маленькими или их части могут иметь необычный вид. Иногда моча течет в обратном направлении, вызывая опухание или повреждение почек. Кисты (мешочки, заполненные жидкостью) могут развиваться в почках и влиять на их работу.
Гломерулонефрит
Гломерулонефрит (произносится: свечение-МАРЕ-ты-ло-не-фрай-тисс), также называемый нефритом (произносится: не-ФРА-ткань), представляет собой воспаление клубочков, фильтрующих элементов почек.Это может быть вызвано:
- инфекция
- некоторые лекарства или токсичные химические вещества
- Реакция иммунной системы, повреждающая почки
Иногда возникает после бактериальной инфекции, например, ангины. В некоторых случаях причина неизвестна.
Воспаленные (опухшие и раздраженные) почки пропускают белок и клетки крови в мочу. Моча может стать коричневатой от крови, почти до цвета колы. Иногда нефрит может вызывать боль в боку, спине или животе, но в большинстве случаев это не так.
Большинство людей, заболевших нефритом, поправляются. Но иногда почки могут быть повреждены или даже перестать работать.
Нефротический синдром
Нефротический синдром, также называемый нефрозом (произносится: neh-FRO-siss), возникает при повреждении клубочков человека. Вместо того, чтобы фильтровать в мочу только отходы и избыток воды, клубочки пропускают много белка из крови в мочу. Белок обычно помогает удерживать жидкость внутри кровеносных сосудов. Когда белок теряется с мочой, ничто не удерживает жидкость в кровеносных сосудах, и она вытекает наружу.Затем человек опухает, особенно вокруг ступней, ног и глаз.
Нефротический синдром может развиться в результате заболевания, поражающего почки, или как часть другого заболевания, например волчанки. Но часто врачи не знают точной причины.
Как диагностируется заболевание почек?
Если у вас может быть заболевание почек, вы, вероятно, посетите детского нефролога (произносится: neh-FROL-uh-jist), врача, который специализируется на лечении заболеваний почек. Врач спросит вас о любых проблемах и симптомах, которые у вас есть, о вашем прошлом здоровье, здоровье вашей семьи, о любых лекарствах, которые вы принимаете, о любых аллергиях, которые у вас есть, и о других проблемах.Это ваш
история болезни.Врач захочет провести анализы мочи и крови, чтобы найти признаки структурных проблем, инфекции, гломерулонефрита или нефротического синдрома, а также проверить, насколько хорошо работают ваши почки.
Одним из тестов, обычно используемых для выявления заболеваний почек, является УЗИ почек . Этот рисунок почек сделан с помощью звуковых волн. Он показывает, насколько велика почка, ее форма и есть ли что-нибудь необычное, например, блокировка оттока мочи или отек.УЗИ безопасно и безболезненно.
Иногда врачи назначают тест, который называется сканированием почек . В вены вводят краситель, а затем делают снимки, на которых видно, как кровь течет по почкам. Это говорит врачу, нормально ли делается моча. В другом тесте, который называется биопсия почки , врач с помощью специальной иглы удаляет крошечный кусочек почки и проверяет его под микроскопом.
Как лечится заболевание почек?
Как лечится заболевание почек, зависит от конкретной проблемы и ее причины:
- Инфекции почек лечат антибиотики.
- Лекарства на уменьшение воспаление может помочь при нефрите и нефротическом синдроме.
- Лекарства могут лечить высокое кровяное давление или помогать почкам выделять лишнюю мочу, если жидкость или отек вызывают проблемы с почками.
- Человеку может потребоваться специальная диета, ограничивающая потребление соли и других продуктов.
Иногда, если лекарства и другие методы лечения не работают, почки перестают работать. Они могут недостаточно очищать организм от продуктов жизнедеятельности и избытка воды.В этом случае человеку может потребоваться диализ. В этом процессе используется искусственная система фильтрации, которая выполняет работу почек, когда они не могут.
Некоторым людям, которые постоянно нуждаются в диализе, может быть назначена трансплантация почки. Это означает, что они получают пожертвованную почку от другого человека. Тот, кому пересаживают почку, больше не нуждается в диализе, чтобы очистить кровь от продуктов жизнедеятельности и удалить лишнюю воду. Пожертвованная здоровая почка берет на себя эту работу.
Взгляд вперед
Если у вас заболевание почек, вы не одиноки.Команда по уходу готова помочь вам до, во время и после лечения.
Это также может помочь найти группу поддержки. Команда по уходу может порекомендовать такой вариант в вашем районе. Встречи с другими подростками, которые переживают то же самое, могут быть большим подспорьем. Вы также можете искать онлайн-группы и сайты, например:
.