Ноги сблизили австралопитеков с людьми: Наука и техника: Lenta.ru
Стопы австралопитеков были устроены так же, как стопы современных людей. Такой вывод сделали ученые по итогам анализа костей Australopithecus afarensis, найденных в Африке. Сходное устройство стопы означает, что австралопитеки, как и люди, могли долгое время ходить по земле, но плохо лазали по деревьям. Работа исследователей опубликована в журнале Science, а коротко о ней пишет портал ScienceNOW.
Австралопитеки — высшие приматы, которые считаются прямыми предками человека. Они обитали на Земле в период от 4 до 2 миллионов лет назад. Самым известным представителем этой группы гоминид считается Люси — самка австралопитека, жившая 3,2 миллиона лет назад. Ее скелет сохранился достаточно хорошо, однако в нем отсутствуют стопы — анатомия которых является важным диагностическим признаком, позволяющим установить место особи на эволюционном древе.
Авторы новой работы анализировали кости 35 австралопитеков, которые были найдены в Эфиопии в течение последних 15 лет. Среди останков были обнаружены кости плюсны, в частности, длинная кость, которая соединяет большой палец с остальной стопой. Ее анатомия очень сильно отличается у обезьян, проводящих основную часть времени на деревьях, и у людей, ноги которых приспособлены для длительных перемещений по плоской поверхности.
Среди останков были обнаружены кости плюсны, в частности, длинная кость, которая соединяет большой палец с остальной стопой. Ее анатомия очень сильно отличается у обезьян, проводящих основную часть времени на деревьях, и у людей, ноги которых приспособлены для длительных перемещений по плоской поверхности.
У обезьян кость, связывающая большой палец со стопой, расположена плоско по отношению к поверхности земли. При этом средняя часть стопы у лазающих по деревьям животных очень подвижна, поэтому они могут прочно обхватывать ветви деревьев. У человека эта кость повернута вдоль длинной оси и находится под углом к земле. Она входит в систему костей, которые формируют подъем стопы, который играет роль амортизатора при длительной ходьбе, но при этом люди не могут так эффективно лазать по деревьям.
Новые результаты, возможно, позволят объяснить происхождение загадочных следов, найденных в Танзании возле города Лаэтоли. Возраст отпечатков составляет около 3,6 миллиона лет, но при этом они очень напоминают отпечатки, которые бы оставил человек, пройдя по мокрому песку. Многие специалисты сомневались, что такие «современные» следы мог оставить австралопитек.
Многие специалисты сомневались, что такие «современные» следы мог оставить австралопитек.
Недавно другой коллектив ученых пришел к сходным выводам, используя другие методы исследования. Авторы сравнивали отпечатки, оставленные людьми и шимпанзе на мокром песке, со следами из Танзании и заключили, что «хозяин» древних отпечатков имел ту же анатомию, что и современные люди.
Работа со стопами | Статьи фитнес-клуба Анатомия
Я хочу рассказать о том, с какими проблемами стоп наших клиентов мы сталкиваемся и какие практические инструменты и упражнения мы используем для улучшения функционального состояния стоп и движения всего тела в целом, поскольку мы помним, что тело человека – единая система. Все части тела связаны единой биомеханикой цепной реакции. Также мы исходим из того, что чаще всего нижестоящая структура влияет на вышестоящую, таким образом, состояние и работа ног будет влиять на движение и самочувствие в целом.
Говоря о состоянии, положении и движении стоп, обязательно нужно вспомнить о том, что наша основная цель – улучшение функциональной подвижности. Именно поэтому, тестируя состояние стоп, мы обязательно смотрим на движение. В статике мы можем видеть похожие стопы, например с плоскостопием у разных людей – они будут выглядеть практически одинаково, но это не значит, что они будут одинаково эффективны. У одного человека стопа может иметь возможность совершать буферное движение и накапливать эластическую энергию, а у другого нет. Когда такой возможности нет, мы говорим о том, что стопы нефункциональны и стараемся улучшить ситуацию, создавая для этого условия. Работаем над мобилизацией малоподвижных стоп и стабилизацией гипермобильных, нестабильных стоп.
Именно поэтому, тестируя состояние стоп, мы обязательно смотрим на движение. В статике мы можем видеть похожие стопы, например с плоскостопием у разных людей – они будут выглядеть практически одинаково, но это не значит, что они будут одинаково эффективны. У одного человека стопа может иметь возможность совершать буферное движение и накапливать эластическую энергию, а у другого нет. Когда такой возможности нет, мы говорим о том, что стопы нефункциональны и стараемся улучшить ситуацию, создавая для этого условия. Работаем над мобилизацией малоподвижных стоп и стабилизацией гипермобильных, нестабильных стоп.
Итак, мы будем делить стопы на несколько типов:
- Нейтральная стопа, способная эффективно двигаться, уходить в пронацию и супинацию, таким образом накапливая эластическую упругую энергию и затем высвобождая ее во время шага, прыжков или бега.
- Гипомобильная, ригидная, малоподвижная стопа. Такие стопы мы будем делить на:

- «застрявшие» в супинации стопы – с чрезмерно поднятым сводом, высокой и жесткой аркой, неспособной во время движения нормально опускаться и создавать необходимое буферное движение.
- Гипермобильная стопа со слабым связочным и мышечным аппаратом. Можно говорить о том, что работа с гипермобильной, нестабильной стопой наиболее сложная. В некоторых случаях клиентам с такой проблемой мы помочь не можем и рекомендуем ношение стелек от врача-ортопеда. А как мы определяем зону своей компетенции, станет понятно, когда мы расскажем о тесте на мобильность-стабильность стоп от Gray Institute USA.
Также оценивая стопы человека, мы смотрим, как он привык ходить и стоять. Мы оцениваем со-осность суставов голени, коленного и бедренного – иными словами, выравнивание ног.
Здесь мы уже обращаем внимание на биомеханическую цепочку от стопы до пояса. Привык ли человек разворачивать стопы наружу или он «косолапит» и его стопы во внутренней ротации. А может быть, перед нами редкий случай, когда клиент сбалансирован и ставит стопы оптимально параллельно.
А может быть, перед нами редкий случай, когда клиент сбалансирован и ставит стопы оптимально параллельно.
Положение, к которому человек привык, определяет то, какие мышцы в его стопах и нижних конечностях в целом будут более или менее развиты. Наша задача – сбалансировать развитость мышечного корсета, укрепить нижние конечности и постепенно создать условия для гармоничного движения. Так, например, если мы видим, что стопы развернуты наружу, преобладать будет напряжение внешней линии нижней конечности вплоть до ягодиц, где вполне возможно будут зажаты ротаторы бедра, включая грушевидную, малую и среднюю ягодичные мышцы. От положения стоп, как мы позднее увидим, зависит и наклон таза, и постуральное положение в целом.
Итак, мы выявляем, к какому положению человек привык и начинаем работать с его ногами, постепенно прорабатывая позиции от удобного и привычного положения до того положения, которое мы можем называть буферным. То есть, если человек привык косолапить, мы начинаем работать от его привычного внутренне ротированного паттерна, далее выравниваем до параллельной нейтрали и затем работаем в позе внешне ротированных стоп, создавая буфер функциональных возможностей.
Очень часто изменения разворота стоп воспринимаются нервной системой очень ярко – просим клиента, привыкшего, к примеру, ходить носками наружу, выстроить стопы параллельно, ему кажется, что это глубокая косолапость. Поэтому мы работаем постепенно, шаг за шагом приучая двигательную систему к новым амплитудам. Это помогает избежать шока и сопротивления организма новым стереотипам движения.
НАД ЧЕМ МЫ БУДЕМ РАБОТАТЬ В УПРАЖНЕНИЯХ И МАНУАЛЬНО (В КЛЕТКЕ ИЛИ РУКАМИ)?
- Над мобильностью стопы, там, где она необходима: наличием амплитуды движения свода стопы, подвижностью пяточной, таранной костей, голеностопа, срединного поперечного сустава предплюсны, мобильностью плюсне-фалангового сустава большого пальца – что критически важно для здорового и эффективного перемещения.
- Над стабильностью стопы, там, где она необходима: способностью мышц выполнять свои функции, а связочного аппарата проявлять эластические свойства
- Все это вместе даст нам возможность развить жизненно важную рабочую функцию стоп – пружинить и помогать нам двигаться легко и эффективно во всех трех плоскостях.
КАКИЕ УПРАЖНЕНИЯ МЫ ИСПОЛЬЗУЕМ ДЛЯ РАБОТЫ СО СТОПАМИ?
- Работа на пилатес-реформере – футворк в трех плоскостях с мануальной коррекцией положения стоп.
- Эксцентрическая ассиметричная работа по включению всей цепочки нижней конечности (см. наше специальное видео)
- Мягкие прыжки «на цыпочках» на двух и на одной ноге в любых вариациях. ВАЖНО: БЕЗ ПРИЗЕМЛЕНИЯ НА ПЯТКИ!!!
- Стояние и балансирование в трех плоскостях на нестабильных поверхностях на двух и на одной ноге. Например, мягкая и жесткая сторона BOSU.
- Прыжки на мягкой стороне одного или нескольких BOSU в любых вариациях.
- Балансовые упражнения на одной ноге в трех плоскостях со своим весом и с отягощениями.
Чтобы узнать больше о том, как мы работаем со стопами – мануально и с использованием последовательностей упражнений, приходите на наши семинары, которые стартуют в марте 2016 года.
Занимательная анатомия, или 11 самых дорогих частей тела в Голливуде — Попкорн
Чтобы чувствовать в своей жизни стабильность и безопасность,
мы часто страхуем самое ценное, что у нас есть: дом, автомобиль, здоровье или
сразу жизнь.
Кому-то этот список может показаться смешным, но к нему стоит отнестись очень серьезно, ведь знаменитости и правда страхуют свои самые ценные достоинства.
Самые дорогие страховки в Голливуде выдавали за ноги. Актриса Джейми Ли Кёртис очень боится потерять свои ноги, поэтому еще в молодости застраховала их на 1 800 000 миллионов долларов. Джейми Ли Кертис кадр: The Mirror/themirrornewspaper.com
Еще больше переживает за свои ноги
Хайди Клум истоптала своими прекрасными ножками не один
подиум, поэтому она тоже решила их застраховать, ведь это, так сказать, ее
рабочий инструмент. Ее левая нога стоит 1 200 000 миллионов долларов,
а правая – 1 000 000. Все из-за жадных страховых агентов, которые
увидели на правой ноге маленькую царапину и заявили, что из-за «дефекта» правая
нога якобы стоит меньше.
Ее левая нога стоит 1 200 000 миллионов долларов,
а правая – 1 000 000. Все из-за жадных страховых агентов, которые
увидели на правой ноге маленькую царапину и заявили, что из-за «дефекта» правая
нога якобы стоит меньше.
Но не только ноги представляют для знаменитостей предмет для беспокойства. К примеру, Мадонназастраховала свою грудь на 2 000 000 долларов, причем включила в список страховых случаев… обвисание от старости. Какая хитроумная страховка. Если вдруг, не дай Бог, к Мадонне придет старость, то звезда получит кругленькую сумму. Мадонна кадр: ТАСС
Орнелла Мути
 Как раз хватит, чтобы в случае чего
поправить внешность.
Орнелла Мути кадр: Vogue
Как раз хватит, чтобы в случае чего
поправить внешность.
Орнелла Мути кадр: Vogue
Кантри-певица и актриса Долли Партон вложила в свой внушительный бюст очень много денег и не намерена терпеть убытки в случае какой-нибудь оказии. Поэтому она застраховала свое богатство на 600 000 долларов. Долли Партон кадр: Cosmopolitan/cosmo.ru
Впрочем, другие части тела тоже пользуются у актеров популярностью. Попка Дженнифер Лопез стоимостью 27 000 000 долларов известна всему миру. Актриса не подтверждает этот факт, но всем известно, что она отличается любовью к разного рода причудам и очень заботится о своей самой выдающейся части тела. Поэтому все может быть. Дженнифер Лопез кадр: Reuters
Актриса начала двадцатого столетия Бетт Дэвис выглядит по
сравнению с современными дивами просто скромницей. Когда-то она застраховала свою
талию на 570 долларов. Конечно, в те времена это была довольно-таки крупная
сумма, но все же не настолько.
Бетт Дэвис кадр: 20th Century Fox
Когда-то она застраховала свою
талию на 570 долларов. Конечно, в те времена это была довольно-таки крупная
сумма, но все же не настолько.
Бетт Дэвис кадр: 20th Century Fox
Актер Дэниэл Крэйг, которого все знают, как Джеймса Бонда, заключил со страховой компанией сделку, предметом которой является его торс с кубиками мышц. Очень удобно, надо сказать. Если Дэниел перестанет за собой следить и отрастит мягкое пузико, то он станет не только толще, но и богаче на 9 500 000 долларов. Дэниел Крэйг кадр: pinterest.com
Джулия Робертс боится остаться без зубов. На всякий случай
одна из самых улыбчивых актрис Голливуда застраховала их на сумму в 30 000 000.
Об этом она сама рассказала в интервью телеканалу ВВС, весьма удивив одних
поклонников и обрадовав других. Теперь-то они знают, что улыбка любимой актрисы
в безопасности.
Джулия Робертс кадр: Cosmopolitan/cosmo.ru
Теперь-то они знают, что улыбка любимой актрисы
в безопасности.
Джулия Робертс кадр: Cosmopolitan/cosmo.ru
Но больше всех удивил мир музыкант и актер Кит Ричардс. Всем известно, что для игры на гитаре необходимы большой и указательный пальцы. Но Кит застраховал свой средний палец. В случае, если он лишится этого пальца, он получит 1 600 000 долларов. Видимо, возможность показывать его всем подряд Киту очень дорога. Кит Ричардс кадр: Cosmopolitan/cosmo.ru
Нашли ошибку? Выделите фрагмент и нажмите Ctrl+Enter.
Анатомия, костный таз и нижняя конечность, стопа — StatPearls
Введение
Стопа представляет собой сложную анатомическую структуру, состоящую из множества костей, суставов, связок, мышц и сухожилий, ответственных за сложные скоординированные движения походки и нашу способность стоять. в вертикальном положении. По определению, стопа — это нижняя конечность дистальнее голеностопного сустава. Голеностопный сустав (иногда называемый тибиоталарным суставом) является результатом сборки таранной кости и углубления, образованного дистальными отделами большеберцовой и малоберцовой костей.Стопа состоит из 26 костей (предплюсны, плюсны и фаланги), которые подразделяются на группы, называемые задним, средним и передним отделом стопы. Суставные поверхности костей покрыты суставным хрящом. Артикуляция или суставы снабжены суставными капсулами и связками, которые придают суставам стабильность. Также есть 29 мышц, отвечающих за движение костных структур стопы и голеностопа. Мышцы прикрепляются к костным структурам с помощью сухожилий. Иннервация и васкуляризация также сложны.К основным артериальным структурам относятся передняя большеберцовая, задняя большеберцовая и малоберцовая или малоберцовая артерии. Каждая из этих основных артерий имеет множество ответвлений, о которых в этой статье мы поговорим ниже.
в вертикальном положении. По определению, стопа — это нижняя конечность дистальнее голеностопного сустава. Голеностопный сустав (иногда называемый тибиоталарным суставом) является результатом сборки таранной кости и углубления, образованного дистальными отделами большеберцовой и малоберцовой костей.Стопа состоит из 26 костей (предплюсны, плюсны и фаланги), которые подразделяются на группы, называемые задним, средним и передним отделом стопы. Суставные поверхности костей покрыты суставным хрящом. Артикуляция или суставы снабжены суставными капсулами и связками, которые придают суставам стабильность. Также есть 29 мышц, отвечающих за движение костных структур стопы и голеностопа. Мышцы прикрепляются к костным структурам с помощью сухожилий. Иннервация и васкуляризация также сложны.К основным артериальным структурам относятся передняя большеберцовая, задняя большеберцовая и малоберцовая или малоберцовая артерии. Каждая из этих основных артерий имеет множество ответвлений, о которых в этой статье мы поговорим ниже. Основные нервы, иннервирующие стопу и голеностопный сустав, включают большеберцовый, глубокий малоберцовый и икроножный нервы, каждый из которых имеет множество ответвлений. Наконец, есть подкожно-жировая клетчатка, фасция и кожа, завершающие анатомические компоненты стопы и лодыжки. Неудивительно, что острая травма, хроническая повторяющаяся травма и дегенеративная или воспалительная артропатия являются частыми причинами обращения в отделения неотложной помощи или поставщикам первичной медико-санитарной помощи.Если не лечить должным образом, эти заболевания могут привести к хронической инвалидности. [1] [2] [3] [4] [5]
Основные нервы, иннервирующие стопу и голеностопный сустав, включают большеберцовый, глубокий малоберцовый и икроножный нервы, каждый из которых имеет множество ответвлений. Наконец, есть подкожно-жировая клетчатка, фасция и кожа, завершающие анатомические компоненты стопы и лодыжки. Неудивительно, что острая травма, хроническая повторяющаяся травма и дегенеративная или воспалительная артропатия являются частыми причинами обращения в отделения неотложной помощи или поставщикам первичной медико-санитарной помощи.Если не лечить должным образом, эти заболевания могут привести к хронической инвалидности. [1] [2] [3] [4] [5]
Строение и функции
Голеностопный или тибиотиотический сустав образует соединение голени и стопы. Костные компоненты голеностопного сустава включают дистальный отдел большеберцовой кости, дистальный отдел малоберцовой кости и таранную кость. Дистальный отдел большеберцовой кости и малоберцовой кости вместе образуют углубление для таранной кости. Суставная поверхность дистального отдела большеберцовой кости образует медиальную лодыжку и большеберцовый плафон, горизонтальный участок дистальной большеберцовой суставной поверхности. Дистальная часть малоберцовой кости называется боковой лодыжкой. Купол таранной кости — это проксимальная суставная поверхность таранной кости, которая находится в углублении, образованном дистальными отделами большеберцовой и малоберцовой костей. Как упоминалось ранее, связочные структуры и суставные капсулы придают суставам стабильность. Медиальные связки вместе называются комплексом дельтовидной связки, который состоит из глубокого слоя (передняя и задняя тибиоталарная связка), который представляет собой внутрисуставной и поверхностный слои (тибионавикулярный, тибиоспружинный, тибиокальпидный и поверхностный задний большеберцовый тибиоталар).На боковой стороне голеностопного сустава расположены синдесмотические связки (передняя нижняя большеберцовая, задняя нижняя большеберцовая и межкостная), которые являются связками, участвующими в «высоких» растяжениях голеностопного сустава, и нижними боковыми связками (передней таранно-малоберцовой, задней таранно-малоберцовой и пяточно-фибулярной).
Дистальная часть малоберцовой кости называется боковой лодыжкой. Купол таранной кости — это проксимальная суставная поверхность таранной кости, которая находится в углублении, образованном дистальными отделами большеберцовой и малоберцовой костей. Как упоминалось ранее, связочные структуры и суставные капсулы придают суставам стабильность. Медиальные связки вместе называются комплексом дельтовидной связки, который состоит из глубокого слоя (передняя и задняя тибиоталарная связка), который представляет собой внутрисуставной и поверхностный слои (тибионавикулярный, тибиоспружинный, тибиокальпидный и поверхностный задний большеберцовый тибиоталар).На боковой стороне голеностопного сустава расположены синдесмотические связки (передняя нижняя большеберцовая, задняя нижняя большеберцовая и межкостная), которые являются связками, участвующими в «высоких» растяжениях голеностопного сустава, и нижними боковыми связками (передней таранно-малоберцовой, задней таранно-малоберцовой и пяточно-фибулярной). Чаще повреждаются нижние связки, особенно передняя таранно-малоберцовая и пяточно-фибулярная. [1] [3] [6] [7] [8]
Чаще повреждаются нижние связки, особенно передняя таранно-малоберцовая и пяточно-фибулярная. [1] [3] [6] [7] [8]
Анатомические структуры ниже голеностопного сустава включают стопу, которая включает 26 костей; предплюсны (7), плюсны (5) и фаланги (14).Стопа подразделяется на заднюю, среднюю и переднюю части стопы.
Задняя часть стопы, самая задняя часть стопы, состоит из таранной и пяточной костей, двух из семи костей предплюсны. Сочленение таранной и пяточной костей называется подтаранным суставом, который имеет по три фасетки на таранной и пяточной костях. Задний подтаранный сустав представляет собой самый большой компонент подтаранного сустава. Подтаранный сустав позволяет выполнять инверсию и эверсию голеностопного и заднего отдела стопы. [3]
Середина стопы состоит из пяти из семи костей предплюсны: ладьевидной, кубовидной, медиальной, средней и латеральной клинописи.Соединение между задней и средней частью стопы называется суставом Шопарта, который включает в себя таранно-ладьевидный и пяточно-кубовидный суставы. Ладьевидная кость также дистально сочленяется с медиальной, средней и латеральной клиновидными костями. Кубовид образует основание бокового столба стопы и сочленяется с основанием четвертой и пятой плюсневых костей дистально. Пяточно-ладьевидная или пружинная связки вместе с сухожилием задней большеберцовой мышцы способствуют стабильности средней части стопы и дуги.[3] [9] [10]
Ладьевидная кость также дистально сочленяется с медиальной, средней и латеральной клиновидными костями. Кубовид образует основание бокового столба стопы и сочленяется с основанием четвертой и пятой плюсневых костей дистально. Пяточно-ладьевидная или пружинная связки вместе с сухожилием задней большеберцовой мышцы способствуют стабильности средней части стопы и дуги.[3] [9] [10]
Передняя часть стопы является самой передней частью стопы и включает плюсневые кости, фаланги (пальцы) и сесамовидные кости. Есть плюсневая кость и три фаланги для каждого пальца, кроме большого пальца ноги, у которого всего две фаланги. Соединение средней и передней части стопы образует сустав Лисфранка. Три клинописи соединяются с основаниями 1-й, 2-й и 3-й плюсневых костей, а кубовидная — с основанием 4-й и 5-й плюсневых костей. Средняя клинопись — самая маленькая, которая позволяет блокировать (замковый камень) второй плюсневой кости в суставе Лисфранка, что способствует стабильности.Связка Лисфранка состоит из трех компонентов (дорсальной, межкостной и подошвенной), соединяющих основание второй плюсневой кости с медиальной клинописью. Повреждение связок Лисфранка может привести к нестабильности среднего отдела стопы и, если не лечить, хронической деформации, прогрессирующей до невропатического сустава. Помимо связок Лисфранка существуют межплюсневые и межплюсневые связки, обеспечивающие стабильность средней и передней части стопы.
Повреждение связок Лисфранка может привести к нестабильности среднего отдела стопы и, если не лечить, хронической деформации, прогрессирующей до невропатического сустава. Помимо связок Лисфранка существуют межплюсневые и межплюсневые связки, обеспечивающие стабильность средней и передней части стопы.
Передняя часть стопы делится на медиальную и боковую колонны.Каждый столбец состоит из лучей, плюсневой кости и связанных с ней фаланг. Лучи с первого по третий составляют средний столбец, а лучи с четвертого и пятого — боковые. Первый и второй лучи являются основными несущими компонентами передней части стопы. Первый и второй плюснево-фаланговые суставы (MTP-суставы) являются ключевыми компонентами передней части стопы, играющими критическую роль в балансе, переносе веса и походке. Сложную капсульную и связочную анатомию суставов MTP обычно называют подошвенными пластинами.Повреждение капсуло-лигаментных структур 1-го сустава MTP называется «дерн пальца стопы». [11]
Мышцы и сухожилия в основном отвечают за скоординированные движения костных структур стопы и голеностопного сустава, но также выполняют второстепенную функцию, обеспечивая стабильность к костно-связочной анатомии. Мышцы и сухожилия будут рассмотрены более подробно в следующем разделе.
Мышцы и сухожилия будут рассмотрены более подробно в следующем разделе.
Эта сложная анатомия стопы и голеностопного сустава вместе с остальной частью нижних конечностей обеспечивает эффективную поддержку веса тела и обеспечение передвижения.Стопа специально действует как платформа для стойки, амортизатор для ударов во время ходьбы и рычаг для продвижения тела вперед во время шага.
Походка состоит из повторяющихся циклов фазы стойки, когда ступня находится на земле (удар ступней, средняя стойка и конечная стойка), и фазы маха, когда ступня находится в воздухе. При беге есть дополнительная фаза: фаза плавания, когда обе ноги оторваны от земли. [12]
Во время удара ногой при ходьбе стопа супинирована, и сустав Шопарта блокируется, что делает стопу жесткой, когда пятка впервые приземляется.Стопа пронатируется и уплощается во время средней стойки, полностью контактируя с поверхностью. В этом случае конечная позиция характеризуется толчком через отрыв пятки и отрыв ноги. Сустав Лисфранка допускает небольшое тыльное и подошвенное сгибание. Затем сила передается на средний столбец передней части стопы во время фазы отрыва от пальца стопы, и передняя часть стопы супинируется. Боковая колонна действует во время заключительной фазы отталкивания при шаге, обеспечивая в первую очередь сенсорную информацию. Только основание пятой плюсневой кости поглощает значительную силу и вес.Комбинация фиксированной средней части стопы, слегка гибкого сустава Лисфранка и гибких плюснефаланговых суставов создает рычаг для движения во время ходьбы. [12]
Сустав Лисфранка допускает небольшое тыльное и подошвенное сгибание. Затем сила передается на средний столбец передней части стопы во время фазы отрыва от пальца стопы, и передняя часть стопы супинируется. Боковая колонна действует во время заключительной фазы отталкивания при шаге, обеспечивая в первую очередь сенсорную информацию. Только основание пятой плюсневой кости поглощает значительную силу и вес.Комбинация фиксированной средней части стопы, слегка гибкого сустава Лисфранка и гибких плюснефаланговых суставов создает рычаг для движения во время ходьбы. [12]
Эмбриология
Аппендикулярная система развивается в течение 4-8 недель беременности, начиная с опухоли на вентролатеральной поверхности, которая под влиянием факторов роста фибробластов превращается в зачаток конечности с развитием от проксимального до дистального направления. Рудиментарная ступня появляется на сроке 4,5 недели беременности, при этом быстро становятся видимыми хрящевой скелет и мышцы, после чего формируются пальцы ног. Скелетные структуры происходят из мезодермы и возникают в результате мезенхимальных конденсаций, происходит первая стадия скелетогенеза. [2]
Кровоснабжение и лимфатика
Передняя большеберцовая и задняя большеберцовые артерии снабжают стопу кровью. Передняя большеберцовая артерия разделяется на дорсальную артерию стопы (дорсальную и медиальную) и латеральную предплюсневую артерию (латеральную), чтобы снабжать тыльную поверхность стопы. Они объединяются дистально, образуя кольцо с проходящей в поперечном направлении дугообразной артерией.Ветви дугообразной артерии снабжают спинные лучи. На подошвенной стороне стопы задняя большеберцовая артерия разделяется на медиальную подошвенную артерию и латеральную подошвенную артерию. Эти две артерии соединяются дистально, образуя кольцо с проходящей в поперечном направлении глубокой подошвенной дугой. Ответвления от глубокой подошвенной дуги питают подошвенные лучи. Ход передней и задней большеберцовых артерий зеркально отражает друг друга в поперечной плоскости.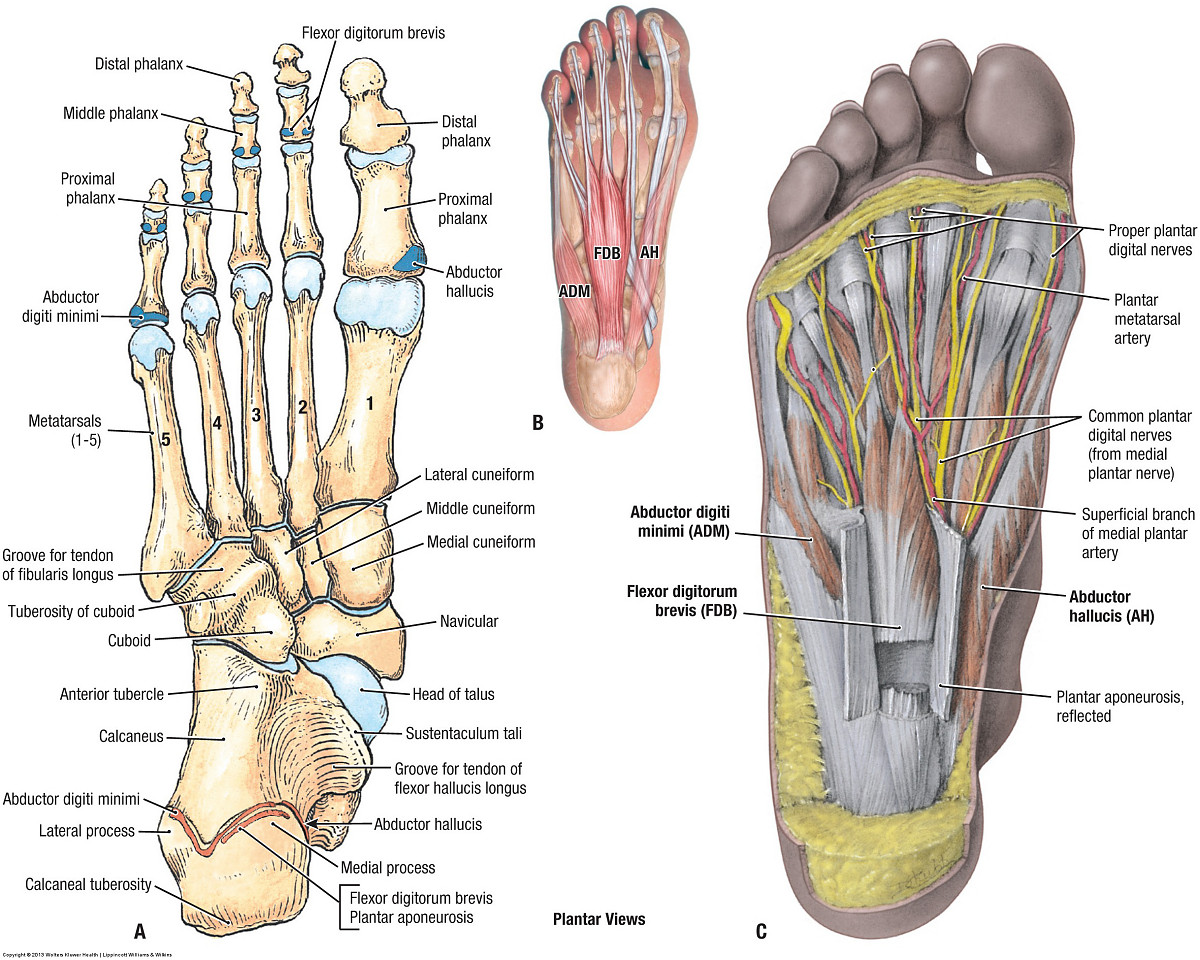 Малоберцовая (малоберцовая) артерия проходит по задней боковой поверхности щиколотки и задней части стопы.Есть сообщающаяся ветвь, которая соединяет малоберцовую и заднюю большеберцовые артерии. Малоберцовая артерия дает глубокие перфорирующие ветви на уровне голеностопного сустава и дистального синдесмоза, а также латеральную ветвь лодыжки. Пяточные ветви — терминальные сосуды малоберцовой артерии. [13] [14]
Малоберцовая (малоберцовая) артерия проходит по задней боковой поверхности щиколотки и задней части стопы.Есть сообщающаяся ветвь, которая соединяет малоберцовую и заднюю большеберцовые артерии. Малоберцовая артерия дает глубокие перфорирующие ветви на уровне голеностопного сустава и дистального синдесмоза, а также латеральную ветвь лодыжки. Пяточные ветви — терминальные сосуды малоберцовой артерии. [13] [14]
Нервы
Нервы стопы и голеностопного сустава включают подкожную, поверхностную малоберцовые, глубокие малоберцовые, медиальную подошвенную, латеральную подошвенную, икроножную и пяточную ветви.
Подкожный нерв берет начало от бедренного нерва и снабжает кожу медиальной лодыжки и стопы до дистальной части первой плюсневой кости.
Поверхностный и глубокий малоберцовые нервы берут начало от общего малоберцового нерва. Поверхностный малоберцовый нерв снабжает кожу тыльной стороны стопы и пальцев, кроме дорсолатерального первого пальца, дорсомедиального второго пальца и латерального пятого пальца. Глубокий малоберцовый нерв снабжает мышцы короткого разгибателя пальцев и кожу дорсолатерального первого пальца и дорсомедиального второго пальца. [15] [16]
Глубокий малоберцовый нерв снабжает мышцы короткого разгибателя пальцев и кожу дорсолатерального первого пальца и дорсомедиального второго пальца. [15] [16]
Медиальный и латеральный подошвенные нервы отходят от большеберцового нерва. Разделение происходит на уровне лодыжки в тарзальном туннеле.Медиальный подошвенный нерв проходит глубоко в мышцу, отводящую большой палец стопы. Он будет разветвляться на общий подошвенный и собственно подошвенный пальцевые нервы с первого по четвертый пальцы. Медиальный подошвенный нерв и его концевые ветви иннервируют короткий сгибатель пальцев, первый поясничный нерв, отводящий палец большого пальца и короткий сгибатель большого пальца стопы. Кроме того, он обеспечивает сенсорную иннервацию кожи подошвенной поверхности первых трех пальцев, медиального четвертого пальца и медиальной части стопы. Латеральный подошвенный нерв наискось вдоль латеральной стороны подошвенной стопы между коротким сгибателем пальцев и квадратной мышцей подошвы.Он иннервирует минимальный сгибатель пальцев, минимальный отводящий палец, квадратную мышцу подошвы, приводящую пальцу большого пальца, три боковых поясничных мышцы и подошвенные / спинные межкостные мышцы. Боковая подошва также отвечает за сенсорную иннервацию кожи боковой подошвенной поверхности пятого и латерального четвертого пальца и боковой поверхности стопы. [15] [16] [15]
Боковая подошва также отвечает за сенсорную иннервацию кожи боковой подошвенной поверхности пятого и латерального четвертого пальца и боковой поверхности стопы. [15] [16] [15]
икроножный нерв берет начало от ветвей как общего малоберцового нерва, так и большеберцового нерва. Он снабжает боковую часть задней и средней части стопы. Пяточные ветви берут начало от большеберцового и икроножного нервов и сенсорной иннервации к коже пятки.[15] [16]
Ишиас
- Большеберцовая
-
Медиальная икроножная кожная
-
Медиальная пяточная
- Боковая подошвенная
-
Глубокая ветвь
-
-
- Общая малоберцовая (малоберцовая)
- Глубокая малоберцовая кость
-
Боковое ответвление
-
Среднее ответвление
-
- Глубокая малоберцовая кость
- Sural
-
Боковой дорсальный кожный
-
Боковой пяточный
-
Мышцы
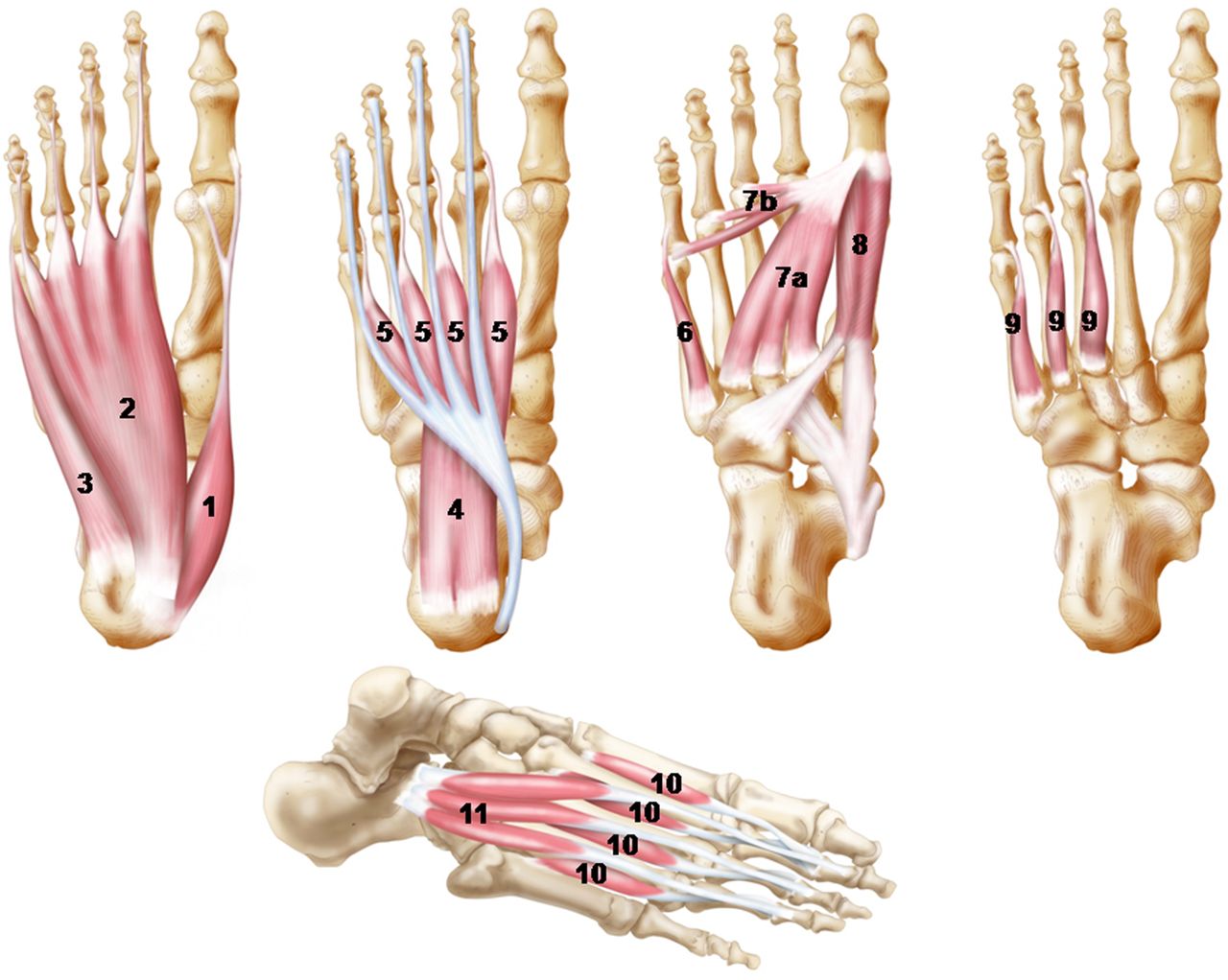
Мышцы, действующие на стопу, можно разделить на внешние и внутренние мышцы (всего 29; 10 внешних и 19 внутренних).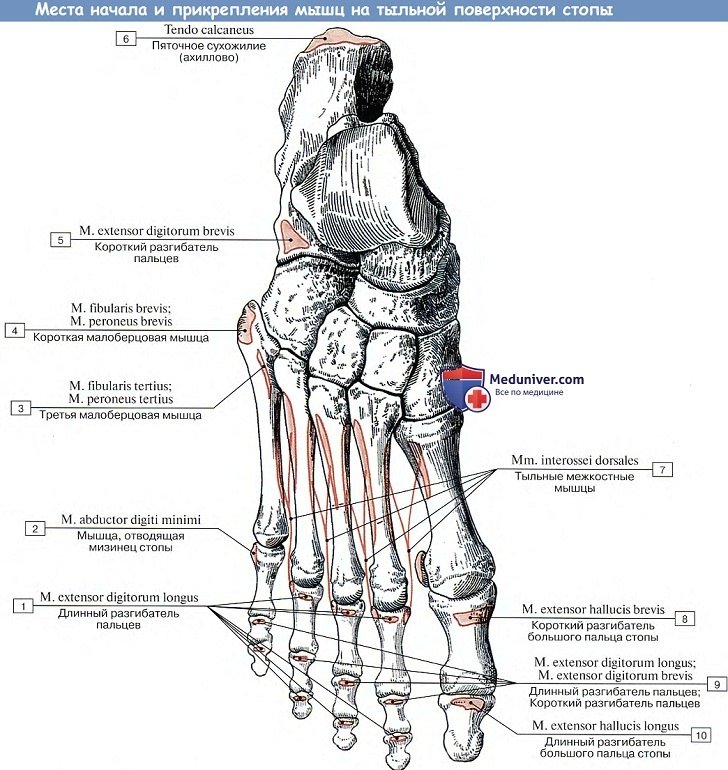 [2] Внешние мышцы берут начало за пределами стопы, но обеспечивают поддержку стопы, в то время как внутренние мышцы берут начало внутри стопы и полностью лежат внутри стопы, обеспечивая мелкую моторику.
[2] Внешние мышцы берут начало за пределами стопы, но обеспечивают поддержку стопы, в то время как внутренние мышцы берут начало внутри стопы и полностью лежат внутри стопы, обеспечивая мелкую моторику.
Внешние мышцы могут быть организованы по отсекам. Передние дорсифлексоры стопы включают переднюю большеберцовую мышцу, длинный разгибатель пальцев и длинный разгибатель большого пальца стопы. В заднем латеральном отделе голеностопного сустава находятся мышцы длинной малоберцовой мышцы и короткой малоберцовой мышцы, которые участвуют в подошвенном сгибании стопы.В заднем медиальном отделе голеностопного сустава, глубоко по отношению к удерживанию сгибателей, лежат задняя большеберцовая мышца, длинный сгибатель пальцев и длинный сгибатель большого пальца стопы, которые также участвуют в подошвенном сгибании. Наконец, в задней части голеностопного сустава и задней части стопы, поверхностно по отношению к удерживателю сгибателя, лежит камбаловидная мышца с соединенным сухожилием икроножных мышц, образующих ахиллово сухожилие. К ахиллову сухожилию примыкает подошвенное сухожилие, прикрепленное к задней части пяточной кости и участвующее в подошвенном сгибании стопы.[2]
К ахиллову сухожилию примыкает подошвенное сухожилие, прикрепленное к задней части пяточной кости и участвующее в подошвенном сгибании стопы.[2]
Внутренние мышцы могут быть организованы по цифрам, которые они приводят в действие: первая цифра, центральные три цифры и пятая цифра.
Мышцы большого пальца стопы включают отводящий большой палец, короткий сгибатель большого пальца и приводящую мышцу большого пальца стопы. Отводящий палец большого пальца начинается на бугристости пяточной кости и прикрепляется к проксимальной фаланге первого пальца. Он отводит большой палец ноги, чтобы поддерживать свод стопы. Короткий сгибатель большого пальца стопы, участвующий в сгибании первого пальца, берет начало в боковой клинописи и кубовиде, а также прикрепляется к проксимальной фаланге первого пальца.У приводящей мышцы большого пальца две головы. Одна головка начинается косо через центральную часть среднего отдела стопы на проксимальных двух-четырех плюсневых костях, а другая берет начало через плюснево-фаланговые связки с третьей по пятую.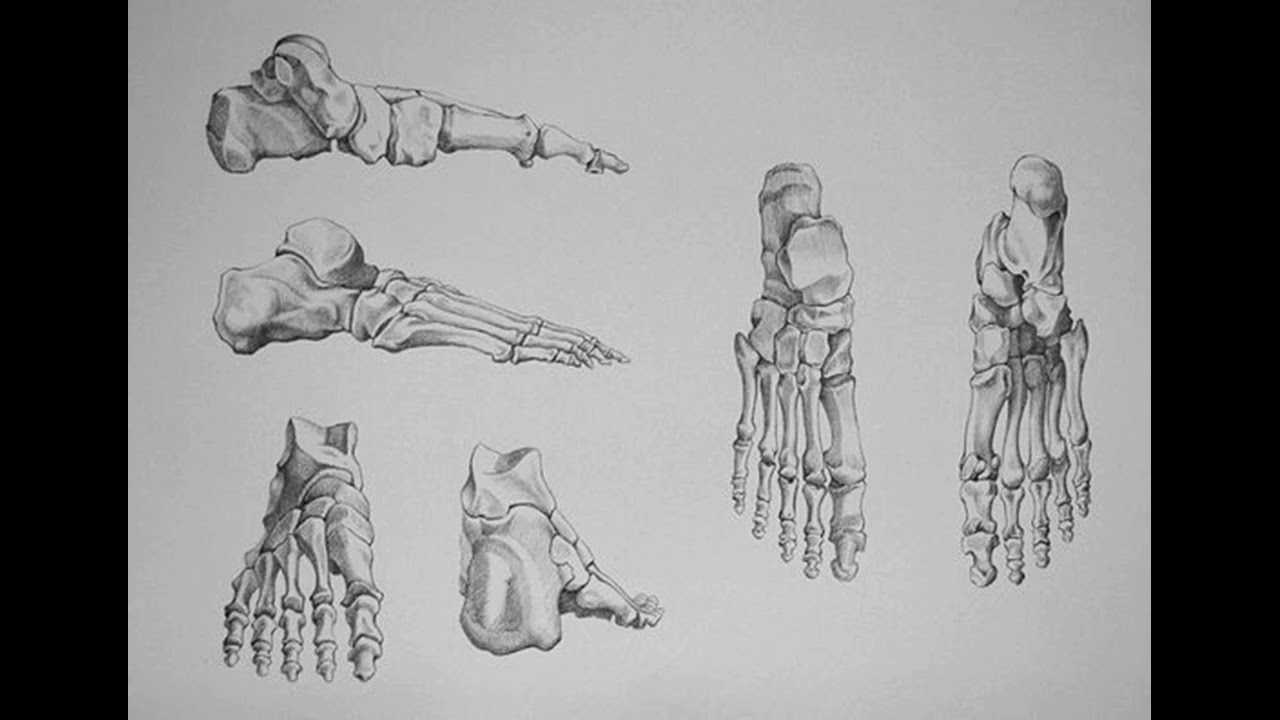 Они вставляются в первую проксимальную фалангу. Эта мышца прилегает к большому пальцу ноги. [2]
Они вставляются в первую проксимальную фалангу. Эта мышца прилегает к большому пальцу ноги. [2]
Мышцы центральных пальцев стопы включают четыре поясничных мышцы, квадратную мышцу подошвы, короткий сгибатель пальцев, а также дорсальную и подошвенную межкостную мышцу. Ломбикалы берут начало от сухожилия длинного сгибателя пальцев и прикрепляются к сухожилию длинного разгибателя пальцев.Эта мышца расширяет межфаланговые суставы и сгибает плюснево-фаланговые суставы. Quadratus plantae берет начало на подошвенной пяточной кости и вставляется в сухожилие длинного сгибателя пальцев, таким образом сгибая дистальные фаланги. Короткий сгибатель пальцев берет начало от бугристости пяточной кости и прикрепляется к трем средним фалангам, помогая сгибанию второго-пятого пальцев. Межкостные мышцы, соединяющие пальцы, берут начало от третьей по пятую плюсневые кости, а также прикрепляются к трем средним фалангам.[2]
Мышцы мизинца пальца стопы включают минимальный отводящий палец, минимальный сгибатель пальцев и минимальную мышцу пальца стопы. Минимальный отводящий палец берет начало от бугристости пяточной кости и прикрепляется к основанию пятой плюсневой кости. Минимальный сгибатель пальца начинается у основания пятой плюсневой кости и прикрепляется к проксимальной фаланге мизинца [2].
Минимальный отводящий палец берет начало от бугристости пяточной кости и прикрепляется к основанию пятой плюсневой кости. Минимальный сгибатель пальца начинается у основания пятой плюсневой кости и прикрепляется к проксимальной фаланге мизинца [2].
Физиологические варианты
Существует множество анатомических вариантов стопы, некоторые из которых являются случайными и имеют небольшое клиническое значение, в то время как другие патологические.Варианты анатомии включают косточки, мышцы и варианты их расположения. Знакомство с этими анатомическими вариантами важно, чтобы не спутать их с патологическим процессом или определить те, которые могут предрасполагать к патологическому процессу.
В литературе ведутся споры относительно истинной природы косточек. Некоторые данные свидетельствуют о том, что по крайней мере некоторые из них являются врожденными вариантами развития, в то время как другие полагают, что они являются следствием предшествующей травматической травмы. Наиболее часто встречающиеся дополнительные косточки стопы и голеностопного сустава включают os trigonum, os navicularis, os peroneum, os supranaviculare и os intermetatarseum.Os trigonum вовлечен в задний удар голеностопного сустава, также называемый синдромом os trigonum, распространенным у артистов балета. Существует три типа os navicularis: типы I и III бессимптомны, а тип II имеет псевдосуставление с соседней ладьевидной костью и может быть симптоматическим. В тяжелых случаях, когда консервативное лечение не помогло, косточка может быть удалена. Наконец, было показано, что os peroneum вовлечен в патологию сухожилия длинной малоберцовой мышцы (тендиноз или разрывы), а также синдром болезненного os peroneum (POPS).Другие косточки важны, потому что они могут быть ошибочно приняты за патологии, такие как интерпретация межплюсневой кости как признака пятнышка при травме Лисфранка или супранавикулярная ось, ошибочно принимаемая за капсульный или чиповый перелом тыльной ладьевидной кости.
Наиболее часто встречающиеся дополнительные косточки стопы и голеностопного сустава включают os trigonum, os navicularis, os peroneum, os supranaviculare и os intermetatarseum.Os trigonum вовлечен в задний удар голеностопного сустава, также называемый синдромом os trigonum, распространенным у артистов балета. Существует три типа os navicularis: типы I и III бессимптомны, а тип II имеет псевдосуставление с соседней ладьевидной костью и может быть симптоматическим. В тяжелых случаях, когда консервативное лечение не помогло, косточка может быть удалена. Наконец, было показано, что os peroneum вовлечен в патологию сухожилия длинной малоберцовой мышцы (тендиноз или разрывы), а также синдром болезненного os peroneum (POPS).Другие косточки важны, потому что они могут быть ошибочно приняты за патологии, такие как интерпретация межплюсневой кости как признака пятнышка при травме Лисфранка или супранавикулярная ось, ошибочно принимаемая за капсульный или чиповый перелом тыльной ладьевидной кости. [17] [18] [ 6] [19]
[17] [18] [ 6] [19]
Сезамоиды структурно очень похожи на придаточные косточки. Наиболее распространенными сесамовидными мышцами являются медиальный и латеральный сесамоидный сустав большого пальца стопы, связанный с первым плюснефаланговым суставом. Сесамоиды большого пальца стопы присутствуют почти повсеместно, в то время как сесамоиды, связанные с малыми плюснефаланговыми суставами, встречаются реже.Сесамовидные кости большого пальца стопы могут быть двудольными или многораздельными, как нормальные анатомические варианты, которые врачи должны отличать от сесамовидного перелома или фрагментации, связанной с аваскулярным некрозом. [17] [20]
Наиболее часто добавочные мышцы стопы и голеностопного сустава находятся в области голеностопного сустава. К ним относятся третичная малоберцовая мышца, четвертая малоберцовая мышца, добавочная камбаловидная мышца и длинная длинная мышца сгибателя пальцев (FDAL). Тертиусная малоберцовая мышца лежит в пределах переднего отдела латерально и редко имеет клиническое значение.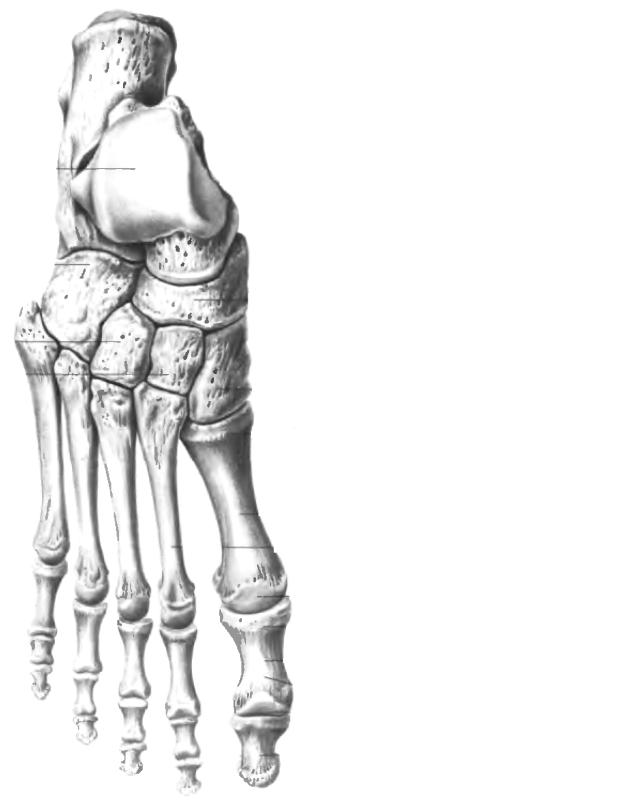 Квартальная малоберцовая мышца расположена в заднебоковом отделе вдоль заднемедиальной границы сухожилия длинной малоберцовой мышцы. Как правило, он протекает бессимптомно, хотя его можно принять за разрыв короткой малоберцовой мышцы или длинного сухожилия. Кроме того, это было причастно к разрывам длинных и коротких мышц из-за скученности и масс-эффекта. Внутри заднемедиального отсека под удерживателем сгибателей находится FDAL, который, как и другие дополнительные мышцы, обычно протекает бессимптомно, но может быть причиной синдрома тарзального канала.Синдром тарзального канала — это компрессионная нейропатия большеберцового нерва, приводящая к боли и жжению в медиальной части и подошве. [21] [22]
Квартальная малоберцовая мышца расположена в заднебоковом отделе вдоль заднемедиальной границы сухожилия длинной малоберцовой мышцы. Как правило, он протекает бессимптомно, хотя его можно принять за разрыв короткой малоберцовой мышцы или длинного сухожилия. Кроме того, это было причастно к разрывам длинных и коротких мышц из-за скученности и масс-эффекта. Внутри заднемедиального отсека под удерживателем сгибателей находится FDAL, который, как и другие дополнительные мышцы, обычно протекает бессимптомно, но может быть причиной синдрома тарзального канала.Синдром тарзального канала — это компрессионная нейропатия большеберцового нерва, приводящая к боли и жжению в медиальной части и подошве. [21] [22]
Костные вариации включают коалиции и двудольные кости. Наиболее распространенные коалиции стопы и голеностопного сустава включают таранно-пяточную и пяточно-ладьевидную кости. Коалиции могут быть фиброзными или костными. Фиброзные коалиции похожи на псевдоартикуляции и могут быть симптоматическими. Костные коалиции могут вызывать смещение других костных структур и приводить к изменению веса тела, что также может иметь симптомы или приводить к преждевременному остеоартриту.Коалиции может быть трудно определить на рентгенограммах из-за нормального перекрытия костных структур. Однако исследование описывает некоторые рентгенологические признаки. Непрерывный знак «C» указывает на рентгенологическую картину, возникшую в результате таранно-пяточной коалиции. Этот признак присутствует при сращении заднего подтаранного сустава. Следует отметить, что фиброзные или неполные коалиции могут не приводить к этому рентгенологическому признаку и могут быть оценены только на КТ или МРТ. Пяточно-ладьевидная коалиция является результатом удлиненного переднего отростка, сливающегося с ладьевидной костью или образующего псевдосуставление.Рентгенологический признак, описываемый пяточно-ладьевидной коалицией, является признаком муравьеда; это наиболее заметно на боковых или косых проекциях стопы. Двудольные кости возникают в результате врожденного неполного сращения центров окостенения.
Костные коалиции могут вызывать смещение других костных структур и приводить к изменению веса тела, что также может иметь симптомы или приводить к преждевременному остеоартриту.Коалиции может быть трудно определить на рентгенограммах из-за нормального перекрытия костных структур. Однако исследование описывает некоторые рентгенологические признаки. Непрерывный знак «C» указывает на рентгенологическую картину, возникшую в результате таранно-пяточной коалиции. Этот признак присутствует при сращении заднего подтаранного сустава. Следует отметить, что фиброзные или неполные коалиции могут не приводить к этому рентгенологическому признаку и могут быть оценены только на КТ или МРТ. Пяточно-ладьевидная коалиция является результатом удлиненного переднего отростка, сливающегося с ладьевидной костью или образующего псевдосуставление.Рентгенологический признак, описываемый пяточно-ладьевидной коалицией, является признаком муравьеда; это наиболее заметно на боковых или косых проекциях стопы. Двудольные кости возникают в результате врожденного неполного сращения центров окостенения. Одним из таких примеров является двудольная медиальная клинопись. Как правило, это случайные симптоматические находки. [23] [24]
Одним из таких примеров является двудольная медиальная клинопись. Как правило, это случайные симптоматические находки. [23] [24]
Наконец, изменения в положении стопы могут быть врожденными или приобретенными. Примеры включают кавусную стопу (высокий свод стопы), плоскую стопу (плоскостопие), слабость или коллапс средней части стопы (комбинация плоской стопы и подошвенного угла таранной кости часто возникает в сочетании с вальгусом задней части стопы), вальгусной стопы задней части стопы и вальгусной деформации стопы, и это лишь некоторые из них. .Полное обсуждение выравнивания стопы выходит за рамки этой статьи. Приобретенная плоская стопа и коллапс средней части стопы были связаны с дисфункцией задней большеберцовой мышцы и пружинной связки, поскольку обе эти структуры поддерживают свод стопы. Вальгусная деформация большого пальца стопы — это смещение первого луча, которое может вызвать расширение переднего отдела стопы, изменение веса, образование бурсита и остеоартрит. [10]
Клиническая значимость
Синдром тарзального туннеля
Синдром тарзального канала — это невропатия, возникающая в результате защемления, происходящего вдоль заднемедиального отдела лодыжки, вторичного по отношению к компрессии большеберцового нерва (или одной из его ветвей). Пациенты жалуются на боль и парестезии пятки, подошвы и пальцев ног. При физикальном обследовании у пациентов может быть положительный симптом Тинеля, который относится к парестезиям, возникающим в результате перкуссии пораженного нерва. Туннель предплюсны — это пространство, расположенное вдоль задней медиальной лодыжки между удерживателем сгибателя (крыша) и большеберцовой, таранной костью и пяточной костью (дном). Нормальные структуры в тарзальном туннеле включают заднюю большеберцовую мышцу, длинный сгибатель пальцев и длинный сгибатель большого пальца стопы, заднюю большеберцовую артерию и вену, а также большеберцовый нерв.Большинство случаев идиопатические. Однако другие этиологии включают компрессию, вторичную по отношению к ганглиозным кистам, варикозу, теносиновиту, опухолям, дополнительным мышцам или деформациям переломов. Проба консервативного лечения с помощью противовоспалительных препаратов, физиотерапии или терапевтических инъекций под визуальным контролем. У пациентов, у которых консервативное лечение неэффективно, можно рассмотреть возможность хирургического вмешательства в зависимости от этиологии синдрома (т.
Пациенты жалуются на боль и парестезии пятки, подошвы и пальцев ног. При физикальном обследовании у пациентов может быть положительный симптом Тинеля, который относится к парестезиям, возникающим в результате перкуссии пораженного нерва. Туннель предплюсны — это пространство, расположенное вдоль задней медиальной лодыжки между удерживателем сгибателя (крыша) и большеберцовой, таранной костью и пяточной костью (дном). Нормальные структуры в тарзальном туннеле включают заднюю большеберцовую мышцу, длинный сгибатель пальцев и длинный сгибатель большого пальца стопы, заднюю большеберцовую артерию и вену, а также большеберцовый нерв.Большинство случаев идиопатические. Однако другие этиологии включают компрессию, вторичную по отношению к ганглиозным кистам, варикозу, теносиновиту, опухолям, дополнительным мышцам или деформациям переломов. Проба консервативного лечения с помощью противовоспалительных препаратов, физиотерапии или терапевтических инъекций под визуальным контролем. У пациентов, у которых консервативное лечение неэффективно, можно рассмотреть возможность хирургического вмешательства в зависимости от этиологии синдрома (т. Е. Иссечение образования, если оно есть, или рассечение удерживателя сгибателя для облегчения компрессии большеберцового нерва).[25]
Е. Иссечение образования, если оно есть, или рассечение удерживателя сгибателя для облегчения компрессии большеберцового нерва).[25]
Синдром Os Trigonum
Синдром Os trigonum также называют задним поражением голеностопного сустава. Классически синдром описан у артистов балета, но может возникнуть у любого пациента, выполняющего повторяющееся подошвенное сгибание (также часто встречается у футболистов). Обычно это односторонний процесс, но есть сообщения и о двусторонних делах. Пациенты жалуются на боль в задней части голеностопного сустава, усугубляемую подошвенным сгибанием. К предрасполагающим факторам относятся удлиненный отросток стидоза, os trigonum, предшествующий перелом заднего отростка таранной кости или задней большеберцовой кости.Пациенты обычно реагируют на консервативное лечение (покой, лед, противовоспалительные препараты или инъекции). [6] [18]
Травма Лисфранка
Травмы Лисфранка — это переломо-вывиховые травмы предплюснево-плюсневых суставов (сустав Лисфранка), соединения среднего и переднего отделов стопы.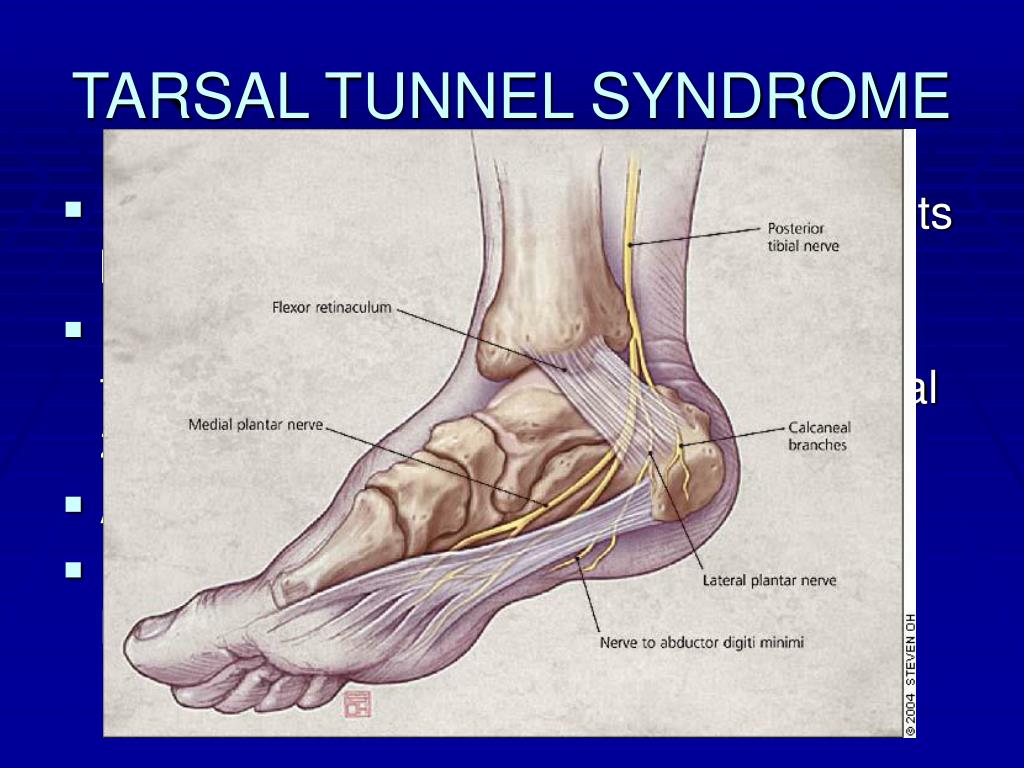 Классически травма относится к разрыву связки Лисфранка, которая состоит из трех полос, пересекающих пространство между медиальной клинописью и основанием второй плюсневой кости.Это обычная травма, которая может возникнуть в результате множественных травм различной этиологии, которые, если их не диагностировать, могут привести к хронической инвалидности. Механизмы включают раздавливание. Однако классический механизм — это непрямая нагрузка на стопу с подошвенным сгибом. Подтипы повреждений включают гомолатеральные, дивергентные и изолированные. Гомолатеральный относится к латеральному смещению с первой по пятую плюсневые кости или латеральному смещению второй по пятую плюсневые кости с нормальным расположением первой.Дивергентным называется латеральное смещение 2–5-й плюсневых костей с медиальным смещением 1-й плюсневой кости. Изолированный вывих 1 или 2 плюсневых костей дорсально называется изолированным типом. На рентгенограммах ищите смещение предплюсневых суставов на переднем крае и косые снимки стопы.
Классически травма относится к разрыву связки Лисфранка, которая состоит из трех полос, пересекающих пространство между медиальной клинописью и основанием второй плюсневой кости.Это обычная травма, которая может возникнуть в результате множественных травм различной этиологии, которые, если их не диагностировать, могут привести к хронической инвалидности. Механизмы включают раздавливание. Однако классический механизм — это непрямая нагрузка на стопу с подошвенным сгибом. Подтипы повреждений включают гомолатеральные, дивергентные и изолированные. Гомолатеральный относится к латеральному смещению с первой по пятую плюсневые кости или латеральному смещению второй по пятую плюсневые кости с нормальным расположением первой.Дивергентным называется латеральное смещение 2–5-й плюсневых костей с медиальным смещением 1-й плюсневой кости. Изолированный вывих 1 или 2 плюсневых костей дорсально называется изолированным типом. На рентгенограммах ищите смещение предплюсневых суставов на переднем крае и косые снимки стопы. На боковой проекции очень подозрительно отек мягких тканей тыльной стороны стопы с или без уступа в предплюсневом суставе у пациента с травмой. Переломы, связанные с травмой Лисфранка, трудно определить на рентгенограммах из-за перекрытия костных структур.КТ часто выявляет гораздо более обширные повреждения, чем предполагалось на первоначальных рентгенограммах. На AP-проекции стопы отрывной перелом связки Лисфранка может проявляться как «пятнистый» признак — небольшой фрагмент перелома, расположенный между основанием 1-й и 2-й плюсневых костей [26].
На боковой проекции очень подозрительно отек мягких тканей тыльной стороны стопы с или без уступа в предплюсневом суставе у пациента с травмой. Переломы, связанные с травмой Лисфранка, трудно определить на рентгенограммах из-за перекрытия костных структур.КТ часто выявляет гораздо более обширные повреждения, чем предполагалось на первоначальных рентгенограммах. На AP-проекции стопы отрывной перелом связки Лисфранка может проявляться как «пятнистый» признак — небольшой фрагмент перелома, расположенный между основанием 1-й и 2-й плюсневых костей [26].
Стрессовая травма
Стрессовые травмы стопы и голеностопного сустава часто встречаются у спортсменов и новобранцев. Стрессовая травма — это результат ненормальной (повышенной) нагрузки на нормальную кость, хроническую повторяющуюся травму из-за чрезмерного перенапряжения.Картина и картина очень похожи на переломы недостаточности, которые возникают у пациентов с аномальной (ослабленной) костью, подвергающейся нормальным нагрузкам. Эти этиологии включают остеопороз, метаболическое заболевание костей (гиперпаратиреоз, гипотиреоз, дефицит витаминов), употребление стероидов, сосудистые заболевания коллагена и алкоголизм, и многие другие. Распространенные места включают задний бугорок пяточной кости, кубовидную кость, прилегающую к предплюсневому суставу, переднюю таранную кость, ладьевидную кость, основание с первой по третью плюсневые кости и со второй по четвертую плюсневые шейки.Эти травмы трудно определить на рентгенограммах. Рентгенологические находки включают периостит, линейный склероз или, реже, прозрачную линию перелома. Пациентам с серьезным клиническим беспокойством по поводу стрессовых травм может потребоваться дальнейшая визуализация с помощью МРТ или сканирования костей с помощью ядерной медицины [27].
Эти этиологии включают остеопороз, метаболическое заболевание костей (гиперпаратиреоз, гипотиреоз, дефицит витаминов), употребление стероидов, сосудистые заболевания коллагена и алкоголизм, и многие другие. Распространенные места включают задний бугорок пяточной кости, кубовидную кость, прилегающую к предплюсневому суставу, переднюю таранную кость, ладьевидную кость, основание с первой по третью плюсневые кости и со второй по четвертую плюсневые шейки.Эти травмы трудно определить на рентгенограммах. Рентгенологические находки включают периостит, линейный склероз или, реже, прозрачную линию перелома. Пациентам с серьезным клиническим беспокойством по поводу стрессовых травм может потребоваться дальнейшая визуализация с помощью МРТ или сканирования костей с помощью ядерной медицины [27].
Рисунок
Мышцы Сухожилия и связки стопы, Транскруральная связка, передняя большеберцовая кость, Длинный разгибатель пальцев, Пяточное сухожилие, Длинная малоберцовая мышца и Brevis, Крестообразная связка.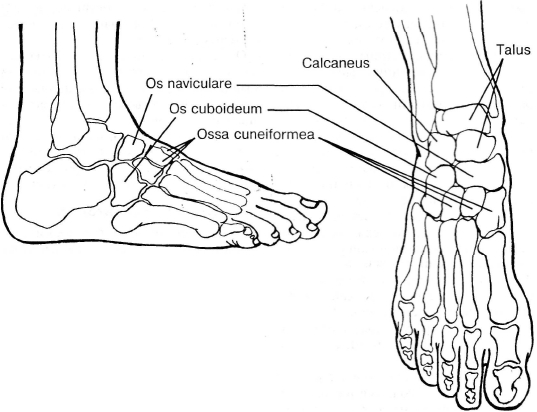 Анатомические пластины Грея
Анатомические пластины Грея
Рисунок
Внутренние мышцы стопы, передняя большеберцовая мышца, задняя большеберцовая мышца, длинный сгибатель пальцев, длинный Extensor Hallucis Longus, Flexor Hallucis Longus, бурса, пяточное сухожилие, транскруральная связка, бурса. Предоставлено анатомическими пластинами Грея
Рисунок
Мышцы стопы; Вид сзади, задняя большеберцовая мышца, длинная подошвенная связка, влагалище длинной малоберцовой мышцы, большой сгибатель большого пальца, приводящий палец большого пальца, приводящий палец большого пальца, большой сгибатель пальцев квинти.Предоставлено Gray’s Anatomy Plates
Рисунок
Артериальные ветви стопы. Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
- Хан И.А., Варакалло М. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Анатомия, костный таз и нижняя конечность, таранная часть стопы. [PubMed: 31082130]
- 2.
- Карта РК, Бордони Б.
 StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 3 июня 2021 г.Анатомия, костный таз и нижняя конечность, мышцы стопы. [PubMed: 30969527]
StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 3 июня 2021 г.Анатомия, костный таз и нижняя конечность, мышцы стопы. [PubMed: 30969527] - 3.
- Brockett CL, Chapman GJ. Биомеханика голеностопного сустава. Ортоп травма. 2016 июн; 30 (3): 232-238. [Бесплатная статья PMC: PMC4994968] [PubMed: 27594929]
- 4.
- Стирлинг П., Маккензи С.П., Маэмпель Дж. Ф., Макканн С., Рэй Р., Клемент Н. Д., Уайт К., Китинг Дж. Ф. Пациенты сообщали о функциональных результатах и качестве жизни, связанном со здоровьем, после переломов таранной кости. Ann R Coll Surg Engl. 2019 июль; 101 (6): 399-404.[Бесплатная статья PMC: PMC6554567] [PubMed: 31155885]
- 5.
- Де Бур А.С., Шеперс Т., Паннеман М.Дж., Ван Бек Е.Ф., Ван Лисхаут Е.М. Расходы на медицинское обслуживание и расходы в связи с травмами стопы и лодыжки в Нидерландах, 1986-2010 гг. BMC Musculoskelet Disord. 2014 12 апреля; 15: 128. [Бесплатная статья PMC: PMC3996497] [PubMed: 24725554]
- 6.

- Рассел Т.Г., Байерли Д.В. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 4 июня 2021 г. Перелом талуса. [PubMed: 30969509]
- 7.
- Shamrock AG, Byerly DW. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 14 марта 2021 г. Переломы шеи Талара. [PubMed: 31194455]
- 8.
- Manganaro D, Alsayouri K. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 3 июня 2021 г. Анатомия, костный таз и нижняя конечность, голеностопный сустав. [PubMed: 31424742]
- 9.
- Massen FK, Baumbach SF, Herterich V, Böcker W, Waizy H, Polzer H. Переломы переднего отростка пяточной кости — Клинические результаты после функционального лечения.Травма, повреждение. 2019 Октябрь; 50 (10): 1781-1786. [PubMed: 31178146]
- 10.
- Арейн А., Харрингтон М.С., Розенбаум А.Дж. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Взрослый приобрел плоскостопие.
 [PubMed: 31194335]
[PubMed: 31194335] - 11.
- Нери К., Фонсека Л.Ф., Гонсалвес Дж. П., Мансур Н., Лемос А., Маринголо Л., Фонсека Л.Ф. Первая нестабильность сустава MTP — Расширение понятия травмы «дерново-пальцы». Foot Ankle Surg. 2020 Янв; 26 (1): 47-53. [PubMed: 30509556]
- 12.
- Хан К., Пэ К., Левин Н., Ян Дж., Ли Дж. Биомеханическое влияние ортезов стопы на движения заднего отдела стопы и параметры суставов у пациентов с гибким плоскостопием. Med Sci Monit. 2019 8 августа; 25: 5920-5928. [Бесплатная статья PMC: PMC6698090] [PubMed: 31393860]
- 13.
- Лезак Б., Варакалло М. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 17 ноября 2020 г. Анатомия, костный таз и нижняя конечность, вены стопы. [PubMed: 31194435]
- 14.
- Лезак Б., Верле С.Дж., Саммерс С.StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Анатомия, костный таз и нижняя конечность, задняя большеберцовая артерия.
 [PubMed: 30725666]
[PubMed: 30725666] - 15.
- Тан А., Бордони Б. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 7 февраля 2021 г. Анатомия, костный таз и нижняя конечность, нервы стопы. [PubMed: 30725977]
- 16.
- Desai SS, Cohen-Levy WB. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 13 августа 2020 г.Анатомия, костный таз и нижняя конечность, большеберцовый нерв. [PubMed: 30725713]
- 17.
- Гуо С., Ян Й.Й., Ли ССИ, Тан Т.Дж. Добавочные косточки стопы — головоломка для визуализации. Emerg Radiol. 2019 август; 26 (4): 465-478. [PubMed: 30963314]
- 18.
- Восселлер Дж. Т., Деннис Э. Р., Броннер С. Травмы лодыжки у танцоров. J Am Acad Orthop Surg. 2019 15 августа; 27 (16): 582-589. [PubMed: 30789380]
- 19.
- Gomes MDR, Pinto AP, Fabián AA, Gomes TJM, Navarro A, Oliva XM. Заболеваемость Os Peroneum — трупное исследование.Foot Ankle Surg. 2020 Апрель; 26 (3): 325-327. [PubMed: 31084989]
- 20.

- Штейн С.Дж., Сугимото Д., Слик Н.Р., Ланойс С.Дж., Дальберг Б.В., Цвикер Р.Л., Микели Л.Дж. Сесамовидный перелом большого пальца руки у юных спортсменов. Phys Sportsmed. 2019 ноя; 47 (4): 441-447. [PubMed: 31109214]
- 21.
- Aparisi Gómez MP, Aparisi F, Bartoloni A, Ferrando Fons MA, Battista G, Guglielmi G, Bazzocchi A. Анатомические вариации голеностопного сустава и стопы: от случайной находки до индуктора патологии. Часть I: щиколотка и задняя часть стопы.Insights Imaging. 31 июля 2019; 10 (1): 74. [Бесплатная статья PMC: PMC6667521] [PubMed: 31363861]
- 22.
- Aparisi Gómez MP, Aparisi F, Bartoloni A, Ferrando Fons MA, Battista G, Guglielmi G, Bazzocchi A. Анатомические вариации голеностопного сустава и стопы: от случайная находка индуктора патологии. Часть II: средняя и передняя части стопы. Insights Imaging. 31 июля 2019; 10 (1): 69. [Бесплатная статья PMC: PMC6667607] [PubMed: 31363862]
- 23.
- Фарид А., Faber FWM. Двусторонняя тройная таранно-пяточная, пяточно-ладьевидная и таранно-ладонная коалиция предплюсны: отчет о клиническом случае.J Foot Ankle Surg. 2019 Март; 58 (2): 374-376. [PubMed: 30850104]
- 24.
- Свенсен С.Дж., Оцука, штат Нью-Йорк. Tarsal Coalitions — пяточно-ладьевидные коалиции. Стопа голеностопного сустава Clin. 2015 декабрь; 20 (4): 669-79. [PubMed: 26589085]
- 25.
- Нири К.С., Чанг Э., Креулен С., Гиза Э. Синдром тарзального туннеля, вторичный по отношению к добавочной мускулатуре: отчет о болезни. Foot Ankle Spec. 2019 декабрь; 12 (6): 549-554. [PubMed: 31409132]
- 26.
- Moracia-Ochagavía I, Rodríguez-Merchán EC. Переломно-вывихи Лисфранка: текущее лечение.EFORT Open Rev.2019 июль; 4 (7): 430-444. [Бесплатная статья PMC: PMC6667981] [PubMed: 31423327]
- 27.
- Раддик Г.К., Ловелл Г.А., Дрю М.К., Фэллон К.Э. Эпидемиология стрессовых травм костей у австралийских спортсменов высокой производительности: ретроспективное когортное исследование. J Sci Med Sport. 2019 Октябрь; 22 (10): 1114-1118. [PubMed: 31307905]
Анатомия стопы — JOI Джексонвиллский ортопедический институт
Автор Дрю Хайдеман, MPT, ATC, PES
Связки и анатомия стопы
Автор: Дрю Хайдеман, MPT, ATC, PES
Ступни — это гибкие структуры костей, суставов, мышц и мягких тканей.Они позволяют нам выполнять такие действия, как ходьба, бег и прыжки.
Стопа разделена на три части:
- Передняя часть стопы содержит пять пальцев (фаланги) и пять более длинных костей (плюсневые кости).
- Средняя часть стопы представляет собой пирамидальную совокупность костей, образующих свод стопы. К ним относятся три клиновидные кости, кубовидная кость и ладьевидная кость.
- Задняя лапа образует пятку и лодыжку. Таранная кость поддерживает кости ног (большеберцовая и малоберцовая кость), образуя лодыжку.Пяточная кость — самая большая кость стопы.
Модель стопы.
Мышцы, сухожилия и связки проходят по поверхности стопы. Это позволяет выполнять сложные движения, необходимые для движения и равновесия. Ахиллово сухожилие соединяет пятку с икроножной мышцей и имеет важное значение при беге, прыжках и стоянии на пальцах ног. Подошвенная фасция — это фиброзная полоса ткани, расположенная в нижней части стопы. Кроме того, это частый источник боли в стопе, когда она воспаляется.
Анатомия стопы и JOI Rehab
Если вы страдаете от проблем со стопами, болей в суставах или травм в результате любого вида деятельности, у JOI есть 12 физиотерапевтических клиник, удобно расположенных в Джексонвилле и Северо-Восточном Флориде, которые специализируются на ортопедической реабилитации.
Где часто используется телемедицина?
Все врачи, физиотерапевты и терапевты JOI теперь предлагают услуги телемедицины для виртуальных посещений, не выходя из дома.Кроме того, если вы считаете, что в это время лучше всего остаться дома, мы все равно можем предоставить вам ортопедические услуги телемедицины. Загрузив бесплатное приложение Zoom на свой телефон, планшет или ноутбук. Кроме того, наши врачи и телемедицина для физиотерапии могут оценить вас и предоставить необходимое лечение.
JOI Помощь при переломах и травмах
Врачи JOI в настоящее время предлагают помощь при переломах как можно скорее. Запишитесь на прием по телефону (904) JOI-2000 .Кроме того, это новый вариант для пациентов, которые не хотели бы обращаться в отделение неотложной помощи, если у них был перелом или повреждение мягких тканей. Кроме того, чтобы узнать больше об этой услуге, прочтите эту статью о лечении переломов и травм.
Кроме того, если вы хотите записаться на прием в JOI Rehab для физиотерапии, позвоните по телефону (904) 858-7045. Приходите к нам!
Анатомия стопы — Bellevue, WA Podiatry
Все мы знакомы с базовой системой скелета.С юных лет мы узнали, что бедренная кость связана с бедренной костью, бедренная кость связана с коленной костью и так далее. По мере того, как мы росли, росли наши анатомические знания. Но знаете ли вы, что стопы составляют 25% костей человеческого скелета? Поскольку четверть костной структуры тела находится в наших стопах, важно понимать, как они работают. Когда одна из этих костей не выровнена, остальная часть тела тоже. Понимание внутренней работы вашей собственной анатомии поможет вам понять, что может пойти не так и когда вам следует обратиться за ортопедической помощью.
Ступни — это гибкие структуры, состоящие из 26 костей, 33 суставов, более 100 связок и 19 мышц. Каждый из этих компонентов играет ключевую роль в способности тела ходить, бегать, лазать и балансировать. Чтобы лучше понять, как функционирует каждая часть, ножки разделены на три части:
Передняя часть стопы состоит из пяти пальцев стопы и пяти длинных костей, называемых плюсневыми костями. Длинные кости составляют плоскую широкую часть стопы. Передняя часть стопы подвергается сильнейшим механическим нагрузкам.С каждым шагом он несет вес всего тела и толкает его вперед.
Середина стопы состоит из трех арок: медиальной дуги, боковой дуги и основной продольной дуги. Эти дуги изгибаются в нижней части стопы, чтобы облегчить ходьбу. Из-за необычной кривизны этих костей несколько сухожилий, связок и мышц соединены между собой, чтобы укрепить их структурную целостность.
Задняя часть стопы образует лодыжку и самую большую кость стопы, пяточную кость, широко известную как пятка.Эти кости позволяют ноге двигаться вверх-вниз, а также из стороны в сторону. Задняя часть стопы соединяется с костями голени — большеберцовой и малоберцовой.
Кости стоп могут быть организованы в ряды от пятки до пальцев ног: предплюсневые кости, плюсневые кости и фаланги. К другим костям, которые играют роль в сложной сети стопы, относятся: большеберцовая, малоберцовая, клиновидная, кубовидная и ладьевидная.
Также важно отметить мышцы, сухожилия и связки, которые проходят по поверхности стопы.Без них ноги не будут служить функциональной цели. Одним из наиболее важных является ахиллово сухожилие, соединяющее пятку с икроножной мышцей. Без ахиллова сухожилия мы не смогли бы ходить, бегать, прыгать или стоять на носках.
Сложная сеть костей, мышц, сухожилий и связок стопы похожа на ткань кисти, но, поскольку ступня несет больший вес, она более восприимчива к травмам. Посетите библиотеку пациентов в клинике Plateau Foot & Ankle Clinic, чтобы узнать о состояниях стопы, от которых страдают 80% американцев в какой-то момент их жизни.К наиболее частым травмам относятся: выпадение свода стопы, подагра, подошвенный фасциит, стрессовые переломы и растяжения. Проблемы со стопами также могут влиять на бедра, спину и позвоночник. Неправильное положение любой части стопы нарушит естественный баланс веса всего тела.
Доктор Ховард Шенгольд, хирург стопы и специалист по спортивной медицине, считает, что обучение пациентов бесценно. В клинике Plateau Foot & Ankle Clinic в Саммамише, штат Вашингтон, ваше здоровье превыше всего. Если вы испытываете боль или дискомфорт, обратитесь в наш офис сегодня! Запись на прием можно запросить онлайн или по телефону 425-868-3338. Мы будем рады помочь вам почувствовать себя лучше.
Клиническая анатомия голеностопного сустава и стопы
Общие положенияКости голени, большеберцовая и малоберцовая кость сочленяются с верхней костью заднего отдела стопы, таранной костью, в голеностопном (голеностопном) суставе (рис. 1). Таранная кость, в свою очередь, сочленяется с пяточной костью внизу и ладьевидной костью спереди в подтаранном суставе (таранно-пяточно-ладьевидный сустав) (рис. 1). Голеностопный сустав — это шарнир, который сгибает тыльные и подошвенные сгибания стопы. Подтаранный сустав, однако, имеет ось, ориентированную вверх, спереди и медиально, входит в заднебоковой угол пяточной кости и пронизывает надомедиальную сторону шейки таранной кости.1 Учитывая эту ось, сгибание в подтаранном суставе связано с супинацией и приведением, в то время как разгибание вызывает пронацию и отведение. Таранно-ладьевидный сустав и пяточно-кубовидный сустав, хотя анатомически разделены, находятся в одной поперечной плоскости и вместе образуют поперечный сустав предплюсны (рис. 2). Ось этого сустава продольная и следует за второй плюсневой костью. Таким образом, движения в срединном суставе являются вращательными движениями вдоль этой оси. Длинные подошвенные сухожилия сгибают голеностопный сустав, если они идут кзади от лодыжек, и дорсифлексируют, если идут вперед.Одни и те же сухожилия, будь то сгибатели или разгибатели голеностопного сустава, отклоняют пяточную часть и супинируют переднюю часть стопы или отклоняют пяточную часть наружу и пронатируют переднюю часть стопы в зависимости от их положения относительно оси подтаранного и срединного суставов. Например, при инверсии стопы выделяются сухожилия задней большеберцовой мышцы (подошвенный сгибатель) и передней большеберцовой мышцы (тыльный сгибатель). Во время ходьбы, в первой половине фазы опоры, ось проходит через центр пятки и следует за медиальной границей 3-й плюсневой кости.Во второй половине пятка приподнята и ось направлена внутрь. В конце шага ось проходит между первым и вторым пальцами ноги. Кроме того, существуют собственные мышцы, которые превосходно адаптируют ступню к неровным поверхностям, которые не контролируются длинными мышцами. По сравнению с рукой, ступня специализируется на одной функции, которая позволяет телу стоять, ходить и бегать, в то время как руке не хватает специализации и, следовательно, она способна выполнять бесконечное количество задач.
Пациент 1.Неинсерционная тендинопатия ахиллова сухожилия.
«Мужчина 65 лет был замечен с сильной болью в задней левой пятке, которая возникла во время ходьбы. У него была астма, и он получал ежемесячные внутримышечные инъекции депо-стероидов в течение более года. Кроме того, он только что закончил неделю приема фторхинолонового антибиотика для лечения инфекции мочевыводящих путей. При осмотре левое ахиллово сухожилие было опухшим и болезненным на 4 см выше места прикрепления пяточной кости. Десять дней спустя при посещении музея в Мадриде у сухожилия был полный разрыв.Разрыв необходимо было заделать (рис. 3) ».
Пациент 2. Воспаление ахиллово-энтезийного органа.
«Мужчина 35 лет был осмотрен из-за двусторонней боли в задней части пятки. У него было 3 эпизода острого переднего увеита. При осмотре задняя часть обеих пяток опухла и болезненна до уровня заднего верхнего пяточного угла. При осмотре лицом вниз жидкость может колебаться между ахилловым сухожилием и пяточной костью с обеих сторон ».
Пациент 3. Подошвенная фасциопатия.
«Каждое утро, когда я покрываюсь гелем, у меня сильная боль под правой пяткой. Я делаю несколько шагов, и боль утихает до следующего утра, когда боль снова у меня снова ».
Соответствующая анатомия Пациенты 1, 2 и 3 Ахиллово сухожилие3Ахиллово сухожилие концентрирует, а затем рассеивает прикрепляющие волокна 4 подошвенных сгибателей, которые необходимы для ходьбы, бега и прыжков: латеральной и медиальной икроножных мышц, подошвенной мышцы и камбаловидной мышцы. Латеральная и медиальная головки икроножной мышцы отходят от тыльной стороны бедренной кости чуть выше латерального и медиального мыщелков бедренной кости соответственно.Капсула коленного сустава снабжает волокна обеих головок. Фабелла — это сесамовидная кость в боковой головке икроножной мышцы. Подорожник берет свое начало около латеральной головки, проходит косым курсом между икроножной и камбаловидной мышцами и вставляется в медиальную часть пяточной кости впереди ахиллова сухожилия. Soleus, мышца ноги, берет свое начало в малоберцовой кости, арке между малоберцовой и большеберцовой костями и большеберцовой кости по подошвенной линии. В середине голени икроножная мышца сливается с ахилловым сухожилием, в то время как камбаловидная мышца передает мышечные волокна этому сухожилию почти до его нижнего конца.Течение ахиллова сухожилия не прямое, а спиральное, в ходе которого оно вращается на 90 °. [3] . Ахиллово сухожилие — самое толстое и сильное сухожилие в организме человека, способное выдерживать нагрузку до 12 раз превышающую массу тела во время бега. В ахилловом сухожилии отсутствует синовиальная оболочка. Вместо этого у него есть паратенон, который представляет собой тонкий слой фиброваскулярной ткани.Если смотреть на дистальную часть ноги сбоку, ахиллово сухожилие следует по курсу вниз и назад, в то время как кости и остальные мышцы ноги идут прямо вниз. В результате остается треугольное пространство, заполненное жиром, известным как жир Кагера. Кровоснабжение ахиллова сухожилия происходит из 3 источников: мышечно-сухожилия проксимально, сосуды, идущие от надкостницы в дистальных 2 см, и сосуды от паратенона и жировой подушечки Кагера5 на всем протяжении его хода. Существует согласие в том, что средняя часть сухожилия относительно гиповаскулярна, особенно в пожилом возрасте.Эта часть склонна к усталостной тендинопатии, включая разрыв, повреждение фторхинолоновыми антибиотиками, отложение тофусов у пациентов с подагрой и узелки при ревматоидном артрите.
Ахиллово-энтезийный орган6Анатомия ахиллова энтезального органа гомологична энтезийному органу надколенника. Вместо большеберцовой кости сзади находится пяточная кость спереди. Вместо сухожилия надколенника спереди — ахиллово сухожилие сзади, а вместо толстого свисающего фартука Хоффы наверху — толстый клин Кагера (рис.4). И глубокая инфрапателлярная сумка, и задняя пяточная сумка имеют две фиброзно-хрящевые стенки, одна из которых представляет собой сесамовидный хрящ сухожилия, а другая — периостальную фиброзно-хрящевую ткань. В обоих случаях синовиальная оболочка ограничена жировым телом. Кроме того, оба органа энтезиса подвержены предрасположенности к спондилоартриту, при котором эрозии костей появляются не в месте фактического прикрепления сухожилий, а в кости, которая лежит в основе надкостничной фиброзной хрящевой ткани. небольшое количество вязкой синовиальной жидкости, которая по всем показателям была похожа на нормальную синовиальную жидкость.В этой жидкости были изучены 9 гликозаминогликанов, и в ней присутствовало большое количество гиалуронана, что объясняет ее высокую вязкость. Это было в отличие от подкожных сумок, таких как локтевый отросток и преднадколенник. В этих мешочках не хватало свободной жидкости, а промывка бурсальной сумки показала очень мало гиалуронана. При ультразвуковом и магнитно-резонансном исследованиях стопа была в тыльном и подошвенном сгибаниях, и было видно, что жировой клин Кагера выходит из бурсы и входит в нее, соответственно. Деформация Хаглунда представляет собой задний верхний пяточный выступ, который может протекать бессимптомно или вызывать боль и отек из-за давления на ретро-пяточную сумку и ахиллово сухожилие.10
Ахиллесово-пяточно-подошвенный комплексСоответствующая анатомия пациентов 1, 2 и 3 сосредоточена на функциональной единице, ахиллово-пяточно-подошвенной системе (ACP) и подошвенной пяточной подушечке. Концепция системы ACP, разработанная Р. Арандесом и А. Виладотом в 50-х годах, подчеркивает эмбриологические, анатомические и патогенетические взаимосвязи между ахилловым сухожилием, бугристостью пяточной кости, подошвенной фасцией и подошвенными мышцами, отводящими большого пальца стопы, сгибателями большого пальца стопы. brevis и brevis сгибателя пальцев (рис.5) .11 Не зная об этой предыдущей работе, компоненты задней части стопы ACP были недавно изучены на основе анализа человеческих плодов разного возраста, и действительно существует непрерывность между ахилловым сухожилием, зачатком пяточного бугорка и подошвенной фасцией. . К сожалению, это исследование не было распространено на переднюю часть стопы, и мышечные соединения, исследованные в более раннем исследовании, не оценивались.12 Ахиллово сухожилие, по-видимому, имеет 3 прикрепления. С одной стороны, он прочно прикреплен к бугристости пяточной кости.Кроме того, высококачественное сагиттальное сканирование МРТ не только демонстрирует непрерывность между ахилловым сухожилием и подошвенной фасцией, но также через мириады фиброваскулярных перегородок между дистальным ахилловым сухожилием и подошвенной жировой подушечкой.12 Таким образом, ахиллово сухожилие имеет три прикрепления: ( а) костный по отношению к бугристости пяточной кости, (б) фасциальный слой вокруг пяточной кости и в подошвенную фасцию, и (в) в кожу через подошвенную жировую подушку и ее сложную систему фиброваскулярных перегородок. Следует отметить, что пяточное прикрепление ахиллова сухожилия не в одной точке, как можно было бы сделать вывод из исследований сагиттальной визуализации, а как полумесяцеобразная, частично окружающая структура, которая прикрепляется к пяточному бугру сзади и по бокам. .13 Наконец, трехмерная анатомия пяточной подошвенной жировой прослойки была недавно выяснена на основе реконструкции коронарных и аксиальных КТ-срезов. Подушечка толстая под пяткой и имеет фланцы по бокам и сзади пяточной кости, где она закрывает место прикрепления ахиллова сухожилия. Кроме того, он имеет постоянный гребень, который соответствует латеральной подошвенной перегородке, которая разделяет латеральную и центральную части стопы. Этот гребень, по-видимому, фиксирует подушечку и обеспечивает вход в подушечку для сосудисто-нервных структур, пересекающих перегородку.В настоящее время многие профессионалы (в том числе ревматологи) считают, что подошвенная боль в задней части стопы указывает на подошвенный «фасциит» (более правильным термином будет подошвенная фасциопатия). Однако беглый обзор анатомии подкожно-пяточной жировой прослойки и мягких тканей, лежащих в основе подошвенной фасции, должен заставить нас задуматься и вызвать вопросы, а не точный диагноз. Под подошвенной фасцией скрыто несколько отделов стопы, 3 слоя коротких мышц, длинные сухожилия, которые входят в подошвенную часть стопы, такие как задняя большеберцовая мышца, длинная малоберцовая мышца, длинный сгибатель большого пальца и длинный сгибатель пальцев, пересечение сухожилий между длинным сгибателем большого пальца стопы и flexor digitorum, регионарные нервы, а также связки, такие как подошвенная пяточно-ладьевидная связка и длинная подошвенная связка.Прогресс в выяснении подошвенной боли может быть достигнут только после того, как будут распознаны эти и другие структуры и будут поняты их индивидуальные и коллективные функции.
Подошвенная фасцияНевыразительный внешний вид заднего прикрепления подошвенной фасции ничего не говорит о изысканной сложности ее передних прикреплений.15 Как уже упоминалось, подошвенная фасция вставляется в нижнемедиальный бугор пяточной кости, добавляя поверхностные волокна из ахиллова сухожилия, образующие контур. пяточной кости и закрепляет фиброваскулярный трабекулярный скелет ретро- и подпяточной жировой прослойки.В передней части стопы, однако, подошвенная фасция рассасывается в виде сложной и направленной системы, которая включает в себя прочный якорь к фиброзным сгибателям пальцев стопы, вертикальные нити к коже и сагиттальные перегородки, которые содержат субплюсневые жировые подушки, а также жировые подушки вокруг цифровые нервы. Эта сложность необходима для стабилизации жировой подушечки под плюснефаланговыми (MTP) суставами и вокруг пальцевых нервов в положении стоя и во время поздней фазы ходьбы, когда происходит тыльное сгибание MTP.Эту функцию фиксации можно продемонстрировать с помощью простого эксперимента15: в расслабленном состоянии кожа под суставами MTP мягкая и может свободно смещаться во всех направлениях. Однако при тыльном сгибании пальцев стопы кожа не может смещаться. Подошвенная фасция помогает поддерживать продольный свод стопы, а хирургическая фасциотомия, которая использовалась в прошлом для лечения хронической подошвенной фасциопатии, вызывает значительное уплощение стопы. Наконец, подошвенная фасция обладает эластичностью и накапливает энергию во время ходьбы.Это явление, вероятно, усиливается «эффектом брашпиля», который представляет собой увеличение вогнутости стопы при тыльном сгибании пальца.
Пяточные шпорыПяточные шпоры бывают двух типов: задняя и нижняя или подпяточная (рис. 6). Структурно и патогенетически они выглядят совершенно разными. Задние шпоры занимают самую поверхностную часть ахиллова сухожилия возле его прикрепления к бугорку пяточной кости. Таким образом, они неразрывно связаны, их структура окостенения представляет собой смесь различных типов окостенения — эндокондрального, внутримембранозного и хондроидного — и их развитие, по-видимому, является ответом на продольное вытяжение.16 Подошвенные шпоры, с другой стороны, не прорастают в подошвенную фасцию, но их расположение находится непосредственно в глубине. В их формировании присутствует хрящевой передний, который заменяется костью. Стимулом для их образования, по-видимому, являются вертикальные напряжения, прикладываемые к пяточной кости.17
Отделения стопыГлубоко от подошвенной фасции находятся 4 отделения стопы: латеральный, центральный, медиальный и межкостный.18,19 Медиальная подошвенная перегородка разделяет медиальный и центральный отделы.Две мышцы занимают медиальный отсек, отводящий большой палец большого пальца и короткий сгибатель большого пальца, а также сухожилие длинного сгибателя большого пальца. Центральный отсек состоит из трех мышечных уровней или слоев (рис. 7a и b, 8a и b). Наиболее поверхностно лежит короткий сгибатель пальцев, который берет начало в медиальном бугре пяточной кости глубоко до подошвенной фасции и прикрепляется к средним фалангам пальцев 2–5. Следующий уровень содержит квадратную мышцу подорожника, которая возникает в пяточной кости и прикрепляется к сухожилию длинного сгибателя пальцев стопы, а также поясничные мышцы, которые берут начало в сухожилиях длинного сгибателя пальцев и вставляются в тыльный апоневроз пальцев 2–5.Самый глубокий уровень содержит короткую приводящую мышцу большого пальца стопы. Боковая подошвенная перегородка разделяет латеральный и центральный отделы. Как уже упоминалось, эта перегородка несет важные сосудисто-нервные пучки, которые входят в подкладочную жировую подушку через ее гребень. Боковой отсек содержит минимальный отводящий палец, минимальный сгибатель пальцев и минимальный отводящий палец. Существует также глубокая подошвенная фасция, которая покрывает межкостные мышцы и отделяет их от вышеупомянутых отделов.
Пересечение длинного сгибателя большого пальца стопы и сгибателя пальцевВ медиальной ретромаллеолярной области самым поверхностным сухожилием является задняя большеберцовая мышца.Задняя большеберцовая мышца берет свое начало в малоберцовой кости, большеберцовой кости и мозжечковой оболочке. При приближении к голеностопному суставу сухожилие задней большеберцовой мышцы проходит вдоль медиального края большеберцовой кости, где видно, что оно натягивает кожу, когда стопа удерживается в инверсии. Сухожилие поверхностно очерчивает медиальную лодыжку и продолжается кпереди до широкого прикрепления к бугорку ладьевидной кости, клинописи первой-трети и основанию второй-четвертой пястных костей. Глубоко (латерально) до задней большеберцовой мышцы в задней части медиальной лодыжки проходит длинный сгибатель пальцев.Это сухожилие прикрепляется к основанию дистальных фаланг второго-пятого пальцев стопы. Глубоко или латеральнее длинного сгибателя пальцев проходит длинный сгибатель большого пальца стопы, который на своем пути к основанию дистальной фаланги большого пальца ноги должен перемещаться медиальнее бывшего сухожилия и делает это на пересечении, известном как «узел Генри», в котором flexor hallucis longus проходит глубоко до длинного сгибателя пальцев. Синдром пересечения может возникать на этом участке, который находится глубоко от медиальной лодыжки или ладьевидной кости.Боль в этом месте усиливается из-за активных движений большого пальца стопы.20 Истинная частота этого состояния среди многих причин подошвенной боли неизвестна.
Lumbricals, брюшная и дорсальная межкостные кости21Их расположение похоже на то, которое они держат в руке. Однако осью переднего отдела стопы является второй луч (плюсневая и фаланги). При взгляде с подошвенной стороны червеобразные отростки располагаются над глубокой поперечной межплюсневой дугой, которая представляет собой связочную структуру, которая связывает стороны подошвенных пластинок соседних пальцев стопы.Червячков 4, прикрепляются к разгибательной пластине второго-пятого пальцев стопы. С другой стороны от глубокой поперечной плюсневой связки лежат 3 подошвенные и 4 дорсальные межкостные кости. Каждый из 3-х боковых пальцев стопы имеет подошвенную межкостную мышцу, которая приближается ко второму пальцу стопы. Что касается тыльной межкостной кости, которая разделяет пальцы стопы, у второго пальца ноги 2 (так же, как у среднего пальца руки), а у третьего и четвертого пальцев — 1.
Пациент 4. Неврома Мортона
«37-летняя женщина. наблюдается с болью в правом переднем отделе стопы.Боль носит стреляющий характер, и между приступами возникает ощущение жжения, покалывания в третьем пространстве паутины. Боль возникает при ношении туфель на высоком каблуке и проходит, если она носит сандалии ».
Пациент 5. Межплюсневый бурсит
«У 32-летней женщины с плохо леченным ревматоидным артритом наблюдаются боли в правом переднем отделе стопы и ее ощущение, что третий и четвертый пальцы ног все больше разделяются. Туфли на высоком каблуке усугубляют ее боль ».
Соответствующая анатомия Пациенты 4 и 5 Пальцевые нервы и межплюсневая сумкаЭти структуры рассматриваются вместе, чтобы облегчить распознавание невромы Мортона и интерметатарзального бурсита.По нашему опыту, эти сущности часто путают друг с другом из-за недостаточных анатомических знаний. В первую очередь необходимо рассмотреть большеберцовый нерв и его ветви, медиальный и латеральный подошвенные нервы (рис. 9). Эти нервы снабжают все мышцы подошвенной стороны стопы, а также подошвенную кожу таким образом, что латеральный подошвенный нерв гомологичен локтевому нерву, а медиальный подошвенный нерв гомологичен срединному нерву. Поверхностные ветви подошвенных нервов могут быть собственными или общими.Правильный нерв снабжает кожу малоберцовой или лучевой сторон пальца ноги. Медиальный подошвенный нерв разветвляется на один собственный нерв к медиальной стороне большого пальца стопы и 3 общих подошвенных нерва, которые, в свою очередь, иннервируют целующиеся поверхности первого-четвертого пальцев стопы. Латеральный подошвенный нерв имеет собственное ответвление к малоберцовой половине пятого пальца стопы и общий нерв, который делится на 2 собственных нерва для медиальной стороны пятого пальца стопы и боковой стороны четвертого пальца стопы. Этот образец иннервации идентичен доле кольцевого пальца между срединным и локтевым нервами.Неврома Мортона относится к дегенеративной невропатии, при которой собственно подошвенный пальцевый нерв окружен фиброзом. Это состояние является результатом микротравм и возникает преимущественно у женщин, носящих высокие каблуки. Невринома Мортона располагается поверхностно по отношению к глубокой межплюсневой связке, ограничена с обеих сторон влагалищами сухожилий фиброзного сгибателя и покрыта подошвенным жиром (рис.10) .22,23 На другой стороне поперечной плюсневой связки лежит межплюсневая связка. bursae, которые занимают пространство между головками плюсневых костей и распространяются дистально примерно на 1 см.24,25 Интерплюсневый бурсит часто встречается у пациентов с ревматоидным артритом. Поскольку межплюсневая сумка зажата между двумя головками плюсневой кости, при опухании бурса разделяет 2 пальца. Напротив, при пролиферативном синовите одного плюснефалангового сустава 3 пальца отделяются друг от друга: соседний палец ноги смещается в одну сторону, другой соседний палец ноги толкается в другую сторону, а пораженный палец стопы остается посередине.
Пациент 6. Ревматоидный синовит подтаранного сустава
«У 28-летней женщины с ревматоидным артритом наблюдаются постоянные боли и припухлость в левой лодыжке.Сгибательные и разгибательные движения голеностопного сустава безболезненны. Инверсионные и выворотные движения пятки вызывают сильную боль. Ее лекарства были оптимизированы, и ей сделали инфильтрацию стероидов в левом подтаранном суставе ».
Аспирация суставов стопы затруднена из-за странной ориентации суставных поверхностей. В то время как аспирация голеностопного сустава имеет AP-направление, в подтаранном суставе — латеромедиальное, горизонтальное и немного заднее направление.В остальных суставах слепая аспирация или инъекция всегда затруднены, но они становятся менее трудными, если анатомическое строение распознается при пальпации. Ультрасонография, если таковая имеется, облегчает или делает возможными все эти процедуры. То же самое касается аспирации или инъекции ретрокалканеальной сумки.25
Конфликт интересовАвторы не заявляют о конфликте интересов.
Анатомия стопы и голеностопного сустава Perth
Стопа и лодыжка человеческого тела работают вместе, обеспечивая равновесие, стабильность, движение и толчок.
Эта сложная анатомическая структура состоит из:
- 26 костей
- 33 стыка
- Мышцы
- Сухожилия
- Связки
- Кровеносные сосуды, нервы и мягкие ткани
Чтобы понять условия, влияющие на стопу и голеностопный сустав, важно понимать нормальную анатомию стопы и голеностопного сустава.
Голеностопный сустав
Лодыжка состоит из трех костей, прикрепленных мышцами, сухожилиями и связками, которые соединяют ступню с ногой.
В голени находятся две кости, называемые большеберцовой костью (голени) и малоберцовой костью. Эти кости соединяются (соединяются) с таранной костью или голеностопным суставом в тибиоталарном суставе (голеностопном суставе), позволяя стопе двигаться вверх и вниз.
- Большеберцовая кость (большеберцовая кость)
- Фибула
- Талус
- Боковая лодыжка
- Медиальная лодыжка
Костные выступы, которые мы видим и чувствуем на щиколотке:
- Латеральная лодыжка : это наружная кость лодыжки, образованная дистальным концом малоберцовой кости.
- Медиальная лодыжка : это внутренняя лодыжка, образованная дистальным концом большеберцовой кости.
Задняя лапа
Стопу можно разделить на три анатомических части, которые называются задняя, средняя и передняя. Задняя стопа состоит из таранной кости или лодыжки и пяточной кости или пяточной кости. Пяточная кость — самая большая кость стопы, а таранная кость — самая высокая кость стопы.Пяточная кость соединяется с таранной костью в подтаранном суставе, позволяя стопе вращаться в голеностопном суставе.
Задняя лапа соединяет среднюю часть стопы с лодыжкой в поперечном суставе предплюсны.
Середина стопы
Средняя ступня содержит пять костей предплюсны: ладьевидную кость, кубовидную кость и 3 клинописные кости. Он соединяет переднюю и заднюю части стопы с помощью мышц и связок. Основная связка — связка подошвенной фасции. Средняя ступня отвечает за формирование сводов стопы и действует как амортизатор при ходьбе или беге.
Средняя ступня соединяется с передним отделом стопы в пяти плюсневых суставах плюсны.
- Навикулярная
- Кубоид
- Клинопись
Передняя часть стопы
Передняя часть стопы состоит из костей пальцев стопы, называемых фалангами, и плюсневых костей, длинных костей стопы. Фаланги соединяются с плюсневыми костями на подушечке стопы с помощью суставов, называемых фаланговыми плюсневыми суставами. На каждом пальце ноги есть 3 фаланговые кости и 2 сустава, в то время как большой палец ноги содержит две фаланговые кости, два сустава и две крошечные круглые сесамовидные кости, которые позволяют пальцу ноги двигаться вверх и вниз.Сесамовидные кости — это кости, которые развиваются внутри сухожилия над костным выступом.
Первая плюсневая кость, соединенная с большим пальцем стопы, является самой короткой и толстой из плюсневых костей и является местом прикрепления нескольких сухожилий. Эта кость важна из-за ее роли в движении и нагрузке.
Анатомия мягких тканей
Наши стопы и лодыжки удерживаются на месте и поддерживаются различными мягкими тканями.
- Хрящ : Блестящий и гладкий хрящ обеспечивает плавное движение там, где две кости соприкасаются друг с другом.
- Сухожилия : Сухожилия — это мягкая ткань, которая соединяет мышцы с костями и обеспечивает поддержку. Ахиллово сухожилие, также называемое пяточным канатиком, является самым большим и сильным сухожилием в организме. Расположенный на тыльной стороне голени, он охватывает пяточную или пяточную кость. Воспаление вызывает очень болезненное состояние, которое называется ахилловым тендинитом, и из-за боли ходьба становится практически невозможной.
- Связки : Связки представляют собой прочную веревку, подобную ткани, которая соединяет кости с другими костями и помогает удерживать сухожилия на месте, обеспечивая стабильность суставов.Подошвенная фасция — самая длинная связка стопы, берущая свое начало от пяточной кости, пяточной кости и продолжающаяся вдоль нижней поверхности стопы до переднего отдела стопы. Он отвечает за свод стопы и обеспечивает амортизацию. Подошвенный фасциит, частая причина боли в пятке у взрослых, может возникать, когда в подошвенной фасции возникают повторяющиеся микроразрывы в результате чрезмерного использования. Растяжение связок голеностопного сустава, наиболее часто регистрируемое повреждение области стопы и голеностопного сустава, связано с растяжением связок и обычно происходит с таранно-малоберцовой связкой и пяточно-малоберцовой связкой.
- Мышцы : Мышцы представляют собой фиброзную ткань, способную сокращаться, вызывая движение тела. В стопе 20 мышц, которые классифицируются как внутренние и внешние. Собственные мышцы — это те, которые расположены в стопе и отвечают за движение пальцев ног. Внешние мышцы расположены снаружи стопы в голени. Икроножная или икроножная мышца является самой большой из них и способствует движению стопы. Растяжения мышц обычно возникают из-за чрезмерного использования мышцы, в которой мышца растягивается без должного разогрева.
- Бурсы : Бурсы — это небольшие мешочки, заполненные жидкостью, которые уменьшают трение между сухожилиями и костью или кожей. Бурсы содержат особые клетки, называемые синовиальными клетками, которые выделяют смазочную жидкость. Когда эта жидкость заражается, может развиться обычное болезненное состояние, известное как бурсит.
Биомеханика стопы и голеностопного сустава
Биомеханика — это термин для описания движения тела. Сам по себе голеностопный сустав допускает два движения:
- Подошвенное сгибание : Ступня направлена вниз.Это движение обычно сопровождается переворачиванием стопы.
- Тыльное сгибание : Подъем стопы вверх. Это движение обычно сопровождается выворотом стопы.
Стопа (за исключением пальцев) также допускает два движения:
- Инверсия : поворот подошвы стопы внутрь.
- Eversion : поворот подошвы наружу
Пальцы ног допускают четыре различных движения:
- Подошвенное сгибание : Сгибание пальцев стопы к подошве стопы
- Тыльное сгибание : Сгибание пальцев стопы к верхней части стопы
- Похищение : Разведение пальцев ног.Это движение обычно сопровождает подошвенное тыльное сгибание.
Приведение : Сведение пальцев ног вместе. Это движение обычно сопровождает подошвенное сгибание.
интересных фактов об анатомии стопы: Ставрос Алексопулос, D.P.M .: Podiatry
Ваши ступни — одно из самых сложных сооружений природы. Они состоят из множества мелких частей, работающих вместе в идеальной гармонии, чтобы вы могли стоять, ходить и бегать без боли.Что вы знаете об анатомии своей стопы? Вот несколько интересных фактов от доктора Ставроса О. Алексопулоса:
- На каждой ступне 26 костей. Вместе это составляет более четверти всех костей вашего тела!
- Эти кости соединяются в 33 сустава, включая суставы, образующие три тонких дуги (медиальный, латеральный и основной продольный) ваших стоп.
- Каждая ступня также содержит 19 мышц, 107 связок и мили кровеносных сосудов и нервов.Неудивительно, что при таком большом количестве движущихся частей они подвержены травмам.
- Толстый слой жировой ткани под подошвой стопы помогает поглощать давление и удары, возникающие при ходьбе и повседневных движениях. Когда эта ткань повреждена, может возникнуть подошвенный фасциит. Одним из распространенных подходов к лечению возникающей в результате боли в пятке является ортопедия.
- И наоборот, там мало жира, чтобы защитить кости на кончиках пальцев ног. Вот почему так больно, когда ты укусил палец на ноге, и почему сломанные фаланги (кости пальца) обычно возникают в результате удара.
Сложная анатомия стопы требует квалифицированной медицинской помощи. К счастью, ваш сертифицированный ортопед является медицинским специалистом с многолетней подготовкой и опытом диагностики и лечения всех заболеваний и травм этой части вашего тела. Если вы испытываете дискомфорт, когда стоите или идете, или если у вас есть какие-либо опасения по поводу здоровья и благополучия ваших ног, лодыжек или голеней, первым шагом на пути к выздоровлению является посещение ортопеда, такого как Ставрос О.Алексопулос, ДПМ. Назначьте удобную встречу в нашем современном комфортабельном офисе в Чикаго уже сегодня. Позвоните нашим дружелюбным сотрудникам по телефону (773) 561-8100 или нажмите здесь, чтобы начать.
АвторСтаврос Алексопулос Один из ведущих ортопедов Чикаго, Ставрос Алексопулос, DPM, занимается рутинным лечением сложных проблем со стопами и лодыжками. Доктор Алексопулос в настоящее время принимает новых пациентов в клинике My Chicago Foot Expert, расположенном недалеко от Рэйвенсвуда, Норт-парка и Джефферсон-парка.
Физиотерапия в чикаше для стопы
Важные структуры стопы можно разделить на несколько категорий. К ним относятся:
- кости и суставы
- связки и сухожилия
- мышцы
- нервы
- сосуды
Кости и суставы
Скелет стопы начинается с таранной кости или голеностопной кости, которая является частью голеностопного сустава.Две кости голени, большая большеберцовая кость и малая малоберцовая кость , соединяются в голеностопном суставе, образуя очень стабильную структуру, известную как паз и шип.
Врезка и шип
Врезная и шипованная конструкция хорошо известна плотникам и мастерам, которые используют это соединение при строительстве всего, от мебели до больших зданий. Расположение очень стабильное.
Две кости, составляющие заднюю часть стопы (иногда называемую задней частью стопы), — это таранная кость и пяточная кость, или пяточная кость.Таранная кость соединяется с пяточной костью в подтаранном суставе .
Анатомия стопы Кости и суставы
Задняя лапа
Голеностопный сустав позволяет стопе сгибаться вверх и вниз. Подтаранный сустав позволяет ступне раскачиваться из стороны в сторону.
Суставы сгибаются вверх и вниз
Foot Rocks из стороны в сторону
Сразу вниз от щиколотки находится набор из пяти костей, называемых костями предплюсны , которые работают вместе как группа.Эти кости уникальны тем, как они сочетаются друг с другом. Между костями предплюсны множество суставов. Когда ступня скручивается в одном направлении мышцами ступни и ноги, эти кости сцепляются вместе и образуют очень жесткую структуру. Когда они поворачиваются в противоположном направлении, они разблокируются и позволяют ноге приспосабливаться к любой поверхности, с которой ступня контактирует.
Кости предплюсны соединены с пятью длинными костями стопы, называемыми плюсневыми костями .Две группы костей довольно жестко связаны, суставы практически не двигаются.
Наконец, есть кости пальцев ног, фаланги . Сустав между плюсневыми костей и первой фалангой называется плюснефаланговым суставом (MTP). Эти суставы образуют подушечку стопы, и движение в этих суставах очень важно для нормальной ходьбы.
В суставах между костями пальцев стопы не наблюдается большого движения.Большой палец стопы, или hallux , является наиболее важным пальцем при ходьбе, а первый сустав MTP — обычная область для проблем со стопой.
Связки и сухожилия
Связки — это мягкие ткани, прикрепляющие кости к костям. Связки очень похожи на сухожилия . Разница в том, что сухожилия прикрепляют мышцы к костям. Обе эти структуры состоят из небольших волокон материала, называемого коллагеном. Волокна коллагена связаны вместе, образуя веревочную структуру.Связки и сухожилия бывают разных размеров и, как и веревка, состоят из множества более мелких волокон. Чем толще связка (или сухожилие), тем прочнее связка (или сухожилие).
Анатомия стопы Связки и сухожилия
Коллаген
Большое ахиллово сухожилие — самое важное сухожилие для ходьбы, бега и прыжков. Он прикрепляет икроножные мышцы к пяточной кости, чтобы мы могли приподняться на носках. Сухожилие задней большеберцовой кости прикрепляет одну из меньших мышц голени к нижней стороне стопы.Это сухожилие помогает поддерживать свод стопы и позволяет нам поворачивать стопу внутрь. К пальцам ног прикреплены сухожилия, которые сгибают пальцы ног вниз (в нижней части пальцев) и выпрямляют пальцы ног (в верхней части пальцев). сухожилие передней большеберцовой кости позволяет поднять стопу. Два сухожилия проходят за внешней выпуклостью лодыжки (называемой боковой лодыжкой , ) и помогают повернуть стопу наружу.
Кости стопы скреплены множеством мелких связок. Большинство этих связок образуют часть суставной капсулы вокруг каждого сустава стопы.Суставная капсула — это водонепроницаемая сумка, которая образуется вокруг всех суставов. Он состоит из связок вокруг сустава и мягких тканей между связками, которые заполняют промежутки и образуют мешок.
Мышцы
Большая часть движений стопы вызывается более сильными мышцами голени, сухожилия которых соединяются в стопе. Сокращение мышц ног — это основной способ, с помощью которого мы двигаемся ногами, чтобы стоять, ходить, бегать и прыгать.
В стопе множество мелких мышц.Хотя эти мышцы не так важны, как маленькие мышцы руки, они влияют на работу пальцев ног. Повреждение некоторых из этих мышц может вызвать проблемы.
Большинство мышц стопы расположены послойно на подошве стопы ( подошвенная поверхность ). Там они соединяются и перемещают пальцы ног, а также обеспечивают подкладку под подошвой стопы.
Мышцы стопы
Нервы
Главный нерв стопы, большеберцовый нерв, входит в подошву стопы, проходя за внутренним выступом на лодыжке, медиальной лодыжкой .
Большеберцовый нерв
Этот нерв обеспечивает чувствительность пальцев ног и подошвы стопы и контролирует мышцы подошвы стопы. Несколько других нервов входят в стопу с внешней стороны стопы и вниз по верхней части стопы. Эти нервы в первую очередь обеспечивают чувствительность различных областей на верхнем и внешнем крае стопы.
Другие нервы
Кровеносные сосуды
Основное кровоснабжение стопы, задняя большеберцовая артерия, проходит рядом с одноименным нервом.
