Обезболивание в стоматологии: виды и особенности
Для многих, кто принимает решение о визите к стоматологу, самым главным фактором является отсутствие болевых ощущений. Поэтому качественному и эффективному обезболиванию в стоматологии XXI века уделяется достаточно много времени.
Анестетики последнего поколения позволяют практически полностью исключить неприятные ощущения не только в процессе проведения основной операции по лечению и удалению зубов, но и при непосредственном введении анестезирующего средства.
Виды стоматологического обезболивания
Существует несколько основных видов анестезии:
- Местная. Фиксируется частичная потеря чувствительности пациента в зоне, где будут проводиться будущие медицинские манипуляции. Если требуется удалить кистозные образования, обточить зуб под установку коронки, вживить имплант, прочистить зубной канал, оперативно вылечить десну, удалить кариозные ткани, стоматологи, не раздумывая, выбирают местную анестезию.
Лучшая Стоматология в Харькове
для взрослых, детей, всей семьи
По способу введения анестетика в организм пациента можно выделить инъекционный и неинъекционный метод анестезии. В первом случае потребуется укол в кость, надкостницу, вену, мягкую ткань ротовой полости. Неинъекционное воздействие представляет собой нанесение препарата на слизистую.
Анестезия – это не страшно
Не стоит бояться делать анестезию маленьким детям или в период беременности. Это абсолютно безопасная процедура.
 Это важная процедура, нацеленная на удобство и безопасность пациента, которой не следует пренебрегать.
Это важная процедура, нацеленная на удобство и безопасность пациента, которой не следует пренебрегать.
Стоматологи Мастер Мед применяют в работе лучшие обезболивающие средства французского производства – последнее слово в современной стоматологии. Они помогают полностью избавиться от боли и не оказывают негативного воздействия на человеческий организм.
Записывайтесь на прием к стоматологу Мастер Мед прямо сейчас!
Узнать больше об обезболивании в Мастер Мед можно по тел. (067) 133 38 00.
Мы с удовольствием ответим на все Ваши вопросы!
Источник: mastermed.com.ua
13 Ноября 2018
Все статьиКак работают обезболивающие в стоматологии?
«Больно не будет», — улыбаясь говорит врач-стоматолог, а вы в панике сидите на кресле, ожидая самого худшего. Знакомая ситуация? Однако можете смело забывать о ней, так как современные обезболивающие препараты творят настоящие чудеса: никакой боли, неприятных ощущений и прочих «страшных» явлений.
Безболезненное лечение зубов – реальность
Итак, как мы уже отметили, сегодня анестетики способны не только предотвратить боль во время непосредственного лечения зуба, но и полностью исключить неприятные ощущения после процедуры.
Сама анестезия бывает двух видов – местная и общая. Для проведения местной достаточно обычных обезболивающих препаратов. Все они действуют по простому принципу – блокируют импульсы по нервным окончаниям. Также большинство препаратов содержат вещества, которые сужают кровеносные сосуды, тем самым позволяя сконцентрировать весь анестетик в одном месте. Собственно в том, где будет осуществляться лечение.
Общая анестезия, как правило, применяется при серьезном хирургическом вмешательстве. О ней поговорим позже.
Обезболить в домашних условиях?
Внимание! Сейчас мы говорим не о домашнем лечении, а именно обезболивании. А это, как известно, приносит лишь временный эффект, устраняя симптоматику, ни никак не причину. Поэтому вооружитесь рекомендациями и отправляйтесь на прием к дантисту.
Обезболить ноющий зуб можно помощью обыкновенных таблеток и «бабушкиных методов». Например, стоматологи рекомендуют использовать препараты на основе ибупрофена («Нурофен», «Кетонал», «Кеторолак»). Они практически не содержат противопоказаний и побочных эффектов.
Из народных антисептических и противовоспалительных средств можно выделить три самых эффективных – небольшой кусочек дольки очищенного чеснока, шарик из ваты, смоченный маслом гвоздики, а также специальные капли из масла мяты, камфоры и валерианы.
На самом деле, способов и видов обезболивающих средств огромное количество, но по-настоящему раз и навсегда справиться с зубной болью поможет только профессиональное лечение. Не затягивайте с визитом к врачу и, возможно, вам никогда не придется узнать, что такое анестетики.
Право пациента на надлежащее обезболивание
 .
.
Законодательная основа права пациента на обезболивание
Нормативная основа права пациента на обезболивание или на анестезиологическое пособие регламентирована статьей 19 Федерального закона от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в РФ», которая в числе основных прав пациента, перечисленных в части 5, наделяет пациента правом на облегчение боли, связанной с заболеванием и (или) медицинским вмешательством, доступными методами и лекарственными препаратами.
Статья 36 этого же Федерального закона предусматривает в качестве одного из видов медицинской помощи паллиативную медицинскую помощь — комплекс медицинских вмешательств, направленных на избавление от боли и облегчение других тяжелых проявлений заболевания, в целях улучшения качества жизни неизлечимо больных граждан.
Право получения анестезиологического пособия (обезболивающих лекарственных препаратов, в т.ч. наркосодержащих) распространяется на любого пациента с болевым синдромом и не зависит от состояния/заболевания и учитывает возможность получения вышеназванных препаратов в стационаре, хосписе либо при лечении на дому.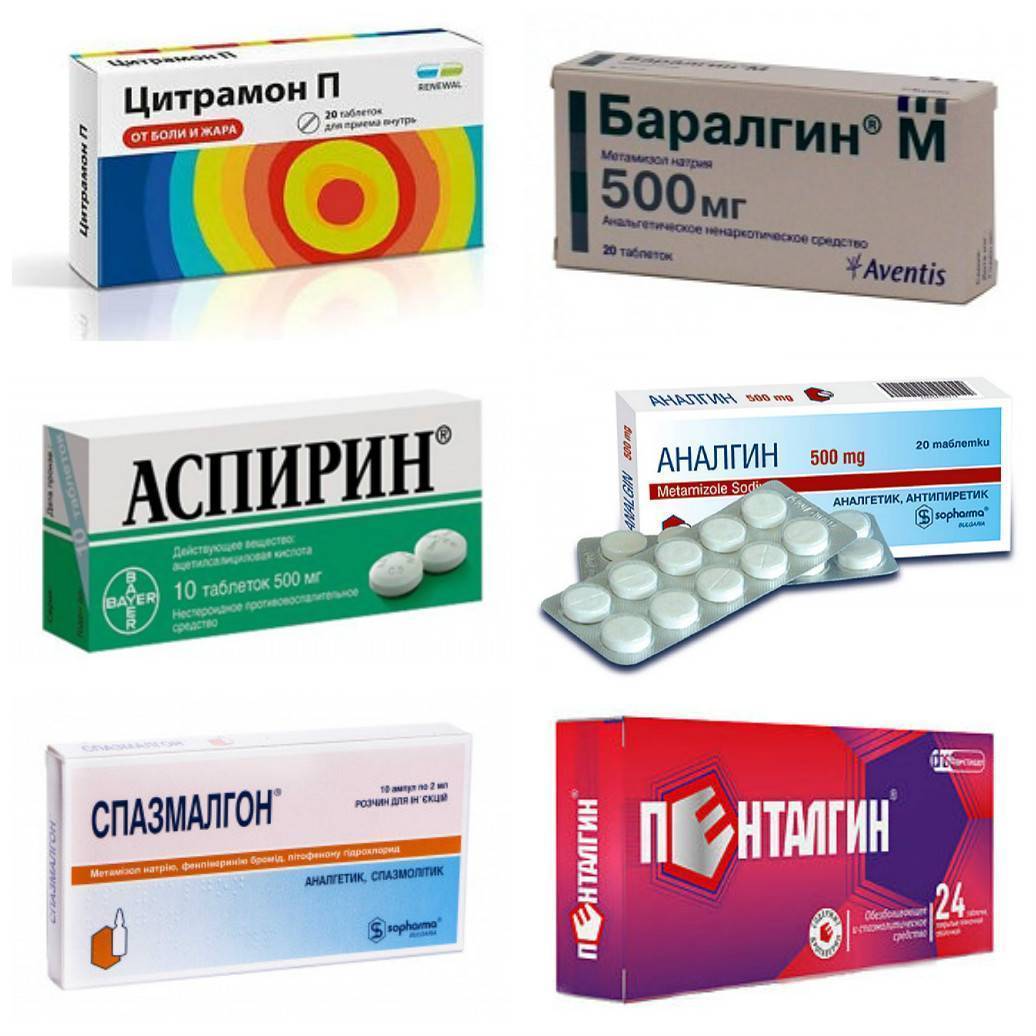
Многие обезболивающие входят в Перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения ежегодно утверждаемый Правительством РФ. Цены на лекарственные средства, входящие в этот Перечень, подлежат государственному регулированию с целью повышения доступности лекарственных средств для населения и лечебно-профилактических учреждений. Указанное также является одной из мер, направленных на реализацию права пациента на обезболивание.
Назначение и выписка обезболивающих препаратов лечащим врачом и медицинскими работниками с полномочиями лечащего врача
Назначение и выписку обезболивающих препаратов осуществляет лечащий врач. при организации оказания первичной медико-санитарной помощи и скорой медицинской помощи пациенту в период наблюдения за ним и его лечения, в том числе включая наркотические лекарственные препараты и психотропные лекарственные препараты».
Назначение наркотических средств и психотропных препаратов регламентируют Приказ Минздрава РФ от 20 декабря 2012 № 1175н и Приказ Минздрава РФ от 01. 08.2012 № 54н «Об утверждении формы бланков рецептов, содержащих назначение наркотических средств и психотропных веществ, порядка их изготовления, распределения, регистрации, учета и хранения, а также правил оформления».
08.2012 № 54н «Об утверждении формы бланков рецептов, содержащих назначение наркотических средств и психотропных веществ, порядка их изготовления, распределения, регистрации, учета и хранения, а также правил оформления».
Следует отметить положительные изменения в процедуре доступности и получения психотропных и наркотических препаратов пациентами. В частности, произошли такие изменения как увеличение сроков действия рецептов с 5 до 15 дней и отмена требования по возврату первичных упаковок. В соответствии с изменившимися нормами законодательства, врач наделен правом самостоятельно выписывать необходимые препараты, исходя из показаний и состояния пациента. С 2015 года изменились нормы отпуска препаратов и появились новые лекарственные формы (трансдермальные системы, в виде пластырей). Отмечаем, что право пациента на облегчение боли в виде получения рецептов на обезболивающие препараты, предусматривает возможность использования законных представителей. В таком случае в амбулаторной карте пациента делается специальная отметка.
Действия пациента при отказе в предоставлении бесплатных обезболивающих препаратов
При отказе врача в выписке бесплатных обезболивающих препаратов при наличии медицинских показаний к их использованию, следует обращаться на «горячую линию» главного врача 8-812-577-25-70 или в отдел здравоохранения администрации Красногвардейского района 8-812- 409-81-67 либо в страховую компанию, а также в ТФОМС (Территориальный фонд обязательного медицинского страхования) с письменными жалобами о нарушении гарантированных объемов предоставления медикаментозной помощи. Кроме того, пациент может обратиться с письменными жалобами в Росздравнадзор и прокуратуру.
Анестезия для лечения зубов: виды и препараты
Довольно часто пациенты, которые приходят на прием в клинику Smile-at-Once отмечают, что на них не действует анестезия и предлагают попробовать общий наркоз или седацию. Однако в большинстве ситуаций подобные проблемы решаются правильным введением анестетика Специалисты нашего центра профессионально владеют техниками как поверхностного, так и глубокого обезболивания.
Специалисты нашего центра профессионально владеют техниками как поверхностного, так и глубокого обезболивания.
Виды анестезии в стоматологии
Анестезия в стоматологии бывает общей и местной. К первой относятся внутривенная седация, а также общий наркоз. То есть препараты действуют не местно в полости рта, а на весь организм. Собственно, это обычная общая анестезия, которая применяется в медицине повсеместно – просто именно в стоматологии используются определенные виды. К местной, как уже становится понятно, относится всем привычная «заморозка», которая вводится инъекционно.
Отдельно также можно выделить седацию ксеноном или ксенонотерапию – второе название будет даже более правильным, поскольку такая анестезия используется для подготовки к местному или общему обезболиванию. Она позволяет снизить уровень тревоги и стресса, насыщает клетки организма кислородом, за счет чего оказывает общий оздоровительный и даже омолаживающий эффект! Не является самостоятельным видом обезболивания, но используется именно в комплексе с другими подходами..gif)
Седация ксеноном или ксенонотерапия для подготовки к основной анестезии
Это отдельный тип обезболивания, который может применяться в комплексе как с местной, так и с общей анестезией (по необходимости). Ксенон – это инертный газ, который быстро начинает действовать и точно также быстро выводится из организма. Оказывает расслабляющее воздействие: уменьшается тревожность, пациент расслабляется. При этом во время операции он находится в полном сознании, может общаться с врачом, понимает все, что происходит вокруг. Процедуру можно прервать при необходимости, если есть дискомфорт. Одновременно используются местные анестетики, поскольку сам по себе ксенон не имеет ярко выраженного обезболивающего воздействия.
Среди приятных «бонусов» – насыщение клеток кислородом, восстановление обменных процессов. То есть это не только снижение стрессовой нагрузки, но и общее оздоровление организма.
Виды общей анестезии в стоматологии
К этому типу относится два вида анестезии. Это общий наркоз, а также внутривенная седация. Такие варианты обезболивания предпочтительны при масштабном и длительном хирургическом вмешательстве, например, при одновременном удалении большого количества зубов и установке дентальных имплантов на одной или сразу обеих челюстях. Показанием к использованию данного типа анестезии также является панический страх со стороны самого пациента.
Это общий наркоз, а также внутривенная седация. Такие варианты обезболивания предпочтительны при масштабном и длительном хирургическом вмешательстве, например, при одновременном удалении большого количества зубов и установке дентальных имплантов на одной или сразу обеих челюстях. Показанием к использованию данного типа анестезии также является панический страх со стороны самого пациента.
Общий наркоз в стоматологии
При общем наркозе пациент погружается в сон на 1-2 часа или более, т.е. на все время проведения лечения. Препарат при этом вводится внутривенно, реже – ингаляционным способом. По возможности, общего наркоза все-таки стоит избегать, поскольку его воздействие на многие органы достаточно токсичное. Даже несмотря на то, что в стоматологии используются более «легкие» препараты, чем при проведении сложных хирургических операций. Это достаточно большая нагрузка на организм, особенно на сердце, нервную и сердечно-сосудистую системы.
Внутривенная седация
Внутривенная седация не имеет столь ярко выраженных негативных последствий для организма. Здесь используются более мягкие и щадящие препараты. Седация погружает человека в полусонное состояние – пациент может реагировать на команды врача, общаться и понимать его. При этом человек полностью расслаблен, может даже уснуть на несколько часов. Таким образом, внутривенная седация – это более щадящий и безопасный вид обезболивания.
Здесь используются более мягкие и щадящие препараты. Седация погружает человека в полусонное состояние – пациент может реагировать на команды врача, общаться и понимать его. При этом человек полностью расслаблен, может даже уснуть на несколько часов. Таким образом, внутривенная седация – это более щадящий и безопасный вид обезболивания.
Это интересно! Само слово «седация» означает «успокоение». Она может проводиться как ингаляционным способом (для этого используется закись азота или более безопасный и эффективный ксенон), а также внутривенным с подбором препаратов строго индивидуально.
Лечим без боли и дискомфорта!
С нами вы перестанете бояться стоматологов!Индивидуальный подбор препаратов, самое современное оборудование и сертифицированные врачи, которые профессионально работают со всеми видами анестезии.
Записаться сейчасКакой бывает местная анестезия
Местная анестезия позволяет обезболить определенную область, где планируется вмешательство. Пациент находится в сознании. И этого на самом деле более чем достаточно даже для проведения сложных хирургических операций.
Пациент находится в сознании. И этого на самом деле более чем достаточно даже для проведения сложных хирургических операций.
При местном введении всех типов анестетиков используются специальные многоразовые шприцы, которые имеют выемку для введения карпулы – это герметично запечатанная ампула с анестетиком. В отличие от одноразовых, карпульные шприцы имеют более тонкую иглу, что позволяет вводить препарат медленно и исключить таким образом болезненность. Все шприцы для многоразового использования обязательно проходят антисептическую обработку и стерилизацию с помощью современного ультразвукового и температурного стерилизационного оборудования.
Аппликационная анестезия
Это поверхностная анестезия, при которой анестетик в виде геля наносится на слизистые и проникает в глубокие ткани лишь незначительно. Проводится в основном при комплексной гигиене полости рта, позволяет уменьшить болезненность при удалении зубного камня из-под десен, особенно при использовании ультразвука для этих целей.
Инфильтрационная анестезия
Классическая «заморозка», которая применяется в стоматологии при проведении практически любых манипуляций. Препарат вводится под слизистую, в надкостницу или непосредственно в кость. В зависимости от процедуры и болевого порога пациента выбирается нужная дозировка – к примеру, при остром пульпите или сложном удалении зуба используется бо́льшая концентрация лекарственного средства. Если пациент боится уколов, дополнительно может быть применена аппликационная анестезия для обезболивания места введения иглы, или же седация ксеноном.
При проведении процедуры врач обязательно учитывает анатомию челюстной системы. К примеру, на нижней челюсти альвеолярная кость более плотная, поэтому анестезия менее действенная. На верхней челюсти при проведении манипуляций в районе зубов мудрости существует риск задеть иглой одну из ветвей лицевого нерва, что чревато развитием невралгии. Врачи клиники имеют необходимую квалификацию, поэтому даже самая сложная анестезия проводится совершенно безопасно для пациента.
Проводниковая анестезия
Данный тип анестезии применяется при проведении длительных операций с повышенной сложностью. В отличие от инфильтрационной используется анестетик с большей концентрацией действующего вещества. Он вводится непосредственно в нерв, поэтому действие такой анестезии, во-первых, более продолжительное по времени, во-вторых, распространяется на больший по периметру участок. Применяется при удалении зубов, хирургических операциях, установке большого количества имплантатов.
Препараты для местной анестезии
В клинике Smile-at-Once используются современные анестетики последнего поколения – эффективные, нетоксичные и абсолютно безопасные, даже для беременных женщин, пожилых людей или детей. Мы не применяем препараты на основе новокаина или лидокаина из-за токсичности и высокого риска развития аллергических реакций. К тому же средства артикаиновой группы, которые сегодня применяются для местной анестезии, превосходят по эффективности лидокаин в 5-6 раз.
«Ультракаин» для всех групп пациентов
Оригинальный препарат французского производства, который используется для проведения как инфильтрационной, так и проводниковой анестезии. Он безопасный, применяется даже при наличии аллергических реакций, подходит пациентам с заболеваниями сердца, беременным женщинам. Его эффективность очень высокая, при этом он моментально выводится из организма и не оказывает совершенно никакого вреда.
Основное действующее вещество – артикаин, к которому для усиления анестетика и продления его действия добавляется эпинефрин. Он обеспечивает локальное сужение сосудов, что значительно сокращает период реабилитации после проведения лечения. В зависимости от концентрации эпинефрина существует три типа препарата – для разных манипуляций и категорий пациентов.
«Ультракаин-форте» (концентрация 1:100.000) – препарат с высокой дозой эпинефрина, применяется при проведении хирургических операций. «Ультракаин ДС» с низкой концентрацией (1:200. 000) – используется для проведения терапевтического лечения, в том числе у пациентов с заболеваниями сердечно-сосудистой системы, повышенном артериальном давлении, подходит беременным и кормящим женщинам. В «Ультракаин Д» эпинефрин не добавляется. Действие препарата короткое, но его можно применять при аллергических реакциях, бронхиальной астме, при ярко выраженных сердечно-сосудистых патологиях.
000) – используется для проведения терапевтического лечения, в том числе у пациентов с заболеваниями сердечно-сосудистой системы, повышенном артериальном давлении, подходит беременным и кормящим женщинам. В «Ультракаин Д» эпинефрин не добавляется. Действие препарата короткое, но его можно применять при аллергических реакциях, бронхиальной астме, при ярко выраженных сердечно-сосудистых патологиях.
«Убистезин»
Более дешевый, но не менее качественный аналог «Ультракаина», выпускаемый немецкой компанией 3M. В его составе – аналогичные действующие вещества: артикаин гидрохлорид и эпинефрин. Имеет две формы выпуска, в зависимости от концентрации последнего (1:100.000 или 1:200.000). Применение допускается при грудном вскармливании, сердечно-сосудистых патологиях.
«Артикаин»
Раствор для инъекций, который состоит непосредственно из основного действующего вещества – артикаина. Недорогой препарат российского производства. Применяется для проведения инфильтрационной или проводниковой анестезии. Может использоваться в чистом виде, либо с добавлением в определенной пропорции эпинефрина/раствора глюкозы. Не применяется при бронхиальной астме и ярко выраженных аллергических реакциях.
Может использоваться в чистом виде, либо с добавлением в определенной пропорции эпинефрина/раствора глюкозы. Не применяется при бронхиальной астме и ярко выраженных аллергических реакциях.
«Скандонест» для пожилых людей
Основное действующее вещество данного препарата французского производства – мепивакаин гидрохлорид. Не применяется при беременности и бронхиальной астме, но использование допускается у пациентов с сердечно-сосудистыми патологиями, поскольку препарат не содержит в составе эпинефрин, адреналин и консерванты. Подходит для пожилых людей, особенно при наличии повышенного давления. Является одним из самых безопасных анестетиков для проведения как инфильтрационной, так и проводниковой анестезии. Его недостаток – в коротком сроке действия, что требует повторного введения препарата примерно каждые 30 минут при проведении длительных процедур.
«Ораблок»
Еще один препарат, основные действующие вещества которого – это артикаин и эпинефрин с различной концентрацией последнего, что влияет на действие и длительность обезболивания. Не применяется при беременности и ярко выраженных сердечно-сосудистых патологиях.
Не применяется при беременности и ярко выраженных сердечно-сосудистых патологиях.
«Наропин» для сложных хирургических операций
Анестетик длительного действия, основное действующее вещество которого – ропивакаина гидрохлорид. Продолжительность обезболивания зависит от дозировки. Очень часто данный препарат применяется для проводниковой анестезии при проведении сложных хирургических операций и установки большого количества имплантатов. Среди противопоказаний – лишь индивидуальная непереносимость анестетиков амидного ряда.
Показания и преимущества проведения местной анестезии
Поскольку местная анестезия используется повсеместно, показания к ее применению очень широкие. Современные препараты очень качественные и совершенно безопасные (особенно если использовать их вдумчиво, предварительно собрав качественный анамнез о состоянии здоровья пациента). Уровень стресса от лечения без анестезии и тем более с острой болью может быть запредельным – очень часто после этого пациенты отказываются посещать стоматолога, запуская проблемы с зубами. Не бойтесь анестезии – вы не получите такую «дозу» препарата, которая вам навредит, даже если придётся лечить зубы несколько дней подряд.
Не бойтесь анестезии – вы не получите такую «дозу» препарата, которая вам навредит, даже если придётся лечить зубы несколько дней подряд.
- снятие зубных отложений,
- лечение зубов любой сложности,
- проведение пластических операций на деснах,
- удаление зубов,
- хирургические операции в полости рта,
- подготовка и проведение имплантации зубов.
- полное купирование любых болезненных ощущений,
- безопасность, отсутствие токсического воздействия на организм,
- быстрое выведение из организма,
- минимум побочных действий,
- выбор препарата исходя из состояния здоровья, возраста пациента.
Есть ли недостатки у местной анестезии?
Местная анестезия практически не имеет недостатков. В отличие от препаратов, которые использовались ранее, современные анестетики абсолютно безопасные, имеют минимум противопоказаний, быстро выводятся из организма, не оказывают негативного влияния на сердце, почки и печень. При профессиональном введении пациент не почувствует никаких болезненных ощущений даже во время длительных хирургических процедур.
При профессиональном введении пациент не почувствует никаких болезненных ощущений даже во время длительных хирургических процедур.
«В нашей клинике применяется строго индивидуальный подход. Мы отобрали несколько самых действенных и безопасных препаратов – для каждого пациента мы подбираем свою методику, препарат и его концентрацию, исходя из индивидуальных особенностей. Поэтому каждый, кто проходит лечение, имплантацию или протезирование в клинике Smile-at-Once, может чувствовать себя в полной безопасности».
Жиленко Евгений Александрович,Хирург-имплантолог, пародонтолог, ортопед
Стаж работы более 17 лет
записаться на прием
Современные технологии для введения анестезии
Болезненность проведения самой анестезии, а также ее действенность, на 90% зависят от мастерства стоматолога. Профессиональный врач приложит максимум усилий и будет использовать различные приемы для того, чтобы пациент чувствовал себя комфортно. Однако все люди разные, у каждого – свой болевой порог и именно поэтому очень важен индивидуальный подход не только к концентрации препаратов, но и премедикации перед непосредственным введением анестезии.
Сегодня в помощь врачам были разработаны специальные аппараты для проведения анестезии. Естественно, они работают под контролем специалиста. Электронная система оснащена специальными датчиками давления – чтобы не было боли, анестетик должен вводиться очень медленно и сразу после прокола тканей. Аппарат оснащен специальными иглами с очень тонким двойным кончиком, что опять же уменьшает болезненность.
Кроме того, за счет введения малой дозы анестетика проводится своеобразная аллергопроба – врач оценивает состояние мягких слизистых (отек, покраснение, сыпь) и общую реакцию пациента, а сила давления при этом контролируется аппаратом.
Безопасное, безболезненное и эффективное лечение без боли!Лечение проводится под контролем анестезиологов, способных оказать первую помощь. Специальное оборудование отслеживает показатели общего состояния организма.
Если есть какая-то угроза, станции скорой помощи – в 800 метрах от клиник! Вы под надежной защитой профессионалов.
Применение анестезии при патологиях здоровья
- сахарный диабет, бронхиальная астма, аллергические реакции: используются анестетики без консервантов и с минимальным количеством эпинефрина. При данных проблемах препараты подбираются строго индивидуально, чаще всего по результатам дополнительных анализов,
- повышенное давление, заболевания сердца: с минимальным содержанием или без эпинефрина. Также важно, чтобы в анестетиках не содержался адреналин. При данных патологиях может применяться внутривенная или седация ксеноном,
- беременность и период лактации: препараты с низким содержанием эпинефрина – в минимальных дозировках действующее вещество не проникает через плаценту и практически не попадает в грудное молоко (лишь в небольшом количестве, но это не оказывает никакого негативного влияния, поэтому после лечения зубов можно не пропускать кормление и не нужно сцеживать молоко). Важно то, что использовать препараты без добавления сосудосуживающего эпинефрина нельзя – в этом случае сосуды остаются открытыми и действующее вещество будет быстро распространяться по всему организму, что повышает риск его передачи плоду или ребенку через грудное молоко.

Что делать, если анестезия не действует?
На самом деле таких ситуаций не бывает. Меньше, чем у 1% всех пациентов есть чувствительность к определенному типу препаратов, поэтому достаточно просто подобрать подходящий. Чаще всего причина кроется в неправильном введении анестетика или неверно подобранной дозировке.
Седация и наркоз – это безопасно?
Да, если они проводятся профессиональными врачами, которые имеют большой опыт работы и прошли соответствующее обучение (а для проведения общего наркоза также требуется наличие лицензии – тут уже нужен анестезиолог-реаниматолог), то процедура будет совершенно безопасной. Кроме того, при сложной и длительной имплантации использование седации является даже предпочтительной – вы меньше устаете, вам не нужно сосредотачиваться на том, чтобы в течение нескольких часов держать рот открытым и фиксировать голову в определенном положении. Для вас 3-4 часа операции проходят в одно мгновение. Вы будете находиться под контролем специалистов, а перед операцией сдадите достаточно обширный перечень анализов для качественной подготовки к лечению и выбора наиболее подходящего, безопасного препарата.
1 Зорян Е.В. Ошибки и осложнения при проведении местной анестезии в стоматологии, 2007.
О порядке выписывания и отпуска обезболивающих препаратов
Перечень федеральных и региональных нормативных документов, регламентирующих порядок выписывания и отпуска обезболивающих препаратов.
- Федеральный закон от 31 декабря 2014 года № 501 – ФЗ «О внесении изменений в Федеральный закон «О наркотических средствах и психотропных веществах».
- Федеральный закон от 8 января 1998 года № 3 – ФЗ ««О наркотических средствах и психотропных веществах».
- Постановление Правительства РФ от 30.06.1998 г. №681 «Об утверждении перечня наркотических средств, психотропных веществ и их прекурсоров, подлежащих контролю в Российской Федерации».
- Постановление Правительства РФ от 06.08.1998 №892 «Об утверждении Правил допуска лиц к работе с наркотическими средствами и психотропными веществами, а также к деятельности, связанной с оборотом прекурсоров наркотических средств и психотропных веществ».
- Постановление Правительства РФ от 04.11.2006 №644 «О порядке представления сведений о деятельности, связанной с оборотом наркотических средств и психотропных веществ, и регистрации операций, связанных с оборотом наркотических средств и психотропных веществ».
- Приказ Министерства здравоохранения РФ от 20.12.2012 №1175н «Об утверждении порядка назначения и выписывания лекарственных препаратов, а также форм рецептурных бланков на лекарственные препараты, порядка оформления указанных бланков, и их учета и хранения».
- Приказ Министерства здравоохранения РФ от 12.11.1997 №330 «О мерах по улучшению учета, хранения, выписывания и использования наркотических средств и психотропных веществ».
- Приказ Министерства здравоохранения РФ от 01.08.2012 №54н «Об утверждении формы бланков рецептов, содержащих назначение наркотических средств или психотропных веществ, порядка их изготовления, распределения, регистрации, учета и хранения, а также правил оформления».
С данными документами можно ознакомиться в кабинете №41, п-к — пятн. с 8.00 до 19.00, у заведующих терапевтическими отделениями № 1, № 2 Н. А. Кузнецова, Г. В. Когут.
Виды наркоза – спинальная и эпидуральная анестезия, эндотрахеальный и местный наркоз
Виды наркоза – общий, внутривенный и эпидуральный
Наркоз – это обезболивание, которое дает возможность врачу оказать хирургический вид медицинской помощи. Специалисты используют в своей работе различные виды наркоза, конкретный выбор зависит от тяжести проводимой операции, общего состояния здоровья пациента и других факторов.
Ингаляционный наркоз
Это наиболее часто применяемый вид наркоза, который отличается простотой выполнения, относительно легкой управляемостью и кратковременностью действия, что важно для проведения небольших оперативных вмешательств. Ингаляционный наркоз – это введение наркотических средств посредством маски, которая обеспечивает их поступление в органы дыхательной системы.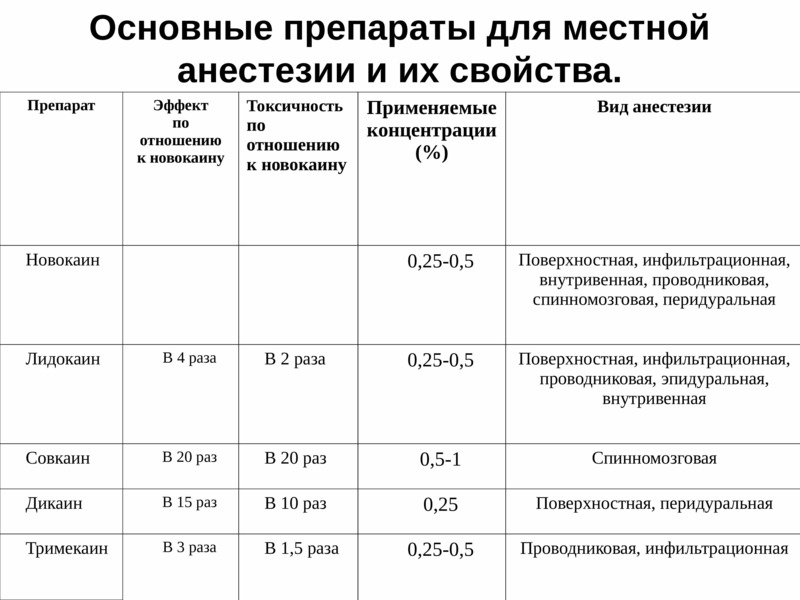 Чаще всего для проведения этого вида наркоза используют Наркотан, закись азота, Трилен, Фторотан и Этран. Существует определенная проблема – для достижения нужного результата необходимо, чтобы действие наркоза было глубоким, а это чревато серьезными осложнениями. Поэтому чаще всего этот вид наркоза используется в детской хирургии. Дети под наркозом, введенным путем ингаляции, чувствуют себя отлично, у них не наблюдается нарушений дыхательной функции, осложнения отмечаются крайне редко.
Чаще всего для проведения этого вида наркоза используют Наркотан, закись азота, Трилен, Фторотан и Этран. Существует определенная проблема – для достижения нужного результата необходимо, чтобы действие наркоза было глубоким, а это чревато серьезными осложнениями. Поэтому чаще всего этот вид наркоза используется в детской хирургии. Дети под наркозом, введенным путем ингаляции, чувствуют себя отлично, у них не наблюдается нарушений дыхательной функции, осложнения отмечаются крайне редко.
Внутривенный наркоз
Этот вид обезболивания относится к неингаляционным видам наркоза, которые характеризуются продолжительным действием и большей глубиной воздействия по сравнению с ингаляционным наркозом. Внутривенный наркоз может проводиться с использованием следующих препаратов:
- Тиопентал, Рекофол, Оксибутират и Пропофол – классическое обезболивание
- Фентатил с димедролом – нейролептаналгезия, которая может проводиться на спонтанном дыхании или сочетаться с искусственной вентиляцией легких
- Сибазон с Фентатилом – атаралгезия, которая обеспечивает поверхностный, щадящий наркоз и может осуществляться с другими видами обезболиваниями.

Такой вид наркоза используется для удаления абсцессов и флегмон, которые протекают с осложнениями, возможно и лечение доброкачественных опухолей небольших размеров, если их удаление под общим наркозом провести нет возможности.
Местный наркоз
Лечение под наркозом – это единственная возможность оказания хирургической помощи пациенту или проведения сложных манипуляций. Нередко врач проводит обезболивание конкретной области, что обеспечивается обкалыванием ее раствором анестетика и называется местным наркозом. Используется такое обезболивание при вскрытии гнойников, лечении зубов, иссечении грыжи. Местный наркоз – это введение анестетика в кожу и другие анатомические структуры того места, где предполагается проведение хирургического вмешательства.
Инъекции анестетика поверхностные, только в исключительных случаях врач может провести более глубокое введение препарата. Местный наркоз выполняется путем введения препарата через очень тонкую иглу, поэтому собственно процедура обезболивания является малоболезненной. Нередко введение анестетика комбинируется с седацией – в организм пациента вводят успокоительные средства, которые нормализуют психологическое состояние человека, уменьшая чувство тревоги и беспокойства.
Нередко введение анестетика комбинируется с седацией – в организм пациента вводят успокоительные средства, которые нормализуют психологическое состояние человека, уменьшая чувство тревоги и беспокойства.
Несмотря на то что местная анестезия применяется в медицине очень широко, последствия наркоза могут быть достаточно серьезными. Например, местные анестетики могут оказывать негативное воздействие на сердце, головной мозг, что приводит к нарушениям сердечного ритма, судорогам и потере сознания. Одновременно с этим врачи утверждают, что местная анестезия по сравнению с общим наркозом более безопасна для здоровья пациента.
Эндотрахеальный наркоз
Один из наиболее часто применяемых методов анестезии при выполнении сложных хирургических вмешательств – эндотрахеальный наркоз, который подразумевает погружение организма в состояние глубокого наркотического (медикаментозного) сна. Одновременно с этим полностью расслабляется мускулатура, у пациента отсутствует самостоятельное дыхание. Чтобы достичь нужно состояния, врачи проводят пациенту комплекс мероприятий:
Чтобы достичь нужно состояния, врачи проводят пациенту комплекс мероприятий:
- Интубация трахеи – введение в просвет трахеи интубационной трубки, которая нужна для обеспечения искусственной вентиляции легких.
- Внутривенное введение наркотических анестетиков, седативных препаратов и транквилизаторов.
- Введение миорелаксантов – они блокируют нервно-мышечную передачу.
- Искусственная вентиляция легких.
Качество наркоза эндотрахеального вида зависит не только от опыта анестезиолога, но и от того, насколько правильно ведется контроль за состоянием больного. Обязательно нужно проводить мониторинг артериального давления, пульса, сатурации кислорода.
Спинальная и эпидуральная анестезия
Использование наркоза при кесаревом сечении – необходимая процедура. Правильно проведенная анестезия помогает активно участвовать в рождении ребенка и уменьшает риск возникновения осложнений. Кроме этого, во время операции по поводу родоразрешения не представляется возможным использование интубации трахеи.
Эпидуральный наркоз имеет ряд преимуществ:
- сознание пациента во время операции полностью сохраняется
- сердечно-сосудистая система работает стабильно
- частично сохраняется двигательная активность
- отсутствуют рефлекторные реакции на раздражение верхних дыхательных путей.
Существует и спинальный наркоз, который обеспечивает наступление эффекта максимум через 5 минут после введения препаратов, то есть представляется возможность срочно приступить к операции. Такой вид обезболивания обладает четкими преимуществами:
- в техническом плане исполнение более простое и менее опасное
- системная токсичность полностью отсутствует
- ранняя активизация женщины после проведения операции
- есть возможность раннего грудного вскармливания
- медикаментозная депрессия новорожденных отсутствует
Кстати, цена хорошего наркоза складывается из многих составляющих, что касается спинальной анестезии, то здесь расходы пациентки сокращаются.
Любая операция под общим наркозом – это стресс для организма, поэтому проводить все манипуляции по поводу введения пациента в медикаментозный сон должен специалист с опытом. Только грамотная работа анестезии может стать гарантией отсутствия последствий.
Всю информацию о том, как проводится наркоз, сколько отходят от наркоза и что опасного в нем, можно получить на нашем сайте Добробут.ком.
Связанные услуги:
Хирургические операции
Консультация семейного врача
Анестезия при лечении зубов: виды и их достоинства
Проблема боли и обезболивания в стоматологии является очень важной. Большинство манипуляций стоматолога сопровождаются болевым синдромом разной степени выраженности, с этим и связан, возникающий у многих пациентов, страх перед посещением стоматолога. Таким образом, негативный опыт, связанный с отсутствием адекватного обезболивания влечет за собой невозможность полноценного лечения в дальнейшем из-за несвоевременного обращения пациента к стоматологу. Кроме того, современные пациенты предъявляют все большие требования к комфортности стоматологического лечения. Качество анестезиологического обеспечения стоматологического вмешательства играет наиважнейшую роль в создании обстановки комфортности и во многом ее обуславливает. Тот факт, что выполнение обезболивания является необходимой и неотъемлемой частью стоматологического лечения на сегодня уже не вызывает сомнения.
Кроме того, современные пациенты предъявляют все большие требования к комфортности стоматологического лечения. Качество анестезиологического обеспечения стоматологического вмешательства играет наиважнейшую роль в создании обстановки комфортности и во многом ее обуславливает. Тот факт, что выполнение обезболивания является необходимой и неотъемлемой частью стоматологического лечения на сегодня уже не вызывает сомнения.
Виды анестезии
- Аппликационная анестезия — обезболивание путем нанесения раствора или геля анестетика на поверхность слизистой полости рта. Применяется чаще при удалении молочных зубов у детей и перед проведением инъекции (чтобы вкол иглы был безболезненным).
- Инфильтрационная анестезия — это полноценный укол, но, как правило, не глубоко. При этом анестетик действует на периферические нервные окончания. Проводится при лечении кариеса, пульпита, удалении зубов, несложных стоматологичсеких операциях.
- Проводниковая анестезия подразумевает отключение не мелких веточек, а крупных нервных скоплений, стволов, каналов.
 Зато проводниковая анестезия позволяет «выключить разом полчелюсти». Так что она нашла своё применение при хирургических операциях, удалении зубов, воспалительных процессах.
Зато проводниковая анестезия позволяет «выключить разом полчелюсти». Так что она нашла своё применение при хирургических операциях, удалении зубов, воспалительных процессах.
Противопоказания для местной анестезии
- Пациенты с заболеваниями сердечно-сосудистой системы (инфаркт миокарда, инсульт после которых не прошло 6 месяцев). Стоматологическая помощь оказывается в условиях стационара!
- Декомпенсированные формы эндокринной патологии (сахарный диабет, тиреотоксикоз и др.). Стоматологическая помощь оказывается в условиях стационара!
- Аллергия на местные анестетики или на компоненты входящие в них. Пациенту проводят пробы в аллергологическом центре!
Чтобы избежать осложнения при анестезии, Вам необходимо сообщить врачу об имеющихся хронических заболеваниях, состоянии артериального давления, аллергических реакциях на медикаменты, продукты питания, постоянно принимаемых лекарственных препаратах. Вспомните, как проходили удаление или лечение зубов раньше, делал ли доктор Вам анестезию. Как вы при этом чувствовали себя.
Как вы при этом чувствовали себя.
Современные анестетики применяемые в стоматологии
Современные местные анестетики представлены препаратами на основе артикаина и мепивакаина. Артикаин – превосходит все препараты по своим свойствам. Он выпускается в виде карпульных капсул под такими названиями как «Ультракаин», «Убистезин», «Септанест». Мепивакаин применяется в препарате «Скандонест».
Вид анестезии, препарат и дозировка подбираются индивидуально в зависимости от клинической ситуации, сопуствующей патологии у пациента.
Не посещать стоматолога нельзя. Несанированная ротовая полость чревата различными осложнениями. Поэтому стоит отбросить в сторону все предрассудки и без страха лечить зубы!
Вечерская Е.В., Русак М.И.
женщин и обезболивающих | FDA
Загрузить / просмотреть информационный бюллетень в формате PDF
en Español
Обезболивающие могут быть эффективными при уменьшении боли при правильном применении. Однако эти лекарства также могут вызвать серьезные травмы или смерть при неправильном применении или злоупотреблении. Они также могут вызывать привыкание. Важно поговорить со своим врачом о том, как безопасно использовать обезболивающие.Кроме того, узнайте у своего врача о других способах лечения боли.
Однако эти лекарства также могут вызвать серьезные травмы или смерть при неправильном применении или злоупотреблении. Они также могут вызывать привыкание. Важно поговорить со своим врачом о том, как безопасно использовать обезболивающие.Кроме того, узнайте у своего врача о других способах лечения боли.
Женщины испытывают боль иначе, чем мужчины
- Женщины сообщают о большей боли, чем мужчины.
- Некоторые виды длительной (хронической) боли, такие как мигрень и боль в спине, чаще встречаются у женщин.
- Женщины могут стать зависимыми от рецептурных обезболивающих быстрее, чем мужчины.
- Женщинам чаще выписывают рецептурные обезболивающие, дают более высокие дозы и используют их в течение более длительного периода времени, чем мужчинам.
Типы обезболивающих
Лекарства, отпускаемые без рецепта
Безрецептурные обезболивающие входят в состав многих обычных продуктов от головных болей, простуды и менструальных (менструальных) спазмов. Обычными типами безрецептурных обезболивающих являются ацетаминофен и НПВП (нестероидные противовоспалительные препараты), такие как аспирин и ибупрофен в низких дозах.
Лекарства, отпускаемые по рецепту
- Неопиоидные лекарственные средства — Лекарства, снимающие боль. Типы отпускаемых по рецепту неопиоидных лекарств включают диклофенак и ибупрофен.Хотя ибупрофен также продается без рецепта, ваш лечащий врач может назначить вам более высокие дозы.
- Опиоиды — лекарства, которые могут быть эффективными для уменьшения умеренной и сильной боли, например, после операции. Общие опиоиды включают оксикодон, гидрокодон, фентанил и морфин.
Примите меры, чтобы защитить себя и своих близких.
- Спросите своего лечащего врача, следует ли вам принимать опиоиды или использовать другие средства для эффективного снятия боли. Опиоиды подходят не для всех и не для всех типов боли.
- Следите за своей болью. Отметьте, когда вы чувствуете боль, на что она похожа и где болит ваше тело. Поделитесь этими заметками со своим врачом.
- Не делитесь рецептурными обезболивающими. Храните обезболивающие взаперти и подальше от детей и других людей.
- Не принимайте обезболивающие дольше положенного срока. Получите факты о своем лекарстве. Узнайте, как долго вы должны это принимать. Если вы принимаете другие лекарства, спросите своего врача, можно ли одновременно принимать обезболивающие.
- Не употребляйте алкоголь и не принимайте лекарства, такие как антигистаминные препараты и бензодиазепины, когда принимаете определенные обезболивающие. Сочетание алкоголя и различных обезболивающих или других препаратов может вызвать остановку дыхания.
- Сообщите своему врачу, если вы были зависимы от лекарств, других наркотиков или алкоголя.
- Избавьтесь от неиспользованных рецептурных обезболивающих. Посетите веб-сайт FDA или узнайте у своего поставщика медицинских услуг, как лучше всего избавиться от неиспользованных лекарств.
- Позвоните по телефону 1-800-662-HELP (4357) или посетите сайт https://findtreatment.samhsa.gov/, если вам или близкому человеку нужна помощь в поиске лечения от зависимости от обезболивающих.
-
Текущее содержание с:
-
Регулируемые продукты
Тема (и)
Тема (и) здравоохранения
Лечение боли с помощью лекарств | Рак.Net
Многие больные раком испытывают боль во время или после лечения. Однако ваша медицинская бригада может помочь вам справиться практически со всеми болями, связанными с раком.
Одной из важных составляющих лечения и лечения рака является уменьшение побочных эффектов, включая боль. Поговорите со своим лечащим врачом о любой боли, которая у вас есть. Это включает в себя любые новые болевые симптомы или изменение симптомов. Ваша медицинская бригада разработает план по облегчению вашей боли. Такой подход называется паллиативной или поддерживающей терапией.Иногда ваша медицинская бригада консультируется с врачами, специализирующимися на паллиативной помощи и обезболивании.
Важность обезболивания
Есть несколько типов боли при раке. Боль может длиться недолго и быть вызвана процедурой или движением тела. Это может происходить только время от времени. Или боль может быть постоянной и продолжаться долгое время. Боль может внезапно усилиться даже после лечения. Это называется прорывной болью. Прорывная боль обычно возникает между назначенными дозами обезболивающего.Это не обязательно связано с определенным движением или временем дня. Но вы можете заметить некоторые вещи, которые вызывают боль.
Независимо от того, какой у вас тип боли, очень важно сообщить об этом вашей медицинской бригаде. Некоторые пациенты не хотят говорить своему врачу, что у них болит. Они могут подумать, что боль означает, что рак усилился или распространился. Другие считают, что боль — это просто часть жизни с раком. Но каждый пациент имеет право жить с минимально возможной болью.
Если вы не решите проблему боли, связанной с раком, это может усугубить другие симптомы или побочные эффекты рака. Например, боль может способствовать или усугублять усталость, депрессию, гнев, беспокойство и стресс. Важно найти способ облегчить боль, чтобы оставаться активным, лучше спать и улучшать аппетит. Это также поможет вам получить удовольствие от занятий и времени, проведенного с семьей и друзьями.
Общие проблемы обезболивания
Некоторые пациенты опасаются зависимости от обезболивающих.Это серьезная проблема, но при правильном применении лекарств это случается редко. Ваша медицинская бригада обучена тщательно контролировать людей, принимающих обезболивающие. И они могут помочь безопасно снизить дозу, когда вы больше не нуждаетесь в лечении. Сообщите своему врачу, если вы или члены вашей семьи в анамнезе злоупотребляли алкоголем или наркотиками. Зная заранее, ваш врач может помочь предотвратить развитие проблемы.
Для больных раком также нормально беспокоиться о побочных эффектах лекарств.Некоторые лекарства вызывают такие побочные эффекты, как запор, тошнота, сонливость, спутанность сознания или галлюцинации. Это чаще встречается с лекарствами, используемыми от умеренной или сильной боли. Но не у всех, кто принимает обезболивающие, есть побочные эффекты. Поговорите со своим лечащим врачом, если вас беспокоит конкретный побочный эффект. Узнайте, можно ли с этим справиться или существуют другие способы обезболивания, которые не вызывают этого побочного эффекта. Также сообщите своему лечащему врачу, если побочный эффект не исчезнет.Они могут помочь облегчить побочный эффект, изменив время, дозу или тип лекарства.
Типы обезболивающих
После тщательной оценки вашей боли ваша медицинская бригада поможет вам составить план обезболивания. В некоторых больницах есть специалисты по боли и специалисты по паллиативной помощи. Эти эксперты сосредотачиваются на физических и эмоциональных побочных эффектах рака. Они помогают пациентам, которые испытывают боль, которую трудно контролировать.
Врачи могут лечить или управлять болью, связанной с раком, несколькими способами:
- Лечение источника боли.Например, опухоль, оказывающая давление на нервы, может вызвать боль. Удаление опухоли хирургическим путем или ее уменьшение с помощью лучевой терапии, химиотерапии или других лекарств может уменьшить или остановить боль.
- Изменение восприятия боли. Некоторые лекарства изменяют то, как ваше тело чувствует боль, делая ее более терпимой.
- Препятствует передаче болевых сигналов в мозг. Если лекарства не работают, ваш врач может направить вас к специалисту по боли для проведения специализированных медицинских процедур.К ним относятся методы лечения позвоночника или обезболивающие, вводимые в нерв или вокруг него, чтобы помешать сигналу боли.
Лекарства от боли
Один из лучших способов лечения боли, связанной с раком, — это предотвратить развитие или усиление боли. При использовании лекарств для снятия боли люди обычно принимают их регулярно, по расписанию. Важно регулярно принимать лекарства, потому что они поддерживают постоянный уровень лекарства в организме. Это наиболее эффективный способ облегчить боль.Врачи также используют «спасательные» или дополнительные дозы, чтобы помочь контролировать прорывную боль, если она возникает. Ваш врач будет проверять количество лекарства, используемого для снятия боли при каждом посещении, и при необходимости скорректировать вашу обычную дозу.
Доступно множество различных обезболивающих, называемых анальгетиками. В зависимости от препарата и состояния человека врачи назначают его по-разному. Некоторые принимают внутрь, а другие вводят в вену или носят в качестве пластыря на коже.
-
Неопиоидные болеутоляющие.Это могут быть варианты легкой или умеренной боли. Врачи также иногда назначают их вместе с другими обезболивающими при сильной боли. К ним относятся:
-
Нестероидные противовоспалительные средства (НПВП), в том числе ибупрофен (например, Адвил и Мотрин)
-
Ацетаминофен (например, Тайленол)
-
Лекарства, обычно применяемые при других заболеваниях. Некоторые лекарства, применяемые при других заболеваниях, могут помочь облегчить боль, особенно нервную.К ним относятся:
-
Некоторые антидепрессанты, такие как дулоксетин (Cymbalta)
-
Лекарства для предотвращения судорог, такие как габапентин (Gralise, Neurontin) и прегабалин (Lyrica)
-
Опиоиды, также называемые наркотиками. Их часто принимают вместе с неопиоидными лекарствами. К опиоидам относятся следующие, каждый из которых имеет несколько торговых наименований:
-
Гидрокодон
-
Фентанил
-
Гидроморфон
-
Метадон
-
Морфин
-
Оксикодон
-
Оксиморфон
В последние годы эпидемия людей, умирающих от опиоидной зависимости и передозировки, стала серьезной проблемой.Это привело к национальным усилиям по ограничению назначения опиоидов, включая общие рекомендации Центра по контролю и профилактике заболеваний (CDC) относительно того, когда опиоиды следует использовать при хронической боли. Однако CDC пояснил, что эти рекомендации не применимы к людям, получающим онкологическую помощь. Узнайте больше в этом совместном выпуске новостей Американского общества клинической онкологии, Национальной комплексной онкологической сети и Американского общества гематологов. Обратите внимание, что по этой ссылке вы попадете на отдельный веб-сайт ASCO.
Врачи могут рассмотреть возможность назначения опиоидов некоторым больным раком, когда другие варианты не сработали. Существует риск жестокого обращения со стороны пациента или его близких. Из-за этого врачи, скорее всего, спросят об этих потенциальных рисках. Очень важно, чтобы пациенты и лица, осуществляющие уход, надежно хранили их, чтобы другие люди не могли их достать. Если кто-то использует их без медицинских показаний, могут возникнуть серьезные побочные эффекты и даже передозировка. Если вы по какой-либо причине не принимаете все лекарства, утилизируйте их безопасным способом.
-
- Медицинский каннабис (марихуана) или каннабиноиды. Несколько штатов одобрили использование каннабиса и каннабиноидов от хронической боли. В настоящее время у Американского общества клинической онкологии (ASCO) недостаточно данных, чтобы рекомендовать каннабис в качестве первоначального варианта. Но если это разрешено в вашем штате, это может быть вариантом наряду с другими методами уменьшения боли.
Лекарства — не единственный способ снять боль. Некоторые пациенты также считают, что физиотерапия или беседа с консультантом помогают уменьшить боль.Также доступны другие методы, включая интегративную и дополнительную терапию. К ним относятся различные техники и методы, которые помогают облегчить дискомфорт, связанный с многими физическими и эмоциональными симптомами. Эти методы включают медитацию, иглоукалывание и йогу. Наиболее полный и потенциально успешный подход к обезболиванию часто сочетает в себе несколько методов.
Связанные ресурсы
Когда боль сохраняется во время или после рака
Дополнительные способы справиться с болью
Подкаст: Боль и опиоиды в лечении рака
Ответы ASCO: управление болью (PDF)
Дополнительная информация
Национальный институт рака: обезболивание — поддержка больных раком
U.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов: Руководство по безопасному использованию обезболивающего
Что вам следует знать о обезболивающих препаратах первого ряда
Безопасное и эффективное обезболивание зависит от мультимодального подхода, направленного на устранение причины боли и использующего лекарства и другие меры, облегчающие специфический тип боли пациента. При мультимодальном подходе выбираются индивидуальные лекарства и вмешательства в зависимости от их воздействия на различные участки пути боли. Это снижает необходимые дозировки каждого анальгетика, уменьшая побочные эффекты и улучшая обезболивание.
Анальгетики первого ряда можно классифицировать по-разному. Одна система классификации фокусируется на типе присутствующей боли — острой, послеоперационной, хронической, онкологической или невропатической.
Используя другую систему классификации, Всемирная организация здравоохранения (ВОЗ) сгруппировала анальгетики по четырем категориям и разработала анальгетическую лестницу для лечения боли при раке. Лестница представляет собой пошаговый метод управления болью у онкологических больных, испытывающих боль от легкой до сильной.Этот пошаговый подход также может применяться для лечения других типов боли. Совсем недавно он был адаптирован для управления болью у пациентов после процедуры. (См. Рамку ниже.)
Лестница ВОЗ дает логическую основу для разделения анальгетиков первого ряда на три группы:
- неопиоиды — парацетамол и нестероидные противовоспалительные препараты (НПВП)
- адъювантные анальгетики — местные анестетики, противосудорожные средства и антидепрессанты
- опиоидов.(См. Рамку ниже.)
|
В таблице ниже приведены конкретные лекарства каждой из категорий анальгетиков Всемирной организации здравоохранения.
|
Шаг 1 лестницы обезболивания ВОЗ состоит из неопиоидных препаратов, вводимых с адъювантами или без них, в зависимости от типа боли.Шаг 2 включает агенты шага 1 плюс опиоид от легкой до умеренной боли. Этап 3 состоит из препаратов этапа 2 плюс один или несколько одноразовых опиоидов для лечения умеренной и сильной боли.
Ацетаминофен , безрецептурный анальгетик, обычно является первым лекарством, используемым при слабой или умеренной боли. Однако, поскольку он метаболизируется в печени, его использование ограничено максимальной дозой. В 2014 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) установило общий предел для парацетамола на уровне 4000 мг / день для взрослых.Агентство предупредило, что, поскольку многие лекарства доступны в сочетании с парацетамолом, существует риск случайного приема слишком большого количества парацетамола. Таким образом, доза ацетаминофена в комбинированных продуктах не должна превышать 325 мг.
- Безопасное дозирование: 650 мг каждые 4 часа; можно увеличить до 1000 мг четыре раза в день
- Контролировать функцию печени. Спросите пациента об употреблении алкоголя. Научите взрослых не превышать 4000 мг / день из всех источников (если медицинский работник не проинструктирует их ограничить суточную общую дозу до менее 4000 мг).Предостеречь пациентов не использовать ацетаминофен при заболеваниях печени или при употреблении алкогольных напитков.
Неселективные нестероидные противовоспалительные препараты (НПВП). Эти препараты, доступные в нескольких формах, эффективны при слабой и умеренной боли. У НПВП есть уникальные рекомендации и предостережения по дозировке. Неселективные НПВП могут вызывать дозозависимые побочные эффекты, включая раздражение желудка и ингибирование тромбоцитов. Они противопоказаны при различных заболеваниях и редко должны применяться у пожилых людей.НПВП доступны как без рецепта, так и по рецепту, и их можно вводить различными путями.
- Безопасное дозирование: варьируется; см. рекомендации для конкретных НПВП. Как правило, начинайте с низкой дозировки и постепенно увеличивайте ее до безопасной и эффективной дозировки.
- Монитор противопоказаний, специфичных для НПВП. Будьте внимательны при обострении диагностированной гипертонии и сердечно-сосудистых заболеваний.
- Научите пациентов начинать с минимально возможной дозировки. Скажите им, чтобы они никогда не принимали более одного НПВП за раз.Ознакомьтесь с мерами предосторожности в отношении конкретных НПВП, которые они принимают, и сопутствующих заболеваний у пациентов.
Селективные НПВП . Целекоксиб, единственный НПВП, селективный на ЦОГ-2, доступный в США, не рекомендуется пациентам с сердечно-сосудистыми заболеваниями, гипертонией, почечной недостаточностью или аллергией на серу. Он с меньшей вероятностью вызывает нежелательные побочные эффекты со стороны желудочно-кишечного тракта, чем неселективные НПВП.
- Безопасное дозирование: 200 мг два раза в день
- Монитор на наличие противопоказаний, таких как сердечно-сосудистые заболевания и аллергия на сульфаниламиды.
- Научите пациентов не принимать целекоксиб вместе с другими НПВП, отпускаемыми по рецепту или без рецепта.
Местные анестетики включают 5% лидокаиновый пластырь и 5% гель лидокаина. Обычно считается безопасным, местные анестетики облегчают боль в определенной области. Показания включают постгерпетическую невралгию и невропатическую боль, ограниченную определенным местом.
- Безопасное дозирование: до трех пластырей накладывают на 12 часов подряд, затем удаляют и не заменяют еще 12 часов
- Монитор для раздражения и побледнения кожи в месте нанесения.Прекратите использование, если они развиваются.
- Научите пациентов вырезать участки по размеру пораженного участка. Посоветуйте им сообщить о побледнении или раздражении кожи и удалить пластырь, если возникнут эти побочные эффекты.
Трициклические антидепрессанты (включая дезипрамин, нортриптилин и амитриптилин) считаются препаратами первой линии для лечения нейропатической боли Международной ассоциацией по изучению боли. Используйте амитриптилин, только если дезипрамин и нортриптилин недоступны.
- Безопасное дозирование: зависит от конкретного препарата, возраста пациента и сопутствующих заболеваний. Желательно начинать с низкой дозировки и постепенно увеличивать ее в течение нескольких недель.
- Монитор для выявления антихолинергических и других побочных эффектов, связанных с лекарственными средствами.
- Объясните пациентам, что для достижения желаемого эффекта может потребоваться несколько дней. Посоветуйте им сообщать о побочных эффектах, таких как седативный эффект или головокружение.
Ингибиторы обратного захвата серотонина и норэпинефрина (СИОЗС), особенно дулоксетин и венлафаксин, являются эффективными препаратами первой линии при невропатической боли.
- Безопасное дозирование: для дулоксетина начните с 20 мг / день и при необходимости увеличивайте до 60 мг / день, но не более 120 мг / день. Для венлафаксина начните с 37,5 мг / день и при необходимости увеличьте его до 150–225 мг / день. Для обоих препаратов увеличивайте обезболивающую эффективность в течение нескольких недель.
- Следите за артериальным давлением и будьте бдительны в отношении побочных эффектов, связанных с конкретным лекарством. При отмене венлафаксина уменьшите дозу, чтобы предотвратить симптомы отмены.
- Научите пациентов сообщать о побочных эффектах.Скажите им, сколько времени может потребоваться лекарство для эффективного обезболивания. Посоветуйте им не прекращать прием препарата резко.
Габапентиноидные противосудорожные препараты обычно используются для лечения невропатической боли. Габапентин и прегабалин являются лигандами кальциевых каналов, рекомендованными в качестве препаратов первого ряда при невропатической боли.
- Безопасное дозирование: зависит от конкретного препарата, возраста пациента и сопутствующих заболеваний. Как правило, начинайте с низкой дозировки и постепенно увеличивайте ее до дозировки, обеспечивающей безопасный и эффективный контроль боли.Габапентин обычно начинают с 300 мг три раза в день; однако у пожилых людей начните со 100 мг в час сна. Его можно титровать до общей суточной дозы 3600 мг для пациентов, которые его переносят. Прегабалин обычно начинают с 50 мг три раза в день или 75 мг два раза в день; его можно титровать до общей суточной дозы 600 мг.
- Монитор сонливости, головокружения, утомляемости и атаксии. Проверьте результаты лабораторных исследований на предмет почечной недостаточности, например, повышенной концентрации лекарственного средства в плазме и длительного выведения препарата.
- Научите пациентов сообщать о побочных эффектах или необычных симптомах. Сообщите им, что может потребоваться постепенное увеличение дозировки, прежде чем лекарство сможет эффективно контролировать боль.
На этапе 2 пероральные опиоидные анальгетики от легкой до умеренной боли добавляются к плану обезболивания, когда неопиоиды и адъюванты не обеспечивают эффективного обезболивания.
Гидрокодон обычно назначают при умеренной и сильной боли. Он доступен в сочетании с другими анальгетиками (такими как ацетаминофен, аспирин или ибупрофен).Хотя комбинация гидрокодона и неопиоида может дать большую эффективность, дозировка ограничена неопиоидным компонентом, что также ограничивает дозировку гидрокодона.
- Безопасное дозирование: от 5 до 10 мг каждые 4 или 6 часов
- Отслеживайте лекарственные аллергии или сопутствующие заболевания, которые могут ограничивать дозировку ацетаминофена, аспирина или ибупрофена. Максимальная дозировка парацетамола составляет 4 г / день; Максимальные дозировки аспирина и ибупрофена зависят от пациента и лекарства.
- Научите пациентов, принимающих комбинированный препарат, включать дозу парацетамола при расчете общего суточного количества принимаемого парацетамола.Скажите им, что общее количество не должно превышать 4 г / день (или нижнего предела, если это рекомендовано их основным лечащим врачом).
Трамадол, атипичный опиоид, является анальгетиком двойного действия. Он действует как агонист мю-опиоидных рецепторов и ингибирует обратный захват моноамина, тем самым блокируя обратный захват серотонина и норадреналина. Трамадол эффективен при боли, связанной с артритом, болями в спине и невропатией. Дозировка может увеличиваться медленно в течение нескольких недель; Отменять препарат следует постепенно.Не давайте трамадол пациентам с припадками в анамнезе.
- Безопасное дозирование: от 50 до 100 мг каждые 3-7 часов. Максимальная общая суточная доза не должна превышать 300 мг для взрослых старше 75 лет и 400 мг для молодых людей.
- Отслеживайте историю или текущее использование СИОЗС, которые могут увеличить риск серотонинового синдрома. Это потенциально опасное для жизни состояние характеризуется изменениями психического статуса, дизавтономией и нервно-мышечной дисфункцией (по отдельности или в сочетании).
- Научите пациентов сообщать о головокружении, сонливости, тошноте и других побочных эффектах. Предупредите их, чтобы они не прекращали прием препарата резко. Сообщите тем, у кого есть договоренности или контракты на обезболивание, а также тем, кто участвует в программах лечения наркозависимости, что трамадол является опиоидом.
Оксикодон, пероральный опиоид, обычно назначается в форме с немедленным высвобождением, которая включает ацетаминофен или аспирин. В этой комбинированной форме оксикодон используется при умеренной боли, поскольку максимальная доза ацетаминофена или аспирина ограничивает дозировку оксикодона.
- Безопасное дозирование: ограничено безопасной суточной дозой неопиоидного компонента
- Монитор аллергии. Проверьте анамнез пациента на наличие сопутствующих заболеваний, которые могут ограничивать прием парацетамола, аспирина или ибупрофена.
- Научите пациентов, принимающих комбинированный продукт оксикодона и ацетаминофена, включать дозу ацетаминофена в общее дневное количество ацетаминофена. Предупредите их, чтобы они не превышали 4 г парацетамола в день (или нижний предел, если это рекомендовано их лечащим врачом).
Однокомпонентные опиоиды включают морфин, оксикодон, фентанил и гидроморфон. Они бывают разных форм, которые можно вводить различными путями. Рекомендуется наименее инвазивный путь. (См. Рамку ниже.)
Обычные опиоиды однократного действияМорфин, считающийся золотым стандартом опиоидов, доступен для перорального, ректального, внутривенного, подкожного, интратекального, эпидурального или интраназального введения. Пероральный морфин выпускается в таблетках, а эликсир — в продуктах с немедленным (IR) и пролонгированным высвобождением (ER).Поскольку морфин ER доступен как в 12-, так и в 24-часовых продуктах, не забудьте уточнить частоту дозирования для конкретного прописанного лекарства. Путаница в дозировках 12-часовой и 24-часовой продукции может привести к передозировке или недостаточной дозировке. Оксикодон, пероральный опиоид, доступен в виде таблеток и эликсира, как в продуктах IR, так и в продуктах ER. Оксикодон IR в одноразовом продукте показан при умеренной и сильной боли. Объясните пациентам разницу в дозировках между препаратами IR и ER.Предупредите их, чтобы они никогда не резали и не жевали продукт ER. Фентанил, синтетический опиоид, выпускается в формах, которые вводятся внутривенно, подкожно, трансдермально или через слизистые оболочки. Он примерно в 100 раз сильнее морфина. Обратите особое внимание на правила безопасного дозирования. Имейте в виду, что фентанил назначают в микрограммах (мкг), а не в миллиграммах (мг). Трансдермальный фентанил (не показан при острой боли или пациентам, ранее не принимавшим опиоиды) может быть полезен пациентам с глотанием или проблемами с желудочно-кишечным трактом.Каждый трансдермальный пластырь доставляет предписанное количество лекарства в течение 72 часов. Поскольку фентанил является липофильным, пациенты, использующие пластырь с фентанилом, должны иметь достаточное количество жира в организме для адекватного поглощения препарата. Научите пациентов накладывать пластырь на область с адекватной подкожной клетчаткой. Предупредите их, чтобы они никогда не разрезали пластыри и не нагревали их, а также держите их вне досягаемости детей и домашних животных, пока они носят или хранят пластырь. Гидроморфон, полусинтетический опиоид, существует в формах, которые можно вводить перорально, подкожно, I.В., интратекальный или эпидуральный путь. Его эквианальгетическая дозировка составляет от 1: 4 до 1:11. Это означает, что доза гидроморфона в 1 мг сопоставима с дозировкой морфина от 4 до 11 мг. Расчетная относительная эффективность гидроморфона по отношению к морфину составляет 7,5: 1. Причина такого широкого диапазона не ясна, но отчасти может быть связана с индивидуальными характеристиками пациента. |
- Безопасное дозирование: индивидуально; определяется количеством опиоидов, необходимых для безопасного купирования боли, но ограничивается необходимостью минимизировать побочные эффекты.
- Монитор для выявления противопоказаний, аллергии и одновременного приема других лекарств с синергическим эффектом (вызывающих или усиливающих седативный эффект). Обследуйте пациента на предмет побочных эффектов, включая седативный эффект, нарушение респираторного статуса, тошноту, зуд и запор.
- Научите пациентов целям опиоидной терапии. Внимательно изучите инструкции по дозированию. Предупредите их, чтобы они не порезали или не раздавили продукты ER. Чтобы предотвратить запор, посоветуйте им соблюдать режим опорожнения кишечника, который способствует регулярному опорожнению кишечника.
Помните о следующих моментах, чтобы максимально улучшить режим обезболивания вашего пациента:
- Используйте то, что уже помогало, чтобы контролировать боль пациента. Если какое-то конкретное лекарство не было эффективным в прошлом, вероятно, оно не будет эффективным сейчас.
- При перемещении пациента с одной ступени анальгетической лестницы на следующую, продолжайте прием препаратов с предыдущих ступеней — если только у пациента не возникнут побочные эффекты, добавленное лекарство дублирует действие другого лекарства, которое принимает пациент, или лекарство противопоказано для пациент.
- Начните с низкой дозировки и постепенно увеличивайте дозу, особенно у пожилых людей.
- Используйте самую низкую эффективную дозировку и только при необходимости. Однако прием дозы для предотвращения боли перед действиями, которые, как известно, вызывают боль (например, уход за раной или физиотерапия), является приемлемым.
- Помните — седация всегда предшествует угнетению дыхания.
- Осмотрите пациента на предмет контроля боли и безопасности, включая седативный эффект и респираторный статус.
- Знайте, что если пациент не может позволить себе лекарство, он или она не будет придерживаться его режима.
Избранные ссылки
Арнштейн П. Клинический тренер по эффективному лечению боли . Филадельфия, Пенсильвания: Ф.А. Дэвис: 2010.
Баркин Р.Л., Бекерман М., Блюм С.Л. и др. Следует ли назначать пожилым людям нестероидные противовоспалительные препараты (НПВП)? Лекарства от старения . 2010; 27 (10): 775-89.
Crews JC. Мультимодальные стратегии обезболивания для офисных и амбулаторных процедур. JAMA . 2008; 288 (5): 629-32.
D’Arcy Y. Краткое клиническое руководство по лечению хронической боли . Нью-Йорк, штат Нью-Йорк: Springer Publishing Co .; 2011.
Duke AN, Bigelow GE, Lanier RK и др. Дискриминационные стимулирующие эффекты трамадола у человека. J Pharmacol Exp Ther. 2011; 338 (1): 255-62.
Дворкин Р.Х., О’Коннор А.Б., Одетт Дж. И др. Рекомендации по фармакологическому лечению невропатической боли: обзор и обновление литературы. Mayo Clin Proc . 2010; 85 (3 доп.): S3-S14.
Эванс Р.В., Теппер С.Дж., Шапиро Р.Э. и др. Предупреждение FDA о серотониновом синдроме с использованием триптанов в сочетании с селективными ингибиторами обратного захвата серотонина или селективными ингибиторами обратного захвата серотонина-норэпинефрина: документ с изложением позиции Американского общества головной боли. Головная боль . 2010; 50 (6): 1089-99.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Оповещения о наркотиках и заявления. FDA напоминает общественности о возможности опасного для жизни вреда от случайного воздействия трансдермальных систем фентанила («пластырей»).18 апреля 2012 г. www.fda.gov/drugs/drugsafety/ucm300747.htm. По состоянию на 21 ноября 2014 г.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Безопасность и доступность лекарств. Информация об ацетаминофене. Последнее обновление: 20 октября 2014 г. www.fda.gov/Drugs/DrugSafety/InformationbyDrugClass/ucm165107.htm. По состоянию на 21 ноября 2014 г.
Хэдли Г., Дерри С., Мур Р.А. и др. Трансдермальный фентанил от боли при раке. Кокрановская база данных Syst Rev . 5 октября 2013 г .; 10: CD010270. DOI: 10.1002 / 14651858.CD010270.pub2.
Hans G, Robert D, Verhulst J, et al. Пластырь с лидокаином 5% от локализованной нейропатической боли: прогресс для пациента, новый подход для врача. Clin Pharmacol . 2010; 2: 65-70.
Институт безопасной практики приема лекарств. Оповещение о приеме лекарств от Acute Care ISMP: смертельные случаи с использованием пластыря FentaNYL связаны с «апатией сторонних наблюдателей». ВСЕ мы вносим свой вклад в профилактику! 8 августа 2013 г. www.ismp.org/newsletters/acutecare/showarticle.asp?id=55. По состоянию на 1 декабря 2014 г.
Институт безопасной практики приема лекарств.Предупреждение о приеме лекарств ISMP для неотложной помощи: продолжающиеся предотвратимые смертельные случаи с применением трансдермальных пластырей с фентанилом вызывают тревогу. 28 июня 2007 г. /www.ismp.org/newsletters/acutecare/articles/20070628.asp. По состоянию на 21 ноября 2014 г.
Леунг Л. От лестницы к платформе: новая концепция обезболивания. J Prim Health Care . 2012; 4 (3): 254-8.
Ликар Р., Кагер И., Обманн М. и др. Лечение локализованной невропатической боли после грыжи диска с помощью пластыря с 5% лидокаином. Int J Gen Med .2012; 5: 689-92.
Llamas M. FDA устанавливает предельную дозу парацетамола, предупреждает о повреждении печени. Новости и отзывы FDA . 28 января 2014 г. www.drugwatch.com/2014/01/28/fda-limits-acetaminophen-liver-damage. По состоянию на 22 ноября 2014 г.
Lӧtsch J, Walter C, Parnham MJ, et al. Фармакокинетика форм фентанила, не вводимых внутривенно. Клин Фармакокинет . 2013; 52 (1): 23-36.
МакФерсон М.Л., Урицкий Т.Дж. Фармакология боли у пожилых людей: опиоиды и адъюванты.В Gloth FM, под ред. Справочник по обезболиванию пожилых людей: научно обоснованный подход . 2-е изд. Тотова, Нью-Джерси: Humana Press; 2011.
Нельсон Э.М., Филбрик AM. Как избежать серотонинового синдрома: характер взаимодействия трамадола и селективных ингибиторов обратного захвата серотонина. Энн Фармакотер . 2012; 46: 1712-6.
Pasero C, McCaffery M. Оценка боли и фармакологическое лечение . Сент-Луис, Миссури: Мосби Эльзевьер; 2011.
Портеной Р.К., Ахмед Э.Принципы использования опиоидов при онкологической боли. J Clin Oncol. 2014; 32 (16): 1662-70.
Quinlan-Colwell A. Краткое клиническое руководство по лечению гериатрической боли: доказательный подход для медсестер . Нью-Йорк, штат Нью-Йорк: издательство Springer Publishing Co; 2011.
Смит HS. Метаболизм опиоидов. Mayo Clin Proc 2009; 84 (7): 613-24.
Такур Р., Филип АГ. Перспективы хронической боли: лечение опоясывающего герпеса и постгерпетической невралгии: научно-обоснованный подход. J Fam Pract . 2012; 61 (9 доп.): S9-15.
Trescot AM, Datta S, Lee M и др. Опиоидная фармакология. Врач-обезболивающий . 2008; 11 (2 доп.): S133-53.
Варгас-Шаффер Г. Действует ли лестница обезболивания ВОЗ? Двадцать четыре года опыта. Врач Джан Фам . 2010; 56 (6): 514-7.
Всемирная организация здравоохранения. Лестница ВОЗ против рака для взрослых. 2013. www.who.int/cancer/palliative/painladder/en/. По состоянию на 22 ноября 2014 г.
Энн Куинлан-Колвелл — клиническая медсестра, специализирующаяся на обезболивании, в Региональном медицинском центре Нью-Ганновера в Уилмингтоне, Северная Каролина.
лекарственных средств для снятия боли во время родов и родоразрешения
Анальгетики: Лекарства, снимающие боль без потери мышечной функции.
Анестетики: Лекарства, снимающие боль за счет потери чувствительности.
Кесарево сечение: Рождение ребенка через хирургические разрезы, сделанные в брюшной полости и матке матери.
Комбинированная спинально-эпидуральная (CSE) блокада: Форма региональной анестезии или обезболивания, при которой обезболивающие вводятся в спинномозговую жидкость (спинальный блок), а также через тонкую трубку в эпидуральное пространство (эпидуральная блокада).
Эпидуральная блокада: Тип регионарной анестезии или обезболивания, при котором обезболивающие вводятся через трубку, помещенную в пространство у основания позвоночника
Эпизиотомия: Хирургический разрез промежности (область между влагалищем и анусом) для расширения влагалищного отверстия для родов.
Общая анестезия: Использование препаратов, вызывающих сонное состояние, для предотвращения боли во время операции.
Местная анестезия: Использование препаратов, предотвращающих боль в какой-либо части тела.
Закись азота: Газ без запаха, широко известный как «веселящий газ». Когда люди вдыхают этот газ, они расслабляются и успокаиваются.
Опиоиды: Лекарства, которые притупляют ваше восприятие боли и вашу эмоциональную реакцию на нее.
Промежность: Область между влагалищем и анусом.
Послеродовая стерилизация: Постоянная процедура, предотвращающая беременность женщины, выполняется вскоре после рождения ребенка.
Региональная анальгезия: Использование лекарств для облегчения боли в определенной области тела.
Региональная анестезия: Использование лекарств для блокирования чувствительности в определенной области тела.
Спинальная блокада: Тип регионарной анестезии или обезболивания, при котором обезболивающие вводятся в спинномозговую жидкость.
Системные анальгетики: Лекарства, снимающие боль во всем теле без потери сознания.
Вагина: Трубчатая структура, окруженная мышцами, ведущими от матки к внешней стороне тела.
Вульва : область наружных женских половых органов.
Лечение боли | Общество лейкемии и лимфомы
Боль можно эффективно контролировать несколькими способами, в зависимости от причины и типа боли. Процедуры могут включать:
- Лекарство — нестероидные противовоспалительные препараты (НПВП), парацетамол, опиоидные анальгетики, антидепрессанты и противосудорожные препараты; нервные блоки, кортикостероиды, анестетики; специализированные инъекции, инфузии, медицинские устройства или хирургические процедуры; кремы и патчи для местного применения
- Психосоциальные вмешательства — управление стрессом, консультирование, механизмы выживания
- Методы реабилитации — ЛФК, применение тепла или холода, миофасциальная терапия
- Дополнительная и альтернативная медицина (CAM) — медитация, иглоукалывание, гипноз, йога, ароматерапия, лечебный массаж, добавки
Обезболивающие
Ваш врач может назначить лекарство для облегчения боли.Некоторые лекарства можно приобрести без рецепта в аптеках или продуктовых магазинах, в то время как другие требуют рецепта и тщательного последующего наблюдения. Иногда лечение причины боли — например, использование лекарственной терапии для лечения основного рака — может облегчить или уменьшить вашу боль и уменьшить потребность в обезболивающих.
При слабой или умеренной боли ваш врач может порекомендовать парацетамол или НПВП, включая аспирин и ибупрофен, которые могут в определенной степени облегчить состояние. Однако ваш врач может посоветовать не принимать их во время химиотерапии или лучевой терапии.
При умеренной и сильной боли ваш врач может назначить более сильные обезболивающие, известные как опиоидные анальгетики, такие как кодеин и морфин, гидрокодон, оксикодон, гидроморфон, оксиморфон, метадон и фентанил. Эти сильнодействующие препараты могут потребовать соглашения о лечении, чтобы гарантировать, что вы принимаете и храните их безопасно и надлежащим образом. Ваш поставщик установит четкие инструкции, чтобы гарантировать, что вы будете принимать опиоиды в соответствии с предписаниями.
Опиоидные обезболивающие различаются по тому, насколько хорошо они контролируют боль, сколько вы должны принимать, как долго они действуют и как их вводят.Опиоиды можно глотать в таблетках или в жидкой форме, использовать в виде суппозиториев, вводить путем инъекции или абсорбировать через пластырь на теле. Ваш врач может постепенно увеличивать дозу препарата по мере усиления боли.
Ваш врач может попробовать разные лекарства или их комбинации, чтобы подобрать то, что вам лучше всего подходит. Он или она может также назначить неопиоиды с опиоидами для лечения определенных типов боли, например, использование НПВП с опиоидами для лечения боли в костях. Другие препараты могут включать антидепрессанты, противосудорожные препараты или кортикостероиды.В дополнение к медикаментозной терапии часто рекомендуются немедикаментозные методы лечения, такие как психологические и реабилитационные методы лечения.
Риск наркомании
Некоторые люди подвержены риску зависимости от опиоидных препаратов, особенно люди, которые в анамнезе злоупотребляли психоактивными веществами, в семейном анамнезе были зависимые заболевания (алкоголь, запрещенные наркотики или отпускаемые по рецепту лекарства) или имели в анамнезе психические заболевания. Однако пациенты с постоянной болью, которым требуется длительная терапия опиоидами и которые принимают эти лекарства по назначению, практически не имеют риска развития зависимости.
Сообщите своему врачу, если вы считаете, что у вас может развиться зависимость. Наличие риска не обязательно означает, что использование опиоидов для лечения боли не будет вариантом. Однако вам может потребоваться работа со специалистом по наркозависимости и усиленное наблюдение.
Немедикаментозные варианты
Люди, живущие с раком, все чаще обращаются к немедикаментозной терапии, чтобы облегчить боль и улучшить свое самочувствие. Добавление этих методов лечения часто приводит к лучшему обезболиванию и меньшему количеству побочных эффектов.Некоторые распространенные немедикаментозные методы лечения включают:
- Физическая терапия и реабилитация
- Дополнительные и альтернативные методы медицины (CAM), такие как:
- Медицина разума и тела (медитация, гипноз, управляемые образы)
- Натуральные продукты (травы, специальные диеты, витамины)
- Манипулятивные и телесные практики (массаж, мануальные процедуры)
- Энергетическая терапия (иглоукалывание, Рейки, терапевтическое прикосновение)
- Физкультура (ходьба, бассейновая терапия)
- Горячие или холодные компрессы
- Техники расслабления и дыхания
- Чрескожная электрическая стимуляция нервов (ЧЭНС)
Для вас и вашего врача важно обсудить типы немедикаментозных подходов, которые могут быть наиболее подходящими для вашего состояния.Сообщите своему врачу, если вы используете какие-либо дополнительные или альтернативные методы лечения, поскольку некоторые натуральные продукты могут изменить реакцию вашего организма на назначенные лекарства.
Внутривенное / внутримышечное обезболивание при родах — Brigham and Women’s Hospital
Обезболивающие, введенные в кровоток, могут облегчить, но не устранить боль во время родов.
Это лекарства, которые вводятся внутривенно (через капельницу) или внутримышечно (с инъекцией) для уменьшения боли при родах и обычно назначаются акушером или акушеркой и вводятся медсестрой.
Опиоиды для снятия боли
Опиоиды уже давно используются в акушерстве для облегчения родов и боли при родах. Несмотря на то, что сегодня доступно большое количество наркотиков, лишь немногие из них обычно используются при родах. Они включают меперидин (Демерол®), морфин, фентанил, буторфанол (Стадол®) и налбуфин (Нубаин®).
Эти лекарства попадают в кровоток и позволяют лучше переносить боль во время схваток и родоразрешения, хотя обычно они не обеспечивают полного обезболивания.Степень облегчения от этих лекарств действительно разная, но они могут уменьшить боль и сделать ваши роды более терпимыми
Подавляющее большинство женщин, у которых нет регионарной анестезии для родов, выберут одно из этих лекарств, которое можно принять до проведения эпидуральной или спинальной анестезии.
Обезболивание, контролируемое пациентом
Если назначенных акушером лекарств недостаточно для удовлетворительного обезболивания, анестезиолог может организовать введение этих лекарств через насос для внутривенной инфузии, которым вы управляете.Этот метод обезболивания называется обезболиванием, контролируемым пациентом, или PCA.
С этой опцией вам предоставляется кнопка, которую можно активировать, когда вы хотите облегчить боль. Помпа запрограммирована на ввод определенного (установленного) количества лекарства в вашу систему. Вы можете контролировать, сколько лекарств вам нужно, в зависимости от того, какой дискомфорт вы испытываете при схватках.
Анестезиолог и медсестра будут контролировать внутривенные лекарства, которые вы вводите.Помпы PCA запрограммированы так, что вы не можете принимать слишком много лекарства.
Побочные эффекты
Основным недостатком препаратов для внутривенного вливания является то, что они могут вызывать сонливость и сонливость. Кроме того, могут быть другие побочные эффекты, включая тошноту, рвоту, снижение дыхания, зуд, запор и задержку мочи.
Влияние на ребенка
Наркотики проникают через плаценту и попадают в кровоток ребенка. В результате у малыша могут появиться побочные эффекты.В утробе матери частота сердечных сокращений ребенка может немного измениться. Но нет никаких известных долгосрочных эффектов из-за этого изменения частоты сердечных сокращений.
Ребенок способен усваивать лекарства, но делает это медленнее, чем мать. После рождения ребенок может быть немного сонным. Опять же, маловероятно, что ребенку будет оказано неблагоприятное воздействие в результате небольшого количества лекарств матери, но важно понимать, что лекарство действительно влияет на ребенка.
Эффект от лекарств матери на ребенка может зависеть от дозировки лекарств в зависимости от времени рождения. Если у ребенка достаточно времени, чтобы усвоить лекарство, эффект будет минимальным.
Руководство по местным обезболивающим — Центр лечения боли
Когда большинство людей думают об обезболивании, они представляют себе глотание таблетки. Тем не менее, существует также множество местных обезболивающих — обезболивающих, наносимых на кожу, включая кремы и пластыри.
Местные обезболивающие часто используются пациентами, которые не могут принимать пероральные препараты, говорит Бирал Патель, доктор медицины, анестезиолог и специалист по обезболиванию в больнице Скотт энд Уайт в Темпл, штат Техас.
«Некоторым пациентам трудно глотать таблетки, — говорит доктор Патель. «Другие пациенты, возможно, перенесли операции, которые препятствуют их способности абсорбировать лекарства через их желудочно-кишечный тракт. Именно тогда местные лекарства могут использоваться для контроля боли».
Крем или пластырь для снятия боли также можно использовать, когда у вас болит конкретная область.«Если у вас болит сустав, вы можете нанести лекарство на сустав, тогда как если вы принимаете лекарство перорально, оно проходит через все ваше тело», — говорит Патель.
Связанные: Знай свои варианты лечения боли
Выбор местной терапии для обезболивания
Рассмотрим три основных типа обезболивающих, наносимых на кожу:
- Местные анестетики. Это лекарства, которые на короткое время обезболивают болезненные участки.У них есть множество применений. Лидокаиновые пластыри, например, могут помочь облегчить жжение, колющие боли и хроническую боль, которые могут возникнуть после инфекции опоясывающего лишая — состояния, которое называется постгерпетической невралгией. Стоматологи также могут использовать местный анестетик для десен, чтобы облегчить боль от инъекции. Некоторые местные анестетики также доступны без рецепта в форме спрея и геля для лечения ожогов от солнечных ожогов.
- Обезболивающие. Лекарства, наносимые на кожу, включают такие препараты, как нестероидный противовоспалительный препарат диклофенак (Solaraze, Pennsaid), который уменьшает воспаление в определенной области тела, или кремы с аспирином, которые блокируют вещества в организме. которые вызывают боль.Кроме того, эти лекарства для местного применения могут содержать наркотические болеутоляющие, такие как фентанил. Хотя некоторые из этих местных обезболивающих (Aspercreme, BenGay) доступны без рецепта, некоторые отпускаются только по рецепту.
- Противорадражители. Это продукты, содержащие такие вещества, как ментол, эвкалипт или масло грушанки, которые раздражают нервные окончания, вызывают ощущение «прохлады» на коже и отвлекают мозг от более глубоких источников боли. Vicks VapoRub — пример противодействующего раздражителя.
Местная терапия для снятия боли Осторожно
Не каждый является хорошим кандидатом на местную терапию для снятия боли. Например, людям, у которых аллергия на клей на пластырях, следует их избегать. Тем, кто чувствителен к активному ингредиенту орального обезболивающего, также не следует пробовать его в форме местного применения.
«Например, людям, у которых в прошлом были проблемы с почками или почечная недостаточность, не следует пробовать крем с ибупрофеном», — говорит Патель. Не используйте местные болеутоляющие средства на инфицированной коже.«Вы не получите такого эффективного результата, если на коже есть активная инфекция», — объясняет Патель.
