Анатомия в картинках. Атлас анатомии человека онлайн. Строение человека.
Анатомия человека, несомненно, является основным базовым предметом для изучения в медицинских ВУЗах. Не смотря на то, что нормальная анатомия человека это дисциплина, которая стояла и истоков развития медицины, до сих пор появляется большое количество научных работ, которые вносят свои коррективы в современные анатомические атласы.
Казалось бы, человеческая анатомия не может меняться так быстро с ходом эволюции, однако наше представление о ней постоянно совершенствуется, так как появляются новые методы исследования, — доказательством этому служат всё новые версии атласа анатомии.
Атлас анатомии Синельникова Р.Д. в 4-х томах — это, пожалуй, самый авторитетный и проверенный временем источник знаний по данной теме. Он постоянно переиздается, радуя нас своими наглядными иллюстрациями и доступным для всех текстом. Многие студенты для учебы пытались скачать атлас Синельникова, но ссылки либо не работали, либо в папке был вирус … Мы решили эту проблему, сделав сайт, посвященный этому источнику.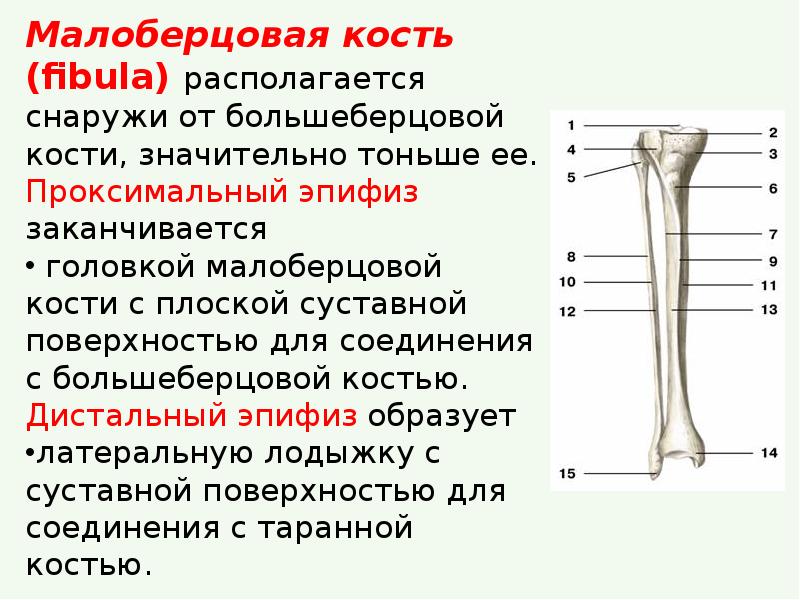
Главная цель изучения анатомии человека — создание фундаментальной базы знаний у студентов, для дальнейшего изучения других медицинских дисциплин. Трудно себе представить освоение учебной программы по физиологии, патологической физиологии, патологической и топографической анатомии, оперативной хирургии, и целому ряду клинических дисциплин без досконального изучения нормальной анатомии человека.
Студенту очень важно иметь визуальный образ изученного материала, для этого необходимо изучить анатомию человека в картинках. Главной особенностью данной науки. конечно же, является структуризация её разделов и подразделов, а так же четкая систематизация всей номенклатуры.
Таким образом можно выделить следующие направления, которые соответствуют каждой системе:
- остеология (раздел о костях человеческого скелета). Изучает скелет, как целостный механизм, так и кости по отдельности. Выделяют так же изучение возрастных изменений в костях.
- синдесмология (суставы, связки).
 Крайне важный раздел для будущих ортопедов и травматологов.
Крайне важный раздел для будущих ортопедов и травматологов. - миология (мышечная система). Изучает не только строение, но и развитие с физиологией.
- спланхнология (внутренние органы). Включает в себя анатомию эндокринной, пищеварительной, дыхательной, выделительной и мочеполовой систем.
- ангиология (сосуды и их производные). Представлена информация о строении кровеносных и лимфатических сосудов.
- неврология (центральная и периферическая нервная система). Крайне важный раздел для успешной диагностики заболеваний и пожалуй самый сложный.
- эстезиология (наука об органах чувств). Всё о зрении, слухе. А ещё о вкусовой, обонятельной и тактильной чувствительности. Тесно связан с неврологией.
Standbein e.V.
Укорочение нижней конечности является врожденным дефектом, который выражается в полном или частичном отсутствии малой берцовой кости (МБК).
Гипоплазия малой берцовой кости (МБК): недоразвитие кости.
Аплазия МБК: полное отсутствие кости.
Часто дефект МБК сочетается с дополнительными ложными образованиями на лодыжке и/или отсутствием пальцев. Отсутствие МБК полностью или частично препятствует нормальному формированию стопы. Стопа «гуляет во все стороны» (латеральный вывих). Дефект МБК всегда сопровождается недостаточной длиной нижней конечности. Вместе с этим, из-за недостаточной нагрузки на МБК, часто происходит и деформация большой берцовой кости (ББК).
Дефект длины нижней конечности – самый распространенный врожденный порок развития длинных трубчатых костей. Он встречается у 7,4-20 на 1млн. новорожденных. Причина возникновения порока пока неизвестна. Тяжесть заболевания зависит от выраженности дефекта.
Существует практическая классификация, предложенная в 1979 году Ахтерманом и Каламачи. Она различает дефекты в зависимости от размера укорочения:
Тип I: включает все дефекты МБК, при которых часть МБК отсутствует (гипоплазия МБК). Две подгруппы разделяют градус укорочения.
Две подгруппы разделяют градус укорочения.
Как показано на рентгеновском снимке, при
При типе Iб, как можно видеть на снимке, верхняя часть МБК отсутствует совсем.
Тип II Аплазия МБК, выражена полным отсутствием МБК.
| типе Iа | типе Iб | Тип II |
Часто дефект МБК сопровождается:
- различной длиной нижних конечностей
- нарушениями строения бедренной части нижней конечности
- неправильным строением коленного сустава
- недоразвитостью надколенника и связанной с этим нестабильностью колена
- нарушением дифракции коленного сустава
- отсутствие передней и/или задней крестовидной связки
- искривлением большой берцовой кости
- нарушениями строения голеностопного сустава
- аномалиями наружной части стопы
- отсутствием пальца (пальцев)
- прочими дефектами передней и задней поверхности стопы.
В редких случаях дефект МБК существует одновременно с дефектом предплечья и описывается, как FFU-синдром.
КЛНИЧЕСКАЯ КАРТИНА
Дети с дефектом МБК имеют в зависимости от степени тяжести дефекта более или менее сильно выраженное укорочение ноги на пораженной стороне. Колено гипертрофировано. Большая берцовая кость согнута, в месте изгиба кожа образует ямку. Нога может явно отличаться от нормы форме и положению, в большинстве случаев отсутствуют один или несколько пальцев.
Если обе ноги поражны, то различие длин ног обычно несущественно. Однако бросается в глаза непропорциональность между длиной нижних конечностей и корпусом.
Пациенты, несмотря на вышеназванные дефекты, в остальном не обнаруживают признаков других заболеваний. Интеллектуально полноценно развиты.
Строение большой берцовой кости человека
 Она образует коленный сустав с бедром, голеностопный сустав с малоберцовой костью и предплюсной. Многие мощные мышцы, которые двигают стопы и голени прикрепляются к большеберцовой кости. Опора, движение большеберцовой кости имеет важное значение для многих видов деятельности, выполняемых ногами, в том числе стояние, ходьба, бег, прыжки, а также поддержка веса тела.
Она образует коленный сустав с бедром, голеностопный сустав с малоберцовой костью и предплюсной. Многие мощные мышцы, которые двигают стопы и голени прикрепляются к большеберцовой кости. Опора, движение большеберцовой кости имеет важное значение для многих видов деятельности, выполняемых ногами, в том числе стояние, ходьба, бег, прыжки, а также поддержка веса тела.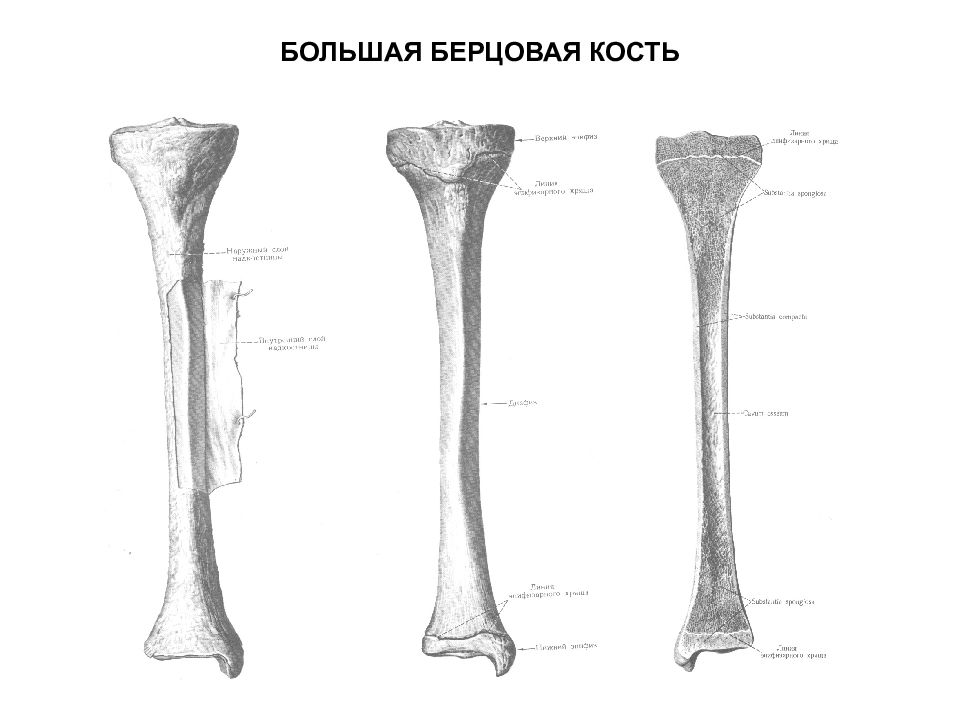
Чуть ниже мыщелков, на передней поверхности большеберцовой кости, расположен крупный костистый гребень, который обеспечивает точку крепления надколенника через связку надколенника. Расширение голени предполагает сокращение прямой мышцы бедра, которая тянет коленную чашечку, которая в свою очередь тянет большеберцовую кость. Бугристости большеберцовой кости и переднего гребня, позволяют четко определить ориентиры голени, так как они легко пальпируется через кожу.
Приближаясь к голеностопному суставу, кость голени слегка расширяется в медиально-боковой и передне-задней плоскостях. На медиальной стороне большеберцовая кость образует округлые костные отростки, известные как медиальные лодыжки. Медиальная лодыжка образуется с медиальной стороны голеностопного сустава с таранной костью стопы; она может быть легко определена при пальпации кожи в этой области.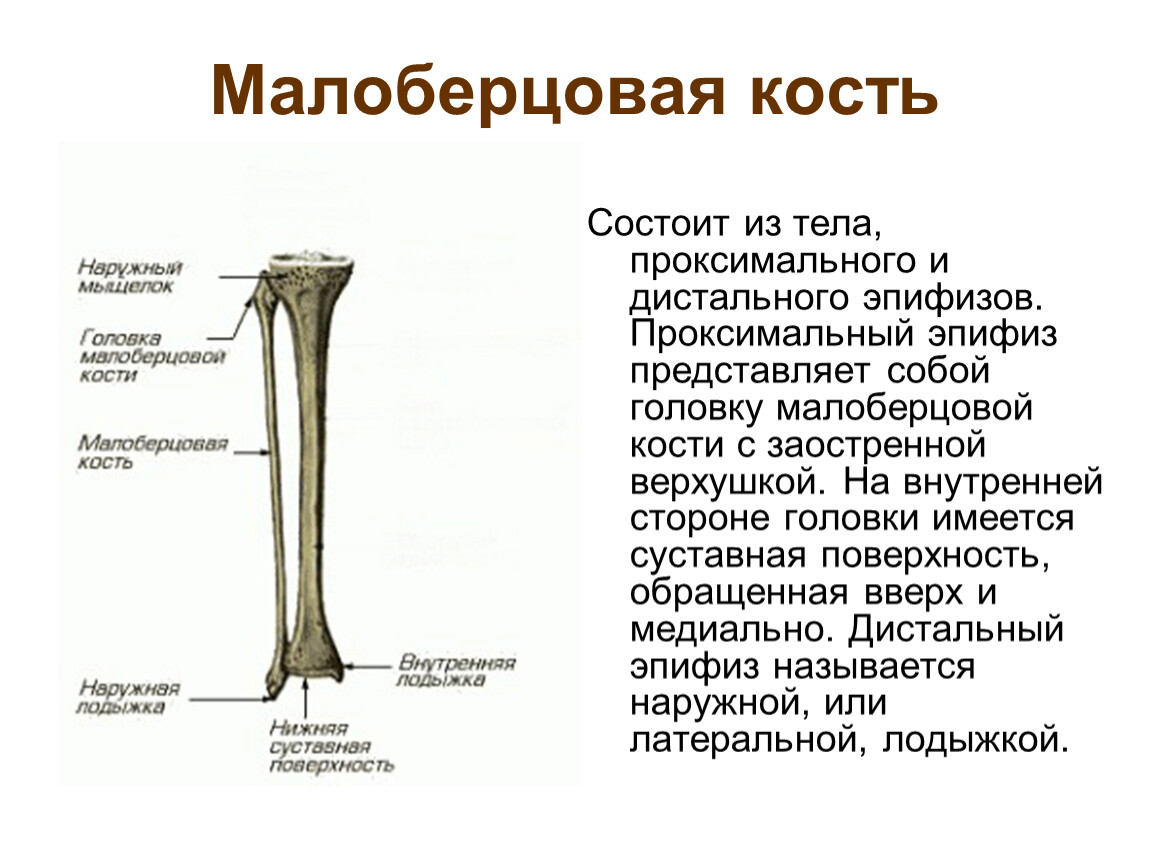
Строение большой берцовой кости
Большеберцовая кость классифицируется как длинная кость из-за её длинной, узкой формы. Длинные кости полые в середине, с регионами губчатой кости на каждом конце и прочной компактной костью, охватывающей всю их структуру. Губчатая кость состоит из крошечных колонн, известных как трабекулы, которые укрепляют концы костей от внешних напряжений. Красный костный мозг, который производит клетки крови, находится в отверстиях губчатой кости между трабекулами.
Полая середина кости, известная как костномозговая полость, наполнена богатым жиром желтым костным мозгом, который хранит энергию для организма. Окружающие костномозговую полость, губчатая кость, представляет собой толстый слой компактной кости, что придает ей большую часть прочности, а также массы. Компактная кость состоит из клеток, окруженных матрицей из твердого минерального кальция и коллагена белка, который является крайне сильным и гибким, чтобы противостоять стрессу.
Вокруг компактной костной ткани находится тонкий, волокнистый слой, известный как надкостница. Надкостница состоит из плотной, волокнистой соединительной ткани, к которой прикрепляются связки, соединяющие большеберцовую кость с окружающими костями и сухожилиями, которые присоединяют мышцы к кости. Эти соединения предотвращают разделение мышц и костей друг от друга.
И, наконец, тонкий слой гиалинового хряща покрывает концы большеберцовой кости, где она образует коленный и голеностопный суставы. Гиалиновый слой является чрезвычайно гладким и слегка гибким, обеспечивая гладкую поверхность для сустава, чтобы обеспечить скольжение, а также амортизацию, чтобы противостоять ударам.
При рождении, голень состоит из двух костей: центрального ствола, известного как диафиз, а также тонкой крышки чуть ниже колена, известной как проксимальный эпифиз. Тонкий слой гиалинового хряща, отделяющий эти две кости, позволяет им немного двигаться относительно друг друга. Дистальный конец большеберцовой кости состоит из гиалинового хряща при рождении, но начинает окостеневать в возрасте около 2 лет, образуя дистальный эпифиз.
Анатомия большеберцовой и малоберцовой костей
Добрый день, уважаемые любители анатомии. Мы продолжаем детально изучать нижнюю конечность. В прошлой статье мы изучили бедренную кость и надколенник. Бедренная кость является скелетом бедра, а надколенник — это важный компонент коленного сустава. Сейчас мы спускаемся ниже, к голени и изучим кости, которые её формируют.
Итак, голень (crus) — это часть свободной верхней конечности, которая располагается между бедром и стопой. Костную основу голени формируют две кости — большеберцовая (tibia) и малоберцовая (fibula) кости.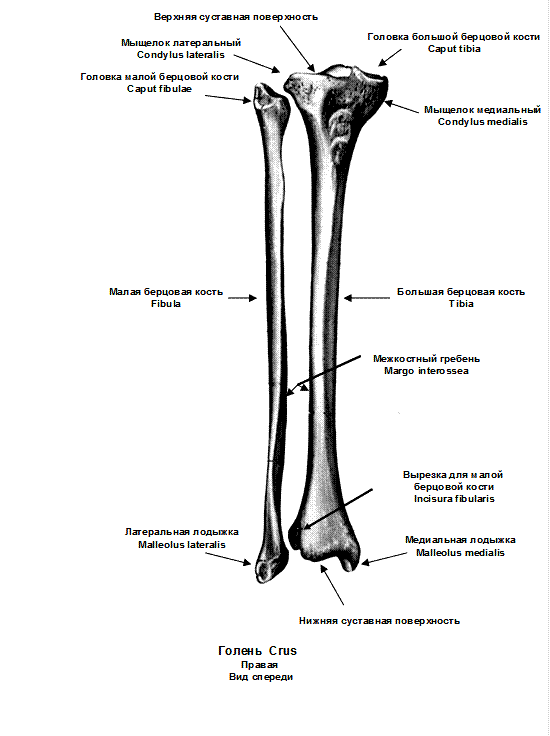
Большеберцовая кость (tibia)
Кажется, я уже рассказывал небольшую запоминалку, которая поможет вам навсегда перестать путать названия этих костей на латинском. Это связано с тайским боксом — я люблю этот спорт и довольно много времени посвятил ему.
Один из самых типичных ударов в тайском боксе — это лоу-кик, мощный амплитудный удар голенью в бедро оппонента. Этот удар наносится передним краем большеберцовой кости. Так вот, «т» — это «Тайский бокс» в котором удар наносится «Тибией», то есть большеберцовой костью. Запомните эту «Т» и вы не перепутаете tibia и fibula никогда.
Кстати, в этом боевом виде спорта голень часто поднимается и используется как щит для защиты туловища. В таком случае удары также приходятся на жесткий передний край большеберцовой кости.
Я могу говорить об этом очень долго, если меня не остановить — но нам пора вернуться к анатомии.
Большеберцовая кость, как и бедренная кость, состоит из трёх частей — верхнего и нижних концов (ещё из называют эпифизами), и тела, которое располагается между ними, которое ещё называют диафизом. Голубым цветом я выделил эпифизы, а желтым — диафиз:
Голубым цветом я выделил эпифизы, а желтым — диафиз:
Верхний конец/верхний эпифиз (extremitas superior)
На верхнем конце большеберцовой кости находятся крупные вогнутые площадки для сочленения с бедренной костью. Как мы знаем из предыдущего урока, в анатомии такие участки называются мыщелками.
Соответственно, большеберцовая кость имеет медиальный и латеральный мыщелки (condylus medialis/condylus lateralis). Между этими мыщелками располагается небольшой выступ, который называется межмыщелковое возвышение (eminentia intercondylaris). На этом рисунке мы видим сочленение большеберцовой и малоберцовой костей. Я выделил мыщелки большеберцовой кости голубым цветом, а межмыщелковое возвышение — жёлтым:
Если мы посмотрим на межмыщелковое возвышение сверху, мы увидим, что оно состоит из двух бугорков — медиального (tuberculum intercondylare mediae) и латерального (tuberculum intercondylare laterale). Кпереди от возвышения находится небольшая площадка, которая называется переднее межмыщелковое поле (area intercondylaris anterior), а кзади находится такая же площадка — заднее мыжмыщелковое поле (area intercondylaris posterior).
Кпереди от возвышения находится небольшая площадка, которая называется переднее межмыщелковое поле (area intercondylaris anterior), а кзади находится такая же площадка — заднее мыжмыщелковое поле (area intercondylaris posterior).
Эти два поля являются очень важными образованиями, потому что именно к ним прикрепляются мощные крестообразные связки, укрепляющие коленный сустав.
Для того, чтобы рассмотреть как следует все перечисленные анатомические образования, нам понадобится вид сверху. Я выделил следующие анатомические образования:
- Переднее межмыщелковое поле — красным;
- Заднее межмыщелковое поле — зелёным;
- Латеральный межмыщелковый бугорок — жёлтым;
- Медиальный межмыщелковый бугорок — голубым.
В целом мыщелки и межмыщелковое возвышение формируют верхнюю суставную поверхность (facies articularis superior). Верхней суставной поверхностью большеберцовая кость соединяется с бедренной костью. Существует ещё и нижняя суставная поверхность для соединения со стопой, о ней речь пойдёт немного позже.
Существует ещё и нижняя суставная поверхность для соединения со стопой, о ней речь пойдёт немного позже.
Тело большеберцовой кости (corpus tibiae)
Тело большеберцовой кости имеет трёхгранную форму, и, соответственно, три края и поверхности. Если мы смотрим на бедренную кость спереди, мы видим заострённый передний край (margo anterior). Это именно то место, о котором я рассказывал чуть выше, когда речь шла про тайский бокс. Передний край вы можете пропальпировать на голени — он очень хорошо пальпируется через кожу.
По мере приближения к верхнему эпифизу, передний край переходит в довольно крупную треугольная бугристость, которая называется бугристостью большеберцовой кости (tuberositas tibiae). Эта бугристость также легко обнаруживается при пальпации.
Соответственно, к переднему краю примыкают передние поверхность — медиальная (facies medialis) и латеральная (facies lateralis). Я выделил бугристость большеберцовой кости голубым, а передний край — жёлтым:
Латеральный край направлен в сторону малоберцовой кости, точнее, в сторону межкостного пространства между большеберцовой и малоберцовой костями, поэтому он называется межкостным краем (margo interosseus). Медиальный край (margo medialis) направлен в медиальную сторону, он значительно закруглён по сравнению с передним и латеральным краями.
Медиальный край (margo medialis) направлен в медиальную сторону, он значительно закруглён по сравнению с передним и латеральным краями.
Здесь нам очень поможет распил в моей любимой горизонтальной плоскости. Если вы уже изучили мышцы голени, вы можете попрактиковаться в их узнавании, если же нет — мы можем увидеть большеберцовую кость в необычном ракурсе. Цифрой 1 обозначена наша большеберцовая кость, и мы можем некоторые части.
Я выделил передний край зелёным, межкостный край — жёлтым, а медиальный — голубым:
Задняя поверхность большеберцовой кости (facies posterior) также представляет значительный интерес для нас. Если мы посмотрим на бедренную кость сзади, мы увидим плоскую поверхность, которую в верхней трети пересекает косая линия. Это линия камбаловидной мышцы (linea musculi solei). Об этой мышце и о других мышцах задней поверхности голени вы можете прочитать здесь. На этом рисунке я обвёл линию камбаловидной мышцы (вид сзади):
Без моего выделения:
Немного ниже и латеральнее этой линии находится питательное отверстие (foramen nutricium), которое ведёт под надкостницу, в каналы Фолькмана. Через эти каналы в кость заходят питающие сосуды и нервы. Я не смогу показать это на иллюстрации, но если у вас в руках окажется качественный препарат большеберцовой кости, вы сразу обнаружите это отверстие.
Через эти каналы в кость заходят питающие сосуды и нервы. Я не смогу показать это на иллюстрации, но если у вас в руках окажется качественный препарат большеберцовой кости, вы сразу обнаружите это отверстие.
Нижний конец/эпифиз большеберцовой кости (extremitas inferior)
Нижний эпифиз большеберцовой кости сочленяется со стопой и с малоберцовой костью. На латеральной стороне эпифиза располагается небольшое углубление, которое называется малоберцовой вырезкой (incisura fibularis). Именно в этом участке к большеберцовой кости примыкает малоберцовая кость.
Медиальная часть нижнего эпифиза имеет вид короткого заострённого выступа. Это — медиальная лодыжка (malleolus medialis), которая, словно вилка, охватывает таранную кость стопы. Чуть кзади от неё находится лодыжковая борозда (sulcus malleolaris). Если мы посмотрим на большеберцовую кость снизу, мы увидим нижнюю суставную поверхность (facies articularis inferior) для сочленения с таранной костью.
На этом рисунке я обвёл красным медиальную лодыжку, а зелёным я закрасил лодыжковую борозду:
Без выделений цветом это выглядит так:
Малоберцовая кость (fibula)
Также, как и большеберцовая кость, малоберцовая кость имеет верхний эпифиз, нижний эпифиз и тело. Малоберцовая кость имеет меньше образований, поэтому запомнить её будет совсем нетрудно.
Верхний конец/верхний эпифиз (extremitas superior)
Верхний конец имеет заметное утолщение, которое похоже на острие копья. Широкая часть называется головкой малоберцовой кости (caput fibulae), а её заострённый конец называется верхушка головки малоберцовой кости (apex capitis fibulae). На медиальной части головки малоберцовой кости имеется суставная поверхность (facies articularis capitis fibulae) для сочленения с верхний эпифизом большеберцовой кости.
Как вы помните, в анатомии существует довольно много шеек. Любая шейка — это изящное сужение между двумя широкими образованиями или же от более широкой части к более узкой. Здесь также имеется шейка малоберцовой кости (collum fibulae), которая располагается между головкой и телом.
Здесь также имеется шейка малоберцовой кости (collum fibulae), которая располагается между головкой и телом.
На этой иллюстрации мы смотрим на малоберцовую кость сзади и немного медиально. Мы видим головку малоберцовой кости (обведена жёлтым), верхушку головки (обведена голубым) и шейку (отмечена зелёным).
Тело малоберцовой кости (corpus fibulae)
Тело малоберцовой кости отличается от тела большеберцовой кости. Выше середины здесь имеется три края — передний край (margo anterior), межкостный (margo interosseus) и латеральный (margo lateralis). Ниже середины появляется задний край (он ещё называется задним гребнем). Давайте посмотрим на малоберцовую кость с уже знакомого нам ракурса в горизонтальной плоскости, здесь распил чуть ниже середины:
Здесь мы сразу видим передний край (я выделил его жёлтым) и латеральный край (я выделил его голубым), с этими ребятами всё понятно. Но как определить, где медиальный край и где задний? И есть ли вообще задний на этом распиле?
Ответ, на самом деле, прост. Между большеберцовой и малоберцовой костями натягивается плотная соединительнотканная пластинка, которая называется межкостная перепонка голени (membrana interossea cruris). Место, к которому она прикрепляется на малоберцовой кости — это и есть медиальный, то есть межкостный край. Давайте сначала найдём её. А сделать это очень просто, ведь это структура, которая связывает эти две кости. На всём распиле мы видим только одну такую перемычку, вот она:
Соответственно, межкостный край — это место на малоберцовой кости, к которому она примыкает. Я выделил его зелёным, а оставшийся задний край — розовым:
Вот как эта мембрана выглядит в более привычном нам ракурсе:
Нижний конец/нижний эпифиз (extremitas inferior)
Нижний конец малоберцовой кости формирует латеральную лодыжку (malleolus lateralis), которая выглядит как вытянутая шишка. Многие, смотря на малоберцовую кость, предполагают, что эта вытянутое крупное образование предназначено для сочленения с большеберцовой костью. На самом же деле, латеральная лодыжка сочленяется с таранной костью стопы. Сочленение с большеберцовой костью происходит значительно выше.
Я указал на участок сочленения с большеберцовой костью зелёной стрелкой, а участок сочленения с таранной костью стопы я обвёл красным кружком:
А так это выглядит без цветных выделений:
Это было совсем несложно, не так ли?
Латинские термины из этой статьи:
- Crus;
- Tibia;
- Fibula;
- Extremitas superior;
- Condylus medialis;
- Condylus lateralis;
- Eminentia intercondylaris;
- Tuberculum intercondylare mediae;
- Tuberculum intercondylare laterale;
- Area intercondylaris anterior;
- Area intercondylaris posterior;
- Facies articularis superior;
- Margo anterior;
- Tuberositas tibiae;
- Margo interosseus;
- Margo medialis;
- Linea musculi solei;
- Foramen nutricium;
- Malleolus medialis;
- Sulcus malleolaris;
- Caput fibulae;
- Apex capitis fibulae;
- Facies articularis capitis fibulae;
- Collum fibulae;
- Membrana interossea cruris;
- Malleolus lateralis.
ПОХОЖИЕ ПОСТЫ
Бедренная кость, большеберцовая кость, малоберцовая кость, кости стопы
Скелет свободной части нижней конечности (pars libera membrae inferioris) составляют бедренная кость, надколенник, кости голени и кости стопы.
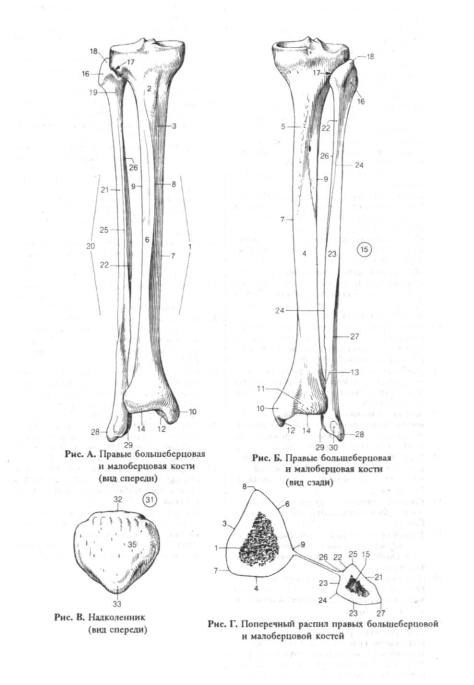
Бедренная кость (os femoris) (рис. 55, 56), так же как плечевая, локтевая и лучевая, является длинной трубчатой костью, проксимальный эпифиз которой заканчивается головкой, а расширенный дистальный имеет два мыщелка (медиальный и латеральный). Диафиз бедренной кости несколько выгнут вперед; его передняя поверхность гладкая, а вдоль задней проходит продольная шероховатая линия (linea aspera) (рис. 46), в которой выделяют медиальную (labium mediale) и латеральную (labium laterale) губы (рис. 46). Немного ниже верхнего эпифиза находится выступ, называемый ягодичной бугристостью (tuberositas glutea) (рис. 46).
Головку (caput ossis femoris) (рис. 46) проксимального эпифиза бедренной кости соединяет с диафизом длинная шейка бедренной кости (collum ossis femoris) (рис. 46), несколько сдавленная в переднезаднем направлении и образующая с телом кости тупой угол (у мужчин этот угол заметно больше, чем у женщин). В центре головки бедренной кости находится ямка головки бедренной кости (fovea capitis ossis femoris) (рис. 46). Выступы кости, расположенные сверху и снизу в месте перехода тела кости в шейку, — большой (trochanter major) (рис. 46) и малый вертелы (trochanter minor) (рис. 46) — соединяются друг с другом межвертельным гребнем (crista intertrochanterica) (рис. 46) и межвертельной линией (linea intertrochanterica) (рис. 46). Углубление, расположенное у основания большого вертела, называется вертельной ямкой (fossa trochanterica) (рис. 46).
Медиальный (condylus medialis) и латеральный (condylus lateralis) мыщелки (рис. 46), находящиеся на нижнем эпифизе бедренной кости, разделены сзади межмыщелковой ямкой (fossa intercondylaris) (рис. 46). Спереди мыщелки смыкаются, образуя площадку для соединения с надколенником. В образовании коленного сустава участвуют покрытые хрящом задние и нижние поверхности мыщелков; каждому мыщелку соответствует находящийся над ним надмыщелок (epicondylus) (рис. 46).
Надколенная чашечка, или надколенник (patella) (рис. 54, 55, 56), защищающая коленный сустав спереди, закреплена в сухожилии четырехглавой мышцы бедра. Надколенник предста- вляет собой сесамовидную кость в форме треугольника, направленного вершиной вниз, с шероховатой передней поверхностью. Гладкая задняя поверхность покрыта суставным хрящом.
Большеберцовая кость голени (tibia) (рис. 55, 56) — длинная трубчатая кость с массивным (сравнительно с малоберцовой) трехгранным диафизом, который ближе к дистальному эпифизу переходит в четырехгранник. Широкий верхний эпифиз кости заканчивается медиальным (condylus medialis) и латеральным (condylus lateralis) мыщелками (рис. 49), плоская верхняя суставная поверхность (facies articularis superior) (рис. 47, 49) которых, покрытая суставным хрящом, незначительно вогнута и имеет в центре межмыщелковое возвышение (eminentia intercondylaris) (рис. 47, 49). Латеральный мыщелок имеет еще одну суставную поверхность — малоберцовую, расположенную на его боковой поверхности и участвующую в образовании межберцового сустава с проксимальным эпифизом малоберцовой кости.
| Рис. 46. Бедренная кость А — вид спереди; Б — вид сзади; В — вид слева (с медиальной стороны): 1 — ямка головки бедренной кости; 2 — головка бедренной кости; 3 — большой вертел; 4 — шейка бедренной кости; 5 — межвертельная линия; 6 — малый вертел; 7 — тело бедренной кости; 8 — латеральный мыщелок; 9 — медиальный мыщелок; 10 — вертельная ямка; 11 — межвертельный гребень; 12 — ягодичная бугристость; 13 — медиальная губа; 14 — латеральная губа; 15 — шероховатая линия; 16 — медиальный надмыщелок; 17 — латеральный надмыщелок; 18 — межмыщелковая ямка |
|
| Рис. 47. Большеберцовая кость вид сбоку 1 — межмыщелковое возвышение; 2 — верхняя суставная поверхность; 3 — бугристость большеберцовой кости; 4 — задняя поверхность; 5 — латеральная поверхность; 6 — межкостный край; 7 — передний край; 8 — медиальная лодыжка |
Медиальная, латеральная и задняя поверхности (рис. 47, 49) тела большеберцовой кости разделены острыми гранями — передним (margo anterior) (рис. 47, 49), межкостным (margo interosseus) (рис. 47, 49) и медиальным (margo medialis) краями. Передний край вверху переходит в бугристость большеберцовой кости (tuberositas tibiae) (рис. 47, 49, 54).
| Рис. 48. Малоберцовая кость с медиальной стороны 1 — суставная поверхность; 2 — головка малоберцовой кости; 3 — межкостный край; 4 — медиальная поверхность; 5 — передний край; 6 — задний край; 7 — латеральная лодыжка |
Дистальный эпифиз большеберцовой кости имеет на латеральной стороне малоберцовую вырезку, а на медиальной — направленную вниз медиальную лодыжку (malleolus medialis) (рис. 47, 49), покрытую, как и верхняя суставная поверхность, суставным хрящом.
Малоберцовая кость голени (fibula) расположена латеральнее большеберцовой. Суставная поверхность верхнего эпифиза — головка малоберцовой кости (caput fibulae) (рис. 48, 54) — служит для сочленения с латеральным мыщелком большеберцовой кости. Утолщенный дистальный эпифиз заканчивается латеральной лодыжкой (malleolus lateralis) (рис. 48, 49). Пространство между диафизами большеберцовой и малоберцовой костей затянуто, как и в предплечье, прочной фиброзной мембраной — межкостной перепонкой голени, которая прикрепляется к межкостным краям костей голени.
| Рис. 49. Большеберцовая и малоберцовая кости вид спереди 1 — межмыщелковое возвышение большеберцовой кости; 2 — верхняя суставная поверхность большеберцовой кости; 3 — медиальный мыщелок; 4 — латеральный мыщелок; 5 — головка малоберцовой кости; 6 — бугристость большеберцовой кости; 7 — межкостный край большеберцовой кости; 8 — боковая поверхность малоберцовой кости; 9 — передний край большеберцовой кости; 10 — передний край малоберцовой кости; 11 — медиальная поверхность большеберцовой кости; 12 — межкостный край малоберцовой кости; 13 — боковая поверхность большеберцовой кости; 14 — медиальная лодыжка; 15 — латеральная лодыжка |
Кости предплюсны (ossa tarsi) короткие, губчатые. Стопу с костями голени соединяет таранная кость (talus) (рис. 50, 51). Головка таранной кости (caput tali) (рис. 50, 51) соединяется с ладьевидной костью (os naviculare). Тело таранной кости (corpus tali) сверху заканчивается блоком таранной кости (trochlea tali) (рис. 50, 51), участвующим в образовании голеностопного сустава. Верхняя и боковая поверхности блока покрывает суставной хрящ. Нижняя поверхность тела таранной кости имеет суставные поверхности, посредством которых она сочленяется с пяточной костью (calcaneus) (рис. 50, 51). У последней есть на верхней поверхности соответствующие суставные поверхности. Передняя поверхность пяточной кости, вытянутой относительно стопы в переднезаднем направлении, также имеет суставные поверхности, служащие для сочленения с кубовидной костью. На медиальной поверхности тела пяточной кости есть отросток — опора таранной кости. Пяточная кость заканчивается сзади бугром пяточной кости (tuber calcaneus) (рис. 50, 51).
Вместе таранная и пяточная кости составляют проксимальный ряд костей предплюсны. Дистальный ряд представлен ладьевидной (os naviculare), кубовидной (os cuboideum) и тремя клиновидными (ossa cuneiformia) костями (рис. 50, 51).
Кости плюсны (metatarsus) (рис. 50, 51), подобно пястным костям ладони, вытянутые и имеют основание, тело и головку. Основаниями кости плюсны соединены с кубовидной (IV и V) и тремя клиновидными костями предплюсны, при этом основание II плюсневой кости входит в промежуток между выдающимися вперед медиальной и латеральной клиновидными костями. Головки плюсневых костей сочленяются с основаниями проксимальных фаланг. Всего плюсневых костей пять; первая (I) заметно более массивна.
Кости пальцев стопы (ossa digitorum pedis) (рис. 50, 51), или фаланги пальцев, также имеют тело, основание и головку. Все пальцы, кроме первого (I), имеют по три фаланги (проксимальную, среднюю и дистальную). В первом пальце только две фаланги.
| Рис. 50. Кости стопы тыльная поверхность 1 — бугорок пяточной кости; 2 — пяточная кость; 3 — таранная кость; 4 — блок таранной кости; 5 — головка таранной кости; 6 — кубовидная кость; 7 — ладьевидная кость; 8 — клиновидные кости; 9 — кости плюсны; 10 — кости пальцев стопы |
|
| Рис. 51. Кости стопы вид сбоку 1 — блок таранной кости; 2 — таранная кость; 3 — головка таранной кости; 4 — ладьевидная кость; 5 — клиновидные кости; 6 — кости плюсны; 7 — кости пальцев стопы; 8 — пяточная кость; 9 — бугорок пяточной кости |
анатомия и строение, расположение, метафиз и эпифиз, боли при беге и ходьбе, фото
Тело большеберцовой кости
Большеберцовая кость представляет собой правильный трехгранник, обладающий тремя четкими краями.
Первый край — передний. Его можно нащупать через кожу и при желании пальпировать. В его верхней части расположена характерная бугристость. Именно в этом месте к большеберцовой присоединяется четырехглавая мышца бедра.
Второй край — межкостный. Он несколько развернут в направлении малоберцовой кости. При этом очень острый.
Последний, третий, медиальный край медики еще называют средним. Он имеет характерную округлую форму.
Классификация повреждений
Повреждения той части ноги, где находится большеберцовая кость, можно разделить на:
- переломы;
- эпифизеолиз;
- трещины;
- ушибы.
Они отличаются степенью травматичности.
Переломы в свою очередь делят на:
- поперечные; при таких повреждение наносится перпендикулярно костной оси;
- косые; при них выявляют нарушение структуры под углом, отличным от 90 градусов;
- винтообразные; в таком случае линия излома выглядит в виде спирали;
- осколочные; кость разрушается на несколько (обычно больше 3) частей;
- внутрисуставные; в данном случае травма настигает медиальную лодыжку и мыщелки.
Помимо перечисленных выше, переломы различают: открытые, закрытые. В первом случае имеет место повреждение мягких тканей. Следствием этого является открытая рана и сильное кровотечение. При втором случае части разрушенной кости не распарывают кожу и не выступают наружу.
Самыми подверженными переломам частями являются лодыжки, задние и передние отделы большой берцовой кости, мыщелки.
Строение большеберцовой кости
На своем конце большеберцовая кость образует пару утолщений, которые служат для прикрепления мышц. В анатомии их называют мыщелками. В большеберцовой кости их две — латеральная и медиальная.
На стороне, которая находится ближе к бедру человека, мыщелки оснащены немного вогнутыми площадками, которые необходимы для соединения с такими же мыщелками бедренной кости. Суставные поверхности мыщелков разделяются своеобразным возвышением, у которого два бугорка. Они нужны для надежного крепления суставных связок.
Профилактические мероприятия
ЛФК в качестве профилактики переломов голеностопа
Чтобы избежать повторного или первичного перелома малой берцовой кости требуется соблюдать определенные правила безопасности:
- носить обувь соответственно размеру, погоде, она не должна быть узкой. Высокие каблуки исключаются;
- в рационе должны присутствовать продукты, насыщенные кальцием;
- регулярно делать гимнастику, заниматься посильным спортом, если нет противопоказаний.
Соблюдение этих простых правил и своевременное обращение к врачу при тревожных симптомах помогут сохранить активность на долгие годы.
Травмы заднего края большеберцовой кости
Задний край большеберцовой кости чрезвычайно сильно подвержен переломам и повреждениям. Травмы именно такого рода встречаются у трети всех пострадавших от перелома лодыжки.
Чаще всего, по опыту травматологов, отломок кости располагается в задней части, возможно, на боковой стороне поверхности. Соединение костных фрагментов после перелома для их лучшего сращивания в случае переломов большеберцовой кости проводят только тогда, когда размер отломка не превышает четверти от всей поверхности сустава.
Врачи различают несколько типов повреждений заднего латерального края большеберцовой кости. Во-первых, при наличии достаточного по величине фрагмента говорят о контурном переломе задней связки.
Во-вторых, состояние фрагментов внутри самого сустава.
В-третьих, если во время перелома произошло вдавливание поверхности самой большеберцовой кости, то чаще всего поставить точный диагноз не представляется возможным с помощью только одного первоначального рентгеновского снимка. Это самые сложные случаи, которые требуют детального и скрупулезного изучения. Часто в результате вдавливания образуются препятствия, из-за которых оперативно и эффективно вправить кость не представляется возможным.
Профилактика
Все кости, в том числе и берцовые, нужно беречь. Во время катания на велосипеде, коньках или роликах нужно использовать средства защиты, то есть щитки на голень, наколенники и так далее. Для ребенка нужно обеспечить все меры безопасности. Необходимо всегда соблюдать ПДД.
Для того чтобы берцовая кость была крепкой, нужно доставлять в организм достаточное количество кальция. Это зависит от питания. Осторожность и здоровый образ жизни способны защитить нас от многих повреждений, поэтому давайте следить за здоровьем, как своим, так и своих детей.
Правая большеберцовая кость
Для наглядности рассмотрим, что собой представляет большеберцовая кость. Правая при детальном рассмотрении состоит из 9 составляющих.
В основе межмыщелковое возвышение. Справа и чуть ниже от него находится медиальный мыщелок, а еще ниже и по центру бугристость большеберцовой кости.
Важной составляющей строения является межкостный край, под которым находится латеральная поверхность, а также передний край, под которым располагается медиальная поверхность.
Завершается медиальной лодыжкой большеберцовая кость. Анатомия на сегодняшний день тщательно изучила все детали строения человеческого организма, что в наши дни значительно упрощает процесс диагностики и назначения лечения.
Еще одна составляющая, о которой нельзя не упомянуть, — это латеральный мыщелок. Он находится в верхней левой части большеберцовой кости.
Возможные последствия
Пластина внутри голеностопа
После перенесенного перелома малой берцовой кости даже при квалифицированном леченим могут возникнуть такие последствия:
- нарушение функций голеностопа;
- регулярные отеки, болевой синдром;
- остеохондроз, артроз деформирующего типа;
- реакция поврежденного участка на смену погоды.
Свести к минимуму неприятные ощущения помогают регулярные занятия ЛФК, придется отказаться от физической нагрузки или максимально ограничить ее.
Большеберцовая кость по отделам
Рассматривая отделы большеберцовой кости, главное внимание следует уделить проксимальному отделу. В него включают верхнюю часть кости, которая непосредственно участвует в формировании коленного сустава. Этот отдел состоит из двух мыщелков. Один — наружный, второй — внутренний, а также метафиза. Если во время повреждения линия перелома затронула суставную поверхность большеберцовой кости, то специалисты-травматологи называют его суставным.
Переломы этого отдела большеберцовой кости могут быть нетяжелыми (их еще называют низкоэнергетическими), например, полученными при падении с небольшой высоты. А также и более сложными или высокоэнергетическими, например, при сильном механическом ударе в область колена — во время футбольного матча или столкновения с автомобилем.
Вторые случаи более опасны, так как вследствие таких травм высока вероятность возникновения большого количества костных осколков. В любом случае, перелом этой кости однозначно относится к разряду тяжелых травм и требует профессионального и квалифицированного лечения. Чаще всего не обойтись без операции по сращиванию разломанных костей и смещению образовавшихся отломков. В этом случае большеберцовая кость скрепляется с помощью винтов, иногда к ним добавляются пластины.
Если точно установлено, что перелом внутрисуставной, то очень важно в этом случае досконально восстановить поврежденную поверхность, ликвидировав смещения костных отломков.
В противном случае это чревато возникновением осложнений, самое распространенное — посттравматический остеоартроз коленных суставов.
Диагностика
Рентгеновское исследование для выявления перелома малоберцовой кости
В первую очередь врач анализирует все симптомы со слов пострадавшего и те, что заметны при осмотре. Проводит пальпацию травмированного места. При переломе она сопровождается резкой и очень сильной болью, могут выпирать отломки.
Для подтверждения или опровержения диагноза назначается рентгенография.
Снимки демонстрируют не только степень и точную локализацию перелома, но и смещение отломков.
Если отек поврежденной конечности не позволяет получить информативные снимки, проводится МРТ. Этот метод дает полную информацию о состоянии тканей, сухожилий. Альтернатива – компьютерная томография, однако она менее информативна.
Межмыщелковое возвышение
Еще одна тяжелая травма возникает, когда страдает межмыщелковое возвышение большеберцовой кости. Такие повреждения крайне болезненны и неприятны. Чаще всего они происходят под воздействием непрямой механической травмы. Например, когда воздействие оказывается сзади или спереди на проксимальный отдел голени, которая находится в согнутом положении. Как результат, крестообразные связки натягиваются до предела, и кость отрывается. Еще одна причина таких переломов — чрезмерное отведение или переразгибание.
Первые признаки именно такого повреждения — резкая боль и опухоль в районе коленного сустава. Как правило, причиной становится полученная травма. Часто такие повреждения возникают у спортсменов из контактных видов спорта. Пациент при этом не может полностью разогнуть ногу, у большинства присутствует симптом выдвижного ящика. Правда, его не всегда можно установить из-за спазма мышц, которые окружают коленный сустав. Для того чтобы поставить точный диагноз, назначают рентгеновский снимок. Подобные переломы часто сопровождаются повреждениями боковых связок на коленном суставе.
Особенности периода реабилитации
Массаж для улучшения кровообращения в поврежденных тканях
Чтобы восстановить кровообращение и тонус мышц, после снятия гипса назначают:
- массаж;
- курс специальных гимнастических упражнений;
- физиолечение.
Благодаря массажу улучшается кровообращение в поврежденных тканях, они быстрее регенерируют.
Гимнастические упражнения позволяют ускорить восстановление функций поврежденной ноги. Первые тренировки доставляют немало неприятных ощущений, придется запастись терпением и потерпеть боль.
Физиопроцедуры назначают с учетом характера перенесенной травмы:
- электрофорез. Лекарства поступают глубоко в ткань посредством воздействия электрического тока;
- магнитотерапия. Улучшает кровообращение, ускоряет регенерацию тканей;
- ультразвук. Улучшает проникновение в поврежденные ткани обезболивающих веществ;
- диодинамика. Ускоряет регенерацию за счет воздействия переменными токами.
Если пострадавшему назначают операцию с установкой металлических структур, физиолечение прекращается. В таком случае показано ультрафиолетовое облучение, способствующее продукции витамина Д (необходим для усвоения кальция).
Лечение переломов
При этом поддаются эффективному лечению повреждения, в которых главной выступает большеберцовая кость. Анатомия советует поставить главной задачей лечения такого пациента — восстановление стабильной работы сустава, а также налаживание движения в нем. Уже через несколько дней после травмы не помешает консультация врача-ортопеда, который даст дельный совет, чтобы процесс восстановления прошел оптимально и быстро.
В процессе лечения, скорее всего, понадобится репонирование, которое можно осуществить закрытым способом, наложив гипсовую повязку в положении ноги, в котором она находится при полном разгибании. Повязку следует носить в течение полутора-двух месяцев.
Если перелому сопутствуют другие повреждения, то проведение закрытого репонирования лучше избежать.
В случае полного отрыва связок необходимо максимально быстро начать оперативное лечение. Такие переломы часто сопровождаются серьезными осложнениями, сильными болями, а также нестабильной фиксацией коленного сустава.
Киста
Когда болит берцовая кость – это может означать появление кисты. Это недуг, когда в полсти ткани появляется утолщение. Кисты – проявление дистрофического процесса.
В основе утолщений – нарушение кровообращения и активная деятельность лизосомных ферментов, которые приводят к уменьшению коллагена и других полезных веществ и протеинов. Киста относится к новообразованиям, которые могут быть как доброкачественными, так и злокачественными.
Они обнаруживаются, когда начинает болеть кость берцовая на ноге. Киста бывает аневризмальной или солитарной. Она развивается длительный период времени. Солитарная киста чаще всего обнаруживается у юношей. Аневризмальное новообразование появляется внезапно. В основном такая киста появляется после травмы или перелома кости.
Большеберцовая кость — строение, функции и боли в большеберцовой кости
Большеберцовая кость (лат. Tibia) и малоберцовая кость (лат. Fibula) составляют кость голени. Более прочная из этих двух большеберцовых костей — вторая по длине кость человеческого скелета после бедренной кости (лат. Femur). Его передний край прилегает к коже, что делает его особенно подверженным болезненным ушибам и переломам. Поэтому во время спортивных соревнований, особенно в контактных дисциплинах, рекомендуется использовать наколенники.
Большеберцовая кость (лат. Tibia) — ровная длинная кость . Он лежит вдоль малоберцовой кости, с которой соединяется вверху и внизу. Создает коленные и голеностопные суставы . Это также место прикрепления многочисленных мышц нижней конечности. Наиболее частыми симптомами, связанными с этим, являются боль в большеберцовой кости после тренировки, а также ушиб и перелом большеберцовой кости .
Оглавление
- Большеберцовая кость — строение
- Большеберцовая и малоберцовая кость
- Большеберцовая кость — функции
- Боль в голени
- Асептический некроз бугристости большеберцовой кости
- Шины на голени
- Переломы большеберцовой кости
- Другие причины боли в большеберцовой кости
- Лечение большеберцовой кости
Большеберцовая кость — строение
Большеберцовая кость — длинная массивная кость, которая лежит на медиальной стороне голени и образует жесткое соединение коленного сустава с голеностопным суставом. В поперечном сечении имеет треугольную форму. Вверху, там, где он образует коленный сустав, он намного толще. Затем он сужается вниз и снова утолщается на конце, хотя и в меньшей степени, чем наверху. Таким образом, большеберцовая кость состоит из стержня и двух четко обозначенных концов.
Голень большеберцовой кости имеет три края :
- передний — наиболее выступающий, начинается вверху бугристостью большеберцовой кости и проходит в форме удлиненной S. В верхней части резко выражен под кожей, поэтому при этом легко надломить и разрезать кожу точка изнутри;
- латеральные ( межкостные ) — тонкие и выпуклые, особенно посередине. К нему прикрепляется межкостная перепонка голени;
- медиальный — гладкий и округлый.
Голень большеберцовой кости также состоит из трех поверхностей :
- медиальный — гладкий, вверху шире, чем внизу. Немного ниже и кнутри от бугристости большеберцовой кости она покрыта прикрепляющимися здесь сухожилиями портновских, тонких и полусухожильных мышц . Вся медиальная поверхность лежит подкожно и хорошо различима;
- латеральный — уже медиального. Верхняя часть образует неглубокую бороздку, к которой прикрепляется передняя большеберцовая мышца . Нижняя часть гладкая и покрыта сухожилиями мышц: передней большеберцовой, длинного разгибателя и длинного разгибателя пальца стопы ;
- задняя — в верхней части задней поверхности проходит шероховатая линия камбаловидной мышцы, к которой она прикрепляется снизу. Вверху находится прикрепление подколенной мышцы , а ниже — задняя большеберцовая и длинные мышцы-сгибатели .
Проксимальный (проксимальный) конец большеберцовой кости значительно утолщен, а на его поверхности находятся две верхние вогнутые суставные поверхности, покрытые гиалиновым хрящом. Они опираются на два выступающих и широких сустава — медиальный и латеральный . Между суставными поверхностями имеется грубое углубление, которое в средней части отделяется межмыщелковым возвышением . Перед возвышением находится переднее межмыщелковое поле, к которому прикрепляется передняя крестообразная связка (ПКС) , а в задней части оттока находится заднее межмыщелковое поле, к которому прикрепляется задняя крестообразная связка (ПКС) . На продолжении переднего края большеберцовой кости имеется бугристость большеберцовой кости, к которой прикрепляется связка надколенника . В области проксимального конца большеберцовой кости также имеют следующие мышцы: полуперепончатая, длинный разгибатель пальцев и подвздошно-большеберцовая связка .
Дистальный ( дистальный ) конец большеберцовой кости меньше по размеру и имеет пять граней:
- боковая поверхность вогнутая, а нижняя ее часть, называемая сагиттальной выемкой, служит для соединения с малоберцовой костью ;
- передняя поверхность гладкая, только на ее нижнем крае имеется поперечная бороздка для прикрепления верхней капсулы голеностопного сустава;
- медиальная поверхность проходит вниз в медиальную лодыжку. Боковая поверхность голеностопного сустава представляет собой слегка вогнутую суставную поверхность, которая соединяется с костью лодыжки;
- на задней поверхности имеется неглубокая косая бороздка, в которой располагается сухожилие сгибателя большого пальца стопы;
- нижняя поверхность образует нижнюю суставную поверхность, которая простирается до медиальной поверхности лодыжки. Обе эти поверхности, приблизительно под прямым углом друг к другу, образуют верхний голеностопный сустав, который обеспечивает движения стопы вверх и вниз (дорсальное и подошвенное сгибание), например, позволяя ходить на носках и пятках.
Автор: Getty Images
Большеберцовая и малоберцовая кость
Большеберцовая кость непосредственно прилегает к тонкой и латеральной малоберцовой кости, с которой она образует скелет голени. Есть два типа соединений малоберцовой и большеберцовой костей.
Тибиофибулярный сустав соединяет проксимальные концы этих костей, которые расположены чуть ниже колена. Однако он не является частью коленного сустава и не участвует в его движениях.
Дистальные концы малоберцовой кости и большеберцовой кости соединяют так называемые межкостная перепонка голени , которая книзу превращается в тибиофибулярную связку . Эта мембрана изготовлена из очень прочной соединительной ткани. Благодаря ему большеберцовая и малоберцовая костей соединяются между собой по всей своей длине.
Тибиофибулярный сустав и межкостная перепонка голени образуют плотное соединение обеих костей и защищают их от независимого, независимого смещения. Две кости обычно движутся вместе как единая структура.
Большеберцовая кость — функции
Большеберцовая кость является наиболее важным компонентом скелета голени — она несет большую часть нагрузок на нижнюю конечность и участвует в двух суставах, необходимых для передвижения человека: коленном суставе и верхнем голеностопном суставе.
Большеберцовая кость также действует как стабилизатор голеностопного сустава через медиальную лодыжку. Он также служит местом прикрепления многочисленных мышц голени.
Боль в голени
Из-за того, что большие фрагменты большеберцовой кости не покрыты жировой и мышечной тканью, она особенно подвержена травмам и микроповреждениям , вызывающим боль в большеберцовой кости, а также видимым на ее поверхности отекам или гематомам. Расположение большеберцовой кости также позволяет легко получить синяк и даже сломать. Боль в большеберцовой кости мешает занятиям спортом и даже затрудняет передвижение.
Боль в голени часто возникает из-за плохо подобранной обуви, отсутствия разминки перед тренировкой или фазы охлаждения сразу после нее и адекватного восстановления после нее. Другими причинами боли в большеберцовой кости могут быть бег по твердой поверхности или неправильная техника бега .
Асептический некроз бугристости большеберцовой кости
Это заболевание чаще всего встречается у мальчиков 10-14 лет. Для них характерны боли в области колен, из-за чего невозможно заниматься спортом, связанным с бегом . Частая причина этой подростковой болезни — слишком много футбола.
Это состояние можно определить не только по боли, но и при пальпации бугристости большеберцовой кости. При асептическом некрозе бугристости большеберцовой кости эта структура, расположенная чуть ниже коленной чашечки, будет утолщена.
Сосудистые расстройства (например, в результате дефицита витамина А) и перегрузка связок надколенника (в первую очередь из-за слишком интенсивных тренировок) часто способствуют появлению этого заболевания.
Шины на голени
Покрытие голени — одно из заболеваний, популярных среди физически активных людей , особенно среди тех, кто тренирует динамический бег и прыжки .
Для них характерна боль в большеберцовой кости по переднему краю кости, которая вызвана наложением микротравм мышечной ткани . Еще это может перерасти в периостит, а это значит, что болят не только мышцы, но и сама кость.
Боль обычно возникает вскоре после прекращения тренировок, хотя может возникать и во время тренировки. В случае запущенной формы заболевания симптомы не исчезают даже при более длительном отдыхе. Поначалу расслабление, растяжка и отдых принесут облегчение , но в долгосрочной перспективе лучше проконсультироваться со специалистом, который проведет ваше лечение.
Переломы большеберцовой кости
Медицина разделила переломы большеберцовой кости в зависимости от их расположения на переломы диафиза, проксимального конца и дистального эпифиза. Перелом большеберцовой кости может быть очень болезненным и проявляется усилением боли при движении, болезненностью, припухлостью, синяком или гематомой.
Люди, которые занимаются футболом, бегом, баскетболом, легкой атлетикой и теннисом, наиболее подвержены переломам большеберцовой кости. Но часто повреждение голени также происходит в результате дорожно-транспортных происшествий и других случайных механических травм.
По классификации АО ASIF выделяют следующие виды переломов проксимального отдела большеберцовой кости :
- внесуставной;
- частично покрывающие суставную поверхность;
- полностью покрывающие суставную поверхность.
Эти переломы являются следствием механических травм. Чтобы восстановить полноценную функцию, необходимо ее отрегулировать (иногда оперативно), укрепить, облегчить, а затем улучшить физиотерапию. Без этого может быть нарушено функционирование всей конечности.
Перелом диафиза большеберцовой кости — один из самых частых переломов человеческого тела. Причиной может быть как прямая травма, так и перенапряжение.
С другой стороны, перелом дистального основания большеберцовой кости ( тип пилона ) обычно является результатом действия сжимающей силы в сочетании с вращением.
Другие причины боли в большеберцовой кости
Боль в области голени также вызывается такими заболеваниями, как: остит, киста большеберцовой кости, остеомиелит или рак большеберцовой кости.
На болезненность голени также могут влиять дефекты положения стопы, такие как чрезмерная пронация, супинация или плоскостопие.
К причинам болезненности голени также относятся: контрактуры мышц голени, перетренированность, неправильная осанка, неподходящая обувь или работа, которая способствует перегрузке нижних конечностей.
Лечение большеберцовой кости
Лечение травм большеберцовой кости зависит от типа и степени повреждения, типа состояния, вызвавшего боль в большеберцовой кости, и факторов, вызывающих перегрузку, воспаление и другие заболевания.
Лечение чаще всего основано на:
- фармакотерапия — использование обезболивающих, противоотечных и противовоспалительных мазей и гелей,
- физиотерапия — выполнение таких процедур, как магнитотерапия или лазеротерапия,
- массаж и мануальные техники для снятия чрезмерного мышечного напряжения,
- кинезиотейпирование (нарезка).
Иногда может потребоваться наложение гипса или другой вид иммобилизации болезненной нижней конечности или даже операция.
Во время восстановления после травмы большеберцовой кости важно следующее:
- позаботьтесь о правильной осанке тела и положении колен,
- использование физических нагрузок, не приводящих к перегрузкам
- выполнение индивидуальных упражнений и тренировок.
После постановки диагноза лечение должен проводить врач или физиотерапевт.
Список используемой литературы
Боченек А., Райхер М., «Анатомия человека», том I, PZWL Medical Publishing, Варшава 2012.
Черняк П., «Шина на голени — неспецифическая боль в большеберцовой кости, связанная с физической нагрузкой», Физиотерапия и реабилитация, 100/2018.
Большеберцовая кость — проксимальный — стержень — дистальный
большеберцовая кость — это основная кость голени, образующая так называемую голень.
Он расширяется на своих проксимальных и дистальных концах; суставы в коленных и голеностопных суставах соответственно. Большеберцовая кость — вторая по величине кость в теле и ключевая несущая конструкция .
В этой статье мы рассмотрим анатомию большеберцовой кости — ее костные ориентиры, суставы и клинические корреляции.
Рис. 1. Обзор большеберцовой кости в скелете человека [/ caption]Проксимальный
Проксимальный отдел большеберцовой кости расширен за счет медиального и латерального мыщелков, которые помогают переносить вес. Мыщелки образуют плоскую поверхность, известную как большеберцовое плато . Эта структура сочленяется с мыщелками бедренной кости, образуя ключевое сочленение коленного сустава.
Между мыщелками расположена область, называемая межмыщелкового возвышения — она выступает вверх с обеих сторон, как медиальный, так и латеральный межмыщелковый бугорок.Эта область является основным местом прикрепления связок и менисков коленного сустава. Межмыщелковые бугорки большеберцовой кости сочленяются с межмыщелковой ямкой бедра.
Рис. 2 — Большеберцовое плато. Мыщелки большеберцовой кости соединяются с мыщелками бедренной кости, образуя коленный сустав. [/ Caption]Вал
Ствол большеберцовой кости призматической формы , с тремя границами и тремя поверхностями; передняя, задняя и боковая. Для краткости здесь упоминаются только анатомически и клинически важные границы / поверхности.
- Передний край — пальпируется подкожно по передней поверхности голени по типу голени. Проксимальный аспект передней границы отмечен бугристостью большеберцовой кости; место прикрепления связки надколенника.
- Задняя поверхность — отмечена костным гребнем, известным как подошвенная линия. Эта линия является местом происхождения части камбаловидной мышцы и проходит в нижнемедиальном направлении, в конечном итоге сливаясь с медиальной границей большеберцовой кости. Обычно проксимальнее подошвенной линии проходит питательная артерия.
- Боковая граница — также известна как межкостная граница. Он обеспечивает прикрепление к межкостной мембране, которая связывает голень и малоберцовую кость вместе.
[старт-клиническая]
Клиническая значимость — внутрикостный доступ
Внутрикостный доступ — это форма сосудистого доступа, используемая в условиях неотложной помощи. Это позволяет вводить жидкости, продукты крови и лекарства непосредственно в костный мозг.
IO доступ обычно используется в экстренных случаях, когда внутривенный доступ невозможен. В большеберцовой кости есть два основных участка, которые подходят для доступа ввода-вывода:
- Переднемедиальная поверхность, на 2–3 см ниже бугристости большеберцовой кости
- Проксимальнее медиальной лодыжки
Осложнения внутриклеточного доступа включают остеомиелит, ятрогенный перелом и синдром компартмента. Внутривенные инфузии следует прекратить, когда будет достигнут внутривенный доступ.
[окончание клинической]
Дистальный
Дистальный конец большеберцовой кости расширяется на , чтобы облегчить нагрузку.
Медиальная лодыжка — костный выступ, продолжающийся ниже на медиальной стороне большеберцовой кости. Он соединяется с костями предплюсны и образует часть голеностопного сустава. На задней поверхности большеберцовой кости имеется бороздка, через которую проходит сухожилие задней большеберцовой мышцы.
Латерально — это малоберцовая выемка, , где малоберцовая кость связана с большеберцовой костью, образуя дистальный тибиофибулярный сустав.
[старт-клиническая]
Клиническая значимость: переломы большеберцовой кости
Переломы большеберцовой кости встречаются довольно часто.Есть два основных типа:
- Высокоэнергетическая травма — встречается преимущественно у более молодого населения.
- Низкоэнергетическая травма или переломы недостаточности — встречается преимущественно у пожилых людей.
Переломы чаще всего возникают на диафизе большеберцовой кости и обычно связаны с переломами малоберцовой кости. Переломы проксимального отдела большеберцовой кости известны как переломы плато большеберцовой кости; мыщелки могут быть сломаны, а травмы менисков и связок колена не редкость.Эти переломы классифицируются по классификации Шатцкера , и, если они сильно смещены, вероятно, потребуется оперативное лечение.
Важно наблюдать за пациентами на предмет признаков синдрома компартмента на предоперационной и послеоперационной фазах.
В голеностопном суставе возможен перелом медиальной лодыжки. Это вызвано тем, что голеностопный сустав выкручен внутрь ( перевернутый ) — таранная кость стопы прижимается к медиальной лодыжке, вызывая спиральный перелом.Это редко происходит изолированно, и обычно ломается латеральная лодыжка; потенциально создающий нестабильный перелом, требующий оперативного лечения.
Рис. 4. Перелом медиальной лодыжки (черная стрелка) у ребенка, белая стрелка указывает на нормальную пластину роста. Это перелом III типа по Салтеру Харрису. [/ Caption][окончание клинической]
Большеберцовая кость — Физиопедия
Большеберцовая кость — медиальная и большая длинная кость нижней конечности, соединяющая коленный и голеностопный суставы.Считается, что это вторая по величине кость в организме, и она играет важную роль в переносе веса. [1] Остеологические особенности большеберцовой кости включают медиальный и латеральный мыщелки, плато большеберцовой кости, бугристость большеберцовой кости, подошвенную линию, медиальную лодыжку и вырез малоберцовой кости.
|
|
Вид на большеберцовую кость 360 градусов |
Тибиальное плато [править | править источник]
Проксимальный конец большеберцовой кости оканчивается широкой плоской областью, называемой большеберцовым плато.Межмыщелковое возвышение проходит по средней линии плато, разделяя медиальный и латеральный мыщелки большеберцовой кости. Два мыщелка образуют плоскую широкую поверхность для сочленения с медиальным и латеральным мыщелками бедренной кости. [2]
Вал[редактировать | править источник]
Бугристость большеберцовой кости — это пальпируемый костный выступ, расположенный на передней поверхности проксимального отдела диафиза большеберцовой кости. На задней стороне большеберцовой кости подошвенная линия проходит по диагонали в направлении от дистального к медиальному направлению через проксимальную треть большеберцовой кости. [2]
Боковой дистальный конец [править | править источник]
Латеральный аспект дистального отдела большеберцовой кости образует малоберцовую вырезку, создавая сочленение между дистальным отделом большеберцовой кости и малоберцовой костью, дистальным тибиофибулярным суставом. [3]
Медиальный дистальный конец-медиальная лодыжка [править | править источник]
Медиальная лодыжка — это медиальная поверхность дистальной части большеберцовой кости. [4] Он вытянут вниз, образуя мощный пирамидальный отросток, и сплющенный снаружи внутрь.
Медиальная поверхность отростка выпуклая, подкожная. Боковая, или суставная, поверхность гладкая, слегка вогнутая, сочленяется с таранной костью. Передняя граница шероховатая, для прикрепления передних волокон дельтовидной связки голеностопного сустава. Задний край представляет собой широкую бороздку, лодыжку, направленную косо вниз и медиально, а иногда и двойную; эта борозда содержит сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев.На вершине медиальной лодыжки сзади имеется грубое углубление для прикрепления дельтовидной связки.
Кость большеберцовой кости снабжается питательной артерией, которая считается самой большой питательной артерией в организме человека. Задняя большеберцовая артерия в основном входит в кость через ее заднюю поверхность, а питательная артерия является ветвью этой задней большеберцовой артерии. [5]
- Полумембранозная мышца берет начало от седалищного бугра и вставляется на медиальный мыщелок большеберцовой кости. [5]
- Передняя большеберцовая мышца прикрепляется к голени. Берет начало в верхних 2/3 части боковой поверхности вала. Основное действие передней большеберцовой мышцы — тыльное сгибание и инверсия стопы. [5]
- Sartorius, gracilis и semitendinosus вставлены в верхнюю часть медиальной поверхности диафиза большеберцовой кости. [5]
- Камбаловидная мышца берет начало от подошвенной линии на медиальном крае большеберцовой кости и в первую очередь выполняет подошвенное сгибание. [5]
- Подколенная мышца берет начало от латерального надмыщелка бедренной кости и имеет вставку на треугольной области, расположенной над подошвенной линией. [5]
Проксимально большеберцовая кость соединяется с бедренной костью, образуя большеберцово-бедренный сустав колена. [4]
Дистально большеберцовая кость сочленяется с таранной костью, образуя голеностопный сустав голеностопного сустава. [4]
Хотя функционально и не является частью колена, малоберцовая кость соединяется проксимально с латеральной стороной большеберцовой кости, образуя проксимальный тибиофибулярный сустав.Дистальный большеберцовый сустав образован сочленением дистального отдела большеберцовой и малоберцовой костей. В проксимальном и дистальном отделах большеберцовых и малоберцовых суставов имеется относительно небольшое движение. [2] [3]
Основная функция большеберцовой кости — принимать и распределять вес между коленом и лодыжкой. [2] сочленения большеберцовой кости с относительно не несущей малоберцовой костью служат для поддержания выравнивания большеберцовой кости. Дистально вогнутая поверхность, образованная медиальной лодыжкой большеберцовой кости и латеральной лодыжкой малоберцовой кости, создает устойчивое ограждение голеностопного сустава. [3]
Переломы диафиза большеберцовой кости чаще всего возникают в нижней и средней третях, где кость наиболее узкая. Переломы большеберцового плато часто связаны с тяжелыми травмами в результате столкновений автомобилей или занятий спортом. [4]
Болезнь Осгуда-Шлаттера — болезненное состояние у подростков, при котором повторяющееся напряжение четырехглавой мышцы бугристости большеберцовой кости приводит к окостенению и микровульсиям.
Внезапно, когда ступня человека застревает в яме в земле или при приземлении после прыжка, это вызывает агрессивное отведение и внешнее вращение.Первоначально будет спиральный перелом боковой лодыжки, за которым следует перелом медиальной лодыжки. Наконец, в конце будет отсечение заднего края нижнего конца большеберцовой кости. Такие стадии называются 1-я, 2-я и 3-я степени перелома Потта, [5]
- ↑ Научи меня анатомии большеберцовой кости Доступно по адресу: https://teachmeanatomy.info/lower-limb/bones/tibia/ (последнее обращение 29.10.2020)
- ↑ 2,0 2,1 2,2 2.3 Neumann DA, Колено. В: Нойман Д.А., редактор. Кинезиология опорно-двигательного аппарата: основы реабилитации. 2-е изд. Сент-Луис, Миссури: Mosby Elsevier, 2010. p520-71.
- ↑ 3,0 3,1 3,2 Нейман Д.А., Голеностопный сустав и стопа. В: Нойман Д.А., редактор. Кинезиология опорно-двигательного аппарата: основы реабилитации. 2-е изд. Сент-Луис, Миссури: Mosby Elsevier, 2010. p573-626.
- ↑ 4,0 4,1 4,2 4.3 Moore KL, Agur AM, Dalley AF. Основная клиническая анатомия. 4-е изд. Балтимор, Мэриленд: Липпинкотт Уильямс и Уилкинс, 2011.
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 Chaurasia BD. Анатомия человека Региональная и прикладная диссекция и клиническая. Том 2. CBS Publishers and Distributors Pvt Ltd, 2010 г.
Большеберцовая кость | Ссылка на рентгенологическую статью
большеберцовая кость (во множественном числе: большеберцовая кость ) является самой большой костью ноги и способствует развитию коленных и голеностопных суставов.(голень или голень — непрофессиональные термины). Он расположен посередине малоберцовой кости и намного сильнее ее, по длине уступает только бедренной кости.
Остеология
Широкая несущая поверхность проксимального отдела большеберцовой кости состоит из медиального и латерального мыщелков, каждый из которых имеет вогнутую суставную поверхность и внутренние межмыщелковые бугорки, выступающие выше в колено. Межмыщелковая область разделяет медиальное и латеральное плато и делится на переднюю и заднюю области. В передней межмыщелковой области находится прикрепление передней крестообразной связки, переднего рога медиального мениска и небольшой части переднего рога латерального мениска.Задняя межмыщелковая область наклонена вниз и назад, демонстрирует медиальный межмыщелковый бугорок для заднего рога медиального мениска и гладкий сужающийся гребень для прикрепления задней крестообразной связки. Бугристость большеберцовой кости — это костная проекция области слияния передней мыщелковой поверхности. Он получает прикрепление сухожилия надколенника и отделяется от кожи подкожной надколеночной сумкой. Бугорок Герди расположен в переднебоковой части проксимального отдела большеберцовой кости, где прикрепляется подвздошно-большеберцовая связка (ITB).
Диафиз большеберцовой кости треугольной формы в поперечном сечении и имеет медиальную, латеральную и заднюю поверхности, разделенные передней, латеральной (межкостной) и медиальной границами. Стержень наиболее тонкий на стыке средней и дистальной третей.
Слегка расширенный конец большеберцовой кости повернут латерально (перекрут большеберцовой кости) и имеет пять поверхностей; передняя, задняя, медиальная, латеральная и дистальная. На боковой поверхности имеется треугольная выемка, которая прикрепляется к малоберцовой кости.
Суставы
- проксимальный
- медиальный и латеральный мыщелки большеберцовой кости: медиальный и латеральный мыщелки бедренной кости
- Проксимальный латеральный мыщелок большеберцовой кости: головка малоберцовой кости (проксимальный тибиофибулярный сустав)
- дистальный:
Аттачменты
Мышечно-сухожильные
- передние
- средний
- боковой:
- задний
- popliteus: задняя большеберцовая кость выше подошвенной линии
- soleus: задняя большеберцовая кость по подошвенной линии
Связочный
- проксимальный
- бедренно-большеберцовый
- проксимальный тибиофибулярный
- дистальный
- тибиоталарный
- большеберцово-малоберцовый дистальный
На медиальной лодыжке кзади проходят три сухожилия (в порядке от переднего к заднему): задняя большеберцовая мышца, длинный сгибатель пальцев и длинный сгибатель большого пальца стопы.
Питательная артерия (ветвь задней большеберцовой артерии) входит через питательное отверстие на уровне подошвенной линии и является основным артериальным источником большеберцовой кости. Проксимальный метафиз получает питание от коленчатого артериального анастомоза, а надкостница — через переднюю большеберцовую артерию, которая разветвляется, образуя надкостничные артерии. Артериальный анастомоз на голеностопном суставе кровоснабжает дистальный конец большеберцовой кости.
Большеберцовая кость иннервируется проксимально ветвями, питающими коленный сустав, а дистально ветвями, питающими лодыжку.Надкостница диафиза получает нервные ветви от вышележащих мышц, прикрепляющихся к большеберцовой кости.
Оссификация
Большеберцовая кость окостеняет из трех центров; по одному в диафизе и по одному в проксимальном и дистальном эпифизах.
Центр диафизарной оссификации появляется на седьмой неделе антенатального периода. Проксимальный центр окостенения появляется при рождении и сливается на шестнадцатом году жизни у женщин и на восемнадцатом году жизни у мужчин. Дистальный центр окостенения появляется на первом году жизни и присоединяется к стержню на пятнадцатом году жизни у женщин и на семнадцатом году жизни у мужчин.
Медиальная лодыжка является просто продолжением дистального эпифиза и окостеняет на седьмом году жизни.
Границы | Различия в кортикальной структуре всей малоберцовой и большеберцовой костей у бегунов на длинные дистанции и нетренированных контролей. К более широкой концепции биомеханической регуляции структуры кортикальной кости
Введение
Большеберцовая и малоберцовая кость человека, несмотря на то, что они пространственно близки, испытывают существенно разные нагрузки во время передвижения (1–5).Вклад малоберцовой кости в осевую нагрузку на голень существенно меняется в зависимости от величины и положения: от <5% осевых нагрузок малой величины в голеностопном суставе varus до примерно 19% при высокой нагрузке при тыльном сгибании (6, 7). Кроме того, сообщалось о больших различиях в структурном поведении и распределении жесткости / деформации вдоль малоберцовой кости человека, подверженной различным конфигурациям нагрузки (8), и мало что известно о передаче изгибающих и скручивающих сил в голени. Фактически, силы частично передаются через тибиофибулярные и другие связки (6) и межкостную мембрану, механический вклад, который практически не исследован.
Кости обычно адаптируются к увеличивающимся нагрузкам путем медленного увеличения массы и / или оптимизации распределения массы для повышения архитектурной эффективности их конструкции в преобладающих направлениях, определяемых историей их обычного механического использования. Согласно теории механостата (9), механизм, хронически участвующий в реакции кости на нагрузку, — это главным образом моделирование кости (то есть формирование и разрушение кости в различных участках структуры; Рисунок 1).В результате структура и прочность костей должны отражать как их морфогенетическую детерминацию, так и механическую среду (10, 11). Недавние исследования показывают, что большеберцовая и малоберцовая кость, помимо существенных различий в структуре коры головного мозга, по-разному реагирует на один и тот же вид механической стимуляции. На примере большеберцовой кости человека мы показали, что (1) кортикальная структура хорошо адаптирована к сжимающим нагрузкам по всей кости с плавно изменяющейся адаптацией к изгибу и скручиванию, что обеспечивает максимальную эффективность в среднем диафизе (2), и ( 2) у бегунов на длинные дистанции показатели кортикальной массы, диафизарного дизайна и силы, оцененные с помощью pQCT, были значительно выше, чем у нетренированного контроля, пропорционально равномерному изменению напряжений сжатия, изгиба и скручивания, поддерживаемых по всей кости (3).Напротив, вдоль стержня малоберцовой кости мы описали не менее пяти различных томографических областей с различными структурными особенностями, предполагая, что адаптация структуры малоберцовой кости к изгибу и кручению следует неоднородному рисунку вдоль стержня (5).
Рисунок 1 . Схематическое изображение двойной системы обратной связи [костный механостат (8)], которая контролирует структурную жесткость костей как функцию механического использования скелета.Остеоциты ощущают величину индуцированных штаммов и регулируют формирование и разрушение костной ткани остеобластами и кластерами (OB, OC) в своей среде. В результате моделирование кости ориентировано так, чтобы компенсировать любую направленную несоответствие структурной жесткости кости.
Следует отметить, что малоберцовая кость, по-видимому, мало страдает от длительного неиспользования, за исключением эпифизарных участков (12, 13). Это контрастирует с большим дефицитом минерализованной массы и различиями в геометрии дистального диафиза, очевидными в прилегающих голенях.Также было замечено, что возрастное снижение мышечной массы / силы у здоровых мужчин было связано с уменьшением массы большеберцовой кости, но не кортикальной массы малоберцовой кости (14). Кроме того, конструкция поперечного сечения нормального диафиза малоберцовой кости человека предполагает более неравномерное влияние вдоль кости изгибающих и скручивающих сил (как показывает распределение соответствующих значений моментов инерции поперечного сечения), чем сжимающих нагрузок ( как выявлено распределением значений площади коры) (5).Более того, противоречивые данные о структурных реакциях малоберцовой кости на упражнения были опубликованы в нескольких исследованиях на сегодняшний день (1, 15–18). Было показано, что малоберцовая кость невосприимчива к 9-месячным упражнениям с сопротивлением с вибрацией всего тела у женщин в постменопаузе (15), а у женщин в пременопаузе была структурно усилена при перекруте только высокоэффективной нагрузкой (1). У мужчин, тренирующихся в беге на короткие дистанции, у которых сканировался только участок в средней части диафиза малоберцовой кости, не сообщалось о различиях, связанных с тренировкой по структуре малоберцовой кости или объемному распределению МПК (16).Однако хоккеисты (которые ускоряются и поворачиваются со значительным тыльным сгибанием и выворотом стопы) обладали большей силой малоберцовой кости, чем бегуны (17), а футболисты демонстрировали более прочную кортикальную структуру малоберцовой кости в опоре, чем в ноге, бьющей ногой (18). .
Эти наблюдения предполагают, что, в отличие от большеберцовой кости, приспособляемость кортикальной структуры малоберцовой кости к механической среде может варьироваться по величине, типу и даже направлению и может давать положительные или отрицательные ответы на аналогичные виды механической стимуляции вдоль кости. с высокой специфичностью к сайту, а в некоторых случаях, возможно, непредсказуемым образом (19).Cristofolini et al. (8) показали различные структурные реакции малоберцовой кости и других костей ног на противоположные схемы стимуляции, которые нельзя объяснить теорией эластичности, и предположили, что костная ткань может демонстрировать несимметричное поведение в некоторых случаях, возможно, игнорируя некоторые аспекты. закона Вольфа и теории механостата (9). Другие наблюдения (20–24) созвучны этой точке зрения. Фактически, некоторые адаптации малоберцовой кости к различным видам механической стимуляции могут иметь как положительное, так и отрицательное влияние на функцию.Например, малоберцовая кость, более податливая для бокового изгиба, может быть несколько слабее, но при этом более эффективно накапливать энергию от мышечных сокращений при прыжках (25). Вопрос, по-видимому, заключается в том, насколько должна быть допущена деформируемость малоберцовой кости, чтобы способствовать биомеханическим характеристикам кости без существенного увеличения риска перелома.
В немногих доступных (поперечных) исследованиях воздействия физических упражнений на малоберцовую кость изучали только одно или не более 4 участков или только один пол.Ни одно исследование не описало реакцию на упражнения в мужской и женской малоберцовой кости, что позволило бы сравнить области, биомеханические и томографические описания которых предполагали бы существенно различающиеся механические нагрузки. Чтобы частично заполнить этот пробел, это исследование (также поперечное) было направлено на описание различий в структуре малоберцовой кости, оцененных с помощью pQCT, у тренированных бегунов на длинные дистанции и нетренированных контрольных лиц обоих полов и сравнение их с наблюдаемыми в соседних голенях. Рабочая гипотеза заключалась в том, что, в отличие от большеберцовой кости, структура малоберцовой кости бегунов должна демонстрировать некоторые региональные различия по сравнению со структурой нетренированных людей, которые могут быть больше связаны с функциональным поведением кости во время бега (с высокой избирательной значимостью). ), чем с улучшением прочности костей.
Материалы и методы
Участники исследования
Исследовали 60 здоровых, свободно активных молодых белых взрослых людей (30/30 мужчин / женщин), жителей городской зоны города Росарио, Аргентина. Ни у одной из них не было в анамнезе переломов или заболеваний, курения или употребления алкоголя или лечения, влияющего на скелет, и ни у одной из женщин в анамнезе не было нарушений менструального цикла.
Из этой выбранной группы 30 человек (15/15 мужчин / женщин) в возрасте 25–38 лет были задействованы как единственная, добровольная и самоконтролируемая группа в регулярном беге на длинные дистанции, состоящем из 3–5 тренировок в неделю, 10–10 16 км за сеанс, в течение 8–11 лет, со средней скоростью 11 км.2 ± 0,7 км / ч для мужчин и 10,3 ± 0,7 км / ч для женщин (группа бегунов) до момента исследования. В уникальном поперечном наблюдении их сравнивали с контрольной группой из 15/15 мужчин / женщин сопоставимого возраста. Последние были отобраны из свободно набранной выборки добровольных участников после публичного объявления, сделанного в рамках UGR (т. Е. В той же социальной среде, что и бегуны), избегая включения участников с чрезмерно большим или малым весом и ростом. внутри полов по отношению к соответствующим средним и стандартным отклонениям обученных групп, чтобы минимизировать влияние аллометрических ассоциаций оцениваемых переменных, которые было бы трудно нейтрализовать с помощью применяемых процедур корректировки.Все исследованные люди выполняли одинаковый регулярный образ повседневной активности, касающийся активности на работе, поездок на работу и обратно, а также рекреационных мероприятий, что было эквивалентно «умеренному» уровню активности, установленному Глобальным опросником по физической активности (GPAQ). (26). Контрольные группы никогда не обучались бегу или какой-либо другой дисциплине, требующей особого использования ног; следовательно, они считались активными (не ведущими сидячий образ жизни) нетренированными людьми.Возраст и антропометрические данные образцов, их длина большеберцовой кости (оцененная для томографических исследований — см. Ниже) и соотношение длины большеберцовой кости к росту тела приведены в таблице 1. Статистическая значимость межгрупповых различий внутри полов во всех группах. Вышеупомянутые переменные также указаны как мера степени однородности, достигнутой для соответствующих образцов.
Таблица 1 . Средние и стандартные значения возраста, массы тела, роста, индекса массы тела, длины большеберцовой кости и отношения длины большеберцовой кости к росту в исследуемых группах, а также тесты ANOVA различий в этих переменных между сидячими людьми и бегунами в пределах каждого пола.
Информированное согласие было получено каждым человеком перед включением в исследование. Исследование было одобрено Комитетом по этике больницы ( Comité de Ética, Hospital Provincial del Centenario , Росарио, Аргентина).
Измерения pQCT
Сканер XCT-2000 (Stratec, Германия) , версия программного обеспечения 5.0, использовался для сканирования всей доминирующей ноги каждого человека. Доза облучения составила около 0,9 мкЗв на сканирование (<20 мкЗв для всего исследования).Срезы имели толщину 2,5 мм, размер пикселя в плоскости 0,5 мм. Ранее сообщалось, что компьютерная процедура для серийного сканирования всей большеберцовой кости (2) была использована для анализа соответствующей длины соседней малоберцовой кости. Сканирование ног проводилось через каждые 5% длины ноги от проекции линии большеберцовой кости и таранной кости до суставной линии колена. Сканирования были пронумерованы от S5 (5% участок, расположенный на 5% от сканируемой длины проксимальнее большеберцового и таранного сустава) до S95 (95% участок, расположенный на 95% от сканируемой длины проксимальнее большеберцового и таранного сустава).Устройство позволяет делать не более 9 срезов за сеанс. Таким образом, каждую половину отсканированной длины ноги нужно было исследовать отдельно, и сканирование на S50 (начальная точка для сканирования проксимального сегмента ноги) не могло быть получено. Дистальный конец малоберцовой кости (аналогично большеберцовой лодыжке в качестве дистального ориентира) нельзя было сканировать ниже S5, поскольку размер поля не позволял ввести стопу. Таким образом, в общей сложности было получено 18 сканирований каждой малоберцовой и большеберцовой костей, и до сих пор любые ссылки на исследуемые кости относятся к описанной длине, взятой проксимально от S10 до S80 (т.е.е., 14 сканирований на человека) за точность и надежность измерений или расчетов. Пороговые значения для общей и кортикальной кости были выбраны на уровне 180,0 и 710,0 мг / см 3 , соответственно, с использованием параметров contmode 2, peelmode 2 и cortmode 1. Следующие показатели были получены, как разрешено. на каждом изученном сайте.
Кортикальные периметры и толщина
— Периметр надкостницы , мм.
— Эндокортикальный периметр , мм.
— Толщина кортикального слоя: Средняя толщина коркового слоя кости, автоматически заданная аппаратом, в мм.
Эти показатели описывают самые элементарные геометрические параметры, на которые напрямую влияет моделирование кости.
Индикатор «массы» кости
— Площадь кортикальной кости , мм 2 .
Этот показатель отражает количество доступной корковой ткани в срезе кости.Он был изучен как таковой, а также нормализован по массе тела (27), чтобы оценить влияние аллометрических факторов на определение наблюдаемых различий.
Минерализация костной ткани [и внутренняя жесткость (28)] Индикатор
— Объемная минеральная плотность коры (кортикальная vBMD) = кортикальный BMC (мг / мм толщины сканирования) / кортикальная область , в мг / см 3 [данные показаны только для диапазона S15-S75 участков кости как допускается толщиной коры (29)].
Этот показатель оценивает степень минерализации костной ткани, которая рассматривается как косвенный показатель ее внутренней жесткости (модуля упругости) (28).
Показатели архитектурной эффективности распределения корковых тканей в костном отделе
— Моменты инерции в поперечном сечении (MI) : Опорными осями для расчета MI были ось ML (x) (изгиб AP, MI, xMI) и ось AP (y) (изгиб ML, MI, yMI), в мм 4 .Полные суммы произведений площади каждого кортикального пикселя на его квадрат перпендикулярного расстояния к осям x и y центра масс изображения были получены после вращения системы осей до достижения максимального значения «y» оси AP. Значения xMI и yMI пропорциональны жесткости стержней кости при изгибе AP и ML соответственно. Все значения MI изучались после нормализации произведением массы тела на длину кости (bw * L) (27), чтобы минимизировать их аллометрические ассоциации.
— Отношение МИ малоберцовой кости к большеберцовой кости . YMI был также выражен как отношение между значениями его малоберцовой и большеберцовой костей в качестве дальнейшего аллометрического сравнения значений yMI между двумя костями.
— Соотношение yMI / xMI [«индекс формы» (30), безразмерный]: соотношение между значениями yMI и xMI, определенными на каждом участке кости. Этот индекс рассматривается как не связанный с размером тела индикатор относительного развития yMI по сравнению с xMI в тех же участках или областях кости.
— Коэффициент устойчивости (BR) = R / CtTh (безразмерный), где R — средний радиус диафизарного поперечного сечения, а CtTh — средняя толщина коры. Этот показатель пропорционален риску потери устойчивости диафиза при продольном изгибе.
— Индекс устойчивости к короблению (BRI) = 1 / BR (безразмерный). В данном исследовании этот индекс рассматривается как индикатор сопротивления диафиза разрушению при продольном изгибе (31).
Статистический анализ
Statistica (StatSoft Inc., USA, 2008) Использовано программного обеспечения. Средние и SE рассчитывались для каждого показателя отдельно у мужчин и женщин, у бегунов и контрольной группы внутри каждого пола и наносились на график по участкам сканирования для каждой кости. Распределение всех индикаторов pQCT по всей малоберцовой кости было исследовано, чтобы определить сайт-специфические различия по всей кости и сравнить их с наблюдаемыми для большеберцовой кости. Факторный дисперсионный анализ эволюции изучаемых показателей у мужчин и женщин на каждом участке двух костей («сайт-эффект») оценил интерактивные эффекты более высокого порядка во всех исследуемых группах («сексуальный эффект» и «тренировочный эффект»). .Процедура автоматически обнаруживала любую группу последовательных участков, в пределах которых «тренировочный эффект» обнаруживал значительные глобальные различия между обученными и нетренированными людьми в пределах каждого пола. Ни в одном случае статистически значимых различий для отдельных изолированных участков обнаружено не было. Таким образом, непрерывные сегменты костных диафизов, показывающие значимые результаты, могут быть объективно определены для каждого пола и выбраны для дальнейшего сравнения.
Количество людей в группе было больше, чем те, которые были проанализированы во всех наших 4 ранее опубликованных исследованиях с использованием одной и той же аналитической модели (2–5).Эффективность метода сравнения между бегунами и нетренированными людьми в пределах каждого пола для α = 0,05 варьировалась от 0,84 для определенного значимого сегмента, содержащего минимум 3 последовательных сайта, до минимум 0,99, когда 7 или более последовательных сайтов были включены в выбранные сегмент.
Результаты
Таблица 1 показывает относительную однородность тренированных и нетренированных выборок в отношении возраста и некоторых наиболее важных антропометрических характеристик для биологического определения всех изученных параметров кости.
На рис. 2 показана полная серия из 14 выбранных сканирований, сделанных с ноги одного из нетренированных людей, от самого проксимального (S80) до самого дистального (S10) участка.
Рисунок 2 . Примеры 14 выбранных сканирований, соответствующих ноге одного из нетренированных людей, взятых от самого проксимального участка (S80) до самого дистального участка (S10), как описано в разделе «Материалы и методы».
Сравнение данных бегуна и контрольной группы различается для показателей большеберцовой и малоберцовой костей.Наблюдаемые различия были в целом более очевидными у мужчин, чем у женщин, и в некоторых случаях проявляли некоторую специфичность к костным тканям, как описано ниже.
Индикатор костной массы (область кортикальной кости — рис. 3A)
В большеберцовой кости (слева) площадь коры у бегунов была значительно выше, чем в контрольной группе по всей кости у мужчин и вдоль центрально-проксимальной области у женщин, в то время как в малоберцовой кости (справа) площадь коры у бегунов была ниже, чем у контрольной группы. проксимальные (мужчины) или центрально-проксимальные области (женщины).Корректировка данных к массе тела (не показана) не повлияла на внутри- или межгрупповое поведение данных.
Рисунок 3 . Распределение средств и С.Е. площади поперечного сечения кортикальной кости (A) и объемной минеральной плотности (B) большеберцовой кости (левые графики) и малоберцовой кости (правые графики) бегунов (сплошные линии) и нетренированных (пунктирные линии) мужчин (красные кривые) и женщин (зеленые кривые) на всех исследованных участках вдоль костей. Показаны статистические значения различий между бегунами и нетренированными людьми в пределах каждого пола с помощью факторного дисперсионного анализа, а также соответствующие автоматически определенные интервалы между участками, показывающие значимые результаты.Вне указанных участков эти различия были незначительными.
Индикатор минерализации костей и жесткости тканей (28) (кортикальная vBMD — рис. 3B)
В голенях кортикальная vBMD была немного, но значительно ниже проксимально (от -1% до -3%) у мужчин и женщин-бегунов и выше в дистальном направлении (от +1 до + 4%) у мужчин-бегунов по сравнению с контрольной группой. В малоберцовых клетках кортикальная vBMD была значительно выше (от +2 до + 5%) у бегунов (только), чем в контрольной группе ниже S70.
Кортикальный периметр и толщина (Рисунок 4)
Только у бегущих мужчин перистальный периметр был значительно больше в центрально-проксимальной области большеберцовой кости и немного, но значительно меньше в направлении дистального конца малоберцовой кости по сравнению с нетренированным контролем (рис. 4А).Эти различия были в значительной степени уменьшены или нейтрализованы после корректировки по массе тела (не показано). Эндокортикальный периметр был значительно меньше у бегунов, чем у мужчин и женщин контрольной группы в дистальных отделах большеберцовых костей и только у мужчин (рис. 4B). Баланс этих различий привел к значительно большей толщине кортикального слоя у бегунов, чем у контрольной группы, вдоль большеберцовых костей у обоих полов, но только в центрально-дистальных отделах малоберцовых костей мужских костей (рис. 4C).
Рисунок 4 .Распределение средств и С.Е. поперечного сечения периостального (A) и эндокортикального (B) периметров и толщины коры (C) большеберцовой кости (левые графики) и малоберцовой кости (правые графики) бегуна (сплошные линии) и нетренированного (пунктирные) линии) мужчин (красные кривые) и женщин (зеленые кривые) на всех исследованных участках вдоль костей. Показаны статистические значения различий между бегунами и нетренированными людьми в пределах каждого пола с помощью факторного дисперсионного анализа, а также соответствующие автоматически определенные интервалы между участками, показывающие значимые результаты.Вне указанных участков эти различия были незначительными.
Индикаторы конструкции поперечного сечения кости (MI, «индекс формы», BRI — рисунки 5, 6)
В голенях оба [bw * L] ИМ были прогрессивно больше у бегунов, чем в контрольной группе, проксимальнее S30 у мужчин и S10 у женщин. Напротив, в фибулах скорректированные yMI и xMI варьировались по-разному. В то время как yMI был значительно на ниже у бегунов, чем у мужчин и женщин из контрольной группы практически по всей кости (Рисунок 5A), xMI не показал значительных различий (Рисунок 5B).
Рисунок 5 . Средство и С.Е. скорректированных на [bw * L] моментов инерции поперечного сечения для изгиба ML (yMI, A ) и AP изгиба (xMI, B ) большеберцовой кости (левые графики) и малоберцовой кости (правые графики) бегуна (сплошные линии) и нетренированных (пунктирные линии) мужчин (красные кривые) и женщин (зеленые кривые) на всех исследованных участках вдоль костей. Показаны статистические значения различий между бегунами и нетренированными людьми в пределах каждого пола с помощью факторного дисперсионного анализа, а также соответствующие автоматически определенные интервалы между участками, показывающие значимые результаты.Вне указанных участков эти различия были незначительными.
Несвязанный с размером тела «индекс формы» (нескорректированное соотношение yMI / xMI; рис. 6A) практически не показал изменений в голенях во всех группах. Напротив, в малоберцовой кости он был обычно выше у мужчин, чем у женщин в центрально-проксимальной области, и значительно ниже у бегунов, чем у контрольной группы (в среднем -18% у мужчин и -8% у женщин).
Рисунок 6 . Средство и С.Е. «индекса формы» (нескорректированное соотношение yMI / xMI) большеберцовой кости (левый график) и малоберцовой кости (правый график) (A) и отношения yMI малоберцовой кости / большеберцовой кости (B) бегуна (непрерывные линии) и нетренированных (пунктирные линии) мужчин (красные кривые) и женщин (зеленые кривые) на всех исследованных участках вдоль костей.Показаны статистические значения различий между бегунами и нетренированными людьми в пределах каждого пола с помощью факторного дисперсионного анализа, а также соответствующие автоматически определенные интервалы между участками, показывающие значимые результаты. Вне указанных участков эти различия были незначительными.
Соотношение yMI малоберцовой и большеберцовой костей (не связанное с размером тела) было ниже у всех бегунов, чем у контрольной группы по всем костям (рис. 6В).
BRI (также не связанный с размером тела) был значительно выше у бегунов, чем у контрольных мужчин (центрально-дистально в обеих костях) и женщин (только в дистальном отделе малоберцовой кости) (рис. 7).
Рисунок 7 . Средство и С.Е. индекса сопротивления изгибу, BRI = 1 / коэффициент изгиба) большеберцовой кости (левый график) (A) и малоберцовой кости (B) (правый график) бегуна (сплошные линии) и нетренированного (пунктирные линии) мужчин (красные кривые) и женщин (зеленые кривые) на всех исследованных участках вдоль костей. Показаны статистические значения различий между бегунами и нетренированными людьми в пределах каждого пола с помощью факторного дисперсионного анализа, а также соответствующие автоматически определенные интервалы между участками, показывающие значимые результаты.Вне указанных участков эти различия были незначительными.
Обсуждение
Целью этого поперечного исследования было описание различий в структуре кортикальной кости малоберцовой кости между тренированными бегунами и контрольной группой по всей длине кости и сравнение этих различий с различиями, наблюдаемыми в соседних большеберцовых костях тех же людей. Мы наблюдали локально-специфические различия в нескольких параметрах кортикальной кости малоберцовой кости, причем значения у тренированных людей в целом были подобны или ниже, чем наблюдаемые в контрольной группе, за исключением более высокой устойчивости к короблению в дистальном направлении.Эти результаты контрастируют с результатами, наблюдаемыми в большеберцовой кости, где структурные показатели прочности костей, как правило, были выше у тренированных людей.
Принято считать, что длительная механическая стимуляция любой подвижной кости усиливает, а не ослабляет ее структуру, и наоборот (32). В этом исследовании различия, наблюдаемые между голенями бегунов, соответствовали этой идее, как и ожидалось после предыдущего наблюдения (3). Однако данные по малоберцовой кости выявили (1) различное поведение индикаторов медиолатеральной жесткости и жесткости переднего изгиба, yMI и xMI, у бегунов, чем в контрольной группе, и (2) различное поведение межгрупповых различий в yMI (уменьшение бегунов) и BRI (увеличение бегунов) к дистальному концу кости.Эти различия обычно более очевидны в мужских костях, чем в женских, возможно, из-за различий в мышечной силе и гормональном статусе, которые могут оказывать прямое влияние на кости, которые, как известно, обладают некоторой специфичностью к костной оболочке и участку (33–36).
Распределение наблюдаемых межгрупповых различий по каждой кости также было контрастным. Фактически, в голенях бегунов различия в показателях изгибных напряжений AP и ML (xMI, yMI) последовательно увеличивались параллельно в проксимальном направлении, постепенно улучшая способность конструкции поперечного сечения противостоять естественным воздействиям. вызванные тренировкой напряжения при изгибе и кручении по сравнению с нетренированным контролем, как описано ранее (3).Напротив, в малоберцовой кости бегунов каждый из двух ИМ, а также ИМР изменяются по-разному в кости, что позволяет предположить, что у людей, подвергшихся одной и той же тренировке, малоберцовая кость может демонстрировать либо более высокую, либо более низкую жесткость кости, чем у нетренированных людей. люди, в зависимости от области кости и вида рассматриваемого напряжения (изгиб ML или AP, коробление).
Кроме того, независимо от природы задействованных механизмов, различия в показателях малоберцовой кости между бегунами и контрольной группой были связаны с некоторым очевидным несоответствием между наблюдаемыми различиями в массе / плотности малоберцовой кости и в показателях конструкции / прочности, главным образом обусловленных региональными различиями в периостальный и эндостальный периметры.Фактически, в центрально-дистальной области малоберцовых костей бегуна, несмотря на сходную костную массу, толщина коры была больше, чем в контрольной группе. Кроме того, жесткость на изгиб ML (по оценке yMI) была ниже, чем в контроле, по всей кости, в то время как жесткость на изгиб A-P (по оценке xMI) была одинаковой в обеих группах, независимо от региональных различий в костной массе. Это контрастирует с обычно более высокими значениями всех показателей массы и дизайна / силы, наблюдаемыми в большеберцовых костях тех же людей в этой и аналогичной ранее изученной выборке (3).Следовательно, наблюдаемые различия в развитии ИМ малоберцовой кости должны отражать различий в проксимальном и дистальном поведении моделирования и / или ремоделирования кости.
Более высокое сопротивление короблению (BRI), наблюдаемое дистально у малоберцовых костей бегунов по сравнению с контрольной группой, также может быть связано с различиями во всей костной массе, структуре и минерализации. Фактически, как BRI (пропорциональный толщине коры), так и vBMD коры (общий коррелят жесткости костной ткани) были выше у бегунов в этой области.Имеются некоторые свидетельства того, что эти различия, биомеханически противоположные отрицательным различиям, наблюдаемым в жесткости изгиба ML (yMI), могут быть объяснены большей чувствительностью к механической нагрузке в эндокортикальной области, чем на поверхности надкостницы (37), что определяется системными (не -направленные) факторы («антимеханиостат » ) (38).
Приведенные выше предложения по объяснению контрастирующего поведения различных индикаторов в малоберцовых костях наших бегунов [в соответствии с поразительными структурными различиями между костями, которые мы уже наблюдали в ногах с хронической иммобилизацией (13)] согласуются с нашим описанием пяти морфологически различных области по всей малоберцовой кости человека, в которых некоторые структурные показатели сильно различались между участками (5).Это говорит о том, что кость может по-разному реагировать на разные виды штаммов с большой сайт-специфичностью. Наблюдение за разными реакциями на упражнения структурных показателей костей, расположенных в одной конечности или в разных областях одной и той же кости, не ново (20, 23). Было показано, что характер некоторых изменений, вызванных физической нагрузкой, в некоторых случаях отрицательный, с возможной ассоциацией с местным снижением образования или активности остеобластов (22, 39).
В любом случае, эти результаты согласуются с нынешним представлением о том, что «обычный уровень деформации», к которому, по-видимому, адаптируется костная ткань, не является постоянным, а зависит от местоположения скелета, типа деформации, градиента деформации и истории нагрузки (19 , 33, 34, 40–43).В малоберцовой кости бег мог вызвать повторяющиеся нагрузки при изгибе AP и ML (17, 44), и многие факторы (не оцениваемые в этом исследовании) могли повлиять на тип напряжения, вызываемого малоберцовой костью при беге на длинные дистанции, включая поведение голеностопного сустава и дистального большеберцового синдесмоза, а также жесткость межкостной перепонки (6, 45).
Если вышеприведенные предположения верны, то наши результаты также предполагают, что поведение малоберцовой кости у наших хронически тренированных бегунов выходит за рамки наших традиционных знаний о реакции костей на механическую среду, управляемую костным механостатом (9).В соответствии с этой интерпретацией поперечные исследования на животных показали, что рост костей, вызванный нагрузкой, не может быть напрямую связан с индуцированными локальными деформациями во всех случаях (24, 46).
Приведенные выше интерпретации согласуются с некоторыми филогенетическими наблюдениями. Фактически, эволюционные пути малоберцовой кости колеблются от регионально-специфической прочности или гибкости в соответствии с потребностями выживания даже у таксономически близких видов, включая гоминоидов (17, 45). Следуя этой идее, можно предположить, что в малоберцовых клетках наших бегунов, как правило, большая податливость к изгибу ML по сравнению с контролем может удобно улучшить способность кости накапливать упругую энергию во время сокращения локально вставленных мышц, которые воздействуют на стопа во время бега / прыжков (25, 47–49).С другой стороны, ослабление проксимальной и дистальной конструкции малоберцовой кости относительно изгиба ML может увеличить риск переломов изгиба ML. Однако это очевидное неудобство можно, по крайней мере, частично преодолеть за счет увеличения прочности на изгиб в дистальном направлении, которое также наблюдалось. Это может снизить риск наиболее распространенных (коробление) переломов в наиболее критической [дистальной (50)] области кости.
Следовательно, в соответствии с нашей гипотезой, наши результаты можно было бы легче объяснить, если бы малоберцовая кость могла отчетливо реагировать на разные типы штаммов в разных регионах , как это наблюдалось в локтевой коже (19, 51) и в in vitro исследования на клеточном уровне биологической организации (52).Как подчеркнул Рафф (19), (1) «распределение деформации в костях, которые менее специализированы для беглого передвижения, более точно соответствуют традиционным ожиданиям большей прочности костей в направлениях с более высоким напряжением, особенно во время энергичных движений» (51) и (2 ) «Некоторая степень изгиба может быть полезна для костной ткани, поддерживая деформации в пределах« оптимального обычного »окна (53), избегая потенциально катастрофических деформаций в« необычных »ориентациях», как было замечено в этом исследовании. Таким образом, костная структура может быть генетически сконструирована в некоторых случаях для ограничения штаммов более предсказуемым паттерном, а не строго для минимизации штаммов (48, 53, 54).
Другими словами, наши результаты позволяют предположить, что малоберцовая кость может рассматриваться как «менее предсказуемая» кость, чем большеберцовая кость, причем причины такого различия как филогенетические, так и механические (19). Эта интерпретация согласуется с предположением, что , а не математические правила оптимизации архитектуры кости, кажется, есть просто биологический процесс, который адаптирует структуру кости к механическим требованиям, адекватным для эволюционной выносливости (55, 56).
Ограничения исследования
Поперечный характер исследования исключает любую ссылку на «улучшения» или «ухудшение» изучаемых показателей как непосредственно полученные в результате тренировки, тем самым ограничивая обсуждение наблюдаемых эффектов простыми сравнениями между особенностями костей изучаемых групп.Фактически, результаты можно, по крайней мере частично, объяснить предвзятостью самоотбора, учитывая, что спортсмены выбирали свои дисциплины по собственному желанию. Однако наблюдаемая антропометрическая однородность образцов, поправки на ИМ к массе тела и длине кости, поведение не зависящего от размера «индекса формы» и сравнения, проведенные между данными ИМ малоберцовой и большеберцовой костей одних и тех же людей, должны были свести к минимуму любые помехи от аллометрии коррелируют с описанными межгрупповыми различиями.Следовательно, различное поведение распределения массы кортикальной кости в большеберцовой и малоберцовой костей между бегунами и контрольной группой можно с полным основанием рассматривать как «тренировочный эффект». Тем не менее, мы думаем, что для подтверждения наших выводов и выводов потребуются дальнейшие специально разработанные лонгитюдные исследования.
Число особей в группе (15), хотя и несколько больше, чем количество людей, отобранных для наших предыдущих аналогичных исследований (1–5), можно рассматривать как относительно небольшое. Однако приемлемая эффективность исследования и статистическая сила большинства наблюдаемых различий подтверждают нашу интерпретацию представленных результатов.В любом случае потребуются дальнейшие исследования с большим количеством людей (и более широким диапазоном возрастов), чтобы поддержать нашу интерпретацию настоящих результатов.
В исследованную выборку вошли только здоровые, активные (не ведущие сидячий образ жизни) взрослые мужчины и женщины в пременопаузе, которые либо не тренировались, либо тренировались в беге на длинные дистанции в течение нескольких лет. Таким образом, выводы следует ограничить этими конкретными экспериментальными условиями.
Модель исследования была ограничена определением характеристик костей, которые можно оценить с помощью pQCT, т.е.е., только к тем, которые являются производными от изменений минерализации и геометрии изучаемых костей и подвержены влиянию этих изменений.
Выводы
Это исследование предоставляет некоторые оригинальные доказательства поразительного, «неканонического» поведения малоберцовой кости человека в отношении ее структурной реакции на механическую среду по сравнению с соседней большеберцовой костью. В большеберцовой кости у бегунов обычно более крупный и сильный диафиз. Однако в малоберцовой кости у бегунов наблюдались диафизы, которые были несколько меньше по размеру и меньшей структурной прочностью по сравнению с бегунами.
Эти различия, более очевидные у мужчин, чем у женщин, могли усилить способность малоберцовой кости вносить вклад в оптимизацию быстрого бега, несмотря на общее ослабление кости при боковом сгибании и независимо от различий, наблюдаемых в костной массе. Тем не менее, прочность на изгиб костей, казалось, была улучшена на ее дистальном конце, который является местом, наиболее подверженным переломам.
Эти данные подтверждают идею о том, что функциональная адаптация костей сложна и ее нелегко предсказать, основываясь на нашем нынешнем понимании этого процесса.Исследование предполагает, что механическая нагрузка может влиять на разные кости по-разному, за пределами объема, предлагаемого в настоящее время теорией механостата, не только в отношении устойчивости к переломам, но и в отношении других характеристик кости, которые могут иметь некоторые выборочные коннотации.
Заявление о доступности данныхНаборы данных, созданные для этого исследования, доступны по запросу соответствующему автору.
Заявление об этикеИсследования с участием людей были рассмотрены и одобрены Комите де Этика, Провинциальный госпиталь дель Сентенарио, Росарио, Аргентина.Пациенты / участники предоставили письменное информированное согласие на участие в этом исследовании.
Авторские взносы
RC, GC и JF внесли свой вклад в концепцию и дизайн исследования. LP и NP отвечали за сбор данных. SL и LN отвечали за данные и статистический анализ. JF написал первый черновик рукописи. JR, AI и JF предоставили интерпретацию результатов. JF и AI написали разделы рукописи. Все авторы внесли свой вклад в доработку рукописи, прочитали и одобрили представленную версию.
Финансирование
Это исследование было поддержано грантом (PIP 0435/2015) Consejo de Investigaciones Científicas y Técnicas (CONICET, Аргентина). НП и ЛП были товарищами по УГР. LN был сотрудником CONICET.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Список литературы
1.Ранталайнен Т., Никандер Р., Хейнонен А., Суоминен Х., Сиеванен Х. Геометрия диафиза в зависимости от направления и распределение минеральной массы большеберцовой и малоберцовой костей: исследование pQCT женщин-спортсменов, представляющих различные типы нагрузок. Calcif Tissue Int . (2010) 86: 447–54. DOI: 10.1007 / s00223-010-9358-z
PubMed Аннотация | CrossRef Полный текст | Google Scholar
2. Capozza RF, Feldman S, Mortarino P, Reina PS, Schiessl H, Rittweger J, et al. Структурный анализ большеберцовой кости человека с помощью томографических (pQCT) серийных сканирований. Дж Анат . (2010) 216: 470–81. DOI: 10.1111 / j.1469-7580.2009.01201.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
3. Фельдман С., Капоцца Р.Ф., Мортарино П.А., Рейна А.С., Ферретти Дж.Л., Риттвегер Дж. И др. Влияние места и пола на структуру голени у бегунов на длинные дистанции и неподготовленных людей. Медико-спортивные упражнения . (2012) 44: 1580–8. DOI: 10.1249 / MSS.0b013e31824e10b6
PubMed Аннотация | CrossRef Полный текст | Google Scholar
4.Capozza RF, Rittweger J, Reina PS, Mortarino P, Nocciolino LM, Feldman S и др. Связь между диафизарной структурой и массой и плотностью кортикальной кости большеберцовых костей здоровых, ведущих сидячий образ жизни и тренированных мужчин и женщин, оцениваемая с помощью pQCT. J Взаимодействие с нейронами опорно-двигательного аппарата . (2013) 13: 195–205.
PubMed Аннотация | Google Scholar
5. Коинтри Г. Р., Ноччолино Л., Ирландия А., Холл Н. М., Кричбаумер А., Ферретти Д. Л. и др. Структурные различия в свойствах корковой оболочки верхней и нижней малоберцовой кости человека, как описано с помощью серийных сканирований pQCT.Биомеханическая интерпретация. Кость . (2016) 90: 185–94. DOI: 10.1016 / j.bone.2016.06.007
PubMed Аннотация | CrossRef Полный текст | Google Scholar
6. Ван К., Уиттл М., Каннингем Дж., Кенрайт Дж. Фибула и ее связки в передаче нагрузки и устойчивости голеностопного сустава. Clin Orthop Relat Res . (1996) 330: 261–70. DOI: 10.1097 / 00003086-199609000-00034
CrossRef Полный текст | Google Scholar
7. Функ Дж. Р., Радд Р. В., Керриган Дж. Р., Крэндалл Дж.Линия действия в большеберцовой кости при осевом сжатии голени. J Biomech. (2007) 40: 2277–82. DOI: 10.1016 / j.jbiomech.2006.10.012
PubMed Аннотация | CrossRef Полный текст | Google Scholar
8. Кристофолини Л., Конти Дж., Ющик М., Кремонини С., Ван Синт Ян С., Висконти М. Структурное поведение и распределение деформации длинных костей нижних конечностей человека. Дж Биомех . (2010) 43: 826–35. DOI: 10.1016 / j.jbiomech.2009.11.022
CrossRef Полный текст | Google Scholar
9.Frost HM. редактор Парадигма скелетной физиологии штата Юта, Том I. Кости и кости . Афины: ISMNI (2002).
Google Scholar
13. Ирландия A, Capozza RF, Cointry RG, Nocciolino L, Ferretti JL, Rittweger J. Незначительные эффекты неиспользования на малоберцовую кость человека не объясняются размером или геометрией кости. Остеопорос Инт . (2017) 28: 633–41. DOI: 10.1007 / s00198-016-3779-0
CrossRef Полный текст | Google Scholar
14. Макнил С.Дж., Реймер Г.Х., Доэрти Т.Дж., Марш Г.Д., Райс К.Л.Геометрия несущей и ненесущей кости ног молодых, старых и очень старых мужчин. Calcif Tissue Int . (2009) 85: 22–30. DOI: 10.1007 / s00223-009-9261-7
PubMed Аннотация | CrossRef Полный текст | Google Scholar
15. Stolzenberg N, Belavý DL, Beller G, Ambrecht G, Semler J, Felsenberg D. Сила и плотность костей с помощью pQCT у женщин с остеопенией в постменопаузе после 9 месяцев резистивных упражнений с вибрацией всего тела или проприоцептивных упражнений. J Взаимодействие с нейронами опорно-двигательного аппарата . (2013) 13: 66–76.
Google Scholar
16. Ранталайнен Т., Дакхем Р.Л., Суоминен Х., Хейнонен А., Ален М., Корхонен М.Т. Особенности костей среднего вала большеберцовой и малоберцовой костей у молодых и старших спринтеров и мужчин, не занимающихся спортом. Calcif Tissue Int . (2014) 95: 132–40. DOI: 10.1007 / s00223-014-9881-4
PubMed Аннотация | CrossRef Полный текст | Google Scholar
18. Харт Н.Х., Ньютон РУ, Вебер Дж., Спитери Т., Ранталайнен Т., Доббин М. и др.Функциональные основы асимметричной морфологии скелета нижней части тела профессиональных австралийских футболистов-профессионалов. J Strength Cond Res. (2018). DOI: 10.1519 / JSC.0000000000002841. [Epub перед печатью].
PubMed Аннотация | CrossRef Полный текст | Google Scholar
19. Ruff CB, Holt B., Trinkaus E. Кто боится Большого Плохого Вольфа?: «Закон Вольфа» и функциональная адаптация костей. Am J Phys Anthropol . (2006) 129: 484–98. DOI: 10.1002 / ajpa.20371
PubMed Аннотация | CrossRef Полный текст | Google Scholar
21.Мацуда Дж. Дж., Зернике Р. Ф., Вайлас А. С., Педрини В. А., Педрини-Милле А., Мейнард Дж. А.. Структурная и механическая адаптация незрелой кости к физическим нагрузкам. J Appl Physiol. (1986) 60: 2028–34. DOI: 10.1152 / jappl.1986.60.6.2028
PubMed Аннотация | CrossRef Полный текст | Google Scholar
23. Основная РП. Онтогенетические взаимосвязи между окружающей средой штамма in vivo , гистоморфометрией кости и ростом в козьей лучевой области. J Anat. (2007) 210: 272–93.DOI: 10.1111 / j.1469-7580.2007.00696.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
24. Уоллес И.Дж., Демес Б., Монгл С., Пирсон О.М., Полк Д.Д., Либерман Д.Е. Формирование кости, вызванное физической нагрузкой, плохо связано с величиной локального напряжения в голени овцы. PLoS ONE. (2014) 9: e99108 doi: 10.1371 / journal.pone.0099108
PubMed Аннотация | CrossRef Полный текст | Google Scholar
25. Райан TM, Шоу CN. Изящество современного скелета Homo sapiens является результатом снижения биомеханической нагрузки. Proc Natl Acad Sci USA . (2015) 112: 372–7. DOI: 10.1073 / pnas.1418646112
PubMed Аннотация | CrossRef Полный текст | Google Scholar
26. Булл Ф.К., Маслин Т.С., Армстронг Т. Глобальный вопросник по физической активности (GPAQ): исследование надежности и валидности в девяти странах. J Phys Act Health. (2009) 6: 790–804. DOI: 10.1123 / JPAH.6.6.790
PubMed Аннотация | CrossRef Полный текст | Google Scholar
29. Луи О, Вилнекер Дж., Сойкенс С., Ван дер Винкель П., Осто М.Оценка толщины коры при помощи периферической количественной компьютерной томографии: точность оценивается на образцах радиуса. Остеопорос Инт . (1995) 5: 446–9. DOI: 10.1007 / BF01626606
CrossRef Полный текст | Google Scholar
30. Рафф CB, Hayes WC. Геометрия поперечного сечения бедренных и большеберцовых костей Pecos Pueblo — биомеханическое исследование. II. Пол, возраст и боковые отличия. Am J Phys Anthropol . (1983) 60: 383–400. DOI: 10.1002 / ajpa.1330600309
PubMed Аннотация | CrossRef Полный текст | Google Scholar
31.Печина М., Рушковский И., Муфтик О., Античевич Д. Малоберцовая кость в клинической и экспериментальной оценке теории функциональной адаптации кости. Coll Antropol (Загреб) . (1982) 6: 197–206.
Google Scholar
33. Lorentzon M, Swanson C, Andersson N, Mellström D, Ohlsson C. Свободный тестостерон — положительный результат, тогда как свободный эстрадиол — отрицательный показатель размера кортикальной кости у молодых шведских мужчин: исследование GOOD. J Bone Miner Res . (2005) 20: 1334–41.DOI: 10.1359 / JBMR.050404
PubMed Аннотация | CrossRef Полный текст | Google Scholar
34. Paschalis EP, Gamsjaeger S, Hassler N, Klaushofer K, Burr D. Истощение гормонов яичников по-разному влияет на качество кортикальной кости на разных оболочках скелета. Кость . (2017) 95: 55–64 DOI: 10.1016 / j.bone.2016.10.029
PubMed Аннотация | CrossRef Полный текст | Google Scholar
35. Риггс Б.Л., Мелтон Дж. III, Робб Р.А., Кэмп Дж. Дж., Аткинсон Э. Дж., Петерсон Дж. М. и др.Популяционное исследование возрастных и половых различий в объемной плотности, размере, геометрии и структуре костей на разных участках скелета. J Bone Miner Res . (2004) 19: 1945–54. DOI: 10.1359 / jbmr.040916
PubMed Аннотация | CrossRef Полный текст | Google Scholar
37. Биркхольд А.И., Рази Х., Дуда Г.Н., Вейнкамер Р., Чека С., Вилли Б.М. Поверхность надкостницы менее чувствительна к механическим воздействиям, чем эндокортикальная. Национальная научная репутация . (2016) 6: 23480. DOI: 10,1038 / srep23480.
CrossRef Полный текст | Google Scholar
39. Уоллес И. Дж., Пагнотти Дж. М., Рубин-Сиглер Дж., Наехер М., Копес Л. Е., Джудекс С. и др. Очаговое улучшение скелета при выполнении упражнений коррелирует с реакцией мезенхимальных стволовых клеток костного мозга, а не с пиковыми внешними силами. J Exp Biol. (2015) 218: 3002–9. DOI: 10.1242 / jeb.118729
PubMed Аннотация | CrossRef Полный текст | Google Scholar
41. Сие И.Ф., Роблинг АГ, Амброзиус В.Т., Берр Д.Б., Тернер Ч.Механическая нагрузка диафизарной кости in vivo: порог деформации для остеогенного ответа зависит от местоположения. J Bone Miner Res . (2001) 16: 2291–7. DOI: 10.1359 / jbmr.2001.16.12.2291
PubMed Аннотация | CrossRef Полный текст | Google Scholar
42. Currey JD. редактор Кости: структура и механика . Принстон: Издательство Принстонского университета (2002).
Google Scholar
43. Judex S, Gross TS, Zernicke RF. Градиенты деформации коррелируют с участками костеобразующих поверхностей в скелете взрослого человека. J Bone Miner Res. (1997) 12: 1737–45. DOI: 10.1359 / jbmr.1997.12.10.1737
PubMed Аннотация | CrossRef Полный текст | Google Scholar
44. Sparacello VS, Marchi D, Shaw CN. Важность рассмотрения устойчивости малоберцовой кости при выводе моделей мобильности прошлых популяций. В: Карлсон К.Дж., Марчи Д., редакторы. Реконструкция мобильности: экологические, поведенческие и морфологические детерминанты . Нью-Йорк, штат Нью-Йорк: Springer (2014). DOI: 10.1007 / 978-1-4899-7460-0_6
CrossRef Полный текст | Google Scholar
46.Демес Б., Куин И-Х, Стерн Дж. Т., Ларсон С. Г., Рубин СТ. Паттерны деформации голени макака во время функциональной активности. Am J Phys Anthropol . (2001) 116: 257–65 DOI: 10.1002 / ajpa.1122
PubMed Аннотация | CrossRef Полный текст | Google Scholar
49. Хаджинс Б., Шарфенберг Дж., Триплетт Н. Т., Макбрайд Дж. М.. Взаимосвязь между способностью прыгать и бегом на различных дистанциях. J Strength Condition Res . (2013) 27: 563–7. DOI: 10.1519 / АО.0b013e31827e136f
PubMed Аннотация | CrossRef Полный текст | Google Scholar
51. Шаффлер М.Б., Бурр Д.Б., Юнгерс В.Л., Руфф С.Б. Структурно-механические показатели специализации конечностей приматов. Folia Primatol (Базель) . (1985) 45: 61–75. DOI: 10.1159 / 000156218
PubMed Аннотация | CrossRef Полный текст | Google Scholar
52. Ватса А., Бреулс Р.Г., Семейнс К.М., Лосось П.Л., Смит Т.Х., Кляйн-Нуленд Дж. Морфология остеоцитов в малоберцовой кости и свода черепа — играет ли роль механочувствительность? Кость .(2008) 43: 452–8. DOI: 10.1016 / j.bone.2008.01.030
PubMed Аннотация | CrossRef Полный текст | Google Scholar
53. Ланьон ЛЭ, Рубин СТ. Функциональная адаптация в скелетных структурах. В: Hildebrand M, Bramble DM, Liem KF, Wake DB, редакторы. Функциональная морфология позвоночных . Кембридж, Массачусетс: Belknap Press (1985). п. 1–25. DOI: 10.4159 / harvard.9780674184404.c1
CrossRef Полный текст | Google Scholar
56. Пирсон О.М., Либерман Д.Е. Старение по «закону» Вольфа: онтогенез и реакции на механическую нагрузку в кортикальном слое кости. Yearb Phys Anthropol. (2004) 47: 63–69. DOI: 10.1002 / ajpa.20155
CrossRef Полный текст | Google Scholar
Анатомическая вариация большеберцовой кости — анализ основных компонентов
Это исследование было проведено в соответствии с национальным законодательством Бельгии, исследования на трупах не подпадают под действие бельгийского закона об исследованиях на людях от 05.07.2004. Следовательно, исследование проводилось в соответствии с Законом о конфиденциальности от 12.08.1992.
Сбор данных
79 В исследование были включены двусторонние тотальные большеберцовые кости из базы данных судебно-медицинской компьютерной томографии.Средний возраст включенных пациентов составил 50,6 (± 17,9 SD) лет, всего мы включили 42 мужчин и 37 женщин. Средняя длина составляла 168,8 мм (± 10,2 мм стандартное отклонение), а средний вес составлял 71,0 (± 19,0 стандартное отклонение) килограмма. Все включенные пациенты имели бельгийское гражданство. Исключение было основано на наличии переломов или любых других патологических признаков на компьютерной томографии. КТ-сканирование было выполнено с использованием компьютерного томографа Siemens SOMATOM Definition Flash. Параметры сбора были следующие: напряжение трубки 120 кВп, ток рентгеновской трубки 480 мА, толщина среза 1 мм, размер матрицы 512 × 512 пикселей и размер пикселя 1.52344 мм. Двусторонние тотальные большеберцовые кости сегментировали с помощью Mimics Innovation Suite 19.0 (Materialise, Бельгия). Большеберцовые кости были сегментированы с использованием инструмента CT Bone Segmentation, доступного в Mimics 19. Была выбрана точка на коре большеберцовой кости с пороговым значением -389 и чувствительностью 0. Порог маски был установлен на уровне 226–3056 HU, в качестве параметров финишной обработки было выбрано расстояние закрытия промежутка в 2 пикселя и были заполнены длинные кости. Деталь была рассчитана на основе маски с использованием протокола высокого качества, который включает 2 итерации сглаживания с коэффициентом сглаживания 0.5. Это также включает уменьшение треугольника с использованием усовершенствованного метода кромок (допуск 0,05 мм, угол кромки 10 мм, 10 итераций).
Реконструированные трехмерные голени были выровнены в соответствии с анатомической осью, как было предложено Международным обществом биомеханики 19 . Сначала были определены 4 ориентира: кончик медиальной лодыжки (MM), кончик боковой лодыжки (LM), самая медиальная точка на границе медиального мыщелка большеберцовой кости (MC) и самая латеральная точка на границе латеральный мыщелок большеберцовой кости (LC).Затем была определена точка между лодыжками, на полпути между MM и LM. Межмыщелковая точка была определена на полпути между MC и LC. Наконец, ось была определена как линия, пересекающая как межлопаточную, так и межмыщелковую точки.
Полученные трехмерные сетки были импортированы в 3-matic (Materialize, Бельгия) и оптимизированы следующим образом. Сначала была выполнена операция намотки с расстоянием закрытия зазора 5,0 мм, полученным смещением 0,35 мм и 0,5 мм мельчайших деталей.Во-вторых, была проведена операция адаптивного исправления сетки с целевой длиной ребра треугольника 1,8 мм и с сохранением контуров поверхности. Наконец, сетка была сглажена с коэффициентом сглаживания 0,7 для получения сеток хорошего качества.
Анализ главных компонентов
Для выполнения PCA требуются соответствующие сетки. Соответствие сетки было достигнуто путем деформации одной выбранной исходной большеберцовой кости (самой длинной большеберцовой кости) каждой другой целевой большеберцовой кости посредством нежесткой регистрации. Источник был зарегистрирован в целевых костях.Во время нашей нежесткой регистрации источник сначала жестко регистрируется для цели. Однако все кости-мишени не обязательно расположены в одном и том же месте в пространстве. Чтобы выполнить PCA, все целевые кости должны быть выровнены, и поэтому перед PCA было выполнено дополнительное выравнивание всех зарегистрированных целевых костей по источнику. Структура итеративной регистрации (Non Rigid Registration) была основана на Danckaers et al . 20 и был реализован в MATLAB (MathWorks, Натик, Массачусетс, США).Во время регистрации поверхности исходная сетка деформируется до целевой сетки. Во-первых, источник жестко привязан к цели и масштабируется. Затем выполняется итеративная нежесткая регистрация. На каждой итерации сначала идентифицируются соответствующие точки. Это достигается с помощью трассировки лучей: луч создается вдоль нормали каждой вершины источника и вычисляется его конечная точка пересечения с целевой геометрией. Вычисляется угол между нормалью вершины источника и нормалью грани цели.Если этот угол меньше 45 градусов, ориентация поверхности в двух точках считается одинаковой, а точки — соответствующими. В-третьих, эти соответствующие точки вводятся для алгоритма регистрации N-ICP-T, описанного Amberg et al . 18,21 . После выполнения нежесткой регистрации все большеберцовые кости были выровнены с помощью анализа Procrustes, и PCA был выполнен в Matlab (Mathworks, США). В PCA рассчитывалась средняя форма большеберцовой кости и способы ее изменения или главные компоненты (PC).{n} {w} _ {i} {p} _ {i} $$
В котором y — случайная большеберцовая кость, x — средняя сетка большеберцовой кости, w соответствует весовому коэффициенту, а p обозначает режим вариации или ПК.
Важным свойством этих ПК является то, что изменения формы, присутствующие в каждом компоненте, не зависят от изменений формы в других компонентах. Анатомическое описание выполнено для первых пяти ПК. Сначала для каждого компонента рассчитывалось стандартное отклонение. Во-вторых, чтобы визуализировать влияние одного конкретного ПК на среднюю ключицу, облака точек были сгенерированы из SSM, для которого только этому конкретному ПК был присвоен весовой коэффициент -3SD (стандартное отклонение) и +3 SD.Для описания ПК облака точек средней ключицы и каждый режим вариации (-3SD и 3 SD) были импортированы в 3-matic и построены с использованием автоматических настроек сетки (распределение точек: равномерное, плавное отключено). Для оценки качества SSM были выполнены два измерения. Во-первых, была оценена компактность, она соответствует количеству ПК, необходимых для описания фиксированного заданного процента вариации. Во-вторых, было вычислено обобщение. Это число показывает, насколько хорошо случайная большеберцовая кость может быть описана с помощью SSM, путем вычисления среднего расстояния между исходной сеткой большеберцовой кости и сеткой, полученной с помощью SSM 18 .
Описание анатомических параметров
После создания сетки было измерено в общей сложности пять морфологически важных параметров (длина, объем, диаметр, наклон большеберцового плато и ориентация малоберцовой вырезки) на основе средней формы большеберцовой кости левой и правой 3D-модели, а также формы большеберцовой кости −3SD и + 3SD первых пяти компонентов. Сначала измеряли длину от кончика межмыщелкового возвышения до кончика медиальной лодыжки по анатомической оси (как описано выше).Затем большеберцовая кость была разделена на три сегмента, сделав поперечные сечения (сечения, перпендикулярные анатомической оси) на 20% и 80% длин большеберцовой кости, как показано на рис. 1. Это позволило 3-matic определить объемы. проксимального, среднего и дистального сегментов по отдельности. Третье поперечное сечение было выполнено на 50%. На каждом поперечном сечении был сделан двухмерный контур контура большеберцовой кости, пересекающего эти поперечные срезы. Используя эти двухмерные очертания контура большеберцовой кости, были измерены наибольший диаметр на 20%, 50% и 80% длины большеберцовой кости.Затем были измерены наклоны медиального и латерального плато большеберцовой кости (рис. 2А). Наклон большеберцовой кости определяли как угол между поперечной плоскостью (перпендикулярной плоскости к оси большеберцовой кости) на сагиттальном изображении и наклоном плато большеберцовой кости 22 . Наклон медиального плато большеберцовой кости определяли как линию, соединяющую самую переднюю точку на границе суставной поверхности медиального мыщелка большеберцовой кости (AMC) и самую заднюю точку на границе суставной поверхности медиального мыщелка большеберцовой кости. (ЧВК).То же самое было сделано для латерального плато большеберцовой кости. Наконец, была определена ориентация малоберцовой вырезки. Это было сделано путем подгонки касательной плоскости к каждой большеберцовой кости так, чтобы она перекрывала малоберцовые выемки перпендикулярно поперечной плоскости. Ориентация малоберцовой вырезки определялась как углы, измеренные между этими касательными плоскостями и корональной плоскостью большеберцовой кости.
Рисунок 1Измерение длины, объема и диаметра. Измерения проводились в указанной системе координат.Показаны латеромедиальное (LM), задне-переднее (PA) и нижне-верхнее (IS) направления, при этом направление IS соответствует анатомической оси.
Рисунок 2Измерение ( A ) наклона плато большеберцовой кости и ( B ) ориентации малоберцовой вырезки. Измерения проводились в указанной системе координат. Показаны латеромедиальное (LM), задне-переднее (PA), передне-заднее (AP) и нижне-верхнее (IS) направления, причем направление IS соответствует анатомической оси.Поперечная плоскость (TR), наклон большеберцового плато (I), самая передняя точка на границе суставной поверхности медиального мыщелка большеберцовой кости (AMC), самая задняя точка на границе суставной поверхности Обозначены медиальный мыщелок большеберцовой кости (PMC), касательная плоскость (TA) и корональная плоскость (C), которые используются для измерения наклона большеберцового плато и ориентации малоберцовой вырезки.
7.8C: большеберцовая и малоберцовая кость (нога)
-
- Последнее обновление
- Сохранить как PDF
- Ключевые моменты
- Ключевые термины
- Большеберцовая кость
- Малоберцовая кость
Большеберцовая и малоберцовая кости составляют голень и соединяются в коленях и лодыжках.
Задачи обучения
- Описание малоберцовой и большеберцовой костей
Ключевые моменты
- Большеберцовую кость чаще называют большеберцовой костью. Он расположен между щиколоткой и надколенником.
- Малоберцовая кость — это длинная тонкая кость, также расположенная между лодыжкой и надколенником. Он проходит параллельно большеберцовой кости.
- Как и бедренная кость, большеберцовая кость принимает на себя большую часть веса тела и играет важную роль в движении и передвижении.Малоберцовая кость вместе с большеберцовой костью и предплюсневыми костями образует лодыжку.
Ключевые термины
- большеберцовая кость : Внутренняя и обычно большая из двух костей голени.
- малоберцовая кость : меньшая из двух костей голени, кость голени.
Большеберцовая и малоберцовая кости — две кости голени. Большеберцовая кость расположена медиальнее малоберцовой кости и намного больше. Оба связаны межкостной перепонкой.
Большеберцовая кость
Нога : большеберцовая и малоберцовая кость в анатомическом положении с обозначенными частями.
Большеберцовая кость, или большеберцовая кость, охватывает голень, сочленяется проксимально с бедренной костью и надколенником в коленном суставе и дистально с костями предплюсны, образуя голеностопный сустав. Это основная несущая кость голени.
Примерно пять ключевых особенностей большеберцовой кости:
- Он расширяется и образует два мыщелка — латеральный и медиальный, — которые сочленяются с мыщелками бедра.
- Между двумя мыщелками находится межмыщелковая ямка, небольшая рощица, в которой расположены два межмыщелковых бугорка. К этим бугоркам прикрепляются многочисленные внутренние связки коленного сустава, которые значительно его укрепляют.
- На передней поверхности проксимальной области и ниже мыщелков находится бугристость большеберцовой кости, к которой прикрепляется связка надколенника.
- Ствол большеберцовой кости имеет треугольную форму, а камбаловидная мышца, придающая теленку ее характерную форму, берет начало на задней поверхности.
- Дистально большеберцовая кость также расширяется, чтобы помочь выдерживать вес, и имеет две ключевые особенности. Медиальная лодыжка — это костный выступ, который соединяется с костями предплюсны и образует голеностопный сустав. Сбоку находится малоберцовая выемка, которая сочленяется с малоберцовой костью.
Фибула
Малоберцовая кость также охватывает голень, хотя проксимально не сочленяется с бедренной костью или надколенником. Он служит скорее точкой крепления мышц, чем несущей костью.
Проксимально головка малоберцовой кости сочленяется с латеральным мыщелком большеберцовой кости, а двуглавая мышца бедра прикрепляется к головке малоберцовой кости. Как и в случае большеберцовой кости, стержень малоберцовой кости имеет треугольную форму, а большие мышцы участвуют в разгибании и сгибании стопы. Эти мышцы берут начало на поверхности малоберцовой кости и включают, среди прочего, длинный разгибатель пальцев, камбаловидную мышцу и длинный сгибатель большого пальца.
Дистально малоберцовая кость образует латеральную лодыжку, которая более выражена, чем медиальная лодыжка большеберцовой кости.Он также соединяется с костями предплюсны, образуя голеностопный сустав.
Структурный анализ большеберцовой кости человека с помощью pQCT
Большеберцовая кость должна выдерживать вес тела и подвергается разнонаправленным силам (переднезаднее сжатие, скручивание и изгибание, а также медиолатеральное изгибание).Большеберцовая кость состоит из нескольких частей (эпифизы-метафизы-диафизы), каждая из которых должна выдерживать ряд сил. Принято считать, что каждая часть большеберцовой кости не может противостоять всем силам, поэтому сопротивление распределяется по-разному в каждой части [1]. Эпифизарная и метафизарная части (соответствующие S5-S15 и S80-S95) подвергаются силам сжатия. Диафизарная часть (соответствующая S20 — S75) больше подвержена переднезадним изгибающим силам и медиолатеральным скручивающим силам. Структура и сопротивление этих частей большеберцовой кости рассчитаны на то, чтобы выдерживать действующие силы.
Наши общие результаты были аналогичны литературным [1,6-12]. В метафизе, между S5 и S15 / S20, большеберцовая кость имеет низкие значения сопротивления скручивающим и изгибающим силам [1,3,12,15-20]. Cappoza et al. Показали на участке S15 диафизарный дизайн и значения [1]. Это отражает адаптацию этой дистальной части большеберцовой кости к силам сжатия. Некоторые авторы обнаружили, что измерение корковой плотности и второго момента инерции (поперечные моменты инерции, CSMI) были самыми низкими в районе S15 [1,12,15,16,21].CSMI измеряет структурную эффективность костного среза в сопротивлении изгибающим и скручивающим силам. Чем выше значения CSMI, тем больше сопротивление. Итак, на этом уровне большеберцовая кость отличается высокой плотностью кости, округлостью, близкой к 1, низкой толщиной кортикального слоя и наибольшим диаметром. Мы подтвердили эти выводы.
В диафизе большеберцовой кости увеличение плотности кости от S15 до S45 показывает прогрессивную адаптацию к изгибающим и скручивающим силам [1,12,15,16,21]. Чем больше силы изгиба и скручивания, тем меньше округлость и плотность кости [1-3,5,7,16,17,22-24].Некоторые авторы считают адаптацию постепенной и неглобальной, с последовательной адаптацией к торсионным силам, затем к переднезаднему и латеральному сгибанию [1]. Мышцы ног, вставленные в этот момент, вызывают напряжения, которые играют роль в моделировании большеберцовой кости и, следовательно, в ее адаптации [1,21]. В нашем исследовании мы наблюдали это уменьшение периостального и внутреннего диаметра большеберцовой кости с заметным увеличением толщины кортикального слоя, связанным с заметным уменьшением округлости.
Постепенно, начиная с S45, мы наблюдали увеличение внутреннего и внешнего диаметров и уменьшение толщины.Наше исследование выявило анатомическую реорганизацию большеберцовой кости с возвращением к округлости. Параллельно другие исследования отметили увеличение плотности костей и CSMI [1,12,15,16,21]. Это отражает адаптацию проксимальной метафизарной части большеберцовой кости к силам сжатия [1]. Некоторые авторы считают, что эти силы сжатия разделяются на два пути на уровне большеберцового плато [1].
На основании этих данных мы можем пересмотреть гипотезы о структурной адаптации большеберцовой кости к окружающей среде [1].
Ближе к дистальной трети большеберцовой кости, кажется, происходит адаптация к силам сжатия [1,3,12,15-20]. Ниже S15 анализ плотности кости показывает, что кость в основном губчатая, идеально адаптированная к силам сжатия [12]. На этом уровне относительно часто встречаются спиральные переломы, а не компрессионные [7,16,22].
Затем мы наблюдали изменение состава и структуры костей большеберцовой кости. Внутренний и внешний диаметры уменьшились, а толщина кортикального слоя и плотность кости увеличились.Недавнее норвежское исследование показало, что кортикальный слой кости был плотным и теоретически устойчивым на этом уровне, но его диаметр был относительно небольшим [25,26]. Это свидетельствует об адаптации средней трети голени к изгибающим и скручивающим нагрузкам. Это связано с частотой компрессионных и торсионных переломов на этом уровне [22]. Эпидемиологическое исследование показало высокую частоту переломов средней трети большеберцовой кости у молодых мужчин (особенно в возрастном диапазоне 20-40 лет), которые занимались спортом (особенно лыжным спортом), с компрессионными и / или торсионными переломами [22].Это швейцарское исследование продемонстрировало очень разную частоту переломов у женщин с однородным распределением в возрасте от 20 до 40 лет. Тем не менее, биомеханическая загадка все еще остается: в чем причина низкой частоты переломов большеберцовой кости у пожилых людей, несмотря на то, что эта популяция подвержена риску остеопороза? [10,13,22].
Выше S45 мы наблюдали другое изменение плотности большеберцовой кости и структуры кости. Толщина кортикального слоя уменьшилась, а внутренний и внешний диаметр увеличились. Это губчатая кость, которая приспособлена к передаче силы сжатия на колено через два большеберцовых плато [1,27].
Сравнивая результаты в мужской и женской популяциях нашей выборки, мы наблюдали значительную разницу (P <0,001). Это согласуется с литературой [1,6-12]. Однако предвзятость при приеме на работу, связанная с нашим статусом военного госпиталя, имеет тенденцию ограничивать наши результаты. В нашей выборке мужчин было намного больше, чем женщин. Для получения надежных результатов потребуются репрезентативные выборки населения как по соотношению полов, так и по возрасту. Мы решили проверить наши результаты, несмотря на эту предвзятость, чтобы сравнить наши результаты с литературными.
Мы не наблюдали очень высокой плотности коркового вещества у женщин в пременопаузе, которая была обнаружена в других исследованиях [7,12,15,24].
