Разные виды пятен на коже лежачих больных
К наиболее частым последствиям лежачего образа жизни относятся нарушения работы дыхательной системы, расстройства пищеварения, отеки, тромбозы, атрофия мышц и т.п. Также часто возникают различные проблемы с кожей, которая становится особенно уязвимой и может отражать имеющиеся внутренние неполадки.
Появление пятен на коже лежачих больных – тревожный признак, требующий повышенного внимания. Чаще всего он свидетельствует о развитии пролежней. Однако, далеко не всегда. Цвет, форма, скорость появления и изменения пятен – все это может различаться и говорить о разных внутренних проблемах. Причинами появления пятен могут стать как совершенно обратимые изменения, которые можно остановить, так и процессы, которые свидетельствуют о скором умирании лежачего пациента.
Наиболее говорящий признак пятен – это цвет, который может указывать на причину появления пятна.
Рассмотрим подробнее, симптомами каких нарушений и заболеваний являются пятна того или иного цвета.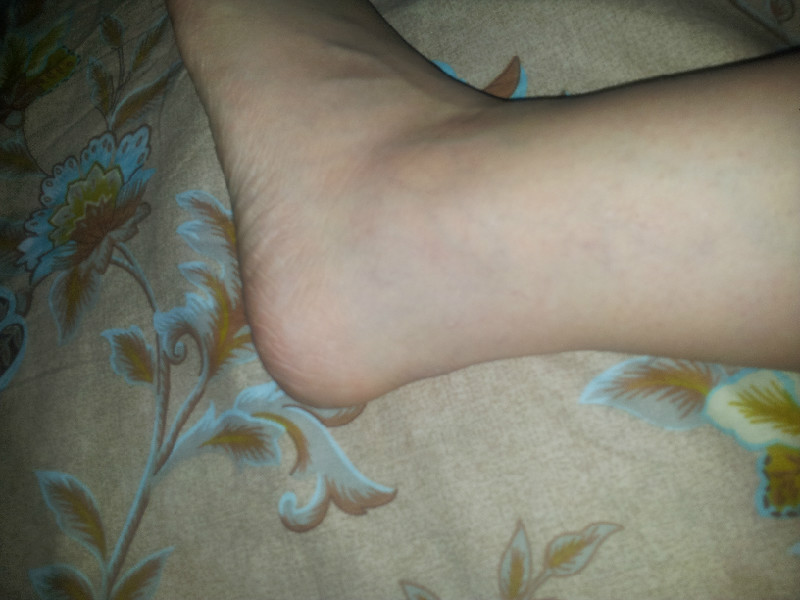
- Красные пятна. Наиболее частая причина появления красных пятен – это отмирание клеток вследствие недостаточности питания, которое усугубляется сдавливанием тканей, возникающим в процессе постоянного пребывания в одном и том же положении. Появление красных пятен свидетельствует о развитии пролежней, а разрастание – о том, что процесс формирования затрагивает все новые и новые клетки.
- Белые пятна. Появление белых пятен говорит о недостаточном кровоснабжении тканей, что приводит к недостатку питательных веществ. Этот процесс впоследствии приведет к отмиранию тканей и развитию пролежней, поэтому, заметив белые пятна на коже пациента, необходимо проводить профилактику пролежней – массаж, обработку поверхности специальными составами, например, камфарным спиртом, чаще переворачивать больного, ухаживать за кожей, использовать круги и валики для разгрузки точек наиболее сильного давления.
- Синие пятна. В случае наличия пролежней, их посинение указывает на то, что процесс отмирания тканей достиг уже необратимой стадии.
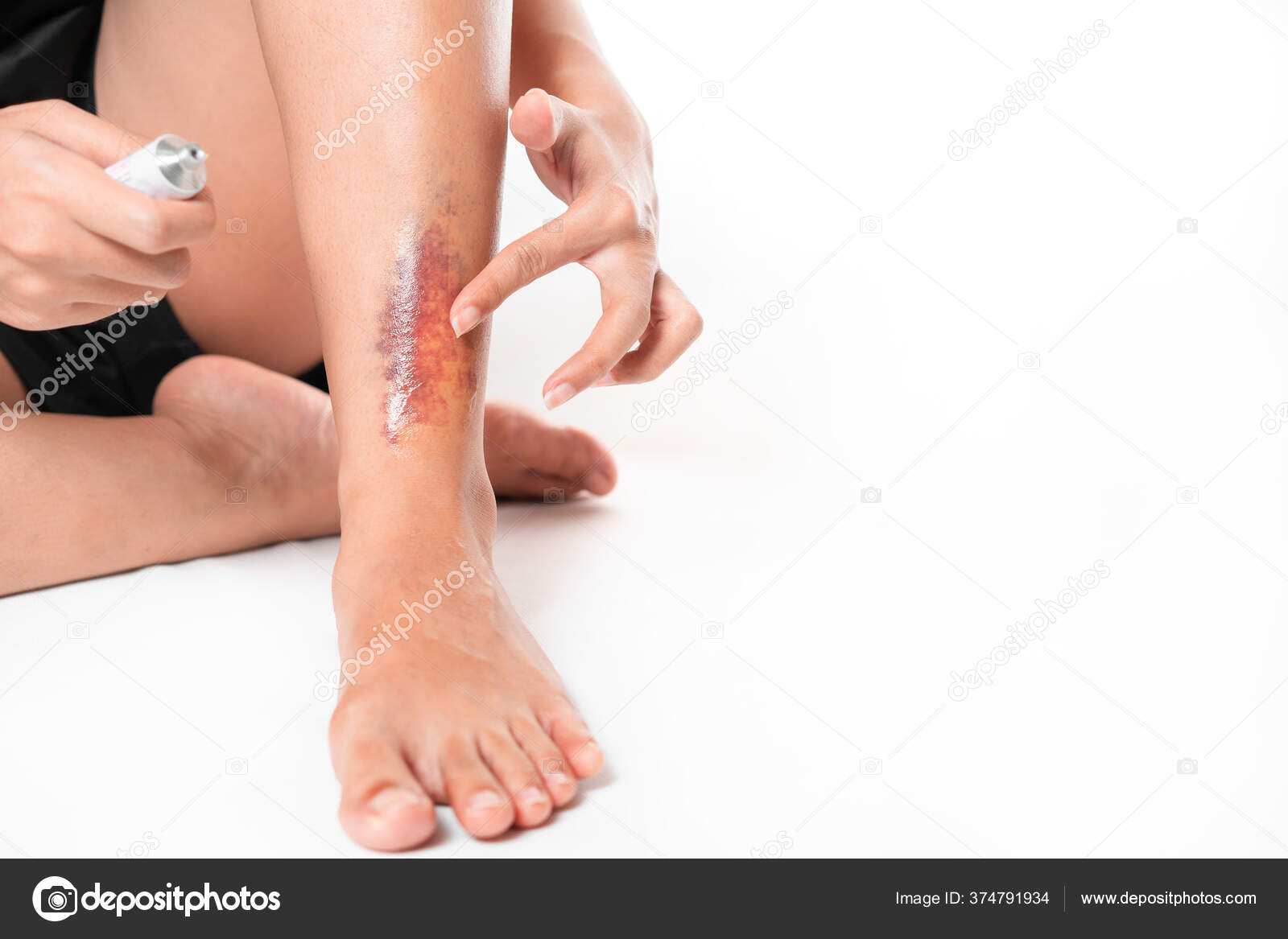 Лечение в данном случае может быть только хирургическим. Также синие пятна в нижней части тела могут свидетельствовать о том, что у пациента есть проблемы со свертываемостью крови, когда начинается тромбоз. Здесь необходимо обследование и назначение препаратов, разжижающих и увеличивающих текучесть крови.
Лечение в данном случае может быть только хирургическим. Также синие пятна в нижней части тела могут свидетельствовать о том, что у пациента есть проблемы со свертываемостью крови, когда начинается тромбоз. Здесь необходимо обследование и назначение препаратов, разжижающих и увеличивающих текучесть крови. - Черные пятна напрямую свидетельствуют о некрозе – необратимом отмирании тканей, которое распространилось уже не только на поверхности, но достигло глубинных слоев организма, вплоть до костей. Чаще всего под такими пятнами скрываются обширные гнойники, требующие хирургического вмешательства.
- Трупные пятна. Они имеют фиолетово-синюшную окраску. Могут появиться на теле тогда, когда пациент еще жив и свидетельствуют они в этом случае о скорой кончине. Также об этом говорят венозные звездочки, образующиеся в результате того, что лопаются мелкие капилляры.
Врачи рассказали о признаках скорой смерти
Мраморность и липкость кожи, частое дыхание, а также нарушение реакции с постоянным уходом в сон — все это может свидетельствовать о приближении смерти, рассказали «Газете. Ru» врачи. Они объяснили, что данные симптомы входят в список, которым пользуются медики при обследовании умирающего. Тем не менее существуют болезни сердца, мозга, легких и сосудов, способствующие внезапной кончине — ее спрогнозировать невозможно.
Ru» врачи. Они объяснили, что данные симптомы входят в список, которым пользуются медики при обследовании умирающего. Тем не менее существуют болезни сердца, мозга, легких и сосудов, способствующие внезапной кончине — ее спрогнозировать невозможно.
Врач-реаниматолог, член Федерации анестезиологов-реаниматологов Артем Луговой рассказал «Газете.Ru», какие признаки указывают на приближение смерти человека.
По словам эксперта, в первую очередь при «прикроватном варианте» обследования больного необходимо обратить внимание на такой симптом, как уровень сознания. «Если человек перестает отвечать на вопросы, реагирует лишь на болевые раздражения или только если его сильно растолкать, а потом все равно быстро засыпает, то это очень плохой прогностический признак», — отметил медик.
Он подчеркнул, что пациент должен спонтанно открывать глаза — если он делает это только при «тормошении», то такой признак, безусловно, свидетельствует о наступающей кончине. «Кроме того, одышка.
По первому взгляду на тело человека можно также определить исход его мучений. «Если цвет кожи меняется — пациент посинел или посерел — это признак неблагоприятного исхода. Появление мраморности на коже — в этот момент она становится похожа на мрамор — также свидетельствует о нарушении микроциркуляции и насыщения крови кислородом»,
— отметил медик.
По его словам, в список опасных признаков входят «холодный пот, липкий кожный покров, а также посинение губ и кончиков пальцев». Этими критериями пользуются и врачи во время обследования пациента, отметил Луговой.
Врач-кардиолог Анатолий Трифонов отметил, что помимо вышеперечисленных признаков при заболеваниях сердечно-сосудистой группы лицо пациента, напротив, может покраснеть. Кроме того, при наступающей смерти родственники или медики будут наблюдать у больного расширение зрачков.
«Эти симптомы в буквальном смысле написаны на лице. Если, скажем, речь идет о хроническом заболевании сердечно-сосудистой группы, его главные признаки встречаются за 10–15 дней до летального исхода», — рассказал врач «Вечерней Москве».
А у человека, страдающего сердечной недостаточностью, цвет кожи и вовсе будет периодически меняться. «Главные, предшествующие смерти симптомы, — это изменение цвета кожи от телесного оттенка к синему, похолодание конечностей, судороги. Может выделяться пена из ротовой полости», — пояснил эксперт.
Но встречаются в медицине и такие болезни, смерть от которых наступает внезапно — без всяких признаков.
Как пояснил «Газете.Ru» заслуженный врач РФ и научный редактор образовательного ресурса для медиков Vrachu.ru Михаил Каган, скорая кончина может наступить из-за сердечной патологии, а также заболеваний головного мозга, сосудов и легких.
«Сердечная, кардиальная форма внезапной смерти возникает по двум основным причинам: инфаркт и изменения нормальной электропроводимости сердца, приводящие к развитию фатальной сердечной аритмии.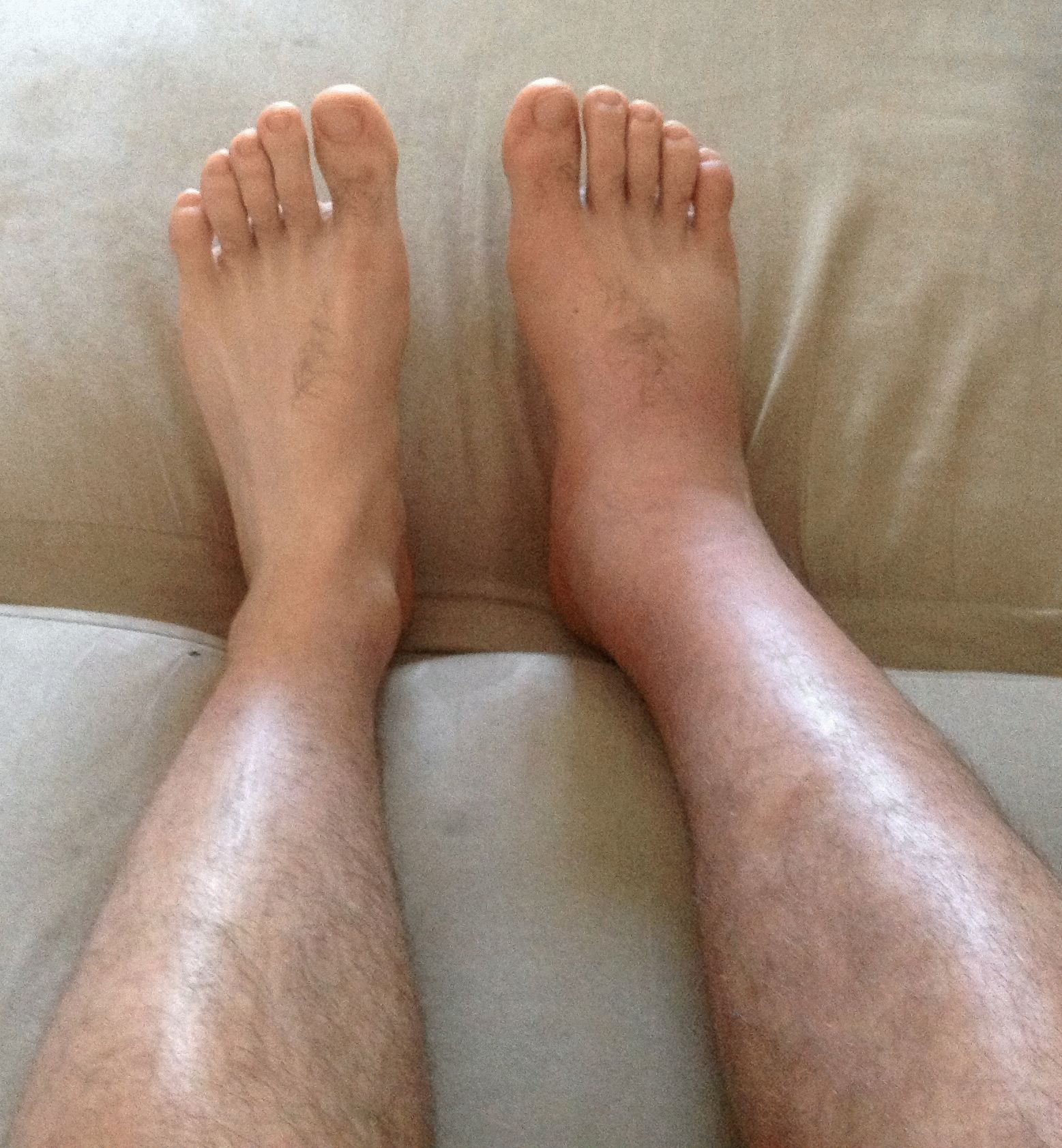 Одной из частых несердечных причин внезапной смерти является тромбоэмболия легочной артерии, повышенный риск который имеется у людей с наличием тромбоза глубоких вен нижних конечностей», — рассказал эксперт.
Одной из частых несердечных причин внезапной смерти является тромбоэмболия легочной артерии, повышенный риск который имеется у людей с наличием тромбоза глубоких вен нижних конечностей», — рассказал эксперт.
С ним согласился и врач-реаниматолог. «Конечно, внезапная смерть может наступить при камерной болезни сердца, атеросклерозе сосудов или аневризме церебральных артерий», — отметил Луговой в разговоре с «Газетой.Ru».
Японские исследователи также указали на признак риска наступления скорой смерти у пациента с сердечной недостаточностью — на кончину может указывать размер зрачка. К такому выводу пришли ученые из Университетской больницы Китасато, результаты исследования которых были опубликованы в журнале European Society of Cardiology.
Согласно отчету, врачи разделили 870 участников опыта на группы с большими и маленькими зрачками — за испытуемыми наблюдали в течение двух лет. Медики установили, что люди с маленькими зрачками, страдающие от сердечной недостаточности, умирают вдвое чаще тех, у кого зрачки большие. Кроме того, пациенты с маленькими зрачками с 50-процентной вероятностью нуждались в госпитализации несколько раз в отличие от пациентов с большими зрачками, вероятность у которых равна 28%.
Кроме того, пациенты с маленькими зрачками с 50-процентной вероятностью нуждались в госпитализации несколько раз в отличие от пациентов с большими зрачками, вероятность у которых равна 28%.
«Наблюдения показали, что измерение площади зрачка может быть новым неинвазивным методом оценки состояния пациентов с сердечной недостаточностью», — указано в отчете.
Врачи отметили, что обследование зрачка уже используют при диагностике состояния пациентов с болезнью Альцгеймера, болезнью Паркинсона, сахарным диабетом и другими недугами.
Признаки скорой смерти лежачего » Сайт «CqR3D.RU»
Признаки скорой смерти
Смерть человека — это очень щекотливая тема для большинства людей, но, к сожалению, каждому из нас так или иначе приходится с ней столкнуться. Если в семье есть лежачие пожилые или онкологические больные родственники, необходимо не только самому опекуну морально приготовиться к скорой потере, но и знать, как можно помочь и облегчить последние минуты жизни близкого.
Человек, до конца жизни прикованный к постели, постоянно испытывает душевные терзания. Находясь в здравом уме, он понимает, какие неудобства доставляет окружающим, представляет, что ему придется пережить. Более того, такие люди, чувствуют все изменения, происходящие у них в организме. Как умирает человек больной? Чтобы понять, что человеку осталось жить несколько месяцев/дней/часов, нужно знать основные признаки смерти у лежачего больного. Как распознать признаки надвигающейся смерти? Признаки смерти лежачего больного подразделяют на начальные и следственные. При этом, одни являются причиной других. Примечание. Любой из ниже перечисленных признаков может быть результатом длительной смертельной болезни и есть шанс его обратить.
Изменение режима дня
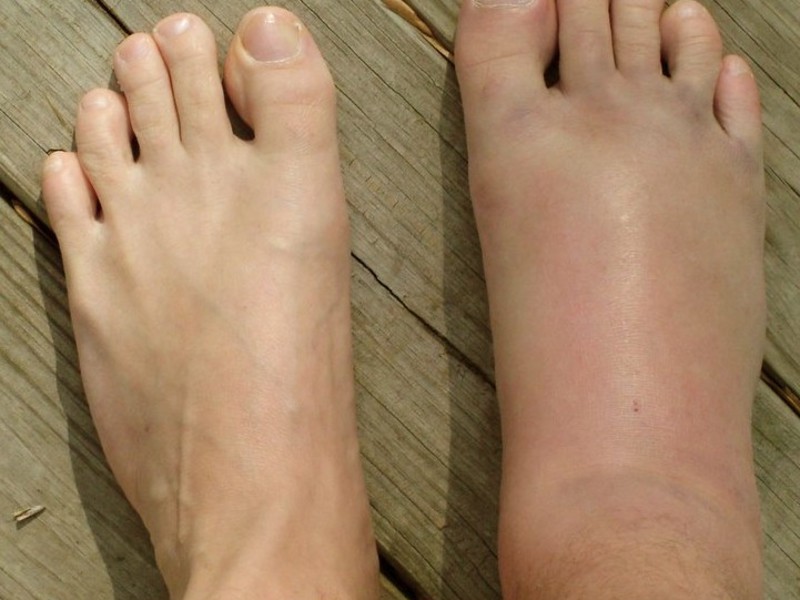
Режим дня неподвижного лежачего больного состоит из сна и времени бодрствования. Основной признак того, что смерть близка — человек постоянно погружен в поверхностный сон, как будто дремлет. При таком пребывании человек меньше ощущает физическую боль, но серьезно меняется его психоэмоциональное состояние.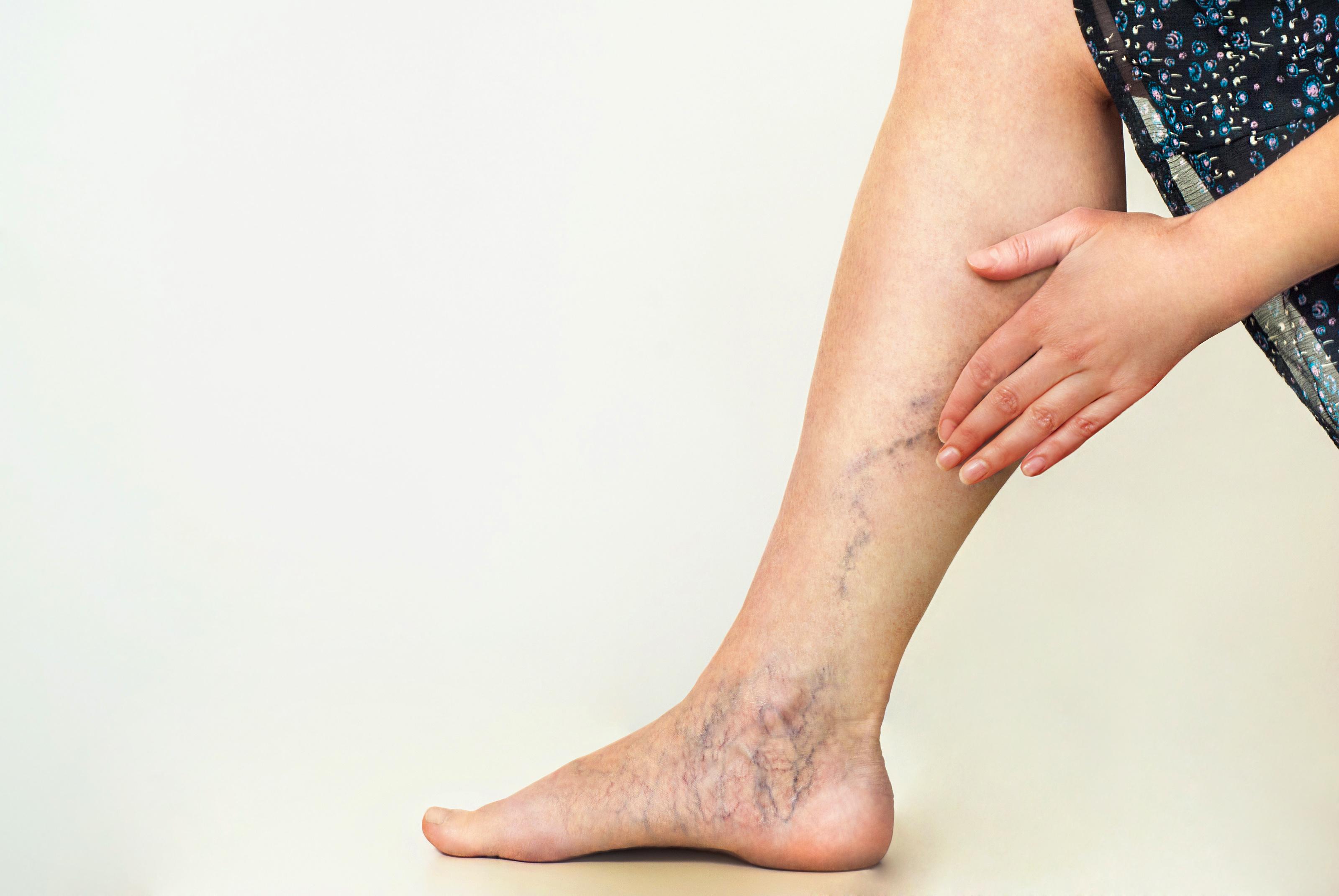 Выражение чувств становится скудным, больной постоянно замыкается в себе и молчит. Отеки и изменение цвета кожного покрова Следующий достоверный признак того, что смерть в скором времени неизбежна — это отекание конечностей и появление различных пятен на кожном покрове. Эти признаки перед смертью появляются в организме умирающего лежачего больного из-за нарушения функционирования кровеносной системы и обменных процессов. Пятна возникают из — за неравномерного распределения крови и жидкостей в сосудах.
Выражение чувств становится скудным, больной постоянно замыкается в себе и молчит. Отеки и изменение цвета кожного покрова Следующий достоверный признак того, что смерть в скором времени неизбежна — это отекание конечностей и появление различных пятен на кожном покрове. Эти признаки перед смертью появляются в организме умирающего лежачего больного из-за нарушения функционирования кровеносной системы и обменных процессов. Пятна возникают из — за неравномерного распределения крови и жидкостей в сосудах.
Проблемы с органами чувств Люди в преклонном возрасте часто имеют проблемы со зрением, слухом и тактильными ощущениями. У лежачих больных обостряются все заболевания на фоне постоянных сильных болей, поражения органов и нервной системы, в результате нарушения кровообращения. Признаки смерти у лежачего больного проявляются не только в психоэмоциональных изменениях, но и непременно меняется внешний образ человека. Часто можно наблюдать деформацию зрачков, так называемый «кошачий глаз». Это явление связано с резким падением глазного давления.
Это явление связано с резким падением глазного давления.
Потеря аппетита
В результате того, что человек практически не двигается и большую часть суток проводит во сне, появляется вторичный признак приближающейся смерти — значительно уменьшается потребность в пище, пропадает рефлекс глотания. В этом случае, для того, чтобы накормить больного, используют шприц или зонд, глюкозу и назначается курс витаминов. В результате того, что лежачий больной не ест и не пьет, ухудшается общее состояние организма, появляются проблемы с дыханием, пищеварительной системой и «походами в туалет». Нарушение терморегуляции Если у больного наблюдается изменение цвета конечностей, появление синюшности и венозных пятен — летальный исход неизбежен. Организм расходует весь запас энергии для поддержания функционирования основных органов, уменьшает круг циркуляции крови, что, в свою очередь приводит к появлению пареза и паралича.
Общая слабость
В последние дни жизни лежачий больной не ест, испытывает сильную слабость, он не может самостоятельно двигаться и даже приподняться, чтобы справить естественную нужду.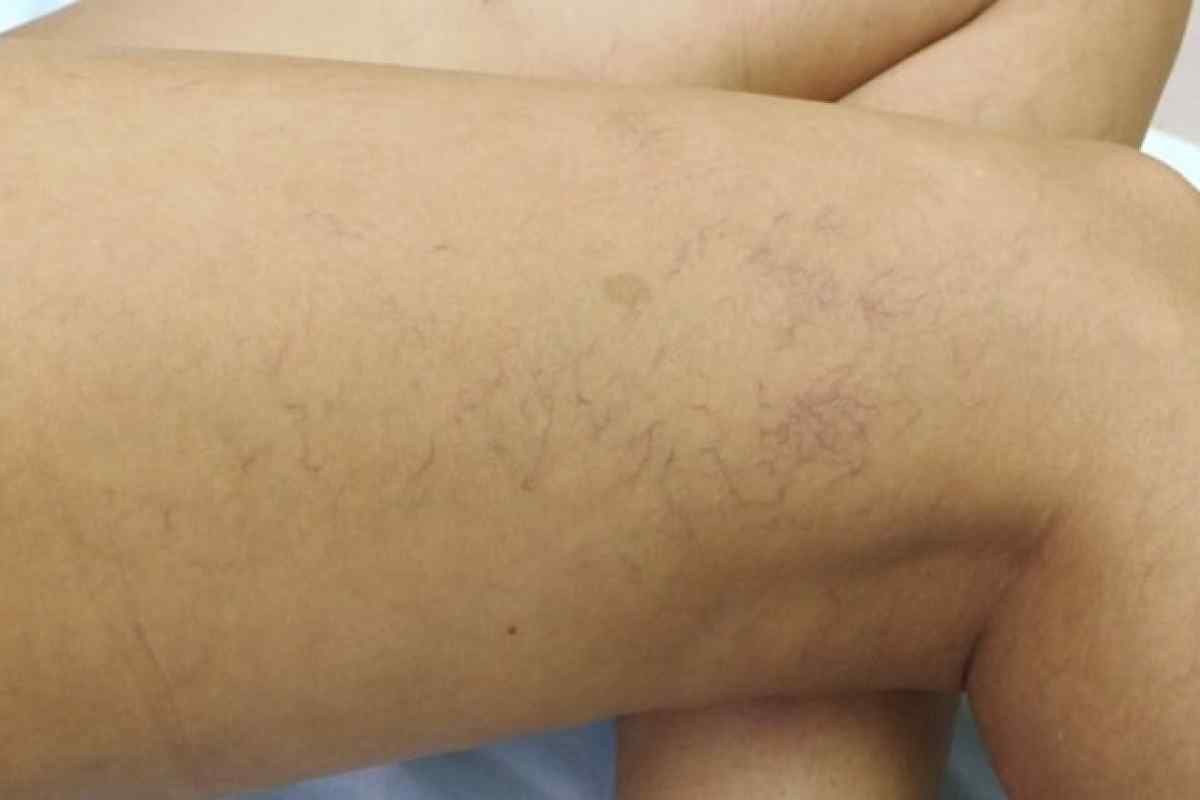 У него резко снижается масса тела. В большинстве случаев процессы испражнения и дефекации могут происходить произвольно
У него резко снижается масса тела. В большинстве случаев процессы испражнения и дефекации могут происходить произвольно
Изменение сознания и проблемы с памятью
Если у больного появляются: проблемы с памятью; резкое изменение настроения; приступы агрессии; депрессия – это означает поражение и отмирание участков головного мозга, отвечающих за мышление. Человек не реагирует на окружающих его людей и происходящие события, осуществляет неадекватные действия.
Предагония
Предагония – это проявление защитной реакции организма в виде ступора или комы. В результате снижается обмен веществ, появляются проблемы с дыханием, начинается некроз тканей и органов.
Агония
Агония — предсмертное состояние организма, временное улучшение физического и психоэмоционального состояния больного, вызванное разрушением всех жизненных процессов в организме. Лежачий больной перед смертью может заметить: улучшение слуха и зрения; нормализацию дыхательных процессов и сердцебиения; ясное сознание; снижение болевых ощущений. Такую активизацию можно наблюдать на протяжении целого часа. Агония чаще всего предвещает клиническую смерть, означает, что организм уже не получает кислород, но мозговая деятельность еще не нарушена.
Такую активизацию можно наблюдать на протяжении целого часа. Агония чаще всего предвещает клиническую смерть, означает, что организм уже не получает кислород, но мозговая деятельность еще не нарушена.
Симптомы клинической и биологической смерти
Клиническая смерть – это обратимый процесс, появившийся внезапно или после серьезного заболевания, и требующий срочной медицинской помощи. Признаки клинической смерти, проявляющиеся в первые минуты:
Если человек находится в коме, присоединен к аппарату искусственной вентиляции легких (ИВЛ), а зрачки расширены из-за действия медикаментозных препаратов, то клиническую смерть можно определить только по результатам ЭКГ. При оказании своевременной помощи, в течении первых 5 минут, можно вернуть человека к жизни. Если же оказать искусственную поддержку кровообращения и дыхания позже, то можно вернуть сердечный ритм, но человек никогда не придет в сознание. Это связано с тем, что клетки головного мозга погибают раньше, чем нейроны, отвечающие за жизнедеятельность организма.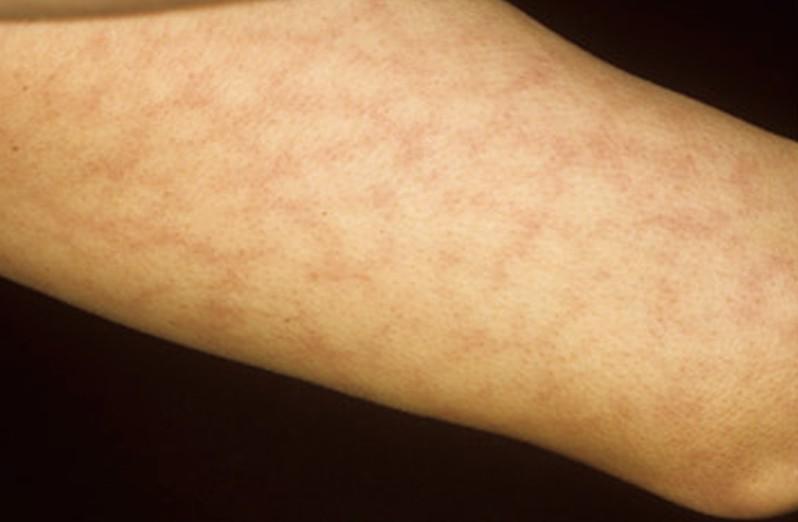
У умирающего лежачего больного проявления признаков перед смертью может и не быть, но при этом клиническая смерть будет зафиксирована. Биологическая или истинная смерть — это необратимое прекращение функционирования организма. Биологическая смерть наступает после клинической, поэтому все первичные симптомы схожи. Вторичные симптомы проявляются в течение 24 часов: охлаждение и окоченение тела; высыхание слизистых оболочек; появление трупных пятен; разложение тканей. Поведение умирающего больного В последние дни жизни умирающие часто вспоминают прожитое, рассказывают наиболее яркие моменты своей жизни во всех красках и мелочах. Таким образом, человек хочет оставить о себе как можно больше хорошего в памяти близких. Позитивные изменения в сознании приводят к тому, что лежачий человек пытается что — то делать, куда — то хочет сходить, возмущаясь при этом, что у него осталось очень мало времени.
Такие положительные смены настроения встречаются редко, чаще всего умирающие впадают в глубокую депрессию, проявляют агрессивность. Врачи поясняют, что изменения настроения могут быть связаны с приемом наркотических обезболивающих препаратов сильного действия, быстрым развитием болезни, появлением метастаз и скачками температуры тела. Лежачий больной перед смертью, находясь длительное время прикованным к постели, но в здоровом сознании, обдумывает свою жизнь и поступки, оценивает что придется пережить ему и его близким. Такие размышления приводят к изменению эмоционального фона и душевного равновесия. Некоторые из таких людей теряют интерес к происходящему вокруг них и к жизни в целом, другие становятся замкнутыми, третьи теряют рассудок и способность здраво мыслить. Постоянное ухудшение состояния здоровья приводит к тому, что больной постоянно думает о смерти, просит облегчить его положение эвтаназией.
Врачи поясняют, что изменения настроения могут быть связаны с приемом наркотических обезболивающих препаратов сильного действия, быстрым развитием болезни, появлением метастаз и скачками температуры тела. Лежачий больной перед смертью, находясь длительное время прикованным к постели, но в здоровом сознании, обдумывает свою жизнь и поступки, оценивает что придется пережить ему и его близким. Такие размышления приводят к изменению эмоционального фона и душевного равновесия. Некоторые из таких людей теряют интерес к происходящему вокруг них и к жизни в целом, другие становятся замкнутыми, третьи теряют рассудок и способность здраво мыслить. Постоянное ухудшение состояния здоровья приводит к тому, что больной постоянно думает о смерти, просит облегчить его положение эвтаназией.
Как облегчить страдания умирающего
Лежачие больные, люди после инсульта, травмы или имеющие онкологическое заболевание, чаще всего испытывают сильные боли. Чтобы блокировать эти предсмертные ощущения, лечащим врачом назначаются сильно действующие обезболивающие средства. Многие болеутоляющие препараты можно приобрести только по рецепту (например, Морфин). Чтобы не допустить появления зависимости от этих средств, необходимо постоянно контролировать состояние больного и изменять дозировку или отменять прием препарата при появлении улучшения. Умирающий человек, находящийся в здравом сознании, очень сильно нуждается в общении. Важно с пониманием отнестись к просьбам больного, даже если они будут казаться нелепыми.
Многие болеутоляющие препараты можно приобрести только по рецепту (например, Морфин). Чтобы не допустить появления зависимости от этих средств, необходимо постоянно контролировать состояние больного и изменять дозировку или отменять прием препарата при появлении улучшения. Умирающий человек, находящийся в здравом сознании, очень сильно нуждается в общении. Важно с пониманием отнестись к просьбам больного, даже если они будут казаться нелепыми.
Сколько может прожить лежачий больной?
Ни один врач не даст точного ответа на этот вопрос. Родственнику или опекуну, ухаживающему за лежачим больным, необходимо круглосуточно находиться рядом с ним. Для более качественного ухода и облегчения страданий больного, следует использовать специальные средства — кровати, матрасы, подгузники. Чтобы отвлечь больного, рядом с его кроватью можно поставить телевизор, радио или ноутбук, также стоит завести домашнего животного (кошку, рыбок). Чаще всего, родные, узнав, что их родственник нуждается в постоянном уходе, отказываются от него. Такие лежачие больные попадают в дома престарелых и госпитали, где все проблемы по уходу ложатся на плечи работников этих учреждений. Такое отношение к умирающему человеку не только приводит к его апатии, агрессии и замкнутости, но и усугубляет состояние здоровья. В медицинских учреждениях и пансионатах существуют определенные нормы ухода, например, на каждого пациента выделяется определенное количество одноразовых средств (пеленок, подгузников), также лежачие больные практически лишены общения.
Такие лежачие больные попадают в дома престарелых и госпитали, где все проблемы по уходу ложатся на плечи работников этих учреждений. Такое отношение к умирающему человеку не только приводит к его апатии, агрессии и замкнутости, но и усугубляет состояние здоровья. В медицинских учреждениях и пансионатах существуют определенные нормы ухода, например, на каждого пациента выделяется определенное количество одноразовых средств (пеленок, подгузников), также лежачие больные практически лишены общения.
Заботясь о лежачем родственнике, важно выбрать действенный метод облегчения страданий, обеспечить его всем необходимым и постоянно беспокоиться о его самочувствии. Только таким образом можно уменьшить его душевные и физические мучения, а также подготовиться к неизбежной кончине. Нельзя все решать за человека, важно спрашивать его мнение о происходящем, предоставлять выбор в тех или иных действиях. В некоторых случаях, когда осталось жить считанные дни, можно отменить ряд тяжелых лекарственных препаратов, доставляющих неудобство лежачему больному (антибиотики, диуретики, сложные витаминные комплексы, слабительные и гормональные средства). Нужно оставить только те медикаменты и транквилизаторы, которые снимают болевые ощущения, предотвращают появление судорог и рвоты. Реакция мозга перед смертью В последние часы жизни человека, нарушается его мозговая деятельность, появляются многочисленные необратимые изменения в результате кислородного голодая, гипоксии и отмирания нейронов. Человек может видеть галлюцинации, что-то слышать или чувствовать, что к нему как будто кто-то прикасается. Мозговые процессы занимают считанные минуты, поэтому больной в последние часы жизни часто впадает в ступор или теряет сознание. Так называемые «видения» людей перед смертью часто связаны с прошедшей жизнью, вероисповеданием или неосуществленными мечтами. На сегодняшний день нет точного научного ответа о природе появления таких галлюцинаций.
Нужно оставить только те медикаменты и транквилизаторы, которые снимают болевые ощущения, предотвращают появление судорог и рвоты. Реакция мозга перед смертью В последние часы жизни человека, нарушается его мозговая деятельность, появляются многочисленные необратимые изменения в результате кислородного голодая, гипоксии и отмирания нейронов. Человек может видеть галлюцинации, что-то слышать или чувствовать, что к нему как будто кто-то прикасается. Мозговые процессы занимают считанные минуты, поэтому больной в последние часы жизни часто впадает в ступор или теряет сознание. Так называемые «видения» людей перед смертью часто связаны с прошедшей жизнью, вероисповеданием или неосуществленными мечтами. На сегодняшний день нет точного научного ответа о природе появления таких галлюцинаций.
Какие бывают предикторы смерти
по мнению ученых Как умирает человек больной? По многочисленным наблюдениям за умирающими пациентами, ученые сделали ряд выводов: Не у всех больных появляются физиологические изменения.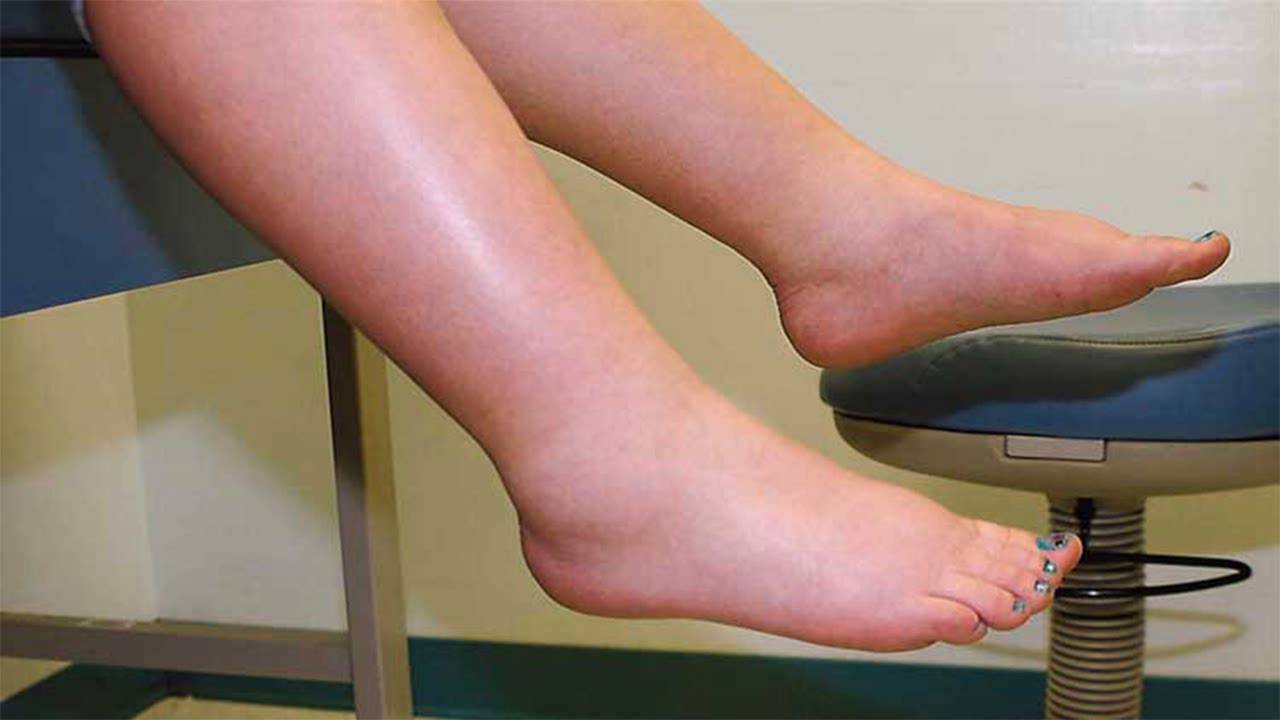 У каждого третьего умирающего нет никаких явных симптомов смерти. За 60 — 72 часа до смерти у большинства пациентов пропадает реакция на вербальные раздражители. Они не отвечают на улыбку, не реагируют на жесты и мимику опекуна. Наблюдается изменение голоса. За двое суток до смерти наблюдается повышенная расслабленность шейных мышц, т.е., больному сложно держать голову в приподнятом положении. Медленное движение зрачков, также больной не может плотно закрыть веки, зажмуриться. Также можно наблюдать явные нарушения работы желудочно — кишечного тракта, кровотечения в верхних его отделах. Признаки скорой смерти у лежачего пациента проявляются по разному. По наблюдениям врачей, заметить явные проявления симптомов можно в определенный промежуток времени, и при этом определить примерную дату смерти человека.
У каждого третьего умирающего нет никаких явных симптомов смерти. За 60 — 72 часа до смерти у большинства пациентов пропадает реакция на вербальные раздражители. Они не отвечают на улыбку, не реагируют на жесты и мимику опекуна. Наблюдается изменение голоса. За двое суток до смерти наблюдается повышенная расслабленность шейных мышц, т.е., больному сложно держать голову в приподнятом положении. Медленное движение зрачков, также больной не может плотно закрыть веки, зажмуриться. Также можно наблюдать явные нарушения работы желудочно — кишечного тракта, кровотечения в верхних его отделах. Признаки скорой смерти у лежачего пациента проявляются по разному. По наблюдениям врачей, заметить явные проявления симптомов можно в определенный промежуток времени, и при этом определить примерную дату смерти человека.
Что делать, если у тяжелобольного человека резко ухудшилось самочувствие
СодержаниеПадения
Тревога и беспокойство
Боль
Одышка
Пролежни и раздражение на коже
Тошнота и рвота
Отказ от еды
Если ваш близкий тяжело болен, вам нужно быть готовым к тому, что его состояние может ухудшиться, чтобы знать, как ему помочь. Редакция сайта «Про паллиатив» совместно с главным врачом Самарского хосписа Ольгой Осетровой подготовила ответы на самые частые вопросы родственников.
Редакция сайта «Про паллиатив» совместно с главным врачом Самарского хосписа Ольгой Осетровой подготовила ответы на самые частые вопросы родственников.
Мы очень просим вас при любом из перечисленных в тексте симптомов обратиться к врачу или вызвать скорую помощь. Ни в коем случае не занимайтесь самолечением, иначе это может привести к ухудшению состояния, нанести вред тяжелобольному человеку. Если у вас возник срочный вопрос по уходу за вашим близким, вы можете позвонить на Горячую линию фонда «Вера» – 8 800 700 84 36.
Падения– Мой близкий стал часто падать с кровати и во время перемещения по комнате. Почему это происходит, и что я могу для него сделать?
Причины падения могут быть разные: применение некоторых лекарственных препаратов, вызывающих головокружение и нарушение координации, различные заболевания (сердечно-сосудистые расстройства, хронические заболевания легких, депрессия и т. д.), низкий индекс массы тела, нарушение зрения, нарушение когнитивных функций (например, деменция). Возможно падения связаны с общим ухудшением состояния человека или причина связана с возрастом человека – чем старше мы становимся, тем меньше у нас физической силы и выносливости. Нередко причиной падений становится смена окружения или даже перестановка мебели.
д.), низкий индекс массы тела, нарушение зрения, нарушение когнитивных функций (например, деменция). Возможно падения связаны с общим ухудшением состояния человека или причина связана с возрастом человека – чем старше мы становимся, тем меньше у нас физической силы и выносливости. Нередко причиной падений становится смена окружения или даже перестановка мебели.
Чтобы снизить риски падения, нужно продуманно расставить в комнате мебель и расположить предметы первой необходимости для больного. Проверьте, может ли человек дотянуться до стакана воды, светильника, ходунков или других средств передвижения. Рядом с больным обязательно должно быть сигнализирующее устройство, с помощью которого он может вас позвать. Например, колокольчик или беспроводной дверной звонок. Если человек падает по ночам, вы можете опустить кровать как можно ближе к полу и положить рядом матрас, – это поможет снизить риски травм. С другими советами вы ознакомиться в нашем материале «Профилактика падений».
С другими советами вы ознакомиться в нашем материале «Профилактика падений».
Помните, что ни в коем случае нельзя фиксировать человека или ругать его за то, что он упал. В рекомендациях ВОЗ сказано, что страх падения и возникновение новых случаев падения связаны между собой. Поэтому наилучшей тактикой будет избавить человека от страха падений и объяснить, что близкие находятся рядом и могут прийти на помощь.
Тревога и беспокойство– Больной беспокойно ведет себя вечерами, а ночью не может заснуть. Что делать?
Некоторые тяжелые заболевания, а также прием лекарств, могут сопровождаться бессонницей. Понаблюдайте за больным – как выражается его беспокойство, в каких ситуациях оно возникает, как часто это происходит. Иногда подобное поведение может быть вызвано болевым синдромом или воспалительным процессом – измерьте температуру человека. Помните, что у пожилых людей температура тела понижена, поэтому даже небольшое повышение (например, 36. 8°C) должно вызвать у вас подозрение. Не игнорируйте бессонницу и беспокойное поведение человека – обязательно обратитесь к врачу, он поможет вам выявить причину и при необходимости назначит препараты.
8°C) должно вызвать у вас подозрение. Не игнорируйте бессонницу и беспокойное поведение человека – обязательно обратитесь к врачу, он поможет вам выявить причину и при необходимости назначит препараты.
– Врач назначил обезболивающие, но они не помогают. Что делать?
На всякий случай проверьте, соблюдаете ли вы рекомендации врача по приему анальгетиков и инструкцию к препарату. Если у вашего близкого появился болевой синдром несмотря на правильный прием анальгетиков, вы можете вызвать скорую помощь.
Шкала боли. Памятка для пациентовКак определить интенсивность болиВ приказе Минздрава от 20.06.2013 №388н сказано, что поводом для вызова скорой помощи могут стать внезапные острые заболевания, состояния, обострения хронических заболеваний, представляющих угрозу жизни пациента, в том числе болевой синдром. Вместе с юристом мы составили советы, которые помогут получить обезболивание по скорой помощи. Если у вашего близкого участились прорывные боли, постарайтесь вызвать к нему лечащего или дежурного врача. Помните о том, что боль – это жизнеугрожающее состояние, которое негативно влияет на самочувствие человека. При боли повышается давление, нарушается работа сердца и пищеварительной системы, ухудшается психоэмоциональное состояние.
Если у вашего близкого участились прорывные боли, постарайтесь вызвать к нему лечащего или дежурного врача. Помните о том, что боль – это жизнеугрожающее состояние, которое негативно влияет на самочувствие человека. При боли повышается давление, нарушается работа сердца и пищеварительной системы, ухудшается психоэмоциональное состояние.
– У больного появилась одышка, ему трудно двигаться и говорить. Что делать?
Одышка – сложное и тяжелое состояние и для пациента, и для тех, кто находится рядом. При нарастании одышки необходимо вызвать бригаду скорой помощи или участкового (дежурного врача). Причин одышки может быть очень много (сердечно-сосудистые заболевания, пневмония, анемия и т.д.), поэтому назначить лечение может только врач. Помните, что одышка не всегда сопровождается увеличением частоты вдохов и выдохов, поэтому будьте внимательны, когда ваш близкий жалуется на нехватку воздуха.
Старайтесь сохранить спокойствие, потому что тревожность усиливает одышку. Помогите вашему близкому занять удобное положение в постели, приподнимите головной конец кровати и обеспечьте наличие прохладного воздуха при помощи открытого окна или ручного вентилятора на расстоянии 20-30 см от лица. Если приступы одышки у пациента регулярны (даже если это происходит не часто), врач должен назначить препарат для снятия одышки.
Помогите вашему близкому занять удобное положение в постели, приподнимите головной конец кровати и обеспечьте наличие прохладного воздуха при помощи открытого окна или ручного вентилятора на расстоянии 20-30 см от лица. Если приступы одышки у пациента регулярны (даже если это происходит не часто), врач должен назначить препарат для снятия одышки.
– У больного на коже появилось красное пятно. Это пролежень?
Попробуйте аккуратно надавить на пятно пальцем на 2-3 секунды: если кожа побелела, это не пролежень; если оно осталось красным, вероятно, это пролежень I степени. В таком случае обязательно потребуется обращение к врачу и внимательное наблюдение за тем, как меняется состояние кожи. Записывайте свои наблюдения в блокнот.
Меняйте положение тела лежачего больного каждые два часа. Если человек сидит полулежа, обязательно меняйте его положение каждый час. Обращайте внимание на повышение температуры, озноб, выделения из раны, повреждения. Прочитайте нашу листовку о том, как ухаживать за человеком, если у него образовался пролежень.
Прочитайте нашу листовку о том, как ухаживать за человеком, если у него образовался пролежень.
– У моего близкого установлена гастростома / трахеостома. Вокруг нее на коже появилось раздражение и сыпь. Что делать?
Вам необходимо обратиться к врачу. Возможно, он назначит антибиотики, местные противомикробные или гормональные мази, чтобы воспаление быстро прошло. Ни в коем случае не занимайтесь самолечением и не наносите гормональные мази без рекомендации специалиста.
Подробнее об уходе за гастростомой и трахеостомой читайте в наших памятках.
Тошнота и рвота– У больного появилась тошнота и рвота. Что делать?
Тошнота и рвота очень сильно ухудшают качество жизни человека, поэтому очень важно обратиться к врачу. Специалист поможет подобрать эффективные препараты, которые избавят больного от этих симптомов. Если вы заметили, что появилась рвота темного цвета, как можно скорее вызывайте скорую помощь.
Во время приступов рвоты постарайтесь создать для вашего больного максимальный комфорт: будьте рядом, помогайте соблюдать гигиену полости рта. Важно не допустить обезвоживания (сухая, неэластичная кожа, редкое мочеиспускание, головная боль, моча темного цвета), не забывайте предлагать больному воду и маленькие кусочки льда, которые помогут справиться с ощущением сухости во рту. Также вы можете предложить настой перечной мяты – две чайные ложки сухой мяты на один стакан кипятка. Принимать настой можно теплым или холодным. Уважайте желания тяжелобольного человека и не настаивайте ни на чем.
Отказ от еды– Больной два дня ничего не ест и не пьет. С чем это может быть связано? Нужно ли уговаривать его поесть?
Питание в терминальной стадии, при деменции или в состоянии бодрствующей комыОтрывок из книги врача Жана Доменико Боразио «О смерти»Отказ от еды может быть связан с множеством причин: тошнота и рвота, боль в животе после приема пищи, депрессия, проблемы со стулом, прием лекарственных препаратов и т. д. Иногда проблемы с питанием могут быть связаны с психологическими причинами: человек теряет возможность ухаживать за собой, он может испытывать страх перед необходимостью обращаться за помощью для похода в туалет. В таком случае постарайтесь поговорить с вашим близким, объясните, что вы готовы прийти на помощь и в этом нет ничего стыдного.
д. Иногда проблемы с питанием могут быть связаны с психологическими причинами: человек теряет возможность ухаживать за собой, он может испытывать страх перед необходимостью обращаться за помощью для похода в туалет. В таком случае постарайтесь поговорить с вашим близким, объясните, что вы готовы прийти на помощь и в этом нет ничего стыдного.
Отказ от еды и питья естественен, если тяжелобольной человек находится на стадии последних дней и часов жизни. На завершающем этапе заболевания, в особенности у людей пожилого возраста, организму требуется гораздо меньше энергии, чем раньше, он не испытывает чувство голода. Пожалуйста, не кормите и не поите человека насильно. Насильственное кормление и питье может привести к отекам, вздутию живота, кашлю, поперхиванию, тошноте и рвоте.
Подробнее о кормлении тяжелобольного человека и уходе за человеком в конце жизни читайте в наших памятках.
Если у вас остались вопросы, вы можете позвонить на Горячую линию помощи неизлечимо больным людям — 8 800 700 84 36. Телефон Горячей линии фонда «Вера» работает без выходных, бесплатно и круглосуточно.
Телефон Горячей линии фонда «Вера» работает без выходных, бесплатно и круглосуточно.
Подготовила Диана Карлинер
что происходит с телом, когда мы умираем — Благотворительный фонд помощи хосписам «Вера»
Когда пациент приближается к смерти, в его теле происходят изменения. Они касаются дыхания, кровообращения, сознания. Мы подробно объясняем, что происходит: если понять смерть, возможно, мы будем меньше ее бояться.
Автор: Якоб Зимманк
Автор статьи — в прошлом сотрудник паллиативной службы, которая курирует умирающих на дому. Он был поражен тем, как спокойно многие люди смотрят в лицо собственной смерти.
Когда начинается умирание? В какой момент человек начинает свой путь к смерти?
Умирание начинается задолго до того, как мы появимся на свет. Оно закладывается еще в утробе, в скоплении клеток, из которого формируется будущий ребёнок. Некоторые клетки лишние, и они должны освободить место для новых.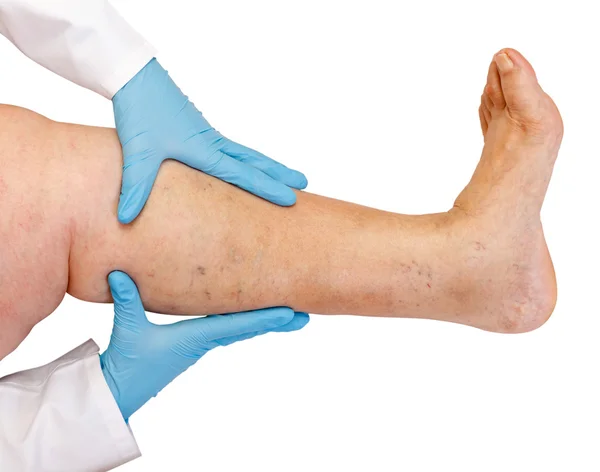 Только так смогут появиться органы ребенка. Именно за счет этого почек только две, а пальцев на руке — только десять. В геноме каждой клетки уже заложены программы, которые действуют как своеобразная «катапульта». Она включается в тот момент, когда клетка становится ненужной или опасной для организма. В этом случае клетка добровольно уничтожает саму себя.
Только так смогут появиться органы ребенка. Именно за счет этого почек только две, а пальцев на руке — только десять. В геноме каждой клетки уже заложены программы, которые действуют как своеобразная «катапульта». Она включается в тот момент, когда клетка становится ненужной или опасной для организма. В этом случае клетка добровольно уничтожает саму себя.
Становление человека — это процесс, в котором участвуют как жизнь, так и смерть. По словам доктора паллиативной медицины Жана-Доменико Боразио, смерть — это «необходимое условие для того, чтобы мы в принципе могли появиться на свет как жизнеспособные организмы».
«Что нам известно доподлинно, так это то, что человек не умирает внезапно, в одночасье» –
Жан-Доменико Боразио, врач паллиативной помощи
Смерть вездесуща — но, появившись на свет, мы забываем об этом.
И, если всё хорошо, то смерть снова появится в нашей жизни только через несколько десятков лет. Нередко это будет заболевание, которое нельзя вылечить: рак, болезнь сердца или заболевание почек, из-за которого они больше не могут очищать кровь. И вот тогда начинается процесс умирания.
И вот тогда начинается процесс умирания.
«Что нам известно доподлинно, так это то, что человек не умирает внезапно, в одночасье. Органы человеческого тела прекращают функционировать постепенно, не все одновременно, а затем в какой-то момент их работа прекращается» — рассказывает доктор Боразио.
В результате цепной реакции перестают работать печень, почки, лёгкие и сердце.
Заболевания бывают самые различные, однако в конце жизни всё всегда идёт по одной и той же схеме: сердце прекращает биться, останавливается дыхание и в последнюю очередь угасает сознание.
При этом очень трудно разделить работу сердца и головного мозга. Если сердце перестает качать кровь, насыщенную кислородом, клетки мозга начинают гибнуть уже через несколько секунд. А через несколько минут наступает смерть мозга: на ЭЭГ в этот момент будет видна прямая линия вместо привычных кривых и зубцов. Перестают работать и рефлексы, которыми управляют глубинные отделы мозга, ответственные за дыхание, глотание и сознание. Таким образом, когда сердце останавливается, вслед за ним прекращает свою работу и головной мозг.
Таким образом, когда сердце останавливается, вслед за ним прекращает свою работу и головной мозг.
Бывает и наоборот. В головном мозге находятся центры, которые регулируют все жизненно важные функции: кровяное давление, работу сердца, дыхание. Если произойдет повреждение этих центров — дыхание прекратится, сердечный ритм нарушится. Часто такое повреждение наступает, когда в результате автокатастрофы или несчастного случая резко повышается внутричерепное давление. Кости черепа твёрдые, поэтому при сильном ударе мягкие ткани мозга выдавливаются в единственное естественное отверстие, которое есть в черепе, — большое затылочное отверстие. Через него полость черепа сообщается с позвоночным каналом (спинной мозг переходит в ствол головного мозга). Если ствол мозга пережат или повреждён, человек умирает.
Однозначных признаков нет, но есть общие закономерности
Последние годы, месяцы и дни жизни умирающие проживают по-разному.
«Процесс умирания очень индивидуален», — рассказывает Лукас Радбрух, президент Немецкого общества паллиативной медицины и профессор Университетской клиники Бонна.
Часто он длится месяцы и даже годы.
Медики разделяют умирание на три стадии: в начале наступает «терминальная» стадия, которая продолжается один-два года. В это время постепенно снижается функционирование отдельных внутренних органов, умирающий всё чаще испытывает усталость. Затем следует «предфинальная» стадия, которая может длиться несколько недель или месяцев. В это время появляются такие симптомы, как одышка и боль. И, наконец, «финальная» стадия — последние дни. Больной перестаёт есть и пить и медленно угасает.
«Важно помнить, что такое разделение умирания на этапы — не более чем условность» — отмечает Радбрух. Оно важно для обеспечения лечения и ухода, но не даёт точной картины, «не помогает определить, когда больной умрёт».
«Раньше считалось, что о приближении смерти свидетельствует бледность кожи в области носогубного треугольника» — говорит Радбрух. Но это тоже ненадёжный признак.
Сейчас исследования, которые позволяют точно определить время смерти, находятся на начальной стадии. Некоторые ученые исследуют пробы крови на наличие маркеров, при помощи которых можно будет рассчитать оставшуюся продолжительность жизни. По словам Радбруха, лучше всего спросить лечащего врача: удивилась бы она, если бы узнала, что больной умер этой ночью или на будущих выходных? Если врач скажет, что не удивлена, — значит, пора готовиться к смерти.
Некоторые ученые исследуют пробы крови на наличие маркеров, при помощи которых можно будет рассчитать оставшуюся продолжительность жизни. По словам Радбруха, лучше всего спросить лечащего врача: удивилась бы она, если бы узнала, что больной умер этой ночью или на будущих выходных? Если врач скажет, что не удивлена, — значит, пора готовиться к смерти.
Часть 2. Предсмертный хрип
Несмотря на то, что умирание — процесс строго индивидуальный, есть определённые физические изменения, общие для большинства пациентов (Palliative Care Review: Plonk&Arnold, 2005).
По мере приближения к смерти схожих черт всё больше, хотя причина смерти может быть разной. Умирающие обессилены, дышат с трудом и испытывают боль. Дыхание меняется: сначала оно становится неглубоким, затем — прерывистым, однако через некоторое время умирающий снова может сделать глубокий вдох.
Врачи предполагают, что к этому моменту центры мозга, отвечающие за дыхание, уже поражены. Они с опозданием реагируют на наличие в крови углекислого газа, позволяя ему накопиться в большом количестве. В некоторых случаях при дыхании возникают шумы, один из них раньше носил название «предсмертного хрипа». Из-за невозможности отхаркивания и откашливания в глотке и бронхах скапливается секрет, который влияет на прохождение воздушного потока при дыхании.
В некоторых случаях при дыхании возникают шумы, один из них раньше носил название «предсмертного хрипа». Из-за невозможности отхаркивания и откашливания в глотке и бронхах скапливается секрет, который влияет на прохождение воздушного потока при дыхании.
Предсмертные хрипы — это нередко ужасный звук, однако нет никаких данных о том, что умирающий в этот момент страдает. То же самое касается повышения уровня углекислого газа в крови — предполагается, что это оказывает скорее успокаивающее и усыпляющее действие. Предсмертный хрип (как следует из названия) свидетельствует о том, что смерть близка (American Journal of Hospice and Palliative Medicine: Morita et al, 1998). Когда остаётся совсем немного времени, хрипы могут стать неконтролируемыми.
Кроме того, в последние дни и часы перед смертью наблюдаются изменения в кровообращении. Организм пытается доставить то небольшое количество кислорода, которое сердце ещё в состоянии прокачать с кровью, к жизненно важным органам. «Пульс слабеет и часто едва прощупывается, руки холодеют, а губы могут посинеть, — объясняет Лукас Радбрух.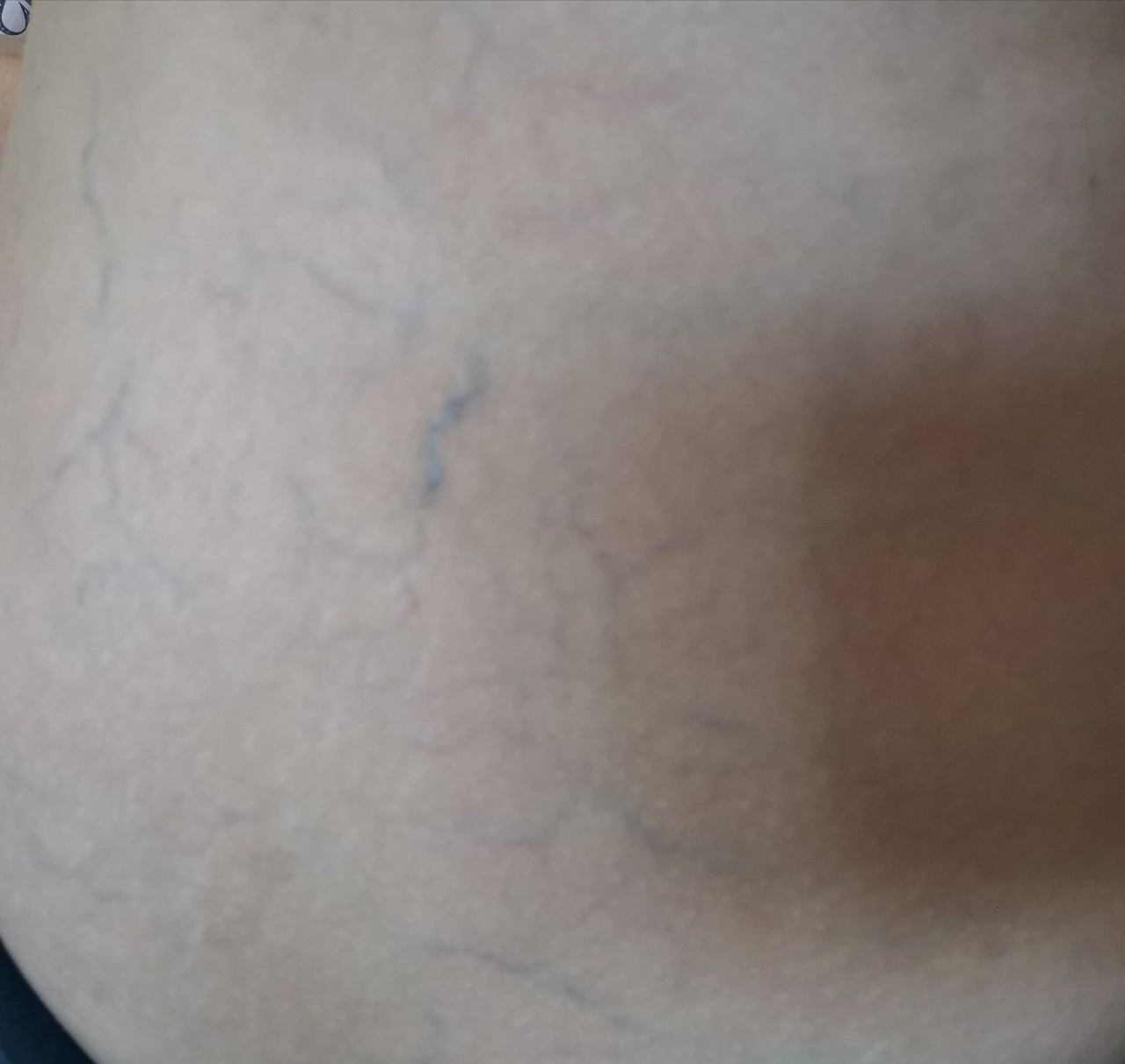 — Это стрессовая реакция». В некоторых случаях сердце начинает биться быстрее, а давление падает, может даже появиться небольшая лихорадка.
— Это стрессовая реакция». В некоторых случаях сердце начинает биться быстрее, а давление падает, может даже появиться небольшая лихорадка.
Когда сознание меркнет
Радбрух говорит: «Кто-то до последнего вздоха остаётся в сознании. Другой может испытывать беспокойство и даже галлюцинации. А третий просто тихо угасает».
Причин для таких изменений достаточно. С одной стороны, вследствие неравномерного притока крови и кислорода нарушается метаболизм головного мозга. С другой стороны, некоторые органы перестают работать, и из-за этого в крови накапливаются токсичные вещества. Например, мочевина, которая выводится через почки, может в больших концентрациях повреждать нервные клетки. (Но и от этого умирающий не страдает. Забытье, вызванное высокой концентрацией мочевины в крови, схоже с наркозом — человеку не больно, даже приятно.)
Кроме мочевины, в крови умирающего в большом количестве накапливаются кетоновые тела, которые тоже воздействуют на сознание человека.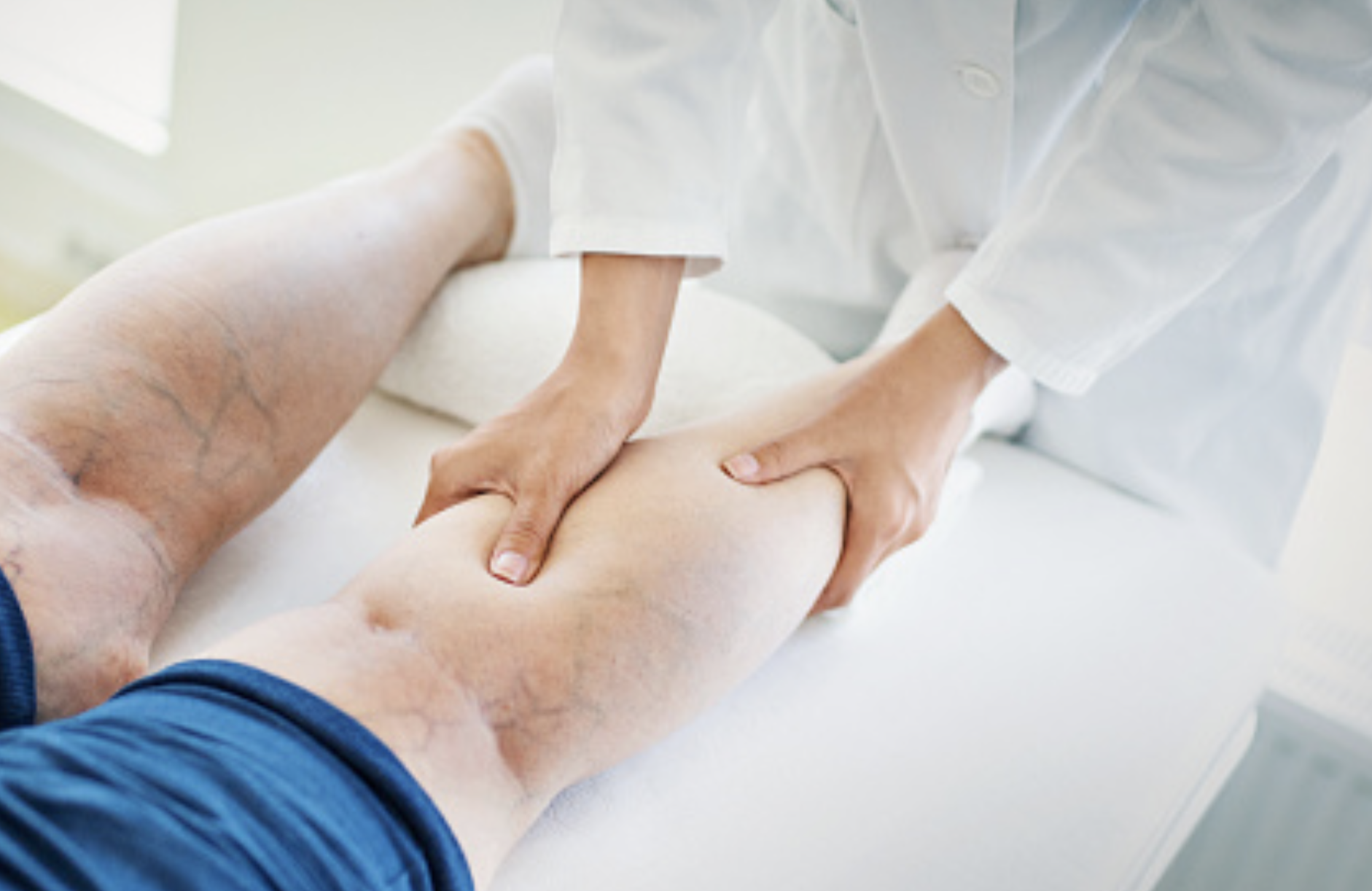 Они вырабатываются из жира и в условиях дефицита энергии используются организмом как заменитель глюкозы, необходимой для питания головного мозга и мышц. Именно это и происходит при умирании: человек перестает есть, но не испытывает чувства голода (JAMA: McCann et al., 1994).
Они вырабатываются из жира и в условиях дефицита энергии используются организмом как заменитель глюкозы, необходимой для питания головного мозга и мышц. Именно это и происходит при умирании: человек перестает есть, но не испытывает чувства голода (JAMA: McCann et al., 1994).
Умирая, многие пациенты тихо угасают или, напротив, возбуждены и что-то взволнованно шепчут. Может сложиться впечатление, что они уже покинули этот мир, однако несмотря на это, «мы должны относиться к умирающим так, как будто они всё понимают», — подчеркивает Лукас Радбрух. «Нам точно не известно, как много они способны воспринять».
Многие пациенты продолжали воспринимать происходящее даже после остановки сердца. Об этом свидетельствуют результаты крупного исследования. Учёные опросили 140 человек из Великобритании, Австрии и США, переживших остановку сердца. Девять процентов опрошенных сообщили, что испытали околосмертные переживания: чувствовали страх, видели свет или членов семьи.
Двое из опрошенных помнили процесс собственного реанимирования. Один из них рассказывал о том, что наблюдал за действиями врачей сверху, из угла комнаты. Он помнит, что врачи включили дефибриллятор и пытались «запустить» сердце, заставить его снова биться в нужном ритме. И это совпадало с тем, что происходило в действительности. Интересно, что больной пришёл в сознание только через несколько минут после остановки сердца.
Один из них рассказывал о том, что наблюдал за действиями врачей сверху, из угла комнаты. Он помнит, что врачи включили дефибриллятор и пытались «запустить» сердце, заставить его снова биться в нужном ритме. И это совпадало с тем, что происходило в действительности. Интересно, что больной пришёл в сознание только через несколько минут после остановки сердца.
Последний фейерверк
Когда сердце останавливается и перестаёт снабжать головной мозг кислородом, нервные клетки гибнут не сразу. Напротив, их активность резко возрастает. Об этом сообщают учёные, которые исследовали электрическую активность мозга у лабораторных крыс (мозг крысы во многом схож с мозгом человека). Через несколько минут после того, как у грызунов переставало биться сердце, можно было наблюдать всплеск электрической активности — исключительно сильный. «Это может объяснить, почему воспоминания больных, переживших клиническую смерть, настолько реальные и точные», — пишет один из авторов исследования, анестезиолог Джордж Машур (George Mashour) из Медицинской школы при Мичиганском университете.
Когда останавливается сердце, в головном мозге происходит настоящий «фейерверк». Нервные клетки выбрасывают колоссальное количество норадреналина, который воздействует на лобные доли мозга и обостряет внимание. Также происходит выброс серотонина, поэтому возможны галлюцинации и мистические озарения. И в самый последний момент из среднего мозга поступает дофамин. Он отвечает за чувство удовлетворения, дарит ощущение тепла и радости. Возможно, даже счастья.
Оригинал интервью — на ZEIT ONLINE.
Благодарим волонтёра фонда «Вера» Вениамина Сапожникова за перевод этой статьи.
Как поддержать пациентов хосписов?
Поддержать пациентов хосписов очень легко. Можно подписаться на ежемесячные пожертвования (поставив галочку напротив «Хочу жертвовать ежемесячно») или совершить разовое пожертвование:
Спасибо вам всегда.
Поделиться
Твитнуть
Поделиться
Поделиться
Лечение пролежней и пролежневых ран
Какие методы лечения используются при возникновении пролежней?
Пролежневые раны – их лечение
Лечение пролежней – длительный и сложный процесс, который включает в себя использование правильного противопролежневого матраса с воздухообдувом, регулярное изменение позы больного и медикаментозное лечение.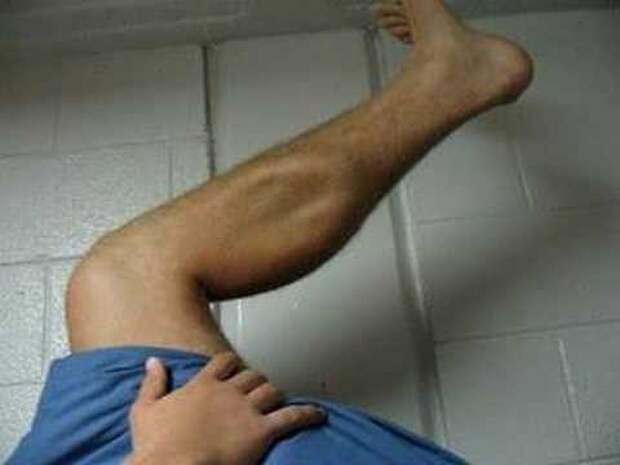
Как и почему возникают пролежни?
Локальное повреждение кожных покровов и подкожных тканей у лежачих больных в местах, которые наиболее подвержены давлению и трению, в медицине называют пролежнем . Некроз кожи в области костных выступов тела часто наблюдается при длительном пребывании пациента, не способного самостоятельно изменить позу, в неподвижном или практически неподвижном положении в постели. Главной причиной возникновения пролежней является нарушение нормального кровообращения на участках кожного покрова, находящихся в тесном соприкосновении с жесткой поверхностью. Образованию пролежневых ран способствуют:
- слишком большая или малая масса тела;
- самопроизвольное мочеиспускание и калоотделение;
- ненадлежащий уход за малоподвижным больным;
- опрелости;
- некачественное и загрязненное постельное белье;
- несбалансированное питание с недостаточным количеством белков;
- сахарный диабет и сердечно-сосудистые заболевания;
-
анемия.
Небрежное отношение к появлению пролежней приводит к тяжелым последствиям. При отсутствии должной профилактики некротические изменения могут затронуть мышечные и даже костные ткани. Глубокие осложненные пролежневые раны вызывают мучительные боли у пациентов и требуют хирургического вмешательства.
Как предупредить возникновение пролежней?
Чтобы снизить риск возникновения пролежней, необходим целый комплекс ежедневных действий. Специалисты рекомендуют:
- менять положение тела больного не менее 4 раз в сутки;
- проветривать кожу, освобождая ее от одежды на 15-20 минут;
- ежедневно делать легкий массаж для улучшения кровоснабжения
- тканей;
- своевременно проводить гигиенические процедуры и менять
- постельное белье;
- обеспечить пациенту полноценное питание.
Для предупреждения омертвения тканей, страдающих от сдавливания, можно воспользоваться специальными противопролежневыми матрасами и подушками, подкладками и наматрасниками. Медицинский персонал или близкие, ухаживающие за лежачим больным, должны тщательно следить за состоянием кожи на участках, наиболее предрасположенных к поражениям. Появление бледного пятна или покраснения, характерное для ранних стадий пролежневых ран, является сигналом тревоги. Чем раньше начнется лечение затронутого некрозом кожного покрова, тем больше шансов избежать дальнейшего развития и распространения раны.
Медицинский персонал или близкие, ухаживающие за лежачим больным, должны тщательно следить за состоянием кожи на участках, наиболее предрасположенных к поражениям. Появление бледного пятна или покраснения, характерное для ранних стадий пролежневых ран, является сигналом тревоги. Чем раньше начнется лечение затронутого некрозом кожного покрова, тем больше шансов избежать дальнейшего развития и распространения раны.
Как быстро вылечить пролежни , если избежать их образования не удалось несмотря на все профилактические меры?
К сожалению, в короткие сроки справиться с этой проблемой не удастся. Лучшая мазь от пролежней должна обладать комплексным действием на пораженные участки кожи:
- предупреждать инфицирование и разрастание раны;
- подсушивать ее поверхность;
- способствовать скорейшей регенерации кожного покрова.
Цинковая мазь от пролежней оказывает противовоспалительное и заживляющее действие и является одним из наиболее эффективных и доступных средств. Этот препарат хорошо переносится больными и не имеет медицинских противопоказаний, кроме непереносимости компонентов.
Важные рекомендации
Для начала следует понять и осознать:
1. Купить фармакологические препараты – мази, порошки и др., слишком мало для достижения эффективного результата. Пролежневая рана должна лечиться только после того, как найдена причина ее возникновения: освобождение пораженных мест от возникающего сдавления для того, чтобы обеспечить свободный доступ крови к месту, где начал формироваться или уже образовался пролежень.
2. Противопролежневые матрасы не являются окончательной панацеей от пролежней. Чтобы не сталкиваться с вопросом «как лечить пролежни» необходимо полноценно питаться, соблюдать принципы общего гигиенического ухода, контролировать регулярную деятельность толстого кишечника.
Сказать, что существует какое-то самое эффективное средство от пролежней нельзя, так как в каждом отдельном случае должен быть индивидуальный комплексный подход и подбор терапевтических средств.
Следовательно, только комплексный подход:
— устранит причину появления пролежневых ран;
— полноценный уход;
— грамотная терапия.
Противопролежневый матрас и все эти составляющие в комплексе будут гарантировать результат в процессе лечения пролежней.
Невзирая на успешность лечения пролежневых ран, хочется выделить тот факт, что затраты материального и психологического характера будут намного меньше, чем непосредственное лечение.
Как лечить пролежни – основные принципы:
1. Устраняем причину, которая привела к появлению пролежневой раны. Максимальное восстановление кровообращения в поврежденном месте при помощи профилактических и лечебных изделий.
2. Способствование отторжению большинства некротических масс (самих пролежней)
3. Способствование скорейшему заживлению уже очистившихся ран. Процесс лечения пролежней должен соответствовать стадии их развития.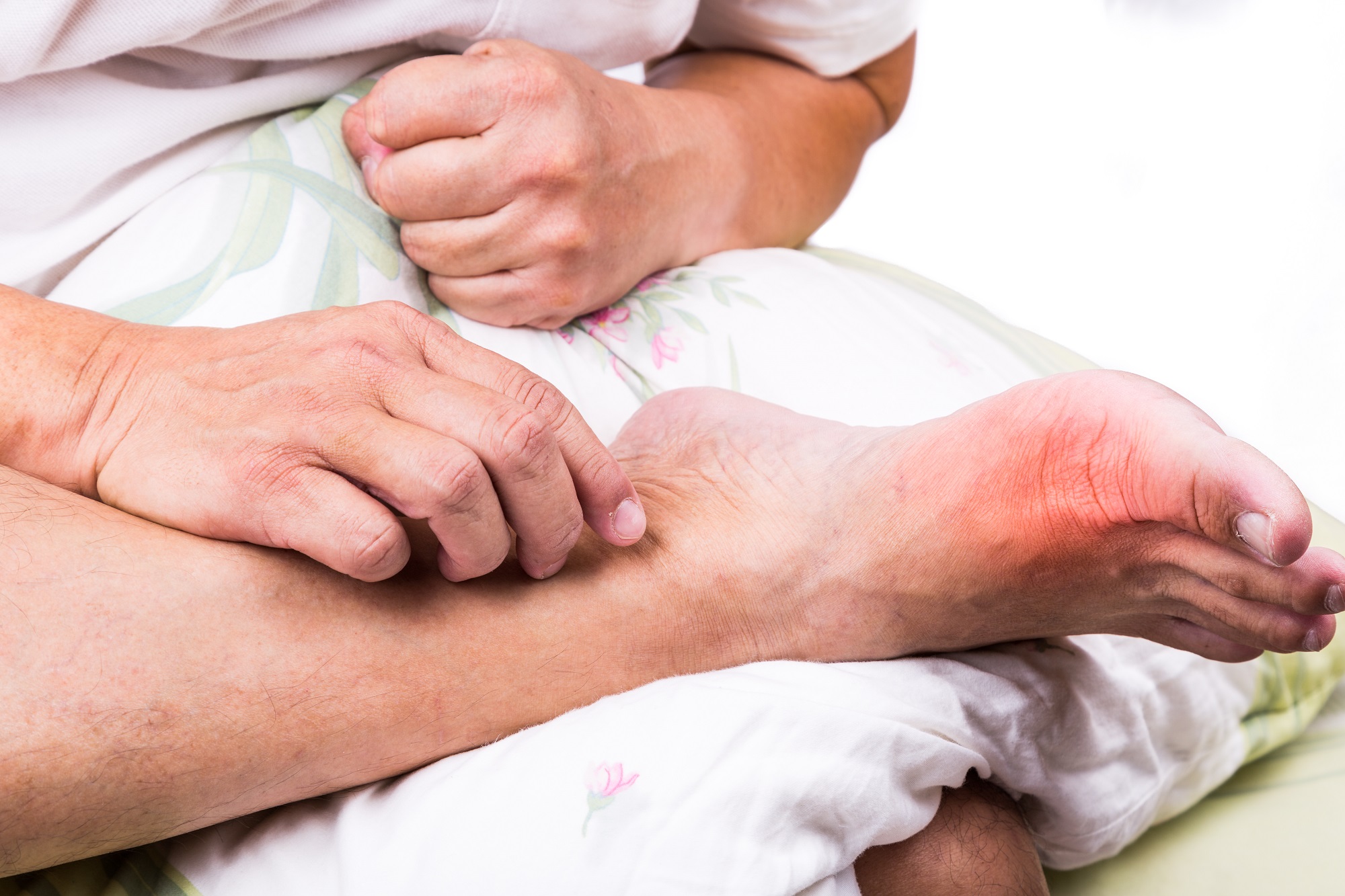 Чем лечить пролежни подскажет доктор, который обязательно учтет степень процесса, индивидуальные особенности пациента (аллергические реакции, сопутствующие заболевания).
Чем лечить пролежни подскажет доктор, который обязательно учтет степень процесса, индивидуальные особенности пациента (аллергические реакции, сопутствующие заболевания).
Какие рекомендации можно использовать в процессе лечения пролежней в соответствие с Agency for Health Care Policy and Research (1992).
На первых стадиях, первая степень эритемы, следует использовать комплексные профилактические принципы. Как лечить пролежни – процесс, который опирается на активные усилия в процессе массажирования наиболее критических областей с их последующей обработкой. Обработка проводится раздражающими препаратами для стимулирования активного кровообращения. Например, можно использовать камфорный спирт.
Вторая стадия подразумевает нанесение антисептика, например, бриллиантовой зелени, а по краю рану проводить обработку цинковой мазью для того, чтобы содержимое не оказывало раздражающего влияния на край и для последующего замедления разрастания раны.
Как только участок некроза будет сформирован, можно начинать использование медикаментозных препаратов, которые будут ускорять процесс самостоятельного отторжения.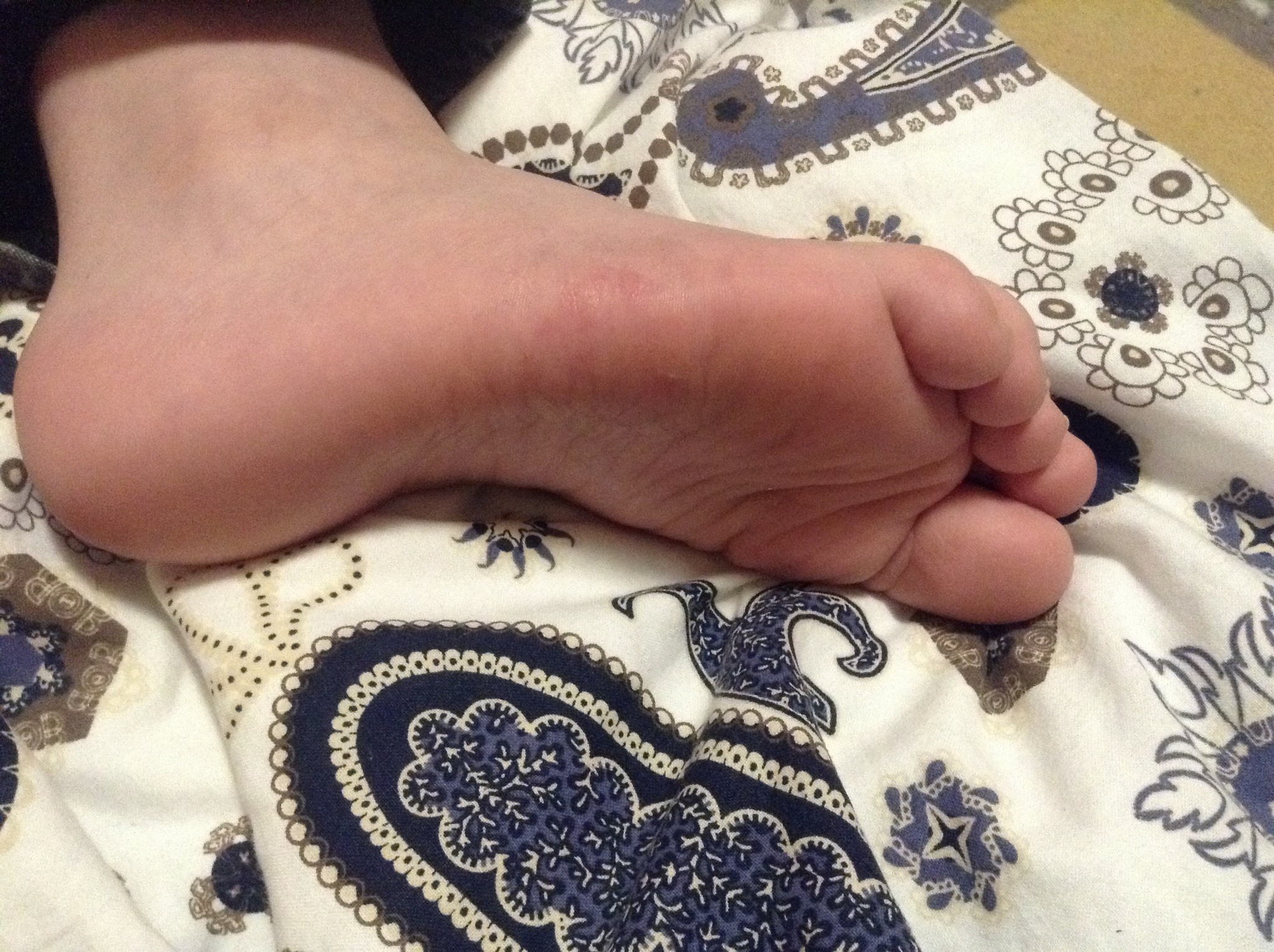 Средства для лечения пролежней должны обладать ранозаживляющими, подсушивающими свойствами, поэтому в их составе часто содержится ксероформ, пантенол и другие компоненты для быстрого рубцевания ран.
Средства для лечения пролежней должны обладать ранозаживляющими, подсушивающими свойствами, поэтому в их составе часто содержится ксероформ, пантенол и другие компоненты для быстрого рубцевания ран.
Цена подобных средств доступна, а купить, например, мазь «Ируксол», можно в любой аптеке. После очищения раны от некроза, рекомендовано применение разнообразных заживляющих средств (мази Левомеколь, Левосин, Актовегин, облепиховое масло и т.п.). Хорошее средство от пролежней — аморфный порошок Ксероформ или мазь, содержащая ксероформ, которые обладают вяжущим, антисептическим и подсушивающим свойствами. Довольно часто встречаются осложнения в виде присоединений вторичных инфекций и здесь уже необходимо использовать антибактериальные и антисептические средства (белый стрептоцид, борная кислота, перекись водорода, фурациллин и др.).
Если ситуация особенно тяжелая, ослабленным и пожилым пациентам может быть назначен прием препаратов внутрь.
Третий и четвертый период пролежневых ран будут требовать механического вмешательства в виде удаления пораженных масс хирургическим методом, при невозможности достижения консервативными путями.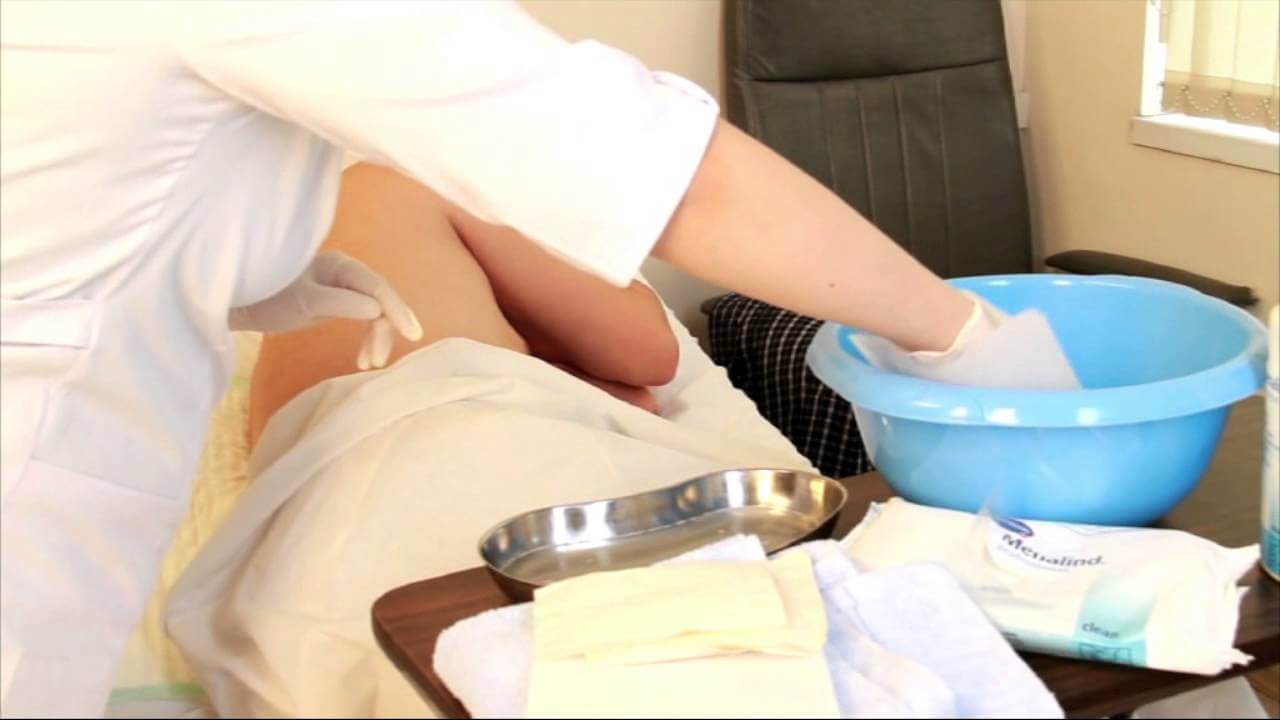
Гнойные пролежни должны накрываться влажными компрессами с антисептическими препаратами. Для снятия отечности используется гипертонический раствор NaCl 10%. Если присутствует вторичная инфекция, то рекомендовано применение медикаментозных препаратов, которые были указаны выше.
Среди нетрадиционных методов лечения хотелось бы выделить компрессы с болтушкой: 3% раствор мумие на 25% спирте (3г мумие растворить в 100г 25% спирта (водку развести)) +25 капель йода. Компрессы прикладываются на пролежневые раны при любых стадиях ее развития. Чтобы лечение было эффективным, следует обратиться к врачу, который подскажет чем можно лечить пролежни, а также расскажет, какие еще необходимы мероприятия для уменьшения степени поражения и защиты от формирования пролежней.
На тот свет и обратно
Публикуем отрывки из дневника известного журналиста Сергея Благодарова, волею судьбы испытавшего на себе все «прелести» инсульта и победившего эту «болезнь века».
Реанимация
Утром проснулся — язык еле ворочается, как у пьяного. Стал пить кофе, губы вдруг сами разжались, и изо рта кофе брызнул прямо на ковер. Странно. Да притом и ковра жалко.
На другой день язык отнялся совсем. Я замычал. На третий все стало вываливаться изо рта. Подумал, может, инсульт? Но боялся поверить — страшно.
Доплелся до приемного отделения больницы им. Боткина. Врач поразился, что сам дошел. Поругался, что только на третий день (замечание в скобках: надо было обращаться в первые 4 часа, тогда последствия минимальные). Короче, раздели донага, накрыли простыней, хорошо, не с головой. Пока лежал в холодном коридоре на каталке, все равно обходили, словно неживого. Вдруг начали душить рыдания, слезы полились градом. Мозг работал, понимал, что случилось страшное, непоправимое. В реанимацию приехал лучший друг и глядел на меня такими испуганными глазами, что я заревел, как белуга, уже не стесняясь.
В реанимации — свой ужас. Постоянно привозят новых пациентов, нередко с улицы, после аварий. Окровавленные одежды прямо на теле разрезают и отдирают с кровью. У изголовья консилиум из нескольких хирургов решает, что делать дальше.
Окровавленные одежды прямо на теле разрезают и отдирают с кровью. У изголовья консилиум из нескольких хирургов решает, что делать дальше.
— На операцию! Черепно-мозговая. Три кубика, — слышатся отрывистые команды.
И все-таки жизнь продолжается, господа, хоть умри! Я обратил внимание на красивую молодую женщину. Привезли после автокатастрофы. Пока разрезали голенища сапог на ее сломанных ногах, раздевали догола на каталке, я, скотина, все сворачивал голову со своей койки, пытаясь получше разглядеть стройное голое тело. Капельница на моей руке мешала и злила…
Свет в реанимации безжизненный, зловещий, синий. Окон нет. Стоны, крики, хрипы..
Ночью в реанимации ворочались в голове мысли, тяжелые и длинные, как товарный поезд. Стану «овощем» или сразу окажусь в воинстве не земном, но небесном? Ведь никто не может умереть вместо тебя, когда придет твой час.
Свет в реанимации безжизненный, зловещий, синий. Окон нет. Стоны, хрипы… Врач подходит регулярно, смотрит давление, которое автоматически меряется каждые 20 минут каким-то медицинским комплексом аппаратов, стоящим в изголовье каждого пациента. Оно никак не опускается ниже 240. Хотя мне все время делают какие-то вливания, уколы.
Оно никак не опускается ниже 240. Хотя мне все время делают какие-то вливания, уколы.
Чего говорить, до инсульта довел мой образ жизни. Лет 10 курю сигары, штук по 5 в день. Не для понта, а для забивания дурной головы — чтобы отвлечься и не уйти в запой. Одно время я постоянно выпивал, что надо понимать буквально. А потом — давление, капельницы, доктора. Начинал разговаривать с неодушевленными предметами — шкафом или собственной рукой. В комнату заходили живые медведи. В 4 утра похмелялся. Дрожащими руками вытаскивал из холодильника дружелюбно торчавшую там, заботливо припасенную с вечера бутылку водки.
Эта зараза перешла ко мне по наследству от папы-алкоголика, умершего в 46 лет «от сердца», читай, от пьянки. Мама, намучившись с ним, вскоре умерла от рака. Невероятная красавица — громадные синие глаза и взмах ресниц «в 12 весел», тяжелые русые косы ниже пояса — она панически боялась мужа. Помню, он, ревнивый пьяный зверь, схватил ее за концы этих литых кос и начал таскать по земле вокруг себя. Постепенно с трудом оторвал от земли и, переступая ногами, начал крутить ее в воздухе вокруг себя, как стрелку циферблата. Мама летала по кругу на косах параллельно земле молча, закрыв глаза. Потом упала с вырванными волосами. Спустя вечность она поднялась, закрыв мне глаза ладонью, и повела в дом. С тех пор я, 10-летний звереныш, перестал с отцом разговаривать, вплоть до их развода. Маму я любил очень… Потом все перестали быть, умерли.
Постепенно с трудом оторвал от земли и, переступая ногами, начал крутить ее в воздухе вокруг себя, как стрелку циферблата. Мама летала по кругу на косах параллельно земле молча, закрыв глаза. Потом упала с вырванными волосами. Спустя вечность она поднялась, закрыв мне глаза ладонью, и повела в дом. С тех пор я, 10-летний звереныш, перестал с отцом разговаривать, вплоть до их развода. Маму я любил очень… Потом все перестали быть, умерли.
А тяга к спиртному у меня жива до сих пор. На моей малой родине, в Алтайском крае, земляки до сих пор развлекаются кто как может. А именно — пьют. Они вымирают. Не спорьте со мной. Я знаю. Пьют так, как будто завтра никогда не наступит, пьют запойно, целыми улицами. Большинство отчаянных друзей моего детства давно или в могиле, сгорев от водки, как их отцы, или в тюрьме.
Неврология
Через сутки давление удалось сбить. Низкий поклон реаниматологам. Меня перевели в неврологическое отделение. В палате 6 человек. После инсульта, все лежачие, все ходят только под себя. Бах — свет в 3 часа ночи по всей палате зажигается. Две нянечки переворачивают неподвижных больных, на которых одежды, как листьев на кочане капусты. Раздевают их с ловкостью, граничащей с колдовством. С прибаутками меняют памперсы, протирают тела влажными салфетками. Вскоре перед моим носом — кровати в полуметре друг от друга — целая гора изгаженных памперсов, грязных салфеток, простыней (если долго не менять памперс, он протекает). Наконец нянечки перестают шуровать, уносят этот ворох и выключают свет.
Бах — свет в 3 часа ночи по всей палате зажигается. Две нянечки переворачивают неподвижных больных, на которых одежды, как листьев на кочане капусты. Раздевают их с ловкостью, граничащей с колдовством. С прибаутками меняют памперсы, протирают тела влажными салфетками. Вскоре перед моим носом — кровати в полуметре друг от друга — целая гора изгаженных памперсов, грязных салфеток, простыней (если долго не менять памперс, он протекает). Наконец нянечки перестают шуровать, уносят этот ворох и выключают свет.
Все время, сколько лежал в реанимации, в голове ворочались мысли, тяжелые и длинные, как товарный поезд. Фото: Виктор Васенин
В 5 утра — опять свет по всей палате, хотя за окном кромешная тьма. Кого-то кормят через зонд, засовывая длинную резиновую кишку прямо в желудок и выдавливая в нее какую-то коричневую массу.
— Вот и хорошо, вот и покушал, — бормочет нянечка, вытаскивая через пару минут кишку из желудка. Больной не реагирует, он второй месяц без сознания.
Другого кормят через нос, просовывая резинный шланг прямо через ноздрю — рот после инсульта не открывается. Кому-то нянечка, натянув резиновые перчатки, сует пальцы в рот и протирает изнутри тряпкой — гигиена. Кто-то успел снова обделаться, и ему вновь меняют памперс. Наконец, хвала небесам, свет выключают. Можно подремать до подъема, до 7 часов, под хрипы больных.
Под утро в нашу восьмую палату забрел «турист». Так здесь называют чокнутых пациентов. По коридорам отделения часто бродили голые безумные старики в памперсах, оставляя на полу цепочку пахучих следов. Нянечки уговаривали их идти в свою палату. Сам вид голого 80-летнего старика в сползающих памперсах, из которых торчат тощие старческие ноги, отвратителен. Однажды такой старик забрел в женскую палату и орал, склонившись над больной: «Раз! Раз! Прием! Николай из Тынды, отзовись. Прием!»
В конец ошалевший от всех этих ночных картин, я поднялся с разбитой головой. Пошел умываться самостоятельно, но тут же с грохотом завалился между кроватями. Уже натурально разбил голову. Медленно, медленнее растущей травы, пополз к туалету. Прибежавшая сестра перевязала голову и довела до туалета. Сняла с меня трусы — тут никто никого не стесняется — деликатно вышла за дверь… Потом вставили болезненный катетер, на боковую спинку кровати подвесили утку. В туалет ходил только «по-тяжелому», с сопровождающим.
Уже натурально разбил голову. Медленно, медленнее растущей травы, пополз к туалету. Прибежавшая сестра перевязала голову и довела до туалета. Сняла с меня трусы — тут никто никого не стесняется — деликатно вышла за дверь… Потом вставили болезненный катетер, на боковую спинку кровати подвесили утку. В туалет ходил только «по-тяжелому», с сопровождающим.
— Не спеши, не спеши, — кричала нянечка из-за двери, — я пока Николаю памперс поменяю.
А я и «не спешил», меня обрекала на медленность парализованная рука.
Под утро в нашу палату No 8 забрел «Турист». Так здесь называют чокнутых пациентов
Сущим мучением было умываться каждый день, чистить зубы, бриться. Руки отказывались слушаться, я по полчаса торчал в туалете, стараясь привести себя в божеский вид.
— Сколько можно, открывай, — долбили костылями в дверь общего туалета.
Вернее, долбили молча, разговаривать никто не мог. Но так я понимал раздраженную долбежку.
… Днем также не удалось подремать. Буянил мужчина лет 65. Сестры хотели сделать ему капельницу — он дрался, рычал, плевался. Пытался ударить сестру, дергал негнущимися руками. Они крепко привязали его руки бинтами к боковым спинкам кровати. Но он так бешено выгибал тело, что медики плюнули и ушли, не отвязав бинты.
Буянил мужчина лет 65. Сестры хотели сделать ему капельницу — он дрался, рычал, плевался. Пытался ударить сестру, дергал негнущимися руками. Они крепко привязали его руки бинтами к боковым спинкам кровати. Но он так бешено выгибал тело, что медики плюнули и ушли, не отвязав бинты.
Успокоила его только дочь. Больные жестами показали, что произошло с ее отцом. Она бегала по отделению, упрашивая медперсонал все-таки сделать процедуру.
Старикашка и впрямь был беспокойный. Он оказался моим соседом, и его худые, костлявые ноги ночью нередко оказывались на моей постели. Несмотря на высокие боковые спинки на каждой кровати. Я раздраженно, сам еле двигая руками после инсульта, брезгливо брал его за ноги, однажды лежавшие даже на моем животе, и скидывал их. За ночь это повторялось не раз. Мужик крутился на своей кровати, как стрелка компаса, потерявшая ориентир.
На рассвете приходили нянечки и меняли всем памперсы. Старикашке это делала в основном его 25-летняя красавица дочь. Она раздевала его догола и протирала влажными салфетками и пенкой. Пах, ноги, каждый пальчик на ступне. Бережно переворачивала на живот и протирала спину, шею. Сажала его, подбив подушки под спину, и кормила с ложечки… Затем пыталась усадить на специальный санитарный стул. Старик падал и падал, но она вновь и вновь усаживала его. Теребила старого, а он смотрел на нее страдальческими, все понимающими глазами… Усадить отца удалось примерно на третью неделю. Он сидел на стуле! Сам, без помощи!!! И победа эта была для них важнее Победы 9 Мая.
Она раздевала его догола и протирала влажными салфетками и пенкой. Пах, ноги, каждый пальчик на ступне. Бережно переворачивала на живот и протирала спину, шею. Сажала его, подбив подушки под спину, и кормила с ложечки… Затем пыталась усадить на специальный санитарный стул. Старик падал и падал, но она вновь и вновь усаживала его. Теребила старого, а он смотрел на нее страдальческими, все понимающими глазами… Усадить отца удалось примерно на третью неделю. Он сидел на стуле! Сам, без помощи!!! И победа эта была для них важнее Победы 9 Мая.
Вскоре его выписали домой. Молодые санитары переложили деревянное негнущееся тело с постели на носилки, чтобы отнести к такси. Дочь, я слышал, все приговаривала: «Папочка, скоро лето. Мы будем много ходить вокруг дома. Ты обязательно снова встанешь на ноги». По щекам лежащего старика текли слезы. Это был уже его 4-й инсульт.
Я верю, да что там — вижу, как они вдвоем сейчас ходят по траве вокруг дома.
Приметы смерти
На освободившееся место привезли 45-летнего мужика. Инсульт трахнул его вчера, прикатили прямо из реанимации. Не разговаривает, не двигается. Глаза насмерть перепуганные, но живые. Всем своим существом выражает покорность. Как собака, которую шуганули. У изголовья кровати толпа молчаливых родственников, о чем-то иногда шепчутся.
Инсульт трахнул его вчера, прикатили прямо из реанимации. Не разговаривает, не двигается. Глаза насмерть перепуганные, но живые. Всем своим существом выражает покорность. Как собака, которую шуганули. У изголовья кровати толпа молчаливых родственников, о чем-то иногда шепчутся.
К вечеру новенький захрипел, закатил глаза. Стал дышать часто-часто. Замельтешили медсестры, прикатили пылесос для вентиляции легких, залезли пальцами в рот. Резиновыми перчатками вытянули язык, стали прокачивать воздух. Не помогло. Полезли опять в рот, протирали салфетками, смачивали гортань. Не помогло. Все тело начало мелко дрожать. Появился врач в зеленом халате из реанимации, о чем-то пошептались с дежурным врачом. Больного трясло уже, как раскаленный пулемет. Вскоре его увезли на носилках — то ли в реанимацию, то ли в морг.
Эти горестные картины очень на нервы действуют, серьезно. Плотно приседают на мозг. Вообразите, ковыляю к лифту, навстречу везут старуху, накрытую с головой простыней. В морг. Или — начал понемногу ходить, жена настояла, чтобы пошли в храм на территории больницы. Подходим. У двери церкви — Господи, твоя воля! — стоит огромная крышка гроба. Входим внутрь — гроб. Скоро отпевание. Внутри ни души. Гробовая тишина. Пока жена ставила свечки за здравие, я завороженно смотрел на гроб. Вспотел от страха, как проститутка в церкви. Выйдя из храма, еще долго сидел чуть жив на лавочке.
Или — начал понемногу ходить, жена настояла, чтобы пошли в храм на территории больницы. Подходим. У двери церкви — Господи, твоя воля! — стоит огромная крышка гроба. Входим внутрь — гроб. Скоро отпевание. Внутри ни души. Гробовая тишина. Пока жена ставила свечки за здравие, я завороженно смотрел на гроб. Вспотел от страха, как проститутка в церкви. Выйдя из храма, еще долго сидел чуть жив на лавочке.
Вернулся в отделение. В коридоре пронзительный, как вой сирены, визг: «Куда вперед ногами, ироды! Рано мне на тот свет».
Молодые санитары пытались на каталке ввезти в палату мужика вперед ногами, как покойника. Лихо развернулись после визга и завезли головой.
Это был Николай Степанович, скандальный мужик из 407-й палаты. Он постоянно учил всех, как жить. Ругался с сестрами, заставляя их убирать из коридора капельницы, стоящие вдоль стен, как виселицы. Мол, на нервы действует. Такие люди всегда стремятся быть главными: если на свадьбе, то только женихом, если на похоронах, то только покойником.
На нервы действовала и наглядная агитация. По всему отделению были развешены цветные картинки с искалеченным мозгом, пораженным инсультом. Надо отдать должное — рукой мастера водило настоящее вдохновение и подлинная любовь к предмету. Картинки были настолько живые и пугающие, что хотелось отрубить художнику руку. Если бы я мог, чесслово, сделал бы это. Завершал галерею огромный жизнерадостный плакат у дверей ординаторской. На нем было крупно написано: «В первые сутки после инсульта умирает 20% пациентов. В течение трех последующих суток — 30%. Остальные 30% умирают в течение первого года».
Я быстро прикинул в голове — шансы выжить были только у 20%. Мне стало плохо, я стал тяжело сползать на диванчик. Из ординаторской вышел врач. «Что с вами?» Я, обессилев, ватной рукой потыкал в плакат. «Ну, это не для вас написано, — улыбается врач снисходительной улыбкой, как взрослый ребенку. — Вы первый, кто это прочитал из пациентов. Успокойтесь. Это для родственников»…
Медицинские ошибки
Медики, теперь я знаю, стараются ничего не принимать близко к сердцу. Если принимать, никакого сердца не хватит. Сделала мне как-то сестра по ошибке укол.
Если принимать, никакого сердца не хватит. Сделала мне как-то сестра по ошибке укол.
— Ничего, ничего. Витаминчик, — бормотала она со скошенными от вранья глазами.
А после «витаминчика», на минуточку, у меня начался жар и я чуть не подох.
На другой день, к примеру, стали качать кровь из вены. И тоже по ошибке. Утром прибежала, как бешеная, медсестра в столовую: «Благодаров, не завтракайте, вам кровь сдавать». Вытащила из-за стола, потащила в процедурную. А у меня уже столько крови выпили на всякие анализы, что ее хватило бы всем кровососущим всего земного шара. Но ничего, опять усиленно качают. Приходит старшая медсестра. «А этот что тут делает?» — на меня. «Кровь из вены берем», — отвечают. «Не надо, это у Богдасаровой надо было брать».
Мне становится дурно. «Больному плохо, он белый», — последнее, что слышу, и теряю сознание.
Затем ощущаю суету вокруг, нашатырь под носом. «Как так можно? Воду, что ли, качаете из меня? У меня запасной крови нет», — вдруг слышу я собственный голос. Окончательно очнулся от того, что кто-то хлещет меня по щекам.
Окончательно очнулся от того, что кто-то хлещет меня по щекам.
Право, не худо бы и повнимательней относиться к нам, убогим (значит, близким к Богу). А то доходило до анекдотов. Но анекдоты смешны, когда их рассказывают. Когда их переживают — это трагедия. У меня плохие, тонкие вены. Сестрам приходилось повозиться, пока поставят капельницу. Особенно мучила Наташа. Пока удачно воткнет иголку в вену, всю руку истыкает, огромные синяки потом. Как у наркомана. И рука болит. С ужасом ждал — только бы не ее смена.
Наконец, однажды, устав бороться с моими венами, она заявляет:
— Да ну тебя. У тебя вены плохие.
Бросила, не сделав, капельницу и ушла — обиделась. Я полежал-полежал, решил действовать самостоятельно. Как говорится, «будем сами дуть в свои паруса». Нашел другую медсестру, уговорил воткнуть. Наташа приходит через полчаса: «А-а-а! Тебе уже сделали». Обиделась окончательно, хлопнула дверью и опять ушла.
Так и пролежал с воткнутой в вену иголкой, хотя капельница давно кончилась. Боялся срывать пластыри. Опасался, воздух из пустой капельницы попадет в вену, ее раздует. Такие случаи были. Я, кстати, и раньше был не самым веселым человеком на планете, а после больничных чудес и вовсе раскис. Настроение поддерживала только логопед, красивая молодая дама. Часами бубнил с ней скороговорки: «Четыре маленьких чумазеньких чертенка чертили черными чернилами чертеж чрезвычайно чисто через черточку…» «Ехал грека через реку…».
Боялся срывать пластыри. Опасался, воздух из пустой капельницы попадет в вену, ее раздует. Такие случаи были. Я, кстати, и раньше был не самым веселым человеком на планете, а после больничных чудес и вовсе раскис. Настроение поддерживала только логопед, красивая молодая дама. Часами бубнил с ней скороговорки: «Четыре маленьких чумазеньких чертенка чертили черными чернилами чертеж чрезвычайно чисто через черточку…» «Ехал грека через реку…».
— Сережа, «р» не глотайте, старайтесь раскатисто — чер-р-р-ртенка, — сердилась логопед.
У меня не получалось. Я бубнил вновь и вновь — «четыле челтенка». Благо, в палате лежали «овощи», им было все равно на мой бубнеж.
Был, правда, один больной — крепко свинченный, сухой старик. Он не походил на тех стариков, которые кажутся заспиртованными. Он был полон жизни. За окном темень, 4 утра, а он уже бешено крутит в воздухе «велосипед», лежа на кровати, высоко задрав костлявые ноги с пергаментной кожей и пигментными пятнами.
— Ну влип, ну попал к дуракам. Придурки кругом, — говорил он, не стесняясь, прохаживаясь между кроватями и по-куриному окуная голову в плечи.
Придурки кругом, — говорил он, не стесняясь, прохаживаясь между кроватями и по-куриному окуная голову в плечи.
Я искал с ним дружбы, слушал его болтовню. Все-таки единственный нормальный. Пока он не выдал себя с головой. Которая оказалась тоже чокнутой.
— Сколько будет 100 минус 50? — как-то спросил его психиатр на утреннем обходе.
— 96, — не задумываясь ответил бойкий старик.
— А какое сейчас время года? — не отставал врач.
— Лето, — уверенно отвечал дед, глядя в окно на сугробы.
пролежней | Johns Hopkins Medicine
Что такое пролежни?
Пролежни могут возникнуть, когда человек прикован к постели или иным образом неподвижен, потерял сознание или не может чувствовать боль. Пролежни — это язвы, которые возникают на участках кожи, которые подвергаются давлению в результате лежания в постели, сидения в кресле-каталке или длительного ношения гипса. Пролежни также называют пролежнями, пролежнями, пролежнями или пролежнями.
Пролежни могут стать серьезной проблемой для ослабленных пожилых людей.Они могут быть связаны с качеством обслуживания, которое получает человек. Если неподвижного или прикованного к постели человека не повернуть, не расположить правильно и не обеспечить правильным питанием и уходом за кожей, могут развиться пролежни. Более высокому риску подвержены люди с диабетом, проблемами кровообращения и плохим питанием.
Что вызывает пролежни?
Пролежень развивается, когда кровоснабжение кожи прекращается более чем на 2–3 часа. Когда кожа умирает, пролежни сначала появляются в виде красной болезненной области, которая в конечном итоге становится фиолетовой.Если не лечить, кожа может разорваться и заразиться.
Пролежень может стать глубоким. Он может распространяться на мышцы и кости. Как только пролежень развивается, он часто очень медленно заживает. В зависимости от тяжести пролежня, физического состояния человека и наличия других заболеваний (например, диабета) пролежни заживают через несколько дней, месяцев или даже лет. Им может потребоваться операция, чтобы ускорить процесс заживления.
Им может потребоваться операция, чтобы ускорить процесс заживления.
Пролежни часто встречаются на:
- Область ягодиц (на копчике или бедрах)
- Каблуки
- Лопатки
- Затылок
- Сзади и по бокам колен
Каковы факторы риска пролежней?
Прикованность к постели, бессознательное состояние, неспособность чувствовать боль или неподвижность увеличивают риск развития пролежня.Риск увеличивается, если человека не повернуть, не расположить правильно или не обеспечить правильным питанием и уходом за кожей. Более высокому риску подвержены люди с диабетом, проблемами кровообращения и недоеданием.
Каковы симптомы пролежней?
Пролежни делятся на 4 стадии, от наименее тяжелой до наиболее тяжелой. Это:
- Этап 1. Область выглядит красной и теплой на ощупь. При более темной коже эта область может иметь синий или фиолетовый оттенок. Человек также может жаловаться на жжение, боль или зуд.
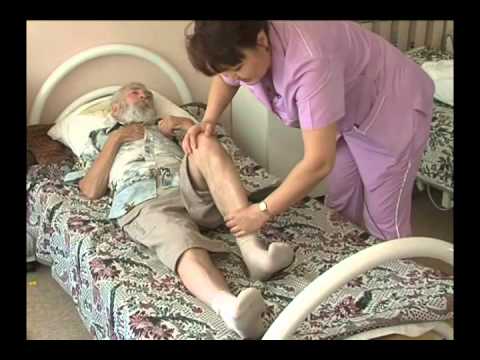
- Этап 2. Область выглядит более поврежденной, на ней может быть открытая рана, царапина или волдырь. Человек жалуется на сильную боль, а кожа вокруг раны может обесцветиться.
- Этап 3. Область имеет вид кратера из-за повреждения под поверхностью кожи.
- Этап 4. Область сильно повреждена, имеется большая рана. Могут быть поражены мышцы, сухожилия, кости и суставы. На этом этапе инфекция представляет собой значительный риск.
Ране не назначается стадия, когда имеется потеря ткани на всю толщину и основание язвы покрыто шелушением или струп обнаружен в ложе раны. Слау может быть коричневого, серого, зеленого, коричневого или желтого цвета. Эшар обычно бывает коричневого, коричневого или черного цвета.
Как диагностируют пролежни?
Медицинские работники диагностируют пролежни, осматривая кожу тех, кто находится в группе риска. Они ставятся по внешнему виду.
Как лечат пролежни?
Специфическое лечение пролежня обсуждается с вами вашим лечащим врачом и бригадой по уходу за ранами в зависимости от тяжести состояния. Если кожа повреждена, лечение может быть более трудным и может включать следующее:
Если кожа повреждена, лечение может быть более трудным и может включать следующее:
- Снятие давления на пораженный участок
- Защита раны лечебной марлей или другой специальной повязкой
- Сохранение раны в чистоте
- Обеспечение полноценного питания
- Удаление поврежденных, инфицированных или мертвых тканей (санация)
- Пересадка здоровой кожи на область раны (кожные трансплантаты)
- Терапия ран отрицательным давлением
- Лекарства (например, антибиотики для лечения инфекций)
Медицинские работники будут внимательно следить за пролежнями.Они задокументируют размер, глубину и реакцию на лечение
Какие осложнения пролежней?
После того, как пролежень заживает, на его заживление могут уйти дни, месяцы или даже годы. Он также может инфицироваться, вызывая жар и озноб. Для прохождения инфицированного пролежня может потребоваться много времени. По мере того, как инфекция распространяется по вашему телу, она также может вызывать спутанность сознания, учащенное сердцебиение и общую слабость.
Можно ли предотвратить пролежни?
Пролежни можно предотвратить, ежедневно осматривая кожу на предмет покраснений (первый признак разрушения кожи), уделяя особое внимание костным участкам.Другие методы предотвращения пролежней и предотвращения ухудшения существующих язв включают:
- Поворот и перестановка каждые 2 часа
- Сидение в инвалидном кресле прямо и прямо, меняя положение каждые 15 минут
- Обеспечивает мягкую подкладку в инвалидных колясках и кроватях для снижения давления
- Обеспечивает хороший уход за кожей, сохраняя ее чистой и сухой
- Обеспечение полноценного питания, потому что без достаточного количества калорий, витаминов, минералов, жидкости и белка пролежни не заживают, независимо от того, насколько хорошо вы ухаживаете за раной
Основные сведения о пролежнях
- Пролежни — это язвы, которые возникают на участках кожи, которые находятся под давлением в результате лежания в постели, сидения в кресле-каталке и / или длительного ношения гипсовой повязки.

- Пролежни могут возникнуть, когда человек прикован к постели, без сознания, не в состоянии чувствовать боль или неподвижен.
- Пролежни можно предотвратить, ежедневно осматривая кожу на предмет покраснений (первый признак разрушения кожи), уделяя особое внимание костным участкам.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.

- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться с вашим провайдером, если у вас есть вопросы.
Мелазма: лечение, причины и профилактика
Обзор
Что такое меланодермия и как она выглядит?
Мелазма — распространенное заболевание кожи. В вольном переводе это слово означает «черное пятно».«Если у вас меланодермия, у вас, вероятно, есть светло-коричневые, темно-коричневые и / или сине-серые пятна на коже. Они могут выглядеть как плоские пятна или пятна, похожие на веснушки. Обычно пораженные участки включают лицо, в том числе щеки, верхнюю губу и лоб, а также предплечья. Мелазму иногда называют «маской беременности», потому что она часто поражает беременных женщин. Мелазма обычно темнеет и светлеет с течением времени, часто ухудшение летом и улучшение зимой.
Мелазма обычно темнеет и светлеет с течением времени, часто ухудшение летом и улучшение зимой.
Другое, менее распространенное название мелазмы — хлоазма.Хотя это заболевание совершенно безвредно, по понятным причинам некоторых людей оно вызывает застенчивость.
Где чаще всего возникает мелазма?
Меланодермия чаще всего появляется на щеках, носу, подбородке, над верхней губой и на лбу. Иногда это поражает руки, шею и спину. Фактически, меланодермия может поразить любую часть вашей кожи, подверженную воздействию солнечного света. Вот почему большинство людей с меланодермией замечают, что их симптомы ухудшаются в летние месяцы.
Насколько распространена мелазма?
Мелазма — очень распространенное заболевание кожи, особенно среди беременных женщин.Им бывает от 15% до 50% беременных женщин. От 1,5% до 33% населения может заболеть меланодермией, и это происходит чаще в репродуктивном возрасте женщины и редко в период полового созревания. Обычно он начинается в возрасте от 20 до 40 лет.
Кто подвержен риску меланодермии?
Люди с более светлой кожей менее подвержены меланодермии, чем люди с более темно-коричневой кожей или те, кто хорошо загорает. Женщины чаще болеют меланодермией, чем мужчины: около 10% заболевших меланодермией — мужчины, 90% — женщины.Беременные женщины болеют меланодермией чаще, чем кто-либо другой. Вы также подвергаетесь риску, если принимаете оральные контрацептивы и гормоны.
Что происходит с кожей?
Ваша кожа состоит из трех слоев. Внешний слой — это эпидермис, средний — дерма, а самый глубокий слой — это подкожный слой. Это орган — самый большой орган — он составляет примерно одну седьмую веса вашего тела. Ваша кожа — это ваша баррикада. Он защищает ваши кости, мышцы, органы и все остальное от холода, микробов, солнечного света, влаги, токсичных веществ, травм и многого другого.Это также помогает регулировать температуру вашего тела, предотвращать гидратацию и ощущать такие ощущения, как тепло печи, шерсть на животе вашей собаки и давление чужой руки, держащей вашу.
Ваш эпидермис содержит клетки, называемые меланоцитами, которые хранят и производят темный цвет (пигмент), известный как меланин. В ответ на свет, тепло, ультрафиолетовое излучение или гормональную стимуляцию меланоциты производят больше меланина, и поэтому ваша кожа темнеет.
Почему женщины заболевают меланодермией во время беременности?
У беременных женщин повышен уровень гормонов эстрогена и прогестерона.Считается, что эти гормоны вызывают меланодермию. Более темный цвет обычно тускнеет после беременности.
Какие типы меланодермии?
Есть три типа меланодермии, и они связаны с глубиной пигмента. Лампа Вуда, излучающая черный свет, может использоваться для определения глубины пигмента. Три типа:
- Эпидермально: Эпидермальная мелазма имеет темно-коричневый цвет, четко очерченную границу, кажется очевидной при черном свете и иногда хорошо поддается лечению.
- Кожа: Кожная мелазма имеет светло-коричневый или голубоватый цвет, размытую границу, не отличается от черного света и плохо поддается лечению.

- Смешанная мелазма: Смешанная мелазма, которая является наиболее распространенной из трех, имеет как голубоватые, так и коричневые пятна, показывает смешанный узор в черном свете и показывает некоторую реакцию на лечение.
Является ли мелазма злокачественной?
Меланодермия не является злокачественной опухолью, признаком рака или заболеванием кожи, которое «превращается» в рак.Однако есть рак кожи, который может имитировать меланодермию, поэтому для подтверждения правильного диагноза часто рекомендуется посещение дерматолога.
Мелазма постоянна?
Мелазма — типичное хроническое заболевание. Это означает, что он длительный (три месяца и более). Некоторые люди страдают меланодермией годами или всей жизнью. У других людей меланодермия может быть кратковременной, например, во время беременности.
Болезненно ли меланодермия?
Мелазма безвредна. Это ни в коем случае не вызывает боли, зуда или дискомфорта.
Симптомы и причины
Что вызывает меланодермию?
Есть две основные причины мелазмы: излучение, будь то ультрафиолетовый, видимый свет или инфракрасный (тепловой) свет; и гормоны.
Ультрафиолетовое и инфракрасное излучение солнца играют ключевую роль в ухудшении состояния меланодермии. Другие возможные причины меланодермии включают:
- Противосудорожные препараты : Лекарства, предотвращающие судороги, могут быть причиной меланодермии. Примером противосудорожного препарата является Клобазам (Онфи®).
- · Противозачаточная терапия (противозачаточные) : Мелазма наблюдалась у лиц, принимающих оральные противозачаточные таблетки, содержащие эстроген и прогестерон.
- Эстроген / диэтилстильбестрол : Диэтилстильбестрол — это синтетическая (искусственная) форма гормона эстрогена. Его часто используют при лечении рака простаты. Опять же, существует закономерность между повышением эстрогена и меланодермией.

- Генетика : от 33% до 50% людей с меланодермией сообщили, что она есть у кого-то еще в семье.У большинства однояйцевых близнецов есть меланодермия.
- Гипотиреоз : заболевание, при котором ваша щитовидная железа недостаточно активна.
- Светодиодные экраны: Мелазма может быть вызвана светодиодным освещением вашего телевизора, ноутбука, мобильного телефона и планшета.
- Беременность : Непонятно, почему «маска беременности» случается с беременными. Однако эксперты предполагают, что повышенный уровень эстрогена, прогестерона и гормонов, стимулирующих меланоциты, в третьем триместре беременности играет определенную роль.
- Гормоны: Гормоны, такие как эстроген и прогестерон, могут играть определенную роль у некоторых людей. Женщинам в постменопаузе иногда назначают прогестерон, и у них наблюдается развитие меланодермии. Если вы не беременны, вероятно, у вас повышенный уровень рецепторов эстрогена в очагах меланодермии.
- Макияж (косметика) : Некоторые косметические средства могут вызывать так называемую фототоксическую реакцию.
- Фототоксические препараты (лекарства, повышающие чувствительность к солнечному свету) : К ним относятся некоторые антибиотики, нестероидные противовоспалительные препараты (НПВП), диуретики, ретиноиды, гипогликемии, нейролептики, таргетная терапия и некоторые другие лекарства.
- Средства по уходу за кожей : Продукт, который раздражает вашу кожу в целом, скорее всего, усугубит вашу меланодермию.
- Мыло : Считается, что некоторые ароматные мыла вызывают меланодермию или еще хуже.
- Солярии : УФ-свет, создаваемый соляриями, повреждает вашу кожу так же сильно, как УФ-свет от солнца, а иногда и хуже.
Каковы признаки меланодермии?
При мелазме на коже появляются светло-коричневые, темно-коричневые и / или голубоватые пятна или пятна, похожие на веснушки. Иногда пятна могут покраснеть или воспалиться. Мелазма появляется в шести местах или в комбинации мест на вашей коже:
Иногда пятна могут покраснеть или воспалиться. Мелазма появляется в шести местах или в комбинации мест на вашей коже:
- Плечо: Меланодермия появляется на ваших плечах и плечах.
- Centrofacial : мелазма появляется на лбу, щеках, носу и верхней губе.
- Боковой узор на щеках : Мелазма появляется на обеих щеках.
- Малар : Мелазма появляется на щеках и носу.
- Нижняя челюсть : Мелазма появляется на линии подбородка.
- Шея : У людей в возрасте 50 лет и старше меланодермия может появляться со всех сторон шеи.
Ваш лечащий врач обязательно решит, есть ли у вас меланодермия или другой тип кожного заболевания.
Влияют ли определенные продукты на меланодермию?
В настоящее время эксперты не знают, что продукты или напитки напрямую вызывают, волшебным образом излечивают или усугубляют меланодермию. Однако, чтобы сохранить вашу кожу здоровой в целом, попробуйте здоровую для кожи диету, состоящую из продуктов, богатых витамином D:
Однако, чтобы сохранить вашу кожу здоровой в целом, попробуйте здоровую для кожи диету, состоящую из продуктов, богатых витамином D:
- Миндальное молоко.
- Яйца.
- Мясо.
- Молоко.
- Грибы.
- Рыба жирная.
- Апельсиновый сок.
- Йогурт.
Если у меня меланодермия, значит ли это, что у меня заболевание щитовидной железы?
Люди с меланодермией чаще страдают заболеванием щитовидной железы. Ваш лечащий врач может проверить вашу щитовидную железу.
Диагностика и тесты
Ваш дерматолог или другой поставщик медицинских услуг осмотрит вашу кожу, чтобы диагностировать меланодермию.Они будут использовать лампу Вуда (черный свет), чтобы увидеть изменения цвета вашей кожи. Вы можете проверить свою щитовидную железу, потому что, похоже, существует связь между заболеванием щитовидной железы и меланодермией.
Мелазму иногда можно принять за другое заболевание кожи. Чтобы определить разницу между состояниями кожи, ваш лечащий врач может провести биопсию, при которой небольшой кусочек вашей кожи удаляется и исследуется. Биопсия — это быстрая и безопасная процедура, которую обычно проводят во время обычного визита в офис вашего лечащего врача.Кожные заболевания, которые обычно путают с меланодермией, включают:
Чтобы определить разницу между состояниями кожи, ваш лечащий врач может провести биопсию, при которой небольшой кусочек вашей кожи удаляется и исследуется. Биопсия — это быстрая и безопасная процедура, которую обычно проводят во время обычного визита в офис вашего лечащего врача.Кожные заболевания, которые обычно путают с меланодермией, включают:
- Актинический красный плоский лишай и красный плоский лишай.
- Пигментация, вызванная лекарствами.
- Каплевидный гипомеланоз.
- Экзогенный охроноз, индуцированный гидрохиноном.
- Лентиго (пигментные пятна).
- Невус Хори.
- Невус Ота.
- Поствоспалительная пигментация.
Если у вас меланодермия, результаты биопсии обычно показывают следующее:
- Дендритные (разветвленные) пигментированные меланоциты.
- Меланин в базальных и супрабазальных кератиноцитах.
- Меланин в дерме внутри меланофагов.
- Солнечный эластоз и фрагментация эластичных волокон.
Степень тяжести мелазмы можно определить с помощью индекса области и степени тяжести мелазмы (MASI). Ваш лечащий врач может провести тест.
Какие вопросы может задать врач для диагностики меланодермии?
- Когда вы заметили изменение цвета кожи?
- Где на вашем теле находятся пятна обесцвечивания?
- Были ли в вашей семье случаи мелазмы?
- Вы беременны?
- Какое мыло вы используете?
- Какой косметикой / макияжем вы пользуетесь?
- Есть ли у вас другие кожные заболевания?
- Вас интересуют рецепты, которые могут улучшить вашу меланодермию?
- Вас интересуют процедуры, которые могут улучшить вашу меланодермию?
Может ли возникать меланодермия на коже?
Мелазма обычно плоская.Обратитесь к своему врачу, если вас беспокоит другой тип кожного заболевания.
Может ли мелазма появиться в одночасье?
Нет. Мелазма появляется медленно, в течение недель или месяцев.
Веснушки — меланодермия?
Пятна меланодермии иногда можно принять за веснушки, но это не то же самое состояние кожи.
Являются ли пигментные / солнечные / печеночные пятна меланодермией?
Они могут выглядеть одинаково! Но пятна мелазмы почти всегда больше, чем то, что мы называем возрастными пятнами, солнечными пятнами или пятнами на печени.Спросите своего врача, если вас беспокоит другое заболевание.
Ведение и лечение
Есть ли лекарство от меланодермии?
Меланодермия тяжело поддается лечению. Чтобы составить план лечения, ваш лечащий врач должен сначала выяснить, что может вызвать меланодермию. Это солнечный свет? Ваш контроль над рождаемостью? Генетика? Ваше мыло? Слишком много экранного времени?
В зависимости от человека меланодермия может пройти сама по себе, может быть постоянной или подействовать на лечение в течение нескольких месяцев.В большинстве случаев меланодермия проходит со временем, особенно при хорошей защите от солнечного света и других источников света.
К сожалению, не существует окончательного лечения, которое автоматически устранит меланодермию. В настоящее время нет возможности удалить кожный пигмент.
Если у вас меланодермия, избегайте:
- Гормональные препараты, особенно те, которые связаны с эстрогеном.
- Противозачаточные, в частности оральные противозачаточные таблетки, содержащие эстроген и прогестерон.
- Светодиодный свет для вашего телевизора, ноутбука, мобильного телефона и планшета.
- Макияж, который раздражает кожу.
- Лекарства, которые могут вызвать или усугубить меланодермию.
- Мыло ароматизированное.
- Средства по уходу за кожей, вызывающие раздражение.
- Солярии.
- Эпиляция воском, способная усугубить меланодермию.
Нужно ли мне обращаться к дерматологу по поводу меланодермии?
Да. Дерматолог сможет провести лечение, которое ваш обычный лечащий врач может не выполнить.
Может ли мелазма пройти сама по себе?
Да, возможно, ваша меланодермия пройдет сама по себе в течение нескольких месяцев. Однако это вряд ли пройдет, пока вы беременны или принимаете гормональные контрацептивы. Примите профилактические меры, например, избегайте солнечного света, чтобы ваша мелазма не ухудшилась или, если она исчезнет, не вернется. Мелазма может вернуться.
Однако это вряд ли пройдет, пока вы беременны или принимаете гормональные контрацептивы. Примите профилактические меры, например, избегайте солнечного света, чтобы ваша мелазма не ухудшилась или, если она исчезнет, не вернется. Мелазма может вернуться.
Как лечить меланодермию? Какие лекарства помогают?
Первое, что вам нужно сделать, чтобы вылечить меланодермию, — это убедиться, что она не ухудшается.Для этого избегайте солнца, соляриев, светодиодных экранов, раздражающего мыла и средств контрацепции, которые содержат гормоны. Если вы находитесь на солнце, обязательно наносите солнцезащитный крем с оксидами железа и SPF 30-50 каждые два часа, а также носите шляпу с широкими полями. Эти шаги могут предотвратить ухудшение состояния меланодермии.
Второй путь — лекарства местного действия. Местная терапия с использованием ингибиторов тирозиназы предотвращает образование новых пигментов, останавливая образование меланина (темный цвет).Примеры ингибиторов тирозиназы и других типов полезных агентов включают:
- Азелаиновая кислота : Крем, лосьон или гель наносят два раза в день.
 Это безопасно для беременных женщин.
Это безопасно для беременных женщин. - Цистеамин : небольшое исследование с участием 50 человек показало, что крем с цистеамином более эффективен, чем плацебо.
- Гидрокортизон (кортикостероид для местного применения) : Гидрокортизон помогает уменьшить цвет, вызванный меланодермией. Это также может снизить вероятность дерматита, который может быть вызван другими агентами.
- Гидрохинон : Это лекарство применяется в виде крема или лосьона. Ночью он попадает прямо на пятна меланодермии в течение двух-четырех месяцев.
- Метимазол : Метимазол представляет собой антитиреоидный крем или пероральную таблетку. Известно, что он помогает при меланодермии, сопротивляющейся гидрохинону.
- Экстракт сои : Считается, что экстракт сои уменьшает передачу цвета от меланоцитов к клеткам кожи.
- Альфа-гидроксикислота для местного применения : Эпидермальные пигменты можно отслаивать.
 Этот крем или химический пилинг удаляет поверхностную кожу.
Этот крем или химический пилинг удаляет поверхностную кожу. - Транексамовая кислота : это крем, инъекция или пероральное лекарство.
- Третиноин : Этот рецепт представляет собой ретиноид для местного применения. Он эффективен, но может вызвать дерматит и не должен использоваться во время беременности.
Комбинация гидрохинона, третиноина и умеренного местного стероида оказала лучший эффект на меланодермию.
Другие агенты, которые изучаются для улучшения меланодермии, включают:
- Абсорбционная кислота (витамин С).
- Арбутин.
- Дезоксиарбутин.
- Глутатион.
- Койевая кислота или дипальмитат койевой кислоты.
- Экстракт солодки.
- Мехинол.
- Ресвератрол.
- Руниколь.
- Сульфат цинка.
Есть ли осложнения / побочные эффекты от лекарств?
Дерматит — это побочный эффект гидрохинона и третиноина.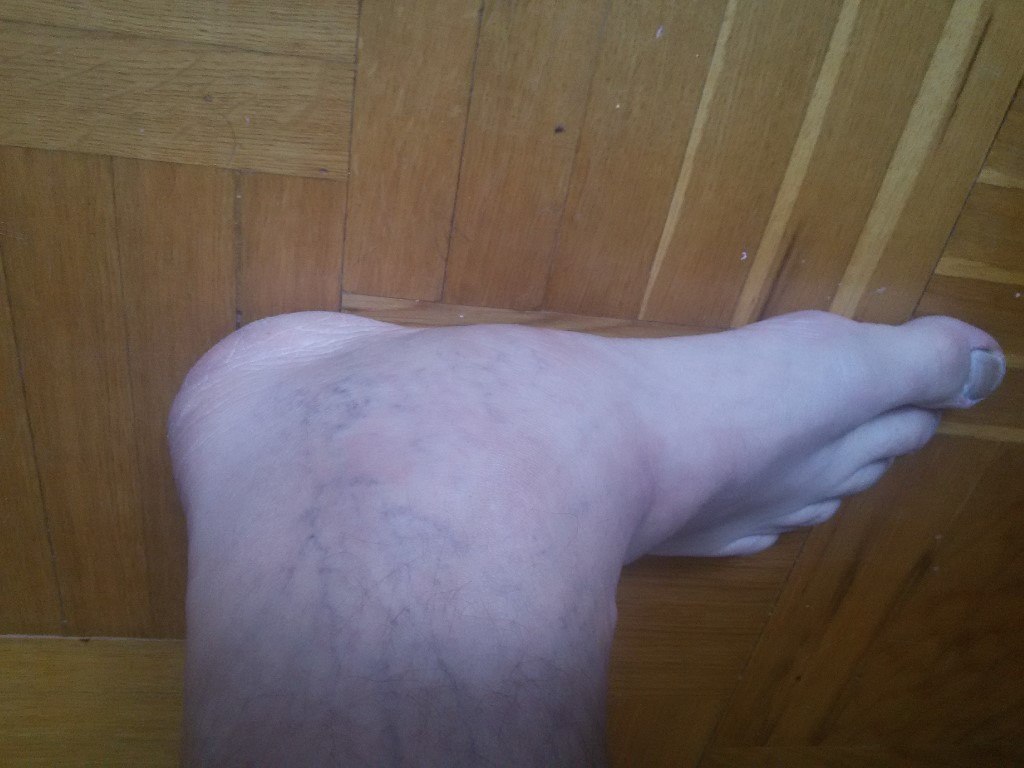 Крем, лосьон или гель Azelaic могут ужалить. Всегда обращайте внимание на возможные аллергические реакции.Сообщайте обо всех побочных эффектах своему врачу. Возможно, вам будет уместно использовать другое лекарство, чтобы избежать побочных эффектов.
Крем, лосьон или гель Azelaic могут ужалить. Всегда обращайте внимание на возможные аллергические реакции.Сообщайте обо всех побочных эффектах своему врачу. Возможно, вам будет уместно использовать другое лекарство, чтобы избежать побочных эффектов.
Химический пилинг и лазеры могут вызывать отмирание поверхностных слоев кожи, гиперпигментацию после процедуры и образование гипертрофических рубцов. Их можно безопасно использовать с лекарствами местного действия, но только специалистами, имеющими опыт лечения меланодермии.
Сколько времени нужно, чтобы лекарства подействовали?
Это зависит от человека и применяемых лекарств.Мелазма может медленно поддаваться лечению. Перечисленные выше агенты редко устраняют меланодермию полностью.
Существуют ли процедуры, которые могут помочь при меланодермии?
Местное лечение — не единственный вариант. Ваш дерматолог может сделать несколько процедур, чтобы улучшить вашу меланодермию.
- Химический пилинг.
 В ходе этой процедуры дерматолог нанесет на кожу химическое вещество, которое может вызвать ее шелушение. Кожа, которая восстанавливается, должна быть более гладкой и более равномерной.
В ходе этой процедуры дерматолог нанесет на кожу химическое вещество, которое может вызвать ее шелушение. Кожа, которая восстанавливается, должна быть более гладкой и более равномерной. - Световые процедуры, такие как интенсивный импульсный свет, неабляционные фракционированные лазеры и лазеры с модуляцией добротности с низкой плотностью энергии.
Что мне делать, если я беременна и у меня меланодермия?
Ваша меланодермия скорее всего пройдет, когда вы перестанете беременеть. Если этого не произошло, обсудите варианты лечения с вашим лечащим врачом. Во время беременности будьте осторожны и используйте только препараты для местного применения и пероральные препараты, одобренные для беременных женщин.
К какому специалисту мне обратиться, чтобы помочь в лечении меланодермии?
Дерматолог специализируется на кожных заболеваниях.Они могут помочь вам с лечением и лечением меланодермии.
Скрывает ли макияж меланодермию?
Да, но пользуйтесь косметикой, в которую входит солнцезащитный крем, и обращайте внимание на все, что может усугубить меланодермию, раздражая кожу.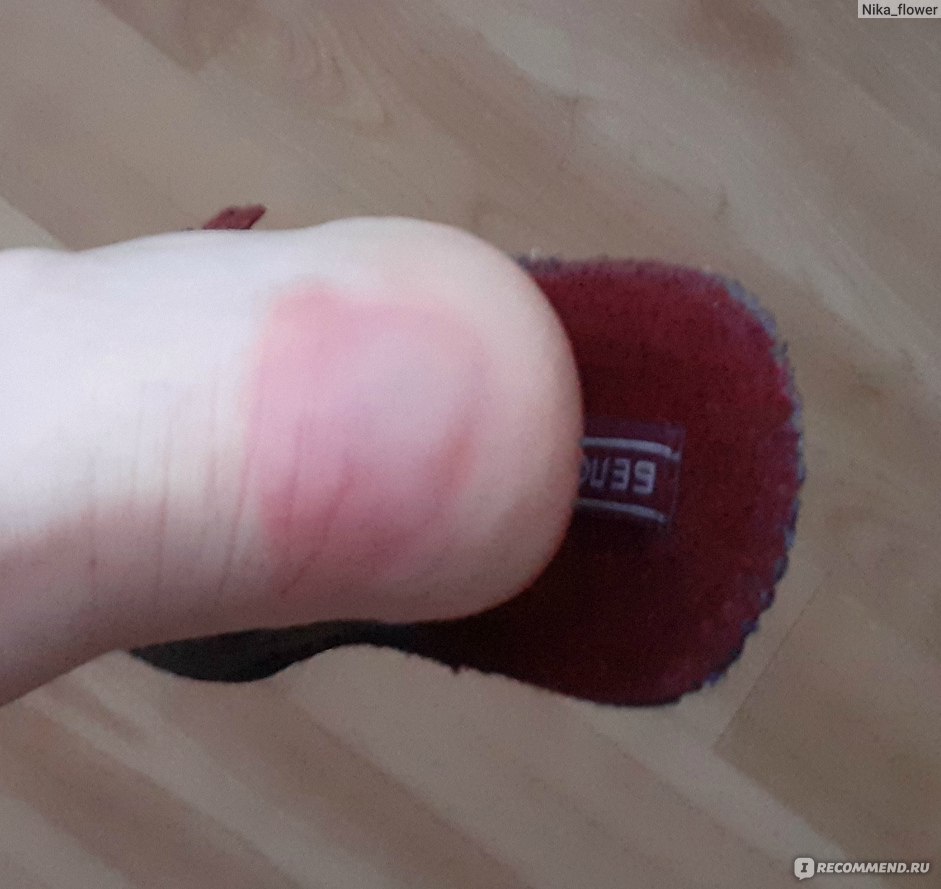
Какие витамины можно принимать при меланодермии?
Витамин D помогает сохранить вашу кожу здоровой в целом. Ваш лечащий врач может проверить уровень витамина D, чтобы убедиться, что вы получаете его из продуктов с высоким содержанием витамина D, таких как мясо, крупы, жирная рыба и яйца.Вы также можете принимать добавки с витамином D. Начните с 2000 международных единиц (МЕ) в день.
Пройдет ли мелазма, если я откажусь от контроля над рождаемостью?
Если гормоны в ваших противозачаточных средствах являются причиной меланодермии, то да, она может исчезнуть. Обычно для исчезновения меланодермии требуется около трех или более месяцев.
Пройдет ли мелазма после родов? А что делать после кормления грудью?
Мелазма, скорее всего, исчезнет в течение трех месяцев после того, как вы перестанете беременеть.
Профилактика
Можно ли предотвратить меланодермию?
К сожалению, вы не можете избежать генетики или остановить состояние кожи во время беременности. Но вы можете избежать перечисленных выше факторов, которые усугубляют меланодермию. В настоящее время никакие лекарства не могут полностью предотвратить меланодермию. Тем не менее, благоприятная для кожи диета, включающая достаточное количество витамина D, скорее всего, поможет.
Но вы можете избежать перечисленных выше факторов, которые усугубляют меланодермию. В настоящее время никакие лекарства не могут полностью предотвратить меланодермию. Тем не менее, благоприятная для кожи диета, включающая достаточное количество витамина D, скорее всего, поможет.
Перспективы / Прогноз
Чего мне ожидать, если мне поставили диагноз меланодермия?
Мелазма — безвредное состояние кожи.Он не чешется, не болит и не становится злокачественным. Ожидайте ухудшения и / или повторения, если вы не примете таких мер, как избегание солнца и макияжа и мыла, которые раздражают вашу кожу.
Как долго у меня будет меланодермия?
Если у вас есть дермальный пигмент, исчезновение может занять больше времени, чем если у вас есть эпидермальный пигмент. Мелазма обычно является хроническим заболеванием. Это означает, что он длительный (три месяца и более). В зависимости от человека меланодермия может пройти сама по себе, может быть постоянной или может поддаться лечению. Если вы примете превентивные меры и будете выполнять какие-либо процедуры, рекомендованные вашим врачом, ваша меланодермия может исчезнуть.
Если вы примете превентивные меры и будете выполнять какие-либо процедуры, рекомендованные вашим врачом, ваша меланодермия может исчезнуть.
Жить с
Как мне позаботиться о себе?
Избегайте воздействия солнечных лучей без солнцезащитного крема. Сократите время, проводимое перед телевизором со светодиодным экраном, планшетом, мобильным телефоном и компьютером. Выберите метод контрацепции, не содержащий гормонов. Воспользуйтесь советами по лечению и лечению от дерматолога или другого поставщика медицинских услуг.И убедитесь, что вы получаете правильное лечение, подтвердив диагноз у своего лечащего врача.
Каково это жить с меланодермией?
Мелазма безвредна физически, но может оказывать эмоциональное воздействие. Некоторые люди могут стесняться показывать другим состояние своей кожи. К счастью, меланодермия обычно проходит примерно через три месяца.
Когда мне следует обратиться к врачу по поводу меланодермии?
Чтобы начать лечение, как можно скорее обратитесь к врачу при появлении признаков меланодермии. Чем хуже будет, тем сложнее будет подействовать лечение.
Чем хуже будет, тем сложнее будет подействовать лечение.
Какие вопросы я должен задать своему врачу о меланодермии?
- У меня меланодермия или другой тип кожного заболевания?
- Какие лекарства и / или витамины я могу принимать, чтобы вылечить меланодермию?
- Сколько часов солнечного света вы рекомендуете мне получать?
- Вы порекомендуете какой-нибудь солнцезащитный крем?
- Мыло, которое я использую сейчас, усугубляет мою меланодермию (приложите список, если нужно)?
- Какие противозачаточные средства мне следует использовать?
- Какие из моих текущих лекарств вызывают или ухудшают мою меланодермию?
Записка из клиники Кливленда
Мелазма обычна, нормальна и безвредна, но может беспокоить.Это кожное заболевание может повлиять на вашу социальную жизнь, если вы стесняетесь его. Но вам не нужно просто «жить с этим». Есть варианты лечения. Есть профилактические меры, которые вы можете предпринять.
Всегда прислушивайтесь к советам своего врача и внимательно следите за своим планом лечения.
Менингококковая инфекция | Симптомы и лечение
Может вызывать менингит и / или сепсис.При подозрении на менингит или сепсис — немедленно обратитесь за медицинской помощью.
Что такое менингит и сепсис?
- Менингит — это воспаление слизистой оболочки головного и спинного мозга (мозговых оболочек). Бактериальная или вирусная инфекция — обычная причина. Бактериальный менингит встречается редко, но серьезно. Вирусный менингит встречается довольно часто, но он гораздо менее серьезен, чем бактериальный менингит.
- Септицемия — это бактериальное заражение крови. Это часто называют «заражением крови».Если бактерии размножаются и выделяют в кровь яды (токсины), это может вызвать серьезное заболевание.
Менингококк обычно вызывает менингит и сепсис одновременно.
Насколько распространена менингококковая инфекция?
Менингококковая инфекция встречается редко, но является наиболее частой причиной бактериального менингита в Великобритании. Около 2500 человек в Великобритании ежегодно заболевают бактериальным менингитом.
Существуют ли разные типы менингококковой инфекции?
Да, менингококковые микробы (бактерии) делятся на несколько групп (типов или штаммов):
- Группы B, C и, в последнее время, W являются распространенными штаммами в Великобритании.Большинство случаев бактериального менингита в Великобритании вызвано группой B. Большинство остальных случаев вызвано группой C (хотя число случаев группы C значительно снизилось из-за иммунизации, введенной в 1999 году). Инфекция, вызванная группой W, увеличилась в Великобритании в последние годы.
- Группа A редко встречается в Великобритании, но чаще встречается в определенных частях мира, в частности, в странах Африки к югу от Сахары и некоторых частях Саудовской Аравии.

- Группы Y, 29E и Z редко встречаются в Великобритании, но группа W стала причиной нескольких недавних вспышек в разных частях мира, включая Великобританию.
Кто заразится менингококковой инфекцией?
Может повлиять на любого человека в любом возрасте. Однако наибольшему риску подвержены дети в возрасте до 5 лет (особенно младенцы). Вторая по распространенности возрастная группа риска — подростки от 15 до 19 лет.
Как можно заразиться менингококковой инфекцией?
Менингококковые микробы (бактерии) безвредно живут в носу и горле примерно у 1 из 4 человек. Этих людей называют носителями. Менингококковые бактерии не выживают вне организма.Чтобы передать их другим, необходим тесный контакт, например, интимные поцелуи, кашель или чихание рядом с другими.
В редких случаях этот микроб (бактерия) побеждает иммунную систему организма и попадает в кровь, вызывая менингит и / или заражение крови (сепсис). Непонятно, почему некоторые люди предрасположены к серьезным заболеваниям, а многие другие люди являются носителями той же бактерии, но не испытывают никаких побочных эффектов.
Большинство случаев менингококковой инфекции — единичные случаи. Риск заражения другим невелик, так как многие люди являются носителями и / или имеют естественный иммунитет.Иногда небольшие вспышки возникают, когда поражаются два или более человека в одном домохозяйстве или сообществе.
Каковы симптомы менингококковой инфекции?
Могут возникнуть один или несколько из следующих симптомов:
Примечание : могут проявляться не все симптомы. Например, могут отсутствовать классические симптомы скованности шеи и сыпи. При подозрении на менингит или сепсис — немедленно обратитесь за медицинской помощью.
Общие симптомы раннего предупреждения
Многие дети, у которых развивается менингит или сепсис, имеют неспецифические симптомы, такие как простое самочувствие или нездоровый вид.Эти симптомы могут включать высокую температуру (лихорадку), большую усталость, чем обычно, и плохое самочувствие.
Однако три симптома, которые обычно развиваются на ранней стадии — часто раньше, чем более классические симптомы, перечисленные ниже, — это:
- Боли в ногах.
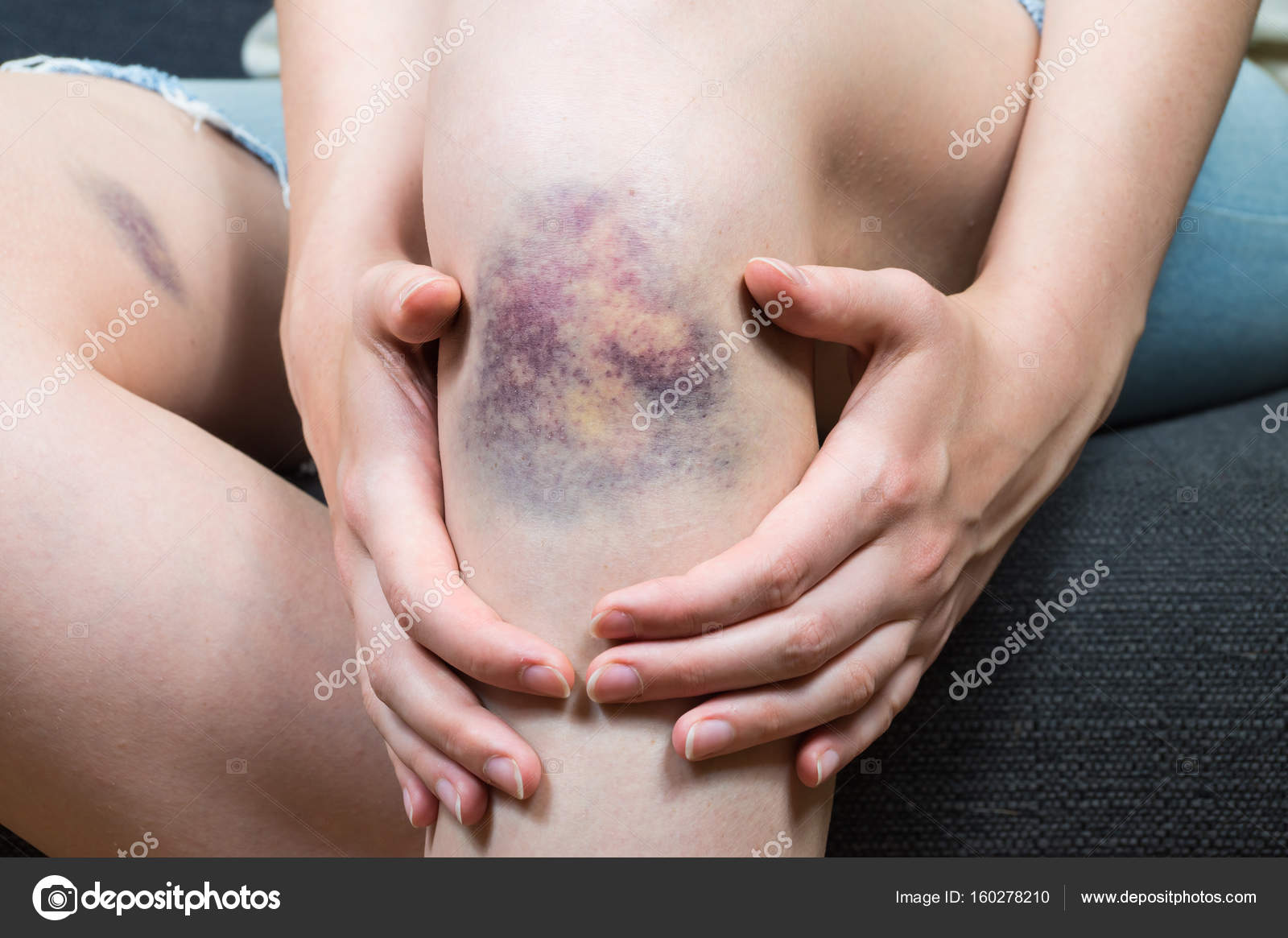 Боли могут стать сильными и мешать ребенку стоять или ходить.
Боли могут стать сильными и мешать ребенку стоять или ходить. - Холодные руки или ноги — даже если у ребенка высокая температура.
- Бледный, тусклый или синий цвет кожи вокруг губ.
Сыпь — часто встречается, но не всегда
Типичная сыпь является обычным явлением при менингококковой инфекции.Сыпь красная или пурпурная. Сначала появляются небольшие пятна, которые могут образовываться группами на любом участке тела. Они часто становятся пятнистыми и выглядят как маленькие синяки. Сначала может развиться один или два, но затем многие могут появиться в разных частях тела. На темной коже сыпь трудно увидеть. Осмотрите более светлые участки, такие как ладони рук и подошвы ног.
Пятна / пятна не тускнеют при нажатии (в отличие от многих других высыпаний). Чтобы проверить это, сделайте тест стекла. Положите прозрачное стекло на одно из пятен или пятен.Если пятно не исчезает и вы все еще видите его через стекло, немедленно обратитесь за медицинской помощью.
Сыпь — признак сепсиса. Это может произойти не только при менингите.
Другие симптомы, на которые следует обратить внимание, включают следующие.
Другие симптомы, которые могут возникать у младенцев
- Чрезмерный плач — часто пронзительный или стонущий, отличающийся от обычного плача.
- Учащенное или необычное дыхание.
- Лихорадка — но ребенок может не выглядеть горячим, а кожа может выглядеть бледной, покрытой пятнами или посинеть.Руки и ноги могут быть холодными. Ребенок может дрожать.
- Не ест — иногда постоянно тошнит (рвота).
- Быть раздражительным — особенно, когда его берут на руки.
- Сонливость или сонливость — легко не просыпается.
- Иногда появляется выпуклый родничок. Родничок — это мягкое место на голове ребенка.
- Могут возникать рывки, и тело может казаться скованным. Иногда происходит обратное, и тело кажется довольно гибким.Иногда развиваются припадки или судороги (судороги).
Другие симптомы, которые могут возникать у детей старшего возраста и взрослых
К ним относятся:
- Лихорадка и дрожь — однако руки и ноги часто мерзнут.
- Жесткая шея — шея не сгибается вперед.
- Головная боль, которая может стать серьезной.
- Учащенное дыхание.
- Боли в мышцах или суставах — боли могут стать очень сильными.
- Кожа может выглядеть бледной, покрытой пятнами или посинеть.
- Неприязнь к яркому свету — закроет глаза и отвернется от света.
- Сонливость или замешательство — может казаться пустым.
- Повторяющаяся рвота. Иногда появляются боли в животе и понос.
Ход симптомов
Симптомы обычно развиваются быстро, в течение нескольких часов или около того. Симптомы могут проявляться в любом порядке, но не все. Иногда симптомы развиваются медленнее, в течение нескольких дней. Сначала симптомы могут указывать на менее серьезное заболевание.Например, лихорадка, головные боли и рвота характерны для многих вирусных заболеваний, таких как грипп. Поэтому, даже если вы с самого начала думаете, что это был грипп, если симптомы ухудшаются, это может быть менингит или сепсис. См. Также отдельную брошюру «Контрольный список симптомов менингита».
Как лечить менингококковую инфекцию?
Срочно нужны уколы антибиотиков. Обычно назначают высокие дозы. Поначалу также часто требуется интенсивная терапия, поскольку инфекция часто вызывает шок и проблемы во всем теле.
Каков прогноз при менингококковой инфекции?
Перспектива (прогноз) часто зависит от того, как скоро после начала болезни будут назначены антибиотики. Большинство людей хорошо выздоравливают, если их лечить на ранней стадии. Однако без лечения большинство людей умрут.
Сложность состоит в том, что менингококковая инфекция может развиваться очень быстро и может имитировать другие заболевания, когда появляются первые симптомы. Лечение может быть отложено, если сначала не ясна причина первых симптомов.В некоторых случаях человек может выздоравливать утром, у него могут развиться симптомы гриппа к обеду, а к вечеру он может оказаться в критическом состоянии или умереть.
В Великобритании умирает примерно 1 из 10 человек с менингококковым менингитом без сепсиса. Из тех, кто выжил, некоторые остались с необратимыми повреждениями, такими как черепно-мозговая травма или глухота. Если возникает сепсис, то до половины случаев могут умереть в зависимости от того, как быстро будет проведено лечение.
Можно ли предотвратить менингококковую инфекцию?
Иммунизация
Детей регулярно вакцинируют против определенных причин менингита.К ним относятся Haemophilus influenzae тип B (Hib), менингококк группы C, пневмококк и эпидемический паротит. Иммунизация против менингококка группы B была введена в сентябре 2015 года. С августа 2015 года вакцина против типов A, C, W и Y вводится всем лицам в возрасте 17–18 лет и новым студентам университетов до 25 лет. Она также будет вводиться лицам в возрасте 14 лет. -15 вместо вакцины против менингита С, которую они получают в настоящее время. Другие вакцины могут использоваться для путешественников, направляющихся в страны, подверженные менингиту.
Вакцины от других причин менингита пока недоступны.
Подробнее об иммунизации против менингококков.
Контакты
Тесные контакты человека с менингококковой инфекцией имеют повышенный риск развития болезни. Однако риск по-прежнему невелик. «Тесные контакты» обычно означают членов семьи или интимные поцелуи в течение предыдущих семи дней. Этим людям предлагается короткий курс антибиотиков, чтобы предотвратить возможное заражение.
Если причиной является менингококк группы С, иммунизация обычно также предлагается и близким контактам.Иногда вспышка двух или более случаев менингококковой инфекции происходит в одной школе, колледже или аналогичном сообществе. Затем антибиотики и / или иммунизация могут быть предложены более широкой группе людей.
Страница не найдена
Страница не найдена Медицинские услуги университета UTЗапрошенная страница не может быть найдена.Возможно, он был перемещен, переименован или удален.
University Health Services стремится предоставлять высококачественную помощь пациентам всех возрастов, рас, национальностей, физических способностей или атрибутов, религий, сексуальной ориентации или гендерной идентичности / выражения.
л л л л л l l
Средства для лечения коричневых пятен, гиперпигментации и пятнистой кожи
Источник фото — D.Риверс CMAЕсли вы страдаете гиперпигментацией, вы знаете, как по-настоящему неприятно пытаться скрыть, осветлить или стереть пятна и коричневые пятна на коже.
Гиперпигментация — это, по сути, случай, когда ваши клетки, производящие пигмент, подвергаются чрезмерной нагрузке либо внешними факторами (обычно солнечным), либо внутренними факторами, такими как гормональные сдвиги, вызванные беременностью, противозачаточными таблетками или менопаузой. Любая форма гиперпигментации усугубится (иногда значительно) под воздействием солнца.
Гиперпигментация может быть обозначена рядом названий, в том числе коричневых пятен, меланодермии, возрастных пятен, «печеночных пятен», солнечных пятен, солнечных веснушек, маски для беременных. Будь то диффузная, как при меланодермии, или в отдельных концентрированных областях, таких как веснушки, гиперпигментация чаще контролируется, чем устраняется, и в некоторых случаях лучшим ответом будет растушевка и осветление.
наиболее эффективных решений для существующих коричневых пятен и неравномерной окраски кожи будет одним из или их сочетанием:
- Rejuvelux Photofacial: Photofacial (IPL) — это световая процедура, направленная на устранение коричневых и красных пигментов вашей кожи.Это двойное действие означает, что он может помочь уменьшить, а в некоторых случаях устранить как коричневые пятна, так и небольшие прожилки.
- Cosmelan: интенсивная программа местного лечения, которая подавляет выработку меланина и осветляет вашу кожу с помощью не гидрохиноновых ингредиентов
- Фракционный лазер: лазерное лечение, одобренное FDA для лечения мелазмы и хлоазмы, а также гиперпигментации, вызванной солнцем.
- Химический пилинг: общая регенерация кожи путем химического отшелушивания поврежденной кожи
Профилактика и защита — ключевой элемент.Эффективный солнцезащитный крем с коэффициентом защиты 30 SPF и выше, при правильном использовании, будет иметь большое значение для улучшения и предотвращения проблем с гиперпигментацией
Меланин: хорошее и плохое в вашем натуральном пигменте
Кожа приобретает свой цвет, светлый или темный, от меланина. Некоторые люди рождаются с большим количеством клеток меланина, чем другие, и, следовательно, имеют более высокий уровень проблемной пигментации. Чем больше меланина, тем больше цвета и больше цветового потенциала у вашей кожи.
Воздействие солнца, жара, травмы или гормональные изменения могут вызвать повышенное производство меланина.Это ненормальное увеличение, которое вызывает неправильный цвет кожи. Меланин поднимается на поверхность кожи в ответ на эти триггеры, но не сразу виден, так как клетки продуцируются глубже в коже, а затем медленно поднимаются на поверхность. Вот почему вы можете увидеть коричневые пятна только через несколько дней, недель или даже месяцев после возникновения причины.
Меланин защищает кожу и является попыткой организма остановить повреждение клеток от солнца или тепла. «Загар», который ищут многие поклонники солнца в Южной Калифорнии, на самом деле является реакцией организма на повреждение клеток.При повторном оскорблении равномерно загорелая кожа приобретет пестрый вид, а затем начнут проявляться концентрированные темные пятна.
3 основных причины гиперпигментации и коричневых пятен
1. Гиперпигментация, вызванная солнцем Источник: Новозеландское дерматологическое общество.
Одной из основных функций производства меланина в вашей коже является защита от ультрафиолетовых лучей солнца. Загар — это яркий пример реакции меланина вашего тела на солнце.
Когда кожа подвергается воздействию многократного пребывания на солнце, вы испытываете солнечное повреждение по-разному, и одним из них являются коричневые пятна и гиперпигментация в результате чрезмерного производства меланина. Как только цикл перепроизводства пигментов начался, остановить его трудно, и обычно требуется медицинское вмешательство.
2. Гормональная гиперпигментация (мелазма или хлоазма), вызванная гормональными изменениями Источник: Там же.
Вторая по частоте причина гиперпигментации — гормональные изменения.Это может быть результатом приема противозачаточных таблеток, беременности или различных стадий менопаузы. Гормональные сдвиги заставляют меланиновые клетки переходить в режим чрезмерной активности. Это может произойти, даже если вы не поклонник солнца. Воздействие солнца всегда ухудшает ситуацию.
3. Поствоспалительная гиперпигментация, вызванная травмой Источник: Университет Джона Хопкинса |
D. Hoffman, MD
Третья по частоте причина пигментации — прямой результат какого-либо типа повреждения кожи.Типичные повреждения, вызывающие пигментацию, включают:
- Неправильно проведенное лазерное лечение
- Угри или кисты прыщей
- Избыточное тепловое воздействие
- Эпиляция воском
- Укусы насекомых или зудящие высыпания
- Ссадины и порезы
Воспаление — это реакция вашего тела на травму. Часто воспаление неочевидно, поскольку происходит на глубоком уровне. Это воспаление запускает выработку меланина , и в результате в пораженной области образуется концентрация пигмента.Распространенный результат неправильно выполненного лазера для волос — появление темных пятен на ногах или лице. На рынке представлено множество лазеров для волос, и не все они подходят для каждого типа и цвета кожи.
Лучший способ предотвратить гиперпигментацию: уход за кожей путем ограничения воздействия солнечных лучей
Фото — Национальная медицинская библиотекаВоздействие солнца является основной причиной появления коричневых пятен на лице и теле, пигментных пятен, веснушек, родинок и предракового актинического кератоза.Предотвращение гиперпигментации , вызванной солнцем, — это постоянный процесс. Гормоны, травмы и пигментация из-за аллергических реакций или кожных заболеваний, таких как прыщи, в большинстве случаев находятся вне вашего контроля.
Солнцезащитный крем, крем для загара, головные уборы и солнцезащитная одежда — ваша первая линия защиты не только от неприглядных коричневых пятен, но и от солнечных лучей, которые могут привести к раку кожи.
Защитите кожу от солнца и других распространенных причин гиперпигментации. Позвоните в Beverly Hills Laser Institute, Inc.по телефону 888-333-2515 для полного обсуждения ваших вариантов с доктором Седхом.
Last Days of Life (PDQ®) –Patient Version
О PDQ
Запрос данных врача (PDQ) — это обширная база данных по раку Национального института рака (NCI). База данных PDQ содержит резюме последней опубликованной информации о профилактике, обнаружении, генетике, лечении, поддерживающей терапии, а также дополнительной и альтернативной медицине. Большинство резюме представлено в двух версиях.Версии для медицинских работников содержат подробную информацию на техническом языке. Версии для пациентов написаны на понятном нетехническом языке. Обе версии содержат точную и актуальную информацию о раке, и большинство версий также доступно на испанском языке.
PDQ — это услуга NCI. NCI является частью Национальных институтов здравоохранения (NIH). NIH — это центр биомедицинских исследований при федеральном правительстве. Обзоры PDQ основаны на независимом обзоре медицинской литературы.Это не политические заявления NCI или NIH.
Цель этой сводки
Эта сводная информация о раке PDQ содержит текущую информацию об уходе за пациентами в течение последних дней и последних часов жизни. Он предназначен для информирования и помощи пациентам, семьям и лицам, осуществляющим уход. Он не дает официальных руководящих принципов или рекомендаций для принятия решений в отношении здравоохранения.
Рецензенты и обновления
Редакционные коллегии составляют сводки информации о раке PDQ и поддерживают их в актуальном состоянии.Эти советы состоят из экспертов в области лечения рака и других специальностей, связанных с раком. Резюме регулярно пересматриваются, и в них вносятся изменения при появлении новой информации. Дата в каждой сводке («Обновлено») — это дата самого последнего изменения.
Информация в этом обзоре пациентов была взята из версии для медицинских работников, которая регулярно проверяется и обновляется по мере необходимости редакционным советом PDQ по поддержке и паллиативной помощи.
Информация о клиническом испытании
Клиническое испытание — это исследование, призванное ответить на научный вопрос, например, лучше ли одно лечение, чем другое.Испытания основаны на прошлых исследованиях и на том, что было изучено в лаборатории. Каждое испытание отвечает на определенные научные вопросы, чтобы найти новые и более эффективные способы помощи больным раком. Во время клинических испытаний лечения собирается информация об эффектах нового лечения и о том, насколько хорошо оно работает. Если клинические испытания покажут, что новое лечение лучше, чем то, что используется в настоящее время, новое лечение может стать «стандартным». Пациенты могут захотеть принять участие в клиническом исследовании.Некоторые клинические испытания открыты только для пациентов, которые еще не начали лечение.
Клинические испытания можно найти в Интернете на сайте NCI. Для получения дополнительной информации позвоните в Информационную службу рака (CIS), контактный центр NCI, по телефону 1-800-4-CANCER (1-800-422-6237).
Разрешение на использование данного обзора
PDQ является зарегистрированным товарным знаком. Содержимое документов PDQ можно свободно использовать как текст. Его нельзя идентифицировать как сводную информацию о раке NCI PDQ, если не отображается вся сводка и не обновляется регулярно.Тем не менее, пользователю будет разрешено написать такое предложение, как «В сводке информации о раке PDQ NCI о профилактике рака груди указываются риски следующим образом: [включить выдержку из резюме]».
Лучше всего процитировать это резюме PDQ:
Редакционная коллегия PDQ® Поддерживающая и паллиативная помощь. PDQ Последние дни жизни. Бетесда, Мэриленд: Национальный институт рака. Обновлено <ММ / ДД / ГГГГ>. Доступно по адресу: https://www.cancer.gov/about-cancer/advanced-cancer/caregivers/planning/last-days-pdq.Дата обращения <ММ / ДД / ГГГГ>. [PMID: 26389429]
Изображения в этом обзоре используются с разрешения автора (ов), художника и / или издателя только для использования в обзорах PDQ. Если вы хотите использовать изображение из сводки PDQ и не используете всю сводку, вы должны получить разрешение от владельца. Он не может быть предоставлен Национальным институтом рака. Информацию об использовании изображений в этом обзоре, а также многих других изображений, связанных с раком, можно найти в Visuals Online. Visuals Online — это коллекция из более чем 3000 научных изображений.
Заявление об ограничении ответственности
Информация, содержащаяся в этом резюме, не должна использоваться для принятия решений о страховом возмещении. Более подробную информацию о страховом покрытии можно найти на сайте Cancer.gov на странице «Управление онкологическими услугами».
Свяжитесь с нами
Дополнительную информацию о том, как связаться с нами или получить помощь на веб-сайте Cancer.gov, можно найти на нашей странице «Свяжитесь с нами для получения помощи». Вопросы также можно отправить на Cancer.gov через электронную почту веб-сайта.
Чего ожидать в конце срока службы
Понятно, что по мере приближения конца жизни члена вашей семьи или друга вы можете испытывать опасения и задавать много вопросов.Страшно встретить последние минуты жизни любимого человека. Но если вы знаете, каких изменений в конце жизни следует ожидать, вы будете меньше беспокоиться и будете лучше подготовлены.
Знаки окончания срока службы
Во-первых, важно отметить, что жизненный опыт каждого человека уникален. На него влияют такие факторы, как конкретное заболевание, принимаемые лекарства и общее состояние здоровья человека. В некоторых случаях эти изменения могут происходить в течение нескольких недель; для других процесс длится всего несколько дней или часов.
Однако ряд признаков конца жизни довольно распространен, поскольку функции организма человека естественным образом замедляются и прекращаются. Общие изменения включают:
- Меньше интереса к еде и питью.
- Жидкости не проходят регулярно.
- Меньше говорит и двигается, трудности в общении.
- Сплю больше обычного.
Человек может нуждаться только в достаточном количестве жидкости, чтобы поддерживать влажность во рту. Предлагайте еду, жидкости и лекарства, но не заставляйте их.Это нормально, что, чем меньше человек ест и пьет, его выделение жидкости также уменьшается. Узнайте больше о том, что могут есть и пить пациенты хосписа.
Активность обычно значительно снижается в последние дни и часы, и это естественно, чтобы спать больше, даже в течение дня. Еще одно распространенное изменение в конце жизни заключается в том, что люди могут не отвечать на вопросы, а также проявлять мало интереса к своему окружению. Позвольте любимому человеку спать и сохранять спокойствие. Предлагайте успокаивающие слова и прикосновения, но не заставляйте человека взаимодействовать.На этом этапе важнее быть с родственником, а не делать для него дела.
Дополнительные изменения при окончании срока службы
Вы также можете заметить эти дополнительные признаки смерти, поскольку человек больше спит и меньше общается:
- Бульканье при каждом вдохе
- Дыхание прекращается и начинается
- Беспокойство
- Смятение / галлюцинации
Пациенты часто дышат ртом, в результате чего секреты скапливаются в задней части глотки.Это может вызвать бульканье, кашель, удушье или даже рвоту. Чтобы облегчить это бульканье, увлажните воздух в комнате с помощью испарителя с холодным туманом и обратитесь к медсестре хосписа за дополнительными советами.
Когда дыхание становится нерегулярным или кажется затрудненным, когда периоды бездыхания длятся от 20 до 30 секунд, человек может стонать при каждом вдохе. Этот звук обычно возникает из-за прохождения воздуха по очень расслабленным голосовым связкам, а не из-за боли или стресса. Вы можете поднять голову любимого человека, чтобы облегчить дыхание.
Если у вас есть какие-либо вопросы об уходе в хосписе в Южном Джерси или о признаках окончания жизни,
, пожалуйста, звоните нашим медсестрам круглосуточно и без выходных по телефону (800) 229-8183.
Ваш любимый человек может стать беспокойным и натянуть постельное белье или одежду, галлюцинировать или даже попытаться встать с постели из-за того, что в его мозг поступает меньше кислорода. Повторяющиеся беспокойные движения также могут указывать на то, что в уме человека что-то не решено или незавершено. Включите тихую музыку, поговорите спокойным голосом или почитайте любимому человеку. Убедите человека, что вы рядом с ним и что отпустить — это нормально.Обратитесь к медсестре хосписа за дополнительной консультацией.
Последние знаки об окончании срока службы
Некоторые последние признаки конца жизни, которые вы можете увидеть у любимого человека, включают:
- Становится очень холодно, затем становится жарко; приобретение синеватого оттенка кожи.
- Кожа на коленях, ступнях и руках становится пурпурной, бледной, серой и покрытой пятнами.
- Нарушение функций организма.
- Не отвечает или впадает в кому.
По мере приближения конца вы можете заметить, что человеку становится очень холодно и / или жарко, тело теряет способность контролировать свою температуру.Кроме того, постепенно падает артериальное давление, и меньше крови поступает в руки и ноги. Руки и ноги становятся холодными и приобретают голубоватый оттенок по мере замедления кровообращения. Нижняя сторона тела может потемнеть, и будет невозможно найти пульс на запястье. Чтобы помочь, дайте теплые одеяла и прохладные влажные мочалки для охлаждения.
По мере того, как кожа ног и рук становится багровой и бледной, это изменение в конце жизни обычно сигнализирует о том, что смерть наступит в течение нескольких часов или дней, и человек может перестать реагировать.Даже находясь в этом состоянии, всегда ведите себя так, как будто умирающий осознает, что происходит, может слышать, что вы говорите, и чувствовать, как вы прикасаетесь к нему.
Изменения в конце жизненного цикла на момент смерти
Люди иногда думают, что момент смерти будет драматичным, трудным или болезненным. Обычно это не так, особенно когда человек умирает во время лечения в хосписе. Поставщики хосписов стараются облегчить боль и дискомфорт пациентов. Подробнее: Что такое хоспис?
На самом деле, признаки смерти часто незаметны.Чтобы понять, что человек умер, может потребоваться несколько минут, а не просто сон или отсутствие реакции.
Когда кто-то умирает, многие замечают следующие изменения в конце жизни:
- Дыхание прекращается.
- Сердце перестает биться.
- Человека нельзя разбудить.
- Их веки могут быть частично открыты, а глаза смотреть пристально.
- Их рот может слегка приоткрыться из-за расслабления челюсти.
- Их тело может выделять отходы в мочевой пузырь или прямую кишку.
- Кожа бледнеет и становится восковой по мере того, как оседает кровь.
