Типы мозолей и причины их возникновения
Существует пять основных типов мозолей, образующихся при давлении или натирании в области костей. Они могут быть чрезвычайно болезненными, если оказывают давление на нервное окончание.
-
Жесткие мозоли
Наиболее распространенный тип мозолей. Представляет собой небольшой участок загрубевшей кожи размером с горошину. Подобные мозоли обычно окружены кожным наростом и свидетельствуют о нарушениях в работе аппарата стопы или неправильно подобранной обуви. -
Мягкие мозоли
Такие мозоли образуются между пальцев, где кожа влажная от потливости или недостаточно просушена после мытья. На вид они белесые, на ощупь – как будто каучуковые. Они довольно жесткие внутри и поэтому могут быть достаточно болезненными. Такие мозоли обычно возникают при плотном соприкосновении двух рядом расположенных пальцев, которые постоянно трутся друг о друга. Главный виновник подобных мозолей – узкая обувь, придавливающая пальцы друг к другу.
-
Мозоли «зернышко»
Это крошечные мозоли, возникающие по одной или группами на ступне и выглядящие как оспинка на поверхности кожи, но не дающие болевого синдрома. Появляются они в результате недостаточного увлажнения кожи стопы.
-
Васкулярные или сосудистые мозоли
Этим мозолям свойственно со временем значительно разрастаться, что мешает работе капилляров кровеносной системы в верхних слоях кожи. Они могут очень болезненными и кровоточить при повреждении. Они обычно носят оттенок запекшейся крови.
-
Фиброзные или волокнистые мозоли
Данный тип мозолей – наиболее опасный. Они возникают в результате беспечного отношения к обычным мозолям. Находясь в верхних слоях кожи, они плотно сплетаются с коллагеновыми волокнами и тесно соединяются с тканями органов. Они могут быть чрезвычайно болезненными и требуют профессионального лечения. Выглядят подобные мозоли очень глубокими с оттенком желтизны.

Учитывая, что наступать на больную мозоль – все равно, что ходить по острым камням, лучше не запускать их.
Лучшее средство от мозолей – оперативное лечение и профилактика. Хотите, чтобы мозоли не появлялись?
Тогда регулярно ухаживайте за стопами и носите хорошо подобранную и качественно сшитую обувь.
Как лечить мозоли?- Можно попробовать специальные мозольные пластыри. Используйте их с осторожностью, так как они могут повредить здоровые участки кожи. Перед тем как обуться, убедитесь, что приклеили пластырь именно на мозоль.
- Если вам не удалось самостоятельно победить мозоль, обратитесь к врачу, который удалит ее тем или иным профессиональным инструментом.
Помните, однажды избавившись от мозоли, необходимо убедиться, что вы успешно устранили причину ее возникновения.
Причины появления бородавок и методы их удаления
Бородавка (папиллома) — новообразование доброкачественного характера, появляется на коже из-за попадания в организм вируса папилломы.
Наличие бородавок — серьезный повод подумать о состоянии здоровья. Как правило, вирус инфицирует людей с ослабленным иммунитетом, а также подверженных постоянному стрессу и переутомлению.
Как распознать бородавку?
Бородавка — образование на коже, отличающееся цветом от кожного покрова. Часто образуются группами, а место локализации может быть самым разнообразным: ладони, лицо, подошвы ног и т.д. На ощупь образование бывает как шершавое, так и гладкое и плоское.
Типы образований зависят от вида папилломы вируса и их локализации:
- Обычные (вульгарные) — распространенный вид, безболезненные бугристые узелки в форме полушарий, возвышаются над поверхностью кожи. Отличаются выраженными границами, цвет варьирует от розового до серовато-белого.
 Чаще располагаются на руках, но могут встречаться и на других участках тела.
Чаще располагаются на руках, но могут встречаться и на других участках тела. - Подошвенные — болезненные плотные образования ввиде плоской бляшки, их размер может достигать до 4 см. Цвет желтоватый или темно-серый.
- Плоские (юношеские) — обычно образуются в подростковом возрасте, представляют собой плоские бляшки неправильной формы, незначительно выпирающие над поверхностью кожи. Появляются на руках, лице, коленях и тыльной стороне кисти, в местах царапин и повреждений, их поверхность быстро огрубевает. При возникновении под ногтями причиняют ощутимый дискомфорт.
- Нитевидные (акрохорды) — удлиненные образования цилиндрической формы, изначально похожи на шишки. Постепенно увеличиваются и принимают нитевидную форму. На ощупь эластичные и мягкие, цвет варьируется от телесного до желтоватого. Чаще появляются у пожилых людей.
- Бородавки мясников характерны для людей постоянно контактирующих с сырым мясом. Обычно поражаются локти и кисти, вирус попадает через мелкие повреждения на коже.
 Представляют собой безболезненные выпуклые образования, цвет от белого до светло-коричневого.
Представляют собой безболезненные выпуклые образования, цвет от белого до светло-коричневого. - Остроконечные кондиломы (аногенитальные бородавки) — доброкачественные образования, похожие на цветную капусту. Мягкие на ощупь, цвет розоватый. Образуются на слизистой половых органов, иногда бывают на языке и внутренней стороне щек. Очень быстро перерастают в группы.
Причины появления папиллом
Появление бородавок связанно с попаданием в организм вируса папилломы. Заразиться можно в таких случаях:
- прямой контакт с зараженным человеком — поцелуи, рукопожатие или прикосновение;
- использование совместных бытовых предметов — полотенца, расчески, поручни, тренажеры и т.
- ношение чужой обуви и хождение босиком в бассейне вызывает появление подошвенных образований;
- при половом контакте;
- при эпиляции или бритье;
- грудные дети могут заразиться образованиями в дыхательных путях от матери вовремя родов.
Источником инфекции служит как больной человек, так и носитель без явно выраженных проявлений заболевания. Для попадания вируса в организм достаточно небольшого повреждения на коже человека — трещины, порезы или ссадины. Бородавки вырастают у людей с ослабленным иммунитетом, у здоровых вирус обезвреживается и выводится из организма полностью в течение полугода или года.
Вирус папилломы человека и бородавки
Организм человека предрасположен к появлению папиллом, при этом скрытый период инфицирования может варьироваться от двух недель до полугода. За этот период можно заразиться несколькими типами вируса одновременно. Воздействие окружающей среды, вмешательство сторонних факторов и снижение иммунитета активируют вирус папилломы. Он усиленно увеличивается и проявляет себя на поверхности кожи. К факторам, провоцирующим его появление, относятся:
Он усиленно увеличивается и проявляет себя на поверхности кожи. К факторам, провоцирующим его появление, относятся:
- приём гормональных препаратов;
- частые стрессы и переутомление;
- физическое истощение;
- авитаминоз;
- период беременности;
- наличие генетических заболеваний тяжелого характера;
- период менопаузы.
При активации вируса бородавки появляются моментально и быстро разрастаются за счёт ускоренного нароста верхних слоев. Появление новых бородавок не заставит себя ждать, поэтому лечить их стоит без промедления. Задержка лечения приводит к развитию осложнений. Активное воздействие на образования в виде трения, давления может привести к малигнизации — приобретение злокачественности образования.
Исчезновение бородавок не говорит о полном выздоровлении, они могут появиться опять через какой-то промежуток времени. Вместе с лечением бородавок необходимо поднимать свой иммунитет и применять меры по избавлению от вирусных частиц. Воспаление или травма бородавки является показателем к её удалению. А любые изменения состояния образований (слишком темный цвет, появление вкраплений и увеличение размера) серьезный повод посетить врача.
Воспаление или травма бородавки является показателем к её удалению. А любые изменения состояния образований (слишком темный цвет, появление вкраплений и увеличение размера) серьезный повод посетить врача.
Как избавиться от папилломы?
Лечение и удаление бородавок в Туле проводят специалисты дерматолог и онколог (в случае малигнизации), уролог или венеролог (при появлении остроконечных образований, бородавок в интимной зоне). Используемая терапия предполагает только комплексный подход с назначением витаминно-минеральных, успокаивающих и повышающих иммунитет препаратов. Одно удаление не служит показателем выздоровления, через некоторое время образования могут появиться снова.
Обязательным поводом для посещения врача могут стать такие факторы:
- новообразования локализуются в интимной зоне;
- неоднородный цвет, постоянный зуд и наличие кровоточин у бородавок;
- болезненность или наличие травм на образованиях;
- резкое увеличение количества;
- расплывчатые границы у новообразования.

Обратите внимание, что лечение бородавок в домашних условиях может привести к плохим последствиям. Народные средства не только не способствуют выздоровлению, но и приводят к ухудшению общего состояния. Как пример, воспаление кожи или малигнизация. Все процедуры в домашних условиях должны проводиться только по назначению врача лекарствами из аптеки.
Методы удаления папилломы
В клиниках активно практикуется несколько способов устранения бородавок. Лечащий врач поможет подобрать подходящую методику и количество процедур. При большом количестве наростов большого размера одного посещения недостаточно, единичные небольшие бородавки удаляются за одно посещение.
Лазерная процедура
Удаление бородавок лазером в Туле один из самых быстрых и безболезненных методов. Лазерный луч воздействует на пораженный участок точечно, нагревая клетки бородавки и выпаривая их них жидкость. Высыхание нароста занимает несколько секунд, капилляры закупориваются, и кровотечения не возникает. Для проведения процедур на лице используют мягкий шлифующий лазер, исключающий появления рубца.
Для проведения процедур на лице используют мягкий шлифующий лазер, исключающий появления рубца.
Такой метод подходит для любых участков тела, где косметический вопрос стоит на первом месте. Наросты меньше 1 мм и площадью до 1 см убираются за одну процедуру, для больших образований требуется несколько процедур. Одна процедура занимает 3-5 минут, а период восстановления меньше недели.
Противопоказанием к методу могут стать следующие моменты:
- гнойные воспаления в области новообразований;
- слабый иммунитет;
- злокачественные изменения бородавки.
После проведения процедуры по удалению папиллом лазером в Туле через пару часов появляется покраснение вкруг бородавки, отёк и боль. Это связанно с реакцией организма на отмирание клеток, все симптомы пройдут сами по истечению 1-3 суток. На обработанном участке остается сухая корочка, не требующая дополнительного ухода. Через 5-7 дней она слезет самостоятельно.
Хирургическое удаление
Операция проводится хирургом-дерматологом, папиллома иссекается скальпелем вместе с корнем и накладывается косметический шов. Вся процедура проводится под местной анестезией. После операции требуется тщательный уход за швом, срок его заживления достигает двух недель.
Вся процедура проводится под местной анестезией. После операции требуется тщательный уход за швом, срок его заживления достигает двух недель.
Таким способом удаляются бородавки любых размеров. Также применяется при подозрении в злокачественности образования, при постоянном травмировании или воспалении бородавки.
Противопоказания:
- наличие инфекционных заболеваний;
- тяжелые патологии сердца, почек, печени;
- плохая свертываемость крови.
Для правильного ухода необходимо обрабатывать шов перекисью водорода. Остатки жидкости убираются стерильной салфеткой, затем обрабатывается зеленкой или фукорцином. В случае необходимости шов накрывается стерильной марлевой салфеткой и закрепляется пластырем.
Криодеструкция
Подразумевает разрушение папилломы жидким азотом. Его наносят на бородавку при помощи аппликатора и замораживают образования при температуре минус 196 градусов. Под воздействием азота вода в образованиях превращается в лед, его кристаллы увеличиваются и разрушают стенки клеток. Время процедуры зависит от размеров папилломы: для маленьких достаточно 5 секунд, обработка больших может занимать до 30 секунд.
Время процедуры зависит от размеров папилломы: для маленьких достаточно 5 секунд, обработка больших может занимать до 30 секунд.
Метод подходит для нитевидных и подошвенных бородавок, при частом травмировании образований, появлении дочерних элементов. Не стоит применять при сильном понижении иммунитета и в области лица.
По истечению 15-20 минут на обработанном месте образуется пузырь с прозрачной или красноватой жидкость. Появление отека, боли и покраснения считается нормальной реакцией, это проходит через 2-3 суток. Пузырь не мажется и не вскрывается, на 3-5 день он лопнет сам. За это время под ним образовывается новая молодая кожа.
Электрокоагуляция
Удаление при помощи электрического тока. Область бородавки иссекается электроножом или петлей до здоровых тканей. Нагретый инструмент запаивает кровеносные сосуды, что полностью исключает кровотечение. Длительность процедуры занимает 5-10 минут, метод подходит для удаления образований до 1 см. Поскольку глубина разрушения ткани равняется диаметру образования и после удаления крупных элементов на коже останется выемка.
Противопоказания:
- период беременности и кормления грудью;
- плохая свертываемость крови;
- наличие воспалений в области бородавки;
- индивидуальная непереносимость анестетиков и электропроцедур;
- склонность к образованию келоидных рубцов.
На месте удаления образуется корочка, её нельзя мочить или снимать. Обработка проводится два раза в день 5%-ным раствором марганцовки или присыпкой Банеоцин. Спустя 7-9 дней корочка отойдет сама.
Бородавки на стопе почему возникают и как лечить
Бородавки на стопе встречаются часто. Примерно 30% пациентов приходят к дерматологу с этой проблемой.
И лишь немногие знают, что делать с этими наростами.
Такие бородавки похожи на округлый кожный узелок, который немного возвышается над кожей. Но порой они выглядят иначе. О разновидностях мы расскажем позже.
В основном бородавки на стопе появляются на пятке.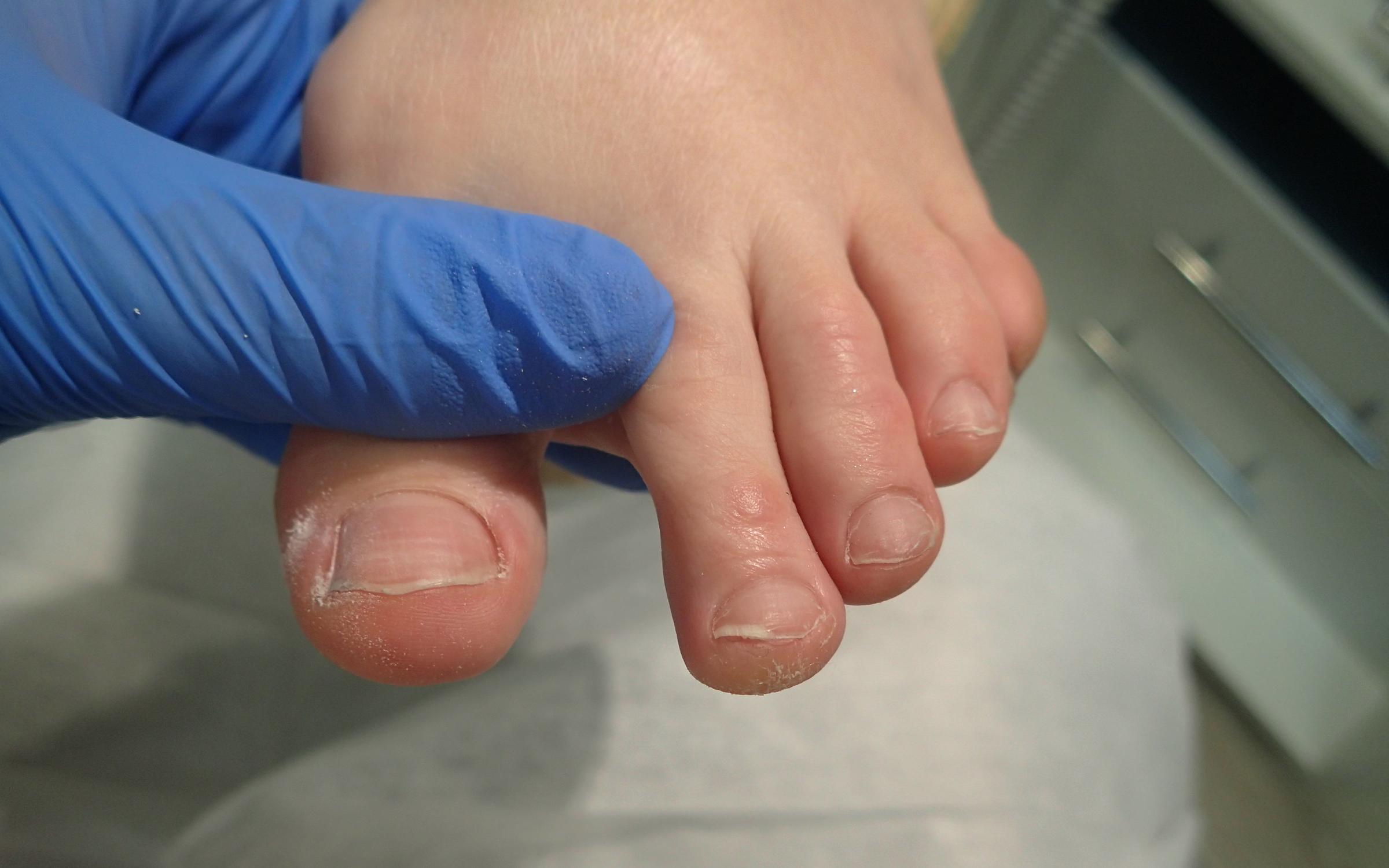 Реже — в других частях. Пока мы идём наш вес давит на подошвы и тогда новообразования растут не наружу, а внутрь ноги. Сверху они защищены плотным и твердым слоем кожи.
Реже — в других частях. Пока мы идём наш вес давит на подошвы и тогда новообразования растут не наружу, а внутрь ноги. Сверху они защищены плотным и твердым слоем кожи.
Бородавки на стопах ног опасны?
Эти наросты несравнимы с раковыми образованиями и обычно не угрожают здоровью. Исчезают даже без лечения.
Конечно, они пропадают не за один день и не за неделю. В большинстве случаев бородавки держатся на стопах как минимум 14 дней, и лишь потом иммунитет устраняет причину их появления.
К сожалению, порой без помощи врача не обойтись. Запишитесь на приём к дерматологу, если:
- Наросты болят, кровоточат или изменяются
- Появляются новые бородавки
- Новообразования мешают повседневной жизни
- Иммунитет ослаблен из-за лекарств или болезней
В таких ситуациях наросты крайне редко пропадают сами, и необходимо медикаментозное или оперативное лечение.
Почему?
Для ответа важно понять, как возникают новообразования.
Причины появления бородавок на стопах
Из-за вируса папилломы человека или ВПЧ вырастают подошвенные бородавки. Учёные знают свыше 100 типов этого вируса.
Он оказывает разные эффект на человека. Большинство типов безобидно — в самом худшем сценарии из-за них вырастают бородавки.
Но есть и опасные типы ВПЧ. В редких случаях они провоцируют развитие рака половых органов.
Причины появления бородавок на стопах — ВПЧ 1, 2, 4, 27 и 57-го типа. Вирус проникает через кожу. Обычно сквозь небольшие порезы, царапины и другие повреждения.
Под влиянием вируса клетки кожи мутируют и превращаются в новообразования.
Это происходит не за один день. Инкубационный период ВПЧ может продолжаться до полугода, и даже потом он влияет на кожу по-разному. Зависит от иммунитета. У одних членов семьи после заражения бородавки вырастут быстро, а у других не появятся никогда.
К счастью, подошвенные новообразования не очень заразны, но в то же время они остаются угрозой и без прямого контакта. Вирус выживает в тёплой и влажной среде. То есть на полу рядом с бассейном или в общих раздевалках. Так что в этих помещениях врачи рекомендуют носить тапочки или другую обувь.
Вирус выживает в тёплой и влажной среде. То есть на полу рядом с бассейном или в общих раздевалках. Так что в этих помещениях врачи рекомендуют носить тапочки или другую обувь.
Особенно часто подошвенные бородавки вырастают у людей:
- Детского и подросткового возраста
- Со слабой иммунной системой
- Повторно заражённых ВПЧ
Также они появляются из-за:
- Ношения тесной и неудобной обуви
- Использования чужих носков или колготок
- Сильного потоотделения на ступнях
Внешние признаки заражения не всегда одинаковы — известно несколько разновидностей.
Как выглядят бородавки на стопе
Не все новообразования на подошвах идентичны. Поэтому иногда пациенты путают бородавки с другими наростами и это мешает эффективному лечению.
К счастью, признаки вирусных бородавок на стопе легко запомнить:
- Небольшие твёрдые образования, обычно у основания пальцев или на пятке
- Тёмные точки на коже — переполненные кровью поверхностные сосуды
- Грубая затвердевшая кожа вокруг заметного пятна, от которого бородавка растёт вглубь ноги
Также для этих образований характерны и другие симптомы. Например, они вызывают боль и раздражение при ходьбе, отчего нередко меняется походка. Так тело борется с неприятными ощущениями от бородавок. Порой пациенты сами не замечают эти перемены.
Например, они вызывают боль и раздражение при ходьбе, отчего нередко меняется походка. Так тело борется с неприятными ощущениями от бородавок. Порой пациенты сами не замечают эти перемены.
Такие наросты рекомендуется удалять.
Почему от бородавок нужно избавляться
До 90% новообразований на подошвах не влияет на здоровье и жизнь. Просто появилось несколько наростов. А через пару месяцев они исчезли. Иногда люди не успевают посетить врача, а бородавки уже пропадают, без лекарств и терапии. И никаких проблем с неприятными ощущениями.
К сожалению, так везёт не всем.
Оставшиеся 10% наростов могут сделать жизнь крайне тяжёлой — порой они вызывают сильную боль при ходьбе и ограничивают подвижность.
Как избавиться от бородавки на стопе?
Первый шаг — осмотр у дерматолога. Врач легко ставит диагноз.
Лечение назначается, если образование:
- Постоянно растёт
- Вызывает появление других новообразований
- Сильно болит
- Мешает нормально ходить
Обычно пациенты любят бороться с бородавками лекарствами и избегают операций.
Спросите дерматолога о местных средствах против подошвенных наростов. Таких лекарств много. Они постепенно разрушают клетки новообразований. Но 100% гарантии не дают.
Медикаментозные методы действуют на бородавки очень медленно и иногда требуются месяцы для удаления наростов. Что ещё хуже — новообразования могут вернуться.
Да, это происходит не всегда, но такие случаи не редкость. Поэтому для эффективного лечения вирусных бородавок на стопе мы рекомендуем воспользоваться одним из оперативных методов.
Вариантов терапии много.
Как устранить бородавки на стопе и предотвратить их появление
Начнём с атаки на новообразования.
Врачи удаляют бородавки на стопе операциями:
- Лазерная коагуляция
Доктор выжигает изменённые клетки кожи мощным лучом света и одновременно запекает соседние сосуды. Процедура бескровная и безболезненная. Иногда невозможно убрать весь нарост за один сеанс и нужно посетить врача несколько раз для полной очистки кожи.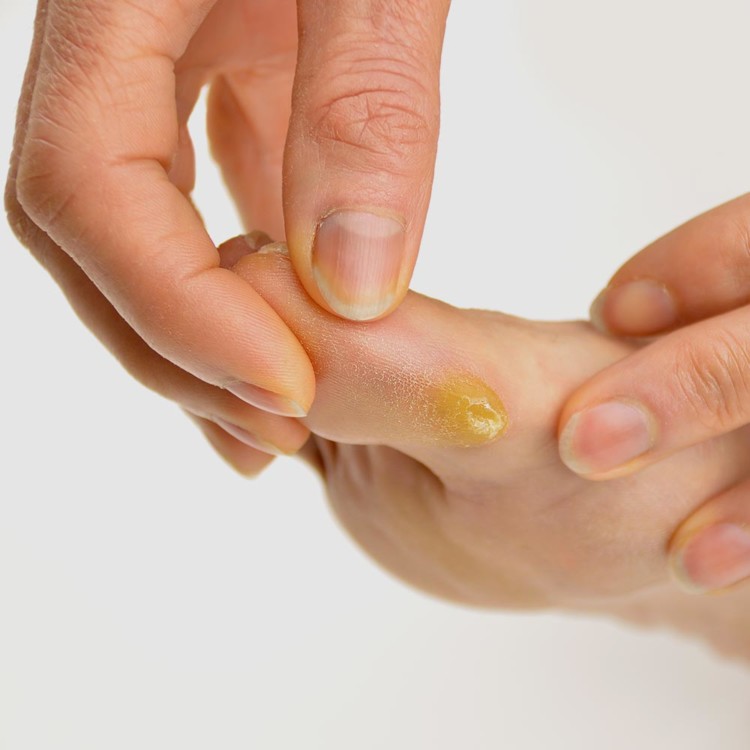 Потом ранка на коже заживает как минимум пару недель.
Потом ранка на коже заживает как минимум пару недель.
- Криодеструкция
Дерматолог замораживает ткани бородавки жидким азотом. Нарост полностью промерзает. Постепенно ткани отмирают, и остаётся лишь ранка — через две недели проходит и она. У этого метода мало осложнений. Однако процедура запрещена для женщин во время беременности и для людей с сахарным диабетом.
- Хирургическое иссечение
Врач использует местную анестезию и вырезает бородавку скальпелем. Вместе с бородавкой он убирает и небольшой слой здоровой кожи — так гарантируется полное устранение новообразования. Остаётся ранка. На неё накладывают швы, а после лечения всегда остаётся шрам. Из-за косметических недостатков этот метод не пользуется большой популярностью.
- Иммунотерапия
Врач прописывает препараты для укрепления иммунитета — они помогают организму побороть вирус и наросты на коже исчезают. Иногда доктора делают уколы в бородавку. Или обрабатывают её специальным кремом.
Иногда доктора делают уколы в бородавку. Или обрабатывают её специальным кремом.
- Электрокоагуляция
Операция похожа на иссечение, но выполняется не скальпелем, а с помощью специального прибора, вырабатывающего высокочастотный электрический ток. Фактически, нарост выжигают электричеством. Остаётся ранка. Она покрывается корочкой и заживает только за несколько недель.
Помните — бородавки появляются из-за вируса папилломы человека и потому они продолжат размножаться, пока ВПЧ не побеждён.
Уделяйте больше внимания профилактике.
Для уменьшения риска заражения:
- Не дотрагивайтесь до бородавок или обязательно мойте руки после прикосновений
- Не ходите босиком рядом с бассейнами или в раздевалках
- Осматривайте и мойте подошвы ног каждый день
- Не расчёсывайте новообразования
- Не пользуйтесь одной пемзой для здоровой кожи и для бородавок
- Своевременно обрабатывайте царапины и другие повреждения
- Ведите здоровый образ жизни
- Носите удобную, свободную обувь
Эти простые советы помогут защитить организм от частого проникновения ВПЧ. Изредка вирус всё же будет прокрадываться, но в таких ситуациях нужно полагаться на иммунитет. Как Вы помните — в большинстве случаев наросты не появляются. А если и вырастают, то не доставляют дискомфорта. Крайне сложно найти здорового человека, который регулярно страдает от болезненных и неудобных новообразований на ступнях.
Изредка вирус всё же будет прокрадываться, но в таких ситуациях нужно полагаться на иммунитет. Как Вы помните — в большинстве случаев наросты не появляются. А если и вырастают, то не доставляют дискомфорта. Крайне сложно найти здорового человека, который регулярно страдает от болезненных и неудобных новообразований на ступнях.
К сожалению, иногда без лечения не обойтись.
Поэтому полезно почитать о ближайших клиниках и узнать стоимость удаления подошвенных бородавок.
Цена лечения новообразований на стопе
Сложно сразу ответить, сколько стоит удаление бородавок.
Стоимость операции зависит от множества факторов:
- Тип процедуры
- Место выполнения
- Размер новообразования
- Опыт врача
- Осложнения
Это лишь общие моменты. Иногда помимо оплаты операции нужно купить средство от бородавок на стопе.
Многое зависит от выбора клиники. Некоторые люди предпочитают удалять новообразования в косметических салонах из-за низкой стоимости, но это не всегда выгодно.
Помните — при неполном устранении нароста потребуется дополнительная процедура. Гораздо проще сразу убрать бородавку, пусть и за более высокую цену, чем ежедневно бегать к косметологу.
Ищите надёжный медицинский центр?
Мы рекомендуем посетить клинику «Лазерсвит».
Наши врачи удаляют бородавки на стопе лазером по доступной цене и в короткие сроки.
Преимущества операции:
Небольшое новообразование доктора убирают всего за две минуты, а иногда и быстрее. На крупные образования уходит больше времени. Порой до 10 минут.
Луч света не только уничтожает бородавку, но и обеззараживает рану.
- Безболезненность
Перед удалением делается местная анестезия. После чего пациент ничего не ощущает.
Нагрев кожи запекает сосуды, и вероятность кровотечения исключена.
Ещё после операции не остаются шрамы и рубцы, хотя в этом вопросе многое зависит от самих пациентов. При правильном уходе кожа восстанавливается. Нарушители рекомендаций дерматолога могут поплатиться некрасивыми шрамами. Впрочем, на стопе они не заметны.
В клинике «Лазерсвит» работают врачи со стажем в 17 лет и более. Они накопили огромный опыт по выявлению опасных новообразований, поскольку успели осмотреть свыше 100 000 пациентов.
Дерматологи удаляют разные образования:
- Родинки
- Папилломы
- Кондиломы
- Атеромы
- Мозоли
- Липомы
- Жировики
Даже от татуировок и сосудистых звёздочек у нас можно легко избавиться.
Приходите в «Лазерсвит» и очистите подошвы от болезненных бородавок без боли и кровотечения.
«Непонятное» образование на коже: что делать
Почти у всех людей на коже имеются небольшие косметические дефекты разного вида и размера. Одни из них безопасны, хотя и не очень эстетичны, от других лучше побыстрее избавиться. Чтобы разобраться к каким относятся ваши, обратитесь к опытному косметологу-дерматологу.
Удалять все лишнее с кожи лучше всего зимой – отсутствие солнечного облучения и жары позволит процессу заживания протекать спокойно.
Образования на коже, которые удаляет косметолог, делятся на две группы:
- те, в появлении которых виновата инфекция,
- доброкачественное увеличение каких-либо элементов кожи, не связанное с инфекцией.
Доброкачественное увеличение каких-либо элементов кожи
Эти дефекты кожи объединяет ряд особенностей.
- Обычно они не представляют опасности для здоровья, но если они имеют тенденцию воспаляться, что характерно для людей с ослабленным иммунитетом, то требуют удаления.
- Постепенно они могут становиться довольно крупными, поэтому в косметических целях их лучше удалять, пока они имеют небольшой размер.
- Их удаляют с помощью электрокоагуляции (электрический ток). На кожу на 40 минут наноситься обезболивающий крем Эмла, затем каждый элемент прижигается тонким электродом коагулятора. На месте удаления остается корочка, которую надо ежедневно обрабатывать антисептиком. После отпадения корочки остается слегка розоватое пятнышко, реже небольшая ямка, которое постепенно исчезает. После удаления нельзя загорать в течение минимум месяца.
- Эти образования могут быть глубокими, поэтому, чтобы процесс заживления протекал быстрее и лучше, за несколько дней до удаления целесообразно сделать процедуру мезотерапии (внутрикожных инъекций) с витаминами, антиоксидантами и гиалуроновой кислотой.
Гиперплазия (утолщение) сальных желез
Как выглядит? Круглые очажки размером от 2 мм до 1 см со слегка зернистой поверхностью и «пупковидным» вдавлением в центре. Они почти не отличаются по цвету от нормальной кожи или имеют чуть заметный желтоватый оттенок. Над поверхностью кожи выступают незначительно.
Где? Гиперплазии сальных желез чаще всего неравномерно «разбросаны» по коже лба, щек, висков и около носа.
Как избавиться? С помощью электрокоагуляции. Очаги гиперплазии лучше удалять пока они небольшого размера, так как с возрастом они могут становиться довольно крупными, и тогда на месте их удаления (особенно на лбу) довольно долго может сохраняться ямка. Повышенное салоотделение может способствовать более быстрому развитию гиперплазии, поэтому после удаления и отпадения корочек желательно применять косметические средства, уменьшающие салоотделение.
Сирингома
Как выглядит? Сирингомы — утолщения потовых железок — маленькие круглые чуть рыхловатые уплотнения размером не больше спичечной головки. По цвету они либо не отличаются от окружающей кожи, либо имеют слегка желтоватый оттенок — словно много комочков находится глубоко в коже и просвечивает сквозь нее. Сирингомы могут встречаться у людей любого возраста, начиная с подросткового.
Где? На коже вокруг глаз, преимущественно под нижними веками.
Как избавиться? С помощью электрокоагуляции.
Ксантелазма
Как выглядит? Ксантелазмы похожи на небольшие «мешочки с жиром», неравномерно разбросанные в коже век. Они неправильной формы, мягкие, желто-белого цвета, могут быть довольно крупными — от 1 до 4—5 спичечных головок. Чаще всего встречаются у людей после 30 с повышенным уровнем холестерина.
Где? На коже вокруг глаз, преимущественно на верхних веках.
Как избавиться? С помощью электрокоагуляции. Если уровень холестерина в крови остается высоким, после удаления ксантелазмы могут появляться опять. Поэтому косметические процедуры желательно сочетать с лечением, направленным на снижение уровня холестерина, которое проводит терапевт. Это диета и специальные лекарственные средства.
Милиумы
Как выглядят? Маленькие беленькие «точечки», гладкие, правильной формы. По сути это закупорка сальных желез, по происхождению родственная «черным точкам» на носу.
Где? На коже век и лица.
Как избавиться? Милиумы – поверхностные образования, иногда их можно удалить просто иголочкой, но нередко они могут быть более глубокими и тогда требуют применения коагулятора. В отличие от ранее вышеописанных образований милиумы могут проходить сами по себе. Но если их много, и они явно увеличиваются в числе и размере, лучше обратиться к косметологу для их удаления и выяснения причин их появления.
Кератома (себорейная бородавка)
Как выглядит? Круглое или овальное плоское образование желто-коричневатого оттенка. Кератомы могут быть как небольшими «точками», так и крупными «блямбами», покрытыми рыхловатыми желто-коричневыми корками. Одномоментное обильное появление «стай» кератом, разбросанных по всей коже, может говорить о возникновении неполадок в организме.
Где? Обычно кератомы располагаются на груди, шее, лице, хотя теоретически могут появиться на любом участке кожи. Часто они возникают у любителей загара на лице, декольте, шее и животе, хотя могут «порадовать» и тех, кто нечасто загорает.
Как избавиться? Для здоровья кератомы неопасны. Удалять их необходимо, если они быстро увеличиваются, темнеют, воспаляются или кровоточат. В этом случае врач отправит сомнительный участок на гистологическое исследование. Кератомы развиваются у людей, чей верхний слой кожи склонен к избыточному утолщению, поэтому им показано применение пилингов, домашних или профессиональных, скрабов, лечебного молочка для тела с фруктовыми кислотами или мочевиной.
Дефекты кожи инфекционной природы
Эти образования удаляют с помощью электрокоагуляции с параллельным использованием иммуномодулирующих методов.
Папилломы
Как выглядят? Как крохотные «мешочки» или «капельки» цвета нормальной кожи, висящие на тонкой ножке или сидящие округлой «пуговкой». Они могут быть как единичными, так и обильно усыпать кожу. Появление папиллом говорит об ослаблении местного иммунитета перед вирусом папилломы человека.
Где? На коже шеи, подмышечных областей и под грудью, реже на других участках кожи. Папилломы, «родственницы» бородавок, имеются почти у всех.
Как избавиться? Электрокоагуляцию папиллом желательно сочетать с укреплением местного иммунитета кожи. Целесообразно применение кислородно-озоновой терапии (ежедневное нанесение озонированного масла и инъекционное введение кислородно-озоновой смеси два раза в неделю 7—10 раз), местное использование мазей с иммуномодулирующим эффектом (мази с интерфероном).
Папилломы – поверхностные образования, поэтому кожа после их удаления быстро заживает.
При очень большом числе папиллом или их повторном обильном появлении после их удаления назначают системную иммунокоррекцию: прием иммуномодуляторов внутрь или инъекционный курс. Для этого применяется ликопид, иммуномакс, панавир, полиоксидоний, кагоцел и ряд других препаратов (по назначению врача).
Бородавки
Как выглядят? Образования неправильной формы с шероховатой поверхностью. Могут быть довольно крупными. Особенно неприятно появление бородавки около ногтя или на подошве стопы — в этих зонах их удаление наиболее трудоемко.
Где? Чаще на коже рук и стоп, хотя могут расположиться где угодно.
Как избавиться? Бородавки надо удалять обязательно, так как они заразны – это самая известная вирусная проблема кожи. Удаляют бородавки электрокоагуляцией или прижиганием жидким азотом. Электрокоагуляция предпочтительна, так как позволяет более точно «прицелиться» и не травмировать кожу вокруг бородавки, а процесс заживления проходит легче под корочкой, а не под пузырем, как при использовании жидкого азота. Перед удалением бородавки под нее желательно произвести инъекцию обезболивающего средства, лидокаина или ультракаина, что устранит болевые ощущения.
При множественных бородавках необходима системная иммунокоррекция, а также обследование для выявления возможных причин, способствующих снижению иммунитета.
«Натоптыши»
Как выглядят? Как мозоли. На фоне разных «неполадок» с ногами (повышенная потливость, ортопедические дефекты стопы, ношение неудобной тесной обуви, отекание ног) вирусы и (или) бактерии могут формировать болезненные воспаленные утолщения кожи – «натоптыши». С ними обычно пытаются бороться педикюром, домашним или профессиональным, но, как правило, это не помогает.
Где? На подошве и боковых поверхностях пальцев ног.
Как избавиться? Удалить «натоптыши» с помощью электрокоагуляции, убрать фоновые причины (потливость, отеки и т. д.) и поднять местный иммунитет. Отличный эффект дает сочетание гомеопатических инъекций, тонизирующих кровообращение в ногах, устранение избыточного потоотделения стоп Диспортом, введение под натоптыш препаратов интерферона.
Лечение «натоптыша» процесс не быстрый, но очень полезный, так как болезненный «натоптыш», мешающий ходить, заставляет людей наконец-то заняться решением серьезных проблем, способствующих его появлению.
Редакция благодарит специалистов клиники БиоМи Вита за помощь в подготовке материала.
Источники
- Anci E., Braun C., Marinosci A., Rodieux F., Midun E., Torres MJ., Caubet JC. Viral Infections and Cutaneous Drug-Related Eruptions. // Front Pharmacol — 2020 — Vol11 — NNULL — p.586407; PMID:33776753
- Lassi ZS., Padhani ZA., Das JK., Salam RA., Bhutta ZA. Antibiotic therapy versus no antibiotic therapy for children aged 2 to 59 months with WHO-defined non-severe pneumonia and wheeze. // Cochrane Database Syst Rev — 2021 — Vol1 — NNULL — p.CD009576; PMID:33469915
- Marusinec R., Kurowski KM., Amato HK., Saraiva-Garcia C., Loayza F., Salinas L., Trueba G., Graham JP. Caretaker knowledge, attitudes, and practices (KAP) and carriage of extended-spectrum beta-lactamase-producing E. coli (ESBL-EC) in children in Quito, Ecuador. // Antimicrob Resist Infect Control — 2021 — Vol10 — N1 — p.2; PMID:33407927
- Yousif MK. Mothers’ false beliefs and myths associated with teething. // Qatar Med J — 2020 — Vol2020 — N2 — p.32; PMID:33329998
- Willems J., Hermans E., Schelstraete P., Depuydt P., De Cock P. Optimizing the Use of Antibiotic Agents in the Pediatric Intensive Care Unit: A Narrative Review. // Paediatr Drugs — 2021 — Vol23 — N1 — p.39-53; PMID:33174101
- Shahrin L., Chisti MJ., Shahid ASMSB., Rahman ASMMH., Islam MZ., Afroze F., Huq S., Ahmed T. Injectable Amoxicillin Versus Injectable Ampicillin Plus Gentamicin in the Treatment of Severe Pneumonia in Children Aged 2 to 59 Months: Protocol for an Open-Label Randomized Controlled Trial. // JMIR Res Protoc — 2020 — Vol9 — N11 — p.e17735; PMID:33136058
- De Wolf D., Genouw A., Standaert C., Victor A., Vanoverbeke N., De Groote K., Martens L. Endocarditis prophylaxis in daily practice of pediatricians and dentists in Flanders. // Eur J Pediatr — 2021 — Vol180 — N2 — p.397-405; PMID:32780192
- de Sá Almeida JS., de Oliveira Marre AT., Teixeira FL., Boente RF., Domingues RMCP., de Paula GR., Lobo LA. Lactoferrin and lactoferricin B reduce adhesion and biofilm formation in the intestinal symbionts Bacteroides fragilis and Bacteroides thetaiotaomicron. // Anaerobe — 2020 — Vol64 — NNULL — p.102232; PMID:32634470
- Basha GW., Woya AA., Tekile AK. Prevalence and risk factors of active trachoma among primary school children of Amhara Region, Northwest Ethiopia. // Indian J Ophthalmol — 2020 — Vol68 — N5 — p.750-754; PMID:32317440
Причины возникновения, мази и средства для лечения в домашних условиях
Для того чтобы понять, как быстро убрать мозоль, необходимо определить ее тип, для этого достаточно осмотреть пораженный участок. Каждый тип дефекта имеет характерные признаки, поэтому диагностика не затруднена.В случае с волдырями важно своевременно начать терапию, чтобы в будущем не пришлось выяснять, как лечить лопнувшую мозоль. Для начала следует прекратить любое воздействие на пораженный участок, например, сменить обувь. Кожа обрабатывается антисептиком, фиксируется бактерицидный пластырь.
Если планируется проколоть пузырь, нужно знать, чем обработать мозоль. Но врачи не советуют этого делать из-за высокого риска инфицирования. В крайнем случае можно использовать иглу от одноразового шприца. При этом важно не травмировать мягкие ткани. Если мокрая мозоль воспалилась, появляется гнойное отделяемое, нужно посетить врача. Только он сможет подсказать, как лечить мозоли на пятке с признаками нагноения. Как правило, специалист очищает рану, обрабатывает ее и накладывает повязку.
Если волдыря нет, а кожа покрыта ороговевшим слоем, нужно выяснить как лечить сухую мозоль. Для достижения эффекта нужно придерживаться следующего алгоритма:
- Кожа распаривается, можно добавить отвар ромашки или календулы.
- Ороговевший участок нужно потереть пемзой.
- На кожу наносится жирный крем или масло.
- Для согревающего эффекта можно использовать носки.
То, как быстро заживает мозоль, в большей степени зависит от ее размера и регулярности проведения процедур.
Наиболее сложный вопрос касается того, как лечить мозоль на ноге стержневого типа. Терапия может занять длительное время и лучше доверить этот процесс врачам. Специалисты предлагают следующие методы:
- Криотерапия или замораживание азотом.
- Лазеротерапия.
- Высверливание стержня.
Каждая процедура имеет свои особенности и показания к применению. Только врач может определить, как удалить стержневую мозоль. Все перечисленные процедуры сложные и после их выполнения нужно соблюдать рекомендации врача, чтобы исключить развитие осложнений.
То, как лечить мозоль на пальце в конкретном случае определяет врач, учитывая состояние очага и индивидуальные особенности пациента.
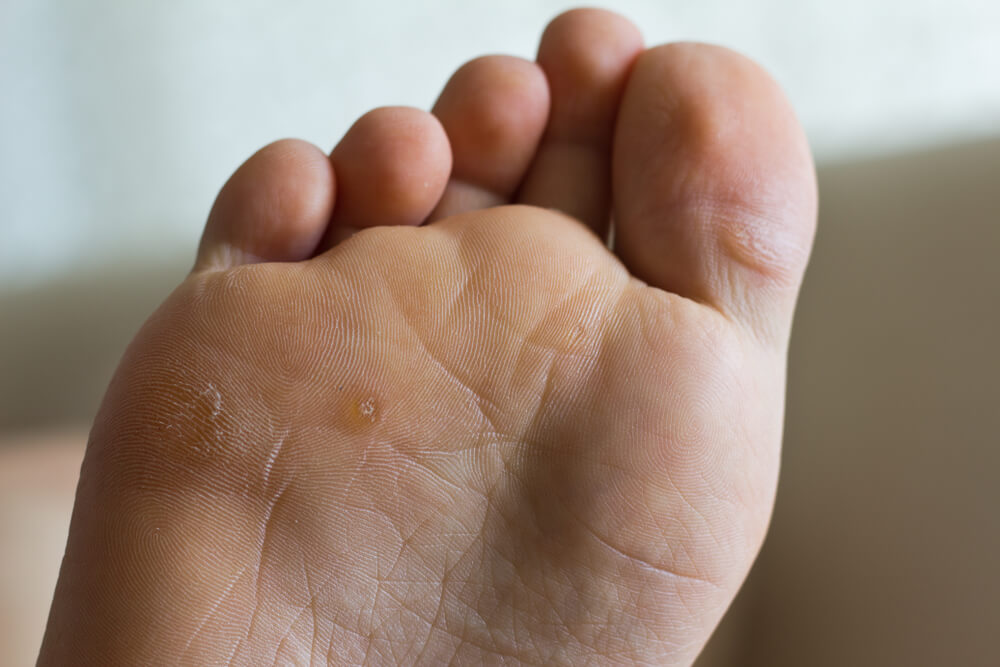
Подошвенная бородавка (шипица): причины и методы лечения
Подошвенные бородавки – это вид бородавок, возникающий на подошвах стоп и на ладонях. Из всех кожных бородавок подошвенная встречается в 30%. Именно их чаще всего удаляют.
Единственная причина – это вирус папилломы человека, сокращенно – ВПЧ.
Схема заражения: человек поцарапал кожу. Вирус проникает в кожу. Встраивается в гены клеток кожи. Клетка приобретает уродливые формы, становясь похожей на клетки опухоли.
Внимание: некоторые типы вируса папилломы человека могут вызывать дисплазию и рак шейки матки. Инфицирование типом ВПЧ, вызывающим бородавки, происходит в детстве. Почти все дети инфицируются этим вирусом — в детских садах, в школах, в общественных местах. Но заболевают не все — все зависит от иммунитета. В детском возрасте бородавки появляются первый раз. Потом иммунная система взрослого справляется с этим вирусом. Поэтому у взрослых бородавки на коже появляются редко. И если у взрослого появились шипицы, это говорит о снижении активности иммунной системы. Входными воротами для вируса являются травмы подошв стоп и ладоней: царапины, порезы, потертости и мозоли. Провоцирующие факторы — избыточная потливость стоп и ношение тесной обуви, стрессы.
Главное проявление: плотное округлое образование на ладони или подошве стопы.
Главный симптом: боль при ходьбе и зуд в области бородавки.
Начальная стадия:
- появляется небольшая «мозоль»,
- она чешется,
- при ходьбе болит.
Через 2-4 недели:
- в центре появляется шершавая поверхность,
- часто — черные точки в центре,**
- по краям — небольшой валик ороговевшей кожи.
Почему?
- Почему шипицы возникают именно на ладони и подошве? Потому что кожа здесь особенно плотная (в отличие от других частей тела). И данный тип вируса ВПЧ поражает именно такую кожу.
- Почему болит при ходьбе? Потому что шипица растет вовнутрь. При ходьбе вес тела надавливает на бородавку и она сдавливает болевые рецепторы.
- Почему кожный зуд? Потому что уродливые клетки подошвенной бородавки на стопе и на ладони давят на соседние кожные рецепторы, что приводит к зуду.
- Почему черные точки? Это результат закупорки кровеносных сосудов в толще бородавки на стопе или на ладони.
Размеры — 3 -10 мм. При этом они возвышаются над поверхностью кожи всего на 1-2 мм, потому что они растут вовнутрь и вширь. Рядом могут появиться дочерние бородавки. Они сливаются с материнской и формируют болезненный конгломерат. Это явный показатель снижения иммунитета. И это часто требует медикаментозного лечения.
Методы лечения:
У 90% людей подошвенная бородавка проходит без лечения на ранней стадии. Иммунная система подавляет вирус и заживляет кожный покров. Время самоизлечения зависит от стадии процесса: от 2 недель — до 1,5 лет.
Когда надо лечить шипицу?
- если сильно болит,
- если мешает при ходьбе,
- если разрослась до больших размеров,
- если рядом появляются дочерние.
Как и чем лечить бородавки на ступнях?
Удаление — способ лечения, успешный у 98% пациентов
Удаление лекарственными препаратами
Для этих целей используются местнонекротизирующие средства. Солкодерм, вартокс, дуофилм, колломак , суперчистотел и другие В их состав входят кислоты или щелочи. Удаление подошвенных бородавок (шипиц) происходит через химический ожог кожи. Бородавка отмирает. А на этом месте остается малозаметный рубчик. Время лечения-длительное: в среднем 14-20 дней). Вероятность рецидива (повторного появления на этом же месте) – очень высокая.
Инструментальное удаление
Ваша бородавка испарится под действием лазера. На этом месте у вас останется углубленная рана. Рана заживет за 10-14 дней. Недостатки метода: глубокая рана после удаления. Грубое рубцевание.
Происходит глубокая заморозка тканей. Образуется пузырь. Будет очень больно и потом еще больно!! Заживает 14 дней. Недостатки метода: Сильная боль при удалении и после удаления. Длительное заживление. Грубый рубец.
- Радиоволновое излучение (аппарат «Сургитрон»).
Такой же эффект как от лазера — испарение тканей. И останется от бородавки только углубление-ранка.
Преимущества метода:
Близлежащие сосуды коагулируются, образуя на месте новообразования плотную корочку, таким образом, удаление выполняется без повреждения сосудов и не вызывает даже самой незначительной кровопотери. Корочка после 7-10 дней самостоятельно отпадает. На её месте – малозаметный рубчик.
Хирургическое удаление бородавки скальпелем. Производится под местной анестезией. Накладываются швы. Применяется очень редко, так как радиоволной намного удобнее, проще и менее травматично
Электрокоагуляция.
Производится выжигание бородавки электрокоагулятором. Это тот же скальпель, только электрический. В крупных клиниках сейчас используется редко.
Профилактика — основа основ
- Ношение свободной обуви.
- Лечение чрезмерной потливости ступней.
- Обработка травм, царапин и порезов стоп.
- Здоровый образ жизни и укрепление иммунитета — это предупреждение вирусных болезней, в том числе и вируса ВПЧ.
Комментарии
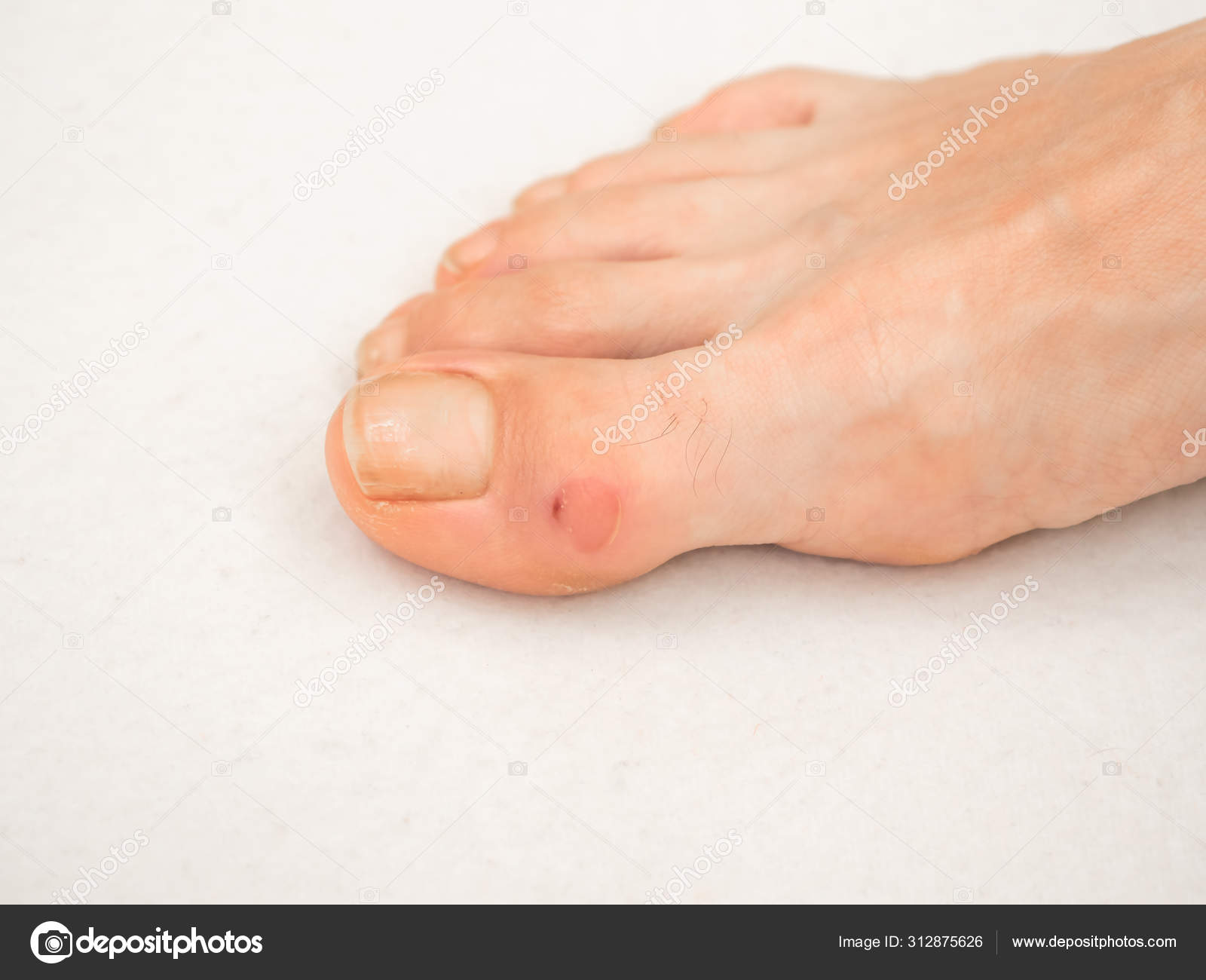
Пожалуйста, включите JavaScript для просмотра комментариев.Водяная мозоль | Симптомы | Диагностика | Лечение
Водяная мозоль (водянка) – это пузырь на поверхности эпидермиса, который образуется в результате трения нежной кожи о грубые поверхности. Внутри вздувшейся водянки собирается прозрачная жидкость (лимфа). Если кровеносные сосуды расположены близко к кожным покровам и трение было интенсивным, вместе с лимфой в мозоли может быть немного крови.
Причины появления водянистых мозолей
Водяная мозоль на пальце ноги, пятке или стопе появляется в результате ношения узкой обуви. Чаще всего травмирующее трение о поверхность кожи создают декоративные перепонки, мыски, задники или жесткие элементы новой обуви.
Возникновению водяной мозоли способствуют:
- тесная обувь;
- потливость ног;
- отек конечностей;
- обувь из искусственных материалов;
- песок или другие абразивы на поверхности кожи.
Механизм образования водяных мозолей
При малейшем прикосновении или сдавливании водяная мозоль причиняет значительную боль. Если трение о поверхность кожи продолжается, заполненный пузырь лопается, и на воспаленном участке остается красная мокнущая рана.
- повышение температуры;
- гнойные выделения из мозоли;
- расширение границ покраснения;
- изменение цвета водяной мозоли;
- возникновение желтых шелушащихся участков вокруг мозоли;
- болезненность воспаленного участка даже без механического воздействия.
- болевые ощущения;
- пораженная кожа;
- заполнение пораженного участка жидкостью;
- болевые ощущения при надавливании на участок;
- боль во время формирования мозолевого пузыря и после его вскрытия;
- дискомфорт при походке.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Важно при диагностике водяной мозоли определить, есть ли у пациента сопутствующие заболевания. Например, варикозная болезнь, сахарный диабет, венозная недостаточность, неврит и так далее.
Как вылечить водяную мозоль
Что делать, если образовалась водяная мозоль на ноге? Небольшие водянки быстро проходят сами. Для защиты от травмирования 1-2 дня воспаленный участок рекомендуется закрывать бактерицидным пластырем и не носить тесную обувь.
Можно ли прокалывать воспаленную мозоль самостоятельно? Для того чтобы избежать инфицирования раны, все манипуляции следует проводить чистыми руками и стерильной иглой. Если обеспечить стерильность и тщательную обработку поверхностей не представляется возможным, вскрывать водянку лучше в кабинете врача.
- Обработать мозоль и окружающие кожные покровы антисептическим раствором (спиртом, зеленкой, перекисью водорода, йодом).
- Взять стерильную иголку от шприца для инъекций. Если такой иглы нет, можно обычную булавку прокалить над огнем или продезинфицировать в медицинском спирте.
- Иглу вводят в водяную мозоль параллельно поверхности кожи (сбоку пузыря). Не рекомендовано прокалывать водяные пузыри на ногах в центральной части т.к. это может травмировать дно мозоли.
- Для хорошего оттока жидкости необходимо сделать 2-3 прокола, сохранив при этом целостность стенок пузыря.
- Когда проколы сделаны, водяной пузырь медленно прижимают к поверхности кожи стерильным бинтом или марлей, чтобы выдавить всю имеющуюся в полости жидкость.
- На водянку накладывают бактерицидный пластырь. Стенки освободившегося пузыря закрывают воспаленную кожу внутри мозоли, защищая рану от инфицирования.
- Пластырь или повязку на мозоли необходимо менять 2 раза в день и снимать на ночь.
Бывают случаи, когда спустя несколько дней водяная мозоль снова наполняется межклеточной жидкостью. Тогда прокол следует повторить.
Если в мозоли было нагноение, необходимо:
- вскрыть водяную мозоль и удалить инфицированные стенки пузыря;
- обработать рану антисептиком;
- наложить на мокнущую рану мазь-антибиотик;
- закрыть пораженный участок кожи марлевой подушечкой с пластырем.
Воспалительный процесс и нагноение в водяной мозоли, которые сопровождаются повышением температуры тела и разрастанием области покраснения, локализуют амбулаторно, в хирургическом кабинете. Специалист очистит область раны, при необходимости наложит повязку с дренированием и назначит антибактериальную терапию.
- Проверенным народным методом лечения водяных пузырей на ногах и руках являются солевые ванночки. Теплый соляной раствор (1 чайная ложка на 1 л воды) или крепкий раствор марганцовки хорошо дезинфицируют и размягчают мозоль, ускоряя заживление.
- Еще одним эффективным средством считается сок алоэ. Мякоть алоэ – это природный антисептик, который снимает воспалительный процесс и ускоряет заживление. На водяной пузырь накладывают разрезанный вдоль поверхности лист растения или пропитанный в соке алоэ тампон. Такой компресс фиксируют повязкой и меняют каждые 4-6 часов.
Для лечения небольшой мозоли можно использовать обычный подорожник. Промытый в холодной воде лист необходимо помять до проявления сока и плотно приложить к мозоли. Через 4-5 часов аппликацию повторяют. - Хорошим антисептическим и размягчающим действием обладает лимон. При водяных пузырях рекомендуется накладывать аппликацию из перетертой мякоти и корки лимона на поврежденный участок кожи и держать до 5-ти минут. Достаточно будет 2-х компрессов в течение суток, чтобы на следующий день боль прошла и мозоль уменьшилась.
Из-за чрезмерного сдавливания или механического повреждения водяная мозоль может лопнуть. Самопроизвольное вскрытие сопровождается болезненным дискомфортом и жжением. Открытую рану следует продезинфицировать и закрыть бактерицидным пластырем. Если спустя несколько дней вокруг мозоли увеличилась зона покраснения и заметно нагноение, такая симптоматика свидетельствует об инфицировании лопнувшей мозоли и требует незамедлительного обращения к специалисту.
Опасность
Водяные мозоли могут привести к нарушению иннервации или кровоснабжения в области мозоли. В целом, прогноз выздоровления при такой проблеме – благоприятный.
Профилактика водяных мозолей
Водяные мозоли между пальцами и на пятке чаще образуются на влажной коже.
При сильной потливости рекомендуется:
- подбирать обувь из натуральных материалов;
- использовать косметические тальки и присыпки;
- спортивную обувь носить исключительно на тренировках;
- по возможности исключить капроновые носки.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Прыщ на пальце: причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Теоретически прыщи могут появиться везде, где есть поры кожи или волосяные фолликулы. Они имеют тенденцию развиваться, когда сальные железы блокируются или инфицированы, что вызывает образование красных шишек. Однако прыщики на пальце могут образовываться по многим другим причинам, включая экзему и укусы насекомых.
Поскольку руки используются почти постоянно, они постоянно контактируют с микробами и другими веществами, которые могут способствовать развитию прыщавых шишек и других кожных заболеваний.
При этом прыщи чаще всего возникают на лице, груди и спине. Пупырчатые шишки поражают пальцы, а прыщики — нет. Шишка на пальце может быть из-за кисты, бородавки или укуса насекомого.
В этой статье мы исследуем причины появления прыщика на пальце. Мы также перечисляем несколько возможных вариантов лечения.
Поделиться на PinterestМиксоидная псевдокиста — это шишка, похожая на прыщик, которая может образоваться на пальце.Изображение предоставлено: Huge Bananas, 2015
Миксоидные псевдокисты или пальцевые слизистые кисты представляют собой гладкие доброкачественные бугорки, которые образуются на пальцах. Они возникают рядом с ногтем, возле самого дальнего сустава пальца.
В некоторых случаях эти кисты могут вызывать образование бороздок на ногте. Обычно это происходит, если киста поражает клетки, производящие часть ногтя.
Эти псевдокисты чаще встречаются у людей с остеоартритом (ОА), при этом некоторые исследования показывают, что у 64–93% людей с ОА есть миксоидные кисты.
Миксоидные кисты имеют округлую или овальную форму. Они могут быть твердыми или наполненными жидкостью. Обычно они не вызывают боли, хотя сустав рядом с ними может быть болезненным в результате артрита.
Лечение
Нет необходимости лечить миксоидную кисту, если она не вызывает беспокойства. Часто после лечения киста отрастает заново. Возможные варианты лечения:
- криотерапия, которая замораживает кисту
- лазерная или инфракрасная коагуляция, сжигание кисты
- инъекция химиката, уменьшение кисты
- хирургическое вмешательство, отрезание кисты
Там же Нет никаких доказательств того, что домашние средства, такие как замачивание или массаж, являются эффективным лечением миксоидных псевдокист.Некоторые варианты, такие как дренирование кисты в домашних условиях, небезопасны, так как повышают риск заражения.
Бритье или выщипывание волосков на пальцах теоретически может привести к вросшим волосам, но не известно, что это происходит на пальцах. Это состояние возникает, когда волосы позже отрастают под углом, в результате чего они врастают в кожу.
Симптомы включают:
- красная шишка, напоминающая прыщик
- припухлость или покраснение
В некоторых случаях вросшие волосы могут вызвать инфекцию волосяного фолликула.Это называется фолликулит.
Лечение
Вросшие волосы обычно не требуют лечения. Однако следующие средства могут облегчить любую боль или зуд:
- наложение теплого компресса
- мягкое отшелушивание кожи вокруг вросших волос
Атопический дерматит или экзема может вызвать зудящие, тонкие, красные шишки на пальцах, руки, лицо и другие части тела.
Этим заболеванием страдают около 15–20% детей и 1–3% взрослых во всем мире.
Экзема — это обычно длительное заболевание. Несколько факторов, такие как стресс и погода, могут вызвать или усугубить симптомы.
Хотя расчесывание кожи может принести облегчение в краткосрочной перспективе, оно может увеличить риск инфицирования и усугубить экзему.
Лечение
Лекарства и домашние средства могут лечить экзему. Многим нужна комбинация того и другого. Варианты включают:
- безрецептурные и рецептурные кремы и мази
- безрецептурные и рецептурные пероральные препараты
- светотерапия
- регулярное нанесение увлажняющих кремов или мазей
- нежные продукты без отдушек
- теплые ванны с коллоидной овсянкой или пищевой содой
- защита поражений нераздражающей одеждой и повязками, если необходимо.
- снятие стресса.
Бородавка — это небольшое доброкачественное образование на коже, которое редко встречается на пальцах или руках.Бородавки чаще всего встречаются у детей и молодых людей.
Эти шишки телесного цвета обычно легко отличить от шишек на пальцах, вызывающих другие причины, и на них также могут появляться черные точки.
Обычные бородавки возникают в результате вирусной кожной инфекции. Обычно они безвредны и часто проходят без лечения.
Некоторые люди лечат бородавки по косметическим причинам, или если они становятся надоедливыми или болезненными.
Лечение
Обычные бородавки обычно проходят без лечения, хотя это может занять год или больше.
Некоторые потенциальные варианты лечения включают:
- салициловую кислоту, которая со временем отслаивает слои бородавки
- криотерапия, которая разрушает бородавку с использованием жидкого азота
- лазерное лечение
- хирургическое вмешательство для удаления бородавки
- внутри очага поражения кандидозная инъекция или иммунотерапия
Существует не так много научных доказательств того, что домашние средства от бородавок эффективны. Однако неофициальные данные показали, что регулярное нанесение на бородавку некоторых из следующих веществ может быть полезным:
Киста ганглия — это доброкачественная опухоль, которая образуется на суставах пальцев, кистей рук или запястий.
Ганглиозные кисты имеют округлую или овальную форму и содержат желеобразное вещество. В отличие от прыщей, кисты ганглия могут вызывать дискомфорт, особенно если они давят на нерв. Они также могут повлиять на движение сустава.
Кисты ганглия, не вызывающие проблем, не требуют лечения. Исследования показывают, что 58% кист со временем исчезнут без лечения.
Лечение
При безболезненных кистах лечение не требуется. Однако, если люди хотят лечить кисту, их варианты включают:
- аспирацию, при которой медицинский работник дренирует кисту с помощью иглы.
- иммобилизация, которая включает ограничение движения руки, чтобы уменьшить кисту и уменьшить ее количество. нервное давление
- операция по удалению кисты и ее ножки
Укусы огненных муравьев могут вызвать образование болезненной красной шишки.Затем эта шишка превратится в волдырь или прыщ. Почти у каждого, кто получил укус огненного муравья, в течение 24 часов разовьется прыщик, содержащий желтую жидкость.
Прыщи очень зудят, но обычно они высыхают в течение 3 дней. Однако они могут длиться до 1 недели.
Укусы других насекомых могут вызывать симптомы, похожие на укусы огненных муравьев.
Лечение
Большинство укусов насекомых проходят в течение нескольких минут или часов, хотя для полного исчезновения шишки может потребоваться неделя или больше.
В случае укусов огненных муравьев боль обычно длится недолго, хотя зуд может сохраняться в течение нескольких дней.
Чтобы уменьшить боль и зуд, люди могут попробовать:
- с помощью холодного компресса
- прикладывая постоянное давление к месту укуса
- нанося тонкий слой 1% крема с гидрокортизоном три раза в день
- нанося пасту из пищевой соды и вода
- , принимая лекарство от аллергии, такое как Бенадрил
- , используя безрецептурное болеутоляющее, такое как ибупрофен (Адвил) или ацетаминофен (Тайленол).
Если укус развивает инфекцию, могут потребоваться антибиотики.
Поделиться на Pinterest Ношение перчаток помогает предотвратить проблемы с кожей, защищая руки от непогоды.Чтобы снизить риск возникновения других проблем с кожей, люди могут:
- Соблюдайте правила гигиены кожи. Например, для мытья рук используйте теплую (не горячую) воду, избегайте чрезмерного мытья рук и используйте увлажняющий крем или мазь для рук после мытья рук.
- Соблюдайте сбалансированную диету.
- Практикуйте методы управления стрессом.
- Наденьте перчатки, чтобы защитить руки от повреждений и воздействия погодных условий.
- Предотвратите врастание волос, используя острое лезвие бритвы, смачивая кожу перед бритьем и брея по направлению роста волос.
Есть много увлажняющих кремов для рук, которые можно купить в Интернете.
Люди должны обратиться к врачу, если прыщавая шишка на пальце:
- вызывает значительную боль
- сочится гной или жидкость
- сохраняется в течение недели или дольше
Прыщи гораздо реже поражают пальцы, чем другие участки тела.Когда на пальце появляются прыщики, они могут быть следствием экземы, укуса насекомого или другого состояния.
Иногда полезны домашние средства, но стойкие или болезненные образования на пальце могут потребовать дальнейшего обследования и лечения.
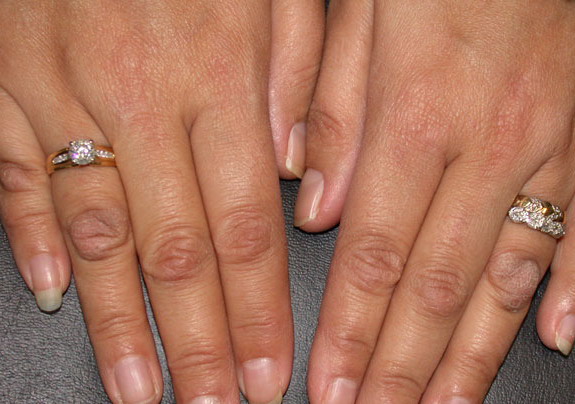
Симптомы склеродермии — руки и ноги
Руки и ноги могут поражаться склеродермией по-разному, и у многих людей они участвуют в возникновении этого состояния. Вот некоторые из симптомов склеродермии, с которыми вы можете столкнуться на руках и ногах, и некоторые способы их лечения.
Рейно
Многие люди со склеродермией также испытывают феномен Рейно. Это состояние, при котором плохое кровоснабжение пальцев рук и ног, а иногда и носа и ушей, из-за сужения кровеносных сосудов.
Вначале люди обычно замечают, что их пальцы становятся белыми и немеющими от холода. Затем они иногда становятся синими, а затем красными, когда снова нагреваются. Это может быть довольно болезненный процесс.
Может помочь поддержание постоянной теплой температуры.Может оказаться эффективным использование специальной одежды, такой как носки и перчатки с серебряной подкладкой. Если вы курите, отказ от курения — хороший способ справиться с болезнью Рейно. Также могут помочь лекарства, поэтому поговорите со своим терапевтом, если симптомы Рейно становятся неуправляемыми. Дополнительную информацию о лечении синдрома Рейно можно найти в разделе Рейно на этом веб-сайте.
Язвы
Язва пальца или пальца — это разрыв кожи. Язвы пальцев и пальцев у людей со склеродермией чаще всего возникают на кончике пальца, иногда распространяются под ногтем или на суставы пальцев.Они могут быть чрезвычайно болезненными и могут инфицироваться, в основном из-за плохого кровообращения и плохой способности к заживлению. Это делает повседневную деятельность очень проблематичной.
Язвы на пальцах обычно появляются после продолжительных или частых спазмов Рейно с поврежденными участками тканей, а также после пореза или удара по пальцу.
Они также могут развиваться на участках кальциноза (отложения кальция).
При появлении язвы на пальце всегда следует обращаться к врачу. Вам могут назначить антибиотики, если язва инфицирована, и вам может потребоваться внутривенная инфузия лекарства под названием Илопрост.Это предполагает посещение больницы на несколько дней для приема лекарства. Илопрост очень эффективен для улучшения кровообращения в пальцах.
Иногда требуется хирургическое лечение, но очень редко.
Кальциноз
Кальциноз — это скопление нерастворимых солей кальция внутри или под кожей, которые кажутся твердыми, меловыми комками. Часто встречается у людей с системным склерозом, особенно с ограниченным типом. Кальциноз обычно возникает из-за точек давления, например, на кончиках пальцев.
Обычно кальциноз очевиден при осмотре, поэтому никаких специальных анализов не требуется. Однако, если ваш врач не уверен, может быть назначен рентген — он очень четко продемонстрирует кальциноз.
В настоящее время нет известных лекарств, помогающих при кальцинозе, но некоторые люди считают, что парафиновые ванны помогают. Тепло от воска и его смягчающее действие могут помочь избавиться от отложений, но это нужно делать регулярно.
Иногда инфекции могут развиваться вокруг области кальциноза, что требует лечения антибиотиками.Иногда требуется хирургическое вмешательство, а не полное удаление. Стоит отметить, что даже после лечения кальциноз может вернуться.
Утолщение и уплотнение кожи
У многих пациентов со склеродермией наблюдаются участки утолщения кожи, и эти пятна могут быть обнаружены на ступнях, обычно на тыльной стороне (вершине) ступни.
Вы также можете заметить, что ваша кожа обычно становится сухой и зудящей.
Иногда кальциноз прорывается через поверхность кожи и выделяется мягкое меловое вещество, которое часто облегчает дискомфорт.Очень важно не пытаться лечить их самостоятельно, а следить за кальцинозом на предмет признаков инфекции, которая может потребовать лечения вашим врачом антибиотиками.
Многие люди также испытывают стягивание кожи на руках и пальцах из-за фиброза, кальциноза, склеродактилии или эритромелалгии.
Чтобы получить совет по лечению и устранению кожных симптомов при склеродермии, посетите нашу страницу о коже.
Инфекции
Некоторые люди со склеродермией могут обнаружить, что они более склонны к развитию инфекций, и что избавление от инфекций занимает много времени, даже при своевременном применении антибиотиков.
Очень важно, чтобы вы как можно скорее посетили терапевта, если вы заметили какие-либо признаки инфекции, такие как жар, отек, боль или покраснение.
Обморожение
У многих людей с болезнью Рейно появляются обморожения. Кожа становится зудящей, затем красной, опухшей и болезненной при прикосновении.
Обморожение возникает из-за плохого кровообращения при переохлаждении. Обычно они появляются на конечностях, таких как пальцы рук и ног, где могут вызвать проблемы с выходом и движением. При разрыве кожи может возникнуть инфекция.
Чтобы предотвратить обморожение, постарайтесь согреться с помощью грелок, надев несколько слоев тонкой одежды, например, леггинсов. Если симптомы развиваются, прикрывайте оголенную кожу свободной сухой повязкой и избегайте трений одежды.
Кремы и мази, содержащие камфору или местный анестетик, также могут использоваться для облегчения боли, если обморожение не проходит. Крем Balmosa, доступный по рецепту или в аптеке, может быть эффективным. Обязательно обсудите лечение со своим врачом или ортопедом.
Уход за руками
Проблемы с руками и пальцами могут сильно вывести из строя. Чтобы пальцы оставались здоровыми, рекомендуется выполнять упражнения для пальцев, а также ежедневно увлажнять руки кремом, чтобы кожа оставалась эластичной. Часто бывает полезно также обратиться к физиотерапевту и / или эрготерапевту. Обсудите это со своим врачом или медсестрой-специалистом.
Герпетическая язва у взрослых: состояние, лечение и фотографии — обзор
50694 34 Информация для Взрослые подпись идет сюда…Изображения Herpetic Whitlow
Обзор
Герпетический язв, также называемый простым цифровым герпесом, пальцевым герпесом или ручным герпесом, представляет собой болезненную вирусную инфекцию, поражающую пальцы или ногти. Герпетический бугорок вызывается инфицированием вирусом простого герпеса (ВПГ).
Инфекции, вызванные ВПГ, очень заразны и легко передаются при прямом контакте с инфицированными поражениями кожи. Инфекция HSV обычно проявляется в виде небольших волдырей или язв вокруг рта, носа, гениталий и ягодиц, хотя инфекции могут развиваться практически на любом участке кожи.Кроме того, эти болезненные язвы могут периодически повторяться на одних и тех же участках.
Существует 2 типа ВПГ: вирус простого герпеса типа 1 (ВПГ-1) и вирус простого герпеса типа 2 (ВПГ-2). Инфекции HSV-1 обычно возникают вокруг рта, губ, носа или лица, тогда как инфекции HSV-2 обычно поражают гениталии или ягодицы. Однако ВПГ-1 иногда может вызывать инфекции гениталий или ягодиц, а ВПГ-2 иногда вызывать инфекции вокруг рта, губ, носа или лица.
Оба типа ВПГ вызывают 2 вида инфекций: первичные и рецидивирующие.Поскольку вирус простого герпеса очень заразен, он вызывает первичную инфекцию у большинства людей, подвергшихся воздействию этого вируса. Однако только около 20% людей, инфицированных вирусом простого герпеса, на самом деле имеют видимые волдыри или язвы. Язвы первичной инфекции, появляющиеся через 2–20 дней после первого контакта человека с вирусом простого герпеса, сохраняются около 1–3 недель. Эти язвы полностью заживают, редко оставляя шрам. Тем не менее вирус остается в организме, впадая в спячку нервных клеток.
Определенные триггеры могут вызвать спящий (латентный) вирус, чтобы проснуться, стать активным и вернуться обратно к коже. Эти рецидивирующие инфекции, вызванные вирусом простого герпеса, могут развиваться часто (каждые несколько недель) или никогда не развиваться. Рецидивирующие инфекции, как правило, протекают легче, чем первичные инфекции, и обычно возникают в том же месте, что и первичная инфекция.
Герпетический бугорок развивается у людей при контакте с участками, уже инфицированными ВПГ, на собственном или чужом теле.Обычно наблюдается разрыв кожи, особенно разорванная кутикула у основания ногтя, что позволяет вирусу проникнуть в ткань пальца и вызвать инфекцию. ВПГ-1 вызывает примерно 60% герпетических инфекций, в то время как ВПГ-2 вызывает оставшиеся 40%.
Кто в опасности?
Герпетический бугорок может поражать людей всех возрастов, всех рас и обоих полов. Однако чаще встречается у детей, у стоматологов и медицинских работников. Дети часто заражаются герпетической язвой в результате сосания большого пальца или пальца, когда у них есть герпетическая инфекция губ или рта.Стоматологические и медицинские работники могут заразиться герпетическим поражением, прикоснувшись к заразным поражениям пациента, инфицированного вирусом простого герпеса. В этих группах людей — дети и медицинские работники — герпетический бугорок чаще всего вызывается ВПГ-1. У всех остальных герпетический бугорок обычно вызван инфицированием ВПГ-2.
Признаки и симптомы
Наиболее распространенные места поражения герпетической язвы включают:
- Большой палец
- Указательный палец
- Другие пальцы
Примерно через 2–20 дней после первоначального контакта с вирусом простого герпеса в инфицированной области появляется жжение, покалывание и боль.В течение следующих недель или двух палец становится красным и опухшим. Развиваются маленькие (1–3 мм) пузыри, заполненные жидкостью, часто собирающиеся вместе на ярко-красном основании. Волдыри обычно лопаются и покрываются коркой, что приводит к полному заживлению еще через 2 недели.
Другие симптомы, иногда связанные с первичной инфекцией герпетической язвы, включают:
- Лихорадка
- Красные полосы, исходящие от пальца (лимфангит)
- Увеличение лимфатических узлов в области локтя или подмышек
Если человек заразился герпетической язвой от самого себя (аутоинокуляция), то он, вероятно, заболел. первичная инфекция, вызванная вирусом простого герпеса, в области рта или половых органов.
Повторяющиеся (рецидивирующие) инфекции, вызванные вирусом простого герпеса, часто протекают легче, чем первичная инфекция, хотя и выглядят одинаково. Рецидивирующая инфекция обычно длится 7–10 дней. Рецидивирующий герпетический белила случается редко.
Однако люди с рецидивирующими инфекциями ВПГ могут сообщать, что поражениям кожи предшествуют ощущения жжения, зуда или покалывания (продромальный период). Примерно через 24 часа после появления симптомов продрома фактические поражения выглядят как один или несколько маленьких волдырей, которые в конечном итоге открываются и покрываются корками.
Триггеры повторных инфекций ВПГ включают:
- Лихорадка или болезнь
- Воздействие солнца
- Гормональные изменения, например, вызванные менструацией или беременностью
- Стресс
- Травма
- Операция
Рекомендации по уходу за собой
Ацетаминофен или ибупрофен могут помочь уменьшить жар и боль, вызванные язвами, вызванными вирусом простого герпеса. Применение прохладных компрессов или пакетов со льдом также может облегчить отек и дискомфорт.
Поскольку инфекции, вызванные вирусом простого герпеса, очень заразны, важно предпринять следующие шаги для предотвращения распространения (передачи) вируса во время продромальной фазы (жжение, покалывание или зуд) и активной фазы (наличие волдырей или язв) герпетической язвы:
- Избегайте совместного использования полотенец и других предметов личной гигиены
- Накройте пораженный палец повязкой
- Наденьте перчатки, если вы медицинский работник
- Не лопайте волдыри — это может ухудшить состояние
К сожалению, вирус все еще может передаваться, даже если у кого-то нет активных поражений.Однако это очень необычно для пациентов с герпетическим поражением.
Когда обращаться за медицинской помощью
Если у вас возникла болезненная болезненная язва на пальце, обратитесь к врачу, особенно если она не проходит или кажется, что она ухудшается. Вам обязательно следует обратиться за медицинской помощью, если у вас болит палец, а также есть типичные симптомы орального или генитального герпеса.
Лечение, которое может прописать ваш врач
Большинство инфекций, вызванных вирусом простого герпеса, легко диагностируются врачами.Однако иногда мазок с инфицированной кожи может быть отправлен в лабораторию для культивирования вируса, для роста которого требуется несколько дней. Также могут быть выполнены анализы крови.
Нелеченые инфекции ВПГ пройдут сами по себе, но лекарства могут уменьшить симптомы и сократить продолжительность вспышек. Лекарства от инфекции, вызванной вирусом простого герпеса, нет.
Хотя симптомы герпетической язвы в конечном итоге исчезнут сами по себе, ваш врач может назначить противовирусные препараты, чтобы облегчить симптомы и предотвратить распространение инфекции среди других людей:
- Таблетки ацикловира
- Таблетки валацикловира
- Таблетки фамцикловира
- Мазь ацикловира для местного применения
Эти препараты обычно принимают в течение 7–14 дней.
При более тяжелом герпетическом поражении может потребоваться пероральный прием таблеток антибиотиков, если участок (а) также инфицирован бактериями.
Хотя рецидивирующий герпетический отек встречается редко, его можно лечить теми же пероральными противовирусными препаратами:
- Таблетки ацикловира
- Таблетки валацикловира
- Таблетки фамцикловира
- Мазь с ацикловиром для местного применения
Людям, у которых наблюдаются ранние признаки (продромы) до рецидивирующих инфекций, может помочь эпизодическое лечение, начав принимать лекарства после появления покалывания и жжения, но до появления волдырей и язвочек.
Очень редко у людей могут быть повторяющиеся вспышки герпетической инфекции, которые являются достаточно частыми или достаточно серьезными, чтобы оправдать супрессивную терапию, при которой лекарства принимаются каждый день для уменьшения частоты и тяжести приступов.
Надежные ссылки
MedlinePlus: травмы и заболевания пальцевMedlinePlus: Herpes Simplex
Клиническая информация и дифференциальная диагностика герпетической язвы
Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1237-1238. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp 1317, 2063, 2068. New York: McGraw-Hill, 2003.
мозолей и мозолей | Сидарс-Синай
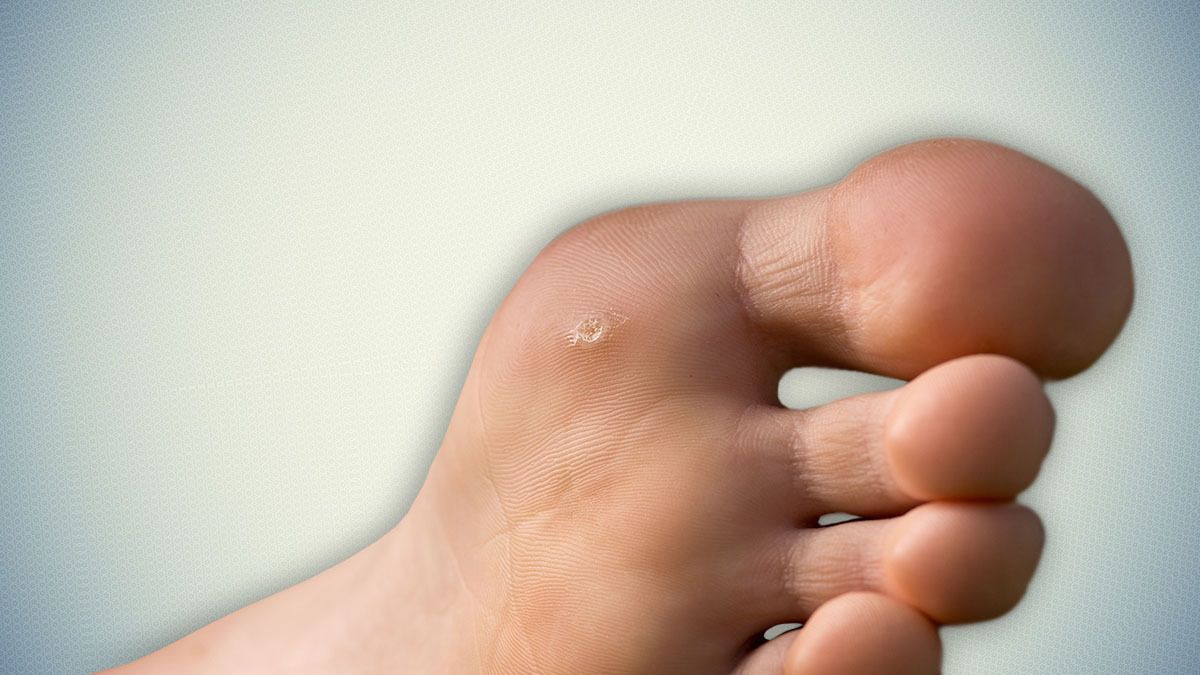
Не то, что вы ищете?Что такое мозоли и натоптыши?
Мозоли и натоптыши — это утолщенные участки кожи, вызванные трением. (трение) или давление.Внешний слой кожи утолщается, чтобы защитить кость под кожа с дополнительной набивкой. Мозоли чаще всего возникают на стопах и руках. Мозоли тип маленькой мозоли, которая возникает на пальцах ног или между ними.
Что вызывает мозоли и натоптыши?
Мозоли и натоптыши на стопах могут быть вызваны трением или давление со стороны:
- Туфли не по размеру
- Кости стопы в неправильном положении
- Много физической активности, например, ежедневный бег
Мозоли на руках могут быть вызваны трением от:
- Тяжелая атлетика
- Игра на музыкальном инструменте
- Использование инструментов
- Игра в теннис
- Садоводство
- Сельскохозяйственные, столярные и другие работы своими руками
Кто подвержен риску мозолей и натоптышей?
У вас больше риска мозолей и натоптышей, если вы:
- Очень активны
- Носить неподходящую обувь
- Носки нельзя носить с обувью
- Есть другие проблемы с ногами
- Играть на музыкальном инструменте
- Работа своими руками
Каковы симптомы мозолей и натоптышей?
Симптомы могут проявляться у каждого человека по-разному.
Мозоли
Мозоли часто представляют собой безболезненные толстые участки кожи, образующиеся на руки и ноги.
- Мозоли на руке. Они часто образуются на ладони под пальцами и на мягких тканях. нижняя сторона пальцев.
- Мозоли на стопе. Они растут на подошве стопы или на внешнем крае пальца ноги или пятки. Мозоль может распространяться по подушечке стопы. Этот вид мозолей часто из-за проблемы с плюсневой костью. Это длинная кость на основание пальца ноги рядом с подушечкой стопы. По всей длине может расти костная мозоль. внешний край пятки или большого пальца ноги. Некоторые мозоли вдавливаются в стопу вместо того, чтобы распространяться снаружи.Костная мозоль может образовывать центральное ядро или пробка ткани в месте наибольшего давления.
мозоли
Мозоли могут быть болезненными. Нередко на стопе вырастают мозоли, часто в суставе пальцев. Мозоли могут варьироваться от небольшого утолщения кожи до болезненная, мягкая или твердая шишка. Они часто образуются на деформированных суставах пальцев ног (молоток пальцы ног).Если пальцы ног скручиваются, на кончиках пальцев могут вырасти натоптыши. Вы можете также получите мозоль на кончике пальца ноги, если она трется об вашу обувь. Мозоли также могут растут между пальцами ног, часто между первым и вторым пальцами. Иногда мозоли путают с бородавками.
Симптомы мозолей и натоптышей могут выглядеть как другие заболевания условия. Обратитесь к своему врачу за диагнозом.
Как диагностируются мозоли и натоптыши?
Ваш лечащий врач спросит о ваших симптомах и состоянии здоровья. история. Он или она проведут вам медицинский осмотр. Физический осмотр будет включать внимательно изучите кожу, где образовалась мозоль или мозоль. Провайдер может также спросите о вашей обуви и физической активности. В большинстве случаев лабораторные тесты не проводятся. нужный.
Как лечат мозоли и натоптыши?
Лечение будет зависеть от ваших симптомов, вашего возраста и общего состояния здоровья. здоровье. Это также будет зависеть от степени тяжести состояния.
Лечение натоптышей и мозолей может включать:
- Обрезка кожи. Ваш Врач может посоветовать использовать пилочку для ногтей или пемзу, чтобы уменьшить кожа на мозоли или мозоли.Вам могут посоветовать сделать это после того, как кожа станет мягкой. в ванне или душе. В некоторых случаях ваш лечащий врач может использовать острый инструмент для удаления внешних слоев кожи, из которых состоит мозоль или мозоль.
- Салициловая кислота. Вы можете положить салициловая кислота на кукурузе или мозоли, чтобы смягчить и удалить некоторые слои кожа.
- Крем мочевина. Вы можете использовать это для истончить кожу.
- Набивка. пластырей Moleskin или мягкие подушечки могут помочь защитить кожу, где образуются натоптыши и мозоли, и уменьшить боль и растирание.
- Кортизон для инъекций. Кортизон лекарство можно вводить в болезненную мозоль или мозоль, чтобы уменьшить боль.
- Смена обуви. Если у вас есть мозоли, ваш лечащий врач может посоветовать носить обувь с большим пальцем номер. Это поможет предотвратить трение пальцами ног о верхнюю часть обувь.
- Ношение стельки для обуви. Если вы иметь мозоли, носить мягкую стельку, арочную опору или пятку, можно помогают уменьшить трение.Ортопедия — это специальные вставки для обуви, входящей в разные формы и размеры, чтобы помочь с проблемами стопы. Они могут помочь смягчить мозоли или уберите давление с проблемных участков, где образуются мозоли. Ортопедия может помочь ограничить существующие проблемы и предотвратить возникновение новых.
- Хирургия. Если кость или сустав не к месту, некоторые части вашей стопы могут находиться под слишком большим давлением.Этот может вызвать серьезные натоптыши и мозоли. В таких случаях операция может быть лучшим способом чтобы исправить проблему. В большинстве случаев операция по улучшению положения костей стопы амбулаторная процедура. Это означает, что вы отправитесь домой в тот же день. Ваш врач может отрезать лишнюю кость, переместить более крупные кости или даже прикрепить (срастить) суставы все вместе. В некоторых случаях сухожилия или связки перерезают, чтобы уменьшить напряжение кость или сустав.Ваш лечащий врач поговорит с вами об операции. это подойдет вам лучше всего.
Обсудите со своими поставщиками медицинских услуг риски, преимущества и возможные побочные эффекты всех видов лечения.
Каковы возможные осложнения мозолей и мозолей? мозоли?
Тяжелые мозоли или натоптыши могут повредить, заразиться или нанести вред здоровью ткани или повлияют на вашу способность ходить.Если у вас диабет, мозоли и натоптыши могут привести к еще большему количеству проблем с ногами. Ежедневно осматривайте свои ноги, чтобы искать язвы или другие признаки заражения.
Можно ли предотвратить мозоли и натоптыши?
Вы можете предотвратить появление мозолей и натоптышей, устранив причину трение или давление. Чтобы предотвратить натоптыши и мозоли на ногах, носите плотно облегающие туфли.
Когда мне следует позвонить своему врачу?
Позвоните поставщику медицинских услуг, если у вас есть:
- Симптомы, которые не проходят или не ухудшаются
- Новые симптомы
- Язвы или признаки инфекции на ногах, например покраснение, тепло или утечка жидкости
- Боль
Основные сведения о мозолях и натоптах
- Мозоли и натоптыши — это утолщенные участки кожи, вызванные трение (трение) или давление.Внешний слой кожи утолщается, чтобы защитить кость под кожей с дополнительной прокладкой.
- Мозоли чаще всего возникают на ногах и руках. Мозоли — это тип маленькой мозоли, которая возникает на пальцах ног или между ними.
- Мозоли часто безболезненны. Мозоли могут быть болезненными.
- Тяжелые мозоли или натоптыши могут повредить, заразиться, нанести вред здоровые ткани или влияют на вашу способность ходить.
- Лечение натоптышей и мозолей может включать подрезание кожи, используя прокладки, используя лекарства для кожи или меняя обувь. В некоторых случаях может помочь хирургическое вмешательство.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и то, что вы хотите случаться.
- Перед визитом запишите интересующие вас вопросы. ответил.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и помните, что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любой новые лекарства, методы лечения или тесты. Также запишите все новые инструкции в свой провайдер дает вам.
- Узнайте, почему прописано новое лекарство или лечение и как это поможет вам. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и какие результаты могут означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком услуг, если у вас вопросов.
Причины, симптомы и варианты лечения
Медицинский осмотр компании Drugs.com. Последнее обновление: 10 мая 2021 г.
Что такое гиперкератоз?
Гиперкератоз — это утолщение внешнего слоя кожи. Этот внешний слой содержит прочный защитный белок, называемый кератином.
Это утолщение кожи часто является частью нормальной защиты кожи от трения, давления и других форм местного раздражения. Это вызывает мозоли и натоптыши на руках и ногах. Это может вызвать появление белесых участков во рту.
Другие формы гиперкератоза могут возникать как часть защиты кожи от:
- Хроническое (длительное) воспаление
- нфекция
- Излучение солнечного света
- Раздражающие химические вещества
Реже гиперкератоз развивается на не раздраженной коже.Эти типы гиперкератоза могут быть частью наследственного заболевания. Они могут начаться вскоре после рождения и могут поражать кожу на больших участках тела.
Есть много примеров гиперкератоза. В их числе:
- Натоптыши и мозоли . Натоптыши и мозоли образуются на участках кожи, которые постоянно подвергаются трению или давлению. В ответ толстые слои мертвых клеток кожи накапливаются и затвердевают. Мозоли обычно появляются на раздраженных пальцах ног. Мозоли образуются на подошвах стоп и ладонях рук.Для многих натоптыши и мозоли — это просто косметическая неприятность. Но для других это болезненная и неприятная медицинская проблема.
- Бородавки. Бородавки — это небольшие бугорки на коже, вызванные инфекцией вируса папилломы человека (ВПЧ). Подошвенные бородавки растут на подошвах стоп.
- ВПЧ обычно передается при прямом контакте. Обычно он распространяется при прикосновении или рукопожатии с кем-то, у кого уже есть бородавка. Он также может распространяться при контакте с загрязненной поверхностью.Например, при ходьбе босиком по полу спортзала или террасе у бассейна или в чужой обуви.
- Хроническая экзема. Экзема — это воспаление кожи. Это может быть вызвано аллергией, раздражающими химическими веществами и другими факторами. Экзему еще называют дерматитом. Экзема вызывает зуд, покраснение и крошечные волдыри. Когда воспаление трудно контролировать, хроническая экзема может привести к:
- Гиперкератоз
- Сухая кожа
- Масштабирование
- Изменение цвета кожи
- Локальное выпадение волос
- Красный плоский лишай. Это состояние может проявляться в виде ажурного белого пятна на внутренней стороне рта. Или это может быть зудящее фиолетовое чешуйчатое пятно в другом месте на коже. Красный плоский лишай может быть связан с аномальной реакцией иммунной системы.
- Актинические кератозы. Это плоские, красные, шершавые, похожие на наждачную бумагу пятна или участки кожи. Они могут быть всего в несколько миллиметров. Они вызваны чрезмерным воздействием ультрафиолетового излучения солнечного света. Они возникают на открытых участках кожи.И они могут перерасти в рак кожи.
- Себорейный кератоз . Это небольшие доброкачественные образования на коже. Они могут быть коричневыми, коричневыми или черными. Они появляются на лице, туловище, руках или ногах. Себорейный гиперкератоз очень распространен. Их причина — загадка.
- Унаследованные условия. Несколько наследственных состояний вызывают гиперкератоз. Они вызывают обширное, толстое, пластинчатое шелушение кожи. Симптомы появляются вскоре после рождения или в раннем детстве.
Симптомы
Многие формы гиперкератоза безболезненны. Однако натоптыши, мозоли и подошвенные бородавки могут вызывать сильный дискомфорт.
Диагноз
В зависимости от вашей конкретной картины кожных симптомов ваш врач спросит, можете ли вы:
- Наличие проблем с кожей в семейном анамнезе
- Аллергии в анамнезе
- Часто бываете на солнце
- Использовать зубные протезы или ортодонтические стоматологические аппараты
- Бессознательно жевать щеку или язык
- Употреблять бездымный табак
Иногда ваш врач может диагностировать причину вашего гиперкератоза на основе вашего анамнеза и симптомов, а также путем осмотра вашей кожи.Это часто случается с натоптышами, мозолями, бородавками и хронической экземой.
Если у вас хроническая экзема, которая может быть связана с аллергией, врач может предложить пройти тест на аллергию.
В некоторых случаях для подтверждения диагноза может потребоваться биопсия. При биопсии отбирается небольшой кусочек ткани для исследования в лаборатории. Если ваш врач подозревает актинический кератоз, вам может потребоваться биопсия кожи, чтобы подтвердить диагноз и исключить рак кожи.
Если у вашего ребенка развиваются многие участки гиперкератоза, ваш врач может проверить ваш семейный анамнез и кожные симптомы.Это поможет определить, есть ли у вашего ребенка наследственное заболевание.
Ожидаемая продолжительность
Как долго длится конкретная форма гиперкератоза, зависит от ее причины. Например, натоптыши и мозоли обычно сохраняются, пока человек продолжает носить плохо сидящую обувь. Бородавки могут исчезнуть сами по себе. Но это может занять несколько месяцев.
Актинические кератозы или себорейные кератозы после их развития являются долговременными состояниями. Они не исчезают без лечения.
Наследственные формы гиперкератоза — пожизненное состояние.
Профилактика
Некоторые формы гиперкератоза очень легко предотвратить:
- Натоптыши и мозоли. Наденьте удобную обувь.
- Подошвенные бородавки. Не ходите босиком в тренажерных залах, раздевалках или бассейнах.
- Хроническая экзема. Избегайте потенциальных триггеров, которые помогут ограничить или предотвратить симптомы экземы. Например, избегайте:
- Экстремальные температуры
- Сухой воздух
- Жесткое мыло
- Пузырьковые ванны
- Раздражающие химические вещества
Также попробуйте использовать одеяла и одежду из хлопка.Такие ткани, как шерсть, шелк и грубая синтетика, могут вызывать большее раздражение. Также может помочь предотвращение или устранение триггеров аллергии.
Получите совет и лечение легкой экземы, чтобы предотвратить ее переход в длительное состояние (хроническая экзема).
- Актинические кератозы. Ограничьте пребывание на солнце ранним утром или поздним днем. Когда вы выходите на улицу, надевайте защитную одежду и головной убор. Нанесите солнцезащитный крем на открытые участки с фактором защиты от солнца (SPF) не менее 30.
Лечение
Лечение гиперкератоза зависит от типа и возможной причины.
- Натоптыши и мозоли. Используйте молескин или прокладку рядом с пораженным участком, чтобы уменьшить боль. Всегда надевайте подходящую обувь, чтобы избежать дальнейшего трения.
Не сбривайте и не стригите мозоли или мозоли самостоятельно. Проконсультируйтесь с врачом за советом и лечением.
- Бородавки. Существует несколько способов местного лечения, которые можно применять в домашних условиях. Кроме того, врач может удалить бородавки, как правило, одним из следующих методов:
- Заморозка их жидким азотом (криохирургия)
- Выпаривание с помощью лазера
- Хирургическая обрезка
Если лечение не дойдет до слоя кожи, зараженного вирусом, бородавка может вернуться в то же самое место. Может потребоваться повторное лечение.
Бородавки можно лечить дома безрецептурными средствами. Самолечение займет больше времени, чтобы бородавка исчезла, по сравнению с лечением в медицинских учреждениях. Самолечение может быть более эффективным после того, как вы обратились за помощью к специалисту в области здравоохранения. Это особенно верно, если бородавка кажется большой или глубокой.
Если у вас диабет или плохое кровообращение, вы всегда должны лечиться у медицинского работника. Это поможет вам избежать травм и заражения.
- Хроническая экзема. Ваш врач обычно назначает мазь или крем с кортикостероидами. В тяжелых случаях доступна местная биологическая терапия. Увлажнение кожи тоже очень важно.
- Красный плоский лишай . Как и хроническая экзема, красный плоский лишай обычно лечится кортикостероидной мазью или кремами.
- Актинические кератозы. Ваш врач может использовать криохирургию для удаления единичного актинического кератоза.Множественные кератозы можно лечить кожными пилингами, лазерной терапией или дермабразией.
- Себорейный кератоз. Это можно удалить с помощью криохирургии или скальпеля.
- Унаследованные условия. От этих состояний нет лекарства. Для лечения больших участков чешуйчатой кожи врач может порекомендовать втирать в кожу специальные смягчающие средства.
Когда звонить профессионалу
Запишитесь на прием к врачу или ортопеду, если:
- У вас болезненные натоптыши или мозоли
- На стопе появляется болезненное утолщение, похожее на подошвенную бородавку
Пациентам с диабетом следует регулярно обследовать ступни у медицинского работника, чтобы избежать кожных инфекций из-за натоптышей, мозолей или бородавок.
Взрослые после 20 лет должны регулярно проверять свою кожу. Это особенно актуально для тех, кто долгие часы работал или играл на солнце. Если вы не знаете, как исследовать кожу, обратитесь за советом к врачу.
Если вы подозреваете, что у вас гиперкератоз или экзема, запишитесь на прием к врачу.
Каждый раз, когда вы замечаете, что кожный нарост или родинка изменили цвет, размер или форму, позвоните своему врачу и попросите о более срочной встрече.Любую новую родинку или другой рост следует проверять на наличие признаков рака.
Если у вас актинический кератоз, обратитесь за лечением к врачу.
Прогноз
Большинство форм гиперкератоза — это локальные кожные проблемы с хорошим прогнозом.
Актинические кератозы могут перерасти в плоскоклеточный рак кожи.
Внешние ресурсы
Американская академия дерматологии
https: // www.aad.org/
Американская педиатрическая медицинская ассоциация (APMA)
https://www.apma.org/
Национальный институт рака (NCI)
https://www.nci.nih.gov/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Как создать мозоли на гитаре: берегите пальцы!
Забудьте о небылицах, маркетинговых схемах и городских легендах.Никто не хочет, чтобы его пальцы были ранены и ранены от игры на гитаре.
В основном потому, что это означает, что вы должны прекратить играть, пока не вылечитесь.
Для новичка уже достаточно ограничивать время практики, потому что кончики ваших пальцев нежные и мягкие. Вы можете играть всего 30 минут, но на следующий день ваши пальцы в синяках и, возможно, порезаны неглубоко.
И не дай бог не практиковать несколько дней и в конечном итоге начать процесс заново.Решением всех этих проблем является наращивание мозолей на гитаре и последующий уход за ними.
Но есть также советы и рекомендации, которые помогут вам прежде, чем вы дойдете до этой точки. Мы собираемся рассказать о трех этапах развития мозолей, уходе за кончиками пальцев и о том, как бороться с шелушением мозолей.
Давайте начнем с очевидного и точно определим, что такое мозоль для новичков, а затем перейдем к сути обсуждения.
Что такое гитарные мозоли?
Гитарная мозоль — это толстый кожный покров, который образуется на кончиках пальцев руки гитариста, не играющей на барабане, в результате постоянных манипуляций с грифом и струнами.
Этот огрубевший участок кожи со временем развивается, поскольку защитные меры организма срабатывают в ответ на повторяющееся и постоянное трение и давление на участок кожи. Мозоли служат для снижения чувствительности пальцев к боли.
Пальцы гитариста с мозолями после игры, показывая, как работает защита.Итак, в основном пальцы вашей шеи понимают, что вы не перестанете заставлять их страдать от этих гитарных струн, поэтому они начинают наращивать броню, чтобы защитить себя.К сожалению, это требует времени и настойчивости.
Вы должны пройти через период боли, чтобы заработать эти маленькие почетные знаки. Это того стоит, и гитаристы занимались этим с самого начала, но мы также разработали немало уловок, которые помогут преодолеть и это первоначальное препятствие. Давайте сначала обсудим этот период времени.
Как быстро нарастить мозоли для гитары
Давайте предварим это, сказав, что да, есть способы ускорить рост мозолей, но это всегда требует приверженности процессу.Здесь нет ярлыка, и ничто не может заменить фактическую работу. Вот методы, которые помогут быстро укрепить кончики пальцев:
Более короткие частые занятия — Конечно, испытанный и верный метод развития мозолей — это продолжать регулярно заниматься игрой на гитаре или басу. Гораздо лучше играть по 10 минут за раз несколько раз в день, чем делать длинную двухчасовую серию, а потом не играть несколько дней.
Более частые занятия меньшей продолжительности не только лучше для обучения, но и ускорят рост мозолей.После долгих сеансов, прежде чем у вас появятся твердые мозоли, вместо этого появляются волдыри.
Проведите время с акустической гитарой — Возможно, это уже ваша цель, но многие играют строго на электрогитаре. Большинство людей будут настраивать действие своей электрогитары и использовать легкие струны, и они будут очень изящны, потому что это облегчает игру.
Но акустика со стальными струнами требует большей силы и обычно также имеет более высокое действие. Если вы будете терпеть это достаточно долго, избегая гладких нейлоновых струн классической гитары, у вас быстрее отрастут толстые подушечки кожи.
Стальные струны (три слева) намотаны на сердечник, что дает более грубый край, чем у нейлона.Начните со средних или тяжелых струн — Когда вы совсем новичок, у вас есть два варианта. Вы можете попытаться избежать болезненности при нажатии на более тяжелую струну, используя струны легкого калибра, но тогда вы рискуете порезать пальцы, поскольку защитный слой кожи еще не сформирован.
Вам лучше нажимать и тереть более толстые струны с их гребнями и выступами, что ускорит рост мозолей.Мы даем наши предложения по калибрам и маркам струн в нашем Руководстве по гитарным струнам.
Держите ногти подстриженными — Вы часто будете видеть, как гитаристы грызут ногти на левой руке до визуально неудобной короткости. Они говорят вам, что их ногти не царапают гриф, но главная причина в том, что это мешает вам играть.
Если ногти задевают струны на шее, они снимают давление и трение с кончиков пальцев.Это замедлит процесс роста хороших мозолей и может привести к неприятным ситуациям, когда вы пытаетесь соскользнуть и в конечном итоге отрываете кусок ногтя.
Используйте триммеры для ногтей, но не грызите ногти. Легко переусердствовать, и у вас останутся боли в пальцах другого типа, например, вросшие ногти, инфекции или обнажение чувствительного ногтевого ложа.
Уменьшите боль — Если вы сделаете это, вам нужно убедиться, что вы все еще обращаете внимание на кончики пальцев, на случай, если вы нанесете реальный ущерб и не заметите этого.Но идея состоит в том, что с помощью некоторых домашних средств, таких как гамамелис и лекарства, вы можете частично избавиться от боли.
Я не думаю, что это лучшая идея, но ваш пробег может отличаться. Некоторые считают, что 30-секундное замачивание яблочным уксусом может помочь до и после тренировки. Другие будут использовать местные анестетики, такие как кремы от зубной боли, а другие будут принимать аспирин.
Потри пальцы во время простоя — Гитаристы будут использовать большой трюк, чтобы имитировать нажатие пальцами на гитарную струну в течение дня.Некоторые будут прижимать пальцы к краю старой кредитной карты и тереть пальцами выпуклые цифры и буквы на лицевой стороне.
Некоторые будут по очереди прижимать миниатюру к кончикам пальцев. Другие даже ищут решения в сообществах, занимающихся тяжелой атлетикой и скалолазанием, у которых те же проблемы, что и у гитаристов, когда дело доходит до образования мозолей.
Planet Waves Varigrip — отличный инструмент для наращивания мозолей на ходу.Создайте поддельную мозоль — Это может задержать вашу способность вырастить настоящую мозоль, но если вы находитесь в маринаде и нуждаетесь в быстром исправлении, вы можете создать тонкий, но достаточно толстый слой материала на кончиках пальцев, чтобы имитировать мозоль.
Варианты: рисование тонким слоем суперклея (и дать ему высохнуть!) Или использование таких продуктов, как жидкие пластыри. Это быстро, но ненастоящее. Делайте это только в случае необходимости, потому что это замедлит ваш реальный прогресс. После этого также очистите струны и гриф. Там будут рассыпаны засохшие хлопья.
Высушите кончики пальцев медицинским спиртом — Мастер-гитарист Эрик Клэптон предлагает новичкам высушить кожу кончиков пальцев с помощью ватных шариков и спирта или спиртовых салфеток.
Нанесите слой этого медицинского спирта несколько раз в день, чтобы испарить влагу и ускорить рост толстого сухого слоя кожи.
Это лучшие и самые разумные советы, которые вы найдете, но есть и другие. Некоторые люди говорят, что просто постукивают кончиками пальцев по любой твердой поверхности, которую они могут найти в течение дня, но на самом деле это не имитирует наталкивание струны на кожу, что тоже является большой ее частью.
Тем не менее, он может помочь в создании более толстых подушечек.Если вы сделаете это, вы доберетесь до того, что вам нужно, достаточно быстро, не углубляясь в навязчивые идеи или уловки, которые являются слишком странными.
Сколько времени нужно на образование мозолей для гитары?
Откровенно говоря, это вопрос, на который все хотят получить ответ, потому что хотят быстрее вырастить мозоли. Конечно, ответ зависит от человека и уровня активности.
Если вы начнете увеличивать продолжительность тренировок по мере того, как ваши мозоли становятся толще, они станут толще быстрее.Так что это определенно может зависеть от того, насколько сильно вы повышаете свой игровой уровень.
Но в целом вы можете ожидать, что график будет примерно таким:
Первая неделя: Неизбежная нежность будет присутствовать, и все, что вы можете сделать, это ждать. Убедитесь, что вы тренируетесь не менее 15 минут в день (а еще лучше, по 5 минут на тренировку 3 раза в день). Это когда нужно быть терпеливым, но настойчивым.
А пока вы можете изучать теорию музыки или попрактиковаться в смене струн и настройке.Вы можете даже потренировать слух или просто выполнить ритмические упражнения, играя рукой.
Вторая неделя: Исчезнут глубокие пульсирующие боли, а также острые боли в более легких струнах. Теперь вы сможете увидеть и почувствовать изменения в своих пальцах. Вы все еще будете чувствовать, как кончики пальцев бьют по кости, но теперь это будет терпимо.
Через месяц: На этом этапе, если вы сделали, как должны, все будет в порядке.Вы находитесь в точке, где вы можете даже не думать об этой проблеме. Вы можете испытать слой кожи, отслаивающийся сверху, но это только покажет новую, более твердую мозоль, растущую под верхним слоем.
Просто позвольте ему очиститься и не трогайте его. Он оторвется, и у вас останутся здоровые на вид кончики пальцев, которые хорошо защищены от трения и давления.
Идеальные мозоли для гитары. Они плавно покрывают весь кончик пальца.Итак, на самом деле вам следует ожидать не менее трех недель, прежде чем у вас появятся приличные мозоли.К месяцу вы будете в хорошей форме, если будете постоянно практиковать пальцы. В противном случае это может занять больше времени.
Но если вы сделаете все правильно (упомянутое выше) и избежите всего плохого (упомянутого ниже), у вас могут полностью развиться мозоли за три недели, но вы будете достаточно хороши, чтобы не заметить никакой реальной боли в течение двух недель.
Как ухаживать за мозолями гитарных пальцев
Наконец-то вы это сделали! Несмотря на неприятности, вы упорствовали, и благодаря вашему бесконечному терпению у вас теперь одни из лучших мозолей на гитарных пальцах на планете.Что теперь?
Как вы заботитесь об этих плохих мальчиках и поддерживаете их, чтобы они могли выполнять свою работу по защите вас от боли и чувствительности? Вы наконец-то получили право играть часами за часами. Давайте научим вас, как сохранить это право:
Не давите слишком сильно на струны — Мы все склонны думать, что «чем больше, тем лучше», и это относится и к гитаре. У новичков есть дурная привычка вдавливать струны в лады намного сильнее, чем это необходимо.
Все это приводит к тому, что ваши руки быстрее устанут, вы получите тендинит и синдром запястного канала, а также возможность отрезать и оторвать свои кровно заработанные мозоли.Все это означает, что вам нужно прекратить играть, пока ваши пальцы не заживут, а это значит, что вы тем временем потеряете свои мозоли.
Расслабьтесь и формируйте аккорды, нажимая только на то количество давления, которое необходимо для хорошего звучания, и не более того, особенно для того, чтобы вы не влияли и на свой тон. Если после появления мозолей у вас болят кончики пальцев, значит, вы слишком сильно давите вниз.
Не ковыряйте, не кусайте и не сбривайте мозоли — Еще одна вещь, которую мы все склонны делать, — это ковырять недостатки нашей кожи, обычно на наших лицах, но вы обнаружите, что вы будете делать это на пальцах тоже.По мере того, как вы занимаетесь повседневной жизнью, вы часто будете замечать мозоли.
Все это внимание, привлеченное к ним, заставляет вас возиться с ними. Вы можете подумать, что они уродливые, и захотите ухаживать за ними. Не делай этого. Просто оставьте их в покое. Они твои друзья.
Подпиливать мозоли следует только в том случае, если острый край образуется и цепляется за струны. Это может привести к слезам, поэтому позаботьтесь об этом, но не более того.
Если вы делаете пилку, подумайте об использовании пемзы вместо настоящей пилки, наждачной доски или пилки для ногтей и определенно не используйте электрические триммеры или те вещи, которые выглядят как терка для сыра, которые женщины используют для пяток ног!
Это хорошие кандидаты для тщательной опиловки и сглаживания.Не играйте сразу после того, как промокли руки — Если вы пролежали в ванне в течение длительного времени, работали под дождем, мыли посуду или купались, вы можете заметить, что мозоли стали мягкими, как и ваши мозоли. другие кончики пальцев приобретают вид изюма.
Это может произойти даже после нанесения лосьона для рук. Худшее, что вы можете сделать, — это сразу же взять гитару в руки. Ваши мозоли быстро измельчатся и начнут отслаиваться слоями.
Даже после высыхания вы столкнетесь с последствиями этого, если уже повредили их.Просто подождите, пока они полностью высохнут, прежде чем снова практиковаться.
Создайте их на всем кончике пальца — Не принимайте мозоли, которые растут на небольшой площади кончика пальца. Вы хотите, чтобы они расширялись и в конечном итоге покрывали все большую и большую площадь поверхности, чтобы вы могли выполнять изгибы и аккорды под любым углом.
Чтобы помочь им стать шире, в конце каждой тренировки вы можете потратить пару минут, вдавливая различные области кончиков пальцев в струны.Вы можете делать то же самое в течение дня с помощью кредитной карты.
Эти мозоли слишком маленькие и локализованы. Им нужно покрывать большую часть кончика пальца.На этом этапе все, что вам действительно нужно, — это продолжать использовать мозоли, а не уничтожать их. В конце концов, вы столкнетесь с эпизодом, когда вся мозоль пытается отслоиться, вместо того, чтобы со временем отслаиваться верхний слой. Но мы тоже знаем, как с этим бороться.
Что делать, если начинает отслаиваться мозоль
Если случится катастрофа в виде очищенной или оторванной мозоли, есть вещи, которые вы можете сделать, чтобы исправить повреждение или, по крайней мере, уменьшить боль, пока вы продолжаете играть.
Это не так уж и редко, как вы думаете, поэтому определенно знайте варианты, чтобы это мероприятие не мешало концертам, репетициям или поездкам в студию звукозаписи.
Мы упомянули некоторые вещи, которых следует избегать при развитии первого набора мозолей, но они полезны, если вам нужно сохранить свои навыки, но вы испытываете боль.
Например, если вы играете на акустике со стальными струнами, вы можете переключиться на нейлоновые струны, которые более гладкие и требуют меньшего давления для прижатия.Вы также можете использовать струны более легкого калибра на электрическом, пока не будете готовы вернуться к желаемому размеру.
Вы также можете расстроить свои струны на целый шаг, если собираетесь просто попрактиковаться в сборке курицы или пальцах и т. Д. Таким образом, вместо EADGbe вы можете перетащить их в DGCFad. Это снизит натяжение струн и давление, необходимое для их прижатия к ладам.
На данный момент вы достаточно опытны и достаточно долго тренировались, чтобы не рисковать потерять свои навыки, не используя их.Итак, что вы можете сделать, так это уменьшить количество времени, которое вы играете и тренируетесь.
Это будет хороший перерыв и для ваших пальцев в целом. Другой вариант — еще больше разбить ваши сеансы на более мелкие, но более частые.
Если мозоль начинает отслаиваться, но не разрывается полностью, вы можете прижать ее к месту и использовать суперклей или жидкую мазь с пластырем, чтобы удерживать ее на месте. Вы можете повторять этот процесс до тех пор, пока, наконец, не останется выбора, кроме как отказаться от него, но тем временем вы разработаете новый слой прокладки под этим слоем.
Иначе не сдирать. Если вы решите удалить его, используйте ножницы, чтобы создать чистый разрез и предотвратить повреждение остальной части кончика пальца и дополнительный дискомфорт.
Если кто-то полностью оторвется от цельного куска, вы можете положить его обратно и использовать трюк с суперклеем, а затем наложить на него настоящую пластырь. Да, это снизит вашу способность чувствовать то, что вы делаете на гитаре, но это также может сработать на месте.
В противном случае вы на время не работаете.Это всего лишь один палец, и вы знаете, что делаете, когда играете, поэтому он не должен сильно мешать вам. Просто расслабьтесь, пока он не заживет достаточно, чтобы вернуться к нормальному уровню активности.
Заключение: мозоли гитары сохраняют стойкость
Ваша текущая ситуация приводит к тому, что вы хотите знать, как преодолеть первоначальную боль игры на гитаре, но в конечном итоге вам также необходимо знать, как поддерживать эту безболезненную игру.
По этой причине мы не только научили вас, как образовывать мозоли для игры на гитаре, но и как заботиться о кончиках пальцев после того, как у вас образовались толстые подушечки кожи.
Но знания — это еще не все. Мы можем только указать путь. Вам придется самому проделать тяжелую работу. Будьте настойчивы в своей практике и будьте терпеливы, пока у вас растут мозоли на гитаре.
Джаред Х.
Джареду исполнилось 20 лет в музыкальной индустрии. Он действует как владелец, редактор, ведущий автор и веб-дизайнер LedgerNote, а также соавтор всех статей. Он выпустил 4 независимых альбома и товары для продажи по всему миру.Он также сводил, мастерил и записывал для бесчисленных независимых артистов. Узнайте больше о Джареде и команде LN здесь.Симптом контрактуры Дюпюитрена
Шишки и синяки — это часть жизни. Но некоторые неровности могут сигнализировать о проблеме. Если вы заметили твердые бугорки под кожей на ладони, пора их проверить. Они могут быть симптомом контрактуры Дюпюитрена (произносится (du-pwe-TRANZ)).
Что такое контракт Дюпюитрена?
Это заболевание поражает слой ткани под кожей ладони, называемый фасцией.Эта ткань содержит нити волокон, которые проходят от ладони к пальцам. У людей с болезнью Дюпюитрена эти шнуровые волокна начинают сжиматься и сокращаться, что в конечном итоге приводит к вытягиванию пальцев вперед. Хотя возможно поражение любого пальца или даже большого пальца, в основном это влияет на мизинец и безымянный пальцы. В умеренных и тяжелых случаях это состояние может привести к деформации рук, что сильно влияет на повседневную деятельность.
Симптомы
Первыми признаками контрактуры Дюпюитрена обычно являются комки ткани на ладони.Сначала они могут ощущаться болезненными, но со временем они могут исчезнуть. Вы также можете заметить глубокие вмятины на коже вокруг шишек или узелков.
Состояние обычно медленно прогрессирует в течение нескольких лет. По мере продвижения узелки могут сокращаться и утолщаться, образуя плотные тканевые связки под кожей, которые доходят до пальцев. По мере того, как это ухудшается, пальцы начинают скручиваться, и их становится невозможно выпрямить.
Причины
Хотя окончательной причины нет, считается, что генетика может сыграть роль в развитии контрактуры Дюпюитрена.Некоторые из факторов риска включают:
- Возраст : Это заболевание чаще всего возникает после 50 лет.
- Пол : Мужчины более склонны к развитию контрактуры Дюпюитрена.
- Родословная : Люди североевропейского происхождения подвергаются более высокому риску развития этого заболевания.
- Семейный анамнез : Заболевание, как правило, передается в семьях.
- Употребление алкоголя и табака : И то, и другое связано с повышенным риском контрактуры Дюпюитрена.
- Состояние здоровья : Люди с судорожными расстройствами и диабетом чаще болеют синдромом Дюпюитрена.
Диагностика
Доктору достаточно будет осмотреть вашу руку, чтобы поставить диагноз. Ваш врач запишет расположение узлов и полос ткани на вашей ладони, измерит диапазон ваших движений и проверит ощущения в ваших пальцах. Сделанные измерения и записи будут использоваться для отслеживания прогресса состояния с течением времени.
Лечение
В настоящее время нет лекарства от контрактуры Дюпюитрена, но есть несколько вариантов лечения:
- Инъекции ферментов : Введение коллагеназы в пуповины может принести некоторое облегчение и позволить руке занять более функциональное положение.
- Ушивание : Использование иглы для разрыва и прокола нити ткани, сжимающей палец, оказалось эффективным и может быть выполнено в офисе.
- Хирургия : Это вариант для людей с прогрессирующим заболеванием и ограниченными функциями.Операция может дать более продолжительный и более полный результат.
Может ли ручная терапия помочь при контрактуре Дюпюитрена?
Процедура лечения рук после лечения или операции приносит пользу.
Терапия может включать растяжку и тепловые процедуры для контроля боли и замедления прогрессирования симптомов. Некоторым пациентам также можно посоветовать носить бандаж или шину, чтобы пальцы оставались прямыми. После операции ФТ может улучшить функцию и силу пальцев, а также уменьшить отек и помочь в заживлении.
Специалист по ортопедии в сельской местности, доктор Имран Хан, или один из других наших высококвалифицированных специалистов может правильно диагностировать ваше состояние и определить следующие шаги, которые могут потребоваться.
