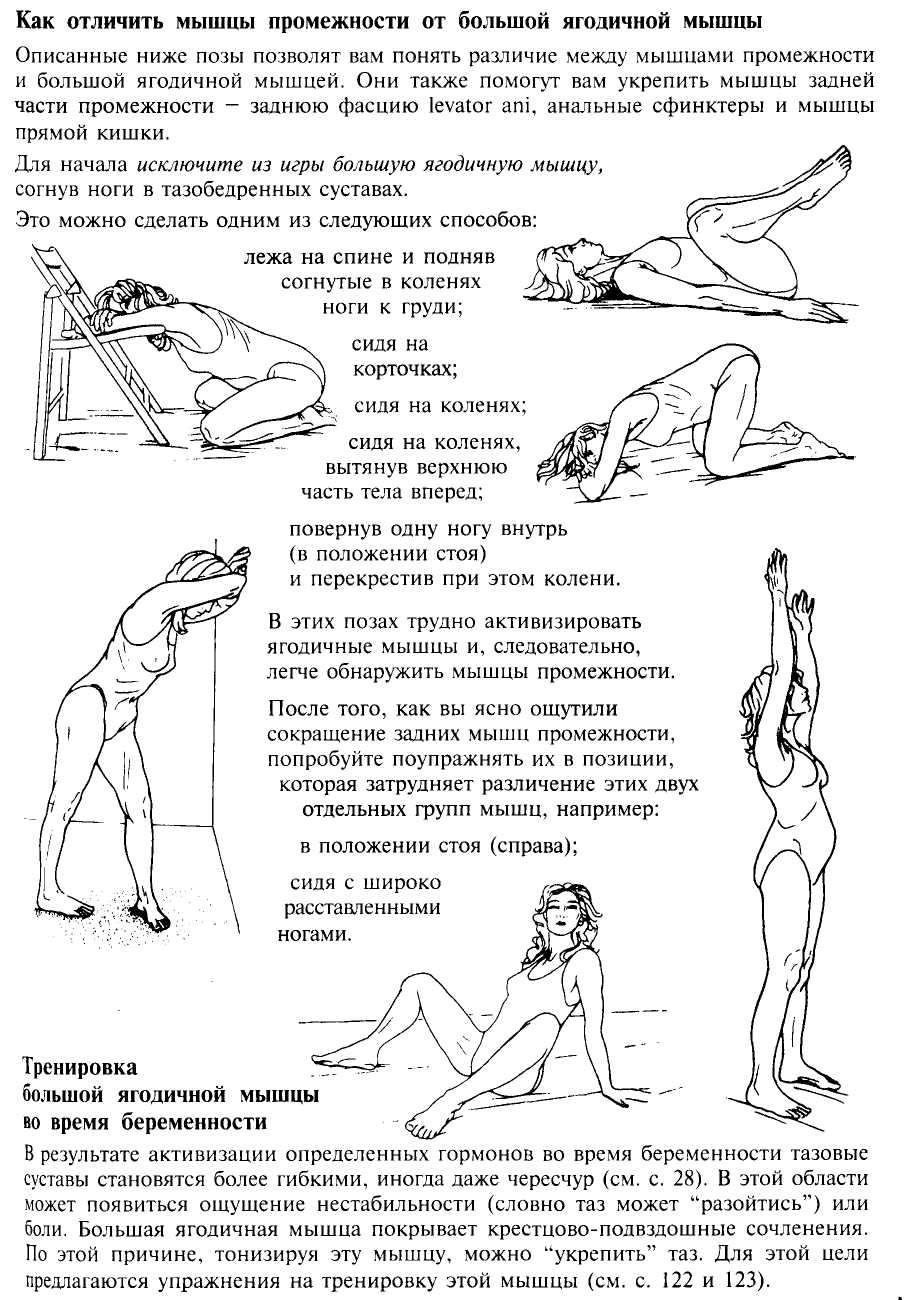
Боль в промежности
Боль в промежности свойственна людям независимо от их возраста и половых признаком так, как ее характер может быть абсолютно разным. Кроме того, болевые симптомы могут сопровождаться и другими признаками какого-либо заболевания, к примеру, проблемы с мочеиспусканием. Помимо прочего, боль в промежности может быть острой, резкой, сильной, ноющей, постоянной, периодичной и так далее. Поэтому, ответить наверняка на вопрос «почему?» можно только лишь, установив диагноз.
К каким врачам следует обратиться при болях в промежности:
Рассмотрим причины боли в промежности.
Причины боли в промежности
Заболевания, которые причиняют боль в промежности:
- воспаление уретры — уретрит;
- воспаление луковично-уретральной железы — куперит;
- простатит;
- мужские болезни: орхит, колликулит;
- воспаление влагалища — вагинит;
- воспаление желез преддверия влагалища — бартолинит;
- травма промежности, роды — не исключение;
- период беременности;
- ущемленный половой нерв;
- абсцесс, рак предстательной железы;
- заболевания, имеющие отношение к дерматологии: папилломы, кондиломы, фурункулы;
- кишечные заболевания: проктит, геморрой и прочее.
Среди перечисленных причин, заметны серьезные заболевания, требующие немедленной консультации у врача, среди которых рак, абсцесс, простатит, проктит и многое другое.
Очевидно, что боль в промежности — это не просто реакция организма на погоду, а сигнал о конкретной болезни.
Боли в промежности при беременности
Что касается беременных женщин, то боль в промежности возникает, как правило, с 35-й недели беременности. В этот момент ребенок оказывает давление на части тела внизу и вокруг плода, включая спину, промежность и ноги. В этом случае боль в промежности имеет колющий характер.
Относительно раннего срока беременности, такие боли грозят вероятным выкидышем. Беременность — это тот период, когда организм женщины полностью перестраивается, подготавливаясь к родам, а значит, раздвигаются тазобедренные кости, что является причиной боли в промежности в процессе беременности.
Нередко ребенок находится в таком положении, что оказывает давление на седалищный нерв.
По поводу лечения боли, к сожалению, сейчас нет таких методик, и беременная должна вытерпеть боль до конца беременности. Но, контролировать состояние женщины в этом положении крайне важно так, как боли в промежности могут означать варикозное расширение вен в этой зоне.
Боли в промежности перед родами
Назвать боль в промежности перед родами — нормальным явлением нельзя, но тем не менее, особого повода для беспокойства так же нет. Понятное дело, что беременной женщине итак нелегко перед родами, а тут еще и дискомфорт из-за болевых ощущений. В этот период обезболивающие средства принимать не рекомендуется так, как их действие может отразиться на состоянии ребенка. Да, и к тому же в их применении нет смысла, поскольку, боль вызвана давлением плода на тазобедренную часть тела. Устранить давление невозможно потому, что плод уже практически сформировался и готовится к рождению.
Боль в промежности перед родами предупреждает о скором рождении малыша. Но, отсутствие болевых признаков в промежности не может утверждать обратного так, как не каждая беременная женщина их испытывает.
Боль в промежности после родов
Роды — это процесс, который у многих женщин протекает травмирующим способом, вероятны разрывы и другие явления. Тип боли зависит от степени тяжести травмы. После родов боль в промежности может быть, как ноющей, так и резкой.
Если же боль в промежности после родов возникла из-за растяжения и сопровождается отеками, то она проходит в течение нескольких дней, причем без медицинской помощи. Если же говорить о разрывах и нанесенных швах, то длительность болевых ощущений значительно дольше. Сказать точный период боли невозможно потому, что все зависит от количества швов, глубины разрыва и индивидуальных особенностей организма женщины. По поводу швов, хотелось бы добавить несколько слов о правилах гигиены.
Боли в промежности у мужчин
Почему-то многие думают, что боль в промежности свойственна только женщинам. Но, как оказалось, этот факт не достоверный, поскольку, мужчины так же могут испытывать болевые ощущения в промежности.
Что может спровоцировать боль в промежности у мужчин? Существует несколько вариантов болевых симптомов в промежности:
Прежде, чем говорить о лечении необходимо установить точный диагноз. Саму боль можно снять обезболивающими средствами «Кетонов», «Анальгин» или другие препараты, которые предпочтительны для человека, страдающего болями.
Если диагноз все-таки известен, и это оказался простатит, как его лечить?
Тут тоже нет однозначного ответа, поскольку простатит может быть, как бактериальным, так и небактериальным. Кроме того, простатит делиться на категории:
Кроме того, простатит делиться на категории:
- І — острый бактериальный простатит;
- ІІІ — хронический небактериальный простатит;
- ІІІ А — синдром воспалительной хронической тазовой боли;
- ІІІ В — простатодиния;
- ІV — бессимптомный простатит.
Для лечения простатита категории І, изначально следует сдать анализы для выявления чувствительности флоры на определенные антибактериальные препараты. Обычно к средствам лечения относятся антибиотики: «Quinolone», «Тетрациклин», «Триметоприм — Сульфаметоксазол».
Способы их применения:
- «Quinolone» — синтетический антибиотик, который без рекомендации врача принимать не следует так, как он способен вызвать ряд побочных эффектов: боль в животе, тошнота, рвота, диарея, головная боль, усталость, сонливость. Что касается дозировки и длительности приема медикамента, то тут можно определиться, проконсультировавшись с врачом.
- «Тетрациклин» — антибактериальный препарат. Форма его выпуска в таблетках и мазь. В данном случае необходимы таблетки. Дозы для взрослых: 2 мг — 4 мг 3 — 4 раза в сутки. Суточная доза не должна превышать 8 мг. Период лечения 5 — 7 дней. Побочные действия: повышенное внутричерепное давление, нарушение походки, спад аппетита, тошнота, рвота, головокружения, диарея, поражение слизистой оболочки рта и ЖКТ, кожные реакции, панкреатит, пигментация кожи. К противопоказаниям относятся: гиперчувствительность к препарату, грибковые заболевания, проблемы с печенью, почками, возраст младше 8 лет.
- «Триметоприм — Сульфаметоксазол» — комбинация антимикробных препаратов: «Триметоприма» и «Сульфаметоксазола». Назначают, как для внутримышечных инъекций, так и для приема таблетками во внутрь. Все зависит от рекомендаций врача. То же самое можно сказать и о дозировках. Несмотря на наличие инструкции, лечащий доктор самостоятельно устанавливает курс лечения так, как ему известны результаты обследования.

Противобактериальная терапия в случае с хроническим бактериальным простатитом длиться от 2 до 4 месяцев. В самом начале лечения устраняется инфекционный возбудитель заболевания, восстановление иммунного состояния, и только тогда уже уделяется внимание на урегулирование функциональной деятельности простаты. При правильном лечении 60% больных достигают абсолютного выздоровления. Но это не означает, что оставшиеся 40% должны сложить руки и смириться с диагнозом. Для них лечение может оказаться более длительным, чем 2 — 4 месяца. Не исключены варианты хирургического извлечения пораженных частей простаты.
В этом, как и в предыдущем, случае используют медикаменты по устранению бактерий «Тиметоприм — Сульфаметоксазол» и подобными. Плюс ко всему, необходимы противовоспалительные препараты: «Аллопуринол», альфа-блокаторы: «Гитрин», «Фломакс» и другие.
- «Аллопуринол» предназначен для восстановления мочеполовой системы, соответственно, применяя данный препарат оказывает воздействие на почки, а значит, дозировку и длительность лечения должен врач.

- Альфа-блокаторы предназначены для лечения аденомы простаты, снимая напряжение с тканей гладких мышц простаты, увеличивая поток мочи из мочевого пузыря. Обычно их дозы такие: по одной микстуре 1 — 2 раза в день.
Следующая категория простатита — без наличия бактериальных инфекций встречается чаще, чем остальные виды простатита. Такому заболеванию подвержены мужчины любого возраста. Симптомы в этом случае непостоянны, то есть, «сегодня болит, а завтра — нет». Поддается лечению народными средствами.
Рассмотрим бессимптомный стоматит. Больной не ощущает болей или других опознавательных знаков. Выявить такое заболевание можно только после сдачи анализов, где виден высокий уровень лейкоцитов в семени. Период лечения в среднем 2 недели, который состоит из приема антибиотиков.
Народные способы для лечения простатита:
 Итак, рецепты отвара на основе лещины: —
Итак, рецепты отвара на основе лещины: —- кора лещины — 1 столовая ложка на 1 стакан кипятка. Настаивать полученную жидкость в течение получаса. Процеженный отвар принимать по четверти стакана 4 раза в день;
- этот рецепт аналогичный предыдущему, только вместо коры лещины используют листья лещины.
Прием травяных настоек лучше чередовать, к примеру, сегодня — отвар с коры лещины, завтра — из листьев. Итак, на протяжении недели.
- по 1 столовой ложки фреша из петрушки 3 раза в день за 30 минут до еды;
- измельченные семена петрушки, а именно, 2 столовых ложки изготовленного порошка залить одним стаканом кипятка. Дать настоятся 15 минут. Пить по 1 столовой ложке 4 — 6 раз в день.
Абсцесс и злокачественные образования более серьезные причины болей в промежности. И, естественно, что лечение требует более радикальных способов таких, как хирургическое вмешательство, химиотерапия. Тут одними медикаментами не обойтись.
И, естественно, что лечение требует более радикальных способов таких, как хирургическое вмешательство, химиотерапия. Тут одними медикаментами не обойтись.
Кроме того, боли в промежности у мужчин и у женщин нередко связаны с синдромом хронической тазовой болью. В этом случае человек испытывает боль внизу живота, которая отдает в промежность. В такой ситуации лечение — симптоматическое.
Боль в промежности у женщин
Боль в промежности у женщин, как и у мужчин может возникнуть на фоне некоторых заболеваний:
- уретрит — воспаление мочеточного канала. Его симптомы: рези, жжение в процессе мочеиспускания. Боль присутствует не только в этот момент. Причины уретрита совершенно разнообразны:
- переохлаждение;
- неправильное питание;
- травматический половой акт;
- гинекологические заболевания, которые нарушают микрофлору влагалища;
- мочекаменное заболевание;
- медицинские вмешательства, к примеру, катетер в мочевом пузыре или цистоскопия.

- регенерация функций стенки мочеиспускательного канала;
- возобновление естественной микрофлоры влагалища;
- нормализация иммунной системы.
- Куперит — заболевание свойственное мужчинам и женщинам. В наше время встречается достаточно часто, и обнаружить почти невозможно. Если детально проанализировать диагноз, то относительно женщин — воспаление бартолиновых желез; мужчин — воспаление бульбоуретральных желез в мочеиспускательном канале. Заболевание имеет два течения: острое и хроническое. В случае с острым куперитом симптомы такие: неприятные ощущения в заднем проходе, затруднения при мочеиспускании, повышенная температура тела, озноб. Если заболевание приобрело тяжелую форму, то в зоне промежности образовывается гнойник небольших размеров.
 Не исключено, что появившейся гнойник вызывает боль в промежности.
Не исключено, что появившейся гнойник вызывает боль в промежности. - вагинит — гинекологическое заболевание, воспаление слизистой оболочки влагалища.
- некоторые виды ЗППП: трихомониаз, гонорея, хламидиоз, микоплазмоз и так далее;
- ослабленный иммунитет из-за наличия инфекционных заболеваний;
- нарушения, связанные с эндокринной функцией желез внутренней секреции, к примеру, кkимакс, болезни яичников, ожирение, сахарный диабет и так далее;
- аборты, ввод посторонних предметов во влагалище и подобное;
- несоответствующие правила гигиены, включая половые контакты;
- злоупотребление антибиотиками;
- аллергическая реакция на влагалищные препараты, к примеру, свечи, презерватив;
- стрептококки, стафилококки и прочие бактерии.

- сидячие теплые ванны из настоя ромашки;
- густые, гнойные, слизистые выделения легко устраняются при помощи спринцевания влагалища. Для этого необходимо приготовить раствор двууглекислой соды: чайных ложки на 1 стакан теплой воды. По истечению 20 минут поделать те же самые манипуляции только с марганцовокислым калием;
- выделения, спровоцированные трихомонаидами и подобными устраняются таким способом: сернокислый цинк: 2 чайных ложки на 1 литр теплой воды; сернокислая медь: 1 чайная ложка на 1 литр воды. Полученными растворами спринцеваться ежедневно, желательно на ночь;
- как только выделения прекратились, для спринцевания используют отвар из коры дуба: 1 столовая ложка коры дуба на 1 стакан кипятка.
 Отвар накрывают крышкой и дают остыть до комнатной температуры.
Отвар накрывают крышкой и дают остыть до комнатной температуры. - бартолинит может образоваться по разным причиным, но чаще всего к ним относятся микробы: гонококки, эшерихии, стафилококки и так далее.
- а) антибактериальные:
- «Сумамед», «Азитрокс», «Азитромицин», «Амоксициллин», «Оспамокс», «Амин»;
- «Доксинат», «Доксициклин», «Доксибене», «Медомицин», «Солютаб», «Юнидокс»;
- «Клабакс», «Клацид», «Кларитромицин»;
- «Далацин», «Климицин», «Клиндамицин», «Клиндацин», «Кландафер», «Клиноксин»;
- «Септрин», «Гросептол», «Бисептол»;
- «Офлоцид», «Офлоксацин», «Офлоксин», «Таривид»;
- «Акваципро», «Афеноксин», «Арфлокс», «Ципрофлоксацин», «Ципринол», «Липрохин», «Проксацин», «Реципро», «Ципринол».
- б) сидячие ванночки с добавлением:
- раствора марганцовки. Цвет воды должно быть слабо-розовым так, как чрезмерное количество марганца может нарушить микрофлору интимных мест;
- отвара ромашки: 1 столовая ложка ромашки лекарственной на 1 стакан кипятка.
В течение получаса зелье готово;
- настой календулы. Готовить по принципу отвара с ромашки.
Лечение уретрита у женщин проводится двумя врачами гинекологом и урологом. Точный способ лечения можно сказать после того, как выявлен фактор появления болезни. В основу терапии входят три этапа:
Хронический куперит отличается от острого тем, что гнойников в этом случае множество.
В обеих ситуациях боли в промежности тянущие и постоянные. Боль усиливается после очередного мочеиспускания. Больные так же жалуются на дискомфорт после полового акта.
Как лечить куперит у женщин?
Лечится куперит антибактериальной терапией (как и при уретрите), ионофорезом калия йодида. Весь курс лечения проходит под строгим контролем врачей. Самолечение при куперите противопоказано.
Каковы причины вагинита?
На настоящий момент большинство случаев заболевания вызваны микоплазмами и хламидиями.
Вагинит симптоматически выглядит так:
Острая форма вагинита протекает с наличием гнойных обильных выделений.
Вагинит, фактором которого являются трихоманаиды, имеет отличительную особенность — выделения с рыбным запахом.
Грибковый вагинит — выделения белого цвета, творожистой консистенции.
Кроме выделений, всем типам вагинита свойственен зуд, отечность и покраснение половых органов. Интимные контакты могут причинять боль. При мочеиспускании женщина ощущает жжение. Болезнь сопровождается болями в спине и нижней части живота.
Хроническая стадия — самая серьезная и курс лечения более длительный. Зуд и дискомфорт в зоне влагалища практически не беспокоят. А, вот, рецидивирование не исключено.
Лечение этого заболевания заключается в том, чтобы изначально устранить возбудитель вагинита. Во время всего курса необходимо полностью отказаться от интимных контактов. Проверка партнера и возможное дальнейшее его лечение, в противном случае, лечение женщины может быть бессмысленным так, как ее партнер может вновь ее заразить. Местное лечение можно провести народными способами, что в данной ситуации — лучшая терапия:
Во время всего курса необходимо полностью отказаться от интимных контактов. Проверка партнера и возможное дальнейшее его лечение, в противном случае, лечение женщины может быть бессмысленным так, как ее партнер может вновь ее заразить. Местное лечение можно провести народными способами, что в данной ситуации — лучшая терапия:
Как бартолинит себя проявляет?
Общая картина выглядит так: слабость, недомогание, высокая температура тела. Присущи внешние изменения половых органов: покраснение, отек, образование гнойника. В случае прорыва гнойника общее состояние женщины нормализуется.
Существует хроническая форма заболевания. Тут возможно даже образование кисты. После лечения болезнь может возвращаться.
Способы лечения.
Если бартолинит — гнойный, то единственное эффективное решение — операция.
Острая стадия лечится менее радикальным способом: пациенту необходим покой. Местная терапия: холод, антибактериальные средства (в зависимости от фактора), сидячие теплые ванночки с добавлением раствора перманганата калия — 1 : 6000.
Медикаменты, которые назначают для лечения бартолинита:
Симптомы боли в промежности
Симптомы болей могут быть абсолютно разными и обладать или не обладать сопровождающими общими недомоганиями: температурой, усталостью, сонливостью и так далее. Боль в промежности зависит от типа заболевания. Она может быть колющей с зудом, резкой периодической, острой постоянной, ноющей, жжение и прочее.
Если говорить о сильных болях в промежности у мужчин, то вероятнее всего, диагноз — острый простатит. Но сказать наверняка можно только после получения результатов анализов. Чтобы исключить абсолютную импотенцию мужчинам следует не в поисковиках искать решение проблемы, а у уролога и инфекциониста. Такую же боль может спровоцировать уретрит, которая усиливается при мочеиспускании. Сильная боль, которая затрагивает прямую кишку, может сигнализировать о наличие абсцесса предстательной железы. В этом случае, существенно заметны проблемы со стулом; повышенная температура тела. Такое явление запускать ни в коем случае нельзя так, как это предшественник рака предстательной железы. Устранить боль при абсцессе можно при помощи наркотических препаратов (о которых мы говорить не будем, поскольку, любой медикамент с наркотическими свойствами назначается строго по рекомендации врача).
Резкая боль в промежности может сигнализировать об ущемлении полового нерва. Она стихает, когда человек сидит или стоит, в общем, не ходит и не создает движения ногами. В момент ходьбы и лежа боль становится невыносимой. Ущемленный нерв может создать ощущение онемения бедра.
Боль отдает в промежность
Болевые симптомы внизу живота у мужчин возникают реже, чем у женщин. Они могут свидетельствовать о многих заболеваниях, соответственно, поход к урологу или андрологу обязателен. Независимо от того, какая боль острая, тупая, она может отдавать в пах, прямую кишку и промежность.
Ощущая боль в промежности, человек нередко полагает, что источником боли является именно промежность, забывая о том, что на самом деле боль может отдавать в промежность.
Если боли охватывают ногу, половые органы, промежность, и при этом присутствуют позывы на мочеиспускание, рвота, то это вероятный знак того, что необходимо больного срочно госпитализировать в урологическое, хирургическое отделение (если невозможно в домашних условиях устранить проблему) так, как — это симптомы приступа почечной колики. К признакам этого приступа относится невыносимая боль, которая полностью охватывает человека. Больной в этом состоянии может ерзать на кровати, ползать по полу, «лезть на стены» от боли. Как снять боль в таком положении?
- наркотические анальгетики: «Бупремен», «Пиритрамид», «Буторфанол», «Бупресик» и другие;
- грелки на поясничную область;
- снимает спазм мочеточника погружение пациента в теплую ванную. Такая процедура провоцирует отхождение камня.
В случае отсутствия приступа терапия имеет основу нормализации обмена веществ с целью избежание камнеобразования.
При сахарном диабете боль так же может отдавать в промежность. В этот период больной испытывает сахарное мочеизнурение, что и вызывает боль в промежности. В этом случае болезнь может длиться десятками лет, а иногда и пожизненный диагноз.
Тянущая боль в промежности
Тянущая боль в промежности характерна мужчинам в случае хронического воспалительного процесса простаты (хронический простатит), колликулите, уретрите. Иногда к болям в промежности присоединяется жжение. Эти болевые ощущения нельзя назвать невыносимы, а вот, изнурительными и утомительными — подходящая интерпретация, тем более, если они постоянны.
Если же такая боль в промежности усиливается в положении сидя, то вероятно, что диагноз — куперит. В этом случае боль может становиться интенсивнее, если происходит гнойное развитие в желез?.
Боль с тянущими и ноющими признаками свойственна беременным и только, что родившим женщинам.
Боли в области промежности
Боль в промежности и в ее зоне может говорить о многих проблемах, но это еще не означает, что все они присущи человеку с болевыми симптомами. Организм каждого человека индивидуальный, соответственно, что каждый заболевание переносит по — своему. Но закрывать глаза на наличие болей даже незначительных, ни в коем случае, нельзя.
Боль в промежности может сигнализировать о наличии инфекции (хламидиоз), об абсцессе, травмы, кожных воспалительных процессах. Даже слишком узкие и жесткие джинсы своими швами могут натирать и спровоцировать боли в области промежности.
Самое важное — установить точный диагноз и пройти правильный курс лечения.
Резкая боль в промежности
Острая или резкая боль в промежности — дело не шуточное!
Если мужчина ощущает резкую боль, то это может быть острый простатит. Но опять же сказать окончательно невозможно. Такие же симптомы возможны при гнойных образованиях, как у мужчин, так и у женщин. Аналогичные болевые признаки могут быть знамением острого уретрита. В последнем случае боль усиливается при мочеиспускании. А так же сопровождается задержкой стула. Температура тела при этом может достичь максимального уровня.
Резкая и сильная боль в промежности может иногда говорить о раке или об ущемлении срамного нерва. Не исключен вариант травмы или образование гематомы на почве травмирующих факторов. В результате травм человек от болевого шока может потерять сознание.
Колющие боли в промежности
В основном колющую боль в промежности испытывают женщины на последних неделях беременности. Если болевые ощущения не сопровождаются необычными выделениями, то беспокоиться беременной нет причин так, как развитие и рост плода, естественно, будет отражаться и на его матери. Что касается выделений, то консультация с гинекологом чрезвычайно необходима.
Кольпит и вагинит обозначаются симптомами: колющая или стреляющая боль в промежности, выделения из влагалища. В период беременности эти заболевания более опасны, чем в обычном состоянии. Итак, более подробно:
- симптомы:
- слизистая оболочка влагалища становится припухлой и приобретает красный оттенок;
- беременная ощущает в зоне половых органов зуд и жжение;
- давящие и распирающие боли в области малого таза и в нижней части живота;
- гнойные выделения.
- в чем заключается опасность кольпита именно во время беременности:
Сам кольпит особой опасности не представляет, а вот, его последствия страшны тем, что инфекция может повлиять не только общее состояние беременной, но и на ее плод. Кроме того, воспалительный процесс во влагалище может стать причиной выкидыша или преждевременных родов.
- как лечить кольпит во время беременности? Однозначно, никакой самодеятельности, только гинеколог и строгое его наблюдение способны грамотно разрешить ситуацию. Любое самолечение способно отразиться на состоянии ребенка и будущей возможности зачать ребенка.
Антибиотики и химические препараты выбирает врач так, как неправильное их использование грозит неприятными последствиями для ребенка. Кроме того, в лечение входит физиотерапия, травяные настои, ванночки с кислым содержанием, использование мазей и специальная диета.
Если срок беременности — до 15 недель, то можно применять «Бетадин», «Ваготил», «Тержинан» (но, опять же, только по рекомендации врача).
Ноющая боль в промежности
Боли могут сопровождаться и другими симптомами, а могут просто ныть, доставляя дискомфорт. Если у мужчины присутствует тупая ноющая боль в промежности совместно с болями в яичках или в одном яичке, то возможно, что это признак переохлаждения (сидел на холодном, к примеру) или простатит. В этом случае, анализы и УЗИ крайне необходимы.
Что касается женщин, то ноющая боль в промежности чаще всего относится к беременным. Причины и симптомы такого следствия были рассмотрены выше.
Сказать наверняка, что именно могло причинить ноющие боли в промежности невозможно так, как организм каждого человека реагирует на то или иное заболевание по-своему. У кого-то воспалительный процесс происходит бессимптомно, а кто-то корчится от боли. Но, что бы ни говорили знакомые, типа «Да, у меня такое было. Ничего страшного» или же онлайн — советчики, визит к врачу откладывать нельзя.
Стреляющая боль в промежности
Такие симптомы характерны беременным женщинам, которые вот-вот станут мамами. Но бывают ситуации, когда причиной такого следствия могут быть заболевания:
- абсцесс способен причинить резкую стреляющую боль в промежности;
- гематома — результат травмы;
- травмы;
- заболевания, связанные с прямой кишкой, например, геморрой;
- последствия после родов;
- кожные заболевания, включая аллергическую реакцию на нижнее белье (тут боль в промежности может быть стреляющей, если раздражение имеет вид ран).
Помимо перечисленных причин, такое явление свойственно спортсменам при растяжении мышц, допустим, в процессе тренировки неправильно сел на шпагат.
Боль при ходьбе в промежности
Если боль в промежности усиливается при ходьбе, то ее провокаторами могут быть следующие проблемы относительно здоровья:
- травма копчика;
- орхит;
- водянка яичек;
- эпидидимит.
Рассмотрим вышеописанные заболевания.
Орхит — воспаление яичек или яичка. Он может развиться на почве уретрита, простатита, везикулита, эпидидимита, так же на почве травмы или ГРИППА. Может иметь острую и хроническую форму.
Его симптомы: сразу боль появляется в пораженном яичке. Далее, когда болезнь набирает обороты, больной ощущает боль в промежности, в пояснице. Мошонка в той стороне, где произошло воспаление (справа или слева) увеличивается вдвое. Ее кожа приобретает гладкую и красную поверхность, становиться горячей. Этому заболеванию присущи и общее недомогание: слабость, температура до 39 С°, озноб, лихорадка, головная боль, тошнота.
Заболевание может пройти самостоятельно в течение 2 — 4 недель. Но особо рассчитывать на такой исход не следует так, как отсутствие своевременного лечения может вызвать нагноение в пораженном месте, что в медицине называется абсцессом.
Касательно самого лечения, то его основное правило — полный покой, постельный режим. Соблюдение диеты обязательно: отсутствие острых и жирных блюд, алкоголя. Назначаются антибиотики «Аминогликозиды», «Цефалоспорины», ферменты «Макролиды» — «Эритромицин», «Сумамед», «Тетрациклины» — «Доксициклин», «Метациклин», рассасывающие препараты, витамины Е, местное применение холодного компресса, антибактериальные препараты «Видокцин», «Микрофлокс», «Норилет», «Нороксин», «Оспамокс», «Офлоцид», «Ренор», «Форцеф». По окончанию лечения тепловые процедуры и физиотерапия. Но, изначально устраняют фактор, спровоцировавший возникновение орхита.
В народной медицине известны такие способы лечения:
Отвар 1:
- ингредиенты: зверобой, цветки ромашки и бузины, листья брусники, почки черного тополя;
- способ приготовления: все составляющие должны быть равных пропорциях, то есть, один к одному. Смесь растений должна быть измельченной. Теперь о дозах: 2 столовые ложки полученного сбора трав заливаются пол литрами кипятка, настаивать 8 часов;
- способ применения: по 2 столовых ложки 5 раз вдень.
Отвар 2:
- ингредиенты: цветки хмеля 100 г;
- способ приготовления: растение залить 0,5 л кипятка. Настаивается отвар в течение получаса;
- способ применения: по пол стакана дважды в день.
Примочки из капустных листьев, отстоянных в уксусе или же измельченные семена льна.
Водянка яичек или гидроцеле — процесс, когда в пазухах яичка или яичек скапливается жидкость. Консистенция жидкости может состоять из:
- крови;
- экссудата — гной воспалительного характера;
- транссудата — жидкость не воспалительного характера;
- жидкость — после удаления грыжи;
- последствия операций: варикоеле, нарушенный отток венозной крови от яичка;
Данное заболевание может быть:
- врожденным и приобретенным;
- острым и хроническим;
- односторонним и двусторонним.
Водянка яичка (яичек) свойственна молодым людям 20 — 30 лет, новорожденным.
Симптомы гидроцеле: воспаленное яичко увеличивается в размерах. Через кожу само яичко обычно не прощупывается. При этом кожа становиться эластичной. Боли в яичках ноющего типа. Иногда повышается общая температура тела. В результате обильного скопления жидкости появляется дискомфорт в процессе ходьбы и ношения нижнего белья. Так же при чрезмерном количестве жидкости стенка яичка способна порваться. В ходе чего увеличивается мошонка, и боль приобретает острый характер. Так же боль отдает в промежность, особенно при ходьбе.
А теперь о лечении гидроцеле. Медикаментозная терапия и народные средства — бесполезны. Только оперативный способ, а точнее, удаление скопившейся жидкости из яичка, принесет результат.
Эпидидимит — один из видов воспалений придатка яичка, которое возможно в любом возрасте, даже у детей. Имеет несколько форм: хроническую и обострившуюся. Характер заболевания может быть такой: серозный, гнойный и инфильтративный. Он может проявиться на фоне инфекции со стороны мочевого пузыря, кишечника, простаты, которая попадает в придаток яичка. Иногда возбудителями заболевания служат ГРИПП, туберкулез, тонзиллит и так далее. Такое осложнение могут вызвать травмы промежности, включая хирургическое вмешательство. Инфекции, имеющие отношение к ЗППП: хламидии, гонококки, микоплазмы, уреаплазмы, трихомонады — одни из причин эпидидимита. Кроме того, переохлаждение может спровоцировать возникновение такого заболевания.
Перейдем к симптомам. Эпидидимит характеризуется резкой болью в области яичка и промежности, которая усиливается при ходьбе. Мошонка в зоне воспаления увеличена и отечна; приобретает красный свет; кожа становится гладкой, даже глянцевой
Все новости Предыдущая Следующая
Боли в промежности при беременности: причины / Mama66.ru
Вынашивание плода является колоссальной нагрузкой на организм женщины. Этот нелегкий период в ее жизни сопровождается болевыми ощущениями разной локализации и степени выраженности. Будущие мамы часто жалуются своим лечащим врачам на боли в промежности при беременности.
Если болевой синдром развивается на ранних сроках, это всегда повод для посещения гинеколога. На поздних сроках беременности боли, скорее всего, связаны с физиологической подготовкой организма к родам.
Почему возникает боль?
Во многом это зависит от того, какой срок беременности. Если во время беременности болит промежность, женщина должна проконсультироваться с гинекологом. Причины этого синдрома могут быть самые разные.
Болевые ощущения на ранних сроках
Болит промежность при беременности на ранних сроках чаще всего вследствие какой-либо патологии. Ведь плод еще очень маленький, он не оказывает давления на мышцы и нервы промежности. Поэтому боли в этом периоде являются настораживающим симптомом.
Это явление возможно при следующих патологических состояниях:
- Возникновение угрозы выкидыша. Боли обусловлены преждевременным раскрытием шейки матки. Это может сопровождаться хотя бы незначительным растяжением связок суставов таза, что также вызывает болезненные ощущения.
- Обострение варикозной болезни нижних конечностей. Гормональная перестройка ведет к снижению тонуса, истончению венозной стенки. Это чревато разрывами, кровоизлияниями в мышцы таза. Поэтому у женщины возникают боли, а позже появляются опасность нагноения в области кровоизлияния. У плода нарушается кровоснабжение, что угрожает ему гибелью.
Болевой синдром на поздних сроках
При беременности на 38 неделе боли в паху чаще всего объясняются физиологическими причинами. Ведь идет подготовка организма к родам. К этому времени будущий ребенок медленно перемещается к выходу из матки.
Это сопровождается болевыми ощущениями, связанными со следующими процессами:
- Постепенно начинают расходиться кости таза, отмечается их размягчение.
- Сухожилия мышц, связки суставов таза и бедер не только растягиваются, но и становятся более рыхлыми, податливыми.
- При повороте головки плода к шейке матки перед родами возможно сдавливание нервных стволов тазового сплетения.
За счет усиления маточно-плацентарного кровообращения возрастает нагрузка на сосуды будущей матери, уменьшается тонус стенок сосудов таза. Поэтому часто боли в паху при беременности обусловлены формирующимся варикозным расширением вен промежности.
Значительно увеличившийся живот давит вниз, поэтому у женщин при беременности болят на последних неделях мышцы между ног. Перед самыми родами это может быть предвестником скорого отхождения слизистой пробки, а затем и околоплодных вод. Механическое давление плода на шейку и повышение его двигательной активности перед появлением на свет также вызывает боли.
Это может быть вызвано и патологическими причинами — повышением тонуса матки, развитием воспалительных болезней органов малого таза.
Боли в мышцах
При беременности болят мышцы в паху вследствие растяжения тазового дна из-за давления растущего плода. Паховые миалгии могут быть обусловлены наличием многоводия, многоплодной беременностью, крупным плодом. К тому же давящее воздействие на мышцы часто сопровождается воспалительными изменениями в связках, сухожилиях и суставных структурах таза и нижних конечностей.
Чаще болят паховые мышцы при беременности, когда понижена физическая активность будущей мамы. Малоподвижное существование ведет к застойным явлениям в матке и малом тазу, снижению прочности сухожилий и связок, дряблости мышц тазового дна. Таким женщинам угрожают травматичные роды с разрывами шейки матки и влагалища, в послеродовом периоде возможно развитие тромбофлебита.
Боли в костях
Часто болят кости промежности при беременности.
Это связано с рядом факторов:
- Начинающееся перед родами расхождение лобковых костей. Иногда это приводит к воспалению (симфизиту).
- Остеомаляция. Так называют процесс размягчением костей. Это обусловлено повышенной потребностью плода в кальции для завершения формирования скелета. Вымывание этого микроэлемента из костей будущей мамы увеличивается, кости становятся мягче, податливее.
Также болят кости из-за растяжения связок мышц тазового дна.
Боли в промежности и заднем проходе
Особенно это явление характерно для последних недель беременности, когда плод постепенно продвигается к шейке матки, давит на нее, больше и активнее шевелится. Часто жалобы предъявляют женщины, страдающие хроническими заболеваниями толстого кишечника, геморроем и запорами. Усиливаются боли при поворотах с боку на бок в положении лежа и при опорожнении кишечника.
Боли в пояснице и промежности
Почему при беременности болит промежность, женщине может объяснить гинеколог. Но часто она вынуждена обращаться к неврологу или терапевту, так как начинает болеть поясница. Это объясняются значительным весом плода на последних неделях беременности, что ведет к возрастанию нагрузки на мышцы, связки и кости таза и поясничного отдела.
Большой живот беременной женщины на последних неделях вызывает перемещение центра тяжести вперед, позвоночник отклоняется назад для сохранения равновесного положения. Мышцы спины и поясницы находятся в постоянном напряжении, что вызывает боли.
Происходит растяжение связок суставов позвоночника в пояснично-крестцовом отделе. Особенно миалгии в поясничной области характерны для женщин, которые перенесли травму спины, длительное время страдают поясничным остеохондрозом, мочекаменной болезнью.
Боль в промежности при ходьбе
Особенно сильно болит между ног во время последних недель беременности. При этом болевые ощущения часто провоцируются ходьбой. Характерно их усиление на фоне любых двигательных нагрузок. Боли отдают в ноги, ограничивают физическую активность. Это объясняется сдавливанием ствола седалищного нерва головкой плода.
Характер болевых ощущений
На поздних сроках, когда беременный организм готовится произвести на свет малыша, боли могут приобретать выраженный стреляющий характер. Типична их иррадиация в нижние конечности и усиление даже при незначительной физической нагрузке.
Тянущие боли становятся более интенсивными и сохраняются даже в покое при компрессии нервов тазового сплетения неправильно расположенным плодом.
Обычно они уменьшаются или исчезают при дальнейшем продвижении ребенка или перемене его положения.
Отхождению слизистой пробки и околоплодных вод предшествует усиление тянущих болей в нижней части живота.
Если боли в конце беременности интенсивные, врачи подозревают наличие воспалительного процесса в органах малого таза, в связках, мышцах и тазовых суставах. Может встать вопрос о родоразрешении с помощью кесарева сечения.
Как уменьшить боль?
В случаях, когда болит между ног при беременности, женщине нужно предпринять следующее:
- нормализовать режим дня;
- обеспечить достаточный ночной сон;
- больше двигаться и быть на свежем воздухе;
- полноценно питаться и исключить излишнее питье и еду перед сном;
- перед поездкой в роддом можно уменьшить боли, перекусив любимой едой, немного походив, придерживая животик;
- применение релаксационных техник для сброса эмоционального напряжения.
Если при беременности болит пах, важно выполнять комплекс упражнений, который рекомендует врач-гинеколог. Они предназначены для растяжения и увеличения эластичности мышц и связок таза и тазобедренных суставов. Упражнения нужно делать с удовольствием, понимая, что они уменьшат неприятные ощущения в промежности и облегчат процесс родов.
Наиболее простыми и безопасными являются неглубокие приседания с широко разведенными коленями и махи ногами в положении стоя. Выполнять упражнения лучше с опорой рукой на спинку стула. Нагрузку должен дозировать врач. Появление неприятных ощущений служит сигналом к немедленному прекращению занятия.
При наличии варикозной болезни назначают венотоники и сосудистые препараты с лечебной и профилактической целью, которые не повредят будущему младенцу. Хорошо помогает ношение бандажа, который поддерживает живот и предотвращает его излишнее провисание.
Любая боль является сигналом о неблагополучии и служит поводом относиться к себе с повышенным вниманием, особенно это касается будущих мам. Если боль возникает в начале беременности, сопровождается выделениями из влагалища и нарушением общего состояния, нужно срочно обращаться к акушеру-гинекологу.
Своевременно назначенная терапия в стационарных условиях предотвратит выкидыш и спасет малышу жизнь. То, что при беременности болит промежность, может расцениваться как норма только на поздних сроках, но в любом случае необходимо обследование, чтобы не пропустить патологию.
Автор: Ольга Щепина, врач,
специально для Mama66.ru
Полезное видео об одной из причин болей в промежности при беременности
АвторПочему при беременности болит промежность: причины, что делать
22.06.2018Боли при беременности Организм беременной женщины после оплодотворения яйцеклетки и успешного зачатия создает все условия для нормального внутриутробного развития. В результате начинаются значительные изменения, которые приводят к некоторому дискомфорту. Например, учащаются жалобы на то, что болит промежность при беременности, такое состояние в большинстве случаев считается нормой и реже говорит о патологическом процессе.Почему болит между ног при беременности?
От срока вынашивания по большей части зависят причины чувства болезненности в паху. Так, если болит промежность при беременности на ранних сроках, то это указывает на патологические факторы развития:- угроза самопроизвольного прерывания беременности (выкидыш) становится наиболее распространенной причиной возникновения болевого синдрома. При таком развитии гестации наблюдается преждевременное раскрытие шейки матки с последующим незначительным расхождением тазовых костей, впоследствии появляются неприятные ощущения промеж ног.
- варикозное расширение вен нижних конечностей или паховой области характеризуется снижением тонуса стенок артерий, что в результате приводит к застойным явлениям. Кровь не способна циркулировать в нормальном режиме, возрастает риск гипоксии у плода и опасность открытия кровотечения.
Формирование кисты желтого тела в первом триместре становится причиной того, что у женщины болит между ног при беременности. Такое состояние не несет опасности для внутриутробного развития и обуславливается неприятными ощущениями чаще с одной стороны паховой зоны. Как правило, кистозное образование желтого тела самостоятельно рассасывается ко второму триместру.
Причины боли в промежности на поздних сроках
В связи с активным ростом плода внутри утробы возрастает нагрузка на женский организм, что вызывает различные болевые ощущения на поздних сроках. Во время беременности кости и связки малого таза несколько размягчаются под воздействием гормона релаксина. Такого рода гормональная перестройка объясняется подготовкой плода к родовой деятельности, тем самым облегчается родоразрешение.Боль между ног у беременных также объясняется значительным давлением растущей маточной полости и активностью плода. При движениях малыша усиливается напряжение в мышцах промежности, что вызывает некоторый дискомфорт. Непосредственно перед родами болевые ощущения могут усиливаться за счет механического воздействия головки плода на шейку матки.
При ходьбе или при другой физической активности болевые ощущения могут усиливаться, что обуславливается также давлением увеличивающейся матки, движениями плода, в редких случаях из-за сдавливания седалищного нерва.
Болевой синдром в промежности у беременных может быть связан с заболеваниями костных структур. Наиболее опасными становятся такие патологии, как остеомаляция (размягчение костных тканей) и симфизит (расхождение лонного сочленения). Патологии должны быть своевременно диагностированы с целью последующего лечения и предотвращения преждевременных родов.
Что делать, если при беременности болит между ног?
Чтобы снизить болевые ощущения в паховой области, женщинам рекомендуется придерживаться некоторых простых правил:- нормализация режима сна и бодрствования позволит мышцам тазовой области отдыхать и восстанавливаться в полной степени;
- умеренная физическая активность (йога, фитнес для беременных, бассейн) способствует укреплению мышечных и связочных тканей;
- полноценное питание с включением в ежедневный рацион всех необходимых витаминов и микроэлементов;
- использование бандажа на поздних сроках поможет снять излишнюю нагрузку не только с паховой зоны, но также с позвоночника и с нижних конечностей.
Материалы по теме:
Разделы статей
Популярные статьи
Цифры и факты о зачатии
Овуляция — это процесс когда зрелая яйцеклетка выходит из яичника и он занимает всего 15 секунд. Все женщины говорят о том, что необходимо попасть в овуляцию
Разрывы при родах
Когда до родов остается совсем немного, то все женщины начинают задумываться о предстоящем процессе. У кого-то возникает страх, у кого-то нетерпение и радость
причины и последствия, что делать (+отзывы)
В период беременности организм женщины претерпевает множество изменений, ряд из которых сопровождается болевыми ощущениями. Многие будущие мамы жалуются на боль в промежности различной интенсивности. Такое явление может быть как нормальным, так и патологическим, и потому лучше проконсультироваться при его возникновении с врачом, ведущим беременность. На начальных сроках боль появляться не должна, так как мышцы и кости промежности ещё не подвергаются нагрузке и перестройке. Когда боль не является патологической, то для её облегчения можно применять специальную гимнастику, которая позволяет увеличить эластичность мышечных волокон и связок, за счёт чего повышенное давление будет переноситься женщиной намного легче. В тех же случаях, когда болевой синдром очень сильный, следует в обязательном порядке пройти обследование, направленное на выявление воспалений мышц и костных связок таза, так как иногда боль в промежности возникает именно по этой причине. В таком состоянии угрозы для плода обычно нет, а вот родоразрешение через естественные пути противопоказано в силу того, что при воспалительном процессе сложно предугадать, как поведут себя кости, мышцы и связки.
Причины боли в промежности на ранних сроках беременности
Болезненные ощущения в промежности, возникающие в первые 3 месяца беременности, непременно должны насторожить женщину, так как они в подавляющем большинстве случаев не являются естественными и сигнализируют о патологии. Без консультации с врачом тут не обойтись, и затягивать с визитом к нему не следует во избежание тяжёлых последствий. Болевые ощущения в промежности в первом триместре беременности возникают по следующим причинам:
- Угроза выкидыша. В подобном случае болевой синдром возникает по причине того, что начинается раскрытие шейки матки и, пусть даже незначительное, расхождение костей таза. В результате этого происходит растяжение мышц промежности, которое и вызывает боль. Если своевременно не обратиться к врачу, предотвратить самопроизвольное прерывание беременности не удастся. Врач для сохранения беременности, в зависимости от того, насколько высок риск выкидыша, может просто прописать приём ряда лекарственных препаратов, а может положить женщину на сохранение. При своевременном врачебном вмешательстве возможность сохранения беременности достигает 80 %.
- Варикозное расширение вен промежности. Это патологическое явление также может вызывать боль при беременности на ранних сроках. В такой ситуации требуется обращение за врачебной помощью, так как в противном случае оказывается высоким риск развития тяжёлых осложнений. Одним из них является разрыв венозной стенки с обильным кровотечением, которое может спровоцировать внутриутробную гибель плода из-за кислородного голодания и недостаточности кровообращения. Врач назначает женщине приём определённых препаратов для улучшения кровообращения и укрепления сосудистых стенок.
- Нагноение в мышцах промежности. Это происходит оттого, что в период беременности иммунитет женщины значительно снижается и болезнетворные бактерии могут легко проникнуть в ткани промежности из области анального отверстия. Если на промежности имеются даже незначительные повреждения, развитие гнойного процесса начинается очень быстро. Без получения женщиной своевременной помощи инфекция будет распространяться и приведёт к тяжелейшему поражению плода или даже его гибели. Только врач может провести правильное лечение такой болезни и предупредить повреждения плода.
В первом триместре боль в промежности – сигнал для срочного посещения гинеколога и проведения терапии. Крайне редко в этом периоде такая болезненность не означает какого-либо недуга или патологического состояния.
Боль в промежности во втором и третьем триместрах беременности
С четвёртого месяца беременности болезненность в промежности чаще всего носит физиологический характер, но несмотря на это всё же требуется проконсультироваться с врачом, так как и в этом периоде боль может быть предвестником угрозы выкидыша и преждевременных родов, а также гнойного воспаления. К физиологическим причинам боли в промежности в данный период относятся:
- Недостаточная физическая активность будущей матери. В этом случае у женщины наблюдается заметный набор веса и недостаточность эластичности мышц промежности и связок. В результате возникает травмирование и растяжение тканей промежности, которое и вызывает болевой синдром. Помимо этого, при малоподвижном образе жизни у женщины ткани промежности становятся довольно дряблыми. При естественном родоразрешении это будет причиной разрывов.
- Гормональные изменения в организме. Под воздействием гормонов происходит постепенное размягчение связок тазовых костей, для того чтобы к моменту наступления родов они могли свободно раздвинуться и ребёнок легко прошёл через родовые пути. Из-за такого изменения в организме нередко возникает боль в промежности, которая то появляется, то полностью проходит. Обычно она незначительная и сильного дискомфорта не вызывает.
- Активное движение плода. В такой ситуации женщина испытывает дискомфорт из-за того, что ребёнок часто при движении усиливает давление на мышцы промежности, вызывая тем самым их незначительное травмирование, которое никоим образом не влияет на процесс родов.
- Многоводье. При такой особенности давление на промежность многократно возрастает, и из-за этого её ткани получают растяжение, которое и проявляется болью.
- Очень большой вес плода. Аналогично предыдущему случаю.
- Последние недели беременности. Перед родами ребёнок поворачивается головкой к шейке матки, которая начинает постепенно расслабляться. По этой причине усиливается сдавливание сосудов и нервных окончаний, а также возрастает нагрузка на промежность, отчего и возникает боль.
Все эти болевые ощущения не являются патологией и не требуют какого-либо лечения. Однако существуют упражнения, которые не только избавляют от дискомфорта, но и помогают избежать разрывов в процессе родов, так как улучшают эластичность мышц и связок.
Гимнастика от боли в промежности
Выполнение любых упражнений возможно, только если на это дано разрешение врача, ведущего беременность. Без консультации с ним заниматься специальной физкультурой не следует, так как в некоторых случаях она может негативно сказаться на состоянии плода.
- Неглубокие приседания – позволяют укрепить мышцы промежности и увеличить их эластичность. Для такого упражнения женщина должна, опираясь руками на спинку стула или кровати, выполнять неглубокие приседания, широко разводя ноги в коленях. В процессе упражнения не должна возникать сильная нагрузка на поясницу. Делать следует не более 7 приседаний за 1 раз.
- Махи ногой – также полезны для мышц промежности. Для выполнения упражнения становятся, опираясь на спинку стула. Приняв удобную позу, делают небыстрые махи ногой вперёд и назад, а после – вправо и влево. Для каждой ноги упражнение выполняется по 10 раз. Если при его выполнении чувствуется давление на живот или поясницу, от него следует отказаться.
Остальные упражнения недопустимо делать в домашних условиях, так как должны выполняться под контролем специалиста. Они входят в комплекс специальной гимнастики, которая включается в курсы для подготовки к родам, имеющихся при роддомах и женских консультациях.
Дата: 22.01.2013.Обновлено: 14.02.2017
Основные причины болей в промежности во время беременности
Не смотря на то, что при беременности часто начинает что-нибудь да болеть, все же любая боль должна служить поводом для беспокойства. Конечно, с первых дней и вплоть до наступления родов (и даже после них) организм женщины претерпевает колоссальные изменения, что часто сопровождается болевыми ощущениями. Поэтому испытывать боль, вынашивая малыша, к сожалению, «нормально». Однако врачи часто говорят, что нормально – это когда ничего не болит. Как же обстоят дела на самом деле?
Все зависит от того, что, где и как у вас болит. Среди наиболее частых жалоб беременных – болевые ощущения в промежности. Они появляются преимущественно с 35-37 недели и являются предвестниками скорых родов. Малыш начинает потихоньку продвигаться, давя при этом на мышцы, нервы и связки. К тому же тазобедренные суставы еще более расходятся, а связки за ними не успевают, что вызывает резкие стреляющие боли и потягивания в промежности и в ногах. Но подобные ощущения могут возникать и на значительно меньших сроках – в таком случае свои догадки необходимо подтвердить у врача. Часто боли в промежности на первых неделях могут свидетельствовать об угрозе выкидыша.
Помимо того, что происходит подготовка к родам, боли в промежности могут иметь и другие причины. Часто плод придавливает нервы (например, седалищный нерв), что вызывает боль. При этом женщине не только трудно встать, но и лежать очень неудобно и болезненно. Выход один – перетерпеть. Возможно, плод примет иное положение и «отпустит» придавленный нерв.
Причиной болей в промежности может быть разрыхление связок, варикозное расширение вен промежности – это должен установить гинеколог и в случае необходимости назначить соответственное лечение.
Обычно боль в промежности проходит сама по себе после родов. Если же при родоразрешении произошел разрыв промежности – это также может вызывать боль (как и швы вследствие разрыва) еще на протяжении некоторого времени.
Специально для beremennost.net – Елена Кичак
Противовоспалительные средства для облегчения боли в промежности после родов
В чем состоит проблема (вопрос)?
После родов многие женщины испытывают боль в промежности – области между задним проходом и влагалищем. Этот Кокрейновский обзор обращен к вопросу, можно ли эту боль уменьшить с помощью одной дозы нестероидного противовоспалительного средства (НПВС), такого, как аспирин или ибупрофен.
Почему это важно?
Некоторые женщины после родов испытывают особенно острую боль в промежности в том случае, если во время родов произошел ее разрыв, или же потребовался разрез (процедура, известная как эпизиотомия). Даже те женщины, роды которых прошли без разрыва промежности или хирургического вмешательства, часто испытывают определенный дискомфорт в области промежности, который может повлиять на активность женщины, а также на ее способность ухаживать за ребенком. Этот обзор является частью серии обзоров, посвященных эффективности различных лекарств, используемых для облегчения боли, при боли в промежности непосредственно после родов. В этом обзоре рассмотрены НПВС, такие как аспирин и ибупрофен.
Какие доказательства мы нашли?
Мы обнаружили 28 исследований с участием 4181 женщины, в которых изучали 13 различных НПВС (аспирин, ибупрофен и пр.) Мы включили исследования, проведенные до 31 марта 2016 года. В исследования, которые мы обнаружили, были включены только женщины, перенесшие травмы промежности и которые не кормили грудью. Исследования были проведены в период между 1967 по 2013 годами, были небольшими и невысокого качества.
В исследованиях было показано, что однократная доза НПВС обеспечивает большее облегчение боли, при оценке через 4 часа (низкое качество доказательств) или 6 часов (очень низкое качество доказательств) после приема, по сравнению с плацебо (таблеткой, имитирующей лекарство) или отсутствием лечения у кормящих женщин, перенесших травму промежности во время родов. Женщины, получившие однократные дозы НПВС, также меньше нуждались в дополнительном обезболивании через 4 часа (низкое качество доказательств) или 6 часов (низкое качество доказательств) после первичного приема, по сравнению с женщинами, которые принимали плацебо или не получали лечения. Не во всех исследованиях оценивали неблагоприятные эффекты вмешательства, однако в некоторых из них сообщали о неблагоприятных эффектах у матерей, таких как сонливость, головная боль, слабость, тошнота, дискомфорт в области желудка. Однако, явных различий в частоте неблагоприятных эффектов через 6 часов после приема лекарства между группами не было (очень низкое качество доказательств). В одном небольшом исследовании сообщали об отсутствии неблагоприятных эффектов у матерей через 4 часа после приема лекарства (низкое качество доказательств). Ни в одном из исследований не оценивали возможные неблагоприятные эффекты у детей.
НПВС также оказались лучше, чем парацетамол, в облегчении боли при оценке через 4 часа (но не 6 часов) после приема лекарства, хотя такое сравнение было проведено только в трех небольших исследованиях. Женщины, получившие однократную дозу НПВС, также меньше нуждались в дополнительном обезболивании через 6 часов (но не 4 часа) после приема лекарства, по сравнению с женщинами, которые получали парацетамол. Каких-либо неблагоприятных эффектов у матерей через 4 часа после приема лекарства не отмечалось (по данным одного небольшого исследования). В трех небольших исследованиях сообщали о неблагоприятных эффектах у матерей, оцениваемых через 6 часов после приема лекарства, однако явных различий между группами не было. О неблагоприятных эффектах у детей не сообщали ни в одном из включенных исследований. Также во всех исследованиях были исключены женщины, кормящие грудью.
Сравнения различных НПВС и различных доз одного и того же НПВС не продемонстрировали каких-либо явных различий в их эффективности в отношении основных исходов, оцениваемых в этом обзоре. Однако, по некоторым НПВС было мало доступных данных.
Ни в одном из включенных исследований не сообщали о каких-либо вторичных исходах, рассматриваемых в этом обзоре, включая: увеличение длительности госпитализации или повторные госпитализации в связи с болью в промежности; кормление грудью, боль в промежности через 6 недель после родов, мнение женщин, послеродовую депрессию, а также степень нетрудоспособности в связи с болью в промежности.
Что это значит?
Женщинам, не кормящим грудью, однократная доза НПВС может облегчить боль в промежности, при оценке через 4 и 6 часов после приема лекарства. Парацетамол может принести похожую пользу. О серьезных побочных эффектах не сообщали, но не во всех исследованиях рассматривали этот вопрос. В отношении кормящих женщин данных нет и этим женщинам следует обратиться за помощью, поскольку некоторые НПВС не рекомендованы при кормлении грудью.
Изменения шейки матки во время беременности
Наступление беременности всегда приятно, но иногда незапланированно. И не все женщины успевают подготовиться к ней, полностью обследоваться перед её наступлением. И выявление заболеваний шейки матки уже во время беременности бывает неприятным открытием.
Шейка матки представляет собой нижний сегмент матки в виде цилиндра или конуса. В центре расположен канал шейки матки, один конец которого открывается в полость матки, а другой — во влагалище. В среднем длина шейки матки составляет 3-4 см, диаметр — около 2,5 см, а цервикальный канал сомкнут. У шейки матки выделяют две части: нижнюю и верхнюю. Нижняя часть называется влагалищной, поскольку вдается в полость влагалища, а верхняя — надвлагалищной, потому что распложена выше влагалища. Шейка матки соединяется с влагалищем посредством сводов влагалища. Различают передний свод — короткий, задний — более глубокий и два боковых. Внутри шейки матки проходит цервикальный канал, который открывается в полость матки внутренним зевом, а со стороны влагалища закупорен слизью. Слизь в норме не проницаема ни для инфекций и микробов, ни для сперматозоидов. Но в середине менструального цикла слизь разжижается и становится проницаемой для сперматозоидов.
Снаружи поверхность шейки матки имеет розоватый оттенок, она гладкая и блестящая, прочная, а изнутри — ярко-розовая, бархатистая и рыхлая.
Шейка матки при беременности является важным органом, как в анатомическом, так и функциональном отношениях. Необходимо помнить, что она способствует процессу оплодотворения, препятствует попаданию инфекции в полость матки и придатки, помогает «выносить» ребеночка и участвует в родах. Именно поэтому регулярное наблюдение за состоянием шейки матки во время беременности просто необходимо.
Во время беременности в этом органе происходит ряд физиологических изменений. К примеру, через короткое время после оплодотворения изменяется его цвет: он становится синюшным. Причина этого в обширной сосудистой сетке и ее кровоснабжении. Вследствие действия эстриола и прогестерона ткань шейки матки становится мягкой. При беременности железы шейки расширяются и становятся более разветвленными.
Скрининговое исследование шейки матки во время беременности включает: цитологическое исследование, мазки на флору и выявление инфекций. Цитологическое исследование нередко является первым ключевым этапом в обследовании шейки матки, поскольку позволяет выявлять весьма ранние патологические изменения, происходящие на клеточном уровне, в том числе при отсутствии видимых изменений со стороны шеечного эпителия. Обследование проводится для выявления патологии шейки матки и отбор беременных, нуждающихся в проведении более углубленного обследования и соответствующего лечения в послеродовом периоде. При проведении скринингового обследования дополнительно к осмотру врача может быть рекомендовано проведение кольпоскопии. Как известно шейка покрыта двумя видами эпителия: плоским многослойным со стороны влагалища и цилиндрическим однослойным со стороны шеечного канала. Клетки эпителия постоянно слущиваются и оказываются в просвете шеечного канала и во влагалище. Их структурные характеристики позволяют при исследовании под микроскопом отличить здоровые клетки от атипичных, в том числе раковых.
При беременности помимо физиологических изменений шейки матки могут возникнуть и некоторые пограничные и патологические процессы.
Под влиянием гормональных изменений, происходящих в организме женщины в течение менструального цикла, в клетках эпителия цервикального канала также происходят циклические изменения. В период овуляции секреция слизи железами цервикального канала увеличивается, и изменяются ее качественные характеристики. При травмах или воспалительных поражениях иногда железы шейки матки могут закупориваются, накапливается в них секрет и образуются кисты — наботовы фолликулы или кисты наботовых желез, которые бессимптомно существуют долгие годы. Мелкие кисты не требуют никакого лечения. И на беременность, как правило, не влияют. Только большие сильно деформирующие шейку матки кисты и продолжающие увеличиваться могут потребовать вскрытия и эвакуации содержимого. Однако это бывает очень редко и, как правило, во время беременности требует наблюдения.
Довольно часто у беременных при зеркальном осмотре влагалищной части обнаруживаются полипы шейки матки. Возникновение полипов чаще всего связано с хроническим воспалительным процессом. В результате образуется очаговое разрастание слизистой, иногда с вовлечением мышечной ткани и образованием ножки. Они в основном протекают бессимптомно. Иногда являются источником кровяных выделений из половых путей, чаще контактного происхождения (после полового сношения или акта дефекации). Размеры полипа бывают разными — от просяного зерна редко до размеров грецкого ореха, форма их также варьирует. Полипы бывают одиночными и множественными, их ножка располагается либо у края наружного зева, либо уходит глубоко в цервикальный канал. Иногда при беременности наблюдается увеличение размеров полипа, в отдельных случаях довольно быстрое. Изредка полипы впервые возникают при беременности. Наличие полипа представляет всегда потенциальную угрозу невынашивания беременности, прежде всего потому, что при этом создаются благоприятные условия для восхождящей инфекции. Поэтому, как правило, следует более частое наблюдение за шейкой матки. Склонность к травматизации, кровоточивость, наличие признаков некроза ткани и распада, а также сомнительных выделений требует особого внимания и контроля. Лечение полипов шейки матки только оперативное и во время беременности в большинстве случаев лечение откладывают на послеродовой период, так как даже крупные полипы не препятствуют родам.
Наиболее распространенной патологией шейки матки у женщин является эрозия. Эрозия это дефект слизистой оболочки. Истинная эрозия встречается не слишком часто. Наиболее часто встречается псевдоэрозия (эктопия) — патологическое поражение слизистой шейки, при котором обычный плоский многослойный эпителий наружной части шейки матки замещается цилиндрическими клетками из шеечного канала. Нередко это случается в результате механического воздействия: при частых и грубых половых контактах происходит слущивание многослойного плоского эпителия. Эрозия является многофакторным заболеванием. Причинами могут быть:
- — половые инфекции, дисбактериоз влагалища и воспалительные заболевания женской половой сферы;
- — это раннее начало половой жизни и частая смена половых партнеров. Слизистая оболочка женских половых органов окончательно созревает к 20-23 годам. Если в этот тонкий процесс вмешивается инфекция, эрозии практически не миновать.
- — это травмы шейки матки. Основной причиной таких травм, конечно, являются роды и аборты.
- — гормональные нарушения;
- — возможно возникновение патологии шейки матки и при снижении защитных функций иммунитета.
Наличие эрозии никак не влияет на беременность, как впрочем, и беременность на эрозию. Лечение во время беременности заключается в применении общих и местных противовоспалительных средств при воспалительных заболеваниях влагалища и шейки матки. А в большинстве случаев достаточно просто динамическое наблюдение. Хирургическое лечение не проводят на протяжении всей беременности, так как превышение рисков и пользы существенное, и после лечения в родах могут возникнуть проблемы с раскрытием шейки матки.
Практически все женщины с различными заболеваниями шейки матки благополучно вынашивают и счастливо рожают прекрасных малышей!
Боль в тазовом поясе при беременности
На этой странице
У некоторых женщин во время беременности развиваются боли в области таза. Это иногда называют болью в тазовом поясе (PGP) во время беременности) или дисфункцией лобкового сочленения (SPD).
Каковы симптомы PGP при беременности?
PGP во время беременности — это набор неприятных симптомов, вызванных смещением или ригидностью тазовых суставов в задней или передней части таза. PGP не вреден для вашего ребенка, но может вызвать сильную боль в области таза и затруднить вам передвижение.У разных женщин разные симптомы, и у некоторых женщин PGP хуже, чем у других. Симптомы могут включать:
- Боль над лобковой костью спереди по центру
- Боль на одной или обеих сторонах поясницы
- Боль в области между влагалищем и анусом (промежность)
- Боль, отдающая в нижнюю часть спины, нижнюю часть живота, пах, бедра, бедра, колени и ноги
Некоторые женщины чувствуют или слышат щелчок или скрежет в области таза.Боль может быть наиболее заметной, когда вы:
- ходьба
- идет наверх
- стоя на одной ноге (например, когда вы одеваетесь или поднимаетесь наверх)
- переворачивается в постели
- садиться в машину или выходить из нее
- заниматься сексом
Есть лечение, которое может помочь, и методы борьбы с болью и дискомфортом. Если вы получите правильный совет и начнете лечение на ранней стадии, PGP во время беременности, как правило, можно будет контролировать, а симптомы минимизировать.Иногда симптомы даже полностью проходят. Большинство женщин с PGP во время беременности могут иметь нормальные роды через естественные родовые пути.
Кто страдает тазовой болью во время беременности?
По оценкам, PGP во время беременности в той или иной степени поражает до 1 из 5 беременных женщин, чаще на более поздних сроках беременности. Точно неизвестно, почему боль в области таза возникает у некоторых женщин, но считается, что она связана с рядом проблем, включая предыдущее повреждение таза, неравномерное движение тазовых суставов, а также вес или положение ребенка.
Факторы, которые могут повысить вероятность развития PGP у женщины, включают:
- Боль в пояснице или тазовом поясе в анамнезе
- Предыдущая травма таза, например, в результате падения или несчастного случая
- с PGP при предыдущей беременности
- тяжелая физическая работа
- повышенный индекс массы тела
- эмоциональное расстройство
- курение
Когда обращаться за помощью при тазовой боли при беременности
Ранняя диагностика может помочь свести к минимуму боль и избежать длительного дискомфорта.Лечение физиотерапевтом обычно включает в себя легкое надавливание или перемещение пораженного сустава, что помогает ему снова нормально работать.
Если вы заметили боль в области таза, сообщите об этом своей акушерке, врачу или акушеру. Попросите члена вашей бригады по родовспоможению направить к физиотерапевту, имеющему опыт лечения проблем с тазовыми суставами. Эти проблемы, как правило, не проходят полностью, пока не родится ребенок, но лечение опытного врача может значительно улучшить симптомы во время беременности.
Средства для лечения тазовой боли при беременности
Лечение направлено на облегчение или облегчение боли, улучшение мышечной функции и улучшение положения и стабильности тазового сустава и может включать:
- физиотерапия для обеспечения нормального движения суставов таза, бедра и позвоночника
- упражнений для укрепления мышц тазового дна, живота, спины и бедер
- упражнений в воде
- советов и предложений, включая позы для родов, ухода за ребенком и позы для секса
- обезболивающее, например, TENS
- оборудование, если необходимо, например костыли или ремни для поддержки таза
Иглоукалывание также может помочь облегчить тазовую боль во время беременности.
Как справиться с тазовой болью при беременности
Ваш физиотерапевт может порекомендовать пояс для поддержки таза, чтобы облегчить боль, или костыли, чтобы помочь вам передвигаться. Это может помочь спланировать свой день так, чтобы избегать действий, которые причиняют вам боль. Например, не поднимайтесь или спускайтесь по лестнице чаще, чем нужно.
- Будьте как можно активнее в пределах своих болевых пределов и избегайте действий, которые усугубляют боль.
- Отдыхайте, когда можете.
- Получите помощь по дому от вашего партнера, семьи и друзей.
- Носите поддерживающую обувь на плоской подошве.
- Сядьте, чтобы одеться — например, не вставайте на одну ногу, надевая джинсы.
- При посадке и выходе из машины держите колени вместе — пластиковый пакет на сиденье поможет вам повернуться.
- Спите в удобном положении, например, на боку с подушкой между ног.
- Попробуйте разные способы переворачиваться в постели, например, перевернуться, сложив колени вместе, и сжать ягодицы.
- Поднимайтесь по лестнице по очереди, или поднимайтесь по лестнице задом наперед, или спускайтесь вниз.
- Если вы пользуетесь костылями, возьмите с собой небольшой рюкзак для переноски вещей.
- Используйте пакет со льдом (пакет с гелем, замороженный горошек, завернутый в подушку) на тазовые суставы (передние и задние «ямочки»), чтобы уменьшить боль и воспаление в тазовых суставах. Используйте только 10-15 минут несколько раз в день.
- Если вы хотите заняться сексом, подумайте о различных положениях, например, стоя на четвереньках.
Вам также следует избегать:
- стоя на одной ноге
- сгибание и скручивание для подъема или переноски ребенка на одном бедре
- скрестить ноги
- сидя на полу, или сидя скрученный
- сидит или стоит длительное время
- поднятие тяжестей, таких как сумки для покупок, влажная стирка или малыша
- пылесос
- толкает тяжелые предметы, например тележку в супермаркете
- носить что-либо в одной руке (попробуйте использовать небольшой рюкзак)
Роды и роды с тазовой болью
Многие женщины, страдающие тазовой болью во время беременности, могут нормально родиться через естественные родовые пути.Планируйте заранее и обсудите свой план родов со своим партнером по рождению и акушеркой. Напишите в своем плане родов, что у вас есть PGP, чтобы люди, поддерживающие вас во время схваток и родов, знали о вашем состоянии.
Подумайте о наиболее удобных для вас позах при рождении и запишите их в свой план родов. Пребывание в воде может снизить нагрузку на суставы и позволить вам двигаться более легко, так что вы можете подумать о рождении в воде. Вы можете обсудить это со своей акушеркой.
Ваш «безболезненный диапазон движений»
Если вы испытываете боль, когда открываете ноги, выясните, насколько безболезненны ваши движения. Для этого лягте на спину или сядьте на край стула и максимально широко раздвиньте ноги без боли — ваш партнер или акушерка могут измерить расстояние между вашими коленями с помощью рулетки. Это ваш безболезненный диапазон.
Чтобы защитить суставы, во время схваток и родов старайтесь не открывать ноги шире, чем это указано. Это особенно важно, если у вас есть эпидуральная анестезия для снятия боли во время схваток, так как это снимет любую боль, которая предупреждает вас о том, что вы слишком далеко расставляете ноги.Если у вас эпидуральная анестезия, убедитесь, что ваша акушерка и родовой партнер знают о вашем безболезненном диапазоне движений ваших ног.
Во время второго периода родов вам может быть полезно лечь на бок. Это предотвратит слишком сильное разделение ног. При желании вы можете оставаться в этом положении до рождения ребенка.
Иногда может потребоваться раздвинуть ноги шире, чем безболезненно, для безопасных родов, особенно если у вас есть вспомогательные родоразрешения (например, с помощью пылесоса или вентиляции).Даже в этом случае можно ограничить расхождение ног. Если это произойдет, ваш физиотерапевт должен осмотреть вас после родов. Будьте особенно осторожны, пока они не оценят и не сообщат вам.
Что такое тазовая боль во время беременности
Вот кое-что, что вам следует знать перед третьим триместром: боль в области таза — это вещь (и обычная вещь). Боль в тазу — это одна из тех вещей, о которых они забыли упомянуть в сияющих брошюрах о беременности, независимо от того, начинается ли она с мучительной боли в бедрах или с того, что сидеть (да, сидеть) неудобно.Добавьте его в растущий список вещей, о которых вы даже не подозревали, что подписывались. Хорошие новости? Боль в области таза поддается лечению, если вы получите правильный совет на ранней стадии. Мы поговорили с Хебой Шахид, физиотерапевтом с более чем 7-летним опытом в области здоровья женщин и органов малого таза, о том, как справиться с тазовой болью во время беременности.
На что это похоже?
- Пощипывающая боль в бедрах, усиливающаяся при ходьбе
- Боль, когда вы: сидите, поднимаетесь по лестнице, стоите на одной ноге (например.при одевании) или даже при переворачивании в постели
- Боль в крестцово-подвздошных суставах и вокруг копчика
- Боль (спереди и в центре) над лобковой костью
- Боль в одной или обеих сторонах поясницы
- Боль в пояснице ягодицы
- Боль в промежности (область между влагалищем и анусом)
- Боль иррадиирует в бедра
- Ощущение скрежета или щелчка в области таза
- Ощущение нестабильности или «податливости» в спине, бедрах или область таза
Что вызывает боль в области таза?
Точная причина тазовой боли у каждой женщины может быть разной, однако она связана с рядом проблем.
- Повышение уровня гормонов, таких как прогестерон, эстроген и релаксин, приводит к размягчению и ослаблению связок, что делает ваши суставы более подвижными. В частности, крестцово-подвздошные суставы, лонный симфиз и тазобедренные суставы могут стать более подвижными и нестабильными.
- Слабость мышц кора, спины или бедер. В частности, тазовая боль связана со слабостью ягодичных мышц.
- Разделение живота, при котором происходит расширение и истончение соединительной ткани между двумя сторонами прямой мышцы живота.Эта мышца прикрепляется к лобковой кости, поэтому по мере увеличения живота уменьшается поддержка в области живота и таза.
- Смещение тазовых суставов.
- Предыдущая травма таза.
- Плохая осанка.
- Вес этого человека растет внутри вас. По мере того, как ваш ребенок растет, он оказывает все большее давление на ваше бедное тазовое дно. Да, то же тазовое дно, которое поддерживает матку, тонкий кишечник, мочевой пузырь и прямую кишку.
Как облегчить симптомы или справиться с болью?
Хорошо, что такое боль в области таза, давайте перейдем к полезному делу… советам Хебы по облегчению боли в области таза, которые могут показаться очевидными:
- Получите правильный совет на раннем этапе.Проконсультируйтесь с вашим физиотерапевтом, остео, акушером, гинекологом или терапевтом. Попросите их дать советы по растяжке, упражнениям и принятию позы для родов или даже секса.
- Обратитесь к физиотерапевту, занимающемуся вопросами здоровья тазовых органов или женщин, который специализируется на лечении болей в области тазового пояса. За несколько сеансов вашу боль можно облегчить или справиться, и вам будут предложены специальные упражнения, чтобы боль в области таза не вернулась.
- Заставьте вашего партнера или друзей выполнять работу по дому (указания врача).
- Регулярно выполняйте пренатальный пилатес или укрепляющие упражнения (тазовые мосты, приседания).
- На самом деле делайте упражнения для тазового дна (вы знаете их).
- Сделайте массаж — дородовой у лицензированного терапевта, который специализируется на лечении беременных женщин.
- Заморозьте тазовые суставы 10-15 минут несколько раз в день
- Нагрейте поясницу и ягодицы по 20-30 минут несколько раз в день.
- Поднимайтесь по лестнице по очереди.
- Устройтесь поудобнее перед сном — попробуйте лечь на бок с подушкой между ног.
Откройте для себя полезную информацию о планировании рождения ребенка, ведении послеродового периода и переходе к отцовству, включая варианты ухода и родов, медицинское страхование и расходы на беременность, фертильность и ЭКО, советы медицинских работников и многое другое.
ПОДРОБНЕЕ: Наиболее распространенные боли и их значение
И не столь очевидные способы облегчить тазовую боль Хеба предлагает:
- Сядьте, чтобы надеть одежду или обувь — плоскую поддерживающую обувь для беременных — высокие каблуки могут оказывать сильное давление на ступни и таз и могут усилить боль в области таза.
- Носите восстановительные шорты (подобные этим) до и после родов (да, после родов боль в области таза может оставаться неприятным запахом).
- Расслабьте таз с помощью этих растяжек.
- Если до беременности вы регулярно занимались спортом, не останавливайтесь. Просто измените, например, упражнения в воде, чтобы снять часть давления.
- Пройдите иглоукалывание.
- При посадке и выходе из машины держите колени вместе (положите на сиденье пластиковый пакет, чтобы облегчить поворот).
- При необходимости вооружитесь поясами для поддержки таза или костылями.
- Катайтесь на теннисном мяче в конце дня.
Как подготовиться к родам с тазовой болью?
Не волнуйтесь — у большинства женщин с болью в области таза естественные роды могут быть нормальными. Но, как и в случае с любой другой частью вашего плана родов, небольшая подготовка не повредит.
- Помогите другим помочь вам: напишите в своем плане родов, что у вас PRPGP (боль в тазовом поясе, связанная с беременностью), чтобы все были в курсе.
- Обратитесь к физиотерапевту по вопросам здоровья тазовых органов или женского здоровья за несколько недель до родов.
- Представьте себе роды в воде: это может снизить нагрузку на ваши суставы.
- Попросите акушерку или партнера помочь вам измерить диапазон ваших безболезненных движений.
Красные флаги
Хотя ранняя диагностика поможет вам в будущем переваливаться вперед, очень важно сообщить о сильной боли профессионалу. Тазовая боль во время беременности может быть серьезной причиной, например, выкидышем, внематочной беременностью или преждевременными родами. Если ходить или даже говорить становится невыносимо, как можно скорее обратитесь к врачу. Пора сразу же в больницу, если боль в области таза сопровождается сильными головными болями, головокружением, лихорадкой, ознобом или вагинальным кровотечением.
Боль в тазу во время беременности
17.07.19 — Здоровье тазовых органов, физиотерапия
Этот контент был обновлен для обеспечения точности и актуальности на [ 28.10.20 ] .
Беременность — вещь прекрасная, но она также может сказаться на организме женщины. Многие женщины испытывают дискомфорт, а иногда и боль во время беременности из-за давления, которое растущий ребенок оказывает на ваш мочевой пузырь, спину, бедра, таз и тазовое дно. Боль в области таза и недержание мочи — обычные состояния, которые могут возникнуть на любом этапе жизни, но это ненормально, и вам не нужно страдать в тишине. Не игнорируйте боль в области тазового дна во время беременности, особенно когда вы пытаетесь сохранить здоровье и защитить другого человека.
Общая тазовая боль или давление во время беременности могут проявляться во многих различных формах. Дисфункция лобкового симфиза (SPD) или связанная с беременностью боль в тазовом поясе (PGP) являются обычными явлениями, и их можно лечить с помощью физиотерапии, чтобы улучшить функциональную подвижность и облегчить боль. Эти неприятные симптомы могут быть вызваны скованностью тазовых суставов или лобковым симфизом из-за повышения уровня гормонов. К сожалению, многие женщины испытывают давление во влагалище во время беременности по разным причинам.Суставы также могут двигаться неравномерно в задней или передней части таза. Во время беременности центр тяжести и масса тела женщины меняются, поэтому любая мышечная слабость или нестабильность суставов могут привести к боли.
Симптомы тазовой боли во время беременности
Вы можете испытывать боль в области таза на разных сроках беременности или из-за разных состояний:
- Первый триместр: боль аккомодации из-за расширения матки является причиной симптомов боли в нижних отделах таза.
- Второй триместр: боль в круглых связках, которая начинается в боку, когда связка, идущая от верхушки матки до паха, растягивается, является частой причиной боли в области таза во время беременности во втором триместре.
- Третий триместр: Тазовая боль во время беременности в третьем триместре также очень часто встречается у женщин. Давление веса вашего ребенка оказывает давление на нервы, идущие от влагалища к ногам
Диастаз прямых мышц живота возникает, когда прямые мышцы живота отделяются во время беременности.Это может вызвать симптомы беременности, похожие на ШРЛ. Кроме того, кисты яичников могут увеличиваться во время беременности и вызывать стойкую боль. Инфекции мочевыводящих путей и запоры также могут вызывать тазовое давление во время беременности. Это распространенные состояния, которые можно лечить антибиотиками, добавками железа, употреблением продуктов, богатых клетчаткой, сохранением водного баланса и использованием смягчителей стула.
Боль в тазовом дне во время беременности может затруднить передвижение или выполнение повседневных дел. Вы можете почувствовать боль:
- На передней или центральной части лобковой кости на уровне бедер
- С одной или обеих сторон нижней части спины
- В промежности, область между влагалищем и анусом
- Когда раздвигаешь бедра
- Вы можете почувствовать щелчок или скрежет в области таза
Давление в области таза или боль могут приходить и уходить и усиливаться, когда вы:
- Ходить, наклоняться и поворачиваться, чтобы поднимать или толкать тяжелые предметы
- Поднимитесь и спуститесь по лестнице
- Подставка на одну ногу
- Перевернуть в постели
- Разведите ноги в стороны или попытайтесь выйти из машины
Терапия тазового дна может помочь
Физиотерапия и физиотерапия помогают облегчить или облегчить боль, улучшить подвижность, укрепить и улучшить положение и стабильность тазового сустава.Физиотерапия и специализированная терапия тазового дна во время и после беременности могут помочь уменьшить боль в пояснице и тазу, а также послеродовые проблемы с мочевым пузырем. Как специалисты по движениям, PT — это медицинские работники, обученные определять и устранять источник боли в области таза. Они рассказывают будущим мамам о безопасных упражнениях и механике тела, в том числе о том, как поднимать, вставать и переносить других детей во время беременности.
Варианты лечения
- Мануальная терапия для выравнивания суставов и нормального движения таза, бедер и позвоночника
- Упражнения для поддержки мышц тазового дна, живота, спины и бедер
- Устранение болевых симптомов, таких как осанка, гибкость или поражение нервов
- Обучение изменению образа жизни для уменьшения боли в мышцах таза
- Упражнения на водной основе
- Консультации по позициям для сна, секса и родов, а также при родах
- Пояс или костыли для поддержки таза
- При необходимости отдыхайте и используйте безопасные безрецептурные обезболивающие с разрешения врача.
Во время беременности важно оставаться активным и делать легкие упражнения, чтобы поддерживать область таза.Также важно понимать пределы своей боли и избегать действий, которые усугубляют боль. Возможно, вам придется обратиться к партнеру, семье и друзьям с просьбой помочь по хозяйству, особенно если вам нужно подниматься по лестнице, чтобы постирать или приготовить ужин и позаботиться о других маленьких детях.
Изменения образа жизни
- Переместите спальню на второй этаж
- Носить поддерживающую обувь на плоской подошве
- Сесть, чтобы одеться
- Примите теплую ванну или душ и позвольте воде ударить вас по спине
- Пройдите дородовой или лимфатический массаж
- Попробуйте легкие упражнения, такие как ходьба, пренатальная йога или наклоны таза
- При выходе из машины или переворачивании в постели держите колени вместе
- Сон на боку с подушкой между ног
- Поднимайтесь по лестнице по одной или поднимайтесь наверх задним ходом
- Избегайте сгибания и скручивания при подъеме или переноске ребенка на одном бедре
- Ограничьте длительное сидение или стояние, скрещивание ног или скрюченное сидение
- Сведите к минимуму подъем или переноску тяжелых сумок для покупок, чистку пылесосом или толкание тяжелых предметов, таких как тележка из супермаркета, для уменьшения боли в области таза.
Боль в тазу или бедре не является чем-то, что нужно выносить или игнорировать, потому что вы беременны.И физиотерапия предназначена не только для послеродового восстановления; это может быть ценным компонентом дородового ухода, особенно если вам нужно укрепить мышцы тазовых суставов.
Специализированная реабилитация тазового дна может помочь вашей беременности и родам пройти гладко и относительно безболезненно или восстановить силы и решить проблему послеродового недержания. Ivy Rehab лечит различные виды дисфункции тазового дна (PFD), связанные с беременностью, родами, травмами, такими как падение или автомобильная авария, хирургическим вмешательством, ожирением. Физиотерапия тазового дна может улучшить другие состояния органов малого таза, включая эндометриоз, интерстициальный цистит или пролапс.
Мы здесь для вас
Боль при родах: чего ожидать и способы облегчить боль
Обратите внимание: Эта информация была актуальной на момент публикации.Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей. Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от вашего семейного врача
Am Fam Physician. 15 сентября 2003 г .; 68 (6): 1121-1122.
Это мой первый ребенок. На что будут похожи роды?
Почти все женщины считают роды болезненными.Во время первого периода родов отверстие в матку (называемое шейкой матки) медленно открывается. Боль обычно ощущается в животе или спине во время схваток (схваток). Во втором периоде родов шейка матки открыта, и вы можете протолкнуть ребенка через влагалище. Боль обычно распространяется в область таза и влагалища. Во время родов область между влагалищем и анусом (так называемая промежность) растягивается. Во время родов из головы вашего ребенка может возникнуть чувство жжения в промежности.
Как подготовиться к схваткам?
Занятия по родам дают вам возможность узнать больше о том, что происходит во время беременности и родов. Большинство занятий включают информацию о естественных родах. Это роды без применения обезболивающих. Вы узнаете о различных способах борьбы с болью во время родов, таких как ходьба, смена положения, принятие душа или теплые ванны, а также использование дыхательных упражнений, гипноза, расслабления и массажа. Вы можете задать вопросы о доступных видах обезболивающих, и вы узнаете о преимуществах и рисках каждого из них.
Что такое доула? Как может мне помочь доула?
Дула (скажем: ду-лах) — это женщина, обученная оказывать эмоциональную поддержку женщинам во время родов. Если вы используете доулу, вам могут быть менее нужны обезболивающие. У вас также может быть меньше шансов на кесарево сечение. Ваша больница или родильный центр могут предоставить доулу, или вы можете нанять ее на время беременности. Некоторым женщинам нравится, когда их партнер, друзья или члены семьи находятся с ними во время родов. Однако эти люди могут не дать таких же преимуществ, как обученная доула.
Я слышал, что у меня могут быть многочасовые схватки, прежде чем шейка матки начнет открываться. Что я могу сделать в это время? Лучше всего в это время находиться в больнице?
На самом раннем этапе родов шейка матки открывается очень медленно. Врачи обычно просят женщин оставаться в это время дома, если нет проблем.
В это время могут быть полезны ходьба, дыхательные упражнения и принятие ванны или душа. Если схватки слишком болезненны, врач может дать вам лекарство, которое поможет вам расслабиться и уснуть, пока роды не начнутся.
Насколько полезны внутривенные лекарства во время родов? Какие лекарства помогают больше всего?
Внутривенные лекарства (также называемые внутривенными лекарствами) вводятся вам в вены. Если вы принимаете лекарства внутривенно, вы, вероятно, все равно будете ощущать некоторую боль во время схваток. Но многие женщины считают, что эти лекарства снимают боль и помогают им расслабиться между схватками. Ни одно лекарство не работает лучше других, и в каждой больнице или родильном доме используются разные лекарства.
Если вы принимаете лекарства внутривенно, вы можете почувствовать сонливость или легкое недомогание в желудке.Лекарства также могут вызвать у ребенка сонливость.
Как действует эпидуральная анестезия? Есть разные виды?
Эпидуральная анестезия — самый распространенный способ облегчить боль при родах. Они используются более чем у половины женщин во время родов. Если вам сделают эпидуральную анестезию, вам в поясницу введут иглу с тонкой пластиковой трубкой внутри. Трубку ставят рядом с перепонками, покрывающими спинной мозг. Затем игла удаляется. Лекарство от боли проходит через трубку и обезболивает нервы, вызывающие боль.У большинства женщин эпидуральная анестезия почти полностью снимает боль во время схваток, но примерно каждая 10-я женщина, получившая эпидуральную анестезию, все еще чувствует некоторую боль.
Типы и количество лекарств, используемых при эпидуральной анестезии, изменились за последние 10 лет. Эти изменения могут дать вам больший контроль над мышцами ног и возможность вытолкнуть ребенка наружу во время второго периода родов. Один из видов эпидуральной анестезии называется эпидуральной анестезией при ходьбе, потому что многие женщины, получившие ее, могут вставать с постели и ходить во время родов.
Как эпидуральное обезболивающее повлияет на мои роды? Есть ли риски или побочные эффекты?
Если у вас эпидуральная анестезия, вы будете подключены к аппарату, который будет контролировать сердцебиение вашего ребенка.Возможно, вы не сможете помочиться самостоятельно, поэтому врач может вставить катетер в мочевой пузырь. Большинству женщин с эпидуральной анестезией приходится оставаться в постели до рождения ребенка.
Врачи не уверены, что женщинам, использующим эпидуральную анестезию, с большей вероятностью потребуется кесарево сечение. Но эпидуральная анестезия может продлить ваши роды, особенно на втором этапе, когда вы выталкиваете ребенка из своего тела. Женщинам, использующим эпидуральную анестезию, с большей вероятностью понадобится вакуум-экстрактор или щипцы, надетые на голову ребенка, чтобы помочь вытащить ребенка из их тела.Эти действия повышают вероятность разрыва промежности во время родов. Использование эпидуральной анестезии может вызвать повышение температуры; тогда вашему ребенку могут потребоваться анализы крови и антибиотики.
Существуют ли другие лекарства, которые могут облегчить боль при родах?
В большинстве больниц для снятия боли используются препараты внутривенно или эпидуральная анестезия. Некоторые больницы также используют другие методы. Некоторые из них включают закись азота (также называемую веселящим газом) и различные виды инъекций, в некоторых из которых под кожу вводится стерильная вода. Поговорите со своим врачом, чтобы узнать больше об этих видах обезболивания.
Веб-сайты с информацией о боли при родах
Как мне решить, использовать ли доулу, лекарство или другие способы облегчения боли при родах?
Вы можете узнать больше, посещая классы по родам, читая книги и посещая веб-сайты. Вы можете решить использовать один или все из этих методов. Ваш выбор будет зависеть от желаемых родов и вашего собственного опыта в родах.
Массаж промежности при беременности | Американская ассоциация беременности
Массаж промежности во время беременности помогает предотвратить слезотечение во время родов
Когда дело доходит до массажа промежности, определенно применима эта старая поговорка: Унция профилактики стоит фунта лечения. Массаж промежности во время беременности включает мягкое ручное растяжение тканей, формирующих родовые пути. Польза этой древней практики была изучена исследователями, и в настоящее время имеются убедительные научные доказательства, указывающие на то, что при регулярном проведении в последние 3-4 недели беременности массаж промежности увеличивает ваши шансы на естественные роды без повреждения промежности, что снижает вероятность разрыва и эпизиотомии.
Разрывы промежности и хирургические порезы (эпизиотомии) требуют наложения швов, которые могут продлить время восстановления после родов и часто вызывают рубцы, боль и недержание мочи или кала, которые могут негативно повлиять на вашу жизнь после родов.Хорошая новость заключается в том, что посвящение всего 5 минут в день в течение последних нескольких недель беременности массажу промежности может предотвратить травму тканей промежности во время родов.
Важность подготовки промежности к родам
Промежность включает область задней части влагалища и вульвы, идет к анусу и прямой кишке, а также включает заднюю часть родового канала. Именно ткани промежности создают прочное тазовое дно, позволяют ходить прямо и предотвращают мочеиспускание каждый раз при кашле.Излишне говорить, что важно, чтобы эти ткани были неповрежденными и прочными, но они также должны быть достаточно гибкими, чтобы растягиваться во время родов, чтобы ребенок мог двигаться по родовым путям.
К сожалению, ткани промежности у многих женщин не обладают гибкостью и не могут растягиваться во время родов, что приводит к травме или разрыву промежности. Но, как и другие виды массажа или растяжки, массаж промежности в течение последних нескольких недель беременности может расслабить и растянуть ткани промежности.Этот нежный массаж сохраняет ткани промежности гибкими и эластичными и подготавливает их к естественному расслаблению и естественному расширению во время родов. Массаж промежности также позволяет практиковать дыхание через ощущение жжения при растяжении промежности, которое, по словам многих женщин, помогает им чувствовать себя более уверенно и расслабленно во время родов.
Инструкции и советы по массажу промежности
По мере приближения к 34-й неделе беременности поговорите со своей акушеркой или врачом о том, когда вам следует начать процедуру массажа промежности.Получив разрешение от врача, начните практиковать массаж промежности каждый день в течение 5 минут до родов. Вы можете сделать массаж промежности себе или попросить партнера сделать массаж. Регулярный массаж промежности идеален для повышения эластичности мышц промежности, но не расстраивайтесь, если вы пропустите день или два — просто начните свой распорядок на следующий день.
1. Перед началом массажа промежности вымойте руки и подстригите ногти.
2. Найдите удобное положение, которое позволит вам дотянуться до промежности, вытянув руки перед собой или за собой. Например, а) сидя на кровати с согнутыми коленями, б) приседая у стены для поддержки с помощью стопки книг или стула или без нее, и в) поднимая одну ногу, например, в душе или на полу. туалет. Не стесняйтесь использовать разные позы в разные дни или даже менять позы во время массажа, если вам становится некомфортно или вы устали.
3. Налейте примерно чайную ложку массажного геля на пальцы и нанесите его на промежность, следя за тем, чтобы большие пальцы рук были хорошо смазаны. Использование массажного геля служит двум важным целям: он делает массаж более комфортным, а также помогает увлажнять ткани промежности. Избегайте использования натуральных масел, таких как кокосовое или миндальное масло, поскольку эти продукты содержат окислительные, воспалительные химические вещества и связаны с увеличением вагинальных инфекций. Также избегайте использования водорастворимых лубрикантов, потому что большинство лубрикантов имеют высокую концентрацию солей / ионов, которая вызывает раздражение тканей влагалища. Вместо этого выберите массажный гель, специально разработанный для регулярного массажа промежности, такой как BabyIt Perineal Massage и Postpartum Comfort Gel от Fairhaven Health, одного из корпоративных спонсоров APA. Для наилучшего смягчения и растяжения убедитесь, что вы используете достаточно геля, чтобы ткани оставались влажными на протяжении всего массажа — необходимое количество и необходимость повторного нанесения будут разными для каждой женщины.
4. Массаж промежности можно выполнять одним или обоими большими пальцами, указательным или средним пальцами или двумя пальцами на каждой руке.Вставьте большие пальцы или пальцы примерно на дюйм внутрь влагалища (до первого сустава или чуть выше), упираясь ладонями во внутреннюю часть ноги.
5. Цель состоит в том, чтобы растянуть и массировать заднюю часть родового канала вниз по направлению к анальному отверстию, а затем раздвинуть из стороны в сторону, используя с течением времени все большее и большее давление. Слегка надавите большими пальцами вниз по направлению к анусу, а затем разведите их в стороны. Несколько раз во время массажа удерживайте это растянутое положение и сознательно расслабляйте мышцы в этой области.Продолжайте массировать вниз и в стороны, чтобы растянуть и расслабить эти ткани. Давление не должно вызывать болезненных ощущений, но в течение первых двух недель можно почувствовать легкое жжение или растяжение. Практика осознания и дыхания, когда вы чувствуете это давление, поможет вам чувствовать себя лучше, когда вы испытываете те же ощущения во время родов!
6. Продолжайте массаж до 5 минут. При необходимости повторно нанесите массажный гель.
7. Выполняя массаж промежности с партнером, сядьте лицом к партнеру, положив ноги на внешнюю сторону ног партнера.Ваш партнер может использовать ту же технику, описанную выше, но должен использовать указательные пальцы вместо больших пальцев.
P urchase BabyIt Perineal Massage and Postpartum Comfort Gel
Посетите веб-сайт Fairhaven Health, чтобы получить полные инструкции по массажу промежности
Всего 5 минут массажа промежности в день могут принести пользу на всю жизнь
Поначалу массаж промежности вызывает дискомфорт и даже боль. Но чем больше вы практикуетесь, тем легче и удобнее станет.Всего 5 минут в день в течение последних нескольких недель беременности помогут расслабить и растянуть ткани промежности, чтобы предотвратить травму или разрыв промежности во время родов, а также боль и дискомфорт в течение месяцев и лет после рождения ребенка.
Физиотерапия тазового дна — The Vagina Whisperer
Что вы хотите, чтобы я сделал массаж?!? «Массаж влагалища» может принести огромную пользу женщине, которая в этом нуждается. Промежность — это область между входом во влагалище и ягодицей.Возможно, вы слышали о массаже промежности в третьем триместре, чтобы смягчить ткани и подготовиться к вагинальным родам. Это также может помочь женщинам, у которых напряженные, напряженные мышцы тазового дна вызывают боль при сексе, неполное опорожнение мочевого пузыря, запор, вагинальную боль / зуд / жжение или боль при сидении.
Я впервые узнала о массаже промежности во время продолжения обучения, поскольку это касается его использования во время беременности для предотвращения слезотечения во время родов. Это также обсуждалось в послеродовом периоде использования для заживления и воздействия на рубцовую ткань.Есть некоторые исследования по этой теме. Доказательства в основном касаются уменьшения слезотечения во время первой беременности. Однако индивидуальные отзывы, которые я получил от клиентов, и изученные мной примеры из практики наводят меня на мысль, что это наиболее полезное упражнение для выполнения во время беременности и в послеродовой период , если оно вам подходит . Возможно, стоит подумать о том, чтобы сделать массаж промежности, если вы открыты для этого, при условии, что у вас нет никаких мер предосторожности, связанных с внутренней работой (сделайте собственное исследование и обсудите это с любыми поставщиками, с которыми вы работаете, прежде чем начать).
Как это помогает?
Мышцы тазового дна располагаются у основания таза и помогают поддерживать органы таза, удерживают мочу и фекалии до тех пор, пока вы не будете готовы опорожниться, и играют роль в сексуальной активности и родах. Однако эти мышцы похожи на любые другие мышцы вашего тела. Они могут стать короткими, тугими и спазматическими. Это может затруднить вагинальное проникновение, а иногда и сделать его невозможным. Боль также может возникать при более глубоком проникновении, при оргазме или даже после завершения полового акта.Эти мышцы необходимо удлинить и расслабить до нормального состояния покоя.
Физиотерапевт тазового дна может провести мануальную терапию, чтобы уменьшить напряжение и расслабить эти мышцы. «Массаж влагалища» или мануальная терапия использует подушечку пальца для давления на напряженную или гиперактивную мышцу для улучшения кровотока и расслабления. Это может быть особенно полезно для послеродовых женщин, тех, кто испытывает боль во время секса, или тех, у кого есть шрамы от кесарева сечения и разрывы промежности.
Для беременных
Для беременных мам нет отрицательных эффектов, и было показано, что массаж промежности во время родов снижает выраженность разрыва влагалища.Начните примерно с 34-35 недель и узнайте, как правильно надавливать во время родов, чтобы обеспечить расслабление мышц тазового дна. Избегайте задержки дыхания! Массаж промежности также можно выполнять после разрыва влагалища или эпизиотомии. Как только шрам заживет, аккуратно помассируйте область, чтобы смягчить рубцовую ткань. В послеродовом периоде старайтесь быть очень осторожными при надавливании, так как эти ткани все еще заживают.
Как мне это сделать?
Существует несколько различных способов проведения мануальной терапии для этих мышц тазового дна: с помощью устройства, называемого хрустальной палочкой, терапевт или партнер может выполнить это действие, или вагинальные расширители (они выглядят как тампоны разных размеров) также могут помочь повторно обучить влагалище. настенные мышцы для расслабления.
Я буду использовать циферблат в качестве примера того, как описать массаж промежности применительно к входу во влагалище:
Обычно инструкции выглядят примерно так:
-
Вставьте чистый палец во влагалище по направлению к 6:00 позиция.
-
Нажмите и удерживайте в течение 30-60 секунд (ваша цель — почувствовать растяжение, может быть, небольшое покалывание, но не боль более 3/10).
-
Осторожно переместите палец к 3:00, затем обратно к 6:00, затем к 9:00, сделав букву «U» и удерживая в этой области 30-60 секунд в нескольких разных местах.
-
Вы также можете ввести второй палец или больше и работать над расширением вагинального отверстия с 3: 00-6: 00 и 6: 00-9: 00 или 3: 00-9: 00.
-
Выполняйте упражнения в течение нескольких минут (~ 5 минут), даже 1 минута — отличное место для начала.
-
Выполнять ежедневно или через день.
* Полезный совет: это может ощущаться как жжение / покалывание, подобное тому, как если бы вы обхватили пальцами губы и разжали их.
Причины и способы лечения
Сообщение от нашего генерального директора Лейтон Макдональд
Нашим клиентам, семьям и опекунам,
В начале 2021 года количество новых случаев COVID-19 в Канаде продолжает вызывать беспокойство. Хотя появление вакцины COVID-19 в Канаде знаменует собой долгосрочное решение проблемы пандемии, мы должны продолжать предпринимать в краткосрочной перспективе многие шаги для сокращения передачи COVID-19. Команда CTG активно следит за ситуацией во всех сообществах, в которых мы присутствуем.Мы тесно сотрудничаем с департаментами общественного здравоохранения, правительством и другими организациями здравоохранения, чтобы управлять воздействием на наших клиентов, поставщиков медицинских услуг и систему здравоохранения. Нашим приоритетом номер один всегда будет безопасность и благополучие наших клиентов и членов команды CTG, каждый день и при каждом посещении сообщества, школы или клиники. Все поставщики КТГ очень хорошо осведомлены о COVID-19 и о том, как обезопасить всех. Члены нашей команды предпринимают несколько шагов для обеспечения вашей безопасности, а также безопасности члена команды CTG.
♦ Перед визитом:
→ Член группы CTG задаст вам серию проверочных вопросов за день до вашего визита и еще раз во время вашего визита или встречи.
→ Очень важно, чтобы вы ответили на все вопросы честно, поскольку это поможет нам обезопасить всех. Будьте уверены, что независимо от результатов скрининга наши поставщики медицинских услуг будут продолжать оказывать вам отличную медицинскую помощь, но им, возможно, потребуется принять дополнительные меры для вашей безопасности.
♦ Во время вашего визита
→ Ваш лечащий врач CTG будет носить как маску, так и защитную маску или очки.
→ Вас и любого опекуна или членов семьи, которые будут находиться в комнате с вами, просят надевать тканевую маску или маску для лица всякий раз, когда член группы CTG оказывает вам помощь.
→ Всех клиентов медперсонала и физиотерапевтов просят надевать маску при посещении клиники CTG.
→ Наши молодые клиенты также должны носить маску при получении медицинских или терапевтических услуг, будь то дома или в школе. Школы также требуют, чтобы ученики, учителя и сотрудники носили маски.
→ Если у вас нет маски, она вам будет предоставлена.
Ношение маски или маскировки для лица в общественных помещениях теперь является законом в большинстве провинций. CTG понимает, что дом — это не общественное место, как продуктовый магазин, однако, когда член команды CTG приходит для оказания помощи, присутствуют те же риски, как если бы вы тесно общались в общественной обстановке. Пожалуйста, продолжайте часто мыть руки и практикуйте социальное дистанцирование. В сочетании с описанными выше действиями эти действия значительно снижают риск для вас, ваших опекунов и близких, а также членов команды CTG.
Прибытие вакцин против COVID-19 в Канаду, безусловно, вселяет надежду в борьбу с этой пандемией. Однако нам предстоит пройти еще много километров, прежде чем мы победим это. Мы не можем ослабить бдительность. Работая вместе, мы можем и дальше безопасно предоставлять вам высококачественный уход. Мы считаем вас частью CTG One Team Made for Caring, и если мы продолжим заботиться о безопасности друг друга, мы справимся с этим вместе.
Если у вас есть какие-либо вопросы или вы хотите получить дополнительную информацию, обращайтесь к нам.Вы также можете найти актуальную информацию на сайтах www.ontario.ca/coronavirus или www.novascotia.ca/coronavirus
.С уважением,
Лейтон Макдональд
Президент и главный исполнительный директор
Closing the Gap Healthcare
