⚡ Одна из самых часто встречающихся проблем – это сильная боль ниже поясницы, которая отдает в ногу и бедро. Этот симптом чаще всего встречается в возрасте после 35 лет. Может быть особенно неприятным, когда вы двигаетесь, ходите и даже когда вы спите❗
Существует сильная связь между тем, что вы чувствуете в нижних конечностях, и тем, что происходит в поясничном отделе позвоночника, таза и бедрах. Боль исходящая из поясничного отдела позвоночника или таза, может вызывать онемение, слабость и покалывание в ногах.
Почему боль в спине отдает в ногу?
Не следует начинать самостоятельное лечение, не разобравшись в чем причины боли в пояснице. Ее могут вызывать поврежденный участок позвоночника, отек или опухоль, оказывающие давление на нервные окончания.
Болезненные ощущения бывают в области бедра, ягодицы, голени и даже стопы – это зависит от того, какое нервное окончание ущемляется.
К основным патологическим состояниям относятся:
- остеохондроз, при котором прогрессирует износ межпозвонкового диска;
- люмбоишиалгия, при которой боль возникает от перегрузки мышц поясничного отдела;
- спондилоартроз в области дугоотростчатых суставов позвоночника;
- ишиас, представляющий собой поражение седалищного нерва;
- люмбализация, характеризующаяся увеличением числа поясничных позвонков;
- сакрализация, при которой происходит сращение 5-го поясничного позвонка с крестцом.
Также проблема может возникнуть на фоне
Симптомы боли
Боль бывает острой, ноющей, тянущей или другого типа, усиливающаяся при определенных положениях тела или движениях.
На основании признаков можно предположить следующее:
1) Тянущая боль в пояснице справа отдает в ногу, в верхнюю часть и бедро.
2) Сильная боль в пояснице отдает в ноги и в заднюю часть стопы, иногда затрагивая всю заднюю часть ноги и пояснично-крестцовый отдел спины. Возникает на фоне спазмирования грушевидной мышцы в точке выхода седалищного нерва. При сильном сжатии седалищного нерва развивается воспаление ишиаса и возможно возникновение атрофии ягодичной мышцы с одной из сторон.
3) Резкая боль в пояснице слева отдает в ногу, острая боль, в пояснице отдающая на внешнюю часть бедра.
4) Боль в пояснице, отдающая в переднюю поверхность ног и бедра. Возникает на фоне воспаления бедренного нерва, межпозвонковых грыж, после перенесенных операций на нижней части живота, ограничение подвижности. Часто сопровождается потерей рефлексов коленного сустава, чувствительности, слабостью мышц, затруднение движения.
5) Боль в поясничном отделе отдает в ногу и колено. Возникает на фоне ортопедических нарушений бедренного сустава, онкологических заболеваний половых органов у женщин, заболеваний предстательной железы у мужчин, переломах тазовой кости, невралгии.
Как определить причину болей отдающих в ногу
Первый этап – необходимо посетить врача, если необходимо пройти диагностику и получить правильный диагноз, установить причину возникновения данного симптома и только потом приступать к лечению.
Большинство таких болей вызвано заболеваниями опорно-двигательного аппарата, особенно дегенеративными поражениями дисков позвоночника. Но не стоит забывать и о других не менее опасных заболеваниях и патологических процессов, которые вызывают этот симптом. Где бы не проявлялась боль, в пояснице, в спине, в ноге –
Методы лечения болей в спине
При лечение боли в пояснице, которая отдает в ногу, обязательно следует учитывать диагностические заключения обследований, которые сможет назначить и определить только врач, после полного сбора анамнеза: УЗИ, МРТ, КТ и других методов диагностики.
Для устранения боли применяется медикаментозное лечение. Лечебная физкультура и занятия на тренажерах помогают бороться с проблемами опорно-двигательного аппарата.
Обязательно после прохождения курса поддерживать физическую активность, придерживаться правильного образа жизни. Нужно контролировать массу тела и включить в рацион питания продукты необходимые, чтобы избежать патологических процессов в организме. Подробнее об этом расскажет лечащий врач.
Профилактика развития заболеваний позвоночника
Это наилучший способ предупредить и остановить развитие заболеваний позвоночника.
- физическая активность: физические упражнения в достаточном объеме, не менее 3 часов в неделю, что обеспечивает мышечную поддержку;
- правильное питание: сбалансированное питание с присутствием продуктов содержащих минералы и витамины (кальций, магний, витамин D, витамины группы В и др.), если ваше питание не содержит достаточного уровня витаминов, применяете витаминные комплексы;
- курение: попробуйте побороть вредную привычку, так как курение приводит к потери костной ткани;
- алкоголь: чрезмерное употребление алкоголя влияет на усвоение организмом кальция, недостаточное количество кальция влияет на развитие остеопороза;
- контроль веса тела: следите за своим весом, избавляйте свой позвоночник и ноги от ношения тяжестей в виде своего веса;
- прием хондропротекторов: защита межпозвоночных дисков от разрушения хрящевой ткани (назначаются только врачом).
И наверное самое главное, обязательно доводите любое лечение травм, заболеваний до конца, следуйте предписаниям и рекомендациям врачей и будьте здоровы!
Когда боль в пояснице отдает в ногу, это может означать наличие патологического процесса различной этиологии. Чтобы выяснить, почему возникло это неприятное ощущение и как от него избавиться, больному приходиться провериться у нескольких врачей: терапевта, невролога, ортопеда и других специалистов.
В большинстве случаев причиной сильной боли в пояснице, отдающей в левую или правую ногу, является малоактивный образ жизни, сидячая работа и наличие вредных привычек. Такая симптоматика встречается у людей после 35–40 лет, работающих таксистами, программистами, бухгалтерами или офисными работниками. В сидячем положении мышцы внизу спины пребывают слишком долго в напряженности, из-за чего большая нагрузка приходится на позвоночник.
Причины
Существует несколько причин, почему болит низ спины и отдает в ноги. В некоторых случаях болевой синдром становится настолько сильным, что человек начинает прихрамывать. В такой ситуации больному необходимо обратиться к врачу для выяснения этиологического фактора.
К основным причинам, почему боль в спине отдает в ногу, относят следующие факторы:
- остеохондроз;
- грыжа межпозвоночных дисков;
- искривление позвоночного столба;
- наличие гинекологических болезней;
- воспаление или патологии внутренних органов;
- врожденные патологии спины;
- нестабильность позвонков.
Человек может быть генетически предрасположен к дегенеративным заболеваниям позвоночника или иметь врожденные дефекты. В таких случаях лечение сводится к купированию болевого синдрома и постоянным гимнастическим процедурам, которые помогут снизить к минимуму дискомфорт от врожденных аномалий.
Остеохондроз
Остеохондроз является диффузно-дегенеративным заболеванием позвоночного столба, которое возникает вследствие малоподвижного образа жизни и нарушенного обмена веществ в позвоночнике. Это приводит к сокращению расстояния между позвонками, ограничению в нормальной подвижности позвоночника и появлению патологий спины (межпозвоночные грыжи, разрыв фиброзного кольца или выпячивание стенок межпозвоночного диска).
Основными причинами остеохондроза считаются такие состояния организма, как:
- сидячий образ жизни и низкая физическая активность;
- поднятие больших весов и чрезмерные нагрузки на организм;
- травмирование мягких и костных тканей;
- ожирение;
- генетическая предрасположенность к дегенеративным болезням;
- пожилой возраст.
Данная патология может наблюдаться на различных отделах позвоночника: шейном, грудном, поясничном. При этом патологический процесс сопровождается такими симптомами, как ноющие и тянущие боли в области спины. У человека могут неметь ноги и другие конечности. Это говорит о тяжелом течении болезни, когда поражаются нервные корешки.

При остеохондрозе специалисты часто наблюдают защемление нервных корешков. Этот патологический процесс можно определить по сильному болевому синдрому и с помощью инструментальных методов анализа
Межпозвоночная грыжа
Причины возникновения межпозвоночной грыжи у людей такие же, как и при остеохондрозе. Малоподвижный образ жизни, наличие пагубных привычек, стрессы, ожирение и подъем больших весов – все это негативно влияет на организм и вызывает такие патологии, как грыжа межпозвоночных дисков.
Данное воспалительно-дегенеративное заболевание характеризуется деформацией межпозвоночного диска и разрывом фиброзного кольца, из-за чего ядро выходит за пределы позвонка. Это явление вызывает острую боль сзади спины, при которой могут отниматься ноги. Как правило, грыжа межпозвоночного диска возникает в пояснично-крестцовом отделе позвоночника, поэтому болезненность часто наблюдается в ягодичной и бедренной мышце.
Читайте также:
Смещение позвонков
Когда болит поясница и тянет ноги, это может говорить о наличии серьезных нарушений со стороны позвонков. В частности, рассматривают нестабильность позвонков и их смещение. Данный процесс вызывает жгучую боль и онемение, которые со временем только усугубляются.
Причиной нестабильности могут быть такие факторы:
- травмы и поражение костной ткани вследствие подъема больших весов;
- наличие других диффузно-дегенеративных патологий;
- изменение структурных образований, которые происходят с возрастом;
- наличие воспалительного процесса в межпозвоночных дисках;
- слаборазвита мускулатура тела.
Под нестабильностью позвонков подразумевают чрезмерную подвижность позвонков относительно друг друга. При этом они могут раздражать нервные окончания, вызывая при этом высокую болезненность. Когда у больного возникают прострелы в правую ногу или отдает в ягодицу, то это может быть характерным симптомом нестабильности позвоночника. Человек также ощущает скованность в движениях и поворотах головой.
Сколиоз
Сколиоз – патологическое искривление позвоночника в правую или левую сторону, вследствие врожденной патологии или приобретённых факторов: последствий травм и повреждений, наличие дегенеративных болезней, неправильная осанка и болезни внутренних органов. Патология может быть различных степеней тяжести. Выделяют следующие классификации:
- 1 степень – угол изгиба позвоночника не превышает 10°;
- 2 степень – отклонение не превышает 30°;
- 3 степень – угол изгиба до 60°;
- 4 степень – угол наклона свыше 60°.
При сколиозе последней степени у человека болит спина и ноги, а визуально отчетливо просматривается деформация позвоночного столба. В таких случаях может потребоваться оперативное вмешательство хирурга, так как консервативные методы лечения не окажут необходимого эффекта.

Для предотвращения сколиоза человек должен в первую очередь следить за своей осанкой и избегать неравномерных нагрузок. При этом не должно наблюдаться длительного нахождения в согнутом положении, так как со временем позвоночник начнет искривляться
Диагностика
Так как существует множество причин, почему болит поясница и ноги, то необходимо обратиться за помощью к квалифицированному специалисту, который проведет предварительный анализ. А в случае необходимости назначить инструментальные методы диагностики. После обращения к терапевту, пациента начинают обследовать с помощью пальпации и сбора анамнеза.
Пальпационный метод представляет собой выявления болезненных точек и локализации воспалительного процесса. При этом врач внимательно осматривает проблемный участок и определяет направление, в котором необходимо следовать. Это могут быть неврологические патологии, так и заболевания травматического характера. Терапевт точно определяет этиологический фактор и указывает дальнейшее направление.
Когда пациент попадает к конкретному специалисту, тот знакомиться с анамнезом (данными про состояние здоровья пациента) и назначается один из видов инструментальной диагностики.
Это могут быть:
- Компьютерная томография – высокоинформативный метод диагностики, который берет за основу рентгеновское излучение.
- Магнитно-резонансная томография – результативная методика получения трехмерного изображения костных и мягких структур тела с помощью электромагнитного излучения.
- Ультразвуковое исследование брюшной полости – с помощью специального датчика и ультразвуковых волн медицинский работник исследует внутренние органы брюшной полости. Диагностика проводиться через переднюю брюшную стенку.
- Электромиография – метод диагностики, который позволяет определить функциональное состояние нерва или мышцы. Исследование проходит с помощью электромиографа, который фиксирует электрические активности мышечной ткани.
Помимо данных методик, врачи назначают лабораторные методы анализа. Одним из наиболее популярных является общий анализ крови. Именно он показывается количество тромбоцитов, лейкоцитов и гемоглобина в крови. Также пользуется популярностью посев спинномозговой жидкости для определения наличия различных микроорганизмов.
Лечение
После полной диагностики организма врач назначает лечение, которое включает в себя прием медикаментов, соблюдение правильного питания и гимнастических упражнений. Данный комплекс позволит быстрее ликвидировать неприятные симптомы и убрать основную причину болезненности. Среди медикаментозной терапии выделяют применение мазей или гелей для наружного использования и нестероидных противовоспалительных средств в виде таблеток, капсул или растворов для инъекций.
Это могут быть следующие препараты:
- Ибупрофен. Средство относится к группе НПВС, поэтому оно действует непосредственно на очаг воспаления. Ибупрофен имеет множество аналогов, поэтому его цена зависит от производителя и дополнительных компонентов.
- Диклофенак – эффективное средство, которое применяется при суставной и мышечной боли. Препарат выпускает в виде капсул, таблеток, растворов для инъекций и мази, поэтому каждый пациент может подобрать удобную для него лекарственную форму.
- Кетопрофен – противовоспалительное средство, которое применяется при патологиях дегенеративно-воспалительного характера. Чаще всего пациентам выписывают раствор для инъекционного введения, так как он начинает действовать быстрее и производит сильный обезболивающий эффект.
Сбалансированное питание подходит тем пациентам, у которых болезненность была вызвана воспалением внутренних органов. Она поможет снизить нагрузку на желудок и дать организму необходимые минералы и микроэлементы.

Препарат Дона выпускается в нескольких лекарственных формах: ампулах для инъекционного введения, таблетках и порошке для приготовления раствора. Основное действующее вещество – глюкозамин
Профилактика
Боли в бедрах, ягодицах и пояснице можно предотвратить, если соблюдать определенные меры профилактики. Профилактика поможет поддерживать здоровый образ жизни и нормальный тонус мышц. Для этого достаточно следовать двум рекомендациям:
- Регулярно заниматься физическими упражнениями. Это могут быть занятия плаванием, йогой, бегом или достаточно продуктивной зарядкой. Необходимо с осторожностью выбирать активные виды спорта, так как боль может усугубиться при продуктивном беге или прыжках.
- Прием хондропротекторов – препараты на основе глюкозамина и хондроитинсульфата, которые стимулируют процесс регенерации суставов и хрящей, предотвращают разрушение костной ткани и оказывают противовоспалительное действие.
К наиболее распространенным хондропротекторам можно отнести такие лекарственные средства, как Артрон Комплекс, Терафлекс, Дона, Структум и другие.
Содержание статьи:
Болевые ощущения в спине неприятны сами по себе. Если же они отдают в ногу, мешая нормальной ходьбе, в глазах пациента ситуация приобретает пугающий размах. Не стоит тратить силы на панику. Лучше сразу обратиться за медицинской помощью, чтобы уточнить причину боли и получить рекомендации по устранению неприятного симптома. Речь может идти о развитии серьезного заболевания, решившего заявить о себе столь необычным симптомом. Успешно справиться с ним поможет только ранняя диагностика.
Основные причины боли, отдающей в ногу
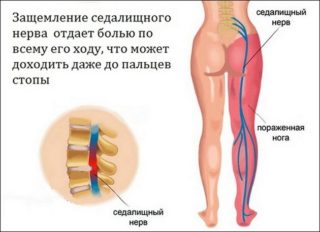
Воспаление седалищного нерва связано с переохлаждением или ущемлением нерва при выходе из позвоночника
Подавляющее большинство случаев боли в спине, отдающей в ногу, связано с защемлением нервных окончаний из-за травмы или патологии позвоночника. На медицинском языке это явление получило название радикулопатии. Распространение нервных волокон по телу вызывает эффект «отражения» болезненных ощущений от источника, поэтому дискомфорт может ощущаться совсем не там, где локализована основная проблема. Очень часто боли в спине в области позвоночника могут иррадиировать в ягодицы, тазобедренный сустав, в область живота, в одну или обе ноги, где раньше не отмечалось никаких патологий. Такое распространение боли вызвано состоянием компрессии нервных корешков, которые в зажатом состоянии передают неверные сигналы, способствуя распространению неприятных ощущений по всему телу.
В качестве факторов, способствующих появлению и распространению боли в спине, выступают:
- остеохондроз различных отделов позвоночника, связанный с разрастанием хрящевой ткани и защемлением нервных волокон;
- межпозвоночная грыжа;
- протрузия поясничного отдела;
- смещение позвонков относительно оси позвоночного столба;
- сколиоз, при котором искривление позвоночника вызывает растягивание позвонков мышцами в разные стороны;
- защемление седалищного нерва;
- воспаление нервных окончаний;
- поражение органов мочеполовой системы.
Все перечисленные патологии так или иначе связаны с появлением сильных болей в спине, «захватывающих» одну или обе ноги. Усилению неприятных ощущений могут дополнительно способствовать гиповитаминоз, заболевания костной ткани, беременность, интенсивные физические нагрузки, стрессовые состояния или избыточная масса тела. В отдельную категорию выделяют боли из-за длительного неправильного положения тела, нехватки сна или гиподинамии. При этом устранение внешних факторов лишь частично снимает болевой синдром или даже не оказывает на него существенного влияния. Справиться с неприятными ощущениями можно только по мере лечения основного заболевания.
С высокой точностью установить причину боли и назначить эффективное лечение позволяет комплексная диагностика позвоночного столба и внутренних органов. Самолечение, игнорирование проблемы или желание справиться с ней народными методами очень опасно. Без должного лечения патологии позвоночника приводят к разрушению костной ткани, деформации позвонков, повреждению нервов и сосудов с высоким риском частичного или полного паралича.
Виды болезненных ощущений в спине с иррадиацией в ногу
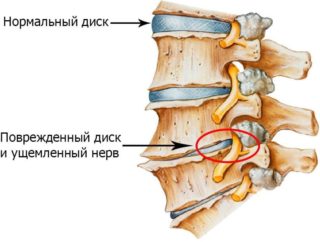
Уменьшение высоты межпозвоночного диска способствует частым приступам боли в спине и ногах
Специалисты различают несколько типов болезненных ощущений в зависимости от основного заболевания позвоночного столба.
- Деформирующие заболевания, связанные с нарушением естественного строения позвоночника и его основных фрагментов. Это явление вызывает смещение мышц и внутренних органов, что становится причиной дискомфортных ощущений. Деформация позвоночника приводит к искривлению всего тела, что дает неравномерную нагрузку на ноги. В результате нога, на которую приходится большая часть массы тела, начинает страдать от разрушения суставов и перегрузки кровеносных сосудов. Если искривление позвоночника диагностировано на ранних этапах, справиться с проблемой удается с помощью лечебной физкультуры и медикаментозного курса лечения.
- Дегенеративные заболевания становятся следствием смещения позвонков и изменения высоты межпозвонковых дисков. Последующее защемление нервных окончаний вызывает сильную боль. В числе дегенеративных заболеваний — артроз, остеохондроз и т.д., справиться с которыми на ранних стадиях можно консервативными терапевтическими методами.
- Артрит и прочие воспалительные заболевания тканей костной системы позвоночника вызывают отраженные боли. При отсутствии лечения воспалительный процесс может стать причиной сепсиса и некроза тканей.
Любое заболевание, связанное с позвоночником, исключает попытки самостоятельно «размяться» и справиться с болью. Горячие и холодные ванны, непрофессиональный массаж, интенсивная физическая нагрузка могут причинить огромный вред и ухудшить состояние пациента. Для временного устранения неприятных ощущений при резком обострении можно принять соответствующие расслабляющие препараты и придать телу горизонтальное положение. Но эта мера не исключает необходимости обратиться к врачу за профессиональной помощью.
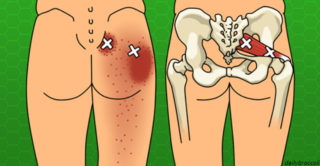
Отдающая в бедро боль может быть признаком межпозвоночной грыжи — нужна МРТ
Если у пациента болит спина и отдает в правую ногу, специалисту важно уточнить, в какой именно части ноги ощущается максимальный дискомфорт. Точка боли может указать на основную причину заболевания:
- Боль в спине с иррадиацией в бедро может быть симптомом межпозвоночной грыжи. Течение заболевания осложняет опухолевый процесс в области спинного мозга, бурсит или васкулит.
- Если боль в спине отдает в левую ногу в область колена, можно говорить об ортопедических проблемах в области бедренной суставной ткани или злокачественных опухолях в органах половой системы. Нередко такие болевые ощущения становятся следствием перелома костей таза, где из-за онемения тканей боль отражается в коленном суставе.
- Боль в спине, отдающая в заднюю поверхность ноги, указывает на воспаление седалищного нерва или иное поражение грушевидной мышечной ткани. Иногда дискомфортные ощущения сопровождаются чувством атрофии в области ягодиц.
- Боли в спине и в боковой части ног говорят о развитии межпозвоночной грыжи. Если болевые ощущения носят характер жжения, стоит подозревать у пациента тоннельный синдром.
Если немедленное обращение к врачу невозможно, при усилении боли следует принять теплую ванну и обезболивающие препараты. В помещении, где находится больной, не должно быть сквозняков, чтобы переохлаждение не ухудшило его состояние.
Вероятные осложнения
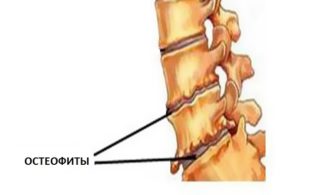
Острые наросты — остеофиты — способствуют ограничению подвижности в позвоночнике
Если пациент игнорирует болевые ощущения в спине или решается на применение сомнительных рекомендаций знакомых, возникает риск развития следующих патологий:
- грыжевые образования;
- сбои в работе внутренних органов;
- паралич нижних конечностей;
- спондилез;
- хромота;
- остеофитоз;
- нарушения функционирования костного мозга.
Справиться с перечисленными состояниями крайне сложно, в некоторых случаях – невозможно. Это еще раз указывает на важность своевременного получения квалифицированной медицинской помощи, даже если боли в спине и в ногах ощущаются периодически и с небольшой интенсивностью.
Диагностика и лечение болей в спине
Для прохождения диагностических мероприятий следует записаться на прием к терапевту, неврологу или ортопеду. Тщательно изучив характер жалоб и проведя первичный осмотр, специалист может выдать направления на следующие процедуры:
- рентгенография;
- анализы крови и мочи;
- компьютерная или магнитно-резонансная томография;
- ультразвуковое исследование внутренних органов;
- электромиография.
При сильных болях выполняют блокаду обезболивающими препаратами
В большинстве случаев специалисты не ограничиваются только одним методом исследования, т.к. существует вероятность ошибки или недостаточной информативности результата. Комплексная диагностика дает полную картину заболевания и позволяет с высокой точностью установить причину и возможную локализацию источника боли. На основании результатов пройденных исследований врачу будет несложно составить лечебный курс, наиболее эффективный с учетом установленного заболевания и состояния пациента.
Акцент на медикаментозные средства в общем лечебном процессе позволяет:
- устранить боль;
- снять мышечное напряжение;
- остановить развитие воспалительного процесса;
- восстановить утраченную ткань межпозвонковых дисков;
- нормализовать кровообращение;
- улучшить общее состояние пациента;
- вернуть позвоночнику подвижность, чтобы его движения не сопровождались болью.
В перечень дополнительных лечебных мероприятий входят физиотерапия, иглоукалывание, лечебная гимнастика, массаж, средства мануальной терапии и т.д. Их назначают с учетом возраста, состояния больного, характера боли, имеющихся основных заболеваний и прочих факторов. Каждый курс строго индивидуален. Пациенту важно соблюдать принцип нормирования нагрузок, не допуская излишнего воздействия на организм лечебными средствами для исключения привыкания.
Профилактика болей в спине
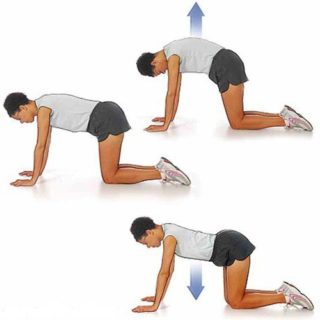
Для профилактики болей и разрушения костной ткани выполняют посильный комплекс ЛФК
Снизить вероятность осложнений и добиться стабилизации состояния пациента помогают следующие рекомендации:
- увеличить в рационе количество блюд, богатых кальцием;
- увеличить продолжительность ночного сна до 8 часов;
- раз в 6 месяцев пропивать витаминный курс;
- чаще находиться на свежем воздухе;
- заниматься спортом, выбрав оптимальную физическую нагрузку в зависимости от подготовки организма;
- отказаться от всех вредных привычек;
- избегать физического и умственного переутомления, стрессовых ситуаций.
Для получения дополнительных рекомендаций следует обратиться к лечащему врачу. Он проконтролирует текущее состояние организма и внесет нужные корректировки в лечебный курс.
Содержание статьи:
Боли в поясничном отделе – одна из самых распространенных причин обращения к врачу. Если боль в пояснице отдает в левую ногу, есть риск развития осложнений.
В этой статье рассмотрены основные причины такой боли и указаны важнейшие профилактические меры.
Локализация болей в пояснице и левой ноге
Боль – это сигнал организма о том, что в нем происходят патологические процессы, справиться с которыми без вмешательства специалиста иммунная система не в состоянии.
Описание даже кратковременных болевых ощущений может дать врачу достаточно информации о причинах недуга. Одним из важнейших аспектов опроса пациента является локализация боли: определение места возникновения первичных болевых ощущений и выявление вторичных – отдающих в какую-либо часть тела.
Зачастую человек принимает за источник именно отдающую боль: так, боль в пояснице, отдающая в левую ногу, иногда воспринимается как боль в ноге.
Характер боли
В процессе опрашивания пациента важными оказываются сведения и о характере, и о продолжительности боли. Основной критерий, по которому врач определяет дальнейшую стратегию лечения или назначает дополнительную диагностику – это характер боли.
Наиболее часто проблемы в поясничном отделе сопровождаются режущими болями. В этом случае неприятные ощущения возникают быстро: например, при защемлении. Не редки также описания стреляющей и отдающей болей. Опоясывающие встречаются реже.
Ниже приведены основные виды боли в пояснице, при которых неприятные ощущения могут распространяться и на ноги:
- Корешковая. Возникает при поражении корешка спинномозгового нерва, проходящего внутри позвоночника. Такую боль чаще называют отдающей, т. к. она имеет свойство переноситься на органы и конечности, не участвующие в процессе поражения корешка. Часто корешковая боль отражается в шейном отделе, области сердца и в желудке.
- Острая. Появляется мгновенно, резко, сразу становится сильной и не ослабляется со временем. При травмах или после долгого нахождения в неудобной, неестественной позе кратковременна, в случае запущенного патологического процесса не прекращается без экстренного медицинского вмешательства.
- Тянущая. Возникает постепенно, интенсивность увеличивается со временем. Описывается как волнообразные болевые ощущения, мигрирующие вниз от источника и возвращающиеся обратно. Носят затяжной характер, могут пропадать, но, как правило, появляются вновь.
Определив характер и локализацию боли, врач начинает строить предположения относительно источника недуга и определяется с дополнительной диагностикой.
Причины болей
В большинстве случаев боль в пояснице и левой ноге обусловлена травмами или заболеваниями позвоночного отдела. Одним из самых распространенных симптомов при этом являются мышечные спазмы, которые толкуются заболевшим как кратковременная реакция на малоподвижный образ жизни или неудобную позу для сна.
Зачастую именно такие причины и являются источником болевых ощущений. Однако есть и более серьезные факторы, к которым относятся инфекции, воспалительные процессы, раковые заболевания.
Эти причины несут за собой негативные последствия. Чтобы их избежать, при первом появлении боли в пояснице следует срочно обратиться к врачу.
Перечислим основные причины боли в пояснице, отдающей в левую ногу:
- Переохлаждение. Резкие температурные перепады могут спровоцировать появление миозита – воспаления мышечной ткани в поясничном отделе. К основным симптомам переохлаждения относятся тянущая боль, которая не проходит со временем, уплотнение участков мышц, усиление болевых ощущений при пальпации. Зачастую боль мигрирует и отдается в ноге и ягодице с пораженной стороны. Иногда миозит влечет за собой повышение температуры тела, покраснение и зуд в области поясницы.
- Протрузия межпозвоночных дисков. Один из вариантов грыжи межпозвоночного диска, при котором диск выбухает в позвоночный канал. Размеры протрузии колеблются от 1 до 3 мм. Основными предпосылками появления грыжи являются неправильная осанка, слабый мышечный скелет, ожирение, травмы позвоночного столба, высокие нагрузки на спинной отдел, в том числе занятия спортом, и перенесенные инфекционные заболевания. К симптомам протрузии можно отнести слабость, скованность движений, похолодание в ногах, распространение болевых ощущений на конечности.
- Заболевания седалищного нерва. Самым распространенным из спектра заболеваний является ишиас – защемление нерва, которое сопровождается острой болью и ограничением подвижности тела. Нередко отмечается стреляющая боль, направленная в область задней поверхности бедра или голени. Причинами возникновения защемления являются систематическое переохлаждение, подъем тяжестей с переносом веса на спину, резкие неестественные движения в пояснице.
- Остеохондроз. Это заболевание хрящевых поверхностей костей опорно-двигательного аппарата, которое нередко поражает позвоночный столб. Появляется вследствие постоянных резких поворотов, сгибаний и разгибаний туловища, занятий спортом без обязательной страховки, неправильной техники поднятия тяжестей и неправильной позы для сна и отдыха. Остеохондроз вызывает ноющую боль в пояснице, которая отдает в ноги, онемение конечностей и увеличение болевых ощущений при тряске и резких движениях тела.
- Нейропатия. Это заболевание возникает в связи с дисфункцией седалищного нерва. К причинам нейропатии относят травмы нерва, окружающих его тканей и последующее сдавливание нерва поврежденными мышцами, а также дегенеративные болезни нервной системы. При нейропатии наблюдается потеря чувствительности стопы и нарушение движения пальцев на ногах. В запущенных случаях формируются трофические язвы.
- Позвоночная грыжа. В отличие от протрузии, имеет размер от 3 до 15 мм. Симптоматика грыжи включает в себя постоянную боль в пояснице, скачки артериального давления, слабость, боли в сердечном отделе, головокружение и головную боль, онемение в одной из ног, потеря чувствительности половых органов. В запущенных случаях грыжа позвоночника провоцирует паралич, парез, нарушение работы внутренних органов.
- Остеопороз. Заключается в снижении прочности костей. Костный материал становится более пористым и ломким. Причины болезни могут быть первичными – наследственность, нарушение работы яичников у женщин, преклонный возраст, – и вторичными: сахарный диабет, болезни почек, крови, щитовидной железы, онкология. При остеопорозе наблюдаются сильные боли, которые распространяются в ногу, руку, область живота и грудной отдел. Также возможны переломы и деформация костей и суставов.
- Люмбоишиалгия. Это ноющая и нарастающая боль в поясничном отделе, отдающая в одну или обе ноги. К этому заболеванию предрасположены люди старше 30 лет, подверженные частым стрессам и депрессии. Неправильная осанка, тяжелый физический труд также становятся причиной люмбоишиалгии. В целом данное заболевание является следствием позвоночной грыжи. Симптоматика заключается в сильной мигрирующей боли, ограниченности подвижности поясничного отдела, невозможности наступить на ногу, изменении температуры и цвета кожных покровов ног.
- Онкология. Иногда причиной того, что болит поясница и отдает в левую ногу, является рак. В этом случае боль вызывают метастазы, находящиеся в кости, множественные миеломы, т. е. опухоли, и первичные опухоли позвоночника – новообразования, изначально появившиеся в позвоночном столбе. Отличительной чертой боли, вызванной онкологической причиной, является постоянный характер и проявление преимущественно в ночное время. Повышение температуры до 37-37,5 оС, похудание и снижение роста больного тоже может быть признаком развития онкологии.
Боль в пояснице может быть вызвана большим количеством заболеваний. Чтобы минимизировать риски, следует заниматься профилактическими мерами.
Профилактика болей в пояснице, отдающих в левую ногу
Сильные болевые ощущения вмешиваются в повседневную жизнь: препятствуют совершению ежедневной двигательной активности, ограничивают возможности профессиональной деятельности, вызывают ухудшение настроения и стрессы.
Чтобы избежать негативных последствий, следует придерживаться простых профилактических мер:
- Ввести в ежедневный распорядок дня утреннюю зарядку, упражнения на растяжку, функциональный тренинг.
- Заняться рационом питания: есть 3-5 раз в день через равные промежутки времени, потреблять достаточное количество белков, жиров и углеводов, растительной клетчатки, витаминов. Исключить из рациона алкоголь, копчености и консервированные продукты.
- Не допускать обезвоживания: потреблять 1,5-2 литра жидкости в сутки.
- Проходить курсы классического, баночного или разогревающего массажа.
- Следить за осанкой и положением тела как в рабочее время, так и во время отдыха.
Здоровье человека состоит из множества мелочей. Если ежедневно соблюдать простые рекомендации, можно никогда не столкнуться с болью в пояснице.
Боли в пояснице, отдающие в ногу — Неврология
Добрый день. Судя по вашему описанию — у вас люмбоишалгия, это рефлекторный синдром поясничного остеохондроза. Основная причина боли — местное напряжение мышц поясничного отдела позвоночника. В сочетании с отсутствием травматических изменений на рентгенографии, вероятно, ничего опасного нет. Однако, окончательное решение можно принять только при личном осмотре с результатами рентгенографии. Трудно поверить, что доктор не назначил вам обезболивающих, но принцип презумпции невиновности требует сделать это. Поскольку препараты безрецептурные, могу не «юлить» и написать их набор. Ибупрофен 200-400мг по 1 таблетке до 3-х раз в день Напроксен (Налгезин) 250-500мг по 1 таблетке до 3-х раз в день Парацетамол 500мг по 1 таблетке до 3-х раз в день Дополнительный приём миорелаксантов (Мидокалма 50-150мг х 3 раза в день или Сирдалуда 2-4мг х 2 раза в день) увеличивает эффективность лечения, но может вызвать общую слабость, сонливость, заторможенность, снижение артериального давления (однако, в подавляющем большинстве случаев, переносится хорошо). Длительность курса не более 2-х недель при непрерывном приёме. При сохранении боли необходимо обратиться к неврологу повторно, возможно, придётся выполнить МРТ. Показаниями к проведению исследования является сохранение боли более 6-ти недель, развитие онемения отдельных участков ноги, слабости мышц (чаще сгибания или разгибания стопы), нарушение ходьбы, нарушение дефекации и мочеиспускания (последние 3 пункта требуют экстренного исследования с последующим обращением к нейрохирургу. Дело в том, что рентгенография даёт только косвенные указания на наличие грыжи диска и другие патологические изменения мягких тканей позвоночного столба. Исключить эту патологию по данным рентгена нельзя. По вашему набору жалоб и нарушений, наличие патологии, которая потребует хирургического лечения, маловероятно. Рекомендации по режиму включают в себя сохранение активности, упражнения для укрепления мышц спины, не вызывающие усиления боли. Я тоже за аппликаторы, кроме Кузнецова, есть ещё и аппликатор Ляпко. По ссылкам упражнения и рекомендации по режиму: https://db.tt/rTEck5xK, https://db.tt/O3UePVdnРадиационная боль — это боль, которая распространяется от одной части тела к другой. Это начинается в одном месте, а затем распространяется по большей площади.
Например, если у вас грыжа межпозвоночного диска, у вас могут быть боли в пояснице. Эта боль может распространяться по седалищному нерву, который проходит по вашей ноге. В свою очередь, у вас также будут боли в ногах из-за грыжи межпозвонкового диска.
Радиационная боль может иметь много причин и, в некоторых случаях, может указывать на серьезное основное состояние.Читайте дальше для потенциальных причин, наряду с признаками, вы должны обратиться к врачу.
Когда часть тела повреждена или больна, окружающие нервы посылают сигналы в спинной мозг. Эти сигналы распространяются на мозг, который распознает боль в поврежденной области.
Однако все нервы в организме связаны. Это означает, что болевые сигналы могут распространяться или излучаться по всему телу.
Боль может двигаться по нервному пути, вызывая дискомфорт в других областях вашего тела, которые питаются этим нервом.Результат — лучевая боль.
Лучевая боль — это не то же самое, что указанная боль. С излучающей болью боль перемещается из одной части тела в другую. Боль буквально движется по всему телу.
При указанной боли источник боли не двигается и не увеличивается. Боль просто чувствуется в областях, отличных от источника.
Пример — боль в челюсти во время сердечного приступа. Сердечный приступ не затрагивает челюсть, но там можно почувствовать боль.
Боль может распространяться во многие части тела.Боль может приходить и уходить, в зависимости от причины.
Если вы испытываете лучевую боль, обратите внимание на то, как она распространяется. Это может помочь вашему врачу выяснить, что происходит и что вызывает боль.
Ниже приведены некоторые из наиболее распространенных причин лучевой боли в области тела.
Боль, которая распространяется вниз по любой ноге, может быть вызвана:
Ишиас
Седалищный нерв проходит от вашего нижнего (поясничного) позвоночника и через зад, а затем разветвляется вниз по каждой ноге.Ишиас, или поясничная радикулопатия, является болью вдоль этого нерва.
Ишиас вызывает лучевую боль вниз по одной ноге. Вы также можете чувствовать:
- боль, которая усиливается при движении
- жжение в ногах
- онемение или слабость в ногах или ступнях
- болезненное покалывание в пальцах ног или ступней
- боль в ногах
ишиас может быть вызвано рядом различных состояний, которые затрагивают ваш позвоночник и нервы в спине, таких как условия, описанные ниже.
Это также может быть вызвано травмой, например, падением или ударом в спину, а также продолжительными периодами сидения.
Грыжа поясничного отдела позвоночника
Грыжа межпозвонкового диска, также известного как проскальзывающий диск, вызвана разрывом или разрывом диска между позвонками. Спинной диск имеет мягкий желеобразный центр и жесткую резиновую поверхность. Если внутренняя часть выталкивает наружу через разрыв, это может оказать давление на окружающие нервы.
Если это происходит в поясничном отделе позвоночника, его называют поясничным грыжей межпозвонкового диска.Это частая причина ишиаса.
Грыжа межпозвоночного диска может сдавливать седалищный нерв, вызывая боль, которая распространяется вниз по вашей ноге и в ступню. Другие симптомы включают в себя:
- — острая, жгучая боль в заднице, бедре и голени, которая может распространиться на часть вашей ноги.
- онемение или покалывание.
- мышечная слабость. мышца оказывает давление на седалищный нерв. Это вызывает боль в заднице, которая движется вниз по вашей ноге.
У вас также может быть:
- покалывание и онемение, которое распространяется по задней части вашей ноги
- , тяжелое время, когда вам удобно сидеть,
- боль, которая усиливается, чем дольше вы сидите,
- боль в ягодицах, которая усиливается во время повседневной деятельности.
Стеноз позвоночника
Стеноз позвоночника — это состояние, которое включает сужение позвоночника. Если позвоночник слишком сильно сужается, это может оказать давление на нервы в спине и вызвать боль.
Обычно это происходит в поясничном отделе позвоночника, но это может произойти где угодно в вашей спине.
Симптомы стеноза позвоночника включают в себя лучевую боль в ногах, а также:
- боль в пояснице, особенно при стоянии или ходьбе
- слабость в ногах или ступнях
- онемение в ягодицах или ногах
- проблемы с балансом
Костные шпоры
Костные шпоры часто вызываются травмой или дегенерацией с течением времени. Костные шпоры в позвонках могут сдавливать близлежащие нервы, вызывая боль, которая распространяется вниз по ноге.
Следующие состояния могут вызвать боль в спине:
Желчные камни
Если в вашей желчи слишком много холестерина или билирубина или если ваш желчный пузырь не может самостоятельно опустошиться, могут образоваться желчные камни. Желчные камни могут вызвать закупорку желчного пузыря, что приведет к атаке желчного пузыря.
Желчные камни могут вызвать боль в верхней части живота, которая распространяется на спину. Боль обычно ощущается между лопатками.
Другие симптомы могут включать в себя:
Острый панкреатит
Острый панкреатит это состояние, которое возникает, когда поджелудочная железа становится воспаленной.Это вызывает боль в верхней части живота, которая может появляться постепенно или внезапно. Боль может иррадиировать в спину.
Другие симптомы включают в себя:
- обострение боли вскоре после еды
- лихорадка
- тошнота
- рвота
- потливость
- вздутие живота
- желтуха
прогрессирующий рак простаты
На поздних стадиях рак предстательной железы может распространяться на кости, такие как позвоночник, таз или ребра. Когда это происходит, это часто вызывает боль, которая распространяется в спину или бедра.
Продвинутый рак предстательной железы также может привести к компрессии спинного мозга или анемии.
Боль, которая распространяется на грудь или ребра, может быть вызвана:
Грудной диск грыжи
Грыжа межпозвоночных дисков обычно возникает в поясничном отделе позвоночника и в шейном отделе позвоночника (шея). В редких случаях в грудном отделе позвоночника может образоваться грыжа межпозвоночного диска. Это включает в себя позвонки в средней и верхней части спины.
Грудная грыжа межпозвоночного диска может давить на нервы, вызывая радикулопатию грудной клетки.Основным симптомом является боль в средней или верхней части спины, которая распространяется в грудь.
Вы также можете испытывать:
- покалывание, онемение или жжение в ногах
- слабость в руках или ногах
- головных болей, если вы лежите или сидите в определенных положениях
Пептические язвы
Язвенная болезнь это боль в слизистой оболочке желудка или верхней тонкой кишки. Это вызывает боль в животе, которая может попасть в грудь и ребра.
Другие симптомы включают в себя:
Желчные камни
Если у вас есть камни в желчном пузыре, у вас могут возникнуть мышечные спазмы и боль в верхней правой части живота.Эта боль может распространиться на вашу грудь.
Возможная причина лучевой боли в руке:
Диск грыжи шейки матки
Ваш шейный отдел находится у вас на шее. Когда грыжа межпозвоночного диска развивается в шейном отделе позвоночника, он называется грыжей межпозвоночного диска.
Диск вызывает нервную боль, называемую радикулопатией шейки матки, которая начинается в области шеи и распространяется вниз по руке.
Вы также можете испытывать:
- онемение
- покалывание в руке или пальцах
- мышечная слабость в руке, плече или руке
- усиление боли при движении шеи
костные шпоры
костные шпоры могут также развиваются в верхнем отделе позвоночника, вызывая радикулопатию шейки матки.Вы можете чувствовать боль в руке, покалывание и слабость.
Сердечный приступ
Боль, которая распространяется на левую руку, в некоторых случаях может быть симптомом сердечного приступа. Другие признаки включают:
- одышка или проблемы с дыханием
- боль в груди или стеснение
- холодный пот
- легкомысленность
- тошнота
- боль в верхней части тела
Сердечный приступ является неотложной медицинской помощью. Позвоните 911 немедленно, если вы думаете, что у вас сердечный приступ.
Слабая лучистая боль часто проходит сама по себе. Тем не менее, вам следует обратиться к врачу, если вы испытываете:
- сильная или усиливающаяся боль
- боль, которая длится дольше недели
- боль после травмы или несчастного случая
- трудности с контролем вашего мочевого пузыря или кишечника
Получите немедленную медицинскую помощь если вы подозреваете:
- сердечный приступ
- пептическая язва
- приступ желчного пузыря
Если ваша боль не вызвана серьезным заболеванием, вы можете найти некоторое облегчение в домашних условиях.Попробуйте следующие меры по уходу за собой:
- Упражнения на растяжку. Растяжение может помочь уменьшить нервное сжатие и мышечное напряжение. Для достижения наилучших результатов растягивайте регулярно и аккуратно.
- Избегайте длительного сидения. Если вы работаете за столом, старайтесь делать частые перерывы. Вы также можете делать упражнения на вашем столе.
- Холодные или горячие пакеты. Пакет со льдом или грелка могут помочь облегчить небольшую боль.
- Внебиржевые обезболивающие препараты .Если у вас слабая ишиасная или мышечная боль, нестероидные противовоспалительные препараты (НПВП) могут помочь ослабить воспаление и боль. Некоторые из наиболее распространенных НПВП включают в себя:
- ибупрофен (Advil, Motrin)
- напроксен (Aleve)
- аспирин
Лучевая боль означает боль, которая передается из одной части вашего тела в другую. Причина, по которой возникает лучевая боль, связана с тем, что все ваши нервы связаны. Таким образом, травма или проблема в одной области могут распространяться по соединенным нервным путям и ощущаться в другой области.
Боль может исходить от спины, вниз по руке или ноге или к груди или спине. Боль может также исходить от внутреннего органа, такого как желчный пузырь или поджелудочная железа, к спине или груди.
Если ваша боль вызвана незначительным заболеванием, могут помочь растяжка и безрецептурные обезболивающие средства. Если ваша боль усиливается, не проходит или сопровождается необычными симптомами, обратитесь к врачу. Они могут диагностировать причину вашей боли и помочь вам составить план лечения.
Боль в пояснице и ногах: причины и лечение
Боль в спине является распространенным заболеванием и основной причиной инвалидности, связанной с работой. Это может в равной степени повлиять на мужчин и женщин, начиная от легкой боли продолжительностью в несколько дней до сильной хронической боли, продолжающейся неделями.
Хотя боли в спине часто бывают вызваны мышечным напряжением и нормальным износом тела, они также могут быть симптомом более серьезных состояний. В некоторых случаях боль в спине может распространяться на другие области тела, особенно на ваши ноги.
Другие симптомы, связанные с болями в спине и ногах, включают:
- ощущения жжения
- покалывание
- боль на ощупь
- ограниченная подвижность
Вот некоторые причины болей в пояснице и ногах.
Часто в результате грыжи межпозвоночного диска ишиас является формой боли, которая распространяется по седалищному нерву. Ваш седалищный нерв простирается от нижней части спины, через бедра и зад, и вниз по ногам. Если вы испытываете ишиасную боль, она обычно возникает на одной стороне вашего тела.
Общие симптомы, связанные с ишиасом, включают:
- боль, распространяющуюся из нижней части позвоночника вниз по задней части вашей ноги
- резкие удары боли в пораженных областях
- ощущения жжения
- мышечная слабость
- онемение
- проблемы с контролем вашего мочевой пузырь или кишечник
Самостоятельный уход, физические упражнения и правильная осанка обычно могут улучшить симптомы ишиас. Если ваше состояние не улучшается, ваш врач может назначить миорелаксанты или противовоспалительные средства, чтобы уменьшить боль и дискомфорт.
В некоторых случаях ваш доктор может вводить стероиды в область, окружающую ваш седалищный нерв, чтобы облегчить боль. Если ваша седалищная боль начинает вызывать слабость или влияет на качество вашей жизни, хирургическое вмешательство может быть лучшим лечением. Всегда консультируйтесь с врачом, прежде чем искать варианты лечения.
Грыжа поясничного отдела позвоночника — это разрыв диска в нижней части спины. Это происходит, когда ядро или «желе» выталкивается из позвоночника через слезу. Разорванный диск оказывает давление на спинной нерв, который может вызвать сильную боль, онемение, а иногда и слабость.
Другие симптомы, связанные с поясничной грыжей межпозвонкового диска, включают:
Лечение варьируется в зависимости от серьезности повреждения. В небольших случаях врачи могут порекомендовать отдых, обезболивающие, а иногда и иглоукалывание. Если симптомы не улучшатся в течение нескольких недель, ваш врач может порекомендовать вам физиотерапию или операцию.
Грушевидная мышца — это плоская, похожая на полосу мышца, которая находится в ягодицах у верхней части тазобедренного сустава. Грушевидная ткань помогает стабилизировать тазобедренный сустав, поднимает и поворачивает бедро от тела.
Синдром грушевидной мышцы — это неврологическое заболевание, которое возникает, когда мышца грушевидной мышцы сжимает седалищный нерв.
Распространенные симптомы, связанные с синдромом грушевидной мышцы:
- боль, распространяющаяся на нижнюю ногу
- покалывание
- онемение в ягодицах
Лечение включает в себя облегчение боли и устранение таких триггеров боли, как определенные положения сидя и напряженные физические нагрузки.
Ваш врач может порекомендовать вам отдых, горячие и холодные процедуры и физиотерапию для увеличения вашей мобильности.Хирургия является последним средством, но может потребоваться в тяжелых условиях.
Арахноид — это мембрана, защищающая нервы спинного мозга. Воспаление или раздражение арахноида может вызывать болевое расстройство арахноидита. Во многих случаях люди, страдающие арахноидитом, испытывают боль в пояснице и ногах, так как это влияет на нервы в этих областях.
Наиболее распространенным симптомом этого состояния является жгучая, жгучая боль. Другие симптомы, связанные с арахноидитом, включают:
- покалывание или онемение, особенно в ногах
- ощущения «ползания по коже»
- судороги мышц
- подергивание
- дисфункция кишечника или мочевого пузыря
Хотя нет полного излечения от арахноида лечение сосредоточено на управлении болью.Ваш врач может назначить обезболивающее или рекомендовать физиотерапию и физические упражнения. Операция не рекомендуется для этого условия, потому что это может увеличить риск образования рубцовой ткани.
Лучевая боль в спине и ногах часто является симптомом более серьезных заболеваний. Хотя в некоторых случаях боль может уменьшиться в течение нескольких дней, некоторые состояния могут вызывать изнурительную боль в течение нескольких недель.
Если вы начинаете испытывать регулярные, ежедневные боли или ухудшение симптомов, немедленно обратитесь к врачу.Обсудите варианты лечения с вашим врачом, чтобы обеспечить лучшее качество жизни.
Боль в спине — симптомы и причины
Обзор
Боль в спине является одной из наиболее распространенных причин, по которой люди обращаются к врачу или пропускают работу, и является основной причиной инвалидности во всем мире. У большинства людей болит спина хотя бы один раз.
К счастью, вы можете принять меры для предотвращения или облегчения большинства эпизодов болей в спине. Если профилактика не помогает, простое домашнее лечение и правильная механика тела часто исцелят вашу спину в течение нескольких недель и сохранят ее работоспособность.Хирургическое вмешательство редко требуется для лечения болей в спине.
Симптомы
Признаки и симптомы боли в спине могут включать в себя:
- Мышечная боль
- Стреляющая или колющая боль
- Боль, которая распространяется вниз по вашей ноге
- Боль, которая усиливается при сгибании, подъеме, стоя или ходьбе
- Боль, которая улучшается при наклоне
Когда обратиться к врачу
Большинство болей в спине постепенно уменьшаются при домашнем лечении и самообслуживании, обычно в течение нескольких недель.Если ваше состояние не улучшится за это время, обратитесь к врачу.
В редких случаях боль в спине может сигнализировать о серьезной медицинской проблеме. Немедленно обратитесь за помощью при болях в спине:
- Вызывает новые проблемы с кишечником или мочевым пузырем.
- сопровождается лихорадкой
- После падения, удара по спине или другой травмы.
Если у вас болит спина, обратитесь к врачу:
- суров и не улучшается с отдыхом
- Раздвигает одну или обе ноги, особенно если боль распространяется ниже колена
- Вызывает слабость, онемение или покалывание в одной или обеих ногах
- сопровождается необъяснимой потерей веса
Кроме того, обратитесь к врачу, если у вас впервые появились боли в спине после 50 лет, или если у вас в анамнезе рак, остеопороз, употребление стероидов или чрезмерное употребление наркотиков или алкоголя.
Причины
Боль в пояснице, вызванная дегенерацией позвоночника и травмы.
Нажмите здесь для инфографики, чтобы узнать большеБоль в спине, которая возникает внезапно и длится не более шести недель (острая), может быть вызвана падением или подъемом тяжестей. Боль в спине, которая длится более трех месяцев (хроническая), встречается реже, чем острая боль.
Боль в спине часто развивается без причины, которую ваш врач может определить с помощью теста или визуального исследования.Состояния, обычно связанные с болями в спине, включают:
- Мышцы или связки. Повторяющиеся тяжелые подъемы или внезапные неловкие движения могут напрячь мышцы спины и позвоночника. Если у вас плохое физическое состояние, постоянная нагрузка на спину может вызвать болезненные мышечные спазмы.
- Выпуклые или разрывные диски. Диски служат подушками между костями (позвонками) в позвоночнике. Мягкий материал внутри диска может выпячиваться или разрываться и давить на нерв.Тем не менее, вы можете иметь выпуклый или разорванный диск без боли в спине. Заболевание диска часто встречается случайно, когда у вас есть рентген позвоночника по какой-либо другой причине.
- Артрит. Остеоартроз может повлиять на нижнюю часть спины. В некоторых случаях артрит в позвоночнике может привести к сужению пространства вокруг спинного мозга, состояние, которое называется стеноз позвоночного канала.
- Скелетные нарушения. Состояние, при котором ваш позвоночник искривляется в сторону (сколиоз), также может привести к болям в спине, но, как правило, до среднего возраста.
- Остеопороз. В позвоночнике могут развиться компрессионные переломы, если кости становятся пористыми и ломкими.
Факторы риска
Боль в спине может развиться у любого, даже у детей и подростков. Эти факторы могут повысить риск развития боли в спине:
- Возраст. Боль в спине встречается чаще, когда вы становитесь старше, начиная примерно с 30 или 40 лет.
- Недостаток упражнений. Слабые, неиспользованные мышцы спины и живота могут привести к болям в спине.
- Лишний вес. Избыточный вес создает дополнительную нагрузку на спину.
- Заболевания. Некоторые виды артрита и рака могут способствовать боли в спине.
- Неправильный подъем. Использование спины вместо ног может привести к боли в спине.
- Психологические условия. Люди, склонные к депрессии и тревоге, имеют больший риск болей в спине.
- Курение. Это уменьшает приток крови к нижней части позвоночника, что может помешать вашему организму доставлять достаточное количество питательных веществ к дискам в спине. Курение также замедляет заживление.
Предотвращение
Вы можете избежать боли в спине или предотвратить ее повторение, улучшая свое физическое состояние, а также изучая и практикуя правильную механику тела.
Чтобы ваша спина была здоровой и сильной:
- Упражнение. Регулярные аэробные упражнения с низким воздействием — те, которые не напрягают или не трясут спину — могут увеличить силу и выносливость в спине и позволить вашим мышцам функционировать лучше. Ходьба и плавание — хороший выбор. Поговорите со своим врачом о том, какие действия вы можете попробовать.
- Наращивание мышечной силы и гибкости. Упражнения для мышц брюшного пресса и спины, которые укрепляют вашу сердцевину, помогают подготовить эти мышцы так, чтобы они работали вместе, как естественный корсет для вашей спины.Гибкость бедер и верхней части ног выравнивает кости таза, улучшая самочувствие спины. Ваш врач или физиотерапевт может сказать вам, какие упражнения вам подходят.
- Поддерживать здоровый вес. Лишний вес напрягает мышцы спины. Если у вас избыточный вес, обрезка может предотвратить боль в спине.
- Бросить курить. Поговорите со своим врачом о том, как бросить курить.
Избегайте движений, которые искривляют или напрягают вашу спину. Правильно используйте свое тело:
- Стенд умный. Не сутулись. Поддерживать нейтральную тазовую позицию. Если вы должны стоять долго, положите одну ногу на низкую подставку для ног, чтобы снять нагрузку с нижней части спины. Альтернативные ноги. Хорошая осанка может снизить нагрузку на мышцы спины.
- Сиди умно. Выберите сиденье с хорошей опорой для спины, подлокотниками и поворотным основанием. Поместив подушку или свернутое полотенце в поясницу, вы сможете сохранить свой нормальный изгиб. Держите колени и бедра на уровне. Меняйте свою позицию часто, по крайней мере, каждые полчаса.
- Лифт умный. Избегайте поднятия тяжестей, если это возможно, но если вам нужно поднять что-то тяжелое, пусть ваши ноги сделают всю работу. Держите спину прямо — не скручивайте — и сгибайтесь только в коленях. Держите груз близко к телу. Найдите партнера по подъему, если объект тяжелый или неловкий.
Покупатель остерегается
Поскольку боль в спине встречается очень часто, многие продукты обещают профилактику или облегчение. Но нет никаких убедительных доказательств того, что специальная обувь, вставки для обуви, подставки для спины, специально разработанная мебель или программы по управлению стрессом могут помочь.
Кроме того, не существует одного типа матраса, который лучше всего подходит для людей с болями в спине. Вероятно, это вопрос того, что вам наиболее удобно.
Опыт клиники Майо и истории пациентов
Наши пациенты говорят нам, что качество их взаимодействия, наше внимание к деталям и эффективность их посещений означают медицинскую помощь, которой они никогда не испытывали. Смотрите истории довольных пациентов клиники Майо.
04 августа 2018 г.
24 Причины лучевой боли в пояснице или бедре с одной стороныНизко-средний риск Причины лучевой боли в спине или бедре
Обычно выписывается врачом амбулаторно с назначением лекарства.
5. Защемление нерва
Защемление нерва в области бедра или спины может вызвать лучевую боль в пояснице и бедре. Если вам интересно, что чувствует нервная боль — это часто сопровождается сильной болью и онемением, которые могут передаваться из других областей тела.Например, защемление нерва в верхней части спины может вызвать онемение пальцев. Но если вы страдаете от защемления нерва — ваши основные вопросы, вероятно, связаны с тем, как исправить защемление нерва, как долго длится защемление нерва, и как вы получаете защемление нерва? Часто защемление нервов происходит из-за воспаления, вызванного разрывом мышц, травмами или растяжением мышц. Иногда рубцовая ткань от старых травм начинает накапливаться и давить на нервы. Лучшее лечение защемления нервов — это отдых.Но лекарства, такие как инъекции глюкокортикоидов и пероральные НПВП, могут помочь. Для пациентов, у которых боль в корешке не улучшилась при консервативном лечении в течение шести недель и кто хочет нехирургическое лечение, эпидуральная инъекция глюкокортикоидов может быть разумной.
6. Люмбосакральный стеноз позвоночника
При поясничном стенозе нервы в спинном мозге и нижней части спины сжимаются. Этот тип травмы может вызвать многие из симптомов ишиалгии, включая онемение и покалывание в ногах и боль в ягодицах.Возможные методы лечения включают блокаду седалищного нерва, инъекции стероидов, опиоидные обезболивающие препараты, физиотерапию и отдых. Тем не менее, использование эпидуральных инъекций стероидов не подтверждается ограниченным количеством доступных доказательств.
7. Диабетическая амиотрофия
Более распространенное название диабетической амиотрофии — диабетическая невропатия. Это состояние, вызванное распространенным сахарным диабетом, поражающим нервы ног, ступней, бедер и ягодиц. Симптомы включают истощение мышц ног, а также слабость мышц ног и сильные хронические боли в ягодицах, ногах и ступнях.Лечение включает в себя мониторинг уровня глюкозы в крови и контроль содержания сахара в крови, а также физиотерапию и отдых.
8. Пояснично-крестцовая плексопатия
Пояснично-крестцовая плексопатия, чаще называемая диабетической пояснично-крестцовой плексопатией, представляет собой состояние, вызванное запущенным диабетом, при котором пациенты начинают страдать от изнурительных болей в бедрах, бедрах и ногах. При пояснично-крестцовом сплетении обычно происходит асимметричное истощение мышц ног. Это условие может повлиять на людей, которые имеют диабет I или II типа.Лечение включает контроль уровня глюкозы в крови и лечение хронической нейропатической боли, достигаемое с помощью противосудорожных препаратов (таких как габапентин от боли в спине) и селективных ингибиторов обратного захвата норэпинефрина (таких как дулоксетин).
9. Мононевропатии ноги (например, поражение бедренного / седалищного / малоберцового / тибального нерва)
Мононевропатии могут поражать нервы в ногах, руках или других частях тела. Мононевропатия означает, что один нерв или нервная группа была повреждена, например, из-за повреждения, которое развивалось вдоль нерва или группы нервов.Кистевой туннельный синдром является хорошим примером мононевропатии, в данном случае поражающей область запястья. При мононевропатии симптомы могут быть внезапными (острыми) или развиваться медленно (хроническими). Некоторые из наиболее распространенных мононевропатий:
- бедренная невропатия (поражение нервов ноги / бедренной кости)
- дисфункция седалищного нерва (поражение седалищного нерва)
- перонеальная невропатия (ветвь седалищного нерва, поражающая пальцы стопы и стопы ).
- невропатия большеберцовой кости (большеберцовый нерв, поражающий икру и стопу).
Симптомы вышеуказанных невропатий включают ощущение жжения в областях ног, где находятся эти нервы, а также отсутствие координации этих мышц ног. Другие симптомы включают истощение мышц, боль и подергивание, судороги и спазмы в этих нервах. Лечение направлено на выявление первопричины нервного расстройства и устранение его с помощью медикаментов, таких как инъекционные глюкокортикоиды и / или физическое лечение.
10. Анкилозирующий спондилит
Анкилозирующий спондилит — это тип артрита, который специфически поражает позвоночник.Анкилозирующий спондилит вызывает сильное воспаление позвоночника, которое может вызывать изнурительные боли в области спины. Это состояние может вызвать скованность и боль не только в позвоночнике, но также воспаление, боль и скованность в ребрах, плечах, грудной клетке, руках и ступнях. Симптомы включают тупую боль в пояснице и ягодицах, скованность и отсутствие подвижности в бедрах, спине и ногах, потерю аппетита, повышение температуры и общее недомогание. Лечение включает в себя физиотерапию, медикаментозное лечение, терапию горячей и холодной и упражнения, которые укрепляют правильную осанку.
11. Большой транхантерный бурсит
Трохантерный бурсит — это состояние, которое вызывает боль в области бедра. Трохантерный бурсит — это воспаление бурсы на наружной области бедра, которая называется больший регион вертела . Когда эта бурса становится раздраженной или воспаленной, она вызывает сильную боль в области бедра. Лечение может включать растяжки для боли в бедре, НПВП и противовоспалительные препараты, опиатные обезболивающие препараты и физиотерапию.
12. Синдром сильной вертельной боли
Синдром сильной вертельной боли описывает боль, которая ощущается вдоль наружной области бедра. Причины включают спортивные травмы, разрывы мышц и травмы в результате дорожно-транспортных происшествий. Боль вызвана сочетанием воспаления в двух разных областях: бурса бедра и боль в ягодице (ягодичные мышцы). Боль также может быть вызвана тендинитом отводящих мышц бедра. Симптомы более выраженного вертельного болевого синдрома включают боль в тазобедренном суставе ночью, лежащую на боку, вывих симптомов бедра и слабость мышц бедра.Облегчение боли в бедре может быть достигнуто с помощью противовоспалительных препаратов, физиотерапии и растяжек для боли в бедре.
13. Ишиофеморальный удар
.
