Основные заболевания, вызывающие тяжесть и боль в ногах
Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., [email protected]
Тяжесть и боль в ногах являются довольно распространенными жалобами, с которыми пациенты, особенно пожилые, обращаются к врачу. В таком случае перед ним стоит непростая задача, ведь причин для этой неприятной симптоматики немало. Для того чтобы найти основу боли и тяжести в ногах, врач проводит полное обследование. Ведь только установив и устранив причину, можно избавиться от мучительных ощущений.
Основные заболевания, вызывающие тяжесть в ногах
Одну из лидирующих позиций в развитии такого неприятного симптома, как тяжесть в ногах, занимают статические нагрузки. Причем страдают все – и те, кто лишен физической нагрузки (что чревато венозным застоем), и те люди, чьи ноги подвержены сильным статическим нагрузкам. К данной группе риска относятся учителя, хирурги, парикмахеры, то есть все люди, проводящие большую часть рабочего дня на ногах.
Половая предрасположенность
По статистике на тяжесть в ногах женщины жалуются на порядок чаще, чем мужчины. Ученые связывают эту особенность с гормональным фоном женского пола, на который влияет менструальный цикл, а также беременность и роды. Дамы могут страдать от тяжести в ногах и в результате длительного ношения обуви на высоком каблуке.
Лишний вес
Лишний вес создает повышенную нагрузку на сердце, а также приводит к венозному застою в нижних конечностях и увеличению количества межтканевой жидкости. Каждый фактор по отдельности и, разумеется, все они вместе взятые могут провоцировать ощущение тяжести в ногах.
Патологии сердца
Кардиомиопатия, перикардит, хроническая сердечная недостаточность – все эти состояния приводят к нарушению кровообращения и, как следствие, застою крови в нижних конечностях, вызывающему тяжесть и дискомфорт.
Патология сосудов
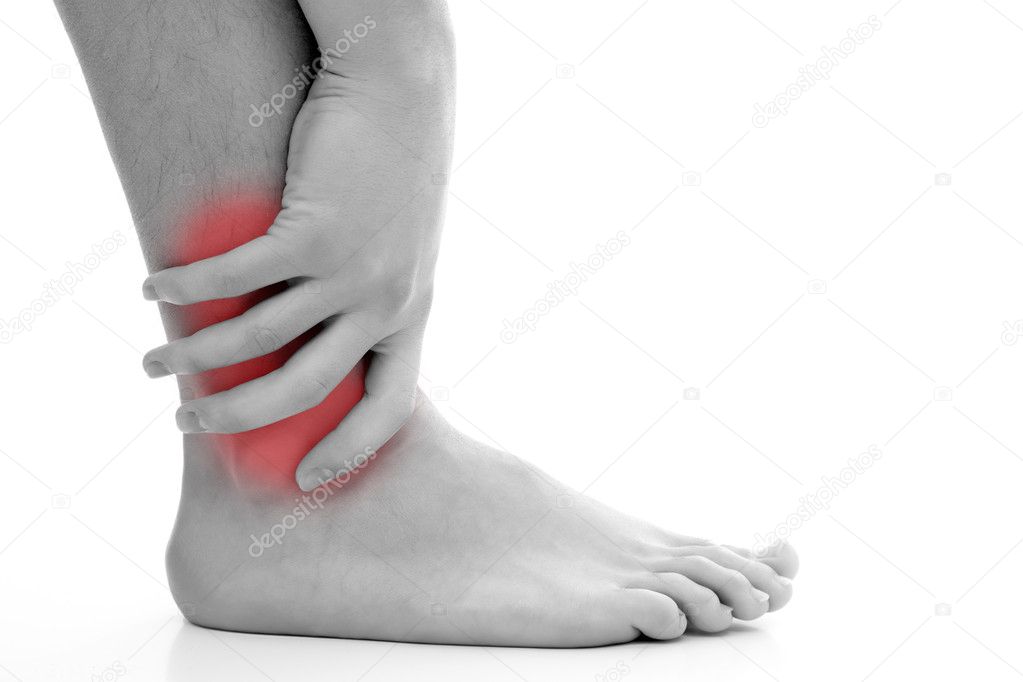 Помимо тяжести в ногах пациенты отмечают холодные стопы, не связанные с переохлаждением и временем года.
Помимо тяжести в ногах пациенты отмечают холодные стопы, не связанные с переохлаждением и временем года.Основные заболевания, вызывающие боли в ногах
К основным причинам, вызывающим болевые ощущения в ногах, относятся заболевания сосудов ног, позвоночника, мышц, суставов.
Заболевания сосудов ног
Наиболее распространенной причиной возникновения болей в ногах являются заболевания сосудов. Нарушение оттока крови приводит к повышению давления в сосудах. Изначально пациенты предъявляют жалобы на тяжесть в ногах. Однако при отсутствии адекватного лечения заболевание прогрессирует и появляются болевые ощущения.
Тромбофлебит
Тромбофлебит проявляется пульсирующей болью и ощущением жжения под кожей. Болевые ощущения носят постоянный характер и наиболее выражены в области икроножных мышц голени.
Атеросклероз сосудов
Атеросклероз сосудов нижних конечностей вызывает сжимающие боли в икроножных мышцах. В начальных стадиях пациента беспокоит тяжесть в ногах, при развитии заболевания – болевые ощущения, усиливающиеся при ходьбе.
Варикозное расширение вен
Для данного заболевания характерно расширение подкожных вен нижних конечностей, приводящее к появлению сосудистых звездочек и отеков на ногах. Пациенты жалуются на ощущение онемения или распирания, чувство тяжести и боли в нижних конечностях. Неприятная симптоматика усиливается к вечеру.
Заболевания позвоночника
Весьма обширна и группа заболеваний позвоночника, вызывающая боль в ногах. К ним можно отнести протрузии и грыжи позвоночника, а также ишиас, то есть воспаление седалищного нерва.
Заболевания суставов
Довольно часто причиной боли в ногах являются болезни суставов (артрит, синовит, бурсит, разрушение хряща и др.). Такие боли, как правило, очень интенсивные. Пациенты описывают их характер как «выкручивающий» и отмечают связь их возникновения с переменой погоды. При отсутствии своевременного лечения боли становятся постоянными, становясь источником страданий для человека.
Плоскостопие вызывает боль в ногах при хождении. Причем чем запущеннее плоскостопие, тем быстрее возникает эта боль.
Причем чем запущеннее плоскостопие, тем быстрее возникает эта боль.
МРТ при хронической головной боли
Хроническая головная боль является прямым сигналом о развитии патологических изменений как в структурах головного мозга, так и в других областях организма. Постоянная боль портит не только качество жизни и влияет на работоспособность, но и может привести к развитию осложнений. МРТ при головных болях — информативный и безопасный диагностический метод, позволяющий с точностью 100% определить изменения в коре головного мозга и подкорковых структурах.
Когда необходимо сделать МРТ при головной боли?
Выполнить МРТ головного мозга необходимо безотлагательно при появлении такой клинической симптоматики:
- Наряду с головной болью отмечается двоение в глазах, затрудненная речь, слабость в верхних и нижних конечностях, асимметрия лица.
- Хроническая головная боль не проходит самостоятельно без принятия анальгетиков.
- Усиление головной боли наблюдается при кашле, смене положения тела, физических нагрузках.

- Если обезболивающие препараты уже не снимают приступы головной боли.
Боль указывает на уже развившуюся проблему, поэтому даже при отсутствии симптомов недомогания, любому человеку рекомендовано 1 раз в 5 лет выполнять контрольную томографию головного мозга для оценки состояния его структур.
Хроническая головная боль может быть связана с развитием воспалительного процесса в пазухах носа, инфекционным поражением среднего уха, аневризмами сосудов головного мозга, доброкачественными и злокачественными новообразованиями, а также воспалением мозговых оболочек (менингит).
Что может показать МРТ при хронической головной боли?
Если человека длительное время беспокоят частые головные боли, МРТ головного мозга сможет достоверно определить такие вероятные причины недомогания:
- любые новообразования в коре и подкорковых структурах;
- аневризмы сосудов головного мозга;
- предынсультное состояние;
- последствия ишемического и геморрагического инсульта;
- гематомы;
- последствия черепно-мозговой травмы;
- инфекционное поражение головного мозга;
- кисты;
- патологические изменения в среднем ухе и глазницах;
- воспалительное поражение лобных, гайморовых и клиновидных пазух;
- демиелинизация нервных волокон (рассеянный склероз).

Какой вид МРТ сделать при головных болях?
Когда возникает вопрос о том, какую МРТ сделать при головных болях, то внимание стоит обратить на потенциальные причины этого симптома. Кроме патологий со стороны центральной нервной системы, причиной хронической головной боли могут являться дегенеративно-дистрофические изменения в шейном отделе позвоночника.
Речь идет о шейном остеохондрозе и нестабильности позвонков в этом участке, что влечет за собой компрессию и деформацию позвоночной артерии.
Комплексное обследование при хронической головной боли включает в себя: МРТ головного мозга, МРТ отдела позвоночника и МРТ сосудов головного мозга.
Хронические головные боли: МРТ или КТ?
Компьютерная томография является менее безопасным диагностическим методом, так как в процессе обследования создается лучевая нагрузка на организм. С помощью СКТ не удастся выявить структурные изменения в головном мозге, которые стали причиной недомогания. Важна своевременная диагностика причин головных болей, и МРТ головного мозга в данном случае является предпочтительным методом обследования.
Важна своевременная диагностика причин головных болей, и МРТ головного мозга в данном случае является предпочтительным методом обследования.
МРТ в клинике «ДонМед»
Если головная боль стала обычным явлением, то для определения её причины, рекомендовано пройти МРТ обследование головного мозга и шейного отдела позвоночника в клинике «ДонМед».
Сканирование всех участков тела проводится на современном аппарате томографе «Philips Achieva 1,5T», мощность которого позволяет диагностировать любые структурные изменения на стадии их зарождения.
В «Счастливые часы» можно получить скидку 20% на магнитно-резонансную томографию. Запишитесь на обследование по указанному номеру телефона или воспользуйтесь электронной формой. Для того, чтобы уточнить цены на МРТ головного мозга, шейного отдела позвоночника и сосудов головного мозга, перейдите по ссылке.
Чтобы записаться на прием, звоните по тел. +7-863-333-50-70 или заполните форму обратной связи.
Миофасциальная боль — лечение, симптомы, причины, диагностика
Было отмечено что почти у 44 миллионов американцев бывают миофасциальные боли. Исследования в клиниках показали, что у 30 % пациентов с жалобами на боль были активные миофасциальные триггерные точки. Данные же из клиники, специализирующейся на головной и шейной боли, свидетельствуют о миофасциальной этиологии боли в 55 % случаев. Таким образом, было определено, что активные миофасциальные триггерные точки часто играют роль в симптоматике у пациентов с головными болями напряжения, болями в области поясницы, болями в области шеи, при темпоромандибулярных болях, при болях в плече и предплечье,, тазовых болях.
Исследования в клиниках показали, что у 30 % пациентов с жалобами на боль были активные миофасциальные триггерные точки. Данные же из клиники, специализирующейся на головной и шейной боли, свидетельствуют о миофасциальной этиологии боли в 55 % случаев. Таким образом, было определено, что активные миофасциальные триггерные точки часто играют роль в симптоматике у пациентов с головными болями напряжения, болями в области поясницы, болями в области шеи, при темпоромандибулярных болях, при болях в плече и предплечье,, тазовых болях.
Для интерпретации результатов исследований распространенности миофасциальных болей важно различать активные миофасциальные триггерные точки и латентные миофасциальные триггерные точки. Латентные миофасциальные триггерные точки характеризуются участками напряжения в мышцах, не сопровождающиеся болевыми проявлениями. Активные миофасциальные триггерные точки сопровождаются болевым синдромом, который четко воспроизводится при нажатии на эти точки. Исследования о частоте миофасциальных болевых синдромов при ревматологических заболеваниях не проводились.
Миофасциальная триггерная точка это гиперчувствительный плотный узелок, который при нажатии дает характерную отраженную боль. При глубокой пальпации непосредственно в области триггера полностью воспроизводится болевые проявления у пациента.
Теоретически, у человека с пальпируемой триггерной точкой, как правило, бывают неопределенные боли и в покое. Но определение с помощью пальпации позволяет определить точно, в какой мышце есть дисфункция. Считается, что триггерные точки чаще встречаются в постуральных мышцах.
Но определение с помощью пальпации позволяет определить точно, в какой мышце есть дисфункция. Считается, что триггерные точки чаще встречаются в постуральных мышцах.
Исследователи делят МБС на два типа: Первичный MБС, при котором главная жалоба – это специфичная — мышечная триггерная боль и отсутствии другой скелетно-мышечной патологии; и вторичный MБС, который более распространен, и характеризуется мышечной болью и наличием другого основного заболевания опорно-двигательного аппарата (ревматоидный артрит, стеноз спинномозгового канала, грыжи диска, спондилолистез, переломы позвонков).
Независимо от интерпретации MБС, триггерные точки отличаются от болезненных участков при фибромиалгии тем, что пациент испытывает только локальную болезненность, без отраженной боли.
МБС это часто диагноз исключения, означающий, что исключены другие заболевания.
Факторы риска
Определенных факторов риска развития МБС не отмечается. Диагноз миофасциальный болевой синдром может быть выставлен врачом любому пациенту с болями в мягких тканях. МБС встречается в любом возрасте, но чаще в среднем возрасте, одинаково как у мужчин, так и у женщин. У людей с нарушенной осанкой (округленные и перекошенные плечи, и избыточным наклоном головы) -более высокий риск появления дискомфорта в осевых постуральных мышцах и появления триггерных точек .
МБС встречается в любом возрасте, но чаще в среднем возрасте, одинаково как у мужчин, так и у женщин. У людей с нарушенной осанкой (округленные и перекошенные плечи, и избыточным наклоном головы) -более высокий риск появления дискомфорта в осевых постуральных мышцах и появления триггерных точек .
Этиология
Точного объяснение феномена триггерной точки пока не получено. Есть определенные результаты электромиографии триггерных точек которые выявили низковольтную активность этих точек, напоминающую потенциалы действия. Предполагается, что миофасциальная триггерная точка – это кластер многочисленных микроскопических очагов с интенсивной активностью по всему узелку. Считается, что эти очаги возникают из фокального нарушения обмена веществ вследствие травмы или частых воздействий. Факторы, обычно считающиеся в качестве предрасполагающих к формированию триггерной точки, включают ухудшение общего состояния организма, нарушение осанки, повторяющееся механическое воздействие нарушение сна дефицит витаминов.
Прогноз
В несложных случаях миофасциальные болевые синдромы удается вылечить с помощью коррекции факторов, вызвавших появление триггеров и лечения миофасциального синдрома. При неэффективном лечении, миофасциальный синдром может привести к стойкому болевому синдрому. В некоторых случаях, центральная сенсибилизация приводит к широко распространенному болевому синдрому -. фибромиалгии.
Симптомы МБС
Миофасциальный болевой синдром боли может возникать из-за только одной триггерной точки, но обычно существует несколько триггерных точек, ответственных за любую боль в данной области. Это весьма распространенное явление, которое начинается с единственной триггерной точки с последующим развитием спутниковых триггерных точек, которые развиваются в течение длительного времени из-за механического дисбаланса, возникающего из-за сниженного диапазона движения и мышечной псевдослабости. Постоянное наличие триггерной зоны может привести к нейропластическим изменениям на уровне дорсального рога, которые заканчиваются усилением ощущения боли (происходит центральная сенсибилизация), с тенденцией распространения за пределы начально вовлеченной зоны. В некоторых случаях, сегментальная центральная сенсибилизация приводит к феноменам зеркальной боли (то есть, боль на противоположной стороне тела, в том же самом сегментальном расположении), а в других случаях, прогрессивное распространение сегментальной центральной сенсибилизации дает начало широко распространенной боли, которая характерна для фибромиалгии.
В некоторых случаях, сегментальная центральная сенсибилизация приводит к феноменам зеркальной боли (то есть, боль на противоположной стороне тела, в том же самом сегментальном расположении), а в других случаях, прогрессивное распространение сегментальной центральной сенсибилизации дает начало широко распространенной боли, которая характерна для фибромиалгии.
Боль в области поясницы
У боли в области поясницы существует много причин. Некоторые достаточно серьезны, такие как метастазы рака, остеомиелит, массивные грыжи диска (например, при синдроме конского хвоста), переломы позвонков, рак поджелудочной железы и аневризмы аорты. Однако обычная причина острой боли в пояснице — так называемое люмбаго. В 95 % случаев эта проблема излечивается в течение трех месяцев. В тех случаях, когда выздоровление не происходит, развитие хронического болевого синдрома в области поясницы обычно сопровождается обнаружением активных миофасциальных триггерных точек. Обычно в этот процесс вовлекаются группа мышц, quadratus lumborum; боль, исходящая от триггерных точек в этих мышцах, проявляется болями в пояснице, с редкой иррадиацией по ходу седалищного нерва или в пах. Триггерные точки с локализацией в мышце iliopsoas, являются также частой причиной хронической боли в области поясницы. Типичное распределение боли из мышцы iliopsoas — вертикальная связка в области поясницы и верхней части бедра. Триггерные точки исходящие из gluteus medius от подвздошного гребня являются частой причиной боли в области поясницы в крестце, с возможной иррадиацией в наружную часть бедра.
Триггерные точки с локализацией в мышце iliopsoas, являются также частой причиной хронической боли в области поясницы. Типичное распределение боли из мышцы iliopsoas — вертикальная связка в области поясницы и верхней части бедра. Триггерные точки исходящие из gluteus medius от подвздошного гребня являются частой причиной боли в области поясницы в крестце, с возможной иррадиацией в наружную часть бедра.
Боль в шее и плечах
Латентные триггерные точки — частая находка во многих мышцах задней части шеи и спины. Активные триггерные точки обычно располагаются в верхней части трапециевидной мышцы, мышцы поднимающей лопатку. Отраженная боль из трапециевидной мышцы обычно идет к задней поверхности шеи и к углу челюсти. Триггерные точки мышцы, поднимающей лопатку, вызывают боль в угле шеи и плеча; эта боль часто описывается как острая, особенно при активном использовании этой мышцы. Так как многие из мышц в этой области участвуют в постуральной функции, то их развитие нередко у работников офисов, у которых есть нарушения осанки.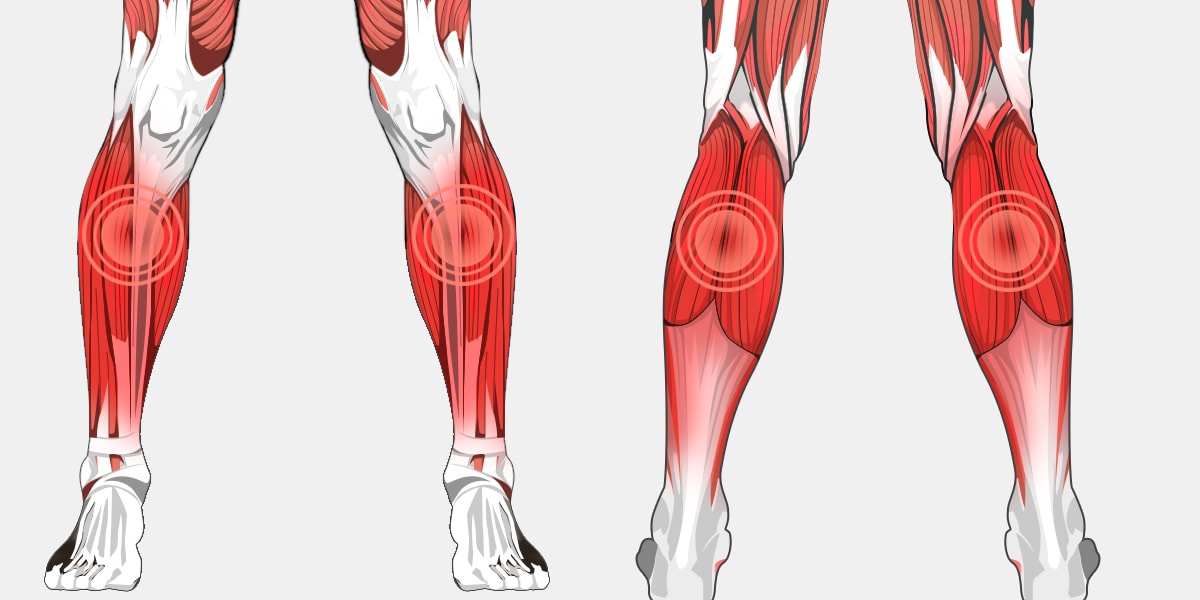 Поскольку верхняя трапециевидная и подниматель лопатки лопатки действуют синергично с несколькими другими мышцами (поднятии и фиксации лопатки,) возникновение одной триггерной точки инициирует появление спутниковых точек через смежные мышцы, участвующие в одном механизме движения.
Поскольку верхняя трапециевидная и подниматель лопатки лопатки действуют синергично с несколькими другими мышцами (поднятии и фиксации лопатки,) возникновение одной триггерной точки инициирует появление спутниковых точек через смежные мышцы, участвующие в одном механизме движения.
Боль в бедре
Боль, являющуюся результатом нарушений функции тазобедренного сустава, обычно локализуется в нижней части передней поверхности бедра и в паху. Это локализация не характерна для миофасционального синдрома болей из мышцы iliopsoas. В большинстве случаев, пациенты жалуется на боль в наружной части бедра. У некоторых пациентах это происходит из-за trochanteric бурсита, но в большинстве случаев он связан с миофасциальными триггерными точками в смежных мышцах. Безусловно, обычные триггерные точки, дающие начало боли в наружной части бедра исходят из мышц gluteus medius и minimus в большой trochanter.
Тазовая боль
Гладкая мускулатура таза – нередкая зона расположения миофасциальных триггерных точек. В настоящее время, гинекологи и урологи стали чаще подозревать миофасциальные триггерные точки в генезе болевых синдромов, которые обычно связывали с простатитом, кокцигодинией, вульводинией. Наиболее показательным в этом плане является мышца levator ani. Триггерные точки в этой мышце могут сопровождаться болями в нижней части ягодиц.
В настоящее время, гинекологи и урологи стали чаще подозревать миофасциальные триггерные точки в генезе болевых синдромов, которые обычно связывали с простатитом, кокцигодинией, вульводинией. Наиболее показательным в этом плане является мышца levator ani. Триггерные точки в этой мышце могут сопровождаться болями в нижней части ягодиц.
Головные боли
Активные миофасциальные триггерные точки в мышцах шеи, плеча и лица — нередкий источник головных болей. Во многих случаях, головная боль имеет особенности, так называемая головная боли напряжения, но увеличивается подтверждение того, что миофасциальные триггерные точки могут инициировать головные боли при мигрени или быть составной частью механизма головной боли при головных болях напряжения и мигрени.Например триггерные точки в области сосцевидного отростка могут давать боль в области лица и в супраорбитальной области. Триггерные точки в верхней трапециевидной мышце могут давать боль в области лба или в виске. Триггерные же точки в мышцах шеи могут вызвать боль в затылочной и орбитальной области..
Боль в челюсти
Существует сложная взаимосвязь между нарушениями в темпоромандибулярном суставе и миофасциальными триггерными точками. Наиболее часто триггерные точки, ответственные за боль в челюсти располагаются в области massetters, крыловидной кости, верхним трапециевидным и верхнем sterno-cleido mastoid.
Боль в верхних конечностях
Мышцы, прикрепленные к лопатке, являются часто местом расположения для триггерных точек, которые могут вызвать боль в верхних конечностях. Эти мышцы включают subscapularis, infraspinatus, teres и serratus. Это весьма распространенная локализация триггерных точек в этих мышцах может быть причиной отраженной боли в руке и кисти.Нередко избыточное сгибание мышц шеи приводит к образованию тригггерных точек и появлению болей в локтевой части руки и в мизинце. Миофасциальные болевые синдромы верхних конечностей нередко диагностируют как плечелопаточный периартериит, шейную радикулопатию или синдром передней грудной клетки.
Боль в нижних конечностях
Триггерные точки в мышцах голени и бедра могут быть ответственными за боковую боль в бедрах и боковую коленную боль соответственно. Передняя коленная боль может следовать из триггерных точек в различных участках квадрицепса. Задняя коленная боль может следовать из триггерных точек в мышцах подколенного сухожилия и popliteus. Триггерные точки в передней tibialis и peroneus longus мышцы могут причинять боль в передней части ноги и боковой лодыжке соответственно. Миофасциальный болевой синдром, исходящий из этих мышц, как правило, обусловлен травмами лодыжки или чрезмерной ротацией ноги. Боль при ишиалгии может быть похожей на боль, спровоцированную триггерными токами из задней части мышцы gluteus minimus.
Боль в груди и боль в животе
Заболевания, оказывающие влияние на органы грудной клетки и органы брюшной полости являются обычными проблемами, с которыми сталкиваются в отделениях терапии. Например, боль в передней части грудной клетки — частая причина госпитализации с подозрением на инфаркт миокарда, но потом оказывается что инфаркта нет. В некоторых случаях, боль в груди вызвана триггерными точками в мышцах передней части грудной клетки. Триггерные точки в большой мышце груди могут вызвать боль в передней части грудной клетки и с иррадиацией в локтевую часть руки и, таким образом, симулировать приступ ишемии миокарда. Триггерные точки в мышце sternalis, как правило, вызывают ощущение болей за грудиной. Триггерные точки в верхних и более низких отделах прямых мышц живота могут быть похожими на дисфункцию желчного пузыря или инфекции мочевого пузыря соответственно. Важно отметить, что миофасциальные триггерные точки могут сопровождать заболевания органов грудной клетки и брюшной полости и постановка диагноза миофасциальный синдром в чистом виде должна быть основана только на адекватном обследовании.
Диагноз
Клинический диагноз миофасциальной боли в принципе зависит от врача, который может предположить эту причину, как возможную, для объяснения природы боли. Миофасциальные болевые синдромы боли могут быть похожими на большое количество других заболеваний, поэтому необходимо провести адекватное обследование. Миофасциальная боль характеризуется, как не интенсивное глубокое ощущение боли, которое усиливается при работе заинтересованных мышц и стрессах, что увеличивают ригидность мышц. Характерная клиническая особенность миофасциальной боли — обнаружение триггерной точки. Это — четкий очаг локальной болезненности в пределах мышцы. Иногда боль при пальпации может распространяться и воспроизводить симптомы у пациента. Но как правило, иррадиация боли не идет по тем же путям, что и кожная иннервация корешком. Пальпация обычно выявляет веревкообразное уплотнение мышечных волокон, часто называемых “тугой связкой”. Иногда, быстрый щелчок по этой связке или прокалывание иглой триггерной точки приводят к судорожному сокращению заинтересованной мышцы. Эта конвульсивная реакция может быть выявлена только в поверхностных мышцах. Миофасциальная боль часто следует за травмой мышцы или повторяющимися нагрузками. Нередко в современных клиниках проводились многочисленные дорогостоящие обследования, прежде чем выставлялся диагноз миофасциальной боли. У некоторых пациентов с наличием четкой причины скелетно-мышечной боли (например, ревматоидный артрит), может развиться миофасциальный болевой синдром который не диагностируется так, как есть основное заболевание. У миофасциальной боли есть определенные клинические особенности, которые помогают в постановке этого диагноза. Боль, как правило, описывается, как глубокое болевое ощущение, часто с чувством скованности в вовлеченной области; иногда это рассматривается как скованность в суставах. Миофасциальная боль усиливается при нагрузке заинтересованной мышцы, стрессов, воздействия холода или постурального дисбаланса. Иррадиация от триггерной точки может быть описана, как парестезия, таким образом быть похожей на симптомы при радикулопатии (поясничной или цервикальной). Слабость мышцы, возникающее вследствие ее малой нагрузки может привести к таким симптомам, как быстрая утомляемость, нарушение координации движений, нарушения сна. Пациенты с миофасциальной болью, вовлекающей мышцы шеи и лица, могут испытывать симптомы головокружения, шума в ушах и нарушения статики.
Характерные особенности миофасциальной триггерной точки:
- Фокус болезненности при пальпации заинтересованной мышцы
- Воспроизведение жалобы на боль при пальпацией триггерной точки (с усилием около 3-кг)
- Пальпация выявляет индурацию (уплотнение) смежной мышцы
- Ограниченный диапазон движения в заинтересованной мышце
- Часто псевдослабость заинтересованной мышцы (без атрофии)
- Часто отраженная боль при длительном (~5 секунд) давление на триггерную точку.
Лечение
Улучшение осанки и эргономики
Изменение эргономики рабочего места и осанки позволяет убрать один из возможных факторов появления триггерных точек. И возможность мышечной ткани избежать повышенной и неадекватной нагрузки позволяет в некоторых случаях избежать собственно лечения.
ЛФК
Мышцы, вовлеченные в миофасциальный болевой синдром находятся в состоянии постоянного сокращения, что приводит к энергетическому дисбалансу, особенно уровня АТФ в мышце, что приводит в итоге к сокращению количества миомеров из-за избыточного расхода АТФ. Эффективное растяжение достигается с использованием хлорэтила и последующим пассивным вытяжением заинтересованной мышцы. Другим методом является постизометрическая релаксация. Укрепление мышц необходимо потому что происходит вторичное ослабление мышц из-за болевых проявлений. Но нагрузка на уплотненные мышцы должна быть щадящей и не вызвать появление триггеров -спутников в смежных мышцах.
Блокада триггерных точек
Блокада триггерных точек является наиболее эффективным прямым воздействием и инактивацией этих точек. Тщательная техника выполнения блокады является основным залогом успеха и эффекта от блокады. Точная локализация триггерной зоны подтверждается, если удалось получить местную конвульсивную реакцию; однако это, возможно, не очевидно, если происходит прокалывание иглой глубже-лежащих мышц. Успешное устранение триггерной точки обычно заканчивается расслаблением плотного участка. Возможно и сухое прокалывание иглой, но более эффективно введение местного анестетика (лидокаина или новокаина). Введение местного анестетика позволяет получить моментальный эффект у пациента. Введение же кортикостериодов не оправдало себя и не позволило получить более стойкий эффект, чем анестетик. Возможность использования ботулотоксина пока изучается.
Медикаментозное лечение
В настоящее время, нет каких либо свидетельств того,что какие-либо медикаменты достаточно эффективны при миофасциальном синдроме. НПВС и другие анальгетики могут лишь снизить умеренный болевой синдром. Антидепрессанты показаны пациентам с нарушением сна из-за центрального механизма их воздействия. Кроме того, определенный эффект есть при применении миорелаксантов, несколько снижающих спазм мышц.
Психологические методы
В тяжелых случаях миофасциального болевого синдрома, которые не поддаются лечению, пациенты часто становятся беспокойными и подавленными. Эти нарушения настроения должны соответственно лечиться. Постоянная ригидность мышц усиливает боль миофасциальных триггерных точек, и может нередко эффективно быть излечена с помощью биологической обратной связью, поведенческой терапией и методами расслабления- медитации.
Нейропатия: причины развития заболевания, симптоматика и возможные последствия | | Infopro54
В зависимости от количества и расположения пораженных нервов различают: мононейропатию, множественную мононейропатию и полинейропатию.
Симптомы
Симптоматика зависит от того, какой нерв был поврежден. Проявлений нейропатии множество, но характерных мало.
Диабетическая форма нейропатии проявляется:
- чувством покалывания в ногах;
- попеременное ощущение холода и жара в конечностях;
- боль в конечностях, которая появляется чаще всего ночью;
- повышенная чувствительность к прикосновениям, даже легкое касание вызывает боль;
- изменение форм мышечной структуры рук и ног;
- жжение в кистях и ступнях;
- долго заживают раны;
- характерный признак – чувство «перчаток или носков» при их отсутствии.
При автономной диабетической нейропатии к вышеперечисленным симптомам добавляются:
- тошнота и рвота;
- головокружение;
- проблемы с ЖКТ;
- тахикардия в состоянии покоя;
- отсутствие позывов к мочеиспусканию при переполненном мочевом пузыре;
- сильное потоотделение.
Вегетативная диабетическая нейропатия проявляется безболевым или бессимптомным инфарктом, гипогликемией без симптомов, диарея, рвота, гастропарез, урогенитальными симптомами, проблемами с терморегуляцией.
При периферической диабетической нейропатии характерны онемение, боли в ногах, появление ран и язв, атрофия и парез мышц рук и ног.
Нейропатия лицевого нерва, или еще ее называют поражением тройничного нерва, самый часто проявляющийся вид заболевания.
Ее симптомы:
- застывшая сторона лица, где поражен нерв;
- нарушение вкуса;
- слюно и слезотечение;
- характерный признак – онемение передней части языка.
Поражение малоберцового нерва обычно диагностируют у девушек 10-19 лет. При этой форме наблюдается:
- утрата способности вращать стопой;
- во время ходьбы или бега нога неожиданно подворачивается;
- стопа отвисает;
- невозможность ходить на пятках.
При моторной периферической нейропатии появляются судороги, мышечная слабость, невозможность удержать в руках предметы.
Комплексное проявление симптомов характерно для полинейропатии – поражении нескольких нервных волокон в одной зоне.
Поражение единичного нерва – мононейропатия – проявляется небольшим комплексом симптомов. Чаще всего поражает руки (лучевой или локтевой нерв), например, «туннельный синдром».
Причины
В 30% случаев возникновения нейропатии причины не установлены. В 70% нейропатия развивается вследствие тяжелого заболевания, сложных интоксикаций, в результате травм.
Диабетическая форма появляется из-за поражения высоким уровнем сахара и липидов нервных волокон.
Токсическая форма возникает после инфекционных заболеваний: ВИЧ, герпес, дифтерия и других. Может развиться после отравления химическими препаратами и лекарствами из-за поражения нервного сплетения.
Посттравматическая диагностируется в результате сдавления волокон, нарушения миелиновой оболочки нерва.
Причинами развития заболевания могут стать проблемы с почками, печенью, ревматоидный артрит, остеохондроз, системная красная волчанка, онкология и новообразования. К развитию нейропатии приводят гиповитаминоз, недостаточный уровень гормонов щитовидной железы, хронический алкоголизм, наследственная предрасположенность.
Последствия
После перенесенной нейропатии могут возникнуть:
- расстройство чувствительности: сильные простреливающие боли, постоянные неприятные ощущения, потеря чувствительности;
- вегетативно-трофические изменения: выпадение волос, сухость кожи, появление пигментных пятен и незаживающих язв, гангрена;
- двигательные нарушения: судороги, мышечные спазмы, слабость и атрофия мышц, снижение коленного и ахиллового рефлексов.
Большинство видов нейропатии не излечиваются и переходят в хроническую форму.
Боль в нижних конечностях — обзор
КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ
Этиология боли в бедре, паху или нижних конечностях может быть определена путем комплексного физического обследования с дополнительным тестированием или без него, включая визуализацию и минимально инвазивные диагностические исследования. Пациенты должны пройти подробный анамнез и пройти физическое обследование, чтобы установить соответствующий диагноз и план лечения. Неспецифический диагноз приведет к неправильному плану лечения и может поставить под угрозу результаты лечения пациента.Значительное совпадение паттернов отраженной и корешковой боли затрудняет постановку точного диагноза с какой-либо значительной степенью уверенности. Это еще больше осложняется расплывчатыми симптомами и неполным анамнезом, что часто бывает. Поэтому тщательное физическое обследование пациента с болью в бедре, паху или передней части бедра должно включать углубленную оценку неврологической, опорно-двигательной и сосудистой систем.
Оценка силы должна выполняться последовательно, оценивая группы мышц, иннервируемых различными периферическими нервами и нервными корешками.Проверка силы должна включать оценку сгибателей бедра (L1–3), четырехглавой мышцы (L2–4), передней большеберцовой мышцы (L4–5), длинного разгибателя большого пальца стопы и отводящих мышц бедра (L5), а также комплекса икроножных мышц и камбаловидной мышцы (S1). . Johnsson сообщил о 163 случаях стеноза поясничного отдела позвоночника и обнаружил, что наиболее частыми признаками являются длинный разгибатель большого пальца стопы и парез малоберцовой кости. 2 Раздражение нервных корешков L4 может привести к снижению рефлекса надколенника и вызвать боль, которая обычно распространяется в переднюю часть колена, но не обязательно ниже колена.Тесты подъема прямой ноги, сидячего корешка и растяжения бедренного нерва свидетельствуют о раздражении нервного корешка. Следует тщательно оценить симметрию нижних конечностей, так как асимметричная мышечная масса и наличие мышечных фасцикуляций предвещают неврологический компонент. Асимметричная мышечная сила часто бывает незаметной у пациентов с радикулопатией. Частичные приседания на одной ноге и подъем пятки стоя на одной ноге могут оценить функциональную силу четырехглавой мышцы и икроножной мышцы соответственно.
Обязательно обследование двусторонних тазобедренных суставов.Следует потратить время на оценку бедра и его функции, особенно на тестирование диапазона пассивных движений и силы. Асимметричный уменьшенный диапазон движений обычно встречается при артрите бедер. Воспроизведение боли при уменьшении внутренней ротации тазобедренного сустава указывает на остеоартрит тазобедренного сустава. Пациенты, как правило, имеют пониженное разгибание бедра из-за напряженных или сжатых сгибателей бедра, ограниченного внутреннего и внешнего вращения и слабости четырехглавой мышцы. Тест Эли может быть выполнен для оценки контрактуры сгибания бедра.Когда пациент лежит на животе, колено полностью согнуто. Прижимая пятку к ягодицам, прямая мышца бедра растягивается, в результате чего бедро сгибается, а ягодица поднимается. Функциональное тестирование силы отводящего тазобедренного сустава должно выполняться, когда пациент стоит на одной ноге, чтобы оценить наличие признака Тренделенбурга. Необходимо провести мануальное мышечное тестирование отводящих мышц бедра, чтобы выявить незначительные различия в силе мышц, которые могут указывать на неврологический компонент и вероятный спинномозговой источник патологии.
Разрывы передней вертлужной губы можно обнаружить, переместив бедро из положения полного сгибания, внешнего вращения и отведения в положение разгибания, внутреннего вращения и приведения. И наоборот, перемещение бедра из положения полного сгибания, приведения и внутреннего вращения в положение разгибания, отведения и внешнего вращения позволяет обнаружить разрывы задней лабральной мышцы. 18 Hase и Ueo сообщили, что все пациенты с разрывом вертлужной губки испытывали боль при осевой компрессии при согнутом на 90 ° и слегка приведенном бедре. 19
Для выявления заболевания периферических сосудов необходимы записи артериального давления на обеих конечностях, проверка пульса на каждой стороне и выслушивание гематом над основными периферическими артериями как верхних, так и нижних конечностей. 20 Отсутствие роста волос на тыльной стороне стопы и пальцах ног, особенно когда оно было раньше, свидетельствует об артериальной недостаточности. 21 Пульс на бедре следует пальпировать и синхронизировать с лучевым импульсом. Таким же образом можно оценить и сравнить другие импульсы.Необходимо оценить градиенты температуры в каждой конечности. При перемещении по конечности от проксимального до дистального направления следует использовать ладонь. Холодная стопа с теплыми коленями характерна для обструкции подколенной артерии. 14 Простое сообщение о наличии пульса, его снижении, отсутствии или аневризме по своей природе обеспечивает меньшую субъективность, чем использование шкал, состоящих из слишком большого количества градаций. Цвет конечностей следует оценивать, подняв конечности, затем конечности свисают с края стола для осмотра.На здоровой приподнятой конечности будет наблюдаться легкое побледнение, тогда как на приподнятой ишемизированной конечности будет заметно бледнее. 22 По мере того, как конечности приводятся в положение, зависящее от силы тяжести, ишемизированная конечность становится более красной. Тяжелая ишемическая болезнь приведет к зависимому рубцу. Проксимальный размер рубца напрямую связан с тяжестью артериальной недостаточности. 23 Следует отметить, что рубец обычно наблюдается у пациентов с болью в покое. 14 Оценка сосудистой системы после физических упражнений регулярно приводит к неожиданному диагнозу у пациентов, у которых есть сомнения относительно наличия или отсутствия заболевания периферических артерий.Конечность с плохой перфузией после тренировки будет намного бледнее, с спавшимися венами. Пациент может выполнять упражнения для ног, активно выполняя тыльное и подошвенное сгибание в течение 30–60 секунд. 21
Боль в нижних конечностях | UCI Health
Боль в нижних конечностях имеет множество причин, включая травмы и инфекции. а также нормальный износ.
К наиболее распространенным типам боли в нижних конечностях относятся:
Боль в стопе
Боль в стопе — это особенно серьезное заболевание, поскольку она приводит к изменяющему жизнь снижению подвижности.Боль в ногах может привести к изменению режима ходьбы, что со временем может предрасположить вас к развитию артрита бедер и колен.
Кроме того, это может привести к хроническим проблемам со спиной. Подошвенный фасциит и тендинит ахиллова сухожилия — две распространенные причины боли в стопе.
Хроническая боль в коленях
Хроническая боль в коленях — особенно тяжелое состояние, потому что она часто серьезно влияет на вашу способность передвигаться.
Хроническая боль в колене, вызванная артритом или травмой, приводит к изменению режима ходьбы, что со временем может предрасполагать вас к развитию артрита колена и / или бедра.Это также может привести к хроническим проблемам со спиной. Хроническая боль в колене может существовать как до, так и после операции по замене коленного сустава.
Боль в бедре
Боль в бедре — одно из самых распространенных болевых состояний. Боль в бедре часто возникает из-за остеоартрита, который вызывает воспаление и боль в этом важном суставе.
Боль обычно распространяется по всей области бедра с частым облучением ягодиц. Некоторые описывают ощущение хлопка или царапания при движении.
Это изнурительное состояние может сделать почти невозможными самые простые повседневные задачи.Если тазобедренный сустав не лечить, подвижность и функции будут по-прежнему уменьшаться. Это снижение функциональности со временем приведет к еще большим болевым симптомам.
Стеноз шейки матки
Стеноз шейки матки — это состояние, при котором позвоночный канал сужается и «переполняет» спинной мозг. Небольшая скученность может вызвать боль в шее, но прогрессирующая скученность позвоночного канала может привести к мышечной слабости рук или ног и стреляющей боли в конечностях.Это состояние требует немедленной оценки врачом.
Чтобы вас встретил один из наших специалистов, позвоните по телефону 949-UCI-PAIN (949-824-7246) или запишитесь на прием онлайн ›
5 самых распространенных причин боли в опорно-двигательном аппарате в ногах
Скелетно-мышечная боль в ногах — это боль, которая развивается в любом из сухожилий, связок и мышц нижних конечностей. Источником дискомфорта могут быть различные состояния, от тендинита до артрита. Хотя этот тип боли чаще всего развивается в пояснице, также распространены боли в ноге, бедре, колене или лодыжке.Причины скелетно-мышечной боли в ногах варьируются от пациента к пациенту. Они могут варьироваться от серьезных физических расстройств до более мягких стрессов повседневной жизни. Вот наиболее частые причины, а также способы предотвратить боль в опорно-двигательном аппарате в ногах.
Что мы подразумеваем под мышечно-скелетной болью в ногах?
Боль в ноге — это широкая категория боли, которая может возникать в любом месте верхней или нижней части ноги. Он может варьироваться по интенсивности от тупой до острой, колющей боли. Есть несколько причин боли в ногах, некоторые из которых могут быть очень серьезными.Другие можно контролировать или вылечить с помощью отдыха и домашнего ухода, особенно активного лечения, которое затем поможет предотвратить боль в ногах в будущем. Острая боль в ногах исчезнет после лечения, но если боль не прекратится через три месяца, она считается хронической и для ее облегчения может потребоваться другое лечение.
Боль в ногах обычно возникает в одной из трех систем человеческого тела: опорно-двигательной системе, нервной системе или системе кровообращения.
Скелетно-мышечная боль в ногах возникает в мышцах, связках, сухожилиях и костях голени.Боль, возникающая в нервной системе, обычно вызывает острую иррадирующую боль по седалищному нерву, что приводит к состоянию, называемому ишиасом. Боль в системе кровообращения в ноге может ощущаться как состояние, поражающее опорно-двигательный аппарат, но чаще ощущается только в одной части тела.
1. Чрезмерное использование мышц
Боль в опорно-двигательном аппарате в ногах обычно не возникает в результате какого-либо заболевания или заболевания. По данным клиники Кливленда, около 33% взрослых испытывают боль из-за чрезмерной нагрузки на мышцы.
В случае чрезмерного употребления острая скелетно-мышечная боль в ногах может развиться в результате особенно интенсивной тренировки. Согласно исследованию, опубликованному в журнале American Journal of Sports Medicine, даже ношение сумки для гольфа вызывает мышечно-скелетные расстройства в лодыжке.
Часто скелетно-мышечная боль в ногах возникает из-за растяжения или растяжения мышц. Растяжение связок возникает, когда связка выходит за пределы своих возможностей или разрывается. Связки — это ткани, соединяющие кости друг с другом.Напряжение, в свою очередь, приводит к повреждению мышцы или сухожилия. Сухожилие — это ткань, соединяющая мышцу с костью.
По данным Американской академии хирургов-ортопедов (AAOS), хотя растяжения чаще возникают при падениях или спортивных травмах, деформации обычно возникают в результате чрезмерного использования. Однако деформации также могут возникать в результате перенапряжения. В ноге мышца подколенного сухожилия легко поддается растяжению, особенно у спортсменов. Подколенное сухожилие на самом деле состоит из трех отдельных мышц, которые проходят от основания таза до колена.Сухожилия подколенного сухожилия соединяют мышцу с костью.
Потенциальные травмы подколенного сухожилия включают растяжение самой мышцы. Тендинит — воспаление или раздражение — также может развиваться в соединительных тканях. Бегуны иногда сообщают о сильном тендините подколенного сухожилия в части, наиболее близкой к тазу.
2. Недостаточная нагрузка мышц
Хотя причины скелетно-мышечной боли в ногах часто обсуждаются с точки зрения чрезмерного использования, некоторые исследователи рекомендуют переосмыслить эту проблему как недостаточную.В Британском журнале спортивной медицины исследователи утверждали, что проблема не в использовании мышц. Проблема заключалась в том, что мышцы не были задействованы до бега, прыжков или участия в каком-либо другом виде деятельности, которого обычно избегают при преимущественно сидячем образе жизни. Они написали:
«Часто пишутся статьи, оценивающие« травмы », подразумевая, что они были результатом движения. Это объяснение, хотя и последовательно точное, игнорирует тот факт, что отсутствие предыдущего движения, скорее всего, является истинным источником.”
Чтобы понять суть проблемы, исследователи проанализировали несколько исследований и обнаружили, что взрослые, соблюдающие строгие режимы упражнений, обычно испытывают меньшую, а не большую боль в опорно-двигательном аппарате.
Исследователи пришли к выводу, что, хотя слишком сильные толчки тела могут привести к травмам, отсутствие упражнений вообще увеличивает риск травм, когда человек, наконец, выполняет упражнения. Исследователи написали, что:
«Обзор современной науки показывает, что слишком низкая активность с течением времени может фактически быть основной причиной большого процента скелетно-мышечных травм… Люди с большей вероятностью будут тренироваться слишком мало, чем слишком много.”
Сидячие люди, которые начинают активно заниматься спортом, скорее всего, подвергаются риску травм опорно-двигательного аппарата. Чтобы избежать травм, постепенно переходите к упражнениям и помните о физических ограничениях.
3. Покрытие голени
Шина для голени характеризуется болью в голени — кости в передней части голени. Распространенные у спортсменов и танцоров, шины на голени часто возникают из-за чрезмерного использования или изменения режима упражнений. Это острое состояние, которое можно облегчить отдыхом и обледенением пораженного участка.
Шина на голени может возникать повторно, но ношение поддерживающей обуви и облегчение упражнений могут помочь предотвратить этот тип скелетно-мышечной боли в ногах.
4. Артрит
По данным Arthritis Foundation, артрит — одно из наиболее распространенных заболеваний опорно-двигательного аппарата, которым страдают почти 70% людей старше 65 лет и тысячи молодых людей в США.
Наиболее распространенной формой артрита является остеоартрит, дегенеративное заболевание суставов, при котором хрящ в суставах разрушается, вызывая воспаление и боль.Ревматоидный артрит — системное аутоиммунное заболевание, что означает, что иммунная система организма борется с телом, как если бы это был чужеродный вирус. Любой из типов артрита может вызвать боль в опорно-двигательном аппарате в ногах. Обычно дискомфорт возникает в бедрах, коленях, лодыжках и ступнях.
Артрит бедра может привести к затруднениям при ходьбе и боли в близлежащих областях, например в бедре или колене. Боль в стопе или лодыжке особенно распространена у людей с ревматоидным артритом, при этом более 90% пациентов сообщают о скелетно-мышечной боли в этих областях, согласно AAOS.
5. Фибромиалгия
Определяющей характеристикой фибромиалгии является широко распространенная скелетно-мышечная боль. Исследователи не уверены, как и почему развивается это заболевание, но по данным Центров по контролю и профилактике заболеваний (CDC), им страдают около 2% всего населения.
Женщины подвержены гораздо более высокому риску развития расстройства, при этом CDC сообщает о соотношении женщин и мужчин 7: 1.
Заболевание иногда развивается после физической травмы, инфекции, хирургического вмешательства или значительного стресса.В других случаях начало кажется случайным и не может быть связано ни с каким физическим или психическим триггером. Считается, что заболевание передается в семье и может иметь генетический компонент.
Какой бы ни была причина, считается, что фибромиалгия вызывает широко распространенную боль в опорно-двигательном аппарате в ногах, влияя на то, как мозг обрабатывает боль. Уровень нейротрансмиттеров, сигнализирующих о боли, повышается до аномально высокого уровня. Между тем рецепторы в головном мозге становятся более чувствительными к болевым сигналам, слишком остро реагируя на попытки мозга сообщить о бедствии.
При фибромиалгии скелетно-мышечная боль часто проявляется тупой болью, а не ощущением укола или укола. Пациенты с фибромиалгией также испытывают боль выше пояса. Другие симптомы включают:
- Усталость
- Апноэ во сне
- Когнитивные трудности, такие как проблемы с концентрацией или вниманием
- Депрессия
- Головные боли
- Спазмы в животе
Предотвращение наиболее частых причин боли в опорно-двигательном аппарате в ногах
Есть несколько способов предотвратить боль в опорно-двигательном аппарате в ногах.Они включают следующее.
Правильно питаться
Сбалансированное питание необходимо для поддержания здоровья систем организма на протяжении всей нашей жизни. В частности, врачи рекомендуют продукты, поддерживающие хороший баланс калия для здоровых ног. Опасными могут быть как высокий, так и низкий уровень калия.
Кроме того, правильное количество кальция и магния может помочь предотвратить боль в ногах и дегенеративные состояния, поражающие бедра и колени, такие как остеоартрит или остеопороз.Однако всегда проконсультируйтесь со своим врачом или диетологом, прежде чем слишком резко менять свой рацион.
Растяжка
Многие спортивные травмы, такие как растяжения и растяжения, можно предотвратить с помощью правильного упражнения на растяжку перед игрой или тренировкой. Ежедневно перед тренировкой добавляйте несколько простых упражнений на растяжку ног, чтобы предотвратить боль в ногах.
Растяжка не только предотвращает травмы, но и помогает восстановить ноги после спортивной травмы.Сгибания четырехглавой мышцы стоя, сгибателей бедер и икр могут помочь перед выполнением любых упражнений.
Прогулка дальше
Еще один способ предотвратить боль в ногах — снизить нагрузку на физическую нагрузку. Фактически, увлечение аэробикой 1980-х годов привело к необратимым травмам на всю жизнь у некоторых людей, принявших эту культуру.
Хорошая новость в том, что упражнения с низкой нагрузкой выполнять легко, и в большинстве случаев не требуются какие-либо дополнительные аксессуары, за исключением подходящей обуви.Ходьба — самый простой способ начать тренировку с низкой нагрузкой. Если раньше вы мало тренировались, начните медленно с легкой прогулки по кварталу и добавляйте время и расстояние, когда вы начнете набирать выносливость и привыкаете к занятиям.
Оставайтесь гидратированными
Большинство людей не осознают, как обезвоживание может повлиять на наши системы. К тому времени, когда вы почувствуете жажду, ваше тело уже испытывает обезвоживание. Отсутствие гидратации может привести к мышечным спазмам.
Люди могут забывать о питье во время физической активности. Может быть, вы легко запомните свою бутылку с водой, когда путешествуете пешком, но думаете ли вы об этом, когда работаете во дворе?
Получить массаж
Хотя частый массаж может показаться самоотверженным, он действительно может помочь сохранить ваше тело сбалансированным и восстановленным. Массаж очень помогает при болях в мышцах, улучшает кровообращение и заставляет вас чувствовать себя более расслабленным.
Квалифицированный массажист может работать с вами, чтобы уделить определенное внимание тем частям ваших ног, где вы можете испытывать небольшой дискомфорт.Это также может быть отличным способом время от времени побаловать себя.
Практика йоги
Эта восточная медитативная практика стала очень популярной в Соединенных Штатах. Йога может помочь вам сохранить равновесие разума и тела. Это также отличная тренировка на растяжку с малой нагрузкой на мышцы ног.
Такие позы, как стул, поза воина, поза воина II и наклон вперед, отлично подходят для силы ног. В качестве бонуса вы также можете использовать позы йоги для растяжки перед тренировкой.
В поход
Кажется ли вам скучная и однообразная ежедневная прогулка по окрестностям? Пешие прогулки могут стать отличным способом добавить в ваш распорядок более живописных прогулок.
В зависимости от того, где вы живете, вы можете совершать пешие прогулки по речным долинам, горам или лесам. Вы даже можете присоединиться к группе пеших прогулок, чтобы сделать это более социальным занятием. Всегда помните о безопасности на тропе, принесите с собой много воды и носите подходящие походные ботинки, которые хорошо подходят.
Наслаждайтесь гольфом
Еще одно легкое занятие, которое может помочь предотвратить боль в ногах и доставить немного больше удовольствия, чем обычная прогулка, — это гольф.
Пропуская моторизованную тележку для гольфа, вы получаете упражнения при ходьбе, переходя от лунки к лунке, а правильная техника замаха также растягивает мышцы ног. Как и пешие прогулки, гольф — отличное групповое занятие.
Поговорите со своим врачом
Ваш врач может помочь вам с любыми вопросами, касающимися вашего тела. Хотя мы часто обращаемся к ним только после того, как возникает беспокойство или проблема, у врачей действительно есть желание активно помочь предотвратить травмы и болезни у своих пациентов.Если вы хотите узнать больше о способах предотвращения боли в ногах в своей жизни, ваш врач — отличный ресурс. Вы можете найти врача боли в вашем районе, воспользовавшись советами здесь: https://paindoctor.com/pain-management-doctors/.
Боль в ногах не должна менять вашу жизнь. Если вас беспокоит боль в ногах в будущем, воспользуйтесь некоторыми из этих методов, чтобы предотвратить это заболевание прямо сейчас или облегчить любую боль, которую вы уже чувствуете.
Получайте бесплатные обновления по электронной почте!
Еженедельные обновления об условиях, методах лечения и обезболивающих.
Спасибо за подписку.
Что-то пошло не так.
Нет спама. Отпишитесь в любое время.
Произошла ошибка при настройке вашего пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Распространенные причины боли в нижних конечностях
Нижняя часть ног принимает на себя основную тяжесть повседневной жизни. Однако вам не должно быть больно.
Медицинское лечение может помочь, если ваш врач говорит, что у вас есть такое состояние, как судороги в ногах, образование тромбов или проблемы с нервами. Но дома вы тоже можете делать то, что помогает.
Кости, суставы и мышцы
Мышечный спазм
Может поразить вас во сне или в середине дня.Эту внезапную, тугую, сильную боль в голени иногда называют «лошадиной Чарли». Когда он берет себя в руки, ситуация может быстро ухудшиться. Это происходит, когда ваши мышцы устали или обезвожены. Пейте больше воды, если вы склонны к судорогам в ногах.
Может помочь мягко растянуть или массировать область, в которой ваши мышцы напряжены. Перед тренировкой тоже хорошенько вытяните ноги.
Шина на голень
Вы можете почувствовать эту боль прямо перед икрой. Мышцы и плоть по краю голени воспаляются, поэтому ходить, бегать или прыгать больно.Это может вызвать постоянное выполнение упражнений на твердой поверхности. У вас также может быть больше шансов получить шину на голени, если у вас плоскостопие или если ваши ступни развернуты наружу.
Дайте отдых ногам, чтобы почувствовать себя лучше. Лед помогает. Как и противовоспалительные препараты, такие как аспирин, ибупрофен и напроксен, если ваш врач говорит, что они безопасны для вас. Вы можете купить их без рецепта.
Возможно, вы захотите обратиться к врачу, если боль не исчезнет. Старайтесь не делать ничего, от чего у вас больше болит нога. Когда почувствуете себя немного лучше, сделайте несколько растяжек.В следующий раз наденьте удобную поддерживающую обувь. И по возможности не бегайте по твердой поверхности.
Тендинит
Одним из первых предупреждающих признаков воспаления ахиллова сухожилия является боль в нижней части голени, около задней части пятки. Это обычная травма, при которой сухожилие опухает, растягивается или рвется. Вы можете получить это от переутомления икроножной мышцы или подъема по лестнице. Это тоже может остаться надолго.
Приложите лед, чтобы получить облегчение. Или принимайте противовоспалительные средства, если ваш врач говорит, что они вам подходят.Избегайте того, что причиняет боль. Когда болит меньше, растяните и укрепите ногу.
Если вы чувствуете сильную боль, возможно, разорвано ахиллово сухожилие. Еще один возможный признак слезы — это проблема с направлением пальца ноги вниз. Ваш врач может ввести лекарство в воспаленную область. Для устранения повреждений может потребоваться операция.
Сломанные кости или растяжения
Допустим, вы вывихнули лодыжку и получили легкое растяжение связок. Попробуйте лечение РИСОМ: покой, лед, сжатие и возвышение.
При более серьезном растяжении связок или переломе костей (перелом) приложите лед и немедленно обратитесь к врачу. Вам может понадобиться гипс или скоба. Вам также может потребоваться физиотерапия.
Это займет время, но постепенно вы снова сможете ходить с комфортом. Двигайтесь медленно, постепенно увеличивая силу и перенося вес на травмированную ногу.
Вены и сгустки
Сгусток крови. Когда ваша кровь сгущается в вене и слипается, она может превратиться в сгусток. Тот, который развивается в вене глубоко в теле, называется тромбозом глубоких вен (ТГВ).
Большинство сгустков крови из глубоких вен происходит в голени или бедре. Они более вероятны, если вы длительное время бездействуете, например, в долгом перелете или поездке на машине. Вы также подвержены риску, если у вас избыточный вес, вы курите или принимаете определенные лекарства.
Есть вероятность, что сгусток может попасть в кровоток и попасть в легочную артерию. Если это так, это может заблокировать кровоток. Это серьезное заболевание, называемое тромбоэмболией легочной артерии.
Если вы думаете, что у вас может быть тромб, немедленно обратитесь к врачу или в отделение неотложной помощи.
Лекарства, поддерживающие чулки и похудание — это виды лечения, которые помогут избежать образования тромбов.
Варикозное расширение вен
Возможно, они вам знакомы, потому что вы можете видеть их на поверхности кожи. Они выглядят как перекрученные, темно-синие или фиолетовые вены и вызваны слабыми клапанами и стенками вены. Они могут вызвать тупую боль, особенно после того, как вы встанете.
Попробуйте поддерживающие чулки, чтобы облегчить боль. И в течение дня переключайтесь между стоянием и сидением.Если варикозное расширение вен очень болезненно, обратитесь к врачу по поводу других методов лечения.
Болезнь периферических артерий нижних конечностей
Это может произойти, когда артерии в ногах повреждаются и затвердевают. Когда ваши артерии сужаются или закупориваются, ваши ноги теряют кровоток, в котором они нуждаются. Это может привести к спазмам и боли в голени, когда вы идете, поднимаетесь по лестнице или делаете другие упражнения, потому что мышцы не получают достаточно крови.
Отдых помогает.Но если ваши артерии сильно сужаются или закупориваются, боль может сохраняться, даже когда вы отдыхаете. Кроме того, раны могут плохо зажить.
У вас больше шансов заболеть этим заболеванием, если у вас диабет, высокое кровяное давление, высокий уровень холестерина, вы курите или страдаете ожирением.
Исправить с изменением образа жизни:
- Если вы курите, бросьте.
- Ешьте здоровую пищу.
- Следите за своим весом.
- Упражнение.
- Другие методы лечения включают лекарства для контроля холестерина, диабета или высокого кровяного давления.Некоторым людям требуется операция, чтобы улучшить кровоток в этой области.
Боль в голени: нервы
Источником некоторой боли являются проблемы с нервами.
Сужение позвоночного канала (стеноз) и радикулит. Частая причина сужения позвоночного канала — артрит позвоночника. Иногда грыжа межпозвоночного диска оказывает давление на близлежащие нервные корешки, что может привести к появлению симптомов ишиаса, например:
- Жгучая, схваткообразная боль в ноге при стоянии или сидении
- Онемение
- Покалывание
- Усталость
- Слабость
Боль может начаться в спине и бедре, а затем распространиться на ногу.Отдых часто является лекарством от других болей в ноге, но не от этой. Это не помогает при радикулите.
Лечение может включать отдых в течение нескольких дней, а также прием противовоспалительных и обезболивающих. Холод и тепло могут помочь при некоторых симптомах. Часто полезны физиотерапия и упражнения на растяжку. Постепенно увеличивайте движение с течением времени. Ваш врач может также порекомендовать другие методы лечения или операцию, если ваша боль не уменьшится.
Диабетическая невропатия
Распространенное осложнение диабета.Нервы могут быть повреждены из-за высокого уровня сахара в крови. Это может вызвать боль в обеих ногах, а также онемение и снижение чувствительности в нижних конечностях.
Мы можем помочь
Давайте поговорим о том, что вы чувствуете. Мы дадим вам лучшие рекомендации относительно лекарств для снятия боли.
Боль в ноге у 34-летнего мужчины
Срочное сообщение: Возможность дифференцировать тромбоз глубоких вен от других диагнозов, таких как целлюлит, важна при выборе правильного варианта лечения.
Джефф Хеймиллер, MD
Описание случая
34-летний мужчина обратился с жалобой на боль в правой икре в течение недели, которая усиливалась при пальпации и ходьбе. В тот день он не смог посетить своего лечащего врача, поэтому обратился в срочную медицинскую помощь для обследования. Пациент также сообщил об ощущении одышки с момента появления боли в ногах. Он поддержал две предыдущие госпитализации по поводу тромбоза глубоких вен и целлюлита, однако последний раз госпитализация была более 5 лет назад.Он больше не принимает антикоагулянты. Он сообщил, что его нынешняя боль не была такой же, как при ранее перенесенном ТГВ, и он отрицал отек икр, который был типичным для предыдущих эпизодов. Пациент вспомнил, что первоначальная боль и одышка начались, когда он шел от машины к офисному зданию. Он также отрицал рвоту, потоотделение, учащенное сердцебиение, обморок, отек, кровохарканье, кашель, боль в груди, травму ноги и инфекционные симптомы, такие как лихорадка.
Знаки жизнедеятельности
Температура: 95.8⁰F
Пульс: 67
Респ .: 20
Артериальное давление: 140/94
Пульс: 99%
История болезни
- Лекарства: Ziac
- Аллергия: NKDA
- PMH DVT
Физикальное обследование
- Общие: красивый внешний вид, НАД, патологическое ожирение. Имеется панникулюс среднего размера. A&O x3
- Руководитель: Нормоцефальный; атравматический
- Респ: нормальная экскурсия грудной клетки с дыханием; CTAB; без хрипов, хрипов или хрипов
- Карточка: RRR без шумов, потертостей или скачек
- Abd: патологическое ожирение, не болезненна при пальпации, без пальпируемых органегалий или образований
- Экстремальные: сонная артерия, лучевая, бедренная и спинная мозоли нормальные.Заполнение капилляров нормальное. Периферический отек: икры справа и слева 61 см, симметричны, без явного отека. Ни покраснения, ни тепла нижних конечностей нет. Положительно для знака Хомана.
- Кожа: Нормальная для возраста и расы; теплый и сухой; без видимых повреждений
Результаты
- ЭКГ: ритм синусовый нормальный, частота 75; ЭКГ в норме
- Венозный допплер: отрицательный на ТГВ
Диагноз
- Боль в конечностях, т / о ТГВ
- Ожирение
- HTN
Распоряжение
Пациент выписан на дому амбулаторно.
Посещение первичной медико-санитарной помощи (1 день спустя)
Осмотрен PCP и направлен на V / Q, который показал множественные несовпадающие клиновидные дефекты перфузии. Сюда входят два субсегментарных дефекта от средней до большой в основании правого легкого и от одного до двух субсегментарных дефектов от умеренного до большого в левой нижней доле. Также есть небольшие субсегментарные дефекты в левой верхней и правой верхней долях.
Оттиск
Высокая вероятность тромбоэмболии легочной артерии.
Распоряжение
Переведено в отделение неотложной помощи для госпитализации.
Диагностика и обсуждение при выписке из больницы
- Тромбоэмболия легочной артерии: план антикоагуляции и ECHO для оценки деформации правого желудочка
- История гипертонии
- Апноэ сна
- Морбидное ожирение Случай более низкой степени 9015 Evality
Обсуждение
Отек и боль
Пациент с изолированным отеком нижних конечностей, пальпируемыми связками, симптомом Хомана и тромбоэмболической болезнью в анамнезе может вызвать подозрение даже у студента-медика на тромбоз глубоких вен (ТГВ).
К сожалению для провайдера, презентация часто бывает тонкой. Застойная сердечная недостаточность может привести к отеку и боли нижних конечностей, но обычно это двустороннее проявление. Другими причинами двустороннего отека нижних конечностей являются обструктивные процессы на уровне нижней полой вены (НПВ), такие как злокачественные новообразования, беременность и тромбирование НПВ. Травматические процессы, такие как гематома, травма мышц или переломы, с большей вероятностью приведут к одностороннему отеку нижних конечностей.Часто бывает трудно клинически отличить ТГВ от целлюлита, поскольку оба заболевания часто проявляются диффузно опухшими, болезненными и эритематозными нижними конечностями. Однако некоторые признаки, такие как изъязвление, образование абсцесса или лимфаденопатия, более специфичны для целлюлита. Предыдущие ТГВ также могут привести к разрушению нормальной анатомии вен, что приводит к повторяющемуся одностороннему отеку.
Физический экзамен — это тоже непросто; хотя и довольно специфично, присутствие пальпируемых тяжей нечувствительно, и их отсутствие не должно использоваться для исключения ТГВ.Знак Хомана еще менее полезен; низкая чувствительность и специфичность делают его практически бессмысленным в этом отношении. Напротив, сравнение размеров икр остается одним из наиболее конкретных результатов физического осмотра при оценке потенциального ТГВ. Разница в 3 см в диаметре теленка, измеренном на 10 см дистальнее бугристости большеберцовой кости, должна значительно усилить подозрение на ТГВ.
Факторы риска ТГВ многочисленны и разнообразны, но в конечном итоге они связаны с триадой венозного застоя, гиперкоагуляции и эндотелиального повреждения, впервые описанной Вирховым.Необязательно присутствие всей триады, чтобы вызвать ТГВ. Застой в результате неподвижности или паралича, гиперкоагуляции в результате злокачественного новообразования или повышенного уровня эстрогена, а также повреждение эндотелия в результате недавней травмы или инструментария — все это важные примеры ситуаций, когда единичное нарушение приводит к повышенному риску ТГВ. Wells и др. Опубликовали полезный набор руководящих принципов, помогающих оценить индивидуальный риск ТГВ для каждого пациента (, таблица 1, ). 1 Однако это исследование не включает в себя определенные группы высокого риска, такие как беременные женщины.
| Таблица 1. Критерии Уэллса для ТГВ 1 | |
| Критерии | Оценка |
| Активный рак (пациент, получающий лечение от рака в течение предыдущих 6 месяцев или в настоящее время получающий паллиативное лечение) лечение) | 1 |
| Паралич, парез или недавняя гипсовая иммобилизация нижних конечностей | 1 |
| Недавно прикованный к постели более 3 дней или серьезная операция, требующая общей или регионарной анестезии в течение предыдущих 12 недель | 1 |
| Локальная болезненность вдоль распространения системы глубоких вен | 1 |
| Опухание всей ноги | 1 |
| Отек голени, по крайней мере, на 3 см больше, чем на бессимптомной ноге (измерено на 10 см ниже большеберцовой кости). бугристость) | 1 |
| Язвенный отек ограниченный на ногу с симптомами | 1 |
| Коллатеральные поверхностные вены (без варикозного расширения) | 1 |
| Ранее задокументированный тромбоз глубоких вен | 1 |
| Альтернативный диагноз, по крайней мере, так же вероятен, как и тромбоз глубоких вен | |
| Баллы ≥ 2 квалифицируют как высокий риск | |
Использование анамнеза пациента для оценки потенциальной легочной эмболии
В отличие от представленного случая, вероятность ТЭЛА не является тонкой у пациента с внезапным началом плевритической боли в груди, одышки и кровохарканья.Однако одышка, связанная с ПЭ, часто развивается гораздо более незаметно и может возникать при отсутствии боли в груди. Фактически, необъяснимая одышка — один из самых сильных независимых предикторов ПЭ. 2
Хотя медленное начало одышки может имитировать сердечную недостаточность, этот диагноз с гораздо большей вероятностью вызывает ортопноэ. Напротив, ПЭ может даже вызвать плоскостопие, при котором дыхание субъективно легче в положении лежа на спине. Различные характеристики одышки при ПЭ часто связаны с конкретным расположением ПЭ.
Плевритную боль в груди, которая является одним из отличительных симптомов ПЭ, можно описать просто как боль между ключицами и реберным краем, усиливающуюся при глубоком дыхании или кашле. Однако боль от ПЭ может передаваться в другие части тела и при этом вызывать боль в плече или сильную боль в животе.
Диагностика тромбоэмболии легочной артерии
Чтобы определить наиболее подходящий тест для оценки потенциального риска ТЭЛА, полезно сначала определить предтестовую вероятность наличия ТЭЛА у пациента.Было опубликовано несколько инструментов принятия решений для помощи в стратификации рисков. Модифицированная оценка Уэллса (, таблица 2, ) является одним из таких инструментов стратификации риска. 3 Общепринятое предтестовое ограничение вероятности для определения необходимости дальнейшего тестирования составляет <2%. Следует отметить, что после проведения тестирования общепринятым пороговым значением для исключения PE является посттестовая вероятность менее 1%.
| Таблица 2. Модифицированное правило прогноза лунок для диагностики тромбоэмболии легочной артерии 3 | |
| Критерии | Оценка |
| 3 | |
| Перенесенная тромбоэмболия легочной артерии или тромбоз глубоких вен | 1.5 |
| ЧСС> 100 ударов в минуту | 1,5 |
| Недавняя операция или иммобилизация (в течение 30 дней) | 1,5 |
| Кровохарканье | 1 |
| Рак ) | 1 |
| Оценка 0-1 — низкая вероятность; 2-6 — промежуточная вероятность; > 6 — большая вероятность. | |
У пациентов с низкой предтестовой вероятностью ТЭЛА может не потребоваться проведение каких-либо лабораторных исследований или визуализации.Клайн и др. Разработали критерии исключения PE (правило PERC), которые перечислены в , Таблица 3 . 4 Если у пациента определена низкая вероятность предварительного тестирования и соблюдены все критерии правила PERC, риск выписки этого пациента с ПЭ составляет <1,8%. Многие выступают за использование оценки Уэллса для определения пациентов с низким риском, а затем за использование другого проверенного инструмента, такого как PERC, для прекращения обследования без необходимости использования D-димера, если оценка PERC равна 0.В случае нашего пациента история ТГВ препятствует применению правила PERC, и мы должны продолжить дальнейшее диагностическое тестирование.
| Таблица 3. Критерии исключения тромбоэмболии легочной артерии (PERC) 4 |
| Возраст <50 |
| HR <100 |
| О2 в воздухе помещения ≥ 905 95% |
| Отсутствие в анамнезе венозной тромбоэмболии |
| Отсутствие хирургического вмешательства или травмы, требующей госпитализации в течение 4 недель |
| Отсутствие кровохарканья |
| Отсутствие экзогенного эстрогена |
| Отсутствие одностороннего отека на ногах из вышеперечисленного должно присутствовать для применения PERC |
Хотя ТГВ обычно возникает из-за ТГВ нижних конечностей, ТГВ не всегда проявляется при первоначальном обследовании.По этой причине отрицательный результат УЗИ нижних конечностей не исключает ТЭЛА. Фактически, амбулаторные пациенты даже реже, чем госпитализированные, имеют обнаруживаемый ТГВ, что делает УЗИ нижних конечностей еще менее чувствительным фактором для исключения ТЭЛА. В лучшем случае отрицательный результат ультразвукового допплера двусторонних нижних конечностей дает отрицательное отношение правдоподобия около 0,5 — другими словами, если двусторонний допплерография нижних конечностей отрицательный, это снижает риск предварительного тестирования вдвое. 5 Многие выступали за возможное использование допплера нижних конечностей для снижения радиационного облучения беременных пациенток с опасениями по поводу ТЭЛА. Если результаты ультразвукового исследования положительны на ТГВ и у пациента низкая предтестовая вероятность в сочетании с отрицательным результатом обследования на субмассивную ТЭЛА, то теоретически можно избежать КТ грудной клетки.
Новые количественные иммунотурбидиметрические тесты или тесты на D-димер ELISA имеют чувствительность и специфичность 95% и 50% соответственно, что дает отрицательную прогностическую ценность 0.1. 6 Таким образом, D-димер является невероятно полезным тестом для исключения DVT в группах вероятности от низкой до умеренной до теста. Фактически, у пациентов с умеренным риском или у пациентов с низким риском, которые не соответствуют критериям PERC, отрицательный D-димер достаточно чувствителен, чтобы с комфортом исключить ТЭЛА. Однако в группе высокого риска широко распространено мнение, что вероятность предварительного тестирования настолько велика, что D-димера недостаточно для исключения ТГВ без получения изображений легочной сосудистой сети.
В нашем случае сканирование вентиляции / перфузии (V / Q) использовалось для окончательной диагностики ПЭ, но этот тест имеет значительные ограничения.Как правило, только 50% V / Q-сканирований дают нормальный или диагностический положительный результат, 7 , а другая половина дает «недиагностическое» сканирование. Эти неопределенные результаты обычно являются результатом основного заболевания легких, сердечно-сосудистого заболевания или значительно отклоненного от нормы рентгена грудной клетки. Любой исходный дефект вентиляции или перфузии ограничивает чувствительность сканирования VQ. Когда эти недиагностические сканирования считаются маловероятными, отрицательное отношение правдоподобия составляет приблизительно 0.3, что может быть достаточно, чтобы привести пациента с низкой предтестовой вероятностью в приемлемый диапазон; однако, если часто требуется дальнейшее тестирование, многие поставщики услуг начали отдавать предпочтение компьютерной томографии (КТ).
Из-за значительного улучшения качества изображений с помощью современных компьютерных томографов, КТ легочная артериограмма стала предпочтительным методом тестирования. Адекватная визуализация и интерпретация зависят от адекватной техники инъекции и умения радиолога считывать компьютерную томографию.
Лечение тромбоэмболии легочной артерии
При определении лучших способов лечения ПЭ полезно сначала классифицировать, насколько «серьезным» или «серьезным» является ПЭ.Массивная ПЭ определяется как проявление гемодинамической нестабильности, характеризующейся систолическим артериальным давлением <90 в течение 15 минут или любыми стойкими признаками шока. 8 Субмассивные ПЭ приводят к дисфункции правого желудочка или некрозу миокарда, о чем свидетельствует повышенный уровень тропонина, повышенный уровень BNP или про-BNP; ЭКГ с признаками напряжения правых отделов сердца; КТ с увеличенным правым желудочком; или эхокардиографические доказательства напряжения правых отделов сердца, индекса шока <1 или систолического артериального давления <90 в любое время. 9 Как массивные, так и субмассивные ТЭЛА должны быть немедленно направлены в отделение неотложной помощи для дальнейшего обследования, поскольку они могут потребовать неотложных тромболитиков, механического вмешательства или хирургического вмешательства.
Хотя реальных доказательств в поддержку его использования мало, начальная антикоагулянтная терапия гепарином остается стандартом лечения ТЭЛА низкого риска. Обычно пациенты начинают лечение нефракционированным гепарином (UH) или низкомолекулярным гепарином (LMWH), а также витамин K-зависимым антикоагулянтом, таким как варфарин, во время постановки диагноза.После достижения терапевтического МНО 2,0–3,0 лечащий врач может прекратить прием гепарина, и пациент может получать антагонисты витамина К в течение периода, определяемого его врачом. FDA также одобрило несколько новых пероральных антикоагулянтов (NOAC), таких как дабигатран, ривароксабан, апиксабан и эдоксабан, для использования при ПЭ с низким риском.
Хеймиллер Дж. Боль в ноге у 34-летнего мужчины. J Срочная медицинская помощь. июль-август 2018 г. Доступно по адресу: https://www.jucm.com/leg-pain-in-a-34-year-old-man/.
Ссылки
- Wells P, Anderson DR, Bormanis J, et al. Значение оценки предтестовой вероятности тромбоза глубоких вен в клиническом ведении. Ланцет . 1997; 350 (9094): 1795-1798.
- Susec O, Boudrow D, Kline JA. Клинические особенности острой тромбоэмболии легочной артерии у амбулаторных больных. Acad Emerg Med . 1007; 4 (9): 891-897.
- Уэллс П., Андерсон Д., Роджер М. и др. Исключение тромбоэмболии легочной артерии у постели больного без диагностической визуализации: ведение пациентов с подозрением на тромбоэмболию легочной артерии, поступающих в отделение неотложной помощи, с использованием простой клинической модели и d-димера. Энн Интерн Мед. 2001; 135 (2): 98-107.
- Клайн Дж., Митчелл А., Кабрхель С. и др. Клинические критерии для предотвращения ненужных диагностических исследований у пациентов отделения неотложной помощи с подозрением на тромбоэмболию легочной артерии. Дж. Тромб Хемост . 2004; 2 (8): 1247-1255.
- Дэниэл К., Джексон Р., Клайн Дж. Ультразвуковое сканирование вен нижних конечностей в диагностике и исключении тромбоэмболии легочной артерии в амбулаторных условиях. Энн Эмерг Мед . 2000; 35 (6): 547-554.
- Клайн Дж., Уэбб В., Джонс А., Эрнандес-Нино Дж.Влияние протокола быстрого исключения легочной эмболии на частоту скрининга, пропущенных случаев и визуализацию легочных сосудов в городском отделении неотложной помощи США. Энн Эмерг Мед . 2004; 44 (5): 490-502.
- Рой П.М., Коломбе И., Дюрье П. и др. Систематический обзор и метаанализ стратегий диагностики подозрения на тромбоэмболию легочной артерии. BMJ . 2005; 331: 1–9.
- Кларк Д., Макгиффин Д., Делл’Италия Л., Ахмен М. Субмассивная тромбоэмболия легочной артерии, где же переломный момент? Тираж .2013; 124 (24): 2458-2464.
- Джафф М., Макмерри М., Арчер С. и др. Лечение массивной и субмассивной тромбоэмболии легочной артерии, подвздошно-бедренного тромбоза глубоких вен и хронической тромбоэмболической легочной гипертензии: научное заявление Американской кардиологической ассоциации. Тираж . 2011; 123 (16): 1788-1830.
Джефф Хеймиллер, доктор медицины , резидент отделения неотложной медицины Медицинского центра Университета Вандербильта в Нэшвилле, штат Теннесси. Автор не имеет финансовых отношений с какими-либо коммерческими интересами.
Джеффри Хеймиллер, доктор медицины
Резидент отделения неотложной медицинской помощи в Медицинском центре Университета Вандербильта
Боль в икроножных мышцах — причины и профилактика: здоровье Одна семья Медицина: семейная медицина
Икры — это группа мышц, расположенных на нижней стороне ноги, прямо под коленями, и включает три основных мышцы: камбаловидную мышцу, боковую икроножную мышцу и медиальную икроножную мышцу. Любая проблема с этими мышцами или другими мышцами в этом регионе может привести к боли в икроножной мышце.
Существуют различные причины боли в икроножных мышцах, в том числе состояния стоп, судороги и переутомление мышц. В то время как некоторые случаи протекают в легкой форме и поддаются лечению домашними средствами, другие могут быть тяжелыми и требовать немедленного вмешательства. Ниже приведены некоторые из трех основных причин боли в икре:
Тромбоз глубоких вен (ТГВ)
Это вызвано свертыванием крови в глубоких венах голени и в самой икре. Существуют различные условия и факторы, которые могут привести к ТГВ, например, курение, осложнения с приемом лекарств и длительное сидение подряд.Симптомы включают:
- Ощущение тепла у теленка
- Изменение цвета кожи
- Болезненность в ноге
- Отек в пораженной области
- Вены становятся более заметными
При появлении вышеупомянутых симптомов необходимо немедленно обратиться за медицинской помощью. происходить.
Мышечные судороги
Это болезненные и внезапные мышечные сокращения, которые могут длиться некоторое время или несколько минут. Мышечные судороги довольно распространены и обычно возникают при выполнении экстремальных упражнений.Это может быть вызвано недостатком минералов, мышечными травмами и обезвоживанием. С другой стороны, серьезные и хронические мышечные судороги могут быть вызваны:
- Заболеванием периферических сосудов
- Диабетом
- Алкоголизмом
- Гипотиреозом
- Почечной недостаточностью
В тяжелых ситуациях ограничением притока крови к различным частям тела и другие тяжелые заболевания могут привести к мышечным спазмам.
Диабетическая периферическая нейропатия (DPN)
Это тип повреждения нервов, который поражает ваши руки, руки, ноги и ступни.ДПН известен как распространенное осложнение диабета, которое возникает из-за чрезмерного воздействия воспаления нервов, генетических факторов и повышенного уровня сахара в крови. Некоторые основные симптомы ДПН включают следующее:
- Снижение способности ощущать изменения температуры и боль
- Онемение
- Потеря координации и равновесия
- Слабость мышц
- Мышечные судороги
- Острая боль
Если вышеупомянутые симптомы Если у вас есть опыт, необходимо немедленно обратиться за медицинской помощью.
Ниже приведены несколько простых и эффективных советов, которые могут помочь в предотвращении боли в икроножной мышце:
Растяжка
Это наиболее важная профилактика боли в икроножной мышце. Всегда не забывайте растягиваться до и после тренировки, так как это помогает укрепить и восстановить икру и снизить вероятность потенциальной травмы.
Сохранение гидратации
Достаточное количество воды может поддерживать гидратацию, что также снижает риск возникновения боли в икроножных мышцах. Обезвоживание является одним из основных факторов, вызывающих мышечные судороги и растяжение мышц, что приводит к боли в икроножных мышцах.
Активный образ жизни
Еще одна эффективная профилактика — оставаться активным и регулярно заниматься спортом. Однако важно постепенно повышать уровень активности, чтобы предотвратить травмы и боль.
В случае травм или боли очень важно немедленно обратиться за медицинской помощью, чтобы боль в икроножной мышце не усилилась. Посетите https://www.healthonemedicine.com/, чтобы записаться на прием или проконсультироваться с экспертом, чтобы получить дополнительные советы и предложения по предотвращению боли в икроножных мышцах.
——
Доктор Шалин Парих, доктор медицинских наук, является поставщиком первичной медицинской помощи, предлагающим квалифицированную и доброжелательную помощь в Ирвинге и Коппелле, штат Техас, и его окрестностях.
АвторЗдоровье одной семьи
.