сзади, при сгибании, причины, что это, лечить
Коленные суставы отвечают за сгибание и разгибание ног. От их состояния напрямую зависит качество жизни. Люди часто говорят о боли в колене, но локализоваться она может с разных сторон. Боль тянущего характера сзади опасна для здоровья.
Она может развиваться в любом возрасте, даже у детей. Если болит под коленом сзади и тянет – чем лечить, назначает врач.
У ребенка или подростка такое состояние чаще свидетельствует об активном росте, но тогда сопровождается болями в спине, особенно в пояснице, а вот у взрослых – о серьезной патологии, требующей диагностики и лечения.
Тянущая боль за коленом
Как устроена подколенная ямка
Выявление причины развития тянущих болей за коленом затруднено по причине специфического строения подколенной ниши. Дно впадины формируется из внутренней поверхности кости бедра и задней стенки капсулы, которая заключена в корсет из мышц и связок.
Сверху и снизу сустав ограничен сухожилиями голени и бедра, мышцами.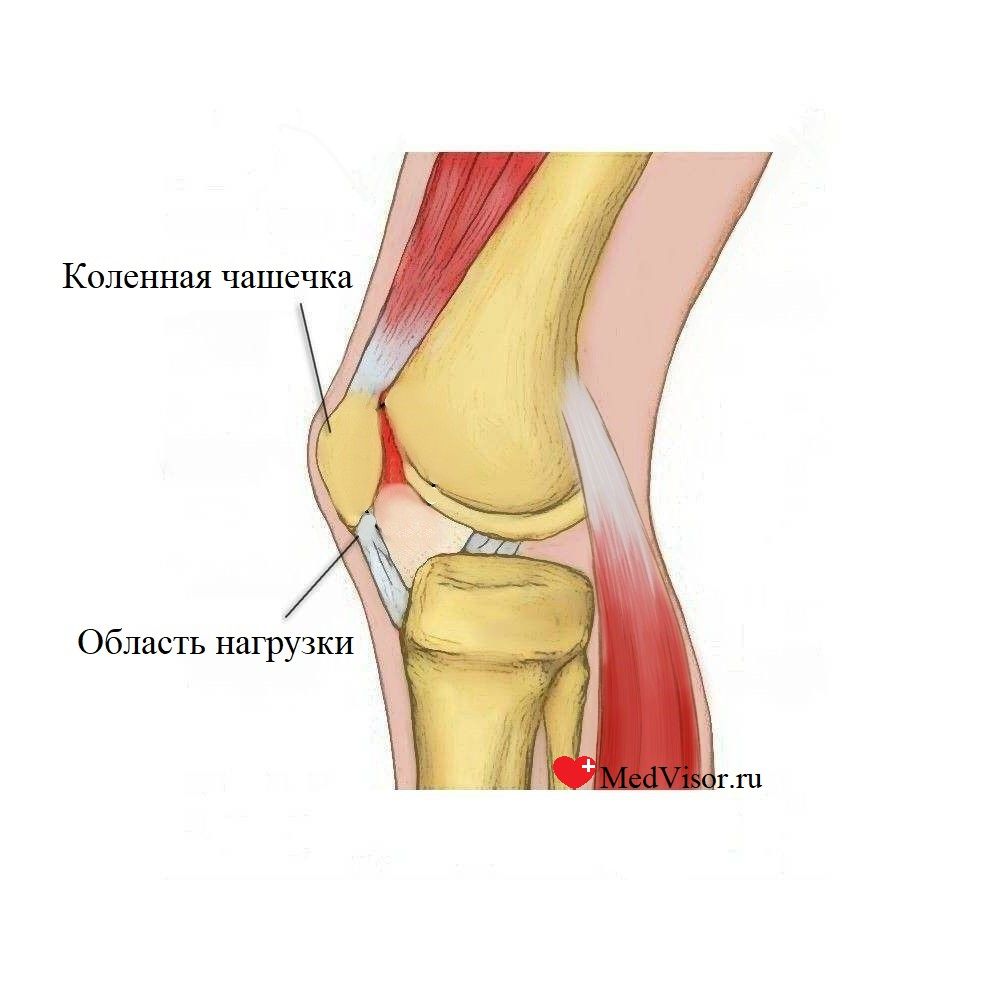
В чем причина боли
Однозначно ответить на вопрос, почему тянет ногу под коленом, не получится. Боль может локализоваться как в правой, так и в левой ноге, становится сильнее после длительного сидения.
Существует масса причин патологии в колене, особенно когда болезненность развивается сзади. Вместе с ней может проявляться хруст, дискомфорт, жжение и т. д. Человек жалуется на боль при ходьбе или в покое.
Такой симптом сопровождает следующие разновидности патологических состояний:
- заболевания околосуставной ткани;
- травмы, спровоцированные падениями, ударами;
- патологии, которые не затрагивают скелет и мышечные структуры, например варикоз, при котором поражаются вены на ногах.
Причины болей
Некоторые люди в силу своего здоровья или профессии больше других подвержены проблемам с коленями.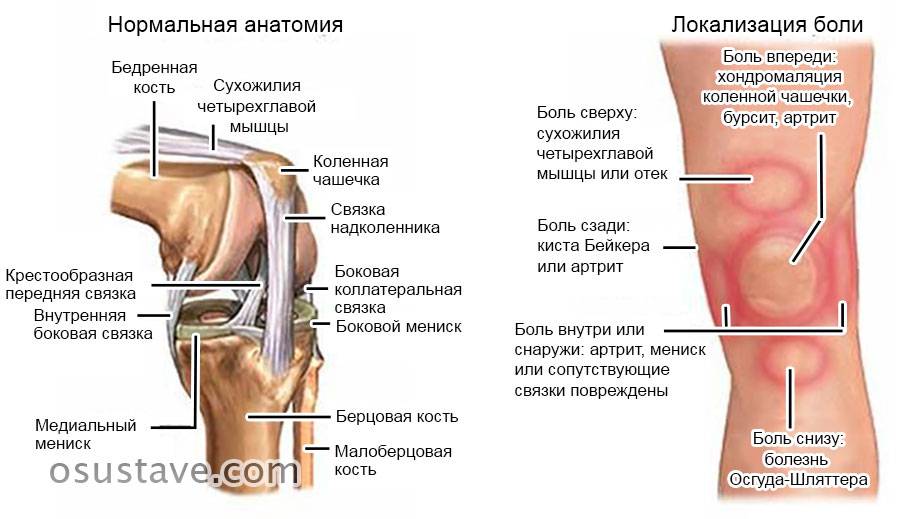 К таковым относятся:
К таковым относятся:
- Профессиональные спортсмены. Заболевания коленных суставов – настоящая проблема для этих людей. Со временем суставы сильно изнашиваются под влиянием огромных нагрузок. Особенно опасно это для теннисистов, хоккеистов и футболистов.
- Люди, профессия которых связана с большими физическими нагрузками. Непосильные нагрузки провоцируют разрушение сустава колена, которое сильно ускоряется, провоцируя опасные проблемы и даже инвалидность.
- Люди после операций или инфекций.
Кистозное образование Бейкера
Заболевания суставов часто становятся причиной болей за коленом. К таковым относится и киста Бейкера. Она представляет собой опухоль доброкачественного характера, которая не склонна к перерождению, ее можно увидеть по внешним изменениям.
Обычно болезнь проявляется у людей после 40 лет, чаще у женщин, организм которых испытывает большие физические нагрузки.
Первый признак – постоянная ноющая боль за коленом, возникают сложности с распрямлением ноги.
Воспаление завершается формирование кисты с жидкостью внутри. Начинает тянуть под коленкой сзади на левой, правой ноге. Опухать начинает на задней стороне ноги, это хорошо видно в положении стоя.
Размер кисты может изменяться от незаметного до 0,3 см, по форме она округлая. Если новообразование продолжает расти, то ухудшается двигательная активность конечности, становится больно выпрямлять ее.
Часто киста Бейкера поражает сразу обе ноги, убрать ее можно только при помощи операции, но сохраняются высокие риски рецидива.
Кистозное образование в области мениска
Киста в мениске появляется реже по сравнению с предшествующей патологией. Она незаметна невооруженным глазом, но провоцирует острые боли за коленом, особенно во время сгибания.
При кисте в мениске начинает тянуть сзади колена во время ходьбы и сгибания. Киста представляет скопление жидкости сзади мениска. Для её диагностики требуется рентгенография.
Киста представляет скопление жидкости сзади мениска. Для её диагностики требуется рентгенография.
Поражение большеберцового нерва
Большеберцовый нерв располагается на дне подколенной ямки. Воспалительный процесс в нем вызывает резкую боль во время ходьбы и сгибании колен. С течением времени болевые ощущения отдают в ступню. Иногда отмечается опухоль, краснота зоны колена и за коленом, мышцы пульсируют, доставляя дискомфорт. Лечится патология только посредством хирургической операции.
Симптоматика
Конкретная клиническая картина будет соотноситься с диагнозом:
- Кисты Бейкера вызывают слабые, ноющие боли сзади за коленом. Чаще поражаются две ноги одновременно, поэтому болит сразу под двумя коленями. Киста видна визуально, так как возвышается над ямкой колена, характеризуется округлой формой.
- Киста мениска – отличается острой болью под коленом, но киста не видна, не выступает над кожей.
- Разрывы и травмы мениска – характеризуются сильными болями, которые локализуются сзади во время сгибания ноги в колене.

- Патологические процессы в структурах рядом с коленным суставом почти не проявляются, если не учитывать слабую тянущую боль за коленом, дискомфорт во время ходьбы. Но в тяжелом случае состояние сопровождается интоксикацией, головными болями, температурой и сильной слабостью.
- Артрит. Данная патология всегда проявляется 3 основными симптомами: болью за коленом во время ходьбы, ухудшением работы сустава, краснотой с опухолью в месте поражения.
Артрит
- Болезни сосудов. Помимо болей сзади колена развивается общая интоксикация, могут появляться судороги в икре на пораженной ноге.
Не получится самостоятельно купировать боль, можно только сделать хуже. Важно при первых подозрительных нарушениях обратиться к специалисту.
Диагностика
Множество структур, которые прикрыты слоем подкожной клетчатки, в колене осложняют постановку верного диагноза. Когда врач при локализации неприятных ощущений сзади колена провел только визуальный осмотр и сразу назначил лечение, лучше отправиться к другому специалисту.
Когда врач при локализации неприятных ощущений сзади колена провел только визуальный осмотр и сразу назначил лечение, лучше отправиться к другому специалисту.
Для полноценной диагностики нарушения требуется комплексное обследование:
- компьютерная томография и МРТ;
- УЗИ;
- рентген;
- лабораторные анализы мочи и крови;
- реже сцинтиграфия костей, артроскопия и т. п.
Процесс диагностики начинается с осмотра и консультации у профильного специалиста – ортопеда или хирурга. При болях у ребенка требуется помощь детского ортопеда или педиатра.
На первом приеме врач устанавливает характер жалоб и период, как давно они начали проявляться. Проводится подробный сбор анамнеза, ставится предполагаемый диагноз, реализуется пальпация. Затем на основе полученных данных больного делают рентген, который дает возможность определения присутствия дегенеративных процессов в структурах костей и костной ткани.
В исключительных случаях для оценки состояния сустава назначается артроскопия.![]() Из-за высокой цены МРТ и КТ реализуются реже, несмотря на хорошую информативность. Анализы крови и мочи помогают установить картину воспаления.
Из-за высокой цены МРТ и КТ реализуются реже, несмотря на хорошую информативность. Анализы крови и мочи помогают установить картину воспаления.
Методы лечения
При боли за коленом используются такие способы лечения:
- физиотерапия;
- лечебная гимнастика;
- постельный режим – требуется лежать, сохраняя неподвижность ноги установленное доктором время;
- медикаментозная терапия;
- операция;
- компрессы на отварах трав по рецептам народной медицины – только по согласованию с врачом.
Из препаратов обычно назначаются противовоспалительные лекарства, местно-раздражающие мази и гели. Самые эффективные обезболивающие и противовоспалительные средства:
- Вольтарен;
- Ибупрофен;
- Диклофенак;
- Кетопрофен;
- Индометацин.
Одним из самых сильных анальгетиков является Кетанов, но у него почти отсутствует противовоспалительное действие.
Дополнительно обязательно нужно лечить заболевание суставов хондропротекторами.
Они помогают нормализовать обмен веществ в синовиальной оболочке, хряще, отвечают за поступление полезных веществ – все эти действия в совокупности позволяют восстановить подвижность суставов.
Лечение хондропротекторами помогает только приостановить дегенеративные процессы, но ткань не будет возобновляться. Также есть местные хондропротекторы, которыми нужно мазать место поражения.
Лазерное воздействие для лечения колена
К наиболее действенным методам физиотерапии относятся: лазерное и ультразвуковое воздействие. Они помогают восстановить нормальное кровообращение, обменные процессы в тканях сустава колена, блокируют боль и разрушают отложения солей.
Операции назначаются на последних стадиях патологий или когда нет других способов оказания помощи. Современная медицина, в основном, предлагает малоинвазивные методики посредством артроскопа. Способ безболезненный и минимально травмоопасный.
Профилактика
Многие люди сталкиваются с проблемами возникновения тянущих болей за коленом. Как известно, любой недуг легче предупредить. Чтобы патологическая симптоматика не начала развиваться, нужно следовать таким простым правилам:
Как известно, любой недуг легче предупредить. Чтобы патологическая симптоматика не начала развиваться, нужно следовать таким простым правилам:
- держать ноги в тепле, по возможности стараться избегать переохлаждений;
- следить за весом – лишние килограммы увеличивают нагрузку на колени, лишний вес может сильно деформировать суставы, в связи с чем рекомендуется проследить, чтобы масса тела не превышала 90 кг;
- спорт полезен, но для правильной организации упражнений и тренировок важно правильно распределять нагрузки, применять наколенники и повязки, если планируется большая нагрузка на ноги;
- следить за рационом;
- вести активный образ жизни, при сидячей работе постоянно проводить разминки;
- после 40 лет требуется дополнительное укрепление мышц ног – приседания, выпады;
Использование накладок и повязок для тренировок
Известно множество заболеваний, которые приводят к болям тянущего характера в коленях с задней стороны. Только опытный врач точно диагностирует причину и поможет подобрать по-настоящему эффективное лечение, даст рекомендации относительно питания и образа жизни. Главное – вовремя обратиться к доктору, не тянуть и не пытаться предпринимать самостоятельные действия.
Главное – вовремя обратиться к доктору, не тянуть и не пытаться предпринимать самостоятельные действия.
Боль под коленом сзади при сгибании: причины, симптомы и лечение — Твой суставчик
Коленный сустав состоит из коленной чашечки, которая расположена спереди. Она соединена с четырехглавой мышцей сухожилием, продолжение которого – связка надколенника. Также присутствуют крестообразные и боковые связки. Между бедренной и большеберцовой костями находятся хрящи – мениски, внутренний и наружный.
Благодаря такому строению мы можем легко двигаться – ходить, бегать, прыгать, садиться и вставать. Но иногда боль под коленкой нарушает привычный ритм жизни. Почему так происходит и что делать при таких симптомах, хотя бы раз задумывался каждый человек.
Что это может означать?
Боль в колене вызывается нарушениями в какой-либо части сустава.
Боль не возникает просто так, она сопровождает какие-либо нарушения в работе органов. Если болит нога под коленкой сзади или впереди, то это явный симптом того, что колено нуждается в лечении. Причиной боли под коленом может быть инфекция, воспаление, нарушение целостности связок вследствие перегрузки или травмы, а также новообразования, в том числе и злокачественные.
Причиной боли под коленом может быть инфекция, воспаление, нарушение целостности связок вследствие перегрузки или травмы, а также новообразования, в том числе и злокачественные.
Предположить, что вызвало болевой синдром, можно после визуального осмотра ноги, по характеру болей, сопутствующим симптомам, но точную причину боли под коленкой и окончательный диагноз озвучит врач-ортопед только после тщательного обследования.
Диагностирование по характеру боли
Для каждой болезни или травмы характерна «своя» боль — она может быть ноющей, тянущей, резкой, внезапной, возникать по ночам или беспокоить целыми днями, напоминать о себе только при движении или при отдыхе. О том, какая же боль беспокоит пациента, врач спросит обязательно, это один из факторов, на которых строится подозрение на тот или иной недуг.
Тянущая боль
Боль, которая дает ощущение того, что в колене что-то тянет, присуща воспалениям.
Ревматоидный артрит
Это заболевание вызывает воспаление в суставах и прилегающих к нему тканях. Оно приводит к снижению подвижности сустава и дает осложнения на другие органы – сердце, печень, почки, кишечник. Артрит требует лечения, в противном случае пациент может стать инвалидом.
Оно приводит к снижению подвижности сустава и дает осложнения на другие органы – сердце, печень, почки, кишечник. Артрит требует лечения, в противном случае пациент может стать инвалидом.
Кроме тянущей боли под коленкой сзади и в самом суставе наблюдается скованность по утрам, слабость, потеря веса. Сустав опухает, повышается температура кожи вокруг него.
Важно! При отсутствии лечения или когда принятых мер недостаточно, длительность жизни пациента сокращается на несколько лет.
Бурсит, тендинит
При данных диагнозах боли под коленом сзади вызываются воспалением сухожилий или их сумок. Они возникают при сильных и длительных физических нагрузках на сустав, а также травм, даже незначительных.
При этом в полостях сухожильных сумок накапливается жидкость, которая приводит к ограничению подвижности колена. Еще пациенты отмечают покраснение кожи в болезненной области, отек, на ощупь сустав может быть теплее, чем обычно.
Ноющая боль
Когда болит нога под коленом сзади и больной описывает свои ощущения, как «нога ноет», это наводит на подозрения о травмах или новообразовании в коленном суставе.
Киста Бейкера
При воспалении синовиальной оболочки в сухожильной сумке скапливается избыток жидкости. Это приводит к образованию кисты. При своевременном обращении к врачу это заболевание не несет угрозы здоровью, хоть и требует оперативного вмешательства.Распознать ее можно по уплотнению, отеку и ноющей боли под коленом сзади. Боль не сильная, терпимая, но постоянная.
Киста мениска
Если ноет под коленкой сзади, то после диагностики может прозвучать диагноз «киста мениска». Ее появление связано с постоянными травмами сустава, например, у профессиональных спортсменов, и нарушениями питания коленного хряща.
Даже самые маленькие кисты вызывают сильные болевые ощущения. Но при прощупывании или визуальном осмотре их выявить невозможно. Поэтому при боли в ногах под коленками сзади, которая беспокоит на протяжении некоторого времени, надо пройти диагностику.
Разрыв мениска
Отрыв мениска провоцирует боли в ногах под коленями сзади, при этом человека может преследовать чувство того, что ноги подгибаются. Первопричины разрыва – травмы, разрушение мениска вследствие нарушения его питания.
Типов разрывов мениска существует немало, каждый из них сопровождается сильной болью и лечится только хирургически.
Острая, резкая боль
Тромбоз вен сопровождается болью под коленом.
Острые, внезапно возникающие боли под коленом чаще всего сигнализируют о заболеваниях нервов и сосудов конечности. Опухоль и воспаление большеберцового нерва дает о себе знать резкой болью, нарушением чувствительности кожи, снижением тонуса мышц.
Иногда стенки артерии, расположенной под коленом, расслаиваются и образуется выпячивание в задней части колена — аневризма. При этом под коленом «тянет», но иногда появляется и резкая боль, наблюдается пульсация при прощупывании.
Еще одна причина того, что болит нога под коленом – тромбоз. Возникает он в подколенной вене и, хотя диагностируется редко, несет угрозу здоровью пациента. Тромбоз такого типа обнаружить сложно из-за сходства симптомов с защемлением нерва, а тем временем могут возникнуть осложнения.
Боль при ходьбе, сгибании колена
Если причиной боли под коленом стал гнойный процесс, необходимо хирургическое вмешательство.
Такие причины боли под коленом, как гнойно-воспалительные заболевания коленного сустава и прилегающих тканей, нельзя не воспринимать всерьез.
Возникают они при распространении инфекции, которая «живет» в микротрещинах на стопах, голенях. Попав в лимфоузлы, микроорганизмы вызывают лимфаденит, в частности, его гнойную форму. Результатом лимфаденита становится абсцесс в подколенной ямке.
Поскольку лимфоузлы находятся глубоко в тканях конечности, то уплотнение прощупать не всегда удается, отека и покраснения может не быть. Основной симптом – это острая боль под коленкой сзади при ходьбе, сгибании ноги, тянущая боль тоже под коленкой сзади в состоянии покоя.
Лечение
Лечение боли под коленкой сзади подразумевает предварительную диагностику и установление причины симптома. Чтобы выяснить, почему болит под коленом, нужно для начала обратиться к терапевту или ортопеду, а они уже при необходимости направят к хирургу, неврологу или другим специалистам.
Методы лечения коленного сустава подбирает врач.
Если установлено, что причиной боли под коленками сзади является одно из воспалительных заболеваний, тогда для терапии применяются такие лекарства, как НВПС, глюкокортикостероиды, хондропротекторы.
При бурситах иногда назначают ношение наколенника или бандажа, прописывают физиопроцедуры и покой для сустава.
Лечение причин тянущей боли под коленом сзади может быть и народным – применяются травы, мед, настойки на спирту с теми же целями, что и лекарства – снятие воспаления и болей.
Новообразования (киста Бейкера, например) или разрывы связок, менисков требуют хирургического вмешательства. Но в отдельных случаях применение противовоспалительных средств, фиксация наколенником или тутором, ограничение физической нагрузки дают возможность не делать операцию и сохранить способность свободно двигаться.
Сосудистые заболевания, которые вызывают болевой синдром сзади коленного сустава, лечатся только хирургическим путем. Опухоли нервов, аневризма или тромбоз невозможно излечить медикаментами или нетрадиционной медициной. Эти заболевания опасны, поэтому медлить с операцией нельзя.
Единственное решение при гнойном лимфадените или абсцессе – это вскрытие и дренирование гнойника. После операции показан прием антибиотиков, компрессы, физиопроцедуры.
Вывод
Если появилась боль под коленом сзади, причины нужно выяснять срочным образом, ведь некоторые заболевания несут опасность для здоровья и даже жизни пациента. Лечение боли под коленкой предлагает и традиционная медицина, и народная, но действовать надо только тогда, когда диагноз уже точно установлен и любые действия следует согласовывать с врачами.
Боли под коленом сзади беспокоят реже, чем обычные болевые ощущения в коленном суставе. Но они тоже могут стать причиной серьезного дискомфорта и снижения подвижности. Как правило, это происходит при разрыве или растяжении связок, повреждении менисков или возникновении такого образования, как киста Бейкера.
Причины боли под коленом сзади
Определить, что привело к возникновению болевых ощущений, не так просто по причине нахождения в этом месте различных элементов:
- Мышц
- Коленного сустава
- Нервных волокон
- Костей
- Кровеносных сосудов
- Лимфатических узлов и т.д.
Боль сзади колена может быть вызвана поражениями:
- Сухожилий
- Связок
- Лимфоузлов
- Нервных окончаний
- Хрящей
Чаще всего боль в ноге сзади колена вызвана следующими заболеваниями:
1.Киста Бейкера
Это возрастное заболевание, поражающее, в основном, пожилых людей, и связано с воспалением синовиальной оболочки. Она образуется по причине старения клеток и сопутствующего этому нарушение метаболизма.
Патология возникает при:
- Артрозе
- Артрите
- Хроническом синовите
- Травме хряща колена
Случается, что киста Бейкера появляется и у детей, подростков. Но это крайне редкое явление.
Как образуется киста Бейкера
Симптомы
В самом начале развития определить патологию невозможно, но по мере ее увеличения возникают следующие симптомы:
- Появление боли под коленом сзади, которая не зависит от воздействия на ногу физических нагрузок или при нахождении ее в состоянии покоя.
- Возникновение новообразования (опухоль), вызывающая боль при нажатии.
- Стопа немеет, ощущается легкое покалывание
- Сгибание пальцев ноги становится затрудненным
Диагностика
В первую очередь врач осматривает ногу, после чего может направить на следующую диагностику:
- УЗИ подколенной ямки
- МРТ
- Артроскопия и атрография сустава
Лечение
В случае, когда своевременное лечение не проводилось, и патология перешла в запущенную стадию, кисту удаляют оперативным способом.
Достаточно эффективным способом лечения является бинтование сустава эластичным бинтом или ношение специальных надколенников.
2.Киста менисков
В отличие от предыдущего заболевания, данная патология визуально себя никак не обнаруживает, поэтому для ее выявления требуется специальное обследование. При кисте менисков боль усиливается при ходьбе, сгибании ноги.
3.Травмы связок
Чаще всего они случаются во время занятий спортом. Обычно речь идет о растяжениях, но случаются и более серьезные последствия. Признак растяжения – боль в ноге сзади колена, возникающая при надавливании на область повреждения или людом движении.
4.Заболевание сухожилий
Если возникла тянущая боль под коленом сзади, причиной могут быть такие заболевания, как бурсит или тендинит. Как правило, подобным симптомам предшествуют продолжительные физические нагрузки.
5.Воспаление большеберцового нерва
Это достаточно крупный нерв, проходящий по дну ямки под коленом, который может воспалиться в силу ряда причин. Возникает резкая и интенсивная боль сзади колена при сгибании ноги, ходьбе, нагрузке, способной распространиться до самой стопы.
6.Подколенный абсцесс
Причиной является инфекция, попавшая через рану, при которой происходит воспаление подколенных лимфоузлов и увеличение их в размерах.
7.Аневризм подколенной артерии
Данное заболевания встречается очень редко. Симптомом является тянущая, пульсирующая боль, при пальпации можно обнаружить маленькое пульсирующее уплотнение.
Лечение боли под коленом сзади
- Оно зависит от причины появления болевых ощущений, но в первую очередь нужно снизить нагрузку на ногу, обеспечив тем самым щадящий режим колену.
- В подавляющем большинстве случаев применяют специальные фиксирующие повязки и накладки.
- Если произошло растяжение, рекомендуется применение противовоспалительных мазей и кремов
- В крайних случаях возможно оперативное вмешательство
Итак, как мы выяснили, боли под коленом сзади могут возникнуть по самым разным причинам, к которым относятся:
- Повреждение сухожилия или мениска
- Опухоли, кисты
- Сосудистые заболевания и т.д.
- Поэтому, чтобы не возникло осложнений, нужно своевременно обратиться в медучреждение, пройти необходимые обследования и выявить очаг заболевания для его успешного лечения.
Тянущая боль под коленом сзади
Если у человека болит под коленом сзади и тянет, то причины патологического процесса не всегда сразу выявляются, поскольку подколенная ямка сложно устроена. Дно ямки сформировано внутренней поверхностью бедра, задней стороной суставной капсулы, закрытой мышечными тканями и связками. По центру расположены нейроны, сосудистые ткани.
Подкожный жировой слой с лимфоузлами предотвращают внедрение патогенных микроорганизмов из ноги в организм. Патологические изменения могут поразить разные тканевые структуры, поэтому возникает болезненность, тянет под коленом сзади.
Вид болей и причины
Болевой синдром под коленкой может быть:
- тянущего характера;
- ноющим;
- резким;
- сильным;
- терпимым.
Боли в ноге могут тревожить человека тогда, когда он сгибает или разгибает нижнюю конечность. При нарушенной микроциркуляции возникает тянущая боль. Тянуть ноги под коленями будет при процессах дегенерации сустава и окружающих его тканевых структур. Почему позади коленных суставов по нижним конечностям возникают болевые ощущения?
Болевой синдром будет проявляться из-за того, что сустав травмирован, а также, если пациент страдает:
- Кистой Бейкера, кистой мениска.
- Тендовагинитом, тендинитом.
- Лимфаденитом.
- Варикозным расширением венозных сосудов подколенной зоны.
- Невропатией, онкологией большеберцового нерва.
- Плоскостопием.
- Остеопорозом.
- Остеохондрозом и иными заболеваниями.
Киста Бейкера
При этой патологии воспаляется синовиальная оболочка, которая выстилает сустав. Воспалительный процесс приведет к накоплению большого объема ликвора, происходит сдавливание внутреннего слоя суставной сумки, возникает тянущее болевое ощущение в левой или правой ноге. Зачастую патология проявится у тех, кому за 40, кроме боли, ногу будет покалывать, она онемеет, отечет.
При консервативной терапии удаляют лишний объем синовиального ликвора, устраняют с помощью лекарств воспаление, показано применение специальных наколенников, эластического бинта. Требуется не перегружать пораженное колено. Если патологические изменения долго не лечить, то они прогрессируют, поэтому требуется хирургическое вмешательство, новообразование удаляется.
Травма мениска
Если сильно вращать голенью, а ступня останется неподвижной, то мениск травмируется. Возникает тянущий болевой синдром из-за повреждения внутреннего мениска: разрыва его заднего рога.
Пораженное коленное сочленение при травмированном мениске блокируется, пациент ощущает, что коленный сустав подгибается
Такое травмирование бывает тогда, когда колено перегружено, нарушена трофика хрящей. В тяжелых случаях применяется хирургическое лечение. Если больной не сильно травмировался, то консервативными методами устраняют воспалительный процесс, колено туго бинтуют, носится наколенник.
Киста мениска
Тянущие болевые ощущения с задней стороны колен во время ходьбы бывают при кистозном новообразовании мениска, вызываются формированием ликвора внутри суставной полости.
Опухоль вызывается перегрузкой коленного сустава, дистрофией суставных хрящей. Во время первичного осмотра даже при пальпировании такая киста не замечается.
Применяется консервативная терапия, при отсутствии эффекта новообразование удаляется хирургически.
Патологии тканей около суставов
При поражении сухожилий со связками, сухожильными сумками также наблюдается тянущая болезненность под коленями с задней стороны. Причиной патологических процессов является изнурительный, длительный физический труд с однообразной двигательной активностью, длительным пребыванием в нефизиологической позиции.
Возникают хронические микротравмы, воспаляются сухожильные ткани с сумками, оболочками. Если надавить на пораженный участок, то отек не уменьшится.
Связки увеличатся в размере, поэтому будут ущемляться, появится воспаление с болью. Когда воспалены сухожильные сумки с сухожилиями, то воспаляться также могут миоволокна.
Кроме болевого синдрома с гиперемией, пораженный участок отекает, колено будет хрустеть во время ходьбы.
Чем лечить колени? Показана консервативная терапия с применением нестероидных средств, снимающих воспаление, обезболивающих препаратов, физиотерапевтических процедур. По показаниям применяют гормонотерапию. При гнойной форме тендинита показано оперативное вмешательство.
Гнойное воспаление
Тянущая боль в ноге от бедра
Проявится при травме, сопровождающейся геморрагией, тканевые структуры разорваны. Гной в пораженной области возникает из-за того, что лимфоузлы воспаляются.
Если раневая поверхность не была обработана правильно или лимфоузлы воспалены хронически, то в ямке под коленом появится гнойное воспаление. При гнойной форме лимфаденита с гнойным расплавлением лимфатических узлов в ямке под коленом начнется абсцесс.
Отечность с гиперемией может отсутствовать, пораженная зона будет немного припухать, боли усилятся тогда, когда сустав разогнется, а также когда на ямку под коленом надавить. Проводят оперативное вмешательство, в ходе которого гнойник вскрывают, дренируют, применяются антибактериальные средства с физиотерапевтическими процедурами.
Тромбофлебит
Тромбозные изменения ямки под коленом возникают из-за того, что венозный сосуд закупоривается, поэтому микроциркуляторные процессы нарушаются. Пораженный сустав:
- Отекает.
- Нога синеет, бледнеет, появляются судороги.
- В икре проявится тянущая болезненность.
Варикозные изменения наблюдаются из-за эндокринной дисфункции, когда женщина беременна и у нее увеличена масса тела или ходит в обуви на высоком каблуке. Тромб удаляют хирургическим способом, проводят эндоваскулярную катетерную тромбоэктомию, после операционного лечения применяют специальный бандаж.
Если женщины носят обувь с высоким каблуком, то у них могут со временем возникнуть варикозное расширение вен, проблемы с суставами
Новообразования большеберцового нерва
При онкологических процессах, когда поражен большеберцовый нерв с артериальными, венозными сосудами под коленом будет интенсивно болеть с иррадиацией боли в ступню. Изменяется чувствительность голенной, коленной зоны с мышечным тонусом и сухожильными рефлексами. Показана хирургическая операция, после которой применяют анальгетики и симптоматическую терапию.
Точная причина онкологических процессов, поражающих большеберцовый нерв, не установлена.
При аневризме артериального сосуда, находящегося под коленным суставом, сосудистая ткань расслаивается, формируется мешкоподобное выпячивание. Болевой синдром тянущий, пульсирующий, именно пульсация, выявляемая пальпаторно, отличает аневризму от кисты Бейкера.
Часто происходит одностороннее поражение артерии. Показано оперативное вмешательство, если лечебные меры не проводить, то возникнет массивная геморрагия даже тогда, когда больной слегка травмировался. До того как будет проведена операция, пациент должен носить эластичный бинт.
Артрит, артроз
При воспалениях ревматоидной природы, дистрофических, дегенеративных изменениях суставов ограничена подвижность колена, сочленение опухает, болит. Поражение проявляется с одной или с двух сторон утром, ночью.
Гонартрозные изменения чаще наблюдаются после сорокалетнего возраста. Болевой синдром интенсивный с суставным хрустом проявится во время ходьбы. На начальных этапах патологического процесса симптоматика не наблюдается, потом нижние конечности интенсивно ноют, боль имеет тянущий характер.
Мышечная слабость
Когда человек сгибает ногу, возникают болевые ощущения, то причиной может являться слабость миоволокон, нарушены функции мышечных тканей.
Болевой синдром проявится при резком движении, а также если миоволокна долго перенапряжены статически, из-за чего нарушается микроциркуляция, обменные процессы. Коленная чашечка перегружается, сдавливает колено.
Болезненность имеет тупой характер, мучает человека постоянно.
Остеохондроз
Остеохондрозные изменения вызываются нарушенным водно-солевым метаболизмом, происходят процессы дистрофии, дегенерации в дисках, находящихся между позвонками. Происходит ущемление нервов, поэтому болит поясничный сегмент и под коленным суставом.
Остеохондрозные изменения возникнут из-за «сидячей», «стоячей», изнурительной физической работы
Помощь врача
Врачебная помощь требуется человеку тогда, когда:
- Болевой синдром мучает пациента несколько суток или неделю, становится резким, терпеть его невозможно.
- Боли усиливаются, появляются иные симптомы.
- Разогнуть и согнуть колено становится труднее, человеку дискомфортно тогда, когда он сидит, ходит.
- Суставы сильно отекают.
- Наблюдается деформация суставов.
Лечение
При болевом синдроме в коленях придерживаются поэтапного плана терапии. Сначала устраняется воспаление, отеки, локализованные на коленном, голеностопном суставе. Применяют холодовые компрессы, пораженная мышца туго фиксируется эластичным бинтом, показано ношение специальных ортезов.
Воспаление устраняется Ибупрофеном, Диклофенаком, Ортофеном. Если присоединяется бактериальная инфекция, то показаны антибиотики. Для нормализации трофики хрящевых тканей лечат хондропротекторными препаратами. Лечат Артроном, Хондроксидом, гиалуроновой кислотой.
По показаниям лечат глюкокортикостероидными препаратами, показано применение Гидрокортизона с Дексаметазоном, Депостатом, Дипроспаном. Отеки устраняются мочегонными средствами, лечатся Лазиксом, Фуросемидом. Витаминные препараты улучшат проводимость в нейронах.
Народные способы
Нетрадиционные методы применяются дополнительно к основной терапии, перед применением этих способов требуется проконсультироваться с лечащим врачом. Дискомфортные ощущения можно устранить с помощью теплой ванны, в которую добавлена ромашка, морская соль.
С помощью контрастного душа стимулируются микроциркуляторные процессы, омолаживается кожа на ногах. Стоять под таким душем можно не более 7–10 минут. Восстановит микроциркуляцию лед из ромашкового, чередового отвара.
Боль устраняется лопуховым компрессом, лопух должен быть свежим, обливают листки кипящей водой, ворсистым краем прикладывают к суставу, фиксируют целлофановой пленкой, эластичным бинтом.
Лучше применять такой компресс перед сном.
Смешивают 300 г измельченных каштанов с водкой 500 мл. Хранят в банке 14 суток в месте, где темно, прохладно, потом растирают пораженную область перед тем, как лечь спать. Чтобы не было варикозных изменений надо встать на носки, находиться в такой позиции не более 20 секунд. Через 7 суток проявится положительный результат.
Если приходится долго ходить, бегать, то коленные суставы лучше фиксировать повязкой или применяют наколенник
Профилактика
Чтобы ноги не болели надо не переохлаждаться, надо контролировать свою массу тела, так как избыточный вес негативно влияет на сосуды, суставы. Надо правильно распределять нагрузку на суставы, тогда они не будут перенапрягаться, травмироваться. Если приходится долго сидеть в одной позиции, то требуется периодически делать гимнастику, кататься на велосипеде.
Важно понимать, когда начался болевой синдром под коленом, то надо не заниматься самолечением, а обращаться за медицинской помощью, иначе патологический процесс перейдет в хроническую форму, возникнут осложненные состояния, которые не всегда полностью излечиваются.
Почему болит под коленкой при разгибании и сгибании?
Возникать неприятные ощущения могут по причине повреждений коленного сустава, заболеваний связок и вен подколенной области. Чем позже начинают лечение проблемы, тем сложнее с ней справиться, так как ткани уже сильно изменены.
1. Остеоартроз колена
Патология причисляется к категории дегенеративных суставных изменений. Из-за хронического воспалительного процесса сустав колена постепенно разрушается и теряет свою подвижность, из-за чего нога перестает нормально сгибаться. Появление болезни возможно как самостоятельное, так и вторичное, на фоне иной патологии или травмы.
Причины
Широкая распространённость заболевания связана с тем, что вызывать его могут многие факторы. Основные причины развития остеоартроза колена:
- ожирение;
- заболевания сосудов ног;
- травмы колена и расположенных рядом мягких тканей;
- нарушения в работе эндокринной системы;
- врождённые нарушения в строении коленных суставов;
- профессиональные занятия спортом, особенно лёгкой атлетикой;
- длительное регулярное стояние на коленях;
- частое продолжительное сидение на корточках.
С возрастом ткани сустава теряют способность к быстрому восстановлению, и потому около 50% пожилых людей страдают от такого нарушения, при котором сгибание и разгибание коленей затруднено.
Симптомы
Симптоматика заболевания становится более выраженной по мере прогрессирования нарушения.
В начале развития патологии о её присутствии свидетельствует только лёгкая болезненность в подколенной области при сгибании и разгибании после длительной нагрузки на поражённую ногу.
Постепенно болеть под коленкой при ходьбе начинает сильнее. Далее по мере прогрессирования нарушения возникают и такие проявления болезни:
- хруст или выраженный щелчок при сгибании колена;
- отёчность больной области;
- выраженная скованность движений;
- сильное ощущение боли сзади колена при сгибании и разгибании во время ходьбы – в тяжёлых случаях болевой синдром распространяется на мышцы голени и бедра.
Лечение начинать необходимо при возникновении первых же признаков заболевания. Затягивая с терапией, больной рискует столкнуться с необратимыми изменениями в суставе.
Лечение
Лечение боли при разгибании колена сзади (в подколенной ямке) на ранней стадии проводят, применяя медикаментозную терапию. При ней назначается приём противовоспалительных кортикостероидных препаратов, хондропротекторов и средств для улучшения кровообращения.
Могут проводиться и внутрисуставные инъекции. Они позволяют доставить лекарственное средство непосредственно в проблемную область. Могут вводиться препараты и при помощи физиотерапии с использованием электрофореза.
2. Киста Бейкера
Патология, из-за которой больно сгибать ногу, представляет собой шишку под коленом, которая заполнена суставной жидкостью, подтекающей из суставной полости. Образование мягкое и болезненное при прощупывании.
При значительных размерах кисты у человека болит под коленным суставом при сгибании и разгибании ноги. Возникающие болевые ощущения имеют различную интенсивность.
В состоянии покоя, даже при согнутом колене, их не бывает.
Причины
Киста образуется в большинстве случаев как осложнение основного заболевания сустава, а также по причине травмы колена. Чаще всего появляется выпячивание из-за остеоартроза, микротравмирования коленного сустава по причине перегрузок или после обширного повреждения колена.
Симптомы
Проявление нарушения, кроме видимого симптома – выпячивания в области подколенной ямки, такие:
- скованность колена при сгибании и разгибании;
- резкая боль в подколенной ямке при сгибании ноги;
- общая отёчность ноги.
Даже до появления физической симптоматики, как только внешне замечено выпячивание, необходимо обращение за врачебной помощью.
Лечение
Лечение заболевания назначают после того, как установлена причина проблемы. Для устранения кисты проводится пункция или хирургическая операция. Объём вмешательства определяется лечащим врачом.
3. Артрит
При артрите у больного страдают синовиальная сумка, хрящи и костные ткани колена в комплексе. Природа патологии воспалительная.
Болевой синдром при ней интенсивный, а если проблема сильно запущенная, то боль позади колена возникает не только в момент сгибания и разгибания конечности, но и в состоянии покоя.
При артрите во время ходьбы, из-за опасения неловко ступить нездоровой ногой, больной держит спину в напряжении. В некоторой степени облегчает движение наколенник.
Причины
Спровоцировать развитие заболевания могут:
- травмы колена;
- наследственная предрасположенность к патологиям суставов;
- возрастные дегенеративные изменения в тканях;
- воспаления в тканях, находящихся около коленного сустава.
Вне зависимости от того, что стало причиной нарушения, симптоматика его будет одинаковой.
Симптомы
Ярким проявлением болезни является не только боль в подколенной ямке в момент сгибания и разгибания ноги, которые серьёзно усиливаются по мере прогрессирования заболевания, а еще и такие симптомы:
- отёк колена;
- нарушение двигательных функций;
- местное повышение температуры;
- периодическая особо острая боль при неловком движении ногой;
- видимая деформация – изгиб колена;
- ощущение выраженной скованности в колене после длительного отдыха.
Лечение необходимо начинать с момента появления первых проявлений патологии. Не следует тянуть с терапией, ожидать, что колено пройдёт само.
Лечение
Лечение проводится преимущественно с использованием медикаментозных препаратов для снятия воспалительного процесса и ускорения восстановления хрящевой ткани. Применяются местные препараты, которые наносятся наружно на больное колено, и системные, употребляемые перорально или вводимые при помощи инъекции.
Если отмечается выраженный болевой синдром, то показано употребление анальгетиков безрецептурного отпуска. В тяжёлых случаях предписываются рецептурные обезболивающие. Также, если воспаление вызвано бактериальной инфекцией, назначаются антибиотики.
4. Варикоз в области коленной ямки
Варикозное расширение вен встречается реже, чем поражения задней области колена. Патология доставляет серьёзный дискомфорт и может вызывать тяжёлые осложнения.
Причины
Провоцируют появление нарушения следующие причины:
- наследственная слабость сосудистых стенок;
- длительное нахождение в положении сидя, при котором максимальное давление оказывается на область подколенной ямки;
- стоячая работа;
- лишний вес;
- чрезмерная перегрузка вен на ногах из-за неправильно подобранной обуви;
- гормональные изменения;
- травмы колена, при которых требуется его фиксация в вынужденном положении.
При наличии предрасполагающих к патологии факторов отношение к своему здоровью должно быть особенно внимательным.
Симптомы
Боль сзади колена при распрямлении колена и его сгибании является одним из основных признаков нарушения в начальной стадии болезни. По мере её прогрессирования добавляется следующая симптоматика:
- непроходящая усталость ног;
- внешнее изменение сосудов и их чёткое просматривание под кожей;
- отёки ног, начиная от колен;
- синяки под коленом, из-за которых боль только усиливается;
- подкожные уплотнения под коленом и на голени.
Как только появляются подозрения на развитие варикоза, требуется проведение терапии.
Лечение
Лечение проблемы сводится к применению препаратов, повышающих эластичность венозных стенок и улучшающих кровообращение в ногах. Полезно также использование компрессионных чулок.
В запущенных случаях, когда есть риск появления осложнений, а болевые ощущения становятся выраженными, показано проведение операции. Её объём определяется врачом в зависимости от степени поражения вен.
5. Тромбоз подколенной вены
Это опасное состояние, когда полностью или почти полностью нарушается кровообращение в подколенной вене, возникает чаще всего как осложнение варикоза, который своевременно не начали лечить. При отсутствии медицинской помощи высок риск развития гангрены и летального исхода для больного.
Причины
Если патология появляется не как осложнения варикоза, а самостоятельное нарушение, то провоцирующими факторами могут оказаться:
- курение;
- сахарный диабет;
- чрезмерная вязкость крови;
- недостаток физической активности;
- ожирение;
- резкие гормональные изменения в организме.
Если человек находится в группе риска по появлению заболевания, то при малейших подозрениях на то, что причиной боли под коленом во время сгибания и хождения является развитие тромбоза, следует срочно обратиться за медицинской помощью.
Симптомы
Основные проявления тромбоза подколенной вены – это боли.
В начале развития патологии они могут быть не очень сильными и проявляться интенсивно только при сгибании и разгибании ноги, когда происходит перепад давления на вену.
По мере прогрессирования патологии боли становятся постоянными, вплоть до нестерпимых. В поражённой области появляется болезненное вздутие, которое может иметь кроваво-синеватый цвет.
Лечение
При обнаружении патологии, если проходимость сосуда нарушена не полностью, показано проведение консервативного лечения, которое направлено на растворение тромба. При этом используются кроворазжижающие препараты местного действия, а также системные лекарства для понижения вязкости крови.
Если состояние больного тяжёлое и кровоток перекрыт полностью, назначается экстренная операция. При ней, на усмотрение врача, может быть осуществлено частичное иссечение поражённой вены или её полное исключение из системы кровообращения.
Выводы
Когда при разгибании, как и при сгибании под коленом возникает болезненность, это является поводом для посещения врача. Самостоятельно провести терапию, не установив точной причины, почему болит нога при сгибании, невозможно. В ряде случаев отсутствие правильного лечения вызывает развитие опасных осложнений, которые могут приводить даже к летальному исходу.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Феморопателлярный болевой синдром — травматолог в Харькове
Диагностические исследования могут включать:
Рентгенография
Компьютерная томография
Этот тест создает трехмерные изображения из нескольких рентгеновских снимков и показывает, структуры, которые Ваш врач не видит на обычном рентгеновском снимке.
МРТ
Магнитные и радиоволны используются для создания компьютерного изображения мягких тканей, таких как нервы и связки.
Варианты лечения
Лечение феморопателлярной боли будет зависеть от причины боли и от того, является ли боль острой или хронической.
Рекомендации по лечению острой феморопателлярной боли включают:
Обезболивающие при феморопателлярной боли в коленном суставе
Безрецептурные НПВП (нестероидные противовоспалительные препараты) могут помочь при боли и отеках.
Если боль в колене не проходит, несмотря на вышеуказанное лечение, Ваш врач назначит более интенсивное лечение. Оно может включать следующее:
Лечебная физкультура (ЛФК):
ЛФК может научить Вас правильному выполнению упражнений на растяжку и укрепление мышц, подходящим для вашего состояния. Слабые или напряженные четырехглавые мышцы бедра являются частой причиной феморопателлярной боли, поэтому сосредоточение внимания на этой группе мышц является основным направлением её лечения.
Если причиной боли в коленях является другая группа мышц, например подколенные сухожилия, врач подберет индивидуальные упражнения для Вас.
Фиксация: для поддержки могут быть предложены наколенники с центрацией надколенника.
Тейпирование: Ваш врач может показать вам, как закрепить колено тейпом, чтобы привести его в правильное положение.
Ортопедия: можно заказать вкладыши для обуви, если феморопателлярная боль вызвана аномалиями стопы, такими как плоскостопие.
В редких случаях для облегчения боли необходимо хирургическое лечение, если феморопателлярный синдром сохраняется и не поддается консервативному лечению.
Артроскопия коленного сустава. Поврежение менисков
Анатомия
В коленном суставе между бедренной и большеберцовой костью есть мениски – хрящевые прослойки полулунной формы, которые увеличивают стабильность сустава, повышая площадь контакта.
И наружный (латеральный), и внутренний (медиальный) мениск условно делятся на три части: заднюю (задний рог), среднюю (тело) и переднюю (передний рог).
По форме внутренний (медиальный) мениск коленного сустава обычно напоминает букву «С», а наружный (латеральный) — правильную полуокружность. Оба мениска образованы волокнистым хрящом и прикрепляются спереди и сзади к большеберцовой кости. Медиальный мениск, кроме того, прикреплен по наружному краю к капсуле коленного сустава так называемой венечной связкой. Утолщение капсулы в области средней части тела мениска образовано большеберцовой коллатеральной связкой. Прикрепление медиального мениска и к капсуле, и к большеберцовой кости делает его менее подвижным по сравнению с латеральным мениском. Эта меньшая подвижность внутреннего мениска приводит к тому, что его разрывы бывают чаще, чем разрывы наружного мениска.
Латеральный мениск покрывает большую часть верхней латеральной суставной поверхности большеберцовой кости и в отличие от медиального мениска имеет форму почти правильной полуокружности. Вследствие более округлой формы латерального мениска передняя и задняя точки прикрепления его к большеберцовой кости лежат ближе одна к другой. Чуть кнутри от переднего рога латерального мениска находится место прикрепления передней крестообразной связки. Передняя и задняя мениско-бедренные связки, прикрепляющие задний рог латерального мениска к медиальному мыщелку бедренной кости, проходят спереди и сзади от задней крестообразной связки и называются также связкой Хамфри и связкой Врисберга соответственно.
Латеральные мениски, распространяющиеся на суставную поверхность больше, чем в норме, получили название дисковидных; они встречаются, согласно сообщениям, у 3,5—5% людей. Говоря простыми словами дисковидный латеральный мениск означает, что он шире, чем обычный наружный мениск коленного сустава. Среди дисковидных менисков можно выделить так называемые сплошные дисковидные (целиком покрывающие наружный мыщелок большеберцовой кости), полудисковидные и варианты Врисберга. У последних задний рог фиксирован к кости только связкой Врисберга.
Сплошной дисковидный наружный мениск коленного сустава
По задненаружной поверхности сустава, через щель между капсулой и латеральным мениском, в полость сустава проникает сухожилие подколенной мышцы. Оно прикреплено к мениску тонкими пучками, выполняющими, по-видимому, стабилизирующую функцию. К капсуле сустава латеральный мениск фиксирован гораздо слабее медиального и поэтому легче смещается.
Микроструктура мениска в норме представлена волокнами особого белка – коллагена. Эти волокна ориентированы преимущественно циркулярно, т.е. вдоль мениска. Меньшая часть коллагеновых волокон мениска ориентирована радиально, т.е. от края к центру. Есть еще один вариант волокон – перфорантные. Их меньше всего, они идут «беспорядочно», связывая между собой циркулярные и радиальные волокна.
а – радиальные волокна, б – циркулярные волокна (их больше всего), в – перфорантные, или «беспорядочные» волокна
Радиально волокна ориентированы главным образом у поверхности мениска; перекрещиваясь, они образуют сеть, обеспечивающую, как полагают, устойчивость поверхности мениска к силе сдвига. Циркулярные волокна составляют основную часть сердцевины менисков; такое расположение волокон обеспечивает распределение продольной нагрузки на коленный сустав. В пересчете на сухое вещество мениск состоит примерно на 60—70% из коллагена, на 8—13% — из белков внеклеточного матрикса и на 0,6% — из эластина. Коллаген в основном представлен I типом и в небольшом количестве II, III, V и VI типами.
У новорожденных вся ткань менисков пронизана кровеносными сосудами, но уже к 9-месячному возрасту из внутренней трети менисков сосуды полностью исчезают. У взрослых сосудистая сеть имеется только в самой наружной части мениска (10—30% наружного края) и с взрослением кровоснабжение мениска только ухудшается. Стоит отметить, что с возрастом кровоснабжение мениска ухудшается. С точки зрения кровоснабжения мениск делится на две зоны: красную и белую.
Поперечный срез мениска коленного сустава (на разрезе он имеет треугольную форму). Кровеносные сосуды заходят в толщу мениска снаружи. У детей они пронизывают весь мениск, но с возрастом кровеносных сосудов становится все меньше и у взрослых кровеносные сосуды есть только в 10-30% наружной части мениска, прилегающей к капсуле сустава. Первая зона – граница между капсулой сустава и мениском (красная-красная зона, или R-R). Вторая зона – граница между красной и белой зонами мениска (красная-белая зона или R-W зона). Третья зона – белая-белая (W-W), т.е. там, где нет кровеносных сосудов.
Сравнительно бедна сосудами и та часть латерального мениска, около которой в коленный сустав проникает сухожилие подколенной мышцы. К клеткам внутренних двух третей мениска питательные вещества поступают за счет диффузии и активного транспорта из синовиальной жидкости.
Фотография кровеносных сосудов латерального мениска (в кровоток был введен контрастный препарат). Обратите внимание на отсутствие сосудов в том месте, где проходит сухожилие подколенной мышцы (рыжая стрелка).
Передний и задний рога мениска, как и его периферическая часть, содержат нервные волокна и рецепторы, которые, предположительно, участвуют в проприоцептивной афферентации при движениях в коленном суставе, т.е. сигнализируют нашему мозгу о том, в каком положении находится коленный сустав.
Зачем нужны мениски?
В конце XIX века мениски считались «нефункционирующими остатками» мышц. Однако как только открылась важность функции, выполняемой менисками, их стали активно изучать.
Мениски выполняют разные функции: распределяют нагрузку, амортизируют толчки, уменьшают контактное напряжение, выполняют роль стабилизаторов, ограничивают амплитуду движений, участвуют в проприоцептивной афферентации при движениях в коленном суставе, т.е. сигнализируют нашему мозгу о том, в каком положении находится коленный сустав. Главными среди этих функций считаются первые четыре — распределение нагрузки, амортизация толчков, распределение контактного напряжения и стабилизация.
При сгибании и разгибании ноги в колене на 90 градусов на мениски приходится примерно 85% и 50—70% нагрузки соответственно. После удаления всего медиального мениска площадь соприкосновения суставных поверхностей уменьшается на 50—70%, а напряжение на их стыке возрастает на 100%. Полное удаление латерального мениска уменьшает площадь соприкосновения суставных поверхностей на 40—50% и увеличивает контактное напряжение на 200— 300%. Эти изменения, вызванные менискэктомией (т.е. операцией, при которой мениск удаляется полностью), часто ведут к сужению суставной щели, образованию остеофитов (костных шипов, наростов) и превращению мыщелков бедренной кости из округлых в угловатые, что хорошо видно на рентгенограммах. Менискэктомия отражается и на функции суставных хрящей. Мениски на 50% эластичнее хряща и потому играют роль надежных амортизаторов при толчках. В отсутствие мениска вся нагрузка при ударах без амортизации, падает на хрящ. Наконец, медиальный мениск препятствует смещению большеберцовой кости вперед относительно бедренной кости при повреждении передней крестообразной связки. При сохранной передней крестообразной связке утрата медиального мениска мало сказывается на переднезаднем смещении большеберцовой кости при сгибании и разгибании ноги в колене. Но при повреждении передней крестообразной связки утрата медиального мениска более чем на 50% увеличивает смещение большеберцовой кости вперед при сгибании ноги в колене на 90°. Вообще, внутренние две трети менисков важны для увеличения площади соприкосновения суставных поверхностей и амортизации ударов, а наружная треть — для распределения нагрузки и стабилизации сустава.
Как часто бывают разрыв мениска коленного сустава?
Разрывы менисков встречаются с частотой 60—70 случаев на 100 000 населения в год. У мужчин разрывы менисков возникают в 2,5—4 раза чаще, причем в возрасте от 20 до 30 лет преобладают травматические разрывы, а в возрасте от 40 лет — разрывы вследствие хронических дегенеративных изменений в мениске. Бывает, что разрыв мениска происходит и в 80-90 летнем возрасте. В целом чаще повреждается внутренний (медиальный) мениск коленного сустава.
Фотографии, сделанные при артроскопии коленного сустава: в полость сустава через разрез длиной 1 сантиметр введена видеокамера (артроскоп), которая позволяет осмотреть сустав изнутри и увидеть все повреждения. Слева – нормальный мениск (нет разволокнения, упругий, ровный край, белый цвет), в центре – травматический разрыв мениска (края мениска ровные, мениск не разволокнен). Справа – дегенеративный разрыв мениска (края мениска разволокнены)
В молодом возрасте чаще возникают острые, травматические разрывы менисков. Может произойти изолированный разрыв мениска, однако возможны и сочетанные повреждения внутрисуставных структур, когда повреждается, например, связка и мениск одновременно. Одной из таких сочетанных травм является разрыв передней крестообразной связки, который примерно в каждом третьем случае сопровождается разрывом мениска. При этом приблизительно в четыре раза чаще рвется латеральный мениск, более подвижный, как и вся наружная половина коленного сустава. Медиальный мениск, становящийся ограничителем переднего смещения большеберцовой кости при повреждении передней крестообразной связки, чаще рвется при уже поврежденной ранее передней крестообразной связке. Разрывы менисков сопровождают до 47% переломов мыщелков большеберцовой кости и нередко наблюдаются при переломах диафиза бедренной кости с сопутствующим выпотом в полость сустава.
Симптомы
Травматические разрывы. В молодом возрасте разрывы менисков происходят чаще в результате травмы. Как правило, разрыв происходит при кручении на одной ноге, т.е. при осевой нагрузке в сочетании с ротацией голени. Например, такая травма может произойти при беге, когда одна нога неожиданно встает на неровную поверхность, при приземлении на одну ногу с кручением корпуса, однако разрыв мениска может произойти и при другом механизме травмы.
Обычно сразу после разрыва появляется боль в суставе, колено отекает. Если разрыв мениска затрагивает красную зону, т.е. то место, где в мениске есть кровеносные сосуды, то возникнет гемартроз – скопление крови в суставе. Он проявляется выбуханием, отеком выше надколенника (коленной чашечки).
При разрыве мениска оторвавшаяся и болтающаяся часть мениска начинает мешать движениям в коленном суставе. Небольшие разрывы могут вызвать болезненные щелчки или ощущение затрудненного движения. При больших разрывах возможна блокада сустава вследствие того, что относительно большой размер разорванного и болтающегося фрагмента мениска перемещается к центру сустава и делает некоторые движения невозможными, т.е. сустав «заклинивает». При разрывах заднего рога мениска чаще ограничивается сгибание, при разрывах тела мениска и его переднего рога страдает разгибание в коленном суставе.
Боль при разрыве мениска может быть настолько сильной, что невозможно наступить на ногу, а иногда разрыв мениска проявляет себя только лишь болью при определенных движениях, например, при спуске с лестницы. При этом подъем по лестнице может быть совершенно безболезненным.
Стоит отметить, что блокада коленного сустава может быть вызвана не только разрывом мениска, но и другими причинами, например, разрывом передней крестообразной связк, свободным внутрисуставным телом, в том числе отшнуровавшимся фрагментом хряща при болезни Кёнига, синдромом «плики» коленного сустава, остеохондральными переломами, переломами мыщелков большеберцовой кости и многими другими причинами.
При остром разрыве в сочетании с повреждением передней крестообразной связки припухлость может развиться быстрее и быть более выраженной. Повреждения передней крестообразной связки часто сопровождаются разрывом латерального мениска. Это связано с тем, что при разрыве связки наружная часть большеберцовой кости вывихивается вперед и латеральный мениск ущемляется между бедренной и большеберцовой костями.
Хронические, или дегенеративные, разрывы чаще возникают у людей старше 40 лет; боль и припухлость при этом развиваются исподволь, и не всегда можно обнаружить их резкое усиление. Часто в анамнезе не удается обнаружить указаний на травму либо обнаруживается лишь очень незначительное воздействие, например сгибание ноги, приседание или даже разрыв может появиться просто при вставании с кресла. При этом тоже может возникнуть блокада сустава, однако дегенеративные разрывы чаще дают только боль. Стоит отметить, что при дегенеративном разрыве мениска часто поврежден и соседний хрящ, покрывающий бедренную или чаще большеберцовую кость.
Как и острые разрывы мениска, дегенеративные разрывы могут давать разнообразную выраженность симптомов: иногда от боли совершенно невозможно наступить на ногу или даже чуть-чуть подвигать ею, а иногда боль появляется только при спуске с лестницы, приседании.
Диагноз
Основной признак разрыва мениска – боль в коленном суставе, возникающая или усиливающаяся при определенном движении. Выраженность боли зависит от места, в котором произошел разрыв мениска (тело, задний рог, передний рог мениска), размера разрыва, времени, прошедшего с момента травмы.
Еще раз отметим, что разрыв мениска может произойти и внезапно, без какой-либо травмы. Например, дегенеративный разрыв может произойти ночью, кода человек спит, и проявиться болью утром, при вставании с постели. Часто дегенеративные разрывы происходят и при вставании с низкого кресла.
На интенсивность боли влияет и индивидуальная чувствительность, и наличие сопутствующих заболеваний и травм коленного сустава (артроз коленного сустава, разрывы передней крестообразной связки, разрывы боковых связок коленного сустава, переломы мыщелков и другие состояния, которые сами по себе могут служить причиной болей в коленном суставе).
Итак, боль при разрыве мениска может быть разной: от слабой, появляющейся только изредка, до сильной, делающей движения в коленном суставе невозможными. Иногда от боли даже невозможно наступить на ногу.
Если боль появляется при спуске с лестницы, то скорее всего имеется разрыв заднего рога мениска. Если есть разрыв тела мениска, то боль усиливается при разгибании в коленном суставе.
Если коленный сустав «заклинило», т.е. возникла так называемая блокада сустава, то скорее всего есть разрыв мениска, а блокада обусловлена тем, что оторванная часть мениска как раз и заблокировала движения в суставе. Впрочем, блокада бывает не только при разрыве мениска. Например, сустав может «заклинить» и при разрывах передней крестообразной связки, ущемлении синовиальных складок (синдром «плики»), обострении артроза коленного сустава.
Диагноз разрыва мениска невозможно поставить самостоятельно – нужно обратиться к травматологу-ортопеду. Желательно, чтобы вы обратились к специалисту, непосредственно занимающемуся лечением пациентов с травмами и заболеваниями коленного сустава.
Сначала врач расспросит вас о том, как появилась боль, о возможных причинах ее появления. Затем приступает к осмотру. Врач тщательно осматривает не только коленный сустав, но и всю ногу. Сначала оцениваются амплитуда и болезненность движений в тазобедренном и коленном суставах, так как часть боль в тазобедренном суставе отдает в коленный сустав. Затем врач осматривает бедро на предмет атрофии мышц. Затем осматривают сам коленный сустав: в первую очередь оценивают есть ли выпот в коленном суставе, который может быть синовитом или гемартрозом.
Как правило, выпот, т.е. скопление жидкости в коленном суставе, проявляется видимым отеком над коленной чашечкой (надколенником). Жидкость в коленном суставе может быть кровью, в таком случае говорят о гемартрозе коленного сустава, что в дословном переводе с латыни означает «кровь в суставе». Гемартроз бывает при свежих разрывах менисков.
Если разрыв произошел давно, то в суставе тоже возможен выпот, но это уже не гемартроз, а синовит, т.е. избыточное скопление синовиальной жидкости, которая смазывает сустав и питает хрящ.
Отек правого коленного сустава. Обратите внимание на то, что отек расположен выше надколенника (коленной чашечки), т.е. жидкость скапливается в наднадколенниковой сумке (верхнем завороте коленного сустава). Для сравнения показано левое, нормальное колено
Разрыв мениска часто проявляется невозможностью полностью разогнуть или согнуть ногу в коленном суставе.
Как мы уже отмечали, основной признак разрыва мениска – боль в коленном суставе, возникающая или усиливающаяся при определенном движении. Если врач подозревает разрыв мениска, то он старается как раз спровоцировать эту боль в определенном положении и при определенном движении. Как правило, врач нажимает пальцем в проекции суставной щели коленного сустава, т.е. чуть ниже и сбоку (снаружи и кнутри) от надколенника и сгибает и разгибает ногу в колене. Если при этом возникает боль, то скорее всего есть разрыв мениска. Существуют и другие специальные тесты, позволяющие диагностировать разрыв мениска.
Основные тесты, которые выполняет врач для диагностики разрыва менисков коленного сустава.
Врач должен выполнить не только эти тесты, но и другие, позволяющие заподозрить и диагностировать проблемы с крестообразными связками, надколенником и ряд других ситуаций.
В целом, если врач оценивает коленный сустав по совокупности тестов, а не по какому-либо одному из признаков, то разрыв внутреннего мениска можно диагностировать в 95% случаев, а наружного – в 88% случаев. Эти показатели очень высоки, и на самом деле часто грамотный травматолог может достаточно точно поставить диагноз разрыва мениска без каких-либо дополнительных методов обследования (рентгенография, магнитно-резонансная томография, УЗИ). Однако будет очень неприятно, если пациент попадет в те 5-12% случаев, когда разрыв мениска не диагностируется при том, что он есть, или диагностируется ошибочно, поэтому в нашей практике мы достаточно часто стараемся прибегать к дополнительным методам исследования, которые подтверждают или опровергают предположение врача.
Рентгенография. Рентгенографию коленного сустава можно считать обязательной при любой боли в коленном суставе. Иногда возникает желание выполнить сразу магнитно-резонансную томографию (МРТ), которая «больше покажет, чем рентген». Но это неправильно: в некоторых случаях рентген позволяет проще, быстрее и дешевле установить правильный диагноз. Поэтому не стоит самостоятельно назначать себе исследования, которые могут оказаться пустой тратой времени и денег.
Рентгенографию выполняют в следующих проекциях: 1) в прямой проекции в положении стоя, в том числе при сгибании ног в коленях на 45°(по Розенбергу), 2) в боковой проекции и 3) в осевой проекции. Задние поверхности мыщелков бедренных костей при артрозе коленного сустава обычно изнашиваются раньше, и при сгибании ног на 45° в положении стоя можно увидеть соответствующее сужение суставной щели. В любых других положениях эти изменения будут, скорее всего, незаметны, поэтому другие рентгенографические положения не имеют значения для обследования по поводу боли в коленном суставе. Если у больного с жалобами на боль в коленном суставе рентгенологически выявлено значительное сужение суставной щели, весьма вероятно обширное повреждение мениска и хряща, при котором бесполезна артроскопическая резекция мениска (неполная или парциальная менискэктомия), о которой мы поговорим ниже. Чтобы исключить такую причину боли, как хондромаляция надколенника, необходима рентгенография в специальной осевой проекции (для надколенника). Обзорная рентгенография, никак не облегчающая диагностику разрыва мениска, позволяет тем не менее исключить такие сопутствующие нарушения, как рассекающий остеохондрит (болезнь Кёнига), перелом, наклон или подвывих надколенника и суставные мыши (свободные внутрисуставные тела).
МРТ (магнитно-резонансная томография) существенно повысила точность диагностики разрывов менисков. Ее преимущества — возможность получить изображение мениска в нескольких плоскостях и отсутствие ионизирующего излучения. Кроме того, МРТ позволяет оценить состояние других суставных и околосуставных образований, что особенно важно, когда у врача есть серьезные сомнения в диагнозе, а также если имеются сопутствующие повреждения, затрудняющие выполнение диагностических тестов. К недостаткам МРТ относятся дороговизна и возможность неверной трактовки изменений с вытекающими дополнительными исследованиями. Нормальный мениск при всех импульсных последовательностях дает слабый однородный сигнал. У детей сигнал может быть усилен вследствие более обильного кровоснабжения мениска. Усиление сигнала у пожилых людей может быть признаком дегенерации.
По МРТ выделяют четыре степени изменений мениска (классификация по Stoller). Степень 0 — это нормальный мениск. Степень I — это появление в толще мениска очагового сигнала повышенной интенсивности (не достигающего поверхности мениска). Степень II — появление в толще мениска линейного сигнала повышенной интенсивности (не достигающего поверхности мениска). Степень III — сигнал повышенной интенсивности, достигающий поверхности мениска. Истинным разрывом мениска считаются только изменения III степени.
0 степень (норма), мениск без изменений.
I степень — шаровидное повышение интенсивности сигнала, не связанное с поверхностью мениска.
II степень – линейное повышение интенсивности сигнала, не связанное с поверхностью мениска.
III степень (разрыв) – повышение интенсивности сигнала, соприкасающееся с поверхностью мениска.
Магнитно-резонансная томография. Слева – нормальный неповрежденный мениск (синяя стрелка). Справа – разрыв заднего рога мениска (две синие стрелки)
Точность МРТ в диагностике разрыва мениска составляет примерно 90—95%, особенно если дважды подряд (т.е. на двух соседних срезах) фиксируется сигнал повышенной интенсивности, захватывающий поверхность мениска. Для диагностики разрыва можно ориентироваться и на форму мениска. Обычно на снимках в сагиттальной плоскости мениск имеет форму бабочки. Любая другая форма может быть признаком разрыва. Признаком разрыва служит и симптом «двойная задняя крестообразная связка» (или «третья крестообразная связка»), когда в результате смещения мениск оказывается в межмыщелковой ямке бедренной кости и прилежит к задней крестообразной связке.
Разрыв мениска может обнаружиться при МРТ и в отсутствие у больного жалоб, причем частота таких случаев увеличивается с возрастом. Это говорит о том, как важно при обследовании учитывать все клинические и рентгенологические данные. В ходе недавно проведенного исследования разрывы менисков, не дававшие ни жалоб, ни физикальных признаков (т.е. положительных результатов тестов при обследовании руками врача), были обнаружены при МРТ у 5,6% больных в возрасте от 18 до 39 лет. По данным другого исследования, 13% больных моложе 45 лет и 36% больных старше 45 лет имели признаки разрывов менисков при МРТ в отсутствие жалоб и физикальных признаков.
Какие бывают разрывы менисков коленного сустава?
Разрывы менисков можно классифицировать в зависимости от причины и от характера изменений, обнаруженных при обследовании (МРТ) или в ходе операции (артроскопии коленного сустава).
Как мы уже отмечали, разрывы могут быть травматическими (чрезмерная нагрузка на неизмененный мениск) и дегенеративными (нормальная нагрузка на измененный дегенеративными процессами мениск).
По месту, в котором произошел разрыв, выделяют разрывы заднего рога, тела и переднего рога мениска.
Так как мениск кровоснабжается неравномерно, в нем выделяют три зоны: периферическую (красную) — в области соединения мениска с капсулой, промежуточную (красно-белую) и центральную — белую, или бессосудистую, зону. Чем ближе к внутреннему краю мениска располагается разрыв, тем меньше сосудов проходит вблизи него и тем ниже вероятность его заживления.
По форме разрывы делят на продольные, горизонтальные, косые и радиальные (поперечные). Могут быть и комбинированные по форме разрывы. Кроме того, выделяют и особый вариант формы разрыва мениска: «ручка лейки» («ручка корзины»).
Классификация разрывов менисков по H. Shahriaree: I – продольный разрыв, II – горизонтальный разрыв, III – косой разрыв, IV – радиальный разрыв
Особый вариант формы разрыва мениска: «ручка лейки» («ручка корзины»)
Острые травматические разрывы, возникающие в молодом возрасте, идут вертикально в продольном или косом направлении; комбинированные и дегенеративные разрывы чаще возникают у пожилых людей. Вертикальные продольные разрывы, или разрывы в виде ручки лейки, бывают полные и неполные и обычно начинаются с заднего рога мениска. При длинных разрывах возможна значительная подвижность оторванной части, позволяющая ей смещаться в межмыщелковую ямку бедренной кости и блокировать коленный сустав. Это особенно характерно для разрывов медиального мениска, возможно, вследствие его меньшей подвижности, что увеличивает действующую на мениск силу сдвига. Косые разрывы обычно возникают на границе между средней и задней третью мениска. Чаще это небольшие разрывы, но их свободный край может попадать между суставными поверхностями и вызывать ощущение переката или щелчки. Комбинированные разрывы идут сразу в нескольких плоскостях, часто локализуются в заднем роге или около него и обычно возникают у пожилых людей с дегенеративными изменениями в менисках. Горизонтальные продольные разрывы нередко связаны с кистозным перерождением менисков. Эти разрывы обычно начинаются у внутреннего края мениска и направляются к месту соединения мениска с капсулой. Считается, что они возникают под действием силы сдвига и, когда связаны с кистозным перерождением мениска, образуются во внутреннем медиальном мениске и вызывают локальную припухлость (выбухание) по линии суставной щели.
Как лечить разрыв мениска коленного сустава?
Лечение разрывов менисков бывает консервативное (то есть безоперационное) и хирургическое (менискэктомия, т.е. удаление мениска, которая может быть полной или неполной (частичной)).
Особыми вариантами хирургического лечения разрывов менисков являются шов и трансплантация мениска, но эти методики не всегда возможны и порой дают не очень надежные результаты.
Консервативное (безоперационное) лечение разрывов менисков коленного сустава. Консервативное лечение обычно назначают при небольших разрывах заднего рога мениска или при небольших радиальных разрывах. Эти разрывы могут сопровождаться болью, но не приводят к ущемлению мениска между суставными поверхностями и не вызывают ни щелчков, ни ощущения переката. Такие разрывы обычно возникают в стабильных суставах.
Лечение состоит во временном снижении нагрузок. К сожалению, часто можно встретить ситуацию, когда в нашей стране по поводу разрыва мениска накладывают гипс, полностью исключающий движения в коленном суставе. Если в коленном суставе нет других повреждений (переломов, разрывов связок), а есть только разрыв мениска, то такое лечение в корне неправильно и его можно даже назвать калечащим. Дело в том, что крупные разрывы менисков все равно не срастутся, несмотря на гипс и полное обездвиживание коленного сустава. А мелкие разрывы менисков можно лечить более щадащими способами. Полное обездвиживание коленного сустава тяжелой гипсовой повязкой не только мучительно для человека (ведь невозможно нормально помытся, под гипсом могут возникнуть пролежни), но пагубно действует на сам коленный сустав. Дело в том, что полное обездвиживание может привести к контрактуре сустава, т.е. стойкому ограничению амплиитуды движений за счет того, что недвигающиеся хрящевые поверхности склеиваются, и, к сожалению, движения в колене после такого лечения не всегда удается восстановить. Вдвойне печально, когда лечение гипсовой повязкой применяется в тех случаях, когда разрыв достаточно большой, и после нескольких недель мучений в гипсе все равно приходится делать операцию. Поэтому так важно при травме коленного сустава сразу обратиться к специалисту, который хорошо знаком с лечением разрывов менисков и связок коленного сустава.
Если пациент занимается спортом, то при консервативном лечении нужно исключить ситуации, которые могут дополнительно травмировать сустав. Например, временно прекращают занатия такими видами спорта, где необходимы быстрые рывоки, особенно с поворотами и движения, при которых одна нога остается на месте, — они могут ухудшить состояние.
Кроме того, нужны упражнения, укрепляюшие четырехглавую мышцу бедра и заднюю группу мышц бедра. Дело в тоом, что сильные миышцы дополнительно стабилизируют коленный сустав, что снижает вероятность таких сдвигов бедренной и большеберцовой костей относительно друг друга, которые травмируют мениск.
Нередко консервативное лечение эффективнее у пожилых, так как у них причиной описанных симптомов чаще служит артроз, а не разрыв мениска. Небольшие (менее 10 мм) стабильные продольные разрывы, разрывы верхней или нижней поверхности, не проникающие на всю толщину мениска, а также небольшие (менее 3 мм) поперечные разрывы могут зажить самостоятельно либо вообще никак не проявляются.
В тех случаях, когда разрыв мениска сочетается с разрывом передней крестообразной связки, обычно сначала прибегают к консервативному лечению.
Хирургическое лечение разрывов менисков коленного сустава. Показаниями к артроскопической операции служат значительные размеры разрыва, вызывающие механические симптомы (боль, щелчки, блокады, ограничение движений), сохраняющийся выпот в суставе, а также случаи безуспешного консервативного лечения. Еще раз отметим, что сам факт существования возможности консервативного лечения не означает, что все разрывы менисков сначала следует лечить консервативно, а помто уже, если неудасться, то прибегать к «операции, как к крайней мере». Дело в том, что достаточно часто разрывы менисков имеют такой характер, что их надежнее и эффективнее сразу оперировать, а последовательное лечение («сначала консервативное, а потом, если не поможет, то операция») может значительно осложнить восстановление и ухудшить результаты. Поэтому мы еще раз подчеркнем, что при разрыве мениска, да и вообще при любой травме коленного сустава, важно обратиться к специалисту.
При разрывах менисков трение и блокада, называемые механическими или двигательными симптомами (поскольку они возникают при движении и исчезают или значительно ослабевают в покое), могут быть помехой как в посведневной жизни, так и при занятиях спортом. Если симптомы возникают в повседневной жизни, то врачу без особого труда удасться обнаружить признаки разрыва на осмотре. Как правило обнаруживается выпот в полости сустава (синовит) и болезненность в проекции суставной щели. Возможны также ограничение движений в суставе и боль при провокационных пробах. Наконец, на основании анамнеза, физикального и рентгенологического исследований необходимо исключить другие причины боли в коленном суставе. Если имеются эти симптомы, то это значит, что разрыв мениска значим и нужно рассмотреть вопрос операции.
Важно знать, что при разрывах мениска не нужно долго оттягивать операцию и терпеть боль. Как мы уже отмечали, болтающийся лоскут мениска разрушает соседний хрящ, покрывающий бедренную и большеберцовую кости. Хрящ из гладкого и упругого становится размягченным, рыхлым, а в запущенных случаях болтающийся лоскут разорванного мениска стирает хрящ полностью до кости. Такое повреждение хряща называют хондромаляцией, которая имеет четыре степени: при первой степени хрящ размягчен, при второй — хрящ начинает разволокняться, при третьей — имеется «вмятина» на хряще, а при четвертой степени хрящ полностью отсутствует.
Фотография, сделанная в ходе артроскопии коленного сустава. Этот пациент терпел боль почти год, после чего накоенец обратился за помощью к травматологам. За это время болтающийся лоскут разорванного мениска полностью стер хрящ до кости (хондромаляция четвертой степени)
Удаление мениска, или менискэктомия (артротомическая через большой разрез длинной 5-7 сантиметров), вначале считалась безобидным вмешательством и полное удаление мениска выполнялось очень часто. Однако отдаленные результаты оказались неутешительными. Выздоровление либо заметное улучшение отмечалось у 75% мужчин и менее чем у 50% женщин. Жалобы исчезли менее чем у 50% мужчин и менее чем у 10% женщин. У молодых людей результаты операции были хуже, чем у пожилых. Кроме того, у 75% прооперированных развивался артрит (против 6% в контрольной группе того же возраста). Часто артроз появлялся спустя 15 лет или более после операции. Дегенеративные изменения быстрее развивались после латеральной менискэктомии. Когда, наконец, стала ясна роль менисков, изменилась оперативная техника и были созданы новые инструменты, позволяющие восстанавливать целость менисков или удалять только их часть. С конца 1980-х годов артротомическое полное удаление мениска признано неэффективной и вредной операцией, которой на смену пришла возможность артроскопической операции, позволяющей сохранить неповрежденную часть мениска. К сожалению, в нашей стране ввиду организационных причин артроскпия далеко не везде доступна, поэтому до сих пор встречаются хирурги, предлагающие своим пациентам полностью удалить разорванный мениск.
В наше время мениск не удаляют полностью, поскольку выяснилась его важная роль в коленном суставе, а выполняют частичную (парциальную) менискэктомию. Это означает, что удаляют не весь мениск, а только отрорвавшуюся часть, которая и так перестала выполнять свою функцию. В чем принцип частичной менискэктомии, т.е. частичного удаления мениска? Понять ответ на этот вопрос вам поможет видеоролик и иллюстрация, которые мы приведем ниже.
Принцип частичной менискэктомии (т.е. неполного удаления мениска) состоит не только в том, чтобы удалить отроравашуюся и болтающуюся часть мениска, но и в том, чтобы сделать внутренний край мениска вновь ровным.
Принцип частичного удаления мениска. Показаны различные варианты разрывов мениска. Удаляют часть мениска с его внутренней стороны таким образом, чтобы не только убрать болтающийся лоскут разорванного мениска, но и восстановить ровный внутренний край мениска.
В современном мире операцию частичного удаления разорванного мениска выполняют артроскопически, т.е. через два маленьких прокола. В один из проколов вводят артроскоп, который транслирует изображение к видеокамере. По сути артроскоп представляет собой оптическую систему. По артроскопу внутрь сустава вводится физиологический раствор (вода), который раздувает сустав и позволяет его осмотреть изнутри. Через второй прокол в полость коленного сустава вводятся различные специальные инструменты, которыми удаляют поврежденные части менисков, «реставрируют» хрящ и выполняют прочие манипуляции.
Артроскопия коленного сустава. А — Пациент лежит на операционном столе, нога в специальном держателе. Сзади — сама артроскопическая стойка, которая состоит из источника ксенонового света (по световоду ксеноном освещают сустав), видеообработчика (к которому присоединяют видеокамеру), помпы (нагнетает в сустав воду), монитора, вайпера (устройство для абляции хряща, синовиальной оболочки сустава), шейвера (устройство, которое «бреет»). Б — в коленный сустав через два прокола по одному сантиметру введены артроскоп (слева) и рабочий инструмент (кусачки, справа). В — Внешний вид артроскопических кусачек, зажимов.
Артроскопия коленного сустава
Если в ходе артроскопии будет обнаружено повреждения хряща (хондромаляция), то врач может порекомендовать вам после операции ввести в коленный сустав специальные препараты (Интраджект, Ферматрон, Гиалуром и др). Подробнее о том, какие препараты можно вводить в коленный сустав, а какие нельзя, вы можете узнать на нашем сайте в отдельной статье.
Помимо менискэктомии существуют методики восстановления мениска. К ним относятся шов мениска и трансплантация мениска. Решить, когда целесообразнее удалить часть мениска, а когда лучше восстановить мениск, трудно. Надо учитывать множество факторов, влияющих на исход операции. В целом считается, что если мениск поврежден настолько обширно, что в ходе артроскопической операции придется удалять почти весь мениск, то необходимо решить вопрос о возможности восстановления мениска.
Шов мениска может быть выполнен в тех случаях, когда с момента разрыва прошло немного времени. Необходимым условием для успешного срастания мениска после его сшивания является достаточное кровоснабжение мениска, т.е. разрыd должен располагаться в красной зоне или, как минимум, на границе красной и белой зон. В противном случае, если выполнить сшивание мениска, который разовался в белой зоне, шов рано или поздно станет вновь несостоятельным, произойдет «повторный разрыв» и опять потребуется операция. Шов мениска может быть выполнен артроскопически.
Принцип артроскопического шва мениска «изнутри-наружу». Существуют еще методики «снаружи-внутрь» и стпелирования мениска
Фотография, сделанная при артроскопии. Этап шва мениска
Трансплантация мениска. Сейчас имеется возможность и трансплантации (пересадки) мениска. Трансплантация мениска возможна и может быть целесообразной в том случае, когда мениск коленного сустава значительно поврежден и полностью перестает выполнять свои функции. К противопоказаниям относятся выраженные дегенеративные изменения суставного хряща, нестабильность коленного сустава и искривление ноги.
Для трансплантации используют и замороженные (донорские или трупные), и облученные мениски. По имеющимся сообщениям, наилучших результатов следует ожидать от использования донорских (свежезамороженных) менисков. Существуют и искусственные эндопротезы менисков.
Однако операции по трансплантации и эндопротезированию мениска сопряжены с целом рядом организационных, этических, практических и научных трудностей и убедительной доказательной базы этот метод не имеет. Более того, среди ученых, хирургов до сих пор нет единого мнения целесообразности
В целом стоит отметить, что трансплантация и эндопротезирование мениска выполняются крайне редко.
Вопросы, которые стоит обсудить с врачом
1. Есть ли у меня разрыв мениска?
2. Какой у меня разрыв мениска? Дегенеративный или травматический?
3. Каковы размеры разрыва мениска и где расположен разрыв?
4. Есть ли еще какие-нибудь повреждения, помимо разрыва мениска (цела ли передняя крестообразная связка, боковые связки, нет ли переломов и т.д.)?
5. Имеется ли повреждение хряща, покрывающего бедренную и большеберцовую кости?
6. Значимый ли у меня разрыв мениска? Нужно ли выполнять МРТ?
7. Можно ли лечить мой разрыв мениска без операции или стоит выполнить артроскпию?
8. Какова вероятность повреждения хряща и развития артроза, если я повременю с операцией?
9. Какова вероятность повреждения хряща и развития артроза, если я пойду на артроскопическую операцию?
10. Если артроскопия дает большие шансы на успех, чем безоперационный метод, и я соглашаюсь на операцию, то долго будет длится восстановление?
При написании статьи использовались материалы:
Aglietti Р et al: Arthroscopic meniscectomy for discoid lateral meniscus in children and adolescents: 10-year follow-up. Am J Knee Surg 1999; 12:83.
Allen CR et al: Importance of the medial meniscus in the anterior cruciate ligament-deficient knee. J OrthopRes 2000; 18:109.
Allen CR et al: Importance of the medial meniscus in the anterior cruciate ligament-deficient knee. J Orthop Res 2000;18:109.
Anderson К et al: Chondral injury following meniscal repair with a biodegradable implant. Arthroscopy 2000;16:749.
Anderson-Molina H et al: Arthroscopic partial and total meniscectomy: long-term follow-up study with matched controls. Arthroscopy 2002; 18:183.
Barber FA, Herbert MA: Load to failure testing of new meniscal repair devices. Arthroscopy 2004;20( 1 ):45.
Borden P et al: Biomechanical comparison of the FasT-Fix meniscal repair suture system with vertical mattress and meniscal arrows. Am J Sports Med 2003:31(3):374.
Chatain F et al: A comparative study of medial versus lateral arthroscopic partial meniscectomy on stable knees: 10 year minimum follow-up. Arthroscopy 2003;19(8):842.
Chatain F et al: The natural history of the knee following arthroscopic medial meniscectomy. Knee Surg, Sports Trauma, Arthrosc 2001 ;9( 1): 15.
Elkousy Н, Higgins LD: Zone-specific inside-out meniscal repair: technical limitations of repair of posterior horns of medial and lateral menisci. Am J Orthop 2005;34:29.
Eren ОТ: The accuracy of joint line tenderness by physical examination in the diagnosis of meniscal tears. Arthroscopy 2003;19(8):850.
Fu FH et al (editors): Knee Surgery. Williams & Wilkins, 1998.
Fukushima К et al: Meniscus allograft transplantation using posterior peripheral suture technique: a preliminary follow-up study. J Orthop Sci 2004;9(3):235.
Garrick JG (editor): Orthopaedic Knowledge Update: Sports Medicine 3. American Academy of Orthopaedic Surgeons, 2004.
Greis PE et al: Meniscal injury: I. Basic science and evaluation. J Am Acad Orthop Surg 2002; 10:168.
Greis PEet al: Meniscal injury: II. Management. J Am Acad Orthop Surg 2002; 10:177.
Klimkiewicz J, Shaffer B: Meniscal surgery 2002 update. Arthroscopy 2002;18(suppl 2): 14.
Kocabey Y et al: The value of clinical examination versus MRI in the diagnosis of meniscal tears and anterior cruciate ligament rupture. Arthroscopy 2004;20:696.
Medvecky MJ, Noyes FR: Surgical approaches to the posteromedial and posterolateral aspects of the knee. J Am Acad Orthop Surg 2005; 13:121.
Miller MD et al: All-inside meniscal repair devices. Am J Sports Med 2004;32(4):858.
Miller MD et al: Pitfall associated with FasT-Fix meniscal repair. Arthroscopy 2002; 18(8):939.
Muellner Т et al: Open meniscal repair. Am J Sports Med 1999;27:16.
Noyes FR, Barber-Westin SD: Arthroscopic repair of meniscal tears extending into the avascular zone in patients younger than twenty years of age. Am J Sports Med 2002;30(4):589.
Noyes FR, Barber-Westin SD: Arthroscopic repair of meniscus tears extending into the avascular zone with or without anterior cruciate ligament reconstruction in patients 40 years of age and older. Arthroscopy 2000; 16:822.
Petsche T et al: Arthroscopic meniscus repair with bio-absorbable arrows. Arthroscopy 2002; 18:246.
Rath E et al: Meniscal allograft transplantation: two to eight-year results. Am J Sports Med 2001 ;29:410.
Rijk PC: Meniscal allograft transplantation—part I: background, results, graft selection and preservation, and surgical considerations. Arthroscopy 2004; 20(7):728.
Rodeo SA: Arthroscopic meniscal repair with use of the outside-in technique. J Bone Joint Surg A 2000; 82:127.
Sgaglione NA et al: Current concepts in meniscus surgery: resection to replacement. Arthroscopy 2003; 19(10; suppl 1):161.
Shaffer В et al: Preoperative sizing of meniscal allografts in meniscus transplantation. Am J Sport Med 2000;28:524.
Spindler KP et al: Prospective comparison of arthroscopic medial meniscal repair technique: inside-out versus entirely arthroscopic arrows. Am J Sports Med 2003;31:929.
Yiannakopoulos CK et al: A simplified arthroscopic outside-in meniscus repair technique. Arthroscopy 2004;20:183.
Zantop T et al: Initial fixation strength of flexible all-inside meniscus suture anchors in comparison to conventional suture technique and rigid anchors: biomechanical evaluation of new meniscus refixation systems. Am J Sports Med 2004;32(4):863.
лечение в клинике Стопартроз в Москве
Литвиненко А. С.
3 сентября 2019 3815Беспокоит боль под коленом сзади при сгибании вследствие травмы ушиба, перегрузки сустава? Рекомендуем обратиться за помощью в нашу клинику Стопартроз. Узкоспециализированные врачи проведут обследование, назначат лечение за один день при обращении.
Колено отвечает за сгибание, разгибание, вращение внутрь и наружу. Но, это язвимый сустав, поэтому боль над коленом и с другой стороны — частое явление. Конечно, в случае травмы можно приложить холод к месту поражения, например пузырь со льдом. Однако, облегчение наступит в большинстве случаев лишь на непродолжительное время.
Чуть позже самочувствие может резко ухудшиться, появятся другие неприятные симптомы: гиперемия кожи, снижение подвижности, гематома, сильнейший отек со стороны сочленения. Стоит ли терпеть подобные мучения? Разумнее прийти в нашу клинику, ведь запущенные случаи при сильных болях при сгибании колена с внешней стороны сложно поддаются лечению. Попустительство ведет к деформации сустава, хроническим болевым ощущениям, трудностям с передвижениями, инвалидизации.
Причины
К коленному сочинению примыкают 2 кости: берцовая и бедренная, соединенные между собой боковой внутренней, боковой наружной, передней крестообразной и задней крестообразной связками. С обратной стороны колена расположены сухожилия, отвечающие за сгибание сустава. Амортизационную функцию обеспечивают мениски (медиальный, латеральный), снижающие трение, распределяющие равномерно нагрузку. Они и травмируются чаще всего, вызывая боль в колене с внутренней стороны.
Справка! В группу риска входят пожилые люди, спортсмены, работники тяжелого физического труда и домоседы, ведущие пассивный образ жизни. Если вовремя обратиться к врачам при беспокоящей боли под коленной чашечкой, то осложнений и развития суровых заболеваний наверняка можно будет избежать.
Травмы, которые человек получает при ударе, резком выпрямлении колена, падение могут спровоцировать:
-
полный, частичный разрыв связок;
-
вывих коленной чашечки с патологическим изменением формы сустава;
-
повреждение мениска;
-
гемартроз с увеличением сустава в объеме, снижением подвижности.
Если причина боли с другой стороны колена при сгибании — не травма, значит, суставные или другие заболевания:
-
Тендинит, вызванный неправильной осанкой или подачей неимоверной нагрузки на сустав с развитием воспалительного процесса.
-
Рахит (чаще у детей до 2 лет) с постепенным истончением, разрушением кости.
-
Болезнь Гоффа при повреждении мениска, замещением воспаленных жировых клеток на фиброзную ткань.
-
Артроз с появлением боли, хруста, щелчков в коленях при разгибании и сгибании именно с внутренней стороны по причине поражения связок, хрящей.
-
Киста подколенной ямки, провоцирующая тяжесть в ногах, онемение, отеки на фоне нарушенного кровообращения, боль при сгибании сустава.
-
Варикоз, вызванный нарушением кровообращения в области артерии и вены.
-
Аневризма подколенной артерии с появлением мешковидного выпячивания как следствия расслоения стенки аорты.
-
Аваскулярный остеонекроз, провоцирующий боль в колене сбоку, некроз сустава, омертвение тканей.
-
Полиартрит с воспалительным течением вследствие инфекции, травмы.
-
Новообразования (гигрома, киста параменисковая) — доброкачественные опухоли, вызванные частыми травами, радиоактивным облучением, начинающие прорастать в коленное сочленение из других соседствующих органов.
Симптомы
Тупая боль под коленом при сгибании ноги наблюдается при растяжении, вывихе связок или сухожилий. Может усиливаться, когда человек пытается разогнуть ногу или пойти. Дискомфорт не проходит, даже если оставить ногу в покое. Постепенно от боли появляется отечность, синева на пораженном участке вплоть до снижения подвижности.-
При аневризме снижается эластичность артерии, расположенной позади колена. Образуется пульсирующая опухоль. Больно сгибать ногу под коленом с усилением дискомфорта при подаче нагрузки или ходьбе.
-
При варикозе наблюдается чувство распирания, тяжести, похолодания и резкая боль под коленом, в голени, если человек долго посидит на одном месте или подвергает сустав физической нагрузке.
-
Жгучую нестерпимую боль внутри колена провоцируют вялотекущие суставные заболевания: артрозоартрит, ревматоидный гонартрит, при которых сустав становится отекшим, тугоподвижным, горячим на ощупь. Преобладающий симптом – больно с внутренней стороны воспаленного участка.
Диагностика
Причины боли под коленкой сзади при сгибании – множественные, поэтому только правильно поставленный диагноз обеспечит назначение эффективного лечения. При первом осмотре врач проведет пальпацию больного места, визуально смотрит покровы кожи. При подозрении на травму, разрыв мениска определит разновидность патологии, перенаправит на сдачу общего анализа крови, дабы исключить или опровергнуть развитие воспалительного процесса. Другие методы инструментальной диагностики:
| Лечение боли под коленом сзади при сгибании методом УВТ |
Лечебные меры
Назначением лечения при болях с другой стороны колена занимаются врачи узкой специализации: хирург, ревматолог, ортопед, травматолог. Терапия в каждом конкретном случае — сугубо индивидуальная:
-
При разрыве внутреннего мениска назначаются противовоспалительные, анальгетические средства. В тяжелых случаях – менискэктомия, артроскопия по иссечению пораженного мениска.
-
При переломе коленного сочленения — медикаменты: хондопротекторы, противоотечные и обезболивающие средства. На ногу накладывается гипсовая повязка, если речь не идет о разрыве мениска и осколочных остатках костей.
-
Для восстановления сухожилий при разрыве, растяжении применимы медикаменты: миорелаксанты, обезболивающие, противовоспалительные средства, устраняющие боль в коленях.
Комментирует врач-ортопед Жежеря Эдуард Викторович:
Если повреждение задней области колена — незначительное, то накладывается гипс (лангета). Также назначаются анальгетики, физиопроцедуры для восстановления подвижности сустава, ускорения регенерации поврежденных тканей. При серьезных или старых травмах возможно проведение операции, в некоторых случаях — искусственного протезирования.
Болит нога за коленом сзади при сгибании по разным факторам. В качестве оказания первой помощи можно:
-
принять обезболивающее средство;
-
уложить ногу на плоскую поверхность, обеспечить покой;
-
приложить теплую грелку под колено.
Профилактика
Периодически повторяющаяся боль с другой стороны колена — симптом травмы или некоторых суставных и сосудистых заболеваний. В качестве профилактики стоит порекомендовать:
-
вовремя лечить инфекционные заболевания;
-
пресекать длительные стрессы;
-
отказаться от вредных привычек;
-
пересмотреть образ жизни;
-
дозировать спортивные занятия;
-
бороться с лишним весом.
Заключение
Специалисты нашей клиники Стопартроз готовы оказать посильную помощь, если больно под коленом сзади по причине воспаления лимфоузлов, аневризмы подколенной артерии, защемления нерва, артроза, опухоли. Врачи найдут причины, если болит колено с внутренней стороны при сгибании, примут меры, помогут предотвратить осложнения и неприятные последствия.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Смещение надколенника, смещение коленной чашечки, лечение, реабилитация
Смещение надколенникаНадколенник, или более знакомое для многих название – коленная чашечка, один из основных элементов сустава, расположенный на самом его пике. Представлен надколенник сесамовидной костью, что означает расположение костной ткани внутри волокон сухожилия. Функция коленной чашечки – держать в натяжении мышцы коленного сустава, увеличивать их силу и выносливость.
Анатомические особенностиНаходится надколенник внутри сухожилия, отвечающего за сгибающее движение нижней конечности. Само сухожилие является составляющим элементом квадрицепса – четырехглавой бедренной мышцы. Название объясняет ее строение – бедренная мышца образована сплетением 4 отдельных мышц.
Из коленной чашечки (нижней ее стороны) выходит связка, одним концом прикрепляющаяся к надколеннику, а другим соединяющаяся с большеберцовой костью. Эту связку называют собственной. Когда нога прямая, надколенник расположен чуть выше середины щели коленного сустава. При сгибании ноги коленная чашечка срабатывает как блокировка, располагаясь в борозде, расположенной между бедренными мыщелками.
Внутри надколенник покрыт хрящевой тканью, скользкой и гладкой, за счет чего мыщелки костных элементов коленного сустава могут свободно двигаться. Хрящевой слой надколенника является самым плотным и составляет 5 мм. Такая толщина хряща, аналога которому нет в человеческом организме, объясняется тем, что в этом месте коленный сустав испытывает наибольшую степень физической нагрузки.
Слаженная работа коленного сустава при сгибании и разгибании нижней конечности достигается за счет того, что коленная чашечка ложится точно в центре борозды мыщелков. Если этот процесс нарушается, и надколенник смещается, говорят о его наклоне.
При любых видах нарушений состояния и функционирования связки бедра и надколенника коленная чашечка смещается к наружной стороне. Крайне редко возникают ситуации, когда смещение коленной чашечки происходит внутрь.
При небольшом отклонении надколенника от центра ставится диагноз – латеральная гиперпрессия. Гиперпрессия – состояние, при котором смещенная коленная чашечка давит на бедренный мыщелок. Если смещение коленной чашечки произошло во внутрь, диагностируется медиальная (внутренняя) гиперпрессия.
Почему возникает смещение?Смещение коленного сустава, сопровождаемое наклоном надколенника в сторону, может быть спровоцировано следующими факторами:
- чрезмерное напряжение коленной связки, нарушение целостности ее волокон;
- синдром слабой бедренной мышцы;
- аномалии анатомического строения нижних конечностей;
- искривление ног по Х-образному типу;
- дисплазия бедренных мыщелков;
- перезагибание колена;
- чрезмерно высокое положение коленной чашечки.
Смещение коленной чашечки может быть спровоцировано врожденной или приобретенной ротацией кости голени, когда при ходьбе стопы у человека повернуты внутрь, либо если есть плоскостопие.
Функционирование коленной чашечки поддерживается двумя связками. Одна расположена сбоку снаружи, другая с внутренней стороны. Эти связки выполняют функцию удерживателей. Связка, расположенная снаружи, сдерживает коленную чашечку от смещения внутрь.
Вторая связка, наоборот, отвечает за то, чтобы надколенник не сместился на наружную сторону. Если поддерживающая связка, расположенная с наружной стороны, оказывается под чрезмерным напряжением или внутренняя связка становится слабой, это приведет к тому, что надколенник не сможет лечь между бедренными мыщелками точно по центру, возникнет смещение коленного сустава.
За стабильное положение коленной чашечки отвечают и несколько мышц. Наибольшую нагрузку берет на себя широкая бедренная мышца, которая является одним из составляющих элементов квадрицепса. При ее ослаблении коленная чашечка теряет свое статичное положение, и при сгибании колена она не может занять правильную центральную позицию.
Х-образное положение костей нижних конечностей, когда надколенники смотрят вовнутрь – частая причина смещения. Рассматривая переднюю проекцию скелета человека видно, что кости бедра и голени соединены под определенным углом, называемым Q угом.
У каждого человека градус этого угла разный и зависит от ширины тазовой кости. У женщин угол Q больше, так как таз у них шире. Увеличение градуса угла возникает и по причине Х-образной формы ног. Чем больше градус угла, тем больше вероятность, что произойдет смещение надколенника.
Нормальное значение угла Q у женщин составляет 20°, у мужчин этот показатель ниже и составляет 15°. То, что показатель Q угла отклоняется от нормы в большую или меньшую сторону, не говорит о том, что у человека обязательно произойдет вывих. Данный фактор увеличивает риски возникновения травмы при наличии других сопутствующих факторов. Случиться травма может в тот момент, когда резко сокращается квадрицепс бедра.
Дисплазия бедренных мыщелков (врожденная или приобретенная) – патологическое состояние, при котором щель между ними уменьшается, и надколенник не может в нее нормально лечь при сгибании коленного сустава. Дисплазия имеет несколько форм:
- изолированная;
- наружного мыщелка;
- внутреннего мыщелка;
- на обоих мыщелках одновременно.
У пациентов с подтвержденной дисплазией мыщелков глубина борозды, в которую ложиться коленная чашечка, меньше от показателей нормы до 7 мм. Для диагностики дисплазии применяются инструментальные методы исследования – рентген и МРТ.
Высокое расположение коленной чашечки и перезагибание коленного сустава – становятся причиной того, что надколенник постоянно выскакивает из борозды, происходит смещение коленного сустава кнаружи. Объясняется постоянное выскальзывание надколенника тем, что перезагибание или особенности расположения элементов сустава приводят к сглаживанию мыщелков, отчего борозда между ними постепенно теряет в своей глубине.
Есть и такая анатомическая особенность, как расположение бугра бедренной кости снаружи, хотя в норме она располагается внутри. Из-за этого смещение коленной чашечки происходит на наружную сторону. Такая же патология развивается при голенной ротации – состоянии, когда кость голени закручена во внутреннюю сторону. Когда смещение коленного сустава вызвано ротацией кости голени, надколенник ложиться в борозду не по центру, а со смещением к наружной стороне.
В большинстве случаев смещение развивается на фоне травмы конечности, из-за которой происходит повреждение структур сухожилий и мышц, отвечающих за статичное положение надколенника. Бывает и так, что смещение возникает после перенесенных оперативных вмешательств на колене.
Клиническая картинаПервые симптомы смещения коленной чашечки – приступ боли и нестабильность. Болевой симптом локализуется непосредственно в области коленного сустава. Нестабильность проявляется в том, что человек не может управлять своей нижней конечностью, при каждом шаге нога подворачивается.
Характер боли зависит от степени тяжести клинического случая. Если смещение сопровождается сопутствующими заболеваниями коленного сустава и повреждением соседних с надколенником мышц и сухожилий, боль будет распространяться от колена до бедра.
При смещении сгибание и разгибание ноги сопровождается характерным звуком – хрустом или щелчком. Возникновение хруста сопровождается усилением боли. Смещение сопровождается также таким симптомом, как чувство «провала» в ноге при ее расправлении.
Когда надколенник смещается на сторону, его неправильное скольжение между мыщелками приводит к их постоянному повреждению. Из-за чрезмерного давления на хрящевую ткань она быстро изнашивается, становится мягкой и рыхлой. Если симптомы смещения коленной чашечки слабо выражены, и человека особо не беспокоит боль, он не спешит обращаться к врачу.
Постоянный вывих или подвывих надколенника с повреждением хрящевой ткани приводит к тому, что в суставной сумке начинает скапливаться большое количество синовиальной жидкости, развивается заболевание – синовит. Признак данного патологического состояния – формирование обширного отека, который появляется немного выше места расположения коленного сустава. Без своевременного лечения смещение надколенника может спровоцировать развитие артроза.
Осмотр у ортопеда и постановка диагнозаЧеловек обращается к врачу по причине наличия боли, возникающей каждый раз при сгибании нижней конечности. На осмотре врач расспрашивает пациента о том, что он делал в тот момент, когда возникла боль. Зная о механизме травмы, врачу легче поставить диагноз. Для определения возможных причин смещения надколенника ортопед проводит осмотр конечности, обращает внимание на такие факторы, как анатомическое строение ног, их форму, осанку человека.
Чтобы оценить амплитуду движений ногой, врач проводит простой тест. Пациенту медленно разгибают ногу и оценивают движения коленной чашечки. При нормальном положении, когда нога разгибается, надколенник движется точно посередине, если произошло смещение, при медленном сгибании и разгибании конечности будет видна смещенная траектория движения коленной чашечки.
Чтобы поставить диагноз, применяется следующий тест: врач аккуратно и медленно начинает давить на коленную чашечку, как бы пытаясь расшатать ее в стороны. Если при данной манипуляции возникает боль или она усиливается, это указывает на смещение. Проводится пальпация боковых, наружных и внутренних связок, удерживающих коленную чашечку в статичном положении.
Для определения степени и вида смещения применяется специальная проба. Нога пациента должна быть в пассивно сложенном состоянии и полностью расслабленной. Верхний край коленной чашечки приподнимается, нижний край фиксируется. Между ними измеряется угол, который должен в состоянии нормы составлять не более 15°. Если угол имеет меньше градусов, это указывает на то, что фиксирующая связка оказывается под чрезмерным давлением. Определение степени смещения надколенника позволяет дать оценку соседним поддерживающим структурам – мышцам и связкам.
Когда проводятся нагрузочные тесты, пациент должен лежать на спине. Чтобы получить более точную картину о состоянии мышечных структур, пациент ложиться на живот. Неподвижное состояние бедренной кости и невозможность согнуть ногу способствуют выявлению таких патологий, как ротация голени и антеверсия кости бедра.
Если отмечается снижение ротационных движений, это может быть первым признаком развития артроза. Чтобы подтвердить первичный диагноз, проводятся инструментальные методики обследования:
- рентген;
- КТ;
- МРТ.
Рентген проводится в двух проекциях, нижней и передней, в стоячем положении. Для получения дополнительных данных о состоянии и расположении надколенника, делается снимок в боковой проекции.
Боковой снимок коленной чашечки делается для того, чтобы определить, какова глубина борозды между мыщелками, и есть ли нарушения ее рельефности. На снимке в боковой проекции видно соотношение длины собственной связки коленной чашечки и ее диагонали.
При нормальном состоянии коленного сустава соотношение длин находится в диапазоне от 0.8 до единицы. Если цифры завышены от показателей нормы, это говорит о том, что надколенник находится выше, нежели так должно быть. Заниженные показатели соотношений длин свидетельствуют о низком расположении коленной чашечки.
Чтобы получить развернутую картину положения коленной чашечки, делается снимок при согнутом до 20° коленном суставе. Для уменьшения степени облучения человека снимок проводится один раз в любой проекции. Чтобы выявить, насколько сильно надколенник отошел от центральной позиции, снимок проводится в осевой плоскости. На снимке будет виден угол между бедренной костью и коленной чашечкой и угол, под которым проходит конгруэнтность.
Угол между бедренной костью и надмыщелком образуется прямыми линиями, проходящими через бедренный мыщелок, и линией, расположенной вдоль наружной коленной фасетки. Если на снимке будет видно, что эти линии располагаются параллельно друг другу либо, наоборот, слишком разошлись, это является признаком того, что надколенник смещен в сторону.
Определение, под каким углом проходит конгруэнтность, помогает поставить диагноз подвывиха коленной чашечки. Чтобы определить этот угол, на снимке рисуется биссектриса через скаты мыщелков на бедренной кости. В нормальном состоянии угол должен составлять от 6 до 11°.
Метод компьютерной томографии применяется для определения угла наклона смещенной коленной чашечки. Преимущество данного метода в том, что исследование можно проводить при согнутом коленном суставе. Необходимо это в том случае, когда коленный сустав нестабилен по причине повреждения мыщелка, расположенного с наружной стороны.
КТ способствует определению такой причины вывиха, как неправильное расположение бугра на большеберцовой кости. Один из анатомических факторов, который может стать причиной смещения коленной чашечки – особенность расположения бугра на большеберцовой кости. Чтобы оценить месторасположение бугра, соотношение к нему надколенника и борозды между мыщелками, назначается прохождение компьютерной томографии.
Метод магнитно-резонансной томографии применяется с целью уточнения данных, полученных в ходе компьютерной томографии и рентгенографии. В большинстве случаев необходимость в МРТ возникает при подозрении на повреждение сухожилий и мышц коленного сустава. Магнитно-резонансная томография – наиболее информативный метод исследования для определения причин возникновения вывиха. Помогает методика выявить наличие сопутствующих травм.
ТерапияВ Центре спортивной травматологии и восстановительной медицины методы лечения смещенного надколенника подбираются индивидуально для каждого пациента, в зависимости от тяжести клинического случая. Если смещение незначительное и отсутствуют сопутствующие травмы, подбираются консервативные методики лечения.
Если травма свежая, смещение надколенника небольшое, врач аккуратно его вправляет. Терапия направлена на временное ограничение подвижности коленного сустава. Для этого накладывается специальная фиксирующая повязка – ортез. Особенно важно носить повязки людям с искривленной анатомией нижних конечностей.
Обязательным условием восстановления первоначального положения ноги является выполнение упражнений лечебной физкультуры, направленных на тренировку квадрицепса бедра. Правильно составленная реабилитационная программа позволяет получить хороший результат и вернуть смещенную коленную чашечку на место без хирургического вмешательства.
Для уменьшения интенсивности симптоматической картины, купирования боли и отека, прикладываются компрессы изо льда. При выраженном болевом симптоме применяются препараты местного спектра действия – мази и гели. Способствуют быстрейшему заживлению коленной чашечки физиотерапевтические методы. Наибольшую эффективность показывает УВЧ-терапия. По окончанию консервативной терапии в обязательном порядке делается контрольный рентгеновский снимок.
Если смещение коленной чашечки сопровождается повреждением мягких структур, сухожилий и мышц, либо не отмечается положительная динамика от консервативного лечения, единственным методом лечения является операция. В Центре спортивной травматологии и восстановительной медицины хирургическое вмешательство на коленном суставе при вывихе надколенника проводится методом артроскопии.
Данный малоинвазивный способ операции не требует полостных разрезов кожи, благодаря чему восстановление проходит значительно быстрее. Операция проводится следующим образом: в коже делается несколько небольших проколов, через которые вводятся специальные инструменты и прибор артроскоп. Артроскоп – трубка с миниатюрной камерой на конце, передающей изображение на экран. В ходе операции проводится мобилизация коленной чашечки. Для этого врач рассекает связку, расположенную снаружи надколенника.
После операции, с целью быстрейшего восстановления, назначаются физиотерапевтические процедуры. УВЧ и метод магнитотерапии способствуют стимуляции мышечной ткани и нормализации процесса кровообращения в мягких структурах коленного сустава. В случае выраженного болевого симптома после хирургического вмешательства проводится электрофорез. В обязательном порядке готовится программа физических тренировок для разработки коленного сустава и поддержания мышц в нужном тонусе. Чтобы восстановить прежнюю амплитуду движений и скорректировать баланс мышечных структур, назначается курс лечебного массажа.
Успешность результата зависит от того, насколько правильно и тщательно человек выполняет все предписания врача во время восстановительного периода коленного сустава. Через 3-5 месяцев рекомендовано санаторно-курортное лечение. Постепенное возвращение к физической нагрузке – залог того, что коленная чашечка восстановится быстро, реабилитационный период пройдет без осложнений.
Чего ожидать в дальнейшем?Смещение надколенника коленного сустава, если человек вовремя обратился за врачебной помощью, не является серьезной травмой. После консервативного или хирургического лечения коленного сустава полная амплитуда движений возвращается. Через 6-9 месяца пациент может вернуться в спорт. Но многое зависит от тяжести травмы и метода лечения.
Если смещение коленной чашечки сопровождался сопутствующими травмами, реабилитация и полное восстановление двигательной активности коленного сустава может занять от 9 до 12 месяцев. Интенсивность физических нагрузок должна увеличиваться постепенно. В течение всего реабилитационного периода важно ограничивать нагрузку на ногу.
Лечение боли при сидении – Сеть клиник «ОСТЕОМЕД»
Удивительно, но при сидении позвоночник нагружен сильнее, чем когда мы стоим! По многу часов нам приходиться сидеть в самой вредной позе — наклонившись вперед. В таком положении края позвонков сближаются и защемляют межпозвоночный диск из хрящевой ткани. Вообще эта ткань отличается замечательной эластичностью, позволяющей ей успешно сопротивляться компрессии. Однако надо учитывать, что при сидении сила давления на внешний край диска возрастает в 11 раз.
Причины
1. Копчиковая боль. Болезнь заключается преимущественно в сильных болях, ощущаемых в копчиковой области, т. е. в самом нижнем отделе позвоночника. Боли усиливаются при сидении, ходьбе, натуживании брюшных мышц, и часто распространяются на промежность, бедра и нижнюю часть живота.
2. Ишиас — боль при воспалении седалищного нерва. Седалищный нерв отходит от позвоночника к нижним конечностям. При сидении на жестком стуле или использовании тугого пояса может происходить сдавление верхних отделов нерва и появление внезапной острой боли внизу, по ходу нерва, в ногах.
3. Острые боли в спине той или иной интенсивности отмечаются у 80-100% населения. У 20% взрослых наблюдаются периодические, рецидивирующие боли в спине длительностью 3 дня и более. Установлено, что давление между межпозвоночными дисками увеличивается на 200% при изменении положения тела от лежачего положения к вертикальному и на 400% при сидении в удобном кресле.
4. Люмбалгия возникает после значительной физической нагрузки, длительной неудобной позы, тряской езды, переохлаждения. Клинически сопровождается тупой ноющей болью, усиливающейся при перемене положения тела (сгибании, сидении, ходьбе). Боль может распространяться на ягодицу и ногу. Изменения статики выражены в меньшей степени, чем при люмбаго. Движения в поясничном отделе затруднены, но ограничение незначительно. Определяется болезненность при прощупывании остистых отростков и межостистых связок на уровне поражения. При наклоне назад боль исчезает, при наклоне вперед отмечается резкое напряжение мышц спины. Коленные рефлексы и рефлексы с пяточных сухожилий сохранены. Процесс часто носит подострую или хроническую форму.
5. Во время сидения на корточках и при глубоком сгибании в коленях создается чрезвычайно сильная нагрузка на суставы. В результате могут возникать разрывы хрящей и сухожилий четырехглавой мышцы бедра. У некоторых людей при продолжительном сидении на корточках именно поэтому возникают боли в суставах, которые очень долго длятся.
6. Пателлофеморальная боль — боль в коленном суставе.
К пателлофеморальной боли относят развитие болей по передней поверхности коленного сустава, которая усиливается при дополнительной нагрузке на коленно-надколенниковый сустав (сустав, образованный коленной чашечкой (пателлой) и нижележащей частью бедренной кости — фемур).
Когда это боль сопровождается изменением ткани (хряща) внутренней поверхности надколенника, используется термин хондромаляция надколенника.
Характерными симптомами являются боли по передней поверхности коленного сустава, усиливающиеся при нагрузке, такой как бег, подъеме или спуске по лестнице, приседании на корточки или прыжках. Боль также усиливается при сидении с подогнутыми ногами.
7. Частый признак простатита – боли в пояснице. Боли при простатите бывают настолько неотвязными или сильными, что не дают спать, мешают половой жизни, ежеминутно создавая массу неудобств. Боли простатита могут усиливаться при мочеиспускании, при сидении, при половом воздержании или, наоборот, при сексуальном контакте – в общем, в жизни не остается ни одного «свободного от боли» момента.
Боль в копчике при сидении
От длительного и неправильного сидения, особенно при отсутствии нормальной ежедневной физической нагрузки может возникнуть боль в копчике. В результате гиподинамии – ограничении двигательной активности — мышцы атрофируются, органы и системы не получают нормальное питание и достаточное количество кислорода.
Однако на то, что болит копчик при сидении, жалуются и довольно активные люди, в частности, велосипедисты и поклонники конного спорта – а ведь в этих случаях также приходится много сидеть и нагружать «пятую точку». При этом могут иметь место микротравмы, о которых чувствительный копчик рано или поздно непременно даст знать.
Застой кровообращения может стать причиной отложения солей и последующей тугоподвижности любого сустава, в том числе и сочленения крестца и копчика. При этом боль в поражённом месте – абсолютно естественная реакция нервной системы.
Ещё одна категория пациентов, которые жалуются, что у них болит копчик, когда сидишь – это женщины, перенесшие тяжёлые роды, в результате которых произошло чрезмерное разгибание сустава. Многие из них мужественно терпят боль, чего делать не стоит – ведь деформация копчика негативно влияет на все остальные структуры организма.
Выяснить точную причину болевого симптома и безболезненно её устранить может опытный остеопат, который лечит и самых маленьких, и пожилых пациентов. Чуткие руки, «пробежав» по Вашему телу, обязательно обнаружат, в каком месте и что именно вызывает дискомфорт.
Почему болит колено при сгибании
16.05.2019Не стоит пытаться самостоятельно вылечить колено, если оно болит при сгибании и разгибании. Неправильная помощь способна стать причиной ускоренного разрушения тканей и инвалидизации.
Из-за чего может появиться боль в коленном сочленении?
Чаще всего с болезненностью коленного сустава сталкиваются те, кто ведет сидячий образ жизни, или, наоборот, часто подвергается чрезмерным физическим нагрузкам. Риск появления болевых ощущений в коленях возрастает у пожилых людей в связи с естественными процессами старения. Также коленные суставы и мышцы ног «ломит» при ОРВИ, гриппе, ангине и других инфекционных болезнях, которые сопровождаются повышением температуры.
Обратите внимание: инфекции могут дать осложнения на соединительную ткань, поэтому если боль в суставах не проходит после выздоровления, нужно срочно обратиться к врачу.
Впервые возникшая резкая боль в коленном сочленении чаще всего бывает связана с травмой. Если болезненность появляется регулярно, она вызвана, скорее всего, каким-либо хроническим заболеванием. Суставные патологии имеют свойство обостряться при воздействии негативных факторов:
- переохлаждения;
- повышенных физических нагрузок;
- гиподинамии;
- травм;
- инфекционных заболеваний;
- переутомлении;
- недостатке сна;
- несбалансированном питании.
Ранняя диагностика и своевременное начало лечения болезней суставов позволяют полностью выздороветь, причем для этого потребуются только консервативные лечебные методы. На поздних стадиях обычно бывает необходимо хирургическое лечение, а полное восстановление двигательных функций станет уже невозможным.
Заболевания, вызывающие боль в коленях при приседании и вставании
- Нарастающая резкая боль после ушиба или выполнения спортивного упражнения указывает на полученную травму. Нужно учитывать, что отсутствие медицинской помощи при повреждении суставных сочленений способно вызвать осложнения, в том числе увеличение разрывов и смещение суставов. Боль под коленом сзади при ходьбе может указывать на скрытую травму: подвывих сустава, разрыв мениска, образование трещины в кости
- Одна из самых распространенных причин болезненности в коленях – артроз. На ранних стадиях этой патологии колено хрустит при сгибании, но не болит. Это связано с истончением хрящей и постепенным образованием остеофитов – костных выростов, с помощью которых организм компенсирует утрату хрящевой ткани. Из-за них колено постепенно «костенеет». Со временем к этим симптомам присоединяется нарастающая болезненность, снижается подвижность сустава, постепенно атрофируются мышцы
- Если колено опухло без ушиба и стало больно ходить, это сигнализирует о возникновении воспалительного процесса в суставе или соседних с ним тканях. Воспаление мышц называется миозитом. Синовит – это воспалительный процесс в синовиальной оболочке. Воспаление в области суставной сумки – бурсит. Все эти заболевания требуют срочного лечения, так как могут стать причиной развития гнойного процесса, сепсиса и даже летального исхода. Помимо боли и отека, для данных болезней характерны резкое повышение температуры тела, нарастающая слабость, невозможность опереться на больную ногу
- О возможном артрите говорит ноющая боль в колене в состоянии покоя, которая обычно появляется после ходьбы или в вечернее время. Разрушение хрящевой ткани происходит постепенно, и болевые ощущения носят нарастающий характер. Сначала человека беспокоит боль в колене при ходьбе по лестнице, затем – после небольшой прогулки, позднее – даже в покое
- Боль под коленом сзади при сгибании может быть последствием образования суставной кисты. В некоторых случаях колени ноют и болят из-за сосудистых патологий, в том числе варикозного расширения вен.
Особенности диагностики
Если колено болит после падения, неловкого движения или удара, нужно обратиться за помощью к травматологу. Если болевые ощущения появились без видимой причины, необходима консультация ортопеда или невролога. В случае появления на ногах гематом или сосудистых звездочек желательно записаться на прием к флебологу.
Для постановки диагноза могут потребоваться следующие исследования:
- рентген;
- МРТ;
- КТ;
- УЗИ суставов и сосудов;
- анализы крови и мочи;
- суставная пункция.
При бурсите и синовите необходим забор суставной жидкости. Если она мутная, зеленоватая или желтоватая, то ее дополнительно исследуют на наличие инфекций. Это позволяет подобрать наиболее эффективное лекарственное средство для борьбы с возбудителями воспаления.
При артрите, артрозе и некоторых других патологиях высококачественные снимки, полученные с помощью МРТ или КТ, позволяют выявить такие патологические изменения, как сужение суставной щели, образование остеофитов, разрушение хрящей, деформацию костной ткани и другие.
Лечение при боли в коленных суставах
Если колено опухло и болит при сгибании, лечение зависит от конкретного диагноза. Разрыв мениска, бурсит, образование гнойных процессов, значительное разрушение сустава требуют хирургического лечения. Это может быть:
- дренирование и промывание суставной полости антибиотиками;
- эндопротезирование;
- другие виды операций.
На ранних стадиях суставные патологии и воспаление мышц не требуют оперативного вмешательства. В комплексный план консервативного лечения обычно входят:
- обеспечение покоя в острый период;
- прием медикаментов;
- физиотерапия;
- после улучшения состояния – ЛФК;
- диетическое питание.
Для ускорения выздоровления могут потребоваться вспомогательные терапевтические методы: массаж, иглоукалывание, компрессы и другие процедуры.
Комплексный подход направлен на:
- устранение боли;
- снятие отечности;
- ликвидацию воспалительного процесса;
- регенерацию хрящевой ткани;
- нормализацию кровообращения;
- укрепление мышечной ткани;
- восстановление подвижности сустава.
Лекарственные средства назначаются исходя из диагноза. Чаще всего требуются хондропротекторы, витамины группы В, противовоспалительные и обезболивающие препараты. При наличии инфекции необходим прием антибиотиков.
Восстановить поврежденные ткани помогают физиотерапия и ЛФК. Физиотерапевтические процедуры устраняют боль и воспаление, снимают отеки и мышечные спазмы, но главное – ускоряют регенерационные процессы. Лечебная гимнастика нужна для восстановления суставных функций, укрепления мышц и повышения выносливости ног.
Клиники сети «Здравствуй!» специализируются на суставных патологиях. Опытные врачи используют все методы консервативного лечения, применяя не только классические лечебные схемы, но и апробированные новейшие методики. При необходимости операции вам порекомендуют высококвалифицированных хирургов из других клиник и обеспечат преемственность лечения, а после хирургического вмешательства разработают эффективный курс реабилитации. Все клиники имеют удобный график работы и расположены близко к станциям метро.
Тендинит надколенника (колено прыгуна) | Johns Hopkins Medicine
Что такое колено прыгуна?
Колено прыгуна, также известное как тендинит надколенника, — это заболевание, характеризующееся воспалением сухожилия надколенника. Это соединяет коленную чашечку (надколенник) с большой берцовой костью. Колено прыгуна ослабляет ваше сухожилие и, если его не лечить, может привести к разрыву сухожилия.
Что вызывает колено прыгуна?
Колено прыгуна вызвано чрезмерной нагрузкой на коленный сустав, например частыми прыжками на твердых поверхностях.
Обычно это спортивная травма, связанная с сокращением мышц ног и силой удара о землю. Это напрягает ваше сухожилие. При повторяющихся нагрузках может воспалиться сухожилие.
Каковы симптомы колена прыгуна?
Ниже приведены наиболее распространенные симптомы колена прыгуна. Однако вы можете испытывать симптомы по-другому. Симптомы могут включать:
- Боль и болезненность вокруг сухожилия надколенника
- Набухание
- Боль при прыжках, беге или ходьбе
- Боль при сгибании или разгибании ноги
- Болезненность за нижней частью коленной чашечки
Симптомы колена прыгуна могут напоминать другие состояния или проблемы со здоровьем.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется колено прыгуна?
В дополнение к полной истории болезни и медицинскому осмотру ваш лечащий врач может использовать рентгеновский снимок для диагностики колена прыгуна.
Как лечится колено прыгуна?
Лучшее лечение колена прыгуна — прекратить любую деятельность, вызывающую проблему, до тех пор, пока травма не заживет. Другое лечение может включать:
- Нестероидные противовоспалительные препараты (НПВП, такие как ибупрофен или напроксен)
- Остальное
- Подъем колена
- Пакеты со льдом для колена (для уменьшения отека)
- Упражнения на растяжку и укрепление
Ключевые моменты
- Колено прыгуна — это воспаление сухожилия надколенника, сухожилия, которое соединяет коленную чашечку (надколенник) с большой берцовой костью.
- Колено прыгуна — это спортивная травма, вызванная чрезмерной нагрузкой на коленный сустав.
- Распространенные признаки колена прыгуна:
- Боль и болезненность вокруг сухожилия надколенника
- Набухание
- Боль при прыжках, беге или ходьбе
- Боль при сгибании или разгибании ноги
- Болезненность за нижней частью коленной чашечки
- Колено прыгуна диагностируется на основании анамнеза и медицинского осмотра.Иногда может потребоваться рентген.
- Лучшее лечение колена прыгуна — прекратить любую деятельность, вызывающую проблему, до тех пор, пока травма не заживет. Другое лечение может включать:
- Нестероидные противовоспалительные средства
- Остальное
- Подъем колена
- Пакеты со льдом до колена (для уменьшения отека)
- Упражнения на растяжку и укрепление
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться с вашим провайдером, если у вас есть вопросы.
Тендинит надколенника (колено прыгуна) | Сидарс-Синай
Не то, что вы ищете?Что такое колено прыгуна?
Колено прыгуна, также известное как тендинит надколенника, — это состояние, характеризующееся воспаление сухожилия надколенника.Это соединяет вашу коленную чашечку (надколенник) с вашим большеберцовая кость (большеберцовая кость). Колено прыгуна ослабляет ваше сухожилие и, если его не лечить, может привести к разрывы в сухожилиях.
Что вызывает колено прыгуна?
Колено прыгуна вызвано чрезмерной нагрузкой на коленный сустав, например частыми прыжками на твердые поверхности.
Обычно это спортивная травма, связанная с сокращением мышц ног и силой удара о землю.Это напрягает ваше сухожилие. При повторяющихся нагрузках ваше сухожилие может воспалиться.
Каковы симптомы колена прыгуна?
Ниже приведены наиболее распространенные симптомы колена прыгуна. Однако вы можете испытать симптомы по-разному. Симптомы могут включать:
- Боль и болезненность вокруг сухожилия надколенника
- Набухание
- Боль при прыжках, беге или ходьбе
- Боль при сгибании или разгибании ноги
- Болезненность за нижней частью коленной чашечки
симптомы колена прыгуна могут выглядеть как другие заболевания или проблемы со здоровьем.Всегда видеть Ваш лечащий врач для диагностики.
Как диагностируется колено прыгуна?
Помимо полной истории болезни и медицинского осмотра, ваш лечащий врач может использовать рентгеновский снимок для диагностики колена прыгуна.
Как лечится колено прыгуна?
Лучшее лечение колена прыгуна — прекратить любую деятельность, которая вызывает проблему. пока рана не заживет.Другое лечение может включать:
- Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен
- Остальное
- Подъем колена
- Лед пакеты к колену, чтобы уменьшить отек
- Упражнения на растяжку и укрепление
Основные сведения о джемперах колено
- Джемпер колено — это воспаление сухожилия надколенника, сухожилия, соединяющего коленную чашечку. (надколенник) к вашей большеберцовой кости (большеберцовой кости).
- Колено прыгуна часто бывает спортивной травмой, вызванной чрезмерной нагрузкой на колено. соединение.
- Вы можете нужен рентген, чтобы диагностировать колено прыгуна.
- г. Лучшее лечение колена прыгуна — прекратить любую деятельность, которая вызывает проблему пока рана не заживет.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что говорит ваш поставщик ты.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.Также знать, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого визит.
- Знайте, как вы можете связаться с вашим провайдером, если у вас есть вопросы.
Медицинский обозреватель: Томас Н. Джозеф, доктор медицины
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Боль в колене при выпрямлении ноги
Колени представляют собой сложные суставы, на которые приходится значительная часть веса вашего тела и приводящие в действие ваши ноги при выполнении широкого круга задач, таких как ходьба, бег и прыжки. Важно заботиться о своих коленях, чтобы вы могли жить обычной повседневной жизнью и получать удовольствие от физических нагрузок. Однако, несмотря на все ваши усилия, травмы и состояния могут повлиять на ваши колени, что может ограничить их использование.
При некоторых состояниях боль возникает в коленях только при попытке их выпрямить, но не сгибать. Общие состояния, вызывающие такую боль, включают:
1. Разорванный мениск
Мениск — это небольшой плоский кусок хряща, который лежит между бедренными и большеберцовыми костями по обе стороны от колен. В каждом колене по два мениска. Они существуют, чтобы поглощать удары в коленях и предохранять кости от соприкосновения друг с другом.
Травматическая травма, в результате которой колено сильно скручивается, может вызвать разрыв мениска.Разорванный мениск может сложиться сам по себе, что может помешать вам полностью выпрямить ногу и вызвать боль в коленях, когда вы попытаетесь это сделать.
2. Колено бегуна
Колено бегуна — это общий термин для обозначения боли в области коленной чашечки. Это состояние, при котором сухожилие, соединяющее коленную чашечку с большой берцовой костью, воспаляется от повторяющихся движений. Это может вызвать болезненные ощущения в области коленной чашечки, когда вы пытаетесь полностью выпрямить ногу.
Боль в области коленной чашечки часто называют коленом бегуна, поскольку бегуны часто сгибают колени и поглощают сильные удары от тротуара и твердой почвы, но это состояние, которое может затронуть любого.
3. Напряженные мышцы
Перенапряжение колена может привести к растяжению или разрыву одной или нескольких мышц бедра или голени. Некоторые напряжения вызывают боль, которая влияет на ваше колено, независимо от того, согнуто оно или прямое, но некоторые напряжения могут вызвать боль только при попытке полностью выпрямить колено.
Обратитесь в Адвент физиотерапевт сегодня, чтобы поговорить о лечении боли в коленях
Вы испытываете боль при попытке выпрямить колено? Наши физиотерапевты в Advent Physical Therapy специализируются на процедурах, которые помогут вам избавиться от этой боли.Свяжитесь с нами сегодня, чтобы получить дополнительную информацию о лечении боли в коленях или записаться на прием.
Причины и лечение травм надколенника
Боль в коленной чашечке — довольно частое явление как среди спортсменов, так и среди не спортсменов. Среди последней группы он настолько распространен, что термин «колено бегунов» используется как синоним общего медицинского термина, обозначающего боль в коленной чашечке — пателлофеморальная боль. Это состояние не совсем понятно, но этот термин обычно используется для обозначения большого количества состояний, которые могут вызывать дискомфорт в коленях вокруг, под, позади или под коленной чашечкой, часто в связи с бегом или другими повторяющимися действиями.Посетите наш веб-сайт для получения дополнительных сведений о травмах и методах лечения коленного сустава.
Вообще говоря, боль в коленной чашечке возникает из-за раздражения тканей вокруг коленной чашечки, таких как сухожилия, хрящи, связки, кости и т. Д. Принимая во внимание количество стресса, ударов и повторяющихся движений, которым спортсмены подвергают колени, это Неудивительно, что это может привести к болям в коленной чашечке. Узнайте больше о типах боли в коленях в нашей библиотеке ресурсов.
Пателлофеморальный болевой синдром обычно возникает постепенно из-за чрезмерной нагрузки на ткани колена и ноги.Но это может произойти внезапно из-за определенного события, например начала новой программы тренировок или участия в соревнованиях по триатлону.
Эта боль в коленной чашечке обычно характеризуется тупой болью вокруг надколенника, но иногда возникает ощущение жжения или острая боль в коленной чашечке. Такие действия, как подъем или спуск по лестнице, приседание или сидение с согнутыми коленями в течение длительного периода («театральный знак»), как правило, усиливают боль. Колено бегунов также может сопровождаться щелчком, треском или треском или ощущением в колене при активности (хотя небольшое количество этого является нормальным).
Причины боли на коленной чашечке
С механической точки зрения, следующие аномалии коленного сустава являются одними из частых виновников боли в колене над коленной чашечкой или под коленной чашечкой:- Коленная чашечка смещена
- Вывих коленной чашечки (полный или частичный)
- Изношенный хрящ
Женщины более восприимчивы к ряду этих состояний из-за их меньшего размера коленные чашечки, которые с большей вероятностью будут отклоняться от нормы, а также из-за большего угла, под которым встречаются кости в коленном суставе из-за более широкого таза женщины.
Что вызывает эти проблемы с коленом? Вот несколько распространенных виновников:
- Чрезмерное использование / напряжение
- Плоскостопие (чрезмерная пронация)
- Стойка с кривыми ногами или с опорой на колени
- Слабые или несбалансированные мышцы бедра
- Плотные мышцы, связки или сухожилия
- Травма
Боль ниже коленной чашечки и боль выше коленной чашечки
Хондромаляция надколенника относится к разложению хряща коленной чашечки. Этот хрящ начинает естественным образом разрушаться примерно к 15 годам, но некоторые виды спорта и травмы могут повредить его в более раннем возрасте. Это состояние чаще всего встречается у молодых людей и подростков. Без этой подушки суставная выстилка и кости коленного сустава могут раздражаться, вызывая боль в колене под коленной чашечкой.
Типичный способ лечения хондромаляции — это силовые упражнения и растяжки для четырехглавой мышцы, возможно, вместе с тейпом или наколенниками для дополнительной поддержки и улучшения выравнивания коленной чашечки.Коленный ортез Chondromalacia, как следует из названия, специально разработан с учетом этого состояния.
Лед и лекарства, отпускаемые без рецепта, также могут быть полезны для снятия воспаления и боли. Также можно предложить переключиться на вид спорта, который снижает нагрузку на колени. Ознакомьтесь со всеми вариантами лечения боли в коленях BraceAbility.
Смещение пателлофеморального сустава — еще одно заболевание, которое вызывает боль выше коленной чашечки, боль ниже коленной чашечки, боль под коленной чашечкой — вы понимаете; боль в области надколенника.Это часто происходит из-за несбалансированных сил, действующих на коленный сустав, в результате чего надколенник не центрируется в канавке блока. Или эта бороздка может быть слишком неглубокой или надколенник имеет неправильную форму.
Какой бы ни была причина, ненормальное скольжение и трение, которые возникают в результате, вызывают вышеупомянутую боль в коленной чашечке, а также нестабильность колена.
Лечение пателлофеморального смещения обычно направлено на устранение первопричины с помощью фиксаторов, растяжек, силовых тренировок, использования ортопедических приспособлений для стопы и т. Д.Этот легкий коленный ортез может помочь вернуться к активному образу жизни, поскольку он облегчает боль, обеспечивает стабильность и способствует заживлению. Эта скоба идеальна для использования в спорте.
Хирургия — еще одна линия защиты, хотя это, конечно, не лучший выбор врачей.
Колено болит, когда оно выпрямлено, но не согнуто | Причины
Многие люди думают о боли в колене как о чем-то, что возникает при сгибании колена или нагрузке на колено.Хотя это верно во многих случаях, существуют также состояния, которые вызывают боль, когда колено выпрямлено, но не согнуто.
Иногда эта боль носит временный характер и проходит через пару часов или дней. В других случаях это могло быть связано с чем-то более серьезным. В обстоятельствах, когда боль усиливается или развиваются другие симптомы, вам следует обратиться за лечением к врачу.
Заболевания, при которых колено выпрямлено, но не согнуто
Вы можете почувствовать боль при попытке выпрямить колено по ряду причин.Двумя наиболее распространенными состояниями, вызывающими этот конкретный тип боли в коленях, являются:
- Колено бегуна — Колено бегуна, также известное как пателлофеморальный болевой синдром, представляет собой состояние, при котором коленная чашечка смещается из своего положения, что является болезненным и может затруднить выпрямление колена после его сгибания.
В этом состоянии коленная чашечка смещается из-за смещения канавки надколенника. Эта бороздка по сути является следом сухожилий, которые удерживают коленную чашечку на одном уровне.Когда одна сторона канавки становится слишком тугой или слишком свободной из-за чрезмерной пронации или травмы, вы можете развить колено бегуна.
- Колено прыгуна — Как и колено бегуна, боль в колене прыгуна ощущается вокруг коленной чашечки и может ощущаться при попытке выпрямить колено. Это состояние вызвано раздражением и воспалением сухожилия в колене, которое соединяет нижнюю часть коленной чашечки с большой берцовой костью.
Частые физические нагрузки, при которых колено испытывает огромную силу, например прыжки, могут привести к развитию колена прыгуна.
Если вы страдаете от боли в коленях, возникающей при выпрямлении колена, важно не ставить себе диагноз и не посещать врача, чтобы узнать мнение. Ваш лечащий врач может правильно диагностировать ваше состояние и порекомендовать соответствующее лечение, которое, скорее всего, будет включать физиотерапию.
Посетите Holland Physical Therapy сегодня для лечения боли в коленях
Вы готовы привести колени в форму, чтобы снова насладиться любимыми занятиями? Наши физиотерапевты в Holland Physical Therapy специализируются на многих видах лечения, которые могут помочь.Мы можем обследовать ваше колено и разработать индивидуальное лечение, которое поможет вам справиться с болью и улучшить диапазон движений. Свяжитесь с нашей командой сегодня, чтобы получить дополнительную информацию о лечении боли в коленях или назначить первую встречу.
Медиальная боль в колене (внутри) — симптомы, причины, лечение и реабилитация
Здесь мы объясняем причины боли внутри колена, включая растяжения связок и травмы мениска хряща.Боль в медиальном колене обычно возникает в результате внезапной травмы, но также может развиваться постепенно из-за чрезмерного использования.
Растяжение связок MCL — это разрыв связки на внутренней стороне коленного сустава. Это вызвано либо прямым ударом по внешней стороне колена, либо скручиванием. Симптомы включают:
- Внезапная боль внутри колена.
- Быстрое набухание.
- Травмы внутренней связки колена классифицируются от одной до трех в зависимости от степени тяжести.
- Часто они возникают в сочетании с повреждением мениска медиального хряща.
Разрыв мениска — это разрыв полукруглого хряща в коленном суставе. Обычно травма возникает в результате прямого удара в контактных видах спорта или скручивания, но также может возникать у пожилых спортсменов в результате постепенной дегенерации. Симптомы включают:
- Боль внутри колена, которая может возникать внезапно, но также может возникать постепенно.
- Пациент обычно испытывает боль при полном сгибании колена или приседании.
- Отек может присутствовать, но не всегда.
- Пациент также может жаловаться на блокировку или подгибание колена.
- Вдоль линии стыка будет нежность.
Пателлофеморальная боль
Пателлофеморальный болевой синдром (PFPS) — это общий термин, используемый для описания боли в передней части колена вокруг надколенника (надколенника). Симптомы включают
- Ноющая боль в коленном суставе, особенно в передней части колена вокруг и под надколенником.
- Часто наблюдается болезненность по внутренней границе коленной чашечки.
- Отек иногда возникает после тренировки.
- Пателлофеморальная боль часто усиливается при ходьбе вверх и вниз по холму или длительном сидении.
Синовиальная складка
Синовиальная складка — это складка синовиальной оболочки, которая охватывает коленный сустав. Плика находится на внутренней стороне коленной чашечки. Иногда его путают или ошибочно диагностируют как пателлофеморальный болевой синдром, поскольку симптомы могут быть схожими:
- Боль и дискомфорт внутри колена.
- Острая боль в переднем внутреннем крае коленной чашечки.
- Симптомы также могут возникать в области задней части надколенника.
- Вы, вероятно, почувствуете резкую боль при приседании.
- Синовиальная складка иногда может ощущаться как утолщенная полоса под внутренней стороной коленной чашечки.
Пессериновый бурсит / тендинопатия
Это одна из менее распространенных причин боли внутри колена. Ансерин — это точка на внутренней стороне колена, где соединяются и соединяются сухожилия трех мышц.
- Бурса, расположенная под сухожилием, может воспаляться из-за чрезмерного использования.
- Сухожилие также может воспалиться или, что более вероятно, деградировать, если травма носит хронический характер.
- Pes Anserine Tendonitis часто трудно отличить от повреждения медиальной связки. Это связано с тем, что симптомы схожи, и оба могут быть болезненными при нагрузке на внутреннюю часть колена.
Артроз коленного сустава
Остеоартрит — частая причина боли в коленях и обычно поражает людей старше пятидесяти лет.Это происходит, когда разрушается хрящ, защищающий кости.
- Боль со временем развивается постепенно и часто вызывает скованность, а иногда и припухлость.
- Симптомы начинаются с сильной ноющей боли во внутренней части колена, которая усиливается после тренировки.
- Жесткость сустава является обычным явлением, особенно по утрам, однако она может уменьшаться при движении, поскольку сустав производит смазывающую синовиальную жидкость.
- Иногда при движении колена слышны щелчки или треск.
Боль в колене
Боль внутри колена может быть результатом травм или состояний в другом месте, особенно в бедре и пояснице. Седалищный нерв защемляется или сдавливается, и боль распространяется вниз по ноге.
Другие причины медиальной боли в колене у молодых спортсменов включают:
- Опухоли
- Скольжение эпифиза верхней части бедра (бедра)
- Болезнь Пертеса (бедра)
Попробуйте нашу программу проверки симптомов спортивных травм.Просто выберите симптомы, которые относятся к вам, чтобы просмотреть соответствующие травмы и состояния.
Рекомендуемые товары
Мы рекомендуем следующие продукты для лечения травм связок колена.
Обертка холодного сжатия
Холодная терапия и компрессионное обертывание — важная первая помощь. Он уменьшает боль и отек, а также может использоваться для применения тепла позже в программе реабилитации.
Полосы сопротивления
Эспандерыважны для большинства спортивных реабилитаций и позволяют тренировать любые мышцы, не выходя из дома.
Пенный валик
Пенный валик — отличный комплект, который можно использовать вместо массажа при травмах икр. Они также отлично подходят для регулярного использования в качестве части разминки, чтобы предотвратить будущие травмы и повысить производительность.
Коленный бандаж шарнирный
Шарнирный коленный бандаж защищает сустав и помогает уменьшить отек. Он имеет твердые металлические опоры по бокам для предотвращения бокового смещения соединения.Травмы 2 или 3 степени могут потребовать ограниченного движения коленного корсета.
Эта статья написана со ссылкой на библиографию.
Боль в колене от бега: общие причины и методы лечения
Если у вас болят колени, когда вы бежите, вы не одиноки. Бегуны часто жалуются на боль в одном или обоих коленях. Хотя боль в колене у бегунов часто называют «коленом бегуна», важно определить и устранить причину, чтобы снизить риск долгосрочной травмы и боли.
Если во время бега у вас возникла боль в коленях, важно воздействовать на наиболее пострадавшую область. В зависимости от степени боли в коленях вам может потребоваться обратиться к врачу. Боль в коленях не должна мешать вам бегать на улицу или заставлять сокращать бег. Следующее руководство поможет вам определить причину боли в коленях и вернуть вас в нормальное русло бегового графика.
Базовая анатомия коленного сустава
Ваше колено состоит из нескольких суставов.Бедренно-большеберцовый сустав соединяет бедренную кость (бедро) с голенью (голень). Коленная чашечка, или коленная чашечка, представляет собой защитную структуру, которая соединяется с бедренной костью и образует пателлофеморальный сустав.
Эти суставы поддерживаются сетью мышц, сухожилий и связок, которые помогают колену сгибаться, разгибаться и вращаться (минимально) с помощью таких важных движений, как ходьба, бег, вставание на колени и подъем.
Когда вы начинаете чувствовать боль в коленях, вы можете самостоятельно диагностировать и лечить это заболевание.Часто возникает мышечный дисбаланс, с которым можно справиться с помощью упражнений или других простых изменений. Если боль не проходит примерно через неделю после самолечения, запишитесь на прием к физиотерапевту или терапевту для оценки и лечения.
Поскольку сустав, окружающий колено, поддерживает вес вашего тела и активно используется как при выполнении основных повседневных движений, так и при занятиях спортом, вероятность травм в этой области высока.
Боль в боковом колене: синдром IT-браслета
Если вы чувствуете острую колющую боль с внешней стороны колена, возможно, вы имеете дело с синдромом подвздошно-большеберцового бандажа (ITBS), очень распространенной травмой среди бегунов.Подвздошно-большеберцовый бандаж (IT-бандаж) — это полоса ткани, которая проходит по внешней стороне бедра, от растяжения широкой фасции, где она прикрепляется в верхней части бедра к внешней стороне колена. Это помогает стабилизировать колено и бедро во время бега.
Причины
Когда напрягающая широкая фасция становится плотной, она укорачивается и создает напряжение на ИТ-бандаже. Внешняя область колена может воспалиться, или повязка может раздражаться, вызывая боль. Перетренированность является наиболее частой причиной, но бег по наклонной поверхности, недостаточная разминка или охлаждение или определенные физические отклонения также могут привести к ITBS.
Лечение
Исследования показали, что самолечение может быть эффективным при лечении синдрома IT-группы. Варианты включают сокращение пробега и обледенение колена, чтобы уменьшить воспаление. Также может быть полезно использование противовоспалительных препаратов (таких как ибупрофен). Некоторые исследования также показали, что более мягкая обувь для бега может помочь облегчить состояние.
Вы можете продолжать бегать, но прекратите бегать, как только почувствуете боль. Уменьшите количество тренировок на холмах и бегайте по ровным поверхностям, пока не заживете.
Профилактика
Если вы начнете замечать первые признаки ITBS (например, стеснение или боль с внешней стороны колена), вы можете предотвратить его ухудшение, выполняя упражнения на силу и гибкость два-три раза в неделю. Чтобы укрепить эту область, попробуйте несколько упражнений для ног, которые активируют ягодицы, с использованием легких весов или вообще без веса. Также стоит попросить физиотерапевта провести оценку, чтобы определить слабые места. Те, у кого есть ITBS, также часто имеют слабость в бедрах.
- Силовые тренировки : Включите регулярные силовые тренировки в свой распорядок тренировок. Такие упражнения, как приседания на одной ноге, тренировка равновесия и раскладушки, особенно полезны для тех, кто склонен к ITBS.
- Упражнения на гибкость : К ним относятся перекатывание IT-ленты с помощью массажного инструмента, такого как валик из поролона или теннисный мяч. Вы также можете выполнять растяжку бедер, специально разработанную для увеличения подвижности и уменьшения боли. Убедитесь, что вы растягиваете и перекатываете обе ноги, так как некоторые бегуны сосредотачиваются на травмированной ноге, а затем развивают ITBS в другой ноге.Вы также можете обратиться к физиотерапевту для массажа глубоких тканей.
- Новые кроссовки : Как и при большинстве травм во время бега, если вы не определите и не устраните основную причину травмы, вы, вероятно, снова столкнетесь с ITBS. Некоторым людям поиск лучших кроссовок помогает предотвратить рецидив. Посетите специализированный магазин для бега, чтобы проанализировать свои ноги и походку.
Боль в коленной чашечке: Колено бегуна
Если у вас болезненность в передней части колена или, возможно, за коленной чашечкой, у вас может быть колено бегуна, также известное как синдром бедренной боли надколенника или синдром переднего колена.Бег под уклон, приседание, подъем или спуск по лестнице или длительное сидение могут усугубить состояние.
Причины
Исследователи определили разные причины возникновения колена бегуна. Состояние может быть вызвано структурной проблемой в коленном суставе. Это также может быть вызвано слабыми мышцами, тугими подколенными сухожилиями, тугим ахилловым сухожилием или подвздошно-большеберцовой (ИТ) связкой, перетренированностью, плохой опорой для стопы или неправильной походкой.
Одна из наиболее частых причин — слабость мышц бедра (четырехглавой мышцы).Ваши квадрицепсы удерживают коленную чашечку на месте, чтобы она плавно двигалась вверх и вниз. Но если у вас четырехугольная слабость или мышечный дисбаланс, коленная чашечка слегка смещается влево и вправо. Это движение вызывает болезненное трение и раздражение.
Лечение
Чтобы вылечить колено бегуна, попробуйте заморозить колени сразу после бега. Это помогает уменьшить боль и воспаление. Специалисты также советуют приподнимать ногу и использовать компрессионные наколенники и противовоспалительные средства, такие как ибупрофен.Арочная опора в обуви также может помочь облегчить боль у некоторых бегунов.
Также важны упражнения на растяжку и укрепление. Сосредоточьтесь на четырехглавой мышце — мышцах, которые помогают поддерживать и стабилизировать коленную чашечку. Простые упражнения, такие как выпады вперед или подъемы прямых ног, помогут увеличить силу квадрицепсов.
Также может помочь растяжение подколенных сухожилий и перекатывание ИТ-бинтов. Эти упражнения следует выполнять после пробежки (или другого упражнения), когда ваши мышцы в тепле.
Могу ли я бегать с болью в коленях у бегуна?
Вам следует сделать перерыв в беге, когда вы заметили появление коленного сустава у бегуна, но вам не нужно полностью отказываться от упражнений. Вы можете заниматься кросс-тренингом, если движение безболезненно. Вы поймете, что снова начать бегать безопасно, если сможете бегать нормальной походкой и без боли. Если вы обнаружите, что изменили свое движение или компенсируете из-за боли, вы не совсем готовы.
Профилактика
Чтобы предотвратить появление колен у бегуна в будущем, убедитесь, что вы носите кроссовки, подходящие для вашего типа стопы.Кроме того, часто меняйте обувь (каждые 300–400 миль), поскольку отсутствие амортизации также может привести к повреждению колена бегуна.
Хотя некоторые бегуны могут вылечить и предотвратить развитие коленного сустава будущего бегуна, выполнив указанные выше действия, другим может потребоваться дополнительное лечение. Возможно, вам понадобится посетить физиотерапевта, который поможет вам в выполнении упражнений и растяжек. Если колено вашего бегуна вызвано чрезмерным пронацией (стопа перекатывается внутрь во время бега), вам может потребоваться обратиться к ортопеду для получения индивидуальных ортопедических приспособлений.
Наколенник от боли в большеберцовой кости: колено прыгуна
Боль от верхней части коленной чашечки до верхней части большеберцовой кости может быть признаком тендинита надколенника — распространенной травмы, вызванной чрезмерным перенапряжением. Это состояние также называют коленом прыгуна, потому что это обычное явление в спорте, связанном с прыжками.
Те, у кого колено прыгуна, чувствуют боль, болезненность и, возможно, припухлость возле сухожилия надколенника (там, где коленная чашечка встречается с голенью). Когда заболевание находится на ранней стадии, вы можете заметить его только во время бега.Однако по мере того, как становится хуже, вы будете замечать это в течение дня, даже когда не занимаетесь спортом.
Причины
Тендинит надколенника вызван повторяющейся нагрузкой на сухожилие надколенника. Это сухожилие соединяет коленную чашечку (надколенник) с большеберцовой костью (большеберцовой костью) и отвечает за разгибание голени. Первоначально напряжение приводит к слабости сухожилия. Если не лечить, слабость приводит к крошечным слезам.
Лечение
Поскольку колено прыгуна может имитировать другие заболевания, эксперты советуют вам пройти диагностику у медицинского работника.После постановки диагноза вам, вероятно, посоветуют прекратить бегать до тех пор, пока тендинит надколенника не заживет.
Лечение этого состояния может включать обледенение области, поднятие колена, прием нестероидных противовоспалительных препаратов (НПВП), а также упражнения на растяжку и укрепление. Например, часто назначают растяжку на квадрицепс. Перед тренировкой также рекомендуется растяжка икр и подколенных сухожилий.
Профилактика
Регулярные силовые тренировки и растяжка помогают мышцам бедра оставаться сильными и подвижными, чтобы предотвратить образование колен прыгуна.Силовые тренировки должны быть сосредоточены на эксцентрических движениях (тех, которые связаны с удлинением мышц). Но не следует сразу вносить слишком много изменений в свой распорядок силовых тренировок. Кроме того, все зависит от правильной обуви. Убедитесь, что ваши кроссовки имеют необходимую поддержку и не изношены.
Сплошная боль в колене: разрыв мениска
Мениск — это два клиновидных куска хряща, которые действуют как амортизаторы между бедренной и большеберцовой костью.Разрыв мениска может произойти, когда человек внезапно меняет направление во время бега или внезапно выкручивает колено. Более подвержены риску бегуны старшего возраста, так как с возрастом мениск ослабевает.
Причины
Бегуны чаще травмируют медиальный мениск (внутри колена), а не боковой мениск (снаружи колена). Симптомы разрыва мениска включают общую боль в коленях, отек по всему колену, ощущение хлопка во время травмы, жесткость колена (особенно после сидения), ощущение, будто ваше колено заблокировано, когда вы пытаетесь его пошевелить, и трудности сгибая и выпрямляя эту ногу.
Многие люди могут продолжать ходить при разрыве мениска. Возможно, вы даже сможете продолжить бег при разрыве мениска, хотя это не рекомендуется.
Если вы подозреваете разрыв мениска, лучше всего обратиться к врачу для постановки правильного диагноза. Во время обследования они оценят ваше колено и могут порекомендовать диагностические изображения, такие как рентген или МРТ. Они также проведут тест, называемый тестом Мак-Мюррея, чтобы оценить диапазон движений и классифицировать степень разрыва.
Лечение
Лечение разрывов мениска зависит от размера и расположения разрыва. Иногда небольшие слезы заживают сами по себе при правильном уходе за собой. Лечение более серьезных разрывов может включать менискэктомию (удаление мениска) или восстановление мениска (обычно минимально инвазивная процедура). Восстановление после хирургического лечения обычно включает фиксацию колена и упражнения без нагрузки в течение четырех-шести недель, а также программу реабилитации.
Лучшее лечение будет зависеть от нескольких факторов, в том числе от степени разрыва, вашего возраста, уровня вашей активности и вашего желания соблюдать лечение.Современная тенденция в лечении этого состояния состоит в том, чтобы попытаться сохранить мениск, а не удалить его хирургическим путем.
Нехирургическое лечение разрыва мениска обычно включает противовоспалительные препараты и обледенение колена для уменьшения боли и отека. Заморозьте колено в течение 15–20 минут каждые три-четыре часа в течение двух-трех дней или до тех пор, пока боль и отек не исчезнут. Ваш лечащий врач может порекомендовать физиотерапию для легких упражнений на укрепление и растяжку.
Профилактика
Чтобы избежать разрывов мениска в будущем, убедитесь, что вы носите кроссовки, подходящие для вашей ноги и стиля бега, поскольку неправильная обувь может сделать вас уязвимыми для падений или скручивания колена. Выполняйте упражнения для укрепления мышц, поддерживающих и стабилизирующих колени, чтобы они были более устойчивыми к травмам.
Боль в коленях с внутренней стороны: бурсит
Если вы чувствуете боль в верхней части коленной чашечки или на внутренней стороне колена ниже сустава, возможно, вы имеете дело с коленным бурситом.Это воспаление бурсы, расположенной возле коленного сустава.
Причины
Бурса — это небольшой наполненный жидкостью мешок, похожий на подушечку, который уменьшает трение и смягчает точки давления между костями, сухожилиями и мышцами вокруг суставов. У бегунов чрезмерное использование может привести к боли и воспалению синовиальной сумки стопы, расположенной на внутренней стороне колена примерно на два-три дюйма ниже сустава.
Когда бурса воспаляется, пораженная часть колена может ощущаться теплой, болезненной или опухшей, когда вы надавливаете на нее.Вы также можете чувствовать боль при движении или даже в состоянии покоя. Подниматься по лестнице может быть сложно. Осмотр колена вашим лечащим врачом поможет правильно диагностировать заболевание, поскольку симптомы ансеринового бурсита аналогичны симптомам стрессового перелома.
Лечение и профилактика
Чтобы облегчить дискомфорт при бурсите коленного сустава, вы можете использовать R.I.C.E. метод и противовоспалительные препараты. В некоторых случаях ваш лечащий врач может порекомендовать инъекцию стероидов для облегчения боли.Часто рекомендуется физиотерапия, которая обычно включает в себя программу растяжки, укрепления, льда и обезболивающих.
Физиотерапия может облегчить боль и предотвратить возникновение бурсита коленного сустава в будущем. Более инвазивные методы лечения бурсита коленного сустава могут включать аспирацию или хирургическое вмешательство.
Задняя часть колена: Киста Бейкера
Киста Бейкера, также известная как подколенная синовиальная киста, — это опухоль, возникающая в задней части колена. Вы можете почувствовать боль, но более вероятно, что вы почувствуете стеснение или скованность в этой области и ощущение наполненности.Вы также можете увидеть выпуклость.
Причины
Эти кисты могут возникать в результате остеоартрита или разрывов мениска. Кисты Бейкера конкретно не связаны с бегом, и бегуны не обязательно подвергаются более высокому риску заболевания, но поскольку это состояние обычно является результатом основной проблемы, у бегунов может возникнуть киста.
Лечение
Если вы подозреваете кисту Бейкера, обратитесь к своему врачу, чтобы поставить правильный диагноз и определить основную причину.Некоторые из этих кист проходят без лечения, но важно решить основную проблему.
