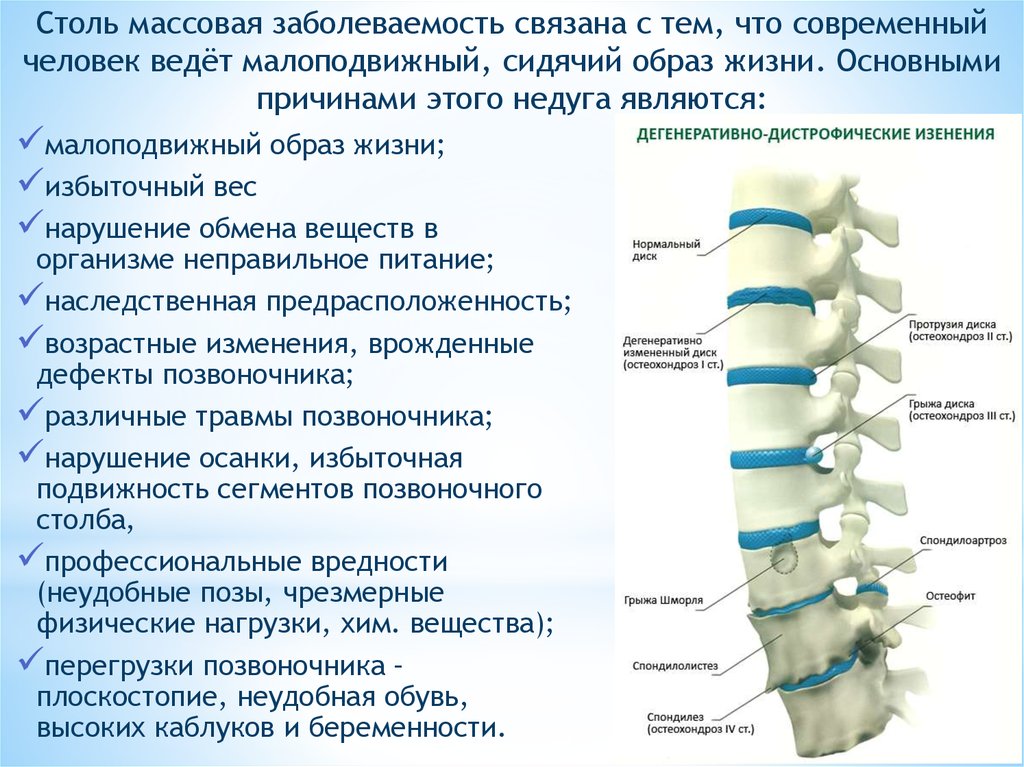
Спондилоартроз
Спондилоартроз — заболевание, которое характеризуется патологическими изменениями во всех компонентах сустава, в первую очередь — поражением суставного хряща. По месту локализации различают спондилоартроз шейного, грудного, поясничного и пояснично-крестцового отделов позвоночника.
Симптомы спондилоартроза
- утренняя скованность позвоночника, которая может составлять около 30 минут
- болевые ощущения ноющего типа. Они могут проявляться в разных частях спины, обычно усиливаются при занятиях спортом или ходьбе. Боль при спондиолартрозе, как правило, не отдаёт в руку, ногу или затылочную область, но на последней стадии развития болезни становится постоянной.
- Дополнительный клинический признак спондилоартроза — ощущение дискомфорта, которое возникает при долгом нахождении в определенной позе.
Причины спондилоартроза
- Сильные постоянные статические нагрузки на позвоночник, чаще всего — при сидячей работе и малоподвижном образе жизни;
- долгая динамическая нагрузка на позвоночный столб у спортсменов или людей с тяжелой физической работой;
- избыточная подвижность отдельных сегментов позвоночника, например, при смещении позвонков;
- ожирение и высокая масса тела, провоцирующие избыточную нагрузку на позвоночник;
- разнообразные проблемы с метаболизмом из-за возрастных изменений или обменных заболеваний;
- перенесенные операции, травмы или воспалительные процессы с локализацией в суставе;
- врожденные аномалии строения позвоночного столба либо заболевания опорно-двигательной системы;
-
неправильная осанка — она особенно опасна при сидячей работе и у пожилых людей.
Диагностика и лечение спондилоартроза
При появлении симптомов спондилоартроза обратитесь к врачу — он проведет грамотную диагностику. Выслушает жалобы, соберет анамнез, осмотрит вас и проведет несколько физикальных тестов. Направит на необходимые дополнительные исследования — к примеру, на рентгенографию или компьютерную томографию.
Лечение спондилоартроза обычно консервативное и комплексное. Оно может включать в себя процедуру вытяжения позвоночника, физиотерапевтические процедуры, лечебно-физкультурный комплекс.
Лечение направлено на уменьшение и ликвидацию болевого синдрома, оптимизацию нагрузки на позвоночник и предотвращение прогрессирования болезни.
В случае, если консервативные методы лечения не помогают, врач направляет пациента на хирургическое лечение — операцию.
Рекомендации по профилактике спондилоартроза
- Ограничьте физические нагрузки на позвоночный столб, не перегружайте себя;
- контролируйте массу тела и не допускайте ожирения;
- ведите активный и здоровый образ жизни, чтобы укреплять мышечный каркас: например, посещайте фитнес-зал, занимайтесь плаванием;
- правильно организуйте рабочее место и соблюдайте правильную осанку: спина должна быть ровной, а плечи — расслабленными;
- спите на полужесткой постели с небольшой подушкой, в удобной позе, по возможности пользуйтесь ортопедическим матрасом;
-
избегайте травм позвоночного столба и вовремя лечите болезни опорно-двигательной системы.
Снимем болевой синдром
Устраним воспалительный процесс
Определим стадию заболевания
Восстановим функциональные возможности сустава
Предупредим развитие осложнений
Лечение спондилоартроза — Медицинский центр «Мирт»
Спондилоартроз позвоночника – патология хроническая, преимущественно возрастная. Однако недостаточная подвижность современного человека, обусловленная благами цивилизации, привела к значительному омоложению позвоночных недугов.
Если раньше диагноз спондилоартроз отдела позвоночника (грудного, шейного или пояснично – крестцового) встречался в амбулаторных картах пожилых пациентов, то сегодня такое заключение можно получить даже в 35 – летнем возрасте.
Дословное определение спондилоартроза
У термина спондилоартроз греческое происхождение. В переводе spondylos означает позвонок, сустав греки называют arthron. Несложно догадаться, что спондилоартроз шейного отдела – это воспаление суставов, расположенных в шее, спондилоартроз поясничного отдела – в пояснице и т. д. Позвоночные суставы образуются соединением отростков двух смежных позвонков. Называются они фасеточными или дугоотростчатыми. Если у пациента выявлен спондилоартроз грудного отдела или любого другого, это значит:
- Что гиалиновый хрящ, покрывающий сустав, износился и деформировался
- Высота позвонков снизилась
- Развилось воспаление окружающих тканей, связок и околосуставных мышц
Хорошая иннервация в области позвоночных суставов способствует тому, что вы не сможете проигнорировать обострение болезни. Патология заявляет о себе сильными болевыми приступами, возникающими при наклонах и поворотах туловища. К примеру, спондилоартроз пояснично — крестцового отдела при обострениях может лишить вас возможности не только без боли наклоняться, но и просто стоять.
Почему возникает спондилоартроз позвоночника?
Хоть основной причиной болезни считаются возрастные изменения структуры фасеточных суставов, но это далеко не единственный фактор риска. Не меньшую опасность представляют:
- Дефекты позвонков врожденные и приобретенные
- Обменные изменения, в т.ч. ожирение
- Нарушения осанки, в т.ч. сколиоз
- Остеохондроз
- Микротравмы и травмы
- Профессиональные занятия спортом
- Трудовая деятельность, сопряженная с длительным пребыванием тела в одной позе
- Недостаточная подвижность
- Плоская стопа
Как диагностируют спондилоартроз позвоночника?
Самый простой метод диагностики — рентгенография, точнее, спондилография, раз уж вопрос касается позвоночника.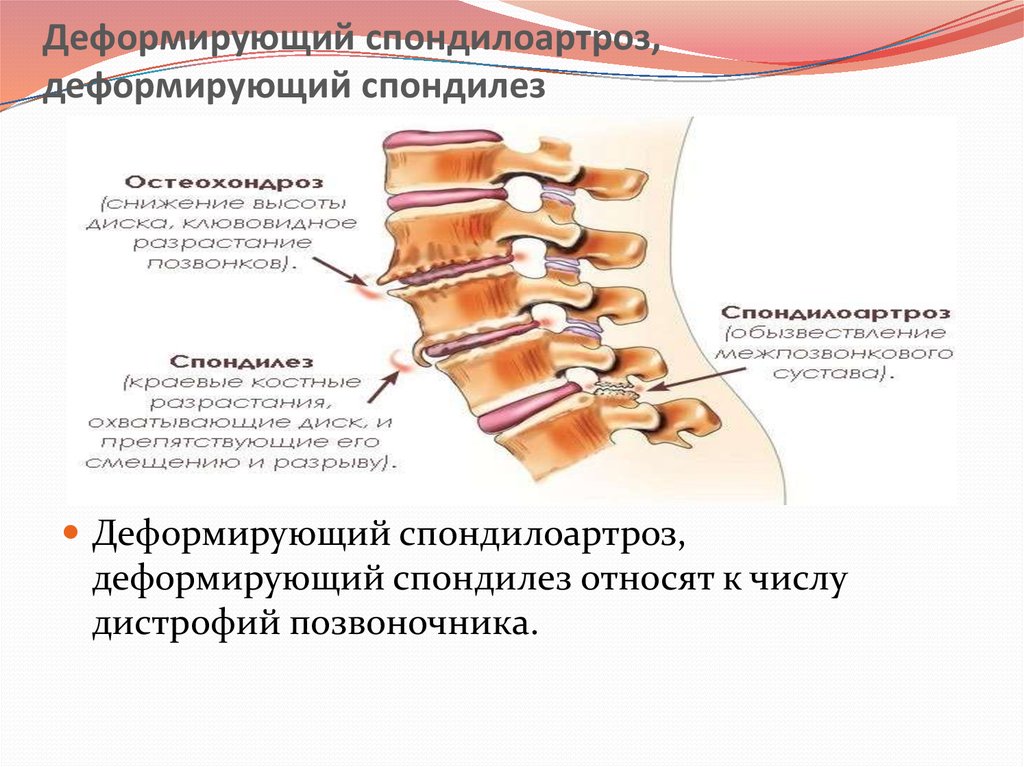
На смену традиционному рентгену пришли современные методы диагностики – КТ и МРТ. Эти диагностические приемы отличаются высокой точностью, для полноты картины может применяться контрастирование.
На обследование — в “Мирт”
Жители Костромы, области, а также других регионов могут пройти подробную диагностику в медицинском центре “Мирт”. В центр несложно проехать и нетрудно записаться на прием – посредством телефона или электронной регистратуры.
На сайте медицинского центра «Мирт» вы найдете подробную информацию, и даже сможете самостоятельно выбрать специалиста, к которому хотите попасть. Стоимость услуг в клинике “Мирт” доступная, качество обслуживания – отличное. Прием ведут специалисты высокой квалификации, опытные профессионалы. Оборудование в медицинском центре соответствует новейшим мировым стандартам.
Как и где пройти диагностику мы выяснили, теперь расскажем, как вы можете заподозрить у себя заболевание.
Клинические признаки спондилоартроза позвоночника
Понятно, что симптоматика недуга полностью зависит от локализации спондилоартроза. Объединяющим и главным симптомом можно назвать боль. Она бывает разной по длительности и интенсивности, зависит от распространенности процесса.
При спондилоартрозе шейного отдела к боли могут присоединяться неврологические симптомы – головокружение, тошнота, шум в ушах, расстройства зрительные и координационные.
Спондилоартроз грудных позвонков затруднит наклоны и прогибы, а также может провоцировать онемение пальцев.
При локализации недуга в пояснице, крестце могут болеть ягодицы и ноги, вы будете испытывать дискомфорт при сидении на стуле, при вынужденной долгой ходьбе.
Развивающийся спондилоартроз может проявляться утренней скованностью, сходной с таким же симптомом при артрозах другой локализации.
Спондилоартроз: лечение
Врачи нашего центра подберут вам оптимальную схему лечения заболевания. Лечение спондилоартроз предполагает длительное и комплексное. На начальных стадиях предпочтительна консервативная терапия, применение медикаментов группы НПВП, миорелаксантов и анальгетиков. Позже назначается физиотерапия, вытяжение, гимнастика. Нередко для облегчения состояния назначаются внутрисуставные инъекции, методикой которых наши доктора владеют в совершенстве. В нашем центре успешно используются разные методы борьбы с болевыми синдромами, лечебные блокады, физиотерапия. Активно применяется с этой целью радиочастотная термоаблация или денервация межпозвоночных ( дугоотростчатых) суставов при помощи американского радиочастотного генератора «COSMAN».
Врачи центра “Мирт” подробно объяснят, какой режим вы должны соблюдать, дадут рекомендации по улучшению качества жизни и дальнейшему лечению.
В случаях, когда консервативная терапия безрезультатна, применяются хирургические способы лечения. Приложите все усилия, чтобы радикальные методы лечения вам не понадобились.
Остеохондроз и спондилоартроз позвоночника как проявления единого дегенеративного процесса. Современные подходы к лечению | Никифоров А.С., Мендель О.И.
Для цитирования: Никифоров А.С., Мендель О.И. Остеохондроз и спондилоартроз позвоночника как проявления единого дегенеративного процесса. Современные подходы к лечению. РМЖ. 2006;23:1708.
Дегенеративные заболевания периферических суставов и позвоночника – самые распространенные заболевания из группы болезней костно–мышечной системы, нередко приводящие к временной нетрудоспособности и инвалидности пациентов. Так, в индустриально развитых странах боль в нижней части спины занимает второе место по временной утрате трудоспособности, а доля общей инвалидности в связи с болезнями костно–мышечной системы среди всех инвалидов (первичная инвалидность) – 7,9%.
Так, в индустриально развитых странах боль в нижней части спины занимает второе место по временной утрате трудоспособности, а доля общей инвалидности в связи с болезнями костно–мышечной системы среди всех инвалидов (первичная инвалидность) – 7,9%.
Патогенез, клиника, диагностика
Основой опорно–двигательной системы является позвоночник. В связи с прямохождением позвоночник человека подвержен значительным статодинамическим нагрузкам. Это приводит к тому, что в позвоночнике относительно рано проявляются дегенеративно–дистрофические процессы.
Прогрессированию дистрофических процессов в позвоночнике в значительной степени способствует и наступающая в детстве облитерация сосудов межпозвонковых дисков (МПД). Имеются сведения о генетической детерминированности поражения МПД, проявляющейся, в частности, унаследованным нарушением структуры коллагена.
Следует иметь в виду, что степень риска преждевременного развития дегенеративно–дистрофических поражений позвоночника значительно повышают многие патологические состояния. К ним могут быть отнесены врожденные аномалии позвоночника, такие, как окципитализация атланта (синдром Ольеника), феномен проатланта, гипоплазия зубовидного отростка осевого позвонка, подвывих атлантоосевого сустава (симптом Крювелье), синдром короткой шеи (болезнь Клиппеля – Фейля), неполная дифференциация позвонков, диспластическая форма спондилолистеза, локальная платиспондилия или генерализованная ее форма (синдром Дрейфуса), сакрализация L5, люмбализация S1 позвонков. Существенно способствуют развитию дегенеративных процессов в позвоночнике травматические повреждения, а также нарушения статики, обусловленные ограничением подвижности в суставах, плоскостопием, неодинаковой длиной ног, которые бывают врожденными или приобретенными (аномалии тазобедренных суставов, вывихи головки тазобедренной кости, следствия травматического поражения тазового пояса и ног, артрозы, артриты, последствия перенесенного острого эпидемического полиомиелита и др.).
К ним могут быть отнесены врожденные аномалии позвоночника, такие, как окципитализация атланта (синдром Ольеника), феномен проатланта, гипоплазия зубовидного отростка осевого позвонка, подвывих атлантоосевого сустава (симптом Крювелье), синдром короткой шеи (болезнь Клиппеля – Фейля), неполная дифференциация позвонков, диспластическая форма спондилолистеза, локальная платиспондилия или генерализованная ее форма (синдром Дрейфуса), сакрализация L5, люмбализация S1 позвонков. Существенно способствуют развитию дегенеративных процессов в позвоночнике травматические повреждения, а также нарушения статики, обусловленные ограничением подвижности в суставах, плоскостопием, неодинаковой длиной ног, которые бывают врожденными или приобретенными (аномалии тазобедренных суставов, вывихи головки тазобедренной кости, следствия травматического поражения тазового пояса и ног, артрозы, артриты, последствия перенесенного острого эпидемического полиомиелита и др.).
Дегенеративно–дистрофическим изменениям подвержены, прежде всего, хрящевые структуры МПД и дугоотростчатых суставов, что проявляется клиническими признаками остеохондроза позвоночника и деформирующего спондилеза, а также спондилоартроза, которые обычно сочетаются друг с другом.
Термин «остеохондроз» был предложен в 1933 г. немецким ортопедом Хильдебрантом для суммарного обозначения инволюционных изменений в тканях опорно–двигательного аппарата; в нашей стране широкому распространению термина «остеоходроз позвоночника» во многом способствовал Я.Ю. Попелянский. В МКБ–10 все формы патологии позвоночника обозначаются как дорсопатии (М40 – М54). В эти понятия также входят остеохондроз и спонидилоартроз. В настоящее время обсуждается целесообразность объединения этих терминов в виду их значительной общности этиологии и патогенеза этих состояний.
Как известно, между позвонками, участвующими в формировании позвоночно–двигательго сегмента (ПДС), имеется три основных опорных «точки»: МПД и два дугоотростчатых сустава. Они обеспечивают амортизацию физического воздействия по оси позвоночника, которое к тому же нарастет при поднятии и переноске тяжестей, а также при толчках и сотрясениях, сопутствующих ходьбе, бегу, прыжкам и другим, главным образом локомоторным, движениям. В обеспечении функций позвоночного столба велика значимость и связочного аппарата (передняя и задняя продольные связки, проходящие вдоль всего позвоночника, межпоперечные, межостные, надостистые и желтая связки).
В обеспечении функций позвоночного столба велика значимость и связочного аппарата (передняя и задняя продольные связки, проходящие вдоль всего позвоночника, межпоперечные, межостные, надостистые и желтая связки).
Снижение гидрофильности и недостаточное кровоснабжение хрящевой ткани МПД ведет к уменьшению объема и к изменению формы их пульпозных ядер, к снижению прочности фиброзных колец, особенно более слабого заднего их отдела. При этом происходит снижение высоты МПД и его протрузия, а затем и пролабирование элементов ткани диска за пределы краев прилежащих позвонков.
Пролабирование МПД и растяжение при этом продольных связок сопровождается их оссификацией и разрастанием при этом краевых отделов тел позвонков. Формирующиеся остеофиты оказываются направленными в сторону продольных связок. Выстояние МПД вперед ведет к растяжению передней продольной связки, которая на его уровне принимает дугообразную форму и постепенно оссифицируется. Образующиеся при этом остеофиты, исходящие из края тел соседних позвонков, постепенно разрастаясь, направляются навстречу друг другу и приобретают при этом клювовидную форму. Кальцификация передней продольной связки со временем все более ограничивает объем движений в соответствующем ПДС, что может вести его к иммобилизации. Развитие передних остеофитов не сопровождается болевыми ощущениями, так как в передней продольной связке практически отсутствуют болевые рецепторы. Выявляемые на спондилограммах клювовидные костные разрастания обычно расцениваются как проявление деформирующего спондилеза, который обычно сопутствует развитию остеохондроза позвоночника, и, по существу, может рассматриваться как одно из характерных для него проявлений.
Кальцификация передней продольной связки со временем все более ограничивает объем движений в соответствующем ПДС, что может вести его к иммобилизации. Развитие передних остеофитов не сопровождается болевыми ощущениями, так как в передней продольной связке практически отсутствуют болевые рецепторы. Выявляемые на спондилограммах клювовидные костные разрастания обычно расцениваются как проявление деформирующего спондилеза, который обычно сопутствует развитию остеохондроза позвоночника, и, по существу, может рассматриваться как одно из характерных для него проявлений.
Не вызывают болевых ощущений и так называемые грыжи Шморля – проникновение фрагмента ткани МПД через продавленную им краевую пластинку прилежащего позвонка в губчатое вещество его тела. Надо отметить, что грыжи Шморля сами по себе не сказываются на клинической картине болезни, но являются одним из облигатных рентгенологических признаков остеохондроза.
Протрузия МПД назад, в сторону позвоночного канала, ведет к смещению в том же направлении и сращенного с ним фрагмента задней продольной связки – феномен выдвигаемого ящика стола.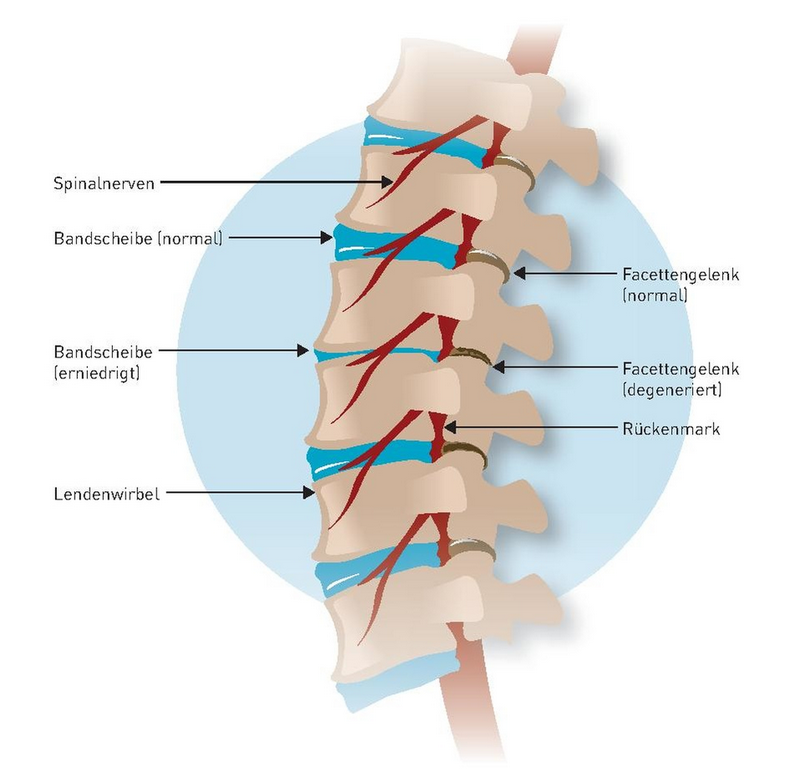 Вследствие раздражения остеобластов костной ткани в месте прикрепления связки к надкостнице задней поверхности позвонков происходит также разрастание остеофитов. Они растут вслед за выдвигаемым в сторону позвоночного канала фрагментом межпозвонкового диска в горизонтальном направлении. При этом их поверхности, обращенные в сторону смещаемой в позвоночный канал ткани диска, оказываются параллельны.
Вследствие раздражения остеобластов костной ткани в месте прикрепления связки к надкостнице задней поверхности позвонков происходит также разрастание остеофитов. Они растут вслед за выдвигаемым в сторону позвоночного канала фрагментом межпозвонкового диска в горизонтальном направлении. При этом их поверхности, обращенные в сторону смещаемой в позвоночный канал ткани диска, оказываются параллельны.
Смешение ткани диска назад сопровождается ее давлением на богатую болевыми рецепторами заднюю продольную связку и их раздражением. При этом каждое обострение заболевания сопровождается выраженной локальной болью и болезненностью на уровне пораженного ПДС, а также спровоцированным болевыми ощущениями рефлекторным напряжением паравертебральных мышц.
Признаки болевого синдрома в большинстве случаев возникают на шейном или поясничном уровнях позвоночника, так как дегенеративно–дистрофические расстройства здесь проявляются чаще, раньше и бывают особенно выраженными, что сопряжено с значительной подвижностью этих отделов позвоночного столба, а в связи с этим и с большой физической нагрузкой, приходящейся на составляющие их ПДС.
Боли при развитии остеохондроза позвоночника на первом этапе заболевания проявляются периодически, возникают обычно остро или подостро. Нередко они провоцируется поднятием тяжести или резкими движениями, обычно имеют локальный характер, могут быть весьма интенсивными и, как правило, сопровождаются выраженными рефлекторными (защитными) мышечными реакциями (дефансом мышц), ограничивающими объем движений. Однако длительность таких обострений патологического процесса обычно сначала относительно невелика и при адекватном лечении они нивелируется в течение 1–2 недель.
Продолжительность ремиссии между периодами обострения патологического процесса может быть различной. Однако каждое последующее обострение указывает на дополнительное смещение МПД в сторону позвоночного канала и возникающее при этом нарастание выраженности его грыжевого выпячивания. На определенном этапе заболевания при очередном обострении процесса возможна перфорация задней продольной связки, что ведет к проникновению грыжевого выпячивания, состоящего из тканей разрушенного МПД, в эпидуральное пространство. Перфорации чаще подвергается не центральная часть задней продольной связки, имеющая большую толщину и прочность, а ее истонченный край. В связи с этим в большинстве случаев образуется заднелатеральная грыжа МПД, направленная в сторону межпозвонкового отверстия, где из заднего и переднего спинальных корешков формируется соответствующий спинномозговой нерв. Значительно реже возникает срединная (заднемедиальная) грыжа МПД. В таких случаях корешковый синдром может быть двусторонним, иногда при этом нарастание интенсивности корешковой боли отмечается то на одной, то на другой стороне. При образовании грыжи МПД в случае обострения заболевания у больного возможно наличие характерных вынужденных поз, особенностей, выявляемых при активных и пассивных движениях, локального мышечного напряжения, появление определенных болевых точек, положительного симптома Нери.
Перфорация грыжей МПД задней продольной связки, как правило, ведет к раздражению определенного спинального корешка. При этом боль иррадиирует в соответствующий пораженному корешку сегмент тела (дерматом, миотом и склеротом), что сопровождается возникновением определенных неврологических признаков (боль, парестезии). При часто наблюдаемом воздействии грыжевого выпячивания на L5–S1 спинальные корешки оказывается положительным симптом Ласега. В дальнейшем, в связи с компрессией нервных корешка, спинномозгового нерва или их ишемии, обусловленной стенозом или окклюзией корешковой артерии, возможно расстройство их функций, что проявляется нарушением чувствительности, выпадением соответствующих рефлексов, периферическим парезом определенных мышц. При этом особенности и локализация признаков очаговой неврологической патологии находится в зависимости от того, в каком ПДС возникло развитие грыжи МПД.
Обострение заболевания, обусловленное перфорацией задней продольной связки и проникновением ткани МПД в эпидуральное пространство, может обусловить развитие осложняющего клиническую картину вторичного локального асептического воспалительного очага (асептического эпидурита), с возможным распространением воспалительного процесса на спинномозговые корешки. В таком случае очередное обострение заболевания обычно приобретает затянувшийся характер.
Как правило, параллельно с развитием дегенеративных процессов в межпозвонковом диске, которые признаются проявлением остеохондроза позвоночника, возникает и спондилоартроз, при котором страдают дугоотростчатые суставы.
Изменение состояния хрящевых дисков и растяжение капсулы дугоотросчатых суставов ведет, прежде всего, к клиническим признакам нестабильности позвоночника. Возникающие при этом подвывихи дугоотростчатых суставов, сопровождаются ощущениями дискомфорта в позвоночнике и тупой болью паравертебральной локализации на уровне патологически измененного ПДС. Эти субъективные проявления нарастают при длительной фиксации позы, в связи с этим больные обычно постоянно стремятся изменять положения тела, и испытывают, в частности, некоторое облегчение при ходьбе. Временное облегчение состояния в таких случаях может наступать спонтанно или в процессе мануальной терапии. Возникающая при этом нормализация взаимоотношения суставных поверхностей дугоотростчатых суставов нередко сопровождается характерным щелчком. Нестабильность позвоночника, являющаяся признаком спондилоартроза, может сопровождаться соскальзыванием верхнего позвонка ПДС вперед или назад (передним или задним спондилолистезом). Однако проявления нестабильности позвоночника нередко расцениваются и как один из относительно ранних признаков остеохондроза позвоночника. Кстати, есть мнение и о том, что корешковый синдром, обычно признаваемый проявлением дискогенной патологии, характерной для остеохондроза, возможен также и при спондилоартрозе в связи с тем, что подвывих дугоотростчатых суставов (признак спондилоартроза) может обусловить сужение межпозвонковых отверстий, заднюю стенку которых формируют эти суставы и суставные отростки. В результате отдифференцировать клинические проявления остеохондроза и деформирующего спондилеза зачастую оказывается практически невозможным.
Резюмируя сказанное выше, следует подчеркнуть общность патогенеза и в значительной степени клинической картины остеохондроза позвоночника и спондилоартроза. Обычно можно отметить обязательность их сочетания в пораженных ПДС. Это позволяет признать остеохондроз позвоночника и спондилоартроз проявлениями единого дегенеративно–дистрофического процесса.
Лечение
Дегенеративно–дистрофические заболевания позвоночника проявляются главным образом у людей трудоспособного возраста. В связи с этим лечение должно быть направлено не только на избавление человека от боли, но и на возвращение его к активной трудовой деятельности.
Общность патогенетических и в значительной степени клинических проявлений при остеохондрозе позвоночника и спондилоартрозе определяют сходство проводимых при них лечебных и профилактических мероприятий.
Основной целью лечения дегенеративно–дистрофических заболеваний позвоночника является, в первую очередь, подавление боли и восстановление обусловленных болевым синдромом двигательных расстройств. Только таким путем удается добиться прерывания порочного круга, который складывается из болевых ощущений, рефлекторного напряжения мышц и связочного аппарата, возникновения патологических защитных поз, а в последующем возможной компрессии скомпрометированных спинальных корешков и/или спинномозговых нервов, а в некоторых случаях и развития в эпидуральном пространстве аутоиммунного воспалительного процесса.
Прежде всего, необходимо создать больному условия для ограничения двигательной активности, добиваясь этим хотя бы относительной иммобилизации пораженных ПДС. При цервикалгии для этой цели может быть применен воротник Шанца. В случаях люмбалгии или люмбоишиалгии в остром периоде рекомендуется покой, фиксация поясничного отдела позвоночника с помощью корсета или бандажа. Длительность постельного режима определяется особенностями клинической картины заболевания. Следует подчеркнуть, что постельный режим показан только в первые дни обострения заболевания и при выраженном болевом синдроме. После этого рекомендуется постепенное расширение двигательной активности и лечебная гимнастика. Длительный постельный режим только замедляет выздоровление, в противоположность этому быстрая активизация пациентов положительно влияет на процесс реабилитации больного и позволяет снизить вероятность развития хронического болевого синдрома. По мере расширения двигательного режима необходимо рекомендовать пациенту избегать чрезмерного мышечного напряжения, резких наклонов и вынужденных поз. В случаях цервикалгии и люмбалгии лечение больных может производиться в домашних условиях. При клинических проявлениях любоишиалгии становится целесообразной госпитализация больного, так как это обеспечивает возможность динамического наблюдения за больным и применения физиотерапии с соблюдением при этом целесообразного щадящего двигательного режима.
Из физиотерапевтических методов могут быть назначены фонофорез или электрофорез с растворами анальгезирующих фармакологических препаратов (новокаина, лидокаина и др.) на паравертебральную область, сунусоидальные модулированные токи, импульсные токи низкой частоты (амплипульстерапия, диадинамические токи). При доминирующих клинических проявлениях спондилоартроза – ультрафиолетовое облучение, индуктотермия, воздействие переменным магнитным током, УВЧ в слабом тепловом режиме. При снижении выраженности болевого синдрома подключается лечебная гимнастика, легкий массаж, иглорефлексотерапия. Определенный смысл имеет и локальное применение некоторых наружных отвлекающих и противовоспалительных лекарственных средств (в виде мазей, гелей и кремов).
Значительный болевой синдром является основанием к системному применению анальгезирующих лекарственных препаратов. При этом в случаях болей относительно умеренной интенсивности могут применяться ненаркотические анальгетики: парацетамол, метамизол и т.д. Однако, на сегодняшний день более целесообразно использование нестероидных противовоспалительных препаратов (НПВП), обладающих хорошим обезболивающим и противовоспалительным эффектом. НПВП могут вводиться внутрь, парентерально, а также в свечах. Все НПВП подавляют активность фермента циклооксигеназы (ЦОГ), что в результате ведет к угнетению синтеза простагландинов (ПГ), простациклинов и тромбоксанов. Этим и обусловлены как их основные лечебные свойства, так и вызываемые ими нежелательные эффекты. Существуют две изоформы ЦОГ: структурный изофермент (ЦОГ–1), регулирующий продукцию ПГ, участвующих в обеспечении нормальной (физиологической) функциональной активности клеток, и индуцируемый изофермент (ЦОГ–2), экспрессия которого регулируется иммунными медиаторами (цитокинами), принимающими участие в развитии иммунного ответа и воспаления. Принято считать, что противовоспалительное, анальгетическое и жаропонижающее действие НПВП связано преимущественно с их способностью ингибировать ЦОГ–2, в то время как наиболее часто встречающиеся побочные эффекты (поражение ЖКТ, почек, нарушение агрегации тромбоцитов) связаны с подавлением активности ЦОГ–1. В настоящее время в клинической практике используется два класса НПВП – неселективные НПВП и селективные НПВП (ингибиторы ЦОГ–2). К группе неселективных НПВП относятся диклофенак, ибупрофен, напроксен, кетопрофен, пироксикам и т.д.. К селективным НПВП относят нимесулид, мелоксикам, целекоксиб. Для снижения риска развития побочных эффектов, в частности, поражения слизистой оболочки пищеварительного тракта целесообразно лечение селективными ингибиторами ЦОГ–2. Также известно, что НПВП, более селективные в отношении ЦОГ–2, чем ЦОГ–1, проявляют и меньшую нефротоксическую активность. Кроме того, при назначении пациенту НПВП также следует иметь в виду существование мнения и о том, что, по крайней мере, некоторые из них способны оказывать отрицательное влияние на метаболические процессы в хрящевой ткани, что, в свою очередь, может усугубить течение болезни. Также следует помнить, что особенно высокий риск развития побочных эффектов существует у лиц пожилого и старческого возраста, которые составляют более 60% потребителей НПВП. Назначение НПВП этой категории пациентов требует особой осторожности.
При стойком напряжении мышц и миофасциальных болях, которые, как правило, имеют место в клинической картине заболевания, показаны миорелаксанты.
В случаях интенсивного болевого синдрома, не поддающегося традиционной терапии НПВП и миорелаксантами, в комплекс лечения можно включить наркотические анальгетики (трамадол).
Для снятия проявлений острых корешковых болей при вторичном вертеброгенном радикулите показана блокада триггерных точек. Особенно часто возникает целесообразность паравертебральных блокад. При этом в паравертебральные точки на уровне пораженного ПДС вводится 1–2% раствор новокаина или лидокаина с возможным добавлением на 10–20 мл такого раствора 75–100 мг гидрокортизона и 200–500 мкг цианокобаламина (витамина В12). При резко выраженном болевом синдроме иногда применяются введения подобных растворов в эпидуральное пространство. Эпидуральная блокада производится обычно люмбальным, редко сакральным (через hiatus sacralis) путем.
Так как интенсивная и длительная боль является серьезным стрессовым фактором и нередко приводит к невротическим и депрессивным состояниям, обезболивающую терапию в некоторых случаях желательно сочетать с приемом психотропных средств. Показано назначение легких седативных препаратов, например сборов седативных трав (пустырник, валериана, мелисса и др.), реже – коротких курсов транквилизаторов (алпрозалам, диазепам, оксазепам и др.), а в некоторых случаях антидепрессантов (амитриптилин, пароксетин, тианептин, сертролин и др.).
Для улучшения общей гемодинамики и кровоснабжения тканей в области патологического процесса обоснованно применение антиагрегантов и ангиопротекторов, улучшающих микроциркуляцию (пентоксифиллин, продектин, актовегин и др.).
Однако, описанные выше методы лечения дегенеративно–дистрофических заболеваний позвоночника способствуют смягчению клинической картины заболевания, уменьшают выраженность связанных с ним изменений качества жизни, но не дают достаточных оснований для того, чтобы надеяться на обратное развитие заболевания или хотя бы на стабилизацию состояния структур ПДС (прежде всего их хрящевой ткани). В связи с этим проводятся исследования, направленные на поиск возможности реально повлиять на течение болезни. К нашему удовлетворению на сегодня уже можно отметить некоторые успехи в решении этой весьма сложной задачи. Так, есть реальные основания признать, что замедление дегенеративных изменений в хрящевой ткани ПДС, нередко стабилизацию ее состояния, и даже некоторое обратное развитие уже возникших в ней изменений, можно ожидать при длительном применении относительно недавно разработанных фармацевтических средств – медленно действующих противовоспалительных или структурно–модифицирующих/болезнь модифицирующих препаратов. К ним, прежде всего, относят хондроитин сульфат (ХС) и глюкозамин (Г), представляющие собой естественные компоненты хрящевого межклеточного вещества. Многочисленные экспериментальные и клинические исследования показали, что ХС и Г могут оказывать не только симптоматическое действие (уменьшение боли, улучшение функции сустава), но и при длительном приеме способны замедлять прогрессирование болезни.
Для понимания механизмов действия ХС и Г при дегенеративных заболеваниях суставов напомним, что суставной хрящ состоит из двух основных компонентов: межклеточного вещества (хрящевого матрикса) и хрящевых клеток: хондроцитов и хондробластов. Наиболее важными компонентами межклеточного вещества, обеспечивающими уникальные адаптационные свойства хряща, являются макромолекулы коллагена различных типов (главным образом II) и протеогликаны (белки, к которым ковалентно прикреплены гликозаминогликаны). Основная роль в регуляции метаболизма хрящевой ткани принадлежит хондроцитам, функциональная активность которых регулируется разнообразными медиаторами (цитокины, факторы роста, простагландины — ПГ и др.). С другой стороны, хондроциты сами синтезируют медиаторы, регулирующие синтез (анаболизм) и деградацию (катаболизм) компонентов хрящевого межклеточного вещества. В норме эти процессы сбалансированы, однако при дегенеративных процессах наблюдается нарушение нормального обмена хрящевой ткани в сторону преобладания катаболических процессов над анаболическими, что в результате приводит к разрушению хрящевой ткани и развитию клинических симптомов заболевания.
ХС – сульфатированный гликозаминогликан, состоящий из длинных неразветвленных полисахаридных цепей с повторяющимися остатками N–ацетил–галактозамина и глюкуроновой кислоты. Поскольку молекула ХС сильно заряжена и обладает полианионными свойствами, ХС играет важную роль в поддержании гидратирования хряща. Г является природным аминомоносахаридом. В организме человека Г синтезируется в виде глюкозамин–6–фосфата. Г необходим для биосинтеза гликолипидов, гликопротеинов, гликозаминогликанов, гиалуроната и протеогликанов. Структурно модифицирующее действие ХС и Г при дегенеративных заболеваниях, в частности, при остеоартрозе, связывают с их способностью подавлять катаболические и активировать анаболические (синтез протеогликана и гиалуроновой кислоты) процессы в хряще.
Большинство клинических исследований по изучению ХС и Г связано с изучением их действия при остеоартрозе периферических суставов, преимущественно коленных и тазобедренных. Первоначально были выведены монопрепараты, содержащие ХС и Г. С начала 80–х годов ХХ века до наших дней было проведено более 20 контролируемых исследований, в которых было доказано, что ХС и Г обладают отсроченным обезболивающим и противовоспалительным действием, вызывая постепенное уменьшение боли, сходное с эффектом других препаратов симптоматического действия («простых» анальгетиков и НПВП). Структурно–модифицирующее действие ХС продемонстрировано в нескольких длительных (12–ти и 24–месячных) двойных слепых плацебо контролируемых исследованиях у больных гонартрозом. В них было показано, что ХС оказывал статистически достоверное стабилизирующее влияние на ширину суставной щели и метаболические процессы в субхондральной кости и хряще. Что касается Г, то в клинической практике используются две соли Г: глюкозамина гидрохлорид (ГГ) и глюкозамина сульфат (ГС). Большинство клинических исследований выполнено с ГС, данных по клинической эффективности ГГ меньше. В Европе традиционно применяется ГС, структурно–модифицирующее действие которого показано в 2–х двойных слепых рандомизированных 3–хлетних исследованиях у больных гонартрозом.
Принимая во внимание тот факт, что ХС и Г оказывают не во всем идентичное фармакологическое действие на различные структуры сустава, в том числе на метаболизм хрящевой ткани, для повышения эффективности лечения дегенеративных заболеваний опорно–двигательного аппарата было признано оправданным совмещение этих препаратов (табл. 1). Целесообразность использования комбинированных препаратов ХС и Г обоснована не только теоретически, но и на сегодняшний день подтверждена результатами экспериментальных и клинических исследований. Так, в экспериментальных исследованиях выявлено, что комбинированная терапия ХС и ГГ увеличивала продукцию гликозаминогликанов хондроцитами на 96,6% по сравнению с 32% на монотерапии, а поражение хряща в случае использования комбинированной терапии было менее тяжелым. Клинически более высокая эффективность комбинированного препарата ХС и Г Г по влиянию на боль у больных с умеренными и сильными болями в коленных суставах была продемонстрирована в рандомизированном двойном слепом плацебо контролируемом исследовании, проведенном в США под эгидой Национального института здоровья.
Как было выше сказано, большинство исследований ХС и Г было проведено при остеоартрозе периферических суставов, однако на сегодняшний день появляется все больше публикаций, связанных с применением этих препаратов при дегенерации МПД и спондилоартрозе. Следует подчеркнуть, что межпозвонковые суставы представляют собой обычные суставы синовиального типа, а состав тканей МПД почти идентичен составу тканей суставного хряща (табл. 2). Поэтому имеются веские основания предполагать, что ХС и Г также проявят свои лечебные свойства, как симптом модифицирующие (влияние на боль), так и структурно модифицирующие, при дегенеративных заболеваниях позвоночника. В качестве примера можно привести публикацию Wim J van Blitterwijk и соавт., в которой описан клинический пример, демонстрирующий эффективность лечения комбинацией ХС и Г больного с грыжей МПД в течение 2–х лет. Положительный результат лечения был подтвержден не только клинически, но и данными МРТ.
Комбинированный хондропротективный препарат АРТРА представляет собой сочетание ХС и ГГ в наиболее адекватной пропорции 1:1 и содержит 500 мг ХС и 500 мг ГГ. Эффективность и высокая безопасность препарата АРТРА доказаны в клинических исследованиях на базе ведущих ревматологических центров России (в том числе, ГУ Институте ревматологии РАМН). Исследования показали, что АРТРА оказывает обезболивающее и противовоспалительное действие – уменьшает боль и скованность в пораженных суставах и позвоночнике (боли в спине), улучшает подвижность суставов и позвоночника. Помимо этого АРТРА существенно снижает потребность больных в приеме НПВП. В проведенных исследованиях 60% больных смогли полностью отказаться от приема диклофенака (от регулярного приема которого они не могли отказаться ранее из–за выраженного болевого синдрома) после 6 месячного курса лечения АРТРА. Также в исследованиях было подтверждено, что АРТРА обладает высокой безопасностью, хорошей переносимостью стойким лечебным эффектом. Лечебное действие препарата сохраняется в перерыве между курсами лечения в течение нескольких месяцев. Прекрасная переносимость АРТРА у 30 больных с болями в спине на фоне остеохондроза и спондилоартроза подтверждена данными гастроскопического исследования (ЭГДС). Это исследование проведено сотрудниками кафедры клинической фармакологии МГСУ на базе 50 ГКБ г. Москвы.
На сегодня приняты две схемы применения ХС и Г при дегенеративных заболеваниях опорно–двигательного аппарата: они назначаются интермиттирующими курсами различной длительности (от 3–х до 6–ти месяцев) или принимаются больным постоянно в поддерживающих дозах. Это вопрос решается лечащим врачом в зависимости от клинической картины заболевания. Рекомендуемая схема применения препарата АРТРА: две таблетки в сутки в течение четырех недель, а затем по одной таблетке в сутки 3–6 месяцев. Биологическая сущность веществ, входящих в состав препарата АРТРА, высокая безопасность и отсутствие серьезных побочных явлений при длительном его применении, делают целесообразным начинать лечение АРТРА уже при первых признаках дегенеративно–дистрофических проявлений в позвоночно–двигательных сегментах.
Показания к нейрохирургическому лечению при дегенеративно–дистрофических поражениях ПДС возникают нечасто (приблизительно у 5% болеющих).
Абсолютные показания к нейрохирургическому вмешательству:
1) Большая по размеру грыжа межпозвонкового диска, оказывающая давление через мозговые оболочки на спинной мозг или конский хвост, приводящее к проявлениям проводниковой и/или корешковой симптоматики, к стойкой боли и тазовым расстройствам.
2) Секвестрация грыжевого выпячивания и развитие при этом стойкого воспалительного процесса по типу хронического эпидурита, который обычно сопровождается интенсивной перманентной локальной болью в связи с раздражением спинномозговых корешков или конского хвоста.
Относительные показания к нейрохирургическому вмешательству:
1) Функционально значимый парез крупных мышц, например, четырехглавой мышцы бедра.
2) Частые рецидивы корешкового болевого синдрома, чаще люмбоишамалгии.
3) Резко выраженный спондилолистез, при котором операция может быть показана с целью стабилизации позвоночно–двигательного сегмента.
В заключение еще раз хотим подчеркнуть, что остеохондроз и остеоартроз чаще всего проявляются в социально активном возрасте и характеризуются длительным, рецидивирующим течением. Возможность воздействовать на естественное течение заболевания как можно на более ранних стадиях болезни, в частности, с помощью использования структурно модифицирующих препаратов, имеет большое социальное и экономическое значение.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Спондилоартроз пояснично-крестцового отдела позвоночника: признаки, диагностика и лечение
Как развивается болезнь
Спондилоартроз пояснично-крестцового отдела позвоночника связан с дегенеративным поражением и воспалением костной структуры хребта. Самостоятельным заболевание быть не может, так как происходит разрушение позвонков и хрящей. Всегда на фоне спондилоартроза диагностируют остеохондроз.
В ходе развития дегенерации нарушается функциональность и подвижность скелета человека. В результате нормальные клетки костной ткани заменяются соединительной, возникают остеофиты. Такое изменение является неблагоприятным и приводит к нарушению в работе суставов, межпозвоночных дисков, сухожилий и связок позвоночника.
Патологию провоцируют травмы и возрастной износ ткани. В официальной медицине понятия «спондилоартроз» не существует, так как этот термин является общим и включает в себя несколько диагнозов, признанных «спондилопатиями»:
- Болезнь Бехтерева или анкилозирующий спондилит – хроническая болезнь, проявляющаяся воспалительными процессами в крестцово-повздошных суставах и межпозвонковых дисках позвоночника.
- Псориатический артрит возникает на фоне развития псориаза.
- Реактивный артрит относится к аутоиммунному поражению суставных тканей и развивается в ответ на воспаление инфекционного происхождения.
- Энтеропатический артрит – это поражение суставной сумки, возникающее на фоне воспалительного процесса в кишечнике.
Если возникли в организме дегенеративные процессы, их невозможно обратить. При своевременном обращении к врачу удастся затормозить развитие болезни с помощью приема медикаментов, проведения ЛФК и посещения массажиста. Спондилоартроз опасен тем, что длительно ухудшает качество жизни пациента, несмотря на то, что прямую угрозу здоровью больного он не несет. Рекомендуется обращаться за помощью к опытному вертебрологу, ревматологу, неврологу или травматологу.
Что провоцирует появление спондилоартроза
Важную роль в появлении патологии играет наследственный фактор и образ жизни. Наиболее высокий шанс заработать болезнь возникает у лиц, ведущих малоактивный образ жизни и у профессиональных спортсменов. В первой ситуации идет речь о гиподинамии, когда вследствие замедленных обменных процессов происходит истончение хрящевой и костной ткани.
При умеренной двигательной активности усвоение кальция в позвоночном столбе улучшается. Профессиональный спорт связан с избыточными нагрузками на организм, что изнашивает скелет, если спортсмен поднимает большой вес. Также способствуют появлению заболевания травмы.
При ожирении также нарушается метаболизм. При избыточной массе тела возникает повышенная нагрузка на скелет человека, что ускоряет изнашивание хрящевой и костной ткани. В результате человек начинает страдать от дегенеративных осложнений уже в раннем возрасте.
Также спондилоартроз пояснично-крестцовый может возникнуть при наличии основных факторов:
- Наличие сопутствующих заболеваний позвоночника, провоцирующих разрушение хрящей и костей.
- Травмы поясницы или крестцовой области также становятся причиной болезни.
- Наличие плоскостопия.
- Трудности с поддержанием правильной осанки.
- Избыточная физическая нагрузка, включая вредные рабочие условия.
- Эндокринные сопутствующие нарушения, которые негативно влияют на метаболические процессы в организме.
- Патологии в развитии позвоночника, включая аномалию тропизма.
Болезнь с годами молодеет. Теперь дегенеративные патологии позвоночника в молодом возрасте не являются редкостью.
Симптомы спондилоартроза
Долгий период заболевание протекает бессимптомно. Со временем начинает появляться слабый дискомфорт. Легкие болевые ощущения редко волнуют пациента, поэтому он не спешит обращаться за помощью. Когда боль нарастает и начинает донимать ежедневно даже в состоянии покоя, приходится записаться на прием к ортопеду или неврологу. При запущенной стадии болезни человек может стать инвалидом.
Какие специфические симптомы указывают на спондилоартроз пояснично-крестцового отдела:
- Боль, распространяющаяся от поясницы до поверхности ягодиц.
- По утрам возникает чувство скованности движений.
- Нередко появляются прострелы в крестец от поясницы.
- У пациента снижается физическая активность.
- Возникает слабость и разбитость, снижается трудоспособность.
- Движения утруднены, особенно в утреннее время.
Стадии заболевания
Существует несколько стадий развития спондилеза:
- На начальной стадии патология протекает бессимптомно и пациент ничего не чувствует в области межпозвоночных дисков. Специалисты также не отмечают неблагоприятных структурных изменений в пояснично-крестцовом отделе, так как подвижность позвоночника сохранена. Если на этой стадии провести исследование, то в ходе рентгенографии можно уже заметить структурные изменения. Обычно спондилоартроз первой степени обнаруживают случайно. В ходе рентгенологического исследования видно зоны стирания и высыхания в местах поражения. Подвижность между позвонками снижена. Эластичность ухудшена. Если начать своевременную терапию, то скорость развития патологии существенно замедляется на этой стадии.
- На второй стадии пациент уже обращается к врачу. Возникает деформирующий спондилоартроз. На данном этапе развития появляются стойкие и непрекращающиеся боли в спине, фасеточных суставах, даже в состоянии покоя. Пациент плохо спит, так как неприятные ощущения чувствуются сквозь сон. В пораженном месте невооруженным глазом видно припухлость и покраснение. Если заниматься ЛФК, то неприятные ощущения будут стихать на недолгий период, а затем возвращаться. На этом этапе уже необходимо использовать консервативную медикаментозную терапию, направленную на купирование острого болевого синдрома. Пациенту вводят новокаиновые блокады, делают компрессы, используют НПВС. Когда острый период пройдет, больному можно делать массажи и проводить ЛФК.
- Третья степень – терминальная. Относится к запущенному варианту, когда пациент долго игнорировал тяжелые болезненные ощущения, затяжного характера, не обращаясь очень долго к врачу. Нередко на фоне терминальной стадии спондилоартроза диагностируют спондилолистез – смещение позвонка, проявляющееся мышечным напряжением, скованностью и болью. Болевой синдром сильный, жгучий и чаще отдает в ноги. Это указывает на повреждение остеофитами нервных окончаний. Когда корешки спины зажаты, происходит простреливающее ощущение в конечность. Обычно неприятные боли затрагивают ягодичную область, бедро или икроножную мышцу.
В случае развития терминальной стадии болезни консервативная терапия не будет эффективной. Показано оперативное вмешательство, устраняющее отложения остеофитов. Если их не удалить, они передавят полностью нервные окончания и больной не сможет ходить.
Диагностика заболевания
Перед проведением диагностики проводится первичный осмотр пациента у терапевта или невролога в стоячем положении. Если специалист видит признаки патологии, связанной с дегенеративными процессами в костной ткани спины, он направляет больного к более узконаправленным врачам. Другой специалист может назначить комплекс диагностических исследований, включающий:
- Рентгенографию пояснично-крестцового отдела позвоночника.
- Назначение анализов крови.
- Проведение МРТ.
На основе этих исследований ставят диагноз и назначают соответствующие методы лечения.
При проведении рентгенографии видны структурные изменения на более поздних стадиях. Если болезнь только начала развиваться, то каких либо признаков дегенерации суставов и костей можно не заметить. Поэтому дополнительно используются другие методы исследования.
При проведении анализа крови важно сдать комплекс ревмопроб, СОЭ и С-реативный белок. Если все показатели повышены, это с большой вероятностью указывает на развитие воспалительного процесса в организме. Повышенное значение показателей имеет важный диагностический критерий в постановке диагноза.
Проведение магнитно-резонансной томографии необходимо для установки полного клинического заключения. Данный исследовательский метод помогает рассмотреть твердые и мягкие ткани с мельчайшими деталями. МРТ выявит точную причину болезненности в спине. Метод распознает поврежденные хрящи и воспаление в позвоночнике на ранних стадиях, когда рентген не дал результата.
Лечение спондилоартроза пояснично-крестцового отдела
Терапия зависит от стадии болезни. В остром периоде схема лечения приблизительно одинаковая, независимо от степени патологии. Болевой синдром купируют препаратами, направленными на снятие воспаления и болезненности.
Фармакологические методы терапии включают:
- Нестероидные противовоспалительные средства. Эти средства помогут купировать воспаление и сильную боль, связанную с дегенеративным процессом. Лучшими лекарствами по силе действия являются – Диклофенак, Индометацин, Кетопрофен, Напроксен. Средства сильные, но не подходят для длительного использования. Их можно принимать не более нескольких дней. Затем рекомендуют перейти на НПВС более щадящего действия. Примеры – Мелоксикам, Нимесил, Целекоксиб. Эти средства меньше поражают слизистую оболочку желудка, поэтому их можно использовать в течение нескольких недель. Также существуют недоказанные данные, что препараты на основе Мелоксикама способствуют восстановлению хрящей ткани лучше, чем хондропротекторы.
- Глюкокортикостероиды – гормональные препараты системного действия, используемые в виде внутрисуставных или внутримышечных инъекций. Обладают мощным противовоспалительным, противошоковым действием. Помогают быстро купировать болевой синдром локализировано, если НПВС не оказывают требуемого эффекта. Не подходят для длительного использования, так как могут вызвать признаки гиперкортицизма – синдром истощения надпочечников. Примеры препаратов – Дипроспан, Дексаметазон, Гидрокортизон.
- Миорелаксанты являются важной составляющей в терапии болезней позвоночника. Одна из проблем заболеваний по части ревматологии – мышечная ригидность. Мышечный корсет человека, при развитии дегенеративных изменений в скелете, претерпевает негативные изменения. Некоторые мышцы становятся перенапряженными, а другие приходят в гипотонус. Зажатые и спастичные мышцы вызывают боль, которую также нужно купировать посредством расслабления. Миорелаксанты системного типа действия убирают болевые ощущения в мышцах при курсовом использовании. Примеры торговых названий – Баклофен, Сирдалуд, Мидокалм.
- Базисные противовоспалительные средства. Используются в тяжелых ситуациях, когда НПВС и ГКС не могут полностью купировать боль и воспаление. Эти медикаменты обладают большим перечнем побочных эффектов, поэтому должны назначаться осторожно. Примеры лекарственных средств – Метотрексат, Сульфасалазин, Лефлуномид.
- Генно-инженерные биологические средства. Примеры лекарств – Инфликсимаб, Адалимумаб, Этанерцепт, Голимумаб. Их редко назначают, используя в том случае, когда консервативная медикаментозная терапия оказалась неэффективной. Существуют противоречивые данные, в которых указано, что эти средства обладают хорошим терапевтическим эффектам, а в других исследованиях имеется противоположное мнение.
- Хондропротекторы назначают уже после купирования обострения, в качестве профилактики болевых ощущений в реабилитационный период. Эти лекарства улучшают трофику и регенерацию хрящевой ткани в суставах. Есть клинические исследования, подтверждающие как эффективность, так и бесполезность хондропротекторов. Поэтому данные о таких препаратах противоречивы. Примеры торговых названий – Дона, Алфлутоп, Хондрогард.
Немедикаментозные методы в консервативной терапии включают:
- Физиотерапевтические процедуры. В восстановительный период после обострения рекомендуется посещать сеансы физиотерапии для предупреждения повторных осложнений. В ходе процедур используют витаминные препараты, тепловые смеси на аппаратах, с помощью которых больное место выгревают. Это предупреждает возникновение острого воспалительного процесса, улучшает кровоток в больном месте. Физиотерапия ускоряет местные метаболические процессы в пораженном отделе позвоночника.
- Мануальная терапия. Этот метод лечения не следует игнорировать. С помощью специальных массажных техник и методов работы с пациентом двигательная активность позвоночника улучшается. В ходе проведения массажей, зажатые мускулы расслабляются, что распределяет нагрузку на мышцы спины более равномерно. В результате пациент начинает себя чувствовать намного лучше. Исчезают хронические боли, расправляется осанка. Рекомендуется проходить сеансы массажа несколько раз в год.
- Лечебная физкультура. С помощью упражнений ЛФК человек улучшает двигательный паттерн, учится держать правильную осанку. Необходимая и регулярная физическая нагрузка улучшает общее самочувствие, приводит мышечный корсет в тонус. Рекомендуется выполнять ежедневно комплекс ЛФК, чтобы поддерживать результат от занятий.
Радикальный метод решения проблемы – проведение оперативного вмешательства. При сильном разрастании остеофитов происходит передавливание нервных окончаний, что может полностью обездвижить нижние конечности у человека. Чтобы пациент не стал инвалидом полностью, необходимо провести хирургическое вмешательство, направленное на удаление разросшихся участков – остеофитов.
Мнение редакции
Спондилоартроз пояснично-крестцового отдела – это группа заболеваний, которые характеризуются развитием дистрофических и воспалительных изменений в позвоночнике. Подобные заболевания протекают долго, мучительно, с периодами обострения и ремиссии. Чтобы замедлить развитие патологии, необходимо применять консервативные методы лечения.
Спондилоартроз и спондилез, лечение современными методами
О болезни
У данного недуга несколько названий, поэтому, если вам встречаются термины спондилез, спондилоартроз и фасеточная артропатия – знайте, что речь идет об одном диагнозе. Спондилоартроз – это заболевание, которое возникает в результате разрушения соединений позвоночника, вследствие этого образуются наросты, которые называют остеофиты.
Спондилоартроз – это последующий этап остеохондроза, именно к такому выводу пришли врачи. Чаще всего этим недугом страдают пожилые люди, у молодого поколения он встречается в основном вследствие травм. Развивается спондилез обычно в шейном, грудном или поясничном отделе.
Причины
Развивается спондилоартроз с высокой скоростью, это обуславливается или частыми травмами в прошлом или генетической предрасположенностью. К основным причинам возникновения спондилеза можно отнести нарушение обменных процессов, а также возраст и изменения в организме, которые он за собой несет. Спондилоартроз диагностируют у людей, работающих в сидячем положении долгое время, ведь не каждый человек при работе в статичной позе имеет правильную осанку.
Данное заболевание как правило не самостоятельно и возникает в результате других уже имеющихся болезней, к ним можно отнести остеохондроз, сколиоз, смещение позвонков, также причиной может стать перенесенная инфекция, травма или ожирение.
Также стоит отметить, что женщины болеют спондилезом намного реже, чем мужчины. Спондилоартроз нельзя вылечить полностью, но можно блокировать болевые ощущения и остановить процесс разрушения.
Симптомы
На первых этапах данный недуг протекает практически бессимптомно и без каких-либо болевых ощущений. В тот момент, когда человек начинает чувствовать некую скованность в движениях, можно говорить, что спондилез обрел хронический характер. Бывает и такое, что болезнь обнаруживается случайно на рентгене, а пациент не ощущает каких-либо неудобств.
Возникшие болевые ощущения при спондилезе постепенно усиливаются и уже мешают пациенту спать или беспокоят даже в неподвижном состоянии. Бывает и так, что боли усиливаются во время погодных изменений.
Спондилоартроз поясничного отдела проявляется следующими симптомами: ощущение тяжести, боль при наклоне, потягивании, и боль, которая беспокоит во время сидения.
Спондилез шейного отдела в свою очередь проявляется в скованности в районе шеи, затруднении и болезненности при повороте, также боль в затылке, отдающаяся в плечо. Вследствие этого происходит нарушение сна.
Спондилоартроз грудного отдела встречается реже, нежели первые два варианта болезни. Из основных симптомов можно выделить нарушение работы внутренних органов: сердца, легких, желудочно-кишечного тракта.
Лечение
В первую очередь при диагностировании болезни принимаются меры предотвращения воспалительного процесса и боли. Лечение спондилоартроза, как и многих заболеваний позвоночника должно проходить комплексно и включать в себя:
• Хондропротектор, который восстанавливает хрящевую основу
• Прием противовоспалительных и болеутоляющих медикаментов и массаж (строго по назначению врача с учетом всех особенностей и только в период ремиссии)
• Кинезитерапия, мануальная терапия;
• Физиотерапия, рефлексотерапия, лазеротерапия;
Хирургическое вмешательство – крайняя мера для лечения спондилеза. Вследствие, люди, которые подверглись этой болезни должны следить за своей осанкой: правильно распределять вес при ходьбе, не поднимать тяжести.
В Институте Физической Реабилитации Вы можете получить квалифицированную консультацию опытных врачей. В случае подтверждения диагноза на базе нашей клиники можно будет пройти курс лечения и реабилитации.
Спондилоартроз крестцового отдела — Что лечим «Доктор ОСТ»
Что такое спондилоартроз | Причины возникновения | Симптомы | Лечение в «Доктор Ост» |
При тазовых болях обязательно проконсультируйтесь с неврологом! В МЦ «Доктор Ост» опытный специалист быстро распознает спондилоартроз крестцового отдела и даст рекомендации. Пройти обследование,чтобы уточнить диагноз можно по выгодной цене! А хронические тазовые боли можно вылечить всего за один день по новейшей методике в Доктор Ост!
ЗаписатьсяКрестцовый спондилоартроз – патология нечастая, но скорее потому, что её редко обнаруживают. Пациент жалуется на тазовые боли, которые возникают после ходьбы или даже в состоянии покоя, которые распространяются на ноги и внутренние органы. Причину начинают искать не там. Долгие обследования наверняка выявляют проблемы внутренних органов. Пациент лечится, но боль возвращается. Почему? Потому что не было специфического лечения спондилоартроза пояснично-крестцового отдела.
Задать вопрос
Крестцовый отдел в норме – пять сросшихся позвонков между поясничным отделом и копчиком. Поражение фасеточного сустава чаще всего происходит между последним поясничным L5 и первым крестцовым позвонком S1, спондилоартроз ниже “не спускается”. Болезнь начинается после 30-35 лет, одинаково часто встречается и у мужчин, и у женщин.
ЧТО ТАКОЕ СПОНДИЛОАРТРОЗ
Пояснично-крестцовые сочленения в позвоночнике терпят ежедневные нагрузки: их задача – амортизировать наши шаги. Между дуговыми отростками позвонков есть фасеточные (дугоотросчатые) суставы. Поверхность каждого в норме покрыта эластичной хрящевой тканью – для защиты кости от трения и для упругости.
При неблагоприятных условиях хрящи истончаются, становятся хрупкими, пористыми. Они уже не защищают позвонки, из-за чего поверхности отростков покрываются трещинами от нагрузок. Спондилоартроз пояснично-крестцового отдела – дегенеративные изменения в сочленениях между позвонками L3 и S1.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ
Спондилоартроз крестцового отдела позвоночника практически не диагностируется сам в одиночку. Обычно он возникает на фоне или одновременно с другими дегенеративными заболеваниями: остеохондрозом; протрузией, грыжей, застарелой травмой крестцового отдела. Поэтому лечение пояснично-крестцового спондилоартроза невозможно без системного лечения патологий скелета и мышц.
«Перепробовал множество видов лечения, но ничего не помогало. Обратился в МЦ «Доктор Ост», здесь меня избавили от боли благодаря курсу лечения на аппарате DRX.»Читать отзыв целиком Причины деформирующих изменений при спондилоартрозе:
- плоскостопие – с него начинается неправильное распределение нагрузки на весь позвоночный столб. И первыми страдают пояснично-крестцовые позвонки, так как правильная амортизация движений невозможна;
- чрезмерные нагрузки на позвоночник: травмы, ушибы, изнурительные тренировки;
- недостаточная двигательная активность, статическая нагрузка и как следствие – нарушение питания тканей. Зажатые мышцы, долгое нахождение в одной позе, сидячая работа – всё это перекрывает доступ питательных веществ к позвонкам и дистрофии хрящей;
- системные заболевания соединительной ткани;
- лишний вес;
- гормональная нестабильность.
СИМПТОМЫ СПОНДИЛОАРТРОЗА КРЕСТЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА
- боли в тазовой области после долгой ходьбы или долгого стояния;
- боль при наклонах и поворотах, которая отдаётся в ногу или пах;
- лёгкая скованность в пояснице по утрам;
- жалобы на дискомфорт органов малого таза: частые хронические заболевания мочеполовой и репродуктивной системы, запоры и тд.
СПОНДИЛОАРТРОЗ КРЕСТЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА: ЛЕЧЕНИЕ
Диагностировать болезнь на основании одних только жалоб сложно: она не имеет характерных симптомов. Пациенты с тазовыми болями редко попадают сразу к неврологу.
Невролог МЦ «Доктор Ост» оценит дистрофические изменения дугообразных отростков всего на одном снимке – МРТ, КТ или рентгеновском.
Лечение спондилоартроза пояснично-крестцового отдела позвоночника в МЦ «Доктор Ост» проходит в несколько этапов:1. Снятие боли и спазмов. Чтобы дальнейшее лечение было эффективным, нужно убрать отёк, расслабить мышцы поясницы, наладить их питание.
2. Оздоровление позвоночника: возвращение позвонкам их естественного положения, увеличение межпозвонкового просвета, улучшение трофики тканей.
3. Устранение первопричин спондилоартроза: лечение плоскостопия, протрузии, грыжи, формирование правильного мышечного корсета, исправление осанки и тд.
Спондилоартроз в копчике не протекает локально. Он грозит ограничением подвижности поражённых сегментов,а затем вовлечением в разрушительный процесс поясничного, шейного отделов. Остановите болезнь, чтобы не допустить осложнений! Запишитесь на консультацию к неврологу в МЦ «Доктор Ост».
сколько стоитЛечением спондилоартроза крестцового отдела в «Доктор Ост» занимается терапевт, невролог, травматолог-ортопед. Стоимость консультации указана в разделе «консультативный приём» нашего прайса. Следите за акциями, не упустите выгодную цену! Следите за акциями, не упустите выгодную цену!
Приведенные на сайте обзоры не являются заменой профессионального совета врача и не должны служить руководством к самодиагностике или самолечению.
Лечение спондилоартроза поясницы | Артромедцентр
Спондилоартроз – известное и распространенное заболевание поясничного отдела позвоночника. Преимущественно, патология пояснично-крестцового отдела развивается у людей, старше 50-55 лет, но иногда возникает у лиц, занимающихся тяжким физическим трудом, испытывающих трудности с лишним весом или получивших травму позвоночного столба.
Спондилоартроз поясничной области позвоночника поражает суставы, соединяющие позвонки. Из всех разновидностей, данное заболевание считается вполне безопасным, но только в начале своего развития. Последующее прогрессирование патологии приводит к проблемам с передвижениями, может вызвать онемение отдельных участков поясничного отдела и другие осложнения.
Причины спондилоартроза
Главная причина спондилоартроза в поясничном отделе — старение. Фасеточные суставы в позвоночнике изнашиваются, слабеют, что приводит к образованию симптомов остеоартрита.
Вызвать заболевание может ряд других причин:
- травмы, растяжения суставов в поясничном отделе;
- процесс разрушения межпозвонковых дисков, уменьшается расстояние между ними, увеличивается риск возникновения остеофитов;
- экстензия (движение туловища назад) создает высокое давление на сустав, что также может деформировать его;
- серьезная травма позвоночника и, в особенности, поясничного отдела может вызвать спондилоартроз;
- врожденная предрасположенность, унаследование заболевания у кого-то из родителей или дальних родственников может являться причиной спондилоартроза;
- постоянные нагрузки на позвоночник, ношение тяжестей или занятия силовыми видами спорта.
Все эти причины могут стать провокаторами болезни.
Симптоматические проявления
Симптоматические признаки будут возникать в зависимости от того, какой элемент позвоночника в поясничной области был поврежден. На агрессивность и частотность симптомов также влияет состояние нервных окончаний в пораженном отделе.
Симптомы периодичны, непостоянны, варьируются от незначительных признаков до тяжелых. У пациента могут присутствовать следующие проявления спондилоартроза:
- болевые ощущения в пояснице — частый симптом. Дискомфорт распространяется на седалищный отдел, может затрагивать нижние конечности;
- частые спазмы в мышцах, приводящие к необходимости сменить позу;
- ограниченность в подвижности, пациент не может разогнуться или наклонить туловище в сторону, в некоторых случаях занятие вертикального положения вызывает массу трудностей;
- отсутствие прежней координации движений, больной может оступаться;
- сидение провоцирует меньше болевых ощущений, чем лежание;
- искривление позвоночника в поясничном отделе, возникновение лордоза;
- присутствие стенозоподобной симптоматики;
- скованные ощущения, особенно после длительного сна или нахождения в неподвижном состоянии, спина постоянно напряжена;
- боль после занятия физической деятельностью, переноса тяжестей;
- повышенная отечность в области дегенерировавших фасеточных суставов.
Симптомы нельзя назвать специфичными. Большинство заболеваний, связанных с поражением позвоночного столба, обладают схожими признаками.
Диагностика
Если болевые или дискомфортные ощущения в спине продолжаются свыше 14 дней и приобретают хронический характер, нужно посетить больницу для проведения диагностики.
Этап диагностирования делится на две части: сбор анамнеза и инструментальное обследование. Первая часть нужна врачу для того, чтобы иметь представление о том, с чем предстоит столкнуться, вторая – составление клинической картины.
Полностью изучается история болезни больного, собираются воедино присутствующие симптомы, агрессивность и частотность болей. Врачу важно знать, когда негативные признаки впервые проявились, чтобы исключить неподходящие заболевания.
Специалист будет изучать не только пациента, но и его семью. Спондилоартроз – патология, передающаяся наследственным путём, не обязательно от родителей. Проблемы со спиной могли быть у более дальних родственников.
После устного опроса следует визуальный осмотр. Врач дает оценку состояния пациента на текущий момент, изучает нервную проводимость, подвижность суставов. Осмотр не позволяет установить точный диагноз, но дает возможность исключить посторонние болезни.
Инструментальная диагностика
После устного опроса и физического осмотра следует черёд инструментальной диагностики. Для изучения используются следующие методы:
- Рентген. Позволяет установить наличие повреждений позвоночного столба, присутствие злокачественных новообразований – остеофитов. Если травма есть, врач оценит её масштабность и примет срочные меры.
- ПЭТ. Полное сканирование костей с целью исключения возможных воспалительных реакций, злокачественной опухоли и инфекционных заболеваний.
- КТ. Нужно для оценки состояния спинального канала и окружающих его структур.
- МРТ. Позволяет увидеть морфологическую картину спинного мозга, оценить состояние нервных окончаний, позвонков и самого позвоночного столба.
Все эти меры необязательны. ПЭТ, КТ и МРТ – вспомогательная инструментальная диагностика, которая нужна для составления правдивой клинической картины. Симптомы спондилоартроза пояснично-крестцового отдела сильно схожи с другими заболеваниями, поэтому врач должен быть уверен, что ставит правильный диагноз.
Лечение спондилоартроза пояснично-крестцового отдела позвоночника
Терапия спондилоартроза пояснично-крестцового отдела ставит одновременно несколько целей:
- устранение негативной симптоматики, уменьшение агрессивности болевых ощущений и скованности в пораженном участке спины;
- замедление процесса патологического разрушения или видоизменения суставов и костей.
Врачи предпочитают использовать консервативные методы без прямого вмешательства специалистов. Но если симптомы обостряются, патологические процессы продолжают развиваться, у врачей не остается другого выбора.
Но, в большинстве случаев, для лечения спондилоартроза пояснично-крестцового отдела достаточно только консервативной терапии. Вот несколько наиболее популярных способов:
- Лечебная физическая культура (ЛФК). Ряд упражнений, направленных на укрепление мышц в поясничной области. Если натренировать мышечную структуру, возрастет устойчивость позвоночника, уменьшится нагрузка на него.
- Уменьшение массы тела. Ожирение – одна из причин развития спондилоартроза пояснично-крестцового отдела. Большая масса тела нагружает позвоночник в 3-4 раза больше, чем обычно. Бороться с этой проблемой можно разными способами: диетой и физическими упражнениями, выполнение которых должен контролировать специалист.
- Лечение спондилоартроза пояснично-крестцового отдела позвоночника медикаментами. Используется несколько групп лекарственных средств: противовоспалительные, обезболивающие, от отёков. Каждый препарат назначается с целью уменьшения болевых ощущений и подавления чувства скованности в поясничном отделе.
- Использование тепла и холода. При помощи тепла расслабляется мышечная структура, что удобно и эффективно во время физических упражнений. Холод помогает устранить боль, снизить воспалительную реакцию.
- Мануальная терапия. Очень востребованный способ, основанный на специальных манипуляциях в пояснично-крестцовом отделе позвоночника. Конечно, полностью восстановить пораженный участок не удастся, но можно откорректировать структуру позвоночного столба, что положительно повлияет на мобильность.
- Массаж. Помогает расслабить мышцы, снизить нагрузку на них. Если симптомы патологии не вошли в острую форму, проводить процедуру можно самостоятельно, но после консультации у врача. Частый массаж запрещен.
Для лечения спондилоартроза пояснично-крестцового отдела позвоночника используют и другие методы: иглоукалывание, магнитную терапию, эпидуральные инъекции, слабый ток. Все вышеперечисленные способы не опасны для здоровья человека, обладают минимальным количеством побочных эффектов и противопоказаний, что делает их незаменимыми при патологии позвоночного столба.
Возможные осложнения
Спондилоартроз часто вызывает различные осложнения, но они имеют кратковременный характер и проходят во время терапии. Но продолжительные дегенеративные изменения ведут к стенозу позвоночнику, который опасен купирование спинного мозга и нервных окончаний. В будущем это обернется параличом или частичным онемением некоторых частей спины.
Самостоятельная помощь
Если нет времени на посещение больницы или болевые ощущения не дают туда добраться, можно попробовать оказать себе помощь самостоятельно. Делать это нужно с осторожностью, чтобы не спровоцировать ухудшение ситуации.
Используются следующие советы:
- Спать с подушкой между ног. Уменьшает количество и агрессивность болей.
- Использовать попеременно тепло и холод в пораженной поясничной области.
- Не поднимать тяжелые предметы, исключить возможные физические нагрузки.
- Приобрести ортопедическую подушку и матрас. Специальные предметы помогают держать позвоночник в тонусе, снижают нагрузку на мышцы.
- Придерживаться диеты. Лишняя масса – прямой провокатор спондилоартроза.
Эти меры всего лишь временны, они не являются прямой терапией заболевания. Если ситуация начнет резко ухудшаться, нужно сразу же посетить больницу или вызвать скорую помощь на дом.
Возможные прогнозы
При спондилоартрозе пояснично-крестцового отдела позвоночника почти всегда положительные прогнозы. Болезнь не считается неизлечимой, при своевременно оказанной помощи можно выздороветь за 6-8 месяцев.
Согласно врачебной статистике, у 70% пациентов всегда положительная реакция на консервативную терапию. Спустя 14-16 дней наблюдаются первые улучшения, снижается частотности боли, повышается мобильность пораженных позвонков. При объединении с медикаментозной терапией успехи наблюдаются гораздо раньше.
У большинства больных отсутствуют какие-либо симптомы спондилоартроза, что затрудняет диагностирование. Признаки могут проявиться позже, но уже в развернутой форме.
У некоторых пациентов развивается стойкая хроническая боль, от которой не спасают болеутоляющие и упражнения. Эти случаи особенные, без прямого врачебного вмешательства можно обойтись очень редко.
Как только первичный симптом спондилоартроза пояснично-крестцового отдела позвоночника дал о себе знать, нужно обращаться в больницу. Если вовремя среагировать, можно подавить заболевание ещё на стадии развития и сохранить состояние позвоночного столба.
Преимущества MBST-терапии
Инновационная MBST-терапия является последним словом медицины в лечении спондилоартроза. Эта методика основывается на воздействии на клетки человека, провоцирует их обновление и восстановление.
Метод универсален, может быть назначен как при слабых травмах, так и серьезных повреждениях поясничного отдела. Результатом процедуры становится уменьшение болевых ощущений и симптоматических проявлений в целом, восстановление поврежденных фасеточных суставов или хрящевой ткани, повышение мобильности позвонков.
Почему MBST-терапия настолько востребована? Это неинвазивный, безболезненный и абсолютно безопасный метод, который не требует вмешательства со стороны хирургов.
Симптомы, типы, причины, диагностика, лечение
Что такое спондилоартрит?
Спондилоартрит — это группа воспалительных заболеваний, вызывающих артрит. Вы также можете услышать это заболевание, называемое спондилоартропатией или, для краткости, SpA. Он отличается от других видов артрита, потому что он также вызывает воспаление в областях, называемых энтезами, где связки и сухожилия прикрепляются к костям. Связки — это ткани, которые соединяют ваши кости друг с другом, а сухожилия — это ткани, которые соединяют ваши кости с мышцами.
Спондилоартрит — основная причина боли в пояснице, артрита периферических суставов, например суставов рук и ног, проблем с глазами и даже воспалительных заболеваний кишечника (ВЗК).
Это имеет тенденцию поражать людей в возрасте от 20 до 20 лет, особенно молодых людей. Если у вас есть родственник с какой-либо формой спондилоартрита, у вас может быть более высокий риск его развития.
Типы спондилоартрита
Семейство спондилоартритов имеет ряд состояний.К ним относятся:
- Анкилозирующий спондилит (также называемый «спондилит»). Это самая распространенная форма. Он влияет на суставы и связки вдоль позвоночника и вызывает боль и скованность, которые начинаются в нижней части спины и могут распространяться на верхнюю часть позвоночника, грудь и шею. В конце концов, суставы и кости могут срастаться, и ваш позвоночник приобретет С-образную форму. Это приводит к сгорбленной позе.
- Реактивный артрит . Это начинается с инфекции кишечника или мочевыводящих путей.Может последовать иммунная реакция, которая может вызвать конъюнктивит (конъюнктивит) и может вызвать сыпь, язвы во рту и воспаление мочевыводящих путей, а также артрит. Это состояние раньше называлось синдромом Рейтера.
- Псориатический артрит . Некоторые люди, страдающие псориазом, также болеют этим типом артрита. С его помощью иммунная система вашего тела по ошибке атакует здоровые суставы и кожу. Это может вызвать боль в суставах, скованность и отек рук и ног, а также позвоночника.
- Энтеропатический артрит. Воспалительный артрит поражает некоторые части вашего пищеварительного тракта. Это может быть связано с рядом воспалительных заболеваний кишечника, включая болезнь Крона и язвенный колит.
Спондилоартрит неизлечим. Но с лечением, физическими упражнениями и некоторыми изменениями в вашем образе жизни вы можете вести активную и продуктивную жизнь.
Симптомы спондилоартрита
Различные типы спондилоартрита могут иметь:
- Боль в спине
- Проблемы с пищеварением
- Усталость
- Воспаление аортального сердечного клапана
- Остеопороз
- Боль или припухлость в других суставах , колени, лодыжки, ступни, руки, запястья, локти и плечи
- Кожная сыпь при псориазе
- Отек вдоль сухожилий пальцев рук или ног («колбасные пальцы»)
- Отек, боль или покраснение в части глаза
Причины спондилоартрита
Спондилоартрит обычно передается по наследству.Ученые связали с этим заболеванием около 30 генов. Самый большой виновник — HLA-B27. Он обнаруживается у 90% людей с наиболее распространенной формой спондилоартрита (анкилозирующий спондилит). Но не все, у кого есть этот ген, получают его.
Диагностика спондилоартрита
Чтобы выяснить, есть ли у вас спондилоартрит, ваш врач проведет полный медицинский осмотр и изучит вашу историю болезни.
Они могут сделать рентген вашего позвоночника и пары суставов в тазу, называемых крестцово-подвздошными суставами, для выявления изменений.Вам также может потребоваться МРТ (магнитно-резонансная томография), в которой используются мощные магниты и радиоволны, чтобы лучше рассмотреть ваши суставы.
Ваш врач может сделать анализ крови, чтобы определить, являетесь ли вы носителем гена HLA-B27. Тест может помочь подтвердить диагноз.
Лечение спондилоартрита
Врачи не могут вылечить спондилоартрит, но кое-что может помочь:
- Нестероидные противовоспалительные препараты . НПВП, такие как ибупрофен, индометацин (тиворбекс), мелоксикам (мобик) и напроксен (алев, анапрокс, напрозин), могут помочь с вашими симптомами.
- Кортикостероидные препараты. Выстрелы в суставы или мембрану вокруг сухожилия могут сработать быстро. Этот вариант лучше всего работает, если у вас отек сустава в одной конкретной области.
- Антибиотики . Если у вас реактивный артрит, который начинается с бактериальной инфекции, антибиотики могут помочь, по крайней мере, на первых порах.
- Болезненно-модифицирующие противоревматические препараты. Препараты DMARD, такие как метотрексат и сульфасалазин (азульфидин), работают лучше всего, если у вас артрит, поражающий суставы рук и ног.Ваш врач может прописать их, чтобы облегчить симптомы и предотвратить повреждение суставов.
- Иммунотерапия. Мононуклеарные антитела используются для стимуляции собственной иммунной системы организма и борьбы с болезнью. Иксекизумаб (тальц) недавно был одобрен для предотвращения воспаления.
- Блокаторы альфа некроза опухоли (TNF-альфа). Этот новый класс лекарств, известных как биопрепараты, может лечить артрит как позвоночника, так и суставов. К препаратам, одобренным FDA для лечения анкилозирующего спондилита, относятся адалимумаб (Humira), адалимумаб-атто (Amjevita), биоподобный Humira, цертолизумаб пегол (Cimzia), этанерцепт (Enbrel), этанерцепт-szzs (Ereizi), биосимиляр голимумаб (Simponi), инфликсимаб (Remicade), инфликсимаб-dyyb (Inflectra), биоподобный Remicade, и секукинимаб (Cosentyx).Однако эти методы лечения дороги и могут вызвать серьезные инфекции. Поговорите со своим врачом, чтобы убедиться, что это подходит вам.
- Хирургия. Со временем воспаление может повредить хрящ в бедрах, вызывая боль и проблемы с движением. В этом случае вам может потребоваться замена тазобедренного сустава. В редких случаях может потребоваться операция на позвоночнике.
Изменение образа жизни
Чтобы облегчить боль и другие негативные последствия без лекарств или хирургического вмешательства, выполните следующие действия:
- Делайте частые упражнения . Физическая терапия и домашние упражнения могут помочь вашим суставам и сердцу. Если у вас анкилозирующий спондилит, растяжка может помочь предотвратить жесткость позвоночника в неудобное положение.
- Бросить курить . Курение не только вредно для здоровья, но и может способствовать более быстрому срастанию костей позвоночника.
- Соблюдайте осанку. Когда у вас болит позвоночник, вы склонны наклоняться, что вызывает большую нагрузку на позвоночник.Правильная осанка поможет предотвратить рост позвоночника в согнутом положении.
Спондилоартрит
Все пациенты должны проходить физиотерапию и выполнять упражнения на суставы. Наиболее рекомендуются упражнения, способствующие разгибанию и подвижности позвоночника.
Есть много вариантов лечения от наркозависимости. Первые линии лечения — это НПВП, такие как напроксен, ибупрофен, мелоксикам или индометацин. Ни один НПВП не превосходит другой. При правильной дозировке и продолжительности действия эти препараты приносят большое облегчение большинству пациентов.
При локализованном (не распространенном) отеке сустава инъекции или уколы кортикостероидных препаратов в суставы или оболочки сухожилий (мембраны вокруг сухожилия) могут быть эффективными быстро.
Для пациентов, которые не отвечают на вышеуказанные методы лечения, могут быть эффективны модифицирующие заболевание противоревматические препараты (обычно называемые DMARD), такие как сульфасалазин (азульфидин). Эти препараты облегчают симптомы и могут предотвратить повреждение суставов. Этот класс препаратов полезен, главным образом, при артрите, который также поражает суставы рук и ног.
Хотя они могут быть эффективными, прием внутрь кортикостероидов не рекомендуется. Это связано с тем, что необходимая высокая доза может вызвать множество побочных эффектов.
Антибиотики подходят только для пациентов с реактивным артритом.
Некоторые представители нового класса лекарств, известных как биопрепараты, очень эффективны при лечении симптомов спондилоартрита как в позвоночнике, так и в периферических суставах. Биопрепараты, одобренные FDA для использования у пациентов с анкилозирующим спондилитом:
Альфа-блокаторы ФНО
- инфликсимаб (Ремикейд), который вводится внутривенно (в / в инфузии) каждые 6-8 недель в дозе 5 мг / кг;
- этанерцепт (Энбрел), вводимый под кожу в дозе 50 мг один раз в неделю;
- адалимумаб (Хумира), вводимый в дозе 40 мг через неделю под кожу;
- цертолизумаб (Cimzia), вводимый в дозе 200 мг через неделю или 400 мг каждые 4 недели под кожу;
- голимумаб (Симпони), вводимый в дозе 50 мг 1 раз в месяц под кожу.
Блокиратор Ил-17
Секукинумаб (Козентикс) вводят в дозе 150 мг каждые 4 недели под кожу после еженедельной ударной дозы в течение 5 недель.
Однако биологическое лечение стоит дорого и не лишено побочных эффектов, включая повышенный риск серьезных инфекций. Биопрепараты могут вызвать у пациентов с латентным туберкулезом (без симптомов) развитие активной инфекции. Поэтому вы и ваш врач должны взвесить преимущества и риски, рассматривая возможность лечения биопрепаратами.Те, у кого артрит коленей, лодыжек, локтей, запястий, кистей и стоп, должны попробовать терапию DMARD перед биологическим лечением.
Некоторым пациентам очень помогает хирургическое лечение. Полная замена тазобедренного сустава очень полезна для людей с болью в бедре и инвалидностью из-за разрушения сустава из-за потери хряща. Операция на позвоночнике требуется редко, за исключением случаев травматических переломов (перелом костей в результате травмы) или для исправления чрезмерных деформаций сгибания шеи, когда пациент не может выпрямить шею.
Спондилоартрит / Спондилоартропатия
«Спондилоартрит» (SpA), также известный как «спондилоартропатия», — это термин, который описывает группу воспалительных ревматических заболеваний, вызывающих артрит. Состояния спондилоартрита отличаются от других типов артрита, поскольку они затрагивают те части тела, где связки или сухожилия прикрепляются к костям (так называемые «энтезы»). Энтезит (воспаление энтезиса или множественных энтезов) является частым признаком этих заболеваний.Мужчины более подвержены заболеванию, чем женщины, и многие, но не все люди со спондилоартритом имеют положительный генетический маркер, называемый HLA-B27.
К формам спондилоартрита относятся:
Симптомы
Многие люди, страдающие спондилоартритом, испытывают боль и отек в суставах нижних конечностей, таких как бедра, колени и лодыжки. Боль в задней части пятки (в области ахиллова сухожилия) также распространена. У некоторых пациентов возникает боль в пояснице, которая может возникать либо в позвоночнике, либо в крестцово-подвздошных суставах (суставах, соединяющих позвоночник с тазом).Боль обычно усиливается по утрам и может сопровождаться скованностью. Люди с хроническим воспалением позвоночника или крестцово-подвздошных суставов могут иметь трудности с подвижностью. В зависимости от типа спондилоартрита у пациентов могут быть другие симптомы, включая воспаление глаза (увеит), боль при мочеиспускании, определенную сыпь или диарею и боль в животе.
Лечение
Лечение зависит от симптомов, возраста и других сопутствующих состояний пациента.Для укрепления суставов и повышения подвижности рекомендуется физиотерапия. При необходимости приема лекарств в первую очередь обычно назначают НПВП (нестероидные противовоспалительные препараты), такие как ибупрофен или напроксен. Если симптомы не исчезнут, могут потребоваться иммунодепрессанты. У пациентов с воспалительным заболеванием кишечника ревматолог или детский ревматолог будут работать в тесном сотрудничестве с гастроэнтерологом для одновременного лечения ВЗК и артрита.
Назад в игру Истории пациентов
Спондилоартрит | Состояние | Юго-западный медицинский центр UT
Специализированная помощь при спондилоартрите
Спондилоартрит — это группа состояний, связанных с артритом. поражает кости позвоночника (позвонки) и близлежащие суставы, вызывая боль и воспаление.Спондилоартрит также поражает места, где кости соединяются с мышцами, связками, и сухожилия.
Наши ревматологи и другие врачи — исследователи, которые принести самые передовые терапевтические методы, доступные из лаборатории, в у постели больного для лечения всех форм спондилоартрита. Мы на передовой обнаружение аномалий иммунной системы для разработки новейших методов лечения.
Типы спондилоартрита
Различные типы спондилоартрита влияют на разные площади тела:
- Анкилозинг спондилит преимущественно поражает позвоночник, таз и бедра с болью, воспалением и костями урон
- Развивается энтеропатический артрит в пояснице, тазе, ногах и / или руках людей с воспалительное заболевание кишечника, такое как болезнь Крона или язвенная болезнь колит.
- Псориатический артрит влияет некоторые люди с кожным заболеванием, называемым псориазом. Может развиваться в любом месте тела, но часто поражает суставы рук и ног.
- Реактивный артрит, , ранее известный как синдром Рейтера, может развиваются после инфекции мочевыводящих путей или кишечника и обычно поражают колени, лодыжки и ступни.
- Недифференцированный спондилоартрит производит симптомы более одного типа, а иногда переходят в определенный тип болезни.
Причины и факторы риска спондилоартрита
Конкретными причинами большинства типов спондилоартрита являются: неизвестно, хотя медицинские эксперты обнаружили генетические факторы. Люди, у которых есть ген, известный как HLA-B27 , находится на более высоком уровне риск развития анкилозирующего спондилита, энтеропатического артрита, псориаза артрит и реактивный артрит. Однако не все с этим геном продолжают развить болезнь. Доктор Джоэл Таурог из UT Southwestern был целым миром лидер в характеристике роли HLA-B27 при спондилоартрите.
Определенные факторы могут увеличить риск спондилоартрита; однако не у всех, у кого есть эти факторы риска, развивается заболевание, и у некоторых людей без факторов риска он может развиться.
Факторы риска зависят от типа спондилоартрита и включают:
- Определенные бактериальные инфекции, например сальмонелла.
или бактерии, передающиеся половым путем
- Семейный анамнез
- Мужской пол
- Псориаз при псориатическом артрите
- Воспалительное заболевание кишечника при энтеропатическом артрите
Симптомы спондилоартрита
Признаки и симптомы зависят от типа спондилоартрита.Некоторый общие симптомы включают:
- Боль, скованность и отек в пояснице, бедрах, плечах, коленях, локтях и других областях там, где сухожилия и связки встречаются с костью, особенно после длительных периодов сидя или стоя
- Лихорадка
- Усталость
- Кожная сыпь (псориаз)
- Воспаление глаз или кишечника
Диагностика спондилоартрита
Наши ревматологи (специалисты по заболеваниям, поражающим суставов, костей, мышц и иммунной системы) проведите тщательную оценку, который включает:
- Физический осмотр
- Обсуждение личных и семейный анамнез
- Обсуждение симптомов
Мы можем порекомендовать один или несколько тестов, например:
- Рентгеновский снимок
чтобы проверить наличие признаков повреждений суставов и костей, особенно в области таза,
поясница и ступни
- Магнитный резонанс
томографическое сканирование (МРТ) для получения подробных изображений воспалительного
изменения в костях, сухожилиях и связках
- Анализ крови на наличие гена HLA-B27
- Анализы жидкости, взятой из пораженного сустава
проверьте на наличие инфекции или признаков воспаления
Лечение спондилоартрита
Хотя в настоящее время спондилоартрит неизлечим, лечение помогает облегчить симптомы и предотвратить прогрессирование.В UT Southwestern наши ревматологи предлагают несколько вариантов лечения:
- Обезболивающие, известные как НПВП для уменьшения суставов боль, скованность и отек
- Противоревматические препараты, модифицирующие заболевание (DMARD), для замедления прогрессирования артрита и помогают предотвратить необратимое повреждение суставов
- Биологические препараты, блокирующие определенные
пути воспаления, такие как Хумира и Энбрел, или более новый Козентикс и
Taltz
- Инъекции кортикостероидов в сустав для длительного обезболивания
- Физическая терапия для повышения силы и
гибкость
- Артроскопическая хирургия с использованием минимально инвазивных
методы восстановления повреждений сустава
- Операция по замене сустава для пациентов с
тяжелое повреждение суставов
Спондилоартропатии | Michigan Medicine
Обзор темы
Что такое спондилоартропатии?
Спондилоартропатии — это семейство длительных (хронических) заболеваний суставов.Эти заболевания встречаются у детей (ювенильные спондилоартропатии) и взрослых. К ним относятся анкилозирующий спондилит, реактивный артрит, псориатический артрит и проблемы с суставами, связанные с воспалительным заболеванием кишечника (энтеропатический артрит). Спондилоартропатии иногда называют спондилоартритом.
Хотя все спондилоартропатии имеют разные симптомы и исходы, они схожи в том, что все они:
- Обычно связаны с прикреплениями между нижней частью спины и тазом (крестцово-подвздошный сустав).
- Поражает области вокруг сустава, где ваши связки и сухожилия прикрепляются к кости (энтезит), например, в колене, стопе или бедре.
Важно понимать, что спондилоартропатии отличаются от ревматоидного артрита (РА) у взрослых и ювенильного идиопатического артрита (ЮИА) у детей.
Что вызывает спондилоартропатии?
Специалисты не знают, что вызывает спондилоартропатии. Наличие определенного гена, HLA-B27, часто связано с анкилозирующим спондилитом.Спондилоартропатии, особенно анкилозирующий спондилит, чаще развиваются в семье, чем другие формы ревматических заболеваний, такие как волчанка или ревматоидный артрит.
Каковы симптомы?
Спондилоартропатии часто вызывают:
- Боль в пояснице, которая может распространяться на ягодицы.
- Утренняя скованность, особенно в спине или шее, которая проходит в течение дня и после тренировки.
- Усталость.
Хотя все спондилоартропатии приводят к боли в суставах, каждый тип также имеет определенные симптомы.
- Анкилозирующий спондилит вызывает скованность и боли в пояснице. Со временем боль обычно переходит из нижней части спины в верхнюю часть спины. В тяжелых случаях пораженные суставы позвоночника срастаются, вызывая сильную жесткость спины. Также могут быть затронуты другие области (например, бедра, грудная клетка и пятки). У детей симптомы обычно начинаются с бедер, колен, пяток или больших пальцев ног, а затем прогрессируют до позвоночника.
- Реактивный артрит вызывает боль, отек и воспаление суставов, особенно в крестцово-подвздошном суставе, суставе между поясницей и тазом, а также в пальцах рук, ног и стоп.Пальцы рук и ног могут опухать, вызывая «колбасный палец». Реактивный артрит также может вызывать жар, потерю веса, кожную сыпь и воспаление. У детей чаще всего поражаются суставы голеней.
- Псориатический артрит — это форма артрита, связанная с заболеванием кожи, называемым псориазом. Симптомы псориаза (чешуйчатые красные пятна на коже) часто предшествуют симптомам артрита, иногда на много лет. Выраженность сыпи не отражает тяжесть артрита.На ногтях рук и ног могут появиться изъязвления, утолщение и пожелтение. Проблемы с суставами затрагивают крупные суставы, такие как тазобедренные и крестцово-подвздошные суставы. Также возникает отек целых пальцев рук и ног, в результате чего они становятся сосисками.
- Энтеропатический артрит — это артрит позвоночника, который также включает воспаление стенки кишечника. Симптомы могут приходить и уходить. А когда нарастает боль в животе, может вспыхнуть и этот артрит. Артрит обычно поражает крупные суставы, такие как колени, бедра, лодыжки и локти.У детей артрит может начаться раньше воспаления кишечника.
Общее различие между спондилоартропатиями и ювенильными спондилоартропатиями заключается в том, что у взрослых обычно поражается позвоночник, а у детей чаще поражаются руки и ноги. У детей может быть 4 или меньше болезненных или опухших суставов (обычно колени или лодыжки), воспаление части глаза (ирит), а также боль и скованность в шее.
Спондилоартропатии могут вызывать воспалительные заболевания глаз, особенно увеит.В некоторых случаях спондилоартропатии могут вызывать инвалидность, особенно если кости позвоночника срастаются. У людей, страдающих спондилоартропатиями в течение длительного времени, могут развиться осложнения со стороны органов, таких как сердце и легкие.
Как диагностируются спондилоартропатии?
Спондилоартропатии диагностируются на основании истории болезни, лабораторных тестов, визуализационных тестов, таких как рентген или МРТ, а также по симптомам воспаления суставов и тканей, утренней скованности и другим симптомам, характерным для конкретной спондилоартропатии (например, чешуйчатой коже при псориатический артрит).Для разных спондилоартропатий могут проводиться разные типы тестов.
Как к ним относятся?
В большинстве случаев спондилоартропатии протекают в легкой форме и могут не диагностироваться в течение многих лет. У большинства людей нет проблем с повседневными делами. Лечение направлено на облегчение боли и скованности, а также на правильную осанку и растяжение пораженных участков для предотвращения скованности и деформации. Нестероидные противовоспалительные препараты (НПВП) обычно используются для лечения боли и воспаления, связанных со спондилоартропатиями.Другие варианты лечения зависят от типа вашей спондилоартропатии. Например, лекарства используются для лечения воспаления кишечника при энтеропатическом артрите.
Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Что такое спондилоартрит?
Спондилоартрит — это группа воспалительных заболеваний суставов, поражающих позвоночник и, в некоторых случаях, периферические суставы рук и ног. Некоторые формы спондилоартрита также могут поражать кожу, кишечник и глаза.
Анкилозирующий спондилит — наиболее распространенная форма спондилоартрита. Другими типами являются реактивный артрит, псориатический артрит и энтеропатический артрит. Основное различие между спондилоартритом и другими формами артрита заключается в поражении энтезов, которые представляют собой соединительную область между сухожилием или связкой и костью.
Диагностика и лечение спондилоартрита — боль в спине и МРТ Play
Каковы симптомы спондилоартрита?
Боль и скованность — два основных симптома, связанных со спондилоартритом.Воспаление и повреждение костей можно увидеть при визуализации.
Ухудшение или повреждение костей может привести к деформации позвоночника, что серьезно ухудшает функцию области вокруг плеча и бедер.
Какие бывают формы спондилоартрита?
Спондилоартрит — это общий термин, используемый для воспалительных заболеваний суставов. Спондилоартрит можно классифицировать по двум системам классификации:
- Традиционная система распознает шесть отдельных заболеваний — анкилозирующий спондилоартрит, реактивный артрит, псориатический артрит, энтеропатический артрит, недифференцированный спондилоартрит и ювенильный спондилоартрит.
- Новая система распознает только две категории, которые широко классифицируют различные заболевания. Сюда входят осевой спондилоартрит, поражающий в основном позвоночник и тазовый сустав, и периферический спондилоартрит, поражающий руки и ноги.
Что вызывает спондилоартрит?
Генетика играет ключевую роль в развитии спондилоартрита. Ген HLA-B27 — один из наиболее важных факторов, ответственных за развитие болезни.Однако новые исследования показывают, что было идентифицировано около 30 генов развития анкилозирующего спондилита. В дополнение к генетике, бактериальные инфекции также были связаны с возникновением энтеропатического артрита.
Каковы симптомы спондилоартрита?
Боль в пояснице — самый изнурительный симптом спондилоартрита. Это может прогрессировать до поражения позвоночника, что в конечном итоге может привести к его неподвижности.
При периферической форме спондилоартрита часто возникают воспаления рук и ног.
Отек суставов, остеопороз, усталость, проблемы с сердцем, проблемы с кожей, покраснение глаз и воспаление кишечника — это и другие осложнения.
Как диагностируется спондилоартрит?
Диагноз ставится в основном на основании клинического обследования. Врач также может порекомендовать определенные лабораторные тесты и методы визуализации для подтверждения диагноза.
Рентген тазового сустава обычно используется для оценки наличия воспаления в тазовых суставах или крестцово-подвздошных суставах.Магнитно-резонансное изображение (МРТ) рекомендуется в случаях со стойкими симптомами, но нормальными результатами рентгенологического исследования.
Лабораторные тесты для выявления присутствия гена HLA-B27 также могут помочь в диагностике.
Какие варианты лечения спондилоартрита?
Нестероидные противовоспалительные препараты (НПВП) являются препаратами выбора для лечения боли и отека, связанных со спондилоартритом. Инъекции кортикостероидов могут быть хорошим вариантом лечения в случаях местного воспаления.
Пациентам, резистентным к вышеуказанным методам лечения, могут быть назначены модифицирующие течение заболевания противоревматические препараты (DMARD). БПАРП могут помочь облегчить симптомы и поддержать функцию суставов, особенно рук и ног.
Биопрепараты, такие как альфа-блокаторы некроза опухоли (TNF-альфа), также могут быть использованы при спондилоартрите; однако их стоимость и связанные с ними побочные эффекты делают их менее популярным выбором.
Антибиотики можно использовать для лечения инфекций у пациентов с реактивным артритом.
Полная замена тазобедренного сустава — это хирургическая процедура, с помощью которой можно заменить поврежденный тазобедренный сустав протезным имплантатом. Процедура полезна для пациентов, хрящевые ткани которых сильно повреждены из-за воспаления.
Самопомощь также является неотъемлемой частью лечения спондилоартрита. Пациентам следует поощрять здоровый образ жизни и регулярные физические упражнения. Считается, что курение усугубляет симптомы, поэтому пациентам следует рекомендовать бросить курить.
Дополнительная литература
Раннее распознавание и лечение спондилоартрита: вечный вызов
ВВЕДЕНИЕ
Спондилоартрит (SpA) — хроническое системное ревматическое заболевание, отличительным проявлением которого является воспалительная боль в спине, которая также может поражать периферические суставы. В SpA произошли важные изменения, начиная с его классификации и заканчивая доступными методами визуализации, вариантами лечения и оценками результатов. В парадигме лечения произошел сдвиг в сторону подхода, в большей степени ориентированного на лечение, когда уровень релевантного исхода заболевания (например,g., активность заболевания) определяется как цель предотвратить последующую нетрудоспособность. 1 В прошлом типичным примером пациента с СПА был молодой человек с необратимой деформацией и функциональной инвалидностью, возникшей в течение нескольких лет. В настоящее время типичным примером пациента с СПА является человек с хроническим, но управляемым заболеванием, который может оставаться активным и активным. Реальность менее идеальна, поскольку обязательные шаги для успешного ведения (раннее выявление, направление и лечение) все еще недооцениваются.Этот обзор приближает к основным «контрольным точкам», которые позволяют быстро и правильно диагностировать и лечить SpA.
ИСТОРИЧЕСКАЯ ПЕРСПЕКТИВА И КЛАССИФИКАЦИЯ СПОНДИЛОАРТРИТА
На протяжении десятилетий СпА оставалась болезнью, которой не уделяли должного внимания, и сообщалось лишь об отдельных случаях заболевания пациентов на поздних стадиях болезни. С 1890-х годов Бехтереву, Стрампеллу и Пьеру Мари были предприняты попытки определить анкилозирующий спондилит (AS), 2 , форму SpA, характеризующуюся рентгенологическим сакроилитом.Многие общества пытались разработать критерии классификации, опираясь на новые данные генетики, визуализации и внесуставных проявлений. Райт и Молл 3 определили серонегативный спондилоартрит (серонегативный относится к отсутствию ревматоидного фактора) как набор различных и независимых заболеваний с общими характеристиками, а именно: АС, реактивный артрит, псориатический артрит, артрит, связанный с воспалительным заболеванием кишечника (ВЗК). , и ювенильная форма SpA. Многие пациенты с воспалительной болью в спине без типичных визуализирующих признаков были классифицированы как «недифференцированная» спондилоартропатия в конце 1980-х годов.Однако в начале 1990-х годов появились соответствующие критерии классификации: от модифицированных критериев Нью-Йорка (mNY) для AS, 4 до Amor et al. 5 критериев и классификации Европейской группы исследования спондилоартропатии (ESSG) 6 , последние два из которых касались всего спектра SpA, включая аксиальные и периферические проявления. Лишь в 21 -м веке группа Международного общества оценки спондилоартрита (ASAS) разработала критерии классификации ASAS, которые признают SpA как гетерогенное семейство, включающее два различных фенотипа: преобладающую осевую и преобладающую периферическую форму.
Эти критерии основывались на концепции нерадиографического аксиального SpA (nr-axSpA) для определения пациентов с axSpA без значительного рентгенологического сакроилеита (как при классическом AS), а также позволяли классифицировать пациента по визуальным признакам или только по клиническим признакам (человеческий лейкоцитарный антиген [HLA] -B27] положительный с еще двумя характеристиками, независимо от изображения). Пациенты с nr-axSpA соответствуют критериям ASAS для axSpA, но не имеют рентгенологического сакроилеита. Помимо классических рентгенографических результатов, используемых в ранее существовавших критериях mNY, он также интегрировал МРТ.МРТ дает возможность идентифицировать более ранние стадии заболевания (воспаления), отличные от классических рентгенологических данных, сокращая диагностическую задержку. В таблице 1 показаны основные особенности и различия основных критериев классификации SpA.
Таблица 1: Сравнение критериев классификационного диагноза спондилоартрита.
AS: Анкилозирующий спондилит; ASAS: критерии международного общества оценки спондилоартрита; axSpA: осевой спондилоартрит; CRP: C-реактивный белок; ESSG: критерии Европейской группы исследования спондилоартропатии; HLA-B27: человеческий лейкоцитарный антиген-B27; mNY: модифицированные критерии Нью-Йорка; nr-axSpA: нерадиографический аксиальный спондилоартрит; pSpA: периферический спондилоартрит; r-axSpA: рентгенологический осевой спондилоартрит; SpA: спондилоартрит; IBP: воспалительная боль в спине.
* Несмотря на то, что можно классифицировать пациентов без этого, многие пациенты могут остаться неклассифицированными во многих ситуациях, если визуализация и / или статус HLA-B27 отсутствуют. Поэтому это настоятельно рекомендуется.
** Характеристики SpA (для axSpA): воспалительная боль в спине, артрит, пяточный энтезит, увеит, дактилит, псориаз, воспалительное заболевание кишечника, хороший ответ на НПВП, семейный анамнез спондилоартрита, HLA-B27 и повышенный уровень С-реактивного белка.
КритерииASAS перешли от концепции независимых, но связанных клинических проявлений (как в категориях Wright and Moll 3 ) к концепции взаимосвязанных клинических проявлений.Критерии классификации не являются диагностическими критериями, хотя очень часто неправильно используются для диагностики. Интересно, что нет никакой разницы в распространенности axSpA между полами, хотя исследования определили мужской пол как фактор риска рентгенологического прогрессирования, а также HLA-B27, курение и механический стресс. Данные свидетельствуют о том, что только некоторые пациенты с nr-axSpA, особенно мужчины, будут развиваться до AS.
РАЗМЕРЫ ЗАБОЛЕВАНИЯ И ОСНОВНЫЕ МЕРЫ
Для того, чтобы лечение попадало в цель, необходимо иметь объективную цель.В 1990-е годы первым подтвержденным, сложным, сообщенным пациентом исходом активности заболевания стал Индекс активности заболевания анкилозирующим спондилитом в ванне (BASDAI), 7 , состоящий из шести вопросов, оценивающих утомляемость, осевую и периферическую боль / болезненность. , и жесткость в числовой шкале.
Десятилетия спустя появился более чувствительный показатель активности заболевания: оценка активности анкилозирующего спондилита (ASDAS), основанная на трех вопросах BASDAI, с глобальной оценкой пациента и системными воспалительными маркерами.Функционирование — еще одно центральное измерение в SpA. Нередко у пациента с давними симптомами и структурным повреждением может сохраняться функциональное нарушение (измеряемое с помощью индекса функции при анкилозирующем спондилите ванны [BASFI]), независимо от острого воспаления, вызванного структурным повреждением. Структурное воздействие на крестцово-подвздошные суставы, а также на позвоночник является центральным признаком СПА. Помимо классических оценок рентгенологического структурного прогрессирования, таких как модифицированная шкала оценки спинального анкилозирующего спондилита Стокса (mSASSS), новые валидированные оценки воспаления / повреждения с использованием МРТ (например,g. Консорциум исследований спондилоартрита Канады [SPARCC] балльная система) и CT (например, CT Syndesmophyte Score [CTSS]) были проверены и внедрены в рандомизированных контрольных испытаниях. Однако у МРТ есть свои недостатки. Это дорогостоящий метод, доступный не везде, у многих пациентов есть противопоказания, а некоторым пациентам не подходит сканирование из-за клаустрофобии или дискомфорта после длительного нахождения в положении лежа.
Воздействие болезни не ограничивается только физическими размерами, поскольку влияние на общее состояние здоровья также имеет решающее значение, что привело к разработке Индекса здоровья ASAS (ASAS-HI).ASAS-HI — это составной результат, основанный на 17 вопросах, о котором сообщают пациенты, который оценивает влияние SpA на различные аспекты здоровья, такие как повседневная активность, утомляемость и межличностное взаимодействие. 8 Основные результаты по различным параметрам приведены в таблице 2. Группа ASAS разработала набор стандартов качества для конкретных заболеваний, чтобы помочь улучшить качество медицинской помощи, предоставляемой пациентам. 9
Таблица 2: Размеры спондилоартрита и соответствующие показатели результатов.
ASAS-HI: Оценка международного индекса здоровья общества при спондилоартрите; ASDAS: Оценка активности заболевания анкилозирующим спондилитом; ASQoL: Опросник качества жизни при анкилозирующем спондилите; BASDAI: Индекс активности заболевания анкилозирующим спондилитом в ванне; BASFI: Индекс функции ванны при анкилозирующем спондилите; BASMI: Индекс метрологии анкилозирования ванн; CRP: C-реактивный белок; CTSS: оценка синдесмофита CT; СОЭ: скорость оседания эритроцитов; Eq5D: размеры Euroqol 5; EQ-VAS: визуальная аналоговая шкала Euroqol; FACIT-F: функциональная оценка усталости от терапии хронических заболеваний; HADS-A: Больничная шкала тревожности и депрессии; HADS-D: депрессия по больничной шкале тревожности и депрессии; MASES: индекс маастрихтского анкилозирующего спондилита, энтезита; mSASSS: модифицированная оценка позвоночника при анкилозирующем спондилите Стокса; SF36-MCS: Краткий опросник, 36 пунктов, оценка умственного компонента; SF36-PCS: Краткая анкета, 36 пунктов, оценка физического компонента; SPARCC: Канадский консорциум по исследованию спондилоартрита; SPARCC-SSS: Канадский консорциум по исследованию спондилоартрита МРТ крестцово-подвздошных суставов структурных; SJC: количество опухших суставов; TJC: тендерный совместный подсчет.
Учитывая социальное влияние SpA, исследования, такие как инициатива ASAS-Comorbidities in SpondyloArthritis (ASAS-COMOSpA), продемонстрировали, что активность заболевания связана с более низким уровнем участия в работе (прогулы и присутствие на работе), независимо от клинического фенотипа (рентгенографический или нерадиографический). 10 Это говорит о том, что чем лучше контроль активности болезни, тем лучше участие в работе.
РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ И ЦЕЛЕВАЯ ЛЕЧЕНИЕ
Для пациентов с активными аксиальными проявлениями текущие руководящие принципы рекомендуют нестероидные противовоспалительные препараты (НПВП) в максимально переносимых дозах в качестве лечения первой линии.Если нет ответа на два разных НПВП через 4 недели (в целом), следует рассмотреть возможность применения противоревматического препарата, изменяющего биологическое заболевание (bDMARD). 11 BDMARD может быть ингибитором TNF или ингибитором IL17. Есть некоторые свидетельства ингибирования радиографического прогрессирования TNF. 12 Ингибиторы JAK — возможный вариант, который остается спорным из-за ограниченных доказательств. 13 Снижение дозы лечения остается еще одним спорным вопросом из-за противоречивых и ограниченных доказательств. 11-13
Нет убедительных доказательств в пользу пероральных стероидов или обычного синтетического DMARD (csDMARD) при осевом заболевании. Пациентов с r-axSpA или nr-axSpA необходимо лечить как можно скорее, чтобы улучшить уровни активности и функции заболевания. 14 Физическая активность и физиотерапия следует рассматривать в индивидуальном порядке. 11-13
При периферических проявлениях может быть полезен csDMARD (например, сульфасалазин). Пациентов с активной ВЗК, увеитом или псориазом следует направлять в соответствующее специализированное отделение.На рисунке 1 показаны выдержки из последних рекомендаций по лечению Европейской лиги против ревматизма (EULAR). Текущие рекомендации по лечению до достижения цели гласят: «Цели лечения пациента с СпА или псориатическим артритом — оптимизировать долгосрочное качество жизни, связанное со здоровьем, и социальное участие посредством контроля признаков и симптомов, предотвращения структурных повреждений, нормализации или сохранение функции, предотвращение токсичности и минимизация сопутствующих заболеваний ». 1
Рисунок 1: Алгоритм, основанный на рекомендациях ASAS-EULAR для лечения аксиального спондилоартрита.
ASAS: Оценка международного общества спондилоартрита; ASDAS: Оценка активности заболевания анкилозирующим спондилитом; BASDAI: Индекс активности заболевания анкилозирующим спондилитом в ванне; bDMARD: биологический модифицирующий заболевание противоревматический препарат; EULAR: Европейская лига против ревматизма; Ингибитор ИЛ-17, ингибитор интерлейкина-17; TNFi: ингибитор фактора некроза опухоли.
* Либо BASDAI, либо ASDAS, но один и тот же результат для каждого пациента.
Воспроизведено из van der Heijde D et al. 11
Идеальной целью должно быть поддержание неактивного заболевания / ремиссии (ASDAS: <1,3 для аксиальных проявлений) или, по крайней мере, низкая активность заболевания (ASDAS: <2,1). Хотя критерии улучшения ASAS и частичной ремиссии широко используются в рандомизированных контрольных исследованиях, они менее различительны, чем соответствующие категории ASDAS. В идеале цель должна включать комплексные показатели заболевания, которые включают клинические признаки, объективные показатели воспаления, функции, качества жизни и рентгенологического прогрессирования.
Однако такие показатели активности заболевания, как BASDAI и ASDAS, не учитывают все области, особенно внесуставные проявления. 14 Целевое лечение основано на идее, что чем раньше будет начато лечение, тем меньше будет прогрессирование и ухудшение состояния; он был создан на основе данных, экстраполированных на псориатический артрит. 1
ПРЕПЯТСТВИЯ ДЛЯ РАННЕГО НАПРАВЛЕНИЯ И АДЕКВАТНОГО ЛЕЧЕНИЯ
Поскольку боль в спине — очень частый симптом, а СпА — относительно редкое заболевание, многие пациенты не обращают внимания на свои симптомы и поздно сообщают о них.Многие врачи общей практики могут не знать воспалительных характеристик боли в спине, а также внесуставных проявлений axSpA. Даже в развитых странах, таких как Германия или Великобритания, средний срок задержки от появления симптомов до клинического диагноза составляет 2–5 лет, который, по-видимому, не уменьшился за последние несколько лет. 15,16 Важные клинические факторы, стоящие за этой задержкой, включали женский пол, отрицательный статус HLA-B27, наличие псориаза или увеита и более молодой возраст появления симптомов.Однако наличие артрита было связано с более ранним диагнозом.
Даже после постановки правильного диагноза и направления к специалисту доступ к лечению также является серьезной проблемой в развивающихся странах. Инициатива ASAS-COMOSpA сообщила о неравном выборе лечения SpA в разных странах, независимо от клинических показаний. В некоторых странах пациенты могут получать неэффективную csDMARD в качестве альтернативы bDMARD, что подтверждено доказательствами, из-за отсутствия доступа. 17
КЛИНИЧЕСКИЙ СЛУЧАЙ ИСТОРИЧЕСКОГО ПРИМЕРА
Здесь авторы представляют случай 30-летней женщины, которая обратилась к врачу в конце 1980-х с жалобами на боли в спине и шее.Боль имела сильный воспалительный характер, связанный с 40-минутной утренней скованностью и болью в обеих лодыжках. У нее был эпизод острых воспалительных симптомов, который длился неделю, и она ответила на короткий курс НПВП. Помимо того, что она была заядлой курильщицей, у нее была работа, связанная с ручным трудом. При последующем наблюдении ее симптомы были только частично купированы с помощью НПВП, в конечном итоге с полной потерей ответа с течением времени. Рентгенограммы без особенностей, без сакроилеита и синдесмофитов.У нее был гаплотип HLA-B27, и скорость оседания ее эритроцитов была повышенной (С-реактивный белок в то время не проводился). После 10 лет наблюдения у пациента развились рентгенологические повреждения: рентгенологический сакроилеит (соответствует критериям mNY для AS) и синдесмофиты. Ее симптомы контролировались с помощью опиоидов, потому что она больше не могла переносить длительный прием высоких доз НПВП. Симптомы изменились с преимущественно воспалительных на в основном механические, вызванные структурным повреждением. Это привело к тому, что она рано вышла на пенсию по болезни в возрасте 45 лет.
Отражение на корпусе
Еще в 1980-х годах, когда описанная пациентка впервые обратилась в больницу, она не соответствовала критериям mNY для СА, и ее заболевание в лучшем случае можно было классифицировать как «недифференцированную» спондилоартропатию. Если по классификации ESSG или Amor et al. 5 критериев были доступны и использованы, пациентка была бы правильно классифицирована как имеющая SpA (без определенного фенотипа), и если бы были применены критерии ASAS, она бы соответствовала критериям nr-axSpA.Если бы МРТ считалась золотым стандартом и использовалась во время обращения пациента, она, безусловно, добавила бы важную информацию о местном воспалении (отеке костного мозга) у этого пациента с симптоматическим нерадиографическим аксиальным заболеванием при первоначальном обращении. Даже если бы пациент был правильно классифицирован, в то время все еще существовали бы важные ограничения, в том числе отсутствие объективных показателей активности заболевания (например, BASDAI или ASDAS) и объективной цели лечения, а также отсутствие эффективных методов лечения. кроме НПВП.
Несмотря на существующие препятствия, есть оптимизм в отношении доступности более чувствительных критериев классификации, лучших методов визуализации и лечения (таких как bDMARD), которые расширят возможности улучшения ухода.
СООБЩЕНИЯ ПРИНЯТЬ ДОМОЙ
Более совершенные критерии классификации признают неоднородность спондилоартрита как спектра заболеваний и позволяют распознать его на ранней стадии.
Все формы осевого спондилоартрита, независимо от рентгенографического сакроилеита, принадлежат к одному континууму.Это означает, что для всего этого требуется быстрое направление к ревматологу, правильный диагноз и раннее лечение.
Важно следовать объективному подходу от лечения к цели, чтобы начать лечение на ранней стадии, в пределах окна возможностей, сводя к минимуму риск необратимого ущерба.
Стратегии целевого лечения должны быть адаптированы к предпочтениям пациента и сопутствующим заболеваниям, чтобы избежать токсичности и повысить соблюдение режима лечения.
