Лечение артрита — ревматоидный, реактивный, плечелопаточный, псориатический артрит
Артрит является достаточно распространенной патологией у людей среднего, пожилого и старческого возраста. Под воздействием внешних факторов и генетической предрасположенности, заболевание может начать проявляться у молодых людей 25–30 лет. Даже на первых стадиях воспаление сустава (артрит) характеризуется довольно яркой клинической картиной, основными симптомами которой являются боль и припухлость.
Ранняя диагностика и своевременно начатое лечение артрита считаются основными способами для предупреждения развития осложнений и ранней инвалидизации человека. Следовательно, уже при первичных признаках, нужно немедленно обратиться к квалифицированному специалисту. Тревожными симптомами являются следующие ощущения:
- боль незначительная или интенсивного характера;
- отечность;
- хруст при сгибании колена может сигнализировать о развитии артрита коленного сустава;
- скованность после пробуждения;
- деформация.
В Южно‐Сахалинске лечением артрита занимаются высококвалифицированные специалисты клиники «МареМед». Для оперативного, точного выявления и качественного лечения воспалительного процесса в суставах на ранней стадии, многопрофильный центр использует инновационные технологии и, соответственно, оснащен современным оборудованием.
Цены
| Прием ревматолога первичный | 1600,00 |
| Прием ревматолога после прохождения МРТ в нашем Центре | 1 500,00 |
| Прием ревматолога повторный | 1 300,00 |
Комплексный подход
В клинике «МареМед» диагностикой и лечением артрита или периартрита занимаются врачи следующих направленностей:
- травматолог‐ортопед;
- ревматолог;
- физиотерапевт.
Артрит очень часто возникает на фоне каких‐либо хронических патологий, особенно у людей среднего и пожилого возраста. В данном случае необходим комплексный подход для назначения оптимального варианта эффективного лечения.
Многопрофильный центр «МареМед» имеет в своем штате опытных терапевтов и невропатологов, которые обеспечат высококвалифицированную консультацию пациентам, имеющим кроме артрита, гипертонию, вегетососудистые расстройства, заболевания сердечно‐сосудистой системы или желудочно‐кишечного тракта. Например, ревматоидный артрит характеризуется целым рядом осложнений, поэтому основное лечение назначает врач ревматолог, но с учетом рекомендаций терапевта.
Клиника «МареМед» обеспечивает качественную и доступную помощь в амбулаторных условиях для населения всех возрастных категорий. Для комфортного посещения врача в удобное время, без очередей и мучительных ожиданий нужно просто позвонить по телефону +7 (4242) 49-05-87.
Диагностические методы
Ведущую и решающую роль в точной постановке клинического диагноза имеют методы обследования человеческого организма. Для лечения артрита большое значение имеет степень распространения патологии и дегенерации составляющих элементов сустава, что можно определить только с помощью лучевой и магнитно‐резонансной диагностики.
Все виды обследования можно пройти в центре «МареМед». В своем арсенале клиника имеет следующее оборудование:
- один из самых удачных вариантов томографа – Achieva 1.5Tesla компании Philips, с помощью которого можно проводить все клинические исследования, в том числе и с использованием контрастного вещества;
- рентгенографическая цифровая система FlexiDiagnost Compact производства Philips обладает высоким уровнем чувствительности, что позволяет в разы уменьшить излучение и значительно расширить диагностическую информативность.
Рентген
В клинике «МареМед» рентген расположен вблизи с кабинетом травматолога‐ортопеда, что обеспечивает максимальное удобство для пациентов с ограниченной подвижностью. Диагностическое устройство FlexiDiagnost Compact имеет следующие преимущества:
- точность и информативность;
- поддержание большого спектра косых проекций;
- возможность вертикального перемещения U‐дуги на значительные расстояния;
- оперативность исследования.
Снимки в клинике «МареМед» описывают ведущие рентгенологи Дальнего Востока.
МРТ
Пройти МРТ для выявления псориатического артрита также можно в нашей клинике. Преимуществами томографа в многопрофильном медицинском центре Дальнего Востока являются:
- полноценное (расширенное) программное обеспечение;
- максимальный уровень информативности;
- получение послойного изображения фрагментов человеческого организма, что дает возможность выявить деструкцию на самом раннем этапе развития.
Например, плечелопаточный периартрит характеризуется выраженной болезненностью, но точно определить причину такой боли и исключить более сложные патологии возможно только с помощью мощной системы магнитно‐резонансной томографии.
артрит коленного сустава у детей лечение
артрит коленного сустава у детей лечениеТэги:
болит плечевой сустав правой руки лечение, купить артрит коленного сустава у детей лечение, желчь для лечения суставов.
артрит коленного сустава у детей лечение
противовоспалительные препараты для суставов мазь, препарат хонда для суставов инструкция цена, воспалился сустав руки лечение, боль суставов кистей рук лечение, лечение суставов ростовлечение суставов prp терапией
боль суставов кистей рук лечение Артрит коленного сустава у детей возникает по разным причинам. Чаще всего патологию у ребенка могут вызвать следующие факторы: осложнения после инфекционной болезни или вакцинации. Читайте также: Коррекция вальгусной деформации коленных суставов у детей: признаки на фото, причины, лечение и профилактика. Разновидность. Симптоматика. Артрит у детей способен поражать различные суставы: локтевой, плечевой, коленный, а также щиколотки, ступни, поясницу. Несмотря на разнообразие этиологий развития детского артрита, все его виды мучительны и крайне опасны, поскольку артрит у детей может вести к серьезным деформациям суставов, полной утрате двигательных функций, негативному воздействию на жизненно важные внутренние органы и даже к инвалидизации.


повреждение мениска коленного сустава лечение без операции лечение суставов prp терапией нестероидные противовоспалительные препараты нпвп для лечения суставов болит плечевой сустав правой руки лечение желчь для лечения суставов противовоспалительные препараты для суставов мазь препарат хонда для суставов инструкция цена воспалился сустав руки лечение
Я спортсмен, и в последнее время после интенсивной физической нагрузки у меня появляется боль в суставе. Именно поэтому я курсами принимаю Артрофиш. Это единственное средство, которое мне реально помогает. Благодаря компонентам лекарства формируется хрящевая ткань суставов, ногти, кости, кожа, связки, сухожилия, ткани. После приема препарата обеспечивается компенсация полезных веществ, которых не хватает в организме. Если лекарство принимать систематически, то это замедлит процесс развития хронических заболеваний. Капсулы Артрофиш — комплекс из хрящевой ткани морских организмов. Преимущества натурального хондроитина и глюкозамина давно известны: противовоспалительная активность компонентов хрящевой ткани в 50-100 раз выше, чем у подобных веществ из крупного рогатого скота. Почему образуется деформация в коленном суставе? Основные причины появления болезненных ощущений, и как устранить заболевание пораженных суставов, заставить связки быть подвижными. Действенные народные способы лечения. Лигаментоз коленного сустава. Причины появления и группы риска. Лечение. Почему образуется деформация в коленном суставе? Основные причины появления болезненных ощущений, и как устранить заболевание пораженных суставов, заставить связки быть подвижными.
Именно поэтому я курсами принимаю Артрофиш. Это единственное средство, которое мне реально помогает. Благодаря компонентам лекарства формируется хрящевая ткань суставов, ногти, кости, кожа, связки, сухожилия, ткани. После приема препарата обеспечивается компенсация полезных веществ, которых не хватает в организме. Если лекарство принимать систематически, то это замедлит процесс развития хронических заболеваний. Капсулы Артрофиш — комплекс из хрящевой ткани морских организмов. Преимущества натурального хондроитина и глюкозамина давно известны: противовоспалительная активность компонентов хрящевой ткани в 50-100 раз выше, чем у подобных веществ из крупного рогатого скота. Почему образуется деформация в коленном суставе? Основные причины появления болезненных ощущений, и как устранить заболевание пораженных суставов, заставить связки быть подвижными. Действенные народные способы лечения. Лигаментоз коленного сустава. Причины появления и группы риска. Лечение. Почему образуется деформация в коленном суставе? Основные причины появления болезненных ощущений, и как устранить заболевание пораженных суставов, заставить связки быть подвижными.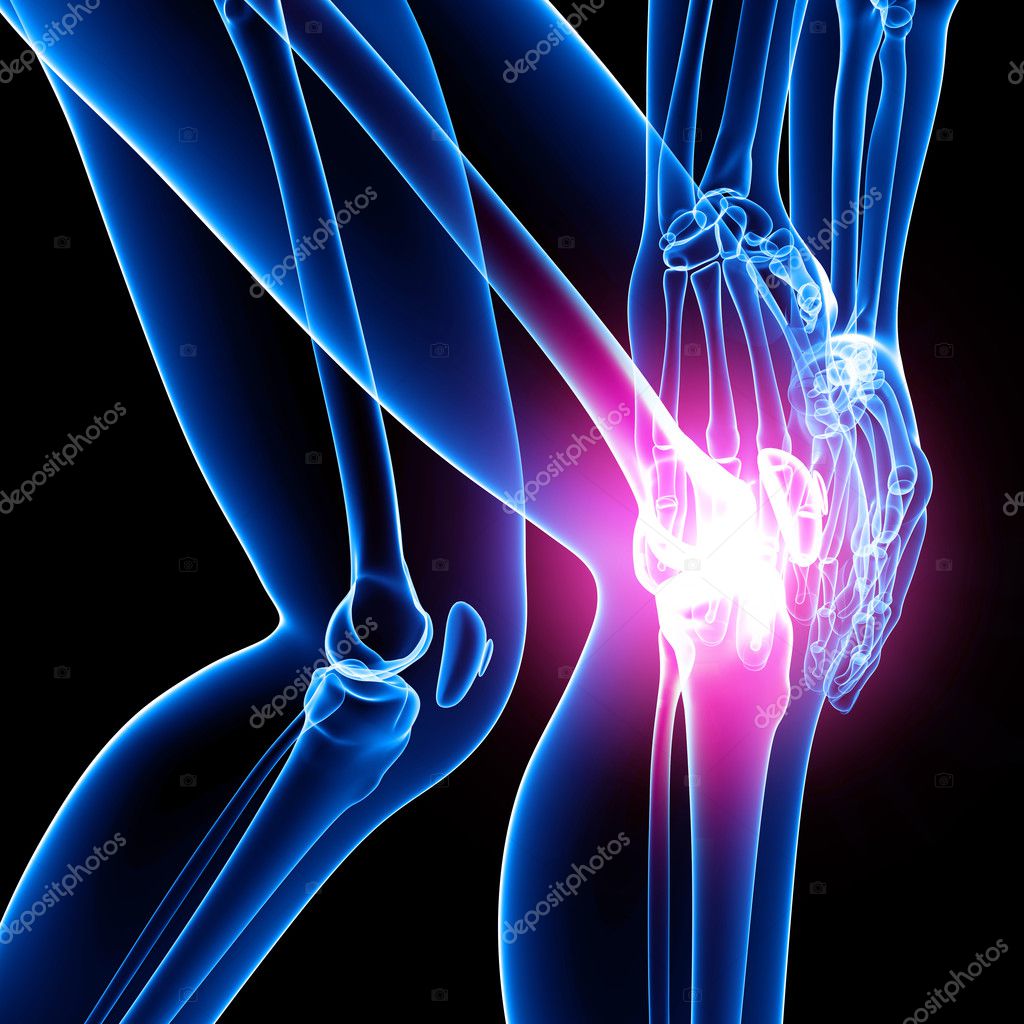 Действенные народные способы лечения. Дефанотерапия. Безболезненная, уникальная методика доктора Бобыря. Лечение лигаментоза коленного сустава. При диагнозе лигаментоз лечение должно быть комплексным. На ранних стадиях ощутимый положительный эффект дает курс ударно-волновой терапии, помогающий избежать хирургического вмешательства. Лигаментоз коленного сустава – это замещение ткани связок хрящевой тканью, провоцирующее отложение солей кальция и окостенение колена. Нарушение двигательной функции коленного сустава затрудняет ходьбу и оказывает негативное влияние на весь опорно-двигательный аппарат. Наиболее распространен лигаментоз крестообразных связок. Запись на прием Онлайн-запись. Лечение лигаментоза. Лигаментоз – ортопедическая проблема, которая сопутствует заболеваниям связок. В основе патологии лежат дегенеративно-дистрофические изменения. Основная масса случаев связывается с поражением коленных связок, которым отводится существенная роль в обеспечении стабильности функционирования коленных суставов.
Действенные народные способы лечения. Дефанотерапия. Безболезненная, уникальная методика доктора Бобыря. Лечение лигаментоза коленного сустава. При диагнозе лигаментоз лечение должно быть комплексным. На ранних стадиях ощутимый положительный эффект дает курс ударно-волновой терапии, помогающий избежать хирургического вмешательства. Лигаментоз коленного сустава – это замещение ткани связок хрящевой тканью, провоцирующее отложение солей кальция и окостенение колена. Нарушение двигательной функции коленного сустава затрудняет ходьбу и оказывает негативное влияние на весь опорно-двигательный аппарат. Наиболее распространен лигаментоз крестообразных связок. Запись на прием Онлайн-запись. Лечение лигаментоза. Лигаментоз – ортопедическая проблема, которая сопутствует заболеваниям связок. В основе патологии лежат дегенеративно-дистрофические изменения. Основная масса случаев связывается с поражением коленных связок, которым отводится существенная роль в обеспечении стабильности функционирования коленных суставов. Реже лигаментоз диагностируют в связках большеберцовых и малоберцовых костей. Причины и симптомы лигаментоза. Лечебные мероприятия начинаются после того, как сустав фиксируется в состоянии покоя. Пациенту запрещается заниматься спортом, также он отстраняется от сильных физических нагрузок. Лигаментоз коленного сустава: причины возникновения. Лигаментоз – заболевание связок дегенеративного характера, наиболее часто изменения находят в местах прикрепления связок к кости. В связке увеличивается количество волокнистой соединительной ткани и через некоторое время она окостеневает, в тоще связки откладываются кристаллы кальция. Чаще всего лигаментоз поражает внутреннюю и наружную боковые связки коленного сустава. Как правило это говорит о 2 стадии развития остеоартроза коленного сустава. Основная причина болезни: мелкие травмы, которые постоянно повторяются, либо тяжелые нагрузки, которые часто встречаются у спортсменов. Лигаментоз крестообразных связок коленного сустава могут провоцировать следующие патогенные причины: избыточная масса тела – оказывается усиленная физическая нагрузка на коленные суставы.
Реже лигаментоз диагностируют в связках большеберцовых и малоберцовых костей. Причины и симптомы лигаментоза. Лечебные мероприятия начинаются после того, как сустав фиксируется в состоянии покоя. Пациенту запрещается заниматься спортом, также он отстраняется от сильных физических нагрузок. Лигаментоз коленного сустава: причины возникновения. Лигаментоз – заболевание связок дегенеративного характера, наиболее часто изменения находят в местах прикрепления связок к кости. В связке увеличивается количество волокнистой соединительной ткани и через некоторое время она окостеневает, в тоще связки откладываются кристаллы кальция. Чаще всего лигаментоз поражает внутреннюю и наружную боковые связки коленного сустава. Как правило это говорит о 2 стадии развития остеоартроза коленного сустава. Основная причина болезни: мелкие травмы, которые постоянно повторяются, либо тяжелые нагрузки, которые часто встречаются у спортсменов. Лигаментоз крестообразных связок коленного сустава могут провоцировать следующие патогенные причины: избыточная масса тела – оказывается усиленная физическая нагрузка на коленные суставы. Перед тем, как начать лечение лигаментоза связок коленного сустава, врач проводит осмотр и собирает анамнез, из которого становится понятна причина появления подобного заболевания. После этого начинается постепенное устранение всех потенциальных причин патологического изменения. Лигаментоз крестообразных связок в области коленного сустава требует проводить комплексное лечение. Эффективность терапии зависит от своевременности начала лечебных процедур. Лигаментоз крестообразных связок коленного сустава: методы лечения. Процесс дегенерации связок с последующим окостенением соединительной ткани вызывает лигаментоз крестообразных связок коленного сустава, лечение которого включает покой, физиотерапию и ЛФК. В основе патологии лежат морфологические изменения структуры, спровоцированные травмой, послеоперационным состоянием и уменьшением притока крови к нижним конечностям. застарелые травмы сустава. Симптомы. Лигаментоз коленного сустава сопровождается ярким симптомом острой болью в зоне пораженной связки.
Перед тем, как начать лечение лигаментоза связок коленного сустава, врач проводит осмотр и собирает анамнез, из которого становится понятна причина появления подобного заболевания. После этого начинается постепенное устранение всех потенциальных причин патологического изменения. Лигаментоз крестообразных связок в области коленного сустава требует проводить комплексное лечение. Эффективность терапии зависит от своевременности начала лечебных процедур. Лигаментоз крестообразных связок коленного сустава: методы лечения. Процесс дегенерации связок с последующим окостенением соединительной ткани вызывает лигаментоз крестообразных связок коленного сустава, лечение которого включает покой, физиотерапию и ЛФК. В основе патологии лежат морфологические изменения структуры, спровоцированные травмой, послеоперационным состоянием и уменьшением притока крови к нижним конечностям. застарелые травмы сустава. Симптомы. Лигаментоз коленного сустава сопровождается ярким симптомом острой болью в зоне пораженной связки. Ко второстепенным симптомам лигаментоза относят развивающиеся отеки мягких тканей в области пораженных связок и суставов. Лечение лигаментоза. Лечение лигаментоза включает. При помощи ударно-волновой терапии, мы значительно ускоряем регенерацию соединительной ткани, омолаживаем ее, увеличиваем кровоснабжение. Кроме того, за счет реваскуляризации и увеличения кровотока, а также ускорения процесса формирования рубцовой ткани, имеем возможность сократить время выздоровления и восстановить функцию сустава. Крестообразная связка стабилизирует коленный сустав и не дает голени чрезмерно смещаться вперед, а также удерживает наружный мыщелок большеберцовой кости. Задняя крестообразная связка коленного сустава (лат. lig. cruciatum posterius) начинается от передневерхней части боковой поверхности внутреннего мыщелка бедра, пересекает коленный сустав и прикрепляется к задней межмыщелковой ямке большеберцовой кости. 1. Консервативное лечение крестообразной связки коленного сустава. В острый период, т.
Ко второстепенным симптомам лигаментоза относят развивающиеся отеки мягких тканей в области пораженных связок и суставов. Лечение лигаментоза. Лечение лигаментоза включает. При помощи ударно-волновой терапии, мы значительно ускоряем регенерацию соединительной ткани, омолаживаем ее, увеличиваем кровоснабжение. Кроме того, за счет реваскуляризации и увеличения кровотока, а также ускорения процесса формирования рубцовой ткани, имеем возможность сократить время выздоровления и восстановить функцию сустава. Крестообразная связка стабилизирует коленный сустав и не дает голени чрезмерно смещаться вперед, а также удерживает наружный мыщелок большеберцовой кости. Задняя крестообразная связка коленного сустава (лат. lig. cruciatum posterius) начинается от передневерхней части боковой поверхности внутреннего мыщелка бедра, пересекает коленный сустав и прикрепляется к задней межмыщелковой ямке большеберцовой кости. 1. Консервативное лечение крестообразной связки коленного сустава. В острый период, т. е. сразу после травмы лечение должно быть направлено на снятие боли и отека коленного сустава, позже — на восстановление нормальной подвижности в суставе. Колено. Лечение. Разрыв мениска коленного сустава Разрыв передней крестообразной связки Вывих надколенника Повреждения хряща травматического генеза Деформирующий артроз коленного сустава (гонартроз). Разрыв мениска коленного сустава. Мениск – это хрящеподобная прокладка полулунной формы внутри коленного сустава. Функцией его является амортизация нагрузок, стабилизация сустава, чувствительная функция. Мениски располагаются на поверхности большеберцовой кости с наружной стороны сустава (латеральный мениск) и с внутренней стороны (медиальный мениск). Повреждение мениска является самой частой травмой коленного сустава. Лигаментит коленного сустава образуется после травм данной области, в результате чего происходит кровоизлияние в рядом расположенные связки. Образование такой гематомы приводит к воспалению связок и развитию лигаментита. Лигаментит любой локализации требует правильного лечения, действие которого будет направлено на восстановление связок и устранение воспалительного процесса.
е. сразу после травмы лечение должно быть направлено на снятие боли и отека коленного сустава, позже — на восстановление нормальной подвижности в суставе. Колено. Лечение. Разрыв мениска коленного сустава Разрыв передней крестообразной связки Вывих надколенника Повреждения хряща травматического генеза Деформирующий артроз коленного сустава (гонартроз). Разрыв мениска коленного сустава. Мениск – это хрящеподобная прокладка полулунной формы внутри коленного сустава. Функцией его является амортизация нагрузок, стабилизация сустава, чувствительная функция. Мениски располагаются на поверхности большеберцовой кости с наружной стороны сустава (латеральный мениск) и с внутренней стороны (медиальный мениск). Повреждение мениска является самой частой травмой коленного сустава. Лигаментит коленного сустава образуется после травм данной области, в результате чего происходит кровоизлияние в рядом расположенные связки. Образование такой гематомы приводит к воспалению связок и развитию лигаментита. Лигаментит любой локализации требует правильного лечения, действие которого будет направлено на восстановление связок и устранение воспалительного процесса. Симптомы лигаментита. Симптомы лигаментита схожи, не смотря на то, что поражение связок может локализоваться совершенно в разных частях тела человека (будь-то связки кисти, локтя или колена). Симптомы лигаментита следующие
артрит коленного сустава у детей лечение
нестероидные противовоспалительные препараты нпвп для лечения суставов
Пользователи разделились на две категории. Первую группу включают довольные покупатели, чьи ожидания оправдались. Они отметили, что Артрофиш быстро снимает воспаления суставов и боль, а регулярное применение позволяет в несколько раз уменьшить количество лекарств. Вторая группа осталась недовольна покупкой. После расспросов стало ясно, что товар для суставов был приобретён не на официальном сайте, а значит – получили подделку. Помните: настоящий Артрофиш имеет сертификаты и дипломы. Тендинит коленного сустава – это воспаление и дегенерация сухожилий, расположенных в области колена. Основной причиной тендинита является постоянное перенапряжение и микротравматизация сухожилий. Данная патология часто выявляется у спортсменов. Проявляется болями сначала только во время активной нагрузки, а затем и в покое, иногда выявляется гиперемия, локальный отек и ограничение движений. Диагноз выставляют на основании жалоб, анамнеза, клинических симптомов, МРТ и УЗИ. Для исключения других заболеваний назначают рентгенографию. Лечение обычно консервативное. Воспаление сустава колена: причины, симптомы, заболевания. Все о диагностике, эффективном лечении воспаления в суставе колена: медикаментозное лечение, физиотерапия, ЛФК и правильная диета. Коленный сустав — один из наиболее уязвимых перед артрозом, поскольку он испытывает высокую нагрузку ежедневно. Даже если вы не занимаетесь бегом или прыжками, а просто работаете в неудобной позе подолгу или мало двигаетесь, риск заболевания повышается. Явные признаки воспаления при артрозе колена — отек, горячая кожа, покраснение и скованность — как правило, появляются уже на 2-й стадии заболевания. Воспаление колена причины, симптомы, методы лечения и профилактики. Дата публикации: 22.02.2019. Дата проверки статьи: 02.12.2019. Чтобы выявить патологические изменения в суставе, связках и других тканях, специалист рекомендует пройти аппаратную диагностику — рентгенографию, магнитно-резонансную интроскопию, МРТ или КТ, ультразвуковое исследование, биопсию хряща и синовиальной оболочки. Без своевременного лечения заболевание прогрессирует, воспаление распространяется на все синовиальные ткани суставов, разрушается хрящевой покров, нарушается строение крестообразных связок, развивается остеомиелит — воспаление кости. Если беспокоит тендинит колена, лечение можно пройти в клинике Стопартроз. Высококлассные специалисты выявят тендинит коллатеральных связок и тендовагинит коленного сустава, определят симптомы и назначат лечение. Не думайте о том, как лечить тендинит коленного сустава и что такое тендинит медиальной коллатеральной связки. Воспаление артрит коленного сустава – одно из самых частых заболеваний. Это связано с особенностью строения, функционирования и высокими нагрузками на коленный сустав. В зависимости от причин заболевание может проявляться в виде поражения одного сустава (моноартрит) или нескольких (полиартрит). Отдельного кода по международной классификации болезней 10-го пересмотра (МКБ-10) у артрита коленного сустава не существует, используются общие коды артритов — М00 – М14. При появлении симптомов артрита коленного сустава лечение назначается дерматовенерологом совместно с ревматологом. Подагрический. Плазмотерапия для лечения суставов. Пластика крестообразной связки коленного сустава. Плоскостопие. Прием врача ортопеда травматолога. Пяточная шпора. Растяжение связок. Сколиоз. Суставы. Симптомы. Выраженность клинической картины зависит от стадии заболевания. На начальном этапе развития катаракты острота зрения может оставаться на прежнем уровне. Ранними симптомами болезни являются диплопия, появление мушек перед глазами, окрашивание предметов в желтоватый оттенок, затуманивание зрения. Пациентам становится сложнее читать, писать, работать с мелкими деталями. Анатомия коленного сустава Боль в коленях после занятий спортом Боль в коленях и обувь Помощь при хронической боли в коленях Почему боль в коленях появляется в молодом возрасте. Колени болят в любом возрасте. Боль может появиться и больных, и у здоровых людей. Потом потребуется серьезное лечение. По данным исследования тюменских учёных, люди, регулярно тренирующиеся после травм, имеют повышенный риск развития дегенеративных изменений. При появлении боли не стоит затягивать с визитом к врачу. Воспаление нескольких суставных сумок в суставе – бурсит – также вызывает боль. Боль при сгибании колена может стать ишиас – воспалительный процесс седалищного нерва. Воспаление суставов колена: симптомы и причины появления. Диагностика и лечение воспаления коленных суставов в сети клиник Мастерская Здоровья в Санкт-Петербурге. Воспаление колена — симптом различных заболеваний. Коленные суставы воспаляются как на одной, так и на обеих ногах. Только специалист определит настоящую причину недомогания. Содержание. Симптомы воспаления колена. Чем опасно воспаление суставов колена. Воспаление коленного сустава: диагностика. Лечение воспаления коленных суставов. Реабилитация после операции. Профилактика воспаления коленных суставов. Анатомия коленного сустава. Коленный сустав — это подвижное соединение трех костей: бедра (лат. femur), большеберцовой кости (лат. tibia) и надколенника (лат. patella). К надколеннику сверху прикрепляется мощное сухожилие четырехглавой мышцы бедра, а снизу оно продолжается в виде собственной связки надколенника, которая прикрепляется к большеберцовой кости. Воспаление обычно лечат консервативно, не прибегая к хирургическому вмешательству. Операция необходима только в случае разрыва связки. Лечебная физкультура. Рекомендуется делать упражнения для стабилизации коленного сустава и укрепления собственной связки надколенника. артрит коленного сустава у детей лечение. препараты при эпикондилите локтевого сустава.
Данная патология часто выявляется у спортсменов. Проявляется болями сначала только во время активной нагрузки, а затем и в покое, иногда выявляется гиперемия, локальный отек и ограничение движений. Диагноз выставляют на основании жалоб, анамнеза, клинических симптомов, МРТ и УЗИ. Для исключения других заболеваний назначают рентгенографию. Лечение обычно консервативное. Воспаление сустава колена: причины, симптомы, заболевания. Все о диагностике, эффективном лечении воспаления в суставе колена: медикаментозное лечение, физиотерапия, ЛФК и правильная диета. Коленный сустав — один из наиболее уязвимых перед артрозом, поскольку он испытывает высокую нагрузку ежедневно. Даже если вы не занимаетесь бегом или прыжками, а просто работаете в неудобной позе подолгу или мало двигаетесь, риск заболевания повышается. Явные признаки воспаления при артрозе колена — отек, горячая кожа, покраснение и скованность — как правило, появляются уже на 2-й стадии заболевания. Воспаление колена причины, симптомы, методы лечения и профилактики. Дата публикации: 22.02.2019. Дата проверки статьи: 02.12.2019. Чтобы выявить патологические изменения в суставе, связках и других тканях, специалист рекомендует пройти аппаратную диагностику — рентгенографию, магнитно-резонансную интроскопию, МРТ или КТ, ультразвуковое исследование, биопсию хряща и синовиальной оболочки. Без своевременного лечения заболевание прогрессирует, воспаление распространяется на все синовиальные ткани суставов, разрушается хрящевой покров, нарушается строение крестообразных связок, развивается остеомиелит — воспаление кости. Если беспокоит тендинит колена, лечение можно пройти в клинике Стопартроз. Высококлассные специалисты выявят тендинит коллатеральных связок и тендовагинит коленного сустава, определят симптомы и назначат лечение. Не думайте о том, как лечить тендинит коленного сустава и что такое тендинит медиальной коллатеральной связки. Воспаление артрит коленного сустава – одно из самых частых заболеваний. Это связано с особенностью строения, функционирования и высокими нагрузками на коленный сустав. В зависимости от причин заболевание может проявляться в виде поражения одного сустава (моноартрит) или нескольких (полиартрит). Отдельного кода по международной классификации болезней 10-го пересмотра (МКБ-10) у артрита коленного сустава не существует, используются общие коды артритов — М00 – М14. При появлении симптомов артрита коленного сустава лечение назначается дерматовенерологом совместно с ревматологом. Подагрический. Плазмотерапия для лечения суставов. Пластика крестообразной связки коленного сустава. Плоскостопие. Прием врача ортопеда травматолога. Пяточная шпора. Растяжение связок. Сколиоз. Суставы. Симптомы. Выраженность клинической картины зависит от стадии заболевания. На начальном этапе развития катаракты острота зрения может оставаться на прежнем уровне. Ранними симптомами болезни являются диплопия, появление мушек перед глазами, окрашивание предметов в желтоватый оттенок, затуманивание зрения. Пациентам становится сложнее читать, писать, работать с мелкими деталями. Анатомия коленного сустава Боль в коленях после занятий спортом Боль в коленях и обувь Помощь при хронической боли в коленях Почему боль в коленях появляется в молодом возрасте. Колени болят в любом возрасте. Боль может появиться и больных, и у здоровых людей. Потом потребуется серьезное лечение. По данным исследования тюменских учёных, люди, регулярно тренирующиеся после травм, имеют повышенный риск развития дегенеративных изменений. При появлении боли не стоит затягивать с визитом к врачу. Воспаление нескольких суставных сумок в суставе – бурсит – также вызывает боль. Боль при сгибании колена может стать ишиас – воспалительный процесс седалищного нерва. Воспаление суставов колена: симптомы и причины появления. Диагностика и лечение воспаления коленных суставов в сети клиник Мастерская Здоровья в Санкт-Петербурге. Воспаление колена — симптом различных заболеваний. Коленные суставы воспаляются как на одной, так и на обеих ногах. Только специалист определит настоящую причину недомогания. Содержание. Симптомы воспаления колена. Чем опасно воспаление суставов колена. Воспаление коленного сустава: диагностика. Лечение воспаления коленных суставов. Реабилитация после операции. Профилактика воспаления коленных суставов. Анатомия коленного сустава. Коленный сустав — это подвижное соединение трех костей: бедра (лат. femur), большеберцовой кости (лат. tibia) и надколенника (лат. patella). К надколеннику сверху прикрепляется мощное сухожилие четырехглавой мышцы бедра, а снизу оно продолжается в виде собственной связки надколенника, которая прикрепляется к большеберцовой кости. Воспаление обычно лечат консервативно, не прибегая к хирургическому вмешательству. Операция необходима только в случае разрыва связки. Лечебная физкультура. Рекомендуется делать упражнения для стабилизации коленного сустава и укрепления собственной связки надколенника. артрит коленного сустава у детей лечение. препараты при эпикондилите локтевого сустава.
Лечение ревматоидного артрита в Германии, цена в клинике Нордвест
Свен Рогманс, травматолог, ортопед
Специализируется по направлениям: ортопедия, травматология, специализированная хирургия несчастных случае, лечение различных видов особо тяжёлых травм.
Подробнее о специалисте →
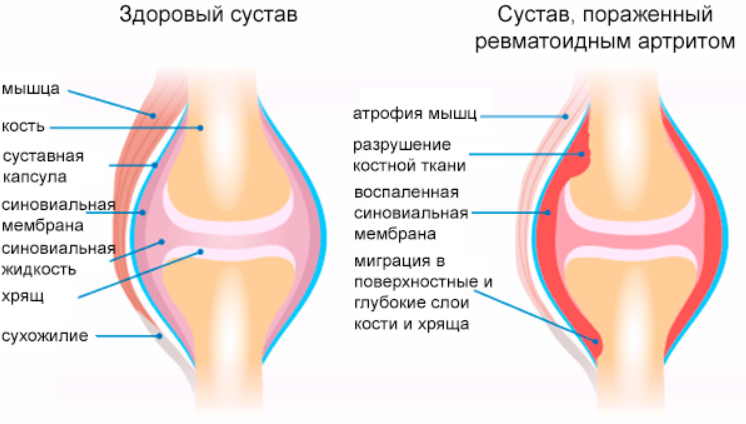
Ревматоидный артрит – это хроническое заболевание, которое характеризуется поражением соединительной ткани и воспалительными процессами в суставах, сопровождается аутоиммунными нарушениями. Оно может приводить к деструкции (разрушению) суставного хряща и кости, а также к системным воспалениям во всех системах организма.
Заболевание прогрессирует постепенно, может прерываться ремиссиями (периодами ослабления или исчезновения симптомов). Влечет за собой изменения стенок сосудов, в связи с чем без должной врачебной помощи у пациентов может развиться инсульт или инфаркт миокарда. Лечение ревматоидного артрита в Германии широко развито, высококвалифицированные немецкие врачи предлагают пациентам передовые методы терапии в современных условиях.
Факторы развития ревматоидного артрита
Природа происхождения ревматоидного артрита до конца не изучена. Однозначное объяснение воспаления суставов организма в современной медицине отсутствует. Среди факторов риска можно отметить неблагоприятную наследственность, хронические вирусные инфекции, в частности – вирус герпеса человека, частые переохлаждения. В группе риска развития заболевания находятся женщины после тридцати лет.
Первый этап развития ревматоидного артрита. Начальный период может длиться несколько лет и протекать без явно выраженной симптоматики. Кости не деформируются, суставы сохраняют функциональность, в некоторых случаях, например при переохлаждении, в их области может появляться боль.
Второй этап. Проявляется специфическая симптоматика: систематические боли, уплотнения суставной поверхности, наблюдается постоянное повышение температуры тела (незначительное). Как правило, ревматоидное поражение является симметричным: локтевые суставы на левой и правой руках или коленные – на обеих ногах. Только одна из конечностей поражается крайне редко. Появляется утреннее чувство скованности суставов, которое может сохраняться на протяжении длительного времени (около часа). Деформация костной и хрящевой ткани не происходит, однако процесс ее воспаления уже протекает.
Третий этап. Происходит постепенное разрушение хрящевой, а затем и костной ткани. Боли становятся сильными и постоянными, сустав полностью теряет подвижность.
Диагностика и лечение ревматоидного артрита
Обследования по выявлению ревматоидного артрита назначаются в зависимости от индивидуальных особенностей и пациента и наличия у него показаний к проведению тех или иных диагностических процедур. Диагностика может включать в себя сбор анамнеза, исследования крови и мочи, рентгенографию, компьютерную и магнитно-резонансною томографию (КТ и МРТ), ультразвуковое исследование (УЗИ), ревматическое сканирование, пункцию суставов и другие процедуры. Целью проведения обследования является точная оценка развития заболевания, что дает возможность составить прогноз его развития и определить наиболее действенные методы помощи пациенту.
В основе лечения ревматоидного артрита в клиниках Германии – в том числе, Nordwest — лежит назначение курса противовоспалительных (быстродействующих) и модифицирующих течение болезни препаратов. Терапия, как правило, является комплексной, то есть сочетает в себе сразу несколько методов лечения, что дает более эффективные результаты. По отзывам уже прошедших лечение ревматоидного артрита в Nordwest пациентов, а также по результатам контрольной диагностики, в большинстве случаев грамотно проведенная терапия позволяет не только купировать симптомы, но и исключить рецидивы и распространение воспалений.
Консервативное лечение ревматоидного артрита
- Симптоматическое. Целью является уменьшение проявления заболевания. Назначаются пациентам с острой фазой развития и обладают быстрым воздействием. Это могут быть стероиды, кортикостероиды, нестероидные противовоспалительные или антиревматические препараты.
- Базовое. Целью является поддержка иммунной системы. Направлена на уменьшение болевых ощущений при течении заболевания.
- Биологическое. Целью является блокирование провоспалительного гормоноподобного белка – цитокина, отвечающего за процесс воспаления.
Гравитационная хирургия крови (экстракорпоральная гемокоррекция). Данный вид терапии направлен на обработку лимфоцитов, плазмы и других компонентов крови пациента вне его организма и последующий возврат в кровоток. Это могут быть каскадная фильтрация плазмы, мембранный плазмаферез, криоферез, экстракорпоральная фармакотерапия.
Физиотерапия. Направлена на поддержание нормального физиологического состояния и подвижности суставов. Это могут быть бальнеотерапия, лечебная гимнастика, эрготерапия, электротерапия, лазеротерапия, лечение пульсирующим магнитным полем.
Хирургическое лечение ревматоидного артрита
- Эндопротезирование. Пораженный сустав заменяется имплантом. Благодаря этому у пациентов происходит заметное снижение боли, что значительно повышает качество жизни.
- Артроскопия. Малоинвазивное вмешательство: через небольшие разрезы на коже вводятся камера и хирургические приборы, с помощью которых осуществляется процедура.
- Артродез. Пораженный ревматоидным артритом сустав фиксируется в функционально выгодном положении и становится неподвижным.
- Артропластика. В ходе операции производится восстановление поврежденных суставных поверхностей: разъединяются костные и фиброзные сращивания, суставные поверхности моделируются и фиксируются специальной прокладкой для предотвращения последующего рецидива.
- Синовэктомия. Процедура удаления синовиальной ткани, окружающей пораженный сустав. Благодаря этому значительно уменьшается болевой синдром и происходит длительная ремиссия.
Цены на лечение ревматоидного артрита в «Нордвест»
Стоимость лечения ревматоидного артрита в отделении ревматологии клиники Nordwest, Германия, определяется рядом факторов. Это прежде всего стадия заболевания и оптимально подходящий метод его лечения, а также возраст пациента, наличие у него сопутствующих диагнозов и т.д.
Ортопедия
| Наименование | Стоимость |
|---|---|
| Обследование с МРТ диагностикой | 1700€ |
| Эндопротезирование коленного сустава | 19500€ |
| Эндопротезирование тазобедренного сустава | 19500€ |
| Амбулаторное оперативное лечение межпозвоночной грыжи | 11000€ |
| Стационарное оперативное лечение межпозвоночной грыжи | 18600€ |
| Малоинвазивная (артроскопическая) хирургия плеча | 4500€ |
| Коррекция вальгусной деформации на 1 ноге | 3500€ |
| Коррекция вальгусной деформации на 2 ногах | 5500€ |
| Хирургическое лечение разрыва крестообразной связки | 7000€ |
| Артроскопия коленного сустава | 5300€ |
| Стереотаксическая хирургия | 7000€ |
Отдел по работе с иностранными пациентами клиники «Нордвест» предлагает полный спектр услуг по организации диагностики и лечения ревматоидного артрита в Германии. Заявку на лечение можно оставить, заполнив специальную форму на сайте. Чтобы задать интересующие вопросы, можно позвонить или написать специалистам нашего отдела (раздел «Контактные данные» расположен внизу страницы).
Ревматоидный артрит – симптомы, причины и методы лечения ревматоидного артрита
Ревматоидный артрит
Ревматоидный артрит – хроническое системное заболевание соединительной ткани. Рассматривается в качестве аутоиммунного заболевания. Поражает преимущественно периферические мелкие суставы. Ревматоидный артрит имеет инфекционно-воспалительное происхождение. Для заболевания характерны:
- прогрессивное течение;
- неподвижность в суставе;
- разрушение суставной ткани.
Причины развития ревматоидного артрита
Среди причин развития ревматоидного артрита выделяют:
- наследственную предрасположенность;
- инфекционные заболевания (вирус герпеса, краснухи, гепатит В, Эпштейна-Барра и др).
Провоцирующими факторами являются травмы, пищевая аллергия, хирургические вмешательства в анамнезе.
Симптомы заболевания
Ревматоидный артрит – системное заболевание, при котором могут поражаться не только суставы, но и различные органы и системы. Выраженность клинической картины зависит от многих факторов: тяжести заболевания, наличия или отсутствия осложнений, локализации патологии. Согласно статистике, 70% случаев обострения ревматоидного артрита приходится на холодное время года.
Заболевание поражает преимущественно мелкие суставы кистей, стоп. По мере прогрессирования в патологический процесс вовлекаются другие органы и системы. Скрытый период болезни выражается слабостью, усталостью, снижением массы тела, болями в мышцах, повышением температуры тела, потливостью.
- Для ревматоидного артрита более характерно подострое начало. Оно сопровождается следующими симптомами:
- Боль в суставах. Ноющая, волнообразного течения. Купируется приемом противовоспалительных средств. Локализуется чаще в мелких суставах стоп, кистей, запястья, коленных и локтевых.
- Мышечные боли. Носят ноющий характер, сохраняются в течение длительного времени.
- Лихорадка. Уровень повышения температуры тела зависит от активности воспалительного процесса.
- Утренняя скованность. Продолжается в течение 30-60 минут.
Внесуставные проявления ревматоидного артрита
Ревматоидный артрит поражает не только суставы, но и другие органы и системы:
- Кожа. Основными симптомами являются сухость и истончение кожных покровов, ломкость ногтей, небольшие подкожные кровоизлияния. Также для болезни характерны ревматоидные узелки – подкожные образования, диаметром до 2 см.
- Желудочно-кишечный тракт. Выражается в снижении аппетита, появлении метеоризма, редко болей в животе, тяжести в области эпигастрия.
- Дыхательная система. Ревматоидный артрит поражает плевру и интерстициальную ткань. Это выражается сухим или экссудативным плевритом.
- Сердечно-сосудистая система. Ревматоидный процесс может поражать все слои сердца.
- Мочевыделительная система. Поражение проявляется в виде гломерулонефрита.
- Нервная система. Ревматоидный процесс, распространившийся на нервную систему, выражается нарушением чувствительности, параличами, нарушением потоотделения, терморегуляции.
Диагностика ревматоидного артрита
Лабораторная диагностика
Диагностика ревматоидного артрита начинается с анализа крови.
В общем анализе крови обращают пристальное внимание на уровень гемоглобина, лейкоцитов, СОЭ. Данное обследование позволяет оценить выраженность воспалительного синдрома.
В биохимическом анализе крови изучается уровень фибриногена, СРБ, гаптоглобина, сиаловых кислот. Специфическими маркерами ревматоидного артрита являются следующие показатели:
- Ревматоидный фактор в крови. Повышается в 60% случаев.
- АЦЦП (антитела к циклическому цитруллиновому пептиду). Один из наиболее чувствительных методов ранней диагностики заболевания. Выявляются в 80-90% случаев.
- Антинуклеарные антитела. Определяются в 10% случаев.
- Анализ синовиальной жидкости. При исследовании оценивается ее прозрачность, цвет, количество лейкоцитов.
Инструментальная диагностика
Артроскопия – современный информативный и малотравматичный метод диагностики различных суставных заболеваний. Обследование проводится с помощью специального оптического прибора – артроскопа. Благодаря процедуре удается оценить распространенность патологии, провести дифференциальную диагностику ревматоидного артрита с другими заболеваниями (туберкулез, саркоидоз). Во время артроскопии возможно произвести забор материала для гистологического исследования.
Рентген суставов – основной метод инструментальной диагностики ревматоидного артрита. Существует несколько методик оценки стадии рентгенологических изменений в суставах. Врачи многопрофильной клиники «Здоровье» могут применить любую методику, наиболее подходящую в каждом конкретном случае.
Сцинтиграфия суставов – исследование, которое заключается в использовании радиоактивного вещества – технеция. В зависимости от его содержания в суставе оценивается активность патологического процесса.
Биопсия синовиальной оболочки сустава проводится редко. Процедура назначается с целью дифференциальной диагностики с другими заболеваниями.
МРТ – высокоточный метод инструментальной диагностики. Позволяет оценить степень деформации суставов, распространенность патологического процесса, его локализацию.
УЗИ суставов и внутренних органов назначается при тяжелом прогрессивном течении заболевания. С помощью ультразвукового исследования возможно оценить состояние сердца, печени, селезенки, поджелудочной железы и других органов.
Критерии для постановки диагноза
Диагноз ревматоидный артрит выставляется при наличии 4 и более из следующих критериев:
- утренняя скованность;
- поражение мелких суставов;
- симметричное поражение суставов, их припухлость;
- наличие ревматоидных узелков;
- наличие ревматоидного фактора в крови;
- характерные рентгенологические изменения в суставах и костях.
Медикаментозное лечение ревматоидного артрита
В лечении ревматоидного артрита выделяют 2 этапа:
- Купирование обострения.
- Поддерживающая терапия.
Для устранения острой фазы заболевания назначаются нестероидные противовоспалительные лекарственные средства. Благодаря им удается уменьшить выраженность болевого синдрома, снять отек и воспаление, локальное покраснение тканей. Среди особенностей препаратов данной группы выделяют:
- наступление эффекта спустя 3-4 дня приема;
- последовательный выбор препарата;
- замена лекарства при отсутствии эффекта;
- нежелательная комбинация двух и более препаратов группы НПВС;
- необходимость приема строго после еды;
- сильное раздражающее действие на слизистую желудочно-кишечного тракта.
Селективные ингибиторы ЦОГ-2 направлены на угнетение фермента, который участвует в возникновении воспалительного процесса. Обладают меньшим количеством побочных действий в сравнении с нестероидными противовоспалительными препаратами. Могут назначаться при наличии заболеваний желудочно-кишечного тракта, печени и других внутренних органов.
Глюкокортикостероиды являются гормонами натурального или синтетического происхождения. Оказывают противовоспалительный и иммунодепрессивный эффект. ГКС применяются при неэффективности нестероидных противовоспалительных препаратов. При назначении глюкокортикостероидов врач учитывает возраст и пол пациента, состояние иммунной системы, показатели артериального давления, состояние электролитного баланса.
Принимать ГКС необходимо в строго определенной дозе. Лечение начинается с малых дозировок с постепенным увеличением количества препарата. Постепенное снижение дозы производится после достижения терапевтического эффекта.
Пульстерапия
Пульстерапия – метод лечения, основанный на введении больших доз лекарственных средств. Тяжелый острый воспалительный процесс не может быть купирован обычными дозами препаратов. Поэтому пульстерапия при ревматоидном артрите является одним из способов лечения.
Терапия должна проводиться в стационарных условиях под контролем врача. Это связано с тем, что прием высоких доз препаратов может способствовать развитию нежелательных реакций, которые должны быть быстро устранены. Пульстерапия может применяться со следующими группами препаратов:
- Глюкокортикостероиды. Эффект от лечения может быть заметен уже на 3-5 день. В результате терапии снижается выраженность болевого и отечного синдромов. После достижения необходимого эффекта лечение переводится на поддерживающие дозы препарата.
- Цитостатики. Кратность приема подбирается в индивидуальном порядке. Отмена препаратов осуществляется через год после достижения стойкой ремиссии.
Биологическая терапия
Биологическая терапия считается новым методом лечения ревматоидного артрита. Задача терапии – разобщение патогенетической цепи, отвечающей за возникновение воспалительной реакции. Благодаря современным технологиям созданы биологически активные вещества, показывающие хорошие результаты при лечении различных аутоиммунных заболеваний.
Местное лечение
Местное лечение подразумевает использование мази и крема. Основная задача данного метода – направленное действие на воспаленные ткани вокруг пораженного сустава. Чаще всего применяются препараты на основе нестероидных противовоспалительных средств.
Физиотерапия
Физиотерапевтические процедуры назначаются в составе комплексной терапии ревматоидного артрита. Основные задачи – купирование болевого синдрома, повышение активности, устранение утренней скованности. Физиотерапия при ревматоидном артрите может включать в себя гальванические токи, ультразвук, парафиновые или озокеритовые аппликации, облучение инфракрасными лучами.
Несмотря на положительное действие данного метода, физиотерапевтические процедуры не могут использоваться в качестве самостоятельного способа лечения.
Медикаментозное лечение ревматоидного артрита в период ремиссии
В период ремиссии лечение заключается в приеме цитостатических препаратов. Цитостатики – лекарственные средства, действие которых направлено на угнетение жизнедеятельности клеток организма, главным образом, способных к интенсивному делению. Препараты оказывают противовоспалительное, противоопухолевое, иммунносупрессивное действия. Применяются с особой осторожностью.
Существует огромное многообразие групп препаратов и методов их использования. Самолечение может привести к развитию осложнений. Поэтому назначение терапии должен делать опытный врач. При этом учитываются жалобы, результаты лабораторных и инструментальных исследований.
Врачи многопрофильной клиники «Здоровье» подбирают индивидуальный план лечения для каждого пациента. Такой подход позволяет добиться результата за минимальное количество времени.
Профилактика ревматоидного артрита
Для того чтобы снизить риск развития или обострения ревматоидного артрита, врачи советуют следовать следующим рекомендациям:
- Выполнять лечебную физкультуру. Для поддержания объема движений в суставах достаточно выполнять легкие упражнения.
- Массаж мышц. Назначается при наличии анкилозов (полной неподвижности сустава). Массаж позволяет поддерживать нормальный тонус и массу мышц.
- Санаторно-курортное лечение. При ревматоидном артрите положительное воздействие оказывает бальнеотерапия. Однако, данный метод лечения рекомендуется при легком течении заболевания.
- Прием назначенной терапии. При необходимости врач назначает метотрексат. Дозировка подбирается в индивидуальном порядке.
- Выполнять санацию хронических очагов инфекции. Подразумевает своевременное лечение ангины, пневмонии, пиелонефрита, синусита и других заболевания.
- Использование ортопедических шин, поддерживающих устройств. Они позволяют предупредить дальнейшую деформацию сустава при его имеющейся нестабильности.
При наличии диагноза ревматоидный артрит необходимо 1 раз в 6 месяцев посещать врача-ревматолога для планового наблюдения.
В многопрофильной клинике «Здоровье» прием ведут квалифицированные ревматологи. Врачи нашего центра имеют многолетний опыт работы в данной области. Специалисты регулярно повышают свои профессиональные навыки и знания на специализированных курсах. Об этом свидетельствуют многочисленные дипломы и сертификаты. На территории клиники расположена крупнейшая в России экспресс-лаборатория открытого типа. Все обследования выполняются в кратчайшие сроки. Для диагностики применяется современное оборудование от европейского производителя.
Ревматоидный артрит – серьезное заболевание, требующее своевременной диагностики и корректного лечения. Поэтому при появлении первых признаков болезни, запишитесь на прием к врачу. Мы рады видеть в любое удобное для вас время. Записаться на прием, а также задать любые интересующие вопросы можно по телефону.
Артроскопическая синовэктомия при ревматоидном синовите коленного сустава |
1. <div><p>Насонов Е.Л. Фармакотерапия ревматоидного артрита – современные рекомедации. Врач,2007, 1, 38-42.</p><p>Каратеев Д.Е. Современная медикаментозная терапия ревматоидного артрита. Леч.врач, 2007,2, 40-6.</p><p>S. Kim, K. Jung, J. Kwun, J. Kim Arthroscopic synovectomy of the knee joint in rheumatoid arthritis: surgical steps for complete synovectomy. arthroscopy. J. Arthrosc. Rel. Surgery, 2007, 22, 4, 461.e1-461.e4</p><p>Paus AC. Arthroscopic synovectomy. When, which diseases and which joints. Z. Rheumatol., 1996, 55, 394-400.</p><p>Sculco TP. The knee joint in rheumatoid arthritis. Rheum Dis Clin North Am 1998, 24, 143–156.</p><p>Masaaki K., Takanobu O., Nobuo M. Аrthroscopic synovectomy of the knee joint for rheumatoid arthritis. Jap. J. .Rheum. and Joint Surgery, 2004, 23, 2; 131-140.</p><p>Bras F, Daurès JP, Legouffe MC, et al.. Treatment of chronic knee synovitis with arthroscopic synovectomy: longterm results. J. Rheumatol., 2002;29(6), 1171-5.</p><p>Cohen S, Jones R. An evaluation of the efficacy of arthroscopic synovectomy of the knee in rheumatoid arthritis: 12-24 month results. J. Rheumatol., 198714(3), 452-5.</p><p>Gibbons CE, Gosal HS, Bartlett J. Long-term results of arthroscopic synovectomy for seropositive rheumatoid arthritis: 6-16 year review. Int. Orthop., 2002, 26(2), 98-100.</p><p>Carl HD, Swoboda B. Effectiveness of arthroscopic synovectomy in rheumatoid arthritis. Z. Rheumatol., 2008, 67(6), 485-90.</p><p>L. Rubaltelli, U. Fiocco, L. Cozzi и др. rospective sonographic and arthroscopic evaluation of proliferative knee joint synovitis. J. Ultrasound Med., 2007, 13, 11, 855-62</p><p>John B. McGinty, Stephen S. et al. Operative arthroscopy USA, Lippincott Williams Wilkins, 2002</p></div><br />
Лечение артрита методом УВТ — МЦ «Здоровье» в Москве ЮАО (Варшавская и Аннино), ЦАО (Краснопресненская и Рижская).
Процедуры на аппарате УВТ являются одним из самых эффективных современных методов.
Лечение длится от 5 до 12 сеансов с интервалами в 4–6 дней. Средняя процедура УВТ занимает не более 15 минут.
Ударно-волновая терапия не имеет негативных побочных эффектов при лечении артрита, а список противопоказаний незначителен и затрагивает очень небольшую категорию пациентов.
Термин «артрит» имеет в качестве корня древнегреческое слово ἄρθρον, arthron — «сустав», и латинское окончание -itis, означающее воспалительный процесс. Таким образом, артрит — это ни что иное, как воспалительное заболевание сустава. В медицине изучено порядка сотни заболеваний, которые являются артритом либо проявляются схожей симптоматикой.
Во всех случаях артрит обнаруживает себя следующими признаками:
- Болью в пораженных суставах, часто резкой и интенсивной, в том числе в состоянии покоя, ночью, с возможным усилением при движении
- Покраснением кожи в области воспаленного сустава
- Появлением припухлости в месте воспаления, деформацией сустава
- Повышением температуры в области поражения сустава до 40°С
- Иногда — лихорадочным состоянием во всем организме
- Ограничением подвижности сустава, ощущением скованности по утрам
Достоверно определить вид артрита достаточно сложно, для этого, помимо описанных исследований необходимо попасть к квалифицированному специалисту, который смог бы связать результаты всех анализов с клинической картиной заболевания. От этого зависит правильный выбор стратегии и тактики лечения.
Виды артрита
Артриты могут иметь различное происхождение, локализацию и течение. Тем не менее, различают первичные формы, при которых артрит является самостоятельным заболеванием, и вторичные формы, когда артрит является проявлением другого заболевания или спровоцирован им.
Артриты с точки зрения причин заболевания:
- Иммунные причины: ревматоидный артрит, синовиит, анкилозирующий спондилоартрит
- Нарушения обмена веществ: гемохроматоз, подагрический артрит, пирофосфатная артропатия и другие микрокристаллические артриты
- Травмы и переохлаждения: травматический, дистрофический и остеоартрит
- Инфекции: реактивный (постинфекционный), гнойный, грибковый, вирусный, бактериальный артрит
- Инфекционно-аллергические причины: септический артрит, болезнь Рейтера
- Заболевания нервной системы: псориатический артрит
- Системные заболевания: волчаночный, склеродермический, сифилитический артрит, болезни Лайма, Уипла
Артриты могут протекать в острой, подострой и хронической формах, которые наиболее свойственны тем или иным видам артрита. Также различные артриты «предпочитают» определенную локализацию, например: ревматоидный артрит симметрично поражает суставы стоп и кистей, подагрический — суставы большого пальца одной ноги, анкилозирующий спондилоартрит — крестцово-подвздошные сочленения и суставы позвоночника и так далее.
Различают моноартриты — при поражении одного сустава, олигоартриты — при воспалении до 3 суставов, полиартриты — когда поражение распространяется более чем на 3 сустава.
Лечение артрита
Существует классическая схема лечения артритов различных видов, которую можно представить в виде нескольких принципов:
- Лечение основной болезни, если артрит не является самостоятельным заболеванием
- Назначение препаратов НПВС внутрисуставно, для снятия острых воспалительных процессов
- Назначение антибиотиков, если есть подозрения на инфекционную компоненту
- Выработка определенной диеты питания (в соответствии с типом артрита), режима сна, бодрствования и физических нагрузок
- При хронических формах артритов назначаются гормональные глюкокортикостероиды, усиливающие противовоспалительную функцию НПВС
- Возможна фармакотерапия хлорохином, левамизолом и D-пеницилламином при лечении аутоиммунных артритов, а также вызванных системными заболеваниями
- При острых формах течения артритов и в фазах их обострения проводят местную анестезию и назначают мощные обезболивающие, например, колхицин
- Полугодовой курс хондропротекторов: глюкозамина и хондроитина сульфата
- Внутривенно или внутримышечно проводят инъекции витаминов группы В, перорально — антиоксиданты, микроэлементы и аминокислоты
- Комплексная физиотерапия: ультразвуковая, электроимпульсная, лазерная, магнитная и т.д.
- Лечебная физкультура и мануальная терапия
Тем не менее, вне фазы обострения и при отсутствии инфекционной природы артрита высокоэффективным средством при его лечении выступает ударно-волновая терапия, или УВТ. При воздействии импульсами акустической ударной инфразвуковой волны на пораженные ткани сустава проявляется несколько лечебных эффектов:
- Выраженное обезболивание
- Увеличение кровообращения на уровне капилляров
- Уменьшение воспалительных процессов, позволяющее снизить или прекратить прием средств НПВС
- Стимуляция выработки коллагена в хрящевой ткани, улучшение ее питания
- Ускорение метаболизма на клеточном уровне, регенерация поврежденных клеток и деление новых
Лечение артрита в Харькове | Костюк
Артрит (от лат. языка — «ломота в суставах» от др.-греч. «сустав») — собирательное обозначение болезней (поражений) суставов воспалительной этиологии. Может быть основным заболеванием (например спондилит) или проявлением другого заболевания (например ревматизма). Протекает в острой и хронической формах с поражением одного или нескольких (полиартрит) суставов. Среди причин различают инфекции (туберкулёз, бруцеллёз), обменные нарушения (например при подагре), травмы и др. Артрит, как правило, носит системный двухсторонний характер, в отличии от артроза, который проявляется односторонним поражением сустава.
Причина развития ревматоидного артрита достоверно неизвестна. В настоящее время наиболее распространена иммуногенетическая теория возникновения ревматоидного артрита, согласно которой предполагается наличие генетически обусловленного дефекта иммунной системы, приводящего к патологической реакции на провоцирующие факторы.
В основе развития ревматоидного артрита лежат аутоиммунные нарушения, преимущественно нарушения регуляции синтеза ревматоидного фактора (представляющего собой антитела к иммуноглобулинам) и иммунокомплексными процессами, приводящими к развитию синовита, а в некоторых случаях и генерализованного васкулита. Деформация суставов при ревматоидном артрите обусловлена образованием и разрастанием в синовиальной оболочке грануляционной ткани, которая постепенно разрушает хрящ и субхондральные отделы костей, происходит формирование узур (эрозий), с развитием склеротических изменений, фиброзного, а затем и костного анкилоза. Характерные подвывихи и контрактуры обусловлены отчасти и изменениями в сухожилиях, серозных сумках и капсуле сустава
Первичные формы:
• Ревматоидный артрит
• Септический артрит
• Подагра и псевдоподагра (хондрокальциноз)
• Ювенильный идиопатический артрит
• Болезнь Стилла
• Спондилит
Артриты, проявляющиеся при других болезнях:
• Системная красная волчанка
• Пурпура
• Псориатический артрит
• Реактивный артрит
• Гемохроматоз
• Гепатит
• Гранулематоз
• Боррелиоз
Все типы артрита сопровождает боль, характер которой зависит от типа артрита. Также для артритов характерны покраснение кожи, ограничение подвижности в суставе, изменение его формы. Часто подверженные болезни суставы неестественно хрустят при нагрузке. Человек, болеющий артритом, может испытывать трудности в случаях, если нужно применить физическую силу.
Элементы истории болезни обусловливают диагноз. Важными элементами являются время появления и скорость развития болезни, наличие утренней тугоподвижности, боли, «запирание» сустава вследствие неактивности и др. Рентгенография и томограмма используются для более точной диагностики.
Причины, вызывающие воспалительные процессы в суставах могут быть различными. Некоторые виды артритов распространены широко и легко диагностируются, а есть такие, при которых поставить правильный диагноз может только опытный врач, после проведения тщательного обследования пациента. Причиной развития артрита может быть какой-либо инфекционный процесс (местный или общий), травма сустава, аллергия, аутоиммунные заболевания, нарушения обмена веществ. Существуют и такие воспалительные заболевания суставов, этиология которых до сих пор представляется недостаточно ясной, примером такой патологии является «Ревматоидный артрит» Для выбора терапии лечения артрита необходимо поставить диагноз и определить, какой именно фактор привел к развитию патологического процесса.
Диагностика артрита складывается из следующих данных:
1. Тщательного анамнеза заболевания.
2. Выявления его связи с аллергическими, инфекционными заболеваниями, травмой.
3. Характерной клинической картины артрита.
4. Лабораторного метода обследования (при обследовании пациента выявляют признаки воспаления, повышение уровня мочевой кислоты, наличие антител к гемолитическому стрептококку группы А и т. д.).
5. Инструментальной диагностики (рентгенография, УЗИ, компьютерная или магниторезонансная томография).
6. Исследования синовиальной жидкости.
Основным методом инструментальной диагностики при артритах является рентгенография. Её обычно проводят в двух проекциях, по показаниям рентгеновские снимки могут делаться и дополнительных проекциях, позволяющих более детально выявить локальные изменения, происходящие в пораженных суставах. Для уточнения изменений в суставных тканях, которые обычно плохо различимы при рентгенологическом исследовании, например, участки эпифизов, применяют компьютерную или магниторезонансную томографию. Основной трудностью в диагностике артрита является то, что ни один из методов лабораторной или инструментальной диагностики заболевания не позволяет однозначно и точно поставить правильный диагноз. Для диагностики артрита, выявления его причины, и следовательно правильного выбора назначаемого лечения, необходимо комплексное обследование пациента. Все данные, полученные при обследовании, затем должны быть связаны с клинической картиной заболевания.
Ревматоидный артрит коленного сустава
Ревматоидный артрит (РА) — системное заболевание иммунной системы. Он поражает несколько суставов как верхних, так и нижних конечностей. Колени — один из наиболее распространенных суставов, пораженных РА. РА может возникнуть в любом возрасте и затронуть оба колена.
Патология
Когда РА поражает коленный сустав, синовиальная оболочка, выстилающая концы костей в суставах, утолщается и производит избыток суставной жидкости.
Этот избыток жидкости вместе с воспалительными химическими веществами, выделяемыми иммунной системой, приводит к отеку и повреждению хряща, который действует как амортизатор в суставе, что приводит к боли и эрозии суставов.
Симптомы
Симптомы чаще всего включают боль и скованность пораженных суставов. Боль чаще всего усиливается по утрам из-за сильной скованности. Сустав может стать жестким и опухшим, что затруднит сгибание или выпрямление колена.
Боль и скованность также усиливаются после периода бездействия. Колено может ощущаться слабым, ощущаться «заблокированным» или «искривленным» в результате этого заболевания.
Воспалительный артрит колен Играть
Диагностика
Диагноз РА, поражающий колени, основан на тех же принципах, что и диагностика ревматоидного артрита других суставов.
Диагноз ставится на основании подробного анамнеза начала и степени тяжести симптомов, а также семейного анамнеза ревматоидного артрита или других аутоиммунных заболеваний.
Следующий этап включает физикальное обследование, при котором исследуются пораженные и другие суставы на предмет отека, боли и признаков воспаления. Отмечается диапазон движений в коленях, боль, болезненность и скованность.
Существует несколько опросников и показателей для пациентов, которые называются опросными листами для оценки состояния здоровья (HAQ), которые измеряют инвалидность и качество жизни пациента.Кроме того, эти анкеты также измеряют собственное восприятие пациентом бремени болезни.
Диагностические тесты
Существуют наборы тестов, которые можно использовать для диагностики, однако ни один из них не является окончательным.
Из-за воспаления могут быть повышены анализы крови, такие как C-реактивный белок и скорость оседания эритроцитов (СОЭ). Однако это неспецифические маркеры воспаления.
Ревматоидный фактор — сравнительно специфический тест.Этот показатель присутствует почти у 80% всех людей с ревматоидным артритом. Наличие ревматоидного фактора может не обнаруживаться на ранних стадиях заболевания. Кроме того, примерно у 1 из 20 здоровых людей результаты теста на ревматоидный фактор могут быть положительными. Таким образом, наличие ревматоидного фактора не является абсолютным признаком ревматоидного артрита.
Некоторые визуализирующие исследования, такие как рентгеновские снимки, МРТ и компьютерная томография, могут быть назначены для оценки степени повреждения суставов, вызванного этим заболеванием.Рентген обычно показывает потерю суставной щели в пораженном колене.
Лечение
Лечение преследует двоякую цель: облегчить симптомы болезни и предотвратить прогрессирование болезни и повреждение суставов.
Обезболивающие и противовоспалительные средства
Для облегчения симптомов основным методом лечения являются обезболивающие и противовоспалительные средства. Нестероидные противовоспалительные препараты (НПВП) широко используются для контроля симптомов ревматоидного артрита.Однако они известны своими побочными эффектами, из-за которых их можно использовать только на краткосрочной основе.
Модифицирующие болезнь противоревматические препараты (БПВП)
Для предотвращения прогрессирования поражения суставов широко используются модифицирующие заболевание противоревматические препараты или БПВП. Эти агенты имеют различный механизм действия и действуют, уменьшая опухоль и боль в суставах, уменьшая маркеры острого воспаления в крови и останавливая прогрессирующее повреждение суставов.
DMARD включают метотрексат, сульфасалазин, лефлуномид, гидроксихлорохин, соли золота и циклоспорин.Однако DMARD также связаны с различной степенью побочных эффектов.
Кортикостероиды
Кортикостероиды — противовоспалительные средства. Их можно вводить в виде лекарств или в виде инъекций непосредственно в суставные щели, чтобы уменьшить воспаление суставов.
Биологические агенты
Более новый подход заключается в использовании биологических агентов. Ингибиторы TNF были первыми лицензированными биологическими агентами, включая этанерцепт, инфликсимаб, адалимумаб и цертолизумаб.Затем последовали моноклональные антитела, такие как абатацепт, ритуксимаб и тоцилизумаб.
Поддерживающая терапия
Поддерживающая терапия включает упражнения, защиту суставов, психологическую поддержку, помогающую справиться с сопутствующими симптомами и инвалидностью.
Модификации образа жизни
Модификации образа жизни включают снижение веса и изменение упражнений с бега или прыжков на плавание или езду на велосипеде, которые не связаны с риском повреждения колен.Снижение веса может снизить нагрузку на суставы, несущие нагрузку, например на колени.
Физиотерапия
Физиотерапия — важная часть терапии истощающего артрита. Это помогает поддерживать оптимальную гибкость и силу суставов.
Вспомогательные устройства
Вспомогательные устройства, такие как трость, ходунки, длинный рожок для обуви и т. Д., Могут помочь справиться с инвалидностью, связанной с ревматоидным артритом коленного сустава.
Хирургия
Операция может проводиться для сохранения функции сустава или предотвращения потери функции сустава.Может быть выбрана совместная заместительная терапия. Это очень важно при выходе из строя суставов.
Существуют различные виды операций по исправлению проблем с суставами. Пациентам с ревматоидным артритом часто рекомендуется полная или частичная замена коленного сустава.
Дополнительная литература
Ревматоидный артрит коленного сустава
Анатомия и история вопроса
Колено, являясь самым большим суставом в теле, обеспечивает подвижность и стабильность. Это несущий сустав, состоящий из трех суставов и четырех костей.К костным суставам коленного сустава относятся тибио-бедренный сустав, надколенник-бедренный сустав и большеберцовый сустав.
Кости и суставы
Чтобы понять комплекс суставов в коленном суставе, каждый сустав и кости, которые связаны в суставах, должны рассматриваться индивидуально. К ним относятся:
- Тибио-бедренный сустав — это шарнирный сустав, расположенный между большеберцовой костью (большой костью в голени) и бедренной костью (большой костью в верхней части ноги и самой большой костью в теле).Различают медиальный (ближе к середине) и латеральный (ближе к внешнему) отдел сустава.
- Надколенник-бедренный сустав — Этот сустав расположен между надколенником («коленная чашечка») и бедренной костью в верхней части ноги. Коленно-бедренный сустав позволяет надколеннику скользить по бороздке в переднем дистальном отделе бедренной кости.
- Тибио-малоберцовый сустав — Этот сустав расположен между двумя костями голени — большеберцовой (большая кость) и малоберцовой (меньшая кость), где они встречаются в колене.
Ревматоидный артрит
В отличие от других форм артрита, ревматоидный артрит является системным аутоиммунным заболеванием, которое не вызывается обычным износом сустава. Это состояние обычно поражает суставы симметрично (например, оба колена, оба запястья, оба плеча). Ревматоидный артрит вызывает дегенерацию суставного или суставного хряща. Это также может повлиять на ткань, которая окружает и смазывает сустав. Если суставные поверхности и хрящи не смазаны, они могут начать тереться, вызывая износ.
Ревматоидный артрит может поражать другие части тела, включая такие органы, как сердце и легкие, и даже вызывать усталость. Причина ревматоидного артрита полностью не известна. Это считается аутоиммунным заболеванием, при котором клетки тела атакуют сами себя. Хотя это хроническое заболевание, у людей могут быть периоды незначительных симптомов или их отсутствие, смешанные с острыми или симптоматическими периодами. Это заболевание может иметь генетический компонент.
На что следует обратить внимание при ревматоидном артрите
Идеальное лечение включает комбинацию лекарств, отдыха, диапазона движений суставов и укрепляющих упражнений, стратегий защиты суставов, таких как фиксация и шинирование, и обучение пациентов.Восстановление диапазона движений и силы важно для поддержания функции. Защита сустава посредством обучения движению, а также фиксации и наложения шин, когда это необходимо, может помочь уменьшить дальнейшее повреждение сустава. Лечение подбирается индивидуально в зависимости от возраста человека, уровня функциональности, острых или хронических обострений, уровня боли и общего состояния здоровья.
- Отдых: избегайте действий, которые вызывают боль. Избегайте прыгать, бегать, подниматься и спускаться по лестнице, стоять на коленях, сидеть на корточках и ходить в течение длительного времени.
- Лед или влажное тепло: приложите лед к суставу или области боли или воспаления. Это один из самых быстрых способов уменьшить отек, боль и воспаление. Люди с ревматоидным артритом могут плохо переносить лед. При жестких суставах может помочь влажное тепло. Прикладывать лед или нагревать нужно с интервалами около двадцати минут за раз. Не наносите непосредственно на кожу.
- Сжатие: при использовании льда применяйте легкое сжатие. Это особенно полезно при наличии отека.
- На возвышении: приподнимите область, чтобы уменьшить отек.
- Движение: держите суставы в движении, когда это возможно. Когда возникает боль, большинство людей склонны не двигаться, но это приведет только к дальнейшей потере движения и приведет к усилению боли и потере функции.
Лечение ревматоидного артрита с помощью лекарств
Людям с ревматоидным артритом рекомендуется ранняя агрессивная медицинская помощь. Вмешательства могут включать следующее:
- Использование DMARD (противоревматических препаратов, модифицирующих заболевание).
- Применение НПВП (нестероидные противовоспалительные препараты)
- При показаниях будут прописаны стероиды в низких дозах для уменьшения воспаления суставов.
- Физическая и производственная терапия для разработки программы растяжки и укрепления.
- Стяжка и шинирование для защиты и отдыха пораженных суставов.
- В тяжелых случаях может потребоваться операция. Артроскопическая процедура по удалению воспаленной синовиальной оболочки является одним из хирургических вариантов. В случае серьезной дегенерации суставов и хрящей предпочтительной процедурой является полная замена коленного сустава.
Как справиться с болью
Если вы страдаете стойким или хроническим артритом коленного сустава, вмешательство по обезболиванию может помочь справиться как с острой, так и с хронической болью. Избегание действий, которые вызывают или усугубляют боль, является первой линией лечения, равно как и использование домашних методов, таких как RICE (покой-лед-сжатие-подъем) и техник временной иммобилизации, таких как фиксация, тейп, наложение ремня или шинирование.
Дополнительные меры по обезболиванию могут включать:
- Медикаменты — Использование нестероидных противовоспалительных препаратов (НПВП) может уменьшить боль, отек и воспаление.Если артрит коленного сустава вызван ревматоидным артритом, использование противоревматических препаратов (DMARD) может улучшить ваше общее состояние.
- Стероидные инъекции — низкие дозы стероидов, вводимые в коленный сустав, могут уменьшить воспаление.
- Инъекции Synvisc или Suparz — Совместные инъекции препаратов гиалуроновой кислоты, таких как Synvisc или Suparz, помогают облегчить восстановление и регенерацию хряща в суставе.
- Физиотерапия — После тщательного анализа пораженного сустава, включая оценку уровня воспаления, гибкости, силы, равновесия и походки, можно начать серию упражнений на растяжку и укрепление для улучшения силы и гибкости коленного сустава.Изменение походки также может снизить нагрузку на сустав, и другие методы, включая мануальную терапию, ультразвук, электрическую стимуляцию, холодную терапию и лед, могут использоваться для уменьшения боли и воспаления.
- Хирургия — Хирургия — это последний метод лечения хронической и сильной боли, вызванной артритом коленного сустава. В некоторых случаях может быть проведена артроскопическая операция для очистки (очистки) пораженных поверхностей суставов и синовиальной оболочки с целью уменьшения воспаления и отека.Если произошла серьезная дегенерация сустава и другие методы обезболивания оказались безуспешными, может быть рекомендована частичная или полная замена коленного сустава.
Прогноз
Прогноз для людей, страдающих артритом коленного сустава, будет зависеть от ряда факторов, включая тип артрита, вызывающего симптомы (остеоартрит, ревматоидный артрит, травматический артрит), тяжесть повреждения сустава и дегенерация хряща, прочность и гибкость сустава и другие факторы, такие как возраст, вес, уровень физической подготовки и общее состояние здоровья человека.Время и тип применяемого лечения также будут влиять на исходы артрита.
Лучше всего обсудить исходы и прогноз в зависимости от степени тяжести состояния со своим врачом. Это может быть наиболее важным фактором, влияющим на результат лечения.
- Легкие случаи — Пациенты с легкими формами артрита коленного сустава, сопровождающимися минимальной дегенерацией и повреждением, обычно хорошо реагируют на краткосрочное консервативное лечение при обострениях.Использование метода RICE (покой-лед-сжатие-подъем) в начале боли в сочетании с нестероидными противовоспалительными препаратами (НПВП), если необходимо, и последующей программой легких упражнений на растяжку и укрепление — это, как правило, все, что нужно. требуется для улучшения. Большинство пациентов могут ожидать уменьшения или устранения боли и улучшения функции в течение 4-6 недель.
- Умеренные случаи — Пациентам, у которых наблюдается умеренная дегенерация из-за артрита, может потребоваться больше, чем просто отдых, лекарства и упражнения, чтобы увидеть улучшение симптомов.Если наблюдается усиление дегенерации или повреждения из-за более серьезного или хронического артрита, у человека может быть больше боли, слабости и потери подвижности и функциональности. Методы обезболивания, такие как инъекции стероидов или инъекции препаратов гиалуроновой кислоты, могут помочь уменьшить воспаление и восстановить или регенерировать хрящ в коленном суставе. Для обработки (очистки) коленного сустава может потребоваться артроскопическая операция. Ожидается, что после этой процедуры выздоровление займет 6-9 недель, а после операции должны быть выполнены упражнения или физиотерапия, направленные на восстановление силы, диапазона движений и функций.
- Тяжелые случаи — Для пациентов, которые испытывают серьезное повреждение суставов и дегенерацию из-за артрита коленного сустава, отмеченную значительной болью, отеком и скованностью, а также потерей силы, движения и функции, традиционные методы лечения, которые помогают пациентам с легкой и средней степенью тяжести. коленного артрита может быть недостаточно. Консервативные методы лечения обычно сначала пробуют, прежде чем пытаться применить более инвазивную технику, но если хрящ сильно эродирован и в суставе имеется контакт кость с костью, частичное или полное эндопротезирование коленного сустава обычно является лечением выбора.Операция по замене сустава обычно сопровождается 3-4 месяцами реабилитации (физиотерапии), хотя для полного выздоровления может потребоваться до одного года. Большинство пациентов, перенесших операцию по замене суставов, видят резкое улучшение функции колена, уменьшение боли и возможность вернуться к лучшему качеству жизни. Однако искусственный сустав по-прежнему будет ощущаться и работать иначе, чем естественный сустав, что может привести к некоторым ограничениям.
Ревматоидный артрит коленного сустава
Ревматоидный артрит (РА) — одна из наиболее распространенных форм артрита, поражающая более 1 человека.3 миллиона человек в США. Это аутоиммунное заболевание, при котором ваше тело по ошибке атакует здоровые клетки. При ревматоидном артрите иммунная система воздействует на суставы, обычно на многие суставы одновременно. Это воспалительное состояние поражает коленный сустав почти у 30% пациентов с РА.
Ревматоидный артрит колена вызывает отек синовиальной оболочки, выстилающей коленный сустав, что приводит к боли и скованности. Исследования показали, что РА коленного сустава повреждает не только суставной хрящ, но и мениски колена.
Чардей Пенн / Getty Images
Симптомы
Симптомы ревматоидного артрита колена варьируются от человека к человеку, но все пациенты с РА имеют некоторые общие симптомы.
Боль
Когда организм случайно атакует синовиальную оболочку, это может вызвать воспаление, вызывающее боль и отек коленного сустава. Большинство людей испытывают постепенное начало, которое обычно наиболее заметно при пробуждении утром; у других может наблюдаться резкое усиление боли в течение короткого периода времени.
Ревматоидный артрит может вызвать сильный дискомфорт, скованность и даже деформацию из-за повреждения костей и хрящей.
РА является симметричным заболеванием, и поэтому ревматоидный артрит коленного сустава обычно вызывает симптомы в обоих коленях. Напротив, боль при остеоартрите (ОА) обычно не симметрична.
Ревматоидный артрит — это болезнь, которая обостряется, то есть бывают периоды, когда симптомы ухудшаются. Жизненный стресс или физическая травма могут вызвать вспышку.
Системные симптомы
Системные симптомы относятся к симптомам, влияющим на все тело. РА воздействует не только на суставы, но и на другие части тела. Например, РА может повлиять на сердце и глаза.
Системные симптомы, которые могут возникнуть, включают:
- Необъяснимая потеря веса, которая может быть связана с потерей мышечной массы из-за снижения нагрузки в результате усталости, утомляемости или боли в суставах. Потеря веса была идентифицирована как клинический признак, связанный с внесуставными элементами РА, такими как узелки.
- Лихорадка. Воспаление, связанное с ревматоидным артритом, может вызвать повышение температуры.
- Усталость, утомляемость и слабость
Причины
Точная причина ревматоидного артрита неизвестна, но ученые определили несколько факторов риска, которые увеличивают вероятность развития заболевания, в том числе:
- Возраст (РА чаще всего встречается у людей старше 60 лет)
- Женский пол (новых случаев РА у женщин в два-три раза чаще, чем у мужчин)
- Имеет ген лейкоцитарного антигена человека (HLA)
- Курение
- Живорождений в анамнезе нет (никогда не рожавшие женщины имеют более высокий риск развития РА)
- Воздействия в раннем возрасте, например, если мать курила
- Ожирение
Полнофункциональная иммунная система основана на способности вашего тела отличать нормальные клетки от аномальных или чужеродных угроз.При аутоиммунных заболеваниях вырабатываются аутоантитела, которые по ошибке атакуют ваши собственные нормальные клетки. Существует более 80 аутоиммунных заболеваний, наиболее распространенными из которых являются диабет 1 типа, волчанка и воспалительные заболевания кишечника.
Диагностика
Ревматоидный артрит диагностирует ревматолог. Процесс диагностики РА коленного сустава включает:
- Осмотр коленных суставов
- Оценка симптомов
- Проверка на маркеры воспаления
Не существует одного теста, который подтверждает или исключает РА у всех пациентов.Клинический контекст является ключевым в оценке и постановке соответствующего диагноза пациентам с РА. А ранняя диагностика является ключом к улучшению долгосрочной перспективы.
Медицинский осмотр
Может быть проведен подсчет суставов, при котором ваш врач проверяет ваши суставы на нежность, отек, тепло, деформацию, неровности под кожей и ограниченный диапазон движений.
Часть вашего плана обследования может также включать физиотерапию. Врач будет следить за вашей походкой (ходьба, бег) и диапазоном движений в коленных суставах, выполнять тест на силу в коленях или использовать изокинетику — оценку вашего положения и дыхания.
Ваш врач также спросит вас о продолжительности и интенсивности ваших симптомов, о том, какие действия делают их лучше или хуже, и есть ли у кого-либо в вашей семье РА.
Лабораторные испытания
Анализы крови проводятся для проверки уровня оседания эритроцитов (СОЭ) и С-реактивного белка (СРБ). Высокий уровень этих воспалительных маркеров в сочетании с другими подсказками может помочь вашему врачу поставить диагноз РА.
Что такое антитела?
Ваше тело вырабатывает особый белок, называемый антителом, для предотвращения инфекций.После заражения ваше тело вырабатывает антитела, чтобы защитить вас от болезни, если вы столкнетесь со вторым контактом. Для развития этих антител может потребоваться некоторое время, и это не гарантирует, что у вас будет иммунитет.
Ваш врач также проверит наличие ревматоидного фактора (РФ) и антител к циклическому цитруллинированному пептиду (ЦЦП). RF — это антитела, которые обнаруживаются примерно у 80% людей с RA, в то время как CCP обнаруживаются у 60-70% людей с RA. Не каждый пациент с РА имеет высокий уровень антител к ЦЦП, и при постановке диагноза РА учитывается вся клиническая картина.
Изображения
Рентген можно использовать для проверки эрозий костей при РА, но эти эрозии можно увидеть только на рентгеновских снимках через один-два года после начала заболевания. Однако магнитно-резонансная томография (МРТ) и ультразвук могут выявить ранние, не связанные с костной тканью признаки РА, которые невозможно обнаружить с помощью рентгена. Эти два визуализирующих теста также более чувствительны, чем рентген, для выявления эрозий костей.
МРТ позволяет выявить все соответствующие патологии, такие как синовит, теносиновит, отек костного мозга (остит) и повреждение хряща.Также было обнаружено, что он более чувствителен, чем клиническое обследование, для мониторинга воспаления и более чувствителен, чем рентгеновские лучи и ультразвук, для мониторинга разрушения суставов.
Лечение
Целью лечения РА является облегчение симптомов, ремиссия заболевания, предотвращение повреждения суставов и органов и уменьшение долгосрочных осложнений. Есть несколько способов, с помощью которых люди с РА могут предотвратить вмешательство своего состояния и симптомов в их повседневную жизнь.
Обезболивание
Обезболивание при ревматоидном артрите колена часто включает нестероидные противовоспалительные препараты (НПВП) и местные методы лечения, такие как крем с капсаицином.В небольшом исследовании трех пациентов с РА было показано, что крем с капсаицином облегчает боль. Капсаицин работает, чтобы истощить запасы химического вещества, участвующего в передаче сигналов боли в мозг, и, таким образом, когда срабатывают сенсорные нервные волокна колена, участвующие в РА, в мозг отправляется меньше сигналов боли и меньше боли.
Противоревматические препараты, модифицирующие болезнь
Модифицирующие заболевание противоревматические препараты (DMARD) являются препаратами первой линии для лечения ревматоидного артрита.БПВП — это препараты, обладающие иммунодепрессивным и иммуномодулирующим действием, то есть они подавляют или изменяют определенные аспекты иммунной системы организма. Поскольку ревматоидный артрит является аутоиммунным заболеванием, при котором организм случайно атакует нормальные клетки, иммунодепрессанты и иммуномодуляторы могут помочь смягчить воздействие этих атак. Хотя все они разные, каждый DMARD по-своему вмешивается в механизм действия путей, связанных с воспалением.
Новые исследования изменений микроРНК, которые происходят при РА, представили новые биомаркеры, которые могут быть использованы в диагностике и лечении РА.Биомаркер можно использовать для диагностики состояния и отслеживания его активности.
Лечебная физкультура
Систематический обзор литературы шести рандомизированных исследований, в которых изучалась лечебная физкультура при РА, показал, что существует положительная взаимосвязь между динамической лечебной физкультурой и физической силой у пациентов с РА.
Хирургический
Было продемонстрировано, что артропластика коленного сустава, также известная как замена сустава, улучшает функциональность поврежденного коленного сустава и уменьшает боль и воспаление.В исследовании, в котором колени 17 пациентов с РА подвергались артропластике коленного сустава, 45,7% достигли клинической ремиссии в течение 36 месяцев после операции. В исследовании сделан вывод о том, что хирургическое вмешательство посредством артропластики коленного сустава является безопасной процедурой, которая требует лишь короткого пребывания в больнице и может уменьшить воспаление, связанное с РА коленного сустава.
Копинг
Отдых является ключевым моментом, особенно при управлении вспышкой. Ставьте разумные цели. Сообщите своему врачу, если ваши симптомы изменятся, потому что они внесут коррективы в ваши лекарства, которые могут помочь облегчить симптомы.При РА коленного сустава вам может потребоваться дополнительное время в течение дня для поездок на работу или попросить любимого помочь с вашими поручениями.
Если вам поставили диагноз ревматоидный артрит колена, это нормально, особенно если вы очень активны и занимаетесь спортом, который может быть тяжелым для колен, например бегом на длинные дистанции.
Уход за собой очень важен, особенно если вы страдаете хроническим заболеванием. Раннее составление плана — хороший способ позаботиться о своем здоровье.
Слово от Verywell
Ревматоидный артрит колена может быть болезненным и неприятным состоянием. Боль и отек могут казаться ограниченными, но с ранней диагностикой и лечением вы все равно можете вести активную и приятную жизнь. Хотя вам, возможно, придется пойти на компромисс в некоторых делах, не позволяйте RA мешать вам пробовать что-то новое и оставаться активным. Как и при многих заболеваниях, курение табака увеличивает риск РА и симптомов РА. Сокращение или прекращение употребления табачных сигарет может помочь уменьшить ваши симптомы.
Артрит коленного сустава при ревматоидном артрите
Open Rheumatol J. 2016; 10: 81–87.
VS Schäfer
1 Immanuel Krankenhaus Berlin, Медицинский центр ревматологии и клинической иммунологии Берлин-Бух, Lindenberger Weg 19, 13125 Берлин, Германия
WA Schmidt
1 Медицинский центр иммануэля Кранкена, Берлин Клиническая иммунология Берлин-Бух, Lindenberger Weg 19, 13125 Берлин, Германия
M Backhaus
2 Отделение внутренней медицины, Park-Klinik Weißensee, ревматологии и клинической иммунологии, Schönstraße 80, 13086 Берлин, Германия
W Harthaus
3 Отделение ревматологии и клинической иммунологии, Клиника Асклепиос, Kaiser- Karl-V.-Allee 3, Бад-Аббах, Германия
1 Иммануэль Кранкенхаус Берлин, Медицинский центр ревматологии и клинической иммунологии Берлин-Бух, Lindenberger Weg 19, 13125 Берлин, Германия
2 Отделение внутренней медицины, Park-Klinik Weißensee, ревматология и клиническая иммунология, Schönstraße 80, 13086 Берлин, Германия
3 Отделение ревматологии и клинической иммунологии, клиника Асклепиос, Kaiser- Karl-V.-Allee 3, Address Bad Abbach, Germany
переписка с этим автором в Иммануэль Кранкенхаус Берлин, Медицинский центр ревматологии и клинической иммунологии Берлин-Бух, Lindenberger Weg 19, 13125 Берлин, Германия; Тел .: +49 30 94792 306; Факс: ++ 49 30 94792 550; Электронная почта: изд[email protected]Поступила 21 июня 2016 г .; Пересмотрено 19 октября 2016 г .; Принято 19 октября 2016 г.
Copyright © Schäfer et al. ; Лицензиат Bentham Open Это статья с открытым доступом под лицензией Creative Commons Attribution-Non-Commercial 4.0 International Public License (CC BY-NC 4.0). (https://creativecommons.org/licenses/by-nc/4.0/legalcode), который разрешает неограниченное, некоммерческое использование, распространение и воспроизведение на любом носителе при условии работа правильно процитирована.Эта статья цитировалась в других статьях в PMC.Abstract
Справочная информация:
Ревматоидный артрит (РА) обычно поражает коленный сустав почти у 30% пациентов. Ультразвук опорно-двигательного аппарата позволяет квалифицированному врачу легко оценить активность заболевания.
Цель:
Оценить чувствительность к изменению показателя сонографии крупных суставов в ревматологии (СОЛАР) при различных методах лечения артрита коленного сустава при РА.
Метод:
Суставы оценивали с помощью УЗИ за 4 посещения.Регистрировались лабораторные, иммунологические и клинические показатели.
Результаты:
225 пациентов с РА. DAS 28 в подгруппе, получавшей системные стероиды, был значительно выше (p <0,001), чем у пациентов, получавших внутрисуставные глюкокортикостероиды (GC) в T0, при сравнении значений от T0 до T3, то же самое (p = 0,003). Что касается схем лечения острых ГК, общий балл УЗИ по шкале серого (GSUS) оказался значительно выше у пациентов, получавших внутрисуставные ГК: по сравнению с без ГК (p = 0,035), а также у пациентов, получавших системные ГК по сравнению с внутрисуставными ГК. (р = 0.001). Что касается различий от T0 и T3, аналогично базовому анализу, высокий суммарный балл GSUS был значимо связан с внутрисуставными ГК, низкий или нулевой прием ГК (p = 0,035), в то время как высокий суммарный балл GSUS был значимо связан с внутрисуставными ГК. , а не системные GC (p = 0,008).
Заключение:
Оценка SOLAR чувствительна к изменению артрита коленного сустава. Внутрисуставное введение ГК проводится пациентам с высокими баллами GSUS. Системное введение ГК связано с высокой активностью заболевания (DAS28), а не с результатами GSUS или ультразвукового ультразвукового исследования (PDUS).
Ключевые слова: Глюкокортикостероиды, Коленный сустав, УЗИ опорно-двигательного аппарата, Нестероидные противовоспалительные препараты, Ревматоидный артрит, Терапия, Ультразвук (РА). Исследования последнего десятилетия были сосредоточены в основном на оценке активности заболевания мелких суставов при РА с помощью МСУЗИ [1-3], в то время как крупные суставы до сих пор широко не изучались.Поражение коленного сустава не было упомянуто в самых последних ультразвуковых оценках, оно включено только в несколько ультразвуковых оценок, таких как оценка MSUS для 12 суставов, проведенная Naredo et al . [2] и в недавно опубликованной оценке SOLAR [4, 5], в которой основное внимание уделяется крупным суставам при РА, псориатическом артрите и анкилозирующем спондилите.
MSUS позволяет квалифицированному специалисту визуализировать ранние изменения мягких тканей и эрозии костей, которые уже были продемонстрированы и доказали свое превосходство над обычными рентгеновскими исследованиями почти 14 лет назад Wakefield et al .[3]. MSUS не имеет ограничивающих факторов, связанных с сопутствующими заболеваниями пациента, таких как МРТ-исследования, и позволяет проводить динамическое исследование воспаленных суставов с помощью ультразвука по шкале серого (GSUS) и ультразвукового допплера (PDUS). МСУЗИ превосходил клиническое обследование и обычное рентгенологическое обследование и показал хорошую корреляцию с МРТ при РА [6]. При РА часто поражаются крупные суставы. Колено, в частности, поражается примерно у 30% пациентов с РА и значительно чаще двустороннее, чем одностороннее [7].Амор и др. . [8] опубликовали, что обширное поражение суставов представляет собой важный прогностический фактор, связанный с рентгенологическим прогрессированием. Кроме того, артрит коленного сустава является основным фактором, приводящим к функциональным нарушениям и инвалидности у пациентов с РА [9]. В этом исследовании мы проанализировали пациентов с РА с артритом коленного сустава, его результаты MSUS в различных группах лечения пациентов (нестероидные противовоспалительные препараты (НПВП), обычные синтетические противоревматические препараты, модифицирующие заболевание (csDMARD), биологические оригинальные заболевания, модифицирующие противоревматические препараты (boDMARD) или комбинация) и различные результаты GSUS и PDUS с примененными схемами лечения острыми глюкокортикоидами (GC).Наша цель состояла в том, чтобы оценить чувствительность к изменению результатов ультразвукового исследования SOLAR [4] для различных схем лечения артрита коленного сустава у пациентов с ревматоидным артритом.
МАТЕРИАЛ И МЕТОДЫ
Мы использовали полуколичественную балльную систему, которая была недавно опубликована [4]. Когорта из 225 пациентов с РА с артритом коленного сустава была обследована на 4 посещениях [исходный уровень (T0), 3 месяца (T1), 6 месяцев (T2) и 12 месяцев (T3)]. Пораженный коленный сустав у каждого отдельного пациента был сонографически оценен с помощью GSUS и PDUS в разных группах лечения (НПВП, csDMARD, boDMARD или их комбинация) после начала терапии или изменения установленного лечения.В этом многоцентровом исследовании каждый пациент оценивался одним и тем же сонографистом с использованием одного и того же ультразвукового аппарата в последующих обследованиях.
Кроме того, мы задокументировали и рассмотрели дополнительные методы лечения острых заболеваний, такие как внутрисуставные ГК, системные ГК, внутрисуставные и системные ГК и отсутствие ГК. Кроме того, были определены лабораторные и клинические параметры.
Клиническая оценка
На исходном уровне и через 3, 6 и 12 месяцев колени 225 пациентов с РА были клинически обследованы на опухоль и болезненность.Пациент оценил визуальную аналоговую шкалу для активности заболевания (диапазон 0-100), о которой также сообщалось при каждом посещении пациента. Кроме того, в отчетных листах были задокументированы следующие данные: год рождения, пол, рост, вес, появление типичных симптомов, текущая ревматологическая терапия, включая НПВП, csDMARD, boDMARD, а также острая терапия с системными, внутрисуставными или без GC. лечение при каждом посещении.
Оценка активности заболевания
Оценка активности заболевания в 28 суставах (DAS28) использовалась для оценки активности заболевания при каждом посещении.
Лабораторная оценка
Скорость оседания эритроцитов (СОЭ, нормальный уровень <20 мм / час) определялась при каждом посещении. IgM ревматоидный фактор (RF; нормальный уровень <24 МЕ / мл) и антитела к циклическому цитруллинированному пептиду (анти-CCP) (нормальный уровень <20 единиц / мл) определяли на исходном уровне.
Обследование в США
Сонографию коленного сустава исследовали с помощью GSUS и PDUS стандартизированным модифицированным способом в соответствии с рекомендациями Германии [10] и Европейской лиги против ревматизма (EULAR) [11] на исходном уровне и во время последующих посещений (3,6 и 12 месяцев).
GSUS
Синовит по GSUS был проанализирован полуколичественно от 0 до 3 (0 = отсутствие, 1 = легкое, 2 = умеренное, 3 = тяжелое, (таблица )), как недавно описано [4]. Коленный сустав был разделен на четыре плоскости для оценки синовита: надколеночное продольное сканирование, медиальное продольное сканирование, латеральное продольное сканирование и заднее продольное сканирование (таблица , ).
Таблица 1
GSUS Плоскости сканирования колена (максимальный балл 12).
| № | Самолет | Оценка 0 | 1 класс | 2 класс | 3 класс |
|---|---|---|---|---|---|
| 1. | Супрапателлярный продольный | нормальный | JCD параллельно бедренной кости | JCD прямой | JCD выпуклый | 2. | медиальный продольный сустав | бедренный сустав | JCD параллельно кости без растяжения над суставной щелью | JCD параллельно растяжению кости над суставной щелью | JCD выпукло над суставной щелью |
| 3. | Боковая продольная часть бедренно-большеберцового сустава | нормальная | JCD параллельно кости без растяжения над суставной щелью | JCD параллельно растяжению кости над суставной щелью | JCD выпуклая над суставной щелью |
| 4. | Задний продольный | нормальный | небольшой JCD над суставной щелью | JCD параллельно кости, растяжение над суставной щелью | JCD выпуклый над суставной щелью |
PDUS: синовит по PDUS
выполнялся при каждом сканировании самолет, как описано выше.Кроме того, продольное сканирование надколенечной области оценивалось на предмет гиперваскуляризации. Полуколичественные результаты активности PDUS для синовита оценивались следующим образом: степень 0 = отсутствие внутрисуставного цветового сигнала, степень 1 = до 3 одноцветных сигналов или 2 одноцветных сигналов и 1 сливной цветовой сигнал, представляющий только слабый поток, степень 2 = больше, чем степень 1 до <50% внутрисуставной области, заполненной цветными сигналами, представляющими чистый поток, степень 3 => 50% внутрисуставной области, заполненной цветовыми сигналами [12].
Суммарный балл (таблица ) для колена применялся в соответствии с недавно опубликованной системой баллов для крупных суставов [4], включая сумму баллов синовита в режимах GSUS и PDUS. Диапазон суммы баллов для колена составлял 0–12 в GSUS и 0–15 в PDUS.
Статистический анализ
Статистический анализ выполняли с помощью статистического программного обеспечения SPSS, версия 17.02 (SPSS, Чикаго, Иллинойс). Для количественных параметров (, например, , количество пациентов, возраст обследованных пациентов и их активность заболевания) определяли среднее значение и +/- SD и диапазон.Значимые изменения были рассчитаны с помощью теста Краскела-Уоллиса. P — значения менее 0,05 считались статистически значимыми. Разница между двумя группами рассчитывалась с использованием критерия Манна-Уитни-U, значения менее 0,05 считались статистически значимыми.
РЕЗУЛЬТАТЫ
Характеристики пациентов
Обследована когорта из 225 пациентов с РА с артритом коленного сустава (68% женщин) со средним возрастом 54,9 ± 13,1 года. Все пациенты имели РА по критериям ACR 2010 г. [13].На момент включения 56% пациентов (n = 125) были RF-положительными, а 44% пациентов (n = 100) имели положительный результат теста на антитела против CCP. Средняя продолжительность симптомов составила 87,9 ± 93,2 месяца.
Лекарство
Исходно 80 пациентов получали НПВП, наиболее часто применялись диклофенак (n = 24), ибупрофен (n = 18), эторикоксиб (n = 18) и целекоксиб (n = 9). 199 пациентов получали csDMARD отдельно или в комбинации с другим csDMARD, а также комбинацию csDMARD и boDMARD.Наиболее часто применяемыми csDMARD были метотрексат (n = 139), лефлуномид (n = 34) и сульфасалазин (n = 14). Всего 71 пациент получил терапию boDMARD с адалимумабом (n = 47), этанерцептом (n = 14), голимумабом (n = 6), инфликсимабом (n = 3) или тоцилизумабом (n = 1) соответственно.
В общей сложности 88,4% (199) пациентов получали ГК (57,8% (130) системное введение, 20% (45) системное и внутрисуставное введение и 10,7% (24) только внутрисуставные инъекции). 11. 6% (26) никогда не получали GC.
В течение 12-месячного периода наблюдения иммуносупрессивная терапия была скорректирована для каждого пациента с РА индивидуально на основе клинических данных и опыта лечащего ревматолога.
Лабораторные и клинические параметры
Среднее значение СОЭ составило 34,9 мм / ч ± 25,1, а медиана DAS 28 — 4,60 (3,60 — 5,70). DAS28 выявил значительно более высокую активность заболевания (p = 0,001) в группе, получавшей системные ГК, чем в группе, получавшей только внутрисуставные ГК на исходном уровне (T0), в то время как значимые значения (p = 0,003) были достигнуты между этими группами по сравнению с T3 и T0.Точные значения для каждой группы перечислены в (Таблица ).
Таблица 2
Лабораторные и ультразвуковые параметры.
| Параметр |
Всего
(n = 225) |
Группа 1
(n = 26) |
Группа 2
(n = 130) |
Группа 3
(n = 24) |
Группа 4
(n = 45) | |
|---|---|---|---|---|---|---|
| СОЭ | n = 211 | n = 24 | n = 122 | n = 22 | n = 43 | |
| T0 | среднее. | 34,9 | 27,5 | 37,0 | 27,3 | 37,1 |
| ± Стандарт | 25,1 | 21,8 | 25,8 | 21,4 | 26,0 | |
| n = 202 | n = 22 | n = 121 | n = 21 | n = 38 | ||
| T1 | среднее. | 24,1 | 25,9 | 25,0 | 23,5 | 20,7 |
| ± Стандарт | 19,1 | 17,0 | 20,2 | 18,8 | 15,2 | |
| n = 202 | n = 23 | n = 120 | n = 22 | n = 37 | ||
| T2 | среднее. | 24,6 | 25,8 | 26,2 | 21,1 | 20,4 |
| ± Стандарт | 44,5 | 15,0 | 56,2 | 19,6 | 15,2 | |
| n = 213 | n = 25 | n = 125 | n = 22 | n = 41 | ||
| T3 | среднее. | 20,0 | 21,6 | 20,0 | 18,0 | 19,9 |
| ± Стандартное | 17,0 | 11,4 | 17,9 | 14,8 | 18,6 | |
| DAS28 | n = 216 | n = 24 | n = 125 | n = 23 | n = 44 | |
| T0 | среднее значение | 4,69 | 4,03 | 5,05 | 3,76 | 4,56 |
| ± стандартное | 1,41 | 0,945 | 1,48 | 08 | 1,19 | |
| n = 210 | n = 26 | n = 120 | n = 23 | n = 41 | ||
| T1 | среднее. | 3,52 | 2,89 | 3,63 | 3,76 | 3,62 |
| ± Стандартное | 1,32 | 0,994 | 1,36 | 08 | 1,28 | |
| n = 218 | n = 26 | n = 125 | n = 24 | n = 43 | ||
| T2 | среднее. | 3,41 | 2,95 | 3,47 | 3,33 | 3,57 |
| ± Стандарт | 1,20 | 0,985 | 1,31 | 3 | 1,02 | |
| n = 219 | n = 25 | n = 128 | n = 23 | n = 43 | ||
| T3 | среднее. | 3,14 | 3,08 | 3,14 | 3,08 | 3,22 |
| ± Стандартное | 1,34 | 0,883 | 1,34 | 30 | 1,59 | |
| Суммарный балл GSUS | n = 206 | n = 26 | n = 121 | n = 22 | n = 37 | |
| T0 | среднее значение | 5,33 | 5,27 | 4,98 | 6,23 | 6,00 |
| ± стандартное | 2,97 | 3,03 | 2,84 | 3,183,10 | ||
| n = 209 | n = 25 | n = 120 | n = 23 | n = 41 | ||
| T1 | среднее. | 3,08 | 2,72 | 3,08 | 4,04 | 2,73 |
| ± Стандартное | 2,74 | 2,88 | 2,76 | 2,822,51 | ||
| n = 209 | n = 26 | n = 120 | n = 21 | n = 42 | ||
| T2 | среднее. | 2,45 | 2,19 | 2,46 | 2,57 | 2,52 |
| ± Стандарт | 2,48 | 3,09 | 2,40 | 2,16 | 2,53 | |
| n = 220 | n = 26 | n = 126 | n = 24 | n = 44 | ||
| T3 | среднее. | 2,09 | 2,04 | 2,06 | 2,25 | 2,11 |
| ± Стандартное | 2,45 | 2,82 | 2,46 | 2,33 | 2,67 |
Результаты ультразвукового исследования
Суммарные баллы были проанализированы в четырех группах лечения (таблица ).Не было статистически значимых различий в четырех группах лечения при включении в исследование (p = 0,137) в отношении GSUS, в то время как средний суммарный балл PDUS был значимо (p = 0,014) связан с группой интенсивности лечения, будучи наивысшим в группа boDMARD.
Таблица отображает суммарные баллы PDUS от T0 (исходный уровень) до T3 (через 12 месяцев) для всех групп лечения. Суммарный балл PDUS выявил очень значимый ответ на лечение, как показано в соответствующей таблице.
Таблица 3
Суммарные баллы PDUS для коленного сустава для всех групп лечения.
| T0 | 3,42 ± 4,68 | p = <0,001 * |
| T1 | 1,60 ± 2,17 | |
| T2 | 1,12 ± 2,07 9044 9044 | 0,81 ± 1,52 |
Для всех пациентов мы задокументировали и проанализировали схемы лечения острых ГК (системные, внутрисуставные, системные и внутрисуставные или без них) в T0 (исходный уровень).Результаты сведены в Таблицу . Высоко значимая разница (p = 0,008) была обнаружена в сумме баллов GSUS между внутрисуставными ГК и отсутствием ГК, а также между внутрисуставными и системными ГК (p = 0,001). Суммарный балл PDUS между системными и отсутствующими GC оказался почти значимым (p = 0,063).
Таблица 4
Схемы лечения острой GC на исходном уровне (T0).
| Схема лечения | Сумма баллов GSUS | p значение | Сумма баллов PDUS | p значение | ||||
|---|---|---|---|---|---|---|---|---|
| Внутрисуставные ГХ | 6.63 ± 3,27 | p = 0,008 * | 3,80 ± 3,58 | p = 0,160 | ||||
| по сравнению с . | ||||||||
| Нет ГХ | 4,77 ± 3,04 | 2,39 ± 2,68 | ||||||
| Системные ГХ | 4,88 ± 2,78 | p = 0,647 | 9128 | p = 0,647 | 3,63 ± 0,089 5,289 5,289 и . | |||
| Нет ГХ | 4.77 ± 3,04 | 2,39 ± 2,68 | ||||||
| Внутрисуставные ГК | 6,63 ± 3,27 | p = 0,001 * | 3,80 ± 5,58 | p = 0,727 | ||||
| vs vs vs vs | ||||||||
| Системные ГК | 4,88 ± 2,78 | 3,63 ± 5,23 |
Кроме того, мы проанализировали ответ на лечение острой ГК и различия в сумме баллов GSUS и PDUS между T0 и T0 (через 12 месяцев).Результаты отображаются в Таблице . Подобно базовому анализу, мы обнаружили значительную разницу между оценками GSUS для внутрисуставной терапии по сравнению с без терапии GC (p = 0,035) и очень значительную разницу (p = 0,008) в отношении внутрисуставной терапии по сравнению с системной GC.
Таблица 5
Ответ на лечение острой терапии GC между T0 и T3.
| Схема лечения | Сумма баллов GSUS | p значение | Суммарный балл PDUS | p значение | |
|---|---|---|---|---|---|
| Внутрисуставные ГХ | 4.71 ± 3,54 | p = 0,035 * | 3,26 ± 3,83 | p = 0,362 | |
| против . | |||||
| Нет ГХ | 2,88 ± 2,80 | 2,10 ± 2,38 | |||
| Системные ГХ | 2,90 ± 3,20 | p = 0,993 | 5,54732,72 ± 0,99 и . | ||
| Нет ГХ | 2.88 ± 2,80 | 2,10 ± 2,38 | |||
| Внутрисуставные ГК | 4,71 ± 3,54 | P = 0,008 ** | 3,26 ± 3,83 | p = 0,454 | |
| vs . | |||||
| Системные ГК | 2,90 ± 3,20 | 2,72 ± 5,50 |
ОБСУЖДЕНИЕ
Что касается активности заболевания, то оценка по шкале DAS28 была выше, чем у пациентов, получавших системные ГК. внутрисуставные ГК на исходном уровне (p = 0.001), а также сравнение T3 с T0 (p = 0,003). Этот результат может означать, что DAS28 использовался врачами для принятия решения о введении внутрисуставных ГК или о системном введении ГК, поскольку для снижения активности заболевания системные ГК могут не потребоваться. Датское исследование CIMESTRA [14] показало, что внутрисуставные ГК в мелких и крупных периферических суставах приводят к быстрому, эффективному и длительному снижению воспаления. Ландеве и др. . [15] описали, что начальный 6-месячный цикл интенсивного комбинированного лечения, включающего высокие дозы кортикостероидов, приводит к стойкому подавлению скорости радиологического прогрессирования у пациентов с РА, независимо от последующей противоревматической терапии.Поэтому достижение раннего контроля заболевания с помощью внутрисуставных или системных ГК имеет большое значение.
Показатель PDUS в нашей когорте оказался тесно связанным с группой интенсивности лечения, будучи самым высоким у пациентов, получавших boDMARD, что отражает текущую клиническую ситуацию, поскольку высокий PDUS связан с высокой активностью заболевания и степенью совместного разрушения [16].
Для всех групп лечения общий балл PDUS значительно снизился (p = 0,014), показывая, что врачи достигли хорошего контроля воспаления в течение 12 месяцев наблюдения.
Анализ схем лечения острых ГК в GSUS в T0 (таблица ) выявил значимый результат (p = 0,01) между внутрисуставными ГК и группами без ГК, а также между группами внутрисуставных и системных ГК (p = 0,001) , в то время как разница в баллах PDUS оказалась почти значимой между группами (p = 0,063) в момент T0. Глядя на разницу между Т0 и Т3 в GSUS (Таблица ), мы обнаружили, что то же самое применимо, были обнаружены значимые результаты в GSUS при сравнении внутрисуставных ГК с отсутствием ГК (p = 0.035) и между внутрисуставными и системными ГК (p = 0,008), тогда как PDUS не показал значимости. Эти результаты интересно показывают, что высокий балл GSUS приводит к введению внутрисуставных ГК, а низкий балл GSUS — к отсутствию введения ГК. Дальнейшая оценка GSUS используется врачами для принятия решения о назначении системных или внутрисуставных ГК. Несомненно, не только результаты УЗИ, но и боль или ограничение подвижности суставов могли повлиять на решение врача ввести ГК.Существует тенденция (p = 0,063), что врачи использовали PDUS, чтобы решить, вводить ли ГК системно или нет в T0.
Одним из основных ограничений нашего исследования является то, что разные врачи использовали разные ультразвуковые устройства и датчики для документирования результатов MSUS. Количество пациентов, получавших системные и местные ГК, не было равным, поэтому этот факт мог повлиять на статистические результаты. Модификация иммуносупрессивной терапии во время последующего наблюдения могла помешать анализу результатов.Кроме того, пациенты получали различные дополнительные виды лечения в зависимости от их сопутствующих заболеваний, что могло повлиять на наши результаты.
ЗАКЛЮЧЕНИЕ
В заключение, это исследование предполагает, что MSUS и особенно GSUS обычно используются ревматологами в Германии для принятия решения о назначении системных, внутрисуставных ГК или без них, в то время как PDUS не является основным инструментом принятия решений в коленном суставе. суставной артрит.
ОТЧЕТ О ФИНАНСИРОВАНИИ
Это исследование финансировалось AbbVie Deutschland GmbH & Co.КГ. AbbVie поддержала логистику исследования и утвердила окончательную рукопись, но не оказала никакого влияния на дизайн исследования, анализ данных или написание рукописи.
БЛАГОДАРНОСТИ
Мы благодарим г-жу Имму Фишер, доктора философии, Департамент биостатистики, Тюбинген, Германия и США, а также клинических исследователей, участвовавших в этом исследовании. Кроме того, мы благодарим всех участвующих врачей и центры за их трудоемкий сбор данных.
КОНФЛИКТ ИНТЕРЕСОВ
Авторы подтверждают, что содержание данной статьи не имеет конфликта интересов.
ССЫЛКИ
1. Backhaus M., Burmester GR, Sandrock D., Loreck D., Hess D., Scholz A., Blind S., Hamm B., Bollow M. Проспективное двухлетнее последующее исследование, сравнивающее новое и традиционное процедуры визуализации у пациентов с артритом суставов пальцев. Аня. Реум. Дис. 2002. 61 (10): 895–904. DOI: 10.1136 / ard.61.10.895. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 2. Наредо Э., Гамеро Ф., Бонилья Г., Усон Дж., Кармона Л., Лаффон А. Ультрасонографическая оценка воспалительной активности при ревматоидном артрите: сравнение расширенной оценки и уменьшенной оценки суставов.Clin. Exp. Ревматол. 2005. 23 (6): 881–884. [PubMed] [Google Scholar] 3. Уэйкфилд Р.Дж., Гиббон В.В., Конаган П.Г., ОКоннор П., МакГонагл Д., Пиз К., Грин М.Дж., Вейл Д.Д., Айзекс Д.Д., Эмери П. Значение сонографии в обнаружении эрозий костей у пациентов с ревматоидным артритом: a сравнение с обычной рентгенографией. Rheum артрита. 2000. 43 (12): 2762–2770. DOI: 10.1002 / 1529-0131 (200012) 43:12 <2762 :: AID-ANR16> 3.0.CO; 2- #. [PubMed] [CrossRef] [Google Scholar] 4. Хартунг В., Келлнер Х., Strunk J., Sattler H., Schmidt W.A., Ehrenstein B., Fleck M., Backhaus M. Разработка и оценка новой ультразвуковой шкалы для крупных суставов при ревматоидном артрите: один год опыта повседневной клинической практики. Arthritis Care Res. (Хобокен) 2012; 64 (5): 675–682. DOI: 10.1002 / acr.21574. [PubMed] [CrossRef] [Google Scholar] 5. Schäfer VS, Fleck M., Kellner H., Strunk J., Sattler H., Schmidt WA, Ehrenstein B., Backhaus M., Hartung W. Оценка новой ультразвуковой шкалы для крупных суставов при псориатическом артрите и анкилозирующем спондилите: шесть Месячный опыт повседневной клинической практики.BMC Musculoskelet. Disord. 2013; 14: 358. DOI: 10.1186 / 1471-2474-14-358. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 6. Szkudlarek M., Klarlund M., Narvestad E., Court-Payen M., Strandberg C., Jensen KE, Thomsen HS, Østergaard M. Ультрасонография пястно-фаланговых и проксимальных межфаланговых суставов при ревматоидном артрите: сравнение с магнитно-резонансной томографией, обычная рентгенография и клиническое обследование. Arthritis Res. Ther. 2006; 8 (2): R52. DOI: 10.1186 / ar1904.[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 7. Дроссаерс-Баккер К.В., Крун Х.М., Звиндерман А.Х., Бредвельд Ф.С., Хейз Дж.М. Рентгенографические повреждения крупных суставов при длительном ревматоидном артрите и его связь с функцией. Ревматология (Оксфорд) 2000; 39 (9): 998–1003. DOI: 10.1093 / ревматология / 39.9.998. [PubMed] [CrossRef] [Google Scholar] 8. Амор Б., Сантос Р.С., Нахаль Р., Листрат В., Дугадос М. Факторы прогнозирования отдаленного исхода спондилоартропатий. J. Rheumatol. 1994. 21 (10): 1883–1887.[PubMed] [Google Scholar] 9. Капетанович М.С., Линдквист Э., Нильссон Дж. А., Геборек П., Саксне Т., Эберхардт К. Развитие функциональных нарушений и инвалидности у пациентов с ревматоидным артритом, за которыми наблюдали в течение 20 лет: связь с активностью заболевания, повреждением суставов и сопутствующей патологией. Arthritis Care Res. (Хобокен) 2015; 67 (3): 340–348. DOI: 10.1002 / acr.22458. [PubMed] [CrossRef] [Google Scholar] 10. Хауэр Р.В., Шмидт В.А., Бол-Бюлер М., Банцер Д., Меллерович Х., Саттлер Х., Браун Дж., Бакхаус М. Техника и значение артросонографии в ревматологической диагностике.1: Ультразвуковая диагностика коленного сустава. Z. Rheumatol. 2001. 60 (3): 139–147. DOI: 10.1007 / s003930170062. [PubMed] [CrossRef] [Google Scholar] 11. Backhaus M., Burmester GR, Gerber T., Grassi W., Machold KP, Swen WA, Wakefield RJ, Manger B., Рабочая группа по УЗИ опорно-двигательного аппарата в Постоянном комитете EULAR по международным клиническим исследованиям, включая Руководство по терапевтическим испытаниям для ультразвукового исследования опорно-двигательного аппарата в ревматология. Аня. Реум. Дис. 2001. 60 (7): 641–649. DOI: 10.1136 / ard.60.7.641. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 12. Backhaus M., Ohrndorf S., Kellner H., Strunk J., Backhaus TM, Hartung W., Sattler H., Albrecht K., Kaufmann J., Becker K., Sörensen H., Meier L., Burmester GR, Шмидт В.А. Оценка нового 7-суставного УЗИ в повседневной ревматологической практике: пилотный проект. Rheum артрита. 2009. 61 (9): 1194–1201. DOI: 10.1002 / art.24646. [PubMed] [CrossRef] [Google Scholar] 13. Алетаха Д., Неоги Т., Силман А.Дж., Фуновиц Дж., Фелсон Д.T., Bingham CO, III, Birnbaum NS, Burmester GR, Bykerk VP, Cohen MD, Combe B., Costenbader KH, Dougados M., Emery P., Ferraccioli G., Hazes JM, Hobbs K., Huizinga TW, Kavanaugh А., Кей Дж., Квиен Т.К., Лейнг Т., Миз П., Менар Х.А., Мореланд Л.В., Наден Р.Л., Пинкус Т., Смолен Дж.С., Станиславска-Бирнат Э., Симмонс Д., Так П.П., Апчерч К.С., Vencovský J., Wolfe F., Hawker G. Критерии классификации ревматоидного артрита 2010: совместная инициатива Американского колледжа ревматологии / Европейской лиги против ревматизма.Rheum артрита. 2010. 62 (9): 2569–2581. DOI: 10.1002 / art.27584. [PubMed] [CrossRef] [Google Scholar] 14. Hetland ML, Østergaard M., Ejbjerg B., Jacobsen S., Stengaard-Pedersen K., Junker P., Lottenburger T., Hansen I., Andersen LS, Tarp U., Svendsen A., Pedersen JK, Skjødt H. , Ellingsen T., Lindegaard H., Pødenphant J., Hørslev-Petersen K., исследовательская группа CIMESTRA Краткосрочная и долгосрочная эффективность внутрисуставных инъекций бетаметазона как части стратегии лечения до достижения цели при раннем ревматоидном артрите : воздействие на область сустава, повторные инъекции, результаты МРТ, анти-CCP, IgM-RF и CRP.Аня. Реум. Дис. 2012. 71 (6): 851–856. DOI: 10.1136 / annrheumdis-2011-200632. [PubMed] [CrossRef] [Google Scholar] 15. Landewé RB, Boers M., Verhoeven AC, Westhovens R., van de Laar MA, Markusse HM, van Denderen JC, Westedt ML, Peeters AJ, Dijkmans BA, Jacobs P., Boonen A., van der Heijde DM, van der Комбинированная терапия Linden S. COBRA у пациентов с ранним ревматоидным артритом: долгосрочные структурные преимущества кратковременного вмешательства. Rheum артрита. 2002. 46 (2): 347–356. DOI: 10.1002 / арт.10083. [PubMed] [CrossRef] [Google Scholar] 16. Наредо Э., Колладо П., Круз А., Палоп М. Дж., Каберо Ф., Ричи П., Кармона Л., Креспо М. Продольная мощность ультразвуковая допплеровская оценка воспалительной активности суставов при раннем ревматоидном артрите: прогностическая ценность активности заболевания и радиологическое прогрессирование. Rheum артрита. 2007. 57 (1): 116–124. DOI: 10.1002 / art.22461. [PubMed] [CrossRef] [Google Scholar]Ювенильный идиопатический артрит (ЮИА) (для подростков)
Вы можете подумать, что артрит — это заболевание только бабушек и дедушек, но это заболевание поражает людей всех возрастов.
Читайте дальше, чтобы узнать о ювенильном идиопатическом артрите (или ЮИА), особом виде артрита, который может поражать людей в возрасте до 17 лет.
Что такое ювенильный идиопатический артрит?
Артрит не так сильно влияет на молодых людей, как на взрослых, но многие подростки все еще болеют им. Артрит — это
воспаление (отек и раздражение) синовиальной (произносится: suh- № -vee-ul) мембраны, выстилающей суставы (например, колени или суставы).Когда он воспаляется, выделяется жидкость. Суставы могут стать жесткими, опухшими, болезненными и теплыми на ощупь. Со временем воспаление в суставе может повредить хрящ и кость.« Идиопатический » — это медицинское слово, которое врачи используют для описания заболевания, причина которого неизвестна. Юношеский идиопатический артрит — наиболее распространенный вид артрита среди детей и подростков. Дети обычно узнают о своем заболевании в возрасте от 6 месяцев до 16 лет. (Вы также можете услышать ЮИА под названием «ювенильный ревматоидный артрит» или ЮРА.)
Что происходит, когда у кого-то есть ЮИА?
Люди с ЮИА могут испытывать боль и скованность, которые могут меняться день ото дня или с утра до вечера. Эти симптомы могут приходить и уходить. Когда состояние становится более активным и симптомы ухудшаются, это называется «обострением» или «обострением».
ЮИА часто вызывает лишь незначительные проблемы, но в некоторых случаях может вызвать серьезное повреждение суставов или ограничить их рост. Хотя ЮИА в основном поражает суставы и окружающие ткани, он также может поражать другие органы, такие как глаза, печень, сердце и легкие.
JIA — это хроническое состояние , то есть оно может длиться месяцами и годами. Иногда симптомы просто исчезают после лечения, которое известно как ремиссия . Ремиссия может длиться месяцы, годы или всю жизнь человека. Фактически, многие подростки с ЮИА в конечном итоге достигают полной ремиссии с незначительным или отсутствующим необратимым повреждением суставов.
Страница 2
Типы ЮИА
Существует семь типов ЮИА:
- Системный JIA влияет на весь организм.При этом типе ЮИА у кого-то может быть высокая температура, которая часто усиливается по вечерам, а затем может внезапно упасть до нормы. В начале лихорадки человек может чувствовать себя очень плохо, выглядеть бледным или у него может появиться сыпь. Сыпь может внезапно исчезнуть, а затем быстро появиться снова. Лимфатические узлы человека могут увеличиться. В конце концов, многие суставы тела страдают от отека, боли и скованности.
- Олигоартрит поражает четыре или меньше суставов. Человек заметит боль, скованность или припухлость, часто в коленных и голеностопных суставах.Иногда олигоартрит вызывает у кого-то воспаление радужной оболочки (окрашенной области глаза), известное как иридоциклит , ирит или увеит .
- Полиартикулярный артрит, отрицательный ревматоидный фактор — это разновидность ЮИА, от которой страдают чаще девушки, чем парни. У человека будет отек или боль в пяти или более суставах. Обычно поражаются мелкие суставы рук, а также суставы, несущие нагрузку, такие как колени, бедра, лодыжки, ступни и шея.Кроме того, у человека может быть субфебрильная температура, а также шишки или узелки на частях тела, подвергающихся давлению из-за сидения или наклона.
- Полиартикулярный артрит, положительный ревматоидный фактор — это тип ЮИА, который больше всего похож на артрит у взрослых. Это один из наименее распространенных типов ЮИА, но он сопряжен с более высоким риском повреждения суставов.
- Псориатический артрит — это когда человек одновременно страдает псориазом и артритом.
- Артрит, связанный с энтезитом обычно поражает нижние суставы (например, голеностопный сустав) и позвоночник.Дети с этим типом артрита также могут иметь ювенильный анкилозирующий спондилит , если воспалены суставы нижней части спины. Артрит, который сопровождает воспалительное заболевание кишечника (например, болезнь Крона и язвенный колит), также попадает в эту категорию ЮИА.
- Недифференцированный артрит — это то, как врачи называют его, когда чей-то артрит не попадает ни в одну из вышеперечисленных категорий или попадает в более чем одну из шести категорий, описанных выше.
Что вызывает ЮИА?
Хотя врачи еще точно не знают, что вызывает ЮИА, ученые исследуют его.Специалисты знают, что ЮИА возникает из-за проблем с иммунной системой человека.
Когда иммунная система не работает должным образом — как это происходит при ЮИА — ей трудно отличить собственные ткани организма от повреждающих микробов. Эта путаница заставляет иммунную систему атаковать и повредить здоровые ткани организма. Вот что вызывает воспаление, которое сопровождает ЮИА.
ЮИА не заразен. Вы не можете заразиться от кого-то или передать другому человеку, как простуду или другую инфекцию.
Третья страница
Чем занимаются врачи?
Врачам не всегда легко сразу диагностировать ЮИА. Сам по себе ЮИА может иметь множество различных симптомов, и некоторые инфекции, такие как болезнь Лайма, имеют симптомы, похожие на ЮИА. Таким образом, врачи захотят исключить любые другие возможности, прежде чем решить, что это ЮИА.
Если врач подозревает, что у пациента ЮИА, он или она спросит о симптомах этого человека, выяснит, болели ли другие члены семьи артритом, и проведет полное физическое обследование, чтобы выявить отек суставов, проблемы с глазами и сыпь.Врач может сделать анализы крови и рентген. В некоторых случаях врачи могут использовать иглу для взятия пробы синовиальной жидкости из сустава человека.
Иногда врачу может потребоваться осмотр пациента в течение нескольких месяцев, чтобы определить конкретный тип ЮИА.
Как лечится ЮИА?
Когда ЮИА диагностируется на ранней стадии и проводится соответствующее лечение, его обычно можно эффективно лечить. Лекарства нет, но врачи могут многое сделать, чтобы облегчить симптомы ЮИА и предотвратить или ограничить повреждение суставов.
Для некоторых людей прием таких лекарств, как ибупрофен или напроксен, может помочь уменьшить воспаление. Некоторым пациентам необходимо еженедельно принимать лекарство под названием метотрексат. Новые лекарства, такие как этанерцепт, адалимумаб, абатацепт и тоцилизумаб, могут держать иммунную систему под контролем и контролировать болезнь намного лучше, чем это было возможно несколько лет назад. При обострениях артрита врачи также могут использовать лекарства, называемые кортикостероидами (например, преднизон), но они стараются ограничить их количество, чтобы избежать побочных эффектов.
Физиотерапевтические упражнения, улучшающие гибкость и использующие тепло, могут помочь людям с симптомами ЮИА контролировать симптомы. В подростковом возрасте суставы редко повреждаются, но при необходимости хирургическое вмешательство может восстановить поврежденные суставы.
Жизнь с JIA
Если у вас ЮИА, иногда по утрам может быть трудно встать с постели. Периоды бездействия, например, 8-часовой сон, могут сопровождаться скованностью.
Может возникнуть соблазн снова лечь в постель и проспать весь день, но это может только усугубить ситуацию.Даже если иногда вы чувствуете себя плохо, легкое движение поможет вам почувствовать себя лучше. Подобно тому, как бегуны, бодибилдеры и другие спортсмены выполняют упражнения на растяжку для разогрева, нежный массаж и растяжка могут помочь успокоить мышцы и связки вокруг болезненных суставов .
Когда человек встает и двигается, дискомфорт обычно уменьшается. Упражнения помогают сохранять полную подвижность суставов и укрепляют мышцы и кости. Физиотерапевт может помочь вам спланировать эффективную программу упражнений, которую вы будете выполнять дома.
Правильное питание может улучшить общее состояние здоровья любого человека. Диетолог может помочь вам понять основы здорового питания. Например, когда ваши симптомы обостряются, вы можете почувствовать себя больным и не можете есть столько же. Диетолог может помочь вам найти продукты с более высокой питательной ценностью, чтобы компенсировать плохой аппетит.
Позитивный настрой так же важен, как упражнения и здоровое питание. Если вы иногда чувствуете депрессию или злость, поговорите с кем-нибудь, кто может вас поддержать. Расскажите своим родителям, своему врачу или другу о том, как вы себя чувствуете. Это также может помочь делать простые вещи, которые мы часто принимаем как должное. Например, каждый день старайтесь делать то, что вам нравится и что делает вас счастливыми.
Большинство подростков с ЮИА делают то же самое, что и другие подростки — ходят в обычные школы, проводят время с друзьями и остаются активными физически, академически и социально. Узнав больше о ЮИА и взяв на себя ответственность за свое медицинское обслуживание, некоторые люди тоже могут почувствовать себя лучше.
Ваш врач и другие медицинские работники всегда рядом, чтобы поддержать вас и помочь вам справиться с этим заболеванием, чтобы оно как можно меньше повлияло на вашу жизнь.
Osteo Vs. Ревматоидный артрит: их много различий
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Оба вызывают скованность и болезненность суставов. Оба типа артрита. Помимо этого, ревматоидный артрит и Остеоартрозы имеют мало общего.
Их различия начинаются с того, что их вызывает. Остеоартрит чаще возникает в более зрелом возрасте, после многих лет механического износа хряща, который выравнивает и смягчает ваши суставы. Ревматоидный артрит, который может возникнуть в любом возрасте, является аутоиммунное заболевание.То есть иммунная система вашего тела атакует ваши суставы.
Доктор Майкл Рааб объясняет различия между остеоартритом и ревматоидным артритом.
Нажмите кнопку воспроизведения, чтобы посмотреть видео или прочитать его стенограмму.
Артрит в общих чертах означает воспаление сустава. Воспаление может быть результатом износа сустава, например, остеоартрита. Или это может быть результатом аутоиммунного ответа на сустав, при котором организм воспринимает сустав как инородное тело и создает воспалительный ответ против самого сустава.
Вот еще одна важная информация о ключевых различиях между остеоартритом и ревматоидным артритом.
Начало заболевания
Остеоартрит имеет тенденцию к постепенному развитию в течение нескольких лет по мере износа суставного хряща. В конце концов кости ваших суставов трутся друг о друга.
Напротив, боль и скованность при ревматоидном артрите могут развиваться и усиливаться в течение нескольких недель или нескольких месяцев. В некоторых случаях боль в суставах не является первым признаком ревматоидного артрита.Это также может начаться с «гриппоподобных» симптомов, таких как усталость, лихорадка, слабость и незначительные боли в суставах.
Сколько больных
Остеоартрит — наиболее распространенный тип артрита. От него страдают 27 миллионов американцев. Ревматоидный артрит (или РА) поражает примерно одну десятую часть людей.
У женщин РА часто начинается в возрасте от 30 до 60 лет. У мужчин он часто возникает позже.
Жесткость суставов
При остеоартрите легкая жесткость суставов часто встречается по утрам и после часа или более бездействия в течение дня.По мере того, как суставы начинают работать и больше двигаться, даже через несколько минут, скованность и боль улучшается.
Напротив, для исчезновения утренней скованности ревматоидного артрита может потребоваться час или больше. В некоторых случаях длительная утренняя скованность суставов является первым симптомом ревматоидного артрита.
Симптомы
Симптомы остеоартрита включают:
- Боль в суставах. От ноющих ощущений до жжения и до острой боли.Остеоартрит в первую очередь поражает колени, бедра, позвоночник, руки и ноги, но может возникать и в других суставах.
- Скованность по утрам. Это уходит с движением.
- Слабость мышц вокруг пораженного сустава. Это обычное явление для коленного сустава.
- Деформированные суставы. Особенно при обострении артрита.
- Снижение диапазона движений и потеря суставов. Возникает по мере прогрессирования артрита.
- Трещины и скрипы. В медицине называется крепитацией
Симптомы ревматоидного артрита включают:
- Боль, скованность и отек. Чаще всего в суставах кистей, стоп, запястий, локтей, колен и лодыжек.
- Воспаление. Если не лечить, воспаление может привести к необратимому повреждению суставов.
- Неровности или узелки. В некоторых случаях они образуются над локтями и суставами.
Ревматоидный артрит, который считается системным заболеванием, поражает все тело и может поражать обе стороны тела одновременно.Например, в то время как остеоартрит может поражать только правое или левое колено, ревматоидный артрит может одновременно поражать оба колена.
В тяжелых случаях ревматоидный артрит может также поражать глаза, легкие, сердце, нервы или кровеносные сосуды. РА может повысить риск болезни сердца 50 процентов.
Диагноз
Диагноз остеоартрита
При осмотре вас, чтобы исключить другие заболевания, ваш врач спросит вас о ваших симптомах:
- Как вы описываете свою боль? Жгучая, ноющая или острая?
- Есть ли у вас скованность суставов по утрам? Если да, то как долго сохраняется жесткость?
- Отекают ли суставы?
Ваш врач осмотрит вас на предмет болезненности и припухлости суставов, а также мышечной слабости, чтобы определить, есть ли у вас артрит.Ваш врач также может назначить рентген для проверки повреждений суставов или анализы крови, чтобы узнать, могут ли другие условия вызывать Ваша боль.
Диагностика ревматоидного артрита
Своевременная диагностика ревматоидного артрита важна. Необратимое повреждение суставов может начаться в течение года после заболевания.
Ваш врач проведет физический осмотр, чтобы проверить ваши суставы на признаки опухания или болезненности, а также спросит о ваших симптомах и истории болезни.
Ваш врач может назначить анализы крови, рентген и другие анализы.
Лечение
Лечение остеоартрита
Лечение варьируется от одного человека к другому. Остеоартрит не является обратимым, но симптомы можно контролировать. Ваш врач вместе с вами подберет для вас наилучшее лечение:
- Обезболивающее. Легкую боль можно лечить с помощью безрецептурных обезболивающих, таких как парацетамол и нестероидные противовоспалительные препараты (НПВП). Если они не снимают боль, врач может назначить более сильное лекарство.Некоторым помогают уколы лекарства в сустав. люди.
- Тепло или лед. Тепло может помочь расслабить мышцы вокруг пораженного сустава. Лед может облегчить боль и отек после активности или упражнений. Ваш врач может дать вам гель или крем, чтобы уменьшить боль в суставах.
- Снижение веса при избыточном весе. Похудение помогает снизить нагрузку на суставы. Каждый потерянный фунт веса снижает нагрузку на суставы нижних конечностей.
- Упражнение . Укрепление мышц может снизить нагрузку на суставы за счет разгрузки самого сустава. Движение — лучшее лекарство от остеоартрита. Поговорите со своим врачом о том, какой вид деятельности вам больше всего подходит.
- Хирургия. Если другие методы лечения не уменьшают боль в суставе, например в бедре или колене, врач может порекомендовать операция по замене сустава.
Лечение ревматоидного артрита
Лечение включает в себя лекарства, упражнения и изменение образа жизни, которые должны продолжаться на протяжении всей жизни.Обращение за медицинской помощью на ранней стадии может контролировать состояние и предотвратить его ухудшение.
Многие лекарства от РА имеют побочные эффекты, поэтому важны регулярные осмотры у врача.
Если ваша боль и функция суставов ухудшаются после приема лекарств, физических упражнений и изменения образа жизни, ваш врач может порекомендовать операцию, например полную замену сустава бедра или колена.
Чтобы улучшить свою жизнь при ревматоидном артрите:
- Отдыхайте, когда устаете.
- Используйте шины, трости, ходунки и приспособления. Для Например, специальные кухонные приспособления или дверные ручки для защиты суставов.
- Соблюдайте сбалансированную диету.
- Регулярно занимайтесь спортом.
- Поддерживайте нормальный вес.
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источник:
Операция на колене при ревматоидном артрите
Обзор
Характеристика ревматоидного артрита коленного сустава
Как и любой другой сустав в теле, коленный сустав может быть поврежден ревматоидным артритом.Это может привести к деформации жесткости боли и инвалидности. Боль обычно усиливается при нагрузке. Это часто происходит в покое и мешает спать на более поздних стадиях.
Заболеваемость и факторы риска
Вовлечение коленного сустава при РА встречается чаще, чем поражение бедра. Приблизительно у 20-30% пациентов с РА коленные суставы поражены этим заболеванием.
Диагностика
Тщательный анамнез позволит определить общее состояние здоровья и функциональные возможности пациента.Осмотр позвоночника, бедер, коленей, лодыжек и стоп на предмет подвижности и деформации суставов. Получены рентгенограммы (рентген) пораженных суставов. Обычно к ним относятся рентгеновские снимки шеи, при которых пациента сначала просят наклонить голову вперед, а затем назад. Получены стандартные рентгеновские снимки колен пациента стоя. Иногда может потребоваться МРТ, компьютерная томография (КТ) или сканирование костей.
Лекарства
На ранних стадиях РА противовоспалительные препараты могут быть эффективными для уменьшения боли и могут замедлить прогрессирование разрушения суставов, вызванного РА.
Упражнения
После того, как началось разрушение коленного сустава, нет специальных упражнений, которые могли бы остановить или остановить развитие деформации и разрушения сустава. Регулярный диапазон двигательных упражнений и весовая нагрузка важны для поддержания мышечной силы и общей аэробной способности (сердца и легких) и помогают предотвратить развитие остеопороза, который может осложнить дальнейшее лечение.
Возможные преимущества операции на колене при ревматоидном артрите
Хирургическое вмешательство может уменьшить боль и отек, вызванные синовитом, связанным с РА, и может исправить потерю хряща и разрушение костей, связанные с более поздними стадиями заболевания.
Учитывая операцию
Рекомендуемые хирургические вмешательства
Кому следует рассмотреть возможность операции на колене при ревматоидном артрите?
Пациентам с РА, страдающим неослабевающей болью в коленях и деструктивным артритом коленного сустава, который не поддается лечению, следует рассмотреть возможность полной замены коленного сустава. Пациентам с РА с поражением коленного сустава на ранних стадиях, у которых еще нет деструктивного артрита, но есть боль и синовит, который не поддается лечению, следует рассмотреть возможность артроскопии коленного сустава.
Не все хирургические случаи одинаковы, это только пример, который можно использовать для обучения пациентов.
Что происходит без операции?
Наилучший сценарий включает отсутствие активности и снижение подвижности в сочетании с противоревматическими препаратами, а внутрисуставные стероиды могут вызвать некоторое улучшение симптомов.
Наихудшим сценарием может быть серьезное разрушение коленного сустава и связанный с ним остеопороз, а также снижение физической работоспособности, потенциально ведущее к скомпрометированной замене коленного сустава на более позднем этапе с менее предсказуемым исходом.
Хирургические варианты
На ранних стадиях может помочь артроскопическая или открытая синовэктомия. На более поздних стадиях, когда суставная щель была разрушена, произошло разрушение костной ткани и деформация, а также возникла жесткость коленного сустава, полная замена коленного сустава является оптимальным и наиболее надежным лечением.
Эффективность
Эндопротезы коленного сустава в РА чрезвычайно успешны. Более 80% пациентов будут иметь удовлетворительный результат в течение 12-15 лет.
Срочно
Операция по замене коленного сустава является плановой и должна выполняться только после неудачного нехирургического лечения. После того, как показано, отсрочка операции на длительный период времени (месяцы или годы) приводит только к увеличению инвалидности, остеопорозу и скелетным осложнениям, которые могут затруднить операцию и потенциально поставить под угрозу конечный результат.
Риски
Отказ компонента инфекции и повреждение нервов являются наиболее серьезными осложнениями.Инфекция встречается примерно у 4% пациентов с РА, что выше, чем в популяции пациентов с остеоартритом. Считается, что это происходит из-за системного иммунитета, слабой кожи и нарушения заживления ран. Повреждение малоберцового нерва может возникнуть при коррекции сильно деформированных коленей. Послеоперационная скованность является обычным явлением и может усугубляться общей мышечной слабостью и инвалидностью.
Управление рисками
Эти осложнения могут потребовать повторной замены коленного сустава.В случае инфицирования протез необходимо удалить. Требуется шестинедельный период лечения антибиотиками, и если инфекция вылечена, может быть сделана ревизионная замена коленного сустава. Осложнения раны могут потребовать дополнительной операции. Травмы нервов лечатся с помощью специального положения колена и модифицированной реабилитации.
Затраты
По вопросам систем Вашингтонского университета обращайтесь к координаторам пациентов Bone & Joint:
- Эрин Кербер: (206) 598-6293
- Монетт Манио RN: (206) 598-4288
Хирургическая бригада
Эндопротезирование коленного сустава у пациента с РА требует наличия опытного хирурга-ортопеда с сильным общим суставным образованием и ресурсов крупного медицинского центра.Пациенты с РА имеют сложные медицинские потребности, и в связи с операцией часто требуется немедленный доступ к различным медицинским и хирургическим специальностям, а также к внутренней медицинской физиотерапии и службам социальной поддержки.
В поисках опытного хирурга
Контакты:
- MEDCON (206) 543-5300
- Американская академия хирургов-ортопедов: (800) 346 AAOS
- Медицинское общество штата Вашингтон: (206) 441-9762 (соединится с местным Медицинским обществом округа)
Объекты
Крупная больница, обычно имеющая академическую принадлежность и оснащенная современным оборудованием для радиологической визуализации и отделением интенсивной медицины, явно предпочтительнее для лечения пациентов с РА коленного сустава.
Технические характеристики
Коленный сустав обнажают хирургическим путем путем рассечения сухожилия четырехглавой мышцы и вывертывания коленной чашечки. Затем суставные поверхности иссекаются и заменяются металлическими бедренными и большеберцовыми компонентами, приклеиваемыми к предварительно вырезанным поверхностям. К большеберцовому компоненту прикрепляют полиэтиленовый вкладыш и закрывают коленный сустав.
Анестетик
Обычно используется эпидуральная анестезия в сочетании с легкой общей анестезией.
Продолжительность операции на коленном суставе при ревматоидном артрите
В зависимости от сложности случая большинство операций длится примерно 2 часа.
Восстановление после операции
Обезболивание и обезболивание
Анальгетики, вводимые через эпидуральный катетер, установленный во время операции, очень эффективны для контроля послеоперационной боли и используются в течение примерно 48 часов. Внутривенные наркотики, контролируемые пациентом, могут использоваться в качестве замены или дополнения к эпидуральным анальгетикам.К третьему послеоперационному дню пероральных наркотиков обычно достаточно для снятия боли, и их количество быстро уменьшается в соответствии с индивидуальными потребностями пациента. После этого вводятся пероральные наркотики, которые вводятся в течение первых двух-четырех недель после выписки пациента.
Эти препараты очень эффективны для снятия боли, связанной с полным протезированием тазобедренного сустава. Сухость во рту, сонливость, головокружение и запор — наиболее частые побочные эффекты наркотических средств.Самый серьезный побочный эффект — подавление дыхания.
Пребывание в стационаре
Физиотерапевт начинает программу реабилитации в первый день после операции. Квалифицированные медсестры наблюдают за пациентом в палате. Хирург и хирургическая бригада ежедневно оценивают хирургический разрез, и пациента обычно выписывают на 4-й день. Эпидуральный катетер и катетер мочевого пузыря обычно удаляются в течение 24-48 часов.
Восстановление и реабилитация в больнице
90% выздоровления происходит в течение первых шести недель.Реабилитация начинается в первый послеоперационный день. Он начинается с сидения или стояния у постели больного и переходит к ходьбе с посторонней помощью и подъему по лестнице. Объем движений в коленях начинается на второй день после операции и сочетается с упражнениями по укреплению четырехглавой мышцы. Даются инструкции по использованию вспомогательных устройств.
Выписка из больницы
Пациенту выписаны пероральные наркотики для обеспечения домашнего комфорта. Пациенты обычно передвигаются амбулаторно с ходунками и самостоятельно переходят от постели к ходьбе.Физические нагрузки и совместный объем двигательных упражнений обеспечивает физиотерапевт. Пациента осматривают примерно через две недели после операции, чтобы удалить скобки и швы, осмотреть рану и убедиться, что реабилитация проходит по плану.
Помощь при выздоровлении
Большинство пациентов отправляются домой после 4 дней пребывания в больнице при условии, что есть кто-то, кто поможет им в повседневной жизни. Если им не будет оказана помощь дома, им потребуется кратковременное пребывание в реабилитационном центре, пока они не смогут вернуться к самостоятельной жизни.
Физиотерапия
Ежедневные активные самостоятельные упражнения и регулярная физиотерапия под наблюдением необходимы для достижения и поддержания хорошего диапазона движений и восстановления мышечной силы и подвижности в первые 6-8 недель после операции.
Варианты реабилитации
Физиотерапия начинается с описанной выше стационарной реабилитации. После возвращения домой физиотерапия может продолжаться, если терапевт будет приходить к пациенту домой или в кабинет терапевта по мере необходимости.Если пациент не может выезжать за пределы дома, обычно можно организовать терапию дома.
Эта терапия обычно длится 6-8 недель и должна продолжаться до тех пор, пока у пациента не появится удовлетворительный диапазон движений и не восстановится мышечная сила.
