Амбулаторная хирургия — Пункции суставных сумок (лечебно-диагностическая)
Лечение суставов. Пункции суставных сумок
Лечение суставов невозможно без диагностики. А сегодня самый надежный и достоверный ее метод – пункция. Сама пункция применяется не только для диагностики суставов. Ее можно сделать в любой участок тела и диагностировать пораженный орган. Технология проведения процедуры идентична: игла вводится в ткани, в данном случае в суставную сумку, и втягивает их в себя. Затем на основе их анализа ставиться диагноз. После полученных травм и развития воспалений в тканях может быть кровь или гной, и именно чтобы их обнаружить и делается пункция.
Но не только в диагностических целях проводится эта процедура. Часто у нее стоит задача ввести препарат локально, в самый эпицентр болезни. Почти всегда это делается при
повреждениях менисков, что очень распространено, особенно среди спортсменов. Но в лечении суставов пункция имеет особое назначение, ее цель – убрать лишнюю жидкость в коленном
суставе.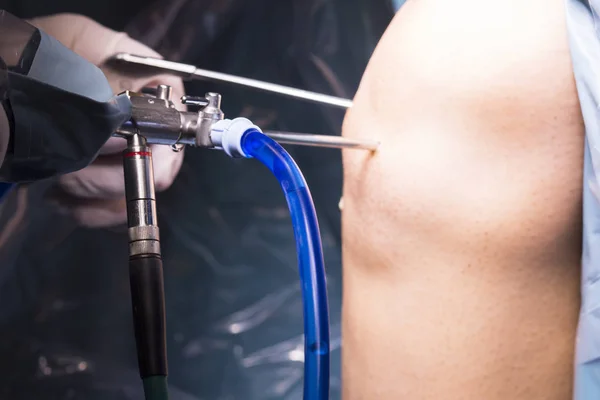
Вылечить суставы с помощью пункции суставной сумки можно легко и эффективно в ОК Центре в Харькове.
Пункция суставной сумки
Лечение коленного сустава пункцией проводиться врачом амбулаторно. Перед началом кожу протирают спиртом и йодом, делают местную анестезию новокаином. Игла
должна внедряться в суставную сумку на 1-1,5 см, не более. После пункции в сустав вводят антибиотики во избежание инфекции. Во время пункции не только устраняется жидкость.
Происходит именно
Перед началом кожу протирают спиртом и йодом, делают местную анестезию новокаином. Игла
должна внедряться в суставную сумку на 1-1,5 см, не более. После пункции в сустав вводят антибиотики во избежание инфекции. Во время пункции не только устраняется жидкость.
Происходит именно
В ОК Центре в Харькове в отделении амбулаторной хирургии пункции суставных сумок поводятся быстро, безболезненно и результативно. Также мы
проводим доступную ценовую политику для наших пациентов. Цена наших услуг указаны выше, на
сайте также есть наши контакты — адрес и телефон.
Операция > Артроскопия колена
Название операции:
артроскопия коленного сустава
Когда показана операция?
Боли в колене, неясная предрасположенность к отекам, ограничение движения, потеря устойчивости, блокирования, зафиксированные на МРТ повреждения мениска, хрящей, крестообразной связки.
Операционная техника:
Выравнивание коленного сустава после введения специальной камеры через небольшой кожный разрез (так называемая «минимально-инвазивная хирургия»). За тот же сеанс возможно выравнивание, удаление или сшивание поврежденных частей мениска, лечение хрящевых повреждений или повреждений крестообразной связки.
Стационарное пребывание:
Операция, как правило, проводится амбулаторно или при перенесенных ранее болезнях и/или отсутствия домашнего ухода в условиях дневного стационара.
Послеоперационное лечение:
В зависимости от лечения возможно мгновенное или постепенное восстановление нагрузки. Дополнительно лечебная физкультура и профилактика тромбоза.
Дополнительно лечебная физкультура и профилактика тромбоза.
Коленный сустав является самым большим суставом человека; он образуется бедром, голенью и коленной чашечкой, которые покрыты хрящевым слоем. Эластичная ткань мениска служит увеличению поверхности прилегания и переносу силы между скользящими поверхностями бедра и голени. Передняя и задняя крестообразная связка, а также боковые связки в основном обеспечивают стабильность сустава. Повреждение структур внутри колена при остающейся нагрузке приводит, как правило, к преждевременному износу, так называемому артрозу.
Когда показана эндоскопия коленного сустава?
Если в рамках несчастного случая или неудачного движения возникли боли с сопровождающим опуханием колена, то возникает подозрение на повреждение структур внутри колена, как, например, мениска, крестообразной связки или хрящей. При наличии износа сустава повреждения могут возникнуть и без внешних факторов. О повреждениях колена говорят боли, двигательные ограничения, блокирования или чувство неустойчивости.
При наличии износа сустава повреждения могут возникнуть и без внешних факторов. О повреждениях колена говорят боли, двигательные ограничения, блокирования или чувство неустойчивости.
Если же, несмотря на снятие нагрузки и бережное отношение, ослабление боли не происходит, то в большинстве случаев необходима эндоскопия коленного сустава. В неясных случаях диагноз может быть уточнен при помощи магнитно-резонанcной томографии.
Как проводится операция?
Хирургическое вмешательство происходит при частичном или полном наркозе и преимущественно бескровно. Через два небольших кожных разреза вводится камера и маленькие операционные инструменты, и изображение передается на монитор. Если присутствует разрыв доли мениска, то «поврежденная» часть, которая вызывает боль, удаляется маленькими режущими инструментами до возможно здоровой крепкой ткани. При определенных свежих формах разрыва возможно сшивание и тем самым полное сохранения мениска. Здесь применяются методы со специальными шовными анкерами и системами.
Как долго нужно оставаться в больнице?
Пребывание зависит от типа хирургического вмешательства. Как правило, эндоскопия коленного сустава проводится амбулаторно или с коротким пребыванием в стационаре. Это означает, что незадолго до операции Вы приходите в нашу клинику и возвращаетесь домой после операции в тот же день или на следующий день. Исходя из необходимого метода операции, лечение может продлиться в течение нескольких дней.
Как выглядит послеоперационное лечение?
После операции особенно важной является лечебная физкультура с двигательными упражнениями, укреплением мышц и обучением ходьбе. Это применяется нами, чтобы гарантировать быстрое достижение функционирования суставов.
Если при разрыве мениска удаляется поврежденный участок, то часть нагрузки примерно на неделю необходимо перенести на костыли. На следующей неделе постепенно происходит возрастание нагрузки в зависимости от картины заболевания. Продолжительность нетрудоспособности составляет в этих случаях примерно две недели. Если сшивается мениск, лечатся хрящи или заменяется крестообразная связка, то наряду с ограничением движения из-за наложения шин может быть необходимой длительное время лишь частичная нагрузка или даже полное отсутствие нагрузки. В этот период для профилактики тромбоза необходимы инъекции гепарина.
Film «Arthroskopie Knie»

Quelle TV-Wartezimmer®
Gesellschaft für moderne Kommunikation
MSM GmbH & Co. KG
«Как убрать жидкость из коленного сустава в домашних условиях?» – Яндекс.Кью
На сегодняшний день выделяют два основных способа традиционного лечения болезней, связанных с излишком жидкости в коленном суставе: консервативный (использование медикаментов) и хирургически.
Как отдельный способ выделяют пункцию или артроценез. Наиболее эффективно сочетание этих способов.
Хирургическое вмешательство является крайней мерой и применяется только в запущенных случаях. Поэтому, чем раньше будет выявлен синовит, тем больше шансов сохранить целостность сустава и двигательную функцию ног.
При консервативном лечении назначают противовоспалительные средства, устраняющие болевые симптомы и отечность сустава.
Препараты принимают как внутрь, так и местно в виде мазей, при гнойном воспалении назначают курс антибиотиков для уничтожения инфекции.
Артроценез: в чем суть процедуры?
На сегодняшний день широко используется процедура пункции (прокола).
Процедура пункции жидкости коленного сустава называется артроценез. Применяют данный метод как для дальнейшей диагностики, так и для удаления жидкости.
Данная процедура проводится под местной анестезией и заключается в откачивании излишней жидкости, гноя или крови при помощи специального шприца с иглой.
После пункции, в коленный сустав вводят раствор антибиотика или антибактериальный препарат для предотвращения возникновения инфекции. Дальнейшее лечение зависит от причин скопления жидкости и проводится под строгим контролем врача.
Бабушкины рецепты — а почему бы и нет?
Для вывода излишков жидкости и профилактики заболеваний коленного сустава можно использовать лечение народными средствами.
Ниже проведены рецепты проверенные временем:
Компресс с использованием травы окопника. Для изготовления мази необходимо взять стакан измельченного окопника со свиное салом (200гр), смешать их и убрать в холодильник на 5 дней. В дальнейшем компресс нужно наносить утром и вечером, втирая его в воспаленный сустав. Настой из целебных трав: чабреца, тысячелистника, омелы, эвкалипта, эхинацеи, ромашника (пижма), грецкого ореха, березовых листьев. Травы нужно смешать в равном количестве. Для приготовления настоя нужно залить 1 ст. л. сбора двумя стаканами горячей воды. Настой должен настаиваться 1 час, после чего его можно употреблять. Необходимо пить три раза в день по 150 мл во время еды. Лавровое масло. Для приготовления понадобится 2 ст. л. высушенного измельченного лаврового листа и стакан растительного или оливкового масла. Полученное масло нужно настаивать в течение недели. Полученное масло необходимо процедить и массирующими движениями втирать в колено утром и вечером. Настойка черного ореха. Данная настойка используется как средство против гельминтов, так как наличие небольшого количества гельминтов в организме способно привести к развитию синовита. Принимать настой необходимо ежедневно, по чайной ложке перед приемом пищи. Ржаной отвар. Для приготовления отвара необходимо половину стакана ржи, залить проточной водой и вскипятить.
Настой из целебных трав: чабреца, тысячелистника, омелы, эвкалипта, эхинацеи, ромашника (пижма), грецкого ореха, березовых листьев. Травы нужно смешать в равном количестве. Для приготовления настоя нужно залить 1 ст. л. сбора двумя стаканами горячей воды. Настой должен настаиваться 1 час, после чего его можно употреблять. Необходимо пить три раза в день по 150 мл во время еды. Лавровое масло. Для приготовления понадобится 2 ст. л. высушенного измельченного лаврового листа и стакан растительного или оливкового масла. Полученное масло нужно настаивать в течение недели. Полученное масло необходимо процедить и массирующими движениями втирать в колено утром и вечером. Настойка черного ореха. Данная настойка используется как средство против гельминтов, так как наличие небольшого количества гельминтов в организме способно привести к развитию синовита. Принимать настой необходимо ежедневно, по чайной ложке перед приемом пищи. Ржаной отвар. Для приготовления отвара необходимо половину стакана ржи, залить проточной водой и вскипятить. Как только отвар остынет нужно добавить одну столовую ложку корня барбариса, 150 мл водки и мед (500гр). Полученный отвар необходимо настаивается три недели. Принимать отвар нужно по 3 столовых ложки 3 раза в день перед едой.
Как только отвар остынет нужно добавить одну столовую ложку корня барбариса, 150 мл водки и мед (500гр). Полученный отвар необходимо настаивается три недели. Принимать отвар нужно по 3 столовых ложки 3 раза в день перед едой.
Средства народной медицины эффективно выводят излишки жидкости из колена, однако, этого не достаточно для полного излечения сопутствующего заболевания.
При обнаружении у себя симптомов синовита нужно, как можно раньше обратиться за консультацией специалиста.
Выявление на ранней стадии развития болезни позволит избежать повреждения тканей суставов, что сохранит опорно-двигательную функцию ног и позволит избежать рецидивов болезни.
Исследование синовиальной жидкости | Клиническая ревматологическая больница №25
Данная процедура проводится для диагностики различных воспалительных заболеваний суставов и дистрофических процессов. Костные и хрящевые образования суставов выстланы синовиальной оболочкой, состоящей из соединительной ткани.
В норме синовиальной жидкости в суставе умеренное количество, однако при некоторых заболеваниях суставов образуется суставной выпот, который и подвергается исследованию. Синовиальную жидкость получают при пункции сустава, чаще всего крупных суставов (коленных, локтевых). Главным условием выполнения пункции сустава является его стерильность.
Стандартная диагностика синовиальной жидкости включает в себя макроскопический анализ (объем, цвет, вязкость, мутность, муциновый сгусток), подсчет количества клеток, микроскопию нативного препарата, цитологическое исследование окрашенного препарата.
В норме отмечается соломенно-желтый (светло-желтый) цвет жидкости, при этом окраска может оставаться желтой при артритах, анкилозирующем спондилоартрите. При воспалении цвет синовиальной жидкости меняется в зависимости от характера изменений в синовиальной оболочке. Стоит отметить, что при ревматоидном и псориатическом артритах окраска колеблется от желтого до зеленого цветов. При бактериальных или травматических повреждениях окраска синовиальной жидкости может иметь цвет «мясных помоев».
В здоровом суставе синовиальная жидкость является прозрачной. При ревматоидном, псориатическом или септических артритах происходит её помутнение.
Вязкость может значительно колебаться в зависимости от рН, концентрации солей, наличия раннее вводимых в сустав препаратов, а также степени полимеризации гиалуроновой кислоты. Высокий уровень вязкости отмечается при травматических изменениях и системной красной волчанке, а снижение данного показателя чаще отмечается при ревматизме, синдроме Рейтера, ревматоидном, подагрическом и псориатическом артритах, артрозах, анкилозирующем спондилоартрите.
Важная особенность синовиальной жидкости — способность к образованию муцинового сгустка после смешивания с уксусной кислотой, при этом рыхлый сгусток чаще определяется при воспалении в суставе.
В то же время ведущим в определении патологии сустава является микроскопическое исследование синовиальной жидкости.
Важное диагностическое значение имеет подсчет числа клеток в препарате (в норме до 200 клеток/мкл). Увеличение количества клеток (цитоз) позволяет дифференцировать воспалительные и дистрофические заболевания и оценивать динамику воспалительного процесса. Выраженный цитоз (30.000-50.000) характерен для острого периода воспаления при любых артритах, умеренный цитоз (до 20-30.000) отмечен при псевдоподагре, синдроме Рейтера, псориатическом артрите. Незначительный цитоз характерен преимущественно для микрокристаллических артритов. Цитоз более 50.000 в большинстве случаев указывает на наличие бактериального артрита.
В синовиальной жидкости может быть идентифицировано большое количество разнообразных кристаллов. Однако диагностическую ценность представляют только два типа из них. Кристаллы урата натрия являются признаком подагры, а кристаллы дигидропирофосфата кальция обнаруживаются при псевдоподагре. Эти кристаллы могут быть выявлены при поляризационной микроскопии.
Однако диагностическую ценность представляют только два типа из них. Кристаллы урата натрия являются признаком подагры, а кристаллы дигидропирофосфата кальция обнаруживаются при псевдоподагре. Эти кристаллы могут быть выявлены при поляризационной микроскопии.
В норме в синовиальной жидкости обнаруживаются и клетки тканевого происхождения (синовиоциты, гистиоциты), а также элементы крови. Это преимущественно лимфоциты, реже — нейтрофилы и моноциты. При воспалении в синовиальной жидкости могут встречаться особые формы нейтрофилов — рагоциты. Их клетки имеют «ячеистый» вид за счет включения иммунных комплексов в цитоплазму. Это наиболее характерный признаки при ревматоидном артрите. При некоторых состояниях (аллергические синовиты, туберкулезный процесс, артриты на фоне новообразований) в синовиальной жидкости преобладают мононуклеары.
Содержание белка в синовиальной жидкости заметно меньше нежели в крови и составляет (10-20г/л). При остеоартрозе и посттравматических артритах значимого повышения протеина не обнаруживается. При воспалительных артропатиях уровень белка в синовиальной жидкости повышается более 20 г/л. Вместе с этим можно отметить повышение уровня лактатдегидрогиназы, острофазовых показателей при воспалительных заболеваниях суставов (чаще С-реактивного белка).
При воспалительных артропатиях уровень белка в синовиальной жидкости повышается более 20 г/л. Вместе с этим можно отметить повышение уровня лактатдегидрогиназы, острофазовых показателей при воспалительных заболеваниях суставов (чаще С-реактивного белка).
Менее чувствительным маркеров воспаления в суставе является снижение уровня глюкозы, при этом значимое снижение чаще всего отмечается при бактериальных артритах.
При микроскопическом исследовании мазка можно выявить гонококки, хламидии, а также грам-положительные кокки. Также при микроскопии можно выявить наличие грибкового процесса. Иногда приходиться прибегать к посеву синовиальной жидкости на патогенную микрофлору для уточнения характера инфекционного процесса и определения чувствительности к антибиотикам.
Исследование синовиальной жидкости остается одним из самых важных диагностических методов при воспалительных заболеваниях суставов. Однако интерпретация данных этого метода должна осуществляться врачом-ревматологом с учетом данных анамнеза, осмотра, а также инструментальных и лабораторных
методов исследования.
Проведение пункции воспаленных суставов и последующее исследование синовиальной жидкости должно проводиться только после консультации ревматолога, которую можно пройти в нашей больнице.
С коленом Кокорина не все так плохо. Жидкость можно убрать за неделю, на реабилитацию потребуется 2 месяца
Как сообщают адвокаты Александра Кокорина, у футболиста обнаружена жидкость в коленном суставе. Почему это происходит и чем это опасно — объясняет спортивный травматолог, доктор по суставам Юрий Глазков.
Как сообщают адвокаты Александра Кокорина, у футболиста обнаружена жидкость в коленном суставе. Почему это происходит и чем это опасно — объясняет спортивный травматолог, доктор по суставам Юрий Глазков.
Разрыв «креста».
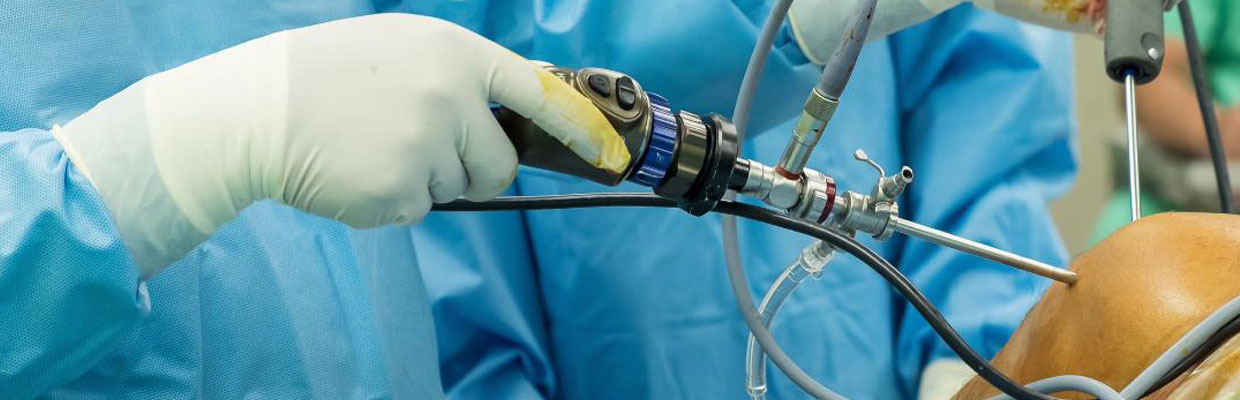 Каковы стандартные сроки реабилитации?
https://www.instagram.com/p/BrQROGKHO6s/
Каковы стандартные сроки реабилитации?
https://www.instagram.com/p/BrQROGKHO6s/
Разрыв передней крестообразной связки — это травма, которая раньше ставила крест на карьерах людей. Но на данный момент найдено решение с помощью хирургических методик.
Лечится это только при помощи хирургии, невозможно иметь разорванный передний «крест» и дальше заниматься спортом.
После хирургии, через 5-7 месяцев, спортсмен может полностью приступить к выполнению профессиональных обязанностей. Но обычному человеку, в отличие от профессионального спортсмена, на реабилитацию требуется порядка девяти месяцев.
В чем главный нюанс реабилитации?
Фото: © ФК «Зенит»Она должна быть постоянной. То есть человек практически каждый день (тем более профессиональный спортсмен) должен заниматься укреплением определенных групп мышц — восстановлением мелкой моторики. Нужно давать колену вспомнить, как оно работало до травмы.
Не знаю, есть ли у Александра Кокорина возможность заниматься этим в настоящее время.
Если процесс останавливается, а потом колену дается серьезная нагрузка, то все это может привести ко скоплению жидкости в коленном суставе.
Жидкость в коленном суставе. Что это?
Врачи называют это «синовит» — воспаление внутренней оболочки коленного сустава. Это приводит к следующему:
- Распирание
- Боль
- Снижение функции коленного сустава
- Ограничение доведений (сгибания-разгибания) в колене
Все это не ведет ни к чему хорошему, и здоровья суставу это точно не добавляет.
Увеличение в колене количества жидкости может неблагоприятно влиять на трансплантат передней крестообразной связки, который сделали футболисту.
Адвокаты Кокорина говорят: «Колено могут заменить на искусственное». Что это значит?
Адвокат Александра Кокорина, Татьяна Стукалова / Фото: © РИА Новости / Владимир АстапковичНа самом деле, рано или поздно это может коснуться любого футболиста с подобной травмой.
Мы можем говорить о теоретической необходимости замены сустава, если жидкость — это гной, а процесс называется «гонит». Гной быстро разрушает суставной хрящ.
Также увеличивает возможность получить искусственный сустав:
- Игра с повреждёнными менисками
- Связками
- Уже имеющиеся проблемы с хрящом
Как убирается жидкость из колена?
Делается однократный укол в колено, из которого эвакуируется жидкость. Также возможно введение дополнительных препаратов. В принципе, за неделю этот вопрос можно легко купировать.
Но нужно понимать, что очень редко именно жидкость является основной проблемой. На самом деле сустав ведет себя так, если ему что-то не нравится.
Это можно сравнить с насморком: когда на слизистую носа попадает какой-то микроб или аллерген, у нас начинаются сопли. Приблизительно та же ситуация возникает в коленном суставе. Но там проблема не в микробе, а в том, что суставу некомфортно, и он реагирует на это теми же «соплями» — то есть воспалением.
Может ли спортсмен заниматься восстановлением самостоятельно? Без контроля врача
Фото: © ФК «Зенит»Думаю, может вполне. Единственное — есть специальное терапевтическое оборудование, к которому было бы здорово иметь доступ. Это балансировочные платформы и различные приспособления, позволяющие получать организму движение и нагрузку, которые в обычной жизни мы не испытываем.
Профессиональный спортсмен должен заниматься укреплением травмированного колена ежедневно. Как минимум — 30-40 минут.
Когда у футболиста уже начинаются тренировки в общей группе, такие занятия необходимы. Обычно клубный врач еще дополнительно работает с человеком, получившим травму, именно упражнениями на коленный сустав — это бедра, голень и все, что колено окружает.
После того, как Кокорин выйдет из тюрьмы, сколько ему потребуется на реабилитацию?
Хочется верить, что пары месяцев реабилитации будет достаточно. Процесс восстановления после операции на передней крестообразной связке у Кокорина занял стандартные шесть месяцев, он никуда от этого не отклонился.
Зная немного врачебный штаб «Зенита» и тренеров по физподготовке, думаю, никаких проблем с этим не будет. Потребуется пара месяцев — это максимум.
Читайте также:
Пункция сустава (удаление синовиальной жидкости) — Мир Звуков
Травматологи-ортопеды клиники «Мир Звуков» профессионально осуществляют пункции различных суставов с целью удаления синовиальной жидкости.
Что такое пункция сустава?
Пункция сустава – медицинская процедура, при которой осуществляется введение иглы в скопление синовиальной жидкости в суставе и ее частичный отбор или полное удаление. Манипуляция проводится с целью диагностирования или лечения заболеваний суставов.
Показания к проведению
Пункция суставов проводится при появлении одного из следующих заболеваний или подозрении на них:
Травма сустава. При этом из сустава отводится скопившаяся там жидкость и кровь.
Заболевания, прикоторых в суставе образуется скопление синовиальной жидкости, что внешне может выражатьсявизуально заметной припухлостью сустава (артрит, бурсит, артроз и пр.). В этом случае при пункции может осуществляться как частичное, так и полное удаление жидкости.
Инфекционные заболевания суставов.
Наконец, пункция может осуществляться при любом заболевании для введения лекарственных препаратов местного действия непосредственно в сустав.
Противопоказания
Процедура не проводится при наличии:
Тяжелых заболеваний, при которых происходит сильное изменение в работе различных органов;
Болезней крови, сопровождающихся изменением ее свертываемости;
Гнойных поражений кожных покровов в месте предполагаемого прокола;
Раны на коже в районе сустава;
Псориаза, при условии, что его проявление мешает сделать процедуру;
Деформации сустава, не позволяющей осуществить манипуляцию.
Методика выполнения процедуры
Сам процесс прокола и отвода удаления синовиальной жидкости не сложен. Для осуществления манипуляции сначала кожные покровы в месте прокола протираются спиртом, затем игла шприца вводится в сустав, и синовиальная жидкость откачивается из него.
Сложность состоит в том, что необходимо знать особенности проведения процедуры для каждого сустава. Нужно понимать анатомию каждого сустава и помнить, с какой стороны вводится игла, под каким углом должен быть согнут сустав, можно ли проводить пункцию без дополнительной визуализации или потребуется использование УЗИ. Сложность представляет также удаление жидкости из мелких суставов, работа с которыми требует большой точности.
По этим причинам в клинике Мир Звуков пункцию сустава и удаление синовиальной жидкости осуществляют только высококвалифицированные травматологи-ортопеды, имеющие большой опыт в проведении подобной процедуры и обладающие необходимыми знаниями. Это гарантирует не только точность манипуляции, но и ее безболезненность.
Пункция коленного сустава в Киеве: запись в клиники, цены на услуги и отзывы пациентов
Стандартная пункция коленного сустава — это прокол с проникновением иглы в суставную полость, выполняемый в диагностических и лечебных целях. При необходимости изучения внутрисуставного содержимого (крови, транссудата, экссудата) или введения контрастного вещества для рентгенографии назначается диагностическая пункция коленного сустава. Показания для терапевтической пункции:
- ликвидация гематом и гноя;
- эвакуация синовиальной жидкости;
- удаление содержимого кисты;
- промывание антисептическими растворами;
- введение антибиотиков, глюкокортикостероидов и других медикаментозных препаратов.
Преимущества метода
Пункция коленного сустава — малоинвазивная процедура, которая может быть применена для постановки диагноза и оказания лечебного воздействия. При некоторых суставных патологиях ее использование в комплексе консервативной терапии позволяет избежать хирургического вмешательства.
Сколько длится процедура
В зависимости от целевого назначения и квалификации врача пункция коленного сустава выполняется в течение 5-15 минут.
Подготовка к процедуре
Операционная или перевязочный кабинет, обязательное соблюдение правил асептики — условия, в которых осуществляется пункция коленного сустава. Цена ее включает стоимость обезболивающих, антибактериальных препаратов, одноразовых игл и шприцев, стерильного инструментария. Коленному суставу придается согнутое положение под углом 10-15° путем подкладывания под него свернутого полотенца.
Период реабилитации
Завершается процедура наложением асептической повязки на область коленного сустава на 3-4 часа.
Противопоказания
В качестве противопоказаний к проведению подобных манипуляций рассматриваются:
- непереносимость препаратов, используемых для анестезии и лечения;
- местные воспалительные и инфекционные заболевания;
- тяжелые соматические болезни.
Совместное стремление | Johns Hopkins Medicine
Что такое совместное стремление?
Совместная аспирация — это процедура для удаления жидкости из пространства вокруг сустав с помощью иглы и шприца. Обычно это делается под руководством местного анестетик для снятия отека и / или получения жидкости для анализа диагностировать заболевание или проблему суставов.
Совместная аспирация чаще всего выполняется через колено. Однако жидкость также может быть удалены из других суставов, таких как бедро, лодыжка, плечо, локоть или запястье.
Другие связанные процедуры, которые могут быть использованы для диагностики проблем с суставами. включают рентген, сканирование костей, магнитно-резонансную томографию (МРТ), компьютерные томография (компьютерная томография), артроскопия и артрография. Пожалуйста, посмотрите эти процедуры для получения дополнительной информации.
Зачем мне совместное стремление?
Совместная аспирация может выполняться для диагностики и лечения суставные расстройства и / или проблемы. Анализируя жидкость, следующие состояния могут быть диагностированы:
Совместная аспирация также может выполняться для удаления большого скопления жидкости. вокруг сустава.Иногда бурсит (воспаление бурсы) вызывает отек. собрать возле стыка. Удаление жидкости снизит давление, снимают боль и улучшают подвижность сустава. Иногда лекарство вводится после удаления жидкости для лечения тендинита или бурсит.
У вашего лечащего врача могут быть и другие причины порекомендовать вам совместное стремление.
Каковы риски совместного стремления?
Как и при любой хирургической процедуре, могут возникнуть осложнения.Некоторые возможные осложнения могут включать:
-
Дискомфорт в месте аспирации
-
Синяки на месте аспирации
-
Отек в месте аспирации
-
Инфекция в очаге аспирации
Могут быть и другие риски в зависимости от вашего конкретного состояния здоровья. Быть обязательно обсудите любые проблемы со своим врачом до процедура.
Как подготовиться к совместному стремлению?
-
Ваш лечащий врач объяснит вам процедуру и предложить вам возможность задать любые вопросы, которые могут у вас возникнуть по поводу процедура.
-
Вам будет предложено подписать форму согласия, которая дает ваше разрешение. сделать процедуру. Внимательно прочтите форму и задавайте вопросы, если что-то не понятно.
-
Сообщите своему врачу, если вы чувствительны к аллергия на какие-либо лекарства, латекс, скотч и анестетики (местный и общий).
-
Сообщите своему врачу обо всех лекарствах (прописанных и без рецепта) и травяных добавок, которые вы принимаете.
-
Сообщите своему врачу, если у вас в анамнезе было кровотечение. расстройства или если вы принимаете какие-либо антикоагулянты (разжижающие кровь) лекарства, аспирин или другие лекарства, влияющие на свертываемость крови. Возможно, вам придется прекратить прием этих лекарств до процедура.
-
Если вы беременны или подозреваете, что беременны, вам следует: сообщите об этом своему врачу.
-
Как правило, предварительная подготовка, такая как голодание или седация, не проводится. нужный.
-
В зависимости от вашего состояния здоровья ваш лечащий врач может запросить другую конкретную подготовку.
Что происходит при совместном аспирации?
Совместная аспирация может выполняться амбулаторно или в рамках ваше пребывание в больнице.Процедуры могут отличаться в зависимости от вашего состояние и методы вашего лечащего врача.
Обычно процедура совместной аспирации следует за этим процессом:
-
Вас попросят снять одежду и выдадут халат. носить.
-
Вы будете расположены так, чтобы поставщик медицинских услуг мог легко добраться до сочленения, которое нужно отсасывать.
-
Кожа над местом аспирации сустава будет очищена антисептический раствор.
-
Если используется местный анестетик, вы почувствуете укол иглы когда вводится анестетик. Это может вызвать кратковременное покалывание.
-
Врач вставит иглу через кожу. в сустав. Вы можете почувствовать дискомфорт или давление.
-
Врач удалит жидкость, набрав ее. в шприц, прикрепленный к игле.
-
Игла будет удалена и стерильная повязка или повязка. будет применяться.
-
Образец жидкости будет отправлен в лабораторию для исследования.
Что происходит после совместного устремления?
Когда вы вернетесь домой, вам важно сохранить совместное стремление сайт чистый и сухой. Оставьте повязку на месте до тех пор, пока проинструктирован вашим лечащим врачом.
Место аспирации может быть болезненным в течение нескольких дней после совместная процедура аспирации. Принимайте обезболивающее от болезненности как рекомендовано вашим лечащим врачом. Аспирин или некоторые другие боли лекарства могут увеличить вероятность кровотечения. Обязательно брать только рекомендуемые лекарства.
Сообщите своему врачу о любом из следующего:
-
Температура 100,4 ° F (38 ° C) или выше, или по указанию вашего врача. поставщик медицинских услуг
-
Покраснение, отек, кровотечение или другие выделения из сайт стремления
-
Усиление боли вокруг места аспирации
Ваш лечащий врач может предоставить вам дополнительные или альтернативные инструкции после процедуры, в зависимости от вашего конкретного ситуация.
Fluid in Knee — The Complete Injury Guide
Восхождение по лестнице похоже на подъем на Эверест, а выйти из машины или отправиться на прогулку с каждым днем все труднее. Это то, что вызывает слишком много жидкости в колене, и к этому следует отнестись серьезно. В этом руководстве мы поговорим о типах, причинах и симптомах жидкости в колене. Мы также обсудим, как диагностировать и лечить заболевание, а также способы предотвращения повторных травм.
Что такое жидкость в колене?
Жидкость в колене, также известная как коленный выпот или «вода в колене», — это скопление лишней жидкости в суставе или вокруг него.Скопление жидкости в коленях, как правило, не опасно само по себе, но может быть признаком более серьезной проблемы со здоровьем. Это особенно опасно для пожилых людей, занимающихся спортом, поскольку увеличивает риск поскользнуться, споткнуться и упасть.
Слишком много жидкости в коленной чашечке, например, указывает на воспаление бурсы в передней части надколенника. Жидкость в коленных чашечках обычно возникает из-за давления при постоянном стоянии на коленях. Накопление жидкости за коленом — другое беспокойство. Когда слишком много жидкости попадает в небольшие тканевые мешочки за коленом, это указывает на кисту Бейкера.В некоторых случаях мешочек с жидкостью за коленом может разорваться и попасть в ткани голени.
Типы жидкости в коленях
Наши колени сложны, поэтому можно повредить связки, сухожилия, мышцы или кости в суставах. Если не лечить, жидкость в колене может в конечном итоге повредить различные структуры колена. Чтобы понять свое состояние, вы должны ознакомиться с различными типами жидкости, которая может быть в колене:
Что вызывает жидкость в колене?
В коленные суставы может попадать жидкость по нескольким причинам.Некоторые могут быть заразными. Определение причины появления жидкости в колене поможет составить план лечения. Ниже перечислены возможные причины жидкости в коленях.
- Травма или травма: Это происходит, когда коленный сустав получает прямой удар от внешней силы. Травма или повреждение сухожилий, костей, мениска, сумки, связок или суставного хряща колена может вызвать воспаление.
- Остеоартрит коленного сустава: Этот распространенный тип артрита вызывает чрезмерное количество жидкости в коленном суставе.Коленный остеоартрит — это дегенерация хряща вокруг коленного сустава из-за старения и повторяющихся нагрузок.
- Ревматоидный артрит: Это аутоиммунное заболевание заставляет иммунную систему атаковать собственные клетки организма и повреждать нежную подкладку суставов.
- Инфекция: Гонорея, туберкулез, бруцеллез и болезнь Лайма могут поражать колено.
- Подагра: Когда уровень мочевой кислоты становится слишком высоким, кислота превращается в микроскопические кристаллы и накапливается в суставах.
- Бурсит: Воспаленная сумка колена — крошечный наполненный жидкостью мешок, отделяющий кости колена от близлежащих сухожилий и мышц, — может заполняться избытком жидкости.
- Опухоль: Как доброкачественные, так и злокачественные образования иногда проникают в колено.
Жидкость в колене Симптомы
Иногда жидкость в колене не вызывает боли. Симптомы жидкости в колене могут включать:
- Покраснение и припухлость
- Скованность или стеснение
- Болезненность в области колена
- Мучительная боль
- Нестабильность
- Затруднения при выполнении некоторых движений
- Блокировка или щелканье в колене
- Озноб или лихорадка
Жидкость в коленном суставе
Если вы испытываете какие-либо или все из перечисленных выше симптомов, как можно скорее обратитесь к врачу.В зависимости от результатов ваш основной лечащий врач может направить вас к специалисту для дальнейшего анализа.
-
История болезни и медицинский осмотр
Ваш врач спросит о вашей недавней деятельности и прошлых травмах, а также о ваших симптомах, о том, как скоро появился отек, а также о механизме и дате травмы. Ваш врач проведет тщательный медицинский осмотр, чтобы точно диагностировать вашу травму.
-
Артроцентез
После удаления жидкости из колен, артроцентез используется для изучения бактерий, измерения количества клеток и проверки наличия кристаллов, таких как кристаллы дигидрата пирофосфата кальция.Этот тип теста помогает оценить задержку жидкости в колене, выявить внутрисуставные переломы, определить наличие подагры и диагностировать артрит и состояния, связанные с суставами.
-
Рентген
Рентген может дать дополнительные подсказки, которые помогут подтвердить признаки жидкости в коленях. Помимо выявления сломанных и вывихнутых костей, рентген может выявить некоторые случаи артрита.
-
МРТ
МРТ рекомендуется при патологии мягких тканей, в том числе связок, сухожилий и хрящей.Это важный диагностический инструмент, чтобы увидеть, есть ли избыточное производство жидкости в коленном суставе.
Лечение жидкости в коленях
Следующие шаги зависят от основной проблемы, вызывающей избыток жидкости в коленях. После диагностики вашего состояния врач поможет вам составить план лечения и научит, как уменьшить количество жидкости в коленях, облегчить боль и улучшить функцию. Вот общие варианты лечения:
RICE
Метод RICE следует использовать сразу после травмы.
- Дайте колену отдохнуть в течение 24 часов или дольше, чтобы дать суставу время на восстановление и восстановление.
- Заморозьте колено в течение 20 минут не менее 3 раз в день. Приложите пакет со льдом, чтобы облегчить боль и ускорить заживление.
- Сожмите колено с помощью компрессионного рукава, чтобы уменьшить отек.
- Поднимите ногу на стуле или на подушке, чтобы уменьшить приток крови к этой области и уменьшить воспаление в коленном суставе.
Лекарства
Формулу RICE можно использовать в сочетании с нестероидными противовоспалительными препаратами, которые помогут вам чувствовать себя комфортнее.
Инъекции
Введение стероидов непосредственно в коленный сустав может облегчить боль, если лекарства, отпускаемые без рецепта, не эффективны.
Совместная аспирация
Совместная аспирация использует иглу и шприц для забора жидкости из колена. Затем врач анализирует содержимое жидкости, чтобы исключить или подтвердить диагноз. Например, бактерии в жидкости означают инфекцию, а кристаллы мочевой кислоты в жидкости указывают на подагру.
Подтяжки
Для защиты и поддержки ослабленного колена, особенно во время физических нагрузок, таких как ходьба или упражнения, доступны различные скобы.Выбор правильного типа ортезы для вашей травмы и образа жизни позволит вам двигаться на полной скорости.
-
Универсальный коленный бандаж
Закругленные наколенники обеспечивают отличное сочетание поддержки, комфорта и практического обезболивания. (См. Продукт)
Универсальный универсальный коленный бандаж защитит колено и снимет боль в суставах. Используйте его после травмы или в профилактических целях. Ищите модель с открытой коленной чашечкой, которая предотвращает соскальзывание бандажа — идеально подходит для использования в течение всего дня.
-
Шарнирный коленный бандаж
Сломанный коленный бандаж имеет решающее значение для поддержки травмированного сустава и предотвращения дальнейшего повреждения. (См. Продукт)
Шарнирные наколенники стабилизируют колено и снижают риск повторной травмы. Они сделаны из дышащего материала и, как правило, настраиваются по индивидуальному заказу, поэтому вы можете отрегулировать их размер в соответствии со своими требованиями.
-
Бамбуковая опора для колена
Компрессионные рукава уменьшают отек и улучшают кровообращение, способствуя заживлению сустава.(См. Продукт)
Бамбуковая опора для колен защищает больные колени и уменьшает воспаление, вызванное избытком жидкости в колене, за счет увеличения кровообращения. Это идеальная опора для колена для тех, кто страдает артритом, растяжениями и тендинитом.
-
Компрессионный рукав
Компрессионный рукав уменьшает отек и улучшает кровообращение, способствуя заживлению и облегчению боли. (См. Продукт)
Компрессионные рукава способствуют заживлению, предотвращают усталость и улучшают работу мышц.Большинство из них сделаны из спандекса и нейлона, которые отводят влагу, чтобы вам было комфортно во время повседневных дел и упражнений.
Физиотерапия
Физическая терапия может помочь уменьшить жидкость в коленных суставах, улучшить диапазон движений и восстановить силу в коленях. Хорошая программа физкультуры будет включать в себя легкие силовые упражнения и упражнения на равновесие, которые можно выполнять дома. Обсудите любой новый режим упражнений со своим врачом или физиотерапевтом.
Подъем прямых ног
Шаг 1: Лягте на пол, согнув левую ногу и выпрямив правую ногу.
Шаг 2: Включите мышцы ягодиц и живота, затем напрягите правую ногу так, чтобы колено упиралось в пол.
Шаг 3: Медленно поднимите ногу, пока бедра не соприкоснутся.
Шаг 4: Задержитесь в этом положении несколько секунд, затем медленно вернитесь в исходное положение.
Шаг 5: Выполните 10 повторений на каждую ногу.
Приседания у стены
Шаг 1: Встаньте спиной и головой к стене.
Шаг 2: Расположите ноги на расстоянии около 18 дюймов от стены.
Шаг 3: Расставив колени на ширине плеч, медленно скользите по стене, пока бедра не станут параллельны полу. Поместите мяч между бедрами и сожмите его.
Шаг 4: Удерживайте позицию в течение 10 секунд, затем вернитесь в исходное положение.
Шаг 5: Повторяйте несколько раз в день.
Самолет на одной ноге
Шаг 1: Встаньте, ноги на ширине плеч, а правое колено слегка согнуто.
Шаг 2: Медленно поднимите левую ногу назад и вытяните руки по бокам.
Шаг 3: Удерживайте позицию до 5 секунд, затем медленно опустите ногу.
Шаг 4: Повторить 5 раз на каждую ногу.
Поза дерева
Шаг 1: Встаньте на коврик, ноги на ширине плеч, руки по бокам.
Шаг 2: Медленно перенесите вес на правую ногу, сгибая левое колено и поднимая левую пятку к правой икре.
Шаг 3: Положите руки перед грудью в позу для молитвы.
Шаг 4: Вытяните руки над головой, удерживая ладони вместе. Удерживайте позицию 5 секунд. Чтобы испытать себя, задержитесь от 30 секунд до 1 минуты.
Шаг 5: Медленно опустите ногу на коврик, затем повторите для противоположной ноги.
Боковой подъем ног
Шаг 1: Удерживаясь за спинку стула или край стола, медленно поднимите одну ногу в сторону, насколько вам удобно.Держите бедра и спину прямо.
Шаг 2: Медленно опустите ногу, затем поменяйте сторону.
Шаг 3: Выполните от 8 до 15 повторений каждой ногой.
Хирургия
Жизнь с хронической болью может сказаться на вашем теле. Задержку жидкости в коленных суставах от легкой до умеренной обычно можно лечить дома. Если ваши симптомы выводят из строя, а домашние средства от жидкости в коленях не помогли, хирургическое вмешательство может быть лучшим вариантом. Процедура включает замену коленного сустава протезом, который обычно длится не менее пятнадцати лет.Когда дело доходит до замены сустава, важно вовремя. Спросите своего врача, подходит ли вам операция и когда.
Продукты, которые помогают уменьшить жидкость в колене
$ 8,99 $ 24,99
$ 29,99 $ 54,99
$ 12,99 $ 24,99
Small / Gray Medium / GrayLarge / GraySmall / BlackMedium / BlackLarge / BlackКУПИТЬ Время восстановления
$
Время восстановления может занять от нескольких недель до месяцев в зависимости от первопричины образования жидкости в колене.Следуйте инструкциям врача относительно движения и отдыха, чтобы избежать осложнений.
Не позволяйте этому состоянию мешать вам заниматься тем, что вам нравится. После того, как отек и боль утихнут, выполнение упражнений на равновесие и силовые упражнения и ношение правильного бандажа обеспечат адекватную поддержку вашего колена, чтобы предотвратить будущую травму. Сохраняя здоровые колени, вы можете вести активный образ жизни и наслаждаться золотыми годами.
Источники:
https: // www.arthritis-health.com/types/general/what-causes-swollen-knee-water-knee
Как избавиться от жидкости на колене
Жидкость на колене, также известная как выпот на колено или вода на колене, является болезненным состоянием, возникающим из-за скопления жидкости вокруг и внутри коленного сустава. Если у вас есть это состояние, может помочь изучение причин, симптомов и способов уменьшения количества жидкости в колене. Методы, которые вы используете для уменьшения отека, будут зависеть от причины и могут потребовать диагностики от врача.
Анупонг Тхонгчан / EyeEm / Getty Images
Причины
Жидкость на колене может быть вызвана травмами, чрезмерным употреблением, инфекциями, кистами или основными заболеваниями, такими как подагра, ревматоидный артрит и остеоартрит.
Коленный сустав — это синовиальный сустав, содержащий жидкость. Это помогает обеспечить питание хряща, выстилающего сустав, смазку и снижение трения. Избыток жидкости вокруг сустава может вызвать отек, боль и скованность.
Если вы активны и здоровы, наиболее частой причиной отека колена является разрыв ПКС, разрыв мениска или ушиб. Повторяющиеся движения во время занятий спортом, таких как бег, приседание и поднятие тяжестей, часто вызывают боль в коленях, но не обязательно отек.
Основные болезненные состояния, такие как подагра, ревматоидный артрит и остеоартрит, могут привести к аномальной воспалительной реакции, вызывающей накопление избыточной жидкости, поскольку ваше тело пытается защитить ваш сустав. Иногда остеоартрит или слезы могут вызывать кисты, называемые кистами Бейкера, которые могут вызывать выпот в коленном суставе.
Травматические травмы и инфекции также могут вызвать выпот в колене. Если вы получили травму или у вас поднялась температура с необъяснимым отеком колена, немедленно обратитесь к врачу.
Когда вам следует обратиться к врачу по поводу жидкости в колене?
Сообщите своему врачу, если вы получили травму, лихорадку, покраснение или тепло в суставе. Если домашние методы лечения не работают или назначенные лекарства не улучшают симптомы, немедленно сообщите об этом врачу.
Диагностика
Чтобы диагностировать жидкость в колене, ваш врач проверит следующие симптомы:
- Вздутие
- Жесткость
- Диапазон движений уменьшился
- Лихорадка
- Потеря чувствительности
- Затруднение при ходьбе или перенос веса на пораженную ногу
- Тепло и покраснение
Чтобы определить основную причину образования жидкости в колене, ваш врач может назначить процедуру, называемую совместной аспирацией, при которой образец жидкости берется с помощью иглы.Затем жидкость анализируется на лейкоциты, которые указывают на воспаление, бактерии, которые выявляют инфекцию, или кристаллы мочевой кислоты от подагры. Для диагностики также могут быть заказаны методы визуализации, такие как рентген или МРТ, особенно если ожидается разрыв или другая травма.
Лечение
Лечение для избавления от жидкости в колене будет зависеть от причины и диагноза врача. В легких случаях вы можете попробовать следующие методы лечения в домашних условиях:
- Р.И.C.E. — что означает покой, лед, сжатие и возвышение — лучше всего подходит для незначительной боли сразу после травмы.
- Компрессия путем мягкого обертывания колена эластичной повязкой
- Безрецептурные противовоспалительные обезболивающие (НПВП), такие как ибупрофен или напроксен
- Лечебная физкультура
- Ношение коленного бандажа
Если необходимо лечение, ваш врач может выполнить аспирацию сустава, чтобы слить часть жидкости, что обеспечит временное облегчение.Инъекции кортикостероидов в сустав — еще одна форма лечения, которая уменьшает боль и воспаление в результате травмы или повреждения сустава при артрите.
Если жидкость в колене вызвана инфекцией, будут назначены антибиотики. Обычно достаточно пероральных антибиотиков широкого спектра действия в течение 14 дней, но если инфекция вызвана резистентными бактериями, может потребоваться внутривенное введение антибиотиков в течение двух или четырех недель.
Признаки инфекции
Инфекции суставов могут быть очень болезненными и быстро развиваться.Если у вас болезненное, теплое, красное колено, жар, озноб или плохое самочувствие, немедленно обратитесь за медицинской помощью.
При основных состояниях, таких как воспалительный артрит, можно использовать лекарства, подавляющие сверхактивный ответ иммунной системы. В тяжелых случаях жидкости на колене вам может потребоваться операция на суставе, называемая артропластикой, или даже замена сустава. Эти методы используются только в крайнем случае, если все другие медицинские вмешательства не дали результата.
Слово от Verywell
Жидкость на колене может причинять боль и ухудшать качество вашей жизни.Знание причин, симптомов и методов уменьшения отека в домашних условиях или с помощью врача может значительно улучшить ваши симптомы. Если вы получили травму или подозреваете инфекцию, немедленно сообщите об этом своему врачу.
Проблемы и травмы коленного сустава | PeaceHealth
У вас травма колена или другая проблема с коленом?
Да
Проблема с коленом или травма
Сколько вам лет?
Менее 5 лет
Менее 5 лет
5 лет и старше
5 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (таким как яичники, яички, простата, грудь, пенис или влагалище), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Переносили ли вы операцию на колене за последний месяц?
Если причиной проблемы являются гипсовая повязка, шина или скоба, следуйте полученным инструкциям по их ослаблению.
Да
Операция на колене за последний месяц
Нет
Операция на колене за последний месяц
Были ли у вас серьезные травмы за последние 2–3 часа?Да
Серьезная травма за последние 2–3 часа
Нет
Крупная травма за последние 2–3 часа
Нога синяя, очень бледная или холодная и отличается от другой ноги?Если нога в гипсе, шине или бандаже, следуйте полученным инструкциям о том, как ее ослабить.
Да
Нога синяя, очень бледная или холодная и отличается от другой ноги
Нет
Нога синяя, очень бледная или холодная и отличается от другой ноги
Есть ли боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Боль в колене?
Насколько сильна боль по шкале от 0 до 10, если 0 — это отсутствие боли, а 10 — наихудшая боль, которую вы можете себе представить?от 8 до 10: сильная боль
сильная боль
от 5 до 7: умеренная боль
умеренная боль
от 1 до 4: легкая боль
легкая боль
Как долго длилась боль?
Менее 2 полных дней (48 часов)
Боль менее 2 дней
От 2 дней до 2 недель
Боль от 2 дней до 2 недель
Более 2 недель
Боль более 2 недель
Имеет боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Были ли у вас травмы колена за последний месяц?
Да
Травма колена в прошлом месяце
Нет
Травма колена в прошлом месяце
Есть ли у вас проблемы с нормальным движением колена?
Да
Трудности с движением колена
Можно ли вообще двигать коленом?
Нет
Колено невозможно двигать
Были ли у вас проблемы с перемещением колена более 2 дней?
Да
Колено с трудом двигается более 2 дней
Нет
Колено с трудом двигается более 2 дней
Колено или коленная чашечка деформировались или выскакивали из своего нормального положения?
Это называется вывихом.
Да
Колено не в нормальном положении
Нет
Колено не в нормальном положении
Колено все еще не на своем месте?
Да
Колено все еще смещено
Нет
Колено все еще смещено
Колено выскакивает не на своем месте впервые?
Да
Первый вывих коленного сустава
Нет
Первый вывих коленного сустава
Колено кажется расслабленным или нестабильным, когда вы пытаетесь ходить?
Да
Колено кажется расшатанным или нестабильным
Нет
Колено кажется расшатанным или нестабильным
Есть ли опухоль или синяк?
Появились ли у вас отек или синяк в течение 30 минут после травмы?
Да
Отек или синяк в течение 30 минут после травмы
Нет
Отек или синяк в течение 30 минут после травмы
Продолжался ли отек более 2 дней?
Да
Отек более 2 дней
Нет
Отек более 2 дней
Есть ли у вас проблемы с перемещением колена?
Да
Колено затруднено с движением
Сильно или трудно двигаться?
«Очень сложно» означает, что вы не можете двигать его в любом направлении, не вызывая сильной боли.«Скорее сильно» означает, что вы можете пошевелить им хотя бы немного, хотя при этом может возникнуть некоторая боль.
Очень сложно
Очень трудно двигать
Довольно сложно
Довольно сложно двигаться
Как долго у вас были проблемы с перемещением колена?
Менее 2 дней
Затруднения в движении колена менее 2 дней
От 2 дней до 2 недель
Затруднения в движении колена в течение 2 дней до 2 недель
Более 2 недель
Затруднения в движении колена более 2 недель
Была ли потеря движения:
Становится хуже?
Трудности с передвижением ухудшаются
Остаться примерно такими же (не лучше или хуже)?
Сложность передвижения не изменилась
Становится лучше?
Трудности при движении уменьшаются
Колено опухло более 2 полных дней (48 часов)?
Да
Колено опухло более 48 часов
Нет
Колено опухло более 48 часов
Как вы думаете, проблема с коленом могла быть вызвана жестоким обращением?
Да
Проблема с коленом могла быть вызвана жестоким обращением
Нет
Проблема с коленом могла быть вызвана жестоким обращением
Как вы думаете, проблема может быть причиной лихорадки?
Некоторые проблемы с костями и суставами могут вызывать жар.
Есть ли красные полосы, отходящие от пораженного участка, или вытекающий из него гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или какое-либо хирургическое оборудование в этом районе?«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в зоне поражения
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в зоне поражения
Как давно у вас наблюдаются симптомы коленного сустава?
Менее 1 недели
Симптомы менее 1 недели
От 1 до 2 недель
Симптомы от 1 до 2 недель
Более 2 недель
Симптомы более 2 недель
Многие факторы могут повлиять на то, как организм реагирует на симптом и какой уход может вам понадобиться.К ним относятся:
- Ваш возраст года. Младенцы и пожилые люди обычно заболевают быстрее.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваше здоровье и образ жизни , например привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делайте что-нибудь еще, кроме сосредоточения на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями.Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Слабая боль (от 1 до 4) : Вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Серьезная травма — любое событие, которое может вызвать очень серьезную травму, например:
- Падение с высоты более 10 футов (3,1 м) [более 5 футов (1,5 м) для детей младше 2 лет и взрослых. старше 65 лет].
- Автокатастрофа, в которой любой вовлеченный автомобиль проезжал со скоростью более 20 миль (32 км) в час.
- Любое событие, вызывающее сильное кровотечение, которое вы не можете контролировать.
- Любое событие, достаточно мощное, чтобы серьезно сломать большую кость (например, кость руки или ноги).
Когда область становится синей, очень бледной или холодной , это может означать, что произошло внезапное изменение кровоснабжения этой области. Это может быть серьезно.
Есть и другие причины изменения цвета и температуры. Синяки часто выглядят синими. Конечность может посинеть или побледнеть, если вы оставите ее в одном положении слишком долго, но ее нормальный цвет вернется после того, как вы ее переместите.То, что вы ищете, — это изменение внешнего вида области (она становится синей или бледной) и ощущения (она становится холодной на ощупь), и это изменение никуда не денется.
Боль у детей младше 3 лет
Трудно сказать, насколько сильно болит ребенок.
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может заснуть, не может устроиться поудобнее и постоянно плачет, что бы вы ни делали. Ребенок может пинаться, сжиматься в кулаке или гримасничать.
- Умеренная боль (от 5 до 7) : ребенок очень суетлив, много цепляется за вас и, возможно, плохо спит, но реагирует, когда вы пытаетесь его или ее утешить.
- Легкая боль (от 1 до 4) : ребенок немного суетлив и немного цепляется за вас, но реагирует, когда вы пытаетесь его или ее утешить.
Боль у детей 3 лет и старше
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может терпеть ее более нескольких часов, не может спать и может Я ничего не делаю, кроме как сосредоточиться на боли. Никто не может терпеть сильную боль дольше нескольких часов.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить нормальную активность и сон ребенка, но ребенок может терпеть ее часами или днями.
- Легкая боль (от 1 до 4) : ребенок замечает боль и может жаловаться на нее, но она не настолько сильна, чтобы нарушить его или ее сон или деятельность.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной вытекает из области.
- Лихорадка.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями.Вот некоторые примеры у взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
При сильном кровотечении любое из этих утверждений может быть верным:
- Кровь выкачивается из раны.
- Кровотечение не останавливается и не замедляется при надавливании.
- Кровь быстро просачивается через повязку за повязкой.
С умеренным кровотечением , любое из этих условий может быть верным:
- Кровотечение замедляется или останавливается с давлением, но начинается снова, если вы снимаете давление.
- Кровь может просочиться через несколько повязок, но это не быстро и не выходит из-под контроля.
При легком кровотечении может быть верным любой из следующих вариантов:
- Кровотечение останавливается само по себе или под давлением.
- Кровотечение останавливается или замедляется до образования слизи или тонкой струйки через 15 минут надавливания. Он может сочиться или просачиваться до 45 минут.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Взрослые и дети старшего возраста часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Чувство сильного головокружения или головокружения, как будто вы можете потерять сознание.
- Чувство сильной слабости или проблемы со стоянием.
- Отсутствие бдительности или способности ясно мыслить. Вы можете быть сбиты с толку, беспокоиться, бояться или быть не в состоянии отвечать на вопросы.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Сильная сонливость или трудно просыпаться.
- Не отвечает, когда к нему прикасаются или говорят.
- Дыхание намного быстрее обычного.
- Действующий запутался. Ребенок может не знать, где он находится.
Обратитесь за медицинской помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Записаться на прием
Судя по вашим ответам, проблема может не исчезнуть без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Иногда люди не хотят звонить в службу экстренной помощи. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Непосредственно надавливайте на рану, пока не прибудет помощь. По возможности держите область приподнятой.
Иногда люди не хотят звонить в службу экстренной помощи. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Послеоперационные проблемы
Отек после операции на колене | Скотт Хакер MD
Отек после операции — нормальное явление, особенно после операции на колене.Многие пациенты спрашивают меня, нормален ли у них отек, как долго он продлится и опасен ли он? Это все отличные вопросы.
Во-первых, давайте разберемся, что такое опухоль и почему она возникает. Отек может означать несколько вещей. Выделение жидкости в коленном суставе, на языке врачей, называется «выпотом». Это не то же самое, что отек тканей вокруг колена или ноги. Отек возникает как естественная часть воспалительной реакции на травму. После простой процедуры, такой как артроскопия коленного сустава, может быть очень мало опухоли, а после замены сустава может быть больше опухоли.
После коленного эндоскопа или артроскопии обычно наблюдается припухлость или излияние в суставе в течение нескольких дней, а иногда и нескольких недель. Пациенты с артритом, как правило, дольше опухают. У пациентов, перенесших операцию по замене коленного сустава, может наблюдаться отек колена или, как мы его называем, выпот в колене, который сохраняется в течение нескольких месяцев.
После обширной операции на колене, такой как восстановление или замена связки, у вас может быть и то, и другое — жидкость в коленном суставе (выпот) и опухоль в ноге.Часто это длится несколько недель. Иногда я вижу людей, которые через несколько месяцев все еще опухают (без какой-либо боли), и я считаю, что это нормально — все разные.
Как выглядит отек колена?
УЗИ жидкости в коленном суставе
Опухание колена в суставе или выпот в коленном суставе довольно легко увидеть на УЗИ. Это похоже на большую черную область на изображении, которую можно перемещать. Вот фотография моего недавнего пациента, на которой виден большой суставной выпот.Стрелки показывают край ткани над опухолью, а нижняя белая линия — это передняя часть бедренной кости. Жидкость находится между ними.
Опасен ли отек колена после операции?
Отек после операции — это нормально. Не пугайтесь. Также могут появиться синяки и изменение цвета кожи. Со временем это разрешится, и это не должно вызывать тревогу. Если вы беспокоитесь, пожалуйста, зайдите ко мне в офис, чтобы проверить.
Как уменьшить отек после операции
Чулки компрессионные
Вы можете сделать несколько простых вещей.Во-первых, наденьте пару шлангов TED или компрессионных чулок. Это поможет буквально «выдавить» жидкость из ваших ног и ступней. Вы можете носить их почти 24 часа в сутки.
Высота
Держите ногу в приподнятом положении. Чем выше, тем лучше. Это поможет вывести жидкость из ноги.
Лед
Заморозьте колено. Это можно сделать с помощью пакетов со льдом или с помощью льдогенератора — специальной подушки и насоса, который циркулирует через подушку холодной воды, как показано здесь.Холод помогает уменьшить воспаление, что уменьшает отек и излияние.
Ибупрофен / напроксен или другое противовоспалительное средство
Эти лекарства снимают воспаление и тем самым уменьшают опухоль после операции. Я часто предлагаю 600-800 мг ибупрофена 3 раза в день или 440 мг напроксена (алеве) два раза в день. Обязательно проверьте, можно ли это принимать после операции. Пациентам, принимающим сильнодействующие препараты для разжижения крови, не следует принимать какие-либо противовоспалительные средства.
Я разместил ряд продуктов, которые, как я видел, помогают пациентам с отеком колена, на моей странице сопутствующих товаров. Я не продаю их, а рекомендую вам найти их в Amazon. Нажмите здесь, чтобы проверить их.
Пациенты задают много вопросов об отеке — не стесняйтесь спрашивать меня ниже, если у вас есть некоторые из этих вопросов, и я постараюсь ответить на них за вас. Я хочу, чтобы вы поняли, что означает отек колена и когда важно обратиться к врачу.
Пожалуйста, не воспринимайте все это как прямой совет пациенту.Я рад видеть вас в моем офисе в Сан-Диего, Калифорния, ИЛИ, если вы приехали из другого города или страны, я продолжаю посещать телемедицину. Свяжитесь со мной, чтобы настроить это. Я жду встречи с тобой.
Насосы для лодыжки— Почему моя медицинская бригада говорит мне делать это?
Что такое насосы для голеностопного сустава?
Насос для голеностопа перемещает вашу лодыжку полностью вверх (указывая пальцами ног на вас) и полностью вниз (указывая пальцами ног от себя), не удерживая ни одну из позиций.Ниже вы найдете видео о туфлях на щиколотке, которое также можно найти в нашем приложении!
Насосы для голеностопного суставаПочему важны насосы для голеностопного сустава?
После операции ожидается опухоль в области хирургического колена или бедра. Это нормальная реакция организма на исцеление. Однако мы хотим, чтобы держал отек под контролем, так как он может быть болезненным и неудобным. , вы можете узнать больше о советах по контролю отека здесь.
Один из способов держать отек под контролем — это насосы для голеностопного сустава — они просты в применении, требуют минимальных усилий и практически не вызывают боли с МНОГИМИ преимуществами, основанными на фактах! Эти преимущества выходят далеко за рамки контроля отека — также укрепляет голеностопные и коленные суставы !
Каковы научные доводы в пользу насосов для голеностопного сустава?
Вы когда-нибудь сидели в какой-либо позе в течение длительного времени, и ваши ноги чувствовали покалывание?
Это связано с тем, что кровь скапливается в нижних конечностях, и одной работы сердца недостаточно, чтобы кровь возвращалась к сердцу.В упражнениях на прокачку голеностопного сустава используется сокращение икроножных мышц, чтобы перекачивать кровь обратно в сердце.
Изображение: декада3d из Getty Images с Canva
- Насосы для голеностопного сустава улучшают кровообращение в ногах, предотвращая образование тромбов — Сбор крови в голени может привести к свертыванию крови при длительном отдыхе или бездействии.
- Движение в голени увеличивает приток крови к хирургической области , необходимый для заживления.
- Движение икроножных мышц помогает уменьшить отек , возвращая жидкости в кровоток и обратно к сердцу.
Приложение Curovate содержит все ваши ежедневные упражнения для ACL, полной замены коленного сустава и полной реабилитации после замены тазобедренного сустава, а также встроенные напоминания и таймеры для контроля отека! Загрузите приложение прямо сейчас по ссылкам ниже.
Ссылки
UW Ортопедия и спортивная медицина, Сиэтл
Обзор
Движение и функция суставов
Нажмите для увеличенияРисунок 1 — Ткани сустава
Кости человека соединяются друг с другом различными способами, чтобы удовлетворить функциональные потребности опорно-двигательного аппарата.Самая главная из этих потребностей — это целенаправленное движение. Деятельность человеческого тела зависит от эффективного взаимодействия между нормальными суставами и нервно-мышечными единицами, которые ими управляют. Эти же элементы также рефлекторно взаимодействуют, распределяя механические нагрузки между тканями сустава. Мышцы, сухожилия, связки, хрящи и кости — все они вносят свой вклад в обеспечение бесперебойной работы (см. Рисунок 1). В этой роли опорные элементы объединяют прилегающие кости и позиционируют суставы в оптимальном соотношении для несения нагрузки с низким коэффициентом трения.Двумя важными характеристиками нормального функционирования суставов являются стабильность и смазка.
Хрящ
Хрящ, покрывающий наши суставные поверхности, называется «суставным хрящом». Обычно это гладкая, хорошо смазанная поверхность, которая обеспечивает меньшее сопротивление трению, чем у коньков, скользящих по льду.
Нормальный хрящ очень прочен и в некоторой степени эластичен, он служит амортизатором для наших суставов. Суставной хрящ не кровоснабжает.Скорее он получает кислород и питательные вещества из окружающей суставной жидкости. Когда сустав нагружен, давление выдавливает жидкость, включая отходы, из хряща, а когда давление снижается, жидкость просачивается обратно вместе с кислородом и питательными веществами. Таким образом, здоровье хряща зависит от его использования. К сожалению, после травмы хрящ имеет ограниченную способность к самовосстановлению.
Поврежденный или ненормальный хрящ теряет износостойкость. Две суставные поверхности натирают друг друга и сбрасывают частицы хряща, которые еще больше способствуют износу суставных поверхностей.По мере ухудшения механики шарнира скорость износа увеличивается. Процесс может продолжаться до тех пор, пока большая часть суставного хряща не исчезнет. Костные шпоры, по-видимому, являются попыткой организма обеспечить большую поверхность сустава, однако, поскольку эти костные шпоры не покрыты нормальным хрящом, такой эффект не помогает. Износ хряща может вызвать деформации, такие как искривление ног или жесткость позвоночника. Незакрепленные куски костей и хрящей могут отломиться и привести к «блокировке» суставов.
Воспаление суставов
Нажмите для увеличенияРисунок 2 — Нормальный сустав
в сравнении с воспаленным суставом
Что такое воспаление?
Многие виды артритов характеризуются воспалением.Воспаление — это часть реакции организма на заживление, характеризующаяся покраснением и теплом отека (см. Рисунок 2). Этот ответ стимулируется травмой, инфекцией, хирургическим вмешательством и аллергическими реакциями.
Обычно эта воспалительная реакция удаляет нездоровый и посторонний материал из области. Он также начинает процесс восстановления, в котором новые кровеносные сосуды и клетки, восстанавливающие ткань (фибробласты), попадают в место повреждения. Иммунную систему организма можно рассматривать как компанию по сносу, которая сносит старые здания, чтобы построить новые.
Воспаление суставов
При некоторых типах артритов, таких как ревматоидный артрит, иммунная система организма сбивается с толку и действует так, как будто суставной хрящ ей не нужен. Признаки воспаления суставов — типичные находки.
Это называется аутоиммунным ответом. Другими словами, компания по сносу начинает работу с важного здания, которое не может быть восстановлено. Иногда воспаление не прекращается до тех пор, пока из сустава не удален хрящ.
Стабильность сустава
Факторы устойчивости
Ряд факторов взаимодействуют друг с другом, обеспечивая стабильность и позволяя двигаться активным суставам человека. Во-первых, это форма составных частей. Например, в бедрах под действием веса головка бедра попадает в относительно глубокую впадину — вертлужную впадину. Суставные элементы сконфигурированы и расположены так, что нормальная нагрузка улучшает их посадку.
Связки обеспечивают второе важное стабилизирующее влияние, поскольку они направляют и выравнивают нормальные суставы в пределах их диапазона движений.Отличный пример — боковые и крестообразные связки колена. Эти прочные относительно неэластичные структуры ограничивают подвижность суставов сгибанием и разгибанием.
Однако в пределах осей движения требуются более гибкие ограничения. Эту потребность удовлетворяют мышцы и сухожилия. Мышечная стабилизация, пожалуй, наиболее очевидна в плече, который является типичным полиаксиальным суставом. Мышцы вращающей манжеты сближают и стабилизируют суставные поверхности плеча, поскольку более крупные мышцы с лучшим рычагом обеспечивают эффективное движение плеча.
Фильмы
Нажмите, чтобы игратьСтабильность бедра Нажмите для воспроизведения
Стабильность колена Нажмите, чтобы играть
Стабильность плеча
Синовиальная жидкость
Синовиальная жидкость способствует значительному стабилизирующему эффекту в качестве адгезивного уплотнения, которое свободно допускает скользящее движение между хрящевыми поверхностями, эффективно противодействуя отвлекающим силам. Это свойство легче всего проявляется в небольших сочленениях, таких как пястно-фаланговые суставы.Обычное явление «трещины на костяшках пальцев» отражает разрыв этой адгезивной связи. Вторичная кавитация в суставной щели вызывает очевидный с радиологической точки зрения пузырь газа, который требует до 30 минут для растворения, прежде чем соединение может быть восстановлено, а соединение снова может «растрескаться». Это адгезионное свойство зависит от обычно тонкой пленки синовиальной жидкости между всеми внутрисуставными структурами. Когда эта пленка увеличивается в виде патологического выпота, стабилизирующие свойства теряются.
В нормальных суставах человека тонкая пленка синовиальной жидкости покрывает поверхности синовиальной оболочки и хряща в суставной щели.Объем этой жидкости увеличивается, когда присутствует заболевание, чтобы обеспечить клинически очевидный излияние, которое может быть легко аспирировано для исследования. По этой причине большинство знаний о синовиальной жидкости человека получено от пациентов с заболеваниями суставов. Из-за клинической частоты, объема и доступности коленных выпотов наши знания в значительной степени ограничены данными об этом суставе.
В синовиальной оболочке, как и во всех тканях, доставляются необходимые питательные вещества, а побочные продукты метаболизма выводятся кровотоком, перфузирующим местную сосудистую сеть.Синовиальные микрососуды содержат фенестрации, которые способствуют диффузионному обмену между плазмой и окружающей средой. Свободная диффузия обеспечивает полное уравновешивание небольших растворенных веществ между плазмой и непосредственным межузельным пространством. Дальнейшая диффузия расширяет этот процесс уравновешивания и включает все другие внутрикапсулярные пространства, включая синовиальную жидкость и интерстициальную жидкость хряща. Синовиальный поток плазмы и узкий путь диффузии между клетками синовиальной выстилки создают принципиальные ограничения на скорость обмена между плазмой и синовиальной жидкостью.
Этот процесс имеет клиническое значение для транспорта терапевтических агентов в воспаленных синовиальных суставах. Многие исследователи проводили серийные наблюдения за концентрацией лекарств в плазме и синовиальной жидкости после перорального или внутривенного введения. Уровни в плазме крови предсказуемо превышают таковые в синовиальной жидкости на ранних этапах всасывания и распределения. Этот градиент меняется на противоположный в течение последующего периода выведения, когда внутрисиновиальные уровни превышают уровни в плазме. Эти паттерны отражают только пассивную диффузию, и известно о том, что терапевтический агент не переносится или не задерживается в суставной щели.
Метаболические доказательства ишемии представляют собой второй случай, когда доставка и удаление малых растворенных веществ становится клинически значимой. В нормальных суставах и при большинстве патологических выпотов практически полное уравновешивание существует между плазмой и синовиальной жидкостью. Градиенты, которые приводят к чистой доставке питательных веществ (глюкозы и кислорода) или удалению отходов (лактат и углекислый газ), слишком малы, чтобы их можно было обнаружить. В некоторых случаях, однако, синовиальное микрососудистое снабжение не может удовлетворить местные метаболические потребности, и возникают значительные градиенты.В этих суставах синовиальная жидкость показывает низкое давление кислорода (PO2), низкий уровень глюкозы, низкий pH, высокий лактат и высокое давление диоксида углерода (PCO2). Такие жидкости регулярно обнаруживаются при септическом артрите, часто при ревматоидном заболевании и нечасто при других видах синовита. Такие результаты предположительно отражают как повышенную метаболическую потребность гиперпластической ткани, так и нарушение микрососудистого питания.
Этой интерпретации соответствует открытие, что ишемические ревматоидные суставы холоднее, чем суставы, содержащие синовиальную жидкость, полностью уравновешенную с плазмой.Как и другие периферические ткани, суставы обычно имеют температуру ниже, чем температура ядра тела. Колено, например, имеет нормальную внутрисуставную температуру 32 ° C. При остром местном воспалении увеличивается суставной кровоток и температура приближается к 37 ° C. Однако, поскольку ревматоидный синовит сохраняется, нарушение микроциркуляции может вызвать снижение температуры, поскольку ткани становятся ишемическими.
Клинические последствия местной ишемии продолжают изучаться. Например, было обнаружено, что снижение pH синовиальной жидкости сильно коррелирует с рентгенологическими признаками повреждения суставов при ревматоидном колене.Другая работа показала, что сгибание сустава или сокращение четырехглавой мышцы может увеличивать внутрисиновиальное давление и тем самым оказывать тампонадный эффект на синовиальную сосудистую сеть. Это открытие предполагает, что нормальное использование опухших суставов может вызвать цикл ишемии и реперфузии, который приводит к повреждению тканей токсичными радикалами кислорода.
Нормальный суставной хрящ не имеет собственных микрососудов и, следовательно, подвержен риску развития ишемических суставов. В этой ткани нормальный процесс диффузии дополняется конвекцией, вызванной циклическим сжатием и высвобождением во время совместного использования.В незрелых суставах тот же процесс перекачки способствует обмену небольших молекул с интерстициальной жидкостью подлежащей губчатой кости. Однако у взрослых этот потенциальный путь поступления считается маловероятным, и весь обмен растворенными веществами может происходить через синовиальную жидкость. Это означает, что нормальные хондроциты находятся дальше от поддерживающих их микрососудов, чем любые другие клетки в организме. Уязвимость этой расширенной линии снабжения четко проявляется при синовиальной ишемии.
Нормальные белки плазмы также попадают в синовиальную жидкость путем пассивной диффузии.Однако, в отличие от небольших молекул, концентрация белка в синовиальной жидкости остается значительно ниже, чем в плазме. В аспиратах из нормальных коленных суставов общий белок составлял всего 1,3 г / дл, что составляет примерно 20% от значения в нормальной плазме. Более того, распределение внутрисиновиальных белков отличается от такового в плазме. Крупные белки, такие как IgM и cr2-макроглобулин, представлены недостаточно, тогда как более мелкие белки присутствуют в относительно более высоких концентрациях. Механизм, определяющий эту закономерность, достаточно хорошо изучен.Эндотелий микрососудов является основным барьером, ограничивающим выход белков плазмы в окружающий синовиальный интерстиций. Белковый путь через эндотелий еще не ясен; противоречивые экспериментальные данные подтверждают, что оконные проемы, межклеточные соединения и цитоплазматические пузырьки являются преобладающими местами выхода белков плазмы. Что действительно кажется ясным, так это то, что процесс следует кинетике диффузии. Это означает, что более мелкие белки, которые имеют быстрые коэффициенты диффузии, будут входить в суставное пространство со скоростью, пропорционально большей, чем таковые больших белков с относительно низкими коэффициентами диффузии.
Напротив, белки покидают синовиальную жидкость через лимфатические сосуды, процесс, который не зависит от размера. Клиренс белка может варьироваться в зависимости от заболевания суставов. В частности, из суставов, пораженных ревматоидным артритом (РА), происходит значительно более быстрое удаление белков, чем у пациентов с остеоартритом. Таким образом, во всех суставах происходит непрерывный пассивный транспорт белков плазмы, включающий синовиальную доставку в микрососуды, диффузию через эндотелий и окончательный лимфатический возврат в плазму.
Внутрисиновиальная концентрация любого белка представляет собой чистый вклад концентрации в плазме, синовиального кровотока, проницаемости микрососудов и лимфатического удаления. Определенные белки могут производиться или потребляться в суставной щели. Таким образом, лубрицин обычно синтезируется в синовиальных клетках и выделяется в синовиальную жидкость, где он способствует смазке пограничного слоя хрящевой опоры. При заболевании могут синтезироваться дополнительные белки, такие как ревматоидный фактор IgG при РА, или высвобождаться воспалительными клетками, такими как изосомальные ферменты.Напротив, внутрисуставные белки могут истощаться при местном потреблении, как и компоненты комплемента при ревматоидном заболевании.
Концентрации белка в синовиальной жидкости мало различаются между сильно воспаленными ревматоидными суставами и умеренно пораженными остеоартритическими суставами. Однако проницаемость микрососудов для белка при РА более чем в два раза выше, чем при остеоартрите. Это заметное различие в проницаемости приводит только к минимальному увеличению концентрации белка, поскольку усиленное проникновение белков в значительной степени компенсируется сопоставимым увеличением лимфатического выхода.Эти результаты показывают, что проницаемость синовиальных микрососудов нельзя оценить по концентрациям белка, если одновременно не оценивать кинетику доставки или удаления.
Внутрисуставное давление
Внутрисуставное давление в нормальном колене в состоянии покоя составляет около -4 мм рт. Ст., И это давление падает еще больше при сокращении четырехглавой мышцы. Разница между атмосферным давлением на вышележащие ткани и субатмосферными значениями внутри сустава помогает удерживать элементы сустава вместе и, таким образом, обеспечивает стабилизирующую силу.Однако при патологическом излиянии давление покоя выше атмосферного и повышается еще больше при сокращении окружающих мышц. Таким образом, изменение нормального градиента давления на противоположное является дополнительным дестабилизирующим фактором в соединениях с излияниями.
Смазка шарниров
Как смазываются суставы?
Синовиальные суставы действуют как механические подшипники, облегчающие работу опорно-двигательного аппарата. Таким образом, нормальные шарниры чрезвычайно эффективны с коэффициентами трения ниже, чем те, которые можно получить с помощью промышленных подшипников скольжения.Кроме того, постоянный процесс обновления и восстановления гарантирует, что живые суставные ткани будут иметь долговечность, намного превосходящую долговечность любых искусственных опор. Никакой искусственный сустав не может сравниться по характеристикам с нормальным человеческим суставом.
Механика смазки шарниров стала предметом исследований, начиная с уникальной структуры опорной поверхности. Суставной хрящ эластичен, заполнен жидкостью и поддерживается относительно непроницаемым слоем кальцинированного хряща и кости.Это означает, что сжатие хряща, вызванное нагрузкой, заставит интерстициальную жидкость течь латерально внутри ткани и выходить на поверхность через соседний хрящ. Поскольку эта область, в свою очередь, становится несущей, она частично защищается недавно выделившейся жидкостью над ней. Это особая форма гидродинамической смазки, так называемая, потому что динамическое движение опорных поверхностей создает водный слой, который разделяет и защищает точки контакта.
Смазка пограничного слоя — вторая важная характеристика нормальных соединений с низким коэффициентом трения.Здесь решающим фактором считается небольшой гликопротеин, называемый лубрицин. Смазывающие свойства этой полученной из синовиума молекулы очень специфичны и зависят от ее способности связываться с суставным хрящом, где она сохраняет защитный слой молекул воды. Лубрицин не эффективен в искусственных системах и, следовательно, не смазывает искусственные суставы.
Были предложены другие механизмы смазки; некоторые остаются под следствием. Интересно, что гиалуроновая кислота, молекула, которая делает синовиальную жидкость вязкой (синовия означает «как яичный белок»), в значительной степени исключена как смазка для хрящевой опоры.Вместо этого гиалуронат смазывает совершенно другой участок поверхностного контакта — синовиальную оболочку хряща. Сильно васкуляризованная, хорошо иннервируемая синовиальная оболочка должна попеременно сокращаться, а затем расширяться, чтобы покрывать ненагруженные поверхности хряща, когда каждый сустав движется через свой нормальный диапазон движений. Этот процесс должен происходить свободно. В случае защемления синовиальной ткани возникнет немедленная боль, внутрисуставное кровотечение и неизбежный функциональный ущерб. Редкость этих проблем свидетельствует об эффективности синовиальной смазки, опосредованной гиалуронатом.
Выскакивание и растрескивание стыков
Почему суставы издают треск или треск?
Суставы могут издавать разные шумы — некоторые из них серьезные, а некоторые нет.
Некоторые люди учатся «щелкать костяшками пальцев». Если толкнуть или потянуть сустав определенным образом, пузырь воздуха может внезапно появиться в суставе с «хлопком». Как только пузырек появится, сустав не может быть снова лопан, пока воздух не будет реабсорбирован.
Некоторые суставы трескаются, когда проходящие по ним связки и сухожилия скользят мимо неровностей на костях.Люди, которые «ломают себе шею», издают подобный шум.
Другие суставы периодически блокируются — часто с громким хлопком — из-за того, что что-то застревает между поверхностями сустава. Это могут сделать разорванный хрящ в колене или оторвавшийся кусок кости или хряща в суставе. Если сустав застрял таким образом, его, возможно, придется пошевелить, чтобы разблокировать. Это также может вызвать треск.
Наконец, суставы, пораженные артритом, могут трескаться и истираться. Эти шумы обычно возникают каждый раз при перемещении сустава.Этот шум возникает из-за шероховатости суставной поверхности из-за потери гладкого хряща.
