Пластика крестообразной связки — Официальный сайт ФГБУЗ КБ №85 ФМБА России
О травмах крестообразной связки
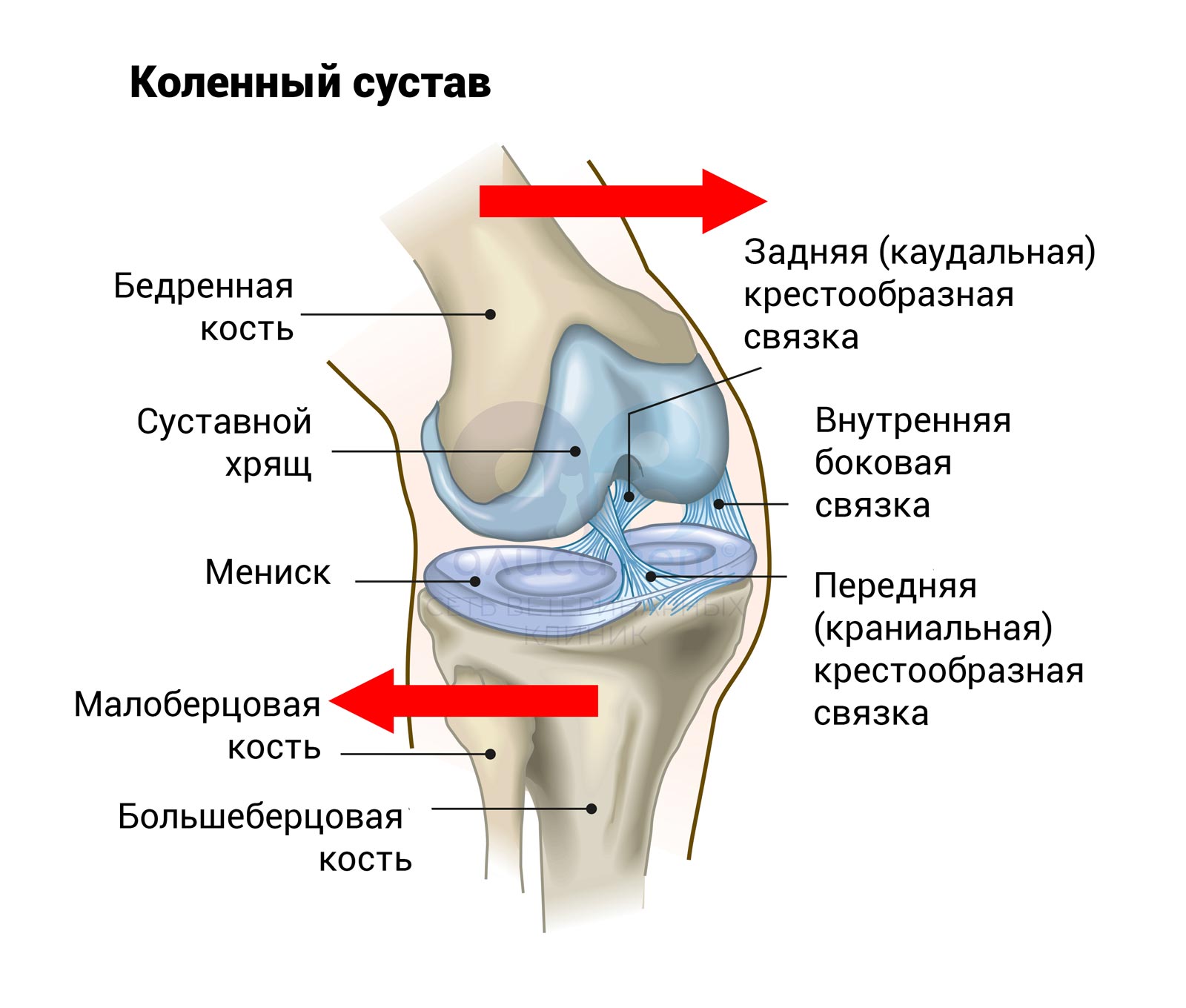
Крестообразные связки коленного сустава — важные стабилизирующие связки коленного сустава, которые удерживают коленный сустав от смещений в момент движения. Так же крестообразные связки моделируют правильное движение коленного сустава. Крестообразные связки расположены в самом центре коленного сустава и служат осью вращения. Травмы крестообразных связок коленного сустава происходят путем отрыва от места крепления к бедренной кости (иногда с костным фрагментом) или путем разрыва (полный или частичный разрыв).
Главная проблема при разрыве крестообразных связок — нарушение биомеханики и стабильности коленного сустава. При постоянном движении плато большеберцовой кости смещается и появляется ротационная нестабильность коленного сустава. Это вызывает чувство неустойчивости сустава, а полноценная координированная нагрузка становится невозможной. Разрывы крестообразных связок приводит к постоянной перегрузке других элементов коленного сустава
Разрывы крестообразных связок приводит к постоянной перегрузке других элементов коленного сустава
Как показывают данные медицинской статистики, травмы крестообразных связок в 70% всех случаях ведут к повреждению внутреннего мениска. В 64% всех случаях повреждение мениска происходит одновременного в момент разрыва крестообразных связок. У женщин разрыв крестообразных связок происходит намного чаще, чем у мужчин, это связано с особенностями строения женского организма
Пластика передней крестообразной связки
Основным методом лечения разрыва крестообразной связки считается артроскопическая пластика. Артроскопия как метод оперативного лечения — это один из современных методов лечения разрывов и повреждений крестообразной связки. Во время разрыва связки происходит отрыв от места прикрепления связки к кости. Крепление связки производят современными фиксаторами, которые со временем рассасываются в кости и не оставляют следов в кости.
Очень часто для трансплантации берется ткань собственных сухожилий пациента.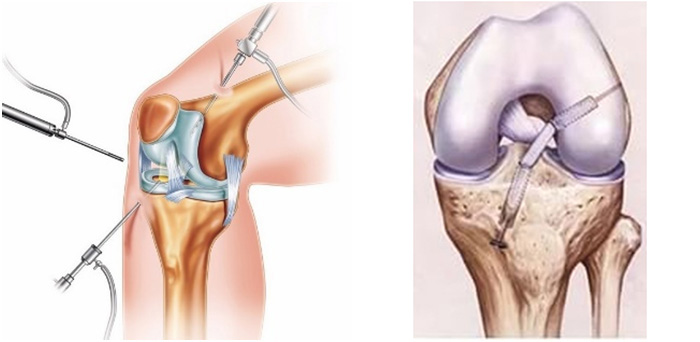 Собственная ткань обладает большей прочностью по сравнению с другими трансплантатами. Пластика передней крестообразной связки дает отличные результаты, так как полностью восстанавливает стабильность в коленном суставе.
Собственная ткань обладает большей прочностью по сравнению с другими трансплантатами. Пластика передней крестообразной связки дает отличные результаты, так как полностью восстанавливает стабильность в коленном суставе.
Как правило, исскуственные трансплантаты связки используются в редких случаях. Пластика передней крестообразной связки коленного сустава — это «золотой стандарт» лечения
Пластика крестообразной связки коленного сустава
При выполнении данной хирургической операции выполняется диагностическая артроскопия, которая подтверждает диагноз (разрыв или повреждение крестообразной связки коленного сустава). Все остатки связки и само место прикрепления зачищают через эндоскопические проколы. Затем производят забор сухожилия, которое складывается в несколько раз и прошивается.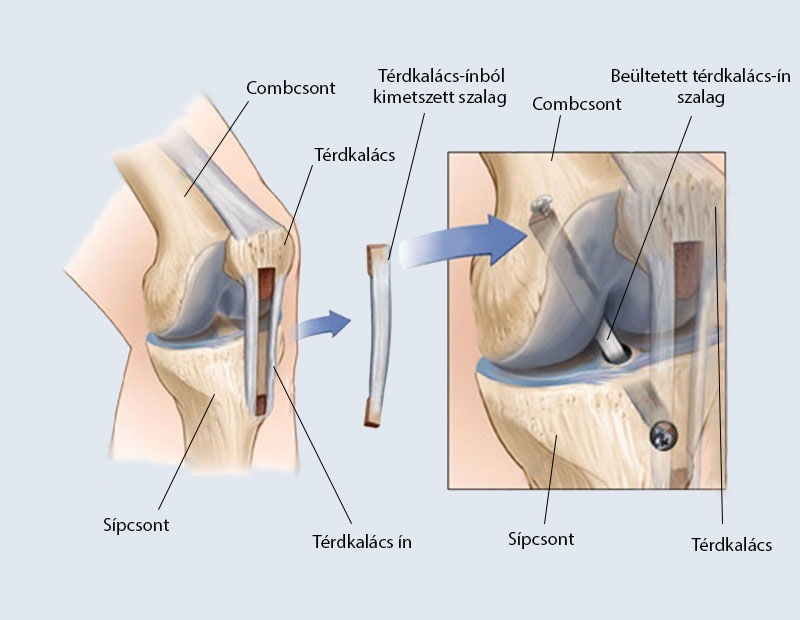
-
Взятие аутотрансплантата
при артросокпической пластике ПКС -
Измеренение аутотрансплантата
передней крестообразной связки -
Инструмент применяемый при
артроскопической пластике ПКС -
Подготовка к артроскопической операции
на коленном суставе
Затем при помощи артроскопа, который обеспечивает зрительный контроль, производят проведение туннелей в бедренной и большеберцовой кости. Связка приживается через 2-3 месяца после проведения операции. В нашем центре ортопедии пластика крестообразной связки проводится на высочайшем уровне с использованием только современного оборудования
Видео — пластика передней крестообразной связки коленного сустава, 2:00 мин, 2,5 Мб.
При первых симптомах разрыва крестообразных связок коленного сустава немедленно обратитесь в наш Центр травматологии и ортопедии клинической больницы № 85 Федерального медико-биологического агентства России.
Артроскопическая пластика связок коленного сустава проводится бесплатно в рамках ВМП
При медицинских показаниях и наличии квот по направлению в нашем центре проводятся операции за счет средств, выделяемых по программе оказания высокотехнологичной медицинской помощи (ВМП)
Подробно о программе высокотехнологичной медицинской помощи
Реабилитация после пластики крестообразной связки
В нашем медицинском центре существует общий курс реабилитации после пластики крестообразной связки. Он включает в себя пять этапов. Данный восстановительный курс необходимо выполнять минимум 6 месяцев.
- Первый этап. Данный этап направлен на уменьшение боли и отека в суставе и на возвращение контроля над мышцами бедра. Данный этап дает возможность ходить без костылей.
- Второй этап. Данный этап направлен на полное устранение отека и возвращение полного диапазона движения. Медицинские меры улучшают силы мышц бедра и баланс сустава, пациент чувствует контроль над суставом во время ходьбы.
- Третий этап. Направлен на полное совершенствование силы и выносливости сустава без боли при нормальной функциональности коленного сустава. После данного этапа появляется возможность нормально бегать.
- Четвертый этап. Направлен на возвращение активных движений, совершенно без боли и отеков во время нагрузки, появляется максимальная сила и выносливость.
- Пятый этап. Данный этап направлен на возвращение активных движений без боли и отеков во время пикового вращающегося движения коленного сустава.
Каждый этап содержит специальные физические нагрузки и медицинские манипуляции, которые
Видеоотзывы о пластике передней крестообразной связки
Фомичева О.С. — пластика передней крестообразной связки
Сергей, 26 лет — пластика передней крестообразной связки
Попехина А.В. — разрыв передней крестообразной связки
Пациент Зернов С. Н. — артроскопическая пластика
Н. — артроскопическая пластика
цена операции на связки – МедикаМенте
Артроскопическая операция ПКС коленного сустава в «МедикаМенте»
Операция по восстановлению передней крестообразной связки еще называется «пластика ПКС» или «артроскопическая реконструкция крестообразных связок». Необходимость операции зависит от вида профессиональной деятельности, возраста пациента, симптомов нестабильности и сопутствующих повреждений хряща, мениска коленного сустава и определяется в каждом случае индивидуально.
Артроскопическая пластика передней крестообразной связки (ПКС) коленного сустава выполняется в условиях стационара. Операцию проводят хирурги-ортопеды-травматологи. Суть операции заключается в том, что разорвавшуюся связку убирают, а вместо нее ставят заменитель. В качестве трансплантата чаще всего применяются собственные ткани пациента (сухожилия надколенника, коленной чашечки, полусухожильной мышцы бедра).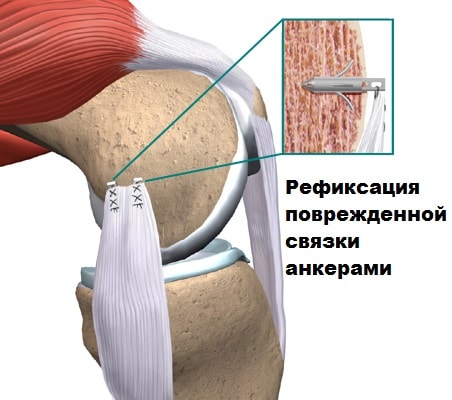
Операция ПКС начинается с диагностической артроскопии, в ходе которой уточняется диагноз, выявляются сопутствующие повреждения хряща коленного сустава, менисков. Если диагноз «разрыв передней крестообразной связки» подтвержден, тут же проводится пластика связки. Через разрез длиной до 4 см в верхней трети голени производится забор сухожилия. Фиксация сухожильного трансплантата осуществляется при помощи рассасывающихся фиксаторов. Все манипуляции в суставе выполняются эндоскопически, т.е. «закрыто», и не требуют выполнения больших разрезов.
Что мы готовы предложить:
Современные методики и оборудование
Современная операционная клиники «МедикаМенте» оснащена оборудованием последнего поколения, что дает возможность нашим специалистам проводить операции на высочайшем уровне и гарантировать максимально успешные результаты лечения. Малоинвазивный оперативный метод лечения разрыва ПКС (артроскопия) позволяет существенно сократить сроки пребывания пациента в клинике (до 3-5 дней).
Проверенные имплантаты и фиксаторы
Мы используем только проверенные, хорошо зарекомендовавшие себя имплантаты и фиксаторы ведущих мировых производителей. Новейшие методики крепления трансплантата обеспечивают прочность фиксации, возможность ранней нагрузки и высокую вероятность успешного восстановления полного объема движений.
Опытные специалисты
Большое количество операций, проводимых в стационаре клиники «МедикаМенте», неизбежно приводит к постоянному совершенствованию профессиональных навыков хирургов, анестезиологов и среднего медицинского персонала. Сотрудники клиники регулярно стажируются в России и за рубежом … врачи Центра
Быстрая реабилитация
Индивидуальный подбор курса реабилитации и физиотерапии для пациентов после операции. Оборудование нашей клиники позволяет значительно уменьшить период восстановления и вернуть пациента к привычному образу жизни в минимально короткие сроки.
Анализы на операцию пластики передней крестообразной связки
Сдать анализы для операции можно в нашей клинике, поликлинике по месту жительства или любом диагностическом центре.
1. Анализы- Анализ мочи общий
- Анализ крови клинический
- Анализ крови биохимический (белок, мочевина, креатинин, билирубин)
- ВИЧ, исследование на гепатиты В и С, RW
- Группа крови и резус-фактор
- Коагулограмма (тромбоциты, время свертывания, кровотечения)
2. Рентгенограмма коленного сустава в прямой и боковой проекции, МРТ коленного сустава
3. КТ или Rg- органов грудной клетки
4. ЭКГ с расшифровкой, заключение кардиолога
5. Заключение терапевта о возможности оперативного лечения
Дополнительно могут быть назначены: УЗИ коленного сустава, дополнительные проекции рентгенограмм, КТ коленного сустава.
Реабилитация после пластики ПКС
1-ый день. Постельный режим, обезболивающая и антибактериальная терапия.
2-ой день. Удаление дренажей, обработка раны, наложение ортеза. Передвижение с опорой на прооперированную ногу при помощи костылей.
3-5 день. Выписка из клиники. Выдается больничный на 10-12 недель (в т.ч. реабилитация 7-9 недель). Возможна ходьба без костылей. Физиотерапия.
7-14 день. Снятие швов. Контрольная консультация с врачом. Продолжение физиотерапии. Начало занятий ЛФК. Разрешено принимать ванну или душ.
30-ый день: Снятие ортеза. Разрешено вождение автомобиля.
Через 10-12 недель: Начало активной трудовой деятельности.
После 5-6-го месяца: Возвращение к активной спортивной деятельности.
Восстановление передней крестообразной связки коленного сустава в Рязани на европейском уровне
Передняя крестообразная связка (ПКС) – основная структура, отвечающая за стабильность коленного сустава во время движений.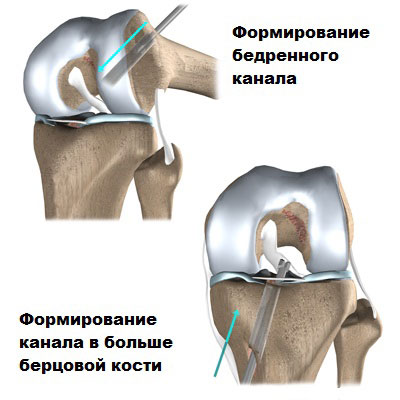 В большинстве случаев разрыв передней крестообразной связки – результат спортивной травмы. При повреждении этой структуры в коленном суставе изменяется биомеханика, появляется нестабильность, нетипичные движения, изнашивается хрящ и быстро прогрессирует артроз – процесс разрушения сустава. Задача, которая стоит перед хирургами-травматологами-ортопедами, есть восстановление поврежденной связки и стабилизация сустава, в результате чего пациент сможет вернуться к нормальной активной жизни и спортивным нагрузкам. Опыт хирургов разных стран по сшиванию связки не дал хороших результатов, и новым витком в хирургии стала реконструкция (пластика) ПКС – операция направленная на замещение поврежденной связки на новую, созданную из сухожилий своего собственного организма.
В большинстве случаев разрыв передней крестообразной связки – результат спортивной травмы. При повреждении этой структуры в коленном суставе изменяется биомеханика, появляется нестабильность, нетипичные движения, изнашивается хрящ и быстро прогрессирует артроз – процесс разрушения сустава. Задача, которая стоит перед хирургами-травматологами-ортопедами, есть восстановление поврежденной связки и стабилизация сустава, в результате чего пациент сможет вернуться к нормальной активной жизни и спортивным нагрузкам. Опыт хирургов разных стран по сшиванию связки не дал хороших результатов, и новым витком в хирургии стала реконструкция (пластика) ПКС – операция направленная на замещение поврежденной связки на новую, созданную из сухожилий своего собственного организма.
Одним из основоположников восстановительной хирургии суставов в России является Главный врач, директор Европейской Клиники Спортивной Травматологии и Ортопедии (ЕКСТО) г. Москва, доктор медицинских наук, профессор Андрей Вадимович Королев.
ЕКСТО – крупнейшая ортопедическая клиника Российской Федерации, работающая по европейским стандартам. Сотрудники клиники имеют опыт работы в ведущих медицинских центрах Европы и США.
С 21 ноября по 16 декабря 2016 г. стажировку в ЕКСТО успешно прошел сотрудник нашей больницы – хирург-травматолог-ортопед Ольчев Александр Александрович, сотрудник травматологического отделения.
| Профессор Королев А.В., Ольчев А.А. | Александр Ольчев |
10 апреля 2017 г. на базе травматологического отделения Рязанской областной клинической больницы состоялся мастер-класс по артроскопической аутопластике передней крестообразной связки (ПКС) коленного сустава с участием докторов ЕКСТО – кандидата медицинских наук Дмитрия Олеговича Ильина и Алексея Николаевича Логвинова.
Успешно выполнено 2 операции пластики ПКС у молодых пациентов с хронической нестабильностью коленного сустава.
| Работа в операционной |
| Разрыв мениска | Холодная плазма |
| Восстановленная крестообразная связка | Сшивание медиального мениска |
Артроскопические операции в травматологическом отделении ГБУ РО ОКБ проводятся в оборудованных ортопедических операционных с использованием самого современного высокотехнологичного оборудования последнего поколения, таких как: оптические и шейверные системы, холодноплазменная абляция, существует возможность сшивания поврежденного мениска.
В послеоперационном периоде больные находятся под пристальным наблюдением оперирующего хирурга. В травматологическом отделении существует отделение реабилитации, где при участии врачей-реабилитологов пациенты получают лечебную гимнастику, массаж, различные физиопроцедуры и наиболее быстро возвращаются к активной жизни.
Выбор нашей клиники – залог успешного лечения!
По интересующим вопросам обращаться по номеру телефона 38-40-40.
Травматологическое отделение ГБУ РО «ОКБ»: 7 этаж, 3 блок, ординаторская, врач Ольчев Александр Александрович.
Пластика связок коленного сустава – цена на операцию в Санкт-Петербурге
Здоровые связки – основа функционирования опорно-двигательной системы. Поэтому их травматизация способна надолго выбить человека из нормального рабочего ритма.
Чаще других травмируется наиболее уязвимая из связок коленного сустава – передняя крестообразная (ПКС). Чтобы восстановить ее работу, требуется хирургическая процедура – пластика пкс, цена на которую варьируется, исходя из тяжести конкретного операционного случая.
Строение колена
Стабильность коленному суставу обеспечивают передняя и задняя связки, которые его «держат». Оставшись без поддержки, сустав труднее переносит нагрузки, подвергается преждевременному износу, может сместиться.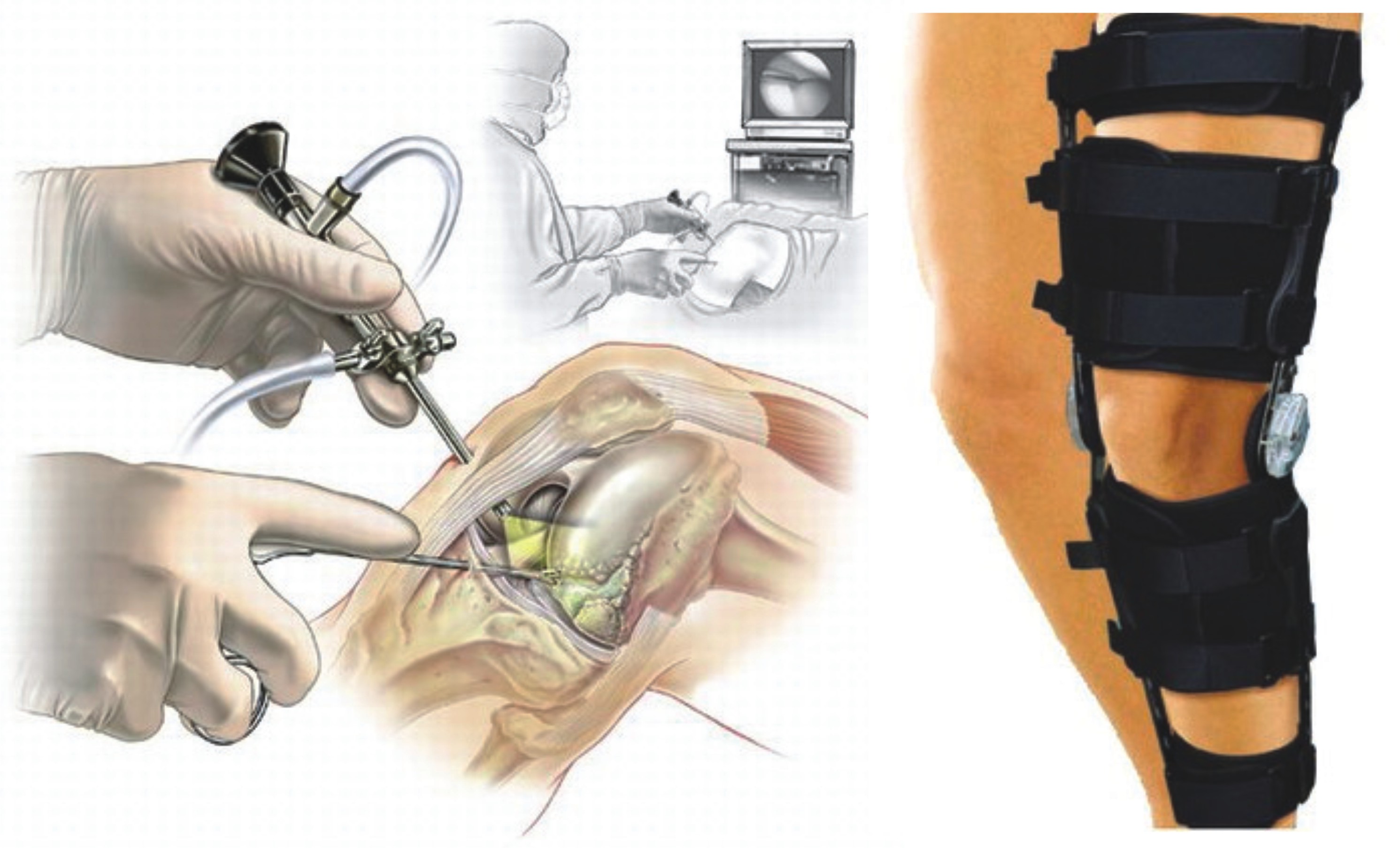 Повышается риск разрыва мениска и воспалительных процессов, в частности артроза колена.
Повышается риск разрыва мениска и воспалительных процессов, в частности артроза колена.
Поврежденные связки можно восстановить только оперативным путем. Среди большого числа ортопедических операций, проводимых квалифицированными специалистами клиники «РАМИ», ведущим направлением является артроскопическая пластика крестообразной связки коленного сустава, цена на данное вмешательство уточняется на консультации с врачом.
Симптомы
В момент травмирования может раздаться характерный щелчок. Главный признак травмы – боль – обычно усиливается при движении. В проблемной зоне может скапливаться кровь, возникать воспаление тканей.
Виды травм по степени повреждения
Травмы связочного аппарата подразделяются на:
1. растяжения;
2. частичный разрыв;
3. полный отрыв.
Растяжения, а также частичные разрывы, можно лечить медикаментозно или физиотерапевтическими методами. Операция ПКС рекомендуется при разрывах крестообразной связки.
Когда нужна операция
Хирургическое лечение предписано, когда наблюдаются:
- полный отрыв связки от кости;
- значительная деформация структуры связки;
- хронические заболевания коленного сустава, отягчающие состояние пациента после травмы.
Противопоказания
Выбор хирургического метода, а также способа обезболивания, влияют не только на стоимость операции ПКС колена, но и на особенности подготовки к процедуре.
Артроскопическая операция, проводимая под наркозом, считается наиболее безопасной, однако обязательно нужно принять во внимание основные противопоказания:
- простудное заболевание;
- отечность ноги;
- воспалительный процесс в месте вмешательства, в том числе наличие трофической язвы;
- специальные физиологические противопоказания, такие как сращение сочленений, вырождение суставной ткани и так далее;
-
хронические заболевания сердца, органов дыхания, аллергическая реакция и другие факторы, препятствующие введению пациента в медикаментозный сон.
 Если общий наркоз пациенту противопоказан, слаженная команда хирургов и анестезиологов-реаниматологов клиники «РАМИ» подберет эффективный вариант для местного обезболивания.
Если общий наркоз пациенту противопоказан, слаженная команда хирургов и анестезиологов-реаниматологов клиники «РАМИ» подберет эффективный вариант для местного обезболивания.
Подготовка
Если диагностирован разрыв связки, операция ПКС коленного сустава неизбежна. Чтобы вмешательство прошло наиболее эффективно, важно соблюдать правила подготовки:
- заранее отказаться от приема лекарственных средств противовоспалительного действия и медикаментов, разжижающих кровь, а также от курения;
- в день операции с утра не есть и не пить, готовясь к наркозу.
Программа подготовки заранее детально обсуждается с врачом и может быть скорректирована в зависимости от индивидуальных особенностей организма пациента и конкретной выбранной программы лечения.
Современная артроскопическая методика
Операция по пластике ПКС чаще всего проводится, согласно артроскопической методике, когда не требуется вмешательства открытым способом.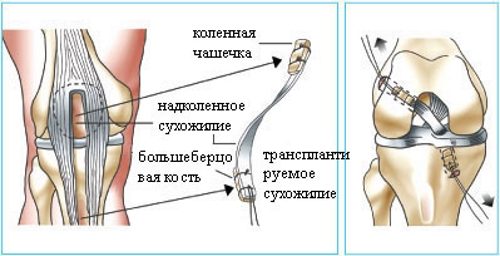
Достаточно небольших проколов в области колена, или портов – смотрового, рабочего и иногда дополнительных. Через них вводятся аппарат артроскоп, а также микроинстурменты – и все проводимые хирургом манипуляции отображаются на экране операционного монитора.
Откуда берут имплантат?
Пластика связочного аппарата – хирургическое вмешательство, целью которого является лечение ПКС, подразумевает использование в качестве имплантатов сухожилий, которые берутся из голени или под чашечкой колена.
Как готовят трансплантат
Тщательно очищенный имплантат растягивают, предварительно сложив вчетверо, а также удаляют неровные фрагменты, чтобы материал четко «уложился» в сформированный туннель.
Поскольку артроскопия – малоинвазивная операция, трансплантат через несколько месяцев приживается на новом месте.
Работа с суставом
При обнаружении в ходе вмешательства сопутствующих повреждений сустава, спровоцированных травмой крестообразной связки, они сразу устраняются, без дополнительных операций. Благодаря этому послеоперационная реабилитация проходит быстрее и эффективнее.
Благодаря этому послеоперационная реабилитация проходит быстрее и эффективнее.
Ход процедуры
Сначала проводится осмотр полости сустава, то есть диагностическая артроскопия колена. Потом трансплантат перемещается в проблемную зону для восстановления разорванных фрагментов.
Когда основное повреждение устранено, переходят к завершающему этапу – закреплению трансплантата специальными ортопедическими материалами, по выбору хирурга.
Преимущества пластики
Выбранный метод имеет свои преимущества:
- малоинвазивное вмешательство сопряжено с минимальными рисками;
- выполняются небольшие разрезы или проколы, благодаря чему соблюдаются принцип малой травматичности и эстетический эффект;
- используется аутоимплантат на основе тканей пациента, который легко приживается на новом месте;
- быстрая реабилитация.
Восстановление
В стационаре клиники «РАМИ» созданы оптимальные условия для ранней реабилитации – профессиональное медицинское сопровождение, противовоспалительная терапия, пребывание в комфортной палате отельного типа, индивидуальная программа реабилитации.
После операции устанавливается ортез для фиксации результата пластики, первые 7–12 дней пациенту приходится передвигаться на костылях. На полное восстановление уходит до 6 месяцев.
Первая нагрузка на ногу после операции
Уже через 2–3 дня можно понемногу возвращаться к нормальной двигательной активности, и далее 3–4 недели заниматься разработкой сустава, согласно составленной врачом программе упражнений. К офисной деятельности можно вернуться спустя полмесяца после операции.
Спортивные занятия
Со спортом же придется подождать до окончательного выздоровления. При добросовестном соблюдении рекомендаций врача процесс полного восстановления длится не дольше полугода.
Запись в клинику ведется по телефону или через форму обратной связи.
Если Вы действительно ищете своего доктора…
Врачи отделения травматологии и ортопедии
22. 1 1 | Диагностическая артроскопия коленного сустава | 1 операция | 14 360 |
| 22.2 | Диагностическая артроскопия плечевого сустава | 1 операция | 14 700 |
| 22.3 | Менискэктомия артроскопическая | 1 операция | 19 550 |
| 22.4 | Артроскопический дебридмент сустава | 1 операция | 22 060 |
| 22.5 | Артроскопическая биопсия сустава | 1 операция | 15 170 |
| 22.6 | Артроскопическая ультразвуковая синовэктомия | 1 операция | 16 570 |
| 22.8 | Артроскопическая пластика передней крестообразной связки | 1 операция | 32 330 |
| 22.9 | Артроскопия мозаичная хондропластика коленного сустава | 1 операция | 28 740 |
| 22.10 | Артроскопическая стабилизирующая операция Банкарта на плечевом суставе | 1 операция | 82 000 |
| 22.11 | Артроскопическое иссечение медиопателлярной складки | 1 операция | 24 300 |
22. 12 12 | Удаление свободного или инородного тела сустава | 1 операция | 16 290 |
| 22.13 | Удаление внутреннего фиксирующего устройства (металлоконструкций) | 1 операция | 15 960 |
| 22.15 | Удаление внутреннего фиксирующего устройства (эндоаппарата) | 1 операция | 17 530 |
| 22.16 | Остеотомия коррегирующая | 1 операция | 49 210 |
| 22.18 | Артроскопическая пластика передней крестообразной связки (с применением набора фиксаторов-спиц и винтовых фиксаторов) | 1 операция | 68 000 |
| 22.23 | Иссечение ладонного апоневроза | 1 операция | 25 470 |
| 22.24 | Хирургическая коррекция деформаций костей стопы | 1 операция | 27 530 |
| 22.25.1 | Хирургическая коррекция вальгусной деформации 1 пальца стопы | 1 операция | 41 330 |
| 22.26 | Хирургическая коррекция деформаций пальцев кисти | 1 операция | 24 320 |
22. 27 27 | Коррекция 1 пальца стопы по поводу вросшего ногтя | 1 операция | 11 740 |
| 22.28 | Кожная пластика для закрытия раны | 1 операция | 17 860 |
| 22.33 | Удлинение, укорочение,перемещение, мышцы и сухожилия | 1 операция | 44 520 |
| 22.34 | Остеосинтез трубчатых костей | 1 операция | 58 980 |
| 22.35 | Иссечение кисты, ганглия, бурсы | 1 операция | 19 410 |
| 22.37 | Механотерапия сустава на пассивном тренажере KINETEK | 1 услуга | 690 |
| 22.40 | Обезболивающая лекарственная блокада одной болевой точки | 1 услуга | 710 |
| 22.41 | Удаление костно-хрящевого экзостоза | 1 операция | 27 760 |
| 22.44 | Наложение гипсовой повязки 1 категории | 1 услуга | 2 820 |
| 22.45 | Наложение гипсовой повязки 2 категории | 1 услуга | 5 650 |
22. 46 46 | Наложение гипсовой повязки 3 категории | 1 услуга | 11 310 |
| 22.47 | Репозиция переломов мелких трубчатых костей | 1 операция | 12 620 |
| 22.48 | Репозиция переломов крупных трубчатых костей | 1 операция | 16 650 |
| 22.49 | Удаление атеромы или липомы | 1 операция | 3 940 |
| 22.50 | Открытое лечение вывиха сустава | 1 операция | 40 000 |
| 22.51 | Пластика сухожилия | 1 операция | 16 690 |
| 22.52 | Реконструкция кости | 1 операция | 17 330 |
| 22.53 | Восстановление мышцы и сухожилия | 1 операция | 39 610 |
| 22.54 | Редрессация | 1 услуга | 940 |
| 22.56 | Артроскопия плечевого сустава (при синдроме соударения) | 1 операция | 36 520 |
| 22.57 | Удаление новообразования сухожилия | 1 операция | 15 620 |
22. 58 58 | Эндопротезирование тазобедренного сустава тотальное | 1 операция | 157 590 |
| 22.59 | Эндопротезирование коленного сустава тотальное эндопротезом импортного производства заднестабилизированным | 1 операция | 169 500 |
| 22.60 | Эндопротезирование тазобедренного сустава тотальное с использованием эндопротеза пары трения керамика – керамика | 1 операция | 223 940 |
| 22.61 | Ревизионное эндопротезирование тазобедренного сустава | 1 операция | 349 720 |
| 22.62 | Шов мениска | 1 операция | 48 410 |
| 22.63 | Адъювантное лечение внутрисуставного повреждения (с применением препарата Гиалуром 1,5% шприц 2мл*1) | 1 услуга | 18 930 |
| 22.64 | Адъювантное лечение внутрисуставного повреждения (с применением препарата Гиалуром CS р-р 2% шприц 3мл*1) | 1 услуга | 21 980 |
| 22.65 | Пластика вращательной манжеты плеча артроскопическая с использованием якорных фиксаторов, двухрядный мостовидный шов | 1 операция | 115 000 |
22. 66 66 | Пластика вращательной манжеты плеча артроскопическая с использованием якорных фиксаторов, однорядный шов) | 1 операция | 69 650 |
| 22.67 | Артроскопическая пластика передней крестообразной связки двумя шовными пуговицами и FlipCutterr (методика «Все внутри») | 1 операция | 85 000 |
| 22.68 | Артроскопическая пластика передней крестообразной связки с фиксацией шовной пуговицей и шурупом(методика «Эндобатен») | 1 операция | 66 000 |
| 22.69 | Артроскопическая пластика передней крестообразной связки двумя шовными пуговицами и пластика внутренней боковой связки | 1 операция | 140 000 |
| 22.70 | Операция при привычном вывихе надколенника | 1 операция | 44 700 |
| 22.71 | Артроскопический тенодез сухожилия длинной головки двуглавой мышцы | 1 операция | 39 000 |
| 22.72 | Артроскопия санационная с менискэктомией | 1 операция | 30 000 |
Внедрена передовая высокотехнологичная малоинвазивная операция в ГУЗ Областная детская больница
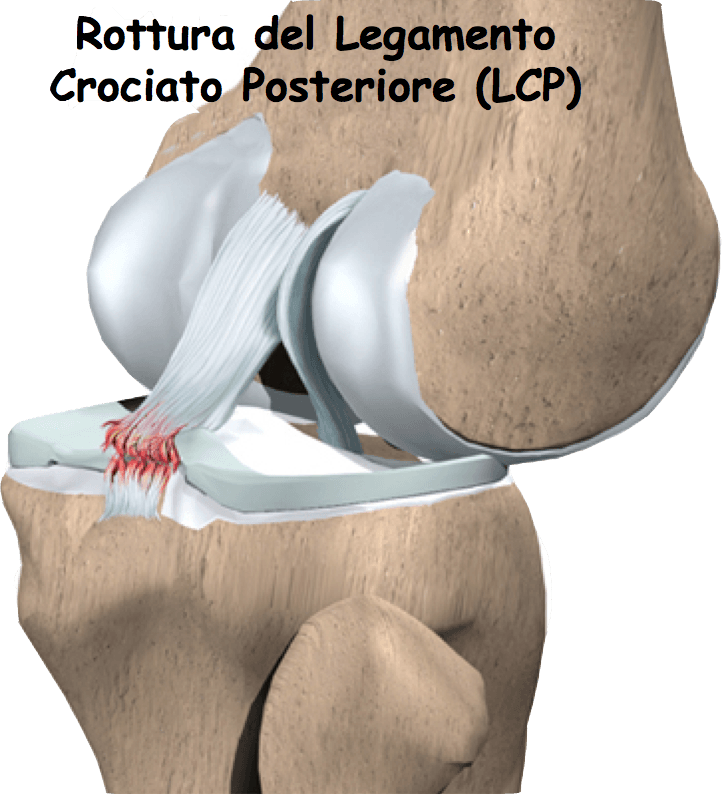
Пластика передней крестовидной связки коленного сустава.

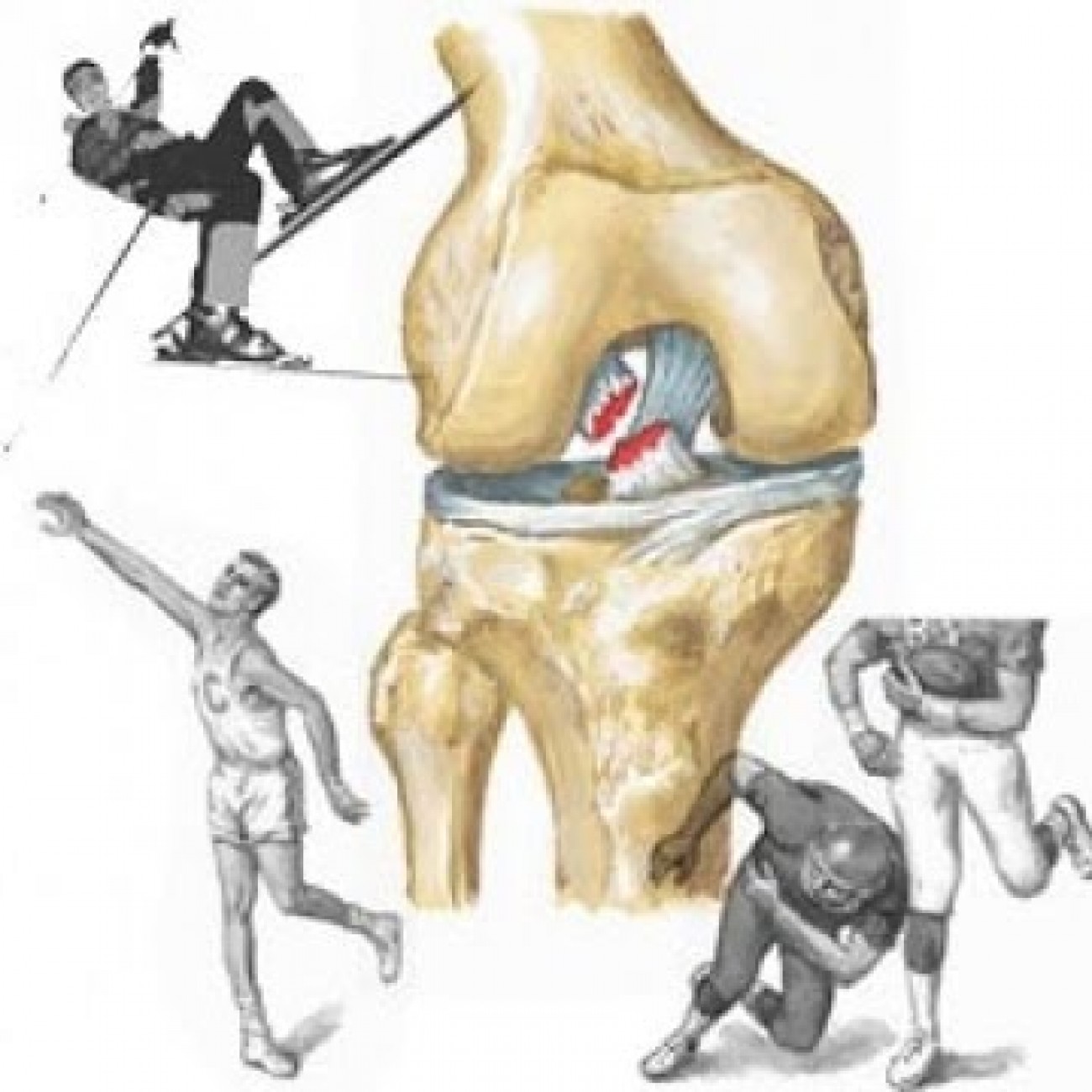
Основная функция связок –укрепление сустава изнутри, а их способность к растяжению позволяет колену совершать вращательные движения. Несмотря на это, крестообразные связки – это самые подвижные и при этом непрочные структуры, а потому подвергаются повреждению чаще других составляющих колена.
Причины повреждения передней крестовидной связки (ПКС)
Передняя крестообразная связка (ПКС) отличается большей длиной и меньшей толщиной по сравнению с задней связкой, а потому травмируется она чаще.
Основная опасность при повреждении – нарушение стабильности коленного сустава. В результате возникшей нестабильности происходит смещение структур колена, что приводит к нарушению функции передвижения, резкому ограничению объема движений в суставах нижней конечности.
Из-за разрыва сильно перегружаются функциональные элементы колена. Статистика приводит следующие данные: 70% случаев повреждения ПКС ведет к травмированию мениска.
Симптомы повреждения ПКС
Крестовые связки при повреждении дают характерные симптомы, на которые нужно обратить внимание. Нельзя откладывать посещение врача. Характерными признаками являются следующие нарушения:
Нельзя откладывать посещение врача. Характерными признаками являются следующие нарушения:
-При травмировании появляется резкая боль в колене, часто сопровождающаяся хрустом.
-Постепенно боли уменьшаются, возобновляясь при нагрузках.
-Ощущение патологического смещения голени и бедра друг относительно друга.
-Выраженное нарушение двигательной функции колена.
-Отек особенно выражен в остром периоде травмы, в дальнейшем отечность уменьшается, но при нагрузке вновь нарастает.
-Скопление крови в суставе (определяется при пункции).
-Нестабильность в коленном суставе. Если этот симптом игнорировать возможно развитие воспалительного процесса.
При полном повреждении связки и, как следствие, наличии нестабильности в коленном суставе показано хирургическое вмешательство (артроскопическая пластика ПКС).
Во время операции хирург использует специальный оптический прибор (артроскоп), чтобы контролировать манипуляции внутри сустава. Подобная техника операции не требует от хирурга выполнять крупные разрезы в области сустава, что заметно ускоряет заживление и восстановление после операции.
Операции по реконструкции передней крестообразной связки (ПКС) обычно выполняются под эпидуральной анестезией.
Хирург начинает операцию с выполнения двух мини проколов в области сустава не более 4 мм, через которые в сустав вводятся артроскоп и специальные мини-инструменты. После того как осматривается полость сустава и диагноз подтверждается, хирург делает небольшой разрез мягких тканей в проекции прикрепления сухожилий полусухожильной и нежной мышцы и специальным инструментом вынимает их. Сухожилия специальным образом обрабатываются и складываются в 3 или 4 раза, что значительно повышает прочность всего трансплантата. Далее с помощью специальных инструментов просверливаются отверстия в бедренной и большеберцовой кости, через которые будет проведен аутотрансплантат. В дальнейшем аутотрансплантат под контролем артроскопа протягивается через каналы в полость сустава, натягивается с определенной силой и фиксируется внутрикостно специальными винтами или пуговицами.
хирург делает небольшой разрез мягких тканей в проекции прикрепления сухожилий полусухожильной и нежной мышцы и специальным инструментом вынимает их
сухожилия специальным образом обрабатываются и складываются в 3 или 4 раза, что значительно повышает прочность всего трансплантата.
Затем проверяется объем движений в суставе, устанавливается дренаж, накладываются швы, а нога помещается в послеоперационный ортез.
Срок реабилитации составляет от 2 до 4 месяцев.
Данные операции внедрены в ГУЗ Областная детская больница.
В нашем отделении данное оперативное вмешательство проводится на современном оборудовании, используются фиксаторы одного из ведущих производителей в мире: на бедренной кости фиксация осуществляется при помощи ULTRABUTTON Adjustable Fixation Device (кортикальная фиксация),на большеберцовой кости фиксация выполняется биодеградируемым винтом: BIOSURE REGENESORB.
Восстановление передней и задней крестовидной связки в Израиле
Крестообразные связки коленного сустава – задняя и передняя – обеспечивают функциональность нижней конечности, соединяют и поддерживают кости, образующие сустав, регулируют его работу. Травмы передней или задней крестообразных связок в виде разрыва или надрыва возникают часто.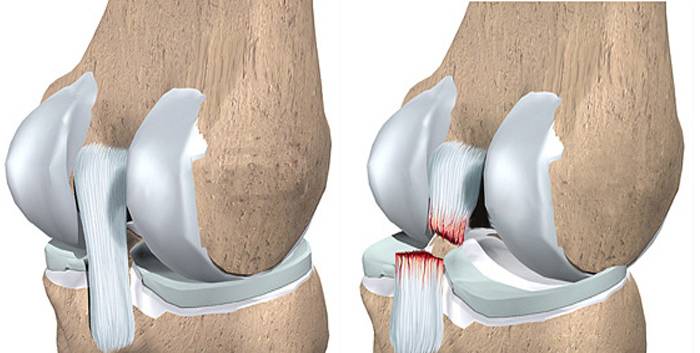
Передняя крестообразная связка повреждается значительно чаще. Подобная травма может возникать при резкой и нетипичной нагрузке на коленный сустав (например, при внезапном сильном сгибании ноги в колене), при спортивной травме (неправильное приземление, торможение, удар по голени), при падении с лестницы, кручении в колене фиксированной ноги.
Травмирование задней крестообразной связки возникает реже при автотравме или спортивной у футболистов, хоккеистов.
Диагностика повреждений крестообразных связок
Врач-ортопед учитывает механизм получения травмы и наличие характерных симптомов для правильной диагностики.
Такими признаками являются:
- болезненные ощущения;
- отек колена;
- ограниченный объем движений;
- хруст в суставе во время ходьбы;
- неустойчивый сустав.
Во время осмотра пациента врачи уточняют степень нестабильности сустава, наличие в разной степени выраженности атрофии мышц бедра, достаточно быстро возникающей у спортсменов.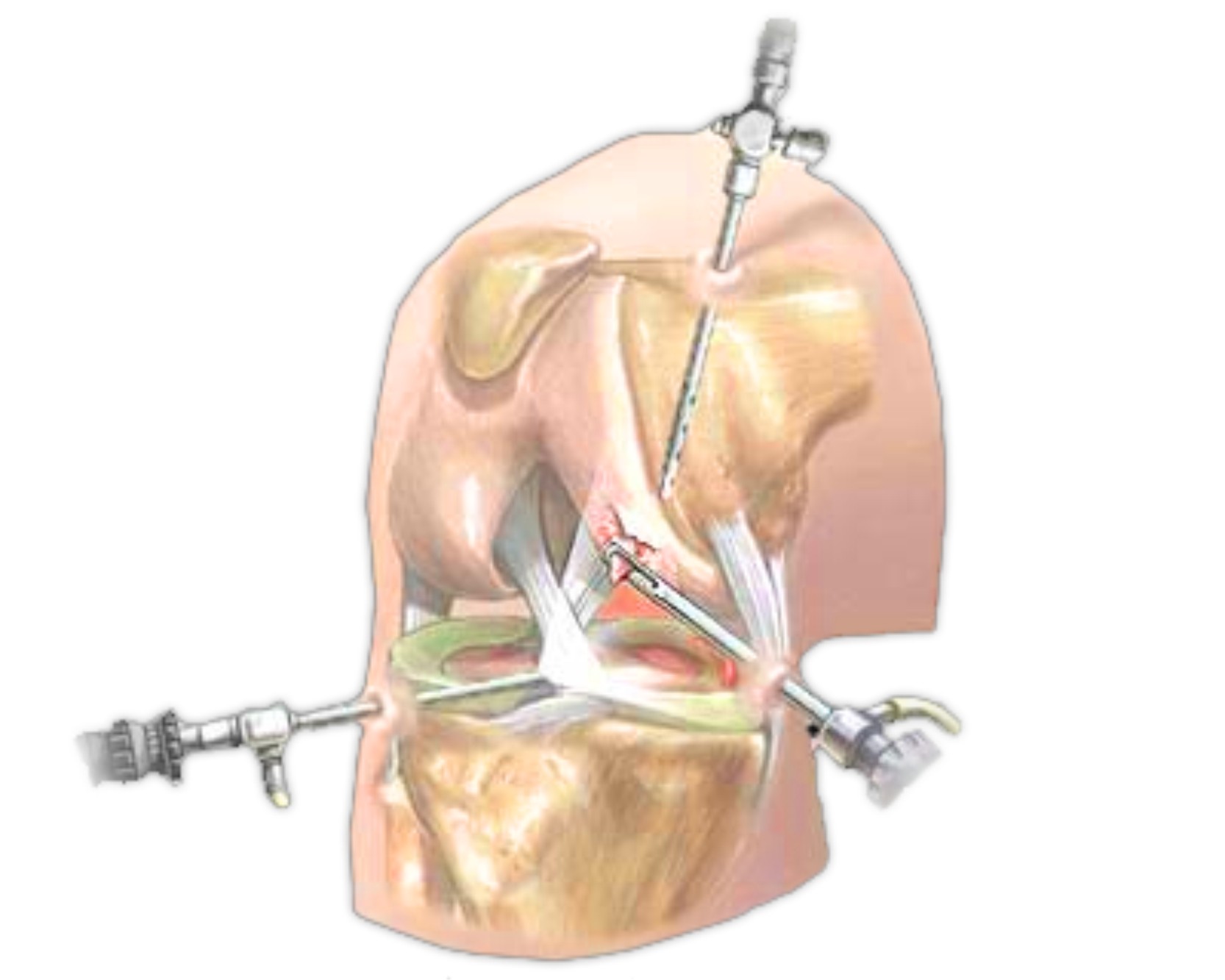
Дополнительные методы обследования для диагностики повреждений передней и задней крестообразных связок в клиниках Израиля: артроскопия сустава, рентгенограмма, КТ и МРТ.
ПодробнееМетоды восстановления связок колена
Методы лечения зависят от степени повреждения связок. Консервативное лечение, в большинстве случаев, малоэффективно, несмотря на продолжительность курса до 6 месяцев. Чаще всего применяется хирургическое лечение спустя примерно полтора месяца после получения травмы. Анатомические особенности крестообразных связок препятствуют восстановлению их целостности путем сшивания.
В клиниках Израиля восстановление крестообразных связок проводят методом пластики с использованием трансплантата. Качественные связки из искусственных материалов имеют неограниченный срок службы.
Используются трансплантаты 3 видов: из собственных тканей пациента (связок надколенника, сухожилий мышц бедра), донорского материала или эндопротезирование связок из синтетики (капрона, нитинола, лавсана). Донорские консервированные трансплантаты бывают человеческими или от животного. При их использовании главной проблемой может быть биосовместимость и приживление.
Донорские консервированные трансплантаты бывают человеческими или от животного. При их использовании главной проблемой может быть биосовместимость и приживление.
Оперативное вмешательство для восстановления передней и задней крестовидных связок израильские врачи проводят артроскопическим методом.
Достоинства артроскопии при восстановлении крестовидных связок
- Минимальная травматизация тканей;
- не резко выраженный болевой сидром после операции;
- меньшая длительность стационарного лечения;
- минимальный риск осложнений;
- отсутствие грубых послеоперационных рубцов.
Артроскоп (эндоскопический прибор), специальные инструменты и трансплантат вводятся в сустав через небольшие надрезы или проколы. Полученное с помощью артроскопа изображение на экране монитора позволяет хирургу произвести пластику под визуальным контролем.
Операция проводится под общим или регионарным обезболиванием. Трансплантат крепится к кости с помощью винтов или скобок. Артроскоп извлекается. Иммобилизацию сустава проводят с помощью ортеза или эластической повязки.
Трансплантат крепится к кости с помощью винтов или скобок. Артроскоп извлекается. Иммобилизацию сустава проводят с помощью ортеза или эластической повязки.
Для полного восстановления объема движений в колене важен период реабилитации. Поэтапная нагрузка позволяет укрепить новые связки, вернуть пациента к обычным для него физическим нагрузкам.
Преимущества лечения крестообразных связок в Израиле
- Высокий уровень развития медицины в Израиле, особенно ортопедии.
- Использование малоинвазивной артроскопической операции.
- Огромный опыт ортопедов в хирургическом лечении спортивных травм.
- Индивидуальная программа лечения для каждого пациента.
- Применение для восстановления крестовидных связок аутотрансплантата и универсальных синтетических материалов.
- Современное оснащение для быстрой реабилитации.
- Безвизовый режим со многими странами СНГ.
Цена восстановления крестообразных связок
План лечебного курса составляется индивидуально каждому больному еще до отъезда в Израиль. В стоимость лечения входит оплата обследования (МРТ, лабораторные исследования, диагностическая артроскопия), операции, использованного расходного материала, искусственного трансплантата, гонорара врача-ортопеда, пребывание в стационаре. По желанию пациента может проводиться в Израиле и оплачиваться дополнительно реабилитационный курс.
В стоимость лечения входит оплата обследования (МРТ, лабораторные исследования, диагностическая артроскопия), операции, использованного расходного материала, искусственного трансплантата, гонорара врача-ортопеда, пребывание в стационаре. По желанию пациента может проводиться в Израиле и оплачиваться дополнительно реабилитационный курс.
На сайте doctors-in-israel.ru собраны резюме ведущих докторов Израиля различных специальностей. Здесь Вы можете выбрать лечащего врача еще до приезда в страну. Для этого заполните форму, представленную ниже, и, в течение суток, с Вами свяжутся консультанты. Они бесплатно проинформируют Вас по необходимым вопросам и помогут Вам с выбором врача.
ВОССТАНОВЛЕНИЕ СИЛЫ ЭКСТЕНЗОРА КОЛЕНА ПОСЛЕ РЕКОНСТРУКЦИИ ПЕРЕДНЕГО КРАСНОГО ЛИГАМЕНТА: КЛИНИЧЕСКИЙ КОММЕНТАРИЙ
Одним из основных приоритетов реабилитации после операции по реконструкции передней крестообразной связки (ACLR) является восстановление силы мышц-разгибателей коленного сустава. Остаточный дефицит размера и силы мышц-разгибателей колена после травмы связан с плохой биомеханикой, снижением функции колена, повышенным риском остеоартрита коленного сустава, а также повышенным риском повторной травмы после возвращения в спорт.Большинство исследований показывают, что сила мышц-разгибателей колена обычно не уменьшается до возвращения в спорт. В этом клиническом комментарии обсуждаются стратегии оптимизации и ускорения восстановления силы разгибателей коленного сустава после операции с целью поддержать клинициста с помощью научно обоснованных стратегий для внедрения в клиническую практику. В принципе, существуют две стратегии для нормализации силы четырехглавой мышцы после операции: 1) ограничение потери силы после травмы и операции и 2) максимальное и ускорение восстановления силы после операции.Оптимальная подготовка к операции и целенаправленная попытка устранить артрогенное мышечное торможение имеют важное значение в предоперационном и послеоперационном периоде до включения периодической программы силовых тренировок.
Остаточный дефицит размера и силы мышц-разгибателей колена после травмы связан с плохой биомеханикой, снижением функции колена, повышенным риском остеоартрита коленного сустава, а также повышенным риском повторной травмы после возвращения в спорт.Большинство исследований показывают, что сила мышц-разгибателей колена обычно не уменьшается до возвращения в спорт. В этом клиническом комментарии обсуждаются стратегии оптимизации и ускорения восстановления силы разгибателей коленного сустава после операции с целью поддержать клинициста с помощью научно обоснованных стратегий для внедрения в клиническую практику. В принципе, существуют две стратегии для нормализации силы четырехглавой мышцы после операции: 1) ограничение потери силы после травмы и операции и 2) максимальное и ускорение восстановления силы после операции.Оптимальная подготовка к операции и целенаправленная попытка устранить артрогенное мышечное торможение имеют важное значение в предоперационном и послеоперационном периоде до включения периодической программы силовых тренировок. Часто одного произвольного укрепления недостаточно для полного восстановления силы мышц-разгибателей колена и использования электростимуляции, а при необходимости использование тренировок с ограничением кровотока с низкими нагрузками может способствовать восстановлению силы, особенно у пациентов, у которых значительно снижена нагрузка и которые испытывают боль во время упражнений. .Тренировки с отягощениями должны использовать все режимы сокращения, упражнения с открытой и закрытой кинетической цепью для обеих конечностей и переходить от изолированной к функциональной силовой тренировке как часть периодического подхода к восстановлению нервно-мышечной функции. Кроме того, не ограничиваясь мускулатурой колена и корректируя дисфункцию кора и бедра, также важно обеспечить оптимальную программу укрепления колена. Цель этого клинического комментария — предоставить серию научно обоснованных стратегий, которые могут быть реализованы клиницистами, ответственными за реабилитацию пациентов после ACLR.
Часто одного произвольного укрепления недостаточно для полного восстановления силы мышц-разгибателей колена и использования электростимуляции, а при необходимости использование тренировок с ограничением кровотока с низкими нагрузками может способствовать восстановлению силы, особенно у пациентов, у которых значительно снижена нагрузка и которые испытывают боль во время упражнений. .Тренировки с отягощениями должны использовать все режимы сокращения, упражнения с открытой и закрытой кинетической цепью для обеих конечностей и переходить от изолированной к функциональной силовой тренировке как часть периодического подхода к восстановлению нервно-мышечной функции. Кроме того, не ограничиваясь мускулатурой колена и корректируя дисфункцию кора и бедра, также важно обеспечить оптимальную программу укрепления колена. Цель этого клинического комментария — предоставить серию научно обоснованных стратегий, которые могут быть реализованы клиницистами, ответственными за реабилитацию пациентов после ACLR.
Уровень доказательности: 5.
Ключевые слова: Реконструкция передней крестообразной связки; функциональное восстановление; профилактика травм; реабилитация; спортивная медицина.
Реконструкция передней крестообразной связки Окленд
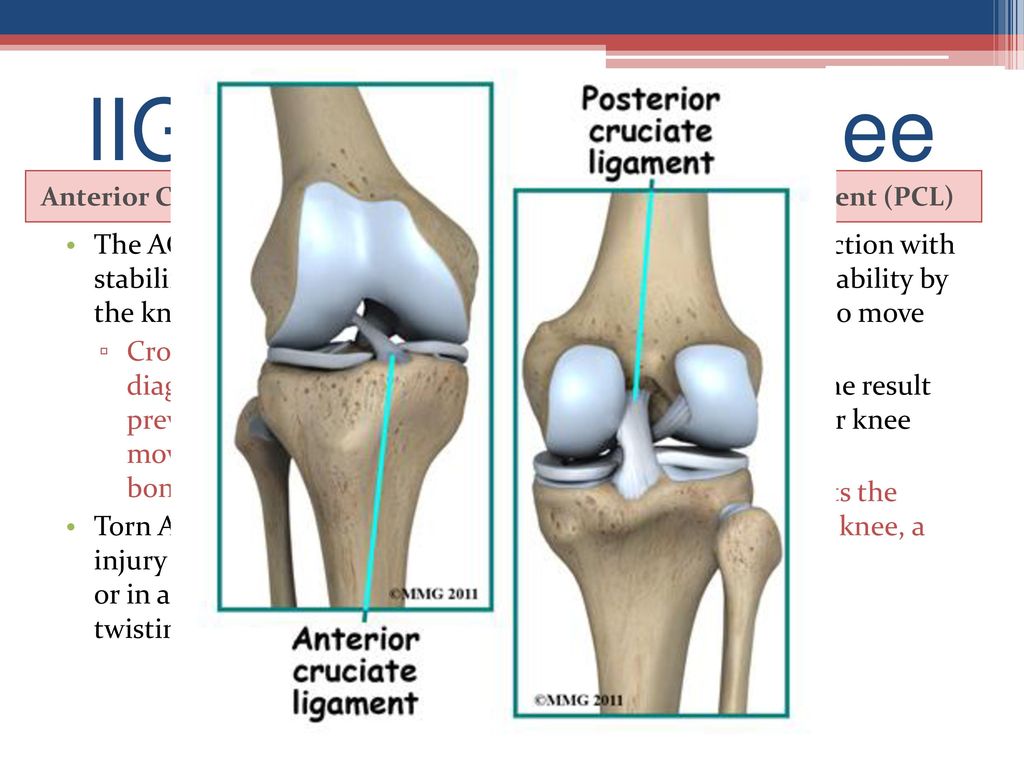
Передняя крестообразная связка — одна из основных стабилизирующих связок колена.Это прочная веревочная структура, расположенная в центре колена, идущая от бедренной кости к большеберцовой кости. Когда эта связка, к сожалению, разрывается, она не заживает и часто вызывает чувство нестабильности в колене.
Реконструкция ACL — это часто выполняемая хирургическая процедура, и благодаря последним достижениям в артроскопической хирургии теперь она может выполняться с минимальным разрезом и низким уровнем осложнений.
Сухожилие подколенного сухожилия Реконструкция ACL
Метод реконструкции передней крестообразной связки (ACL) подколенного сухожилия — это хирургическая процедура, при которой заменяют поврежденную ACL сухожилием подколенного сухожилия.Передняя крестообразная связка — одна из четырех основных связок колена, которая соединяет бедренную кость (бедренную кость) с большеберцовой костью (голени) и помогает стабилизировать коленный сустав. Передняя крестообразная связка предотвращает чрезмерное движение вперед кости голени (большеберцовой кости) по отношению к бедренной кости (бедренной кости), а также ограничивает вращательные движения колена.
Разрыв этой связки может вызвать у вас ощущение, будто колени не позволяют вам двигаться или даже удерживать вас. Реконструкция передней крестообразной связки — это операция по восстановлению разорванной связки колена с помощью тканевого трансплантата.
Причины
Травма передней крестообразной связки чаще всего возникает во время занятий спортом, связанных с перекручиванием или чрезмерным разгибанием колена. ACL можно повредить несколькими способами:
ACL можно повредить несколькими способами:
- Внезапное изменение направления
- Замедление на бегу
- Неправильное приземление с прыжка
- Прямой удар в колено сбоку, например, при захвате футбольным мячом
Симптомы
При травме ПКС вы можете услышать громкий хлопок и почувствовать сгибание колена.В течение нескольких часов после травмы ПКС колено может опухнуть из-за кровотечения из сосудов в разорванной связке. Вы можете заметить, что колено нестабильно или кажется, что оно поддается, особенно при попытке изменить направление движения в колене.
Диагностика
Травму ПКС можно диагностировать с помощью тщательного физического обследования колена и таких диагностических тестов, как рентген, МРТ и артроскопия. Для исключения переломов может потребоваться рентген. Кроме того, ваш врач часто выполняет тест Лахмана, чтобы убедиться, что ПКС не повреждена.Во время теста Лахмана колени с разорванной передней крестообразной связкой могут показывать повышенное движение большеберцовой кости вперед и мягкую или мягкую конечную точку по сравнению со здоровым коленом.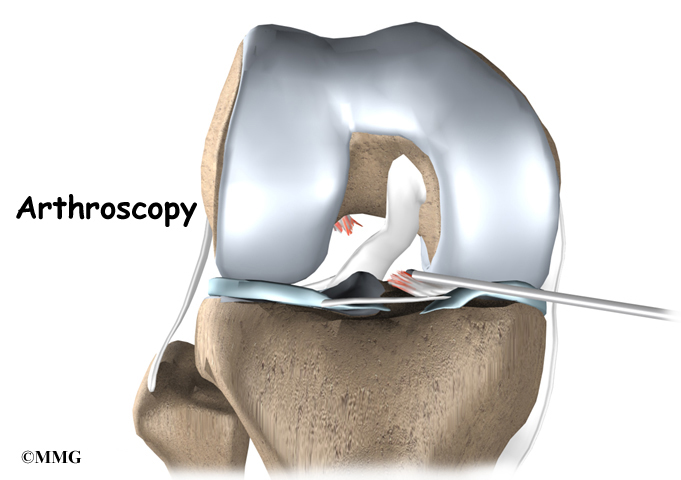
Pivot shift test — еще один тест для оценки разрыва ACL. Во время этого теста, если ПКС разорвана, большеберцовая кость будет двигаться вперед, когда колено полностью выпрямлено, а когда колено сгибается более чем на 30 °, большеберцовая кость смещается обратно в правильное место по отношению к бедренной кости.
Процедура
Цель операции по восстановлению ПКС — подтянуть колено и восстановить его стабильность.
Метод реконструкции подколенного сухожилия передней крестообразной связки — это хирургическая процедура по замене разорванной передней крестообразной связки частью сухожилия подколенного сухожилия, взятой из ноги пациента. Подколенное сухожилие — это мышца, расположенная на тыльной стороне бедра. Процедура проводится под общим наркозом. Ваш хирург сделает два небольших разреза длиной около 1/4 дюйма вокруг вашего колена. Артроскоп, трубка с небольшой видеокамерой на конце, вводится через один разрез, чтобы увидеть внутреннюю часть коленного сустава. Наряду с артроскопом в сустав закачивается стерильный раствор для его расширения, позволяя хирургу иметь четкий обзор и пространство для работы внутри сустава. Колено согнуто под прямым углом, сухожилия подколенного сухожилия ощущаются. Делается небольшой разрез над местом прикрепления сухожилия подколенного сухожилия к большеберцовой кости, два сухожилия отделяются от мышцы и готовится трансплантат. Разорванный ACL будет удален, и путь для нового ACL будет подготовлен. Артроскоп снова вводят в коленный сустав через один из небольших разрезов.Маленькие отверстия просверливаются в костях верхней и нижней части ног, где эти кости соединяются в коленном суставе. Отверстия образуют туннели в вашей кости, чтобы принять новый трансплантат. Затем трансплантат протягивается через просверленные отверстия в большеберцовой и бедренной корешках. Затем новое сухожилие фиксируется в кости винтами, чтобы удерживать его на месте, пока связка врастает в кость. Затем разрезы закрывают швами и накладывают повязку.
Наряду с артроскопом в сустав закачивается стерильный раствор для его расширения, позволяя хирургу иметь четкий обзор и пространство для работы внутри сустава. Колено согнуто под прямым углом, сухожилия подколенного сухожилия ощущаются. Делается небольшой разрез над местом прикрепления сухожилия подколенного сухожилия к большеберцовой кости, два сухожилия отделяются от мышцы и готовится трансплантат. Разорванный ACL будет удален, и путь для нового ACL будет подготовлен. Артроскоп снова вводят в коленный сустав через один из небольших разрезов.Маленькие отверстия просверливаются в костях верхней и нижней части ног, где эти кости соединяются в коленном суставе. Отверстия образуют туннели в вашей кости, чтобы принять новый трансплантат. Затем трансплантат протягивается через просверленные отверстия в большеберцовой и бедренной корешках. Затем новое сухожилие фиксируется в кости винтами, чтобы удерживать его на месте, пока связка врастает в кость. Затем разрезы закрывают швами и накладывают повязку.
Риски и осложнения
Возможные риски и осложнения, связанные с реконструкцией ПКС методом подколенного сухожилия, включают:
- Онемение
- Инфекция
- Сгустки крови (тромбоз глубоких вен)
- Повреждение нервов и сосудов
- Отказ трансплантата
- Расшатывание трансплантата
- Снижение диапазона движения
- Крепитация (ощущение потрескивания или царапины в коленной чашечке)
- Боль в колене
- Повторная травма трансплантата
Послеоперационный уход
После операции сразу же начинается реабилитация.Физиотерапевт научит вас выполнять определенные упражнения, чтобы укрепить ногу и восстановить подвижность колен. Избегайте занятий спортом в течение 5-6 месяцев, чтобы новый трансплантат вошел в коленный сустав.
Реконструкция передней крестообразной связки — очень распространенная и успешная процедура. Обычно он показан пациентам, желающим вернуться к активному образу жизни, особенно тем, кто хочет заниматься спортом, включающим бег и скручивания. Повреждение передней крестообразной связки — распространенное повреждение связки колена.Если вы повредили ACL, может потребоваться операция для восстановления полноценной функции вашего колена.
Повреждение передней крестообразной связки — распространенное повреждение связки колена.Если вы повредили ACL, может потребоваться операция для восстановления полноценной функции вашего колена.
Реконструкция ACL Сухожилия надколенника
Реконструкция сухожилия надколенника передней крестообразной связки (ACL) — это хирургическая процедура, при которой заменяют поврежденную ACL сухожилием надколенника. Передняя крестообразная связка — одна из четырех основных связок колена, которая соединяет бедренную кость (бедренную кость) с большеберцовой костью (большеберцовой костью) и помогает стабилизировать коленный сустав. Передняя крестообразная связка предотвращает чрезмерное смещение вперед голени (большеберцовой кости) по отношению к бедренной кости (бедренной кости), а также ограничивает вращательные движения колена.
Разрыв этой связки может вызвать у вас ощущение, будто колени не позволяют вам двигаться или даже удерживать вас. Реконструкция передней крестообразной связки — это операция по восстановлению разорванной связки колена с помощью тканевого трансплантата.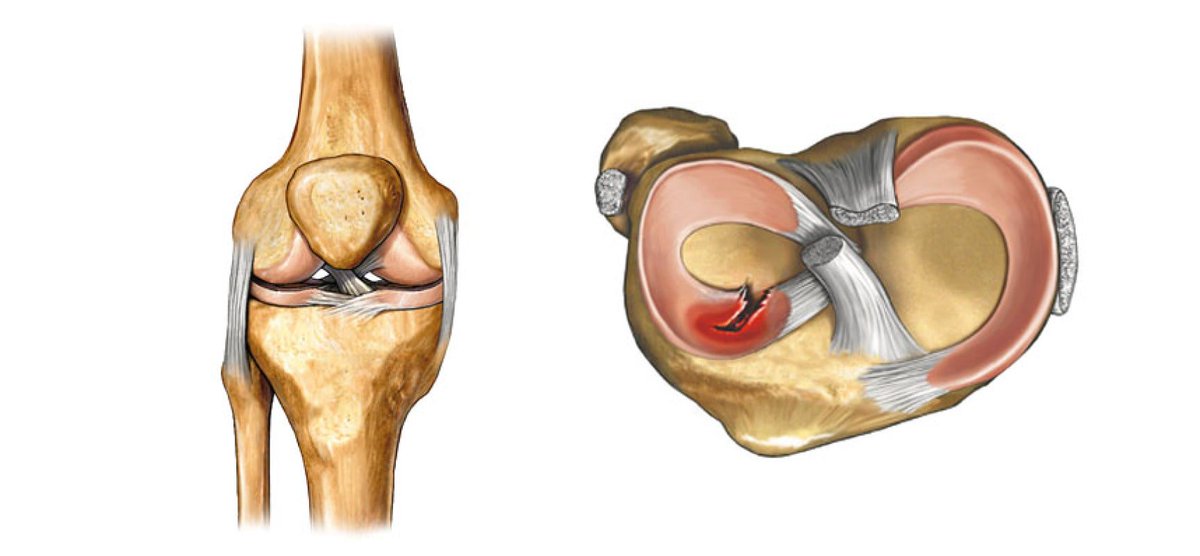
Причины
Травма передней крестообразной связки чаще всего возникает во время занятий спортом, связанных с перекручиванием или чрезмерным разгибанием колена. ACL можно повредить несколькими способами:
- Внезапное изменение направления
- Замедление на бегу
- Неправильное приземление с прыжка
- Прямой удар в колено сбоку, например, при захвате футбольным мячом
Симптомы
При травме ПКС вы можете услышать громкий хлопок и почувствовать сгибание колена.В течение нескольких часов после травмы ПКС колено может опухнуть из-за кровотечения из сосудов в разорванной связке. Вы можете заметить, что колено нестабильно или кажется, что оно поддается, особенно при попытке изменить направление движения в колене.
Диагностика
Травму ПКС можно диагностировать с помощью тщательного физического обследования колена и таких диагностических тестов, как рентген, МРТ и артроскопия. Для исключения переломов может потребоваться рентген.
Кроме того, ваш врач часто выполняет тест Лахмана, чтобы проверить целостность ACL.Во время теста Лахмана колени с разорванной передней крестообразной связкой могут показывать повышенное движение большеберцовой кости вперед и мягкую или мягкую конечную точку по сравнению со здоровым коленом.
Pivot shift test — еще один тест для оценки разрыва ACL. Во время теста смещения поворота, если ПКС разорвана, большеберцовая кость будет двигаться вперед, когда колено полностью выпрямлено, а когда колено сгибается более чем на 30 °, большеберцовая кость смещается обратно в правильное место по отношению к бедренной кости.
Процедура
Цель операции по восстановлению ПКС — подтянуть колено и восстановить его стабильность.
Реконструкция передней крестообразной связки сухожилие надколенника — это хирургическая процедура по замене разорванной передней крестообразной связки частью сухожилия надколенника, взятой из ноги пациента. Новая ACL берется из сухожилия надколенника, которое соединяет нижнюю часть коленной чашечки (надколенник) с верхней частью большеберцовой кости (большеберцовой кости). Процедура проводится под общим наркозом. Ваш хирург сделает два небольших разреза примерно на дюйма вокруг вашего колена. Артроскоп, трубка с небольшой видеокамерой на конце, вводится через один разрез, чтобы увидеть внутреннюю часть коленного сустава.Вместе с артроскопом в колено закачивают стерильный раствор, чтобы расширить его, обеспечивая хирургу четкую видимость внутренней части сустава. Разорванный ACL будет удален, и путь для нового ACL будет подготовлен. Ваш хирург делает надрез над сухожилием надколенника и удаляет среднюю треть надколенника вместе с небольшими костными пробками, прикрепленными к каждому концу. Оставшиеся участки сухожилия надколенника по обе стороны от трансплантата зашивают после его удаления.Затем разрез закрывается. Артроскоп снова вводят в коленный сустав через один из небольших разрезов. Маленькие отверстия просверливаются в костях верхней и нижней части ног, где эти кости соединяются в коленном суставе. Отверстия образуют туннели в вашей кости, чтобы принять новый трансплантат.
Процедура проводится под общим наркозом. Ваш хирург сделает два небольших разреза примерно на дюйма вокруг вашего колена. Артроскоп, трубка с небольшой видеокамерой на конце, вводится через один разрез, чтобы увидеть внутреннюю часть коленного сустава.Вместе с артроскопом в колено закачивают стерильный раствор, чтобы расширить его, обеспечивая хирургу четкую видимость внутренней части сустава. Разорванный ACL будет удален, и путь для нового ACL будет подготовлен. Ваш хирург делает надрез над сухожилием надколенника и удаляет среднюю треть надколенника вместе с небольшими костными пробками, прикрепленными к каждому концу. Оставшиеся участки сухожилия надколенника по обе стороны от трансплантата зашивают после его удаления.Затем разрез закрывается. Артроскоп снова вводят в коленный сустав через один из небольших разрезов. Маленькие отверстия просверливаются в костях верхней и нижней части ног, где эти кости соединяются в коленном суставе. Отверстия образуют туннели в вашей кости, чтобы принять новый трансплантат.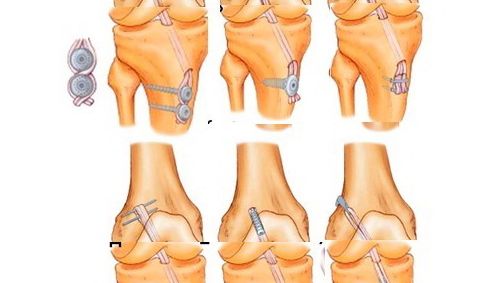 Затем трансплантат протягивается через просверленные отверстия в большеберцовой и бедренной корешках. Затем новое сухожилие фиксируется в кости винтами, чтобы удерживать его на месте, пока связка врастает в кость. Затем разрезы закрывают швами и накладывают повязку.
Затем трансплантат протягивается через просверленные отверстия в большеберцовой и бедренной корешках. Затем новое сухожилие фиксируется в кости винтами, чтобы удерживать его на месте, пока связка врастает в кость. Затем разрезы закрывают швами и накладывают повязку.
Риски и осложнения
Возможные риски и осложнения, связанные с реконструкцией ПКС методом сухожилия надколенника, включают:
- Онемение
- Инфекция
- Сгустки крови (тромбоз глубоких вен)
- Повреждение нервов и сосудов
- Отказ трансплантата
- Расшатывание трансплантата
- Снижение диапазона движения
- Крепитация (ощущение потрескивания или царапины в коленной чашечке)
- Боль в колене
- Повторная травма трансплантата
Послеоперационный уход
После операции сразу же начинается реабилитация.Физиотерапевт научит вас специальным упражнениям, которые укрепят ногу и восстановят подвижность колен.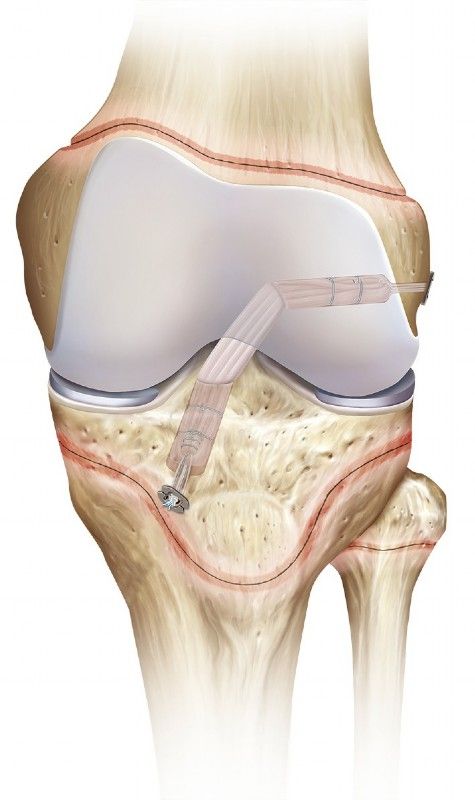 Избегайте занятий спортом в течение 5-6 месяцев, чтобы новый трансплантат вошел в коленный сустав.
Избегайте занятий спортом в течение 5-6 месяцев, чтобы новый трансплантат вошел в коленный сустав.
Реконструкция передней крестообразной связки — очень распространенная и успешная процедура. Обычно он показан пациентам, которые хотят вернуться к активному образу жизни, особенно тем, кто хочет заниматься спортом, включая бег и скручивания. Повреждение передней крестообразной связки — распространенное повреждение связки колена.Если вы повредили переднюю крестообразную связку, может потребоваться операция для восстановления полноценной функции колена.
Разрыв передней крестообразной связки | Менисковая слеза, Нейпервиль, Иллинойс,
Разрывы передней крестообразной связки (ПКС)
Передняя крестообразная связка, или ACL, является одной из основных связок колена, которая расположена в середине колена и проходит от бедренной кости (бедренной кости) до большеберцовой кости (голени). Это предотвращает выскальзывание большеберцовой кости перед бедренной костью. Вместе с задней крестообразной связкой (PCL) он обеспечивает стабильность вращения колена.
Вместе с задней крестообразной связкой (PCL) он обеспечивает стабильность вращения колена.
Чтобы узнать больше о разрывах передней крестообразной связки (ПКС), щелкните вкладку ниже
Менисковые слезы
Разрыв мениска — это разрыв хряща колена. Мениск — это небольшой кусок хряща в коленном суставе в форме буквы «С».Каждое колено имеет два мениска: медиальный мениск на внутренней стороне колена и латеральный мениск на внешней стороне колена.
Чтобы узнать больше о разрывах мениска, нажмите на вкладки ниже
Колено джемпера
Колено прыгуна, также известное как «тендинит надколенника», — это воспаление сухожилия надколенника, которое соединяет коленную чашечку (надколенник) с большой берцовой костью.Это сухожилие помогает в разгибании голени.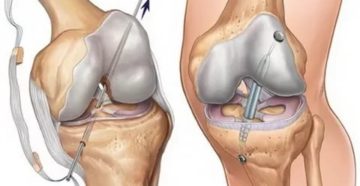
Чтобы узнать больше о коленях прыгуна, перейдите на вкладку ниже
Перелом колена
Перелом — это состояние, при котором нарушается целостность кости. У более молодых людей эти переломы возникают в результате травм с высокой энергией, например, в результате автомобильной аварии. У пожилых людей наиболее частой причиной является слабость и хрупкость костей.
Чтобы узнать больше о переломе коленного сустава, нажмите на вкладки ниже
Нестабильность надколенника
Нестабильность надколенника (коленной чашечки) возникает в результате одного или нескольких вывихов или частичных вывихов (подвывихов). Надколенник — это небольшой кусок кости перед коленом, который скользит вверх и вниз по бедренной борозде (борозде в бедренной кости) во время сгибательных и растягивающих движений. Связки на внутренней и внешней сторонах надколенника удерживают его в бедренной борозде и предотвращают смещение надколенника из бороздки.
Связки на внутренней и внешней сторонах надколенника удерживают его в бедренной борозде и предотвращают смещение надколенника из бороздки.
Чтобы узнать больше о нестабильности надколенника, нажмите на вкладки ниже
Реконструкция связок колена
Реконструкция ACL
Передняя крестообразная связка — одна из основных стабилизирующих связок колена.Это прочная веревочная структура, расположенная в центре колена, идущая от бедренной кости к большеберцовой кости.
Чтобы узнать больше о реконструкции ACL, щелкните вкладку ниже
Реконструкция ACL Сухожилие подколенного сухожилия
Метод реконструкции передней крестообразной связки (ACL) подколенного сухожилия — это хирургическая процедура, при которой заменяют поврежденную ACL сухожилием подколенного сухожилия.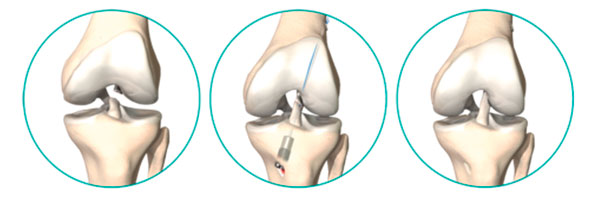 Передняя крестообразная связка — одна из четырех основных связок колена, которая соединяет бедренную кость (бедренную кость) с большеберцовой костью (голени) и помогает стабилизировать коленный сустав.
Передняя крестообразная связка — одна из четырех основных связок колена, которая соединяет бедренную кость (бедренную кость) с большеберцовой костью (голени) и помогает стабилизировать коленный сустав.
Узнайте больше о восстановлении связок связки связок сухожилия подколенного сухожилия, нажмите на вкладки ниже
Реконструкция ACL Сухожилия надколенника
Реконструкция сухожилия надколенника передней крестообразной связки (ACL) — это хирургическая процедура, при которой заменяют поврежденную ACL сухожилием надколенника.Передняя крестообразная связка — одна из четырех основных связок колена, которая соединяет бедренную кость (бедренную кость) с большеберцовой костью (большеберцовой костью) и помогает стабилизировать коленный сустав.
Чтобы узнать больше о восстановлении связки связок надколенника, нажмите на вкладки ниже
Восстановление и трансплантация мениска
Трансплантация мениска — это хирургическая процедура по замене поврежденного мениска колена здоровым хрящом.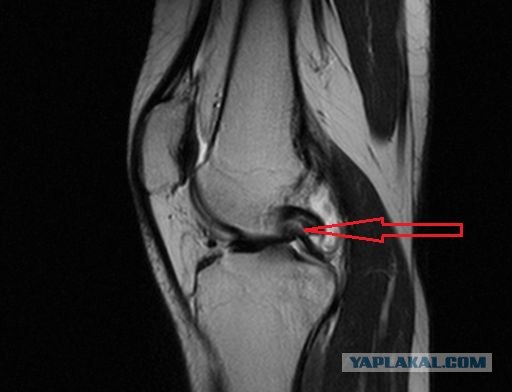
Мениск представляет собой С-образное хрящевое кольцо, которое действует как подушка между большеберцовой костью и бедренной костью.
Чтобы узнать больше о восстановлении и трансплантации мениска, перейдите на вкладку ниже
Артроскопия коленного сустава
Артроскопия коленного сустава — это обычная хирургическая процедура, выполняемая с использованием артроскопа, смотрового прибора, для осмотра коленного сустава с целью диагностики или лечения проблемы с коленом.Это относительно безопасная процедура, и большинство пациентов выписываются из больницы в тот же день операции.
Чтобы узнать больше об артроскопии коленного сустава, нажмите на вкладки ниже
Восстановление пассивной ротационной тибио-бедренной слабости после реконструкции передней крестообразной связки
Abstract
Хотя передняя крестообразная связка (ACL) считается одной из наиболее важных связок для обеспечения стабильности коленного сустава, ее влияние на ротационную слабость до конца не изучено, и ее роль в сопротивлении вращению при разных углах сгибания in vivo остается неизвестный. В этом проспективном исследовании мы исследовали взаимосвязь между in vivo, пассивной осевой ротационной слабостью и углом сгибания колена, а также то, как они были изменены с повреждением и реконструкцией ПКС. Устройство ротометра было разработано для оценки ротационной слабости коленного сустава при контролируемом пассивном тестировании. К колену прикладывали осевой крутящий момент ± 2,5 Нм, в то время как синхронизированные рентгеноскопические изображения большеберцовой и бедренной костей позволяли точно определить осевое вращение костей. Тесты на пассивную ротационную слабость были выполнены у 9 пациентов с нелеченой травмой ПКС и сравнивались с измерениями через 3 и 12 месяцев после реконструкции ПКС с одним пучком анатомического пучка, а также с контрлатеральными контрольными пациентами.Значительные различия в ротационной слабости были обнаружены между травмированными и здоровыми противоположными коленями со значениями внутренней ротации 8,7 ° ± 4,0 ° и 3,7 ° ± 1,4 ° ( p = 0,003) при 30 ° сгибания и 9,3 ° ± 2,6 ° и 9,3 ° ± 2,6 °.
В этом проспективном исследовании мы исследовали взаимосвязь между in vivo, пассивной осевой ротационной слабостью и углом сгибания колена, а также то, как они были изменены с повреждением и реконструкцией ПКС. Устройство ротометра было разработано для оценки ротационной слабости коленного сустава при контролируемом пассивном тестировании. К колену прикладывали осевой крутящий момент ± 2,5 Нм, в то время как синхронизированные рентгеноскопические изображения большеберцовой и бедренной костей позволяли точно определить осевое вращение костей. Тесты на пассивную ротационную слабость были выполнены у 9 пациентов с нелеченой травмой ПКС и сравнивались с измерениями через 3 и 12 месяцев после реконструкции ПКС с одним пучком анатомического пучка, а также с контрлатеральными контрольными пациентами.Значительные различия в ротационной слабости были обнаружены между травмированными и здоровыми противоположными коленями со значениями внутренней ротации 8,7 ° ± 4,0 ° и 3,7 ° ± 1,4 ° ( p = 0,003) при 30 ° сгибания и 9,3 ° ± 2,6 ° и 9,3 ° ± 2,6 °.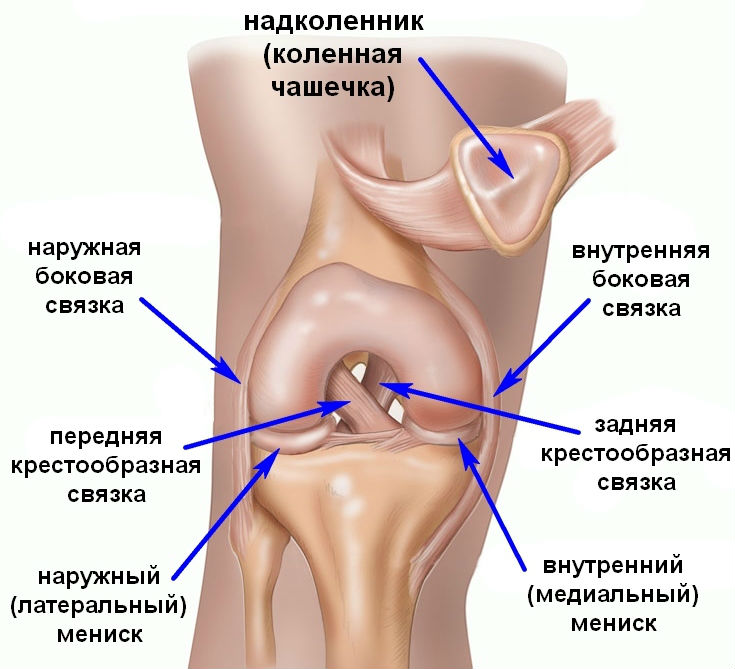 4,0 ° ± 2,0 ° ( p = 0,001) при 90 ° соответственно. Через 3 месяца ротационная слабость оставалась такой же, как в травмированном состоянии, и значительно отличалась от здоровых колен. Однако через 12 месяцев наблюдалось значительное снижение ротационной слабости по отношению к уровням контралатерального контроля.Значительно большая дряблость, наблюдаемая при обоих углах сгибания колена через 3 месяца (но не через 12 месяцев), предполагает первоначальное отсутствие послеоперационной стабильности вращения, возможно, из-за снижения механических свойств или стабильности фиксации ткани трансплантата. Через 12 месяцев снижение уровня ротационной слабости по сравнению с травмой и 3-месячным состоянием, как внутренне, так и внешне, свидетельствует о прогрессирующей ротационной стабильности реконструкции с течением времени.
4,0 ° ± 2,0 ° ( p = 0,001) при 90 ° соответственно. Через 3 месяца ротационная слабость оставалась такой же, как в травмированном состоянии, и значительно отличалась от здоровых колен. Однако через 12 месяцев наблюдалось значительное снижение ротационной слабости по отношению к уровням контралатерального контроля.Значительно большая дряблость, наблюдаемая при обоих углах сгибания колена через 3 месяца (но не через 12 месяцев), предполагает первоначальное отсутствие послеоперационной стабильности вращения, возможно, из-за снижения механических свойств или стабильности фиксации ткани трансплантата. Через 12 месяцев снижение уровня ротационной слабости по сравнению с травмой и 3-месячным состоянием, как внутренне, так и внешне, свидетельствует о прогрессирующей ротационной стабильности реконструкции с течением времени.
Образец цитирования: Moewis P, Duda GN, Jung T, Heller MO, Boeth H, Kaptein B, et al.(2016) Восстановление пассивной ротационной тибио-бедренной слабости после реконструкции передней крестообразной связки. PLoS ONE 11 (7):
e0159600.
https://doi.org/10.1371/journal.pone.0159600
PLoS ONE 11 (7):
e0159600.
https://doi.org/10.1371/journal.pone.0159600
Редактор: Джон Рудан, Королевский университет, КАНАДА
Поступила: 3 февраля 2016 г .; Принята к печати: 1 июня 2016 г .; Опубликовано: 28 июля 2016 г.
Авторские права: © 2016 Moewis et al. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Доступность данных: Все соответствующие данные находятся в документе. Дополнительная информация об исследовании EA1 / 167/08 доступна в институциональной базе данных Charité — Universitätsmedizin Berlin и может быть предоставлена соответствующим автором.
Финансирование: Исследование было поддержано Седьмой рамочной программой Европейского Союза (FP7 / 2007-2013 ICT-2009. 5.2MXL 248693).
5.2MXL 248693).
Конкурирующие интересы: Авторы заявили, что никаких конкурирующих интересов не существует.
Введение
Хотя в здоровых суставах существует естественная степень пассивной слабости суставов, чрезмерная слабость часто является прямым следствием отказа одной или нескольких структур опорно-двигательного аппарата, особенно после травматического повреждения [1]. Пассивная слабость колена в первую очередь определяется связками. В то время как основная функция передней крестообразной связки (ACL) заключается в стабилизации против чрезмерной трансляции большеберцовой кости относительно бедренной кости [2], также считается, что она играет второстепенную роль в управлении осевым вращением, особенно внутренним, и, следовательно, способствует стабилизации вращения. коленного сустава [3].В результате травмы ПКС имеют прямое влияние на слабость и кинематику коленного сустава, что приводит как к увеличению переднезаднего (А-П) смещения большеберцовой кости, так и к осевому вращению [4].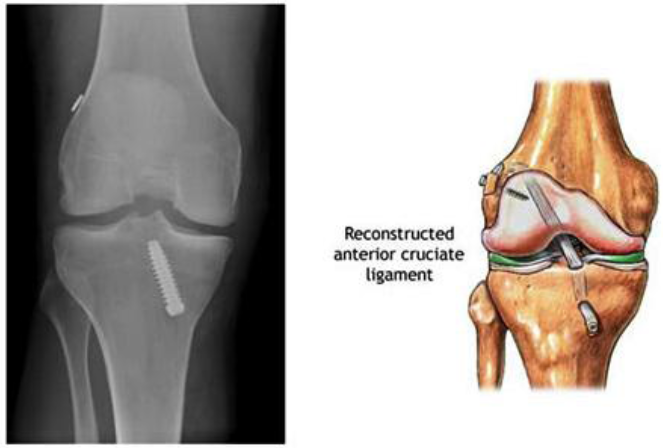
Хотя пациенты с разрывом ПКС проявляют пассивную нестабильность или чрезмерную расслабленность, некоторые люди могут активно стабилизировать свои колени во время повседневной деятельности [5]. В результате измененной кинематики вместе с ассоциированной распространенностью дегенеративных изменений в долгосрочной перспективе [6] реконструкция ACL становится основным вариантом восстановления нормальной функции и кинематики поврежденного колена.Однако вполне вероятно, что ротационная нестабильность после реконструкции ПКС может быть фактором, способствующим разрушению трансплантата [7], а также может играть роль в инициации биологических и механодегенеративных процессов, таких как остеоартрит (ОА) [8-10]. . Таким образом, поиск эффективной реконструкции ротационной стабильности коленного сустава представляет собой ключевую проблему для хирургов [11], где явно требуется понимание ротационной слабости в здоровых коленях, а также после реконструкции ACL.
Обычно ротационную слабость оценивают в клинике с помощью теста смещения оси вращения [12], однако этот тест не является объективным и зависит от опыта экзаменатора [13, 14].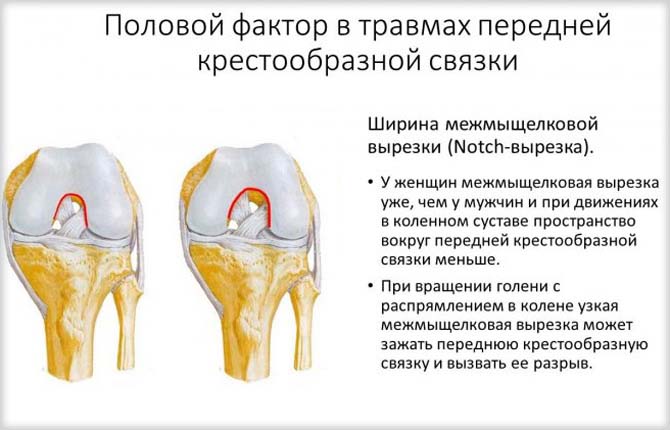 Хотя использовался ряд устройств для анализа вращательной слабости, включая гониометры [15], электромагнитные датчики [16, 17], светодиодные маркеры [18], электронные датчики [19], инклинометры [20] , и магнитно-резонансная томография (МРТ) [21, 22], эти подходы, как правило, подвержены артефактам мягких тканей (и, таким образом, неточны или переоценивают реальное вращение скелета [23]) или могут быть ограничены из-за продолжительных периодов времени. требуется для захвата изображения.Здесь подходы МРТ были использованы с хорошим эффектом при сравнении осевого вращения между реконструированной ПКС и здоровыми коленными суставами и продемонстрировали пост-реконструктивное уменьшение осевого вращательного диапазона движения (RoM) [22], хотя и только на 15 °. сгибания колена. С другой стороны, исследование с использованием электронных датчиков, прикрепленных к коже, для оценки движения большеберцовой и бедренной кости, не выявило существенных различий между реконструированной ПКС и здоровым контралатеральным коленом [24].
Хотя использовался ряд устройств для анализа вращательной слабости, включая гониометры [15], электромагнитные датчики [16, 17], светодиодные маркеры [18], электронные датчики [19], инклинометры [20] , и магнитно-резонансная томография (МРТ) [21, 22], эти подходы, как правило, подвержены артефактам мягких тканей (и, таким образом, неточны или переоценивают реальное вращение скелета [23]) или могут быть ограничены из-за продолжительных периодов времени. требуется для захвата изображения.Здесь подходы МРТ были использованы с хорошим эффектом при сравнении осевого вращения между реконструированной ПКС и здоровыми коленными суставами и продемонстрировали пост-реконструктивное уменьшение осевого вращательного диапазона движения (RoM) [22], хотя и только на 15 °. сгибания колена. С другой стороны, исследование с использованием электронных датчиков, прикрепленных к коже, для оценки движения большеберцовой и бедренной кости, не выявило существенных различий между реконструированной ПКС и здоровым контралатеральным коленом [24]. Эти отчеты предполагают, что результат реконструкции ACL и его влияние на стабильность вращения — или даже подход, используемый для оценки расшатывания — остаются противоречивыми.Совсем недавно навигационные системы использовались для изучения различий во внутреннем вращении (IR) и внешнем вращении (ER) во время операции [25, 26]; однако применение крутящего момента зависело от хирурга, что могло повлиять на результаты, а методика не позволяла проводить многократные последующие оценки. Однако важно отметить, что влияние сгибания коленного сустава, а также послеоперационного восстановления недостаточно хорошо изучено, но может дать лучшее представление о влиянии реконструкции ACL на ротационную слабость суставов.
Эти отчеты предполагают, что результат реконструкции ACL и его влияние на стабильность вращения — или даже подход, используемый для оценки расшатывания — остаются противоречивыми.Совсем недавно навигационные системы использовались для изучения различий во внутреннем вращении (IR) и внешнем вращении (ER) во время операции [25, 26]; однако применение крутящего момента зависело от хирурга, что могло повлиять на результаты, а методика не позволяла проводить многократные последующие оценки. Однако важно отметить, что влияние сгибания коленного сустава, а также послеоперационного восстановления недостаточно хорошо изучено, но может дать лучшее представление о влиянии реконструкции ACL на ротационную слабость суставов.
Известно, что одним из подходов, позволяющих точно определить вращение скелетных структур, является видеофлюороскопия, которая представляет собой признанный метод оценки динамической активности in vivo , который использовался при кинематической оценке имплантированных компонентов, а также для исследования движение костных сегментов [23, 27–30]. Применение этой техники вместе с устройством для объективного и контролируемого вращения коленного сустава может помочь понять влияние ACL на ротационную слабость коленного сустава и в диапазоне углов сгибания коленного сустава.
Применение этой техники вместе с устройством для объективного и контролируемого вращения коленного сустава может помочь понять влияние ACL на ротационную слабость коленного сустава и в диапазоне углов сгибания коленного сустава.
Таким образом, в этом пилотном исследовании мы стремились проспективно изучить in vivo пассивную осевую ротационную слабость тибио-бедренного сустава и при различных углах сгибания колена. Кроме того, выполняя измерения до операции, а также через 3 и 12 месяцев после операции, мы стремились объективно оценить изменения пассивной ротационной слабости, возникающие после реконструкции ПКС.
Материалы и методы
Заявление об этике
Исследование было одобрено местным комитетом по этике (Ethikkommission, Campus Charité Mitte, Charité-Universitätsmedizin Berlin), и все субъекты предоставили письменное информированное согласие до участия (номер одобрения: EA1 / 167/08).
Субъекты
Тринадцать пациентов (возраст: 30 ± 8 лет, ИМТ: 25 ± 3, : 9,: 4) с односторонним разрывом ПКС были набраны в течение шести месяцев. Набор проходил в Центре опорно-двигательной хирургии Charité — Universitätsmedizin в Берлине, Германия. Диагноз сначала был поставлен клинически и подтвержден МРТ. Исключались пациенты с другими сочетанными травмами.
Набор проходил в Центре опорно-двигательной хирургии Charité — Universitätsmedizin в Берлине, Германия. Диагноз сначала был поставлен клинически и подтвержден МРТ. Исключались пациенты с другими сочетанными травмами.
Все пациенты прошли компьютерную томографию (КТ) (Siemens Sensation 64, матрица изображения 512 x 512, разрешение плоскости 0.4 мм x 0,4 мм, толщина среза 1 мм) травмированного, а также контралатерального колена, которые использовались в качестве контроля. Все испытания субъектов, участвовавших в этом исследовании, проводились в соответствии с Хельсинкской декларацией.
Внутренняя и внешняя ротационная слабость (как описано ниже) были измерены в трех временных точках; Травма ПКС (от одного до трех месяцев после травмы), 3 месяца после реконструкции ПКС и 12 месяцев после реконструкции ПКС. Кроме того, во время первого сеанса измерения были протестированы здоровые противоположные колени.Четыре субъекта не завершили контрольное наблюдение через 12 месяцев; двое пациентов переехали из области и отозвали свое согласие на участие в исследовании, а двое перенесли повторный разрыв ПКС и нуждались в дальнейшей оперативной реконструкции.
Процедура реконструкции ACL
У всех пациентов реконструкция одного пучка ПКС с аутологичной трансплантацией полусухожильного имплантата проводилась с использованием гибридной техники, в которой использовались эндобутон и биорезорбируемый интерферентный винт в каждой из большеберцовой и бедренной костей [31].Этот подход позволяет избежать необходимости использования винтов слишком большого размера, а также избежать возможного проворачивания трансплантата через суставную щель, сохраняя при этом многие преимущества более стандартных техник фиксации. Длина извлеченного сухожилия составляла приблизительно 26 см и была выбрана для получения четырех нитей, которые были сшиты вместе, в результате чего остался трансплантат длиной почти 65 мм. Процедура была направлена на реконструкцию анатомической конфигурации ПКС [31]. При сверлении бедренного туннеля коленный сустав был согнут на 120 ° для достижения положения на 10 или 2 часа, что также обеспечивало хороший доступ к анатомическому источнику ACL. Чтобы избежать перфорации боковой коры бедренной кости, максимальная глубина сверления винта составляла от 30 до 40 мм, что приходилось на маленькие и большие коленные суставы соответственно [31]. Для просверливания большеберцового винтового туннеля колено было согнуто на 50–70 °, что обеспечило оптимальный обзор места введения большеберцовой ACL. Затем минимум 18 мм винта вводили в бедренный канал, а 20–22 мм вводили в большеберцовый канал под артроскопическим контролем.
Чтобы избежать перфорации боковой коры бедренной кости, максимальная глубина сверления винта составляла от 30 до 40 мм, что приходилось на маленькие и большие коленные суставы соответственно [31]. Для просверливания большеберцового винтового туннеля колено было согнуто на 50–70 °, что обеспечило оптимальный обзор места введения большеберцовой ACL. Затем минимум 18 мм винта вводили в бедренный канал, а 20–22 мм вводили в большеберцовый канал под артроскопическим контролем.
Все пациенты прошли один и тот же протокол реабилитации.В зависимости от выздоровления пациента бег трусцой разрешался уже через 3 месяца с возвращением к занятиям спортом через 6 месяцев [31]. В рамках стандартного клинического обследования также оценивалась пассивная трансляция A-P с использованием артрометра KT-1000 с приложенной передней большеберцовой силой 133 Н.
Экспериментальная установка
Система для точного и объективного измерения пассивной ротационной дряблости колена (ротометр коленного сустава) была сконструирована (рис. 1, слева) и сертифицирована для использования в экспериментах на людях CERT (Берлинский центр сертификации; номер сертификата: Z-11-131). -MP).Устройство позволяло выполнять внутреннюю и внешнюю ротацию тибио-бедренного сустава в диапазоне углов сгибания колена от 0 ° до 90 °. Чтобы обеспечить максимально возможное вращение в тибио-бедренном суставе (а не в голеностопном суставе), стопу, голеностопный сустав и голень закрепили ремнем Vacoped (OPED GmbH, Оберлайндерн, Германия). К самому колену не применялись никакие дополнительные ограничения (рис. 1, вверху и внизу справа). Пыльник был соединен с вращающейся пластиной, которая была прикреплена к датчику силы с 6 степенями свободы (ATI Industrial Automation, Apex, США; точность 0.06 Нм). Затем вручную прикладывали осевой крутящий момент с помощью прикладывающего рычага. Этот осевой крутящий момент передавался через механизм тросового шкива на вращающуюся пластину, к которой был прикреплен ботинок Vacoped, в результате чего большеберцовая кость вращалась относительно бедренной кости.
Рис. 1.
Слева: Схема измерения, показывающая, что субъект сидит и располагается внутри коленного ротометра вместе с рентгеноскопическим устройством. Вверху справа: голень пациента в ботинке Vacoped и колено по центру перед усилителем изображения при сгибании на 90 °.Внизу справа: визуализация голени пациента в ботинке Vacoped и прикрепленном датчике силы. На колено не накладывались искусственные ограничения.
https://doi.org/10.1371/journal.pone.0159600.g001
Чрезмерного вращения большеберцовой кости удалось избежать с помощью звукового сигнала обратной связи, который указывал на пределы приложенного крутящего момента, измеренного датчиком силы, контролируемым с помощью Программное приложение Labview (National Instruments, Остин, США). Кроме того, физическая остановка гарантировала невозможность осевого вращения более ± 40 °.Во время каждого измерения испытуемый располагался в удобном, безопасном и регулируемом сиденье (система Biodex 4, США).
Во время измерений бедро и талия были жестко привязаны к сиденью, чтобы свести к минимуму движение бедренной кости и таза. Полученные ограничения гарантировали, что почти полное передне-заднее движение колена и только минимальное медиально-латеральное перемещение всего коленного сустава было возможным, однако, даже если небольшое движение было возможно, рентгеноскопическая оценка большеберцовой и бедренной костей (как описано ниже) обеспечили определение только относительного вращения скелетных структур.
Процедуры испытаний
Два исследователя работали в команде, чтобы выполнить все измерения с использованием согласованных процедур. В то время как значения осевого крутящего момента в диапазоне от 2 до 15 Нм были описаны в литературе [32–37] (с более высокими крутящими моментами, применяемыми только во время испытаний in vitro, или в условиях анестезии), значения выше 3 Нм были исключены нашими врачами из-за потенциальных возможностей. повреждение только что реконструированных графтов. В результате максимальный внутренний и внешний крутящий момент 2.В этом исследовании использовалось 5 Нм. Это значение крутящего момента было установлено в качестве слышимого порога, чтобы предотвратить чрезмерное вращение соединения во время тестирования. Испытуемым было предложено расслабить мышцы ног, чтобы экзаменатор мог вручную вращать большеберцовую кость без сопротивления из-за мышечной активации — здесь можно было ясно увидеть любую мышечную активность в возмущениях выходного крутящего момента, после чего цикл был повторно измерен. Начиная с удобного положения покоя хвостовика, измерение полного цикла осевого вращения состояло из внутреннего вращения, максимум до 2.Крутящий момент 5 Нм изнутри, за которым следует внешнее вращение большеберцовой кости до того же значения крутящего момента снаружи и возвращение в исходное положение. Одновременно с этим рентгеноскопически оценивали относительную ротацию голени и бедра.
Рентгеноскопический анализ и количественная оценка ротации тибио-бедренного скелета
Флюороскоп с С-образной дугой (Pulsera BV, Philips) располагался на уровне колена, при этом центр колена находился рядом с центром усилителя изображения (рис. 1).Перед каждым измерением флюороскопическая система была откалибрована для коррекции искажения изображения с использованием специально разработанного калибровочного бокса из плексигласа (BAAT Engineering B.V. Hengelo) [38]. Флюороскопические изображения были получены во время полного цикла осевого вращения с частотой 3 Гц. Общая эффективная доза для каждого измерения, рассчитанная по произведению дозы на площадь, составляла от 0,002 до 0,0075 мЗв. Использование рентгеновских лучей (КТ и рентгеноскопия) у субъектов было одобрено Bundesamt für Strahlungsschutz (номер разрешения: Z5-22462 / 2-2010-003).
Датчик рассеянного излучения (Silicon Sensor International AG; задержка 50 нс) использовался для синхронизации датчика крутящего момента и рентгеноскопической системы визуализации. Сигнал, создаваемый датчиком, непрерывно передавался через карту PCI NI в программе Labview для получения крутящего момента, что позволяло синхронизировать рентгеноскопические и осевые данные крутящего момента во время постобработки.
трехмерных моделей костей большеберцовой и бедренной кости каждого испытуемого были реконструированы из отдельных наборов данных компьютерной томографии с использованием программного пакета Amira (Amira, Visage Imaging, Берлин, Германия), а затем были зарегистрированы на рентгеноскопических изображениях для расчета тибио-бедренной ротации с использованием Программное обеспечение RSA на основе моделей (RSA core , Медицинский центр Лейденского университета, Лейден, Нидерланды).Поза трехмерных моделей костей была определена путем подбора двух наборов контуров контуров, одного из проекций моделей костей и одного из рентгеноскопических изображений, чтобы создать оптимальный сценарий сопоставления для каждой временной точки [39]. Точность этой процедуры была ранее оценена с ошибками вращения до 1 ° [40]. Затем для всех рентгеноскопических изображений вращения коленного сустава рассчитывали осевое вращение большеберцовой кости относительно бедренной кости. Поскольку рентгеноскопическая техника позволяла осуществлять прямую визуализацию, а затем реконструкцию бедренной и большеберцовой костей в трехмерном пространстве, оценка осевого вращения не зависела от артефактов мягких тканей, что позволяло точно определить относительное вращение большеберцовой и бедренной кости.
Измерение ротационной подвижности
Измерения проводились при сгибании колена 30 и 90 °. Положение для измерения 30 ° было выбрано, поскольку считается, что ПКС растягивается без дополнительной стабилизации со стороны других связок колена [2]. Тестирование также проводилось под углом 90 ° из-за отсутствия согласованности между костными структурами и, следовательно, высокой зависимости только от структур мягких тканей для сопротивления вращательной слабости колена в целом. Измерений при полном разгибании удалось избежать из-за сложного взаимодействия винтового механизма, блокировки сустава и напряжения в подколенных сухожилиях, что, вероятно, привело бы к нечетким результатам теста [2, 23].Надежность процедуры приложения вращающего момента к коленному суставу внутри тестера ранее оценивалась с использованием внутриклассового коэффициента корреляции (ICC 3,1) со значениями 0,99 и 0,98 для измерений при 30 ° и 90 ° сгибании соответственно. [23].
Кривые крутящего момента-вращения, построенные на основе приложенного осевого крутящего момента и рассчитанного осевого вращения по данным рентгеноскопии, были созданы для каждой временной точки измерения. Пик поворота при ± 2,5 Нм использовался в качестве меры внутренней и внешней слабости вращения.Чтобы скорректировать влияние естественного угла поворота колена каждого испытуемого, нейтральное эталонное вращение для каждого испытуемого было определено как средний угол, при котором наблюдалось нулевое сопротивление вращению (с учетом вращения как во внутреннем, так и во внешнем направлениях). Затем эти нейтральные контрольные позиции были выровнены для группового анализа.
Статистический анализ
Статистический анализ данных крутящего момента-вращения был выполнен с использованием программного пакета SPSS (SPSS v23.0, IBM Corp., Армонк, США). Основываясь на исследовательском характере этого исследования, мы сообщаем ключевые результаты описательно, предоставляя групповые средние и стандартные отклонения вращения во время фазы нагрузки цикла измерения, в частности, когда крутящий момент впервые достиг 2,5 Нм. После тестирования нормального распределения данных с использованием теста Колмогорова-Смирнова, T-тест Стьюдента использовался для сравнения слабости суставов в трех временных точках травмированных и реконструированных коленных связок ACL со здоровыми контралатеральными коленями.Чтобы оценить эффект прогрессирующих изменений в слабости A-P (оцениваемой с помощью KT-1000), изучались различия между сторонами с использованием T-критерия Стьюдента. Значение p <0,05 считалось статистически значимым.
Результаты
Во время тестирования испытуемые сообщали только о небольшом уровне дискомфорта. Каждый цикл внутреннего и внешнего вращения показал четкий гистерезис (показан пример при 30 ° для одного объекта, рис. 2), при этом каждая кривая пересекает или, по крайней мере, достигает ± 2.Порог 5 Нм. Несмотря на то, что наблюдалась высокая вариабельность между субъектами в степени ротации тибио-бедренной кости, все субъекты демонстрировали сходные кривые для каждого теста.
Рис. 2. Пример кривых вращательного момента для одного пациента в дооперационном периоде (травма), через 3 месяца после операции и через 12 месяцев после операции, а также для здорового контралатерального колена (здорового).
https://doi.org/10.1371/journal.pone.0159600.g002
Значительные различия во внутренней ротационной слабости были обнаружены между поврежденной ПКС и здоровыми противоположными коленями со значениями 8.7 ° ± 4,0 ° (среднее ± стандартное отклонение) и 3,7 ° ± 1,4 ° ( p = 0,003) при 30 ° сгибания и 9,3 ° ± 2,6 ° и 4,0 ° ± 2,0 ° ( p = 0,001) при 90 ° для поврежденной ПКС и здоровых коленей соответственно. Для внешней ротационной слабости значения составляли 11,6 ° ± 4,5 ° и 7,6 ° ± 3,5 ° ( p = 0,004) при 30 ° и 16,8 ° ± 5,1 ° и 10,0 ° ± 3,1 ° ( p = 0,005) при 90 °. ° для поврежденной ПКС и здорового колена соответственно (рис. 3). Через три месяца после реконструкции ПКС снижение внутренней ротационной слабости наблюдалось при обоих углах сгибания, в то время как значения внешней ротационной слабости были аналогичными.Как внутренняя ( p = 0,005, p = 0,006), так и внешняя ( p = 0,001, p = 0,004) слабость оставалась значительно выше, чем у здоровых контралатеральных колен при 30 ° и 90 ° сгибания сустава соответственно. От трех до двенадцати месяцев можно было наблюдать дальнейшее улучшение стабильности вращения, в результате чего значения были сопоставимы со значениями здоровой контралатеральной стороны. Сравнивая оба угла сгибания, более высокие значения внутренней и внешней ротационной слабости и, следовательно, также общего осевого RoM наблюдались при сгибании колена 90 °, что указывает на более высокую пассивную ротационную слабость при более высоком сгибании.
Передне-задняя трансляционная слабость (AP), определенная с помощью артрометра KT-1000, показала уменьшение различий между сторонами (по сравнению со здоровой контралатеральной конечностью) для травмированной (3,9 мм ± 1,9 мм) по сравнению с 3-месячным постом. -операционные (1,8 мм ± 2,5 мм) временные точки ( p = 0,027). Наблюдалось прогрессирование уменьшения различий между сторонами ( p = 0,004) от 3 месяцев до 12 месяцев послеоперационного наблюдения (0,4 мм ± 2,0 мм).
Обсуждение
Известно, что чрезмерная слабость суставов приводит к дегенеративным изменениям местного хряща [4, 6].Однако мало что известно об изменениях ротационной слабости коленного сустава, возникающих после разрыва ПКС, и их прогрессировании после реконструкции. Во время функциональной активности как пассивные, так и активные структуры способствуют управлению кинематикой большеберцовой и бедренной кости, а также стабилизации коленного сустава [41, 42], в то время как пассивные структуры, как известно, играют ключевую роль в ограничении крайних движений [18]. . Таким образом, реконструкция связки должна быть нацелена на полное биологическое и механическое восстановление для достижения полной и стабильной функции коленного сустава.В то время как оценка трансляционной стабильности А-Р коленного сустава является стандартной в клинике [41], объективные измерения ротационной слабости по-прежнему отсутствуют [43]. Такие знания могут помочь контролировать успех хирургической реконструкции, а также заложить основы для понимания восстановления стабильности вращательного сустава после операции.
В настоящем исследовании специально разработан ротометр для объективного измерения ротационной слабости коленного сустава. Значительные различия в ротационной слабости были обнаружены между травмированными и здоровыми контралатеральными коленями при 30 и 90 ° сгибания коленного сустава.Через 3 месяца все еще наблюдалась значительная разница во внутренней ротационной слабости по сравнению с контрольной группой, и общий диапазон пассивного движения сустава (под приложенным извне крутящим моментом 2,5 Нм) оставался аналогичным состоянию травмы. Кроме того, значительно большая дряблость, наблюдаемая при обоих углах сгибания колена через 3 месяца, но не через 12 месяцев, предполагает первоначальное отсутствие послеоперационной стабильности, возможно, из-за снижения механических свойств или стабильности фиксации ткани трансплантата.
Хотя различия в ротационной слабости наблюдались между резекцией / дефектом ПКС и интактными коленными суставами как in vitro [44–48], так и in vivo [22, 24, 25, 32, 49], эти исследования не имеют применимости или объективность благодаря методам приложения крутящего момента или методам оценки вращения скелета. В нашем исследовании значимые различия во внутренней ротационной слабости наблюдались in vivo между травмированной ПКС и здоровыми противоположными коленями при испытанных углах сгибания колена 30 ° и 90 °.При 30 ° этот результат не был полностью неожиданным, поскольку считается, что ПКС в основном отвечает за обеспечение пассивной стабилизации коленного сустава при этом угле сгибания из-за слабости других поддерживающих связок [2]. Однако при 90 ° можно сделать два важных наблюдения. В здоровых коленях ACL считается умеренно расслабленной [11, 50–52]. Поэтому большая расслабленность здоровых коленей (по сравнению с положением 30 °) считалась разумной. Однако значительно большая слабость суставов травмированных коленей (по сравнению со здоровыми коллегами при 90 °) была несколько неожиданной и указывает на то, что ACL действительно может играть важную роль для стабильности суставов при этом угле сгибания.Здесь механизмы ACL для обеспечения стабильности вращения несколько неясны, особенно как для внутреннего, так и для внешнего вращения, но могут быть связаны со способностью связки стягивать суставные поверхности вместе, тем самым обеспечивая стабильность вращения сустава за счет создания давления между конгруэнтными суставами. совместные конструкции. Эта гипотеза может также частично объяснить различную стабильность, наблюдаемую при разных углах сгибания, где изменение напряжения в ACL может играть роль.В качестве альтернативы, вполне возможно, что у некоторых из наших испытуемых действительно произошло субклиническое повреждение окружающих структур, что способствовало увеличению дряблости суставов под углом 90 °. Совершенно очевидно, что необходимы дальнейшие исследования для подтверждения наших удивительных результатов и объяснения этих сложных взаимодействий.
Хотя снижение внутренней ротационной слабости наблюдалось через 3 месяца при сгибании как 30 °, так и 90 ° (рис. 3), все еще наблюдались значительные различия по сравнению со здоровыми коленями, что указывает на остающуюся ротационную нестабильность даже после операции и может быть связано со снижением механических свойств или фиксацией ткани трансплантата [53, 54].Здесь снижение механических свойств ткани аутологичного связочного трансплантата наблюдалось в модели овцы с реконструкцией полусухожильного трансплантата ACL, имплантированной таким же образом, как и в настоящем исследовании на людях. Оценивая трансляционную стабильность реконструкции в процессе заживления, авторы предположили, что снижение механической стабильности было результатом процессов биологического ремоделирования. Здесь реорганизация внеклеточного матрикса трансплантата показала восстановление похожей на естественную складку и реваскуляризацию трансплантата примерно на шестой-восьмой неделе из-за ремоделирования трансплантата [54].Это наблюдение сопровождалось изменениями в удлинении трансплантата в течение первых 9 недель, с некоторым небольшим улучшением через 12 недель и восстановлением механической способности в течение года после хирургической реконструкции. Хотя степень первоначальной потери механической компетентности у овец может быть несопоставимой с людьми [53], результаты экспериментов на животных могут служить для объяснения наблюдаемой слабости после хирургической реконструкции ПКС через 3 месяца у людей, а также восстановления через 3 месяца. 12 месяцев.Это прогрессирующее уменьшение дряблости с увеличением времени (никаких существенных различий не наблюдалось через 12 месяцев) подтверждается литературой [22, 24], где не наблюдалось значительных различий в стабильности вращения после реконструкции одного пучка с использованием аутотрансплантата подколенного сухожилия или кости. — трансплантат сухожилия надколенника после среднего периода наблюдения 27 месяцев. В соответствии с результатами, полученными в отношении параметров вращения, рутинный анализ с помощью KT-1000 показал прогрессирующее уменьшение различий между боковыми сторонами для трансляции AP большеберцовой кости относительно бедренной кости, тем самым подтверждая общую поступательную и вращательную стабилизацию коленный сустав после реконструкции ПКС в нашем исследовании.Однако, в соответствии с текущим клиническим опытом, нестабильность, наблюдаемая в нашем исследовании через 3 месяца, также подчеркивает важность для пациентов проводить и завершать программы реабилитации и что риск повторного разрыва при возвращении к спортивной деятельности в ранний момент времени должен нельзя недооценивать [55].
Во время тестирования естественная ротация тибио-бедренной кости каждого субъекта определялась как вращение при крутящем моменте 0 Нм с использованием данных, взятых из полных циклов внутренней и внешней ротации.У испытуемых здесь наблюдалось естественное внешнее вращение большеберцовой кости на 6–8 ° (относительно оси 0 ° ротометра). На основании примененного вращения результаты этого исследования показывают, что общий осевой RoM был сходным между состоянием травмы ACL и коленями после 3 месяцев после реконструкции, но что естественный угол поворота колена был изменен примерно на 1-2 °. Эти данные предполагают, что ПКС находится под естественным пассивным напряжением как при сгибании на 30 °, так и при 90 °, чтобы поддерживать эту небольшую внешнюю ротацию большеберцовой кости.Кажется, что после разрыва ПКС это напряжение снимается, что приводит к небольшому внутреннему вращению большеберцовой кости относительно бедренной кости. Эта концепция согласуется с идеей, что тибио-бедренный центр вращения в поперечной плоскости находится медиальнее линии действия ACL [56-58]. Хотя эти находки еще предстоит подтвердить в дальнейших исследованиях, ясно, что любое изменение центра вращения, которое, как полагают, также зависит от активности [59], может изменить использование ACL.
Хотя это исследование изначально планировалось как экспериментальное исследование с привлечением 13 субъектов, только 9 субъектов успешно выполнили все измерения. Тем не менее, апостериорный анализ данных показал, что для демонстрации разницы между трехмесячной дряблостью после реконструкции и здоровыми контралатеральными коленями (с мощностью выше 0,8) потребуется 9 субъектов, что позволяет предположить, что исследование является приемлемым. способен сделать статистически значимые выводы, по крайней мере, в некоторых областях анализа.Однако авторы признают, что, хотя общие результаты этого исследования являются информативными, тот факт, что 4 субъекта не удалось измерить через 12 месяцев после операции, представляет собой слабое место в исследовании.
Результаты настоящего исследования дают представление о влиянии ACL на ротационную слабость при разных углах сгибания. Аналогичная тенденция в изменении дряблости с течением времени наблюдалась для внутренней ротационной рыхлости и RoM при углах сгибания 30 ° и 90 °.Однако при сгибании на 90 ° наблюдалась более высокая внешняя ротационная слабость и, следовательно, связанная с этим RoM, возможно, из-за отсутствия конгруэнтности между костными структурами [2, 60]. Повышенная дряблость при сгибании на 90 ° противоречит результатам, представленным Park и соавторами [18], где снижение ротации большеберцовой кости наблюдалось при более высоком сгибании, в их случае 60 °. Однако важно отметить, что только здоровые спортсмены были обследованы в исследовании Park et al., Где использовались методы, на которые мог повлиять артефакт движения кожи [23].Хотя у всех наших испытуемых было подтвержденное изолированное повреждение ПКС, нельзя исключить возможное, но не подтвержденное отрицательное влияние этой травмы на другие пассивные структуры, что еще больше усложняет любое сравнение с результатами Пака и его сотрудников.
Хотя измерения сопряженного смещения A-P и осевого вращения коленного сустава были бы интересными, это исследование специально нацелено на понимание ротационной слабости в колене, и к суставу не прикладывались передние или задние силы.В поддержку этой идеи, значительные различия во внутренней и внешней ротации, обнаруженные в этом исследовании, предполагают, что анализ ротационных и поступательных параметров слабости суставов независимо друг от друга может способствовать более глубокому пониманию слабости коленного сустава, включая факторы, способствующие этому, а также роль отдельных конструкций при разных углах сочленения. Здесь анализ ротационной стабильности при полном разгибании колена, несомненно, будет полезен для улучшения клинического понимания стабильности сустава, но различного натяжения связок, а также более высокой конгруэнтности сустава и фиксации сустава в положении максимальной стабильности [5 , 61], помешал анализ осевого вращения в этом положении.Более того, такой оценки удалось избежать из-за практических соображений, включая неизбежное натяжение подколенных сухожилий и неизбежное вращение бедра во время приложения осевого крутящего момента в нашем устройстве [23]. Более того, поскольку конкретная количественная оценка вклада в стабилизацию каждой связки колена будет затруднена in vivo, дальнейшие исследования должны сосредоточиться на относительном вкладе активных структур в стабилизацию коленного сустава, а также на параметрах, которые влияют на стабильность вращения и таким образом могут снизить риск повторного разрыва ACL.Тем не менее, результаты этого исследования свидетельствуют о прогрессирующем снижении ротационной подвижности суставов после реконструкции ПКС в сторону более стабильного контралатерального коленного сустава, а также о том, что вклад ПКС в стабильность сустава зависит от сгибания.
Благодарности
Авторы хотели бы поблагодарить доктора Янлинь Чжун и доктора Ральфа Дойшера за их поддержку в сборе рентгеноскопических данных и субъектов исследования за участие в этом исследовании.
Вклад авторов
Задумал и спроектировал эксперименты: PM GND TJ MOH HB WRT. Проведены эксперименты: PM HB. Проанализированы данные: PM GND TJ MOH WRT. Предоставленные реагенты / материалы / инструменты анализа: PM MOH BK WRT. Написал статью: PM GND TJ MOH HB BK WRT.
Список литературы
- 1. Кросс М. Клиническая терминология для описания нестабильности коленного сустава. Sports Med Arthrosc. 1996; (Rev.4): 313–8.
- 2. Скотт WN. Хирургия колена.4-е изд. Нью-Йорк: Черчилль Ливингстон Эльзевьер; 2006. 1–986 с.
- 3. Zantop T, Herbort M, Raschke MJ, Fu FH, Petersen W. Роль переднемедиального и заднебокового пучков передней крестообразной связки в переднем перемещении большеберцовой кости и внутреннем вращении. Am J Sports Med. 2007. 35 (2): 223–7. pmid: 17158275.
- 4. Лабутен Х, Дебарж Р., Ричоу Дж., Селми Т.А., Донелл С.Т., Нейрет П. и др. Остеоартроз у пациентов с разрывом передней крестообразной связки: обзор факторов риска.Колено. 2009. 16 (4): 239–44. pmid: 19097796.
- 5. Паппас Э., Зампели Ф., Ксергия С.А., Георгулис А.Д. Уроки, извлеченные за последние 20 лет исследований биомеханики коленного сустава in vivo, связанных с ACL. Коленная хирургия Sports Traumatol Arthrosc. 2012. 21 (4): 755–66. pmid: 22437657.
- 6. Сегава Х., Омори Г., Кога Ю. Отдаленные результаты безоперационного лечения повреждения передней крестообразной связки. Колено. 2001; 8 (1): 5–11. pmid: 11248562.
- 7. Trojani C, Sbihi A, Djian P, Potel JF, Hulet C, Jouve F и др.Причины неудачной реконструкции ПКС и влияние менискэктомий после ревизии. Коленная хирургия Sports Traumatol Arthrosc. 19 (2): 196–201. pmid: 20644911.
- 8. Канамори А., Земински Дж., Руди Т.В., Ли Дж., Фу Ф.Х., Ву С.Л. Влияние осевого крутящего момента большеберцовой кости на функцию передней крестообразной связки: биомеханическое исследование имитационного теста смещения шарнира. Артроскопия. 2002. 18 (4): 394–8. pmid: 11951198.
- 9. Ма CB, Janaushek MA, Vogrin TM, Rudy TW, Harner CD, Woo SL.Значимость изменений исходного положения для измерения трансляции большеберцовой кости и диагностики дефицита крестообразной связки. J Orthop Res. 2000. 18 (2): 176–82. pmid: 10815816.
- 10. Wassilew GI, Lehnigk U, Duda GN, Taylor WR, Matziolis G, Dynybil C. Экспрессия провоспалительных цитокинов и матриксных металлопротеиназ в синовиальных мембранах пациентов с остеоартритом по сравнению с травматическими поражениями колена. Артроскопия. 2010. 26 (8): 1096–104. pmid: 20678708.
- 11. Colombet P, Jenny JY, Menetrey J, Plaweski S, Zaffagnini S. Текущая концепция контроля и оценки ротационной слабости при реконструкции ACL. Orthop Traumatol Surg Res. 2012; 98 (8 Suppl): S201–10. pmid: 23153665.
- 12. Любовиц Дж. Х., Бернардини Б. Дж., Рид Дж. Б. 3-й. Обзор современных концепций: комплексное физическое обследование нестабильности колена. Am J Sports Med. 2008. 36 (3): 577–94. pmid: 18219052.
- 13. Андерсон А.Ф., Реннирт Г.В., Стандеффер В.К. младший.Клинический анализ тестов на поворотный механизм: описание теста на поворотный ящик. Am J Knee Surg. 2000. 13 (1): 19–23; обсуждение -4. pmid: 11826920.
- 14. Садоги П., Мюллер П.Е., Янссон В., Ван Гриенсвен М., Кропфл А., Фишмайстер М.Ф. Реконструкция передней крестообразной связки: клиническое сравнение метода двойного пучка кость-надколенник-сухожилие-кость с методом двойного пучка полусухожильной и тонкой кишки. Int Orthop. 2010. 35 (1): 127–33. pmid: 20442994.
- 15. Альмквист П.О., Экдаль К., Исберг П.Е., Фриден Т.Вращение колена у здоровых людей в зависимости от возраста и пола. J Orthop Res. 2012. Epub 2012/07/11. pmid: 22778072.
- 16. Musahl V, Bell KM, Tsai AG, Costic RS, Allaire R, Zantop T и др. Разработка простого прибора для измерения ротационной дряблости колена. Коленная хирургия Sports Traumatol Arthrosc. 2007. 15 (8): 1009–12. pmid: 17387453.
- 17. Tsai AG, Musahl V, Steckel H, Bell KM, Zantop T, Irrgang JJ, et al. Вращательная слабость колена: надежность простого измерительного прибора in vivo.BMC Musculoskelet Disord. 2008; 9: 35. pmid: 18366671.
- 18. Park HS, Wilson NA, Zhang LQ. Гендерные различия в биомеханических свойствах пассивного колена при вращении большеберцовой кости. J Orthop Res. 2008. 26 (7): 937–44. pmid: 18383181.
- 19. Лорбах О., Вильмс П., Маас С., Зербе Т., Буш Л., Кон Д. и др. Неинвазивное устройство для объективного измерения ротации большеберцовой кости: проверка устройства. Коленная хирургия Sports Traumatol Arthrosc. 2009. 17 (7): 756–62. pmid: 19266183.
- 20.Branch TP, Mayr HO, Browne JE, Campbell JC, Stoehr A, Jacobs CA. Инструментальное обследование повреждений передней крестообразной связки: минимизация недостатков ручного клинического обследования. Артроскопия. 2010. 26 (7): 997–1004. pmid: 20620801.
- 21. Хеммерих А, ван дер Мерве В, Баттерхэм М, Воган КЛ. Слабость вращения колена: исследование двусторонней асимметрии для сравнения с противоположным неповрежденным коленом. Clin Biomech (Бристоль, Эйвон). 2012. 27 (6): 607–12. pmid: 22342266.
- 22. Котари А., Хогом Б., Суббурадж К., Фили Б., Ли Х, Ма CB. Оценка кинематики вращения колена у пациентов с реконструированной ПКС с использованием магнитно-резонансной томографии 3,0 Тесла. Колено. 2011. 19 (5): 648–51. pmid: 22264714.
- 23. Моьюис П., Боэт Х., Хеллер М.О., Интема С., Юнг Т., Дойшер Р. и др. На пути к пониманию слабости коленного сустава: ошибки в неинвазивной оценке вращения сустава можно исправить. Med Eng Phys. 2014. pmid: 24780754.
- 24.Lorbach O, Kieb M, Brogard P, Maas S, Pape D, Seil R. Статические измерения ротационной и сагиттальной слабости колена после реконструкции передней крестообразной связки. Коленная хирургия Sports Traumatol Arthrosc. 2011; 20 (5): 844–50. pmid: 21811853.
- 25. Имберт П., Бельведер С., Лирдини А. Слабость человеческого колена в ПКС-дефиците и физиологических контралатеральных суставах: интраоперационные измерения с использованием навигационной системы. Биомед Рус Онлайн. 2014; 13: 86. pmid: 24961322.
- 26.Булл А.М., Эрншоу PH, Смит А., Катчбуриан М.В., Хассан А.Н., Эмис А.А. Интраоперационное измерение кинематики коленного сустава при реконструкции передней крестообразной связки. J Bone Joint Surg Br. 2002. 84 (7): 1075–81. pmid: 12358376.
- 27. Бэнкс С.А., Ходж Вашингтон. Точное измерение кинематики трехмерного протезирования коленного сустава с помощью рентгеноскопии в одной плоскости. IEEE Trans Biomed Eng. 1996. 43 (6): 638–49. pmid: 8987268.
- 28. Хофф В.А., Комистек Р.Д., Деннис Д.А., Габриэль С.М., Уокер С.А.Трехмерное определение положения бедренно-большеберцового контакта в условиях in vivo с помощью рентгеноскопии. Clin Biomech (Бристоль, Эйвон). 1998. 13 (7): 455–72. pmid: 11415822.
- 29. Lacoste C, Granizo JJ, Gomez-Barrena E. Надежность простого рентгеноскопического метода изучения изменений бедренно-большеберцового контакта в сагиттальной плоскости при тотальных артропластиках коленного сустава во время сгибания. Колено. 2007. 14 (4): 289–94. pmid: 17553683.
- 30. Список R, Foresti M, Gerber H, Goldhahn J, Rippstein P, Stussi E.Трехмерная кинематика произвольного эндопротезирования голеностопного сустава: предварительное технико-экономическое обоснование с помощью видеофлюороскопии in vivo. Foot Ankle Int. 2012. 33 (10): 883–92. pmid: 23050714.
- 31. Strobel MJ. Rekonstruktion des vorderen Kreuzbandes mit der Einbündeltechnik. Артроскопия. 2007.
- 32. Branch TP, Browne JE, Campbell JD, Siebold R, Freedberg HI, Arendt EA, et al. Слабость вращения выше у пациентов с поражением передней крестообразной связки на противоположной стороне, чем у здоровых добровольцев.Коленная хирургия Sports Traumatol Arthrosc. 2010. 18 (10): 1379–84. pmid: 20020101.
- 33. Лорбах О., Вильмс П., Тайзен Д., Брокмайер М., Маас С., Кон Д. и др. Тестирование надежности нового устройства для измерения ротации большеберцовой кости. Коленная хирургия Sports Traumatol Arthrosc. 2009. 17 (8): 920–6. pmid: 19305971.
- 34. Mouton C, Seil R, Agostinis H, Maas S, Theisen D. Влияние индивидуальных характеристик на статическую ротационную слабость колена с использованием ротаметра. Коленная хирургия Sports Traumatol Arthrosc.2012. 20 (4): 645–51. pmid: 22246548.
- 35. Шульц С.Дж., Шимокочи Ю., Нгуен А.Д., Шмитц Р.Дж., Бейннон Б.Д., Перрин Д.Х. Измерение варусно-вальгусной и внутренней-внешней ротационной слабости колена in vivo — Часть I: оценка надежности измерения и двусторонней асимметрии. J Orthop Res. 2007. 25 (8): 981–8. pmid: 17457828.
- 36. Mayr HO, Hoell A, Bernstein A, Hube R, Zeiler C, Kalteis T. и др. Валидация измерительного устройства для инструментальной количественной оценки переднего смещения и ротации колена.Артроскопия. 2011. 27 (8): 1096–104. pmid: 21641751.
- 37. Mayr HO, Benecke P, Hoell A., Schmitt-Sody M, Bernstein A, Suedkamp NP, et al. Реконструкция передней крестообразной связки одной связкой и двойной связкой: сравнительное наблюдение в течение 2 лет. 2016; 32 (1): 34–42. pmid: 26321112
- 38. Гарлинг EH, Kaptein BL, Geleijns K, Nelissen RG, Valstar ER. Рентген-рентгеноскопический анализ на основе модели конфигурации маркера. J Biomech. 2005. 38 (4): 893–901. pmid: 15713311.
- 39. Каптейн Б.Л., Валстар ER, Стул BC, Розинг П.М., Рейбер Дж. Х. Оценка трех алгоритмов оценки позы для модельного рентгеновского стереофотограмметрического анализа. Proc Inst Mech Eng H. 2004; 218 (4): 231–8. pmid: 15376725.
- 40. Моьюис П., Вольтербек Н., Дидерикс Г., Валстар Э, Хеллер М. О., Тейлор В. Р.. Качество поверхности костей может определять использование рентгеноскопии на основе модели при определении дряблости суставов. Med Eng Phys. 2012. Epub 2012/02/22. pmid: 22342557.
- 41. Боэт Х., Дуда Г.Н., Хеллер М.О., Эриг Р.М., Дойшер Р., Юнг Т. и др. Пациенты с недостаточностью передней крестообразной связки и пассивной слабостью коленного сустава имеют уменьшенный диапазон передне-задних движений во время активных движений. Am J Sports Med. 2013. pmid: 23492824.
- 42. Heller MO, Konig C, Graichen H, Hinterwimmer S, Ehrig RM, Duda GN, et al. Новая модель для прогнозирования кинематики человеческого колена in vivo при физиологической активации мышц. J Biomech. 2007; 40 Приложение 1: S45–53.pmid: 17445821.
- 43. Mayr HO. Aktueller Stand der Instrumentellen Messung der Knielaxität. Артроскопия. 2010; (23): 56–61.
- 44. Се Х. Х., Уокер П. С.. Механизмы стабилизации нагруженного и ненагруженного коленного сустава. J Bone Joint Surg Am. 1976; 58 (1): 87–93. pmid: 946171.
- 45. Лорбах О., Папе Д., Маас С., Цербе Т., Буш Л., Кон Д. и др. Влияние переднемедиального и заднебокового пучков передней крестообразной связки на внешнюю и внутреннюю тибиофеморальную ротацию.Am J Sports Med. 2010. 38 (4): 721–7. pmid: 20200323.
- 46. Маккуэйд К.Дж., Костчер Дж. П., Сайдлс Дж. А., Ларсон Р. В.. Вращение большеберцовой кости в коленях с дефицитом передней крестообразной связки: исследование in vitro. J Orthop Sports Phys Ther. 1989. 11 (4): 146–149. pmid: 18796920.
- 47. Нильсен С., Овесен Дж., Расмуссен О. Передняя крестообразная связка колена: экспериментальное исследование ее важности при нестабильности вращательного колена. Arch Orthop Trauma Surg. 1984. 103 (3): 170–4. pmid: 6497606.
- 48.Ван CJ, Уокер PS. Слабость вращения коленного сустава человека. J Bone Joint Surg Am. 1974. 56 (1): 161–70. pmid: 4812160.
- 49. Хосино Ю., Курода Р., Нагамуне К., Яги М., Мизуно К., Ямагути М. и др. Измерение in vivo теста смещения поворота в колене с дефектом передней крестообразной связки с использованием электромагнитного устройства. Am J Sports Med. 2007. 35 (7): 1098–104. pmid: 17351123.
- 50. Эмис А.А., Докинз Г.П. Функциональная анатомия передней крестообразной связки.Действия волоконных пучков, связанные с заменой связок и травмами. J Bone Joint Surg Br. 1991. 73 (2): 260–7. pmid: 2005151.
- 51. Куросава Х., Ямакоши К., Ясуда К., Сасаки Т. Одновременное измерение изменений длины крестообразных связок во время движения колена. Clin Orthop Relat Res. 1991; (265): 233–40. pmid: 2009664.
- 52. Сапега А.А., Мойер Р.А., Шнек С., Комалахиранья Н. Тестирование изометрии при реконструкции передней крестообразной связки.Анатомические и биомеханические соображения. J Bone Joint Surg Am. 1990. 72 (2): 259–67. pmid: 2303512.
- 53. Вейлер А., Форстер С., Хант П., Фальк Р., Юнг Т., Унтерхаузер Ф. Н. и др. Влияние местного применения тромбоцитарного фактора роста-ВВ на ремоделирование свободного трансплантата сухожилия после реконструкции передней крестообразной связки. Am J Sports Med. 2004. 32 (4): 881–91. pmid: 15150033.
- 54. Вейлер А., Пайне Р., Пашминех-Азар А., Абель С., Судкамп Н.П., Хоффманн Р.Ф. Заживление сухожилий в костном туннеле.Часть I: Биомеханические результаты после биоразлагаемой фиксации с натягом на модели реконструкции передней крестообразной связки у овец. Артроскопия. 2002. 18 (2): 113–23. pmid: 11830804.
- 55. Фултон Дж., Райт К., Келли М., Зеброски Б., Занис М., Дрвол С. и др. Риск травмы зависит от предыдущей травмы: систематический обзор литературы и описание причинных нервно-мышечных факторов. Int J Sports Phys Ther. 2014; 9 (5): 583–95. pmid: 25328821.
- 56. Lipke JM, Janecki CJ, Nelson CL, McLeod P, Thompson C, Thompson J, et al.Роль несостоятельности передней крестообразной и боковой связок в переднебоковой и переднемедиальной нестабильности. Биомеханическое исследование трупных колен. J Bone Joint Surg Am. 1981. 63 (6): 954–60. pmid: 7240336.
- 57. Маннел Х., Марин Ф., Клас Л., Дурселен Л. Разрыв передней крестообразной связки переносит оси движения в колено. Clin Biomech (Бристоль, Эйвон). 2004. 19 (2): 130–5. pmid: 14967575.
- 58. Рубен Дж. Д., Ровик Дж. С., Шрагер Р. Дж., Уокер П. С., Боланд А. Л..Трехмерный динамический анализ движения коленного сустава с дефектом передней крестообразной связки. Am J Sports Med. 1989. 17 (4): 463–71. pmid: 2782529.
- 59. Koo S, Andriacchi TP. При нормальной ходьбе центр вращения коленного сустава находится преимущественно на боковой стороне. J Biomech. 2008. 41 (6): 1269–73. pmid: 18313060.
- 60. Палмер И. О травмах связок коленного сустава: клиническое исследование. 1938. Clin Orthop Relat Res. 2007; 454: 17–22; Обсуждение 14.pmid: 17202915.
- 61. Капанджи И. Физиология суставов, т. 2, 5 изд. 5-е изд. Черчилль Ливингстон Э, редактор. Черчилль Ливингстон, Эдинбург 2987.
Комплексная реконструкция связок коленного сустава (ACL, PCL, MCL, LCL)
Сложная реконструкция связок колена — это хирургический процесс восстановления разрывов одной или нескольких из четырех основных связок, обнаруженных в колене: передней крестообразной связки (ACL), задней крестообразной связки (PCL), медиальной коллатеральной связки (MCL) и боковая коллатеральная связка (LCL).Связки помогают контролировать движение суставов, поэтому частой причиной повреждения связок колена являются тяжелые спортивные травмы. Более обширное повреждение связок также может быть результатом «высокоэнергетической» травмы, такой как автомобильная или мотоциклетная авария.
Первым признаком разрыва связки может быть ощущение хлопка в колене, за которым следует ощущение того, что колено «поддается». Могут последовать отек и боль. Во время медицинского осмотра доктор Ван Тиль ищет нестабильность в колене и может приложить нагрузку на связки, чтобы определить причину проблемы.МРТ также может использоваться для проверки разрывов связок и выявления любых дополнительных повреждений, которые могли возникнуть в колене.
Хотя пациент может решить оставить разорванную связку без лечения, возникающая в результате нестабильность колена потребует пожизненных ограничений в видах деятельности, которые он может выполнять, и может включать постоянный дискомфорт в колене. Хирургическое вмешательство может восстановить функции пациента и устранить причину боли в коленях. Для восстановления поврежденных связок можно использовать два метода.У молодых очень активных пациентов обычно используют «аутотрансплантат» для восстановления разорванной связки. «Аутотрансплантат» — это использование другого сухожилия (надколенника или сухожилия подколенного сухожилия) пациента для завершения хирургического вмешательства. У пациентов, которые заинтересованы в более быстром выздоровлении и не участвуют в соревнованиях по легкой атлетике высокого уровня, можно использовать связку «аллотрансплантат». «Аллотрансплантат» — это связка от донора, которую затем можно использовать для восстановления функции колена пациента.
После сложной реконструкции связок колена пациентам часто ставят ортез, чтобы поддерживать колено во время заживления, и назначают физиотерапию.Помимо восстановления функции колена, физиотерапия и домашние упражнения помогают укрепить здоровье и укрепить здоровье, что может предотвратить будущие травмы.
Что происходит при хирургии ACL? (для подростков)
Разрыв передней крестообразной связки (ПКС) — серьезная травма колена, особенно у спортсменов. Многим подросткам с разрывом передней крестообразной связки потребуется операция для ее восстановления.
Что такое реконструкция ACL?
Разорванный ACL обычно обрабатывается с помощью процедуры, которая называется реконструкцией ACL .Хирурги заменяют поврежденную связку новой тканью трансплантата ПКС, взятой либо из собственного тела пациента (ткань из основного сухожилия надколенника или подколенного сухожилия), либо от кого-то еще (так называемый аллотрансплантат).
Как выполняется реконструкция ACL?
Большинство реконструкций ПКС проводится под общим наркозом. Так что во время операции вы будете спать и ничего не почувствуете. Операция обычно длится от 2 до 2,5 часов, и вам не нужно оставаться в больнице на ночь.
Для проведения реконструкции хирург просверливает костные туннели в большеберцовой и бедренной костях, удаляет разорванную связку, а затем устанавливает трансплантат ПКС примерно в том же положении.
Что происходит после операции на ACL?
После операции вы пойдете домой с большой повязкой, закрывающей колено, с коленным бандажом, костылями и, возможно, с устройством для лечения холодом (тип непрерывного холодного компресса, который наматывается на колено). Вы будете использовать костыли, чтобы не перегружать ногу в первую неделю.
Что такое восстановление?
Физическая терапия — важная часть вашего выздоровления. Вы начнете PT примерно через неделю после операции и продолжите в течение следующих нескольких месяцев.Физиотерапевт поможет вам переносить все больше и больше веса на ногу до тех пор, пока вам больше не понадобятся костыли.
Вы также можете использовать тренажер CPM (непрерывное пассивное движение) , который медленно сгибает ваше колено вперед и назад. Это поможет вам вернуться к привычке двигать коленом.
Когда мышцы бедра восстановят свою силу (обычно через 2–3 недели после операции), вы сможете перестать носить коленный бандаж.
Когда я смогу вернуться к нормальной деятельности?
Большинство реконструкций ПКС стабилизируют колено и восстанавливают функциональность связок.Пациенты обычно могут вернуться к спорту и другим занятиям примерно через 9 месяцев после операции.
Если вы вернетесь к футболу или другим видам спорта, хирург подберет вам функциональную скобу для ACL, которую можно носить во время игр и тренировок.
Разрыв крестообразной связки: операция, реабилитация, стоимость
Передняя и задняя крестообразные связки четко расположены посередине колена. Поверхности хряща и мениски на большеберцовом конце обозначены фиолетовым цветом. Крестообразная связка легко растягивается или травмируется из-за перекручивания (деформации) или удара о колено.Когда он разорван, мы имеем в виду разрыв крестообразной связки. © Istockphoto.com/MedicalArtIncВ середине колена находятся две пересекающиеся связки, которые соединяют бедро (бедро) и голень (голень) и удерживают их на месте. Разрыв (разрыв) одной или двух крестообразных связок делает колено нестабильным. Разрыв крестообразной связки чаще всего встречается в передней крестообразной связке. Это часто вызвано спортивными травмами, такими как скручивание (деформация) колена во время катания на лыжах или столкновение во время игр с мячом.
Разрыв крестообразной связки вызывает сильный отек колена и колющую боль. Часто треск или хлопок можно услышать, когда разрывается крестообразная связка, и человек чувствует толчок в колене. Пациент не может полностью двигать коленом. Чтобы стабилизировать колено и предотвратить артроз коленного сустава, ортопед может либо сшить крестообразную связку, либо заменить ее трансплантатом связки.
Причина и прогрессирование разрыва крестообразной связки
Разрыв передней крестообразной связки обычно является спортивной травмой.Во многих случаях голень отклоняется от механической оси ноги (деформация). Для данного вида травм характерны следующие ситуации:
- Соперник по футболу сильно ударил стороной колена
- чрезмерное разгибание колена
- резкая остановка при работе на полной скорости
- внезапно меняет направление движения на полной скорости
- неудачное приземление после прыжка или поворота
Типичная ситуация: e.грамм. игрок соперника в футболе захватывает ногу. Разрыв крестообразной связки также довольно часто встречается при катании на лыжах при падении, скручивании или чрезмерном разгибании голени.
Пациент обычно чувствует разрыв колена во время аварии. Разрыв крестообразной связки часто сопровождается слышимым хлопком из-за чрезмерно растянутой и рвущейся связки. Разрыв крестообразной связки требует значительного усилия, чтобы приложить связку. Крестообразная связка имеет разрывное усилие около 2400 кг.Однако его прочность на разрыв различается: у женщин диаметр меньше, поэтому они с большей вероятностью страдают от разрыва крестообразной связки. У детей крестообразная связка часто вырывается из якоря большеберцовой кости (голени).
Разрыв задней крестообразной связки требует значительно большей силы, чем разрыв передней крестообразной связки. Он значительно сильнее. Напряжение такой силы часто встречается в дорожно-транспортных происшествиях, например, когда колено ударяется о салон автомобиля. Поэтому травмы задней крестообразной связки встречаются гораздо реже.Только около 7–10% разрывов крестообразных связок затрагивают заднюю крестообразную связку.
Когда разрыв крестообразной связки требует хирургического вмешательства?
Неповрежденная задняя крестообразная связка проходит от передней части бедра до задней поверхности голени. © Radiopedia.org Тот же пациент: Передняя крестообразная связка не может быть идентифицирована, так как она была повреждена разрывом крестообразной связки. © Radiopedia.orgЕсли консервативные методы лечения не дают хороших результатов, а пациент молод и очень активен, хирургическая реконструкция крестообразной связки целесообразна для поддержания качества жизни и спортивной активности.Кроме того, разрыв более 75% крестообразной связки или отрыв от кости требует хирургического вмешательства.
Если не лечить разрыв крестообразной связки, колено в последующие годы будет повреждено. Поверхности суставов и мениски будут подвергаться чрезмерной нагрузке. Существует риск преждевременного износа хряща, повреждения хряща, а через 10–15 лет — артроза коленного сустава. Оставшаяся нестабильность колена после разрыва крестообразной связки часто также приводит к разрыву мениска.
Примерно в 80% случаев разрыв крестообразной связки повреждает другие структуры колена:
- Разрыв среднего мениска (вероятность 69%)
- Боковой разрыв мениска (вероятность 49%)
- Повреждение хряща (вероятность 20–50%)
- Вторичный артроз коленного сустава вследствие ограниченной функции мениска
- Травма медиальной коллатеральной связки (обычная)
- Травма боковой коллатеральной связки (реже)
- Разрыв капсулы коленного сустава
Что происходит перед операцией по поводу разрыва крестообразной связки?
Перед операцией врач проведет подробную медицинскую диагностику.Сначала он спросит пациента о происшествии и оставшемся чувстве нестабильности. Это дает информацию о типе и степени повреждения крестообразной связки. К сожалению, разрыв крестообразной связки часто диагностируется только спустя годы, поскольку многие пациенты считают аварию банальной травмой («растяжение связок»).
Если у пациента сильные бедра, травма крестообразной связки часто не диагностируется с медицинской точки зрения, и первоначально травма преодолевается без дальнейшего лечения. Однако со временем нестабильность усугубляется.Может развиться артроз, так как в результате несчастного случая часто также повреждается хрящ внутри колена. Часто проблемы не обнаруживаются годами. Возникает нестабильность, например при подъеме по лестнице или при вращательных движениях. Результат — постоянная боль в коленях.
В дополнение к тестированию движения, которое, скорее всего, проливает свет на сопутствующие повреждения мениска, для диагностики разрыва крестообразной связки можно использовать специальные тесты стабильности (тест выдвижного ящика, тест Лахмана, тест с поворотным сдвигом).
Функцию крестообразной связки можно определить с помощью теста Лахмана.Тест аналогичен тесту с выдвижным ящиком, но выполняется с согнутым коленом на 30 °. © сустав-хирургКроме того, МРТ может легко показать разрыв крестообразной связки. Рентген необходим, чтобы исключить сопутствующее повреждение кости в колене. Совместная аспирация — извлечение синовиальной жидкости из коленного комплекса — может предоставить информацию о разрыве крестообразной связки: поскольку крестообразные связки хорошо снабжены кровью, разрыв крестообразной связки вызывает кровотечение в сустав.В синовиальной жидкости обнаруживается кровь.
После того, как диагноз поставлен и пациент признан годным для операции, лечащий врач обсудит с пациентом процедуру и возможные осложнения операции. Кроме того, будет проведена беседа с анестезиологом, который снова изучит состояние здоровья пациента с точки зрения анестезии. После одобрения анестезиологом и хирургом операция обычно может быть проведена на следующий день после обследования.
Как проводится операция на крестообразных связках в Геленк-Клинике?
Боковые или медиальные связки колена могут самопроизвольно срастаться. Этот процесс самовосстановления не происходит в передней и задней крестообразных связках. © ttsz, iStockОстрая травма после разрыва крестообразной связки имеет последствия: после разрыва крестообразную связку можно прооперировать только после того, как рана и все связанные с ней травмы зажили. Поэтому реконструкция крестообразной связки выполняется примерно через два-три месяца после разрыва крестообразной связки.В это время функция колена значительно ограничена. Сопутствующая физиотерапия может подготовить колено к операции в этот период.
Крестообразная связка не похожа на другие связки колена: если боковые или медиальные связки колена разорваны, иммобилизация сустава скобами обычно позволяет им самопроизвольно срастаться. Этот процесс самовосстановления не происходит в передней и задней крестообразных связках. Для восстановления функции крестообразной связки обычно требуется операция на крестообразной связке.
Операция по восстановлению разрыва крестообразной связки занимает от 1,5 до 2 часов. Могут использоваться два разных метода: трансплантация сухожилия и наложение крестообразной связки. Какая процедура подходит в вашем конкретном случае, необходимо обсудить с лечащим врачом.
Реконструкция крестообразной связки трансплантатом сухожилия
Традиционно наиболее часто применяемой операцией является реконструкция крестообразной связки. Сначала хирург удаляет всю разорванную крестообразную связку, чтобы подготовиться к реконструкции крестообразной связки.Части других сухожилий в другом месте колена удаляются для использования в качестве трансплантата. Обычно используется часть сухожилия надколенника между надколенником и большеберцовой костью. Но даже подколенное сухожилие, расположенное в задней части колена, можно использовать в качестве собственного (аутологичного) трансплантата тела.
Преимущество аутотрансплантата в том, что организм, очевидно, не отторгает трансплантат. Трансплантат берется с тела пациента — сухожилия надколенника или сухожилия подколенного сухожилия. После прикрепления его к бедренной и большеберцовой кости костными винтами организм вскоре ассимилирует его и снабжает кровеносными сосудами, которые врастают в трансплантат.
Одним из недостатков аутотрансплантата сухожилия для лечения разрыва крестообразной связки является болезненное ослабление ноги, вызванное удалением сухожилия (так называемая патология удаления). Области, где собирают сухожилие, иногда болезненны и слабы в течение нескольких месяцев. Сбор сухожилия снижает максимальную силу. Однако это действительно важно только для конкурентоспособных спортсменов. После операции пациенту потребуется много физиотерапевтических и реабилитационных тренировок.
Реконструкция крестообразной связки, однако, также не восстанавливает нервную систему крестообразной связки, которая имеет решающее значение для координации.Это также может иметь свои недостатки в соревновательных видах спорта. Однако для большинства пациентов это не имеет значения.
Наложение швов на крестообразную связку путем фиксации разорванной крестообразной связки
Современные методы лечения позволяют сохранить крестообразную связку тела после разрыва крестообразной связки. Используемая система имплантатов доступна только с начала 2014 года. С помощью этой системы разорванная крестообразная связка изначально стабилизируется с помощью искусственного имплантата. Во время фазы заживления он механически стабилизирует разорванную крестообразную связку в центре коленного сустава.Разорванные заглушки срастаются вместе и могут зажить под защитой имплантата. В случае успеха реконструкция крестообразной связки с использованием собственных сухожилий тела больше не требуется.
Результат восстановления крестообразной связки имплантатом лучше, чем при аутологическом трансплантате сухожилия, потому что процедура полностью сохраняет все нервы в крестообразной связке и, следовательно, двигательный контроль всех рефлексов колена. Это может иметь решающее значение для спортсменов.
Нет необходимости извлекать трансплантат из тела для исправления сухожилия.Это означает, что при уборке урожая нет патологии, связанной с болью и мышечной слабостью. Пациент сможет полностью использовать разорванную крестообразную связку уже через несколько дней после повторной фиксации.
Подробная МРТ необходима перед принятием решения о хирургическом восстановлении крестообразной связки. Процедура очень критична по времени: по прошествии более трех недель после травмы разорванная крестообразная связка уже не может так хорошо регенерировать. Таким образом, рефиксация требует хирургического вмешательства во время острой фазы в течение первых трех недель после разрыва крестообразной связки.После этого единственный вариант — пересадка крестообразной связки.
Мы можем удалить временный имплант после успешного заживления разорванной крестообразной связки примерно через шесть-девять месяцев после операции с помощью небольшой хирургической процедуры. После удаления имплантата мы артроскопически проверяем, как зажила крестообразная связка.
Какой врач оперирует разорванную крестообразную связку?
Мы в Геленк-Клинике считаем, что тесные отношения между врачом и пациентом очень важны.Это означает, что вы будете находиться под наблюдением лечащего врача с первого приема до операции на крестообразной связке. Этот врач также несет ответственность за ваше последующее лечение. Таким образом, у вас будет одно контактное лицо, которое будет закреплено за вами на протяжении всего пребывания в Геленк-Клинике. Нашими специалистами по коленям являются профессор доктор Остермайер, доктор медицинских наук, доктор Марквас и доктор Дирк Хёмиг.
Показатели успешности операции на крестообразных связках
Операция на крестообразной связке — очень успешная операция, которая восстанавливает функцию колена более чем в 90% случаев.Большинство пациентов могут вернуться к занятиям спортом или к работе после операции на крестообразной связке. Операция на крестообразных связках — это обычная операция, а это значит, что у нас есть большой опыт в этой процедуре.
Какой вид анестезии используется при хирургии крестообразных связок?
Операция на крестообразной связке обычно проводится под общим наркозом. Однако мы также предлагаем спинальную анестезию, чтобы избежать рисков, связанных с общей анестезией. В случае спинальной анестезии анестезиолог вводит анестетик в позвоночный канал поясничного отдела позвоночника.Во время операции пациент находится в полном сознании. Наши анестезиологи имеют большой опыт в использовании обоих методов и выбирают вариант, наиболее подходящий для вас и ваших обстоятельств, в ходе взаимного предоперационного обсуждения.
Реабилитация, реабилитация и вспомогательные средства после операций на крестообразных связках
В течение первых нескольких дней после операции колено фиксируют в прямом коленном бандаже (бандаже Mecron) при сгибании 0 °. Затем мы используем 4-точечную стабилизацию, при которой можно индивидуально регулировать сгибание и разгибание коленного сустава.Вы также получите костыли для предплечий, чтобы уменьшить нагрузку на колени. Профилактика тромбозов (например, гепарин / эноксапарин) жизненно важна в это время. В дальнейшем следует использовать компрессионные носки до тех пор, пока не будет восстановлена полная несущая способность. Мы позаботимся о том, чтобы вы получили необходимые вспомогательные средства после операции.
Стоит ли ожидать боли после операции на крестообразной связке?
Каждая процедура причиняет боль. Мы всегда стремимся максимально уменьшить боль. Анестезиолог часто использует так называемую блокаду нерва перед операцией, обезболивая соответствующее колено примерно на 30 часов.Это уже помогает справиться с сильнейшей волной боли, которую затем можно легко лечить с помощью обычных лекарств. Наша цель — чтобы вы испытали как можно меньше боли.
Каким будет мое пребывание в Геленк-Клинике?
Отдельная комната в Геленк-Клинике в Гундельфингене, Германия. © сустав-хирургНа время пребывания в стационаре в Геленк-Клинике у вас будет одноместная палата. В номере есть ванная комната с душем и туалетом. Во всех номерах есть полотенца, халат и тапочки. В них также есть мини-бар и сейф.Во всех номерах также есть телевизор. Вам нужно только взять с собой личные лекарства, удобную одежду и одежду для сна. После операции вы получите круглосуточную помощь опытного медперсонала и опытных физиотерапевтов. Пребывание в стационаре после процедуры обычно составляет 3 дня. Члены вашей семьи могут остановиться в отеле в пешей доступности. Мы с радостью позаботимся о бронировании.
Что нужно помнить после операции на крестообразной связке?
Сразу после процедуры следует приподнять колено и ледяной.Швы снимут примерно через 10 дней после операции. В этот момент вы можете снова принять душ.
Чтобы избежать осложнений, после реконструкции крестообразной связки необходимо дать колену отдохнуть около 6 недель. На это время вы получите от нас справку о болезни и костыли для предплечий. Очень важно использовать профилактику тромбоза до тех пор, пока ваша нога не вернется к полной нагрузке. В это время жизненно важна интенсивная физиотерапия, чтобы предотвратить потерю мышечной массы и функцию колена.
Обратный рейс следует запланировать не ранее, чем через 10 дней после операции.Рекомендуем подождать около 14 дней.
- Стационарное лечение: 3-4 дня
- Оптимальное местное пребывание: 10–14 дней
- Самый ранний обратный рейс: через 10 дней после операции
- Рекомендуемый обратный рейс: 14 дней после операции
- Душ разрешен: через 10 дней после операции
- Рекомендуемое время отдыха: 6–8 недель (зависит от типа работы)
- Рекомендуемое снятие швов: 10 дней
- Амбулаторная физиотерапия: 2 недели
- Время, прежде чем снова можно будет водить машину: 6 недель
- Упражнения с малой нагрузкой: от 3 до 6 месяцев после операции
- Обычная физическая нагрузка: 9 месяцев после операции
Сколько стоит операция на колене?
Помимо стоимости операции на колене, вам также необходимо запланировать дополнительные расходы на диагностику, прием к врачу и вспомогательные средства (например,грамм. костыли предплечий). Это будет примерно от 1500 до 2000 евро. Если после операции вы планируете пройти физиотерапию в амбулаторных условиях, мы с радостью предоставим вам оценку затрат.
Информацию о стоимости проживания в гостинице и любом последующем лечении в реабилитационной клинике вы найдете на веб-сайтах соответствующих поставщиков.
Как иностранным пациентам назначить операцию на крестообразной связке?
Сначала нам понадобятся недавние МРТ и рентгеновские снимки, чтобы оценить состояние вашего колена.Отправив их нам через наш веб-сайт, мы отправим вам информацию о пациентах и обязательную смету расходов в течение 1-2 дней.
Геленк-Клиника предлагает быструю запись на прием, чтобы согласовать ваш предпочтительный маршрут путешествия. Мы с радостью поможем вам подать заявление на визу после получения авансового платежа, указанного в смете. Если в выдаче визы отказано, мы вернем полную предоплату.
Мы стараемся минимизировать время между предварительным обследованием и операцией для наших иностранных пациентов, чтобы избежать дополнительных поездок.
