лечение и диагностика симптомов, причин в Москве
Что такое
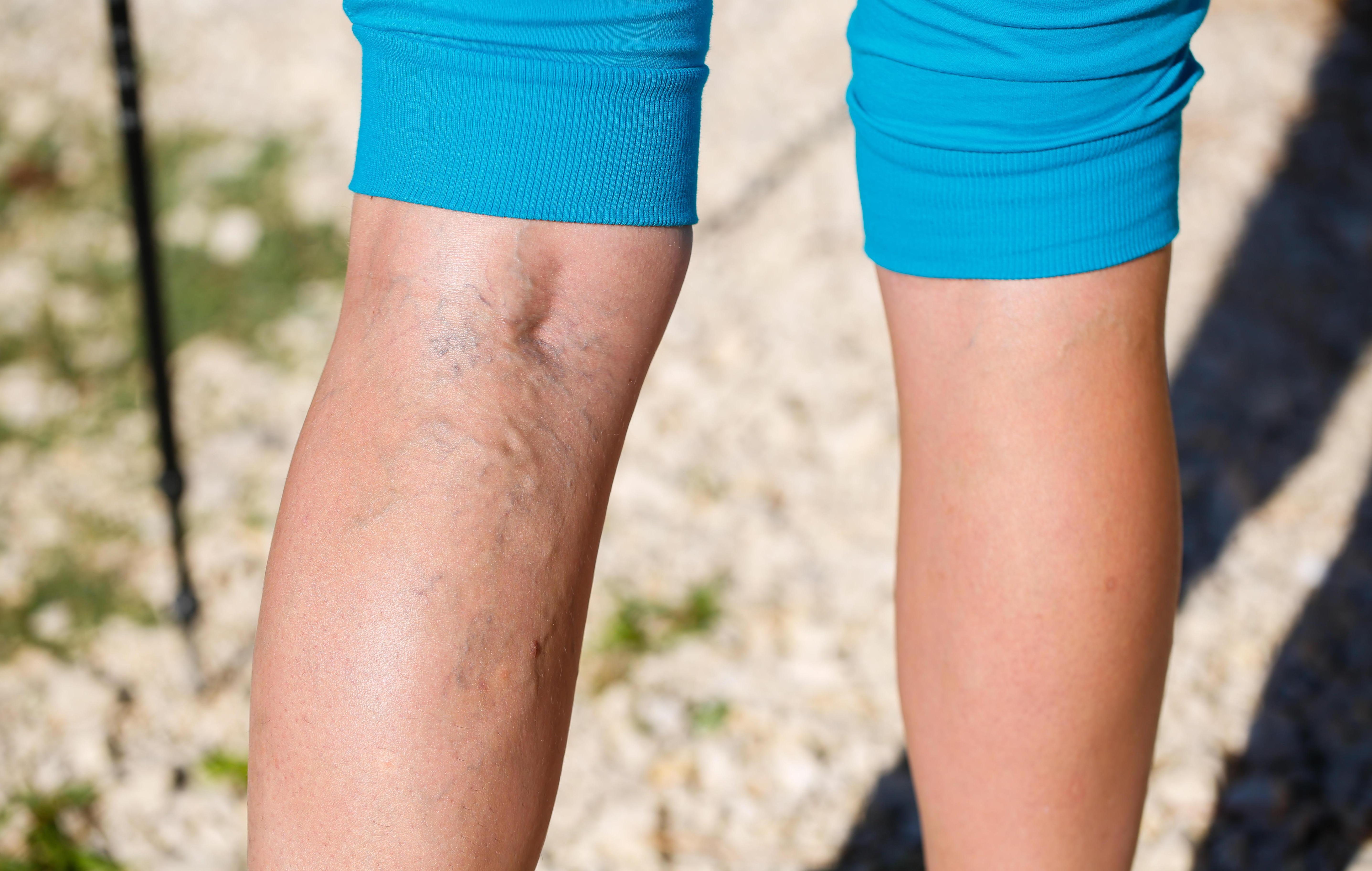
Сосудистые звездочки – это видимые глазу образования из сосудов, которые чаще всего появляются на ногах. Заметными становятся близко расположенные на поверхности кожи мелкие сосуды из-за расширения стенок сосуда и их истончения: тогда сосуд увеличивает в объеме, и часть крови может проникать сквозь стенки в окружающие ткани. Женщины с такой проблемой сталкиваются в разы чаще, особенно во время беременности и в возрасте старше 40 лет. Мужчины могут заметить у себя сосудистые звездочки в более старшем возрасте. Особое внимание проблеме следует уделить, если дефект сосудов появился в молодом возрасте 20-30 лет – это может свидетельствовать о патологии сосудов.
Причины и профилактика сосудистых звездочек
Чаще всего среди основных причин образования сосудистых звездочек называют наследственную и гормональную (поэтому во время беременности многие женщины сталкиваются с появлением звездочек). Помимо этого, негативное влияние оказывают следующие факторы:
- ультрафиолет,
- сидячая работа, малоподвижный образ жизни,
- ношение неудобной обуви или обуви на высоком каблуке,
- избыточный вес,
- травмы мягких тканей,
- прием гормональных препаратов, например, гормональных контрацептивов.
Причины появления не только телеангиэктазий, но и других более серьезных патологий сосудов активно изучаются, специалисты до сих пор не пришли к единому мнению относительно природы их образования.
Профилактика образования сосудистых звездочек носит ограниченный характер и заключается в общих рекомендациях по сбалансированному, насыщенному витаминами питанию, а также в активном образе жизни с необходимой долей физических нагрузок.
Симптомы
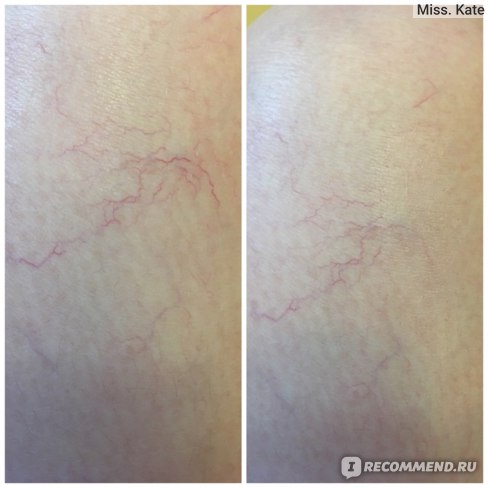
Излишне писать о симптомах заболевания, потому как его проявление обычно не вызывает вопросов — мелкие сосуды становятся видны невооруженным глазом. Они могут быть красного или синего цвета, либо поменять цвет от красного до синего ввиду появления в сосуде венозной крови; могут выпирать на поверхности или не прощупываться. Локализуются они чаще всего на нижних конечностях, занимая порой значительную площадь, различаясь по форме рисунка (древовидные, пятнообразные, звездчатые, линейные). Бывают звездочки не только на ногах, но и на лице (особенно на крыльях носа и щеках), на руках.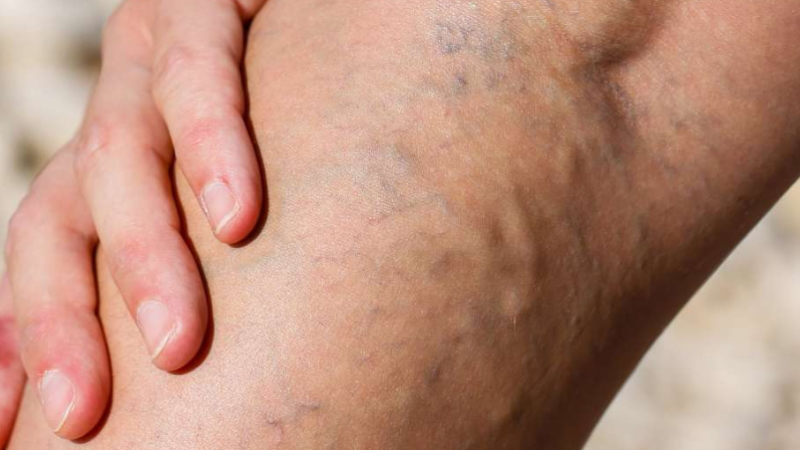
Иногда звездочки проходят сами без применения какого-либо лечения. К примеру, если появились они во время беременности, то после рождения ребенка скорее всего пройдут сами. Похожий эффект может произойти при прекращении гормонального лечения, на фоне которого образовались звездочки.
Некоторые люди предпочитают не обращать внимания на появившиеся телеангиэктазии, нивелируя их косметический дефект одеждой или косметикой. Действительно сами по себе они не несут угрозы организму. Отношение к данным образованиям с эстетической точки зрения полностью остается на усмотрение человека, но нельзя забывать, что телеангиэктазии могут быть или симптомом, или предвестником более серьезного заболевания. Поэтому лучше обратиться к врачу и пройти обследование.
Диагностика
В наше время некоторые специалисты считают данное заболевание несерьезным, ведь оно несет только угрозу косметического дефекта. Кроме того, пациенты склонны в высокой степени к рецидивам (даже после удаления звездочки, она часто появляется снова) и резистентности к основным методам лечения. Но, в случае если сосудистые звездочки доставляют дискомфорт, пусть даже только с эстетической точки зрения это уже является веским поводом обратиться за квалифицированной помощью. Так же, нужно помнить, что в некоторых случаях появление сосудистых звездочек является симптомом более серьезного заболевания, к примеру, хронической сосудистой патологии, варикозного расширения вен, атаксии-телеангиэктазии, цирроза печени, синдрома Блума, именно поэтому важно правильно обследоваться и исключить вероятность наличия другого заболевания.
Но, в случае если сосудистые звездочки доставляют дискомфорт, пусть даже только с эстетической точки зрения это уже является веским поводом обратиться за квалифицированной помощью. Так же, нужно помнить, что в некоторых случаях появление сосудистых звездочек является симптомом более серьезного заболевания, к примеру, хронической сосудистой патологии, варикозного расширения вен, атаксии-телеангиэктазии, цирроза печени, синдрома Блума, именно поэтому важно правильно обследоваться и исключить вероятность наличия другого заболевания.
Диагностика сосудистых звездочек не является сложной – это вопрос осмотра и опроса пациента. Но для полной картины важно выяснить причину их появления, и нет ли сопутствующего заболевания. Может потребоваться анализ крови, УЗИ, тест на проходимость основных сосудов, консультации с другими специалистами (кардиологом, эндокринологом, гастроэнтерологом).
Поэтому с проблемой сосудистых звездочек изначально лучше обратиться к специалисту в медицинском центре с достаточной лабораторной и диагностической базами.
Лечение сосудистых звездочек
Если никакого сопутствующего заболевания выявлено не было, то ничто не помешает сосредоточатся на устранении косметического недостатка. В настоящее время применяются два основных метода удаления сосудистых звездочек: склеротерапия и лазерная коагуляция.
Склеротерапия применяется и при других сосудистых заболеваниях – особенно при варикозе. Суть этого метода во введении в сосуд специального вещества (склерозанта), который склеивает сосуд и останавливает кровоток в нем. Этот метод невозможно применить для мелких сосудов, поэтому в таком случае врачи удаляют сосудистую звездочку с помощью лазера. Лазерная коагуляция – это воздействие теплом на стенки сосуда – ткани разрушаются, и сосуд исчезает.
К сожалению, ни один из методов не гарантирует отсутствие рецидива. Сосуд может восстановиться, а при возобновлении кровотока звездочка снова может проявиться. С учетом этого врачи призывают ответственно отнестись к рекомендациям по корректировкам образа жизни после операции, минимизации факторов, усугубляющих состояние сосудов – это поможет снизить риск рецидива.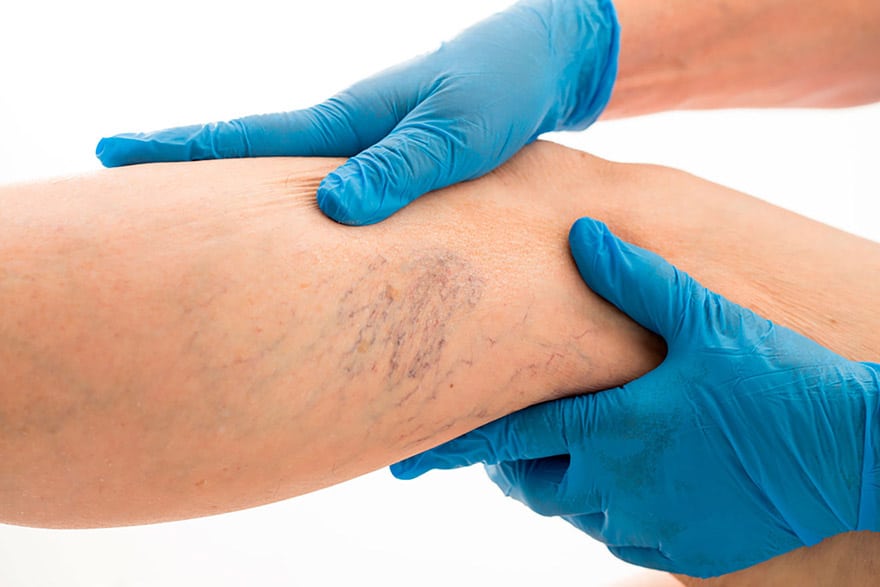
Записаться на прием к специалисту вы можете через специальную форму на сайте или по телефону.
Удаление сосудов лазером в СПб
Почему они появляются?
Существует довольно много причин, вызывающих появление телеангиэктазий. Это, прежде всего, генетическая предрасположенность. Основными эндогенными факторами (внутренними причинами) возникновения телеангиэктазии являются заболевания печени, нарушения венозного оттока, липофиброзная дистрофия подкожножировой клетчатки, нарушения свертываемости крови, беременность, которая часто служит толчком к развитию или значительному увеличению количества телеангиэктазий. Сосудистая сеточка на ногах может появиться и у совсем молодых женщин после родов, и у людей старшего возраста из-за нарушения проходимости вен.
Многие внешние факторы могут усиливать их проявление. Например, хирургические травмы, чрезмерное пребывание на солнце, злоупотребление солярием, обморожения кожи, чрезмерное употребление стероидов, гормональные препараты, глубокий пилинг кожи лица и радиационная терапия.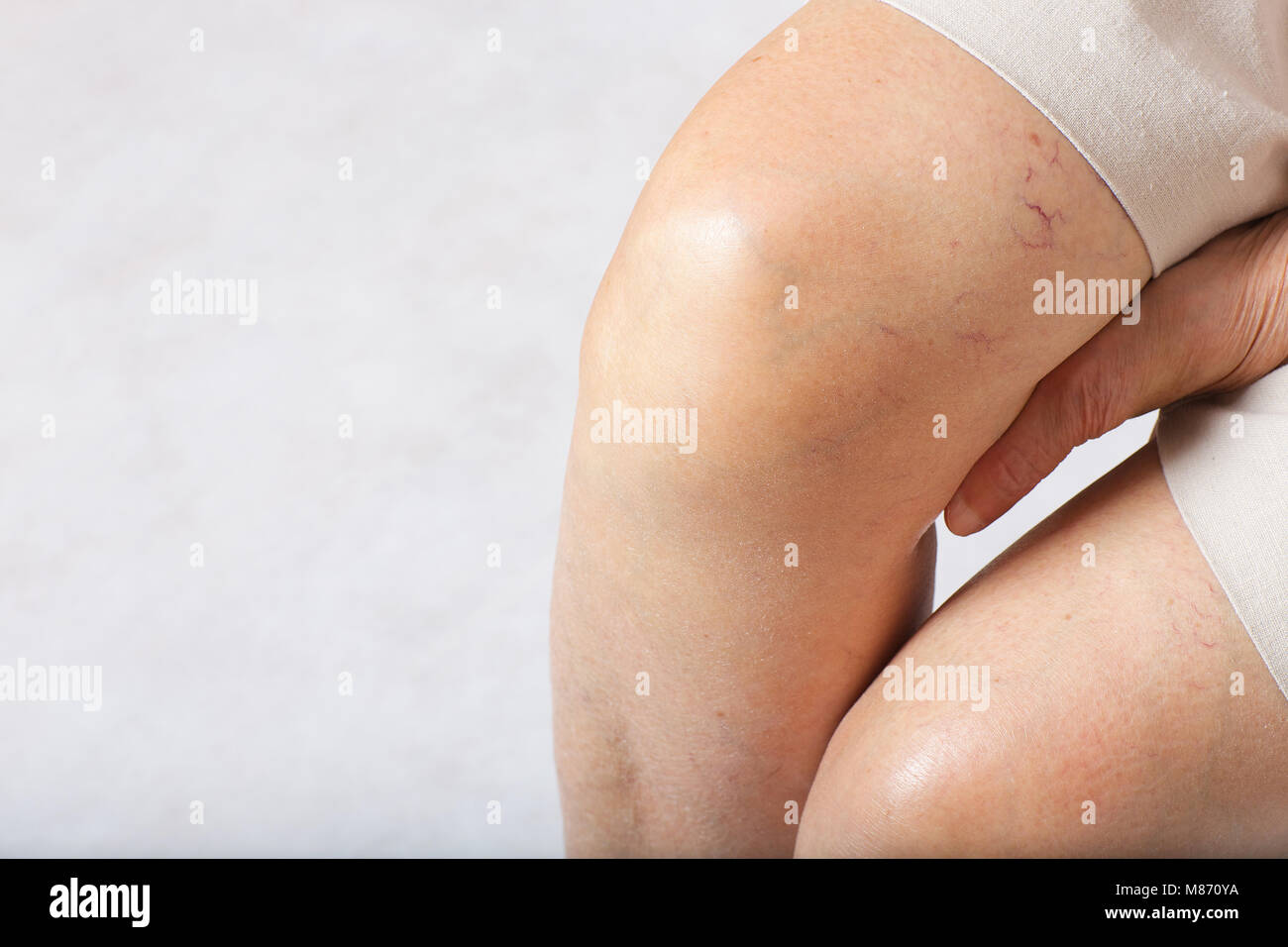
Данная патология встречается у 30-40 % людей. Телеангиэктазии чаще всего подвержены женщины, т.к. эстрогены оказывают расслабляющее действие на мышцы кровеносных сосудов, тем самым, увеличивая их склонность к расширению.
Борьба с расширенными сосудами
Борьба с расширенными сосудами при помощи терапевтических средств, к сожалению, не приносит желаемых результатов. А, применяемые в прошлом, методы электрокоагуляции вызывали появление рубцов, депигментацию, гиперпигментацию.
Сосудистая сетка, сосудистые звездочки на лице и ногах, купероз кожи, телеангиэктазии, венозная сетка и даже варикозные вены сегодня могут быть с успехом удалены при помощи успешно применяемого в нашем центре сосудистого лазера нового поколения — KTP-Nd:YAG лазера, который одновременно с улучшением внешнего вида кожи удаляет мелкие расширенные сосуды.
Излучение сосудистого KTP-Nd:YAG лазера имеет характеристики, обеспечивающие избирательность воздействия на расширенные сосуды.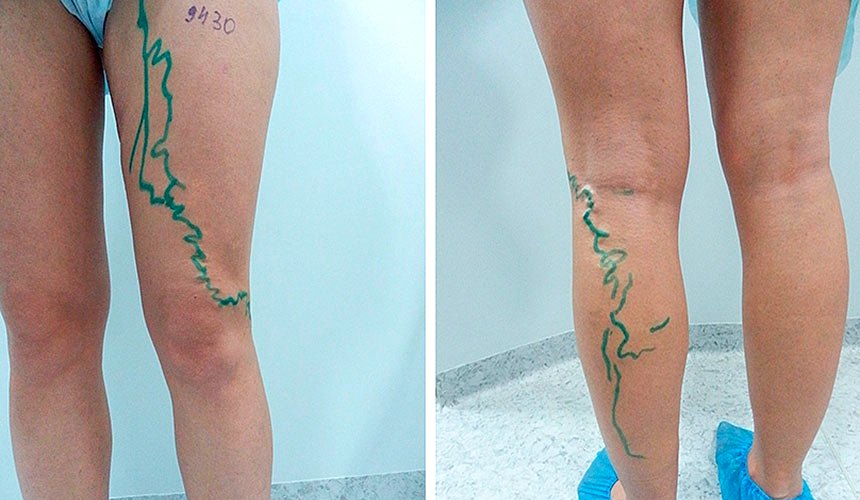 Процедура лазерного удаления сосудов на таком лазере комфортна для пациента, безболезненна и занимает 5-15 минут.
Процедура лазерного удаления сосудов на таком лазере комфортна для пациента, безболезненна и занимает 5-15 минут.
Ни один другой лазер на сегодня не обладает таким оптимальным сочетанием параметров, необходимых для эффективного лечения сосудов (длину волны, мощность излучения, продолжительность импульса и размера светового пятна на коже). Безболезненность процедур лечения варикозных вен, телеангиоэктазий, лечения купероза кожи, сосудистых нарушений, удаления сосудистых звездочек на лазере обеспечивает непревзойденная система внешнего охлаждения (что препятствует возникновению ожогов).
Данный лазер высокоэффективен при:
- удалении телеангиэктазий,
- лечении сосудистой сетки,
- удалении сосудистых звездочек ног,
- удалении сосудистых родимых пятен,
- удалении купероза кожи,
- удалении «винных» пятен,
- лечении варикозного расширения вен,
- лазерном удалении сосудов лица,
- удалении стрий (лечение растяжек),
- лечении сосудов ног,
- удалении сосудов носа,
- лечении розацеа,
- удалении пигментных пятен.

Как происходит удаление сосудов KTP-Nd:YAG лазером.
При воздействии лазера на кожу световая энергия поглощается гемоглобином. В результате этого происходит слипание стенок сосуда, и он перестает функционировать. Мелкие сосуды удаляются бесследно, крупные сосудистые пятна, гемангиомы бледнеют и значительно уменьшаются в размерах. Воздействие оказывается только на стенки капилляров, а окружающая кожа не травмируется. Пациент практически не испытывает дискомфорта, а покраснение от воздействия лазера исчезает через 15-30 минут.
Преимуществами метода селективной лазерной коагуляции (от лат. Coagulatio — свертывание, сгущение) являются минимизация риска образования рубцов, травмирования окружающих тканей и значительное сокращение периода заживления.
Процедура удаления сосудистой сетки, сосудистых «звездочек», венозной сеточки KTP-Nd:YAG лазером является безопасной и высокоэффективной: в результате мы получаем отличный эстетический эффект — чистую здоровую кожу.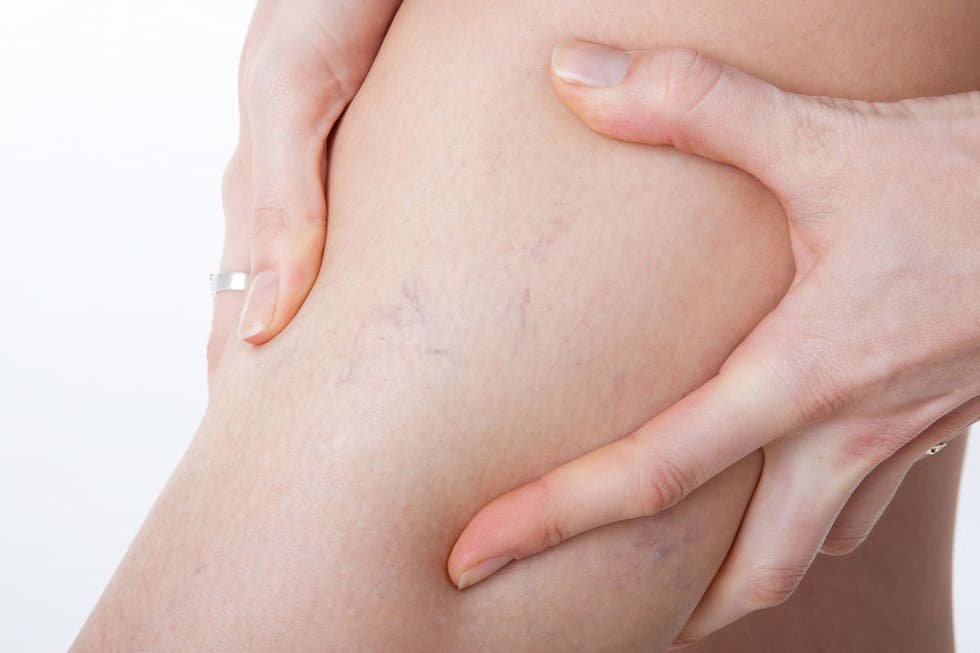
Варикозное расширение вен
С медицинской точки зрения, варикозное расширение вен возникает как следствие наследственной слабости сосудов, его могут спровоцировать стоячая или сидячая работа, перегрузки (например, внезапное начало активных тренировок после нескольких лет малоподвижного образа жизни) и даже избыточный вес. У женщин нередко варикозная болезнь дает о себе знать в период беременности. Вообще, женщины более подвержены этому заболеванию, чем мужчины.
Вызвать заболевание может, к примеру, тесная одежда: пожилые женщины нередко носят плотные чулки, по старинке перетягивая ноги резинками чуть выше колена, что, разумеется, нарушает отток крови по подкожным венам. К такому же результату приводит и использование чулочно-носочных изделий с очень тугими резинками. Даже модные обтягивающие ножки джинсы и шорты представляют определенную опасность для ног. Не менее вредно сидеть, уютно поджав под себя ноги или положив ногу на ногу, особенно в течение долгого времени.
Варикозная болезнь формируется годами. На ранних стадиях она действительно может восприниматься как косметический дефект. Со временем могут появиться болевые ощущения, судороги, отеки, воспаление (флебиты и тромбофлебиты) и сосудистые звездочки. Но проконсультироваться с флебологом стоит уже при первых симптомах заболевании.
Для лечения заболеваний вен, в частности, лечения варикозного расширения вен, может потребоваться несколько обработок с интервалом в 6-8 недель.
«Винное пятно»
У некоторых людей больные сосуды образуют не сеточку, а сплошное красное или бордовое пятно, где количество сосудов на один квадратный сантиметр подобной опухоли на несколько порядков больше. Такую патологию называют «винное пятно». Винное пятно — врожденная патология и, если его не лечить, то сосуды со временем будут все больше расширяться и обезображивать пациента.
Для удаления сосудистой сеточки чаще всего достаточно двух-трех сеансов, в случае сосудистой опухоли количество процедур лазерной терапии возрастает до 5-6 сеансов. Красные пятна полностью исчезают у 70% пациентов, а у остальных существенно светлеют (неполное исчезновение пятна связано с более глубоким залеганием сосудов под кожей).
Красные пятна полностью исчезают у 70% пациентов, а у остальных существенно светлеют (неполное исчезновение пятна связано с более глубоким залеганием сосудов под кожей).
Пигментные пятна
Пигментные пятна, часто возникающие во время беременности или после загара, теперь тоже не проблема. Требуется несколько процедур, так как пятна могут быть разной плотности и интенсивности. Эффективность операции по удалению гиперпигментации, пигментных пятен зависят от цвета кожи, от того, как глубоко расположены сосуды, какова концентрация пигмента.
Розацеа
Розацеа – хроническое кожное заболевание, характеризующееся наличием распространенных высыпаний на лице. Как правило, начинается на третьем или четвертом десятке лет жизни. Розацеа ухудшается при приеме горячей, острой пищи, алкоголя (особенно красного вина), при воздействии жары и солнечных лучей.
Отличных результатов, используя лазер, можно достигнуть при лечении розацеа, причем не только в начальной стадии заболевания, но и при длительном существовании патологического процесса.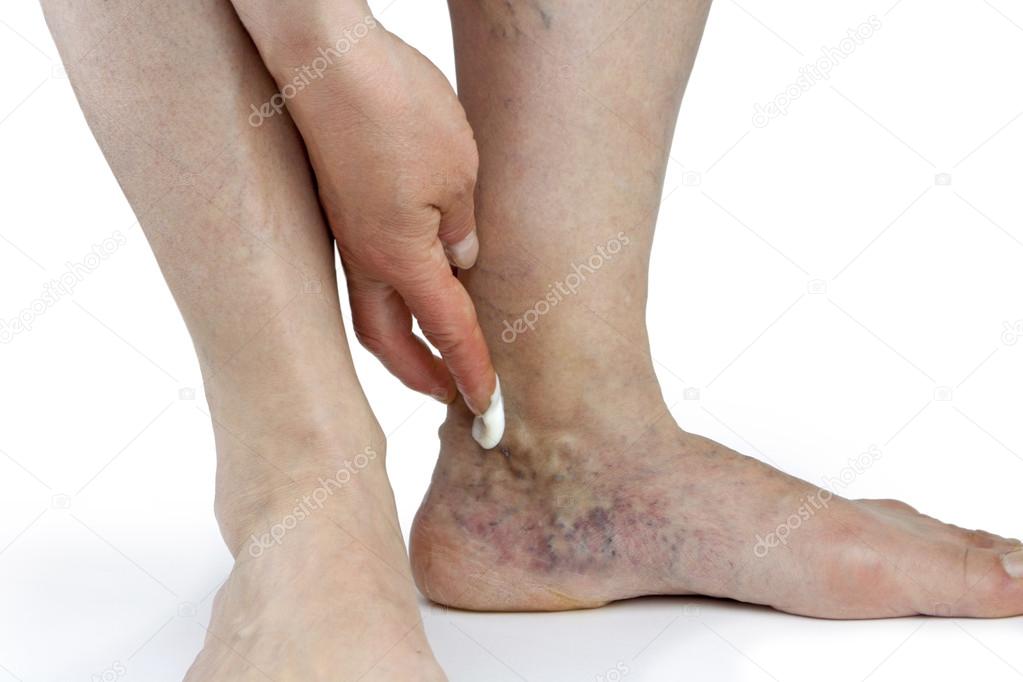
Противопоказания
Противопоказаниями к проведению процедуры удаления сосудов:
- острые инфекционные заболевания, обострение хронических заболеваний, воспалительный процесс в месте проведения процедуры;
- беременность, лактация;
- гормонозависимая бронхиальная астма, ревматоидный артрит, гипертоническая болезнь 3 стадии; сахарный диабет, системные заболевания соединительной ткани.
- склонность к келоидным рубцам.
Для достижения максимального эстетического эффекта после процедуры удаления сосудов рекомендуем Вам:
- в области обработки: исключить травматизацию кожи, водные процедуры, не наносить макияж, средства ухода за кожей в течение 1 суток;
- избегать воздействия солнца и отложите посещение солярия на 2 недели;
- при появлении корочки применять солнцезащитный крем с фильтром не менее 20 вокруг, а после отторжения корочки на всю обработанную поверхность.
Нужно знать, что:
— Гарантированные обещания несостоятельны. Нельзя предсказать, за сколько сеансов исчезнет сосудистый дефект.
— После первых сеансов сосудистое пятно может потемнеть, на несколько дней стать более заметным.
— Полное или почти полное исчезновение телеангиэктазий лица наблюдается у 90% пациентов. Без проблем лечатся расширенные сосуды щек. Наиболее сложно лечить телеангиэктазии, локализованные на крыльях носа. Здесь требуется особая осторожность. Согласно статистике 15% пациентов с телеангиэктазиями крыльев носа резистентны к лечению.
А также
Сосудистые звездочки на лице, варикозная сеточка, сосудистые пятна – сигнал о том, что сосуды нуждаются в укреплении.
Для того, чтобы лечения сосудистых звездочек больше не потребовалось, после удаления сосудистой сетки и другой сосудистой патологии рекомендуется пройти курс мезотерапии по укреплению сосудов, а прошедшим безоперационное лечение варикоза лазером – придерживаться рекомендаций лечащего флеболога.
Часто задаваемые вопросы
-
Подскажите пожалуйста, возвращаются ли сосудистые звездочки после удаления (на лице)?
Если сосуды не появились в результате какого-либо заболевания, то после лазерного удаления сосуды вновь не появятся.
-
Моей дочери 4 года. У неё с рождения сосудистая звездочка на лице размером с копейку. Наши врачи говорят, что ни чего страшного нет. Она (звездочка) не растет дальше. Нужно ли её удалять, и в каком возрасте?
В наших центрах мы принимаем пациентов только с 18 лет.
-
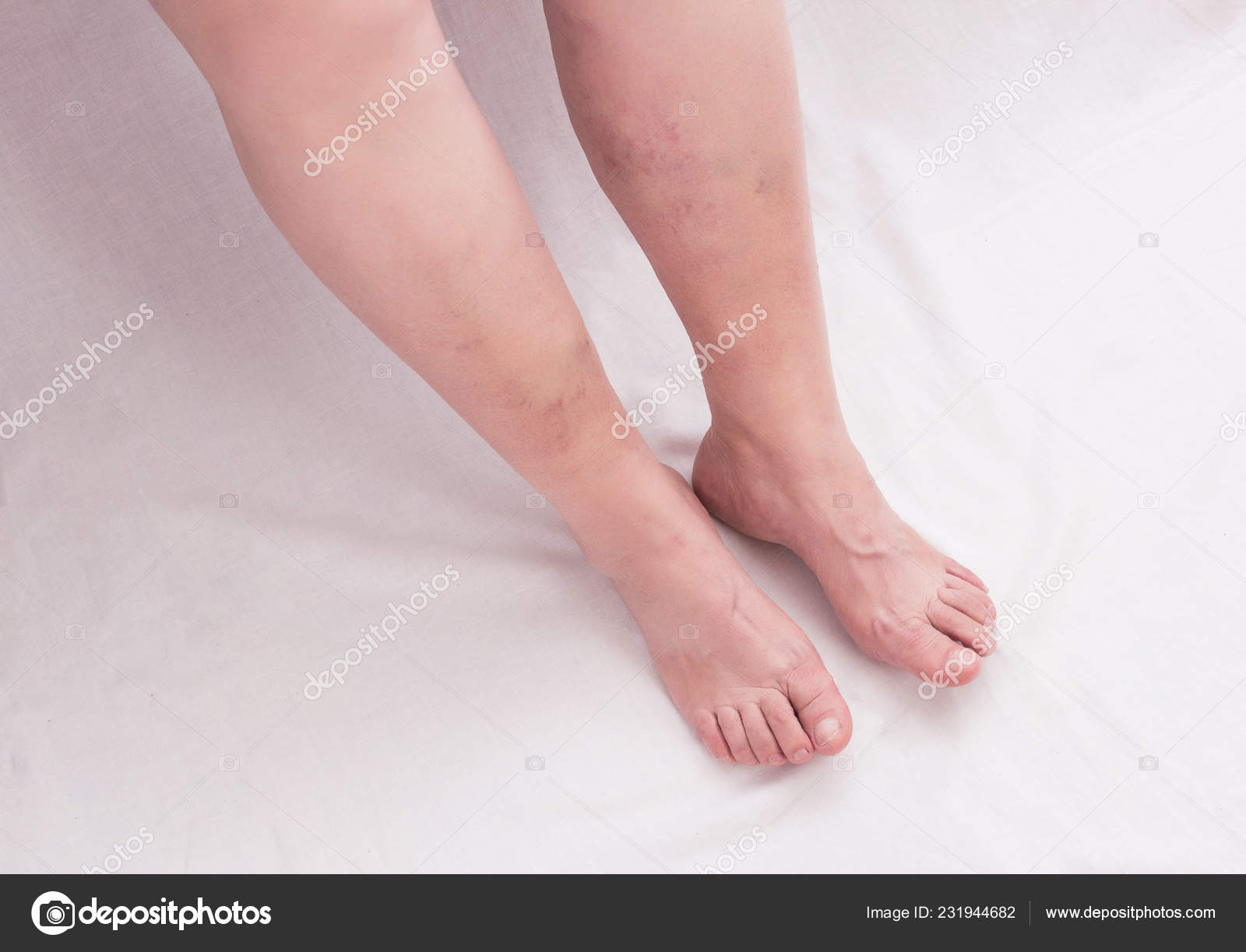
Расскажите пожалуйста об удалении сеточки (варикозной) с бедра. Удалется она раз и навсегда или нужно пройти курс процедур? Насколько это безопасно?
Удаление расширенных сосудов производится в несколько процедур, в среднем требуется от 1 до 2 процедур с интервалом 2-3 недели.
 Сделать процедуру можно после бесплатной консультации врача, на которой Вам более подробно расскажут о курсе.
Сделать процедуру можно после бесплатной консультации врача, на которой Вам более подробно расскажут о курсе.
Преимущества и противопоказания удаления сосудистых звездочек на ногах лазерным методом
Сосудистые звездочки — Семейный доктор
При варикозе сосудистые звездочки на ногах – явление распространенное. Но можно предотвратить развитие страшной болезни при первых признаках. Лазерный метод признан самым эффективным и безопасным для избавления от проблемы.
Сосудистые звездочки на ногах: лечение и причины появления
Другое название заболевания – купероз. Представляет собой капилляры в поврежденном виде, образующиеся под кожным покровом. Можно удалить сосудистые звездочки на ногах лазером, но по рекомендации врача: лазеротерапия подходит не для каждого типа звездочек, однако эффективно воздействует на синие, фиолетовые (из вен) и красные (из капилляров).
На появление сосудистой сетки влияют разные факторы: внешние и внутренние. К распространенным причинам относятся:
К распространенным причинам относятся:
- — генетический фактор образования сосудистых звездочек на ногах: стенки сосудов приходят к истончению, утрате упругости – при отсутствующем лечении это становится причиной варикозного расширения вен;
- — гормональный сбой: наблюдается во время беременности, кормления, климакса и приводит к утрате эластичности и расширению вен;
- — внешняя среда: условия высокой влажности и повышенных температур приводят к проблемам с кожей. К подобным проблемам также могут привести загар в солярии или солнечный ожог.
Также к причинам возникновения купероза следует отнести:
- — наличие вредных привычек;
- — малоподвижность;
- — ожирение;
- — проблемы со щитовидной железой, воспаление нижних конечностей и т.д.;
- — обморожение, отрицательные последствия эпиляции и прочие провоцирующие факторы.
Для установления истинной причины появления сосудистых звездочек срочно обращайтесь к врачу-флебологу, иначе мелкий косметический эффект станет опасным поводом для возникновения серьезных проблем с сосудистой системой.
Как убрать сосудистые звездочки на ногах лазером: цена, этапы и длительность курса
Суть лазерного метода сводится к излучению электромагнитными волнами (длина волн различается). Лазерное излучение целиком поглощается кожей: организму способ лечения не вредит. Лазерные волны задерживают гемоглобин крови. При воздействии светового потока сосуд мгновенно склеивается и на покрове кожи не остается ни следа от звездочек. Оттенок используемого светового потока – желтый или зеленый, позволяет выделить тепло в большом количестве. Лазерный способ подходит для сосудов от 0,5 см.
Лазерное удаление сосудистых звездочек на ногах предусматривает обработку кожного покрова. В этих целях используется специальный раствор и гель для контакта охлаждающего стекла и ткани. Иногда клиенту предоставляются защитные очки.
Метод абсолютно безболезненный благодаря системе охлаждения, встроенной в аппарат. К завершению процесса иногда возникает небольшое покраснение, но через полчаса исчезает бесследно.
Анестезия требуется редко – при лечении крупной вены или в случае низкого болевого порога. Обезболивание необходимо делать за час до начала процедуры. При большом скоплении звездочек требуется поэтапное удаление. В первую очередь аппарат направляется на крупные вены (этот этап сложнее и продолжительнее других), затем – на средние, потом – на маленькие.
Срок курса лечения устанавливает врач, 1 сеанс продолжается 5-30 мин. Для устранения проблемы достаточно от 1-го до 5-ти сеансов, перерыв между процедурами – от 1 недели до 10 дней.
На реабилитационный период отводится 3 недели. Во время восстановления от пациента требуются следующие действия:
- — беречься от попадания воды на пораженный участок;
- — наносить крем с пантенолом, чтобы увлажнить кожный покров и обеспечить ему дополнительное питание;
- — не трогать появившееся корочки – удаление может стать причиной рубцевания эпидермиса;
- — защищать кожу от ультрафиолета, механического воздействия;
- — воздерживаться от эпиляций.
При появлении на участках лазерной обработки неприятного ощущения срочно посетите соответствующего специалиста.
Преимущества и противопоказания лазеротерапии
К достоинствам лазерной терапии относятся:
- — минимальный риск получения травмы;
- — безопасное проведение процедуры;
- — недолгий период реабилитации;
- — амбулаторное лечение;
- — быстрый эффективный результат.
На лазерное удаление сосудистых звездочек на ногах цены различаются и зависят от величины проблемного участка.
Несмотря на безопасность лазерной терапии, перед процедурой пациент обязан получить консультацию у врача-флеболога. У любого медицинского вмешательства имеются показания и противопоказания. К противопоказаниям относятся:
- — острые инфекционные болезни;
- — обостренные хронические заболевания;
- — воспалительные процессы на коже;
- — беременность и лактация;
- — эпилепсия;
- — сахарный диабет;
- — келоидные рубцы в повышенном количестве;
- — гнойные раны;
- — проблемы с сердечно-сосудистой системой.
Перед лазеротерапией пациент должен пройти ультразвуковое исследование на варикоз.
К возможным осложнениям после удаления сосудистых звездочек на ногах лазером относятся:
- отек кожи, проходит через 2 дня после лазерного лечения, после антигистаминного лекарства может исчезнуть сразу;
- гематомы (синяки), устраняются с помощью тонкого слоя гепариновой мази, наносящегося на пораженные участки;
- возникновение проблем с чувствительностью нервных окончаний.
При малейшем подозрении на побочный эффект незамедлительно жалуйтесь врачу!
Существуют альтернативные методы устранения купероза:
- озонотерапия – метод ввода кислородно-озоновой смеси;
- склеротерапия сосудистых звездочек на ногах – цены зависят от запущенности заболевания, представляет собой введение склерозанта в поврежденный сосуд иглой;
- фотокоагуляция – нагревание судов с помощью лампы. Этот способ может приносить пациенту много травм.
Лазерная терапия позволяет безопасно и безболезненно избавиться от небольших сосудистых звездочек, находит широкое применение при решении проблем с ногами и другими частями тела: шеей, спиной, лицом. Наша клиника предоставляет услуги удаления сосудистых звездочек на ногах: цены и полный список услуг представлены на сайте. Специалисты с многолетним практическим опытом помогают сохранить здоровье и находят персональный подход к пациентам, независимо от возраста.
Сосудистые звездочки | Cайт хирурга-флеболога Лукьяненко Михаила Юрьевича г.Новосибирск
«Сосудистые звездочки» или «сосудистые сеточки» это частая косметическая проблема для многих женщин, особенно в молодом возрасте. Нередко появление «сосудистых звездочек» носит лишь косметический характер, однако это может свидетельствовать о более серьезных изменениях в венозной системе — варикозной болезни и внешние изменения являются лишь «верхушкой айсберга» В первом случае микросклеротерапия будет иметь более выраженный и продолжительный эффект, а при наличии варикозной болезни лечение необходимо начинать с устранения более значительных нарушений и лишь после улучшать внешний вид. Именно поэтому перед проведением микрослеротерапии необходимо проведение ультразвукового дуплексного сканирования вен, которое позволит выявить более глобальные изменения.
Суть микросклеротерапии — введение в самые мелкие вены («сосудистые звездочки») препарата который особым образом взаимодействует с венозной стенкой. Благодаря чему в дальнейшем происходит ее «склеивание», и ток крови в этом участке прекращается. В зависимости от калибра вены выбирается концентрация препарата и его форма (возможно применения микропенной методики).
Нажмите для просмотра
Процедура проводится в горизонтальном положении, длительность зависит от распространенности процесса. Для проведения процедуры используются сертифицированные препараты и тончайшие иглы. Благодаря этому микросклеротерапия практически безболезненна, лишь иногда появляется легкое жжение по ходу вены, которое быстро проходит. «Звездочки» пропадают во время введения препарата, но спустя несколько минут вновь появляются, по ходу вен возникает кожная реакция — отек кожи, покраснение и образование волдырей как от крапивы. Эти явления исчезают через несколько часов.
Через сутки после процедуры в местах уколов могут возникнуть синяки которые постепенно проходят, а вместе с ними исчезают и звездочки. Непосредственно после процедуры одевается компрессионный трикотаж (обычно чулки) и носится в течении 3 суток непрерывно, а затем в среднем в течении 2 месяцев. Следующая встреча с флебологом происходит через 2 недели. Если необходимо проводятся дополнительные сеансы микросклеротерапии (дополнительной оплаты не требуется). Косметический результат микросклеротерапии достигается обычно через 1-2 месяца, после окончания курса лечения. Применение микросклеротерапии, как правило, приводит к полному исчезновению венозной сетки.
Однако иногда этот процесс затягивается. Возможно появление негативных явлений, таких как гиперпигментация (временное потемнение кожи в области звездочек) и меттинг (мелкая сосудистая дымка на месте удаленной «звездочки»). Как правило, все эти явления проходят через 3-4 месяца, редко дольше. Учитывая эти особенности микросклеротерапию рекомендуется проводить осенью, зимой и ранней весной, чтобы к летнему сезону достигнуть наилучшего косметического результата.
Необходимо знать, что микросклеротерапия не гарантирует того, что сосудистая сетка не появится вновь в других местах. Микросклеротерапия является процедурой улучающей внешний вид и не имеет никакого лечебного эффекта, а значит успешное ее проведение не гарантирует от появления новых сосудистых образований. С целью профилактики появления телеангиоэктазий необходимо отказаться от гормональных контрацептивов, принимать венотоники и носить легкий компрессионный трикотаж
Удаление мелких вен на ногах лазером в Минске, цены
С заботой о вас
Мы ценим ваше доверие и работаем для вас, соблюдая все нормы безопасности:
- Дезинфицируем поверхности и помещения.
- Предоставляем маски, бахилы и антисептические средства для рук.
- Соблюдаем повышенный интервал между записями на процедуры.
- Усилили меры личной гигиены и контроль за здоровьем персонала и врачей.
Рекомендуем обратить внимание на следующие правила посещения:
- Если вы плохо себя чувствуете или у вас наблюдаются признаки ОРВИ, лучше перенести или отменить запись.
- Для исключения контактов пациентов друг с другом приезжайте на процедуру строго в назначенное время.
- Чтобы избежать скопления большого количества людей, просим посещать центр только пациентов, записанных на прием.
| Консультация врача-специалиста | |
| Врач-флеболог | 42, 90 |
| Повторная консультация врача-флеболога | 21,90 |
| Повторная консультация врача-флеболога с эхоскопическим контролем консультация и исследование | 41,90 |
| УЗИ контроль при проведении процедуры | 24,90 |
| Опорожнение вен после склеротерапии | 14,90 |
| Осмотр и консультация врача флеболога с УЗИ контролем | 59,90 |
| Склеротерапия | |
| 1 область | 119,90 |
| 2 область | 139,90 |
| 3 область | 149,90 |
| 4 область | 159,90 |
| Докоррекция | 119,90 |
| Пенная склеротерапия | |
| 1 область | 139,90 |
| 2 область | 159,90 |
| 3 область | 179,90 |
| 4 область | 199,90 |
| Докоррекция | 139,90 |
| *Одна область-голень или бедро на одной ноге | |
| Устранение сосудистых дефектов лазером (Harmony XL (YAG Q-Swich 1064) | |
| Бедро | 149,90 |
| Голень | 149,90 |
| Трафарет 5х7 см | 49,90 |
| Операции хирургические (флебология) | |
| Надфасциальная перевязка перфорантных вен (операция Кокетта) | 299,90 |
| Минифлебэктомия по Варади в области бедра и голени | 699,90 |
| Эндовенозная лазерная коагуляция подкожных вен нижних конечностей (Biolitec) | 1499,90 |
| Комплекс (ЭВЛК +Минифлебэктомия по Варади) одна нога | 1990,90 |
| Эндовенозная лазерная коагуляция подкожных вен нижних конечностей (Biolitec) две ноги | 2190,90 |
| Комплекс (ЭВЛК +Минифлебэктомия по Варади+надфасциальная перевязка перфорантных вен) одна нога | 2199,90 |
Лазерное удаление мелких вен на ногах в центре «ШайнЭст» – это неинвазивный и безболезненный способ избавиться от “сосудистой сеточки”. Мелкие голубо-фиолетовые вены только на первый взгляд такие безобидные. Сегодня эстетическая медицина предлагает множество вариантов борьбы с этой проблемой. Один из них – удаление сосудов лазером. Процедуры способны быстро и эффективно сделать внешний вид здоровым и приятным.
Почему стоит решиться на лазерное удаление мелких вен уже сейчас?- Процедура занимает до 30 минут и не оставляет шрамов и рубцов.
- После процедуры вы можете вернуться к работе уже на следующий день.
Лазер, который мы используем для удаления мелких вен на ногах, излучает мощный поток света. Он проникает под кожу на глубину 2-3 мм и убирает мелкие поверхностные красные, синие вены. Как правило, большинство сосудов удаляют за одну процедуру. Но иногда мы рекомендуем пациентам разделить лечение на 2-3 сеанса, чтобы пролонгировать видимый эффект.
Платформа Harmony XL оснащена высокомощным прицельным светотерапевтическим модулем для целевого неинвазивного лечения сосудистых поражений кожи и глубоких вен. Благодаря насадке LP 1064нм Nd:YAG Fungus с системой охлаждения, процедуры стали комфортны для пациента, а риски получения побочных эффектов практически сведенs к нулю.
Быстрое восстановление. Гиперемия и отек кожи после удаления сосудистых звездочек и вены на ноге лазером сохраняются 1-2 дня. Некоторые звездочки и вены исчезают сразу, другие временно темнеют. В случае большого диаметра сосуда могут наблюдаться небольшие синячки, которые быстро проходят. Через 2-3 недели нормальная окраска кожи восстанавливается . Лазерное удаление сосудистых сеточек, винных пятен, гемангиом и вены на ногах длится приблизительно от 15 минут до получаса.
Даже если вы решились на лазерное удаление мелких вен на ногах и уверены в своем выборе, перед лечением все равно понадобится пройти обследование у врача-флеболога. С его помощью мы проверим причину, по которой появились мелкие вены и по необходимости назначим консультацию у дерматолога или эндокринолога.
Другие услуги:
Так же стоит помнить, что лазерное удаление вен на ногах с помощью неодимового лазера не является альтернативой хирургической операции. Определить какой способ лечения варикозного расширения вен на ногах подходит именно вам, сможет только врач-специалист на предварительной консультации.
Чтобы записаться на прием к врачу-флебологу, позвоните нашим менеджерам 7180 – мы подберем для вас удобное время визита.
Сосудистые звёздочки, сетка и варикозная болезнь
Жили были сосудистые звездочки на ногах, ноги отекали, уставали, в общем беспокоили к вечеру. И вот по телевизору в новостях опять кто-то Богу душу отдал — оторвался тромб. В душе страх и беспокойство. А вдруг у меня тоже самое может случится? Страх вполне оправдан. Действительно, многие не знают, что же такое эти звездочки или сеточки. Очень часто можно заметить на ногах, как у женщин, так и у мужчин сосудистые образования в виде причудливых сплетений из тонких капилляров. То в виде паучков, то в виде деревца, то в виде сеточек. Все эти образования называются «телеангиэктазии» или сокращенно ТАЭ. Что же это такое? Открыв Википедию читаем — это стойкое расширение мелких сосудов кожи (артериол, венул, капилляров) невоспалительной природы, проявляющееся сосудистыми звёздочками или сеточками. Диаметр расширенных сосудов составляет 0,5 — 1 мм. ТАЭ могут возникать практически на любых участках нашего тела — на ногах, на руках и в области лица. Цвет патологически расширенных капилляров может быть красным, синим или фиолетовым. Зависит это от преобладания венозной или артериальной крови которая по ним течет.
Какие бывают сеточки по форме:
-
линейные — когда расширенные капилляры образуют прямые линии и расположены практически параллельно;
-
паукообразные — это когда в центре присутствует более крупный конгломерат или сплетение капилляров с отходящими от этого сплетения «лучиками» или «лапками»;.
-
древовидные — по своей структуре напоминают дерево с ветвями;
Опасны ли сосудистые звездочки?
В большинстве своем сосудистые сеточки своим хозяевам никак не мешают. Кто-то жалуется на то, что это некрасиво и хочет избавится от них. А некоторые боятся, что из них вырастут настоящие варикозно расширенные вены.
Так вот. Как врач-флеболог могу ответственно заявить. Все эти звездочки и сеточки говорят лишь об одном — это сигнал, что проблемы с сосудами у Вас уже есть! Степень этих проблем может выявить лишь врач-флеболог на своем приеме. Даже единичные проявления сосудистых звездочек — это уже повод обратиться к специалисту, пройти обследование (ультразвуковое дуплексное сканирование вен нижних конечностей) и после осмотра флеболога станет понятен ход дальнейших действий. Согласитесь, жить и не знать, что у тебя либо все нормально, либо уже проблема, которую надо решать незамедлительно — это постоянный стресс. Сами по себе сосудистые звездочки не опасны, но они могут проявляться при таких формах варикозной болезни, когда узлы выступающие над поверхностью кожи еще не сформировались. Так же звездочки не редко сопутствуют больным с хронической венозной недостаточностью (с опасным варикозом) в области нижней трети голеней или в области лодыжек, так называемая «флебэктатическая корона». Факторов, которые способствуют появлению сосудистых сеточек может быть множество: это беременность и послеродовый период, наследственность, гормональная терапия или гормональная контрацепция, слишком активные занятия спортом, ну и конечно же несостоятельность клапанов вен нижних конечностей (варикозная болезнь).
Если кроме эстетики, Вас беспокоят и другие жалобы, такие как: усталость, отечность, тяжесть в ногах к концу дня, ночные судороги (спазмы мышц голеней), зуд, покалывание голеней — откладывать визит к флебологу уже нельзя. Своевременное обследование у компетентного врача и вовремя начатое лечение, поможет Вам не просто убрать косметический дефект, но и предотвратить опасные последствия варикоза.
Будьте здоровы!
Записаться на прием к хирургу-флебологу
Врач хирург-флеболог — Нисин Андрей Александрович
Записаться можно по телефону (391) 205−00−48 или через личный кабинет
Лазерное удаление сосудистой сетки в Витебске
Сосудистая сетка, сосудистые звездочки на лице и ногах, купероз кожи, телеангиоэктазии, венозная сетка и купероз сегодня могут быть с успехом удалены при помощи успешно применяемого в нашем центре диодного лазера нового поколения MeDioStar NeXT, который одновременно с улучшением внешнего вида кожи удаляет мелкие расширенные сосуды.
Излучение диодного лазера имеет характеристики, обеспечивающие избирательность воздействия на расширенные сосуды. Процедура лазерного удаления сосудов на таком лазере комфортна для пациента и занимает 5–15 минут.
Как проходит процедура.
При воздействии лазера на кожу световая энергия поглощается гемоглобином. В результате этого происходит слипание стенок сосуда и он перестает функционировать. Мелкие сосуды удаляются бесследно. Крупные сосудистые пятна, гемангиомы бледнеют и значительно уменьшаются в размерах. Воздействие оказывается только на стенки капилляров, а окружающая кожа не травмируется. Пациент практически не испытывает дискомфорта, а покраснение от воздействия лазера исчезает через 15–30 минут.
Процедура удаления сосудистой сетки, сосудистых «звездочек», венозной сеточки лазером MeDioStar NeXT является безопасной и высокоэффективной. В результате мы получаем отличный эстетический эффект — чистую здоровую кожу.
Противопоказания к проведению процедуры.
- Острые инфекционные заболевания, обострение хронических заболеваний, воспалительный процесс в месте проведения процедуры;
- Беременность, лактация;
- Гормонозависимая бронхиальная астма, ревматоидный артрит, гипертоническая болезнь 3 стадии; сахарный диабет;
- Системные заболевания соединительной ткани;
- Склонность к келоидным рубцам.
Рекомендации.
В области обработки: исключить травматизацию кожи, водные процедуры, не наносить макияж, средства ухода за кожей в течение 1 суток
Избегать воздействия солнца и отложите посещение солярия на 2 недели
При появлении корочки применять солнцезащитный крем с фильтром не менее 40 вокруг, а после отторжения корочки на всю обработанную поверхность.
Нужно знать.
Нельзя предсказать за сколько сеансов исчезнет сосудистый дефект.
После первых сеансов сосудистое пятно может потемнеть, на несколько дней стать более заметным.
Полное или почти полное исчезновение телеангиоэктазий лица наблюдается у 90% пациентов. Без проблем лечатся расширенные сосуды щек. Наиболее сложно лечить телеангиоэктазии, локализованные на крыльях носа. Здесь требуется особая осторожность. Согласно статистике 15% пациентов с телеангиоэктазиями крыльев носа резистентны к лечению. Для хорошего результата может потребоваться от 1 до 4 процедур с интервалом 1 месяц.
Установка фильтра нижней полой вены (НПВ)
Что такое установка фильтра нижней полой вены?
Фильтр нижней полой вены (НПВ) — это небольшое устройство, которое может препятствовать проникновению сгустков крови в легкие. Нижняя полая вена — это большая вена в центре вашего тела. Устройство вводится во время короткой операции.
Вены — это кровеносные сосуды, по которым кровь и продукты жизнедеятельности с низким содержанием кислорода возвращаются к сердцу. Артерии — это кровеносные сосуды, по которым в организм поступает богатая кислородом кровь и питательные вещества.Тромбоз глубоких вен (ТГВ) — это сгусток крови, который образуется в вене глубоко внутри тела. Сгусток образуется, когда кровь сгущается и сгущается. В большинстве случаев этот сгусток образуется внутри одной из глубоких вен бедра или голени.
В венах ног есть крошечные клапаны, которые помогают крови возвращаться к сердцу. Но ТГВ может повредить один или несколько из этих клапанов. Это заставляет их ослабевать или становиться негерметичными. Когда это происходит, в ваших ногах начинает скапливаться кровь. Это также может произойти, если вы длительное время неподвижны.Обычно мышцы ног помогают крови подниматься по венам, когда мышцы сокращаются. Когда кровь течет по венам очень медленно, это увеличивает риск того, что клетки крови слипнутся и образуют сгусток.
ТГВ — серьезное заболевание, которое может вызвать отек, боль и болезненность в ноге. В некоторых случаях глубокий сгусток в вене ноги может вырваться и застрять в сосуде легкого. Это может вызвать закупорку сосуда, называемую тромбоэмболией легочной артерии. Легочная эмболия может вызвать сильную одышку и даже внезапную смерть.
Фильтр НПВ — это один из методов предотвращения тромбоэмболии легочной артерии. Ваша нижняя полая вена (НПВ) — это основная вена, по которой кровь с низким содержанием кислорода переносится из нижней части тела обратно к сердцу. Затем сердце перекачивает кровь в легкие, чтобы забрать кислород. Фильтр IVC — это небольшое, жилистое устройство. Когда фильтр помещается в вашу НПВ, кровь проходит мимо фильтра. Фильтр улавливает сгустки крови и не дает им попасть в сердце и легкие. Это помогает предотвратить тромбоэмболию легочной артерии.
Фильтр IVC вводится через небольшой разрез в вене в паху или шее.В эту вену вводится тонкая гибкая трубка (катетер). Затем катетер осторожно вводят в вашу НПВ. Свернутый фильтр НПВ отправляется вместе с катетером. Фильтр оставляют на месте, а катетер удаляют. Затем фильтр расширяется и прикрепляется к стенкам IVC. Его можно оставить на месте навсегда. В некоторых случаях его можно удалить через некоторое время.
Важно понимать, что фильтры IVC не защищают от ТГВ. Вы все еще можете получить ТГВ. Фильтр помогает защитить вас от опасной для жизни тромбоэмболии легочной артерии, если у вас есть ТГВ.
Почему мне может понадобиться установка фильтра нижней полой вены?
Вам может понадобиться фильтр IVC, если у вас есть тромбоэмболия тромбоэмболии или легочная эмболия, или если вы перенесли любое из этих состояний в прошлом. Вам может понадобиться фильтр IVC, если у вас высокий риск развития ТГВ. Все, что замедляет движение крови по венам, увеличивает риск ТГВ. Разнообразные условия могут увеличить ваши шансы на ТГВ, например:
- Недавняя операция, которая снижает вашу подвижность и усиливает воспаление в организме, которое может привести к тромбообразованию
- Заболевания, ограничивающие вашу подвижность, например травма или инсульт
- Длительные поездки, ограничивающие вашу мобильность
- Травма глубокой вены голени
- Наследственные заболевания крови, повышающие свертываемость
- Беременность
- Лечение рака
- Курение
- Ожирение
- Пожилой возраст
Разжижающее кровь лекарство, такое как варфарин, также используется для лечения людей, подверженных риску тромбоэмболии легочной артерии.Разжижители крови можно использовать отдельно для предотвращения тромбоэмболии легочной артерии. Но в некоторых случаях их можно использовать вместе с фильтром IVC.
Однако у некоторых людей есть условия, которые делают этот вид медицины небезопасным для них. При приеме антикоагулянтов у них может возникнуть опасное кровотечение. Это может быть тот, у кого кровотечение в мозг в результате травмы или падения, или кровотечение в пищеварительном тракте. Чрезмерное кровотечение в этих областях может быть опасным для жизни. В этих случаях ваш лечащий врач может вместо этого порекомендовать только фильтр IVC для защиты от тромбоэмболии легочной артерии.
Важно понимать, что фильтры IVC не защищают от ТГВ. Вы все еще можете получить ТГВ. Фильтр помогает защитить вас от опасной для жизни тромбоэмболии легочной артерии, если у вас есть ТГВ.
Каковы риски установки фильтра нижней полой вены?
Все процедуры имеют риски. Риски этой процедуры включают:
- Инфекция
- Чрезмерное кровотечение
- Аллергическая реакция
- Повреждение кровеносного сосуда в месте введения
- Блокировка кровотока через полую вену, что может вызвать отек ноги
- Фильтр, который перемещается к сердцу или легким, вызывая травму или смерть
- Фильтр, который проникает в нижнюю полую вену, вызывая боль или вызывая повреждение других органов
- Проблема с размещением фильтра
- Постоянный риск образования тромба, который попадает в легкие
Ваши риски могут варьироваться в зависимости от вашего общего состояния здоровья, тяжести вашего состояния и других факторов.Спросите своего провайдера о том, какие риски наиболее актуальны для вас.
Как подготовиться к установке фильтра нижней полой вены?
Поговорите со своим врачом о том, как подготовиться к операции.
- Ваш лечащий врач объяснит вам процедуру. Задайте любые вопросы, которые могут у вас возникнуть.
- Вам будет предложено подписать форму согласия, которая дает ваше разрешение на выполнение процедуры. Внимательно прочтите форму и задавайте вопросы, если что-то непонятно.
- Поговорите со своим провайдером о типе фильтра IVC, который у вас будет. Некоторые фильтры можно снять, когда риск ТГВ ниже. Другие предназначены для постоянного проживания в вашем IVC.
- Сообщите своему врачу обо всех лекарствах, которые вы принимаете. Сюда входят лекарства, отпускаемые без рецепта, такие как аспирин, и все лекарства, отпускаемые по рецепту. Он также включает травы, витамины и другие добавки. Перед операцией вам может потребоваться прекратить прием некоторых лекарств, например антикоагулянтов.
- Если вы курите, вам нужно бросить курить до операции. Курение может замедлить выздоровление. Поговорите со своим врачом, если вам нужна помощь в отказе от курения.
- Не ешьте и не пейте после полуночи накануне операции.
Перед процедурой обязательно сообщите медицинскому персоналу, если вы:
- Есть аллергия
- Были ли в последнее время изменения в вашем здоровье, например повышение температуры
- Вы беременны или думаете, что беременны
- Когда-либо были проблемы с седацией
Следуйте любым другим инструкциям вашего провайдера.
Что происходит при установке фильтра нижней полой вены?
Поговорите со своим врачом о том, чего ожидать во время процедуры. Обычно это занимает около часа. Процедуру выполняет интервенционный радиолог и бригада специализированных медсестер. Типичная процедура может выглядеть так:
- Перед началом процедуры вам в руку будет введена линия для внутривенного введения. Вам введут седативный препарат через капельницу. Это сделает вас расслабленным и сонным во время процедуры.
- Волосы в области процедуры могут быть удалены. Область можно обезболить под местной анестезией.
- Ваш врач сделает небольшой разрез в этой области, чтобы получить доступ к основной вене, ведущей к НПВ.
- В эту вену вводится длинная тонкая трубка (катетер).
- Используя непрерывное рентгеновское излучение (рентгеноскопия), эта трубка будет перемещена вверх в IVC. Рентгеновский краситель (контрастное вещество) может быть отправлен в катетер. Это помогает четко показать НПВ на рентгеновских снимках.
- Ваш врач вставит фильтр в IVC. Здесь фильтр расширится и прикрепится к стенкам вашего IVC.
- Катетер будет удален.
- Разрез на шее или паху будет закрыт и перевязан.
Что происходит после установки фильтра нижней полой вены?
После процедуры вы проведете несколько часов в палате восстановления. Просыпаясь, вы можете быть сонными и сбитыми с толку. Ваша медицинская бригада будет следить за вашими жизненно важными показателями, такими как частота сердечных сокращений и дыхание.Если понадобится, вам дадут обезболивающее. У вас может появиться головная боль или тошнота, но они должны быстро пройти.
Возможно, вы сможете вернуться домой в тот же день. Ваш лечащий врач расскажет вам больше о том, чего ожидать. Когда вы будете готовы ехать домой, вам нужно попросить кого-нибудь из членов семьи или друга отвезти вас.
После процедуры у вас могут возникнуть боли. Вы можете заметить синяк в месте введения катетера. При необходимости вы можете принимать безрецептурные обезболивающие. Отдохните и избегайте физических упражнений в течение как минимум 24 часов.
Немедленно позвоните своему провайдеру, если у вас есть что-либо из следующего:
- Холод или онемение в одной из конечностей
- Кровотечение в месте, которое не прекращается под давлением
- Отек или боль в месте разреза, усиливающаяся
- Утечка жидкости из места разреза
- Покраснение или тепло в месте разреза
- Лихорадка
- Боль в груди
- Не проходит головная боль или тошнота
Следуйте всем указаниям врача.Сюда входят любые советы о лекарствах, упражнениях и уходе за раной. Ваш врач может назначить лекарство, разжижающее кровь, чтобы предотвратить образование тромбов.
После лечения вам потребуется постоянное наблюдение. Возможно, вам потребуются дополнительные визуализационные тесты, чтобы убедиться, что ваш фильтр по-прежнему находится в правильном месте. Если у вас есть тип фильтра IVC, который можно удалить, вы можете использовать аналогичную процедуру в будущем для удаления устройства. Это можно сделать после того, как снизится риск ТГВ. В некоторых случаях съемный фильтр остается на месте.Это может произойти, если вокруг фильтра разрастается рубцовая ткань, которую невозможно удалить.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Какие результаты ожидать и что они означают
- Риски и преимущества теста или процедуры
- Какие возможные побочные эффекты или осложнения?
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека
- Что бы произошло, если бы вы не прошли тест или процедуру
- Любые альтернативные тесты или процедуры, о которых следует подумать
- Когда и как вы получите результаты
- Кому позвонить после теста или процедуры, если у вас возникнут вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
Венозные стенты
Что такое венозные стенты?
Большинство людей знакомы с коронарными стентами, устанавливаемыми в артерии сердца для улучшения кровотока.Точно так же функционируют венозные стенты.
Венозные стенты — это трубки из металлической сетки, которые расширяются за счет заблокированных или суженных стенок вены. Они действуют как каркас, чтобы вены оставались открытыми. В большинстве случаев хирурги устанавливают венозные стенты в более крупные центральные вены, такие как:
Заболевания, которые мы лечим с помощью венозных стентов
Венозные стенты могут помочь людям с хроническими тромбами или другими состояниями, которые сжимают или сужают вены, ограничивая кровоток.
В Институте сердца и сосудов UPMC мы используем венозные стенты для лечения таких заболеваний, как:
- Хронический тромбоз глубоких вен (ТГВ) : ТГВ — это сгусток крови в одной из больших глубоких вен, по которому кровь от ноги — или, реже, от руки — возвращается к сердцу и легким.
- Посттромботический синдром : ТГВ может повредить вены, что может привести к таким симптомам, как хронический отек и боль. Люди могут не страдать от симптомов посттромботического синдрома в течение нескольких лет после ТГВ.
- Синдром Мэй-Тернера : В этом состоянии артерия, идущая от живота к правой ноге, называемая правой подвздошной артерией, давит на левую подвздошную вену, вызывая ее сужение и рубцевание, что приводит к хроническому отеку левой ноги. , боль, а иногда и усталость.
- Синдром Щелкунчика : В этом состоянии артерии, расположенные рядом с почкой, сжимают левую почечную вену, вызывая обратный кровоток и вызывая такие симптомы, как боль в боку и кровь в моче.
- Гемодиализ / артериовенозные фистулы : Людям, получающим гемодиализ и чьи трансплантаты или фистулы имеют пониженный кровоток, иногда могут помочь венозные стенты. Стентирование также открывает центральные вены в груди, что способствует дренированию и доступу для диализа.
Перед процедурой установки венозного стента
В дополнение к изучению вашей истории болезни и проведению медицинского осмотра ваш сосудистый хирург UPMC может заказать визуализацию или другие тесты.
УЗИ
Самый распространенный визуализирующий тест — дуплексный ультразвук — использует высокочастотные звуковые волны для создания изображений кровеносных сосудов и измерения направления и скорости кровотока по венам. Ультразвук дает вашему врачу четкое представление о структуре ваших кровеносных сосудов и помогает определить точное местоположение любого сужения или закупорки.
Венограмма
Иногда ультразвук может быть неэффективным из-за расположения вены. В этом случае ваш сосудистый хирург может предложить венограмму.
Венограмма — это рентгеновский снимок, который позволяет врачу увидеть анатомию ваших вен.
После введения катетера (тонкой гибкой трубки) в вену — чаще всего в ногу — ваш врач вводит контрастный краситель в катетер, что позволяет увидеть ваши вены на рентгеновском снимке.
Ваш сосудистый хирург может использовать венограмму для диагностики и лечения вашего состояния путем одновременного выполнения венозной ангиопластики и установки стента, если это показано.
Чего ожидать при венозном стентировании
Ваш сосудистый хирург UPMC может установить большинство венозных стентов в амбулаторных условиях с умеренной седацией.
Если сгусток или другое препятствие блокирует вену, ваш хирург может сначала выполнить ангиопластику перед установкой стента.
Во время венозной ангиопластики ваш сосудистый хирург будет:
- Введите иглу в вену в паху или за коленом, в зависимости от того, какая вена требует стентирования.
- Вставьте проволочный проводник и пропустите через него оболочку катетера, а затем направляющий катетер через оболочку.
- Используйте рентгеновский контроль (рентгеноскопия), чтобы направить катетер к месту сужения.
- Продвиньте катетер с баллончиком к месту сужения.
- Надуйте и спустите воздушный шар несколько раз, чтобы расширить узкую вену.
Чтобы установить венозный стент , ваш хирург:
- Удалите баллон для ангиопластики и вставьте катетер с закрытым стентом.
- Поместите стент в вену. Стент прижимается к стенкам вены, поддерживая ее в открытом состоянии.
- Удалите катетеры и надавите на точку введения, чтобы закрыть рану.
В большинстве случаев пациенты, перенесшие венозное стентирование, возвращаются домой в тот же день.
Чтобы предотвратить образование тромбов, большинству людей необходимо принимать клопидогрель (плавикс) в течение нескольких месяцев.
Почему стоит выбрать UPMC для венозного стентирования?
В Институте сердца и сосудов UPMC мы являемся экспертами в области венозного стентирования.Многие из наших хирургов являются ведущими специалистами в диагностике и лечении состояний, требующих использования венозного стента.
Если венозное стентирование не лучший вариант для вас, мы порекомендуем другие методы лечения, которые больше подходят для ваших индивидуальных обстоятельств.
Мы также находимся в авангарде сосудистых исследований. Исследовательские программы UPMC помогли установить некоторые практические рекомендации, которые врачи используют при установке венозных стентов.
Чтобы посетить сосудистого специалиста в Институте сердца и сосудов UPMC, заполните форму запроса на прием или позвоните по телефону 412-802-3333 .
Установка и удаление фильтра нижней полой вены
Во время установки фильтра нижней полой вены (НПВ) фильтрующее устройство помещается в НПВ, большую вену в брюшной полости, которая возвращает кровь из нижней части тела к сердцу. Сгустки крови в венах ног и таза могут иногда попадать в легкие, где они могут вызвать тромбоэмболию или закупорку легочной артерии. Фильтры IVC помогают снизить риск тромбоэмболии легочной артерии, задерживая большие сгустки и предотвращая их попадание в сердце и легкие.Они используются у пациентов, которые не реагируют или не могут получать обычную медицинскую терапию, такую как разжижители крови.
Ваш врач проинструктирует вас, как подготовиться к процедуре. Вам сообщат о любых изменениях в вашем обычном графике приема лекарств и о том, следует ли вам есть или пить перед процедурой. Сообщите своему врачу, если есть вероятность, что вы беременны, и обсудите любые недавние заболевания, состояния здоровья, аллергии и лекарства, которые вы принимаете. Оставьте украшения дома и носите свободную удобную одежду.Вас могут попросить надеть платье. После этого запланируйте, чтобы кто-нибудь отвез вас домой.
Что такое установка и удаление фильтра нижней полой вены?
Во время процедуры установки фильтра в нижнюю полую вену интервенционные радиологи используют визуализацию, чтобы поместить фильтр в нижнюю полую вену (НПВ), большую вену в брюшной полости, по которой кровь из нижней части тела возвращается к сердцу.
Сгустки крови, которые образуются в венах ног или таза, состояние, называемое тромбозом глубоких вен (ТГВ), иногда распадаются, и большие части сгустка могут попасть в легкие.Фильтр НПВ — это небольшое металлическое устройство, которое улавливает большие фрагменты сгустка и предотвращает их перемещение по полой вене к сердцу и легким, где они могут вызвать серьезные осложнения, такие как боль, затрудненное дыхание, одышка или даже смерть.
До недавнего времени фильтры IVC были доступны только в виде постоянно имплантированных устройств. Более новые фильтры, называемые необязательно извлекаемыми фильтрами, могут оставаться на месте постоянно или иметь возможность потенциально извлекаться из кровеносного сосуда позже.Это удаление может быть выполнено, когда риск попадания сгустка в легкие миновал. Это должно быть оценено врачом или интервенционным радиологом, который вставил фильтр нижней полой вены через некоторое время после установки, в идеале менее чем через шесть месяцев после установки. Удаление фильтра IVC устраняет любые долгосрочные риски разрушения фильтра или рецидива DVT. Однако это не устраняет причину ТГВ. Ваш лечащий врач определит, нужны ли еще препараты для разжижения крови. Не все извлекаемые фильтры НПВ следует удалять, если сохраняется риск попадания тромбов в легкие и если препараты для разжижения крови по-прежнему непригодны.Эти фильтры можно оставить на месте как постоянные фильтры, но многие фильтры можно снять даже после нескольких лет эксплуатации.
вверх страницы
Каковы наиболее распространенные способы использования этой процедуры?
Фильтры нижней полой вены (НПВ) устанавливаются пациентам, у которых в анамнезе или у которых есть риск образования тромбов в ногах, включая пациентов:
- с диагнозом: тромбоз глубоких вен (ТГВ).
- с тромбоэмболом легочной артерии.
- пострадавших от травм.
- неподвижных.
Фильтры IVC используются, когда пациенты не могут быть успешно вылечены другими методами, включая разжижающие кровь препараты.
вверх страницы
Как мне подготовиться?
Перед процедурой ваш врач может сделать анализ вашей крови, чтобы проверить функцию почек и определить, нормально ли свертывается ваша кровь.
Расскажите своему врачу обо всех лекарствах, которые вы принимаете, в том числе о травяных добавках. Перечислите любые аллергии, особенно на местный анестетик, общая анестезия, или контрастные материалы.Ваш врач может посоветовать вам прекратить прием аспирина, нестероидных противовоспалительных препаратов (НПВП) или антикоагулянтов перед процедурой.
Сообщите своему врачу о недавних заболеваниях или других заболеваниях.
Женщины всегда должны сообщать об этом своему врачу и технологу. если они беременны. Врачи не будут проводить много анализов во время беременности, чтобы не подвергать плод радиации. Если рентгеновский снимок необходим, врач примет меры, чтобы свести к минимуму радиационное воздействие на ребенка. См. Страницу «Безопасность при рентгенографии, интервенционной радиологии и процедурах ядерной медицины» для получения дополнительной информации о беременности и рентгеновских лучах.
Ваш врач, скорее всего, посоветует вам ничего не есть и не пить после полуночи перед процедурой. Ваш врач скажет вам, какие лекарства вы можете принимать утром.
Врач может разрешить вам пить прозрачные жидкости в день процедуры.
Если вы страдаете диабетом и принимаете инсулин, вам следует получить инструкции по питанию и дозировке инсулина от интервенционного радиолога, так как ваша обычная доза инсулина может быть скорректирована в день процедуры.
Возможно, вам придется снять одежду и переодеться в халат перед экзаменом. Вам также может потребоваться снять украшения, очки и любые металлические предметы или одежду, которые могут мешать получению рентгеновских изображений.
Запланируйте, чтобы кто-нибудь отвез вас домой после процедуры.
вверх страницы
Как выглядит оборудование?
В этой процедуре могут использоваться катетер, йодный контраст (рентгеновский краситель), рентгеновское или ультразвуковое оборудование для визуализации и фильтр нижней полой вены (НПВ).
Катетер — это длинная тонкая пластиковая трубка, которая значительно меньше «грифеля карандаша». Это около 1/8 дюйма в диаметре.
Рентгеновский снимок:
В этом исследовании обычно используется рентгенографический стол, одна или две рентгеновские трубки и видеомонитор. Рентгеноскопия преобразует рентгеновские лучи в видеоизображения. Врачи используют его для наблюдения и руководства процедурами. Рентгеновский аппарат и детектор, подвешенный над столом для осмотра, производят видео.
УЗИ:
Ультразвуковой аппаратсостоит из компьютерной консоли, видеомонитора и присоединенного датчика.Преобразователь — это небольшое портативное устройство, напоминающее микрофон. Некоторые экзамены могут использовать разные преобразователи (с разными возможностями) во время одного экзамена. Преобразователь излучает неслышимые высокочастотные звуковые волны в тело и прислушивается к отраженному эхо. Те же принципы применимы к гидролокаторам, используемым на лодках и подводных лодках.
Технолог наносит небольшое количество геля на исследуемый участок и помещает туда датчик. Гель позволяет звуковым волнам перемещаться вперед и назад между датчиком и исследуемой областью.Ультразвуковое изображение сразу видно на видеомониторе. Компьютер создает изображение на основе громкости (амплитуды), высоты звука (частоты) и времени, необходимого для возврата ультразвукового сигнала к датчику. Также учитывается, через какой тип структуры тела и / или ткани распространяется звук.
Для этой процедуры может использоваться другое оборудование, в том числе внутривенная линия (IV), ультразвуковой аппарат и устройства, которые контролируют ваше сердцебиение и артериальное давление.
вверх страницы
Как работает процедура?
Используя управление изображением, катетер вводится через кожу в большую вену на шее или верхней части ноги и продвигается к нижней полой вене в брюшной полости.Контрастный материал будет введен в вену для оценки правильности установки фильтра IVC. Затем фильтр IVC вводится через катетер в вену. Как только он окажется в правильном положении, интервенционный радиолог освободит фильтр, позволяя ему полностью расшириться и прикрепиться к стенкам кровеносного сосуда.
Для удаления фильтра НПВ специальный катетер вводится в крупную вену на шее или паху и продвигается к месту установки фильтра в полой вене.Съемный фильтр IVC имеет небольшой крючок или ручку на одном конце, что позволяет катетеру захватывать фильтр, закрывать его, втягивать в катетер, а затем выводить из тела.
вверх страницы
Как проходит процедура?
Минимально инвазивные процедуры под визуальным контролем, такие как установка и удаление фильтра НПВ, чаще всего выполняются специально обученным интервенционным радиологом в кабинете интервенционной радиологии или иногда в операционной.
Эта процедура часто проводится в амбулаторных условиях. Однако некоторым пациентам может потребоваться госпитализация после процедуры. Спросите своего врача, нужно ли вам быть госпитализированным.
Врач или медсестра уложат вас на спину.
Врач или медсестра могут подключить вас к мониторам, которые отслеживают вашу частоту сердечных сокращений, артериальное давление, уровень кислорода и пульс.
Медсестра или технолог вставит внутривенную (IV) трубку в вену на руке или руке, чтобы ввести успокаивающее средство.В этой процедуре может использоваться умеренная седация. Не требует дыхательной трубки. Однако некоторым пациентам может потребоваться общая анестезия.
Медсестра стерилизует участок вашего тела, куда будет вставлен катетер. Они стерилизуют и накроют эту область хирургической простыней.
Ваш врач обезболит пораженную область с помощью местного анестетика. Это может ненадолго обжечься или пощекотать кожу, прежде чем область онемеет.
Врач сделает очень маленький разрез на коже в этом месте.
Используя визуальное сопровождение, врач вводит катетер через кожу в место лечения.
Контрастный материал может быть введен в нижнюю полую вену, чтобы помочь направить катетер и проверить точное размещение фильтра НПВ в кровеносном сосуде.
По завершении процедуры врач удалит катетер и надавит, чтобы остановить кровотечение. Иногда ваш врач может использовать закрывающее устройство, чтобы закрыть небольшое отверстие в артерии. Это позволит вам перемещаться быстрее.На коже не видно швов. Медсестра закроет это крохотное отверстие на коже повязкой.
Врач или медсестра удалит вашу капельницу перед вашим отъездом домой.
Обычно процедура занимает один час.
вверх страницы
Что я испытаю во время и после процедуры?
Врач или медсестра прикрепят к вашему телу устройства, чтобы контролировать частоту сердечных сокращений и артериальное давление.
Вы почувствуете легкое ущемление, когда медсестра вводит иглу в вашу вену для внутривенного введения и вводит местный анестетик.Чаще всего ощущения возникают в месте разреза кожи. Врач обезболит эту область с помощью местного анестетика. Вы можете почувствовать давление, когда врач вводит катетер в вену или артерию. Однако серьезного дискомфорта вы не ощутите.
Если в процедуре используется седация, вы почувствуете себя расслабленным, сонным и комфортным. Вы можете бодрствовать, а можете и не бодрствовать, в зависимости от того, насколько глубоко вы находитесь под действием седативного препарата.
Вы можете почувствовать легкое давление, когда врач вставляет катетер, но не вызывает серьезного дискомфорта.
Когда контрастное вещество проходит через ваше тело, вы можете почувствовать тепло. Это быстро пройдет.
Вы останетесь в палате восстановления, пока полностью не проснетесь и не будете готовы вернуться домой.
Если ваш фильтр IVC был вставлен через вену на шее, вы сможете вернуться к своей обычной деятельности в течение 24 часов. Если фильтр был вставлен через вену в паху, вам следует избегать вождения в течение 24 часов, подъема тяжелых предметов и подъема по лестнице в течение 48 часов.Ваш врач может предоставить дополнительные инструкции после процедуры.
вверх страницы
Кто интерпретирует результаты и как их получить?
После завершения процедуры интервенционный радиолог скажет вам, удалась ли процедура.
Ваш интервенционный радиолог может порекомендовать вам повторный визит.
Это посещение может включать в себя медицинский осмотр, визуализацию и анализы крови. Во время контрольного визита сообщите своему врачу, если вы заметили какие-либо побочные эффекты или изменения.
вверх страницы
Каковы преимущества по сравнению с рисками?
Преимущества
- Никакого хирургического разреза не требуется — только небольшой разрез на коже, который не требует наложения швов.
- Фильтр очень успешно защищает легкие от серьезной тромбоэмболии легочной артерии (ТЭЛА) у пациентов, которые не прошли традиционную медикаментозную терапию или не могут получить обычную медикаментозную терапию.
Риски
- Любая процедура, которая проникает через кожу, несет в себе риск инфицирования.Вероятность заражения, требующего лечения антибиотиками, составляет менее одного случая на 1000.
- Существует очень небольшой риск аллергической реакции, если в процедуре используется инъекция контрастного вещества.
- Любая процедура, при которой катетер помещается в кровеносный сосуд, сопряжена с определенным риском. Эти риски включают повреждение кровеносного сосуда, синяк или кровотечение в месте прокола, а также инфекцию. Врач примет меры предосторожности, чтобы снизить эти риски.
- Существует вероятность того, что фильтр IVC может застрять в неправильном месте, изменить положение или проникнуть через вену (что редко может привести к повреждению соседнего органа).
- Фильтр IVC или часть фильтра IVC могут вырваться и попасть в сердце или легкие, вызывая травму или смерть.
- В редких случаях фильтры НПВ становятся настолько заполненными сгустками, что блокируют весь кровоток в кровеносных сосудах, вызывая отек ног.
- В некоторых случаях съемные фильтры покрываются рубцами в вене и не могут быть удалены, и в этом случае они остаются навсегда (поскольку они также предназначены для этого).
вверх страницы
Дополнительная информация и ресурсы
Общество интервенционной радиологии (SIR): Венозная болезнь
Эта страница была просмотрена 18 февраля 2020 г.
Тромбоз глубоких вен | Клинический центр сердца и сосудов | Состояние
Самый продвинутый Способы лечения ТГВ
Тромбоз глубоких вен (ТГВ) возникает, когда тромб образуется в одном или больше вен глубоко внутри тела, обычно в ногах.Состояние может вызывать боль в ногах, но часто протекает бессимптомно.
Без лечения ТГВ может прогрессировать и повредить клапаны вены ног, что в конечном итоге приводит к продолжающемуся отеку и коже нижних конечностей авария. Сгустки крови также могут перемещаться по венам ног к основным венам. снабжает легкие, вызывая опасное для жизни состояние, называемое легочным эмболия.
Эффективное лечение ТГВ является приоритетом для нас, и мы стремимся обеспечить внимательный и сострадательный уход в сочетании с самыми передовыми методами лечения, доступными для лечения этого состояние.
Наша команда сосудистых специалистов, интервенционных радиологов, и помощники врача координируют полный уход за пациентом — от визуализации от оценки до последующего наблюдения после процедуры — поддержание высокого уровня общение с пациентами на протяжении всего процесса. Кроме того, мы согласовываем при необходимости, в тесном контакте с экспертами из юго-западного сообщества UT.
Симптомы ДВТ
Возникновение тромбоза глубоких вен без симптомов примерно в половине случаев. Когда симптомы действительно возникают, они могут включать:
- Отек на ноге
- Кожа красная, обесцвеченная или белая
- Пуповина в нащупываемой вене на ноге
- Учащенное сердцебиение (тахикардия)
- Легкая лихорадка
- Теплая кожа
- Более видимые поверхностные вены
- Тупая боль, стеснение, болезненность или боль в
нога (может возникнуть только при ходьбе или стоянии)
ТГВ может развиться, если у пациента есть определенные медицинские условия, которые влияют на то, как сворачивается кровь, или если пациент сидит неподвижно в течение длительного времени, например, путешествуя на машине или самолете.
Диагноз
Наши специалисты тщательно изучат историю болезни пациента и симптомы. Дополнительный Диагностические процедуры для ТГВ могут включать:
- Дуплексное ультразвуковое исследование: Включает использование высокочастотных звуковых волн для
посмотрите на скорость кровотока и вен. Иногда тромб может быть
визуализируется ультразвуком. Эта процедура неинвазивная и включает в себя размещение
ультразвуковой гель на пораженный участок, а затем перемещение портативного устройства по
Это.Изображение кровотока отображается на мониторе. Дуплексный ультразвук — это
наиболее часто выполняемый диагностический тест на ТГВ.
- Магнитно-резонансная томография (МРТ): диагностическая процедура, в которой используется
сочетание больших магнитов, радиочастот и компьютера для производства
подробные изображения органов и структур внутри тела. Это особенно
эффективен при диагностике ТГВ в тазу.
- Венограмма : использует рентгеновские лучи и внутривенный (IV) контрастный краситель для визуализируйте вены.Контрастный краситель делает кровеносные сосуды непрозрачными на рентгеновское изображение, позволяющее врачу визуализировать кровеносные сосуды. оценен.
Лечение тромбоза глубоких вен
Наша цель лечения — предотвратить рост сгустка, чтобы он не разорвался и не попал по венам в легкие, и помочь уменьшить возможность образования другого тромба.
Наши сосудистые специалисты предоставляют
лечение, необходимое для предотвращения перехода тромбоза глубоких вен в
другие области, такие как мозг, сердце и легкие, где это может вызвать дальнейшее
повреждать.
Лечение может включать антикоагулянт лечение, проводимое через вену, а также пероральные препараты.
Наши интервенционные радиологи также предлагают минимальную инвазивное лечение, которое включает размещение катетера под визуальным контролем в свернувшаяся вена с последующим разрывом и растворением сгустка и восстановлением кровоток в ноге. Мы также можем разместить сетчатый фильтр в основной жилке живот, который предотвращает попадание тромбов в грудную клетку и вызывает легочное эмболия.Этот фильтр можно вынуть, когда сгусток в ноге растворится.
Состояние венозной недостаточности Wollstonecraft | Лечение венозной недостаточности
Хроническая венозная недостаточность
Введение
Хроническая венозная недостаточность (ХВН) — это состояние, при котором вены с трудом отправляют кровь от конечностей обратно к сердцу. Когда кровь собирается в венах ног и лужах из-за нарушения кровообращения, это называется застоем. ХВН ассоциируется с варикозным расширением вен и часто вызывает отек и боль в ногах.ХВН поражает почти 20 процентов мужчин и 40 процентов женщин в возрасте старше 50 лет.
Причины
CVI считается хроническим заболеванием, которое возникает из-за частичной закупорки вен или утечки вокруг клапанов вен. ХВН может быть вызвано возрастом, семейным анамнезом, ожирением, артериальным давлением в венах, тромбозом глубоких вен ног в анамнезе, беременностью, длительным сидением или стоянием, отсутствием физических упражнений и курением.
Симптомы
Обычно наблюдаемые симптомы ХВН включают отек ног (особенно при длительном стоянии), зуд или покалывание кожи на ногах, усталость, боль в ногах, язвы венозного застоя, тяжесть и спазмы в ногах, изменение цвета кожи вокруг лодыжки (покраснение), варикозное расширение вен на поверхности (скрученные и увеличенные) и утолщение кожи.
Диагностика
CVI диагностируется в основном при физикальном обследовании. Ваш врач может порекомендовать ультразвуковую допплерографию для выявления неправильного функционирования вен и закупорки вен тромбами. КТ и МРТ могут использоваться, чтобы исключить любые осложнения отека ноги. Венограмма может быть рекомендована для получения четкого изображения кровеносных сосудов.
Лечение
Лечение ХВН направлено на уменьшение симптомов.Ваш врач может порекомендовать следующие методы лечения:
- Часто двигайте ногами и сохраняйте активность
- Ношение компрессионных чулок для уменьшения отеков
- Не сидеть и не стоять в течение длительного времени
- Немедленно лечите любые инфекции и открытые раны
- Похудей при избыточном весе
Если у вас тяжелая форма ХВН, врач может порекомендовать следующие методы лечения.
- Абляция: вена исчезает после термообработки
- Склеротерапия: вены затвердевают, а затем исчезают при введении соленой воды / физиологического раствора
- Зачистка вены: делаются небольшие хирургические разрезы для удаления поврежденной вены на ноге
- Ремонт клапана: Небольшой разрез сделан для ремонта поврежденного венозного клапана в ноге
- Ангиопластика и стентирование: в этой процедуре используется небольшой баллон для расширения закупоренной вены и увеличения кровотока.Металлическая сетка используется для предотвращения сужения вены в будущем.
- Шунтирование: операция, которая используется для перенаправления кровотока вокруг поврежденной или заблокированной вены.
CVI может ухудшиться, если не лечить. С помощью простых упражнений и изменения образа жизни это может иметь значение и держать симптомы ХВН под контролем.
Подробнее: Венозная недостаточность
Ссылки по теме
Тромбоз глубоких вен (ТГВ) | Предупреждающие знаки и лечение
Хотя точное количество американцев с ТГВ неизвестно, примерно у 1 из 1000 человек ежегодно развивается ТГВ с симптомами, согласно информации, предоставленной Институтом качества и эффективности в здравоохранении (IQWiG), опубликованной U.С. Национальная медицинская библиотека.
Несмотря на то, что существует несколько факторов риска ТГВ, операция, затрагивающая бедра или ноги, или травма нижней части тела — два из самых распространенных. Вот почему большинство людей получают антикоагулянты, такие как варфарин или ксарелто, для предотвращения образования тромбов после операции по замене тазобедренного сустава или коленного сустава.
ТГВ обычно остаются незамеченными и проходят сами по себе. Но сгустки крови, оставшиеся в вене, могут вызвать повреждение кровеносного сосуда.
РАСШИРЯТЬ
ТГВ может заблокировать вену или оторваться и перейти в легкие, вызывая тромбоэмболию легочной артерии.
Симптомы и осложнения
Симптомы ТГВ поражают ногу со сгустком крови, хотя у некоторых людей симптомы могут не проявляться.Для этих людей осложнения ТГВ могут быть первыми симптомами, которые они испытывают.
Симптомы ТГВ включают:- Выпуклые вены
- Обесцвеченная, красная или стянутая кожа
- Отеки или припухлости
- Нежность и боль
- Утолщение вен «шнуров»
- Тепло в зоне поражения
Информация о фильтре IVC
Пациенты с фильтрами IVC имеют риск развития ТГВ.Риск удваивается через два года после установки фильтра. Подробнее.
Посмотреть COmplicationsОсложнения ТГВ
Эти типы сгустков крови не вызывают сердечных приступов или инсультов. Но ТГВ может вызвать долгосрочные проблемы со здоровьем, включая тромбоэмболию легочной артерии, посттромботический синдром и постфлебитический синдром.
Легочная эмболия (ПЭ)
По данным Центров по контролю и профилактике заболеваний, до 100 000 человек умирают от ТГВ или одного из наиболее смертоносных, но редких осложнений, тромбоэмболии легочной артерии (ТЭЛА).
ПЭ возникает, когда ТГВ попадает в легкие и блокирует кровоток. Риск выше, если ТГВ находится в тазу или верхней части ноги. Тромбоэмболия легочной артерии требует неотложной помощи.
Симптомы ПЭ включают:- Чувство головокружения или головокружения
- Теряю сознание
- Низкое артериальное давление
- Боль в груди, особенно при кашле или дыхании
- Учащенное сердцебиение
- Одышка, которая может возникнуть внезапно
- Кашель с кровью (редко)
Посттромботический синдром (ПТС)
Многие люди, страдающие ТГВ, выздоравливают.Но примерно у половины из них может развиться осложнение, называемое посттромботическим синдромом (ПТС), состояние, которое вызывает отек, хроническую боль и дискомфорт, согласно Boston Scientific.
Эти симптомы вызваны повреждением клапанов вен. Это вызывает проблемы с нормальным кровотоком.
Постфлебитический синдром
Примерно от 20 до 50 процентов людей с ТГВ могут страдать постфлебитическим синдромом. Согласно Руководству Merck, это обычно происходит в течение 1-2 лет после тяжелого ТГВ.
Симптомы постфлебитического синдрома в ногах включают:- Болит
- Судороги
- Ощущение «иголки»
- Полнота
- Тяжесть
- Боль
- Усталость
Симптомы обычно усиливаются при ходьбе или стоянии, но могут улучшаться при поднятии ноги или сидении.Эти симптомы ухудшаются при стоянии или ходьбе и облегчаются после отдыха и подъема ноги. У некоторых людей может появиться кожная сыпь на голенях или лодыжках.
Как диагностируют ТГВ?
Поставщики медицинских услуг диагностируют у людей ТГВ на основании симптомов и физикального обследования. Если поставщик подозревает ТГВ, он заказывает анализы. Три наиболее распространенных теста — это дуплексное ультразвуковое исследование, магнитно-резонансная томография и венография.
Дуплексный УЗИ
Дуплексное ультразвуковое исследование сочетает в себе традиционную ультразвуковую технологию — использование звуковых волн, отражающихся от тела — с технологией Доплера для создания цветного изображения кровотока. Он неинвазивный, безболезненный и не требует облучения.
Магнитно-резонансная томография (МРТ)
МРТпозволяет получать подробные изображения структур внутри тела, включая вены, с помощью магнитных полей. МРТ позволяет делать снимки обеих ног одновременно. Как и УЗИ, тест неинвазивный и безболезненный.Однако некоторые пациенты с имплантированными устройствами могут быть не в состоянии сделать МРТ.
Венография
Венография — это инвазивная процедура, при которой контрастный краситель вводится в вену на стопе. После того, как краситель смешивается с кровью, врач использует рентгеновский снимок для наблюдения за кровотоком. Поскольку это инвазивно и требует облучения, венография используется редко.
Причины и факторы риска
Существует несколько причин и факторов риска развития ТГВ, который возникает, когда клетки крови слипаются, образуя сгусток.Все, что влияет на кровообращение, может образовывать сгусток, включая генетические факторы, отсутствие движений, травмы, болезни и факторы образа жизни.
Некоторые лекарства также могут повышать риск образования тромбов. Например, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США предупредило, что женщины, принимающие противозачаточные таблетки, содержащие дроспиренон, такие как Яз, могут иметь повышенный риск образования тромбов.
Причины образования тромбов включают:- Нахождение в постели после травмы или перелома без улучшения кровообращения
- Находиться в постели после операции
- Заболевания, вызывающие чрезмерное свертывание крови
- Длительный постельный режим без особого движения
- Основные операции, в частности операции на бедре, ноге или животе
- Тяжелые травмы сосудов
- Возраст, люди старше 60 лет имеют повышенный риск
- Некоторые воспалительные заболевания
- Застойная сердечная недостаточность (CHF) ,00
- Частые поездки с длительным сидением
- Генетика и семейный анамнез
- Высокий уровень холестерина
- История ДВТ
- Гормональные контрацептивы (Яз, Нуваринг)
- Заместительная гормональная терапия (ЗГТ), гормональное лечение при климаксе
- Беременность
- Сильное ожирение или лишний вес
- Курение
- Некоторые виды рака
- Варикозное расширение вен
Лечение тромбоза глубоких вен
Некоторым людям с ТГВ лечение не требуется.В этих случаях врач будет следить за тромбом, чтобы увидеть, ухудшится ли он или исчезнет сам по себе.
Лечение ТГВ направлено на остановку роста сгустка крови, предотвращение его перемещения в легкие и снижение вероятности повторного образования сгустка.
Лекарства
Врачи обычно рекомендуют лекарства в качестве первой линии лечения. Антикоагулянты или разбавители крови помогают растворять существующие сгустки и предотвращают образование новых сгустков. Все разбавители крови могут вызвать внутреннее кровотечение.
Старые лекарства, такие как гепарин и варфарин, требуют анализов крови, чтобы получить правильную индивидуальную дозу. Врачи начнут с гепарина, а затем назначат варфарин. Эти лекарства требуют регулярных тестов для контроля уровня антикоагуляции, и дозировка может быть скорректирована в зависимости от результатов теста. Варфарин также требует изменений в диете, чтобы он оставался эффективным.
Ксарелто против варфарина при ТГВ
Ксарелто и другие ингибиторы фактора Ха так же эффективны, как варфарин, или лучше, чем варфарин, для предотвращения рецидивов ТГВ в течение трех месяцев краткосрочной терапии.
Новые препараты, разжижающие кровь, называемые ингибиторами фактора Ха, такие как Ксарелто (ривароксабан) и Эликвис (апиксабан), не требуют анализов крови, потому что они являются универсальным лекарством. Они не требуют изменений в диете, чтобы быть эффективными.
Людям, которые подвержены чрезвычайно высокому риску развития ПЭ или очень крупных сгустков, врач может порекомендовать препараты, разрушающие сгустки, называемые тромболитиками.Эти препараты включают стрептокиназу и альтеплазу. Врачи вводят лекарство прямо в тромб через катетер.
Компрессионные устройства
Большинство людей хорошо переносят терапию антикоагулянтами и компрессионные или поддерживающие чулки для улучшения кровотока и уменьшения отеков. Компрессия предотвращает скопление крови в венах и улучшает кровообращение.
После операции некоторые люди могут использовать внешнее пневматическое компрессионное устройство для предотвращения образования тромбов. Это устройство напоминает ботинок.Он оказывает импульсное давление на икры и имитирует давление мышц при ходьбе, чтобы предотвратить образование сгустков и стимулировать кровоток.
Фильтры IVC
Фильтры нижней полой или полой вены представляют собой небольшие устройства, похожие на металлические клетки с паутинными ножками. Хирурги имплантируют их в вену, чтобы они служили ловушкой для тромбов и не давали им попасть в сердце и легкие.
В редких случаях эти устройства могут перфорировать вену. Некоторые могут сломаться, а небольшие фрагменты могут застрять в сердце и других органах.Некоторые устройства имеют более высокий процент отказов, чем другие, и пациенты должны знать марку, которую рекомендует их хирург.
Простые упражнения для ног сидя
Поднимать и опускать пятки, удерживая пальцы ног на полу
Поднимать и опускать пальцы ног, удерживая пятку на полу
Напряжение и расслабление мышц ног
Информация о фильтре IVC
Хотя и редко, пациенты с фильтрами НПВ могут испытывать серьезные осложнения, такие как миграция устройства и перфорация.Учить больше.
Посмотреть осложненияКак предотвратить ТГВ
Поскольку ТГВ может привести к нескольким серьезным состояниям и не всегда иметь симптомы, лучшее, что можно сделать для людей, — это предотвратить их. Люди могут предотвратить ТГВ, поддерживая хорошее состояние сердечно-сосудистой системы, здоровую массу тела и избегая бездействия.
Советы по предотвращению ТГВ включают:- Не сидите слишком долго, не двигаясь. Периодически вставайте на работе или дома. Короткие прогулки или выполнение действий, которые сокращают мышцы ног, заставляют кровь возвращаться к сердцу.
- Избыточный вес или ожирение увеличивает риск ТГВ. Измените образ жизни, чтобы похудеть или поддерживать здоровую массу тела.Попросите вашего врача найти диетолога или диетолога, который вам поможет.
- Обезвоживание может увеличить риск образования тромбов. Убедитесь, что вы пьете много воды, особенно если длительное время сидите.
- Если вы прикованы к постели и не можете ходить, не позволяйте крови скапливаться и свертываться, сокращая мышцы ног.
- Если вы прикованы к постели в больнице, убедитесь, что врачи и медсестры принимают меры для предотвращения образования тромбов, такие как прием лекарств, ношение компрессионных чулок или использование внешнего пневматического компрессионного устройства для массажа икр и поддержания циркуляции крови.
- Если вы собираетесь долго ездить на машине, делайте перерывы и выходите, чтобы размяться и прогуляться несколько минут. Если вы путешествуете на самолете, попробуйте встать и пройтись по проходам или накачать мышцы ног.
| Как работает фильтр IVC и где он находится?
ФильтрыIVC помогают людям, восстанавливающимся после несчастных случаев и операций, предотвращая образование потенциально смертельных тромбов в легких.Врачи обычно назначают устройства людям, которые подвержены риску тромбоэмболии легочной артерии, когда препараты для разжижения крови неэффективны или не подходят.
Врачи вставляют временное или постоянное устройство в нижнюю полую вену пациента, главную вену в теле, которая возвращает обезгаженную кислородом кровь из нижней части тела обратно в сердце, а затем в легкие. Устройство напоминает металлическую клетку. Металлические провода фильтра захватывают и улавливают перемещающиеся сгустки крови, прежде чем они достигнут сердца и легких. Однако, если оставить фильтры слишком долго, они могут вызвать множество серьезных осложнений.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило это устройство в 1979 году, и с годами его использование постоянно увеличивается. К 2012 году врачи установили пациентам около 259000 фильтров, согласно исследованию, проведенному в 2016 году в Seminars in Interventional Radiology.
Но анализ 2016 года, опубликованный Американским колледжем кардиологов, показал, что устройства, вероятно, использовались чрезмерно, скорость извлечения была низкой, а данные наблюдения отсутствовали.
«В Соединенных Штатах частота имплантации фильтра IVC в 25 раз выше, чем в Европе», — говорит доктор.Рияз Башир, директор по сосудистой и эндоваскулярной медицине университетской больницы Темпл. «Больницы по всей стране в совокупности тратят около миллиарда долларов на эти устройства каждый год без какой-либо известной значимой выгоды».
Извлекаемые версии фильтров следует оставлять только на короткое время.
«Появление извлекаемых фильтров привело к более широкому их использованию, поскольку считалось, что их можно безопасно использовать в качестве временных или постоянных имплантатов устройств.Однако это ложное чувство уверенности фактически привело к чрезмерному использованию фильтров. Хотя съемные фильтры также были одобрены для использования в качестве постоянных устройств, оказывается, что они могут быть небезопасными для долгосрочной имплантации. Что еще хуже, многие из этих фильтров со временем прочно встраиваются, что затрудняет их безопасное удаление », — сказал Drugwatch доктор Уильям Куо, директор Стэнфордской клиники фильтров IVC.
«Исторически сложилось так, что большинство фильтров, имплантированных в США, не подлежали надлежащему удалению.К тому времени, когда фильтр был обнаружен заново, часто спустя годы, устройства уже вросли в стенку вены, что затрудняет их безопасное удаление », — сказал д-р Куо.
В 2010 и 2014 годах FDA выпустило предупреждения об осложнениях с фильтром НПВ, включая миграцию устройства, перелом фильтра, эмболизацию, перфорацию кровеносных сосудов, трудности с извлечением устройства, тромбоз глубоких вен нижних конечностей и окклюзию нижней полой вены.
«Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США обеспокоено тем, что извлекаемые фильтры нижней полой вены, когда они устанавливаются из-за краткосрочного риска тромбоэмболии легочной артерии, не всегда удаляются, когда риск снижается.”
Агентство рекомендует врачам рассмотреть возможность удаления извлекаемых фильтров, как только исчезнет риск тромбоэмболии легочной артерии, и обычно в течение периода от 29 до 54 дней. По истечении этого периода времени потенциальный вред перевешивает вероятную пользу, согласно анализу FDA за 2013 год, опубликованному в Журнале сосудистой хирургии.
«Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США обеспокоено тем, что извлекаемые фильтры нижней полой вены, когда они размещены для краткосрочного риска тромбоэмболии легочной артерии, не всегда удаляются, когда риск снижается», — говорится в сообщении агентства по безопасности за 2014 год.
Адвокат Холли Эннис объясняет характеристики фильтра IVC.
Использование и типы фильтров
Сгустки крови, образующиеся глубоко внутри таза, нижних и верхних конечностей, называются тромбозом глубоких вен или ТГВ.
ФильтрыIVC предназначены для улавливания сгустков до того, как они достигнут сердца и легких.
ТГВ могут стать опасными для жизни, если они попадают в легкие и вызывают значительную закупорку легочных артерий, тем самым препятствуя оксигенации. Это известно как острая тромбоэмболия легочной артерии или ТЭЛА. PE вызывают около 300 000 смертей каждый год и являются третьей по частоте причиной смерти от сердечно-сосудистых заболеваний у пациентов больниц.
Люди, которые принимают препараты для разжижения крови, но все еще испытывают ТГВ, и / или люди, которые не переносят препараты для разжижения крови из-за текущего кровотечения или риска кровотечения, являются кандидатами на установку фильтров IVC. Врачи иногда рекомендуют использовать устройства в профилактических целях пациентам, которым предстоит серьезная операция, если существует высокий риск образования тромбов.
Исторически изготавливались фильтры IVC двух типов: постоянные и съемные. Из-за риска связанных с фильтром осложнений при длительной имплантации постоянные фильтры в основном были заменены фильтрами извлекаемого типа.Однако, хотя съемные фильтры также были одобрены для использования в качестве постоянных устройств, оказывается, что они также могут быть небезопасными для долгосрочной имплантации. Следовательно, оба типа фильтров могут вызвать осложнения в будущем, если не будут тщательно контролироваться и своевременно не удалены.
«Существует более двух десятков типов фильтров, которые могут встретиться у пациентов, проживающих в США. Спектр варьируется от старых, постоянных устройств, вставленных несколько десятилетий назад, которые теперь сняты с производства, до новейших извлекаемых устройств.- сказал доктор Куо.
Некоторые компании, производящие устройства, доступные в США, — это ALN Implants, Argon Medical, B. Braun, BD Interventional (ранее C.R. Bard), Boston Scientific, Cook Medical, Boston Scientific, Cordis J&J, Mermaid Medical.
Некоторые бренды включают:- Фильтр Bard G2 Express
- Фильтр Bard G2
- Фильтр Bard Recovery
- Фильтр Cook Celect
- Фильтр Cook Gunther Tulip
- Фильтр Boston Scientific Greenfield
Размещение и удаление
Врачи используют катетер для введения устройства в нижнюю полую вену пациента через небольшой разрез на шее или в паху.
Врачи удаляют съемные фильтры аналогично тому, как они их имплантируют. Медицинские работники вводят контрастный или рентгеновский краситель в сосуд, содержащий устройство, чтобы убедиться, что в фильтре нет сгустков крови, прежде чем пытаться удалить. Затем в вену вставляется катетероподобная ловушка, с помощью которой захватывается крючок для извлечения, расположенный на конце фильтра. Затем поверх фильтра надевается оболочка, которая складывается и удаляется.
Информация о судебном иске
Люди подают в суд из-за тромбов, миграции устройства и других осложнений фильтра IVC.Узнайте больше о незавершенных делах.
Посмотреть судебные искиВозможные осложнения
ФильтрыIVC могут покинуть место имплантации. Иногда компоненты устройства могут проникать через вену, что приводит к различным осложнениям. Осколки фильтров могут проходить через кровь и попадать в такие органы, как сердце.
«Пациенты должны попытаться определить, какое именно устройство им имплантировано, потому что некоторые фильтры связаны с более высоким риском осложнений, включая переломы, проколы и даже сгустки крови», — сказал доктор Куо Drugwatch. «Ни одно устройство не является идеальным, и я действительно видел серьезные осложнения, возникающие при использовании каждого существующего типа фильтров».
Осложнения обычно делятся на три категории: процедурные, отсроченные и восстановительные.
Когда врачи вставляют фильтр, могут возникнуть процедурные осложнения.Это включает:- Кровотечение и / или синяк из места доступа
- Неправильное размещение и / или неправильное расположение фильтра
- Неисправное развертывание фильтра
- Кровотечение
- Сгустки крови
- Сложное извлечение, вызывающее длительное время процедуры и чрезмерное облучение
- Фильтр излом
- Миграция компонентов фильтра в сердце или другие органы
- Проникновение фильтра в соседние органы
- Рубцевание сосудов с риском образования тромбов (тромбоз глубоких вен)
- Закупорка сосудов, вызывающая изнуряющую боль и отек ног.
Отчеты о нежелательных явлениях и действия FDA
В период с 2005 по 2010 год FDA получило около 1000 сообщений о побочных эффектах, связанных с фильтрами IVC. Наиболее задействованы миграция устройства и эмболизация, то есть перемещение всего фильтра или фрагментов перелома к сердцу или легким. В 70 случаях произошло перфорация полой вены или внутренних органов, а в 56 — разрушение устройства.
Агентство пришло к выводу, что осложнения могли быть связаны с извлекаемыми фильтрами, оставшимися в организме после того, как снизился риск тромбоэмболии легочной артерии.Он рекомендовал извлекать съемные устройства в течение 1-2 месяцев после имплантации, когда фильтр больше не нужен.
Мадрис Томес, бывший менеджер проекта FDA, подчеркивает, что делает отчеты FDA о побочных эффектах для фильтров IVC уникальными.
FDA также требует, чтобы производители участвовали в исследованиях, которые предоставят дополнительную информацию о безопасности постоянных и сменных фильтров. Производители получили возможность участвовать в конкретных исследованиях, известных как исследование PRESERVE, или в различных исследованиях постмаркетингового наблюдения.
PRESERVE означает «Предсказание безопасности и эффективности кава-фильтров InferioR VEna». Независимое национальное клиническое исследование изучит безопасность и эффективность использования фильтров IVC для предотвращения тромбоэмболии легочной артерии.Исследование PRESERVE планируется завершить в мае 2019 года.
Данные, собранные в ходе исследования PRESERVE и 522 постмаркетинговых исследований, «помогут FDA, производителям и специалистам здравоохранения оценить использование и профиль безопасности этих устройств, а также понять развивающиеся модели клинического использования фильтров IVC с целью: в конечном итоге улучшение использования фильтров IVC и ухода за пациентами », — говорится в исследовании, проведенном в 2016 г. в журнале Seminars in Interventional Radiology.
Однако основным ограничением PRESERVE является то, что протокол требовал лишь небольшого количества пациентов для каждого типа фильтра и короткого интервала наблюдения в целом.Этот дизайн протокола PRESERVE был очень похож на ошибочные испытания, которые производители первоначально использовали для получения разрешения FDA на эти точные фильтры через нестрогий путь 510K — тот же путь, который позволил одобрить многие другие неисправные устройства, такие как имплантаты бедра на основе никеля. .
Производитель отзывает
Шесть основных отзывов фильтров IVC в период с 2005 по 2015 годы затронули более 81 000 устройств.По словам производителей, большинство отзывов были вызваны проблемами с упаковкой и этикеткой.
Хотя с 2015 года не было серьезных отзывов, тысячи людей, которым имплантировали устройства, сообщили об осложнениях. И некоторые из самых проблемных устройств компании не отозвали.
Расследование NBC News в 2015 году связывало Bard Recovery и фильтры G2 с 39 смертельными случаями. Компания так и не отозвала ни одно устройство. Вместо этого он заменил их аналогичными моделями.
ФильтрыCook Medical также несут ответственность за травмы и смерть.FDA получило сотни сообщений о проблемах Cook Celect и Gunther Tulip, но компания ни разу не отозвала их.
Между тем тысячи людей, получивших травмы, подали иски о фильтрации IVC.
Что говорят исследования
Исследования подтвердили проблемы с извлекаемыми фильтрами IVC. В исследовании 2013 года, опубликованном в Журнале Американской медицинской ассоциации (JAMA), рассматривалась частота отказов устройств.Исследователи обнаружили, что врачи удалили только 58 из 679 извлекаемых фильтров. Когда фильтры оставались у пациентов дольше, чем это необходимо с медицинской точки зрения, 18,3 процента попыток удалить устройства оказались безуспешными, у 7,8 процента пациентов наблюдались венозные тромботические явления, а у 25 пациентов наблюдалась тромбоэмболия легочной артерии.
Частота отказов
Представленный в 2003 году фильтр Recovery был продуктом первого поколения C.R. Bard. Устройство второго поколения, Bard G2, появилось в 2005 году в качестве замены Recovery.Но до того, как Bard заменил Recovery, FDA получило 300 сообщений о побочных эффектах, связанных с устройством.
Результаты одного исследования показали, что около 25 процентов фильтров восстановления вышли из строя, что привело к поломке или поломке устройства. Один пациент умер дома, хотя исследование не объяснило причину. По данным расследования NBC News, устройство стало причиной смерти как минимум 27 человек.
Bard G2 имел 12% отказов и оставался на рынке меньше времени, чем его предшественник.Bard прекратил продавать Recovery, когда G2 появился на рынке в 2005 году. Преемник G2, G2 Express, вышел на рынок в 2008 году. Одно исследование показало, что у всех устройств Bard общая частота поломок составляет 12 процентов.
«Значительное сокращение» использования с 2010 г.
Исследование, проведенное в 2017 году, показало, что использование фильтров IVC «значительно сократилось» после предупреждения FDA от 2010 года.
Исследователи из Медицинской школы Вашингтонского университета в Сент-Луисе просмотрели более 1 миллиона историй болезни пациентов за 10-летний период.В период с 2005 по 2010 год использование устройства выросло более чем на 22 процента. Но после рекомендаций FDA он резко упал, упав более чем на 25 процентов к 2014 году.
На пике своего развития в 2010 г. пациентам вводили около 130 000 фильтров IVC в год. Согласно медицинскому учебнику «Сосудистая медицина: спутник болезни сердца Браунвальда» к 2014 году их число упало до 96 000.
Повышенный риск смертности
Исследование, опубликованное в JAMA Network Open в 2018 году, обнаружило связь между фильтрами IVC и повышенным риском смерти.В ходе исследования были изучены истории болезни 126 000 пациентов и выяснилось, что риск смерти в течение 30 дней после прохождения вакцинации для некоторых пациентов повышается на 18 процентов.
У лиц из группы риска было два специфических состояния: у них была венозная тромбоэмболическая болезнь, или ВТЭ, и они не могли принимать препараты для разжижения крови. ВТЭ включает тромбоз глубоких вен, тромбоэмболию легочной артерии или и то, и другое.
Исследователи призвали к рандомизированным клиническим испытаниям, чтобы лучше проверить безопасность и эффективность фильтров.
Другие варианты лечения
ФильтрыIVC следует в первую очередь использовать у пациентов с острыми тромбами, которые не могут принимать антикоагулянты.Эксперты говорят, что если фильтры используются по какой-либо другой причине, это следует делать только после тщательного рассмотрения и соответствующей документации. В противном случае фильтры не должны широко использоваться, и большинству пациентов со сгустками крови следует просто лечить разжижителями крови, тщательным наблюдением и изменением образа жизни.
Pradaxa, пример разбавителя крови, альтернативного фильтру IVC
Eliquis, пример разбавителя крови, альтернативного фильтру IVC
Исторически наиболее широко используемым разбавителем крови был варфарин, но все чаще назначаются новые антикоагулянты, такие как Ксарелто, Прадакса и Эликвис.Все препараты для разжижения крови связаны с повышенным риском кровотечения, поэтому за пациентами следует внимательно наблюдать, особенно за теми пациентами, которым прописаны препараты для разжижения крови на протяжении всей жизни.
.